РЕФЕРАТ Имплантанты
Содержание
-
Введение.
-
Основные требования при проведении имплантации.
-
Показания и противопоказания к использованию имплантатов.
-
Схема обследования пациента.
-
Конструкции имплантатов и материалы для их изготовления.
-
Этапы изготовления имплантатов из КХС.
-
Этапы изготовления имплантатов из титана.
-
Инструменты и оборудование для проведения операций.
-
Техника операции имплантации.
-
10.Эндодонто-эндооссальная имплантация.

-
11.Эндооссальная имплантация.
-
12.Субпериостальная имплантация.
-
13.Эндо-субпериостальная имплантация.
-
14.Внутрислизистая имплантация.
-
15.Особенности протезирования на имплантатах.
-
16.Имплантация и гигиена полости рта.
Введение.
Применение
имплантатов в целях протезирования
расширяет возможности использования
несъёмных протезов, удовлетворяя
пациентов в функциональном и эстетическом
отношениях.
В мировой практике метод
имплантации в ортопедической стоматологии
применяется в течение последних 30 лет.
Полученные результаты свидетельствуют
о его актуальности и перспективности,
хотя и имеется целый ряд неизученных и
нерешённых проблем.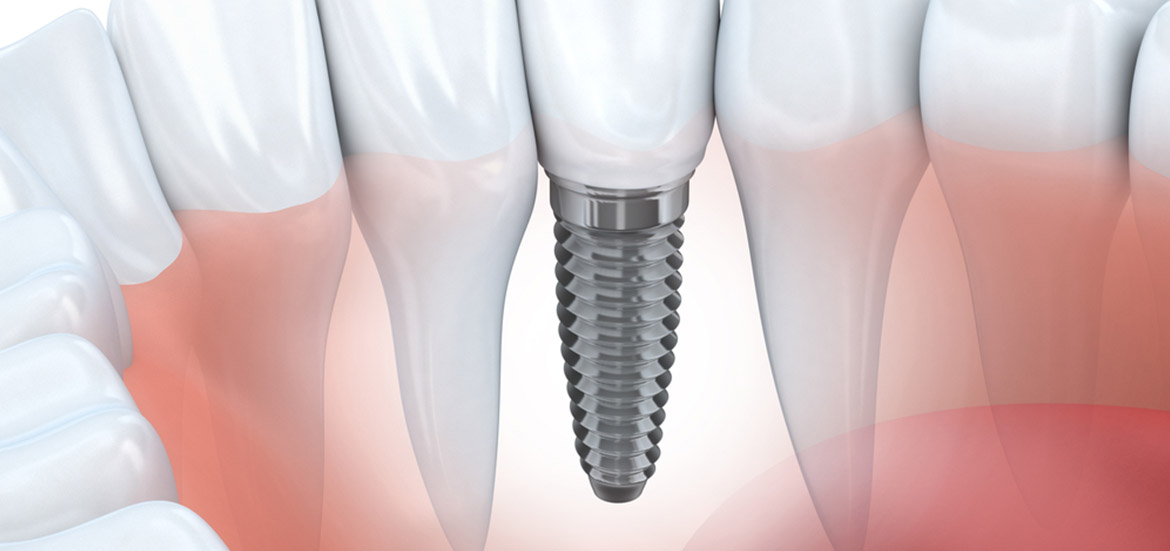
Основные требования при проведении имплантации.
Имплантацию
следует проводить спустя 9-12 месяцев
после удаления зубов.
В организме не
должно быть очагов хронической
инфекции.
Санация и хорошее гигиеническое
состояние зубов и полости рта являются
неотъемлемыми правилами при использовании
имплантатов.
Минимальное наличие
разных металлов в полости рта и в других
костях.
Следует максимально использовать
сохранившуюся костную ткань в области
дефекта зубного ряда.
Вид имплантата
и его конструкция определяются
требованиями протезирования, анатомическими
условиями и состоянием зубов –
антагонистов.
Имплантант не должен
травмировать окружающие ткани.
Использование
разных металлов в процессе изготовления
имплантатов и проведения операции
недопустимо.
Показания и противопоказания к использованию имплантатов.
Показания:
При
отсутствии одного зуба во фронтальном
отделе, когда соседние зубы
интактные.
Ограниченные дефекты 4 или
более зубов.
Двухсторонние концевые
и односторонние дефекты зубного ряда
при отсутствии 3 или более зубов. Беззубые
челюсти и особенно с атрофированными
альвеолярными отростками.
Пациенты,
которые не могут носить съёмные протезы
вследствие повышенной чувствительности
к акрилатам и при выраженном рвотном
рефлексе.
При заболеваниях ЖКТ,
обусловленных утратой зубов и нарушения
пережёвывания пищи.
Операция имплантации
показана пациентам в возрасте до 55-60
лет, но она возможна и в более старшем
возрасте при условии хорошего состояния
здоровья.
Беззубые
челюсти и особенно с атрофированными
альвеолярными отростками.
Пациенты,
которые не могут носить съёмные протезы
вследствие повышенной чувствительности
к акрилатам и при выраженном рвотном
рефлексе.
При заболеваниях ЖКТ,
обусловленных утратой зубов и нарушения
пережёвывания пищи.
Операция имплантации
показана пациентам в возрасте до 55-60
лет, но она возможна и в более старшем
возрасте при условии хорошего состояния
здоровья.
Противопоказания:
1.
Абсолютные:
а) бруксизм,
б) хронические
болезни (туберкулёз, ревматизм, сахарный
диабет, стоматиты и др.),
в) болезни
кроветворных органов,
г) заболевания
костной системы, поражающие их
регенерационную способность,
д)
заболевания центральной и периферической
нервной системы
е) злокачественные
опухоли.
2. Относительные:
а)
пародонтит,
б) патологический прикус,
в)
неудовлетворительное состояние гигиены
полости рта,
г) предраковые заболевания,
д)
металлические имплантаты в других
органах (спицы Киршнера, искусственные
суставы),
е) заболевания
височно-нижнечелюстного сустава.
Схема обследования пациента.
Сбор анамнеза, при осмотре обращается внимание на состояние зубов, слизистой оболочки полости рта, степень атрофии альвеолярного отростка, прикус и качество имеющихся протезов. При пальпации определяется рельеф и высота альвеолярного отростка, с помощью зонда и резинового кружочка устанавливают толщину слизисто-надкостничного слоя на вершине альвеолярного отростка, проводят рентгенологическое исследование, позволяющее определить полноценность костной структуры дефекта и топографо-анатомические особенности верхнечелюстной пазухи, грушевидного отверстия и нижнечелюстного канала. Проводят общепринятые клинические и лабораторные предоперационные исследования.
Выбор конструкции имплантата и протеза.
-
При выборе необходимой конструкции протеза и имплантата следует учитывать:
-
состояние зубочелюстной системы,
-
величину дефекта зубного ряда,
-
степень атрофии альвеолярного отростка,
-
прикус и высоту дефекта зубного ряда,
-
полноценность костной структуры альвеолярного отростка, положение верхнечелюстного синуса, грушевидного отверстия и нижнечелюстного канала по рентгенологическому снимку,
-
состояние зубов, десны, слизистой оболочки полости рта,
-
состояние зубов-антагонистов (естественных, искусственных),
-
качество имеющихся протезов, явления гальванизма, вид металла протеза и имплантата,
-
гигиеническое состояние полости рта.

При
определении вида протезов необходимо
принимать во внимание тот факт, что
несъёмные протезы лучше восстанавливают
жевательную функцию и имеют эстетический
вид, к ним быстрее привыкают больные;
они имеют более продолжительный срок
службы, в меньшей степени оказывают
расшатывающее влияние на имплантаты
при их качественном изготовлении.
Съёмные
протезы показаны в тех случаях, когда
из-за общего состояния больного нельзя
применить метод имплантации в полном
объёме, тогда имплантация является
паллиативным методом при сложном
протезировании.
При значительной
атрофии альвеолярного отростка необходимо
проводить только субпериостальную
имплантацию. Однако предпочтение следует
отдавать эндооссальной имплантации,
поскольку это наименее сложный и
травматичный вид имплантации,
подтверждённый хорошими отдалёнными
результатами. Эндооссальная имплантация
возможна и в тех случаях, когда дистальный
конец имплантата частично вводят в
лунку зуба, ещё не полностью заполненной
костной тканью.
 Результаты рентгенологического
исследования необходимо сопоставить
с клиническими данными. Особое внимание
следует уделять оценке качества лечения
зубов. Планируя конструкцию имплантата,
обязательно следует оставить расстояние
в 2-3 мм от верхнечелюстных пазух и
нижнечелюстного канала.
Наиболее
положительные результаты имплантации
могут быть достигнуты в том случае, если
антагонистами являются искусственные
зубы, особенно после имплантации на
верхней челюсти. Оценивая состояние
этих зубов, следует предусмотреть, чтобы
со временем при истирании жевательных
поверхностей не возникла перегрузка
имплантатов так же, как в центральных
и боковых участках зубного ряда.
Все
протезы, качество которых неудовлетворительное,
переделывают заново. В обязательном
порядке меняют амальгамовые пломбы на
композитные или литые вкладки. Во
рту должно быть минимальное наличие
разных металлов, применяемых для
протезирования и изготовления имплантатов.
В тех случаях, когда определяют, что
будет использоваться несколько видов
имплантатов и в том числе СИ, который
изготовляют методом литья из КХС, то ЭИ
делают из КХС.
Результаты рентгенологического
исследования необходимо сопоставить
с клиническими данными. Особое внимание
следует уделять оценке качества лечения
зубов. Планируя конструкцию имплантата,
обязательно следует оставить расстояние
в 2-3 мм от верхнечелюстных пазух и
нижнечелюстного канала.
Наиболее
положительные результаты имплантации
могут быть достигнуты в том случае, если
антагонистами являются искусственные
зубы, особенно после имплантации на
верхней челюсти. Оценивая состояние
этих зубов, следует предусмотреть, чтобы
со временем при истирании жевательных
поверхностей не возникла перегрузка
имплантатов так же, как в центральных
и боковых участках зубного ряда.
Все
протезы, качество которых неудовлетворительное,
переделывают заново. В обязательном
порядке меняют амальгамовые пломбы на
композитные или литые вкладки. Во
рту должно быть минимальное наличие
разных металлов, применяемых для
протезирования и изготовления имплантатов.
В тех случаях, когда определяют, что
будет использоваться несколько видов
имплантатов и в том числе СИ, который
изготовляют методом литья из КХС, то ЭИ
делают из КХС.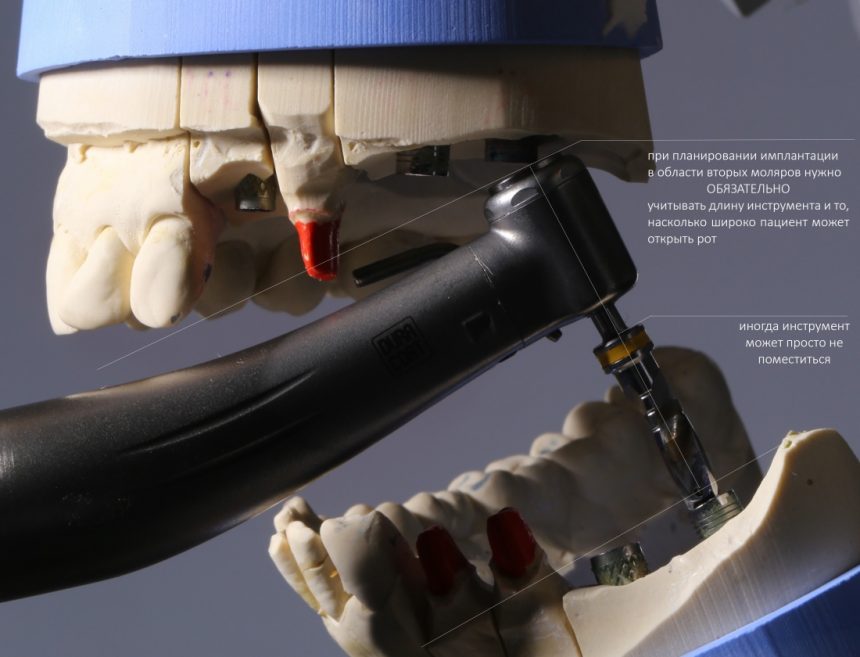
Конструкции имплантатов и материалы для их изготовления.
В настоящее время для изготовления имплантатов применяют титан, титановый и хромокобальтовый сплавы как наиболее биотолерантные и хорошо зарекомендовавшие себя в практике (таблица). Изготовляют имплантаты также из пластмассы, керамики и из сочетаний этих материалов. Из большого числа конструкций чаще всего применяют в практике эндодонтоэндооссальные, эндооссальные, субпериостальные конструкции имплантатов. Таблица.
|
Название металла |
Сплав СССР |
ГОСТ СССР |
|
Технический титан |
ВТ 1-0; ВТ 1-00 |
АМТУ; 4Э5-2-67 |
|
Хромокобальтовый сплав |
КХС |
МРТУ-42; 5025-62 |
|
Нержавеющая сталь |
03Х17Н14М2 |
ГОСТ 5632-74 |
В
зависимости от конструкции используют
стандартные имплантаты или изготовляют
индивидуальные имплантаты на основании
анализа рентгенограммы и моделей
челюстей конкретного пациента. В каждом
случае следует максимально использовать
костную ткань челюсти в области дефекта
зубного ряда.
Эндодонто-эндооссальный
имплантат (ЭЭИ) – это штифт, вводимый
через канал корня зуба с целью
восстановления нормального коронко-корневого
соотношения и укрепления зуба. ЭЭИ
изготовляют из титана, тантала, КХС,
окиси алюминия. Поверхность имплантата
ровная, но может быть и с нарезкой. Можно
также сочетать штифт-культю с ЭЭИ. В
начале моделируют прямым способом
штифт-культю, а затем строго по оси
приклеивают восковой штифт и отливают
из КХС, далее обрабатывают по общей
технологии.
Эндооссальные имплантаты
(ЭИ) – применяют при достаточной высоте
альвеолярного отростка. ЭИ изготовляют
из титана, титанового сплава ВТ-6 и КХС.
В случае, когда необходимо сочетание
субпериостального и ЭИ, ЭИ отливают из
КХС.
Головку титановых ЭИ можно
подогнуть на нужный угол, нагревая место
изгиба до красного цвета. Время нагрева
должно быть минимальным. Головку ЭИ из
КХС под углом получают путём загиба
восковой модели имплантата перед
литьём.
В каждом
случае следует максимально использовать
костную ткань челюсти в области дефекта
зубного ряда.
Эндодонто-эндооссальный
имплантат (ЭЭИ) – это штифт, вводимый
через канал корня зуба с целью
восстановления нормального коронко-корневого
соотношения и укрепления зуба. ЭЭИ
изготовляют из титана, тантала, КХС,
окиси алюминия. Поверхность имплантата
ровная, но может быть и с нарезкой. Можно
также сочетать штифт-культю с ЭЭИ. В
начале моделируют прямым способом
штифт-культю, а затем строго по оси
приклеивают восковой штифт и отливают
из КХС, далее обрабатывают по общей
технологии.
Эндооссальные имплантаты
(ЭИ) – применяют при достаточной высоте
альвеолярного отростка. ЭИ изготовляют
из титана, титанового сплава ВТ-6 и КХС.
В случае, когда необходимо сочетание
субпериостального и ЭИ, ЭИ отливают из
КХС.
Головку титановых ЭИ можно
подогнуть на нужный угол, нагревая место
изгиба до красного цвета. Время нагрева
должно быть минимальным. Головку ЭИ из
КХС под углом получают путём загиба
восковой модели имплантата перед
литьём. При необходимости шлифуют
головку введённого имплантата турбинной
бормашиной с надетым коффердамом и при
обильном охлаждении.
Субпериостальный
имплантат (СИ) – показан при узком и
низком альвеолярном отростке. СИ состоит
из следующих частей: головки, шейки и
базы, в которой различаются краевая,
опорная, стабилизирующая ленты, а также
имеется отверстие для фиксирующего
винта и кнопочный фиксатор.
Схему
конструкции СИ врач чертит карандашом
на огнеупорной модели. Вначале определяет
местоположение головки СИ и перекидные
места краевой ленты через альвеолярный
отросток. Головку моделирует параллельно
зубам или другим головкам. Высоту
шейки определяют в зависимости от
толщины слизисто-надкостничного лоскута.
Контуры краевой ленты зависят от
опорной кости.
Фиксацию СИ после
операции осуществляют за счёт абсолютно
точного соответствия формы имплантата
и поверхности альвеолярного отростка
челюсти, а также с помощью фиксирующего
винта, кнопочного фиксатора или временного
шинирующего протеза.
При необходимости шлифуют
головку введённого имплантата турбинной
бормашиной с надетым коффердамом и при
обильном охлаждении.
Субпериостальный
имплантат (СИ) – показан при узком и
низком альвеолярном отростке. СИ состоит
из следующих частей: головки, шейки и
базы, в которой различаются краевая,
опорная, стабилизирующая ленты, а также
имеется отверстие для фиксирующего
винта и кнопочный фиксатор.
Схему
конструкции СИ врач чертит карандашом
на огнеупорной модели. Вначале определяет
местоположение головки СИ и перекидные
места краевой ленты через альвеолярный
отросток. Головку моделирует параллельно
зубам или другим головкам. Высоту
шейки определяют в зависимости от
толщины слизисто-надкостничного лоскута.
Контуры краевой ленты зависят от
опорной кости.
Фиксацию СИ после
операции осуществляют за счёт абсолютно
точного соответствия формы имплантата
и поверхности альвеолярного отростка
челюсти, а также с помощью фиксирующего
винта, кнопочного фиксатора или временного
шинирующего протеза. После заживления
раны надкостница прочно удерживает
СИ. Вопрос о необходимости и возможности
использования фиксирующего винта решают
во время операции. СИ на верхней челюсти
фиксируют лишь при наличии достаточной
толщины её стенок, а на нижней челюсти
– в месте между foramen mentale и области нижних
зубов мудрости.
Для фиксации СИ при
низком альвеолярном отростке, когда
невозможно фиксировать винтом вследствие
опасности повреждения нижнечелюстного
нерва, разработана конструкция кнопочного
фиксатора. Во время операции шаровидным
твёрдосплавным бором диаметром 2,0 мм
делают несколько углублений на уровне
кортикального слоя на месте прохода
краевой ленты с оральной стороны отростка
и ближе к вершине на вестибулярной
стороне альвеолярного отростка. Для
облегчения установки и исключения
деформации СИ вестибулярный кнопочный
фиксатор делают на пружинящем отростке.
Обычно бывает достаточно двух кнопочных
фиксаторов при диагональном их
расположении. Все элементы СИ соединяют
в одно целое, а при необходимости
изготавливают стабилизирующие ленты,
которые укрепляют всю конструкцию.
После заживления
раны надкостница прочно удерживает
СИ. Вопрос о необходимости и возможности
использования фиксирующего винта решают
во время операции. СИ на верхней челюсти
фиксируют лишь при наличии достаточной
толщины её стенок, а на нижней челюсти
– в месте между foramen mentale и области нижних
зубов мудрости.
Для фиксации СИ при
низком альвеолярном отростке, когда
невозможно фиксировать винтом вследствие
опасности повреждения нижнечелюстного
нерва, разработана конструкция кнопочного
фиксатора. Во время операции шаровидным
твёрдосплавным бором диаметром 2,0 мм
делают несколько углублений на уровне
кортикального слоя на месте прохода
краевой ленты с оральной стороны отростка
и ближе к вершине на вестибулярной
стороне альвеолярного отростка. Для
облегчения установки и исключения
деформации СИ вестибулярный кнопочный
фиксатор делают на пружинящем отростке.
Обычно бывает достаточно двух кнопочных
фиксаторов при диагональном их
расположении. Все элементы СИ соединяют
в одно целое, а при необходимости
изготавливают стабилизирующие ленты,
которые укрепляют всю конструкцию.
Этапы изготовления имплантатов из КХС.
Изготовление
имплантата. Вначале отливают восковую
заготовку ЭИ в эластичной форме или
моделируют, применяя восковые заготовки
из комплекса «Восколит-03». СИ на
огнеупорной модели, припудренной
маршалитом и обработанной гидролизированным
этилсиликатом и выдержанной в парах
ацетона, шлифуют, затем передают в
литейную.
КХС плавится в высокочастотной
печи в тигле, специально отведённом для
плавки только этого сплава. При плавке
необходимо следить за тем, чтобы металл
не перегревался. После отливки через
3-5 мин охлаждают опоку в воде комнатной
температуры. Плавленым едкий кали
удаляют обмазочный слой, чтобы он не
остался и в раковинах. Обрезают литники.
Повторное использование остатков литья
для изготовления других имплантатов
недопустимо.
Проверка качества
изготовленного имплантата. Качество
всех отлитых имплантатов проверяют на
рентгеновском аппарате РУМ-17 при
напряжении 150 кВ и силе тока 3 мА с
экспозицией 10 сек. В кассете размером
15?20 см на рентгеноплёнке Р-500 производят
снимки имплантата под разными углами.
Применяя заслонку из свинца, на одной
плёнке получают 4 снимка, где хорошо
просматриваются отдельные элементы
имплантата. Снимки рассматривают под
лупой с тем, чтобы выявить пустоты,
рыхлости и посторонние включения в
металле.
Обработка поверхности
имплантата. Качественно изготовленный
имплантат подгоняют к контрольной
модели, обрезают до необходимой длины
головку. С помощью керамических головок,
твёрдосплавных боров, эластичных дисков
для бормашины подготавливают поверхность
для полировки. Обращается внимание на
гладкую поверхность шейки имплантата.
Полируют имплантаты только электрохимическим
способом в электролите следующего
состава (в мл): этиловый спирт – 120, вода
– 120, фосфорная кислота – 120, этиленгликоль
– 120, серная кислота – 120. (Примечание:
компоненты сменять в указанном порядке).
Напряжение – 10-15. В; сила тока – 20-30. А;
катод – свинец или нержавеющая сталь;
температура — 60.
В кассете размером
15?20 см на рентгеноплёнке Р-500 производят
снимки имплантата под разными углами.
Применяя заслонку из свинца, на одной
плёнке получают 4 снимка, где хорошо
просматриваются отдельные элементы
имплантата. Снимки рассматривают под
лупой с тем, чтобы выявить пустоты,
рыхлости и посторонние включения в
металле.
Обработка поверхности
имплантата. Качественно изготовленный
имплантат подгоняют к контрольной
модели, обрезают до необходимой длины
головку. С помощью керамических головок,
твёрдосплавных боров, эластичных дисков
для бормашины подготавливают поверхность
для полировки. Обращается внимание на
гладкую поверхность шейки имплантата.
Полируют имплантаты только электрохимическим
способом в электролите следующего
состава (в мл): этиловый спирт – 120, вода
– 120, фосфорная кислота – 120, этиленгликоль
– 120, серная кислота – 120. (Примечание:
компоненты сменять в указанном порядке).
Напряжение – 10-15. В; сила тока – 20-30. А;
катод – свинец или нержавеющая сталь;
температура — 60. °С; время – 20-30 сек.
Качество
полировки и механической обработки
проверяют с помощью стереоскопического
микроскопа МБС-1 при 88-кратном увеличении.
Выявленные дефекты устраняют
твёрдосплавными борами и снова проводят
электрополировку. Моют имплантаты
кисточкой в тёплой проточной воде.
Пассивация и стерилизация имплантата.
Заключительным этапом изготовления
имплантатов является пассивация
поверхности в 20-40% растворе азотной
кислоты при температуре 49-59°С в течение
30 мин с последующим промыванием проточной
водой. Механическая обработка после
пассивации недопустима. Стерилизуют
имплантаты в автоклаве при температуре
126°С, при давлении 1,5 атм. не менее 30 мин
или суховоздушным способом при температуре
160°С в течение 1,5 ч.
°С; время – 20-30 сек.
Качество
полировки и механической обработки
проверяют с помощью стереоскопического
микроскопа МБС-1 при 88-кратном увеличении.
Выявленные дефекты устраняют
твёрдосплавными борами и снова проводят
электрополировку. Моют имплантаты
кисточкой в тёплой проточной воде.
Пассивация и стерилизация имплантата.
Заключительным этапом изготовления
имплантатов является пассивация
поверхности в 20-40% растворе азотной
кислоты при температуре 49-59°С в течение
30 мин с последующим промыванием проточной
водой. Механическая обработка после
пассивации недопустима. Стерилизуют
имплантаты в автоклаве при температуре
126°С, при давлении 1,5 атм. не менее 30 мин
или суховоздушным способом при температуре
160°С в течение 1,5 ч.
Этапы изготовления имплантатов из титана.
Изготовление
имплантата. ЭИ изготовляют
штамповочно-фрезерным способом, т.е. из
листа 4 мм толщиной с помощью штампа и
пресса получают заготовки имплантатов.
На фрезерном станке эндооссальную часть
имплантата доводят до толщины 1,3 мм. По
рентгеновскому снимку и модели подбирают
наиболее подходящий для больного вариант
ЭИ, определяют высоту и наклон головки.
При помощи твёрдосплавных боров и
эластичных дисков для бормашины
обрабатывают имплантат механически.
Термическая обработка имплантата.
Во время штамповки и фрезеровки в металле
создаются напряжения, для снятия которых
производят термическую обработку.
Имплантат вносят в нагретую до 700°С
муфельную печь, через 0,5-1 мин вынимают
и опускают в воду.
Электрохимическая
полировка. Качественно отполировать
титан можно только электрохимическим
способом. Для полировки применяют
следующий состав электролита (в мл):
серная кислота – 600, фтористая кислота
– 250, азотная кислота – 100, вода – 50.
Напряжение – 5-10 В, сила тока – 10-20 А,
катод — свинец, температура – 80-90°С,
время полирования – 10-15 сек, анод –
титан.
После полировки поверхность
имплантата должна приобрести зеркальный
блеск.
Пассивация и стерилизация
имплантата. Хорошо отмытый имплантат
опускают в 10% раствор фосфорной кислоты
и пассивируют в 20-40% растворе азотной
кислоты при температуре 49-59° С в
течение 30 мин.
По
рентгеновскому снимку и модели подбирают
наиболее подходящий для больного вариант
ЭИ, определяют высоту и наклон головки.
При помощи твёрдосплавных боров и
эластичных дисков для бормашины
обрабатывают имплантат механически.
Термическая обработка имплантата.
Во время штамповки и фрезеровки в металле
создаются напряжения, для снятия которых
производят термическую обработку.
Имплантат вносят в нагретую до 700°С
муфельную печь, через 0,5-1 мин вынимают
и опускают в воду.
Электрохимическая
полировка. Качественно отполировать
титан можно только электрохимическим
способом. Для полировки применяют
следующий состав электролита (в мл):
серная кислота – 600, фтористая кислота
– 250, азотная кислота – 100, вода – 50.
Напряжение – 5-10 В, сила тока – 10-20 А,
катод — свинец, температура – 80-90°С,
время полирования – 10-15 сек, анод –
титан.
После полировки поверхность
имплантата должна приобрести зеркальный
блеск.
Пассивация и стерилизация
имплантата. Хорошо отмытый имплантат
опускают в 10% раствор фосфорной кислоты
и пассивируют в 20-40% растворе азотной
кислоты при температуре 49-59° С в
течение 30 мин. Затем его промывают в
тёплой проточной воде и высушивают
сухим воздухом или с помощью фильтровальной
бумаги. Стерилизуют имплантаты в
автоклаве при температуре 126° С и давлении
1,5 атм. не менее 30 мин или суховоздушным
способом при температуре 160° С в течение
1,5 часа.
Затем его промывают в
тёплой проточной воде и высушивают
сухим воздухом или с помощью фильтровальной
бумаги. Стерилизуют имплантаты в
автоклаве при температуре 126° С и давлении
1,5 атм. не менее 30 мин или суховоздушным
способом при температуре 160° С в течение
1,5 часа.
Инструменты и оборудование для проведения операций.
Для
проведения операций имплантации
необходим набор специальных инструментов
и приспособлений: скальпель, распаторы
(правый, левый), стружкоудалитель,
нестандартные твёрдосплавные фиссурные
боры, имплантатовод (инструмент для
введения имплантата), кондуктор,
модифицированный наконечник электронасоса,
ножницы (для вырезания лоскута),
шлифовальная установка (для обработки
головки имплантата), тиски, плоскогубцы,
молоток, система подачи охлаждающего
раствора.
При проведении имплантации
к инструментам и приспособлениям
предъявляются следующие требования:
инструмент
изготовлен из титанового сплава или
КХС в зависимости и от материала
имплантата,
боры только
твёрдосплавные,
заточка скальпеля
особой формы из КХС, превосходящего по
износостойкости обычные скальпеля в
7-8 раз, следует проводить на алмазном
диске 40/28 или 20/28 мкм, избегая образования
заусениц. Заканчивать заточку следует
на кожаном круге 3-4 мм с использованием
алмазной пасты 3/2 до 5 мкм. Правильно
заточенный скальпель должен легко
резать волос. При хранении лезвие
заворачивают в вату.
Заканчивать заточку следует
на кожаном круге 3-4 мм с использованием
алмазной пасты 3/2 до 5 мкм. Правильно
заточенный скальпель должен легко
резать волос. При хранении лезвие
заворачивают в вату.
Техника операции имплантации.
Операцию
имплантации проводят под местной и реже
под общей анестезией. При выполнении
операции под местной анестезией большую
роль играет премедикация. За 40 мин
больному внутримышечно вводят промедол,
атропин, реланиум или седуксен.
Общий
наркоз показан пациентам с лабильной
нервной системой, а также в случаях,
когда вводят более 4 имплантатов и
продолжительность операции составляет
больше 3 часов.
За день до операции
больным назначают антибиотики,
сульфаниламидные препараты.
Пациенты
за час до операции должны хорошо почистить
зубы и удалить налёт со спинки языка
щёткой и зубной пастой.
После операции
на 2-3 часа назначают лёд на оперированную
сторону лица, по показаниям – анальгетики,
в последующие 5 дней – антибиотики,
сульфаниламидные препараты.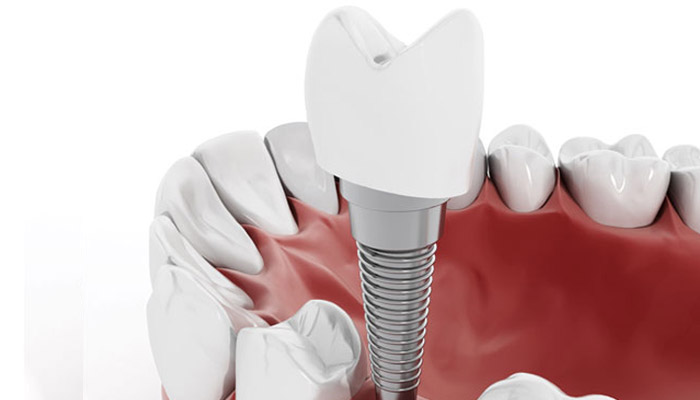 В 1-й день
после операции больной должен быть
осмотрен врачом для проведения туалета
раны и удаления возможных сгустков
крови вокруг головки имплантата;
необходимо чистить зубы, как обычно, а
также 15-20 раз в день полоскать рот слабыми
растворами антибиотиков. В дальнейшем
осмотр можно проводить через день,
обрабатывать раны 3% раствором перекиси
водорода, а линию швов смазывать водным
раствором бриллиантовой зелени. Швы
снимают через 7-8 дней. Головку имплантата
надо обязательно чистить зубной щёткой
и пастой.
В 1-й день
после операции больной должен быть
осмотрен врачом для проведения туалета
раны и удаления возможных сгустков
крови вокруг головки имплантата;
необходимо чистить зубы, как обычно, а
также 15-20 раз в день полоскать рот слабыми
растворами антибиотиков. В дальнейшем
осмотр можно проводить через день,
обрабатывать раны 3% раствором перекиси
водорода, а линию швов смазывать водным
раствором бриллиантовой зелени. Швы
снимают через 7-8 дней. Головку имплантата
надо обязательно чистить зубной щёткой
и пастой.
Эндодонто-эндооссальная
имплантация.
Эндодонто
– эндооссальная имплантация показана:
при
резорбции костной ткани лунок зубов
вследствие травматической окклюзии,
при
периодонтитах, кистах, пародонтитах,
при
переломах верхней трети корней зубов
и коронковой части ниже десневого
края,
если экстраоральный период
времени после вывиха зуба продолжается
более 2 часов, одноэтапно проводится
реплантация и эндодонто-эндооссальная
имплантация,
если корни искривлены
или отсутствуют анатомические условия
проведения имплантата по каналу,
осуществляют и эндодонто-эндооссальную
имплантацию.
Необходимым
условием для вышеуказанной имплантации
является наличие как минимум 3 мм
здорового периодонта вокруг верхушки
корня зуба. При наличии в зубах живой
пульпы эндодонто-эндооссальную
имплантацию проводят односеансовым
методом, но в некоторых случаях вначале
пломбируют корневой канал фосфат-цементом,
а за тем через 2-3 недели, если не наблюдается
признаков воспаления, осуществляют
имплантацию.
По рентгенограмме
определяют, насколько ЭЭИ может быть
введён внутрикостно. Сверлом, который
должен быть на 0,1 мм больше по диаметру,
чем имплантат, проходят канал зуба до
его верхушки. Затем сверлом, которое на
0,03-0,05 мм меньше по диаметру, чем имплантат,
просверливают канал в костной ткани
челюсти до намеченного уровня в
соответствии с рентгенограммой.
Кровотечение останавливают, применяя
холодный физиологический раствор,
аминокапроновую кислоту, и если оно не
прекращается, то вводят заранее
приготовленные турунды, смоченные 3-6%
раствором перекиси водорода. После
этого специальным измерителем определяют
длину канала корня.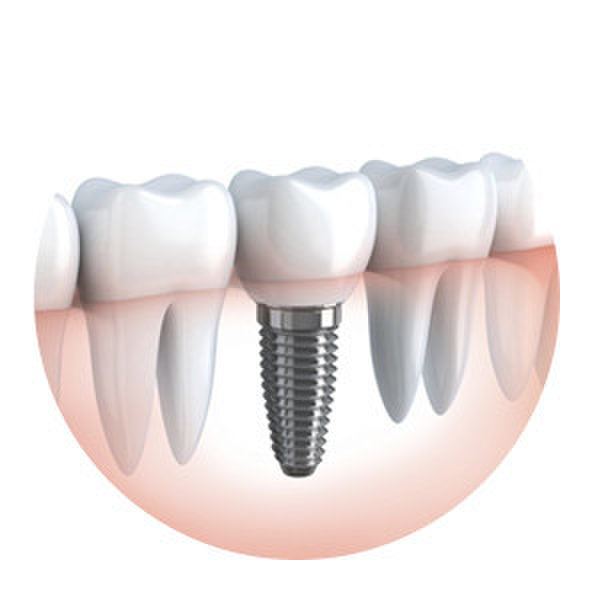 Определяют размер
эндооссальной части ЭЭИ, равный разнице
между общей длиной сформированного
канала, измеренной с помощью аналога
имплантата, и длиной канала в корне
зуба. На часть имплантата, вводимую в
кость, фосфат-цемент не наносят.
Канал
корня зуба высушивают эфиром и горячим
воздухом, а затем ЭЭИ фиксируют цементом.
После затвердевания цемента остаток
имплантата отрезают.
Сверление и
срезание остатка имплантата проводят
под охлаждением изотонического раствора.
Аналогичную операцию осуществляют и
при введении ЭЭИ с культёй, причём в
последнем случае необходима высокая
точность.
Для укрепления зубов при
резекции верхушек их корней, удалении
кист или переломе зубов операция
проводится принципиально аналогично,
но имплантат при этом должен быть введён
в косную ткань через дефект.
После
хорошо проведённой эндодонто-эндооссальной
имплантации зуб не должен быть подвижным.
Определяют размер
эндооссальной части ЭЭИ, равный разнице
между общей длиной сформированного
канала, измеренной с помощью аналога
имплантата, и длиной канала в корне
зуба. На часть имплантата, вводимую в
кость, фосфат-цемент не наносят.
Канал
корня зуба высушивают эфиром и горячим
воздухом, а затем ЭЭИ фиксируют цементом.
После затвердевания цемента остаток
имплантата отрезают.
Сверление и
срезание остатка имплантата проводят
под охлаждением изотонического раствора.
Аналогичную операцию осуществляют и
при введении ЭЭИ с культёй, причём в
последнем случае необходима высокая
точность.
Для укрепления зубов при
резекции верхушек их корней, удалении
кист или переломе зубов операция
проводится принципиально аналогично,
но имплантат при этом должен быть введён
в косную ткань через дефект.
После
хорошо проведённой эндодонто-эндооссальной
имплантации зуб не должен быть подвижным.
Эндооссальная имплантация.
Для
образования костного ложа в челюсти
больного слизистую оболочку и надкостницу
разрезают скальпелем по центру
альвеолярного гребня в области
отсутствующих зубов. Разрез должен быть
на 10 мм длиннее, чем имплантат.
Слизисто-надкостничный лоскут осторожно
отделяют распаторами, затем отмечают
место препарирования ложа. Первое
отверстие в челюсти просверливают
специальным фиссурным твёрдосплавным
бором, который по диаметру должен быть
на нижней челюсти на 0,1-0,13 мм и на верхней
челюсти на 0,15-0,17 мм тоньше имплантата.
В случае значительных размеров беззубого
участка альвеолярного отростка сверление
второго отверстия производят по
специальному кондуктору. После разметки
общей длины ложа просверливают
промежуточные отверстия, которые затем
соединяют фиссурным бором для получения
сплошного ложа. Операцию препарирования
выполняют при частоте вращения бора
5000-7000 об/мин под обильным орошением
стерильным изотоническим раствором,
который подается специальным насосом.
Костные опилки из ложа извлекают
стружкоудалителем и струёй изотонического
раствора.
До введения имплантата
измеряют длину, глубину и ширину костного
ложа. Для этого используют имплантат-аналог,
имеющий толщину на 0,2 мм меньше вводимого
имплантата.
Разрез должен быть
на 10 мм длиннее, чем имплантат.
Слизисто-надкостничный лоскут осторожно
отделяют распаторами, затем отмечают
место препарирования ложа. Первое
отверстие в челюсти просверливают
специальным фиссурным твёрдосплавным
бором, который по диаметру должен быть
на нижней челюсти на 0,1-0,13 мм и на верхней
челюсти на 0,15-0,17 мм тоньше имплантата.
В случае значительных размеров беззубого
участка альвеолярного отростка сверление
второго отверстия производят по
специальному кондуктору. После разметки
общей длины ложа просверливают
промежуточные отверстия, которые затем
соединяют фиссурным бором для получения
сплошного ложа. Операцию препарирования
выполняют при частоте вращения бора
5000-7000 об/мин под обильным орошением
стерильным изотоническим раствором,
который подается специальным насосом.
Костные опилки из ложа извлекают
стружкоудалителем и струёй изотонического
раствора.
До введения имплантата
измеряют длину, глубину и ширину костного
ложа. Для этого используют имплантат-аналог,
имеющий толщину на 0,2 мм меньше вводимого
имплантата.:format(png)/083a6239151d40e.s.siteapi.org/img/3eedea13a29b8f233f291e2712701b46abd518e9.jpg) Это позволяет проверить
правильное расположение вводимого
имплантата (параллельность и высоту
головки, отношения к зубам-антагонистам)
и уменьшить травмирование костной ткани
при введении имплантата.
Если в
результате проверки аналогом выясняется,
что головка имплантата слишком высока,
то её следует уменьшить до необходимой
величины путём обработки на абразивном
круге. При этом следует обращать внимание
на недопустимость перегрева имплантата.
В случае непараллельности головки или
несовпадения с зубами-антагонистами,
возможно, изменить наклон головки
имплантата до 15°.
При подвижности
имплантата в ложе эндооссальную часть
имплантата изгибают в разные стороны
специальными щипцами.
Имплантат вводят
в подготовленное ложе специальными
инструментами (имплантатоводом), а
окончательно устанавливают 4-5 лёгкими
ударами молотка по горизонтальной
плоскости рукоятки. При этом сразу
достигается надёжная фиксация имплантата
благодаря его натягу в челюстной кости,
т.е. механическим напряжением, возникающим
на боковых поверхностях эндооссальной
части имплантата.
Это позволяет проверить
правильное расположение вводимого
имплантата (параллельность и высоту
головки, отношения к зубам-антагонистам)
и уменьшить травмирование костной ткани
при введении имплантата.
Если в
результате проверки аналогом выясняется,
что головка имплантата слишком высока,
то её следует уменьшить до необходимой
величины путём обработки на абразивном
круге. При этом следует обращать внимание
на недопустимость перегрева имплантата.
В случае непараллельности головки или
несовпадения с зубами-антагонистами,
возможно, изменить наклон головки
имплантата до 15°.
При подвижности
имплантата в ложе эндооссальную часть
имплантата изгибают в разные стороны
специальными щипцами.
Имплантат вводят
в подготовленное ложе специальными
инструментами (имплантатоводом), а
окончательно устанавливают 4-5 лёгкими
ударами молотка по горизонтальной
плоскости рукоятки. При этом сразу
достигается надёжная фиксация имплантата
благодаря его натягу в челюстной кости,
т.е. механическим напряжением, возникающим
на боковых поверхностях эндооссальной
части имплантата.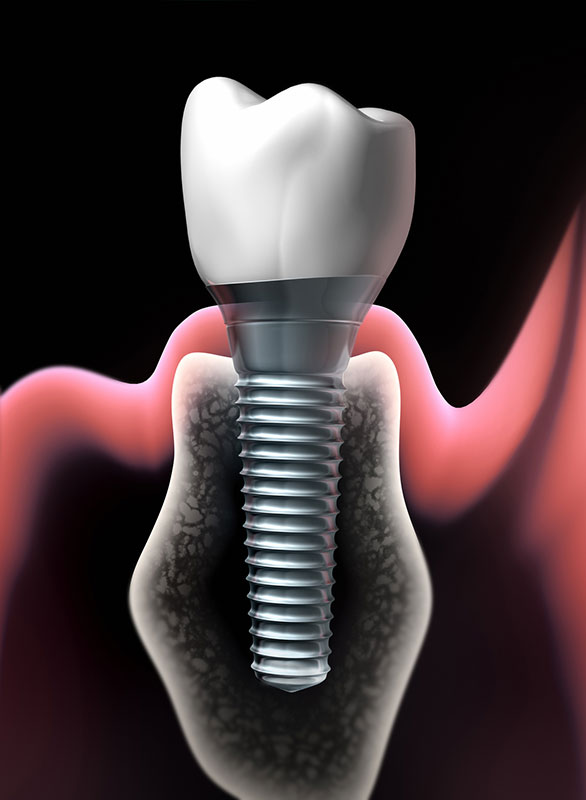 Специальными
ножницами иссекают серповидные фрагменты
слизисто-надкостничных лоскутов у
головки имплантата с обеих или одной
стороны для лучшей адаптации Ураев раны
у шейки имплантата. Рану тщательно
зашивают шёлком, швы обрабатывают
раствором бриллиантовой зелени. ЭИ
введён правильно, если его плечи погружены
на 2-3 мм ниже кортикального слоя.
Винтовые
ЭИ показаны как опорные средние элементы
мостовидных протезов. Ложе имплантата
препарируют твёрдосплавным бором и
имплантат под натягом ввинчивают
специальным инструментом.
Специальными
ножницами иссекают серповидные фрагменты
слизисто-надкостничных лоскутов у
головки имплантата с обеих или одной
стороны для лучшей адаптации Ураев раны
у шейки имплантата. Рану тщательно
зашивают шёлком, швы обрабатывают
раствором бриллиантовой зелени. ЭИ
введён правильно, если его плечи погружены
на 2-3 мм ниже кортикального слоя.
Винтовые
ЭИ показаны как опорные средние элементы
мостовидных протезов. Ложе имплантата
препарируют твёрдосплавным бором и
имплантат под натягом ввинчивают
специальным инструментом.
Дентальная имплантация в Стоматологической поликлинике 4
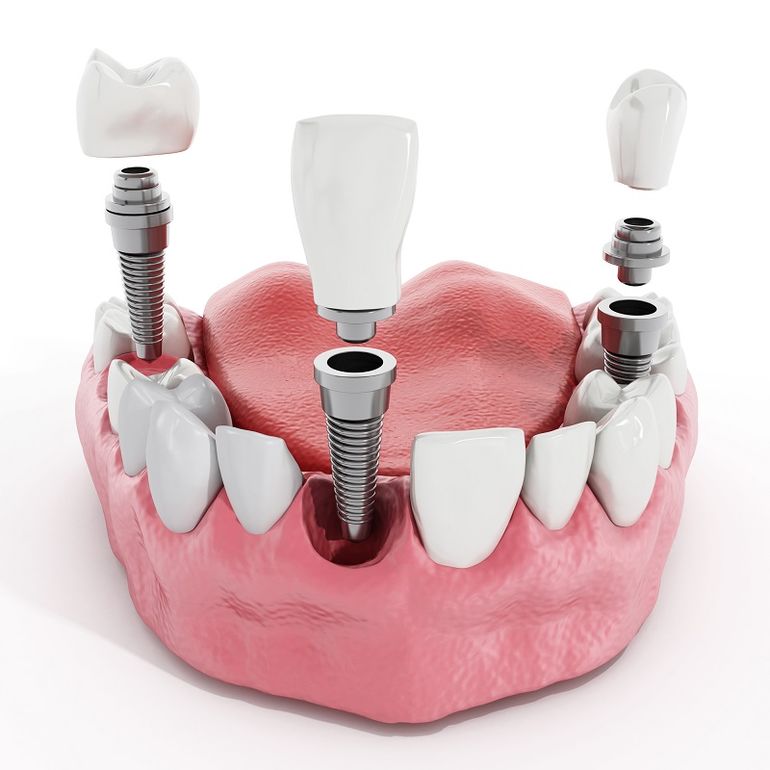
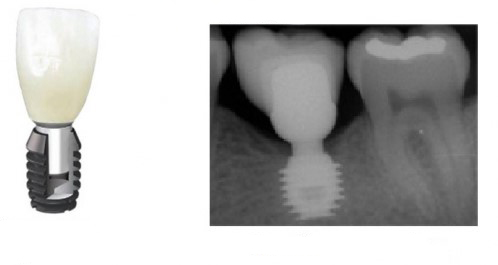
Дентальная имплантация — это метод инсталяции искусственного корня (имплантата) в верхнюю или нижнюю челюсть. Имплантаты используются в качестве опор, на которые фиксируются либо коронки (полноценно заменяющие утраченные зубы), либо съемные зубные протезы (в этом случае имплантаты способствуют адекватной фиксации протеза в полости рта). Конструкция имплантата состоит из двух основных частей — самого имплантата, который представляет собой титановый винт, вживляемый в челюсть хирургическим путем и абатмента (наружной части имплантата — по форме напоминает обточенный зуб), который присоединяется к имплантату после периода приживления.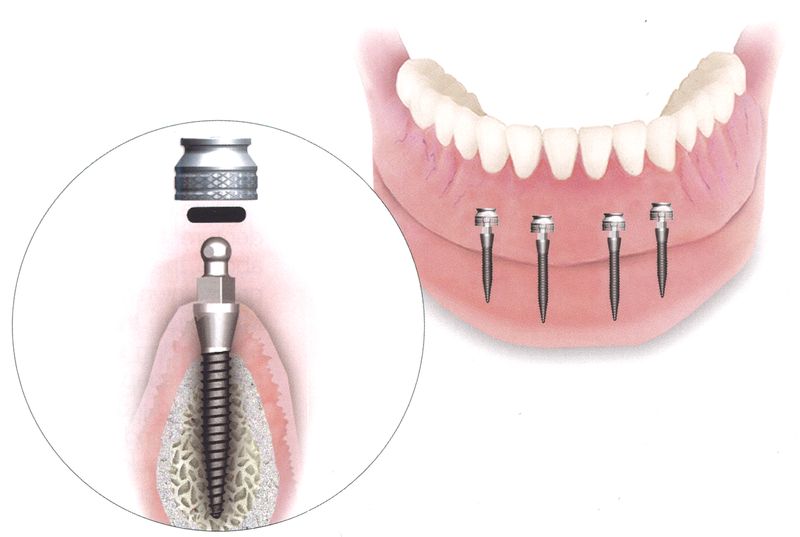
В Стоматологической поликлиники №4 используются дентальные имплантаты израильской фирмы «Alfa-Bio». Инновационные разработки самых последних лет в области имплантологии привели к созданию специалистами «Alfa-Bio»нового поколения имплантатов с особой обработкой внутрикостной поверхности. Практическое использование новых дентальных имплантатов позволило увеличить вероятность благоприятного исхода стоматологического лечения и, во многих клинических ситуациях, осуществлять непосредственную нагрузку на имплантат, т.е. сразу во время операции устанавливается коронка на имплантат.
Если Вы только задумались об имплантации — мы рекомендуем записаться к нам на консультацию, на которой мы составим Вам план лечения, с помощью которого Вы будете иметь представление о необходимых процедурах лечения, временных рамках лечения, а также полном финансовом расчете всего лечения.
Какие преимущества дают дентальные имплантаты?
«Нет ничего лучше наших собственных зубов!» Однако, если вы, по множеству возможных причин, стоите перед выбором искусственных зубов, то в целом имеется всего две альтернативы. Первая, это конечно же традиционный протез. Она возможна лишь в том случае, когда у вас частичная потеря зубов.
Первая, это конечно же традиционный протез. Она возможна лишь в том случае, когда у вас частичная потеря зубов.
Убедительную альтернативу традиционному методу представляют собой имплантаты, так как: они позволяют снова получить отсутствующий или подлежащий удалению корень, который даст опору коронке.
Это означает, что дентальные имплантаты предлагают пациенту возможность иметь постоянно фиксированную коронку на месте отсутствующего зуба, не затрагивая соседние. Более того, сохраняется прекрасная эстетика, вид, и ощущения пациента как от своего зуба. Он становится частью вас.
Еще одним преимуществом имплантатов является то, что они предотвращают убыль кости в области отсутствующего зуба. В случае с протезами, кость всегда атрофируется и теряет в объеме из-за отсутствия нагрузки в области промежуточной части протеза. Результатом потери костной ткани, всегда является несоответствие протеза анатомии челюсти пациента, по прошествии нескольких лет. В то время имплантаты сохраняют костную ткань окружающую их, передавая нагрузку на челюсть как настоящий зуб.
Когда пациенту показана установка имплантата?
Имплантация является подтверждено предпочтительным выбором при:
Замещении одного отсутствующего зуба
Замещении дефектов с отсутствием нескольких зубов
Протезировании беззубой челюсти
При традиционной технике замещения дефекта зубного ряда с помощью мостовидного протеза, соседние зубы должны обтачиваться под коронки и объединяться «мостом». При установке имплантатов, мы избегаем необходимости обрабатывать соседние зубы. Также исключается необходимость ношения съемных протезов. Пациент не испытывает ни побочных эффектов, ни ощущения инородного тела в полости рта.
Какие условия и риски должны приниматься во внимание?
Ухаживать и следить за состоянием своих зубов, является одной из важнейших целей в заботе о собственном здоровье для каждого. Только хорошая гигиена и уход за зубами позволяют выполнить имплантацию и добиться ее успеха во времени.
В добавление к сказанному, мы настоятельно рекомендуем вам пройти перед имплантацией общую диагностику систем организма, что особенно важно для пациентов с такими заболеваниями или симптомами, как повышенное кровяное давление, диабет и т.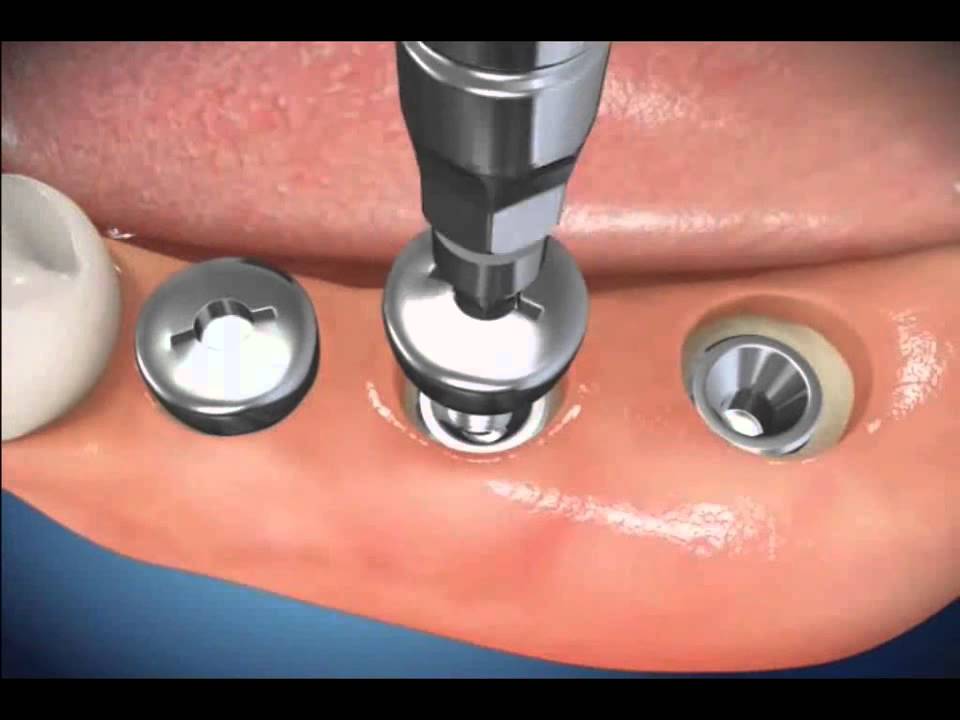 п., а затем постоянно посещать своего стоматолога с целью профилактического осмотра и коррекции окклюзии.
п., а затем постоянно посещать своего стоматолога с целью профилактического осмотра и коррекции окклюзии.
Как долго длится лечение?
Все люди разные и по-своему уникальны, поэтому каждый случай индивидуален, что и определяется стоматологом при составлении вашего плана лечения. Конечно же, огромную роль играет общее состояние здоровья.
Имплантация, рассматривая путь пациента до окончательного результата, включает в себя следующие этапы:
Установка имплантата
Заживление челюсти и мягких тканей
Снятие слепка
Примерка каркаса протеза
Установка окончательного протеза
Общая длительность всех этапов может доходить до 6 месяцев. А при использовании непосредственного метода дентальной имплантации этот срок может занимать всего 2–3 недели.
Как это дорого?
Стоимость имплантации как правило выше, чем традиционное замещение дефектов зубного ряда протезами. Но такое сравнение не совсем справедливо, так как протезы имеют ограничение срока пользования, требуют доделок и переделок по причине дегенерации кости челюстей с годами. А при правильном и регулярном гигиеническом уходе за дентальными имплантатами их срок службы не ограничен.
А при правильном и регулярном гигиеническом уходе за дентальными имплантатами их срок службы не ограничен.
При замещении одного отсутствующего зуба, имплантаты являются более экономически эффективным решением, нежели традиционный «мост.
Подарите себе красивую улыбку!
История развития дентальной имплантологии — FDC Французская стоматологическая клиника
Стоит ли бояться имплантации зубов?
Такая модная и востребованная услуга — имплантация зубов в некоторых людей вселяет настоящий ужас. Так ли все страшно на самом деле и стоит ли опасаться за свое здоровье при проведении подобной операции?
Имплантация зубов — панацея или…?
Имплантация зубов является своеобразным прорывом в современной стоматологии. Методика вживления искусственного корня сложна и проста одновременно. Но, выбрав ее для восстановления утраченных зубов, вы наверняка не разочаруетесь.
Методика вживления искусственного корня сложна и проста одновременно. Но, выбрав ее для восстановления утраченных зубов, вы наверняка не разочаруетесь.
Временный абтамент
Временный абтамент связывает имплантант и протез, применяется в стоматологии в качестве связующего элемента протезирования. Может производиться из разных материалов (в зависимости от предполагаемого срока службы и преследуемых целей).
Этапы имплантации зубов
Имплантация зубов в зависимости от используемой методики проводится в несколько этапов. Следуя установленным правилам и стандартам, стоматолог сможет минимизировать возможные риски и добиться прекрасных результатов приживления имплантанта.
Что такое имплантация зубов
При утрате или удалении зуба в кости прекращается поступление нагрузки. Это приводит к разрушению челюстной кости из-за нехватки питательных веществ и рассасыванию кости. В таком случае лучшим решением является имплантация зубов.
Что такое базальная имплантация зубов
С помощью базальной имплантации удается добиться решения таких задач как быстрое восстановление жевательной функции челюстей, без дискомфорта и опасности для здоровья пациента, эстетики улыбки.
Время проведения имплантации зубов и срок службы имплантов
К нам часто обращаются с вопросом: сколько времени потребуется для установки импланта и сколько лет он после этого продержится.
До и после имплантации зубов: уход за имплантами
Перед и после имплантации зубов, наш специалист проведет подробное обучение по уходу за полостью рта и имплантами в послеоперационный период и затем в течение всей жизни.
Имплантация и импланты: за и против
Качественно проведенная операция, с соблюдением технологического процесса не оказывает никакого вреда здоровью.
Имплантация зубов: боли и наркоз
Если боль после имплантации зубов усиливается в данный период, или не проходит на пятые сутки, рекомендуем обратиться к лечащему врачу.
Инструменты и оборудование врача-имплантолога
Выбирая клинику, где делать имплантацию, нужно ориентироваться на ее оснащение инструментарием и оборудованием, а также на опыт и квалификацию врачей-имплантологов.
Осложнения после имплантации зубов
Как показывает практика нашей работы, успешно проведенная операция имплантации почти никогда не дает осложнений.
Показания и противопоказания к имплантации зубов
Имплантация зубов может решить множество проблем пациента, но ее применение ограничено целым рядом противопоказаний.
Проблемы с зубными имплантами
Статистика уверяет, что в среднем приживается 85—96% имплантов, по тяжелым случаям до 80%.
Цели и задачи имплантологии
Одной из задач стоматологической имплантологии является обеспечение приживаемости импланта.
Экспресс-имплантация зубов или одномоментная имплантология
Одномоментная имплантация зубов характеризуется тем, что после установки врачом импланта, искусственный зуб можно нагружать практически в тот же день.
Этапы и методы имплантации зубов
Мы проводим все этапы протезирования. В нашей клинике работают одни из лучших специалистов Франции в области имплантологии и эстетической стоматологии.
Современные, новые и новейшие технологии имплантологии
Повышается процент успешных операций и в сложных случаях: базальная имплантация зубов позволяет добиться уровня в 97% удачно завершенных операций.
Имплантаты Nobel Biocare
Имплантаты швейцарской компании Nobel Biocare по праву считаются лидерами среди всех имплантатов. Преуспевающие частные стоматологические клиники отдают предпочтение именно этой компании, потому что на протяжении многих лет она производит продукцию высочайшего качества, отвечающую всем мировым требованиям.
Преуспевающие частные стоматологические клиники отдают предпочтение именно этой компании, потому что на протяжении многих лет она производит продукцию высочайшего качества, отвечающую всем мировым требованиям.
Nobel Biocare – единственная компания, дающая ПОЖИЗНЕННУЮ гарантию на свои имплантаты
Имплантация является чрезвычайно распространенной стоматологической услугой. Эта процедура позволяет заменить отсутствующие зубы искусственными стержнями, полностью восстановив эстетичность улыбки.
Имплантаты Nobel Active расширяют возможности протезирования пациентов с низкой плотностью костной ткани
Имплантаты Nobel Active разработаны для использования пациентами с низкой плотностью костной ткани.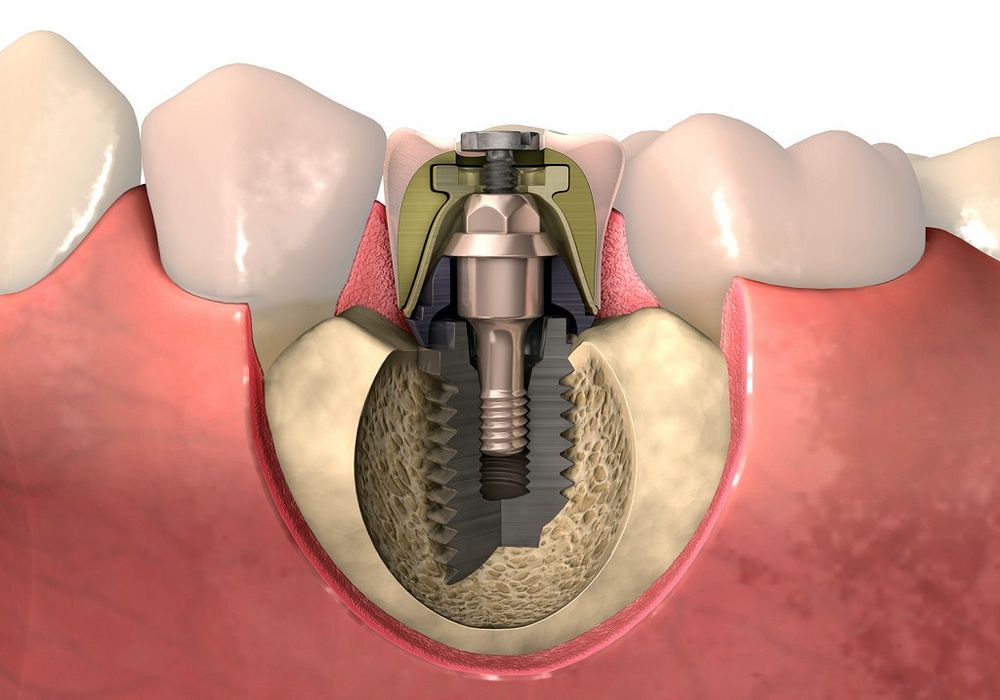 Благодаря двойной агрессивной резьбе и уникальной форме апикальной части, искусственный корень очень плотно входит в кость и надежно фиксируется в ней. При этом отпадает необходимость в лишних хирургических вмешательствах и значительно ускоряется этап имплантации.
Благодаря двойной агрессивной резьбе и уникальной форме апикальной части, искусственный корень очень плотно входит в кость и надежно фиксируется в ней. При этом отпадает необходимость в лишних хирургических вмешательствах и значительно ускоряется этап имплантации.
Линейка Nobel Active – одна из самых успешных разработок в истории дентальной имплантологии!
Швейцарская компания Nobel Biocare производит самые надежные имплантаты в мире. Их линейка Nobel Active по праву занимает лидирующие позиции среди самых элитных и качественных товаров для имплантологии. Имплантаты Nobel Active имеют уникальную форму резьбы, благодаря которой искусственные корни быстро и легко входят в костную ткань, не требуя дополнительного нанесения резьбы внутри кости.
Изготовление индивидуальных абтаментов
Чем качественнее стоматологические конструкции, тем выше срок их эксплуатации.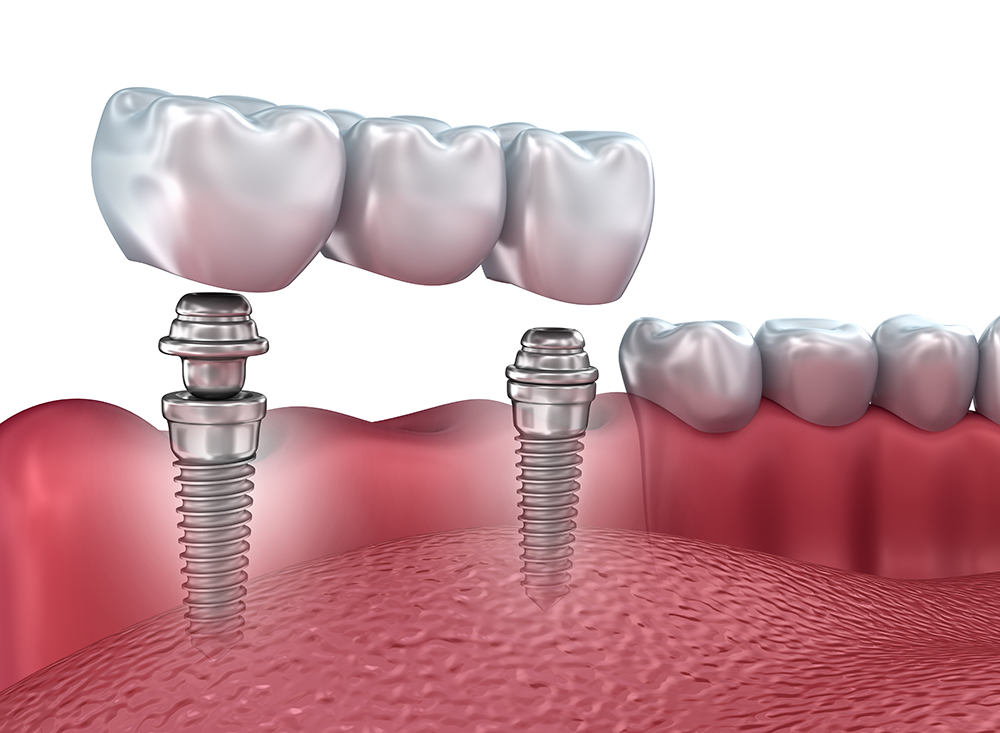 Поэтому растет спрос на индивидуальные абтаменты: изготовление их проходит в специальных зуботехнических лабораториях, с использованием современного оборудования. Но на выходе получают абтаменты, которые идеально совместимы по форме с тканями пациента.
Поэтому растет спрос на индивидуальные абтаменты: изготовление их проходит в специальных зуботехнических лабораториях, с использованием современного оборудования. Но на выходе получают абтаменты, которые идеально совместимы по форме с тканями пациента.
Одномоментная имплантация зубов методом Immediate Loading
Еще совсем недавно процесс протезирования занимал долгие месяцы. Но с внедрением методики одномоментной имплантации зубов стало возможным за одно посещение стоматолога решать все эстетические проблемы и возвращать себе красоту улыбки.
Имплантация зубов с помощью лазера
Новая технология внедрения искусственных зубов позволит миновать процедуру наращивания кости и избежать промежуточных операций. Новый зуб с коронкой можно установить всего лишь за один день.
Новый зуб с коронкой можно установить всего лишь за один день.
Как правильно выбрать имплантаты?
Современная имплантология не стоит на месте, а активно развивается, открывая широкие возможности для вживления имплантатов на месте потерянных или удаленных зубов. Но как выбрать имплантат правильно, чтобы он был максимально биосовместим с тканями полости рта человека и мог прослужить долгие годы?
Уникальная методика имплантации зубов
Сегодня услуги по имплантации зубов становятся все более востребованными. Красивая улыбка сегодня – это не только дар природы, но и достижение стоматологии. Имплантация представляет собой способ замены отсутствующих зубов искусственными аналогами. Такой метод поможет восстановить привлекательность после потери зуба.
Такой метод поможет восстановить привлекательность после потери зуба.
Имплант на передний зуб
Красивая улыбка — что входит в это понятие?
Мини-импланты зубов
Мини-импланты зубов – востребованное в современной стоматологии изобретение, которое может выполнять несколько важных функций.
Послеоперационный период имплантации зубов
Как и любое операционное вмешательство, имплантация зубов имеет реабилитационный период.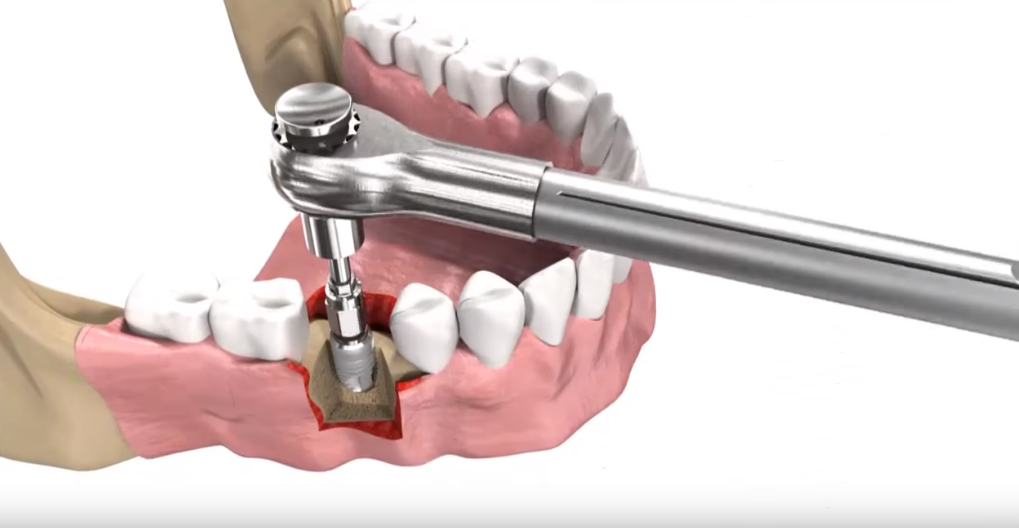 В это время полость рта является уязвимой для попадания инфекции и чувствительно реагирует на внешние раздражители. Конечно, при успешном проведении операции никаких осложнений появиться не должно. Однако каждый пациент имеет свои особенности организма и все по-разному переносят имплантацию.
В это время полость рта является уязвимой для попадания инфекции и чувствительно реагирует на внешние раздражители. Конечно, при успешном проведении операции никаких осложнений появиться не должно. Однако каждый пациент имеет свои особенности организма и все по-разному переносят имплантацию.
Зубные имплантаты: удобство и комфорт
Современная имплантация зубов по праву считается самой приемлемой методикой устранения стоматологических дефектов. Биосовместимые искусственные корни прекрасно приживаются и обеспечивают надежную опору имеющимся зубам и протезам.
Имплантация костной ткани
Имплантация костной ткани необходима вследствие ее естественной убыли после удаления или выпадения зуба. Процесс потери кости называется резорбцией. Подсадка костной ткани при имплантации необходима для создания качественной опоры искусственному стержню, на который будут в дальнейшем устанавливаться протезы.
Процесс потери кости называется резорбцией. Подсадка костной ткани при имплантации необходима для создания качественной опоры искусственному стержню, на который будут в дальнейшем устанавливаться протезы.
Преимущества экспресс имплантации зубов
Обращайтесь к специалистам Французской стоматологии, которые мастерски владеют современными стоматологическими техниками и используют самые современные методы восстановления утраченных зубов.
Какое обследование необходимо пройти перед имплантацией зубов?
Имплантация зубов относится к сложной стоматологической процедуре, требующей проведения ряда подготовительных мероприятий. Чем тщательнее и качественнее пройдет подготовка к имплантации, тем более предсказуемым будет ее исход.
Чем тщательнее и качественнее пройдет подготовка к имплантации, тем более предсказуемым будет ее исход.
Одномоментная имплантация зубов
Одномоментная имплантация зубов или традиционная имплантация? Этим вопросом задаются многие люди, которые решили восстановить утраченные зубы с помощью современных методов протезирования.
Экспресс имплантация зубов Immediate Loading
В условиях современного мира очень важно иметь привлекательную улыбку и здоровые зубы. Это раскрепощает человека и располагает к общению и установлению дружеских контактов. Но иногда возникают ситуации, когда зубы приходится удалять и никак не обойтись без имплантации.
Экспресс имплантация зубов: основные преимущества
Если вы откладываете визит к стоматологу и проведение протезирования только из-за того, что не хотите несколько месяцев ждать приживления импланта, обращайтесь к специалистам Французской стоматологии, которые мастерски владеют современными стоматологическими техниками и используют самые современные методы восстановления утраченных зубов.
Одномоментная имплантация зубов: преимущества и показания
С появлением возможности восстановления зуба в одно посещение стоматолога многие пациенты решили воспользоваться такой уникальной услугой. Традиционная имплантация проходит в несколько этапов и занимает порой до 6-12 месяцев, что подходит не всем пациентам. Но сегодня многие люди могут восстановить утраченный зуб всего за один день. Но всегда ли одномоментная имплантация зубов уместна, ведь, как и любая стоматологическая операция, она имеет и плюсы, и минусы.
Но сегодня многие люди могут восстановить утраченный зуб всего за один день. Но всегда ли одномоментная имплантация зубов уместна, ведь, как и любая стоматологическая операция, она имеет и плюсы, и минусы.
Одномоментная имплантация зубов: стоит ли ждать целый год?
Классическая имплантация зубов может затянуться на 6 месяцев и более, и все это время пациент будет испытывать дискомфорт от несовершенства своей улыбки. После потери зубов до вживления искусственного корня проходит до 2-х месяцев, за этот период теряется значительный объем костной ткани, что может приводить к плохому приживлению титанового стержня.
Этапы одномоментной имплантации зубов
Для большинства людей, потерявших один или несколько зубов, одномоментная имплантация является наиболее предпочтительным вариантом. Она значительно сокращает процесс лечения, позволяет предупредить разрушение костной ткани в месте отсутствия зубов и восстановить эстетичность улыбки за одно посещение стоматолога.
Она значительно сокращает процесс лечения, позволяет предупредить разрушение костной ткани в месте отсутствия зубов и восстановить эстетичность улыбки за одно посещение стоматолога.
Виды имплантатов. Современные способы восстановления зубов
Что такое дентальная имплантация, какие виды имплантов зубов существуют, их основные преимущества и какие решения предлагает итальянская компания B&B Dental — детальнее рассмотрим в этой статье.
Зубной имплантат — что это?Зубной (дентальный) имплантат — это искусственная конструкция, которая хирургическим путем вживляется в костную ткань челюсти. Имплантат заменяет корень зуба и служит для поддержки зубных протезов при последующем восстановлении зубных рядов с помощью одиночных или мостовидных протезов различной сложности.
Виды дентальных имплантатов
Существует несколько видов имплантов зубов. Самые распространенные из них:
- Внутрикостные
- Поднакостичные
- Внутрислизистые
- Эндодонтически стабилизированные
Внутрикостные имплантаты
Внутрикостные (эндооссальные) имплантаты — самый распространённый вид зубных имплантов.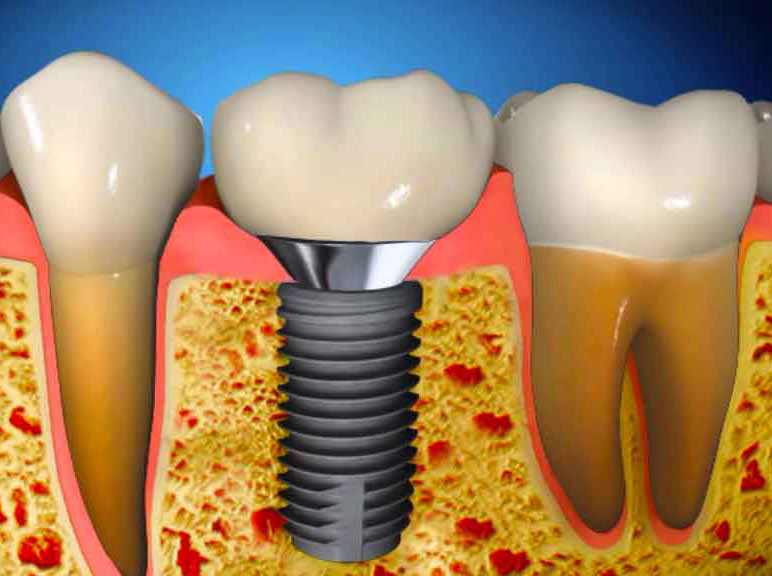 Эти имплантаты устанавливаются в подготовленную хирургическим путем лунку в области нижней или верхней челюстной кости.
Эти имплантаты устанавливаются в подготовленную хирургическим путем лунку в области нижней или верхней челюстной кости.
Имплантат состоит из двух частей:
- Корневая (внутрикостная) часть
- Шейка (располагается вблизи слизистой оболочки)
Их классифицируют на разборные и неразборные имплантаты. Конструкция неразборных имплантатов представляет собой монолитное соединение внутрикостной части и несъемного абатмента. Абатмент — конструкция, которая выступает над десной и служит основанием для будущего протеза.
В случае применения разборных имплантатов абатмент устанавливается непосредственно перед процедурой протезирования и прикрепления коронки. Существуют два метода протезирования с использованием эндоосальных имплантатов: одноэтапный и двухэтапный. При одноэтапном протезировании имплант вживляется в подготовленное ложе, после чего сразу происходит установка протеза.
Двухэтапный метод предполагает прохождение этапа приживления (остеоинтеграции) после постановки внутрикостного имплантата.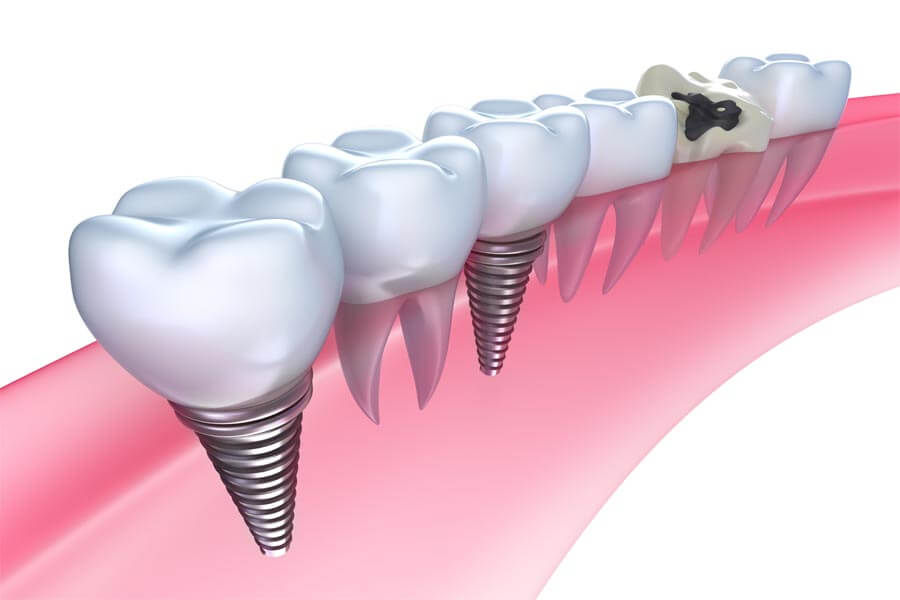 После успешной остеоинтеграции в верхнюю часть имплантата устанавливается абатмент, на который монтируется протез. Внутрикостные имплантаты чаще всего производят из титана. Они имеют разную форму (цилиндра или конуса), анатомически копирующую корень протезируемого зуба.
После успешной остеоинтеграции в верхнюю часть имплантата устанавливается абатмент, на который монтируется протез. Внутрикостные имплантаты чаще всего производят из титана. Они имеют разную форму (цилиндра или конуса), анатомически копирующую корень протезируемого зуба.
Основные преимущества внутрикостных имплантатов:
- Предсказуемость в достижении интеграции в костную ткань
- Легкая установка
- Низкий процент осложнений
Средний период приживления внутрикостных имплантатов 1-3 недели. Заживление послеоперационной раны на верхней челюсти происходит в течение полугода, на нижней — в течение 3 месяцев.
Срок эксплуатации имплантатов: 10-15 лет в зависимости от качества и уровня имплантата (бюджетный или премиум)
Обязательное условие качественной эндооссальной имплантации — отсутствие патологий костной ткани челюсти. Если костная ткань атрофирована и установка внутрикостных имплантатов невозможна, протезирование проводится с использованием поднакостичных имплантатов.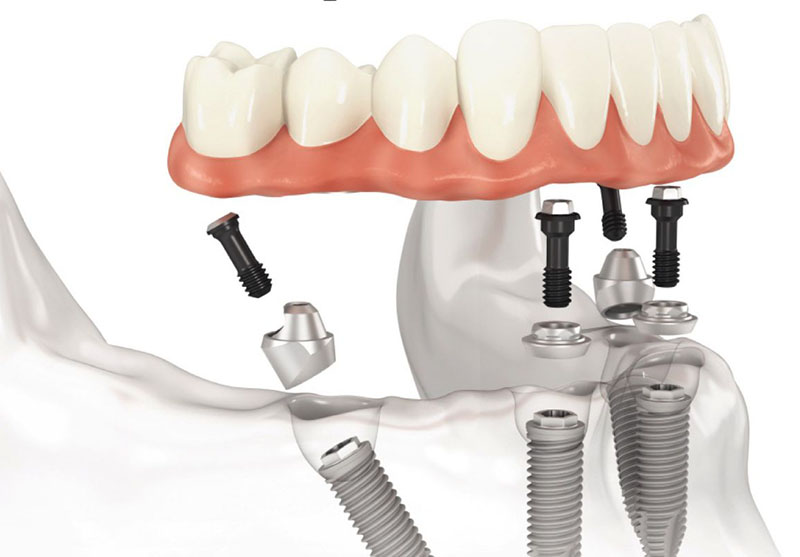
Поднадкостничные имплантаты
Поднадкостничные (субпериостальные) имплантаты — это тонкий металлический каркас с опорами, который устанавливается на челюсть (чаще всего нижнюю) между костью и ее надкостницей. Таким образом достигается максимальная фиксация конструкции с сохранением регенеративных функций надкостницы, которая отвечает за рост и восстановление костной ткани.
Субпериостальные имплантаты изготавливают индивидуально. Для получения точных данных поверхностей челюстной кости пациента используют метод снятия слепка или проводят компьютерную рентгеновскую томографию. Поднадкостичная имплантация также может проводится по одноэтапному или двухэтапному методу.
Одноэтапный метод менее травматичен. Он предполагает одно оперативное вмешательство, в процессе которого устанавливается имплантат. Изготовление субпериостального имплантата происходит на основании снимков компьютерной томографии.
При двухэтапном методе проводится предварительное хирургическое отделение надкостницы от кости. Затем снимается слепок твердых тканей, по которому изготавливают индивидуальный поднадкостничный имплантат. После его изготовления проводится операция имплантации.
Затем снимается слепок твердых тканей, по которому изготавливают индивидуальный поднадкостничный имплантат. После его изготовления проводится операция имплантации.
Основные преимущества субпериостальных имплантатов:
- Восстановление зубного ряда при невозможности установки внутрикостных дентальных имплантатов
Основные недостатки:
- Долгий период заживления
- Не обеспечивают надежную устойчивость из-за отсутствия поддержки в кости челюсти
- Не дают функциональную нагрузку на кость, что может усилить ее атрофию
Внутрислизистые имплантаты
Внутрислизистые (интрамукозные) импланты — двухкомпонентная конструкция, которая используется для установки съемных протезов на верхней челюсти при атрофии альвеолярных отростков и дефектах развития нёба. Обязательное условие для качественной внутрислизистой имплантации — толщина слизистой оболочки должна быть не менее 2 мм. Такие имплантаты имеют грибовидную форму с широким основанием.
Интрамукозные имплантаты состоят из двух частей:
- Нижняя часть (десневая) — имплантируется в слизистую оболочку челюсти
- Верхняя часть (выступающая) — устанавливается в съемный протез
Выступающие части фиксируются в подготовленных углублениях съемного протеза и функционируют по аналогии кнопок на одежде.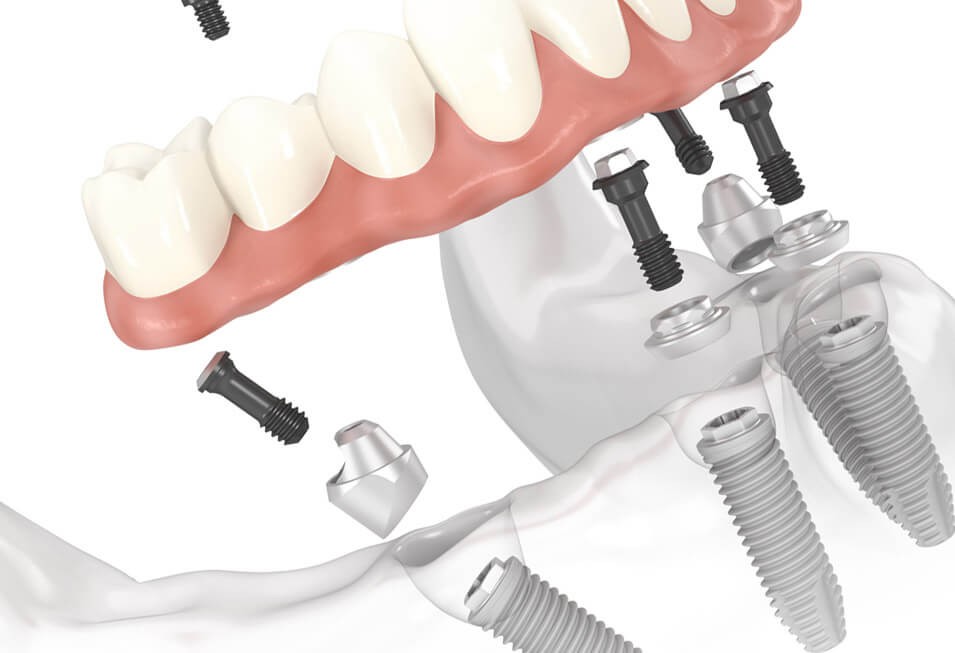 Для надежной фиксации протеза используется до 15 таких имплантов.
Для надежной фиксации протеза используется до 15 таких имплантов.
Основные преимущества внутрислизистых имплантов:
- Доступная цена и легкая заменяемость
- Отсутствие нежелательных повреждений костной ткани при оперативном вмешательстве
- Устанавливаются вне зависимости от особенностей и состояния костной ткани пациента
Основные недостатки:
- Малый срок эксплуатации — 4-5 лет
- Необходимость снимать их на ночь или для чистки
Эндодонтически стабилизированные имплантаты
Эндодонтически стабилизированный имплант — это тонкая металлическая опора, которая вживляется внутрь костной ткани через верхушку зубного корня с целью его укрепления. Такие «внутризубные» имплантаты имеют форму винта с резьбой по всей длине, которая позволяет легко вкрутить имплант в канал зубного корня.
Имплантация с использованием эндодонтически стабилизированных конструкций возможна, если вокруг верхушки корня зуба сохранилось минимум 3-4 мм здорового периодонта.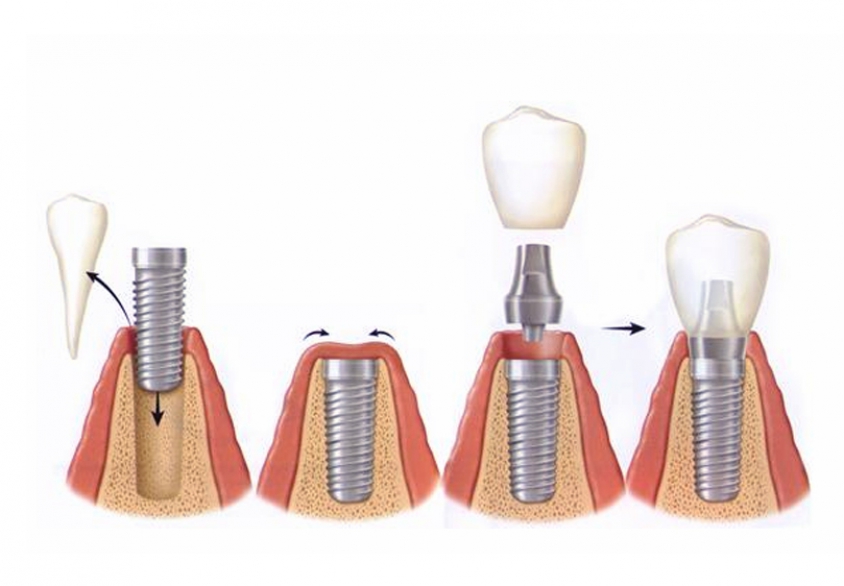 Этот способ имплантации наименее болезненный, поскольку не сопровождается травмированием десны и слизистой оболочки.
Этот способ имплантации наименее болезненный, поскольку не сопровождается травмированием десны и слизистой оболочки.
Основные преимущества эндодонтически стабилизированной имплантации:
- Сохранение родного зуба
- Короткие сроки лечения и реабилитации
- Безболезненность
Основной недостаток:
- Процедуру возможно провести только при наличии здорового зуба и тканей вокруг него
Противопоказания к дентальной имплантации
- Беременность
- Возраст пациента до 16 лет
- Расстройства иммунной системы
- Онкологические заболевания
- Химиотерапия и\или радиотерапия в течении последних 5 лет
- Расстройства системы свертывания крови (коагулопатии, цирроз печени, тромбоцитопения)
- Заболевания соединительной ткани (и лечение стероидными препаратами)
- Сахарный диабет
- Гипертоническая болезнь
- Ишемическая болезнь сердца
- Тяжелые формы заболеваний пародонта
- Врожденная или приобретенная деформация прикуса
- Инфекция в полости рта
При выборе дентальных имплантатов учитывается их стоимость и качество. К сожалению, производители бюджетных имплантатов не предоставляют сертификаты качества на материал, из которого изготовляется их продукция, а также не дают гарантийных обязательств.
К сожалению, производители бюджетных имплантатов не предоставляют сертификаты качества на материал, из которого изготовляется их продукция, а также не дают гарантийных обязательств.
Исследования утверждают, что риск возникновения осложнений после имплантации при использовании бюджетных систем доходит до 20%, в то время как у премиальных систем регистрируются один-два случая осложнений
Одно из главных достоинств дентальных имплантатов Duravit® итальянской компании B&B Dental заключается в их приживаемости, которая составляет 98,2%. Такие высокие показатели достигаются благодаря оригинальному дизайну конструкций и чистому титану марки Grade 4, из которого изготавливаются имплантаты. Это высококачественный биосовместимый материал, который не отторгается организмом человека и гарантирует надежную и безопасную остеоинтеграцию.
Компания B&B Dental предоставляет пожизненную гарантию на все дентальные имплантаты своего производства. Широкий ассортимент и высокое качество выпускаемой продукции позволили компании B&B Dental стать национальным лидером в производстве дентальных имплантатов в Италии.
Широкий ассортимент и высокое качество выпускаемой продукции позволили компании B&B Dental стать национальным лидером в производстве дентальных имплантатов в Италии.
Наиболее популярные серии дентальных имплантатов Duravit®:
1. Duravit® 3P Имплант с тройной резьбой. Легко устанавливается и подходит для большинства операций дентальной имплантации
2. Duravit® EVOLUTION Имплант с глубокой, агрессивной резьбой. Используется для имплантации в кость с низкой плотностью D3-D4
3. Duravit® WIDE Широкий, бочкообразный имплантат. Идеально подходит для одномоментного протезирования в области моляров и премоляров
4. Duravit® SLIM Тонкий имплантат с диаметром 3-3,4 мм. Миниатюрный размер позволяет проводить имплантацию при малом межкорневом расстоянии в кости любой плотности
5. Duravit® MINI Монолитные имплантаты для установки съемных и условно-съемных протезов
Кроме дентальных имплантатов компания B&B Dental предоставляет наборы инструментов для установки имплантов и протезирования, костно-пластические материалы для восстановления костной ткани, титановые и коллагеновые мембраны, физиодиспенсер, а также богатейшую коллекцию протетических элементов для дальнейшего протезирования.
Патент №2563090 «Способ синус-лифтинга при дентальной имплантации»
Патентообладатель(и):
Решетников Алексей Петрович (RU)
Автор(ы):
Решетников Алексей Петрович (RU),
Ураков Александр Ливиевич (RU),
Никитюк Дмитрий Борисович (RU)
СПОСОБ СИНУС-ЛИФТИНГА ПРИ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ
Реферат:
Изобретение относится к медицине, в частности к микрохирургической стоматологии, и может быть использовано для увеличения объема костной ткани верхней челюсти при ее атрофии в области проекции утраченного зуба. Перед операцией на все время ее выполнения дополняют медикаментозное воздействие введением пациента в состояние медикаментозной седации и управляемой гипотонии, для этого определяют величину системного артериального давления и массу тела пациента, выбирают транквилизатор, рассчитывают его дозу с учетом массы тела и величины давления и вводят под контролем психоэмоционального состояния и величины давления вплоть до достижения седации и гипотонии.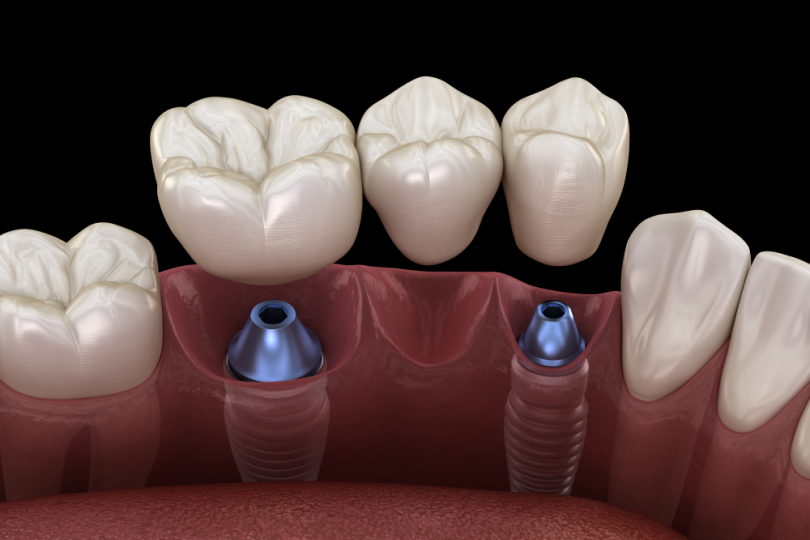 Лучевую диагностику дополняют инфракрасной термографией, для этого выбранную для операции часть лица оставляют открытой для обзора, обзор осуществляют непрерывно и одновременно с термографией в инфракрасном диапазоне спектра излучения тканей с помощью тепловизора в диапазоне от +26 до +36°C. Тепловизор устанавливают напротив выбранной поверхности в положении, обеспечивающем получение на его экране цветного изображения и определение с его помощью температуры кожи лица, слизистой оболочки, раневой поверхности, хирургических инструментов, жидкостей и остеопластических материалов, соприкасающихся с тканями в области раны, оценивают уровень вмешательства в кровоснабжение и гемостаз в ране как безопасный при выявлении температуры тела и локальной температуры тканей пациента в исследуемой области в пределах физиологической нормы и при сохранении показателей осуществляют операцию синус-лифтинга. При выявлении начинающейся общей гипертермии заключают о начале пирогенной реакции, начинают обдувать поверхность тела пациента потоком воздуха комнатной температуры вплоть до нормализации температуры, при сохранении гипертермии вводят путем инъекции гипотермическое средство.
Лучевую диагностику дополняют инфракрасной термографией, для этого выбранную для операции часть лица оставляют открытой для обзора, обзор осуществляют непрерывно и одновременно с термографией в инфракрасном диапазоне спектра излучения тканей с помощью тепловизора в диапазоне от +26 до +36°C. Тепловизор устанавливают напротив выбранной поверхности в положении, обеспечивающем получение на его экране цветного изображения и определение с его помощью температуры кожи лица, слизистой оболочки, раневой поверхности, хирургических инструментов, жидкостей и остеопластических материалов, соприкасающихся с тканями в области раны, оценивают уровень вмешательства в кровоснабжение и гемостаз в ране как безопасный при выявлении температуры тела и локальной температуры тканей пациента в исследуемой области в пределах физиологической нормы и при сохранении показателей осуществляют операцию синус-лифтинга. При выявлении начинающейся общей гипертермии заключают о начале пирогенной реакции, начинают обдувать поверхность тела пациента потоком воздуха комнатной температуры вплоть до нормализации температуры, при сохранении гипертермии вводят путем инъекции гипотермическое средство. При выявлении начинающейся общей гипотермии заключают о начале развития гипотермического синдрома, для его предотвращения внутривенно вводят раствор 10% кальция хлорида в средней терапевтической дозе, в желудок вводят 500 мл питьевой воды при температуре 42°C и одновременно обкладывают тело пациента грелками с теплой водой. При выявлении в исследуемой области начала формирования зоны локальной гипертермии в участке ткани и в хирургическом инструменте тут же орошают их изотоническим раствором 0,9% натрия хлорида при температуре 32-35°C, а перед формированием в кости кольцевой канавки вводят в соответствующую половину полости носа эндоскопический зонд с источником холодного сине-фиолетового света, располагают его напротив естественного отверстия в гайморову пазуху и начинают равномерно освещать ее наружную стенку через это отверстие, после чего фиксируют зонд, выбирают стоматологический бор и начинают формировать им кольцевую канавку при непрерывном визуальном контроле освещенности тканей под рабочим концом в проходящем сине-фиолетовом свете, при этом бор углубляют только до окрашивания тканей, находящихся под ним, в сине-фиолетовый цвет, мембрану Шнейдера отслаивают под непрерывным визуальным контролем ее целостности в проходящем свете, после чего зонд удаляют.
При выявлении начинающейся общей гипотермии заключают о начале развития гипотермического синдрома, для его предотвращения внутривенно вводят раствор 10% кальция хлорида в средней терапевтической дозе, в желудок вводят 500 мл питьевой воды при температуре 42°C и одновременно обкладывают тело пациента грелками с теплой водой. При выявлении в исследуемой области начала формирования зоны локальной гипертермии в участке ткани и в хирургическом инструменте тут же орошают их изотоническим раствором 0,9% натрия хлорида при температуре 32-35°C, а перед формированием в кости кольцевой канавки вводят в соответствующую половину полости носа эндоскопический зонд с источником холодного сине-фиолетового света, располагают его напротив естественного отверстия в гайморову пазуху и начинают равномерно освещать ее наружную стенку через это отверстие, после чего фиксируют зонд, выбирают стоматологический бор и начинают формировать им кольцевую канавку при непрерывном визуальном контроле освещенности тканей под рабочим концом в проходящем сине-фиолетовом свете, при этом бор углубляют только до окрашивания тканей, находящихся под ним, в сине-фиолетовый цвет, мембрану Шнейдера отслаивают под непрерывным визуальным контролем ее целостности в проходящем свете, после чего зонд удаляют. Способ повышает точность, эффективность и безопасность выполнения синус-лифтинга, обеспечивает сохранность здоровья пациента без чувства страха, нервного напряжения, гипертонического криза, коллапса, перфорации мембраны Шнейдера, инфекционного гайморита и кровоподтека в коже лица. 4 з.п. ф-лы, 1 пр.
Способ повышает точность, эффективность и безопасность выполнения синус-лифтинга, обеспечивает сохранность здоровья пациента без чувства страха, нервного напряжения, гипертонического криза, коллапса, перфорации мембраны Шнейдера, инфекционного гайморита и кровоподтека в коже лица. 4 з.п. ф-лы, 1 пр.
Изобретение относится к медицине, в частности к микрохирургической стоматологии, и может быть использовано для увеличения объема костной ткани верхней челюсти при ее атрофии в области проекции утраченного зуба.
Известен способ синус-лифтинга при дентальной имплантации, включающий выполнение перфорационного отверстия в переднебоковой стенке верхнечелюстной пазухи, отслаивание и поднимание слизистой оболочки дна верхнечелюстной пазухи с образованием пространства над костной тканью альвеолярного отростка, укладывание на отслоенную слизистую оболочку со стороны образованного пространства биоматериала Аллоплант в виде твердой мозговой оболочки или фасции, заполнение остальной части пространства биоматериалом, в качестве которого используют аутотрансплантат или биоматериал Аллоплант или их сочетание, причем биоматериал Аллоплант используют в виде костного порошка или костного блока или их комбинации (RU 2397719).
Недостатком способа является узкая сфера применения, низкая точность, безопасность и эффективность при наличии у пациентов высокой вегетативной, нервно-психической, эмоциональной реактивности, низкой свертываемости крови и аномалии строения переднебоковой стенки гайморовой пазухи. Дело в том, что отсутствие медикаментозной седации и управляемой гипотонии сохраняет высокую реактивность пациента, чувство страха, психо-эмоционального переживания во время хирургической операции, что ведет к существенному изменению функции сердечнососудистой системы и к изменению величины системного артериального давления как во время, так и после операции. При этом у некоторой части пациентов величина артериального давления может повыситься и стать причиной развития у них гипертонического криза, инсульта, пареза и/или паралича, у другой части пациентов величина артериального давления может снизиться и стать причиной развития ишемии органов, коллапса и клинической смерти.
Кроме этого, нестабильность величины системного артериального давления у пациента во время хирургической операции исключает стабильность и адекватность кровоснабжения его органов, включая головной мозг и лоскут на ножке, сформированный во время хирургической операции из надкостницы и мягких тканей десны.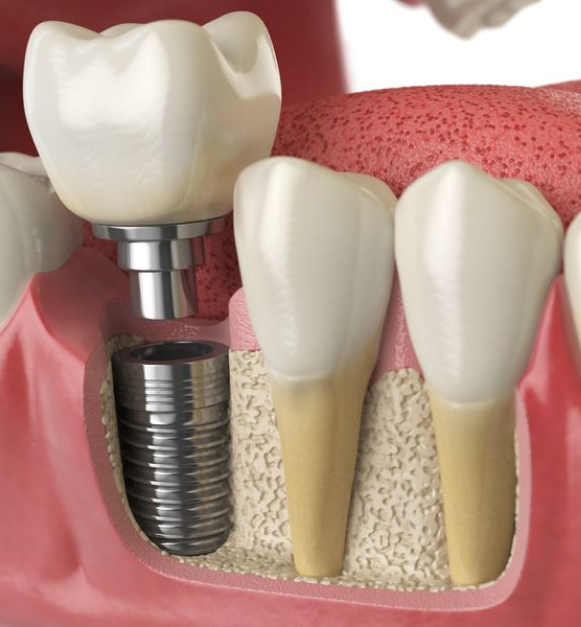 Недостаточность кровоснабжения головного мозга может стать причиной церебральных нарушений, в частности, неадекватного поведения человека во время и после оказания стоматологического пособия. Недостаточность кровоснабжения лоскута на ножке может стать причиной развития в нем ишемического повреждения, отека, кровавого имбибирования, воспаления и последующего отторжения.
Недостаточность кровоснабжения головного мозга может стать причиной церебральных нарушений, в частности, неадекватного поведения человека во время и после оказания стоматологического пособия. Недостаточность кровоснабжения лоскута на ножке может стать причиной развития в нем ишемического повреждения, отека, кровавого имбибирования, воспаления и последующего отторжения.
К тому же, известный способ не предусматривает контроль температуры тканей и хирургических инструментов, контактирующих с ними, и профилактику термических повреждений. Кроме этого, способ не предусматривает мониторинг локальной температуры тканей пациента в области раны и в соседних с ней областях, а также инфракрасную навигацию самих хирургических манипуляций. Это исключает своевременную диагностику внезапного изменения температуры тканей в области хирургической раны и не обеспечивает создание оптимального температурного режима, необходимого для сохранения жизнеспособности тканей и свертывания крови в ране.
В частности, способ не исключает внезапное повышение температуры тканей в области раны выше физиологической нормы, что может случиться по незнанию, по неведению или по ошибке при обработке костной ткани стоматологическим бором или сверлом.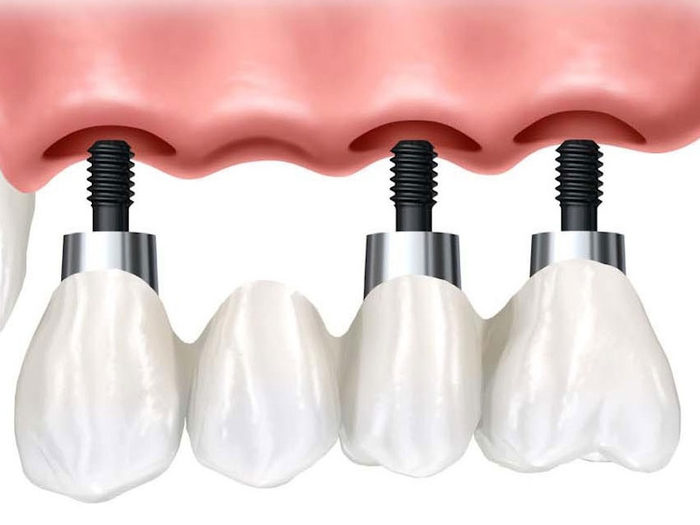 Кроме этого, способ не исключает внезапное повышение температуры в области зияющих кровоточащих сосудов в ране из-за ее локального охлаждения до 24-25°C, холодовое ингибирование свертывания крови и продолжительное кровотечение вследствие орошения раны жидкостью комнатной температуры.
Кроме этого, способ не исключает внезапное повышение температуры в области зияющих кровоточащих сосудов в ране из-за ее локального охлаждения до 24-25°C, холодовое ингибирование свертывания крови и продолжительное кровотечение вследствие орошения раны жидкостью комнатной температуры.
Помимо этого повышение величины системного артериального давления может стать причиной развития внутреннего и/или наружного кровотечения, в том числе причиной повышенной кровоточивости тканей в области хирургической раны, что наиболее вероятно у людей со сниженной свертываемостью крови. Чрезмерно высокая кровоточивость в хирургической ране в области верхней челюсти может стать причиной развития гематомы, кровавого имбибирования тканей в области раны, кровоподтека подкожно-жировой клетчатки и кожи лица, что ухудшает регенерацию раны и эстетический результат операции.
В известном способе отсутствуют рекомендации по предотвращению сквозного разреза мембраны Шнейдера при перфорации кости в области переднебоковой стенки гайморовой пазухи. Более того, известный способ сам обеспечивает перфорацию гайморовой пазухи, чем расширяет перечень послеоперационных осложнений и увеличивает частоту их появления со стороны гайморовой пазухи, поскольку способствует развитию инфекционного гайморита.
Более того, известный способ сам обеспечивает перфорацию гайморовой пазухи, чем расширяет перечень послеоперационных осложнений и увеличивает частоту их появления со стороны гайморовой пазухи, поскольку способствует развитию инфекционного гайморита.
Известен способ синус-аугментации при утрате зуба и дефиците костной ткани в верхней челюсти, который включает предварительную диагностику состояния гайморовой пазухи, структуры и объема кости челюсти, компьютерное моделирование и оценку состояния верхнечелюстной пазухи носа и кости верхней челюсти на предмет наличия воспаления, выбор метода хирургической операции, ее планирование и выполнение при здоровом состоянии верхнечелюстной пазухи носа и кости верхней челюсти под местной анестезией с использованием компьютерной томографической навигации. Помимо этого способ включает открытие полости рта, установку роторасширителя, оттягивание щеки для открытой визуализации выбранной области, выбор места на наружной стороне верхней челюсти в области проекции гайморовой пазухи и утраченного зуба для хирургических манипуляций, выполнение хирургических манипуляций с использованием стоматологического отсоса, специальных микрохирургических инструментов, оптического оборудования и освещения операционного поля. Хирургические манипуляции включают разрез в виде полукруга или подковы мягких тканей и надкостницы вплоть до кости, формирование из них лоскута на ножке, которая размещена вверху лоскута, отделение этого лоскута от кости и отгибание его вверх с оголением поверхности кости в выбранной области, последующее формирование в кости канавки в форме кольца, дном которой является мембрана Шнейдера, отслоение внутреннего сектора кости от мембраны, дополнительное отслаивание нижней части мембраны Шнейдера в области дна гайморовой пазухи от кости верхней челюсти над местом проекции корня утраченного зуба с формированием полости, заполнение образованной полости порошкообразным остеопластическим материалом, выбор пленочного остеопластического материала, выкраивание из него мембраны с оптимальными размерами и формой, укрывание этой мембраной значительной части оголенной кости, включая открытое отверстие в ней, возвращение лоскута на ножке на свое место с укрыванием мембраны из остеопластического материала, ушивание подковообразной раны швами с помощью атравматических игл.
Хирургические манипуляции включают разрез в виде полукруга или подковы мягких тканей и надкостницы вплоть до кости, формирование из них лоскута на ножке, которая размещена вверху лоскута, отделение этого лоскута от кости и отгибание его вверх с оголением поверхности кости в выбранной области, последующее формирование в кости канавки в форме кольца, дном которой является мембрана Шнейдера, отслоение внутреннего сектора кости от мембраны, дополнительное отслаивание нижней части мембраны Шнейдера в области дна гайморовой пазухи от кости верхней челюсти над местом проекции корня утраченного зуба с формированием полости, заполнение образованной полости порошкообразным остеопластическим материалом, выбор пленочного остеопластического материала, выкраивание из него мембраны с оптимальными размерами и формой, укрывание этой мембраной значительной части оголенной кости, включая открытое отверстие в ней, возвращение лоскута на ножке на свое место с укрыванием мембраны из остеопластического материала, ушивание подковообразной раны швами с помощью атравматических игл. (Paolo Martegani, Ferdinando D′Avenia, Maurizio Silvestri, Sanjiv Kanagarja. Maxillary sinus augmentation. Bone, biomaterials & beyond. (Foreword by Per-Ingvar Dranemark). Editors Antonio Barone and Ulf Nannmark. Milano: EDRA LSWR. 2014. P. 71-91).
(Paolo Martegani, Ferdinando D′Avenia, Maurizio Silvestri, Sanjiv Kanagarja. Maxillary sinus augmentation. Bone, biomaterials & beyond. (Foreword by Per-Ingvar Dranemark). Editors Antonio Barone and Ulf Nannmark. Milano: EDRA LSWR. 2014. P. 71-91).
Недостатком способа является узкая сфера применения, низкая точность, безопасность и эффективность при наличии у пациента высокой вегетативной, нервно-психической, эмоциональной реактивности, низкой свертываемости крови и аномалии строения переднебоковой стенки гайморовой пазухи. Дело в том, что местная анестезия не устраняет чувство страха и нервного напряжения, поэтому высокая реактивность пациента является причиной их сильного психического переживания за свою судьбу во время хирургической операции и после нее. Эти переживания вызывают у него во время хирургической операции чувство страха и существенное изменение величины системного артериального давления. При этом у одной части людей артериальное давление может повыситься и стать причиной развития гипертонического криза, инсульта, пареза и/или паралича, у другой части людей артериальное давление может снизиться и стать причиной развития гипоксии, ишемии органов, коллапса и клинической смерти.
Кроме этого, нестабильность величины системного артериального давления у пациента во время хирургической операции исключает стабильность и адекватность кровоснабжения его органов, включая головной мозг и лоскут на ножке, сформированный во время хирургической операции из надкостницы и мягких тканей десны. Недостаточность кровоснабжения головного мозга может стать причиной ишемии и гипоксии клеток коры головного мозга, что вызывает нарушение умственных способностей человека. Недостаточность кровоснабжения лоскута на ножке может стать причиной развития в нем ишемического повреждения, воспаления и отторжения.
К тому же, известный способ не предусматривает непрерывный мониторинг локальной температуры тканей пациента в области раны и в соседних с ней областях и тепловизорную инфракрасную навигацию самих хирургических манипуляций. Это не исключает случайное охлаждение и нагревание тканей раны, что может ухудшить гемостаз из-за охлаждения и стать причиной ожога из-за нагревания, поскольку исключает своевременную диагностику внезапного изменения температуры тканей в области хирургической раны.
К тому же, способ не учитывает температуру тела пациента во время операции, не исключает наличие лихорадки, перегревания, гипотермического синдрома, а также развитие пиррогенной реакции на вводимые лекарства или материалы. К тому же способ не обеспечивает своевременное выявление локальной гипертермии тканей в области хирургической раны, которая может превысить безопасный уровень и вызвать термический ожог тканей. Такое термическое осложнение может случиться при орошении тканей теплым или горячим изотоническим раствором по незнанию, по неведению или по ошибке, а также при обработке костной ткани стоматологическим бором или сверлом в отсутствии инфракрасной навигации. Кроме этого, способ не обеспечивает своевременное охлаждение перегретых участков.
Помимо этого повышение величины системного артериального давления может стать причиной развития длительных внутренних и/или наружных кровотечений, в том числе — из разрезанных кровеносных сосудов в области хирургической раны, что наиболее вероятно при отсутствии контроля локальной температуры тканей в области раны у людей со сниженной свертываемостью крови. Длительная и повышенная кровоточивость может стать причиной развития гематомы, кровавого имбибирования тканей, кровоподтека кожи лица и ухудшения эстетических результатов операции.
Длительная и повышенная кровоточивость может стать причиной развития гематомы, кровавого имбибирования тканей, кровоподтека кожи лица и ухудшения эстетических результатов операции.
В свою очередь, в известном способе отсутствуют рекомендации по предотвращению сквозного разреза мембраны Шнейдера при формировании кольцеобразной канавки в кости в области переднебоковой стенки гайморовой пазухи у людей с аномалией строения стенки гайморовой пазухи. Известный способ не содержит рекомендаций по безопасному выполнению этой канавки в кости с помощью стоматологического бора независимо от толщины костной стенки. В частности, способ не содержит рекомендаций по визуальному контролю и обеспечению оптимального и безопасного углубления стоматологического бора во время формирования с его помощью этой костной канавки. Способ лишен критерия адекватности углубления при формировании костной канавки бором на всем ее протяжении, что не исключает многократную перфорацию мембраны Шнейдера и гайморовой пазухи. Помимо этого, способ не содержит рекомендаций по контролю за целостностью мембраны Шнейдера при ее отслаивании от кости верхней челюсти над местом проекции утраченного зуба. Все это снижает точность, безопасность и эффективность операции, так как расширяет перечень послеоперационных осложнений и увеличивает частоту их появления со стороны гайморовой пазухи, поскольку способствует развитию инфекционного гайморита.
Помимо этого, способ не содержит рекомендаций по контролю за целостностью мембраны Шнейдера при ее отслаивании от кости верхней челюсти над местом проекции утраченного зуба. Все это снижает точность, безопасность и эффективность операции, так как расширяет перечень послеоперационных осложнений и увеличивает частоту их появления со стороны гайморовой пазухи, поскольку способствует развитию инфекционного гайморита.
Известен способ открытого синус-лифтинга при здоровом состоянии верхнечелюстных пазух носа. Способ осуществляется через дополнительное отверстие, которое формируется в боковой стенке гайморовой пазухи. При этом на дно гайморовой пазухи вводится остепластический материал. Предварительно для оценки состояния и выявления особенностей строения пазух и костей челюсти пациент проходит рентгенографическое обследование. Собственно операция сводится к тому, что со стороны ротовой полости проводится небольшой разрез до области клыка, который обнажает латеральную (внешнюю) стенку пазухи. Затем в этом месте формируется отверстие в кости, через которое вглубь него до синуса вводится хирургический инструмент, с помощью которого производится отслоение слизистой оболочки от кости, а затем в образованный «мешочек» вводится костная ткань. При этом костный материал вводится под слизистую, которая затем плотно накрывает его сверху. (Открытый двухэтапный синуслифтинг. . Найдено в Интернет 21.07.2014).
Затем в этом месте формируется отверстие в кости, через которое вглубь него до синуса вводится хирургический инструмент, с помощью которого производится отслоение слизистой оболочки от кости, а затем в образованный «мешочек» вводится костная ткань. При этом костный материал вводится под слизистую, которая затем плотно накрывает его сверху. (Открытый двухэтапный синуслифтинг. . Найдено в Интернет 21.07.2014).
Недостатком способа является узкая сфера применения, низкая точность, безопасность и эффективность при наличии у пациента высокой вегетативной, нервно-психической, эмоциональной реактивности, низкой свертываемости крови и/или аномалии строения передне-боковой стенки гайморовой пазухи. Дело в том, что отсутствие седации и управляемой гипотонии сохраняет высокую реактивность пациентов, вызывает у них чувство страха и нервного переживания, что ведет к существенному изменению величины системного артериального давления во время хирургической операции и после нее. При этом у части людей артериальное давление может повышаться во время и после операции. В результате во время и после операции у одной части людей повышается кровоточивость хирургической раны, возникает гипертонический криз, инсульт, парез и/или паралич, у другой части людей развивается акроцианоз, коллапс и клиническая смерть.
В результате во время и после операции у одной части людей повышается кровоточивость хирургической раны, возникает гипертонический криз, инсульт, парез и/или паралич, у другой части людей развивается акроцианоз, коллапс и клиническая смерть.
Кроме этого, изменение величины системного артериального давления у пациентов во время хирургической операции исключает стабильность кровоснабжения их органов, включая головной мозг и лоскут на ножке, сформированный во время хирургической операции из надкостницы и мягких тканей десны. Это может стать причиной развития ишемического повреждения в тканях лоскута, усиления локального воспаления и ухудшения заживления раны после завершения операции, а также причиной неадекватного поведения человека во время и после оказания стоматологического пособия.
Помимо этого повышение величины системного артериального давления может стать причиной развития длительных внутренних и/или наружных кровотечений, в том числе кровотечений из разрезанных кровеносных сосудов в области хирургической раны, что наиболее вероятно при отсутствии контроля локальной температуры тканей в области раны у людей со сниженной свертываемостью крови, поскольку охлаждение ингибирует свертывание крови. Длительная и повышенная кровоточивость может стать причиной развития гематомы, кровавого имбибирования тканей, кровоподтека кожи лица и ухудшения эстетических результатов операции.
Длительная и повышенная кровоточивость может стать причиной развития гематомы, кровавого имбибирования тканей, кровоподтека кожи лица и ухудшения эстетических результатов операции.
К тому же, известный способ не предусматривает инфракрасную навигацию хирургической операции, мониторинг локальной температуры тканей пациента в области раны и в соседних с ней областях. Это исключает своевременную диагностику внезапного изменения температуры тела пациента и/или тканей в области операции и не обеспечивает создание оптимального температурного режима, необходимого, с одной стороны, для сохранения жизнеспособности тканей, а с другой стороны, для оптимального свертывания крови и гемостаза в ране.
В частности, способ не учитывает температуру тела пациента во время операции, не исключает развитие общей гипо- или гипертермии (переохлаждения, перегревания, лихорадки, пирогенной реакции на лекарства и биоматериалы), а также не исключает внезапное развитие локальной гипертермии тканей в области раны и повышение локальной температуры выше допустимого уровня. Поэтому способ не обеспечивает своевременную диагностику ухудшения состояния здоровья пациента, в частности, развитие у него теплового удара или локального ожога от неконтролируемого перегрева (по неведению или по случайности) со стороны не известного излучателя тепловой энергии. При этом локальная температура тканей в области хирургической раны может повыситься выше безопасного уровня и вызвать термический ожог тканей. Такое термическое осложнение может случиться при орошении тканей теплым или горячим изотоническим раствором по незнанию, по неведению или по ошибке, а также при обработке костной ткани стоматологическим бором или сверлом в отсутствии инфракрасной навигации. Кроме этого, способ не обеспечивает немедленное локальное охлаждение нагретого участка до нормальной температуры.
Поэтому способ не обеспечивает своевременную диагностику ухудшения состояния здоровья пациента, в частности, развитие у него теплового удара или локального ожога от неконтролируемого перегрева (по неведению или по случайности) со стороны не известного излучателя тепловой энергии. При этом локальная температура тканей в области хирургической раны может повыситься выше безопасного уровня и вызвать термический ожог тканей. Такое термическое осложнение может случиться при орошении тканей теплым или горячим изотоническим раствором по незнанию, по неведению или по ошибке, а также при обработке костной ткани стоматологическим бором или сверлом в отсутствии инфракрасной навигации. Кроме этого, способ не обеспечивает немедленное локальное охлаждение нагретого участка до нормальной температуры.
Помимо этого, в известном способе отсутствуют рекомендации по предотвращению сквозного разреза мембраны Шнейдера при формировании кольцеобразной канавки в кости в области переднебоковой стенки гайморовой пазухи у людей с аномалией строения стенки. Известный способ не содержит рекомендаций по обеспечению оптимальной глубины этой канавки на всем ее протяжении независимо от толщины костной стенки. В частности, способ не содержит рекомендаций по визуальному контролю и обеспечению оптимального и безопасного углубления стоматологического бора во время формирования с его помощью этой костной канавки. Способ лишен критерия адекватности углубления при формировании костной канавки бором на всем ее протяжении, что не исключает многократную перфорацию гайморовой пазухи. Это снижает точность, безопасность и эффективность операции, так как расширяет перечень послеоперационных осложнений и увеличивает частоту их появления со стороны гайморовой пазухи, поскольку способствует развитию инфекционного гайморита.
Известный способ не содержит рекомендаций по обеспечению оптимальной глубины этой канавки на всем ее протяжении независимо от толщины костной стенки. В частности, способ не содержит рекомендаций по визуальному контролю и обеспечению оптимального и безопасного углубления стоматологического бора во время формирования с его помощью этой костной канавки. Способ лишен критерия адекватности углубления при формировании костной канавки бором на всем ее протяжении, что не исключает многократную перфорацию гайморовой пазухи. Это снижает точность, безопасность и эффективность операции, так как расширяет перечень послеоперационных осложнений и увеличивает частоту их появления со стороны гайморовой пазухи, поскольку способствует развитию инфекционного гайморита.
Задачей изобретения является расширение сферы применения, повышение точности, безопасности и эффективности за счет медикаментозной седации, управляемой гипотонии, тепловизорной инфракрасной навигации и освещения гайморовой пазухи холодным светом в сине-фиолетовом диапазоне спектра излучения.
Техническим результатом является хирургическая операция при «нужной» величине системного артериального давления, свертываемости крови в хирургической ране, температуре тканей, освещенности мембраны Шнейдера, что сохраняет здоровье пациенту, устраняет чувство страха, нервного напряжения, предотвращает развитие гипертонического криза, коллапса, перфорации мембраны Шнейдера, инфекционного гайморита и кровоподтека в коже лица.
Сущность способа синус-лифтинга при дентальной имплантации в условиях дефицита костной ткани и здорового состояния верхнечелюстной пазухи носа и кости верхней челюсти, включающего лучевую диагностику состояния и объема гайморовой пазухи, кости и мягких тканей челюсти, компьютерное моделирование их участка в выбранном месте, выбор метода микрохирургической операции, ее планирование и выполнение под медикаментозным воздействием с использованием компьютерной томографической навигации в условиях предварительного открытия полости рта, установки роторасширителя, оттягивания щеки для визуализации выбранной области, выбора места для хирургических манипуляций на наружной стороне верхней челюсти в области проекции гайморовой пазухи над утраченным зубом, проведение манипуляций с использованием специальных микрохирургических инструментов, оптического оборудования и освещения операционного поля, и заключающихся в разрезе мягких тканей и надкостницы вплоть до кости с формированием из них лоскута в виде полукруга или подковы на ножке, размещенной вверху, последующее отделение этого лоскута от кости, отгибание лоскута вверх, оголение кости в выбранной области, формирование в ней канавки в форме кольца, отслаивание образованного овального участка кости от мембраны, удаление изолированного сегмента кости из раны, отслаивание нижней части мембраны Шнейдера от кости в области сформированного в ней овального окошка с формированием полости, расположенной в области дна гайморовой пазухи над местом утраченного зуба, заполнение этой полости текучим и пластичным остеопластическим материалом, выкраивание из пленочного остеопластического материала отрезка в форме зеркальной копии лоскута на ножке, помещение этого отрезка своей плоскостью на поверхность оголенной кости с прикрытием овального окошка в ней, возвращение лоскута на ножке на исходное место с укрыванием уложенного отрезка, ушивание подковообразной раны швами с помощью атравматических игл, заключается в том, что медикаментозное воздействие дополняют перед операцией на все время ее выполнения медикаментозной седацией и управляемой гипотонией, для этого определяют величину системного артериального давления и массу тела пациента, выбирают транквилизатор, рассчитывают его дозу с учетом массы тела и величины давления и вводят под контролем психоэмоционального состояния и величины давления вплоть до достижения седации и гипотонии, лучевую диагностику дополняют инфракрасной термографией, для этого выбранную для операции часть лица оставляют открытой для обзора, обзор осуществляют непрерывно и одновременно с термографией в инфракрасном диапазоне спектра излучения тканей с помощью тепловизора в диапазоне от +26 до +36°С, тепловизор устанавливают напротив выбранной поверхности в положении, обеспечивающем получение на его экране цветного изображения и определение с его помощью температуры кожи лица, слизистой оболочки, раневой поверхности, хирургических инструментов, жидкостей и остеопластических материалов, соприкасающихся с тканями в области раны, оценивают уровень вмешательства в кровоснабжение и гемостаз в ране как безопасный при выявлении температуры тела и локальной температуры тканей пациента в исследуемой области в пределах физиологической нормы и при сохранении показателей осуществляют операцию синус-лифтинга; при выявлении начинающейся общей гипертермии заключают о начале пирогенной реакции, начинают обдувать поверхность тела пациента потоком воздуха комнатной температуры вплоть до нормализации температуры, при сохранении гипертермии вводят путем инъекции гипотермическое средство; при выявлении начинающейся общей гипотермии заключают о начале развития гипотермического синдрома, для его предотвращения внутривенно вводят раствор 10% кальция хлорида в средней терапевтической дозе, в желудок вводят 500 мл питьевой воды при температуре 42°С и одновременно обкладывают тело пациента грелками с теплой водой; при выявлении в исследуемой области начала формирования зоны локальной гипертермии в участке ткани и в хирургическом инструменте тут же орошают их изотоническим раствором 0,9% натрия хлорида при температуре 32-35°С, а перед формированием в кости кольцевой канавки вводят в соответствующую половину полости носа эндоскопический зонд с источником холодного сине-фиолетового света, располагают его напротив естественного отверстия в гайморову пазуху и начинают равномерно освещать ее наружную стенку через это отверстие, после чего фиксируют зонд, выбирают стоматологический бор и начинают формировать им кольцевую канавку при непрерывном визуальном контроле освещенности тканей под рабочим концом в проходящем сине-фиолетовом свете, при этом бор углубляют только до окрашивания тканей, находящихся под ним, в сине-фиолетовый цвет, мембрану Шнейдера отслаивают под непрерывным визуальным контролем ее целостности в проходящем свете, после чего зонд удаляют.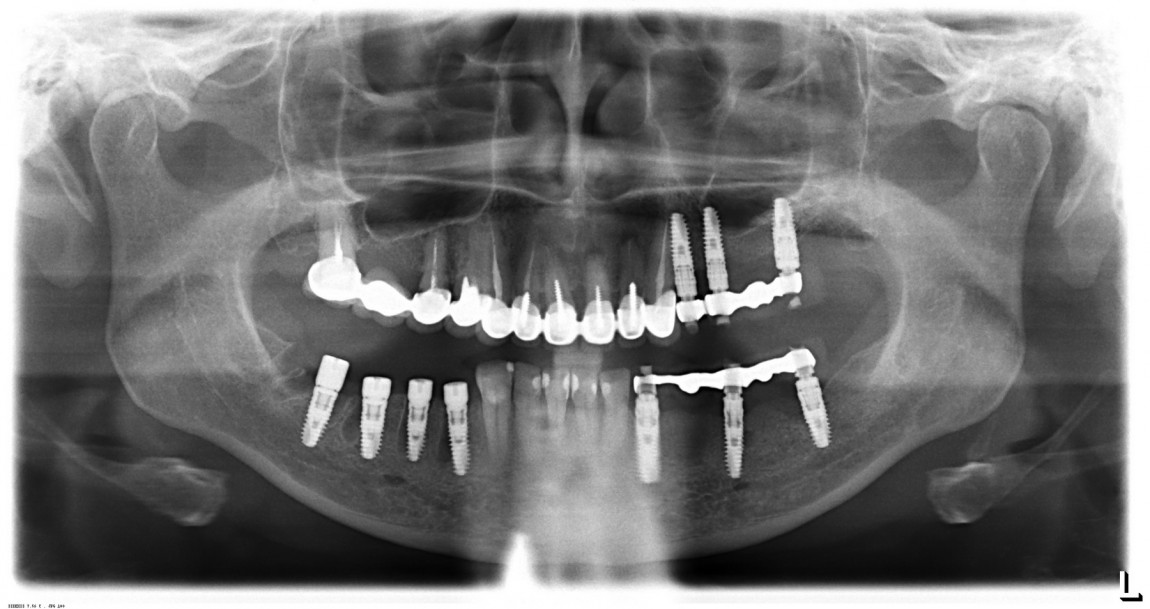
В заявленном способе введение пациента перед началом операции на все время ее выполнения в состояние медикаментозной седации и управляемой гипотонии расширяет сферу применения, повышает точность, безопасность и эффективность синус-лифтинга, поскольку обеспечивает стабильное состояние психоэмоциональной и сердечно-сосудистой деятельности в организме пациента во время хирургических манипуляций и после операции, поскольку предотвращает у него развитие чувства страха и нервного напряжения. Это уменьшает обострение кровотечений у пациентов с гипокоагуляционным синдромом, гипертонической или гипотонической болезнью. Дело в том, что состояние медикаментозной седации и управляемой гипотонии исключает внезапное развитие у пациента гипертонического криза, разрыва кровеносных сосудов, гематомы, внутреннего и наружного кровотечения, кровоподтека, а также коллапса и клинической смерти. Определение массы тела и величины системного артериального давления необходимо для выбора и расчета вводимой дозы транквилизаторы, а мониторинг величины артериального давления при введении транквилизатора необходимо для определения момента достижения требуемого уровня гипотонии. Иными словами, при введении транквилизатора мониториг величины артериального давления и определение момента достижения гипотонии является критерием адекватности препарата.
Иными словами, при введении транквилизатора мониториг величины артериального давления и определение момента достижения гипотонии является критерием адекватности препарата.
Дополнение лучевой диагностики инфракрасной термографией, сохранение выбранной для операции части лица открытой для обзора, осуществление обзора в инфракрасном диапазоне спектра излучения тканей с помощью тепловизора в диапазоне от +26 до +36°С непрерывно и одновременно с термометрией, устанавливание тепловизора напротив выбранной поверхности в положении, обеспечивающем получение на его экране изображения открытой части верхней челюсти пациента и оценку температурного режима кожи лица, слизистой оболочки, раневой поверхности, хирургических инструментов, жидкостей и остеопластических материалов, соприкасающихся с тканями в области раны, по динамике цвета их изображения на экране прибора, расширяет сферу применения, повышает точность, безопасность и эффективность операции синус-лифтинга, поскольку обеспечивает непрерывное получение дополнительной информации в инфракрасном диапазоне спектра излучения о температуре кожи, слизистой оболочки, мягких тканей полости рта, твердых, мягких тканей, крови в раневой поверхности, хирургических инструментов, жидкостей и остеопластических материалов, соприкасающихся с тканями в области раны.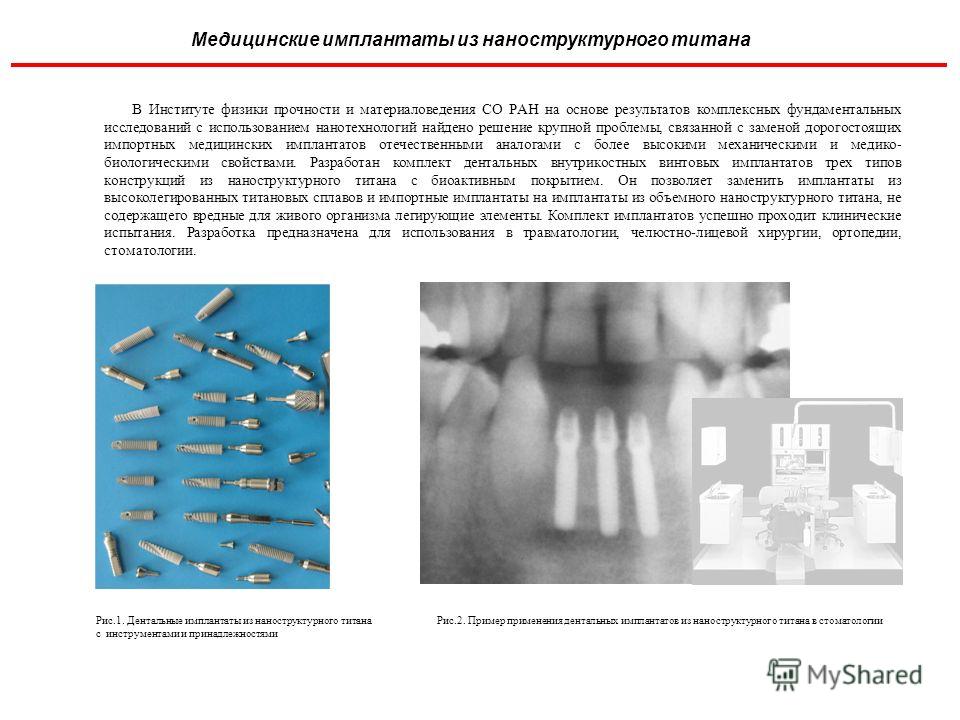 Дело в том, что температура этих тканей, в частности, в оголенной и влажной поверхности хирургической раны, соприкасающихся с сухим воздухом комнатной температуры, позволяет судить о состоянии жизнедеятельности организма, в частности, о его реактивности, о достаточности снабжения артериальной кровью, о наличии и степени местного раздражающего и/или прижигающего действия. При этом термометрия раневой поверхности и соприкасающихся с ней хирургических инструментов, жидкостей и остеопластических материалов обеспечивает получение прямой и срочной информации о температуре тканей в области раны.
Дело в том, что температура этих тканей, в частности, в оголенной и влажной поверхности хирургической раны, соприкасающихся с сухим воздухом комнатной температуры, позволяет судить о состоянии жизнедеятельности организма, в частности, о его реактивности, о достаточности снабжения артериальной кровью, о наличии и степени местного раздражающего и/или прижигающего действия. При этом термометрия раневой поверхности и соприкасающихся с ней хирургических инструментов, жидкостей и остеопластических материалов обеспечивает получение прямой и срочной информации о температуре тканей в области раны.
Определение температуры тела и локальной температуры в исследуемой области в пределах физиологической нормы во время операции позволяет оценивать уровень вмешательства в гомеостаз, в кровоснабжение и в гемостаз в области раны как безопасный, а осуществление операции синус-лифтинга при сохранении стабильной температуры повышает точность, безопасность и эффективность способа, поскольку обеспечивает, с одной стороны, «нужное» время свертывания крови в ране, с другой стороны, «нужную» степень кровоснабжения тканей. Дело в том, что локальная температура является симптомом диагностики степени обеспеченности тканей кислородом и артериальной кровью, а также условий гемостаза, поскольку гипоксия и ишемия уменьшают интенсивность метаболизма, выработки тепла и температуры тканей, а гипотермия ингибирует свертывание крови.
Дело в том, что локальная температура является симптомом диагностики степени обеспеченности тканей кислородом и артериальной кровью, а также условий гемостаза, поскольку гипоксия и ишемия уменьшают интенсивность метаболизма, выработки тепла и температуры тканей, а гипотермия ингибирует свертывание крови.
В связи с этим при сохранении температуры тканей в хирургической ране в пределах нормального уровня прогнозируют возможность сохранения здоровья и жизни пациента, поэтому при сохранении показателей температуры осуществляют стандартную операцию синус-лифтинга, что исключает ненужное дополнительное стоматологическое и реанимационное пособие в виде медикаментозных и хирургических воздействий, снижающих безопасность и эффективность оперативного вмешательства.
При выявлении начинающейся общей гипертермии заключают о начале пирогенной реакции, поскольку повышение температуры тканей в этих условиях возникает из-за общей реакции пациента на вмешательства, и гипертермия является одним из универсальных диагностических симптомов повышенной реактивности организма. Обдувание при этом поверхности тела пациента воздухом комнатной температуры, осуществляемое вплоть до нормализации температуры, а при сохранении гипертермии введении гипотермического средства путем инъекции расширяет область применения, повышает точность, безопасность и эффективность способа, поскольку устраняет угрозу здоровью пациента.
Обдувание при этом поверхности тела пациента воздухом комнатной температуры, осуществляемое вплоть до нормализации температуры, а при сохранении гипертермии введении гипотермического средства путем инъекции расширяет область применения, повышает точность, безопасность и эффективность способа, поскольку устраняет угрозу здоровью пациента.
При выявлении начинающейся общей гипотермии заключают о начале переохлаждения или развития гипотермического синдрома, поскольку внезапное понижение температуры тканей в этих условиях возникает из-за общей реакции организма пациента на проводимые вмешательства. Дело в том, что гипотермия является одним из универсальных диагностических симптомов критического состояния здоровья, чрезмерно сниженной реактивности организма, переохлаждения и гипоксии. Внутривенное введение раствора 10% кальция хлорида в средней терапевтической дозе, 500 мл питьевой воды при температуре 42°С в желудок и одновременное обкладывание тела пациента грелками с теплой водой расширяет область применения, повышает точность, безопасность и эффективность способа, поскольку устраняет случайное переохлаждение организма пациента и угрозу здоровью пациента.
При выявлении начинающейся локальной гипертермии в тканях и инструментах в области раны заключают о начале несанкционированного нагревания либо физико-химического раздражения тканей (происходящих по случайности, по неведению, по незнанию или по неосторожности), что уменьшает жизнеспособность в участках ишемии и воспаления. В связи с этим немедленное орошение выявленного нагретого участка тканей и соприкасающегося с ним инструмента изотоническим раствором 0,9% натрия хлорида при температуре 32-35°С эффективно и безопасно понижает его температуру, чем повышает его жизнеспособность в условиях ишемии и воспаления.
Введение перед формированием кольцевой канавки в соответствующую половину полости носа эндоскопического зонда с источником холодного света в сине-фиолетовом диапазоне спектра излучения, расположение его в месте расположения естественного отверстия в гайморову пазуху, направление в нее через это отверстие луча света, которым равномерно освещают ее наружную стенку, выбор стоматологического бора, формирование им кольцевой канавки при непрерывном визуальном контроле степени освещенности кости под рабочим наконечником бора, который углубляют только до начала просвечивания тканей под ним, расширяет сферу применения, повышает точность, безопасность и эффективность синус-лифтинга, поскольку обеспечивает получение дополнительной информации о толщине тканей в области дна канавки, а углубление канавки в кости верхней челюсти наконечником бора до изменения цвета тканей, находящихся под ним, и принятия ими сине-фиолетового цвета представляет собой критерий адекватности формиования канавки.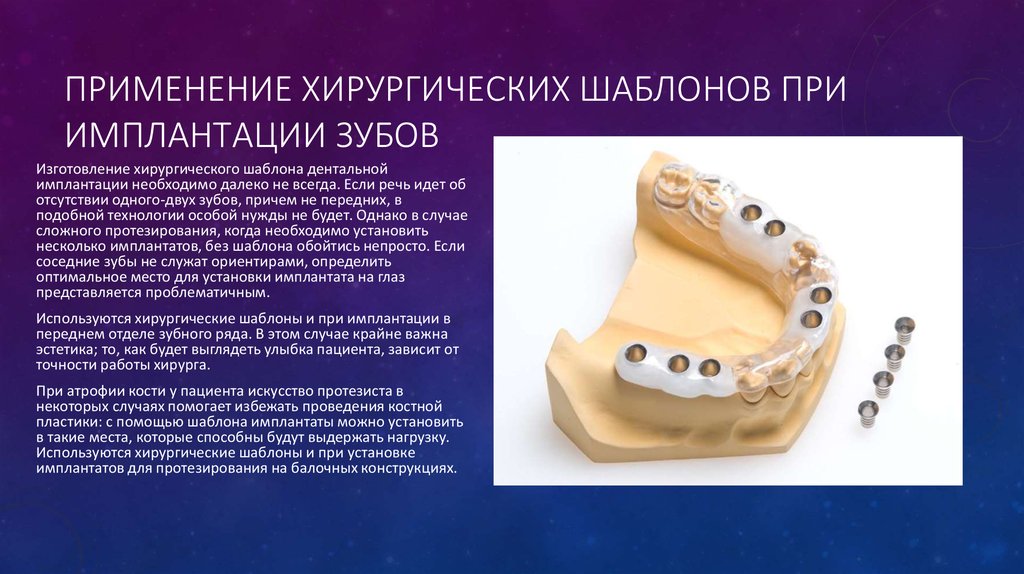 Дело в том, что в указанных условиях луч холодного света со стороны гайморовой пазухи не просвечивает непрозрачную кость верхней челюсти, но просвечивает мембрану Шнейдера, поскольку она бесцветная и прозрачная. Поэтому просвечивание тканей под рабочим наконечником стоматологического бора во время формирования с его помощью углубления в кости является симптомом оптимальности глубины канавки, а прекращение увеличения ее глубины обеспечивает сохранность мембраны Шнейдера и исключает ее перфорацию бором. Помимо этого, направление в гайморову пазуху холодного света в сине-фиолетовом диапазоне спектра излучения обеспечивает визуализацию просвечивания мембраны Шнейдера.
Дело в том, что в указанных условиях луч холодного света со стороны гайморовой пазухи не просвечивает непрозрачную кость верхней челюсти, но просвечивает мембрану Шнейдера, поскольку она бесцветная и прозрачная. Поэтому просвечивание тканей под рабочим наконечником стоматологического бора во время формирования с его помощью углубления в кости является симптомом оптимальности глубины канавки, а прекращение увеличения ее глубины обеспечивает сохранность мембраны Шнейдера и исключает ее перфорацию бором. Помимо этого, направление в гайморову пазуху холодного света в сине-фиолетовом диапазоне спектра излучения обеспечивает визуализацию просвечивания мембраны Шнейдера.
Отслаивание вырезанного сегмента кости от мембраны Шнейдера и последующее отслаивание этой мембраны от кости верхней челюсти с формированием полости над местом утраченного зуба, производимого под непрерывным визуальным контролем целостности состояния мембраны по степени просвечивания мембраны, освещаемой со стороны гайморовой пазухи холодным светом в сине-фиолетовом диапазоне спектра излучения, и удаление эндоскопического зонда после завершения процесса отслаивания и контроля целостности мембраны расширяет сферу применения, повышает точность, безопасность и эффективность способа, так как исключает формирование «по случайности», «по неведению» и «по незнанию» перфорации мембраны Шнейдера и гайморовой пазухи.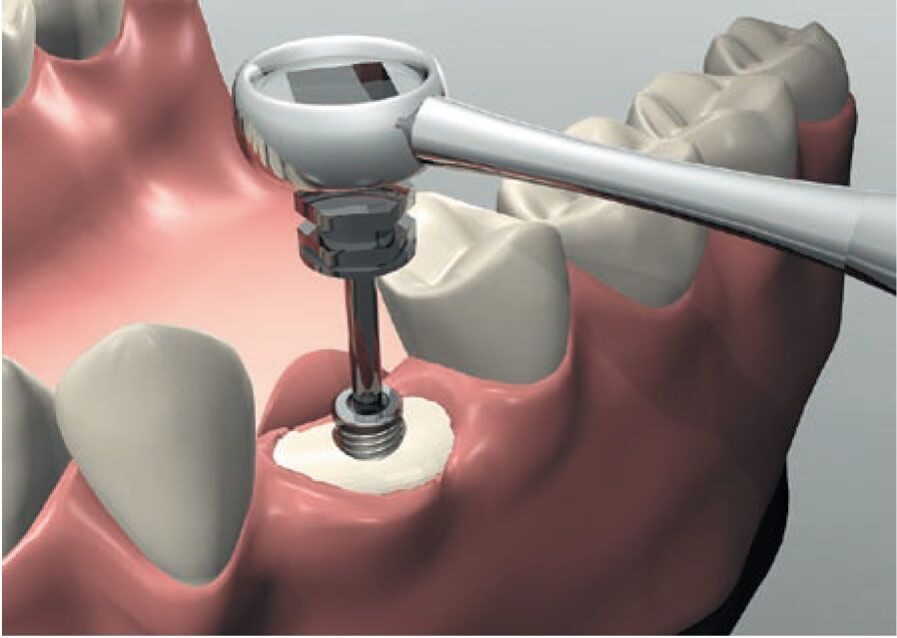
Способ осуществляют следующим образом. Предварительно у пациента определяют массу тела и величину системного артериального давления, анализируют данные о состоянии его здоровья, выбирают транквилизатор, рассчитывают его дозу и вводят, оказывая с его помощью перед операцией на все время ее выполнения медикаментозное воздействие, которым вводят пациента в состояние медикаментозной седации и управляемой гипотонии. Параллельно лучевую диагностику дополняют инфракрасной термографией с помощью тепловизора. Для этого выбранную часть лица оставляют открытой для обзора. Обзор осуществляют непрерывно и одновременно с термографией в инфракрасном диапазоне спектра излучения тканей с помощью тепловизора в диапазоне от +26 до +36°С. Тепловизор устанавливают напротив выбранной поверхности в положении, обеспечивающем получение на его экране цветного изображения и определение с его помощью температуры кожи лица, слизистой оболочки, раневой поверхности, хирургических инструментов, жидкостей и остеопластических материалов, соприкасающихся с тканями в области раны. Уровень вмешательства в кровоснабжение и в гемостаз в ране оценивают как безопасный при выявлении температуры тела и локальной температуры тканей пациента в исследуемой области в пределах физиологической нормы и при сохранении этих показателей осуществляют операцию синус-лифтинга. При выявлении начинающейся общей гипертермии заключают о начале пирогенной реакции, начинают обдувать поверхность тела пациента потоком воздуха комнатной температуры вплоть до нормализации температуры, а при сохранении гипертермии вводят путем инъекции гипотермическое средство. При выявлении начинающейся общей гипотермии заключают о начале переохлаждения и развития гипотермического синдрома, для его предотвращения внутривенно вводят раствор 10% кальция хлорида в средней терапевтической дозе, в желудок вводят 500 мл питьевой воды при температуре 42°С и одновременно обкладывают тело пациента грелками с теплой водой. При выявлении в исследуемой области начала формирования зоны локальной гипертермии в участке ткани и в хирургическом инструменте тут же орошают их изотоническим раствором 0,9% натрия хлорида при температуре 32-35°С.
Уровень вмешательства в кровоснабжение и в гемостаз в ране оценивают как безопасный при выявлении температуры тела и локальной температуры тканей пациента в исследуемой области в пределах физиологической нормы и при сохранении этих показателей осуществляют операцию синус-лифтинга. При выявлении начинающейся общей гипертермии заключают о начале пирогенной реакции, начинают обдувать поверхность тела пациента потоком воздуха комнатной температуры вплоть до нормализации температуры, а при сохранении гипертермии вводят путем инъекции гипотермическое средство. При выявлении начинающейся общей гипотермии заключают о начале переохлаждения и развития гипотермического синдрома, для его предотвращения внутривенно вводят раствор 10% кальция хлорида в средней терапевтической дозе, в желудок вводят 500 мл питьевой воды при температуре 42°С и одновременно обкладывают тело пациента грелками с теплой водой. При выявлении в исследуемой области начала формирования зоны локальной гипертермии в участке ткани и в хирургическом инструменте тут же орошают их изотоническим раствором 0,9% натрия хлорида при температуре 32-35°С. Перед формированием в кости кольцевой канавки вводят в соответствующую половину полости носа эндоскопический зонд с источником холодного сине-фиолетового света, который располагают напротив естественного отверстия в гайморову пазуху и начинают равномерно освещать ее наружную стенку через это отверстие. После этого фиксируют зонд, выбирают стоматологический бор и начинают формировать им кольцевую канавку при непрерывном визуальном контроле освещенности тканей под рабочим концом в проходящем сине-фиолетовом свете. При этом бор углубляют только до окрашивания тканей, находящихся под ним, в сине-фиолетовый цвет. После этого отслаивают мембрану Шнейдера от кости верхней челюсти под непрерывным визуальным контролем ее целостности в проходящем сине-фиолетовом свете. Зонд удаляют после завершения отслаивания мембраны и контроля ее целостности.
Перед формированием в кости кольцевой канавки вводят в соответствующую половину полости носа эндоскопический зонд с источником холодного сине-фиолетового света, который располагают напротив естественного отверстия в гайморову пазуху и начинают равномерно освещать ее наружную стенку через это отверстие. После этого фиксируют зонд, выбирают стоматологический бор и начинают формировать им кольцевую канавку при непрерывном визуальном контроле освещенности тканей под рабочим концом в проходящем сине-фиолетовом свете. При этом бор углубляют только до окрашивания тканей, находящихся под ним, в сине-фиолетовый цвет. После этого отслаивают мембрану Шнейдера от кости верхней челюсти под непрерывным визуальным контролем ее целостности в проходящем сине-фиолетовом свете. Зонд удаляют после завершения отслаивания мембраны и контроля ее целостности.
Пример 1. В стоматологическую клинику обратилась за помощью пациентка П. в возрасте 46 лет, страдающая нервно-психическими расстройствами, гипертонической болезнью и повышенной кровоточивостью десен. При обследовании, проведенном в плановые сроки ее посещения клиники после установки ей на верхний ряд зубов брекетов 12 месяцев назад, была проведена дополнительная диагностика состояния зубов верхней челюсти. При рентгеновском исследовании было обнаружено наличие уменьшения объема костной ткани в верхней челюсти справа из-за атрофии кости, развившейся над местом давней утраты зуба 16, наличие аномалии строения гайморовой пазухи и неравномерности толщины ее наружной стенки в месте проекции утраченного зуба 16. Причем, толщина кости над местом утраченного зуба 16 составила 5 мм. Кроме этого, проведенные биохимические анализы крови показали наличие у пациентки гипокоагуляционной активности плазмы.
При обследовании, проведенном в плановые сроки ее посещения клиники после установки ей на верхний ряд зубов брекетов 12 месяцев назад, была проведена дополнительная диагностика состояния зубов верхней челюсти. При рентгеновском исследовании было обнаружено наличие уменьшения объема костной ткани в верхней челюсти справа из-за атрофии кости, развившейся над местом давней утраты зуба 16, наличие аномалии строения гайморовой пазухи и неравномерности толщины ее наружной стенки в месте проекции утраченного зуба 16. Причем, толщина кости над местом утраченного зуба 16 составила 5 мм. Кроме этого, проведенные биохимические анализы крови показали наличие у пациентки гипокоагуляционной активности плазмы.
Так как имеющийся дефицит кости не позволял гарантировать высокое качество дентальной имплантации с учетом анализа полученных результатов было принято решение о выполнении открытого синус-лифтинга. Однако в связи с тем, что пациентка испытывала сильное волнение, тревогу и страх от предстоящей операции, а также в связи с тем, что она страдала нервно-психическими расстройствами, гипертонической болезнью, гипокоагуляционным синдромом и имела неравномерность толщины наружной стенки гайморовой пазухи в области проекции утраченного зуба возможность применения известных способов синус-лифтинга была исключена, поскольку они лишены рекомендаций по предотвращению чувства страха, нервного напряжения, гипертонического криза, перфорации мембраны Шнейдера, инфекционного гайморита, кровоточивости раны и кровавого имбибирования тканей. Поэтому было решено применить предложенный способ.
Поэтому было решено применить предложенный способ.
Перед операцией с целью безопасного и эффективного применения лекарственных средств, предназначенных для введения пациентки в состояние медикаментозной седации и управляемой гипотонии, была определена масса ее тела, величина системного артериального давления и температура тела, которые составили 65 кг, 156/85 мм рт.ст. и 36,6°С соответственно. Кроме этого, было определено, что физическое состояние пациентки соответствовало ASA II. После этого в подкожную вену левого предплечья был установлен внутривенный катетер марки Bbraun, 20G и начато мониторирование с помощью монитора «Shiller Argus» показателей артериального давления, пульса и сатурации, которые в самом начале составили 156/85 мм рт.ст., 84 удара в минуту и 97% соответственно. Пациентку поместили в стоматологическое кресло. После придания ее телу «нужного» положения анестезиолог провел анализ данных о состоянии здоровья, выбрал транквилизатор, рассчитал его дозу и ввел пациентке 5 мг раствора мидазолама (DORMICUM®, 5 мг/мл — 3 мл, Производитель Ф.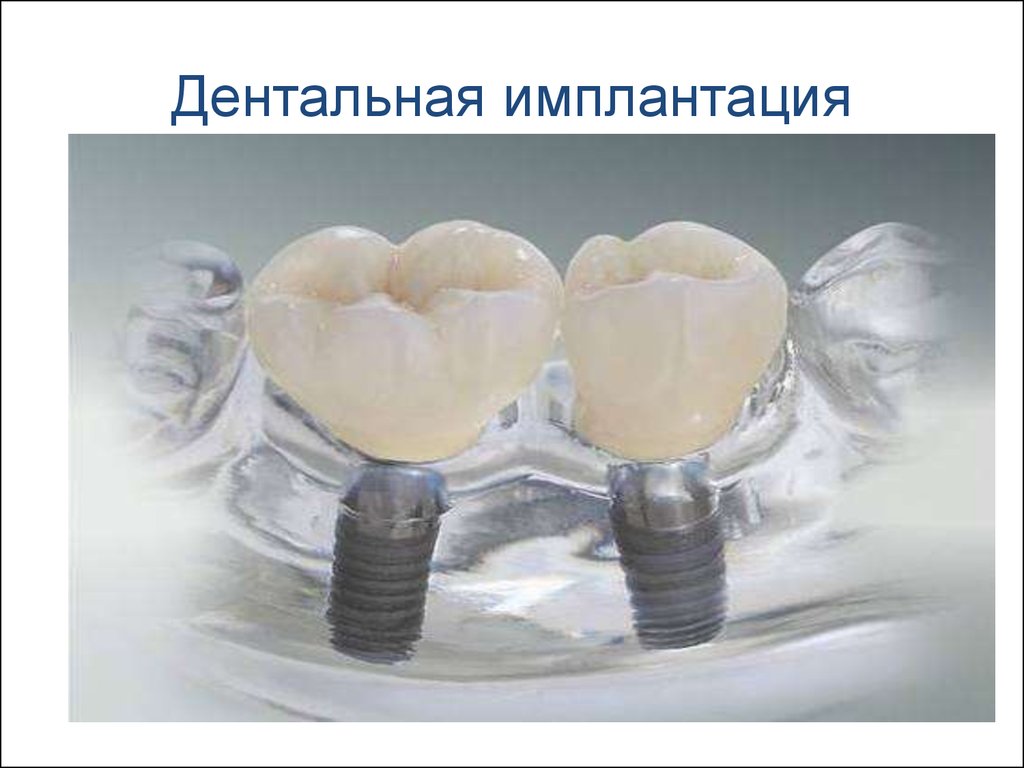 Хоффман-Ля Рош Лтд, Швейцария) за 5 минут через установленный в вену катетер. После этого пациентка успокоилась, закрыла глаза и перестала разговаривать. При этом величина системного артериального давления снизилась до 110/65 мм рт. ст. В то же время, она реагировала на речь. Поэтому по просьбе стоматолога пациентка открыла рот. Затем после установки роторасширителя стоматолог осмотрел полость рта, выбрал место предполагаемого операционного поля и установил голову пациентки в «нужное» положение, которое обеспечивало визуальный осмотр и инфракрасную термографию с помощью тепловизора избранной для осмотра области. Тепловизор марки ТН91ХХ (NEC, USA) установили на треногу напротив исследуемой области, настроили прибор на исследование в диапазоне 26-36°С, получили на экране прибора изображение исследуемой области в инфракрасном диапазоне спектра излучения тканей и начали мониторинг инфракрасной термографии, которую осуществляли на протяжении всей операции. Сразу после открытия рта на экране прибора изображение кожи лица и тканей полости рта пациентки имело красно-оранжево-желтый цвет, что соответствовало температуре 35-32°С и свидетельствовало о физиологической норме температуры кожи лица, слизистой оболочки полости рта, зубов и брекетов, установленных на них.
Хоффман-Ля Рош Лтд, Швейцария) за 5 минут через установленный в вену катетер. После этого пациентка успокоилась, закрыла глаза и перестала разговаривать. При этом величина системного артериального давления снизилась до 110/65 мм рт. ст. В то же время, она реагировала на речь. Поэтому по просьбе стоматолога пациентка открыла рот. Затем после установки роторасширителя стоматолог осмотрел полость рта, выбрал место предполагаемого операционного поля и установил голову пациентки в «нужное» положение, которое обеспечивало визуальный осмотр и инфракрасную термографию с помощью тепловизора избранной для осмотра области. Тепловизор марки ТН91ХХ (NEC, USA) установили на треногу напротив исследуемой области, настроили прибор на исследование в диапазоне 26-36°С, получили на экране прибора изображение исследуемой области в инфракрасном диапазоне спектра излучения тканей и начали мониторинг инфракрасной термографии, которую осуществляли на протяжении всей операции. Сразу после открытия рта на экране прибора изображение кожи лица и тканей полости рта пациентки имело красно-оранжево-желтый цвет, что соответствовало температуре 35-32°С и свидетельствовало о физиологической норме температуры кожи лица, слизистой оболочки полости рта, зубов и брекетов, установленных на них.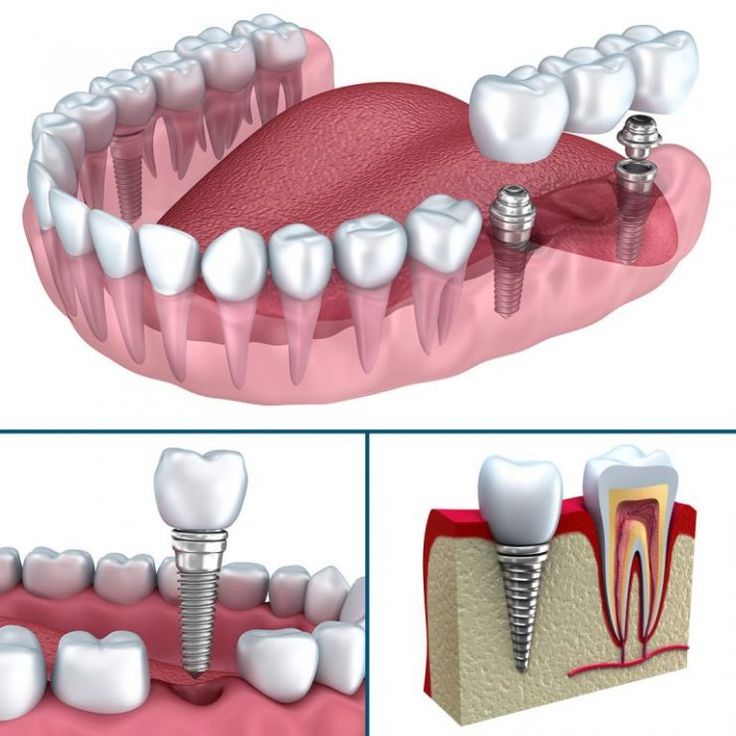
Величина системного артериального давления у пациентки к этому моменту составила 110/65 мм рт. ст. Врач анестезиолог-реаниматолог констатировал достижение у пациентки состояния медикаментозной седации и управляемой гипотонии. На этом основании было решено начать операцию синус-лифтинга с дентальной имплантацией, и стоматолог выполнил локальную анестезию правой стороны верхней челюсти пациентки.
При этом пациентка оставалась в состоянии медикаментозной седации и управляемой гипотонии до завершения операции, а с помощью инфракрасной термографии непрерывно контролировали температуру кожи лица, слизистой оболочки, раневой поверхности, хирургических инструментов, жидкостей и остеопластических материалов, соприкасающихся с тканями в области раны. Операция длилась 1,5 часа. При этом мидазолам вводился в вену в дозе 0,1 мг/кг/час. Такое введение обеспечивало поддержание состояния умеренной седации и гипотонии, при котором пациентка реагировала на словесную речь, могла выполнять команды врача и сохраняла легкую тактильную чувствительность. Ее спонтанное дыхание и гемодинамика не страдали. В течении всей операции показатели артериального давления находились в диапазоне 110/65-105/62 мм рт.ст., показатели частоты сердечных сокращений находились в диапазоне 80-69 ударов в минуту, показатели частоты дыхания — в диапазоне 12-14 в минуту, показатели сатурации — в диапазоне 97-95%, температура тела пациентки оставалась в пределах 36,5-36,6°С, а локальная температура мягких и твердых тканей в полости рта оставалась в пределах 35-32°С, что соответствовало физиологической норме.
Ее спонтанное дыхание и гемодинамика не страдали. В течении всей операции показатели артериального давления находились в диапазоне 110/65-105/62 мм рт.ст., показатели частоты сердечных сокращений находились в диапазоне 80-69 ударов в минуту, показатели частоты дыхания — в диапазоне 12-14 в минуту, показатели сатурации — в диапазоне 97-95%, температура тела пациентки оставалась в пределах 36,5-36,6°С, а локальная температура мягких и твердых тканей в полости рта оставалась в пределах 35-32°С, что соответствовало физиологической норме.
Перед началом формирования в кости кольцевой канавки ввели в правую половину полости носа гибкий модифицированный назофарингоскоп марки «Atmos» диаметром 3,2 мм, который был снабжен источником холодного синего света. Расположили источник света напротив естественного отверстия в правую гайморову пазуху, добились освещения с его помощью полости и начали равномерно освещать ее наружную стенку через это отверстие, после чего зафиксировали инструмент в носу.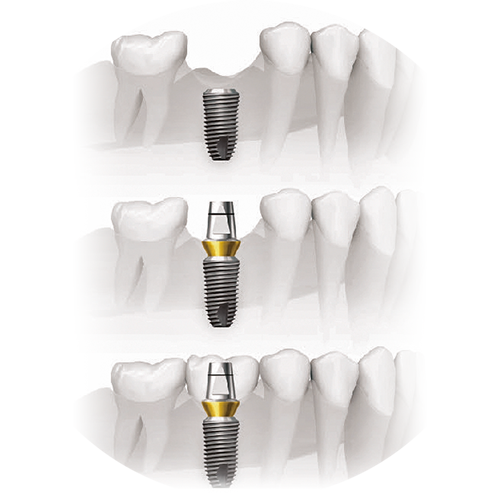 После этого выбрали для формирования канавки в кости стоматологический бор сферической формы марки SS WHITE HP 801-023 с напылением алмазной крошки и с его помощью начали формировать кольцевую канавку при непрерывном визуальном контроле освещенности тканей под рабочим концом в проходящем сине-фиолетовом свете.
После этого выбрали для формирования канавки в кости стоматологический бор сферической формы марки SS WHITE HP 801-023 с напылением алмазной крошки и с его помощью начали формировать кольцевую канавку при непрерывном визуальном контроле освещенности тканей под рабочим концом в проходящем сине-фиолетовом свете.
В самом начале формирования канавки было определено повышение температуры рабочего конца инструмента сначала с 25°С до 32°С, а затем — до 35°С, после чего температура рабочего конца продолжила повышаться и при превышении ее на 0,1°С по сравнению с уровнем температуры оголенной кости было сделано заключение о начале формирования зоны локальной гипертермии. С целью ее устранения и для предотвращения дальнейшего нагревания бора и тканей под ним тут же оросили их изотоническим раствором 0,9% натрия хлорида при температуре 32°С. Уже через секунду после орошения температура бора и тканей под ним уменьшилась до 33°С и в ходе последующего выполнения хирургической операции не превышала значений физиологической нормы.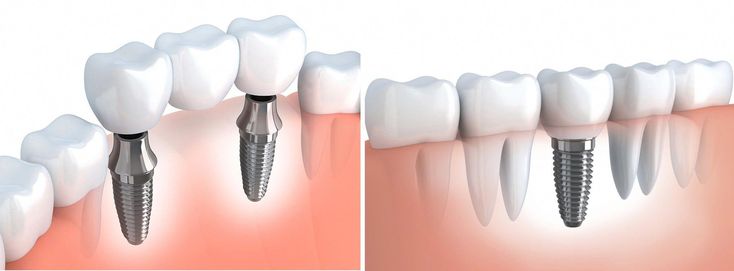 При формировании канавки рабочий конец бора углубляли каждый раз только до момента появления окрашивания тканей, находящихся под ним, в сине-фиолетовый цвет. На основании результатов мониторинга общей и локальной температуры уровень вмешательства в кровоснабжение и в гемостаз в области хирургической раны был оценен как безопасный, поэтому операция синус-лифтинга продолжилась затем без дополнительных общих и локальных температурных воздействий.
При формировании канавки рабочий конец бора углубляли каждый раз только до момента появления окрашивания тканей, находящихся под ним, в сине-фиолетовый цвет. На основании результатов мониторинга общей и локальной температуры уровень вмешательства в кровоснабжение и в гемостаз в области хирургической раны был оценен как безопасный, поэтому операция синус-лифтинга продолжилась затем без дополнительных общих и локальных температурных воздействий.
После полного формирования в кости верхней челюсти канавки в форме кольца начали отслаивать овальный сегмент кости от мембраны Шнейдера. Отслаивание кости производили под непрерывным визуальным контролем целостности мембраны в проходящем синем свете. По степени освещенности мембраны в проходящем синем свете убедились в полной сохранности мембраны и в отсутствии ее перфорации. Удалили овальный сегмент кости и произвели отслаивание мембраны Шнейдера в нижней части гайморовой пазухи от кости верхней челюсти. Отслаивание ее производили также под непрерывным визуальным контролем целостности мембраны в проходящем синем свете. Завершили отслаивание, убедились в целостности мембраны и удалили из носа назофаригнгоскоп. Затем в кости верхней челюсти на месте утраченного зуба просверлили канал и ввели в него имплантат. Заполнили сформированную полость пластичным остеопластическим материалом «Osteobiol® mp3», который был использован в объеме 0,75 мл. Закрыли рану остеопластической мембраной «Osteobiol® Evolution» площадью 20×15 мм, затем лоскутом на ножке и ушили края раны косметическим шовным материалом с помощью атравматической иглы. Прекратили введение мидазолама. Для восстановления реактивности пациентки внутривенно ввели раствор флумазенила в дозе 0,5 мг. Через 7 минут у пациентки полностью восстановилось сознание. Ее состояние было оценено как удовлетворительное. При этом у нее отсутствовал страх и нервное напряжение, отсутствовало кровотечение из раны, полностью отсутствовали воспоминания о прошедшей операции. Величина системного артериального давления оставалась на уровне 115/67 мм рт.ст. без изменений.
Завершили отслаивание, убедились в целостности мембраны и удалили из носа назофаригнгоскоп. Затем в кости верхней челюсти на месте утраченного зуба просверлили канал и ввели в него имплантат. Заполнили сформированную полость пластичным остеопластическим материалом «Osteobiol® mp3», который был использован в объеме 0,75 мл. Закрыли рану остеопластической мембраной «Osteobiol® Evolution» площадью 20×15 мм, затем лоскутом на ножке и ушили края раны косметическим шовным материалом с помощью атравматической иглы. Прекратили введение мидазолама. Для восстановления реактивности пациентки внутривенно ввели раствор флумазенила в дозе 0,5 мг. Через 7 минут у пациентки полностью восстановилось сознание. Ее состояние было оценено как удовлетворительное. При этом у нее отсутствовал страх и нервное напряжение, отсутствовало кровотечение из раны, полностью отсутствовали воспоминания о прошедшей операции. Величина системного артериального давления оставалась на уровне 115/67 мм рт.ст. без изменений.
Затем пациентка оставалась в клинике под наблюдением еще 3 часа. При этом отсутствовали приступы психоза, невроза, гипертонического криза, коллапса, внутреннего и наружного кровотечения. После этого пациентка в удовлетворительном состоянии и ясном сознании была отправлена домой в сопровождении родственников.
При этом отсутствовали приступы психоза, невроза, гипертонического криза, коллапса, внутреннего и наружного кровотечения. После этого пациентка в удовлетворительном состоянии и ясном сознании была отправлена домой в сопровождении родственников.
Дальнейшее наблюдение за пациенткой показало отсутствие послеоперационных осложнений и, в частности, отсутствие перфорации мембраны Шнейдера, инфекционного гайморита и кровоподтека в коже лица и шеи. При этом кожа в области лица и шеи сохраняла розовый цвет и нормальный уровень теплоизлучения.
Таким образом, предложенный способ за счет медикаментозной седации, управляемой гипотонии, тепловизорной инфракрасной навигации и освещения гайморовой пазухи холодным светом в сине-фиолетовом диапазоне спектра излучения обеспечивает высокое качество психоэмоционального состояния пациента и освещенности мембраны Шнейдера, что сохраняет здоровье пациенту, устраняет чувство страха, нервного напряжения, предотвращает развитие гипертонического криза, коллапса, перфорации мембраны Шнейдера, инфекционного гайморита и кровоподтека в коже лица.
Формула изобретения
1. Способ синус-лифтинга при дентальной имплантации в условиях дефицита костной ткани в верхней челюсти и здоровом состоянии верхнечелюстной пазухи носа и кости верхней челюсти, включающий лучевую диагностику состояния и объема гайморовой пазухи, кости и мягких тканей челюсти, компьютерное моделирование их участка в выбранном месте, выбор метода микрохирургической операции, ее планирование и выполнение под медикаментозным воздействием с использованием компьютерной томографической навигации в условиях предварительного открытия полости рта, установки роторасширителя, оттягивания щеки для визуализации выбранной области, выбора места для хирургических манипуляций на наружной стороне верхней челюсти в области проекции гайморовой пазухи над утраченным зубом, проведение манипуляций с использованием микрохирургических инструментов, оптического оборудования и освещения операционного поля, заключающихся в разрезе мягких тканей и надкостницы вплоть до кости с формированием из них лоскута в виде подковы или полукруга на ножке, размещенной вверху, последующее отделение этого лоскута от кости, отгибание лоскута вверх, оголение кости в выбранной области, формирование в ней канавки в форме кольца, отслаивание образованного овального участка кости от мембраны, удаление изолированного сегмента кости из раны, отслаивание нижней части мембраны Шнейдера от кости в области сформированного в ней овального окошка с формированием полости, расположенной в области дна гайморовой пазухи над местом утраченного зуба, заполнение этой полости текучим и пластичным остеопластическим материалом, выкраивание из пленочного остеопластического материала отрезка в форме зеркальной копии лоскута на ножке, помещение этого отрезка своей плоскостью на поверхность оголенной кости с прикрытием овального окошка в ней, возвращение лоскута на ножке на исходное место с укрыванием уложенного отрезка, ушивание раны швами с помощью атравматических игл, отличающийся тем, что медикаментозное воздействие дополняют перед операцией на все время ее выполнения медикаментозной седацией и управляемой гипотонией, для этого определяют величину системного артериального давления и массу тела пациента, выбирают транквилизатор, рассчитывают его дозу с учетом массы тела и величины давления и вводят под контролем психоэмоционального состояния и величины давления вплоть до достижения седации и гипотонии, лучевую диагностику дополняют инфракрасной термографией, для этого выбранную для операции часть лица оставляют открытой для обзора, обзор осуществляют непрерывно и одновременно с термографией в инфракрасном диапазоне спектра излучения тканей с помощью тепловизора в диапазоне от +26 до +36°C, тепловизор устанавливают напротив выбранной поверхности в положении, обеспечивающем получение на его экране цветного изображения и определение с его помощью температуры кожи лица, слизистой оболочки, раневой поверхности, хирургических инструментов, жидкостей и остеопластических материалов, соприкасающихся с тканями в области раны, оценивают уровень вмешательства в кровоснабжение и гемостаз в ране как безопасный при выявлении температуры тела и локальной температуры тканей пациента в исследуемой области в пределах физиологической нормы и при сохранении показателей осуществляют операцию синус-лифтинга; при выявлении гипертермии или гипотермии осуществляют их коррекцию и также выполняют операцию синус-лифтинга.
2. Способ по п. 1, отличающийся тем, что при выявлении в исследуемой области начала формирования зоны локальной гипертермии в участке ткани и в хирургическом инструменте тут же орошают их изотоническим раствором 0,9% натрия хлорида при температуре 32-35°С.
3. Способ по п. 1, отличающийся тем, что при выявлении начинающейся общей гипертермии заключают о начале пирогенной реакции, начинают обдувать поверхность тела пациента потоком воздуха комнатной температуры вплоть до нормализации температуры, при сохранении гипертермии вводят путем инъекции гипотермическое средство.
4. Способ по п. 1, отличающийся тем, что при выявлении начинающейся общей гипотермии заключают о начале развития гипотермического синдрома, для его предотвращения внутривенно вводят раствор 10% кальция хлорида в средней терапевтической дозе, в желудок вводят 500 мл питьевой воды при температуре +42°С и одновременно обкладывают тело пациента грелками с теплой водой.
5. Способ по п. 1, отличающийся тем, что перед формированием в кости кольцевой канавки вводят в соответствующую половину полости носа эндоскопический зонд с источником холодного сине-фиолетового света, располагают его напротив естественного отверстия в гайморову пазуху и начинают равномерно освещать ее наружную стенку через это отверстие, после чего фиксируют зонд, выбирают стоматологический бор и начинают формировать им кольцевую канавку при непрерывном визуальном контроле освещенности тканей под рабочим концом в проходящем сине-фиолетовом свете, при этом бор углубляют только до окрашивания тканей, находящихся под ним, в сине-фиолетовый цвет, мембрану Шнейдера отслаивают под непрерывным визуальным контролем ее целостности в проходящем свете, после чего зонд удаляют.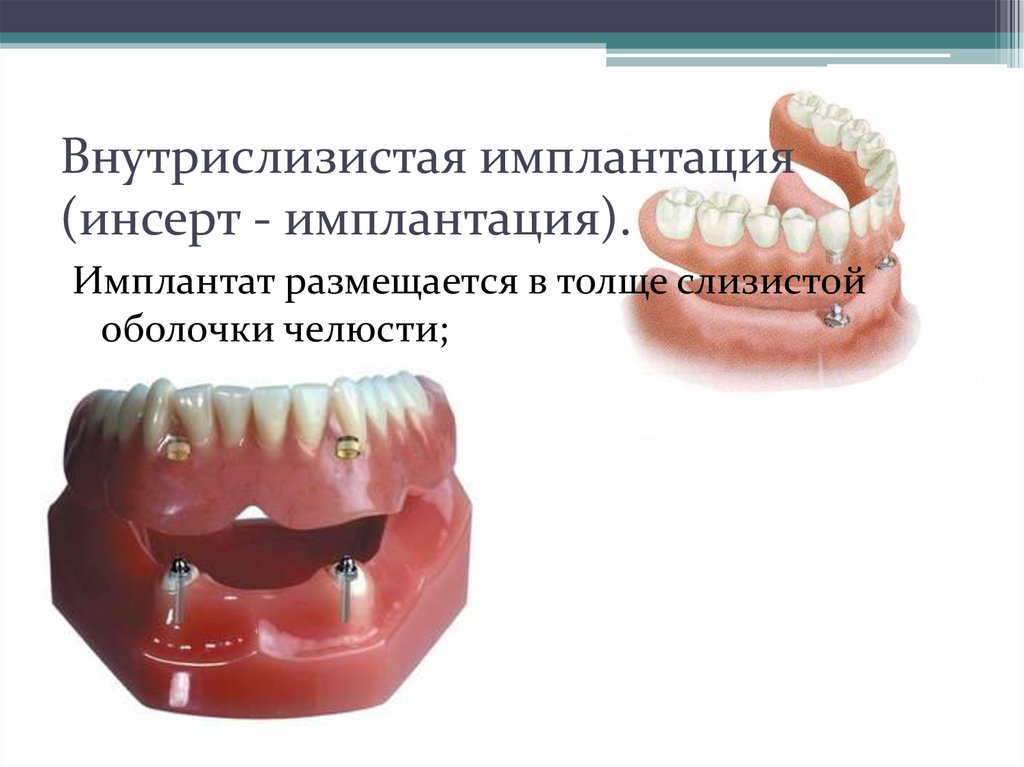
404 Cтраница не найдена
Размер:
AAA
Изображения Вкл. Выкл.
Обычная версия сайта
К сожалению запрашиваемая страница не найдена.
Но вы можете воспользоваться поиском или картой сайта ниже
|
|
Применение зубных имплантатов Здравоохранение и социальная помощь Эссе
Информация: 2120 слов (8 страниц) Эссе по сестринскому делу
Опубликовано: 11 февраля 2020 г.
Ссылка на это
Метки: стоматологический
Поделись этим: Фейсбук Твиттер Реддит LinkedIn WhatsApp
Недавним прорывом в области стоматологии стала разработка и успешное применение зубных имплантатов. С момента своего появления процедура, благодаря многим преимуществам, зарекомендовала себя как достойная дальнейшего использования. Затем он продолжал занимать устойчивую позицию среди других растущих процедур за последние несколько лет. Тем не менее, все различные переменные, включенные в процедуру, вызывают сомнения и негодование у некоторых практикующих стоматологов. Этот вопрос продолжает вызывать серьезные споры между практикующими стоматологами во всем мире. В следующем эссе будет объяснена природа зубных имплантатов, многочисленные преимущества зубных имплантатов по сравнению с другими альтернативами, а также решения или обоснования недостатков зубных имплантатов, а также несколько полезных советов по уходу за зубными имплантатами. и некоторые общие советы относительно процедуры.
и некоторые общие советы относительно процедуры.
Получите помощь в написании эссе по сестринскому делу
Если вам нужна помощь в написании эссе по сестринскому делу, наша профессиональная служба написания эссе по сестринскому делу всегда готова помочь!
Узнать больше
Зубной имплантат определяется ADA (Американской стоматологической ассоциацией) как «устройство, специально разработанное для хирургического размещения внутри или на нижнечелюстной или верхнечелюстной кости в качестве средства замены зубов». Имплантат обычно имеет титановую основу, которая физически связана с костью челюсти и обеспечивает поддержку другой похожей на зуб протезной части имплантата, называемой коронкой. Имплантаты бывают разных типов, они изготавливаются по-разному и изготавливаются из самых разных материалов.
Чтобы понять положительные и отрицательные стороны зубных имплантатов, необходимо хотя бы немного познакомиться с механизмом создания и управления зубным имплантатом. Во-первых, зубные имплантаты используются в тех случаях, когда обнаружена потеря зубов. Потеря зубов, также именуемая с медицинской точки зрения адентией, может быть вызвана травмой или заболеванием. Адентулизм может привести к физическому обезображиванию и функциональной недостаточности. Таким образом, случай пациента должен быть оценен. Затем на основании оценки врач-стоматолог назначает курс лечения. После этого стоматолог должен сравнить и выбрать один из двух типов зубных имплантатов: эндостальный имплантат, который вплавляется непосредственно в кость; и надкостничный имплантат, который фиксируется на кости за счет фиксации к соседним зубам, второй тип используется в случае потери костной массы. Заключительный шаг представляет собой группу небольших шагов, называемых дополнительными шагами процедуры. Дополнительные шаги включают в себя незначительные процедуры, такие как моделирование коронки зуба, мониторинг реакции кости на имплантат и планирование последующих осмотров на следующие четыре-шесть месяцев.
Во-первых, зубные имплантаты используются в тех случаях, когда обнаружена потеря зубов. Потеря зубов, также именуемая с медицинской точки зрения адентией, может быть вызвана травмой или заболеванием. Адентулизм может привести к физическому обезображиванию и функциональной недостаточности. Таким образом, случай пациента должен быть оценен. Затем на основании оценки врач-стоматолог назначает курс лечения. После этого стоматолог должен сравнить и выбрать один из двух типов зубных имплантатов: эндостальный имплантат, который вплавляется непосредственно в кость; и надкостничный имплантат, который фиксируется на кости за счет фиксации к соседним зубам, второй тип используется в случае потери костной массы. Заключительный шаг представляет собой группу небольших шагов, называемых дополнительными шагами процедуры. Дополнительные шаги включают в себя незначительные процедуры, такие как моделирование коронки зуба, мониторинг реакции кости на имплантат и планирование последующих осмотров на следующие четыре-шесть месяцев.
В настоящее время среди многочисленных положительных сторон зубных имплантатов наиболее важными выступают следующие преимущества. Зубные имплантаты восстанавливают естественный вид лица пациента. Именно благодаря своим характеристикам, которые имитируют черты естественных зубов, таким характеристикам, как их доступность во всех различных оттенках цвета и всех различных размерах, зубные имплантаты до сих пор могут представлять собой идеальную замену утраченным зубам. Более того, благодаря своей способности связываться с костью челюсти зубные имплантаты возвращают способность правильно жевать и восстанавливают основные функции зубов.
Дополнительным жизненно важным преимуществом способности зубных имплантатов прикрепляться к кости челюсти является то, что они фиксируются и стабилизируются внутри полости рта, благодаря чему можно не беспокоиться об их смещении или расшатывании. Способность зубных имплантатов прикрепляться к челюсти также дает возможность использовать их в других дополнительных процедурах. Например, имплантаты можно использовать в качестве основы для временных съемных протезов или протезов с опорой на имплантаты.
Например, имплантаты можно использовать в качестве основы для временных съемных протезов или протезов с опорой на имплантаты.
Наряду с этими двумя преимуществами зубные имплантаты улучшают речевые способности пациента. Потеря зубов влияет на язык, создавая промежутки, через которые язык может проскальзывать, что влияет на произношение некоторых букв и приводит к затруднениям речи. Зубные имплантаты представляют собой решение этой проблемы, потому что они заполняют эти пробелы, восстанавливая этим действием способность говорить и избавляя пациента от смущения.
Еще одна точка зрения в пользу зубных имплантатов – широкий спектр применения. Именно благодаря новым высокотехнологичным процедурам стоматологи теперь могут заменить несколько или все естественные зубы пациента зубными имплантатами. Другим сопутствующим преимуществом является широкий выборочный диапазон. Стоматологи имеют возможность провести дентальную имплантацию практически любому пациенту со здоровой полостью рта и достаточным количеством костной ткани челюсти.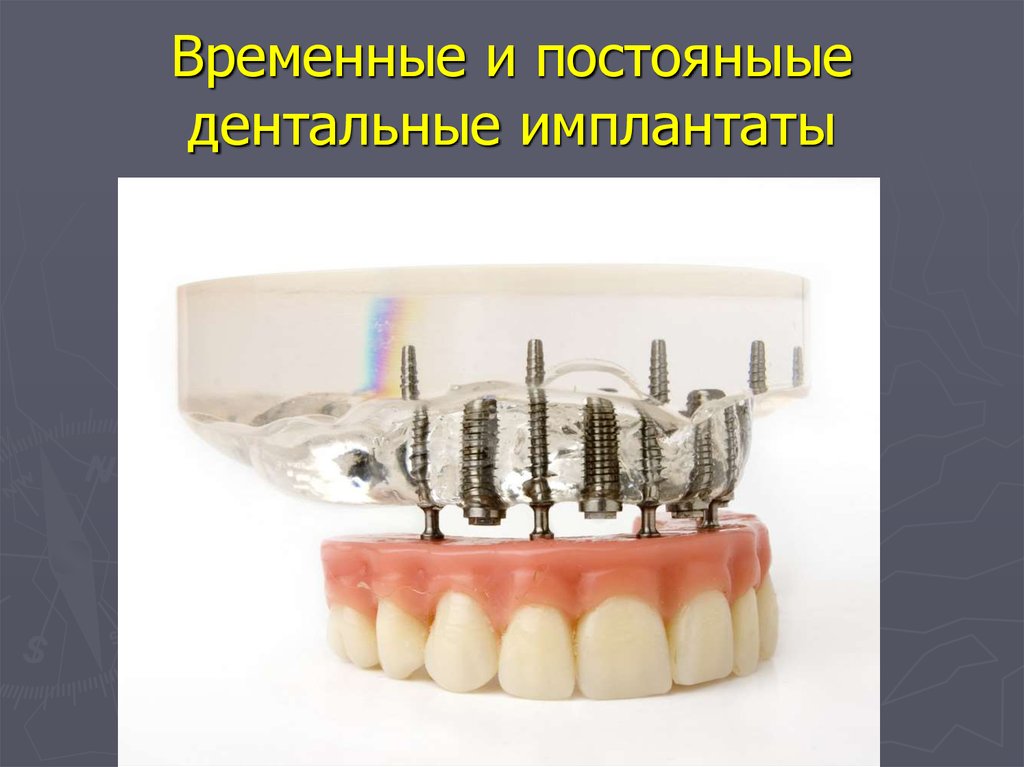 Даже в случаях нехватки костной ткани можно использовать метод костной пластики для роста и регенерации кости челюсти.
Даже в случаях нехватки костной ткани можно использовать метод костной пластики для роста и регенерации кости челюсти.
Кроме того, зубные имплантаты очень долговечны и удобны по сравнению с другими альтернативными методами лечения и процедурами. Альтернативы включают множество других методов лечения, таких как съемные и несъемные зубные протезы. Эти альтернативы решают большинство проблем, вызванных потерей зубов. Тем не менее, им не удается сопоставить метод зубных имплантатов. Например, зубные протезы изготавливаются из акрила, литого металла, гибкого пластика для базовой части протеза и пластика или фарфора для его зубной части. Эти материалы могут раздражать десны и ткани ротовой полости, вызывать аллергическую реакцию, и во многих случаях давление этих материалов может привести к разрушению кости или ретракции десны. Эти побочные эффекты зубных протезов могут привести к большей потере зубов. С другой стороны, зубные имплантаты сделаны из титанового винта, который является металлом, хорошо подходящим для человеческого тела.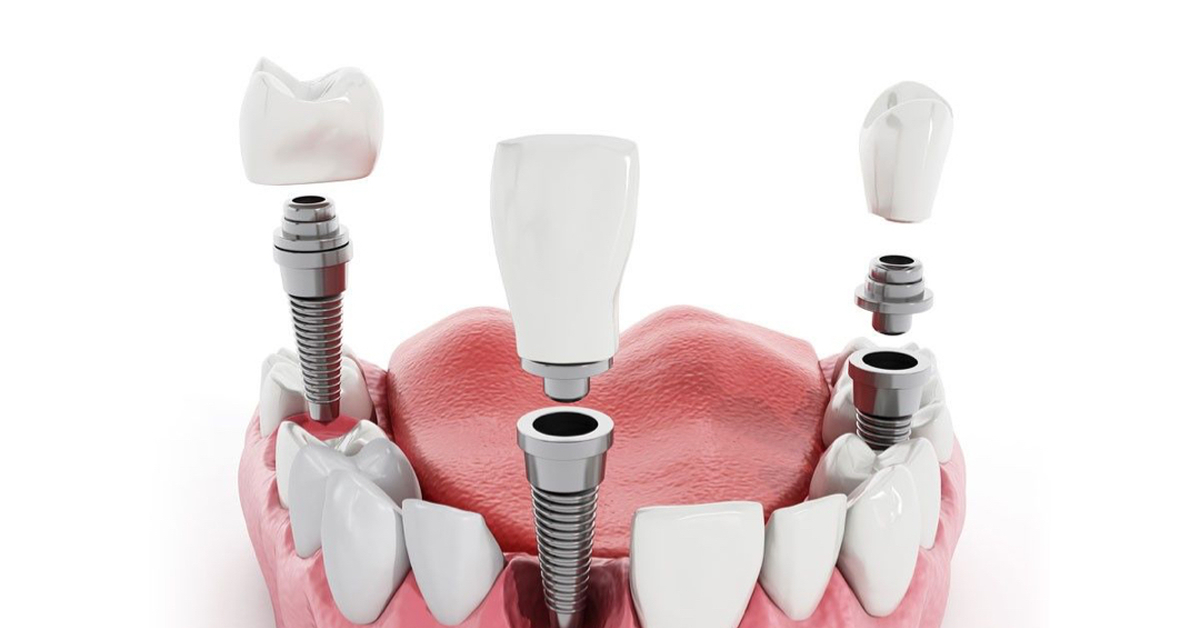 Кроме того, титановые винты стимулируют рост костей. Это одно из основных преимуществ титана как стоматологического материала. Потому что стимуляция роста костей не только помогает при установке имплантатов, но и улучшает общее состояние полости рта.
Кроме того, титановые винты стимулируют рост костей. Это одно из основных преимуществ титана как стоматологического материала. Потому что стимуляция роста костей не только помогает при установке имплантатов, но и улучшает общее состояние полости рта.
Когда дело доходит до удобства, зубные имплантаты продолжают доказывать свое превосходство над альтернативами, будучи очень жесткими и стабильными. Их стабильность обусловлена ранее упомянутым фактом, что зубные имплантаты вживляются в кость с помощью зубоподобного искусственного корня, который их поддерживает. Эта характеристика устраняет вероятность появления щелчков, которые обычно издают съемные протезы, когда пациенты говорят или едят.
Кроме того, зубные протезы из-за их низкой прочности подвержены влиянию факторов естественного износа полости рта. К этим факторам относятся: давление при укусе и кислотность слюны. Повторяющееся воздействие этих факторов может привести к деформации поверхности протеза в виде ямок или трещин.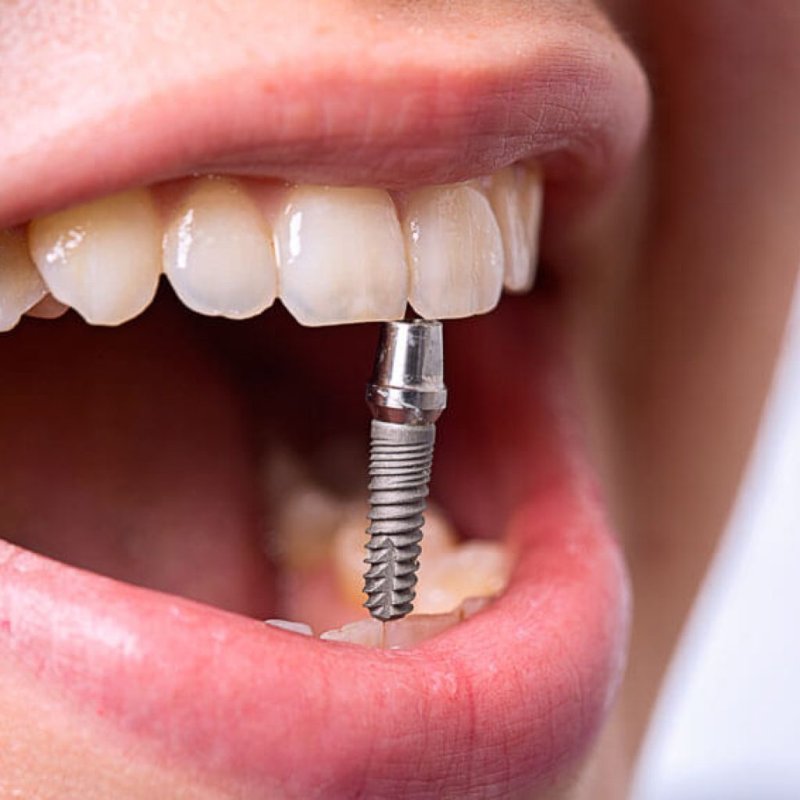 Эти изуродованные зубные протезы действуют как благоприятная среда для микробов и бактерий, что приводит к носительству и инфекциям. Но зубные имплантаты специально разработаны для преодоления этих факторов и реагируют на них так же, как естественные зубы.
Эти изуродованные зубные протезы действуют как благоприятная среда для микробов и бактерий, что приводит к носительству и инфекциям. Но зубные имплантаты специально разработаны для преодоления этих факторов и реагируют на них так же, как естественные зубы.
Зубные протезы также необходимо со временем реконструировать, чтобы они соответствовали стареющей кости челюсти и деснам. Этот недостаток стоит дополнительной траты времени и денег, а также дополнительного дискомфорта. В отличие от зубных протезов, зубные имплантаты могут служить всю жизнь, если пациент правильно за ними ухаживал.
Еще одна вещь заключается в том, что зубные имплантаты, хотя их процедура может быть очень сложной, не вызывают боли. Стоматологи заметили, что боль, связанная с процедурой имплантации зубов, меньше, чем боль, связанная с удалением зубов. Они также заметили, что зубные имплантаты имеют очень высокий показатель успеха — 96%. Кроме того, согласно онлайн-опросу, проведенному AAP (Американской академией пародонтологов), люди выступают за установку зубных имплантатов, независимо от того, к какой возрастной группе они принадлежат.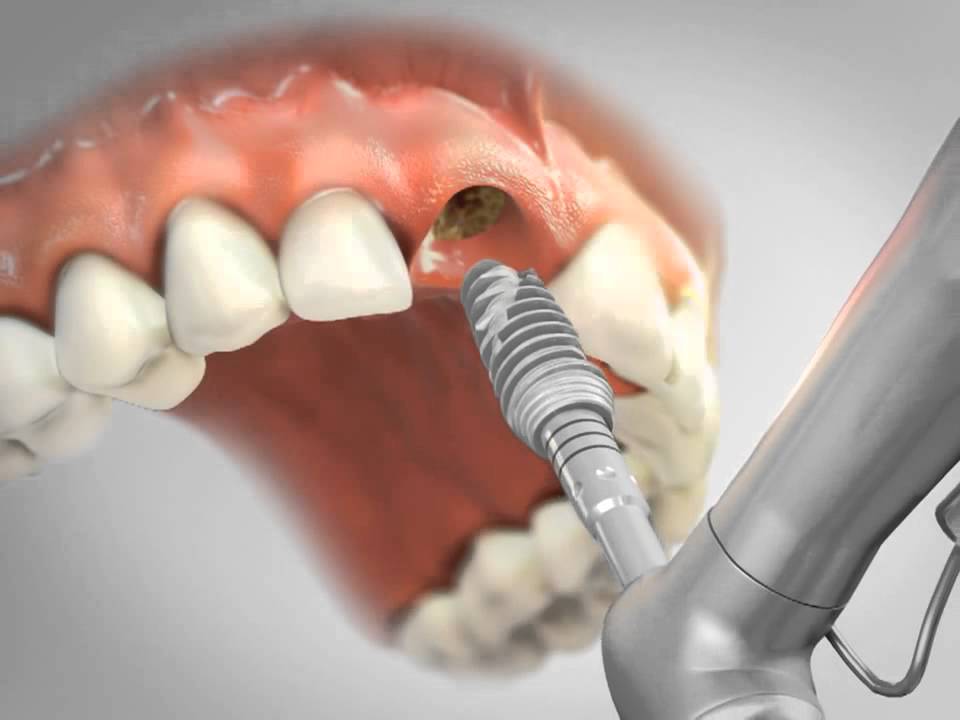 Та же академия предлагает больше опросов, показывающих, что люди с текущими имплантатами относительно намного более удовлетворены, чем люди с другими видами реставраций. Причина такой реакции пациентов в том, что они чувствуют, что зубные имплантаты слились с полостью рта, а значит, зубной имплантат ощущается именно как естественный зуб, а не как инородное тело во рту.
Та же академия предлагает больше опросов, показывающих, что люди с текущими имплантатами относительно намного более удовлетворены, чем люди с другими видами реставраций. Причина такой реакции пациентов в том, что они чувствуют, что зубные имплантаты слились с полостью рта, а значит, зубной имплантат ощущается именно как естественный зуб, а не как инородное тело во рту.
Точка зрения оппонентов состоит в том, что имплантация зубов является ненужной и сложной процедурой. Их первый аргумент заключается в том, что зубные имплантаты очень дороги. Полный зубной протез стоит 300 долларов, а в некоторых случаях стоимость может возрасти до 2500 долларов, при этом один зубной имплантат может стоить от 2000 до 4500 долларов. Высокая стоимость означает, что у многих пациентов не будет финансовых средств, чтобы позволить себе зубной имплантат.
Они также утверждают, что установка зубных имплантатов занимает много времени. Изготовление и фиксация зубного протеза занимает от четырех до шести недель, в то время как процедура имплантации зубов может длиться более пяти месяцев из-за включенной процедуры графа кости.
Другое мнение оппонента заключается в том, что зубные имплантаты могут быть очень рискованным методом. Процедура имплантации зубов — это инцизионная процедура, которая включает в себя анестезию, рассечение тканей и возможность послеоперационной инфекции, и при сравнении такой процедуры с безопасной процедурой, такой как протезирование, зубные имплантаты демонстрируют высокую погрешность и поэтому считаются очень рискованно.
Противники считают эти три недостатка достаточными, чтобы осудить зубные имплантаты как бесполезные, но при ближайшем рассмотрении оказывается иначе. Зубные имплантаты не дорогие, учитывая, что они служат всю жизнь. Таким образом, вместо протеза, который требует замены и ремоделирования, установка имплантата на один срок службы считается большей экономией денег. Длительный период времени процедуры считается коротким по сравнению с короткими периодами ремоделирования зубного протеза вместе взятыми, а недавний прогресс в области безопасности и защитных методов снизил риск, связанный с процедурой зубных имплантатов, до минимума.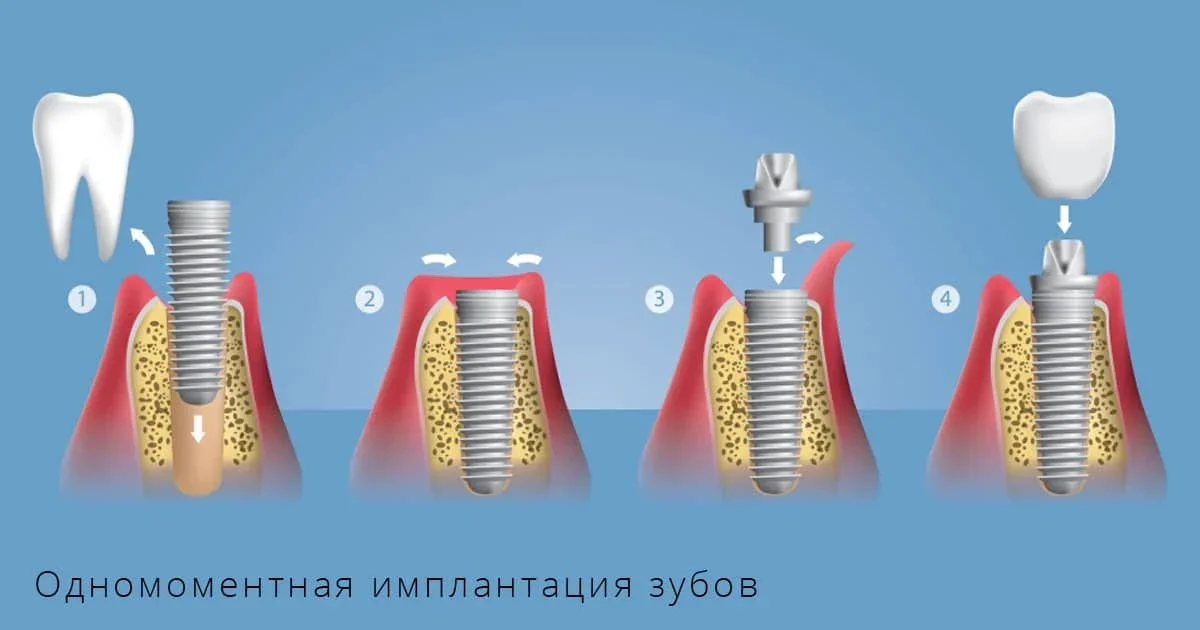 Одним из очень хороших примеров быстрого развития мер безопасности является сознательная седация. Сознательная седация переводит пациента в расслабленное обезболивающее состояние, при этом не устраняется ни сознание, ни способность к сотрудничеству. Это оставляет сознание пациента нетронутым во время процедуры, что позволяет практикующим врачам также иметь больше полезных факторов.
Одним из очень хороших примеров быстрого развития мер безопасности является сознательная седация. Сознательная седация переводит пациента в расслабленное обезболивающее состояние, при этом не устраняется ни сознание, ни способность к сотрудничеству. Это оставляет сознание пациента нетронутым во время процедуры, что позволяет практикующим врачам также иметь больше полезных факторов.
Большая часть мнений противников проистекает из непонимания концепции зубных имплантатов. Зубные имплантаты по-прежнему считаются косметической процедурой, а не традиционным лечением. В косметической сфере обычно приходится преодолевать множество трудностей, таких как длительные периоды времени и высокая стоимость, для достижения желаемого результата. Зубные имплантаты обеспечивают выборочное лечение вместо необходимого, и при таком лечении нельзя считать недостатком большие суммы денег или месяцы ожидания желаемого результата.
После имплантации зубов нужно не забывать постоянно ухаживать за имплантатами. Их нужно чистить щеткой и зубной нитью, как и естественные зубы, и не следует забывать планировать регулярные последующие осмотры. Еще один совет заключается в том, что сразу после завершения процедуры анестезия длится около 3 часов, в течение которых пациенту следует избегать жевания, чтобы избежать повреждения языка и десен.
Их нужно чистить щеткой и зубной нитью, как и естественные зубы, и не следует забывать планировать регулярные последующие осмотры. Еще один совет заключается в том, что сразу после завершения процедуры анестезия длится около 3 часов, в течение которых пациенту следует избегать жевания, чтобы избежать повреждения языка и десен.
Кроме того, при опухании десен можно давать пакеты со льдом, а также лучше воздержаться от курения и употребления алкоголя в течение нескольких дней до и после имплантации зубов. Также рекомендуется избегать применения чрезмерного давления в течение нескольких первых дней после процедуры.
Некоторые специалисты также предпочитают ежегодно проходить рентгенографию или компьютерную томографию. Эти ежегодные рентгеновские снимки и компьютерная томография помогают обнаружить любые аномалии, которые может вызвать зубной имплантат. Потому что в редких случаях сообщалось об аномалиях, таких как опухоли, увеличение синуса или кости, которые не облегчают или не принимают зубной имплантат.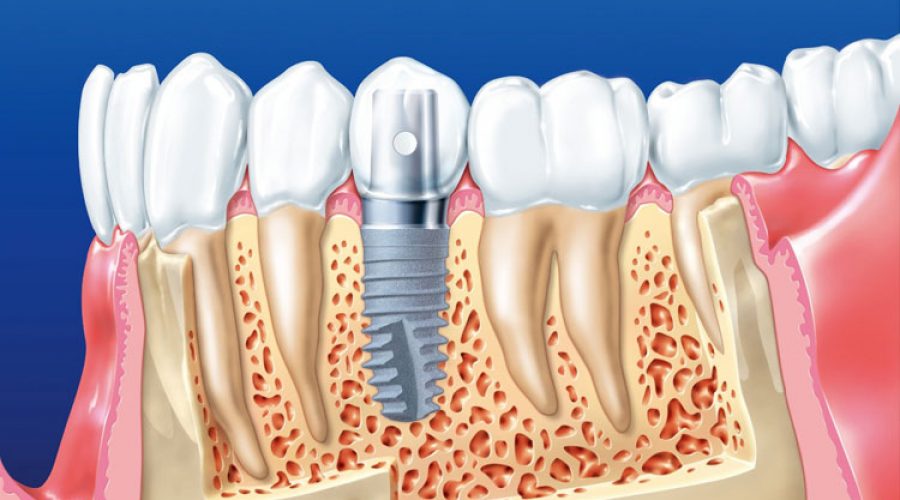 Но в целом волноваться по этому поводу не стоит, потому что анализы обычно делаются до имплантации.
Но в целом волноваться по этому поводу не стоит, потому что анализы обычно делаются до имплантации.
Небольшое несчастье, которое следует отметить, заключается в том, что медицинские страховые компании все еще рассматривают зубные имплантаты как процедуру с низким приоритетом. Это означает, что большинство государственных медицинских страховых компаний не будут покрывать расходы на эти имплантаты. Но при определенных условиях большинство компаний предлагают небольшое финансирование.
В заключение следует отметить, что зубные имплантаты представляют собой наиболее подходящую замену утраченным зубам. Более того, во многих случаях эта процедура оказалась идеальным решением. Со временем и с помощью быстрого прогресса в области стоматологии установка зубного имплантата станет основным, очень простым и широко распространенным методом лечения.
Источники:
http://www.ada.org
http://www.webmd.com/oral-health/dental-implants
http://www.qualitydentistry. com/dental/implants/types.html
com/dental/implants/types.html
Tischler, M. Зубные имплантаты: идеальная замена зубов.
Кембриджшир и Питерборо, сеть общественного здравоохранения
Отчет Академии. Зубные имплантаты в пародонтологической терапии
Поделись этим: Фейсбук Твиттер Реддит LinkedIn WhatsApp
Процитировать эту работу
Чтобы экспортировать ссылку на эту статью, выберите стиль ссылки ниже:
- АПА
- ГНД
- МЛА-7
- Гарвард
- Ванкувер
- Википедия
- ОСКОЛА
Business Bliss Consultants FZE. (ноябрь 2018 г.). Применение зубных имплантатов. Эссе о здоровье и социальной помощи. Получено с https://nursinganswers.net/essays/application-of-dental-implants-health-and-social-care-essay.php?vref=1 Ссылка скопирована в буфер обмена.
«Эссе о применении зубных имплантатов в области здравоохранения и социальной помощи». Nursinganswers.net. 11 2018. Business Bliss Consultants FZE. 10 2022 г.
Business Bliss Consultants FZE. 10 2022 г.
«Эссе о применении зубных имплантатов в области здравоохранения и социальной помощи». Business Bliss Consultants FZE. Nursinganswers.net, ноябрь 2018 г. Интернет. 1 октября 2022 г.
NursingAnswers.net. Ноябрь 2018. Эссе о применении зубных имплантатов в области здравоохранения и социальной помощи. [онлайн]. Доступно по адресу: https://nursinganswers.net/essays/application-of-dental-implants-health-and-social-care-essay.php?vref=1 [Проверено 1 октября 2022 г.]. Ссылка скопирована в буфер обмена.
Business Bliss Consultants FZE. Применение зубных имплантатов. Эссе о здравоохранении и социальной помощи [Интернет]. Ноябрь 2018 г. [По состоянию на 1 октября 2022 г. ]; Доступно по адресу: https://nursinganswers.net/essays/application-of-dental-implants-health-and-social-care-essay.php?vref=1.
Ссылка скопирована в буфер обмена.
]; Доступно по адресу: https://nursinganswers.net/essays/application-of-dental-implants-health-and-social-care-essay.php?vref=1.
Ссылка скопирована в буфер обмена.
{{цитировать веб-сайт|last=Answers |first=All |url=https://nursinganswers.net/essays/application-of-dental-implants-health-and-social-care-essay.php?vref=1 |title=Эссе о применении зубных имплантатов в области здравоохранения и социальной помощи |publisher=business-bliss.com |date=ноябрь 2018 |accessdate=1 октября 2022 |location=Фуджейра, ОАЭ}} Ссылка скопирована в буфер обмена.
Business Bliss Consultants FZE, «Эссе о применении зубных имплантатов в области здравоохранения и социальной помощи» (nursinganswers.net, октябрь 2022 г.)
Сопутствующие услуги
Посмотреть всеСлужба написания эссе по сестринскому делу
От 124 фунтов стерлингов
Медицинская служба диссертаций
От 136 фунтов стерлингов
Служба рефлексивного письма
От 124 фунтов стерлингов
Связанный контент
Все тегиКонтент, относящийся к «стоматологии»
Стоматология, также известная как стоматология и медицина полости рта, представляет собой отрасль медицины, которая состоит из изучения, диагностики, профилактики и лечения заболеваний, нарушений и состояний полости рта.
Связанные статьи
Влияние сахарного диабета на лечение корневых каналов
Тема исследования: Влияние сахарного диабета (СД) на лечение корневых каналов (РКИ), проведенное в стоматологических клиниках Университета Гриффита: клинический аудит. 1) Аннотация: Эми Введение: диабет мел…
Эстетическая стоматология Увеличение отбеливания зубов Эссе о здравоохранении и социальной помощи
Учитывая недавний рост косметической стоматологии за последние несколько лет, я планирую исследовать одну из наиболее распространенных процедур — отбеливание зубов. В этом отчете я буду; Попробуйте выяснить, почему пациенты выбирают…
Обзор наложения швов в стоматологии
Нить — это любая нить материала, используемая для перевязки кровеносных сосудов или сближения тканей. Он состоит из нити, прикрепленной к игле….
Если вы являетесь автором этого эссе и больше не хотите, чтобы ваша работа публиковалась на веб-сайте NursingAnswers. net, пожалуйста:
net, пожалуйста:
Dental Implants
Зубные имплантаты оказались благом для области стоматологии. На сегодняшний день их использование ограничивается не только заменой нескольких зубов, но и полной реабилитацией полости рта или увеличением ретенции съемных протезов. Зубной имплантат обеспечивает множество преимуществ по сравнению с другими методами замены зубов, таких как долговечность, улучшенный комфорт и речь, улучшенный внешний вид, улучшенное усилие прикуса до 450 фунтов на квадратный дюйм (Kalidindi V), что достаточно близко к нормальному усилию прикуса, оказываемому человеком с зубами, биосовместимость с человеческими костями и тканями и их механическими свойствами.
Не используйте плагиат. Получите индивидуальное эссе по номеру
«Зубные имплантаты»
НОВИНКА! Smart Matching with Writer
Эти миниатюрные подарки стоматологии достигают своей стабильности в результате анкилотической формы заживления (Stelzle et al. ), то есть после успешной остеоинтеграции, которая, по определению Бранмарка, представляет собой структурную и функциональную единицу ткани и поставлен имплант. Остеоинтеграция зависит от качества кости, кровоснабжения и ятрогенных факторов. (Albrektsson et al.) Из-за нарушения остеоинтеграции (ранний отказ) имплантаты могут выйти из строя.
), то есть после успешной остеоинтеграции, которая, по определению Бранмарка, представляет собой структурную и функциональную единицу ткани и поставлен имплант. Остеоинтеграция зависит от качества кости, кровоснабжения и ятрогенных факторов. (Albrektsson et al.) Из-за нарушения остеоинтеграции (ранний отказ) имплантаты могут выйти из строя.
Выделение тепла во время сверления места остеотомии может быть угрозой для остеоинтеграции, так как это приводит к тепловому смещению в структуре минеральной решетки гидроксиапатита компактной кости.
Перегрев кости при высверливании места остеотомии является наиболее частой причиной ранней несостоятельности имплантата.
Вращающееся сверло прорезает кость, в результате чего его кинетическая энергия передается окружающей кости, что, в свою очередь, приводит к повышению температуры кости вблизи места остеотомии. Это повышение температуры может привести к гибели клеток или остеонекрозу, что приведет к задержке приживления имплантата или преждевременному отторжению имплантата. Основная причина повреждения тканей при разрезании костей приписывается теплу трения (Thompson, 19).58; Лентродт и Булл, 1974; Райнлендер, 1974). Хотя другие факторы, такие как механическая вибрация и разрыв сосудов, приводящие к ишемии, вполне могут способствовать повреждению кости.
Основная причина повреждения тканей при разрезании костей приписывается теплу трения (Thompson, 19).58; Лентродт и Булл, 1974; Райнлендер, 1974). Хотя другие факторы, такие как механическая вибрация и разрыв сосудов, приводящие к ишемии, вполне могут способствовать повреждению кости.
Относительное содержание воды около 35%, кровь и лимфа играют важную роль в защите кости от термического повреждения. Теплопроводность свежей кортикальной кости в районе 0,38-2,3 Дж/мК делает ее плохим проводником тепла. Исследования, проведенные Томпсоном, показали, что может произойти гибель клеток. Было отмечено, что температура костей превышала 100 градусов по Цельсию при отсутствии ирригации. Штурмер и Шухардт своим исследованием пришли к выводу, что термическая денатурация начинается, когда отмечается изменение температуры примерно на 5 градусов по Цельсию выше средней температуры тела. 44 градуса по Цельсию были предложены различными исследованиями в качестве критического температурного предела. (Фрейзер; Шуберт и Бетке) и Лундског в 1972 предположили, что температура выше 47 градусов по Цельсию свидетельствует о ферментативном и клеточном повреждении. Однако Эрикссон предполагает, что кость может выдерживать пороговую температуру от 44°C до 47°C, но только в течение 1 минуты без нарушения костной регенерации, поскольку щелочная фосфатаза (ЩФ) денатурирует выше этого уровня, что приводит к отторжению имплантата.
(Фрейзер; Шуберт и Бетке) и Лундског в 1972 предположили, что температура выше 47 градусов по Цельсию свидетельствует о ферментативном и клеточном повреждении. Однако Эрикссон предполагает, что кость может выдерживать пороговую температуру от 44°C до 47°C, но только в течение 1 минуты без нарушения костной регенерации, поскольку щелочная фосфатаза (ЩФ) денатурирует выше этого уровня, что приводит к отторжению имплантата.
Как мы все знаем, лечение имплантатами может иметь большое влияние на состояние кармана пациента, поэтому необходимо улучшить результаты и уменьшить число неудач лечения. Поскольку кость чувствительна к тепловым изменениям, нам важно знать факторы, которые регулируют выделение тепла в месте остеотомии, а также управлять этими факторами для достижения наилучших результатов. Были проведены различные исследования для анализа факторов, и они суммировали несколько факторов, таких как диаметр сверла (Davidson & james 2003) и его острота, система подачи охлаждающей жидкости, скорость подачи сверла (Kalidindi), износ сверла, глубина сверления (Kalidindi), скорость сверления. скорость (Брисман 1996, Iyer et al, Rashad et al), конструкция и диаметр сверла (Cordioli & Majjzoub), состояние сверления (непрерывное или постепенное сверление) (Kalidindi), температура ирригационной жидкости и т. д. (Stelzle et al)
скорость (Брисман 1996, Iyer et al, Rashad et al), конструкция и диаметр сверла (Cordioli & Majjzoub), состояние сверления (непрерывное или постепенное сверление) (Kalidindi), температура ирригационной жидкости и т. д. (Stelzle et al)
Хирургический стент с направляющими определяется как направляющая, используемая для помощи в правильном хирургическом размещении и наклоне зубных имплантатов. (GPT) Она может быть изготовлена с использованием технологии CAD/CAM, такой как стереолитография (Vercruyssen et al), или может быть изготовлена в лаборатории с использованием автополимеризующейся смолы (Talwar N). Однако исследования, проведенные Мисиром и др., предполагают, что этот хирургический шаблон может служить препятствием для охлаждающей жидкости при подготовке места остеотомии.Также Миглорати в своем исследовании заключает, что выделение тепла больше в случае хирургии по шаблонам по сравнению с обычным сверлением. и может быть связано с забиванием обломками во время непрерывного бурения и, таким образом, отсутствием ирригации, что предполагает использование ирригации с охлаждением.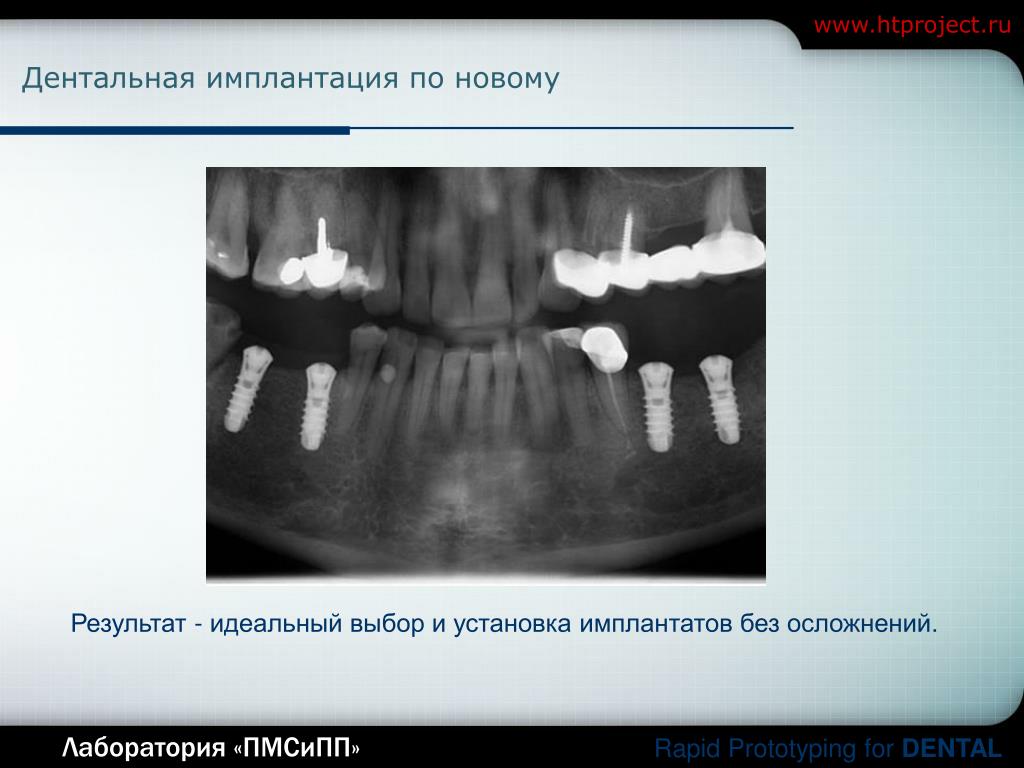 Наружная ирригация вручную с помощью насосного движения для подачи физиологического раствора непосредственно к границе сверла и кости для предотвращения повышения температуры во время хирургии по шаблонам.
Наружная ирригация вручную с помощью насосного движения для подачи физиологического раствора непосредственно к границе сверла и кости для предотвращения повышения температуры во время хирургии по шаблонам.
Различные факторы, влияющие на выделение тепла во время препарирования места остеотомии, были изучены перед использованием сверления от руки, однако до сих пор нет единого мнения относительно того, насколько немногие из этих факторов регулируют выделение тепла при использовании хирургического шаблона. Как мы знаем, нижняя челюсть человека не является общей топографией для одного типа плотности кости, но плотность может различаться в различных областях нижней челюсти, а также может различаться между пациентами из-за возраста или системных состояний.
Таким образом, настоящее исследование нацелено на сравнение внутрикостного тепловыделения во время направленной хирургической подготовки ложа имплантата в кости двух различных плотностей с использованием охлажденных ирригационных жидкостей разной температуры (10 °C, 15 °C и 20 °C) и скоростей сверления 800 об/мин и 1200 об/мин.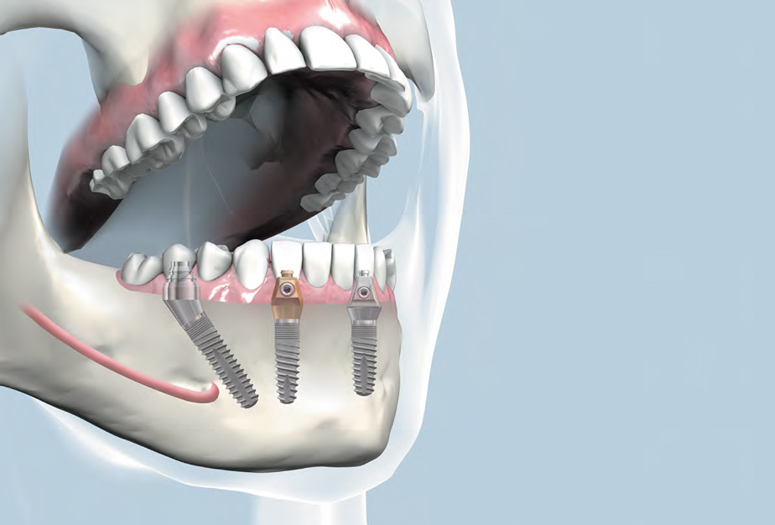
Кэролайн Боуэн
Помните! Это всего лишь образец.
Вы можете получить индивидуальную статью от одного из наших опытных авторов.
Помощь студентам с 2015 года
Зубы, напечатанные на 3D-принтере, предлагают множество преимуществ для стоматологических пациентов
перейти к содержаниюНовые 3D-печатные зубы приходят в мир стоматологии
За последние несколько лет вы, вероятно, слышали много шума о технологии 3D-печати и о том, как она позволяет создавать вещи, которые могут можно только вообразить в прошлом.
3D-печать становится все более распространенной с каждым днем, поскольку достижения в технологии продолжают расширять ее использование в более широком диапазоне приложений, включая многие виды здравоохранения.
3D-печать использовалась для создания таких удивительных вещей, как часть нового черепа для женщины в Нидерландах и новая кость ноги для мужчины в Австралии. Действительно, возможности улучшить мир здравоохранения с помощью этой удивительной технологии практически безграничны.
Действительно, возможности улучшить мир здравоохранения с помощью этой удивительной технологии практически безграничны.
В области стоматологии также начали осознавать преимущества технологии 3D-печати и преимущества, которые она может дать для широкого спектра стоматологических процедур. В этой статье мы рассмотрим, как работает 3D-печать, и рассмотрим некоторые способы использования 3D-печати стоматологами, ортодонтами и челюстно-лицевыми хирургами. Мы также будем размышлять о том, как далеко может зайти эта технология в будущем, чтобы принести невероятные достижения в мир стоматологии.
Во-первых, давайте рассмотрим, как работают 3D-принтеры и что необходимо для создания 3D-печатного объекта.
Как работают 3D-принтеры?
В принципе, 3D-принтеры работают так же, как домашние струйные принтеры, с которыми вы все знакомы для печати документов и фотографий с вашего компьютера. Вместо чернил 3D-принтеры используют в качестве сырья различные виды пластика и композитов. В то время как струйные принтеры наносят на бумагу один слой для создания печатной версии ваших документов, 3D-принтеры наносят слой за слоем, один поверх другого, пластика или композита в очень точной последовательности, чтобы постепенно построить трехмерное изображение. объемное воспроизведение смоделированного на компьютере объекта. Этот процесс известен как «аддитивное производство».
В то время как струйные принтеры наносят на бумагу один слой для создания печатной версии ваших документов, 3D-принтеры наносят слой за слоем, один поверх другого, пластика или композита в очень точной последовательности, чтобы постепенно построить трехмерное изображение. объемное воспроизведение смоделированного на компьютере объекта. Этот процесс известен как «аддитивное производство».
Взгляните на это видео с кратким обзором, в котором показаны этапы процесса аддитивной 3D-печати, а также некоторые примеры вещей, напечатанных с использованием этой технологии: https://www.youtube.com/watch?v=Vx0Z6LplaMU
Аддитивное производство — это всего лишь один из видов 3D-печати. Есть и другие 3D-принтеры, которые работают с процессом скульптуры, который известен как «редукционная печать». Эти принтеры начинают с твердой массы сырья и используют инструменты для резьбы, управляемые компьютером, для удаления лишнего материала из сырья, подобно тому, как обработка с ЧПУ используется для создания деталей из цельных блоков металла.
3D-принтеры могут создать практически любой объект, который можно отобразить с помощью компьютера и который поместится в печатной камере принтера. Некоторые 3D-принтеры достаточно компактны, чтобы поместиться на рабочем столе, и могут создавать объекты меньшего размера, в то время как другие значительно больше и предназначены больше для промышленных или коммерческих приложений.
3D-печать была быстро внедрена во многих отраслях промышленности, так как скорость и простота создания прототипов продуктов были значительно улучшены. Это также способствовало появлению широкого сообщества любителей 3D-моделирования и любителей, которые проектируют и производят всевозможные предметы, включая украшения, произведения искусства, игрушки и многое другое.
Ознакомьтесь с огромным количеством материалов, доступных на таких сайтах, как Shapeways.com, чтобы понять, насколько популярной и разнообразной стала 3D-печать во всем мире. Вы будете поражены уровнем точности и детализации, которого можно достичь.
Как стоматологи использовали 3D-принтеры?
Использование этой технологии в сфере здравоохранения не заняло много времени, поскольку новаторы в этой области быстро начали экспериментировать с возможностями 3D-печати. Пациенты по всему миру уже начали получать 3D-печатные объекты для помощи в лечении, включая протезирование и замену костей. Врачи и хирурги получают выгоду от возможности быстро проектировать и создавать индивидуальные и специализированные медицинские инструменты, что позволяет им выполнять свою работу лучше, быстрее и с более коротким временем восстановления пациентов.
Стоматологи, ортодонты и челюстно-лицевые хирурги используют технологию 3D-печати в уходе за пациентами, а также в исследованиях и тестировании. С помощью передовой технологии сканирования можно изготовить точные копии практически любой части человеческого тела, включая челюсть и зубы. Имея такие точные копии для работы, можно проектировать зубные имплантаты и корректирующие приспособления, чтобы они лучше подходили, выглядели лучше и работали лучше, чем когда-либо прежде, для каждого отдельного пациента.
Материалы, которые можно использовать для создания 3D-печатных объектов, развиваются так же быстро. В то время как большинство объектов печатается с использованием пластика, в настоящее время используется более широкий спектр композитных материалов. Эти композиты представляют собой смеси материалов для получения характеристик, которые лучше всего подходят для приложения, в котором будет использоваться 3D-печатный объект. Например, некоторые включают в себя металлические элементы, а другие больше похожи на керамику. В стоматологии разрабатываются материалы, которые будут исключительно твердыми и прочными, как настоящая зубная эмаль, а также могут быть наделены антибактериальными свойствами.
3D-печать чаще всего используется при создании зубных имплантатов и коронок. В результате получается конечный продукт, который неотличим от ваших естественных зубов. Форма, размер, цвет и положение искусственного зуба или коронки тщательно подобраны, чтобы обеспечить идеальное соответствие вашей улыбке. Используя метод редукционной печати, стоматологи могут использовать твердые блоки из твердой керамики для создания максимально прочных коронок и имплантатов для реставрации зубов.
Используя метод редукционной печати, стоматологи могут использовать твердые блоки из твердой керамики для создания максимально прочных коронок и имплантатов для реставрации зубов.
Что дальше с 3D-печатью в стоматологической помощи?
Какой бы удивительной ни была эта технология, мы только начинаем исследовать ее возможности. По мере дальнейшего развития и открытия новых приложений для 3D-печати возможности решения проблем с использованием этих типов процессов будут увеличиваться. Будут разрабатываться новые конструкции, открываться более быстрые методы производства, а результаты будут постоянно улучшаться. Материалы станут прочнее и долговечнее, а их конструкция обеспечит еще лучшую адгезию и слияние с натуральной костью и тканью десны.
Вполне вероятно, что в не столь отдаленном будущем вы сможете увидеть 3D-принтер наряду со всеми другими инструментами в каждом стоматологическом кабинете, готовый напечатать все, что может понадобиться дантисту, чтобы дать вам идеальную улыбку, которую вы хотите. всегда хотел.
всегда хотел.
Краткий обзор 3D-печати в стоматологии
3D-печать — это самая захватывающая технологическая разработка, появившаяся в мире здравоохранения за последние годы, и ее перспективы неизмеримы. Стоматологические пациенты могут рассчитывать на более быстрое лечение, более короткое время восстановления и превосходные результаты благодаря тому факту, что каждый 3D-печатный объект был точно создан и специально спроектирован для уникальных потребностей каждого отдельного пациента.
Такого уровня гибкости и настройки еще никогда не было так легко достичь за такой короткий промежуток времени, и ситуация будет только улучшаться.
Являясь пионерами в области 3D-печати для здоровья зубов, мы обладаем опытом и знаниями, чтобы гарантировать вам наилучшее качество лечения и исключительные результаты с помощью этой технологии.
Если вы хотите узнать больше о 3D-печатных зубах и преимуществах, которые они могут вам предложить, свяжитесь с командой Georgian Dental® сегодня.
Мы будем рады ответить на все ваши вопросы в рамках бесплатной ни к чему не обязывающей консультации и рассказать вам о различных вариантах лечения, которые может предложить вам 3D-печать.
Поговорите с нами сегодня!
Вопросы? Позвоните и запишитесь на бесплатную консультацию, и мы посмотрим, что вам подходит!
705-710-2525
Статьи по теме
Посмотреть все сообщения
Ссылка для загрузки страницыПерейти к началу
Магистр стоматологии и сертификат комплексной оральной имплантологии
Сертификат комплексной оральной имплантологии Магистр стоматологии
Почему стоит выбрать нашу резидентуру по оральной имплантологии?
Магистр наук в области стоматологии Университета Джексонвилля и сертификат комплексного
Оральная имплантология — это 36-месячная оплачиваемая программа резидентуры, поддерживаемая Комплексным
Фонд резидентуры по оральной имплантологии (COIRF) и признан использующим основную учебную программу Американской академии имплантологической стоматологии (AAID) для аспирантов по стоматологической имплантологии.
Магистр стоматологии и сертификат комплексной оральной имплантологии программа, также известная как Альфред Л. «Герцог» Хеллер и О. Хилт Татум Комплексный устный Программа ординатуры по имплантологии, сочетающая в себе передовой опыт клинической ординатуры с повышением квалификации на онлайн-курсах под руководством всемирно известных специалистов-практиков.
«Мой совет дантистам, рассматривающим эту программу, — сделайте это. Возьмите свою жизнь на новый уровень. уровни. Эта программа поможет вам в этом», — д-р Нил Редман, JU, резидент отделения комплексной оральной имплантологии
.
ИЮЛЬ 2023 ГОДА РЕЗИДЕНЦИЯ
Открыта регистрация на июль 2023 года.
ПРИМЕНИТЬ
Программа «Единственная в своем роде»
Степень магистра стоматологии Университета Джексонвилля с сертификацией комплексной стоматологии
Имплантология является первой и единственной степенью в своем роде. Жители этого долгожданного
программа пройдет обширное обучение, ориентированное на клиническое мастерство в хирургии,
протезирование и техническое обслуживание, связанные с зубными имплантатами и комплексным уходом за полостью рта
имплантология.
Жители этого долгожданного
программа пройдет обширное обучение, ориентированное на клиническое мастерство в хирургии,
протезирование и техническое обслуживание, связанные с зубными имплантатами и комплексным уходом за полостью рта
имплантология.
Разработан доктором Хилтом Татумом, основателем программы резидентуры по имплантации зубов, с Американской академии имплантологической стоматологии (AAID) основной учебный план для аспирантов по стоматологической имплантологии, эта междисциплинарная программа охватывает хирургию, пародонтологию, протезирование и долгосрочное техническое обслуживание.
Резиденты Комплексной программы оральной имплантологии JU получат:
- Личное практическое обучение в течение платная ординатура в университетских клиниках по имплантации зубов, расположенных по всей стране
- Знание систем двумерной и трехмерной рентгенографии, биомеханики и биоматериалы, связанные с имплантологией, цифровыми лабораторными технологиями, базовыми и передовая альвеолярная реконструктивная хирургия и многое другое
- Портфолио клинических случаев в области оральной имплантологии и повышения квалификации на современном уровне техники
онлайн-курсы под руководством экспертов по оральной имплантологии
- Получение степени магистра стоматологии вместе с сертификатом комплексного Оральная имплантология
Стипендии и возможности
Университет Джексонвилля предлагает стипендию для резидентов Альфреда Л. «Герцога» Хеллера и О. Хилта Татума по комплексной оральной имплантологии.
Программа. При присуждении стипендии будет выделено 10 000 долларов США на первый год программы.
Чтобы подать заявку на стипендию, резиденты должны будут представить личное эссе, приложенное
к их применению.
«Герцога» Хеллера и О. Хилта Татума по комплексной оральной имплантологии.
Программа. При присуждении стипендии будет выделено 10 000 долларов США на первый год программы.
Чтобы подать заявку на стипендию, резиденты должны будут представить личное эссе, приложенное
к их применению.
Резиденты имеют право подать заявку на членство в AAID для студентов/резидентов.
Завершение программы может удовлетворить прикладные требования нескольких организаций и сертификационные комиссии по оральной имплантологии.
«Если вы любите хирургию, и вы любите подталкивать себя, и вы любите развивать свое мастерство, Я думаю, что это была бы замечательная программа для вас», — доктор Джон Шин, JU, резидент 9 отделения комплексной оральной имплантологии.
0311
ПРИЕМ Критерии подачи заявок
- Доктор стоматологической хирургии (DDS) / Доктор стоматологической медицины (DMD) или эквивалент
- Баллы Национального совета США по части I и части II
- Рекомендательные письма (2) от:
- Председатель или декан стоматологической школы
- Преподаватель стоматологической школы или коллега-профессионал, который может подтвердить характер и предыстория заявителя
- Личное эссе (макс.
 500 слов)
500 слов) - Одностороннее записанное виртуальное интервью. Это можно сделать откуда угодно! Вопросы будут представлены вам во время записи. У вас будет 10 минут, чтобы ответить на пять вопросов. Этот компонент находится в онлайн-приложении; вы не получите отдельную ссылку.
В дополнение к вышеуказанным критериям иностранные студенты-стоматологи также должны предоставить:
- Иностранные аспиранты-стоматологи должны иметь диплом стоматолога США или Канады. или образовательный эквивалент, как определено директором программы
- Баллы TOEFL выше 90-го процентиля (270 баллов за компьютер, 610 баллов за бумагу)
- Действующая виза США (в случае собеседования
Посмотреть информацию об обучении и стипендиях
«Я решил пройти комплексную программу оральной имплантологии, чтобы улучшить свои навыки, обеспечивать наше сообщество и идти по стопам некоторых «Великих», прежде чем нас.
» — Д-р Найнеш Тейлор, JU Комплексная оральная имплантология резидент
Конкурс эссе на получение стоматологической стипендии«Революционная реконструкция всего жевательного процесса полости рта – кости, мягкие ткани и зубы — с использованием имплантатов и зубных реставраций, является передовой областью хирургии преподается только в этой программе.»
— Sarasota Dentistry
Звоните сейчас!
941.929.7645
Sarasota Dentistry » Конкурс эссе на получение стоматологической стипендии
Подробная информация о стипендии
Sarasota Dentistry, ведущий поставщик косметических услуг и услуг по имплантации зубов, рада объявить о проведении «Национального конкурса стипендий для стоматологов Sarasota Dentistry». Выбранные победители эссе получат стипендию в размере 1500 долларов США. Доктор Майкл осознает важность образования. «Мое образование в колледже и стоматология дали мне возможность каждый день менять жизнь людей к лучшему, видеть их улыбки, облегчать их боль… без образования это невозможно». сказал Майкл. Как дантист, доктор Майкл придает большое значение собственному образованию и жертвам, принесенным на пути к тому, чтобы стать успешным дантистом. Как ярый сторонник образования и высшего образования, доктор Майкл гордится тем, что помогает начинающим студентам через конкурс эссе на стипендию для стоматологов Сарасота. Эта ежегодная стипендия присуждается двум студентам на основе заслуг ( один студент-стоматолог и один студент-стоматолог ). Победителей будет только двое. Присужденные стипендии должны быть использованы только для оплаты обучения и книг. После присуждения чеки будут выписаны в зарегистрированную школу получателя и зачислены на оплату академических расходов.
Выбранные победители эссе получат стипендию в размере 1500 долларов США. Доктор Майкл осознает важность образования. «Мое образование в колледже и стоматология дали мне возможность каждый день менять жизнь людей к лучшему, видеть их улыбки, облегчать их боль… без образования это невозможно». сказал Майкл. Как дантист, доктор Майкл придает большое значение собственному образованию и жертвам, принесенным на пути к тому, чтобы стать успешным дантистом. Как ярый сторонник образования и высшего образования, доктор Майкл гордится тем, что помогает начинающим студентам через конкурс эссе на стипендию для стоматологов Сарасота. Эта ежегодная стипендия присуждается двум студентам на основе заслуг ( один студент-стоматолог и один студент-стоматолог ). Победителей будет только двое. Присужденные стипендии должны быть использованы только для оплаты обучения и книг. После присуждения чеки будут выписаны в зарегистрированную школу получателя и зачислены на оплату академических расходов. Стипендия не подлежит продлению и действует только в течение одного семестра. Участвуя, вы даете свое согласие на то, чтобы мы связывались с вами по почте, электронной почте и/или звонили вам. Кроме того, если вы становитесь победителем, вы даете нам явное согласие на использование вашего имени, удостоверения личности колледжа или стоматологической школы, вашей фотографии (см. ниже) и вашего эссе на этом сайте и в любых других рекламных целях без дополнительной компенсации или оплата вам. Если вы хотите, чтобы мы использовали вашу фотографию, отправьте ее вместе с заявкой. Получатель стипендии несет ответственность за уплату любых применимых государственных и / или федеральных подоходных налогов в связи с получением стипендии. Пожалуйста, ознакомьтесь с нижеприведенными требованиями и инструкциями по подаче заявок.
Стипендия не подлежит продлению и действует только в течение одного семестра. Участвуя, вы даете свое согласие на то, чтобы мы связывались с вами по почте, электронной почте и/или звонили вам. Кроме того, если вы становитесь победителем, вы даете нам явное согласие на использование вашего имени, удостоверения личности колледжа или стоматологической школы, вашей фотографии (см. ниже) и вашего эссе на этом сайте и в любых других рекламных целях без дополнительной компенсации или оплата вам. Если вы хотите, чтобы мы использовали вашу фотографию, отправьте ее вместе с заявкой. Получатель стипендии несет ответственность за уплату любых применимых государственных и / или федеральных подоходных налогов в связи с получением стипендии. Пожалуйста, ознакомьтесь с нижеприведенными требованиями и инструкциями по подаче заявок.
Право на участие:
- Крайний срок подачи заявок: Заявки должны быть получены до 15 декабря 2021 г.
- Стипендия предоставляется любому студенту колледжа, который в настоящее время принят и посещает программу бакалавриата или магистратуры в аккредитованном университете или колледже США.

- Сотрудники или члены семей сотрудников Sarasota Dentistry лишены права подавать заявку на получение стипендии.
- Прошлые победители лишены права повторно подавать заявку на получение стипендии.
Как подать заявку
Напишите эссе объемом от 1000 до 1500 слов на следующую тему: Каково будущее технологии зубных имплантатов? Заявки можно отправлять по электронной почте в формате PDF или Word или по почте: Электронная почта: [email protected] Почта: Sarasota Dentistry 5757 S Tamiami Trail Sarasota, FL 34231 Вы должны включить следующую информацию в свой приложение:
- Полное имя, адрес и контактные данные, включая номер телефона и адрес электронной почты.
- Заявление о вашем текущем академическом статусе, включая подтверждение того, что вы в настоящее время учитесь в колледже, как указано в наших квалификационных требованиях. В качестве доказательства вы можете предоставить свой последний диплом бакалавра или выпускника.
 Подавая заявку на эту стипендию, вы даете нам прямое согласие подтвердить ваше зачисление и посещение, связавшись с колледжем или университетом.
Подавая заявку на эту стипендию, вы даете нам прямое согласие подтвердить ваше зачисление и посещение, связавшись с колледжем или университетом. - Ваше письменное представление в виде документа Word или вложения в формате PDF.
Процесс отбора и уведомление
Эссе будут рассмотрены независимым жюри, и победитель будет объявлен примерно 15 декабря на веб-сайте Sarasota Dentistry и на страницах Sarasota Dentistry в социальных сетях. Победитель также будет уведомлен по электронной почте или телефону.
Политика конфиденциальности и общение с пользователями
Политика конфиденциальности: Подавая заявку, заявитель автоматически предоставляет Sarasota Dentistry, ее агентам и/или представителям разрешение на публикацию имени заявителя, университета или колледжа, фотографии (если она отправлена) и выигрыша эссе на сайте SarasotaDentistry.com или в других маркетинговых сообщениях в случае, если ему или ей будет присуждена стипендия. Нам также разрешено звонить и/или отправлять вам информацию о вашем заявлении. Сообщения пользователей . Когда вы отправляете электронные сообщения в Sarasota Dentistry, ее агенты и/или представители могут сохранять эти сообщения для обработки или ответа на ваши запросы или заявки, связанные со стипендией. Sarasota Dentistry, ее агенты и представители не будут сознательно продавать, делиться, сдавать в аренду или иным образом передавать вашу информацию, кроме как в соответствии с условиями, изложенными в настоящей Политике конфиденциальности. Участвуя в этой стипендии, вы даете нам свое прямое согласие на подтверждение вашего поступления и посещения колледжа или университета, связавшись с учреждением для проверки.
Нам также разрешено звонить и/или отправлять вам информацию о вашем заявлении. Сообщения пользователей . Когда вы отправляете электронные сообщения в Sarasota Dentistry, ее агенты и/или представители могут сохранять эти сообщения для обработки или ответа на ваши запросы или заявки, связанные со стипендией. Sarasota Dentistry, ее агенты и представители не будут сознательно продавать, делиться, сдавать в аренду или иным образом передавать вашу информацию, кроме как в соответствии с условиями, изложенными в настоящей Политике конфиденциальности. Участвуя в этой стипендии, вы даете нам свое прямое согласие на подтверждение вашего поступления и посещения колледжа или университета, связавшись с учреждением для проверки.
Заменят ли роботы стоматологов? | Пример бесплатного эссе
Введение
В 2017 году робот установил два зубных имплантата женщине в Китае, предвещая новую эру, которую можно охарактеризовать автоматизацией стоматологии. Привлеченные врачи только наблюдали за операцией; они не принимали активного участия ни в одной из процедур. Хотя многие люди считают, что роботы не займут работу стоматологов, некоторые утверждают, что роботы заменят стоматологов в ближайшие несколько десятилетий. Опросы показали, что последние разработки в области технологий в значительной степени способствовали широкому использованию робототехники в области стоматологии из-за их повышенной точности и точности стоматологических процедур. «Внедрение робототехники в стоматологию может предложить улучшенное и точное лечение с хорошим качеством работы за меньшее время» (Kumar et al. 279).). Они также эффективно оптимизируют рабочие процессы, тем самым способствуя оказанию качественной помощи. Я верю, что роботы заменят стоматологов в будущем из-за необходимости развития и лучшего ухода в стоматологии.
Хотя многие люди считают, что роботы не займут работу стоматологов, некоторые утверждают, что роботы заменят стоматологов в ближайшие несколько десятилетий. Опросы показали, что последние разработки в области технологий в значительной степени способствовали широкому использованию робототехники в области стоматологии из-за их повышенной точности и точности стоматологических процедур. «Внедрение робототехники в стоматологию может предложить улучшенное и точное лечение с хорошим качеством работы за меньшее время» (Kumar et al. 279).). Они также эффективно оптимизируют рабочие процессы, тем самым способствуя оказанию качественной помощи. Я верю, что роботы заменят стоматологов в будущем из-за необходимости развития и лучшего ухода в стоматологии.
Мы напишем
Пользовательский эссе
специально для вас
только за 16,05 долл. США $ 11/Page
308 Сертифицированные писатели
применение инноваций в этой области. Нанотехнологии, навигационная стоматология и робототехника являются примерами технологий, которые прокладывают путь к автоматизации профессии (Sun et al. 57). Робототехника применяется по-разному: она используется при размещении инструментов, лечении повреждений полости рта, лечении имплантатов и проведении стоматологических операций. Роботизированные системы используются из-за их повышенной точности и точности (Бхат 67). Кроме того, они эффективно оптимизируют рабочие процессы, тем самым способствуя оказанию качественной помощи. Текущие применения ИИ были монументальными в поддержании здоровья полости рта и в разработке новых диагностических процедур и методов терапевтического лечения (Kumar et al. 278). Во многих областях стоматологи используют робототехнику для проведения определенных процедур и имплантации (Bhat 67). Инновации, которые находятся в стадии исследований и разработок, будут использоваться в ключевых областях, включая ортодонтию, эндодонтию, пародонтологию и восстановительную стоматологию.
57). Робототехника применяется по-разному: она используется при размещении инструментов, лечении повреждений полости рта, лечении имплантатов и проведении стоматологических операций. Роботизированные системы используются из-за их повышенной точности и точности (Бхат 67). Кроме того, они эффективно оптимизируют рабочие процессы, тем самым способствуя оказанию качественной помощи. Текущие применения ИИ были монументальными в поддержании здоровья полости рта и в разработке новых диагностических процедур и методов терапевтического лечения (Kumar et al. 278). Во многих областях стоматологи используют робототехнику для проведения определенных процедур и имплантации (Bhat 67). Инновации, которые находятся в стадии исследований и разработок, будут использоваться в ключевых областях, включая ортодонтию, эндодонтию, пародонтологию и восстановительную стоматологию. Замена стоматологов роботами
С развитием современных технологий становится ясно, что в ближайшие несколько десятилетий стоматологов заменят роботы, и профессия может быть полностью автоматизирована. Опросы показали, что многие медицинские учреждения используют робототехнику для многих целей, включая цифровые слепки, цифровые лазерные измерения, зубные пломбы, зубные имплантаты и цифровое фрезерование (Bhat 67). Как упоминалось ранее. Робот-дантист установил два имплантата женщине в Китае. Операция была описана как первая полностью автоматизированная операция по имплантации зубов роботом без вмешательства человека (Луи). Несмотря на то, что врачи следили за ходом процедуры, они не принимали активного участия. Робот проводил операции на основе предварительно запрограммированных команд, которые давали указания о том, как завершить процедуру, и «имплантаты были установлены в пределах погрешности 0,2–0,3 мм, что соответствует стандартам, требуемым для этого типа процедуры (Lui par 3). Используемая технология была изобретена Стоматологической больницей и Бэйханским университетом и продемонстрировала возможность автоматизации стоматологии.
Опросы показали, что многие медицинские учреждения используют робототехнику для многих целей, включая цифровые слепки, цифровые лазерные измерения, зубные пломбы, зубные имплантаты и цифровое фрезерование (Bhat 67). Как упоминалось ранее. Робот-дантист установил два имплантата женщине в Китае. Операция была описана как первая полностью автоматизированная операция по имплантации зубов роботом без вмешательства человека (Луи). Несмотря на то, что врачи следили за ходом процедуры, они не принимали активного участия. Робот проводил операции на основе предварительно запрограммированных команд, которые давали указания о том, как завершить процедуру, и «имплантаты были установлены в пределах погрешности 0,2–0,3 мм, что соответствует стандартам, требуемым для этого типа процедуры (Lui par 3). Используемая технология была изобретена Стоматологической больницей и Бэйханским университетом и продемонстрировала возможность автоматизации стоматологии.
Роботы заменят стоматологов, потому что искусственный интеллект предлагает решения, повышающие точность стоматологических процедур. Одной из проблем стоматологии, которую практикуют люди, является распространенность врачебных ошибок и выход из строя имплантатов. Сочетание технологии и стоматологического опыта может быть использовано для решения проблемы частых хирургических ошибок посредством автоматизации стоматологии (Bhat 67). Выполнение процедур без участия человека снижает риск ошибок и повышает качество лечения. Человеческие ошибки преобладают, потому что некоторые участки во рту крошечные и недоступные, что затрудняет выполнение хирургической операции на полости рта (Kumar et al. 279).). Однако роботы могут смягчить эту проблему, потому что они могут «безопасно проводить стоматологические операции, такие как имплантация, с большей точностью и маневренностью в узком пространстве, таком как ротовая полость» (Луи, пар. 4). В 2017 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило Yomi, первую роботизированную систему, которая будет использоваться в стоматологии в США (Lui).
Одной из проблем стоматологии, которую практикуют люди, является распространенность врачебных ошибок и выход из строя имплантатов. Сочетание технологии и стоматологического опыта может быть использовано для решения проблемы частых хирургических ошибок посредством автоматизации стоматологии (Bhat 67). Выполнение процедур без участия человека снижает риск ошибок и повышает качество лечения. Человеческие ошибки преобладают, потому что некоторые участки во рту крошечные и недоступные, что затрудняет выполнение хирургической операции на полости рта (Kumar et al. 279).). Однако роботы могут смягчить эту проблему, потому что они могут «безопасно проводить стоматологические операции, такие как имплантация, с большей точностью и маневренностью в узком пространстве, таком как ротовая полость» (Луи, пар. 4). В 2017 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило Yomi, первую роботизированную систему, которая будет использоваться в стоматологии в США (Lui). В отличие от китайской системы, Йоми выступает в роли ассистента и контролируется стоматологом при проведении предоперационных и интраоперационных операций. Более широкое использование Yomi в Америке является доказательством того, что многие стоматологи готовы механизировать одни процедуры, сохраняя при этом контроль над другими.
В отличие от китайской системы, Йоми выступает в роли ассистента и контролируется стоматологом при проведении предоперационных и интраоперационных операций. Более широкое использование Yomi в Америке является доказательством того, что многие стоматологи готовы механизировать одни процедуры, сохраняя при этом контроль над другими.
Несколько областей стоматологии используют технологии робототехники и динамической навигации (DN) для повышения надежности, эффективности и безопасности стоматологических процедур. Стоматологические навигационные технологии – это «вспомогательные системы для имплантации; такие системы основаны на технологии медицинской визуализации в сочетании с оптическим позиционированием» (Sun et al. 57). Эндодонтические микророботы широко используются для повышения безопасности процедур за счет снижения частоты распространенных ошибок, таких как неправильная подготовка канала, неправильное направление оборудования и отторжение апикального отверстия (Уэбб и Соммерс).
Результаты лечения полости рта сильно различаются, и они в значительной степени определяются квалификацией стоматолога. Тем не менее, эндодонтические микророботы могут восполнить пробел в навыках и знаниях, уменьшая количество ошибок и обеспечивая высочайшее качество стоматологической помощи (Webb and Sommers). Например, в некоторых инновациях используется микромашинная технология, которая, несмотря на то, что ею управляет человек, выполняет операции на корневых каналах безошибочно (Kumar et al. 279).). Автоматизация прецизионного зондирования, наполнения, очистки и сверления гарантирует минимизацию человеческих ошибок и повышение безопасности пациента (Sun et al. 59). Многие стоматологические процедуры связаны с риском для здоровья, таким как «травма из-за перфорации верхнечелюстной пазухи, нижнего края, язычной пластины, губной пластины или нижнего альвеолярного канала ; повреждение нерва; некроз тканей; и расхождение» (Уэбб и Соммерс, пар. 2). Более того, осложнения, возникающие при установке имплантатов, могут иметь неблагоприятные последствия для здоровья пациентов. Исследования показали, что частота отторжения имплантатов относительно высока, что требует более тщательного ухода. Это объясняется отсутствием клинического опыта, врачебными ошибками и наличием осложнений со здоровьем во время лечения (Бхат 67). Использование робототехники и навигационной хирургии может смягчить эти проблемы и повысить эффективность имплантатов и операций.
2). Более того, осложнения, возникающие при установке имплантатов, могут иметь неблагоприятные последствия для здоровья пациентов. Исследования показали, что частота отторжения имплантатов относительно высока, что требует более тщательного ухода. Это объясняется отсутствием клинического опыта, врачебными ошибками и наличием осложнений со здоровьем во время лечения (Бхат 67). Использование робототехники и навигационной хирургии может смягчить эти проблемы и повысить эффективность имплантатов и операций.
Нанотехнологии — еще одна область технологий, которая приведет к автоматизации стоматологии. Он включает в себя разработку крошечных роботов, известных как наноботы, которые можно использовать для выполнения деликатных процедур (Уэбб и Соммерс). «Применение нанотехнологий в стоматологии, также известное как наностоматология, открывает возможности лечения в восстановительной стоматологии, ортодонтии и пародонтологии» (Уэбб и Соммерс, пар. 7). В настоящее время нововведение будет использоваться для улучшения процессов диагностики, лечения и хирургии. Наностоматология была названа ключевым компонентом профессии будущего из-за ее широкой области применения, которая варьируется от ортодонтии до пародонтологии (Уэбб и Соммерс). Роботы могут использоваться для различных целей в вышеупомянутых областях. Например, в восстановительной стоматологии их применение может варьироваться от препарирования полости до реструктуризации зубного ряда. Их эффективность основана на том факте, что они работают на клеточном уровне, поэтому их можно использовать для точного выполнения деликатных задач (Уэбб и Соммерс). Нанотехнологии также могут быть полезны при введении лекарств и замене костной ткани. Роботы также получили широкое применение в области обучения стоматологов. Робот, созданный в форме человека, используется стоматологами в процессе обучения для получения практических навыков выполнения основных стоматологических процедур.
Наностоматология была названа ключевым компонентом профессии будущего из-за ее широкой области применения, которая варьируется от ортодонтии до пародонтологии (Уэбб и Соммерс). Роботы могут использоваться для различных целей в вышеупомянутых областях. Например, в восстановительной стоматологии их применение может варьироваться от препарирования полости до реструктуризации зубного ряда. Их эффективность основана на том факте, что они работают на клеточном уровне, поэтому их можно использовать для точного выполнения деликатных задач (Уэбб и Соммерс). Нанотехнологии также могут быть полезны при введении лекарств и замене костной ткани. Роботы также получили широкое применение в области обучения стоматологов. Робот, созданный в форме человека, используется стоматологами в процессе обучения для получения практических навыков выполнения основных стоматологических процедур.
Получите
100% оригинал статьи
по любой теме
всего за
3 часа
Узнать больше полностью автоматизировать поле из-за необходимости человеческого сострадания в лечении. Опрос, проведенный исследователями из Авиационного университета Эмбри-Риддла во Флориде, показал, что многие люди не захотят, чтобы роботы выполняли над ними определенные процедуры. Они утверждали, что машины недостаточно усовершенствованы для выполнения инвазивных процедур, таких как хирургия десен и корневых каналов. Они были готовы позволить роботам выполнять только такие процедуры, как чистка зубов, удаление и отбеливание. Другие утверждают, что такие процедуры, как затенение и окрашивание, лучше выполняются человеком из-за внимания к деталям, которое робот не может себе позволить. Сострадание человека не может быть передано роботу, и это очень важный аспект стоматологии. Человек-стоматолог помогает пациенту расслабиться и побороть страх перед болезненной и инвазивной процедурой. Исследования показали, что роботы могут имитировать человеческое сострадание, потому что их можно запрограммировать на распознавание боли и стресса у людей. Расширенные зрачки, высокое кровяное давление и учащенное дыхание регистрируются роботами как признаки дистресса у человека.
Опрос, проведенный исследователями из Авиационного университета Эмбри-Риддла во Флориде, показал, что многие люди не захотят, чтобы роботы выполняли над ними определенные процедуры. Они утверждали, что машины недостаточно усовершенствованы для выполнения инвазивных процедур, таких как хирургия десен и корневых каналов. Они были готовы позволить роботам выполнять только такие процедуры, как чистка зубов, удаление и отбеливание. Другие утверждают, что такие процедуры, как затенение и окрашивание, лучше выполняются человеком из-за внимания к деталям, которое робот не может себе позволить. Сострадание человека не может быть передано роботу, и это очень важный аспект стоматологии. Человек-стоматолог помогает пациенту расслабиться и побороть страх перед болезненной и инвазивной процедурой. Исследования показали, что роботы могут имитировать человеческое сострадание, потому что их можно запрограммировать на распознавание боли и стресса у людей. Расширенные зрачки, высокое кровяное давление и учащенное дыхание регистрируются роботами как признаки дистресса у человека.
Машины не могут выражать сочувствие или распознавать выражения лица, обозначающие человеческие страдания. Однако точность, безопасность и четкость их работы важнее потребности в сострадании. Более того, компьютерное обучение релаксации (CARL) может заменить аспект человеческого сострадания и помочь пациентам преодолеть свои страхи. Роботов можно научить выполнять широкий спектр стоматологических процедур, которые делают люди. Противники автоматизации настолько зациклены на сострадании к человеческому взаимодействию, что игнорируют многочисленные преимущества робототехники. Повышенная безопасность пациентов, минимизация медицинских ошибок и более быстрое и эффективное обслуживание заменяют отказ от роботов в пользу эмпатии. До появления автономного стоматологического робота и автоматизации стоматологии может пройти несколько лет. Однако с учетом нынешних инноваций более широкое внедрение и внедрение этих технологий может ускорить этот процесс. Об этом свидетельствуют результаты, полученные странами, которые готовы внедрять инновации и интегрировать новые технологии в медицинскую практику.
Заключение
За последние несколько десятилетий применение робототехники в области медицины набирает обороты. Это привело к спорам о том, заменят ли роботы стоматологов из-за автоматизации. Установка двух зубных имплантатов роботом в Китае является доказательством того, что область стоматологии движется к автоматизации. Более того, одобрение Yomi, первой механической системы, которая будет использоваться в Соединенных Штатах, свидетельствует о том, что роботы получают признание в профессии. Потребность в развитии и лучшем уходе в стоматологии приведет к использованию роботов и искоренению стоматологов-людей. Текущие разработки в области искусственного интеллекта и робототехники показали, что стоматология находится на пороге автоматизации, хотя ее внедрение идет медленно. Главной целью стоматологической помощи является оказание качественных и безопасных услуг пациентам. Таким образом, точность и аккуратность роботов, а также их повышенная безопасность делают их важным инструментом в обеспечении оптимальной стоматологической помощи. Роботы могут быть использованы для улучшения процессов диагностики, лечения и хирургии.
Роботы могут быть использованы для улучшения процессов диагностики, лечения и хирургии.
Процитированные работы
Bhat, Divya, et al. «Робототехника в стоматологии: вымысел или реальность». Journal of Dental Research и Review , vol. 4, нет. 3, 2017, с. 67, Веб.
Донг, Джанет, Хонг, Шейн и Ганнар Хессельгрен. НЗП: исследование развития эндодонтического лечения Микроробот . Материалы конференции IJME-INTERTECH 2006 г., 2007 г., Интернет.
Кумар, Прадип и др. «Будущие достижения в роботизированной стоматологии». Journal of Dental Health, Oral расстройства и терапия , vol. 7, нет. 3, 2017, стр. 278-280.
Луи, Кевин. Китайский робот выполнил первую в мире автоматизированную имплантацию зубов. Время, 2017, Интернет.
Мы напишем на заказ
сочинений
специально для вас
!
Получите свою первую газету с
СКИДКА 15%
Подробнее
Sun, Ting-Mao, et al.