Из этой статьи вы узнаете:
- что такое глубокий кариес,
- его отличия от других форм кариеса,
- этапы лечения глубокого кариеса.
Глубокий кариес – это обозначение типа кариеса зубов, особенностью которого является то, что между пульпой зуба (сосудисто-нервным пучком) и дном кариозной полости остается лишь очень тонкая прослойка здоровых твердых тканей зуба. Другими словами – это запущенный тип кариеса, отсутствие лечения которого в близкой перспективе приведет уже к развитию пульпита и, соответственно, необходимости удалять нерв и пломбировать корневые каналы.
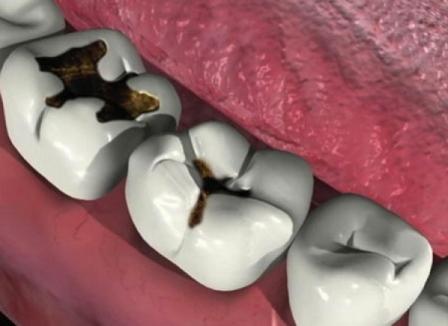
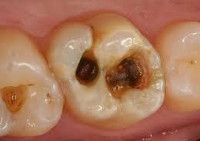
Эту форму кариеса отличает наличие глубокой кариозной полости, которая заполнена распадом твердых тканей зуба и пищевыми остатками. В связи с тем, что нерв отделяет от кариозной полости лишь тонкая полоска здорового дентина (рис.1) – пациенты обычно предъявляют жалобы на боли от воздействия термических раздражителей. Терапия глубокого кариеса несколько отличается от терапии других форм кариозного процесса (например, поверхностного и среднего кариеса) – о чем мы подробно расскажем и покажем на видео в нашей статье.
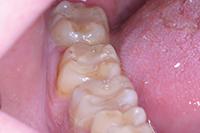
Глубокий кариес: фото




При отсутствии незамедлительного лечения это может привести сначала к развитию пульпита (воспаление пульпы зуба), а потом и периодонтита. При периодонтите воспаление выходит уже за пределы пульпы зуба, что сопровождается появлением у верхушки корня зуба гнойного мешочка (периодонтального абсцесса).
Диагностика глубокого кариеса –
Для диагностики необходимо выявить симптомы глубокого кариеса, ориентируясь на жалобы пациента, а также произвести инструментальный осмотр зуба. В некоторых случаях (например, когда есть подозрение, что кариес может быть под пломбой) – дополнительно делают прицельный рентгеновский снимок.
- Симптомы глубокого кариеса –
пациенты обычно жалуются на кратковременные болевые ощущения от механических, температурных и химических раздражителей. Как правило, боли быстро проходят после того, как устраняется раздражитель. Однако, если боли проходят не сразу после исчезновения раздражителя, а спустя 5-10 минут, то такие симптомы говорят уже о развитии пульпита. В этом случае лечение будет подразумевать удаление нерва и пломбирование корневых каналов.
- При внешнем осмотре –
мы можем увидеть глубокую кариозную полость (как на рис.3), которая заполнена размягченными тканями зуба и пищевыми остатками. Зондирование дна кариозной полости зондом может быть болезненным. В связи с тем, кариозные полости глубокие и затруднены для гигиены, скопление в них гниющих пищевых остатков вызывает у пациента появление неприятного запаха изо рта (24stoma.ru).
- На рентгенограмме зуба (рис.4) –
если есть подозрение на глубокий кариес под пломбой, то на рентгеновском снимке под пломбой мы увидим интенсивное затемнение, которое говорит о кариозном поражении дентина. Если на снимке между кариозными тканями и пульпой зуба остается лишь тонкая полоска плотного здорового дентина – можно смело ставить диагноз глубокий кариес, высверливать пломбу и приступать к лечению.



Реклама
Лечение глубокого кариеса –
Лечение глубокого кариеса может производиться либо в одно, либо в два посещения. Рекомендуется в два. Дело в том, что при глубоком кариесе остается только очень тонкая прослойка неповрежденного кариесом дентина между дном кариозной полости и пульпой зуба. А кариесогенные микроорганизмы способны проникать в глубь здорового дентина на определенную глубину. Получается, что даже при сохранении прослойки здорового дентина не может быть полной уверенности, что пульпа зуба уже не инфицирована.
Поэтому в первое посещение рекомендуется убрать все пораженные кариесом ткани, положить лекарственные вещества и закрыть зуб временной пломбой, выдержав таким образом зуб на герметизм. Если зуб не начал болеть, то в следующее посещение временную пломбу меняют на постоянную. Схема лечения глубоко кариеса показана нами на рис.5-11 (объяснения к каждому рисунку смотрите в тексте и при нажатии на каждую фотографию).
Глубокий кариес: фото этапов лечения
(описание каждого этапа открывается при нажатии на фото)












Схема лечения глубокого кариеса –
- Анестезия –
обезболивание проводят при помощи инъекции местного анестетика. - Удаление всех пораженных кариесом тканей зуба (рис.6-7)
- Наложение лечебной прокладки (рис.8) –
нанесение лечебной прокладки на дно кариозной полости необходимо для того, чтобы предотвратить риск развития пульпита, т.к. при глубоком кариесе есть высокий риск проникновения микробов в пульпу зуба через тонкую прослойку здорового дентина. Такие лечебные прокладки делаются на основе концентрированных препаратов кальция, которые имеют выраженное бактерицидной действие. - Нанесение изолирующей прокладки (рис.9,11) –
во-первых – такая прокладка необходима для надежного удержания лечебной прокладки на дне полости зуба, а во-вторых – она изолирует от нее свето-отверждаемого пломбировочного материала.

- Постановка временной или постоянной пломбы (рис.10) –
лечить глубокий кариес можно либо в одно, либо в два посещения. Решение принимает врач, однако иногда врачи руководствуются не здравым смыслом, а экономией времени.Принимать решение врач будет на основании следующих факторов:
→ была ли вскрыта пульповая камера в процессе высверливания кариеса,
→ от толщины прослойки здорового дентина, отделяющей кариозную полость от пульповой камеры,
→ от выраженности у пациента болевых симптомов, предшествующих лечению.Если глубокий кариес лечится в одно посещение, то поверх изолирующей прокладки сразу ставится постоянная пломба. Если в два посещения, то первое посещение заканчивается постановкой временной пломбы (поверх изолирующей прокладки). Если в течение 3-4 дней болевые симптомы после лечения зуба не появляются, то во время второго посещения временная пломба меняется на постоянную.
Как лечится глубокий кариес: видео
При просмотре видеоролика можно увидеть (титры будут на английском), что на дно кариозной полости была уложена лечебная паста из гидроксида кальция, уже поверх которой была наложена защитная изолирующая прокладка из стекло-иономерного цемента. Затем эмаль зуба протравливалась кислотой (гель голубого цвета), после чего наносился адгезив и уже потом – собственно композитный пломбировочный материал светового отверждения.
Реклама
Осложнения лечения глубокого кариеса –
Если же в течение нескольких дней после лечения появились нарастающие боли, то это говорит о том, что пульпа зуба оказалась инфицированной и развилось воспаление – пульпит зуба. Обычно в этом случае зуб срочно нужно лечить – удалять инфицированную пульпу и пломбировать корневые каналы. Однако, учитывая, что пульпит только развился, то у относительно молодых пациентов можно попробовать один из консервативных методов лечения пульпита, например метод витальной ампутации пульпы.
→ Консервативные методы лечения пульпита
Лечебные препараты, которые используются на стоматологическом приеме для лечения глубокого кариеса
Обычно используются препараты на основе гидроксида (гидроокиси) кальция, которые обычно имеют консистенцию пасты. Паста с гидроксидом кальция наносится на дно кариозной полости. Действующие компоненты проникают в пульпу зуба через тонкий слой дентина, которым отделена пульпа зуба от кариозной полости, оказывая лечебное антисептическое и противовоспалительное действие.
Толщина этой прослойки дентина при глубоком кариесе невелика, или даже может совсем отсутствовать (если при удалении кариозных тканей был случайно вскрыта полость зуба (пульповая камера) с сосудисто-нервным пучком внутри. В последнем случае препарат гидроксида кальция наносится прямо на участок вскрытой пульповой камеры. Увидеть – вскрыта или нет пульповая камера, доктор может визуально. Об этом говорит появление маленькой кровоточащей точки на дне полости зуба в процессе удаления кариозного дентина.
Гидроксид кальция оказывает длительное противовоспалительное и антимикробное действие. Кроме того, гидроксид кальция стимулирует образование заместительного дентина, и препятствует проникновению патогенных микробов в пульпу зуба. Заместительный дентин образуется со стороны пульповой камеры; при этом размер пульповой камеры и самой пульпы уменьшается, а прослойка дентина, отделяющая пульпу от полости зуба и пломбы, наоборот увеличивается.
Лечебные прокладки при глубоком кариесе –
обычно стоматологами используются следующие препараты: Dycal (производитель Dentsply), Calcipulpe (производитель Septodont), Life (производитель Kerr), Calcimol (производитель Voco), Reocap (производитель Vivadent), Кальмецин (производитель ВладМиВа).
Источники:
1. Высшее проф. образование автора по терапевтической стоматологии,
2. На основе личного опыта работы врачом-стоматологом,
3. National Library of Medicine (USA),
4. «Терапевтическая стоматология: Учебник» (Боровский Е.),
5. «Практическая терапевтическая стоматология» (Николаев А.).
В лечении кариозных процессов важно не только владеть мануальными навыками и быть в курсе новинок пломбировочных материалов, но и также знать биологические особенности кариеса и пульпы зуба. Больше не существует необходимости препарировать зуб, далеко выходя за границы здоровых тканей, напротив, с развитием адгезивной стоматологии, мы стараемся производить иссечение тканей максимально консервативно. Даже удаление тканей, которые потенциально могут быть инфицированы, остается под вопросом.
Данная статья обсуждает лечение глубокого кариозного процесса, а также пытается ответить на некоторые вопросы, поставленные в стоматологической литературе. Необходимо ли удалять все кариозные ткани в каждом клиническом случае (даже когда экскавация близко к пульповой камере)? Может ли кариозный процесс быть остановлен? Какой вид пломбировочного материала обеспечит самый лучший результат для пациента?
Традиционные концепции
В классическом тексте (1908) G.V.Black писал: «Лучше обнажить пульпу зуба, чем оставить ее закрытой лишь слоем размягченного дентина». В тоже самое время Black утверждал, что дантисты должны понимать патанатомию и патофизиологию кариозного процесса, иначе они могут считать себя лишь механиками. Конечно же, стоматологическая наука продвинула наше понимание о кариозном процессе и возможности герметичного пломбирования с воссозданием борозд и фиссур. Сам G.V. Black возможно опроверг бы свое высказывание 100 лет спустя.
Традиционная концепция полного удаления кариозных тканей при глубокой полости была поставлена под сомнение. Абсолютное удаление всех измененных тканей может не являться обязательным для остановки кариозного процесса. Хорошо известно, что бактерии в дентине вызывают воспаление в пульпе. Однако этот слабый воспалительный процесс может быть стимулятором регенерации. Оставление небольшого количества кариозных тканей под пломбой необязательно пагубно повлияет на успех лечения. Короткие исследования от 36 до 45 месяцев показали, что надежно запломбированные полости с кариозным дентином, показали малый процент рецидива и абсолютное снижение числа микроорганизмов. Реминерализация оставшегося кариозного дентина доказана и биохимически, и рентгенологически. В данных исследованиях применялись прокладки с гидроокисью кальция.
Оставление кариозных тканей под пломбой весьма противоречивая концепция. Традиционный подход непрямого покрытия пульпы обычно требует временного пломбирования. Спустя несколько недель или месяцев, зуб повторно раскрывают, удаляют оставшиеся кариозные ткани и пломбируют повторно уже постоянно.
При непрямом методе деминерализованные ткани оставляются в самых глубоких местах полости для предотвращения вскрытия пульпы. Применение такого метода ограничивается пациентами без симптомов воспаления и патологии пульпы. Полное удаление всех кариозных тканей со стенок пульповой камеры необходимо для контроля микроподтека. Поражение может медленно или быстро прогрессировать. Клинически, рентгенологически и бактериологически доказано, что кариозный процесс останавливается. В таких случаях герметичная, хорошо прилегающая по краям реставрация является необходимым условием успешного исхода.
Классическое непрямое покрытие пульпы имеет относительно высокий процент клинического успеха, обнажение пульпы обычно избегается и зуб не беспокоит. Дентин во время второго раскрытия описывается как более сухой, твердый и темный. Со стороны микробиологических анализов обнаруживается уменьшение бактериальной обсемененности. Также существует вероятность, что успех такого лечения будет зависеть и от выбранного материала для пломбирования, но по этому поводу проведено слишком мало исследований. «Действительно, осторожный доступ может быть предпочтителен перед радикальной экскавацией, потому что пульпа обнажается гораздо реже, а герметичное отграничение дентина от микрофлоры полости рта останавливает развитие кариозного процесса. Восстановительные процессы склерозирования дентинных канальцев и образования третичного дентина стимулируются, тем самым снижая проницаемость оставшегося дентина. Микроорганизмы блокируются с одой стороны герметично поставленной пломбой, а с другой — сниженной проницаемостью дентина.
Смена ориентиров
Всеми давно принято, что использование силантов защищает подлежащие структуры зуба, предотвращая аккумуляцию зубного налета и потерю минералов. Совсем недавно, полученные доказательства показали, что купирование неполостных кариозных изменений возможно с применением силантов. Но пока данный неинвазивный способ лечения начального кариеса широко не внедрен в стоматологическую практику.
Конечный результат консервативного иссечения и полной экскавации был тщательно сравнен. В данном исследовании в случаях, когда постановка временной пломбы была возможна, глубокая экскавация не проводилась. На дне пульповой камеры оставлялся мягкий, влажный и дисколорированный дентин. Поверх кариозного дентина накладывалась прокладка из гидроокиси кальция, которая затем закрывалась временной пломбой из стекло-иономерного цемента. Спустя 8-12 недель полость заново раскрывалась с целью проведение окончательной экскавации. Прокладка гидроокиси кальция накладывалась еще раз, и зуб восстанавливался композитным материалом. Авторы наблюдали гораздо меньшее число вскрытых пульповых камер при проведении пошагового удаления кариозных тканей, нежели при полной радикальной экскавации.
Кроме того, при оценке отдаленных результатов спустя 1 год, приведенная методика также оказалась более успешной. Такие результаты в очередной раз поставили акцент на важности сохранения дентинного барьера между пульпой и полостью, даже если в нем остаются кариозные очаги.
Совсем недавно необходимость пошагового удаления кариозного дентина снова обсуждалась. Непрямое покрытие пульпы — простая, хорошо встречаемая пациентами, менее дорогая, чем эндодонтия, процедура. Хотя часть микроорганизмов может оставаться активной, этого редко достаточно для развития рецидива: отложение третичного дентина также останавливает процесс распада. Весь инфицированный дентин должен быть полностью удален со всех стенок, однако, может быть немного оставлен по дну полости. Радикальное удаление измененного дентина не является обязательным во всех клинических случаях, так как установленная герметично пломба надежно закрывает полость от микрофлоры полости рта.
Лечебные прокладки: эффект на пульпу зуба
Прокладки достаточно часто устанавливаются под реставрацию для снижения потенциальной полеоперационной чувствительности. Для идеальной прокладки важны следующие характеристики:
1. Способность материала уничтожать микроорганизмы
2. Индукция минерализации
3. Осуществлять плотное прилегание и изоляцию
Послеоперационная чувствительность частично связана с остаточной толщиной дентина (RDT) после препарирования и присутствия некоторого числа микроорганизмов на стенках полости. Никакой материал не сможет защитить пульпу лучше, чем собственный дентин. Остаточная толщина дентина по дну полости является одним самых важных факторов для защиты пульпы от токсинов. Толщина в 0,5 мм сокращает эффект токсинов на 75%, 1мм – 90%, сохранение 2 мм и более – приводит к невероятно малой реакции пульпы или вообще ее полном отсутствии. В ситуациях, когда остается около 0,5 мм применение прокладок особенно важно. Со снижением толщины дентинного слоя снижается выживаемость одонтобластов и сохранность репаративных механизмов.
Реактивное восстановление дентина наблюдалась под полостями как с RTD выше 0,5 мм, так и с RTD меньше 0,25 мм. Однако максимальная активность наблюдалась под полостями с RTD от 0,5 до 0,25. Также восстановление дентина находилось под влиянием выбранного материала (от большего к меньшему: гидроксид кальция, композит, модифицированный СИЦ и цинк-оксид эвгенол). Одонтобласты сохранялись при RTD больше 0,25 мм.
Гидроксид кальция используется в качестве материала для прокладок с 1920-х годов. Благодаря своему pH равному 11, гидроксид кальция сам по себе является бактерицидным, а также нейтрализует кислые продукты бактерий. Высокий pH создает хорошие условия для репарации дентина. Вдобавок, гидроксид кальция обладает способностью мобилизовать факторы роста дентинного матрикса, вызывающего образование нового дентина. Гидроксид кальция является идеальным прокладочным материалом для очень глубоких полостей как при прямом, так и непрямом покрытии пульпы.
Адгезивные смолы могут быть слишком кислыми и вызывать раздражение пульпы. А многие дентинные бондинговые агенты и модифицированные СИЦ вообще токсичны для ткани пульпы. Также прокладки из гидроокиси кальция показывают высокий потенциал для восстановления мягкой ткани зуба, по сравнению с цементами и смолами.
К сожалению, самоотверждаемые прокладки из гидроокиси кальция высоко растворимы и могут рассасываться с течением времени. Традиционные гидроокисные прокладки легко растворяются во время кислотного травления. Компоненты бонда: вода, ацетон, спирт также могут разрушительно действовать на свойства прокладок из кальция. Герметичное закрытие полости поможет стабилизировать поражение и остановить кариозный процесс. Таким образом, если планируется постановка композитной пломбы, поверх гидрооксидной прокладки следует устанавливать защитную прокладку из СИЦ.
Реставрационные материалы, которые обладают антимикробными свойствами, особенно полезны при малоинвазивных и других видах стоматологического вмешательства. Некоторые исследования показывают, что модифицированные СИЦ практически одинаковы с обычными гидроокись кальциевыми прокладками. Оставленный мягким, деминерализованным дентин становится вновь минерализованным после покрытия СИЦ. Это происходит в основном благодаря высвобождению фтора и наличия фосфата кальция в цементе. Этот феномен также называют «лечение пораженного дентина». Однако в некоторых других исследованиях модифицированный СИЦ пагубно влиял на однотобласты, сокращая их количество. Поэтому перед внесением модифицированного СИЦ в глубокую полость рекомендуется проложить хотя бы тонкий слой гидроокиси кальция. Это позволяет осуществить пульпу от повреждения и бактериального микроподтека.
В последние несколько лет проведена презентация MTA (ProRoot MTA Dentsply Tilsa Dental Specialties). Эти силикантные цементы являются антибактериальными, биосовместимыми, имеют высокий pH и позволяют высвобождать биоактивные протеины дентинного матрикса. MTA представляет собой порошок, состоящий из гидрофобного трикальций силиката, трикальций алюмината, трикальций оксида и силиката оксида. Также эта смесь содержит небольшое количество других оксидов, что модифицирует ее химические и физические свойства. Добавление жидкости к порошку приводит к образованию коллоидного геля с pH 12,5 (что схоже с гидроксилом кальция), который отверждается до плотной субстанции в течение 3-4 часов. Существует гипотеза, что под воздействием тканевой жидкости трикальций оксид превращается в гидроксид кальция.
Материал обладает слабой растворимостью и слегка более рентгеноконтрастен, чем дентин. Так как MTA весьма слабо устойчив к компрессиям, его не стоит использовать в высокофункциональных зонах. Другой значительный недостаток – это долгое отверждение: несколько часов.
Подводя итог, можно сказать, что процедура лечения в два этапа достаточно часто важна и требует постановки временной пломбы. Непрямое покрытие пульпы лучше проводить в одно посещение. Любая одномоментная реставрация требует нанесения слоя модифицированного СИЦ. MTA — замечательный материал при раскрытии пульпы и эндодонтических манипуляциях. У материала хорошие изолирующие свойства, и некоторые исследования показали больший успех терапии, чем при использовании обычного гидроксида кальция.
Клинические случаи
Клинический случай 1
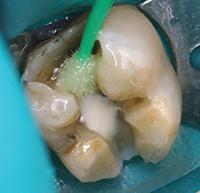
В клиническом случае представлен 30-летний пациент с большой кариозной полостью на первом нижнем моляре (Фото 1). Пациент отмечал чувствительность зуба к холодному, в остальном кариес протекал бессимптомно. Тест на холодное подтвердил слова пациента, болевой приступ длился около 30 секунд. Прицельный рентгеновский снимок показал близкое прилегание полости к пульпе зуба. Экскавация кариозного дентина продолжалась, пока дентинная стенка приблизилась к толщине в 1 мм (Фото 2).
Фото 1. Крупная кариозная полость с минимальными симптомами.
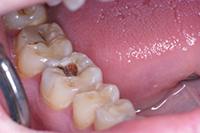
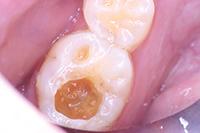
Фото 2: Проведено частичное удаление кариозного дентина. Мягкий, влажный, измененный в цвете дентин на дне полости оставлен.
Биодентин (Septodont) использован для постановки временной пломбы (Фото 3). Зуб оставлен для восстановления на 4 месяца. В течение этого периода зуб не беспокоил. Для подтверждения витальности пульпы вновь проведен тест на холод и выполнен прицельный рентгеновский снимок (Фото 4). Было принято решение восстановить зуб композитом как окончательная реставрация (Фото 5).
Фото 3: Биодентин (Septodont) — временная пломба.
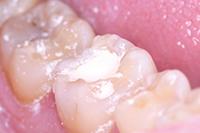
Фото 4: Рентгенография временно запломбированного зуба. Оставшийся кариес хорошо заметен на снимке. На усмотрение стоматолога некоторое количество Биодентина может быть оставлено под постоянную реставрацию.
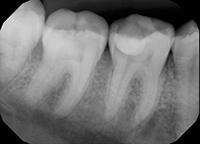
Фото 5: Окончательная реставрация зуба.
Обсуждение материала
Исходя из опыта автора, применение Биодентина является гораздо более удобным и эффективным по сравнению с MTA. Биодентин является биоактивным материалом для прямого и непрямого покрытия пульпы, а также в эндодонтической практике. Процесс изготовления биосиликатных материалов исключает металлическое загрязнение. Процесс отверждения наступает при увлажнении трикальций силиката, который затем образует кальций-силикатный гель и гидроксид кальция. При соединении этих веществ с фосфат ионами происходит образование преципитата, напоминающего гидроксиапатит. «В месте соединения дентина и материала Биодентин происходит увеличение карбонатных соединений, что свидетельствует о диффузии минералов из материала с созданием гибридной зоны». Биодентин препятствует микроподтеку схоже с модифицированным СИЦ и также имеет антибактериальный эффект.
Биодентин окончательно отверждается через 10-12 минут. Это намного быстрее, чем время отверждения MTA, однако биодентин к тому же проявляет более высокую компрессионную устойчивость. Таким образом, он может с легкостью применять как подходящая временная пломба. Производитель рекомендует использовать материал 2-шагово. На последующем приеме стоматолог формирует нужную ему полость и оставляет на дне слой Биодентина в качестве прокладки, сверху которой устанавливает постоянная реставрация.
Клинический случай 2
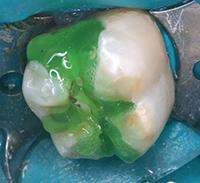
Нижний моляр на фото 6 имел дефект амальгамной пломбы с рецидивом кариеса. Пломба удалена, измененный дентин удален. На дно полости при помощи шприца тонким слоем наложена прокладка TheraCal LC (BISCO Dental Products) (Фото 7) и затем отверждена светом в течение 20 секунд. Полость протравлена (Фото 8), промыта, покрыта адгезивом, подсушена и отверждена (Фото 9), теперь зуб готов к постановке постоянной пломбы.
Фото 6: Глубокая экскавация дентина.
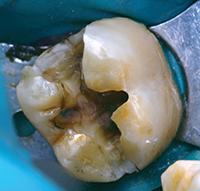
Фото 7: В качестве прокладки использован светоотверждаемый модифицированный кальций-силикатный материал TheraCal (BISCO Dental Products).
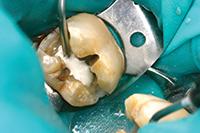
Фото 8 и 9: Кислотное протравливание и установка пломбы производится поверх прокладки.
Обсуждение материала
TheraCal LC — другой недавно представленный материал, суть которого состоит в объединении положительных свойств гидроксида кальция и модифицированных СИЦ.
Материал обладает сильными механическими характеристиками, низкой растворимостью и может быть отвержден слоем в 1 мм. TheraCal LC является одобренным стимулятором образования гидроксиапатита со способностью индуцировать синтез кристаллов, схоже с продуктами МТА.
Дентинная жидкость, поглощаемая TheraCal, производит высвобождение кальция и гидроксид ионов. Кальций необходим для быстрой стимуляции синтеза апатита, а щелочная среда обеспечивает необходимые условия для восстановления и заживления. TheraCal LC предназначен для использования в качестве изолирующей прокладки, надежно защищающей пульпу. При прямом покрытии пульпы важными аспектами успешного лечения является использование коффердама и контроля пульпарного кровотечения. Материал подходит специалистам, которые хотят облегчить использование обычных прокладок из гидроксида кальция, но, тем не менее, хотят применить плюсы более новых кальций силикатов. TheraCal LC позволяет производить непрямое покрытие пульпы одноэтапно.
Заключение
Сегодня стоматологу необходимо анализировать предыдущий опыт и клинические случаи для осуществления оптимального лечения пациента. На данный момент имеется значительное количество литературы, описывающей успешное непрямое покрытие пульпы. В то же самое время анализ информации позволяет сделать вывод, что прямое покрытие, особенно в зрелых зубах, не может обеспечить такой же успех без эндодонтической терапии. Также существуют ситуации, когда стоматологи предпочитают провести непрямое покрытие и затем осуществить повторный вход в полость для удаления остатков кариозных тканей.
Данная статья показывает, что пошаговая техника удаления дентина не всегда необходима. Новые кальций-силикатные цементы могут быть особенно полезными в таких случаях. Для общего принятия такой концепции, конечно же, необходимо продолжение клинических исследований. Также стоматологам следует знать, что в некоторых случаях материал, покрывающий пульпу, следует удалять не полностью и оставлять под постоянную реставрацию.
Автор: Robert E. Rada, DDS, MBA
Глубокий кариес – последняя стадия кариозного процесса, характеризующаяся обширным поражением твердых тканей зуба, захватывающим глубокие слои дентина. Клинически глубокий кариес выражается наличием глубокой кариозной полости, разрушением коронки зуба, болевыми ощущениями при воздействии температурных, механических или химических раздражителей. Глубокий кариес диагностируется на основании данных осмотра, характерных жалоб, зондирования кариозной полости, термодиагностики, электроодонтодиагностики, рентгенографии. Лечение глубокого кариеса включает этапы препарирования кариозной полости, наложения лечебной и изолирующей прокладок и пломбирования.
Общие сведения
Глубокий кариес — наиболее тяжелая стадия деминерализации и деструкции твердых тканей зуба. Согласно топографической классификации, в стоматологии выделяют следующие стадии неосложненного кариеса: стадию кариозного пятна, поверхностный, средний и глубокий кариес. Таким образом, термин «глубокий кариес» (сaries profunda) отражает глубину поражения и патоморфологические изменения, развивающиеся при прогрессировании деструкции твердых тканей зуба и поражении околопульпарного дентина. При глубоком кариесе кариозную полость от пульпы отделяет узкий слой дентина. Важнейшими задачами лечения глубокого кариеса является сохранение функциональной полноценности зуба, предупреждение осложненного течения кариеса — пульпита или периодонтита.
Глубокий кариес
Причины глубокого кариеса
Глубокий кариес может развиваться первично, как следствие прогрессирования нелеченного среднего кариеса, либо вторично – в ранее препарированном зубе (под пломбой, при дефектах лечения, при сколе пломбы и т. п.). В остальном причины и механизмы развития глубокого кариеса аналогичны этиологии и патогенезу кариозной болезни в целом. Ведущая роль здесь отводится процессу брожения углеводов, в результате которого в полости рта образуются органические кислоты (в частности, молочная кислота), вызывающие повреждение зубной эмали и открывающие доступ кариесогенным бактериям в дентинные канальцы. Это сопровождается выходом из дентина солей кальция, его размягчением и разрушением твердых тканей зуба.
Колонии кариесогенных бактерий присутствуют в зубном налете, который скапливается в фиссурах, межзубных промежутках, под деснами, на поверхностях зубов. Поэтому недостаточная гигиена полости рта и несвоевременное удаление зубного налета способствует дальнейшему прогрессированию кариеса. В возникновении глубокого кариеса велика роль характера слюноотделения: количества и pH слюны, ее реминерализующего потенциала, буферных свойств, специфических и неспецифических факторов защиты.
Кроме локальных микробных и химических факторов, возникновение глубокого кариеса может быть связано с наследственной предрасположенностью, нарушением минерального, углеводного и белкового обмена в организме, неполноценностью структуры эмали и дентина, низким качеством питьевой воды, неполноценным питанием, особенно в периоды прорезывания и смены зубов.
Классификация глубокого кариеса
Кроме первичного и вторичного (рецидивного) глубокого кариеса, различия между которыми мы обозначили ранее, выделяют острую и хроническую формы патологического процесса. При остром течении кариозная полость имеет узкое входное отверстие и широкое основание; болевые ощущения вызываются, главным образом, термическими или химическими раздражителями. Хроническая форма глубокого кариеса характеризуется наличием воронкообразной кариозной полости с широким входным отверстием и узким дном; болезненность связана с механическим раздражением дна полости (при попадании пищи в глубокое дупло, зондировании).
По клиническому течению различают компенсированную, субкомпенсированную и декомпенсированную формы глубокого кариеса.
Симптомы глубокого кариеса
Ведущим клиническим проявлением глубокого кариеса является резкая, но кратковременная зубная боль, возникающая в ответ на температурные (горячую, холодную пищу и питье), химические (кислое, сладкое, соленое), механические (жевание, попадание пищевых остатков в дупло, надавливание на дно кариозной полости) раздражители и исчезающая сразу после прекращения действия этих и других факторов. Если пищевые фрагменты остаются в кариозной полости, ноющие болевые ощущения сохраняются продолжительное время, до тех пор, пока механические раздражители не будут извлечены. При обширной полости распада или множественном глубоком кариесе может определяться галитоз — неприятный запах изо рта.
Формирование кариозной полости под пломбой при хроническом глубоком кариесе может происходить годами. В этом случае отмечается длительный бессимптомный период, а когда разрушение дентина достигает дна зуба, появляется болезненность при надавливании. Пломба, покрывающая зуб, может откалываться, становиться подвижной или выпадать совсем.
Диагностика глубокого кариеса
При проведении диагностики глубокого кариеса стоматолог учитывает жалобы пациента, данные клинического осмотра и инструментальных исследований. Стоматологический осмотр выявляет значительное разрушение коронковой части зуба, причиняющее дискомфорт во время приема пищи и нарушающее эстетику зубных рядов.
При острой форме глубокого кариеса обнаруживается глубокая кариозная полость, заполненная светлым размягченным дентином. Попытки зондирования дна кариозной полости чувствительны или резко болезненны. При хроническом глубоком кариесе стенки и дно полости выполнены плотным пигментированным дентином, цвет которого может варьировать от коричневого до черного. Зондирование полости безболезненное, что обусловлено наличием зоны вторичного дентина. Перкуссия зуба не сопровождается болевыми ощущениями.
Проведение термодиагностики позволяет выявить кратковременную болевую реакцию на горячее и холодное, быстро проходящую после прекращения действия раздражителя. Электроодонтодиагностика при глубоком кариесе выявляет реакцию пульпы на ток силой 2-6 мкА; иногда отмечается снижение возбудимости пульпы до 10-12 мкА. При подозрении на вторичный глубокий кариес, развившийся под пломбой, дополнительно выполняется рентгенография или радиовизиография.
В процессе обследования необходимо осуществлять дифференциальную диагностику в отношении других патологических процессов, прежде всего, среднего кариеса, очагового, гипертрофического и фиброзного пульпита, хронического периодонтита.
Лечение глубокого кариеса
Лечение глубокого кариеса может осуществляться в одно или два посещения стоматолога. Лечение в два приема может потребоваться в том случае, если у дантиста нет уверенности в интактности пульпы; в этом случае при первом посещении производится обработка полости зуба с удалением всех кариозно-измененных тканей, наложение лекарственных веществ и постановка временной пломбы. Если в течение 3-4-х дней не развиваются болевые симптомы, то в следующее посещение временная пломба заменяется постоянной. В том случае, если в течение периода наблюдения появляются нарастающие боли, свидетельствующие об инфицированности пульпы, требуется проведение комплексного лечения пульпита.
Основные этапы одномоментного лечения глубокого кариеса включают инъекционную (инфильтрационную или проводниковую) анестезию, препарирование полости зуба, медикаментозную обработку сформированной полости, наложение лечебно-изолирующей прокладки на дно полости зуба, постановку светоотверждаемой пломбы, ее шлифовку и полировку. Осложнениями некачественного лечения глубокого кариеса может стать рецидивный кариес, пульпит, частичный отлом коронки зуба, перфорация полости зуба.
Прогноз и профилактика глубокого кариеса
Правильное и квалифицированное лечение глубокого кариеса позволяет спасти зуб, в последующем провести его реставрацию или укрепить коронкой, сохранив эстетические характеристики и функциональное предназначение. В случае дальнейшего прогрессирования глубокого кариеса развивается пульпит или периодонтит, что может потребовать удаления зуба.
Профилактика глубокого кариеса диктует необходимость регулярных стоматологических осмотров, ухода за полостью рта (чистка зубов, полоскание рта после приема пищи, использование зубной нити, проведение профессиональной гигиены), ограничения сахаросодержащих продуктов и напитков в рационе, своевременного лечения среднего кариеса.
Глубокий кариес — Стоматология «Эксперт»
Услышать от своего лечащего стоматолога диагноз «глубокий кариес» практически всегда означает то, что предстоящее лечение займет много времени и потребует значительных финансовых затрат. Это заболевание способно проникать внутрь глубоких тканей зуба и вызывать множество осложнений, которые могут привести к полной утрате единицы.
Данное заболевание является достаточно распространенным среди пациентов клиник, если не соблюдать правила ухода за полостью рта и не посещать врача для профилактического осмотра хотя бы раз в год, риск столкнуться с кариесом достаточно большой.
Глубокий кариес – это последняя стадия заболевания, поэтому она требует незамедлительного вмешательства квалифицированного мастера. На данном этапе можно наблюдать серьезные разрушения твердых тканей, иногда зуб становится полностью коричневого или черного цвета, меняет свою привычную форму и разрушается. Восстановление в данном случае предполагает длительное лечение и требует от пациента максимальной концентрации и бережного ухода за полостью рта.
Патология может развиваться как первично, так и вторично. В первом варианте глубоким кариес становится из среднего или поверхностного, то есть при отсутствии своевременного лечения на ранних стадиях. Во втором он появляется под установленной ранее пломбой. Это может произойти по причине скола пломбировочного материала или же по вине доктора, который лечил кариес ранее.

Особенности
Основным отличием глубокого кариеса является то, что он имеет достаточно размытые границы и может охватывать практически весь зуб. Это означает то, что поражается не только внешняя оболочка зуба – эмаль, но и глубокие слои дентина. В некоторых случаях при отсутствии своевременного лечения кариозная полость может достигать корня. Именно поэтому так важно не затягивать с посещением стоматолога, ведь на ранних стадиях устранить проблему намного проще.
Очень важно вовремя выявить патологию и не допустить проникновение бактерий в пульповую камеру, что позволит избежать таких серьезных осложнений, как пульпит или периодонтит.
Причины возникновения
Развиться глубокий кариес может по разным причинам. Самыми распространенными из них считаются наследственная предрасположенность и, конечно же, несоблюдение правил ухода за зубами. Другие причины:
- Употребление в пищу продуктов, которые негативно сказываются на здоровье зубов.
- Нарушение прикуса, повышенная скученность ряда.
- Употребление некачественной воды.
- Недостаток минералов в составе эмали.
- Недостаточное количество вырабатываемой железами слюны или нарушение ее химического состава.
- Проблемы с желудочно-кишечным трактом.
- Ослабленный иммунитет и заболевания, связанные с щитовидной железой.
- Травмы.
Признаки
Опознать глубокий кариес очень легко даже в домашних условиях. Пациента беспокоит сильная боль в зубе не только при употреблении холодного или горячего, но также и в состоянии покоя. Особенно чувствительной зоной будет дно образовавшейся полости, поэтому попадание даже небольших частиц пищи будет доставлять дискомфорт.
Данная патология очень распространена и среди взрослых и среди детей разного возраста. При этом симптомы проявления болезни могут отличаться в зависимости от индивидуальных особенностей организма каждого пациента.
Осложненная форма кариеса сопровождается образованием на зубе видимых затемненных участков, часто встречается практически полное разрушение тканей. В самых сложных ситуациях может потребоваться удаление единицы и проведение процедуры имплантации.
Явными симптомами последней стадии кариозного поражения зуба являются:
Наличие неприятных ощущений при жевании или при попадании пищи в полость.
Заметные нарушения дикции.
Повышенная чувствительность зубной эмали к любым раздражителям.
Расшатанность единицы, потемнение, изменение привычной формы и расположения.
Наличие неприятного запаха, от которого не получается избавиться.
Сильная боль в зубе, которая может сопровождаться приступами мигрени.
Выраженность всех этих признаков может различаться в зависимости от состояния полости рта пациента, его иммунитета и запущенности заболевания.
Боль при контакте с инородными предметами может затихать самостоятельно, а иногда от нее не спасают даже сильные обезболивающие препараты.
Диагностирование
Подобный диагноз может быть поставлен только высококвалифицированным специалистом на основании собранного анамнеза и результатов обследования путем проведения рентгенографии, термодиагностики и электроодонтодиагностики.
Основной задачей врача является не просто определить глубину полости, но также определить точное расстояние от пульпы зуба до дна образовавшейся полости. Сделать это можно проведя опрос пациента, ведь чем меньше расстояние, тем сильнее выражены болевые ощущения. Иногда бывает так, что полость имеет приличную глубину, но боли при этом человек практически не испытывает. В этой ситуации врач, скорее всего, поставит диагноз «средний кариес».
Конечно, бывают и исключения. Порой реакции на раздражители могут и вовсе отсутствовать из-за полного отмирания тканей пульпы. Такое случается из-за того, что внутрь тканей через отверстие в дне полости попадают инфекции.

Виды
В зависимости от течения патологии ее принято разделять на острую и хроническую.
Также глубокий кариес принято классифицировать по скорости его распространения в полости рта: медленный или компенсированный, средний или субкомпенсированный, а также быстрый или декомпенсированный. Быстрое течение признается самым опасным, так как всего за несколько месяцев болезнь может затронуть сразу несколько рядом стоящих единиц ряда.
Также кариес последней стадии принято разделять в зависимости от места его расположения: в полости передних зубов, фиссурный или пришеечный.
Острый
Развивается максимально быстро, способен поражать все твердые ткани зуба, даже самые глубокие. Снаружи может иметь минимальные размеры, а внутри размер полости достигает критической отметки. Связано это с тем, что эмаль является намного более твердой по сравнению с дентином, поэтому дентин разрушается быстрее.
Данная форма очень часто становится причиной развития серьезных осложнений, например, периодонтита.
Хронический
Характеризуется размеренным течением. На эмали имеются довольно большие пораженные участки, а дентин при этом практически не разрушен.
Первичный
Первичным глубоким кариесом принято называть проблему, которая возникает в тканях зуба впервые.
Вторичный
Появляется в том месте, где ранее проводилось лечение кариеса. Такое может случиться при сколе установленной пломбы, в результате механического повреждения зуба или при нарушении технологии лечения предыдущим врачом.

Этапы восстановления
Лечение пациента с глубоким кариесом разделяется на несколько важных этапов:
- Обезболивание того участка, на котором будут проводиться манипуляции.
- После введения анестетика пораженные участки тканей удаляются. Для этого может применяться один из методов (лазер, бормашина, озоновый и т.п).
- В очищенную полость закладывается специальная прокладка, пропитанная антисептическим раствором. Это делается с целью избежать развитие пульпита, так как дно полости может иметь небольшие трещины, через которые бактерии проникают в пульпу. Лечебные растворы изготавливаются с использованием кальция, благодаря чему они имеют мощное противомикробное действие.
- Далее врач устанавливает изолирующую прокладку. Это делает для того, чтобы более надежно зафиксировать ранее заложенный лечебный слой и отгородить его от постоянной пломбы, которая будет установлена далее.
- В завершении стоматолог устанавливает в подготовленный зуб временную или постоянную пломбу.
Лечение глубокого кариеса может проводиться как за один визит в клинику, так и за несколько. Окончательное решение о продолжительности восстановления принимает врач. На это могут повлиять следующие факторы:
- Глубина кариозного ложа (был ли открыт доступ к пульпе или нет).
- Высота и плотность здоровой части дентина, которая отделяет дно полости от пульпы.
- Наличие у пациента жалоб на сильные боли.
В том случае, когда врач принимает решение лечить зуб за одно посещение, фиксируется постоянный пломбировочный материал. Если же потребуется второй визит в клинику, то следует установить временную пломбу. В течение нескольких дней пациент должен наблюдать за состоянием своего зуба, если дискомфорт больше не появляется, то при следующем визите к стоматологу ставится постоянная пломба.
Медикаменты
На приеме у доктора во время лечения глубоко кариеса могут использоваться различные препараты. Как правило, специалисты отдают предпочтение составам в виде густой пасты, которые изготавливаются на основе гидроокиси кальция. Эти средства накладываются на поверхность дна полости для защиты глубоких твердых тканей от инфицирования. Вещества способны проникать через слой дентина и оказывать в пульпе противовоспалительное и антибактериальное действие. Поскольку толщина дна может быть очень маленькой или прослойка и вовсе отсутствует из-за случайного вскрытия пульповой камеры в ходе высверливания пораженных участков, накладывание лечебных составов обязательно. Препараты могут закладываться прямо в пульпу.
Помимо отличного антисептического эффекта и защиты пульпы от попадания в нее вредных микроорганизмов гидроксид кальция также ускоряет разрастание здорового дентина, который появляется со стороны пульпы. По мере увеличения объема дентина размеры пульпы, наоборот, уменьшаются.
Производители и название препаратов, наиболее часто использующихся для нанесения на лечебные прокладки:
- Dycal от компании Dentsply.
- Life от производителя Kerr.
- Реокап. Выпускает препарат фирма под названием Вивадент.
- Кальцемин от отечественной компании ВладМиВа.
Возможные осложнения
В редких случаях пациент отмечают резкое усиление болевых ощущений после лечения кариеса и установки пломбы. Это может быть сигналом о том, что в пульпу все же проникла инфекция, начался воспалительный процесс в тканях. В данном случае стоит незамедлительно обратиться за помощью к стоматологу, который произведет извлечение зараженной пульпы и запломбирует все каналы корня.
В некоторых случаях, когда пациент достаточно молод и имеет крепкую иммунную систему, возможно применение консервативного лечения развивающегося пульпита. Например, часто используется технология под названием Витальная ампутация.
После лечения
Глубокий кариес – самая тяжелая форма патологического процесса, протекающего в твердых тканях зуба. Она требует очень серьезного вмешательства со стороны врача, поэтому в первые несколько дней после проведения всех манипуляций считается нормальным ощущать дискомфорт и боль. Конечно, если болевые ощущения становятся слишком сильными, то лучше всего проконсультироваться со своим доктором. Возможно это лишь реакция организма на терапию, а возможно в тканях начался процесс воспаления.
К сожалению, иногда лечение не дает никакой положительной динамики, поэтому воспаление не проходит, в таком случае врачу приходится идти на крайние меры – удалять больную единицу. Именно поэтому все специалисты настоятельно рекомендуют не откладывать визиты в клинику и обращаться за помощью при обнаружении первых признаков кариеса. Чем быстрее будет начата терапия, тем больше времени и денежных средств вы сэкономите.
, поэтому единственным выходом остается удаление больного зуба. Во избежание подобного конца рекомендуем не откладывать визиты к врачу: чем раньше вы придете в кабинет к стоматологу, тем больше шансов сохранить свое здоровье и денежные средства.
Глубокий кариес достаточно распространен среди населения и характеризуется обширным разрушением дентина, практически до полости пульпы. При отсутствии лечения, дальнейшее разрушение вызывает воспаление пульпы зуба и развитие пульпита. Если вовремя не вылечить кариес, можно потерять вполне здоровый зуб. Лечение зависит от вида и стадии прогрессирования процесса. Если на начальной стадии поражения эмали микроорганизмами можно обойтись реминерализирующим лечением и физиопроцедурами, то при глубоком кариесе лечение будет более радикальным.
Разрушение зуба при развитии кариеса происходит медленно: вначале на поверхности эмали появляются темные пятна, которые постепенно преобразуются в кариозные полости. Чем раньше будет диагностирован патологический процесс, тем легче его лечить, поэтому нужно знать, каковы причины, симптомы и последствия глубокого кариеса и какие меры предпринимать для его предотвращения.
Google+
Vkontakte
Odnoklassniki
Глубокий кариес — довольно распространенное заболевание зубов, с которым в течение жизни сталкивается почти каждый человек. Бактерии вызывают патологический процесс в твердых тканях зуба, который начинается незаметно, а в результате, при отсутствии лечения, может привести к потере зуба. Сначала у человека появляются темноватые пятнышки на зубной эмали, затем разрушается дентин, а впоследствии — мягкие ткани зуба. Глубокий кариес — и есть финальная стадия заболевания, при которой микроорганизмы уже «добрались» до пульпы. Если пациент вовремя не пройдет лечение кариеса, он рискует потерять зуб. При отсутствии лечения может возникнуть и более серьезное осложнение: бактерии, добравшись до корней, проникнут в кровь и начнут заражать организм.
Причины глубокого кариеса
Кариес по праву считается одним наиболее из распространенных стоматологических заболеваний. Он представляет собой патологический процесс твердых тканей зуба, который развивается после его прорезывания. На начальных стадиях кариес характеризуется участками деминерализации. При дальнейшем его развитии в тканях образуются полости и воспалительные осложнения пульпы и периодонта при отсутствии лечения.
Развитию кариеса способствует множество различных провоцирующих факторов. К ним относят:
- кариесогенные микроорганизмы: стрептококки и лактобактерии;
- неправильное или неполноценное питание, бедное витаминами и минералами;
- пониженный иммунитет;
- беременность;
- пониженная вязкость слюны;
- болезни желудочно-кишечного тракта;
- особенности анатомического строения зубов;
- большие глубокие фиссуры, в которых скапливается налет, что приводит к застреванию пищи;
- злоупотребление сладкими продуктами и напитками;
- нарушение правил гигиены полости рта.
При отсутствии своевременного лечения кариеса он переходит в стадию глубокого кариеса, что чревато различными воспалительными осложнениями зубных тканей.
Различают первичный и вторичных глубокий кариес. Причиной первого является несвоевременное лечение зуба, в котором протекает патологический процесс и идет разрушение тканей. Вторичный глубокий кариес может развиваться под пломбой вследствие некачественной санации зуба.
Основные симптомы кариеса
Зачастую начало течения кариеса протекает бессимптомно. Человек не замечает какого-либо дискомфорта в ротовой полости, что делает распознание патологического разрушение эмали несвоевременным. Вследствие этого часто к стоматологу обращаются тогда, когда разрушение уже затронуло ткани дентина и заболевание находится с стадии среднего или глубокого кариеса.
Совет стоматолога.
Распознать начальный кариес в домашних условиях практически невозможно. Поэтому стоматологи рекомендуют своим пациентам дважды в год проходить профилактический осмотр. При поверхностном кариесе разрушаются неглубокие слои зубной эмали, дентин при этом не страдает. Дальнейшее развитие патологического процесса ведет к повреждению слоя дентина.
Для глубокого кариеса характерно наличие в зубе глубокой полости с пораженными микроорганизмами тканями, дно которой близко подходит к пульповой камере. В пульповой камере располагаются нервные окончания, воспалительный процесс оказывает воздействие на нервные волокна и зуб начинает болеть, реагируя на механические, химические и температурные манипуляции.
Если дно кариозной полости располагается слишком близко к пульповой камере, то глубокий кариес может сопровождаться симптомами пульпита:
- внезапное ощущение ноющей боли;
- ощущение инородного тела в зубе.
Отличительны симптомы при первичном и вторичном глубо
Как лечат глубокий кариес у взрослых?
Тактика лечения глубокого кариеса у взрослых зависит от остроты разрушающего процесса. Различают несколько форм патологии:
- компенсированную (соответствует хроническому течению) — интенсивность заболевания зуба не высокая, а дно кариозной полости твёрдое;
- декомпенсированную (острую) с несколькими точками поражения, глубина которых достигает околопульпарного мягкого дентина.
В первом случае кариес лечится за одно посещение, во втором требуется два. Исследования, сравнивающие либо частичное удаление кариеса, либо ступенчатое, поэтапное удаление кариеса с дальнейшим полным удалением зараженной ткани из глубоких кариозных поражений, были предметом Кокрановского обзора 2006 года. [2]
Терапию проводят под местной анестезией, поэтому для пациента этот процесс не сулит неприятных ощущений, кроме самой инъекции. Недавно был представлен новый метод лечения боли и уменьшение использования местной анестезии при глубоком кариесе. Задача стоматолога сохранить зуб, качественно поставить пломбу, предотвратить развитие рецидивов, провести реминерализацию оставшегося дентина и обеспечить образование вторичного.
Этапы лечения глубокого кариеса
При хроническом кариесе этапы лечения глубокого кариеса состоят из:
- раскрытия кариозной полости, применение шаровидных боров для удаления повреждённых тканей, нависающих над ней осколков эмали, выравнивания её дна;
- антисептической обработки препаратами широкого спектра антимикробного действия;
- наложение специальной прокладки для изоляции дентина от попадания болезнетворных микроорганизмов;
- наложения изоляционного слоя для закрепления лечебного;
- установка постоянной фотополимерной пломбы;
- её подгонка и полировка.
Острая форма заболевания из-за глубины поражения, совсем маленького расстояния от пульпы, возможности осложнений требует временной пломбы после всех предыдущих пунктов. Через 10-12 дней, если нет жалоб пациента, её заменяют на постоянную. Некоторые исследования показывают, что частичное удаление кариеса предпочтительнее, чем полное удаление кариеса, чтобы снизить риск кариозного воздействия.
Материалы для лечения глубокого кариеса
В качестве дезинфицирующих средств при лечении глубокого кариеса применяют 2% водный раствор хлоргексидина или геля на его основе, 3% перекись водорода.
Прокладка на дно кариозной полости изготавливается из препаратов кальция с антибактериальным действием: кальцемина, гидроксида кальция, кальципульпа, кальцимола, кальцевита. Некоторые из этих средств изготовлены в виде шприца с иглой и колпачком для удобства нанесения, другие готовятся на стеклянной пластинке путём смешивания нескольких составов. Задача этого слоя — максимально защитить здоровые ткани от инфекций и насыщение их минеральными компонентами, улучшающими структуру зубов. Исследование, проведеннное в 2019 году показало, что прокладки с гидроксидом кальция не влияли на клинический успех лечения глубоких поражений кариесом молочных или постоянных зубов. [3]
Изолирующая прокладка при глубоком кариесе перекрывает слой лечебной на 0,5-0,7мм для создания герметичности и выполняется из стеклоиономерных цементов: кетак моляр, глассин рест, цемион.
Пломбировочный материал при глубоком кариесе
Пломбировочный материал при глубоком кариесе должен соответствовать ряду требований:
- быть безопасным для здоровья;
- обладать хорошим сцеплением с тканями зуба;
- быть устойчивым к механическому воздействию;
- давать минимальную усадку;
- сохранять цвет;
- противостоять бактериям;
- долго служить.
Раньше для пломб применяли медные и серебряные амальгамы. Использование амальгамы не представляет опасности для здоровья, за исключением аллергических реакций у немногих пациентов. [4] , [5] Несмотря на прочность, сейчас они практически не используются из-за своей неэстетичности. Стеклоиномерные цементы используются в случае множественного кариеса, расположения зоны поражения ниже десенной ткани.
Пломбирование в современной стоматологии осуществляется с помощью более современных материалов, к которым относятся композиты, компомеры. [6] , [7] , [8] Они бывают светового и химического отражения, предпочтение отдаётся первым. [9]
Новое веяние — альтернатива пломбам — керамические вкладки, изготавливающиеся по форме зуба, закрывающие дыры и плотно фиксирующиеся. [10]
Глубокое фторирование для глубокого кариеса
Обычно процедура фторирования — укрепления зубов фторсодержащими препаратами применяется в целях профилактики развития кариеса, но при глубоком поражении также используется этот метод. Глубокое фторирование дентина производят посредством дентин-герметизирующей жидкости, в составе которой гидроокись меди-кальция. [11] , [12]
Щелочной фторид меди, выпадая в осадок, оказывает постоянное мощное бактерицидное действие, предотвращает возникновение вторичного кариеса.
Пасты для лечения глубокого кариеса
В лечении глубокого кариеса применяют поликомпонентные пасты, включающие в себя препараты разной направленности. Они должны обладать противомикробным действием, стимулировать образование вторичного дентина, оказывать противовоспалительное влияние.
Одним из вариантов может быть следующий состав:
- гидроокись и хлорид кальция — способствуют появлению заместительных структур в дельтине; [13]
- окись титана — рентгеноконтрастный компонент; [14] , [15]
- метронидозол — осуществляет антимикробное воздействие; [16]
- гидрокортизон — обладает противовоспалительным действием;
- коллаген — связывает дентинную жидкость, является одонтотропом. [17]
В составе других лечебных паст могут использоваться фториды, гидроксиапатиты, НПВП, глюкокортикоиды, хлоргексидин, гипохлорит натрия, новокаин, различные лечебные растительные масла, растворы витаминов и др. Стоит отместить, что все зубные пасты имеют реминерализующий эффект. [18]
При остром глубоком кариесе прибегают к комбинации препаратов быстрого действия. Их задача снять боль, воспаление, отёк, уничтожить патогенную микрофлору, нормализовать кровообращение в пульпе. Их влияние должно быть кратковременным, но эффективным. Применяются они в качестве лечебной прокладки, установленной на несколько суток под временную пломбу.
Лечение глубокого кариеса у детей
Хотя молочные зубы непостоянны и выпадут, но игнорировать кариес у детей не стоит. Глубокая его стадия способна привести к неприятностям, свойственным заболеванию. Для лечения глубоких поражений кариесом у детей используют как избирательное или ступенчатое (одно- и двухэтапное) неполное удаление, так и полное удаление кариеса. [19]
Алгоритм лечения практически тот же, но с некоторыми особенностями. А от врача требуются ещё и навыки психолога, чтобы уговорить малыша не бояться и посидеть минут 20-30.
Вначале сеанса специальной обезболивающей мазью или спреем обрабатывается место инъекции, чтобы маленький пациент её даже не почувствовал, при этом применяется очень тонкая игла, а сам анестетик — в минимальной дозе.
Препарируется кариозная полость с применением технологий, позволяющих действовать адресно и не затрагивать здоровые ткани (посредством мощной струи воздуха, воды или специального абразива).
Дезинфекция поражённых участков проводится раствором гидроксида меди и кальция, что вполне безопасно.
Для пломб используются другие материалы, чем у взрослых. Считаются опасными пластмассы с искусственными смолами, силикатные цементы, более подходящи силикофосфатные и стеклоиономерные. Существуют пломбы с фтором, которые постепенно укрепляют зуб, также детям интересны разноцветные, блестящие, и такие есть.
Глубокий кариес : причины, симптомы, лечение
 При глубоком кариесе поражение распространяется за пределы эмали и может доходить до самого зубного корня. Если заболевание сильно запущено, лечение сложное и занимает много времени. Поэтому стоматологи рекомендуют как можно раньше обращаться за врачебной помощью при появлении на коронке темного пятна.
При глубоком кариесе поражение распространяется за пределы эмали и может доходить до самого зубного корня. Если заболевание сильно запущено, лечение сложное и занимает много времени. Поэтому стоматологи рекомендуют как можно раньше обращаться за врачебной помощью при появлении на коронке темного пятна.
Своевременная терапия позволяет избежать проникновения заражения в пульповую камеру, препятствует возникновению таких опасных осложнений, как периодонтит, пульпит.
Почему возникает
Причины появления запущенного кариеса могут быть разными. Среди самых распространенных:
- несоблюдение правил гигиены ротовой полости;

- не устраненные своевременно аномалии прикуса;
- частое употребление сладкого;
- нехватка в организме фтора, кальция;
- хронические заболевания желудочно-кишечного тракта;
- сбои в работе иммунной/эндокринной системы;
- наследственная предрасположенность к появлению сильного кариеса.
Многие из приведенных факторов являются обратимыми. Если тщательно чистить зубы дважды в день, есть меньше сладостей и своевременно лечить заболевания внутренних органов, принимать витаминно-минеральные препараты, то риск появления проблемы будет сведен к минимуму.
Как проявляется
Если своевременно не начать лечение глубокого кариеса, будут постоянно беспокоить такие симптомы:
 Ноющая боль в области пораженной единицы. Она может усиливаться во время еды, употребления холодных или горячих напитков. Становится ярко выраженной, если в кариозной полости скапливается большое количество пищевых остатков.
Ноющая боль в области пораженной единицы. Она может усиливаться во время еды, употребления холодных или горячих напитков. Становится ярко выраженной, если в кариозной полости скапливается большое количество пищевых остатков.- Появление неприятного запаха изо рта. Он сохраняется даже после проведения гигиенических процедур.
- Наличие большого углубления в зубной коронке.
Не следует ждать, пока зуб начнет разрушаться. При первых признаках кариеса нужно незамедлительно обращаться за квалифицированной стоматологической помощью.
Классификация заболевания
Стоматологи классифицируют глубокий кариес на:
- острый;

- хронический.
Первая форма протекает стремительно и за короткий срок поражает большое количество окружающих тканей. Очень часто полость кажется небольшой, но при ее доскональном исследовании выясняется, что она уходит вплоть до корня. Острый кариес очень часто провоцирует возникновение пульпита. Тогда перед его лечением врачу приходится удалять нерв и пломбировать зубные каналы.
Хронический кариес протекает вяло. Время от времени человека беспокоит ноющая боль. При осмотре зуба видно, что значительная его часть разрушена. Но внутренняя площадь «дырки» обычно меньше, чем при острой форме.
Существует также классификация кариеса по критерию скорости распространения разрушительного процесса. Согласно ей выделяют:
- медленный или компенсированный;

- средней скорости развития или субкомпенсированный;
- декомпенсированный.
Декомпенсированный кариес считается очень опасным, так как разрушает зуб за рекордно короткий промежуток времени, может переходить на соседние единицы.
Если говорить о месте локализации воспалительного процесса, то тогда кариес можно разделить на:
- пришеечный;
- фиссурный;
- глубокий на передних зубах.
Особенности лечения
То, как будет проходить лечение глубокого кариеса, напрямую зависит от степени поражения твердых зубных тканей и глубины сформировавшейся полости. Если пульпа не поражена, аномальный процесс затронул только дентин, терапия предусматривает проведение следующих манипуляций:
 Осмотр полости рта больного. Проведение рентгенодиагностики и электроодонтодиагностики. Эти методы дают возможность понять, насколько далеко зашло разрушение и в каком состоянии находится пульпа.
Осмотр полости рта больного. Проведение рентгенодиагностики и электроодонтодиагностики. Эти методы дают возможность понять, насколько далеко зашло разрушение и в каком состоянии находится пульпа.- Введение анестетика.
- Препарирование поврежденных твердых тканей.
- Пломбирование полости. Если она очень глубокая, стоматолог предварительно закладывает на ее дно специальную прокладку, содержащую кальций и характеризующуюся выраженными противомикробными свойствами.
После лечения зуб выглядит здоровым. Болевая симптоматика исчезает.
Если кариес очень глубокий и поразил пульпу, то лечение будет более сложным и потребует двух посещений стоматолога.
 Сначала проводится рентгенодиагностика и электроодонтодиагностика. По их завершению врач очищает кариозную полость и закладывает в нее специальное лекарство. Сверху устанавливает временную пломбу.
Сначала проводится рентгенодиагностика и электроодонтодиагностика. По их завершению врач очищает кариозную полость и закладывает в нее специальное лекарство. Сверху устанавливает временную пломбу.- Через 7-10 дней пациент приходит на прием повторно. Временный материал удаляют, лекарство извлекают. После этого осуществляют удаление нерва и очистку корневых каналов. Затем каналы пломбируют и делают снимок повторно, чтобы удостовериться, что работа выполнена на максимально высоком уровне.
- В завершение устанавливают постоянную пломбу. Зуб шлифуют.
 Если полость очень большая, вместо пломбировочного материала стоматолог может предложить использовать культевую вкладку. Это микропротез, изготавливаемый по индивидуальным слепкам. По размерам и форме он точно совпадает с отсутствующей частью больного зуба. Его фиксируют с помощью специального сверхпрочного цемента.
Если полость очень большая, вместо пломбировочного материала стоматолог может предложить использовать культевую вкладку. Это микропротез, изготавливаемый по индивидуальным слепкам. По размерам и форме он точно совпадает с отсутствующей частью больного зуба. Его фиксируют с помощью специального сверхпрочного цемента.
Культевая вкладка — более предпочтительный метод лечения глубокого кариеса. Она позволяет по максимум продлить срок службы восстановленной единицы и в полной мере вернуть ей функциональность.
Боль после лечения глубокого кариеса
 Терапия запущенного кариозного процесса является серьезным терапевтическим вмешательством. Поэтому нет ничего удивительного в том, что в течение нескольких дней после нее пациент испытывает слабую ноющую боль.
Терапия запущенного кариозного процесса является серьезным терапевтическим вмешательством. Поэтому нет ничего удивительного в том, что в течение нескольких дней после нее пациент испытывает слабую ноющую боль.
Но, если дискомфортные ощущения сохраняются дольше двух-трех дней, необходимо повторно посетить врача. Возможно, потребуется провести дополнительное лечение.
Диагноз кариеса может быть пугающим, но если ваш стоматолог скажет вам, что у вас зарождается кариес, вы можете вздохнуть с облегчением. В течение многих лет первый признак полости означал сверление и заполнение. Сегодня простые неинвазивные методы лечения и стратегии могут быть лучшим способом управления областями раннего распада, предотвращая увеличение мелких проблем.
Что такое раннее поражение?
Многократное воздействие бактериальных кислот во рту в конечном итоге приводит к деминерализации зубной эмали, и эти области раннего разрушения называются начинающимися поражениями или кариесом.Они обычно возникают там, где на ваших зубах скапливается зубной налет, например, вокруг десен и в бороздках коренных зубов или вокруг существующих пломб. Начинающийся кариес может либо прогрессировать в мягкую часть зуба дентина, либо стать неактивным в результате реминерализации.
Департамент здравоохранения штата Огайо объясняет, что активные области удаления накипи эмали выглядят меловыми и чувствуются грубыми, когда ваш стоматолог осматривает их стоматологическим инструментом. Если поражение начало заживать, оно будет выглядеть блестящим и чувствовать себя твердым и гладким.
Лечение начинающегося кариеса
Американская ассоциация стоматологических консультантов считает, что методы реминерализации могут остановить или обратить вспять процесс распада на начальных этапах. Организация подчеркивает, что нехирургические методы не только экономически эффективны, но и имеют преимущество сохранения структуры зуба.
Исследование, опубликованное в Журнале Американской стоматологической ассоциации, пришло к выводу, что до тех пор, пока начинающийся кариес не имеет кавитации, то есть не содержит бактерий, местное лечение фтором и применение герметиков являются лучшими методами реминерализации.Вот как эти неинвазивные средства и пара других работают для восстановления вашей эмали.
- фтор. Фтор — это минерал, который в сочетании с фосфатом кальция в эмали укрепляет зубы. Фтор также замещает потерянные минералы, которые могут остановить процесс распада. Он содержится во многих водных запасах и зубных пастах, таких как зубная паста Colgate Enamel Health Sensitivity Relief, которая борется с кариесом. Для дополнительного ускорения заживления зарождающегося кариеса ваш стоматолог может предложить местное лечение подкисленным фосфатфторидным гелем или лаками.
- Герметики. Герметики наносятся на жевательную поверхность коренных зубов, чтобы не допустить попадания пищи и бактерий в глубокие желобки, а также позволяют проводить реминерализацию.
- Аморфный фосфат кальция. ACP, при нанесении на зубную эмаль, стимулирует повторную кальцификацию эмали. Кроме того, в соответствии с теорией и практикой стоматологической гигиены, ACP увеличивает поглощение фтором фтора, улучшая восстановление и укрепление фтора.ACP также входит в состав жевательной резинки, стоматологических материалов, чистящих паст, отбеливающих систем и лаков.
- сыр. Эта молочная закуска может показаться маловероятным лекарством, но медицинский центр Университета Рочестера говорит, что кальций и фосфор, содержащиеся в сыре, молоке, йогурте и других молочных продуктах, способствуют реминерализации, особенно если употреблять их отдельно или в конце еды.
- Слюна. Слюна смывает с зубов еду и вызывающие гниение бактерии.В качестве бонуса он содержит элементы фтора, кальция и фосфора, которые восстанавливают эмаль. Если вы хотите, чтобы слюна текла, жуйте жевательную резинку без сахара или пастилки в течение дня.
Что вы можете сделать
К счастью, есть несколько вещей, которые вы можете сделать, не выходя из собственного дома, чтобы дать себе лучший шанс никогда не сталкиваться с тренировкой, даже если у вас диагностированы начальные стадии полости.
Прежде всего, необходимы отличные гигиены полости рта: чистить зубы два раза в день фторсодержащей зубной пастой, чистить зубной нитью один раз в день и полоскать противомикробной жидкостью для полоскания рта.Посещайте своего стоматолога каждые шесть месяцев для регулярных чисток. Частые проверки помогут идентифицировать полости до того, как они перейдут к стадии, которая требует сверления и заполнения.
Другой совет — ограничить перекусы между приемами пищи и избегать сладких блюд и напитков. Сахар и углеводы из продуктов питания и напитков вызывают кислотные атаки, которые вредны для ваших зубов.
Никогда не бывает хорошего дня, когда вам говорят, что у вас есть полость, но если это зарождающийся кариес, ваш день просто стал ярче.Следуя рекомендациям по уходу на дому и следуя рекомендациям стоматолога и гигиениста, ваша маленькая полость может просто исчезнуть.
,В последние годы растет число исследований, ставящих под сомнение традиционное удаление кариеса, особенно при глубоких кариозных поражениях (1). В концепции традиционного удаления кариеса ткани «пораженный дентин» и «инфицированный дентин» являются широко используемыми терминами, которые были определены Massler (2) в 1960-х годах. Согласно этой концепции, удаление инфицированного дентина, загрязненного бактериями и оставшегося пораженного дентина, определяется как фирма, предложенная для лечения кавитированных поражений кариеса.В последнее время этот метод удаления называется селективным удалением твердого дентина (SRFD) и, по-видимому, увеличивает потенциальный риск воздействия пульпы или потери жизнеспособности пульпы при глубоких кариозных поражениях, рентгенологически расширяющих ¾ ткани дентина (3). В случае воздействия пульпы, прямое покрытие пульпы является предпочтительным лечением зуба с жизненно важной пульпой и без каких-либо предикторов воспаления, таких как длительное кровотечение. Тем не менее, согласно результатам долгосрочного (5-10 лет) ретроспективного исследования, оценивающего результаты лечения прямого покрытия пульпы гидроксидом кальция, 44.5% в 5-летней группе и 79,9% в 10-летней группе имели послеоперационное лечение корневого канала или удаление (4). Аналогичным образом, другое рероспективное исследование показало, что в течение первого года после прямого покрытия пульпы гидроксидом кальция почти 10% и через 5 лет почти 20% зубов имели неблагоприятный результат лечения (5). Согласно результатам этих исследований, Показатель выживаемости непосредственно покрытой ткани пульпы с помощью гидроксида кальция, по-видимому, со временем снижается.
Недавно Biodentine (BD; Septodont, St Maur-des-Fosses, France), который представляет собой материал на основе силиката кальция, приобрел популярность для обработки покрытия из пульпы.В недавнем проспективном рандомизированном контролируемом исследовании жизненно важных постоянных зубов с глубоким кариесом частота успеха биодентина составила 91,7% через 3 года (6). За исключением материала, выбранного для укупорки пульпы, недавно были рекомендованы некоторые другие стратегии, такие как селективное удаление мягкого дентина (SRSD) для лечения глубоких поражений кариесом с целью снижения риска воздействия пульпы.
Согласно отчету Международной группы CariesConsensus Collaboration (ICCC), настоятельно рекомендуется использовать SRSD при глубоких кавитированных поражениях, распространяющихся на 1/4 ткани дентина.Мягкая кариозная ткань остается над пульпой, чтобы избежать воздействия на пульпу, а периферическая эмаль и дентин подготавливаются к твердому дентину, чтобы обеспечить герметичное уплотнение и долговечность реставрации.
В литературе очень мало исследований, касающихся клинического успеха SRSD, неполного удаления кариеса (ICR) или частичного удаления кариеса (PCR). В долгосрочном (10 лет) проспективном исследовании, посвященном заболеванию плесенью, уровень успеха метода ПЦР был зарегистрирован как 90% через 3 года, 82% через 5 лет и 63% через 10 лет (7).В другом клиническом исследовании, в котором сравнивались результаты ПЦР за 24 месяца для здоровья пульпы и общего удаления кариеса (TCR) в первичных молярах, не сообщалось о существенной разнице между двумя методами удаления и снижением риска воздействия на пульпу с помощью метода ПЦР (8). В недавно опубликованном обзоре сообщалось, что SRSD, по-видимому, является лучшим вариантом для лечения глубоких поражений кариесом, а оставшаяся ткань кариеса вблизи пульпы, по-видимому, не влияет на долговечность реставраций (9).Тем не менее, в доступной в настоящее время литературе не найдено много научных данных о клиническом успехе методов раскопок SRSD и SRFD для глубоких кариозных поражений в постоянных зубах. Кроме того, необходимы клинические испытания, чтобы продемонстрировать совместный эффект стратегий удаления кариеса и материалов на основе силиката кальция.
Целью данного исследования является сравнение клинических показателей успешности методов SRSD и SRFD при поражении заднего глубокого кариеса постоянных зубов. Это исследование будет проводиться как проспективное рандомизированное двойное слепое клиническое исследование с двумя параллельными группами.Потенциальные пациенты, посещающие Стамбульскую стоматологическую клинику Medipol University в Стамбуле с глубоким поражением заднего кариеса, будут приглашены для исследования. Пациенты, отвечающие критериям включения, будут отобраны и рандомизированы в группу SRSD и группу SRFD путем блочной рандомизации в соотношении 2,1.
После того, как они дадут свое согласие принять участие в исследовании, будет определена клиническая процедура для каждой группы. В группе SRFD (Goup B) после удаления кариеса будет применен твердый дентиновый материал на основе силиката кальция (Biodentine).Если при раскопках было выявлено воздействие на пульпу, будет проведено покрытие пульпы материалом на основе силиката кальция, и эти пациенты будут рандомизированы в другую группу (группа ПК). Пациенты в группе SRSD будут рандомизированы в две подгруппы: группа А и группа С. В группе А после удаления кариеса будет применен мягкий материал на основе силиката кальция дентина (биодентина). В группе С после удаления кариеса будет применен универсальный клеевой материал без размещения материала на основе силиката кальция. Все реставрации будут выполняться одним оператором с использованием одного и того же универсального клея и полимерного композитного материала.Наблюдатели (два независимых наблюдателя) и пациенты будут ослеплены для фактического выполненного вмешательства.
Основным результатом исследования является сравнение клинического успеха методов SRSD и SRFD при клиническом и рентгенологическом исследовании через 3 месяца, 6 месяцев, 1 год и 2 года. Второстепенным результатом исследования является изучение того, влияют ли материалы на основе силиката кальция на показатель успешности лечения. Статистические сравнения будут выполнены между Группой A и Группой B для первичного результата и между Группой A и Группой C для вторичного результата.
По определению, оценка риска кариеса должна предсказать будущее развитие кариеса за до клинического начала заболевания. Факторами риска являются образ жизни и биохимические детерминанты, которые способствуют развитию и прогрессированию заболевания. Есть два плана оценки риска кариеса, которые я использую при обучении кариесу: CAMBRA и формы CRA ADA.Тем не менее, стоматологи могут создавать индивидуальные оценки риска кариеса. Например, только одна переменная «кариес зубов за последние три года» может автоматически поместить вашего пациента в категорию высокого риска. Этот пациент будет рассматриваться как пациент с высоким риском кариеса, пока у него не будет кариеса в течение трех лет. Как и во всех оценках риска кариеса, индивидуальная оценка должна быть разработана для каждого пациента. Мы знаем, что к пациентам с повышенным риском развития кариеса зубов относятся пациенты с определенными факторами, связанными с общим состоянием здоровья (заболевания, физически или умственно отсталые лица), пациенты с эпидемиологическими факторами (живущие в семье с высоким уровнем кариеса или имеющие прошлый опыт кариеса особенно новый кариес за последние три года) и пациентов с определенными социально-экономическими факторами (низкий уровень образования, низкий доход). Однако самое последнее исследование, проведенное Национальным институтом стоматологических и черепно-лицевых исследований, указывает на белых взрослых пациентов (20-64). лет) и белые пожилые люди (65 лет и старше) и те, кто живет в семьях с более высокими доходами и более высоким уровнем образования, имели больше кариеса.Например, мы наблюдали увеличение потребления энергетических напитков в населении США.
Мы также знаем, что есть другие факторы, способствующие развитию кариеса. Ключом к предотвращению или остановке кариеса является определение потенциальных факторов риска и составление индивидуального плана лечения для каждого пациента. Обновляя оценку риска развития кариеса у наших пациентов во время будущих посещений стоматолога, мы гарантируем, что их риск возникновения кариеса является текущим, поскольку риск может изменяться из-за множества переменных, например, изменений в лекарствах, влияющих на выработку слюны, гигиены полости рта (удаление зубного налета и бактерий), иммунитет пациента (хозяина) и бактериальная передача от членов семьи.
Каждая из этих категорий должна учитываться при каждом стоматологическом осмотре для определения оценки риска, поскольку состояние полости рта пациента может отличаться из-за физиологических изменений или практики самообслуживания. Два значимых фактора, указывающих на то, что пациент находится в группе высокого риска, включают кариес в течение последних трех лет и прошедшее восстановительное лечение, что свидетельствует о более высоком количестве бактерий. Текущая оценка кариеса должна быть выполнена при будущих посещениях стоматолога. Устные и письменные инструкции должны быть даны пациенту с указанием их индивидуальных инструкций по уходу на дому.Не думайте, что пациент является экспертом в своей собственной профилактической помощи. Проводите время с вашими пациентами, чтобы они понимали важность ежедневного контроля зубного налета и того, как частое потребление углеводов влияет на ежедневный процесс деминерализации-реминерализации.
Диагностика от умеренного до высокого риска кариеса
Если пациенту поставлен диагноз кариеса от умеренного до высокого риска, следуйте рекомендованным протоколам лечения, используя рекомендации ADA и AAPD, основанные на доказательствах.При калибровке всей клинической бригады по протоколам лечения кариеса и другим формам лечения следует использовать действующее в настоящее время руководство ADA по клинической практике в области доказательной стоматологии. Текущие клинические рекомендации ADA включают в себя: невосстанавливающее лечение кариозных поражений, местное фторидное лечение, нефторидные профилактические средства от кариеса, герметики, рак полости рта, фторсодержащая зубная паста для маленьких детей, протезный сустав и инфекционный эндокардит, а также нехирургическое лечение хронического периодонтита.
У пациентов с кариесом от умеренного до высокого риска запланируйте частое применение фторсодержащего лака в вашем офисе, а также назначьте фторсодержащую зубную пасту. Хотя текущие руководящие принципы ADA, основанные на фактических данных, не указывают, что доказательства терапии ксилитом / мятой сильны. ADA рассматривает терапию ксилитом как «экспертное мнение». Другими словами, ADA считает, что, несмотря на недостаток данных о ксилите, они рекомендуют жевать его своим пациентам в течение 10-20 минут после еды и закусок, поскольку он буферизует слюну и стимулирует слюну, чтобы помочь с гипосаливацией.Многие компании, производящие жевательную резинку без сахара, имеют в качестве первого ингредиента ксилит. Одним из моих любимых ароматизированных жевательных резинок по-прежнему остаются мятные ледяные кубики Peppermint. Аромат длится значительное время по сравнению с другими ароматизаторами Ice Breakers и другими марками жевательной резинки без сахара. Пока у пациента нет дисфункции ВНЧС, ADA и AAPD рекомендуют жевательную резинку. Есть также мяты ксилита, доступные без рецепта. Фактически, от ксилитовой камеди и мяты без сахара могут выиграть все, а не только пациенты с кариесом среднего или высокого риска, e.г., стимулируя слюну и сахар, алкоголь приносит пользу.
,Дэвид Авокадо Вулф, альтернативный гуру / генератор мемов здоровья, который, помимо прочего, считает, что шоколад является октавой мужской солнечной энергии, является автором широко распространенного поста под названием «Обратные полости и лечение кариеса с ЭТИМИ 5 шагами!» В то время как его пост был списком из пяти диетических предложений различной научной обоснованности, направленных на профилактику полости рта , он открыл свою статью этим сомнительным утверждением о том, чтобы обратить вспять процесс разрушения зубов с помощью витамина D:
Полости — это разновидность разрушения зубов, которая возникает, когда определенные виды бактерий производят кислоту, которая разрушает эмаль зуба, а также нижележащий слой, дентин.Многие люди считают, что, как только начинается кариес, его невозможно повернуть вспять, но на самом деле есть несколько способов естественного изменения полостей.
Согласно исследованию, опубликованному в Британском медицинском журнале, полости и кариес могут быть полностью изменены диетой. Исследование разделило 62 детей с кариесом на три диетические группы. Группа 1 ела стандартную диету плюс овсянка, которая богата фитиновой кислотой. Группа 2 ела обычную диету с добавлением витамина D, а группа 3 ела беззерновую диету и также принимала витамин D.
Исследователи обнаружили, что у группы 1, которая имела рацион с высоким содержанием зерна и фитиновой кислоты, было увеличение полостей. Группа 2 показала улучшение в полостях, в то время как группа 3, которая следовала диете без зерен с пищей, богатой питательными веществами и добавкой витамина D, увидела наибольшие улучшения. Почти все полости у участников 3-й группы были исцелены.
Утверждения о «обратном» разрушении зубов были неверно представлены на фотографиях до и после зуба с глубокой полостью, которая, по-видимому, была восстановлена до первоначального первоначального состояния, которые также использовались в качестве показанного изображения, когда публика была опубликована в социальных сетях. СМИ:
Исследование, на которое ссылался Вулф, было опубликовано в 1932 году в British Medical Journal под названием «Замечания о влиянии диеты, не содержащей злаков, богатой витамином D и кальцием, на кариес зубов у детей», и его реальные выводы были хорошо очерчены тремя пунктами, включенными в его резюме:
1.Группе детей в возрасте 5,5 лет в течение шести месяцев давали диету без злаков, богатую витамином D и кальцием. Зубы у детей были дефектными по структуре (гипопластическими), и в начале исследования имел место очень активный кариес.
2. Эти диеты почти полностью исключали возникновение и распространение кариеса, и результаты оказались лучше, чем результаты предыдущего исследования, в котором повышалось содержание только витамина D в диете, содержащей хлеб и другие злаки.
3. Активный кариес был остановлен на этой диете без злаков в большей степени, чем в предыдущих исследованиях, когда злаки широко использовались.
Вулф утверждал, что это исследование показало, что было возможно восстановить материал, потерянный в полости (или кариес), но это не так. Вместо этого оно сообщило, что у детей с ранее задокументированными случаями тонкой или дефицитной (то есть гипопластической) эмали наблюдались признаки того, что процесс разрушения зубов замедлялся или «почти» прекращался, когда они получали диету, богатую витамином D, которая также ограничивала злаки. , таким образом предотвращая формирование дополнительных полостей.
Воздействие на процессы, которые регулируют зубную эмаль с помощью диеты, не является новой или революционной концепцией. Эмаль — минерал, не состоящий из живых клеток — постоянно разрушается или реминерализируется в зависимости от экологии рта, как описано в обзорном документе, опубликованном в Journal of American Dental Association :
Процесс деминерализации и реминерализации является динамичным процессом, периоды деминерализации которого перемежаются с реминерализацией.Эффекты деминерализации могут быть обращены вспять, если между ацидогенными проблемами имеется достаточное время для реминерализации.
Заявления о том, что витамин D может помочь в реминерализации в этом процессе, не являются общепринятыми. Метаанализ 2013 года, посвященный клиническим исследованиям, изучающим связи между витамином D и полостями, сделал (квалифицированное) предположение о том, что витамин D может играть роль в профилактике полостей, но это открытие было оспорено более поздними исследованиями.
Независимо от того, создание или ремонт дентина — более глубокая, но все же в первую очередь минерализованная часть вашего зуба, разрушение которой требует пломбирования — это совершенно другой зверь. Из трех различных видов дентина (первичного, вторичного и третичного), третичный является единственным видом, который делает что-либо близкое к возобновлению роста, и этот новый материал действует только для того, чтобы замедлить или остановить рост полости, а не обратить ее вспять. Даже если он может заполнить область, разрушенную полостью (что не может), этот заменяющий материал будет слабее, чем замененный материал.
Наконец, чтобы на самом деле создать что-то, близкое к естественному «наполнению» дентина, вам необходимо создать новые клетки пульпы зуба, живую ткань, которая ведет к образованию дентина. Пища, несмотря на витамин D, не превращается самопроизвольно в живые клетки зубной пульпы и не способствует их самопроизвольному образованию. Если ваша диета не состоит из здоровой порции человеческих стволовых клеток и не обладает чрезвычайно точным набором лабораторно-регулируемых условий, пища, которую вы едите, не будет производить новых.
,