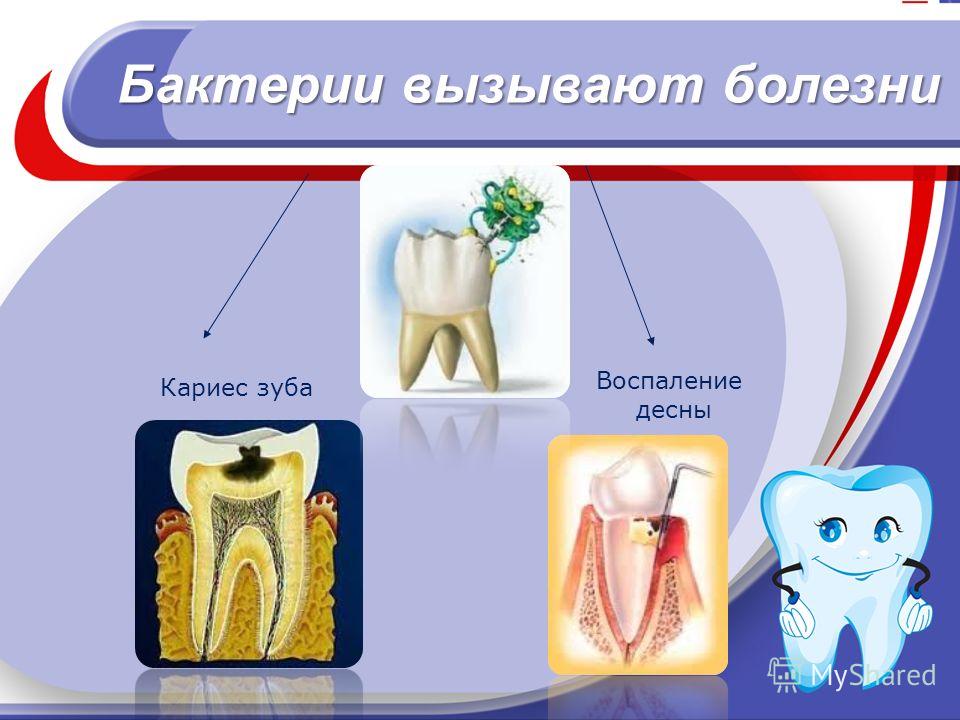
Бактерии, вызывающие кариес, создают собственный защитный слой
Изучение бактерий в чашке Петри или пробирке дало представление о том, как они функционируют и, в некоторых случаях, способствуют развитию некоторых заболеваний. Но у этого подхода есть свой недостаток, поскольку в лаборатории невозможно создать условия, идентичные естественной среде обитания микроорганизма. Поэтому до конца не ясно, как взаимодействие с окружением влияет на действия бактерий в природе.
Используя трансляционный подход, исследователи из Школы стоматологии Университета Пенсильвании и Технологического института Джорджии подробно изучили бактерии, вызывающие разрушение зубов, а так же их среду обитания — клейкий зубной налет на поверхности молочных зубов.
В работе, опубликованной в журнале Proceedings of the National Academy of Sciences утверждается, что основной возбудитель кариеса — бактерия Streptococcus mutans, создает защитную многослойную пространственную организацию, в составе которой присутствуют другие разновидности бактерий и полимеров, в месте поражения зуба.
«Мы начали с обследования удаленных молочных зубов, с глубокими формами кариеса», — говорит соавтор исследованя Хен Ку. «Мы задались вопросом, как организованы эти бактерии и может ли их специфическая архитектура быть признаком развивающейся болезни?»
Чтобы ответить на этот вопрос, исследователи использовали метод однофокусной сканирующей электронной микроскопии сверхвысокого разрешения с вычислительным анализом для идентификации расположения S. Mutans и других штаммов бактерий из биопленки на зубах.
Этот подход к описанию локализации и особенностей строение бактериальных сообществ применяется и при изучении других заболеваний.
«Очевидно, что определение состава микрофлоры не является исчерпывающим знанием, позволяющим судить о его влиянии на состояние здоровья. Необходимо учитывать пространственную организацию бактерий. Этот аспект остается малоизученным, поскольку не всегда удается получить неповрежденные образцы с первоначальной структурой бактериальных биопленок на их поверхности», — говорит М. Уитли.
Уитли.
«Понятно, что определение состава человеческого микробиома недостаточно для понимания его влияния на здоровье человека. Мы также должны знать пространственную организацию бактерий. Это вопрос в значительной степени остается малоизученным, поскольку получение неповрежденных образцов с первоначальной структурой биопленки затруднительно», — говорит соавтор исследования Марвин Уитли.
В данной работе исследователи обнаружили, что S. mutans в зубном налете чаще всего выглядит как небольшой холм на поверхности зуба. При этом бактерии S. mutans формируют внутреннее ядро пленки в виде шарообразной структуры, которая окружена другими типами бактерий, например, S. Oralis, формирующих дополнительные внешние слои в виде коронообразных структур.Пространство между слоями было заполнено сахарами, продуцируемыми S. mutans, которые эффективно инкапсулировали и защищали болезнетворные бактерии.
«Мы обнаружили организованные структуры, с плотным скоплением бактерий S. mutans посередине, окруженным слоями из других бактерий. Нас удивило, как эти особенности могут вызвать разрушение зубов», — говорит Ку.
Нас удивило, как эти особенности могут вызвать разрушение зубов», — говорит Ку.
Чтобы узнать больше о том, как структура биопленки влияет на жизнедеятельность бактерий, исследователи воссоздали естественные условия формирования бляшек на поверхностях, аналогичных зубной эмали. Для этого использовали штаммы S. mutans , S.ralis и раствор сахара. Им удалось успешно вырастить грушевидную бактериальную пленку, а затем измерить внутри нее уровни выделяемой бактериями кислоты и связанной с ней деминерализацией.
«Округлые области бактериальных пленок находятся области деминерализованной эмали, где наблюдается высокая концентрация кислот. Клиницисты видят эти области как «белые пятна».
На финальном этапе эксперимента исследователи поместили к шарообразной бактериальной пленке противомикробные средства, наблюдая гибель бактерий. Если верхний слой оставался целым, то бактерии S. mutans в ядре шарообразной области не подвергались действию препарата и не погибали в больших количествах. Только разрушение межклеточных областей, удерживающих наружные слои, позволило антимикробному препарату проникнуть и эффективно уничтожить бактерии, вызывающие образование кариеса.
Только разрушение межклеточных областей, удерживающих наружные слои, позволило антимикробному препарату проникнуть и эффективно уничтожить бактерии, вызывающие образование кариеса.
Результаты исследования могут помочь более эффективно воздействовать на патогенное ядро зубных биопленок, а так же пригодятся исследователям из других областей.
«Пространственная структура микробиома может опосредовать функцию и исход заболевания, что может быть применимо к другим областям медицины, имеющим дело с полимикробными инфекциями. Важно не только наличие определенного патогена, но и формирование бактериальных структур при взаимодействии разных патогенов», — говорит Ку.
«Бактерии — очень социальные существа и имеют друзей и врагов, которые диктуют их поведение», добавил Уитли.
Источник: medicalxpress.com
Stomatidine
Stomatidine- Причины, последствия
- Симптомы, стадии заболевания, виды кариеса
- Диагностика и профилактика кариеса
- Лечение кариеса, применение препарата Стоматидин®
Кариес – самое распространенное стоматологическое заболевание. Его признаки были обнаружены археологами у древних людей, останки которых датированы 2,5-3 тыс. лет до н.э. Несмотря на многовековую историю заболевания, частота его встречаемости значительно возросла за последние 50-80 лет. По данным ВОЗ распространенность кариеса в мире составляет 80-98%*.
Его признаки были обнаружены археологами у древних людей, останки которых датированы 2,5-3 тыс. лет до н.э. Несмотря на многовековую историю заболевания, частота его встречаемости значительно возросла за последние 50-80 лет. По данным ВОЗ распространенность кариеса в мире составляет 80-98%*.
Кариес – это патологический процесс, сопровождающийся деминерализацией твердых тканей зуба и образованием в нем полости. В американском учебном пособии по консервативной стоматологии к данному определению добавлено существенное уточнение. Кариес зубов – это инфекционное микробиологическое заболевание, которое приводит к локальному разрушению кальцинированной ткани. Такое определение указывает на основную причину патологии – бактериальную инфекцию, которую часто игнорируют при разработке методов лечения болезни**.
Причины, последствия
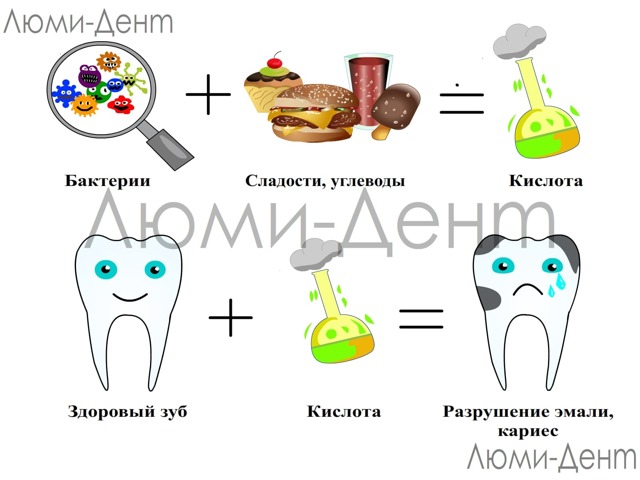
Основной причиной кариеса, вызвавшей резкое увеличение случаев заболевания за последние полвека, ученые называют изменение пищевых привычек. Увеличение доли легкоферментируемых (быстро расщепляемых) углеводов в продуктах питания способствует активному размножению патогенных микроорганизмов, которые и разрушают ткани зуба.
Ученые установили, что угрозу зубам представляют не все бактерии ротовой полости. Главный «вредитель» – это Streptococcus mutans, бактерия, относящаяся к грамположительным факультативным анаэробам. Они разлагают углеводы в кислоты, которые разрушают защитный слой коронки зуба – слой эмали. По данным ВОЗ, количество употребляемого людьми сахара за последнее десятилетие прошлого века увеличилось в 10 раз, что коррелирует с увеличением заболеваемости.
После того, как ученые определили, от чего появляется кариес, дело, казалось бы, осталось за малым – создать препарат, избирательно воздействующий на бактерию. Но пока такого лекарства не существует, необходимо воздействовать на факторы, которые ускоряют поражение зубов. К ним относятся:
- образование новой кариозной полости каждые 3-6 месяцев
- малое количество отделяемой слюны
- нарушение обменных процессов
- количество экзогенного (наружного, внешнего) фтора
- вредные привычки: курение, алкоголизм, употребление наркотических веществ
- несоблюдение гигиены полости рта
Эти факторы указывают на то, что человек входит в группу риска. Если обнаруживается 2 и более фактора, то риск развития кариеса и других стоматологических патологий становится очень велик. Также отмечаются генетические причины кариеса: мутации генов, отвечающих за минерализацию костной ткани.
Если обнаруживается 2 и более фактора, то риск развития кариеса и других стоматологических патологий становится очень велик. Также отмечаются генетические причины кариеса: мутации генов, отвечающих за минерализацию костной ткани.
Установлено, что на частоту появления кариеса влияет не просто богатая углеводами, в частности сахарами, пища, но и длительность ее контакта с поверхностью зуба. Употребление сладостей между основными приемами пищи, особенно при несоблюдении гигиены полости рта, в 100% приводит к развитию кариеса.
Возникновение патологии также обусловлено:
- недостаточностью белков в рационе питания
- низким уровнем содержания витаминов
- серьезными нарушениями режима питания на протяжении длительного времени: переедание, недоедание, которое влияет на состав, количество и буферную емкость (способность нейтрализовать щелочи и кислоты) слюны
- консистенцией употребляемой пищи – не требующая активного пережевывания пища способствует образованию твердых отложений и мягкого налета на зубах, которые являются субстратом для размножения патогенных микроорганизмов
Пищевые пристрастия оказывают существенное влияние на здоровье зубов..png) Например, высокоуглеводная пища снижает способность слюны нейтрализовать кислоты, а высокобелковая – повышает. У детей первого года жизни патология даже имеет соответствующее название – «кариес вскармливания» или «бутылочный синдром». Заболевание развивается, когда ребенок засыпает с соской от бутылочки с подслащенной смесью, зажатой в зубах. Легкоферментируемые углеводы вызывают размножение кариесогенных (вызывающих кариес) бактерий.
Например, высокоуглеводная пища снижает способность слюны нейтрализовать кислоты, а высокобелковая – повышает. У детей первого года жизни патология даже имеет соответствующее название – «кариес вскармливания» или «бутылочный синдром». Заболевание развивается, когда ребенок засыпает с соской от бутылочки с подслащенной смесью, зажатой в зубах. Легкоферментируемые углеводы вызывают размножение кариесогенных (вызывающих кариес) бактерий.
Версия, согласно которой провоцирующим фактором кариеса являются системные заболевания, нарушающие кровоснабжение и обменные процессы в пульпе зуба, оказалась несостоятельной. Эмаль зубов – высокопрочная ткань, которая поддерживает свое состояние только путем обратимой реакции обмена (ионами кальция и фосфора с жидкостью слюны). Ее повреждение могут вызвать болезни, изменяющие состав, количество выделяемого слюнными железами. Системные заболевания также снижают барьерную функцию организма и структурную резистентность (невосприимчивость) зубов к кариесу.
Риск разрушения зубов увеличивается при наличии патологии в период их формирования и прорезывания. Например, кариес у детей могут спровоцировать различные заболевания, вызывающие снижение иммунитета, патологии формирования зубного ряда и эмали, неправильный прикус, позднее прорезывание зубов.
Влияние внешних воздействийОсновным патогенным фактором, влияющим на развитие кариеса, ученые называют ионизирующее излучение. При лучевой терапии, особенно в области головы и шеи, уже через 6-8 месяцев на эмали появляются белые пятна, а затем и кариозная полость. Чаще всего при облучении развивается пришеечный кариес, который стремительно прогрессирует, захватывая порой все зубы. Такой феномен дал возможность определить патологический процесс, как лучевой кариес.
МикроорганизмыИз зубной бляшки были выделены бактерии, которые способствовали смещению рН зуба до критических показателей – 4,5-5,0. В результате усвоения и переработки углеводов, бактерии выделяют кислоты, которые оказывают деминерализующее воздействие на твердые ткани зуба, вызывая сначала поверхностный, а затем глубокий кариес. У детей формирование нормальной микрофлоры ротовой полости завершается к 4 годам, поэтому у малышей от 1 года до 3 лет велик риск возникновения кариеса.
У детей формирование нормальной микрофлоры ротовой полости завершается к 4 годам, поэтому у малышей от 1 года до 3 лет велик риск возникновения кариеса.
Не все микроорганизмы способны вызвать повреждение эмали. Для того чтобы противостоять смыванию слюной, пленка бактерий должна плотно закрепляться на зубе. Такой способностью обладают представители рода стрептококков. Они могут связываться с рецепторами белков слюны, покрывающей зубную коронку в виде пелликулы – особой пленки на поверхности зуба, появляющейся после его прорезывания.
Пленка защищает зубы от кислот, но способствует «прилипанию» бактерий. Кроме того, Streptococcus mutans способны выделять клейкую субстанцию, которая помогает бактерии приклеиваться не только к зубу, но и друг к другу, образуя конгломерат бактерий, нарастающий в толщину. Эта субстанция является отличной питательной средой для развития и других микроорганизмов, формирующих бляшку.
Раньше считалось, что кариесогенные микроорганизмы не могут удержаться у детей, у которых зубки еще не прорезались. Но уже известно, что бактерии локализуются в бороздках языка младенцев. Это увеличивает риск развития заболеваний зубов сразу после их появления.
Но уже известно, что бактерии локализуются в бороздках языка младенцев. Это увеличивает риск развития заболеваний зубов сразу после их появления.
Симптомы, стадии заболевания, виды кариеса
Классификация кариеса производится по глубине поражения зубов. По этому признаку заболевание разделяют на несколько стадий:
- Патологию в стадии потемнения эмали – на поверхности зуба появляются матовые (без блеска) пятна темного (коричневого или черного) цвета. Со временем пигментация усиливается, но видимых дефектов нет. Эта стадия кариеса может не прогрессировать длительное время – годами.
- Поверхностный – разрушается поверхностный слой эмали без вовлечения в процесс деминерализации дентина.
- Средний – происходит разрушение костного вещества зуба (дентина).
- Глубокий кариес – поражен весь слой костной ткани и происходит воспаление пульпы – рыхлой волокнистой соединительной ткани, пронизанной сосудами и заполняющей всю внутреннюю часть зуба (пульпит).
Если критерием является тип пораженных тканей, то заболевание разделяют на кариес:
- эмали
- дентина
- поверхности корня зуба
По локализации дефекта заболевание классифицируется на:
- Пришеечный кариес, при котором дефект располагается около края десны.
 В этом месте слой эмали очень тонкий, часто скапливаются твердые отложения, от которых невозможно избавиться самостоятельно, поэтому десневая бороздка – идеальное место образования бляшки.
В этом месте слой эмали очень тонкий, часто скапливаются твердые отложения, от которых невозможно избавиться самостоятельно, поэтому десневая бороздка – идеальное место образования бляшки. - Кариес между зубами (апроксимальный) – чаще всего поражает передние зубы. Эти места трудно поддаются очистке с помощью щетки и не позволяют слюне свободно омывать поверхность зуба, поэтому в межзубном пространстве скапливаются бактерии и образуется каверна (полость).
- Фиссурный – дефект возникает на поверхности коронки зуба в ее естественных углублениях. По частоте возникновения эта форма кариеса лидирует, так как естественные выступы защищают колонии бактерий от смывания слюной. Уже через 0,5-2 года на месте образования бляшки в фиссурах развивается кариес.
У детей чаще всего возникает контактный кариес передних зубов. У взрослых данный вид патологии вызывают генетические аномалии.
Кроме того, различают следующие виды кариеса:
- первичный – дефект возник впервые и не подвергался лечению
- вторичный – образование кариозной полости произошло под поверхностью пломбы или под несъемным зубным протезом (коронкой)
Симптомы кариеса зависят от стадии и вида заболевания. На этапе пятна и подповерхностной деминерализации эмали заболевание протекает бессимптомно. Но в некоторых случаях даже на самой первой стадии от пациентов можно услышать жалобы на боль.
На этапе пятна и подповерхностной деминерализации эмали заболевание протекает бессимптомно. Но в некоторых случаях даже на самой первой стадии от пациентов можно услышать жалобы на боль.
Это зависит от степени смещения жидкости в канальцах дентинного слоя, которая давит на чувствительные нервные окончания и вызывает болезненные ощущения. При проникновении микроорганизмов глубже в костную ткань, их токсины вызывают воспалительный процесс в пульпе. На начальном этапе он проявляется кратковременными (до 10 секунд) болями. Такой быстро исчезающий болевой импульс свидетельствует об обратном пульпите – состоянии, которое можно приостановить путем пломбирования.
На стадии «мелового пятна», если слой дентина значительный, жалобы отсутствуют, но может отмечаться чувствительность зубов на температурных, химических или механических раздражителей. При истончении костной ткани кратковременная боль появляется при попадании в полость частичек пищи или воздействия холодного/горячего блюда. При устранении раздражителя боль проходит.
При устранении раздражителя боль проходит.
При пульпите боль, в зависимости от стадии, может быть точечной и кратковременной, длительной и разлитой, тупой или острой. Кроме болевых ощущений отмечается зловонное дыхание, дискомфорт при надавливании и смыкании зубов, видимые дефекты.
Диагностика и профилактика кариеса
Лечение кариеса, применение препарата Стоматидин®
Инструкция
Читайте также:
самолечение может навредить вашему здоровью
Для реализации основных услуг и функций нашего сайта, а также для сбора данных о том, как посетители взаимодействуют с нашими сайтом, продуктами и услугами, мы применяем различные инструменты, включая файлы cookie. Нажимая «Принять», вы соглашаетесь с использованием нами таких инструментов для рекламы, аналитики и организации поддержки. Читать больше Принять
15.7A: Инфекции зубов и десен
-
- Последнее обновление
- Сохранить как PDF
- Идентификатор страницы
- 12293
Ротовая полость содержит широкий спектр ротовых бактерий, но считается, что лишь несколько конкретных видов бактерий вызывают инфекции зубов и десен.
Цели обучения
- Перечислите типы бактерий и проблемы, связанные с бактериями полости рта: Streptococci spp и Lactobaccilus acidophilus
Ключевые моменты
- Кариес зубов, также известный как кариес или кариес, представляет собой бактериальную инфекцию, вызывающую деминерализацию и разрушение твердых тканей (эмали, дентина, цемента).
- Разрушение зубов возникает в результате образования кислоты в результате бактериальной ферментации остатков пищи, скопившихся на поверхности зуба.
- Бактерии занимают экологическую нишу, обеспечиваемую как поверхностью зуба, так и эпителием десны. Однако высокоэффективная врожденная система защиты хозяина постоянно отслеживает бактериальную колонизацию и предотвращает бактериальную инвазию в местные ткани.
- Porphyromonas gingivalis является грамотрицательным оральным анаэробом, тесно связанным с хроническим пародонтитом взрослых.
- Зубной налет представляет собой материал, который прилипает к зубам и состоит из бактериальных клеток (в основном S.
 mutans и S. sanguis), полимеров слюны и бактериальных внеклеточных продуктов.
mutans и S. sanguis), полимеров слюны и бактериальных внеклеточных продуктов.
Ключевые термины
- полость : Мягкая область в разрушенном зубе.
- налет : просвет на бактериальном газоне, вызванный вирусом
- зубной налет : Зубной налет представляет собой материал, который прилипает к зубам и состоит из бактериальных клеток (в основном S. mutans и S. sanguis), полимеров слюны и бактериальных внеклеточных продуктов.
- биопленка : Тонкая пленка слизи, созданная и содержащая колонию бактерий и других микроорганизмов.
Инфекции зубов и десен
Кариес зубов, также известный как кариес или кариес, представляет собой бактериальную инфекцию, вызывающую деминерализацию и разрушение твердых тканей (эмали, дентина и цемента). Обычно это происходит из-за образования кислоты в результате бактериальной ферментации остатков пищи, скопившихся на поверхности зуба. Если деминерализация превышает слюну и другие факторы реминерализации, такие как зубные пасты с кальцием и фтором, эти твердые ткани постепенно разрушаются, вызывая кариес (полости, отверстия в зубах). Бактериями, наиболее ответственными за кариес зубов, являются стрептококки mutans, в первую очередь Streptococcus mutans и Streptococcus sobrinus, а также лактобациллы. Если не лечить, болезнь может привести к боли, потере зубов и инфекции. На сегодняшний день кариес остается одним из самых распространенных заболеваний во всем мире.
Если деминерализация превышает слюну и другие факторы реминерализации, такие как зубные пасты с кальцием и фтором, эти твердые ткани постепенно разрушаются, вызывая кариес (полости, отверстия в зубах). Бактериями, наиболее ответственными за кариес зубов, являются стрептококки mutans, в первую очередь Streptococcus mutans и Streptococcus sobrinus, а также лактобациллы. Если не лечить, болезнь может привести к боли, потере зубов и инфекции. На сегодняшний день кариес остается одним из самых распространенных заболеваний во всем мире.
Ротовая полость содержит широкий спектр ротовых бактерий, но считается, что лишь несколько конкретных видов бактерий вызывают кариес: среди них Streptococcus mutans и Lactobacilli. Lactobacillus acidophilus, Actinomyces viscosus, Nocardia spp. и Streptococcus mutans наиболее тесно связаны с кариесом, в частности корневым кариесом. Бактерии собираются вокруг зубов и десен в виде липкой массы кремового цвета, называемой зубным налетом, которая служит биопленкой. Некоторые сайты собирают зубной налет чаще, чем другие. Канавки на окклюзионных поверхностях моляров и премоляров служат микроскопическими местами удержания бактерий зубного налета, как и аппроксимальные участки. Зубной налет может также собираться над или под десной, где он называется над- или поддесневым налетом соответственно.
Некоторые сайты собирают зубной налет чаще, чем другие. Канавки на окклюзионных поверхностях моляров и премоляров служат микроскопическими местами удержания бактерий зубного налета, как и аппроксимальные участки. Зубной налет может также собираться над или под десной, где он называется над- или поддесневым налетом соответственно.
Бактерии полости рта развили механизмы, позволяющие ощущать окружающую среду и уклоняться от хозяина или изменять его. Бактерии занимают экологическую нишу, обеспечиваемую как поверхностью зуба, так и эпителием десны. Однако высокоэффективная врожденная система защиты хозяина постоянно отслеживает бактериальную колонизацию и предотвращает бактериальную инвазию в местные ткани. Между бактериями зубного налета и врожденной системой защиты хозяина существует динамическое равновесие. Полость рта новорожденного не содержит бактерий, но быстро заселяется такими бактериями, как Streptococcus salivarius. С появлением зубов в течение первого года происходит колонизация Streptococcus mutans и Streptococcus sanguinis, поскольку эти организмы колонизируют поверхность зубов и десны. Другие штаммы стрептококков сильно прилипают к деснам и щекам, но не к зубам. Область десневой щели (поддерживающие структуры зубов) обеспечивает среду обитания для множества анаэробных видов. Бактероиды и спирохеты колонизируют полость рта в период полового созревания.
Полость рта новорожденного не содержит бактерий, но быстро заселяется такими бактериями, как Streptococcus salivarius. С появлением зубов в течение первого года происходит колонизация Streptococcus mutans и Streptococcus sanguinis, поскольку эти организмы колонизируют поверхность зубов и десны. Другие штаммы стрептококков сильно прилипают к деснам и щекам, но не к зубам. Область десневой щели (поддерживающие структуры зубов) обеспечивает среду обитания для множества анаэробных видов. Бактероиды и спирохеты колонизируют полость рта в период полового созревания.
Уровень оральных спирохет повышен у пациентов с заболеваниями пародонта. Среди этой группы Treponema denticola является наиболее изученной и считается одной из основных этиологических бактерий пародонтита. Treponema denticola является подвижной и высокопротеолитической бактерией.
Спирохеты и веретенообразные бациллы живут во рту как нормальная флора, но бактерии могут вызывать инфекции и заболевания ротовой полости.
Porphyromonas gingivalis является грамотрицательным оральным анаэробом, тесно связанным с хроническим пародонтитом взрослых. Бактерия продуцирует ряд хорошо охарактеризованных факторов вирулентности, и ею можно манипулировать генетически. Доступность последовательности генома помогает нам понять биологию P. gingivalis и то, как он взаимодействует с окружающей средой, другими бактериями и человеком-хозяином.
Aggregatibacter actinomycetemcomitans считается оральным патогеном из-за его факторов вирулентности, связи с локализованным агрессивным пародонтитом у подростков и исследований, указывающих на то, что он может вызывать потерю костной массы.
Зубной налет представляет собой материал, который прилипает к зубам и состоит из бактериальных клеток (главным образом S. mutans и S. sanguis), слюнных полимеров и бактериальных внеклеточных продуктов. Зубной налет – это биопленка на поверхности зубов. Это накопление микроорганизмов подвергает зубы и ткани десен воздействию высоких концентраций бактериальных метаболитов, что приводит к стоматологическим заболеваниям. Если о нем не позаботиться путем чистки зубов щеткой или зубной нитью, налет может превратиться в зубной камень (его затвердевшую форму) и привести к гингивиту или заболеванию пародонта.
Зубной налет – это биопленка на поверхности зубов. Это накопление микроорганизмов подвергает зубы и ткани десен воздействию высоких концентраций бактериальных метаболитов, что приводит к стоматологическим заболеваниям. Если о нем не позаботиться путем чистки зубов щеткой или зубной нитью, налет может превратиться в зубной камень (его затвердевшую форму) и привести к гингивиту или заболеванию пародонта.
15.7A: Tooth and Gum Infections распространяется под лицензией CC BY-SA 4.0, автором, ремиксом и/или куратором является LibreTexts.
- Наверх
-
- Была ли эта статья полезной?
-
- Тип изделия
- Раздел или Страница
- Лицензия
- CC BY-SA
- Версия лицензии
- 4,0
- Показать оглавление
- нет
-
- Теги
-

Риск передачи кариеса от матери ребенку
Нам важно ваше мнение!
Пожалуйста, уделите 3 минуты, чтобы сообщить нам о своем опыте использования этого курса и о том, как мы можем его улучшить. По завершении нажмите «Отправить», чтобы просмотреть ссылку для загрузки сертификата.- Содержание было хорошо организовано и понятно.
Категорически не согласен Не согласен Нейтрально Согласен Полностью согласен0174 - Я смогу применять принципы, описанные в этом курсе, в своей практике.
Strongly disagree Disagree Neutral Agree Strongly agree - Content was presented in appropriate depth.

Категорически не согласен Не согласен Neutral Agree Strongly agree - Learning assessment activities (clinical cases, post-test) were appropriate.
Strongly disagree Disagree Neutral Agree Strongly agree - Material was presented in a fair, non-commercial and unbiased manner.