причины, симптомы, профилактика и лечение пришеечного кариеса на разных стадиях
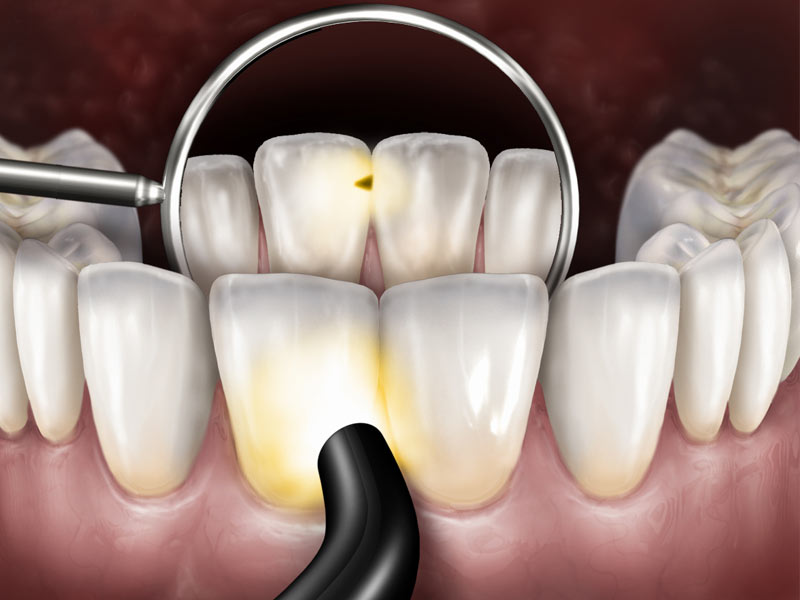
Пришеечный кариес является одной из самых коварных разновидностей кариеса, для которой характерно поражение зубов возле основания. Заболевание стремительно развивается в зубной ткани, в результате чего происходит разрушение каналов. При несвоевременном лечении зуб можно потерять за несколько месяцев. Этот тип кариеса доминирует преимущественно у людей старше тридцати лет.
Причины пришеечного кариеса
Причиной заболевания являются бактерии, которые в большом количестве присутствуют в зубном налете и каменных отложениях. Они перерабатывают остатки пищи в кислоты, которые со временем разрушают твердую эмаль зубов. Таким образом, слабая, несистематическая гигиена полости рта, при которой не уделяется должного внимания чистке шеек зубов, приводит к возникновению и развитию пришеечного кариеса.
Симптомы пришеечного кариеса
Симптомы заболевания схожи с симптомами обычного кариеса, однако последствия серьезнее. При появлении кариозного пятна повышается чувствительность пораженного зуба, который начинает болезненно реагировать на различного рода раздражители (температурные, химические и др.).
При появлении кариозного пятна повышается чувствительность пораженного зуба, который начинает болезненно реагировать на различного рода раздражители (температурные, химические и др.).
Пришеечный кариес следует дифференцировать от клиновидного дефекта, который также расположен у основания зуба. Для диагностики стоматолог изучает особенности кариозной полости. При пришеечном кариесе она мягкая, пигментированная и имеет неправильную форму, тогда как при клиновидном дефекте полость твердая, в виде клина и без изменения цвета.
Развитие пришеечного кариеса
Развитие заболевания проходит в несколько этапов, при которых постепенно меняется оттенок пораженной области и ее глубина. Изначально данный тип выглядит как белое пятно, расположенное на эмали в пришеечной области зуба. На данной стадии кариозный дефект отсутствует. Со временем пятно принимает желтый оттенок, а затем и серый, что свидетельствует об истончении эмали.
Если негативные воздействия микроорганизмов продолжаются, то кариес из пятен перерастает в кариозную полость. При отсутствии лечения поверхностный кариес плавно перетечет в глубокое поражение тканей зуба.
При отсутствии лечения поверхностный кариес плавно перетечет в глубокое поражение тканей зуба.
Методы лечения пришеечного кариеса
Выбор способа лечения определяется стадией развития заболевания.
Лечение на стадии пятна
На этом этапе развития заболевания терапия предполагает укрепление зубной эмали. Для этого применяются специальные реминерализующие средства, насыщенные кальцием и фтором. Перед нанесением лекарственного средства проводится тщательная чистка зубов. Помимо этого стоматолог обязан рассказать пациенту о правильном уходе за полостью рта, потому что без изменения уровня гигиены успех от лечения будет весьма сомнительным. Пломбирование на данном этапе заболевания не предусмотрено.
Лечение на стадии разрушения эмали
Лечение этой стадии пришеечного кариеса предполагает выполнение нескольких этапов:
- Очищение больного зуба от налета и камня (при чистке предпочтительно использовать щетки для полировки или абразивные пасты).
- Определение оттенка эмали пломбируемого зуба (цвет должен быть подобран таким образом, чтобы полностью совпадать с оттенком зубной эмали).

- Препарирование (удаление кариозных тканей с помощью бормашины).
- Изолирование больного зуба от слюны (для этого может быть использован коффердам, позволяющий не допустить попадания влаги на больной участок).
- Обработка кариозной полости адгезивным составом (это позволит увеличить сцепление тканей зуба с пломбировочным материалом).
- Пломбирование полости (нанесение материала происходит в несколько слоев, для затвердевания состава используется специальная лампа).
- Полировка и шлифовка (для формирования нужной формы и полировки поверхности запломбированного зуба используются специальные диски и боры).
Профилактика пришеечного кариеса
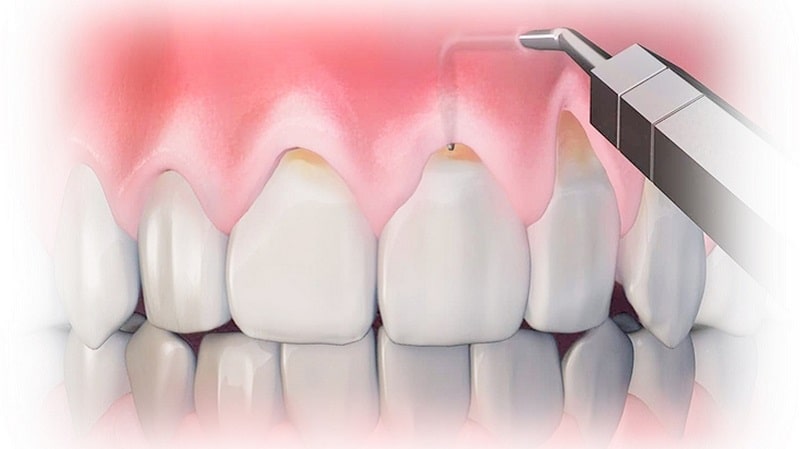
Рекомендуется посещать специалиста не реже одного раза в год для проведения профессиональной чистки зубов. Стоматолог снимет налет и эффективно почистит зубы у их основания. Благодаря этим процедурам зубы станут светлее, то есть вернут свой природный оттенок.
Также не следует пренебрегать ежедневными гигиеническими процедурами, предполагающими чистку зубов не менее двух раз в день. При появлении белого пятна необходимо немедленно обратиться в клинику, так как на этом этапе заболевание зуб вылечивается без серьезного вмешательства (без препарирования и пломбирования).
При появлении белого пятна необходимо немедленно обратиться в клинику, так как на этом этапе заболевание зуб вылечивается без серьезного вмешательства (без препарирования и пломбирования).
Наши специалисты смогут вылечить пришеечный кариес на любой его стадии благодаря использованию современной техники и качественных медицинских средств. Записаться на прием к стоматологу можно в одну из наших клиник: «Персона» (тел. 324‐71‐41) или «Ваш любимый стоматолог» (988‐00‐30).
причины возникновения и технология лечения
- Время чтения статьи: 1 минута
До конца акции осталось:
Пришеечным кариесом называется такая разновидность заболевания, когда кариозная полость формируется в месте соприкосновения зуба и десны. В этой зоне дентин обладает наименьшей толщиной, поэтому высока вероятность развития глубокого кариеса. Каковы симптомы и особенности лечения пришеечного кариеса?
Причины возникновения пришеечного кариеса
Пришеечный кариес образуется вследствие тех же причин, что и другие формы заболевания — из-за некачественной гигиены полости рта. Налет и зубной камень содержат в своем составе микроорганизмы, которые переваривают остатки пищи и выделяют при этом органические кислоты, вымывающие кальций и разрушающие эмаль на зубах.
Налет и зубной камень содержат в своем составе микроорганизмы, которые переваривают остатки пищи и выделяют при этом органические кислоты, вымывающие кальций и разрушающие эмаль на зубах.
Пришеечная зона довольно быстро собирает зубной налет, а вычистить щеткой остатки пищи в этих местах весьма проблематично (из-за травматизации мягких тканей). Частицы еды собираются в поддесневых карманах и разлагаются с выделением молочной кислоты, которая вымывает минералы из зубной эмали.
На появление кариеса также влияют особенности питания пациента: чрезмерное употребление сахарозы, кислых продуктов, нехватка в рационе витаминов (особенно B1). Развитию кариеса способствуют гормональный дисбаланс, лечение некоторыми лекарствами, которые разрушают пористость эмали, а также период беременности. Но основная причина — это плохая гигиена, и если регулярно и тщательно очищать зубную поверхность, а также раз в полгода или год приходить к стоматологу на профессиональную чистку зубов, то многих заболеваний ротовой полости можно избежать.
Признаки пришеечного кариеса
Данная форма заболевания отличается от других только местом локализации, в остальном симптомы пришеечного кариеса сводятся к следующему:
-
На участке шейки зуба эмаль начинает темнеть.
-
Зуб становится чувствительным к горячим и холодным блюдам, а также к химическим и механическим факторам воздействия.
-
У основания зуба появляется кариозная полость, которая может уходить под десну.
-
Пациент может испытывать головные боли, а также по ночам у него проявляется болевой синдром в полости рта.
-
При пережевывании пищи пациент ощущает дискомфорт.
Диагностика и стадии пришеечного кариеса
Пришеечный кариес зуба несложно определить самостоятельно: достаточно внимательно осмотреть ротовую полость под ярким освещением. Наличие белесого пятна около шейки зуба свидетельствует о заболевании. На приеме стоматолог может провести специальный тест, который подтвердит пришеечный кариес. Пациенту дают прополоскать рот особым раствором, и если после этого белая область, являющаяся признаком болезни, темнеет, значит, речь идет о кариесе.
Наличие белесого пятна около шейки зуба свидетельствует о заболевании. На приеме стоматолог может провести специальный тест, который подтвердит пришеечный кариес. Пациенту дают прополоскать рот особым раствором, и если после этого белая область, являющаяся признаком болезни, темнеет, значит, речь идет о кариесе.
Специалисты выделяют несколько стадий пришеечного кариеса:
1 стадия — наличие белого пятна.
2 стадия — разрушение эмали без затрагивания дентина.
3 стадия — сильное поражение эмали, а также нескольких слоев дентина.
4 стадия — глубокое повреждение эмали и дентина.
В клинике «DentalGuru» используется несколько различных методик диагностирования пришеечного кариеса.
Пришеечный кариес: лечение
При выборе способа лечения учитывается стадия заболевания. Зона шейки зуба достаточно чувствительна, поэтому в процессе лечения применяется обезболивающий препарат (за исключением первой стадии).
1. Лечение заболевания на стадии пятна.
Предлагается провести реминерализующую терапию, которая включает:
-
Удаление зубного камня и налета.
-
Лечение фторсодержащими препаратами (позволяют остановить процесс распространения кариеса и восстановить слои эмали).
-
Ополаскивание полости рта.
-
Использование для очищения зубов специальной нити и пасты с фторидами.
-
Использование фторированной соли и воды.
2. Лечение заболевания на второй стадии
В этом случае стоматолог шлифует пораженный участок, удаляя кариозные ткани. Затем проводится реминерализующая терапия.
3. Лечение заболевания на третьей стадии
В этом случае стоматолог вначале удаляет поврежденную область, затем специальными препаратами обрабатывает пораженный участок.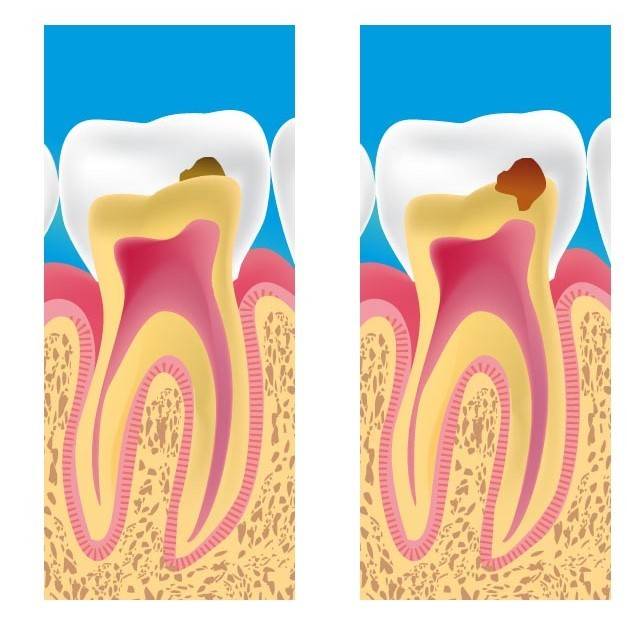 В завершение врач накладывает пломбировочный материал.
В завершение врач накладывает пломбировочный материал.
4. Лечение заболевания на четвертой стадии.
Серьезное повреждение эмали и дентина приводит к тому, что стоматолог должен основательно очистить корневые каналы, удалить пульпу и запломбировать пораженную область. В процессе лечения врач сталкивается с некоторыми сложностями: неудобная локализация шейки, попадание слюны и крови в зону обработки. Лечение состоит из нескольких этапов:
-
Введение анестезии.
-
Выполнение профессиональной чистки зубов.
-
Выбор цвета и типа пломбировочного материала.
-
Оттеснение десны для обработки поддесневой зоны.
-
Удаление кариозных тканей.
-
Подготовка зуба к установке пломбы.
-
Обработка полости адгезивным веществом.

-
Пломбирование зуба.
-
Шлифовка и полировка зуба для придания ему эстетичной формы.
В кинике стоматологии «DentalGuru» работают квалифицированные стоматологи с многолетним опытом, которые гарантируют качественное и безболезненное лечение пришеечного кариеса.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу!
Лечение рецессии десны, связанной с эрозией шейки матки, с помощью субэпителиального трансплантата соединительной ткани: клинический случай
Eur J Dent. 2009 г., октябрь; 3(4): 318–323.
, a , b , c и b
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности Для коррекции этих поражений было предложено несколько различных хирургических и/или восстановительных методов лечения. В этой рукописи сообщается о лечении множественных рецессий десны, связанных с цервикальными ссадинами. Процедура включала использование субэпителиального соединительнотканного трансплантата (SCTG) в сочетании с коронально выдвинутым лоскутом на ранее восстановленную поверхность корня. При послеоперационных контрольных посещениях успешность восстановительно-хирургического подхода подтверждалась отсутствием кровоточивости при зондировании и пародонтальных карманах, а также наличием тканей десны нормальной окраски, текстуры и контурирования. После 18 месяцев наблюдения клиническое состояние стабилизировалось с удовлетворительным покрытием корней и состоянием пародонта. Был достигнут отличный эстетический результат, и пациент доволен разрешением случая.
В этой рукописи сообщается о лечении множественных рецессий десны, связанных с цервикальными ссадинами. Процедура включала использование субэпителиального соединительнотканного трансплантата (SCTG) в сочетании с коронально выдвинутым лоскутом на ранее восстановленную поверхность корня. При послеоперационных контрольных посещениях успешность восстановительно-хирургического подхода подтверждалась отсутствием кровоточивости при зондировании и пародонтальных карманах, а также наличием тканей десны нормальной окраски, текстуры и контурирования. После 18 месяцев наблюдения клиническое состояние стабилизировалось с удовлетворительным покрытием корней и состоянием пародонта. Был достигнут отличный эстетический результат, и пациент доволен разрешением случая.
Ключевые слова: Заживление пародонта, Регенерация пародонта, Реставрация, Стоматологические материалы
Рецессия десны определяется как смещение края десны апикально к границе цемент-эмаль (ЦЭГ) и может затрагивать одну или несколько поверхностей зуба. К причинным факторам относятся заболевания пародонта, механическое воздействие агрессивной чистки зубов, 1 , 2 неконтролируемое ортодонтическое движение, 3 неправильная реставрация, неправильное положение зубов и растяжение уздечки. Обнажение корней в результате рецессии десны приводит к повышенной чувствительности зубов, стиранию корней, химической эрозии, кариесу корней и ухудшению эстетики. 4 Во многих случаях цервикальные поражения затрагивают как коронку, так и обнаженный корень, что приводит к исчезновению анатомического цементно-эмалевого соединения. 5
К причинным факторам относятся заболевания пародонта, механическое воздействие агрессивной чистки зубов, 1 , 2 неконтролируемое ортодонтическое движение, 3 неправильная реставрация, неправильное положение зубов и растяжение уздечки. Обнажение корней в результате рецессии десны приводит к повышенной чувствительности зубов, стиранию корней, химической эрозии, кариесу корней и ухудшению эстетики. 4 Во многих случаях цервикальные поражения затрагивают как коронку, так и обнаженный корень, что приводит к исчезновению анатомического цементно-эмалевого соединения. 5
Обширные рецессии десны, связанные с глубоким кариесом или стиранием шейки матки, вызванные неправильной чисткой зубов, часто наблюдаются в стоматологической практике. В этих случаях полное покрытие традиционными слизисто-десневыми хирургическими методами может быть противопоказано из-за необходимости обширного планирования корня, что может привести к повреждению зуба. 6 , 7 Решением может стать комбинация адгезивного реставрационного материала и хирургического покрытия. 8
6 , 7 Решением может стать комбинация адгезивного реставрационного материала и хирургического покрытия. 8
Dragoo 9 наблюдали, что поддесневые участки у пациентов с большими поражениями корней, восстановленными стеклоиономерными материалами, модифицированными смолой, представляли собой клинически здоровые ткани пародонта, хорошо адаптированные к поверхности корня, без кровоточивости при зондировании и с минимальной глубиной борозды. Гистологически автор наблюдал адгезию фибробластов и соединительной ткани к реставрациям.
Alkan et al 10 получили хорошие клинические результаты после размещения субэпителиального соединительнотканного трансплантата (SCTG) на модифицированной смолой поверхности корня, восстановленной из стеклоиономера, для лечения локализованной рецессии десны. Эти авторы сообщают об уменьшении глубины зондирования и отсутствии клинических признаков воспаления. Возникновение ползучего прикрепления к реставрации наблюдалось при ежемесячном контроле периодонта.
Последние исследования 11 , 12 в стоматологической литературе сообщалось об успешных клинических и гистологических результатах исследования различных реставрационных материалов (модифицированный смолой стеклоиономер или микронаполненный композит на основе смолы), которые можно было бы использовать на обнаженных поверхностях корня, пораженных глубоким кариесом или ссадинами пришеечной области перед хирургическим покрытием. .
Целью данной статьи было сообщение об использовании метода субэпителиального соединительнотканного трансплантата (SCTG) в сочетании с коронально выдвинутым лоскутом на восстановленную поверхность корня из полимерного композита для лечения множественных и смежных рецессий десны, связанных с глубокими цервикальными ссадинами.
Мужчина европеоидной расы, 56 лет, обратился к пародонтологу с жалобами на неэстетичный вид верхних правых зубов. При клиническом осмотре было отмечено наличие множественных и смежных рецессий десны I класса 13 по Миллеру в зубах №13 и №15 и рецессии десны II класса по Миллеру 13 в зубах №14 и №16. В зубах № 14, № 15 и № 16 рецессии десны были связаны с цервикальными ссадинами глубиной 2 мм. Цервикальные поражения присутствовали как на корне, так и на эмали (2). Зубы имели небольшую глубину зондирования с кровоточивостью при зондировании. Возможной этиологией считалась неправильная техника чистки зубов.
В зубах № 14, № 15 и № 16 рецессии десны были связаны с цервикальными ссадинами глубиной 2 мм. Цервикальные поражения присутствовали как на корне, так и на эмали (2). Зубы имели небольшую глубину зондирования с кровоточивостью при зондировании. Возможной этиологией считалась неправильная техника чистки зубов.
Открыть в отдельном окне
Предоперационная клиническая фотография, показывающая множественные и соседние рецессии десны, связанные с глубокими ссадинами шейки зубов № 14, № 15 и № 16, вызванными травмой при чистке зубов.
Сначала пациент прошел начальную подготовку, включающую снятие зубного камня, планирование корней и инструкции по гигиене полости рта. Через четыре недели глубокие цервикальные ссадины восстановились. Для восстановительной процедуры проводилась изоляция с помощью коффердама. Дентин и эмаль были протравлены 35% гелем фосфорной кислоты в течение 15 и 30 секунд соответственно, промыты в течение 30 секунд, а избыточная влага была удалена. Полости заполняли упрощенной адгезивной системой (Single Bond, 3M ESPE), нанесенной в соответствии с инструкциями производителя, и микронаполненным полимерным композитом (Durafill VS, Heraeus Kulzer, Armonk, NY) (). Через 10 дней после восстановительной процедуры была проведена хирургическая процедура по закрытию обнаженных корней с использованием ССТ в сочетании с коронально сдвинутым лоскутом. После антисептики и анестезии был сделан внутрибороздковый разрез от зуба № 14 до зуба № 17 и вертикальный разрез был сделан мезиально до зуба № 14 с последующим отслоением частичной толщины лоскута. В зубе № 13 туннельная дивульсия была выполнена из вертикального разреза на мезиальной стороне зуба № 14 и внутрибороздкового разреза на зубе № 13 с сохранением межзубного сосочка (). Обнаженные поверхности корней были масштабированы и спланированы. Реставрации из полимерного композита были тщательно отполированы и сглажены с помощью конического многозубого твердосплавного шлифовального бора под обильным промыванием физиологическим раствором. Окончательная контурная обработка и финишная обработка были выполнены кругами из оксида алюминия с более мелкой зернистостью.
Через 10 дней после восстановительной процедуры была проведена хирургическая процедура по закрытию обнаженных корней с использованием ССТ в сочетании с коронально сдвинутым лоскутом. После антисептики и анестезии был сделан внутрибороздковый разрез от зуба № 14 до зуба № 17 и вертикальный разрез был сделан мезиально до зуба № 14 с последующим отслоением частичной толщины лоскута. В зубе № 13 туннельная дивульсия была выполнена из вертикального разреза на мезиальной стороне зуба № 14 и внутрибороздкового разреза на зубе № 13 с сохранением межзубного сосочка (). Обнаженные поверхности корней были масштабированы и спланированы. Реставрации из полимерного композита были тщательно отполированы и сглажены с помощью конического многозубого твердосплавного шлифовального бора под обильным промыванием физиологическим раствором. Окончательная контурная обработка и финишная обработка были выполнены кругами из оксида алюминия с более мелкой зернистостью.
Открыть в отдельном окне
а) Глубокие ссадины шейки матки восстановлены микронаполненным полимерным композитом; б) лоскут частичной толщины, отраженный от дистальной части зуба № 13 к мезиальной части зуба № 17; в) Субэпителиальный соединительнотканный трансплантат позиционируют и подшивают к реципиентному участку; г) Коронально ушитый лоскут.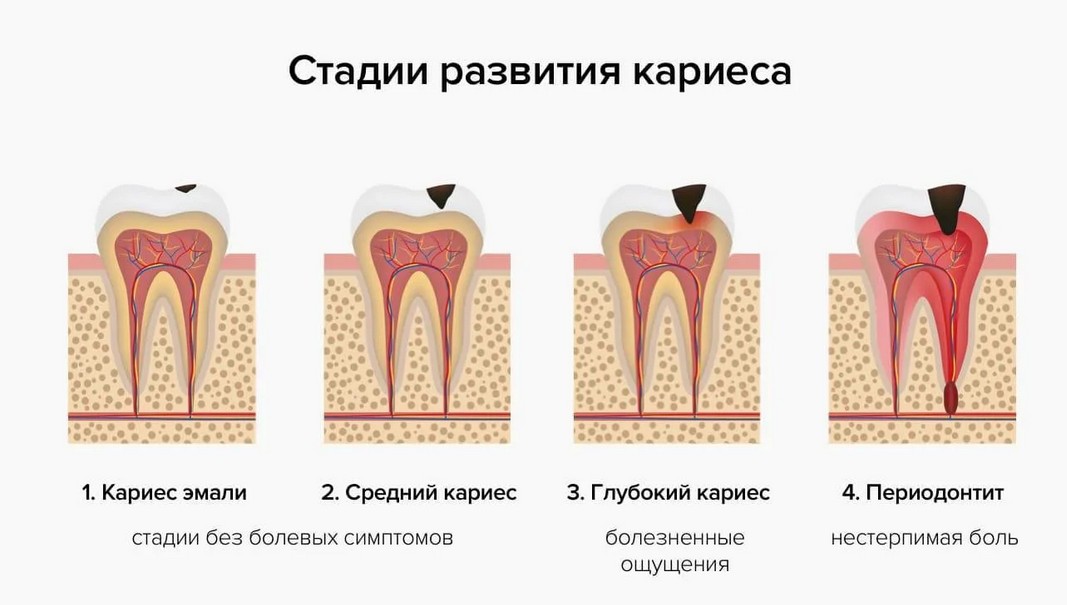
Аутогенный соединительнотканный трансплантат с неба получен по методике Bosco and Bosco. 14 С помощью шовного материала викрил 5.0 ССТГ был проложен на зубе №13 и ушит в дистальной области зуба №12. В области зубов с 14 по 16 ССТ стабилизировали компрессионным швом, закрывающим часть восстановленных корней (). Поэтому лоскут продвигали коронально к ССТ, полностью покрывая его, и закрепляли простыми узловыми швами и Y-образными поддерживающими швами. Вертикальный разрез был закрыт простыми узловыми швами (1). Затем хирургические участки покрывали пародонтальной повязкой.
После операции пациент получал обезболивающие препараты (парацетамол 750 мг каждые 6 часов) по мере необходимости, антибиотики (амоксициллин 500 мг каждые 8 часов в течение 7 дней) и химический контроль налета (0,12% раствор хлоргексидина глюконата — каждые 12 часов в течение 14 дней). дней). Пародонтальную повязку меняли через 7 дней и снимали вместе со швами на 14 — день после операции.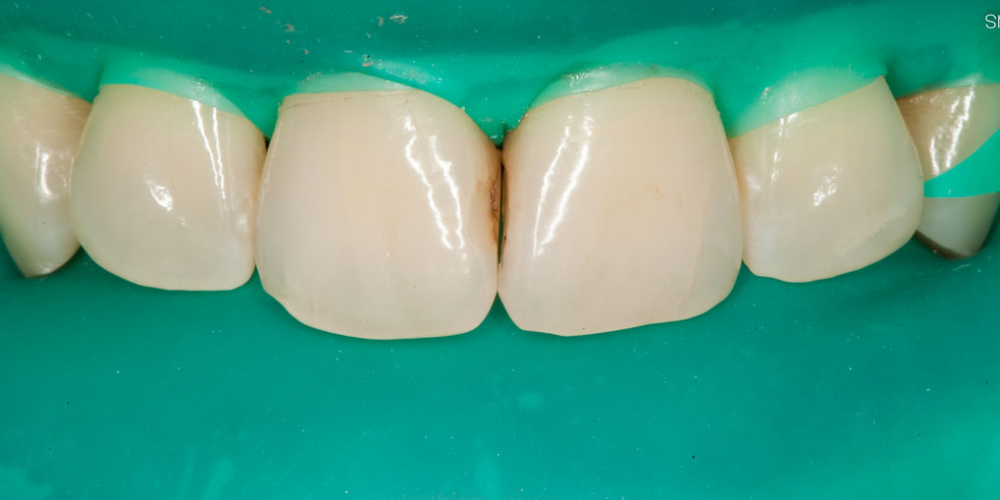 Пациент находился под профессиональным наблюдением для контроля гигиены полости рта.
Пациент находился под профессиональным наблюдением для контроля гигиены полости рта.
Клинические параметры, включая высоту рецессии десны, глубину зондирования и кровоточивость при зондировании, регистрировали во время дооперационного клинического осмотра и через 2, 8 и 18 месяцев после операции. Через два месяца после процедуры пациент полностью удовлетворен эстетическим результатом. В этот период не наблюдалось пдериодонтальных карманов или кровотечения при зондировании (). Через 8 () и 18 () месяцев после процедуры ткани пародонта имели нормальный цвет, текстуру и контуры. Дополнительное покрытие корней произошло между 8 и 18 месяцами в результате ползучего прикрепления. Кроме того, наблюдалось удовлетворительное покрытие корня от зуба №13 до зуба №16, без пародонтальных карманов и/или кровотечения при зондировании.
Открыть в отдельном окне
Послеоперационное течение. а) 2 месяца; б) 8 месяцев; в) 18 месяцев.
Успех хирургических процедур по закрытию корня зависит от нескольких факторов, таких как устранение и/или контроль этиологии рецессии десны, 15 оценка уровня межпроксимальной кости и выбор наиболее подходящей хирургической техники, которые присущи для каждой клинической ситуации и региона, подлежащего лечению. 16
16
Техники покрытия корня мягкими тканями могут быть противопоказаны для поверхности корня, где препарирование полости и/или стирание шейки превышает глубину от 1,0 до 3,0 мм. 6 , 7 Процедуры, при которых мягкие ткани перемещаются коронально внутри областей абразии, могут затруднить контроль пациента над зубным налетом и могут затруднить реставрационную процедуру, особенно достижение правильного краевого прилегания и экстренного профиля композитной реставрации. С другой стороны, восстановление пришеечной стираемости само по себе не может решить эстетическую проблему пациента, вызванную чрезмерной длиной зуба. 5 Таким образом, выбор между отдельными реставрациями или комбинацией композитной реставрации с покрытием корня мягкими тканями остается за лечащим врачом. 8
В данном случае рецессия десны, связанная с глубокими эрозиями шейки матки, оказалась сложной клинической ситуацией. Выбор покрытия обнаженных корней с помощью комбинации восстановительных и хирургических процедур был основан на том факте, что глубина цервикальных ссадин (примерно 2 мм) не позволяла адекватно спланировать корни.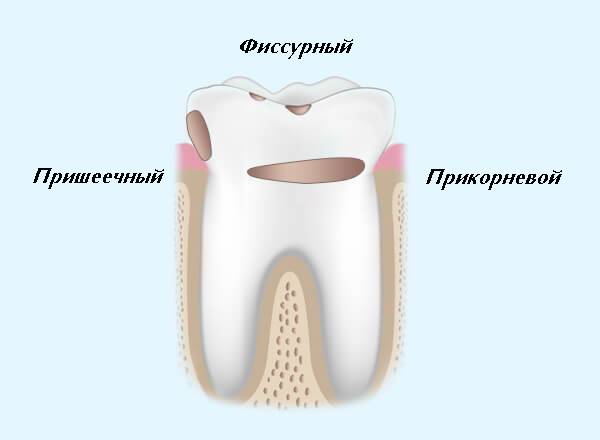 Кроме того, в начале лечения пациент получил инструкции о том, как чистить зубы, не вызывая повреждения тканей пародонта и поверхностей корней. Эти инструкции пересматривались и подкреплялись при каждом сеансе лечения и последующем наблюдении. Камарго и др. 7 связаны с интенсивным контролем зубного налета с использованием правильной техники чистки зубов с нечрезмерным усилием, что важно для поддержания здоровья в долгосрочной перспективе в областях, подвергающихся корневому покрытию, связанному с восстановительными процедурами.
Кроме того, в начале лечения пациент получил инструкции о том, как чистить зубы, не вызывая повреждения тканей пародонта и поверхностей корней. Эти инструкции пересматривались и подкреплялись при каждом сеансе лечения и последующем наблюдении. Камарго и др. 7 связаны с интенсивным контролем зубного налета с использованием правильной техники чистки зубов с нечрезмерным усилием, что важно для поддержания здоровья в долгосрочной перспективе в областях, подвергающихся корневому покрытию, связанному с восстановительными процедурами.
Было доказано, что использование адгезивных реставрационных материалов является биосовместимой альтернативой для восстановления глубокого кариеса или стирания шейки матки перед хирургическим закрытием корня. Ряд исследователей изучали реакцию ткани пародонта на адгезивные реставрационные материалы. Ларато 17 продемонстрировал, что шероховатость и поддесневое положение реставрации из акриловой пластмассы являются ключевыми факторами в развитии воспаления десны. Van Dijken и Sjöström 18 сообщили, что участки, восстановленные модифицированными стеклоиономерными цементами, компомерами и полимерными композитами, были связаны с большим количеством жидкости десневой борозды по сравнению с участками без реставрации. Однако не было обнаружено статистически значимой разницы между восстановленными и невосстановленными областями в отношении десневого индекса и индекса зубного налета.
Van Dijken и Sjöström 18 сообщили, что участки, восстановленные модифицированными стеклоиономерными цементами, компомерами и полимерными композитами, были связаны с большим количеством жидкости десневой борозды по сравнению с участками без реставрации. Однако не было обнаружено статистически значимой разницы между восстановленными и невосстановленными областями в отношении десневого индекса и индекса зубного налета.
Konradsson and Van Dijken, 19 проанализировали уровни интерлейкина-1 в жидкости десневой борозды, прилегающей к поддесневым реставрациям из алюминатного цемента, полимерного композита и эмали, и пришли к выводу, что реставрации сами по себе не изменили здоровье десен и не оказали существенного влияния уровень интерлейкина-1 или вызвать воспаление десен. В данном случае через 2, 8 и 18 месяцев после операции ткани пародонта были здоровыми, имели нормальный цвет, текстуру и контуры, отсутствие пародонтальных карманов или кровотечения при зондировании. Также, по желанию пациента, произошло значительное эстетическое улучшение.
Также, по желанию пациента, произошло значительное эстетическое улучшение.
Martins et al, 11 проанализировали гистологическую реакцию тканей пародонта на реставрации из поддесневого композита класса V и стеклоиономерного цемента, модифицированного смолой, и наблюдали биосовместимость всех протестированных реставрационных материалов. Преобладающим типом заживления было образование протяженного соединительного эпителия с отсутствием прикрепления соединительной ткани и образованием новой кости на реставрационных материалах.
В другом исследовании 20 оценивалась реакция пародонта на размещение поддесневых реставраций из амальгамы и модифицированного смолой стеклоиономерного цемента в зубах собак. Было замечено, что воспалительный инфильтрат, связанный с реставрациями из амальгамы, был более интенсивным, чем инфильтрат, связанный с реставрациями из стеклоиономерного цемента, модифицированного смолой. Контроль бактериальной биопленки сводил к минимуму воспалительную реакцию в большинстве восстановленных участков.
В недавнем клиническом исследовании 21 оценивалось лечение рецессии десны, связанной с эрозией шейки матки, с помощью модифицированного смолой стеклоиономерного цемента или микронаполненного полимерного композита в сочетании с коронально выдвинутым лоскутом. Через шесть месяцев авторы наблюдали сохранение корневого покрытия без повреждения тканей пародонта.
В данном случае клиническое состояние было стабильным через 18 месяцев послеоперационного наблюдения. Тем не менее, реставрации из полимерных композитов всегда подвержены физическим (окклюзионные жевательные нагрузки, постоянное напряжение растяжения и сжатия из-за изменений температуры) и химическим (дентинная жидкость, слюна, пища, напитки и бактериальные продукты) воздействиям в полости рта с течением времени. Эти проблемы, возникающие на границе раздела зуб/материал, приводят к различным формам деградации коллагеновых фибрилл и компонентов смолы. 22 Кроме того, после продолжительного воздействия химических веществ материалы на основе смолы могут размягчаться и приобретать шероховатость, что делает их поверхность более восприимчивой к физическим силам, возникающим при истирании и истирании. 23 Таким образом, необходимо провести дополнительные продольные рандомизированные контролируемые клинические испытания с большей популяцией для оценки клинической долговечности адгезивных пломб и мукогингивальной хирургии.
23 Таким образом, необходимо провести дополнительные продольные рандомизированные контролируемые клинические испытания с большей популяцией для оценки клинической долговечности адгезивных пломб и мукогингивальной хирургии.
В этом клиническом случае ССТГ была хирургической техникой выбора для закрытия корня. Хотя для этой процедуры требуется донорский участок, выбор был основан на ее высокой степени успеха по сравнению с другими методами 8 в здоровых и разрушенных зубах либо реставрированы, либо нет. 24
Ползучее прикрепление известно как послеоперационная миграция маргинальной ткани десны в коронарном направлении по участкам ранее оголенного корня. Это явление можно обнаружить через 1–12 месяцев после пластики при среднем покрытии около 1 мм. Alkan et al. 10 продемонстрировали, что ползучее прикрепление происходит после ССТГ на поверхности корня, восстановленной стеклоиономером. В данном случае было интересно наблюдать, как ползучее прикрепление произошло на восстановленной поверхности корня смоляного композита.
В данном случае успех лечения был суммой событий, которые включали оптимальную полировку и сглаживание полимерного композита, приверженность и сотрудничество пациента в поддержании адекватного контроля зубного налета и выбор наиболее подходящей хирургической процедуры закрытия корня для этого конкретного случая. .
Этот отчет о единичном случае показывает, что зубы с множественными рецессиями десны, связанными с глубокими цервикальными ссадинами, могут быть успешно вылечены с помощью мукогингивальной хирургии в сочетании с подходом восстановительной стоматологии.
1. Агудио Г., Пини Прато Г., Кортеллини П., Парма С. Поражения десен, вызванные неправильными мерами гигиены полости рта. Int J Пародонтология Restorative Dent. 1987; 7: 52–65. [PubMed] [Google Scholar]
2. Хохт А., Саймон Г., Персон П., Денепития Дж.Л. Рецессия десны в связи с использованием жестких зубных щеток в анамнезе. J Пародонтол. 1993; 64: 900–905. [PubMed] [Google Scholar]
3. Тросселло В.К., Джианелли А.А. Ортодонтическое лечение и пародонтальный статус. J Пародонтол. 1979; 50: 665–671. [PubMed] [Академия Google]
Тросселло В.К., Джианелли А.А. Ортодонтическое лечение и пародонтальный статус. J Пародонтол. 1979; 50: 665–671. [PubMed] [Академия Google]
4. Albandar JM, Kingman A. Рецессия десен, кровоточивость десен и зубной камень у взрослых в возрасте 30 лет и старше в США, 1988–1994 гг. J Пародонтол. 1999;70:30–43. [PubMed] [Google Scholar]
5. Zucchelli G, Testori T, De Sanctis M. Клинико-анатомические факторы, ограничивающие результаты лечения рецессии десны: новый метод предварительного определения линии покрытия корня. J Пародонтол. 2006; 77: 714–721. [PubMed] [Google Scholar]
6. Mc Guire MK. Аугментация мягких тканей ранее восстановленных поверхностей корней. Int J Пародонтология Restorative Dent. 1996;16:570–581. [PubMed] [Google Scholar]
7. Камарго П.М., Лагос Р.А., Лекович В., Волински Л.Е. Закрытие корня мягкими тканями для лечения эрозии шейки матки и кариеса. Генерал Дент. 2001; 49: 299–304. [PubMed] [Google Scholar]
8. Энсон Д. Эстетика пародонта и покрытие корней мягкими тканями при лечении кариеса пришеечных корней. Компендиум Continuing Educ Dent. 1999; 20:1043–1052. [PubMed] [Google Scholar]
Компендиум Continuing Educ Dent. 1999; 20:1043–1052. [PubMed] [Google Scholar]
9. Dragoo MR. Иономерные и гибридно-иономерные цементы на основе смолы: часть II, клиническое и гистологическое заживление ран у человека, реакции при специфических поражениях пародонта. Int J Пародонтология Restorative Dent. 1997;17:75–87. [PubMed] [Google Scholar]
10. Алкан А., Кескинер И., Юзбасиоглу Э. Трансплантация соединительной ткани на полимерном иономере при локализованной рецессии десны. J Пародонтол. 2006; 77: 1446–1451. [PubMed] [Google Scholar]
11. Martins TM, Bosco AF, Nóbrega FJO, Nagata MJH, Fucini SE. Реакция ткани пародонта на покрытие корневых полостей, восстановленных полимерными материалами: гистоморфометрические исследования у собак. J Пародонтол. 2007; 78: 1075–1082. [PubMed] [Google Scholar]
12. Santamaria MP, Suaid FF, Casati MZ, Nociti FH, Sallum AW, Sallum EA. Коронально расположенный лоскут плюс стеклоиономерная реставрация, модифицированная смолой, для лечения рецессии десны, связанной с некариозными поражениями шейки матки: рандомизированное контролируемое клиническое исследование. J Пародонтол. 2008;79: 621–628. [PubMed] [Google Scholar]
J Пародонтол. 2008;79: 621–628. [PubMed] [Google Scholar]
13. Miller PD., Jr. Классификация рецессии маргинальной ткани. Int J Пародонтология Restorative Dent. 1985; 5:8–13. [PubMed] [Google Scholar]
14. Bosco AB, Bosco JMD. Альтернативный метод забора трансплантата соединительной ткани из тонкого неба: ускоренное заживление ран. Int J Пародонтология Restorative Dent. 2007; 27: 133–139. [PubMed] [Google Scholar]
15. Андо К., Ито К., Мураи С. Улучшение множественных рецессий десен на лице с помощью нехирургической и поддерживающей пародонтальной терапии: отчет о клиническом случае. J Пародонтол. 1999;70:909–913. [PubMed] [Google Scholar]
16. Гринвелл Х., Биссада Н.Ф., Хендерсон Р.Д., Додж Р.Дж. Обманчивая природа результатов корневого покрытия. J Пародонтол. 2000;71:1327–1337. [PubMed] [Google Scholar]
17. Ларато, округ Колумбия. Влияние композитной реставрации на десну. Джей Простет Дент. 1972; 28: 402–404. [PubMed] [Google Scholar]
18. Van Dijken JWV, Sjöström S. Развитие гингивита вокруг старых реставраций из стеклоиономерного цемента, модифицированного смолой, композита на основе смолы, модифицированного поликислотой (компомер) и композита на основе смолы. Clin Oral Investig. 1998;2:180–183. [PubMed] [Google Scholar]
Van Dijken JWV, Sjöström S. Развитие гингивита вокруг старых реставраций из стеклоиономерного цемента, модифицированного смолой, композита на основе смолы, модифицированного поликислотой (компомер) и композита на основе смолы. Clin Oral Investig. 1998;2:180–183. [PubMed] [Google Scholar]
19. Konradsson K, Van Dijken JW. Уровни интерлейкина-1 в жидкости десневой борозды рядом с реставрациями из кальций-алюминатного цемента и полимерного композита. Дж. Клин Пародонтол. 2005; 32: 462–466. [PubMed] [Google Scholar]
20. Gomes SC, Miranda LA, Soares I, Oppermann RV. Клиническая и гистологическая оценка реакции пародонта на восстановительные процедуры у собак. Int J Пародонтология Restorative Dent. 2005; 25:39–47. [PubMed] [Академия Google]
21. Луккези Дж.А., Сантос В.Р., Амарал К.М., Перуццо Д.К., Дуарте П.М. Коронально расположенный лоскут для лечения восстановленных поверхностей корня: клиническая оценка через 6 месяцев. J Пародонтол. 2007; 78: 615–623. [PubMed] [Google Scholar]
22. Брески Л., Маццони А., Руджери А., Каденаро М., Ди Ленарда Р., Де Стефано Дориго Э. Обзор адгезии зубов: старение и стабильность адгезионного интерфейса. Дент Матер. 2008; 24:90–101. [PubMed] [Google Scholar]
Брески Л., Маццони А., Руджери А., Каденаро М., Ди Ленарда Р., Де Стефано Дориго Э. Обзор адгезии зубов: старение и стабильность адгезионного интерфейса. Дент Матер. 2008; 24:90–101. [PubMed] [Google Scholar]
23. Correr GM, Alonso RC, Consani S, Puppin-Rontani RM, Ferracane JL. Изнашивание первичной и постоянной эмали in vitro. Одновременная эрозия и истирание. Эм Джей Дент. 2007;20:394–399. [PubMed] [Google Scholar]
24. Goldstein M, Nasatzky E, Goultschin J, Boyan B, Schwartz Z. Покрытие кариозных корней субэпителиальным соединительнотканным трансплантатом. Эм Джей Дент. 2002; 15: 143–148. [PubMed] [Google Scholar]
Некариозные поражения шейки матки — Все города
Перейти к содержимому
Чрезвычайная ситуация Некариозные поражения шейки матки описывает состояние, при котором структура зуба утрачивается ниже линии десны из-за сил, отличных от кариеса.
Текущие исследования указывают на две основные причины этих поражений. Первая — истирание, когда материал зуба уменьшается из-за чрезмерно агрессивной или неправильной техники чистки зубов. Другой возможной причиной является абфракция, которая создает зазубрины, создавая нагрузку на зубы из-за скрежетания и сжимания. Ваш стоматолог сможет определить вероятную причину после всестороннего обследования. Учитывая, что структура зуба намного мягче ниже линии десны, как только эти поражения начинают формироваться, они очень быстро проникают во внешний слой структуры зуба и обнажают более мягкий слой дентина под ним. Как только дентин обнажится, скорость износа резко ускорится. Если позволить прогрессировать, некариозные поражения шейки матки могут углубиться и подвергнуть зубы дальнейшему повреждению, делая их более слабыми, более чувствительными и потенциально склонными к кариесу и переломам.