ФАРМАТЕКА » Атопический хейлит при атопическом дерматите у детей
Представлены результаты лечения атопического хейлита (АХ) у 100 детей в возрасте от 3 до 15 лет (54 девочки и 46 мальчиков), страдающих пищевой непереносимостью белков коровьего молока. АХ был изолированным или развивался на фоне атопического дерматита. Проводимая комплексная наружная терапия (глюкокортикостероидные мази Афлодерм и Адвантан, крем фузидовой кислоты, протеолитические ферменты) способствовала регрессу симптомов АХ у большинства пациентов, улучшая при этом трофику кожи. Хороший эффект был достигнут у 62 (62 %) пациентов, удовлетворительный у 31 (31 %), отсутствие эффекта наблюдалось у 7 (7 %) детей.
Ключевые слова: топические глюкокортикостероидные препараты, атопический хейлит, пищевая аллергия, атопический дерматит
Аллергическая патология относится к наиболее распространенным заболеваниям населения. Необычная форма реагирования, основу которого составляют естественые физиологические механизмы, получила название аллергии (от греческого allos – иной и ergos – действие). Впервые понятие “аллергия” было введено в практику французским педиатром К. Пирке (1906).
Впервые понятие “аллергия” было введено в практику французским педиатром К. Пирке (1906).
Извращенные реакции на пищу изучаются давно. Первые клинические наблюдения патогенной роли пищи были проведены еще Гиппократом в V в. до н. э. Гиппократом был предложен принцип индивидуализации пищевого рациона для пациентов с пищевой непереносимостью в зависимости от их реакции на потребление тех или иных пищевых продуктов.
Исследования показали, что за последние 50 лет распространенность аллергии увеличилась в 10 раз и в настоящее время она рассматривается как серьезная медико-социальная проблема.
Аллергия формируется у детей первых лет жизни, с ней связано большинство отмечаемых у них кожных, желудочно-кишечных, респираторных и иных симптомов [16].
В экономически развитых странах наблюдается очевидная тенденция к повышению частоты аллергических заболеваний атопического генеза. По мнению специалистов Всемирной организации здравоохранения, уже в ближайшее время аллергические заболевания могут стать самыми распространенными в мире.
Пищевая аллергия – реакция гиперчувствительности на пищевые продукты, в основе которой лежат иммунные механизмы. К аллергенам, которые наиболее часто вызывают у детей аллергические реакции, относятся коровье молоко, куриное яйцо, рыба, пшеница, соя, арахис.
В зависимости от “шокового” органа пищевая аллергия может манифестировать различными заболеваниями. Кожные проявления пищевой аллергии наиболее часто представлены атопическим дерматитом (АД) [12, 14]. В 1980 г. J.M. Hanifin и G. Rajka [13] предложили большие и малые диагностические критерии АД. В качестве одного из таких критериев был предложен хейлит – воспаление кожи губ или их красной каймы (ККГ). Т.Н. Стати (1990) считает, что развитие атопического хейлита (АХ) происходит при любой форме АД в случае плохой гигиены полости рта, отмечаемой у 35–87 % детей [9].
Клиническая картина АХ характеризуется вовлечением в патологический процесс красной каймы губ и непременным поражением кожи периоральной части губ, наиболее интенсивным в области углов рта, что проявляется в виде ее инфильтрации и лихенификации [6, 29]. Нередко в патологический процесс вовлекается и слизистая оболочка губ, что характеризуется ее гиперемией и отечностью. Жалобы детей, страдающих АХ, типичны: постоянный периоральный зуд различной интенсивности,
Нередко в патологический процесс вовлекается и слизистая оболочка губ, что характеризуется ее гиперемией и отечностью. Жалобы детей, страдающих АХ, типичны: постоянный периоральный зуд различной интенсивности,
гиперемия, сухость и стянутость тканей губ, шелушение, трещины, боль при еде или разговоре. Широкое раскрытие рта приводит к разрыву трещин, их кровоточивости [5].
По мере стихания острых явлений воспаления на коже и слизистой оболочке губ остаются лихенизация и шелушение. Инфильтрация и сухость в углах рта приводят к образованию трещин. Также трещины (глубокие или микротрещины) возникают в области наружной части ККГ и в зоне Клейна. Регенерируют они медленно [28].
Течение АХ часто осложняется стрептодермией, кандидозом [5], герпетической инфекцией или развитием аллергического дерматита.
При лечении АХ важное место отводится проведению десенсибилизирующей терапии. При длительном упорном течении заболевания внутрь назначают глюкокортикостероидные препараты сроком на 2–3 недели. Хорошие результаты получены при применении гистаглобулина, который назначают курсами
Хорошие результаты получены при применении гистаглобулина, который назначают курсами
по 6–8 инъекций. Кроме того, внутрь назначают витамины группы В. Местно применяют глюкокортикостероидные мази, физиотерапевтическое лечение:УВЧ-терапия, фонофорез, ультрафиолетовое облучение, ультразвуковая терапия и т. д. Некоторые исследователи [7, 10, 11] предлагают использовать в лечении АХ топические иммуномодуляторы, содержащие смесь лизатов ряда бактерий.
Терапия хейлита не всегда дает хорошие результаты. Следовательно, очень важно установить истинную природу этого заболевания и в случае наличия сопутствующего АД доказать взаимосвязь развития хейлита с аллергическим процессом.
Материал и методы
Были обследованы 100 детей в возрасте от 3 до 15 лет (54 девочки и 46 мальчиков), страдающих пищевой непереносимостью белков коровьего молока, и 30 детей группы сравнения, не страдающих аллергическими заболеваниями. Большинство детей основной группы (80 человек) находились на стационарном лечении в аллергологическом отделении ФГУ МНИИ педиатрии и детской хирургии Росмедтехнологий. Остальные 20 детей лечились в клинике кафедры детской терапевтической
Остальные 20 детей лечились в клинике кафедры детской терапевтической
стоматологии Центра стоматологии и челюстно-лицевой хирургии МГМСУ. Диагноз основного заболевания у детей, находившихся на стационарном лечении, устанавливал врач-аллерголог на основании углубленного клинико-лабораторного обследования.
Поражение кожи является самым ранним визуальным симптомом аллергических (в т. ч. атопических) реакций у детей. В первые 3–5 месяцев жизни признаки поражения кожи были отмечены у 56 детей. К году у 44 детей кожные проявления расценивались как острый процесс. При этом у 39 детей
патологический процесс на коже характеризовался гиперемией и мокнутием.
У основной части (75 человек) обследованных нами детей первые симптомы поражения кожи появились при переводе ребенка на искусственное или смешанное питание (докорм молочными
смесями или цельным коровьим молоком). Еще одной причиной появления воспалительных реакций на коже у некоторых детей (n = 20) стало потребление матерями высокоаллергенных продуктов (шоколад, цитрусовые, кофе, какао).
Ранний перевод детей на искусственное вскармливание и потребление матерями облигатных аллергенов способствовали формированию как основного заболевания, так и кишечных дисфункций, следовательно, усилению антигенной нагрузки на организм и его сенсибилизации.
По данным анамнеза, у 20 пациентов после острого кожного процесса в раннем детском возрасте и последовавшей за этим длительной ремиссии атопический процесс принял хроническое течение, локализуясь в периоральной области, что не сопровождалось поражением кожи локтевых и подколенных сгибов, голеностопных и лучезапястных суставов. Сформировался т. н. изолированный АХ. У остальных 80 детей основной группы АХ развивался на фоне основного заболевания – до, после или одновременно с поражением кожи суставных сгибов.
Таким образом, детальный анализ данных анамнеза позволил установить, что АХ может формироваться на фоне типичных клинических проявлений дерматоза или как изолированное хроническое поражение периоральной области после острой фазы АД.
Жалобы детей с изолированным АХ и АХ на фоне АД были аналогичными. Однако при изолированном варианте АХ жалобы на периоральный зуд предъявлялись несколько реже, что, по нашему мнению, объясняется меньшим поражением периоральной кожи этой категории пациентов.
Мелкопластинчатое шелушение с белесоватыми чешуйками кожи углов рта имело место при обеих формах АХ и наблюдалось значительно чаще, чем шелушение с крупными чешуйками. При изолированном АХ в области наружной части ККГ преобладало мелкопластинчатое шелушение, тогда как при хейлите на фоне АД в этой части губ одинаково часто встречалось шелушение мелкими и крупными чешуйками.
Отсутствие четкой границы кожи с ККГ на всем ее протяжении было в меньшей степени характерно для изолированного АХ, что указывает на большую вовлеченность в патологический процесс кожной части губ при хейлите
на фоне АД.
Трещины в углах рта и в области наружной части ККГ несколько чаще наблюдались у детей с АХ на фоне АД. В углах рта, в области наружной части ККГ и в зоне Клейна встречались как глубокие единичные трещины, так и множественные микротрещины. Таким образом, при изолированном АХ несколько чаще наблюдаются мелкопластинчатое шелушение на периоральной коже и эксфолиативные чешуйки в зоне смыкания губ, а при хейлите на фоне АД обнаруживается более выраженное шелушение губ, отечность ККГ и слизистой оболочки в отсутствие четкой границы между ККГ и кожей.
Таким образом, при изолированном АХ несколько чаще наблюдаются мелкопластинчатое шелушение на периоральной коже и эксфолиативные чешуйки в зоне смыкания губ, а при хейлите на фоне АД обнаруживается более выраженное шелушение губ, отечность ККГ и слизистой оболочки в отсутствие четкой границы между ККГ и кожей.
Схема лечения АХ у детей, страдающих аллергией на белки коровьего молока
На основании проведенных научных исследований по изучению основных аспектов патогенеза АХ были разработаны и в течение многих лет используются алгоритмы его лечения. Неотъемлемой частью комплексного лечения АХ у наблюдавшихся нами детей была наружная терапия. Использованные при этом лекарственные формы (пасты, кремы, мази) оказывали не только местное, но и общее воздействие на организм через нервно-рецепторный аппарат в результате кожного всасывания. Исчезновение или уменьшение кожных высыпаний или таких субъективных ощущений, как зуд, боль, жжение, благоприятно сказывалось на общем и психоэмоциональном состоянии детей.
Наружно на губы детям, страдающим АХ, назначались мази: 0,05 %-ный алклометазон и 0,1 %-ный
метилпреднизолона ацепонат; при сухой коже лица применялся 1 %-ный крем пимекролимуса. Препараты наносились тонким слоем на пораженную поверхность 2 раза в сутки и осторожно втирались до полного впитывания.
Мази применялись до полного исчезновения симптомов. Детям, страдавшим АХ, осложненным присоединением стрептостафилококковой инфекции, корочки, чешуйки и сухую ККГ размягчали с помощью протеолитических ферментов. Для этого марлевую салфетку, смоченную 0,1 %-ным раствором трипсина или химотрипсина, накладывали на ККГ и кожу периоральной области. Экспозиция
ферментов составляла 10–15 минут. Назначались мази: 0,05 %-ный алклометазон и 2 %-ная фузидовая кислота в равных частях. Препараты наносились на пораженные участки кожи 3 раза в сутки в течение 10 дней.
Результаты лечения
Под действием проводившейся терапии удалось добиться регресса симптомов АХ большинству пациентов, улучшив при этом трофику кожи. Используемые топические глюкокортикостероидные средства быстро купировали обострение АХ.
Используемые топические глюкокортикостероидные средства быстро купировали обострение АХ.
Дети находились под наблюдением весь период лечения. Результат терапии оценивали как хороший при исчезновении всех симптомов АХ или их значительном ослаблении; как удовлетворительный – при незначительном улучшении; как отрицательный – в отсутствие эффекта от лечения. Хороший эффект от лечения средствами наружной терапии был достигнут со стороны 62 (62 %) пациентов, удовлетворительный – 31 (31 %), отсутствие эффекта наблюдалось у 7 (7 %) детей.
Таким образом, при лечении представленными выше средствами наружной терапии большинству детей с АХ удалось уменьшить гиперемию, шелушение ККГ и кожи периоральной области, а также обеспечить уменьшение лихенификации кожи и заживление трещин.
Клиническое улучшение атопического процесса на губах на фоне лечения наружными средствами происходило на 2–3-й день лечения. Динамика клинических проявлений АХ на фоне терапии
представлена на рисунке.
Длительность ремиссии изолированной формы АХ составила в среднем 4–6 месяцев, а ремиссии АХ на фоне АД – 2–3 месяца.
Врач-стоматолог должен рассматривать симптомы АХ, периорального дерматита, трещины комиссур рта у детей как возможные проявления аллергического процесса. Необходимо рекомендовать родителям обратиться для обследования ребенка к педиатру и аллергологу.
Скачать PDF
1. Алпатова Л.М. Метеорологические хейлиты – краевая патология северных промышленных территорий // Новое в стоматологии. 2000. № 2. С. 35–6.
2. Варламов Е.Е., Пампура А.Н., Окунева Т.С. Прог-ностические критерии развития толерантности к продуктам питания у детей с пищевой аллергией // Российский вестник перинатологии и педиатрии. 2008. Т. 53.№ 6. С. 64–9.
3. Варламов Е.Е., Пампура А.Н., Окунева Т.С. Взаимосвязь сенсибилизации к пищевым аллергенам и тяжести атопического дерматита у детей раннего возраста // Российский аллергологический журнал. 2008. № 5. С. 19–24.
4. Геппе Н.А., Ревякина В.А. Аллергия у детей. Основы лечения и профилактики. Образовательная программа. М., 2002
Геппе Н.А., Ревякина В.А. Аллергия у детей. Основы лечения и профилактики. Образовательная программа. М., 2002
5. Горбатова Л.Н. Атопический хейлит у детей, факторы риска и клинические симптомы //Стоматология. 2000. Т. 79. № 3. С. 48–50.
6. Горбатова Л.Н. Проблема систематизации заболеваний губ у детей // Российский стоматологический журнал. 2002. № 1. С. 47–9.
7. Елизарова В.М., Дроботько Л.Н., Страхова С.Ю. Применение Имудона при лечении заболеваний
слизистой оболочки полости рта / VII Российский национальный конгресс «Человек и лекарство».
М., 2001. С. 254.
8. Пампура А.Н. Пищевая аллергия у детей. Москва, 2007.
9. Стати Т.Н. Изменение зубов, тканей пародонта, слизистой оболочки полости рта у детей с нейродермитом и их лечение. Автореферат дисс. канд. мед. наук. 1990.
10. Теплова С.Н., Поздеева А.А. Эффективность использования препарата Имудон у детей с атопическим хейлитом / Здоровый новорожденный. Перинатальные проблемы и прогнозирование. Тез. обл.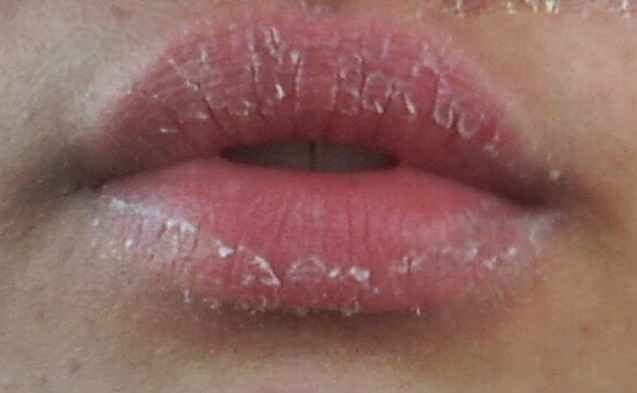 науч.-пр. конф. Екатеринбург, 2000. С. 18.
науч.-пр. конф. Екатеринбург, 2000. С. 18.
11. Шумский А.В. Имудон в лечении инфекционно-воспалительных заболеваний слизистой оболочки полости рта // Стоматология. 2000. Т. 79. № 6. С. 53–4.
12. Goransson K. Contact urticaria to fish. Contact Dermatitis 1981;7:282–83.
13. Hanifin JM, Rajka G. Diagnostic features of atopic dermatitis. Acta Derm Venereol Suppl (Stockh) 1980;92:44–7.
14. Melino M, Toni F, Riguzzi G. Immunologic contact urticaria to fish. Contact Dermatitis 1987;17:182.
15. Noimark L, Cox HE. Nutritional problems related to food allergy in childhood. Pediatr Allergy Immunol
2008;19:188–95.
16. Сазонова Н.Е., Варначеева Л.Н., Новикова А.В. Иммуннологическая характеристика пищевой
непереносимости у детей первых лет жизни //Педиатрия. 1992. № 3. С. 22–5.
12.10.5. Атопический хейлит
Атопический хейлит
относят к группе симптоматических
заболеваний губ. Считают, что этот вид
хейлита является симптомом атопического
дерматита или нейродермита.
Типичным клиническим проявлением диффузного нейродермита служит зуд кожи с последующим развитием эритемы, экскориаций и лихенизации. Характерна локализация патологических изменений: на коже локтевых сгибов, лица, шеи.
Этиология. В этиологии атопического хейлита большое значение отводят генетическим факторам, обусловливающим предрасположенность к аллергическим реакциям. Аллергенами могут быть лекарственные, косметические средства, пищевые продукты, а также бактериальные и физические факторы.
Клиническая картина. Больные атопическим хейлитом жалуются на зуд в области губ, покраснение, шелушение
красной каймы. При осмотре отмечается небольшая отечность красной каймы губ с вовлечением в патологический процесс прилегающих участков кожи.
Характерно
инфильтрированное поражение углов рта.
По мере стихания острых явлений воспаления
наблюдаются шелушение, лихенизация. Инфильтрация, сухость кожи в углах рта
приводят к образованию трещин. Изменения
губ сочетаются с сухостью, шелушением
кожи лица.
Инфильтрация, сухость кожи в углах рта
приводят к образованию трещин. Изменения
губ сочетаются с сухостью, шелушением
кожи лица.
Патоморфологические изменения определяются в эпителии (акантоз, паракератоз) и соединительной ткани (периваскулярная инфильтрация преимущественно лимфоцитами и эозинофилами).
Дифференциальная диагностика. Атопический хейлит следует отличать от других видов хейлита, принимая во внимание одновременное поражение кожи лица, других участков тела и красной каймы губ. При этом патологический процесс распространяется (в отличие от эксфолиативного хейлита) на кожу с поражением области углов рта, что сопровождается эритемой и лихенизацией.
Лечение.
Предпочтение
отдают гипосенсибилизирующим средствам
(супрастин, димедрол или другие препараты),
назначают витамины группы В (рибофлавин,
пиридоксин и др.). Используют, кроме
того, внутривенные вливания 30 %
раствора
натрия тиосульфата, внутрь — гистаглобулин,
транквилизаторы (седуксен, тазепам
и др. ) для уменьшения зуда. Местно также
применяют противоаллергические,
противозудные мази: преднизолоновую,
гидрокортизоновую и др. При малом эффекте
от консервативной терапии, упорном
течении заболевания используют
пограничные лучи Букки. В пищевом рационе
исключают вещества, вызывающие
сенсибилизацию: икру, шоколад,
клубнику, цитрусовые и другие фрукты,
а также острую и пряную пищу.
) для уменьшения зуда. Местно также
применяют противоаллергические,
противозудные мази: преднизолоновую,
гидрокортизоновую и др. При малом эффекте
от консервативной терапии, упорном
течении заболевания используют
пограничные лучи Букки. В пищевом рационе
исключают вещества, вызывающие
сенсибилизацию: икру, шоколад,
клубнику, цитрусовые и другие фрукты,
а также острую и пряную пищу.
Экзематозный хейлит также относят к симптоматическим заболеваниям губ и рассматривают как симптом экзематозного процесса, в основе которого лежит воспаление поверхностных слоев кожи нервно-аллергического характера, по типу нейродермита. Аллергенами могут быть самые разнообразные раздражители — от микроорганизмов, лекарственных средств до материалов протезных конструкций и компонентов зубных паст.
Рис. 12.34. Отек и гиперемия красной каймы губ с распространением патологического процесса на кожу при экзематозном хейлите.
Клиническая
картина.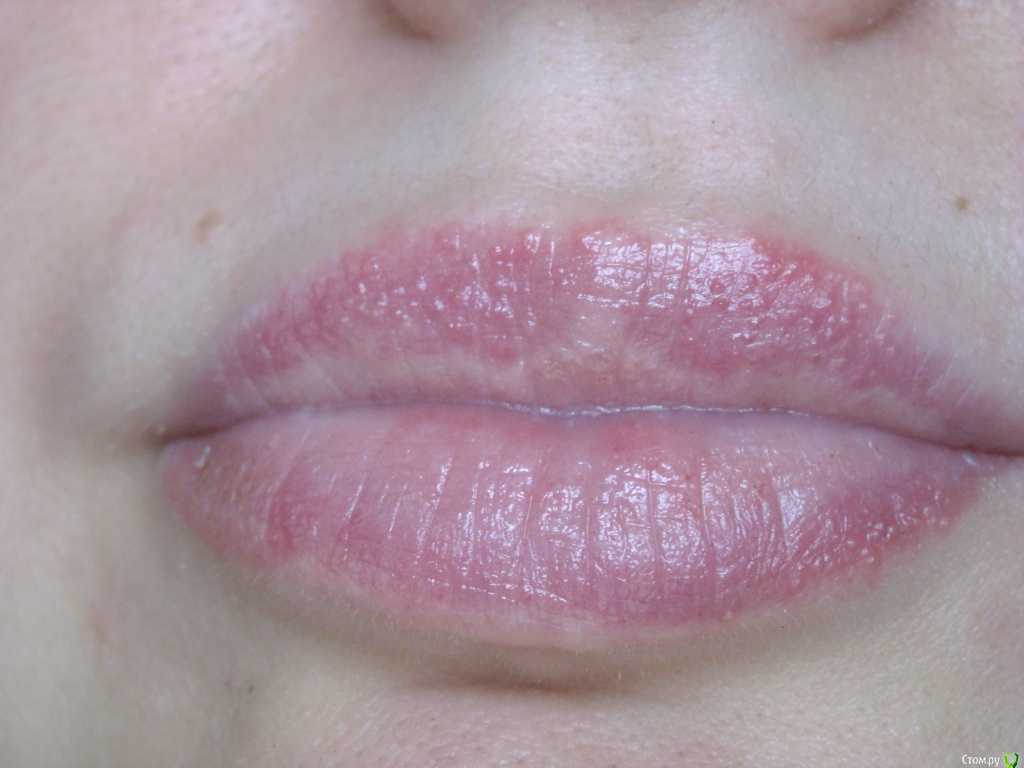 Заболевание
может протекать остро и хронически.
В острой стадии заболевания больные
жалуются на жжение, зуд в губах. При
этом наблюдаются эритема, отек губ
с распространением патологических
изменений на кожу (рис.
12.34).
Заболевание
может протекать остро и хронически.
В острой стадии заболевания больные
жалуются на жжение, зуд в губах. При
этом наблюдаются эритема, отек губ
с распространением патологических
изменений на кожу (рис.
12.34).
Переход в хроническую форму экзематозного хейлита характеризуется уменьшением выраженности острых воспалительных явлений (отека, гиперемии) и уплотнением губ за счет воспалительной инфильтрации, образования узелков, чешуек. Все описанные изменения при экзематозном хейлите развиваются на предварительно неизмененных губах.
В случаях, когда
экзематозному хейлиту предшествуют
микробная заеда, трещина, выделяют
микробную экзему, так как процесс
развивается как следствие сенсибилизации
к микробным токсинам. Такое состояние
встречается редко. Клинически микробная
экзема проявляется припухлостью,
покраснением губ, везикулярными
высыпаниями, образованием корок.
Дифференциальная диагностика. Экзематозный хейлит отличают от атопического, контактного аллергического хейлита и экссудативной формы актинического хейлита.
Лечение.Используют гипосенсибилизирующие и седативные средства. Местно применяют мази, содержащие кортикостероиды.
Рис. 12.35. Синдром Мелькерсона—Россолимо—Розенталя. Увеличение обеих губ, изменение их окраски.
Эффективность дупилумаба при лечении хейлита
Введение
Атопический дерматит (АД) представляет собой хроническое рецидивирующее воспалительное заболевание кожи 2 типа, вызванное генетической предрасположенностью, нарушением кожного барьера, иммунными факторами и воздействием окружающей среды. 1 Хейлит относится к поверхностным воспалительным состояниям половинной слизистой оболочки губы. Это также вторичный критерий атопического дерматита. Вовлечение губ является не только косметической проблемой, но также влияет на структуру и функцию губ и часто связано со значительной болью. Неудобные, поврежденные губы оказывают негативное психологическое воздействие, могут мешать работоспособности и ухудшать качество жизни (КЖ). 2
Вовлечение губ является не только косметической проблемой, но также влияет на структуру и функцию губ и часто связано со значительной болью. Неудобные, поврежденные губы оказывают негативное психологическое воздействие, могут мешать работоспособности и ухудшать качество жизни (КЖ). 2
Дупилумаб является первым таргетным биологическим препаратом, одобренным для лечения атопического дерматита средней и тяжелой степени, который не поддается адекватному контролю с помощью других методов лечения. Дупилумаб ингибирует рецепторы IL-4 и IL-13, которые связаны с иммунным ответом Т-хелперов (Th)2. 3,4 Эффективность дупилумаба была продемонстрирована в ходе многочисленных клинических испытаний и практических применений. 5 После одобрения дупилумаба в 2017 г. сообщалось о повторных случаях успешного лечения поражений кожи в определенных областях, таких как перианальная область, хроническая экзема рук и ног. 6 Сообщалось о применении дупилумаба не по прямому назначению при других хронических воспалительных поражениях кожи, 7,8 у особых групп населения, 9 и у детей. Данные об эффективности дупилумаба и других биологических препаратов при лечении хейлита ограничены. В этом исследовании описаны результаты, полученные при применении дупилумаба у пациентов, которым показано системное лечение атопического дерматита с поражением губ.
Данные об эффективности дупилумаба и других биологических препаратов при лечении хейлита ограничены. В этом исследовании описаны результаты, полученные при применении дупилумаба у пациентов, которым показано системное лечение атопического дерматита с поражением губ.
Методы
С сентября 2020 г. по май 2022 г., 9Дупилумаб лечили 6 пациентов с БА. У десяти из этих пациентов был хейлит (8 мужчин, 80%), поэтому они были включены в исследование. У пациентов был диагностирован атопический дерматит легкой и тяжелой степени с хейлитом в соответствии с критериями Hanifin и Rajka, и они получали дупилумаб в течение не менее 16 недель. Дупилумаб назначали в указанной дозировке (подростки с массой тела менее 60 кг: 300 мг в первый раз, затем 300 мг каждые две недели; подростки >60 кг или все взрослые: сначала 600 мг (300 мг дважды), затем 300 мг каждые две недели). От пациентов или их родителей/опекунов было получено письменное информированное согласие. Для каждого субъекта были зарегистрированы следующие демографические и клинические данные: возраст, пол, история атопического дерматита или другой атопии, место дерматита и нежелательные явления (НЯ). Были проанализированы лабораторные данные, в том числе уровни IgE в сыворотке и результаты пластыря. Площадь экземы, показатель индекса тяжести (EASI) и площадь поверхности тела (BSA) использовались для оценки тяжести AD. На основании оценки симптомов хейлита площадь поражения кожи, сухость, образование корочек, отек и боль оценивались в баллах (0–3) в зависимости от отсутствия, легкой, средней и тяжелой степени соответственно. Падение общего балла более чем на 50% было замечено значительно. Оценки проводились на исходном уровне (Н0), на 8-й неделе (Н8) и на 16-й неделе (Н16) терапии. Пластыри считывали на 2-й день (48 ч). Положительный ответ оценивали как реакцию (+, ++ или +++), соответствующую инфильтрации, папулам или везикулам. Для оценки безопасности все новые клинические симптомы, о которых сообщил пациент или которые наблюдались во время медицинского осмотра или лабораторного мониторинга, регистрировались при каждом посещении и оценивались как возможное НЯ. Это исследование соответствует требованиям Хельсинкской декларации.
Были проанализированы лабораторные данные, в том числе уровни IgE в сыворотке и результаты пластыря. Площадь экземы, показатель индекса тяжести (EASI) и площадь поверхности тела (BSA) использовались для оценки тяжести AD. На основании оценки симптомов хейлита площадь поражения кожи, сухость, образование корочек, отек и боль оценивались в баллах (0–3) в зависимости от отсутствия, легкой, средней и тяжелой степени соответственно. Падение общего балла более чем на 50% было замечено значительно. Оценки проводились на исходном уровне (Н0), на 8-й неделе (Н8) и на 16-й неделе (Н16) терапии. Пластыри считывали на 2-й день (48 ч). Положительный ответ оценивали как реакцию (+, ++ или +++), соответствующую инфильтрации, папулам или везикулам. Для оценки безопасности все новые клинические симптомы, о которых сообщил пациент или которые наблюдались во время медицинского осмотра или лабораторного мониторинга, регистрировались при каждом посещении и оценивались как возможное НЯ. Это исследование соответствует требованиям Хельсинкской декларации.
Статистический анализ
Категориальные переменные были представлены в виде частот и процентов, тогда как среднее ± стандартное отклонение (SD) использовалось для непрерывных переменных. Были проанализированы индексы EASI, BSA и хейлита пациентов. Все статистические тесты были выполнены с использованием SPSS 25.
Результаты
У всех десяти пациентов был классический АтД с хейлитом. Исходно пациенты с БА с вовлеченным хейлитом имели общий средний балл EASI 20,13 ± 8,32 (диапазон: 13,2–38,7), средний BSA 15,0% (диапазон: 12–23%), средний балл симптомов хейлита составлял 10,29.± 2,56 и медиана 10. В общей сложности 57,1% пациентов имели оценку симптомов хейлита > 10. Соответствия между шкалой EASI и оценкой симптомов хейлита обнаружено не было. Шесть пациентов имели средний уровень IgE 1182 кМЕ/л, у всех выше нормы. Подробности приведены в таблицах 1 и 2.
|
Таблица 1 Краткое описание характеристик пациентов |
|
Таблица 2 Оценка состояния губ (исходный уровень/8/16 недель) |
При клиническом обследовании у всех пациентов были выявлены сухие, шелушащиеся губы. Отек, эрозия и эритема одной или обеих губ и вертикальная расщелина губы с тенденцией к геморрагии также присутствовали в более тяжелых случаях (рис. 1 и 2). Губы твердые и мягкие при пальпации. Среди больных АД с хейлитом у троих (30,0%) был аллергический ринит (АР), у одного (10,0%) — астма (АС) и у одного (10,0%) — аллергический кератоконъюнктивит (АК). Семь пациентов с атопическим дерматитом и хейлитом продемонстрировали значительное улучшение симптомов после приема дупилумаба. На 8 неделе исчезли покраснение, зуд и частичное шелушение красной каймы губ. Оценка симптомов хейлита уменьшилась на 29 баллов.0,9%, тогда как показатели EASI и BSA составили 35,0% и 34,9% соответственно. После 16 недель лечения дупилумабом общая клиническая эффективность была продемонстрирована уменьшением количества баллов по шкале оценки кожных покровов и симптомов хейлита. EASI 75 был достигнут у 14,3% пациентов, а EASI 50 — у 85,7%. Среднее значение BSA и симптомы хейлита уменьшились на 56,2% и 58,1% соответственно (рис.
Отек, эрозия и эритема одной или обеих губ и вертикальная расщелина губы с тенденцией к геморрагии также присутствовали в более тяжелых случаях (рис. 1 и 2). Губы твердые и мягкие при пальпации. Среди больных АД с хейлитом у троих (30,0%) был аллергический ринит (АР), у одного (10,0%) — астма (АС) и у одного (10,0%) — аллергический кератоконъюнктивит (АК). Семь пациентов с атопическим дерматитом и хейлитом продемонстрировали значительное улучшение симптомов после приема дупилумаба. На 8 неделе исчезли покраснение, зуд и частичное шелушение красной каймы губ. Оценка симптомов хейлита уменьшилась на 29 баллов.0,9%, тогда как показатели EASI и BSA составили 35,0% и 34,9% соответственно. После 16 недель лечения дупилумабом общая клиническая эффективность была продемонстрирована уменьшением количества баллов по шкале оценки кожных покровов и симптомов хейлита. EASI 75 был достигнут у 14,3% пациентов, а EASI 50 — у 85,7%. Среднее значение BSA и симптомы хейлита уменьшились на 56,2% и 58,1% соответственно (рис.

|
Рисунок 1 Эритема, растрескивающиеся и лихеноидные поражения у восьмого пациента до лечения дупилумабом ( |
|
Рисунок 2 Эритема, папулы и лихеноидные поражения пациента 7 до введения дупилумаба ( А ). Заметно улучшились поражения на теле после лечения; однако губы все еще красные, опухшие и потрескавшиеся ( B ). |
Обсуждение
Хейлит у пациентов с атопическим дерматитом характеризуется шелушением и сморщиванием губ и часто экземой, вызывающей облизывание губ у детей, и даже обветриванием и кровотечением в тяжелых случаях. 10 По литературным данным, хейлитом у больных БА страдают до 25% детей и 2–10% взрослых, при 2–3-кратном росте заболеваемости в развитых странах за последние 30 лет. Хейлит является симптомом БА, который существенно влияет на качество жизни пациентов и членов их семей. 11 Однако патогенез этого заболевания тщательно не изучен. Однако предполагается, что хейлит у больных БА характеризуется IgE, гиперсекрецией, нарушением цитокиновой регуляции соотношения Th2/Th3-лимфоцитов, дефицитом определенных Т-лимфоцитарных супрессоров и нарушением апоптотического процесса. 11
Хейлит является симптомом БА, который существенно влияет на качество жизни пациентов и членов их семей. 11 Однако патогенез этого заболевания тщательно не изучен. Однако предполагается, что хейлит у больных БА характеризуется IgE, гиперсекрецией, нарушением цитокиновой регуляции соотношения Th2/Th3-лимфоцитов, дефицитом определенных Т-лимфоцитарных супрессоров и нарушением апоптотического процесса. 11
Кроме того, в группе из 202 пациентов с экзематозным хейлитом из Сингапура эндогенная этиология была наиболее частой причиной хейлита. 12 Поскольку хейлит является хроническим рецидивирующим заболеванием, его клиническое лечение требует комплексной длительной терапии. Задача — уменьшить симптомы, восстановить нарушенные эпителиальные барьеры и улучшить качество жизни. 11 Лечение хейлита является сложной задачей из-за его воздействия на губы, такого как местное раздражение и привычка облизывать губы. Тем не менее, имеются ограниченные данные об эффективности биологических агентов при этой специфической локализации атопического дерматита, а также отсутствуют последовательные и высококачественные доказательства для рекомендаций по лечению атопического дерматита с поражением губ.
Эффективность дупилумаба при БА была продемонстрирована в нескольких клинических испытаниях, 13,14 , и здесь мы сообщаем о нашем опыте с рядом пациентов с БА, страдающих хейлитом, которых лечили дупилумабом. Дупилумаб одобрен для лечения атопического дерматита средней и тяжелой степени. Он уменьшает воспаление 2 типа, блокируя общие субъединицы рецептора IL-4 и IL-13, тем самым ингибируя передачу сигналов рецептора ниже по течению пути JAK-STAT. Дупилумаб влияет на три важных механизма заболевания при атопическом дерматите: кожный барьер, дифференцировку клеток Th3 и переключение класса IgE. 15 Эти механизмы могут способствовать облегчению симптомов БА и хейлита. Дупилумаб был эффективен и хорошо переносился у пациентов с БА средней и тяжелой степени, связанной с поражением губ. Поражения кожи и губ показали значительное и быстрое улучшение после 16 недель подкожного лечения дупилумабом в дозе 300 мг. Стоит отметить, что симптомы БА улучшаются быстрее, чем хейлит, что может быть связано с такими факторами, как внешняя стимуляция губ. Монотерапия является новым методом лечения пациентов с локализованным атопическим дерматитом. Это представляет собой новый взгляд на AD, поскольку предыдущие подходы включали различные препараты, нацеленные на разные анатомические области. Использование одного препарата может улучшить приверженность лечению, что является серьезной проблемой при хронических заболеваниях, таких как БА, и уменьшить непереносимость за счет исключения полипрагмазии.
Монотерапия является новым методом лечения пациентов с локализованным атопическим дерматитом. Это представляет собой новый взгляд на AD, поскольку предыдущие подходы включали различные препараты, нацеленные на разные анатомические области. Использование одного препарата может улучшить приверженность лечению, что является серьезной проблемой при хронических заболеваниях, таких как БА, и уменьшить непереносимость за счет исключения полипрагмазии.
В нашей серии случаев у трех пациентов наблюдалось улучшение симптомов АД с плохим улучшением симптомов со стороны губ, а у двух из них были положительные результаты пластыря, что свидетельствует о наличии аллергического контактного дерматита. Существуют некоторые разногласия относительно связи между контактной аллергией и атопическим дерматитом. Пациенты часто используют местные лекарства и увлажняющие смягчающие средства для восстановления кожного барьера и повышения влажности кожи. Длительное использование этих препаратов для местного применения может увеличить риск контактной сенсибилизации к их ингредиентам. 16 Кроме того, нарушение кожного барьера приводит к усилению поглощения кожей раздражителей и аллергенов у пациентов с АтД, что приводит к дальнейшему нарушению кожного барьера. Воздействие загрязнений, пыли, патогенов и химических веществ может повредить эпидермальный барьер, тем самым увеличивая риск контактной аллергии. 17 У пациентов с атопическим дерматитом, которые имеют частичный ответ на дупилумаб, следует учитывать наличие аллергического воздействия. Кроме того, патч-тестирование может дать важные и информативные данные о воздействии аллергена на пациентов с АтД, получающих дупилумаб.
16 Кроме того, нарушение кожного барьера приводит к усилению поглощения кожей раздражителей и аллергенов у пациентов с АтД, что приводит к дальнейшему нарушению кожного барьера. Воздействие загрязнений, пыли, патогенов и химических веществ может повредить эпидермальный барьер, тем самым увеличивая риск контактной аллергии. 17 У пациентов с атопическим дерматитом, которые имеют частичный ответ на дупилумаб, следует учитывать наличие аллергического воздействия. Кроме того, патч-тестирование может дать важные и информативные данные о воздействии аллергена на пациентов с АтД, получающих дупилумаб.
В заключение, результаты этой серии случаев подтверждают, что лечение дупилумабом может быть полезным дополнительным подходом к лечению пациентов с поражением губ, связанным с атопическим дерматитом. Ограничениями исследования были небольшое количество пациентов, отсутствие результатов пластыря у некоторых пациентов и ретроспективный дизайн исследования.
Заключение
Эффективность дупилумаба при лечении хейлита у больных атопическим дерматитом, направленная преимущественно на звенья патогенеза, позволяет контролировать симптомы заболевания, предупреждать развитие осложнений, способствовать восстановлению пораженного участка кожи и покраснение края губ и значительно улучшить качество жизни этих пациентов. Клиницисты могут рассмотреть возможность использования патч-теста для исключения АКД при рефрактерных поражениях кожи после лечения дупилумабом у пациентов с атопическим дерматитом, ассоциированным с хейлитом.
Клиницисты могут рассмотреть возможность использования патч-теста для исключения АКД при рефрактерных поражениях кожи после лечения дупилумабом у пациентов с атопическим дерматитом, ассоциированным с хейлитом.
Заявление об обмене данными
Статистически проанализированные данные доступны в таблицах, а подробные данные будут доступны по запросу от соответствующего автора.
Проверка институционального совета
Исследование было одобрено институциональным комитетом по этике больницы Ханчжоу.
Информированное согласие
Пациенты / один из опекунов пациентов в этой рукописи предоставили информированное письменное согласие на публикацию подробностей их случая.
Подтверждение
Пациенты/опекуны в этой рукописи предоставили письменное информированное согласие на публикацию подробностей их случая и фотографий. Джинпэн Шан и Камран Али являются соавторами этого исследования.
Финансирование
Исследование проводилось без какого-либо финансирования.
Раскрытие информации
Авторы заявляют, что исследование проводилось без каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Ссылки
1. Оуэн Дж.Л., Вахария П.П., Сильверберг Дж.И. Роль и диагностика аллергического контактного дерматита у больных атопическим дерматитом. Am J Clin Dermatol . 2018;19(3):293–302. doi:10.1007/s40257-017-0340-7
2. Миниотти М., Лаззарин Г., Ортончелли М., Масторино Л., Риберо С., Леомбруни П. Влияние на качество жизни, связанное со здоровьем, и симптомы тревоги и депрессии через 32 недели Дупилумаб для лечения атопического дерматита средней и тяжелой степени. Дерматол Тер . 2022;35(5):e15407. doi:10.1111/dth.15407
3. Harb H, Chatila TA. Механизм действия Дупилумаба. Clin Exp Allergy . 2020;50(1):5–14. doi:10.1111/cea.13491
4. Da J, Ali K, Lu K, et al. Использование дупилумаба вне зарегистрированных показаний для лечения атопического дерматита средней и тяжелой степени у детей в возрасте до 6 лет: серия случаев. Clin Exp Дерматол . 2022;47(2):423–425. doi:10.1111/ced.14925
Clin Exp Дерматол . 2022;47(2):423–425. doi:10.1111/ced.14925
5. Mastorino L, Viola R, Panzone M, et al. Дупилумаб вызывает быстрое уменьшение зуда у подростков: экспериментальное исследование в реальных условиях. Дерматол Тер . 2021;34(6):e15115. doi:10.1111/dth.15115
6. Хендрикс А.Дж., Йосипович Г., Ши В.Ю. Применение дупилумаба при дерматологических заболеваниях, помимо атопического дерматита — систематический обзор. J Dermatolog Treat . 2021;32(1):19–28. doi:10.1080/09546634.2019.1689227
7. Ali K, Wu L, Lou H, et al. Излечение хронического актинического дерматита с помощью терапии дупилумабом у китайских пациентов: серия случаев. Фронт Мед . 2022;9:803692. doi:10.3389/fmed.2022.803692
8. Белмеск Л., Мунтяну А., Кантин Э. и др. Выдающаяся роль иммунитета 2 типа при кожных заболеваниях: помимо атопического дерматита. Дж Кутан Мед Сург . 2022;26(1):33–49. doi:10.1177/12034754211027858
9. Qiu Y, Ali K, Lou H, Shan J, Wu L. Успешное лечение атопического дерматита дупилумабом у пациента с неходжкинской лимфомой. Акта Дерм Венереол . 2022;102:adv00625. doi:10.2340/actadv.v101.224
Qiu Y, Ali K, Lou H, Shan J, Wu L. Успешное лечение атопического дерматита дупилумабом у пациента с неходжкинской лимфомой. Акта Дерм Венереол . 2022;102:adv00625. doi:10.2340/actadv.v101.224
10. Georgakopoulou E, Loumou P, Grigoraki A, Panagiotopoulos A. Изолированный дерматит губ (атопический хейлит), успешно вылеченный местным такролимусом 0,03. Med Oral Patol Oral Cir Bucal . 2021;26(3):e357–e60. doi:10.4317/medoral.24230
11. Ильенко Н.М., Николишина Е.В., Литовченко И.Ю., Бар Ф.А. Комплексная терапия атопического хейлита. Виад Лек . 2021;74(2):310–312. doi:10.36740/WLek202102125
12. Lim SW, Goh CL. Эпидемиология экзематозного хейлита в третичном дерматологическом специализированном центре в Сингапуре. Контактный дерматит . 2000;43(6):322–326. doi:10.1034/j.1600-0536.2000.043006322.x
13. Simpson EL, Paller AS, Siegfried EC, et al. Эффективность и безопасность дупилумаба у подростков с неконтролируемым атопическим дерматитом средней и тяжелой степени: рандомизированное клиническое исследование 3 фазы. ДЖАМА Дерматол . 2020;156(1):44–56. doi:10.1001/jamadermatol.2019.3336
ДЖАМА Дерматол . 2020;156(1):44–56. doi:10.1001/jamadermatol.2019.3336
14. Бек Л.А., Тачи Д., Делеран М. и соавт. Дупилумаб обеспечивает благоприятную безопасность и устойчивую эффективность на срок до 3 лет в открытом исследовании взрослых с атопическим дерматитом средней и тяжелой степени. Am J Clin Dermatol . 2020;21(4):567–577. doi:10.1007/s40257-020-00527-x
15. Senner S, Seegräber M, Frey S, Kendziora B, Eicher L, Wollenberg A. Дупилумаб для лечения подростков с атопическим дерматитом. Expert Rev Clin Immunol . 2020;16(7):641–650. doi:10.1080/1744666X.2020.1801420
16. Ozceker D, Haslak F, Dilek F, et al. Контактная сенсибилизация у детей с атопическим дерматитом. Аллергология и иммунопатология . 2019;47(1):47–51. doi:10.1016/j.aller.2018.06.002
17. Milam EC, Jacob SE, Cohen DE. Контактный дерматит у больного атопическим дерматитом. J Allergy Clin Immunol Pract . 2019;7(1):18–26. doi:10.1016/j. jaip.2018.11.003
jaip.2018.11.003
Экзема на губах: причины, лечение и др.
Что такое экзема?
Экзема — это кожное заболевание, которое может вызвать серьезные кожные высыпания. Симптомы могут варьироваться от зудящих высыпаний до болезненных волдырей. Это может начаться в любом возрасте и повторяться на протяжении всей жизни. Обострения часто длятся только в течение коротких периодов времени.
Экзема на губах также известна как дерматит губ и экзематозный хейлит. Вы можете заметить покраснение, сухость и шелушение губ. Эти симптомы могут появиться на ваших губах из-за генетической предрасположенности к экземе или из-за внешнего воздействия. Это может быть что угодно, от облизывания губ до использования губной помады, которая раздражает кожу.
Чтобы определить, есть ли у вас экзема на губах, необходимо обратить внимание на следующие симптомы:
- покраснение или сыпь
- сухость и шелушение кожи
- расщепление
- шелушение
- зуд 0 эти симптомы на обеих ваших губах.
- курение
- пыльца
- употребление определенных продуктов
- чувствительность к теплу или холоду
- инфекция верхних дыхательных путей
- контакт с перхотью животных
- экзема, аллергия и астма в семейном анамнезе
- дефекты кожи, которые позволяют химическим веществам легче проникать и делают вас более склонными к обострениям
- работа, связанная с постоянным прикосновением к материалам, особенно к тем, которые вызывают зуд
- высокий уровень стресса
- простуда или грипп
- чувствительность к горячему или холодному
- изменения уровня гормонов, обычно у женщин
- новые продукты, такие как зубная паста или губная помада
 Они также могут появляться вокруг губ, особенно во внутренней и внешней части рта. Обычно наиболее пораженной областью является кожа вокруг рта и место, где внутренняя красная часть рта соприкасается с кожей.
Они также могут появляться вокруг губ, особенно во внутренней и внешней части рта. Обычно наиболее пораженной областью является кожа вокруг рта и место, где внутренняя красная часть рта соприкасается с кожей. Также часто наблюдается изменение пигментации вокруг губ. Люди со светлой кожей могут заметить появление красноватой или коричневой кожи. Люди с более темной кожей могут видеть, как их кожа становится светлее или темнее.
Истинная причина экземы часто неизвестна. Обычно это связано с раздражителем, аллергией или семейной историей экземы.
Экзема на губах также может быть вызвана другими факторами, такими как:
Экзема является аллергической реакцией и не заразна. Вам следует записаться на прием к врачу, если вы считаете, что кожная сыпь является результатом аллергической реакции.
Ваш врач может использовать пластырь — распространенный способ определить, что вызывает вашу аллергию. В пластырном тесте на вашу кожу, обычно на спину, наносят ряд химических веществ. Эти химические вещества входят в состав липкого пластыря. Обычно они остаются на вашей коже около 48 часов, чтобы выяснить, не возникнет ли у вас какой-либо реакции.
Если патч-тест не показывает реакции, можно использовать прик-тест. Этот тест проводится на внутренней стороне предплечья. Аллерголог нанесет каплю химического вещества на вашу руку, а затем уколет ее, что позволит химическому веществу впитаться в вашу кожу. Результаты проверяются в течение 20-30 минут. Вы не должны нервничать из-за прохождения теста на аллергию. Количество аллергенов, используемых в тесте, невелико, и любые реакции, которые вы испытываете, должны быть ограничены местом проведения теста.
У вас может быть риск экземы на губах, если у вас есть:
Экзема поддается лечению. Обычно людей больше всего беспокоят зуд и сухость. Увлажнение губ с помощью лосьона, бальзама для губ и увлажняющего крема поможет справиться с зудом и сухостью.
Обычно людей больше всего беспокоят зуд и сухость. Увлажнение губ с помощью лосьона, бальзама для губ и увлажняющего крема поможет справиться с зудом и сухостью.
Их следует наносить, когда кожа уже слегка влажная. Оптимальное время – сразу после душа или во время умывания утром и вечером. Это поможет губам лучше впитать крем. Продукты с 1 процентным содержанием гидрокортизона могут помочь уменьшить воспаление губ, которое затрудняет прием пищи.
Если у вас тяжелая форма экземы и лекарства, отпускаемые без рецепта, не помогают, запишитесь на прием к врачу. Ваш врач может назначить антигистаминные препараты для уменьшения сильного зуда и антибиотики, если экзема на губах инфицируется. Некоторые кремы для кожи, отпускаемые по рецепту, также могут помочь вылечить кожу и предотвратить вспышки.
Экзема неизлечима. Тем не менее, вы можете научиться справляться с этим при правильном лечении. Лучше всего вести дневник обострений и отмечать любые эмоциональные, экологические, диетические и образ жизни изменения, которые вы испытали в то время.
