Аденоиды у детей — первые симптомы, причины появления, профилактика
Аденоиды – патологическое разрастание лимфоидной ткани носоглоточной миндалины, чаще у детей 3-10 лет. Наиболее часто аденоиды у ребенка проявляются в возрасте от 3 до 7 лет. В настоящее время отмечается тенденция образования аденоидов у детей более раннего возраста.
Чем чреваты аденоиды?
- Ухудшением слуха.
- Частыми простудными заболеваниями.
- Аденоидитом — хроническим воспалением носоглоточных миндалин; снижением успеваемости в школе( из-за постоянного недостатка кислорода страдает головной мозг).
- Нарушениями речи ( нарушается рост костей лицевого скелета).
- Частыми отитами.
- Воспалительными заболеваниями дыхательных путей— фарингитами, ларингитами, трахеитами, бронхитами.
- Аденоидным кашлем.
Причины
- Наследственная предрасположенность к разрастанию носоглоточной миндалины, обусловленная отклонением в строении эндокринной и лимфатической системы (лимфатико-гипопластическая аномалия конституции).
- Нарушение питания (перекармливание) и токсическое влияние ряда вирусов.
- Детские инфекционные заболевания: коклюш, корь, скарлатина и дифтерия.
Симптомы
- Ребенок дышит ртом, который у него часто открыт, особенно ночью.
- Насморка нет, а носовое дыхание затруднено.
- Затяжной насморк, который трудно поддается лечению.
Длительное поверхностное и частое дыхание ртом становится причиной неправильного развития грудной клетки и приводит к возникновению анемии. Кроме того, из-за постоянного ротового дыхания у детей нарушается рост костей лица и зубов и формируется особый аденоидный тип лица: рот полуоткрыт, нижняя челюсть становится удлиненной и отвисшей, а верхние резцы значительно выступают вперед.
Если вы обнаружили у своего ребенка один из вышеперечисленных признаков, не откладывая, обратитесь к ЛОР-врачу.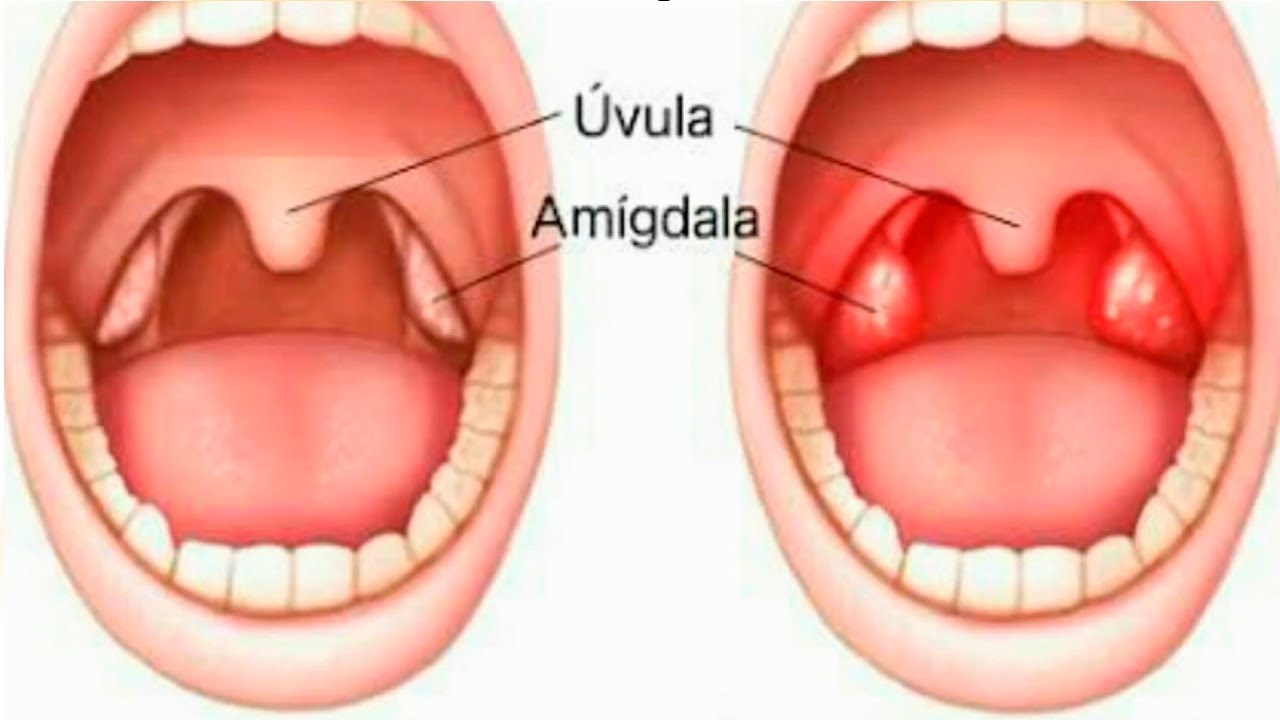
Диагноз выставляется на основании подробного осмотра, тщательно собранного анамнеза и данных инструментальных исследований. Используются следующие инструментальные методики: фарингоскопия; передняя риноскопия; задняя риноскопия; рентгенография носоглотки; эндоскопия носоглотки.
Лечение аденоидов у детей с помощью операции – аденотомии – необходимо далеко не всем. Операция должна проводиться по строгим показаниям. Как правило, хирургическое вмешательство рекомендуется при значительном разрастании лимфоидной ткани (аденоиды II-III степени) или в случае развития серьезных осложнений – ухудшения слуха, нарушения носового дыхания, расстройств речи, частых простудных заболеваний и т д.
Профилактика
- Своевременное и качественное лечение болезней верхних дыхательных путей и ЛОР органов.
- Своевременное лечение кариеса зубов, инфекционных заболеваний, особенно хронических.
- Повышение общей сопротивляемости организма.
- Нормализация режима и питания.
- Закаливание организма.
- Прогулки на свежем воздухе.
- Водные процедуры — влажные обтирания, обливания, душ.
Подробнее о детской оториноларингологии в клинике «ЮгМед»
Проблемы с гландами у ребенка
Главная → Проблемы с гландами у ребенкаТакой орган человеческого тела, как гланды (миндалины) выполняет важную защитную функцию, оберегая организм от проникновения инфекций. Миндалины состоят из лимфоидной ткани, а их поверхность имеет множество углублений и маленьких каналов. Именно в них задерживаются болезнетворные микробы, которые впоследствии уничтожаются клетками иммунитета.
Детская иммунная система сформирована не конца и имеет уязвимые места. Поэтому увеличенные гланды у ребенка — явление достаточно распространенное.
О чем сигнализирует увеличение миндалин? Что делать взрослым, если у ребенка покраснели гланды? Стоит ли бить тревогу, и в какой момент желательно обратиться к врачу?
Увеличенные гланды у ребенка
Увеличенные гланды у ребенка говорят, в первую очередь, о том, что они перестали справляться с нагрузкой, которой подверглись. Самая распространенная причина такого сбоя — снижение иммунитета. Увеличение миндалин происходит из-за того, что продукты жизнедеятельности микробов вызывают воспаление.
При наличии постоянного очага инфекции, гланды могут увеличиваться в размере непрерывно и достаточно быстро. Поэтому в случае наблюдения у ребенка симптомов увеличения миндалин, стоит обратиться за консультацией к врачу отоларингологу, который сможет назначить необходимые исследования, по результатам которых будет назначено правильное лечение.
Существует несколько стадий увеличения гланд у детей:
- Первая стадия: миндалины занимают примерно треть пространства, которое расположено между краями небной дужки и серединой глотки. На этой стадии воспаление гланд не приносит значительного дискомфорта малышу, поэтому сбой в работе организма часто остается незамеченным. Ребенок свободно дышит днем, и лишь в ночное время суток могут появиться небольшие хрипы.
- Вторая стадия: гланды занимают уже более половины вышеописанного пространства. Появляется затруднение дыхания и ночной храп.
- Третья стадия: гланды практически полность закрывают сошник. У ребенка появляются значительные сложности при дыхании, ему больно глотать.
Любое состояние увеличенных гландов представляет собой опасное явление для здоровья ребенка. Прежде всего, опасность заключается в том, что инфекция может распространиться на прилегающие, соседние органы и системы организма. Кроме того, с кровью она может переместиться по всему организму.
Почему у ребенка увеличена гланда? Причины воспаления гланд у ребенка
Чаще всего увеличение гланд или одной гланды бывает связано с частыми простудными заболеваниями у ребенка. О причинах частых простуд у детей можно подробнее узнать здесь.
О причинах частых простуд у детей можно подробнее узнать здесь.
Наиболее распространенные причины патологии:
- Частые и длительные простудные заболевания
- Врожденные нарушения в работе иммунной системы
- Нарушения в работе эндокринной системы
- Недостаток витаминов определенного вида
- Внутриутробные инфекции
- Частые тонзиллиты
- Наследственная предрасположенность к данной патологии
- Неблагоприятные внешние факторы жизни ребенка
- Сложные соматические заболевания и многое другое.
Причины увеличения гланды лишь с одной стороны те же, что и двустороннего воспаления. И в случае, если такая патология наблюдается у ребенка, необходима консультация ЛОРа.
Красные увеличенные гланды у ребенка. Симптомы патологии.
Заметить увеличение гланд у ребенка можно по тем же признакам, которые обычно сигнализируют о наличии воспалительного процесса в организме, особенно в дыхательной системе:
- Боль и дискомфорт при глотании, на поздних стадия и в состоянии покоя
- Увеличение лимфоузлов, ощутимое при прощупывании
- Неприятный запах изо рта, вызванный тем, что, по сути, воспалительный процесс в миндалинах представляет собой образование гноя
- Возникновение затруднений речи, трудности при дыхании носом
- Повышение температуры тела.
Диагностика заболевания
Первичная диагностика проблем с гландами у ребенка заключается в осмотре врача-отоларинголога. В ходе осмотра он изучает внешний вид гланд. При помощи беседы с родителями малыша и самим ребенком, собирается общая картина заболевания – анамнез. Только после этого назначаются необходимые виды обследований:
- Общий и биохимический анализ крови
- Бакпосев
- Рентген, УЗИ при необходимости.
Чем опасно увеличение миндалин?
Если у ребенка наблюдается один или несколько из вышеперечисленных симптомов, заботливым родителям необходимо обратиться к врачу, чтобы выяснить, что именно стало причиной патологии и своевременно начать лечение.
Опасными последствиями воспаления миндалин могут стать серьезные нарушения работы многих систем организма ребенка, среди которых нарушения психики, строения лицевых костей, анемия и нарушение строения костей грудной клетки.
Специалисты лечебно-диагностического центра “ДиЛУЧ” настоятельно рекомендуют внимательно следить за здоровьем своих детей, и готовы прийти на помощь в случае необходимости.
причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Тонзиллит – инфекционное заболевание, которое проявляется местным воспалением одной или нескольких миндалин глотки, чаще небных. Является самым распространенным инфекционным заболеванием в мире, а боль в горле, в свою очередь, – самой частой жалобой при обращении за медицинской помощью.
Небные миндалины выполняют защитную функцию, участвуют в образовании местного и общего иммунитета.
Причины появления тонзиллита
Причиной тонзиллитов являются вирусы и бактерии. Заражение происходит воздушно-капельным или контактно-бытовым путем. Нередко причиной тонзиллита становится инфекция ротовой полости (кариозные зубы и др.) и околоносовых пазух. Среди вирусов, вызывающих тонзиллит, первостепенную роль играют аденовирус, вирус парагриппа, риновирус, респираторно-синтициальный вирус, вирус Эпштейна–Барр, энтеровирус Коксаки В.
Основным бактериальным возбудителем является бета-гемолитический стрептококк группы А, из-за него и стали называть тонзиллит «ангиной».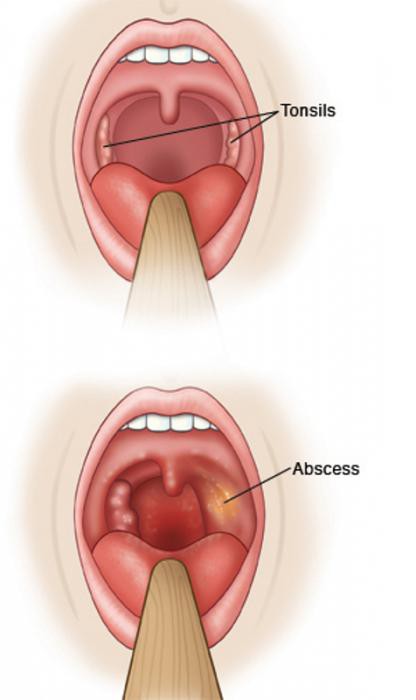
Дифтерийная палочка (Corynebacterium diphtheriae) вызывает дифтерию – опасную инфекцию, которая протекает с воспалением глотки и миндалин.
Реже причиной воспаления миндалин становятся грибки.По утверждению ученых, у детей до трех лет чаще возникает вирусный тонзиллит, а до двух лет роль стрептококка в развитии тонзиллита практически исключена, равно как и у людей старше 45 лет.
Классификация заболевания
Тонзиллит протекает остро или хронически.
Острый тонзиллит – это первичное воспаление, когда местом возникновения и протекания заболевания являются миндалины.
Вторичное острое воспаление возникает на фоне инфекционных заболеваний, таких как дифтерия, корь, скарлатина и т.д., а также онкологических заболеваний крови (например, лейкозов) или патологических состояний, сопровождающихся снижением количества клеток крови, отвечающих за борьбу с бактериями и вирусами (например, агранулоцитоз).
Хронический неспецифический тонзиллит может протекать контролируемо с малым числом обострений, то есть в компенсированной форме, или с частыми обострениями и развитием токсико-аллергических реакций – в декомпенсированной форме. Хронический тонзиллит вызывают различные бактерии и вирусы. Только в 30% случаев у детей и в 15% случаев у взрослых обнаруживают b-гемолитический стрептококк группы А.
Хронический специфический тонзиллит встречается на фоне туберкулеза, сифилиса и некоторых других заболеваний.
Симптомы тонзиллита
Инкубационный период (время от попадания возбудителя в организм до развития клинических проявлений) полностью зависит от свойств вируса или бактерии, а также состояния иммунитета человека. При заражении стрептококком он длится максимум пять дней, но чаще заболевание развивается в течение нескольких часов.
Общим для всех видов острых тонзиллитов является:
- боль в горле, усиливающаяся при глотании, иногда такой интенсивности, что приводит к отказу от еды;
- повышение температуры тела вплоть до 38–40°С;
- увеличение шейных лимфатических узлов;
- симптомы интоксикации – чувство недомогания, разбитость, слабость.
Следует обращать внимание на сопутствующие симптомы: воспаление конъюнктивы глаз, насморк, кашель, увеличение печени и селезенки, других групп лимфоузлов и т.д.
Хронический тонзиллит может давать о себе знать периодическим воспалением миндалин (не стоит путать обострение хронического тонзиллита с острым тонзиллитом) и общей реакцией организма на постоянное нахождение микробного агента в виде токсических и аллергических процессов. В течение болезни миндалины замещаются соединительной тканью. Часто миндалины наполнены жидким гноем или гнойными пробками, они могут быть немного увеличены и разрыхлены. Небные дужки (валики вокруг миндалин) отечные, красные. Немного увеличены шейные лимфатические узлы. Токсико- аллергические явления выражаются периодическим подъемом температуры тела чуть выше 37°С, повышенной утомляемостью, пониженной трудоспособностью, могут возникнуть боли в суставах, нарушения сердечного ритма, боли в сердце, нарушения в работе почек.
Диагностика тонзиллита
Диагностика тонзиллита не представляет трудностей и основывается на опросе и осмотре пациента. Сложнее разобраться, какой возбудитель вызвал заболевание. На этом этапе с помощью лабораторных исследований важно подтвердить или исключить наличие b-гемолитического стрептококка группы А. С этой целью исследуют клиническую кровь и мочу; проводят бактериологическое исследование мазка с небных миндали и задней стенки глотки до начала лечения и приема местных препаратов; выполняют посев на b-гемолитический стрептококк группы А, а также экспресс-тест для определения стрептококка группы А.
С этой целью исследуют клиническую кровь и мочу; проводят бактериологическое исследование мазка с небных миндали и задней стенки глотки до начала лечения и приема местных препаратов; выполняют посев на b-гемолитический стрептококк группы А, а также экспресс-тест для определения стрептококка группы А.
При подозрении на инфекционный мононуклеоз проводят анализы:
- на выявление антител IgМ к вирусу Эпштейна–Барр;
С симптомами тонзиллита необходимо обратиться к терапевту, педиатру, врачу общей практики, отоларингологу. При необходимости пациент будет направлен к инфекционисту или гематологу.
Лечение тонзиллита
Лечение тонзиллита чаще всего проходит в домашних условиях. Помня о заразности заболевания, следует по возможности выделить больному отдельную комнату.
Вопрос госпитализации рассматривается индивидуально, лечению в больнице подлежат люди с тяжелым течением заболевания, при развитии осложнений, а также при высоких рисках распространения инфекции.
Немаловажную роль играет соблюдение режима — нужно достаточно отдыхать в этот период, пить больше теплой жидкости, питаться нейтральной и мягкой по консистенции пищей, исключить острое, соленое, жареное, кислое.Медикаментозное лечение зависит от возбудителя заболевания.
Антибиотики назначают только при подтвержденной бактериальной инфекции! Неоправданное назначение антибиотиков при вирусном тонзиллите не спасает от возможных бактериальных осложнений.
Антибактериальные препараты группы пенициллинов, примененные в острый период инфекционного мононуклеоза, могут привести к жизнеугрожающему состоянию — системному васкулиту (воспалению мелких сосудов), который проявляется сыпью на коже. Системный васкулит требует срочной госпитализации.
Если тонзиллит вызван b-гемолитическим стрептококком группы А, лечение антибиотиками проводится обязательно, так как велик риск осложнений.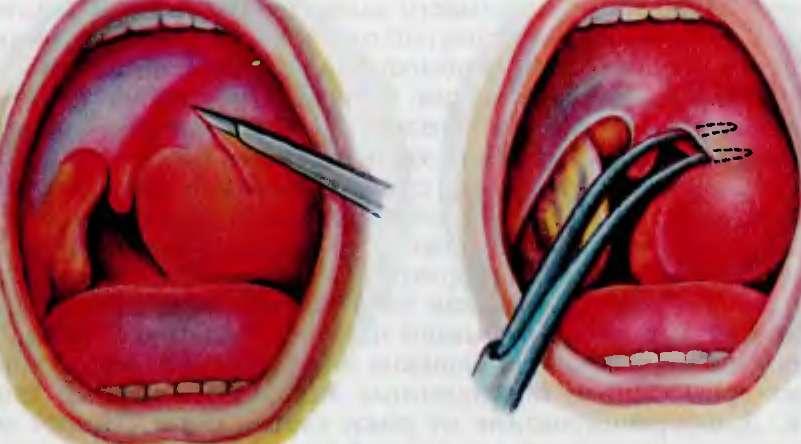
Применение местных препаратов у детей должно проходить под строгим контролем врача-педиатра с учетом возраста ребенка.
Для уменьшения сильной боли в горле допустимо применение обезболивающих препаратов.Лечение хронического тонзиллита в компенсированной форме заключается в периодическом промывании небных миндалин растворами антисептиков (процедуру выполняет врач), ежедневной гигиене полости рта, применении иммуномодуляторов. Важно санировать полость рта, носа, околоносовых пазух. При обострениях возможно обоснованное применение антибиотиков.
При декомпенсированном течении хронического тонзиллита с выраженным влиянием на сердце и почки показано хирургическое удаление небных миндалин.
Осложнения
Гнойные осложнения возможны и при вирусном, и при бактериальном тонзиллите. Изолированное скопление гноя (абсцесс) может развиться вокруг миндалин (паратонзиллярный абсцесс), вокруг глотки и за ней (парафарингеальный и заглоточный абсцессы — чаще возникают у детей до 6 лет).
Возможно гнойное воспаление лимфатических узлов (гнойный лимфаденит).
При присоединении осложнений возникает новая волна подъема температуры тела, нарастает боль в горле, увеличиваются лимфатические узлы, становится трудно глотать.
Негнойные осложнения острого стрептококкового тонзиллита развиваются из-за антигенной мимикрии. В-гемолитический стрептококк группы А в своей структуре имеет белок, очень похожий на белок, присутствующий в тканях сердца, почек и суставов человека. Иммунная система начинает бороться со стрептококком и попутно атакует собственные клетки. В этом случае возможны следующие состояния:- острая ревматическая лихорадка — возникает через две-три недели после выздоровления, проявляется покраснениями на коже в виде колец, воспалением ткани сердца (в исходе не исключено развитие пороков сердца), воспалением суставов, непроизвольными движениями тела;
- постстрептококковый гломерулонефрит — поражение почек, которое проявляется выделением мочи с кровью, отеками, повышением артериального давления, уменьшением количества мочи, при ее исследовании обнаруживается повышение содержания белка;
- постстрептококковый реактивный артрит протекает с болями и отеками крупных, чаще коленных, суставов;
- токсический шок, вызванный стрептококком, характеризуется нарушением работы множества органов и систем (полиорганной недостаточностью) и нередко приводит к летальному исходу.
Профилактика возникновения острого тонзиллита сводится к соблюдению личной гигиены и поддержанию состояния иммунной системы на должном уровне: важно сбалансированно питаться, высыпаться, регулярно выполнять физические упражнения или практиковать активные виды отдыха.
В период распространения острых респираторных вирусных инфекций следует избегать мест большого скопления людей.Источники:
- Клинические рекомендации: Острый тонзиллит у детей // Союз педиатров России, 2016.
- Полякова Т.С., Полякова Е.П. Хронический тонзиллит: диагностика, лечение, профилактика // РМЖ – 2004. – № 2. – С. 65.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Воспаленные гланды — причины, болезни, диагностика, профилактика и лечение — Likar24
Воспаленные гланды – это симптом, при котором пациент чувствует дискомфорт в горле, боль, першение. Данный воспалительный процесс поражает ткани органов ротовой полости, особенно миндалины. Дополнительно пациент может ощущать чувство слабости и повышение температуры, появляется осиплость голоса.
Миндалины являются важным органом лимфатической системы, защищающим верхние дыхательные пути. Они отвечают за иммунный ответ против антигенов (вирусов, бактерии либо грибов), попадающих через рот или нос в организм. Наибольшую функциональную активность миндалины несут в детском возрасте, затем они имеют тенденцию атрофироваться. Воспаление небных миндалин по причине инфицирования называется тонзиллитом. Наиболее часто он встречается у детей в 5-10 лет и у молодежи в возрасте 15-25 лет.
Они отвечают за иммунный ответ против антигенов (вирусов, бактерии либо грибов), попадающих через рот или нос в организм. Наибольшую функциональную активность миндалины несут в детском возрасте, затем они имеют тенденцию атрофироваться. Воспаление небных миндалин по причине инфицирования называется тонзиллитом. Наиболее часто он встречается у детей в 5-10 лет и у молодежи в возрасте 15-25 лет.
Факторы риска воспаления гланд: астма, сниженный иммунитет, гастроэзофагеальная рефлюксная болезнь и аллергия.
Причиной воспаленных гланд являются:
- бактериальные инфекции, вызванные стрептококком, хламидией, микоплазмой, дифтерийной палочкой, пневмококком, менингококком, стафилококком, гемофильной палочкой, грибами р. Сandida, спирохетой полости рта;
- инфекциями вирусной природы, например, при гриппе, ветряной оспе, ОРВИ, ВИЧ-инфекции;
- общее переохлаждение организма;
- снижение иммунитета;
- аллергии.
Чаще всего причиной воспаления гланд, согласно статистике, становятся стрептококки и стафилококки.
Воспаляться гланды могут как в острой, так и в хронической форме. Причиной острого тонзиллита выступает хроническая форма болезни, а также хронический ринит или фарингит, кариес.
Для диагностики воспаленных гланд врач проводит тщательный сбор анамнеза, опрашивает больного. Затем он приступает к осмотру полости рта и глотки пациента. Также в диагностических целях может понадобиться сдать общий анализ крови, исследование крови на С-реактивный белок и ревматоидный фактор, мазок из зева на микрофлору. Иногда необходима электрокардиография и серологическое исследование на О-антистрептолизин.
Воспаленные гланды являются симптомом:
- хронического тонзиллита;
- паратонзиллярного абсцесса;
- фарингита;
- ангины;
- ОРВИ;
- гриппа, парагриппа;
- кори, инфекционного мононуклеоза, ветрянки;
- аллергии;
- ВИЧ;
- онкологии.
Пациенту с воспаленными гландами стоит в первую очередь обратиться к отоларингологу. Также могут понадобиться консультации инфекциониста, онколога, венеролога.
Также могут понадобиться консультации инфекциониста, онколога, венеролога.
Для профилактики следует стараться придерживаться здорового образа жизни, правильно питаться и не забывать про физические нагрузки. Положительно влияет на организм закаливание, отказ от курения. А чтобы предупредит появление хронического воспаления гланд, стоит своевременно лечить ангину.
Ангина фолликулярная — цены на лечение, симптомы и диагностика фолликулярной ангины в «СМ-Клиника»
Нужна дополнительная информация?
Спасибо за обращение.Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
(495) 777-48-49
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас. Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
(495) 777-48-49
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Фолликулярная ангина – это одна из тяжелых разновидностей воспаления небных миндалин, которая характеризуется острым течением и нагноением фолликулов. Миндалины — небольшой, но важный орган – являются важной частью периферического иммунитета. Если не проводится эффективное лечение, ангина может осложняться более тяжелыми состояниями.
Симптомы фолликулярной ангины
Для фолликулярной ангины характерны остро появляющиеся признаки, и первым симптомом не всегда является боль в горле. Часто заболевание может проявляться как начало гриппа – повышенная температура, сопровождающаяся ознобом, головной болью, слабостью, болью в мышцах, ломотой в суставах и другими симптомами интоксикации.
Часто заболевание может проявляться как начало гриппа – повышенная температура, сопровождающаяся ознобом, головной болью, слабостью, болью в мышцах, ломотой в суставах и другими симптомами интоксикации.
Затем появляется боль в горле, она усиливается при глотании, отчего пациент не может принимать пищу. Боль может отдавать в ухо, висок. Лимфатические узлы нередко увеличиваются до таких размеров, что больной их ощущает, ему больно поворачивать голову в сторону, на шее чувствуются болезненные уплотнения. Во рту ощущается неприятный вкус, запах.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Причины фолликулярной ангины
Фолликулярная ангина является инфекционным заболеванием, и самый частый путь его распространения – воздушно-капельный. Самым часто встречающимся возбудителем этой болезни является стрептококк (β-гемолитический), но также это могут быть стафилококки, пневмококки, другие виды стрептококков, вирусы.
Существуют факторы, увеличивающие риск развития ангины:
- сильное переохлаждение;
- низкий общий иммунитет;
- аутоиммунные заболевания;
- диабет;
- сильный стресс;
- очаги хронической инфекции в смежных органах (придаточные пазухи носа, зубы).
Диагностика фолликулярной ангины в «СМ-Клиника»
Фолликулярная ангина характеризуется сильной интоксикацией, что делает ее схожей по симптоматике с вирусными заболеваниями. Но, способы лечения ангины отличны от ОРВИ и гриппа, поэтому диагностика очень важна.
Провести точную диагностику и назначить адекватную терапию смогут отоларингологи «СМ-Клиника» г. Москва. Все наши доктора — это высококвалифицированные специалисты, имеющие многолетний опыт и тысячи вылеченных пациентов.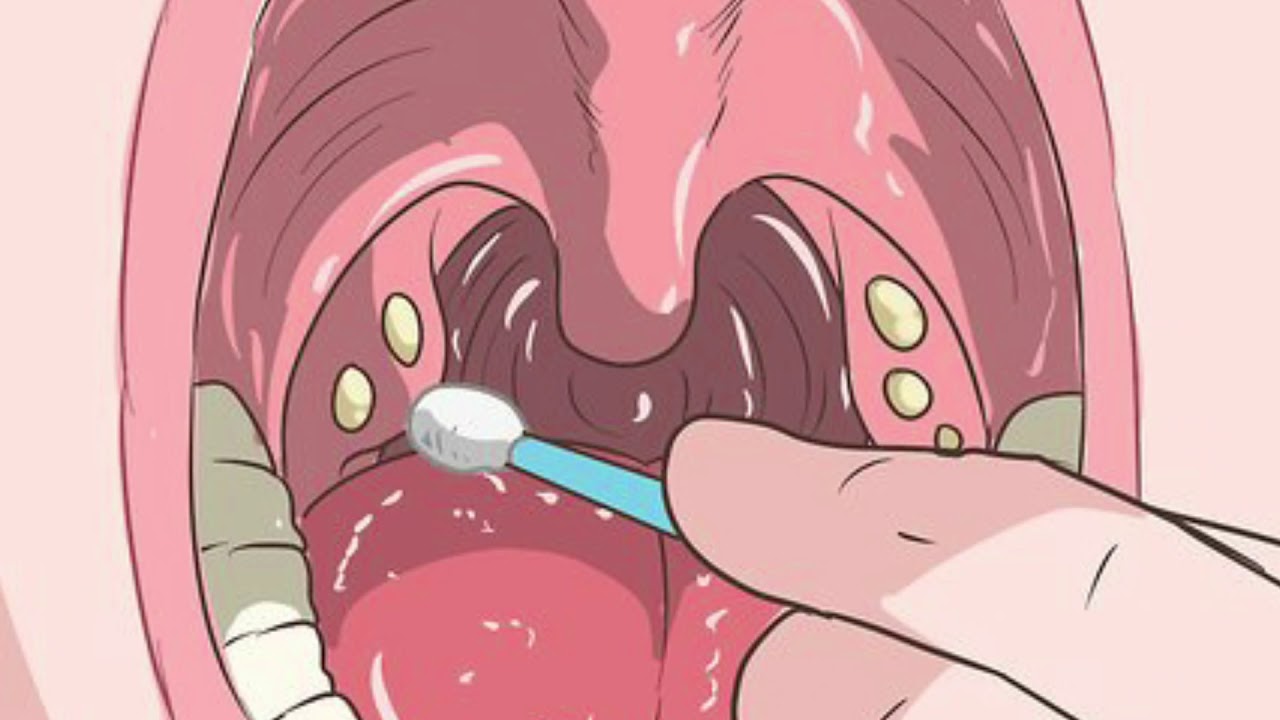 Клиника оснащена самым современным оборудованием, также у нас есть собственная лаборатория, что ускоряет процесс диагностики и помогает врачам решить, как вылечить пациента.
Клиника оснащена самым современным оборудованием, также у нас есть собственная лаборатория, что ускоряет процесс диагностики и помогает врачам решить, как вылечить пациента.
На консультации врач выяснит все симптомы недомогания и болей у пациента. Затем проведет осмотр рта и глотки (фарингоскопию). Во время осмотра отоларинголог использует оборудование с освещением, что дает ему возможность эффективно обследовать миндалины до малейших подробностей.
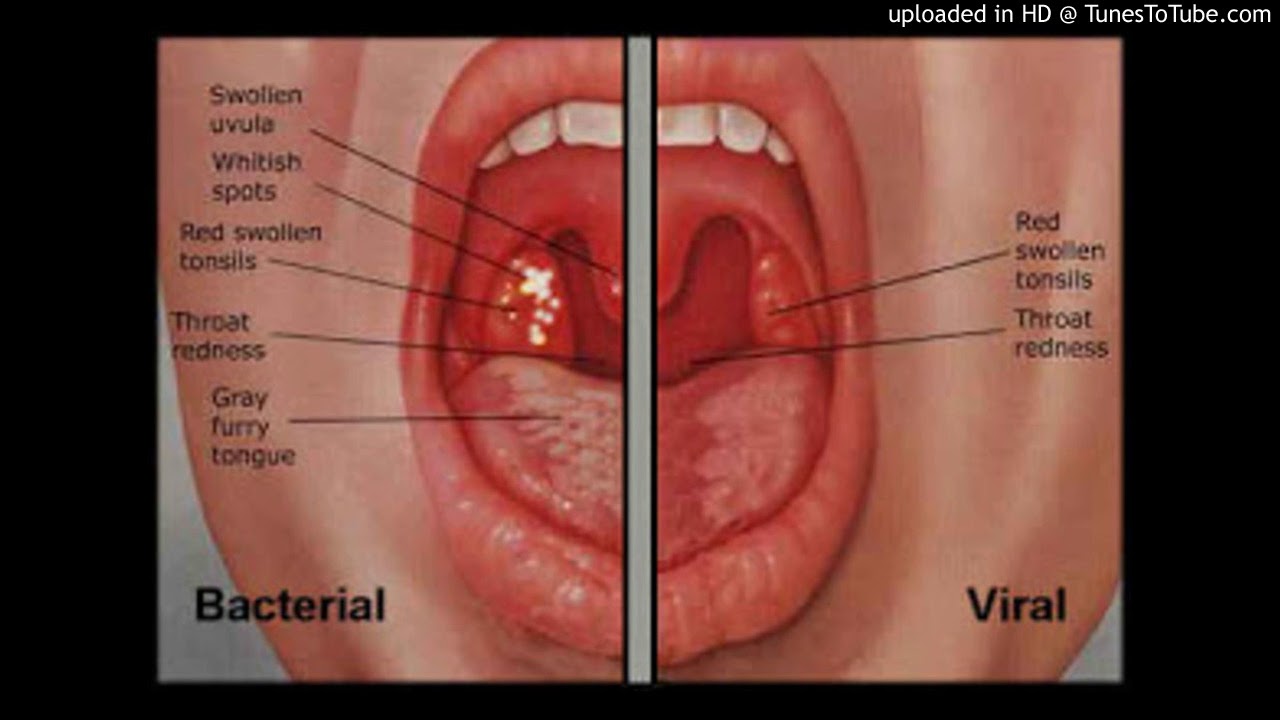
Во время осмотра ЛОР-врач увидит, что миндалины отечны, увеличены, ярко-красного цвета и вся их поверхность покрыта мелкими желтоватыми пузырьками – это нагноившиеся фолликулы.
При общем осмотре врач выявит увеличенные лимфатические узлы. При подозрении на фолликулярную ангину пациенту будет проведен общий анализ крови, а также бактериологический посев мазка с миндалин. Это поможет выявить конкретного возбудителя, узнать его устойчивость к различным антибиотикам и позволить врачу определиться с методиками лечения.
Лечение фолликулярной ангины в «СМ-Клиника»
Лечение ангины базируется на типе возбудителя. Отоларингологи нашего центра подбирают курс антибиотиков для каждого конкретного пациента, учитывая данные лабораторной диагностики и анамнез. Индивидуальный комплексный подход в лечении позволяет быстро избавиться от симптомов интоксикации и болей.
Помимо антибиотиков врачи назначают следующие препараты:
- антигистаминные средства;
- антисептики для ротовой полости;
- витамины;
- жаропонижающие;
- иммуномодуляторы.
Нельзя недооценивать роль методов местной терапии в лечении фолликулярной ангины, которая широко применяется нашими врачами. К таким методам относятся:
- частые полоскания растворами антисептиков;
- смазывания гланд;
- орошения миндалин;
- ингаляции;
- промывания миндалин с удалением гноя;
- физиотерапевтическое лечение (УВЧ, электрофорез, магнитотерапия и др.
 ).
).
Профилактика фолликулярной ангины
Чтобы снизить риск заболевания фолликулярной ангиной и развития осложнений после нее, необходимо вовремя санировать все источники хронической инфекции (пазухи, зубы). А также проводить общеукрепляющие мероприятия:
- закаливание;
- занятия спортом;
- полноценное питание;
- отказ от курения.
Выбираете, где лечить фолликулярную ангину? Спешите в «СМ-Клиника». Вы удивитесь как быстро мы вам поможем! Узнать стоимость консультаций и записаться на лечение можно по телефону +7 (495) 292-39-72.
Наши преимущества:
Более 20 ведущих отоларингологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за обращение.Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
(495) 777-48-49
Детская больница Джонса Хопкинса
Что такое тонзиллит?
Тонзиллит (tahn-suh-LYE-tus) — инфекция миндалин. Миндалины — это комки ткани по обеим сторонам задней стенки глотки, которые помогают иммунной системе защищать организм от инфекций. Воспаленные миндалины становятся красными и опухшими, что может вызвать боль в горле.
Каковы признаки и симптомы тонзиллита?
Воспаленные миндалины выглядят красными и опухшими, могут быть покрыты желтым или беловатым налетом или пятнами.У ребенка тонзиллитом может быть:
Что вызывает тонзиллит?
Тонзиллит обычно вызывается вирус например:
Бактерии также могут вызывать это заболевание, чаще всего стрептококк группы A (ангина).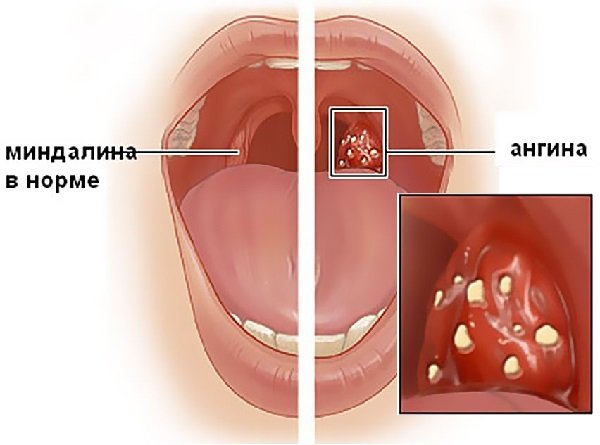 В редких случаях тонзиллит может быть вызван чем-то иным, кроме инфекции.
В редких случаях тонзиллит может быть вызван чем-то иным, кроме инфекции.
Кто болеет тонзиллитом?
Любой человек в любом возрасте может заболеть тонзиллитом. Стрептококковая ангина чаще всего встречается у детей и подростков в возрасте от 5 до 15 лет.
Как диагностируется тонзиллит?
Медицинские работники спросят о симптомах и проведут обследование.Они проверит внутреннюю часть рта, заднюю часть горла и шею.
Медицинский работник может использовать мягкий ватный тампон, чтобы аккуратно взять образец из миндалин и задней стенки глотки. Это может быть:
Если экспресс-тест на стрептококк не показывает признаков стрептококка, поставщик медицинских услуг будет зависеть от культуры для окончательного диагноза.
Важно позвонить своему врачу, если у вашего ребенка симптомы тонзиллита.
Как лечат тонзиллит?
Лечение зависит от того, вызвана ли тонзиллит:
- вирус, и в этом случае организм будет бороться с инфекцией самостоятельно
- бактерий, и в этом случае врач назначит антибиотик.Помогите ребенку принять антибиотик точно в соответствии с указаниями. Это помогает быстро избавиться от симптомов и предотвращает распространение инфекции среди других.
Важно полностью выписать рецепт, даже если ваш ребенок почувствует себя лучше через несколько дней, иначе инфекция может вернуться. Это также помогает предотвратить более серьезную проблему со здоровьем, которую может вызвать стрептококк, — ревматическая лихорадка, которая может повредить сердце.
В редких случаях врач может порекомендовать тонзиллэктомию (операция по удалению миндалин), если миндалины ребенка сильно инфицированы или настолько велики, что затрудняют дыхание по ночам.Раньше тонзиллэктомия делалась очень часто. Теперь эксперты используют рекомендации, чтобы решить, является ли удаление миндалин лучшим лечением. Как правило, тонзиллэктомия может рассматриваться, если у ребенка семь эпизодов ангины в течение 1 года, пять эпизодов 2 года подряд или три эпизода 3 года подряд.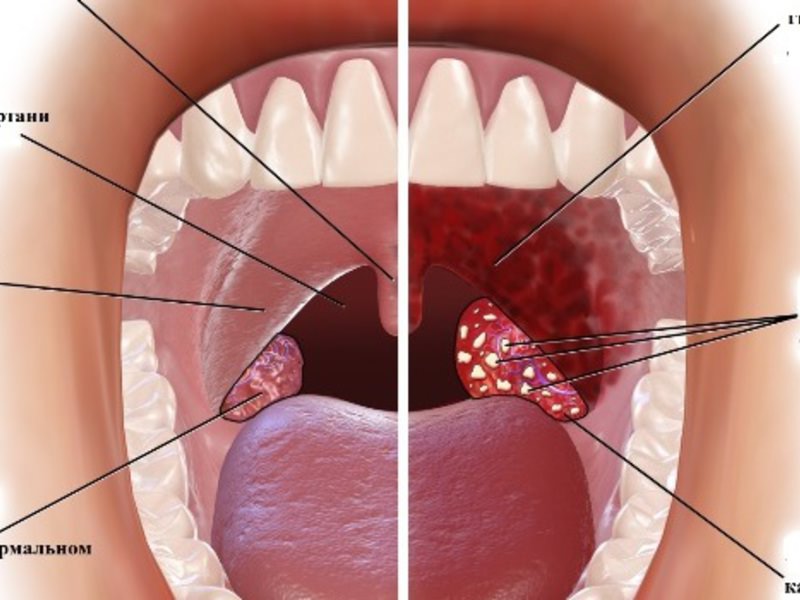
Как я могу помочь своему ребенку почувствовать себя лучше?
Убедитесь, что ваш ребенок пьет много жидкости и много отдыхает. Если глотание вызывает боль, подавайте жидкости и мягкую пищу. Некоторые дети предпочитают теплые напитки, например суп или чай с сахаром.Другим детям нравится ощущение холодных или замороженных продуктов на горле, таких как молочные коктейли, смузи, леденцы или мороженое. Дети постарше могут сосать леденцы или леденцы для горла.
От боли в горле можно дать болеутоляющее, например парацетамол или ибупрофен. Однако не давайте аспирин или другие продукты, содержащие аспирин, потому что они могут подвергнуть детей риску развития синдрома Рейе.
Заразен ли тонзиллит?
Тонзиллит заразен. Чихание и кашель могут передавать микробы, вызывающие болезнь, от одного человека к другому.
Можно ли предотвратить тонзиллит?
Старайтесь держать детей подальше от тех, у кого уже есть тонзиллит или боль в горле, и убедитесь, что все в вашей семье хорошо и часто моют руки.
Если кто-то из членов семьи болеет тонзиллитом, храните стаканы и столовые приборы отдельно и вымойте их в горячей мыльной воде. Они не должны делиться едой, напитками, салфетками или полотенцами с другими членами семьи. После лечения дайте им новую зубную щетку, которая перестанет быть заразной.
Что еще мне нужно знать?
Если боль в горле усиливается, особенно с одной стороны, обратитесь к врачу. Это может быть признаком перитонзиллярного абсцесса. Это происходит, когда бактерии распространяются от миндалин на пространство вокруг нее и заполняют ее гноем. Другие признаки абсцесса включают жар, головную боль, боль в ухе, слюнотечение или приглушенный голос. Лечить абсцесс можно в больнице, возможно, с помощью операции по удалению инфекции. Тонзиллэктомия может быть рассмотрена для детей с множественными перитонзиллярными абсцессами.
Примечание. Вся информация предназначена только для образовательных целей. Для получения конкретных медицинских рекомендаций, диагностики и лечения проконсультируйтесь с врачом.
Для получения конкретных медицинских рекомендаций, диагностики и лечения проконсультируйтесь с врачом. © 1995-2021 KidsHealth® Все права защищены. Изображения предоставлены iStock, Getty Images, Corbis, Veer, Science Photo Library, Science Source Images, Shutterstock и Clipart.com
Клиническая презентация тонзиллита и перитонзиллярного абсцесса: история болезни, физикальное обследование, осложнения
Будьте бдительны в отношении признаков надвигающихся осложнений тонзиллита (например, изменения психического статуса, тяжелый тризм, высокая температура).При необходимости проведите дополнительные тесты или другие диагностические исследования (например, общий анализ крови, компьютерную томографию) у пациентов с признаками надвигающихся осложнений тонзиллита.
Лечение подозрения на стрептококковый фарингит соответствующими антибиотиками может привести к осложнениям, таким как острый ревматизм и гломерулонефрит.
Острый тонзиллит
Отсутствие лечения или неполное лечение тонзиллита может привести к потенциально опасным для жизни осложнениям.Острые инфекции ротоглотки могут распространяться дистально в глубокие пространства шеи, а затем в средостение. Такие осложнения могут потребовать торакотомии и обнажения шейки матки для дренирования. Распространение за пределы глотки подозревается у людей с симптомами тонзиллита, которые также имеют высокую или резкую лихорадку, летаргию, кривошея, тризм или одышку. Рентгенологическая визуализация с использованием простых пленок боковой поверхности шеи или компьютерной томографии с контрастированием рекомендуется для пациентов, у которых подозревается глубокое распространение острого тонзиллита (за пределы фасциальных плоскостей ротоглотки).
Наиболее частое осложнение — это смежное распространение сразу за капсулу миндалин. Перитонзиллярный целлюлит развивается, когда воспаление распространяется за пределы лимфоидной ткани миндалин и поражает слизистую оболочку ротоглотки. Перитонзиллярный абсцесс (ПТА), исторически известный как ангина, возникает из-за гноя, зажатого между капсулой миндалин и боковой стенкой глотки; верхняя суживающая мышца в основном включает в себя боковую стенку глотки в этой области.Чаще всего ПТА распространяется в заглоточное пространство или парафарингеальное пространство. Распространение может привести к некротическому фасцииту. Лечение включает внутривенное введение антибиотиков, хирургическую обработку раны и, в случае ассоциированного синдрома токсического шока, возможно внутривенное введение иммуноглобулинов. Распространение дистального абсцесса может быть опасным для жизни.
Перитонзиллярный абсцесс (ПТА), исторически известный как ангина, возникает из-за гноя, зажатого между капсулой миндалин и боковой стенкой глотки; верхняя суживающая мышца в основном включает в себя боковую стенку глотки в этой области.Чаще всего ПТА распространяется в заглоточное пространство или парафарингеальное пространство. Распространение может привести к некротическому фасцииту. Лечение включает внутривенное введение антибиотиков, хирургическую обработку раны и, в случае ассоциированного синдрома токсического шока, возможно внутривенное введение иммуноглобулинов. Распространение дистального абсцесса может быть опасным для жизни.
В редких случаях острый фаринготонзиллит может привести к тромбофлебиту внутренней яремной вены (синдром Лемьера). Обычная причина этого состояния — Fusobacterium necrophorum .Пациент, который проявляет токсичность после тонзиллита, имеет резкую лихорадку, одностороннюю полноту и болезненность шеи. КТ с контрастированием необходимо для постановки диагноза. Требуется длительный курс внутривенного введения антибиотиков и лечение источника инфекции (например, абсцесса). Противосвертывающая терапия вызывает споры. Перевязка или иссечение внутренней яремной вены требуется после выявления множественных септических эмболов.
GABHS фарингит
Осложнения, специфичные для бета-гемолитического фарингита группы A Streptococcus pyogenes (GABHS), включают скарлатину, ревматическую лихорадку, септический артрит и гломерулонефрит.
Скарлатина
Скарлатина проявляется в виде генерализованной не зудящей макулярной эритематозной сыпи, которая усиливается на конечностях и щадит лицо. Классический клубничный язык — ярко-красный и нежный из-за шелушения сосочков. Сыпь держится до 1 недели и сопровождается лихорадкой и артралгиями. Риску этой сыпи подвержены люди, у которых нет антитоксиновых антител к экзотоксину, продуцируемому БГСА.
Острый постстрептококковый гломерулонефрит
Острый постстрептококковый гломерулонефрит (АГН) встречается в 10-15% случаев фарингита, вызванного серотипом 12-го типа.AGN следует за GABHS на 1-2 недели. Анализ мочи для определения выделяемого белка может позволить выявить субклиническое повреждение почек у людей с рецидивирующим тонзиллитом.
Ревматическая лихорадка
Ревматическая лихорадка следует за острым фарингитом через 2-4 недели и в середине 20 века наблюдалась у 3% стрептококковых фарингитов. Сегодня гораздо меньше людей испытывают это осложнение, в основном из-за соответствующей антибактериальной терапии. Вегетации клапанов сердца влияют на митральный и трикуспидальный клапаны, приводя к шумам, стойкому возвратному течению и стенозу клапана или его недостаточности.Мазок из горла не определяет возбудителя, поскольку положительный результат может отражать скорее колонизацию, чем патогенность. Для постановки диагноза необходимы повышенные или растущие титры антител к антистрептолизину (ASO), анти-ДНКазе бета или антигиалуронидазе.
Септический артрит
При септическом артрите возникает болезненный горячий сустав, содержащий жидкость с бактериями. Артроцентез является диагностическим и частично лечебным. Лечение антибиотиками внутривенно в течение 6 недель необходимо для предотвращения долгосрочных осложнений с суставами.
Может ли моя ангина быть COVID-19? — Сан-Диего — Sharp Health News
13 октября 2020 г.
За последние несколько месяцев из-за приступа боли в горле, жара или головной боли вы могли лететь к своему компьютеру, чтобы выполнить поиск в Интернете по симптомам COVID-19. Однако COVID-19 — не единственная причина раздражения горла. На самом деле существует несколько причин, по которым у вас может болеть горло, и не все из них заразны и не заслуживают внимания.
Боль в горле обычно обозначается:
- Боль или ощущение сухости, царапания или саднения в горле
- Затруднения при разговоре и глотании
- Болезненные и опухшие железы на шее
- Покраснение или пятна гноя в горле и на миндалинах
Центры по контролю и профилактике заболеваний (CDC) сообщают, что большинство болей в горле вызвано вирусом.Болезни, вызванные вирусом, нельзя вылечить с помощью антибиотиков, но существует множество безрецептурных лекарств, которые в большинстве случаев могут помочь. Другие распространенные причины также легко поддаются лечению.
Некоторые причины боли в горле можно устранить, просто избегая виновника. Это включает в себя отказ от курения или пассивного курения; сухой воздух в помещении; злоупотребление голосом; или есть горячую и острую пищу.
Вот пять распространенных причин боли в горле:
1.COVID-19
Давайте избавимся от худшего сценария. Да, один из возможных симптомов COVID-19 — это боль в горле. Однако исследования показывают, что только от 5% до 14% людей с COVID-19 испытывали боль или раздражение в горле. Более частые симптомы включают жар, сухой кашель, затрудненное дыхание, усталость, головную боль и внезапную потерю вкуса или запаха.
2. Грипп
Симптомы гриппа могут быть легкими или тяжелыми, как и COVID-19. Наряду с болью в горле они могут включать жар, головную боль, боли в мышцах, кашель и усталость — все это может длиться до недели.Ежегодная вакцинация против гриппа — лучший способ профилактики.
3. Простуда
Как и COVID-19 и грипп, простуда вызывается вирусом, и боль в горле может сопровождать насморк, чихание, кашель и заложенность носа, которые могут возникнуть у вас также. Простуда обычно длится всего несколько дней. Тем не менее, поговорите со своим врачом, если ваш кашель становится более сильным, или если у вас боль в носовых пазухах более недели, лихорадка или другие ухудшающиеся симптомы.
4. Стрептококковая ангина
В то время как COVID-19, грипп и простуда вызываются вирусом, стрептококковая ангина — это инфекция, вызываемая стрептококковыми бактериями.Обратите внимание на красные опухшие миндалины и горло; гной в задней части глотки и на языке; увеличенные лимфатические узлы на шее; проблемы с глотанием; Головная боль; и лихорадка или озноб. Для подтверждения диагноза стрептококковой ангины необходимо пройти клинический тест.
5. Аллергия
Когда ваша иммунная система реагирует на определенные посторонние вещества, включая пищу, лекарства, химические вещества, животных или пыльцу, переносимую по воздуху, это может вызвать аллергическую реакцию. Хотя некоторые реакции могут быть серьезными или опасными для жизни, общие симптомы сезонной аллергии обычно включают зуд, слезотечение и опухание глаз; чихание, насморк и заложенность носа; кашляющий; Головная боль; и (как вы уже догадались) боль в горле.
Лечение
Легкие случаи простуды, гриппа и COVID-19 лечат в основном безрецептурными препаратами, большим количеством жидкости и отдыхом. Стрептококк можно лечить тем же препаратом плюс антибиотики. Безрецептурные антигистаминные или противоотечные средства могут помочь облегчить симптомы сезонной аллергии; однако ваш врач может также порекомендовать лекарства, отпускаемые по рецепту, например стероиды.
Грипп и COVID-19 могут быть подтверждены только тестом в офисе, и может потребоваться дополнительная медицинская помощь. Однако не всем нужно будет проходить тестирование на грипп или COVID-19, и не всем, кто болеет одним или, в редких случаях, обоими заболеваниями, потребуется медицинская помощь, но все должны оставаться дома, чтобы избежать распространения болезни.
Позвоните своему врачу, если вы подверглись воздействию COVID-19 или у вас возникли серьезные симптомы. Неотложная помощь необходима при сильной одышке; голубоватое изменение цвета вокруг рта или конечностей; глубокая слабость или неспособность ходить; или измененное психическое состояние или замешательство.
Вам также следует поговорить со своим врачом, если у вас болит горло более одной недели или если оно сопровождается охриплостью, одышкой, затрудненным глотанием, кровью в слюне или шишкой на шее.Хотя рак горла встречается редко, его раннее выявление и лечение могут спасти жизнь.
Скарлатина у грудного ребенка или младенца: состояние, лечение и фотографии для родителей — обзор
52301 32 Информация для Младенец подпись идет сюда …Изображения скарлатины (Scarlatina)
Обзор
Скарлатина — это заразная инфекция верхних дыхательных путей (в основном горла), для которой характерна красная сыпь, похожая на наждачную бумагу.Инфекция вызвана ядом (токсином), вырабатываемым бактерией стрептококка группы А. Сыпь появляется через 1-2 дня после появления симптомов (например, боли в горле и лихорадки), начинается на шее и распространяется вниз по всему телу. Сыпь обычно покрывает всю кожу на теле, за исключением лица. Если надавить на сыпь, кожа станет белой. Через 3–4 дня сыпь начинает исчезать, а иногда при исчезновении сыпи кожа шелушится, подобно солнечному ожогу.
Кто в опасности?
Скарлатина сегодня встречается гораздо реже, чем в прошлом, и очень редко встречается у младенцев, поскольку они защищены компонентами иммунной системы их матери, которые предотвращают инфицирование (антитела), полученные им при рождении.Скарлатина в популяции возникает циклически, в зависимости от силы бактерии. Он распространяется жидкостями из дыхательных путей (например, кашель, слюна, слизь).
Признаки и симптомы
Сыпь размером 1-2 мм, похожая на наждачную бумагу, красные бугорки, которые сливаются вместе, начиная с шеи, затем переходят к туловищу и, наконец, к рукам и ногам (конечностям). Сыпь при скарлатине может слегка зудеть. Если он развивается на складках тела (подмышки, локтевые складки), могут появиться красные полосы.
При скарлатине могут возникать лихорадка, озноб, ломота в теле, тошнота, рвота и потеря аппетита.
Когда горло является основным местом инфекции, миндалины могут увеличиваться, становиться красными и болезненными. Другие области (лимфатические узлы) на шее могут опухать. Сначала на языке есть белый налет, создающий вид «белого клубничного языка», который затем отваливается (отслаивается), обнажая ярко-красный клубничный язык. Сначала сыпь не поражает ладони и подошвы, но позже эти участки могут шелушиться.Сыпь обычно держится 4–5 дней, и по мере ее исчезновения (исчезновения) кожа на шее и лице начинает шелушиться, а со временем также начинают шелушиться руки и ноги.
Рекомендации по уходу за собой
При скарлатине трудно избежать заражения других членов семьи, не обладающих иммунитетом к этой инфекции. Тем не менее, вы можете попробовать:
- Храните еду и одежду, используемую больным ребенком, вдали от других людей и стирайте их в горячей мыльной воде.
- Опекуны ребенка должны часто мыть руки.
- Обеспечьте ребенку комфорт с помощью ацетаминофена (Тайленол®) или ибупрофена для снятия температуры.
- Попросите ребенка есть мягкую пищу, пить много жидкости и при необходимости наносить лосьоны, такие как каламин, от зуда.
Когда обращаться за медицинской помощью
Позвоните врачу вашего ребенка, если вы подозреваете, что у ребенка скарлатина.
Лечение, которое может назначить ваш врач
Врач обычно делает посев из горла или кожи или экспресс-тест на стрептококк, чтобы подтвердить диагноз ребенка. Если инфекция стрептококка подтверждена, будут назначены рецептурные антибиотики, которые необходимо принимать в течение примерно 10 дней.
Надежных ссылок
MedlinePlus: стрептококковые инфекцииКлиническая информация и дифференциальный диагноз скарлатины (Scarlatina)Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1119-1120. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. С. 1871-1873. Нью-Йорк: Макгроу-Хилл, 2003.
6 -е изд. С. 1871-1873. Нью-Йорк: Макгроу-Хилл, 2003.
Как лечить боль в горле
Мэри Бет Лемли
Q: Каковы типичные причины боли в горле у взрослых и какие средства доступны для облегчения этого состояния?
A: Боль в горле может проявляться по разным причинам, от легкого раздражения до острой боли и затрудненного глотания.Боль в горле чаще всего вызывается вирусом, например вирусом простуды или гриппа. Эти типы вирусных инфекций обычно сопровождаются другими симптомами, такими как чихание, насморк, кашель и субфебрильная температура.
Боль в горле, связанная с вирусной инфекцией, обычно проходит сама по себе. Раздражители окружающей среды также могут вызывать болезненность в горле. К ним обычно относятся сигаретный дым, загрязненный воздух и сухой воздух. Аллергия также может вызвать боль в горле.
Менее распространенной причиной боли в горле является стрептококковая инфекция, также известная как стрептококковая ангина.Это бактериальная инфекция, которая обычно сопровождается лихорадкой (часто высокой степени), увеличением лимфатических узлов на шее и белыми пятнами на горле.
Другие причины боли в горле включают напряжение от крика или пения в течение длительного времени, пищеводный рефлюкс, ВИЧ-инфекцию и (редко) рак горла.
Лечение ангины в некоторой степени зависит от причины, но в большинстве случаев ангины можно лечить с помощью лекарств, отпускаемых без рецепта. Обезболивающие, такие как ацетаминофен или ибупрофен, могут помочь облегчить боль в горле и облегчить боль от связанных с ней симптомов, таких как опухшие железы на шее.Эти лекарства также в большинстве случаев помогают снизить температуру. Антигистаминные препараты могут помочь при раздражении горла из-за аллергии.
Пастилки от горла или капли от кашля содержат несколько типов ингредиентов, которые могут облегчить боль в горле. Местные анестетики, такие как фенол и бензокаин, локально обезболивают боль в горле. Ментол обеспечивает ощущение охлаждения в этой области, что может облегчить боль и подавить кашель. Многие леденцы для горла имеют гладкое внешнее покрытие из пектина, которое помогает смазывать и успокаивать горло.
Ментол обеспечивает ощущение охлаждения в этой области, что может облегчить боль и подавить кашель. Многие леденцы для горла имеют гладкое внешнее покрытие из пектина, которое помогает смазывать и успокаивать горло.
Домашние средства также могут облегчить боль. Теплые или холодные жидкости сохраняют водный баланс в горле. Полоскание горла 1/2 чайной ложки соли или пищевой соды в стакане теплой воды может уменьшить отек и слизистую в горле. Увлажнитель или горячий душ могут успокоить боль в горле. А отдых и сон всегда полезны.
При приеме любых безрецептурных лекарств всегда читайте и убедитесь, что вы понимаете всю информацию на упаковке, и принимайте только в соответствии с указаниями.Если у вас есть вопросы, проконсультируйтесь с фармацевтом или врачом. Если боль в горле сохраняется более трех-пяти дней, несмотря на указанные выше меры, если глотание становится очень трудным или если у вас есть симптомы, помимо боли в горле, обратитесь к своему врачу.
Мэри Бет Лемли является волонтером центра Grillo, который предлагает бесплатные конфиденциальные исследования, помогающие понять здоровье и принять решения. Чтобы воспользоваться этой услугой, свяжитесь с grillocenter.org, 720-854-7293 или 4715 Arapahoe Ave., Боулдер. Никакие исследования или помощь не следует интерпретировать как медицинский совет. Мы поощряем информированную консультацию с практикующим врачом.
Где найти
Mayo Clinic
https://www.mayoclinic.org/diseases-conditions/sore-throat/symptoms-causes/syc-20351635
Google: Mayo Clinic ангина
Кливлендская клиника
https://health.clevelandclinic.org/sore-throat-remedies-that-actually-work/
Google: Кливлендская клиника средства от боли в горле
WebMD
https: // www.webmd.com/cold-and-flu/remedies-for-sore-throat#3
Google: webmd справочник средств от боли в горле
ENT Health (информация для потребителей от Американской академии отоларингологии — хирургия головы и шеи)
https://www. enthealth.org/conditions/sore-throats/
enthealth.org/conditions/sore-throats/
Google: ангины enthealth
CDC добавляет новые симптомы в список коронавирусов
Центры по контролю и профилактике заболеваний расширили свой список возможных симптомов коронавируса, шаг, который отражает широкую вариативность и непредсказуемость того, как болезнь может влиять на отдельных пациентов.
Вторя наблюдениям врачей, лечивших тысячи пациентов во время пандемии, федеральное агентство здравоохранения изменило свой веб-сайт, указав следующие симптомы в качестве возможных индикаторов Covid-19, инфекции, вызванной коронавирусом:
-
озноб
-
повторяющаяся тряска с ознобом
-
мышечная боль
-
головная боль
-
боль в горле
-
и новая потеря вкуса или запаха.
Ранее он перечислял всего три симптома: лихорадку, кашель и одышку.
The C.D.C. добавил шесть симптомов в начале этого месяца после того, как новые рекомендации были выпущены организацией эпидемиологов общественного здравоохранения, которая отвечает за определение того, какие инфекционные заболевания отслеживаются и сообщаются в агентство. Организация, Совет штатов и территориальных эпидемиологов или C.S.T.E., рекомендовала считать Covid-19 заболеванием, подлежащим регистрации на национальном уровне, и дала рекомендации о том, как следует определять и идентифицировать случаи заболевания.
В рекомендациях группы говорится, что о случаях следует сообщать, если есть положительные лабораторные тесты, но также и при наличии клинических симптомов, соответствующих одному из нескольких пороговых значений. В одну категорию входят люди, у которых кашель, одышка или затрудненное дыхание. Другой включает людей с двумя из следующих симптомов: лихорадка, озноб, дрожь, мышечная боль, головная боль, боль в горле или новое нарушение вкуса и запаха. В рекомендациях говорится, что о случаях заболевания людей в обеих категориях следует сообщать как о вероятных Covid-19, только если нет другого более правдоподобного диагноза.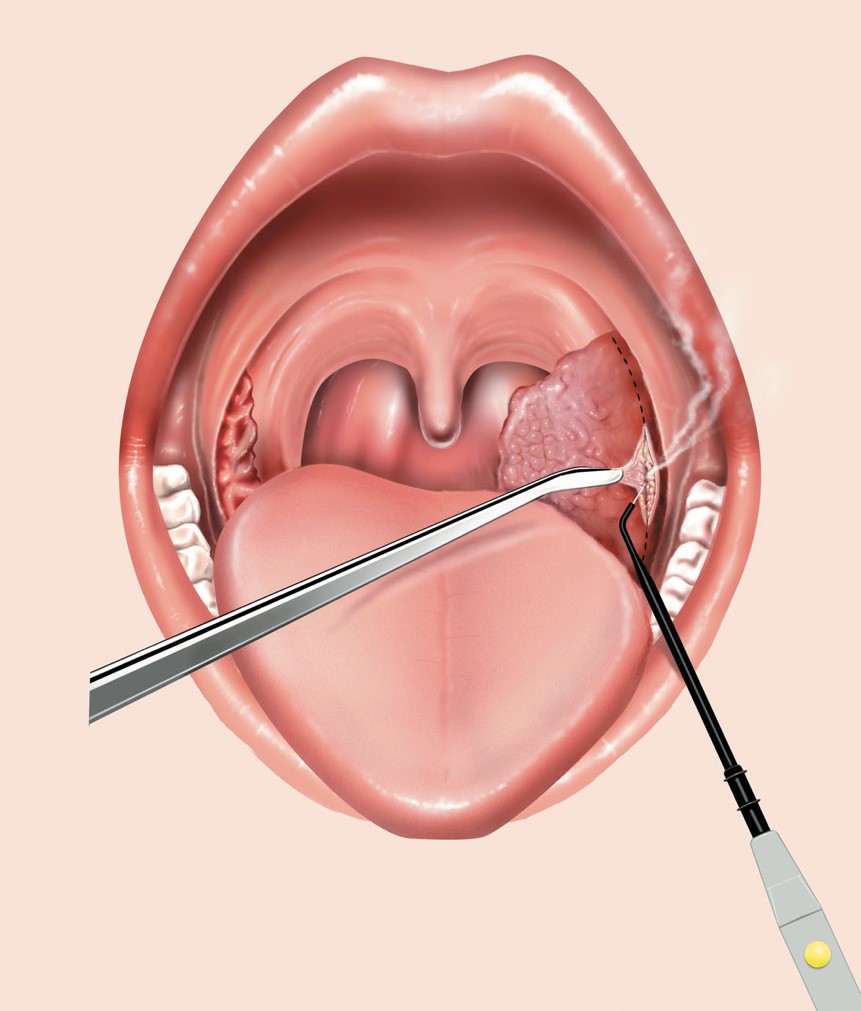
В то время как люди, серьезно заболевшие коронавирусной инфекцией, в основном страдают острым респираторным дистресс-синдромом, другие симптомы, сопровождающие болезнь, могут сильно различаться, сообщают врачи и исследователи.
Оказалось, например, что у многих людей с Covid-19 нет лихорадки или что их лихорадка нарастает и ослабевает, а иногда и сопровождается ознобом.
Одышка может появиться одновременно с другими симптомами или внезапно появиться через неделю или даже через 10 дней после того, как у человека возникли более контролируемые симптомы, такие как кашель и боли.
Некоторые люди сообщают о значительной потере запаха и вкуса, что также может происходить при других респираторных инфекциях.
Пересмотренная версия C.D.C. Список несколько отличается от симптомов, описанных Всемирной организацией здравоохранения на ее сайте. ВОЗ. говорит, что наиболее частыми симптомами являются жар, сухой кашель и усталость. «У некоторых пациентов могут быть боли, заложенность носа, боль в горле или диарея», — сообщает W.H.O. говорит. «Эти симптомы обычно легкие и начинаются постепенно».
Оба агентства рекомендуют людям обращаться за неотложной медицинской помощью, если у них проблемы с дыханием, постоянная боль или давление в груди.C.D.C. также говорится, что следует немедленно обратиться за медицинской помощью, если человек испытывает внезапное замешательство, не может быть возбужден или если его губы или лицо приобретают синеватый оттенок.
Ларингит | NHS inform
Ларингит — воспаление гортани (голосового аппарата). В большинстве случаев состояние проходит без лечения примерно через неделю.
Симптомы ларингита могут начаться внезапно и обычно ухудшаются в течение двух-трех дней. Общие симптомы ларингита включают:
- охриплость
- Сложность речи
- боль в горле
- легкая лихорадка
- раздражающий кашель
- постоянная потребность прочистить горло
Хриплый голос и трудности с речью обычно ухудшаются каждый день, когда вы болеете, и могут длиться до недели после исчезновения других симптомов.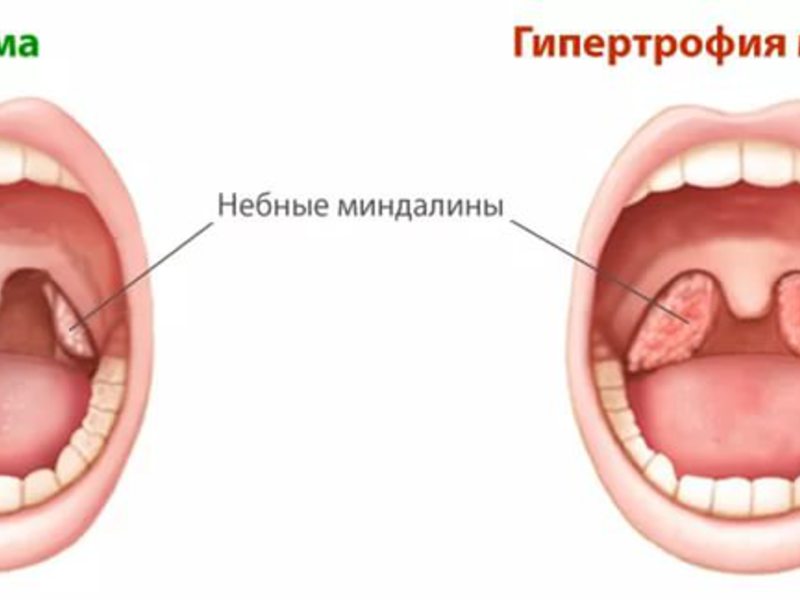
В некоторых случаях гортань может опухать и вызывать затруднения дыхания. Это не характерно для взрослых, но может возникнуть у маленьких детей, у которых дыхательные пути меньше и уже.
Ларингит часто связан с другим заболеванием, таким как простуда, грипп, инфекция горла (фарингит) или тонзиллит, поэтому у вас могут быть и другие симптомы, например:
Когда обращаться за медицинской помощью
Поскольку ларингит часто быстро проходит без лечения, обычно вам нужно обращаться к терапевту только в том случае, если симптомы особенно серьезны или длятся более двух недель.
Вам следует немедленно обратиться за медицинской помощью, если вы или ваш ребенок испытываете затрудненное дыхание.
Если вы обратитесь к своему терапевту, он обсудит с вами возможные причины и направит вас на анализы или к специалисту в больнице.
Подробнее о диагностике ларингита
Почему это происходит
В большинстве случаев ларингит вызывается одной из следующих причин:
- вирусная инфекция, например, простуда или грипп, или
- повреждение гортани — обычно из-за напряжения голоса
В этих случаях большинство симптомов обычно проходят в течение недели.Это называется острым ларингитом.
Иногда ларингит может иметь другие причины, такие как курение, злоупотребление алкоголем или аллергическая реакция, и симптомы могут длиться намного дольше. Это называется хроническим ларингитом.
Подробнее о причинах ларингита
Как лечат ларингит
В большинстве случаев ларингит проходит без лечения в течение недели. Чтобы помочь заживлению голосовых связок, важно не курить, избегать задымленности, пить много жидкости (особенно воды) и стараться как можно больше отдыхать для голоса.
В некоторых случаях возможно лечение основной причины ларингита. Например, если симптомы вызваны аллергической реакцией, вы можете избежать употребления вещества, на которое у вас аллергия, или принять лекарство, чтобы контролировать реакцию вашего организма на это вещество.
