Как вылечить гнойную, фолликулярную или лакунарную ангину?
Как вылечить гнойную, фолликулярную или лакунарную ангину?
Время чтения:
5 минут
Нет времени читать?
Причины
Причиной возникновения ангины являются бактерии, как правило, стрептококки или стафилококки, иногда другие микроорганизмы.
Признаки
— сильная боль в горле, которая может распространяться на уши и область шеи;
— увеличение подчелюстных лимфатических узлов;
— повышение температуры тела до 38,0 градусов и выше;
— чувство слабости и разбитости;
— при фолликулярной ангине — миндалины красные, с круглыми беловато-желтыми точками
— при лакунарной ангине – на миндалинах видны налеты в виде пленочек желтоватого цвета, которые исходят из лакун и располагаются очагами или покрывают всю поверхность.
Возможные осложнения
Ангина — серьёзное заболевание, которое может привести к развитию осложнений.
— паратонзилярный абсцесс — воспаление мягких тканей горла вокруг миндалины. Сопровождается сильной болью в горле, высокой температурой, повышенным слюноотделением, и тризмом — затруднением открывания рта. Кроме того, появляется гнусавость голоса.
— Тяжелые поражения сердца, суставов и почек. Другие заболевания миндалин Очень похоже на ангину протекают некоторые другие заболевания миндалин, причинами которых могут быть вирусы или дрожжеподобные грибки.
— Герпетическая ангина — на задней стенке глотки и миндалинах образуются мелкие пузырьки с прозрачной жидкостью. — Грибковая ангина — заболевание, вызываемое грибками.
— Моноцитарная ангина — заболевание, вызываемое вирусами. При моноцитарной ангине болит не только горло, но и увеличиваются печень, селезенка все лимфоузлы, а в анализе крови можно обнаружить специфические изменения.
При наличии налётов на миндалинах необходимо исключить такое грозное заболевание, как дифтерия. Иногда ангина имеет вторичный характер, возникая при заболеваниях крови.
Диагностика
Если у вас высокая температура, сильно болит горло, вы плохо себя чувствуете, а на небных миндалинах появились какие-то налеты или бело-желтые точки — сразу обращайтесь за помощью к ЛОР-врачу или терапевту! Кроме осмотра лор врача для подтверждения диагноза необходимы дополнительные методы исследования — проведение бактериологического посева с поверхности миндалин (в том числе на дифтерию) и общий анализ крови.
Лечение
— Антибактериальная терапия — все методики лечения бактеральных ангин основаны на применении антибиотиков, при тяжелом течении болезни антибиотики назначаются в виде инъекций. — Обильное витаминизированное питье (теплый чай, морсы) – для снятия интоксикации и более быстрого выведения бактерий из организма. — Антисептические препараты — для местного обеззараживания. — Обязательный постельный режим. Для лечения грибковой, герпетической, моноцитарной и др. видов ангин применяются специфические препараты. Человек, заболевший ангиной, является инфекционно опасным для окружающих. Поэтому необходимо максимально ограничить контакт, особенно с детьми. Внимание! С учетом серьёзности заболевания, высокого риска развития осложнений и необходимости индивидуального подхода к лечению, категорически не рекомендуем заниматься самолечением! При появлении боли в горле сразу обращайтесь к врачу!
Поэтому необходимо максимально ограничить контакт, особенно с детьми. Внимание! С учетом серьёзности заболевания, высокого риска развития осложнений и необходимости индивидуального подхода к лечению, категорически не рекомендуем заниматься самолечением! При появлении боли в горле сразу обращайтесь к врачу!
Оцените, пожалуйста, статью.:
Приём ведут опытные ЛОР врачи
Фундаментальная теоретическая подготовка и большой практический опыт в сочетании с внимательным индивидуальным подходом являются причиной успеха лечения тысяч наших пациентов
Ежедневно 27
ЛОР врачей работают в клинике
В том числе 4
кандидата медицинских наук
Свыше 12 000
успешно проведенных операций
Лебединская Елена Александровна
ЛОР врач, хирург, основатель Клиники ухо, горло, нос
Кандидат медицинских наук
Терво Светлана Олеговна
ЛОР врач, хирург. Главный врач
Главный врачКандидат медицинских наук
Уткина Наталия Павловна
ЛОР врач
Кандидат медицинских наук
Березина Елизавета Сергеевна
ЛОР врач
Синдяев Алексей Викторович
ЛОР врач, хирург. Заведующий клиникой на Г. Звезда, 31а
Шайдурова Валентина Николаевна
ЛОР врач, хирург
Сушков Михаил Германович
ЛОР врач, фониатр, хирург. Заведующий клиникой на К.Цеткин, 9
Долгих Елена Павловна
ЛОР врач
Макарова Людмила Германовна
ЛОР врач, сурдолог, хирург.
Зыкин Олег Владимирович
ЛОР врач, хирург
Гашеева Ирина Валерьевна
ЛОР врач, хирург
Семерикова Наталия Александровна
ЛОР врач, хирург
Кандидат медицинских наук
Зайцев Кирилл Юрьевич
Врач анестезиолог
Анфилатов Андрей Викторович
ЛОР врач, хирург
Головач Светлана Вячеславовна
ЛОР врач
Ворончихина Наталия Валерьевна
Отоневролог, хирург
Кандидат медицинских наук, доцент кафедры ПГМУ
Осадчий Антон Павлович
ЛОР врач, хирург. Заведующий ЛОР отделением
Заведующий ЛОР отделением
Генеральчук Людмила Владимировна
ЛОР врач
Волкова Надежда Геннадьевна
ЛОР врач
Юрков Владислав Сергеевич
ЛОР врач, хирург
Окулова Ольга Викторовна
ЛОР врач
Сушков Михаил Германович
ЛОР врач, фониатр, хирург. Заведующий клиникой на К.Цеткин, 9
Коротаева Владлена Александровна
ЛОР врач
Будьте здоровы!
Запишитесь на прием к врачу!
Введите ваше имя *
Введите ваш телефон *
Выберите ЛОР врача Выберите ЛОР врачаЛебединская Елена АлександровнаУткина Наталья ПавловнаТерво Светлана ОлеговнаКотельникова Юлия ЮрьевнаСиндяев Алексей ВикторовичШайдурова Валентина НиколаевнаВерещагина Лидия ВладимировнаСушков Михаил ГермановичДолгих Елена ПавловнаМакарова Людмила ГермановнаЗыкин Олег ВладимировичМельцева Елена ВладимировнаГашеева Ирина ВалерьевнаСемерикова Наталия АлександровнаЗайцев Кирилл ЮрьевичАнфилатов Андрей ВикторовичСамоловских Лариса ВасильевнаГоловач Светлана ВячеславовнаВорончихина Наталия ВалерьевнаОсадчий Антон ПавловичГенеральчук Людмила ВладимировнаМоргуненко Игорь ДмитриевичКомлик Любовь НиколаевнаВолкова Надежда ГеннадьевнаОстанин Сергей ГригорьевичДесятка Максим ЭдуардовичЮрков Владислав СергеевичОкулова Ольга ВикторовнаКоротаева Владлена АлександровнаДавлятшина Олеся АлексеевнаГилязова Лариса Левоновна
Отправляя данные, я даю согласие на обработку персональных данных * *
Болит горло, больно глотать, на стенке горла какие-то желтые гнойные волдыри, это фарингит? Брызгаю ингалиптом, промываю ротоканом.
Здравствуйте, у меня болит горло уже 4 дня.Миндалины и язык покрыты белым налетом.Я не могу ни есть, ни пить, ни говорить.Каждые 20 минут я полощу…
Добрый день! Посоветуйте, пожалуйста, что делать. У дочери (24 года) с января 2010г. стали резко болеть суставы: плечо, затем палец на ноге,…
Сильно першит горло, ощущения что, что-то там мешает, прямо горит. Есть насморк, но температуры и кашля нет. Что делать?
Добрый вечер. Болело горло, пропал голос, хотя как врач сказал что горло не «красное», все равно тяжело было глотать, был сильный кашель (лающий),…
Срочно нужно лечение, горло болит уже 3 недели, амоксициллин 7 дней помог на 3-4 дня, и все по прежнему. Хотела бы попасть на консультацию при…
Добрый день, я не знаю что уже делать, как и где лечиться. Все дело в том, что в первый раз я заболела ангиной в начале мая, положили в больницу,…
Задать вопрос
Вы можете задать вопрос или посмотреть уже существующие ответы на вопросы пациентов.
Пробки на аденоидах лечение в Москве
От чего образуются пробки в горле
С болью и дискомфортом в горле приходилось сталкиваться каждому человеку не один раз в жизни. Это связано с тем, что банальная простуда сопровождается отёком слизистой глотки в результате чего раздражаются нервные окончания, следствием чего является боль, дискомфорт, першение в горле. В большинстве случаев острый процесс, если иммунитет не снижен, хорошо купируется домашним лечением такими способами, как полосканием горла, обильным питьём. Часто самостоятельное лечение воспалительных заболеваний глотки в домашних условиях не является правильным, поэтому развиваются хронические заболевания глотки, такие как хронический тонзиллит, хронический фарингит, хронический ларингит. В некоторых случаях может беспокоить чувство кома в горле, сухость, неприятный привкус во рту, запах изо рта.
При боли в горле распространено разглядывание полости рта перед зеркалом. При таком разглядывании иногда удаётся заметить гнойные пробки в горле, такие бело жёлтые комочки творожистой консистенции с очень неприятным запахом, которые выходят из отверстий в слизистой боковой стенки глотки.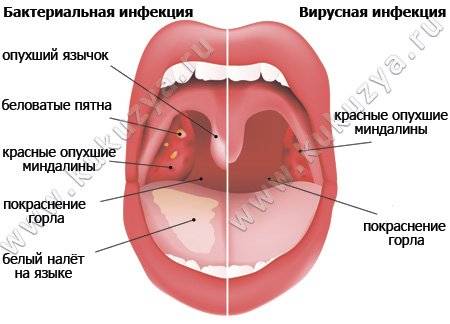 Эти образования называются казеозными пробками (caseus -сыр,творог лат), а выходят они из лакун нёбных миндалин.
Эти образования называются казеозными пробками (caseus -сыр,творог лат), а выходят они из лакун нёбных миндалин.
Если Вы заметили у себя, у ребенка пробки в горле, значит это хронический тонзиллит, заболевание обусловленное хроническим воспалением в нёбных миндалинах. Нёбные миндалины, в простонародье гланды, это скопление лимфоидной ткани, ограниченное от боковой стенки глотки капсулой . Так как нёбные миндалины находятся в мышечных углублениях — миндаликовых нишах, то их размер гораздо больше чем видно при осмотре горла. В полость рта выступает где то только ¼ часть этих образований. Особенность нёбных миндалин в отличие от других миндалин (аденоиды, язычная миндалина, гортанная миндалина) в их анатомическом строение.
Дело в том, что нёбные миндалины (гланды) имеют внутри пустоты крипты, что увеличивает их эпителиальную поверхность (миндалина это лимфоэпителиальный орган). Эти крипты открываются на ротовую поверхность миндалины отверстиями- лакунами. Количество этих лакун вариабильно от одной до десятков. Не все лакуны самостоятельно можно обозреть, так как некоторые могут быть прикрыты дубликатурой передней нёбной дужки, так называемой складкой Гиса, которая может усложнять эвакуацию патологического содержимого.
Количество этих лакун вариабильно от одной до десятков. Не все лакуны самостоятельно можно обозреть, так как некоторые могут быть прикрыты дубликатурой передней нёбной дужки, так называемой складкой Гиса, которая может усложнять эвакуацию патологического содержимого.
Пробки в горле это продукт воспалительного процесса в нёбных миндалинах, гнойные пробки в горле представляют собой десквамированный эпителий, мёртвые лейкоциты, скопление гнилостных микробов. Нёбная миндалина очень рефлексогенная зона имеющая в своей толще множество нервных окончаний, пробки в горле оказывают раздражающее действие на эти окончания что обуславливает ряд жалоб предъявляемыми больными хроническим тонзиллитом.
Учитывая так же богатое кровоснабжение и лимфообращение нёбных миндалин, пробки в горле вызывают интоксикацию всего организма, что проявляется слабостью, сонливостью, нарушением концентрации внимания. Ряд особенностей нёбных миндалин, таких как её большой размер, наличие крипт внутри, её расположение и участие в проталкивании пищевого комка способствует хроническому воспалению. Образование казеозных пробок в нёбных миндалинах довольно часто говорит о развитии хронического тонзиллита и требуют принятия ряда лечебных мер.
Образование казеозных пробок в нёбных миндалинах довольно часто говорит о развитии хронического тонзиллита и требуют принятия ряда лечебных мер.
Почему неправильно самостоятельно лечить пробки в горле?
Как правило, если хронический тонзиллит дошёл до стадии образования пробок в горле, то самостоятельно без помощи врача от них уже не избавиться. С пробками в горле могут быть связаны неприятные ощущения такие как: ком в горле, запах изо рта,болезненные ощущения при глотании, слизь. Многие пытаются убрать пробки самостоятельно, путём надавливания на миндалину пальцем, выковыривают скопления гноя из лакун с помощью обратной стороны ложки, спичкой. Такие способы категорически не приемлемы, так как удаляются поверхностные пробки, а не из глубины миндалины.
Пробки в горле это результат ряда патоморфологических процессов протекающих в нёбной миндалине в следствии хронического воспаления. Помимо пробок в горле, присутствует так же жидкая фракция гноя. Поэтому, что бы избавиться от пробок в горле нужно воздействовать на все важные звенья патогенеза хронического тонзиллита. Вышесказанные самостоятельные способы лечения пробок только усугубляют течение болезни, так как идёт травматизация ткани миндалины, что ещё больше генерализует рубцовый процесс в области лакун в итоге затрудняя эвакуацию гнойных пробок. Ни полоскания, ни какие другие методы самолечения не воздействуют должным образом на паренхиму органа, что приводит в итоге ещё к большей декомпенсации хронического тонзиллита.
Поэтому, что бы избавиться от пробок в горле нужно воздействовать на все важные звенья патогенеза хронического тонзиллита. Вышесказанные самостоятельные способы лечения пробок только усугубляют течение болезни, так как идёт травматизация ткани миндалины, что ещё больше генерализует рубцовый процесс в области лакун в итоге затрудняя эвакуацию гнойных пробок. Ни полоскания, ни какие другие методы самолечения не воздействуют должным образом на паренхиму органа, что приводит в итоге ещё к большей декомпенсации хронического тонзиллита.
Лечение пробок в горле
Пробки и в горле и всегда связанный с ними неприятный запах изо рта настолько может тяготить, что пациент нередко готов на любые меры даже на удаление нёбных миндалин — тонзиллэктомию. Такая решительность в некоторых случаях неприемлема, но дело в том что к любой операции должны быть достаточно серьёзные основания. Часто поторопившись с удалением нёбных миндалин, нарушив анатомию и естественные защитные механизмы глотки, в будущем можно столкнуться с формами хронического фарингита очень тяжело поддающегося лечению и сильно ухудшающего качество жизни. Поэтому если у Вас пробки в горле не торопитесь с удалением миндалин.
Поэтому если у Вас пробки в горле не торопитесь с удалением миндалин.
Лечение пробок в горле
Пробки в горле не являются показанием к тонзиллэктомии по всем канонам оториноларингологии. При правильном подходе лечение гнойных пробок в горле возможно без операции, консервативно. Я успешно применяю эффективный оригинальный метод лечения хронического тонзиллита, состоящий из ряда процедур направленных на все важные звенья патогенеза этой болезни, что позволяет на самом деле избавится от пробок в горле и сохранить нёбные миндалины.
Пробки в горле это результат ряда патоморфологических процессов протекающих в нёбной миндалине в следствии хронического воспаления. Помимо пробок в горле, присутствует так же жидкая фракция гноя. Поэтому, что бы избавиться от пробок в горле нужно воздействовать на все важные звенья патогенеза хронического тонзиллита. Вышесказанные самостоятельные способы лечения пробок только усугубляют течение болезни, так как идёт травматизация ткани миндалины, что ещё больше генерализует рубцовый процесс в области лакун в итоге затрудняя эвакуацию гнойных пробок. Ни полоскания, ни какие другие методы самолечения не воздействуют должным образом на паренхиму органа, что приводит в итоге ещё к большей декомпенсации хронического тонзиллита.
Ни полоскания, ни какие другие методы самолечения не воздействуют должным образом на паренхиму органа, что приводит в итоге ещё к большей декомпенсации хронического тонзиллита.
Видеоотзывы о лечении пробок в горле в нашем центре
Пробки в миндалинах или тонзилолиты: признаки, лечение, последствия
Многие люди, у которых в миндалинах есть пробки, даже не задумываются об их наличии и не подозревают, что в их горле находятся неизвестные им образования. Но действительно ли это проблема? Как обнаружить пробки в миндалинах, почему они образуются и могут ли как-то навредить организму?
Редакция сайта
Теги:
Илья Белов
простуда
гигиена рта
Getty Images
Пробки в миндалинах – белые или желтоватые образования, которые располагаются внутри миндалин.
Не занимайтесь самолечением! В наших статьях мы собираем последние научные данные и мнения авторитетных экспертов в области здоровья. Но помните: поставить диагноз и назначить лечение может только врач.
Почему в миндалинах появляются пробки?
Появление пробок в миндалинах связано с особенностями строения этих органов. Миндалины состоят из лимфоидной ткани, которая образует многочисленные лакуны – углубления. В этих лакунах могут накапливаться отмершие клетки, микробы, слизь. В некоторых случаях со временем содержимое лакун уплотняется и кальцифицируется, образуются те самые пробки. У одних людей появляются крошечные многочисленные образования, у других образуются довольно крупные единичные пробки.
Причины, которые могут увеличивать вероятность образования пробок в миндалинах:
- плохая гигиена ротовой полости;
- большие миндалины;
- хронический насморк;
- хронический тонзиллит.
Можно ли обнаружить гнойные пробки самостоятельно
Даже если пробки имеют довольно большой размер, заметить их самостоятельно практически невозможно. Но есть некоторые симптомы, обратив внимание на которые можно заподозрить их присутствие:
- неприятное дыхание;
- боль в горле;
- проблемы с глотанием;
- ушная боль;
- постоянный кашель;
- увеличенные миндалины;
- желтый или белый налет на миндалинах.
Эти признаки, скорее всего, характерны для крупных пробок, а мелкие, размер которых сопоставим с рисинкой, останутся долго незамеченными и станут случайной находкой во время осмотра у лора.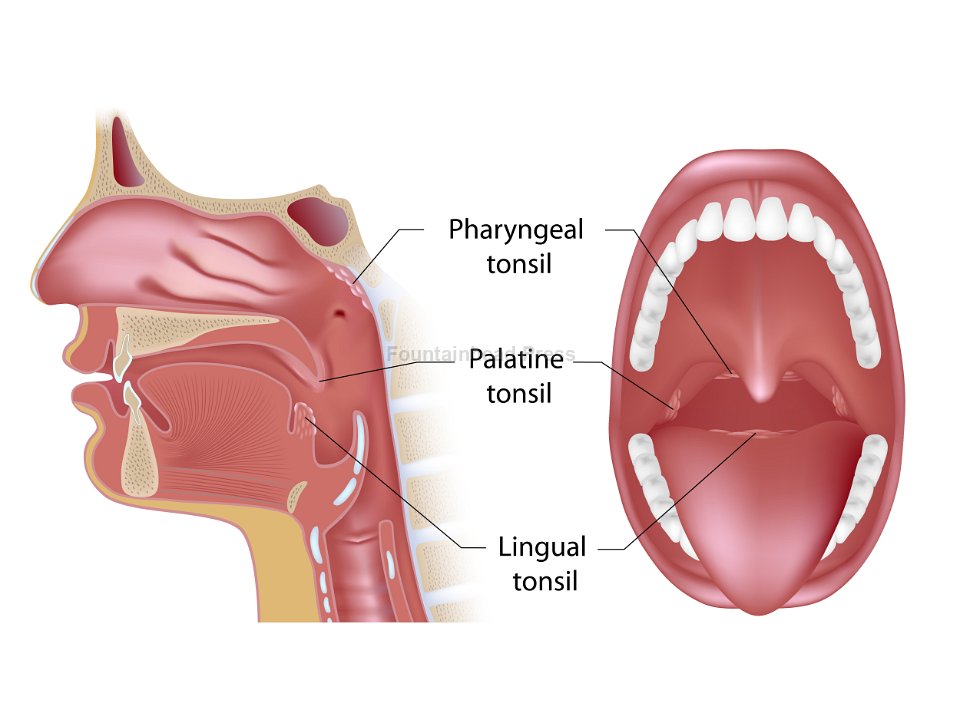
Что можно сделать, чтобы пробки в миндалинах не появлялись?
Если ты хоть раз столкнулась с пробками в миндалинах, то велики шансы, что они будут появляться снова и снова. Есть ли какие-то способы профилактики? Врачи рекомендуют придерживаться следующих правил:
- уделять внимание гигиене ротовой полости и чистить язык;
- полоскать рот;
- пить достаточно чистой воды в течение дня и не допускать обезвоживания.
Как избавиться от пробок в миндалинах?
Большинство пробок безопасны и не доставляют даже дискомфортных ощущений. Однако в некоторых случаях лучше избавиться от них. Способов может быть несколько: можно попробовать избавиться от пробок в миндалинах в домашних условиях или же обратиться к специалисту.
Выполаскивание
Раствори половину чайной ложки соли в стакане теплой воды и полоскай горло несколько раз в день – в некоторых случаях такая процедура способствует удалению пробок и уменьшает неприятный запах.
Выкашливание
Изредка люди обнаруживают крошечные пробки, которые выпадают из миндалин во время кашля. Специально кашлять мы, конечно, тебя не заставляем, но знай, что этот процесс может привести к таким последствиям.
Ручное удаление
Пытаться отковырять пробки из миндалин самостоятельно не рекомендуется – так можно повредить нежные ткани. Самостоятельное удаление может привести к травме, воспалению и кровотечению – проблемам, на устранение которых придется потратить немало времени. Если пробки крупные, то лучше для их удаления обратиться к врачу.
Криптолиз миндалин
Кроме того, врач может предложить разные варианты криптолиза – прижигания – миндалин. Для этого может использоваться лазер или радиоволны.
Удаление миндалин
Тонзиллэктомия для борьбы с пробками в миндалинах используется довольно редко, однако в некоторых случаях врачи действительно идут на удаление миндалин. Этот метод подходит в особо тяжелых случаях, когда все остальные показали свою неэффективность.
Этот метод подходит в особо тяжелых случаях, когда все остальные показали свою неэффективность.
Назначение антибиотиков
В некоторых случаях врачи могут рекомендовать курс антибиотиков – это поможет снизить шансы на бактериальную инфекцию или подавить уже появившуюся. Это не устранит сами пробки и не уберет причину их появления, однако улучшить состояние пациента при дискомфорте это помогает.
Какие могут быть осложнения из-за пробок в миндалинах?
Осложнения встречаются редко, но все же возможны. Одно из самых распространенных – абсцесс, инфекционный процесс, протекающий внутри миндалин. В этом случае важно не только справиться с инфекцией, но и убрать сами пробки.
Пробки в миндалинах – это заразно?
Нет, заразить кого-то пробками в миндалинах нельзя – их нельзя передать при разговоре или поцелуе, а для их возникновения необходимо сочетание ряда факторов в организме конкретного пациента.
Гнойные пробки в миндалинах: лечение, причины, фото
В течение всей жизни у человека неоднократно появляются болезненные ощущения в горле, как будто появились пробки. Такое состояние обуславливается тем, что наряду с появлением обычной простуды начинает отекать и слизистая глотки, на нервных пучках появляется раздражение, горло першит и болит.
Не стоит назначать себе самостоятельно лечение такого рода симптоматики, так как она может выступить в качестве маяков развития ларингита, фарингита, тонзиллита хронического течения. Если обнаружены белые гнойники в миндалинах, лечение должно назначаться только специалистом.
Бактерии, попадающие в организм, сразу найдут отражение на том, как выглядят миндалины, а позднее они начинают увеличиваться и воспаляться. Почему образуются пробки в миндалинах? Как избавиться от них?
Причины появления гнойников на миндалинах
Преимущественно миндалины воспаляются из-за:
- Ангины.
- Гипертрофии миндалин неба и носоглотки.
Миндалины являются участками ткани лимфоузлов, находящейся в носоглоточной и ротовой полости. В этом участке находится достаточно большое количество клеток защиты иммунной системы, поэтому миндалины, находящиеся в доступном участке для различного рода бактерий, выступают в роли первого механического механизма защиты. Весьма сложным является определение всей значимости миндалин для человеческого организма. Именно при их помощи блокируются и разрушаются вредоносные микробы, которые могут попасть в организм из внешней среды. Также миндалинами выполняется поддержка защиты иммунной системы.
В случае заболевания, повторяющимся повторно с периодами ремиссии и обострений, преимущественно на миндалинах начинает образовываться белый налет. Так, белые пробки на миндалинах на фото у ребенка начали развиваться наряду с общим недомоганием и болезненными ощущениями в полости горла.
Вид гнойников на миндалинах у ребенкаКроме того, набухание гнойников на миндалинах может быть вызвано из-за протекания серьезнейшего заболевания – тонзиллита.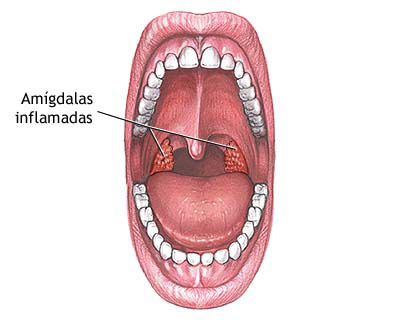 Стоит помнить и о системе дыхания, тоже нередко выступающая в роли причины появления гнойников.
Стоит помнить и о системе дыхания, тоже нередко выступающая в роли причины появления гнойников.
Официальные методики лечения гнойников на миндалинах
Прежде чем понять то, как лечить пробки на миндалинах, причины которых представлены в виде различных патологических процессов, стоит уяснить, что терапия заключается в проведении небольшой операции или выдавливания гноя. Это обуславливается тем, что такое состояние является абцессом, преимущественно имеющим закрытую характеристику, то есть гною нет выхода наружу, а он просто скапливается внутри.
На фото белый гной на миндалинах, лечение которого должно начинаться сразу после их обнаружения, так как из-за долгого скапливания возможно перекрытие доставки воздуха в легкие, что действительно может угрожать жизни большого.
Белые гнойники на миндалинахВажным аспектом является то, что удаление пробок из миндалин в домашних условиях запрещено, так как это несет собой весьма большой риск для человека. Поэтому стоит обратиться за квалифицированной медицинской помощью.
Чтобы удалить пробки используется простой скальпель для проведения хирургической операции. После такой несложной операции, у пациента освобождается дыхательный проход и удаляется гной, негативно воздействующий на нервную систему.
Хирургическое удаление гнойников в миндалинахЕсли при заболевании образуется налет беловатого цвета, не являющийся пробкой, а представленный в виде простого скопления лейкоцитов. Для лечения достаточно от 4 до 7 раз полоскать горло солевым раствором, при этом он не должен быть слишком насыщен. Если добавить к раствору несколько капелек йода и питьевую соду, то можно предупредить набухание пробок.
Пробки представлены в виде беловатых новообразований твердых на ощупь , которые располагаются в лакунах. В редком случае, когда образуется жидкий гной в миндалинах, лечение не предусматривается, так как такое состояние может пройти само, однако, процесс воспаления продолжается. Если систематически повторяется заболевание, то гнойники разрастаются и болезнь прогрессирует. При таком раскладе стоит сразу же обследоваться у специалиста.
При таком раскладе стоит сразу же обследоваться у специалиста.
В таком случае применяется следующая тактика лечения:
- Назначается прохождение обследования. В основном нужно будет сдать анализы крови, мочи и мазка из горла. После изучения результатов обследования, специалистом может быть назначен антибиотический курс и промывание лакун. Для этого применяются специализированные инструменты или простой шприц.С их помощью убираются гнойники из миндалин, а затем вводится препарат с антибактериальным воздействием.
- Прежде чем делать промывание миндалин выдавливается гной. Для этого специалист аккуратно оказывает давление на миндалины при помощи зубной щетки или другого инструмента, кончик которого обмотан несколькими марлевыми слоями и опущен в фурацилиновый раствор.
- Стоит обеспечить витаминный комплекс, помогающий поддержать иммунитет. Нужно пройти профессиональное консультирование с врачом-иммунологом. Если имеются отклонения в нормальном функционировании организма, то стоит пройти полное обследование.

- Важным аспектом является точное следование всем врачебным рекомендациям. Если процесс промывания был проведен успешно, то повторное появление пробок вряд ли будет, а заболевание может появиться только спустя год.
- Если имеется тонзиллит в хронической форме, то стоит обследоваться не реже двух раз за год, а то и чаще.
- Чтобы предупредить набухание гнойников, рекомендовано применение морской воды.
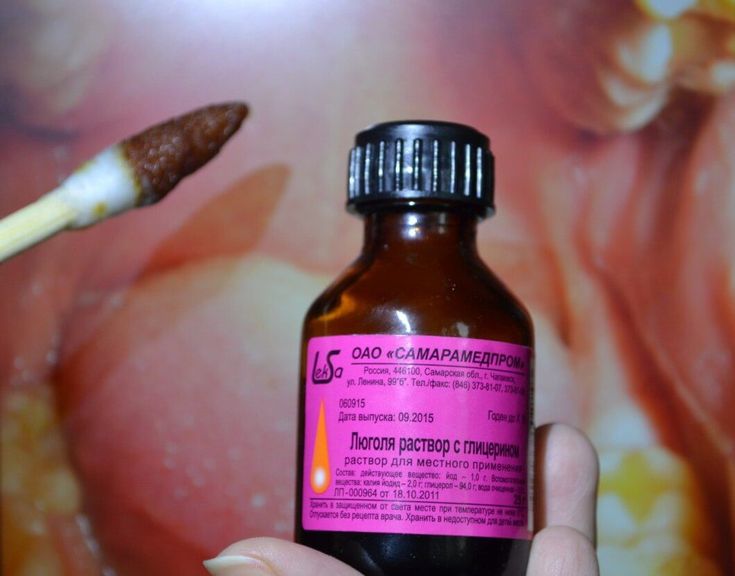
Лечение народными средствами
После того как были удалены гнойные пробки в миндалинах, лечение в домашних условиях продолжается. Так, нужно промывать горло чаем из лекарственного травяного сбора. В сбор могут входить: ромашка, хвоя, эвкалипт и зверобой. Отвар стоит применять только комнатной температуры. Одно полоскание предполагает использование меньше чем, литра настоя. Каждый процесс полоскания продолжается не меньше 15 секунд.
Народные средства леченияСразу после промывательной процедуры рассасывается одна таблетка стрептоцида либо таблетка растирается, разводится в воде, и этим раствором смазываются миндалины. На сегодняшний день в фармацевтической продаже имеется большой ассортимент антисептических средств, однако, перед тем, как вводить их в лечение, стоит получить одобрение от лечащего врача.
На сегодняшний день в фармацевтической продаже имеется большой ассортимент антисептических средств, однако, перед тем, как вводить их в лечение, стоит получить одобрение от лечащего врача.
Кроме того несколько раз в сутки делаются ингаляции при помощи травяного отвара, о котором говорилось выше. Лучшим вариантом является ингаляции паром отвара. Стоит отметить, что после такой процедуры запрещается пить, есть и разговаривать в течение 10 минут.
Такое народное лечение гнойников проводится ежедневно на протяжении недели.
типы, причины возникновения, симптомы, лечение заболевания
- Лакунарная ангина
- Симптомы и возможные осложнения
- Диагностика лакунарной ангины
- Лечение
- Фолликулярная ангина
- Как можно заразиться фолликулярной ангиной
- Симптомы
- Осложнения фолликулярной ангины
- Диагностика
- Лечение
- Можно ли избежать гнойной ангины
Основное отличие между тонзиллитом и ангиной — это возбудитель.
У тонзиллита бактериальный, у ангины — возбудителем является вирус.
Ангиной называют воспалительный процесс в тканях одной или нескольких миндалин глоточного кольца. Чаще всего болезнь поражает небные миндалины, реже – носоглоточную, гортанную и язычную миндалины.
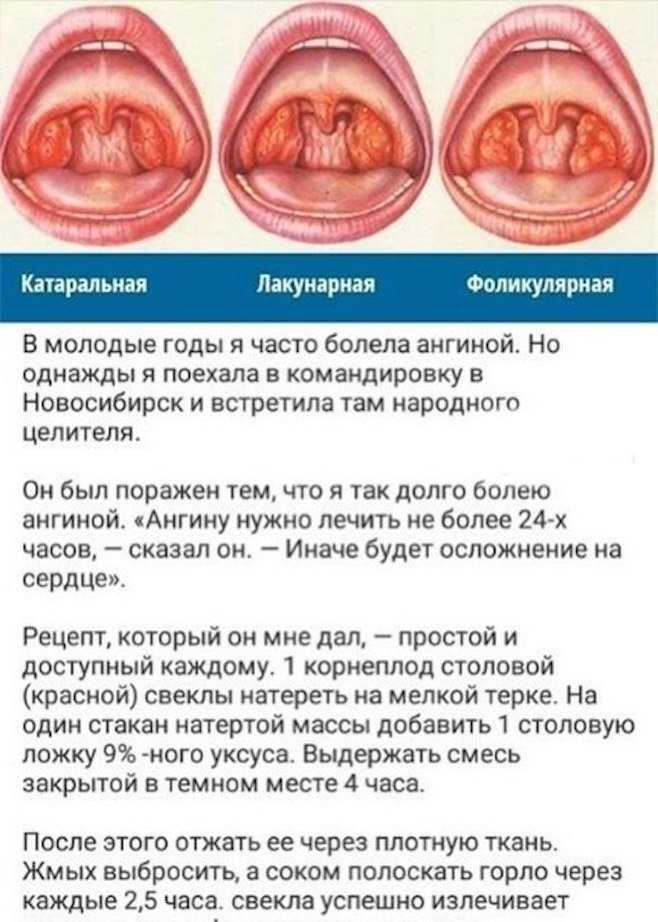
Существует несколько форм ангины, которые отличаются по характеру и течению. Из них две разновидности попадают под определение «гнойная ангина»:
- лакунарная;
- фолликулярная.
В обоих случаях патология сопровождается нагноением, которое образует налет на миндалинах, и выделением экссудата. По сравнению с катаральной ангиной, для которой характерны умеренные признаки воспаления, любая форма гнойной ангины протекает тяжелее. Пациент испытывает ярко выраженные признаки интоксикации: слабость, головную боль, боль в мышцах. Температура при гнойной ангине повышается до 39-40 С°, растет риск осложнений.
Лакунарная ангина
Патология характеризуется поражением лакун миндалин.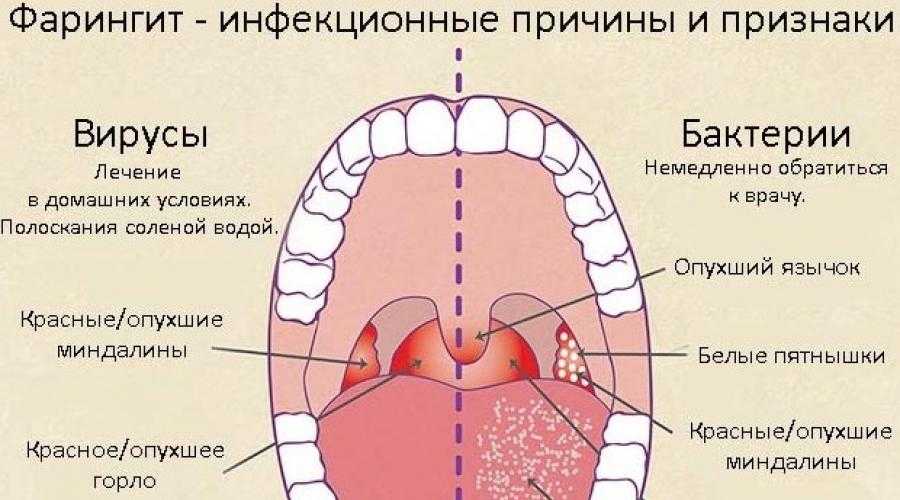 Далее гнойно-воспалительный процесс переходит на их поверхность. В зарубежных источниках это заболеванием называется «тонзиллофарингит», так как в процесс вовлекается задняя стенка глотки.
Далее гнойно-воспалительный процесс переходит на их поверхность. В зарубежных источниках это заболеванием называется «тонзиллофарингит», так как в процесс вовлекается задняя стенка глотки.
Лакунарной ангиной болеют взрослые и дети. Это острое инфекционное заболевание, которое может быть вызвано бактериями и вирусами. У детей дошкольного возраста возбудителем чаще всего являются аденовирусы. У подростков и взрослых – стрептококки, стафилококки и другие бактерии.
Возбудители заболевания попадают в организм через дыхательные пути. Заразиться ангиной можно от другого человека через предметы гигиены, посуду. При снижении иммунитета патогенные микробы приводят к развитию воспалительного процесса в лакунах. Из-за распространения бактерий с кровью могут воспаляться внутренние органы: сердце, почки, суставы.
Симптомы и возможные осложнения
Заболевание начинается с повышения температуры тела, головной боли, болей в костях. На 2-3 день появляется боль в горле, которая усиливается при сглатывании слюны и приеме пищи.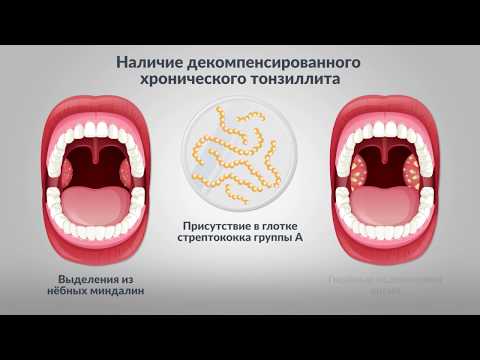 При осмотре миндалин можно заметить покраснение и отек тканей. Поверхность слизистой покрывается пленками, под которыми находятся островки с гнойным содержимым. У пациента меняется голос, появляются хрипота и гнусавость. Также возникает неприятный запах из ротовой полости.
При осмотре миндалин можно заметить покраснение и отек тканей. Поверхность слизистой покрывается пленками, под которыми находятся островки с гнойным содержимым. У пациента меняется голос, появляются хрипота и гнусавость. Также возникает неприятный запах из ротовой полости.
При осмотре обнаруживается увеличение шейных и углочелюстных лимфоузлов. При повороте головы, открывании рта пациент испытывает неприятные ощущения.
Лакунарная ангина у детей протекает тяжело. Из-за высокой температуры и болезненности ребенок становится беспокойным, отказывается от еды, плохо засыпает. Болезнь сопровождается тошнотой и рвотой, расстройством пищеварения, диареей, сильными головными болями. В особо тяжелых случаях могут быть обмороки.
Лакунарная ангина чревата серьезными осложнениями. Воспаление может привести к абсцессу, распространиться на околоносовые пазухи и среднее ухо. Частые ангины приводят к хроническому тонзиллиту, который характеризуется постоянным воспалением тканей глотки и частыми обострениями.
У пациентов со сниженным иммунитетом и тяжелыми заболеваниями недолеченная лакунарная ангина может вызвать:
- миокардит и эндокардит – инфекционные поражения сердечной мышцы;
- полиартрит – воспаление суставов;
- гломерулонефрит – воспаление почек.
Диагностика лакунарной ангины
При симптомах лакунарной ангины необходимо обратиться к ЛОР-врачу. Для постановки диагноза врач осматривает горло, берет мазок для лабораторного анализа. Пациенту назначаются общие анализы крови и мочи, биохимия. При признаках осложнения со стороны других органов и систем может потребоваться консультация нефролога, инфекциониста, ревматолога.
Лечение
Пациенты с тяжелой формой лакунарной ангины нуждаются в госпитализации. Всем остальным предписан постельный режим.
Основная роль в терапии заболевания принадлежит антибактериальным и противовирусным препаратам. В зависимости от результатов исследования мазка из зева и миндалин врач подбирает определенный препарат и его дозировку. Как правило, для лечения бактериальной инфекции применяют антибиотики из группы пенициллинов, цефалоспорины. Если болезнь вызвана вирусом, то назначают ацикловир или другие противовирусные препараты.
Как правило, для лечения бактериальной инфекции применяют антибиотики из группы пенициллинов, цефалоспорины. Если болезнь вызвана вирусом, то назначают ацикловир или другие противовирусные препараты.
Для уменьшения негативных симптомов заболевания и поддержания организма применяют НПВС, витамины, иммуностимуляторы. При осложнениях могут потребоваться препараты для лечения сердечно-сосудистых заболеваний, для нормализации пищеварения и другие.
В период болезни следует регулярно полоскать горло растворами с добавлением антисептиков, отварами лекарственных трав. Важно употреблять достаточное количество жидкости: теплый морс, чай. Еда и питье не должны быть слишком горячими или холодными.
При правильном лечение выздоровление наступает в течение одной-двух недель.
Хирургическое лечение лакунарной ангины требуется в случае абсцесса. Во время операции гнойный очаг вскрывается, удаляются пораженные ткани.
Фолликулярная ангина
Болезнь получила такое название в связи с тем, что при поражении миндалин в первую очередь затрагиваются фолликулы паренхимы. Возбудителями фолликулярной ангины могут являться:
Возбудителями фолликулярной ангины могут являться:
- Стрептококки — вызывают до 85% всех случаев фолликулярной ангины. Часто такая форма встречается у подростков и взрослых. Воспаление миндалин, вызванной стрептококковой инфекцией, может приводить к осложнениям со стороны внутренних органов.
- Стафилококки, гемофильная палочка, пневмококки.
- Аденовирусы, вирус простого герпеса, цитомегаловирус, вирусы кори и скарлатины.
- В редких случаях возбудителем выступают грибы и микоплазмы.
Как можно заразиться фолликулярной ангиной
Риск заразиться повышается при контактах с пациентами, которые больны ангиной. Вместе с воздухом возбудитель от больного человека, в том числе и бессимптомного пациента, проникает в дыхательные пути здоровых людей.
Заражение может произойти при совместном приеме пищи через посуду, предметы обихода, на которых сохранились болезнетворные микробы.
Следует знать, что болезнь проявится только в случае снижения иммунитета. Риск заразиться ангиной повышается при переохлаждении, наличии хронических заболеваний верхних дыхательных путей. Если человек съел много мороженого или пил ледяные напитки, ангина появляется не от них, а от снижения иммунитета на фоне переохлаждения. Ослабленная иммунная система не может справиться с патогеном, и начинается воспаление в миндалинах.
Риск заразиться ангиной повышается при переохлаждении, наличии хронических заболеваний верхних дыхательных путей. Если человек съел много мороженого или пил ледяные напитки, ангина появляется не от них, а от снижения иммунитета на фоне переохлаждения. Ослабленная иммунная система не может справиться с патогеном, и начинается воспаление в миндалинах.
Симптомы
Признаки фолликулярной ангины схожи с симптомами лакунарной. У пациента поднимается температура до 38-40 C°. Это приводит к слабости, болям в теле, потере аппетита. Через некоторое время начинает болеть горло, наблюдается увеличение лимфоузлов на шее и под челюстью.
При осмотре горла можно обнаружить, что миндалины распухли, а сквозь эпителий просвечивают фолликулы, наполненные гноем.
У детей дошкольного и младшего школьного возраста гнойная ангина вызывает нарушение функций со стороны пищеварительного тракта. У ребенка болит живот, стул становится жидким, появляются тошнота и рвота.
В тяжелых случаях инфекция поражает мозговые оболочки. Это приводит к сильным головным болям, судорогам, потере сознания.
Маленькие дети становятся капризными и беспокойными, отказываются от пищи, плохо засыпают.
Немаловажным является то, что боли в горле при гнойной ангине необязательно появляются в первые сутки. У некоторых людей это происходит только на третий день после возникновения признаков заболевания.
Осложнения фолликулярной ангины
Отсутствие лечения приводит к опасным для жизни осложнениям. Одно из них – заглоточный абсцесс, который сопровождается появлением гнойника, сложностью с глотанием, повышением температуры тела. Для устранения абсцесса требуется хирургическое вмешательство.
Фолликулярная ангина бактериальной природы может приводить к миокардиту. Это воспаление в тканях миокарда, при котором начинает болеть сердце, нарушается его работа, появляется одышка.
При осложнениях на суставы развивается полиартрит. У пациента появляются боли в конечностях, ухудшается подвижность.
У пациента появляются боли в конечностях, ухудшается подвижность.
Фолликулярная ангина может вызвать почечную недостаточность на фоне воспаления почек. Оно характеризуется уменьшением объема выделения мочи, появлением отеков, повышением давления.
При переходе ангины в хроническую форму ее признаки менее выраженные, чем при остром воспалении, однако пациент постоянно ощущает дискомфорт в горле.
Диагностика
При симптомах фолликулярной ангины нужно обратиться к ЛОР-врачу. Если болезнь уже дала осложнения, потребуется обследование у кардиолога, нефролога, ревматолога.
Основной метод постановки диагноза – фарингоскопия. Врач оценивает состояние миндалин и зева, берет мазок из слизистой глотки. Это очень важная процедура, благодаря которой можно с точностью определить возбудителя заболевания и подобрать адекватное лечение.
Для оценки общего состояния организма назначаются анализы крови и мочи.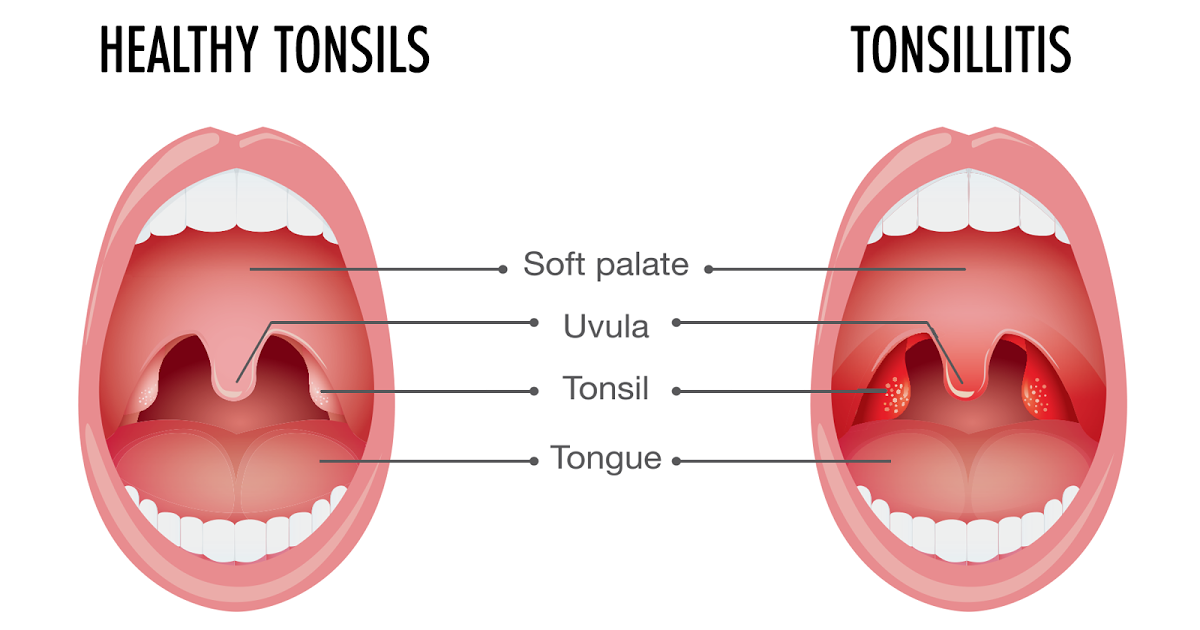 Как правило, при фолликулярной ангине отмечается увеличение количества лейкоцитов, повышение СОЭ. Если болезнь вызвана вирусом, наблюдается небольшая лейкопения.
Как правило, при фолликулярной ангине отмечается увеличение количества лейкоцитов, повышение СОЭ. Если болезнь вызвана вирусом, наблюдается небольшая лейкопения.
Лечение
Больным фолликулярной ангиной показан постельный режим. Обязательно необходимо теплое питье. Во время болезни стоит отказаться от продуктов с обилием соли, пряностей, тяжелой пищи.
Врач назначает препараты, которые направлены на устранение возбудителя. Важно принимать их согласно предписанию, чтобы избежать осложнений. При бактериальных инфекциях назначают антибиотики, при вирусных – противовирусные средства, при грибковых – противогрибковые.
Если болезнь повлияла на сердце или почки, дополнительно назначают препараты для нормализации функций этих органов.
Для уменьшения симптомов болезни используют нестероидные противовоспалительные препараты, витамины, средства для укрепления иммунитета. Отвары лекарственных трав и антисептические растворы используют для полоскания горла и уменьшения воспаления. После завершения острой фазы гнойной ангины можно дополнить лечение физиотерапевтическими процедурами.
После завершения острой фазы гнойной ангины можно дополнить лечение физиотерапевтическими процедурами.
Можно ли избежать гнойной ангины
Для снижения рисков заболевания нужно уделить внимание укреплению организма, повышению иммунитета. При неблагоприятной эпидемиологической обстановке стоит избегать посещения многолюдных мест, контактов с заболевшими простудой людьми. Дополнительную защиту от инфекции обеспечит ношение медицинской маски.
Stomatidine
Stomatidine- Виды тонзиллита
- Факторы риска
- Тонзиллит: симптомы
- Диагностика
- Лечение тонзиллита
- Профилактика болезни
Тонзиллит – это вызванное бактериальной/вирусной инфекцией заболевание, поражающее, в большинстве случаев, небные миндалины. Их ткань – физический барьер для вирусов и бактерий, проникающих в организм через дыхательные пути. Поэтому дискомфорт и боль в горле – не единственная проблема, с которой сталкивается больной тонзиллитом. Длительный инфекционный процесс в миндалинах может спровоцировать ряд осложнений, таких как полиартрит, пиелонефрит, аутоиммунные патологии.
Их ткань – физический барьер для вирусов и бактерий, проникающих в организм через дыхательные пути. Поэтому дискомфорт и боль в горле – не единственная проблема, с которой сталкивается больной тонзиллитом. Длительный инфекционный процесс в миндалинах может спровоцировать ряд осложнений, таких как полиартрит, пиелонефрит, аутоиммунные патологии.
ВАЖНО! Патогены проникают в организм через пищу и грязные руки, передаются воздушно-капельным путем. Вероятность подхватить инфекцию от человека, больного острым видом заболевания, очень высока, – тонзиллит заразен.
Виды тонзиллита
Заболевание может проявиться в одной из двух форм: острой либо хронической.
Острый тонзиллит известен каждому – это привычная нам ангина. Процесс проявляется в виде острого воспаления лимфатической ткани глотки, чаще – миндалин нёба. Возбудителем заболевания, в большинстве случаев, является стрептококк группы А, реже вирусы и прочие кокки.
Специалисты отмечают, что зачастую острая форма – это ничто иное, нежели обострение хронического тонзиллита. Второй, в свою очередь, является следствием недолеченной острой болезни.
Второй, в свою очередь, является следствием недолеченной острой болезни.
Длительное воспаление миндалин, которое развивается вследствие перенесенных ранее заболеваний, вызывает хронизацию. Зачастую процесс затрагивает слизистую зева.
Проявляется хроническая разновидность инфекции в двух формах: простой и токсико-аллергической. Для первой характерны боль в горле, небольшое повышение температуры. Если к ним присоединяются такие явления, как высокая температура тела, лимфаденит шеи, проблемы в работе сердца, это говорит о токсико-аллергической форме.
Условно хроническое воспаление миндалин имеет 2 стадии:
• Компенсированная – очаг инфекции находится в «спящем» состоянии. В этом случае отсутствует негативная реакция со стороны тела. Миндалины стабильно осуществляют свою основную функцию – барьерную.
• Декомпенсированная – больного часто беспокоит ангина, инфекция распространяется не только на миндалины и горло, но также затрагивает уши, пазухи носа, почки, сердце.
Причины тонзиллита хронического типа довольно многочисленны. Среди основных выделяют: частые ангины, недолеченный острый тонзиллит, стоматологические проблемы (даже кариес), воспалительные процессы носовых ходов и пр.
Среди основных выделяют: частые ангины, недолеченный острый тонзиллит, стоматологические проблемы (даже кариес), воспалительные процессы носовых ходов и пр.
Факторы риска
Существует ряд факторов, предшествующих развитию такого заболевания, как хронический тонзиллит, лечение которого куда сложнее, чем профилактика:
• генетическая предрасположенность
• некачественное, неправильное или однообразное питание, когда организм недополучает необходимые минералы и витамины
• переохлаждение (регулярное либо очень сильное), резкие перепады температуры окружающей среды
• длительное эмоциональное перенапряжение, психическое истощение
• неподходящие условия проживания (загазованность, наличие в воздухе вредных веществ, плохое отопление)
• вредные привычки (курение, употребление алкоголя)
Тонзиллит: симптомы
Признаки тонзиллита варьируются в зависимости от того, какая форма болезни проявилась в организме. Для острой характерны следующие симптомы:
• увеличение размеров и воспаление миндалин
• повышение температуры (до 40℃)
• увеличение шейных лимфоузлов
• частые головные боли
• слабость
• боль в горле, затрудненное глотание
• гнойные пробки на миндалинах
Симптомы тонзиллита хронического типа несколько другие:
• боль при глотании
• сухость и першение в горле
• сниженная работоспособность
• кашель
• небольшое повышение температуры (субфебрильная), проявляющееся периодически
• запах изо рта
• сниженный аппетит
• бессонница либо ухудшение сна
• воспалённость лимфоузлов шеи
При таком заболевании, как хронический тонзиллит, симптомы всегда являются первичными. Если ангина классифицируется как вторичный признак, это свидетельствует о болезни крови.
Если ангина классифицируется как вторичный признак, это свидетельствует о болезни крови.
Диагностика
Лечение хронического тонзиллита, впрочем, как и острого, подразумевает грамотную предварительную диагностику. Она поможет не только правильно определить форму инфекционного заболевания, но и обнаружить возможные осложнения.
Специалист осуществляет осмотр миндалин: отмечает воспаление желез, а при пальпации лимфоузлов выявляет их болезненность и увеличение в размерах.
После сбора анамнеза и осмотра, больной направляется на ряд анализов, исследований:
• Общий анализ крови – позволяет выявить лейкоцитоз, увеличенное СОЭ
• Биохимия крови – поможет определить состояние миндалин и оценить работоспособность желез
• Мазок из горла – определит возбудителя инфекции и его сопротивляемость противоинфекционным препаратам
• ЭКГ – покажет, насколько инфекция затронула главный кровеносный орган
Лечение тонзиллита
Традиционная медицина применяет несколько эффективных способов борьбы с инфекцией. Итак, как лечить хронический тонзиллит?
Итак, как лечить хронический тонзиллит?
Прием медикаментов, использование растворов
В случае, если болезнь не дала осложнений, актуально применение местного лечения, подразумевающего комплекс из нескольких процедур:
• Обезболивание воспаленного участка ткани
• Удаление патогенных микробов – антисептическая обработка
• Восстановление ткани желез, устранение очага воспаления
• Воздействие на первопричину болезни – противовирусные средства и антибиотики при тонзиллите считаются основными методами лечения инфекции
• Механическая очистка ткани от патогенных ферментов
• Восстановление поверхности эпителия.
Стоматидин® – идеальное решение для лечения тонзиллита любой формы. Препарат действует комплексно, обеспечивая длительный противовоспалительный, антибактериальный и противогрибковый эффект (сохраняет активную концентрацию практически до 8-10 часов, а в отдельных случаях и на более длительный период – до 65 часов).
В отличие от большинства антисептиков, антибиотиков и противовирусных средств, которые зачастую обладают токсическим или аллергическим действием, Стоматидин® поможет избавиться от неприятных симптомов и исключит негативное влияние на организм.
Многие наслышаны об эффективности использования различных растворов при простудных заболеваниях, но чем же полоскать горло при тонзиллите? Необходимо использовать вяжущие, антисептические, антибактериальные средства. Стоматидин® сочетает в себе все перечисленное: благодаря эффективно действующему активному компоненту в составе, он может использоваться в качестве основного средства для лечения тонзиллита.
Физиотерапия
Физиотерапевтические процедуры применяются исключительно в составе комплексной лечебной терапии. Для борьбы с инфекцией используют УФ-облучение (санацию) области миндалин, глотки, прогревание горла, а также лазерную терапию, чтобы уменьшить отечность желез, снизить выраженность очага воспаления.
Хирургическая операция
Столь радикальная лечебная мера предусмотрена в исключительных случаях, поскольку миндалины – это важный орган иммунной системы. Удаление этих желез целесообразно лишь при отсутствии должной реакции организма на воздействие консервативными методами терапии.
Показания для операции:
• сильный отек и разрастание органа, провоцирующие серьезные нарушения дыхательной и глотательной функции
• выраженная токсико-аллергическая форма болезни
• абсцессы в миндальных тканях
• прогрессирование хронической болезни на фоне регулярных курсов лечения
• частые обострения (5 и более в год)
• развитие осложнений (ревмокардит, ревматическая лихорадка)
Чтобы правильно определить, как лечить тонзиллит, специалист выясняет природу воспалительного процесса, его форму, тип ангины.
Профилактика болезни
Предупреждение болезни – всегда более приемлемый и безопасный вариант, нежели борьба с ее проявлениями. Именно поэтому профилактика тонзиллита должна быть комплексной и регулярной. Достаточно помнить несколько простых правил, чтобы сохранить здоровье ваших миндалин:
• Соблюдайте правила гигиены: следите за чистотой рук, ротовой полости и носа, употребляйте мытые продукты.
• Питайтесь сбалансировано: при получении необходимых микроэлементов и витаминов организм более эффективно борется с патогенами. Употребляйте больше овощей, фруктов, злаков, бобовых, включите в рацион морскую рыбу, красное мясо, сухофрукты. Исключите жирную, соленую пищу, вредные полуфабрикаты и алкоголь.
Употребляйте больше овощей, фруктов, злаков, бобовых, включите в рацион морскую рыбу, красное мясо, сухофрукты. Исключите жирную, соленую пищу, вредные полуфабрикаты и алкоголь.
• Закаляйте организм – главное, делать это правильно и в умеренных количествах. Отлично подойдут ножные ванны с водным контрастом, растирание горла прохладным полотенцем, полоскание прохладной водой.
• Очищайте воздух в доме: не забывайте о регулярной влажной уборке. Почаще проветривайте, регулярно увлажняйте воздух.
• Не злоупотребляйте каплями для носа во время лечения насморка – это может быть чревато пересыханием слизистой, что сделает ее более восприимчивой к воздействию бактерий.
• Поддерживайте иммунитет: в преддверии осенне-зимнего периода обязательно принимайте препараты для стимуляции защитных сил организма.
• Сведите к минимуму общение с носителями инфекции.
Если вы заподозрили у себя хронический тонзиллит, как лечить заболевание подробно расскажет квалифицированный специалист. Не занимайтесь терапией на дому.
Не занимайтесь терапией на дому.
Инструкция
Читайте также:
самолечение может навредить вашему здоровью
Для реализации основных услуг и функций нашего сайта, а также для сбора данных о том, как посетители взаимодействуют с нашими сайтом, продуктами и услугами, мы применяем различные инструменты, включая файлы cookie. Нажимая «Принять», вы соглашаетесь с использованием нами таких инструментов для рекламы, аналитики и организации поддержки. Читать больше Принять
Причины, симптомы, лечение и профилактика
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Язвы в горле — это открытые язвы в горле. Язвы также могут образовываться в пищеводе — трубке, соединяющей горло с желудком — и на голосовых связках. Вы можете получить язву, когда травма или болезнь вызывают разрыв слизистой оболочки горла или когда слизистая оболочка разрывается и не заживает.
Раны в горле могут стать красными и опухшими. Они могут мешать вам есть и говорить.
Язвы в горле могут быть вызваны:
- химиотерапией и лучевой терапией рака
- инфекцией дрожжами, бактериями или вирусами
- раком ротоглотки, т. герпетическая ангина, вирусное заболевание у детей, вызывающее образование язв во рту и задней стенке горла
- Синдром Бехчета, состояние, вызывающее воспаление кожи, слизистой оболочки полости рта и других частей тела
Язвы пищевода могут возникать в результате: из желудка в пищевод на регулярной основе
У вас могут быть эти симптомы наряду с язвами в горле. Если это так, обратитесь к врачу.
Если это так, обратитесь к врачу.
- Горниц во рту
- Проблемы по глотанию
- Белые или красные пятна в горле
- Лихорадка
- Боли во рту или горле
- Комки на шее
- Bad Breathing
- Проблемы с вашим JAW
- Проблемы с вашим JAW
- БЕСПЛАТНЫ. боль в груди
Какое лечение назначит врач, зависит от причины язвы в горле. Ваше лечение может включать:
- антибиотики или противогрибковые препараты, назначенные врачом для лечения бактериальной или дрожжевой инфекции
- болеутоляющие средства, такие как ацетаминофен (тайленол) для облегчения дискомфорта при язвах
- лечебные полоскания для облегчения боли и заживления
или ингибиторы протонной помпы (безрецептурные или рецептурные) для нейтрализации желудочной кислоты или уменьшения количества кислоты, вырабатываемой желудком
Язвы голосовых связок лечат:
- голосовым отдыхом
- голосовой терапией
- лечением ГЭРБ
- хирургическим вмешательством, если другие методы лечения не помогают
домашние процедуры:
- Избегайте острой, горячей и кислой пищи.
 Эти продукты могут еще больше раздражать язвы.
Эти продукты могут еще больше раздражать язвы. - Избегайте лекарств, которые могут раздражать горло, таких как аспирин (буферин), ибупрофен (адвил, мотрин IB) и алендроновая кислота (фосамакс).
- Пейте холодные жидкости или сосите что-нибудь холодное, например, ледяную стружку или эскимо, чтобы успокоить язвы.
- Пейте больше жидкости, особенно воду, в течение дня.
- Спросите своего врача, следует ли вам использовать обезболивающее полоскание или лекарство для облегчения боли в горле.
- Полоскание горла теплой соленой водой или смесью соли, воды и пищевой соды.
- Не курите табак и не употребляйте алкоголь. Эти вещества также могут усиливать раздражение.
Возможно, вы не сможете предотвратить некоторые причины язвы в горле, например, лечение рака. Другие причины могут быть более предотвратимыми.
Уменьшите риск заражения: Соблюдайте правила гигиены, часто мойте руки в течение дня, особенно перед едой и после посещения туалета. Держитесь подальше от тех, кто выглядит больным. Кроме того, старайтесь своевременно делать прививки.
Держитесь подальше от тех, кто выглядит больным. Кроме того, старайтесь своевременно делать прививки.
Занимайтесь спортом и питайтесь здоровой пищей: Чтобы предотвратить ГЭРБ, придерживайтесь здорового веса. Лишний вес может давить на желудок и заставлять кислоту попадать в пищевод. Ешьте несколько небольших приемов пищи вместо трех больших в день. Избегайте продуктов, вызывающих кислотный рефлюкс, таких как острая, кислая, жирная и жареная пища. Приподнимайте изголовье кровати во время сна, чтобы снизить уровень кислоты в желудке.
При необходимости откорректируйте лекарства: Спросите своего врача, может ли какой-либо из принимаемых вами лекарств вызвать язву в горле. Если да, посмотрите, можете ли вы отрегулировать дозу, способ приема или переключиться на другой препарат.
Не курите: Это увеличивает риск развития рака, который может способствовать возникновению язвы в горле. Курение также раздражает горло и ослабляет клапан, который не дает кислоте вернуться в пищевод.
Обратитесь к врачу, если язвы в горле не проходят в течение нескольких дней или если у вас есть другие симптомы, такие как:
- болезненное глотание
- сыпь
- лихорадка, озноб
- изжога
- уменьшение мочеиспускания (признак обезвоживания)
- кашель или рвота с кровью
- боль в груди
- высокая температура — более 104˚F (40˚C)
Ваш прогноз зависит от того, какое состояние вызвало язвы в горле и как его лечили.
- Язвы пищевода заживают в течение нескольких недель. Прием лекарств для снижения кислотности желудка может ускорить заживление.
- Язвы в горле, вызванные химиотерапией, должны зажить после завершения лечения рака.
- Язвы голосовых связок должны пройти через несколько недель после отдыха.
- Инфекции обычно проходят в течение недели или двух. Антибиотики и противогрибковые препараты могут помочь быстрее избавиться от бактериальной или дрожжевой инфекции.

Язвы горла: причины, симптомы, лечение, профилактика
Язва горла — это язва в горле, пищеводе или голосовом аппарате, которая может вызвать проблемы с приемом пищи, питьем, жеванием, глотанием или речью.
Язвы в горле могут развиваться в ответ на основные инфекции или заболевания, вызывающие воспаление и раздражение в горле. Лечение язвы в горле включает выявление и лечение основной причины.
В этой статье описываются причины и симптомы язв горла, их диагностика, лечение и профилактика. В нем также рассматривается возможная связь между язвами горла и COVID-19.и дает советы о том, когда обратиться к врачу.
Краткие факты о язвах в горле:
- Лечение и лечение язв в горле зависит от того, что их вызвало.
- Перспективы, как правило, хорошие, особенно для тех, кто принимает лекарства и соблюдает рекомендованную диету.
- Боль, вызванная язвами, может привести к ряду симптомов, таких как затруднения при приеме пищи, питье, жевании, глотании или разговоре.

Язвы в горле могут развиваться в следующих областях:
- горло, известное как «глотка»
- пищевод, который представляет собой трубку, соединяющую рот и желудок
- голосовой аппарат, содержащий голосовые связки
развиваются в результате следующего:
- бактериальные инфекции
- грибковые инфекции, такие как стоматит
- вирусные инфекции, такие как герпетическая ангина, вызывающая волдыри во рту, и вирус Коксаки, вызывающий заболевания рук, ног и рта
- некоторые воспалительные состояния, такие как синдром Бехчета, вызывающий образование язв во рту, половых органах и других частях тела
- чрезмерная рвота
- аллергия
- аллергия
- употребление некоторых лекарств, таких как: 9
- некоторые антибиотики пищевые продукты, такие как содержащие цитрусовые и уксус
- чрезмерное употребление напитков, содержащих кофеин и алкоголь
- проглатывание разъедающих агентов, таких как аммиак или гидроксид натрия
- химиотерапия или лучевая терапия рака
Язвы на голосовых связках
У человека также могут появиться язвы или гранулемы на голосовых связках. Гранулема представляет собой небольшое скопление иммунных клеток, которые образуются в ответ на хроническое воспаление.
Гранулема представляет собой небольшое скопление иммунных клеток, которые образуются в ответ на хроническое воспаление.
Возможные причины язв и гранулем на гортани включают:
- травму при интубации, когда врач вводит трубку в горло и в трахею для облегчения дыхания
- ларингофарингеальный рефлюкс, при котором желудочная кислота просачивается Горло и голосовой аппарат
- чрезмерный кашель или крик
- рак
Симптомы язв горла частично зависят от основной причины. Possible symptoms include:
- a sore throat
- the sensation of a lump stuck in the throat
- pain or difficulty swallowing
- choking sensation
- heartburn
- stomach acid regurgitation
- nausea
- vomiting with or without blood
- изменения вкуса или запаха
- изменения голоса
- частый кашель или отхаркивание
- боль в ушах
- лихорадка и озноб
При диагностике язвы горла врач начинает с физического осмотра и оценки симптомов пациента. Затем они могут взять мазок из горла, чтобы проверить наличие бактериальных или грибковых культур.
Затем они могут взять мазок из горла, чтобы проверить наличие бактериальных или грибковых культур.
В зависимости от предполагаемой причины язвы горла врач может также назначить один или несколько из следующих тестов:
- Проглатывание бария Рентген: Эта процедура включает в себя прием жидкого раствора бария, который покрывает слизистую оболочку горла, пищевода и желудка. Барий флуоресцирует в ответ на рентгеновское изображение, что позволяет врачу обнаруживать аномалии, такие как язвы, грыжи или объемные образования.
- Эндоскопия пищевода: Эта процедура включает введение эндоскопа в рот и опускание в пищевод. Эндоскоп представляет собой трубку со светом и, как правило, камерой, которая позволяет врачу увидеть любые аномалии в пищеводе. Врач также может вставить в трубку инструменты для сбора образцов биопсии.
- Ларингоскопия: Эта процедура включает введение ларингоскопа в гортань и гортаноглотку, которая является нижней частью глотки.
 Ларингоскоп может иметь оптоволоконную камеру или небольшие зеркала, которые позволяют врачу заглянуть внутрь горла.
Ларингоскоп может иметь оптоволоконную камеру или небольшие зеркала, которые позволяют врачу заглянуть внутрь горла. - Видеостробоскопия гортани: Эта процедура включает использование ларингоскопа и стробоскопа для наблюдения за вибрацией голосовых складок. Это позволяет врачам проверить наличие аномалий голосовых связок в голосовом аппарате.
- Панэндоскопия: В этой процедуре используется набор соединенных друг с другом телескопов, называемых панендоскопом, для проверки аномалий полости рта, горла, пищевода и трахеи.
- Другие методы визуализации: Они могут включать:
- компьютерную томографию (КТ)
- магнитно-резонансную томографию (МРТ)
- позитронно-эмиссионную томографию (ПЭТ)
изменения образа жизни, в то время как другие требуют более обширного медицинского лечения.
Варианты лечения язв горла включают:
- лекарства для лечения основной причины, такие как антибиотики, противогрибковые или противовирусные препараты
- обезболивающие препараты, такие как ацетаминофен
- рецептурные жидкости для полоскания рта, содержащие лекарства, такие как местный анестетик лидокаин
Лечение язвы пищевода может включать:
- противовирусные, антибиотики или противогрибковые препараты
- лекарства для снижения выработки или активности желудочного сока, например:
- безрецептурные (OTC) или отпускаемые по рецепту антациды
- блокаторы h3-рецепторов
- ингибиторы протонной помпы (ИПП)
- препараты для ускорения опорожнения желудка
Лечение гранулемы голосовых связок может включать:
- удаление эндотрахеальной трубки, если она имеется
- голосовая терапия
- антирефлюксная терапия
- хирургическое вмешательство, в некоторых случаях
Люди могут принять меры для предотвращения язвы в горле.
 К ним относятся:
К ним относятся: - Сохранение здоровья: Человек может уменьшить воздействие инфекционных патогенов, которые в противном случае увеличили бы риск развития язвы в горле. Профилактика включает следующее:
- надлежащая гигиена рук
- поддержание чистоты поверхностей для предотвращения распространения инфекции
- избегание контакта с больными людьми или людьми с инфекционной язвой
- Правильный прием лекарств: Человек должен принимать лекарства в соответствии с указаниями врача. Им следует избегать приема таблеток без воды, непосредственно перед сном и непосредственно перед сном.
- Отказ от курения табака или употребления алкоголя: Курение табака и употребление алкоголя могут усугубить существующие язвы в горле, а также повысить риск развития некоторых видов рака. Человек может поговорить со своим врачом о том, как бросить курить или пить.
- Управление факторами риска: Человек может поговорить со своим врачом о лечении любых состояний, которые могут увеличить риск язвы горла, таких как сахарный диабет и ГЭРБ.

Изменения и модификации образа жизни, которые могут помочь справиться с симптомами язвы горла, включают:
- употребление в пищу мягких, сливочных и мягких продуктов, таких как сыры, картофельное пюре и йогурт
- отказ от грубой и твердой пищи, такой как чипсы, орехи и некоторые фрукты и овощи
- употребление в пищу и питье теплых или холодных продуктов и напитков
- употребление сметаны перед каждым приемом пищи для покрытия слизистых оболочек
- полоскание рта или полоскание рта смесью воды, соли и пищевой соды жидкости в течение дня
- лечение кислотного рефлюкса или ГЭРБ путем:
- отказа от кислой, острой или жирной пищи
- отказа от обильной жирной пищи
- отказа от употребления алкоголя и курения табака
- приподнятие изголовья кровати с помощью блоков или подступенков для предотвращения рефлюкса в ночное время
Некоторые вирусные инфекции могут повышать риск возникновения язвы в горле.
 Вирус SARS-COV-2, вызывающий COVID-19, может увеличить риск возникновения язв в горле и во рту, хотя они не являются обычными симптомами заболевания.
Вирус SARS-COV-2, вызывающий COVID-19, может увеличить риск возникновения язв в горле и во рту, хотя они не являются обычными симптомами заболевания. Большинство тематических исследований, сообщающих о связи между COVID-19 и язвами, относятся к изъязвлениям и волдырям во рту. Например, в серии случаев за 2020 год сообщается об одном случае язвы во рту у человека с подтвержденным COVID-19.и два случая у людей с подозрением на COVID-19.
До сих пор неясно, вызывает ли COVID-19 непосредственно язвы в горле и во рту или делает человека более восприимчивым к вторичным инфекциям, которые могут вызывать язвы такого типа.
Любой, у кого есть симптомы язвы горла, должен обратиться к врачу. Симптомы язвы во рту могут имитировать симптомы других, более серьезных состояний, поэтому важно поставить точный диагноз.
Симптомы, требующие обращения к врачу, включают:
- боль, не поддающаяся безрецептурным препаратам
- неспособность есть или пить
- язвы, продолжающиеся более нескольких дней
- симптомы ГЭРБ, которые не поддаются безрецептурным препаратам
В некоторых случаях язва горла может быть симптомом серьезного основного заболевания.
 При появлении следующих симптомов следует немедленно обратиться за медицинской помощью:
При появлении следующих симптомов следует немедленно обратиться за медицинской помощью: - боль в груди
- одышка
- учащенное сердцебиение
- вялость
- головная боль
- рвота
- рвота ярко-красной кровью или рвотными массами, имеющими вид кофейной гущи
- боль в шее или ригидность затылочных мышц
- гриппоподобные симптомы
- изменения в поведении2
-
язва горла во многом зависит от основной причины.
Язвы в горле, возникшие в результате инфекции, должны исчезнуть после устранения основной инфекции. В таких случаях лекарства, такие как антибактериальные, противогрибковые или противовирусные препараты, могут помочь ускорить заживление.
Язвы пищевода могут исчезнуть после успешного лечения рефлюкса желудочного сока, такого как ГЭРБ. Люди, которые принимают лекарства по назначению врача и придерживаются соответствующей диеты, имеют хорошие шансы на выздоровление.
Язвы могут рецидивировать, особенно после лечения ИПП.
 В этом случае врачи назначат поддерживающую терапию, чтобы избежать рецидива.
В этом случае врачи назначат поддерживающую терапию, чтобы избежать рецидива. Язвы в горле, которые развиваются в ответ на прием определенных лекарств, должны исчезнуть после того, как человек завершит свое лечение и больше не будет принимать лекарства.
Язвы в горле — это язвы, которые могут образовываться в горле, пищеводе или гортани. Они могут вызывать болезненные или неприятные симптомы, такие как боль в горле, боль или затрудненное глотание, а также изменение вкуса или запаха.
Язвы в горле могут быть вызваны несколькими причинами. Большинство из них связано с инфекционными патогенами, такими как бактерии, грибки или вирусы. Другие возможные причины включают ГЭРБ, аллергии и прием определенных лекарств.
Перспективы язвы горла, как правило, хорошие, если люди получают лечение основной причины. Человек должен посетить своего врача, если он испытывает серьезные или постоянные симптомы, которые не реагируют на безрецептурные препараты.
Лучшие домашние средства от ларингита
Мы включили продукты, которые мы считаем полезными для наших читателей.
 Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс. Ларингит — это воспаление гортани или голосового аппарата, расположенного в передней части глотки. Люди могут ускорить процесс заживления, используя некоторые домашние средства.
Воспаление гортани может вызвать такие симптомы, как:
- болезненное глотание
- хронический кашель
- постназальное затекание
- ощущение кома в горле
- сухость в горле
- осиплость или потеря голоса со временем симптомы могут мешать повседневной жизни. В этой статье мы рассмотрим лучшие домашние средства от ларингита.
Голосовой отдых помогает уменьшить воспаление и раздражение голосовых связок.
Хотя очень важно дать отдых голосу, люди не должны шептаться. Шепот вызывает еще большее раздражение, чем тихая речь.
Поделиться на PinterestПолоскание горла соленой водой может облегчить симптомы ларингита.Соленая вода может помочь убить вредные бактерии и уменьшить боль.
 Попробуйте добавить половину чайной ложки соли в стакан теплой воды объемом 8 унций и размешайте, чтобы соль растворилась.
Попробуйте добавить половину чайной ложки соли в стакан теплой воды объемом 8 унций и размешайте, чтобы соль растворилась. Прополощите горло соленой водой, затем выплюньте. Будьте осторожны, чтобы не проглотить воду.
Этот метод не подходит для маленьких детей, так как они могут случайно проглотить воду, если не смогут правильно полоскать горло.
Увлажнение воздуха с помощью увлажнителя или персонального испарителя может помочь успокоить сухость и воспаление горла.
В увлажнитель также можно добавлять охлаждающие эфирные масла, такие как ментол или эвкалипт.
Хотя доказательств того, что эти ароматы могут облегчить симптомы ларингита, немного, некоторые люди находят их полезными.
Важно хранить эфирные масла в недоступном для детей месте. Использование эфирных масел в увлажнителе также может быть вредным для домашних животных, включая кошек и собак, поэтому обязательно изучите масла или сначала обратитесь к ветеринару.
Многие люди поддерживают использование чеснока для облегчения симптомов простуды и гриппа.

Исследования показывают, что чеснок обладает антибактериальными свойствами, поэтому он может помочь человеку быстрее справиться с инфекцией.
Чеснок легко добавлять в приготовленные блюда. Тем не менее, для тех, кому не нравится вкус чеснока, есть добавки, которые имеют те же преимущества, но менее вкусные.
Поделиться на PinterestАнтибактериальные свойства корня имбиря могут облегчить боль в горле.
Корень имбиря — еще один продукт, который люди использовали в течение нескольких поколений для лечения болезней, особенно ангины и инфекций верхних дыхательных путей.
Исследования показывают, что имбирь обладает антибактериальными свойствами и может помочь уменьшить воспаление.
Люди могут попробовать пить имбирный чай или добавлять корень имбиря в горячую воду, чтобы уменьшить боль или воспаление в горле.
Теплая вода помогает снять боль и воспаление, а мед является природным антибактериальным и противовоспалительным средством.
Борясь с воспалением, он может уменьшить боль и дискомфорт в горле.
 Мед также может действовать как средство от кашля.
Мед также может действовать как средство от кашля. Люди, которым мед кажется слишком сладким, могут добавить в горячую воду лимонный сок.
Хотя может возникнуть соблазн воздержаться от еды или питья, особенно если больно глотать, жизненно важно избегать обезвоживания.
Теплые или прохладные напитки успокаивают голосовые связки и увлажняют сухое горло. Однако людям следует избегать жидкостей, которые раздражают горло, в том числе газированных и очень горячих напитков.
Молоко и молочные продукты также могут увеличить выработку слизи и ухудшить симптомы.
Контроль желудочной кислоты может помочь, когда ларингит вызван гастроэзофагеальной рефлюксной болезнью (ГЭРБ).
Для лечения ГЭРБ люди могут попробовать:
- использовать отпускаемые без рецепта (OTC) препараты желудочного сока
- отказ от обильных приемов пищи
- ожидание не менее 3 часов после еды перед сном
- сон со слегка приподнятой головой
Изменение диеты также может быть полезным.
 Людям с ГЭРБ и ларингитом, связанным с ГЭРБ, следует избегать:
Людям с ГЭРБ и ларингитом, связанным с ГЭРБ, следует избегать: - кофеина
- шоколада
- острой пищи
- жирной пищи
- мяты перечной
дальнейшая оценка и рекомендации по вариантам лечения.
Независимо от того, является ли ларингит острым или хроническим, отказ от курения сигарет и употребления алкоголя может помочь уменьшить воспаление.
Это особенно важно, когда провоцирующим фактором ларингита является длительное курение или употребление алкоголя. При необходимости люди могут поговорить с врачом о помощи в отказе от курения.
Использование безрецептурных обезболивающих может уменьшить отек и боль в горле, делая человека более комфортным в течение дня.
В дополнение к лекарствам, специально предназначенным для лечения боли в горле, люди могут также использовать общие болеутоляющие средства, такие как ацетаминофен или ибупрофен.
Хотя некоторые люди используют аспирин для облегчения симптомов ларингита, детям никогда не следует принимать это лекарство.
 У детей аспирин может вызвать потенциально опасное для жизни осложнение, называемое синдромом Рея.
У детей аспирин может вызвать потенциально опасное для жизни осложнение, называемое синдромом Рея. Поделиться на PinterestХронический ларингит возникает, когда симптомы сохраняются более 3 недель.
Различают два типа ларингита: острый и хронический. Инфекции и заболевания, обычно инфекции верхних дыхательных путей, могут вызывать острый ларингит. Обычно это длится несколько дней, пока болезнь не исчезнет.
Хронический ларингит, с другой стороны, возникает, когда он длится более 3 недель.
Причины хронического ларингита включают курение, злоупотребление алкоголем, ГЭРБ, воздействие раздражающих химических веществ, а также злоупотребление или злоупотребление голосом (например, криком).
Ларингит возникает при воспалении или раздражении гортани или гортани. В большинстве случаев это состояние недолговечно и легко поддается лечению с помощью домашних средств.
Если боль в горле или ларингит не проходят в течение 2 недель после применения этих средств, лучше обратиться к врачу, так как острый ларингит обычно проходит в течение этого времени.
Врач может помочь определить, необходимы ли дальнейшие диагностические исследования или лекарства, отпускаемые по рецепту.
Магазин домашних средств
Некоторые домашние средства, перечисленные в этой статье, можно приобрести в магазинах, аптеках или в Интернете. К ним относятся:
- увлажнители воздуха
- добавки с чесноком
- добавки с корнем имбиря
- мед
- ибупрофен
- ацетаминофен
Болезнь Бехчета, также известная как синдром Бехчета, представляет собой длительное аутовоспалительное заболевание, поражающее кровеносные сосуды организма.
Это может привести к множеству различных симптомов, включая проблемы с сосудами, язвы в полости рта, язвы на гениталиях и коже, воспаление глаз, артрит и воспаление кишечника, головного и спинного мозга.
Это рецидивирующее и ремиттирующее состояние, что означает, что иногда симптомы могут отсутствовать, но во время обострения симптомы на некоторое время ухудшаются.

Краткие факты о болезни Бехчета
- Болезнь Бехчета — редкое заболевание, которое чаще всего встречается в Турции, но встречается и в других странах мира.
- По данным Американской ассоциации болезни Бехчета, распространенность болезни Бехчета в Турции достигает 400 случаев на 100 000 человек.
- Болезнь Бехчета поражает одного человека из каждых 170 000 в США.
- Заболевание не заразно и не может передаваться от человека к человеку
- Болезнь Бехчета поражает всех по-разному, и симптомы могут усиливаться и ослабевать в течение нескольких недель или дольше.
Болезнь Бехчета неизлечима, но некоторые методы лечения и образ жизни могут облегчить симптомы.
Национальный институт артрита, заболеваний опорно-двигательного аппарата и кожи (NIAMS) предлагает отдых и физические упражнения, чтобы уменьшить боль и предотвратить дальнейшие осложнения.
После того, как у человека будет диагностирована болезнь Бехчета, группа медицинских работников даст рекомендации по вариантам лечения.
В команду могут входить, среди прочего, специалист по гигиене полости рта, дерматолог, офтальмолог и ревматолог.
Медикаментозная терапия
По данным Национальной службы здравоохранения Соединенного Королевства (NHS), к лекарствам относятся:
Кортикостероиды : они уменьшают воспаление и могут использоваться в качестве системного лечения, влияющего на весь организм, или для местного применения при например, для лечения язв во рту.
Иммунодепрессанты : Эти системные препараты снижают чрезмерную активность иммунной системы, лежащую в основе большинства симптомов болезни Бехчета.
Биологическая терапия : Это более новая системная терапия. Он нацелен на некоторые конкретные биологические процессы, которые участвуют в возникновении симптомов. Например, ингибиторы фактора некроза опухоли альфа (ингибиторы TNFα) воздействуют на антитела, которые приводят к воспалению.
Местная терапия
Наносится на поверхности тела.
 Это может включать использование болеутоляющей терапии, включая полоскания кортикостероидами, гели, глазные капли и мази. Примеры включают триамцинолона ацетонид, бетаметазон и дексаметазон.
Это может включать использование болеутоляющей терапии, включая полоскания кортикостероидами, гели, глазные капли и мази. Примеры включают триамцинолона ацетонид, бетаметазон и дексаметазон. Пероральная терапия
Иногда может потребоваться лечение препаратами, действующими на весь организм. Эти препараты включают:
- колхицин, лекарство, используемое для профилактики подагры
- кортикостероиды
- лекарства для подавления иммунной системы, такие как азатиоприн, циклоспорин и циклофосфамид
- лекарства, которые изменяют работу иммунных клеток организма
-
дополнительные лекарства могут быть рекомендованы в зависимости от симптомов, которые развиваются. Пациенты должны обсудить варианты лечения со своим лечащим врачом.
Во время беременности
Болезнь Бехчета не связана с осложнениями беременности, но используемые лекарства могут нанести вред нерожденному ребенку.
По этой причине лучше заранее планировать любую беременность и обсуждать ее с лечащим врачом.
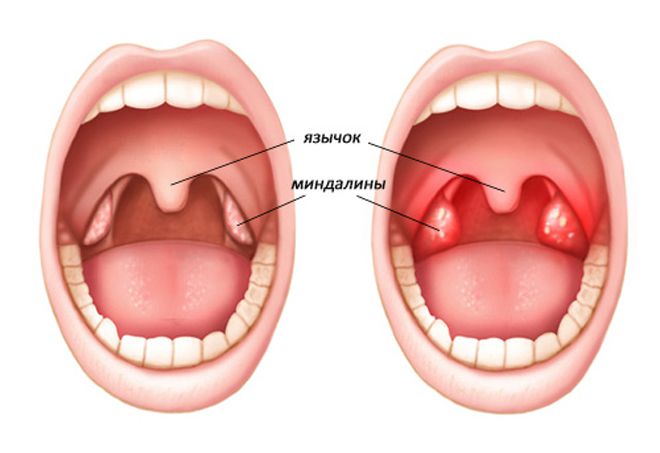
Иногда ребенок рождается с неонатальной болезнью Бехчета. Это очень редко и обычно проходит в течение 6-8 недель.
Нет никаких доказательств того, что конкретная диета улучшит симптомы болезни Бехчета, но здоровое питание улучшит общую помощь и снизит риск дальнейших проблем.
Поделиться на PinterestОтказ от орехов может помочь предотвратить воспаление. Другие триггеры, по-видимому, включают ананас, некоторые виды сыра и стресс.
Сбалансированное и разнообразное питание с большим количеством фруктов и овощей и отказ от продуктов, содержащих слишком много жира или сахара, лучше всего подходит для общего состояния здоровья.
Некоторые люди с этим заболеванием предполагают, что обострение может вызвать чувствительность к определенным продуктам.
В ходе одного исследования исследователи обнаружили, что следующие факторы усугубляют язвы во рту, связанные с болезнью Бехчета, у 32–35 % респондентов:
- ананас
- эмменталь и другие сыры
- орехи в целом, миндаль и арахис
- лимон
Временное исключение отдельных продуктов, таких как ананас, орехи или сыр, может помочь выявить любые продукты, которые ухудшают симптомы.

В том же исследовании от 37 до 47 процентов участников также сообщили, что стресс и усталость ухудшают симптомы.
Любые добавки или дополнительные методы лечения следует сначала обсудить с поставщиком медицинских услуг, поскольку они могут ухудшить симптомы или повлиять на лечение.
Точная причина болезни Бехчета неизвестна, но считается, что это аутоиммунное заболевание.
В этом типе состояния иммунная система ошибочно реагирует на нормальное вещество или процесс в организме, что приводит к симптомам воспаления.
Определенные группы людей имеют более высокий риск развития заболевания, чем другие.
Возраст : Люди всех возрастов и полов подвержены риску развития болезни Бехчета, но чаще всего ею страдают люди в возрасте от 20 до 30 лет. Мужчины обычно испытывают более серьезные симптомы, чем женщины.
Этническая принадлежность и географическое положение : Эти факторы могут влиять на вероятность развития у человека болезни Бехчета.
 Заболевание чаще всего встречается у мужчин с Ближнего Востока и Азии, а также у женщин из США, других западных стран, Японии и Кореи.
Заболевание чаще всего встречается у мужчин с Ближнего Востока и Азии, а также у женщин из США, других западных стран, Японии и Кореи. Генетические и наследственные факторы : Болезнь может иметь генетический или наследственный компонент. Болезнь Бехчета также может быть связана с бактериями, вирусами или факторами окружающей среды. Однако необходимы дополнительные исследования, прежде чем эти предположения могут быть подтверждены.
Болезнь Бехчета поражает всех по-разному. Люди с этим заболеванием могут испытывать вспышки симптомов, при которых симптомы усиливаются и ослабевают в течение нескольких недель или дольше. Симптомы болезни Бехчета также могут пройти без лечения.
Заболевание вызывает широкий спектр симптомов, затрагивающих различные области тела. Эти симптомы включают следующее.
Язвы во рту
Как правило, болезненные язвы во рту являются первым симптомом болезни Бехчета. Заболевание может привести к развитию одной язвы или более чем одной язвы.

Эти язвы могут появиться в любом месте рта. Конкретные области включают язык, губы, десны, миндалины, слизистую оболочку щек, нёбо и заднюю стенку глотки.
Язвы во рту, вызванные болезнью Бехчета, могут быть:
- болезненными
- мелкими или глубокими
- круглыми или овальными
- белыми или желтыми в основании с красным ореолом вокруг язвы
- размером от 4 до 90 миллиметров
Язвы во рту часто исчезают в течение 10–20 дней, иногда остаются рубцы.
Генитальные язвы
По данным NIAMS, более половины людей, живущих с болезнью Бехчета, имеют генитальные язвы. В эту цифру входят как самцы, так и самки.
У мужчин могут быть язвы на мошонке и теле или головке полового члена. Иногда эти поражения связаны с другим состоянием, называемым эпидидимитом, воспалением трубочек, по которым проходит сперма.
У женщин могут возникать поражения вульвы, влагалища и шейки матки
Эти язвы обычно представлены в виде:
- болезненные красные открытые язвы
- могут быть большими и глубокими
Когда эти язвы заживают, на пораженной области часто остаются рубцы.

Кожные язвы
Поделиться на PinterestПри болезни Бехчета могут возникать язвы на коже, во рту и на половых органах.
Люди с болезнью Бехчета могут испытывать проблемы с кожей, называемые узловатой эритемой. Эта воспалительная кожная реакция вызывает появление на коже красных и болезненных узелков, которые часто изъязвляются.
Эти поражения могут напоминать заполненные гноем шишки или синяки. Другие поражения, связанные с болезнью Бехчета, включают угревидные узелки, псевдофолликулит и папуло-пустулезные поражения.
Проблемы с глазами
Люди с болезнью Бехчета часто страдают воспалением средней оболочки глаза. Это состояние известно как увеит.
Передний увеит поражает переднюю часть глаза. Общие симптомы включают боль, нечеткость зрения, чувствительность к свету и чрезмерное слезоотделение. Внутри глаза можно увидеть слой гноя.
Задний увеит поражает заднюю часть глаза и сетчатку. Общие симптомы включают нечеткость зрения, мушки, боль, покраснение и чувствительность к свету.
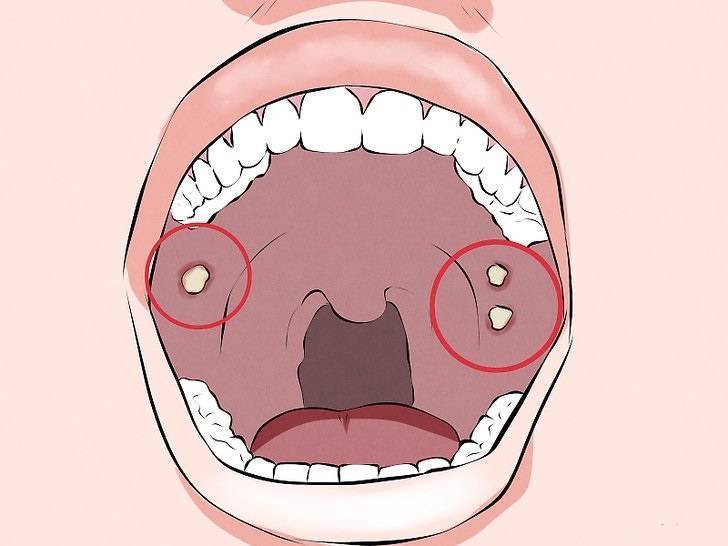
Проблемы с глазами, вызванные болезнью Бехчета, могут вызвать серьезные осложнения, если их не лечить, включая слепоту или частичную потерю зрения.
Проблемы с сосудами
Воспаление вен и артерий может привести к серьезным осложнениям, таким как образование тромбов, аневризма и сужение или закупорка сосудов.
Люди с болезнью Бехчета могут испытывать состояние, называемое тромбофлебитом, с такими симптомами, как покраснение, боль, повышение температуры и отек конечности из-за наличия тромба. Сообщалось также о грудных шумах.
Артрит
Один или несколько суставов могут быть поражены воспалением суставов, связанным с болезнью Бехчета. Боль, отек и скованность обычно проходят в течение нескольких недель.
Чаще всего поражаются коленные, голеностопные, запястные и локтевые суставы. Некоторые люди, страдающие болезнью Бехчета, испытывают боль в пояснице или ягодицах, вызванную воспалением сустава в области таза.
При артрите Бехчета не наблюдается постоянного повреждения суставов
Язвы кишечника
Иногда язвы могут образовываться в любом месте пищеварительной системы от рта до ануса.
 Пациенты, пораженные в этой области, могут испытывать такие симптомы, как отсутствие аппетита, боль, рвота, диарея и ректальное кровотечение.
Пациенты, пораженные в этой области, могут испытывать такие симптомы, как отсутствие аппетита, боль, рвота, диарея и ректальное кровотечение. У некоторых пациентов может развиться редкое состояние, известное как синдром Бадда-Киари. В этом состоянии вена, несущая кровь от печени, закупоривается.
Проблемы с легкими
Хотя и редко, болезнь Бехчета может поражать легкие. Состояние может вызывать такие симптомы, как кашель, одышка и аневризмы легочной артерии.
Заболевания центральной нервной системы
Болезнь Бехчета может привести к воспалению головного мозга и ствола головного мозга. Это воспаление может вызывать такие симптомы, как головные боли, спутанность сознания, инсульты, изменения личности, дезориентация, лихорадка, нарушение равновесия и потеря памяти.
Симптомы, о которых пациенты должны немедленно сообщить врачу, включают:
- лихорадку
- головную боль
- ригидность затылочных мышц
- трудности с координацией
Эти симптомы могут указывать на воспаление ствола головного мозга.
 Невылеченные симптомы могут привести к инсульту.
Невылеченные симптомы могут привести к инсульту. Другие симптомы
В некоторых случаях может возникнуть заболевание сердца или почек.
Кроме того, у некоторых пациентов могут развиться язвы во рту и на половых органах с воспаленным хрящом, называемые MAGIC-синдромом.
Этот симптом наиболее вероятен у пациентов как с болезнью Бехчета, так и с другим редким заболеванием, называемым рецидивирующим полихондритом.
Это состояние вызывает воспаление хрящей и других соединительных тканей в организме.
Поскольку не существует единого теста для диагностики болезни Бехчета, врачам необходимо исключить любые состояния, имитирующие болезнь.
Международные клинические критерии диагностики болезни Бехчета требуют наличия определенных симптомов для постановки диагноза.
Для постановки диагноза необходимо:
- Наличие рецидивирующих язв во рту не менее трех раз в течение одного года
В дополнение к вышеизложенному, должны быть соблюдены по крайней мере два из следующих критериев:
- рецидивирующие язвы на половых органах
- воспаление глаз (увеит), подтвержденное обследованием глаз
- кожные язвы у взрослых, не принимающих кортикостероиды
- положительный результат теста на патергию в течение 24-48 часов после теста
При тесте на патергию врач вводит небольшую чистую иглу в кожу предплечья.
 Положительный результат дается, если через 1–2 дня после введения иглы образуется небольшая красная шишка.
Положительный результат дается, если через 1–2 дня после введения иглы образуется небольшая красная шишка. Болезнь Бехчета — это пожизненное заболевание, но, по данным Американской ассоциации Бехчета, большинство людей с этим заболеванием могут жить полноценной и продуктивной жизнью.
Лекарства могут облегчить боль, контролировать симптомы и помочь снизить частоту и тяжесть обострений.
Что делать, если у вас язвы на миндалинах – Luminance Red
Язвы – это боль (буквально!), но с ними обычно легко справиться с помощью безрецептурных препаратов и самодельных средств.
То есть, если на ваших миндалинах не появится стоматит. Развитие язвенной болезни на миндалинах бывает редко, но очень болезненно. Важно понимать признаки и симптомы этих агрессивных язв, чтобы вы могли правильно их лечить.Могут ли язвы действительно появиться на миндалинах?
Когда язвы появляются на миндалинах или в задней части глотки, они имеют четкие красные края и желтый, серый или белый центр.
 Боль, вызванная стоматитом в горле, настолько сильна, что ее часто принимают за острый фарингит или тонзиллит.
Боль, вызванная стоматитом в горле, настолько сильна, что ее часто принимают за острый фарингит или тонзиллит.
Не уверены, является ли ваша боль в горле результатом стоматита, аллергии или чего-то совершенно другого? Попробуйте осмотреть горло и миндалины с помощью зеркала и фонарика. Если язва присутствует, она будет выглядеть как небольшая одиночная язва.Распространенные причины афтозного стоматита
Однозначной причины язвенного стоматита не существует. Тем не менее, считается, что многие способствующие факторы вызывают более частые стоматиты. К наиболее распространенным триггерам стоматита относятся:
- НПВП (Motrin®, Aleve®)
- Дефицит витаминов (низкий уровень витамина B12 или железа)
- Продукты с высоким содержанием лимонной кислоты, такие как апельсины, помидоры и некоторые сыры
- Основные аутоиммунные заболевания (ВИЧ/СПИД, красная волчанка, болезнь Бехчета)
- Хронический сильный стресс или травматическое жизненное событие
- В семейном анамнезе вспышки афтозного стоматита
- Вирусные инфекции или бактерии во рту (инфекция H.
 Pylori)
Pylori)
Подростки и молодые люди более склонны к частым язвенным язвам, чем другие, но это заболевание поражает мужчин и женщин всех возрастов.Герпес может появиться и в горле
Язвы — не единственные язвы, которые могут появиться в горле. Специфический вирус, известный как герпетический эзофагит, также может развиваться в пищеводе, который переносит пищу и жидкость изо рта в желудок.
Все формы эзофагита включают воспаление и раздражение пищевода. Наиболее распространенный тип эзофагита вызывается кислотным рефлюксом, но он также может быть вызван такими формами вируса герпеса, как ВПГ-1 или ВПГ-2. Когда вирус герпеса поражает область пищевода, это называется герпетическим эзофагитом.
Большинство людей, у которых развивается герпетический эзофагит, имеют ослабленную иммунную систему, которая более уязвима для вирусной инфекции. В частности, риск развития герпетического эзофагита увеличивается, если у вас есть осложнения со здоровьем, такие как диабет, ВИЧ, рак и длительное использование антибиотиков.
Герпесный эзофагит может передаваться через существующую инфекцию ВПГ-1 или ВПГ-2. ВПГ-1, наиболее известный тем, что вызывает герпес, является основной причиной герпетического эзофагита. При контакте изо рта в рот вирус герпеса легко передается через слюну и может вызвать воспаление и инфекцию в горле.
Также возможно развитие герпетического эзофагита в результате передачи ВПГ-2, который, как известно, вызывает генитальный герпес. Оральный секс с кем-то в разгар вспышки генитального герпеса может привести к этой инфекции горла.Язвы во рту и язвы во рту
Язвы во рту и язвы во рту часто используются взаимозаменяемо для описания одних и тех же раздражающих язв во рту. Это правда, что эти два состояния почти неотличимы, но они развиваются из-за разных основных триггеров.
Язва во рту представляет собой небольшое поражение во рту, которое может развиваться на губах, деснах, языке или щеках. Они настолько распространены, что почти каждый взрослый в какой-то момент своей жизни сталкивается с язвой во рту и выздоравливает от нее. Большинство язв во рту вызвано вирусом герпеса или травмой рта.
Большинство язв во рту вызвано вирусом герпеса или травмой рта.
Язвы, с другой стороны, вызваны основным заболеванием, известным как Афтозный стоматит. Это невирусные язвы, не связанные с оральным герпесом. Язвенные язвы напоминают розовые кратеры с мягкой белой каймой.Язвы на миндалинах и рак полости рта
Обнаружение любого необычного новообразования или язвы в горле может нервировать, поэтому важно знать разницу между язвами на миндалинах и раком полости рта.
Если не считать причиняемой ими боли, язвы миндалин безвредны. Чаще всего они имеют округлую форму с вдавленным центром белого, серого или желтого цвета. Внешний край афтозного стоматита обычно красный.
Однако рак ротовой полости может проявиться в виде язвы, поэтому, если язва на миндалинах не заживает в течение нескольких недель, обязательно обратитесь к врачу или стоматологу. Рак ротовой полости может появиться в любой части рта следующими способами:- Плоское белое или красное пятно на языке, деснах, миндалинах или слизистой оболочке рта
- Смешанные красные и белые пятна, сохраняющиеся более двух недель
- Ярко-красные пятна, бархатистые на ощупь
- Белые или серые пятна во рту, которые растут в течение нескольких недель или месяцев
Как лечить и предотвращать афтозные язвы на миндалинах
Стоматологические язвы вызывают болезненные и неприятные симптомы, особенно на миндалинах.
 К счастью, вам не нужно полностью избавляться от этих симптомов. С помощью правильных методов лечения и профилактики вы можете напрямую справиться со своими худшими симптомами и заставить эти язвы исчезнуть.
К счастью, вам не нужно полностью избавляться от этих симптомов. С помощью правильных методов лечения и профилактики вы можете напрямую справиться со своими худшими симптомами и заставить эти язвы исчезнуть. - Полоскания с перекисью водорода
- Леденцы с бензокаином
- Полоскание горла теплой соленой водой
- Анестезирующие спреи
- Повидон-йодные полоскания
Нитрат серебра для лечения язвенной болезни
Нитрат серебра — это природное химическое соединение, которое используется с 13 века из-за его антимикробных свойств. Как только нитрат серебра активируется при контакте с влагой, он доставляет свободные ионы серебра к поврежденным тканям. Эта реакция связывает ткань и закупоривает кровеносные сосуды, что прижигает активные раны и уменьшает вызываемую ими боль.
В целом, исследования показывают, что лечение язвенной болезни нитратом серебра является простым и доступным способом уменьшить боль, вызванную язвой, хотя время заживления остается примерно таким же.
Перекись водорода Лечение стоматита
Перекись водорода — это простой способ уменьшить количество бактерий во рту и способствовать заживлению стоматита. Просто обязательно разбавьте перекись водорода и правильно нанесите ее на язвы:
- Разведите 3-процентную перекись водорода в равных частях воды
- Окуните ватный тампон или ватную палочку в смесь
- Наносите непосредственно на язвы два-три раза в день
Чтобы покрыть большую область рта, вы даже можете использовать разбавленную перекись водорода для полоскания рта. Просто прополощите в течение минуты и выплюньте.Противомикробное полоскание
Ваш стоматолог или врач может также назначить противомикробное полоскание, если вы предрасположены к язвам. Listerine, Peridex и Periogard — популярные варианты.
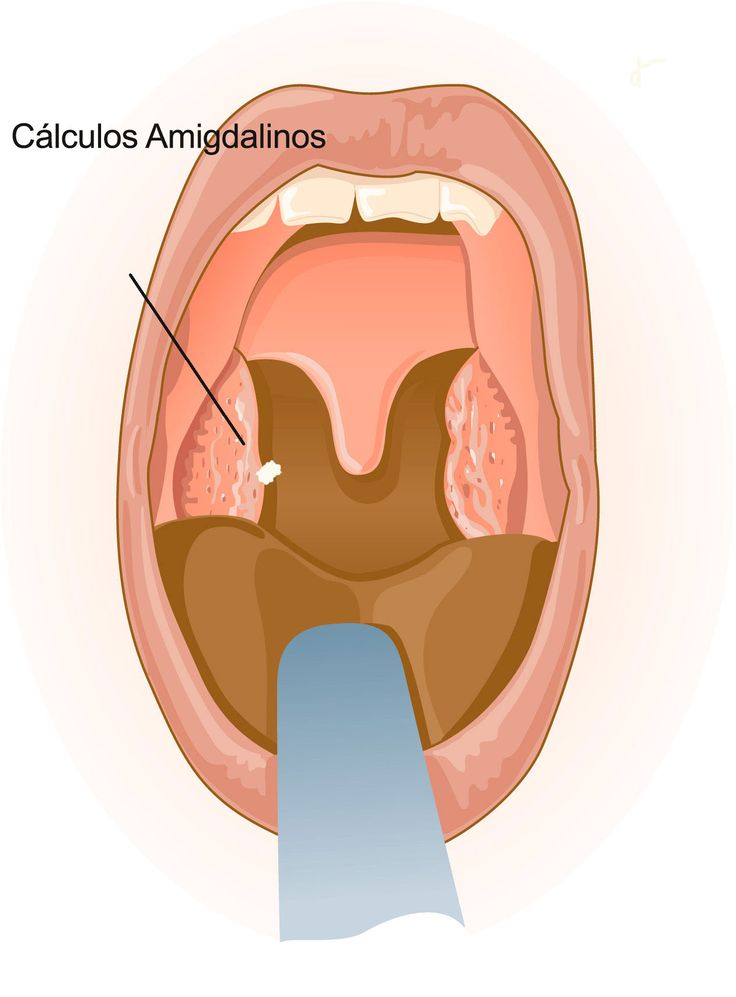 Они уменьшают количество бактерий и микробов во рту, что может защитить ткань десны от язвы в будущем.
Они уменьшают количество бактерий и микробов во рту, что может защитить ткань десны от язвы в будущем. Молоко магнезии с жидким антигистаминным средством
Молоко магнезии, наиболее известное под торговой маркой Maalox®, можно смешивать с Benadryl® или другим антигистаминным средством для облегчения боли, вызванной язвенной болезнью. Молоко магнезии — это антацид, который покрывает язвы, чтобы предотвратить раздражение, в то время как антигистаминные препараты лечат симптомы воспаления и создают седативный эффект. Если ваша язвенная болезнь вызывает дискомфорт и мешает вам спать, эта комбинация является полезным решением.
Лечение светом: The Luminance RED
Язвы могут причинять недели дискомфорта во время и после процесса заживления, даже с помощью домашних средств. Лечение мощным, оптимизированным с медицинской точки зрения светом — это более щадящий, безопасный и надежный способ облегчить даже самые тяжелые стоматиты.
Исследования доказывают глубокое воздействие мощного света на профилактику и лечение стоматита. Многие исследования показывают, что применение оптимизированного с медицинской точки зрения света для язвенных язв значительно уменьшает боль. В одном исследовании группа, получившая лечение, сразу испытала 9Снижение боли на 2% по сравнению с уменьшением на 1% в группе плацебо.
Многие исследования показывают, что применение оптимизированного с медицинской точки зрения света для язвенных язв значительно уменьшает боль. В одном исследовании группа, получившая лечение, сразу испытала 9Снижение боли на 2% по сравнению с уменьшением на 1% в группе плацебо.
Устройство для лечения полости рта Luminance RED — это инновационное портативное медицинское устройство класса II, предназначенное для лечения язв и язв во рту или на миндалинах. Это устройство позволяет легко облучать концентрированными длинами волн безболезненного, оптимизированного с медицинской точки зрения света непосредственно на язвы и области, где они часто развиваются.Если вам нужно вылечить существующие стоматиты или предотвратить их появление в будущем, Luminance RED сделает это возможным.
Боль в горле | Применение антибиотиков
Español: Dolor de garganta
Больно ли глотать? Или у вас першит в горле? Боль в горле может быть вызвана вирусом.
Большинство болей в горле, за исключением острого фарингита, не нуждаются в антибиотиках.

Причины
Причины боли в горле включают:
- Вирусы, подобные тем, которые вызывают простуду или грипп
- Стрептококк группы А, вызывающий острый фарингит (также называемый стрептококковым фарингитом)
- Аллергии
- Курение или пассивное курение
Наиболее частой причиной болей в горле являются вирусные инфекции.
Стрептококковая инфекция горла и миндалин, вызываемая бактериями. Эти бактерии называются стрептококками группы А (также называемыми Streptococcus pyogenes ).
Симптомы боли в горле
Боль в горле может вызвать боль при глотании. Боль в горле также может ощущаться как сухость и першение. Боль в горле может быть симптомом ангины, простуды, аллергии или других заболеваний верхних дыхательных путей. Боль в горле, вызванная вирусом или бактерией, называемой стрептококком группы А, может иметь схожие симптомы.
Иногда следующие симптомы указывают на то, что причиной заболевания является вирус, а не ангина:
- Кашель
- Насморк
- Охриплость (изменения в голосе, делающие его хриплым, хриплым или напряженным)
- Конъюнктивит (также называемый конъюнктивитом)
Симптомы ангины
Наиболее распространенные симптомы ангины включают:
- Боль в горле, которая может начаться очень быстро
- Боль при глотании
- Лихорадка
- Красные и опухшие миндалины, иногда с белыми пятнами или прожилками гноя
- Крошечные красные пятна на нёбе
- Увеличение лимфатических узлов на передней поверхности шеи
Иногда у больного ангиной появляется сыпь, известная как скарлатина (также называемая скарлатиной).

Когда обращаться за медицинской помощью
Поговорите со своим врачом, если у вас или вашего ребенка появились симптомы боли в горле. Возможно, им потребуется проверить вас или вашего ребенка на стрептококковую ангину.
Также обратитесь к врачу, если у вас или вашего ребенка есть какие-либо из следующих симптомов:
- Затрудненное дыхание
- Затрудненное глотание
- Кровь в слюне или мокроте
- Чрезмерное слюнотечение (у детей раннего возраста)
- Обезвоживание
- Опухоль и боль в суставах
- Сыпь
Этот список не является исчерпывающим. Пожалуйста, обратитесь к врачу для любого серьезного или вызывающего беспокойство симптома.
Обратитесь к врачу, если симптомы не улучшатся в течение нескольких дней или ухудшатся. Сообщите своему врачу , если у вас или вашего ребенка периодически возникают боли в горле.
Лечение
Врач определит тип вашего заболевания, расспросив о симптомах и проведя медицинский осмотр.
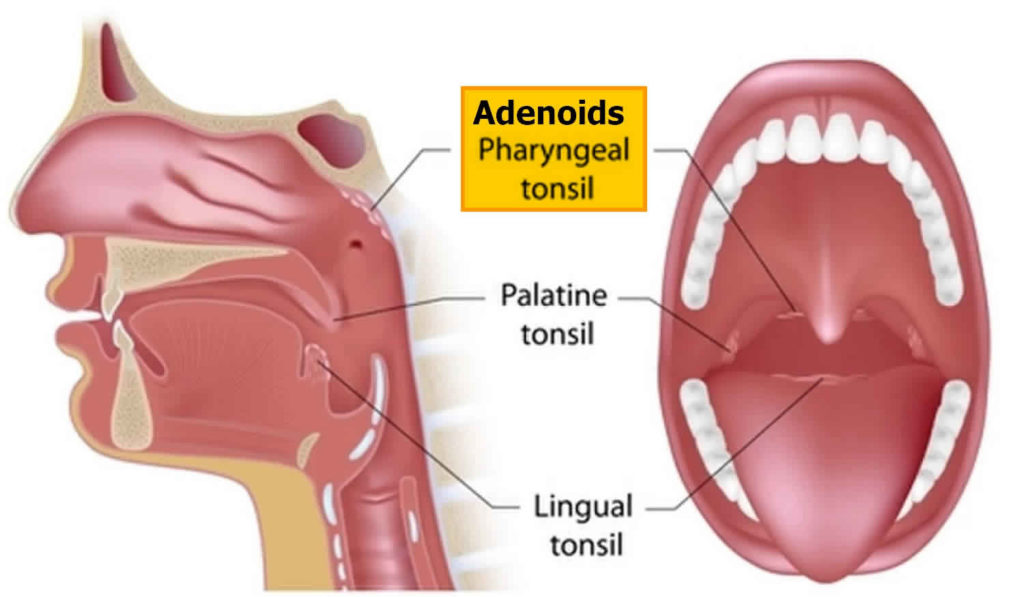 Иногда они также берут мазок из горла.
Иногда они также берут мазок из горла. - Causes
- Symptoms of Sore Throat
- Symptoms of Strep Throat
- When to Seek Medical Care
- Treatment
- How to Feel Better
- Over-the-Counter Medicine and Children
- Prevention
A virus вызывает наиболее распространенный тип ангины, а не острый фарингит.
- Только 3 из 10 детей с ангиной болеют ангиной.
- Только примерно у 1 из 10 взрослых с болью в горле есть стрептококк.
Здоровое горло и боль в горле, включая язычок и язык, с воспаленными миндалинами.
resize iconУвеличить
Подробнее о
скарлатина
острый фарингитbaby icon Немедленно обратитесь к врачу, если у вашего ребенка до 3 месяцев температура 100,4 °F (38 °C) или выше .
Вирус или бактерия Чем вы заболели?image icon
Подробнее о
ревматическая лихорадкаПоскольку бактерии вызывают острый фарингит, для лечения инфекции и предотвращения ревматизма и других осложнений необходимы антибиотики.
 Врач не может сказать, есть ли у кого-то стрептококковая ангина, просто взглянув в горло. Если ваш врач считает, что у вас может быть острый фарингит, он может проверить вас, чтобы определить, является ли он причиной вашего заболевания.
Врач не может сказать, есть ли у кого-то стрептококковая ангина, просто взглянув в горло. Если ваш врач считает, что у вас может быть острый фарингит, он может проверить вас, чтобы определить, является ли он причиной вашего заболевания. Любой больной ангиной должен оставаться дома, не ходить на работу, в школу или в детский сад до тех пор, пока у него не исчезнет лихорадка И он не примет антибиотики в течение не менее 12 часов.
Если боль в горле вызывает вирус, антибиотики не помогут. Большинство болей в горле проходят сами по себе в течение одной недели. Ваш врач может прописать вам другие лекарства или дать советы, которые помогут вам почувствовать себя лучше.
Подробнее о
инфекциях, устойчивых к антибиотикам
C. diffКогда антибиотики не нужны, они не помогут, а их побочные эффекты могут причинить вред. Побочные эффекты могут варьироваться от легких реакций, таких как сыпь, до более серьезных проблем со здоровьем.
 Эти проблемы могут включать тяжелые аллергические реакции, инфекции, устойчивые к антибиотикам, и инфекцию C. diff. C. diff вызывает диарею, которая может привести к серьезному повреждению толстой кишки и смерти.
Эти проблемы могут включать тяжелые аллергические реакции, инфекции, устойчивые к антибиотикам, и инфекцию C. diff. C. diff вызывает диарею, которая может привести к серьезному повреждению толстой кишки и смерти. Как улучшить самочувствие
Некоторые способы улучшить самочувствие при боли в горле:
- Соси леденцы, фруктовое мороженое или леденцы (не давайте леденцы детям младше 2 лет).
- Используйте чистый увлажнитель воздуха или испаритель прохладного тумана.
- Полоскание соленой водой.
- Пейте теплые напитки и много жидкости.
- Используйте мед для облегчения кашля у взрослых и детей в возрасте от 1 года и старше.
- Спросите своего врача или фармацевта о безрецептурных лекарствах, которые могут помочь вам почувствовать себя лучше. Всегда используйте безрецептурные лекарства в соответствии с указаниями.
К началу страницы
Лекарства, отпускаемые без рецепта, и дети
Внимательно прочтите и следуйте инструкциям на этикетках безрецептурных лекарств, прежде чем давать лекарства детям.
 Некоторые лекарства, отпускаемые без рецепта, не рекомендуются детям определенного возраста.
Некоторые лекарства, отпускаемые без рецепта, не рекомендуются детям определенного возраста. - Обезболивающие:
- Детям младше 6 месяцев: давайте только ацетаминофен.
- Дети в возрасте 6 месяцев и старше: можно давать ацетаминофен или ибупрофен.
- Никогда не давайте детям аспирин, так как он может вызвать синдром Рея. Синдром Рея — очень серьезное, но редкое заболевание, которое может повредить печень и мозг.
- Лекарства от кашля и простуды:
- Дети в возрасте до 4 лет: не используйте безрецептурные лекарства от кашля и простуды у маленьких детей, если только врач специально не сказал вам об этом. Лекарства от кашля и простуды могут привести к серьезным, а иногда и опасным для жизни побочным эффектам у маленьких детей.
- Дети в возрасте 4 лет и старше: обсудите с врачом вашего ребенка, безопасно ли давать ребенку безрецептурные лекарства от кашля и простуды.
Спросите своего врача или фармацевта о правильной дозировке безрецептурных лекарств для возраста и размера вашего ребенка.

