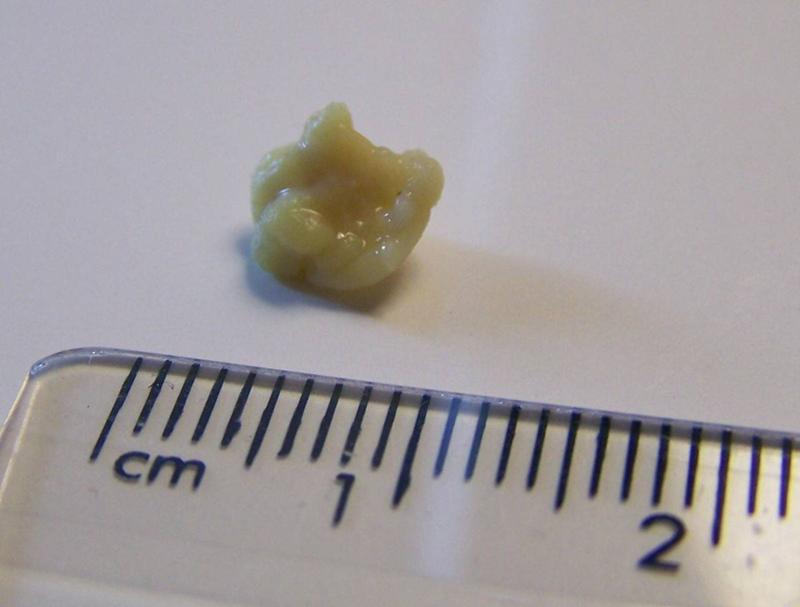
Что это такое и как их безопасно удалить? Однако, в отличие от прыщей, эти чешуйчатые шишки наблюдаются при кожных заболеваниях, особенно при фолликулярном кератозе.
Кератин сам по себе представляет собой тип белка, который содержится в ваших волосах и коже. Его основная функция заключается в работе с другими компонентами для связывания клеток вместе. В случае кожи кератин присутствует в больших количествах. Определенные типы кератина находятся в определенных слоях кожи и на определенных участках тела.
Иногда этот белок может слипаться с мертвыми клетками кожи и блокировать или окружать волосяной фолликул. Хотя нет какой-либо конкретной известной причины, считается, что кератиновые пробки образуются из-за раздражения, генетики и в связи с основными состояниями кожи, такими как экзема.
Кератиновые пробки могут исчезнуть сами по себе без лечения, но они также могут быть стойкими и повторяться. Они не заразны и не считаются серьезной медицинской проблемой.
Если вы хотите избавиться от упрямых кератиновых пробок, поговорите со своим дерматологом о следующих вариантах лечения.
На первый взгляд кератиновые пробки могут выглядеть как маленькие прыщики. Обычно они розовые или телесного цвета. Они также имеют тенденцию образовываться группами на определенных частях тела.
Однако кератиновые пробки не имеют заметных головок, которые могут быть у типичных прыщей. Кроме того, бугорки, связанные с фолликулярным кератозом, могут быть обнаружены в местах, где часто присутствуют прыщи, часто имеющие вид сыпи.
Кератиновые бугорки шероховатые на ощупь из-за чешуйчатых пробок. Часто говорят, что прикосновение к пораженной коже при фолликулярном кератозе похоже на наждачную бумагу.
Высыпания иногда выглядят и ощущаются как мурашки или «куриная кожа». Кератиновые пробки также могут иногда вызывать зуд.
Кератиновые пробки, наблюдаемые при фолликулярном кератозе, чаще всего обнаруживаются на плечах, но их также можно увидеть на верхней части бедер, ягодицах и щеках, среди других областей.
Любой может столкнуться с кератиновыми пробками, но следующие факторы риска могут увеличить ваши шансы на их появление:
- атопический дерматит или экзема
- сенная лихорадка
- астма
- сухость кожи
- семейный анамнез фолликулярного кератоза
Кератиновые пробки обычно не требуют лечения. Однако желание избавиться от них из эстетических соображений понятно, особенно если они расположены на видимой части тела.
Однако желание избавиться от них из эстетических соображений понятно, особенно если они расположены на видимой части тела.
Во-первых, важно никогда не ковырять, царапать или пытаться вытолкнуть кератиновые пробки. Это может вызвать только раздражение.
Поговорите со своим дерматологом о следующих вариантах удаления:
Отшелушивание
Вы можете помочь избавиться от омертвевших клеток кожи, которые могут быть захвачены кератином в этих бугорках, используя щадящие методы отшелушивания.
Вы можете отшелушивать с помощью мягких кислот, таких как пилинги или средства для местного применения с молочной, салициловой или гликолевой кислотой. Безрецептурные варианты включают Eucerin или Am-Lactin. Другими вариантами являются физические отшелушивающие средства, в том числе мягкие щетки для лица и мочалки.
Если кератиновые выпуклости не реагируют на мягкое отшелушивание, ваш дерматолог может порекомендовать более сильные рецептурные кремы, которые помогут растворить основные пробки.
Изменения в образе жизни
Хотя полностью предотвратить кератиновые пробки может быть сложно, вы можете помочь избавиться от них и предотвратить появление других:
- регулярно увлажняя кожу
- избегая тесной, стесняющей одежды
- используя увлажнитель воздуха в холодную и сухую погоду
- ограничение времени купания
- использование теплой воды в душе и ваннах
- сокращение сеансов эпиляции, таких как бритье и восковая депиляция, поскольку со временем они могут раздражать волосяные фолликулы
Поры могут закупориться несколькими способами. Вот почему кератиновые пробки иногда путают с другими типами поровых пробок, включая прыщи.
Пробка кожного сала — редко используемый термин для обозначения акне. Эти пробки возникают, когда кожное сало (масло) из ваших сальных желез попадает в волосяные фолликулы. Мертвые клетки кожи, а затем воспаление создают очаги акне.
Сальные пробки могут проявляться в виде воспалительных прыщей, таких как пустулы и папулы. Более серьезные воспалительные прыщи включают кисты и узелки, которые представляют собой болезненные бугорки, которые намного больше. Невоспалительные кожные пробки включают угри и белые угри.
Более серьезные воспалительные прыщи включают кисты и узелки, которые представляют собой болезненные бугорки, которые намного больше. Невоспалительные кожные пробки включают угри и белые угри.
Прыщи, белые угри и угри обнаруживаются на лице, верхней части груди и верхней части спины.
Кератиновые пробки при фолликулярном кератозе обычно располагаются на плечах, хотя они также могут быть и в местах угревой сыпи. Кроме того, в то время как пробки кожного сала могут иметь заметные головки, заполненные гноем или другим мусором, кератиновые пробки имеют тенденцию быть твердыми и шероховатыми на поверхности.
Кератиновые пробки также иногда принимают за черные точки. Угри — это один из типов пробок кожного сала, который возникает, когда ваши поры забиты кожным салом и омертвевшими клетками кожи. Черные точки более заметны в областях, склонных к акне.
Когда поры закупорены, образуется мягкая пробка, которая также может сделать ваши поры более заметными. Когда вилка подвергается воздействию поверхности, она может окисляться, придавая характерный вид «черных точек». Кератиновые пробки не имеют темных центров, которые есть у угрей.
Кератиновые пробки не имеют темных центров, которые есть у угрей.
Поскольку угри продолжают расширять ваши поры, пробки также могут затвердевать. Это может сделать вашу кожу слегка бугристой на ощупь. Тем не менее, угри не вызывают такого же чешуйчатого вида и шероховатости, как кератиновые пробки.
Кератиновые пробки можно вылечить в домашних условиях. Если вы планируете более немедленное удаление или совет, лучше всего обратиться за советом к дерматологу.
В более тяжелых случаях фолликулярного кератоза дерматолог может порекомендовать микродермабразию или лазерную терапию. Они используются только тогда, когда отшелушивание, кремы и другие средства не работают.
Ваш дерматолог также может помочь вам определить, действительно ли ваши бугорки вызваны фолликулярным кератозом. Со всеми возможными причинами закупорки пор может быть полезно получить профессиональное мнение, прежде чем приступать к лечению.
Кератиновые пробки не являются необычными бугорками на коже, но иногда их бывает трудно отличить от прыщей. Эти кератиновые пробки могут исчезнуть сами по себе со временем и при использовании средств по уходу за образом жизни. Никогда не ковыряйте кератиновые пробки, так как это вызовет их раздражение.
Эти кератиновые пробки могут исчезнуть сами по себе со временем и при использовании средств по уходу за образом жизни. Никогда не ковыряйте кератиновые пробки, так как это вызовет их раздражение.
Если вы не видите результатов дома, обратитесь к дерматологу. Они могут оценить ваше состояние и порекомендовать профессиональное лечение.
Каналикулит — StatPearls — Книжная полка NCBI
Непрерывное обучение Занятие
Каналикулит — воспаление слезных канальцев. Это редкое заболевание, которое офтальмологи часто неправильно диагностируют. Условие трудно искоренить. Это задание описывает причину, патофизиологию, проявления и диагностику каналикулита, а также подчеркивает роль межпрофессиональной команды в его лечении.
Цели:
-
Традиционно возбудителем каналикулита считался Actinomyces israelii. Однако недавние исследования демонстрируют повышенную заболеваемость стафилококками и стрептококками. Многие другие микроорганизмы, такие как Eikenella, Lactococcus, Nocardia и грибы, также были выделены у пациентов с каналикулитом.

-
У пациентов могут наблюдаться слезотечение, выделения, надутая точка или отек медиального глазного яблока. Другими симптомами являются образование на веках желтоватых гранул, конкрементов и камней при массаже.
-
Консервативное лечение включает местные и системные антибиотики, теплые компрессы, местный массаж, спринцевание и орошение. Различные хирургические варианты включают точечную дилатацию или точечную пластику с кюретажем, каналикулотомию, каналикулопластику с интубацией и каналикулотомию с сохранением точки с моноканаликулярной интубацией.
-
Каналикулит — это состояние, которое обычно неправильно диагностируется или диагностируется поздно. Требуется высокий индекс подозрительности. Ранняя диагностика жизненно важна для полного излечения, а хронические случаи имеют больше осложнений и худший прогноз.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Каналикулит — это воспаление слезных канальцев. Это редкое заболевание, которое офтальмологи часто неправильно диагностируют. Это состояние сложно искоренить.[1][2][3] Состояние может быть ошибочно диагностировано и лечиться как конъюнктивит, блефарит, дакриоцистит, мукоцеле и халязион, что приводит к длительной заболеваемости пациента. В Harrison’s Principles of Internal Medicine, авторов описывают это заболевание как «заболевание, которое чаще всего неправильно диагностируют». Фон Грефе был первым, кто признал причину каналикулита инфекционным заболеванием.
Каналикулит может быть первичным или вторичным. Вторичный каналикулит часто рассматривается как осложнение точечной или межканальцевой установки пломбы для лечения сухости глаз.
Каналики являются важным компонентом проксимальной части слезоотводящей системы. Они начинаются в слезных точках и у большинства пациентов сходятся, образуя общий каналец. Эти каналы проходят через веки примерно на 8 миллиметров.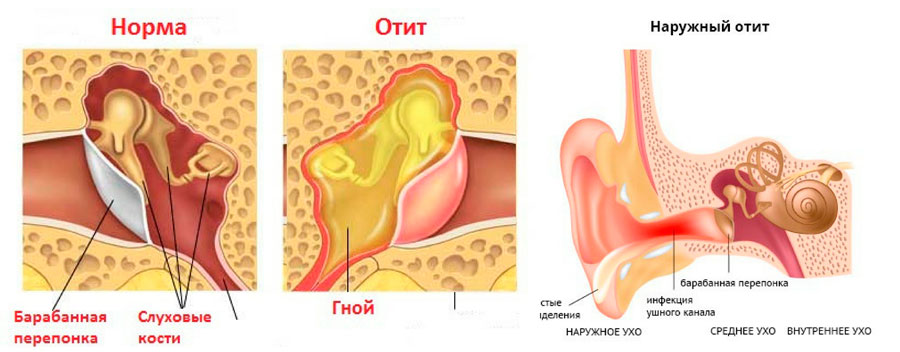 Верхний каналец короче и уже нижнего, имеет резкий угол перед слиянием с нижним канальцем, образуя общий каналец. Нижний каналец почти полностью горизонтальный.
Верхний каналец короче и уже нижнего, имеет резкий угол перед слиянием с нижним канальцем, образуя общий каналец. Нижний каналец почти полностью горизонтальный.
Этиология
Традиционно считалось, что Actinomyces israelii является микроорганизмом, ответственным за каналикулит, поэтому это состояние по-разному называют стрептотриксным каналикулитом или стрептотрикозом.[4] Этот микроорганизм ранее классифицировали как грибок, но теперь он считается облигатной или факультативной анаэробной грамположительной Bacillus . Однако недавние исследования демонстрируют повышенную заболеваемость Staphylococcus и Streptococcus 9.0130 . Многие другие микроорганизмы, такие как Eikenella, Lactococcus, Nocardia, и грибы, также были выделены у пациентов с каналикулитом. Исследования показали, что Pseudomonas aeruginosa является наиболее частым микроорганизмом, выделяемым при каналикулите, связанном с пробкой; тогда как другие исследования включают видов Hemophilus , видов Actinomyces , а также видов Pseudomonas .
Эпидемиология
Каналикулит — относительно редкое заболевание.[2] Исследования показали, что на его долю приходится от 2% до 4% заболеваний слезной системы. Это может произойти в любом возрасте от 5 до 9 лет.0 лет, а средний возраст оценивается примерно в 59 лет. Большинство исследований выявило преобладание женщин. Это может быть связано с гормональными факторами, которые могут влиять на выработку слезы, делая канальцы склонными к микробной инвазии. Использование косметики и закупорка канальцев косметическими частицами постулируются некоторыми как причина. Вторичный каналикулит, связанный с пробкой, также чаще наблюдается у женщин, вероятно, из-за большего числа пациентов женского пола, которые лечатся установкой пробки по поводу симптомов сухости глаз. Большинство исследований выявили более высокую частоту поражения нижних канальцев.
Патофизиология
Каналикулит можно разделить на первичный и вторичный. [3] Первичный каналикулит — это воспаление слезных канальцев, обычно вызванное инфекцией. Вторичный каналикулит представляет собой воспаление слезных канальцев, вторичное по отношению к точечной канальцевой пломбе или канальцевой интубации.
Вторичный каналикулит представляет собой воспаление слезных канальцев, вторичное по отношению к точечной канальцевой пломбе или канальцевой интубации.
Анамнез и физикальное исследование
Из-за различных проявлений этого состояния каналикулит может быть неправильно диагностирован или возможна задержка в постановке диагноза. Симптомы обычно односторонние. У пациентов могут наблюдаться слезотечение, выделения, надутая точка или отек медиального глазного яблока; эти симптомы можно спутать с хроническим конъюнктивитом, воспаленным халязионом или острым дакриоциститом. Другими симптомами являются образование на веках желтоватых гранул, конкрементов и камней при массаже. Эти желтоватые гранулы называются гранулами серы, и считается, что они вызваны Actinomyces видов. Некоторые исследования показали, что слезотечение и дискомфорт в глазах являются наиболее типичными симптомами, в то время как другие исследования показали, что наиболее частыми проявлениями являются выделения из глаз. При вторичном каналикулите могут наблюдаться другие дополнительные симптомы, такие как периодические кровянистые слезы, кровянистые выделения или наличие массы, выступающей из точки.[1][2][5]
При вторичном каналикулите могут наблюдаться другие дополнительные симптомы, такие как периодические кровянистые слезы, кровянистые выделения или наличие массы, выступающей из точки.[1][2][5]
Тщательное обследование является обязательным, и для постановки правильного диагноза каналикулита необходима высокая степень настороженности. Исторически сложилось так, что наличие конкрементов считалось убедительным доказательством каналикулита, который позже был расширен за счет периканаликулярного воспаления и набухания точек. Различные исследования показывают, что наиболее частыми признаками первичного каналикулита являются припухлость точки, отек век и выделения или конкременты из точки. Считается, что конкременты являются индикатором рецидива и требуют хирургического удаления, чтобы предотвратить дальнейшие приступы. При вторичном каналикулите могут выявляться признаки канальцевого воспаления, воспалительное образование, выступающее из точки, образование гранулемы, кровянистое отделяемое, наличие каналикулита и дакриолитов, отек век и эритема. Промывание слезы выявляет сохранность проходимости слезной системы при каналикулитах даже при наличии каналикулитов. Промывание и зондирование могут помочь локализовать мигрировавшую точечную пробку у пациентов с вторичным каналикулитом.
Промывание слезы выявляет сохранность проходимости слезной системы при каналикулитах даже при наличии каналикулитов. Промывание и зондирование могут помочь локализовать мигрировавшую точечную пробку у пациентов с вторичным каналикулитом.
Оценка
Клиническое обследование при каналикулите должно включать осмотр с помощью щелевой лампы верхних и нижних точек, медиальной области глазного века, конъюнктивальных сводов и спринцевания слезных путей. Хотя диагноз каналикулита в большинстве случаев является клиническим, вспомогательные исследования могут помочь подтвердить диагноз или помочь в постановке окончательного диагноза у пациентов с неоднозначными симптомами.[1][6]
Пациентам с каналикулитом можно провести следующие исследования.
Микробиологическая культура
Могут быть получены культуры выделений из точек, конкрементов, абсцессов и конъюнктивальных мазков. Обычно требуются аэробные и анаэробные культуры. Однако в рецидивирующих или атипичных случаях также можно проводить посев грибков и микобактерий.
Гистопатология
Гистопатологическое исследование чаще всего проводят при выраженных конкрементах. Они могут показывать наличие актиномицетов или могут состоять из стерильной некротической ткани. При вторичном каналикулите гистопатологическое исследование экструдированного инородного тела может показать воспалительную реакцию по краям. Также можно увидеть гистопатологические признаки пиогенной гранулемы.
Ультразвуковая биомикроскопия (УБМ)
УБМ с частотой 50 МГц и разрешением 40 мкм — один из лучших методов исследования канальцевой системы. Его неинвазивный характер добавляет к его преимуществам. Он может демонстрировать канальцевые изменения и каналикулит.
Дакриоэндоскопия
Это важное исследование, особенно в случаях вторичного каналикулита, для локализации мигрировавших точечных пробок.
Дакриоцистография
Это может свидетельствовать о признаках каналикулита, таких как дефекты наполнения, расширение, неровность, образование бусин и дивертикулов.
Лечение/управление
Медикаментозное лечение впервые возникшего первичного каналикулита эффективно у пациентов, обращающихся на ранней стадии. Консервативное лечение включает местные и системные антибиотики, теплые компрессы, местный массаж, спринцевание и орошение. [7][8]Многочисленные исследования показали, что консервативное лечение неэффективно в 80% случаев. Наличие конкрементов может помочь защитить бактерии от антибиотиков, тем самым способствуя резистентности и неадекватному ответу на лечение. Многие авторы в настоящее время делают упор на раннюю диагностику и быстрое начало хирургического лечения каналикулита. 9[7] Большинство исследований показали, что каналикулотомия является безопасной и эффективной процедурой. Каналикулотомия включает в себя разрез на задней стороне канальца и удаление камней, конкрементов, некротического эпителия и других остатков, а затем промывание раствором антибиотика. Разрез можно оставить открытым или закрыть со стентом или без него.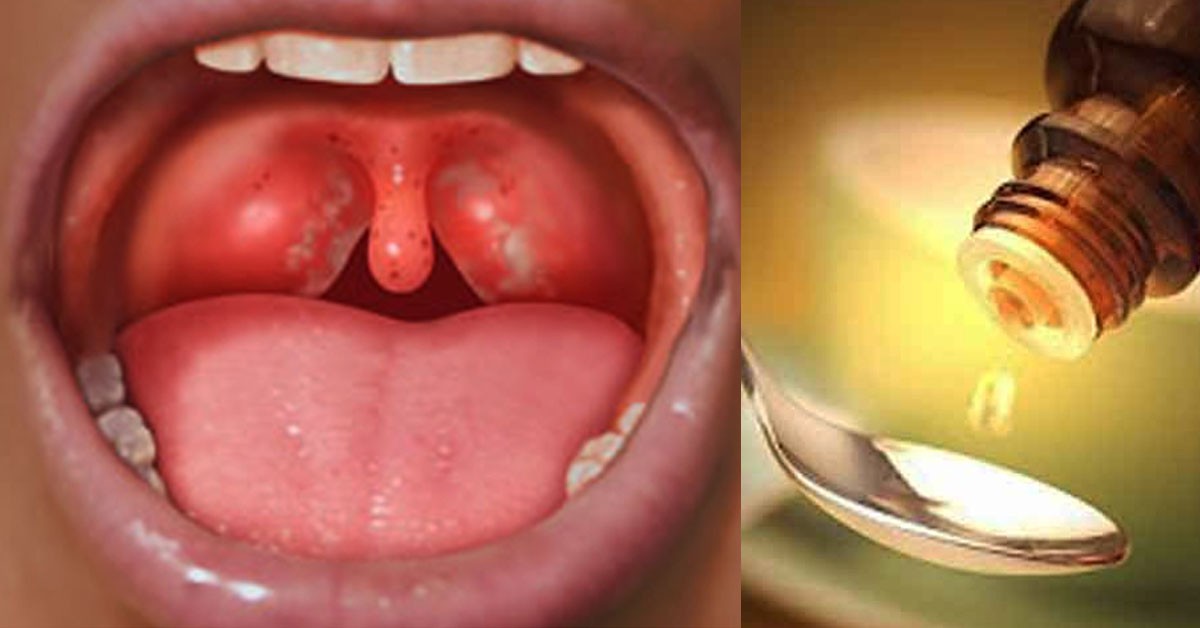 [2]
[2]
Обнаружено, что вторичный каналикулит очень плохо поддается медикаментозному лечению. Каналикулотомия с удалением пробки считается методом выбора при каналикулите, связанном с пробкой. В рецидивирующих или осложненных случаях может потребоваться дакриоцисториностомия, удаление любых внутриканальцевых инородных тел или мусора и установка стента.
Дифференциальный диагноз
-
Дакриоцистит
Жемчуг и другие проблемы
Каналикулит — это состояние, которое обычно неправильно диагностируется или диагностируется поздно. Требуется высокий индекс подозрительности. Ранняя диагностика жизненно важна для полного излечения, а хронические случаи имеют больше осложнений и худший прогноз.
Улучшение результатов работы медицинской бригады
Каналикулит – это редкое заболевание, которое часто вызывает затруднения у офтальмолога, так как его часто неправильно диагностируют и очень трудно искоренить. Очень часто встречается вторичный каналикулит из-за точечных пробок. Практикующие врачи всегда должны обращать на это внимание во время наблюдения за пациентами с точечной пробкой по поводу синдрома сухого глаза. Часто пациент не помнит, что ему вставляли пломбы.
Практикующие врачи всегда должны обращать на это внимание во время наблюдения за пациентами с точечной пробкой по поводу синдрома сухого глаза. Часто пациент не помнит, что ему вставляли пломбы.
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Прокомментируйте эту статью.
Рисунок
Верхний каналикулит с отеком медиальной части верхнего века, слизистыми выделениями из верхней точки глаза и наличием внутриканаликулярной пробки Геррика в анамнезе. Внутриканаликулярная пробка была удалена через открытую дакриоцисториностомию и (подробнее…)
Рисунок
60-летняя женщина поступила с шестимесячным анамнезом отека медиальной части нижнего века, выделений и болезненности. Левый нижний каналикулит присутствует с признаками отека и воспаления канальцев и гранулемы в точке. Внес вклад (подробнее…)
Рисунок
Точечная пленка, вызванная хроническим фолликулярным конъюнктивитом. Мембраны также могут развиваться при обструкции носослезного протока или каналикулите. Предоставлено профессором Bhupendra C.K. Patel MD, FRCS
Мембраны также могут развиваться при обструкции носослезного протока или каналикулите. Предоставлено профессором Bhupendra C.K. Patel MD, FRCS
Ссылки
- 1.
-
Gogandy M, Al-Sheikh O, Chaudhry I. Клинические особенности и бактериология слезного каналикулита у пациентов, обращающихся в третичный офтальмологический центр в Среднем Восток. Саудовская Дж. Офтальмол. 2014 янв; 28(1):31-5. [Бесплатная статья PMC: PMC3923207] [PubMed: 24526855]
- 2.
-
Завери Дж., Коэн А.Дж. Слезный каналикулит. Саудовская Дж. Офтальмол. 2014 янв; 28(1):3-5. [Бесплатная статья PMC: PMC3923200] [PubMed: 24526851]
- 3.
-
Фридман Дж. Р., Маркерт М. С., Коэн А. Дж. Первичный и вторичный слезный каналикулит: обзор литературы. Сурв Офтальмол. 2011 июль-август;56(4):336-47. [PubMed: 21620429]
- 4.
-
Мехротра Н., Байдья А., Бриджвал М., Аггарвал Р., Чаудри Р. Актиномикоз глаз: забыт, но не редкость. Анаэроб.

- 5.
-
Huang YY, Yu WK, Tsai CC, Kao SC, Kau HC, Liu CJ. Клинические особенности, микробиологические профили и результаты лечения каналикулита, связанного со слезной пробкой, по сравнению с первичным каналикулитом. Бр Дж Офтальмол. 2016 сен; 100 (9): 1285-9. [PubMed: 26701689]
- 6.
-
Калики С., Али М.Дж., Хонавар С.Г., Чандрасекар Г., Наик М.Н. Первичный каналикулит: клинические признаки, микробиологический профиль и исход лечения. Ophthalmic Plast Reconstr Surg. 2012 сен-октябрь;28(5):355-60. [В паблике: 22836798]
- 7.
-
Kim UR, Wadwekar B, Prajna L. Первичный каналикулит: заболеваемость, клинические особенности, исход и долговременная эпифора после отрезной пунктопластики и выскабливания. Саудовская Дж. Офтальмол. 2015 окт.-дек.; 29(4):274-7. [Бесплатная статья PMC: PMC4625122] [PubMed: 26586978]
- 8.
-
Сюй Дж., Лю З., Машаги А.