Киста челюсти → причины, симптомы, диагностика и лечение
Киста челюсти – является полостным образованием, которое состоит из капсулы наполненной жидкостью. Может локализироваться на нижней или на верхней челюсти и быть разного размера или формы.
Клиника Стоматология 32 предлагает своим пациентам диагностику и лечение челюстных кист. Наши врачи систематически повышают свой уровень знаний, а используемые материалы имеют сертификаты качества, поэтому вы можете быть абсолютно уверены в качестве предоставляемых услуг. Запишитесь на прием уже сегодня – и мы с радостью поможем вам диагностировать и вылечить выявленное заболевание.
Виды кист челюсти
Кисты челюсти классифицируют в зависимости от вида, локализации и содержимого:
- Кератокиста – является первичной кистой с одонтогенным происхождением. Бывает одно-или двухкамерной. Локализируется на нижней челюсти.
- Фолликулярная киста – локализуется в месте верхних или нижних резцов.
- Радикулярная киста – наиболее распространенная (около 80% случаев). Опоясывает корень зуба, имеет тонкую фиброзную оболочку, состоит из лимфацитов и плазматических клеток.
- Киста носонебного канала – локализуется в переднем отделе неба возле корней центральных резцов.
Причины возникновения кисты челюсти
Основная причина возникновения кисты челюсти – погрешности при проведении стоматологических манипуляций – лечения кариеса, пломбирования или протезирования.
Среди факторов, которые могут снижать защиту организма и тем самым провоцировать рост кисты относят:
- стрессовые ситуации;
- истощение организма;
- частые инфекционные заболевания;
- переохлаждения;
- осложненное прорезывание зубов;
- травматические повреждения десен.
Симптомы кисты челюсти
Небольшие челюстные кисты долгое время могут не проявлять себя, для образований больших размеров характерны следующие клинические признаки:
- деформации костей;
- наличие выпуклого образования с набуханием слизистой;
- головная боль;
- утрудненное носовое дыхание;
- онемение уголков рта;
- позитивный симптом Дюпюитрена.
В случае присоединения гнойного процесса:
- отек тканей;
- появление асимметрии лица;
- снижение объемов движений нижней челюсти;
- подвижность зуба, возле которого локализуется киста;
- отслоение тканей.
Диагностика и лечение кисты челюсти в клинике Стоматология 32
Диагноз устанавливается стоматологом на основании визуального осмотра и пальпаторного исследования кисты. Для уточнения и дифференциации диагноза могут назначаться дополнительные методы инструментальной диагностики, а также проводится цитологические и гистологические исследования. Тактику лечения определяет врач на основании установленного диагноза и с учетов индивидуального течения болезни.
Профилактика возникновения кисты челюсти
Профилактические меры включают в себя:
- соблюдение правил ухода за ротовой полостью;
- регулярные консультации стоматолога и, при необходимости, незамедлительное лечение стоматологических заболеваний;
- отказ от вредных привычек;
- своевременное лечение инфекционных процессов носоглотки.
Отзывы наших пациентов:
Тамила
Очень хорошая клиника. Приятный персонал, квалифицированнные врачи, адекватные цены на предоставляемые услуги. Лечение было успешным. Огромное спасибо за оказанную помощь.
Анна
После посещения клиники Стоматология 32 больше ни к одному стоматологу обращаться не буду только к вам!) Все очень профессионально.
Врач на консультации все рассказал, провел лечение и расписал рекомендации. Я очень рада, что обратилась именно в эту клинику за помощью. Всем ее рекомендую!
СПОСОБ ЛЕЧЕНИЯ СОЛИТАРНОЙ КОСТНОЙ КИСТЫ НИЖНЕЙ ЧЕЛЮСТИ | Опубликовать статью ВАК, elibrary (НЭБ)
Файзуллина Г.А. 1, Мирсаева Ф.З. 2, Уразбахтин И.И. 3
1Кандидат медицинских наук, 2Доктор медицинских наук, профессор, Башкирский государственный медицинский университет, 3Медико-стоматологический центр “АГ Фабер Дентаплант”
СПОСОБ ЛЕЧЕНИЯ СОЛИТАРНОЙ КОСТНОЙ КИСТЫ НИЖНЕЙ ЧЕЛЮСТИ
Аннотация
В статье рассмотрен клинический случай лечения солитарной костной кисты нижней челюсти путем создания декомпрессионного «окна», который позволяет уменьшить объем кисты вплоть до полного восстановления костной структуры, а также обеспечить целостность окружающих анатомических структур. Последующее заполнение полости новообразованной костью происходит вследствие вторичного остеогенеза. Данная операция может быть проведена в амбулаторных условиях хирургического стоматологического кабинета под местной анестезией.
Ключевые слова: солитарная костная киста, лечение, декомпрессия.
Fayzullina G.A.1, Mirsaeva F.Z.2, Urazbakhtin I.I.3
1MD, 2MD, professor, Bashkir State Medical University, 3Medical and Dental Center “Faber AG Dentaplant”
METHOD OF TREATMENT SOLITARY BONE CYST OF THE MANDIBLE
Abstract
The article describes a clinical case of treatment-term solitary cost mandibular cyst decompression by creating a “window” that allows to reduce the amount of cysts until the complete recovery of bone structure, as well as ensuring the integrity of the surrounding anatomical structures.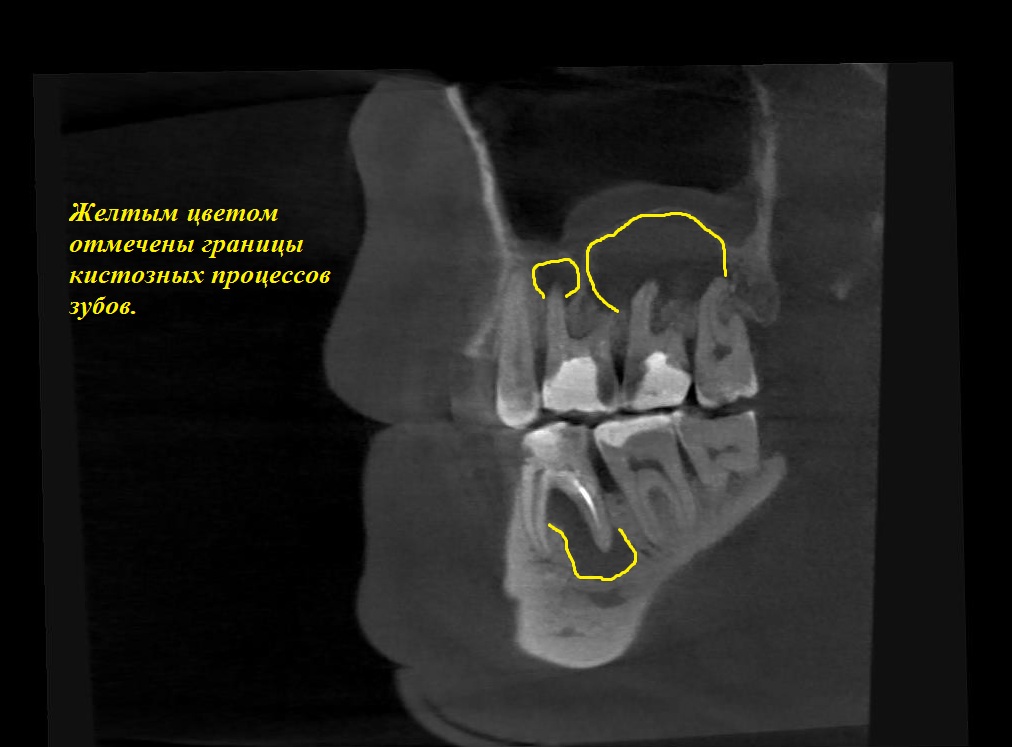 The subsequent filling of the cavity of the newly formed bone occurs as a result of secondary bone formation. This operation can be performed on an outpatient basis surgical dental office under local anesthesia.
The subsequent filling of the cavity of the newly formed bone occurs as a result of secondary bone formation. This operation can be performed on an outpatient basis surgical dental office under local anesthesia.
Keywords: solitary bone cyst treatment, decompression.
На сегодняшний день одной из наиболее актуальных проблем современной челюстно-лицевой хирургии является лечение солитарных кист челюстей человека. Значимость этой тематики определяется его частотой, распространенностью среди детей, подростков и молодых людей, не выясненным этиопатогенезом, часто бессимптомным течением [2,3]. Между тем в подавляющем большинстве случаев течение болезни на начальных этапах бессимптомное. Выявляется как случайная рентгенологическая находка или при патологическом переломе [1].
Солитарные кисты относятся к группе неодонтогенных кист, появившихся в результате пороков развития, а также вследствие различных перенесенных травм. Одним из первых упоминаний о солитарных костных кистах встречалось у Virchow Р. в 1876г., который описал клиническую и гистологическую картину кисты. Однако в настоящее время нет общепринятой теории этиологии и патогенеза кист. Одна из них заключается в том, что развитие патологического процесса формирования и роста кист происходит из-за нарушения кровообращения на ограниченном участке костной ткани, с последующей активацией лизосомальных ферментов, расщепляющих коллаген, гликозаминогликаны и другие протеины. Накапливающиеся продукты распада органического матрикса костной ткани создают повышенное онкотическое давление содержимого кисты. Развитие и рост кист формирует в костной ткани челюсти дефект, практически всегда чреватый осложнениями [2].
При изучении патогенеза формирования кист многие ученые большое внимание отводят опухолевому фактору. В результате чего это влечет за собой изменение тактики лечения кист, с проведением объемных оперативных вмешательств с резекции костей и замещением сформированных дефектов ауто- и аллотрансплантатами. Однако результат остается не всегда благополучным.
Однако результат остается не всегда благополучным.
Наряду с этим из многих литературных источников существовало мнение об отсутствии взаимосвязи кисты и опухоли. Среди таких ученых можно отметить Н.Г. Дамье, который тяготел к консервативному лечению кист и к проведению операций краевой резекции только по показаниям.
Таким образом, лечение солитарных кист ставит перед специалистом достаточно сложную проблему выбора методов и средств, поскольку основным критерием излечения является устранение дефекта кости и восстановление ее целостности с присущими ей анатомическими и функциональными качествами [3,4].
Материалы и методы.
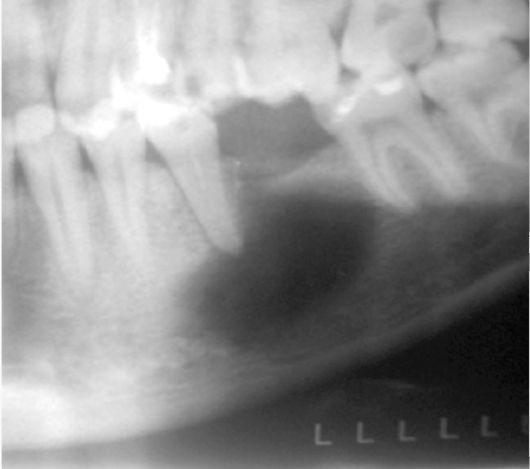
Пациентка А. 1997 г.р. поступила в отделение челюстно-лицевой хирургии клиники стоматологии и пластической хирургии “АГ Фабер Дентаплант” с диагнозом: киста нижней челюсти. Из анамнеза заболевания известно, что при подготовке к ортодонтическому лечению в августе 2013 года была проведена компьютерная томография челюстно-лицевой области. По результатам исследования был выявлен очаг деструкции костной ткани во фронтальном отделе нижней челюсти в области 4.3, 4.2, 4.1, 3.1, 3.2, 3.3 (рис. 1). После осмотра хирургом-стоматологом был поставлен диагноз: киста нижней челюсти. Больная направлена на оперативное лечение.
В отделении челюстно-лицевой хирургии было проведено клинико-лабораторное обследование. В результате, которого деформаций нижней челюсти выявлено не было, при пальпации фронтального отдела нижней челюсти данных за новообразование в толще кости также не выявлено, стенка кисты при надавливании на нее не прогибалась, слизистая оболочка в проекции кисты в цвете не изменена, бледно-розовой окраски, умеренно увлажнена. Видимых внешних изменений со стороны зубочелюстной системы выявлено не было. Исследование электровозбудимости зубов изменений в пульпе зубов не обнаружило (ЭОД 2 мА).
Было принято решение о проведении операции – цистотомии нижней челюсти по типу декомпрессии с созданием трепанационного отверстия. Такой метод был выбран, для того чтобы провести полное удаление видимого поражения, минимизировать риск рецидива и достигнуть оптимального эстетического и функционального результата.
Такой метод был выбран, для того чтобы провести полное удаление видимого поражения, минимизировать риск рецидива и достигнуть оптимального эстетического и функционального результата.
После детального разъяснения пациентке и ее родителям о предстоящем оперативном вмешательстве, они согласились подвергнуться операции и подписали информированное согласие.
Под местной инфильтрационной анестезией Sol.Ultracaini 1:100000 – 1,5мл проведен вертикальный разрез мягких тканей в области уздечки нижней губы длиной 0,5 см. Проведено скелетирование компактной пластинки фронтального отдела нижней челюсти. Визуальных изменений костной ткани не выявлено (узуры, деформации). При помощи шаровидной фрезы проведено вскрытие костной полости. Диаметр трепанационного отверстия составил 0,3 см. Из полости кости под давлением эвакуировано около 8 мл прозрачной жидкости светло-желтого цвета. Жидкость взята на биохимическое исследование. При ревизии костной полости признаков оболочки или опухоли не выявлено. Установлен катетер, костная полость промыта теплым физиологическим раствором для удаления продуктов расщепления и ферментов. Осуществлен контроль на гемостаз. На рану наложен узловой шов полиамидной нитью 6-0. В последующие двое суток проводилось промывание полости теплым физиологическим раствором. При процедуре промывания какого-либо отделяемого не было. Катетер был удален на третьи сутки.
Рис.1 – Солитарная киста фронтального отдела нижней челюсти
Результаты.
Ранний послеоперационный период протекал гладко. Заживление раны проходило первичным натяжением без осложнений. Период нетрудоспособности составил 1 неделю. Было сформировано трепанационное отверстие для создания декомпрессионного эффекта, позволяющего провести обработку полости кисты растворами антисептиков. Контрольное обследование за процессом лечения через 6 и 12 месяцев с использованием лучевых методов диагностики показал постепенное восполнение дефекта новообразованной костной тканью, которая с течением времени стала приобретать нормальную плотность (рис. 2). Последующий осмотр через 6 месяцев показал удовлетворительные результаты без рецидива.
2). Последующий осмотр через 6 месяцев показал удовлетворительные результаты без рецидива.
Рис.2 – Результат контрольной компьютерной томографии больной А. через 6 месяцев
Выводы.
Солитарные кисты костей – распространенная патология среди лиц молодого возраста, лишая детей и юношей возможности вести нормальный образ жизни. В связи с этим, таким патологическим процессам должно быть отведено пристальное внимание, поскольку точки зрения врачей на этиологические причины и патогенез различны, что приводит к разным методам и объему лечебных мероприятий.
Исходя из проведенной методики консервативного лечения с созданием «окна» позволяет постепенно уменьшать объем кисты вплоть до полного восстановления костной структуры и при этом обеспечивает целостность окружающих структур (зубов, сосудисто-нервного пучка третьей ветви тройничного нерва). Эффективная декомпрессия кисты, которая достигается путем создания «окна» в костной полости позволяет не просто санировать полость кисты растворами антисептиков, но и получить необходимый гистологический материал (костного материала и оболочки кисты) для дальнейших исследований. Последующее заполнение дефекта костной полости новообразованной костной тканью происходит вследствие вторичного остеогенеза.
Операция может быть проведена в условиях хирургического стоматологического кабинета под местной анестезией. Период нетрудоспособности, как правило, не превышает 1 неделю.
Литература
- Аснина С.А., Шишкова Н.В. Использование компьютерной томографии при хирургическом лечении околокорневых кист больших размеров. Институт стоматол 2006; 60—62.
- Губайдулина Е.Я., Цегельник Л.Н., Лузина В.В., Топленинова Д.Ю. Опыт лечения больных с обширными кистами челюстей. 2007; 51—53.
- Тарасов А. Н. Современные аспекты лечения опухолей и опухолеподобных заболеваний костей у детей : материалы 12 Рос. нац. конгресса «Человек и его здоровье» // Травматология и ортопедия России.
 2007. № 3 (45). Прил. С. 83.
2007. № 3 (45). Прил. С. 83. - Jung J.S., Lee E.W., Park H.S. Decompression of Lage OKCs of the Mandible. J Oral Maxillofac Surg 2005; 267—271.
References
- Asnina S.A., Shishkova N.V. Ispol’zovanie komp’juternoj tomografii pri hirurgicheskom lechenii okolokornevyh kist bol’shih razmerov. Institut stomatol 2006; 60—62.
- Gubajdulina E.Ja., Cegel’nik L.N., Luzina V.V., Topleninova D.Ju. Opyt lechenija bol’nyh s obshirnymi kistami cheljustej. 2007; 51—53.
- Tarasov A. N. Sovremennye aspekty lechenija opuholej i opuholepodobnyh zabolevanij kostej u detej : materialy 12 Ros. nac. kongressa «Chelovek i ego zdorov’e» // Travmatologija i ortopedija Rossii. 2007. № 3 (45). Pril. S. 83.
- Jung J.S., Lee E.W., Park H.S. Decompression of Lage OKCs of the Mandible. J Oral Maxillofac Surg 2005; 267—271.
Радикулярная киста челюсти или зуба
Следствием вовремя непролеченного кариеса, который привел к воспалительному процессу в области верхушки корня, может стать радикулярная киста. Это образование представляет собой полость, заполненную жидкостью, которая расположена в области верхушки зуба. Это заболевание очень коварное, поскольку может не давать о себе знать в течение длительного времени, а в итоге вызывать серьезные осложнения.
| Цены и способы лечения радикулярной кисты | |
| Перелечивание каналов | от 5000 Р |
| Резекция верхушки корня | от 8000 Р |
Радикулярная киста наиболее распространенная из всех одонтогенных кист. Заболевание встречается преимущественно у пациентов молодого и среднего возраста. Очаг воспаления отделен от окружающих тканей плотной стенкой, которая может разрываться. При таком течении заболевания содержимое кисты выходит наружу и способствует распространению инфекции.
Причины возникновения
Основной причиной заболевания является протекающий в области верхушки корня зуба воспалительный процесс. Это является следствием нелеченного в течение длительного времени кариеса, который трансформируется в пульпит, периодонтит. Проблема может возникнуть также вследствие лечения у врача, не обладающего достаточной квалификацией, либо при получении травмы челюстно-лицевой области. Развитию процесса благоприятствует сниженный иммунитет, очаги хронической инфекции в организме.
Это является следствием нелеченного в течение длительного времени кариеса, который трансформируется в пульпит, периодонтит. Проблема может возникнуть также вследствие лечения у врача, не обладающего достаточной квалификацией, либо при получении травмы челюстно-лицевой области. Развитию процесса благоприятствует сниженный иммунитет, очаги хронической инфекции в организме.
Образование кисты связано с осложненным прорезыванием зубов мудрости.
При возникновении воспаления наше тело пытается бороться с этим процессом. В данном случае организм стремится остановить распространение инфекции, поэтому окружает очаг оболочкой, которая и является стенкой кисты. Она формируется из соединительной ткани и может иметь размеры более 4-5 сантиметров в диаметре.
Клинические проявления и диагностика
На ранней стадии образование может не давать о себе знать. В течение длительного времени человек даже не подозревает о проблеме, существующей у него в организме. Симптомы могут быть незначительными, самостоятельно исчезающими. Именно поэтому пациенты в течение длительного времени не обращаются за стоматологической помощью, поэтому патология обнаруживается в запущенной стадии.
Нагноение либо разрыв кисты сопровождаются ярко выраженными симптомами. В этом случае возникает резкая боль, может подняться температура, ухудшается общее самочувствие, отмечается выраженная слабость. Нагноение обычно возникает не спонтанно, а является следствием травмы, воспаления гайморовых пазух либо неудачного лечения у стоматолога.
Если нагноившуюся кисту не лечить вовремя, гнойный процесс может распространяться, формируется абсцесс либо флегмонозное воспаление. При разрыве кисты верхней челюсти ее содержимое может проникать в гайморовы пазухи, внутренне ухо. Гнойный процесс может трансформироваться в остеомиелит челюсти и вызвать ее патологический перелом.
Киста, которая не нагноилась, имеет свои признаки, которые выявляются при стоматологическом осмотре. Зуб, который является причиной ее образования, обычно имеет более темный оттенок, чем здоровые зубы, может даже чернеть. Как правило, видны признаки кариеса. При исследовании каналов зуба с помощью зонда пациент не ощущает боли, но врач констатирует наличие выделений желтоватого цвета. Если полость имеет большие размеры, она влияет на положение рядом расположенных зубов. По мере роста образования они постепенно отклоняются от своего физиологического положения. Характерным признаком является симптом “пергаментного хруста”, который определяется при пальпации челюсти в области поражения.
Как правило, видны признаки кариеса. При исследовании каналов зуба с помощью зонда пациент не ощущает боли, но врач констатирует наличие выделений желтоватого цвета. Если полость имеет большие размеры, она влияет на положение рядом расположенных зубов. По мере роста образования они постепенно отклоняются от своего физиологического положения. Характерным признаком является симптом “пергаментного хруста”, который определяется при пальпации челюсти в области поражения.
Часто киста не доставляет дискомфорт пациенту и является случайной находкой при лечении зуба. Невнимательный стоматолог может пропустить эту патологию, что приведет к осложнениям. Именно поэтому специалист к процессу осмотра должен подходить комплексно.
Перечисленные признаки позволяют стоматологу заподозрить радикулярную кисту. Подтвердить диагноз и определить размеры и локализацию образования позволяет рентгенологическое исследование. На снимке четко визуализируются контуры образования, видима их связь с верхушкой корня. Если имеются очаги деструкции костной ткани, их также можно увидеть на рентгенограмме.
Еще одна методика, которая используется при диагностике радикулярных кист — это электроодонтометрия. Это исследование позволяет установить, сохранена жизнеспособность пульпы, или нет. При наличии кисты результаты исследования говорят о некрозе пульпы.
Если по данным рентгенографического исследования не удается детально рассмотреть кисту либо есть подозрение на ее прорастание в гайморову пазуху, дополнительно назначается компьютерная томография, которая позволяет детально рассмотреть все структуры.
Радикулярную кисту необходимо дифференцировать с другими видами, а также новообразованиями челюсти. Если есть подозрение на злокачественное образование, производится пункционная биопсия. Цитологическое исследование полученного материала позволяет исключить онкологический диагноз либо установить гистологический тип опухоли при ее наличии.
Если киста образуется вокруг зуба мудрости, она называется амелобластомой.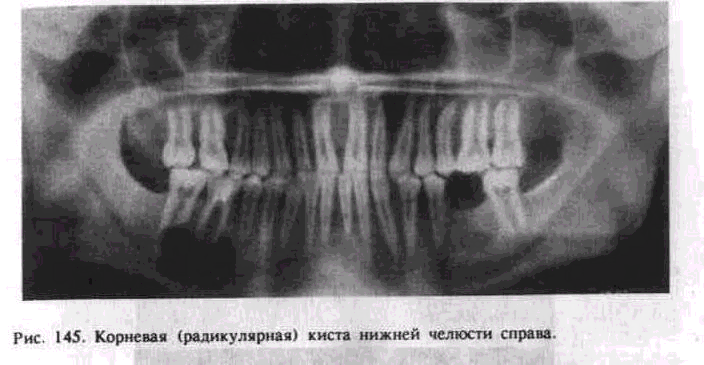 Ее появлению не предшествует воспалительный процесс. Такое образование располагается в углу челюсти, а на рентгене видна восьмерка, которая расположена внутри полости.
Ее появлению не предшествует воспалительный процесс. Такое образование располагается в углу челюсти, а на рентгене видна восьмерка, которая расположена внутри полости.
Злокачественные новообразования отличаются более размытыми контурами. Корни зубов, расположенные в области роста опухоли, обычно разрушаются.
Только качественная диагностика позволяет врачу выбрать правильную тактику лечения, которая будет максимально эффективной и минимально повреждать мягкие ткани и челюсть.
Лечение
Лечение радикулярной кисты исключительно хирургическое. Тактику оперативного вмешательства выбирают в зависимости от стадии и особенностей течения заболевания.
Первая методика — это цистотомия. Такое лечение целесообразно в случаях, когда патологический очаг имеет внушительные размеры, либо имеет место деструкция гайморовой пазухи. В проекции кисты делается разрез слизистой полости рта и надкостницы, в кости делается отверстие. Это позволяет получить доступ в полость. Извлекается все содержимое кисты, производится антисептическая обработка и укладывается тампон, пропитанный йодоформом. Успех операции зависит от качества ревизии кистозной полости. Если содержимое и некротизированные ткани были полностью удалены, рецидива не наблюдается. К недостаткам такого лечения можно отнести длительный реабилитационный период после операции. Тампон, установленный во время операции через неделю нужно сменить на новый, а к стоматологу придется регулярно ходить на перевязки.
Вторая тактика, которая успешно используется при лечении радикулярных кист — это цистэктомия. Если при цистотомии оболочка не затрагивается, при этой методике образование радикально удаляется вместе с капсулой. Данная тактика используется для лечения небольших кист, при незначительном разрушении костной ткани. В послеоперационном периоде необходимо полоскание ротовой полости растворами антисептиков и профилактические визиты к стоматологу для контроля за состоянием.
В ряде случаев хирургическое лечение радикулярной кисты сочетает обе методики.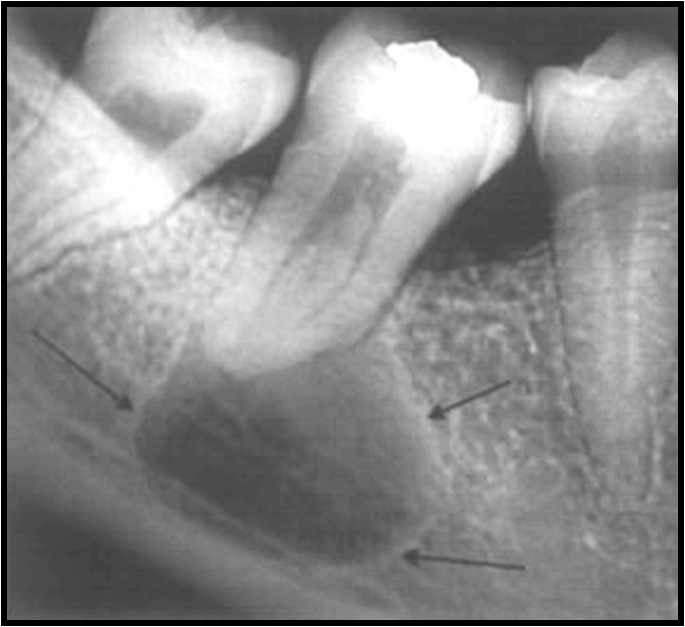 Грамотный стоматолог-хирург после обследования пациента всегда выберет оптимальную для конкретного пациента тактику лечения.
Грамотный стоматолог-хирург после обследования пациента всегда выберет оптимальную для конкретного пациента тактику лечения.
В процессе операции важно соблюдение правил асептики и антисептики. Это позволяет снизить риск послеоперационных осложнений. Цель хирургического вмешательства — удалить очаг инфекции из организма. От того, насколько тщательно будет удалено патологическое содержимое кисты, зависит дальнейшее состояние пациента. Стоматолог учитывает эти нюансы и проводит лечение радикулярной кисты, которое не дает заболеванию ни единого шанса на рецидив.
Профилактика
Радикулярная киста — серьезное заболевание, лечение которого травматично, а восстановительный период длится в течение продолжительного времени. Особенности клинического течения заболевания не позволяют самостоятельно заподозрить его на ранней стадии, поскольку образование не дает о себе знать. Именно поэтому рекомендуем дважды в год посещать стоматолога. Специалист вовремя обнаружит кариес и проведет лечение зубов, не допустив возникновения осложнений, которые могут стать причиной формирования кисты. Если есть малейшее подозрение на радикулярную кисту, врач проведет рентгенологическое обследование, позволяющее подтвердить или исключить диагноз.
Гигиена ротовой полости — важное мероприятие, являющееся профилактикой многих стоматологических заболеваний, в том числе и радикулярных кист. Своевременное удаление налета создает неблагоприятные условия для развития бактерий в ротовой полости. У тех, кто регулярно чистит зубы и удаляет остатки пищи между зубами после еды, минимум шансов стать жертвой этого серьезного заболевания.
Укрепляйте иммунитет и вовремя санируйте хронические очаги инфекции в организме, регулярно посещайте стоматолога. Это является залогом здоровья ваших зубов.
Tumores y quistes mandibulares — Diagnóstico y tratamiento
Diagnóstico
Con el objetivo de obtener más información sobre el опухоль о quiste en la mandíbula, el médico puede indicar análisis previos al tratamiento. Estos pueden Incluir los siguientes:
Estos pueden Incluir los siguientes:
- Estudios de diagnóstico por imágenes como radiografías, TC o IRM
- Биопсия для экстракорпорального исследования опухолей или биопсии для анализа лабораторий
El medico usa esta información para confeccionar un plan de tratamiento que sea el mejor para ti, y que trate el tumour o quiste con la mayor efectividad.
Tratamiento
Las opciones de tratamiento para los tumores y los quistes de la mandíbula varían según el tipo de lesión que tengas, la etapa de crecimiento de la lesión y tus síntomas. El equipo de tratamiento también considera tus metas de tratamiento y tus preferencias personales al hacerte una recomendación de tratamiento.
El tratamiento de los tumores y los quistes de la mandíbula generalmente impla atención quirúrgica.En algunos casos, el tratamiento puede ser tratamiento farmacológico или una combinación de cirugía y tratamiento farmacológico.
Durante la cirugía, el médico extirpa el опухоль о quiste de la mandíbula, lo cual puede include extirpar dientes cercanos, tejido y la mandíbula, y lo envía al labratorio para que lo excinen. Un patólogo excina el tejido extirpado e informa un Diagnóstico durante el schemeimiento para que el cirujano pueda actar sobre esta información de forma inmediata.
Otros tratamientos pueden include los siguientes Procedimientos:
- Reconstrucción de la mandíbula u otras estructuras.
- Tratamiento farmacológico para ciertos tipos de tumores y quistes de la mandíbula.
- Atención de respaldo para ayudarte a mantener tu calidad de vida, lo cual include asistencia con la nutrición, el habla y la deglución, y el reemplazo de dientes faltantes.
Los exámenes de seguimiento de por vida después del tratamiento pueden abordar cualquier recurrencia de tumores y quistes de la mandíbula en una etapa temprana.
Los médicos de Mayo Clinic revisarán contigo todas las opciones de enfoque y elegirán el mejor según tus necesidades y objetivos.
Клинические учреждения
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para Prevention, detectar, tratar o control esta afección.
Escrito por el personal de Mayo ClinicTumores y quistes mandibulares — клиника atención en Mayo
Декабрь11, 2018
Ссылки Mostrar- Imran A, et al. Классификация одонтогенных кист и опухолей — Антецеденты. Журнал оральной и челюстно-лицевой патологии. 2016; 20: 269.
- Sharif FNJ, et al. Вмешательства для лечения керато-кистозных одонтогенных опухолей. Кокрановская база данных систематических обзоров. http://www.thecochranelibrary.com. По состоянию на 24 сентября 2018 г. .
- Covello P, et al. Последние тенденции в лечении доброкачественных одонтогенных опухолей.Текущее мнение в области отоларингологии и хирургии головы и шеи. 2016; 24: 343.
- Martin LHC и др. Одонтогенные кисты: обновленная информация. Диагностическая гистопатология. 2017; 23: 260.
- Thomas N, et al. Синдром Горлина-Гольца: часто упускаемый диагноз. Анналы челюстно-лицевой хирургии. 2016; 6: 120.
- Райт Дж. М. и др. Обновление 4-го издания Всемирной организации здравоохранения «Классификация опухолей здоровья и шеи: одонтогенные опухоли и опухоли челюстно-лицевой кости». Патология головы и шеи.2017; 11:68.
- Isola G, et al. Связь между одонтомой и ретинированными зубами. Журнал черепно-лицевой хирургии. 2017; 28: 755.
- Francisco ALN, et al. Клинико-патологический анализ 14 случаев одонтогенной миксомы и обзор литературы. Журнал клинической и экспериментальной стоматологии. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5410678/. По состоянию на 28 сентября 2018 г. .
- Daroit NB, et al. Проблема в лечении центральной гигантоклеточной гранулемы — каков наилучший подход? Журнал оральной и челюстно-лицевой хирургии, медицины и патологии.
 2017; 29: 122.
2017; 29: 122. - Баскаран П. и др. Агрессивная центральная гигантоклеточная гранулема нижней челюсти, диагностическая дилемма. Журнал оральной и челюстно-лицевой радиологии. 2015; 3:88.
- Gohel A, et al. Доброкачественные поражения челюсти. Стоматологические клиники Северной Америки. 2016; 60: 125.
- Иллюстрированный медицинский словарь Дорланда. 32-е изд. Филадельфия, Пенсильвания: W.B. Сондерс; 2011 г. https://dorlands.com/index.jsp. По состоянию на 1 октября 2018 г.
- Arce K и др. Детские одонтогенные кисты челюстей.Клиники стоматологической и челюстно-лицевой хирургии Северной Америки. 2016; 28: 21.
- Эттингер К.С. (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 26 ноября 2018 г.
Relacionado
Продукты и услуги
Клиника Mostrar más productos y servicios de MayoОпухоли у quistes mandibulares
Киста челюсти — обзор
Дифференциальный диагноз
Дифференциальный диагноз может включать различные другие типы кист челюсти, включая зубную кисту, боковую кисту пародонта и ботриоидную одонтогенную кисту.Как железистые одонтогенные кисты, так и метапластические зубные кисты могут обнаруживать люминальные эозинофильные кубовидные клетки, реснички и слизистые клетки. Однако эти находки имеют тенденцию быть более очаговыми в зубных кистах по сравнению с железистыми одонтогенными кистами, и только небольшая часть железистых одонтогенных кист развивается в зубных (перикорональных) отношениях с непрорезавшимися зубами. Кроме того, некоторые зубные кисты могут демонстрировать интраэпителиальные псевдомикроцисты. Эти псевдомикроцисты выстланы уплощенными клетками, тогда как истинные микроцисты внутри железистой одонтогенной кисты выстланы кубовидными, столбчатыми или слизистыми клетками.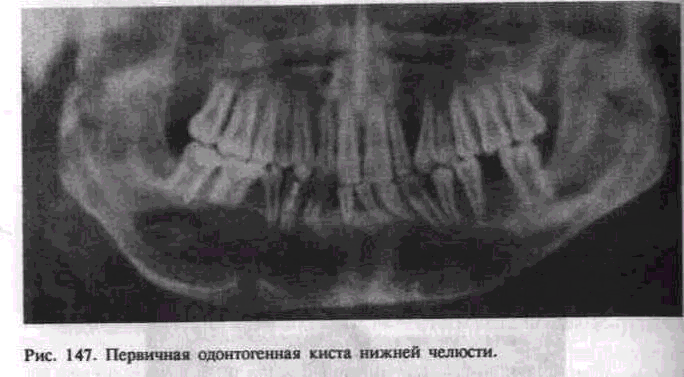 Более того, Fowler et al. 132 сообщили, что присутствие микрокист, прозрачных клеток и эпителиальных сфер может быть полезным для отличия перикорональных железистых одонтогенных кист от метапластических зубных кист. Эпителиальные сферы также являются характерной особенностью боковой пародонтальной кисты и ее мультилокулярного варианта, известного как ботриоидная одонтогенная киста . Однако боковая киста пародонта не демонстрирует люминальных эозинофильных кубовидных клеток и пулов муцина. Кроме того, по сравнению с железистой одонтогенной кистой боковая пародонтальная киста имеет более ограниченный потенциал роста, при этом максимальный диаметр большинства поражений составляет менее 1 см.
Более того, Fowler et al. 132 сообщили, что присутствие микрокист, прозрачных клеток и эпителиальных сфер может быть полезным для отличия перикорональных железистых одонтогенных кист от метапластических зубных кист. Эпителиальные сферы также являются характерной особенностью боковой пародонтальной кисты и ее мультилокулярного варианта, известного как ботриоидная одонтогенная киста . Однако боковая киста пародонта не демонстрирует люминальных эозинофильных кубовидных клеток и пулов муцина. Кроме того, по сравнению с железистой одонтогенной кистой боковая пародонтальная киста имеет более ограниченный потенциал роста, при этом максимальный диаметр большинства поражений составляет менее 1 см.
Центральная мукоэпидермоидная карцинома низкой степени злокачественности также может имитировать железистую одонтогенную кисту. Оба поражения демонстрируют кистозный рост со смесью плоских эпителиальных и слизистых клеток. В редких случаях железистые одонтогенные кисты могут даже иметь небольшие островки, напоминающие мукоэпидермоидную карциному внутри своих стенок. 132,138 Однако железистые одонтогенные кисты, как правило, имеют более тонкую и менее пролиферативную оболочку по сравнению с центральными мукоэпидермоидными карциномами. Кроме того, эпителиальные сферы, характерные для железистой одонтогенной кисты, обычно не обнаруживаются при мукоэпидермоидной карциноме.Более того, Bishop et al. 139 обнаружил перестройку MAML2 в 5 из 5 центральных мукоэпидермоидных карцином по сравнению с 0 из 21 железистой одонтогенной кисты; Эти данные не подтверждают предположение, что железистая одонтогенная киста является предшественником центральной мукоэпидермоидной карциномы или имеет низкую степень ее злокачественности. Кроме того, в одном небольшом иммуногистохимическом исследовании Vered et al. 140 сообщил, что обширная экспрессия маспина в цитоплазме и ядрах эпителиально-слизистых клеток может способствовать диагностике центральной мукоэпидермоидной карциномы низкой степени по сравнению с железистой одонтогенной кистой.
(PDF) Изменяющийся ландшафт в лечении кистозных поражений челюстей
336 Журнал Международного общества профилактической и общественной стоматологии ¦ Том 9 ¦ Выпуск 4 июль-август 2019 г.
Nyimi, etal: Кистозные поражения thejaws
17. Ji-Su O, Jae-Seek Y, Su-Gwan K. Клиническая и
гистоморфометрическая оценка декомпрессии с последующей энуклеацией
при лечении одонтогенного кератоциста. Дж. Дент
Sci 2018; 13: 329-33.
18. Bodner L, Bar-Ziv J. Характеристики костеобразования
после сумчатости кист челюсти. Dentomaxillofac
Radiol 1998; 27: 166-71.
19. Nakamura N, Mitsuyasu T, Mitsuyasu Y, Taketomi T.,
Higuchi Y, Ohishi M. Марсупиализация одонтогенных кератоцист
: долгосрочный последующий анализ эффектов и
изменение характеристик роста. Oral Surg Oral Med Oral
Pathol Oral Radiol Endod 2002; 94: 543-53.
20. Oliveros-López L, Fernández-OlavarríaA, Torres-LagaresD,
Serrera-FigalloMA, Castillo-OyagüeR, Segura-EgeaJJ, etal.
Степень декомпрессии при лечении одонтогенных
кист. Med Oral Patol Oral Cir Bucal 2017; 22: e643-50.
21. Леу С.Т., Кимо С.Г., Муну С.И., Оо Дж.С., Юо Дж. С., Кимо Дж. С.. Эффект декомпрессии
как лечение кист челюстей: ретроспективный анализ
. J Korean Assoc Oral Maxillofac Surg
2017; 43: 83-7.
22. Murakami M, Nishi Y, Nishio M, Minemoto Y, Shimizu T.,
NishimuraM. Ретроспективное когортное исследование совокупной выживаемости
запирательных протезов для марсупиализации. J
Prosthodont 2017; 00: 1-6.
23. ChirapathomsakulD, SastravahaP, JansisyanontP. Обзор
одонтогенных кератоцист и поведение рецидивов. Oral
Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 101: 5-9;
обсуждение 10.
24. Варинаускас В., Гервицкас А., Каволюниень О. Анализ
одонтогенных кист челюстей.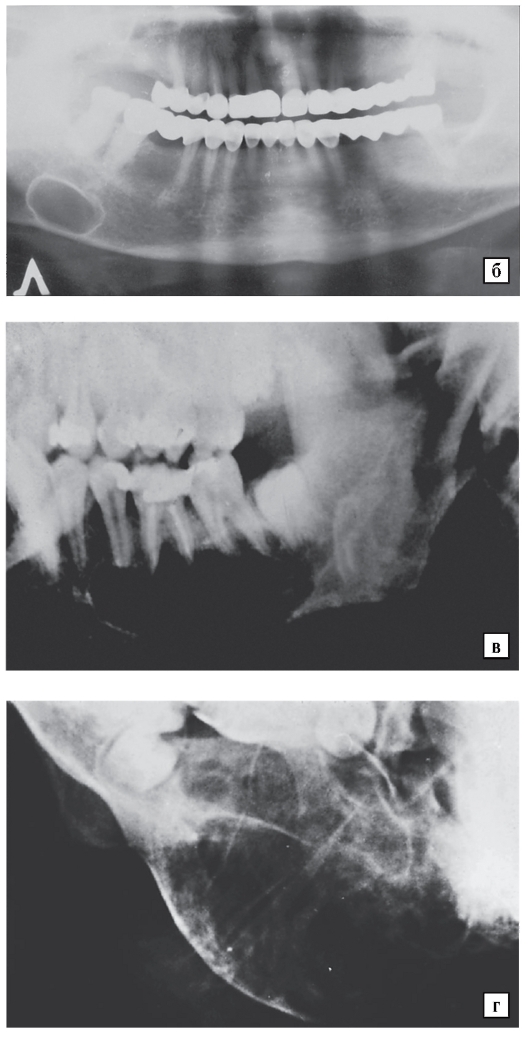 Медицина (Каунас)
Медицина (Каунас)
2006; 42: 201-7.
25. Чжао Ю., Люо Б., Ченго Г., Ванго С.П., Ванго Ю.Н. Рецидивирующие
керато-кистозные одонтогенные опухоли: отчет о 19 случаях.
Dentomaxillofac Radiol 2012; 41: 96-102.
26. Тану З.З., Лю Б., Вэй Д.Х., Зоо Х., Чжао Ю.Ф. Влияние операции
на одонтогенную кератоцисту нижней челюсти и съемных частичных протезов
на жевательные характеристики.Дж. Prosthet Dent
2007; 97: 107-11.
27. Чьяпаско М., Росси А., Мотта Дж. Дж., Кресентини М., Джомес Дж.
Спонтанная регенерация кости после энуклеации больших
кист нижней челюсти: A радиографический компьютерный анализ 27
последовательных случаев. J. Oral Maxillofac Surg 2000; 58: 942-8;
обсуждение 949.
28. IhanHren N, Miljavec M. Самопроизвольное заживление
больших костных дефектов нижней челюсти. Int J Oral Maxillofac Surg
2008; 37: 1111-6.
29. Marin S, Kirnbauer B, Rugani P, Mellacher A, Payer M,
JakseN. Эффективность декомпрессии в качестве начального лечения кисты челюсти
: 10-летнее ретроспективное исследование. Med Oral Patol
Oral Cir Bucal 2019; 24: e47-e52.
30. Анавию Й., Галу Дж., Мирону Х., Кальдерону С., Аллону Д.М.
Декомпрессия одонтогенных кистозных образований: длительное клиническое исследование
73 случая. Oral Surg Oral Med Oral Pathol Oral
Radiol Endod 2011; 112: 164-9.
31. ZhaoY, LiuB, HanQB, WangSP, WangYN. Изменения плотности кости
и объема кисты после мацупиализации нижней челюсти
одонтогенные кератоцисты (керато-кистозные одонтогенные опухоли). J
Oral Maxillofac Surg 2011; 69: 1361-6.
32. KawaiT, MurakamiS, HiranumaH, SakudaM. Заживление после удаления
доброкачественных кист и новообразований челюстей. A radiologic
оценка. Oral Surg Oral Med Oral Pathol Oral Radiol Endod
1995; 79: 517-25.
33. BlanasN, FreundB, SchwartzM, FurstIM. Систематический обзор
лечения и прогноза одонтогенной кератоцисты. Oral
Surg Oral Med Oral Pathol Oral Radiol Endod 2000; 90: 553-8.
34. СингхМ, ШахА, БхаттачарьяА, РаманР, РанганатхаН,
ПракашП. Алгоритм лечения амелобластомы. Case Rep
Dent 2014; 2014: 121032.
35. Аль-Мораисси Э.А., Дахан А.А., Альвадеай М.С., Огинний Ф.О.,
Аль-ДжамалиДж.М., Алхутари А.С., etal.Какое хирургическое лечение
имеет наименьшую частоту рецидивов после лечения
керато-кистозной одонтогенной опухоли ?: Большой систематический обзор
и метаанализ. J Craniomaxillofac Surg 2017; 45:
131-44.
36. PetersonLJ. Скажем, что мы режем. Орал Хирург Орал Мед Орал
Патол 1993; 76: 1.
37. GardnerDG, PecakAM. Лечение амелобластомы
основано на патолого-анатомических принципах. Рак 1980; 46: 2514-9.
38. RajivM.B. Учебник челюстно-лицевой хирургии. 1-е изд.
Нью-Дели, Индия: издательство Jaypee Brothers Medical; 2014.
39. StoelingaPJ. Ведение агрессивных кист челюстей. J
Maxillofac Oral Surg 2012; 11: 2-12.
40. SharifFNJ, Oliver R, Sweet C, Sharif MO. Вмешательства
лечение керато-кистозных одонтогенных опухолей. Cochrane
База данных Syst Rev 2010; 8: CD008464.
41.Castro-NúñezJ. Декомпрессия одонтогенных кистозных поражений:
Прошлое, настоящее и будущее. Журнал J Oral Maxillofac Surg 2016; 74: 104.
е1-е9.
42. Lux HC, Goetz F, HellwigE. История болезни: Эндодонтическое и
хирургическое лечение верхнего центрального резца с внешней резорбцией корня
и корешковой кистой после травматического отрыва зуба
. Oral Surg Oral Med Oral Pathol Oral Radiol Endod
2010; 110: e61-7.
43.BalajiTS. Лечение инфицированной корешковой кисты хирургическим путем
декомпрессия. Дж. Консерв Дент 2010; 13: 159-61.
44. Hou R, Zhou H. Статьи по марсупиализации и
декомпрессии кистозных поражений челюстей: обзор литературы.
J Oral Maxillofac Surg Med Pathol 2013; 25: 299-304.
45. SakkasN, Schoen R, Schulze D, Otten JE, Schmelzeisen R.
Обтуратор после мацупиализации рецидива корешковой кисты нижней челюсти
.Oral Surg Oral Med Oral Pathol Oral
Radiol Endod 2007; 103: e16-8.
46. Castro-Núñez J, ReyD, Amaya L. Инновационная внутрикистозная система отрицательного давления
для лечения одонтогенных кист. J Craniofac
Surg 2017; 28: 1883-4.
47. Castro-NúñezJ. Дистракционный сугостеогенез: его биологические основы
и терапевтические принципы. Журнал J Craniofac Surg 2018; 29: 2088-95.
48. Jia S, Li B. Остеосаркома челюстей: клинический случай
синхронных многоцентровых остеосарком.J Clin Diagn Res
2014; 8: ZD01-3.
49. Alkan EA, Parlar A, Yildirim B, Sengüven B. Гистологическое
сравнение заживления после удаления зуба с сохранением гребня
с использованием производных эмалевого матрикса и Bio-Oss
Коллаген: пилотное исследование A . Int J Oral Maxillofac Surg 2013; 42:
1522-8.
50. YimJH, LeeJH. Панорамный анализ спонтанной регенерации кости
после энуклеации кисты челюсти.J Korean Assoc
Maxillofac Plast Reconstr Surg 2009; 31: 229–236.
51. Ma JL, Pan JL, Tan BS, Cui FZ. Определение критического дефекта размера
нижней челюсти минипиг. J Tissue Eng Regen Med
2009; 3: 615-22.
52. Толстунов Л., Сокровище Т. Алгоритм хирургического лечения
одонтогенной кератоцисты: Комбинированное лечение одонтогенного
кератоцисты и дефекта нижней челюсти с марсупиализацией,
New York Oral, челюстно-лицевая хирургия — лечение лицевых органов. Опухоли и кисты челюсти — Скарсдейл, Нью-Йорк,
Рост массивной неровной ткани на лице может быть ужасным испытанием.
 Некоторым может показаться, что это серьезное и опасное заболевание или расстройство. Для других это могло быть что-то гораздо более смертоносное. Хотя не все опухоли и кисты автоматически означают рак, всегда лучше проверять любые необычные новообразования на лице. В New York Oral, челюстно-лицевой хирургии и хирургии имплантатов мы являемся экспертами в области лица и рта. Благодаря нашему опыту мы можем помочь вам от диагностики до лечения и, в конечном итоге, после лечения.
Некоторым может показаться, что это серьезное и опасное заболевание или расстройство. Для других это могло быть что-то гораздо более смертоносное. Хотя не все опухоли и кисты автоматически означают рак, всегда лучше проверять любые необычные новообразования на лице. В New York Oral, челюстно-лицевой хирургии и хирургии имплантатов мы являемся экспертами в области лица и рта. Благодаря нашему опыту мы можем помочь вам от диагностики до лечения и, в конечном итоге, после лечения. Разница между опухолями и кистами
На первый взгляд киста может показаться похожей на опухоль, если смотреть на нее на коже.Они оба выглядят как комок, как будто под ним что-то растет. Однако между ними есть ключевые различия.
Например, кисты редко вызывают боль. По сути, они представляют собой карманы воздуха или жидкости, которые были захвачены слоем мембранной ткани. Когда вы дотрагиваетесь до кисты, она может ощущаться как жесткий воздушный шар, который двигается и кажется мягким на ощупь. Кисты также редко вызывают какие-либо проблемы со здоровьем, если только они не были слишком большими, чтобы влиять на каждое ваше движение.
Между тем опухоли твердые и обычно болезненные. Опухоли образуются, когда определенная клетка вашего тела производит аномальную клетку, которая воспроизводится сама по себе. Большинство опухолей челюстно-лицевой области практически не вызывают каких-либо симптомов, кроме заметного уплотнения и твердости в своей области. В отличие от многих эндокринных опухолей, они не выполняют никаких других функций, кроме роста и размножения.
Однако опухоли могут в конечном итоге вызвать рак. Злокачественные опухоли — это опухоли, которые распространяются на другие части тела и образуют колониеподобные разрастания.И наоборот, доброкачественные опухоли не вызывают рак. Обычно они находятся на слоях кожи, где они изолированы от остальной части тела.
Лечение кист и опухолей лица
В большинстве случаев мы лечим опухоли и кисты примерно одинаково.
 Пока вы находитесь под наркозом, мы будем использовать специальный инструмент, называемый «кюреткой», чтобы соскрести эти нежелательные ткани с вашей кожи. Мы также можем провести электродесикацию вокруг этой области, чтобы сжечь опухоли и кисты.В случае кист и опухолей, расположенных под кожей, мы разрезаем ткани кожи и хирургическим путем соскребаем через них комочки с помощью кюретки.
Пока вы находитесь под наркозом, мы будем использовать специальный инструмент, называемый «кюреткой», чтобы соскрести эти нежелательные ткани с вашей кожи. Мы также можем провести электродесикацию вокруг этой области, чтобы сжечь опухоли и кисты.В случае кист и опухолей, расположенных под кожей, мы разрезаем ткани кожи и хирургическим путем соскребаем через них комочки с помощью кюретки. Еще один метод, который мы можем использовать, — это криохирургия. Для этого используются определенные виды холодных веществ, таких как жидкий азот, диоксид углерода, аргон или диметиловый эфир. Подвергая опухоли и кисты воздействию экстремально низких температур, их клетки умирают, а их структуры начинают сокращаться.
Криохирургия — один из лучших методов, имеющихся в нашем арсенале.Это помогает нам делать более чистые царапины на больших опухолях и кистах, обеспечивая при этом более быстрое заживление после операции. Чем быстрее процесс заживления, тем скорее вы сможете выйти и улыбнуться своим красивым лицом.
Если вы хотите избавиться от загадочных опухолей и опухолей на лице, мы можем вам помочь. Посетите нас, в отделении хирургии полости рта, челюстно-лицевой хирургии и имплантологии в Нью-Йорке, чтобы мы могли провести вас обследование. Вы можете позвонить нам по телефону (914) 768-8220, чтобы назначить встречу с нами сегодня.
Лечение большой кисты верхней челюсти с марсупиализацией, декомпрессией, хирургической эндодонтической терапией и энуклеацией
РЕФЕРАТ
Большая киста верхней челюсти лечилась в течение 3 месяцев с помощью марсупиализации и декомпрессии с последующим хирургическим эндодонтическим лечением пораженных зубов и цистэктомией. Хотя небольшие кистозные поражения обычно заживают с помощью нехирургической эндодонтической терапии, более крупные поражения могут нуждаться в дополнительном лечении. Хирургическая энуклеация большого кистозного образования может привести к повреждению других зубов или анатомических структур. Следовательно, лечение следует начинать с более консервативного подхода к декомпрессии, чтобы уменьшить размер поражения, с последующей апикоэктомией и цистэктомией.
Следовательно, лечение следует начинать с более консервативного подхода к декомпрессии, чтобы уменьшить размер поражения, с последующей апикоэктомией и цистэктомией.
Введение
Травматические повреждения зубов встречаются относительно часто, как правило, передних зубов у молодых пациентов. Такая травма часто сопровождается некрозом пульпы. Если происходит микробная инфекция, может развиться периапикальное поражение, которое может перерасти в хроническое воспалительное поражение (например,g., гранулема, периапикальная киста или рубцовая ткань). Периапикальные или корешковые кисты представляют собой воспалительные кисты челюсти, поражающие зубы с инфицированной и некротической пульпой. Эти кисты возникают как прямые последствия хронического апикального периодонтита. Хотя сообщаемая распространенность кист, развивающихся из очагов апикального периодонтита, колеблется от 6% до 55%, исследования, основанные на тщательном серийном разрезе и строгих гистопатологических критериях, показывают, что их фактическая распространенность значительно ниже 20%. 1
Большинство корешковых кист развиваются медленно и не становятся очень большими.Пациенты не испытывают боли, если нет острого воспалительного обострения, а поражения часто обнаруживаются только во время обычного рентгенологического обследования. Если киста действительно становится большой, могут наблюдаться такие симптомы, как отек, легкая чувствительность, подвижность и смещение зубов. Пораженный зуб не отвечает на термические и электрические тесты пульпы. 2
В следующем отчете описывается лечение особенно большой кисты верхней челюсти (с поражением 5 передних зубов) путем марсупиализации с декомпрессией с последующим хирургическим эндодонтическим лечением и цистэктомией.
История болезни
Здоровый 15-летний мужчина был направлен в стоматологическую клинику стоматологического факультета Севильи (Испания) для лечения большого периапикального поражения вокруг центрального резца левой верхней челюсти. Зуб изменился в цвете, и его корень был ранее пломбирован из-за необратимого пульпита после травмы. Ортопантомография ( Рис. 1 ) выявила большую периапикальную прозрачность, около 4 см в горизонтальной плоскости и 3 см в вертикальной плоскости, связанную с зубами 21, 22, 23, 24 и, возможно, 25.Клиническое обследование выявило припухлость губ над этими зубами, болезненность при пальпации и перкуссии. Зубы 22, 23 и 24 не ответили на термические и электрические тесты пульпы. Предварительный диагноз — корешковая киста.
Зуб изменился в цвете, и его корень был ранее пломбирован из-за необратимого пульпита после травмы. Ортопантомография ( Рис. 1 ) выявила большую периапикальную прозрачность, около 4 см в горизонтальной плоскости и 3 см в вертикальной плоскости, связанную с зубами 21, 22, 23, 24 и, возможно, 25.Клиническое обследование выявило припухлость губ над этими зубами, болезненность при пальпации и перкуссии. Зубы 22, 23 и 24 не ответили на термические и электрические тесты пульпы. Предварительный диагноз — корешковая киста.
Компьютерная томография (КТ) выявила поражение шириной около 4 см в переднезадней плоскости, затрагивающее всю правую предчелюстную кость и соприкасающееся с дном носа и верхнечелюстной пазухой ( Рис. 2 ). Набухание, разрыв кортикального слоя и расширение кости были очевидны; эти особенности указывали на доброкачественность поражения.
Рис. 1 : Панорамная рентгенограмма пациента с большим периапикальным поражением вокруг левого центрального резца верхней челюсти.
Рисунок 2 : Компьютерная томография верхней челюсти: ( a ) поперечная плоскость и ( b ) корональная плоскость. Стрелка на каждом сканировании указывает на кистозное поражение.
Была рассмотрена возможность цистэктомии, но к недостаткам этого лечения относились необходимость проведения лечения корневых каналов и апикоэктомии всех пораженных зубов, возможное повреждение дна носа или гайморовой пазухи и необходимость общей анестезии.После консультации с пациентом, его родителями и различными специалистами в качестве альтернативного подхода было выбрано марсупиализация с декомпрессией. В частности, план лечения предусматривал декомпрессию в течение как минимум 12 недель с последующим лечением корневых каналов 22, 23 и 24 зубов, апикоэктомией 21, 22 и 23 зубов и энуклеацией остаточного поражения.
После инфильтрации анестетика был создан трапециевидный лоскут Неймана между выступами корня 11 и 23 зубов. При входе в полость кисты наблюдался обильный дренаж типичной жидкости соломенного цвета, связанной с кистозными поражениями воспалительного происхождения, без гнойного секрета ( Рис. 3 ). Было проведено промывание стерильным физиологическим раствором и взят образец кистозной капсулы для биопсии; гистологическое исследование подтвердило диагноз воспалительной кисты. Через слизистую оболочку было создано отверстие длиной 2 см. 10 Французская рентгеноконтрастная латексная трубка была введена на глубину кистозной полости.Были наложены два кишечных шва 4-0, один над дренажем, а другой — под дренажем. Третий шов был наложен через дренаж и окружающую слизистую оболочку для стабилизации дренажа во время начального заживления (, рис. 4, ). Пациенту было рекомендовано промывать просвет латексной трубки 3 раза в день хлоргексидином 0,12% в соответствии с опубликованным протоколом. 3
При входе в полость кисты наблюдался обильный дренаж типичной жидкости соломенного цвета, связанной с кистозными поражениями воспалительного происхождения, без гнойного секрета ( Рис. 3 ). Было проведено промывание стерильным физиологическим раствором и взят образец кистозной капсулы для биопсии; гистологическое исследование подтвердило диагноз воспалительной кисты. Через слизистую оболочку было создано отверстие длиной 2 см. 10 Французская рентгеноконтрастная латексная трубка была введена на глубину кистозной полости.Были наложены два кишечных шва 4-0, один над дренажем, а другой — под дренажем. Третий шов был наложен через дренаж и окружающую слизистую оболочку для стабилизации дренажа во время начального заживления (, рис. 4, ). Пациенту было рекомендовано промывать просвет латексной трубки 3 раза в день хлоргексидином 0,12% в соответствии с опубликованным протоколом. 3
Через 3 месяца рентгенологическое обследование показало значительное заживление ( Рис. 5 ). В частности, формировалась губчатая кость и уменьшалась рентгенопрозрачная область, равно как и расстояния между кистой и носовой полостью и гайморовой пазухой.Однако заживление все еще было неполным, и было показано хирургическое эндодонтическое лечение и энуклеация кисты.
Рис. 3 : Внешний вид полости, образовавшейся при вскрытии и дренировании кисты.
Рис. 4: Клиническое изображение после введения рентгеноконтрастного латексного дренажа в полость.
Рис. 5 : Панорамная рентгенограмма после декомпрессии.
Проведено эндодонтическое лечение 22-24 зубов.Вкратце, после местной анестезии и изоляции с помощью резиновой прокладки была создана полость для эндодонтического доступа. Длину корня оценивали с помощью апекслокатора (AFA Apex Finder, Analytic Technology, Orange County, CA) и подтверждали периапикальной рентгенографией.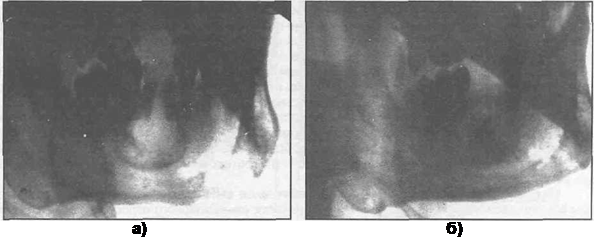 После установления апикальной проходимости канал каждого зуба (2 канала в зубе 24) был очищен, сформирован, высушен и обтурирован холодной латеральной конденсацией гуттаперчи (Dentsply Maillefer, Ballaigues, Швейцария) и герметиком (AH Plus, Dentsply DeTrey , Констанц, Германия).Отверстия для доступа к зубам были заполнены обработанными кислотой композитными смолами.
После установления апикальной проходимости канал каждого зуба (2 канала в зубе 24) был очищен, сформирован, высушен и обтурирован холодной латеральной конденсацией гуттаперчи (Dentsply Maillefer, Ballaigues, Швейцария) и герметиком (AH Plus, Dentsply DeTrey , Констанц, Германия).Отверстия для доступа к зубам были заполнены обработанными кислотой композитными смолами.
Шесть дней спустя под местной анестезией была проведена цистэктомия. Щечные лоскуты были подняты, киста удалена. Полное гистологическое исследование кистозной капсулы, проведенное для исключения любого другого типа опухоли, подтвердило предыдущий диагноз воспалительной кисты. Удалили дренаж, зашили отверстие слизистой оболочки и выполнили апикоэктомию 21, 22 и 23 зубов ( рис. 6а, 6b и 7 ).
Через неделю после операции области хирургического вмешательства показали хорошее заживление ( Рис. 8 ). Клинические обследования через 1, 3 и 6 месяцев не показали чувствительности к перкуссии и пальпации, мягкие ткани были здоровыми. Через 8 месяцев клиническое заживление и рентгенологическое разрешение рентгенопрозрачности верхней челюсти были полными ( рис. 9 и 10 ).
Рисунки 6a и 6b : Энуклеация кисты и апикоэктомия 21, 22 и 23 зубов.
Рис. 7 : Периапикальные рентгенограммы после апикоэктомии.
Рис. 8 : Клинический снимок через 1 неделю после операции.
Рис. 9 : Панорамная рентгенограмма через 8 месяцев после операции.
Рис. 10 : Клинический снимок через 8 месяцев после операции.
Обсуждение
В челюстно-лицевой области может встречаться большое количество кист и новообразований, и их идентификация может быть затруднена.Наиболее важные из них — кисты верхней челюсти. 1 Киста — это патологическая полость с определенной стенкой из соединительной ткани и эпителиальным ковром, заполненная жидким, полужидким или газообразным содержимым.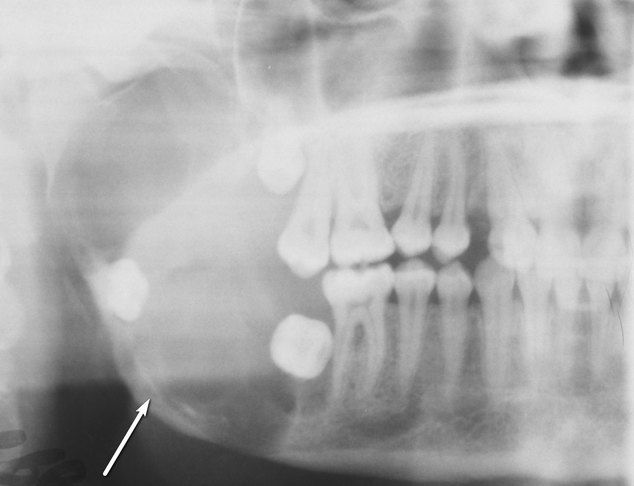 Рост кисты обычно медленный, центробежный и инфильтративный. 4 Считается, что корешковые кисты возникают из остатков эпителиальных клеток Malassez в периодонтальной связке, и они, как полагают, разрастаются в результате периапикального воспаления, вызванного инфекцией системы корневых каналов.Особенно часто они возникают в переднем отделе верхней челюсти, предположительно в результате травмы. 5
Рост кисты обычно медленный, центробежный и инфильтративный. 4 Считается, что корешковые кисты возникают из остатков эпителиальных клеток Malassez в периодонтальной связке, и они, как полагают, разрастаются в результате периапикального воспаления, вызванного инфекцией системы корневых каналов.Особенно часто они возникают в переднем отделе верхней челюсти, предположительно в результате травмы. 5
Лечение больших кистозных образований было предметом продолжительных дискуссий. 6 Варианты лечения больших периапикальных поражений варьируются от обычного нехирургического лечения корневых каналов с длительной терапией гидроксидом кальция до различных хирургических вмешательств. Некоторые эндодонты утверждают, что настоящие кисты (содержащие полости, полностью покрытые эпителиальной выстилкой) можно успешно лечить только хирургическими методами, 7 , но текущая эндодонтическая философия лечения больших периапикальных поражений предполагает первоначальное использование нехирургического лечения корневых каналов. 8 Такое лечение не всегда бывает успешным, и эпидемиологические исследования населения Испании показали высокую распространенность зубов с пломбированными корнями и хроническим апикальным периодонтитом. 9,10 Таким образом, пациенты должны пройти клиническое и радиологическое обследование через 6 месяцев после первоначального лечения корневых каналов, чтобы убедиться в разрешении поражения. Однако различные сценарии могут привести к необходимости дальнейшего хирургического лечения поражения, которое представляет больший риск для соседних структур, чем это было на начальных этапах. 6 Например, первоначальный диагноз мог быть неверным или начальное лечение могло быть безуспешным, но пациент не возвращается, пока ситуация не ухудшится и симптомы не появятся снова. В этой ситуации необходимо рассмотреть дополнительные возможности, такие как нехирургическое повторное лечение или периапикальная хирургия.
По нескольким причинам хирургическое лечение может быть предпочтительным методом лечения большой периапикальной кисты. Например, если апикальная прозрачность очень большая (диаметр> 20 мм или площадь поперечного сечения> 200 мм 2 ), хирургическое удаление может быть лучшим вариантом. 11 Давняя инфекция и некроз пульпы, вызывающие большую апикальную рентгенопрозрачность, могут считаться невосприимчивыми к традиционному лечению из-за высокой вероятности того, что поражение представляет собой кисту. 12 Хирургическое лечение также может быть рекомендовано, когда канал выглядит «кальцинированным» или закупоренным и не может быть обработан инструментами. Это часто считается случаем, когда канал не может быть визуализирован рентгенологически, особенно если операция на корневом конце уже была выполнена.Еще одна причина для операции — отказ от лечения металлическим обтурационным материалом.
Обычные хирургические методы лечения корешковой кисты включают полную энуклеацию небольших поражений, марсупиализацию для декомпрессии более крупных кист или комбинацию этих методов. Если возникнет необходимость в хирургическом вмешательстве, врач должен решить, поднимать ли лоскут и полностью удалить ядро поражения или сначала попробовать «декомпрессию». 13,14 Если в первую очередь предпринять попытку сумчатого обезболивания с декомпрессией, размер поражения будет уменьшен, что сделает его менее трудным для удаления, с меньшим риском повреждения связанных зубов и жизненно важных структур. 15 Для описанного здесь случая хирургическая литература четко указала на энуклеацию кисты как на предпочтительный вариант, потому что марсупиализация несет в себе риск того, что любые оставленные кистозные клетки могут стать злокачественными. 16,17 Однако для этого пациента было сочтено, что марсупиализация — лучший вариант лечения, позволяющий избежать риска повреждения дна носа или гайморовой пазухи и необходимости общей анестезии.
В споре о хирургических и нехирургических вариантах хирурги могут указать на диагностическую ценность периапикальной хирургии для подтверждения диагноза.Это поднимает вопрос о том, следует ли стоматологу рекомендовать энуклеацию и биопсию периапикальных поражений явно эндодонтического происхождения или следует попробовать консервативное лечение, при этом хирургическое вмешательство предлагается только в том случае, если есть сомнения относительно эндодонтического происхождения поражений. В литературе нет четкого ответа на эту дилемму. Расхождение критериев и результатов, вероятно, связано с наличием как периапикальных поражений, так и настоящих периапикальных кист в проанализированных случаях.Периапикальные кисты имеют эпителиальный покров и обширный рост, но все же сообщаются с верхушкой корня и поэтому могут быть названы псевдокистами. Определенный процент этих псевдокистов становится инволютивным при адекватном лечении каналов. Напротив, настоящие периапикальные кисты не имеют связи с корневым каналом.
Когда поражения очень обширны, как в описанном здесь случае, нежелательные последствия хирургического выскабливания привели к использованию процедуры декомпрессии трубки с последующей апикоэктомией и энуклеацией кисты.Методы марсупиализации и декомпрессии предназначены для уменьшения размера поражения. 18 Однако они зависят от сотрудничества пациента, занимают много времени и не соблюдают основные принципы эндодонтической терапии, особенно в отношении предотвращения бактериального заражения во ротовой полости. Процент корешковых кист, которые, как можно ожидать, заживут только с помощью мацупиализации и декомпрессии, неизвестен, но этот метод лечения следует учитывать при лечении крупных, предположительно кистозных поражений. 15 Кроме того, метод декомпрессии был предложен в качестве альтернативы апикальной хирургии для больших областей разрежения с вовлечением анатомических структур. 15 Тем не менее, мы предлагаем рассматривать декомпрессию только как первую фазу в лечении больших кистозных образований с намерением уменьшить размер поражения и облегчить последующие хирургические процедуры.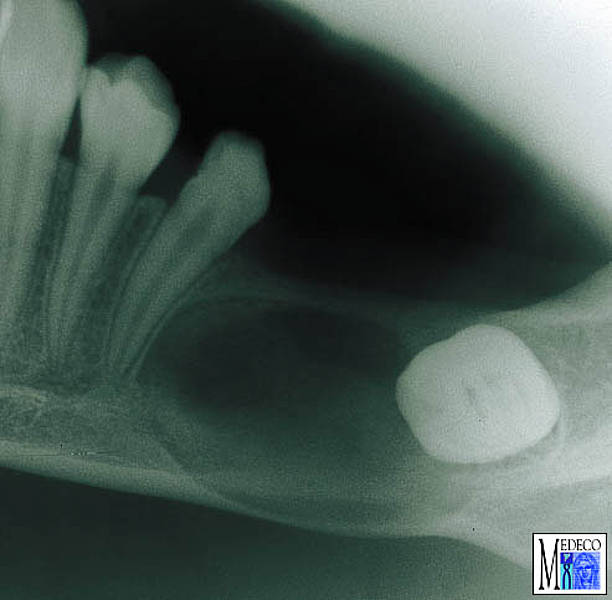
В описанном здесь случае устойчивое уменьшение рентгенопрозрачной области было очевидно после 3 месяцев марсупиализации и декомпрессии, и цистэктомия была выполнена легко.Поражение закончилось через 8 месяцев.
АВТОРЫ
|
Д-р Торрес-Лагарес — профессор хирургии полости рта на кафедре стоматологии Школы стоматологии Севильского университета, Испания. |
|
|
Доктор Сегура-Эгеа — профессор эндодонтии на кафедре стоматологии Школы стоматологии Севильского университета, Испания. |
|
|
Доктор Родригес-Кабальеро — доцент кафедры челюстно-лицевой хирургии отделения стоматологии Школы стоматологии Севильского университета, Испания. |
|
|
Д-р Ллама-Каррерас — доцент кафедры ортодонтии стоматологического факультета Университета Севильи, Испания. |
|
|
Др.Гутьеррес-Перес — профессор хирургии полости рта на кафедре стоматологии Школы стоматологии Севильского университета, Испания. |
Для корреспонденции : Д-р Хуан Х. Сегура-Эгеа, отделение стоматологии, Школа стоматологии, Университет Севильи, C / Avicena s / n, 41009-Севилья, Испания. Почта: [email protected]
У авторов нет заявленных финансовых интересов.
Эта статья прошла рецензирование.
Список литературы
- Nair PN, Sundqvist G, Sjögren U.Экспериментальные данные подтверждают абсцессную теорию развития корешковых кист. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008; 106 (2): 294-303. Epub 2008 13 июня
- Лин LM, Ricucci D, Lin J, Rosenberg PA.
 Нехирургическая терапия корневых каналов больших кистоподобных воспалительных периапикальных поражений и воспалительных апикальных кист. J Endod. 2009; 35 (5): 607-15.
Нехирургическая терапия корневых каналов больших кистоподобных воспалительных периапикальных поражений и воспалительных апикальных кист. J Endod. 2009; 35 (5): 607-15. - Brondum N, Jensen VJ. Рецидив кератоцист и декомпрессионное лечение. Долгосрочное наблюдение за сорока четырьмя случаями. Oral Surg Oral Med Oral Pathol . 1991; 72 (3): 265-9.
- Asián-González E, Pereira-Maestre M, Conde-Fernández D, Vilchez I, Segura-Egea JJ, Gutiérrez-Pérez JL. Дентигерическая киста, связанная с пульпотомизированным формокрезолом молочным коренным зубом. Дж Эндод . 2007; 33 (4): 488-92. Epub 2007 4 января
- Lin LM, Huang GT, Rosenberg PA. Пролиферация остатков эпителиальных клеток, образование апикальных кист и регресс апикальных кист после заживления периапикальных ран. Дж Эндод .2007; 33 (8): 908-16. Epub 2007 2 апреля
- Гальего Ромеро Д., Торрес Лагарес Д., Гарсия Кальдерон М., Ромеро Руис М. М., Инфанте Коссио П., Гутьеррес Перес Дж. Л. Дифференциальная диагностика и терапевтический подход к периапикальным кистам в повседневной стоматологической практике. [Статья на английском, испанском]. Мед Оральный . 2002; 7 (1): 54-62.
- Наир П.Н., Шегрен Ю., Шумахер Э., Сундквист Г. Радикулярные кисты, поражающие зуб человека с запломбированным корнем: долгосрочное наблюдение после лечения. Int Endod J. 1993; 26 (4): 225-33.
- aliskan MK. Прогноз больших кистоподобных периапикальных поражений после нехирургического лечения корневых каналов: клинический обзор. Int Endod J. 2004; 37 (6): 408-16.
- Хименес-Пинсон А, Сегура-Эгеа Дж. Дж., Пойато-Феррера М, Веласко-Ортега Е., Риос-Сантос СП. Распространенность апикального периодонтита и частота запломбированных зубов среди взрослого населения Испании. Int Endod J. 2004; 37 (3): 167-73.
- Segura-Egea JJ, Jiménez-Pinzón A, Poyato-Ferrera M, Velasco-Ortega E, Ríos-Santos JV.Периапикальный статус и качество корневых пломб и коронковых реставраций у взрослого населения Испании.
 Int Endod J. 37 (8): 525-30.
Int Endod J. 37 (8): 525-30. - Рамачандран Наир PN, Pajarola G, Schroeder HE. Типы и частота периапикальных поражений человека при удаленных зубах. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1996; 81 (1): 93-102.
- Lalonde ER, Luebke RG. Частота и распространение периапикальных кист и гранулем: оценка 800 образцов. Oral Surg Oral Med Oral Pathol. 1968; 25 (6): 861-8.
- Freedland JB. Консервативное уменьшение крупных периапикальных поражений. Oral Surg Oral Med Oral Pathol. 1970; 29 (3): 455-64.
- Neaverth EJ, Burg HA. Декомпрессия больших периапикальных кистозных образований. J Endod. 1982; 8 (4): 175-82.
- Martin SA. Традиционное эндодонтическое лечение верхнего центрального резца в сочетании с декомпрессией кисты: отчет о клиническом случае. J Endod. 2007; 33 (6): 753-7.Epub 2007 21 марта
- Gardner AF. Обзор одонтогенных кист и их связи с плоскоклеточным раком. Дент Дж. 1975; 41 (3): 161-7.
- Schneider LC. Заболеваемость эпителиальной атипией при корешковых кистах: предварительное исследование. J Oral Surg. 1977; 35 (5): 370-4.
- Mejia JL, Donado JE, Basrani B. Активная нехирургическая декомпрессия больших периапикальных поражений — 3 клинических случая. J Can Dent Assoc. 2004; 70 (10): 691-4.
Травматическая костная киста нижней челюсти: серия клинических случаев | Журнал медицинских историй болезни
Лукас С.Д., Блюм Т. Все кисты на челюстях происходят из зубочелюстной системы. J Am Dent Assoc. 1929; 16: 647–61.
Google ученый
Раштон MA. Одиночные костные кисты нижней челюсти. Бр Дент Дж. 1946; 81: 37–49.
CAS PubMed Google ученый
Барнс Л., Эвесон Дж. В., Райхарт П., Сидрански Д. Классификация опухолей Всемирной организацией здравоохранения.Vol. 9: Патология и генетика опухолей головы и шеи. 3-е изд. IARC Press: Лион; 2005.
Google ученый
Fonesca Jardim da Motta A, Torres SR, de Azeredo Coutinho AC. Травматическая киста кости — отчет о случае, диагностированном после ортодонтического лечения. Revista Odonto Ciência. 2007. 22 (58): 377–81.
Google ученый
Донкор П., Пунниа-Мурти А. Биохимический анализ жидкости простой костной кисты — отчет о случае.Int J Oral Maxillofac Surg. 1994. 23 (5): 296–7.
CAS Статья Google ученый
Ахмед К., Аль-Ашгар Ф. Солитарная киста верхней челюсти: обзор литературы и описание случая. Сауди Дент Дж. 1991; 3 (3): 109–13.
Google ученый
Dellinger TM, Holder R, Livingston HM, Hill WJ. Альтернативные методы лечения травматической кисты кости: продольный клинический случай.Quintessence Int. 1998. 29 (8): 497–502.
CAS PubMed Google ученый
Tanaka H, Westesson PL, Emmings FG, Marashi AH. Простая костная киста мыщелка нижней челюсти: случай. J Oral Maxillofac Surg. 1996. 54 (12): 1454–148.
CAS Статья Google ученый
Кумар Л.С., Куриен Н., Таха К.А. Травматическая костная киста нижней челюсти. J Maxillofac Oral Surg.2015; 14 (2): 466–9.
Артикул Google ученый
Кухмичель А., Булу Г.Ф. Мультифокальные травматические кисты костей: клинический случай и современные мысли об этиологии. J Oral Maxillofac Surg. 2010. 68 (1): 208–12.
Артикул Google ученый
Ксантинаки А.А., Чупис К.И., Тосиос К., Пагкалос В.А., Папаниколау С.И. Травматическая костная киста нижней челюсти возможного ятрогенного происхождения: описание случая и краткий обзор литературы.Head Face Med. 2006. 2 (1): 40–5.
Артикул Google ученый
Блюм Т. Дополнительный отчет о травматических кистах костей: также обсуждение статьи доктора Джона Г. Уайнери «Прогрессирующие костные полости нижней челюсти». Oral Surg Oral Med Oral Pathol. 1955; 8 (9): 917–39.
CAS Статья Google ученый
Olech E, Sicher H, Weinmann JP. Травматические кисты нижней челюсти.Oral Surg Oral Med Oral Pathol. 1951; 4 (9): 1160–72.
CAS Статья Google ученый
Невилл Б.В., Дамм Д.Д., Аллен С.М., Чи А.К. Патология полости рта и челюстно-лицевой области. 4-е изд. Сент-Луис: Эльзевьер; 2016.
Google ученый
Мирра Дж. М., Бернард Г. В., Буллоу П. Г., Джонстон В., Минк Г. Цементоподобное образование кости в одиночных костных кистах (так называемая «цементома» длинных костей): отчет о трех случаях.Электронно-микроскопические наблюдения подтверждают синовиальное происхождение простой костной кисты. Clin Orthop Relat Res. 1978; 135: 295–307.
Google ученый
Коэн Дж. Простые костные кисты: исследования жидкости кисты в шести случаях с теорией патогенеза. J Bone Joint Surg Am. 1960. 42 (4): 609–16.
Артикул Google ученый
Cortell-Ballester I, Figueiredo R, Berini-Aytés L, Gay-Escoda C.Травматическая киста кости: ретроспективное исследование 21 случая. Med Oral Patol Oral Cir Bucal. 2009. 14 (5): E239–43.
PubMed Google ученый
Howe G. Геморрагические кисты нижней челюсти. Br J Oral Surg. 1965; 3: 55–75.
CAS Статья Google ученый
Елер Х., Токер А, Ялчин Ю.Д. Травматик кемик кисти (ольгу рапору). Cumhuriyet Üniv Dişhekimliği Fakültesi Dergisi.2002; 5: 36–8.
Google ученый
Харнет Дж. К., Ломбарди Т., Клевански П., Ригер Дж., Темпе М. Х., Клаверт Дж. М.. Солитарная костная киста челюстей: обзор этиопатогенных гипотез. J Oral Maxillofac Surg. 2008. 66 (11): 2345–8.
Артикул Google ученый
Copete MA, Kawamata A, Langlais RP. Солитарная киста кости челюстей: рентгенологическое исследование 44 наблюдений.Oral Surg Oral Med Oral Pathol Oral Radiol Endodontol. 1998. 85 (2): 221–5.
CAS Статья Google ученый
Суэй Ю., Танимото К., Вада Т. Простая киста кости: оценка содержимого с помощью обычной рентгенографии и компьютерной томографии. Oral Surg Oral Med Oral Pathol. 1994. 77 (3): 296–301.
CAS Статья Google ученый
Стимсон П.Г., МакДэниел РК.Травматическая костная киста, аневризматическая костная киста и центральная гигантоклеточная гранулема — патогенетически связанные поражения? Дж. Эндод. 1989. 15 (4): 164–7.
CAS Статья Google ученый
Peñarrocha-Diago M, Sanchis-Bielsa J, Bonet-Marco J, Minguez-Sanz J. Хирургическое лечение и последующее наблюдение одиночной костной кисты нижней челюсти: отчет о семи случаях. Br J Oral Maxillofac Surg. 2001; 39 (3): 221–3.
Артикул Google ученый
Кумар Н.Д., Шерубин Ю.Е., Раман У., Шеттар С. Одиночная киста кости. Индийский J Dent Res. 2011; 22 (1): 172–4.
Артикул Google ученый
Suei Y, Taguchi A, Tanimoto K. Сравнительное исследование простых костных кист челюсти и экстракраниальных костей. Dentomaxillofac Radiol. 2007. 36 (3): 125–9.
Dentomaxillofac Radiol. 2007. 36 (3): 125–9.
CAS Статья Google ученый
Saquete Martins-Filho PR, de Santana Santos T., Cavalcanti de Araújo VL, Silva Santos J, de Souza Andrade ES, Ferreira da Silva LC.Травматическая костная киста нижней челюсти: обзор 26 случаев. Браз Дж Оториноларингол. 2012. 78 (2): 16–21.
Артикул Google ученый
Kaugars GE, Cale AE. Травматическая киста кости. Oral Surg Oral Med Oral Pathol. 1987. 63 (3): 318–24.
CAS Статья Google ученый
Тицинидес С., Каливас Д. Травматическая костная киста челюсти: описание случая и обзор предыдущих исследований.J Dent Health Oral Disord Ther. 2016; 5 (5): 167–75.
Google ученый
Погрель М. Одиночная киста кости, возможно, вызванная удалением ретинированного третьего моляра. J Oral Maxillofac Surg. 1987. 45 (8): 721–3.
CAS Статья Google ученый
Нагори С.А., Хосе А., Агарвал Б., Бхатт К., Бхутиа О., Ройчоудхури А. Травматическая костная киста нижней челюсти при синдроме Лангера-Гедиона: клинический случай.Репортаж из журнала J Med.2014; 8: 387.
Артикул Google ученый

Толлер П.А. Радиоактивный изотоп и другие исследования в случае геморрагической кисты нижней челюсти. Br J Oral Surg. 1964; 2: 86–93.
CAS Статья Google ученый
Perdigão P, Silva E, Sakurai E, de Araújo NS, Gomez RS. Идиопатическая костная полость: клиническое, рентгенографическое и гистологическое исследование.Br J Oral Maxillofac Surg. 2003. 41 (6): 407–409.
Артикул Google ученый
Моеннинг Дж., Тавадрос А., Гаррисон Б., Грэм Л. Множественные рентгенопрозрачности нижней челюсти: обзор дифференциальных диагнозов и описание случая. J Indiana Dent Assoc. 1984. 63 (3): 11–3.
CAS PubMed Google ученый
Сайто Ю., Хосина Ю., Нагамине Т., Накадзима Т., Сузуки М., Хаяси Т.Простая киста кости: клиническое и гистопатологическое исследование пятнадцати случаев. Oral Surg Oral Med Oral Pathol. 1992. 74 (4): 487–91.
CAS Статья Google ученый
Chadwick J, Alsufyani N, Lam E. Клинические и рентгенографические особенности одиночных и связанных с цементно-костной дисплазией простых костных кист. Dentomaxillofac Radiol. 2011; 40 (4): 230–5.
CAS Статья Google ученый
Bensahel H, Jehanno P, Desgrippes Y, Pennecot G. Одиночная киста кости: споры и лечение. J Pediatr Orthop B. 1998; 7 (4): 257–61.
CAS Статья Google ученый
Банда Н.Р., Наяк У.А., Вишванат К.Х., Шарма Д.С., Ханделвал В. Лечение травматической кисты кости у 3-летнего ребенка: отчет о редком случае. Int J Clin Детская стоматология. 2012. 5 (3): 213–6.
Артикул Google ученый
Симояма Т., Хорие Н., Насу Д., Канеко Т., Като Т., Тодзё Т., и др. Так называемая простая костная киста челюсти: семейство псевдокист различной природы и этиологии. J Oral Sci. 1999. 41 (2): 93–8.
CAS Статья Google ученый
Макдональд-Янковски Д. Травматические костные кисты челюстей у жителей Гонконга Китая. Clin Radiol. 1995. 50 (11): 787–91.
CAS Статья Google ученый
Мэтью Р., Омами Дж., Джаноли Д., Лурье А. Необычная презентация компьютерной томографии с коническим лучом травматической (простой) костной кисты: отчет о болезни и рентгенологический анализ. Oral Surg Oral Med Oral Pathol Oral Radiol. 2012. 113 (3): 410–3.
Артикул Google ученый
Гудштейн Д. Б., Химмелфарб Р. Парестезия и травматическая киста кости: сокращенный отчет о клиническом случае. Oral Surg Oral Med Oral Pathol. 1976. 42 (4): 442–6.
CAS Статья Google ученый
Шофилд ID. Необычная травматическая киста кости. Oral Surg Oral Med Oral Pathol. 1974. 38 (2): 198–203.
CAS Статья Google ученый
Сатиш К., Падмашри С., Рема Дж. Травматическая костная киста идиопатического происхождения? Отчет о двух случаях. Эфиоп J Health Sci. 2014; 24 (2): 183–7.
Артикул Google ученый
Dincer O, Kose TE, Cankaya AB, Aybar B.Травматическая киста кости, имитирующая корешковую кисту. BMJ Case Rep.2012; 2012: bcr2012007316.
Артикул Google ученый
Суэй Ю., Тагучи А., Нагасаки Т., Танимото К. Рентгенографические данные и прогноз простых костных кист челюстей. Dentomaxillofac Radiol. 2010. 39 (2): 65–72.
CAS Статья Google ученый
Сельдь Ю.А., Тачджян МО. Детская ортопедия Тачджяна.3-е изд. Филадельфия: Сондерс; 2002.
Google ученый
Вергель Де Диос А.М., Бонд-младший, Шивес Т.К., МакЛеод Р.А., Унни К.К. Аневризматическая киста кости: клинико-патологическое исследование 238 случаев. Рак. 1992. 69 (12): 2921–31.
CAS Статья Google ученый
elik S, Uludağ A, Tosun HB, Serbest S, Gürger M, Kılıç S. Однокамерные (простые) и аневризматические костные кисты: влияние недостаточного выскабливания на рецидивы.Пан Афр Мед Дж. 2016; 24: 311–9.
Артикул Google ученый
де Паула Лейте Баттисти М., Сильвейра Соарес М.К., Фишер Рубира К.М., Фишер Рубира де Буллен И.Р., Перрейра Лаурис-младший, Даманте Дж. Х. Оценка спонтанного разрешения идиопатической костной полости. J Appl Oral Sci. 2018; 26: e20170288.
Google ученый
Ньютон CW, Zunt SL. Эндодонтическое вмешательство при травматической кисте кости.Дж. Эндод. 1987. 13 (8): 405–8.
CAS Статья Google ученый
Субраманиам П., Кумар К., Рамакришна Т., Бхадранна А. Костная регенерация с использованием богатого белком плазмы после энуклеации травматической костной кисты. Eur J Dent. 2013. 7 (3): 377–81.
Артикул Google ученый
Aiba H, Kobayashi M, Waguri-Nagaya Y, Goto H, Mizutani J, Yamada S, et al. Лечение аневризматических кист костей с помощью эндоскопического выскабливания. BMC Musculoskelet Disord. 2018; 19 (1): 268.
Артикул Google ученый
Huebner GR, Turlington EG. Так называемые травматические (геморрагические) костные кисты челюстей: обзор литературы и сообщение о двух необычных случаях. Oral Surg Oral Med Oral Pathol. 1971. 31 (3): 354–65.
CAS Статья Google ученый
Киста
Киста
Хирургическое лечение кист — это, по большому счету, некоторая форма удаления кисты.
Перед этим окончательным хирургическим вмешательством принимается решение необходимо сделать, если заблаговременно требуется биопсия. Предоперационный гистологический диагностика является преимуществом в большинстве случаев. Проблема в том, что даже если оно проводится под местной анестезией, оно подвергает пациенту неприятную и потенциально ненужную секунду процедура. Клинически и рентгенологически монкистозные поражения при высоком уровне достоверности диагноза вполне могут разумно лечиться в первую очередь и подтверждать диагноз в послеоперационном периоде, принимая этот очень редко неожиданный диагноз кератоцисты (см. ниже), амелобластомы или даже злокачественного новообразования.Точно так же, если есть уровень неопределенности с диагноз, предварительное лечение биопсия является разумным вариант.
Еще одно соображение перед окончательным хирургическим лечением. анестезия. Если киста ограничена областью одиночного зуб, то лечение под местной анестезией обычно адекватный. Кисты задней нижней челюсти и охватывающие более двух-трех зубов, а также другие протяженные кисты, часто лучше лечить под общим наркозом.Эти могут быть только приблизительные рекомендации и план лечения должны быть адаптированы к индивидуальному случаю, принимая все остальные такие факторы, как история болезни, размер и потенциальный окончательный диагноз во внимание.
Эпителиальные кисты челюстей
Что касается кист челюсти, то по существу их три варианты хирургического лечения: энуклеация (цистэктомия), марсупиализация (цистостомия) или несколько более агрессивные формы удаления, в некоторых случаях ограниченная резекция.
Энуклеация (цистэктомия)
Энуклеация включает удаление слизистой оболочки кисты с резорбировавшаяся костная полость, в результате чего образовалась чистая «дыра» в кость. Этот дефицит восполняется кровью, которая организует в остеоид, а затем в новую кость. Никогда не было доказательная демонстрация необходимости прививать или заполнять дефект с синтетическими веществами. Пошаговая иллюстрация Процедура показана на рисунках с 1 по 6.
Рисунок 1: Лоскут, открывающий кость, расширен на подлежащая киста. Рисунок 2: Щечная кора (внешняя твердая оболочка кости) удаляется, чтобы создать костное окно для энуклеации кисты. Рисунок 3: Плоскость между выстилкой кисты и тупо рассекают костную полость. Рисунок 4: Дразнение кисты прямым вытяжением и рассечение доставляет кисту. Рисунок 5: Пустая костная полость после удаления кисты. Рисунок 6: Образец удаленной кисты.Марсупиализация (цистостомия)
Большие кисты, энуклеация которых может привести к обширному локальному повреждение или пациенты, которые не подходят для более обширного хирургического вмешательства можно управлять марсупиализацией. Это предполагает разоблачение слизистую оболочку кисты и удаление небольшого окна из подкладки. Затем его пришивают к слизистой оболочке. Затем полость может быть упакованы антисептической повязкой и регулярно меняются по мере заживления полости снизу.Пошаговая иллюстрация Процедура показана на рисунках с 7 по 9.
Рисунок 7: Марсупиализация кисты, которая контактирует с вышележащей слизистой оболочкой. Площадь слизистая оболочка, подлежащая иссечению, отмечена (фиолетовым цветом). Рис. 8: Выстилка кисты сохраняется и в продолжение орального эпителия, экстернализирующего киста. Рисунок 9: Дефект заполнен йодоформом. марля. Это позволяет постепенно устранять дефект по мере того, как новая кость вытесняет выстилку полости.Декомпрессия с оральными втулками (крошечными трубками) использовалась в крайне ослабленные пациенты. Эта процедура удаляет немного или нет оболочки кисты, но есть небольшая «вентиляционная трубка» что, кажется, задерживает рост или может даже снизить общий размер кисты. Эта процедура по сути паллиативная. поскольку формальный диагноз не поставлен, а костный дефект остается у взрослых. У детей может наблюдаться некоторый компенсаторный рост.
Энуклеация или марсупиализация — обычные методы выбора для вывоза:
- корешковые кисты
- остаточные кисты
- зубные кисты
- извержение кисты
- назопалатиновые кисты
- носогубные кисты
Ограниченная резекция
Ограниченная резекция представляет собой более агрессивную форму удаления кисты тем, что он будет включать удаление кости в окрестности кисты (модифицированная энуклеация).Это может также будет резекция края нижней челюсти (при значительном часть нижней челюсти удалена, но ободок тонкий нижней челюсти сохраняется, чтобы обеспечить непрерывность кость). Лечение раствором Карнуа (смесь 60% спирт, 30% хлороформ и 10% концентрированная уксусная кислота; применяется местно непосредственно после энуклеации кератоцисты) пользуется популярностью у некоторых хирургов. Это способ уменьшить количество повторений кератоцист: эпителиальная выстилка в кератоцистах очень рыхлый и поэтому трудно удалить полностью.Криотерапия (местное применение низких температур) также может иметь роль. Процедура резекции с армирующей реконструкцией пластина показана на рисунках с 10 по 15.
Рисунок 10: Большая кератоциста, требующая более радикальное удаление. Рисунок 11: Подход к большому рецидиву кератоциста, сильно деформировавшая щечную кору (обращенная наружу крышка нижней челюсти). Рисунок 12: Пораженная кость удалена, таким образом обнажая кисту. Рисунок 13: Толстостенная киста удалена. и окружающая кость иссекается. Рисунок 14: Пустая нижняя граница и язычная кора (обращенная к языку крышка нижней челюсти) покрыты пластиной для реконструкции. Если патологический происходит перелом, кость будет удерживаться в анатомическом положение, пока он заживает. Рисунок 15: Бикортикальный винт, фиксирующий пластина для реконструкции и предотвращение нервов через нижнюю челюсть (нижний альвеолярный нерв, ветвление на ментальную и резкую ветви), пройдя под нервный пучок.Ограниченная резекция — это метод удаления:
- кератоцисты / кератоистические одонтогенные опухоли (КОТ)
- некоторые аневризматические кисты костей (см. Ниже)
Неэпителиальные кисты челюстей
Аневризматическая киста кости
Это редкость, и рекомендуются различные методы лечения. Простой кюретаж (удаление ткани соскабливанием или зачерпыванием) обычно все, что требуется. Некоторые случаи сложные сильным кровотечением и внезапным увеличением.Если это если поражение может быть очень сосудистым и детальным исследованием, в том числе сосудистые исследования, рекомендуется. В этих ситуациях ограниченная резекция необходима и лечит.
Киста солитарной кости
Эти кисты часто рассасываются спонтанно. Однако полость обычно открывается хотя бы для подтверждения диагноза. Теоретически его можно было вылечить, введя кровь пациента в киста, позволяющая сгустку перерасти в новую кость.
Идиопатическая костная полость Стафне (причина неизвестна)
Никакого лечения не требуется.
Эпителиальные кисты рта, шеи и лица (кроме челюсти)
При кистах, поражающих различные области рта, шеи и лицо обычно предпочтительным хирургическим подходом является удаление полное иссечение.
Полное иссечение — обычная процедура удаления:
- дермоидные кисты полости рта
- угловые дермоидные кисты
- мукоцеле
- ранулы
- жаберные кисты
На рисунке 16 показано искажение грудино-сосцевидной мышцы. жаберной кистой, на Рисунке 17 показана жаберная киста, удаляется из-под грудино-сосцевидной мышцы.
Рисунок 16: Кожный лоскут приподнят, чтобы показать искривление грудино-сосцевидной мышцы из-за жаберной кисты и сохранившийся большой ушной нерв. Рисунок 17: Рассеченная жаберная киста удаляется из-под грудино-сосцевидного отросткаКистозная гигрома / лимфангиома (шея и рот)
Хирургическое лечение кистозной гигромы (преимущественно шеи) или лимфангиома (во рту) обычно удаляется (пицибанил инъекции в кисты могут быть альтернативой: пицибанил стрептококковый антиген, вызывающий селективный фиброз / склероз лимфангиом).Операция по поводу микрокистоза чрезвычайно сложна. поражения, но сравнительно простые при больших одиночных макрокистозах лимфангиома (последняя также легко склерозируется с пицинабилем). Микрокистозная лимфангиома может потребовать нескольких иссечения в течение многих лет.
Киста щитовидно-язычного протока
Для иссечения кисты щитовидно-язычного протока требуется удаление центральная часть подъязычной кости для полного иссечения воздуховода (см. рисунок 16).
Рисунок 18: Иссечение щитовидно-язычного протока. киста, включая тракт и центральную часть подъязычная кость.Узнайте о сроках лечения и результатах лечения кисты.

