цена лечения гранулемы на корне зуба
Лечение гранулемы зуба — это процесс устранения образования на верхушке корня с помощью хирургического или терапевтического методов. Проводим при появлении:
- дискомфорта в процессе жевания,
- потемнения эмали,
- боли (ноющей или острой, иногда пульсирующей),
- ощущения распирания десны,
- отека лицевых тканей,
- воспаления десен, лимфоузлов,
- гнойных выделений из десен,
- повышения температуры.
Почему лечение гранулемы зуба в СПб нужно провести в «Вайт Дент»?
- Точная картина заболевания благодаря исследованию на немецком компьютерном томографе Galileos Sirona.
- Качество за счет симбиоза ручных и машинных методов обработки зубов.
- Современные методы лечения: базируются на лучших разработках американских и европейских исследовательских центров.

- Щадящие методики, максимально сохраняющие здоровые ткани зубов.
- Индивидуальный подход: привлекаем к консилиуму врачей разных направлений, разрабатываем план лечения для каждого случая.
- Без боли: обрабатываем место инъекции анестезирующим гелем, вводим сертифицированные препараты современного уровня и европейского качества (септанест, артикаин, эпинефрин, убистезин).
- Комфорт на уровне: минимум вибрации и шума за счет использования инновационного оборудования (американские установки SDS-2000, австрийские и японские наконечники W&H, NSK).
Цены
Лечение кисты зуба
5 000 ₽
Приём (осмотр, консультации) стоматолога-терапевта, первичный
700 ₽
Скидки
Мы предоставляем скидки и индивидуальные условия в случаях дорогостоящего лечения.
Кредит и рассрочка
Выгодные условия кредитования от Альфа банк.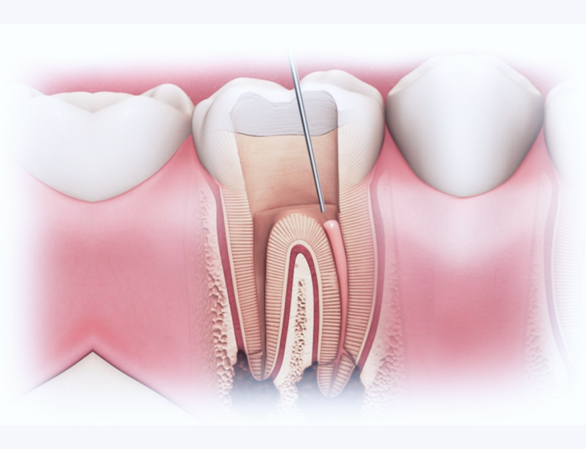
Особенности услуги
Суть процедуры заключается в устранении очага поражения с сохранением корня и жизнеспособности зуба.
Преимущества
- избавление от боли,
- остановка разрушения зуба,
- сохранение корня,
- восстановление эстетики улыбки.
Отличие лечения кисты и гранулемы зуба
Метод лечения и поэтапный подход разрабатываем, ориентируясь на стадию болезни. На начальной стадии гранулему принято лечить консервативно, при появлении кисты — хирургическим методом. Во втором случае ориентируемся на сложность случая. Большую кисту (больше 8 мм), затрагивающую не только зубные корни, но и гайморову пазуху, удаляем. Маленькие кистогранулемы и гранулемы, не сопровождающиеся обширным воспалением, в клинике «Вайт Дент» лечим медикаментозно и эндодонтическим способом.
Виды
Лечение гранулемы на корне зуба зависит от формы заболевания: простой, средней и тяжелой, и представлено:
антибиотикотерапией,
эндодонтическими,
хирургическими методиками.
Терапия простой формы
На начальном этапе образование имеет вид крошечного узелка, потому легко поддается лечению.
Обычно достаточно курса антибиотиков: назначаем доксициклин, линкомицин, амоксиклав. С препаратом и его концентрацией определяемся исходя их степени патологии. Терапию самых простых форм проводим антибиотиками в ампулах, а для осложненных — используем инъекционный способ. Дополнительно назначаем противовоспалительные препараты, антибактериальные мази, гели.
Терапия средней формы
Терапия гранулемы средней формыНа этом этапе развития заболевания наши опытные врачи практикуют эндодонтические методики, которые представлены следующими этапами:
- обрабатываем зуб, вскрываем полость каналов, обеззараживаем антисептиками,
- закладываем в полость лекарственное средство,
- через время вскрываем полость, вносим кальцийсодержащую пасту,
- устанавливаем постоянную пломбу, восстанавливаем эстетику зуба.

Терапия сложной формы
Осложненную гранулему, кисту значительных размеров лечим хирургически. Аналогично поступаем при перелечивании зуба после визита в другие клиники.
Варианты лечения:
- Удаление верхушки корня (цистэктомия). После пломбируем каналы. В самом начале процедуры организуем отток гноя: делаем небольшой надрез, вставляем дренаж на пару дней. Кость в участке хирургического вмешательства восстанавливаем костнопластическими материалами. Цистэктомия
- Гемисекция: обезболиваем, разделяем зуб бором на две половины, удаляем образование совместно с частью корня и коронки, образовавшуюся полость заполняем специальным стоматологическим материалом, устанавливаем коронку, наблюдаем за зубом при помощи компьютерной томографии.
- Удаление зуба. Редкая практика в клинике «Вайт Дент» и проводится в случаях, когда существенно повреждена коронка и корни (вертикальная трещина, перфорации), поскольку последние не подойдут как опора для штифтов.
 Вводим местные анестетики, обрабатываем лунку анестетиками.
Удаление зуба
Вводим местные анестетики, обрабатываем лунку анестетиками.
Удаление зуба
Если гранулема появилась под искусственной коронкой, тогда ее снимаем, проводим лечение и меняем ортопедическую конструкцию.
Принципы долговечности, безопасности и точности
- долговечность основана на комплексной гарантии от производителя материалов и клиники;
- безопасность базируется на использовании современного стерилизационного оборудования, безвредном излучении томографа;
- точность обеспечена работой на современном компьютерном томографе.
Приглашаем как можно скорее записаться на консультацию в клинику, пока гранулема не привела к серьезным и опасным осложнениям!
Часто задаваемые вопросы
Что будет, если вовремя не вылечить гранулему?
Разовьются осложнения: опухоли, остеомиелит, гайморит, миокардит, воспаление почек, свищи челюсти, головные боли. Также неминуема потеря зуба.
Также неминуема потеря зуба.
Когда обычно выбирают хирургический метод?
- невозможность распломбировать каналы,
- непроходимость каналов (узкие, тонкие, извилистые),
- нежелание снимать коронку,
- штифт в корневом канале.
Можно ли лечить народными средствами?
Такой метод не только неэффективен, но и опасен. Если прогревать больной зуб, гной может проникнуть внутрь организма, попасть в ткани, лимфатическую систему, кровь. Отвары лекарственных растений облегчают состояние только временно. К тому же их действие локальное, в то время как образование находится внутри корня и лечебные растворы к ней не поступают.
Остались вопросы? Получите консультацию.
Задать вопрос
Автор статьи:
Айрапетян Нина Оганесовна
Врач-стоматолог терапевт
Дата публикации: 25.12.2021 г.
Дата обновления: 12.02.2022 г.
Поделиться
Почему мы?
Топ 10 клиник по имплантации по версии КП
Собственная зуботехническая лаборатория
Компьютерная томография зубов и пазух носа
Работаем с 2004 года
Мы помогли > 10 000 пациентов
Гарантия на все виды услуг
Записаться на консультацию к стоматологу-терапевту
NORD DENTAL — семейная стоматология.
 Две клиники на севере Петербурга
Две клиники на севере Петербурга Гранулема и киста самые проблематичные для лечения формы осложненного кариеса. Причина их возникновения – инфекция, которая проникает в ткани кости через корневые каналы больного зуба.
Гранулема и киста могут образоваться если своевременно не вылечить кариес и в результате неудачного лечения каналов при пульпите.
Чем отличается киста от гранулемы и как эти образования себя проявляют
Киста – это полость. Она имеет оболочку и содержащуюся в ней инфицированную жидкость с микробными токсинами.
Кисты могут вырастать до нескольких сантиметров и даже приводить к перелому челюсти, так как почти полностью разрушают костную ткань.
Кисты чаще существуют бессимптомно и хуже поддаются лечению.
Гранулема – это рубцовая ткань, замещающая кость. Ее размеры значительно меньше кисты и она начинает беспокоить раньше.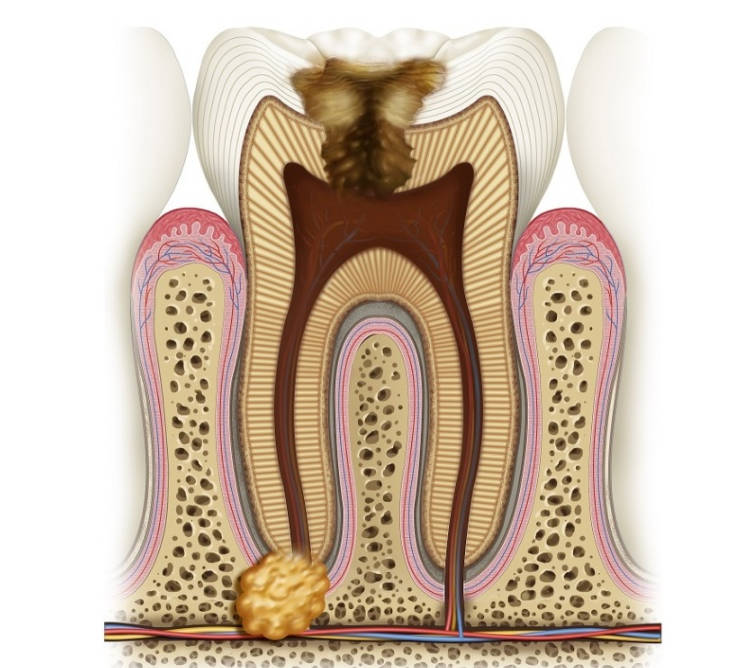
Ранняя диагностика позволяет лечить гранулемы успешнее кист.
Вне обострения гранулема и киста могут не беспокоить или проявлять себя незначительным дискомфортом при накусывании на зуб.
Поскольку это хронические очаги инфекции, то рано или поздно происходит обострение воспалительного процесса.
Обострение может случится при охлаждении, перенесении других инфекционных заболеваний, стрессах и т.д.
При обострении гранулема и киста могут проявлять себя ярко:
- интенсивные боли при накусывании и от горячего
- припухлость и болезненность десны в области причинного зуба
- чувство «выросшего» зуба
- гноеобразование с возможным появлением свищевого хода
- температура и значительное ухудшение общего самочувствия
- при отсутствии своевременного лечения воспаление может распространиться на мягкие ткани головы и шеи
Как правило гранулему и кисту обнаруживают случайно на рентгеновском снимке при лечении других зубов или подготовке к протезированию.
Как лечат гранулему и кисту? Можно ли избежать удаления больного зуба?
Раньше после постановки диагноза: «ГРАНУЛЕМА» и «КИСТА», чаще всего зубы удалялись.
Современные методы лечения корневых каналов позволяют во многих случаях остановить развитие этих образований и сохранить зубы.
Есть два варианта лечения: терапевтический и хирургический.
Терапевтическое лечение гранулемы и кисты
Смысл терапевтического метода заключается в устранение очага инфекции в корневых каналах зуба.
Для этого врачу нужно:
- пройти все каналы удалив из них инфицированные ткани (на всем протяжении каналов)
- произвести дезинфекцию каналов
- запломбировать каналы
Успешное лечение каналов устраняет причину воспаления. Организм собирается с силами и включается механизм регенерации костной ткани. В зависимости от размера очага инфекции, на лечение может уйти 3-6 месяцев.
Лечение каналов (эндодонтия), является одной из самых сложных стоматологических манипуляций.
Сложность лечения обусловлена многообразием и причудливым строением корневых каналов.
Для качественного эндодонтического лечения необходимо современное оборудование и высокая квалификация врача.
Особенно сложно заниматься «перелечиванием» каналов. Повторная эндодонтия это «высший пилотаж» терапевтической стоматологии: к непростым манипуляциям добавляется этап удаления из каналов пломбировочного материала, а возможно и сломанного оборудования (файлов – инструментов для расширения каналов).
Сложность и успешность повторного лечения зависит от строения корневых каналов и от того как и чем они были запломбированы.
Можно ли вылечить гранулему и кисту навсегда
После эндодонтического лечения уменьшение очага инфекции и восстановление кости происходит постепенно и требует хорошего иммунитета и способности костной ткани к регенерации.
Часто после перелечивания каналов зубы служат «верой и правдой» многие годы.
Хирургическое лечение гранулемы и кисты
Если по мнению врача терапевтическое лечение невозможно или нецелесообразно, может быть предложен хирургический метод лечения.
Хирургическое лечение отличается для разных групп зубов:
- многокорневые зубы, как правило, удаляются. Это относится к 6, 7, и 8 зубам
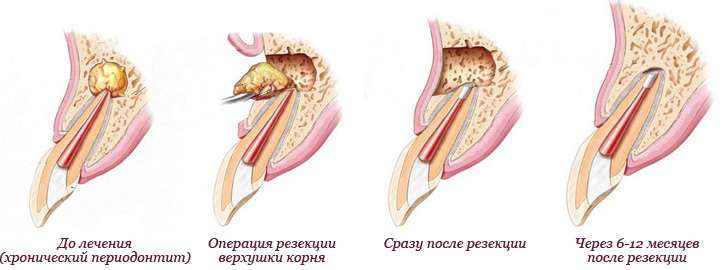
- для однокорневых зубов существует дополнительный вариант — операция резекция верхушки корня, в ходе которой удаляется хронический очаг воспаления с прилегающей частью корня.
В сравнение с терапевтическим методом, хирургический – быстрый и радикальный. К нему чаще прибегают, когда воспалительный процесс грозит серьезными осложнениями.
Лечить или удалять?
Не стоит торопиться удалять зубы. Каждый зуб имеет свою ценность. Если врач, которому Вы доверяете считает, что лечение поможет сохранить зуб – за такой зуб стоит бороться.
Каждый зуб имеет свою ценность. Если врач, которому Вы доверяете считает, что лечение поможет сохранить зуб – за такой зуб стоит бороться.
статьи, терапия, хирургия темы: гранулема, киста, лечение каналов, пульпит, эндодонтия
Чем отличаются киста и гранулема зуба
- Главная
- Статьи
10
Киста зуба Периодонтит Хирургическая стоматология
Оставьте заявку, чтобы получить в подарок:
консультацию и план лечения от доктора медицинских наук.
Перезвоним и проконсультируем в ближайшее время
Нажимая на кнопку «Получить план лечения», вы даете согласие на обработку персональных данных
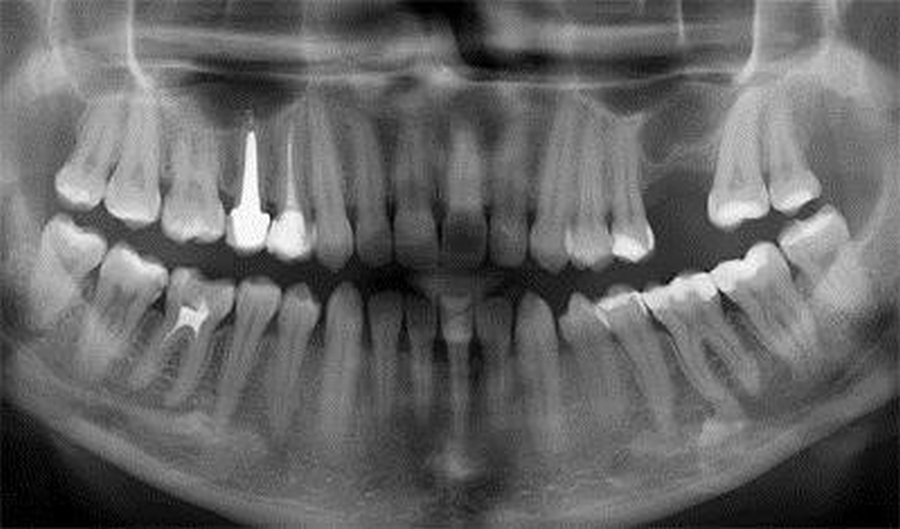
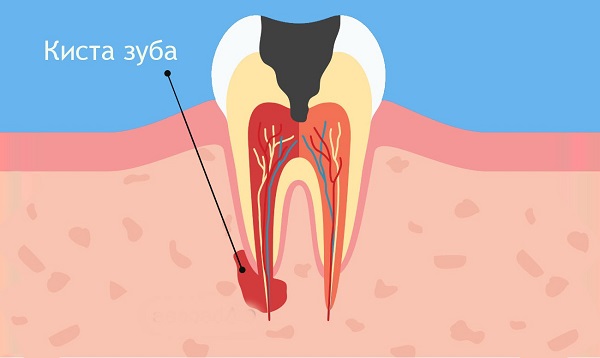
При наличии хронического воспалительного процесса в корневых каналах зубов почти всегда в околоверхушечной области возникают патологические разрастания. Обычно это киста, гранулема зуба. Многие ошибочно полагают, что эти два процесса совершенно идентичны, и между ними нет никакой разницы. Как определить, какой именно тип патологии образовался на верхушке корня, и на что это влияет?
Киста и гранулема зуба: важные отличия
- Структура. Кисты и гранулемы обладают совершенно различной микроскопической структурой и строением. Первые представляют собой замкнутые полости, наполненные жидкостью, в соединительнотканной оболочке. Гранулема не имеет полости, это сплошное образование из грануляционной ткани, которая, однако, также покрыта соединительной тканью.
 Разница в строении обусловлена различным происхождением: киста образуется вследствие патогенной стимуляции пародонта и остаточных эпителиальных клеток, а гранулема — своеобразный «рубец», ограничивающий распространение токсинов и инфекции.
Разница в строении обусловлена различным происхождением: киста образуется вследствие патогенной стимуляции пародонта и остаточных эпителиальных клеток, а гранулема — своеобразный «рубец», ограничивающий распространение токсинов и инфекции. - Размеры. Считается, что киста всегда гораздо крупнее гранулемы. Она на рентгеновском снимке имеет в диаметре не менее 0,5-1 см. Хотя измерение тени на рентгенограмме не является поводом для выставления диагноза, многие стоматологи пользуются этим признаком как предварительным ориентиром.
- Клиническая картина. Несмотря на то, что оба образования развиваются при хроническом периодонтите, при инструментальном обследовании можно выявить разницу. Если нет болевого симптома и обострений — скорее всего, это киста, гранулема зуба гораздо чаще нагнаивается и обостряется, приводя к субъективной выраженной боли при накусывании. При наличии полостного образования больших размеров зуб становится подвижным, чего не наблюдается при гранулематозном периодонтите.

- Рентгенологическая картина. Киста зуба на рентгеновском снимке всегда выглядит как округлое образование с четкими контурами и границами, крупных размеров. При гранулематозном хроническом воспалении периодонта также отмечается небольшое округлое затемнение с четкими границами, но при гранулирующем периодонтите характерно отсутствие строгого контура периапикального новообразования. Это позволит достаточно точно отличить кисту от формирующейся гранулемы.
- Состояние окружающих тканей. При кистозном поражении зуба слизистая оболочка в проекции патологического очага, как правило, спокойная и невоспаленная, обычного бледно-розового цвета. Костная ткань при длительном течении процесса уменьшается и становится податливой. При гранулематозном воспалении слизистая оболочка нередко имеет гиперемированный оттенок, при обострении становится болезненной и отечной. При формировании свища его выходное отверстие можно легко обнаружить на слизистой в районе гранулемы.
 Костная ткань при гранулематозном периодонтите, как правило, страдает не так сильно, чтобы это можно было определить клинически.
Костная ткань при гранулематозном периодонтите, как правило, страдает не так сильно, чтобы это можно было определить клинически.
Почему важно различать эти два понятия?
Точный окончательный диагноз врача-стоматолога: киста, гранулема зуба или иное редкое образование, напрямую влияет на характер лечения и его прогноз. Основным методом лечения гранулематозного воспаления является терапевтический, так как консервативная терапия с высокой долей вероятности позволит добиться уменьшения и исчезновения патологического очага. При наличии кисты гораздо чаще прибегают к радикальным методикам — ее иссечение или удаление причинного зуба.
Записаться на приём
Нажимая на кнопку «Отправить», вы даете согласие на обработку персональных данных
Online консультация
Нажимая на кнопку «Отправить», вы даете согласие на обработку персональных данных
Понравилось 10 людям
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Компания не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте https://100zubov.ru/
Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Компания не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте https://100zubov.ru/
Лечение кисты зуба в СПб, цены на лечение гранулемы и кисты зуба
Лечение кисты зуба в СПб, цены на лечение гранулемы и кисты зуба — Анле-Дент+7 (812) 309-97-55
Запишись на прием!
Услуги
- Лечение зубов
- Хирургическая стоматология
- Исправление прикуса
- Протезирование
- Имплантация
- Эстетическая стоматология
- Лазерная стоматология
- Отбеливание зубов
- Гигиена зубов
- Лечение десен (пародонтология)
- Детская стоматология
- Остеопатия
- Диагностика
Акции
-
ДЕНЬ КРАСИВОЙ УЛЫБКИ — 09 октября 2021г г
ДЕНЬ КРАСИВОЙ УЛЫБКИ —09 октября 2021г! бесплатное сканирование на новейшем сканере iTero — Зубного ряда.
Для вас будут сделаны эксклюзивные предложения по Ортодонитческому лечению на Элайнерах «Invisalign» (Инвизилайн)
Новости
-
ООО «Анле-Дент» с01.02.2022г вышло из сети Клиник.
Уважаемые, Пациенты! Информируем Вас, что Клиника на Гаврской д.4 с 01.02.2022г работает как самостоятельная медицинская организация! С новым названием. Все врачи Клиники работают по старому расписанию.
До недавнего времени в стоматологии лечение кисты зуба без удаления не проводилось. Для избавления от кисты необходимо было удалить здоровый зуб, чтобы добраться до нее.
Сегодня в Санкт-Петербурге лечение кисты зуба стало возможно терапевтическим методом. Этот метод в большей мере подходит, если у пациента обнаружена гранулема зуба, лечение которой проводится следующим образом:
- Проводится диагностика методом рентгена для определения размеров и месторасположения кисты.

- Поврежденный зуб просверливается до основания корня, а канал прочищается.
- Через канал вводится дезинфицирующий раствор, после чего канал тщательно промывается.
- Через полученный канал выводится наружу кистозная жидкость.
- Затем в этот канал вводится антибактериальный препарат, который призван разрушить кистозную оболочку.
- Далее канал заполняется специальной пастой, которая способствует образованию новой костной ткани на месте повреждения.
- На завершающем этапе лечения зуб пломбируется.
Показать полностью
Большинство пациентов интересует, сколько стоит лечение кисты зуба. Ответить на этот вопрос однозначно не представляется возможным.
Во-первых, потому что в каждой стоматологической клинике установлены свои цены, которые зависят как от класса самой клиники, так и от применяемых методов лечения.
Во-вторых, стоимость лечения кисты зуба зависит от места расположения кисты, стадии заболевания, сложности каждого конкретного случая, метода лечения и множества других факторов.
-
Кистой зуба называют стоматологическую патологию воспалительного характера.
-
Киста зуба – полость с жидким содержимым из бактерий и клеток эпителия.
-
При ранней диагностике киста зуба лечится терапевтическими методами. На поздних стадиях необходима операция.
Однозначно можно сказать, что цена лечения гранулемы зуба значительно ниже, чем цена лечения кисты зуба. Именно поэтому все стоматологи рекомендуют проходить профилактический осмотр не реже, чем 2 раза в год. Это поможет своевременно обнаружить гранулему на ранней стадии развития и провести терапевтические лечение без удаления зуба. Дело в том, что киста зуба на начальных стадиях не доставляет пациенту беспокойства, поэтому ее обнаружение самостоятельно не представляется возможным. Когда у пациента появляется сильная зубная боль, то процесс находится уже в стадии глубокого развития и требует радикальных методов лечения. Часто терапевтическое лечение становится невозможным, и приходится лечить кисту только после удаления зуба.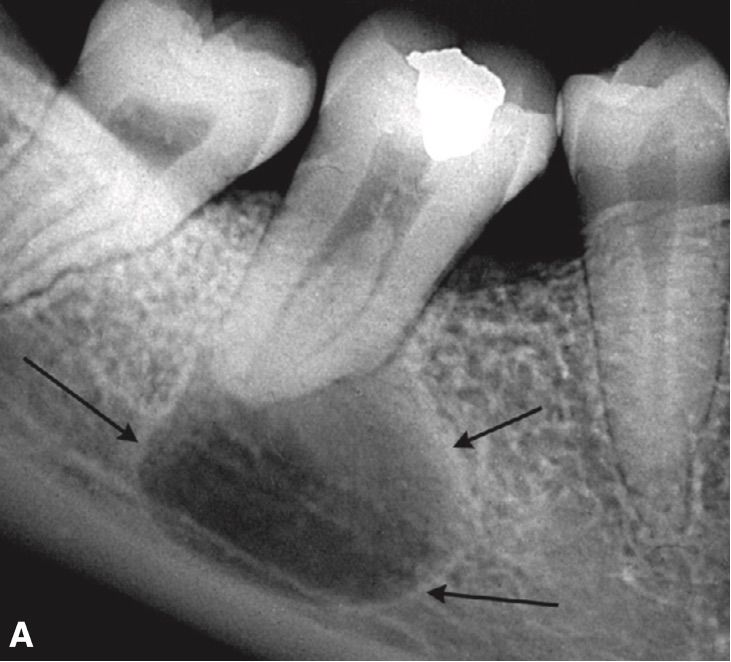
Специалисты отделения Хирургическая стоматология
Белавкина Ирина Игоревна
Врач челюстной-лицевой хирург, имплантолог
Любавин Владимир Анатольевич
Врач-стоматолог, стоматолог-хирург, челюстно-лицевой хирур, имплантолог
Поделиться:Записаться на прием к врачу
Выберите клиникуКлиника на Гаврской Клиника на ОзерномКлиника в Красном СелеКлиника на Варшавской
Выберите направлениеЛечение зубовХирургическая стоматологияИсправление прикусаПротезированиеИмплантацияЭстетическая стоматологияЛазерная стоматологияОтбеливание зубовГигиена зубовЛечение десен (пародонтология)Детская стоматологияОстеопатияДиагностикаЧистка зубов
Выберите специалистаРыжова Екатерина ЮрьевнаПетухова Серафима ЕвгеньевнаХудоногова Елена ЯковлевнаКравченко (Нуйкина) Ольга АнатольевнаРозин Яков ИзраильевичСтанциеру Марина АлексеевнаЛарина Александра ОлеговнаУсачев Константин АлексеевичЯковлева Ольга ДмитриевнаЧигиренко Анастасия ДмитриевнаЧермидова Анна ДмитриевнаСемёнова Елизавета АлександровнаМкртычан Андрей ЛьвовичДолгова Татьяна АлександровнаИльин Александр ГермановичВасильева Ольга ЮрьевнаВасильева Анна СергеевнаГубайдуллина Ольга ВалерьевнаБелавкина Ирина ИгоревнаТаран Анна СергеевнаФицева (Родионова) Анна ЮрьевнаНовичихина Юлия ВладимировнаЛюбавин Владимир АнатольевичМанулис Наталья БорисовнаРоманова Анастасия СергеевнаБерезкина Татьяна НиколаевнаПодсвирова Светлана ИвановнаКожемякин Никита Евгеньевич
Согласен с условиями работы сайта и обработкой персональных данных
Лечение кисты и гранулемы зуба в Нижнем Новгороде
Лечение кисты может осуществляться консервативным способом, путем промывки пораженных инфекцией каналов с последующим их пломбированием, но такой метод эффективен только на ранних этапах развития болезни. Удаление больших гранулем осуществляется хирургическим путем.
Удаление больших гранулем осуществляется хирургическим путем.
Симптомы, свидетельствующие о наличии кисты
Основная причина появления гранулем и кист – инфекция, поражающая каналы зубных корней. Спровоцировать ее может запущенный кариес – повреждение твердых тканей зуба, дошедшее до пульпы. Источником заболевания также способна стать физическая травма челюсти, болезни, такие как гайморит.
Опасность кист в том, что на начальных этапах они развиваются бессимптомно, что затрудняет диагностику и не позволяет вовремя обратиться за врачебной помощью. Ярко выраженные симптомы обычно проявляются по достижении образованием диаметра в 1 сантиметр.
Чаще всего гранулема сопровождается:
- тянущей, постепенно усиливающейся болью, чувством распирания зуба и десны;
- отеками на челюсти, способными переходить на лицо;
- повышенной температурой тела;
- воспалением близлежащих лимфатических узлов.
При появлении этих симптомов необходимо срочно обратиться к зубному врачу..jpeg) Отсутствие своевременной помощи приводит к развитию гнойных процессов, воспалениям надкостницы и костной ткани, потере зубов, расположенных возле пораженного участка, а в особо запущенных случаях – сепсису, попаданию инфекции в кровь и лимфу и ее распространению по организму.
Отсутствие своевременной помощи приводит к развитию гнойных процессов, воспалениям надкостницы и костной ткани, потере зубов, расположенных возле пораженного участка, а в особо запущенных случаях – сепсису, попаданию инфекции в кровь и лимфу и ее распространению по организму.
Методы лечения кисты зуба
До недавнего времени избавиться от кисты можно было только вместе с зубом, но сейчас существуют методы, основанные на зубосохраняющем подходе, такие как цистэктомия. Данная операция проводится под общим наркозом, гарантирующим отсутствие боли, и требует проведения рентгена, позволяющего определить точное положение кисты и корней зубов.
Сама операция предполагает обнажение кости. Стоматолог вскрывает кисту, вычищает ее, в случае необходимости – удаляет часть корня, проводит антибактериальную обработку, пломбирует каналы и накладывает шов.
Где удалить кисту зуба в Нижнем Новгороде?
Стоматологическая клиника «Студия Улыбки» предлагает полный спектр услуг по лечению болезней зубов и ротовой полости. В частности, опытная команда стоматологов-хирургов и анестезиологов гарантирует безболезненное удаление кист любой сложности, без осложнений и нежелательных последствий, с сохранением зуба.
В частности, опытная команда стоматологов-хирургов и анестезиологов гарантирует безболезненное удаление кист любой сложности, без осложнений и нежелательных последствий, с сохранением зуба.
Мы проводим тщательную диагностику, используем современные методики и даем каждому пациенту детальные рекомендации по уходу за ротовой полостью в постоперационный период. Прием осуществляется по предварительной записи на удобное клиенту время. Узнать цену лечения и задать интересующие вас вопросы можно по телефону или через форму обратной связи на сайте клиники.
Часто задаваемые вопросы
Возможно ли удалить кисту без удаления зуба?
Методы современной стоматологии позволяют удалить кисту, сохранив функционирующий зуб. На начальном этапе лечения можно использовать терапевтические методики, предполагающие тщательную антибактериальную обработку и пломбирование корневых каналов. Запущенные гранулемы можно вылечить посредством цистэктомии. Полное удаление зуба сейчас применяется только в крайних случаях.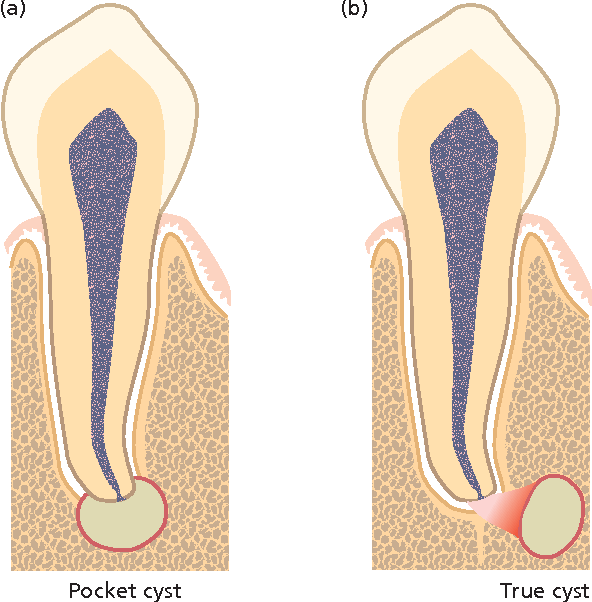
Появилась киста под зубом, что делать?
При появлении кисты лучше всего оперативно записаться на прием в проверенную стоматологическую клинику, где врач проведет диагностику и назначит соответствующее ситуации лечение. Эта болезнь не проходит сама, и при игнорировании симптомов или использовании народных методов с сомнительной эффективностью состояние больного будет только ухудшаться. В частности, может развиться воспаление костной ткани, приводящее к сепсису и поражению и потере соседних зубов.
Какие бывают методы лечения кисты зуба?
Лечить кисты можно терапевтическим и хирургическим путем. Первый способ предполагает очистку и антибактериальную обработку корневых каналов с последующей установкой пломбы. Он эффективен на начальных стадиях болезни. При полностью сформированной гранулеме хирургическое вмешательство – единственный выход. Стоматолог может провести цистэктомию – операцию, позволяющую сохранить функциональность зубной единицы, либо полностью удалить зуб вместе с кистой – этот метод используется в крайних случаях.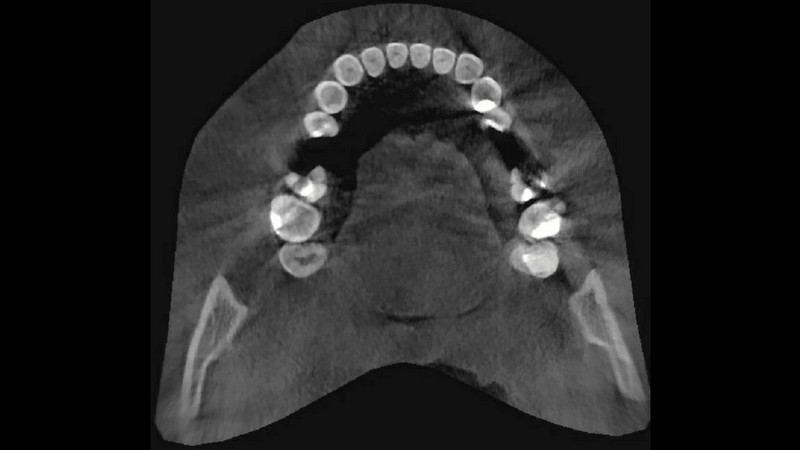
Нужно ли удалять кисту зуба?
Кисты нужно обязательно удалять. Игнорирование проблемы и страх перед стоматологом могут привести только к ухудшению ситуации. Воспалительный процесс распространится на кость и надкостницу, станет причиной потери сразу нескольких зубов. Инфекция также может начать распространяться по организму, становясь причиной снижения иммунитета и развития ряда системных болезней сердечно-сосудистой, желудочно-кишечной и других систем.
Я согласен на обработку персональных данных в соответствии с ФЗ РФ от 27.07.2006 г. 152-ФЗ (в ред. 25.07.2011г.) «О персональных данных»
Я согласен на обработку персональных данных в соответствии с ФЗ РФ от 27.07.2006 г. 152-ФЗ (в ред. 25.07.2011г.) «О персональных данных»
Ваше обращение успешно отправлено
С вами свяжутся в течение 30 минут в рабочее время
Почему именно мы
Рекомендации
Отзывы наших пациентов — это лучшее, что может подтвердить нашу компетентность и качество выполняемых работ
Опыт
Наша команда профессионалов с многолетним стажем работы ручаются за ваши здоровые зубы и красивую улыбку
Гарантия
Мы даем официальную гарантию на все виды лечения до 3-х лет
План лечения
Лечим на основании плана комплексного лечения для сохранения здоровья зубов на долгие годы
Комфорт
Мы создаем уютную атмосферу в клинике для того, чтобы ваш прием был максимально комфортным и безболезненным
Технологии
Используем в работе цифровые 3D технологии 3Shape Trios для обеспечения стабильного качественного результата
Фотопротокол
Ведем фотопротокол лечения для того, чтобы наши пациенты понимали объем необходимых процедур и отслеживали результаты лечения
Стерильность и безопасность
Используем индивидуальную стерильную упаковку инструментов и наконечников для каждого пациента, маски, перчатки, антисептики и обеззараживатели воздуха
Импортные материалы
Лечение проходит на современном оборудовании с применением обезболивающих средств и материалов производства Швейцарии, Германии, Японии и США
Отзывы наших клиентов
Ксения
Ирина Сергеевна очень хороший и добрый,и внимательный врач). Лечит зубы быстро и качественно. Благодаря ее грамотному диагнозу удалось вылечить мой очень сложный зуб.спасибо ей большое.
Лечит зубы быстро и качественно. Благодаря ее грамотному диагнозу удалось вылечить мой очень сложный зуб.спасибо ей большое.
Вячеслав
Доброе время суток! Хотелось бы сказать самые лучшие слова благодарности Анне Васильевне за её профессиональную и слаженную а главное чуткую работу не только, как стамотолога но и человека! Дело в том, что я с детства боюсь кабинет стоматолога но зубы не вечны и их нужно личить и ухаживать за ними. Гордеевой Анне я доверяю долгое время, постоянная практика и повышение квалификации за пределами Нижнего Новгорода дают о себе знать, безболезненное и спокойное лечение это то что мне нужно! Еще раз огромное спасибо Студии Улыбки и Анне Васильевне!
Анастасия
Поставила металлические брекеты. Метода может и старая, зато проверенно эффективная. Здесь получилось подешевле, чем предлагали в других местах. Сделали хорошо, нет ощущения сдавленности, дискомфорта. Также и на речь не повлияло, что немаловажно, так как по роду занятий много общаюсь с людьми. В целом довольна.
В целом довольна.
Анастасия
Хочу выразить свою благодарность всему коллективу стоматологии «Студия Улыбки» , в частности Гордееву Евгению Дмитриевичу , Анне Васильевне и Ирине Сергеевне! Таких классных специалистов и людей до этого я не встречал. Обычно первое посещение в новой клинике проходит очень напряжно. Но эти доктора создают комфортную атмосферу, все тщательно объясняют и рекомендуют лучший вариант лечения! С таким грамотным подходом я уверен, что мои зубы будут красивыми и здоровыми !!! Спасибо ВАм большое!
Спасибо коллектив клиники!
Ирина
Всегда боялась лечить зубы, но побывав один раз на лечение у Спирковой Ирины Сергеевны все мои страхи испарились. Хоть и молодая доктор, но очень ответственная и отзывчавая, мастер своего дела! Все подробно объяснит, даст нужные рекомендации, делает все безболезненно и качественно. После первого моего посещения прошло два года, сейчас хожу только на профилактические осмотры и проф. гигиену.Теперь всегда только к ней! Большое спасибо за вашу работу и внимание к пациентам!;)
Елизавета
Некоторое время назад пришлось удалить зуб и установить имплантант. Но до коронки все никак руки не доходили. То не хватало времени, то денег, то просто мешал страх перед стоматологами. В конце концов обратилась к доктору Левину. Илья Альбертович установил коронку качественно и профессионально. Без лишней спешки мы достигли отличного результата: коронку не отличить от настоящего зуба. Кроме того, следует отметить аккуратность и внимательность в его работе: всегда успокоит, все объяснит, разложит по полочкам и приободрит. К таким врачам приходить одно удовольствие!
Но до коронки все никак руки не доходили. То не хватало времени, то денег, то просто мешал страх перед стоматологами. В конце концов обратилась к доктору Левину. Илья Альбертович установил коронку качественно и профессионально. Без лишней спешки мы достигли отличного результата: коронку не отличить от настоящего зуба. Кроме того, следует отметить аккуратность и внимательность в его работе: всегда успокоит, все объяснит, разложит по полочкам и приободрит. К таким врачам приходить одно удовольствие!
Видеоотзывы наших клиентов
Лучшая стомотологическая клиника на протале ПРОДОКТОРОВ
powered by
Записаться на прием к врачу
Я согласен на обработку персональных данных в соответствии с ФЗ РФ от 27.07.2006 г. 152-ФЗ (в ред. 25.07.2011г.) «О персональных данных»
Я согласен на обработку персональных данных в соответствии с ФЗ РФ от 27.07.2006 г. 152-ФЗ (в ред. 25.07.2011г.) «О персональных данных»
Ваше обращение успешно отправлено
С вами свяжутся в течение 30 минут в рабочее время
Рассрочка платежа или кредит на оказываемые услуги
В нашей клинике вы можете оформить беспроцентную рассрочку на оказываемые услуги в течение 15 минут.
Для оформления рассрочки нужен только паспорт
Рассрочка без процентов
- Проценты за пользование деньгами оплачивает клиника
- Вы вносите сумму долга равными платежами
- Срок рассрочки до 12 месяцев
Кредит
- Предоставляется на срок до 60 месяцев
- Вы получаете скидку на лечение
- Вы вносите сумму долга равными платежами
Удобно
- Рассрочка или кредит оформляются в клинике
- Для оформления нужен только паспорт
- Вы получаете моментальный ответ от банков-партнеров
Узнать подробнее
Контакты
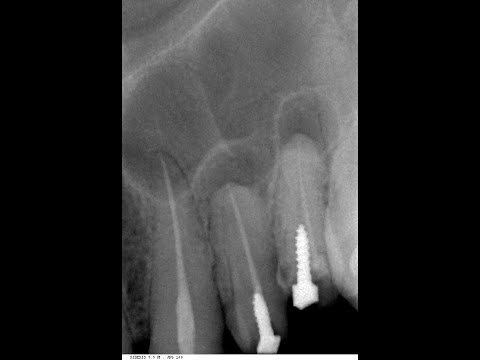
Лечение гранулемы зуба
Запишитесь на консультацию к стоматологу
Что такое зубная гранулема?
Стоматологи клиники «Балестом» осуществляют лечение зубной гранулемы. Это заболевание представляет собой патологическое образование, которое локализуется у верхушки корня. Нередко оно протекает практически бессимптомно.
Однако отсутствие сильной боли — вовсе не повод отпустить тревоги. При значительном развитии гранулема приводит к потере клыка, резца или моляра. Чтобы предотвратить подобную ситуацию, запишитесь на прием к специалисту центра «Балестом» как можно скорее.
При значительном развитии гранулема приводит к потере клыка, резца или моляра. Чтобы предотвратить подобную ситуацию, запишитесь на прием к специалисту центра «Балестом» как можно скорее.
Когда пора к врачу?
Гранулема нередко протекает бессимптомно. Часто эта патология является осложнением пульпита или периодонтита. Однако вы можете ощущать и наблюдать:
-
Ухудшение общего самочувствия
повышение температуры, воспаление лимфатических узлов. Это характерно при значительном распространении инфекции
-
Покраснение десны и припухлость
-
Дискомфорт около пораженного зуба
Вы можете чувствовать его при жевании, касании и прочих механических воздействиях. Повышение чувствительности иногда возникает сразу после сна или в утренние часы. С течением времени воспалительный процесс сопровождается пульсирующей болью, которая не зависит от внешних раздражителей
Как вам проведут консервативную терапию заболевания?
На начальных стадиях при лечении гранулемы можно обойтись без удаления.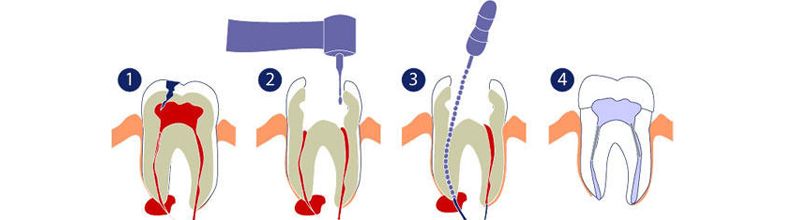 При этом она представляет собой только узелок соединительной ткани. Как правило, достаточно пройти курс медикаментозной терапии антибиотиками, противовоспалительными и противомикробными средствами. Как правило, врачи клиники «Балестом» назначат вам препараты из группы линкозамидов, тетрациклинов, пенициллинов и другие лекарства.
При этом она представляет собой только узелок соединительной ткани. Как правило, достаточно пройти курс медикаментозной терапии антибиотиками, противовоспалительными и противомикробными средствами. Как правило, врачи клиники «Балестом» назначат вам препараты из группы линкозамидов, тетрациклинов, пенициллинов и другие лекарства.
Конкретные препараты, их дозировка, способ и режим приема вам назначат стоматолог клиники «Балестом» с учетом ваших индивидуальных особенностей и специфики течения патологии. Так лечение зубной гранулемы будет наиболее эффективным и без осложнений
Проконсультируйтесь со стоматологом
Как пройдет терапия в клинике «Балестом»?
-
Диагностика
При обращении в наш центр мы выслушаем ваши жалобы, проведем визуальный осмотр и комплексное обследование. Перед выбором тактики терапии мы установим точную локализацию образования. Чаще всего оно располагается в верхней части зуба на десне. Однако при прогрессировании патологии оно может постепенно мигрировать к корню.
 Также гранулема может возникать под коронкой.
Врачи клиники «Балестом» проведут вам рентгенограмму. На снимке образование выглядит затемнением с четко обозначенными краями. Так наш врач сможет определить его точное расположение, получит представление о его размерах и выберет тактику лечения.
Результат: вам правильно поставят диагноз и назначат терапию
Также гранулема может возникать под коронкой.
Врачи клиники «Балестом» проведут вам рентгенограмму. На снимке образование выглядит затемнением с четко обозначенными краями. Так наш врач сможет определить его точное расположение, получит представление о его размерах и выберет тактику лечения.
Результат: вам правильно поставят диагноз и назначат терапию -
Обезболивание
Выполняется, чтобы минимизировать дискомфорт. Врач подберет препарат и метод анестезии в соответствии с вашим клиническим случаем. Результат: вам не будет больно на приеме у стоматолога «Балестом»
-
Лечение гранулемы
При средней стадии патологии врач придерживается следующего алгоритма: выполняет очистку кариозных полостей; проводит удаление воспаленной пульпы; расширяет и санирует корневые каналы; проводит тщательную обработку полостей с помощью антисептиков; закладывает в полость препараты на основе антибиотиков.
 Проводит временное пломбирование.
На повторном приеме врач вскрывает полость и заполняет ее с помощью кальцийсодержащих материалов. На финальном этапе терапии мы выполним восстановление анатомической формы и функции зуба, установив постоянную пломбу.
Результат: лечение окончено. Вы получите подробные рекомендации по профилактике патологии
Проводит временное пломбирование.
На повторном приеме врач вскрывает полость и заполняет ее с помощью кальцийсодержащих материалов. На финальном этапе терапии мы выполним восстановление анатомической формы и функции зуба, установив постоянную пломбу.
Результат: лечение окончено. Вы получите подробные рекомендации по профилактике патологии
Как пройдет удаление гранулемы зуба?
Цель стоматологов клиники «Балестом» — сохранить единицу. Поэтому при хирургическом лечении гранулемы челюсти мы проводим зубосохраняющие операции:
-
Сепарация
Проводится только на молярах. Методика заключается в удалении образования после рассечения коронки на две части. После восстанавливается целостность элемента
-
Гимесекция
Образование удаляют вместе с частью корня и коронки. После стоматологи «Балестом» реставрируют зуб. Данная тактика терапии особенно часто применяется в случае перфорации канала
-
Цистэктомия
Перед вмешательством нередко требуется дренаж гноя, при котором специалист проводим надрез десны.
 Цистэктомия предполагает резекцию верхней части зуба. После врач проводит пломбирование каналов. Нередко для восстановления костных тканей также требуется остеопластика
Цистэктомия предполагает резекцию верхней части зуба. После врач проводит пломбирование каналов. Нередко для восстановления костных тканей также требуется остеопластика
Наши врачи
Галянов Евгений Александрович
Врач стоматолог-ортопед.
Подробнее о враче
Записаться на прием
Почему нас выбирают?
-
ГАРАНТИЯ КАЧЕСТВА
Нам важно, чтобы вы остались довольны результатом. Сроки гарантии обозначены в нашем договоре. Мы заключаем его с каждым пациентом клиники «Балестом»
-
100% СТЕРИЛЬНО
Строго соблюдаем правила дезинфекции и стерилизации инструментов и оборудования. За время работы стоматологии «Балестом» не было зафиксировано ни одного случая инфицирования пациента
-
УДОБНЫЙ ПРИЁМ
Двери нашего центра открыты с 9:00 до 21:00. Если вы не можете посетить нас, мы согласуем с вами наиболее удобное для вас время. Режим работы в праздничные дни с 04.
 01.2020 с 9:00 до 21:00
01.2020 с 9:00 до 21:00 -
БЕСПЛАТНЫЕ ОСМОТРЫ РАЗ В ПОЛГОДА
Регулярный профосмотр — залог здоровья полости рта
-
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ
Первичная консультация врача отделения ортопедии зубов клиники «Балестом» предоставляется бесплатно
-
РАСПОЛАГАЮЩАЯ АТМОСФЕРА
В мягком кресле вы сможете расслабиться и позабыть о том, что вы находитесь у приема у стоматолога. Наши специалисты подробно ответят на все ваши вопросы
Наши клиенты говорят
-
Как-то у меня припухла десна, чуть болела. Хорошо, что в районную поликлинику не пошел. Точно бы без зуба остался. Пришел в «Балестом». Оказалось, что у меня гранулема. Но обошлось просто закладкой лекарства в зуб и пломбированием. Спасибо всем за помощь, было совсем не больно, хотя шел на ватных ногах.
Виктор, 2019-12-05
-
Мой зуб мудрости неправильно рос, жутко болел.
 Дошло до того, что спать не могла. Пошла в «Балестом». Сделали рентген, сказали, что сохранять тут нечего и провели удаление. Никакой жуткой боли, все прошло по высшему разряду.
Дошло до того, что спать не могла. Пошла в «Балестом». Сделали рентген, сказали, что сохранять тут нечего и провели удаление. Никакой жуткой боли, все прошло по высшему разряду.Людмила, 2019-12-01
Записаться
Хирургическое лечение одонтогенных периапикальных поражений
- Вход в панель авторов
Что такое открытый доступ?
Открытый доступ — это инициатива, направленная на то, чтобы сделать научные исследования бесплатными для всех. На сегодняшний день наше сообщество сделало более 100 миллионов загрузок. Он основан на принципах сотрудничества, беспрепятственного открытия и, самое главное, научного прогресса. Будучи аспирантами, нам было трудно получить доступ к нужным нам исследованиям, поэтому мы решили создать новое издательство с открытым доступом, которое уравняет правила игры для ученых со всего мира. Как? Упрощая доступ к исследованиям и ставя академические потребности исследователей выше деловых интересов издателей.
Наши авторы и редакторы
Мы являемся сообществом из более чем 103 000 авторов и редакторов из 3 291 учреждения в 160 странах мира, включая лауреатов Нобелевской премии и некоторых самых цитируемых исследователей мира. Публикация на IntechOpen позволяет авторам получать цитирование и находить новых соавторов, а это означает, что больше людей увидят вашу работу не только из вашей собственной области исследования, но и из других смежных областей.
Оповещения о содержимом
Краткое введение в этот раздел, посвященный открытому доступу, особенно с точки зрения IntechOpen
Как это работаетУправление предпочтениями
Контакты
Хотите связаться? Свяжитесь с нашим головным офисом в Лондоне или командой по работе со СМИ здесь:
Карьера
Наша команда постоянно растет, поэтому мы всегда ищем умных людей, которые хотят помочь нам изменить мир научных публикаций.
Открытый доступ.0007
DOI: 10.5772/59270
СКАЧАТЬ БЕСПЛАТНОИз отредактированного тома
Под редакцией Мохаммада Хосейна Калантара Мотамеди
Сведения о книге Заказ в печати
Обзор показателей главы
2 754 загрузки глав
Посмотреть полные показатели
СКАЧАТЬ БЕСПЛАТНОРекламное объявление
1. Введение
Перирадикулярная хирургическая практика проводится для лечения или профилактики перирадикулярных патологий. Дренирование абсцесса, периапикальная хирургия, корректирующая хирургия, преднамеренная реплантация и удаление корня являются наиболее часто выполняемыми видами перирадикулярной хирургии. Традиционное эндодонтическое лечение, как правило, является успешной процедурой; однако в 10-15% случаев симптомы могут сохраняться или спонтанно рецидивировать.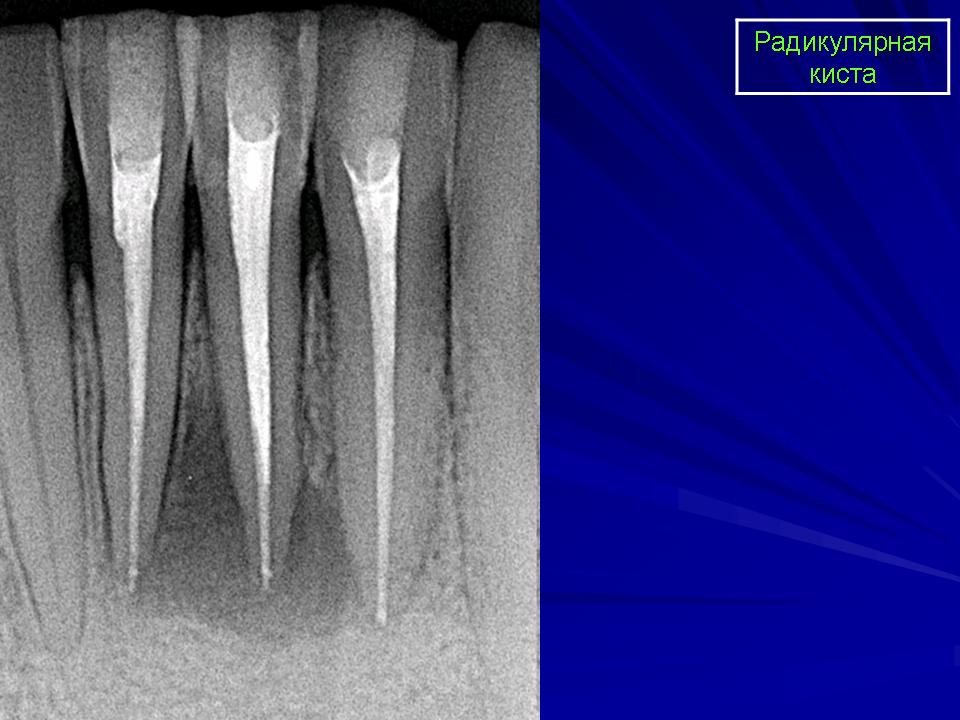 Такие находки, как дренирующий свищ, боль при жевании или случайное обнаружение рентгенопрозрачности, увеличивающейся в размерах, указывают на проблемы с начальной эндодонтической процедурой. Хирургия становится важной частью лечения в таких случаях. Решение о хирургическом подходе или рассмотрении ортоградного (через коронковую часть зуба) повторного эндодонтического лечения диктуется различными клиническими и анатомическими ситуациями. Апикоэктомия, апикальная хирургия, эндодонтическая хирургия, резекция корня, ампутация корня — термины, используемые для хирургического вмешательства на верхушке корня для лечения апикальной инфекции. Это отсечение апикальной части корня и выскабливание периапикальных некротических, гранулематозных, воспалительных или кистозных поражений. Несмотря на адекватное эндодонтическое лечение, если периапикальные поражения не разрешаются, рассматривается апикальная хирургия.
Такие находки, как дренирующий свищ, боль при жевании или случайное обнаружение рентгенопрозрачности, увеличивающейся в размерах, указывают на проблемы с начальной эндодонтической процедурой. Хирургия становится важной частью лечения в таких случаях. Решение о хирургическом подходе или рассмотрении ортоградного (через коронковую часть зуба) повторного эндодонтического лечения диктуется различными клиническими и анатомическими ситуациями. Апикоэктомия, апикальная хирургия, эндодонтическая хирургия, резекция корня, ампутация корня — термины, используемые для хирургического вмешательства на верхушке корня для лечения апикальной инфекции. Это отсечение апикальной части корня и выскабливание периапикальных некротических, гранулематозных, воспалительных или кистозных поражений. Несмотря на адекватное эндодонтическое лечение, если периапикальные поражения не разрешаются, рассматривается апикальная хирургия.
Реклама
2. Показания
-
Апикальная аномалия корня, которая блокирует соответствующую терафию корневого канала
-
Присутствие бокового/аксессуального канала/апикальная область
-
222 с разбитыми инструментами/apicalfiallings
9004 -
222 с разбитыми инструментами/apcil Перелом апикальной трети корня
-
Формирование периапикальной гранулемы или одонтогенной кисты, связанной с апексом
-
Дренирование свищевого хода/резистентность к РКИ
-
Расширение герметичного цемента/наполнения корневого канала за пределами вершины
Реклама
3.
 Противопоказания
Противопоказания -
Присутствие системных заболеваний — Leukaemia, неконтролируемый диабет, Anemia, Thyrotocis, Leukaemia, неконтролируемый диабет, Anemia, Thyrotocis, Leukaemia, неконтролируемый диабет, Anemia, Thyrotocis, Leukaemia. повреждены и не подлежат восстановлению
-
Зубы с глубокими пародонтальными карманами и подвижностью III степени
-
Травматическая окклюзия
-
Плохое отношение коронки корня
-
Acute infection which is nonresponsive to the treatment
-
Anatomic structures (e.g., adjacent nerves and vessels)
-
Structures interfere with access and visibility
Advertisement
4. Assessment for surgical procedures
Основная цель периапикальной хирургии может быть определена следующим образом:
-
Устранение заболевания
-
Профилактика заболевания
-
Удаление поврежденных или избыточных тканей
-
Улучшение функции и эстетики.

Для достижения этих целей необходимо оценить следующие принципы:
До операции;
Интраоперационно;
После операции;
Реклама
5. Конструкция разреза и лоскута
Хирургический доступ представляет собой компромисс между потребностью в видимости операционного поля и потенциальным повреждением соседних структур. Правильно спроектированный и тщательно отогнутый лоскут обеспечивает хороший доступ и несложное заживление. Хотя существует несколько вариантов, наиболее распространены три разреза: 9.(рис. 1) т.е., треугольный, трапециевидный, прямоугольный)0006 Реклама
6. Полулунный разрез
Несмотря на то, что полулунный разрез широко используется практикующими врачами, его ограничения и возможные осложнения следует учитывать перед операцией. Полулунный разрез
представляет собой слегка изогнутый полулунный горизонтальный разрез на слизистой оболочке альвеолярного отростка. Несмотря на то, что такое расположение обеспечивает легкое отражение и быстрый доступ к перирадикулярным структурам, оно ограничивает клинициста в возможности полной оценки поверхности корня. Разрез базируется в основном на неприкрепленной или альвеолярной слизистой оболочке, которая заживает медленнее с большей вероятностью расхождения, чем лоскут, основанный преимущественно на прикрепленной или ороговевшей ткани. Кроме того, конструкция лоскута удерживает лоскут над воспаленным хирургическим участком, и эта воспаленная слизистая оболочка подвержена высокому риску разрыва. Другие недостатки этого разреза включают чрезмерное кровотечение, замедленное заживление и образование рубцов; поэтому эта конструкция противопоказана для большинства эндодонтических операций.
Несмотря на то, что такое расположение обеспечивает легкое отражение и быстрый доступ к перирадикулярным структурам, оно ограничивает клинициста в возможности полной оценки поверхности корня. Разрез базируется в основном на неприкрепленной или альвеолярной слизистой оболочке, которая заживает медленнее с большей вероятностью расхождения, чем лоскут, основанный преимущественно на прикрепленной или ороговевшей ткани. Кроме того, конструкция лоскута удерживает лоскут над воспаленным хирургическим участком, и эта воспаленная слизистая оболочка подвержена высокому риску разрыва. Другие недостатки этого разреза включают чрезмерное кровотечение, замедленное заживление и образование рубцов; поэтому эта конструкция противопоказана для большинства эндодонтических операций.
Объявление
7. Субмаргинальный разрез
Горизонтальный компонент субмаргинального разреза в прикрепленной десне с одним или двумя сопутствующими вертикальными разрезами.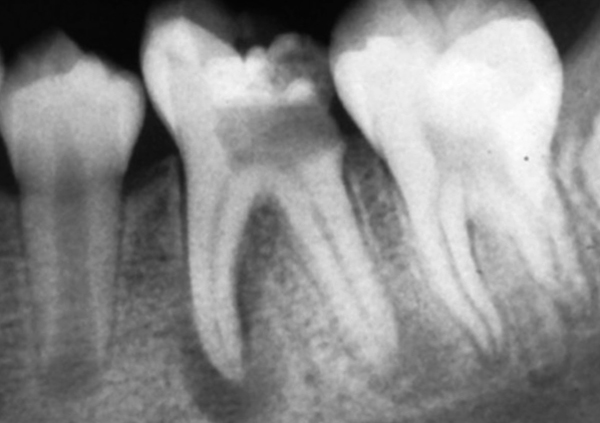 Обычно разрез фестончатый по горизонтальной линии с тупыми углами в углах. Разрез наиболее успешно используется в переднем отделе верхней челюсти или, иногда, на премолярах верхней челюсти с коронками. Из-за конструкции предпосылками являются не менее 4 мм прикрепленной десны и хорошее здоровье пародонта. Главное преимущество – эстетика. Неповрежденная десна вокруг краев коронок с меньшей вероятностью приведет к резорбции кости с рецессией ткани и обнажением края коронки. По сравнению с полулунным разрезом, субмаргинальный разрез обеспечивает меньший риск разреза над костным дефектом и обеспечивает лучший доступ и обзор. Недостатки включают кровоизлияние по краям разреза в область хирургического вмешательства и случайное заживление путем рубцевания по сравнению с полным разрезом по слизисто-надкостничной борозде.
Обычно разрез фестончатый по горизонтальной линии с тупыми углами в углах. Разрез наиболее успешно используется в переднем отделе верхней челюсти или, иногда, на премолярах верхней челюсти с коронками. Из-за конструкции предпосылками являются не менее 4 мм прикрепленной десны и хорошее здоровье пародонта. Главное преимущество – эстетика. Неповрежденная десна вокруг краев коронок с меньшей вероятностью приведет к резорбции кости с рецессией ткани и обнажением края коронки. По сравнению с полулунным разрезом, субмаргинальный разрез обеспечивает меньший риск разреза над костным дефектом и обеспечивает лучший доступ и обзор. Недостатки включают кровоизлияние по краям разреза в область хирургического вмешательства и случайное заживление путем рубцевания по сравнению с полным разрезом по слизисто-надкостничной борозде.
Реклама
8. Полный слизисто-надкостничный разрез
Полный слизисто-надкостничный разрез выполняется в десневой борозде, доходящей до гребня десны. Эта процедура включает поднятие межзубного сосочка, свободного края десны, прикрепленной десны и слизистой оболочки альвеолярного отростка. Можно использовать один или два вертикальных расслабляющих разреза, создавая треугольную или прямоугольную форму.
Эта процедура включает поднятие межзубного сосочка, свободного края десны, прикрепленной десны и слизистой оболочки альвеолярного отростка. Можно использовать один или два вертикальных расслабляющих разреза, создавая треугольную или прямоугольную форму.
Полный слизисто-надкостничный дизайн предпочтительнее двух других методов. К преимуществам относятся максимальный доступ и видимость, отсутствие разреза над поражением или костным дефектом, меньшая склонность к кровоизлияниям, полная видимость корня, возможность выравнивания корня и контурирования кости, а также меньшая вероятность заживления с образованием рубца. Недостатки заключаются в том, что лоскут труднее заменить и ушить; кроме того, рецессия десны может развиться, если лоскут не реапроксимирован, обнажая края коронки или поверхности шейки корня.
Реклама
9. Периапикальная экспозиция
Периапикальная экспозиция должна быть достигнута после поднятия лоскута на всю толщину с помощью стерильного круглого хирургического бора. В основном кортикальная кость, лежащая над апексом, резорбирована из-за основного апикального патологии, обнажая поражение мягких тканей. Если отверстие маленькое, его увеличивают до тех пор, пока примерно половина корня и поражения не станут видны. При ограниченном костном отверстии для локализации апекса используются рентгенограммы в сочетании с топографией корня и кости. Независимо от используемого наконечника должно быть обильное орошение шприцем или через наконечник стерильным физиологическим раствором. Следует удалить достаточное количество вышележащей кости, чтобы обнажить область вокруг верхушки и не менее половины длины корня. Хороший доступ и видимость важны; костное окно должно быть адекватным. Клиницист не должен беспокоиться об удалении кости, потому что после исчезновения инфекции кость восстановится. Обнажение корня делается перед резекцией корня, чтобы избежать возможности слияния корня с костью и потери хирургической ориентации. Это особенно важно для нижней челюсти, где кость плотная.
В основном кортикальная кость, лежащая над апексом, резорбирована из-за основного апикального патологии, обнажая поражение мягких тканей. Если отверстие маленькое, его увеличивают до тех пор, пока примерно половина корня и поражения не станут видны. При ограниченном костном отверстии для локализации апекса используются рентгенограммы в сочетании с топографией корня и кости. Независимо от используемого наконечника должно быть обильное орошение шприцем или через наконечник стерильным физиологическим раствором. Следует удалить достаточное количество вышележащей кости, чтобы обнажить область вокруг верхушки и не менее половины длины корня. Хороший доступ и видимость важны; костное окно должно быть адекватным. Клиницист не должен беспокоиться об удалении кости, потому что после исчезновения инфекции кость восстановится. Обнажение корня делается перед резекцией корня, чтобы избежать возможности слияния корня с костью и потери хирургической ориентации. Это особенно важно для нижней челюсти, где кость плотная. Корни нижних резцов тщательно обнажаются, поскольку близость к соседним зубам может привести к неправильному лечению апекса. Рис.4
Корни нижних резцов тщательно обнажаются, поскольку близость к соседним зубам может привести к неправильному лечению апекса. Рис.4
Рисунок 4.
Периапикальная экспозиция
Реклама
10. Кюретаж
Гранулематозная, воспаленная ткань вокруг перирадикулярной области должна быть удалена, чтобы получить доступ и визуализацию апекса, чтобы получить биопсию для гистологического исследования (по показаниям) , и минимизировать кровотечение. Если возможно, ткань следует энуклеировать острой кюреткой подходящего размера. Рис. 5
11. Резекция/препарация/восстановление конца корня
Апикальная треть корня, скорее всего, самая трудная часть для правильной обтурации. Наличие добавочных каналов увеличивается также на верхушке, которая, возможно, не была изначально очищена и очищена, таким образом оставляя источник продолжающейся инфекции. Как правило, резецируется примерно на 2–3 мм корня больше, если это необходимо для апикального доступа или если инструмент застрял в апикальной области; меньше, если слишком большое удаление еще больше поставит под угрозу стабильность и без того короткого корня. Рис. 5
Как правило, резецируется примерно на 2–3 мм корня больше, если это необходимо для апикального доступа или если инструмент застрял в апикальной области; меньше, если слишком большое удаление еще больше поставит под угрозу стабильность и без того короткого корня. Рис. 5
Рис. 5.
Резекция корня
Рис. 6.
Подготовка корня для ретроградного пломбирования
Рис. 7.
Наложение швов после ретроградного пломбирования . Бор или наконечник помещают в апикальное отверстие канала и осторожно направляют вглубь канала по мере разрезания. После завершения ретропрепарации препарированную полость осматривают. Гуттаперча в основании реконденсируется с помощью микроплаггера диаметром 0,5 мм (рис. 6). После этого на крайний край можно накладывать пломбировочный материал. Целью размещения материала для пломбирования конца корня является создание апикального уплотнения, препятствующего просачиванию остаточных раздражающих веществ из корневого канала в окружающие ткани (рис. 7).
После завершения ретропрепарации препарированную полость осматривают. Гуттаперча в основании реконденсируется с помощью микроплаггера диаметром 0,5 мм (рис. 6). После этого на крайний край можно накладывать пломбировочный материал. Целью размещения материала для пломбирования конца корня является создание апикального уплотнения, препятствующего просачиванию остаточных раздражающих веществ из корневого канала в окружающие ткани (рис. 7).
12. Замена лоскута и наложение швов
После окончания хирургических вмешательств лоскут возвращают в исходное положение и удерживают с помощью умеренного пальцевого давления и смоченной марли. Первичное закрытие приподнятого лоскута достигается наложением основных или узловых швов. Обычно используется рассасывающийся монофламентный или петлевой шовный материал. После наложения швов лоскут следует снова прижать пальцами смоченной марлей на несколько минут, чтобы усилить кровоизлияние. Это ограничивает послеоперационный отек и способствует более быстрому заживлению и адекватному расположению лоскута.
13. Послеоперационный уход
Устная и письменная информация должна предоставляться простым и понятным языком. Пациент должен быть проинформирован о процедуре и о том, что будет дальше. Таблицу, подобную приведенной ниже, можно подготовить и передать пациенту.
день операции
-
Проинструктируйте полоскание соленой водой или хлоргексидином 3 раза в день, желательно после еды.
-
Не жевать твердую пищу зубом в течение 1 недели.
-
Не чистите щеткой область хирургического вмешательства в течение 1 недели.
-
Соблюдайте гигиену полости рта.
-
В течение первых 4 дней рекомендуется мягкая диета.
14. Осложнения
Повреждение анатомических структур, кровотечение, разбрызгивание ретроградного пломбировочного материала в месте операции, неполная резекция корня и процесс выскабливания, неадекватное закрытие лоскута, проблемы с заживлением мягких тканей, образование рубца являются наиболее частыми осложнения, которые могут возникнуть, следует учитывать во время и после хирургической процедуры.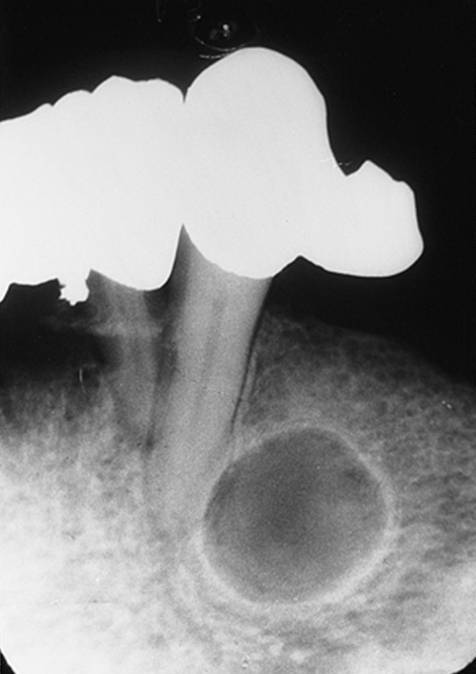
15. Прогноз
Способность к заживлению пораженных тканей после периапикальных операций считается хорошей. При условии тщательного планирования диагностики и лечения и успешного выполнения интраоперационных процедур в большинстве случаев наблюдается длительное беспрецедентное наблюдение.
16. Чемоданы с образцами
16.1. Случай № 1
В нашу клинику обратился больной с жалобами на припухлость в правой верхнечелюстной области. При рентгенологическом и клиническом обследовании обнаружено внутрикостное образование между правым латеральным верхнечелюстным зубом и верхушкой первого моляра размером около 5х2 см. Все зубы, связанные с поражением, были девитальными. Выполнена аспирационная биопсия и получена характерная желтоватая жидкость с кристаллами коллестерина, что позволяет нам определить поражение как корешковую кисту из-за некроза тканей пульпы.
План лечения заключался в проведении эндодонтического лечения с последующим полным удалением кисты, выполнением апикоэктомии всех родственных верхушек зубов и восстановлением внутрикостного дефекта губчатыми трансплантатами и мембранами. Получаем послеоперационную антибактериальную терапию per os (амоксициллин 875 мг+клавуланат 125 мг 2х1) в течение 10 дней. Область дефекта начала заполняться заживляющей тканью от дна полости и жалобы больного значительно исчезли.
Получаем послеоперационную антибактериальную терапию per os (амоксициллин 875 мг+клавуланат 125 мг 2х1) в течение 10 дней. Область дефекта начала заполняться заживляющей тканью от дна полости и жалобы больного значительно исчезли.
Рис. 8. 9Рис. Случай 2
Больная 43 лет обратилась в нашу клинику со случайным обнаружением при ОПТГ однородного рентгенопрозрачного образования с четкими линиями, расположенного между клыками в переднем отделе верхней челюсти. При клиническом осмотре слизистая оболочка полости рта была неповрежденной, признаков разрастания кости как с щечной, так и с небной сторон не было. Тестирование жизнеспособности пульпы было проведено для всех передних зубов верхней челюсти, 12 и 22 оказались нежизнеспособными. При первоначальном диагнозе воспалительной зубочелюстной кисты планировалась энуклеация очага. Перед операцией было проведено эндодонтическое лечение всех пораженных зубов. При хирургическом исследовании расширенной щечной кости не обнаружено. После достижения капсулы кисты и выполнения резекции вовлеченных корней были обнаружены две отдельные кистозные полости, простирающиеся небно позади корней, которые были разделены по средней линии костными перегородками. Очаги были полностью энуклеированы и подвергнуты гистологическому исследованию. Результат гистопатологического исследования: фиброзная капсула со средней степенью мононуклеарно-клеточной инфильтрации, гиперплазированный многослойный плоский эпителий. В послеоперационном периоде заживление шло гладко.
Очаги были полностью энуклеированы и подвергнуты гистологическому исследованию. Результат гистопатологического исследования: фиброзная капсула со средней степенью мононуклеарно-клеточной инфильтрации, гиперплазированный многослойный плоский эпителий. В послеоперационном периоде заживление шло гладко.
Рисунок 12.
Кистозная полость
Рисунок 13.
Материал трансплантата
Рисунок 14.
Применение коллагена мембраны
Рисунок 15.
org/1998/Math/MathML» xmlns:xsi=»http://www.w3.org/2001/XMLSchema-instance»> Adptatation of Lean
Рисунок 15.
Advatation of Lean
Рисунок 15.
.
Рисунок 17.
OPTG View
Рисунок 18.
CT Изображение
Рисунок 19.
org/2001/XMLSchema-instance»> CT Изображение
Рисунок 20.
CT Изображение
Рисунок 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. 21. Рисунок 20.
.0182 Кистозная полость
Рисунок 22.
Гистопатологическая оценка
16.3. Случай 3
Больная 36-ти лет поступила в клинику с жалобами на боли. При клинико-рентгенологическом исследовании выявлены отграниченные рентгенопрозрачные очаги на верхушках зубов №:25,26,27. Был проведен электрический тест на жизнеспособность, относящийся к зубам 24, 25 и 27, который показал, что зубы нежизнеспособны, и эти данные позволяют предположить, что поражение было вызвано нежизнеспособными тканями пульпы родственных зубов. Результаты КТ показали, что костный компакт верхнечелюстной пазухи и щечная кора перфорированы, приподняты, а дно пазухи приподнято из-за поражения. После завершения эндодонтического лечения родственных зубов пациент оперирован под внутривенной седацией в сознании. Во время операции, в первую очередь путем аспирации кистозной жидкости, снижено давление и вылущена корешковая киста размерами 2,3х2х1 см. Выполнены апикальные резекции соответствующих зубов, область операции первично закрыта шелковым швом 3,0. Энуклеированное поражение было отправлено на гистопатологическое исследование для окончательного диагноза, и диагноз был подтвержден как эпителий перирадикулярной кисты.
Результаты КТ показали, что костный компакт верхнечелюстной пазухи и щечная кора перфорированы, приподняты, а дно пазухи приподнято из-за поражения. После завершения эндодонтического лечения родственных зубов пациент оперирован под внутривенной седацией в сознании. Во время операции, в первую очередь путем аспирации кистозной жидкости, снижено давление и вылущена корешковая киста размерами 2,3х2х1 см. Выполнены апикальные резекции соответствующих зубов, область операции первично закрыта шелковым швом 3,0. Энуклеированное поражение было отправлено на гистопатологическое исследование для окончательного диагноза, и диагноз был подтвержден как эпителий перирадикулярной кисты.
Рисунок 23.
View
Рисунок 24.
w3.org/2001/XMLSchema-instance»> CT Изображение
Рисунок 25.
CT Изображение
Рисунок 26.
Extaint Exposiet of Lesion Deef
Рисунок 26.
Extaine of Lesion Deef
.
Рис. 28.
Энуклеация эпителия кисты
Рис. 29.
Эпителий кисты
Рис.
 30.
30. Полость кисты
Рис.0007
Рисунок 32.
Гистопатологическая оценка
Список литературы
- 1. Sanghai S., Chatterjee P. A Concise Textbook of Oral and Manillofacial Surgery, Jaypee Brothers Medical Publishers (P) Ltd, New Delhi, 2009 . Лучник ВХ. Стоматологическая и челюстно-лицевая хирургия.5 th Edition, WB Saunders Co. Philadelphia 1975.
- 3. Baumann L, Rossman SR. Клинические рентгенологические и гистопатологические данные в зубах с апикальными рентгенопрозрачными областями. Оральный Surg 1956;9:1330.
- 4. Шафер В.Г., Хайн М.
 К., Леви Б.М. Учебник патологии полости рта. 4-е издание, WB Saunders Co. Philadelphia, 1983.
К., Леви Б.М. Учебник патологии полости рта. 4-е издание, WB Saunders Co. Philadelphia, 1983. - 5. Учебник челюстно-лицевой хирургии 2008, Neelima Anil Malik Gutmann JL, Jaypee Brothers Medical Publishers (P) Ltd, New Delhi, 2008
- 6. Harrison JW: Logical endodontics, Boston, 1994, Blackwell Scientific
- 7. Zuolo ML, Ferreira MOF, Gutmann JL: Прогноз в перирадикулярной хирургии: клиническое проспективное исследование, lnl Enc1ad J 33:91, 2000.
- 8. Современная челюстно-лицевая хирургия, пятое издание Джеймс Р. Хапп Эдвард Эллис III Майрон Р. Такер. Mosby, Inc., филиал Elsevier Inc. 2008
- 9. Иллюстрированное руководство по челюстно-лицевой хирургии. Гити Ваджди Митра, Медицинское издательство Jaypee Brothers, Нью-Дели; 2009
- 10. Хирургия полости рта. Фрагискос Д. Фрагискос (ред.), Springer-Verlag Berlin Heidelberg 2007
- 11.
 Практические занятия по эндодонтической хирургии Дональд. Э. Аренс. Квинтэссенция Паблишинг Ко, Инк 1998
Практические занятия по эндодонтической хирургии Дональд. Э. Аренс. Квинтэссенция Паблишинг Ко, Инк 1998 - 12. Barnes IE (1981) Хирургическая эндодонтия – введение, принципы и показания. Dent Update 8:89–92, 95–99
- 13. Bellizzi R, Loushine R. Клинический атлас эндодонтической хирургии. Quintessence, Chicago, Ill. 1991
- 14. Ferreira FB, Ferreira AL, Gomes BP, Souza-Filho FJ (2004) Разрешение персистирующей периапикальной инфекции эндодонтической хирургией. Int Endod J 37(1):61–69
- 15. Harrison JW (1992) Хирургическое лечение эндодонтически леченных зубов. Карр Опин Дент 2: 115–121
- 16. Taylor GN, Bump R (1984) Эндодонтические соображения, связанные с периапикальной хирургией. Oral Surg 58:450–455
- 17. Danin J, Linder LE, Lundqvist G и др.: Результаты перирадикулярной хирургии в случаях с апикальным патозом и необработанными каналами, Oral Surg Oral Med Oral Pat/101 Oral Radial Endad 87: 227, 1999.

- 18. Lubow RM, Wayman BE, Cooley RL: Дизайн эндодонтического лоскута: анализ и рекомендации для текущего использования, Oral 5urg Oral Med Oral Pathol 58:207, 1984.
- 19. Макдональд Н., Торабинежад М.: Хирургическая эндодонтия. In Walton R, Torabinejad M, editors: Principles and Practice of endodontics, ed 3, Philadelphia, WB Saunders 2002.
- 20. Zuolo ML, Ferreira MOF, Gutmann JL: Прогноз в перирадикулярной хирургии: клиническое проспективное исследование, lnl Enc1ad J 33:9 1, 2000
- 21. Совер Г., Рот Ф.; Sobel M et al: Контроль кровотечения в операционном поле во время перирадикулярной хирургии, lilt Endod) 32:225, 1999.
Разделы
Информация о авторе
- 1. Введение
- 2. Условия
- 3.
 Contraindications
Contraindications - . 8. Полный слизисто-надкостничный разрез
- 9. Периапикальное обнажение
- 10. Кюретаж
- 11. Резекция/препарация/восстановление верхушки корня
- 12. Замена лоскута и наложение швов
- . 16, 2014 Опубликовано: 22 апреля, 2015 СКАЧАТЬ БЕСПЛАТНО
© 2015 Автор(ы). Лицензиат IntechOpen. Эта глава распространяется в соответствии с условиями лицензии Creative Commons Attribution 3.0, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Сохранение зубов с помощью эндодонтического лечения: размер поражения и предсказуемость заживления
Подавляющее большинство стоматологического сообщества признает важность и безопасность корневых каналов для сохранения естественного зубного ряда.
 В случае, если естественные зубы невозможно предсказуемо сохранить с помощью современной эндодонтии и правильно восстановить, зубные имплантаты позиционируются как жизнеспособный вариант лечения для замены отсутствующих или удаленных зубов. Тем не менее, в информационном бюллетене «Советы по сохранению зубов» Американская ассоциация эндодонтистов недвусмысленно заявляет: «Сохранение естественного зуба с помощью эндодонтического лечения всегда должно быть первым выбором для достижения наилучших медицинских и косметических результатов». 1 Крайне важно, чтобы все без исключения практикующие стоматологи предоставляли варианты лечения, основанные на фактических данных, адаптированные к уникальному опыту каждого пациента, с профессиональной этикой и принципом непричинения вреда.
В случае, если естественные зубы невозможно предсказуемо сохранить с помощью современной эндодонтии и правильно восстановить, зубные имплантаты позиционируются как жизнеспособный вариант лечения для замены отсутствующих или удаленных зубов. Тем не менее, в информационном бюллетене «Советы по сохранению зубов» Американская ассоциация эндодонтистов недвусмысленно заявляет: «Сохранение естественного зуба с помощью эндодонтического лечения всегда должно быть первым выбором для достижения наилучших медицинских и косметических результатов». 1 Крайне важно, чтобы все без исключения практикующие стоматологи предоставляли варианты лечения, основанные на фактических данных, адаптированные к уникальному опыту каждого пациента, с профессиональной этикой и принципом непричинения вреда. Различные клинические проявления и факторы риска могут повлиять на успех или неудачу эндодонтического лечения, включая, помимо прочего, качество выполненного корневого канала и герметичность коронковой реставрации.
 2 В дополнение к вышеупомянутым факторам наличие и размер периапикального поражения может напрямую влиять на прогноз и исход лечения. Классическая литература подчеркивает этот сдвиг в показателях долгосрочного успеха с 96% для жизненных/нежизнеспособных случаев без наличия периапикального поражения до 86% при наличии периапикального поражения. 3
2 В дополнение к вышеупомянутым факторам наличие и размер периапикального поражения может напрямую влиять на прогноз и исход лечения. Классическая литература подчеркивает этот сдвиг в показателях долгосрочного успеха с 96% для жизненных/нежизнеспособных случаев без наличия периапикального поражения до 86% при наличии периапикального поражения. 3 Периапикальные рентгенограммы обычно используются для оценки размера периапикальных поражений. Однако периапикальные рентгенограммы имеют ограничения, поскольку информация отображается только в двух измерениях. Периапикальное поражение можно обнаружить на рентгенограмме только тогда, когда минеральная потеря костной ткани достигает 30-50%. 4
Конусно-лучевая компьютерная томография (КЛКТ) все чаще используется для диагностики и планирования лечения. Исследования показывают, что КЛКТ-изображения могут предоставить клинически значимую информацию, отсутствующую в периапикальных рентгенограммах, такую как истинный размер, расположение и протяженность периапикального поражения.
 5 В исследованиях, сравнивающих возможности периапикальной рентгенографии и КЛКТ в обнаружении периапикальных поражений, было обнаружено, что КЛКТ позволяет выявить больше периапикальных поражений, чем периапикальные рентгенограммы in vitro и in vivo. Тем не менее, размер периапикальных поражений по-прежнему определяется периапикальными рентгенограммами, потому что большинство врачей общей практики не имеют доступа к КЛКТ-изображениям.
5 В исследованиях, сравнивающих возможности периапикальной рентгенографии и КЛКТ в обнаружении периапикальных поражений, было обнаружено, что КЛКТ позволяет выявить больше периапикальных поражений, чем периапикальные рентгенограммы in vitro и in vivo. Тем не менее, размер периапикальных поражений по-прежнему определяется периапикальными рентгенограммами, потому что большинство врачей общей практики не имеют доступа к КЛКТ-изображениям. Периапикальные просветления, описанные Regezi, представляют собой 90-95% воспалительных поражений, связанных с зубами, где патологическим составом являются периапикальные кисты, гранулемы и абсцессы. 6 Наир и др. далее поясняется частота и тип периапикальных поражений, связанных с удаленными зубами: 35% периапикальный абсцесс, 50% гранулема и 15% кисты. 7 Последние встречались в двух категориях: истинные апикальные кисты и кисты апикального кармана. Существует твердое мнение, что карманные кисты могут зажить после лечения корневых каналов, но истинные кисты с меньшей вероятностью будут излечены традиционным лечением корневых каналов.

Представление клинического случая
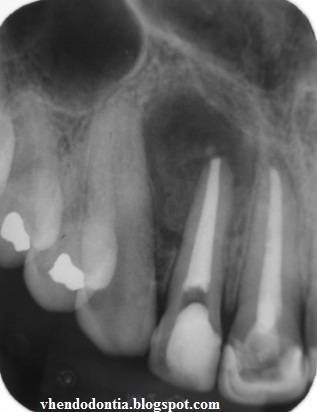
Пациент, 26 лет, с бессимптомным анамнезом, поступил с отеком щечного вестибулярного аппарата и щечного пространства, связанным с большим периапикальным поражением вокруг вершин его нижнечелюстного моляра, №. 30 (рис. 1). Риски и преимущества эндодонтического лечения были изложены в дополнение к альтернативным методам лечения. Было получено информированное согласие.
Во время консервативного нехирургического эндодонтического лечения в качестве дезинфицирующего средства использовали химическую обработку 6% гипохлоритом натрия и активировали ультразвуковой ирригацией. E тилен d иамин t etra a уксусная кислота (ЭДТА) 17% использовалась для удаления неорганического смазанного слоя и открытия дентинных канальцев (рис. 2). Апикальная трепанация файлом 15K для индуцирования дренажа выявила наличие значительного количества дренажа. Механическую очистку и придание формы выполняли никель-титановыми (NiTi) вращающимися инструментами (HyFlex EDM от Coltene).
 Система каналов была высушена бумажными штифтами, а гидроксид кальция дополнительно способствовал дезинфекции в качестве внутриканальной повязки (рис. 3). Антибиотики и анальгетики были назначены П.О.
Система каналов была высушена бумажными штифтами, а гидроксид кальция дополнительно способствовал дезинфекции в качестве внутриканальной повязки (рис. 3). Антибиотики и анальгетики были назначены П.О. Разрешение клинических симптомов наблюдалось через месяц после внутриканального введения лекарства. Периапикальное заживление наблюдалось через один и четыре месяца соответственно. При посещении через четыре месяца была завершена обтурация теплой гуттаперчей и силером на основе эпоксидной смолы (AH Plus) (рис. 4). Впоследствии были сделаны контрольные рентгенограммы через девять месяцев (рис. 5) и 15 месяцев (рис. 6) соответственно, и в каждом интервале отмечалось улучшение костной регенерации.
Этот отчет подтверждает, что большой размер периапикального поражения не требует его хирургического удаления и что даже кистоподобные периапикальные поражения заживают после консервативного эндодонтического лечения.
Также доктор Маркус Джонсон:
5 вопросов, которые следует задать при определении возможности сохранения зубов с периэндоэндоинфекцией , информационный бюллетень для стоматологов и гигиенистов, посвященный проблемам, связанным с пародонтом и имплантатами.
 Perio-Implant Advisory является частью сети Dental Economics и DentistryIQ . Чтобы прочитать больше статей, посетите сайт perioimplantadvisory.com и подпишитесь по этой ссылке.
Perio-Implant Advisory является частью сети Dental Economics и DentistryIQ . Чтобы прочитать больше статей, посетите сайт perioimplantadvisory.com и подпишитесь по этой ссылке.
Каталожные номера
- Насадки для спасения зубов. Информационный бюллетень ААЕ. Американская ассоциация эндодонтистов. 2013. https://www.aae.org/specialty/wp-content/uploads/sites/2/2017/06/toothsavingtips.pdf
- Ray HA, Trope M. Периапикальный статус эндодонтически пролеченных зубов по отношению к техническому качество пломбирования корней и коронковой реставрации. Внутренний Endod J . 1995;28(1):12-18. doi:10.1111/j.1365-2591.1995.tb00150.x
- Sjogren U, Hagglund B, Sundqvist G, King W. Факторы, влияющие на долгосрочные результаты эндодонтического лечения. Дж Эндод . 1990;16(10):498-504. doi:10.1016/S0099-2399(07)80180-4
- Бендер IB. Факторы, влияющие на рентгенологическую картину поражения костей. Дж Эндод .
 1997 год; 23(1):5-14. doi:10.1016/S0099-2399(97)80199-9
1997 год; 23(1):5-14. doi:10.1016/S0099-2399(97)80199-9 - Low KMT, Dula K, Bürgin W, von Arx T. Сравнение периапикальной рентгенографии и ограниченной конусно-лучевой томографии задних зубов верхней челюсти, направленных на апикальную хирургию. Дж Эндод . 2008;34(5):557-562. doi:10.1016/j.joen.2008.02.022
- Регези Дж.А. Периапикальные заболевания: спектр и дифференциальные признаки. J Calif Dent Assoc . 1999;27(4):285-289.
- Наир PNR, Пахарола Г., Шредер Х.Э. Типы и частота периапикальных поражений человека, полученных при удалении зубов. Oral Surg Oral Med Oral Pathol Oral Radiol Endod . 1996;81(1):93-102. doi:10.1016/s1079-2104(96)80156-9
Маркус Джонсон, DDS, MSD, , выпускник Университета Рутгерса и Школы стоматологии Нью-Йоркского университета. Он получил сертификат по эндодонтии в Университете Кейс Вестерн Резерв, одновременно получая степень магистра стоматологии. Доктор Джонсон, проницательный клиницист, основанный на фактических данных, и активный член многочисленных стоматологических организаций, получил награду за свои исследования новых методов лечения.
 Он является ведущим лечащим эндодонтистом в ординатуре общей практики в Межконфессиональном медицинском центре в Бруклине, Нью-Йорк, где он также обучает резидентов-педиатров. Он является членом совета директоров Американской ассоциации эндодонтистов, дипломатом Американского совета по эндодонтии и президентом Ассоциации эндодонтистов штата Нью-Йорк. Как сертифицированный эндодонтист, доктор Джонсон владеет и управляет City Endodontics, частной клиникой, специализирующейся на эндодонтии на Манхэттене.
Он является ведущим лечащим эндодонтистом в ординатуре общей практики в Межконфессиональном медицинском центре в Бруклине, Нью-Йорк, где он также обучает резидентов-педиатров. Он является членом совета директоров Американской ассоциации эндодонтистов, дипломатом Американского совета по эндодонтии и президентом Ассоциации эндодонтистов штата Нью-Йорк. Как сертифицированный эндодонтист, доктор Джонсон владеет и управляет City Endodontics, частной клиникой, специализирующейся на эндодонтии на Манхэттене. Лечение большой кисты верхней челюсти с марсупиализацией, декомпрессией, хирургической эндодонтической терапией и энуклеацией
АННОТАЦИЯ
Проведено лечение большой кисты верхней челюсти в течение 3 мес методом марсупиализации и декомпрессии с последующей хирургической эндодонтической терапией пораженных зубов и цистэктомией. Хотя небольшие кистозные поражения обычно заживают при нехирургическом эндодонтическом лечении, более крупные поражения могут нуждаться в дополнительном лечении.
 Хирургическая энуклеация большого кистозного образования может привести к повреждению других зубов или анатомических структур. Поэтому лечение следует начинать с более консервативного подхода — декомпрессии для уменьшения размера поражения с последующей апикоэктомией и цистэктомией.
Хирургическая энуклеация большого кистозного образования может привести к повреждению других зубов или анатомических структур. Поэтому лечение следует начинать с более консервативного подхода — декомпрессии для уменьшения размера поражения с последующей апикоэктомией и цистэктомией. Введение
Травматические повреждения зубов встречаются относительно часто, обычно вовлекая передние зубы у молодых пациентов. Такая травма часто сопровождается некрозом пульпы. Если возникает микробная инфекция, может развиться периапикальное поражение, которое может перерасти в хроническое воспалительное поражение (например, гранулему, периапикальную кисту или рубцовую ткань). Периапикальные или корешковые кисты представляют собой воспалительные кисты челюстей, поражающие зубы с инфицированной и некротизированной пульпой. Эти кисты возникают как прямые последствия хронического апикального периодонтита. Хотя зарегистрированная распространенность кист, развивающихся из очагов апикального периодонтита, варьируется от 6% до 55%, исследования, основанные на тщательном серийном секционировании и строгих гистопатологических критериях, показывают, что их фактическая распространенность значительно ниже 20%.
 1
1 Большинство корешковых кист развиваются медленно и не становятся очень большими. Пациенты не испытывают боли, если нет обострения острого воспаления, а поражения часто выявляются только при рутинном рентгенологическом исследовании. Если киста становится большой, могут наблюдаться такие симптомы, как отек, легкая чувствительность, подвижность и смещение зубов. Пораженный зуб не реагирует на термические и электрические тесты пульпы. 2
В следующем отчете описывается лечение особо крупной кисты верхней челюсти (затрагивающей 5 передних зубов) путем марсупиализации с декомпрессией с последующей хирургической эндодонтической терапией и цистэктомией.
История болезни
Здоровый мужчина 15 лет был направлен в стоматологическую клинику стоматологического факультета Севильи (Испания) для лечения большого периапикального поражения вокруг левого центрального резца верхней челюсти. Зуб был изменен в цвете и ранее подвергался пломбированию корня из-за необратимого пульпита после травматического повреждения.
 Ортопантомография ( рис. 1 ) выявила большую периапикальную рентгенопрозрачность, около 4 см в горизонтальной плоскости и 3 см в вертикальной плоскости, связанную с зубами 21, 22, 23, 24 и, возможно, 25. Клиническое обследование выявило припухлость губ над этими зубов, болезненность при пальпации и перкуссии. Зубы 22, 23 и 24 не реагировали на термические и электрические тесты пульпы. Предварительный диагноз: радикулярная киста.
Ортопантомография ( рис. 1 ) выявила большую периапикальную рентгенопрозрачность, около 4 см в горизонтальной плоскости и 3 см в вертикальной плоскости, связанную с зубами 21, 22, 23, 24 и, возможно, 25. Клиническое обследование выявило припухлость губ над этими зубов, болезненность при пальпации и перкуссии. Зубы 22, 23 и 24 не реагировали на термические и электрические тесты пульпы. Предварительный диагноз: радикулярная киста. Компьютерная томография (КТ) выявила поражение шириной около 4 см в переднезадней плоскости, поражающее всю правую межчелюстную кость и контактирующее с дном носа и верхнечелюстной пазухой ( Рис. 2 ). Отек, буккальный кортикальный разрыв и расширение кости были очевидны; эти особенности указывали на то, что поражение было доброкачественным.
Рисунок 1 : Панорамная рентгенограмма пациента с большим периапикальным поражением вокруг левого центрального резца верхней челюсти.
Рисунок 2 : Компьютерная томография верхней челюсти: ( a ) поперечная плоскость и ( b ) коронарная плоскость.
 Стрелка на каждом скане указывает на кистозное поражение.
Стрелка на каждом скане указывает на кистозное поражение. Цистэктомия рассматривалась, но к недостаткам этого лечения относили необходимость обработки корневых каналов и апикоэктомию всех пораженных зубов, возможное повреждение дна носа или верхнечелюстной пазухи, необходимость общей анестезии. После консультации с пациентом, его родителями и различными специалистами в качестве альтернативного подхода была выбрана марсупиализация с декомпрессией. В частности, план лечения предусматривал декомпрессию в течение как минимум 12 недель с последующим лечением корневых каналов зубов 22, 23 и 24, апикоэктомией зубов 21, 22 и 23 и энуклеацией остаточного поражения.
После инфильтрации анестетика между корневыми буграми зубов 11 и 23 был сформирован трапециевидный лоскут Неймана. При входе в полость кисты отмечалось обильное дренирование типичной соломенно-желтой жидкости, связанной с кистозными поражениями воспалительного генеза, без гнойный секрет ( рис. 3 ).
 Выполнен лаваж стерильным физиологическим раствором, взят образец капсулы кисты на биопсию; гистологическое исследование подтвердило диагноз воспалительной кисты. Через слизистую оболочку создавали отверстие и 2-сантиметровую длину нет. 10 французских рентгеноконтрастных латексных трубок вводили на глубину кистозной полости. Наложили два шва на кишечник 4-0, один выше, другой ниже дренажа. Третий шов был наложен через дренаж и окружающую слизистую оболочку, чтобы стабилизировать дренаж во время начального заживления (9).0636 Рис. 4 ). Пациенту было рекомендовано промывать просвет латексной трубки 3 раза в день 0,12% раствором хлоргексидина в соответствии с опубликованным протоколом. 3
Выполнен лаваж стерильным физиологическим раствором, взят образец капсулы кисты на биопсию; гистологическое исследование подтвердило диагноз воспалительной кисты. Через слизистую оболочку создавали отверстие и 2-сантиметровую длину нет. 10 французских рентгеноконтрастных латексных трубок вводили на глубину кистозной полости. Наложили два шва на кишечник 4-0, один выше, другой ниже дренажа. Третий шов был наложен через дренаж и окружающую слизистую оболочку, чтобы стабилизировать дренаж во время начального заживления (9).0636 Рис. 4 ). Пациенту было рекомендовано промывать просвет латексной трубки 3 раза в день 0,12% раствором хлоргексидина в соответствии с опубликованным протоколом. 3 Рентгенологическое исследование через 3 месяца выявило существенное заживление ( Рис. 5 ). В частности, формировалась трабекулярная кость и уменьшилась рентгенопрозрачная область, а также расстояние между кистой и носовой полостью и верхнечелюстной пазухой.
 Однако заживление было еще неполным, и было показано хирургическое эндодонтическое лечение и энуклеация кисты.
Однако заживление было еще неполным, и было показано хирургическое эндодонтическое лечение и энуклеация кисты. Рисунок 3 : Внешний вид полости, образовавшейся при вскрытии и дренировании кисты.
Рис. 4: Клиническое изображение после введения рентгеноконтрастного латексного дренажа в полость.
Рисунок 5 : Панорамная рентгенограмма после декомпрессии.
Проведено эндодонтическое лечение зубов с 22 по 24. Вкратце, после местной анестезии и изоляции коффердамом была создана полость для эндодонтического доступа. Длина корня оценивалась с помощью апекслокатора (AFA Apex Finder, Analytic Technology, Orange County, CA) и подтверждалась периапикальной рентгенографией. После установления апикальной проходимости канал каждого зуба (2 канала в зубе 24) очищали, формировали, сушили и обтурировали методом холодной латеральной конденсации гуттаперчи (Dentsply Maillefer, Ballaigues, Швейцария) и силера (AH Plus, Dentsply DeTrey).
 , Констанц, Германия). Отверстия доступа зубов были заполнены протравленными кислотой композитами.
, Констанц, Германия). Отверстия доступа зубов были заполнены протравленными кислотой композитами. Через шесть дней под местной анестезией выполнена цистэктомия. Щечные лоскуты были подняты, и киста была энуклеирована. Полное гистологическое исследование кистозной капсулы, выполненное для исключения любого другого типа опухоли, подтвердило предыдущий диагноз воспалительной кисты. Дренаж был удален, устье слизистой оболочки ушито и выполнена апикоэктомия зубов 21, 22 и 23 ( рис. 6a, 6b и 7 ).
Через неделю после операции операционные области хорошо зажили ( Рис. 8 ). Клинические осмотры через 1, 3 и 6 месяцев не выявили чувствительности при перкуссии и пальпации, мягкие ткани были здоровы. Через 8 месяцев клиническое заживление и рентгенологическое разрешение рентгенопрозрачности верхней челюсти были завершены ( рис. 9 и 10 ).
Фото 6a и 6b : Энуклеация кисты и апикоэктомия зубов 21, 22 и 23.

Фото 7 : Периапикальная рентгенограмма после апикоэктомии.
Рис. 8 : Клиническое изображение через 1 неделю после операции.
Рисунок 9 : Панорамная рентгенограмма через 8 месяцев после операции.
Рисунок 10 : Клиническое изображение через 8 месяцев после операции.
Обсуждение
В челюстно-лицевой области могут встречаться самые разнообразные кисты и новообразования, и их идентификация может быть затруднена. Наиболее опасными из них являются кисты верхней челюсти. 1 Киста — патологическая полость с выраженной стенкой из соединительной ткани и эпителиальным ковром, заполненная жидким, полужидким или газообразным содержимым. Рост кисты обычно медленный, центробежный и инфильтративный. 4 Считается, что корешковые кисты возникают из остатков эпителиальных клеток Малассе в периодонтальной связке, и считается, что они пролиферируют в результате периапикального воспаления, вызванного инфекцией системы корневых каналов.
 Они особенно часты в переднем отделе верхней челюсти, предположительно в результате травмы. 5
Они особенно часты в переднем отделе верхней челюсти, предположительно в результате травмы. 5 Лечение крупных кистозных образований является предметом продолжительных дискуссий. 6 Варианты лечения больших периапикальных поражений варьируются от обычного нехирургического лечения корневых каналов с длительной терапией гидроксидом кальция до различных хирургических вмешательств. Некоторые эндодонтисты утверждают, что истинные кисты (содержащие полости, полностью закрытые эпителиальной выстилкой) можно успешно лечить только хирургическим путем, 7 , но современная эндодонтическая философия лечения больших периапикальных поражений предполагает первоначальное использование нехирургического лечения корневых каналов. 8 Такое лечение не всегда бывает успешным, и эпидемиологические исследования населения Испании показали высокую распространенность пломбированных корней зубов с хроническим апикальным периодонтитом. 9,10 Таким образом, пациенты должны пройти клиническое и рентгенологическое обследование через 6 месяцев после первичного лечения корневых каналов, чтобы убедиться в разрешении поражения.
 Однако множество сценариев может привести к необходимости дальнейшего хирургического лечения поражения, которое представляет больший ущерб для соседних структур, чем это было на начальных стадиях. 6 Например, первоначальный диагноз мог быть неправильным, или первоначальное лечение могло быть безуспешным, но пациент не возвращается до тех пор, пока ситуация не ухудшится и симптомы не появятся снова. В этой ситуации необходимо рассмотреть дополнительные варианты, такие как нехирургическое перелечивание или периапикальная хирургия.
Однако множество сценариев может привести к необходимости дальнейшего хирургического лечения поражения, которое представляет больший ущерб для соседних структур, чем это было на начальных стадиях. 6 Например, первоначальный диагноз мог быть неправильным, или первоначальное лечение могло быть безуспешным, но пациент не возвращается до тех пор, пока ситуация не ухудшится и симптомы не появятся снова. В этой ситуации необходимо рассмотреть дополнительные варианты, такие как нехирургическое перелечивание или периапикальная хирургия. По нескольким причинам хирургическое лечение может быть предпочтительным подходом к лечению большой периапикальной кисты. Например, если апикальное просветление очень большое (диаметр > 20 мм или площадь поперечного сечения > 200 мм 2 ), хирургическое удаление может быть лучшим вариантом. 11 Давно существующая инфекция и некроз пульпы, вызывающие большое просветление апикальной части, могут считаться рефрактерными к обычному лечению из-за высокой вероятности того, что поражение представляет собой кисту.
 12 Хирургическое лечение также может быть рекомендовано, когда канал кажется «кальцинированным» или закупоренным и не может быть пройден инструментами. Это часто считается случаем, когда канал не может быть визуализирован рентгенологически, особенно если операция на конце корня уже была выполнена. Неэффективность лечения металлическим обтурирующим материалом является еще одной причиной хирургического вмешательства.
12 Хирургическое лечение также может быть рекомендовано, когда канал кажется «кальцинированным» или закупоренным и не может быть пройден инструментами. Это часто считается случаем, когда канал не может быть визуализирован рентгенологически, особенно если операция на конце корня уже была выполнена. Неэффективность лечения металлическим обтурирующим материалом является еще одной причиной хирургического вмешательства. Обычные хирургические методы лечения радикулярной кисты включают тотальную энуклеацию небольших образований, марсупиализацию для декомпрессии больших кист или комбинацию этих методов. Если хирургическое вмешательство становится необходимым, клиницист должен решить, следует ли поднять лоскут и полностью энуклеировать поражение или сначала попробовать «декомпрессию». 13,14 Если сначала выполнить марсупиализацию с декомпрессией, размер поражения уменьшится, что упростит его удаление, с меньшим риском повреждения связанных зубов и жизненно важных структур.
 15 В описанном здесь случае в хирургической литературе четко указывается, что энуклеация кисты является предпочтительным вариантом, поскольку марсупиализация сопряжена с риском того, что любые оставшиеся кистозные клетки могут стать злокачественными. 16,17 Однако для этого пациента было сочтено, что марсупиализация является лучшим вариантом лечения, позволяющим избежать риска повреждения дна носа или верхнечелюстной пазухи и необходимости общей анестезии.
15 В описанном здесь случае в хирургической литературе четко указывается, что энуклеация кисты является предпочтительным вариантом, поскольку марсупиализация сопряжена с риском того, что любые оставшиеся кистозные клетки могут стать злокачественными. 16,17 Однако для этого пациента было сочтено, что марсупиализация является лучшим вариантом лечения, позволяющим избежать риска повреждения дна носа или верхнечелюстной пазухи и необходимости общей анестезии. В дебатах о хирургических и нехирургических вариантах хирурги могут указать на диагностическую ценность периапикальной хирургии для подтверждения диагноза. Это поднимает вопрос о том, должен ли стоматолог рекомендовать энуклеацию и биопсию периапикальных поражений явно эндодонтического происхождения, или же следует попытаться провести консервативное лечение, при этом хирургическое вмешательство предлагается только в том случае, если есть сомнения относительно эндодонтического происхождения поражений.
 Литература не дает четкого ответа на эту дилемму. Расхождение критериев и результатов, вероятно, связано с наличием как периапикальных поражений, так и истинных периапикальных кист в проанализированных случаях. Периапикальные кисты имеют эпителиальное покрытие и экспансивный рост, но все еще сообщаются с верхушкой корня и поэтому могут называться псевдокистами. Определенный процент этих псевдокист становится инволютивным при адекватном лечении канала. Напротив, истинные периапикальные кисты не имеют связи с корневым каналом.
Литература не дает четкого ответа на эту дилемму. Расхождение критериев и результатов, вероятно, связано с наличием как периапикальных поражений, так и истинных периапикальных кист в проанализированных случаях. Периапикальные кисты имеют эпителиальное покрытие и экспансивный рост, но все еще сообщаются с верхушкой корня и поэтому могут называться псевдокистами. Определенный процент этих псевдокист становится инволютивным при адекватном лечении канала. Напротив, истинные периапикальные кисты не имеют связи с корневым каналом. При очень обширных поражениях, как в описанном здесь случае, нежелательные последствия хирургического выскабливания привели к использованию процедуры декомпрессии трубки с последующей апикоэктомией и энуклеацией кисты. Методы марсупиализации и декомпрессии предназначены для уменьшения размера поражения. 18 Однако они зависят от сотрудничества с пациентом, занимают много времени и не соответствуют основным принципам эндодонтического лечения, особенно в отношении предотвращения бактериального загрязнения полости рта.
 Процент радикулярных кист, которые можно ожидать заживления только с помощью марсупиализации и декомпрессии, неизвестен, но этот метод лечения требует рассмотрения при лечении больших, предположительно кистозных поражений. 15 Кроме того, метод декомпрессии был предложен в качестве альтернативы апикальной хирургии для больших областей разрежения, затрагивающих анатомические структуры. 15 Однако мы предлагаем рассматривать декомпрессию только как первую фазу лечения больших кистозных поражений с целью уменьшения размера поражения и облегчения последующих хирургических вмешательств.
Процент радикулярных кист, которые можно ожидать заживления только с помощью марсупиализации и декомпрессии, неизвестен, но этот метод лечения требует рассмотрения при лечении больших, предположительно кистозных поражений. 15 Кроме того, метод декомпрессии был предложен в качестве альтернативы апикальной хирургии для больших областей разрежения, затрагивающих анатомические структуры. 15 Однако мы предлагаем рассматривать декомпрессию только как первую фазу лечения больших кистозных поражений с целью уменьшения размера поражения и облегчения последующих хирургических вмешательств. В случае, описанном здесь, после 3 месяцев марсупиализации и декомпрессии было очевидно устойчивое уменьшение рентгенопрозрачной области, и цистэктомия была выполнена легко. Разрешение поражения было полным через 8 месяцев.
АВТОРЫ
Д-р Торрес-Лагарес является профессором челюстно-лицевой хирургии на кафедре стоматологии Школы стоматологии Университета Севильи, Испания.

Доктор Сегура-Эджеа является профессором эндодонтии на кафедре стоматологии Школы стоматологии Севильского университета, Испания.
Доктор Родригес-Кабальеро является доцентом челюстно-лицевой хирургии на кафедре стоматологии Школы стоматологии Университета Севильи, Испания.
Д-р Ламас-Каррерас является адъюнкт-профессором ортодонтии на кафедре стоматологии Школы стоматологии Университета Севильи, Испания.
Д-р Гутьеррес-Перес — профессор челюстно-лицевой хирургии на кафедре стоматологии Школы стоматологии Университета Севильи, Испания.
Корреспонденция на : Доктор Хуан Х.
 Сегура-Эджеа, кафедра стоматологии, Школа стоматологии, Университет Севильи, C/ Avicena s/n, 41009-Севилья, Испания. Электронная почта: [email protected]
Сегура-Эджеа, кафедра стоматологии, Школа стоматологии, Университет Севильи, C/ Avicena s/n, 41009-Севилья, Испания. Электронная почта: [email protected] Авторы не имеют заявленных финансовых интересов.
Эта статья прошла рецензирование.
Ссылки
- Nair PN, Sundqvist G, Sjögren U. Экспериментальные данные подтверждают абсцессную теорию развития корешковых кист. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008;106(2):294-303. Epub 2008 13 июня.
- Лин Л.М., Рикуччи Д., Лин Дж., Розенберг П.А. Нехирургическое лечение корневых каналов больших кистозных воспалительных периапикальных поражений и воспалительных апикальных кист. Дж Эндод. 2009;35(5):607-15.
- Брондум Н., Дженсен В.Дж. Рецидив кератоцисты и декомпрессионное лечение. Долгосрочное наблюдение за сорока четырьмя случаями. Oral Surg Oral Med Oral Pathol . 1991;72(3):265-9.
- Асиан-Гонсалес Э., Перейра-Маэстре М., Конде-Фернандес Д.
 , Вилчес И., Сегура-Эхеа Х.-Дж., Гутьеррес-Перес Х.Л. Зубочелюстная киста, связанная с пульпотомированным формокрезолом молочного моляра. Дж Эндод . 2007;33(4):488-92. Epub 2007 янв 4.
, Вилчес И., Сегура-Эхеа Х.-Дж., Гутьеррес-Перес Х.Л. Зубочелюстная киста, связанная с пульпотомированным формокрезолом молочного моляра. Дж Эндод . 2007;33(4):488-92. Epub 2007 янв 4. - Линь Л.М., Хуан Г.Т., Розенберг П.А. Пролиферация остатков эпителиальных клеток, образование апикальных кист и регресс апикальных кист после заживления периапикальной раны. Дж Эндод . 2007;33(8):908-16. Epub 2 007 апр 2.
- Гальего Ромеро Д., Торрес Лагарес Д., Гарсия Кальдерон М., Ромеро Руис М.М., Инфанте Коссио П., Гутьеррес Перес Х.Л. Дифференциальная диагностика и тактика лечения периапикальных кист в повседневной стоматологической практике. [Статья на английском, испанском]. Мед Орал . 2002;7(1):54-62.
- Наир П.Н., Шегрен У., Шумахер Э., Сундквист Г. Корневые кисты, поражающие запломбированный корень человеческого зуба: долгосрочное наблюдение после лечения. Int Endod J. 1993;26(4):225–33.
- Чалискан МК. Прогноз больших кистоподобных периапикальных поражений после нехирургического лечения корневых каналов: клинический обзор.
 Int Endod J. 2004;37(6):408-16.
Int Endod J. 2004;37(6):408-16. - Хименес-Пинсон А., Сегура-Эхеа Дж.Дж., Поято-Феррера М., Веласко-Ортега Э., Риос-Сантос Дж.В. Распространенность апикального периодонтита и частота запломбированных корней зубов у взрослого населения Испании. Int Endod J. 2004 г.; 37(3):167-73.
- Segura-Egea JJ, Jiménez-Pinzón A, Poyato-Ferrera M, Velasco-Ortega E, Ríos-Santos JV. Периапикальное состояние и качество корневых пломб и коронковых реставраций у взрослого населения Испании. Int Endod J. 37(8):525-30.
- Рамачандран Наир П.Н., Пахарола Г., Шредер Х.Е. Типы и частота периапикальных поражений человека, полученных при удалении зубов. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1996;81(1):93-102.
- Лалонд Э.Р., Любке Р.Г. Частота и распространение периапикальных кист и гранулем: оценка 800 образцов. Oral Surg Oral Med Oral Pathol. 1968;25(6):861-8.
- Фридленд JB. Консервативное уменьшение больших периапикальных поражений.
 Oral Surg Oral Med Oral Pathol. 1970;29(3):455-64.
Oral Surg Oral Med Oral Pathol. 1970;29(3):455-64. - Neaverth EJ, Бург HA. Декомпрессия больших периапикальных кистозных поражений. Дж Эндод. 1982;8(4):175-82.
- Мартин С.А. Традиционная эндодонтическая терапия верхнего центрального резца в сочетании с декомпрессией кисты: клинический случай. Дж Эндод. 2007;33(6):753-7. Epub 2007 21 марта.
- Гарднер А.Ф. Обзор одонтогенных кист и их связи с плоскоклеточным раком. Дент Дж. 1975;41(3):161-7.
- Шнайдер ЛК. Частота эпителиальной атипии при корешковых кистах: предварительное исследование. J Oral Surg. 1977;35(5):370-4.
- Mejia JL, Donado JE, Basrani B. Активная нехирургическая декомпрессия крупных периапикальных поражений – 3 клинических случая. J Can Dent Assoc. 2004;70(10):691-4.
Периапикальные поражения: влияет ли размер эндодонтического поражения на успех или неудачу?
В современной стоматологической практике сохранение зубов по-прежнему остается методом выбора, когда это применимо.
 Зубные имплантаты, несомненно, изменили правила игры для современного врача. Этическое руководство всегда должно включать обсуждение методов лечения, доступных пациенту для облегчения патологического процесса.
Зубные имплантаты, несомненно, изменили правила игры для современного врача. Этическое руководство всегда должно включать обсуждение методов лечения, доступных пациенту для облегчения патологического процесса. Существует множество факторов риска, определяющих успех или неудачу в эндодонтии. Единственным наиболее важным фактором успеха или неудачи может быть наличие или отсутствие периапикального поражения во время лечения. 1 Проще говоря, нехирургическое эндодонтическое лечение здоровых зубов имеет очень высокий уровень успеха, аналогичный зубным имплантатам. 2
Однако вероятность успеха меняется, когда на пленке наблюдается периапикальное поражение. В то время как зубы с признаками заболевания все еще хорошо поддаются лечению с помощью терапии корневых каналов, наблюдается заметное снижение показателя успеха примерно на 10%. 3 Вероятно, это связано с целым рядом факторов, не рассматриваемых в этой статье. Факторы риска, специфичные для каждого случая, также играют роль в замедленном заживлении или развитии болезни после лечения.
 Несмотря на все эти проблемы, апикальный периодонтит без пародонтального сообщения можно рассматривать как внутрикостное поражение. С точки зрения заживления пародонта, они имеют наилучшие показатели успеха. 4
Несмотря на все эти проблемы, апикальный периодонтит без пародонтального сообщения можно рассматривать как внутрикостное поражение. С точки зрения заживления пародонта, они имеют наилучшие показатели успеха. 4 Обсуждение
Одним из факторов риска, который следует учитывать, является размер апикального поражения. Исследования показали, что по мере увеличения размера поражения увеличивается риск неудачного лечения корневых каналов после лечения. Вероятно, это связано с тем, что по мере увеличения размера увеличивается и вероятность того, что поражение могло стать кистозным по своей природе. 5 Однако следует отметить, что это всего лишь фактор риска.
Хотя невозможно сказать, является ли поражение кистозным или гранулематозным, по периапикальной рентгенограмме или даже по конусно-лучевому исследованию, 6 определенные рентгенологические признаки могут помочь практикующим врачам провести различие. 6 Во время лечения также могут быть определенные подсказки, которые могут привести к выводу, что обнаружена киста или просто существует гранулематозное поражение.

Рентгенологически киста имеет хорошо кортикальную границу. Во время лечения из канала может выделяться экссудат соломенного цвета, свидетельствующий о наличии холестеринсодержащих щелей в пузырной жидкости. 7 Кисты и гранулемы появляются примерно с одинаковой частотой, но, по-видимому, нет разницы в скорости заживления, и результаты могут не иметь значения для исхода лечения. 7
Случай 1
Первый случай касается 49-летней женщины. Зуб нет. 31 пациенту было проведено глубокое пародонтальное зондирование с прямой щечной стороны. Пациентку предупредили, что зуб может быть сломан, но она все же приняла решение о лечении (рис. 1).
Паста с гидроксидом кальция вводилась в каналы за три посещения, каждое с интервалом в две недели. Лечение включало в общей сложности шесть недель терапии гидроксидом кальция.
Повторный осмотр через шесть месяцев показал почти полное заживление костей и фуркаций (рис. 2). На прямой щечной кости все еще есть некоторая потеря прикрепления, но нет.
 31 остается бессимптомным и находится в хорошем состоянии.
31 остается бессимптомным и находится в хорошем состоянии. Случай 2
Второй случай касается пациента с зубом №. 19 со значительным повреждением фуркации и апикальным периодонтитом среднего размера (рис. 3).
Лечение включало два посещения с двухнедельной промежуточной терапией гидроксидом кальция.
Заживление отмечено при последующем наблюдении через шесть месяцев (рис. 4).
Заключение
Размер периапикального поражения можно рассматривать как фактор риска, но не как абсолютное противопоказание для эндодонтического лечения. Перед лечением следует объяснить пациенту, что объем терапии может включать сочетание хирургического подхода с нехирургическим лечением корневых каналов. Тем не менее, многие случаи с большими поражениями в конечном итоге довольно хорошо заживают сами по себе без дальнейшего вмешательства. 7
Ссылки
1. Ng Y, Mann V, Gulabivala, K. Проспективное исследование факторов, влияющих на результаты нехирургического лечения корневых каналов: часть 1: периапикальное здоровье.
 Внутренний Endod J . 2011;44(7):583-609. doi:10.1111/j.1365-2591.2011.01872.x.
Внутренний Endod J . 2011;44(7):583-609. doi:10.1111/j.1365-2591.2011.01872.x. 2. Салехраби Р., Ротштейн И. Результаты эндодонтического лечения большой группы пациентов в США: эпидемиологическое исследование. Дж Эндод . 2004;30(12):846-850.
3. Swartz DB, Skidmore AE, Griffin JA Jr. Двадцать лет эндодонтических успехов и неудач. Дж Эндод . 1983;9(5):198-202. doi: 10.1016/S0099-2399(83)80092-2.
4. Kim CS, Choi SH, Chai JK, et al. Восстановление пародонта при хирургически созданных внутрикостных дефектах у собак: влияние количества костных стенок на реакцию заживления. J Пародонтол . 2004;75(2):229-235. doi:10.1902/jop.2004.75.2.229.
5. Наткин Э., Освальд Р.Дж., Карнес Л.И. Отношение размера поражения к диагностике, заболеваемости и лечению периапикальных кист и гранулем. Oral Surg Oral Med Oral Pathol . 1984;57(1):82-94. doi: 10.1016/0030-4220(84)
- -6.
6. Розенберг П.А., Фрисби Дж., Ли Дж. и соавт.
 Оценка патологоанатомов (гистопатология) и радиологов (конусно-лучевая компьютерная томография) при дифференциации корешковых кист от гранулем. Дж Эндод . 2010;36(3):423-428. doi:10.1016/j.joen.2009.11.005.
Оценка патологоанатомов (гистопатология) и радиологов (конусно-лучевая компьютерная томография) при дифференциации корешковых кист от гранулем. Дж Эндод . 2010;36(3):423-428. doi:10.1016/j.joen.2009.11.005. 7. Лалонд Э.Р., Любке Р.Г. Частота и распространение периапикальных кист и гранулем. Оценка 800 образцов. Oral Surg Oral Med Oral Pathol . 1968; 25(6):861-868. дои: 10.1016/0030-4220(68)-1.
Примечание редактора: Первоначально эта статья была опубликована в информационном бюллетене Perio-Implant Advisory для стоматологов и гигиенистов, посвященном проблемам, связанным с пародонтом и имплантатами. Perio-Implant Advisory является частью сети Dental Economics и DentistryIQ . Чтобы прочитать больше статей, посетите сайт perioimplantadvisory.com или оформите подписку на сайтеdentryiq.com/subscribe.
Дорин Тоскос, доктор медицины, получила степень доктора медицины в Гарвардском университете в Бостоне, штат Массачусетс, после окончания бакалавриата в Корнельском университете.
 Она прошла двухлетнюю аспирантуру по эндодонтии в Колумбийском университете и практиковала на Лонг-Айленде. Она читала лекции для стоматологов общего профиля и Ассоциации стоматологов Нью-Йорка и активно участвует в непрерывном образовании. Доктор Тоскос является лечащим эндодонтистом по программам общей практики и педиатрической ординатуры в больнице Брукдейл.
Она прошла двухлетнюю аспирантуру по эндодонтии в Колумбийском университете и практиковала на Лонг-Айленде. Она читала лекции для стоматологов общего профиля и Ассоциации стоматологов Нью-Йорка и активно участвует в непрерывном образовании. Доктор Тоскос является лечащим эндодонтистом по программам общей практики и педиатрической ординатуры в больнице Брукдейл. Джозеф Ф. ДиБернардо, DDS, , получил степень бакалавра и стоматолога в Университете Стоуни-Брук. Он прошел программу резидентуры по общей практике в Медицинском центре Университета Нассау, а затем двухлетнюю программу резидентуры по специальности эндодонтия в Нью-Йоркском университете на Манхэттене. Три года работал стоматологом общей практики на Лонг-Айленде и в Нью-Джерси. Затем он вернулся на Лонг-Айленд, чтобы основать Smithtown Endodontics. Доктор ДиБернардо является сотрудником программы резидентуры по общей практике в Стоматологической школе Университета Стоуни-Брук.
Кистозные и некистозные поражения периапекса зубов
4.
 1 Обзор периапикальных патологий в эндодонтии
1 Обзор периапикальных патологий в эндодонтии Киста, происходящая от греческого Krystis, означающего мешок или мочевой пузырь, определяется как закрытая патологическая полость, выстланы эпителием, содержащим жидкий или полутвердый материал [ 1 ]. Корешковые кисты представляют собой воспалительные кисты челюсти, которые обычно возникают в периапексе некротизированной инфицированной пульпы как прямое следствие апикальной гранулемы, хотя гранулема не всегда должна развиваться в кисту. Иногда их также можно обнаружить на латеральных поверхностях корня по отношению к латеральному добавочному каналу [9].1041 2 ].
Стойкие перикорневые просветления эндодонтического происхождения обычно возникают из-за внутрикорневой инфекции [ 3 ], внекорневой инфекции [ 4 – 6 ], реакции на инородное тело [ 7 ], истинных кист [ 8 , 9 ] и фиброзной рубцовой ткани [ 10 ].
 Ортоградное лечение корневых каналов или повторное лечение с намерением удалить/устранить микроорганизмы ниже критического порога, способствующего заживлению, является первой линией лечения во всех случаях. Поражения, связанные с внекорешковыми инфекциями, истинными кистами и реакциями на инородные тела, можно лечить только перирадикулярной хирургией. Периапикальные поражения, которые заживают фиброзной рубцовой тканью, не требуют лечения (рис. 4.1).
Ортоградное лечение корневых каналов или повторное лечение с намерением удалить/устранить микроорганизмы ниже критического порога, способствующего заживлению, является первой линией лечения во всех случаях. Поражения, связанные с внекорешковыми инфекциями, истинными кистами и реакциями на инородные тела, можно лечить только перирадикулярной хирургией. Периапикальные поражения, которые заживают фиброзной рубцовой тканью, не требуют лечения (рис. 4.1).
Рис. 4.1
Клинические рентгенограммы, показывающие разрешение периапикального эндодонтического поражения после нехирургического лечения корневых каналов. Обратите внимание (а) предоперационный вид зуба 22, показывающий отчетливое перирадикулярное поражение, (б) обзорная рентгенограмма через 6 месяцев после завершения, показывающая значительное уменьшение размера поражения и (в) 12-месячное наблюдение, демонстрирующее интактное пространство периодонтальной связки, связанное с периапекс
Многие поражения челюсти, включая поражения эндодонтического происхождения (воспалительные кисты, гранулемы, абсцессы или фиброзные рубцы), имеют схожие рентгенологические проявления, что часто затрудняет их дифференциацию (таблица 4.
 1 и рис. 4.2). Хотя и редко, были задокументированы другие клинически сбивающие с толку периапикальные поражения, включая злокачественные новообразования. Поэтому крайне важно иметь представление о патогенезе распространенных эндодонтических поражений и их лечении, чтобы избежать ошибочного диагноза. Тщательный сбор анамнеза и клинические данные должны быть оценены с учетом рентгенологических данных, чтобы помочь сузить дифференциальный диагноз. Последующее наблюдение важно не только для того, чтобы убедиться, что любой подход к терапевтическому лечению был успешным, но и для подтверждения того, что был поставлен правильный диагноз [9].1041 11 , 12 ].
1 и рис. 4.2). Хотя и редко, были задокументированы другие клинически сбивающие с толку периапикальные поражения, включая злокачественные новообразования. Поэтому крайне важно иметь представление о патогенезе распространенных эндодонтических поражений и их лечении, чтобы избежать ошибочного диагноза. Тщательный сбор анамнеза и клинические данные должны быть оценены с учетом рентгенологических данных, чтобы помочь сузить дифференциальный диагноз. Последующее наблюдение важно не только для того, чтобы убедиться, что любой подход к терапевтическому лечению был успешным, но и для подтверждения того, что был поставлен правильный диагноз [9].1041 11 , 12 ].
Таблица 4.1
Хирургическое сито для рентгенопрозрачных и смешанных поражений челюсти
Хорошо очерченные рентгенопрозрачные поражения
Развивающий
Киста носонебного протока
Зубная киста
Одонтогенная кератоциста
Воспалительные
Периапикальная гранулема
Киста периапикального кармана
Радикулярная киста
Неопластический
Множественная миелома
Амелобластома
Травматический
Травматическая костная киста
Метаболический
Гигантоклеточные поражения гиперпаратиреоза
Идиопатический
Аневризматическая костная киста
Центральная гигантоклеточная гранулема
Нечеткие рентгенопрозрачные поражения
Воспалительные
Острый остеомиелит
Неопластический
Остеогенная саркома
Хондросаркома
Метастатические поражения
Поражения со смешанными и/или вариабельными рентгенологическими проявлениями
Развивающий
Фиброзная дисплазия
Воспалительные
Конденсирующий остит
Неопластический
Остеохондрома (доброкачественная)
Оссифицирующая (цементно-окостеневающая) фиброма
Остеосаркома (злокачественная)
Нормальные анатомические структуры
Подбородочное отверстие
Верхнечелюстная пазуха
Пищевые каналы
Рис.
 4.2
4.2
Диаграммы, показывающие (a) нежизнеспособный зуб с перирадикулярным поражением, которое рентгенологически невозможно отличить от периапикальной гранулемы, абсцесса или кисты. Обратите внимание (b) на кисту периапикального кармана, которая по определению имеет полость, выстланную эпителием, которая сообщается с системой корневых каналов, и (c) радикулярную кисту, где полость, выстланная эпителием, полностью отделена от системы корневых каналов. Первые часто разрешаются после нехирургического лечения корневых каналов, тогда как вторые могут потребовать хирургической энуклеации
В литературе сообщалось о двух различных категориях корешковых кист, проводящих различие между полостями, содержащими полностью закрытый эпителий (истинная корешковая киста), и полостями, содержащими выстланные эпителием полости, открытые в корневые каналы (киста залива или периапикальная киста). карманная киста) (рис. 4.2). Первый представляет собой независимую сущность, приводящую к самоподдерживающемуся поражению, которое больше не зависит от наличия или отсутствия инфекции корневого канала.
 В результате хирургическое иссечение должно быть выполнено после обычного лечения корневых каналов, чтобы обеспечить заживление. В последнем случае эффективно проведенное нехирургическое лечение корневых каналов устранит инфекцию в пространстве корневого канала, обеспечив заживление кист периапикального кармана [9].1041 8 , 9 ].
В результате хирургическое иссечение должно быть выполнено после обычного лечения корневых каналов, чтобы обеспечить заживление. В последнем случае эффективно проведенное нехирургическое лечение корневых каналов устранит инфекцию в пространстве корневого канала, обеспечив заживление кист периапикального кармана [9].1041 8 , 9 ]. В настоящее время золотой стандарт диагностики периапикального поражения основан на клинических и гистологических данных с использованием серийных срезов всего поражения [ 11 ]. В прошлом предположения, основанные на рентгенологических данных, позволяли отличить истинную корешковую кисту от периапикальной гранулемы, что было необоснованным с научной точки зрения.
Часто измеряли размер поражения, и большие рентгенографические диаметры скорее считались кистозными, а не гранулематозными по своей природе, что не всегда имело место [9].1041 13 – 15 ]. Рентгенологически кисты часто описываются как круглые или овальные просветления, окруженные узким рентгеноконтрастным демаркационным краем, который простирается от твердой пластинки пораженного зуба.
 В инфицированных или быстро растущих кистах этот край может отсутствовать, поэтому эти признаки не коррелируют с окончательным диагнозом истинной радикулярной кисты [ 16 ].
В инфицированных или быстро растущих кистах этот край может отсутствовать, поэтому эти признаки не коррелируют с окончательным диагнозом истинной радикулярной кисты [ 16 ]. Существует несколько хирургических подходов к лечению кистозных поражений челюстей, включая энуклеацию, марсупиализацию и декомпрессию. Энуклеация включает полное удаление слизистой оболочки кисты, что является окончательным методом лечения, обычно не требующим дальнейшего вмешательства. Риск заболеваемости выше, так как могут быть повреждены близлежащие структуры и зубы. Марсупиализация – превращение кисты в мешок. Крышу кисты удаляют целиком, а срезанные края оставшейся кисты подшивают к прилежащим мягким тканям, выстилающим полость рта, верхнечелюстную пазуху или носовую полость в сплошной карман. Хирургическая декомпрессия является минимально инвазивной техникой, при которой большое кистозное образование преобразуется в маленькое с целью любого будущего хирургического вмешательства, снижающего заболеваемость при рассмотрении вопроса об энуклеации.
 Декомпрессия включает введение декомпрессионного стента/дренажной трубки в периапикальное поражение, регулярное орошение, периодическую регулировку длины и обслуживание дренажа в течение различных периодов времени. Он противопоказан при больших зубных гранулемах или любых солидных клеточных поражениях по причине отсутствия заполненной жидкостью полости для декомпрессии [9].1041 17 – 21 ].
Декомпрессия включает введение декомпрессионного стента/дренажной трубки в периапикальное поражение, регулярное орошение, периодическую регулировку длины и обслуживание дренажа в течение различных периодов времени. Он противопоказан при больших зубных гранулемах или любых солидных клеточных поражениях по причине отсутствия заполненной жидкостью полости для декомпрессии [9].1041 17 – 21 ]. Имеются многочисленные сообщения о неодонтогенных доброкачественных и злокачественных образованиях в периапикальной области, имитирующих поражения эндодонтического происхождения. Ретроспективное исследование частоты и распределения рентгенопрозрачных поражений челюстей показало, что большинство незаживающих поражений, представленных для биопсии, классифицировались как апикальные гранулемы (40,4 %) или апикальные кисты (33,1 %), и они часто происходили из передней челюсти верхней челюсти. Более 20 % представленных незаживающих рентгенопрозрачных поражений имели более серьезные патологические последствия, такие как одонтогенные кератоцисты (8,8 %), центральные гигантоклеточные поражения (1,3 %), амелобластомы (1,2 %) и даже небольшое, но важное количество метастатические поражения (0,26 %).
 Большинство этих поражений были локализованы в задней части нижней челюсти. Гранулемы или кисты (73 %) часто локализовались в передней части верхней челюсти. Таким образом, о незаживающих рентгенопрозрачных поражениях челюсти, отличных от гранулем или кист, сообщалось более чем в 20 % случаев, и они могут иметь более серьезные патологические последствия, что свидетельствует о важности дифференциальной диагностики [9].1041 22 ].
Большинство этих поражений были локализованы в задней части нижней челюсти. Гранулемы или кисты (73 %) часто локализовались в передней части верхней челюсти. Таким образом, о незаживающих рентгенопрозрачных поражениях челюсти, отличных от гранулем или кист, сообщалось более чем в 20 % случаев, и они могут иметь более серьезные патологические последствия, что свидетельствует о важности дифференциальной диагностики [9].1041 22 ]. Распространенные кисты, имитирующие поражения эндодонтического происхождения, включают одонтогенные кератоцисты [ 23 ], резидуальные кисты [ 24 ], латеральные пародонтальные кисты [ 25 ] и кисты носо-небных протоков [ 26 ].
Доброкачественные агрессивные поражения, вызывающие локальные деструктивные поражения, имитирующие периапикальный патоз, включают центральные гигантоклеточные гранулемы [ 27 , 28 ], центральную оссифицирующую фиброму [ 29 ], кальцифицирующую эпителиальную одонтогенную опухоль (опухоль Пиндборга) [ 30 , 31 ], остеобластома [ 32 ] и центральная одонтогенная фиброма [ 33 ].

Доброкачественная цементно-костная дисплазия, включая периапикальную дисплазию цемента, может развиваться вокруг верхушек зубов, что представляет собой хорошо известную диагностическую проблему, которую трудно отличить от периапикальных гранулем на ранних стадиях [ 34 , 35 ].
Гранулематозное воспаление, отличающееся от грануляционной ткани, связанной с периапикальными гранулемами, представляет собой отдельную сущность, о которой сообщалось в литературе, вызванной посторонним материалом. Было высказано предположение, что индуцированное инородным телом гранулематозное воспаление периапекса зубов может привести к неэффективному эндодонтическому лечению [9].1041 7 , 36 , 37 ].
В литературе по эндодонтии сообщалось о множестве ошибочно диагностированных злокачественных новообразований, маскирующихся в периапексе зубов, сходных с поражениями эндодонтического происхождения. В результате клинического и рентгенологического сходства эти поражения могут быть ошибочно приняты за воспалительные или инфекционные заболевания челюстей, что создает дилемму для клинициста.
 Гистопатологическая оценка имеет первостепенное значение, когда поражение не отвечает на обычные методы лечения [9].1041 12 , 31 , 38 – 45 ].
Гистопатологическая оценка имеет первостепенное значение, когда поражение не отвечает на обычные методы лечения [9].1041 12 , 31 , 38 – 45 ]. 4.2 Дифференциальная диагностика рентгенопрозрачных поражений челюсти
Наиболее частыми перирадикулярными поражениями челюстей являются периапикальная гранулема, периапикальная киста (корешковая и периапикальная карманная киста) и хронический зубной абсцесс, которые воспалительного происхождения в связи с отмиранием пульпы зуба. Все три поражения обычно представляют собой однокамерные перирадикулярные просветления разного размера. Однозначные результаты клинических признаков и симптомов, включая проверку жизнеспособности пульпы и рентгенографическую диагностику, часто приводят к началу лечения корневых каналов, что склоняет чашу весов к заживлению. Необходимость динамического наблюдения является необходимым условием не только для определения исхода лечения, но и для постановки правильного диагноза.
 В случаях не поддающихся лечению поражений может потребоваться хирургический подход, чтобы гистопатологически подтвердить основную причину неудачи, а также исключить возможность других поражений, имитирующих эндодонтическую патологию.
В случаях не поддающихся лечению поражений может потребоваться хирургический подход, чтобы гистопатологически подтвердить основную причину неудачи, а также исключить возможность других поражений, имитирующих эндодонтическую патологию. 4.3 Поражения эндодонтического происхождения
Периапикальная гранулема
Хроническая воспалительная реакция, состоящая из гранулематозной ткани, преимущественно инфильтрированной лимфоцитами, плазматическими клетками и макрофагами. Поражение поддерживается стойким некротическим содержимым пульпы, что приводит к хорошо очерченному рентгенопрозрачному поражению вокруг периапекса зуба. Иногда поражение может проявляться латерально в ответ на латеральный канал или перфорацию. Нехирургическая эндодонтическая терапия устранит поражение (рис. 4.3).
Рис. 4.3
Клинические микрофотографии, демонстрирующие отчетливые гистопатологические признаки периапикальной гранулемы.
 Типичные признаки включают хронически воспаленную грануляционную ткань на верхушке нежизнеспособного зуба, окруженную фиброзной соединительной тканью и лимфатическими (плазмоцитами, нейтрофилами, тучными клетками и др.). Обратите внимание на световую микроскопию (a) ×100, (b) ×200 (любезно предоставлено Drlan Clarke Capital Pathology Canberra ACT)
Типичные признаки включают хронически воспаленную грануляционную ткань на верхушке нежизнеспособного зуба, окруженную фиброзной соединительной тканью и лимфатическими (плазмоцитами, нейтрофилами, тучными клетками и др.). Обратите внимание на световую микроскопию (a) ×100, (b) ×200 (любезно предоставлено Drlan Clarke Capital Pathology Canberra ACT) Периапикальный конденсирующий остит
Реактивная гиперплазия в периапексе зуба в ответ на слабовыраженную инфекция пульпы может привести к конденсирующему остеиту. Обычно наблюдается у молодых людей и подростков, чаще всего поражает моляры и премоляры нижней челюсти. Кость компактная и плотная, с минимальным хроническим воспалением, более рентгеноконтрастным в периапексе зуба. Для решения проблемы требуется эндодонтическое лечение.
Острый апикальный абсцесс
Абсцесс определяется как «локализованное скопление гноя», которое может возникать вокруг периапекса эндодонтически инфицированного зуба. Абсцесс представляет собой очаг острого воспаления, характеризующийся отчетливым скоплением полиморфноядерных лейкоцитов в пределах ранее существовавшего хронического воспалительного поражения (например, гранулемы).
 Острый периапикальный абсцесс — очень болезненное состояние, характеризующееся интенсивной пульсацией; сильная боль при прикосновении, укусе и перкуссии; болезненность при пальпации; и повышенная подвижность зуба. Может быть очевиден внутриротовой или внеротовой отек. Рентгенологически признаков может не быть.
Острый периапикальный абсцесс — очень болезненное состояние, характеризующееся интенсивной пульсацией; сильная боль при прикосновении, укусе и перкуссии; болезненность при пальпации; и повышенная подвижность зуба. Может быть очевиден внутриротовой или внеротовой отек. Рентгенологически признаков может не быть. Хронический апикальный абсцесс (абсцесс феникса)
Хронический апикальный периодонтит с нагноением
Эти термины обозначают периапикальный абсцесс, возникающий в результате острого обострения хронического воспалительного периапикального поражения (рис. 4.4).
Рис. 4.4
Клинические рентгенограммы и фотографии, демонстрирующие случай с диагнозом хронический апикальный абсцесс. Обратите внимание (а) и (б): параллельное периапикальное и мезиальное смещение на 20°, показывающее обширное перирадикулярное рентгенопрозрачное поражение, простирающееся от периапекса зубов 32, 31 и 41. После проверки чувствительности пульпы диагноз хронического апикального периодонтита 31 сделан.
 Зубы 32 и 41 были сочтены жизненно важными. (c) Препарирование MAF было завершено с использованием ручных файлов, (d) использовано опиление проходимости и отмечен гнойный экссудат, (e) внутриканальное введение лекарственного средства на 3 месяца, и (f) повторный осмотр. назначение показало, что повязка рассосалась, а периапикальное поражение значительно уменьшилось в размерах. (g-i) Нехирургическое эндодонтическое лечение завершено. Пациент направлен на дальнейшее рассмотрение
Зубы 32 и 41 были сочтены жизненно важными. (c) Препарирование MAF было завершено с использованием ручных файлов, (d) использовано опиление проходимости и отмечен гнойный экссудат, (e) внутриканальное введение лекарственного средства на 3 месяца, и (f) повторный осмотр. назначение показало, что повязка рассосалась, а периапикальное поражение значительно уменьшилось в размерах. (g-i) Нехирургическое эндодонтическое лечение завершено. Пациент направлен на дальнейшее рассмотрение Поражение выглядит как четко очерченное рентгенопрозрачное пятно на периапексе зуба. Гистопатологически имеется вариабельная смесь фиброваскулярной соединительной ткани, рубцовых и хронических воспалительных клеток с очагами нейтрофилов, отеком и разжижающим некрозом. Часто дренаж может быть очевиден через пазуху внутри полости рта с симптомами или без них. Нехирургическое эндодонтическое лечение устранит поражение.
Киста периапикального кармана
Воспалительное поражение, содержащее мешкообразную полость, выстланную эпителием, открытую и продолжающуюся с корневым каналом.
 Карманные кисты с большей вероятностью заживают после нехирургического эндодонтического лечения зуба, поскольку лечение устраняет источник раздражения. Четко определенная рентгенопрозрачность будет связана либо апикально, либо латерально и будет неотличима от периапикальной гранулемы или радикулярной кисты. Нехирургическое лечение часто устраняет поражение (рис. 4.5).
Карманные кисты с большей вероятностью заживают после нехирургического эндодонтического лечения зуба, поскольку лечение устраняет источник раздражения. Четко определенная рентгенопрозрачность будет связана либо апикально, либо латерально и будет неотличима от периапикальной гранулемы или радикулярной кисты. Нехирургическое лечение часто устраняет поражение (рис. 4.5).
Рис. 4.5
Читать дальше могут только обладатели статуса Gold. Войдите или зарегистрируйтесь, чтобы продолжить
Периапикальные поражения: обзор клинических, рентгенографических и гистопатологических признаков — Journal of Dental Research —
Контекст: Важнейшая роль стоматолога общей практики заключается в распознавании характера поражений полости рта . Периапикальные поражения, наблюдаемые на рентгенограммах пациентов, могут иметь одонтогенное или неодонтогенное происхождение. Этот обзор направлен на изучение дифференциальной диагностики распространенных и важных периапикальных поражений.

Получение доказательств: англоязычной литературы были найдены с помощью ручного и электронного поиска по терминам «периапикальные поражения», «неоплазмы челюсти» и «неодонтогенные поражения» в трех базах данных MEDLINE, Google Scholar и SCOPUS. среди опубликованных исследований с 2000 по 2013 год. Были оценены все обзорные статьи, оригинальные статьи, отчеты о случаях и серии случаев.
Результаты: В этом исследовании было показано, что многие периапикальные поражения не имеют эндодонтического происхождения и не заживают при лечении корневых каналов.
Выводы: Авторы рекомендовали провести параклинические тесты, особенно тесты на жизнеспособность, в дополнение к клиническим и рентгенологическим исследованиям, чтобы избежать неправильного эндодонтического лечения. В подозрительных случаях требуется биопсия поражений, направление к патологоанатому и длительное наблюдение.
Ключевые слова: Новообразования челюсти; диагностические ошибки; одонтогенные кисты; Периапикальные заболевания
Основная роль стоматолога общей практики заключается в распознавании характера поражений полости рта.
 Тщательная оценка каждой аномальной рентгенопрозрачности или рентгеноплотности, наблюдаемой на рентгенографических изображениях челюстей, с учетом всех клинических и рентгенографических признаков, может помочь практикующему врачу поставить правильный диагноз и, соответственно, предотвратить неправильное лечение и неудовлетворенность пациента. Периапикальные поражения могут иметь одонтогенное или неодонтогенное происхождение (таблица 1) (1–3). Многие периапикальные поражения неодонтогенного происхождения, такие как доброкачественные и злокачественные опухоли, неодонтогенные кисты и инфекции, могут имитировать рентгенологическую картину воспалительных одонтогенных поражений (1, 2, 4). Стоматологи должны знать клинические и рентгенографические особенности всех периапикальных поражений, чтобы избежать ненужного лечения или повторного лечения корневых каналов. Кроме того, они должны быть осведомлены о показаниях к биопсии тканей и при необходимости направить больного к специалисту. Окончательный диагноз может быть поставлен с помощью гистопатологической оценки, и в результате пациентам будет назначено наилучшее лечение (1).
Тщательная оценка каждой аномальной рентгенопрозрачности или рентгеноплотности, наблюдаемой на рентгенографических изображениях челюстей, с учетом всех клинических и рентгенографических признаков, может помочь практикующему врачу поставить правильный диагноз и, соответственно, предотвратить неправильное лечение и неудовлетворенность пациента. Периапикальные поражения могут иметь одонтогенное или неодонтогенное происхождение (таблица 1) (1–3). Многие периапикальные поражения неодонтогенного происхождения, такие как доброкачественные и злокачественные опухоли, неодонтогенные кисты и инфекции, могут имитировать рентгенологическую картину воспалительных одонтогенных поражений (1, 2, 4). Стоматологи должны знать клинические и рентгенографические особенности всех периапикальных поражений, чтобы избежать ненужного лечения или повторного лечения корневых каналов. Кроме того, они должны быть осведомлены о показаниях к биопсии тканей и при необходимости направить больного к специалисту. Окончательный диагноз может быть поставлен с помощью гистопатологической оценки, и в результате пациентам будет назначено наилучшее лечение (1).
Принимая во внимание важность и высокую распространенность периапикальных поражений, целью данного исследования был обзор распространенных и важных эндодонтических и неэндодонтических периапикальных поражений, а также представление простых научных рекомендаций для их дифференциации.
Таблица 1.
Поражения челюсти, которые можно наблюдать в периапикальной области (1)
Англоязычная литература, найденная с помощью ручного и электронного поиска по терминам «периапикальные поражения», «новообразования челюсти», «неодонтогенные поражения» в трех базах данных MEDLINE, Google Scholar и SCOPUS среди опубликованных исследований с 2000 по 2013 год. Были оценены все обзорные статьи, оригинальные статьи, отчеты о случаях и серии случаев.

3.1. Периапикальные воспалительные поражения эндодонтического происхождения
3.1.1. Периапикальная гранулема и корешковая киста
Наиболее распространенными патологическими состояниями в альвеолярной кости, возникающими из-за некротизированной пульпы зуба, являются периапикальные поражения (4). Периапикальную гранулему и корешковую кисту можно считать наиболее важными поражениями, которые можно увидеть в зубах с некротизированной пульпой или неправильным лечением корневых каналов (5). Периапикальные воспалительные поражения в результате вторичного иммунного ответа на присутствие бактерий в корневом канале, а также распространение их продуктов развиваются в периапикальной области (6). Периапикальная киста или корешковая киста является наиболее частой одонтогенной кистой челюстей (7, 8). Эта киста образуется при гидропической дистрофии остатков эпителия Малассе в результате стимуляции нежизнеспособных зубов в периапикальной области (9).). Корешковая киста представляет собой хроническое воспалительное образование с патологической полостью, выстланной неороговевающим многослойным плоским эпителием.
 Волокнистая соединительнотканная стенка кисты имеет различную степень инфильтрации воспалительными клетками и мелкими кровеносными сосудами (грануляционная ткань) (10). Кроме того, могут наблюдаться кристаллы холестерина. Они окружены макрофагами и многоядерными гигантскими клетками (11). Если корешковая киста состоит из грануляционной ткани без полостей, ее диагностируют как периапикальную гранулему (12). Периапикальная гранулема содержит инфильтрацию воспалительных клеток, таких как полиморфноядерные лейкоциты (PMN), лимфоциты, макрофаги и плазматические клетки, которые поддерживаются грануляционной тканью (13). Дифференциация периапикальной кисты и гранулемы не имеет большого значения для лечения, и гистопатологическая оценка обычно не требуется (14). Эти поражения обычно асимптотичны, если острые воспалительные реакции не вызывают начальных симптомов, таких как боль, отек, лихорадка и лимфаденопатия (14). На рентгенограммах обычно видно четко очерченное или плохо защищенное круглое просветление, которое окружает верхушку корня зуба (10).
Волокнистая соединительнотканная стенка кисты имеет различную степень инфильтрации воспалительными клетками и мелкими кровеносными сосудами (грануляционная ткань) (10). Кроме того, могут наблюдаться кристаллы холестерина. Они окружены макрофагами и многоядерными гигантскими клетками (11). Если корешковая киста состоит из грануляционной ткани без полостей, ее диагностируют как периапикальную гранулему (12). Периапикальная гранулема содержит инфильтрацию воспалительных клеток, таких как полиморфноядерные лейкоциты (PMN), лимфоциты, макрофаги и плазматические клетки, которые поддерживаются грануляционной тканью (13). Дифференциация периапикальной кисты и гранулемы не имеет большого значения для лечения, и гистопатологическая оценка обычно не требуется (14). Эти поражения обычно асимптотичны, если острые воспалительные реакции не вызывают начальных симптомов, таких как боль, отек, лихорадка и лимфаденопатия (14). На рентгенограммах обычно видно четко очерченное или плохо защищенное круглое просветление, которое окружает верхушку корня зуба (10). Расширение периодонтальной связки (ПСС) в апикальной части корня обычно является специфическим признаком воспалительного поражения. В некоторых случаях можно наблюдать потерю твердой мозговой оболочки и резорбцию корня (14, 15). Лечение воспалительных периапикальных поражений заключается в удалении, лечении корневых каналов, апикальной хирургии или, в некоторых случаях, в их комбинации (10, 14, 16).
Расширение периодонтальной связки (ПСС) в апикальной части корня обычно является специфическим признаком воспалительного поражения. В некоторых случаях можно наблюдать потерю твердой мозговой оболочки и резорбцию корня (14, 15). Лечение воспалительных периапикальных поражений заключается в удалении, лечении корневых каналов, апикальной хирургии или, в некоторых случаях, в их комбинации (10, 14, 16).
3.1.2. Конденсирующий остит или очаговый хронический склерозирующий остеомиелит
Конденсирующий остит или очаговый хронический склерозирующий остеомиелит представляет собой очаговое поражение в периапикальной области зубов с некротизированной или воспаленной пульпой, распространенным кариесом и реставрациями. Кроме того, это поражение может наблюдаться в зубах с неадекватной терапией корневых каналов и в зубах с окклюзионной травмой (17). Это поражение чаще встречается на нижней челюсти, чем на верхней, и чаще всего локализуется в области моляров (18). Рентгенологически это поражение проявляется локальным гомогенным рентгеноуплотнением в области верхушек корней зубов с расширением ПДС.
 Это поражение не имеет рентгенопрозрачного края (14, 19). Гистопатологические признаки показывают склероз и ремоделирование кости. Если соседние воспалительные клетки проникли в склерозированную кость, часто возникает некроз (14). Лечение поражения аналогично лечению других воспалительных эндодонтических поражений; однако в некоторых случаях после обычного лечения наблюдается бессимптомная рентгеноконтрастность. В этих случаях повторное лечение не требуется (14).
Это поражение не имеет рентгенопрозрачного края (14, 19). Гистопатологические признаки показывают склероз и ремоделирование кости. Если соседние воспалительные клетки проникли в склерозированную кость, часто возникает некроз (14). Лечение поражения аналогично лечению других воспалительных эндодонтических поражений; однако в некоторых случаях после обычного лечения наблюдается бессимптомная рентгеноконтрастность. В этих случаях повторное лечение не требуется (14).
3.1.3. Рубцовая ткань
Другим типом хронического периапикального поражения является рубцовая ткань. Это поражение представляет собой репаративную реакцию, которая характеризуется образованием плотных коллагеновых волокон вместо зрелой кости (5).
Незаживающие рентгенопрозрачности в периапикальных областях зубов с благоприятным лечением корневых каналов и без признаков или симптомов могут быть связаны с заживлением фиброзной тканью. В этих случаях повторное лечение не требуется (16).
3.
 2. Неодонтогенные кисты
2. Неодонтогенные кисты 3.2.1. Киста носонебного протока
Киста носонебного протока является наиболее частой развивающейся неодонтогенной кистой полости рта, на долю которой приходится от 1,3% до 4,2% неодонтогенных кист (14, 20). Большинство случаев протекают бессимптомно, но иногда проявляются болью, отеком переднего неба, реакцией на пальпацию щечных и небных структур и выделением гноя. Гистопатологические исследования показывают кистозное поражение, выстланное реснитчатым многослойным плоским эпителием с фиброзной стенкой из соединительной ткани и различной степенью воспалительных клеток (14, 21). На рентгенограмме четко выраженное просветление обычно можно увидеть по средней линии верхней челюсти или между верхушками корней центральных резцов. В некоторых случаях также может происходить резорбция корня (22). Эта киста может быть неправильно диагностирована как воспалительное периапикальное поражение, когда рентгенограммы показывают наложение канала или отверстия резца на верхушку центральных резцов верхней челюсти (21).
 В отличие от эндодонтических поражений, зубы, прилегающие к этим поражениям, являются жизненно важными (23). Кисты носо-небных протоков лечат хирургической энуклеацией (14, 21).
В отличие от эндодонтических поражений, зубы, прилегающие к этим поражениям, являются жизненно важными (23). Кисты носо-небных протоков лечат хирургической энуклеацией (14, 21).
3.2.2. Простая костная киста
Простая костная киста или травматическая костная киста представляет собой пустую или содержащую жидкость доброкачественную полость в кости челюсти, лишенную эпителиального покрова. Гистопатологические особенности показывают, что стенки дефекта выстланы тонкой полосой волокнистой соединительной ткани или утолщены миксофиброматозными разрастаниями, которые часто имеют трабекулы реактивной кости (14). Это поражение редко можно увидеть как хорошо или нечетко определяемое просветление в периапикальной области. Если это поражение затрагивает несколько зубов, одной из полезных характеристик в диагностике является наблюдение фестончатого выступа среди корней зубов (14). В некоторых случаях это поражение похоже на хроническое периапикальное воспалительное заболевание (24).
 Вовлеченные зубы обычно витальные и без резорбции корней (1). Для постановки диагноза необходима диагностическая операция, и обычно ее достаточно для лечения (14).
Вовлеченные зубы обычно витальные и без резорбции корней (1). Для постановки диагноза необходима диагностическая операция, и обычно ее достаточно для лечения (14).
3.3. Одонтогенные кисты
3.3.1. Одонтогениновая кератоциста
Одонтогениновая кератоциста (ОКК) представляет собой развивающуюся одонтогенную кисту и возникает из остатков клеток зубной пластинки (14). По микроскопическим признакам выстилка кистозного поражения состоит из относительно однородного слоя паракератинизированного многослойного плоского эпителия толщиной от шести до десяти клеток без формирования ретардного гребня и с гофрированной поверхностью. Наблюдается базальный слой кубовидных или столбчатых клеток с гиперхромными и палисадными ядрами. Соединительнотканная стенка может содержать эпителиальные островки или дочерние кисты, а в некоторых случаях может наблюдаться острое или хроническое воспаление (25).
OKC поражает главным образом заднюю область нижней челюсти. Это поражение обычно протекает бессимптомно, но некоторые из них сопровождаются болью, отеком и выделением гноя (26).
 Рентгенологические признаки состоят из одно- или многокамерного четкого рентгенопрозрачного просвета с резорбцией корня или без нее (27). Это поражение имеет агрессивное поведение и высокую частоту рецидивов (26).
Рентгенологические признаки состоят из одно- или многокамерного четкого рентгенопрозрачного просвета с резорбцией корня или без нее (27). Это поражение имеет агрессивное поведение и высокую частоту рецидивов (26). Согласно проведенным исследованиям, наиболее важным неэндодонтическим периапикальным поражением является одонтогенная кератоциста (28, 29). Он составляет около 0,7% всех периапикальных кист (3). В отличие от эндодонтического поражения, консервативным лечением ОКК является энуклеация и кюретаж. Из-за высокой частоты рецидивов пациент с этим поражением должен наблюдаться после пяти лет лечения (25, 28).
3.3.2. Боковая пародонтальная киста
Боковая пародонтальная киста (ЛПК) является одной из формирующихся одонтогенных кист, происходящих из остатков пластинки зуба. Гистопатологическая оценка показывает, что кистозная полость выстлана тонким многослойным плоским эпителием и в некоторых участках очаговыми узелковыми утолщениями (14).
Большинство поражений протекает бессимптомно.
 Это поражение может быть неправильно диагностировано как латеральная корешковая киста из-за сходных рентгенологических особенностей, включая рентгенопрозрачность вдоль латеральной поверхности корня (14). Несмотря на это, латеральная корешковая киста имеет воспалительный источник и обусловлена заболеваниями пародонта или инфекционной диффузией некротизированной пульпы через дополнительные каналы. Лечение этого поражения включает консервативную энуклеацию без лечения корневых каналов (30).
Это поражение может быть неправильно диагностировано как латеральная корешковая киста из-за сходных рентгенологических особенностей, включая рентгенопрозрачность вдоль латеральной поверхности корня (14). Несмотря на это, латеральная корешковая киста имеет воспалительный источник и обусловлена заболеваниями пародонта или инфекционной диффузией некротизированной пульпы через дополнительные каналы. Лечение этого поражения включает консервативную энуклеацию без лечения корневых каналов (30).
3.3.3. Кальцинирующая одонтогенная киста
Кальцинирующая одонтогенная киста (КОК) или киста Горлина — это необычное одонтогенное поражение, которое чаще всего протекает бессимптомно и имеет одинаковую частоту на нижней и верхней челюсти. Как правило, 65% этих поражений приходится на передний отдел челюсти (31). При гистопатологическом исследовании видна полость с фиброзной капсулой и выстилкой из одонтогенного эпителия, базальные клетки которого сходны с амелобластами. Характерным признаком КОК является наличие клеток-призраков в эпителии.
 Часто можно увидеть область кальцификации внутри клеток-призраков (32). Рентгенологически он выглядит как одно- или многокамерное четко очерченное просветление и иногда с диффузными рентгеноконтрастными участками (33). Некоторые случаи зарегистрированы в периапикальной области. Окончательный диагноз поражения основывается только на гистопатологическом анализе (32). Консервативным лечением является энуклеация поражения (14).
Часто можно увидеть область кальцификации внутри клеток-призраков (32). Рентгенологически он выглядит как одно- или многокамерное четко очерченное просветление и иногда с диффузными рентгеноконтрастными участками (33). Некоторые случаи зарегистрированы в периапикальной области. Окончательный диагноз поражения основывается только на гистопатологическом анализе (32). Консервативным лечением является энуклеация поражения (14).
3.4. Доброкачественные образования челюстей
3.4.1. Центральная гигантоклеточная гранулема
Центральная гигантоклеточная гранулема (CGCG) в большей степени представляет собой реактивное поражение, чем истинное новообразование (14). Это поражение чаще встречается в передних сегментах челюстей и обычно пересекает среднюю линию. Рентгенологические признаки этих поражений включают четко выраженную одно- или многокамерную рентгенопрозрачность (14, 34).
Судя по клиническим и рентгенологическим признакам, эти поражения имеют спектр поведения от неагрессивного до агрессивного.
 Неагрессивный тип характеризуется медленным ростом и низкой частотой рецидивов. Резорбция корня и кортикальная перфорация встречаются редко. При агрессивном типе наблюдаются быстрый рост, высокая частота рецидивов, перфорация кортикального слоя кости, резорбция корня и смещение зубов (35, 36).
Неагрессивный тип характеризуется медленным ростом и низкой частотой рецидивов. Резорбция корня и кортикальная перфорация встречаются редко. При агрессивном типе наблюдаются быстрый рост, высокая частота рецидивов, перфорация кортикального слоя кости, резорбция корня и смещение зубов (35, 36). При гистопатологическом исследовании это поражение состоит из пролиферирующих эндотелиальных клеток, фибробластов и миофибробластов, мелких кровеносных сосудов и многоядерных гигантских клеток в соединительной ткани. Кроме того, может наблюдаться экстравазация эритроцитов и отложение гемосидерина (35, 36).
Вовлеченные зубы этого поражения являются жизненно важными. Лечение заключается в выскабливании, но при агрессивном типе может потребоваться радикальное хирургическое вмешательство (37). Если это поражение наблюдается в периапикальной области, оно может быть неправильно диагностировано как эндодонтическое воспалительное поражение, и в результате лечение корневых каналов будет неэффективным (14).
 Таким образом, поражение снова будет расти после лечения и приведет к большему разрушению кости (14, 35, 36).
Таким образом, поражение снова будет расти после лечения и приведет к большему разрушению кости (14, 35, 36).
3.4.2. Амелобластома
Амелобластома является второй по распространенности одонтогенной опухолью после одонтом, которая возникает из одонтогенного эпителия (38). Задняя область нижней челюсти является частым местом амелобластомы (14). Это поражение встречается в трех различных типах клинико-радиологических особенностей, включая обычные солидные, однокистозные и периферические. Кроме того, выделяют несколько гистопатологических подтипов. Наиболее частая гистопатологическая картина — фолликулярная, состоящая из островков рыхло расположенных клеток, напоминающих звездчатую сеть эмалевого органа, окруженных столбчатыми амелобластоподобными клетками с обратной полярностью. Плексиформный тип амелобластомы состоит из длинных тяжей или листов одонтогенного эпителия (14). Люминальная однокистозная амелобластома ограничена просветной поверхностью кисты с выстилкой, полностью или частично состоящей из амелобластического эпителия.
 При внутрипросветной однокистозной амелобластоме имеется один или несколько узелков амелобластических выступов из кистозной выстилки в просвет. При пристеночной однокистозной амелобластоме стенка кисты состоит из островков амелобластомы (14, 38). Это поражение можно принять за эндодонтическое воспалительное поражение при условии, что оно появляется вокруг верхушек корней (38, 39).). На ранних стадиях рентгенограммы показывают четко выраженную однокамерную рентгенопрозрачность (14, 40). Амелобластома на этой стадии может рентгенологически имитировать эндодонтическое периапикальное поражение, что затрудняет постановку правильного диагноза (39, 41). Многие исследования показали, что это поражение чаще протекает бессимптомно или может вызывать безболезненный отек челюсти (14). Однако, в отличие от эндодонтических поражений, она может быть изменена на многокамерную рентгенопрозрачность с видом мыльных пузырей или сот. Кроме того, это поражение может распространяться на кость, перфорировать кортикальный слой, смещать зубы и резорбировать корни соседних зубов (42, 43).
При внутрипросветной однокистозной амелобластоме имеется один или несколько узелков амелобластических выступов из кистозной выстилки в просвет. При пристеночной однокистозной амелобластоме стенка кисты состоит из островков амелобластомы (14, 38). Это поражение можно принять за эндодонтическое воспалительное поражение при условии, что оно появляется вокруг верхушек корней (38, 39).). На ранних стадиях рентгенограммы показывают четко выраженную однокамерную рентгенопрозрачность (14, 40). Амелобластома на этой стадии может рентгенологически имитировать эндодонтическое периапикальное поражение, что затрудняет постановку правильного диагноза (39, 41). Многие исследования показали, что это поражение чаще протекает бессимптомно или может вызывать безболезненный отек челюсти (14). Однако, в отличие от эндодонтических поражений, она может быть изменена на многокамерную рентгенопрозрачность с видом мыльных пузырей или сот. Кроме того, это поражение может распространяться на кость, перфорировать кортикальный слой, смещать зубы и резорбировать корни соседних зубов (42, 43). Согласно исследованиям, тесты на чувствительность пульпы могут быть полезны для того, чтобы отличить амелобластому от воспалительных периапикальных поражений (39).). Лечение амелобластомы зависит от подтипов клинико-рентгенологических и гистопатологических особенностей; тем не менее, большинство хирургов предложили краевую резекцию, по крайней мере, на 1,0–1,5 см за пределы рентгенологических границ опухоли (14).
Согласно исследованиям, тесты на чувствительность пульпы могут быть полезны для того, чтобы отличить амелобластому от воспалительных периапикальных поражений (39).). Лечение амелобластомы зависит от подтипов клинико-рентгенологических и гистопатологических особенностей; тем не менее, большинство хирургов предложили краевую резекцию, по крайней мере, на 1,0–1,5 см за пределы рентгенологических границ опухоли (14). В некоторых случаях пораженные зубы дают ложноотрицательные ответы. Таким образом, распознавание агрессивного характера амелобластомы помогает обнаружить поражение. Как правило, это поражение диагностируется на основании клинических, радиологических и гистопатологических признаков (38, 39)., 43).
3.4.3. Оссифицирующая фиброма
Оссифицирующая фиброма (ОФ) – редкое доброкачественное новообразование челюсти, которое построено соединительной тканью переменной клеточности с минеральным компонентом в виде трабекулярных или переплетенных костей. Задняя область нижней челюсти является наиболее частым местом этого поражения (44).
 В зависимости от количества кальцифицированного материала рентгенограмма может быть смешанной рентгенопрозрачной и рентгеноконтрастной (45). Эта опухоль часто протекает бессимптомно, а в некоторых случаях приводит к отеку кортикальной пластинки челюсти (46). В дополнение к обычному типу, ювенильная оссифицирующая фиброма является еще одним типом этой опухоли, которая обычно возникает в верхней челюсти и костных стенках придаточных пазух носа. Этот тип поражения характеризуется агрессивным поведением и быстрым ростом (44, 45).
В зависимости от количества кальцифицированного материала рентгенограмма может быть смешанной рентгенопрозрачной и рентгеноконтрастной (45). Эта опухоль часто протекает бессимптомно, а в некоторых случаях приводит к отеку кортикальной пластинки челюсти (46). В дополнение к обычному типу, ювенильная оссифицирующая фиброма является еще одним типом этой опухоли, которая обычно возникает в верхней челюсти и костных стенках придаточных пазух носа. Этот тип поражения характеризуется агрессивным поведением и быстрым ростом (44, 45). В некоторых случаях может имитировать эндодонтические поражения. В отличие от воспалительных периапикальных поражений, он имеет ряд рентгенологических признаков и поражает живые зубы (47). Если поражение не лечить, рост продолжается. Таким образом, методом выбора является полное удаление опухоли (46).
3.4.4. Периапикальная цементная дисплазия (цементома)
Периапикальная цементная дисплазия (цементома) является одним из наиболее распространенных подтипов фиброзных поражений челюсти, который часто поражает периапикальную область переднего отдела нижней челюсти.
 У некоторых пациентов часто присутствуют множественные поражения, но могут наблюдаться и одиночные поражения. Это поражение обычно протекает бессимптомно (14, 48). Гистопатологические особенности показывают клеточную мезенхимальную ткань и коллагеновые волокна с мелкими кровеносными сосудами, смесь тканых или пластинчатых костей и цементоподобные частицы (14). Он имеет три стадии созревания в зависимости от рентгенологических признаков. На ранней стадии он имеет четко выраженную однокамерную рентгенопрозрачную особенность вокруг верхушки корня и утрату твердой пластинки. На этой стадии поражение похоже на некоторые эндодонтические воспалительные поражения, такие как зубная гранулема или корешковая киста. Второй этап созревания, также известный как смешанный этап, можно увидеть как рентгеноконтрастные компоненты в пределах рентгенопрозрачной области. На заключительной стадии поражение может быть полностью рентгеноконтрастным с рентгенопрозрачной границей (14, 48, 49).). Чтобы отличить эти поражения от эндодонтических поражений, в дополнение к проверке жизнеспособности пульпы, очень важны и полезны рентгенографический контроль и гистопатологический анализ (14, 49).
У некоторых пациентов часто присутствуют множественные поражения, но могут наблюдаться и одиночные поражения. Это поражение обычно протекает бессимптомно (14, 48). Гистопатологические особенности показывают клеточную мезенхимальную ткань и коллагеновые волокна с мелкими кровеносными сосудами, смесь тканых или пластинчатых костей и цементоподобные частицы (14). Он имеет три стадии созревания в зависимости от рентгенологических признаков. На ранней стадии он имеет четко выраженную однокамерную рентгенопрозрачную особенность вокруг верхушки корня и утрату твердой пластинки. На этой стадии поражение похоже на некоторые эндодонтические воспалительные поражения, такие как зубная гранулема или корешковая киста. Второй этап созревания, также известный как смешанный этап, можно увидеть как рентгеноконтрастные компоненты в пределах рентгенопрозрачной области. На заключительной стадии поражение может быть полностью рентгеноконтрастным с рентгенопрозрачной границей (14, 48, 49).). Чтобы отличить эти поражения от эндодонтических поражений, в дополнение к проверке жизнеспособности пульпы, очень важны и полезны рентгенографический контроль и гистопатологический анализ (14, 49).
3.4.5. Цементобластома
Цементобластома – редкое доброкачественное одонтогенное новообразование челюсти, которое составляет менее 1% одонтогенных опухолей. Это поражение считается истинным новообразованием цементного происхождения (50). Нижняя челюсть вовлечена больше, чем верхняя (14). Эти поражения растут медленно и обычно бессимптомны, но иногда могут сопровождаться легкой болью. Локализованное расширение кортикальных пластин кости является типичным признаком цементобластомы у многих пациентов (51). Рентгенологически цементобластома состоит из четко очерченного рентгеноконтрастного образования с кортикальной границей, ограниченной рентгенопрозрачным краем. Контур вовлеченного корня будет полностью поврежден из-за резорбции корня и слияния опухоли с зубами (14, 52). В целом, на ранней стадии этого поражения большинство пораженных зубов нормально реагируют на витальные тесты. Из-за распространения опухоли в корневой канал на последней стадии может произойти некроз пульпы, и они могут не реагировать на тесты на жизнеспособность.
 В отличие от воспалительных эндодонтических поражений, цементобластома имеет неограниченный потенциал роста, и лечение корневых каналов не может остановить рост опухоли (52). Методом выбора является тотальное удаление пораженного участка с пораженным зубом (14).
В отличие от воспалительных эндодонтических поражений, цементобластома имеет неограниченный потенциал роста, и лечение корневых каналов не может остановить рост опухоли (52). Методом выбора является тотальное удаление пораженного участка с пораженным зубом (14). Другим похожим на цементобластому поражением является апикальный гиперцементоз, который можно определить по меньшему размеру и отсутствию боли или расширения челюсти. Кроме того, в отличие от поражения при конденсирующем остите рентгенопрозрачный край не определяется (53). В некоторых клинических исследованиях были показаны другие редкие доброкачественные образования в периапикальной области, содержащие миксому, опухоль Пиндборга, плоскоклеточную одонтогенную опухоль, внутрикостную гемангиому, липому и амальгамную татуировку (3, 5, 54, 55).
3.5. Злокачественные поражения челюсти
Некоторые периапикальные поражения неэндодонтического происхождения могут имитировать поражения эндодонтического происхождения.
 В периапикальной области наблюдается несколько злокачественных поражений, таких как лимфома, лейкемия, множественная миелома, плоскоклеточный рак, аденокарцинома, хондросаркома, остеосаркома и метастатические поражения (1, 3, 5, 56-59). Лимфома — злокачественное новообразование лимфоидной системы, очень редко встречается на челюстях. Отсутствие знаний об этом поражении может привести к задержке диагностики и плохому прогнозу. В большинстве случаев диагностика злокачественной лимфомы кости челюсти задерживается, и некоторые из этих случаев были диагностированы после незаживающей экстракционной раны (56).
В периапикальной области наблюдается несколько злокачественных поражений, таких как лимфома, лейкемия, множественная миелома, плоскоклеточный рак, аденокарцинома, хондросаркома, остеосаркома и метастатические поражения (1, 3, 5, 56-59). Лимфома — злокачественное новообразование лимфоидной системы, очень редко встречается на челюстях. Отсутствие знаний об этом поражении может привести к задержке диагностики и плохому прогнозу. В большинстве случаев диагностика злокачественной лимфомы кости челюсти задерживается, и некоторые из этих случаев были диагностированы после незаживающей экстракционной раны (56). Хондросаркома представляет собой злокачественную опухоль с образованием хряща злокачественными мезенхимальными клетками. Менее 1% всех хондросарком возникают на голове и шее. Боль при поражении менее выражена, чем при остеосаркоме, и менее 50% больных хондросаркомой челюстей жалуются на боли. это может вызвать заложенность носа в случаях поражения верхней челюсти (58).
Злокачественные новообразования в периапикальной области могут создавать вид, похожий на эндодонтическое периапикальное поражение.
 При клинических и рентгенологических исследованиях наличие кариеса, резорбции корней, неравномерной рентгенопрозрачности и локализованной подвижности зубов без заболеваний пародонта указывает на необходимость дальнейшего обследования. Более того, наблюдение за расстройством чувствительности, неэффективностью предшествующего эндодонтического лечения, необычной болью и отеком подчеркивает необходимость дополнительных рентгенологических и клинических или гистопатологических исследований (60).
При клинических и рентгенологических исследованиях наличие кариеса, резорбции корней, неравномерной рентгенопрозрачности и локализованной подвижности зубов без заболеваний пародонта указывает на необходимость дальнейшего обследования. Более того, наблюдение за расстройством чувствительности, неэффективностью предшествующего эндодонтического лечения, необычной болью и отеком подчеркивает необходимость дополнительных рентгенологических и клинических или гистопатологических исследований (60). На рентгенограмме периапикальных злокачественных образований может быть нечеткое рентгенопрозрачное пятно без кортикальной границы. Иногда оставшиеся костные островки в рентгенопрозрачной области могут создавать пятнистый вид (59). Рентгенологические признаки хондросаркомы или остеосаркомы состоят из разрежения и очаговой кальцификации. Однако на первых стадиях этих поражений наблюдаются литические участки. Метастатические поражения молочной железы и предстательной железы могут вызывать образование костей (58, 59, 61).

Кроме того, на рентгенограммах злокачественных поражений может наблюдаться неравномерное расширение ПДС и потеря твердой мозговой оболочки из-за инвазии опухоли вдоль ПДС. Эти случаи можно спутать с инфекционными периапикальными поражениями и заболеваниями пародонта. Однако эндодонтическое лечение и рекомендации по лечению заболеваний пародонта не могут остановить рост поражения; поражение продолжает расти и симптомы усугубляются (57). Кроме того, эти поражения могут проникать в нервы и окружающие структуры (60). В целом, при любых необычных симптомах, включая разрушение кости с быстрым или медленным ростом рядом с живыми зубами, следует рассмотреть вопрос о проведении биопсии (58).
3.6. Инфекционное заболевание
В некоторых исследованиях в периапикальных областях наблюдались такие инфекционные заболевания, как актиномикоз, гистоплазмоз и аспергиллез (1). Актиномикоз является одной из наиболее распространенных периапикальных инфекций, при которой во многих случаях не удается добиться улучшения при обычной терапии корневых каналов.
 Гистопатологическое исследование демонстрирует полосу волокнистой соединительной ткани с инфильтрацией хроническими воспалительными клетками и колониями микроорганизмов (14). В этих случаях в дополнение к эндодонтическому лечению требуется антибактериальная терапия, а иногда и апикальная хирургия (62).
Гистопатологическое исследование демонстрирует полосу волокнистой соединительной ткани с инфильтрацией хроническими воспалительными клетками и колониями микроорганизмов (14). В этих случаях в дополнение к эндодонтическому лечению требуется антибактериальная терапия, а иногда и апикальная хирургия (62).
3.7. Гранулематозное воспаление
Гранулематозное воспаление определяется по грануляционной ткани, обнаруживаемой в периапикальных гранулемах (63). В некоторых случаях можно наблюдать гранулематозное воспаление, такое как реакция на инородное тело, грибковые и микобактериальные инфекции, а также образование производных холестерина в результате некроза клеток. Гистопатологическое исследование показывает диффузный инфильтрат макрофагов и многоядерных гигантских клеток (14). Роль этих поражений в неэффективности эндодонтического лечения изучена недостаточно. Однако необходима биопсия и полное удаление поражения (1, 63).
3.8. Диагностика и лечение периапикальных поражений
Во время наблюдения любого периапикального поражения первым вероятным диагнозом является воспалительное эндодонтическое поражение.
 Таким образом, на первом этапе необходимо собрать медицинский и стоматологический анамнез, а также внутриротовое обследование, включая оценку состояния зубов и пародонта. История любой боли или повышенной чувствительности зубов должна быть записана. Большинство воспалительных периапикальных поражений не имеют симптомов до острой воспалительной реакции. Отек или смещение соседних зубов наблюдались только при очень больших поражениях (2). Рентгенологические оценки очень важны для дифференциации поражений друг от друга. Поражения эндодонтического происхождения не отделяются от верхушки корня при изменении вида рентгеновского излучения (14). На заключительном этапе тесты на жизнеспособность пульпы, включая тепловые и электрические тесты, могут быть полезны для диагностики витальных и нежизнеспособных зубов. Хотя результаты тестов не всегда окончательны, зубы с периапикальными воспалительными поражениями чаще всего не реагируют на тесты на виталитет. Следует отметить, что эти тесты помогают только отличить нежизнеспособную пульпу от витальной, но не могут идентифицировать различные типы патологических поражений.
Таким образом, на первом этапе необходимо собрать медицинский и стоматологический анамнез, а также внутриротовое обследование, включая оценку состояния зубов и пародонта. История любой боли или повышенной чувствительности зубов должна быть записана. Большинство воспалительных периапикальных поражений не имеют симптомов до острой воспалительной реакции. Отек или смещение соседних зубов наблюдались только при очень больших поражениях (2). Рентгенологические оценки очень важны для дифференциации поражений друг от друга. Поражения эндодонтического происхождения не отделяются от верхушки корня при изменении вида рентгеновского излучения (14). На заключительном этапе тесты на жизнеспособность пульпы, включая тепловые и электрические тесты, могут быть полезны для диагностики витальных и нежизнеспособных зубов. Хотя результаты тестов не всегда окончательны, зубы с периапикальными воспалительными поражениями чаще всего не реагируют на тесты на виталитет. Следует отметить, что эти тесты помогают только отличить нежизнеспособную пульпу от витальной, но не могут идентифицировать различные типы патологических поражений. Кроме того, тестирование жизнеспособности в некоторых случаях, например, при ортодонтическом лечении, кальцифицированном корневом канале, травмированных зубах, зубах с открытой верхушкой, больших амальгамных реставрациях и металлических коронках, не дает окончательных результатов. В этих случаях требуется дополнительная клиническая и рентгенологическая оценка и история стоматологического лечения (2, 3). Если результаты тестов на жизнеспособность положительны, подтверждается неэндодонтическое происхождение. В этих случаях необходимы дополнительная оценка и биопсия. С другой стороны, эндодонтическое происхождение не может быть определено с уверенностью по отрицательному результату теста (2). Если эндодонтическое происхождение подтверждено, показано лечение корневых каналов. Если у пациента возникает боль во время препарирования полости или обработки канала без местной анестезии, следует заподозрить первоначальный диагноз и может потребоваться дополнительное обследование (2, 3).
Кроме того, тестирование жизнеспособности в некоторых случаях, например, при ортодонтическом лечении, кальцифицированном корневом канале, травмированных зубах, зубах с открытой верхушкой, больших амальгамных реставрациях и металлических коронках, не дает окончательных результатов. В этих случаях требуется дополнительная клиническая и рентгенологическая оценка и история стоматологического лечения (2, 3). Если результаты тестов на жизнеспособность положительны, подтверждается неэндодонтическое происхождение. В этих случаях необходимы дополнительная оценка и биопсия. С другой стороны, эндодонтическое происхождение не может быть определено с уверенностью по отрицательному результату теста (2). Если эндодонтическое происхождение подтверждено, показано лечение корневых каналов. Если у пациента возникает боль во время препарирования полости или обработки канала без местной анестезии, следует заподозрить первоначальный диагноз и может потребоваться дополнительное обследование (2, 3). Если размер поражения увеличивается или не изменяется через год после лечения, вероятно, состояние никогда не улучшится, и эндодонтическое лечение оказалось неэффективным (64).
 Гальего Ромеро и др. предложил рекомендации по лечению периапикальных поражений. Эти рекомендации представлены в Таблице 2. (2) Согласно нескольким исследованиям, периапикальное поражение с неэффективностью консервативного эндодонтического лечения следует оценивать гистопатологически. Руководящие принципы Американской ассоциации эндодонтии поясняют, что гистопатологическая оценка всех незаживающих периапикальных поражений имеет важное значение (1).
Гальего Ромеро и др. предложил рекомендации по лечению периапикальных поражений. Эти рекомендации представлены в Таблице 2. (2) Согласно нескольким исследованиям, периапикальное поражение с неэффективностью консервативного эндодонтического лечения следует оценивать гистопатологически. Руководящие принципы Американской ассоциации эндодонтии поясняют, что гистопатологическая оценка всех незаживающих периапикальных поражений имеет важное значение (1). Неправильный диагноз периапикальных поражений может привести к ненужному лечению корневых каналов, дополнительным затратам и неудовлетворенности пациента (39). Согласно проведенным исследованиям, 12% периапикальных поражений имеют неэндодонтическое происхождение. В этих случаях могут быть полезны биопсия и гистопатологические исследования (65). Показания к биопсии приведены в таблице 3 (14, 64).
Таблица 2.


