Гранулематозный периодонтит: лечение
Чтобы гранулематозный периодонтит не перешел в хроническую форму, необходимо своевременное лечение. Современная стоматология позволяет выявить болезнь зуба на ранней стадии и предотвратить его дальнейшее разрушение. Клиника «ДентаЛюкс-М» располагает широкими возможностями для диагностики и последующей терапии заболеваний полости рта. Этому способствует техническое оснащение и высокая квалификация медицинского персонала.
ПЕРИОДОНТИТ
При гранулематозной форме периодонтита, в области верхнего сектора корня образуется гранулёма — капсула с грануляциями (зернистыми образованиями), что и дало наименование заболеванию. В ареале воспаления костная ткань разрушена, а ткани частично или полностью некротированы. На фото с рентгенографии хорошо виден очаг с явными очертаниями круглой или овальной формы.
Если не лечить, воспаленный мешочек постепенно переходит в кистозную форму, когда удаление разросшегося новообразования требует исключительно хирургического вмешательства.
КЛИНИЧЕСКАЯ КАРТИНА
Коварность болезни заключается в бессимптомном протекании на раннем этапе. Однако больной может иметь жалобы на болевые ощущения в момент надкусывания. Постепенно симптомы гранулематозного периодонтита прогрессируют и выявляются в виде разрушенного зуба, с изменившимся цветом, рыхлым темным дентином в кариозной полости, отечностью, а также наличием сообщения кариозной области с полостью зуба.
Опасностью заболевания является высокий риск обострения, выраженного в интенсивной отечности, острых болях при прикосновении к зубу, образовании или активизации процессов в свище, увеличении лимфоузлов и болевых ощущениях в них. Причиной возникновения обострения может общее ослабление иммунитета, игнорирование своевременного лечения, другие заболевания и дисфункции в организме.
Проведение рентгенологических исследований и методы дифференциальной диагностики в клинике «ДентаЛюкс-М» позволяют определить точный диагноз и степень запущенности заболевания.
ТЕРАПИЯ ИЛИ ХИРУРГИЯ?
В зависимости от состояния зуба, околозубной костной ткани, размера и структуры гранулёмы, а также от состояния проходимости каналов специалисты клиники «ДентаЛюкс-М» выбирают соответствующий способ лечения гранулематозного периодонтита.
Классифицируют два способа лечения:
- консервативно-терапевтическое,
- хирургическое.
При небольшой гранулёме, хорошей проходимости каналов, отсутствии в полости включений из эпителиальной ткани и быстрой восстанавливаемости костной ткани, что напрямую зависит от возраста пациента, благоприятный прогноз при консервативной терапии очевиден.
В первую очередь расширяют каналы и проводят антисептическую обработку с ликвидацией очага инфекции в области периодонта и обезвреживанием патогенной микрофлоры. Далее накладывают перманентную пломбу из качественных пломбировочных материалов и реставрируют зуб, придавая ему анатомическую форму.
Хирургическая операция показана при внушительном размере гранулёмы. Но если купировать необходимо более трети корня зуба, специалисты рекомендуют удалить зуб полностью.
«Гранулематозный периодонтит» и «киста десны»
23/03/2017Наверняка каждый из нас, хотя бы один раз в жизни слышал о необходимости ежегодного посещения стоматологического кабинета для проведения профилактических работ, например, профессиональной чистки зубов от камня и выявления начальных очагов кариеса. Однако, многие в силу тех или иных причин: постоянной занятости, нехватки времени или банальной лени не придерживаются этого простого правила, соблюдение которого позволило бы уберечь свои зубы от множества проблем и надолго сохранить улыбку белоснежной, а дыхание свежим.
Обращение в стоматологию происходит уже, как правило, при выраженном наблюдении воспалительных процессов развития стоматологического заболевания и появлении болевых ощущений. Одним из распространенных и наиболее часто встречающихся в стоматологии заболеваний является периодонтит – характеризующийся воспалением периодонта (комплекса тканей окружающих верхушку корня зуба), приводящий со временем к рассасыванию костной ткани у верхушки корня.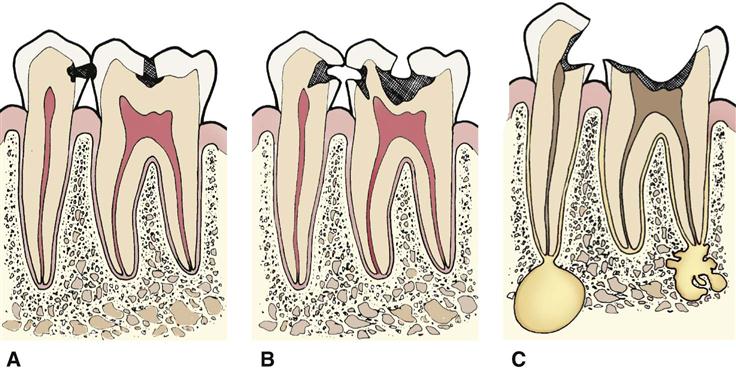
В зависимости от степени развития воспалительного процесса, в стоматологии условно выделяют три типа образований гранулематозного периодонтита: до 5 мм – гранулема, от 5 до 10 мм – кистогранулема, более 10 мм – радикулярная киста. Так как их рост, за счет увеличения количества гноя, происходит в костной ткани, со временем происходит значительная атрофия (убывание) кости, со всеми вытекающим последствиями, которые приводят к потери одного или нескольких соседних зубов, поэтому такое заболевание требует обязательного лечения в стоматологическом кабинете.
Коварство такого заболевания заключается в том, что оно в преобладающем количестве случаев развивается без каких-либо симптомов или с незначительными болевыми ощущениями при надкусывании. Из-за гибели (некроза) пульпы прекращается питание зуба, активизируется процесс разрушения дентина и эмали изнутри зуба, в результате чего он меняет свой цвет (становится темнее, см. рис ниже), что обнаруживается врачом при посещении, зачастую совсем по другой причине, стоматологического кабинета.
Киста на десне появляется в результате образования свищевого хода, когда в процессе обострения заболевания гной из гранулемы, за счет увеличения давления, находит выход наружу, проникая через костную ткань и мягкие ткани десны, и образует под внешней слизистой оболочкой гнойную шишку (см. рис. ниже). В дальнейшем может произойти ее самостоятельное вскрытие (прорыв слизистой), с образованием свища и выходом гноя в полость рта. Это в некоторой степени принесет облегчение и снижение симптомов острого воспаления, однако следует помнить, что воспалительный процесс и гранулема возле корня зуба никуда не делись, поэтому необходимо обязательно обратится к стоматологу, чтобы избежать возникновения дальнейших проблем.
Основным методом выявления и четкого диагностирования гранулематозного периодонтита является проведение рентгенологического обследования. На снимке в верхней части зубного корня обнаруживается темная, обычно округлой формы область, говорящая о том, что в этом месте произошло рассасывание костной ткани и имеется патологическое образование.
Сегодня, наличие кист и гранулем на корнях зубов больше не является обязательным показанием к удалению зуба. Благодаря развитию эндодонтических технологий, использованию в стоматологических кабинетах передового оборудования, возможности лечения корневых каналов с применением дентальных микроскопов (детальнее см. в этом материале) и лазерной техники (подробнее в этой статье) удается осуществлять успешное лечение кист и гранулем, и сохранить естественные зубы в большинстве случаев. Наши специалисты стоматологической поликлиники DentalKraft в Мытищах сделают все возможное, чтобы сохранить зуб, даже в случаях обнаружения кисты больших размеров.
Лечение гранулематозного периодонтита в зависимости от результатов обследования, строения и месторасположения патологического образования и состояния пациента, может быть консервативным, хирургическим или комплексным, и назначается для каждого случая индивидуально стоматологом.
В первом методе:
- при отсутствии пломбирования корневых каналов, производится тщательное удаление старых пломб, пораженной кариесом ткани зуба, под дентальным микроскопом осуществляется чистка и механическая обработка корневых каналов.
Затем проводится их антибактериальная санация путем введения антисептических средств. В корневые каналы вводится лечебный препарат с высоким значением щелочности среды (pH>12,5) на основе гидроксида кальция, например, такой как «Каласепт», «Ультракаль» или др., который действует пагубно на патогенные микроорганизмы, приводя к стерилизации корневых каналов, способствует рассасыванию кисты, восстановлению и укреплению костной ткани. На время действия лекарственного препарата (обычно 1-2 недели) каналы закрываются временной пломбой, после чего проводится постоянное пломбирование корневых каналов, а кариозная полость зуба закрывается постоянной пломбой. Через 12-18 месяцев проводится рентген для контроля восстановления после проведенного лечения.
- при запломбированных корневых каналах, вначале производится их распломбировка, после чего проводится лечение, как и в предыдущем пункте. В случае если для протезирования использовался винир или коронка, перед началом лечения зуба в некоторых случаях может потребоваться их снятие, что предполагает дополнительные затраты на их повторное изготовление и установку.
Хирургическое лечение применяется при большой гранулеме, частично недопломбированном участке корня зуба, когда консервативный способ лечения неэффективен, и в случае если пациент желает избежать затрат и времени, связанных с заменой коронки или винира, и с распломбированием корневых каналов. В этом варианте лечения гранулематозного периодонтита выполняется операция резекции (обрезания) верхушки корня с прикрепленной к нему гранулемой (кистой).
В процессе хирургической операции, которая проводится под местным наркозом, осуществляется надрез участка десны, удаление гранулемы, пораженной костной ткани и части корня зуба. После этого корневой канал окончательно пломбируется, в образовавшуюся костную полость помещается биосовместимый материал на основе коллагена или костной стружки, способствующий скорейшей регенерации костной ткани. В случае если патологические изменения затронули более трети корня зуба, рекомендуется его полное удаление. Следует отметить, что резекция верхушки корня зуба относится к зубосохраняющим методам лечения, что позволяет в будущем осуществлять любые реставрационные работы по восстановлению целостности зуба.
После этого корневой канал окончательно пломбируется, в образовавшуюся костную полость помещается биосовместимый материал на основе коллагена или костной стружки, способствующий скорейшей регенерации костной ткани. В случае если патологические изменения затронули более трети корня зуба, рекомендуется его полное удаление. Следует отметить, что резекция верхушки корня зуба относится к зубосохраняющим методам лечения, что позволяет в будущем осуществлять любые реставрационные работы по восстановлению целостности зуба.
Современная эндодонтия относится к одной из самых сложных и требовательных по знаниям и мастерству дисциплинам стоматологии. А качественное лечение корневых каналов, даже с применением дентальных микроскопов и лазерной техники, является весьма сложной и ответственной задачей, ведь от этого зависит насколько долго будут служить отреставрированные зубы и сохраниться белоснежной улыбка.
Для своевременного обнаружения гранулематозного периодонтита специалисты стоматологической поликлиники DentalKraft в Мытищах рекомендуют два раза в год проходить профилактическое обследование органов ротовой полости, чтобы не доводить до случаев, когда для решения возникшей проблемы потребуется применение кардинальных мер.
Лечение периодонтита. Применение микроскопа. Клинические фото
Терапевтические методы лечения периодонтита
Залогом успешного терапевтического лечения, является полная проходимость корневого канала. В этом случае корневой канал может быть надежно запломбирован, что исключит его как источник раздражителей, поддерживающих воспалительный процесс. Однокорневые зубы с хорошо доступными для обработки каналами лечат терапевтически при помощи медикаментов с последующим пломбированием каналов.
Лечение острого процесса
Для острого периодонтита характерны такие симптомы:
- Постоянная сильная ноющая боль в зубе;
- Усиление боли в зубе при накусывании, прикосновении к зубу;
- Ощущение выросшего зуба: пациенту кажется, что зуб выдвинулся из зубной дуги;
- Зуб становится слегка подвижным;
- Развивается отек десны;
- Появляется головная боль, чувство недомогания;
- Температура тела может повыситься до 38°C.

В корневых каналах происходит гибель и разложение пульпы, продукты ее распада вместе с патогенными микроорганизмами проникают через апикальное отверстие в периодонт, вызывая его воспаление и деструкцию. Периодонтит может развиться возле депульпированного зуба из-за неправильного пломбирования корневых каналов. В любом случае целью лечения периодонтита становятся такие задачи:
- Очищение корневых каналов от продуктов распада пульпы.
- Уничтожение патогенной микрофлоры.
- Устранение воспалительного процесса в периодонте.
- Стимуляция процессов регенерации периодонта.
- Сохранение зуба.
Лечение острого периодонтита проводится в несколько посещений, при первом визите к стоматологу выполняются такие действия:
- На первичной консультации: осмотр, необходимые снимки и исследования, составление и согласование плана лечения;
- Анестезия;
- Препарирование и обработка кариозной полости, создание доступа к корневым каналам.
- Удаление пораженной пульпы и продуктов ее распада. Если депульпирование уже было выполнено ранее, каналы распломбируют, чтобы обеспечить доступ к верхушке корня.
- Инструментальная обработка каналов. При помощи инструментов проводят тщательное удаление остатков пульпы, расширяют корневой канал и придают ему форму, удобную для пломбирования.
- Медикаментозная обработка каналов. На каналы воздействуют лекарственными средствами с антибактериальным действием. Корневой канал несколько раз промывают антисептическим раствором, затем в него закладывают ватную турунду с противовоспалительным препаратом, антисептиком или жидким раствором лизоцима, полость зуба изолируют герметической повязкой.
- Установка временной пломбы.
При остром периодонтите обычно не наблюдается значительного скопления экссудата на верхушке корня, поэтому принятых мер вполне достаточно для устранения воспалительного процесса. Если острый периодонтит сопровождается гнойным воспалением, то каналы могут быть оставлены незапломбированными на несколько дней для оттока гноя и проведения антисептических полосканий.
При удовлетворительном состоянии корневых каналов, отсутствии гнойного экссудата и болей каналы пломбируются, ставится временная пломба, затем через несколько дней – постоянная.
Повторный прием назначается через 2-4 дня, пациенту рекомендуется прием обезболивающих препаратов, иногда – антибиотиков. На повторном приеме:
- Удаление временной пломбы повязки и ватной турунды из канала
- При наличии следов гнойных выделений или загрязнения турунды проводится повторная обработка канала растворами ферментов, антисептиков по описанной методике;
- При отсутствии следов выделений на турунде и благоприятном клиническом течении каналы заново подвергаются медикаментозной и инструментальной обработке, промываются антисептиком и высушиваются струей воздуха;
- Иногда, для ускорения восстановительных процессов в периодонте перед пломбированием корневого канала, за верхушку корня выводят биологически активные препараты;
- После осуществляют пломбирование корневых каналов. Пломбировочный материал предотвращает поступление бактерий и их токсинов в периодонт, иногда этого бывает достаточно для ликвидации очага хронического воспаления и восстановления костной ткани;
- При плохо проходимом канале, пломбирование переносят на следующее посещение. В этом случае в канале повторно оставляют турунду с лекарственным веществом, а полость зуба закрывают повязкой.
Применение микроскопа при лечении и обработке каналов позволяет многократно повысить качество этих операций, а значит увеличить длительность прогноза на полученный результат лечения.
В настоящее время, лучшим материалом для пломбирования каналов при лечении периодонтита является гуттаперча. По сравнению с другими материалами гуттаперча имеет следующие преимущества:
- Максимально плотное заполнение канала.

- Надежная герметизация апикального отверстия.
- Способность проникать в дельтовидные разветвления корневых каналов.
- Устойчивость к действию тканевой жидкости.
- Биологическая инертность, отсутствие токсического воздействия на ткани.
- При правильном пломбировании канала гуттаперчей не происходит ее выведения за верхушку зуба, а значит, не травмируется периодонт.
Улучшить качество пломбирования каналов можно, если использовать аппарат инъекционного введения жидкой гуттаперчи (технология 3D обтурации корневых каналов), например, в стоматологии Дентал Мир мы используем аппарат Dentsply Calamus.
Лечение хронического периодонтита
Хронический периодонтит может развиваться в нескольких формах, диагностика некоторых из них затруднена из-за минимального количества жалоб у пациента. Нередко при постановке диагноза острого периодонтита более углубленное обследование показывает обострение хронического процесса. Хроническое воспаление периодонта подтверждается рентгенологическим обследованием: на рентген-снимке виден очаг разрежения костной ткани вокруг верхушки корня зуба.
Клинические проявления хронического периодонтита зависят от формы заболевания. Симптоматика заболевания применим классификацию по Лукомскому:
- Гранулирующий периодонтит вызывает периодические слабые болевые ощущения. В момент обострения этой формы периодонтита часто появляется десневой свищ, через который выходит гнойное содержимое, скопившееся вокруг верхушки корня;
- Гранулематозный периодонтит характеризуется практически бессимптомным течением, пациенты жалуются на неприятные ощущения при накусывании на зуб. На рентгенологическом снимке обнаруживается гранулема вокруг верхушки корня зуба, которая при отсутствии лечения превращается в кисту;
- Фиброзная форма хронического периодонтита сложна для диагностики, так как пациенты не предъявляют никаких жалоб.
 Рентген выявляет деформацию периодонтальной щели.
Рентген выявляет деформацию периодонтальной щели.
Лечение хронического периодонтита сходно с лечением острого периодонтита. После диагностирования и согласования плана лечения осуществляют механическую и антисептическую обработку каналов. Предварительно производят препарирование кариозной полости, удаление пульпы. С внутренних стенок канала удаляют неровности, канал спрямляют, ему придают коническую форму. После окончания мех. обработки каналы многократно промывают антисептиками (преимущественно хлорсодержащими), а затем в каналах оставляют турунды с антисептиками под герметическую повязку. Пациент назначается на следующее посещение.
Отличия лечения хронического периодонтита от острого заключаются в следующем:
- Манипуляции, связанные с медикаментозной обработкой каналов, проводят чаще: до тех пор, пока не исчезнут признаки воспаления. Особенно это касается лечения гранулематозного периодонтита: обработка производится до полного рассасывания гранулемы.
- При заполнении корневого канала лекарственным веществом его вводят в заверхушечное пространство, что способствует снижению воспалительного процесса, рассасыванию и замещению грануляций. В настоящее время исследования показывают, что выводить лекарственные материалы за апекс не нужно.
- После устранения симптомов при обострении хронического периодонтита корневые каналы заполняют пломбировочным материалом на основе гидроксида кальция – это временный материал, при использовании которого достигается несколько целей: гидроксид кальция обладает антибактериальным и противовоспалительным действиями, останавливает дальнейшую резорбцию тканей, стимулирует процессы регенерации. Временное пломбирование гидроксидом кальция выполняют на 3-8 недель, затем материал обновляют; лечение с его помощью может длиться до года.
- Если пациент не предъявляет жалоб, а перкуссия зуба и пальпация десны безболезненны, каналы повторно обрабатывают антисептиками и пломбируют.
 После этого на зуб накладывают постоянную пломбу.
После этого на зуб накладывают постоянную пломбу. - При лечении хронического периодонтита активно применяют физиотерапевтические методы: УВЧ, микроволновую терапию, магнитотерапию, дарсонвализацию, электрофорез.
Лечение периодонтита в одно посещение
За последние десятилетия были усовершенствованы методики лечения хронического периодонтита, это позволило сократить количество посещений до одного.
Показанием к лечению периодонтита в одно посещение является наличие свищевого хода в однокорневом зубе. Через свищ происходит отток гнойных выделений, поэтому пломбирование канала и выведение пломбировочного материала за апикальное отверстие корня зуба не сопровождается обострением воспалительного процесса.
При неэффективности консервативного лечения хронического периодонтита прибегают к хирургическим методам, в частности к таковым относятсяцистэктомия и резекция верхушки корня.
Хирургические методы
Арсенал стоматолога-хирурга при лечении периодонтита включает в себя следующие манипуляции:
- Вскрытие десны – применяется для облегчения оттока гноя, скопившегося на верхушке корня и ставшего причиной образования абсцесса на десне.
- Гемисекция – операция по удалению корня многокорневого зуба, у верхушки которого обнаружен очаг воспаления, при этом одновременно удаляется прилегающая к корню коронковая часть зуба. Каналы остальных корней перед операцией должны быть тщательно пролечены. Лунку, оставшуюся после гемисекции, заполняют костнопластическим материалом, слизистую ушивают. Позже зуб закрывают коронкой.
- Ампутация корня – операция по удалению корня многокорневого зуба, но с сохранением коронковой части.
- Резекция верхушки корня – производится удаление верхушки корня через отверстие, сформированное на наружной поверхности челюсти в области проекции верхушки корня больного зуба. Операция нередко проводится в сочетании с цистэктомией – удалением гранулемы или кисты.
 Полость, образовавшаяся после их удаления, заполняется остеопластическим материалом. Также выполнение резекции показано, если нет возможности распломбировать канал (при условии, что он на всем протяжении, кроме верхушечной части, тщательно запломбирован).
Полость, образовавшаяся после их удаления, заполняется остеопластическим материалом. Также выполнение резекции показано, если нет возможности распломбировать канал (при условии, что он на всем протяжении, кроме верхушечной части, тщательно запломбирован). - Реплантация зуба – сложная операция, которая заключается в удалении зуба и последующем его возвращении в лунку после проведенного кюретажа альвеолы, пломбирования каналов и резекции верхушек (иногда резекцию не проводят). Метод применяется на многокорневых зубах, приживление реплантированного зуба может длиться до 10 недель, все это время должен обеспечиваться покой зубу при помощи шин или кап. Даже при успешном приживлении реплантированный зуб в среднем через пять лет подлежит удалению из-за резорбции корней и потери устойчивости.
- Экстракция зуба – при невозможности применения других методов лечения периодонтита прибегают к удалению зуба. В последующем рекомендуется провести имплантацию – вживление искусственного корня (имплантата) с дальнейшей установкой коронки. Благодаря имплантации сохраняется полноценная жевательная функция, а внешний вид искусственного зуба не отличается от естественного.
Современные методики лечения периодонтита позволяют в большинстве случаев сохранять зуб, но при позднем обращении пациента за стоматологической помощью возможна его потеря. Чтобы избежать неприятных последствий, нужно следить за здоровьем зубов, вовремя проводить профилактическое обследование полости рта и лечение выявленных заболеваний.
Лечение периодонтита — «Стоматология на Марата 31»
Периодонтит – воспалительный процесс тканей, окружающих зубы. Вызвать заболевание могут различные причины, от травмирования до некачественного лечения зубных каналов. Но самой распространенной причиной является невылеченный кариес или пульпит. Лечится периодонтит постепенно и в несколько этапов, но если лечением пренебречь, нужно помнить о серьезных последствиях для всего организма.
Показания к проведению лечения
Периодонтит лечится консервативным или же хирургическим способом. Для каждой методики есть свои показания и противопоказания.
Консервативный способ показан при острой или хронической форме периодонтита, также при образовании кист и гранулем.
Когда консервативного метода недостаточно, специалист прибегает к хирургическому способу.
Показания:
- непроходимость каналов в корне зуба;
- установленная вкладка или штифт, которые невозможно изъять, не повредив корень зуба;
- наличие кист возле корней зуба, которые прорастают в гайморову пазуху;
- большой участок поражения;
- перфорация.
Способы лечения
Консервативный способ лечения или терапевтический заключается в следующем:
- механическая обработка зубных каналов;
- закладывание лекарства;
- при необходимости делается разрез, для того чтобы вышли продукты воспаления;
- постановка пломбы.
Количество посещений напрямую зависит от стадии болезни и от выбранного способа лечения. Чаще всего терапевтический способ состоит из двух – трех визитов, поскольку до полного снятия воспалительного процесса постоянная пломба не ставится.
Помимо этого может быть назначено дополнительное физиотерапевтическое лечение (электрофорез, лазер и т.п.) и прием антибиотиков.
Хирургическое или оперативное лечение может подразделяться на несколько видов, в зависимости от стадии развития патологии:
- резекция небольшой части корня зуба, его верхушки, и дальнейшее пломбирование апикальной части канала;
- удаление корня зуба;
- удаление самого зуба.
Особенности лечения патологии с образованием свища
Одним из самых распространенных осложнений периодонтита является образование одонтогенного свища. Это отверстие, которое появляется по причине роста грануляции и разрушения мягких тканей вокруг зуба. В запущенных случаях свищевой ход может образоваться не только в десне, но и в щеке.
В запущенных случаях свищевой ход может образоваться не только в десне, но и в щеке.
С одной стороны, свищ облегчает течение заболевания, так как через него выходят продукты воспаления. С другой стороны, отсутствие лечения может повлечь за собой потерю зуба.
Избавиться от свища возможно только путем устранения причины его образования. Лечение состоит из тех же этапов: обработка каналов, антисептическая обработка, пломбировка. Из-за оттока гноя через свищ, лечение, как правило, проходит успешно.
Хронический периодонтит
Подразделяется на три вида:
- Фиброзный периодонтит. Как правило, проходит бессимптомно и определяется только по снимку.
- Гранулирующий периодонтит. Характеризуется образованием свищевого хода, проявляется ноющей болью.
- Гранулематозный периодонтит. Характеризуется образованием гранулемы у верхушки корня. Отсутствие лечения приводит к разрастанию гранулемы, что, в свою очередь, может спровоцировать перелом челюсти.
Любой вид патологии лучше лечить своевременно! Это займет меньше времени, финансовых затрат и сил пациента.
цена и стоимость в Москве
Лечение периодонтита
Лечение периодонтита проводится за несколько приемов – количество приемов зависит от формы (острый или хронический) и степени запущенности процесса.
Существует три вида хронического периодонтита:
- Фиброзный
- Гранулирующий
- Гранулематозный
Консервативное лечение
При диагностированном фиброзном периодонтите воспалительный процесс небольшой и повреждения незначительные, поэтому лечение потребует 2-3 сеансов. За это время стоматолог вычищает пораженные ткани, очищает каналы, проводит оздоровительные манипуляции. После каждого сеанса устанавливается временная пломба и только в самом конце лечения, когда определяется положительная динамика, ставится постоянная пломба.
Если выявляется наличие кист или гранулем, характеризующих другие виды периодонтита, требуется более радикальное лечение – с удалением зуба или проведением сложных хирургических манипуляций.
При острой форме периодонтита также требуется несколько лечебных сеансов с проведением обязательной обработки каналов, удалением зараженных тканей, лечением противовоспалительными и антибактериальными препаратами – до полного стихания воспалительного процесса. Только после завершения всех необходимых манипуляций ставится постоянная пломба.
Этапы лечения периодонтита
- Обязательно делается рентгеновский снимок.
- Обезболивание
- Высверливание доступа к корневым каналам за счет очищения пораженных кариесом эмали и дентина
- Удаление зараженной пульпы (если периодонтит развился на фоне пульпита) или распломбировка зуба
- Расширение корневых каналов и их медикаментозная обработка
- Введение в корневой канал антисептического средства
- Установка временной пломбы
До следующего посещения врача пациент обязательно должен принимать лекарства (антибиотики, антигистаминные препараты, противовоспалительные средства).
- Удаление временной пломбы и проведение промывки каналов
- Временное пломбирование каналов лечебной пломбой на 2-3 месяца
В последнее посещение снова делается рентгеновский снимок для определения динамики выздоровления, при наличии таковой проводится постоянное пломбирование корневых каналов.
Хирургическое лечение
Хирургическое лечение периодонтита применяется только в случае отсутствия эффекта от консервативного лечения (как правило, при прогрессирующей форме заболевания).
Виды операций:
- Резекция верхушки корня зуба
- Цистотомия
- Цистоэктомия
- Реполантация зубов
- Удаление зубов (применяется в редких случаях)
Как видно из оперативных техник, все хирургические вмешательства направлены на частичное или полное удаление разрушенного корня зуба – щадящий метод, позволяющий частично сохранить зуб для установки на него коронки.
Лечение периодонтита в Москве
Между корнем зуба и альвеолой челюсти имеется тонкая прослойка ткани – периодонт, состоящий главным образом из коллагеновых волокон периодонтальной связки. Эта прослойка обеспечивает прочное подвижное соединение зуба с челюстью: ткани периодонта на 70% состоят из воды, обеспечивая гидроамортизацию. Термин периодонтит обозначает воспалительный процесс, поражающий ткани периодонта. Развиться он может по тем же причинам, что и пульпит: как осложнение запущенного кариеса; как результат воспалительных заболеваний костной ткани или гайморита; в результате травмы челюсти, зуба или десны; после некорректно проведенного стоматологического вмешательства.
Периодонтит может иметь острое или хроническое течение.
Острый периодонтит характеризуется ноющими болями, которые усиливаются при постукивании или накусывании на зуб. Если серозное воспаление переходит в гнойное, боль становится почти постоянной, рвущей, пульсирующей. Может появиться и увеличиваться подвижность пораженного зуба. В его проекции может образоваться отек мягких тканей лица, а также – десны (так называемый флюс). Заболевание может сопровождаться нарушениями сна, снижением аппетита, повышением температуры, слабостью.
Хронический периодонтит может долгое время протекать без болезненных проявлений. Умеренная боль появляется только при обострении процесса. Для этой формы воспаления характерно позднее обращение за стоматологической помощью. Часто к этому моменту образуется периапикальная гранулема или киста, а на десне в проекции больного зуба образуется свищ с гнойным отделяемым.
Для постановки диагноза проводится опрос пациента, визуальный и инструментальный осмотр и рентгенологическое исследование.
Лечение периодонтита – сложная эндодонтическая процедура. Доверить ее можно только врачу с отличной теоретической и методологической подготовкой, большим опытом работы, имеющему в своем распоряжении полный арсенал эндодонтических материалов, инструментов и техники. Специалисты Института пластической хирургии и косметологии готовы предложить вам выполнение процедуры на высоком профессиональном уровне.
Специалисты Института пластической хирургии и косметологии готовы предложить вам выполнение процедуры на высоком профессиональном уровне.
При лечении этой сложной стоматологической патологии врач каждый раз принимает уникальное решение, подходящее только конкретному пациенту. Лечение различается в зависимости от остроты проявлений и формы воспалительного процесса. При остром периодонтите схематичная последовательность лечения примерно такова.
В первое посещение основной задачей является установление точного диагноза, снятие у больного симптомов общей интоксикации организма, обеспечение оттока гноя из периодонта. Во время приема проводится: рентгенологическое исследование, анестезия, удаление всех тканей, пораженных кариесом, удаление некротизированной пульпы – при возникновении периодонтита на фоне не леченого пульпита; рассверливание существующей пломбы и распломбировка корневых каналов – в случае возникновения периодонтита в ранее пролеченном и запломбированном зубе, измерение длины корневых каналов, промывание корневых каналов растворами антисептиков, расширение имеющегося на верхушке корня зуба анатомического отверстия для облечения выхода гноя из периодонта.
Временная пломба не накладывается. Зуб остается открытым для обеспечения оттока гноя. Пациент предупреждается о необходимости при приеме пищи закрывать кариозную полость ватным тампоном. При наличии флюса на десне может быть проведен разрез.
Назначается общее лечение для снятия симптомов интоксикации, вызванной гнойной инфекцией. Обычно назначения включают в себя антибиотик широкого спектра действия в сочетании с метронидазолом, нестероидное противовоспалительное средство, антигистаминные препараты.
Через два-три дня назначается второе посещение.
Корневые каналы многократно обрабатываются антисептиками. В каждый канал помещается антисептическое средство длительного действия. На зуб ставится временная пломба.
Во время третьего посещения: каналы зуба промываются, каналы пломбируются на постоянной основе гуттаперчей, проводится контрольный рентгеновский снимок.
Четвертое посещение включает в себя: обработку полости на коронке зуба, постановку постоянной пломбы.
Тактика лечения хронического периодонтита определяется его формой.
Для хронического фиброзного периодонтита характерно отсутствие значимых изменений у верхушки корня зуба. Поэтому лечится он, чаще всего, за два посещения.
Хронический гранулезный и гранулематозный периодонтит лечится несколько месяцев. За это время придется посетить стоматолога не менее 4 раз, так как условно лечение можно также разбить на 4 этапа.
При гранулематозном периодонтите для лечения кист может потребоваться не только консервативное, но и хирургическое лечение, или их комбинация.
Лечение дома приемом антибиотиков внутрь эффекта не дает. При периодонтите необходимо местное воздействие на раскрытые каналы зуба. Поэтому следует как можно раньше обратиться за помощью в стоматологическую клинику.
Гранулематозный периодонтит
Если при длительном воспалении у верхушки корня возникло новообразование, речь может идти о гранулематозном периодонтите. При данной разновидности заболевания организм выстраивает барьер для изоляции очага инфекции. Этим барьером является гранулема — небольшая капсула, заполненная продуктами жизнедеятельности и распада бактерий.
Стенки капсулы защищают близлежащие ткани от распространения микробов и токсинов. Поэтому хронический гранулематозный периодонтит протекает спокойнее, чем более разрушительный гранулирующий.
Гранулематозный периодонтит: фото до и после
Симптомы хронического гранулематозного периодонтита
Скорость роста новообразования зависит от активности основного очага воспаления и способности организма сопротивляться. При этом она может меняться от полной остановки до резкого увеличения темпов роста гранулемы.
При этом она может меняться от полной остановки до резкого увеличения темпов роста гранулемы.
Само формирование гранулемы может не вызывать у человека никаких жалоб и внешне не проявляться. Если образование переходит в стадию кисты и смещается в сторону от корня, на поверхности челюсти прощупывается небольшое выбухание. Другие симптомы гранулематозного периодонтита появляются при обострении заболевания:
- чувство распирания внутри десны;
- боли при жевании или употреблении холодной пищи;
- потемнение зубной эмали;
- образование свищевого хода;
- увеличение лимфоузлов на стороне больного зуба;
- плохое самочувствие из-за интоксикации организма.
Лечение гранулематозного периодонтита
Тактика лечения гранулематозного периодонтита выбирается в зависимости от размера и строения гранулемы, проходимости каналов корня, возраста пациента (важно, насколько сильна сопротивляемость организма) и прочих факторов.
При небольших размерах гранулемы и хорошей проходимости корневых каналов положительный результат может дать консервативное лечение, которое заключается в следующем:
- На первом этапе корневые каналы вскрываются, очищаются от инфицированной пульпы и расширяются. После чего в них вводится противомикробный препарат.
- На втором этапе лечения гранулематозного периодонтита производится экссудация с использованием антибиотиков и антисептиков.
- На третьем этапе корневые каналы заполняются специальным материалом, а зуб восстанавливается при помощи пломбы.
Если хронический гранулематозный периодонтит перешел в стадию, когда гранулема уже слишком большая или превратилась в кисту, показано хирургическое лечение, а именно, резекция верхушки корня. Эта операция выполняется в несколько этапов:
- под анестезией в десне делается разрез и отслаивается лоскут;
- в кости выпиливается «окно», через это отверстие часть корня отсекается и удаляется вместе с кистой;
- в образовавшуюся полость вводится синтетический костный материал;
- слизистая оболочка десны ушивается в месте разреза.

При отсутствии своевременного лечения гранулематозного периодонтита киста может охватить не только корень причинного зуба, но и одного-двух соседних зубов. В результате их приходится удалять.
Профилактика
Чтобы не допустить развитие гранулематозного периодонтита необходимо своевременно выявлять и лечить стоматологические заболевания. Для этого надо посещать врача не реже, чем два раза в год, а не только в моменты, когда проблема становится очевидной. Нельзя забывать и о регулярной гигиене полости рта, а также периодической профессиональной чистке зубов, поскольку зубной налет — питательная среда для болезнетворных бактерий, вызывающих различные болезни, в том числе гранулематозный периодонтит.
Хроническая гранулематозная болезнь — Диагностика и лечение
Диагноз
Чтобы поставить диагноз CGD , ваш врач изучит вашу семейную и медицинскую историю и проведет медицинский осмотр. Ваш врач может назначить несколько тестов для диагностики CGD , в том числе:
- Функциональные тесты нейтрофилов. Ваш врач может провести тест на дигидрородамин 123 (DHR) или другие тесты, чтобы узнать, насколько хорошо функционирует определенный тип лейкоцитов (нейтрофилов) в вашей крови.Врачи обычно используют этот тест для диагностики CGD .
- Генетическое тестирование. Ваш врач может запросить генетический тест, чтобы подтвердить наличие определенной генетической мутации, которая приводит к хронической гранулематозной болезни.
- Пренатальное тестирование. Врачи могут провести пренатальное тестирование для диагностики CGD , если одному из ваших детей уже был поставлен диагноз CGD .

Лечение
Лечение CGD направлено на то, чтобы помочь вам избежать инфекций и управлять своим состоянием.Процедуры могут включать:
- Инфекционный менеджмент. Ваш врач будет работать над предотвращением бактериальных и грибковых инфекций до того, как они возникнут. Лечение может включать непрерывную терапию антибиотиками, такими как комбинация триметоприма и сульфаметоксазола (Bactrim, Sulfatrim Pediatric) для защиты от бактериальных инфекций и итраконазол (Sporanox, Tolsura) для предотвращения грибковой инфекции. В случае инфицирования могут потребоваться дополнительные антибиотики или противогрибковые препараты.
- Интерферон-гамма. Вам могут периодически делать инъекции гамма-интерферона, которые могут помочь укрепить клетки вашей иммунной системы в борьбе с инфекциями.
- Трансплантация стволовых клеток. В некоторых случаях трансплантация стволовых клеток может излечить CGD . Решение о лечении с помощью трансплантации стволовых клеток зависит от ряда факторов, включая прогноз, доступность донора и личные предпочтения.
Возможные варианты лечения в будущем
В настоящее время изучается генная терапия для лечения CGD , но необходимы дальнейшие исследования.
Исследователи также исследуют восстановление дефектных генов для лечения CGD .
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Лечение хронической гранулематозной болезни в клинике Мэйо
Февраль18, 2020
Показать ссылки- Zerbe CS, et al.
 Хроническая гранулематозная болезнь: патогенез, клинические проявления и диагностика. https://www.uptodate.com/contents/search. По состоянию на 13 января 2020 г.
Хроническая гранулематозная болезнь: патогенез, клинические проявления и диагностика. https://www.uptodate.com/contents/search. По состоянию на 13 января 2020 г. - Хроническая гранулематозная болезнь. Домашний справочник по генетике. https://ghr.nlm.nih.gov/condition/chronic-granulomatous-disease?_ga=1.168947753.2672.1468720729. Доступ 13 января 2020 г.
- Хроническая гранулематозная болезнь. Национальная организация редких заболеваний.https://rarediseases.org/rare-diseases/chronic-granulomatous-disease/. Доступ 13 января 2020 г.
- Rosenzweig SD, et al. Хроническая гранулематозная болезнь: лечение и прогноз. http://www.uptodate.com/home. Доступ 13 января 2020 г.
- Хроническая гранулематозная болезнь (ХГБ). Руководство Merck Professional Version. http://www.merckmanuals.com/professional/immunology-allergic-disorders/immunodeficiency-disorders/chronic-granulomatous-disease-cgd. Доступ 13 января 2020 г.
- Браун А.Allscripts EPSi. Клиника Майо. 14 ноября 2019 г.
- Keller MD, et al. Будущее помощи пациентам с хронической гранулематозной болезнью: генная терапия и таргетная молекулярная медицина. Журнал Общества детских инфекционных болезней. 2018; DOI: 10.1093 / jpids / piy011.
- Фонд Джеффри Моделла. http://www.info4pi.org/information-booth/find-an-expert. Доступ 13 января 2020 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicХроническая гранулематозная болезнь
(PDF) Гранулематозные заболевания: оральные проявления и рекомендации
и болезнь Абт-Леттерера-Сиве (Annibali et al. , 2009). Поражение костей челюсти и мягких тканей полости рта является обычным явлением и может быть
, 2009). Поражение костей челюсти и мягких тканей полости рта является обычным явлением и может быть
самым ранним признаком заболевания (Erdem et al., 2013; Madrigal-
Martinez-Pereda et al., 2009), поскольку оно может вызывать костная резорбция —
в виде внутрикостных поражений, «выскабливаемых» поражений,
или поражений гребня, напоминающих дефекты пародонта. Поражение мягких тканей пародонта
является частым явлением и может проявляться в форме рецессии
, изъязвления ротовой полости и кровотечения десен (Artzi et al.,
1989; Erdem et al., 2013; Хартман, 1980; Мадригал-
Мартинес-Переда и др., 2009; Рапп и Мотта, 2000). LCH
может первоначально влиять на ткани пародонта и, таким образом, периодон-
Tists может играть жизненно важную роль в раннем обнаружении LCH. При подозрении на
LCH на основании клинического обследования необходимо провести биопсию
, чтобы подтвердить диагноз (Muzzi et al., 2002).
Ведение пациентов с LCH является междисциплинарным, так как
экстраоральных поражений необходимо проверять и лечить.Доступно
поражений полости рта, подлежащих вылечению, а зубы, не подлежащие восстановлению
, удалению (Klein et al., 2006; Madrigal-Martinez-Pereda
et al., 2009). Поражения слизистой оболочки можно лечить с помощью инъекции интерферона
внутри очага поражения (Annibali et al., 2009).
9. Заключение
В этой оценке были выделены общие гранулематозные заболевания, с которыми стоматологи могли столкнуться
. Медицинские работники полости рта
должны знать и учитывать эти заболевания в дифференциальной диагностике
при ведении пациентов с подозрительными поражениями
.
Заявление о конкурирующих интересах
Мы заявляем, что у нас нет конфликта интересов.
Список литературы
Алави, Ф., 2013. Последняя информация о гранулематозных заболеваниях ротовой полости
тканей. Вмятина. Clin. North Am. 57 (4), 657–671.
Вмятина. Clin. North Am. 57 (4), 657–671.
Annibali, S., Cristalli, MP, Solidani, M., Ciavarella, D., La Monaca,
G., Suriano, MM, et al, 2009. Гистиоцитоз клеток Лангерганса: оральный /
Поражение пародонта у взрослых пациенты. Oral Dis.15 (8), 596–
601.
Antunes, KB, Miranda, AM, Carvalho, SR, Azevedo, AL,
Tatakis, DN, Pires, FR, 2008. Саркоидоз проявляется как эрозия десны
в пациент под длительным клиническим контролем. J. Periodontol.
79 (3), 556–561.
Artzi, Z., Grosky, M., Raviv, M., 1989. Пародонтальные проявления
гистиоцитоза у взрослых X. J. Periodontol. 60 (1), 57–66.
Бернат, М., Сабо, Дж., 2003.Тканевая реакция инициирована различными силерами
. Int. Эндод. J. 36 (4), 256–261.
Бхатт, А.П., Джаякришнан, А., 2001. Туберкулезный остеомиелит нижней челюсти
: описание случая. Int. J. Paediatr. Вмятина. 11 (4), 304–308.
Блиндер Д., Яхатом Р., Тайчер С., 1997. Устные проявления саркоидоза
. Oral Surg. Oral Med. Oral Pathol. Oral Radiol.
Эндод. 83 (4), 458–461.
Чаудхари С., Калра Н., Гомбер С., 2004.Туберкулезная остеомиели-
тис нижней челюсти: клинический случай у ребенка 4 лет. Oral Surg.
Oral Med. Oral Pathol. Oral Radiol. Эндод. 97 (5), 603–606.
Коаш, М., Фороухар, Ф., Ву, C.H., Ву, Г.Ю., 2012. Гранулематозные
заболевания печени: обзор. Дж. Формос. Med. Доц. 111 (1), 3–13.
Калвер, Д.А., 2012. Саркоидоз. Иммунол. Allergy Clin. North Am. 32
(4), 487–511.
Дар-Одех, Н.С., Хаяджне, В.А., Абу-Хаммад, О.A., Hammad, H.
M., Al-Wahadneh, A.M., Bulos, N.K., et al, 2010. Орофациальные
находки при хронической гранулематозной болезни: отчет двенадцати пациентов
и обзор литературы. BMC Res. Примечания 3 (37).
Дюна, Г.Ф., Гальперин, К., Хоффман, Г.С., 1995. Грануло Вегенера
матозис. Реум. Дис. Clin. North Am. 21 (4), 949–986.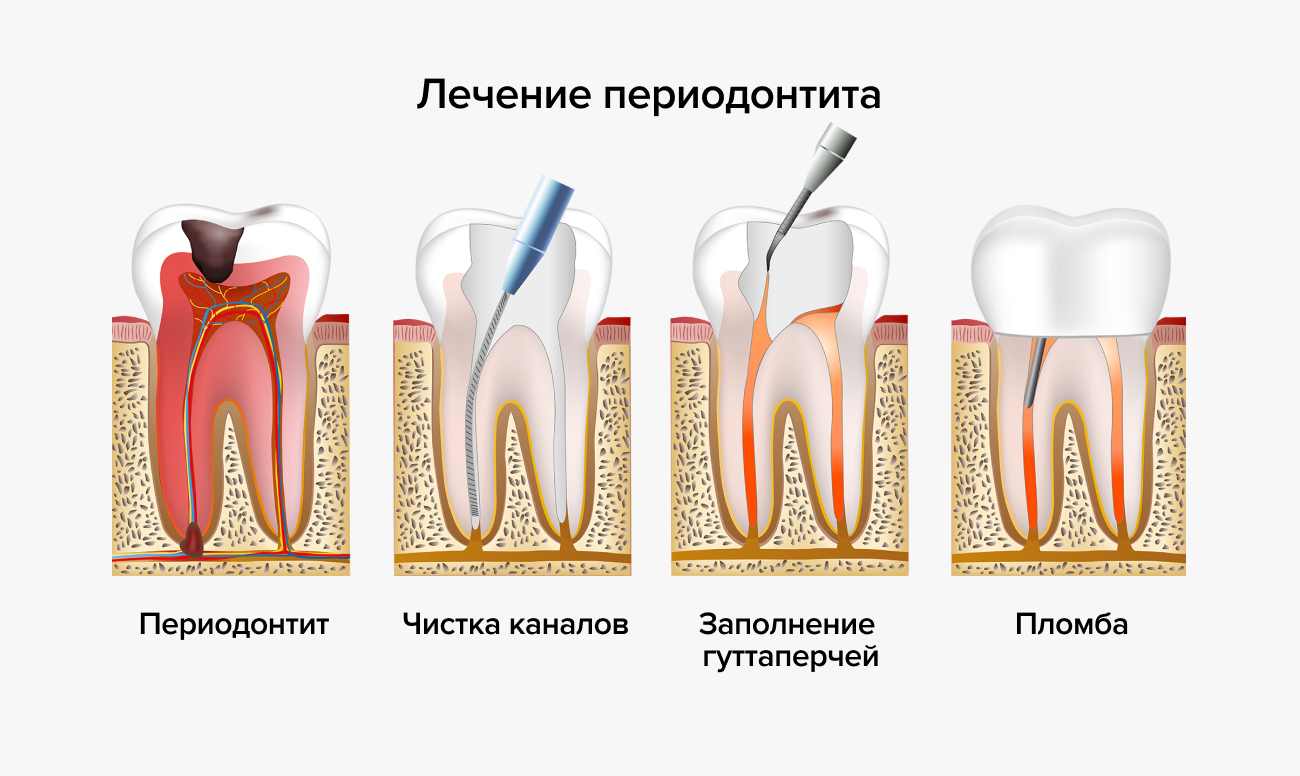
Eng, H.L., Lu, S.Y., Yang, C.H., Chen, W.J., 1996. Туберкулез полости рта.
Oral Surg. Oral Med. Oral Pathol.Oral Radiol. Эндод. 81 (4),
415–420.
Erdem, A.P., Kasimoglu, Y., Sepet, E., Gencay, K., Sahin, S.,
Dervisoglu, S., 2013. Оральные проявления могут быть первым признаком гистиоцитоза
клеток Лангерганса. Oral Health Prev Dent 11 (1), 57–59.
Gill, J.S., Sandhu, S., Gill, S., 2010. Первичный туберкулез, маскирующий —
в виде увеличения десны. Br. Вмятина. J. 208 (8), 343–345.
Grave, B., McCullough, M., Wiesenfeld, D., 2009.Орофациальный грану-
Ломатоз — обзор за 20 лет. Oral Dis. 15 (1), 46–51.
Хартман, К.С., 1980. Гистиоцитоз X: обзор 114 случаев с пероральным поражением
. Oral Surg. Oral Med. Oral Pathol. 49 (1), 38–54.
Hernandez, G., Serrano, C., Porras, L., Lopez-Pintor, R., Rubio, L.,
Yanes, J., 2008. Клубнично-подобная опухоль десен как первый клинический признак
гранулематоза Вегенера. J. Periodontol. 79 (7), 1297–
1303.
Hoffman, G.S., Kerr, G.S., Leavitt, R.Y., Hallahan, C.W., Lebovics,
RS, Travis, W.D., и др., 1992. Гранулематоз Вегенера: анализ
158 пациентов. Анна. Междунар. Med. 116 (6), 488–498.
Голландия, С.М., 2010. Хроническая гранулематозная болезнь. Clin. Rev.
Allergy Immunol. 38 (1), 3–10.
Джеймс, Д.Г., 2000. Клинико-патологическая классификация гранулем —
различных заболеваний. Аспирантура. Med. J. 76 (898), 457–465.
Картикеян, Б.В., Прадип, А.Р., Шарма, К.Г., 2006. Первичное туберкулезное увеличение десны
: редкое явление. J. Can. Вмятина.
доц. 72 (7), 645–648.
Кляйн, Ф., Кригар, Д., Петцольдт, Д., Эйкхольц, П., 2006. Пародонтальный
Проявление гистиоцитоза клеток Лангерганса у молодого человека:
клинический случай с последующим наблюдением в течение 24 месяцев . Quintessence Int. 37 (3),
175–182.
Ливитт, Р.Ю., Фаучи, А.С., Блох, Д.А., Мишель, Б.А., Хундер, Г.Г.,
Аренд, В.P., et al, 1990. Американский колледж ревматологии
Критерии 1990 года для классификации гранулематоза Вегенера.
Arthritis Rheum. 33 (8), 1101–1107.
Лилли, Дж., Джухлин, Т., Лью, Д., Винсент, С., Лилли, Г., 1998. Гранулематоз Вегенера
, проявляющийся в виде поражений полости рта: клинический случай. Oral Surg.
Oral Med. Oral Pathol. Oral Radiol. Эндод. 85 (2), 153–157.
Лоренко, С.В., Нико, М.М., 2006. Клубничный гингивит: изолированное
проявление гранулематоза Вегенера ?.Acta Derm. Венереол.
86 (1), 90–91.
Madrigal-Martinez-Pereda, C., Guerrero-Rodriguez, V., Guisado-
Moya, B., Meniz-Garcia, C., 2009. Гистиоцитоз клеток Лангерганса:
обзор литературы и описательный анализ оральных проявлений .
Мед. Oral Patol. Oral Cir. Bucal. 14 (5), E222 – E228.
Макрис, Г.П., Столлер, Н.Х., 1983. Быстро прогрессирующий пародонтит у пациента
с саркоидозом. Отчет о болезни. J. Periodontol.54 (11), 690–
693.
Manchanda, Y., Tejasvi, T., Handa, R., Ramam, M., 2003. Straw-
ягодная десна: отличительный признак гранулематоза Вегенера. J.
Am. Акад. Дерматол. 49 (2), 335–337.
Мэтью И.Р., Браун Р.М., Фрейм Дж. У., Миллар Б.Г., 1993.
Тканевая реакция на гемостатическую альгинатную раневую повязку в
лунках для удаления зубов. Br. J. Oral Maxillofac. Surg. 31 (3),
165–169.
Миньогна, М.D., Muzio, L.L., Favia, G., Ruoppo, E., Sammartino,
G., Zarrelli, C., et al, 2000. Туберкулез полости рта: клиническая оценка
42 случаев. Oral Dis. 6 (1), 25–30.
Моретти, А.Дж., Фиокки, М.Ф., Флайтц, К.М., 2007. Саркоидоз, поражающий
пародонта: длительное наблюдение. J. Periodontol. 78
(11), 2209–2215.
Муцци, Л., Пини Прато, Г.П., Фикаррат, Г., 2002. Клетка Лангерганса
гистиоцитоз, диагностированный через поражения пародонта: отчет о клиническом случае.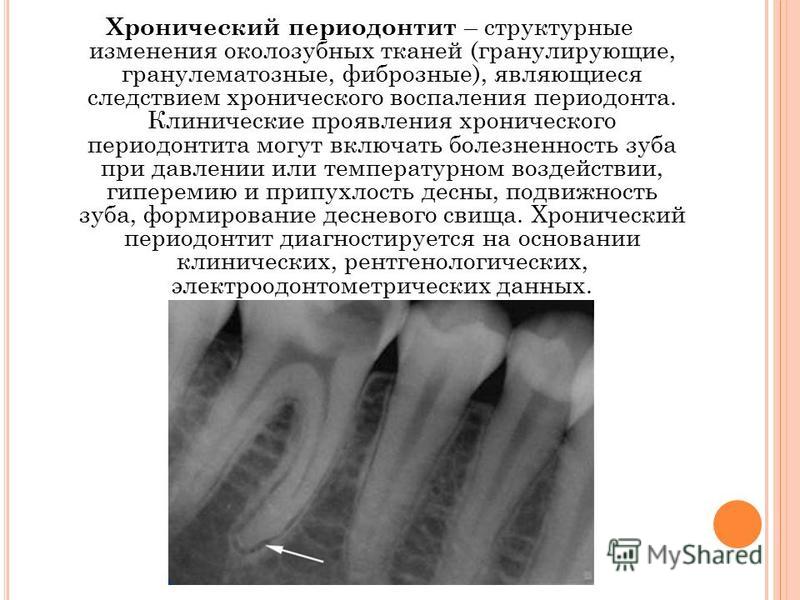
J. Periodontol. 73 (12), 1528–1533.
4 А.А. Альхассани и др.
Цитируйте эту статью в прессе как: Alhassani, A.A. и др., Гранулематозные заболевания: оральные проявления и рекомендации. Саудовский стоматологический журнал (2020 г.), https: // doi.
org / 10.1016 / j.sdentj.2019.12.005
Десневые проявления орофациального гранулематоза | Аллергия и клиническая иммунология | JAMA дерматология
Фон Орофациальный гранулематоз — это клиническое заболевание, проявляющееся отеком тканей лица и / или полости рта в сочетании с гистологическими доказательствами неказеозного гранулематозного воспаления.Набухание губ — наиболее частая находка. Может произойти повреждение тканей десны и пародонта, но это редко описывается в литературе. Наша цель состояла в том, чтобы охарактеризовать гранулематозный гингивит у пациентов с орофациальным гранулематозом.
Наблюдения В исследование было включено 29 случаев орофациального гранулематоза, наблюдавшихся в нашей клинике в период с 1 января 1989 г. по 31 декабря 2006 г. Из этих 29 случаев у 5 были клинические признаки опухоли десен, и была проведена биопсия десен.Гистологическое исследование всех образцов биопсии десны показало неказеозные гранулемы, отек собственной поверхностной пластинки и хронический воспалительный инфильтрат, состоящий преимущественно из лимфоцитов и многоядерных гигантских клеток. Варианты лечения включали противовоспалительную терапию, связанную с уходом за пародонтом.
Заключение Опухоль десен с гистологическими признаками гранулематозного воспаления может возникать при орофациальном гранулематозе и может встречаться чаще, чем сообщается в литературе.
Термин орофациальный гранулематоз описывает клиническое заболевание, проявляющееся отеком тканей лица и / или полости рта в сочетании с гистологическими признаками неказеозного гранулематозного воспаления. Эта классификация включает идиопатические расстройства, такие как синдром Мелкерссона-Розенталя и хронический гранулематозный хейлит Мишера, а также локализованные орофациальные проявления болезни Крона и саркоидоза. 1 -4
Эта классификация включает идиопатические расстройства, такие как синдром Мелкерссона-Розенталя и хронический гранулематозный хейлит Мишера, а также локализованные орофациальные проявления болезни Крона и саркоидоза. 1 -4
Это состояние не имеет половой или расовой принадлежности, а возраст начала сильно варьируется, чаще всего во втором и третьем десятилетии жизни.Первоначально орофациальный отек может быть прерывистым, но, как правило, становится хроническим с колебаниями степени тяжести. Он также может поражать различные участки или быть олигосимптомным. Набухание губ является наиболее частым явлением, и оно может затрагивать одну или обе губы, часто асимметрично. 2 , 5 , 6 Специфические проявления десен (гранулематозный гингивит) редко описываются в литературе, но могут встречаться у 21–26% пациентов. 1 , 5 , 7 -9 Подробные описания этих проявлений скудны, и несколько публикаций, посвященных этой проблеме. 8
Целью данного исследования было выявить проявления десен у пациентов с орофациальным гранулематозом в дерматологической клинике и представить подробное описание клинических и гистопатологических особенностей данной конкретной картины.
В исследование были включены 29 пациентов с орофациальным гранулематозом (14 женщин и 15 мужчин), обследованных в период с 1 января 1989 г. по 31 декабря 2006 г. в клинике заболеваний полости рта отделения дерматологии Университета Сан-Паулу.Пациенты, включенные в исследование, не имели признаков диссеминированной гранулематозной болезни. Всем пациентам была выполнена биопсия, а у пациентов с клиническими изменениями десен также была выполнена биопсия десны. Образцы биопсии фиксировали в 10% забуференном формалине и заливали парафином. Срезы окрашивали гематоксилин-эозином для гистологического исследования и гистохимическими методами периодической кислоты – Шиффа, кислотоустойчивых бацилл и Grocott для обнаружения инфекционных микроорганизмов.
Десневоспецифические проявления выявлены у 5 из 29 обследованных пациентов с орофациальным гранулематозом.Их клинические характеристики и результаты представлены в таблице. На рисунке показаны клинические и гистологические данные.
Рисунок.
Клинические и гистопатологические проявления у пациентов с орофациальным гранулематозом. A, Гранулематозный хейлит с отеком и эритемой верхней губы у пациента 1. B, Заметное увеличение передней верхней десны у пациента 1. C, Гранулематозный хейлит с легким отеком верхней губы у пациента 2.D, легкий диффузный отек десны у пациента 2. E, обильный гранулематозный хейлит у пациента 3. F, массивная инфильтрация и рыхлость верхней десны с пародонтальной фистулой (стрелка) у пациента 3. G, асимметричный отек верхней и нижней губы у пациента пациент 4. H, умеренный отек межзубных сосочков у пациента 4. I, отек лица и увеличение верхней губы у пациента 5. J, диффузное увеличение верхней и нижней десны у пациента 5. K и L, гистопатологические аспекты десен гранулематоз у пациента 3 с отеком и лимфоцитарной инфильтрацией собственной пластинки.Образуется гранулема с наличием многоядерных гигантских клеток (гематоксилин-эозин, исходное увеличение × 40 и × 400 соответственно). M-P, Гистопатологические аспекты гранулематоза десен у пациентов 1, 2, 4 и 5 соответственно. В M обратите внимание на компактный гранулематозный агрегат в собственной пластинке. От N до P наблюдается образование гранулемы с наличием многоядерных гигантских клеток (стрелки) и отек (гематоксилин-эозин, исходное увеличение × 100 [M] и × 400 [N, O и P]).
Таблица.
Пациенты с орофациальным гранулематозом, проявляющимся гранулематозным гингивитом
Ни у одного из пациентов не было признаков или симптомов системного заболевания. Гистологические результаты биопсии губ у 29 обследованных пациентов включали отек и лимфоцитарный диффузный и периваскулярный воспалительный инфильтрат.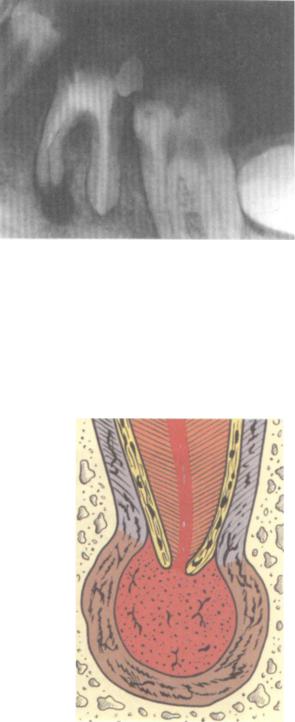 В большинстве образцов были обнаружены рыхлые и хорошо развитые неказеозные гранулемы. Гистопатологический вид 5 образцов биопсии десны показал отек поверхностной собственной пластинки и инфильтрат хронических воспалительных клеток, состоящий преимущественно из лимфоцитов и многоядерных гигантских клеток, образующих неказеозные гранулемы (рис. K и L).Двулучепреломляющий инородный материал не был идентифицирован микроскопией в поляризованном свете. Специальная гистохимическая окраска не обнаружила грибков или кислотоустойчивых бацилл.
В большинстве образцов были обнаружены рыхлые и хорошо развитые неказеозные гранулемы. Гистопатологический вид 5 образцов биопсии десны показал отек поверхностной собственной пластинки и инфильтрат хронических воспалительных клеток, состоящий преимущественно из лимфоцитов и многоядерных гигантских клеток, образующих неказеозные гранулемы (рис. K и L).Двулучепреломляющий инородный материал не был идентифицирован микроскопией в поляризованном свете. Специальная гистохимическая окраска не обнаружила грибков или кислотоустойчивых бацилл.
Полный анализ крови и результаты функциональных тестов почек и печени у всех пациентов были нормальными. Рентгенограммы грудной клетки без особенностей. Диагноз орофациального гранулематоза с поражением десен был установлен на основании клинико-гистологической корреляции в 5 представленных случаях. Ни один пациент не принимал лекарства, которые могли вызвать гиперплазию десен; таким образом, возможность лекарственной гиперплазии десен не рассматривалась.
Используемые терапевтические методы включали противовоспалительные препараты (внутриочаговые и пероральные кортикостероиды и дапсон). Дополнительное лечение пародонта проводилось во всех 5 случаях гранулематозного гингивита (таблица). Ответ на лечение был неоднородным и варьировал от умеренного до почти полного улучшения.
Орофациальный гранулематоз — это описательный термин, используемый для обозначения широкой группы заболеваний мягких тканей лица и полости рта.Клинически он характеризуется хроническим отеком ротовой полости и гистологически неказеозными эпителиоидными гранулемами. 1 Термин орофациальный гранулематоз неспецифичен и используется для обозначения клинических и гистологических признаков более чем одной основной этиологии. 1 -3
Синдром Мелкерссона-Розенталя — это триада рецидивирующего или стойкого отека ротовой полости, паралича периферического лицевого нерва и складчатого языка. 5 , 7 Однако у некоторых пациентов наблюдается полный синдром.Hornstein 2 сообщил, что только 6 из 73 пациентов (8%) показали полную триаду. Гранулематозный хейлит — наиболее частая находка и может встречаться изолированно. Язык с трещинами (или складчатый язык) не считается патогномоничным признаком синдрома Мелкерссона-Розенталя, потому что он распространен среди населения в целом, а паралич лицевого нерва обычно возникает внезапно и клинически неотличим от паралича Белла. 2 , 4 Несколько других симптомов, включая внутриротовые, неврологические, офтальмологические и отологические проявления, были описаны в связи с орофациальным гранулематозом / синдромом Мелкерссона-Розенталя. 2 , 4 , 8
5 , 7 Однако у некоторых пациентов наблюдается полный синдром.Hornstein 2 сообщил, что только 6 из 73 пациентов (8%) показали полную триаду. Гранулематозный хейлит — наиболее частая находка и может встречаться изолированно. Язык с трещинами (или складчатый язык) не считается патогномоничным признаком синдрома Мелкерссона-Розенталя, потому что он распространен среди населения в целом, а паралич лицевого нерва обычно возникает внезапно и клинически неотличим от паралича Белла. 2 , 4 Несколько других симптомов, включая внутриротовые, неврологические, офтальмологические и отологические проявления, были описаны в связи с орофациальным гранулематозом / синдромом Мелкерссона-Розенталя. 2 , 4 , 8
Среди нашей исходной группы из 29 пациентов с орофациальным гранулематозом у 5 (17%) были специфические поражения десен. В этих случаях мы обнаружили широкий спектр проблем с деснами. У одного пациента (случай 4) было легкое поражение десен с отеком межзубных сосочков, а у пациентов 2 и 5 была диффузная инфильтрация. У двух пациентов было обнаружено массивное увеличение десны (случаи 1 и 3), связанное с кровотечением. Кроме того, у пациента 3 выявлены пародонтальные свищи и подвижность зубов.Было подтверждено, что все эти случаи связаны со специфической инфильтрацией неказеозных гранулем.
В литературе доступно лишь несколько исследований, описывающих проявления ротовой полости ротовой полости / синдрома Мелкерссона-Розенталя на деснах, особенно в отношении гистологически подтвержденного гранулематозного гингивита. 1 , 5 , 7 -9 Согласно этим предыдущим отчетам, частота изменений десен при синдроме Мелькерссона-Розенталя колеблется от 21% до 26% и может возникать до или одновременно с проявлениями губ.Основные клинические характеристики десен, пораженных синдромом Мелкерссона-Розенталя, отличаются от таковых при неспецифическом воспалительном гингивите. Изменения десен и пародонта включают отек десен и эритему, часто с пятнами. 1 , 5 , 7 -9 Эти изменения могут быть связаны с эрозией и болью. 1 , 5 Десневые проявления синдрома Мелкерссона-Розенталя возникают, в частности, в передних частях рта и могут распространяться от края десны до неороговевшей слизистой оболочки альвеол.Гистологически биоптаты десны выявляют неказеозные эпителиоидные гранулемы. 7
Изменения десен и пародонта включают отек десен и эритему, часто с пятнами. 1 , 5 , 7 -9 Эти изменения могут быть связаны с эрозией и болью. 1 , 5 Десневые проявления синдрома Мелкерссона-Розенталя возникают, в частности, в передних частях рта и могут распространяться от края десны до неороговевшей слизистой оболочки альвеол.Гистологически биоптаты десны выявляют неказеозные эпителиоидные гранулемы. 7
При орофациальном гранулематозе / синдроме Мелкерссона-Розенталя классическими гистологическими признаками являются неказеозные гранулемы, многоядерные гигантские клетки и лимфедема; однако эти особенности могут отсутствовать, особенно при начальных поражениях. Результаты такие же в образцах губ и десен, и эти гранулемы гистологически неотличимы от гранулем, обнаруживаемых как при желудочно-кишечной болезни Крона, так и при системном саркоидозе. 5 , 10 Гистологические данные у наших пациентов были схожи в образцах губ и десен и показали широкий спектр особенностей. Наиболее частым изменением был отек поверхностной собственной пластинки с выступающими расширенными лимфатическими сосудами. Во всех 5 случаях наблюдался хронический воспалительный инфильтрат с гранулематозным расположением. Большинство гранулем были плохо очерченными и состояли из эпителиоидных гистиоцитов и лимфоцитов. Многоядерные гигантские клетки присутствовали во всех 5 образцах биопсии десны.Центрального некроза ни в одном из наших случаев не наблюдалось.
Орофациальный гранулематоз может быть проявлением болезни Крона. В исследовании Wiesenfeld et al., 1 из 60 пациентов с орофациальным гранулематозом, 6 (10%) страдали желудочно-кишечной болезнью Крона. Некоторые авторы рекомендуют обследовать пациентов с орофациальным гранулематозом на наличие этого заболевания. 11 -13 Ни одно из вышеперечисленных доказательств не было обнаружено у пациентов, представленных здесь.
Орофациальный гранулематоз также может быть проявлением саркоидоза. В том же исследовании Wiesenfeld et al., 1 2 из этих 60 пациентов с орофациальным гранулематозом (3%) имели диагноз саркоидоз. Это заболевание также следует учитывать у всех пациентов с орофациальным гранулематозом. Отсутствие клинических признаков, указывающих на саркоидоз, нормальная рентгенограмма грудной клетки и нормальный уровень сывороточного ангиотензинпревращающего фермента делают саркоидоз маловероятным у пациентов, включенных в это исследование.
Туберкулез и проказа также следует рассматривать как возможные у пациентов с орофациальным гранулематозом 1 ; однако у наших пациентов также не было ни клинических, ни гистопатологических свидетельств этих нарушений.
Неясно, сколько исследований необходимо для каждого пациента с орофациальным гранулематозом. Важно, чтобы предполагаемые случаи орофациального гранулематоза были должным образом исследованы, чтобы исключить другие подобные заболевания.Однако следует по возможности избегать необоснованных и неприятных расследований. 11
При орофациальном гранулематозе / синдроме Мелкерссона-Розенталя прогноз трудно предсказать. Иногда болезнь может спонтанно регрессировать, хотя процесс может длиться годами. При долгосрочном наблюдении за 5 случаями Field and Tyldesley 14 сообщили о постепенном разрешении поражений щек и отека губ у всех пациентов в течение 10-летнего периода. Лечение обычно необходимо, и ни один подход не был универсально успешным.Лечение заболеваний зубов и пародонта важно для исхода пациента, 10 , как и у пациента 3, описанного здесь.
В заключение, орофациальный гранулематоз может вызывать значительные косметические и функциональные проблемы, имеет неясную причину, может быть связан с системным заболеванием и имеет непредсказуемый ответ на лечение, что может расстраивать пациента и врача. Десна может быть вовлечена в орофациальный гранулематоз, и у пациентов обычно наблюдается эритема и отек десны. Правильный диагноз и раннее лечение будут более комфортными для пациента и принесут лучшие клинические результаты, что сделает более важную диагностическую осведомленность.
Правильный диагноз и раннее лечение будут более комфортными для пациента и принесут лучшие клинические результаты, что сделает более важную диагностическую осведомленность.
Для корреспонденции: Сильвия В. Лоренсу, доктор медицинских наук, доктор философии, Faculdade de Odontologia da Universidade de São Paulo, Av Prof Lineu Prestes, 2227, São Paulo, CEP: 05508-000, SP, Brazil ([email protected] .br).
Принята к публикации: 29 февраля 2008 г.
Вклад авторов: Доктора Лоуренсо, Лобо, Богжио и Нико имели полный доступ ко всем данным в исследовании и несли ответственность за целостность данных и точность анализа данных. Концепция и дизайн исследования : Лоуренсо и Нико. Сбор данных : Лоуренсу, Лобо, Богжио, Фецци, Себастьян и Нико. Анализ и интерпретация данных : Лоуренсо, Лобо, Богжио и Нико. Составление рукописи : Лоуренсу, Лобо, Богжо и Нико. Критический пересмотр рукописи для важного интеллектуального содержания : Лоуренсу, Лобо, Богжио и Нико. Административная, техническая и материальная поддержка : Лоуренсу, Фецци, Себастьян и Нико. Наблюдение за учебой : Лоуренсу и Нико.
Раскрытие финансовой информации: Не сообщалось.
1. Визенфельд ДФергюсон МММитчелл DN и другие. Оро-лицевой гранулематоз — клинико-патологический анализ. Q J Med 1985; 54 (213) 101-113PubMedGoogle Scholar2.Hornstein О. П. Синдром Мелькерссона-Розенталя: вызов дерматологам для участия в области оральной медицины. J Дерматол 1997; 24 (5) 281–296PubMedGoogle Scholar4.Sciubba JJSaid-Al-Naief N Орофациальный гранулематоз: проявления, патология и лечение 13 случаев. J Oral Pathol Med 2003; 32 (10) 576-585PubMedGoogle ScholarCrossref 5. Циммер
WMRogers
RS
IIIРукав
CMSheridan
PJMinn
R Орофациальные проявления синдрома Мелкерссона-Розенталя: исследование 42 пациентов и обзор 220 случаев из литературы. Oral Surg Oral Med Oral Pathol 1992; 74
(5)
610-619PubMedGoogle ScholarCrossref 6. van der Waal
RIFSchulten
EAJMvan de Scheur
MRWauters
IMPMJStarink
TMvan der Waal
I Гранулематозный хейлит. J Eur Acad Dermatol Venereol 2001; 15
(6)
519-523PubMedGoogle ScholarCrossref 7.Worsaae
NChristensen
KCSchiodt
MReibel
Синдром Дж. Мелкерссона-Розенталя и гранулематозный хейлит: клинико-патологическое исследование тридцати трех пациентов с особым упором на их поражения полости рта. Oral Surg Oral Med Oral Pathol 1982; 54
(4)
404-413PubMedGoogle ScholarCrossref 8.Worsaae
Н.Пиндборг
JJ Гранулематозные десневые проявления синдрома Мелкерссона-Розенталя. Oral Surg Oral Med Oral Pathol 1980; 49
(2)
131-138PubMedGoogle ScholarCrossref 9. Левенсон
MJIngerman
MGrimes
CAnand
К. В. Синдром Мелкерссона-Розенталя. Арка Отоларингол 1984; 110
(8)
540-542PubMedGoogle ScholarCrossref 10.Bogenrieder
TRogler
GVogt
TLandthaler
MStolz
W Орофациальный гранулематоз как начальное проявление болезни Крона у подростков. Дерматология 2003; 206
(3)
273-278PubMedGoogle ScholarCrossref 11.Clayden
AMBleys
CMJones
SFSavage
NWAldred
MJ Орофациальный гранулематоз: диагностическая проблема для неосторожной дилеммы и управления: отчеты о случаях. Aust Dent J 1997; 42
(4)
228-232PubMedGoogle ScholarCrossref 12.
Циммер
WMRogers
RS
IIIРукав
CMSheridan
PJMinn
R Орофациальные проявления синдрома Мелкерссона-Розенталя: исследование 42 пациентов и обзор 220 случаев из литературы. Oral Surg Oral Med Oral Pathol 1992; 74
(5)
610-619PubMedGoogle ScholarCrossref 6. van der Waal
RIFSchulten
EAJMvan de Scheur
MRWauters
IMPMJStarink
TMvan der Waal
I Гранулематозный хейлит. J Eur Acad Dermatol Venereol 2001; 15
(6)
519-523PubMedGoogle ScholarCrossref 7.Worsaae
NChristensen
KCSchiodt
MReibel
Синдром Дж. Мелкерссона-Розенталя и гранулематозный хейлит: клинико-патологическое исследование тридцати трех пациентов с особым упором на их поражения полости рта. Oral Surg Oral Med Oral Pathol 1982; 54
(4)
404-413PubMedGoogle ScholarCrossref 8.Worsaae
Н.Пиндборг
JJ Гранулематозные десневые проявления синдрома Мелкерссона-Розенталя. Oral Surg Oral Med Oral Pathol 1980; 49
(2)
131-138PubMedGoogle ScholarCrossref 9. Левенсон
MJIngerman
MGrimes
CAnand
К. В. Синдром Мелкерссона-Розенталя. Арка Отоларингол 1984; 110
(8)
540-542PubMedGoogle ScholarCrossref 10.Bogenrieder
TRogler
GVogt
TLandthaler
MStolz
W Орофациальный гранулематоз как начальное проявление болезни Крона у подростков. Дерматология 2003; 206
(3)
273-278PubMedGoogle ScholarCrossref 11.Clayden
AMBleys
CMJones
SFSavage
NWAldred
MJ Орофациальный гранулематоз: диагностическая проблема для неосторожной дилеммы и управления: отчеты о случаях. Aust Dent J 1997; 42
(4)
228-232PubMedGoogle ScholarCrossref 12.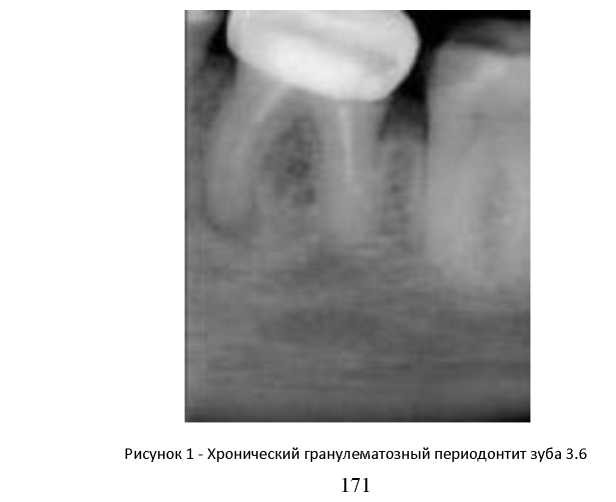 Pryce
DWKing
CM Орофациальный гранулематоз, связанный с гиперчувствительностью замедленного типа к кобальту. Clin Exp Dermatol 1990; 15
(5)
384-386PubMedGoogle ScholarCrossref 13.Plauth
MJenss
HMeyle
J Устные проявления болезни Крона: анализ 79 случаев. J Clin Gastroenterol 1991; 13
(1)
29-37PubMedGoogle ScholarCrossref 14. Поле
EATyldesley
WR Болезнь Орала Крона снова — обзор за 10 лет. Br J Oral Maxillofac Surg 1989; 27
(2)
114- 123PubMedGoogle ScholarCrossref
Pryce
DWKing
CM Орофациальный гранулематоз, связанный с гиперчувствительностью замедленного типа к кобальту. Clin Exp Dermatol 1990; 15
(5)
384-386PubMedGoogle ScholarCrossref 13.Plauth
MJenss
HMeyle
J Устные проявления болезни Крона: анализ 79 случаев. J Clin Gastroenterol 1991; 13
(1)
29-37PubMedGoogle ScholarCrossref 14. Поле
EATyldesley
WR Болезнь Орала Крона снова — обзор за 10 лет. Br J Oral Maxillofac Surg 1989; 27
(2)
114- 123PubMedGoogle ScholarCrossref
Эпителиоидно-клеточная гранулема с казеозным некрозом, возможно, вызванным периапикальным периодонтитом: история болезни
Эпителиоидные клетки — это активированные макрофаги, форма которых похожа на форму эпителиальных клеток.Эпителиоидно-клеточная гранулема может возникать в местах интенсивного воспаления и может быть казеозной или неказеозной. Казеозный тип возникает не только при специфическом воспалении, включая туберкулез и сифилис, но и при неспецифическом воспалении. Неказеозный тип наблюдается у пациентов с саркоидозом и проказой, среди других заболеваний.
У нашего пациента не было клинических проявлений, типичных для туберкулеза, то есть кашля, мокроты и лимфаденопатии. У нее также не было никаких отклонений от нормы на рентгеновском снимке грудной клетки и анализе крови.Боль сохранялась около 10 лет, семейный анамнез туберкулеза отсутствовал. Кислотоустойчивые бациллы не обнаружены. В совокупности эти данные исключили туберкулез. Сифилис исключен по анализу крови.
Имеется очень мало сообщений о том, что казеозная эпителиоидно-клеточная гранулема была вызвана неспецифическим воспалением. Szilagyi et al. [8] сообщил о возникновении гранулемы с казеацией и гигантскими клетками типа Лангханса в большеберцовой кости, инфицированной Salmonella typhi , которая была вылечена путем соусеризации. Ассари и др. [9] описали хроническую гранулематозную реакцию с казеозным некрозом в локтевой и лучевой областях у пациента с хроническим рецидивирующим мультифокальным остеомиелитом. Поражения были отрицательными на бактерии, кислотоустойчивые бациллы и грибки и лечились нестероидными противовоспалительными препаратами и бисфосфонатами.
Ассари и др. [9] описали хроническую гранулематозную реакцию с казеозным некрозом в локтевой и лучевой областях у пациента с хроническим рецидивирующим мультифокальным остеомиелитом. Поражения были отрицательными на бактерии, кислотоустойчивые бациллы и грибки и лечились нестероидными противовоспалительными препаратами и бисфосфонатами.
Нашему пациенту с клинически диагностированным остеомиелитом нижней челюсти мы выбрали лечение путем хирургической обработки раны. Остеомиелит головы и шеи вызывается различными факторами.Сообщается, что частота остеомиелита нижней и верхней челюсти у пациентов с одонтогенными предрасполагающими факторами составляет 22% и 30% соответственно [10]. Одонтогенный остеомиелит обычно вызывается пародонтитом. Было показано, что хронический периапикальный пародонтит возникает на фоне экстрарадикулярной бактериальной биопленки, расположенной на чрезмерно растянутой поверхности гуттаперчи или цементной поверхности корня на фоне пародонтита [3]. Планктонные бактерии, появляющиеся из биопленок, могут вызывать острое воспаление, но по большей части они чувствительны к антибиотикам.Однако бактерии, заключенные в биопленки, устойчивы к антибиотикам и атакам иммунной системы и поэтому могут сохраняться даже в течение всей жизни [11]. Porphyromonas gingivalis , Tannerella forsythensis и Prevotella intermedia часто обнаруживаются в периапикальных биопленках [4], но многие бактерии на этих участках пока не идентифицированы, поскольку они не являются культурными. Хотя периапикальный периодонтит в основном вызван инфекцией оральных бактерий, грибки и вирусы также могут быть поражены.Грибы выделяют из поражений примерно у 7% пациентов с терапевтически резистентным периапикальным периодонтитом, причем наиболее часто выделяемым видом является Candida albicans [5]. Сообщалось также о присутствии вируса Эпштейна – Барра и цитомегаловируса человека в хронических симптоматических периапикальных поражениях [6, 7]. В настоящее время наиболее эффективным лечением бактериальных биопленок, грибковых и вирусных инфекций в периапикальном поражении является хирургическое удаление, хотя в настоящее время разрабатываются новые методы лечения [11].
У нашего пациента периапикальный периодонтит мог вызвать эпителиоидно-клеточную гранулему с казеозным некрозом, учитывая хроническую тупую боль, которая развивалась даже после лечения корневого канала зуба № 47. На рентгеновском снимке перед удалением зуба № 47 выявлено недостаточное пломбирование корневых каналов. Ранее мы сообщали, что остеомиелит Гарре, вызванный периапикальной инфекцией, можно вылечить с помощью процедуры корневого канала [12]. Если бы у нашей пациентки было острое воспаление, ей могли бы пройти повторное лечение, включая выскабливание периапикальной грануляционной ткани с аппендэктомией или намеренной реплантацией или без нее.Раннее лечение позволило бы сохранить зубы 47 и 46 и избежать образования казеозной гранулемы. Острое воспаление могло также контролироваться врожденной / приобретенной иммунной системой нашей пациентки, поскольку она была молодой и здоровой.
Хроническая гранулематозная болезнь — NORD (Национальная организация редких заболеваний)
УЧЕБНИКИ
Динауэр М. Хроническая гранулематозная болезнь. В: Справочник НОРД по редким заболеваниям. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2003: 386-87.
Beers MH, Berkow R, ред. Руководство Merck, 17-е изд. Станция Уайтхаус, Нью-Джерси: Исследовательские лаборатории Мерк; 1999: 1039.
СТАТЬИ В ЖУРНАЛЕ
Marciano BE, Zerbe CS, Falcone EL, et al. Х-сцепленные носители хронической гранулематозной болезни: болезнь, лионизация и стабильность. J Allergy Clin Immunol. 2018: 41: 365-371
Dinauer MC. Первичный иммунодефицит с нарушением функции нейтрофилов. Образовательная программа Hematology Am Soc Hematol. 2016: 43-50.
Канг Э.М., Марчиано Б.Э., ДеРавин С., Зарембер К.А., Голландия С.М., Малех HL.Хроническая гранулематозная болезнь: обзор и трансплантация гемопоэтических стволовых клеток. J Allergy Clin Immunol. 2011; 127 (6): 1319-26.
Kuhns DB, Alvord WG, Heller T, et al. Остаточная НАДФН-оксидаза и выживаемость при хронической гранулематозной болезни. N Engl J Med. 2010; 363 (27): 2600-10.
Матуте Дж. Д., Ариас А. А., Райт Н. А. и др. Новая генетическая подгруппа хронической гранулематозной болезни с аутосомно-рецессивными мутациями в p40 phox и селективными дефектами активности NADPH-оксидазы нейтрофилов.Кровь. 2009; 114 (15): 3309-15.
Розенцвейг SD. Воспалительные проявления при хронической гранулематозной болезни (ХГБ). J Clin Immunol. 2008; 28 Прил.1: С67-72.
Сегер РА. Современное лечение хронической гранулематозной болезни. Br J Haematol. 2008; 140 (3): 255-66.
Gallin JL, et al. Итраконазол для профилактики грибковых инфекций при хронической гранулематозной болезни. N Engl J Med. 2003; 348: 2416-22.
Джонсон Р. Б. Мл. Клинические аспекты хронической гранулематозной болезни. Curr Opin Hematol.2001; 8: 17-22.
Segal BH, Leto TL, Gallin JI, et al. Генетические, биохимические и клинические особенности хронической гранулематозной болезни. Медицина (Балтимор). 2000; 79: 170-200.
ИНТЕРНЕТ
Leiding JW, Holland SM. Хроническая гранулематозная болезнь. 9 августа 2012 г. [Обновлено 11 февраля 2016 г.]. В: Адам М.П., Ардингер Х.Х., Пагон Р.А. и др., Редакторы. GeneReviews® [Интернет]. Сиэтл (Вашингтон): Вашингтонский университет, Сиэтл; 1993-2018 гг. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK99496/ По состоянию на 13 марта 2018 г.
Интернет Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Гранулематозное заболевание, хроническое, аутосомно-рецессивное, цитохром b-положительный, тип II. Запись №: 233710. Последнее изменение 27.05.2016. Доступно по адресу: http://omim.org/entry/233710 По состоянию на 13 марта 2018 г.
Интернет-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Гранулематозная болезнь, хроническая, Х-хромосомная; CGD. №: 306400. Последнее изменение 07.09.2016. Доступно по адресу: http://omim.org/entry/306400 По состоянию на 13 марта 2018 г.
Интернет Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Атипичный микобактериоз, семейный, Х-сцепленный 2; AMCBX2. Запись №: 300645. Последнее редактирование 28.10.2015. Доступно по адресу: http://omim.org/entry/300645 Доступно 13 марта 2018 г.
Онлайн-менделевское наследование в человеке (OMIM). Университет Джона Хопкинса. Гранулематозное заболевание, хроническое, аутосомно-рецессивное, цитохром b-положительный, тип I. Запись №: 233700. Последнее редактирование 15.09.2016. Доступно по адресу: http://omim.org/entry/233700 По состоянию на 13 марта 2018 г.
Интернет Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Гранулематозное заболевание, хроническое, аутосомно-рецессивное, цитохром b-отрицательный. Запись №: 233690. Последнее изменение 27.05.2016. Доступно по адресу: http://omim.org/entry/233690 По состоянию на 13 марта 2018 г.
Онлайн-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Гранулематозное заболевание, хроническое, аутосомно-рецессивное, цитохром b-положительный, тип III. №: 613960. Последнее изменение 27.05.2016. Доступно по адресу: http: // omim.org / entry / 613960 По состоянию на 13 марта 2018 г.
Хроническая гранулематозная болезнь. MedlinePlus. http://www.nlm.nih.gov/medlineplus/ency/article/001239.htm Дата обновления 27.11.2016. . По состоянию на 13 марта 2018 г.
Беременность Гингивит (заболевание десен) и опухоли
Беременность вызывает гормональные изменения, которые повышают риск развития проблем со здоровьем полости рта, таких как гингивит (воспаление десен) и пародонтит (заболевание десен). В результате различного уровня гормонов у 40% женщин когда-нибудь во время беременности разовьется гингивит — состояние, называемое гингивитом при беременности.
Повышенный уровень прогестерона во время беременности может облегчить рост некоторых бактерий, вызывающих гингивит, а также сделать ткань десен более чувствительной к зубному налету и усилить реакцию организма на токсины (яды), образующиеся в результате образования зубного налета. Фактически, если у вас уже есть серьезное заболевание десен, беременность может усугубить его.
Симптомы заболевания десен при беременности
Обычно воспаление десен появляется между вторым и восьмым месяцем беременности.Признаки гингивита при беременности варьируются от покраснения десен, которые немного кровоточат при чистке зубов, до сильного отека и кровотечения из тканей десен.
Советы по предотвращению гингивита при беременности
Во-первых, для предотвращения гингивита во время беременности особенно важно придерживаться правильных правил гигиены полости рта, которые включают чистку зубов не менее двух раз в день, чистку зубной нитью один раз в день и использование антимикробных ополаскивателей для полости рта. Если вам нужна профессиональная уборка, не пропускайте ее только потому, что вы беременны.Сегодня как никогда важна профессиональная чистка зубов.
Болезнь десен, которая не проходит, возможно, требует лечения у стоматолога. Лечение может включать антибиотики и иссечение пораженной ткани.
Заболевание десен и преждевременные роды
По крайней мере, несколько крупных исследований показали, что существует связь между заболеванием десен и преждевременными родами. Исследователи одного исследования, опубликовавшие свои результаты в журнале The Journal of the American Dental Association , обнаружили, что беременные женщины с хроническим заболеванием десен в четыре-семь раз чаще рожали преждевременно (до 37 недели гестации) и у детей с недостаточным весом, чем у матерей со здоровыми деснами. .
Матери с наиболее тяжелым заболеванием пародонта рожали преждевременно, в возрасте 32 недель. Пока не известно, снижает ли лечение заболеваний десен риск преждевременных родов.
Опухоли при беременности
Иногда на воспаленной ткани десен, обычно около верхней линии десен, образуется большая шишка с темно-красными точечными отметинами. Красная шишка блестит, может кровоточить и покрыться коркой, затруднять прием пищи и говорить, а также вызывать дискомфорт. Эти новообразования называются опухолями беременности и могут возникать в любое время в течение беременности, хотя обычно они возникают во втором триместре.
Продолжение
Пусть вас не беспокоит слово «опухоль». Эти новообразования не являются злокачественными и не передаются другим людям. Опухоль при беременности — это сильная воспалительная реакция на местное раздражение (например, частицы пищи или зубной налет). Опухоли встречаются у 10% беременных женщин и часто у женщин с гингивитом во время беременности.
Опухоли беременных также известны под несколькими другими названиями, включая пиогенные гранулемы, гранулемы беременности, лобулярные капиллярные гемангиомы и эпулиды беременности.
Лечение опухолей при беременности
Опухоли при беременности обычно исчезают сами по себе после рождения ребенка. Однако, если опухоль мешает принимать пищу, ваш стоматолог или специалист могут удалить ее. Это простая процедура, выполняемая под местной анестезией. Следует иметь в виду, что даже если опухоль удалена во время беременности, примерно в половине случаев она повторно развивается. Если опухоль не удалена, стоматолог попытается определить возможную причину, вызвавшую развитие опухоли, например, образование зубного налета, и удалит ее.
Продолжение
Вы можете помочь предотвратить или снизить вероятность развития опухоли при беременности, соблюдая правила гигиены полости рта в домашних условиях (чистка два раза в день зубной пастой, содержащей фтор, чистка зубной нитью один раз в день, использование антимикробного средства для полоскания рта) во время беременности.
Язвенная болезнь полости рта у кошек и собак
Стоматология, Практическая стоматология
Брук А. Ниемец, DVM, FAVD, Diplomate AVDC
Специализированные ветеринарные стоматологи Южной Калифорнии, Сан-Диего, Калифорния
Доктор.Niemiec рассматривает несколько наиболее распространенных язвенных заболеваний у собак и кошек, включая этиологию, проявления, диагностику и лечение / ведение.
Язва — это разрыв кожи или слизистой оболочки с потерей поверхностной ткани, распадом и некрозом эпителиальной ткани. Язвы в полости рта возникают конкретно на слизистой оболочке ротовой полости; бактерии заселяют открытую область, вызывая воспаление и боль.
У собак и кошек наблюдается несколько язвенных заболеваний; в этой статье будут рассмотрены наиболее распространенные из них, включая этиологию, клиническую картину, диагностику и лечение / ведение.
Кошачий КАУДАЛЬНЫЙ СТОМАТИТ
Хвостовой стоматит кошек (FCS) — клинический диагноз воспаления и разрастания десен и слизистой оболочки полости рта — очень неприятное и малоизученное заболевание у кошек. 1 В частности, воспаление слизистой оболочки каудальной части рта (мукозит) 2 является определяющим фактором между каудальным стоматитом и пародонтозом. 1,3
Этиология
Этиология этого болезненного процесса в настоящее время неизвестна. 4 Может существовать несколько этиологий, которые, по отдельности или в сочетании, создают воспаление.4 Возможные возбудители включают воспалительную реакцию на бляшки, вирусы (особенно верхних дыхательных путей), инфекцию Bartonella henselae или измененный иммунный статус (иммунодефицит кошек или вирусы лейкемии, FIV или FeLV). 1,5-8 Однако это, по-видимому, чрезмерный воспалительный иммунный ответ на ранее неизвестный агент. 4,9
Клинические особенности
История. Владельцы часто сообщают о неприятном запахе изо рта в анамнезе, дисфагии, царапании ртом, анорексии, крике от боли при еде или зевании, потере веса, неопрятном внешнем виде и слюнотечении. 3,9-11
Устный экзамен. При осмотре:
- Пораженные десны и слизистая оболочка полости рта имеют различную степень воспаления, разрастания и изъязвления ( Рисунок 1 ). 12
- Слизистая оболочка обычно ярко-красная, с рыхлыми тканями, которые легко кровоточат. 9
- Воспаление обычно, но не всегда, симметрично с обеих сторон. 12
Клиническим признаком, который отличает каудальный стоматит от пародонтоза, является наличие каудального воспаления (дистальнее зубов) в случаях каудального стоматита ( Рисунок 2 ). 1,3,12 Это проявление ранее называлось фауцитом , но теперь известно как каудальный мукозит . 12 Напротив, в случаях типичного заболевания пародонта воспаление связано с десной, окружающей зубы, и не распространяется дистально на слизистую оболочку каудального отдела полости рта в какой-либо значительной степени.
Диагностика
Каудальный стоматит — это клинический синдром , который не указывает на конкретную этиологию или диагноз; поэтому диагноз ставится при визуальном осмотре ротовой полости. 1,12
Дополнительные диагностические тесты для дальнейшего обследования пациента включают: 4,12
- Рентгенограммы зубов
- Общий анализ крови и биохимический профиль сыворотки
- Оценка статуса FeLV / FIV.
Если воспаление асимметрично или атипично по иным причинам, или рентгенологические данные вызывают подозрение на неоплазию, необходимо выполнить биопсию для гистопатологии. 1,3
Варианты лечения
В идеале цель терапии — полное искоренение воспаления полости рта; тем не менее, уменьшение воспаления иногда является лучшей степенью излечения, которое может быть достигнуто . 3,9
Даже интенсивные усилия по борьбе с бляшками и медикаментозная терапия редко приводят к приемлемому ответу — в виде уменьшения воспаления. 13 Таким образом, рекомендованное лечение включает: 11
- Экстракционная терапия является предпочтительным методом лечения FCS и должна быть проведена как можно скорее.
- Медикаментозная терапия должна быть зарезервирована для тех пациентов, которым клиенты не разрешают (или не могут позволить себе) экстракционную терапию.
- Мой подход к устойчивым случаям — после исключения оставшихся корней — заключается в следующем:
- Кошачий интерферон
- Циклоспорин
- Кортикостероиды.
Хирургическая терапия
Поскольку контроль воспаления является ключом к улучшению FCS, любой зуб, связанный с воспалением, вызванным любой причиной (например, пародонтозное / эндодонтическое заболевание, резорбция зуба), должен быть удален. 4 Остальные зубы должны подвергаться строгому домашнему уходу и регулярной профессиональной чистке, чтобы предотвратить дальнейшее воспаление. 11
Однако, поскольку у большинства пациентов широко распространено воспаление, что затрудняет уход на дому, наиболее успешным долгосрочным лечением FCS является удаление всех премоляров и моляров и тщательное сглаживание альвеолярной кости . 1,12 Удаление ростральных зубов показано при воспалении десен. 3,13 Поэтому я обычно выполняю удаление всего рта при наличии значительного воспаления полости рта, в то время как некоторые ветеринарные стоматологи предпочитают по возможности оставлять клыки и резцы нетронутыми. 3,11
Подавляющее большинство кошек отлично реагируют на это лечение, не требуя дополнительной терапии. (Рис. 3 ). 3,12,14
- Если экстракционная терапия неэффективна, это обычно связано с наличием ретинированных корней ( Рисунок 4 ). 3,12 Послеоперационные рентгеновские снимки зубов должны быть открыты для документирования полного удаления всех корней зубов. 3,12,13
- У некоторых кошек наблюдается только частичное улучшение и требуется длительное медицинское лечение, хотя обычно в гораздо более низких дозах, чем требуется для FCS, который не лечился хирургическим путем.
- Пациенты с наименьшим ответом на экстракционную терапию, как правило, имеют длительное хроническое воспаление, которое лечили многократными высокими дозами глюкокортикоидов. 3,12
Важно отметить, что, по моему опыту, чем раньше удаляются зубы, тем лучше результат. . 3,11 Поэтому убедитесь, что клиенты понимают, что отсрочка экстракционной терапии часто приводит к снижению реакции на нее.
Лазерная терапия
Один недавний клинический случай показал уменьшение воспаления после хирургической лазерной терапии. Однако, несмотря на несколько лазерных процедур, разрешение произошло только на после выполнения полных экстракций. 15 Таким образом, одна только лазерная терапия не дала очевидного преимущества. Кроме того, я лечил многих пациентов, которым была проведена лазерная терапия, но ответа на эту терапию нет. Следовательно, в настоящее время это не рекомендуемая начальная форма терапии. 11
Лечебная терапия
Когда владельцы не хотят проводить многократные экстракции, можно предпринять попытку медицинского лечения, но это имеет ряд недостатков:
- Многие используемые продукты представляют собой пероральные препараты, которые необходимо принимать ежедневно или дважды в день.
- Медицинская терапия почти всегда длится всю жизнь, и многие продукты имеют серьезные побочные эффекты.
- Не было доказано, что медицинские протоколы являются полностью эффективными; они лишь временно уменьшают клинические признаки. 11,13
Антибиотики . Системные антибиотики могут уменьшить воспаление полости рта. Однако это, как правило, в лучшем случае временное явление, и у большинства пациентов рецидив даже во время курса антибактериальной терапии. 3,13
Кортикостероиды .Кортикостероиды, безусловно, являются наиболее часто используемыми и эффективными препаратами для иммунной модуляции, что приводит к клиническому улучшению гораздо чаще, чем терапия антибиотиками. 3 Однако длительное употребление может иметь пагубные последствия, такие как индукция сахарного диабета и оппортунистических инфекций. 13,16 Хроническая кортикостероидная терапия должна использоваться только в крайнем случае — если владелец не разрешает удаление . 4
Иммуносупрессивное лечение .Циклоспорин А был предложен в качестве иммуносупрессивного препарата для кошек с каудальным стоматитом, 3 , и некоторые продвигали его как альтернативу экстракциям, чтобы избежать использования глюкокортикоидов.
Хотя нет опубликованной информации, подтверждающей использование циклоспорина А перед экстракцией, было показано, что он эффективен в случаях, рефрактерных к экстракционной терапии, 16 и может служить альтернативой длительной стероидной терапии. Поэтому я предпочитаю использовать циклоспорин только у пациентов, которым необходимо медицинское лечение после экстракции . 11
Циклоспорин А следует применять с осторожностью у кошек с заболеваниями печени или почек, и есть сообщения о смертельных условно-патогенных инфекциях, связанных с его применением. 17-19
Биодоступность 3 доступных форм циклоспорина весьма разнообразна, и дозировка зависит от того, какая форма используется. 13 Доступен ветеринарный препарат для лечения атопии кошек (Atopica, novartis.com), который может быть полезен при этом состоянии.
Интерферон .Сообщается, что кошачий интерферон (Vibragen, virbac.com) оказывает как противовирусное, так и иммуномодулирующее действие, восстанавливая нормальный местный иммунный ответ. 20 Несколько исследований показали эффективность в резистентных случаях 20-22 , но пока нет доступных доказательств, демонстрирующих его эффективность в качестве основного лечения. Хотя этот продукт в настоящее время недоступен в США, его можно импортировать, заполнив документы через Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США.
КОШКА НЕВОЗМОЖЕННЫЙ ГИНГИВИТ / ПЕРИОДОНТИТ
Определение
Ювенильное заболевание пародонта развивается, когда воспаление возникает вскоре после прорезывания постоянного зуба. 9,23
Этиология
Причина этого состояния неизвестна, но предполагается инфекционная этиология. У людей подобное состояние возникает из-за подозрения на временное снижение иммунного статуса в пубертатном периоде. 23,24 Сообщалось о генетической предрасположенности к ювенильному пародонтиту у кошек сиамских, сомалийских и мейн-кунов. 9
Клинические особенности
Гиперпластический гингивит проявляется как значительное увеличение десны и воспаление (рис. 5 ). 11 Это заболевание часто принимают за каудальный стоматит; Помимо возраста начала, отличительным клиническим признаком является отсутствие каудального воспаления у кошек с гиперпластическим гингивитом. 11
- Если не лечить, это заболевание обычно прогрессирует до пародонта, что может привести к преждевременной потере зубов. 23
- По мере взросления пациента воспаление может исчезнуть примерно к 2 годам, 9 по той же схеме, что и болезнь человека. 24
Если гиперпластический гингивит лечить агрессивно на ранней стадии, у пациента может быть нормальное здоровье пародонта в будущем . 11
Ювенильный пародонтит не связан с увеличением десны и обычно приводит к быстрому разрастанию зубного налета, камня и воспаления пародонта ( Рисунок 6 ). 12 Это, в свою очередь, приводит к ранней потере костной массы, формированию пародонтального кармана и обнажению фуркации. 9 Потеря кости обычно наиболее серьезна в районе первых моляров нижней челюсти ( Рисунок 7 ).
Диагноз
11,23- Гистопатология должна быть рассмотрена, чтобы исключить другие причины воспаления десен.
- Рентгенограммы зубов должны быть выполнены для оценки качества альвеолярной кости и ранней резорбции зубов.
- Культуральные исследования и тесты на чувствительность, как правило, бесполезны.
Варианты лечения
Ранняя (в возрасте 9 месяцев) и частая профессиональная чистка зубов (каждые 6–9 месяцев), а также строгий домашний уход имеют решающее значение для уменьшения воспаления. . 11,23
- В идеале домашний уход состоит из ежедневной чистки зубов щеткой; Альтернативные и / или дополнительные методы домашнего ухода включают полоскания с хлоргексидином (CET Oral Hygiene Rinse, virbac.com), диеты для борьбы с зубным налетом (t / d Canine and Feline Dental Health Diets, hillsvet.com) и лакомства (Greenies, greenies.com) .
- При гиперплазии десен рекомендуется гингивэктомия для удаления псевдокарманов, уменьшения воспаления и облегчения контроля зубного налета. 9
- Требуется удаление значительно больных зубов. 23
ХРОНИЧЕСКИЙ ЯЗВНО-ПАРАДЕНТНЫЙ СТОМАТИТ (ПОРАЖЕНИЯ ПОЦЕЛУ)
Определение
Хронический язвенный парадентальный стоматит (CUPS) — язвенная иммуноопосредованная реакция тканей ротовой полости, обычно слизистой оболочки рта, но также и языка. 25
Этиология
Считается, чтоCUPS представляет воспалительную , а не инфекционную этиологию. Реакция гиперчувствительности, скорее всего, вызвана грамотрицательными бактериями (и их воспалительными антигенами), связанными с триггером пародонтоза. 25,26
Клинические особенности
CUPS чаще всего встречается у мелких собак, особенно белых пород; однако это состояние может встречаться у любой породы. Начало обычно в среднем возрасте. 25 Признаки включают сильную боль в полости рта, неприятный запах изо рта и частичную или полную анорексию: 25,27
Устный осмотр обычно выявляет: 25
- Значительный зубной налет и камень с гингивитом и рецессией десны
- Классический признак сильной язвы на щеке в местах контакта слизистой оболочки с пораженными зубами ( Рисунок 8 )
- Поражения обычно наиболее серьезны в области клыков верхней челюсти и хищных зубов, а также в областях рецессии десен.
- Иногда может поражаться вся слизистая оболочка щеки и боковые края языка.
Диагностика
- Клинические признаки классические; однако следует провести гистопатологию.
- Для оценки состояния пародонта необходимо экспонировать рентгенограммы зубов.
- Ответ на терапию (полная стоматологическая профилактика) с ранним рецидивом является подтверждающим.
Варианты лечения
Ключом к управлению этим заболеванием является комплексный контроль зубного налета, который достигается за счет сочетания строгого домашнего ухода, регулярной чистки зубов и выборочного или полного удаления рта . 25–27
Уход на дому. Чистка зубов щеткой и полоскания с хлоргексидином — самые эффективные средства борьбы с зубным налетом в домашних условиях. Стоматологические диеты или лакомства можно использовать в дополнение или вместо чистки зубов или полоскания. Наконец, барьерный герметик (OraVet, merial.com) показал некоторые преимущества у пациентов при постоянном использовании.
Важно учитывать, что в большинстве случаев: 25
- Только частичное выздоровление произойдет даже при самом строгом домашнем уходе.
- Без строгого домашнего ухода консервативная терапия не поможет.
Разрешение клинических признаков может происходить из-за стоической природы собак, но обычно наблюдается некоторая степень продолжающегося воспаления (и боли). Как правило, у таких пациентов полное излечение может быть достигнуто только при частичном или полном удалении рта.
Хирургическая терапия. Во время первого наркоза:
- Необходимо провести полную стоматологическую профилактику.
- Необходимо выполнить рентгенографию зубов.
- Все зубы с заболеваниями пародонта (особенно с рецессией десны) должны быть удалены.
- Гистопатологическое исследование должно быть получено и отправлено в референс-лабораторию.
Лечебная терапия. Медикаментозная терапия обычно бесполезна, но может быть добавлена к строгим мерам контроля зубного налета у пациентов, не отвечающих на лечение, у которых владельцы особенно устойчивы к удалению. 25
Обычно используется комбинация антибиотиков и противовоспалительных препаратов.Важно отметить, что пациенты часто имеют лишь частичный ответ на эту медикаментозную терапию и только временное (от недель до месяцев) выздоровление после тщательной стоматологической профилактики. 25 При любом консервативном методе рецидив обычно неизбежен и, как правило, полный.
До начала терапии и через регулярные промежутки времени в течение курса лечения клиенты должны быть проинформированы о побочных эффектах и долгосрочных осложнениях, которые могут возникнуть в результате приема антибиотиков и противовоспалительных препаратов.Необходимо проводить регулярные анализы крови и мочи, чтобы исключить нежелательные эффекты.
Эти факторы и связанные с этим затраты необходимо сопоставить с хирургическим лечением.
Продолжение. После подтверждения диагноза напомните владельцу о долгосрочном и последовательном стремлении к лечению этого заболевания.
- Помимо домашнего ухода, регулярная чистка зубов (несколько раз в год) необходима для контроля клинических признаков у большинства пациентов.
- Если это вызывает беспокойство или домашний уход невозможен, следует выполнить удаление клыков верхней челюсти и хищных зубов (а также любых других пораженных зубов). 25
- Следовательно, удаление полного рта в этих случаях не является чем-то необычным. Эта терапия, хотя и является экстремальной, в подавляющем большинстве случаев является лечебной. 25
При удалении полного рта клиенты нередко сообщают, что их собаки «снова ведут себя как щенки».”
КОМПЛЕКС ЭОЗИНОФИЛЬНОЙ ГРАНУЛОМЫ
Этиология
Этиология этого состояния неизвестна. Однако считается, что локальное накопление эозинофилов инициирует воспаление и некроз, 28 , который может быть результатом местной (пищевой) или системной аллергии, хотя эти поражения наблюдались у пациентов, у которых было исключено аллергическое заболевание. 29,30 Дополнительные причины включают реакцию на раздражение, такую как хронический уход или травматический неправильный прикус, 25,31 или генетическая предрасположенность. 32
В то время как эти поражения были зарегистрированы у собак, 33 они гораздо чаще встречаются у кошек. Таким образом, обсуждение в этом разделе будет касаться кошек, хотя процесс заболевания одинаков у обоих видов. 34
Клинические особенности
- Индолентные язвы являются наиболее частым проявлением в полости рта и проявляются в виде коричневато-красных поражений на верхней губе или вокруг клыков верхней челюсти ( Рисунок 9 ). 35
- Линейные гранулемы могут быть одиночными или множественными; наиболее часто поражаются губы, десна, нёбо и язык (, рис. 10, ). 25 Обычно они безболезненны, но могут развиваться вторичные инфекции.
- Типичное представление — приподнятая дольчатая желто-розовая масса; однако он также может иметь язвенный характер. Эти поражения могут привести к серьезной потере пародонта, патологическим переломам или свищам носа. 34,36,37
Диагностика
- Для подтверждения диагноза необходимо выполнить гистопатологическое исследование. 36
- После подтверждения диагноза должна быть проведена тщательная оценка аллергии, включая испытания пищевых продуктов, лечение блох, тестирование +/- аллергии. 25
Варианты лечения
Острый процесс заболевания лучше всего лечить системными кортикостероидами, и типичным начальным протоколом является преднизон, 2 мг / кг каждые 12 часов в течение 3-4 недель. 28,38 Дополнительные варианты включают внутриочаговые инъекции триамцинолона (3 мг / неделя) или метилпреднизолона. 39
Иногда требуется терапия антибиотиками для достижения ремиссии и / или лечения вторичной инфекции. Есть также некоторые пациенты, которые реагируют только на терапию антибиотиками. 40 Таким образом, мы сначала лечим легкие случаи только антибиотиками, а более тяжелые — комбинацией антибиотиков и кортикостероидов .
Если выявлен компонент аллергии, его следует рассмотреть (например, борьба с блохами, гипосенсибилизация, исследование пищевых продуктов). 41 Однако многие случаи остаются идиопатическими, требующими пожизненной терапии. Было показано, что циклоспорин эффективен при лечении этого состояния с меньшим количеством побочных эффектов по сравнению со стероидами. 42,43
CUPS = хронический язвенный парадентальный стоматит; FCS = хвостовой стоматит кошек; FeLV = вирус лейкемии кошек; FIV = вирус иммунодефицита кошек
Брук А. Ниемек , DVM, FAVD, дипломированный специалист AVDC, руководитель отдела ветеринарной стоматологии Южной Калифорнии с офисами в Сан-Диего и Мурриета, Калифорния, и Лас-Вегасе, Невада.
Ссылки
- Lyon KF. Гингивостоматит. Vet Clin N Am Small Anim Pract 2005; 35 (4): 891-911.
- AVDC принятая номенклатура; доступно на avdc.org.
- Debowes LJ. Проблемы с десной. В Niemiec BA (ed): Стоматологические, оральные и челюстно-лицевые заболевания мелких животных: Справочник по цвету . Лондон: Мэнсон, 2010, стр. 159-181.
- Camy G, Fahrenkrug P, Gracis M, et al. Предлагаемое руководство по ведению синдрома хронического гингивостоматита у кошек (FCGS): консенсусное заявление , сентябрь 2010 г.
- Lommer MJ, Verstraete FJM. Одновременное оральное выделение калицивируса кошек и вируса герпеса кошек 1 у кошек с хроническим гингивостоматитом. Oral Microbiol Immunol 2013; 18: 131-134.
- Hardy WD, Zuckerman E, Corbishley J. Серологические доказательства того, что бартонелла вызывает гингивит и стоматит у кошек. Annual Vet Dental Forum Proc 2002; С. 79-82.
- Thompson RR, Wilcox GE, Clark WT, Jansen KL. Связь калицивирусной инфекции с хроническим гингивитом и фарингитом у кошек. J Small Anim Pract 1984; 25 (4): 207-210.
- Dowers KL, Hawley JR, Brewer MM, et al. Ассоциация видов Bartonella, калицивируса кошек и инфекции кошачьего герпеса 1 с гингивостоматитом у кошек. J Feline Med Surg 2010; 12 (4): 314-321.
- Wiggs RB, Lobprise HB. Домашние болезни полости рта и зубов у кошек. Ветеринарная стоматология, принципы и практика . Филадельфия: Липпинкотт, 1997, стр 482-517.
- Niemiec BA. Пталисим. В Ettinger SJ, Feldman EC (ed): Учебник внутренней ветеринарной медицины . Филадельфия: Сондерс, 2010.
- Niemiec BA. Необычные формы пародонтоза. В Niemiec BA (ed): Ветеринарная пародонтология.Эймс , ИА: Wiley-Blackwell, 2012, стр 91-104.
- Niemiec BA. Патология полости рта. Top Companion Anim Med 2008; 23 (2): 59-71.
- Bellows J. Лечение воспаления ротоглотки. Стоматология кошек: оценка полости рта, лечение и профилактика . Эймс, Айова: Wiley-Blackwell, 2010, стр. 242-268.
- Hennet P. Хронический стоматит десен у кошек: длительное наблюдение за 30 пациентами, лечившимися путем удаления зубов. J Vet Dent 1997; 14 (1): 15-21.
- Льюис JR, Цугава AJ, Reiter AM. Использование CO2-лазера в качестве дополнительного лечения каудального стоматита у кошек. J Vet Dent 2007; 24 (4): 240-249.
- Lommer MJ. Эффективность циклоспорина при хроническом рефрактерном стоматите у кошек: рандомизированное плацебо-контролируемое двойное слепое клиническое исследование. J Vet Dent 2013; 30 (1): 8-17.
- Last RD, Suzuki Y, Manning T и др. Случай со смертельным исходом системного токсоплазмоза у кошки, получавшей циклоспорин А от кошачьей атопии. Vet Dermatol 2004; 15 (3): 194-198.
- Битти Дж., Барра В. Острый токсоплазмоз у двух кошек, получающих циклоспорин. Aust Vet J 2003; 81 (6): 339.
- Дэвис Э. Системное введение циклоспорина и опасные для жизни инфекции. Возникающая проблема в ветеринарии. Am Vet Dental Forum Proc 2007.
- Саутхерден П., Горрель С. Лечение рефрактерного хронического гингивостоматита кошек рекомбинантным омега-интерфероном. J Small Anim Pract 2007; 48 (2): 104-106.
- Хеннет П., Камай Г. Сравнительная эффективность рекомбинантного кошачьего интерферономега в рефрактерных случаях каудального стоматита у кошек с положительной реакцией на калицивирус: рандомизированное многоцентровое контролируемое двойное слепое исследование с участием 39 кошек. J Feline Med Surg 2011; 13 (8): 577-578.
- Михальевич С. Кошачий гингивит-стоматит FOR1 комплекс: первые клинические данные по применению интерферона. BTP Congress Proc 2002.
- Niemiec BA.Патология у педиатрического больного. В Niemied BA (ed): Стоматологические, оральные и челюстно-лицевые заболевания мелких животных: Справочник по цвету . Лондон, Мэнсон, 2010, стр. 189-126.
- Невилл Б.В., Дамм Д.Д., Аллен С.М., Букет Дж. Э. Заболевания пародонта. Патология полости рта и челюстно-лицевой области , 2-е изд. Филадельфия: Сондерс, 2002, стр 137-162.
- Niemiec BA. Проблемы со слизистой оболочкой рта. В Niemiec BA (ed): Стоматологические, оральные и челюстно-лицевые заболевания мелких животных: Справочник по цвету .Лондон: Manson Publishing, 2010, стр. 189-191.
- Boutoille F, Hennet P. Остеомиелит верхней челюсти у двух собак шотландского терьера с хроническим язвенным парадентальным стоматитом. J Vet Dent 2011; 28 (2): 96-100.
- Lobprise HB. Язвы в полости рта и хронический язвенный парадентальный стоматит. Пятиминутная ветеринарная консультация компании Blackwell, клинический партнер — стоматология мелких животных , 2-е изд. Эймс, ИА: Wiley-Blackwell, 2012, стр. 243-247.
- Leiferman KM. Современные взгляды на роль эозинофилов в дерматологических заболеваниях. J Am Acad Derm 1991; 24: 1101–1112.
- Харви Р.Г., Маккивер П.Дж. Язвенные дерматозы. Справочник цветов по кожным заболеваниям собак и кошек . Лондон: Manson Publishing, 1998, стр. 81–106.
- Wilkenson GT, Bate MJ. Возможное дальнейшее проявление комплекса эозинофильной гранулемы кошек. JAAHA 1984; 20: 519-526.
- Гарсия М., Пагеруа Х, Курко Н. и др. Эозинофильная язва слизистой оболочки рта: 11 случаев. Annales de Dermatologie et de Vénéréologie 2002; 129 (6–7): 871-873.
- Leistra WH, van Oost BA, Willemse T. Бесполезная гранулема у норвежских лесных кошек. Vet Rec 2005; 156 (18): 575-577.
- Bredal WP, Gunnes G, Vollset I, Ulstein TL. Оральная эозинофильная гранулема у трех кавалер-кинг-чарльз-спаниелей. J Sm Anim Prat 1996; 37: 499-504.
- Woodward TM. Лоскут осевого рисунка Большого небного острова для восстановления ороназального свища, связанного с эозинофильной гранулемой. J Vet Dent 2006; 23 (3): 161-166.
- Frost P, Уильямс, Калифорния.Заболевание зубов кошек. Vet Clin N Am Sm Anim Pract 1986; 16: 851.
- Сильвестрос С.С., Мамалис А.А., Склавуну А.Д. и др. Эозинофильная гранулема, маскирующаяся под агрессивный пародонтит. J Perio 2006; 77 (5): 917-921.
- Holzhauer AM, Abdelsayed RA, Sutley SH. Эозинофильная гранулема: отчет о патологическом переломе. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1999; 87 (6): 756-759.
- Риди LM. Результаты аллергологического тестирования и гипосенсибилизации при отдельных кожных заболеваниях кошек. JAAHA 1982; 18: 618-623.
- Withrow ST, Norris AM, Dubielzig RR. Новообразования ротоглотки. В Harvey CE (ed): Ветеринарная стоматология . Филадельфия: Сондерс, 1985, стр. 123-126.
- Rosencrantz WS. Комплекс эозинофильной гранулемы кошек. В Griffin CE, Kwochka KW, MacDonald JM (eds): Current Veterinary Dermatology . Сент-Луис: Мосби, 1993, стр. 319-324.
- MacEwan EG, Hess PW. Оценка эффекта иммуномодуляции комплекса эозинофильных гранулем кошек. JAAHA 1987; 23: 519-526.
- Steffan J, Favrot C, Mueller R. Систематический обзор и метаанализ эффективности и безопасности циклоспорина для лечения атопического дерматита у собак. Vet Derm 2006; 17 (1): 3-16.
- Vercelli A, Raviri G, Cornegliani L. Использование циклоспорина для лечения дерматоза кошек: ретроспективный анализ 23 случаев. Vet Derm 2006; 17 (3): 201-206.
