Остеома верхней и нижней челюсти
Хирурги и анестезиологи Центра обладают богатым опытом в проведении подобных операций и гарантируют полную удовлетворенность пациентов результатами лечения.
В многолетней практике хирургов Центра челюстно-лицевойхирургии и имплантологии нередко встречаются такие разновидности доброкачественных образований как опухоли нижних и верхних челюстей, называющиеся остеомами.
Остеома челюсти растет медленно, чаще всего при достижении определенного размера рост прекращается. Несмотря на то, что подобная опухоль сама по себе безболезненна, она может сдавливать нерв, вызывая значительную невралгическую боль, особенно в ночное время.
В зависимости от локализации различают опухоли нижней челюсти и опухоли верхней челюсти.
Что такое остеома
Как было сказано ранее, это — доброкачественная опухоль, состоящая из зрелых костных тканей. Процесс её появления похож на процесс роста обычных костей. Остеому относят к неодонтогенным новообразованиям челюстей.
Это сравнительно редкая опухоль челюстей, построенная из относительно зрелой костной ткани; располагается в губчатом или кортикальном веществе челюсти. Она чаще локализуется на нижней челюстно-лицевой кости, но может быть на внутренней стенке верхнечелюстной пазухи, в полости носа, а также в толще околоушной железы. По оценкам экспертов, она обнаруживается у 2.73% больных, поступивших на стационарное лечение по поводу доброкачественных опухолей.
Остеомы растут очень медленно, длительные годы не давая о себе знать. Первые жалобы больных зависят от локализации и объема опухоли: развившись в толще челюстно-лицевой кости, она со временем вызывает невралгическую боль в нижнелуночковом нерве и асимметрию нижней половины лица; локализуясь на венечном отростке, вызывает постепенно нарастающее ограничение движений челюстно-лицевой кости, а прорастая в полость носа — затрудняет дыхание через соответствующую половину носа.
Позже всего проявляет себя опухоль, вросшая в верхнечелюстную пазуху и постепенно заполняющая ее; при этом она приобретает форму полости и обнаруживается либо случайно при рентгенографическом обследовании придаточных пазух или верхней челюстно-лицевой кости по другому поводу, либо в результате постепенного нарастания асимметрии лица.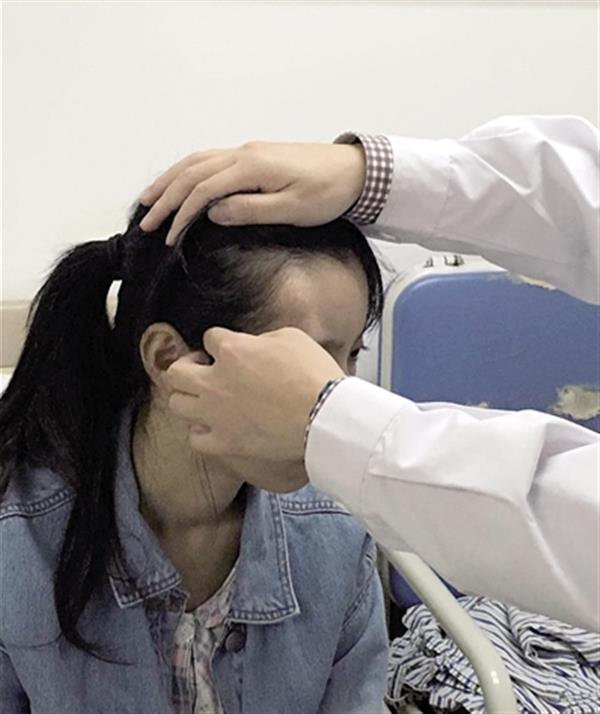
Локализация опухолей: в теле нижней челюсти или верхней челюсти
Клиническая картина зависит от локализации опухоли. При локализации в теле нижней челюсти опухоль может вызвать деформацию челюсти, а при сдавлении нерва боли невралгического характера. При локализации на венечном отростке по мере роста происходит постепенное ограничение открывания рта и нарушение прикуса.
На верхней челюстно-лицевой кости опухоли чаще всего локализуются в верхнечелюстном синусе. Обычно имеют шаровидную форму, губчатое строение. По мере роста деформируют верхнюю челюсть, смещают глазное яблоко и могут вызывать диплопию, невралгию II ветви тройничного нерва, при сдавлении II пары черепных нервов возможно снижение зрения до его полной потери.
Опухоли могут встречаться также в полости носа и придаточных пазухах. На рентгенограмме в кости отмечается тень плотного, по сравнению с окружающей костью, образования с резко очерченными границами — компактная остеома. При губчатой опухоли определяется нарушение нормальной структуры кости с чередованием участков разрежения и уплотнения.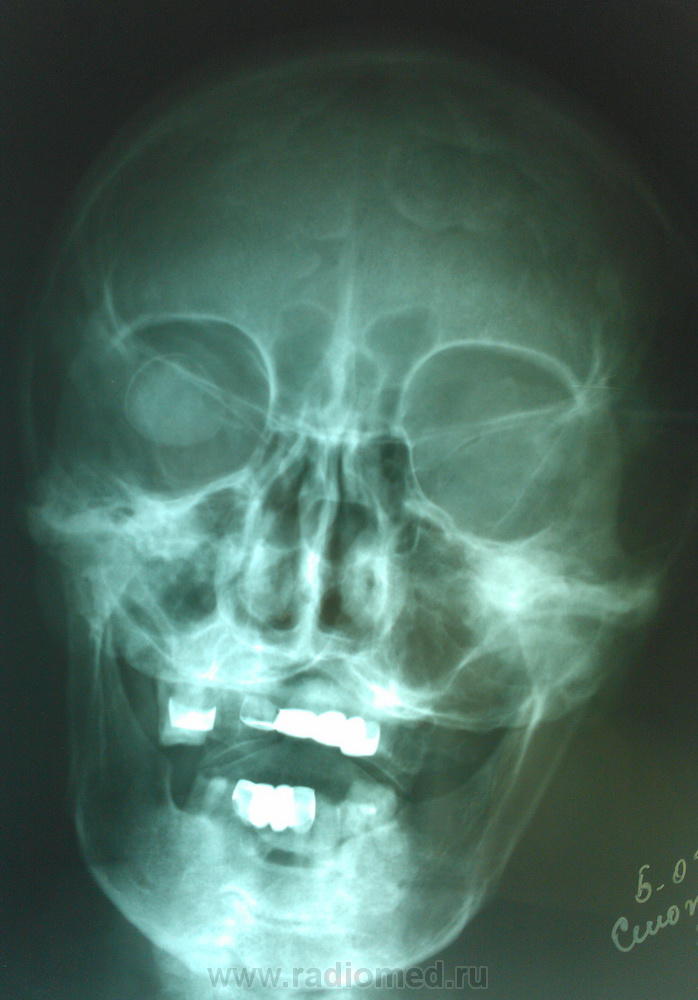
Опухоль челюстно-лицевой кости может развиваться внутрь костной ткани или проявляться поверхностным (экзофитным) ростом. Данное новообразование может распространяться на пазухи верхней челюстно-лицевой кости, полость носа и глазницы. Опухоль нижней челюсти может стать причиной лицевой асимметрии и ограничения подвижности челюсти (вплоть до полного).
Диагностика опухолей челюстей предполагает рентгенологическое обследование, КТ, сцинтиграфию; при необходимости консультации окулиста, отоларинголога, риноскопию.
По мере роста опухоль челюстно-лицевой кости может вызвать деформацию челюсти, ограничение при открывании рта и нарушение прикуса. В верхней челюстно-лицевой кости она также может вызвать деформацию и даже привести к нарушению зрения.
Лечение
Если при рентгенологическом исследовании по какой-либо другой проблеме врач обнаружил наличие этого доброкачественного образования, то это не обязательно означает необходимость удаления остеомы. Её удаление проводится под общим наркозом через ротовую полость, поэтому никаких видимых рубцов и шрамов не возникает.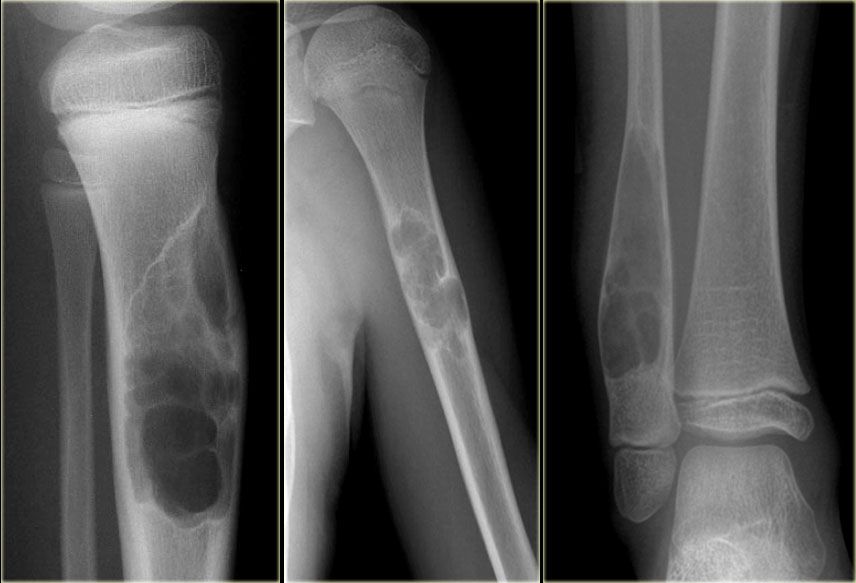 После удаления проводится обязательное гистологическое исследование с целью исключения злокачественного характера образования. Хирургическое вмешательство при остеоме осуществляют только тогда, когда возникает косметический дефект или функциональное неудобство.
После удаления проводится обязательное гистологическое исследование с целью исключения злокачественного характера образования. Хирургическое вмешательство при остеоме осуществляют только тогда, когда возникает косметический дефект или функциональное неудобство.
Операцию производят при нарушении остеомой каких-либо функций, затруднении протезирования, деформации и т. д. Опухоль удаляют обычно внутриротовым доступом. После образования слизисто-надкостничного лоскута создают ряд точечных отверстий по окружности образования и опухоль удаляют долотом. Далее проводят шлифование с целью устранения неровностей. После гемостаза рана ушивается наглухо. К опухолеподобным образованиям, развивающихся в челюстных костях и наиболее часто встречающимся в практике хирурга-стоматолога, относятся одонтогенные кисты и экзостозы.
Центр челюстно-лицевой хирургии и имплантологии располагает собственным комфортабельным стационаром с операционными, оснащенными самым современным медицинским, стоматологическим и анестезиологическим оборудованием и удобными палатами. Хирурги и анестезиологи Центра обладают богатым опытом в проведении подобных операций и гарантируют полную удовлетворенность пациентов результатами лечения.
Хирурги и анестезиологи Центра обладают богатым опытом в проведении подобных операций и гарантируют полную удовлетворенность пациентов результатами лечения.
Удаление образования челюсти (эпулис, фиброма, остеома) в Калуге
Услуги
Челюстно-лицевая хирургия
Удаление образования челюсти (эпулис, фиброма, остеома)
Посмотреть статьи >> Посмотреть все услуги >>
Количество различных новообразований у человека очень велико. Они имеют различное происхождение и различную локализацию. Причины, которые вызывают развитие новообразования, различны: инфекции, травмы, наследственность и так далее. При обнаружении новообразования необходимо как можно быстрее выяснить является ли оно злокачественными или доброкачественным образованием. При наличии злокачественных раковых клеток, необходимо срочно обращаться в онкологический центр, где специалисты уже будут принимать решение по лечению патологии, возможности использовании химической или лучевой терапии и так далее. Для максимально точного результата исследования, пациенту могут провести биопсии тканей новообразования и отправить их на гистологическое исследование.
Для максимально точного результата исследования, пациенту могут провести биопсии тканей новообразования и отправить их на гистологическое исследование.
Доброкачественное образование – не имеет агрессивных темпов роста, часто человек может годами не подозревать об имеющейся у него патологии, и в случае, если это не мешает ему нормально жить, то он вправе отказаться от операции. Но стоит отметить, что всегда есть риск перехода из доброкачественного образования в злокачественное.
Удаление остеомы челюсти. Остеома – патология, которая формируется из зрелой ткани, может сформироваться, как на верхней, так и на нижней челюсти. Чаще диагностируется у взрослых. Диагностируется в большинстве случаев случайно, при снимках во время лечения или удаления зубов. Остеому подразделяют на три вида, трубчатую компактную и внутрикостную. Причины появления данной патологии до конца не подтверждены. Это могут быть последствия инфекции, остатки или обломки зуба, врожденные патологии или травмы. Лечение – хирургическое удаление.
Остеома может иметь внутрикостный или поверхностный (экзофитный) рост. Опухоль может распространяться в верхнечелюстную пазуху, полость носа, глазницу; препятствовать припасовке зубных протезов. Остеомы нижнечелюстной локализации вызывают боль, асимметрию нижней части лица, нарушение подвижности челюсти; верхнечелюстной локализации – нарушения носового дыхания, экзофтальм, диплопию и другие нарушения. Остеоид-остеома сопровождается интенсивным болевым синдромом, обостряющимся по ночам, во время приема пищи; асимметрией лица. При осмотре полости рта определяется выбухание кости гиперемия слизистой оболочки.
Удаление фибромы, которая развивается из соединительной ткани зубного зачатка; чаще возникает в детском возрасте. Рост опухоли медленный; локализация – на верхней или нижней челюсти. Одонтогенная фиброма обычно бессимптомна; в некоторых случаях могут отмечаться ноющие боли, ретенция зубов, воспалительные явления в области опухоли.
Существуют и другие новообразования, которые необходимо диагностировать и лечить, чтобы своевременно предотвратить развитие более серьезных патологий, которые могут привести и к летальному исходу. Ольше распространение такого рода патологий приводит к тому, что человеку необходимо периодически проходить полное обследование особенно в возрасте старше 35 лет. Если у Вас диагностировали, какое либо новообразование в любом медицинском учреждении, Вы всегда можете обратиться в наш клинку Боли, в которой ведут прием одни из лучших специалистов в Калужской области. Наличие современного оборудования позволяет проводить даже сложные оперативные вмешательства с минимальной травматичностью и коротким сроком восстановления пациента. Получите подробную консультацию, записавшись на прием в нашу клинику Боли, просто позвонив по телефонам указанным на сайте или заполнив форму обратной связи.
Ольше распространение такого рода патологий приводит к тому, что человеку необходимо периодически проходить полное обследование особенно в возрасте старше 35 лет. Если у Вас диагностировали, какое либо новообразование в любом медицинском учреждении, Вы всегда можете обратиться в наш клинку Боли, в которой ведут прием одни из лучших специалистов в Калужской области. Наличие современного оборудования позволяет проводить даже сложные оперативные вмешательства с минимальной травматичностью и коротким сроком восстановления пациента. Получите подробную консультацию, записавшись на прием в нашу клинику Боли, просто позвонив по телефонам указанным на сайте или заполнив форму обратной связи.
Врачи
Записаться к врачу
$pol_textmass=4
Ольга
Хочу сказать огромное спасибо челюстно-лицевому хирургу Денису Леонидовичу Гараничеву за успешно проведенную 26.07.2022 года операцию моей дочери по удалению дистопированных 48, 38 зубов, за Ваше чуткость и внимание, за заботливое отношение, за высокий профессионализм и золотые руки! Хочу пожелать Вам дальнейших успехов, здоровья, всех благ!
04. 08.2022
08.2022
Ответ на Отзыв
Добрый день, Ольга! Спасибо Вам за уделенное время на отзыв! Желаем Вам и Ваше семье здоровья и отличного настроения! С уважением, администрация Клиники БОЛИ
Полностью отзыв
Руслан
Дениса Леонидовича посоветовали как опытного хирурга. Живу в Обнинске. В прошлом году удалили в клинике Like Smile два верхних зуба мудрости. Для удаления Нижних зубов попросили сделать 3D-снимок. После ознакомления хирург отказался проводить операцию, так как оба зуба касались челюстного нерва. Только в этом году решился провести операцию. Обратился сразу к Денису Леонидовичу. Что сказать о самой операции и её последствиях? Я такого не ожидал, если честно. Удаляли сразу 2 зуба (врач посоветовал, я не стал с ним спорить). После заморозки я сразу начал трогать челюсть и, о, счастье! Вся чувствительность осталась. Нервы не задеты! Опухлость прошла на 3-й день! Это круто! Денис Леонидович — талант! Дай Бог ему здоровья и многих спасений!
19. 06.2022
06.2022
Ответ на Отзыв
Добрый день, Руслан! Благодарим Вас за отзыв! Денис Леонидович действительно талантливый врач. Мы безумно гордимся тем, что он в нашей команде! Желаем Вам здоровья и летнего настроения! С уважением, администрация Клиники Боли
Полностью отзыв
Мария
Пишу по свежим следам) С огромной благодарностью о проделанной работе. Несколько недель назад было решено удалять зубы мудрости для установки брекетов. Встал вопрос о выборе специалиста, так как было огромное желание поскорее завершить начатое. И какое счастье было попасть к Денису
Леонидовичу. От первого ознакомительного приёма до выхода меня из операционного кабинета — всё было на высшем уровне. Анастезиолог Раков Владимир Игоревич, команда медсестёр — это нечто. Всё объяснили, рассказали) Всё время поддерживали, интересовались о самочувствии! Нет слов. Если бы не головная боль после наркоза — почти как в санатории побывала !!! Ещё раз большое человеческое СПАСИБО
04. 06.2022
06.2022
Ответ на Отзыв
Здравствуйте, Мария! Благодарим Вас за отзыв! Желаем Вам здоровья и отличного летнего настроения! С уважением, администрация Клиники Боли
Полностью отзыв
Ольга
С детства боюсь зубных врачей. Лечу зубы только с уколом. Один из зубов запустила и нужно уже было удалять. Все мои попытки не увенчались успехом. Страх был настолько сильным,что в кабинете врача я была в предобморочном состоянии. Несколько раз от страха отменяла запись. Искала для себя какой-то способ удаление зуба,чтобы облегчить свои страдания. В интернете наткнулась на Клинику боли и прочитала о чудо-способе-удаление под седацией. Записалась к Гараничеву Денису Леонидовичу. В назначенный день с самого утра ноги были ватные от страха,руки тряслись. После беседы с Денисом Леонидовичем и Солдатовой Ириной Викторовной страх начал постепенно уходить,а когда началась процедура и вовсе от него не осталось и следа. Все прошло очень быстро и абсолютно безболезненно.
18.08.2021
Ответ на Отзыв
Здравствуйте, Ольга! Благодарим Вас за такой подробный отзыв! Да, действительно, под седацией удалять зубы гораздо приятнее =) Мы очень рады, что Вы отметили работу врача и всей бригады, им будет очень приятно прочитать Ваш отзыв. Спасибо Вам ещё раз! Желаем Вам здоровья! С уважением, администрация Клиники Боли
Полностью отзыв
Лариса Ивановна
Отзывчивый, доброжелательный, профессиональный доктор. Прекрасно знает и выполняет свою работу.
30.06.2021
Ответ на Отзыв
Добрый вечер, Лариса Ивановна! Спасибо, что нашли время на отзыв. мы очень рады, что Вы остались довольны качеством оказанных услуг. Мы передадим Денису Леонидовичу Ваши слова. Будьте здоровы! С уважением, администрация Клиники Боли
Полностью отзыв
Столярова Н.А.
Очень понравилось отношение врача к пациенту, очень вежливый, культурный, аккуратный. Делает не больно, хорошо дает консультацию, как потом ухаживать за собой и чем обрабатывать. Благодарю.
17.12.2020
Ответ на Отзыв
Добрый вечер! Спасибо Вам за отзыв! Мы искренне радуемся всякий раз, когда видим благодарность со стороны пациента. Обязательно передадим Вашу благодарность Денису Леонидовичу! Будьте здоровы! С уважением, администрация Клиники Боли
Полностью отзыв
Евгения
Удаляла сразу 2 зуба мудрости у Гараничева Дениса Олеговича под седацией, т. к. с возрастом стала панически бояться зубных врачей. Живу в Туле, но по рекомендации знакомой решила удалять зубы именно у Дениса Олеговича (в Туле отказывались делать без стационара и тем более с седацией). Никаких негативных впечатлений, седация — это супер 🙂 Вся операция-около часа, от успокаивающего коктейля никаких последствий. Далее все зарастало без осложнений. Очень рада, что есть такой врач и такая клиника!Огромное спасибо!
к. с возрастом стала панически бояться зубных врачей. Живу в Туле, но по рекомендации знакомой решила удалять зубы именно у Дениса Олеговича (в Туле отказывались делать без стационара и тем более с седацией). Никаких негативных впечатлений, седация — это супер 🙂 Вся операция-около часа, от успокаивающего коктейля никаких последствий. Далее все зарастало без осложнений. Очень рада, что есть такой врач и такая клиника!Огромное спасибо!
09.03.2020
Ответ на Отзыв
Добрый день, Евгения! Спасибо Вам за такой теплый отзыв, с душой! Желаем вам скорейшего выздоровления! Передадим Денису Леонидовичу Ваши слова! Ему будет очень приятно. Будьте здоровы! С уважением, администрация Клиники Боли
Полностью отзыв
Наталия Петровна
Панически боюсь зубных врачей, очень боюсь. Терпела когда заболел левый нижний зуб мудрости почти месяц, с переменным успехом. Перед глазами так и стояли две подруги, которые за последний год удаляли сложные нижние зубы. По два-три раза ходили к хирургу в стоматологию «додёргивать» кусочки зубов, корней. Это трэш! Я же точно знаю, что зубы мудрости никто не лечит. Со страху дотянула, пока уже спать и есть не могла. Изучила Интернет вдоль и поперек. К зубному не пошла, пришла в клинику к челюстно-лицевому хирургу Гараничеву Денису Леонидовичу. Аккуратный, не страшный, сразу удалять зуб не стал, таблетки выписал, полоскания, чтобы опухоль уменьшилась, воспаление прошло. Как меня всей семьей выпихивали, когда уже пора было зуб дергать… Волшебный человек анестезиолог — Ирина Викторовна! Так нам трусам и надо — обезболивание, успокоительное в капельницу, доброе слово. Спасибо большое Денису Леонидовичу и всему мед. персоналу. За терпение и спокойствие. Извините, если что не так. Вряд ли вы мечтаете о таких пациентах, но с подобными проблемами если и обращусь когда-нибудь, то теперь только к вам! СПАСИБО.
По два-три раза ходили к хирургу в стоматологию «додёргивать» кусочки зубов, корней. Это трэш! Я же точно знаю, что зубы мудрости никто не лечит. Со страху дотянула, пока уже спать и есть не могла. Изучила Интернет вдоль и поперек. К зубному не пошла, пришла в клинику к челюстно-лицевому хирургу Гараничеву Денису Леонидовичу. Аккуратный, не страшный, сразу удалять зуб не стал, таблетки выписал, полоскания, чтобы опухоль уменьшилась, воспаление прошло. Как меня всей семьей выпихивали, когда уже пора было зуб дергать… Волшебный человек анестезиолог — Ирина Викторовна! Так нам трусам и надо — обезболивание, успокоительное в капельницу, доброе слово. Спасибо большое Денису Леонидовичу и всему мед. персоналу. За терпение и спокойствие. Извините, если что не так. Вряд ли вы мечтаете о таких пациентах, но с подобными проблемами если и обращусь когда-нибудь, то теперь только к вам! СПАСИБО.
18.09.2019
Полностью отзыв
Показать все отзывы
Врачи
Остеома мыщелкового отростка нижней челюсти
Остеома — доброкачественная опухоль костной ткани, встречающаяся у 2,7—5,9 % больных с доброкачественными опухолями костей лица.
В настоящее время высказывается предположение, что число истинных остеом существенно меньше, поскольку этот диагноз часто ошибочно выставляют при реактивной гиперплазии, экзостозах челюстей, некоторых формах фиброзной дисплазии [3, 17].
Остеомы, как правило, растут очень медленно и безболезненно, длительное время не давая о себе знать. Их клиническая картина слабовыраженна и зависит от локализации и размеров опухоли. Развиваясь в области тела нижней челюсти, остеомы приводят к деформации соответствующего участка, эстетическим и функциональным нарушениям. Остеомы верхней челюсти при значительных размерах вызывают экзофтальм, диплопию, слезотечение, нарушение носового дыхания и невралгические боли вследствие сдавления ветвей тройничного нерва. При локализации в области лобного синуса и решетчатого лабиринта опухоль способна деформировать стенки пазух, разрушать их, прорастая в орбиту и полость черепа [3, 15].
Поражение мыщелкового отростка нижней челюсти встречается довольно редко и характеризуется специфической симптоматикой. Остеомы этой локализации представляют определенную сложность для диагностики и хирургического лечения, оставаясь бессимптомными продолжительное время, однако на поздних стадиях могут являться причиной выраженных эстетических и функциональных нарушений [3, 9, 17].
Остеомы этой локализации представляют определенную сложность для диагностики и хирургического лечения, оставаясь бессимптомными продолжительное время, однако на поздних стадиях могут являться причиной выраженных эстетических и функциональных нарушений [3, 9, 17].
Впервые остеому мыщелкового отростка подробно описал Eckert (1899), указывая на смещение нижней челюсти, нарушение открывания рта, а также изменение контуров лица на стороне поражения мыщелкового отростка нижней челюсти среди ее основных клинических проявлений [1]. В дальнейшем в литературе были представлены немногочисленные сообщения, преимущественно о единичных наблюдениях данного заболевания [1, 11, 13, 14]. Deboise А. (1981), отмечая, что остеома является наиболее частым доброкачественным новообразованием структур височно-нижнечелюстного сустава (ВНЧС), приводит лишь 3 собственных наблюдения [9]. Наибольшее число клинических наблюдений остеом мыщелкового отростка — 23 — принадлежит Х. Zhang (1997) [18]. Автор, однако, не указывает, во всех ли случаях диагноз истинной остеомы был подтвержден гистологически.
Клиническое наблюдение
Пациент К., 36 лет, история болезни № 4408 от 19.03.2004 г., поступил в челюстно-лицевое отделение № 2 ГКБ № 12 г. Киева с жалобами на деформацию лица за счет смещения нижней челюсти, нарушение прикуса, затрудненное пережевывание пищи, хруст в левом ВНЧС, умеренные болевые ощущения при повышенной нагрузке на сустав. Впервые деформацию лица — смещение подбородка вправо — отметил в ноябре 2002 года. Позднее проявилась более четкая клиническая картина, выраженность смещения и нарушение прикуса медленно прогрессировали до момента обращения. Объективно у пациента наблюдалась выраженная асимметрия лица за счет смещения нижней челюсти вправо (рис. 1).
Рис. 1. Подбородок смещен в правую сторону, состояние физиологического покоя.
В предкозелковой области четко пальпировалась смещенная латерально головка левого ВНЧС. Открывание рта — до 4,5 см, при этом отмечался хруст в области левого ВНЧС и Z-образная девиация нижней челюсти. Боковые движения челюсти вправо были ограниченны, прикус — косой, смещение средней линии вправо на 1 см (рис. 2).
2).
Рис. 2. В предкозелковой области четко пальпируется смещенная латерально головка левого ВНЧС.
На серии рентгенограмм (ортопантомограмма, рентгенограмма нижней челюсти в прямой проекции и в укладке по Генишу слева, компьютерной томограмме области сустава с 3D-воспроизведением) определялась тень костной плотности с размером 2х1,7 см, связанная с левым мыщелковым отростком и размещающаяся в подвисочной ямке. Структуры левого ВНЧС были сохранены, хотя и несколько деформированы. При планировании оперативного вмешательства пациенту была изготовлена стереолитографическая модель черепа (рис. 3), на которой были произведены необходимые измерения и определен хирургический доступ.
Рис. 3. Стереолитографическая модель черепа, новообразование левого мыщелкового отростка нижней челюсти.
23.03.2004 пациенту проведена операция: удаление новообразования мыщелкового отростка нижней челюсти под эндотрахеальным наркозом с интубацией через нос. Для этого предушным и полувенечным доступом был обеспечен подход к скуловой дуге, которая была затем резецирована и смещена вниз на волокнах жевательной мышцы (рис. 4).
4).
Рис. 4. Операционная рана, венечный доступ, остеотомия скуловой дуги: 1 — скуловая дуга, 2 — области остеотомий.
Волокна височной мышцы были частично пересечены и отслоены, за счет чего выполнен доступ к подвисочной ямке, где спереди и медиально от головки челюсти визуализировалось костное новообразование (рис. 5).
Рис. 5. Область подвисочной ямки, создан доступ к новообразованию.
Опухоль отделена от мягких тканей и фиксирована с помощью специального костного фиксатора, выполненного в виде штопора (рис. 6).
Рис. 6. Макропрепарат остеомы мыщелкового отростка нижней челюсти.
Новообразование было удалено в пределах здоровой кости. Скуловая дуга уложена на место и фиксирована двумя проволочными швами кости. Мягкотканный лоскут был уложен на место, рана послойно ушита. Послеоперационный период протекал без осложнений. Смыкание челюстей в правильном положении было отмечено на следующий день после операции без проведения каких-либо ортопедических мероприятий (рис.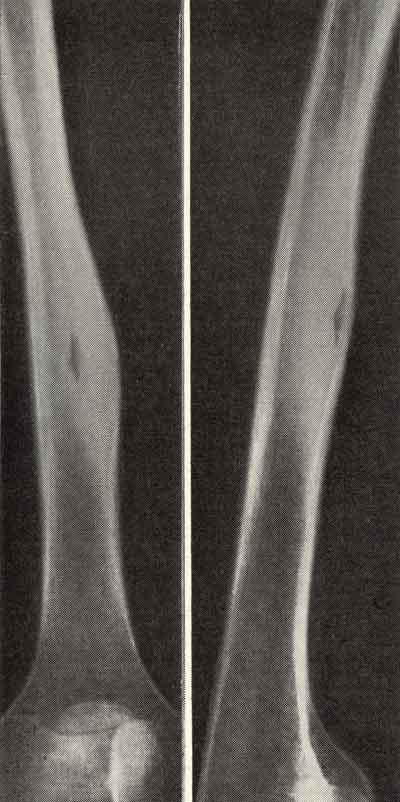 7).
7).
Рис. 7. Состояние физиологического покоя нижней челюсти на первый день после операции. Смыкание зубов в физиологическом прикусе с восстановлением средней линии.
Радикальность удаления опухоли подтверждалась данными компьютерной томографии (рис. 8).
Рис.8. Симметрия лица, состояние физиологического покоя, 9 лет после операции.
Вертикальные движения нижней челюсти в полном объеме восстановились на 5-е сутки. Отмечался незначительно выраженный парез лобной и скуловой ветвей лицевого нерва, функция которых полностью восстановилась на 7-й день после операции. Послеоперационный отек височной и скуловой области удерживался 8 суток. 2.04.2004 пациент выписан в удовлетворительном состоянии с рекомендациями рационального протезирования.
16.01.2013 г. пациенту К. был проведен повторный плановый осмотр с использованием клинических и инструментальных методов исследования. Жалоб со стороны ВНЧС пациент не предъявлял. При двусторонней пальпации ВНЧС хруста и крепитации не наблюдалось, болевая симптоматика отсутствовала. Объективно: контуры лица симметричны, максимальное открывание рта — 4 см, (рис. 9, 10), средняя линия лица восстановлена, движения нижней челюсти не ограничены, без признаков латеральной девиации.
Объективно: контуры лица симметричны, максимальное открывание рта — 4 см, (рис. 9, 10), средняя линия лица восстановлена, движения нижней челюсти не ограничены, без признаков латеральной девиации.
- Рис. 9. Максимальное открывание рта, 9 лет после операции.
- Рис. 10. Ортопантомограмма, 9 лет после операции.
По данным ортопантомограммы и компьютерной томографии в режиме 3D-реконструкции, структурные элементы левого ВНЧС имеют четкие анатомические контуры и структуру костной ткани в пределах нормы. Соотношение мыщелкового отростка и суставной ямки обеспечивало функциональную стабильность ВНЧС и рассматривалось как приемлемое (рис. 11, 12).
- Рис.11. Данные компьютерной томографии.
- Рис. 12. 3D-реконструкция черепа, 9 лет после операции.
Обсуждение
Локализация остеомы в области ВНЧС представляет собой редкую клиническую ситуацию. Скудность клинической симптоматики, характерная для остеом, обусловливает доминирование в клинической картине неспецифических функциональных нарушений со стороны ВНЧС, что делает необходимым проведение дифференциальной диагностики с другими заболеваниями сустава — гиперплазией ветви, деформирующим артрозом, анкилозом, внутрисуставными нарушениями, привычным вывихом и т.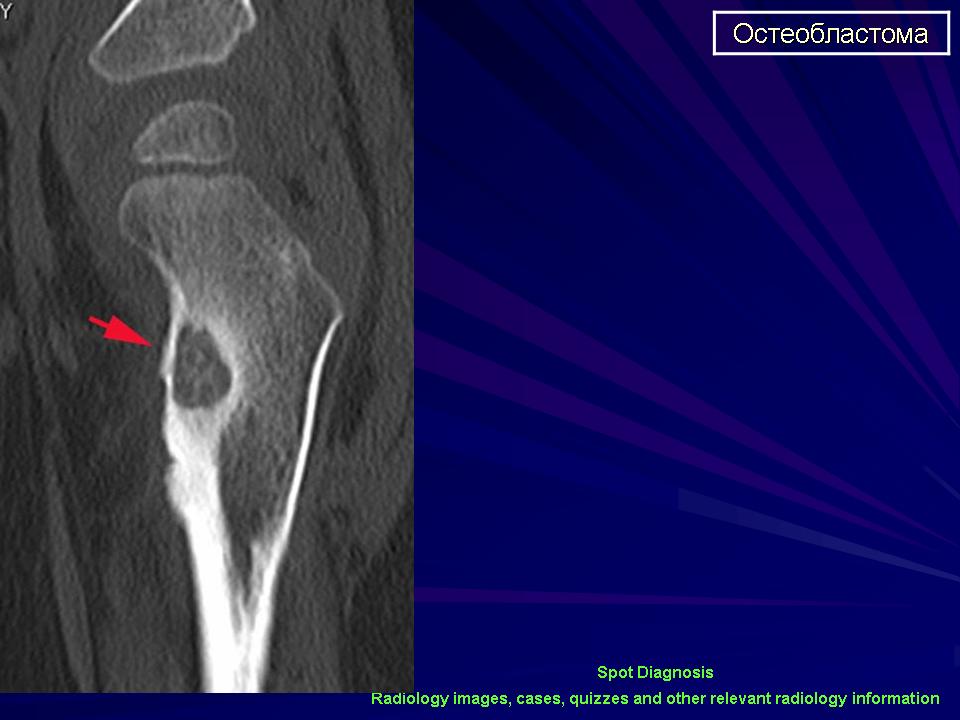 д.
д.
Рентгенологические исследования в стандартных укладках являются вполне информативными для постановки правильного диагноза, однако оказываются явно недостаточными для выбора метода хирургического лечения. Для уточнения локализации новообразования с учетом изменившихся анатомических соотношений, его взаимосвязи с элементами сустава и характера структурных изменений в последнем необходимо проведение компьютерной томографии с 3D-реконструкцией. Тщательное обследование позволяет решить вопрос о дальнейшей хирургической тактике.
При переднемедиальном положении остеомы по отношению к мыщелковому отростку она располагается в области подвисочной ямки. Удаление опухоли в этом случае связано со значительными трудностями, а иногда и с риском для жизни пациента
Chen Y. (2003) утверждает, что при локализации опухоли в области суставного отростка в большинстве случаев показана его резекция с последующей артропластикой и ортопедическим лечением [8]. Этой же точки зрения придерживаются и другие авторы, рекомендуя сочетать резекцию мыщелкового отростка с последующей пластикой сустава, удлинением ветви, сочетанными операциями на верхней и нижней челюсти для коррекции прикуса и аппаратным лечением [4, 7, 18]. В то же время приведенное наблюдение свидетельствует, что в некоторых случаях возможно и даже необходимо проводить удаление опухоли с сохранением элементов сустава. Об этом также свидетельствуют данные Piattelli A. (1995) и других авторов [11, 13].
В то же время приведенное наблюдение свидетельствует, что в некоторых случаях возможно и даже необходимо проводить удаление опухоли с сохранением элементов сустава. Об этом также свидетельствуют данные Piattelli A. (1995) и других авторов [11, 13].
Необходимо, однако, отметить, что при переднемедиальном положении остеомы по отношению к мыщелковому отростку (по данным литературы, это наиболее типичная локализация) она располагается в области подвисочной ямки. Эта область является хирургически исключительно труднодоступной и расположена вблизи жизненно важных структур, поэтому удаление опухоли в этом случае связано со значительными трудностями, а иногда и с риском для жизни пациента.
Основными анатомическими препятствиями для достижения подвисочной ямки являются скуловая дуга, ветвь нижней челюсти, околоушная железа и лицевой нерв — образования исключительно важные в функциональном и эстетическом плане. Доступ к новообразованию должен быть достаточным для его радикального удаления и обеспечивать хороший обзор.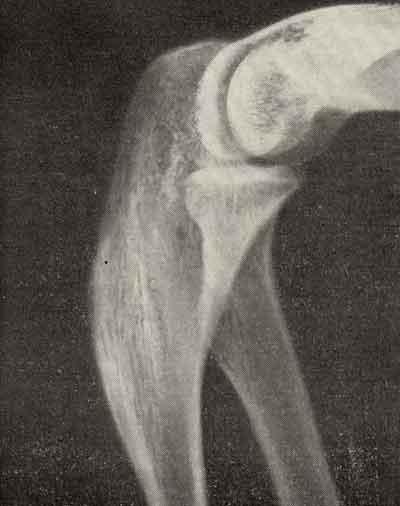
В настоящее время предложен ряд вариантов оперативного доступа к подвисочной ямке, в большей или меньшей степени удовлетворяющих этим требованиям, однако не все они целесообразны в случае остеомы мыщелкового отростка.
В 1961 году J. F. Barbosa разработал доступ к подвисочной ямке, который предполагал проведение разреза по Веберу — Фергюссону с последующей мобилизацией скулового комплекса и резекцией участка ветви нижней челюсти [6]. D. J. Crockett (1963), используя аналогичный доступ, ограничил резекцию ветви только венечным отростком [10, 16]. Этот так называемый передний путь, как правило, сочетается с резекцией верхней челюсти и обеспечивает широкий обзор, в то же время он является очень травматичным и неблагоприятным с косметической точки зрения. Подвисочная ямка может быть также достигнута проведением зачелюстного разреза с последующими остеотомиями ветви нижней челюсти на различном уровне, ротацией или выведением костного фрагмента из области операции. В случае резекции участка ветви последний в конце операции может быть возвращен на место и фиксирован в виде свободного аутотрансплантата [16].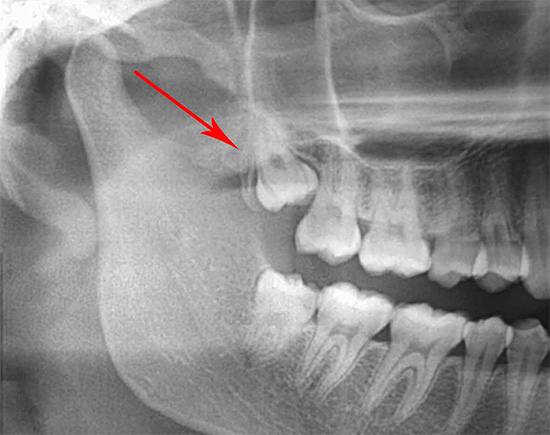
Основными анатомическими препятствиями для достижения подвисочной ямки являются скуловая дуга, ветвь нижней челюсти, околоушная железа и лицевой нерв — образования исключительно важные в функциональном и эстетическом плане
В 1985 году N. R. Attenborough предложил использовать венечный доступ для визуализации структур крыло-небной и подвисочной ямки. Этот способ предполагал проведение предушного и полувенечного разрезов с последующим удалением скуловой дуги и венечного отростка [5]. H. L. Obwegeser усовершенствовал этот способ путем сочетания мобилизации всего скулового комплекса с остеотомией венечного отростка. Скуловая кость при этом смещалась книзу на волокнах жевательной мышцы, а венечный отросток отводится кверху [12]. Кроме вышеназванных, используются многочисленные модификации и комбинации доступа в зависимости от клинической ситуации [10]. Как свидетельствует наш опыт, применение венечного доступа является методом выбора при удалении опухолей, локализованных в подвисочной ямке.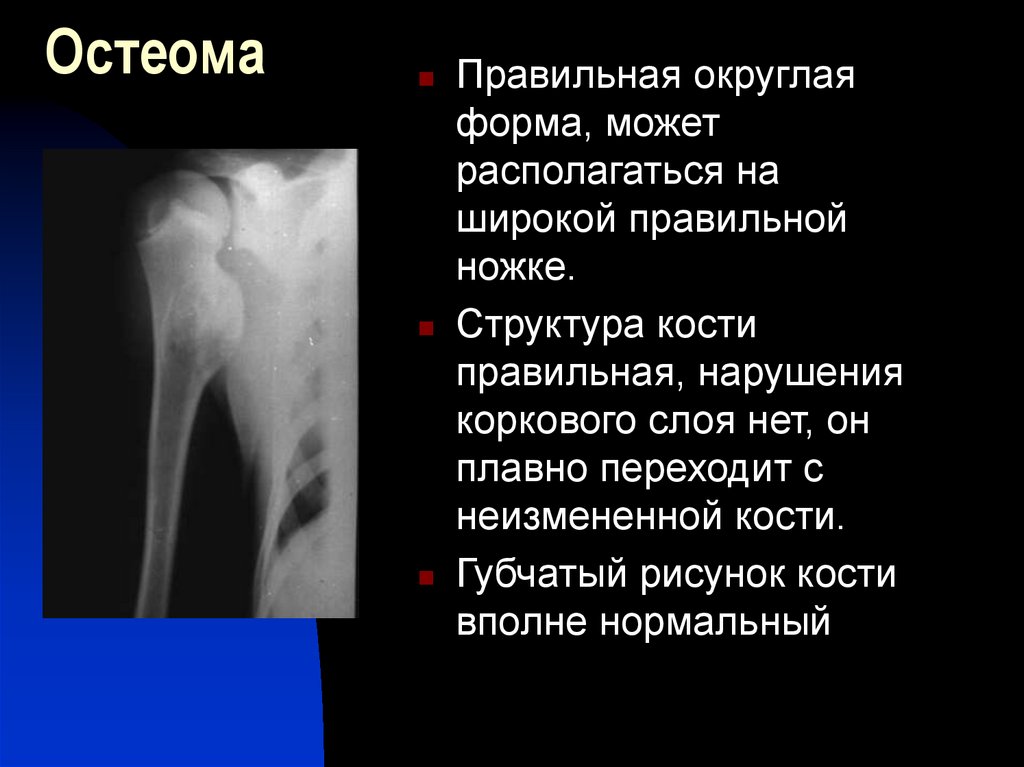 Он обеспечивает хороший обзор и свободу хирургических манипуляций, позволяет избежать травмы крупных сосудов и ветвей лицевого нерва, а также косметически наиболее приемлем.
Он обеспечивает хороший обзор и свободу хирургических манипуляций, позволяет избежать травмы крупных сосудов и ветвей лицевого нерва, а также косметически наиболее приемлем.
Отметим также, что при длительно растущих костных опухолях в области ВНЧС сустав может претерпевать значительные морфофункциональные изменения, которые требуют послеоперационной ортопедической коррекции, однако, как было показано на примере нашего наблюдения, компенсаторные возможности сустава достаточно высоки, что в ряде случае при малотравматичном и радикальном удалении опухоли позволяет добиться восстановления функции без проведения дополнительных мероприятий в послеоперационном периоде.
Таким образом, наблюдение пациента в отдаленные сроки после операции (9 лет), свидетельствующие о безрецидивном течении и отсутствии глубоких функциональных нарушений, подтверждает эффективность использованных подходов к удалению новообразования ВНЧС. Тщательная диагностика и проведение оперативного вмешательства с использованием подходов, обеспечивающих широкий доступ к подвисочной ямке, позволили провести радикальное удаление остеомы мыщелкового отростка нижней челюсти, избегая при этом дополнительной травмы анатомических образований данной локализации, обеспечивая быстрый восстановительный послеоперационный период и удовлетворительный результат на протяжении 9 лет с полным восстановлением функции ВНЧС.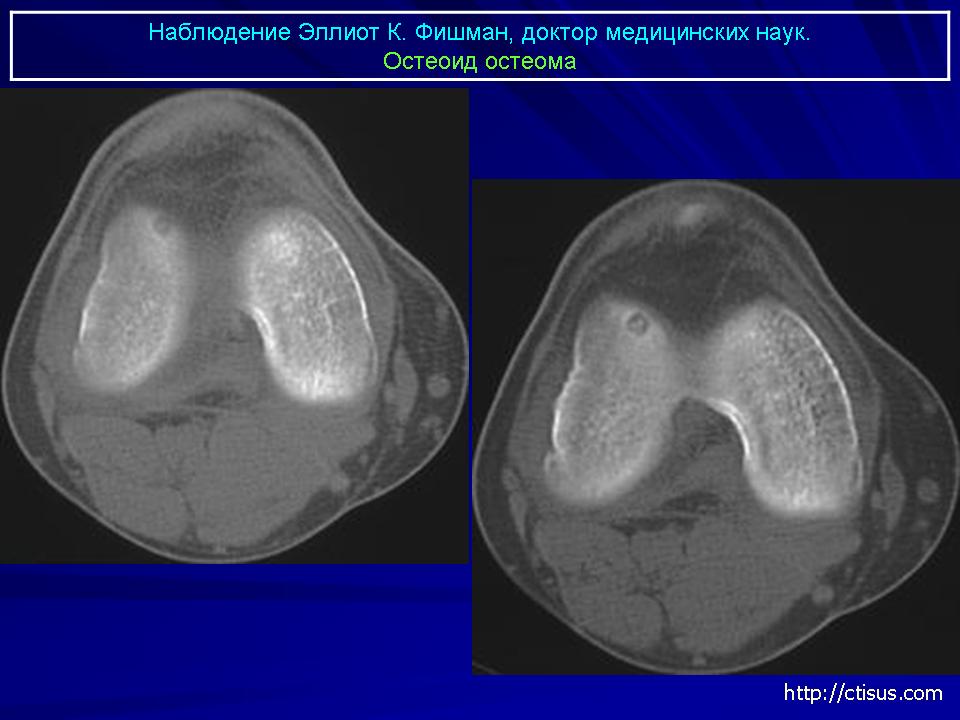
Тимофеев 1-3 том / том 3 / 27. ОСТЕОГЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ ЧЕЛЮСТЕЙ / 27.1. ОСТЕОМА
27.1. ОСТЕОМА
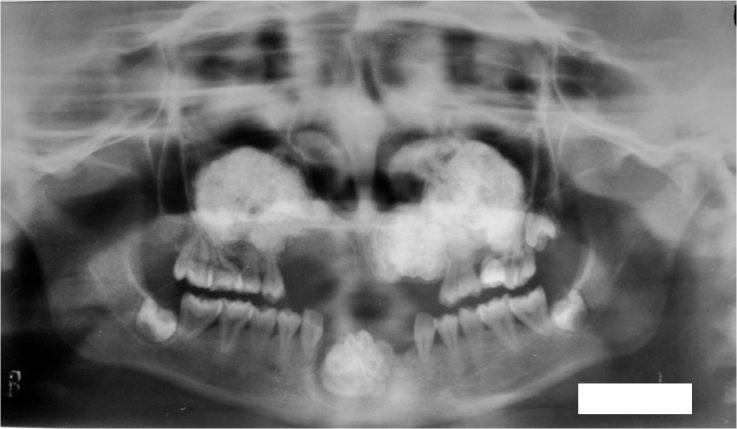
Остеома — это доброкачественная остеогенная опухоль. По материалам клиники челюстно-лицевой хирургии Киевской медицинской академии последипломного образования имени П.Л. Шупика, остеомы составляют около 4% всех первичных доброкачественных опухолей и опухолеподобных образований челюстей. Локализуется как на верхней, так и на нижней челюсти (чаще). В редких случаях может обнаруживаться в носовых, скуловых и лобных костях. Встречается чаще у взрослых, чем у детей. Новообразование одинаково часто выявляется как у мужчин, так и у женщин.
Рис. 27.1.1. Остеома верхней челюсти, рас-положенная в области альвеолярного от-ростка и твердого неба
Клинически
выделяют центральную
и
периферическую
формы
остеом челюстей. Центральные остеомы
располагаются в толще кости, а
периферические
—
по краям челюсти (экзостозы). Остеомы
растут медленно, безболезненно. Поэтому
длительное время остаются незамеченными,
а выявляются чаще при обследовании у
стоматолога (во время лечения зубов,
протезировании и т.п.) или проведении
рентгенографического исследования.
Первым клиническим симптомом остеомы
является деформация челюсти.
Остеомы
растут медленно, безболезненно. Поэтому
длительное время остаются незамеченными,
а выявляются чаще при обследовании у
стоматолога (во время лечения зубов,
протезировании и т.п.) или проведении
рентгенографического исследования.
Первым клиническим симптомом остеомы
является деформация челюсти.
Центральная остеома располагается в глубине челюстной кости. По структуре опухолевой ткани различают компактную и губчатую остеому. В компактной остеоме отсутствуют типичные остеогенные структуры, гаверсовы каналы узкие и почти полностью отсутствуют. В губчатой остеоме костные балки располагаются беспорядочно, степень зрелости их различна, а межбалочное пространство содержит фибро-ретикулярную ткань.
Рис. 27.1.2. Центральная форма губчатой осте-омы верхней челюсти.
Клиника.
В
зависимости от локализации опухоли
и ее размеров могут возникать нарушения,
обусловленные топографо-анатомическими
особенностями пораженной области.
При локализации остеомы в теле нижней челюсти опухоль может давить на нижнечелюстной нерв, расположенный в канале и вызывать соответствующую неврогенную симптоматику.
Остеома мыщелкового отростка может затруднять движение нижней челюсти. Остеома верхней челюсти затрудняет носовое дыхание через соответствующую половину носа, а при локализации в области орбиты — приводит к нарушению (ограничению) движения глазного яблока и расстройству зрения. При расположении опухоли в области твердого неба и альвеолярного отростка возникают сложности, которые связаны с протезированием зубов съемными и несъемными протезами (рис. 27.1.1).
Рис. 27.1.3. Периферическая фор-ма компактной остеомы нижней челюсти.
Клинически
остеома может вызывать асимметрию лица
(рис.
27.1.2). Она
представляет собой гладкое или бугристое
выпячивание плотной консистенции,
безболезненное, границы четкие, не
смещается. Слизистая оболочка, которая
покрывает остеому в цвете, как правило,
не изменена, подвижная (рис.27.1.3).
Опухоль
не связана с окружающими мягкими тканями,
не нагнаивается. Располагаясь по
периферии челюстных костей эти
образования, называются экзостозами.
К
экзостозам относят не только периферические
остеомы малых размеров, которые
локализуются в области альвеолярных
отростков, но и костные деформации
челюстей, возникающие после удаления
зубов. Они могут быть как одиночными,
так и симметричными.
Слизистая оболочка, которая
покрывает остеому в цвете, как правило,
не изменена, подвижная (рис.27.1.3).
Опухоль
не связана с окружающими мягкими тканями,
не нагнаивается. Располагаясь по
периферии челюстных костей эти
образования, называются экзостозами.
К
экзостозам относят не только периферические
остеомы малых размеров, которые
локализуются в области альвеолярных
отростков, но и костные деформации
челюстей, возникающие после удаления
зубов. Они могут быть как одиночными,
так и симметричными.
Рис. 27.1.4. Остеома нижней челюсти: а — рентгенографическая картина; б — компьютерная томограмма больного, у которого выявлена центральная форма компактной остеомы нижней челюсти (указана стрелкой).
К
своеобразной форме экзостоза верхней
челюсти относят небный
торус —
это костное утолщение в области небного
шва (валика), обнаруживаемое у некоторых
людей. Костная деформация в области
небного шва выявляется как вскоре после
рождения ребенка, так и по мере его
роста. Врожденные симметричные или
одиночные экзостозы также обнаруживаются
на
внутренней поверхности нижней челюсти
в области премоляров —
нижнечелюстной
торус. Эти экзостозы нельзя отнести к
костным опухолям, они являются своеобразной
анатомической особенностью строения
(формой) челюсти. Синонимом
экзостоза
является
остеофит
—
это патологический костный нарост на
поверхности кости.
Врожденные симметричные или
одиночные экзостозы также обнаруживаются
на
внутренней поверхности нижней челюсти
в области премоляров —
нижнечелюстной
торус. Эти экзостозы нельзя отнести к
костным опухолям, они являются своеобразной
анатомической особенностью строения
(формой) челюсти. Синонимом
экзостоза
является
остеофит
—
это патологический костный нарост на
поверхности кости.
На
рентгенограмме
компактная
центральная остеома выявляется
в виде гомогенного очага интенсивного
затемнения округлой или овальной формы
с относительно четкими границами
различных размеров. Опухоль не связана
с зубами, но в некоторых случаях она
проецируется на корень зуба, что
напоминает одонтому. Периферическая
компактная остеома на
рентгенограмме имеет вид ограниченного
выступа, выходящего за пределы челюсти,
с четкими ровными контурами. Губчатая
остеома на
рентгенснимке неоднородна, имеется
чередование участков разрежения и
уплотнения. Аналогичные данные выявляются
и на компьютерной томограмме (рис.
27.1.4).
Аналогичные данные выявляются
и на компьютерной томограмме (рис.
27.1.4).
Дифференцировать остеому необходимо с одонтомой. Для одонтомы характерно рентгенологически более интенсивное затемнение с четкими и ровными границами, а по периферии опухоли видна узкая полоска просветления шириной около 1 мм (соответствует капсуле одонтомы). Остеоид-остеома на рентгенограмме выявляется в виде очага деструкции кости с нечеткими границами, окруженного ободком склерозированной ткани. Гиперостоз — это патологическое разрастание костной ткани в результате предшествующих одонтогенных и неодонтогенных воспалительных процессов (периодонтиты, травма, стоматиты и т.д.). По своей сути это ничто иное, как оссифицирующий периостит. На рентгенограмме контуры его неровные и не такие четкие.
Рис.
27.1.5.
Рентгенограмма
ниж-ней челюсти больного с кальку-лезным
субмаксиллитом.
Слюн-ной камень на фоне тела нижней
челюсти (ниже места расположе-ния
удаленного зуба мудрости) слабо
контурируется, имеет не-правильную
форму и напоминает очаг остеосклероза.
Слюнной камень, находясь в поднижнечелюстной железе, рентгенологически может проецироваться на тело нижней челюсти и симулировать наличие остеомы (рис. 27.1.5). Для уточнения местонахождения патологического очага (участка рентгенологического уплотнения) делают рентгенограмму мягких тканей дна полости рта вприкус (трансангулярная или прямая укладка). При наличии слюнного камня он выявляется в виде округлого (овального) очага уплотнения, на фоне мягких тканей дна полости рта, в проекции тела или протока поднижнечелюстной железы. Губчатую остеому следует дифференцировать с хондромой и фиброзной остеодисплазией. Окончательный диагноз устанавливается после проведения патогистологического исследования.
Лечение
остеом
только хирургическое. Операция показана
в тех случаях, когда опухоль вызывает
какие-либо нарушения (болевые или
функциональные), а также по косметическим
соображениям или при зубном
протезировании (если остеома или костный
выступ мешает установке съемного
или несъемного протеза). Остеома удаляется
в пределах здоровых тканей, а при
неопухолевых экзостозах проводят
нивелирование (сглаживание) деформированного
участка челюсти до уровня нормальной
кости.
Остеома удаляется
в пределах здоровых тканей, а при
неопухолевых экзостозах проводят
нивелирование (сглаживание) деформированного
участка челюсти до уровня нормальной
кости.
Оториноларингологическое отделение, цены на услуги
Онлайн-консультации
Общение с врачом в формате видеоконференции и чата
Подробнее Записаться
Аденоидэктомия
13 750 ₽
Аденоидэктомия видеоассистированная
29 300 ₽
Аутотранстпантация периферического нерва
36 950 ₽
Баллонная пластика слуховой трубы
135 300 ₽
Баллонная пластика слуховых труб
155 100 ₽
Баллонная синусопластика двух групп пазух
161 700 ₽
Баллонная синусопластика одной группы пазух
107 800 ₽
Баллонная синусопластика трех групп пазух
215 600 ₽
Вазотомия видеоассистированная
23 650 ₽
Вазотомия нижних носовых раковин
15 400 ₽
Вазотомия нижних носовых раковин с латеропексией
18 700 ₽
Вазотомия с латеропексией видеоассистированная
43 450 ₽
Введение стратуса с лекарственным веществом при проведении баллонной синусопластики с двух сторон
88 000 ₽
Введение стратуса с лекарственным веществом при проведении баллонной синусопластики с одной стороны
53 900 ₽
Вливание лекарств в гортань
610 ₽
Вскрытие гематомы, абсцесса перегородки носа
6 950 ₽
Вскрытие отогематомы или дренирование при хондроперихондрите
8 250 ₽
Вскрытие паратонзиллярного абсцесса
9 430 ₽
Вскрытие фурункула носа
7 050 ₽
Вскрытие фурункула уха
8 750 ₽
Гемиглосэктомия
17 550 ₽
Гемиглосэктомия с микрохирургической пластикой
27 150 ₽
Гемиглосэктомия с реконструктивно-пластическим компонентом
27 250 ₽
Глосэктомия
28 600 ₽
Глосэктомия комбинированная
20 550 ₽
Глосэктомия с реконструктивно-пластическим компонентом
38 100 ₽
Декомпрессия орбиты и зрительного нерва
67 650 ₽
Закрытие заушного отверстия
12 250 ₽
Закрытие трахеостомы
27 100 ₽
Имплантация слуховых аппаратов — звуковой мост и Альфа
67 650 ₽
Иссечение новообразования мягких тканей парафарингеальной области
5 050 ₽
Иссечение новообразования мягких тканей подчелюстной области
41 700 ₽
Иссечение новообразования мягких тканей с микрохирургической пластикой
57 500 ₽
Иссечение новообразования мягких тканей с реконструктивно-пластическим компонентом
57 500 ₽
Иссечение поражения кожи
11 450 ₽
Иссечение поражения подкожно-жировой клетчатки
33 900 ₽
Иссечение тканей наружного уха
16 500 ₽
Краниоорбитофациальная резекция
38 100 ₽
Кристотомия
13 000 ₽
Ларингопластика при паралитических стенозах
47 300 ₽
Ларинготомия
17 600 ₽
Ларинготрахеопластика при рубцовых стенозах гортани и трахеи
69 200 ₽
Ларингофарингэктомия с биоинженерной реконструкцией
36 950 ₽
Ларингофарингэктомия с реконструкцией перемещенным лоскутом
32 900 ₽
Ларингэктомия комбинированная
52 150 ₽
Ларингэктомия расширенная
52 150 ₽
Лимфаденэктомия медиастинальная с видео-эндоскопической техникой
43 700 ₽
Лимфаденэктомия надключичная двусторонняя
70 850 ₽
Лимфаденэктомия надключичная односторонняя
47 050 ₽
Лимфаденэктомия паратрахеальная
96 000 ₽
Лимфаденэктомия шейная нервосберегающая
96 000 ₽
Лимфаденэктомия шейная расширенная (операция Крайля)
143 450 ₽
Лимфаденэктомия шейная расширенная с ангиопластикой
96 000 ₽
Лимфаденэктомия шейная расширенная с реконструктивно-пластическим компонентом
96 000 ₽
Лимфаденэктомия шейно-надключичных лимфоузлов
43 700 ₽
Мастоидотомия
38 300 ₽
Мастоидэктомия при остеоме и гемангиоме отделов среднего уха, пирамиды височной кости
107 800 ₽
Микрогайморотомия
20 900 ₽
Микрогайморотомия видеоассистированная
46 750 ₽
Микрогайморотомия видеоассистированная 2-х сторонняя
55 000 ₽
Микрогайморотомия эндоскопическая
31 650 ₽
Микрогайморотомия+эндоскопическая ревизия остиомеатального комплекса (с использованием Шейвера)
47 200 ₽
Микроэндоларингеальное удаление новообразования гортани с использованием эндовидеотехники
13 100 ₽
Мирингопластика
19 800 ₽
Миринготомия
1 650 ₽
Невролиз и сшивание периферических нервов
89 000 ₽
Орбитофациальная резекция
36 910 ₽
Остеома более 5 мм глубокой локализации в костном отделе
54 450 ₽
Парацентез
4 850 ₽
Паротидэктомия радикальная
16 400 ₽
Паротидэктомия радикальная с микрохирургической пластикой
36 950 ₽
Паротидэктомия радикальная с реконструктивно-пластическим компонентом
52 150 ₽
Первичная хирургическая обработка раны носа с наложением швов
6 850 ₽
Первичная хирургическая обработка раны уха с наложением швов
6 850 ₽
Перевязка грудного лимфатического протока
43 700 ₽
Передняя риноманометрия
1 550 ₽
Пластика верхней челюсти
39 200 ₽
Пластика глотки и пищевода
74 800 ₽
Пластика гортани
45 450 ₽
Пластика гортаноглотки
39 200 ₽
Пластика дна полости рта
36 950 ₽
Пластика мягких тканей свода черепа
27 150 ₽
Пластика мягкого неба
29 300 ₽
Пластика нижней челюсти
52 150 ₽
Пластика ороантрального свища
47 200 ₽
Пластика пищевода с использованием микрососудистой техники
88 700 ₽
Пластика полости рта, глотки и шейного отдела пищевода
88 700 ₽
Пластика риноликворного свища
67 450 ₽
Пластика ротогортаноглотки
52 150 ₽
Пластика слизистой полости рта
52 150 ₽
Пластика твердого нёба
27 900 ₽
Пластика трахеостомы перемещенными лоскутами
17 500 ₽
Повторная тонзиллэктомия (удаление REST)
39 650 ₽
Подслизистая коррекция носовой перегородки
24 200 ₽
Полисинусотомия видеоасситированная
55 000 ₽
Постановка временной трахеостомы
16 500 ₽
Постановка постоянной трахеостомы
21 600 ₽
Пункционное эндоскопическое исследование гайморовой пазухи
9 600 ₽
Пункционное эндоскопическое исследование гайморовой пазухи с биопсией
7 550 ₽
Пункция язычной миндалины
4 200 ₽
Радикальная операция на верхнечелюстной пазухе
29 850 ₽
Радикальная операция на двух гайморовых пазухах
52 050 ₽
Радикальная операция на лобных пазухах
33 800 ₽
Радиоволновая дезинтеграция носовых раковин
15 750 ₽
Рассечение спаек полости носа
17 600 ₽
Расширенная комбинированная полисинусотомия при внутричерепных осложнениях
80 850 ₽
Расширенная операция на околоносовых пазухах при глазных (орбитальных) осложнениях
54 450 ₽
Расширенная операция при хондроперихондрите на ухе
14 850 ₽
Резекция верхней челюсти
20 350 ₽
Резекция верхней челюсти с микрохирургической пластикой
73 100 ₽
Резекция верхней челюсти с реконструктивно-пластическим компонентом
73 100 ₽
Резекция глотки
97 900 ₽
Резекция глотки с реконструктивно-пластическим компонентом
52 150 ₽
Резекция гортани
27 150 ₽
Резекция гортани горизонтальная
35 150 ₽
Резекция гортани комбинированная
52 150 ₽
Резекция гортани с микрососудистой реконструкцией
88 700 ₽
Резекция гортани фронто-латеральная
20 350 ₽
Резекция гортаноглотки
26 750 ₽
Резекция грушевидного синуса
42 300 ₽
Резекция грушевидного синуса с реконструктивно-пластическим компонентом
52 150 ₽
Резекция губы (трапецивидная, квадратная и др. )
)
17 450 ₽
Резекция губы с микрохирургической пластикой
28 150 ₽
Резекция губы с реконструктивно-пластическим компонентом
27 100 ₽
Резекция дна полости рта
28 700 ₽
Резекция дна полости рта комбинированная
52 150 ₽
Резекция задней стенки гортаноглотки
36 950 ₽
Резекция мягкого неба
28 350 ₽
Резекция нижней челюсти
27 100 ₽
Резекция нижней челюсти с микрохирургической пластикой
36 950 ₽
Резекция нижней челюсти с реконструктивно-пластическим компонентом
36 950 ₽
Резекция носовых раковин — Конхотомия
14 350 ₽
Резекция околоушной слюнной железы
18 500 ₽
Резекция околоушной слюнной железы в плоскости ветвей лицевого нерва с микрохирургическим невролизом
88 700 ₽
Резекция околоушной слюнной железы с реконструктивно-пластическим компонентом
21 750 ₽
Резекция опухоли корня языка
27 700 ₽
Резекция ротоглотки
21 600 ₽
Резекция ротоглотки комбинированная
36 950 ₽
Резекция ротоглотки комбинированная с реконструктивно-пластическим компонентом
36 950 ₽
Резекция ротогортаноглотки
36 950 ₽
Резекция слизистой оболочки щеки
18 500 ₽
Резекция стенок глазницы
27 150 ₽
Резекция твердого неба
52 150 ₽
Резекция твердого неба с микрохирургической пластикой
88 700 ₽
Резекция твердого неба с реконструктивно-пластическим компонентом
73 100 ₽
Резекция трахеи с реконструктивно-пластическим компонентом
52 050 ₽
Резекция трахеи циркулярная расширенная
52 050 ₽
Резекция шейного отдела пищевода
52 150 ₽
Резекция щеки
17 450 ₽
Резекция языка
17 450 ₽
Резекция языка клиновидная
16 400 ₽
Реконструкция глотки
45 100 ₽
Реконструкция наружного носа при застарелых переломах
42 950 ₽
Реконструкция наружного слухового прохода
19 950 ₽
Реконструкция носо-глазничного комплекса
28 150 ₽
Реконструкция носо-губного комплекса
28 150 ₽
Реконструкция скуло-глазничного комплекса
35 150 ₽
Реконструкция стенок глазницы
27 250 ₽
Реконструкция формы носа после застарелых переломов под наркозом
46 100 ₽
Реконструкция языка
27 250 ₽
Репозиция костей носа
12 500 ₽
Септопластика
33 550 ₽
Септопластика (повторная операция)
35 200 ₽
Септопластика видеоассистированная
46 750 ₽
Септопластика видеоассистированная повторная
55 000 ₽
Стапедэктомия со стапедопластикой
72 500 ₽
Сфеноидотомия
32 000 ₽
Тимпанопластика
38 500 ₽
Тонзиллэктомия
26 950 ₽
Тонзиллэктомия микроинвазивная
46 750 ₽
Трансплантация кожно-мышечного комплекса
17 550 ₽
Трепанопункция лобных пазух с эндоскопическим исследованием
13 550 ₽
Увулопалатофарингопластика
36 850 ₽
Увулопалатофарингопластика видеоассистированная
52 800 ₽
Увулотомия
9 700 ₽
Удаление доброкачественной опухоли гортаноглотки
25 900 ₽
Удаление доброкачественной опухоли подчелюстной слюнной железы
17 550 ₽
Удаление доброкачественной опухоли языка
45 000 ₽
Удаление доброкачественных новообразований подкожно-жировой клетчатки
8 150 ₽
Удаление злокачественной опухоли кожи носа с прорастанием в хрящ
17 550 ₽
Удаление злокачественной опухоли подчелюстной слюнной железы
17 550 ₽
Удаление злокачественной опухоли полости носа
17 750 ₽
Удаление новообразований полости носа, околоносовых пазух и носоглотки с поражением всех групп пазух
67 650 ₽
Удаление новообразования гортани микрохирургическое
17 300 ₽
Удаление околоушной слюнной железы с сохранением ветвей лицевого нерва
29 700 ₽
Удаление опухоли дополнительных пазух носа
43 700 ₽
Удаление опухоли периферических нервов
89 000 ₽
Удаление опухоли решетчатого лабиринта
28 870 ₽
Удаление остеомы, экзостоза до 3,0 — 5 мм в хрящевом отделе, до перешейка слухового прохода
47 300 ₽
Удаление полипов носа видеоассистированное
46 200 ₽
Удаление полипов носовых ходов
11 900 ₽
Удаление рецидива злокачественной опухоли полости носа
27 230 ₽
Удаление слюнной железы
18 650 ₽
Удаление хемодектомы
27 150 ₽
Установка голосового протеза
45 000 ₽
Устранение дефекта ушной раковины
27 150 ₽
Фарингостомия
17 550 ₽
Фарингэктомия
97 900 ₽
Фарингэктомия комбинированная с реконструктивно-пластическим компонентом
88 700 ₽
Фронтотомия
27 100 ₽
Прейскурант на все услуги нашего центра
В формате PDF
В формате Excel
Прейскурант на профилактические медицинские осмотры
В формате PDF
В формате Excel
Оставьте заявку. Мы вам перезвоним!
Мы вам перезвоним!
Телефон*
Ваше ФИО*
Нажимая на кнопку вы подтверждаете ознакомление с условиями обработки персональных данных и соглашаетесь с ними
* — поля, отмеченные звездочкой обязательны для заполнения
Эта форма защищена reCAPTCHA и Google, отправляя данные вы соглашаетесь с Политикой конфиденциальности и Условиями использования.причины, симптомы, диагностика и лечение
Остеома – доброкачественная опухоль, развивающаяся из костной ткани. Отличается благоприятным течением: растет очень медленно, никогда не озлокачествляется, не дает метастазов и не прорастает в окружающие ткани. Обычно остеомы локализуются на внешней поверхности костей и располагаются на плоских костях черепа, в стенках гайморовых, решетчатых, клиновидных и лобных пазух, на большеберцовых, бедренных и плечевых костях. Поражаться также могут тела позвонков. Остеомы бывают одиночными, исключение – болезнь Гарднера, для которой характерны множественные опухоли и врожденные остеомы костей черепа, обусловленные нарушением развития мезенхимальной ткани и сочетающиеся с другими пороками. Лечение всех видов остеом только хирургическое.
Поражаться также могут тела позвонков. Остеомы бывают одиночными, исключение – болезнь Гарднера, для которой характерны множественные опухоли и врожденные остеомы костей черепа, обусловленные нарушением развития мезенхимальной ткани и сочетающиеся с другими пороками. Лечение всех видов остеом только хирургическое.
Общие сведения
Остеома – доброкачественное опухолевидное образование, образующееся из высокодифференцированной костной ткани. Отличается крайне медленным ростом и очень благоприятным течением. Случаев перерождения остеомы в злокачественную опухоль не выявлено. В зависимости от разновидности может сопровождаться болями или протекать бессимптомно. При сдавливании соседних анатомических образований (нервов, сосудов и т. д.) возникает соответствующая симптоматика, требующая оперативного вмешательства. В остальных случаях хирургическое удаление остеомы обычно производят по косметическим соображениям.
Остеомы обычно развивается в детском и юношеском возрасте.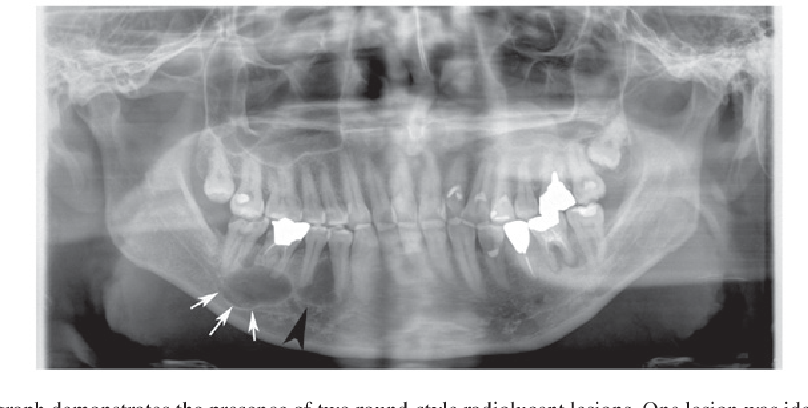 Чаще страдают пациенты мужского пола (исключение – остеомы лицевых костей, которые чаще развиваются у женщин). Синдром Гарднера, сопровождающийся развитием множественных остеом, носит наследственный характер. В остальных случаях предполагается, что провоцирующими факторами может стать переохлаждение или повторные травмы.
Чаще страдают пациенты мужского пола (исключение – остеомы лицевых костей, которые чаще развиваются у женщин). Синдром Гарднера, сопровождающийся развитием множественных остеом, носит наследственный характер. В остальных случаях предполагается, что провоцирующими факторами может стать переохлаждение или повторные травмы.
Классификация
С учетом происхождения в травматологии выделяют два вида остеом:
- Гетеропластические – развиваются из соединительной ткани. В эту группу входят остеофиты. Могут появляться не только на костях, но и в других органах и тканях: в местах прикрепления сухожилий, в диафрагме, плевре, мозговой ткани, оболочках сердца и т. п.
- Гиперпластические – развиваются из костной ткани. К этой группе относятся остеомы и остеоидные остеомы.
- Остеома по своей структуре ничем не отличается от нормальной костной ткани. Образуется на костях черепа и лицевых костях, в том числе – в стенках придаточных пазух носа (лобной, гайморовой, решетчатой, клиновидной).
 Остеома в области костей черепа в 2 раза чаще наблюдается у мужчин, в области лицевых костей – в 3 раза чаще у женщин. В подавляющем большинстве случаев выявляются одиночные остеомы. При болезни Гарднера возможно образование множественных остеом в области длинных трубчатых костей. Кроме того, выделяют врожденные множественные остеомы костей черепа, которые обычно сочетаются с другими пороками развития. Сами по себе остеомы безболезненны и протекают бессимптомно, однако при сдавливании соседних анатомических образований могут вызывать самую разнообразную клиническую симптоматику – от нарушения зрения до эпилептических припадков.
Остеома в области костей черепа в 2 раза чаще наблюдается у мужчин, в области лицевых костей – в 3 раза чаще у женщин. В подавляющем большинстве случаев выявляются одиночные остеомы. При болезни Гарднера возможно образование множественных остеом в области длинных трубчатых костей. Кроме того, выделяют врожденные множественные остеомы костей черепа, которые обычно сочетаются с другими пороками развития. Сами по себе остеомы безболезненны и протекают бессимптомно, однако при сдавливании соседних анатомических образований могут вызывать самую разнообразную клиническую симптоматику – от нарушения зрения до эпилептических припадков. - Остеоидная остеома также является высокодифференцированной костной опухолью, однако ее структура отличается от нормальной костной ткани и состоит из обильно васкуляризованных (богатых сосудами) участков остеогенной ткани, хаотично располагающихся костных балочек и зон остеолиза (разрушения костной ткани). Обычно остеоидная остеома не превышает 1 см в диаметре.
 Встречается достаточно часто и составляет около 12% от общего числа доброкачественных опухолей костей.
Встречается достаточно часто и составляет около 12% от общего числа доброкачественных опухолей костей. - Остеофиты могут быть внутренними и наружными. Внутренние остеофиты (эностозы) растут в костномозговой канал, обычно бывают одиночными (исключение – остеопойкилоз, передающееся по наследству заболевание, при котором наблюдаются множественные эностозы), протекают бессимптомно и становятся случайной находкой на рентгенограмме. Наружные остеофиты (экзостозы) растут на поверхности кости, могут развиваться вследствие различных патологических процессов или возникать без видимой причины. Последняя разновидность экзостозов часто встречаются на лицевых костях, костях черепа и таза. Экзостозы могут протекать бессимптомно, проявляться в виде косметического дефекта или сдавливать соседние органы. В отдельных случаях отмечается сопутствующая деформация костей и перелом ножки экзостоза.
Остеома
Симптомы
Клиника остеомы зависит от ее месторасположения.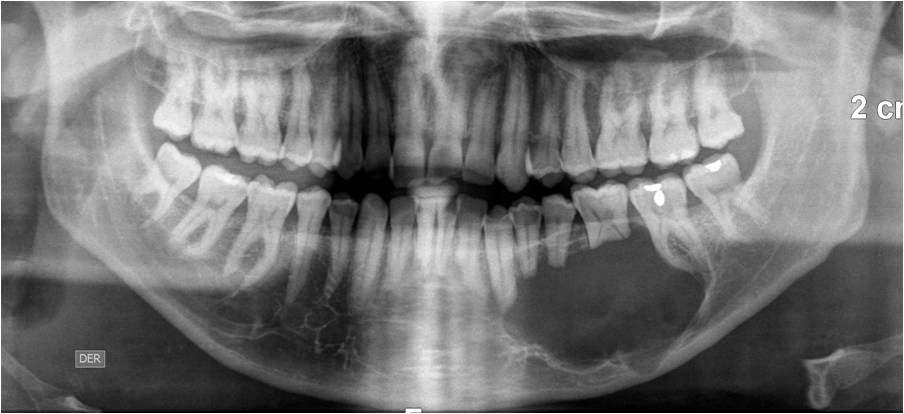 При локализации остеомы на внешней стороне костей черепа она представляет собой безболезненное, неподвижное, очень плотное образование с гладкой поверхностью. Остеома, расположенная на внутренней стороне костей черепа может вызывать расстройства памяти, головную боль, повышенное внутричерепное давление и даже становиться причиной развития эпилептических припадков. А остеома, локализующаяся в области «турецкого седла», может стать причиной развития гормональных нарушений.
При локализации остеомы на внешней стороне костей черепа она представляет собой безболезненное, неподвижное, очень плотное образование с гладкой поверхностью. Остеома, расположенная на внутренней стороне костей черепа может вызывать расстройства памяти, головную боль, повышенное внутричерепное давление и даже становиться причиной развития эпилептических припадков. А остеома, локализующаяся в области «турецкого седла», может стать причиной развития гормональных нарушений.
Остеомы длинных трубчатых костей обычно протекают бессимптомно и выявляются при подозрении на болезнь Гарднера или становятся случайной находкой при проведении рентгенологических исследований.
Остеомы, расположенные в области придаточных пазух носа, могут вызывать различные глазные симптомы: птоз (опущение века), анизокорию (разный размер зрачков), диплопию (двоение в глазах), экзофтальм (выпучивание глазного яблока), снижение зрения и т. д. В некоторых случаях также возможна обструкция дыхательных путей на стороне поражения.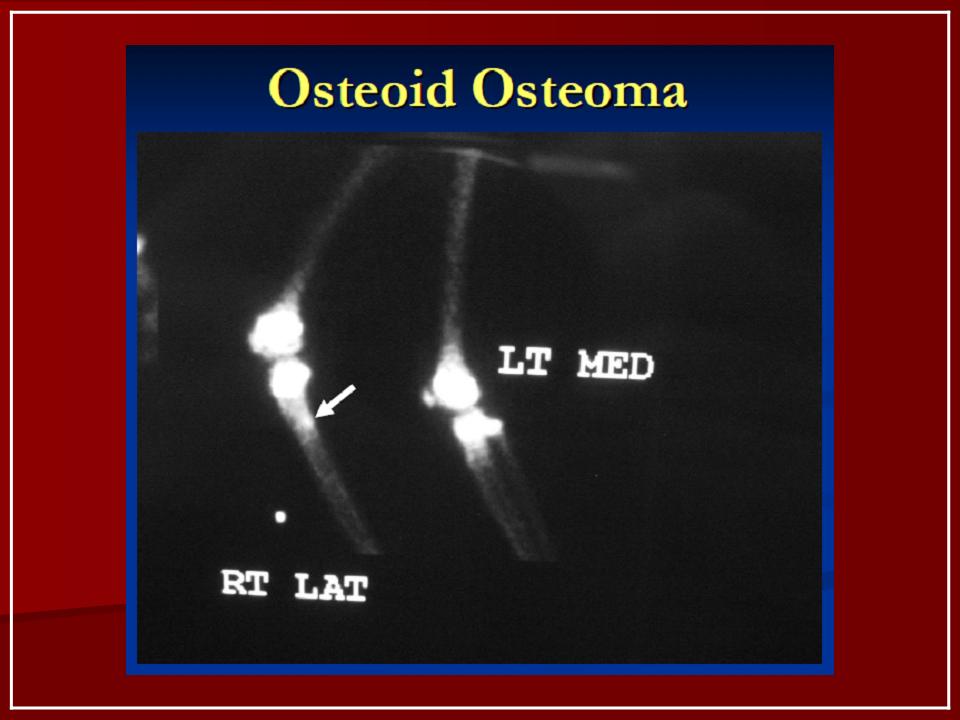
РГ ППН. Плотное образование в проекции правой лобной пазухи (остеома).
Диагностика
Диагноз остеомы выставляется на основании дополнительных исследований. На начальном этапе выполняется рентгенография. Однако такое исследование не всегда эффективно из-за небольших размеров остеом и особенностей их расположения (например, на внутренней поверхности костей черепа). Поэтому основным методом диагностики часто становится более информативная компьютерная томография.
Дифференциальный диагноз остеом в области лицевых костей и костей черепа проводится с солидной одонтомой, оссифицированной фиброзной дисплазией и реактивными разрастаниями костной ткани, которые могут возникать после тяжелых травм и инфекционных поражений. Остеомы длинных трубчатых костей необходимо дифференцировать от остеохондромы и организованной периостальной мозоли.
Лечение
В зависимости от локализации лечением остеом занимаются либо нейрохирурги, либо челюстно-лицевые хирурги, либо травматологи.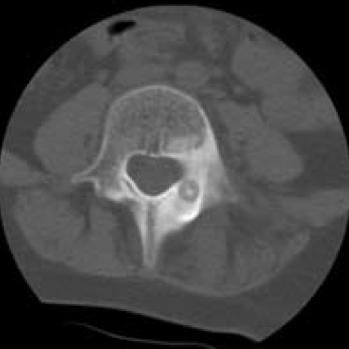 При косметическом дефекте или появлении симптомов сдавливания соседних анатомических образований показана операция. При бессимптомном течении остеомы возможно динамическое наблюдение.
При косметическом дефекте или появлении симптомов сдавливания соседних анатомических образований показана операция. При бессимптомном течении остеомы возможно динамическое наблюдение.
КТ головного мозга. Губчатая остеома левой лобной кости с пролабированием в полость черепа.
Остеоидная остеома
Характеристика
Может располагаться на любых костях, кроме грудины и костей черепа. Типичная локализация остеоидной остеомы – диафизы (средние части) и метафизы (переходные части между диафизом и суставным концом) длинных трубчатых костей нижних конечностей. Около половины всех остеоидных остеом выявляется на большеберцовых костях и в области проксимального метафиза бедренной кости. Развивается в молодом возрасте, чаще наблюдается у мужчин. Сопровождается нарастающими болями, которые появляются еще до возникновения рентгенологических изменений. Примерно 10% от общего числа случаев составляют остеоидные остеомы позвонков.
Симптомы
Первым симптомом остеоидной остеомы становится ограниченная боль в области поражения, которая по своему характеру вначале напоминает мышечные боли.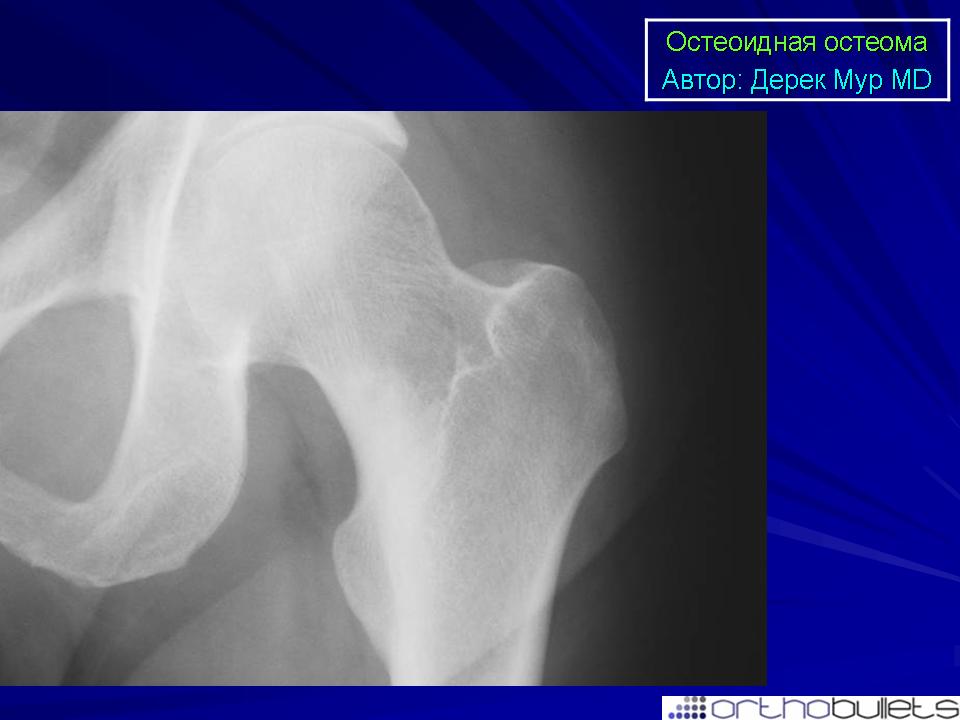 В последующем боли становятся спонтанными, приобретают прогрессирующий характер. Болевой синдром при таких остеомах уменьшается или исчезает после приема анальгетиков, а также после того, как пациент «расходится», но снова появляется в покое. Если остеома локализуется на костях нижних конечностей, больной может щадить ногу. В некоторых случаях развивается хромота.
В последующем боли становятся спонтанными, приобретают прогрессирующий характер. Болевой синдром при таких остеомах уменьшается или исчезает после приема анальгетиков, а также после того, как пациент «расходится», но снова появляется в покое. Если остеома локализуется на костях нижних конечностей, больной может щадить ногу. В некоторых случаях развивается хромота.
В начале болезни никаких внешних изменений не выявляется. Затем над областью поражения формируется плоский и тонкий болезненный инфильтрат. При возникновении остеомы в области эпифиза (суставной части кости) в суставе может определяться скопление жидкости. При расположении вблизи зоны роста остеоидная остеома стимулирует рост кости, поэтому у детей может развиваться асимметрия скелета. При локализации остеомы в области позвонков может формироваться сколиоз. И у взрослых, и у детей при таком месторасположении также возможно появление симптомов сдавливания периферических нервов.
Диагностика
Диагноз остеоидной остеомы выставляется на основании характерной рентгенологической картины.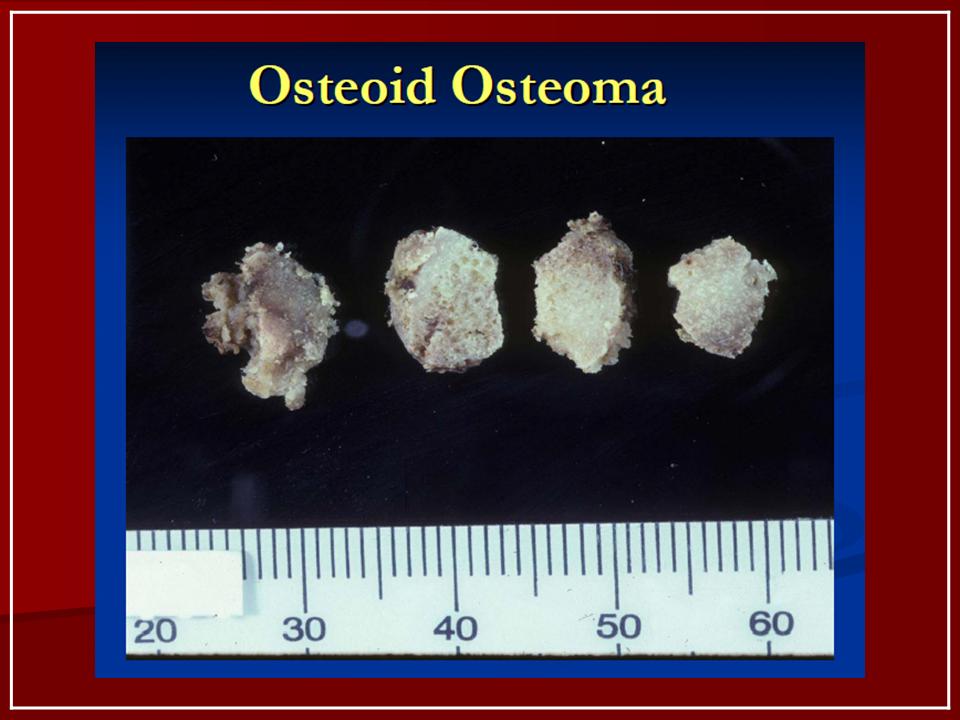 Обычно из-за своего расположения такие опухоли лучше видны на рентгеновских снимках по сравнению с обычной остеомой. Однако в ряде случаев также возможны затруднения из-за малого размера остеоидной остеомы или ее локализации (например, в области позвонка). В таких ситуациях для уточнения диагноза используется компьютерная томография.
Обычно из-за своего расположения такие опухоли лучше видны на рентгеновских снимках по сравнению с обычной остеомой. Однако в ряде случаев также возможны затруднения из-за малого размера остеоидной остеомы или ее локализации (например, в области позвонка). В таких ситуациях для уточнения диагноза используется компьютерная томография.
В ходе рентгенологического исследования под кортикальной пластинкой выявляется небольшой округлый участок просветления, окруженный зоной остеосклероза, ширина которой увеличивается по мере прогрессирования заболевания. На начальном этапе определяется четко видимая граница между ободком и центральной зоной остеомы. В последующем эта граница стирается, так как опухоль подвергается обызвествлению.
При гистологическом исследовании остеоидной остеомы обнаруживается остеогенная ткань с большим количеством сосудов. Центральная часть остеомы представляет собой участки образования и разрушения кости с причудливо переплетающимися балочками и тяжами. В зрелых опухолях выявляются очаги склерозирования, а в «старых» — участки настоящей волокнистой кости.
В зрелых опухолях выявляются очаги склерозирования, а в «старых» — участки настоящей волокнистой кости.
Дифференциальный диагноз остеоидной остеомы проводится с ограниченным склерозирующим остеомиелитом, рассекающим остеохондрозом, остеопериоститом, хроническим абсцессом Броди, реже – опухолью Юинга и остеогенной саркомой.
Лечение
Лечением остеоидной остеомы обычно занимаются травматологи и ортопеды. Лечение только хирургическое. В ходе операции выполняется резекция пораженного участка, по возможности – вместе с окружающей его зоной остеосклероза. Рецидивы наблюдаются очень редко.
КТ коленного сустава. Остеоид-остеома большеберцовой кости.
Остеофиты
Характеристика
Такие разрастания могут возникать по различным причинам и по ряду характеристик (в частности, происхождению) отличаются от классических остеом. Однако, из-за сходной структуры – высокодифференцированной костной ткани – некоторые авторы относят остеофиты в группу остеом.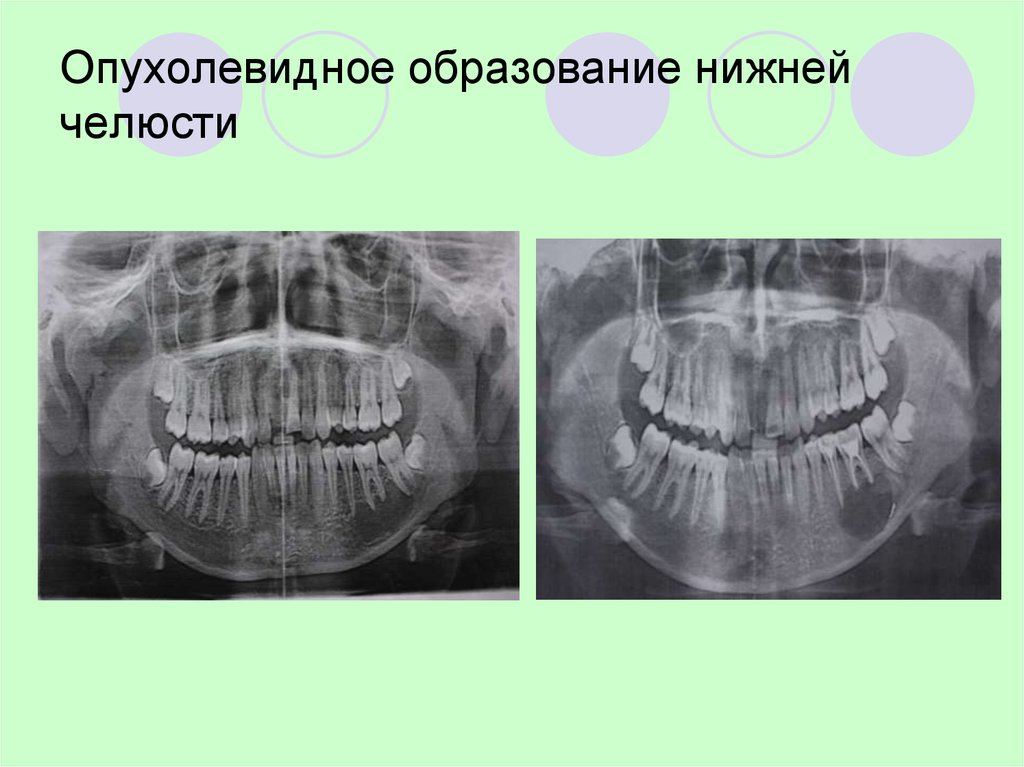
Практический интерес представляют экзостозы – остеофиты на наружной поверхности кости. Они могут иметь форму полусферы, гриба, шипа или даже цветной капусты. Отмечается наследственная предрасположенность. Образования чаще возникают в период полового созревания. Самые распространенные экзостозы – верхней трети костей голени, нижней трети бедренной кости, верхней трети плечевой кости и нижней трети костей предплечья. Реже экзостозы локализуются на плоских костях туловища, позвонках, костях кисти и плюсны. Могут быть одиночными или множественными (при экзостозной хондродисплазии).
Диагностика
Диагноз выставляется на основании данных рентгенографии и / или компьютерной томографии. При изучении рентгеновских снимков нужно учитывать, что реальный размер экзостоза не соответствует данным рентгенограммы, поскольку верхний, хрящевой слой на снимках не отображается. При этом толщина такого слоя (особенно у детей) может достигать нескольких сантиметров.
Лечение
Лечение оперативное, проводится в отделении травматологии и ортопедии и заключается в удалении экзостоза. Прогноз хороший, рецидивы при одиночных экзостозах наблюдаются редко.
Остеома верхнечелюстной пазухи: два случая и обзор литературы
Acta Оториноларингол Итал. 2012 июнь; 32(3): 202–205.
Язык: английский | Итальянский
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Остеомы — это доброкачественные опухоли, характеризующиеся разрастанием компактной или губчатой кости. Наиболее частая локализация — нижняя челюсть, за ней следуют пазухи. Эти опухоли растут медленно, обычно бессимптомны и обнаруживаются случайно при рентгенологическом исследовании. Остеомы обычно возникают в лобной пазухе, затем в решетчатой и верхнечелюстной пазухах и очень редко в клиновидной пазухе. Симптомы возникают, когда остеомы закупоривают устье пазухи или сдавливают соседние орбитальные или внутричерепные структуры. Представлены два случая остеомы верхнечелюстной пазухи и обзор литературы.
Представлены два случая остеомы верхнечелюстной пазухи и обзор литературы.
КЛЮЧЕВЫЕ СЛОВА: Верхнечелюстная пазуха, остеома. Il sito più частый ди origine è rappresentato dalla mandibola e a seguire dai seni paranasali. Si tratta ди Tutumi lenta crescita, Generalmente asintomatici, Diagnosticati ди solito Incidentalmente grazie ad esami radiologici. Гли остеоми деи Сени Paranasali си localizzano più частых в livello del seno frontale, e a seguire in ordine di frequenza decrescente в livello dell’etmoide, del seno mascellare, e solo raramente nel seno sfenoidale. Diventano sintomatici in caso di ostruzione degli osti sinusali oppure in caso di presse delle strutture orbitali o intracraniche adiacenti. Presentiamo из-за Casi ди остеома дель сено mascellare кон ревизии делла Letteratura.
Остеомы — распространенные доброкачественные остеогенные поражения придаточных пазух носа 1 . Это доброкачественные опухоли, состоящие в основном из зрелой компактной или губчатой кости 2 . Наиболее частая локализация — нижняя челюсть (особенно угол), за ней следуют пазухи, из которых лобная область поражается в 96%, решетчатая — в 2% и верхнечелюстная — в 2% случаев. Клиновидная пазуха поражается редко 2 3 . Остеомы растут медленно и могут распространяться на окружающие структуры, что может привести к серьезным осложнениям, таким как вовлечение орбиты или интракраниальная инвазия 1 4 . Многие пациенты с диагнозом остеома придаточных пазух носа протекают бессимптомно. Эти поражения, как правило, обнаруживаются случайно во время рентгенографического обследования по поводу несвязанных проблем, таких как незначительная травма головы 5 .
Наиболее частая локализация — нижняя челюсть (особенно угол), за ней следуют пазухи, из которых лобная область поражается в 96%, решетчатая — в 2% и верхнечелюстная — в 2% случаев. Клиновидная пазуха поражается редко 2 3 . Остеомы растут медленно и могут распространяться на окружающие структуры, что может привести к серьезным осложнениям, таким как вовлечение орбиты или интракраниальная инвазия 1 4 . Многие пациенты с диагнозом остеома придаточных пазух носа протекают бессимптомно. Эти поражения, как правило, обнаруживаются случайно во время рентгенографического обследования по поводу несвязанных проблем, таких как незначительная травма головы 5 .
Случай 1
25-летний мужчина обратился с жалобами на прерывистую локализованную боль над левой щекой в течение последних девяти месяцев. Это не было связано с лихорадкой или выделениями из носа. Травмы в анамнезе не было. При осмотре левая щека в норме, болезненности при пальпации нет. При осмотре носа выявлено отклонение перегородки носа вправо, нормальная слизистая оболочка носа. При пальпации околоносовые пазухи безболезненны. На цифровой рентгенограмме придаточных пазух носа выявлено костное образование в левой верхнечелюстной пазухе. Компьютерная томография выявила костную массу на ножке, отходящую от латеральной стенки верхнечелюстной полости (1). Рутинные анализы крови и мочи в пределах нормы. Под анестезией костная масса, выступающая из латеральной стенки, была удалена через доступ по Колдуэллу-Люку. Резецированный образец был отправлен на гистопатологическую оценку и диагностирован как остеома. Послеоперационный период протекал гладко. После операции пациентка сообщила об облегчении боли в щеке. Через год после операции цифровая рентгенограмма придаточных пазух носа не выявила рецидива роста.
При осмотре носа выявлено отклонение перегородки носа вправо, нормальная слизистая оболочка носа. При пальпации околоносовые пазухи безболезненны. На цифровой рентгенограмме придаточных пазух носа выявлено костное образование в левой верхнечелюстной пазухе. Компьютерная томография выявила костную массу на ножке, отходящую от латеральной стенки верхнечелюстной полости (1). Рутинные анализы крови и мочи в пределах нормы. Под анестезией костная масса, выступающая из латеральной стенки, была удалена через доступ по Колдуэллу-Люку. Резецированный образец был отправлен на гистопатологическую оценку и диагностирован как остеома. Послеоперационный период протекал гладко. После операции пациентка сообщила об облегчении боли в щеке. Через год после операции цифровая рентгенограмма придаточных пазух носа не выявила рецидива роста.
Открыть в отдельном окне
КТ, показывающая костное образование в левой верхней челюсти.
Открыть в отдельном окне
КТ, показывающая остеому и утолщение слизистой оболочки правой верхнечелюстной полости и полиповидное образование в левой верхней челюсти.
Случай 2
40-летний мужчина был направлен в нашу специализированную клинику для лечения хронического двустороннего синусита. У пациента были рецидивирующие двусторонние выделения из носа и головная боль в течение последних девяти месяцев, и лечение антибиотиками не помогло. При осмотре носа выявлены густые желтые двусторонние выделения из носа с гиперемией слизистой оболочки носа. Постназальные выделения были. При пальпации носовые пазухи безболезненны. Компьютерная томография показала полиповидное образование в мягких тканях левой верхнечелюстной полости. В правой верхнечелюстной пазухе утолщенная слизистая оболочка и небольшая костная масса в латеральной стенке (). Рутинные анализы крови и мочи в пределах нормы. Больному выполнена эндоскопическая операция на околоносовых пазухах, заключающаяся в двусторонней антростомии среднего носового хода. Полиповидное образование было удалено из левой верхнечелюстной полости, а утолщенная слизистая оболочка с костной массой удалена из правой верхнечелюстной полости.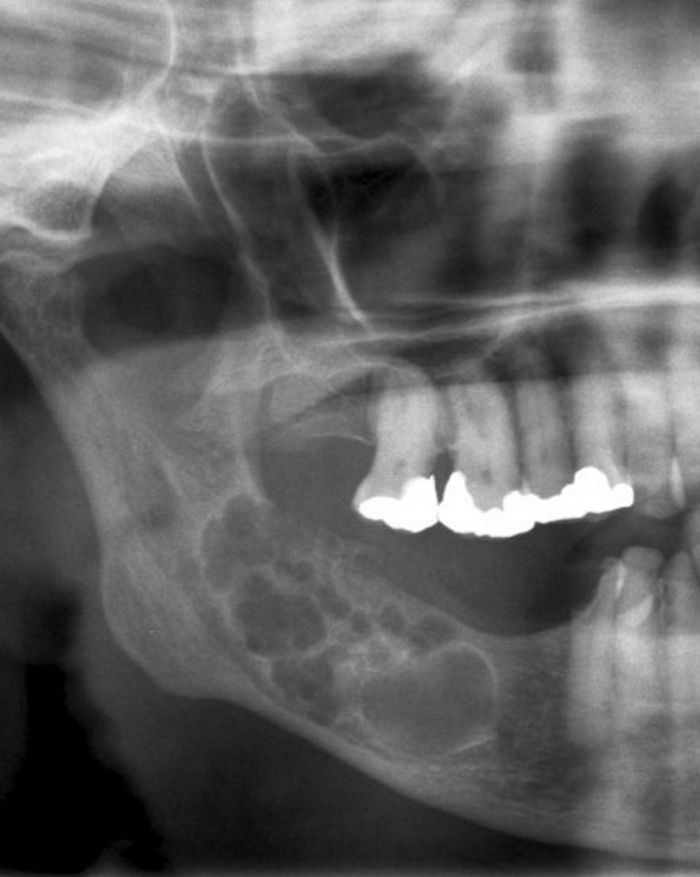 Гистопатологическое исследование удаленных образований подтвердило диагноз воспалительного полипа и остеомы. После операции у пациента исчезли выделения из носа, и через год рецидивов не было.
Гистопатологическое исследование удаленных образований подтвердило диагноз воспалительного полипа и остеомы. После операции у пациента исчезли выделения из носа, и через год рецидивов не было.
Открыть в отдельном окне
Микрофотография плотной кости (высокое увеличение H&E).
Остеомы являются наиболее распространенными фиброзно-костными поражениями придаточных пазух носа 5 . Они могут быть классифицированы как периферические, центральные или экстраскелетные 6 — 9 . Периферическая остеома возникает в основном в области головы и шеи 6 . Остеомы придаточных пазух встречаются редко, с частотой 0,43%, и наблюдаются до 3% при КТ придаточных пазух в серии 9.0017 5 . Другие зарегистрированные участки образования остеомы в черепе включают наружный слуховой проход, орбитальные кости, височную кость, крыловидные пластинки, нижнюю челюсть, клиновидную и затылочную кости 5 10 11 .
Патогенез остеомы остается спорным. Существуют три принятые теории этиологии остеомы придаточных пазух носа: связанная с развитием, травматическая и инфекционная. Ни одна теория не может адекватно объяснить все остеомы 5 . Варбонкавер и др. 12 предположил, что остеомы возникают либо из эмбриональных хрящевых остатков, либо из персистирующей эмбриональной надкостницы. Воспалительная теория предполагает, что хронические воспаления придаточных пазух носа стимулируют пролиферацию связанных с надкостницей остеогенетических клеток 6 13 14 . Было высказано предположение, что остеома является продуктом посттравматического или поствоспалительного процесса. Возможный этиологический фактор включает стимуляцию эмбриональных хрящевых остатков 15 . Каплан и др. 16 предположил, что сочетание травмы и растяжения мышц может играть роль в его развитии. Гистопатологическая картина включает аномальную структуру кости, плотную компактную кость и отсутствие гаверсовых систем 6 .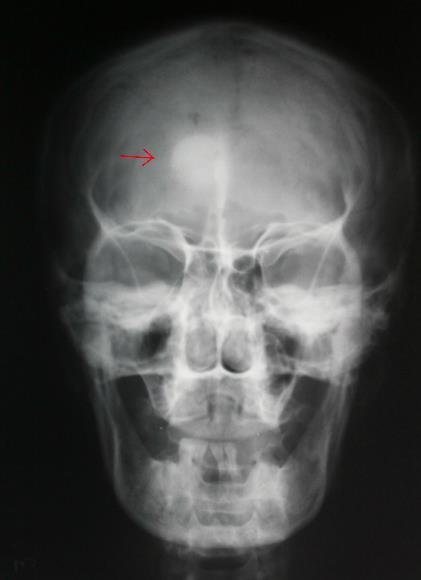
Остеомы могут возникать в любом возрасте, но чаще встречаются у молодых людей. По мнению одних авторов, они чаще встречаются у мужчин 16 , тогда как другие сообщают, что они чаще встречаются у женщин 9 17 . Верхнечелюстная пазуха поражается менее чем в 2% всех случаев, обычно на латеральной стенке пазухи 2 . Оба наших пациента были мужчинами, и остеома возникла из боковой стенки.
Многие пациенты с диагнозом остеома придаточных пазух носа протекают бессимптомно. Их обнаруживают случайно во время рентгенологического обследования по поводу несвязанных проблем, таких как незначительная травма головы 5 . Большинство остеом на ранней стадии протекают бессимптомно и обычно выявляются при рутинном рентгенологическом исследовании 4 . Задержка в диагностике была связана с тем фактом, что эти поражения протекают бессимптомно, когда они маленькие 1 .
Клинические признаки, симптомы и осложнения зависят от локализации, размера и направления роста поражения 4 .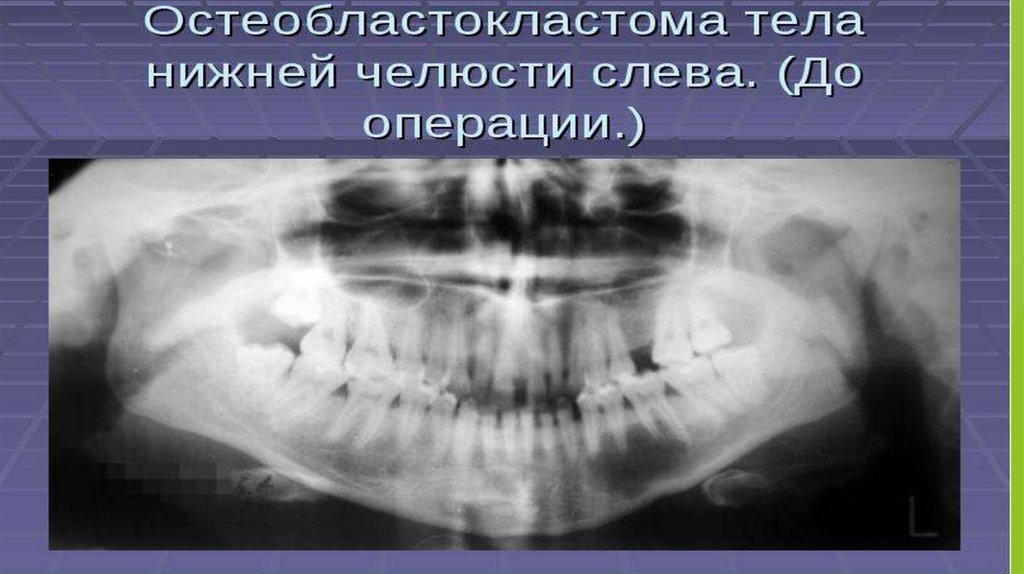 Симптомы, связанные непосредственно с остеомой, обычно возникают из-за «массового эффекта», когда поражение поражает нормальные структуры 5 .
Симптомы, связанные непосредственно с остеомой, обычно возникают из-за «массового эффекта», когда поражение поражает нормальные структуры 5 .
Остеомы верхнечелюстной пазухи растут медленно и обычно бессимптомны, но могут быть симптоматическими в зависимости от локализации и начала 15 18 . Таким образом, переднее удлинение может привести к деформации лица. Продолжающийся рост может полностью закупорить устья пазух или полость носа и привести к развитию мукоцеле 1 4 . К симптомам относятся боль, отек, синусит и выделения из носа. В редких случаях они могут распространяться в орбиту, вызывая диплопию, птоз и снижение остроты зрения 15 18 . Осложнения возникают, когда остеома становится достаточно большой, чтобы воздействовать на окружающие структуры. У одного из наших пациентов был хронический синусит, а у другого была перемежающаяся боль над левой щекой.
Боль может быть связана или не связана с остеомой, особенно если локализация боли и остеомы не совпадают 5 . При жалобах больного на головную боль в области остеомы и исключении других патологий, приводящих к головной боли, показано иссечение 19 . У одного из наших пациентов была боль над левой щекой, которая уменьшилась после хирургического удаления остеомы.
При жалобах больного на головную боль в области остеомы и исключении других патологий, приводящих к головной боли, показано иссечение 19 . У одного из наших пациентов была боль над левой щекой, которая уменьшилась после хирургического удаления остеомы.
Остеомы могут быть одиночными или множественными. Множественные остеомы лицевого скелета могут возникать при синдроме Гарднера. Это аутосомно-доминантное заболевание характеризуется полипозом кишечника, множественными остеомами, кожными фибромами, эпидермальными кистами и ретинированными зубами 20 . У наших пациентов таких поражений не обнаружено.
Диагностика и оценка распространения опухоли во всех трех измерениях могут быть достигнуты с помощью рентгенограмм и КТ 21 , хотя последняя позволяет точнее очертить остеому. Они выглядят как очерченные плотные образования, прикрепленные к исходной кости широкой или узкой ножкой 5 . Окружающая кость нормальна и не имеет литического или изъеденного молью вида. Даже при обширных остеомах окружающая кость истончается и смещается за счет давления, а не прямой инвазии 5 . Для установления состояния прилегающих мягких тканей и слизисто-надкостничной пазухи можно использовать магнитно-резонансную томографию 21 .
Даже при обширных остеомах окружающая кость истончается и смещается за счет давления, а не прямой инвазии 5 . Для установления состояния прилегающих мягких тканей и слизисто-надкостничной пазухи можно использовать магнитно-резонансную томографию 21 .
Бессимптомные остеомы могут не требовать вмешательства, в то время как симптоматические остеомы определенно требуют хирургического удаления 1 . Поскольку большинство остеом протекают бессимптомно, многие исследователи выступают за периодическую визуализацию, чтобы следить за их ростом и вмешиваться до развития осложнений 22 . Остеомы, которые не вызывают симптомов, но на серийных рентгенограммах быстро растут и могут вызывать симптомы в будущем, могут потребовать удаления 23 . Койвунен и др. 18 отметил, что остеомы придаточных пазух носа следует удалять, если поражение заполняет 50% объема пазухи.
Показания к хирургическому лечению включают серьезные косметические дефекты, ограничение или потерю функции, значительный темп роста или необходимость окончательного гистопатологического диагноза 6 . Лечение остеомы заключается в полном хирургическом удалении ее основания в месте соединения с кортикальным слоем кости 24 . Хирургическая процедура зависит от локализации, распространенности и имеющихся осложнений 4 . Нет сообщений о злокачественной трансформации остеом 6 24 .
Лечение остеомы заключается в полном хирургическом удалении ее основания в месте соединения с кортикальным слоем кости 24 . Хирургическая процедура зависит от локализации, распространенности и имеющихся осложнений 4 . Нет сообщений о злокачественной трансформации остеом 6 24 .
У обоих наших пациентов были симптоматические остеомы. В первом случае остеома была больших размеров и была удалена методом Колдуэлла-Люка. Большие остеомы трудно удалить эндоскопически, и их лучше всего иссекать с помощью той процедуры, которую мы использовали. Во втором случае у больного был двусторонний хронический гайморит и односторонняя остеома. Выполнена двусторонняя эндоскопическая антростомия среднего носового хода, удалена остеома из правой верхнечелюстной полости.
Остеомы верхнечелюстной пазухи являются доброкачественными остеогенными поражениями. Симптоматические остеомы требуют хирургического вмешательства. Тип хирургического вмешательства зависит от локализации и протяженности остеомы, а также существующих осложнений. Небольшие остеомы можно удалить эндоскопически, в то время как большие остеомы требуют операции Колдуэлла-Люка.
Небольшие остеомы можно удалить эндоскопически, в то время как большие остеомы требуют операции Колдуэлла-Люка.
1. Мезолелла М., Галли В., Теста Д. Остеома нижней носовой раковины: Редкая причина заложенности носа. Отоларингол Голова Шея Surg. 2005; 133:989–991. [PubMed] [Академия Google]
2. Зулумис Л., Лазаридис Н., Мария П. и соавт. Остеома решетчатой кости синус: редкий случай рецидива. Br J Oral Maxillofac Surg. 2005; 43: 520–522. [PubMed] [Google Scholar]
3. Гиллман Г.С., Лампе Х.Б., Аллен Л.Х. Орбито-этмоидная остеома: отчет о необычном проявлении необычного опухоль. Отоларингол Neck Surg. 1997; 117: 218–220. [PubMed] [Google Scholar]
4. Lin C, Lin Y, Kang B. Представление остеомы средней носовой раковины с ипсилатеральной лицевой болью, эпифорой и заложенностью носа. Отоларингол Head Neck Surg. 2003; 128: 282–283. [PubMed] [Академия Google]
5. Эллер Р., Силлерс М. Общие фиброзно-костные поражения
околоносовые пазухи. Отоларингол Clin North Am.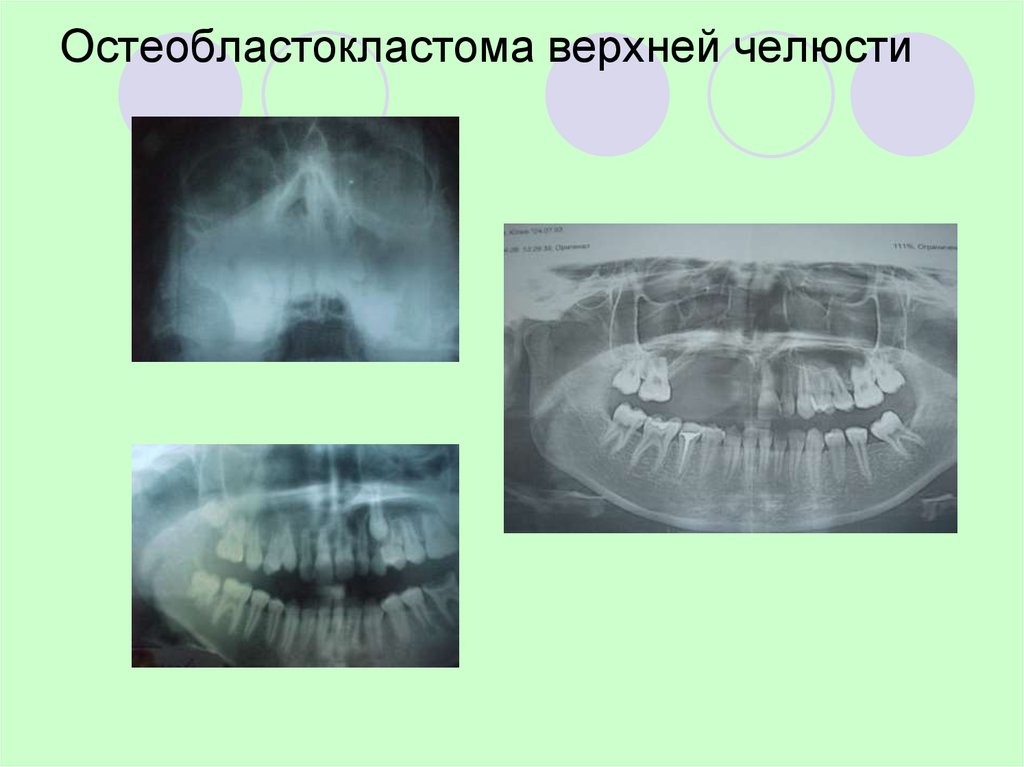 2006; 39: 585–600. [PubMed] [Google Scholar]
2006; 39: 585–600. [PubMed] [Google Scholar]
6. Стелиос Д., Христос Б., Иоаннис Т. Периферическая остеома maxilla: Сообщение о необычном случае. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2005;100:E19–E24. [PubMed] [Google Scholar]
7. Bodner L, Gatot A, Sion-Vardy N, et al. Периферическая остеома восходящей ветви нижней челюсти. J Oral Maxillofac Surg. 1998;56:1446–1449. [PubMed] [Google Scholar]
8. Ertas U, Tozoglu S. Необычная периферическая остеома нижняя челюсть: отчет о случаях. J Контемп Дент Практ. 2003; 4: 98–104. [PubMed] [Google Scholar]
9. Лонго Ф., Калифано Л., Мария Г. и соавт. Солитарная остеома нижнечелюстная ветвь: отчет о случае. J Оральный челюстно-лицевой Surg. 2001; 59: 698–700. [PubMed] [Google Scholar]
10. Саян Н.Б., Уцок С., Карасу Х.А. и соавт. Периферическая остеома ротовая и челюстно-лицевая область: исследование 35 новых случаев. Дж Оральный челюстно-лицевой хирург. 2002;60:1299–1301. [PubMed] [Google Scholar]
11.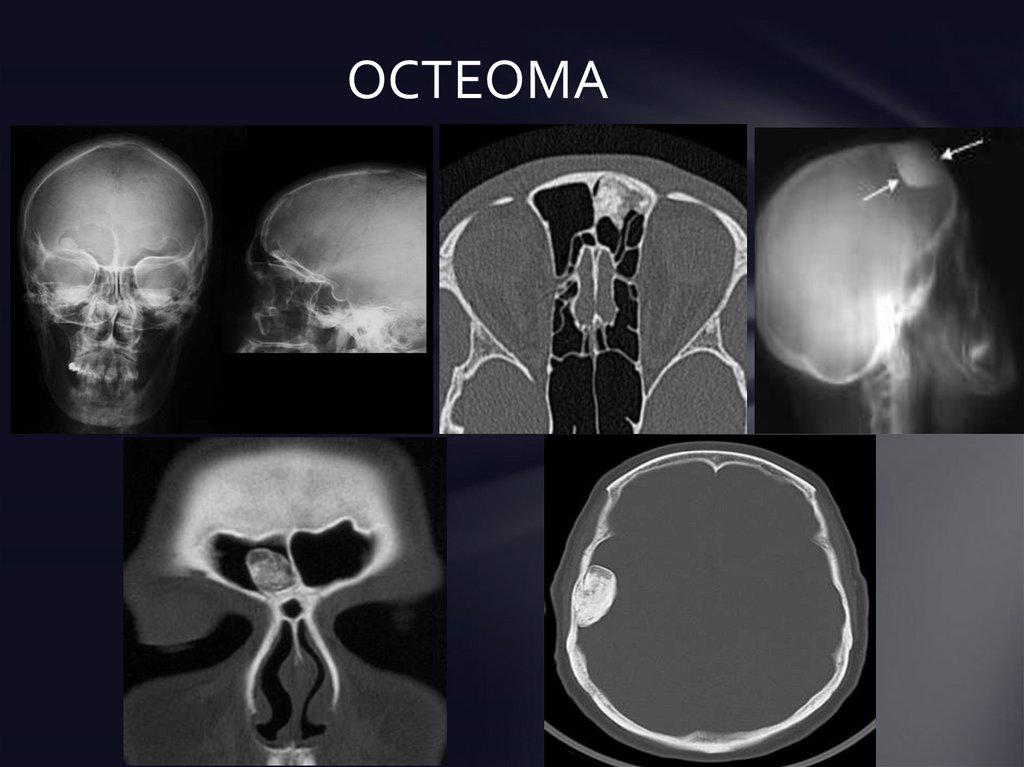 Вишваната Б. Случай остеомы с холестеатомой
наружного слухового прохода и мозжечкового абсцесса. Int J Педиатр
Отоларингол Экстра. 2007; 2:34–39. [Google Scholar]
Вишваната Б. Случай остеомы с холестеатомой
наружного слухового прохода и мозжечкового абсцесса. Int J Педиатр
Отоларингол Экстра. 2007; 2:34–39. [Google Scholar]
12. Varboncoeur AP, Vanbelois HJ, Bowen LL. Остеома верхнечелюстной синус. J Oral Maxillofac Surg. 1990; 48: 882–883. [PubMed] [Google Scholar]
13. Sugiyama M, Suei Y, Takata T, et al. Рентгеноконтрастное образование на нижнечелюстная ветвь. J Oral Maxillofac Surg. 2001;59: 1211–1214. [PubMed] [Google Scholar]
14. Сьюард MHE. Остеома верхней челюсти. Бр Дент Дж. 1965; 5: 27–30. [PubMed] [Google Scholar]
15. Park W, Kim HS. Остеома верхнечелюстной пазухи: клинический случай. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2006; 102: e26–e27. [PubMed] [Google Scholar]
16. Kaplan I, Calderon S, Buchner A. Периферическая остеома нижняя челюсть: изучение 10 новых случаев и анализ литературы. J Oral Maxillo Fac Surg. 1994; 52: 467–470. [PubMed] [Академия Google]
17. Denia A, Perez F, Canalis R, et al.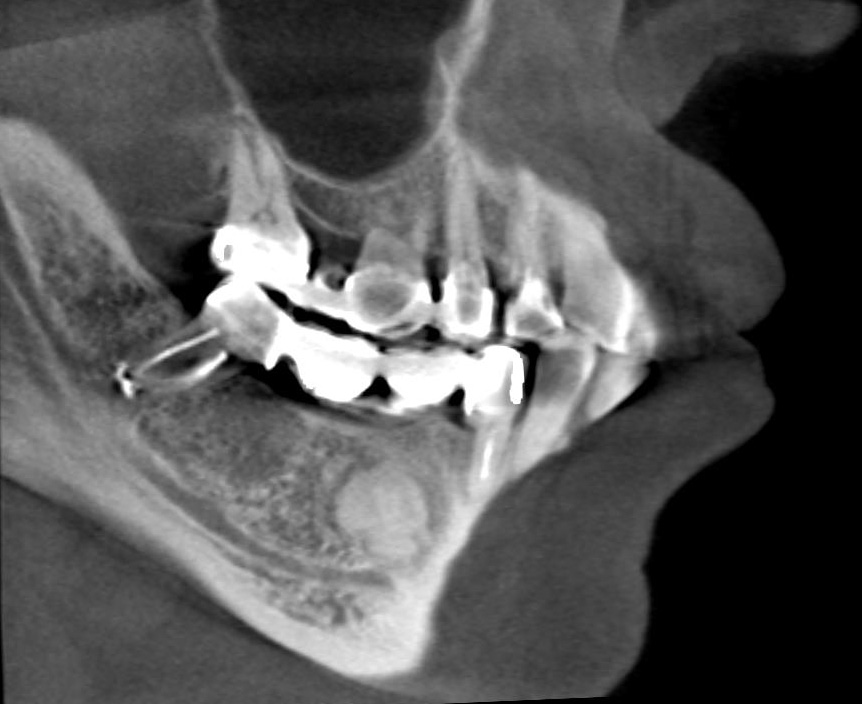 Внеканальцевая остеома
височной кости. Арка Отоларингол. 1979; 105: 706–709. [PubMed] [Google Scholar]
Внеканальцевая остеома
височной кости. Арка Отоларингол. 1979; 105: 706–709. [PubMed] [Google Scholar]
18. Koivunen P, Lopponen H, Fors AP, et al. Скорость роста остеомы околоносовых пазух. Clin Otolaryngol Allied Sci. 1997; 22:111–114. [PubMed] [Google Scholar]
19. Schick B, Steigerwald C, el Rahman el Tahan A, et al. Роль эндоназальной хирургии в лечении лобно-этмоидальной остеомы. Ринология. 2001;39: 66–70. [PubMed] [Google Scholar]
20. Пейн М., Андерсон Дж. А., Кук Дж. Синдром Гарднера – клинический случай. Бр Дент Дж. 2002; 193: 383–384. [PubMed] [Google Scholar]
21. Теодору Д.Дж., Теодору С.Дж., Сарторис Д.Дж. Первичный неодонтогенный опухоли челюстных костей: обзор основных рентгенологические находки. Клин Имиджинг. 2003; 27: 59–70. [PubMed] [Google Scholar]
22. Джонсон Д., Тан Л. Пневматоцеле внутрипаренхиматозного напряжения. осложняющая остеома лобной пазухи: клинический случай. Нейрохирургия. 2002; 50: 878–879.. [PubMed] [Google Scholar]
23. Namdar I, Edelstein DR, Huo J, et al. Лечение остеом
околоносовых пазух. Ам Джей Ринол. 1998; 12: 393–398. [PubMed] [Google Scholar]
Namdar I, Edelstein DR, Huo J, et al. Лечение остеом
околоносовых пазух. Ам Джей Ринол. 1998; 12: 393–398. [PubMed] [Google Scholar]
24. Nejat BS, Cahit U, Hakan AK, et al. Периферическая остеома ротовая и челюстно-лицевая область: исследование 35 новых случаев. Дж Оральный челюстно-лицевой хирург. 2002;60:1299–1301. [PubMed] [Google Scholar]
Лечение гигантской остеомы нижней челюсти, связанной с незначительной травмой: клинический случай | Журнал медицинских историй болезни
- История болезни
- Открытый доступ
- Опубликовано:
- Изабела Вольф-Грот Orcid: orcid.org/0000-0002-9081-3173 1 ,
- Лукас М.
 Ногейра 1 ,
Ногейра 1 , - .0254
Журнал медицинских историй болезни
том 16 , номер статьи: 8 (2022)
Процитировать эту статью
-
972 доступа
-
1 Альтметрика
-
Сведения о показателях
Abstract
Background
Остеома — доброкачественная опухоль костей, которую можно классифицировать как центральную или периферическую. Возникновение в костях челюсти необычно, но когда это происходит, чаще встречается нижняя челюсть. Этиология до сих пор неизвестна, и гипотеза его развития обсуждается.

Описание случая
35-летний мужчина европеоидной расы с опухолевым поражением правой челюсти, которое росло в течение 8 лет, обратился за медицинской помощью с жалобами на нарушение речи. По словам пациентки, опухоль появилась вскоре после незначительной травмы, вызванной удалением зуба. Диагноз поражения был поставлен с помощью клинических, рентгенологических и гистологических методов, а хирургическое лечение было успешным и удовлетворительным как для пациента, так и для хирургической бригады, несмотря на короткое наблюдение.
Заключение
Этиопатогенез остеомы в большинстве случаев не установлен. В настоящем отчете удалось выдвинуть гипотезу о связи между незначительной травмой и развитием опухоли, подкрепив реактивную теорию развития опухоли. Необычное расположение остеомы, а также возможность установления возможной причины поражения делают этот случай особенно интересным.
Отчеты экспертной оценки
Введение
Остеома — доброкачественное, медленно растущее, обычно безболезненное образование, характеризующееся разрастанием компактной или губчатой кости [1, 2].
 Периферические остеомы обычно обнаруживаются в лобных, решетчатых и верхнечелюстных пазухах, и в этом случае они иногда могут вызывать головные боли и синусит. Развитие этой опухоли в костях челюстей встречается редко, но когда это происходит, чаще встречается нижняя челюсть [3,4,5].
Периферические остеомы обычно обнаруживаются в лобных, решетчатых и верхнечелюстных пазухах, и в этом случае они иногда могут вызывать головные боли и синусит. Развитие этой опухоли в костях челюстей встречается редко, но когда это происходит, чаще встречается нижняя челюсть [3,4,5]. В литературе мы заметили различия в отношении гендерной предрасположенности. Большинство авторов утверждают, что заболеваемость одинакова среди мужчин и женщин [6, 7], в то время как некоторые утверждают, что обнаружили более высокую распространенность среди мужчин, вплоть до соотношения 2:1 [4, 8, 9].] и другие у женщин с соотношением результатов от 2:1 до 1,5:1 [3, 10, 11]. Утверждается даже, что реальная распространенность остеом неизвестна [12] из-за того, что большинство поражений протекают бессимптомно и никогда не достигают клинических размеров [10].
Этиология периферической остеомы неясна, но в настоящее время существует три теории ее происхождения: эволюционная, неопластическая и реактивная на травму [5, 13, 14, 15].

Цель этой статьи — представить клинические, рентгенологические и гистопатологические особенности, а также хирургическое лечение периферической остеомы нижней челюсти, которая была непосредственно связана с небольшой локальной травмой: удалением зуба.
История болезни
35-летний мужчина европеоидной расы поступил в отделение челюстно-лицевой хирургии больницы Кампо Лимпо в Сан-Паулу, Бразилия, с основной жалобой на внутриротовой отек, который рос в течение последних 8 лет. Поражение протекало бессимптомно, и хотя больной осознавал его постоянный рост, он решил обратиться за профессиональной помощью только тогда, когда его размеры стали вызывать у него нарушение речи.
При осмотре выявлено плотное грибовидное образование костлявой консистенции, покрытое гладкой регулярной слизистой оболочкой, занимающее почти весь правый альвеолярный край нижней челюсти. Область была беззубой и, по словам пациента, начала расти вскоре после удаления моляра, что пациент не мог указать.
Рис. 1. По мере развития оставшиеся зубы были выдавлены до полного отрыва (зубы с 28 по 32 в универсальной системе нумерации). Внеротовых аномалий не наблюдалось. Пациент был в хорошем состоянии, без истории предшествующих заболеваний, курения или злоупотребления психоактивными веществами. Диагноз синдрома Гарднера был исключен из-за отсутствия каких-либо других симптомов, таких как желудочно-кишечные осложнения или сверхкомплектные зубы [16] (рис. 1 и 2).
По мере развития оставшиеся зубы были выдавлены до полного отрыва (зубы с 28 по 32 в универсальной системе нумерации). Внеротовых аномалий не наблюдалось. Пациент был в хорошем состоянии, без истории предшествующих заболеваний, курения или злоупотребления психоактивными веществами. Диагноз синдрома Гарднера был исключен из-за отсутствия каких-либо других симптомов, таких как желудочно-кишечные осложнения или сверхкомплектные зубы [16] (рис. 1 и 2). Клинический аспект поражения, показывающий поражение нижнего альвеолярного отростка нижней челюсти. Мазь покрыта гладкой, регулярно выглядящей слизистой оболочкой
Полноразмерное изображение
Рис. 2Клинический аспект поражения, показывающий, как такая большая часть вызвала смещение языка в состоянии покоя
Полноразмерное изображение
Вычислено Томография выявила хорошо очерченное образование на ножке, прикрепленное к правому телу нижней челюсти, с рентгенологическими характеристиками, напоминающими исходную кость, состоящее из центральной области умеренной рентгеноконтрастности, похожей на медуллярную кость, окруженную более плотной, более рентгеноконтрастной тонкой областью, сравнимой с кортикальной кость.
Рис. 3. Согласно Rodriguez (2011), эти особенности роста позволяют легко диагностировать периферическую остеому клинически и рентгенологически (рис. 3 и 4).
Согласно Rodriguez (2011), эти особенности роста позволяют легко диагностировать периферическую остеому клинически и рентгенологически (рис. 3 и 4). Компьютерная томография поражения в аксиальном срезе, демонстрирующая грибовидную форму, прикрепленную к альвеолярному отростку нижней челюсти, и рентгенографические характеристики нормальной кости, с центральной областью, похожей на костномозговую кость, окруженную по тонкой кортикальной кости
Полноразмерное изображение
Рис. 4.Корональный срез образования на компьютерно-томографическом изображении
Полноразмерное изображение
Поскольку опухоль имела как клинические, так и рентгенологические признаки доброкачественного образования, пациенту было выполнено эксцизионная биопсия с полным удалением массы и костной пластикой нижней челюсти. Доступ внутриротовой, с разрезом непосредственно над очагом поражения и рассечением слизисто-надкостничных тканей с сохранением их целостности для последующего наложения швов (рис.
Рис. 5 5). После полного обнажения поражения хирургическими борами отмечали границы иссечения, и образование удаляли двумя частями с помощью долота и молотка. Овальным сверлом выполнена костная пластика челюсти с восстановлением ее первоначальной формы и толщины (рис. 6). После хирургической резекции клиновидные лоскуты слизистой оболочки обрезали для получения прямых краев, которые ушивали рассасывающейся нитью 3–0. Хирургический фрагмент представлял собой белый овальный костный фрагмент с правильной поверхностью размером примерно 4,2 × 4,8 × 2,5 см (рис. 7). Послеоперационный период протекал без осложнений, за исключением дискретного расхождения шва через 5 дней после процедуры, который спонтанно зажил с помощью жидкости для полоскания рта хлоргексидином при клиническом наблюдении в течение следующих 7 дней (рис. 8). Рентгенограмма челюсти через 14 дней после операции показывает правильную форму и размеры (рис. 9).).
5). После полного обнажения поражения хирургическими борами отмечали границы иссечения, и образование удаляли двумя частями с помощью долота и молотка. Овальным сверлом выполнена костная пластика челюсти с восстановлением ее первоначальной формы и толщины (рис. 6). После хирургической резекции клиновидные лоскуты слизистой оболочки обрезали для получения прямых краев, которые ушивали рассасывающейся нитью 3–0. Хирургический фрагмент представлял собой белый овальный костный фрагмент с правильной поверхностью размером примерно 4,2 × 4,8 × 2,5 см (рис. 7). Послеоперационный период протекал без осложнений, за исключением дискретного расхождения шва через 5 дней после процедуры, который спонтанно зажил с помощью жидкости для полоскания рта хлоргексидином при клиническом наблюдении в течение следующих 7 дней (рис. 8). Рентгенограмма челюсти через 14 дней после операции показывает правильную форму и размеры (рис. 9).). Вид поражения в трансоперационном периоде, после дивульсии мягких тканей и полного обнажения образования с костной текстурой
Изображение в натуральную величину
Рис.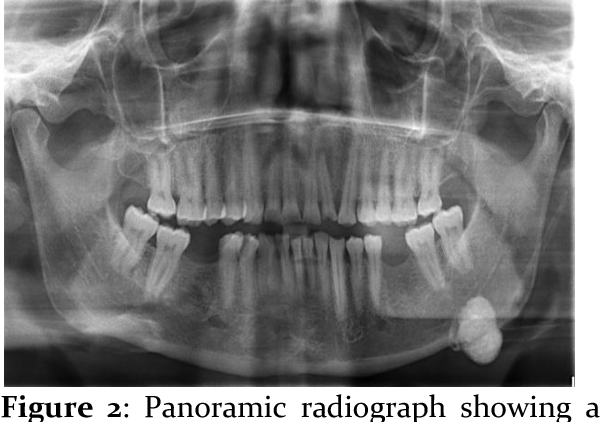 нижней челюсти после тотального иссечения новообразования и изменения формы кости
нижней челюсти после тотального иссечения новообразования и изменения формы кости Изображение в полный размер
Рис. 7Вырезанный фрагмент рядом с эталонным размером (каждая линия 1 мм)
Изображение в натуральную величину
Рис. 8Клинический вид через 2 месяца после операции, с полным восстановлением слизистой оболочки и нормальной формой альвеолярного отростка
Изображение в натуральную величину
Рис. нижняя челюсть обоих размеров с симметричной формой, пропорциями и плотностьюИзображение в натуральную величину
При гистопатологическом анализе выявлена зрелая жировая ткань, пронизанная жизнеспособными компактными костными пластинками, состоящая из костномозговой ткани, отграниченная тонкой и хорошо васкуляризированной пластинчатой кортикальной кость. Тонкие и полнокровные кровеносные сосуды были отмечены на всем протяжении образца.

Обсуждение
Остеомы представляют собой доброкачественные новообразования, которые со временем продолжают медленно и безболезненно расти и характеризуются разрастанием компактной или губчатой кости. Опухоль представлена тремя различными типами: центральная остеома возникает из эндоста, тогда как периферический тип возникает из надкостницы, а внескелетный тип развивается в мягких тканях [1, 4, 8].
Развитие остеом обычно протекает бессимптомно и выявляется только рентгенологически. Он не вызывает реабсорбции или разрушения кости, что позволяет проводить консервативное лечение небольших поражений [5, 10, 16]. Однако в некоторых случаях, особенно периферических, опухоли могут достигать больших размеров, вызывая асимметрию лица и потерю функции [2, 8]. В таких случаях хирургическое вмешательство представляет собой средство излечения с очень небольшим количеством рецидивов [2, 5, 15]. В нашем случае, несмотря на всего 6 месяцев наблюдения, мы считаем, что рецидива не произойдет, поскольку была выполнена тотальная резекция поражения.
 Центральным остеомам требуется больше времени, чтобы представить клинические проявления, потому что должен произойти значительный рост, прежде чем расширятся границы коры [2].
Центральным остеомам требуется больше времени, чтобы представить клинические проявления, потому что должен произойти значительный рост, прежде чем расширятся границы коры [2]. Гистологически остеомы могут быть компактными, губчатыми или смешанными. Компактная остеома была определена как твердая, плотная кость с минимальными пространствами костного мозга и редкими гаверсовыми каналами, в то время как губчатое (или губчатое) поражение, как в нашем случае, содержит костные трабекулы, остеобласты, окружающие фиброзно-жировой мозг, и строение, напоминающее зрелую кость. [4, 10, 16, 17]. Гистология смешанной остеомы будет состоять из ассоциации обоих [11].
Периферические остеомы проявляются односторонним, хорошо очерченным отеком, по происхождению напоминающим кость, обычно с ножкой и узкой зоной контакта очага с компактной костью [12, 14].
Дифференциальный диагноз остеомы включает гистологически идентичный экзостоз [9], но клинические особенности данного случая исключают такую возможность.
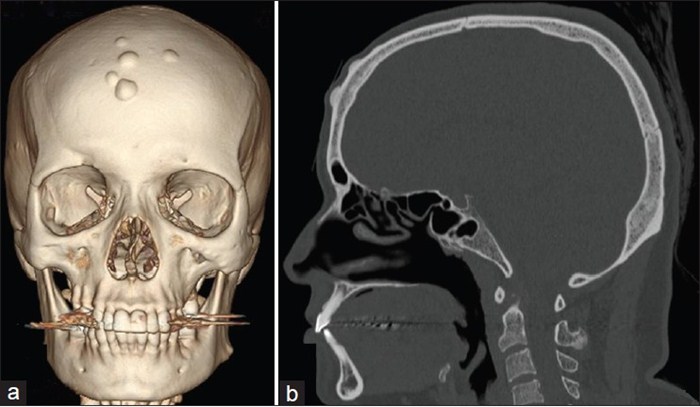 Экзостозы обычно симметричны и начинают свой рост в препубертатной фазе жизни, прекращая свой рост по достижении особью половозрелости [2, 6, 12]. В данном случае опухоль не только начала расти через много лет после подросткового возраста, но и продолжала расти в течение последних 8 лет. Клинические, рентгенологические и микроскопические особенности случая, описанного в этой статье, совместимы с диагнозом губчатого типа периферической остеомы нижней челюсти.
Экзостозы обычно симметричны и начинают свой рост в препубертатной фазе жизни, прекращая свой рост по достижении особью половозрелости [2, 6, 12]. В данном случае опухоль не только начала расти через много лет после подросткового возраста, но и продолжала расти в течение последних 8 лет. Клинические, рентгенологические и микроскопические особенности случая, описанного в этой статье, совместимы с диагнозом губчатого типа периферической остеомы нижней челюсти. Патогенез остеомы до сих пор не ясен, но было предложено и опровергнуто несколько гипотез. Теория о том, что поражение является развитием и вызвано врожденными аномалиями, кажется маловероятной, так как большинство случаев наблюдалось у взрослых пациентов, а генетическое состояние должно проявляться в формирующий период роста [5, 8, 13, 14]. Другое предположение, которое больше не поддерживается, заключается в том, что остеома представляет собой неопластическую пролиферацию, вызванную хроническим воспалением, но если бы это было так, рост всех остеом должен быть быстрым и неограниченным [5].
 Вопреки этой теории, остеомы обладают ограниченным потенциалом роста и низкой скоростью [14]. Также важно отметить, что рецидивы периферических остеом после их иссечения крайне редки [3], а о злокачественной трансформации никогда не сообщалось [5, 8].
Вопреки этой теории, остеомы обладают ограниченным потенциалом роста и низкой скоростью [14]. Также важно отметить, что рецидивы периферических остеом после их иссечения крайне редки [3], а о злокачественной трансформации никогда не сообщалось [5, 8]. Реактивная теория была признана лучшим объяснением патогенеза периферической остеомы, состоящей из сочетания травмы и мышечной активности. Травма может вызвать поднадкостничное кровотечение или отек, а мышечная тяга может привести к локальному подъему надкостницы, инициируя остеогенную реакцию. Инициирующая травма может быть незначительной и легко забываемой пациентом, а продолжительное растяжение мышц в этой области может увековечить реакцию, вызывая рост опухоли [1, 13, 14, 17].
В данном случае, в частности, развитие поражения было четко прослежено пациентом до момента удаления зуба, что подтверждает теорию о том, что это может быть реактивный механизм, запускаемый даже небольшими травмами, о которых пациент может забыть через некоторое время.
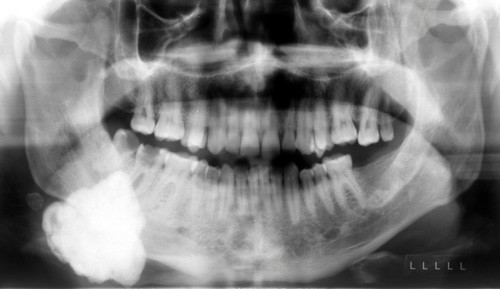 лет [4]. Сообщалось лишь о нескольких случаях, связанных с травмой, связанной с возникновением периферической остеомы в нижней челюсти, большинство из них в нижнечелюстном углу, где кость испытывает тракцию со стороны жевательной мышцы [9, 13, 16]. Согласно Kaplan [14], анализ точного расположения периферических остеом на нижней челюсти показал, что почти все случаи произошли вблизи мест прикрепления мышц, что позволяет предположить, что мышечная тяга может играть роль в их развитии. Однако в этом случае опухоль развилась на альвеолярной поверхности нижней челюсти, где нет мышечных сил.
лет [4]. Сообщалось лишь о нескольких случаях, связанных с травмой, связанной с возникновением периферической остеомы в нижней челюсти, большинство из них в нижнечелюстном углу, где кость испытывает тракцию со стороны жевательной мышцы [9, 13, 16]. Согласно Kaplan [14], анализ точного расположения периферических остеом на нижней челюсти показал, что почти все случаи произошли вблизи мест прикрепления мышц, что позволяет предположить, что мышечная тяга может играть роль в их развитии. Однако в этом случае опухоль развилась на альвеолярной поверхности нижней челюсти, где нет мышечных сил. Заключение
Хотя этиопатогенез периферической остеомы полностью не выяснен, данный случай убедительно свидетельствует о связи между травмой (удаление зуба) и развитием опухоли нижней челюсти с благоприятным развитием после хирургического удаления.
Наличие данных и материалов
Неприменимо.
Ссылки
- «>
Боднер Л., Гато А., Сион-Варди Н., Флисс Д.М. Периферическая остеома восходящей ветви нижней челюсти. J Oral Maxillofac Surg. 1998;56(12):1446–149.
КАС Статья Google ученый
-
Ричардс Х.Е., Страйдер Дж.В., Шорт С.Г., Тейсен ФК, Ларсон В.Дж. Большая периферическая остеома, возникающая из области гениального бугорка. Oral Surf Oral Med Oral Pathol. 1986; 61: 268–71.
КАС Статья Google ученый
-
Horikawa FK, Freitas RR, Maciel FA, Goncalves AJ. Периферическая остеома области челюстно-лицевой области: um estudo de 10 casos. Браз Дж. Оториноларингол. 2012;78(5):38–43.
Артикул Google ученый
-
Саян Н.Б., Учок С., Карасу Х.А., и др. . Периферическая остеома ротовой и челюстно-лицевой области: изучение 35 новых случаев.
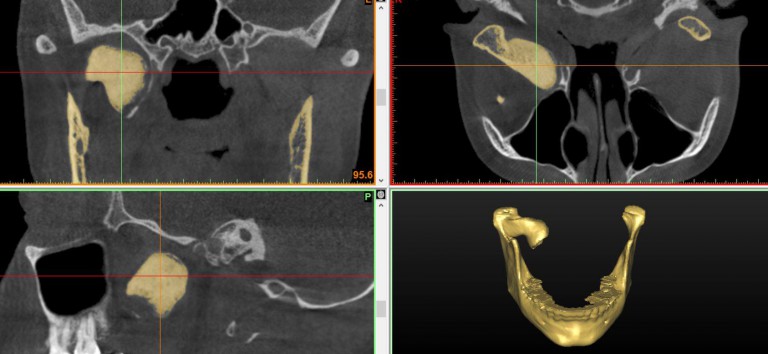 J Oral Maxillofac Surg. 2002;60:1299.
J Oral Maxillofac Surg. 2002;60:1299. Артикул Google ученый
-
Woldenberg Y, Nash M, Bodner L. Периферическая остеома челюстно-лицевой области. Диагностика и лечение: исследование 14 случаев. Med Oral Patol Oral Cir Bucal. 2005; 10 (Приложение 2): 139–42.
Google ученый
-
Бартоли М.М., Масиэль Л.Ф., Аленкар М.Г., и др. . Хирургическое лечение остеомы базилярного отдела нижней челюсти. J Craniofac Surg. 2018;29:1.
Артикул Google ученый
-
Kucukkurt S, Özle M, Baris E. Периферическая остеома в необычном месте на нижней челюсти. BMJ Case Rep. 2016; 2016:bcr2016216554.
Артикул Google ученый
-
Родригес Ю., Баэна Р., Риццо С., и др. . Травматическая периферическая остеома нижней челюсти: клинический случай.
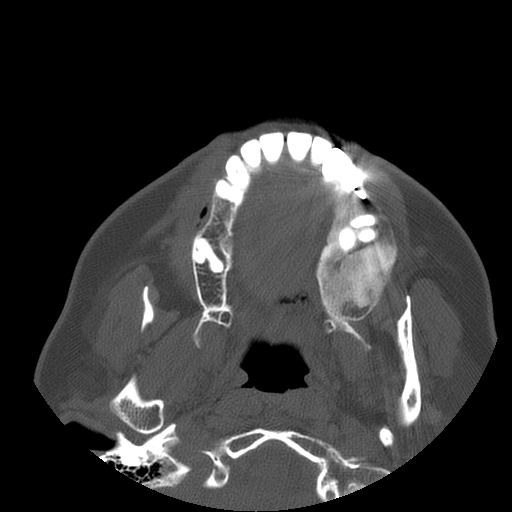 Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2011;112:e44–8.
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2011;112:e44–8. Артикул Google ученый
-
deSouza NT, и др. . Необычная остеома мыщелка нижней челюсти и успешная замена височно-нижнечелюстного сустава изготовленным на заказ протезом: клинический случай. Примечания BMC Res. 2017;10:727.
Артикул Google ученый
-
Boffano P, Roccia F, Campisi P, Gallesio C. Обзор 43 остеом в черепно-челюстно-лицевой области. Am Assoc Oral Maxill Surg. 2012;70(5):1093–1095.
Артикул Google ученый
-
Карвалью, и др. . Черепно-лицевая остеома: изучение 35 случаев. Преподобный Br Cir Cabeça Pescoço. 2008;37(4):212–4.
Google ученый
-
Булут Э., Ацикгоз А., Озан Б.
 , Гунхан О. Большая периферическая остеома нижней челюсти: история болезни. Int J Dent. 2010.
, Гунхан О. Большая периферическая остеома нижней челюсти: история болезни. Int J Dent. 2010. -
Geron ABG, и др. . Хирургическое лечение травматической периферической остеомы нижней челюсти. J Craniofac Surg. 2017;28(4):e405-8.
Артикул Google ученый
-
Каплан И., Николау З., Хатуэль Д., и др. . Солитарная центральная остеома челюстей: диагностическая дилемма. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008;106:e22.
Артикул Google ученый
-
Керкхар А., Вольвиус Э., Ван дер Валь К., Остерхейс Дж.В. Гигантская остеома нижней челюсти: клинический случай. J Cranio-Maxillofac Surg. 2005; 33: 282–5.
Артикул Google ученый
-
Cutilli BJ, Quinn PD. Травматически индуцированная периферическая остеома.
 Отчет о случае. Oral Surg Oral Med Oral Pathol. 1992;73(6):667–9.
Отчет о случае. Oral Surg Oral Med Oral Pathol. 1992;73(6):667–9. КАС Статья Google ученый
-
Иоганн А.С., де Фрейтас Дж.Б., де Агиар М.С., де Араужо Н.С., Мескита Р.А. Периферическая остеома нижней челюсти: клинический случай и обзор литературы. J Краниомаксиллофак Хирург. 2005;33(4):276–81.
Артикул Google ученый
Ссылки на скачивание
Благодарности
Неприменимо.
Финансирование
Для этого исследования не было получено финансирования.
Информация об авторе
Авторы и представители
-
Отделение челюстно-лицевой хирургии, муниципальная больница Dr. Fernando Mauro Pires da Rocha, Estrada de Itapecerica, 1661, Vila Maracanã, São Wolfo, почтовый индекс 05835-005, Бразилия Isabela
3 90 Grotto & Lucas M. Nogueira
-
Резидентура муниципальной больницы Dr.
 Fernando Mauro Pires da Rocha, Сан-Паулу, Бразилия
Fernando Mauro Pires da Rocha, Сан-Паулу, Бразилия Basilio Milani
-
Преподаватель челюстно-лицевой хирургии Муниципальная больница Mado Druro, Mauro Druro Пирес да Роша, Сан-Паулу, Бразилия
Erica C. Marchiori
Авторы
- Isabela Wolf-Grotto
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Lucas M. Nogueira
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Basilio Milani
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Erica C. Marchiori
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Contributions
Все авторы прочитали и одобрили окончательный вариант рукописи.

Автор, ответственный за переписку
Переписка с Изабела Вольф-Грот.
Декларация этики
Утверждение этики и согласие на участие
Все процедуры, выполненные в исследованиях с участием людей, соответствовали этическим стандартам институционального и/или национального исследовательского комитета и 1964 Хельсинкская декларация и ее более поздние поправки или сопоставимые этические стандарты.
Согласие на публикацию
От пациента было получено письменное информированное согласие на публикацию данного отчета о клиническом случае и любых сопутствующих изображений. Копия письменного согласия доступна для ознакомления главному редактору этого журнала.
Конкурирующие интересы
Все авторы заявляют об отсутствии конфликта интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.

Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/. Отказ Creative Commons от права на общественное достояние (http://creativecommons.
 org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.
org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных. Перепечатки и разрешения
Об этой статье
ОСТЕОИДНАЯ ОСТЕОМА ВЕРХНЕЙ ЧЕЛЮСТНОЙ ЧУВСТВИТЕЛЬНОСТИ | JAMA Surgery
ОСТЕОИДНАЯ ОСТЕОМА ВЕРХНЕЙ ЧЕЛЮСТИ | ДЖАМА Хирургия | Сеть ДЖАМА [Перейти к навигации]Эта проблема
- Скачать PDF
- Полный текст
-
Поделиться
Твиттер Фейсбук Эл. адрес LinkedIn
- Процитировать это
- Разрешения
Артикул
Март 1955 г.

АРТУР Р. НЕЛЬСОН, MD
Принадлежности автора
Балтимор
Из отделения пластической хирургии, Хирургическое отделение, Больница Джонса Хопкинса.
Арка AMA Surg. 1955;70(3):459-461. doi:10.1001/archsurg.1955.012700
030Полный текст
Абстрактный
Обзор литературы по доброкачественным опухолям верхней и нижней челюсти и, в частности, описания костных, фиброзных или фиброзно-костных новообразований в этой области подчеркивает некоторую путаницу в терминологии, которая делает точную классификацию любой такая опухоль сложная. Некоторые авторы обсуждают эти опухоли под разными названиями: остеофиброма, фиброзная остеома, локализованный фиброзный остит, фибромиксома, фиброзная дисплазия и другие*. Фемистер и Гримсон 6 сообщили о 13 случаях фиброзно-костных опухолей верхней и нижней челюсти, каждая из которых содержала различное количество трабекулярной кости с фиброзным костным мозгом; в некоторых из этих опухолей обнаруживались гигантские клетки, миксоматозные изменения или гемопоэтические элементы.
 Авторы отмечают возможный параллелизм между такими «фиброзными остеомами» в перепончатой кости и доброкачественными остеомами и хондромами хрящевой кости.
Авторы отмечают возможный параллелизм между такими «фиброзными остеомами» в перепончатой кости и доброкачественными остеомами и хондромами хрящевой кости. Несмотря на эту нозологическую путаницу, которая часто затрудняет описание «необычной» опухоли в этой области, представляется, что остеоид-остеома
Полный текст
Добавить или изменить учреждение
- Кислотная основа, электролиты, жидкости
- Медицина зависимости
- Аллергия и клиническая иммунология
- Анестезиология
- Антикоагулянты
- Искусство и изображения в психиатрии
- Кровотечение и переливание
- Кардиология
- Уход за тяжелобольным пациентом
- Проблемы клинической электрокардиографии
- Клиническая задача
- Поддержка принятия клинических решений
- Клинические последствия базовой нейронауки
- Клиническая фармация и фармакология
- Дополнительная и альтернативная медицина
- Заявления о консенсусе
- Коронавирус (COVID-19)
- Медицина интенсивной терапии
- Культурная компетенция
- Стоматология
- Дерматология
- Диабет и эндокринология
- Интерпретация диагностического теста
- Разнообразие, равенство и инклюзивность
- Разработка лекарств
- Электронные медицинские карты
- Скорая помощь
- Конец жизни
- Гигиена окружающей среды
- Этика
- Пластическая хирургия лица
- Гастроэнтерология и гепатология
- Генетика и геномика
- Геномика и точное здоровье
- Гериатрия
- Глобальное здравоохранение
- Справочник по статистике и медицине
- Рекомендации
- Заболевания волос
- Модели оказания медицинской помощи
- Экономика здравоохранения, страхование, оплата
- Качество медицинской помощи
- Реформа здравоохранения
- Медицинская безопасность
- Медицинские работники
- Различия в состоянии здоровья
- Несправедливость в отношении здоровья
- Информатика здравоохранения
- Политика здравоохранения
- Гематология
- История медицины
- Гуманитарные науки
- Гипертония
- Изображения в неврологии
- Наука внедрения
- Инфекционные болезни
- Инновации в оказании медицинской помощи
- Инфографика JAMA
- Право и медицина
- Ведущее изменение
- Чем меньше, тем лучше
- ЛГБТК
- Образ жизни
- Медицинское кодирование
- Медицинские приборы и оборудование
- Медицинское образование
- Медицинское образование и обучение
- Медицинские журналы и публикации
- Меланома
- Мобильное здравоохранение и телемедицина
- Оспа обезьян
- Нарративная медицина
- Нефрология
- Неврология
- Неврология и психиатрия
- Примечательные примечания
- Сестринское дело
- Питание
- Питание, Ожирение, Упражнения
- Ожирение
- Акушерство и гинекология
- Гигиена труда
- Онкология
- Офтальмологические изображения
- Офтальмология
- Ортопедия
- Отоларингология
- Лекарство от боли
- Патология и лабораторная медицина
- Уход за пациентами
- Информация для пациентов
- Педиатрия
- Повышение производительности
- Показатели эффективности
- Периоперационный уход и консультации
- Фармакоэкономика
- Фармакоэпидемиология
- Фармакогенетика
- Фармация и клиническая фармакология
- Физическая медицина и реабилитация
- Физиотерапия
- Руководство врачей
- Поэзия
- Здоровье населения
- Профилактическая медицина
- Профессиональное благополучие
- Профессионализм
- Психиатрия и поведенческое здоровье
- Общественное здравоохранение
- Легочная медицина
- Радиология
- Регулирующие органы
- Исследования, методы, статистика
- Реанимация
- Ревматология
- Управление рисками
- Научные открытия и будущее медицины
- Совместное принятие решений и общение
- Медицина сна
- Спортивная медицина
- Трансплантация стволовых клеток
- Хирургия
- Хирургические инновации
- Хирургические жемчужины
- Обучаемый момент
- Технологии и финансы
- Искусство JAMA
- Искусство и медицина
- Рациональное клиническое обследование
- Табак и электронные сигареты
- Токсикология
- Травмы и травмы
- Приверженность лечению
- УЗИ
- Урология
- Руководство пользователя по медицинской литературе
- Вакцинация
- Венозная тромбоэмболия
- Здоровье ветеранов
- Насилие
- Женское здоровье
- Рабочий процесс и процесс
- Уход за ранами, инфекция, заживление
Сохранить настройки
Политика конфиденциальности | Условия использования
Клинические проявления и результаты хирургического лечения остеомы придаточных пазух носа
ВВЕДЕНИЕ
Остеомы являются наиболее распространенными доброкачественными опухолями полости носа и околоносовых пазух (ПНП) и обнаруживаются примерно у 1–3% пациентов, которым проводится компьютерная томография ( КТ).
 Они могут возникнуть в любом возрасте, но в основном встречаются у пациентов в возрасте от 40 до 60 лет. Причина остеом до сих пор неизвестна, но считается, что они являются результатом процесса развития, травмы или инфекции [1,2].
Они могут возникнуть в любом возрасте, но в основном встречаются у пациентов в возрасте от 40 до 60 лет. Причина остеом до сих пор неизвестна, но считается, что они являются результатом процесса развития, травмы или инфекции [1,2]. Тонкослойная КТ используется для диагностики остеом, так как она дает дополнительную информацию, такую как сопутствующие заболевания носовых пазух, помимо анатомической локализации и размера остеомы [3].
Большинство остеом протекают бессимптомно, но могут вызывать различные симптомы в зависимости от их расположения и размера. Наиболее частым симптомом является головная боль, а другие включают заложенность носа, локальную боль и глазные симптомы, такие как эпифора, экзофтальм и нарушение полей зрения. В случае бессимптомной или небольшой остеомы достаточно регулярного наблюдения, но в случае симптоматической остеомы хирургическое удаление обычно выполняется в качестве основного лечения [4,5].
В этом исследовании клинические особенности и результаты визуализации были проанализированы у пациентов с остеомой, подтвержденной с помощью остиомеатальной единичной (OMU) КТ или КТ ПНС с обзором существующей литературы.
 Кроме того, мы стремимся поделиться собственным опытом лечения через несколько случаев в нашем учреждении.
Кроме того, мы стремимся поделиться собственным опытом лечения через несколько случаев в нашем учреждении. МЕТОДЫ
Это исследование было проведено на 23 065 пациентах, которые обратились в больницу Медицинского колледжа Университета Ёнсе с заболеванием носовых пазух и прошли КТ OMU и КТ PNS в течение 15 лет с 1 сентября 2005 г. по 31 августа 2020 г.
Служба портала анализа клинических исследований Северанс (SCRAP) больницы Северанс использовалась для сбора данных исследований после получения (IRB № 4-2021-0908). В 128 случаях остеом полости носа или ПНС, подтвержденных с помощью КТ ОМУ или КТ ПНС, ретроспективно рассмотрены локализация и размеры остеомы, клинические особенности, сопутствующие данные визуализирующих исследований и случаи хирургического лечения. Для тех больных с симптомными остеомами, которые нуждались в оперативном лечении, определялся наружный или эндоскопический доступ в зависимости от локализации и размера опухоли. Эндоскопический доступ выполняли с помощью навигационной системы.

РЕЗУЛЬТАТЫ
Среди 23 065 пациентов, перенесших ОМУ КТ или КТ ПНС в нашем стационаре за 15 лет с 2005 по 2020 г., в 128 случаях (0,55%) была обнаружена остеома полости носа или ПНС. Средний возраст больных составил 50,8±15,3 года, от 18 до 76 лет, соотношение женщин и мужчин 1,17:1, женщин (53,9%) и мужчин 59 (46,1%).
Из 128 случаев в 120 случаях наблюдалось одно поражение, а в остальных 8 случаях — два или более множественных поражения. Остеома располагалась слева в 63 случаях, справа в 59 случаях.случаев, двусторонне в 5 случаях и посередине в 1 случае. На решетчатую пазуху приходилось 70 случаев, что было наибольшим числом случаев, затем 42 случая в лобной пазухе, 7 случаев в лобной и решетчатой пазухах, 5 случаев в верхнечелюстной пазухе, 2 случая в полости носа, 1 случай в клиновидной пазухе и в 1 случае в верхнечелюстно-решетчатой пазухе (табл. 1). Средний размер остеомы составил 1,4±0,95 см, от минимального 0,4 см до максимального 4,0 см.
Наиболее частым симптомом у пациентов с остеомой была ринорея у 41 пациента (32,0%), постназальный затек у 25 пациентов (19.
 5%), заложенность носа у 28 пациентов (21,9%), гипосмия у 20 пациентов (15,6%), головная боль у 19 пациентов (14,8%), носовое кровотечение у 2 пациентов (1,6%), нарушение зрения и закупорка слезоотводящих путей у 1 пациента (0,8%) каждый (табл. 2). По результатам визуализирующих исследований синусит сочетался в 83 случаях (64,8%). Из них в 17 случаях (13,3%) синусит был на ипсилатеральной стороне в виде остеомы, а в 7 случаях (5,5%) — на контралатеральной стороне остеомы. Двусторонним синуситом было 49 случаев (38,3%). Помимо синусита, у 65 пациентов (50,8%), дефект папирусной пластинки у 8 пациентов (6,3%), ретенционная киста и буллезная раковина раковины у 6 пациентов (4,7%), клетки Галлера у 2 пациентов (1,6%). %), а также единичные случаи (0,8%) перелома костей носа, экзофтальма и перфорации перегородки (таблица 3).
5%), заложенность носа у 28 пациентов (21,9%), гипосмия у 20 пациентов (15,6%), головная боль у 19 пациентов (14,8%), носовое кровотечение у 2 пациентов (1,6%), нарушение зрения и закупорка слезоотводящих путей у 1 пациента (0,8%) каждый (табл. 2). По результатам визуализирующих исследований синусит сочетался в 83 случаях (64,8%). Из них в 17 случаях (13,3%) синусит был на ипсилатеральной стороне в виде остеомы, а в 7 случаях (5,5%) — на контралатеральной стороне остеомы. Двусторонним синуситом было 49 случаев (38,3%). Помимо синусита, у 65 пациентов (50,8%), дефект папирусной пластинки у 8 пациентов (6,3%), ретенционная киста и буллезная раковина раковины у 6 пациентов (4,7%), клетки Галлера у 2 пациентов (1,6%). %), а также единичные случаи (0,8%) перелома костей носа, экзофтальма и перфорации перегородки (таблица 3). Эндоскопическая хирургия околоносовых пазух (ЭСС) выполнена по поводу сопутствующего синусита в 25 случаях (19,5%). Из 25 оперированных пациентов у 18 (72,0%) на дооперационной КТ была обнаружена остеома в решетчатой пазухе, у 5 (20,0%) — в лобной пазухе, у 3 (12,0%) — в лобно-решетчатой пазухе и у 1 (4,0%) ) как в решетчатой, так и в верхнечелюстной пазухах.
 Из 25 пациентов, перенесших ЭШС, остеома оказалась критической причиной синусита у 4 пациентов (16,0%). Все эти остеомы располагались в решетчатой или лобной пазухах и удалялись хирургическим путем во время ЭСС.
Из 25 пациентов, перенесших ЭШС, остеома оказалась критической причиной синусита у 4 пациентов (16,0%). Все эти остеомы располагались в решетчатой или лобной пазухах и удалялись хирургическим путем во время ЭСС. В 3 случаях потребовалось хирургическое лечение самой симптоматической остеомы. В двух случаях головная боль была вызвана остеомой лобной пазухи. В другом случае остеома и мукоцеле сдавливали зрительный нерв и вызывали нарушения поля зрения и требовали экстренного лечения.
Случаи хирургического удаления остеомы приведены в Таблице 4. Мы хотели бы поделиться нашим опытом в отношении некоторых из этих случаев. Первый пациент, мужчина 42 лет, обратился в отделение скорой медицинской помощи с острой головной болью, начавшейся за 3 дня до поступления. Эндоскопия и КТ показали остеому, занимающую правую лобную пазуху (рис. 1). Болевой синдром у пациента не купировался, потребовалось хирургическое лечение. Поскольку остеома занимала большую часть хорошо пневматизированной лобной пазухи и прилегала к дальнелатеральной пазухе, был выполнен линчевый разрез от правой брови до медиального угла глазной пазухи и разрез лобной пазухи, а также уменьшение объема остеомы с помощью бормашины.
 . Отчет о патологии соответствовал остеоме, и у пациента не было остаточных симптомов в течение 15 месяцев после операции, в течение этого периода проводилось регулярное наблюдение (рис. 1).
. Отчет о патологии соответствовал остеоме, и у пациента не было остаточных симптомов в течение 15 месяцев после операции, в течение этого периода проводилось регулярное наблюдение (рис. 1). Второй пациент, 25-летняя пациентка, была направлена из офтальмологического отделения в связи с протрузией левого глаза и астигматизмом, начавшимися 1-2 года назад. На КТ ОМУ обнаружена остеома размером 2,48×4,18×3,22 см. Эта остеома сдавливала зрительный нерв и формировала слизистую оболочку клиновидной пазухи (рис. 2). В связи с нейропатией зрительного нерва левого глаза была проведена экстренная операция. Во время операции клетки решетчатой пазухи не были видны из-за остеомы. С помощью бормашины удалена остеома вокруг входа в клиновидную пазуху, дренированы слизистые компоненты. Несмотря на отсутствие значительного улучшения симптомов поля зрения пациента после операции, дренирование клиновидной пазухи прошло успешно (рис. 2).
При бессимптомных остеомах достаточно регулярного наблюдения с физическим осмотром и визуальным исследованием.
 Женщина 47 лет обратилась в поликлинику по поводу случайной находки остеомы. В верхнечелюстной пазухе обнаружена остеома размером около 2 см (рис. 3). Поскольку он располагался на задней стенке верхнечелюстной пазухи, он не вызывал у пациента никаких симптомов. Поэтому без специального лечения пациент регулярно посещает нашу клинику для осмотра и компьютерной томографии.
Женщина 47 лет обратилась в поликлинику по поводу случайной находки остеомы. В верхнечелюстной пазухе обнаружена остеома размером около 2 см (рис. 3). Поскольку он располагался на задней стенке верхнечелюстной пазухи, он не вызывал у пациента никаких симптомов. Поэтому без специального лечения пациент регулярно посещает нашу клинику для осмотра и компьютерной томографии. ОБСУЖДЕНИЕ
Остеома является наиболее распространенной доброкачественной опухолью полости носа и ПНС [1,6] и представляет собой медленнорастущее фиброзирующее образование со средней скоростью роста около 1 мм (0–6 мм) в год [7]. ,8]. Известно, что его обнаруживают примерно у 1–3% пациентов, перенесших КТ ПНС [2,9]. В этом исследовании остеомы были обнаружены в 128 случаях из 23 065 случаев, когда была выполнена КТ, и их распространенность составила около 0,55%. Однако все эти случаи были у пациентов, обратившихся в больницу с такими симптомами, как ринорея и заложенность носа. Поскольку мы проанализировали только случаи остеомы, обнаруженной при КТ, обсуждение распространенности на основе этого исследования ограничено.

Остеомы могут возникать в любом возрасте, но в основном они встречаются у лиц в возрасте от 40 до 60 лет [2] и либо чаще встречаются у мужчин, либо нет различий между полами в зависимости от рассматриваемого исследования [10,11] . В этом исследовании средний возраст пациентов с остеомой составил 50,8 (±15,3, 18–76) лет, что согласуется с данными предыдущей литературы. Было 59 случаев остеомы у мужчин и 69 случаев остеомы у женщин, что несколько выше у женщин (1,17:1).
Хотя причина возникновения остеом пока не ясна, существует гипотеза, что ремоделирование кости происходит чрезмерно из-за травмы или инфекции [1,12], а также есть гипотеза, что оно вызвано аномалиями в процессе эмбрионального развития. Некоторые полагают, что спорадическая остеома часто возникает в результате гиперплазии кости в области, где хрящевая часть решетчатой кости соприкасается с мембраной лобной пазухи, а анатомические вариации, такие как клетки Галлера или пневматизация решетчатой пластинки, значительно выше у пациентов.
 с остеомой [13]. В этом исследовании 65 (50,8%) из 128 случаев сопровождались искривлением перегородки, 8 случаев (6,3%) сопровождались расхождением швов папирусной пластинки, по 6 случаев (4,7%) буллезной раковины и ретенционной кистой, и 2 случая (1,6%) клеток Галлера, ассоциированных с остеомами.
с остеомой [13]. В этом исследовании 65 (50,8%) из 128 случаев сопровождались искривлением перегородки, 8 случаев (6,3%) сопровождались расхождением швов папирусной пластинки, по 6 случаев (4,7%) буллезной раковины и ретенционной кистой, и 2 случая (1,6%) клеток Галлера, ассоциированных с остеомами. Тонкослойная КТ обычно выполняется для диагностики остеомы. Остеомы демонстрируют характерно плотную кортикальную кость и непрозрачность по типу «матового стекла» на КТ-изображениях. Ранее считалось, что они чаще всего обнаруживаются в лобной пазухе [3], но некоторые недавние исследования показали, что на самом деле они чаще обнаруживаются в решетчатой пазухе [2,9]. В данном исследовании наиболее часто встречались остеомы решетчатой пазухи — 70 случаев, при этом в лобной пазухе было 42 случая, в лобной и решетчатой пазухах одновременно — 7, в верхнечелюстной пазухе — 5, в полости носа — 2 случая. , и по 1 случаю в каждой из клиновидной и челюстно-решетчатой пазух. Одно предыдущее исследование предполагает, что развитие остеом чаще всего происходит на стыке между решетчатой пазухой и лобной пазухой [13].

Большинство остеом не вызывают никаких симптомов из-за их медленного роста и часто обнаруживаются случайно при визуализирующих исследованиях. Однако у 4–10 % пациентов симптомы зависят от локализации или размера остеомы. Общим симптомом, связанным с остеомами, является головная боль, локализованная боль и глазные симптомы, такие как эпифора, экзофтальм и нарушение поля зрения в зависимости от степени распространения [4]. В этом исследовании наиболее частым симптомом пациентов с остеомой была ринорея, о которой сообщалось у 41 пациента (32,0%), постназальное затекание у 25 пациентов (19).0,5%), заложенность носа у 28 пациентов (21,8%), гипосмия у 20 пациентов (15,6%), головная боль у 19 пациентов (14,8%), носовое кровотечение у 2 пациентов (1,6%), нарушение зрения и обструкция слезных путей у по 1 больному (0,8%). Эти результаты могут быть предвзятыми, поскольку тестирование проводилось на пациентах, которые обращались в больницу с определенными ринологическими симптомами, а не на всей популяции.
 Поскольку у большинства этих пациентов были сопутствующие заболевания, такие как синусит и искривление перегородки, симптомы могут отличаться от симптомов, вызванных только остеомой.
Поскольку у большинства этих пациентов были сопутствующие заболевания, такие как синусит и искривление перегородки, симптомы могут отличаться от симптомов, вызванных только остеомой. Если остеома расположена в решетчатой пазухе или лобной пазухе, она может препятствовать оттоку слизи в лобной пазухе и вызывать синусит [9]. Точно так же в этом исследовании остеома сопровождалась синуситом у 83 пациентов (64,8%), что составляло значительный процент: 17 случаев на ипсилатеральной стороне, 7 случаев на контралатеральной стороне и 49 случаев на обеих сторонах. Прооперировано 27 больных по поводу гайморита, из них у 18 (66,7%) остеомы локализовались в решетчатой пазухе, у 5 (18,5%) — в лобной пазухе, у 3 (11,1%) — в лобно-этмоидной пазухе и у 1 (3,7%) в верхнечелюстно-решетчатой пазухе. Этот результат согласуется с предыдущими исследованиями, согласно которым остеомы, расположенные в решетчатой пазухе, могут быть причиной синусита.
В случае бессимптомной или небольшой остеомы достаточно регулярного последующего наблюдения с физикальным осмотром, эндоскопией носа и регулярными тестами визуализации.
 В любом из этих последующих рентгенологических наблюдений, если опухоль растет со средней скоростью более 1 мм/год, следует рассмотреть вопрос об удалении остеомы [4]. Если остеома вызывает такие симптомы, как головная боль, локализованная боль, деформация лица, ринорея или вторичные симптомы из-за образования мукоцеле, может потребоваться хирургическое удаление [5]. В частности, когда остеома прорастает в основание черепа или сопровождается такими осложнениями, как эпифора, диплопия, орбитальная инфекция и нарушение поля зрения, требуется хирургическое лечение [14,15]. Хирургическое вмешательство может выполняться как эндоскопическим, так и наружным доступом. Когда это применимо, интраназальный эндоскопический доступ оправдан и желателен, потому что открытый доступ подвергает пациента повышенной заболеваемости и более длительному курсу восстановления. Эндоскопическую резекцию в настоящее время следует считать оптимальным доступом почти для каждой решетчатой остеомы или остеомы лобной пазухи срединной локализации.
В любом из этих последующих рентгенологических наблюдений, если опухоль растет со средней скоростью более 1 мм/год, следует рассмотреть вопрос об удалении остеомы [4]. Если остеома вызывает такие симптомы, как головная боль, локализованная боль, деформация лица, ринорея или вторичные симптомы из-за образования мукоцеле, может потребоваться хирургическое удаление [5]. В частности, когда остеома прорастает в основание черепа или сопровождается такими осложнениями, как эпифора, диплопия, орбитальная инфекция и нарушение поля зрения, требуется хирургическое лечение [14,15]. Хирургическое вмешательство может выполняться как эндоскопическим, так и наружным доступом. Когда это применимо, интраназальный эндоскопический доступ оправдан и желателен, потому что открытый доступ подвергает пациента повышенной заболеваемости и более длительному курсу восстановления. Эндоскопическую резекцию в настоящее время следует считать оптимальным доступом почти для каждой решетчатой остеомы или остеомы лобной пазухи срединной локализации.
В предыдущих исследованиях хирургический метод был предложен путем расчета степени на основе местоположения и размера остеомы в тестах визуализации, таких как КТ. Чиу и др. [16] в 2005 г., где они попытались определить степень остеомы лобной пазухи, используя переменные, ограничивающие применимость эндоскопического удаления.
Sofokleous et al. [17] предложили пересмотренную систему оценок, основанную на тщательном обзоре статей за последние 30 лет. Они классифицировали любую остеому с основанием прикрепления, расположенным в области лобного кармана или рядом с ней, и опухолью, оставшейся медиальнее виртуальной сагиттальной плоскости, проходящей через папирусную пластинку, как класс I. Эти опухоли поддаются эндоскопической резекции. Остеома II степени имеет точку прикрепления спереди или сверху в пределах лобной пазухи, или опухоль распространяется латерально до виртуальной сагиттальной плоскости, которая проходит по касательной через папирусную пластинку. С ними также можно справиться с помощью эндоскопического подхода.
 Тем не менее, они предлагают обсудить возможность перехода к открытому подходу заранее. Опухоли III степени соответствуют массивным опухолям, заполняющим всю лобную пазуху, или опухолям с точкой прикрепления в дальнелатеральной части хорошо пневматизированной лобной пазухи. Эти опухоли являются отличными кандидатами для открытого доступа. Эндоскопическая резекция может быть выполнена, но для этого потребуются вспомогательные подходы, и могут потребоваться такие методы, как «метод орбитальной транспозиции» или «метод двух ноздрей четырьмя руками» [18,19].]. Остеомы IV степени представляют собой опухоли с интракраниальным или далеко передним интраорбитальным распространением, прикрепляющиеся к крыше орбиты в месте, расположенном латеральнее средней орбитальной точки, неблагоприятные анатомические факторы, которые могут ограничивать доступ, поэтому в настоящее время считается, что эндоскопический доступ невозможен.
Тем не менее, они предлагают обсудить возможность перехода к открытому подходу заранее. Опухоли III степени соответствуют массивным опухолям, заполняющим всю лобную пазуху, или опухолям с точкой прикрепления в дальнелатеральной части хорошо пневматизированной лобной пазухи. Эти опухоли являются отличными кандидатами для открытого доступа. Эндоскопическая резекция может быть выполнена, но для этого потребуются вспомогательные подходы, и могут потребоваться такие методы, как «метод орбитальной транспозиции» или «метод двух ноздрей четырьмя руками» [18,19].]. Остеомы IV степени представляют собой опухоли с интракраниальным или далеко передним интраорбитальным распространением, прикрепляющиеся к крыше орбиты в месте, расположенном латеральнее средней орбитальной точки, неблагоприятные анатомические факторы, которые могут ограничивать доступ, поэтому в настоящее время считается, что эндоскопический доступ невозможен. Согласно хирургическому лечению в нашем учреждении, представленному в таблице 4, все остеомы решетчатой пазухи и полости носа могут быть удалены хирургическим путем только эндоскопическим доступом независимо от их размера и локализации.
 При остеоме лобной пазухи можно было удалить I и II степени эндоскопическим доступом, а при III степени для полного удаления опухоли требовался открытый доступ. Этот результат согласуется с рекомендациями по хирургическому лечению, представленными выше.
При остеоме лобной пазухи можно было удалить I и II степени эндоскопическим доступом, а при III степени для полного удаления опухоли требовался открытый доступ. Этот результат согласуется с рекомендациями по хирургическому лечению, представленными выше. В заключение, в этом исследовании были проанализированы клинические особенности и результаты визуализации у пациентов с остеомой, подтвержденной OMU CT и PNS CT, и было введено хирургическое лечение, проводимое в нашей больнице. Остеомы являются наиболее распространенными доброкачественными опухолями полости носа и ПНС. В этом исследовании остеомы были обнаружены примерно у 0,55% пациентов, перенесших КТ. Остеомы были обнаружены с наибольшей частотой в решетчатой пазухе, затем лобной пазухе, лобно-решетчатой пазухе, верхнечелюстной пазухе, интраназальной клиновидной пазухе и верхнечелюстной пазухе-решетчатой пазухе. Пациенты с остеомами предъявляли жалобы на такие симптомы, как ринорея, постназальное затекание, заложенность носа, гипосмия, головная боль, нарушение зрения и обструкция слезоотводящих путей.
 При выраженной головной боли, симптомах поля зрения или сопутствующем риносинусите проводилось оперативное лечение. Хирургическое лечение включало эндоскопический и наружный доступы. С учетом локализации и размеров остеомы и сопутствующих поражений при предоперационном КТ выполняли эндоскопический или наружный разрез или комбинацию двух методов.
При выраженной головной боли, симптомах поля зрения или сопутствующем риносинусите проводилось оперативное лечение. Хирургическое лечение включало эндоскопический и наружный доступы. С учетом локализации и размеров остеомы и сопутствующих поражений при предоперационном КТ выполняли эндоскопический или наружный разрез или комбинацию двух методов. История болезни и обзор литературы
4 Отделение челюстно-лицевой хирургии, Больница доктора Абрахама Годоя Пенья, Чили
Остеомы — это доброкачественные новообразования, которые продуцируют хорошо дифференцированную зрелую костную ткань. Различают три клинические разновидности: центральную, периферическую и внескелетную остеому. В черепно-лицевой области случаи были зарегистрированы в различных костях, при этом его локализация в нижней челюсти была менее распространена, особенно на мыщелковом уровне. Как правило, они проявляются изолированно, однако при множественном проявлении они могут быть связаны с синдромом Гарднера.
 Наличие симптомов встречается редко и будет зависеть как от местоположения, так и от размера остеомы. В зависимости от ряда факторов существует несколько методов лечения остеом с отличным прогнозом. Рецидивы редки, злокачественная трансформация никогда не описывалась. Мы сообщаем о случае 36-летней женщины с давними множественными остеомами нижней челюсти, не связанными с синдромом Гарднера, проведенным лечением и эволюцией во времени.
Наличие симптомов встречается редко и будет зависеть как от местоположения, так и от размера остеомы. В зависимости от ряда факторов существует несколько методов лечения остеом с отличным прогнозом. Рецидивы редки, злокачественная трансформация никогда не описывалась. Мы сообщаем о случае 36-летней женщины с давними множественными остеомами нижней челюсти, не связанными с синдромом Гарднера, проведенным лечением и эволюцией во времени.
Остеома нижней челюсти, Периферическая остеома, Остеогенная опухоль, Оральная патология, Лицевая асимметрия, Мыщелок нижней челюсти
Остеомы — доброкачественные, медленно растущие и прогрессирующие новообразования (вызванные активностью либо надкостницы, либо эндоста), формирующие хорошо дифференцированную зрелую костную ткань [1]. В зависимости от происхождения описаны три клинические разновидности одной и той же патологии; центральная, периферическая и внескелетная остеома, причем наиболее распространена периферическая разновидность [2].
 Этиопатогенез остеом неизвестен, однако различные авторы указывают на возможную причинно-следственную связь с травмой в анамнезе, хронической инфекцией, чрезмерной мышечной активностью и эмбриогенными или эндокринными изменениями [3,4].
Этиопатогенез остеом неизвестен, однако различные авторы указывают на возможную причинно-следственную связь с травмой в анамнезе, хронической инфекцией, чрезмерной мышечной активностью и эмбриогенными или эндокринными изменениями [3,4].
В черепно-лицевой области периферические остеомы чаще встречаются в костях носа и околоносовых пазухах [5]. В верхнечелюстных костях его проявления редки, и, не считая верхнечелюстной пазухи, нижняя челюсть является наиболее часто поражаемым местом, особенно область угла и базилярного края, а нижнечелюстная ветвь и мыщелок — наименее пораженными участками [6]. . Они также описаны в наружном слуховом проходе, орбитальной области, височной кости и крыловидном отростке [5-9].].
Остеомы обычно присутствуют изолированно. Однако можно найти случаи множественных остеом с риском того, что у пациента есть другие сопутствующие заболевания, такие как синдром Гарднера [10,11]. Поэтому необходимо исследовать другие связанные с ним клинические признаки, такие как полипы пищеварительного тракта (возможна злокачественная эволюция), опухоли кожи, экзостозы черепа, сверхкомплектные зубы [6].

Периферические остеомы выглядят как односторонние, подвижные, четко очерченные образования на ножке со средним диаметром от 10 до 40 мм [2]. У них нет пристрастия к полу или возрасту, хотя чаще они встречаются между третьим и четвертым десятилетиями жизни [4]. Как правило, они протекают бессимптомно, и основной причиной обращения за консультацией является асимметрия лица, возникающая в более запущенных случаях. Кроме того, в случае компрометации или сдавливания пути какого-либо нервного элемента они могли вызывать определенную степень парестезии [6].
Рентгенологически они выглядят как четко очерченные рентгеноконтрастные участки круглой или овальной формы, прикрепленные через ножку к подлежащей костной ткани. На окклюзионных рентгенограммах периферическая остеома нижней челюсти классически хорошо очерчена, овальная, рентгеноконтрастная, с узкой контактной зоной в преддверии и плотностью, близкой к нормальной кости [9,12]. Использование многоплоскостной и трехмерной визуализации, такой как компьютерная аксиальная томография, позволяет провести полную предоперационную оценку и адекватное терапевтическое планирование.
 Гистологически остеомы могут быть компактными или губчатыми, в зависимости от количества имеющихся костных трабекул и мозговых пространств. Остеоидная ткань содержит клетки, подобные остеобластам, из нормальных ядер без признаков клеточной атипии или малигнизации [8]. В качестве дифференциального диагноза следует рассматривать несколько воспалительных и неопластических патологических образований, таких как комплексная одонтома, оссифицирующая фиброма, фиброзная дисплазия, болезнь Педжета, хронический фокальный склерозирующий остеомиелит, хондрома, остеоид-остеома, остеобластома, опухоль Пиндборга и низкодифференцированная остеосаркома [1]. ,4].
Гистологически остеомы могут быть компактными или губчатыми, в зависимости от количества имеющихся костных трабекул и мозговых пространств. Остеоидная ткань содержит клетки, подобные остеобластам, из нормальных ядер без признаков клеточной атипии или малигнизации [8]. В качестве дифференциального диагноза следует рассматривать несколько воспалительных и неопластических патологических образований, таких как комплексная одонтома, оссифицирующая фиброма, фиброзная дисплазия, болезнь Педжета, хронический фокальный склерозирующий остеомиелит, хондрома, остеоид-остеома, остеобластома, опухоль Пиндборга и низкодифференцированная остеосаркома [1]. ,4].
Лечение периферической остеомы заключается в хирургическом иссечении с полным удалением очага поражения и ремоделированием кости. Прогноз отличный, рецидивы редки (5,10). Цель данной статьи — представить редкий случай множественных остеом нижней челюсти и проанализировать его клинические, рентгенологические, гистопатологические характеристики и лечение.

36-летняя пациентка без соответствующего анамнеза была направлена в отделение челюстно-лицевой хирургии Госпиталя дель Сальвадор (Сантьяго, Чили) по поводу прогрессирующего увеличения объема (шесть лет эволюции) на уровне тела нижней челюсти и левая преаурикулярная область безболезненна, хорошо очерчена, плотной консистенции (рис. 1). Больная жалуется на парестезии на уровне левой спайки губ, шумы в левом височно-нижнечелюстном суставе при приеме пищи. Открывание рта нормальное, без отклонений, существенных окклюзионных расхождений не выявлено. Кожа и слизистая рта пораженных участков выглядят здоровыми. История местной травмы, инфекции или какого-либо другого причинного фактора была исключена. Запрошена черепно-лицевая компьютерная томография, которая показывает наличие трех областей повышенной плотности с сетчатыми краями и основанием на ножке, каждый со средним размером 20 мм в диаметре, совместимых с периферическими остеомами нижней челюсти. Один расположен на уровне тела левой нижней челюсти, очень близко к выходу подбородочного нерва, другой расположен на латеральной стороне левого мыщелка нижней челюсти и, наконец, третий расположен на внутренней стороне левого мыщелка нижней челюсти.
 Кортикальной перфорации и периостальной реакции не наблюдается (рис. 2).
Кортикальной перфорации и периостальной реакции не наблюдается (рис. 2).
Рисунок 1: Предоперационная клиническая фотография. Обратите внимание на увеличение объема на уровне тела нижней челюсти и левой преаурикулярной области (стрелки), вызванное остеомами. Посмотреть рисунок 1
Рисунок 2: Предоперационное исследование. Аксиальные и коронарные срезы компьютерной томографии показывают различные остеомы, как на уровне тела, так и на левом мыщелке нижней челюсти. Фронтальные и боковые виды трехмерной реконструкции, показывающие размер и точное расположение остеом нижней челюсти. Посмотреть рисунок 2
Из-за наличия множественных остеом было проведено исследование, чтобы исключить связь с синдромом Гарднера. Проведена межконсультационная колоноскопия, которая не выявила наличия полипов кишечника. Кроме того, пациент отрицал такие симптомы, как боль в животе, диарея и ректальное кровотечение. С другой стороны, у пациентки не было эпидермоидных кист, миом, сверхкомплектных зубов или одонтом.
 Такое же клиническое исследование признаков и симптомов, связанных с синдромом Гарднера, было проведено у членов семьи пациента, не обнаружив никакой связи с болезнью.
Такое же клиническое исследование признаков и симптомов, связанных с синдромом Гарднера, было проведено у членов семьи пациента, не обнаружив никакой связи с болезнью.
На основании клинического и визуализирующего анамнеза планируется полное удаление остеом внутриротовым доступом. Под общей анестезией выполнена вестибулотомия на уровне тела левой нижней челюсти с выделением и выделением подбородочного нерва, а затем с помощью пьезоэлектрической системы PiezoART III® (Dowell Dental Products, США) выполнена остеотомия в основании поражения в чтобы резецировать его (рис. 3). Также был выполнен внутриротовой доступ для доступа к внешним и внутренним аспектам ветви нижней челюсти, чтобы добраться до двух других остеом. После выявления и выделения они были резецированы путем остеотомии в основании поражения и отправлены на гистопатологическое исследование. В конце процедуры поверхности по отношению к остеомам ремоделировали (остеопластика) круглым бором. После контроля гемостаза производят отмывку физиологической сывороткой и закрытие доступов кетгутом 4-0.
 В конце процедуры накладывали компрессионные повязки на лицо.
В конце процедуры накладывали компрессионные повязки на лицо.
Рисунок 3: Вестибулотомия, выполненная на уровне тела левой нижней челюсти. Вблизи выхода подбородочного нерва наблюдается хорошо определяемая остеома. Посмотреть рисунок 3
Отсроченная биопсия подтвердила диагноз компактных периферических остеом, где при окрашивании гематоксилином и эозином наблюдалось доброкачественное остеогенное поражение, которое содержало большие участки очень компактного пластинчатого отложения кости, пролиферацию трабекул неправильной формы, с небольшим количеством остеонов и пространств костного мозга, содержащих кроветворные ткань костного мозга с клеточной соединительной тканью, фибробластоподобными веретенообразными клетками и некоторыми кровеносными сосудами (рис. 4). На следующий день после операции больная выписана с указанием периодического контроля. Через год после клинического и рентгенологического контроля наблюдалось улучшение симптомов, а также коррекция асимметрии лица (рис.
 5). Кроме того, на контрольном сканере наблюдается нормальная анатомия без признаков рецидива (рис. 6).
5). Кроме того, на контрольном сканере наблюдается нормальная анатомия без признаков рецидива (рис. 6).
Рисунок 4: Гистопатологический анализ. Наблюдаются типичные микроскопические характеристики периферической остеомы с большими областями очень компактного пластинчатого отложения кости, пролиферацией неправильных трабекул, небольшим количеством остеонов и пространств костного мозга и некоторыми кровеносными сосудами (окрашивание гематоксилин-эозином; исходное увеличение X40). Посмотреть рисунок 4
Рисунок 5: Клинический контроль через 12 месяцев после операции. Наблюдается адекватная коррекция асимметрии лица, обусловленной остеомами. Посмотреть рисунок 5
Рисунок 6: Послеоперационное исследование. Подмышечные и корональные срезы КТ и реконструкция трехмерной компьютерной томографии (12 месяцев после операции). Вид спереди и сбоку, где наблюдается полное восстановление нормальной анатомии нижней челюсти, без рентгенологических признаков рецидива.
 Посмотреть рисунок 6
Посмотреть рисунок 6
Клинические, рентгенологические и микроскопические особенности случая, описанного в этой статье, подтверждают диагноз множественных периферических остеом нижней челюсти. Остеомы — доброкачественные, медленно растущие опухоли костей, характерные для черепно-челюстно-лицевой области. Фактическая заболеваемость и распространенность неизвестны, так как большинство случаев протекает бессимптомно [5]. Из-за этого, когда они расположены в челюсти, основной причиной обращения обычно является асимметрия лица, которую они вызывают по мере роста. Другими более поздними симптомами, которые могут возникнуть и которые тесно связаны с их размером и локализацией, являются невралгия и парестезия [6].
Хотя этиопатогенез остеом неизвестен, описан ряд причинных факторов [4]. Еще один факт, который следует учитывать, заключается в том, что остеомы обычно обнаруживаются в областях, близких к мышечным прикреплениям, что позволяет предположить возможный механизм мышечной тяги, связанный с кровотечением или поднадкостничным отеком, приподнимающий надкостницу, что приводит к остеогенный процесс [3].
 Пациентов с множественными остеомами следует обследовать на наличие синдрома Гарднера [11]. Эти пациенты могут иметь симптомы ректального кровотечения, диареи и болей в животе. Триада колоректального полипоза, скелетных аномалий и множественных ретинированных или сверхкомплектных зубов соответствует этому синдрому [13]. В данном случае синдром Гарднера был исключен из-за отрицательной колоноскопии, отсутствия желудочно-кишечных и кожных проявлений, а также отсутствия семейного анамнеза, связанного с заболеванием. Кроме того, в анамнезе нет травм или предшествующих инфекций. Мы полагаем, что образование представленных в данном случае остеом могло быть связано с наличием мелких повторяющихся микротравм, которые пациент не замечает, поэтому они часто не запоминаются. Эти микротравмы будут иметь возможность запускать воспалительный процесс под надкостницей, вызывая остеогенный процесс.
Пациентов с множественными остеомами следует обследовать на наличие синдрома Гарднера [11]. Эти пациенты могут иметь симптомы ректального кровотечения, диареи и болей в животе. Триада колоректального полипоза, скелетных аномалий и множественных ретинированных или сверхкомплектных зубов соответствует этому синдрому [13]. В данном случае синдром Гарднера был исключен из-за отрицательной колоноскопии, отсутствия желудочно-кишечных и кожных проявлений, а также отсутствия семейного анамнеза, связанного с заболеванием. Кроме того, в анамнезе нет травм или предшествующих инфекций. Мы полагаем, что образование представленных в данном случае остеом могло быть связано с наличием мелких повторяющихся микротравм, которые пациент не замечает, поэтому они часто не запоминаются. Эти микротравмы будут иметь возможность запускать воспалительный процесс под надкостницей, вызывая остеогенный процесс.
Остеомы, поражающие височно-нижнечелюстной сустав, встречаются редко и могут вызывать анатомические и функциональные изменения, такие как асимметрия лица и дисфункция височно-нижнечелюстного сустава [14].
 В представленном случае у пациента было три остеомы нижней челюсти, одна на уровне тела левой нижней челюсти и две на уровне левого мыщелка нижней челюсти. При обзоре 106 черепно-лицевых остеом только шесть были локализованы в мыщелке нижней челюсти. Кроме того, только в 26 случаях имелось более одной остеомы [5]. С другой стороны, более поздний обзор показывает, что в литературе описано всего 23 случая остеом нижней челюсти, расположенных в мыщелке [15]. Обзор литературы авторов выявил 27 остеом нижней челюсти у 26 пациентов, 16 женщин (61,5%) и 10 мужчин (38,5%), из них 17 случаев у женщин (62,9%).%) и 10 случаев у мужчин (37,1%), при этом средний возраст у женщин составил 39 лет, у мужчин — 38 лет. Эти данные были получены в результате компьютеризированного обзора литературы в поисковых системах Pubmed (MEDLINE) и Clinically с использованием поисковых терминов: «остеома нижней челюсти» и «остеома височно-нижнечелюстного сустава», в результате чего было найдено в общей сложности 36 статей, из которых 14 были исключены для только в «абстрактном» формате и те, которые не предоставили достаточно информации (возраст, пол, симптомы, лечение и т.
В представленном случае у пациента было три остеомы нижней челюсти, одна на уровне тела левой нижней челюсти и две на уровне левого мыщелка нижней челюсти. При обзоре 106 черепно-лицевых остеом только шесть были локализованы в мыщелке нижней челюсти. Кроме того, только в 26 случаях имелось более одной остеомы [5]. С другой стороны, более поздний обзор показывает, что в литературе описано всего 23 случая остеом нижней челюсти, расположенных в мыщелке [15]. Обзор литературы авторов выявил 27 остеом нижней челюсти у 26 пациентов, 16 женщин (61,5%) и 10 мужчин (38,5%), из них 17 случаев у женщин (62,9%).%) и 10 случаев у мужчин (37,1%), при этом средний возраст у женщин составил 39 лет, у мужчин — 38 лет. Эти данные были получены в результате компьютеризированного обзора литературы в поисковых системах Pubmed (MEDLINE) и Clinically с использованием поисковых терминов: «остеома нижней челюсти» и «остеома височно-нижнечелюстного сустава», в результате чего было найдено в общей сложности 36 статей, из которых 14 были исключены для только в «абстрактном» формате и те, которые не предоставили достаточно информации (возраст, пол, симптомы, лечение и т. д.), всего было отобрано 22 статьи для пересмотра.
д.), всего было отобрано 22 статьи для пересмотра.
Сообщалось о различных методах лечения остеомы нижней челюсти и мыщелка, и выбор одного или другого будет зависеть от многих факторов, которые необходимо оценивать вместе, чтобы иметь возможность выбрать наилучшее лечение для каждого пациента. Выбор лечения напрямую связан с наличием признаков и симптомов, локализацией, характером пролиферации, распространением и размером поражения [15]. Лечение бессимптомных остеом является спорным, при этом в большинстве случаев рекомендуется консервативный подход, оставляя хирургическое лечение для симптоматических случаев [4,5]. В нашем обзоре наиболее часто встречались тризм (690,2%), неправильный прикус (26,9%), асимметрия лица (30,7%), отек в области ВНЧС (7,6%) и боль (57,6%). В представленном случае пациент обратился по поводу лицевой асимметрии, парестезий и шумов в суставах, что повлияло на качество его жизни, в связи с чем было принято решение о хирургическом лечении.
Хирургическая резекция может быть показана в некоторых случаях, когда остеома вызывает функциональный или эстетический дискомфорт (лицевая асимметрия и изменения прикуса), боль, тризм, травматические язвы или пародонтальные нарушения [6,16].
 Кроме того, выбранный тип доступа должен обеспечивать адекватный обзор и доступ к удаляемой ткани, а также оптимальный эстетический результат [7]. При выборе резекции необходимо также учитывать потенциальные риски, связанные с окружающими анатомическими структурами (нервами и кровеносными сосудами) [3]. Что касается анатомических образований, близких к очагу поражения, то в данном клиническом случае одна из остеом находилась очень близко к выходу подбородочного нерва. Наличие поражения рядом с этой областью во многих случаях предполагает необходимость транспозиции или латерализации того же нерва. Однако при использовании пьезоэлектрической системы и правильной визуализации и выделении очага в проведении этой процедуры не было необходимости [17,18].
Кроме того, выбранный тип доступа должен обеспечивать адекватный обзор и доступ к удаляемой ткани, а также оптимальный эстетический результат [7]. При выборе резекции необходимо также учитывать потенциальные риски, связанные с окружающими анатомическими структурами (нервами и кровеносными сосудами) [3]. Что касается анатомических образований, близких к очагу поражения, то в данном клиническом случае одна из остеом находилась очень близко к выходу подбородочного нерва. Наличие поражения рядом с этой областью во многих случаях предполагает необходимость транспозиции или латерализации того же нерва. Однако при использовании пьезоэлектрической системы и правильной визуализации и выделении очага в проведении этой процедуры не было необходимости [17,18].
В зависимости от размера, местоположения и вектора роста мыщелковые остеомы (например, мыщелковая гиперплазия) могут вызывать лицевую асимметрию, проявляющуюся асимметричным нижнечелюстным прогнатизмом и измененной окклюзией [19]. Мыщелковые остеомы можно классифицировать по характеру их пролиферации на центральные и периферические [16].
 В целом, периферические остеомы обычно имеют ножку и форму мыщелка, поскольку характер их пролиферации не предполагает замены мыщелка, поэтому лицевые и окклюзионные изменения будут зависеть от локализации остеомы [20]. Поскольку они обычно располагаются в латеральном или медиальном полюсе, эти изменения будут отсутствовать, что потребует более консервативной резекции [16]. Однако остеомы мыщелка центрального типа вызывают замену мыщелка нижней челюсти, вызывая изменение анатомии мыщелка и, как следствие, лицевые и окклюзионные изменения, требующие обширной резекции через кондилэктомию [15]. Также возможно проведение ремоделирования кости, но это увеличивает риск рецидива. В этих случаях также показано ортодонтическое лечение для улучшения окклюзионной функции и внешнего вида. Что касается локализации и протяженности остеом, то есть сообщения о том, что близость к важным анатомическим структурам, таким как кровеносные сосуды и нервы, рост в сторону средней черепной ямки или расположение на суставной поверхности мыщелка нижней челюсти указывают на хирургическую резекцию остеомы.
В целом, периферические остеомы обычно имеют ножку и форму мыщелка, поскольку характер их пролиферации не предполагает замены мыщелка, поэтому лицевые и окклюзионные изменения будут зависеть от локализации остеомы [20]. Поскольку они обычно располагаются в латеральном или медиальном полюсе, эти изменения будут отсутствовать, что потребует более консервативной резекции [16]. Однако остеомы мыщелка центрального типа вызывают замену мыщелка нижней челюсти, вызывая изменение анатомии мыщелка и, как следствие, лицевые и окклюзионные изменения, требующие обширной резекции через кондилэктомию [15]. Также возможно проведение ремоделирования кости, но это увеличивает риск рецидива. В этих случаях также показано ортодонтическое лечение для улучшения окклюзионной функции и внешнего вида. Что касается локализации и протяженности остеом, то есть сообщения о том, что близость к важным анатомическим структурам, таким как кровеносные сосуды и нервы, рост в сторону средней черепной ямки или расположение на суставной поверхности мыщелка нижней челюсти указывают на хирургическую резекцию остеомы. поражение [19,21,22]. Размер является еще одним фактором, который следует учитывать. Большая остеома потребует большой резекции и необходимости последующей реконструкции, в отличие от меньшей остеомы, где достаточно удаления очага поражения [23-25].
поражение [19,21,22]. Размер является еще одним фактором, который следует учитывать. Большая остеома потребует большой резекции и необходимости последующей реконструкции, в отличие от меньшей остеомы, где достаточно удаления очага поражения [23-25].
Другие описанные методы лечения включают эндопротезирование отдельно или с размещением жировой ткани или височного мышечного лоскута между суставными поверхностями кости [15]. В случаях больших мыщелковых остеом, рецидивов или анкилозов, когда более агрессивная резекция приводит к потере анатомии и жевательной функции, в качестве первого варианта следует рассматривать реконструкцию сустава [19].,26,27]. Существуют различные методы реконструкции, среди них использование аутологичных трансплантатов гребня подвздошной кости или реберно-хрящевой кости, фиксированных реконструктивными пластинами, или использование суставных протезов (стандартных или индивидуальных) для полной замены сустава [24,27].
Описаны различные механизмы, облегчающие хирургическое лечение этой патологии.
 Среди них эндоскопическое удаление (в случаях остеом придаточных пазух носа или в зонах ограниченной видимости) и использование пьезоэлектрической системы [7,18,28,29].]. Пьезоэлектрическая система также была описана для резекции остеом, представляя ряд преимуществ по сравнению с обычными ротационными устройствами, такими как более точный разрез, позволяющий избежать использования долота на последних этапах остеотомии, лучший гемостаз, меньший коагуляционный некроз в окружающей костной ткани, лучшую видимость и меньшее повреждение анатомических структур, близких к травме. Это позволило значительно снизить осложнения, связанные с операцией [18,29].
Среди них эндоскопическое удаление (в случаях остеом придаточных пазух носа или в зонах ограниченной видимости) и использование пьезоэлектрической системы [7,18,28,29].]. Пьезоэлектрическая система также была описана для резекции остеом, представляя ряд преимуществ по сравнению с обычными ротационными устройствами, такими как более точный разрез, позволяющий избежать использования долота на последних этапах остеотомии, лучший гемостаз, меньший коагуляционный некроз в окружающей костной ткани, лучшую видимость и меньшее повреждение анатомических структур, близких к травме. Это позволило значительно снизить осложнения, связанные с операцией [18,29].
На основании того, что было обсуждено, и клинических характеристик представленного случая (сопутствующие симптомы, характер роста, расположение и размер остеом), мы считаем, что выбранное лечение является подходящим, поскольку, как мы видели, резекция с сохранением мыщелка как единственное лечение показано для остеом среднего размера, связанных с симптомами, когда расположение и форма на ножке облегчают резекцию, не вызывая значительных изменений анатомии, окклюзии и жевательной функции.
 Таким образом, остеомы нижней челюсти являются редкими доброкачественными образованиями, которые могут существенно повлиять на качество жизни пациента. Важность этого случая заключается в полной и последовательной оценке всех факторов, влияющих на выбор лечения. Остеомы могут быть частью синдрома, связанного с раком желудочно-кишечного тракта, поэтому мы должны исключить его наличие. Корреляция клинического анамнеза и визуализирующих тестов позволяет правильно спланировать хирургическое вмешательство, повысить безопасность и успех процедуры. С другой стороны, гистологическая диагностика необходима для установления окончательного диагноза. Несмотря на низкую частоту рецидивов, важно длительное клиническое наблюдение, поскольку сообщалось о рецидивах через девять лет.
Таким образом, остеомы нижней челюсти являются редкими доброкачественными образованиями, которые могут существенно повлиять на качество жизни пациента. Важность этого случая заключается в полной и последовательной оценке всех факторов, влияющих на выбор лечения. Остеомы могут быть частью синдрома, связанного с раком желудочно-кишечного тракта, поэтому мы должны исключить его наличие. Корреляция клинического анамнеза и визуализирующих тестов позволяет правильно спланировать хирургическое вмешательство, повысить безопасность и успех процедуры. С другой стороны, гистологическая диагностика необходима для установления окончательного диагноза. Несмотря на низкую частоту рецидивов, важно длительное клиническое наблюдение, поскольку сообщалось о рецидивах через девять лет.
У авторов нет коммерческих или финансовых ассоциаций, которые могли бы создать конфликт интересов с информацией, представленной в этой рукописи.
Авторы заявляют о равноправном участии в подготовке данной статьи.

- Green JT, Mills AM (2014)Остеогенные опухоли костей. Семин Диагн Патол 31: 21-29.
- Хаким Д.Н., Пелли Т., Кулендран М., Карис Дж.А. (2015)Доброкачественные опухоли костей: обзор. J Bone Oncol 4: 37-41.
- Родригес и Баэна Р., Риццо С., Фиандрино Г., Лупи С., Галиото С. (2011) Травматическая периферическая остеома нижней челюсти: клинический случай. Хирургия полости рта, Oral Med Oral Pathol Oral Radiol 112: 44-48.
- Geron ABG, Carvalho VA, Santos JL Dos, Almeida LY, Leon JE, et al. (2017) Хирургическое лечение травматической периферической остеомы нижней челюсти. J Craniofac Surg 28: 405-408.
- Ларреа-Оярбиде Н., Вальмаседа-Кастельон Э., Берини-Айтес Л., Гей-Эскода С. (2008) Остеомы черепно-лицевой области. Обзор 106 дел. J Oral Pathol Med 37: 38-42.
-
Саян Н.Б., Учок С., Карасу Х.А., Гюнхан О. (2002)Периферическая остеома ротовой и челюстно-лицевой области: исследование 35 новых случаев. J Oral Maxillofac Surg 60: 1299-1301.

- Алистер Дж. П., Карт Б., Урибе Ф., Кармин Е., Алмейда А. и др. (2017) Резекция лобно-носо-верхнечелюстной остеомы. Desafío anatómico con asistencia de estereolitografía y sistema piezoeléctrico. Int J Morphol 35: 745-750.
- McHugh JB, Mukherji SK, Lucas DR (2009)Сино-орбитальная остеома: клинико-патологическое исследование 45 хирургически леченных случаев с упором на опухоли с остеобластомоподобными особенностями. Arch Pathol Lab Med 133: 1587-1593.
- Нах К.С. (2011)Остеомы черепно-лицевой области. Imaging Sci Dent 41: 107-113.
- Rodrigues Johann ACB, de Freitas JB, Ferreira de Aguiar MC, de Araújo NS, Mesquita RA (2003)Периферическая остеома нижней челюсти: отчет о клиническом случае и обзор литературы. J Черепно-челюстно-лицевая хирургия 33: 276-281.
-
Билкай У., Эрдем О., Озек С., Хелвачи Э., Килич К. и др. (2004)Доброкачественная остеома с синдромом Гарднера: обзор литературы и отчет о случае. J Craniofac Surg 15: 506-509.

- Richardson PE, Arendt DM, Fidler JE, Webber CM (1999) Рентгеноконтрастное образование в поднижнечелюстной области. J Oral Maxillofac Surg 57: 709-713.
- Чанкая А.Б., Эрдем М.А., Ислер С.К., Цифтер М., Олгач В. и соавт. (2012)Оральные и челюстно-лицевые нарушения при синдроме Гарднера. Int J Med Sci 9: 137-141.
- Kondoh T, Seto K, Kobayashi K (1998)Остеома мыщелка нижней челюсти: отчет о случае с обзором литературы. J Oral Maxillofac Surg 56: 972-979.
- Ostrofsky M, Morkel JA, Titinchi F (2019)Остеома мыщелка нижней челюсти: отчет о редком случае и обзор литературы. J Stomatol Oral Maxillofac Surg 120: 584-587.
- Фуркад А., Салмон Б., Ле Пеллетье Ф., Эжейль А.Л. (2018)Периферическая остеома нижнечелюстного гребня: краткое тематическое исследование. J Oral Med Oral Surg 24: 29-32.
- Shakya H (2011) Периферическая остеома нижней челюсти. J Clin Imaging Sci 1: 56-58.
-
Олате М.С., Алмейда А.А., Унибазо З.
 А., Алистер Х.Дж.П., Урибе Ф.Ф. и соавт. (2013) Остеотомия краномаксилофациальной системы с ультразвуковыми системами. Преподобный Чил Цир 65: 454-462.
А., Алистер Х.Дж.П., Урибе Ф.Ф. и соавт. (2013) Остеотомия краномаксилофациальной системы с ультразвуковыми системами. Преподобный Чил Цир 65: 454-462.
- Xu X, Ma H, Jin S (2018)Одноэтапное лечение гигантской мыщелковой остеомы: аллопластическая тотальная замена височно-нижнечелюстного сустава с помощью цифровых шаблонов. J Craniofac Surg 29: 636-639.
- Mancini JCMA, Woltmann M, Felix VB, Freitas RR (2005)Периферическая остеома мыщелка нижней челюсти. Int J Oral Maxillofac Surg 34: 92-93.
- Bartlett JR (1971) Внутричерепные неврологические осложнения лобных и решетчатых остеом. Бр Дж. Сург 58: 607-613.
- Валенте Л., Тиеги Р., Мандриоли С., Гали М. (2019)Остеома мыщелка нижней челюсти. Энн Максиллофак Сург 9: 434-438.
- Алмейда Л.Е., Де Оливейра Филью М.А. (2011)Гигантская остеома мыщелка нижней челюсти. J Craniofac Surg 22: 1147-1149.
-
Heitz C, Conci RA, Tomazi FHS, Louzada GP, Guarenti MM, et al. (2018) Гигантская периферическая височно-нижнечелюстная остеома с немедленной реконструкцией нижней челюсти.
 J Craniofac Surg 29: 146-149.
J Craniofac Surg 29: 146-149.
- Суонсон К.С., Гутту Р.Л., Миллер М.Е. (1992) Гигантская остеома нижней челюсти: отчет о случае. J Oral Maxillofac Surg 50: 635-638.
- Wolford LM (2007)Клинические показания для одновременной хирургии ВНЧС и ортогнатической хирургии. J Craniomandib Pract 25: 273-282.
- De Souza NT, Cavalcante RCL, De Albuquerque Cavalcante MA, Hespanhol W, De Oliveira MR и др. (2017)Необычная остеома мыщелка нижней челюсти и успешная замена височно-нижнечелюстного сустава изготовленным на заказ протезом: клинический случай. Примечания BMC Res. 10: 727.
- Chen CT, Adriane K (2008)Эндоскопическая резекция тела нижней челюсти и мыщелковой остеомы. Minim Invasive Ther Allied Technol 17: 323-325.
- Эрнандо Дж., Агилар-Сальватьерра А., Лейзаола-Кардеса И.О., Сейхас П.М., Агирре-Эчебаррия П. и др. (2018)Пьезохирургия для лечения большой рецидивирующей остеомы нижней челюсти. J Craniofac Surg 29: e219-e221.
Оливарес К.
 М., Франсиско П.Л., Клаудио Х.М., Франсиско П.Х. (2020) Множественные остеомы нижней челюсти, не связанные с синдромом Гарднера: отчет о болезни и обзор литературы. Res Rep Oral Maxillofac Surg 4:038. doi.org/10.23937/2643-3907/1710038
М., Франсиско П.Л., Клаудио Х.М., Франсиско П.Х. (2020) Множественные остеомы нижней челюсти, не связанные с синдромом Гарднера: отчет о болезни и обзор литературы. Res Rep Oral Maxillofac Surg 4:038. doi.org/10.23937/2643-3907/1710038
Остеоидная остеома верхней челюсти, проявляющаяся болью при имплантации зубов
На этой странице
РезюмеВведениеИстория болезниОбсуждениеЗаключениеДоступность данныхКонфликты интересовСсылкиАвторское правоСтатьи по теме Одиночное поражение чаще всего появляется в длинных костях, но крайне редко в костях челюсти. Боль является отличительной чертой этого поражения. Здесь мы сообщаем о редком случае ОО правой верхней челюсти у 37-летнего мужчины, проявляющегося болью, связанной с зубными имплантатами. Клинические и рентгенологические признаки свидетельствовали о доброкачественной неоплазии костного происхождения. Эксцизионная биопсия и гистологическое исследование очага подтвердили диагноз остеоид-остеомы.
 Хирургическое иссечение сопровождалось немедленным облегчением большей части боли. Его последующие визиты были задокументированы; полное купирование симптомов без осложнений в послеоперационном периоде. Признаков рецидива при двухлетнем наблюдении не было. Остеоид-остеома верхней челюсти может проявляться болью, связанной с зубными имплантатами, и следует рассмотреть возможность тщательной рентгенографической оценки всей челюстной кости, если диагноз боли в зубном имплантате неясен.
Хирургическое иссечение сопровождалось немедленным облегчением большей части боли. Его последующие визиты были задокументированы; полное купирование симптомов без осложнений в послеоперационном периоде. Признаков рецидива при двухлетнем наблюдении не было. Остеоид-остеома верхней челюсти может проявляться болью, связанной с зубными имплантатами, и следует рассмотреть возможность тщательной рентгенографической оценки всей челюстной кости, если диагноз боли в зубном имплантате неясен. 1. Введение
Солитарная остеоид-остеома (ОО) — редкая доброкачественная остеогенная опухоль неизвестной этиологии. Впервые описанный в 1930 г. Бергстрандом и позже классифицированный Яффе в 1935 г. [1], он характеризовался как необычное клиническое состояние [2]. Валия и др. ОО определяется как «небольшой, овальный или округлый опухолевидный очаг, состоящий из остеоида и трабекул новообразованной кости, отложенных в субстрате высоковаскуляризированной остеогенной соединительной ткани» [3, 4].
 Он характеризуется небольшими размерами и сильной, преимущественно ночной, локализованной болью, которая часто облегчается применением нестероидных противовоспалительных препаратов (НПВП). Боль может возникать как при начальном, так и при рецидиве заболевания [5]. Несмотря на то, что истинная природа этого поражения до сих пор неизвестна, в различных отчетах предполагается, что оно обычно возникает у молодых людей в возрасте до 30 лет [6]. ОО меньше по размеру, чем остеобластома, с центральным очагом, который обычно составляет менее 1 см в диаметре. Остеоид-остеома встречается чаще, чем остеобластома, и составляет примерно от 10 до 12 % всех первичных опухолей костей [7–9].]. На этот вид поражения приходится 3% всех первичных опухолей костей и 10% доброкачественных опухолей костей. Он имеет тенденцию возникать больше в длинных костях нижних конечностей, чем в длинных костях верхних конечностей. Это может также включать осевой скелет. Согласно Дорфману и Черняку, черепно-лицевые кости почти не затрагиваются [7].
Он характеризуется небольшими размерами и сильной, преимущественно ночной, локализованной болью, которая часто облегчается применением нестероидных противовоспалительных препаратов (НПВП). Боль может возникать как при начальном, так и при рецидиве заболевания [5]. Несмотря на то, что истинная природа этого поражения до сих пор неизвестна, в различных отчетах предполагается, что оно обычно возникает у молодых людей в возрасте до 30 лет [6]. ОО меньше по размеру, чем остеобластома, с центральным очагом, который обычно составляет менее 1 см в диаметре. Остеоид-остеома встречается чаще, чем остеобластома, и составляет примерно от 10 до 12 % всех первичных опухолей костей [7–9].]. На этот вид поражения приходится 3% всех первичных опухолей костей и 10% доброкачественных опухолей костей. Он имеет тенденцию возникать больше в длинных костях нижних конечностей, чем в длинных костях верхних конечностей. Это может также включать осевой скелет. Согласно Дорфману и Черняку, черепно-лицевые кости почти не затрагиваются [7]. ОО чаще всего дает предсказание для длинных костей. Это редко происходит в пределах челюстей, причем нижняя челюсть поражается чаще, чем верхняя [10, 11]. Множественные остеомы челюстных костей наблюдаются при синдроме Гарднера [12].
ОО чаще всего дает предсказание для длинных костей. Это редко происходит в пределах челюстей, причем нижняя челюсть поражается чаще, чем верхняя [10, 11]. Множественные остеомы челюстных костей наблюдаются при синдроме Гарднера [12]. С момента первой публикации оригинальных описаний остеоид-остеомы в англоязычной литературе до сентября 2019 г. сообщалось о 31 примере изолированной остеоид-остеомы, возникающей в костях челюстей [2, 4, 10, 13–40]. ОО наблюдается менее чем в 1% челюстных костей [2]. Но в челюстях он практически не описан [6]. Знание правильного диагноза и плана лечения имеет важное значение для клиницистов из-за особенности и редкости этой опухоли.
Таким образом, чтобы ознакомить нашу осведомленность в соответствующей области, такие отчеты о случаях должны быть обсуждены. Однако ее появление на передней стенке стенки верхнечелюстной пазухи чуть ниже подглазничного края встречается редко. Здесь мы представили отчет о редком случае ОО верхней челюсти у 37-летнего пациента, проявляющегося болью, связанной с зубными имплантатами.
 В этом клиническом случае подчеркивается, что остеоид-остеома верхней челюсти может проявляться болью, связанной с зубными имплантатами, и следует рассмотреть возможность тщательной рентгенографической оценки всей челюстной кости, если диагноз боли в зубном имплантате неясен.
В этом клиническом случае подчеркивается, что остеоид-остеома верхней челюсти может проявляться болью, связанной с зубными имплантатами, и следует рассмотреть возможность тщательной рентгенографической оценки всей челюстной кости, если диагноз боли в зубном имплантате неясен. 2. История болезни
37-летний пациент мужского пола был осмотрен в стоматологической и челюстно-лицевой клинике стоматологической университетской больницы Университета короля Сауда, Эр-Рияд, Саудовская Аравия. Жалобы на локальные сильные боли в правой верхней челюсти. Клинически припухлости и болезненности не отмечалось. Пациенту ранее была проведена замена отсутствующих премоляров и моляров верхней челюсти на той же стороне зубными имплантатами, и, таким образом, возникло подозрение на осложнения, связанные с имплантатами, несмотря на то, что имплантаты были нагружены и функционировали с неповрежденным пародонтом.
3. Рентгенологическое исследование
Для оценки области были запрошены панорамная рентгенограмма (Рисунок 1) и КТ (Рисунок 2), и изображения показали серьезную потерю маргинальной альвеолярной кости в области отсутствующих верхних правых задних зубов и нижняя часть дна верхнечелюстной пазухи.
 Два ранее установленных дентальных имплантата в области отсутствующих верхних правых премоляров и моляров были покрыты очень тонким окружающим остаточным альвеолярным гребнем, и было отмечено локализованное утолщение прилегающей слизистой оболочки верхнечелюстной пазухи. Изначально предполагалось, что причиной болей у пациента является мукозит верхнечелюстных пазух одонтогенного происхождения. Но это открытие не полностью согласовывалось с основной жалобой пациента, который описал свою локализованную боль, указав на свое лицо чуть ниже правого края орбиты, и сообщил, что у него сильная ночная боль в этом месте. Когда признаки и симптомы пациента были сопоставлены с КТ-обследованием, небольшое (диаметром 3,5 мм), четко очерченное, корковое, сферическое просветление в верхней передней стенке правой стенки верхнечелюстной пазухи чуть ниже подглазничного края и медиальнее отмечено подглазничное отверстие. Поражение вызвало минимальное расширение костных границ, особенно спереди и сзади. Цифры КТ (HU) указывали на то, что содержимое похоже на мягкие ткани.
Два ранее установленных дентальных имплантата в области отсутствующих верхних правых премоляров и моляров были покрыты очень тонким окружающим остаточным альвеолярным гребнем, и было отмечено локализованное утолщение прилегающей слизистой оболочки верхнечелюстной пазухи. Изначально предполагалось, что причиной болей у пациента является мукозит верхнечелюстных пазух одонтогенного происхождения. Но это открытие не полностью согласовывалось с основной жалобой пациента, который описал свою локализованную боль, указав на свое лицо чуть ниже правого края орбиты, и сообщил, что у него сильная ночная боль в этом месте. Когда признаки и симптомы пациента были сопоставлены с КТ-обследованием, небольшое (диаметром 3,5 мм), четко очерченное, корковое, сферическое просветление в верхней передней стенке правой стенки верхнечелюстной пазухи чуть ниже подглазничного края и медиальнее отмечено подглазничное отверстие. Поражение вызвало минимальное расширение костных границ, особенно спереди и сзади. Цифры КТ (HU) указывали на то, что содержимое похоже на мягкие ткани. Рентгенологическое наблюдение небольшого, четко очерченного, коркового, одногнездного, минимально расширяющегося рентгенопрозрачного образования, которое, по-видимому, возникло внутри кости, наводило на мысль о доброкачественной неоплазии костного происхождения. Первичным рентгенологическим дифференциальным диагнозом небольших доброкачественных новообразований костей, вызывающих боль, является остеоид-остеома. На основании анамнеза, клинических данных и рентгенологической картины была запланирована эксцизионная биопсия очага поражения.
Рентгенологическое наблюдение небольшого, четко очерченного, коркового, одногнездного, минимально расширяющегося рентгенопрозрачного образования, которое, по-видимому, возникло внутри кости, наводило на мысль о доброкачественной неоплазии костного происхождения. Первичным рентгенологическим дифференциальным диагнозом небольших доброкачественных новообразований костей, вызывающих боль, является остеоид-остеома. На основании анамнеза, клинических данных и рентгенологической картины была запланирована эксцизионная биопсия очага поражения. 4. Хирургическая техника
В день операции больная доставлена в операционную, где стерильно проведено хирургическое вмешательство под наркозом; к поражению подходили через чрескожный разрез правого нижнего века (разрез среднего века) после защиты правого глаза с помощью временного шва тарзорафии. Выполнена острая и тупая диссекция с адекватным обнажением нижнего орбитального края. Небольшая костная припухлость была расположена на лицевой стороне медиальной части правого нижнего орбитального края сразу медиальнее правого подглазничного нерва и отверстия без нарушения отверстия.
 Поражение представляло собой узелковую костную массу с центральным кратероподобным дефектом, коричневато-красного цвета и песчанистую. Его размер составлял от 3 до 4 мм, и он отличался от окружающей нормальной кости (рис. 3(а)). Поражение было полностью иссечено с помощью прямого хирургического бора и долота. Правый подглазничный нерв был защищен и не нарушен (рис. 3(б)). Остаточный костный дефект реконструировали титановой сеткой толщиной 1 мм (фото 4). Место операции тщательно промывали физиологическим раствором; операционную рану послойно ушивали рассасывающейся нитью, кожу век пролиновой нитью 6/0.
Поражение представляло собой узелковую костную массу с центральным кратероподобным дефектом, коричневато-красного цвета и песчанистую. Его размер составлял от 3 до 4 мм, и он отличался от окружающей нормальной кости (рис. 3(а)). Поражение было полностью иссечено с помощью прямого хирургического бора и долота. Правый подглазничный нерв был защищен и не нарушен (рис. 3(б)). Остаточный костный дефект реконструировали титановой сеткой толщиной 1 мм (фото 4). Место операции тщательно промывали физиологическим раствором; операционную рану послойно ушивали рассасывающейся нитью, кожу век пролиновой нитью 6/0. 5. Результаты микроскопии
При гистопатологическом исследовании вырезанного образца (рис. 5) была обнаружена четко очерченная, круглая, геморрагическая доброкачественная костеобразующая опухоль, окруженная толстым кольцом зрелой кости. Опухоль состояла из беспорядочных, неправильных трабекул переплетенной кости, окруженных остеобластами и погруженных в рыхлую фиброзную строму.
 Строма содержит расширенные кровеносные сосуды и редкие кровоизлияния. На поверхности трабекул часто видны немногочисленные рассеянные остеокласты. Маркерные антитела эндотелиальных клеток CD31 и CD34 использовали для выделения стенок кровеносных сосудов (фиг. 6). Гистопатологически остеобластома и остеоид-остеома могут выглядеть очень похоже, а растяжение зависит от размера поражения. Таким образом, клинические, рентгенологические и гистопатологические корреляции заставляют нас предпочесть остеоид-остеому в качестве окончательного диагноза.
Строма содержит расширенные кровеносные сосуды и редкие кровоизлияния. На поверхности трабекул часто видны немногочисленные рассеянные остеокласты. Маркерные антитела эндотелиальных клеток CD31 и CD34 использовали для выделения стенок кровеносных сосудов (фиг. 6). Гистопатологически остеобластома и остеоид-остеома могут выглядеть очень похоже, а растяжение зависит от размера поражения. Таким образом, клинические, рентгенологические и гистопатологические корреляции заставляют нас предпочесть остеоид-остеому в качестве окончательного диагноза. 6. Послеоперационный курс лечения пациента
С первого дня после операции пациент почувствовал значительное уменьшение интенсивности боли, которая стала легкой болью и дискомфортом (примерно от 3 до 4 из 10) в соответствии с его визуальной аналоговой шкалой. Его последующие визиты были задокументированы в отношении его восприятия боли, включая ночную боль, которая показала, что он почти полностью избавился от боли. Место операции через два года прекрасно зажило без заметных рубцов.

7. Обсуждение
Остеоид-остеомы представляют собой доброкачественные опухоли скелета, которые представляют собой внутрикортикальные очаги с различной степенью кальцификации, склероза и отека костного мозга [1]. Яффе описывал ОО как доброкачественное новообразование с воспалительным процессом и считал его вариантом остеобластомы [1], встречающейся обычно у молодых людей с доминирующим признаком боли. Патогенез остеоид-остеомы остается спорным. Одни авторы считают его новообразованием, другие считают, что это в основном воспалительный процесс. Точная природа до сих пор неясна [14]. Некоторые авторы считают его медленно растущим спящим новообразованием или воспалительной реакцией, или последствием необычного процесса заживления [41]. Относительно природы и генезиса ОО было предложено множество теорий [1]. Рост ОО ограничен, а размер поражения обычно не превышает 2 см. Солитарный тип этой опухоли крайне редко встречается в области головы и шеи, но относительно часто встречается в длинных костях нижних конечностей [29].
 ]. ОО обычно поражает большеберцовую кость, бедренную кость, малоберцовую кость, плечевую кость и дугу позвонка [42]. Поражение челюсти встречается редко, наиболее распространенными участками являются язычная поверхность и нижний край тела нижней челюсти [42]. Его появление в стенке верхнечелюстной пазухи чуть ниже подглазничного края встречается реже.
]. ОО обычно поражает большеберцовую кость, бедренную кость, малоберцовую кость, плечевую кость и дугу позвонка [42]. Поражение челюсти встречается редко, наиболее распространенными участками являются язычная поверхность и нижний край тела нижней челюсти [42]. Его появление в стенке верхнечелюстной пазухи чуть ниже подглазничного края встречается реже. Клинически остеоид-остеомы характеризуются тупой, пульсирующей, прерывистой, локальной и ночной болью, купируемой нестероидными противовоспалительными препаратами, такими как аспирин, и сопровождаются небольшим локальным отеком [36]. Для расшифровки причины боли упоминались самые разные теории. Jaffe описал боль, наблюдаемую при остеоид-остеоме, как связанную с артериолярным кровоснабжением поражения [1]. В данном случае боль носила сильный характер и значительно уменьшилась после операции. Видно, что он чаще встречается у мужчин по сравнению с женщинами с соотношением 2 : 1, обычно поражает во втором и третьем десятилетиях жизни и редко встречается у лиц старше 30 лет [42, 43].
 Тем не менее, пациент, о котором сообщалось, был мужчиной, которому было 37 лет.
Тем не менее, пациент, о котором сообщалось, был мужчиной, которому было 37 лет. Рентгенологически ОО представляет собой небольшой рентгенопрозрачный интракортикальный очаг диаметром менее 1 см, окруженный обширной плотной склеротической зоной утолщения коры [44]. Jaffe указал, что рентгенологические признаки остеоид-остеомы являются наиболее важными в окончательной диагностике поражения. Он упомянул, что очаг был более рентгеноконтрастным, чем рентгеноконтрастным, и что он был окружен реактивным рентгеноконтрастным образованием, простирающимся на разное расстояние от очага [42]. Рентгенопрозрачный очаг является зловещим признаком полностью зрелого ОО, тогда как рентгеноконтрастный очаг указывает на менее зрелое поражение. Рентгенопрозрачность с центральным кальцинозом, расположенным в кортикальном слое кости с окружающей склерозированной костью, является характерным признаком остеоид-остеомы [3]. Настоящий случай наблюдался в переднем отделе верхней челюсти, что довольно редко по сравнению с ранее упоминавшимися случаями [2, 4, 10, 13–40].
 Однако в стоматологии такие случаи могут быть недодиагностированы, поскольку такое небольшое поражение может быть пропущено на панорамной рентгенограмме из-за сложной анатомической локализации челюстей, а КТ или КЛКТ являются полезным методом визуализации для этой диагностики [3, 30].
Однако в стоматологии такие случаи могут быть недодиагностированы, поскольку такое небольшое поражение может быть пропущено на панорамной рентгенограмме из-за сложной анатомической локализации челюстей, а КТ или КЛКТ являются полезным методом визуализации для этой диагностики [3, 30]. Гистопатологическое исследование ОО различается в зависимости от локализации и возраста поражения. Хувос проиллюстрировал три конкретных эволюционных этапа модификации ОО. Первоначально наблюдается активная пролиферация плотных остеобластов в сильно васкуляризированной строме с последующим отложением остеоидного матрикса между остеобластами в промежуточной фазе. В зрелой стадии остеоид трансформируется в хорошо обызвествленные, компактные трабекулы атипичной кости, которая не является типично ни тканой, ни пластинчатой [2]. Иногда ОО выявлял возможные гистологические картины неопластического поражения на поздних стадиях развития [3]. Воспалительное поражение иллюстрировало боль как его постоянную характеристику [14].
 Ранее опубликованные случаи с челюстями были абстрагированы как тип очага, более хрупкого по своей природе, состоящего преимущественно из остеоидной ткани. Описывая микроскопическое исследование, Chaudhary и Kulkarni упомянули, что сломанный очаг может быть ошибочно принят за грануляционную ткань, а более раннее поражение может показать атипичную кость, смоделированную из листов остеоидных трабекул [42].
Ранее опубликованные случаи с челюстями были абстрагированы как тип очага, более хрупкого по своей природе, состоящего преимущественно из остеоидной ткани. Описывая микроскопическое исследование, Chaudhary и Kulkarni упомянули, что сломанный очаг может быть ошибочно принят за грануляционную ткань, а более раннее поражение может показать атипичную кость, смоделированную из листов остеоидных трабекул [42]. В ранее зарегистрированных случаях упоминалось несколько поражений в качестве дифференциального диагноза ОО, таких как оссифицирующая фиброма, периферическая остеома, остеобластома, остеосаркома и фиброзно-костные поражения. Оссифицирующая фиброма и периферическая остеома обычно протекают бессимптомно, увеличиваются в размерах, не имеют очага и вызывают резорбцию и смещение зубов [45]. Оссифицирующая фиброма (ОФ) может иметь сходные рентгенографические признаки, проявляясь в виде очерченных четко очерченных костных отеков, но без наличия центрального очага. OF обычно протекает бессимптомно; поэтому, если ночная боль является характерным признаком, она также может помочь дифференцировать эти два поражения [43].
 Из-за клинического, рентгенологического и гистологического сходства между остеоид-остеомой и остеобластомой очень трудно провести дифференциальную рентгенографическую диагностику между ними. Также ОО более болезненна, чем остеобластома, но этот критерий может быть субъективным, и поэтому пациент должен предоставить четкий анамнез боли [35]. Аспирин и другие нестероидные противовоспалительные препараты очень полезны при боли, связанной с остеохондрозом, но не при остеобластоме [45]. Диагноз ОО ставится, когда отмечается наличие рентгеноконтрастного очага, окруженного склеротическим новообразованием кости [35]. ОО определяются их ограниченным ростом и размером менее 2 см в диаметре, что отличает их от остеобластомы, которая обычно имеет размер более 2 см, в большинстве случаев 3–10 см [43]. Остеосаркома может быть исключена на основании клинического поведения поражения, которое будет проявляться более быстро растущим болезненным отеком, а также различными гистопатологическими проявлениями.
Из-за клинического, рентгенологического и гистологического сходства между остеоид-остеомой и остеобластомой очень трудно провести дифференциальную рентгенографическую диагностику между ними. Также ОО более болезненна, чем остеобластома, но этот критерий может быть субъективным, и поэтому пациент должен предоставить четкий анамнез боли [35]. Аспирин и другие нестероидные противовоспалительные препараты очень полезны при боли, связанной с остеохондрозом, но не при остеобластоме [45]. Диагноз ОО ставится, когда отмечается наличие рентгеноконтрастного очага, окруженного склеротическим новообразованием кости [35]. ОО определяются их ограниченным ростом и размером менее 2 см в диаметре, что отличает их от остеобластомы, которая обычно имеет размер более 2 см, в большинстве случаев 3–10 см [43]. Остеосаркома может быть исключена на основании клинического поведения поражения, которое будет проявляться более быстро растущим болезненным отеком, а также различными гистопатологическими проявлениями. Фиброзную дисплазию можно отличить от ОО рентгенологически, так как фиброзная дисплазия плохо определяется по типу «матового стекла». Гистологически фиброзная дисплазия имеет черты, типичные для любого фиброзного костного поражения, с замещением нормальной кости вариабельно-клеточной стромой, внутри которой отмечается аномальная кость; однако, в отличие от ОО, при фиброзной дисплазии наблюдается небольшое остеобластическое обрамление или его отсутствие [43].
Фиброзную дисплазию можно отличить от ОО рентгенологически, так как фиброзная дисплазия плохо определяется по типу «матового стекла». Гистологически фиброзная дисплазия имеет черты, типичные для любого фиброзного костного поражения, с замещением нормальной кости вариабельно-клеточной стромой, внутри которой отмечается аномальная кость; однако, в отличие от ОО, при фиброзной дисплазии наблюдается небольшое остеобластическое обрамление или его отсутствие [43]. В данном случае диагноз остеоид-остеомы был поставлен на основании сообщаемого симптома постепенно усиливающейся боли (с которым пациент обратился в стоматологическую клинику неотложной помощи), КТ-рентгенограммы и гистопатологического исследования образца.
Исследования показали, что полным удалением должно быть лечение выбора с неповрежденным удалением очага. Рецидив поражения зависит от полного удаления поражения. На сегодняшний день сведений о злокачественной трансформации ОО в анамнезе нет [3, 42]. Несмотря на некоторые сообщения о спонтанной ремиссии остеоид-остеомы, полное удаление очага остеоид-остеомы является окончательным методом выбора, поскольку оно приносит немедленное облегчение боли и полностью излечивает пациента [10].

Wexell et al. недавно сообщили о 7-летнем наблюдении за 37-летней женщиной с синдромом Гарднера, у которой были множественные остеомы в обеих челюстях с лечением зубными имплантатами без осложнений. Однако в этом случае у пациента были давно существовавшие безболезненные множественные остеомы как часть синдрома Гарднера [46].
8. Заключение
В настоящей работе мы сообщаем о случае остеоид-остеомы правой верхней челюсти у взрослого мужчины. Правильный диагноз был достигнут на основании клинических, рентгенологических и патологоанатомических признаков. Во избежание путаницы с аналогичными костными патологиями лечащий врач должен иметь четкое представление и острый навык наблюдения. Остеоид-остеома – это доброкачественное поражение кости, которое очень редко встречается в костях челюсти. Из-за редкости этого поражения важно сообщать об этих случаях, чтобы повысить осведомленность хирургов-стоматологов во всем мире. Остеоид-остеома верхней челюсти может проявляться болью, связанной с зубными имплантатами, и следует рассмотреть возможность тщательной рентгенографической оценки с помощью КТ или КЛКТ всей челюстной кости, если диагноз боли при зубных имплантатах неясен.

Доступность данных
Нет исходных данных, подтверждающих это сообщение.
Конфликты интересов
Аль-Садхан, Р., Алосайми, А., Аль-Шагруд, Р., Заман, М.У., и Аль-Лахьяни, М.С. заявляют об отсутствии конфликта интересов.
Ссылки
-
H. Jaffe, «Доброкачественная остеобластная опухоль, состоящая из остеоида и атипичной кости», Archives of Surgery , vol. 31, стр. 701–728, 1935.
Посмотреть по адресу:
Google Scholar
-
С. Карандикар, Г. Такур, М. К. С. Тиджаре и К. Агравал, «Остеоидная остеома нижней челюсти», BMJ Case Reports , vol. 2011, нет. 1 декабря 2011 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
C. Walia, P. Devi, VB Thimmarasa, and S. Jayadev, «Остеоид-остеома нижней челюсти: редкое заболевание», Journal of Indian Academy of Oral Medicine and Radiology , vol.
 22, нет. 3, стр. 162–164, 2010.
22, нет. 3, стр. 162–164, 2010. Просмотр:
Сайт издателя | Google Scholar
-
Б. С. Манджунатха и Д. Нагараджаппа, «Остеоидная остеома», , Индийский журнал стоматологических исследований, , том. 20, нет. 4, стр. 514-515, 2009.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Дж. Х. Хили и Б. Гельман, «Остеоид-остеома и остеобластома, современные концепции и последние достижения», Clinical Orthopedics and Related Research , vol. 204, стр. 76–85, 1986.
Просмотр:
Сайт издателя | Google Scholar
-
R. Rajendran, B. Sivapathasundaram Shafer, and L. Hine, Shafer’s Textbook of Oral Pathology , Elsevier, India, 5th edition, 2006. опухоли , Mosby, St Louis, 1998.
-
К.
 К. Унни, Опухоли кости Далина. Общие аспекты и данные о 11 087 случаях , Lippincott-Raven, Philadelphia, 1996.
К. Унни, Опухоли кости Далина. Общие аспекты и данные о 11 087 случаях , Lippincott-Raven, Philadelphia, 1996. -
Ф. Дж. Фрассика, Р. Л. Уолтрип, П. Д. Спонселлер, Л. Д. Ма и Э. Ф. Маккарти, «Клинико-патологические особенности и лечение остеоид-остеомы и остеобластомы у детей и подростков», Ортопедические клиники Северной Америки , том. 27, нет. 3, pp. 559–574, 1996.
Просмотр по адресу:
Google Scholar
-
B. Rahsepar, A. Nikgoo, and S.A. Fatemitabar, «Остеоидная остеома подмыщелковой области: отчет о клиническом случае и обзор литературы, Журнал челюстно-лицевой хирургии , том. 67, нет. 4, стр. 888–893, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Э. О. Кирван, П. А. Хаттон, Дж. Л. Позо и А. О. Рэнсфорд, «Остеоидная остеома и доброкачественная остеобластома позвоночника.
 Клиническая картина и лечение» Журнал хирургии костей и суставов , том. 66, стр. 21–26, 1984.
Клиническая картина и лечение» Журнал хирургии костей и суставов , том. 66, стр. 21–26, 1984. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Э. Дж. Гарднер и Р. К. Ричардс, «Множественные кожные и подкожные поражения, возникающие одновременно с наследственным полипозом и остеоматозом», , Американский журнал генетики человека, , том. 5, с. 139, 1953.
Посмотреть по адресу:
Google Scholar
-
М. А. Растон, «Остеоид-остеома нижнечелюстной альвеолы», Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтия , vol. 4, нет. 1, стр. 86–88, 1951.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Э. Л. Фосс, М. Б. Докерти и К. А.
 Гуд, «Остеоидная остеома нижней челюсти; отчет о случае», Рак , том. 8, нет. 3, стр. 592–594, 1955.
Гуд, «Остеоидная остеома нижней челюсти; отчет о случае», Рак , том. 8, нет. 3, стр. 592–594, 1955. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
А. Р. Нельсон, «Остеоидная остеома верхней челюсти», Архив хирургии , том. 70, нет. 3, стр. 459–461, 1955.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Дж. К. Ступак, «Сиалолит и остеоид-остеома», Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта и эндодонтия , том. 11, нет. 11, стр. 1220–1225, 1958.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
П. О. Линд и К. Хиллерстрём, «Остеоид-остеома мыщелка нижней челюсти: отчет о клиническом случае и обзор литературы», Acta Oto-Laryngologica , vol.
 57, стр. 467–474, 1964.
57, стр. 467–474, 1964. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Б. С. Хиллман и Х. Г. Бирк, «Остеоид-остеома верхней челюсти у четырехлетнего пациента», Ларингоскоп , том. 75, нет. 12, стр. 1872–1876, 1965.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Г. В. Грин-младший, Дж. Р. Натиелла и П. Н. Спринг-младший, «Остеоидная остеома челюстей», Стоматологическая хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтия , том. 26, нет. 3, стр. 342–351, 1968.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
И. Бринолф, «Остеоид-остеома и фиброзная дисплазия в периапикальной области верхних резцов», Стоматологическая хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтия , том.
 28, нет. 2, стр. 243–248, 1969.
28, нет. 2, стр. 243–248, 1969. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
О. П. Гупта, Р. К. Джайн, М. К. Агарвал, С. Ханна и А. Шривастава, «Остеоидная остеома нижней челюсти», стр. 9.0415 Журнал «Ухо, нос и горло» , том. 64, pp. 206–208, 1985.
Посмотреть по адресу:
Google Scholar
-
М. А. Зулиан, С. К. Винсент и В. Р. Хиатт, «Остеоидная остеома нижнечелюстной ветви», Журнал хирургии и хирургии нижней челюсти. , том. 45, нет. 8, стр. 712–714, 1987.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
С. Точихара, Т. Сато, Х. Ямамото, К. Асада и К. Исибаши, «Остеоидная остеома мыщелка нижней челюсти», стр. 9.0415 Международный журнал челюстно-лицевой хирургии , том. 30, нет.
 5, стр. 455–457, 2001.
5, стр. 455–457, 2001. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
C. Yang and W. L. Qiu, «Остеоид-остеома возвышения височно-нижнечелюстного сустава», Британский журнал челюстно-лицевой хирургии , том. 39, нет. 5, стр. 404–406, 2001.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
М. Ида, Т. Курабаяши, Ю. Такахаши, М. Такаги и Т. Сасаки, «Остеоидная остеома нижней челюсти», стр. 9.0415 Dento Maxillo Радиология лица , vol. 31, нет. 6, стр. 385–387, 2002.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
C. J. Liu, K. W. Chang, K. M. Chang и C. Y. Cheng, «Вариант остеоид-остеомы нижней челюсти: отчет о случае», Journal of Oral and Manillofacial Surgery , vol.
 60, нет. 2, стр. 219–221, 2002.
60, нет. 2, стр. 219–221, 2002. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
C. Badauy, V. Carrard, P. Rados и F.M. Sant’ana, «Рентгеноконтрастная масса задней части нижней челюсти с лингвальным расширением», Журнал челюстно-лицевой хирургии , том. 65, нет. 12, стр. 2498–2502, 2007.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
B. C. Do Egito Vasconcelos, G. G. Porto и RV Bessa-Nogueira, «Редкие доброкачественные опухоли мыщелка нижней челюсти: отчет о 2 случаях и обзор литературы», Journal of Oral and челюстно-лицевой хирургии , vol. 65, нет. 9, стр. 1830–1835, 2007.
Посмотреть по адресу:
Сайт издателя | Академия Google
-
I. Mohammed, N.A. Jannan и A. Elrmali, «Остеоид-остеома, связанная с зубами: необычная картина», International Journal of Oral and челюстно-лицевой хирургии , vol.
 42, нет. 2, стр. 298–302, 2013 г.
42, нет. 2, стр. 298–302, 2013 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
S. Y. An, H. I. Shin, K. S. Choi, J. W. Park, Y. G. Kim и E. Benavides, «Необычная остеоидная остеома нижней челюсти: отчет о клиническом случае и обзор литературы», Хирургия полости рта, медицина полости рта, патология полости рта, радиология полости рта , том. 116, стр. 134–140, 2013.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
П. Гадре, Д. Сингх, К. Гадре и И. Хан, «Пьезохирургия для удаления большой остеоид-остеомы», Журнал черепно-лицевой хирургии , том. 27, нет. 7, стр. e701–e702, 2016.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
P. Infante-Cossio, A. Restoy-Lozano, F.
 Espin-Galvez и LM Gonzalez-Perez, «Остеоидная остеома нижней челюсти», стр. 9.0415 Журнал экстренной медицины , том. 52, нет. 3, стр. e83–e84, 2017.
Espin-Galvez и LM Gonzalez-Perez, «Остеоидная остеома нижней челюсти», стр. 9.0415 Журнал экстренной медицины , том. 52, нет. 3, стр. e83–e84, 2017. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
С. Ричардсон, Р. В. Хандепаркер и К. Шарма, «Большая остеоидная остеома мыщелка нижней челюсти, вызывающая кондуктивную потерю слуха: отчет о клиническом случае и обзор литературы», Журнал Корейской ассоциации стоматологов и Челюстно-лицевые хирурги , том. 43, нет. 2, стр. 106–114, 2017 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
-
Дж. Т. Деферм, С. С. А. Стенс, Д. Вриенс, Е. М. Бекерс, С. И. Калайкова и В. А. Борстлап, «Хроническая боль в височно-нижнечелюстном суставе: два случая остеоид-остеомы и обзор литературы», Международный журнал оральной и челюстно-лицевой Хирургия , том.
 46, нет. 9, стр. 1130–1137, 2017.
46, нет. 9, стр. 1130–1137, 2017. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
А. Сингх и М. К. Соломон, «Остеоид-остеома нижней челюсти: клинический случай с обзором литературы», Журнал стоматологических наук , том. 12, нет. 2, стр. 185–189, 2017.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Т. Хайтан, П. Рамасвами, У. Гинджупалли и А. Кабирадж, «Причудливое представление остеоид-остеомы верхней челюсти», Иранский журнал патологии , том. 11, нет. 5, pp. 431–434, 2016.
Посмотреть по адресу:
Google Scholar
-
M. Bajpai и N. Pardhe, «Остеоидная остеома челюсти у 54-летнего мужчины», Журнал Коллегии врачей и хирургов – Пакистан , том. 28, нет. 6, с. 498, 2018.

Посмотреть по адресу:
Сайт издателя | Google Scholar
-
L. Matthies, T. Rolvien, T. J. Pakusa et al., «Остеоид-остеома нижней челюсти — клинические и гистологические данные», Anticancer Research , vol. 39, нет. 1, стр. 291–296, 2018.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
С. А. Исса, Х. А. Абдулнаби и А. С. Х. Альшеверед, «Внутрисуставная остеоид-остеома височно-нижнечелюстного сустава: отчет о клиническом случае», International Journal of Surgery Case Reports , vol. 62, стр. 9–13, 2019 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
И. А. Диас-Ренгифо, А. Дж. Диас-Кабальеро, К. Р. Оро и Ю. Ю. Эрнандес-Аренас, «Безболезненная остеоидная остеома верхней челюсти у пожилой пациентки», Журнал оральной и челюстно-лицевой патологии , том.
 23, нет. 2, стр. 280–283, 2019.
23, нет. 2, стр. 280–283, 2019. Посмотреть по адресу:
Сайт издателя | Академия Google
-
E. H. Lee, M. Shafi и J. H. Hui, «Остеоид-остеома: текущий обзор», Journal of Pediatric Orthopedics , vol. 26, стр. 965–970, 2006.
Посмотреть по адресу:
Google Scholar
-
М. Чаудхари и М. Кулкарни, «Остеоидная остеома нижней челюсти», Журнал патологии полости рта и челюстно-лицевой области, . 11, нет. 2, стр. 52–55, 2007 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Д. М. Флетчер, К. Унни и Ф. Мертенс, Патология и генетика: опухоли мягких тканей и костей , IARC Press, Lyon, 2002.
-
Л. Шульман и Х. Д. Дорфман, «Нервные волокна при остеоид-остеоме», Журнал костной и суставной хирургии , том .
 52, нет. 7, стр. 1351–1356, 1970.
52, нет. 7, стр. 1351–1356, 1970. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
M. S. Greenburg and M. Gick, Burket’s Oral Medicine Diagnosis and Treatment , BC Decker, Ontario, Canada, 11th edition, 2003.
-
C. L. Wexell, S. Bergenblock и A. Kovács, «Отчет о синдроме Гарднера с лечением зубными имплантатами и долгосрочным наблюдением», Journal of Oral and Manillofacial Surgery , vol. 77, нет. 8, стр. 1617–1627, 2019.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Copyright
Copyright © 2020 R. Al Sadhan et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.

-
