Лечение невралгии тройничного нерва — Клиника доктора Максудовой
Назначаются противосудорожные препараты, предотвращающие развитие приступа боли (карбамазепин, финлепсин, тегретол), сосудистые препараты, спазмолитики, успокаивающие препараты. Широко применяются физиотерапевтические процедуры (аппликации с парафином, токи Бернара), иглорефлексотерапия.
Для лечения невралгии применяется лазерное излучение накожно по полям в области выхода ветвей тройничного нерва из черепа.
Ряд авторов рекомендуют проведение эфферентных методов терапии (плазмаферез, гемосорбция). Несмотря на разнообразие консервативных методов лечения, включая медикаментозную терапию, физиолечение, народную медицину, основным методом лечения на сегодняшний день остается хирургический. Операция избавляет больного от боли навсегда или на длительное время. А ведь именно боль и является основной жалобой больного.
Для избавления от боли или уменьшения боли хотя бы на короткое время широко применяются спирт-новокаиновые блокады в точки выхода веточек тройничного нерва на лице. К сожалению, даже при эффективной блокаде ее хватает на короткое время и боли возобновляются. Терапевтическая эффективность повторных блокад уменьшается с каждым разом, продолжительность ремиссии (прекращения болей) также уменьшается.
К сожалению, даже при эффективной блокаде ее хватает на короткое время и боли возобновляются. Терапевтическая эффективность повторных блокад уменьшается с каждым разом, продолжительность ремиссии (прекращения болей) также уменьшается.
Поиски наиболее эффективного и безопасного метода хирургического лечения невралгии тройничного нерва продолжаются более столетия. Первые попытки хирургического лечения были предприняты в середине 18 века и часто носили драматический характер, кончаясь летальным исходом. Для воздействия на тройничный нерв проводилась трепанация черепа, часто сопровождающаяся опасными для жизни кровотечениями. После операции у многих больных развивались осложнения, сопровождающиеся парезами, параличами, нарушениями зрения. Даже в 50-60–е годы XX века после операций открытым доступом наблюдался большой процент серьезных осложнений, а послеоперационная смертность достигала 2-3 %. Хирургические методы лечения постепенно совершенствовались, становились все более безопасными.
Методы хирургического лечения
В настоящее время в мире широко распространены два метода хирургического лечения.
Первый – микроваскулярная декомпрессия корешка тройничного нерва. Микроваскулярная декомпрессия заключается в трепанации задней черепной ямки, ревизии взаимоотношений корешка тройничного нерва, верхней и нижней передних мозжечковых артерий и верхней каменистой вены. При компрессии корешка сосудами их выделяют, а между сосудами и корешком помещают прокладку, предотвращающую контакт между ними и воздействие сосуда на корешок.
Однако сосудисто-нервный конфликт не всегда является причиной заболевания. Кроме того у больных, страдающих тяжелой сопутствующей соматической патологией, и больных в старческом возрасте проведение этой операции рискованно.
В настоящее время у нас и за рубежом одним из наиболее распространенных методов лечения тригеминальной невралгии является чрескожная радиочастотная деструкция корешков тройничного нерва.
Этот метод наиболее эффективен, практически не имеет серьезных осложнений. Радиочастотная деструкция базируется на физическом принципе термокоагуляции и основана на эффекте выделения тепловой энергии при прохождении через биологические ткани токов ультравысокой частоты. Электрод, подключенный к генератору тока, подводится к месту деструкции через изолированную канюлю. Интенсивность нагревания ткани зависит от ее сопротивления. Электрический ток проходит между активным или повреждающим электродом, погруженным в ткани тела, и индифферентным или рассеянным электродом. Теплопродукция, а вследствие этого и разрушение тканей, происходит только вокруг неизолированного кончика активного электрода. Основным преимуществом метода радиочастотной термодеструкции является то, что размер зоны повреждения может быть адекватно проконтролирован, а электрод с термодатчиком регистрирует температуру в зоне повреждения. Существует возможность установки точного времени повреждения, а контроль электростимуляции и уровня сопротивления позволяет правильно и точно установить электрод. Использование местной анестезии обеспечивает короткий восстановительный период, и при необходимости возможны повторные сеансы радиочастотной термодеструкции.
Радиочастотная деструкция базируется на физическом принципе термокоагуляции и основана на эффекте выделения тепловой энергии при прохождении через биологические ткани токов ультравысокой частоты. Электрод, подключенный к генератору тока, подводится к месту деструкции через изолированную канюлю. Интенсивность нагревания ткани зависит от ее сопротивления. Электрический ток проходит между активным или повреждающим электродом, погруженным в ткани тела, и индифферентным или рассеянным электродом. Теплопродукция, а вследствие этого и разрушение тканей, происходит только вокруг неизолированного кончика активного электрода. Основным преимуществом метода радиочастотной термодеструкции является то, что размер зоны повреждения может быть адекватно проконтролирован, а электрод с термодатчиком регистрирует температуру в зоне повреждения. Существует возможность установки точного времени повреждения, а контроль электростимуляции и уровня сопротивления позволяет правильно и точно установить электрод. Использование местной анестезии обеспечивает короткий восстановительный период, и при необходимости возможны повторные сеансы радиочастотной термодеструкции.
Критериями отбора больных для методики радиочастотной деструкции являются длительность болевого синдрома более 4-12 месяцев; нестойкий эффект или его отсутствие после проводимой медикаментозной терапии; отсутствие грубых нарушений анатомических взаимоотношений в черепе.
Нейрохирурги и в настоящее время продолжают совершенствовать существующие хирургические процедуры, стремясь к идеальной хирургической операции, которая была бы безопасна для больного, навсегда избавляла от боли, не вызывая никаких осложнений.
Таким образом, на сегодняшний день медицина имеет большой набор консервативных и хирургических методов лечения невралгии тройничного нерва.
Обращайтесь в клинику DMC для лечения невралгии тройничного нерва +99895 475 03 03
Невралгия тройничного нерва: современные аспекты комплексной терапии
Лицевая боль (прозопалгия) является одной из наиболее часто встречаемых форм болевых синдромов. Эта особо интенсивная и жесточайшая боль приносит тяжкие страдания больным, в большинстве случаев приводит ко временной или постоянной утрате их трудоспособности и значительно снижает качество жизни пациентов, что обусловливает высокую медико-социальную значимость данной проблемы. В современной альгологии в понятие лицевой прозопалгии объединяются краниофациальные болевые синдромы, связанные с поражением различных черепно-мозговых нервов (невралгии V, VII, IХ нервов) или симпатической системы (лицевые симпаталгии, болевая анестезия), и их смешанные формы. Наиболее распространенной формой пароксизмальных лицевых болей является невралгия тройничного нерва — НТН (тригеминальная невралгия), которая считается самым мучительным видом лицевой боли.
В современной альгологии в понятие лицевой прозопалгии объединяются краниофациальные болевые синдромы, связанные с поражением различных черепно-мозговых нервов (невралгии V, VII, IХ нервов) или симпатической системы (лицевые симпаталгии, болевая анестезия), и их смешанные формы. Наиболее распространенной формой пароксизмальных лицевых болей является невралгия тройничного нерва — НТН (тригеминальная невралгия), которая считается самым мучительным видом лицевой боли.
Тригеминальная невралгия — заболевание, сопровождающееся приступообразной интенсивной, обычно односторонней болью в сегментарных зонах лица, иннервируемых тройничным нервом. Распространенность невралгии тройничного нерва достаточно велика и составляет до 30–50 больных на 100 000 населения, а заболеваемость в мире, по данным ВОЗ, находится в пределах 2–4 человек на 100 000 населения. Чаще НТН встречается у женщин, чем у мужчин, дебютирует на 5-м десятилетии жизни и имеет преимущественно правостороннюю локализацию (60 %) [1, 2].
В Классификации и диагностических критериях головных, лицевых и черепных невралгий, предложенной Международным обществом по изучению головной боли (1988), тригеминальная невралгия подразделяется на идиопатическую (первичную или эссенциальную), развивающуюся вне зависимости от какого-либо патологического процесса, возникшего ранее, и симптоматическую (вторичную) — как осложнение какого-либо заболевания.
Основные этиопатогенетические факторы развития невралгии тройничного нерва
Наиболее частой причиной возникновения НТН является компрессия тройничного нерва на экстра- или интракраниальном уровне. Как основные интракраниальные компримирующие факторы рассматриваются: расширенные извитые мозжечковые артерии, аневризмы базилярной артерии, объемные процессы в задней черепной ямке, опухоли мостомозжечкового угла. Среди внечерепных факторов отмечаются: формирование туннельного синдрома (компрессия в костном канале, по которому проходит нерв, связанная с его врожденной узостью или приобретенной в результате хронического воспалительного процесса в смежных зонах — кариес, синуситы), местный одонтогенный или риногенный воспалительные процессы. Развитию НТН могут способствовать инфекционные процессы, сосудистые, эндокринно-обменные и аллергические расстройства, значительно реже — демиелинизация корешка тройничного нерва при рассеянном склерозе [1, 3, 4].
Развитию НТН могут способствовать инфекционные процессы, сосудистые, эндокринно-обменные и аллергические расстройства, значительно реже — демиелинизация корешка тройничного нерва при рассеянном склерозе [1, 3, 4].
В основе патогенеза заболевания лежит нарушение функционирования сенсорного отдела системы тройничного нерва, состоящего из чувствительных нейронов и проводников, воспринимающих и проводящих всю сенсорную информацию от структур зубочелюстной системы, кожных покровов лица, слизистой оболочки придаточных пазух носа и частично от твердой мозговой оболочки. Передача поверхностной чувствительности в системе тройничного нерва осуществляется по медленнопроводящим волокнам (типа В и С) экстралемнисковой системы через ядра таламуса к коре постцентральной и лимбической извилин, последняя обеспечивает вегетативный и эмоциональный компонент ощущений. Глубокая чувствительность проводится по быстропроводящим миелинизированным проводникам (типа А) лемнисковой системы через таламус к соматосенсорному полю коры большого мозга, отдавая по ходу коллатерали к желатинозной субстанции (GS) ядра спинального тракта. В физиологических условиях интенсивность афферентного потока по быстропроводящим волокнам глубокой чувствительности преобладает над афферентацией по медленнопроводящим волокнам поверхностной чувствительности, что обеспечивает активацию нервных клеток желатинозной субстанции. В соответствии с теорией «контроля ворот» боли (Wall, Melzack. Gate control theory. — 1965), нервные клетки GS посредством пресинаптического торможения ингибируют передачу нервного импульса на уровне первого синапса между афферентными ноцицептивными волокнами и передаточными нейронами спиноталамического тракта, что оказывает тормозное влияние на болевые афферентные стимулы, и ощущение боли не возникает [5, 6].
В физиологических условиях интенсивность афферентного потока по быстропроводящим волокнам глубокой чувствительности преобладает над афферентацией по медленнопроводящим волокнам поверхностной чувствительности, что обеспечивает активацию нервных клеток желатинозной субстанции. В соответствии с теорией «контроля ворот» боли (Wall, Melzack. Gate control theory. — 1965), нервные клетки GS посредством пресинаптического торможения ингибируют передачу нервного импульса на уровне первого синапса между афферентными ноцицептивными волокнами и передаточными нейронами спиноталамического тракта, что оказывает тормозное влияние на болевые афферентные стимулы, и ощущение боли не возникает [5, 6].
В результате компрессии ветвей тройничного нерва нарушается аксоток по их волокнам, что приводит к активации аутоиммунных процессов и очаговой демиелинизации. Разрушение миелиновой оболочки волокон типа А способствует снижению интенсивности афферентного потока по ним, относительному усилению проведения импульсов по немиелинизированным волокнам, а также формированию в корешке эфаптического контакта между волокнами поверхностной и глубокой чувствительности. В результате происходит торможение клеток желатинозной субстанции и снимается тормозное влияние на прохождение импульсов любой модальности. В этом случае мощный поток ноцицептивных стимулов проходит к вышележащим сенсорным структурам и воспринимается как боль. Кроме того, эфаптическая передача возбуждения по коллатералям глубокой чувствительности в ядре спинального тракта приводит к усилению потока сигналов по проводникам поверхностной чувствительности, что увеличивает болевое восприятие. Под влиянием длительной патологической импульсации с периферии в условиях недостаточности тормозных механизмов в популяции нейронов спинномозгового ядра или других вышерасположенных структурах формируется «фокус» — генератор патологически усиленного возбуждения (ГПУВ) (Г.К. Крыжановский, 1976), существование которого уже не зависит от афферентной импульсации. В этом случае импульсы от триггерных точек поступают к ведущим нейронам генератора и вызывают его облегченную активацию. ГПУВ активирует ретикулярные, мезэнцефальные образования, ядра таламуса, кору головного мозга, вовлекает лимбическую систему, формируя, таким образом, патологическую алгогенную систему.
В результате происходит торможение клеток желатинозной субстанции и снимается тормозное влияние на прохождение импульсов любой модальности. В этом случае мощный поток ноцицептивных стимулов проходит к вышележащим сенсорным структурам и воспринимается как боль. Кроме того, эфаптическая передача возбуждения по коллатералям глубокой чувствительности в ядре спинального тракта приводит к усилению потока сигналов по проводникам поверхностной чувствительности, что увеличивает болевое восприятие. Под влиянием длительной патологической импульсации с периферии в условиях недостаточности тормозных механизмов в популяции нейронов спинномозгового ядра или других вышерасположенных структурах формируется «фокус» — генератор патологически усиленного возбуждения (ГПУВ) (Г.К. Крыжановский, 1976), существование которого уже не зависит от афферентной импульсации. В этом случае импульсы от триггерных точек поступают к ведущим нейронам генератора и вызывают его облегченную активацию. ГПУВ активирует ретикулярные, мезэнцефальные образования, ядра таламуса, кору головного мозга, вовлекает лимбическую систему, формируя, таким образом, патологическую алгогенную систему.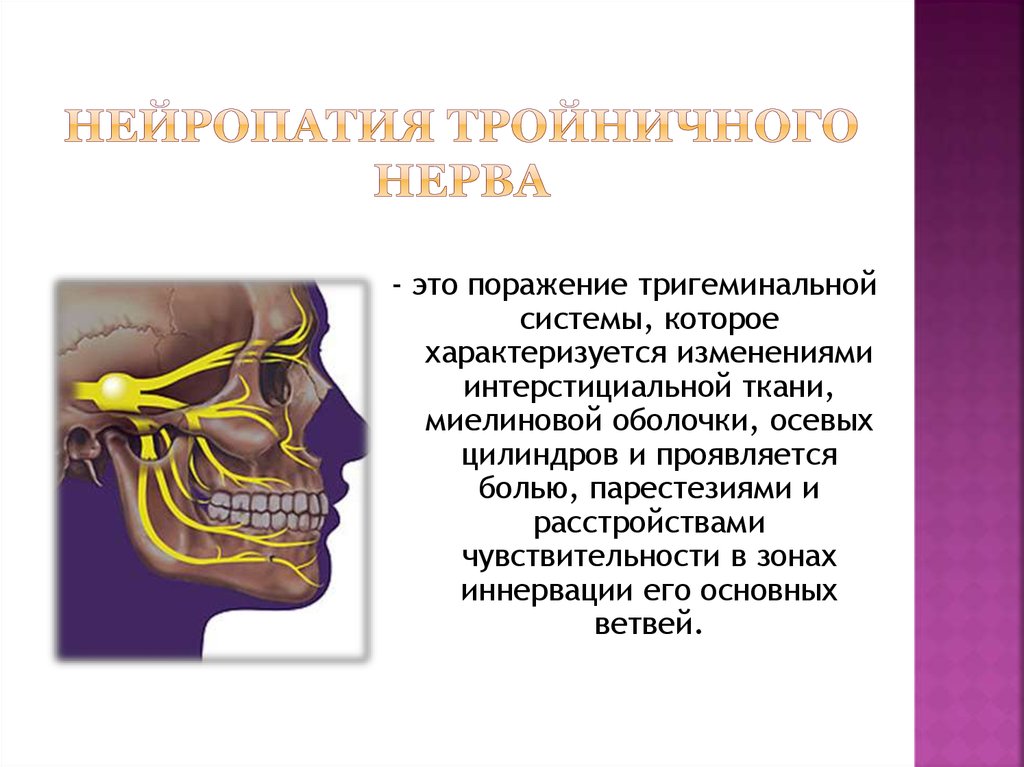 Следовательно, в формировании болевого синдрома при НТН играют роль как периферические, так и центральные механизмы, преобладание которых определяет клиническую форму заболевания [1, 3, 4].
Следовательно, в формировании болевого синдрома при НТН играют роль как периферические, так и центральные механизмы, преобладание которых определяет клиническую форму заболевания [1, 3, 4].
Клинические проявления невралгии тройничного нерва
В зависимости от воздействия патологического процесса на соответствующий отдел тройничного нерва выделяют НТН преимущественно центрального и периферического генеза, которые различаются по клинической картине, механизмам ее возникновения и требуют дифференцированного подхода к лечению.
В возникновении НТН центрального генеза большую роль играют эндокринно-обменные, сосудистые и иммунологические факторы, под влиянием которых нарушается реактивность корково-подкорковых структур и формируется очаг патологической активности в центральной нервной системе [1, 3, 4].
Заболевание проявляется приступами мучительных, жгучих болей, схожих по ощущениям с воздействием электрического тока, локализующихся в зоне иннервации одной или нескольких ветвей тройничного нерва (чаще 2-й и 3-й ветвей) и не сопровождающихся нарушением чувствительности на лице. Область распространения боли лишь условно совпадает с зоной иннервации нерва, обычно она выходит за границы иннервации конкретной ветви тройничного нерва и распространяется посегментарно. Болевые пароксизмы при этой форме НТН обычно возникают утром и в первой половине дня, продолжаются от нескольких секунд до нескольких минут с обязательным наличием «светлого промежутка» и прекращаются внезапно, резко обрываясь. Вследствие изменения функционального состояния чувствительных ядер в участках иннервации ветвей тройничного нерва формируются триггерные зоны, при механическом раздражении которых возникает болевой приступ. Триггерными факторами при данной форме заболевания являются чистка зубов, умывание, прикосновение, жевание, разговор и др. Приступ болей нередко сопровождается вегетативными проявлениями в виде гиперемии лица, слезотечения, повышенного слюноотделения [1, 2, 4].
Область распространения боли лишь условно совпадает с зоной иннервации нерва, обычно она выходит за границы иннервации конкретной ветви тройничного нерва и распространяется посегментарно. Болевые пароксизмы при этой форме НТН обычно возникают утром и в первой половине дня, продолжаются от нескольких секунд до нескольких минут с обязательным наличием «светлого промежутка» и прекращаются внезапно, резко обрываясь. Вследствие изменения функционального состояния чувствительных ядер в участках иннервации ветвей тройничного нерва формируются триггерные зоны, при механическом раздражении которых возникает болевой приступ. Триггерными факторами при данной форме заболевания являются чистка зубов, умывание, прикосновение, жевание, разговор и др. Приступ болей нередко сопровождается вегетативными проявлениями в виде гиперемии лица, слезотечения, повышенного слюноотделения [1, 2, 4].
Невралгия тройничного нерва периферического генеза, в возникновении которой большую роль играют компрессионный фактор, одонтогенные процессы, инфекции, травмы, аллергические реакции и др. , характеризуется алгическими приступами, которым часто предшествуют длительные и тягостные болевые ощущения в зоне иннервации соответствующей ветви тройничного нерва. Болевой синдром, приступообразно усиливаясь, длится долго (часы и сутки), ослабевая постепенно, и имеет четкую локализацию в зонах разветвления отдельных ветвей тройничного нерва. Триггерные участки отсутствуют, но выявляются триггерные факторы. Устранение причины тригеминального синдрома часто не приводит к ликвидации невралгии. При объективном исследовании могут наблюдаться парестезии отдельных участков лица, гипестезия в зоне иннервации, трофические нарушения, боль в точках выхода нерва [1, 4].
, характеризуется алгическими приступами, которым часто предшествуют длительные и тягостные болевые ощущения в зоне иннервации соответствующей ветви тройничного нерва. Болевой синдром, приступообразно усиливаясь, длится долго (часы и сутки), ослабевая постепенно, и имеет четкую локализацию в зонах разветвления отдельных ветвей тройничного нерва. Триггерные участки отсутствуют, но выявляются триггерные факторы. Устранение причины тригеминального синдрома часто не приводит к ликвидации невралгии. При объективном исследовании могут наблюдаться парестезии отдельных участков лица, гипестезия в зоне иннервации, трофические нарушения, боль в точках выхода нерва [1, 4].
Современные подходы к терапии невралгии тройничного нерва
Несмотря на значительный прогресс за последние годы в вопросах патогенеза, диагностики и лечения невропатических болевых синдромов, проблема терапии НТН по-прежнему остается до конца не решенной. Это главным образом связано с неоднородностью данного заболевания в отношении этиологии, патогенетических механизмов и симптоматики.
В современных условиях лечебная тактика при НТН базируется на принципах комплексного подхода с учетом генеза и формы заболевания (преобладание центрального или периферического компонентов), данных доказательной медицины, индивидуальных особенностей конкретного пациента и включает медикаментозные, физиотерапевтические и хирургические методы [1].
Основными направлениями медикаментозной терапии являются устранение причины НТН, если она известна (лечение больных зубов, воспалительных процессов смежных зон и др.), и проведение симптоматического лечения (купирование болевого синдрома, восстановление структуры и функции нерва). В случае отсутствия эффекта от консервативного лечения больным рекомендовано оперативное лечение.
Для контроля болевого синдрома при НТН, согласно рекомендациям Европейской федерации неврологических сообществ (2009), в качестве препаратов первой линии применяют карбамазепин в дозе 200–1200 мг/сут (уровень доказательности А) и окскарбазепин по 600–1800 мг/сут (уровень доказательности В). Препаратами второй линии являются баклофен в дозе 40–80 мг/сут и ламотриджин в дозе 400 мг/сут (уровень доказательности С). Малые открытые исследования (класс IV) свидетельствуют об эффективности применения фенитоина, клоназепама, габапентина и вальпроата [2, 7, 8]. Указанная терапия наиболее эффективна при классической (идиопатической) форме НТН. При НТН периферического генеза в дифференцированные схемы лечения предпочтительно включать ненаркотические анальгетики, нестероидные противовоспалительные препараты (НПВП), а в случае развития хронических болей (более 3 мес.) показано назначение антидепрессантов (амитриптилин) [1, 4].
Препаратами второй линии являются баклофен в дозе 40–80 мг/сут и ламотриджин в дозе 400 мг/сут (уровень доказательности С). Малые открытые исследования (класс IV) свидетельствуют об эффективности применения фенитоина, клоназепама, габапентина и вальпроата [2, 7, 8]. Указанная терапия наиболее эффективна при классической (идиопатической) форме НТН. При НТН периферического генеза в дифференцированные схемы лечения предпочтительно включать ненаркотические анальгетики, нестероидные противовоспалительные препараты (НПВП), а в случае развития хронических болей (более 3 мес.) показано назначение антидепрессантов (амитриптилин) [1, 4].
В клинической практике часто для лечения НТН применяются нестероидные противовоспалительные препараты, среди которых заслуживает внимания препарат лорноксикам (Ксефокам), оказывающий выраженный противовоспалительный и обезболивающий эффект [1, 9, 10].
Метаанализ ряда сравнительных плацебо-контро-лируемых исследований с применением различных анальгетиков при болевом синдроме средней и сильной интенсивности показал более высокую эффективность лорноксикама по сравнению с ацетилсалициловой кислотой, ибупрофеном и кеторолаком (P. Fuglerud, 1995). Оптимальное соотношение анальгетического и противовоспалительного эффектов лорноксикама обусловлено механизмом его действия, который заключается в ингибировании изоферментов циклооксигеназы (ЦОГ) — ЦОГ-1 и ЦОГ-2 — ключевого фермента, регулирующего биотрансформацию арахидоновой кислоты в простагландины, простациклин и тромбоксан. Кроме того, лорноксикам (Ксефокам) угнетает высвобождение активных форм кислорода, способствует замедлению процессов образования интерлейкина-6 и синтеза индуцибельной NO-синтазы, стимулирует выработку эндогенных динорфина и эндорфина и не подавляет синтез лейкотриенов, что обусловливает активацию физиологической антиноцицептивной системы. Лорноксикам (Ксефокам) обладает высокой биодоступностью (90–100 %), быстро и полностью всасывается в кишечнике, активно (99 %) связывается с белками крови. Благодаря короткому периоду полувыведения из плазмы (4 ч) уменьшается вероятность развития побочных эффектов, поскольку в период между приемами препарата существует возможность восстановления физиологических уровней простагландинов, необходимых для защиты слизистой оболочки желудка.
Fuglerud, 1995). Оптимальное соотношение анальгетического и противовоспалительного эффектов лорноксикама обусловлено механизмом его действия, который заключается в ингибировании изоферментов циклооксигеназы (ЦОГ) — ЦОГ-1 и ЦОГ-2 — ключевого фермента, регулирующего биотрансформацию арахидоновой кислоты в простагландины, простациклин и тромбоксан. Кроме того, лорноксикам (Ксефокам) угнетает высвобождение активных форм кислорода, способствует замедлению процессов образования интерлейкина-6 и синтеза индуцибельной NO-синтазы, стимулирует выработку эндогенных динорфина и эндорфина и не подавляет синтез лейкотриенов, что обусловливает активацию физиологической антиноцицептивной системы. Лорноксикам (Ксефокам) обладает высокой биодоступностью (90–100 %), быстро и полностью всасывается в кишечнике, активно (99 %) связывается с белками крови. Благодаря короткому периоду полувыведения из плазмы (4 ч) уменьшается вероятность развития побочных эффектов, поскольку в период между приемами препарата существует возможность восстановления физиологических уровней простагландинов, необходимых для защиты слизистой оболочки желудка. Преимуществами Ксефокама перед большинством других НПВП является отсутствие риска кумуляции препарата в плазме крови даже после многократного введения и возможность внутривенного введения при сильном болевом синдроме [1, 2, 9]. Ксефокам наиболее эффективен при тригеминальной невралгии периферического генеза и назначается в дозах от 4 до 16 мг 1–2 раза в сутки внутривенно или внутримышечно (в зависимости от выраженности болевого пароксизма).
Преимуществами Ксефокама перед большинством других НПВП является отсутствие риска кумуляции препарата в плазме крови даже после многократного введения и возможность внутривенного введения при сильном болевом синдроме [1, 2, 9]. Ксефокам наиболее эффективен при тригеминальной невралгии периферического генеза и назначается в дозах от 4 до 16 мг 1–2 раза в сутки внутривенно или внутримышечно (в зависимости от выраженности болевого пароксизма).
Клинический опыт показывает, что проведение лишь противоболевой терапии при НТН, без лечения, направленного на улучшение структурно-функционального состояния самого нерва, в конечном итоге приводит к усугублению тяжести заболевания и появлению сенсорных и вегетативно-трофических нарушений. Это обусловливает необходимость и целесообразность назначения, кроме антиконвульсантов, антидепрессантов и НПВП, препаратов нейрометаболического, нейротрофического, антиоксидантного, антигипоксантного действия. Использование при лечении тригеминальной невралгии стратегии рациональной комбинированной фармакотерапии с учетом различных патогенетических аспектов заболевания позволяет достичь наибольшего клинического эффекта и снизить риск развития побочных явлений.
В ряде исследований последних лет показана высокая эффективность использования метаболических препаратов в комплексе лечения невропатической боли различного генеза [11–14]. Также показано, что использование нейрометаболических препаратов при НТН способствует нормализации метаболических и обменных процессов в системе тройничного нерва, устранению триггерных зон и предотвращению развития приступа боли [1]. Одним из современных высокоэффективных препаратов метаболического действия является Актовегин — депротеинизированный гемодериват из крови молодых телят, хорошо зарекомендовавший себя в медицинской практике благодаря чрезвычайно разностороннему спектру его клинико-фармакологического воздействия.
Основное действие Актовегина заключается в повышении внутриклеточного транспорта и утилизации глюкозы и кислорода клетками разных органов и систем, активации процессов аэробного и анаэробного окисления, что способствует стабилизации энергетического потенциала клеток [11, 12]. Актовегин также обладает антигипоксическим эффектом за счет активации ряда ферментов окислительного фосфорилирования, в первую очередь пируватдегидрогеназы, и является мощным непрямым антиоксидантом, увеличивая активность ключевого фермента антиоксидантной системы — супероксиддисмутазы [12, 14]. Непрямой вазоактивный и реологический эффекты Актовегина реализуются за счет повышения капиллярного кровотока, улучшения метаболизма и энергообмена в эндотелии сосудов. Нормализация эндотелиальной функции сопровождается высвобождением эндогенных вазодилататоров — простациклина и оксида азота, в результате чего улучшается перфузия органов и тканей и снижается периферическое сосудистое сопротивление [11–14]. Широкий спектр фармакологических эффектов Актовегина обусловливает целесообразность его использования в терапии обеих форм тригеминальной невралгии. В период приступа Актовегин применяется внутривенно медленно струйно или капельно в течение 10 дней в дозе 400–600 мг/сут. В межприступном периоде препарат назначается внутрь в дозе 200 мг 3 раза в сутки на протяжении 1–3 месяцев.
Непрямой вазоактивный и реологический эффекты Актовегина реализуются за счет повышения капиллярного кровотока, улучшения метаболизма и энергообмена в эндотелии сосудов. Нормализация эндотелиальной функции сопровождается высвобождением эндогенных вазодилататоров — простациклина и оксида азота, в результате чего улучшается перфузия органов и тканей и снижается периферическое сосудистое сопротивление [11–14]. Широкий спектр фармакологических эффектов Актовегина обусловливает целесообразность его использования в терапии обеих форм тригеминальной невралгии. В период приступа Актовегин применяется внутривенно медленно струйно или капельно в течение 10 дней в дозе 400–600 мг/сут. В межприступном периоде препарат назначается внутрь в дозе 200 мг 3 раза в сутки на протяжении 1–3 месяцев.
Прочные позиции в комплексном лечении невралгии тройничного нерва занимают витамины группы В. Это обусловлено их полимодальным нейротропным действием, анальгетическим эффектом, а также способностью существенно улучшать регенерацию нервов. Опыт применения этих средств показывает, что максимальная эффективность витаминов группы В достигается при их комбинированном использовании в виде мультивитаминных комплексов [15–17]. Результаты клинических исследований подтвердили эффективность и безопасность современных витаминных препаратов при лечении болевого синдрома различной этиологии. Обезболивающее и противовоспалительное действие высокодозных витаминных препаратов оказалось сопоставимым с эффектами хорошо известного диклофенака при отсутствии нежелательных явлений, которыми славятся классические НПВП [12, 17]. Одним из перспективных комплексных препаратов нейротропных витаминов группы В является оригинальный препарат Нейробион.
Опыт применения этих средств показывает, что максимальная эффективность витаминов группы В достигается при их комбинированном использовании в виде мультивитаминных комплексов [15–17]. Результаты клинических исследований подтвердили эффективность и безопасность современных витаминных препаратов при лечении болевого синдрома различной этиологии. Обезболивающее и противовоспалительное действие высокодозных витаминных препаратов оказалось сопоставимым с эффектами хорошо известного диклофенака при отсутствии нежелательных явлений, которыми славятся классические НПВП [12, 17]. Одним из перспективных комплексных препаратов нейротропных витаминов группы В является оригинальный препарат Нейробион.
Витамины группы В, входящие в состав Нейробиона, влияют на состояние метаболизма и энергообмен нейронов, выработку медиаторов, передачу возбуждения в нервной системе и др. Витамин В 1 , являясь коферментом декарбоксилаз и транскетолаз, устраняет ацидоз, вызванный избыточным накоплением пировиноградной и молочной кислот, которые снижают порог болевой чувствительности; подавляет процессы перекисного окисления липидов, уменьшая негативное влияние последнего на структурно-функциональное состояние нервного волокна.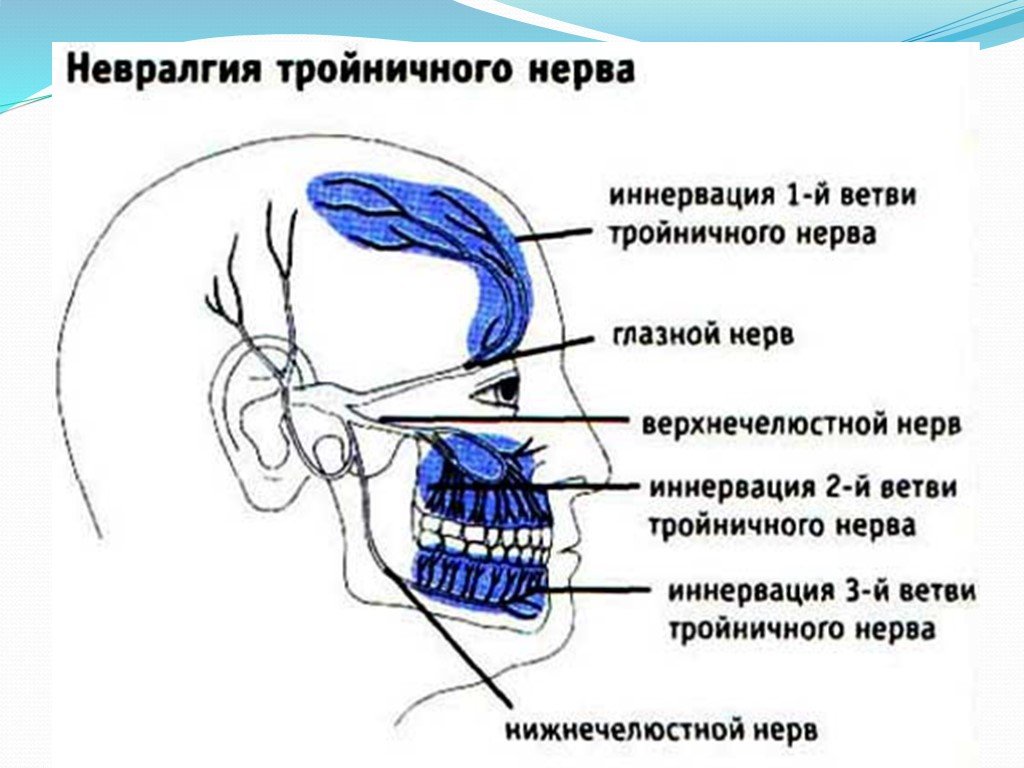 Тиамин активирует ионные каналы в мембранах нейронов, усиливает эндотелийзависимую вазодилатацию и улучшает эндоневральный кровоток, повышает энергообеспечение нейронов и поддерживает аксоноплазматический транспорт белков. Указанные эффекты витамина В 1 способствуют процессам регенерации нервных волокон [16, 18, 19].
Тиамин активирует ионные каналы в мембранах нейронов, усиливает эндотелийзависимую вазодилатацию и улучшает эндоневральный кровоток, повышает энергообеспечение нейронов и поддерживает аксоноплазматический транспорт белков. Указанные эффекты витамина В 1 способствуют процессам регенерации нервных волокон [16, 18, 19].
Витамин В 6 является кофактором целого ряда ферментов аминокислотного обмена, участвует в метаболизме белков и аминокислот, обмене липидов и выработке энергии в клетках. Активируя синтез миелиновой оболочки нервов и транспортных белков в осевых цилиндрах нервных волокон, пиридоксин способствует ускорению регенерации периферических нервов, тем самым проявляя нейротропный эффект. Антиноцицептивное действие витамина реализуется через восстановление синтеза ряда медиаторов — серотонина, дофамина, норадреналина, ГАМК и активации нисходящих тормозных серотонинергических путей (антиноцицептивной системы), что приводит к снижению болевой чувствительности [16, 17, 20].
Витамин В 12 участвует в синтезе пуринов и пиримидинов, играющих важную роль в процессах регенерации нервной ткани; участвует в образовании метионина и S-аденозилметионина, необходимых для продукции нейротрансмиттеров и фосфолипидов; ускоряет регенерацию нервов, активируя синтез липопротеинов, необходимых для построения клеточных мембран и миелиновой оболочки; уменьшает высвобождение возбуждающих нейротрансмиттеров (глутамата), оказывает гемопоэтическое, противоанемическое и метаболическое действие [16, 17, 21].
Эффективность применения Нейробиона при НТН обусловлена взаимодополняющим антиноцицептивным и нейротропным действием всех трех витаминов группы В, что способствует торможению (вероятно, серотонинергическому) ноцицептивной импульсации и положительно влияет на процессы регенерации аксонов и миелиновой оболочки тройничного нерва. Восстановление структуры тройничного нерва и его ветвей приводит к сбалансированности прохождения по ним афферентных потоков импульсов разной модальности и нормализации процессов активации желатинозной субстанции спинномозгового ядра, что способствует «закрытию ворот» для потока болевой импульсации. В эксперименте доказано, что комплекс витаминов группы В способен подавлять ноцицептивные ответы не только в заднем роге серого вещества спинного мозга (или его аналоге — ядре спинномозгового пути тройничного нерва), но и в зрительном бугре [15–17, 20, 22].
Предпочтительность включения в схемы лечения невралгии тройничного нерва препарата Нейробион обусловлена тем, что он содержит сбалансированную комбинацию нейротропных витаминов группы В в адекватно высоких лечебных дозах, что способствует достижению максимального терапевтического эффекта [15–17, 23]. Влияние данного препарата на различные уровни патогенетической оси болевого синдрома дает возможность рекомендовать его при лечении НТН как центрального, так и периферического генеза. Для быстрого купирования боли и патогенетического воздействия за счет нейротропности целесообразно использование парентеральной формы препарата в дозе 3 мл в сутки внутримышечно 2–3 раза в неделю — 10 инъекций (при выраженном болевом синдроме Нейробион можно применять ежедневно в той же дозировке в течение 10–15 дней). Усилить и пролонгировать терапевтический эффект позволяет Нейробион в таблетированной форме в дозировке по 1 таблетке внутрь 3 раза в день в течение 1–2 месяцев.
Влияние данного препарата на различные уровни патогенетической оси болевого синдрома дает возможность рекомендовать его при лечении НТН как центрального, так и периферического генеза. Для быстрого купирования боли и патогенетического воздействия за счет нейротропности целесообразно использование парентеральной формы препарата в дозе 3 мл в сутки внутримышечно 2–3 раза в неделю — 10 инъекций (при выраженном болевом синдроме Нейробион можно применять ежедневно в той же дозировке в течение 10–15 дней). Усилить и пролонгировать терапевтический эффект позволяет Нейробион в таблетированной форме в дозировке по 1 таблетке внутрь 3 раза в день в течение 1–2 месяцев.
Заслуживает внимания лечебная стратегия сочетанного применения препаратов нейрометаболического, нейротрофического, нейропротекторного, вазотропного, противовоспалительного и обезболивающего действия, которая может с успехом применяться при лицевых болях любого генеза [1, 12, 15, 17]. Добавление Нейробиона к препаратам базовой терапии нейропатической боли — антиконвульсантам и НПВП (Ксефокам) потенцирует и пролонгирует их анальгезирующий эффект, позволяет снизить дозу НПВП и добиться полного устранения тригеминальной боли за меньший период времени лечения, что способствует значительному улучшению качества жизни пациентов. Эффективность данной комбинации объясняется различным действием Ксефокама и Нейробиона на механизмы формирования боли [15, 17].
Эффективность данной комбинации объясняется различным действием Ксефокама и Нейробиона на механизмы формирования боли [15, 17].
Успешность лечебной стратегии сочетанного применения Актовегина и Нейробиона обеспечивается наличием взаимодополняющего анальгетического, антигипоксантного, метаболического и нейропротекторного действия препаратов, что позволяет эффективно их использовать при любой форме НТН [1, 11, 12, 14]. Рациональность использования данной комбинации обусловлена взаимоусиливающим влиянием Актовегина и Нейробиона на процессы восстановления структуры и функции тройничного нерва, воздействием на различные аспекты метаболизма и энергообмена нервных клеток [15, 17]. Эффективным также является добавление Актовегина к базовым препаратам купирования тригеминальной боли — антиконвульсантам, ГАМК-содержащим препаратам и др., для создания метаболической основы усиления и пролонгирования их обезболивающих эффектов [24].
Таким образом, стратегия комплексной нейротропной, нейрометаболической и анальгезирующей фармакотерапии при невралгиях тройничного нерва и других вариантах лицевых болей позволит оптимизировать терапевтические схемы и улучшить прогноз при этих проблемных в курабельном плане нозологических формах в неврологии.
Bibliography
1. Грицай Н.Н., Кобзистая Н.А. Классическая невралгия тройничного нерва и одонтогенный болевой синдром // Новости медицины и фармации. — 2009. — № 299. — С. 23-25.
2. Диагностическая оценка и лечение невралгии тройничного нерва // НейроNEWS. — 2009. — № 3. — С. 21-26.
3. Cапон Н.А. Вопросы патогенеза невралгии тройничного нерва (постулаты, противоречия и новые подходы) // Укр. нейро-хірургічний журнал. — 2005. — № 2. — С. 54-59.
4. Степанченко А.В. Типичная невралгия тройничного нерва. — М.: Изд. группа «ВХМ», 1994. — 39 с.
5. Вейн А.М., Авруцкий М.Я. Боль и обезболивание. — М.: Медицина, 1997. — 280 с.
6. Menkes D.L. Neuropathic pain: a literature-based, cost-effective treatment method // D. Cros (Ed.) Peripheral neuropathy: a practical approach to diagnosis and management. — Philadelphia: Lippincott Williams & Wilkins. — P. 403-422.
7. Камчатнов П. Нейропатическая боль: проблемы и решения // НейроNEWS. — 2009. — № 4. — С. 45-47.
— 2009. — № 4. — С. 45-47.
8. Attal N., Cruccu G., Haanpaa et al. Рекоментации Европейской федерации неврологических обществ по фармакотерапии невропатического болевого синдрома // НейроNEWS. — 2009. — № 8. — С. 27-35.
9. Насонов Е.Л. Нестероидные противовоспалительные препараты (Перспективы применения в медицине). — М.: Анко, 2000. — 143 с.
10. Elson G.M. Modern aspects of pain management // Pain: Pathophysiology and Treatment. — Chicago, 2005. — P. 224-246.
11. Аметов А.С., Дадаева Е.Е., Строков И.А. и соавт. Актовегин в лечении заболеваний центральной и периферической нервной системы // Рус. мед. журн. — 2007. — Т. 15, № 24. — С. 1824-1827.
12. Бурчинский С.Г. Возможности комплексной нейротропной фармакотерапии при нейропатических и невралгических синдромах // Здоров’я України. — 2009. — № 4. — С. 14-15.
13. Дубенко Е.Г., Григорова И.А., Морозова О.Г. и соавт. Современные подходы к восстановительной терапии при туннельных синдромах // Інстенон. Актовегін. Досвід застосування в неврології. — К., 2002. — С. 38-45.
Досвід застосування в неврології. — К., 2002. — С. 38-45.
14. Кадыков А.С., Шахпаронова Н.В. Нейрометаболическая терапия больных с заболеваниями нервной системы: возможности применения Актовегина // Здоров’я України. — 2009. — № 1–2. — С. 22-23.
15. Козелкин А.А., Кузнецов А.А., Медведкова С.А. Нейробион в комплексном лечении нейропатических болевых синдромов при заболеваниях периферической нервной системы // Therapia. — 2009. — № 8. — С. 12-15.
16. Луцкий И.С., Лютикова Л.В., Луцкий Е.И. Витамины группы В в неврологической практике // Междунар. неврол. журн. — 2008. — № 2. — С. 89-93.
17. Мамчур В.И., Дронов С.Н., Жилюк В.И. Клинико-фармакологические аспекты применения комплексов витаминов группы В в терапии вертеброгенных болевых синдромов // Здоров’я України. — 2009. — № 9. — С. 60-61.
18. Ba A. Metabolic and structural role of thiamine in nervous tissues // Cell. Mol. Neurobiol. — 2008. — Vol. 28. — P. 923-931.
19. Gibson G.E., Blass J.P. Thiamine-dependent processes and treatment strategies in neurodegeneration // Antioxid. Redox Signal. — 2007. — Vol. 9. — P. 1605-1619.
Redox Signal. — 2007. — Vol. 9. — P. 1605-1619.
20. Wilson R.G., Davis R.E. Clinical chemistry of vitamin B6 // Adv. Clin. Chem. — 1983. — Vol. 23. — P. 1-68.
21. Solomon L.R. Disorders of cobalamin (vitamin B12) metabolism: emerging concept in patophysiology, diagnosis and treatment // Blood Rev. — 2007. — Vol. 21. — P. 113-130.
22. Janka H.U., Rietzel S., Mehnert H. The influence of Neurobion on temperature sensibility in patients with diabetic polyneuropathy // Pharmakologie und Klinische Anwendung hochdosierter B-Vitamine. — Darmstadt, 1991. — P. 87-97.
23. Stracke H., Hammes H., Werkmann D. et al. Efficacy of benfothiamine versus thiamine in function and glycation products in peripheral nerves in diabetic rats // Exp. Clin. Endocrinol. Diabetes. — 2001. — Vol. 109. — P. 330-336.
24. Шмырев В.И., Боброва Т.А. Актовегин и ксефокам в комбинированной терапии вертеброгенных болевых синдромов у пожилых // Лечение нервных болезней. — 2002. — Т. 3, № 1. — С. 37-39.
37-39.
Список 11 сравниваемых препаратов для лечения невралгии тройничного нерва
Другие названия: Tic Doloureux; TN Pain
Невралгия тройничного нерва — чрезвычайно болезненное воспаление тройничного нерва, вызывающее сильную молниеносную лицевую боль и спазм лицевых мышц на пораженной стороне.
Эти болевые приступы могут возникать после легкого прикосновения к различным участкам кожи лица по ходу этого черепного нерва. Конкретные лекарства могут быть очень эффективными для снижения частоты приступов, но может потребоваться хирургическое вмешательство.
Препараты, используемые для лечения невралгии тройничного нерва
Следующий список лекарств так или иначе связан с этим заболеванием или используется для его лечения.
Выберите класс наркотиков Все классы препаратов Релаксанты скелетных мышц (1) Гидантоиновые противосудорожные препараты (1) Дибензазепиновые противосудорожные препараты (6) Аналоги гамма-аминомасляной кислоты (1) Противосудорожные препараты ингибиторы карбоангидразы (2) Противоаритмические препараты группы I (1)
Бренды и дженерики Бренды и дженерикиБрендыДженерики
Включите препараты не по назначению Включить препараты не по прямому назначению Одобрено Не по прямому назначению
Rx и OTC Rx и OTCRxOTC
| Название препарата | Рейтинг | Отзывы | com website.»> Активность ? | Rx/OTC | Беременность | КСА | Алкоголь |
|---|---|---|---|---|---|---|---|
| карбамазепин | 7.1 | 124 отзыва | Rx | Д | Н | Икс | |
|
Общее название: системный карбамазепин Торговые марки: Тегретол, Тегретол XR, карбатрол, Эпитоль …показать все Класс лекарств: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействие, побочные эффекты Для профессионалов: Монография AHFS DI, Информация о назначении |
|||||||
| габапентин Не по прямому назначению | 7,5 | 36 отзывов | Rx | С | Н | Икс | |
|
Общее название: габапентин системный Класс лекарств: аналоги гамма-аминомасляной кислоты Для потребителей: дозировка, взаимодействие, побочные эффекты Для профессионалов: Монография AHFS DI, Информация о назначении Не по назначению: Да |
|||||||
| Тегретол |
7. 1 1
|
42 отзыва | Rx | Д | Н | Икс | |
|
Общее название: системный карбамазепин Класс наркотиков: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействие, побочные эффекты Для профессионалов: Информация о назначении |
|||||||
| окскарбазепин Не по прямому назначению | 8,0 | 63 отзыва | Rx | С | Н | Икс | |
|
Общее название: окскарбазепин системный Класс лекарств: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействие, побочные эффектыДля профессионалов: Монография AHFS DI, Информация о назначении Не по назначению: Да |
|||||||
| баклофен Не по прямому назначению |
6. 6 6
|
12 отзывов | Rx | С | Н | Икс | |
|
Общее название: баклофен системный Класс наркотиков: релаксанты скелетных мышц Для потребителей: дозировка, взаимодействие, побочные эффекты Для профессионалов: Монография AHFS DI, Информация о назначении Не по назначению: Да |
|||||||
| топирамат Не по прямому назначению | 6,0 | 13 отзывов | Rx | Д | Н | Икс | |
|
Общее название: топирамат системный Торговая марка: Топамакс Класс лекарств: ингибиторы карбоангидразы противосудорожные препараты Для потребителей: дозировка, взаимодействие, побочные эффекты Для профессионалов: Монография AHFS DI, Информация о назначении Не по прямому назначению: Да |
|||||||
| Топамакс Не по прямому назначению | 6,0 | 9 отзывов | Rx | Д | Н | Икс | |
|
Общее название: топирамат системный Класс лекарств: ингибиторы карбоангидразы противосудорожные препараты Для потребителей: дозировка, взаимодействие, побочные эффекты Для профессионалов: Информация о назначении Не по назначению: Да |
|||||||
| Тегретол XR | 8,5 | 10 отзывов | Rx | Д | Н | Икс | |
|
Общее название: системный карбамазепин Класс лекарств: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействие, побочные эффекты |
|||||||
| Карбатрол | 8,7 | 3 отзыва | Rx | Д | Н | Икс | |
|
Общее название: системный карбамазепин Класс лекарств: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействие, побочные эффекты Для профессионалов: Информация о назначении |
|||||||
| Эпитоль |
8. 3 3
|
3 отзыва | Rx | Д | Н | Икс | |
|
Общее название: системный карбамазепин Класс лекарств: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействие, побочные эффекты Для профессионалов: Информация о назначении |
|||||||
| фенитоин Не по прямому назначению | 4,5 | 5 отзывов | Rx | Д | Н | Икс | |
|
Общее название: фенитоин системный Класс лекарств: гидантоиновые противосудорожные средства, антиаритмические средства I группы Для потребителей: дозировка, взаимодействие, побочные эффектыДля профессионалов: Монография AHFS DI, Информация о назначении Не по назначению: Да |
|||||||
Узнайте больше о невралгии тройничного нерва
Руководства по уходу
- Невралгия тройничного нерва
Симптомы и лечение
- Руководство по лечению невралгии тройничного нерва
Легенда
| Рейтинг | Для оценки пользователей спрашивали, насколько эффективным они считают лекарство с учетом положительных/неблагоприятных эффектов и простоты использования (1 = неэффективно, 10 = наиболее эффективно). |
|---|---|
| Деятельность | Активность основана на активности недавних посетителей сайта по отношению к другим лекарствам в списке. |
| Прием | Только по рецепту. |
| Внебиржевой | Безрецептурный. |
| Rx/OTC | По рецепту или без рецепта. |
| Не по назначению | Это лекарство может быть не одобрено FDA для лечения этого состояния. |
| ЕСА | Разрешение на использование в чрезвычайных ситуациях (EUA) позволяет FDA разрешать использование неутвержденных медицинских изделий или неутвержденных видов использования утвержденных медицинских изделий в объявленной чрезвычайной ситуации в области общественного здравоохранения, когда нет адекватных, утвержденных и доступных альтернатив. |
| Расширенный доступ | Расширенный доступ — это потенциальный путь для пациента с серьезным или угрожающим жизни заболеванием или состоянием получить доступ к исследуемому медицинскому продукту (лекарственному средству, биологическому препарату или медицинскому устройству) для лечения вне клинических испытаний, когда нет сопоставимой или удовлетворительной альтернативы. доступны варианты терапии.
доступны варианты терапии. |
| Категория беременности | |
|---|---|
| А | Адекватные и хорошо контролируемые исследования не смогли продемонстрировать риск для плода в первом триместре беременности (и нет данных о риске в более поздних триместрах). |
| Б | Исследования репродукции животных не выявили риска для плода, а адекватных и строго контролируемых исследований на беременных женщинах не проводилось. |
| С | Исследования репродукции животных показали неблагоприятное воздействие на плод, и адекватных и хорошо контролируемых исследований на людях не проводилось, но потенциальные преимущества могут требовать применения у беременных женщин, несмотря на потенциальные риски. |
| Д | Имеются положительные данные о риске для плода человека, основанные на данных о побочных реакциях, полученных в результате исследований или маркетингового опыта или исследований на людях, но потенциальная польза может требовать применения у беременных женщин, несмотря на потенциальные риски. |
| Х | Исследования на животных или людях продемонстрировали аномалии плода и/или имеются положительные доказательства риска для плода человека, основанные на данных о побочных реакциях, полученных в результате исследований или маркетингового опыта, а риски, связанные с применением у беременных женщин, явно перевешивают потенциальные преимущества. |
| Н | FDA не классифицировал препарат. |
| Приложение | к Закону о контролируемых веществах (CSA)|
|---|---|
| М | Препарат имеет несколько режимов приема. График может зависеть от точной лекарственной формы или силы лекарства. |
| У | Расписание CSA неизвестно. |
| Н | Не подпадает под действие Закона о контролируемых веществах. |
| 1 | Имеет высокий потенциал для злоупотреблений.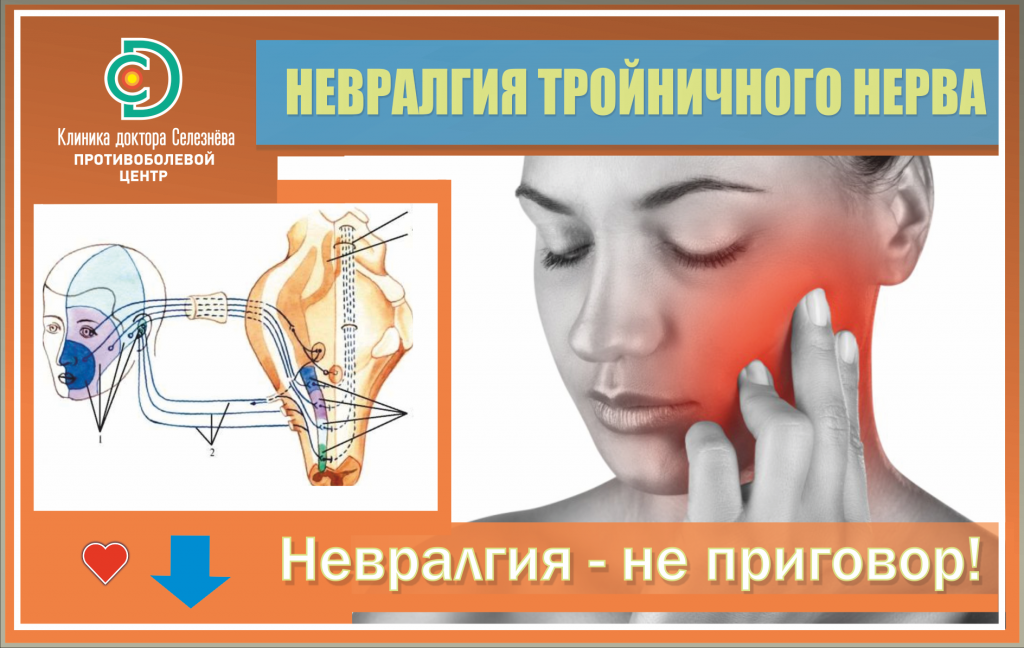 В настоящее время не имеет общепринятого медицинского применения при лечении в Соединенных Штатах. Отсутствует общепринятая безопасность использования под наблюдением врача. В настоящее время не имеет общепринятого медицинского применения при лечении в Соединенных Штатах. Отсутствует общепринятая безопасность использования под наблюдением врача. |
| 2 | Имеет высокий потенциал для злоупотреблений. Имеет допустимое в настоящее время медицинское применение при лечении в Соединенных Штатах или разрешенное в настоящее время медицинское использование с строгими ограничениями. Жестокое обращение может привести к тяжелой психологической или физической зависимости. |
| 3 | Имеет меньший потенциал злоупотребления, чем те, что указаны в списках 1 и 2. В настоящее время разрешено медицинское использование при лечении в Соединенных Штатах. Жестокое обращение может привести к умеренной или слабой физической зависимости или к высокой психологической зависимости. |
| 4 | Имеет низкий потенциал злоупотребления по сравнению с препаратами, включенными в список 3. В настоящее время он широко используется в медицинских целях в Соединенных Штатах. Жестокое обращение может привести к ограниченной физической зависимости или психологической зависимости по сравнению с теми, что указаны в таблице 3. В настоящее время он широко используется в медицинских целях в Соединенных Штатах. Жестокое обращение может привести к ограниченной физической зависимости или психологической зависимости по сравнению с теми, что указаны в таблице 3. |
| 5 | Имеет низкий потенциал злоупотребления по сравнению с препаратами, включенными в список 4. В настоящее время в Соединенных Штатах используется в медицинских целях. Жестокое обращение может привести к ограниченной физической зависимости или психологической зависимости по сравнению с теми, что указаны в таблице 4. |
| Алкоголь | |
|---|---|
| Х | Взаимодействует с алкоголем. |
Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Медицинский отказ от ответственности
Сравнение эффективности карбамазепина и окскарбазепина при лечении невралгии тройничного нерва — рандомизированное клиническое исследование — полный текст может быть описан как поножовщина или поражение электрическим током в области распространения одной или нескольких ветвей тройничного нерва, которое вызывается безобидными раздражителями. Приступ провоцируется прикосновением или стимуляцией этих триггерных зон. Существуют различные фармакологические препараты для лечения невралгии тройничного нерва. Карбамазепин и окскарбазепин являются препаратами первого выбора для лечения ТН. Другие препараты включают ламотриджин, баклофен, габапентин, антидепрессанты, эсликарбазепин, суматриптан и викситриджин. Карбамазепин является препаратом первого выбора, который имеет серьезные побочные эффекты, включая головокружение, потерю памяти, сонливость, апластическую анемию. Окскарбазепин имеет аналогичный механизм действия и вызывает меньше побочных эффектов при различных невралгиях вместо карбамазепина.
 Но по-прежнему недостаточно доказательств того, что окскарбазепин можно использовать в качестве монотерапии у пациентов с TN.
Но по-прежнему недостаточно доказательств того, что окскарбазепин можно использовать в качестве монотерапии у пациентов с TN. | Невралгия тройничного нерва | Препарат: Окскарбазепин Препарат: Карбамазепин | Фаза 4 |
Подробное описание:
Невралгия тройничного нерва — это нейропатическая лицевая боль, характеризующаяся односторонней пароксизмальной мучительной кратковременной болью в зоне распространения тройничного нерва. (1) Невралгия тройничного нерва — это орофациальная боль, ограниченная одной или нескольких ветвей тройничного нерва. За исключением невралгии тройничного нерва, вызванной рассеянным склерозом, боль поражает одну сторону лица. Она начинается внезапно и обычно длится всего несколько секунд (максимум 2 минуты). Пациенты могут сообщать о своей боли как о спонтанном возникновении, но эти болевые пароксизмы всегда могут быть вызваны безвредными механическими раздражителями или движениями. Больные обычно не испытывают боли между пароксизмами. Если они сообщают о дополнительной постоянной боли в том же распределении и в те же периоды, что и пароксизмальная боль, считается, что у них невралгия тройничного нерва с постоянной болью. (IASP) (1) Невралгия тройничного нерва в основном классифицируется по трем диагностическим категориям: классическая, вторичная и идиопатическая. Эта классификация в основном основана на этиологии и характеристиках боли. Этиология невралгии тройничного нерва не совсем понятна, но существуют различные теории, такие как сдавление чувствительного корешка тройничного нерва артериями и костными экзостозами (4), очаговая демиелинизация афферентов тройничного нерва вблизи входа корешка тройничного нерва в мост (2) и изменения центральной нервной функции с последующим повреждением периферических нервов (4) широко распространены.
Пациенты могут сообщать о своей боли как о спонтанном возникновении, но эти болевые пароксизмы всегда могут быть вызваны безвредными механическими раздражителями или движениями. Больные обычно не испытывают боли между пароксизмами. Если они сообщают о дополнительной постоянной боли в том же распределении и в те же периоды, что и пароксизмальная боль, считается, что у них невралгия тройничного нерва с постоянной болью. (IASP) (1) Невралгия тройничного нерва в основном классифицируется по трем диагностическим категориям: классическая, вторичная и идиопатическая. Эта классификация в основном основана на этиологии и характеристиках боли. Этиология невралгии тройничного нерва не совсем понятна, но существуют различные теории, такие как сдавление чувствительного корешка тройничного нерва артериями и костными экзостозами (4), очаговая демиелинизация афферентов тройничного нерва вблизи входа корешка тройничного нерва в мост (2) и изменения центральной нервной функции с последующим повреждением периферических нервов (4) широко распространены.
Невралгия тройничного нерва оказывает сильное влияние на качество жизни пациента и расходы на здоровье (4). Из-за сильной интенсивности боли пациенты избегают прикосновений к лицу, умывания лица, что делает жизнь пациента беспокойной и несчастной. Даже после стольких лет исследований лечение пациентов, страдающих невралгией тройничного нерва, по-прежнему остается сложной задачей. Лечение можно разделить на фармакологическую и инвазивную терапию.
Фармакологическая терапия включает такие препараты, как карбамазепин (200-1200мг), окскарбазепин (300-1800мг), ламотриджин, габапентин, баклофен, эсликарбазепин, суматриптан, виксотриджин. Предоперационные процедуры, такие как введение ботулотоксина А и интраназальное неингаляционное введение CO2, также применялись спорадически (1).
Обзорное исследование, в котором обсуждались фармакологические варианты лечения невралгии тройничного нерва, показало, что карбамазепин и окскарбазепин являются препаратами первого выбора (1).
