Волосатая лейкоплакия. Что такое Волосатая лейкоплакия?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Волосатая лейкоплакия – заболевание слизистой оболочки полости рта, вызванное вирусом Эпштейна-Барра и развивающееся на фоне иммуносупрессивных состояний. Чаще всего патология диагностируется у пациентов с ВИЧ, острым лейкозом и принимающих иммуносупрессивные препараты. Очаг поражения представляет собой белесый или серый налет, формирующий складки и бляшки с шероховатой поверхностью. Для диагностики используется биопсия с последующим гистологическим анализом, исследование мазка и выявление маркеров ВИЧ. Лечение включает в себя прием противовирусных препаратов, местное медикаментозное и хирургическое воздействие.
МКБ-10
K13.3 Волосатая лейкоплакия
- Причины волосатой лейкоплакии
- Симптомы волосатой лейкоплакии
- Диагностика волосатой лейкоплакии
- Лечение волосатой лейкоплакии
- Прогноз и профилактика волосатой лейкоплакии
- Цены на лечение
Общие сведения
Волосатая лейкоплакия является диспластической патологией слизистой оболочки полости рта у пациентов с иммунодефицитами, инфицированных вирусом Эпштейна-Барра (ВЭБ). Свое название она получила из-за специфической гистологической картины: поверхностный паракератический слой патологических участков покрыт микроскопическими ворсинками, которые представляют собой очаги гиперкератоза. Иногда болезнь называют «волосистой», «ворсистой», «ворсинчатой» или «ковровой» лейкоплакией. Заболевание было впервые диагностировано в 1984 году у пациента с ВИЧ и ВЭБ. В 25-53% случаев пациентами являются ВИЧ-инфицированные лица, при иммунодефицитах другой этиологии патология встречается в 10% случаев.
Волосатая лейкоплакия
Причины волосатой лейкоплакии
В настоящее время главной причиной возникновения заболевания считается ВЭБ, вызывающий в процессе репликации характерные изменения в патологическом очаге. При инфицировании вирус внедряется в базальные эпителиальные клетки глотки и В-клетки, где и находится в течение всей жизни пациента. До 90% населения планеты инфицировано вирусом ВЭБ. У здорового человека размножение ВЭБ сдерживается Т-лимфоцитами, но уничтожить вирус полностью они не могут. При иммуносупрессии снижается концентрация ВЭБ-специфичных цитотоксических Т-лимфоцитов, и начинается активная репликация вируса.
Обычно причиной иммунодефицита является ВИЧ, реже – острый лейкоз и прием иммуносупрессивных препаратов для лечения системных аутоиммунных заболеваний (системная красная волчанка, ревматоидный артрит, склеродермия) и для профилактики отторжения трансплантата. Дополнительным фактором, снижающим иммунитет в полости рта, является курение. Неблагоприятное воздействие на слизистую оболочку оказывают частое облучение полости рта ультрафиолетом или установка металлических протезов, между компонентами которых возникают гальванические токи. Постоянная травматизация тканей в полости рта происходит из-за неровных зубов, неправильно зафиксированных коронок, брекетов и протезов.
Дополнительным фактором, снижающим иммунитет в полости рта, является курение. Неблагоприятное воздействие на слизистую оболочку оказывают частое облучение полости рта ультрафиолетом или установка металлических протезов, между компонентами которых возникают гальванические токи. Постоянная травматизация тканей в полости рта происходит из-за неровных зубов, неправильно зафиксированных коронок, брекетов и протезов.
Симптомы волосатой лейкоплакии
Заболевание часто протекает в бессимптомной форме, и многие пациенты узнают о нем только на приеме у стоматолога. Самым ярким симптомом является белесоватый или серый налет на боковых границах, спинке или нижней поверхности языка. Реже поражается слизистая щек и десен, в крайне редких случаях изменения затрагивают мягкое небо. Очаги волосатой лейкоплакии могут иметь односторонний и двусторонний характер, внезапно появляться и также внезапно исчезать. Пациенты не жалуются на болевые ощущения, лишь в редких случаях отмечается легкий дискомфорт, изменение вкуса и сухость во рту. Жалобы, как правило, появляются при присоединении грибковой инфекции.
Жалобы, как правило, появляются при присоединении грибковой инфекции.
На ранних стадиях заболевания возникают белесые складки с шероховатой поверхностью, приподнимающиеся над окружающими тканями и чередующиеся с участками здоровой слизистой оболочки. По внешнему виду пораженный участок языка напоминает стиральную доску. Постепенно складки сливаются с образованием бляшек с нечеткими границами. Размер бляшек варьируется от 1-2 мм до 3 см. При соскабливании шпателем внешний вид бляшек не изменяется, а сам пациент не чувствует какого-либо дискомфорта. Когда очаг поражения расположен на щеках, деснах или нижней поверхности языка, поверхность бляшки не имеет характерной «волосатой» структуры. В запущенных случаях при осмотре можно обнаружить трещины на языке, эрозии и инфильтраты в пораженных областях.
Особое внимание при сборе анамнеза необходимо обратить на признаки иммунодефицита: резкое снижение веса, потливость в ночное время, длительные беспричинные лихорадки и диарею, повышенную подверженность инфекционным заболеваниям. Обязательно нужно уточнить, проходил ли пациент обследование на ВИЧ и находился ли на иммуносупрессивной терапии. Осведомленность врача-стоматолога о симптомах патологии и своевременное начало лечения могут предотвратить злокачественное перерождение эпителия в зоне поражения.
Обязательно нужно уточнить, проходил ли пациент обследование на ВИЧ и находился ли на иммуносупрессивной терапии. Осведомленность врача-стоматолога о симптомах патологии и своевременное начало лечения могут предотвратить злокачественное перерождение эпителия в зоне поражения.
Диагностика волосатой лейкоплакии
Для постановки диагноза в стоматологии используется комплекс лабораторных и инструментальных исследований. Одним из ключевых методов является биопсия очага поражения с дальнейшим гистологическим анализом. Выделяют 5 гистологических признаков заболевания: гиперкератоз верхнего эпителиального слоя, паракератоз поверхностного эпителиального слоя, акантоз, минимальное воспаление в эпителиальных и субэпителиальных тканях или его отсутствие и гистологически нормальный слой базального эпителия. Наличие какого-либо одного признака не является достаточным критерием для диагноза «волосатая лейкоплакия».
При биопсии слизистой оболочки в образце, исследуемом иммуногистохимическим методом, выявляется ВЭБ. В мазках из очагов поражения примерно в четверти случаев высевается Candida albicans. В обязательном порядке проводится лабораторная диагностика ВИЧ: ПЦР для выявления РНК вируса, иммунный блоттинг для обнаружения антител к отдельным антигенам, иммуноферментный анализ для обнаружения антител к ВИЧ и исследование иммунного статуса. При волосатой лейкоплакии обычно отмечается снижение концентрации СD4 Т-лимфоцитов до 235-468 на мкл. Дифференциальную диагностику заболевания проводят с другими видами лейкоплакий, кандидозом полости рта, гипертрофией сосочков языка, кератозом слизистой оболочки и остроконечными кондиломами.
В мазках из очагов поражения примерно в четверти случаев высевается Candida albicans. В обязательном порядке проводится лабораторная диагностика ВИЧ: ПЦР для выявления РНК вируса, иммунный блоттинг для обнаружения антител к отдельным антигенам, иммуноферментный анализ для обнаружения антител к ВИЧ и исследование иммунного статуса. При волосатой лейкоплакии обычно отмечается снижение концентрации СD4 Т-лимфоцитов до 235-468 на мкл. Дифференциальную диагностику заболевания проводят с другими видами лейкоплакий, кандидозом полости рта, гипертрофией сосочков языка, кератозом слизистой оболочки и остроконечными кондиломами.
Лечение волосатой лейкоплакии
При возникновении заболевания на фоне инфицирования ВИЧ необходимо обязательное проведение антиретровирусной терапии ингибиторами обратной транскриптазы (ламивудин, диданозин, зидовудин) и ингибиторами протеазы ВИЧ (саквинавир, нелфинавир, индинавир). Для активизации клеточного иммунитета используется специфическая иммунотерапия (ВИЧ-1-специфический иммуноглобулин, смесь моноклональных антител). При прочих иммунодефицитах также актуально иммунотерапевтическое лечение. С целью подавления репликации ВЭБ применяют противовирусные препараты (ацикловир, валацикловир, фамцикловир). При наличии сопутствующей кандидозной инфекции необходимы антимикотики (кетоконазол, флуконазол, амфотерицин В).
При прочих иммунодефицитах также актуально иммунотерапевтическое лечение. С целью подавления репликации ВЭБ применяют противовирусные препараты (ацикловир, валацикловир, фамцикловир). При наличии сопутствующей кандидозной инфекции необходимы антимикотики (кетоконазол, флуконазол, амфотерицин В).
Для местного лечения используются кератолитические препараты, а также препараты ретиноевой кислоты. В тяжелых случаях проводится хирургическое лечение, при котором пораженные очаги иссекаются при помощи лазера. У ВИЧ-инфицированных лиц существует риск развития лимфомы Беркитта – неходжскинской лимфомы из В-лимфоцитов, отличающейся высокой степенью злокачественности. Таких пациентов направляют на лучевую терапию и химиотерапию. Независимо от степени тяжести заболевания рекомендуется отказаться от курения и соблюдать диету, исключающую раздражающую пищу (горячее, острое, копченое). Волосатая лейкоплакия склонна к рецидивирующему течению, поэтому пациент должен регулярно проходить стоматологические осмотры.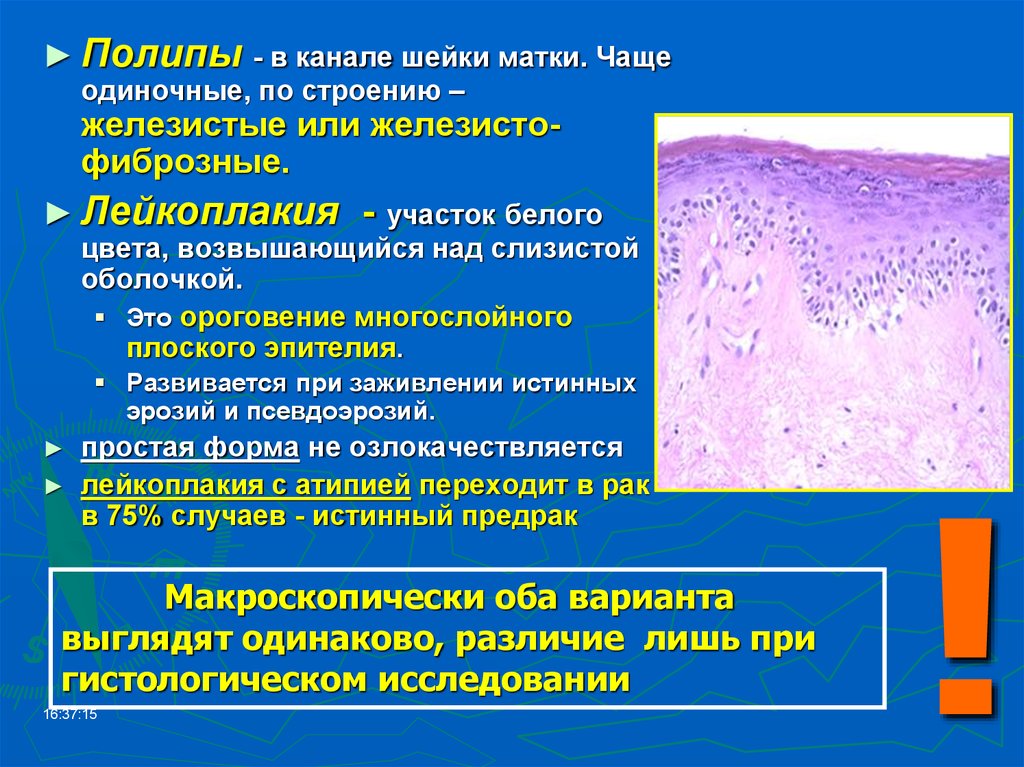
Прогноз и профилактика волосатой лейкоплакии
При отсутствии серьезной иммуносупрессии заболевание имеет благоприятный прогноз. После устранения раздражающего фактора эпителиальная поверхность слизистой оболочки полости рта полностью восстанавливается в течение месяца. Однако терапия способна только замедлить размножение ВЭБ, но не устранить его полностью, поэтому при снижении иммунитета происходят рецидивы заболевания. Наиболее тяжелое течение отмечается у пациентов с ВИЧ из-за риска развития агрессивной лимфомы Беркитта и злокачественного перерождения пораженных участков. Для предотвращения развития волосатой лейкоплакии необходимо соблюдать меры профилактики заражения ВИЧ, поддерживать иммунитет, отказаться от курения и своевременно посещать стоматолога.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении волосатой лейкоплакии.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.
 krasotaimedicina.ru/
krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лечение лейкоплакии полости рта и мочевого пузыря
В стоматологии однозначно определяют лейкоплакию требующим немедленного лечения предраковым состоянием. И не только в стоматологии, но и в иных медицинских отраслях, так как заболевание диагностируется не только в полости рта, но и в иных местах тела человека, в которых имеется слизистая оболочка:
- в мочеполовой системе;
- в органах дыхания;
- в области заднего прохода.

Лейкоплакия проявляется появлением очагов ороговения с характерным изменением обычного цвета кожи на серовато-белый. При обнаружении таких патологий стоматолог или врач иной медицинской специальности обязан направить пациента на биопсию с тем, чтобы провести гистологический и цитологический анализ взятых проб. Если выявляется клеточная атипия, требуется немедленно осуществить резекцию пораженного участка.
ПРИЧИНЫ ПОЯВЛЕНИЯ ОРОГОВЕНИЯ
Причины, по которым появляются лейкоплакийные очаги ороговения эпителия, наука в полной мере не определила. На данный момент считается провоцирующим данное заболевание то или иное раздражение слизистой. Причем чем больше негативных факторов воздействуют, тем хуже. В исследованиях стоматологии отмечен факт значительной частотности заболевания лейкоплакией в случаях совокупности курения пациента (химическое и термическое воздействие), возникновения гальваноза и получения механических травм от протеза в слизистой полости рта. В подтверждение утверждения о причинах лейкоплакии в результате провокаций раздражения слизистой внешними негативными факторами говорит статистика профессиональных заболеваний. Заболевание возникает как следствие стоматита, вагинита, цистита и пр. Исследователи находят в букете причин:
В подтверждение утверждения о причинах лейкоплакии в результате провокаций раздражения слизистой внешними негативными факторами говорит статистика профессиональных заболеваний. Заболевание возникает как следствие стоматита, вагинита, цистита и пр. Исследователи находят в букете причин:
- наследственную предрасположенность;
- гормональные проблемы;
- возрастную перестройку половой системы и пр.
ЛЕЧЕНИЕ ЛЕЙКОПЛАКИИ
Какой бы формы не была лейкоплакия, лечить заболевание необходимо комплексным методом. Важно убрать все факторы, которые повлияли на развитие проблемы, а также поработать над устранением сопутствующих заболеванию нарушений.При обнаружении следов характерного ороговения в ротовой полости стоматолог должен немедленно убрать металлические протезы. В комплекс врачебных действий входит:
- лечение гормональных и соматических проблем;
- устранение из организма воспалений и инфекций;
- осуществление терапии ЖКТ;
- обязательный запрет курения;
- противодействие гиповитаминозу А и пр.

Врач обязан убедиться в том, что у пациента не наблюдается клеточной атипии. В этом случае нет острой необходимости в удалении ороговевшего лейкоплакийного очага, можно проводить консервативное лечение. В ином случае после получения соответствующих результатов лабораторного исследования очаг лейкоплакии необходимо удалить как можно быстрее.В современных условиях хирургическое вмешательство чаще всего осуществляется при помощи лазерного скальпеля.
Лейкоплакия (причины, симптомы и лечение)
Лейкоплакия
Причины, симптомы и лечение
В этой статье
- Что такое лейкоплакия?
- Причины лейкоплакии (этиология)
- Эпидемиология лейкоплакии
- Симптомы лейкоплакии
- Исследования
- Дифференциальная диагностика лейкоплакии
- Прогноз лейкоплакии 0
- «Волосатая» лейкоплакия
Что такое лейкоплакия?
Лейкоплакия представляет собой белое пятно, прилипшее к слизистой оболочке полости рта, которое невозможно удалить трением. Обычно это диагноз исключения. Термин должен быть зарезервирован исключительно для идиопатических поражений , когда исследования не могут выявить никакой причины. Термин не имеет гистологической ассоциации.
Обычно это диагноз исключения. Термин должен быть зарезервирован исключительно для идиопатических поражений , когда исследования не могут выявить никакой причины. Термин не имеет гистологической ассоциации.
Поражения вульвы
Лейкоплакия ранее также относилась к поражениям вульвы, но несколько международных обществ разработали стандартизированную номенклатуру, основанную на гистопатологических данных о поражениях вульвы. Лейкоплакию, наряду с другими терминами, такими как дистрофия вульвы, крауроз вульвы, гиперпластический вульвит и склерозирующий и атрофический лихен, больше не следует использовать.
Вместо них используется общий термин «неопухолевые эпителиальные заболевания», которые подразделяются на три основные категории: плоскоклеточная гиперплазия, склероатрофический лихен и другие дерматозы. Поэтому следует провести биопсию подозрительных белых пятен на вульве, чтобы установить их правильную классификацию и лечить соответствующим образом. Это описано в отдельных статьях «Склерозирующий лишай» и «Проблемы вульвы».
Это описано в отдельных статьях «Склерозирующий лишай» и «Проблемы вульвы».
Причины лейкоплакии (этиология)
Считается предраковым поражением. Скорость трансформации составляет примерно 0,1-17,5%. [1] Популяционное когортное исследование 2020 г. показало, что общий 5-летний абсолютный риск трансформации в злокачественную опухоль составляет 3,3%. [2]
Факторы, наиболее часто обвиняемые в развитии идиопатической лейкоплакии, включают хроническое раздражение, кандидоз, дефицит витамина А или витамина В и эндокринные нарушения. Часто упоминаются употребление табака и алкоголя, но доказательная база, подтверждающая это, подвергается сомнению. [3]
Это также может быть связано с другими состояниями, такими как:
- Красный плоский лишай.
- Неправильно подобранные зубные протезы.
- Вторичный сифилис.
- Папилломавирусная инфекция человека.
- Пародонтит. [4]
Эпидемиология лейкоплакии
- Распространенность – расчетная распространенность во всем мире составляет около 2%.
 [5]
[5] - Большинство случаев лейкоплакии приходится на средний и пожилой возраст. [1] Менее 1% пациентов моложе 30 лет. [6]
- Лейкоплакия чаще встречается у мужчин, чем у женщин, при соотношении мужчин и женщин 2:1. [7]
Симптомы лейкоплакии
Лейкоплакия
Клаус Д. Петер, Гуммерсбах, Германия, CC BY 3.0 DE, через Wikimedia Commons , СС ПО 3.0 DE, через Wikimedia CommonsОписаны три стадии:
- Раннее поражение не пальпируется, слабо прозрачно и имеет белый цвет.
- Затем развиваются локальные или диффузные слегка приподнятые бляшки с неправильными очертаниями. Эти поражения непрозрачно-белые и могут иметь мелкую зернистую текстуру.
- В некоторых случаях поражения прогрессируют до утолщенных белых поражений с уплотнением, образованием трещин и язв.
Пять клинических критериев демонстрируют особенно высокий риск злокачественных изменений:
- Веррукозный (крапчатый) тип считается высоким риском.

- Эрозия или изъязвление в очаге поражения с большой вероятностью указывает на злокачественное новообразование.
- Наличие узла указывает на злокачественный потенциал.
- Поражение, твердое по периферии, указывает на злокачественное изменение.
- Лейкоплакия переднего дна полости рта и нижней поверхности языка тесно связана со злокачественным потенциалом.
Одно исследование показало, что мужчины старше 60 лет с оральной лейкоплакией на латеральной или вентральной поверхности языка, у которых было негомогенное поражение с дисплазией высокой степени, подвергались наибольшему риску злокачественных изменений. [8]
Исследования
[9]Любые подозрительные участки должны быть срочно направлены на биопсию. Эндоскопия использовалась для улучшения идентификации поражений полости рта и распознавания морфологии, предполагающей наличие злокачественных изменений. [10, 11]
Во всех случаях относительный риск злокачественного потенциала определяется наличием дисплазии эпителия при гистологическом исследовании. [11]
[11]
Биомаркеры нестабильности генов, такие как анеуплоидия и аллельный дисбаланс, являются прогностическими факторами риска рака предраковых поражений полости рта или интраэпителиальной неоплазии, но не выдержали испытания временем в отношении злокачественных изменений в полости рта. лейкоплакия. [3] Однако демонстрация повторяющихся геномных изменений с использованием таких методов, как картирование генов, может иметь значение. [12, 11]
Дифференциальный диагноз лейкоплакии
[1]- Кандидоз
- Химический ожог
- Красный плоский лишай
- Красная волчанка
- Белый губчатый невус
Лечение и лечение лейкоплакии
Нет единого мнения о лечении лейкоплакии полости рта. [9] Доказательств высокого качества для эффективного лечения для предотвращения злокачественных изменений мало или они отсутствуют. [13, 11]
Общие меры
Пациенты должны воздерживаться от употребления алкоголя и табака, хотя доказательства, подтверждающие эту рекомендацию, были подвергнуты сомнению.
Фармакологическая
- Фотодинамическая терапия, каротиноиды бета-каротин и ликопин и системная ретиноевая кислота (витамин А) продемонстрировали ограниченную эффективность в ускорении разрешения лейкоплакии полости рта. Системные побочные эффекты ретиноевой кислоты значительно снижают соотношение риска и пользы для этого показания. [14]
- В настоящее время нет доказательств эффективности лечения для предотвращения злокачественных изменений или рецидивов.
- Кокрановский обзор пришел к выводу, что, хотя витамин А и бета-каротин могут быть полезны для заживления поражений полости рта, рецидивы и побочные эффекты были обычным явлением. Необходимы дальнейшие исследования существующих нехирургических методов лечения. [15]
Хирургический
- Можно рассмотреть возможность хирургического удаления лейкоплакии.
- Рекомендуется частое клиническое наблюдение с фотографическими записями. Из-за непредсказуемого поведения диспластических поражений немедленно сделайте биопсию любых подозрительных областей или изменений внешнего вида.

- Лазерная абляция углекислым газом является наиболее часто используемым методом хирургического лечения: [16]
- Участок быстро заживает, и слизистая оболочка остается практически здоровой. Одно исследование показало, что абляция лазером на углекислом газе вызывает меньшую боль и отек, чем обычная хирургия. [5]
- Остается неопределенность в отношении риска инвазивных карцином, впоследствии возникающих в ранее обработанных местах. Частота рецидивов после лазерной хирургии широко варьируется в литературе, и исследования сообщают о диапазоне от 7,7% до 38,1%. Считается, что эти различия зависели от различий в разнообразии и условиях лазерных лучей, периода наблюдения и расы. Поэтому после лечения обязателен регулярный контроль. [17]
- Лазеры на эрбии, хроме: иттрий-скандий-галлиевый гранат (Er, Cr: YSGG) дают меньше морфологических искажений, имитирующих клеточную атипию, чем другие типы лазеров. [18]
Прогноз
От 1 до 9% людей с лейкоплакией полости рта разовьется инвазивный рак в очаге поражения или явное злокачественное новообразование. [1] Параметрами, связанными с повышенным риском злокачественной трансформации, были женский пол и курение. [11]
[1] Параметрами, связанными с повышенным риском злокачественной трансформации, были женский пол и курение. [11]
Злокачественный потенциал негомогенных поражений почти в семь раз выше по сравнению с гомогенными типами. [19, 20]
Несмотря на иссечение, небольшие диспластические поражения могут сопровождаться множественными карциномами и летальным исходом. [1] Кроме того, некоторые диспластические поражения могут иметь худший прогноз, чем изолированные карциномы без лейкоплакии. Однако диспластические поражения могут спонтанно регрессировать. Таким образом, поведение диспластических поражений непредсказуемо, и как только дисплазия обнаруживается в поражении, результаты остаются настороже. [11]
В настоящее время нет надежного протокола управления. Необходимо длительное и тщательное последующее наблюдение, но прогноз может быть неблагоприятным. [11]
«Волосатая» лейкоплакия
[21] Это связано с вирусом Эпштейна-Барр (ВЭБ) и встречается в основном у людей с ВИЧ с тяжелым иммунодефицитом. [22] Он может поражать ВИЧ-отрицательных пациентов, и многие случаи были зарегистрированы у реципиентов сердца, почек и костного мозга, а также у пациентов с гематологическими злокачественными новообразованиями. [23, 24]
[22] Он может поражать ВИЧ-отрицательных пациентов, и многие случаи были зарегистрированы у реципиентов сердца, почек и костного мозга, а также у пациентов с гематологическими злокачественными новообразованиями. [23, 24]
Чтобы увидеть внешний вид волосистой лейкоплакии, пожалуйста, обратитесь к фотографиям DermNet New Zealand ниже. [11, 25]
Естественная история волосистой лейкоплакии вариабельна. Поражения могут часто появляться и исчезать спонтанно. Волосатая лейкоплакия часто протекает бессимптомно, и многие пациенты не подозревают о ее наличии. Некоторые пациенты с волосатой лейкоплакией действительно испытывают симптомы, включая легкую боль, дизестезию, изменение вкуса и психологическое воздействие неприглядного косметического вида. [11]
Лечение волосатой лейкоплакии
[26] Как доброкачественное образование с низкой заболеваемостью волосатая лейкоплакия не требует специального лечения в каждом случае. Показания к лечению включают симптомы, связанные с поражением, или желание пациента устранить поражение по косметическим причинам. Вариабельное естественное течение поражения и его склонность к спонтанному разрешению следует учитывать при принятии любого управленческого решения. [11]
Показания к лечению включают симптомы, связанные с поражением, или желание пациента устранить поражение по косметическим причинам. Вариабельное естественное течение поражения и его склонность к спонтанному разрешению следует учитывать при принятии любого управленческого решения. [11]
Варианты включают: [27]
- Системная противовирусная терапия, которая обычно позволяет добиться разрешения поражения в течение 1-2 недель терапии. [21]
- Местная терапия 25% раствором подофиллиновой смолы, которая обычно достигает разрешения после 1-2 процедур. [28]
- Местная терапия ретиноевой кислотой (третиноином), которая, как сообщается, устраняет волосатую лейкоплакию.
- Абляционная терапия, которую также можно рассматривать при небольших очагах волосистой лейкоплакии. Сообщалось, что криотерапия эффективна, но широко не используется.
-
Ван дер Вааль I; Оральная лейкоплакия предложение по упрощению и последовательности клинической классификации и терминологии.
 Med Oral Patol Oral Cir Bucal. 1 ноября 2019 г.
Med Oral Patol Oral Cir Bucal. 1 ноября 2019 г. -
Феллер Л., Леммер Дж.; Оральная лейкоплакия в связи с инфекцией ВПЧ: обзор. Инт Дж. Дент. 20122012:540561. дои: 10.1155/2012/540561. Epub 2012 Feb 28.
-
Yanik EL, Katki HA, Silverberg MJ, et al; Лейкоплакия, риск рака полости рта и выживаемость при раке у пожилых людей в США. Рак Prev Res (Фила). 2015 Сен8(9)):857-63. doi: 10.1158/1940-6207.CAPR-15-0091. Epub 2015 9 июля.
-
Мохаммед Ф., Файрозехан А.Т.; Оральная лейкоплакия
-
Чатурведи А.К., Удальцова Н., Энгельс Е.А. и др.; Оральная лейкоплакия и риск прогрессирования рака полости рта: популяционное когортное исследование. J Natl Cancer Inst. 2020 Октябрь 1112(10):1047-1054. дои: 10.1093/jnci/djz238.
-
Ардуино П., Баган Дж., Эль-Наггар А. и др.; Серия «Городские легенды»: лейкоплакия полости рта. Оральный Дис. 11 января 2013 г. doi: 10.1111/odi.12065.
-
Майзель П., Холтфретер Б.
 , Биффар Р. и др.; Ассоциация пародонтита с риском развития лейкоплакии полости рта. Оральный онкол. 2012 сен 48 (9): 859-63. doi: 10.1016/j.oraloncology.2012.02.022. Epub 2012, 20 марта.
, Биффар Р. и др.; Ассоциация пародонтита с риском развития лейкоплакии полости рта. Оральный онкол. 2012 сен 48 (9): 859-63. doi: 10.1016/j.oraloncology.2012.02.022. Epub 2012, 20 марта. -
Лопес-Хорнет П., Камачо-Алонсо Ф.; Сравнение боли и отека после удаления лейкоплакии полости рта с помощью CO2-лазера и холодного ножа: рандомизированное клиническое исследование. Med Oral Patol Oral Cir Bucal. 2013 Январь 118 (1): e38-44.
-
Оральная лейкоплакия; ДермНет Новая Зеландия
-
Shen ZY, Liu W, Zhu LK и др.; Ретроспективное клинико-патологическое исследование красного плоского лишая полости рта и злокачественной трансформации: анализ 518 случаев. Med Oral Patol Oral Cir Bucal. 2012 ноябрь 117(6):e943-7.
-
Лю В., Ши Л.Дж., Ву Л. и др.; Развитие рака полости рта у пациентов с лейкоплакией – клинико-патологические факторы, влияющие на исход. ПЛОС Один. 20127(4):e34773. doi: 10.1371/journal.pone.0034773. Epub 2012, 13 апреля.

-
Кумар А., Каскарини Л., Маккол Дж. А. и др.; Как мы должны лечить лейкоплакию полости рта? Br J Oral Maxillofac Surg. 14 ноября 2012 г. pii: S0266-4356(12)00598-0. doi: 10.1016/j.bjoms.2012.10.018.
-
Ян С.В., Ли Ю.С., Чанг Л.С. и др.; Использование эндоскопии с узкоспектральной системой визуализации в оценке лейкоплакии полости рта. Шея головы. 34 июля 2012 г. (7): 1015-22. doi: 10.1002/hed.21857. Epub 2011 Nov 3.
-
Parlatescu I, Gheorghe C, Coculescu E, et al; Оральная лейкоплакия — обновление. Медика (Бухар). 9 марта 2014 г. (1): 88–93.
-
Cervigne NK, Machado J, Goswami RS, et al; Рецидивирующие геномные изменения при последовательной прогрессирующей лейкоплакии и раке полости рта: движущие силы онкогенеза полости рта? Хум Мол Жене. 2014 Май 1523(10):2618-28. дои: 10.1093/hmg/ddt657. Epub 2014, 8 января.
-
Лоди Г., Франчини Р., Варнакуласурия С. и др.; Вмешательства по лечению лейкоплакии полости рта для предотвращения рака полости рта.
 Cochrane Database Syst Rev. 2016 Jul 297:CD001829. doi: 10.1002/14651858.CD001829.pub4.
Cochrane Database Syst Rev. 2016 Jul 297:CD001829. doi: 10.1002/14651858.CD001829.pub4. -
Рибейро А.С., Саллес П.Р., да Силва Т.А. и др.; Обзор нехирургического лечения лейкоплакии полости рта. Инт Дж. Дент. 20102010:186018. дои: 10.1155/2010/186018. Epub 2010 Feb 23.
-
Lod G et al; Вмешательства по лечению лейкоплакии полости рта для предотвращения рака полости рта, Cochrane, 2016.
-
de Pauli Paglioni M, Migliorati CA, Schausltz Pereira Faustino I, et al; Лазерное иссечение лейкоплакии полости рта: влияет ли оно на рецидив и злокачественную трансформацию? Систематический обзор и метаанализ. Оральный онкол. 2020 июнь 12:10:09:104850. doi: 10.1016/j.oraloncology.2020.104850.
-
Чинифоруш Н и др.; Удаление лейкоплакии лазером на углекислом газе (CO2), Journal of Lasers in Medical Sciences, том 3, номер 1, зима 2012 г.
-
Сеоан Дж., Гонсалес-Москера А., Лопес-Нино Дж. и др.; Лазерная терапия Er, Cr: YSGG при лейкоплакии полости рта сводит к минимуму тепловые артефакты на хирургических краях: пилотное исследование.
 Лазеры Med Sci. 2013 17 января.
Лазеры Med Sci. 2013 17 января. -
Лейкоплакия; Международное агентство ВОЗ по изучению рака, 2013 г.
-
Брзак Б.Л., Мравак-Стипетич М., Канжуга И. и др.; Частота и скорость злокачественной трансформации красного плоского лишая и лейкоплакии полости рта — ретроспективное исследование. Колл Антропол. 36 сентября 2012 г. (3): 773-7.
-
Альрамадан С.А., Бхаттачария И., Коэн Д.М. и др.; Волосатая лейкоплакия полости рта у иммунокомпетентных пациентов, пересмотренная с обзором литературы. Голова шеи патол. 2021 сен. 15 (3): 989-993. doi: 10.1007/s12105-021-01287-8. Epub 2021, 11 января.
-
Хаммисса Р.А., Фури Дж., Чандран Р. и др.; Вирус Эпштейна-Барр и его ассоциация с волосатой лейкоплакией полости рта: краткий обзор. Инт Дж. Дент. 20162016:4941783. дои: 10.1155/2016/4941783. Epub 2016 7 марта.
-
Чо Х.Х., Ким С.Х., Сео С.Х. и др.; Волосатая лейкоплакия полости рта, возникшая как клинический признак острого миелоидного лейкоза у ребенка.
 Энн Дерматол. 22 февраля 2010 г. (1): 73-6. doi: 10.5021/ad.2010.22.1.73. Epub 2010 Feb 28.
Энн Дерматол. 22 февраля 2010 г. (1): 73-6. doi: 10.5021/ad.2010.22.1.73. Epub 2010 Feb 28. -
Davis G, Perks A, Liyanage P, et al; Волосатая лейкоплакия полости рта, возникающая у пациента с волосатоклеточным лейкозом: первый зарегистрированный случай. BMJ Case Rep. 2017 Apr 62017. pii: bcr-2016-218663. doi: 10.1136/bcr-2016-218663.
-
Оральный волосатый лейкоз; DermNet NZ — пример изображения
-
Рати М., Джейн П.; Волосатая лейкоплакия
-
Mortazavi H, Safi Y, Baharvand M, et al; Белые поражения полости рта: обновленное дерево клинических диагностических решений. Дент Дж. (Базель). 2019 фев 77 (1). номер: dj7010015. дои: 10.3390/dj7010015.
-
Brasileiro CB, Abreu MH, Mesquita RA; Критический обзор местного лечения волосатой лейкоплакии полости рта. Мировые дела J Clin. 2014 июль 162 (7): 253-6. дои: 10.12998/wjcc.v2.i7.253.
Справочное руководство по лейкоплакии — Drugs.com
Медицинская экспертиза Drugs. com. Последнее обновление: 24 февраля 2023 г.
com. Последнее обновление: 24 февраля 2023 г.
Обзор
При лейкоплакии (loo-koh-PLAY-key-uh) утолщенные белые пятна образуются на деснах, внутренней стороне щек, дне рта и, иногда , твой язык. Эти пятна невозможно соскоблить.
Врачи не знают, что вызывает лейкоплакию, но считают, что основным виновником ее развития является хроническое раздражение от табака — независимо от того, курят ли его, макают или жевали.
Большинство пятен лейкоплакии не являются раковыми (доброкачественными), хотя у некоторых проявляются ранние признаки рака. Раковые образования на дне рта могут возникать рядом с участками лейкоплакии. А белые области, смешанные с красными областями (крапчатая лейкоплакия), могут указывать на возможность развития рака. Поэтому лучше всего обратиться к стоматологу или терапевту, если у вас есть необычные, стойкие изменения во рту.
Тип лейкоплакии, называемый волосатой лейкоплакией, иногда называемый волосатой лейкоплакией полости рта, в первую очередь поражает людей, чья иммунная система ослаблена болезнью, особенно ВИЧ/СПИДом.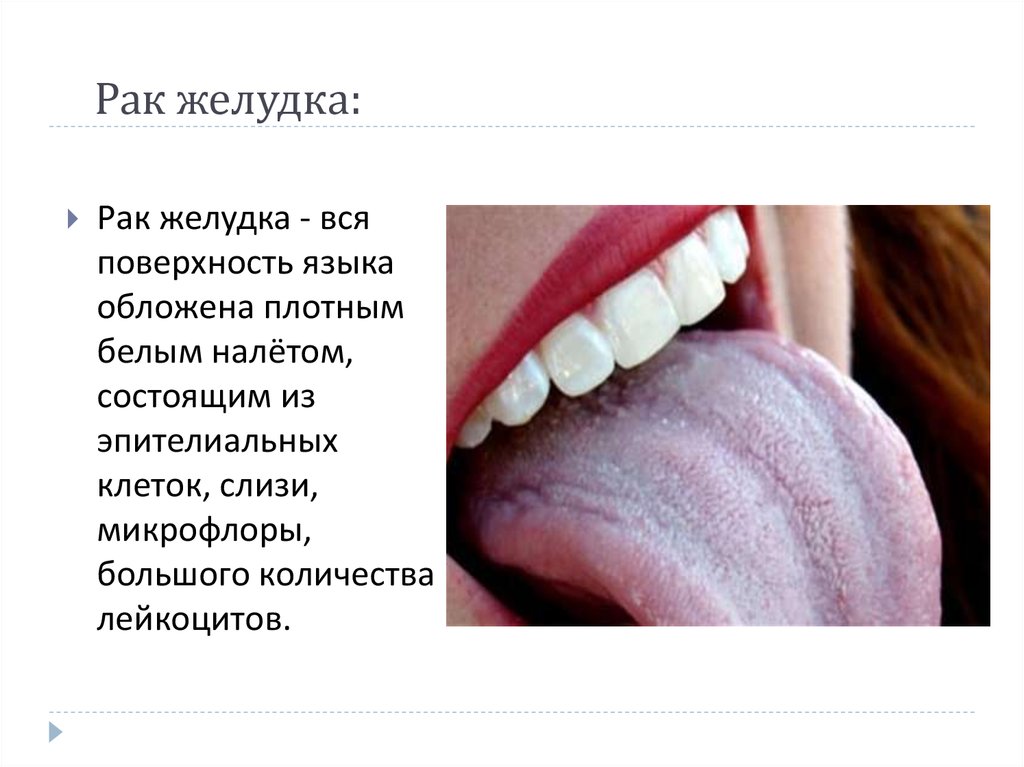
Лейкоплакия
Лейкоплакия проявляется в виде толстых белых пятен на внутренней поверхности рта. У него есть ряд возможных причин, в том числе повторяющиеся травмы или раздражение. Также это может быть признаком предраковых изменений во рту или рака полости рта.
Симптомы
Лейкоплакия обычно возникает на деснах, внутренней стороне щек, дне рта — под языком — и иногда на языке. Обычно это не болезненно и может оставаться незамеченным какое-то время.
Лейкоплакия может появиться:
- Белые или сероватые пятна, которые невозможно стереть
- Нерегулярная или плоская текстура
- Утолщенные или закаленные в местах
- Наряду с возвышающимися красными поражениями (крапчатая лейкоплакия или эритроплакия), которые с большей вероятностью проявляют предраковые изменения
Волосатая лейкоплакия
Волосатая лейкоплакия вызывает нечеткие белые пятна, напоминающие складки или гребни, обычно по бокам языка. Его часто принимают за молочницу полости рта, инфекцию, отмеченную кремово-белыми пятнами, которые можно стереть, что также часто встречается у людей с ослабленной иммунной системой.
Его часто принимают за молочницу полости рта, инфекцию, отмеченную кремово-белыми пятнами, которые можно стереть, что также часто встречается у людей с ослабленной иммунной системой.
Когда обратиться к врачу
Хотя лейкоплакия обычно не вызывает дискомфорта, иногда она может указывать на более серьезное заболевание.
Обратитесь к стоматологу или лечащему врачу, если у вас есть какие-либо из следующих симптомов:
- Белые налеты или язвы во рту, которые не заживают сами по себе в течение двух недель.
- Припухлости или белые, красные или темные пятна во рту
- Стойкие изменения тканей полости рта
- Боль в ушах при глотании
- Прогрессирующее снижение способности открывать челюсть
Причины
Хотя причина лейкоплакии неизвестна, хроническое раздражение, например, от употребления табака, включая курение и жевание, по-видимому, является причиной большинства случаев. Часто у постоянных потребителей бездымных табачных изделий в конечном итоге развивается лейкоплакия, когда они прижимают табак к щекам.
Часто у постоянных потребителей бездымных табачных изделий в конечном итоге развивается лейкоплакия, когда они прижимают табак к щекам.
Другие причины могут включать хроническое раздражение от:
- Зубчатые, сломанные или острые зубы трутся о поверхности языка
- Сломанные или плохо подогнанные зубные протезы
- Длительное употребление алкоголя
Ваш стоматолог может обсудить с вами возможные причины лейкоплакии в вашем случае.
Волосатая лейкоплакия
Волосатая лейкоплакия возникает в результате инфицирования вирусом Эпштейна-Барр (ВЭБ). Если вы заразились ВЭБ, вирус остается в вашем организме на всю жизнь. Обычно вирус находится в спящем состоянии, но если ваша иммунная система ослаблена, особенно из-за ВИЧ/СПИДа, вирус может реактивироваться, что приводит к таким состояниям, как волосатая лейкоплакия.
Факторы риска
Употребление табака, особенно бездымного табака, повышает риск развития лейкоплакии и рака ротовой полости. Длительное употребление алкоголя увеличивает риск, а употребление алкоголя в сочетании с курением увеличивает риск еще больше.
Длительное употребление алкоголя увеличивает риск, а употребление алкоголя в сочетании с курением увеличивает риск еще больше.
Волосатая лейкоплакия
Люди с ВИЧ/СПИДом особенно подвержены развитию волосатой лейкоплакии. Хотя использование антиретровирусных препаратов уменьшило число случаев заболевания, волосатая лейкоплакия по-прежнему поражает ряд ВИЧ-позитивных людей и может быть одним из первых признаков ВИЧ-инфекции.
Осложнения
Лейкоплакия обычно не вызывает необратимого повреждения тканей во рту. Однако лейкоплакия увеличивает риск развития рака ротовой полости. Рак полости рта часто образуется рядом с пятнами лейкоплакии, а сами пятна могут демонстрировать раковые изменения. Даже после удаления пятен лейкоплакии риск развития рака полости рта остается.
Волосатая лейкоплакия
Волосатая лейкоплакия вряд ли приведет к раку. Но это может указывать на ВИЧ/СПИД.
Профилактика
Вы сможете предотвратить лейкоплакию, если будете избегать всех табачных изделий и употребления алкоголя. Поговорите со своим врачом о методах, которые помогут вам бросить курить. Если вы продолжаете курить, жевать табак или употреблять алкоголь, чаще посещайте стоматолога. Рак полости рта обычно безболезнен до тех пор, пока он не станет достаточно запущенным, поэтому отказ от табака и алкоголя является лучшей стратегией профилактики.
Поговорите со своим врачом о методах, которые помогут вам бросить курить. Если вы продолжаете курить, жевать табак или употреблять алкоголь, чаще посещайте стоматолога. Рак полости рта обычно безболезнен до тех пор, пока он не станет достаточно запущенным, поэтому отказ от табака и алкоголя является лучшей стратегией профилактики.
Волосатая лейкоплакия
Если у вас ослабленная иммунная система, вы не сможете предотвратить волосатую лейкоплакию, но ее раннее выявление может помочь вам получить соответствующее лечение.
Диагностика
Чаще всего врач диагностирует лейкоплакию с помощью:
- Осмотра бляшек во рту
- Попытка стереть белые пятна
- Обсуждение истории болезни и факторов риска
- Исключение других возможных причин
Тестирование на рак
Если у вас лейкоплакия, ваш врач, скорее всего, проведет тест на ранние признаки рака с помощью:
- Биопсии ротовой полости.
 Это включает удаление клеток с поверхности поражения с помощью небольшой вращающейся щетки. Это неинвазивная процедура, но не всегда приводит к окончательному диагнозу.
Это включает удаление клеток с поверхности поражения с помощью небольшой вращающейся щетки. Это неинвазивная процедура, но не всегда приводит к окончательному диагнозу. - Эксцизионная биопсия. Это включает хирургическое удаление ткани из участка лейкоплакии или удаление всего участка, если он небольшой. Эксцизионная биопсия является более полной и обычно приводит к окончательному диагнозу.
Если биопсия показала положительный результат на рак, и ваш врач выполнил эксцизионную биопсию, в ходе которой был удален весь участок лейкоплакии, дальнейшее лечение может не потребоваться. Если пятно большое, вас могут направить к оральному хирургу или специалисту по оториноларингологии (ЛОР) для лечения.
Волосатая лейкоплакия
Если у вас волосатая лейкоплакия, вас, скорее всего, обследуют на наличие состояний, которые могут способствовать ослаблению иммунной системы.
Лечение
Лечение лейкоплакии наиболее эффективно, когда поражение обнаруживается и лечится на ранней стадии, пока оно небольшое. Регулярные осмотры важны, как и рутинный осмотр полости рта на наличие участков, которые выглядят ненормально.
Регулярные осмотры важны, как и рутинный осмотр полости рта на наличие участков, которые выглядят ненормально.
Для большинства людей удаление источника раздражения, например отказ от курения или употребления алкоголя, излечивает заболевание.
Если это неэффективно или если в поражениях проявляются ранние признаки рака, план лечения может включать:
- Удаление пятен лейкоплакии. Пластыри можно удалять с помощью скальпеля, лазера или очень холодного зонда, который замораживает и разрушает раковые клетки (криозонд).
- Повторные визиты для проверки территории. После того, как у вас была лейкоплакия, часто возникают рецидивы.
Лечение волосатой лейкоплакии
Обычно лечение волосатой лейкоплакии не требуется. Состояние часто не вызывает никаких симптомов и вряд ли приведет к раку ротовой полости.
Если ваш врач рекомендует лечение, оно может включать:
- Лекарства.
 Вы можете принять таблетку, влияющую на всю вашу систему (системное лечение), например противовирусные препараты. Эти препараты могут подавлять вирус Эпштейна-Барр, вызывающий волосатую лейкоплакию. Также может использоваться местное лечение.
Вы можете принять таблетку, влияющую на всю вашу систему (системное лечение), например противовирусные препараты. Эти препараты могут подавлять вирус Эпштейна-Барр, вызывающий волосатую лейкоплакию. Также может использоваться местное лечение. - Повторные визиты. После прекращения лечения белые пятна волосистой лейкоплакии могут вернуться. Ваш врач может порекомендовать регулярные последующие визиты для наблюдения за изменениями во рту или текущую терапию, чтобы предотвратить возвращение пятен лейкоплакии.
Подготовка к приему
Скорее всего, вы начнете с посещения стоматолога или лечащего врача. Однако вас могут направить к хирургу-стоматологу или отоларингологу (ЛОР) для диагностики и лечения.
Что вы можете сделать
Чтобы подготовиться к приему, составьте список:
- Ваши симптомы, , даже если они кажутся не связанными с вашим состоянием
- Ключевая медицинская и стоматологическая информация, например, предыдущие случаи симптомов и лечения, если таковые имеются
- Все лекарства, витамины, лечебные травы и другие добавки, которые вы регулярно принимаете
- Вопросы, которые следует задать врачу , чтобы максимально использовать время приема
Примеры вопросов, которые вы можете задать своему врачу, включают:
- Что может быть причиной моего состояния?
- Существуют ли другие возможные причины моего состояния?
- Нужны ли мне специальные тесты?
- Является ли мое состояние временным или долгосрочным (хроническим)?
- Какие методы лечения доступны? Что вы рекомендуете?
- Какие альтернативы основному подходу вы предлагаете?
- Есть ли ограничения, которым я должен следовать?
- У вас есть печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы во время приема.
