Лимфаденит у взрослых симптомы причины лечение
Лимфаденитом называют заболевание лимфоузлов со специфическим или неспецифическим заражением. Пациент обычно ощущает недомогание, слабость, болезненность и заметное увеличение лимфатических узлов. Реакция в виде воспаления и гипертермии обусловлена защитной функцией лимфосистемы. Она обеспечивает защиту организма от распространения инфекции.
Сама болезнь в большинстве историй протекает не самостоятельно, а как осложнение первопричины. Мельчайшие бактерии попадают в лимфу через слизистые оболочки или нарушенный кожный покров.
При лимфадените поражаются следующие типы лимфоузлов:
- шейные;
- локтевые;
- подчелюстные;
- подколенные;
- паховые;
- подмышечные.
Симптомы и признаки лимфаденита
Основными признаками или симптомами лимфаденита у взрослых являются:
- нагноения;
- фурункулы;
- флегмоны;
- гиперемия кожи возле лимфоузлов;
- боль в области лимфоузлов;
- мигрени;
- общее недомогание;
- отечность.

Далее может случиться скопление гноя и абсцесс. Если своевременно не вскрыть его, то содержимое имеет риск прорваться, вызвать лихорадку, тахикардию и поражение организма токсинами.
Заболевание «лимфаденит» в уже стойкой хронической форме не сопровождается острыми неприятными ощущениями. Сохраняется небольшая припухлость, боль слабо выражена.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Причины возникновения
Чтобы разобраться с болезнью, нужно понять главные причины лимфаденита, который может возникнуть у мужчин, женщин и детей. Лимфаденит у взрослых образуется за счет воздействия и активного размножения стафилококков, стрептококков. Причиной заболевания также становятся продукты их распада и выделяемые токсины. Они проникают в лимфу контактным, лимфогенным и гематогенным путем.
В результате заражения инфекция быстро адаптируется к новым условиям, начинает свое активное размножение и распространение по организму.
Пути заражения
Первопричиной вторичного заболевания могут быть:
- трофические язвы;
- остеомиелит;
- кариес;
- отит;
- грипп;
- тонзиллит;
- ангина;
- туберкулез;
- гонорея;
- чума;
- сибирская язва;
- сифилис;
- туляремия.
Поэтому, если у вас появились перечисленные выше болезни, то постарайтесь поскорее их устранить. Это поможет избежать вторичной инфекции, бороться с которой довольно сложно.
Виды заболевания
Сам лимфаденит подразделяют на разные виды в зависимости от выбранной классификации:
- по интенсивности и длительности воспаления – острый, хронический, рецидивирующий;
- по этиологии – специфический, неспецифический;
- по характеру протекающего воспаления – гнойный, серозный;
- по месту локализации – подчелюстной, подмышечный, паховый, шейный, околоушной.
Возможные осложнения
Диагноз «лимфаденит» – это веский повод, чтобы обратиться к врачу и незамедлительно приступить к лечению. В противном случае не исключены серьезные последствия, которые могут проявить себя через:
В противном случае не исключены серьезные последствия, которые могут проявить себя через:
- свищ;
- тромбофлебит;
- септикопиемию.
Если произойдет прорыв свища в пищевод или в бронхи, то есть высокая вероятность развития медиастинита, формирования бронхопульмональных или пищеводных свищей.
На фоне хронического лимфаденита часто происходят гнойные процессы в виде сепсиса или аденофлегмоны. Лимфоток нарушается, образуются рубцы, а здоровые ткани замещаются соединительными.
Когда следует обратиться к врачу
Лечит лимфаденит врач – сосудистый хирург. Записаться на первичный прием необходимо сразу же, после выявления первых симптомов лимфаденита. Болезнь активно развивается, принося боль, дискомфорт и угрозу для всего организма. Поэтому не стоит затягивать с посещением специалиста.
Получить помощь сосудистого хирурга или помощь других специалистов вы можете в АО «Медицина» (клиника академика Ройтберга). У нас работают профессионалы своего дела, которые смогут быстро устранить лимфаденит лимфоузлов. Они подберут комплексное индивидуальное лечение с учетом имеющихся заболеваний, возраста и состояния пациентов.
Они подберут комплексное индивидуальное лечение с учетом имеющихся заболеваний, возраста и состояния пациентов.
Как происходит диагностика лимфаденита
Диагностика лимфаденита лица, шеи, подмышечных впадин проводится путем сбора анамнеза и совокупности клинических проявлений. Труднее разобраться с тяжелыми формами заболевания, на фоне которого уже возникли осложнения.
Врачу необходимо определить первопричину, источник появления лимфаденита, подобрать соответствующее лечение.
Также для диагностики используют:
- пункцию;
- сдачу проб Манту и Пирке на туберкулезную палочку;
- рентген грудной клетки;
- пальпацию увеличенных лимфоузлов;
- КТ и МРТ пораженных сегментов.
Обычно к исследованию заболевания подключаются также инфекционисты, венерологи, фтизиатры. Специалисты могут назначить:
- общий анализ крови;
- анализ на ВИЧ;
- осмотр ЛОРа;
- УЗИ лимфоузлов и органов брюшной полости.
Лечение
Лечение лимфаденита у взрослого при его катаральной или гиперпластической форме проводится консервативными методами.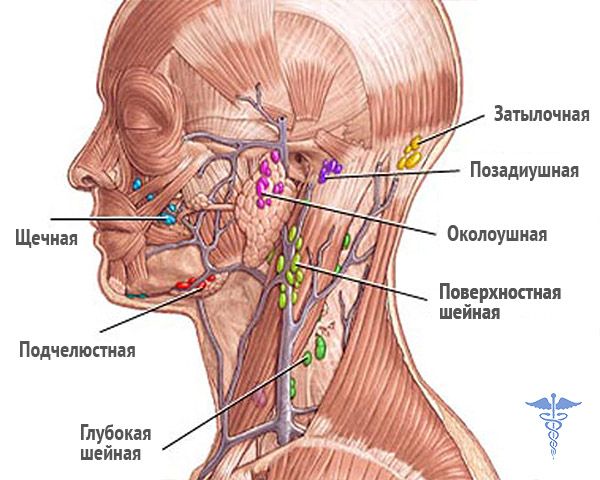 Для этого подключают:
Для этого подключают:
- соблюдение покоя пациента;
- терапию антибиотиками;
- УВЧ;
- электрофорез;
- гальванизацию;
- покой пораженного участка тела;
- прием витаминов.
Дополнительно применяют препараты и мази с хорошим противовоспалительным эффектом, работающие на местном уровне.
Особое внимание уделяется лечению лимфаденита антибиотиками. Перед этим необходимо провести тест на чувствительность микроорганизмов к разным видам антибиотиков. Выбирают те препараты, к которым особо чувствительны возбудители.
Если речь идет о гнойном лимфадените, то потребуется вскрыть гнойники, удалить их содержимое и провести санацию пораженных участков.
При выявлении туберкулезной палочки пациента отправляют на лечение в условиях стационара. Это поможет постоянно наблюдать больного, контролировать его лечение и защитить других людей от потенциального заражения.
Для лечения хронической формы болезни нужно найти и вылечить основную причину, по которой страдают лимфоузлы.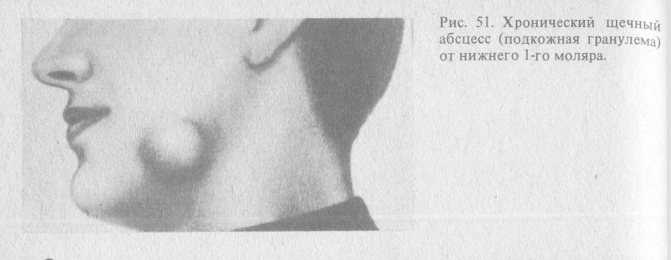 Только это поможет полностью избавиться от недуга, и больше никогда не вспоминать о нем.
Только это поможет полностью избавиться от недуга, и больше никогда не вспоминать о нем.
Профилактика
Чтобы предупредить острый лимфаденит у взрослых, необходимо соблюдать некоторые рекомендации. В качестве профилактических мер рекомендуется не допускать:
- микротравм;
- трещин;
- потертостей;
- ссадин.
В случае появления очагов инфекции (ангина, кариес, фурункулы), нужно оперативно с ними бороться. Это поможет избежать образования подмышечного, подчелюстного, шейного, пахового лимфаденита.
Как записаться к специалисту
Чтобы получить помощь сосудистого хирурга при лечении хронического или острого лимфаденита вы можете записаться на прием в АО «Медицина» (клиника академика Ройтберга). Звонки по номеру +7 (495) 775-73-60 принимаются круглосуточно.
Клиника находится в ЦАО Москвы недалеко от станций метро «Маяковская», «Белорусская», «Новослободская», «Тверская», «Чеховская». Адрес: 2-й Тверской-Ямской пер., 10.
Увеличение лимфатических узлов, как правило, не является самостоятельной болезнью и вызывается разными причинами. Чтобы не допустить серьезных осложнений, важно знать, по каким симптомам можно заподозрить лимфаденит, как его диагностируют и лечат.
Чтобы не допустить серьезных осложнений, важно знать, по каким симптомам можно заподозрить лимфаденит, как его диагностируют и лечат.
Описание болезни, виды
Лимфаденит – это состояние, для которого характерно увеличение одного или нескольких лимфатических узлов. Возникает на фоне инфекционного, онкологического или воспалительного заболевания.
Увеличение лимфоузлов может происходить на одном участке тела или одновременно в разных частях. По этому признаку различают три вида патологии: одиночный, тотальный или регионарный лимфаденит.
В зависимости от причины воспаление может быть:
специфическим, то есть вызываться конкретным видом возбудителя – туберкулезной палочкой, гонококком, бледной трепонемой, вызывающей сифилис или иерсиниями, вызывающими чуму;
неспецифическим, то есть вызываться патогенной микрофлорой, которая может попасть в лимфатическую систему из наружных и внутренних гнойных очагов. Вызвать лимфаденит может стафилококк или стрептококк, попавший в лимфоузел с током крови.
Если раны небольшие, а патологический процесс протекает локально, то ставится диагноз «регионарный лимфаденит», возникший как воспалительная реакция в близлежащих лимфатических узлах. Если инфекция общая или поражены обширные участки тела, то лимфаденит может возникнуть по всему телу.
Лимфаденит сопутствует инфекционным процессам в ротоглотке при ангине, воспалении аденоидов, гриппозной инфекции, отите, скарлатине. Также гипертрофия лимфоузлов сопровождает краснуху, дифтерию и паротит.
Основная локализация – это лимфоузлы подмышками, на шее и голове, в паху, а также подколенные и локтевые. Воспаление узлов брюшной полости, расположенных в глубине, называют мезаденитом.
Для болезни свойственны симптомы воспалительного процесса: головная боль, лихорадочное состояние, слабость.
Почему возникает лимфаденит
Каждый лимфатический узел имеет свою функцию – фильтрует кровь от инфекции, способной проникнуть в органы или поврежденные участки кожного покрова. Все лимфоузлы отфильтровывают патогены и продукты их жизнедеятельности, частички разрушенных тканей.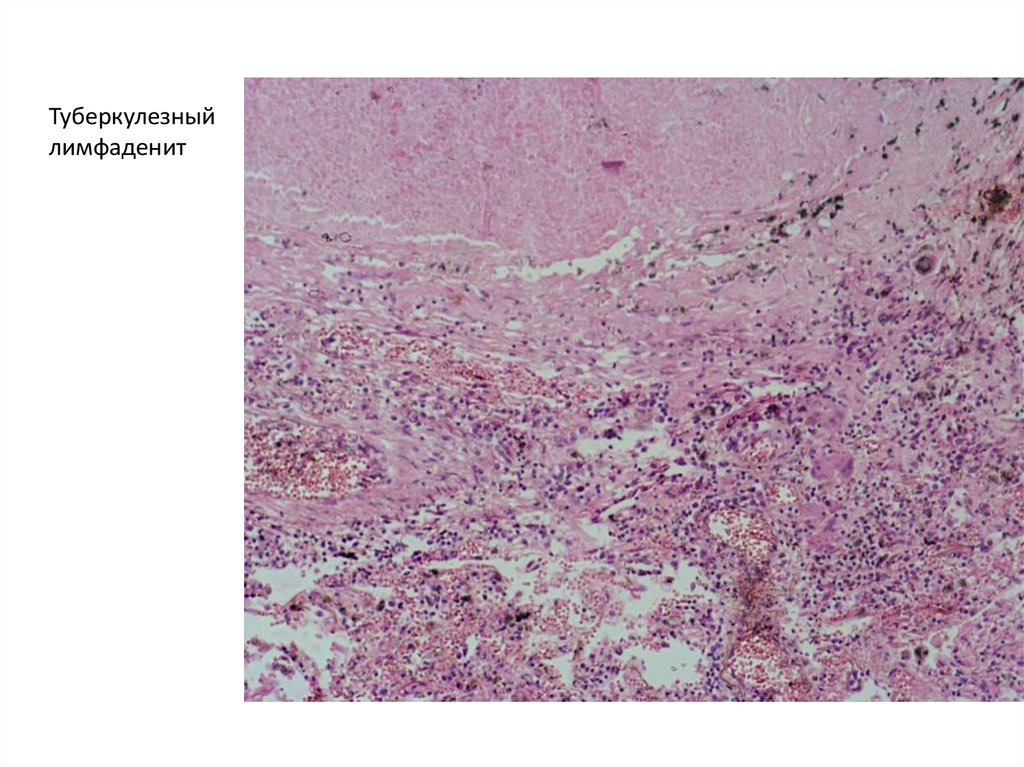 Как итог – появление воспаления и увеличение узла в размерах. Чаще всего, когда лимфоузлы увеличиваются и нагнаиваются, первичный источник инфекции уже полностью приходит в норму.
Как итог – появление воспаления и увеличение узла в размерах. Чаще всего, когда лимфоузлы увеличиваются и нагнаиваются, первичный источник инфекции уже полностью приходит в норму.
Главная причина лимфаденита – это природное стремление организма защититься от разноса микробов по всем органам. Однако сосредоточение инфекции в лимфоузлах и невозможность ее быстрого устранения – это риск образования дополнительного источника инфекции с формированием гнойников, а также опасность проникновения патогенов во внутренние органы.
При некоторых болезнях лимфоузлы могут быть воспаленными и являться очагом инфекции долго – месяцами и годами.
Инфекция может попасть в лимфоузел тремя путями:
при прямом поражении;
с лимфой от зараженных очагов в организме;
с кровью от внутренних органов.
У мужчин лимфаденит диагностируется как осложнение ОРЗ или венерических заболеваний. У женщин дополнительными причинами увеличения узлов являются мастит, неаккуратное бритье подмышечных впадин или наружных половых органов. У детей увеличение лимфоузлов происходит на фоне стоматологических и ЛОР-заболеваний.
У детей увеличение лимфоузлов происходит на фоне стоматологических и ЛОР-заболеваний.
Острая и хроническая формы, симптомы
В зависимости от скорости протекания различают острый и хронический лимфаденит.
Развитие острой патологии проходит три этапа:
Катаральный, на котором краснеют и расширяются сосуды узла.
Гиперпластический: узел увеличивается в размерах, заполняется плазмой.
Гнойный, в полости узла образуется гной.
Заподозрить острый лимфаденит можно, если лимфоузлы увеличились и болезненны. Уже на начальной стадии процесса они легко прощупываются, становятся заметны другие признаки: воспаление близлежащих сосудов, подвижность узлов.
Если началось нагноение, то ощущается уплотнение, чувствуется боль при касании, возникают жалобы на ухудшение общего состояния – головную боль, слабость, лихорадку. Пораженный узел краснеет и отекает, его контуры размываются.
При отсутствии хирургического вмешательства нагноение приводит к абсцессу, который может прорваться вглубь или наружу.
Опасность затягивания с обращением к врачу в том, что лимфаденит может вызвать осложнения – флегмону, свищ, тромбофлебит, сепсис.
Для хронической формы характерно вялое течение. Лимфоузлы увеличены и малоболезненны, имеют плотную структуру и подвижны при пальпации. Симптомами является отек рук/ног или близко расположенных тканей из-за застоя лимфы и сбоя в работе узлов.
Обследования для постановки диагноза
Если патология поверхностная, то диагностика не представляет сложностей. Важно установить причину состояния.
При постановке диагноза важно исключить флегмону, гнойную атерому и остеомиелит.
Дифференциальную диагностику лимфаденита проводят с флегмонами, гнойными атеромами или остеомиелитами.
Хроническую патологию необходимо дифференцировать от раковых патологий крови, исключить метастазирование новообразований в лимфоузлы и саркоидоз.
Чтобы выявить причину воспаления врач назначает:
рентген с контрастированием;
При лимфадените в общем анализе крови может быть обнаружено: увеличение лейкоцитов, нейтрофилов, моноцитов и эозинофилов. Снижение количества моноцитов и эозинофилов означает, что в организме идет гнойный процесс. Врач также обращает внимание на показатель СОЭ. Чем выше его значение, тем сильнее воспаление.
Снижение количества моноцитов и эозинофилов означает, что в организме идет гнойный процесс. Врач также обращает внимание на показатель СОЭ. Чем выше его значение, тем сильнее воспаление.
Благодаря УЗИ врач выявит:
как расположены лимфоузлы, как они взаимодействуют с тканями;
структуру и размер узлов;
присутствие воспалительного процесса, гнойных очагов;
инфекционные очаги внутри организма.
Рентген назначают при глубоком расположении узлов. С помощью компьютерной томографии врач более точно определит масштаб гнойного поражения, выявит размер, локализацию и очертания беспокоящих лимфатических узлов.
Взятие кусочка воспаленного узла на исследование (биопсию) назначают при подозрении на онкологию, при хронических воспалениях лимфоузлов, неэффективности проводимой терапии.
Терапия лимфаденита
Чтобы устранить воспаление лимфоузла, важно воздействовать на причину. При появлении жалоб следует обратиться к врачу общей практики или терапевту, который проведет осмотр и даст направления на анализы. Также возможно потребуются консультации ЛОРа, стоматолога, дерматолога, уролога, фтизиатра или хирурга.
Также возможно потребуются консультации ЛОРа, стоматолога, дерматолога, уролога, фтизиатра или хирурга.
Лечение включает: назначение лекарств, физиопроцедур, хирургическое вмешательство.
Цели применения медикаментов заключаются в устранении очага инфекции, снятии воспалительного процесса и улучшении состояния пациента.
Основные виды лекарств:
НПВС – Нимесулид, Кеторолак;
антигистаминные – Левоцетиризин, Зиртек, Супрастин;
антибиотики – Цефтриаксон, Бензилпенициллин;
противотуберкулезные и противогрибковые;
Купить препараты недорого можно в интернет-магазине. Сайт предоставляет возможность бронироватьлекарственные средства, узнавать про акции и скидки, заказывать доставку, предусмотрен самовывоз. Информацию о цене и медикаментах в наличии можно получить в любое время суток.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения.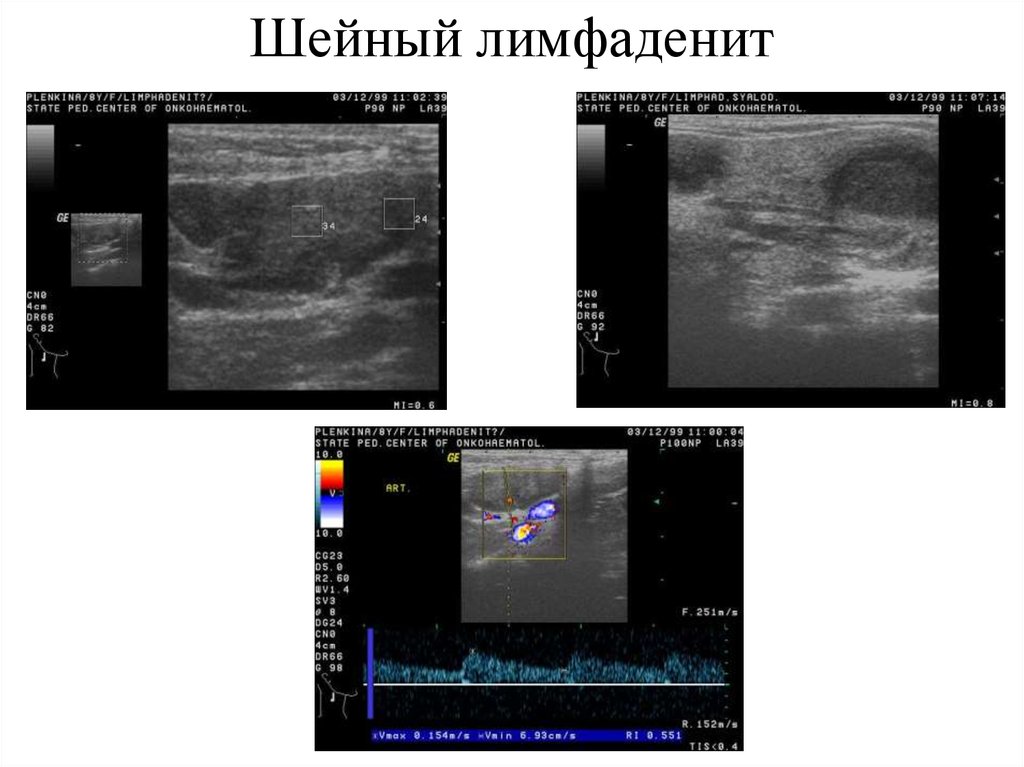 Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
© 2022. Интернет-аптека AptStore. Все права защищены
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Увеличение лимфоузлов (лимфаденопатия) — это изменение размеров, консистенции и подвижности периферических органов лимфатической системы. Возможно сочетание симптома с повышением температуры, изменением состояния кожи, увеличением печени и селезенки. Лимфаденопатия выявляется при инфекционных болезнях, иммунопролиферативных, дисметаболических и опухолевых процессах, приеме некоторых препаратов. Для уточнения причин увеличения лимфатических узлов используют ультразвуковые, рентгенологические, радионуклидные, томографические, цитологические, лабораторные методы. До постановки диагноза лечение обычно не назначается.
Общая характеристика
Увеличенные лимфоузлы представляют собой мягкие, тугоэластичные или плотные округлые образования, прощупываемые под нижней челюстью, в области шеи, подмышечной зоне, паху и других местах. Поверхность лимфатических узлов бывает гладкой или бугристой. Зачастую увеличению предшествуют острые инфекционно-воспалительные процессы (ОРВИ, ангина, пульпиты), травмы с повреждениями кожи, вакцинация. Иногда изменения лимфоузлов выявляются случайно пациентом либо врачом на профилактическом или консультативном осмотре.
Об увеличении лимфоузлов говорят, когда изменяется их плотность, поверхность и подвижность, а размеры превышают 1 см (для локтевых образований — 0,5 см, для паховых — 1,5 см). При ощупывании узлы бывают как болезненными, так и безболезненными. Кроме лимфаденопатии возможны кожные проявления (элементы сыпи, покраснения кожи), повышение температуры до 38° С и выше, длительный субфебрилитет, жалобы на быструю утомляемость, потливость, тяжесть в левом или правом подреберье, вызванную увеличением селезенки, печени.
Поводом для обращения к врачу является самостоятельное обнаружение крупных безболезненных лимфоузлов, резкая болезненность лимфоидной ткани при попытке прощупывания, сочетание лимфаденопатии с другими патологическими признаками — сыпью, гипертермией, потерей веса, быстрой утомляемостью. Особую настороженность должны вызывать лимфоузлы размерами от 2-3 см, которые увеличились без видимых причин, расположены в нескольких зонах и сохраняются более 2 месяцев.
Механизм развития
Увеличение лимфоузлов происходит несколькими путями, каждый из которых предполагает накопление в лимфоидной ткани определенного типа клеток. Реакция периферических лимфатических органов часто бывает связана с усилением кровотока, пролиферацией лимфоцитов и макрофагов в ответ на появление чужеродных генов. При антигенной стимуляции узел за 5-10 суток способен увеличиться в 5-15 раз. Для системных неопроцессов характерна активная пролиферация перерожденных лимфоидных клеток с увеличением размеров пораженного лимфоузла.
Строма лимфатических образований может инфильтрироваться воспалительными элементами (при инфекционных заболеваниях), клетками опухолей, расположенных в зоне лимфодренажа данного узла. Метастатическое поражение зачастую сопровождается разрастанием соединительной ткани. При некоторых нарушениях липидного обмена (болезни Ниманна-Пика, синдроме Гоше) в лимфоузле задерживаются макрофаги, переполненные нерасщепленными гликосфинголипидами.
Классификация
При определении форм лимфаденопатии в первую очередь учитывают местоположение увеличенных лимфоузлов. Лимфоидная ткань — основной защитный барьер на пути распространения инфекционных патогенов и опухолевых клеток. Поэтому расположение измененных лимфатических образований облегчает диагностику заболевания, вызвавшего лимфаденопатическую реакцию. В зависимости от локализации процесса выделяют:
- Увеличение подчелюстных лимфоузлов. Характерно для патологических процессов в области головы и шеи — болезней глаз, ЛОР-органов и придаточных пазух, повреждений кожи.
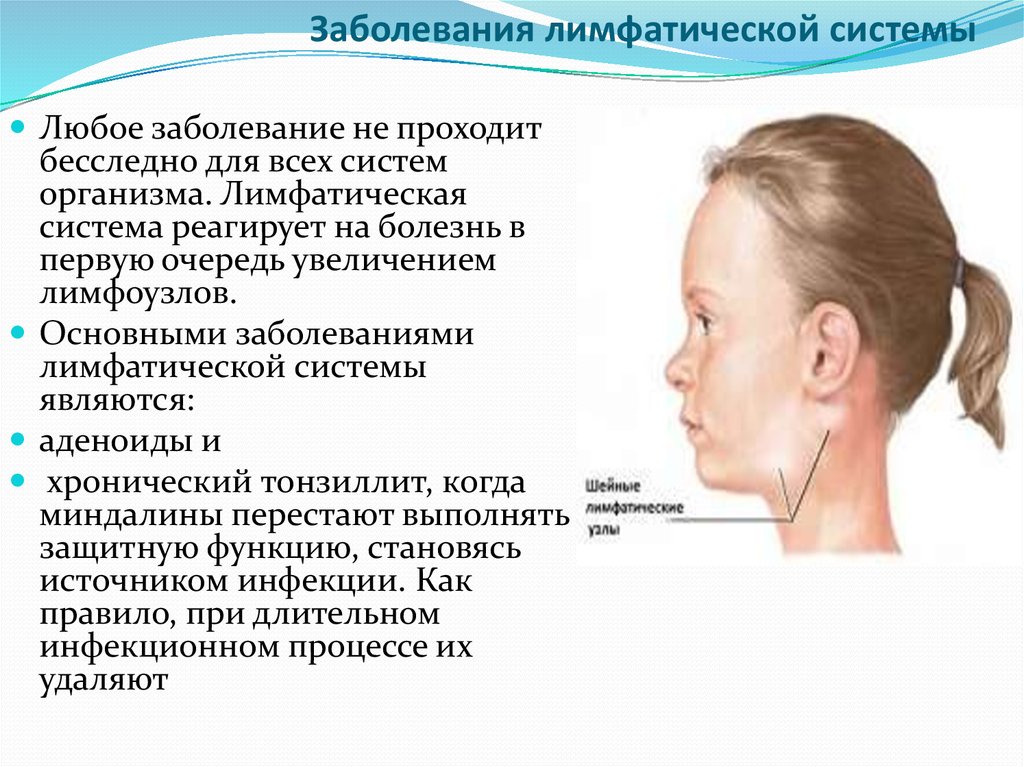 Подчелюстная лимфаденопатия часто сигнализирует о стоматологических проблемах, хроническом тонзиллите.
Подчелюстная лимфаденопатия часто сигнализирует о стоматологических проблемах, хроническом тонзиллите. - Увеличение шейных лимфоузлов. Обычно наблюдается при респираторных инфекциях, патологии ротовой полости, инфекционном мононуклеозе, поздних стадиях туберкулеза. Шейные узлы могут поражаться при лимфомах, лимфогранулематозе, метастазировании рака щитовидной железы, легких.
- Увеличение надключичных лимфоузлов. Чаще всего обусловлено опухолевыми причинами. Выявление увеличенного узла справа патогномонично для рака пищевода, легких. Левый лимфоузел поражается при злокачественных процессах в брюшной полости, тазу, забрюшинном пространстве.
- Увеличение подмышечных лимфоузлов. Воспалительное поражение возможно при наличии раневых инфекций, болезни кошачьей царапины, бруцеллеза. Поражение узлов подмышечной группы типично для рака молочной железы, меланомы верхних конечностей, установки силиконовых имплантов груди.
- Увеличение паховых лимфоузлов.
 Как правило, узлы в паху реагируют на развитие сифилиса, гонореи, шанкроида, других генитальных инфекций. Паховая лимфаденопатия также служит признаком злокачественного поражения тазовых органов, лимфомы, бубонной чумы.
Как правило, узлы в паху реагируют на развитие сифилиса, гонореи, шанкроида, других генитальных инфекций. Паховая лимфаденопатия также служит признаком злокачественного поражения тазовых органов, лимфомы, бубонной чумы.
Несколько реже в процесс вовлекаются лимфатические узлы других групп — подподбородочные, кубитальные (в области локтевого сгиба), околоушные, затылочные, яремные. При плановом инструментальном обследовании может определяться увеличение внутренних лимфоузлов — внутригрудных (медиастинальных), бронхопульмональных, парааортальных, селезеночных, мезентериальных, забрюшинных.
В диагностическом плане важно учитывать и другие критерии классификации лимфаденопатии — характеристики измененных лимфоидных образований, распространенность поражения. Такой подход позволяет предположить тип патологического процесса, происходящего в вовлеченных узлах и организме в целом. Важными критериями классификации увеличенных лимфоузлов являются:
- Размеры. При I степени лимфаденопатии диаметр пораженных образований составляет 0,5-1,4 см, при II степени — 1,5-2,4 см, а при III степени — от 2,5 см и более.

- Болезненность. Интенсивными болевыми ощущениями чаще проявляются воспаления лимфоузлов, особенно острые гнойные лимфадениты. Образования, подвергшиеся злокачественному перерождению, зачастую безболезненны, кроме случаев кровоизлияния в некротизированный центр.
- Плотность. Увеличенные воспаленные лимфоузлы обычно мягкие, при их нагноении во время прощупывания ощущается флюктуация (колебание жидкости). Для метастатического процесса типична каменистая консистенция образований, для лимфом — тугая эластичность.
- Связь между собой. Патологическое образование из лимфатических узлов, прощупываемых как единое целое и смещающихся вместе, называется конгломератом. Спаянные между собой лимфоузлы выявляются при туберкулезе, саркоидозе, венерической лимфогранулеме, лимфомах и метастазировании.
- Количество. Поражаться может как один-два, так и несколько узлов в одной зоне.
 В первом случае говорят о единичных увеличенных узлах, во втором — о локальной лимфаденопатии. Чем активнее процесс, тем больше образований поражается, однако при метастазировании часто обнаруживается один узел больших размеров.
В первом случае говорят о единичных увеличенных узлах, во втором — о локальной лимфаденопатии. Чем активнее процесс, тем больше образований поражается, однако при метастазировании часто обнаруживается один узел больших размеров. - Распространенность. При локальной лимфаденопатии определяются единичные узлы в одной области, при региональной — несколько образований в 1-2 смежных зонах. Генерализованный (распространенный) процесс характеризуется поражением лимфатических структур в трех областях и более.
С учетом патогенеза увеличение лимфоузлов бывает первичным (системным), вторичным (реактивным) и воспалительным. Первичные полиаденопатии развиваются при системном озлокачествлении лимфоидной ткани (лейкозы, лимфогранулематоз, неходжкинские лимфомы) и доброкачественных процессах (синусовом гистиоцитозе). Реактивные поражения являются ответом на другую патологию (инфекцию, иммунное заболевание, распространение опухолевых клеток, обменные нарушения). Воспаление (лимфаденит) возникает при размножении инфекционных агентов в ткани узла.
2. Дифференциальный диагноз при лимфаденопатиях. Справочник поликлинического врача/ Дворецкий Л.И. — 2005 – Т.3, №2.
Лимфаденит (от лимфа и греч. aden — железа) — воспаление лимфатических узлов, нередко гнойное. Вызывается чаще стафило- и стрептококками, которые при лимфангите попадают в регионарные лимфатические узлы. Локализация большей частью в паху и подмышечной впадине.
Автоматизация клиники: быстро и недорого!— Подключено 300 клиник из 4 стран
— 800 RUB / 4500 KZT / 27 BYN — 1 рабочее место в месяц
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Специфический. Причиной его является какое-либо инфекционное заболевание, для которого характерно поражение лимфатических лимфоузлов (туберкулез, сифилис, актиномикоз, инфекционный мононуклеоз, туляремия, чума и др. )
)
Неспецифический. Чаще всего вызывается стафилококками и стрептококками, реже другими патогенными микроорганизмами или смешанной микрофлорой.
По длительности заболевания:
- Острый (до 2 недель)
- Подострый (от 2 недель до 1 месяца)
- Хронический (свыше 1 месяца)
По характеру экссудата:
- Серозный
- Геморрагический
- Фибринозный
- Гнойный
По характеру морфологических изменений:
- Инфильтративный (серозный)
- Гнойный
- Гнойно-некротический
- Некротический
- Аденофлегмона
Этиология и патогенез
Возбудителями лимфаденита являются гноеродные микроорганизмы, проникающие в лимфатические узлы по лимфатическим сосудам из очагов острого или хронического гнойного воспаления (флегмоны, панариции и т.д), с током лимфы, крови или путём непосредственного контакта.
Инфекция поступает в регионарные лимфатические узлы с током лимфы, оттекающей из первичных гнойных очагов. Лимфаденит может возникнуть и без предшествующего лимфангита, причем первичный очаг бывает настолько ничтожен и так быстро заживает, что к моменту возникновения лимфаденита обнаружить место вхождения инфекции уже не всегда удается. В редких случаях возможно попадание инфекции в лимфатические узлы вместе с кровотоком. Лимфаденит иногда возникает и вследствие непосредственного перехода воспалительного процесса с тканей, окружающих узел.
Лимфаденит может возникнуть и без предшествующего лимфангита, причем первичный очаг бывает настолько ничтожен и так быстро заживает, что к моменту возникновения лимфаденита обнаружить место вхождения инфекции уже не всегда удается. В редких случаях возможно попадание инфекции в лимфатические узлы вместе с кровотоком. Лимфаденит иногда возникает и вследствие непосредственного перехода воспалительного процесса с тканей, окружающих узел.
Лимфаденит следует рассматривать как проявление барьерной функции лимфатической системы, ограничивающей дальнейшее распространение инфекции и ее токсинов. Вместе с тем лимфаденит сам по себе может стать исходным пунктом для развития тяжелого гнойного процесса (аденофлегмона, сепсис).
При остром лимфадените, в начальной фазе, структурные изменения сводятся к покраснению кожи над увеличенным лимфатическим узлом, расширению синусов и слущиванию их эндотелия. Далее следует нарастающее серозное пропитывание паренхимы узла, разрастание элементов лимфоидной ткани и лейкоцитарная инфильтрация.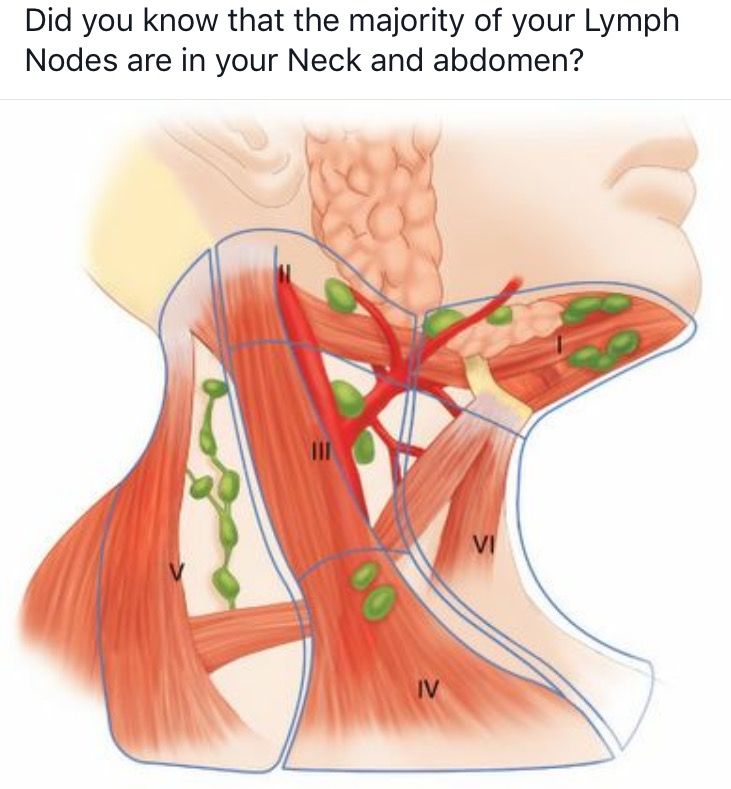 В дальнейшем развитии воспалительного процесса жидкость может принять гнойный характер. В зависимости от интенсивности фактора, вызвавшего лимфаденит, от продолжительности его воздействия и от собственной реакции организма процесс быстро проходит все эти фазы либо ограничивается какой-либо. В соответствии с достигнутой фазой различают формы острого лимфаденита:
В дальнейшем развитии воспалительного процесса жидкость может принять гнойный характер. В зависимости от интенсивности фактора, вызвавшего лимфаденит, от продолжительности его воздействия и от собственной реакции организма процесс быстро проходит все эти фазы либо ограничивается какой-либо. В соответствии с достигнутой фазой различают формы острого лимфаденита:
• простой или катаральный,
Некоторые особенности патологоанатомической картины обусловливают возникновение и других форм лимфаденита: при процессе, остановившемся в стадии экссудации, но с обильным пропотеванием фибрина — фибринозный лимфаденит; при быстром и обширном омертвении лимфатического узла — некротический лимфаденит.
В качестве особой формы выделяют геморрагический лимфаденит, при котором значительное нарушение проницаемости капилляров ведет к имбибиции (пропитыванию) лимфатического узла кровью (сибиреязвенный, чумной лимфаденит).
В начальных фазах, т. е. при менее тяжелых формах (простой и гиперпластический лимфаденит), воспалительный процесс способствует обратному развитию, но может принять и хроническое течение. При формах, характеризующихся преобладанием явлений повреждения (гнойный, некротический лимфаденит), наступает гибель лимфатического узла и его гнойное расплавление или, в зависимости от характера инфекции, гнилостный распад. Образовавшееся гнойное скопление может довольно длительно оставаться в пределах капсулы лимфатического узла и ограничиваться гнойной мембраной, образуя абсцесс. В других случаях происходит быстрое разрушение капсулы лимфатического узла и инфицированное содержимое прорывается в окружающую клетчатку. При начальных формах лимфаденита воспалительный процесс чаще не выходит за пределы капсулы лимфатического узла, ограничиваясь ее серозной инфильтрацией. При гнойном же лимфадените обычно развивается и периаденит — воспаление окружающей узел клетчатки, в которой наблюдается гиперемия (покраснение), отек, лейкоцитарная инфильтрация. Гнойный периаденит возникает главным образом как следствие прорыва гноя из лимфатического узла. В зависимости от длительного течения лимфаденита гнойный периаденит принимает форму либо абсцесса, окружающего остатки лимфатического узла, либо флегмоны, так называемой аденофлегмоны.
При формах, характеризующихся преобладанием явлений повреждения (гнойный, некротический лимфаденит), наступает гибель лимфатического узла и его гнойное расплавление или, в зависимости от характера инфекции, гнилостный распад. Образовавшееся гнойное скопление может довольно длительно оставаться в пределах капсулы лимфатического узла и ограничиваться гнойной мембраной, образуя абсцесс. В других случаях происходит быстрое разрушение капсулы лимфатического узла и инфицированное содержимое прорывается в окружающую клетчатку. При начальных формах лимфаденита воспалительный процесс чаще не выходит за пределы капсулы лимфатического узла, ограничиваясь ее серозной инфильтрацией. При гнойном же лимфадените обычно развивается и периаденит — воспаление окружающей узел клетчатки, в которой наблюдается гиперемия (покраснение), отек, лейкоцитарная инфильтрация. Гнойный периаденит возникает главным образом как следствие прорыва гноя из лимфатического узла. В зависимости от длительного течения лимфаденита гнойный периаденит принимает форму либо абсцесса, окружающего остатки лимфатического узла, либо флегмоны, так называемой аденофлегмоны.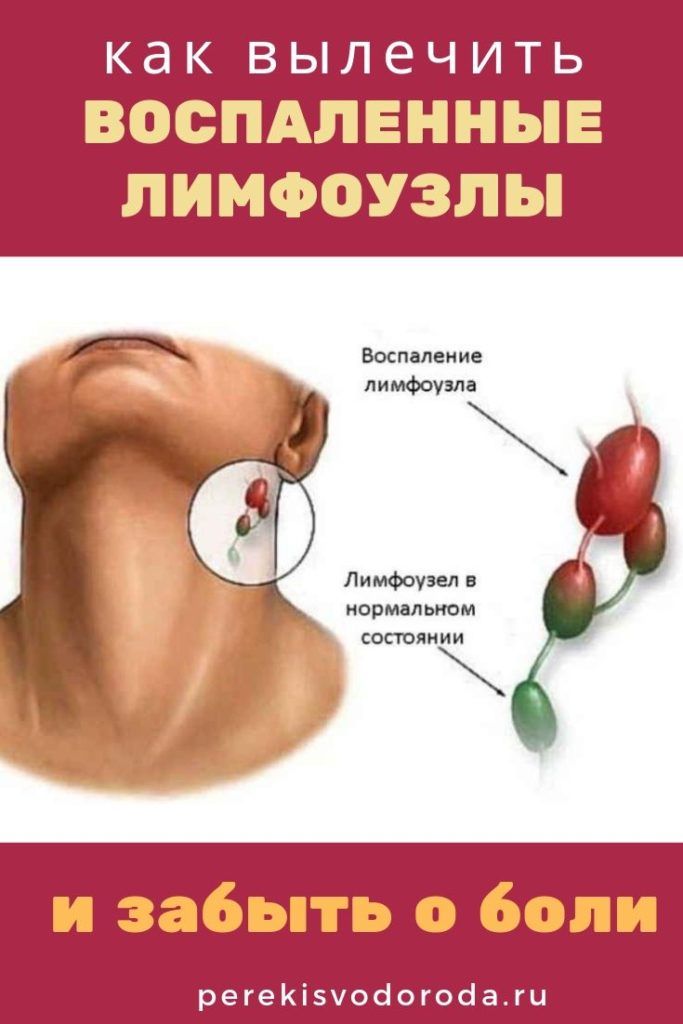
Клиническая картина
Клинические критерии диагностики
увеличение и болезненность регионарных лимфоузлов, локальная гиперемия и отек, симптомы интоксикации.
Cимптомы, течение
Острый лимфаденит
Острый лимфаденит начинается с боли в области пораженных регионарных узлов и их увеличения. При серозной и гиперпластической формах увеличенные лимфатические узлы хорошо прощупываются, болезненность их незначительна, общие явления могут отсутствовать или быть маловыраженными. При переходе процесса в нагноение боли увеличиваются, в области регионарного лимфатического узла появляется плотное болезненное уплотнение, повышается температура тела, исчезает аппетит. Малозаметная в начале заболевания покраснение и отек в этой области резко увеличиваются, контуры лимфатического узла утрачивают четкость, узел становится малоподвижен (периаденит).
Больной щадит пораженную область, т. к. движения усиливают боли (особенно сильной болезненностью отличается паховый гонорейный лимфаденит). Вскоре в области инфильтрата (воспалительного образования) начинается флюктуация вследствие гнойного расплавления лимфатического узла. Если абсцесс лимфатического узла не будет вскрыт вовремя, гной прорывается наружу или просачивается в глубину и по окружности, в процесс вовлекаются окружающие ткани. Возникает аденофлегмона, признаками которой служат быстро нарастающий плотный и болезненный инфильтрат в подкожной и межклеточной клетчатке, иногда с отдельными очагами размягчения, а при гнилостных формах — с газовой крепитацией (похрустыванием). Возможен переход нагноительного процесса на соседние лимфатические узлы. Высокая температура, учащенный пульс, озноб указывают на прогрессирующее гнойное воспаление. Общие явления особенно выражаются при стрептококковой и гнилостной инфекции.
Вскоре в области инфильтрата (воспалительного образования) начинается флюктуация вследствие гнойного расплавления лимфатического узла. Если абсцесс лимфатического узла не будет вскрыт вовремя, гной прорывается наружу или просачивается в глубину и по окружности, в процесс вовлекаются окружающие ткани. Возникает аденофлегмона, признаками которой служат быстро нарастающий плотный и болезненный инфильтрат в подкожной и межклеточной клетчатке, иногда с отдельными очагами размягчения, а при гнилостных формах — с газовой крепитацией (похрустыванием). Возможен переход нагноительного процесса на соседние лимфатические узлы. Высокая температура, учащенный пульс, озноб указывают на прогрессирующее гнойное воспаление. Общие явления особенно выражаются при стрептококковой и гнилостной инфекции.
Хронический лимфаденит
Хронический неспецифический лимфаденит развивается при инфекции, вызванной возбудителями со слабой способностью к заражению при инфицированной (импетигинизированной) экземе у детей, при кожных проявлениях экссудативного диатеза, пиодермии и др. Причиной развития заболевания также могут быть повторные слабые инфекционные раздражения регионарного лимфатического аппарата вследствие частых поверхностных повреждений кожи в связи с профессиональной травмой. Нередко хронический лимфаденит связан с хроническим воспалением слизистой носа или хроническим отитом. Хронический лимфаденит специфического происхождения обычно имеет туберкулезное происхождение и поражает чаще шейные лимфатические узлы; реже бывает универсальное поражение лимфатических узлов различных областей тела, включая бронхиальные и забрюшинные. Хроническое увеличение лимфатических узлов наблюдается при врожденном и приобретенном сифилисе. Клиническая картина хронического лимфаденита характеризуется увеличением лимфатических узлов различной консистенции и подвижности. При неспецифической инфекции преобладают отдельные, отчетливо прощупывающиеся подвижные увеличенные лимфатические узлы, обычно безболезненные при прощупывании. При туберкулезе чаще прощупываются пакеты средней плотности узлов; при сифилисе увеличенные лимфатические узлы вследствие склероза отличаются большей плотностью.
Причиной развития заболевания также могут быть повторные слабые инфекционные раздражения регионарного лимфатического аппарата вследствие частых поверхностных повреждений кожи в связи с профессиональной травмой. Нередко хронический лимфаденит связан с хроническим воспалением слизистой носа или хроническим отитом. Хронический лимфаденит специфического происхождения обычно имеет туберкулезное происхождение и поражает чаще шейные лимфатические узлы; реже бывает универсальное поражение лимфатических узлов различных областей тела, включая бронхиальные и забрюшинные. Хроническое увеличение лимфатических узлов наблюдается при врожденном и приобретенном сифилисе. Клиническая картина хронического лимфаденита характеризуется увеличением лимфатических узлов различной консистенции и подвижности. При неспецифической инфекции преобладают отдельные, отчетливо прощупывающиеся подвижные увеличенные лимфатические узлы, обычно безболезненные при прощупывании. При туберкулезе чаще прощупываются пакеты средней плотности узлов; при сифилисе увеличенные лимфатические узлы вследствие склероза отличаются большей плотностью.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза),лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и др.
При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Дифференциальный диагноз
Дифференциальную диагностику неспецифического лимфаденита следует проводить со специфическим лимфаденитом, системными заболеваниями крови (лейкозом, лимфогрануломатозом), болезнями накопления (Гоше, Нимана-Пика), иммунопатологическими заболеваниями (хроническая гранулематозная болезнь, ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит и др. ), метастазами опухолей. Иногда приходится проводить дифференциальный диагноз м\у лимфаденитом и другими хиругическими заболеваниями, например:
), метастазами опухолей. Иногда приходится проводить дифференциальный диагноз м\у лимфаденитом и другими хиругическими заболеваниями, например:
У детей раннего возраста при поражении паховых узлов опухоль нередко принимают за ущемленную паховую грыжу. Внезапное начало заболевания, отсутствие стула, рвота, указание на наличие паховой грыжи в анамнезе позволяют отличить грыжу от лимфаденита.
Эпифизарный остеомиелит бедренной кости иногда приходится дифференцировать от воспаления глубоких тазовых лимфоузлов (высокая температура, боль, сгибательно-приводящая контрактура бедра). При обследовании ребенка удается установить, что в тазу над пупартовой связкой определяется болезненный инфильтрат, а в суставе сохраняются движения, хотя и в ограниченном объеме. Помогает диагностике ультразвуковое исследование малого таза.
Илеоцекальный мезаденит часто приходится дифференцировать с острым аппендицитом. Связь с вирусной инфекцией, регрессия клинико-лабораторных данных при динамическом наблюдении за больным на фоне применения спазмолитиков, дезинтоксикационной инфузионной терапии.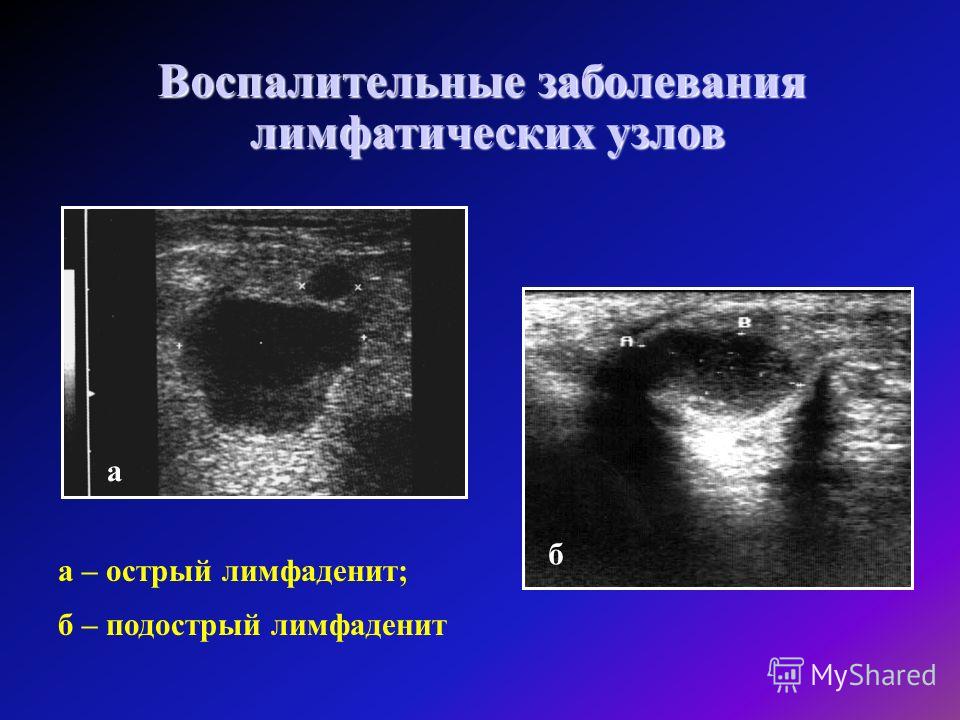 В сомнительных случаях применяют ультразвуковое исследование, диагностическую лапароскопию.
В сомнительных случаях применяют ультразвуковое исследование, диагностическую лапароскопию.
Осложнения
Осложнениями гнойного лимфаденита могут стать тромбофлебит, лимфатические свищи, септикопиемия. Прорыв гноя из трахеобронхиальных лимфоузлов в бронхи или пищевод приводит к образованию бронхопульмональных или пищеводных свищей,медиастиниту. Исходом хронического лимфаденита становится сморщивание узлов вследствие замещения лимфоидной ткани соединительной. Иногда разрастание соединительной ткани вызывает расстройство лимфообращения: отеки, лимфостаз, слоновость.
Из осложнений острого гнойного лимфаденита, кроме периаденита, абсцесса и аденофлегмоны, возможно развитие общей инфекции, образование тромбофлебитов смежных вен, разъедание стенок кровеносных сосудов с последующим кровотечением.
Лечение
Лечение зависит от стадии процесса. Начальные формы лимфаденита лечат консервативно: покой для пораженного органа, УВЧ-терапия, активное лечение основного очага инфекции — заболевания (своевременное вскрытие абсцессов, флегмон, рациональное дренирование гнойника, вскрытие гнойных затеков), антибиотикотерапия с учетом чувствительности микробной флоры основного очага. Гнойные лимфадениты лечат оперативным методом: вскрывают абсцессы, аденофлегмоны, удаляют гной, раны дренируют. Дальнейшее лечение проводят по принципам лечения гнойных ран.
Гнойные лимфадениты лечат оперативным методом: вскрывают абсцессы, аденофлегмоны, удаляют гной, раны дренируют. Дальнейшее лечение проводят по принципам лечения гнойных ран.
Прогноз
Прогноз при начальных формах лимфаденита и своевременно начатом лечении в большинстве случаев благоприятный. Деструктивные формы лимфаденита могут привести к нарушению лимфооттока и развитию лимфостаза, а в дальнейшем — слоновости.
Профилактика
Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований ( панарициев , фурункулов).
Информация
Информация
1. Барыкина Н.В. Сестринское дело в хирургии: практикум. Ростов-на-Дону, 2005- 157с.
2. Максименя Г.В., Леонович С.И., Максименя Г.Г. Основы практической хирургии. Мн., 1998 – 321с.
3. Неотложная хирургия (справочное пособие для врачей)/ Под ред. А. А. Гринберга.-М.:Триада-Х., 2000 — 196с.
А. Гринберга.-М.:Триада-Х., 2000 — 196с.
4. Чернов В.Н. Уход за хирургическими больными. М., 2004 – 78с.
В клинической классификации различают следующие виды мезаденита:
Выделяют следующие формы данного заболевания:
- Неспецифический мезаденит, который может быть простым и гнойным;
- Псевдотуберкулезный мезаденит;
- Туберкулезный мезаденит
По клиническому течению выделяют:
- Острый мезаденит;
- Хронический мезаденит
Этиология и патогенез
Этиология. Причиной неспецифического воспаления мезентериальных лимфоузлов являются бактерии (стафилококк, стрептококк, энтерококк, кишечная палочка) и их токсины.
Патогенез. Бактерии и их токсины поступают в организм энтерогенным путем. Из пищевого канала в мезентериальные лимфоузлы они проникают через слизистую оболочку кишки при условии нарушения ее целостности такими патологическими состояниями, как дизентерия, энтероколиты, пищевая токсикоинфекция, гельминтозы. Известно, что в конечном отделе подвздошной кишки чаще, чем в других ее сегментах, отмечаются стазы, механические повреждения слизистой оболочки, медленный пассаж пищевых масс. Это ведет к возникновению катаральных состояний, способствующих проникновению инфекции в мезентериальные лимфоузлы. Нередко в подвздошную кишку происходит обратный заброс содержимого толстой кишки вследствие несовершенства илеоцекального клапана, что приводит к аутоинфекции и аутоинтоксикации. Этим объясняют более частое поражение лимфоузлов илеоцекальной группы и конечной части подвздошной кишки.
Известно, что в конечном отделе подвздошной кишки чаще, чем в других ее сегментах, отмечаются стазы, механические повреждения слизистой оболочки, медленный пассаж пищевых масс. Это ведет к возникновению катаральных состояний, способствующих проникновению инфекции в мезентериальные лимфоузлы. Нередко в подвздошную кишку происходит обратный заброс содержимого толстой кишки вследствие несовершенства илеоцекального клапана, что приводит к аутоинфекции и аутоинтоксикации. Этим объясняют более частое поражение лимфоузлов илеоцекальной группы и конечной части подвздошной кишки.
Патоморфология. Средние размеры неизменных лимфатических узлов колеблются от 0,4 до 1 см. При остром неспецифическом мезадените размеры лимфоузлов заметно увеличиваются. В них появляются характерные патоморфологические изменения: расширение синусов, сопровождаемое простым или гнойным катаром; десквамация эндотелия, инфильтрация его лейкоцитами; гиперплазия фолликулов и мякотных тяжей. При хроническом воспалительном процессе ткань лимфоузлов подвергается склеротическим и атрофическим изменениям.
Эпидемиология
Неспецифический мезентериальный лимфаденит является частым заболеванием у детей, подростков и молодых людей. Он составляет примерно 10 % от общего числа острых хирургических заболеваний; в 2 раза чаще болеют девочки; преобладают лица астенической конституции и пониженного питания.
Клиническая картина
Клинические критерии диагностики
абдоминальный болевой синдром, лихорадка, диспепсичесие явления в виде тошноты, рвоты, нарушения стула.
Cимптомы, течение
Как правило, заболевание носит острый характер. Начинается с незначительных болей в животе в области пупка, что дает повод больным подозревать у себя несварение или легкое отравление и не обращаться к врачу. Буквально через пару часов болевой синдром усиливается и принимает схваткообразный или ноющий интенсивный характер. Продолжительность колеблется от 3 – 4 часов до 2 — 3 дней, что встречается довольно редко. Несмотря на лихорадку, сопровождающую буквально с первых часов данное заболевание, общее состояние больного остается удовлетворительным. Больные часто отмечают появление тошноты, периодически рвоты. Характерно для данного заболевания расстройство кишечника, проявляющегося диареями или запорами. Не редко при осмотре таких больных обнаруживаются симптомы поражения верхних дыхательных путей, представленные в виде гиперемии (покраснении) зева, лица, или проявления простого герпеса. Как правило, такие больные отмечают недавно перенесшую ангину или грипп.
Больные часто отмечают появление тошноты, периодически рвоты. Характерно для данного заболевания расстройство кишечника, проявляющегося диареями или запорами. Не редко при осмотре таких больных обнаруживаются симптомы поражения верхних дыхательных путей, представленные в виде гиперемии (покраснении) зева, лица, или проявления простого герпеса. Как правило, такие больные отмечают недавно перенесшую ангину или грипп.
При осмотре пациента обращает на себя внимание болезненность при пальпации живота в области пупка или чуть правее от него (зависит от анатомических особенностей). Но не редко мезаденит может проявляться болевым синдромом в правой подвздошной или паховой области в купе с симптомом раздражения брюшины, что часто дает повод ошибиться и выставить диагноз острого аппендицита. В таких случаях диагноз мезаденита устанавливается уже в ходе аппендэктомии (удалении аппендикса) на операционном столе. В таком случае удаляется червеобразный отросток и 1-2 брыжеечных лимфатических узла для проведения биопсии, а живот ушивается послойно без дренирования.
Для более точной диагностики данного заболевания существуют дополнительные физикальные методы исследования, такие как: проверка симптома Мак-Фаддена – это появление болезненности по краю прямой мышцы живота на 3-5 см ниже пупка, проверка симптома Клейна – при перевороте больного со спины на левый бок, происходит миграция болевой точки в ту же сторону. Показательной является болезненности при надавливании по ходу воображаемой линии соединяющей правую подвздошную область с левым подреберьем – симптом Штернберга.
Острый простой неспецифический мезаденит — наиболее частая форма заболевания (80 %). В этом случае боль в животе появляется внезапно, носит интенсивный, схваткообразный характер, никуда не иррадиирует и не имеет определенной локализации. Приступы длятся от 10-15 мин до 2 ч и более. Иногда боль может быть постоянной. Боль в животе часто сопровождается диспепсическими явлениями — тошнотой, рвотой, запорами. Субфебрильная температура наблюдается у половины больных. Наличие аппендикулярных симптомов (Ровзинга, Ситковского, Воскресенского) нехарактерно для данной формы.
Субфебрильная температура наблюдается у половины больных. Наличие аппендикулярных симптомов (Ровзинга, Ситковского, Воскресенского) нехарактерно для данной формы.
Острый деструктивный неспецифический мезаденит имеет свои особенности. При данной форме заболевания приступы боли бывают продолжительностью 5-7 ч и возникают чаще, чем при простом мезадените. У ряда больных боль носит постоянный характер. Более часто наблюдаются и диспепсические расстройства. Температура тела всегда повышена, нередко выше 38″С. Определяется симптом Блюмберга и напряжение мышц передней стенки живота. Диагноз затруднен. Заболевание выявляют во время операции. При остром гнойном мезадените в брюшной полости содержится около 100 мл серозно-гнойного или гнойного выпота. Брыжейка тонкой кишки в области илеоцекального угла отечна, лимфоузлы увеличены до 2-3 см в диаметре, инъецированы, рыхлые, покрыты фибринозным налетом. При остром гнойно-некротическом мезадените в брюшной полости содержится гнойный выпот, отек брыжейки еще более выражен, мезентериальные лимфоузлы достигают 3-4 см в диаметре, отмечается их расплавление, видны участки некроза. Фибринозный налет, покрывающий брыжейку, распространяется на петли тонкой и толстой кишок, брюшину.
Фибринозный налет, покрывающий брыжейку, распространяется на петли тонкой и толстой кишок, брюшину.
Хронический неспецифический мезаденит встречается чаще, чем острый. В ряде случаев он служит основой для развития острого мезаденита. Общие симптомы отсутствуют или нерезко выражены. Температура тела чаще бывает нормальной. Обычно больные вялые, бледные, пониженного питания. У них .нередко обнаруживаются хронические инфекции: тонзиллит, гайморит, кариес зубов. Беспокоит боль в животе, которая преимущественно локализуется в правой подвздошной области. Часто боль возникает внезапно и носит схваткообразный характер, длится от 3 до 20 мин. Живот мягкий, умеренно болезненный в правой подвздошной области.
Диагностика
Диагноз устанавливают при наличии характерных клинических признаков признаков.
Диагноз подтверждают с помощью лапароскопии. Большое диагностическое значение имеют ультразвуковое исследование органов брюшной полости и компьютерная томография.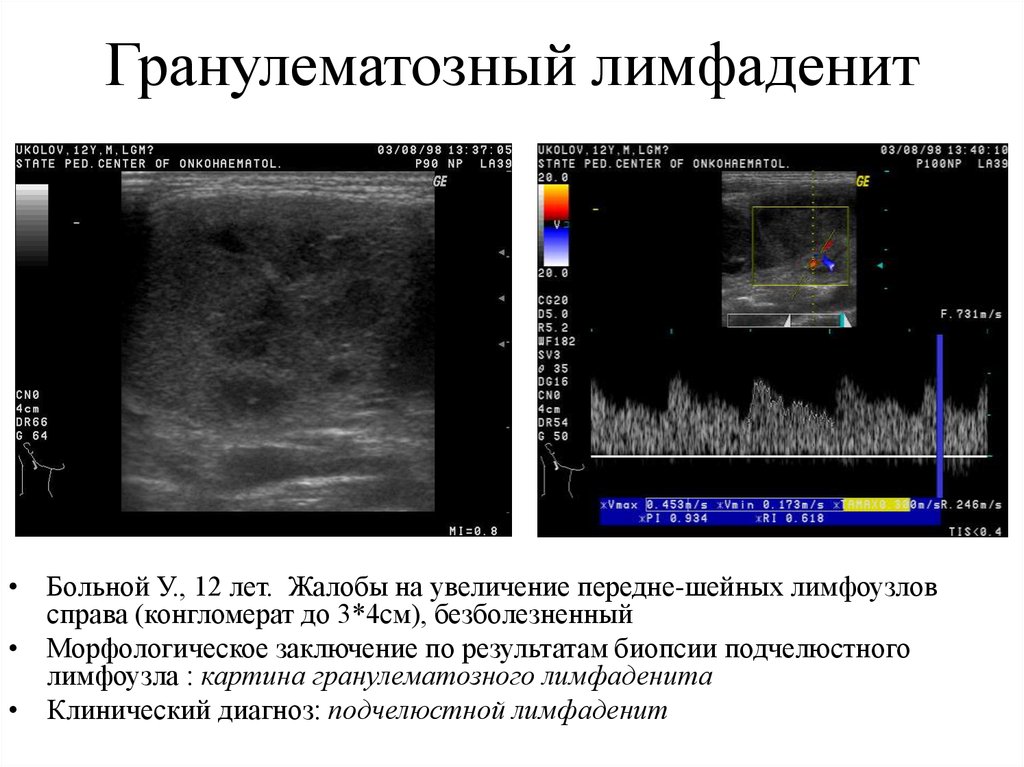 Однако чаще правильный диагноз устанавливают только в результате интраоперационной биопсии мезентериальных лимфатических узлов.
Однако чаще правильный диагноз устанавливают только в результате интраоперационной биопсии мезентериальных лимфатических узлов.
Подтверждается диагноз при лапароскопии или во время оперативного вмешательства.
Дифференциальный диагноз
Дифференциальный диагноз проводят с острым аппендицитом, туберкулезным мезаденитом, холециститом, дивертикулярной болезнью, первичным перитонитом, болезнью Крона, гастродуоденальными язвами и язвенным колитом.
Лимфаденит лечение и диагностика в Эл.Эн клинике.
Оценка: 5/5
Лика
Всегда хотелось, чтобы грудь была немного больше, чем дано природой. Но импланты– это не для меня. Когда я узнала про липофилинг, то сразу поняла, что это то что мне нужно. В клинике Элэн одной процедурой мы сразу «убили 2 зайцев» — и бедра стали меньше, и грудь больше. Я очень довольна!
Оценка: 5/5
Максим
Недавно в «Эл. Эн.» мне делали операцию по лечению гипергидроза (очень сильно потели подмышки). Если эффект от лазера действительно останется навсегда, это будет просто чудо! Мне нисколько не помогали разные хваленые гели и дезодоранты, зато после лазера одежда не промокает уже почти месяц! Спасибо, жить стало приятнее!
Оценка: 5/5
Михаил
Сделал процедуру на оба уха. Читал в интернете, что это болезненно, как операция, так и сами уколы. Лично сам после укола обезболивающего ничего не чувствовал в течение часа и даже после операции. Дискомфорт причиняло только то, что на спине надо спать с повязкой, остальное все отлично. Швов не видно, уши стали нормальные. Спасибо Вашей клинике за это!
Читал в интернете, что это болезненно, как операция, так и сами уколы. Лично сам после укола обезболивающего ничего не чувствовал в течение часа и даже после операции. Дискомфорт причиняло только то, что на спине надо спать с повязкой, остальное все отлично. Швов не видно, уши стали нормальные. Спасибо Вашей клинике за это!
Оценка: 5/5
Яна
Я не могу сказать, что посещения врачей – это комфортная процедура для меня. Однако в случае с «Эл. Эн.» стоит говорить об исключении из этого правила – очень обходительный персонал, да и сама процедура не вызывала никакого негатива. Коррекцию фигуры я провожу впервые, так что сравнивать мне не с чем, однако уверена, что вряд ли найду клинику лучше. Большое человеческое спасибо, что помогаете нам сохранить нашу красоту!
Оценка: 5/5
Галина
Две недели назад сделала увеличение губ гиалуроновой кислотой в клинике Элен. Мои губки приобрели и желаемый объем, и формы. Единственный минус такой процедуры – болезненность. Я очень плохо переношу боль, поэтому заранее знала, на что иду, и мысленно готовилась. Даже обезболивающее выпила заранее (правда, оно все равно не помогло). Но для такой красоты стоило потерпеть! Теперь приведу к вам свою подругу.))
Даже обезболивающее выпила заранее (правда, оно все равно не помогло). Но для такой красоты стоило потерпеть! Теперь приведу к вам свою подругу.))
Оценка: 5/5
Денис
Сдернул папиллому на спине, сначала не придал этому значения, но жена запаниковала и отправила к онкологу. Врач посмотрел и посоветовал прижечь рану лазером. Вся процедура длилась минут 10, никакой боли я не почувствовал. Сейчас все зажило, не беспокоит.
Оценка: 5/5
Лина
Сделала одну процедуру для пробы. После подростковых прыщей на лице были следы, и они заметно посветлели сейчас. Боли во время процедуры не ощущала, мне кажется, ее и не должно быть, тем более что косметолог мой очень опытный (Алина Вячеславовна). Никаких синяков и припухлостей тоже не заметила. Так что буду копить денежку на повторную процедуру.
Оценка: 5/5
Аркадий
Лечил в клинике гипергидроз. До этого пробовал разное, от холодных компрессов с огуречным соком до ботокса. Помогало, но временно. Стыдно было на деловые встречи приходить, мне казалось, что все вокруг чувствуют. После долгих поисков пришел в клинику Эл.Эн, где мне поставили четкий диагноз и назначили лазерное лечение. Теперь даже когда волнуюсь, все в порядке! Ни пота, ни шрамов от операции. Спасибо огромное!
После долгих поисков пришел в клинику Эл.Эн, где мне поставили четкий диагноз и назначили лазерное лечение. Теперь даже когда волнуюсь, все в порядке! Ни пота, ни шрамов от операции. Спасибо огромное!
Оценка: 5/5
Наталия
Процедуру я делала у Алины Вячеславовны – специалист очень хороший, ее подход к клиентам достоин высших похвал, очень подробно все рассказала, во время процедуры тоже меня подбадривала, наверное, было заметно, что я трушу слегка. Я прошла пока две процедуры из четырех положенных, но эффект уже вижу – кожа как будто разгладилась, знаете, как от кремов с лифтинг-эффектом, только в отличие от кремов этот эффект не смывается вместе с макияжем. Да и макияж не нужен мне, лицо и так красивое стало. Так что на тональнике можно даже сэкономить.
Оценка: 5/5
Тайсон
В течение трех лет мучился от перхоти. Перепробовал все возможные средства – шампуни, бальзамы, маски, травы. Но результата никакого, наоборот, становилось только хуже. Мне даже пришлось отказаться от темной одежды, поскольку перхоть была сильно заметна на плечах. В конце концов, решил сходить к специалисту, хотя ужасно стеснялся своей проблемы. Трихолог из клиники Эл.Эн. отнеслась к моей проблеме с пониманием, внимательно выслушала и посоветовала пройти курс лазерной терапии. Мне хватило 6 процедур, чтобы полностью избавиться от проблемы. Перхоть исчезла и не появляется уже полгода.
В конце концов, решил сходить к специалисту, хотя ужасно стеснялся своей проблемы. Трихолог из клиники Эл.Эн. отнеслась к моей проблеме с пониманием, внимательно выслушала и посоветовала пройти курс лазерной терапии. Мне хватило 6 процедур, чтобы полностью избавиться от проблемы. Перхоть исчезла и не появляется уже полгода.
Оценка: 5/5
Галина
Вчера сделала все-таки лазерную шлифовку. Долго думала и, наконец, решилась. Процедура проходила под местным наркозом, т.е. нанесли на лицо какой-то гель, полчаса подождали — лицо онемело. Но когда началась процедура, я все равно чувствовала – кожу покалывало, иногда немного жгло. Процедура длилась около часа. Сейчас лицо красное, стянуто, болезненных ощущений нет. Жду результата!
Оценка: 5/5
Диана
Я перепробовала разные омолаживающие методики и во многих была, мягко говоря, разочарована, поэтому RF-лифтинг рассматривала как очередной эксперимент. В клинике Эл Эн сделала 5 процедур на лицо. Результат, если быть на 100 % честной, не гениальный, но заметен. Лицо подтянулось и помолодело, кожа стала более упругой, а морщинки и неровности стали не такие заметные. В целом эффектом довольна. За сравнительно небольшие деньги получила приличный результат и квалифицированную консультацию по уходу за лицом. Спасибо!
Лицо подтянулось и помолодело, кожа стала более упругой, а морщинки и неровности стали не такие заметные. В целом эффектом довольна. За сравнительно небольшие деньги получила приличный результат и квалифицированную консультацию по уходу за лицом. Спасибо!
Оценка: 5/5
Женя
Мне, как курящему человеку, очистка и гигиена полости рта просто жизненно необходимы. Я посещал много клиник, в том числе и платных, но нужный уровень лечения получал в немногих. В «Эл. Эн.» попал случайно – и уже несколько недель я ваш клиент. Подкупаете скоростью и эффективностью процедур, хоть и путь мне до вас не близкий.
Оценка: 5/5
Ксения
У сына (18 лет) выявили водянку яичка. Водила по самым разным клиникам, в панике. Где-то говорят надо оперировать срочно, где-то — подождать, рассосется само. В итоге пришли в вашу клинику, где сказали, что нужна операция. Боялась безумно, но все обошлось. Спасибо Александру Николаевичу огромное!
Оценка: 5/5
Валентина
Делала процедуру у врача Светланы Халатян. Специалист действительно профессиональный. Боли не чувствовала, анестезия хорошо берет. Процедура вся заключалась во введении под кожу специального препарата. Делают это как уколы примерно. После процедуры, конечно, вид не из лучших – как хомячок опухший ходишь, так что если планируете сделать такое перед ответственным мероприятием, готовьтесь заранее. Опухоль спадает примерно через неделю, а результат остается, конечно, не подтяжка, но эффект есть, и мне он нравится.
Специалист действительно профессиональный. Боли не чувствовала, анестезия хорошо берет. Процедура вся заключалась во введении под кожу специального препарата. Делают это как уколы примерно. После процедуры, конечно, вид не из лучших – как хомячок опухший ходишь, так что если планируете сделать такое перед ответственным мероприятием, готовьтесь заранее. Опухоль спадает примерно через неделю, а результат остается, конечно, не подтяжка, но эффект есть, и мне он нравится.
Оценка: 5/5
Лариса
У меня была довольно запущенная стадия целлюлита, от которого я уже и не надеялась избавиться. В ЭлЭн Ирина Сергеевна предложила мне лечение с помощью аппарата TRIACTIVE + и подобрала индивидуальный курс. Ощутимый эффект заметила уже после второй процедуры, но чтобы добиться идеала, провела еще 5 сеансов. Теперь и на пляж не стыдно выйти, и мини одеть. Счастлива безгранично!
Оценка: 5/5
Ирина
После родов у меня очень потемнела внутренняя поверхность бедер, промежность и область половых губ. На фоне остальной светлой кожи это выглядело, по меньшей мере, не эстетично. Для того чтобы избавиться от данной проблемы, подруга посоветовала обратиться в клинику лазерных технологий. В моем случае специалист порекомендовал сделать пилинг, после чего была проведена процедура отбеливания. Эффект очень порадовал. Теперь моя кожа выглядит почти так же, как и до родов.
На фоне остальной светлой кожи это выглядело, по меньшей мере, не эстетично. Для того чтобы избавиться от данной проблемы, подруга посоветовала обратиться в клинику лазерных технологий. В моем случае специалист порекомендовал сделать пилинг, после чего была проведена процедура отбеливания. Эффект очень порадовал. Теперь моя кожа выглядит почти так же, как и до родов.
Оценка: 5/5
Снежанна
После первой беременности и рождения сына у меня выявили признаки варикозного расширения вен. В данный момент мы с супругом больше не планируем иметь детей, а поэтому вынуждены постоянно предохраняться, однако из-за моего заболевания не все контрацептивы мне подходят. Подкожный имплантат стал для меня просто спасением. Теперь мне не нужно думать о контрацепции, так как благодаря капсулам я надежно защищена от нежелательной беременности на несколько лет вперед. Чувствую себя отлично! Спасибо!
Оценка: 5/5
Александр
Добрый день! Очень благодарен доктору Калашникову. Заметил, что эрекция стала слабее и боль в паху появилась. Думал устал, простыл. Да что только не думал. Пошел на консультацию. Острый простатит. Неделю ходил на лазер и рекомендации соблюдал. Через неделю все стало гораздо лучше. Сейчас уже, спустя месяц, все симптомы исчезли. Чуствую себя полным сил и здоровья. Большое человеческое спасибо.
Думал устал, простыл. Да что только не думал. Пошел на консультацию. Острый простатит. Неделю ходил на лазер и рекомендации соблюдал. Через неделю все стало гораздо лучше. Сейчас уже, спустя месяц, все симптомы исчезли. Чуствую себя полным сил и здоровья. Большое человеческое спасибо.
Оценка: 5/5
Егор
Решил оставить отзыв только потому, что здесь мне реально помогли. Всю жизнь прожил с лопоухостью, куда бы не пришел, у всех привлекаю внимание . Потому и решил сделать отопластику. Процедура на самом деле простейшая, и сейчас жалею только о том, что не сделал ее раньше. Врач оказалась внимательной и приятной женщиной. Я остался доволен
Оценка: 5/5
Наталья
Спасибо Гордеевой Елене Витальевне за профессиональный и бережный подход к моему лицу! У меня проблемная кожа. Уже после нескольких процедур подобранных специально для меня кожа стала лучше, прыщи и угри практически исчезли. Также, доктор внимательно отнеслась к подбору косметики по ежедневному уходу за кожей лица. Помимо того, что Елена профессионал своего дела, она еще и очень приятный в общении человек! Спасибо!
Помимо того, что Елена профессионал своего дела, она еще и очень приятный в общении человек! Спасибо!
Оценка: 5/5
Екатерина Беляева
Замечательные специалист в области косметологии работают, очень рада, что записалась именно к вам. Современное оборудование и адекватные цены.
Оценка: 5/5
Лина Зябирова
В этой клинике прошла курс лазерной эпиляции. Вообще раньше не делала никогда эту процедуру, вот решилась наконец. Мне понравился профессионализм работников, от волнения, вопросов у меня было много, по всем моментам меня сориентировали. Еще не закончив до конца ряд процедур, уже видела результат, что радует. Комфортно, уютно и не больно себя ощущала.
Оценка: 5/5
Алия Фаттахова
Была на процедуре по удалению сосуда на лице, осталась очень довольна — приветливый персонал, все стерильно. Специалисты полностью все рассказывают перед процедурой, что и как будет. Обязательно воспользуюсь всеми нужными процедурами именно в Deka Medical.
Оценка: 5/5
Виктория Зорина
Рубца после операции больше не видно))) Это просто волшебство какое-то. Моя уверенность вернулась ко мне
Моя уверенность вернулась ко мне
Подчелюстной лимфаденит причины стадии и симптомы лечение профилактика
В челюстных лимфатических узлах происходит обработка лимфы, циркулирующей в клетках и капиллярах ротовой полости и области головы. Подчелюстной лимфаденит относится к полиэтиологическим заболеваниям: причиной его развития могут стать как хронические болезни, так и инфекции в острой стадии. Болезнь требует обязательного лечения у специалиста, самостоятельно вылечить лимфаденит невозможно.
Что такое подчелюстной лимфаденит, стадии развития
Подчелюстным лимфаденитом называется воспаление шейных и подчелюстных лимфоузлов, которое бывает острым и хроническим. Часто заболевание вторично, то есть возникает не самостоятельно, а как симптом первичной инфекции.
Острая стадия
При острой форме болезни может воспалиться один лимфоузел либо несколько. В зависимости от того, какой экссудат содержится в воспаленном узле – гной или серозная жидкость – лимфаденит подразделяют на гнойный и негнойный. Лечится острая форма болезни путем удаления гноя из лимфоузла и устранения первопричины воспаления.
Лечится острая форма болезни путем удаления гноя из лимфоузла и устранения первопричины воспаления.
Хроническая стадия
Переход заболевания в хроническую фазу является следствием отсутствия адекватного лечения. Узел больше не увеличивается в размерах и затвердевает. Болевой синдром усиливается, и возникает сильная интоксикация организма. Кожа вокруг узла становится багровой.
По сравнению с острой фазой болезни, при хроническом лимфадените отчетливо заметно увеличение площади воспаленных тканей вокруг лимфоузла. Опасность этой формы протекания патологии состоит в том, что может потребоваться удаление лимфатического узла.
Причины возникновения подчелюстного лимфаденита
Воспаление шейных и челюстных лимфоузлов связано преимущественно с болезнями ротовой полости и органов дыхания. Основными причинами подчелюстного лимфаденита являются:
- Перенесенная респираторная инфекция в острой форме вирусного или бактериального происхождения без характерной локализации.

- Стоматологические заболевания. Особенно часто причиной воспалительного процесса в поднижнечелюстных лимфоузлах становится запущенный кариес или одно из его осложнений: пульпит, периодонтит, гингивит, пародонтит, пародонтоз.
- Наличие в анамнезе заболеваний горла: тонзиллита, хронической ангины, фарингита, аденоидита.
- Острый отит.
- Хроническое либо острое воспаление носовых пазух: фронтит, гайморит, синусит.
- Механическое повреждение подчелюстного лимфатического узла, вызванное травмой.
- Наличие в организме очагов хронического воспаления, характерных для ревматоидного артрита, ЗППП, ВИЧ.
- Инфицирование организма палочкой Коха. Наличие микроорганизма необязательно влечет развитие туберкулезного процесса, поэтому пациент может и не знать о заражении. Но даже в подавленном состоянии палочка Коха может поражать лимфоузлы.
Симптомы, фото и диагностика подчелюстного лимфаденита
Отличить подчелюстной лимфаденит от обычного увеличения лимфоузлов, возникающего при пониженном иммунитете, можно по наличию болезненных ощущений и уплотнения. Если при прикосновении к узлу не возникает боль, и не прощупывается уплотнение, его увеличение может быть спровоцировано пониженным иммунитетом. Уплотнение лимфоузла может сигнализировать о развитии онкологии, поэтому при его обнаружении необходимо срочно обследоваться у врача.
Если при прикосновении к узлу не возникает боль, и не прощупывается уплотнение, его увеличение может быть спровоцировано пониженным иммунитетом. Уплотнение лимфоузла может сигнализировать о развитии онкологии, поэтому при его обнаружении необходимо срочно обследоваться у врача.
Для подчелюстного лимфаденита характерно увеличение лимфатических узлов, но оно не является главным симптомом. Чтобы у врача возникло подозрение на лимфаденит, должен проявиться как минимум один из перечисленных признаков:
- Болевой синдром. На ранних этапах развития болезни отмечаются ноющие тянущие боли высокой интенсивности в нижней части головы – под нижней челюстью. Сильная боль ощущается при легком нажатии на лимфоузел, в процессе жевания, при зевании, повороте головы. По мере прогрессирования заболевания усиливается боль при пальпации, а затем и в состоянии покоя. Самостоятельно купировать болевой синдром пациентам не удается.
- Значительное увеличение лимфоузла и сильный отек, который затрудняет глотание и провоцирует возникновение ощущения распирания в подъязычной области.
 При глотании возникает ощущение, что кусок пищи слишком велик. Затрудняется речь.
При глотании возникает ощущение, что кусок пищи слишком велик. Затрудняется речь. - Затрудненное дыхание. Возникает постепенно, сопровождается синюшностью носогубного треугольника и бледностью кожных покровов лица.
- Визуально заметная припухлость под щекой. Размер уплотнения зависит от тяжести протекающего патологического процесса, количества серозной жидкости и гноя.
- Повышение температуры тела до 39–40 °C, которое может сопровождаться сильной головной болью и потливостью. Такая температура плохо сбивается обычными жаропонижающими средствами.
- Покраснение кожных покровов над узлом и вокруг него. Если в узле скопился гной, кожа вокруг него приобретет выраженный багровый оттенок. Обнаружить скопление гноя можно при пальпации, гной прощупывается даже через фактуру кожи и узла.
При наличии признаков воспаления поднижнечелюстного лимфоузла необходимо обратиться за помощью к врачу. Лечением лимфаденита занимаются терапевты, отоларингологи и хирурги.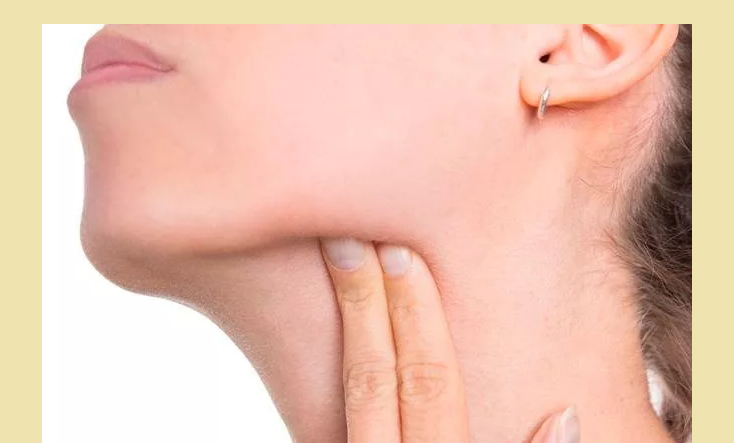
Фото: хроническое воспаление лимфатического узла
Фото: острое воспаление лимфатического узла
Кроме визуального осмотра и прощупывания узла, врачи используют еще несколько методов клинической диагностики:
- Общий анализ крови. При развитии подчелюстного лимфаденита отмечается значительное повышение уровня лейкоцитов в крови.
- Ультразвуковое исследование. Позволяет выявить наличие гноя и серозной жидкости внутри лимфоузла.
- Бактериологический анализ жидкости из лимфоузла. Позволяет определить тип бактерии, вызвавшей воспаление, и подобрать наиболее эффективные антибиотики.
- Проведение полной дифференциальной (исключающей иные болезни) диагностики. Необходимо в связи со схожестью симптомов подчелюстного лимфаденита с другими заболеваниями: воспалением слюнных желез, аденоидитом.
Для назначения корректного лечения необходимо выявить форму заболевания и определить тяжесть патологического процесса.
Как лечить подчелюстной лимфаденит
Полностью вылечить воспаление поднижнечелюстных лимфоузлов можно только при комплексном подходе. Схему лечения подчелюстного лимфаденита у ребенка или взрослого врач определяет, изучив все симптомы и анамнез больного.
Схему лечения подчелюстного лимфаденита у ребенка или взрослого врач определяет, изучив все симптомы и анамнез больного.
Первый этап лечения осуществляется стоматологами и хирургами и может включать медикаментозные и хирургические методы терапии. На этом этапе должны быть решены две главные задачи – санация очага инфекции и купирование болевого синдрома. Основными группами назначаемых препаратов являются:
- Антибиотики. В подавляющем большинстве случаев заболевание имеет бактериальную природу, поэтому лечение подчелюстного лимфаденита требует приема антибиотиков. Обычно используются антибиотики пенициллинового ряда, так как характерными возбудителями заболевания являются стрептококки или стафилококки. Чтобы подобрать наиболее эффективный препарат, врач может назначить пациенту взятие пункции, позволяющей определить стойкость бактерий к тому или иному лекарству. Обычно назначается Ампициллин, Ампиокс, Оксациллин, Бициллин, Амоксициллин или Тикарциллин.
- Противовоспалительные средства.
 Используются для снятия воспаления. Лекарство должен подбирать лечащий врач с учетом течения заболевания и анамнеза.
Используются для снятия воспаления. Лекарство должен подбирать лечащий врач с учетом течения заболевания и анамнеза. - Анальгетики. Необходимы исключительно для того, чтобы устранить острый болевой синдром. Анальгетики являются сопутствующим медикаментом, основное лекарство при подчелюстном лимфадените у взрослых – антибиотики.
Параллельно с медикаментозной терапией врач выполняет санирование очагов инфицирования. Если причиной болезни стало воспаление слизистой оболочки ротовой полости, то лечить его будет хирург-стоматолог.
Чтобы быстро снять воспаление и ускорить процесс выздоровления при гнойной форме лимфаденита, узел вскрывается хирургическим путем, после чего из него удаляется скопившийся гной.
Когда будет устранен первоисточник воспаления, и минует острый период болезни, врач назначит пациенту физиопроцедуры. Особенно эффективен электрофорез. На этом этапе лечения можно использовать народные средства для скорейшего восстановления.
Подчелюстной лимфаденит у детей
У детей подчелюстной лимфаденит возникает реже, чем у взрослых.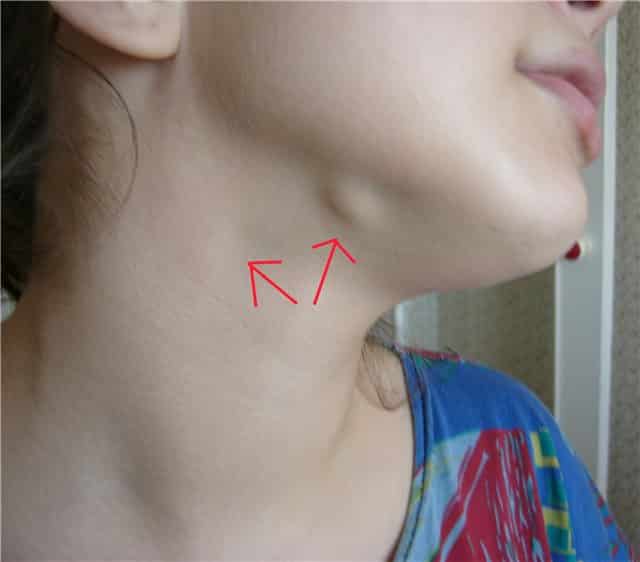 У малышей до трех лет заболевание и вовсе не может развиться, что обусловлено особенностями формирования лимфатической системы.
У малышей до трех лет заболевание и вовсе не может развиться, что обусловлено особенностями формирования лимфатической системы.
Фото: подчелюстной лимфаденит у ребенка
Если ребенка беспокоит боль в шейной или челюстной области, родителям следует аккуратно прощупать его узлы. Здоровые лимфоузлы довольно мягкие и подвижные, а сама процедура абсолютно безболезненна. При появлении болезненных ощущений или обнаружении уплотнения следует срочно обратиться к педиатру.
Основной причиной воспаления детских лимфоузлов являются заболевания зубов, десен и инфекция в носоглотке. Схему лечения подчелюстного лимфаденита у ребенка врач определяет индивидуально с учетом возраста пациента и допустимости приема медикаментов.
Профилактика подчелюстного лимфаденита
Профилактика подчелюстного лимфаденита заключается в проведении мероприятий, предупреждающих развитие заболеваний, которые могут стать причиной возникновения воспалительного процесса в лимфоузлах:
- В периоды эпидемии ОРЗ следует избегать мест массового скопления людей и выполнять все меры профилактики респираторных заболеваний.

- Нужно своевременно проходить обследование у стоматолога и выполнять все необходимые лечебные мероприятия.
- Надо правильно и до конца лечить заболевания носоглотки, не допускать перехода острых форм ЛОР-патологий в хронические.
При объективном осмотре часто обнаруживают увеличение шейных, подмышечных или паховых лимфатических узлов. Важность этой находки зависит от характера лимфатических узлов и сопутствующих симптомов. Дифференциальный диагноз проводят между инфекцией, аутоиммунным заболеванием и злокачественной опухолью.
2. Какие данные анамнеза помогают установить диагноз при лимфаденопатии?
Неспецифическую лимфаденопатию редко наблюдают у больных старше 40 лет; более чем в 70% случаев в этой возрастной группе увеличение шейных лимфатических узлов вызвано злокачественной опухолью. У больных моложе 40 лет более вероятна неспецифическая или инфекционная лимфаденопатия, хотя средний возраст заболевания лимфомой Ходжкина составляет 32 года.
Длительность болезни может указать на причину лимфаденопатии. Быстрое увеличение лимфатического узла более характерно для инфекции, хотя также может быть вызвано кровоизлиянием внутрь узла. Сведения о работе и путешествиях, контакте с домашними животными, месте жительства и половых связях помогают выявить возможных возбудителей. Курение может привести к раку легкого, верхних отделов ЖКТ, головы и шеи.
Системные симптомы: лихорадка, потеря веса, потение почыо и зуд — наблюдаются у 30% больных ходжкинской и у 10% больных неходжкинской лимфомами.
3. Мужчина 25 лет в течение месяца отмечает увеличение до 1 см пахового лимфатического узла, консистенция узла мягкая. Каков план обследования?
При объективном осмотре надо обратить внимание на все бассейны лимфатических узлов: шейные, подчелюстные, ушные, затылочные, надключичные, подмышечные, локтевые, паховые и подколенные. Увеличение надключичных лимфатических узлов практически всегда связано со злокачественной опухолью или гранулематозом. Увеличение паховых и подмышечных лимфатических узлов часто бывает ответом на травму, в том числе скрытую. Необходимо тщательно осмотреть конечность.
Увеличение паховых и подмышечных лимфатических узлов часто бывает ответом на травму, в том числе скрытую. Необходимо тщательно осмотреть конечность.
Размер и консистенция лимфатического узла позволяют отличить злокачественную опухоль или гранулематоз от других заболеваний, вызывающих лимфаденопатию. Увеличение лимфатического узла менее 1 см обычно неспецифическое и не требует лечения. Лимфатические узлы более 2 см часто поражены злокачественной опухолью или гранулематозом. Мягкие лимфатические узлы не указывают па какое-либо конкретное заболевание, в то время как твердые обычно наблюдают при метастазах злокачественной опухоли.
Наблюдение может прояснить диагноз. Исследуйте больного повторно через месяц. Если регрессия не наступила, то показана биопсия.
4. У женщины 48 лет обнаружен плотный лимфатический узел диаметром 3 см в левой надключичной области. Чем может ее обследование отличаться от обследования предыдущего больного?
Возраст больной, размер и консистенция лимфатического узла, а также локализация не позволяют его игнорировать. Следует исключить злокачественную опухоль. Увеличение надключичного лимфатического узла возможно при ходжкинской и пеход-жкинской лимфомах, а также при метастазах первичной опухоли органов брюшной полости, гениталий, легкого или молочной железы. Метастазы опухолей головы и шеи в данной области наблюдают редко; как правило, они вначале поражают шейные лимфатические узлы.
Следует исключить злокачественную опухоль. Увеличение надключичного лимфатического узла возможно при ходжкинской и пеход-жкинской лимфомах, а также при метастазах первичной опухоли органов брюшной полости, гениталий, легкого или молочной железы. Метастазы опухолей головы и шеи в данной области наблюдают редко; как правило, они вначале поражают шейные лимфатические узлы.
В данном случае наблюдение недопустимо. Необходимо как можно раньше установить диагноз с помощью тонкоигольной аспирации или открытой биопсии.
5. Надо ли назначать антибиотики в период наблюдения, если специфический очаг инфекции не выявлен?
Лимфатические узлы редко являются мишенью для возбудителей. Для инфекционного поражения лимфатических узлов, помимо их увеличения, характерны также другие симптомы воспаления, включая повышение температуры и покраснение кожи над лимфатическими узлами, боль. Если специфическая инфекция не выявлена, то эмпирическое назначение антибиотиков («выстрел наугад») не приносит пользы в лечении или диагностике.
6. Нужно ли выполнять тонкоигольную аспирацию для дифференциального диагноза лимфомы?
Тонкоигольиая аспирационная биопсия используется для диагностики заболеваний молочной и щитовидной желез, а также метастазов. У больных с лимфаденопатией диагноз часто можно установить при исследовании аспирата из лимфатического узла, пораженного опухолью, если опухоль не лимфома.
Установить окончательный диагноз лимфомы с помощью тонкоиголыюй аспирационной биопсии нельзя. Патологу для диагноза и правильного типирования опухоли часто требуется знать структуру интактного лимфатического узла. Внедрение методики оценки аспирата — проточной цитометрии — повысило диагностическую ценность тонкоигольной аспирационной биопсии при лимфоме. Однако аспират часто выглядит нормальным и не всегда пригоден для проточной цитометрии. У большинства больных, чтобы получить количество ткани, необходимое для гистологического и иммуногистохимического исследований, требуется выполнить хирургическую биопсию.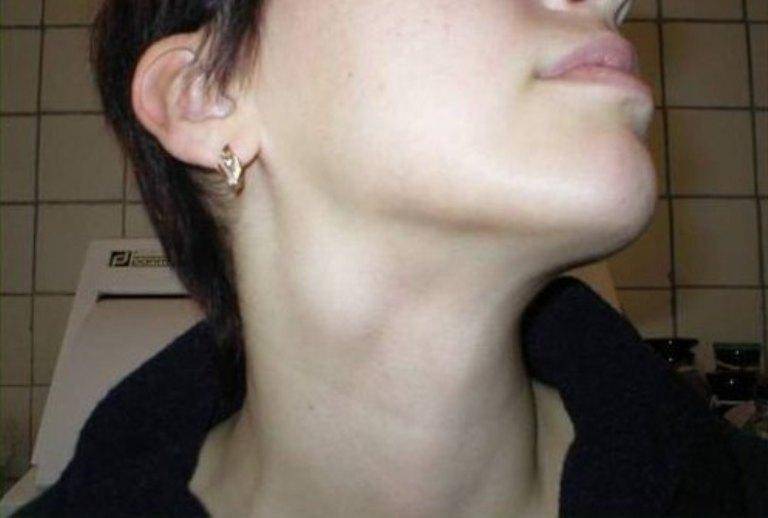
7. Опишите метод биопсии лимфатического узла для верификации лимфомы?
Основная задача хирурга при лимфоме — установить диагноз и стадию болезни. Наиболее часто поражаются шейные лимфатические узлы (75%), за ними следуют подмышечные (15%) и паховые. Первичный узел с опухолью часто бывает окружен более мелкими реактивными лимфатическими узлами. Поэтому для биопсии важно выбрать самый большой и наиболее подозрительный лимфатический узел. Поскольку патологу важно знать строение лимфатического узла, то его следует удалить целиком, а не по частям. При выделении надо соблюдать осторожность, чтобы избежать раздавливания, сжатия или прижигания ткани.
Образец следует отправить в лабораторию свежим; желательно завернуть его в марлю, смоченную физиологическим раствором. Не стоит нарушать архитектуру ткани, помещая узел в воду или формалин.
Хороший контакт между хирургом и патологом до и во время процедуры необходим, чтобы избежать многих ошибок. Экспресс-анализ замороженного образца позволяет установить, достаточное ли количество ткани получено.
Видео техники пальпации лимфатических узлов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Узловые образования щитовидной железы сегодня все чаще выявляются у детей и подростков. Такая тенденция связана с тем, что теперь стала обязательной процедура УЗИ при оформлении в школу. Проведение ежегодных профилактических осмотров тоже улучшило ситуацию при выявлении патологий на ранних стадиях развития. Родителям тоже стоит внимательно относиться к здоровью детей. При появлении первых признаков недомогания необходимо срочно обратиться к детскому эндокринологу. Если вы проживаете в Калининграде и области, пройти полный комплекс обследования можно в детском многопрофильном центре «Эдкарик».
Что представляет собой узел
В медицине узлами принято называть любое образование, имеющее четкие границы. То есть данный термин собирательный. Он объединяет патологии, в результате которых появляются узлы разных видов.
- Неопухолевые образования представлены следующими видами:
- зоб коллоидный;
- кистозные образования;
- гиперплазия фолликулов до 0,5 см;
- псевдоузлы при тиреоидите;
- подострый тиреоидит.
В эту же группу входит эктопия тимуса-патология, которая регистрируется преимущественно у детей младше 9 лет.
Узловое образование отличается по структуре от тканей на других участках железы. Но определить их характер при ультразвуковой диагностике удается не всегда. При традиционной пальпации тоже можно определить размеры образования, но доброкачественное либо злокачественное оно, понять трудно.
Затрудняют диагностику изменение самой ткани органы, что случается нередко на фоне аутоиммунных патологий. К числу таких заболеваний относится болезнь Грейвса, тиреоидит аутоиммунный.
Причины
К сожалению, сегодня ответить точно на вопрос: почему у детей появляются на щитовидке узлы, не могут даже ведущие эндокринологи мира. Чаще всего специалистам приходится иметь дело с уже развивающимся образованием. Но многие исследования показали, что провоцирующими факторами могут стать:
- отягощенная наследственность;
- дефицит йода в организме ребенка;
- плохая экология;
- радиоактивное излучение;
- нарушение функции самой железы.

Сам орган может функционировать нормально, но при этом у ребенка образуются узлы. Поэтому каждый клинический случай требует грамотного, а главное — индивидуального подхода.
Симптоматика
В большинстве случаев узлы на щитовидке протекают без особой симптоматики. Но по мере их увеличения ребенок может предъявить следующие жалобы:
- дискомфорт в области шеи;
- припухлость;
- трудность при глотании;
- ощущение комка;
- удушье — в редких случаях.
Если хотя бы один из перечисленных признаков станет напоминать о себе с регулярной периодичностью, родителям стоит немедленно проконсультироваться с детским эндокринологом.
Методы диагностики
Чаще всего узловые образования в щитовидной железе у детей выявляются на профилактическом осмотре. Хотя УЗИ считается самым эффективным методом исследования, данная процедура проводится не всем детям. Сегодня рекомендуется проводиться УЗИ детям и подросткам из группы риска.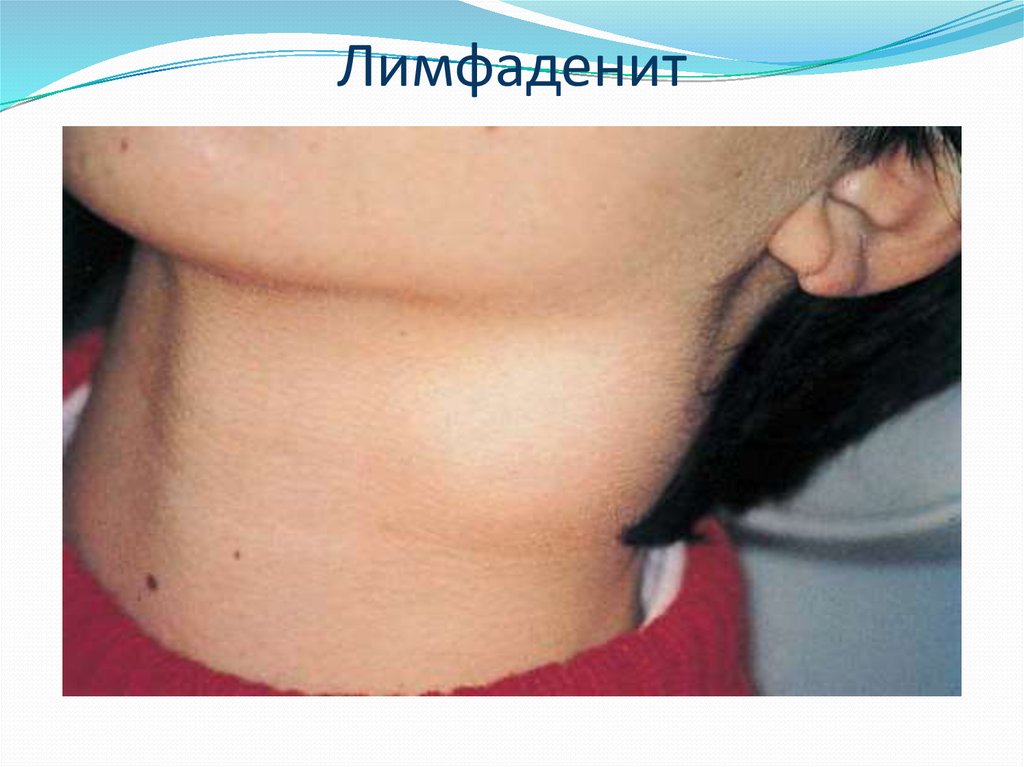 К данной категории относятся дети:
К данной категории относятся дети:
- получавшие облучение области шеи и головы в связи с основным заболеванием;
- у которых есть родственники, болевшие раком щитовидки;
- маленькие пациенты с аутоиммунными заболеваниями;
- дети с некоторыми синдромами, передающимися по наследству.
Если врач при пальпации обнаружит подозрительные участки, он тоже направить ребенка на скрининиг.
Помимо ультразвукового обследования, для уточнения диагноза проводится тонкоигольная аспирационная биопсия (ТАБ). Данный метод используется в том случае, если узлы находятся близко к поверхности. Делается манипуляция пункционным методом под контролем УЗИ -аппаратуры. Достоверность ТАБ составляет около 98%, а это очень высокий показатель.
При назначении пункции с целью взятия биопсии врач учитывает не только результаты УЗИ, но также параметры образования.
После получения результата биопсии детский эндокринолог подбирает оптимальную схему лечения для ребенка. Например, кистозные узлы чаще всего имеют небольшие размеры, поэтому не мешают ребенку. Если образование затрагивает кровеносную систему, это является показанием для проведения пункции даже при его относительно небольших размерах.
Например, кистозные узлы чаще всего имеют небольшие размеры, поэтому не мешают ребенку. Если образование затрагивает кровеносную систему, это является показанием для проведения пункции даже при его относительно небольших размерах.
Показанием для процедуры считается изменения в близлежащих к железе лимфоузлах.
Среди других методов исследования, если отмечаются узлы щитовидной железы:
- определение содержания ТТГ — гормона гипофиза;
- при низком уровне гормона ТТГ обычно назначается сцинтиграфия железы;
- определение уровня кальцитонина показано при отягощенном анамнезе и узлах более 1 см.
Хотя сегодня медики предпринимают все меры для раннего выявления заболеваний щитовидной железы у детей, их не всегда достаточно. Поэтому многое зависит от родителей.
Лечение
Хирургическое вмешательство рассматривается в том случае, если узел больших размеров, или образование распространяется на соседние лимфоузлы. В таком случае удаляется пораженная доля вместе с узлом. Если опухоль злокачественная, тогда орган удаляется полностью. Показанием к оперативному лечению являются гиперфункционирующие узлы, способные вызвать тиреотоксикоз. Правда, в подобных ситуациях детям после 10 лет может быть назначена терапия с применением радиоактивного йода.
Если опухоль злокачественная, тогда орган удаляется полностью. Показанием к оперативному лечению являются гиперфункционирующие узлы, способные вызвать тиреотоксикоз. Правда, в подобных ситуациях детям после 10 лет может быть назначена терапия с применением радиоактивного йода.
Очень большие узлы у детей встречаются редко. Но это тоже повод для радикального метода лечения.
После операции ребенку будет назначена заместительная терапия с применением гормональных препаратов. Дети после удаления щитовидной железы могут вести полноценную жизнь, и заниматься спортом. Это не повлияет на их будущие возможности, в том числе на репродуктивную функцию.
Наши гарантии
Всем маленьким пациентам и их родителям мы гарантируем:
- индивидуальный подход;
- полный комплекс диагностических и лечебных процедур;
- комфортные условия пребывания;
- современное оборудование;
- качественные медицинские услуги;
- отсутствие очередей;
- внимательное отношение персонала.

Записаться на прием можно по телефону на любое время, которое будет удобно для посещения. Хочется напомнить родителям, что регулярные профилактические осмотры помогут обнаружить патологию на самых ранних этапах развития. Поэтому своевременная консультация детского эндокринолога — это важное для благополучной жизни ребенка мероприятие.
| Надеемся наша статья Вам помогла. Мы искренне желаем Вашему ребёночку здоровья! Если Вам не сложно, пожалуйста, оставьте нам отзыв. |
«ЭДКАРИК» В ФОТОГРАФИЯХ
Несколько случайных отзывов
12.01.21 20:22:43 отзыв оставлен на портале prodoctorov.ru:
Позвонили в клинику с проблемой кариеса у ребёнка. Зуб болел, нужно лечить. Администратор записал на приём к врачу Лапухиной. По телефону объяснили, что врач осмотрит зуб, примет решение о лечении и сделает временную или постоянную пломбу. На осмотре пришлось 20 минут заполнять бумаги, по факту осмотр длился 10 минут, на котором сделали заключение, что у ребёнка кариес. И все! А потом врач сказала, что у неё осталось 8 минут до конца приёма и ничего сделать она не успеет. То, что у ребёнка кариес, мы и так знали и озвучили это по телефону. Зачем в таком случае, обещать что-то сделать? Врач предложила записаться на другое число и сделать временную пломбу. Это в период новогодних каникул? По телефону после приёма 2 раза позвонили разные администраторы, сказали, что у ребёнка абсцесс, потом пульпит. Потом что ошиблись. По факту в карте в графе диагноз вообще ничего не указали. И это детская клиника! Что за отношение к детям? И по какой-то причине мой отзыв не публикуют на странице «Эдкарика». Или им нужны только положительные отзывы. Так их надо заслужить. Пообещали разобраться, и в ответ тишина.
И все! А потом врач сказала, что у неё осталось 8 минут до конца приёма и ничего сделать она не успеет. То, что у ребёнка кариес, мы и так знали и озвучили это по телефону. Зачем в таком случае, обещать что-то сделать? Врач предложила записаться на другое число и сделать временную пломбу. Это в период новогодних каникул? По телефону после приёма 2 раза позвонили разные администраторы, сказали, что у ребёнка абсцесс, потом пульпит. Потом что ошиблись. По факту в карте в графе диагноз вообще ничего не указали. И это детская клиника! Что за отношение к детям? И по какой-то причине мой отзыв не публикуют на странице «Эдкарика». Или им нужны только положительные отзывы. Так их надо заслужить. Пообещали разобраться, и в ответ тишина.
По существу этого отзыва необходимо сказать следующее. Взаимоотношения пациент-клиника-врач регулируются целым рядом правительственных документов, без которых врач не имеет права приступать к лечению. Для их заполнения требуется время. Поэтому мы приглашаем в клинку за 15- 20 минут до приема. На заполнение первичных документов в среднем тратится 10 минут. Первичную информацию о будущем приеме и его ориентировочную стоимость администраторы так же сообщают при записи. В холлах, кабинетах установлены камеры с таймерами. В случае конфликтной ситуации можно посмотреть запись и время действия.
На заполнение первичных документов в среднем тратится 10 минут. Первичную информацию о будущем приеме и его ориентировочную стоимость администраторы так же сообщают при записи. В холлах, кабинетах установлены камеры с таймерами. В случае конфликтной ситуации можно посмотреть запись и время действия.
Что произошло в вашем случае. Заполнение документов велось 15 минут. Т.О. 5 минут уже пошло в счет приема. 5 минут потребовалось на установление контакта с ребенком. 4 минуты на рентген диагностику. 10 минут на осмотр и согласование вариантов лечения. Необходимо учесть , что ваш прием состоялся по неотложному состоянию (острая боль) и у врача было ограниченное время приема. Вашего ребенка старались принять вне очереди.
Диагноз пульпит лечится как в один прием, так и в несколько посещений .В данном случае из-за отсутствия времени врач старалась в первую очередь снять острую боль и поставить временную пломбу. Технология постоянного пломбирования требует большего времени, необходима дополнительная диагностика и пришлифовка контактов для того, чтобы было удобно жевать и пломба не нагружала сустав. Времени для этого не было, предложили поставить временную пломбу, о чем и говорилось при записи (она сохранена). Но папа отказался, сославшись на свой личный негативный опыт. В результате ребенок оказался 30 декабря без нашей помощи. Это был последний день работы клиники.
Времени для этого не было, предложили поставить временную пломбу, о чем и говорилось при записи (она сохранена). Но папа отказался, сославшись на свой личный негативный опыт. В результате ребенок оказался 30 декабря без нашей помощи. Это был последний день работы клиники.
Таким образом ситуация выглядит с нашей стороны. Она подкреплена документально. То, что администратор ошиблась с диагнозом, посмотрев в другой документ, разговаривая с вами по телефону, печально, но она сама тут же и исправила ошибку, принесла извинения.
Работа с нашими маленькими пациентами и их родителями требует у докторов и всех сотрудников повышенного внимания, эмоциональных затрат. Мы все стараемся эффективно оказать помощь. Надеемся на ваше понимание. Всего доброго вам и вашей семье.
Доброго дня! Обратились к педиатру клиники Элердовой Милане Александровне, очень ей благодарны за профессионализм, доброту, внимание. Доктор очень внимательно отнеслась как к ребенку, так и ко мне. Провела полный осмотр ребенка, нашла полный контакт с нами.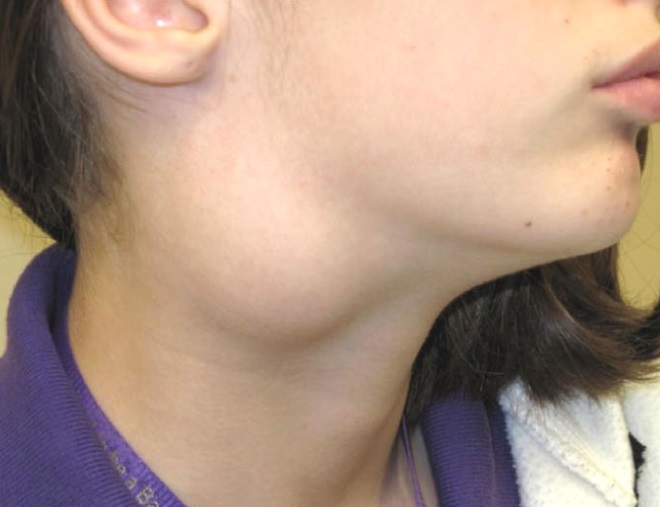 Назначила грамотное лечение, котор помогло. Мы ей очень благодарны. Спасибо!
Назначила грамотное лечение, котор помогло. Мы ей очень благодарны. Спасибо!
Рубанов Сергей Сергеевич, выражаю Вам огромную благодарность за Вашу работу, проведенную моему сыну Артёму (1год 10 мес.). Операция прошла успешно. Советую всем не бояться, врач от Бога. Дальнейших Вам успехов и процветания в работе!! Вы лучший.
Добрый день, любимая клиника! Хочу сказать, что «Эдкарик» — самая лучшая детская клиника в Калининграде. Такое ощущение, что здесь собрались все самые лучшие врачи, девочки в регистратуре просто чудо, вежливые и всегда готовы помочь. В наше время, к сожалению, это редкость. Я очень рада, что нашла такую клинику. С такими врачами я спокойна за свою дочь. А доктор Юля — это вообще наш ангел-хранитель.
С уважением, Юлия.
Оставить отзыв
Записать моего ребёнка
1992-2022 © ООО «Эдкар» | Лицензия ЛО-39-01-001300 от 16.03.2015 | Материалы размещенные на сайте носят информационный характер, посетители не должны использовать их в качестве медрекомендаций. Определение диагноза и выбор методики лечения прерогатива лечащего врача. Внимание! Весь контент (дизайн, тексты, фотографии) данного сайта является объектом авторского права — запрещается копирование, распространение или любое иное использование. Пользуясь сайтом Вы соглашаетесь на сбор обезличенных персональных данных через cookies.
Определение диагноза и выбор методики лечения прерогатива лечащего врача. Внимание! Весь контент (дизайн, тексты, фотографии) данного сайта является объектом авторского права — запрещается копирование, распространение или любое иное использование. Пользуясь сайтом Вы соглашаетесь на сбор обезличенных персональных данных через cookies.
Лимфаденит – это воспаление лимфоузлов на шее, о симптомах, лечении и причинах заболевания мы расскажем в статье.
Задача лимфатических узлов – фильтровать лимфу по пути следования кровотока, чтобы патогены не попадали в жизненно важные органы. Именно благодаря им в крови возникает большое количество лимфоциты, то есть клетки иммунной системы. Когда пациент заболевает, что их число значительно увеличивается, а вместе с ними становятся больше в размерах шарообразные узелки, которые находятся в паху, в местах локтевых и коленных сгибов, в грудине и брюшной полости. Но самые важные лимфоузлы локализуются на шее. Именно они защищают основные вены и артерии, чтобы зараза не проникла в головной мозг.
Виды лимфаденита
Недуг можно назвать вспомогательным состоянием и даже симптомом чего-то более опасного, потому что сам по себе он не возникает, а только в комплексе с другим диагнозом воспалительного характера.
Когда в организме человека иммунная система дает сбой и образуется очаг заболевания, то по кровяному руслу патогены попадают в один из лимфатических узлов. На этой территории с помощью лейкоцитов и лимфоцитов одерживает победу заболевший человек. Но если причина достаточно сильная и инородные патогенные агенты возникают в большом количестве, то появляются первые признаки воспаления лимфоузлов на шее, а именно – их увеличение в размерах. Это происходит за счет активной выработки клеток иммунитета.
Но в зависимости от места локализации, степени тяжести и способа инфицирования есть несколько классификаций.
По способу заражения:
- гематогенный, то есть через кровь, когда в одной части тела появился очаг, и по венам или артериям патоген достиг лимфатического узла;
- контактный, происходит в случаях, когда инфицированы органы, находящиеся близко, например, носоглотка;
- механический – из-за повреждения тканей, кожных покровов вблизи лимфоузла с последующим проникновением патогена.

По источнику инфекции лимфаденит бывает:
- Специфический. Наиболее классическая клиническая картина, когда у пациента набухают шейные лимфооттоки из-за заражения кандидами или бактериями. Обычно это стафилококки или стрептококки, то есть самые частотные возбудители ангины, тонзиллита и других простудных заболеваний.
- Неспецифический. Патология развивается как обострение болезней, которые приводят к резкому снижению иммунной системы. Так часто случается при ВИЧ или туберкулезе. В таком случае назначают, помимо терапии основного недуга, значительную дозу иммуностимуляторов.
По степени тяжести течения:
- Острый. Характеризуется быстрым возникновением отечности, болей и резким воспалением шейных лимфоузлов. Симптоматика усиливается стремительно, может затрагивать близлежащие узлы. При некорректном или несвоевременном лечении могут возникнуть серьезные осложнения.
- Хронический. Это длительное течение болезни с нарастающими симптомами и рисками прогрессирующей болезненности.
 Обычно такая стадия начинается в тех случаях, когда не было проведено надлежащего лечения на начальном этапе воспалительного процесса.
Обычно такая стадия начинается в тех случаях, когда не было проведено надлежащего лечения на начальном этапе воспалительного процесса. - Реактивный, то есть очень быстрый. Процесс соответствует своему названию, потому что кроме отека и боли в области уха или челюсти нет других признаков недуга.
По клинической картине:
- Гнойный – бактериальный очаг находится рядом с органов иммунной защиты, поэтому при возникновении гноя он может затрагивать и их. В лимфоузлах также продолжается активное размножение патогенов. Без срочной терапии антибиотиками или в ряде случаев без оперативного вмешательства велик риск надрыва абсцесса. В результате болезнетворная масса может достигнуть жизненно важных органов, в том числе головного мозга.
- Катаральный. Происходит со значительным покраснением мягких тканей. Это случается за счет того, что кровеносные капилляры лопаются, высвобождая кровь.
- Гранулематозный. Гранулемы представляют собой сгустки кровяных и лимфатических телец, которые смешиваются в единую массу.
 Они часто проявляются на коже в виде бляшек, красноватых пятен, сыпи.
Они часто проявляются на коже в виде бляшек, красноватых пятен, сыпи. - Серозный. Выделяется мутный осадок в тканях. Экссудат частично состоит из лимфоцитов. Это приводит к общему ухудшению состояния здоровья, так как фактически перестает работать иммунитет. Также в таком состоянии воспаление лимфоузлов на шее справа и слева происходит очень стремительно, они могут достичь значительных размеров.
- Гиперпластический. Это такая запущенная стадия болезни, когда объем узла от классического в 2-3 миллиметра разрастается до нескольких сантиметров.
- Некротический. Самый опасный вид, потому что при нем начинают отмирать клетки.
По количеству пораженных лимфооттоков:
- единичный – затронут только один участок;
- региональный, он же множественный – поражение в целой области;
- тотальный – все или большая часть групп лимфатических узлов по всему телу.
Еще одна классификация разделяет недуги по локализации. Но мы будем ориентироваться только на шейно-воротниковую зону.
Симптомы увеличения лимфоидной ткани
При лимфадените считается нормальным, если воспалительный процесс происходит симметрично. Если, напротив, поражение будет только в одной стороны, то есть риск, что патология имеет онкологическую природу. Но прежде чем обращаться к онкологу, следует обратить внимание на симптоматику. Классические проявления:
- Повышение температуры. Как и при любом другом воспалении, на борьбу с инфекции начинают активно вырабатываться лейкоциты. Их концентрация в организме вместе с токсичными продуктами жизнедеятельности бактерий приводит к симптомам интоксикации. То есть к слабости, сонливости, небольшой лихорадки, с апатичному состоянию. Все это проходит вместе с жаром, который обычно не достигает отметки более 38,5 градусов. Если на градуснике за 39, то следует срочно обратиться к врачу. В ряде случаев это может быть вызвано сопутствующим заболеванием, например, тонзиллитом. Но если горло при этом не болит, то такая высокая температура может свидетельствовать о гнойной или серозной природе болезни, что опасно.

- При пальпациях можно обнаружить ярко выраженные шишки. Они могут небольшими и со временем увеличиваться.
- Все мягкие ткани шеи немного опухают. Припухлость давит на гортань, поэтому пациенту становится трудно говорить и глотать.
- При повороте или наклоне головы боль усиливается.
Вся эта симптоматика свойственна такому состоянию как лимфаденопатия. Этот диагноз не стоит путать с лимфомой, то есть с раком. Но следует обследоваться на предмет возможной онкологии.
Побочными симптомами могут стать:
- увеличение гланд и их болезненность при глотании;
- опухание слюнных и слезных желез;
- припухлость щитовидки.
Если вы увидели такие проявления у себя, у своих близких или у ребенка, то следует незамедлительно посетить врача. Мы настоятельно не рекомендуем применять в качестве самолечения способы, которые повышают температуру тела. Также не стоит проводить процедуры с нагреванием лимфатических узлов. То есть нельзя делать компрессы, примочки и паровые ванночки для ног. Это может только усугубить ситуацию.
Это может только усугубить ситуацию.
До обследования специалиста вы можете начать прием иммуномодулятора «Цитовир-3». Это лекарственный препарат отечественного производства, который фактически не имеет противопоказаний и возможных негативных последствий. Его следует принимать 4 дня, чтобы повысить уровень эндогенного интерферона. Активные вещества (бендазол, тимоген и аскорбиновая кислота) стимулируют естественную выработку белков-защитников. Это облегчит течение болезни и поможет в выздоровлении.
Что делать и к кому идти при воспалении лимфоузлов на шее
В том случае, если симптомы тесно связаны с катаральной или гнойной ангиной, тонзиллитом, фарингитом, гайморитом или классическим синуситом, то можно говорить о вероятной связи этих болезней с лимфаденитом. Скорее всего после полного курса лечения простудных заболеваний верхних дыхательных путей бактериального характера, пройдет и воспалительный процесс. Поэтому следует обратиться к терапевту, ЛОРу.
Также в тандеме с ними могут работать:
- иммунолог – мы уже отметили, что лимфоидные ткани тесно связаны с иммунитетом;
- инфекционист – для определения типа инфекции;
- онколог – к нему направляют в редких случаях реактивной лимфаденопатии или при иных признаках возможной лимфомы.

Диагностика
Специалист попросит вас назвать симптоматику, спросит, когда появились первые признаки, а также с какой интенсивностью они сейчас беспокоят. Затем он пальпирует пораженный участок, чтобы определить диаметр лимфатических узлов. При подозрении на неинфекционную причину может быть назначено ультразвуковое исследование. Также вам будет нужно сдать кровь и мочу на предмет увеличенного числа лейкоцитов и наличия токсичных веществ.
Иммунолог также сделает иммунограмму. Этот анализ поможет дать объективную картину состояния вашей иммунной системы. При плохих или недостаточно удовлетворительных результатах могут быть назначены иммуномодуляторы.
Причины воспаления лимфоузлов на шее у взрослой женщины или мужчины
При заболеваниях верхних дыхательных путей происходит воспалительный процесс, который приводит к распространению инфекции по кровотоку. И так как шейный лимфоотток находится ближе всего к участку заражения, то и воспалительный процесс там возникает в первую очередь. Поэтому первая и основная причина – это сопровождение таких диагнозов как ангина или тонзиллит. И чем сильнее недуг, тем больше становится опухоль, боль усиливается, а при пальпации можно почувствовать плотные лимфоидные ткани размером с грецкий орех или даже куриное яйцо.
Поэтому первая и основная причина – это сопровождение таких диагнозов как ангина или тонзиллит. И чем сильнее недуг, тем больше становится опухоль, боль усиливается, а при пальпации можно почувствовать плотные лимфоидные ткани размером с грецкий орех или даже куриное яйцо.
Но не только бактерии могут стать возбудителем лимфаденита. К нему могут привести:
- ВИЧ;
- раковые метастазы;
- синдром Шарпа или иные патологии с соединительными тканями;
- частое употребление алкогольной продукции;
- хронические проблемы с иммунитетом и частые болезни;
- нарушения в работе щитовидной железы;
- отит уха;
- кариозные или иные зубные инфекции;
- ЗППП.
А также привести к такой реакции организма могут механические повреждения кожи, например, царапина грызуна или домашнего питомца. Рассмотрим подробнее возможные причины в зависимости от локализации.
Справа- инфекционные заболевания горла;
- сбой работы одной стороны щитовидки;
- воспаление правой гланды;
- кариес.

Слева
Кроме вышеупомянутых факторов, которые могут быть с обеих половин, левосторонняя припухлость может свидетельствовать о нарушениях в работе ЖКТ и брюшной полости. Могут быть диагностированы:
- цитомегаловирус;
- токсоплазмоз.
Если боль отдает в затылочную область, то велика вероятность, что у пациента инфекционный мононуклеоз,который развивается под действием вируса Эпштейн-Барра.
Это очень опасный диагноз, при котором может появиться светобоязнь, припухлость лица, кашель, озноб, жар, покраснение горла и кашель. Из-за увеличения селезенки начинает болеть живот.
За ухомПричинами могут быть:
- отит;
- паротит;
- краснуха;
- фурункул или другие гнойные образования на слуховом проходе.
Подчелюстные узлы воспаляются, как правило, при серьезных нарушениях иммунной системы либо при частых или хронических заболеваниях. Спровоцировать это могут:
Спровоцировать это могут:
- артрит;
- синдром Вагнера;
- красная волчанка;
- сывороточная болезнь.
Лечение воспаления лимфоузлов на шее у взрослого
При повышенной температуре следует принять жаропонижающие. При этом до 38,5 градусов терапевты не советуют пить лекарства, так как такая отметка свидетельствует об активной самостоятельной борьбе тела с патогенами. При сильном жаре можно принять антипиретики: «Парацетамол», «Вольтарен», «Ибуклин».
Если причина в отите, кариесе, фурункуле или иных сопутствующих заболеваниях, то нужно в первую очередь вылечить их, тогда отечность спадает со временем сама собой.
При хроническом лимфадените следует сделать иммунограмму, так как основная причина – это сниженный иммунитет. Следует начать прием иммуномодуляторов. Хорошее действие из этой категории лекарственных средств оказывает препарат «Цитовир-3». Он быстро и качественно повышает уровень интерферона в крови, что облегчает работу лимфоузлов.
При гнойном течении болезни следует точно следовать рекомендациям специалиста. Он может назначить:
- Антибиотики внутривенно или перорально. Обязательно необходимо допить назначенное количество лекарств, в обратном случае есть риск рецидива.
- Постельный режим. Для детей, а также для пациентов с запущенной стадией недуга или осложнениями, понадобится госпитализация.
- Хирургическое вмешательство – в редких случаях, когда есть риск разрыва абсцесса.
- Физиотерапевтические процедуры с помощью стимуляции лимфоидной ткани током или лазером.
Если воспаление вызвано вирусом, то могут быть назначены противовирусные препараты.
В редких случаях назначают «Преднизолон». Он помогает восполнить секрецию, которая выделяется надпочечниками и регулирует уровень лейкоцитов и лимфоцитов.
Среди наружных методов терапии можно выделить следующие мази:
- «Гепариновая».
- «Вишневского».
- «Диклофенак».
Они снимают воспаление, обезболивают. При этом следует учесть, что применять их нужно только в комплексе с таблетками.
При этом следует учесть, что применять их нужно только в комплексе с таблетками.
Осложнения
Так как лимфоотток очищает кровяное русло от инфекции, то при нарушенной работе лимфатических узлов велика вероятность того, что патогены будут распространяться по всему организму и затронут жизненно важные органы. Если они достигнут головного мозга, то может начать менингит.
Вторая опасность – это сепсис, то есть заражение крови. Такое последствие может быть после гнойного течения болезни.
При переходе в хроническую стадию рецидивы могут повторяться часто, а иммунная система сильно ослабнет.
Профилактика
В качестве превентивной меры следует укреплять свой иммунитет и стараться избегать заболеваний верхних дыхательных путей. Нужно:
- Правильно питаться. В рационе ежедневно должны быть свежие овощи и фрукты. Исключите фастфуд и газировку.
- Следить за гигиеной. Мойте руки после каждого посещения общественных мест с большим скоплением людей.

- Постепенно закаляться.
- Укреплять свое тело упражнениями и занятиями спортом.
- Чаще гулять на свежем воздухе.
- 2-3 раза в год пить курс «Цитовир-3».
В статье мы рассказали, какие виды лимфаденита бывают, какие причины к нему приводят, а также как лечить воспаление лимфоузлов на шее. Будьте внимательны к своему здоровью и при первых признаках обращайтесь к врачу.
Лечение инфекционного лимфаденита у детей
1. Гоше Дж. Р., Вик Л. Острый, подострый и хронический шейный лимфаденит у детей. Семин. Педиатр. Surg. 2006; 15:99–106. doi: 10.1053/j.sempedsurg.2006.02.007. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
2. Yaris N., Cakir M., Sözen E., Cobanoglu U. Анализ детей с периферической лимфаденопатией. клин. Педиатр. 2006; 45: 544–549. doi: 10.1177/0009922806290609. [PubMed] [CrossRef] [Академия Google]
3. Кинг Д., Рамачандра Дж., Йомансон Д. Лимфаденопатия у детей: направить или успокоить? Арка Дис. Ребенок. Образовательный Практика. Эд. 2014;99:101–110. doi: 10.1136/archdischild-2013-304443. [PubMed] [CrossRef] [Google Scholar]
Ребенок. Образовательный Практика. Эд. 2014;99:101–110. doi: 10.1136/archdischild-2013-304443. [PubMed] [CrossRef] [Google Scholar]
4. Deosthali A., Donches K., DelVecchio M., Aronoff S. Этиология детской шейной лимфаденопатии: систематический обзор 2687 субъектов. Глоб. Педиатр. Здоровье. 2019;6:2333794X19865440. doi: 10.1177/2333794X19865440. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
5. Вайншток М.С., Патель Н.А., Смит Л.П. Детская шейная лимфаденопатия. Педиатр. 2018; 39:433–443. doi: 10.1542/pir.2017-0249. [PubMed] [CrossRef] [Google Scholar]
6. Розенберг Т.Л., Нолдер А.Р. Детская шейная лимфаденопатия. Отоларингол. клин. Н. Ам. 2014;47:721–731. doi: 10.1016/j.otc.2014.06.012. [PubMed] [CrossRef] [Google Scholar]
7. Сахай С. Лимфаденопатия. Педиатр. 2013; 34: 216–227. doi: 10.1542/pir.34-5-216. [PubMed] [CrossRef] [Академия Google]
8. Гаддей Х.Л., Ригель А.М. Необъяснимая лимфаденопатия: оценка и дифференциальная диагностика. Являюсь. фам. Врач. 2016;94:896–903. [PubMed] [Google Scholar]
Являюсь. фам. Врач. 2016;94:896–903. [PubMed] [Google Scholar]
9. Индольфи П., Перротта С., Росси Ф., Ди Мартино М., Пота Э., Ди Пинто Д., Гуальдьеро Г., Бочьери Э., Индольфи К., Казале F. Детская лимфаденопатия головы и шеи: отчет одного учреждения (2003–2017 гг.) J. Pediatr. Гематол. Онкол. 2019;41:17–20. doi: 10.1097/MPH.0000000000001273. [PubMed] [CrossRef] [Академия Google]
10. Грант К.Н., Олдринк Дж., Лаутц Т.Б., Трейси Э.Т., Ри Д.С., Бертшигер Р.М., Дасгупта Р., Эрлих П.Ф., Родеберг Д.А. Лимфаденопатия у детей: рационализированный подход для хирурга — отчет Ракового комитета APSA. Дж. Педиатр. Surg. 2021; 56: 274–281. doi: 10.1016/j.jpedsurg.2020.09.058. [PubMed] [CrossRef] [Google Scholar]
11. Леунг А.К., Робсон В.Л. Шейная лимфаденопатия у детей. Дж. Педиатр. Здравоохранение. 2004; 18:3–7. doi: 10.1016/S0891-5245(03)00212-8. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
12. Гованс Дж.Л., Найт Э.Дж. Путь рециркуляции лимфоцитов у крысы. проц. Р. Соц. Лонд. сер. Б биол. науч. 1964; 159: 257–282. doi: 10.1098/rspb.1964.0001. [PubMed] [CrossRef] [Google Scholar]
проц. Р. Соц. Лонд. сер. Б биол. науч. 1964; 159: 257–282. doi: 10.1098/rspb.1964.0001. [PubMed] [CrossRef] [Google Scholar]
13. Мондино А., Хоруц А., Дженкинс М.К. Анатомия активации и толерантности Т-клеток. проц. Натл. акад. науч. США. 1996; 93: 2245–2252. doi: 10.1073/pnas.93.6.2245. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
14. Marchesi VT, Gowans JL Миграция лимфоцитов через эндотелий венул в лимфатических узлах: исследование под электронным микроскопом. проц. Р. Соц. Лонд. сер. Б биол. науч. 1964;159:283–290. doi: 10.1098/rspb.1964.0002. [PubMed] [CrossRef] [Google Scholar]
15. Heath W.R., Carbone F.R. Подмножества дендритных клеток в первичных и вторичных ответах Т-клеток на поверхности тела. Нац. Иммунол. 2009;10:1237–1244. дои: 10.1038/ni.1822. [PubMed] [CrossRef] [Google Scholar]
16. Teijeira A., Russo E., Halin C. Лимфатический путь: миграция дендритных клеток в дренирующие лимфатические узлы. Семин. Иммунопатол. 2014; 36: 261–274. doi: 10.1007/s00281-013-0410-8. [PubMed] [CrossRef] [Академия Google]
doi: 10.1007/s00281-013-0410-8. [PubMed] [CrossRef] [Академия Google]
17. Дарвилл Т., Джейкобс Р.Ф. Детские инфекционные заболевания: принципы и практика. В. Б. Сондерс; Филадельфия, Пенсильвания, США: 2002. Лимфаденопатия, лимфаденит и лимфангит; стр. 610–629. [Google Scholar]
18. Neefjes J., Jongsma M.L., Paul P., Bakke O. На пути к системному пониманию представления антигенов MHC класса I и MHC класса II. Нац. Преподобный Иммунол. 2011; 11: 823–836. doi: 10.1038/nri3084. [PubMed] [CrossRef] [Google Scholar]
19. Unanue E.R., Turk V., Neefjes J. Вариации процессинга и презентации антигена MHC класса II в норме и заболевании. Анну. Преподобный Иммунол. 2016; 34: 265–297. doi: 10.1146/annurev-иммунол-041015-055420. [PubMed] [CrossRef] [Google Scholar]
20. Blum J.S., Wearsch P.A., Cresswell P. Пути процессинга антигена. Анну. Преподобный Иммунол. 2013; 31: 443–473. doi: 10.1146/annurev-иммунол-032712-095910. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
21. Roche P.A., Furuta K. Плюсы и минусы процессинга и презентации антигена, опосредованного MHC класса II. Нац. Преподобный Иммунол. 2015;15:203–216. doi: 10.1038/nri3818. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Roche P.A., Furuta K. Плюсы и минусы процессинга и презентации антигена, опосредованного MHC класса II. Нац. Преподобный Иммунол. 2015;15:203–216. doi: 10.1038/nri3818. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
22. Чесни П. Шейный лимфаденит и инфекции шеи. В: Лонг С., Пикеринг Л., Пробер С., редакторы. Принципы и практика детских инфекционных болезней. 2-е изд. Черчилль Ливингстон; Филадельфия, Пенсильвания, США: 2003. стр. 165–176. Глава 23. [Google Scholar]
23. Фридман А.М. Оценка и лечение лимфаденопатии у детей. Педиатр. 2008; 29:53–60. doi: 10.1542/pir.29-2-53. [PubMed] [CrossRef] [Google Scholar]
24. Нильд Л.С., Камат Д. Лимфаденопатия у детей: когда и как оценивать. клин. Педиатр. 2004;43:25–33. дои: 10.1177/000992280404300104. [PubMed] [CrossRef] [Google Scholar]
25. Огуз А., Карадениз С., Темел Э.А., Цитак Э.С., Окур Ф.В. Оценка периферической лимфаденопатии у детей. Педиатр. Гематол. Онкол. 2006; 23: 549–561. doi: 10.1080/08880010600856907. [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar]
26. Недзельска Г., Котовски М., Недзельски А., Дыбиец Э., Вечорек П. Шейная лимфаденопатия у детей — заболеваемость и диагностика. Междунар. Дж. Педиатр. Оториноларингол. 2007; 71: 51–56. doi: 10.1016/j.ijporl.2006.08.024. [PubMed] [CrossRef] [Академия Google]
27. Riva G., Sensini M., Peradotto F., Scolfaro C., Di Rosa G., Tavormina P. Опухоли шеи у детей: как клинические и рентгенологические признаки могут определять диагноз. Евро. Дж. Педиатр. 2019; 178: 463–471. doi: 10.1007/s00431-018-3305-9. [PubMed] [CrossRef] [Google Scholar]
28. Prudent E., La Scola B., Drancourt M., Angelakis E., Raoult D. Молекулярная стратегия диагностики инфекционного лимфаденита. Евро. Дж. Клин. микробиол. Заразить. Дис. 2018;37:1179–1186. doi: 10.1007/s10096-018-3238-2. [PubMed] [CrossRef] [Академия Google]
29. Локк Р., Комфорт Р., Кубба Х. Когда требуется удаление увеличенного шейного лимфатического узла у ребенка? Систематический обзор. Междунар. Дж. Педиатр. Оториноларингол. 2014;78:393–401. doi: 10.1016/j.ijporl.2013.12.011. [PubMed] [CrossRef] [Google Scholar]
Междунар. Дж. Педиатр. Оториноларингол. 2014;78:393–401. doi: 10.1016/j.ijporl.2013.12.011. [PubMed] [CrossRef] [Google Scholar]
30. Twist C.J., Link M.P. Оценка лимфаденопатии у детей. Педиатр. клин. Н. Ам. 2002;49:1009–1025. doi: 10.1016/S0031-3955(02)00038-X. [PubMed] [CrossRef] [Google Scholar]
31. Melenotte C., Edouard S., Lepidi H., Raoult D. Диагностика инфекционных аденитов [Диагностика инфекционного лимфаденита] Rev. Med. интерн. 2015; 36: 668–676. doi: 10.1016/j.revmed.2015.04.004. [PubMed] [CrossRef] [Академия Google]
32. Питерс Т.Р., Эдвардс К.М. Шейная лимфаденопатия и аденит. Педиатр. 2000; 21:399–405. doi: 10.1542/pir.21-12-399. [PubMed] [CrossRef] [Google Scholar]
33. Kelly C.S., Kelly R.E. Jr. Лимфаденопатия у детей. Педиатр. клин. Н. Ам. 1998; 45: 875–888. doi: 10.1016/S0031-3955(05)70051-1. [PubMed] [CrossRef] [Google Scholar]
34. Циммерманн П., Тебрюгге М., Кертис Н., Ритц Н. Лечение нетуберкулезного шейно-лицевого лимфаденита у детей: систематический обзор и метаанализ. Дж. Заразить. 2015;71:9–18. doi: 10.1016/j.jinf.2015.02.010. [PubMed] [CrossRef] [Google Scholar]
Дж. Заразить. 2015;71:9–18. doi: 10.1016/j.jinf.2015.02.010. [PubMed] [CrossRef] [Google Scholar]
35. Дженгиз А.Б., Кара А., Канра Г., Сечмер Г., Джейхан М., Озен М. Острые инфекции шеи у детей. Турок. Дж. Педиатр. 2004; 46: 153–158. [PubMed] [Google Scholar]
36. Мартинес-Агилар Г., Хаммерман В.А., Мейсон Э.О., мл., Каплан С.Л. Лечение клиндамицином инвазивных инфекций, вызванных внебольничными, метициллин-резистентными и метициллин-чувствительными Staphylococcus aureus у детей. Педиатр. Заразить. Дис. Дж. 2003; 22:593–598. doi: 10.1097/01.inf.0000073163.37519.ee. [PubMed] [CrossRef] [Google Scholar]
37. Монгколраттанотай К., Даум Р.С. Влияние внебольничного метициллин-резистентного золотистого стафилококка на лечение инфекций кожи и мягких тканей у детей. Курс. Заразить. Дис. Отчет 2005; 7: 381–389. doi: 10.1007/s11908-005-0013-1. [PubMed] [CrossRef] [Google Scholar]
38. Purcell K., Fergie J. Эпидемия внебольничных метициллин-резистентных инфекций Staphylococcus aureus: 14-летнее исследование в детской больнице Дрисколла. Арка Педиатр. Подросток Мед. 2005;159: 980–985. doi: 10.1001/archpedi.159.10.980. [PubMed] [CrossRef] [Google Scholar]
Арка Педиатр. Подросток Мед. 2005;159: 980–985. doi: 10.1001/archpedi.159.10.980. [PubMed] [CrossRef] [Google Scholar]
39. Creech C.B., 2nd, Kernodle DS, Alsentzer A., Wilson C., Edwards K.M. Увеличение частоты назального носительства метициллинрезистентного золотистого стафилококка у здоровых детей. Педиатр. Заразить. Дис. Дж. 2005; 24:617–621. doi: 10.1097/01.inf.0000168746.62226.a4. [PubMed] [CrossRef] [Google Scholar]
40. Анвар М.С., Джаффери Г., Рехман Бхатти К.У., Тайиб М., Бохари С.Р. Staphylococcus aureus и назальное носительство MRSA в общей популяции. Дж. Колл. Врачи сург. пак. 2004; 14: 661–664. [PubMed] [Академия Google]
41. Тебрюгге М., Кертис Н. Виды микобактерий, нетуберкулезные. В: Лонг С.С., Пикеринг Л., Пробер К.Г., редакторы. Принципы и практика детских инфекционных болезней. Том 4. Эльзевир; Нью-Йорк, штат Нью-Йорк, США: 2012. с. 786e92. [Google Scholar]
42. Кьяппини Э., Камайони А., Бенаццо М., Бионди А., Боттеро С., Де Маси С. , Ди Мауро Г., Дориа М., Эспозито С., Фелисати Г., и другие. Итальянская группа рекомендаций по лечению шейной лимфаденопатии у детей. Разработка алгоритма лечения шейной лимфаденопатии у детей: Консенсус Итальянского общества профилактической и социальной педиатрии совместно с Итальянским обществом детских инфекционных заболеваний и Итальянским обществом детской оториноларингологии. Эксперт Преподобный Анти-Инфект. тер. 2015;13:1557–1567. дои: 10.1586/14787210.2015.1096777. [PubMed] [CrossRef] [Google Scholar]
, Ди Мауро Г., Дориа М., Эспозито С., Фелисати Г., и другие. Итальянская группа рекомендаций по лечению шейной лимфаденопатии у детей. Разработка алгоритма лечения шейной лимфаденопатии у детей: Консенсус Итальянского общества профилактической и социальной педиатрии совместно с Итальянским обществом детских инфекционных заболеваний и Итальянским обществом детской оториноларингологии. Эксперт Преподобный Анти-Инфект. тер. 2015;13:1557–1567. дои: 10.1586/14787210.2015.1096777. [PubMed] [CrossRef] [Google Scholar]
43. Алиано Д., Томсон Р. Эпидемиология внелегочной нетуберкулезной микобактериальной инфекции у детей. Педиатр. Заразить. Дис. Дж. 2020; 39: 671–677. doi: 10.1097/INF.0000000000002658. [PubMed] [CrossRef] [Google Scholar]
44. Ван Инген Дж. Диагностика нетуберкулезных микобактериальных инфекций. Семин. Дыхание крит. Уход Мед. 2013; 34:103–109. doi: 10.1055/s-0033-1333569. [PubMed] [CrossRef] [Академия Google]
45. Blyth C.C., Best E.J., Jones C.A., Nourse C. , Goldwater P.N., Daley A.J., Burgner D., Henry G., Palasanthiran P. Нетуберкулезная микобактериальная инфекция у детей: проспективное национальное исследование. Педиатр. Заразить. Дис. Дж. 2009; 28:801–805. doi: 10.1097/INF.0b013e31819f7b3f. [PubMed] [CrossRef] [Google Scholar]
, Goldwater P.N., Daley A.J., Burgner D., Henry G., Palasanthiran P. Нетуберкулезная микобактериальная инфекция у детей: проспективное национальное исследование. Педиатр. Заразить. Дис. Дж. 2009; 28:801–805. doi: 10.1097/INF.0b013e31819f7b3f. [PubMed] [CrossRef] [Google Scholar]
46. Хаверкамп М.Х., Аренд С.М., Линдебум Дж.А., Хартвиг Н.Г., ван Диссель Дж.Т. Нетуберкулезная микобактериальная инфекция у детей: 2-летнее проспективное эпиднадзорное исследование в Нидерландах. клин. Заразить. Дис. 2004;39: 450–456. дои: 10.1086/422319. [PubMed] [CrossRef] [Google Scholar]
47. Ройсс А.М., Визе-Поссельт М., Вайсманн Б., Зидлер А., Зушнайд И., Ан дер Хейден М., Клаус Х., фон Крис Р., Хаас У.Х. Уровень заболеваемости нетуберкулезными микобактериальными заболеваниями у иммунокомпетентных детей: проспективное общенациональное эпиднадзорное исследование в Германии. Педиатр. Заразить. Дис. Дж. 2009; 28: 642–644. doi: 10.1097/INF.0b013e3181978e8e. [PubMed] [CrossRef] [Google Scholar]
48. Zeharia A., Eidlitz-Markus T., Haimi-Cohen Y., Samra Z., Kaufman L., Amir J. Лечение нетуберкулезного шейного лимфаденита, вызванного микобактериями, с наблюдение одно. Педиатр. Заразить. Дис. Дж. 2008; 27:920–922. doi: 10.1097/INF.0b013e3181734fa3. [PubMed] [CrossRef] [Google Scholar]
Zeharia A., Eidlitz-Markus T., Haimi-Cohen Y., Samra Z., Kaufman L., Amir J. Лечение нетуберкулезного шейного лимфаденита, вызванного микобактериями, с наблюдение одно. Педиатр. Заразить. Дис. Дж. 2008; 27:920–922. doi: 10.1097/INF.0b013e3181734fa3. [PubMed] [CrossRef] [Google Scholar]
49. Willemse S.H., Oomens M.A.E.M., De Lange J., Karssemakers L.H.E. Диагностика нетуберкулезного микобактериального шейно-лицевого лимфаденита у детей: систематический обзор. Междунар. Дж. Педиатр. Оториноларингол. 2018;112:48–54. doi: 10.1016/j.ijporl.2018.06.034. [PubMed] [CrossRef] [Google Scholar]
50. Волински Э. Микобактериальный лимфаденит у детей: проспективное исследование 105 нетуберкулезных случаев с длительным наблюдением. клин. Заразить. Дис. 1995;20:954–963. doi: 10.1093/клиниды/20.4.954. [PubMed] [CrossRef] [Google Scholar]
51. Малтезу Х.К., Спиридис П., Кафецис Д.А. Нетуберкулезный микобактериальный лимфаденит у детей. Педиатр. Заразить. Дис. Дж. 1999; 18: 968–970. doi: 10.1097/00006454-199911000-00006. [PubMed] [CrossRef] [Google Scholar]
doi: 10.1097/00006454-199911000-00006. [PubMed] [CrossRef] [Google Scholar]
52. Маргилет А.М., Чандра Р., Альтман Р.П. Хроническая лимфаденопатия, вызванная микобактериальной инфекцией. Клинические особенности, диагностика, гистопатология и лечение. Являюсь. Дж. Дис. Ребенок. 1984;138:917–922. doi: 10.1001/archpedi.1984.02140480019007. [PubMed] [CrossRef] [Google Scholar]
53. Hatzenbuehler L.A., Starke J.R. Общие проявления нетуберкулезных микобактериальных инфекций. Педиатр. Заразить. Дис. Дж. 2014; 33:89–91. doi: 10.1097/INF.0000000000000170. [PubMed] [CrossRef] [Google Scholar]
54. Van Coppenraet E.S.B., Lindeboom J.A., Prins J.M., Peeters M.F., Claas E.C., Kuijper E.J. ПЦР-анализ в режиме реального времени с использованием тонкоигольных аспиратов и биоптатов тканей для экспресс-диагностики микобактериального лимфаденита у детей. Дж. Клин. микробиол. 2004;42:2644–2650. doi: 10.1128/JCM.42.6.2644-2650.2004. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
55. Тебрюгге М., Пантазиду А., МакГрегор Д., Гонис Г., Лесли Д., Седда Л., Ритц Н., Коннелл Т., Кертис Н. Нетуберкулезные микобактериальные заболевания у детей — эпидемиология, диагностика и лечение в третичном центре. ПЛОС ОДИН. 2016;11:e0147513. doi: 10.1371/journal.pone.0147513. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Тебрюгге М., Пантазиду А., МакГрегор Д., Гонис Г., Лесли Д., Седда Л., Ритц Н., Коннелл Т., Кертис Н. Нетуберкулезные микобактериальные заболевания у детей — эпидемиология, диагностика и лечение в третичном центре. ПЛОС ОДИН. 2016;11:e0147513. doi: 10.1371/journal.pone.0147513. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
56. Циммерманн П., Кертис Н., Тебрюгге М. Нетуберкулезные микобактериальные заболевания у детей — обновленные сведения о диагностических подходах и лечении. Дж. Заразить. 2017; 74 ((Прил. 1)): S136–S142. дои: 10.1016/S0163-4453(17)30204-9. [PubMed] [CrossRef] [Google Scholar]
57. Тебрюгге М., Ритц Н., Кертис Н., Шингадия Д. Диагностические тесты на детский туберкулез: несовершенное прошедшее, настоящее время и совершенное будущее? Педиатр. Заразить. Дис. Дж. 2015; 34:1014–1019. doi: 10.1097/INF.0000000000000796. [PubMed] [CrossRef] [Google Scholar]
58. Lindeboom J.A., Kuijper E.J., Prins J.M., van Coppenraet E.S.B., Lindeboom R. Туберкулиновые кожные пробы полезны при скрининге нетуберкулезного микобактериального шейно-лицевого лимфаденита у детей. клин. Заразить. Дис. 2006; 43: 1547–1551. дои: 10.1086/509326. [PubMed] [CrossRef] [Google Scholar]
Туберкулиновые кожные пробы полезны при скрининге нетуберкулезного микобактериального шейно-лицевого лимфаденита у детей. клин. Заразить. Дис. 2006; 43: 1547–1551. дои: 10.1086/509326. [PubMed] [CrossRef] [Google Scholar]
59. Кобаши Ю., Моури К., Яги С., Обасе Ю., Мияшита Н., Окимото Н., Мацусима Т., Кагеока Т., Ока М. Клиническая оценка теста QuantiFERON-TB Gold у пациентов с нетуберкулезным микобактериальным заболеванием. Междунар. Дж. Туберк. легкие дис. 2009; 13:1422–1426. [PubMed] [Google Scholar]
60. Аугустинович-Копеч Э., Семен-Щешняк И., Забост А., Выросткевич Д., Филипчак Д., Ониш К., Гаврилюк Д., Радзиковская Е., Коржибский Д. , Штурмович М. Анализы высвобождения гамма-интерферона у пациентов с респираторными изолятами нетуберкулезных микобактерий — предварительное исследование. пол. Дж. Микробиол. 2019;68:15–19. doi: 10.21307/pjm-2019-002. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
61. Мартинес-Планас А., Бакеро-Артигао Ф., Сантьяго Б. , Фортуни К., Мендес-Эчеварриа А., Дель Росаль Т., Бустильо-Алонсо М., Гейл И., Герреро К., Бласкес-Гамеро Д. и др. Анализы высвобождения гамма-интерферона позволяют дифференцировать комплекс Mycobacterium avium и туберкулезный лимфаденит у детей. Дж. Педиатр. 2021;236:211–218.e2. doi: 10.1016/j.jpeds.2021.05.008. [PubMed] [CrossRef] [Академия Google]
, Фортуни К., Мендес-Эчеварриа А., Дель Росаль Т., Бустильо-Алонсо М., Гейл И., Герреро К., Бласкес-Гамеро Д. и др. Анализы высвобождения гамма-интерферона позволяют дифференцировать комплекс Mycobacterium avium и туберкулезный лимфаденит у детей. Дж. Педиатр. 2021;236:211–218.e2. doi: 10.1016/j.jpeds.2021.05.008. [PubMed] [CrossRef] [Академия Google]
62. Детьен А.К., Кейл Т., Ролл С., Хауэр Б., Маух Х., Ван У., Магдорф К. Анализы высвобождения гамма-интерферона улучшают диагностику туберкулеза и нетуберкулезных микобактериальных заболеваний у детей в стране с низкая заболеваемость туберкулезом. клин. Заразить. Дис. 2007; 45: 322–328. дои: 10.1086/519266. [PubMed] [CrossRef] [Google Scholar]
63. Конттури А., Тууминен Т., Карттунен Р., Сало Э. Элиспот Игра со стимуляцией очищенными производными белка для диагностики нетуберкулезного микобактериального шейного лимпаденита. Педиатр. Заразить. Дис. Дж. 2016; 35:349–351. doi: 10.1097/INF.0000000000000998. [PubMed] [CrossRef] [Google Scholar]
64. Staufner C., Sommerburg O., Holland-Cunz S. Алгоритм ранней диагностики нетуберкулезного микобактериального лимфаденита. Акта Педиатр. 2012;101:e382–e385. doi: 10.1111/j.1651-2227.2012.02702.x. [PubMed] [CrossRef] [Google Scholar]
Staufner C., Sommerburg O., Holland-Cunz S. Алгоритм ранней диагностики нетуберкулезного микобактериального лимфаденита. Акта Педиатр. 2012;101:e382–e385. doi: 10.1111/j.1651-2227.2012.02702.x. [PubMed] [CrossRef] [Google Scholar]
65. Scott C.A., Atkinson S.H., Sodha A., Tate C., Sadiq J., Lakhoo K., Pollard A.J. Лечение лимфаденита, вызванного нетуберкулезной микобактериальной инфекцией у детей. Педиатр. Surg. Междунар. 2012; 28: 461–466. doi: 10.1007/s00383-012-3068-8. [PubMed] [CrossRef] [Академия Google]
66. Lindeboom J.A., Kuijper E.J., van Coppenraet E.S.B., Lindeboom R., Prins J.M. Хирургическое иссечение в сравнении с лечением антибиотиками при нетуберкулезном микобактериальном шейно-лицевом лимфадените у детей: многоцентровое рандомизированное контролируемое исследование. клин. Заразить. Дис. 2007;44:1057–1064. дои: 10.1086/512675. [PubMed] [CrossRef] [Google Scholar]
67. Lindeboom J.A., Lindeboom R., van Coppenraet E.S.B., Kuijper E.J., Tuk J., Prins J. M. Эстетические результаты хирургического иссечения в сравнении с антибактериальной терапией при нетуберкулезном микобактериальном шейно-лицевом лимфадените у детей. Педиатр. Заразить. Дис. Дж. 2009 г.;28:1028–1030. doi: 10.1097/INF.0b013e3181aa6411. [PubMed] [CrossRef] [Google Scholar]
M. Эстетические результаты хирургического иссечения в сравнении с антибактериальной терапией при нетуберкулезном микобактериальном шейно-лицевом лимфадените у детей. Педиатр. Заразить. Дис. Дж. 2009 г.;28:1028–1030. doi: 10.1097/INF.0b013e3181aa6411. [PubMed] [CrossRef] [Google Scholar]
68. Lindeboom J.A. Консервативная выжидательная терапия по сравнению с антибиотикотерапией нетуберкулезного микобактериального шейно-лицевого лимфаденита у детей. клин. Заразить. Дис. 2011; 52:180–184. doi: 10.1093/cid/ciq070. [PubMed] [CrossRef] [Google Scholar]
69. Lindeboom J.A. Хирургическое лечение нетуберкулезного микобактериального (НТМ) шейно-лицевого лимфаденита у детей. J. Оральный Maxillofac. Surg. 2012;70:345–348. doi: 10.1016/j.joms.2011.02.034. [PubMed] [CrossRef] [Академия Google]
70. Luong A., McClay J.E., Jafri H.S., Brown O. Антибиотикотерапия нетуберкулезного микобактериального шейно-лицевого лимфаденита. Ларингоскоп. 2005; 115:1746–1751. doi: 10.1097/01.mlg. 0000168112.54252.92. [PubMed] [CrossRef] [Google Scholar]
0000168112.54252.92. [PubMed] [CrossRef] [Google Scholar]
71. Зангвилл К.М., Гамильтон Д.Х., Перкинс Б.А., Регнери Р.Л., Пликайтис Б.Д., Хадлер Дж.Л., Карттер М.Л., Венгер Дж.Д. Болезнь кошачьих царапин в Коннектикуте. Эпидемиология, факторы риска и оценка нового диагностического теста. Н. англ. Дж. Мед. 1993;329:8–13. doi: 10.1056/NEJM1993070132
. [PubMed] [CrossRef] [Google Scholar]
72. La Scola B., Liang Z., Zeaiter Z., Houpikian P., Grimont P.A., Raoult D. Генотипические характеристики двух серотипов Bartonella henselae. Дж. Клин. микробиол. 2002;40:2002–2008. doi: 10.1128/JCM.40.6.2002-2008.2002. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
73. Windsor J.J. Болезнь кошачьей царапины: эпидемиология, этиология и лечение. бр. Дж. Биомед. науч. 2001; 58: 101–110. [PubMed] [Академия Google]
74. Рейнольдс М.Г., Холман Р.К., Курнс А.Т., О’Рейли М., Маккуистон Дж.Х., Штайнер К.А. Эпидемиология госпитализаций в связи с болезнью кошачьих царапин среди детей в Соединенных Штатах. Педиатр. Заразить. Дис. Дж. 2005; 24:700–704. doi: 10.1097/01.inf.0000172185.01939.fc. [PubMed] [CrossRef] [Google Scholar]
Педиатр. Заразить. Дис. Дж. 2005; 24:700–704. doi: 10.1097/01.inf.0000172185.01939.fc. [PubMed] [CrossRef] [Google Scholar]
75. Dehio C. Молекулярно-клеточные основы патогенеза бартонеллы. Анну. Преподобный Микробиолог. 2004; 58: 365–390. doi: 10.1146/annurev.micro.58.030603.123700. [PubMed] [CrossRef] [Академия Google]
76. Хомель Б.Б., Булуи Х.Дж., Маруяма С., Брайтшвердт Э.Б. виды бартонеллы. у домашних животных и влияние на здоровье человека. Эмердж. Заразить. Дис. 2006; 12: 389–394. doi: 10.3201/eid1203.050931. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
77. Ridder-Schröter R., Marx A., Beer M., Tappe D., Kreth H.W., Girschick H.J. Абсцессообразующая лимфаденопатия и остеомиелит у детей с инфекцией Bartonella henselae. Часть 4J. Мед. микробиол. 2008; 57: 519–524. doi: 10.1099/jmm.0.47438-0. [PubMed] [CrossRef] [Академия Google]
78. Линдебум Дж.А. Детский шейно-лицевой лимфаденит, вызванный Bartonella henselae. Оральный сург. Оральный мед. Орал Патол. Оральный радиол. 2015; 120:469–473. doi: 10.1016/j.oooo.2015.06.031. [PubMed] [CrossRef] [Google Scholar]
Орал Патол. Оральный радиол. 2015; 120:469–473. doi: 10.1016/j.oooo.2015.06.031. [PubMed] [CrossRef] [Google Scholar]
79. Sodini C., Zani E.M., Pecora F., Conte C., Patianna V.D., Prezioso G., Principi N., Esposito S. Случай атипичного бартонеллеза в 4-летний иммунокомпетентный ребенок. Микроорганизмы. 2021;9:950. doi: 10.3390/microorganisms
80. Маргилет А.М. Последние достижения в диагностике и лечении болезни кошачьих царапин. Курс. Заразить. Дис. Отчет 2000; 2: 141–146. doi: 10.1007/s11908-000-0026-8. [PubMed] [CrossRef] [Google Scholar]
81. Bergmans A.M.C., Peeters M.F., Schellekens J.F.P., Vos M.C., Sabbe L.J.M., Ossewaarde J.M., Verbakel H., Hooft H.J., Schouls L.M. Оценка непрямого флуоресцентного анализа на основе Bartonella henselae и иммуноферментного анализа. Дж. Клин. микробиол. 1997;35:1931–1937. doi: 10.1128/jcm.35.8.1931-1937.1997. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
82. Batts S., Demers D.M. Спектр и лечение болезни кошачьих царапин. Педиатр. Заразить. Дис. Дж. 2004; 23:1161–1162. [PubMed] [Google Scholar]
Batts S., Demers D.M. Спектр и лечение болезни кошачьих царапин. Педиатр. Заразить. Дис. Дж. 2004; 23:1161–1162. [PubMed] [Google Scholar]
83. Wang C.W., Chang WC, Chao T.K., Liu C.C., Huang GS Компьютерная томография и магнитно-резонансная томография болезни кошачьей царапины: отчет о двух случаях. клин. Визуализация. 2009; 33: 318–321. doi: 10.1016/j.clinimag.2009.01.006. [PubMed] [CrossRef] [Академия Google]
84. Донг П.Р., Сигер Л.Л., Яо Л., Паносян К.Б., Джонсон Б.Л., мл., Эккардт Дж.Дж. Неосложненная болезнь кошачьей царапины: результаты КТ, МРТ и рентгенографии. Радиология. 1995; 195: 837–839. doi: 10.1148/radiology.195.3.7754017. [PubMed] [CrossRef] [Google Scholar]
85. Garnier C., Martin-Blondel G., Debuisson C., Dubois D., Debard A., Cuzin L., Massip P., Delobel P., Marchou B. ● Внутриузловая инъекция гентамицина для лечения нагноившегося лимфаденита при болезни кошачьих царапин. Инфекционное заболевание. 2016;44:23–27. doi: 10.1007/s15010-015-0797-3. [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar]
86. Stevens D.L., Bisno A.L., Chambers H.F., Everett E.D., Dellinger P., Goldstein E.J.C., Gorbach S.L., Hirschmann J.V., Kaplan E.L., Montoya J.G., et al. Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей. клин. Заразить. Дис. 2005;41:1373–1406. дои: 10.1086/497143. [PubMed] [CrossRef] [Google Scholar]
87. Margileth A.M. Антибиотикотерапия болезни кошачьей царапины: клиническое исследование терапевтических результатов у 268 пациентов и обзор литературы. Педиатр. Заразить. Дис. Дж. 1992;11:474–478. doi: 10.1097/00006454-199206000-00010. [PubMed] [CrossRef] [Google Scholar]
88. Bass J.W., Freitas B.C., Freitas A.D., Sisler C.L., Chan D.S., Vincent J.M., Person D.A., Claybaugh J.R., Wittler R.R., Weisse M.E., et al. Проспективная рандомизированная двойная слепая плацебо-контролируемая оценка азитромицина для лечения болезни кошачьих царапин. Педиатр. Заразить. Дис. Дж. 1998; 17:447–452. doi: 10. 1097/00006454-199806000-00002. [PubMed] [CrossRef] [Академия Google]
1097/00006454-199806000-00002. [PubMed] [CrossRef] [Академия Google]
89. Шорбатли Л.А., Кораньи К.И., Нахата М.Ц. Эффективность антибактериальной терапии у детей с болезнью кошачьих царапин. Междунар. Дж. Клин. фарм. 2018;40:1458–1461. doi: 10.1007/s11096-018-0746-1. [PubMed] [CrossRef] [Google Scholar]
Острый, подострый и хронический шейный лимфаденит у детей
- Список журналов
- Коллекция Elsevier для чрезвычайных ситуаций в области общественного здравоохранения
- PMC7111159
Семин Педиатр Хирург. 2006 май; 15(2): 99–106.
Published online 2007 Jun 6. doi: 10.1053/j.sempedsurg.2006.02.007
, MD, PhD a, ⁎ and , MD b
Author information Copyright and License information Disclaimer
Лимфаденопатия относится к любому болезненному процессу с участием лимфатических узлов, имеющих аномальные размеры и консистенцию. Лимфаденит конкретно относится к лимфаденопатиям, вызванным воспалительными процессами. Шейная лимфаденопатия является распространенной проблемой в детской возрастной группе и в основном имеет воспалительную и инфекционную этиологию. Хотя большинство пациентов успешно лечатся лечащим врачом, хирургическая консультация часто требуется для пациентов, которые не реагируют на первоначальную терапию, или для тех, у кого есть признаки подозрения на опухолевый процесс. В данной статье рассмотрены современные подходы к диагностике и лечению шейного лимфаденита у детей.
Лимфаденит конкретно относится к лимфаденопатиям, вызванным воспалительными процессами. Шейная лимфаденопатия является распространенной проблемой в детской возрастной группе и в основном имеет воспалительную и инфекционную этиологию. Хотя большинство пациентов успешно лечатся лечащим врачом, хирургическая консультация часто требуется для пациентов, которые не реагируют на первоначальную терапию, или для тех, у кого есть признаки подозрения на опухолевый процесс. В данной статье рассмотрены современные подходы к диагностике и лечению шейного лимфаденита у детей.
Слова индекса: Шейный лимфаденит, Острый вирусный лимфаденит, Острый бактериальный лимфаденит, Микобактериальный лимфаденит, Болезнь кошачьей царапины
Лимфаденопатия относится к любому болезненному процессу, вовлекающему лимфатические узлы, которые имеют аномальные размеры и консистенцию. Это состояние имеет несколько этиологий, наиболее распространенными из которых являются новообразования, аутоиммунные заболевания и инфекции. Лимфаденит относится к лимфаденопатиям, возникающим вследствие воспалительных процессов. Он характеризуется не только припухлостью узлов, но и болью, кожными изменениями, лихорадкой, отеком и/или гнойными скоплениями. В детской возрастной группе большинство лимфаденопатий связано с инфекционной этиологией.
Лимфаденит относится к лимфаденопатиям, возникающим вследствие воспалительных процессов. Он характеризуется не только припухлостью узлов, но и болью, кожными изменениями, лихорадкой, отеком и/или гнойными скоплениями. В детской возрастной группе большинство лимфаденопатий связано с инфекционной этиологией.
Шейный лимфаденит является распространенной педиатрической проблемой, и большинство пациентов с этим заболеванием успешно лечатся лечащими врачами. Однако консультация хирурга часто требуется для помощи в диагностике и лечении пациентов, которые не реагируют на первоначальную терапию или у которых есть признаки подозрения на опухолевый процесс. В данной статье рассматриваются современные подходы к диагностике и лечению шейного лимфаденита в детской возрастной группе.
Хотя лимфатические узлы расположены по всей лимфатической системе, они сосредоточены в определенных областях тела, включая голову и шею. В связи с тем, что у детей часто встречаются инфекционные процессы с вовлечением структур ротоглотки, в этой возрастной группе также часто встречается шейный лимфаденит.
Лимфодренаж осуществляется по четко определенной схеме. Таким образом, расположение увеличенного лимфатического узла является хорошим показателем вероятного места проникновения возбудителя (11). Вовлечение поверхностных или глубоких шейных лимфатических узлов также часто указывает на место проникновения, поскольку поверхностное увеличение лимфатических узлов обычно отражает инвазию через эпителиальную поверхность (например, слизистую оболочку щеки, кожу, волосистую часть головы), тогда как увеличение глубоких лимфатических узлов является результатом инфекционного процесса, вовлекающего более центральные структуры (например, среднее ухо, задняя часть глотки).
Открыть в отдельном окне
Лимфодренаж и узловые области головы и шеи. (Перепечатано с разрешения.2)
Лимфатические узлы содержат Т- и В-лимфоциты, а также антигенпрезентирующие макрофаги (дендритные клетки). Тканевая лимфа поступает в лимфатический узел через один или несколько афферентных сосудов и просачивается через ряд выстланных ретикулоэндотелием каналов, которые сливаются и дренируются через эфферентный лимфатический сосуд. Твердые частицы фагоцитируются макрофагами, выстилающими лимфатические каналы. После фагоцитирования чужеродные белки связываются с основными антигенами гистосовместимости (MHC) и презентируются на поверхности макрофагов. Чужеродные белки, связанные с молекулами MHC класса II на поверхности дендритных клеток, в сочетании с другими рецепторами клеточной поверхности и секретируемыми клеточными сигналами (интерлейкины) необходимы для активации Т-хелперных лимфоцитов. Эти лимфоциты, в свою очередь, могут активировать наивные В-лимфоциты. Альтернативно, В-лимфоциты памяти могут быть непосредственно активированы дендритными клетками. После активации В- и Т-лимфоциты пролиферируют, создавая пул лимфоцитов, обладающих способностью распознавать и связывать провоцирующий чужеродный белок. Кроме того, активированные Т-лимфоциты и макрофаги выделяют клеточные сигналы (цитокины), которые вызывают хемотаксис лейкоцитов и повышают проницаемость сосудов.
Твердые частицы фагоцитируются макрофагами, выстилающими лимфатические каналы. После фагоцитирования чужеродные белки связываются с основными антигенами гистосовместимости (MHC) и презентируются на поверхности макрофагов. Чужеродные белки, связанные с молекулами MHC класса II на поверхности дендритных клеток, в сочетании с другими рецепторами клеточной поверхности и секретируемыми клеточными сигналами (интерлейкины) необходимы для активации Т-хелперных лимфоцитов. Эти лимфоциты, в свою очередь, могут активировать наивные В-лимфоциты. Альтернативно, В-лимфоциты памяти могут быть непосредственно активированы дендритными клетками. После активации В- и Т-лимфоциты пролиферируют, создавая пул лимфоцитов, обладающих способностью распознавать и связывать провоцирующий чужеродный белок. Кроме того, активированные Т-лимфоциты и макрофаги выделяют клеточные сигналы (цитокины), которые вызывают хемотаксис лейкоцитов и повышают проницаемость сосудов.
Симптомы, связанные с острым шейным лимфаденитом, отражают эти патофизиологические явления. Увеличение узлов возникает в результате клеточной гиперплазии, лейкоцитарной инфильтрации и отека тканей. Вазодилатация и капиллярная утечка в ответ на местное высвобождение цитокинов вызывают эритему и отек вышележащей кожи, а болезненность возникает в результате растяжения узловой капсулы.
Увеличение узлов возникает в результате клеточной гиперплазии, лейкоцитарной инфильтрации и отека тканей. Вазодилатация и капиллярная утечка в ответ на местное высвобождение цитокинов вызывают эритему и отек вышележащей кожи, а болезненность возникает в результате растяжения узловой капсулы.
Сбор анамнеза и физикальное обследование
Тщательный анамнез и полное физикальное обследование часто указывают на возможную причину шейного лимфаденита. Рассмотрение того, являются ли симптомы и проявления острыми, подострыми или хроническими, часто помогает в постановке дифференциального диагноза. Ясно, что определения этих категорий произвольны, и многие инфекционные процессы связаны с продолжительностью симптомов, подпадающих более чем под одну категорию. Однако в целом острый лимфаденит, который может длиться 2 недели, обусловлен либо вирусной, либо бактериальной инвазией. Хроническая лимфаденопатия чаще связана с неопластическим процессом или инвазией условно-патогенного микроорганизма. Подострый лимфаденит, продолжительность которого составляет 2 и 6 недель, охватывает гораздо более широкую группу потенциальных этиологий. На практике хирурги редко участвуют в лечении пациентов с острым лимфаденитом, если лимфатические узлы не нагнаиваются. Состояние большинства этих пациентов улучшается во время курса антибиотикотерапии, назначенного лечащим врачом.
Подострый лимфаденит, продолжительность которого составляет 2 и 6 недель, охватывает гораздо более широкую группу потенциальных этиологий. На практике хирурги редко участвуют в лечении пациентов с острым лимфаденитом, если лимфатические узлы не нагнаиваются. Состояние большинства этих пациентов улучшается во время курса антибиотикотерапии, назначенного лечащим врачом.
Другой важной клинической информацией, которую необходимо получить, являются локализация (одна или несколько локализаций) и прогрессирование отека шеи (увеличение, стабилизация или уменьшение) и наличие системных симптомов (например, лихорадка, недомогание, анорексия, потеря веса или артралгии). ). Более специфические симптомы включают кожные изменения и боль в области узловой припухлости, а также в более отдаленных местах. Недавние симптомы со стороны верхних дыхательных путей, боль в горле, боль в ушах, зубная боль, укусы насекомых, поверхностные рваные раны или сыпь, а также контакт с животными могут указывать на возможную этиологию. Кроме того, следует выяснить историю недавних поездок, контакта с больными людьми и статус иммунизации. Наконец, возраст пациента является еще одним важным соображением, поскольку лимфаденопатия у детей раннего возраста преимущественно обусловлена инфекционной этиологией, тогда как аденопатия, вызванная неоплазией, увеличивается в подростковой возрастной группе.
Кроме того, следует выяснить историю недавних поездок, контакта с больными людьми и статус иммунизации. Наконец, возраст пациента является еще одним важным соображением, поскольку лимфаденопатия у детей раннего возраста преимущественно обусловлена инфекционной этиологией, тогда как аденопатия, вызванная неоплазией, увеличивается в подростковой возрастной группе.
Данные физического осмотра также могут свидетельствовать об этиологии. У детей часто пальпируются шейные лимфатические узлы; однако лимфатические узлы диаметром более 10 мм считаются аномальными. Как отмечалось ранее, расположение вовлеченных узлов может указывать на потенциальное место проникновения и должно побуждать к подробному изучению этого места. Эритема, болезненность и флюктуация указывают на острый процесс, наиболее вероятно связанный с бактериальной инвазией. Вовлечение двусторонних шейных лимфатических узлов свидетельствует о вирусном происхождении. Характеристики узлов также важны. Узлы, вовлеченные в опухолевые процессы, часто твердые и фиксированные, тогда как узлы, вызванные инфекционными агентами, имеют более мягкую консистенцию и часто слегка подвижны. Другие физические аномалии, в том числе респираторные признаки, поражения кожи, гепатоспленомегалия и лимфаденопатия в других частях тела, также могут свидетельствовать об этиологии.
Другие физические аномалии, в том числе респираторные признаки, поражения кожи, гепатоспленомегалия и лимфаденопатия в других частях тела, также могут свидетельствовать об этиологии.
Наконец, важно иметь в виду, что не все опухоли на шее представляют собой увеличенные лимфатические узлы и что врожденные и приобретенные кисты и поражения мягких тканей также представляют собой образования на шее. Часто на неузловую природу этих масс указывают анамнез или результаты физикального обследования. В сомнительных случаях, однако, диагностическая визуализация почти всегда показывает, вызван ли конкретный отек увеличением лимфатических узлов или кистой или массой мягких тканей.
Лабораторная оценка
Лабораторные анализы редко требуются как часть обследования на острый шейный лимфаденит. Количество лейкоцитов и маркеры воспаления (С-реактивный белок и скорость оседания эритроцитов) обычно ненормальны, но неспецифичны. Хотя сдвиг влево (т.е. повышенный процент незрелых лейкоцитов) в дифференциальном подсчете лейкоцитов предполагает бактериальную этиологию, на эту этиологию часто указывают только клинические проявления. Любой материал, который был аспирирован из-за флюктуации, должен быть отправлен на культуру и чувствительность. Эти культуры могут показать организм, устойчивый к предшествующей терапии антибиотиками, но иногда они отрицательны из-за эрадикации инфекционного агента предшествующим курсом антибиотиков. Посев крови должен быть получен у любого пациента с признаками токсичности. Культуры из других мест, которые, по-видимому, являются первичным очагом инфекции (например, глотки), также должны быть получены, хотя результаты культур из глотки могут не коррелировать с микроорганизмами, выделенными из узлового абсцесса.1
Любой материал, который был аспирирован из-за флюктуации, должен быть отправлен на культуру и чувствительность. Эти культуры могут показать организм, устойчивый к предшествующей терапии антибиотиками, но иногда они отрицательны из-за эрадикации инфекционного агента предшествующим курсом антибиотиков. Посев крови должен быть получен у любого пациента с признаками токсичности. Культуры из других мест, которые, по-видимому, являются первичным очагом инфекции (например, глотки), также должны быть получены, хотя результаты культур из глотки могут не коррелировать с микроорганизмами, выделенными из узлового абсцесса.1
Напротив, лабораторная оценка играет решающую роль в определении этиологии подострой, хронической и генерализованной лимфаденопатии. Серологические тесты на Bartonella henselae , сифилис (VDRL), токсоплазмоз, цитомегаловирус (CMV), вирус Эпштейна-Барра (EBV), туляремию, бруцеллез, гистоплазмоз и кокцидиомикоз могут указывать на наличие инфекционного агента. Сильно положительный внутрикожный туберкулиновый кожный тест соответствует инфекции, вызванной Mycobacterium tuberculosis , тогда как меньшая реакция на туберкулиновую кожную пробу больше соответствует нетуберкулезной микобактериальной инфекции. Наконец, серологическое тестирование на вирус иммунодефицита человека (ВИЧ) следует рассматривать у любого пациента с рискованным поведением, генерализованным лимфаденитом и необычными или рецидивирующими инфекциями, вызванными условно-патогенными микроорганизмами.
представляет предлагаемый алгоритм диагностической оценки ребенка с шейным лимфаденитом.2
Наконец, серологическое тестирование на вирус иммунодефицита человека (ВИЧ) следует рассматривать у любого пациента с рискованным поведением, генерализованным лимфаденитом и необычными или рецидивирующими инфекциями, вызванными условно-патогенными микроорганизмами.
представляет предлагаемый алгоритм диагностической оценки ребенка с шейным лимфаденитом.2
Открыть в отдельном окне
Алгоритм оценки и лечения шейного лимфаденита. (Перепечатано с разрешения.2) (ASO, титр антистрептолизина; CXR, рентгенограмма грудной клетки; CBC, общий анализ крови; CMV, цитомегаловирус; EBV, вирус Эпштейна-Барр; СОЭ, скорость оседания эритроцитов; ВИЧ, вирус иммунодефицита человека; PPD, очищенный производное белка; VDRL, Исследовательские лаборатории венерических заболеваний.)
Диагностическая визуализация
Обычная рентгенограмма редко необходима пациентам с острым шейным лимфаденитом, но иногда может выявить первичный очаг инфекции (например, пневмонию, синусит или кариес зубов) . Простые рентгенограммы более ценны у детей с хронической или генерализованной лимфаденопатией. Простые рентгенограммы грудной клетки могут свидетельствовать о поражении медиастинальных лимфатических узлов или легких и показаны всем пациентам с респираторными симптомами. Рентгенограммы грудной клетки в двух проекциях также должны быть получены у любого пациента с симптоматической или бессимптомной шейной лимфаденопатией. Это делается, чтобы исключить критическую компрессию дыхательных путей, если планируется биопсия под общей анестезией. Другие находки на обычных рентгенограммах могут включать костные поражения, характерные для остеомиелита или вовлечения опухоли, признаки увеличения печени и/или селезенки и/или кальцификации, затрагивающие печень или селезенку, что свидетельствует о хронической гранулематозной инфекции. Однако в обычной практике редко требуются простые рентгенограммы других анатомических областей, кроме грудной клетки.
Простые рентгенограммы более ценны у детей с хронической или генерализованной лимфаденопатией. Простые рентгенограммы грудной клетки могут свидетельствовать о поражении медиастинальных лимфатических узлов или легких и показаны всем пациентам с респираторными симптомами. Рентгенограммы грудной клетки в двух проекциях также должны быть получены у любого пациента с симптоматической или бессимптомной шейной лимфаденопатией. Это делается, чтобы исключить критическую компрессию дыхательных путей, если планируется биопсия под общей анестезией. Другие находки на обычных рентгенограммах могут включать костные поражения, характерные для остеомиелита или вовлечения опухоли, признаки увеличения печени и/или селезенки и/или кальцификации, затрагивающие печень или селезенку, что свидетельствует о хронической гранулематозной инфекции. Однако в обычной практике редко требуются простые рентгенограммы других анатомических областей, кроме грудной клетки.
Ультразвуковое исследование (УЗИ) является наиболее часто проводимым и наиболее полезным диагностическим визуализирующим исследованием. УЗИ высокого разрешения используется для оценки морфологии узлов, продольного и поперечного диаметра и внутренней архитектуры. Доплеровское УЗИ используется для оценки наличия перфузии и ее распределения, а также для получения показателей сосудистого сопротивления. Преимущества УЗИ заключаются в том, что оно неинвазивно, позволяет избежать ионизирующего излучения и может выполняться без седации практически у каждого пациента. Кроме того, можно проводить серийное УЗИ, чтобы отслеживать диаметры и структуру узлов с течением времени. Однако одним потенциальным недостатком УЗИ является отсутствие абсолютной специфичности и чувствительности при исключении неопластических процессов как причины увеличения лимфоузлов. Таким образом, результаты, которые интерпретируются как соответствующие инфекционной этиологии, могут привести к ложному чувству безопасности и задержке диагностической биопсии.
УЗИ высокого разрешения используется для оценки морфологии узлов, продольного и поперечного диаметра и внутренней архитектуры. Доплеровское УЗИ используется для оценки наличия перфузии и ее распределения, а также для получения показателей сосудистого сопротивления. Преимущества УЗИ заключаются в том, что оно неинвазивно, позволяет избежать ионизирующего излучения и может выполняться без седации практически у каждого пациента. Кроме того, можно проводить серийное УЗИ, чтобы отслеживать диаметры и структуру узлов с течением времени. Однако одним потенциальным недостатком УЗИ является отсутствие абсолютной специфичности и чувствительности при исключении неопластических процессов как причины увеличения лимфоузлов. Таким образом, результаты, которые интерпретируются как соответствующие инфекционной этиологии, могут привести к ложному чувству безопасности и задержке диагностической биопсии.
УЗИ в остром периоде в первую очередь полезно для оценки того, является ли опухоль шейки матки узловой по происхождению или связана с инфицированной кистой или другим образованием мягких тканей. Кроме того, он может обнаружить абсцесс, который еще не виден при физикальном обследовании и требует дренирования.
Кроме того, он может обнаружить абсцесс, который еще не виден при физикальном обследовании и требует дренирования.
У пациентов с подострой или хронической лимфаденопатией УЗИ часто используется в попытке определить, является ли увеличение лимфоузлов неопластическим или инфекционным по происхождению. Результаты УЗИ в шкале серого, которые соответствуют реактивной лимфаденопатии, включают соотношение длинной и короткой оси более 2,0 (т. е. овальная форма), неравномерную центральную гиперэхогенность, размытые края и центральный некроз.3 Результаты цветного допплеровского исследования. сообщалось, что они согласуются с реактивной лимфаденопатией, включают внутригрудную васкуляризацию 4 и низкий индекс пульсации. 5 Однако ни один из этих признаков, по отдельности или в комбинации, не позволяет последовательно различать доброкачественную и злокачественную этиологию. 6, 7 Таким образом, несмотря на подозрительность УЗИ результаты могут быть полезны для указания на необходимость биопсии, УЗИ не следует рассматривать как окончательное средство для исключения неоплазии у пациентов с персистирующей лимфаденопатией.
Методы диагностической визуализации поперечного сечения, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), малоэффективны в лечении большинства пациентов с шейным лимфаденитом, но могут быть полезными для пациентов, подвергающихся удалению лимфоузлов с подозрением на атипичный микобактериальный лимфаденит . Эти исследования, безусловно, показаны пациентам с подтвержденным биопсией диагнозом неоплазии.
Лечение зависит от причины и проявления шейного лимфаденита. Таким образом, варианты лечения будут рассматриваться в рамках конкретных этиологических агентов.
Острый вирусный лимфаденит
Большинство случаев шейного аденита у детей связаны с вирусными инфекциями.8 Острый вирусный шейный лимфаденит обычно развивается после инфекции верхних дыхательных путей. Вовлеченные узлы обычно двусторонние, множественные и относительно небольшие, без гиперемии или эритемы кожи над ними. Вирусно-индуцированная лимфаденопатия редко нагнаивается и обычно проходит спонтанно в течение короткого периода времени.
Многие случаи шейной лимфаденопатии, связанной с вирусными заболеваниями, обусловлены реактивной гиперплазией. Причины ассоциированной инфекции верхних дыхательных путей включают риновирус, вирус парагриппа, вирус гриппа, респираторно-синцитиальный вирус, коронавирус, аденовирус и реовирус.9Другие распространенные вирусы этиологии включают ЦМВ и ВЭБ. Менее частые этиологии включают эпидемический паротит, корь, краснуху, ветряную оспу, простой герпес, вирус герпеса человека 6 (розеола) и вирусы Коксаки.10
Острый вирусный лимфаденит в различной степени связан с лихорадкой, конъюнктивитом, фарингитом и другими симптомами со стороны верхних дыхательных путей. Также могут присутствовать сыпь и гепатоспленомегалия, особенно если возбудителем является ЦМВ. В некоторых случаях (например, при краснухе) лимфаденопатия предшествует появлению диагностической сыпи. Как передние, так и задние шейные лимфатические узлы часто поражаются при фарингите или тонзиллите, тогда как преаурикулярный аденит встречается в 9 случаях. 0% пациентов с аденовирусным кератоконъюнктивитом.11
0% пациентов с аденовирусным кератоконъюнктивитом.11
Двусторонний острый шейный лимфаденит, связанный с вирусной инфекцией верхних дыхательных путей, редко требует дополнительных диагностических исследований или специфической терапии. Аденопатия обычно проходит спонтанно по мере ослабления вирусного заболевания. Лечение направлено на облегчение симптомов, связанных с вирусным заболеванием. Специфическая противовирусная терапия показана редко, за исключением редких случаев у пациентов с тяжелым поражением дыхательных путей или печени, или у пациентов с ослабленным иммунитетом.
Острый бактериальный лимфаденит
Крупные (>2-3 см) одиночные болезненные односторонние шейные лимфатические узлы, которые быстро увеличиваются у детей дошкольного возраста, обычно являются следствием бактериальной инфекции. Наиболее часто вовлекаются лимфатические узлы в порядке убывания частоты: поднижнечелюстные, верхние шейные, подбородочные, затылочные и нижние шейные лимфатические узлы. От 40 до 80 % случаев острого одностороннего шейного лимфаденита у детей в возрасте от 1 до 4 лет ребенок обусловлен Staphylococcus aureus или Пиогенный стрептококк.
10 Стрептококковый аденит группы В может проявляться у младенцев односторонним отеком лица или поднижнечелюстной области, эритемой и болезненностью, связанными с лихорадкой, плохим питанием и раздражительностью. Анаэробные бактерии встречаются у детей старшего возраста с кариесом или пародонтитом. К изолированным анаэробам относятся Bacteroides sp , Peptococcus sp , Peptostreptococcus sp , Propionibacterium acnes и Fusobacterium nucleatum 9.0074 .12 менее частые этиологии острого бактериального лимфаденита включают Francisella Tularensis , Pasteurella multocida , Yersinia pestis и Haemophilus influeNza типа B, WhereSemsoN-AptoCI-AptoCI-leptocI. стрептококки группы C, Yersinia enterocolitica , Staphylococcus epidermidis и α-гемолитические стрептококки встречаются редко.
От 40 до 80 % случаев острого одностороннего шейного лимфаденита у детей в возрасте от 1 до 4 лет ребенок обусловлен Staphylococcus aureus или Пиогенный стрептококк.
10 Стрептококковый аденит группы В может проявляться у младенцев односторонним отеком лица или поднижнечелюстной области, эритемой и болезненностью, связанными с лихорадкой, плохим питанием и раздражительностью. Анаэробные бактерии встречаются у детей старшего возраста с кариесом или пародонтитом. К изолированным анаэробам относятся Bacteroides sp , Peptococcus sp , Peptostreptococcus sp , Propionibacterium acnes и Fusobacterium nucleatum 9.0074 .12 менее частые этиологии острого бактериального лимфаденита включают Francisella Tularensis , Pasteurella multocida , Yersinia pestis и Haemophilus influeNza типа B, WhereSemsoN-AptoCI-AptoCI-leptocI. стрептококки группы C, Yersinia enterocolitica , Staphylococcus epidermidis и α-гемолитические стрептококки встречаются редко. 11
11
Обычно у пациентов в анамнезе лихорадка, боль в горле, боль в ухе или кашель, а физические признаки включают фарингит, тонзиллит, острый средний отит или импетиго. Лимфаденит из-за S. pyogenes следует заподозрить, если у пациента наблюдаются типичные везикулярные, пустулезные или корковые поражения импетиго на лице или волосистой части головы. Как отмечалось ранее, шейный лимфаденит, вызванный анаэробными инфекциями, часто связан с кариесом или пародонтитом. Острый шейный аденит, вызванный Pasteurella multocida, может развиться после укусов животных или царапин на голове, шее или верхней части груди, тогда как острый шейный лимфаденит, вызванный Yersinia pestis связан с укусами блох на голове и шее и чаще всего встречается в западной части Соединенных Штатов.
Начальная антибактериальная терапия направлена на наиболее вероятные микроорганизмы. Поскольку стафилококки и стрептококки являются наиболее распространенными возбудителями, начальная терапия обычно включает антибиотик, устойчивый к бета-лактамазам; этот агент используется из-за высокой частоты резистентности к пенициллину у изолированных стафилококков. Очень молодым пациентам или пациентам с тяжелыми симптомами (например, целлюлит, высокая температура или респираторный дистресс) может потребоваться госпитализация для начала парентеральной антибиотикотерапии и тщательное наблюдение. Для пожилых пациентов с заболеваниями зубов или периодонта схема антибиотикотерапии должна включать защиту от анаэробной флоры полости рта (например, пенициллин V или клиндамицин). Терапия обычно проводится в течение 10 дней и продолжается не менее 5 дней после исчезновения острых признаков и симптомов. Если идентифицирован первичный очаг, следует получить посев и лечение также направлено на этот очаг. В большинстве случаев симптоматическое улучшение должно отмечаться через 2–3 дня терапии, хотя для полного устранения увеличения лимфатических узлов может потребоваться несколько недель.
Очень молодым пациентам или пациентам с тяжелыми симптомами (например, целлюлит, высокая температура или респираторный дистресс) может потребоваться госпитализация для начала парентеральной антибиотикотерапии и тщательное наблюдение. Для пожилых пациентов с заболеваниями зубов или периодонта схема антибиотикотерапии должна включать защиту от анаэробной флоры полости рта (например, пенициллин V или клиндамицин). Терапия обычно проводится в течение 10 дней и продолжается не менее 5 дней после исчезновения острых признаков и симптомов. Если идентифицирован первичный очаг, следует получить посев и лечение также направлено на этот очаг. В большинстве случаев симптоматическое улучшение должно отмечаться через 2–3 дня терапии, хотя для полного устранения увеличения лимфатических узлов может потребоваться несколько недель.
Отсутствие улучшения или ухудшение клинического состояния пациента требует дальнейшего диагностического обследования, включая аспирацию и посев, и рассмотрения альтернативного режима антибиотикотерапии. Этиологический агент может быть обнаружен при аспирации пораженного лимфатического узла иглой в 60–88 % случаев.2 Самый крупный узел с наиболее прямым доступом обычно является наилучшей мишенью для аспирации. Вводить узел следует через участок здоровой кожи. Аспирированный материал следует исследовать с помощью окраски по Граму и кислотоустойчивой окраски, а также культивировать на наличие аэробных, анаэробных бактерий и микобактерий. Если гнойный материал не аспирирован, в узел можно ввести небольшое количество небактериостатического физиологического раствора, а затем провести аспирацию для получения материала для посева.
Этиологический агент может быть обнаружен при аспирации пораженного лимфатического узла иглой в 60–88 % случаев.2 Самый крупный узел с наиболее прямым доступом обычно является наилучшей мишенью для аспирации. Вводить узел следует через участок здоровой кожи. Аспирированный материал следует исследовать с помощью окраски по Граму и кислотоустойчивой окраски, а также культивировать на наличие аэробных, анаэробных бактерий и микобактерий. Если гнойный материал не аспирирован, в узел можно ввести небольшое количество небактериостатического физиологического раствора, а затем провести аспирацию для получения материала для посева.
Флюктуация развивается у 25% больных острым бактериальным аденитом. Во многих случаях его можно эффективно лечить с помощью антибиотиков и одной или нескольких аспираций иглы под местной анестезией, с седацией или без нее. Этот подход особенно привлекателен при лечении флюктуирующих узлов в косметически важных областях. Однако адекватное дренирование путем аспирации может быть затруднено, если вообще возможно, у несговорчивого ребенка или при обнаружении полости абсцесса. Этим пациентам часто требуется оперативное дренирование под общей анестезией. Во время оперативного дренирования следует попытаться вскрыть и дренировать все полости. Образцы должны быть отправлены для окрашивания по Граму и аэробных и анаэробных культур, а также для кислотоустойчивых красителей и посевов микобактерий. Материал для подготовки КОН и посевов грибов следует направлять при иммунодефиците пациента, а ткани – на гистологическое исследование при подозрении на неоплазию. После дренирования полость абсцесса обычно тампонируют марлевой полоской для обеспечения гемостаза и предотвращения раннего закрытия кожных покровов. Марлевую повязку обычно можно удалить в течение нескольких дней в амбулаторных условиях.
Этим пациентам часто требуется оперативное дренирование под общей анестезией. Во время оперативного дренирования следует попытаться вскрыть и дренировать все полости. Образцы должны быть отправлены для окрашивания по Граму и аэробных и анаэробных культур, а также для кислотоустойчивых красителей и посевов микобактерий. Материал для подготовки КОН и посевов грибов следует направлять при иммунодефиците пациента, а ткани – на гистологическое исследование при подозрении на неоплазию. После дренирования полость абсцесса обычно тампонируют марлевой полоской для обеспечения гемостаза и предотвращения раннего закрытия кожных покровов. Марлевую повязку обычно можно удалить в течение нескольких дней в амбулаторных условиях.
Сообщения из нескольких центров задокументировали увеличение частоты внебольничных инфекций кожи и мягких тканей, вызванных устойчивым к метициллину Staphylococcus aureus (CA-MRSA), включая лимфаденит.13, 14, 15, 16 В настоящее время большинство изолятов из Staphylococcus aureus , ассоциированных с шейным лимфаденитом в большинстве центров, чувствительны к метициллину. Однако, учитывая задокументированную растущую колонизацию носоглотки устойчивыми к метициллину штаммами Staphylococcus aureus у здоровых детей,17, 18 вполне возможно, что CA-MRSA станет преобладающим микроорганизмом, ответственным за шейный лимфаденит в детской возрастной группе в будущем. Безусловно, отсутствие ответа на соответствующую антибактериальную терапию первой линии должно побудить рассмотреть вопрос о расширении охвата, чтобы включить устойчивые к метициллину штаммы Staphylococcus aureus .
Однако, учитывая задокументированную растущую колонизацию носоглотки устойчивыми к метициллину штаммами Staphylococcus aureus у здоровых детей,17, 18 вполне возможно, что CA-MRSA станет преобладающим микроорганизмом, ответственным за шейный лимфаденит в детской возрастной группе в будущем. Безусловно, отсутствие ответа на соответствующую антибактериальную терапию первой линии должно побудить рассмотреть вопрос о расширении охвата, чтобы включить устойчивые к метициллину штаммы Staphylococcus aureus .
Подострый и хронический лимфаденит
Отсутствие разрешения или улучшения состояния, несмотря на 2–4-недельный период соответствующей терапии, или наличие генерализованной лимфаденопатии требуют дальнейшего диагностического тестирования. Различные микроорганизмы могут привести к генерализованной или персистирующей лимфаденопатии. Ряд наиболее часто встречающихся этиологий описан в следующих разделах.
Микобактериальный лимфаденит
Хронический шейный лимфаденит может быть вызван Mycobacterium tuberculosis («золотуха») или нетуберкулезными штаммами микобактерий. В Соединенных Штатах от 70 до 95 % случаев микобактериального лимфаденита обусловлены нетуберкулезными штаммами. Наиболее часто встречающиеся штаммы нетуберкулезных микобактерий включают Mycobacterium avium-intracellulare и Mycobacterium scrofulaceum . Менее часто встречающиеся штаммы включают M. kansasii , M. fortuitum и M. hemophilum . Нетуберкулезный лимфаденит чаще всего встречается у представителей европеоидной расы, тогда как туберкулезный лимфаденит чаще встречается у азиатов, выходцев из Латинской Америки и афроамериканцев. Он также встречается у иммигрантов из эндемичных районов и, вероятно, представляет собой реактивацию предшествующего заболевания.
В Соединенных Штатах от 70 до 95 % случаев микобактериального лимфаденита обусловлены нетуберкулезными штаммами. Наиболее часто встречающиеся штаммы нетуберкулезных микобактерий включают Mycobacterium avium-intracellulare и Mycobacterium scrofulaceum . Менее часто встречающиеся штаммы включают M. kansasii , M. fortuitum и M. hemophilum . Нетуберкулезный лимфаденит чаще всего встречается у представителей европеоидной расы, тогда как туберкулезный лимфаденит чаще встречается у азиатов, выходцев из Латинской Америки и афроамериканцев. Он также встречается у иммигрантов из эндемичных районов и, вероятно, представляет собой реактивацию предшествующего заболевания.
В целом клиническая картина туберкулезного и нетуберкулезного лимфаденита сходна. У пациентов обычно наблюдается быстрое начало увеличения узлов, за которым следует постепенное увеличение размеров узлов в течение 2–3 недель. Большинство узлов остаются менее 3 см в диаметре. Конституциональные признаки необычны. Кожа над узлом обычно приобретает оттенок от розового до сиренево-красного, становится тонкой и похожей на пергамент. Приблизительно у 50% пациентов с нетуберкулезным лимфаденитом развивается флюктуация, а спонтанное дренирование с образованием свищевых ходов происходит у 10%.11 Эпидемиологические и клинические особенности не позволяют дифференцировать туберкулезный лимфаденит от нетуберкулезного; однако было показано, что выполнение двух из трех критериев связано с 9Чувствительность 2% для диагностики туберкулезного лимфаденита.19 Эти критерии включают: (1) положительную реакцию туберкулиновой кожной пробы, (2) аномальную рентгенограмму грудной клетки и (3) контакт с больным туберкулезом. Кожные пробы PPD могут быть положительными у пациентов с нетуберкулезными инфекциями, но, как правило, они менее реактивны (уплотнение <15 мм) по сравнению с резко положительной реакцией, связанной с инфекциями M.tuberculosis .
Конституциональные признаки необычны. Кожа над узлом обычно приобретает оттенок от розового до сиренево-красного, становится тонкой и похожей на пергамент. Приблизительно у 50% пациентов с нетуберкулезным лимфаденитом развивается флюктуация, а спонтанное дренирование с образованием свищевых ходов происходит у 10%.11 Эпидемиологические и клинические особенности не позволяют дифференцировать туберкулезный лимфаденит от нетуберкулезного; однако было показано, что выполнение двух из трех критериев связано с 9Чувствительность 2% для диагностики туберкулезного лимфаденита.19 Эти критерии включают: (1) положительную реакцию туберкулиновой кожной пробы, (2) аномальную рентгенограмму грудной клетки и (3) контакт с больным туберкулезом. Кожные пробы PPD могут быть положительными у пациентов с нетуберкулезными инфекциями, но, как правило, они менее реактивны (уплотнение <15 мм) по сравнению с резко положительной реакцией, связанной с инфекциями M.tuberculosis .
Препарат выбора при лимфадените, вызванном M. tuberculosis – это мультиагентная противотуберкулезная антибиотикотерапия на срок от 12 до 18 месяцев. Узловая регрессия обычно происходит в течение 3 месяцев. Из-за эффективности противотуберкулезных средств хирургическое иссечение дренирующих узлов и синусов требуется нечасто.
tuberculosis – это мультиагентная противотуберкулезная антибиотикотерапия на срок от 12 до 18 месяцев. Узловая регрессия обычно происходит в течение 3 месяцев. Из-за эффективности противотуберкулезных средств хирургическое иссечение дренирующих узлов и синусов требуется нечасто.
Напротив, большинство штаммов нетуберкулезных микобактерий плохо реагируют на противотуберкулезные препараты, и лечением выбора является хирургическое иссечение. Как правило, все клинически вовлеченные лимфатические узлы, связанные с ними свищевые ходы и сильно пораженные участки кожи должны быть иссечены в массовом порядке. Следует соблюдать осторожность, чтобы не повредить соседние структуры. У пациентов, у которых полное иссечение может привести к неприемлемым косметическим результатам или повреждению соседних нервов, эффективным может быть тщательное выскабливание. Роль мультиагентной противотуберкулезной лекарственной терапии у больных нетуберкулезным лимфаденитом неясна. Тем не менее, если планируется химиотерапия, соответствующие образцы должны быть отправлены в квалифицированную лабораторию для определения лекарственной чувствительности.
Болезнь кошачьих царапин
Болезнь кошачьих царапин представляет собой лимфокожный синдром, характеризующийся регионарным лимфаденитом, связанным с характерным поражением кожи в месте инокуляции. Болезнь кошачьих царапин следует за инокуляцией Bartonella henselae через поврежденную кожу или слизистые оболочки. В месте инокуляции обычно развивается кожная папула с последующей регионарной лимфаденопатией от 5 дней до 2 месяцев спустя. К сожалению, часто к тому времени, когда отмечается лимфаденопатия, первичный участок поражения исчезает. Наиболее частыми участками лимфаденопатии являются подмышечные впадины (52%) и шея (28%). Пациенты обычно имеют один большой (> 4 см) болезненный узел. Конституциональные симптомы обычно слабо выражены и включают субфебрилитет, боли в теле, недомогание или анорексию. Нагноение происходит в 30-50% случаев. У большинства пациентов диагноз может быть подтвержден серологическим исследованием.
Болезнь кошачьих царапин обычно проходит сама по себе. В большинстве случаев увеличение лимфатических узлов проходит спонтанно через 1–3 месяца. Таким образом, польза от антибактериальной терапии является спорной. Тем не менее, было показано, что азитромицин способствует более быстрому исчезновению увеличения лимфатических узлов.20 Аспирация нагноившихся лимфатических узлов может обеспечить симптоматическое облегчение. В редких случаях развивается системное поражение, которое может включать энцефалит, гранулематозный гепатит, гепатолиенальную инфекцию, эндокардит и остеомиелит. Эффективные варианты антибиотиков для пациентов с системным поражением могут включать рифампицин, ципрофлоксацин, гентамицин, триметоприм и сульфаметоксазол, кларитромицин или азитромицин.
В большинстве случаев увеличение лимфатических узлов проходит спонтанно через 1–3 месяца. Таким образом, польза от антибактериальной терапии является спорной. Тем не менее, было показано, что азитромицин способствует более быстрому исчезновению увеличения лимфатических узлов.20 Аспирация нагноившихся лимфатических узлов может обеспечить симптоматическое облегчение. В редких случаях развивается системное поражение, которое может включать энцефалит, гранулематозный гепатит, гепатолиенальную инфекцию, эндокардит и остеомиелит. Эффективные варианты антибиотиков для пациентов с системным поражением могут включать рифампицин, ципрофлоксацин, гентамицин, триметоприм и сульфаметоксазол, кларитромицин или азитромицин.
Грибковые, паразитарные и условно-патогенные инфекции
Инфекции, вызванные Nocardia sp. нечасто встречаются у детей и обычно проявляются как заболевание легких у людей с ослабленным иммунитетом. Эти организмы обнаруживаются в почве или разлагающихся растительных веществах, а заражение людей происходит при вдыхании или прямом попадании на кожу. Кожная инокуляция обычно приводит к ассоциированной кожной пустуле, и диагноз иногда можно установить с помощью посева пустулы или пораженного лимфатического узла. Сульфаниламиды являются препаратами выбора.
Кожная инокуляция обычно приводит к ассоциированной кожной пустуле, и диагноз иногда можно установить с помощью посева пустулы или пораженного лимфатического узла. Сульфаниламиды являются препаратами выбора.
Виды Actinomyces являются частью нормальной оральной флоры человека. Местная инвазия приводит к шейно-лицевому актиномикозу, проявляющемуся в виде твердой индурации с вторичным поражением лимфатических узлов. Диагноз обычно ставится с помощью биопсии. Микроорганизм может быть трудно изолировать, хотя гистологическое исследование может выявить «гранулы серы». Лечение обычно требует начальной парентеральной антибактериальной терапии с последующим длительным курсом пероральных антибиотиков в течение 3–12 месяцев. Пенициллин является антибиотиком выбора.
Приблизительно у 10% пациентов с инфекциями, вызванными внутриклеточными простейшими Toxoplasma gondii (токсоплазмоз), обнаруживают шейную, подзатылочную, надключичную, подмышечную или паховую лимфаденопатию. Инфекции, связанные с цервикальной лимфаденопатией, обычно передаются оральным путем при употреблении в пищу цист или ооцитов, содержащих мясо или молоко. Вовлеченные узлы обычно дискретны и могут быть болезненными, но не нагнаиваются. Диагноз может быть поставлен путем выделения возбудителя или серологическим исследованием. Пациентам только с лимфаденопатией не требуется антимикробная терапия, но пациентов с тяжелыми или стойкими симптомами лечат комбинацией пириметамина, сульфадиазина и лейковорина в течение как минимум 4–6 недель.
Инфекции, связанные с цервикальной лимфаденопатией, обычно передаются оральным путем при употреблении в пищу цист или ооцитов, содержащих мясо или молоко. Вовлеченные узлы обычно дискретны и могут быть болезненными, но не нагнаиваются. Диагноз может быть поставлен путем выделения возбудителя или серологическим исследованием. Пациентам только с лимфаденопатией не требуется антимикробная терапия, но пациентов с тяжелыми или стойкими симптомами лечат комбинацией пириметамина, сульфадиазина и лейковорина в течение как минимум 4–6 недель.
Гистоплазмоз, бластомикоз и кокцидиомикоз — грибковые инфекции, вызываемые Histoplasma capsulatum , Blastomyces dermatitidis и Coccidioides immitis соответственно. Эти организмы являются почвенными сапрофитами, способными существовать в дрожжевой форме в тканях человека. Заболевания эндемичны для определенных географических регионов США. У большинства пациентов наблюдаются легочные инфекции, а лимфаденопатия обычно является вторичной по отношению к первичному поражению легких. Диагноз может быть установлен с помощью серологических или кожных тестов. Большинство инфекций проходят спонтанно и не требуют лечения. Однако пациентам с тяжелыми респираторными или системными симптомами могут потребоваться длительные курсы противогрибковой терапии.
Диагноз может быть установлен с помощью серологических или кожных тестов. Большинство инфекций проходят спонтанно и не требуют лечения. Однако пациентам с тяжелыми респираторными или системными симптомами могут потребоваться длительные курсы противогрибковой терапии.
ВИЧ представляет собой ретровирус, который передается половым путем, парентеральным контактом с кровью или вертикальной передачей от матери к ребенку. Начальные симптомы могут быть малозаметными и включать лимфаденопатию, гепатоспленомегалию, задержку развития и хроническую или рецидивирующую диарею. Диагноз устанавливают серологическим исследованием.
Неинфекционной этиологии
В некоторых случаях поражение шейных лимфатических узлов является проявлением системного заболевания с воспалительным компонентом. Ниже приводится краткое описание некоторых из этих состояний, но оно не является исчерпывающим:
Болезнь Кикути-Фудзимото
Болезнь Кикучи-Фудзимото (гистиоцитарный некротизирующий лимфаденит) — редкое заболевание неизвестной этиологии. Он обычно проявляется у детей старшего возраста двусторонними, увеличенными, твердыми, болезненными шейными лимфатическими узлами (обычно в заднем шейном треугольнике). Сопутствующие признаки включают поражение кожи, лихорадку, тошноту, потерю веса, ночную потливость и спленомегалию. Лабораторная оценка часто выявляет лейкопению с атипичным лимфоцитозом и повышенной скоростью оседания эритроцитов. Часто встречается перинодальное воспаление. Узловая гистология характерна и в большинстве случаев разрешается спонтанно.
Он обычно проявляется у детей старшего возраста двусторонними, увеличенными, твердыми, болезненными шейными лимфатическими узлами (обычно в заднем шейном треугольнике). Сопутствующие признаки включают поражение кожи, лихорадку, тошноту, потерю веса, ночную потливость и спленомегалию. Лабораторная оценка часто выявляет лейкопению с атипичным лимфоцитозом и повышенной скоростью оседания эритроцитов. Часто встречается перинодальное воспаление. Узловая гистология характерна и в большинстве случаев разрешается спонтанно.
Болезнь Кавасаки
Болезнь Кавасаки — острый фебрильный васкулит детского возраста неизвестной этиологии. Лимфаденит часто является одним из самых ранних проявлений заболевания. Вовлеченные узлы обычно односторонние, ограничены передним треугольником, более 1,5 см в диаметре, умеренно болезненные и нефлюктуирующие. Диагноз ставится клинически на основании наличия лихорадки в течение не менее 5 дней, сопровождающейся рядом других характерных клинических признаков заболевания. Разрешение шейной лимфаденопатии обычно происходит на ранних стадиях заболевания.
Разрешение шейной лимфаденопатии обычно происходит на ранних стадиях заболевания.
Периодическая лихорадка, афтозный стоматит, фарингит и синдром шейного аденита (синдром PFAPA)
Синдром PFAPA обычно поражает детей младше 5 лет и имеет неизвестную этиологию. Для него характерны циклические рецидивы вышеуказанного симптомокомплекса каждые 2–9 нед со спонтанным исчезновением через 4–5 дней. Рецидивы постепенно уменьшаются со временем; однако системные кортикостероиды могут облегчить тяжелые симптомы.
Болезнь Розаи–Дорфмана
Болезнь Розаи-Дорфмана (синусовый гистиоцитоз с массивной лимфаденопатией) — редкое заболевание, которое обычно проявляется в первом десятилетии жизни, преимущественно у афроамериканцев. Шейные лимфатические узлы обычно являются начальным местом поражения и обычно подвижны, дискретны и асимметричны. Прогрессирование приводит к массивному двустороннему увеличению шейных лимфоузлов и вовлечению других групп лимфоузлов или экстранодальных локализаций. Лабораторная оценка выявляет лейкоцитоз, нейтрофилез, повышенную скорость оседания эритроцитов и гипергаммаглобулинемию. Гистопатологический анализ показывает ярко выраженную гиперплазию, выраженный гистиоцитоз и плазмоцитоз. Разрешение обычно наступает через 6–9месяцы. Однако обширное или прогрессирующее заболевание может потребовать лечения комбинированной химиотерапией.21
Лабораторная оценка выявляет лейкоцитоз, нейтрофилез, повышенную скорость оседания эритроцитов и гипергаммаглобулинемию. Гистопатологический анализ показывает ярко выраженную гиперплазию, выраженный гистиоцитоз и плазмоцитоз. Разрешение обычно наступает через 6–9месяцы. Однако обширное или прогрессирующее заболевание может потребовать лечения комбинированной химиотерапией.21
Саркоидоз
Саркоидоз — хроническое гранулематозное заболевание неизвестной этиологии. Заболевание может поражать практически любой орган в организме, но чаще всего поражаются легкие. Наиболее частой физической находкой у детей с этим заболеванием является периферическая лимфаденопатия. Вовлеченные шейные узлы обычно двусторонние, дискретные, твердые и эластичные. Надключичные узлы поражаются более чем у 80% больных. Биопсия с гистологическим исследованием является наиболее ценным диагностическим тестом. Лечение поддерживающее. Терапия кортикостероидами может подавлять острые проявления.
Шейная лимфаденопатия в детской возрастной группе в основном имеет воспалительную и инфекционную этиологию, хотя у некоторых пациентов она может быть связана с опухолевым заболеванием. Для хирурга важно знать о клинических проявлениях и специфической этиологии этого состояния, а также о доступных в настоящее время диагностических подходах и терапевтических возможностях. Требуется тщательное наблюдение для мониторинга необходимости дополнительных диагностических тестов или биопсии, если пациент не отвечает на соответствующую начальную терапию.
Для хирурга важно знать о клинических проявлениях и специфической этиологии этого состояния, а также о доступных в настоящее время диагностических подходах и терапевтических возможностях. Требуется тщательное наблюдение для мониторинга необходимости дополнительных диагностических тестов или биопсии, если пациент не отвечает на соответствующую начальную терапию.
1. Дженгиз А.Б., Кара А., Канра Г. Острые инфекции шеи у детей. Терк Дж. Педиатр. 2004; 46: 153–158. [PubMed] [Google Scholar]
2. Дарвилл Т., Джейкобс Р.Ф. Лимфаденопатия, лимфаденит и лимфангит. В: Дженсон Х.Б., Балтимор Р.С., редакторы. Детские инфекционные заболевания: принципы и практика, 2-е издание, глава 51. Сондерс; Филадельфия, Пенсильвания: 2002. стр. 610–629. [Google Scholar]
3. Папаконстантину О., Бакантаки А., Паспалаки П. Высокоразрешающая и цветная допплерография шейной лимфаденопатии у детей. Акта Радиол. 2001; 42: 470–476. [PubMed] [Академия Google]
4. Ахуджа А., Ин М. Обзор сонографии шеи. Инвестируйте Радиол. 2002; 37: 333–342. [PubMed] [Google Scholar]
Инвестируйте Радиол. 2002; 37: 333–342. [PubMed] [Google Scholar]
5. Ин М., Ахуджа А., Брук Ф. Точность сонографических признаков сосудов при дифференциации различных причин шейной лимфаденопатии. Ультразвук Медицина Биол. 2004; 30:441–447. [PubMed] [Google Scholar]
6. Ахуджа А., Ин М., Кинг А. Лимфатический узел ворот: серая шкала и энергетическая допплерография шейных узлов. J УЗИ Мед. 2001; 20:987–992. [PubMed] [Академия Google]
7. Асаи С., Миячи Х., Осима С. Балльная система для ультразвуковой дифференциации злокачественной лимфомы шейки матки и доброкачественного лимфаденита. Риншо Биёри. 2001; 49: 613–619. [PubMed] [Google Scholar]
8. Peters T., Edwards K. Шейная лимфаденопатия и аденит. Pediatr Rev. 2000; 21: 399–404. [PubMed] [Google Scholar]
9. Леунг А., Робсон В. Шейная лимфаденопатия у детей. J Педиатр Здравоохранение. 2004; 18:3–7. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Келли С., Келли Р. Лимфаденопатия у детей. Педиатр Клин Норт Ам. 1998; 45: 875–888. [PubMed] [Google Scholar]
Педиатр Клин Норт Ам. 1998; 45: 875–888. [PubMed] [Google Scholar]
11. Чесни П. Шейный лимфаденит и инфекции шеи. В: Лонг С., Пикеринг Л., Пробер С., редакторы. Принципы и практика детских инфекционных заболеваний, 2-е издание, глава 23. Черчилль Ливингстон; Филадельфия, Пенсильвания: 2003. стр. 165–176. [Google Scholar]
12. Bodenstein L., Altman R. Шейный лимфаденит у младенцев и детей. Sem Pediatr Surg. 1994;3:134–141. [PubMed] [Google Scholar]
13. Перселл К., Ферги Дж. Эпидемия внебольничной инфекции, вызванной устойчивым к метициллину Staphylococcus aureus : 14-летнее исследование в детской больнице Дрисколла. Arch Pediatr Adolesc Med. 2005; 159: 980–985. [PubMed] [Google Scholar]
14. Mongkolrattanothai K., Daum R. Влияние внебольничного, устойчивого к метициллину Staphyloccous aureus на лечение инфекций кожи и мягких тканей у детей. Curr Infect Dis Rep. 2005; 7: 381–389.. [PubMed] [Google Scholar]
15. Очоа Т., Мор Дж. , Вангер А. Внебольничный метициллин-резистентный Staphylococcus aureus у педиатрических пациентов. Эмердж Инф Дис. 2005; 11: 966–968. [PMC free article] [PubMed] [Google Scholar]
, Вангер А. Внебольничный метициллин-резистентный Staphylococcus aureus у педиатрических пациентов. Эмердж Инф Дис. 2005; 11: 966–968. [PMC free article] [PubMed] [Google Scholar]
16. Martinez-Aguilar G., Hammerman W.A., Mason E.O., Jr Лечение клиндамицином инвазивных инфекций, вызванных внебольничными, метициллин-резистентными и метициллин-чувствительными Staphylococcus aureus у детей. Педиатрический инфекционный дис Дж. 2003; 22:593–598. [PubMed] [Google Scholar]
17. Анвар М., Джаффери Г., Рехман Б. Золотистый стафилококк и назальное носительство MRSA у населения в целом. J Coll Physicians Surg Pak. 2004; 14: 661–664. [PubMed] [Google Scholar]
18. Creech C., Kernodle D., Alsentzer A. Повышение частоты назального носительства метициллин-резистентного Staphylococcus aureus у здоровых детей. Pediatr Infect Dis J. 2005; 24: 617–621. [PubMed] [Google Scholar]
19. Spyridis P., Maltezou H., Hantzakos A. Микобактериальный шейный лимаденит у детей: клинические и лабораторные факторы, важные для дифференциальной диагностики. Scand J Infect Dis. 2001; 33: 362–366. [PubMed] [Академия Google]
Scand J Infect Dis. 2001; 33: 362–366. [PubMed] [Академия Google]
20. Басс Дж., Фрейтас Б., Фрейтас А. Проспективная рандомизированная двойная слепая плацебо-контролируемая оценка азитромицина для лечения болезни кошачьей царапины. Pediatr Infect Dis J. 1998;17:1059–1061. [PubMed] [Google Scholar]
21. Джабали Ю., Смрчка В., Прадна Дж. Болезнь Розаи-Дорфмана: успешные долгосрочные результаты комбинированной химиотерапии преднизоном, 6-меркаптопурином, метотрексатом и висбластином: клинический случай. Международный Дж. Сург Патол. 2005; 13: 285–289. [PubMed] [Академия Google]
Информация о лимфадените | Гора Синай
Инфекция лимфатических узлов; Инфекция лимфатических желез; Локализованная лимфаденопатия
Лимфаденит — это инфекция лимфатических узлов (также называемых лимфатическими узлами). Это осложнение некоторых бактериальных инфекций.
Лимфатическая система фильтрует жидкость вокруг клеток. Это важная часть иммунной системы. Когда люди говорят о опухших железах на шее, они обычно имеют в виду опухшие лимфатические узлы. Обычными областями, где можно легко прощупать лимфатические узлы, особенно если они увеличены, являются пах, подмышки (подмышечные впадины), над ключицей (надключичные), на шее (шейные) и на затылке чуть выше линии роста волос (затылочные). ).
Это важная часть иммунной системы. Когда люди говорят о опухших железах на шее, они обычно имеют в виду опухшие лимфатические узлы. Обычными областями, где можно легко прощупать лимфатические узлы, особенно если они увеличены, являются пах, подмышки (подмышечные впадины), над ключицей (надключичные), на шее (шейные) и на затылке чуть выше линии роста волос (затылочные). ).
Иммунная система защищает организм от потенциально вредных веществ. Воспалительная реакция (воспаление) является частью врожденного иммунитета. Это происходит, когда ткани повреждены бактериями, травмами, токсинами, теплом или любой другой причиной.
Бактериальные инфекции могут привести к образованию гноя или к распространению бактерий в крови.
Причины
Лимфатическая система (лимфатическая система) представляет собой сеть лимфатических узлов, лимфатических протоков, лимфатических сосудов и органов, которые вырабатывают и перемещают жидкость, называемую лимфой, из тканей в кровоток.
Лимфатические железы или лимфатические узлы представляют собой небольшие структуры, фильтрующие лимфатическую жидкость. В лимфатических узлах много лейкоцитов, которые помогают бороться с инфекцией.
Лимфаденит возникает, когда железы увеличиваются в результате отека (воспаления), часто в ответ на воздействие бактерий, вирусов или грибков. Опухшие железы обычно находятся вблизи места инфекции, опухоли или воспаления.
Лимфаденит может возникнуть после кожных инфекций или других инфекций, вызванных такими бактериями, как стрептококк или стафилококк. Иногда это вызвано редкими инфекциями, такими как туберкулез или болезнь кошачьих царапин (бартонелла).
Симптомы
Симптомы могут включать:
- Покраснение, болезненность кожи над лимфатическим узлом
- Опухание, болезненность или уплотнение лимфатических узлов
- Лихорадка
они воспалились.
Exams and Tests
Медицинский работник проведет медицинский осмотр. Это включает в себя осмотр ваших лимфатических узлов и поиск признаков травмы или инфекции вокруг любых опухших лимфатических узлов.
Биопсия и посев пораженного участка или узла могут выявить причину воспаления. Посев крови может выявить распространение инфекции (часто бактерий) в кровоток.
Лечение
Лимфаденит может распространяться в течение нескольких часов. Лечение следует начинать немедленно.
Лечение следует начинать немедленно.
Лечение может включать:
- Антибиотики для лечения любой бактериальной инфекции
- Анальгетики (обезболивающие) для снятия боли
- Противовоспалительные препараты для уменьшения воспаления
- Холодные компрессы для уменьшения воспаления и боли
дренировать абсцесс.
Outlook (Prognosis)
Своевременное лечение антибиотиками обычно приводит к полному выздоровлению. Могут пройти недели или даже месяцы, прежде чем отек исчезнет.
Возможные осложнения
Невылеченный лимфаденит может привести к:
- Абсцессу
- Целлюлиту (кожной инфекции)
- Свищам (наблюдаются при лимфадените, вызванном туберкулезом)
- Сепсису (инфекции кровотока), который может привести к смерти
Когда обращаться к медицинскому работнику
Если у вас есть симптомы лимфаденита, обратитесь к своему поставщику медицинских услуг или обратитесь в отделение неотложной помощи.
Профилактика
Хорошее общее состояние здоровья и гигиена помогают предотвратить любую инфекцию.
Пастернак М.С. Лимфаденит и лимфангит. В: Bennett JE, Dolin R, Blaser MJ, ред. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета . 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 95.
Последнее рассмотрение: 20.06.2021
Рецензировал: Джатин М. Вьяс, доктор медицинских наук, доцент медицины, Гарвардская медицинская школа; Медицинский сотрудник, отделение инфекционных заболеваний, медицинский факультет Массачусетской больницы общего профиля, Бостон, Массачусетс.
