G50.0 Невралгия тройничного нерва…
- Выбор препаратов
- Синонимы
- Неврит тройничного нерва
- Идиопатическая невралгия тройничного нерва
- Невралгия тройничного нерва
- Эссенциальная невралгия тройничного нерва
- Невралгии тройничного нерва
- Болевой тик
- Болезненный тик
- Тригеминальная невралгия
Подобрать препарат можно с помощью фильтров. Чтобы увидеть в перечне лекарства, входящие в подгруппы, отметьте галочкой «включить препараты подгрупп». Нажав на иконку , можно добавить препарат в избранное и проверить на дубли и межлекарственные взаимодействия.
Чтобы увидеть в перечне лекарства, входящие в подгруппы, отметьте галочкой «включить препараты подгрупп». Нажав на иконку , можно добавить препарат в избранное и проверить на дубли и межлекарственные взаимодействия.
Полужирным начертанием выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан еженедельный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).
Сбросить фильтры
включить препараты подгрупп
Фармгруппа* Все фармгруппы Витамины группы B в комбинациях Витамины и витаминоподобные средства Витамины и витаминоподобные средства в комбинациях Дерматотропные средства Нейролептики Ноотропы Нормотимики Противоэпилептические средства
Действующее вещество* Все ДВ Бенфотиамин + Пиридоксин Гопантеновая кислота Диметилсульфоксид Карбамазепин Левомепромазин Пиридоксин + Тиамин + Цианокобаламин Пиридоксин + Тиамин + Цианокобаламин + [Лидокаин] Поливитамины
Лек. форма
Все лек. формы гель для наружного применения драже концентрат для приготовления раствора для наружного применения раствор для внутримышечного введения раствор для инфузий и внутримышечного введения таблетки таблетки пролонгированного действия таблетки пролонгированного действия, покрытые оболочкой таблетки пролонгированного действия, покрытые пленочной оболочкой таблетки с пролонгированным высвобождением таблетки, покрытые оболочкой таблетки, покрытые пленочной оболочкой
форма
Все лек. формы гель для наружного применения драже концентрат для приготовления раствора для наружного применения раствор для внутримышечного введения раствор для инфузий и внутримышечного введения таблетки таблетки пролонгированного действия таблетки пролонгированного действия, покрытые оболочкой таблетки пролонгированного действия, покрытые пленочной оболочкой таблетки с пролонгированным высвобождением таблетки, покрытые оболочкой таблетки, покрытые пленочной оболочкой
Дозировка Все дозировки 100 мг+100 мг 200 мг 200 мг+100 мг+0.2 мг 25 мг 25 мг/мл 25% 250 мг 400 мг 500 мг 99% Без дозировки
Производитель
Все производители АКРИХИН АО АЛСИ Фарма АО АЛСИ Фарма ЗАО Авексима Сибирь ООО Агроветзащита С.-П. НВЦ ООО Акрихин ОАО Алиум АО Алтайвитамины ЗАО Брынцалов-А ЗАО Валента Фармацевтика АО (АО «Валента Фарм») Велфарм ООО Г.Л.Фарма ГмбХ Ирбитский химико-фармацевтический завод ОАО Кемеровская фармфабрика ОАО Марбиофарм ОАО Мауэрманн Арцнаймиттель КГ Менарини-Фон Хейден ГмбХ Мерк КГаА Мерк КГаА и Ко.
Наш сайт использует файлы cookie, чтобы улучшить работу сайта, повысить его эффективность и удобство. Продолжая использовать сайт rlsnet.ru, вы соглашаетесь с условиями использования файлов cookie.
Невралгия тройничного нерва: симптомы, лечение
Приступы при невралгии тройничного нерва бывают столь мучительными, что некоторые сравнивают их с пыткой. Вот только пыточным орудием становится сам организм. Можно ли спастись? О возникновении болезни, диагностике и методах лечения этой патологии рассказала врач-невролог «Клиники Эксперт» Владикавказ Марина Борисовна Слонова.
Приступы при невралгии тройничного нерва бывают столь мучительными, что некоторые сравнивают их с пыткой. Вот только пыточным орудием становится сам организм. Можно ли спастись? О возникновении болезни, диагностике и методах лечения этой патологии рассказала врач-невролог «Клиники Эксперт» Владикавказ Марина Борисовна Слонова.
— Марина Борисовна, что такое невралгия тройничного нерва?
— Это хроническая патология тройничного нерва – самого крупного из двенадцати пар черепных нервов. У тройничного нерва три ветви. Чаще всего поражение локализуется в нижней части лица.
— Каковы причины появления невралгии тройничного нерва?
— Различают классическую и симптоматическую форму болезни. При классической невралгии тройничного нерва поражение спровоцировано вазоневральным конфликтом – компрессией (сдавливанием) нерва кровеносным сосудом. Это может происходить из-за аномального строения сосудов или появления опухолей, кист, оттесняющих сосуд к тройничному нерву.
Симптоматическая невралгия становится следствием других болезней, воздействующих на тройничный нерв. Она может быть посттравматической (так, иногда невралгия тройничного нерва появляется после удаления зуба). Также к болезни часто приводят опухоли (например, невринома), туннельная компрессия, рассеянный склероз, вирусные заболевания. Невралгия тройничного нерва может появиться и при опухолевых или воспалительных процессах в подчелюстных лимфоузлах.
— Какими симптомами проявляется невралгия тройничного нерва?
— По характеру течения болезнь делят на две разновидности: типичную (тип 1) и атипичную (тип 2). Для первого типа характерны приступы резкой боли в зоне иннервации поражённой ветви тройничного нерва (чаще всего это вторая или третья ветвь). Продолжительность таких приступов от нескольких секунд до двух минут. Приступ может быть спровоцирован воздействием триггеров: холода, прикосновений и т. п.
Второй тип проявляется постоянными болями меньшей интенсивности в той же зоне.
— Могут ли такие симптомы быть характерны для другой болезни, с чем надо дифференцировать невралгию тройничного нерва?
— Да, подобные боли могут возникать и в иных случаях. Их следует дифференцировать с заболеваниями ЛОР-органов, дисфункцией височно-нижнечелюстного сустава, стоматологическими патологиями.
— Как проводится диагностика невралгии тройничного нерва?
— При симптомах невралгии тройничного нерва врач направляет пациента на КТ и МРТ (стандартную или 3D) головного мозга и тканей головы. МРТ позволяет диагностировать демиелинизирующий процесс (рассеянный склероз), исключить патологии мозга. На КТ хорошо видна костная структура. Чтобы выявить сосудистую компрессию, требуется ангиография с контрастированием. Может понадобиться спиральная КТ.
Читайте материалы по теме:
Когда КТ незаменима?
МРТ для больной головы
— Какой врач лечит от невралгии тройничного нерва?
— В первую очередь это задача невролога. Но поскольку к невралгии тройничного нерва приводят разные факторы, может потребоваться сотрудничество со стоматологами, отоларингологами, иногда нужна помощь нейрохирурга.
Но поскольку к невралгии тройничного нерва приводят разные факторы, может потребоваться сотрудничество со стоматологами, отоларингологами, иногда нужна помощь нейрохирурга.
— Какие методы лечения невралгии тройничного нерва применяются в современной медицине?
— Сначала используется консервативное лечение: лекарственные препараты и физиотерапия. Этого достаточно в 90 % случаев. Основу терапии составляют противоэпилептические средства. Препаратом первой линии выбора является карбамазепин. Если он недостаточно эффективен или даёт побочные эффекты, его заменяют на препараты второй линии выбора. Врач должен тщательно следить за состоянием пациента, быть готовым поменять назначения при появлении побочных эффектов. Дополнительно могут применяться миорелаксанты и антидепрессанты. Из физиотерапевтических средств эффективны соллюкс, УФ-лучи, электрогрелка.
Если консервативная терапия не приносит должного эффекта, прибегают к микрохирургии. При вазоневральном конфликте проводится васкулярная декомпрессия, в процессе которой устраняется давление сосуда на ветвь тройничного нерва. В других случаях возможно радиохирургическое воздействие на ганглии.
В других случаях возможно радиохирургическое воздействие на ганглии.
— Опасно ли лечение невралгии тройничного нерва народными средствами?
— Я бы сказала, что да. Не зная, о каком именно методе идёт речь, сложно сказать, какой может быть степень вреда. Но в любом случае от невралгии тройничного нерва невозможно вылечиться без современных препаратов. Предпочитая народные методы, человек лишает себя возможности своевременно получить помощь, его состояние ухудшается. К тому же невралгия тройничного нерва может сопутствовать весьма опасным заболеваниям (например, невриноме). Но должное лечение не проводится, потому что человек не обращается к врачу.
Беседовала Дарья Ушкова
Записаться на приём к врачу-неврологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Что такое нейроваскулярный конфликт?
Дорсопатия: что это такое и как её лечить?
Боль в груди: что это — сердце или нервы?
Для справки:
Слонова Марина Борисовна
Врач-невролог.
Принимает в «Клиника Эксперт» Владикавказ по адресу улица Барбашова, 64. Запись по телефону 8-8672-33-39-33
Естественное течение и исход у 200 амбулаторных пациентов с классической невралгией тройничного нерва, получавших карбамазепин или окскарбазепин в третичном центре невропатической боли | Журнал головной боли и боли
- Краткий отчет
- Открытый доступ
- Опубликовано:
- Джулия Ди Стефано 1 ,
- Сильвия Ла Чеза 1 ,
- Андреа Труини 1 и
- …
- Джорджио Кручку 1
Журнал головной боли и боли том 15 , номер статьи: 34 (2014) Процитировать эту статью
-
11 тыс.
 обращений
обращений -
101 Цитаты
-
1 Альтметрический
-
Сведения о показателях
Abstract
История вопроса
В рекомендациях по лечению невралгии тройничного нерва, которые были согласованы и опубликованы совместно Американской академией неврологии и Европейской федерацией неврологических обществ, в качестве препаратов первого выбора рекомендуются карбамазепин (CBZ) и окскарбазепин (OXC). у пациентов с невралгией тройничного нерва (ТН). Цель этого ретроспективного исследования состояла в том, чтобы проанализировать естественное течение классической невралгии тройничного нерва у большой когорты пациентов, сосредоточив внимание на реакции на лекарства, побочных эффектах, связанных с CBZ и OXC, и изменениях характеристик боли в течение болезни.
Результаты
Мы выбрали 100 последних последовательных пациентов с типичной TN, которые начали лечение CBZ, и последние 100 пациентов с OXC. У всех были МРТ и полное нейрофизиологическое исследование тройничных рефлексов. Среди них 22 были исключены на основании нейрорадиологических или нейрофизиологических исследований, чтобы избежать включения пациентов с возможной вторичной ТН. Первоначальное количество ответивших на лечение карбамазепином со средней дозой 600 мг (диапазон 200–1200) составило 98 %, а 9 –4% с OXC, со средней дозой 1200 мг (диапазон 600–1800). В среднем за период 8,6 месяцев у 27% пациентов, ответивших на CBZ, возникли нежелательные эффекты до уровня, который вызвал прерывание лечения или снижение дозы до неудовлетворительного уровня. В среднем за 13 месяцев то же самое произошло с 18% ответивших на OXC. Среди пациентов с хорошим начальным ответом только у 3 пациентов с CBZ и у 2 с OXC развилась поздняя резистентность. В течение болезни интенсивность пароксизмов ухудшилась у 3% больных, а продолжительность пароксизмов увеличилась у 2%. Мы не наблюдали появления клинически выраженного сенсорного дефицита в любое время ни у одного пациента.
В течение болезни интенсивность пароксизмов ухудшилась у 3% больных, а продолжительность пароксизмов увеличилась у 2%. Мы не наблюдали появления клинически выраженного сенсорного дефицита в любое время ни у одного пациента.
Выводы
В отличие от общепринятого мнения, в нашей большой выборке пациентов усиление боли со временем и развитие поздней резистентности наблюдались только у очень небольшого числа пациентов. Было подтверждено, что CBZ и OXC эффективны у подавляющего большинства пациентов, но побочные эффекты вызвали отказ от лечения у значительного процента пациентов. Эти результаты указывают на возможность разработки более переносимого препарата.
Введение
Невралгия тройничного нерва (ТН) представляет собой клиническое состояние, характеризующееся внезапной, обычно односторонней, кратковременной, колющей, рецидивирующей болью с распространением, соответствующим одной или нескольким ветвям пятого черепного нерва [1].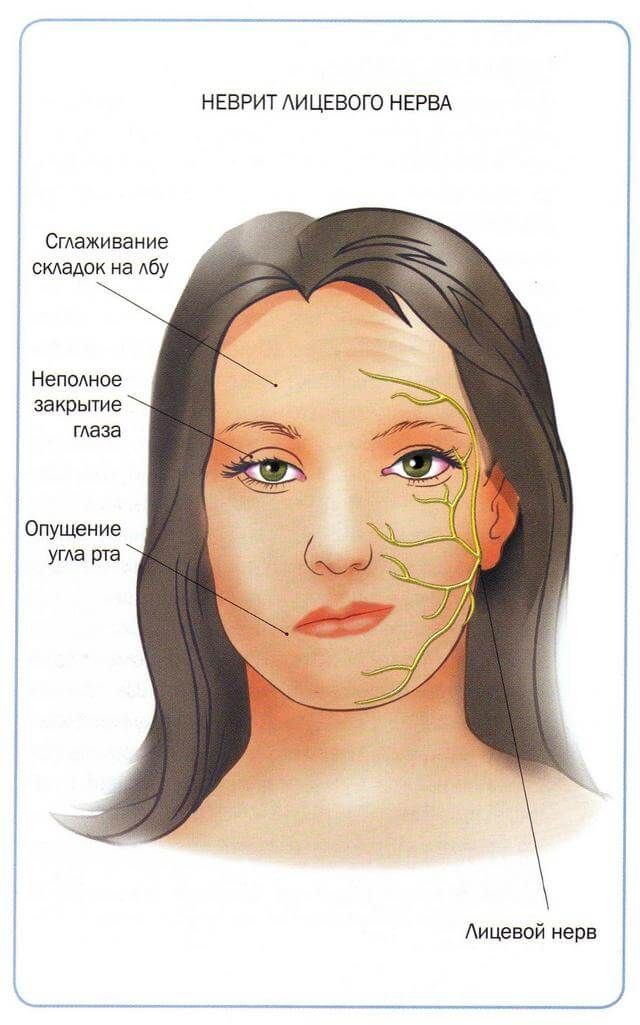 Пароксизмальные приступы стереотипны у отдельных пациентов, длятся от доли секунды до 2 минут [2] и могут быть вызваны стимуляцией кожных или слизистых участков тройничного нерва, так называемых триггерных зон. Безболевые интервалы могут составлять от дней до лет [3]. ТН можно отличить от классической, то есть без другой причины, кроме сосудисто-нервной компрессии, или вторичной по отношению к доказуемому поражению, включая доброкачественные опухоли мостомозжечкового угла или рассеянный склероз [4–6]. По симптомокомплексу ТН подразделяют на типичную и атипичную формы, последняя характеризуется постоянным и непронизывающим фоновым болевым синдромом, а иногда и нарушениями чувствительности в пораженном отделе [7, 8]. Годовая заболеваемость с поправкой на возраст составляет 5,9.% у женщин и 3,4% у мужчин [9].
Пароксизмальные приступы стереотипны у отдельных пациентов, длятся от доли секунды до 2 минут [2] и могут быть вызваны стимуляцией кожных или слизистых участков тройничного нерва, так называемых триггерных зон. Безболевые интервалы могут составлять от дней до лет [3]. ТН можно отличить от классической, то есть без другой причины, кроме сосудисто-нервной компрессии, или вторичной по отношению к доказуемому поражению, включая доброкачественные опухоли мостомозжечкового угла или рассеянный склероз [4–6]. По симптомокомплексу ТН подразделяют на типичную и атипичную формы, последняя характеризуется постоянным и непронизывающим фоновым болевым синдромом, а иногда и нарушениями чувствительности в пораженном отделе [7, 8]. Годовая заболеваемость с поправкой на возраст составляет 5,9.% у женщин и 3,4% у мужчин [9].
По данным Американской академии неврологии (AAN), Европейской федерации неврологических обществ (EFNS), а также других последних руководств, карбамазепин (CBZ) и окскарбазепин (OXC) являются препаратами первой линии для обезболивания у пациентов с ТН [10–12]. У них одинаковый механизм действия, а именно блокада потенциалзависимых натриевых каналов частотно-зависимым образом. OXC может быть предпочтительнее из-за незначительного риска взаимодействия с лекарственными средствами и его лучшей переносимости по сравнению с CBZ [11]. В рекомендациях AAN-EFNS рекомендуется, чтобы пациенты, не отвечающие на лечение или не способные достичь терапевтической дозы препарата из-за нежелательных явлений, должны быть проинформированы о возможности хирургического вмешательства. Хирургические процедуры включают чрескожную технику гассерова узла, микроваскулярную декомпрессию в задней черепной ямке и радиохирургию гамма-ножом. Эти процедуры чрезвычайно эффективны с относительно небольшим количеством осложнений. Микроваскулярная декомпрессия может быть рассмотрена как альтернатива другим хирургическим методам, чтобы обеспечить наибольшую продолжительность отсутствия боли [10]. Согласно имеющимся данным, пероральное лечение лучше, чем CBZ или OXC, но в случае рефрактерной невралгии тройничного нерва среди нехирургических вариантов следует рассмотреть инъекции ламотриджина и ботулотоксина [13].
У них одинаковый механизм действия, а именно блокада потенциалзависимых натриевых каналов частотно-зависимым образом. OXC может быть предпочтительнее из-за незначительного риска взаимодействия с лекарственными средствами и его лучшей переносимости по сравнению с CBZ [11]. В рекомендациях AAN-EFNS рекомендуется, чтобы пациенты, не отвечающие на лечение или не способные достичь терапевтической дозы препарата из-за нежелательных явлений, должны быть проинформированы о возможности хирургического вмешательства. Хирургические процедуры включают чрескожную технику гассерова узла, микроваскулярную декомпрессию в задней черепной ямке и радиохирургию гамма-ножом. Эти процедуры чрезвычайно эффективны с относительно небольшим количеством осложнений. Микроваскулярная декомпрессия может быть рассмотрена как альтернатива другим хирургическим методам, чтобы обеспечить наибольшую продолжительность отсутствия боли [10]. Согласно имеющимся данным, пероральное лечение лучше, чем CBZ или OXC, но в случае рефрактерной невралгии тройничного нерва среди нехирургических вариантов следует рассмотреть инъекции ламотриджина и ботулотоксина [13].
До сих пор только несколько исследований были посвящены развитию клинической картины, эффективности и переносимости препарата во времени. Цель этого ретроспективного исследования состояла в том, чтобы проанализировать естественное течение ТН у большой когорты пациентов, сосредоточив внимание на реакции на лекарства, побочных эффектах, связанных с фармакологическим лечением, изменениях характеристик боли наряду с длительностью заболевания, такие как продолжительность и интенсивность пароксизмов и возможное начало сенсорных нарушений.
Методы
Медицинская сестра ретроспективно отобрала истории болезни амбулаторных пациентов с диагнозом классической ТН, которые посещали наш центр нейропатической боли с января 2000 года по июнь 2013 года. Один из нас проанализировал историю болезни и выбрал 100 последних последовательных пациентов. которые начали лечение с CBZ и последние 100 последовательных, которые сделали это с OXC. Все пациенты, включенные в анализ, страдали пароксизмальными приступами боли продолжительностью от долей секунды до 2 минут, поражающими одну или несколько ветвей тройничного нерва. Боль описывалась как интенсивная, острая, поверхностная или колющая; пароксизмы могут быть как спонтанными, так и вызванными триггерными зонами или триггерными факторами. Приступы были стереотипными у отдельных пациентов. Клиническое обследование не выявило клинико-неврологического дефицита [2]. Всем пациентам выполняли МРТ-сканирование головного мозга и тестирование тройничного рефлекса [4, 6, 10], чтобы с уверенностью идентифицировать даже пациентов с типичными проявлениями, но, возможно, вторичным происхождением, включая идиопатическую сенсорную невропатию тройничного нерва и травму нерва [14].
Боль описывалась как интенсивная, острая, поверхностная или колющая; пароксизмы могут быть как спонтанными, так и вызванными триггерными зонами или триггерными факторами. Приступы были стереотипными у отдельных пациентов. Клиническое обследование не выявило клинико-неврологического дефицита [2]. Всем пациентам выполняли МРТ-сканирование головного мозга и тестирование тройничного рефлекса [4, 6, 10], чтобы с уверенностью идентифицировать даже пациентов с типичными проявлениями, но, возможно, вторичным происхождением, включая идиопатическую сенсорную невропатию тройничного нерва и травму нерва [14].
Пациентов осматривали не реже одного раза в месяц до достижения целевой дозы и/или значительного уменьшения боли. Затем последующие визиты назначались каждые шесть месяцев, если не возникали побочные эффекты.
Два сотрудника участвовали в клиническом осмотре и два в нейрофизиологическом тестировании. Диагноз классической невралгии тройничного нерва был подтвержден как минимум двумя клиницистами.
Мы сосредоточили наше внимание на среднем возрасте начала TN, количестве ответов на CBZ или OXC, возможной потере эффективности CBZ/OXC, побочных эффектах, вызвавших прерывание лечения или снижение дозы до неудовлетворительного уровня, и латентный период к началу побочного эффекта. Пациентов считали ответившими на основании их общей удовлетворенности и готовности продолжать прием препарата.
Мы также проанализировали возможное изменение характеристик боли в течение заболевания, в том числе продолжительность и интенсивность пароксизмов. Классическая ТН по определению представляет собой болевой синдром, возникающий без клинически выраженного сенсорного дефицита: так или иначе, мы хотели проверить вероятность появления сенсорных нарушений в течении заболевания.
Результаты
Мы рассмотрели гомогенную группу из 200 пациентов (68 мужчин, 132 женщин, средний возраст 67,54 ± 12,11 лет) со средним периодом наблюдения 7,31 года. Среди них 22 пациента с типичным сочетанием симптомов и диагнозом классической ТН были исключены из исследования, поскольку двое из нас сочли результаты нейрофизиологических или нейровизуализационных исследований недостаточными для абсолютного исключения вторичной формы. У остальных 178 пациентов была классическая ТН без каких-либо признаков другой причины, кроме нервно-сосудистого конфликта, на специальных МРТ. 95 из 178 пациентов получали CBZ, а остальные 83 — OXC. Средний возраст появления симптомов составлял 60 ± 11,6 лет (диапазон 35–80 лет).
У остальных 178 пациентов была классическая ТН без каких-либо признаков другой причины, кроме нервно-сосудистого конфликта, на специальных МРТ. 95 из 178 пациентов получали CBZ, а остальные 83 — OXC. Средний возраст появления симптомов составлял 60 ± 11,6 лет (диапазон 35–80 лет).
Первоначальное количество ответивших составило 98% при применении CBZ в средней дозе 600 мг (диапазон 200–1200 мг) и 94 % при применении OXC в средней дозе 1200 мг (диапазон 600–1800 мг). Среди пациентов, ответивших на CBZ, 27% пациентов столкнулись с нежелательными явлениями, которые непосредственно вызвали прерывание лечения врачом или снижение дозировки до уровня, который был недостаточен для контроля боли, что привело к прекращению лечения, после среднего периода 8,6 месяцев. В среднем за 13 месяцев прекращение лечения по решению врача или пациента произошло у 18% пациентов, первоначально ответивших на OXC. Причины этих прекращений представлены на рисунке 1. Нарушения ЦНС были примерно в три раза выше у пациентов, принимавших CBZ, чем у пациентов, принимавших ОК. ОКС. В частности, нарушения ЦНС включали сонливость (10 пациентов, получавших CBZ, и 5 пациентов, получавших OXC), постуральный дисбаланс (6 пациентов, получавших CBZ, и 4, получавших OXC) и головокружение (6 пациентов, получавших CBZ и 1, получавших OXC). Среди пациентов, получавших карбамазепин, у троих наблюдалось повышение уровня трансаминаз, у одного — анемия, у одного — лейкопения и у одного — тромбоцитопения. Среди получавших ОКС у 5 была гипонатриемия, у 1 пациента — тромбоцитопения. Аллергические реакции (кожная сыпь) наблюдались у двух пациентов, получавших CBZ, и у двух пациентов, получавших OXC.
ОКС. В частности, нарушения ЦНС включали сонливость (10 пациентов, получавших CBZ, и 5 пациентов, получавших OXC), постуральный дисбаланс (6 пациентов, получавших CBZ, и 4, получавших OXC) и головокружение (6 пациентов, получавших CBZ и 1, получавших OXC). Среди пациентов, получавших карбамазепин, у троих наблюдалось повышение уровня трансаминаз, у одного — анемия, у одного — лейкопения и у одного — тромбоцитопения. Среди получавших ОКС у 5 была гипонатриемия, у 1 пациента — тромбоцитопения. Аллергические реакции (кожная сыпь) наблюдались у двух пациентов, получавших CBZ, и у двух пациентов, получавших OXC.
Переносимость карбамазепина (CBZ) и окскарбазепина (OXC). Ось Y: число пациентов, прекративших первое лечение из-за нежелательных явлений. Ось X: причины прекращения лечения. Обратите внимание, что нарушения ЦНС гораздо чаще поражали пациентов, получавших CBZ, тогда как гипонатриемия поражала только пациентов, получавших OXC. Сумма пациентов, сообщивших о сонливости, постуральном дисбалансе и головокружении, выше, чем общее количество нарушений ЦНС, поскольку многие пациенты жаловались более чем на одно расстройство ЦНС.
Сумма пациентов, сообщивших о сонливости, постуральном дисбалансе и головокружении, выше, чем общее количество нарушений ЦНС, поскольку многие пациенты жаловались более чем на одно расстройство ЦНС.
Изображение полного размера
Побочное действие на ЦНС возникло при средней дозе 600 мг CBZ и 1200 мг OXC. При применении карбамазепина анемия, лейкопения и тромбоцитопения возникали в течение первых трех недель лечения при дозах 600 мг, 600 мг и 1000 мг соответственно. При OXC тромбоцитопения возникала в течение первых двух недель лечения дозой 1200 мг. Гипонатриемия наблюдалась в течение первого месяца при дозах 900 мг у одного пациента, 1200 мг у трех пациентов и 1800 мг у пятого пациента. Аллергические реакции возникали в начале лечения, т.е. в течение первых двух суток. В этом случае лечение было немедленно прекращено. Среди пациентов, которым пришлось прервать CBZ из-за нежелательных явлений, 16 были переведены на OXC и 5 на габапентин. Новое лечение было эффективным у 12 пациентов (10 с OXC и 2 с габапентином), тогда как у 7 пациентов (6 с OXC и 1 с габапентином) новое лечение было безуспешным. Остальные два пациента выбыли из-под наблюдения. Среди пациентов, которым пришлось прервать OXC из-за нежелательных явлений, 3 были переведены на CBZ и 2 на габапентин. Новое лечение было эффективным у 4 пациентов (3 с карбамазепином и 1 с габапентином), тогда как у оставшегося пациента новое лечение было безуспешным. Восемь пациентов выбыли из-под наблюдения. В конце концов, 13 пациентов из 178 были направлены на операцию (5 пациентов лечили OXC и 8 CBZ). Среди пациентов с хорошим исходным ответом у трех пациентов с CBZ и у двух с OXC развилась поздняя резистентность через 24–76 месяцев. Интенсивность пароксизмов увеличилась у шести пациентов, их продолжительность — у четырех. Такое ухудшение произошло в среднем за 55 месяцев. Постоянная боль развилась у 5 пациентов при средней продолжительности заболевания 7 лет. Мы не наблюдали развития сенсорных нарушений с течением времени ни у одного больного классической ТН.
Остальные два пациента выбыли из-под наблюдения. Среди пациентов, которым пришлось прервать OXC из-за нежелательных явлений, 3 были переведены на CBZ и 2 на габапентин. Новое лечение было эффективным у 4 пациентов (3 с карбамазепином и 1 с габапентином), тогда как у оставшегося пациента новое лечение было безуспешным. Восемь пациентов выбыли из-под наблюдения. В конце концов, 13 пациентов из 178 были направлены на операцию (5 пациентов лечили OXC и 8 CBZ). Среди пациентов с хорошим исходным ответом у трех пациентов с CBZ и у двух с OXC развилась поздняя резистентность через 24–76 месяцев. Интенсивность пароксизмов увеличилась у шести пациентов, их продолжительность — у четырех. Такое ухудшение произошло в среднем за 55 месяцев. Постоянная боль развилась у 5 пациентов при средней продолжительности заболевания 7 лет. Мы не наблюдали развития сенсорных нарушений с течением времени ни у одного больного классической ТН.
Обсуждение
В этом ретроспективном исследовании большой когорты пациентов мы исследовали естественное течение классической ТН, сосредоточив внимание на эффективности CBZ или OXC, возможном появлении поздней резистентности и побочных эффектах, которые в конечном итоге вызвали либо прерывание лечения, либо снижение дозы до неудовлетворительного уровня. Также изучались возможные изменения болевых характеристик в течение заболевания, в том числе продолжительность и интенсивность пароксизмов.
Также изучались возможные изменения болевых характеристик в течение заболевания, в том числе продолжительность и интенсивность пароксизмов.
Мы обнаружили, что усиление боли со временем и развитие поздней резистентности наблюдались только у очень небольшого числа пациентов. Было подтверждено, что CBZ и OXC эффективны у подавляющего большинства пациентов, но побочные эффекты привели к отказу от лечения у значительного процента пациентов.
Демографические данные соответствовали тем, которые наблюдались в предыдущих исследованиях [9], с более высокой частотой у женщин (65,17%) и средним возрастом начала заболевания 60 лет.
Мы обнаружили изменения характеристик боли только у очень небольшой подгруппы пациентов по сравнению с общим числом. Такие изменения заключались в увеличении как продолжительности, так и интенсивности пароксизмов. В отличие от других сообщений [15], сенсорного дефицита с начала заболевания не наблюдалось.
Общепризнано, что терапия первой линии TN является фармакологической и основана на использовании блокаторов натриевых каналов, CBZ и OXC. Четыре плацебо-контролируемых исследования продемонстрировали эффективность карбамазепина [16-19] с числом, необходимым для лечения, чтобы получить значительное облегчение боли, 1,7-1,8 [20]. Эта эффективность, однако, скомпрометирована переносимостью: число, необходимое для причинения вреда, составляет 3,4 для незначительных и 24 для тяжелых нежелательных явлений [21, 22]. OXC имеет сравнимую эффективность с CBZ, но лучшую переносимость и более низкий потенциал взаимодействия с лекарственными средствами [23-25].
Четыре плацебо-контролируемых исследования продемонстрировали эффективность карбамазепина [16-19] с числом, необходимым для лечения, чтобы получить значительное облегчение боли, 1,7-1,8 [20]. Эта эффективность, однако, скомпрометирована переносимостью: число, необходимое для причинения вреда, составляет 3,4 для незначительных и 24 для тяжелых нежелательных явлений [21, 22]. OXC имеет сравнимую эффективность с CBZ, но лучшую переносимость и более низкий потенциал взаимодействия с лекарственными средствами [23-25].
Это исследование подтвердило, что CBZ и OXC эффективны у подавляющего большинства пациентов и что OXC лучше переносится по сравнению с CBZ. По сравнению с другими отчетами процент не ответивших в нашей выборке был несколько ниже. Поскольку CBZ и OXC чрезвычайно эффективны в увеличении рефрактерного периода потенциалов действия, они должны быть наиболее активны в отношении высокочастотных разрядов, которые характеризуют пароксизмы невралгии тройничного нерва. Естественно, если отбор пациентов не является очень строгим и допускает набор нескольких пациентов, у которых также есть постоянная боль, тогда эффективность CBZ/OXC может снизиться. Действительно, точность диагностики всегда была проблемой в исследованиях невралгии тройничного нерва. Побочные эффекты могут привести к отказу от лечения. Это произошло у значительного числа пациентов, 27% пациентов с CBZ и 18% пациентов с OXC, которые изначально ответили на лечение. Наиболее частые побочные эффекты затрагивали центральную нервную систему и включали сонливость, головокружение и постуральный дисбаланс. У CBZ был более высокий процент прекращения приема из-за всех видов побочных эффектов, за исключением истощения натрия, которое происходило только с OXC (рис. 1).
Действительно, точность диагностики всегда была проблемой в исследованиях невралгии тройничного нерва. Побочные эффекты могут привести к отказу от лечения. Это произошло у значительного числа пациентов, 27% пациентов с CBZ и 18% пациентов с OXC, которые изначально ответили на лечение. Наиболее частые побочные эффекты затрагивали центральную нервную систему и включали сонливость, головокружение и постуральный дисбаланс. У CBZ был более высокий процент прекращения приема из-за всех видов побочных эффектов, за исключением истощения натрия, которое происходило только с OXC (рис. 1).
Хотя в нашем центре хорошо осведомлены о большой эффективности хирургических вмешательств при невралгии тройничного нерва [10, 11] и мы всегда предлагаем эту возможность пациентам, резистентным к CBZ/OXC, только 7% этой большой группы пациентов в конечном итоге были отправлены на операцию, что является явно низким показателем по сравнению с теми, о которых сообщают нейрохирургические центры. Чтобы объяснить низкую долю пациентов, направляемых на операцию, мы можем подумать об этом основном объяснении: местное население не так заинтересовано в операции, если только они действительно не могут справиться с медикаментозным лечением, а число пациентов, устойчивых к CBZ/OXC, было очень низким. .
.
В заключение, неудача лечения CBZ/OXC в большинстве случаев связана не с неэффективностью препарата, а с нежелательными эффектами до уровня, который вызывает прерывание лечения или снижение дозы до недостаточной. уровень. Эти результаты указывают на возможность разработки более переносимого препарата.
Сокращения
- TN:
-
Невралгия тройничного нерва
- ЦБЗ:
-
Карбамазепин
- ОКС:
-
Окскарбазепин
- ААН:
-
Американская академия неврологии
- ЭФНС:
-
Европейская федерация неврологических обществ.
Ссылки
- «>
Merskey H, Bogduk N: Целевая группа по таксономии Международной ассоциации по изучению боли: Классификация хронической боли. Описание болевых синдромов и определение болевых терминов . IASP Press, Сиэтл; 1994:212.
Google Scholar
-
Классификация головной боли Подкомитет Международного общества головной боли: Международная классификация головной боли. Цефалгия 2004, 24 (Приложение 1): 1–160.
Google Scholar
-
Расмуссен П.: Лицевая боль. IV. Проспективное исследование 1052 больных с учетом: провоцирующего фактора, сопутствующих симптомов, объективной психиатрической и неврологической симптоматики. Acta Neurochir (Вена) 1991, 108: 100–109. 10.1007/BF01418516
Артикул КАС Google Scholar
-
Cruccu G, Iannetti GD, Marx JJ, Thoemke F, Truini A, Fitzek S, Galeotti F, Urban PP, Romaniello A, Stoeter P, Manfredi M, Hopf HC: Повторный взгляд на рефлекторные цепи ствола мозга.
 Мозг 2005, 128: 386–394.
Мозг 2005, 128: 386–394. Артикул КАС пабмед Google Scholar
-
Herweh C, Kress B, Rasche D, Tronnier V, Tröger J, Sartor K, Stippich C: Потеря анизотропии при невралгии тройничного нерва, выявленная с помощью диффузионно-тензорной визуализации. Неврология 2007, 68: 776–778. 10.1212/01.wnl.0000256340.16766.1d
Артикул КАС пабмед Google Scholar
-
Cruccu G, Biasiotta A, Di Rezze S, Fiorelli M, Galeotti F, Innocenti P, Mameli S, Millefiorini E, Truini A: невралгия тройничного нерва и боль, связанная с рассеянным склерозом. Боль 2009, 143: 186–191. 10.1016/j.pain.2008.12.026
Артикул КАС пабмед Google Scholar
-
Нурмикко Т.Дж., Элдридж П.Р.: Невралгия тройничного нерва – патофизиология, диагностика и современное лечение.
 Бр Дж Анест 2001, 87: 117–132. 10.1093/bja/87.1.117
Бр Дж Анест 2001, 87: 117–132. 10.1093/bja/87.1.117 Артикул КАС пабмед Google Scholar
-
Obermann M, Yoon MS, Ese D, Maschke M, Kaube H, Diener HC, Katsarava Z: Нарушение ноцицептивной обработки тройничного нерва у пациентов с невралгией тройничного нерва. Неврология 2007, 69: 835–841. 10.1212/01.wnl.0000269670.30045.6b
Артикул КАС пабмед Google Scholar
-
Katusic S, Beard C, Bergstralh E, Kurland L: Заболеваемость и клинические особенности невралгии тройничного нерва, Рочестер, Миннесота, 1945–1984. Энн Нейрол 1990, 27: 89–95. 10.1002/анам.410270114
Артикул КАС пабмед Google Scholar
-
Cruccu G, Gronseth G, Alksne J, Argoff C, Brainin M, Burchiel K, Nurmikko T, Zakrzewska JM, Американская академия неврологического общества, Европейская федерация неврологического общества: рекомендации AAN-EFNS по лечению невралгии тройничного нерва.
 Eur J Neurol 2008, 15: 1013–1028. 10.1111/j.1468-1331.2008.02185.x
Eur J Neurol 2008, 15: 1013–1028. 10.1111/j.1468-1331.2008.02185.x Артикул КАС пабмед Google Scholar
-
Аттал Н., Крукку Г., Барон Р., Хаанпаа М., Ханссон П., Дженсен Т.С., Нурмикко Т.: Рекомендации EFNS по фармакологическому лечению невропатической боли: редакция 2010 г. Eur J Neurol 2010, 17: 1113–1123. 10.1111/j.1468-1331.2010.02999.x
Артикул КАС пабмед Google Scholar
-
Bendtsen L, Birk S, Kasch H, Aegidius K, Sørensen PS, Thomsen LL, Poulsen L, Rasmussen MJ, Kruuse C, Jensen R: Справочная программа: диагностика и лечение головной боли и лицевой боли. Датское общество головной боли, 2-е издание, 2012 г. J Головная боль 2012 г., 13 (Приложение 1): S1–29.
Артикул пабмед Google Scholar
- «>
Cruccu G, Truini A: Рефрактерная невралгия тройничного нерва. Безоперационные варианты лечения. Препараты ЦНС 2013, 27: 91–96. 10.1007/s40263-012-0023-0
Артикул пабмед Google Scholar
-
Haanpää ML, Backonja MM, Bennett MI, Bouhassira D, Cruccu G, Hansson PT, Jensen TS, Kauppila T, Rice AS, Smith BH, Treede RD, Baron R: Оценка невропатической боли в первичной медико-санитарной помощи. Am J Med 2013, 122 (10 Suppl): S13–21.
Google Scholar
-
Nurmikko TJ: Измененная кожная чувствительность при невралгии тройничного нерва. Arch Neurol 1991, 48: 523–527. 10.1001/archneur.1991.00530170087025
Артикул КАС пабмед Google Scholar
-
Campbell FG, Graham JG, Zilkha KJ: Клинические испытания карбамазепина (тегретола) при невралгии тройничного нерва.
 J Neurol Neurosurg Psychiatry 1966, 29: 265–267. 10.1136/jnnp.29.3.265
J Neurol Neurosurg Psychiatry 1966, 29: 265–267. 10.1136/jnnp.29.3.265 Артикул ПабМед Центральный КАС пабмед Google Scholar
-
Киллиан Дж. М., Фромм Г. Х.: Карбамазепин в лечении невралгии. Arch Neurol 1968, 19: 129–136. 10.1001/archneur.1968.00480020015001
Артикул КАС пабмед Google Scholar
-
Николь К.Ф.: Четырехлетнее двойное слепое исследование Тегретола при лицевой боли. Головная боль 1969, 9: 54–57. 10.1111/j.1526-4610.1969.hed0
4.xАртикул КАС пабмед Google Scholar
-
Rockcliff BW, Davis EH: Контролируемые последовательные испытания карбамазепина при невралгии тройничного нерва. Arch Neurol 1996, 15: 129–136.
Артикул Google Scholar
- «>
Sindrup SH, Jensen TS: Фармакотерапия невралгии тройничного нерва. Clin J Pain 2002, 18: 22–27. 10.1097/00002508-200201000-00004
Артикул пабмед Google Scholar
-
Wiffen P, Collins S, McQuay H, Carroll D, Jadad A, Moore A: Противосудорожные препараты от острой и хронической боли. Cochrane Database Syst Rev 2005, CD001133. дои: 10.1002/14651858.CD001133
Google Scholar
-
Wiffen P, McQuay H, Moore A: Карбамазепин при острой и хронической боли. Cochrane Database Syst Rev 2005, CD005451. дои: 10.1002/14651858.CD005451
Google Scholar
-
Liebel JT, Menger N, Langohr H: Oxcarbazepine in der Behandlung der Trigeminusneuralgie. Nervenheilkunde 2001, 20: 461–465.
Google Scholar
- «>
Beydoun A: Клиническое применение трициклических противосудорожных препаратов при болевых невропатиях и биполярных расстройствах. Эпилепсия Поведение 2002, 3: S18-S22. 10.1016/S1525-5050(02)00017-3
Артикул пабмед Google Scholar
-
Beydoun A: Безопасность и эффективность окскарбазепина: результаты рандомизированных двойных слепых исследований. Фармакотерапия 2000, 20: 152S-158S. 10.1592/phco.20.12.152S.35254
Артикул КАС пабмед Google Scholar
Скачать ссылки
Информация об авторе
Авторы и организации
-
Отделение нейропатической боли, кафедра неврологии и психиатрии, Университет Сапиенца, viale Università 30, Roma, 0018 Italy0037
Giulia Di Stefano, Silvia La Cesa, Andrea Truini & Giorgio Cruccu
Авторы
- Giulia Di Stefano
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Silvia La Cesa
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Andrea Truini
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Giorgio Cruccu
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Автор, ответственный за корреспонденцию
Джорджио Крукку.
Дополнительная информация
Конкурирующие интересы
Ни один из авторов не получил финансовой поддержки для создания этой статьи. Авторы не имеют личного или институционального интереса ни к одному из препаратов, упомянутых в этой статье.
Вклад авторов
Концепция, дизайн работы, сбор и анализ данных, интерпретация данных и набросок статьи были выполнены всеми авторами. Все авторы прочитали и одобрили окончательный вариант рукописи.
Оригинальные файлы изображений, представленные авторами
Ниже приведены ссылки на оригинальные файлы изображений, представленные авторами.
Оригинальный файл авторов рисунка 1
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете автора(ов) оригинала и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения.
Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя.
Чтобы просмотреть копию этой лицензии, посетите https://creativecommons.org/licenses/by/4.0/.
Перепечатки и разрешения
Об этой статье
Лечение нейропатической боли | Roseville, CA
Лечение невропатической боли
К счастью для тех, кто страдает лицевой нейропатией, несмотря на то, что причины ее возникновения неизвестны, ряд методов лечения оказался эффективным. Комбинация методов лечения и терапии часто оказывается наиболее эффективной в лечении симптомов орофациальной невропатической боли. Как и в случае всех невропатических болевых состояний, планы лечения обсуждаемых здесь расстройств должны разрабатываться после консультации с врачом.
Невралгия тройничного нерва
- Противосудорожные препараты. Лекарства, блокирующие возбуждение нерва, обычно являются первой линией лечения невралгии тройничного нерва. Врач может назначить противосудорожные препараты, включая карбамазепин, окскарбазепин, клоназепам, топирамат и ряд других препаратов, которые оказались эффективными в снижении гиперактивности нервов. Правильная дозировка этих сильнодействующих лекарств часто определяется путем назначения постепенно увеличивающихся доз препарата и тщательного наблюдения за эффектами и побочными эффектами.
- Трициклические антидепрессанты: Если боль проявляется как постоянная, жгучая или ноющая, трициклические антидепрессанты оказались полезными для лечения боли.
- Процедуры ризотомии: Процедуры ризотомии блокируют боль, разрушая отдельные нервные волокна. Конечным результатом может стать онемение лица. При лечении невралгии тройничного нерва эффективно используются несколько форм ризотомии.
 Компрессия баллоном блокирует болевые сигналы за счет надувания баллона рядом с тройничным нервом у основания черепа с давлением, достаточным для повреждения нерва. Радиочастотное поражение использует электрические токи для определения части тройничного нерва, ответственной за боль, и разрушает эти нервные волокна с помощью нагретого электрода. В стереотаксической радиохирургии высокосфокусированные лучи излучения, направленные на тройничный нерв у основания черепа, медленно вызывают поражение нерва в течение нескольких месяцев.
Компрессия баллоном блокирует болевые сигналы за счет надувания баллона рядом с тройничным нервом у основания черепа с давлением, достаточным для повреждения нерва. Радиочастотное поражение использует электрические токи для определения части тройничного нерва, ответственной за боль, и разрушает эти нервные волокна с помощью нагретого электрода. В стереотаксической радиохирургии высокосфокусированные лучи излучения, направленные на тройничный нерв у основания черепа, медленно вызывают поражение нерва в течение нескольких месяцев. - Декомпрессия микрососудов: Эта хирургическая процедура заключается в имплантации прокладки между тройничным нервом и сдавливающим кровеносным сосудом.
Атипичная одонталгия
Местные анестетики и инъекции стероидов могут уменьшить болевые симптомы, если боль возникает в нерве рядом с зубами или деснами. Также было обнаружено, что применение приготовленных лечебных кремов облегчает боль. Варианты медикаментозного лечения включают противосудорожные препараты, трициклические антидепрессанты или наркотики.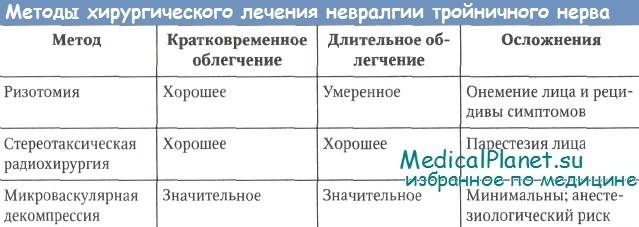
Повреждение нерва полости рта
Если боль от повреждения нерва, полученного во время стоматологической процедуры, не уменьшается в течение 6–8 недель, может быть выполнено хирургическое вмешательство. При выполнении в течение 10-12 недель после травмы 70 процентов пациентов сообщают об улучшении симптомов как минимум на 75 процентов. Степень успеха в восстановлении повреждений нервов, полученных в результате травм от стоматологических и медицинских процедур, тем выше, чем ближе они выполняются к происшествию.
Комплексный региональный болевой синдром
Лечение этого состояния обычно состоит из комбинации методов лечения. Лекарства, используемые для лечения КРБС, включают антидепрессанты, обезболивающие и лекарства от артериального давления. Серия инъекций анестетиков в основные места пересечения пораженных нервов может остановить прогрессирование заболевания, если это делается на ранних стадиях заболевания. Физиотерапия также может быть полезна для улучшения функции, восстановления движения или снижения чувствительности пораженного участка.
