Рецессия десны лечение в клинике Dental Med в Одинцово
Основные симптомы и причины возникновения рецессии десны
Как и любая патология, рецессия десны проявляется в результате воздействия определенных факторов. К ним относятся:
- плохая гигиена полости рта. Зубной камень и налет, микротравмы десен и ротовой полости;
- физические повреждения и травмы. Нередко проблемы с опущением десны возникают в результате ударов, падений и прочих действий, которые ведут к повреждению слизистой;
- побочные последствия стоматологического вмешательство. Повреждение мягких тканей ротовой полости могут быть вызваны работой шлифовальных дисков, бормашины и другого инструмента;
- попадание мышьяка на десну;
- генетическая предрасположенность. Анатомические особенности пациента могут стать первопричиной появления рецессивных признаков;
- воспалительные процессы и инфекции в ротовой полости. Особенно опасны пародонтоз, гингивит, киста, пародонтит и абсцессы.
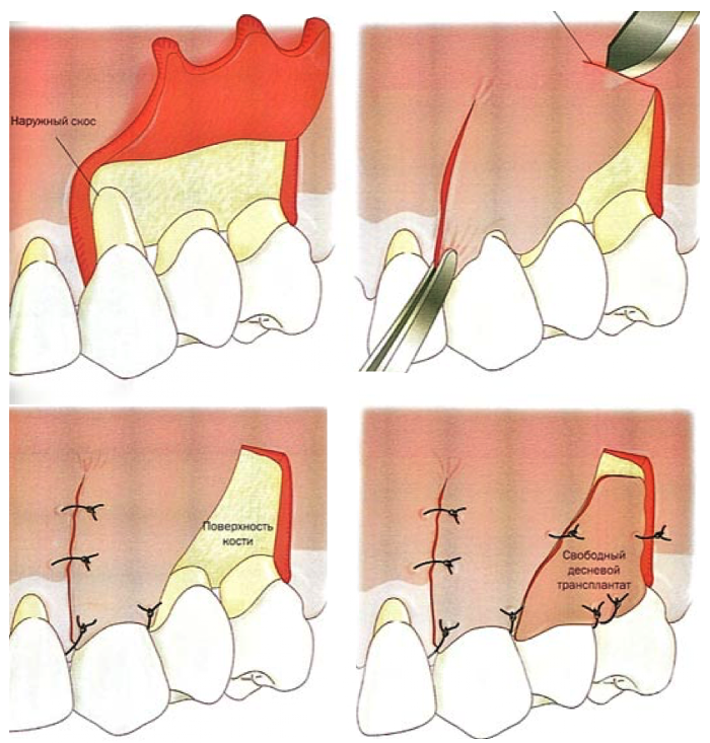
Определения причины возникновения рецессии является первостепенным при назначении лечения.
Способы лечения и профилактики рецессии десны
Лечение опущения десны выполняется при помощи современного оборудования как терапевтическим, так и хирургическим способами. К наиболее эффективным методам можно отнести:
- метод латерального лоскута. Стоматологи рекомендуют использовать данный способ на ранних стадиях рецессии. Его суть заключается в применении лоскутов ткани, которые прикрывают оголенные участки корневища зуба;
- метод мембраны. Данный метод относится к наиболее действенным, поскольку имеет эффективность восстановления в более 75% клинических случаев. Относится к хирургическим операциям, в ходе которых болезненные участки десны прикрывают специальными мембранами;
- консервативное лечение рецессии десны или терапевтический метод.
В качестве профилактики заболевания опущения десен, стоматологи рекомендуют следить за гигиеной полости рта и симптоматикой.
Клиновидный дефект зубов — причины, лечение, профилактика
Клиновидный дефект зубов – поражение эмали некариозного происхождения, локализирующееся у шейки зуба. Чаще всего поражение имеет клиновидную форму или форму латинской буквы V. В большинстве случаев клиновидный дефект поражает малые коренные зубы – премоляры, а также клыки. Поражены могут быть зубы как верхней, так и нижней челюстей.
Как проявляется клиновидный дефект зубов
При поражении зубов клиновидным дефектом, как правило, эмаль не меняет свой цвет и не темнеет. Поверхность пораженного зуба остается ровной, гладкой, блестящей. Главный симптом клиновидного дефекта зубов – это появление повышенной чувствительности зубов к внешним раздражителям: холодной, горячей, сладкой и кислой пищи, а также острая реакция зубов на проведение чистки зубов, при пережевывании твердой пищи. Иногда клиновидный дефект зубов сопровождается небольшим оголением шейки зуба.
Изменение цвета эмали при её поражении клиновидным дефектом может происходить в том случае, если заболевание затрагивает не только поверхностные слои зуба, но и внутренние, к примеру, дентин.
Вовремя диагностировать заболевание сможет стоматолог на профилактическом осмотре. Очень важно каждые полгода приходить на консультацию в стоматологическую клинику. Если вы ищете, где получить эффективное лечение дефекта зубов, приглашаем вас в Стоматологию на Щелковской «Диамед». В нашей клинике принимают опытные врачи с большой практический базой лечения самых разнообразных стоматологических заболеваний. Запись на прием ведется по телефону 8 (495) 221-21-18 или через сайт — просто заполните форму записи.
Причины клиновидного дефекта зубов
Клиновидный дефект зубов имеет сразу несколько причин. В зависимости от общего состояния полости рта человека, один или несколько нижеперечисленных факторов может дать толчок к развитию клиновидного дефекта зубов.
Нерегулярная гигиена полости рта
Клиновидный дефект, как и большая часть заболеваний полости рта, развивается из-за активной деятельности болезнетворных бактерий. Поэтому очень важно проводить тщательную и регулярную гигиену ротовой полости. Зубы необходимо чистить два раза в день, утром и вечером, не пренебрегать и дополнительными средствами гигиены – ополаскивателями для полости рта, зубными нитями (флоссами). Очень важно проводить профессиональную чистку зубов дважды в год – в процессе проведения профессиональной чистки происходит очищение зубов в труднодоступных местах (к ним относится и шейка зуба).
Клиновидный дефект как сопутствующее заболевание
Клиновидный дефект зубов может проявляться как сопутствующее заболевание. Велика вероятность развития клиновидного дефекта при гингивите (воспалительном процессе в деснах) и пародонтите (воспалительном процессе тканей, окружающих зуб).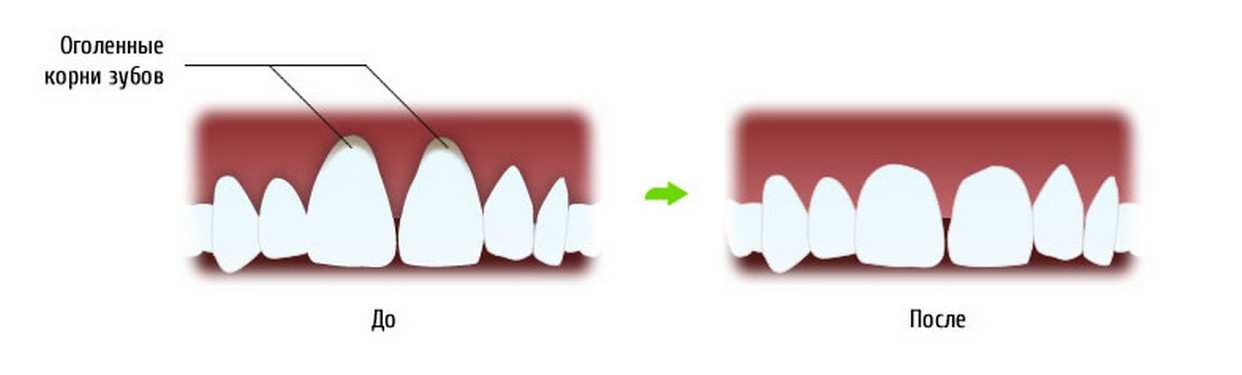 Характерное свойство этих заболеваний – немалое количество вредоносных отложений на зубной поверхности. Также для гингивита и пародонтита характерно выделение жидкости из зубо-десневой борозды. Жидкость имеет свойство вымывать кальций из зубной эмали, тем самым значительно ослабляя наружную, защитную поверхность зубов, подвергая зубы образованию клиновидного дефекта.
Характерное свойство этих заболеваний – немалое количество вредоносных отложений на зубной поверхности. Также для гингивита и пародонтита характерно выделение жидкости из зубо-десневой борозды. Жидкость имеет свойство вымывать кальций из зубной эмали, тем самым значительно ослабляя наружную, защитную поверхность зубов, подвергая зубы образованию клиновидного дефекта.
Неправильный прикус может стать причиной клиновидного дефекта
Неправильный прикус у пациента также может стать причиной развития клиновидного дефекта. Если человек обладает неправильным прикусом, то во время пережевывания пищи нагрузка на зубы ложится неравномерно. А поскольку эмаль у шейки зуба очень тонкая, то она подвержена большему стиранию. Это способствует быстрому развитию клиновидного дефекта зубов.
Общие заболевания организма
Развитие клиновидного дефекта зубов может сигнализировать о наличии общего заболевания организма. Врачи утверждают, что клиновидный дефект зубов часто развивается у пациентов с проблемами в работе щитовидной железы. Также клиновидный дефект зубов является частым спутником людей, страдающих изжогой.
Также клиновидный дефект зубов является частым спутником людей, страдающих изжогой.
Как развивается клиновидный дефект зубов
Эмаль зуба постоянно подвергается воздействию факторов внешней среды. Многие из них оказывают негативное воздействие на эмаль, вследствие чего она стирается. Особенно это относится к таким факторам, как частое употребление цитрусовых (кислота в составе апельсинов и лимонов является «растворителем» эмали), газированной воды, вина, сладкой и кислой пищи, а также курение.
Естественно, употребление сладкой или кислой пищи само по себе не может являться причиной тяжелых форм клиновидного дефекта зубов. Но такие раздражающие факторы внешней среды выявляют и усиливают глубинные причины развития заболевания – плохое состояние полости рта, пониженный иммунитет.
Эмаль на шейке зуба – самая тонкая, гораздо тоньше, чем, например, у зубной коронки. Поэтому отягчающие факторы развития заболевания «атакуют» прежде всего шейку зуба, переходя со временем в появление клиновидного дефекта.
Лечение клиновидного дефекта зубов
Процесс лечения клиновидного дефекта зубов во многом зависит от степени тяжести заболевания, а также этапа его развития – раннего или позднего.
Лечение на ранней стадии
В самом начале заболевания клиновидный дефект зубов достигает небольших размеров. Это самое подходящее время для проведения лечения – в этот период оно не займет много времени и не отнимет у пациента много сил.
Лечение клиновидного дефекта зубов на ранних этапах заключается в проведении минерализующей терапии и фторировании эмали. Цель минерализующей терапии – оздоровить эмаль и вернуть её необходимое для выполнения защитных функций количество кальция. Минерализация происходит с помощью специальных составов, чаще всего в виде геля, насыщенных кальцием. Состав наносится прямо на зубную поверхность и держится ровно столько времени, сколько необходимо кальцию для проникновения в глубокие слои зуба.
По способу проведения фторирование эмали очень похоже на минерализацию. Но цель фторирования – обогатить наружную поверхность зубов другим полезным элементом – фтором. Фтор оказывает сильное укрепляющее воздействие на эмаль, снижая чувствительность зубов к факторам внешней среды и защищая от разрушительного воздействия пищевых кислот.
Но цель фторирования – обогатить наружную поверхность зубов другим полезным элементом – фтором. Фтор оказывает сильное укрепляющее воздействие на эмаль, снижая чувствительность зубов к факторам внешней среды и защищая от разрушительного воздействия пищевых кислот.
Для достижения большей эффективности необходимо пройти процедуры минерализации и фторирования эмали несколько раз. Точное количество процедур вам скажет лечащий врач-стоматолог.
На начальных стадиях клиновидного дефекта зубов также часто рекомендуется использование десенситивных зубных паст. Их главное назначение – снизить болевые ощущения и острую чувствительность зубов. Но сама по себе паста не обладает лечащим эффектом, она лишь позволит избавиться от дискомфортных ощущений во время проведения лечения клиновидного дефекта.
Определить программу лечения клиновидного дефекта зубов и стадию заболевания может только специалист. Запишитесь к стоматологу прямой сейчас по телефону клиники 8 (495) 221-21-18 или через форму записи онлайн.
Лечение на поздней стадии
Если реминерализации и фторирования эмали недостаточно для того, чтобы оздоровить эмаль, значит, заболевание уже вступило в свою позднюю стадию. Здесь для лечения потребуется применение других методов. Основной из них – пломбирование.
Хотя клиновидный дефект зубов относится к некариозным поражениям, пломбирование, тем не менее, считается наиболее оптимальным методом лечения заболевания. Разница в том, что, в отличие от пломбирования кариеса, при клиновидном дефекте зубов не требуется сверление пораженных кариесом зубных тканей.
Особенность же пломбирования при клиновидном дефекте заключается в том, что пломба периодически может выпадать. Это обусловлено специфическим расположением клиновидного дефекта – у шейки зуба.
Но, разумеется, современная стоматология нашла способы решения проблемы выпадения пломбы.
Если же все-таки пломбы выпала, либо «отслоилась» от эмали, образовав щель, в которую попадают пищевые остатки, то необходимо срочно обратиться к стоматологу для замены пломбы, иначе может быть спровоцирован кариес.
При самых тяжелых формах клиновидного дефекта зубов в качестве лечения показана установка керамических виниров либо искусственных коронок – металлокерамических или безметалловых. Помимо ощутимого эстетического эффекта, эти радикальные методы способны предотвратить распространение заболевания на другие зубы.
Тщательно следите за гигиеной полости рта и при обнаружении воспалений и разрушений обратитесь в стоматологию и начинайте немедленное лечение зубов и десен.
Клиновидный дефект | Взрослая стоматология SHiFA
Содержание
Клиновидное повреждение эмали возле десны на вестибулярной (передней) поверхности, обнажение дентина в области шейки зуба – это не только косметический дефект, но и зона повышенного риска.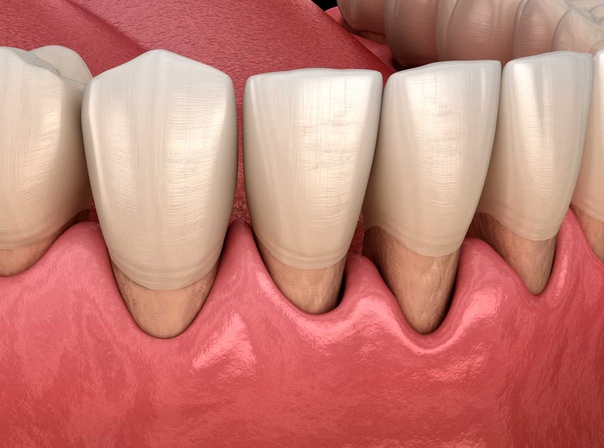 Клиновидные дефекты часто являются причиной нарушения эстетики улыбки, появления неприятных ощущений от кислых и температурных раздражителей. Почему возникает убыль (дистрофия) твердых тканей зубов пришеечной области? Какие методы лечения предлагает современная стоматология? Существуют ли способы профилактики клиновидных дефектов?
Клиновидные дефекты часто являются причиной нарушения эстетики улыбки, появления неприятных ощущений от кислых и температурных раздражителей. Почему возникает убыль (дистрофия) твердых тканей зубов пришеечной области? Какие методы лечения предлагает современная стоматология? Существуют ли способы профилактики клиновидных дефектов?
Особенности строения эмали в пришеечной области
Эмаль покрывает всю коронковую часть зуба, но распределяется она по поверхности неравномерно. Наибольшая толщина слоя (до 2,5 мм) приходится на бугры жевательных зубов и режущие края передних зубов. В пришеечной области самый тонкий слой эмали – всего ок. 0,01 мм. Поэтому даже при нормальном балансе реминерализации (восстановления) и декальцинации (разрушения) в области шейки зуба эмаль легко может повреждаться механическим путем. А при выраженной деминерализации этот процесс быстро прогрессирует и размер клиновидного дефекта увеличивается.
Причины появления клиновидного дефекта
Ни один из этиологических факторов до сих пор не признан единственно верным, потому что никому не удалось доказать одну причину, которая бы действительно стала источником деструктивных процессов и убыли костной ткани абсолютно у всех пациентов, страдающих клиновидным дефектом.
Среди причин развития некариозной патологии называют следующие факторы:
- Неправильный прикус. Замечено, что при нарушении прикуса нагрузка распространяется неравномерно. Клиновидный дефект принято считать последствием чрезмерной механической нагрузки на зуб. При нарушении прикуса некоторые зубы испытывают постоянную нагрузку, поскольку имеют бугорковый преждевременный контакт с антагонистами; причём вектор механического воздействия приводит к постоянной пробе на излом. Из школьного курса по Физике мы знаем о том, что любое механическое тело может претерпевать обратимую и необратимую деформацию. Зуб также является механическим телом, имеющим кристаллическую решетку; кристаллы имеют определенную ориентацию: в пришеечной области их гораздо меньше по количеству, и они тоньше. Появление нарушений в структуре эмали является следствием той самой необратимой деформации – происходит разрушение и выпадение кристаллов из кристаллической решётки.
- Механический фактор, то есть истирание тканей зубной щеткой.
 В пользу этой теории говорит тот факт, что клиновидный дефект возникает преимущественно у людей, предпочитающих зубные щётки с жесткой щетиной, а также у старшего возраста. Причем у правшей обычно поражены зубы с левой стороны (потому что правши более интенсивно трут передние зубы слева), а у левшей – с правой (левши активнее чистят «правые передние» зубы).
В пользу этой теории говорит тот факт, что клиновидный дефект возникает преимущественно у людей, предпочитающих зубные щётки с жесткой щетиной, а также у старшего возраста. Причем у правшей обычно поражены зубы с левой стороны (потому что правши более интенсивно трут передние зубы слева), а у левшей – с правой (левши активнее чистят «правые передние» зубы). - Заболевания десен. Прямой связи между пародонтом, гингивитом и клиновидным дефектом пока доказано не было. Однако существуют подтвержденные факты, что болезни пародонта провоцируют деструктивные процессы твердых тканей. Поэтому у многих страдающих пародонтозом наблюдается также клиновидный дефект.
Клиновидный дефект – это дистрофия тканей в пришеечной части зуба. Убыль тканей наблюдается только у шейки (возле края десны) и имеет вид клина (напоминает букву «V» — «щербинку»). Внешне поражение похоже на бороздку в зубе с довольно четкими контурами, расположенную параллельно десневому краю. Болезнь развивается преимущественно на фронтальных зубах, клыках и премолярах, гораздо реже – на боковых зубах. Клиновидная полость чаще всего имеет светлое дно.
Клиновидная полость чаще всего имеет светлое дно.
Как проявляется клиновидный дефект зубов?
Признаки, по которым можно определить клиновидный дефект:
- убыль тканей в пришеечной области (возле места примыкания края десны к зубу) в виде расположенной поперек всего зуба бороздки – клина, похожего на букву «V»;
- дискомфорт или боль после контакта с горячим или холодным, кислым и сладким (это возможный, но не обязательный признак).
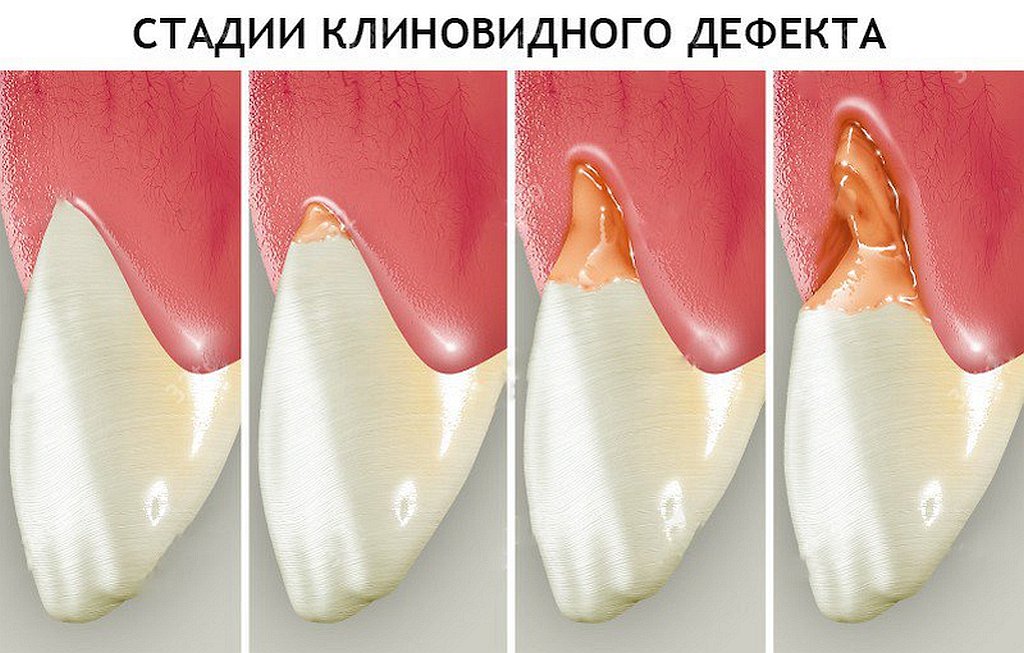
Выделяют несколько стадий клиновидного дефекта:
- начальная – может не доставлять дискомфорта и проявляться только едва заметной убылью тканей до 1 мм;
- вторая – деструкция прогрессирует, клин достигает глубины до 2-3 мм, появляется чувствительность зубов;
- третья – разрушительный процесс прогрессирует в дентине, дефект может достигать размеров 5 и более мм, появляется пигментация, которая уже становится ярко выраженным косметическим дефектом.
При появлении значительных дефектов – около 5 мм и более — существует риск обнажения пульпы или перелома коронки зуба.
Диагностика
При постановке диагноза важно дифференцировать клиновидный дефект от эрозии пришеечной области зуба, некроза твердых тканей, кариозных поражений. Для уточнения диагноза учитывают локализацию очага дефекта (он никогда не распространяется на всю поверхность зуба), размер и форму дна и стенок (наличие или отсутствие размягчения тканей), форму дефекта (борозда должна иметь форму клина, а не пятна), расположение пораженных зубов.
Характерные признаки клиновидного дефекта:
- щелевидная убыль тканей в области эмалево-цементной границы;
- длина борозды – до 4 мм, глубина – до 5 мм;
- V-образная форма дефекта с углом плоскостей 40-45 градусов;
- ровные края, гладкие и блестящие стенки дефекта;
- в большинстве случаев твердые края и стенки, а не мягкие и рыхлые.
Способы устранения
Дефекты некариозной этиологии не прогрессируют так быстро, как бактериологические кариозные заболевания. Процесс деструкции может длиться годами. Но поскольку велика вероятность, что рано или поздно он приведет к значительному разрушению и появлению дискомфорта, то желательно приступить к лечению сразу же после того, как будет выявлена патология.
Но поскольку велика вероятность, что рано или поздно он приведет к значительному разрушению и появлению дискомфорта, то желательно приступить к лечению сразу же после того, как будет выявлена патология.
На начальном этапе существует несколько методов лечения, направленных на стабилизацию процесса и реминерализацию зубов:
- профессиональная чистка и восстанавливающая терапия – нанесение защитных и укрепляющих эмаль лаков или гелей с фтором и кальцием;
- индивидуальный подбор средств гигиены и обучение технике бережного и качественного ухода за зубами;
- прием препаратов для повышения естественной резистентности тканей;
- ортодонтическое лечение для исправления дефектов зубного ряда и создание условий для равномерного распределения жевательной нагрузки;
- избирательное пришлифовывание антагонистов для уменьшения нагрузки.
Выраженные дефекты устраняют пломбированием. Как правило, для пломбирования используют композитные материалы, которые позволяют закрыть дефект без препарирования зуба.
Большие по размеру дефекты создают серьезную угрозу для зуба, который может в любой момент отломиться при откусывании пищи. Пломбы в объемных полостях не удерживаются и выпадают. Поэтому для реставрации глубоких полостей рекомендуется устанавливать коронки. Это единственный метод, который позволяет не только остановить деструкцию тканей, но и сохранить зуб.
Лечение пародонтита — Стоматологическая клиника Стомалюкс, Красноярск
Очень часто люди путают заболевания пародонтит и пародонтоз. И не удивительно, потому что и то и другое заболевание начинается с нарушений функций пародонта.
Попробуем Вам в популярной форме объяснить суть этих заболеваний и объяснить, что необходимо знать, чтобы предупредить эти заболевания или своевременно обратиться к врачу. В начале, надо понимать, что такое пародонт?
- Пародонт — это ткани, удерживающие зуб, к ним относятся: кость, десна, слизистая оболочка и связки.
- Пародонтит — это воспалительный процесс пародонта.

- Пародонтоз — это не воспалительное системное поражение пародонта, тканей, окружающих зуб.
Пародонтит представляет собой инфекционное заболевание, при котором разрушается опорный аппарат зуба. При пародонтите инфекция попадает в пространство между зубом и десной и начинает разрушать связку корня зуба с челюстной костью.
Как проявляется пародонтит?
Пародонтит может проявляться поразному в зависимости от стадии заболевания.
В течение дня полезные и болезнетворные бактерии в полости рта размножаются и образуют мягкую, почти невидимую пленку на зубах, называемую зубным налетом, который в труднодоступных местах не всегда поддается удалению зубной щеткой и постепенно превращается в зубной камень. Зубной камень препятствует кровоснабжению тканей зуба, тем самым приводит к воспалению десен, что проявляется в кровоточивости десен — это гингивит. На этой стадии процесс еще обратим – не затронута пародонтальная связка, которая окружает зуб и связывает его с костью и десной. Это не вызывает перегрузки в тканях пародонта и жевательное давление распределяется равномерно по всему зубному ряду.
Это не вызывает перегрузки в тканях пародонта и жевательное давление распределяется равномерно по всему зубному ряду.
Далее, в процессе развития пародонтита, токсины, образуемые от распада жизнедеятельности микробов и бактерий, повреждают эпителий, вызывают нарушения в сосудах и вызывают дистрофические изменения, как в десне, так и костной ткани.
Ткани, поддерживающие зуб, разрушаются, пародонтальная связка ослабевает, происходит потеря костного прикрепления зуба, в результате чего образуется пародонтальный карман, в который также проникают токсины и стимулируют дальнейшее прогрессирование пародонтита. Зуб начинает шататься, теряя костную опору в челюсти и как следствие, выпадает.
Что беспокоит при пародонтите?
На начальных стадиях заболевания отмечаются:
- кровоточивость десен, зуд;
- чувство пульсации в деснах;
- чувство неудобства при жевании;
- неприятный запах гниения изо рта;
На прогрессирующих стадиях:
- подвижность зубов;
- оголение шейки зубов;
- повышенная чувствительность;
- ухудшение общего состояния, повышение температуры, сердечная недостаточность, недомогание, слабость;
- резкая пульсирующая боль, вздутие десны, выделение гноя из зубодесневых карманов;
- потеря практически здоровых зубов.

Какие причины вызывают «Пародонтит»?
Главной причиной заболевания является бактериальный налет, который может возникать, сохраняться и развиваться от таких факторов риска, как:
- недостаточная гигиена полости рта, накопление и сохранения пищи между зубами;
- недостаточность иммунной защиты в полости рта;
- химический ожог десны и слизистой алкоголем, уксусом и т.д.;
- термический ожог горячим кофе, чаем, курением сигарет;
- плохо санированные зубы;
- неполноценные частичные съемные протезы, нависающие края пломб и т.д.;
- неполноценное питание, недостаток витаминов, фосфора, кальция, фтора и различных микроэлементов;
- прием некоторых гормональных препаратов.
Лечение пародонтита
Лечение пародонтита включает в себя нехирургические и хирургические методы. К нехирургическим методам относятся лечебные мероприятия, связанные с удалением зубного налета и зубных камней, механически или ультразвуком и устранении шероховатости зуба путем полировки. Какие бы методы лечения мы не использовали, нужна точная диагностика.
Какие бы методы лечения мы не использовали, нужна точная диагностика.
В наших клиниках «СТОМАЛЮКС» для диагностики пародонтита применяется вы-сокотехнологичная система «Флорида Проуб», которая позволяет обнаружить локальные очаги заболеваний пародонта и составить индивидуальную пародонтологическую карту пациента, позволяющую отслеживать и контролировать течение заболевания пародонта в динамике.
Для определения степени тяжести пародонтита мы используем цифровой ортопантомограф, который позволяет сделать панорамный снимок (ОПГ) обеих челюстей и оценить состояние кости и всей зубочелюстной системы.
Профилактическую чистку зубов с целью удаления зубных отложений проводим с использованием ультрозвукового скейлера «Эйр Флоу» и пескоструйного аппарата «Эйр Флоу», а также специальных зубных щеток, после чего зубы фторируем наложением специального геля.
Для консервативного нехирургического лечения пародонтита в наших клиниках применяется специальный аппарат «Вектор», метод лазерной фотодинамотерапии, метод шинирования зубов и другие лечебные мероприятия.
К хирургическим методам лечения относится процедура удаления глубокого зубного камня и воспалительных грануляций с помощью хирургического вмешательства, задача которого сводится к устранению десневых карманов, для чтобы зубы вновь обрели устойчивость.
В клинике «СТОМАЛЮКС» врач стоматолог-хирург и стоматолог-пародонтолог работают в тесном взаимодействии и могут обеспечить поленый комплес услуг по лечению заьолва пароднтп.
В заключении можно сказать, что своевременное и рациональное лечение, систематический гигиенический уход за полостью рта позволяют добиться излечения пародонтита и пародонтоза, а при отсутствии лечения, либо пренебрежительном соблюдении режима реабилитации, ожидает полная деструкция костного пародонта и утрата зубов.
Лечение клиновидного дефекта зубов в Ростове-на-Дону
Если Вас беспокоит боль в полости рта, или другие вопросы, касающиеся стоматологии — пройдите онлайн диагностику и определите наиболее вероятный диагноз.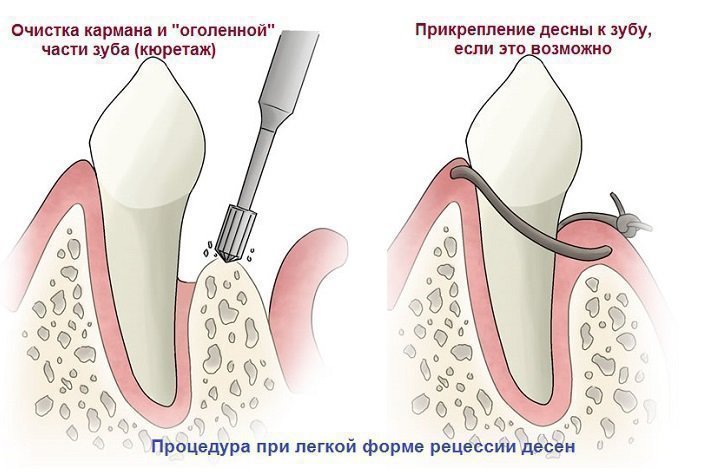
Помните — точный диагноз Вам может поставить только специалист при личном осмотре в клинике!
Беспокоит зубная боль
Беспокоит боль после удаления зуба(ов)
Не устраивает внешний вид
Подвижность зуба(ов)
Трудно жевать
Боль и воспаление дёсен
Боль от раздражителей (контакта с холодным, горячим, сладким)
Периодическая зубная боль без определенных причин
Зубная боль при накусывании
Зубная боль при чистке зубов
Зубная боль после лечения зубов
Болит 1 или 2 зуба
Болит много зубов
Зубная боль возникает/усиливается при надавливании на зуб
На зубной эмали заметны темные пятна, открытые полости
Такая боль может быть симптомом ФЛЮСА, ПЕРИОДОНТИТА или КИСТЫ. Эти заболевания могут привести к утрате одного или нескольких зубов. Для точной постановки диагноза незамедлительно обратитесь к врачу.
Эти заболевания могут привести к утрате одного или нескольких зубов. Для точной постановки диагноза незамедлительно обратитесь к врачу.
На зубной эмали заметны темные пятна, открытые полости
На зубной эмали нет темных пятен, открытых полостей
Зубная боль после пломбирования
Зубная боль после протезирования
Боль длится долго
Боль проходит быстро
Ваш возможный диагноз — ГИПЕРЕСТЕЗИЯ, или повышенная чувствительность зубов.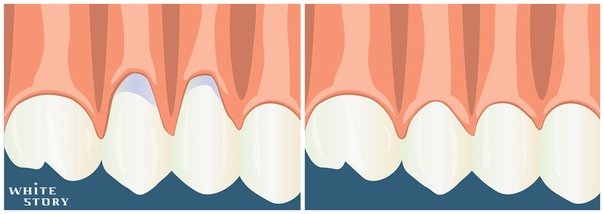 Ее причиной может стать механическое повреждение зубов или истощение эмали. Не пытайтесь лечить гиперестезию народными методами, Вы можете навредить своему здоровью. Обратитесь к врачу.
Ее причиной может стать механическое повреждение зубов или истощение эмали. Не пытайтесь лечить гиперестезию народными методами, Вы можете навредить своему здоровью. Обратитесь к врачу.
Возможный диагноз — ПУЛЬПИТ. Вам необходимо как можно скорее обратиться к врачу. Воспаление зубного нерва, которое сопровождается болью, может привести к потере зуба.
Возможный диагноз — КАРИЕС. Как можно скорее обратитесь к врачу, так как развитие кариеса приводит к пульпиту, а пульпит — к потере зуба. При своевременном лечении этой проблемы можно избежать.
Ваш возможный диагноз — ПЕРИОДОНТИТ. Если не лечить заболевание, оно приведет к потере зубов. Более того, острое воспаление корневой оболочки зубов и соединительных тканей, окружающих корень, может привести к гаймориту, абсцессу, остеомиелиту челюсти, а также стать причиной заражения крови всего организма. Обратитесь к врачу, чтобы решить проблему.
Если не лечить заболевание, оно приведет к потере зубов. Более того, острое воспаление корневой оболочки зубов и соединительных тканей, окружающих корень, может привести к гаймориту, абсцессу, остеомиелиту челюсти, а также стать причиной заражения крови всего организма. Обратитесь к врачу, чтобы решить проблему.
Боль длится долго
Боль проходит быстро
Возможный диагноз — ПУЛЬПИТ. Вам необходимо как можно скорее обратиться к врачу. Воспаление зубного нерва, которое сопровождается болью, может привести к потере зуба.
Возможный диагноз — КАРИЕС.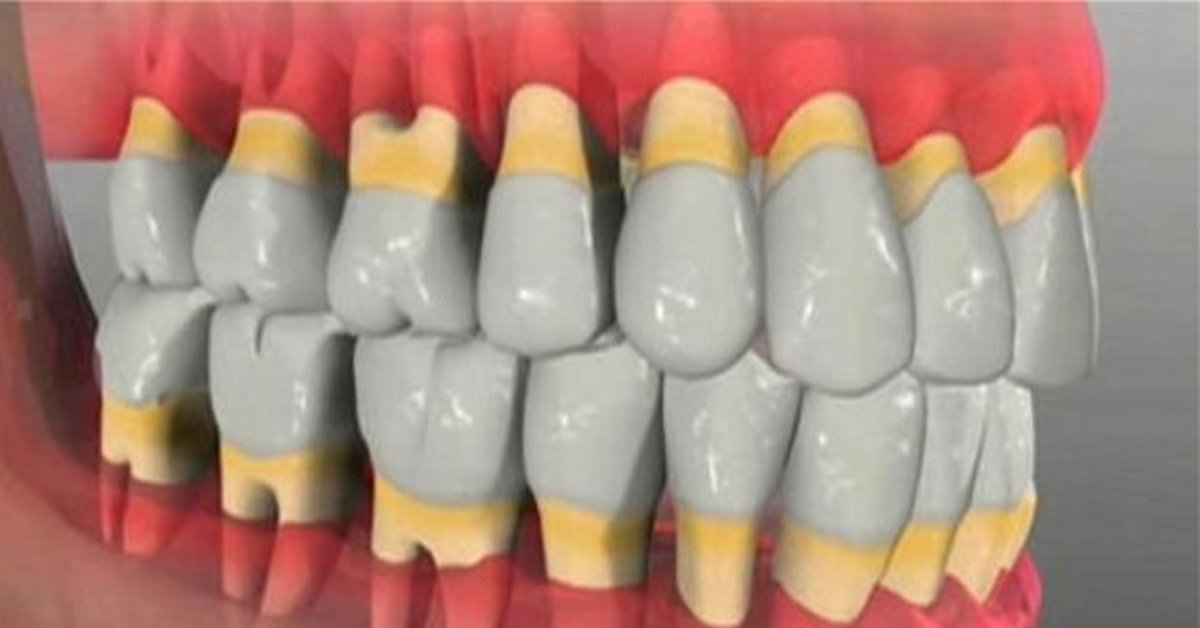 Как можно скорее обратитесь к врачу, так как развитие кариеса приводит к пульпиту, а пульпит — к потере зуба. При своевременном лечении этой проблемы можно избежать.
Как можно скорее обратитесь к врачу, так как развитие кариеса приводит к пульпиту, а пульпит — к потере зуба. При своевременном лечении этой проблемы можно избежать.
Возможный диагноз — КАРИЕС. Как можно скорее обратитесь к врачу, так как развитие кариеса приводит к пульпиту, а пульпит — к потере зуба. При своевременном лечении этой проблемы можно избежать.
Ваш возможный диагноз — ГИПЕРЕСТЕЗИЯ, или повышенная чувствительность зубов. Ее причиной может стать механическое повреждение зубов или истощение эмали. Не пытайтесь лечить гиперестезию народными методами, Вы можете навредить своему здоровью. Обратитесь к врачу.
Возможный диагноз — ПОСТПЛОМБИРОВОЧНЫЕ БОЛИ. Однако данный симптом может быть признаком и других заболеваний. Для того, чтобы узнать свой точный диагноз, обратитесь к врачу.
Однако данный симптом может быть признаком и других заболеваний. Для того, чтобы узнать свой точный диагноз, обратитесь к врачу.
Возможно, у Вас возникли ОСЛОЖЕНИЯ после установки протеза. Если Вы не хотите потерять здоровье, как можно скорее обратитесь к специалисту.
После удаления прошло 1-2 дня
После удаления прошло более 4-х дней
Удаление было сложным
Удаление было простым
Возможный диагноз — АЛЬВЕОЛИТ ЛУНКИ.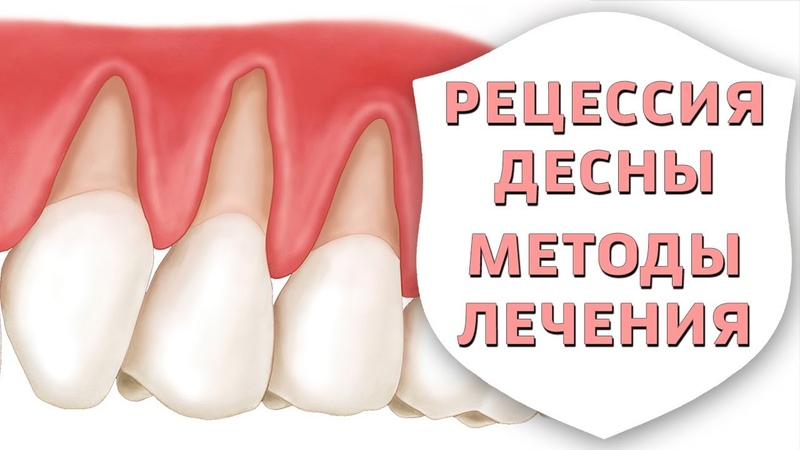 В лунку проникла инфекция, из-за чего возник воспалительный процесс. Это достаточно сложное заболевание, при отсутствии лечения, боли будут усиливаться. В то же время, своевременное лечение позволит Вам избежать осложнений. Для получения помощи — запишитесь на консультацию к врачу.
В лунку проникла инфекция, из-за чего возник воспалительный процесс. Это достаточно сложное заболевание, при отсутствии лечения, боли будут усиливаться. В то же время, своевременное лечение позволит Вам избежать осложнений. Для получения помощи — запишитесь на консультацию к врачу.
Возможный диагноз — ЛУНОЧКОВАЯ БОЛЬ. Её причиной является травма, полученная в ходе удаления зуба. Для точной постановки диагноза, рекомендуем Вам записаться на бесплатную консультацию к врачу.
Боль постепенно слабеет
Боль не уменьшается
Вероятнее всего, у Вас идет ЕСТЕСТВЕННЫЕ ПРОЦЕСС ЗАЖИВЛЕНИЯ. В зависимости от особенностей организма он может длиться до трех месяцев. Однако учтите, что точный диагноз можно поставить только при осмотре. Обратитесь к врачу, чтобы исключить наличие других заболеваний.
Возможный диагноз — АЛЬВЕОЛИТ ЛУНКИ. В лунку проникла инфекция, из-за чего возник воспалительный процесс. Это достаточно сложное заболевание, при отсутствии лечения, боли будут усиливаться. В то же время, своевременное лечение позволит Вам избежать осложнений. Для получения помощи — запишитесь на консультацию к врачу.
Не устраивает цвет всех зубов
Не устраивает цвет одного зуба
Не устраивает расположение зуба(ов)
Отсутствует несколько зубов
Дефект тканей зуба
Я курю
Я не курю
Возможно, у Вас ДИСКОЛОРИТ, или изменение цвета зуба. Это происходит из-за отсутствия питания зуба, вследствие удаленного нерва. Решить проблему можно установкой коронки или винира. Для точной постановки диагноза обратитесь к врачу.
Вероятнее всего, у Вас АНОМАЛИЯ ЗУБНОГО РЯДА. Решить проблему можно с помощью брекетов. Запишитесь на бесплатную консультацию к врачу для того, чтобы он мог оценить состояние Ваших зубов и составить план лечения.
Скорее всего, у Вас ЧАСТИЧНАЯ ВТОРИЧНАЯ АДЕНТИЯ. Это заболевание сказывается не только на Вашем внешнем виде, оно может привести к проблемам с пищеварением. Решить проблему можно при помощи имплантации и протезов. Для получения бесплатной консультации — запишитесь к врачу.
Дефект тканей зуба может быть признаком самых разных заболеваний. Возможно, у Вас ГЛУБОКИЙ КАРИЕС или ГИПОПЛАЗИЯ. Одним из вариантов восстановления зуба является установка искусственной коронки. Однако помните, что поставить точный диагноз и составить план лечения врач может только при личном осмотре.
Возможный диагноз — НАЛЕТ КУРИЛЬЩИКА. Решить эту эстетическую проблему можно с помощью современных технологий отбеливания. Не пытайтесь осветлить зубы народными методами, Вы можете повредить эмаль. Для получения консультации запишитесь к врачу.
Вероятнее всего, Ваши зубы окрасились ПИЩЕВЫМИ КРАСИТЕЛЯМИ или это ПРИРОДНЫЙ ЦВЕТ Ваших зубов. Отбелить зубы можно при помощи современных технологий, которые применяются в нашей клинике. Запишитесь на бесплатную консультацию к врачу.
Подвижность зуба(ов) из-за травмы
Подвижность зуба(ов) вместе с воспалением и/или кровотечением дёсен
Ваш возможный диагноз — НАДЛОМ зуба(ов) или его(их) СМЕЩЕНИЕ В ЛУНКЕ. Заболевание может привести к боли и потере зуба(ов). Как можно скорее обратитесь к врачу. Он сможет поставить точный диагноз и составить план лечения.
Возможно, у Вас возник ПАРОДОНТИТ или ПЕРИОДОНТИТ. Пародонтит, в частности, при отсутствии лечения со временем приводит к появлению зубодесневых карманов, расшатыванию и выпадению зубов. Если Вы не хотите потерять здоровье, запишитесь на консультацию к врачу.
Отсутствуют все зубы
Отсутствует несколько зубов
Недовольство имеющимися конструкциями
Вероятнее всего, у Вас ПОЛНАЯ ВТОРИЧНАЯ АДЕНТИЯ. Это заболевание сказывается не только на Вашем внешнем виде, оно может привести к серьёзным проблемам с пищеварением. Решить проблему можно при помощи имплантации и протезов. Для получения бесплатной консультации, запишитесь на приём к врачу.
Скорее всего, у Вас ЧАСТИЧНАЯ ВТОРИЧНАЯ АДЕНТИЯ. Это заболевание сказывается не только на Вашем внешнем виде, оно может привести к серьёзным проблемам с пищеварением. Решить проблему можно при помощи имплантации и протезов. Для получения бесплатной консультации, запишитесь на приём к врачу.
Скорее всего, у Вас ЧАСТИЧНАЯ ВТОРИЧНАЯ АДЕНТИЯ. Это заболевание сказывается не только на Вашем внешнем виде, оно может привести к серьёзным проблемам с пищеварением. Решить проблему можно при помощи имплантации и протезов. Для получения бесплатной консультации, запишитесь на приём к врачу.
Десна болит в области прорезающегося зуба
Десна воспалена, болит и болит зуб
Боль и кровотечение десен
Десна воспалена, болит и неприятный запах изо рта
Отёк, воспаление и нагноение десны
Боль десен при использовании зубного протеза
Прорезывается зуб мудрости
Зуб не может прорезаться
Вероятнее всего, у Вас КИСТА или ПЕРИОСТИТ. Воспалительный процесс может привести к потере одного или нескольких зубов. Вам нужно как можно скорее обратиться к врачу.
Десна воспалена, болит, кровоточит, и расшатываются зубы
Десна воспалена, болит, кровоточит, и неприятный запах изо рта
Возможный диагноз — ГИНГИВИТ. Это воспалительное заболевание десен может перейти в пародонтит, которое при отсутствии лечения закончится потерей зубов. Для решения проблемы обратитесь к врачу.
Возможный диагноз — СТОМАТИТ. Воспаление слизистой оболочки рта может возникать из-за инфекции. Для того, чтобы избавиться от неприятных ощущений, необходимо обратиться к врачу.
Десна воспалена, болит
Воспаления нет, но десна болит
Возможный диагноз — ПЕРИОКОРОНАРИТ, или ВОСПАЛЕНИЕ ТКАНЕЙ ДЕСНЫ. Может сопровождаться отёком и неприятным запахом изо рта. При отсутствии лечения заболевание приведет к травмированию соседнего зуба, а также развитию абсцесса. Обратитесь к врачу для точной постановки диагноза.
Вероятнее всего, у Вас возникла РЕТЕНЦИЯ зуба. Если не лечить её, могут возникнуть такие серьезные последствия, как киста и нарушение эстетики лица. Незамедлительно обратитесь к врачу для постановки точного диагноза и разработки плана лечения.
Возможный диагноз — ПАРОДОНТИТ. Это воспалительный процесс, возникающий в тканях, которые окружают зуб. Вы рискуете потерять зубы. Немедленно обратитесь к врачу.
Возможный диагноз — ГИНГИВИТ. Это воспалительное заболевание десен может перейти в пародонтит, которое при отсутствии лечения закончится потерей зубов. Для решения проблемы обратитесь к врачу.
Возможный диагноз — ПРОТЕЗНЫЙ СТОМАТИТ. Он мог возникнуть из-за неправильной гигиены рта. Не пользуйтесь народными методами, Вы можете ухудшить свое состояние. Для лечения стоматита обратитесь к врачу.
Ваш возможный диагноз — НЕПРАВИЛЬНОЕ ПРОТЕЗИРОВАНИЕ. Однако помните, что точный диагноз можно поставить только при осмотре. Запишитесь к врачу, чтобы выявить точную причину проблемы.
Заявка на бесплатную консультацию
Заявка на бесплатную консультацию
Ваша заявка отправлена успешно, наш менеджер свяжется с Вами в ближайшее время, и уточнит все детали предварительной записи, а также оформит скидку.
Пародонтология
Важнейшим направлением стоматологии, ответственным за лечение и профилактику недугов опорного аппарата зубов, считают пародонтологию. Получила свое название эта наука от слова «пародонт», обозначающего комплексную систему тканей, что окружает зуб, защищает и удерживает.
Статистические данные по России указывают на то, что 65% детей и 86% взрослых в той или иной степени сталкиваются с проблемами, связанными с пародонтом. Наша клиника занимается лечением именно этих патологий.
Самыми распространенными заболеваниями, встречающимися в пародонтологии, являются пародонтит и гингивит. Причины, способствующие возникновению этих заболеваний, являются весьма распространенными, хотя на современном этапе они совершенно отличаются от тех, что было принято считать несколько десятилетий тому назад. Поэтому, планируя курсы лечения, мы используем только современные методики.
На первом месте среди этих недугов находится пародонтит. Что нужно знать об этом заболевании?
Пародонтитом называют воспалительный процесс тканей, что окружают зубы. Если вовремя не заняться его лечением, существует большая вероятность того, что зуб будет потерян. Так как при этом заболевании активно разрушается кость, вполне возможна потеря фактически здоровых зубов.
На сегодняшний день можно говорить о трех степенях тяжести пародонтита.
На первой из них (легкая степень) пациентами отмечаются такие признаки: зуд в области десен, резкий, неприятный запах и присутствие отложений на зубах. Уже на первой стадии существует вероятность появления опасных моментов. К ним можно отнести образование щелевидных пространств, которых еще именуют «патологические зубодесневые карманы».
Вторая стадия (средняя степень) пародонтита характеризуется углублением патологических зубодесневых карманов, появлением более глубоких, так называемых костных карманов. На этой стадии больные страдают от сильных болей в зубах, в области десен. При этом запах из ротовой полости становится не просто неприятным, а, можно сказать, тяжелым.
Происходят серьезные изменения во всем организме, при которых состояние пациентов все более ухудшается. Самым страшным осложнением, во время которого происходит тяжелейшая интоксикация, является ротовой хрониосепсис.
При третьей стадии (тяжелой) у больных пародонтитом зубы полностью расшатываются и начинают выпадать.
Не менее опасным для здоровья зубов является еще одно весьма распространенное на сегодня заболевание. Называется оно – гингивит. Что нужно знать о гингивите?
Характеризуется этот недуг поверхностным воспалением десен. Иногда может быть катаральным, когда воспалительный процесс захватывает слизистую оболочку. Больные гингивитом страдают от кровоточивости десен и резкого запаха. Даже при визуальном осмотре можно констатировать покраснение и отечность слизистой.
Если гингивит приобретает гипертрофическую форму, десна пациента сильно увеличивается в размерах, иногда может покрывать большую поверхность зуба. Когда болезнь переходит в язвенную форму, начинается некроз (омертвение) десен, что весьма опасно.
Итак, если вы обнаружили у себя кровоточивость десен, сопутствующий этому неприятный запах, темный налет, покрывающий зубы, припухлость десен, оголение шейки зубов или их подвижность – это уже серьезные признаки того, что консультация специалистов нашей клиники вам необходима как можно быстрее.
Оголение шейки зуба | Причины, симптомы и лечение
Оголение шейки зуба — частая встречающаяся патология. В норме участок между корнем и коронкой должен находиться под десной. Обнажение шейки сопровождается болезненными ощущениями, в запущенных случаях может привести к потере зубов, поэтому не стоит медлить и отодвигать лечение десен.
Причины и симптомы обнажения шейки зуба
Почему оголяются шейки зубов:
- неправильный подбор щетки — мягкая щетка недостаточно очищает эмаль, жесткая — травмирует десну, приводит к ее отслаиванию;
- искривление прикуса при некачественном протезировании;
- плохая гигиена полости рта, приводящая к развитию гингивита и появлению зубного камня;
- пародонтоз.
Процесс развивается при слабом иммунитете, эндокринных заболеваниях, нарушении обмена веществ.
Симптомы обнажения зубной шейки:
- покраснение и отек десен, появление кровоточивости;
- повышение чувствительности — оголенная шейка болезненно реагирует на горячую и кислую пищу;
- увеличение межзубных промежутков;
- клиновидный эффект — край десны принимает форму буквы V.
К чему приводит оголение шейки зуба
В запущенных случаях болезнь прогрессирует. Происходит оголение корня зуба и формирование пародонтальных карманов. Десна отстает от основания коронки, в образовавшемся пространстве скапливаются бактерии. Деструктивные процессы вызывают осложнения:
- корневой кариес;
- воспаление десневой ткани вплоть до появления свищей.
Оголение зубов и разрушение тканей пародонта приводит к расшатыванию и выпадению резцов.
Лечение и профилактика
Самолечение усугубляет клиническую картину. Стоматолог выбирает тактику и проводит лечение зубов в зависимости от запущенности процесса.
Средства для полоскания рта, снижающие воспаление в ротовой полости:
- Хлоргексидин;
- Мирамистин;
- Фурацилин.
Врач назначает противовоспалительные гели: Холисал, Метрогил дента.
Оголение шейки лечение:
- снятие зубного камня с помощью ультразвука при десневых карманах менее 5 мм;
- удаление зубного налета при глубоких карманах путем надрезания десны и антисептической обработки;
- пришеечное пломбирование.
В тяжелых случаях проводят лоскутное хирургическое вмешательство: кюретаж десны или пересадку соединительной ткани с неба.
Открытые корни не покрыты эмалью и беззащитны перед инфекцией. В обнажившихся местах легко появляется кариес.
Если оголились корни зубов лечение:
- шинирование и фиксация с помощью арамидной нити или установки бюгельного протеза;
- пломбирование;
- пластика десны, закрывающая оголенные корни.
В запущенных случаях прибегают к удалению пораженного корня и установке ортопедической конструкции.
Профилактикой заболевания служат регулярные посещения стоматолога, сбалансированное питание, богатое овощами и фруктами, витаминами А, В, С, D. Чистка полости рта не менее двух раз в сутки.
Состояние, когда оголились корни зубов, требует немедленного обращения к стоматологу. Вовремя начатое лечение позволяет остановить развитие процесса и избежать протезирования.
Эрозия шейки зуба, причины и лечение? —
«Прекрасный день, я с друзьями иду делать отбеливание зубов в стоматологическую клинику. Нечаянно знаю, что у меня
эрозия шейки зуба после осмотра врачом. И я чувствую, что зубы были чувствительными, когда я пью ледяную воду или чистя зубы. Выслушав искренние объяснения врача, я понимаю причину и решаю вылечить их, избавившись от беспокойства »Вышеуказанное принадлежит г-же.Ту Ань — 26 лет, проживает в Вунгтау, о своей проблеме: эрозия шейки зуба.
Стоматологическая клиника Куок Бинь, пожалуйста, поделитесь ее случаем, чтобы люди могли направить его и узнать больше о заболевании, которое довольно распространено, но часто игнорируется.
Сначала , узнаем о: Что такое эрозия шейки зуба ?
Вы можете представить, что наши зубы состоят из двух частей.
- Верхняя часть тела зуба и мы их видим (коронка)
- Корень зуба помещается снизу, вставляется в кость челюсти, а на участке, прилегающем к коронке, десна покрывается защитой.
- Когда защитные десны опускаются по нескольким причинам (о которых мы расскажем позже), они обнажают часть корня (также известную как корень зуба), которая чувствительна к любым воздействиям извне.
Наблюдать невооруженным глазом. И увидите, где десна опускается с глубоким углублением, на зубах появляются небольшие бороздки, четко очерченные у края десны. Это заболевание очень часто встречается в передних зубах, 4-5 зубах или 6 коренных зубах.
Проявление болезни легко распознать
Когда вы чувствуете чувствительность у корня зуба, когда едите холодную или горячую пищу, даже если вы едите кислые фрукты (это будет очень чувствительно).Или при чистке щеткой с мягкой щетиной, и длительное ощущение во время полоскания жидкостью для полоскания рта.
В некоторых ситуациях даже в том месте, где возникает заболевание, десны опухают и болезненны, вызывая стойкий дискомфорт.
Эрозия шейки зуба, причины и методы лечения?В чем причина этого заболевания — эрозия шейки зуба ?
На самом деле, легко увидеть две причины.
Как вы чистите зубы каждый день : Многие из вас могут подумать, что чистка зубов жестко, использование щеток с жесткой щетиной для увеличения трения или зубная паста с высоким содержанием моющего средства… это будет легко поправить зубы чище.Даже если вы чистите зубы в любом направлении, это также влияет на образование капель десен, упомянутого выше.
По данным обследования, в группе пациентов по форме «Чрезмерная чистота» наблюдается указанное выше заболевание. Это означает, что у них есть интерес к здоровью полости рта, они всегда хотят чистить зубы, чистить зубы щеткой более 2 раз в день … У нас на каждые 10 из них будет 8-9 человек с рецессией десны и серьезной эрозией шейки зуба. Из-за неправильной чистки, горизонтальной чистки и сильной чистки.И эта привычка сохраняется с подросткового возраста до зрелого возраста, вызывая рецессию десен и сильную эрозию шейки зуба.
Вторую причину эрозии снятой шейки легко увидеть:
Другая причина понимается как «болезнь скопления болезней»: это состояние зубного налета, который слишком сильно прикрепляется к шейке зубов без лечения. Эти бляшки долго накапливаются, утолщаются над деснами и постепенно отталкивают десны от исходного положения. Вызывает выпадение зубов деснами.В то же время бактерии, растущие на зубном налете, вызывают пародонтит, ослабляя связь между зубами и челюстью, риск потери зубов.
Когда корни обнажены, они больше не защищены деснами. Они ослабляются эрозией соединений, которые расщепляются в рационе (таких как пищевые кислоты…), вызывая эрозию шейки зуба и повреждение зубов.
Помимо двух основных причин, упомянутых выше, мы все еще можем рассматривать это состояние как осложнение других заболеваний.Такие как подагра, дефицит кальция, нарушение регуляции слюны или артрит.
Каким раствором вылечить эрозию шейки зуба?
В зависимости от степени заболевания стоматолог назначит вам подходящее лечение.
Если десна слегка опущена: Нет осложнений, воспаление, отек не болит… после очистки зубного камня врач применит зубной герметик, который лучше всего подходит. Закройте зазор, защитите обнаженный зуб, уменьшите воздействие внешней среды, ограничьте риск инфекции, быстрое внедрение и экономию средств.
Однако, если состояние тяжелое: произошло воспаление, повреждение корня зуба, вызвавшее воспаление пульпы зуба. И нужно лечить пульпу, решение не просто обычное пломбирование, нужна комбинированная терапия. Для решения эстетической проблемы области корня зуба после лечения может применяться метод тканевой трансплантации десен. И эффективность этого метода также зависит от физического состояния каждого человека.
Эрозия шейки зуба, причины и методы лечения?Рецессия десны и эрозия шейки зуба — довольно распространенное заболевание.Это не опасно, если вы узнаете раньше и получите соответствующее лечение.
Некоторые советы помогут предотвратить это заболевание
- Измените привычку соблюдать гигиену полости рта: чистите зубы в соответствии с указаниями стоматолога. Используйте зубную пасту с добавлением муки, почистите щеткой с мягкой щетиной…
- Во время еды он также ограничивает глубокое откусывание твердой пищи (так как эффект сдавливает десны).
- Регулярно проходите стоматологический осмотр, чтобы лучше контролировать состояние зубов (зубной камень, гингивит и т. Д.).
У разных людей разные заболевания, поэтому если у вас есть какие-либо из этих признаков.Вам следует в ближайшее время прийти в в уважаемую стоматологическую клинику для осмотра и лечения у врача.
Стоматологическая клиника Куок Бинь
Функция, типы и роль в чувствительности зубов
Что такое цемент?
Эта соединительная ткань, называемая цементом, образуется вдоль корня зуба и помогает укрепить его, соединяясь с волокнами, которые поддерживают место зуба в челюстной кости. Он как эмаль, но мягче. Цемент также покрывает дентин зуба, вещество, похожее на кость, которое составляет большую часть структуры нашего зуба.
Какие бывают виды цемента?
Цементделится на две основные категории: клеточную и бесклеточную. Как отмечалось в исследовании 2016 года, опубликованном в Публичной научной библиотеке , клеточный цемент толстый, содержит коллагеновые волокна (как внешние, так и внутренние) и покрывает нижнюю половину корня. Бесклеточный цемент имеет только внешние волокна, покрывает ту часть зуба, где корень встречается с коронкой, и служит для фиксации зуба в десне.
Какова роль цемента в чувствительности зубов и заболеваниях десен?
Потеря цемента способствует ряду общих стоматологических проблем. К ним относятся чувствительных зубов , потеря эмали и рецессия десен. Когда происходит потеря цементного зуба, обнажается нижний дентин. Когда дентин обнажается, может возникнуть чувствительность зубов. Вы можете распознать чувствительность по короткой или острой боли в одном или нескольких зубах. Если вам знакомо чувство вздрагивания от глотка холодной воды, значит, вам знакомо ощущение чувствительности зубов!
Хотя потеря цемента может вызывать проблемы, другие проблемы, такие как стоматологические заболевания, также могут способствовать потере цемента.Например, к потере цемента может привести заболевание десен или пародонтит. Эта потеря происходит, когда кости и волокна, удерживающие зубы на месте, необратимо повреждены. Разрушение костей и цемента происходит при запущенном заболевании десен и вызывает расшатывание или смещение зубов, а в некоторых случаях может потребоваться удаление зуба.
Какие проблемы возникают с цементом?
Помимо влияния на чувствительность зубов и поражения десен, цемент играет важную роль в некоторых проблемах со здоровьем полости рта.
Цементобластома
Цементобластома — это длинное название особого редкого образования на корне зуба. Это происходит, когда на кончике корня зуба разрастаются определенные клетки цемента. Один корень зуба обычно содержит весь минерализованный нарост. Тем не менее, иногда он может распространяться на окружающие и окружающие кости. Этот рост иногда вызывает тупую боль, но часто может протекать бессимптомно. Хотя цементобластомы доброкачественные, они никогда не перестают расти. Со временем они могут нарушить функцию зубов и исказить внешний вид вашего лица.
Люди в подростковом возрасте до 25 лет имеют более высокий риск развития цементобластомы. Лечение цементобластомы включает удаление нароста и пораженного зуба или зубов. Лучшее лечение включает хирургическое удаление цементобластомы и пораженного зуба, обычно нижнего премоляра или моляра. Хотя удаление зуба никогда не бывает идеальным, риск повторного появления новообразования делает его необходимым. Хотя цементобластомы встречаются редко, постарайтесь исключить их наличие.Если у вас болят корни зубов или вы заметили образование непонятного происхождения, обратитесь к стоматологу для подтверждения.
Цементно-эмалевый переход (CEJ)
Цементно-эмалевое соединение — это определенная линия по периметру зуба, где эмаль, покрывающая коронку зуба, встречается с цементом, защищающим корень. В большинстве случаев цемент перекрывает эмаль вокруг зуба. Тем не менее, у некоторых людей эта область содержит тонкую полоску обнаженного дентина. В этом месте твердая минерализованная эмаль прекращается и начинается менее минерализованное корневое покрытие.
CEJ действует как покрытие из соединительной ткани. Думайте об этом как о плотной водолазке на шее зуба, сохраняющей менее минерализованную поверхность корня теплой и защищающей от бактерий и кислот. Пациенты могут чувствовать чувствительность к горячей и холодной пище при обнажении CEJ. Это обнажение известно как рецессия десны , процесс отделения десны от шейки зуба и его усадки.
Чтобы подтвердить, что это причина вашего дискомфорта, стоматолог измерит рецессию десны, чтобы определить степень воздействия CEJ.При зондировании ткани десны ваш стоматолог поместит небольшую измерительную линейку, называемую пародонтальным зондом, в пространство вдоль CEJ. Завершив этот процесс, стоматологи могут оценить, здоровы ли прикрепляющие волокна между зубами и костью, и есть ли у пациента риск возникновения инфекций пародонта, воспаления или рецессии в будущем.
Гиперцементоз
Гиперцементоз — это заболевание, которое влияет на форму и поверхность корней зуба.Более конкретно, это включает чрезмерное накопление цемента над корнем зуба. Это нарастание приводит к неправильной форме зубов, что может повлиять даже на несколько других ваших зубов.
Хотя причина гиперцементоза остается неясной, стоматологи находят ее у людей с определенными заболеваниями. К ним относятся артрит, ревматическая лихорадка, акромегалия или болезнь Педжета. В других случаях исследования связывают гиперцементоз с дефицитом витамина А.Люди с заболеваниями полости рта, такими как пародонтоз или повреждение зубов из-за смещения зубов, также могут испытывать это. Гиперцементоз в основном поражает взрослых, и вероятность его возникновения увеличивается с возрастом.
Вау! Цемент и связанные с ним вопросы имеют обширный перечень терминологии. И хотя поначалу это может показаться пугающим, понимание важной роли цемента может помочь вам защитить зубы. Начните с тщательного ухода за полостью рта, чтобы избежать потенциального износа цемента.Ежедневная чистка зубов, чистка между зубами зубной нитью, зубной нитью или щетками для межзубных промежутков, а также использование антисептического полоскания для рта помогут вам принять необходимые меры для борьбы с потерей цемента.
Рак головы и шеи — Диагностика, оценка и лечение
Рак головы и шеи — это группа раковых заболеваний, которые обычно возникают в плоскоклеточных клетках, выстилающих ротовую полость, нос и горло. Типичные симптомы включают постоянную боль в горле, затрудненное глотание, язвы во рту, которые не заживают, хриплый голос и стойкий отек шеи из-за увеличения лимфатических узлов.
Ваш врач, скорее всего, проведет физический осмотр, чтобы оценить ваше состояние. Чтобы подтвердить диагноз рака и определить, распространился ли он, вы можете пройти эндоскопию, МРТ головы, компьютерную томографию носовых пазух, компьютерную томографию головы, панорамный рентгеновский снимок зубов, компьютерную томографию с коническим лучом, ПЭТ / КТ или визуализацию грудной клетки. Если ни один из этих тестов не указывает на рак, дальнейшие действия могут не потребоваться. Однако ваш врач может захотеть контролировать ваше состояние, если симптомы не исчезнут. Если обнаружена аномалия, а тесты не подтверждают ее доброкачественность, врач может назначить биопсию.
Что такое рак головы и шеи?
Рак головы и шеи — это группа раковых заболеваний, которые обычно возникают в плоскоклеточных клетках, выстилающих ротовую полость, голосовой ящик (гортань), горло (глотку), слюнные железы, носовую полость и придаточные пазухи носа. Эти виды рака сгруппированы вместе из-за их местоположения и потому, что хирурги головы и шеи, также известные как отоларингологи или врачи уха, носа и горла (ЛОР), почти всегда являются членами онкологической бригады, ведущей пациентов с раком головы и шеи.
Рак головы и шеи чаще встречается у взрослых старше 50 лет и в два раза чаще встречается у мужчин. Факторы риска включают:
- Возраст
- Пол
- Употребление алкоголя и табака
- Облучение или воздействие асбеста
- Плохая гигиена полости рта
- Этническая принадлежность, особенно азиатского происхождения (рак носоглотки)
- Инфекция, вызванная вирусом папилломы человека (ВПЧ)
Типичные симптомы часто включают постоянную боль в горле, затрудненное глотание, неизлечимую боль во рту и хриплый голос.Другие симптомы зависят от местоположения рака, но часто могут включать:
- Необъяснимое кровотечение во рту
- Красные или белые пятна во рту
- Припухлость челюсти
- Затруднение при открывании рта
- Боль в ухе
- Боль при глотании
- Затрудненное дыхание и / или речь
- Частые головные боли
- Хронические инфекции носовых пазух
- Боль в зубах, десны, шатающиеся зубы
- Необъяснимое носовое кровотечение
- Онемение или паралич лица
- Потеря слуха
- Безболезненное образование в области шеи
вверх страницы
Как диагностируется и оценивается рак головы и шеи?
Ваш врач спросит вас о вашей истории болезни, факторах риска и симптомах и проведет медицинский осмотр.
Ваш врач может назначить один или несколько из следующих визуализационных тестов, чтобы определить, есть ли у вас рак и распространился ли он:
- Назофаринголарингоскопия: при этом эндоскопическом обследовании используется гибкий оптический инструмент с подсветкой, называемый эндоскопом, для исследования полости носа, голосового аппарата и горла. С помощью местной анестезии трубку вводят в рот или нос, чтобы сделать снимки и оценить аномальные клетки.
- МРТ головы : Во время МРТ головы используются мощное магнитное поле, радиочастотные импульсы и компьютер для получения подробных изображений внутренней части головы и шеи.В настоящее время МРТ является наиболее чувствительным методом визуализации головы в повседневной клинической практике.
- КТ пазух : Этот диагностический медицинский тест позволяет получить несколько изображений или изображений полостей придаточных пазух носа пациента. Изображения поперечного сечения, созданные во время компьютерной томографии, можно переформатировать в нескольких плоскостях и даже создать трехмерные (3-D) изображения. Он в основном используется для выявления рака носовых пазух и носовых пазух и планирования операций.
- КТ Головки : Как и КТ носовых пазух, КТ головы может помочь обнаружить аномалии придаточных пазух носа и носовой полости.
- Панорамный стоматологический рентгеновский снимок : Это двухмерное (2-D) стоматологическое рентгеновское исследование, также называемое панорамной рентгенографией, позволяет получить единое изображение всего рта, включая зубы, верхнюю и нижнюю челюсти, а также окружающие структуры. и ткани. Это может помочь выявить рак полости рта.
- Стоматологический конический луч CT : В этом типе компьютерной томографии используется специальная технология для создания трехмерных (3-D) изображений зубных структур, мягких тканей, нервных путей и костей в черепно-лицевой области за одно сканирование.КТ с коническим лучом обычно используется для подтверждения правильности нацеливания лучевой терапии.
- ПЭТ / КТ : Это исследование ядерной медицины сочетает позитронно-эмиссионную томографию (ПЭТ) и компьютерную томографию для создания изображений, которые точно определяют анатомическое расположение аномальной метаболической активности. Он может обнаружить рак головы и шеи, определить, распространился ли он, оценить эффективность плана лечения и определить, вернулся ли рак после лечения.
- Визуализация грудной клетки: Наиболее частым местом распространения рака головы и шеи являются легкие.Кроме того, пациенты с раком головы и шеи (особенно если они курили / курили) могут иметь отдельный рак легких, не связанный с раком головы и шеи. Ваш врач может заказать для исследования простой рентген грудной клетки или КТ грудной клетки .
Если эти тесты не указывают на рак, дальнейшие действия могут не потребоваться. Однако ваш врач может захотеть осмотреть область во время будущих посещений.
Если эти тесты четко не показывают, что отклонение является доброкачественным, может потребоваться биопсия .Биопсия — это удаление ткани для исследования ее на наличие болезни. Биопсия выполняется несколькими способами. Некоторые биопсии включают удаление небольшого количества ткани с помощью иглы, в то время как другие включают хирургическое удаление всего подозрительного образования (узелка).
Часто ткань удаляют, вводя иглу через кожу в область аномалии. Это называется тонкоигольной аспирацией (FNA). Биопсию можно безопасно выполнять с визуальным контролем, таким как УЗИ, рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
вверх страницы
Как лечится рак головы и шеи?
Рекомендуемый тип лечения зависит от локализации, размера и типа рака, скорости его роста и общего состояния здоровья пациента.
Рак головы и шеи можно лечить с помощью лучевой терапии, хирургического вмешательства и / или химиотерапии. Какая комбинация методов лечения будет использоваться, зависит от того, где находится рак и насколько он запущен.
Рак головы и шеи часто распространяется на лимфатические узлы шеи.Поэтому для лечения этих узлов также часто используются хирургическое вмешательство и / или лучевая терапия. Эта операция называется расслоением шеи и обычно (но не всегда) проводится одновременно с операцией на первичном участке.
Если план лечения предусматривает лучевую терапию, можно также лечить шею лучевой терапией. Рассечение шеи может быть выполнено позже, в зависимости от реакции вашего организма на лучевую терапию.
Недавние исследования показывают, что химиотерапия, проводимая одновременно с лучевой терапией, более эффективна.Поэтому схемы лучевой терапии иногда включают химиотерапию, если стадия рака находится на поздней стадии (продвинутая стадия III или стадия IV). В сочетании с лучевой терапией чаще всего назначают цисплатин (платинол) и цетуксимаб (эрбитукс).
Иногда другие препараты могут включать фторурацил (5-FU, Адруцил), карбоплатин (Параплатин), паклитаксел (Таксол) и доцетаксол (Таксотер). Это лишь неполный список химиотерапевтических средств; ваши врачи могут использовать других.Химиотерапия может проводиться различными способами, включая низкую суточную дозу, умеренно низкую еженедельную дозу или относительно более высокую дозу каждые три-четыре недели.
Обычно для лечения рака головы и шеи может использоваться одна из следующих процедур лучевой терапии:
- Внешняя лучевая терапия (EBT): метод доставки пучка высокоэнергетических рентгеновских лучей или протонных лучей к месту расположения опухоли. Луч излучения генерируется вне пациента (обычно с помощью линейного ускорителя для фотонов / рентгеновских лучей и циклотрона или синхротрона для пучка протонов) и направляется на место опухоли.Эти радиационные лучи могут разрушить раковые клетки, а планы конформного лечения позволяют щадить окружающие нормальные ткани. Дополнительную информацию см. На странице «Внешняя лучевая терапия».
- Лучевая терапия с модуляцией интенсивности (IMRT): усовершенствованный режим высокоточной лучевой терапии, в котором используются управляемые компьютером ускорители рентгеновского излучения для доставки точных доз облучения к злокачественной опухоли или определенным участкам внутри опухоли. Доза облучения разработана таким образом, чтобы соответствовать трехмерной (3-D) форме опухоли путем модуляции или управления интенсивностью луча радиации, чтобы сфокусировать более высокую дозу радиации на опухоли при минимальном воздействии радиации на здоровые клетки. См. Страницу IMRT для получения дополнительной информации.
Дополнительную информацию см. На странице «Лечение рака головы и шеи».
вверх страницы
Эта страница была просмотрена 18 марта 2020 г.
Рак головы и шеи: факторы риска и профилактика
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете больше о том, какие факторы увеличивают вероятность развития рака головы и шеи. Используйте меню для просмотра других страниц.
Фактор риска — это все, что увеличивает вероятность заболевания раком. Хотя факторы риска часто влияют на развитие рака, большинство из них непосредственно не вызывают рак. У некоторых людей с несколькими факторами риска болезнь никогда не развивается, у других — без известных факторов риска. Знание ваших факторов риска и обсуждение их со своим врачом может помочь вам сделать более осознанный образ жизни и выбор медицинского обслуживания.
Есть 2 вещества, которые значительно увеличивают риск развития рака головы и шеи:
-
Табак. Употребление табака включает курение сигарет, сигар или трубок; жевательный табак; и используя нюхательный табак. Это самый большой фактор риска рака головы и шеи. Восемьдесят пять процентов (85%) случаев рака головы и шеи связаны с употреблением табака, и количество употребления табака может повлиять на прогноз, который является шансом на выздоровление. Кроме того, пассивное курение может повысить риск развития рака головы и шеи.
-
Спирт. Частое и сильное употребление алкоголя повышает риск развития рака полости рта, глотки, гортани и пищевода.
Совместное употребление алкоголя и табака увеличивает этот риск еще больше.
Другие факторы, которые могут повысить риск развития рака головы и шеи, включают:
-
Продолжительное пребывание на солнце. Это особенно связано с раком в области губ, а также с раком кожи головы и шеи.
-
Вирус папилломы человека (ВПЧ). Исследования показывают, что инфекция ВПЧ является фактором риска рака головы и шеи.Сексуальные отношения с человеком, у которого есть ВПЧ, — самый распространенный способ заражения ВПЧ. Существуют разные типы ВПЧ, называемые штаммами. Исследования сильнее увязывают некоторые штаммы ВПЧ с определенными видами рака. Существуют вакцины для защиты от штаммов ВПЧ, вызывающих рак головы и шеи. См. Последние исследования для получения дополнительной информации.
-
Вирус Эпштейна-Барра (EBV). Воздействие EBV, более известного как вирус, вызывающий мононуклеоз или «мононуклеоз», играет роль в развитии рака носоглотки.
-
Пол. Мужчины в 2–3 раза чаще, чем женщины, заболевают раком головы и шеи. Однако заболеваемость раком головы и шеи у женщин растет уже несколько десятилетий.
-
Возраст. Люди старше 40 лет подвержены более высокому риску рака головы и шеи.
-
Плохая гигиена полости рта и зубов. Плохой уход за полостью рта и зубами может увеличить риск рака головы и шеи.
-
Экологические или профессиональные ингалянты. Вдыхание асбеста, древесной пыли, паров краски и некоторых химических веществ может увеличить риск рака головы и шеи.
-
Употребление марихуаны. Исследования показывают, что люди, употреблявшие марихуану, подвержены более высокому риску рака головы и шеи.
-
Плохое питание. Диета с низким содержанием витаминов А и В может повысить риск рака головы и шеи.
-
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) и ларингофарингеальная рефлюксная болезнь (LPRD). Рефлюкс желудочного сока в верхние дыхательные пути и горло может быть связан с развитием рака головы и шеи.
-
Ослабленная иммунная система. Ослабленная иммунная система может повысить риск рака головы и шеи.
-
Воздействие радиации. Облучение связано с раком слюнных желез.
-
Рак головы и шеи в анамнезе. Люди, у которых был 1 рак головы и шеи, имеют более высокий шанс заболеть еще одним раком головы и шеи в будущем.
Профилактика
Различные факторы вызывают разные типы рака. Исследователи продолжают изучать факторы, вызывающие этот тип рака, в том числе способы его предотвращения. Хотя не существует проверенного способа полностью предотвратить это заболевание, вы можете снизить риск. Поговорите со своим лечащим врачом, чтобы получить дополнительную информацию о вашем личном риске рака.
Прекращение употребления всех табачных изделий — это самая важная вещь, которую может сделать человек для снижения своего риска, даже для людей, которые курили много лет.Другие шаги, которые могут снизить риск рака головы и шеи, включают:
-
Отказ от алкоголя
-
Обсуждение с врачом марихуаны как фактора риска и отказ от употребления марихуаны
-
Регулярное использование солнцезащитного крема, в том числе бальзама для губ с достаточным солнцезащитным фактором (SPF)
-
Также важно снизить риск заражения ВПЧ. Вакцина против ВПЧ Гардасил одобрена Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для профилактики некоторых типов рака головы и шеи.Ограничение числа половых партнеров также может снизить риск заражения ВПЧ. Использование презерватива во время секса не может полностью защитить вас от ВПЧ.
-
Правильный уход за зубными протезами. Плохо подогнанные протезы могут задерживать табак и алкоголь, вызывающие рак. Люди, которые носят зубные протезы, должны проходить осмотр зубных протезов у стоматолога не реже одного раза в 5 лет, чтобы убедиться в их правильной подгонке. Зубные протезы следует снимать каждую ночь и тщательно очищать и ополаскивать каждый день.
Следующий раздел в этом руководстве — Скрининг .В нем объясняется, как тесты могут обнаружить рак до появления признаков или симптомов. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Распознавание и лечение распространения инфекции корневых каналов
Симптомы распространения инфекции корневых каналов
Если у вас сильно поврежденный зуб, бактерии могут проникнуть внутрь и вызвать инфекцию. Возможно, вам понадобится корневой канал для удаления кариеса, пульпы и инфекции. Когда инфекция достигает корня, у вас может быть кариес или сломанный зуб.Если инфекция распространяется, вы можете серьезно заболеть. Вы также можете заразиться инфекцией после лечения корневых каналов. Стоматологи обычно назначают срочный визит, когда пациенты сообщают о признаках инфекции. Научитесь распознавать знаки, чтобы немедленно получить помощь.
Если у вас травма лица, зуб может сломаться. Вы можете сразу заметить большой разрыв. Однако если у вас есть небольшая трещина, вы можете не почувствовать сильной боли. Если трещина находится внутри зуба, стоматологу может потребоваться сделать рентгеновский снимок, чтобы увидеть ее.Если зуб сломан, он становится восприимчивым к инфекции. Бактерии могут проникать через небольшие трещинки и распространяться по зубу вплоть до корней. Инфекция корневого канала может распространиться на кость челюсти. В тяжелых случаях он может попасть в кровоток и вызвать опасный сепсис. Стоматологический спа-центр в Хьюстоне, штат Техас 77027, может помочь вам обнаружить и вылечить зубную инфекцию.
Вашему стоматологу необходимо вылечить инфекцию и восстановить зуб. Часто для этого требуется более одного посещения стоматолога.Ваш стоматолог может попытаться вылечить инфекцию с помощью антибиотиков, прежде чем делать вам процедуру корневого канала. Во время лечения корневых каналов стоматолог удаляет пульпу зуба и очищает весь зуб, включая корни. Если у вас инфекция, стоматолог может отложить пломбирование зуба пломбой и коронкой. Как только инфекция исчезнет, вы должны вернуться к стоматологу для завершения процедуры.
Всегда ли нужен корневой канал?
Ваш стоматолог должен осмотреть зуб, чтобы выбрать план лечения.Стоматологи рекомендуют лечение корневых каналов, если у вас обширные повреждения или инфекция, которая не проходит. Некоторым пациентам может потребоваться только пломба или коронка для восстановления сломанного зуба после заживления инфекции.
Симптомы зубной инфекции
Когда вы знаете симптомы зубной инфекции, у вас больше шансов спасти зуб. Вы также можете сохранить здоровье, если начнете лечение до того, как зубная инфекция распространится. Пройдите надлежащий стоматологический осмотр, чтобы диагностировать боль или чувствительность.Обратите внимание на эти признаки инфекции корневых каналов зуба.
- Боль в зубе, десне или челюсти
- Боль или болезненность в лице или шее
- Головные боли
- Лихорадка
- Неприятный привкус во рту
- Обесцвеченный зуб
- Неприятный запах изо рта
- Отек десен, лица или шеи
Если инфекция попадает в кровоток, у вас могут развиться проблемы с сердцем, артериальным давлением или дыханием. Если вы почувствуете сильное недомогание вместе с зубной болью, немедленно обратитесь за неотложной помощью.
Когда обнажается корень, ваш зуб может начать болеть или чувствовать повышенную чувствительность во время еды. Горячие, холодные или сладкие продукты могут вызывать сильный дискомфорт. Корни могут обнажиться в результате травмы или опускания десен. Если зуб сломается, он также может обнажить корень. Вы можете сломать зуб при травме лица или укусив что-нибудь твердое.
У вас могут быть хрупкие зубы, если вы ранее страдали от кариеса или инфекции. Также могут сломаться зубы с пломбами или предыдущим лечением корневых каналов.Стоматологи часто используют терапию корневых каналов для облегчения боли и восстановления сломанного зуба. Специалисты отделения неотложной стоматологической помощи могут помочь вам восстановиться после сломанного зуба.
Временное пломбирование корневого канала
Важно запломбировать зуб, чтобы не допустить проникновения бактерий. Первая часть корневого канала зуба включает чистку зуба. Стоматологи обычно ждут, чтобы наложить постоянную пломбу и коронку. Однако вы можете пойти домой с временной пломбой, чтобы не допустить проникновения бактерий.Если у вас серьезная инфекция, стоматолог может на короткое время оставить зуб открытым. Этот метод гарантирует, что инфекция не попадет внутрь зуба.
Какова основная цель получения корневого канала?
Стоматологи проводят лечение корневых каналов сильно поврежденных зубов. Если стоматолог не может спасти ваш зуб, корневой канал и коронка могут помочь предотвратить удаление. Для вашей челюстной кости гораздо полезнее держать зуб во рту. Дантист корневого канала удалит все изнутри вашего зуба, чтобы облегчить боль, устранить кариес и инфекцию.
Когда необходимо лечение корневых каналов?
Лечение корневых каналов необходимо, если в зубе большая полость, инфекция или разрыв. Если регулярного пломбирования недостаточно для решения проблемы, следующий выбор — корневой канал.
Замена корневого канала
Иногда лечение корневого канала не решает навсегда проблему абсцедирования зуба. Вы можете сломать зуб спустя долгое время после лечения корневого канала, что приведет к проникновению бактерий.Дантист корневого канала может предложить замену корневого канала, чтобы помочь вам заживить. Если вы потеряете части зуба, ваш стоматолог может использовать композитную смолу для восстановления зуба перед установкой коронки для корневого канала.
Каковы признаки корневого канала в зубе?
Если у вас проблемы с корнями зубов, вы можете заметить боль, повышенную чувствительность или опухшие десны. Вы можете страдать от тяжелого кариеса, что также может привести к обесцвечиванию зуба.
Удаление корневого канала
Лечение корневых каналов может приносить облегчение на долгие годы.Посетите стоматолога, если вы заметите боль, так как инфекция возле десен или челюсти может вызвать проблемы с зубом. Если у вас периодически возникают проблемы с инфекцией возле зуба, вам может потребоваться удаление. Основная цель стоматолога — сохранить здоровье полости рта в целом. Позвоните врачу скорой помощи, если у вас болит зуб и вам нужно обследование.
Удаление абсцессов
Абсцентный зуб может вызвать сильную боль. Вы можете предотвратить серьезные стоматологические инфекции, регулярно посещая стоматолога и тщательно ухаживая за полостью рта дома.Когда инфекция распространяется слишком далеко, ваш стоматолог может провести удаление. Часто стоматологи пробуют другие меры, чтобы спасти ваш зуб, прежде чем прибегать к удалению. Вы можете получить рецепт на антибиотики, пломбу или корневой канал. Пройдите тщательное стоматологическое обследование, чтобы подобрать для вас одно из лучших средств лечения абсцесса зуба.
Заключение
Обращайте пристальное внимание на любую боль или дискомфорт в зубах или деснах. Когда инфекция распространяется, вы можете очень быстро почувствовать себя хуже.Инфекция корневого канала может начаться с незначительной боли или дискомфорта. По мере распространения у вас может возникнуть боль в челюсти, лице или шее. Вы также можете заметить увеличение лимфатических узлов или повышение температуры тела. Избегайте
Приему врача скорой помощи для лечения абсцесса вашего зуба сегодня.
Резюме:
Зубная боль может указывать на разные вещи. Любое повреждение зуба может вызвать боль или повышенную чувствительность. Однако инфекция может распространяться и вызывать серьезные проблемы со здоровьем.Как только инфекция достигает корней зуба, стоматолог быстро устраняет проблему. Вам может потребоваться антибиотик, чтобы полностью избавиться от инфекции. Если абсцесс находится в десне, стоматолог может просто осушить его и поискать посторонний предмет. Однако проблемы глубоко в зубе требуют другого подхода. Лечение корневых каналов помогает спасти ваш зуб, даже если он находится в плохом состоянии. Обычная пломба может не подойти при сильном кариесе или инфекции. Вашему стоматологу, возможно, придется начать работу с вашим зубом, прежде чем он определит один из лучших планов лечения.Если пломбы недостаточно, можно провести процедуру корневого канала. Во время этого лечения стоматолог очищает зуб и корни. После того, как стоматолог удалит всю пульпу, кариес и инфекцию, зуб больше не живой. Однако зуб может оставаться на месте. Благодаря этому становится намного легче жевать и нормально разговаривать. При удалении вы должны получить зубные протезы или имплантаты, чтобы восстановить улыбку и нормальное функционирование. Если у вас есть инфекция в зубе, важно немедленно обратиться за помощью. Ранними симптомами зубной инфекции являются боль, повышенная чувствительность и отек.Когда инфекция начинает распространяться, у вас могут появиться опухшие лимфатические узлы, боль в челюсти или лице и жар. Распространение инфекции корневого канала может стать чрезвычайной ситуацией. Инфекция может попасть в кость челюсти или в кровоток. Сепсис встречается редко, но может привести к летальному исходу. Не откладывайте вызов стоматолога, если подозреваете, что у вас инфекция. Вы можете выздороветь намного быстрее, если стоматолог быстро вылечит инфекцию.
Остеорадионекроз (ORN) — Американское общество головы и шеи
Какое состояние?
Остеорадионекроз — незаживающая, обнаженная кость в ранее облученной области тела, обычно в нижней челюсти у пациентов с раком головы и шеи, получавших лучевую терапию, которая присутствует не менее 6 месяцев.
Насколько распространено это заболевание среди больных раком головы и шеи?
ORN нижней челюсти снизился за последние десятилетия с 20% до 4-8%, вероятно, из-за лучшего понимания состояния и более селективных методов лучевой терапии. Пациенты, получавшие лучевую терапию головы и шеи, подвергаются повышенному риску развития ORN челюсти, если они перенесли хирургические манипуляции на челюсти (например, удаление инфицированного зуба), особенно после лучевой терапии.Пациенты также подвергаются более высокому риску развития ОРН, если они получали химиотерапию одновременно с лучевой терапией, если они получали высокие дозы лучевой терапии (более 75 Гр), если не применялась методика облучения с сохранением тканей (IMRT). использовались, и если пациенты курили во время или после лучевой терапии.
ORN лучше всего предотвратить путем раннего удаления неподдающихся лечению зубов, по крайней мере, за 2 недели до запланированного начала облучения. Таким образом, важно, чтобы пациенты обращались к стоматологу как можно скорее после подтверждения диагноза рака головы и шеи для тщательного обследования зубов.Соответствующий последующий стоматологический уход (например, обработка фтором, заменители слюны) также очень важен для предотвращения кариеса. Полости зубов могут привести к инфицированию костей челюсти, которое затем может привести к ОРН. Если пациенту, получившему лучевую терапию головы и шеи, требуется удаление зубов, иногда рекомендуется лечение гипербарическим кислородом до и после удаления зубов, чтобы предотвратить ОРН (20 погружений до удаления, 10 погружений после удаления; 2,4 атм в день в течение 90 минут, 5 дней неделя).
Каковы признаки / симптомы?
У пациентов развивается язва на десне с твердой серо-белой тканью, видимой в глубине язвы. Язва часто сопровождается болью и припухлостью. Иногда пациенты замечают, что от язвы отделяются спикулы мертвой кости.
Как ставится диагноз?
Тщательный сбор анамнеза и физикальное обследование головы и шеи у пациента, перенесшего ранее лучевую терапию головы и шеи, обычно могут привести к высокому уровню подозрений на это состояние.Чтобы определить тяжесть ORN, врачи часто заказывают исследования анатомической визуализации челюстей, такие как КТ и МРТ, для оценки эрозии костей и признаков воспаления костного мозга, которые можно увидеть в этом состоянии. В наиболее тяжелых случаях переломы кости могут произойти с минимальной травмой пораженной кости.
Как лечится?
Комбинация гипербарической кислородной терапии в сочетании с хирургической обработкой мертвой кости традиционно рекомендуется для улучшения оксигенации пораженной кости и, таким образом, ускорения заживления.Он состоит из 30 сеансов до санации («погружений»), а затем 10 погружений после санации; 2-2,5 атм ежедневно по 90-120 минут 5 дней в неделю. Применяются более современные методы лечения, состоящие из пентоксифиллина (производного метилксантина) и токоферола (также известного как витамин Е), иногда в сочетании с клодронатом (бисфосфонатом).
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если у вас была лучевая терапия головы и шеи, и стоматолог не следит за вами для профилактики.Позвоните своему онкологу-радиологу, если вас лечили лучевой терапией головы и шеи, и у вас появилась зубная боль, которую, по мнению стоматолога, следует лечить с помощью обширной стоматологической процедуры (корневого канала) или удаления зуба. Они смогут посоветовать, будет ли полезен профилактический гипербарический кислород во время стоматологической процедуры. Ваш врач сможет направить вас к соответствующему стоматологу. Позвоните своему врачу, если у вас появятся болезненные ощущения или язва на деснах, которые не заживают, или сильная боль и отек челюстей.Это мог быть знак ОРН.
Где я могу узнать больше?
Osteoradionecrosis
Избранные ссылки:
- Lyons AJ, Brennon PA. Пентоксифиллин — обзор его использования при остеорадионекрозе. Британский журнал J Maxillofac Surg, 2017 апр 55 (3): 230-234. Остеорадионекроз нижней челюсти. Остров сокровищ (Флорида): StatPearls Publishing, 2017 июнь
- Moon DH, Moon SH, Wang K и др. Заболеваемость и факторы риска развития остеорадионекроза нижней челюсти у пациентов с раком полости рта и ротоглотки.Онкология полости рта, 2017, сентябрь 72: 98-103.
Факторы риска рака полости рта и глотки
Фактор риска — это все, что увеличивает вероятность заболевания, например, рака. Различные виды рака имеют разные факторы риска. Некоторые факторы риска, например, курение, можно изменить. Другие, такие как возраст человека или его семейная история, изменить нельзя.
Но факторы риска не говорят нам всего. Наличие фактора риска или даже многих не означает, что человек заболеет.И многие люди, которые заболевают этим заболеванием, имеют мало известных факторов риска или вообще не имеют их.
Рак полости рта и ротоглотки часто объединяют с другими видами рака в области головы и шеи. Эти виды рака часто имеют многие из факторов риска, перечисленных ниже.
Употребление табака и алкоголя
Употребление табака — один из самых серьезных факторов риска рака головы и шеи, включая рак полости рта и ротоглотки. Риск этих видов рака намного выше у курящих людей, чем у курящих.Большинство людей, страдающих этим раком, в анамнезе курили или употребляли табак, например жевательный табак. Чем больше вы курите, тем выше риск. Дым от сигарет, трубок и сигар увеличивает риск заболевания раком. Некоторые исследования также показали, что длительное воздействие пассивного курения может увеличить риск этих видов рака, но для подтверждения этого необходимы дополнительные исследования. Курение трубки связано с очень высоким риском развития рака в той части губ, которая касается стержня трубки.
Табачные изделия для перорального применения (нюхательный, окунательный, слюнный, жевательный или растворимый табак) связаны с раком щек, десен и внутренней поверхности губ. Длительное употребление оральных табачных изделий связано с очень высоким риском. Эти продукты также вызывают заболевание десен, разрушение костных впадин вокруг зубов и потерю зубов.
При диагностировании рака полости рта или ротоглотки людям, которые курят или употребляют оральный табак, важно бросить курить и бросить все оральные табачные изделия .Люди, которые продолжают курить
во время лечения рака может иметь проблемы с заживлением ран, больше побочных эффектов от лучевой терапии или химиотерапии, более высокий риск заражения и худшие исходы. Кроме того, продолжение курения и употребления оральных табачных изделий после лечения рака значительно увеличивает риск развития второго рака во рту, горле, гортани (голосовой ящик), легких и других органах.
Если вы думаете о том, чтобы бросить курить и вам нужна помощь, позвоните в Американское онкологическое общество по телефону 1-800-227-2345.Программа прекращения курения и консультирования может помочь увеличить ваши шансы на окончательное прекращение курения. См. Раздел «Как бросить курить или бездымный табак» для получения дополнительной информации.
Употребление алкоголя увеличивает риск развития рака полости рта и ротоглотки. У тех, кто много пьёт, риск выше, чем у тех, кто мало пьёт.
Курение и употребление алкоголя вместе увеличивают риск этих видов рака , с самым высоким риском для заядлых курильщиков и пьющих.Риск этих видов рака у людей, которые много пьют и курят, примерно в 30 раз. выше, чем риск у людей, которые не курят и не пьют.
Бетель фунт и гутка
В Юго-Восточной Азии, Южной Азии и некоторых других регионах мира многие люди жуют бетель квид, который состоит из ореха арека (орех бетеля), специй, лайма и других ингредиентов. Многие люди в этих регионах также жуют гутку, смесь бетеля и табака. Люди, которые жуют бетель квид или гутку, имеют повышенный риск рака ротовой полости.
Инфекция, вызванная вирусом папилломы человека (ВПЧ)
Вирус папилломы человека (ВПЧ) — это группа из более чем 150 типов вирусов. Их называют вирусами папилломы , потому что некоторые из них вызывают тип роста, обычно называемый папилломой или бородавкой.
Инфекция определенными типами ВПЧ может вызывать некоторые формы рака, включая рак полового члена, шейки матки, вульвы, влагалища, ануса, рта и горла. ВПЧ 16 типа (ВПЧ 16) чаще всего связан с раком ротоглотки, особенно в миндалинах и у основания языка.ДНК ВПЧ (признак инфекции ВПЧ) обнаруживается примерно в 2 из 3 случаев. рак ротоглотки и в гораздо меньшей части рака полости рта.
Число случаев рака ротоглотки, связанных с ВПЧ, значительно выросло за последние несколько десятилетий. Эти виды рака становятся все более распространенными у молодых людей, у которых в анамнезе было несколько половых партнеров (включая оральный секс), и которые не злоупотребляли алкоголем или табаком. Рак ротоглотки, связанный с инфекцией ВПЧ, как правило, имеет лучшие результаты (прогнозы), чем опухоли, не вызванные ВПЧ, потому что химиотерапия и лучевая терапия лучше подходят для этих видов рака.Однако такого улучшения результатов не наблюдается у курящих людей с раком ротоглотки, вызванным ВПЧ.
См. ВПЧ (вирус папилломы человека), чтобы узнать больше о ВПЧ и вакцинах для предотвращения инфекции ВПЧ.
Пол
Рак полости рта и ротоглотки у мужчин встречается в два раза чаще, чем у женщин. Это может быть связано с тем, что в прошлом мужчины чаще употребляли табак и алкоголь. Связанный с ВПЧ рак ротоглотки также чаще встречается у мужчин.
Избыточная масса тела
Слишком большая масса тела увеличивает риск рака ротоглотки и гортани. Употребление большего количества растительной пищи, такой как некрахмалистые овощи и цельные фрукты, может помочь людям похудеть, а также снизить риск рака ротоглотки и гортани из-за плохого питания.
Возраст
Рак ротовой полости и ротоглотки обычно развивается через много лет, поэтому у молодых людей они не распространены.Большинство пациентов с этим раком впервые обнаруживаются в возрасте старше 55 лет. Рак, связанный с ВПЧ, обычно диагностируется у людей моложе 50 лет.
Ультрафиолетовый (УФ) свет
Солнечный свет является основным источником ультрафиолетового излучения для большинства людей. Рак губы чаще встречается у людей, которые работают на открытом воздухе и подвергаются длительному воздействию солнечного света.
Плохое питание
Несколько исследований показали, что диета с низким содержанием фруктов и овощей связана с повышенным риском рака полости рта и ротоглотки.
Генетические синдромы
Люди с синдромами, вызванными наследственными дефектами (мутациями) определенных генов, имеют очень высокий риск рака ротовой полости и среднего горла.
- Анемия Фанкони: У людей с этим синдромом в раннем возрасте часто возникают проблемы с кровью, что может привести к лейкемии или миелодиспластическому синдрому. У них также очень высок риск рака ротовой полости и горла.
- Врожденный дискератоз: Это генетический синдром, который может вызывать апластическую анемию, кожную сыпь и аномалии ногтей рук и ног.Люди с этим синдромом также имеют очень высокий риск развития рака головы и шеи, особенно рта и горла, в молодом возрасте.
Недоказанные или сомнительные факторы риска
Ополаскиватель для полости рта
Некоторые исследования показали, что жидкость для полоскания рта с высоким содержанием алкоголя может быть связана с более высоким риском рака полости рта и ротоглотки. Но недавние исследования поставили под сомнение эти результаты. Изучение этой возможной связи осложняется тем фактом, что курильщики и часто пьющие (которые уже имеют повышенный риск развития этих видов рака) с большей вероятностью будут использовать жидкость для полоскания рта, чем люди, которые не курят и не пьют.
Раздражение от зубных протезов
Было высказано предположение, что длительное раздражение слизистой оболочки рта , вызванное плохо подогнанными зубными протезами, является фактором риска рака полости рта. Но многие исследования не обнаружили повышенного риска у тех, кто носит зубные протезы.
Плохо подогнанные протезы могут задерживать агенты, которые, как было доказано, вызывают рак полости рта, такие как частицы алкоголя и табака, поэтому владельцы зубных протезов должны регулярно проверять их у стоматолога, чтобы убедиться, что они хорошо подходят.Все владельцы зубных протезов должны снимать протезы на ночь и тщательно чистить и ополаскивать их каждый день.
Здоровье полости рта
Исследования показали, что общее состояние здоровья полости рта, зубов и десен может повлиять на риск рака полости рта и ротоглотки из-за изменений в нормальных бактериях во рту. Плохая гигиена полости рта, которая может привести к потере зубов, также может быть связана с этими видами рака. Также может пострадать общая выживаемость. Необходимы дополнительные исследования, но регулярные посещения стоматолога, а также чистка зубов щеткой и зубной нитью могут снизить эти риски и иметь много других преимуществ для здоровья.
