Острый пульпит — симптомы, диагностика и лечение острого пульпита
Стоматологи утверждают, что острый пульпит по распространенности занимает второе место после кариеса. Воспаление пульпы (мягких тканей с нервными окончаниями и кровеносными сосудами) возникает на фоне невылеченного вовремя кариеса или по другим причинам.
Главная особенность патологии — это невыносимая стреляющая зубная боль, которая заставляет пациента обратиться к врачу. Если имеется подозрение на острый пульпит, лечение стоит доверить квалифицированному специалисту. Игнорирование проблемы может привести к серьезным осложнениям.
Острый пульпит: классификация
Довольно часто встречается у пациентов стоматологических клиник острый пульпит. Классификация патологии проводится по нескольким критериям.
В зависимости от степени развития болезнь имеет очаговую (ограниченную) или диффузную (гнойную) форму:
- Острый ограниченный пульпит характеризуется тем, что воспаление локализуется в верхней части пульпы.
 Если лечение не начать сразу, всего за пару дней патология прогрессирует и переходит в следующую форму.
Если лечение не начать сразу, всего за пару дней патология прогрессирует и переходит в следующую форму. - Острый диффузный пульпит отличается тем, что воспаление распространяется на весь пучок нервов и сосудов. Если начальная форма патологии длится 1-2 дня, то острый гнойный пульпит может продолжаться до двух недель.
Патология также делится на несколько видов в зависимости от причины возникновения. Основные виды пульпита:
- инфекционный — вызван инфекциями, часто развивается как осложнение глубокого кариеса;
- травматический — появляется в результате травм зуба;
- химический — спровоцирован неправильным применением антисептиков или других препаратов с агрессивным воздействием;
- ятрогенный — возникает в результате врачебных ошибок стоматолога;
- конкрементозный — развивается на фоне нарушения обмена веществ в пульпе.
Острый травматический пульпит появляется после повреждения эмали или коронки зуба в результате удара или падения.
Острый пульпит: симптомы
Помогают заподозрить острый пульпит симптомы в виде невыносимой боли.
Главный признак патологии — это самопроизвольные приступы острой боли, которые могут длиться от нескольких секунд до получаса и более. Болевые ощущения обычно усиливаются в ночное время, замечается и повышенная чувствительность зуба к изменению температуры и другим раздражающим факторам.
Симптомы также зависят от формы и вида заболевания. Если появился острый ограниченный пульпит, приступы боли длятся не более 20 минут. Пациент может легко определить, какой зуб болит. Острый диффузный пульпит обычно сопровождается невыносимой болью, которая может продолжаться несколько часов. Отличить острый гнойный пульпит можно по неприятному запаху изо рта и отдающей боли в ухо, висок или затылок.
Если не начать лечение вовремя, болезнь перейдет в хроническую форму. Часто патология в таком случае протекает без явных признаков, но дает о себе знать в периоды обострения. Основные симптомы обострения пульпита — это сильная ноющая боль, обычно вызванная внешними раздражителями, глубокая полость в зубе и кровотечение из него.
Основные симптомы обострения пульпита — это сильная ноющая боль, обычно вызванная внешними раздражителями, глубокая полость в зубе и кровотечение из него.
Острый пульпит: диагностика
Если имеются подозрения на острый пульпит, диагностика проводится комплексная и тщательная. Определить патологию помогают такие методы:
- Изучение анамнеза. Врач фиксирует все жалобы пациента.
- Визуальный осмотр. Проводится оценка состояния поврежденного зуба, чтобы поставить предварительный диагноз.
- Зондирование. Процедура проводится после вскрытия зуба и позволяет определить степень воспаления.
- Рентгенографическое исследование. На снимке хорошо виден очаг воспаления, в том числе и в корневых каналах.
- Электроодонтодиагностика. Метод базируется на реакции нервной ткани на проводящийся ток. Позволяет оценить масштабы патологии.
Пульпит в острой форме имеет схожие симптомы с глубоким кариесом, невритом тройничного нерва, острым периодонтитом и другими заболеваниями. Помогает отличить от других патологий острый пульпит дифференциальная диагностика, которую может выполнить только стоматолог.
Помогает отличить от других патологий острый пульпит дифференциальная диагностика, которую может выполнить только стоматолог.
Как лечить острый пульпит?
Если диагностирован острый пульпит, как лечить патологию, решает врач, оценивая ситуацию в каждом случае индивидуально. Обычно применяются консервативные методы или хирургическое вмешательство. В первом случае действия врача направлены на сохранение пульпы и ее жизнедеятельности, а во втором — на удаление этой части зуба.
Лечение острого пульпита консервативными методами проводится только в случае, если болезнь находится в очаговой (начальной) форме. На пульпу накладывается противовоспалительное лекарство. В некоторых случаях верхнюю часть пульпы удаляются, а корневую — оставляются. Препарат закрывается временной пломбой на 5-6 дней.
Если воспаление стихает, проводится полноценное пломбирование зуба. Чтобы усилить действие препарата и ускорить процесс выздоровления, назначаются физиопроцедуры. Для устранения болевых симптомов можно принимать анальгетики.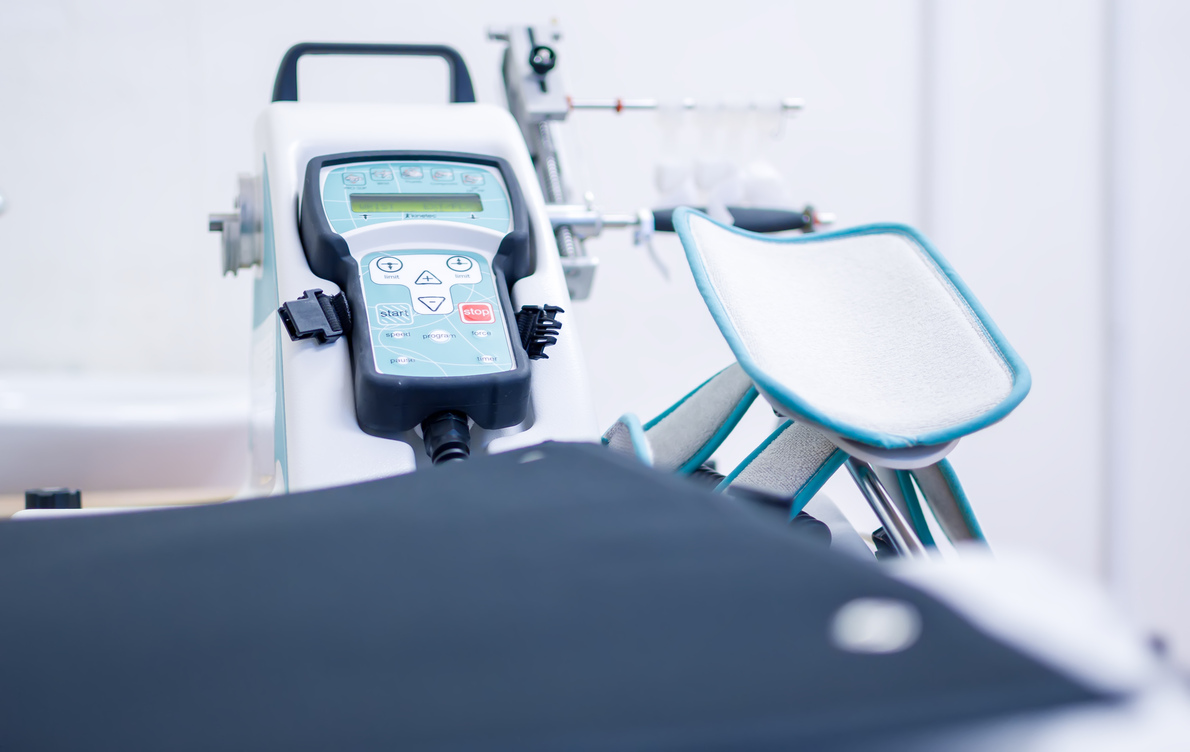
В большинстве случае вопрос о том, как лечить острый пульпит, у специалиста даже не возникает, поскольку пациент поздно обращается за помощью и сохранить пульпу уже невозможно. В таких случаях проводится ее удаление.
Лечение острого пульпита хирургическим методом проводится в такой последовательности:
- При необходимости обеспечивается доступ к пульпе.
- В полость закладывают девитализирующую пасту. Сейчас на смену пастам с мышьяком пришли более безопасные аналоги.
- Когда нервные клетки будут убиты, врач удаляет пульпу и чистит каналы.
- Затем обязательно проводится антисептическая обработка полости зуба.
- На последнем этапе выполняется пломбирование каналов и полости зуба. Если у пациента острый травматический пульпит, может потребоваться наращивание зуба или применение других видов реставрации.
Не стоит лечить патологию народными средствами, поскольку это может привести лишь к усугублению ситуации и появлению осложнений, несущих угрозу жизни.
Записаться на прием
Как лечить пульпит Современные методы лечения пульпита зуба
Пульпит — воспалительное заболевание, которое грозит потерей зуба и другими серьезными осложнениями. Лечение следует начинать незамедлительно, при появлении первых признаков пульпита зуба. Сегодня для лечения применяются как консервативные, так и хирургические методы; некоторые из них позволяют избежать удаления пульпы и, как следствие, сохранить зуб в «живом» состоянии. Независимо от того, какой метод выберет врач, терапия преследует три основных цели:
- Избавление от болезненных ощущений.
- Устранение очага воспаления.
- Восстановление целостности зуба.
Консервативное лечение
Консервативный метод лечения пульпита также носит название «биологический»; этот метод позволяет сохранить пульпу. Однако применять консервативный метод можно лишь на ранних стадиях развития заболевания, когда воспаление затрагивает лишь небольшую часть мягких тканей зуба.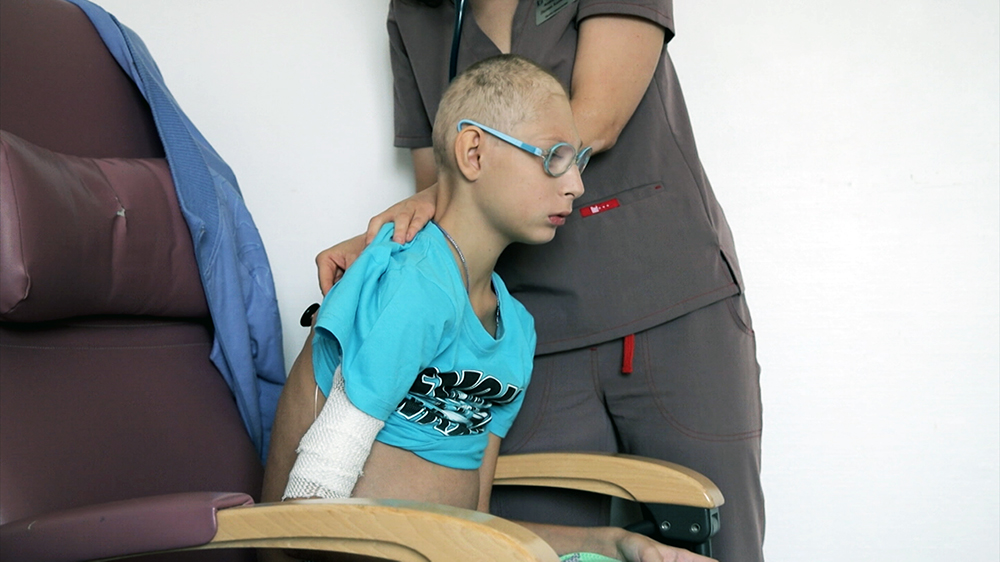
Противопоказаниями к применению метода являются:
- Воспаление периодонта
- Возраст пациента более 45 лет
- Кариес шейки или корня зуба
- Низкая электровозбудимость зубных тканей
- Необходимость установки мостовидного протеза поверх пораженного зуба
- Наличие аллергических реакций
- Обострение инфекционных и других хронических заболеваний в период лечения
Процедура консервативного лечения проводится в несколько этапов:
- Обезболивание (лечение проводится под местной анестезией).
- Удаление пораженных тканей зуба с помощью бормашины и других стоматологических инструментов.
- Обработка полости антисептическими препаратами.
- Обезжиривание и высушивание кариозной полости.
- Наложение лекарственного препарата и изолирующей прокладки.

- Постановка временной пломбы.
Лечение пульпита без удаления нерва направлено на снятие острого воспаления, устранение болевых ощущений, восстановление обменных процессов в тканях зуба, регенерацию дентина. Для достижения этих целей пациенту могут быть дополнительно назначены антибиотики, противовоспалительные препараты, сульфаниламиды, ферменты и витамины.
Во время второго посещения врач оценивает результаты лечения и проводит проверку состояния пульпы посредством термической пробы и электроодонтодиагностики. Если устранить воспаление консервативным методом не удается, переходят к хирургическим методам.
Хирургическое лечение
Хирургические методы лечения пульпита делятся на витальные и девитальные (с предварительным умерщвлением пульпы). Показаниями к применению витальных методов являются:
- Острый диффузный пульпит
- Острый очаговый пульпит
- Хронический пульпит фиброзного и гипертрофического типа
Витальная экстирпация (удаление) пульпы выполняется под местной (проводниковой) анестезией. Пораженный зуб изолируют стерильными валиками или латексным платком, чтобы исключить попадание слюны. После этого кариозную полость вскрывают и обрабатывают антисептиком. Коронковая часть пульпы удаляется с помощью пульпэкстрактора, после чего раскрывают устья корневых каналов и удаляют также корневую пульпу. Следующий этап — расширение каналов, обработка их антисептиком и последующая пломбировка. После рентгенологического контроля качества пломбировки восстанавливают коронковую часть зуба.
Пораженный зуб изолируют стерильными валиками или латексным платком, чтобы исключить попадание слюны. После этого кариозную полость вскрывают и обрабатывают антисептиком. Коронковая часть пульпы удаляется с помощью пульпэкстрактора, после чего раскрывают устья корневых каналов и удаляют также корневую пульпу. Следующий этап — расширение каналов, обработка их антисептиком и последующая пломбировка. После рентгенологического контроля качества пломбировки восстанавливают коронковую часть зуба.
Девитальные методы удаления пульпы предусматривают ее предварительное разрушение с помощью специальной пасты — депульпина. Их рекомендуется применять при лечении пациентов, испытывающих сильный страх перед инъекционной анестезией или страдающих от аллергии на обезболивающие препараты, а также в том случае, если у пациента имеются серьезные соматические заболевания. Преимуществом девитального метода является отсутствие риска кровотечения при механической обработке каналов. Однако выбор правильной дозировки анестетика может быть непростой задачей; кроме того, депульпин ни в коем случае нельзя оставлять внутри зуба на слишком долгое время, поскольку это может привести к умерщвлению здоровых тканей. Кроме того, депульпированный зуб становится более хрупким, и в большинстве случаев после проведения экстирпации требуется армирование зуба штифтом или покрытие его коронкой.
Кроме того, депульпированный зуб становится более хрупким, и в большинстве случаев после проведения экстирпации требуется армирование зуба штифтом или покрытие его коронкой.
Больно ли лечить пульпит?
Пульпит фактически представляет собой острое воспаление нервной ткани, поэтому любые манипуляции с больным зубом могут доставлять пациенту значительный дискомфорт. Однако применение современных обезболивающих препаратов позволяет свести болевые ощущения к минимуму. Наименее болезненными являются консервативные и девитальные хирургические методы лечения. Иногда болевые ощущения могут сохраняться в течение некоторого времени после лечения; в этом случае врач может назначить пациенту прием обезболивающих препаратов. Однако сильная или длительная боль после лечения пульпита часто является признаком неправильно проведенного лечения и требует повторного посещения стоматолога.
Профилактикой пульпита является соблюдение правил гигиены полости рта. Пользуйтесь зубными пастами с достаточным содержанием минералов, так как истонченная эмаль хуже противостоит начальному кариесуи, как следствие, воспалению пульпы. Так, зубная паста «Асепта Plus» реминерализация обеспечит дополнительное поступление минеральных веществ к зубу, что является отличной профилактикой болезней зубов и десен.
Так, зубная паста «Асепта Plus» реминерализация обеспечит дополнительное поступление минеральных веществ к зубу, что является отличной профилактикой болезней зубов и десен.
Клинические исследования
Проведенные клинические исследования доказали, что регулярное применение профессиональной зубной пасты АСЕПТА РЕМИНЕРАЛИЗАЦИЯ уже через 4 недели улучшило состояние эмали на 64% и снизило чувствительность зубов на 66%.
Роль противовоспалительного ополаскивателя в лечении заболеваний пародонта (Л.Ю. Орехова, А.А. Леонтьев, С.Б. Улитовский)
Л.Ю. ОРЕХОВА, д.м.н., проф., завкафедрой; А.А. ЛЕОНТЬЕВ, врач-стоматолог; С.Б. УЛИТОВСКИЙ, д.м.н., проф.
Кафедра терапевтической стоматологии СПб ГМУ им. акад. И. П. Павлова
Отчет по определению/подтверждению профилактических свойств средств индивидуальной гигиены полости рта «АСЕПТА PLUS» Реминерализация
врач-исследователь А.А. Леонтьев, зав. кафедрой профилактической стоматологии, д.м.н., профессор С.Б. Улитовский
Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова, кафедра профилактической стоматологии
акад. И.П. Павлова, кафедра профилактической стоматологии
Клинические исследования антисенситивной зубной пасты «Асепта Сенситив» ( А.А. Леонтьев, О.В. Калинина, С.Б. Улитовский )
А.А. ЛЕОНТЬЕВ, врач-стоматолог О.В. КАЛИНИНА, врач-стоматолог С.Б. УЛИТОВСКИЙ, д.м.н., проф.
Кафедра терапевтической стоматологии СПбГМУ им. акад. И.П. Павлова
Вас также может заинтересовать
Восстанавливает зубную эмаль, снижает повышенную чувствительность зубов и дёсен и ускоряет регенерацию слизистой оболочки полости рта
Пульпит представляет собой одно из самых распространенных заболеваний зубов, которое в большинстве случаев эффективно поддается лечению. Основным условием результативности принимаемых мер является своевременное обращение к стоматологу-терапевту. Если Вы чувствуете болезненные симптомы, откладывать визит к специалисту не стоит — чем раньше Вы обратитесь в клинику, тем больше вероятность сохранить зуб.
Пульпит характеризуется воспалительным процессом во внутренней части зуба, именуемой “нервом”. Это обусловливает выраженность симптомов — боль при пульпите является весьма ощутимой. В большинстве случаев болезнь развивается вследствие кариеса, если пациент вовремя не обратился к врачу. В редких случаях пульпит связан с неправильным лечением кариеса, нарушениями процесса препарирования зуба или выполнения других манипуляций, а также он может стать результатом травмы.
Это обусловливает выраженность симптомов — боль при пульпите является весьма ощутимой. В большинстве случаев болезнь развивается вследствие кариеса, если пациент вовремя не обратился к врачу. В редких случаях пульпит связан с неправильным лечением кариеса, нарушениями процесса препарирования зуба или выполнения других манипуляций, а также он может стать результатом травмы.
Виды и симптомы пульпита
Симптомы, как и тактика лечения пульпита, зависят от вида болезни. В настоящий момент используется следующая классификация заболевания:
-
. Зачастую этот вид пульпита является результатом не вылеченного кариеса. Если пациент не обратил внимание на разрушение зуба, спустя некоторое время инфекционный процесс достигает внутренней структуры — сначала дентина, а затем — пульпы, провоцируя ее воспаление. Симптомы этой формы заболевания заключаются в острой пульсирующей боли, которая значительно усиливается при воздействии — жевании, соприкосновении зуба с пищей или напитками высокой температуры.
 Нередко боль усиливается ночью. Острый пульпит в свою очередь делится на два вида:
Нередко боль усиливается ночью. Острый пульпит в свою очередь делится на два вида:
- очаговый — в этом случае боль носит “точечный” характер, наблюдается в одной области зуба;
- диффузный — болевые ощущения распространяются на ту или иную область челюсти в целом.
. Он становится результатом игнорирования симптомов острой формы болезни. Как правило, от начала воспаления до перехода заболевания в хроническую форму проходит около 2 недель. Болевые ощущения становятся менее выраженными, сильный дискомфорт проходит. Однако болезненность продолжает сохраняться и усиливается при воздействии на причинный зуб. Зуб разрушается, а острая боль возвращается время от времени.
Что будет, если не лечить пульпит?
Современному человеку бывает трудно найти время для посещения врача-стоматолога в своем плотном графике. Самой распространенной ошибкой является попытка проигнорировать болезненные симптомы с помощью “маскировки” большим количеством обезболивающих средств. Следует знать, что даже если боль удалось успокоить, лечения пульпита все же не избежать — болезнетворные организмы в пульповой камере продолжают размножаться, разрушая зуб и окружающие ткани. Внутри зуба происходят изменения, которые влекут за собой гибель пульпы, ее разложение с образованием гноя.
Следует знать, что даже если боль удалось успокоить, лечения пульпита все же не избежать — болезнетворные организмы в пульповой камере продолжают размножаться, разрушая зуб и окружающие ткани. Внутри зуба происходят изменения, которые влекут за собой гибель пульпы, ее разложение с образованием гноя.
Впоследствии гной выходит за пределы корня и возникает известный многим флюс — воспаление надкостницы. Это сопровождается тяжелыми симптомами — высокой температурой тела, сильным отеком и асимметрией лица, а также влечет за собой не только неприятные, но и опасные для здоровья и жизни последствия. В запущенных случаях речь идет уже не о сохранении зуба, а о сохранении здоровья — возникает вероятность развития флегмоны, поражение костных тканей челюсти, заражения крови.
Хронический пульпит может протекать с сохранением зуба до нескольких лет, особенно в молодом возрасте, однако это совсем не значит, что симптомы можно игнорировать — лучше своевременно посетить врача-стоматолога, чтобы сохранить зуб и предотвратить тяжелые осложнения.
Диагностика пульпита
Постановка диагноза осуществляется врачом на основании опроса и осмотра полости рта. Как правило, пульпит предваряет развивающийся кариес, поэтому в причинном зубе имеется кариозная полость. Врач проводит зондирование — помещает в полость инструмент, чтобы оценить ее глубину и реакцию. Постукивание — метод, который также помогает врачу узнать реакцию зуба на механическое воздействие. Главной задачей специалиста является определение отличия пульпита от глубокого кариеса — от этого зависит тактика лечения.
Рентгенологическое исследование необходимо для того, чтобы оценить характер заболевания, а также определить структуру корневой системы — эта информация потребуется врачу при дальнейшем эндодонтическом лечении пульпита зуба (обработке и пломбировании каналов).
Лечение пульпита
Во избежание осложнений пульпита важно начать лечение своевременно. В редких случаях это позволяет сохранить пульпу, избежать ее извлечения из канала, однако все же чаще практикуется частичное или полное удаление сосудисто-нервного пучка, и вот почему.
Удаление пульпы позволяет полностью устранить очаг воспаления, а значит, предупредить распространение болезнетворных микроорганизмов в окружающие зуб ткани. Это — основной принцип сохранения зуба и тканей от возможных осложнений.
Методы лечения пульпита делятся на две большие категории:
- лечение, подразумевающее сохранение живой пульпы;
- лечение пульпита постоянных зубов с удалением пульпы — полным или частичным.
Принятие решение о выборе метода ложится на плечи врача — он оценивает состояние пульпы. Биологический метод (подразумевающий сохранение) применяются только тогда, когда воспаление наблюдается на самой ранней стадии, а также это чаще применимо к пациентам молодого возраста, не имеющим других заболеваний полости рта.
Экстирпация или полное удаление пульпы — самая распространенная практика, этот метод является эффективным и надежным. Она бывает витальной и девитальной — разница состоит в том, что в первом случае врач извлекает пульпу под местной анестезией, а во втором — предварительно умерщвляет ее с помощью специальных средств.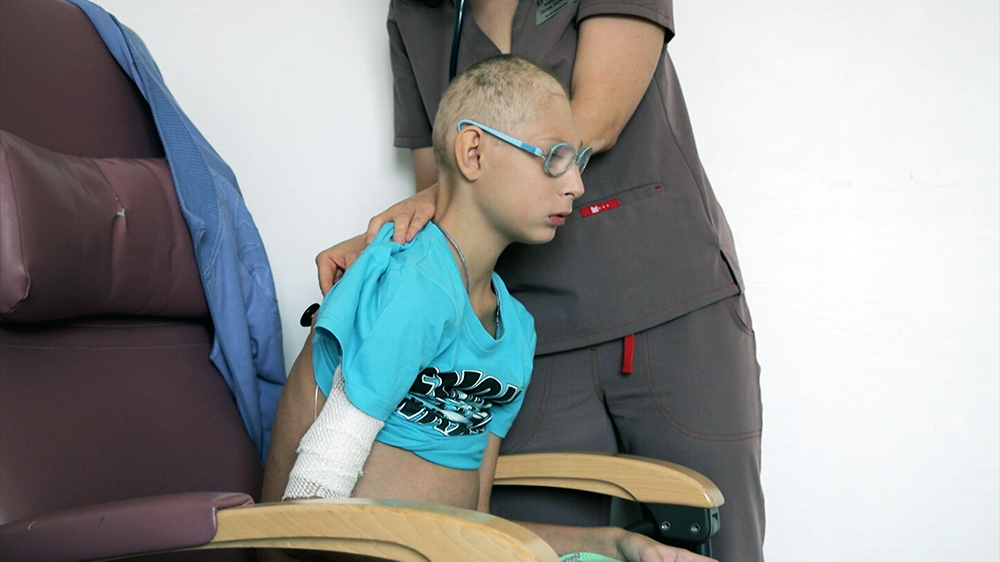 Девитальная экстирпация может проводиться и без анестезии, поскольку сосудисто-нервный пучок уже не будет реагировать на раздражение, а значит, болезненных ощущений не будет. Однако на практике даже в этом случае часто ставится обезболивающее во избежание неприятных ощущений.
Девитальная экстирпация может проводиться и без анестезии, поскольку сосудисто-нервный пучок уже не будет реагировать на раздражение, а значит, болезненных ощущений не будет. Однако на практике даже в этом случае часто ставится обезболивающее во избежание неприятных ощущений.
Предварительная девитализация заключается в том, что в первое посещение врач удаляет разрушенные ткани зуба, обрабатывает полость, а в каналы закладывает специальную пасту. Ранее в отечественной стоматологии применялся метод девитальной ампутации, который состоял в удалении сосудисто-нервного пучка внутри коронки, при этом сохранялась корневая пульпа. Для нее просто применялись сильнодействующие растворы для высыхания, однако пустоты в каналах корня с остатками пульпы выступали благоприятной почвой для дальнейшего развития воспалительного заболевания. Именно поэтому сегодня чаще всего пульпу удаляют полностью — это надежный и эффективный метод лечения.
Комбинированный метод терапии — это применение двух и более методов. К примеру удаление всей корневой пульпы из нормальных каналов и частичное (ампутация) — из тех, которые имеют сложную анатомию, сильно искривлены. Прогноз в этом случае более благоприятен, чем в случае с девитальной ампутацией, однако это справедливо лишь при соблюдении некоторых условий: большая часть каналов должна быть надежно запломбирована по всей длине, а также для этого должны использоваться качественные материалы.
К примеру удаление всей корневой пульпы из нормальных каналов и частичное (ампутация) — из тех, которые имеют сложную анатомию, сильно искривлены. Прогноз в этом случае более благоприятен, чем в случае с девитальной ампутацией, однако это справедливо лишь при соблюдении некоторых условий: большая часть каналов должна быть надежно запломбирована по всей длине, а также для этого должны использоваться качественные материалы.
Современная стоматология предлагает массу возможностей для совершенствования метода лечения пульпита путем витальной экстирпации. Удаление пульпы осуществляется без ее предварительного умерщвления, а с этой целью используется богатый арсенал инструментов, оборудования и средств. Они призваны облегчить процесс удаления пульпы и обработки каналов, а также предупредить возможные ошибки и обеспечить удобство работы специалиста.
Современные анестетики и приборы для их контролируемого введения позволяют избежать необходимости девитализации — они обеспечивают эффективное обезболивание даже сложных нижних коренных зубов.
Этапы лечения пульпита
- Врач выполняет обезболивание и высверливает размягченные кариесом ткани зуба, обеспечивая доступ к внутренним структурам.
- Удаление пульпы — сначала врач ампутирует пульпу с помощью бора или экскаватора, после — проводит экстирпацию, — удаляет сосудисто-нервный пучок из каналов корня, используя тонкие инструменты.
- Обработка каналов. С помощью небольших “иголочек” — файлов, римеров, — специалист проходит каналы по всей их длине, расширяя и параллельно с этим обрабатывая их стенки антисептиками. Из каналов при этом последовательно вымывается все “лишнее”: бактерии, частицы канала, гной, примеси крови, остатки пульпы и др. Медикаментозная обработка обеспечивает стерильность — от того, насколько тщательно она будет проведена, зависит вероятность осложнений в дальнейшем. После обработки врач просушивает каналы, закладывает туда ватные турунды с пропиткой антисептиками и устанавливает временную пломбу.
- Пломбирование. Во второе посещение стоматолог удаляет временную пломбу, а также лекарства из каналов.
 Обработанные каналы корня пломбируются до апекса — естественного сужения или максимально узкой точки. Для этого используются замешивающиеся при пациенте пасты и гуттаперчевые штифты.
Обработанные каналы корня пломбируются до апекса — естественного сужения или максимально узкой точки. Для этого используются замешивающиеся при пациенте пасты и гуттаперчевые штифты. - Контроль. Выполняется рентген-диагностика, чтобы оценить, правильно и по всей ли длине заполнены каналы. Затем врач устанавливает пломбу или вкладку на коронковую часть зуба. Контроль дает возможность предотвратить некоторые серьезные ошибки эндодонтического лечения. Выведение пломбировочного материала за верхушку корня или недостаточное пломбирование — причины возможных осложнений в виде распространения воспалительного процесса на околокорневые ткани, поэтому важно отследить соблюдение технологии лечения.
Удаление пульпы с предварительной девитализацией осуществляется по тому же принципу, однако в этом случае добавляется дополнительный этап и предполагается два посещения врача. В первый визит на вскрытый рог пульпы врач ставит специальную пасту — мышьяковистую или безмышьяковистую. В первом случае необходимо прийти на прием через сутки, а если проводится девитализация пульпы многокорневого зуба, через 48 часов. Этот вид терапии сложнее контролировать врачу, ведь пациент может прийти на прием позже установленного срока, что увеличивает риск токсического воздействия мышьяка на корень зуба. Именно поэтому современная стоматология предлагает применять альтернативные решения — использовать пасту без мышьяка в составе.
Этот вид терапии сложнее контролировать врачу, ведь пациент может прийти на прием позже установленного срока, что увеличивает риск токсического воздействия мышьяка на корень зуба. Именно поэтому современная стоматология предлагает применять альтернативные решения — использовать пасту без мышьяка в составе.
Дополнительные методы лечения пульпита
Обеспечить безупречную дезинфекцию каналов корня при обработке сегодня можно с помощью современного оборудования — ультразвукового, лазерного.
Кроме того, действенным методом терапии выступает депофорез гидроокиси меди-кальция. Она обладает бактерицидным и фунгицидным действием — уничтожает болезнетворные бактерии и грибки.
Физиотерапия при пульпите чаще используется в качестве средства лечения болей после пломбирования — они могут возникнуть в связи с адаптацией к материалу. В целом физиотерапия применяется сравнительно редко.
Стоимость лечения пульпита
Стоимость лечения пульпита определяется несколькими факторами, включая географию клиники. В хорошей клинике в цену уже заложена анестезия, обработка каналов, пломбировочные и иные материалы.
В хорошей клинике в цену уже заложена анестезия, обработка каналов, пломбировочные и иные материалы.
Итоговая сумма складывается с учетом количества каналов корня, их анатомических особенностей, степени разрушения коронки и метода ее восстановления, если речь идет о кариесе. Узнать точную стоимость Вы можете на консультации у стоматолога-терапевта клиники “Дантист-К”.
Важно помнить о том, что избежать дорогостоящего лечения можно, своевременно обращаясь к врачу. Необходимо соблюдать гигиену и вовремя проходить профессиональную чистку зубов — это позволит избежать необходимости лечения пульпита.
Пульпитом называют воспаление пульпы — тканей, расположенных внутри зуба. Это заболевание представляет достаточно серьезную угрозу для детского организма в целом. Поэтому относиться к нему следует как можно более серьезно.
Тем, кто сомневается, бывает ли пульпит молочных зубов вообще, ответим однозначно: бывает. И к тому же протекает он обычно гораздо быстрее, чем у взрослых. У деток твердые зубные ткани более тонкие, а дентинные канальца, напротив, более широкие, что приводит к стремительному развитию инфекции внутри зубок. Поэтому в детском возрасте это заболевание гораздо чаще приобретает хроническую форму со всеми вытекающими отсюда последствиями.
У деток твердые зубные ткани более тонкие, а дентинные канальца, напротив, более широкие, что приводит к стремительному развитию инфекции внутри зубок. Поэтому в детском возрасте это заболевание гораздо чаще приобретает хроническую форму со всеми вытекающими отсюда последствиями.
Почему возникает пульпит молочного зуба? Как его обнаружить? И что необходимо делать родителям в том случае, если эта напасть постигла их дорогое чадо?
Причины возникновения пульпита молочных зубов у детей
Чаще всего, по мнению стоматологов, к возникновению этого весьма неприятного заболевания в детском возрасте приводят:
- Не проведенное вовремя лечение кариеса — в этом случае микробы, развивающиеся в кариозной полости, и распадающиеся под их действием ткани зуба провоцируют активное выделение токсинов. Под их воздействием чаще всего и начинается воспалительный процесс пульпы, который при отсутствии лечения может привести к весьма серьезным последствиям.
- Перенесенное малышом острое инфекционное заболевание — в процессе протекания инфекции пульпит зуба у ребенка, как правило, возникает на фоне снижения иммунитета и появления большого количества бактерий.

- Травма молочного зуба — это может быть как случайное повреждение зуба в процессе игры или отдыха, так и слишком грубо проведенная обработка полости рта при наличии кариеса или даже неосторожное действие стоматолога;
- Врачебные ошибки при лечении кариеса — воспаление пульпы может развиться под воздействием неверно подобранного пломбировочного материала или вследствие обработки полости рта слишком сильными антисептиками, например, спиртом, а также из-за перегревания зубных тканей в процессе препарирования кариозной полости.
Частота возникновения пульпита
Многие родители не водят детей к стоматологу, полагая, что пульпит не может развиться у малыша в 2 года. Мамы думают, что если не дают крошке сладкого, то и кариес не будет поражать эмаль. К сожалению, они не правы. Пульпит зуба может настигнуть ребенка и в 2, и в 3, и в 5 лет.
- В 2-летнем возрасте пульпитом поражаются передние молочные зубы кроки;
- С 3-4 лет дети чаще страдают от пульпитов в задних зубах.
 Нередко к стоматологу приходит ребенок 4-5 лет, плачущий от боли в молярах. Удивительно, но подобные воспаления встречаются в несколько раз чаще, чем пульпиты в передних зубах у детей.
Нередко к стоматологу приходит ребенок 4-5 лет, плачущий от боли в молярах. Удивительно, но подобные воспаления встречаются в несколько раз чаще, чем пульпиты в передних зубах у детей.
Какие симптомы сигнализируют о пульпите молочных зубов
Подсказать, что у ребенка пульпит, вам помогут:
Жалобы на зубную боль
Как правило, она обостряется в вечернее и ночное время, а также в процессе пережевывания пищи. Почти всегда отмечается реакция на холодные или горячие напитки. Могут возникать болезненные ощущения при простукивании зуба. При обострении воспалительного процесса боль становится ноющей постоянной.
Однако следует иметь в виду, что быстрый переход заболевания в хроническую форму, характерный для детского возраста, зачастую ведет к исчезновению болевых ощущений. Что отнюдь не говорит об отсутствии проблемы. И посетить врача следует даже в том случае, если зуб перестал болеть.
Отек щеки (припухлость)
Этот симптом достаточно часто можно встретить на фото пульпита молочных зубов. Однако наблюдается он далеко не всегда. И, кроме того, может сигнализировать и о таких заболеваниях, как периодонтит или периостит. Но и пульпита исключать не стоит. Поставить точный диагноз может лишь доктор. И, возможно, придется делать рентгеновский снимок.
Однако наблюдается он далеко не всегда. И, кроме того, может сигнализировать и о таких заболеваниях, как периодонтит или периостит. Но и пульпита исключать не стоит. Поставить точный диагноз может лишь доктор. И, возможно, придется делать рентгеновский снимок.
Повышение температуры тела и ухудшение общего состояния
Если у ребенка сильная иммунная система, то сообщить о развитии заболевания может и высокая температура. В этом случае организм реагирует на воспалительный процесс, начавшийся в пульпе. И если подозрения на другие болезни, сопровождающиеся повышением температуры тела, отсутствуют, обязательно покажите ребенка стоматологу.
Если у малыша болит зуб, или вы наблюдаете какие-либо еще из указанных симптомов, необходимо срочно посетить врача. Возможно, пришло время начинать лечение пульпита молочного зуба. Во всяком случае, повод посетить кабинет стоматолога есть точно.
Как лечить пульпит молочных зубов
Если вы подозреваете, что сына или дочь одолел именно этот недуг, то самое правильное — как можно скорее обратиться за профессиональной помощью. Поскольку заболевание это достаточно серьезное, и оно требует правильной диагностики и квалифицированного врачебного вмешательства.
Поскольку заболевание это достаточно серьезное, и оно требует правильной диагностики и квалифицированного врачебного вмешательства.
Удалять зубик вовсе нет необходимости. И более того, раннее удаление может привести к формированию неправильного прикуса. Ход же лечения пульпита у детей во многом зависит от того, на какой стадии развития зуба он обнаружен.
Дело в том, что удалять полностью пульпу можно лишь в сформированных корнях (а на это требуется несколько лет с момента прорезывания зуба). Поэтому в большинстве случаев врач удаляет пульпу лишь частично. Как правило, при этом одновременно с ее частью, находящейся в коронке зуба удаляются и кариозные очаги. Эта процедура проводится после обезболивающей инъекции. После чего на дно полости и в устья каналов закладывается лекарство, призванное обеззаразить оставляемые ткани. Или же сначала пульпа мумифицируется также посредством наложения лекарственных препаратов, а затем удаляется.
Со временем производят замену такой «прокладки» из лекарств или же оставляют ее под постоянной пломбой.
При пульпите молочных зубов, прежде всего, нужно устранить воспалительный процесс и предупредить осложнение в виде поражения периодонта, которое может стать причиной неправильного формирования постоянных зубов. Всего существует 3 основных метода.
Биологический метод лечения пульпита у детей
Несколько лет назад стоматологи начали практиковать консервативные методы лечения пульпита у детей. Эта консервативная терапия не требует хирургического вмешательства, проще переносится малышом и вызывает минимум осложнений.
Проводится консервативное лечение пульпита молочных зубов поэтапно:
- Врач вскрывает воспаленную полость.
- Закрывает дно десны и пульпу специальной смесью, состоящей из бальзама Шостаковского, кальцемина и искусственного дентина.
- После того как смесь подсохнет, стоматолог пломбирует зуб с помощью фтор-цементных или фосфат-цементных прокладок.
Врачи амбивалентно относятся к подобной процедуре. Некоторые считают биологическое лечение пульпита у детей отличным способом избавить малыша от боли и создать максимально благоприятные условия для развития верхушек корней постоянных зубов.
Многие же стоматологи полагают, что именно консервативный способ лечения пульпита молочных зубов может спровоцировать различные воспаления периодонта.
В любом случае лечение пульпитов молочных зубов требует неоднократного посещения доктора и серьезного подхода. Поэтому запаситесь упорством и терпением, а также постарайтесь правильно настроить ребенка, чтобы каждый поход в клинику не стал стрессом.
Учтите, что общего подхода здесь не существует. Воспалительный процесс каждый раз протекает по-разному. И решить, как лечить пульпит молочного зуба, в каждом конкретном случае может только врач.
Возможные ошибки при лечении пульпита
К сожалению, только не первый взгляд пульпит зуба у ребенка является простым недугом. Неправильное лечение может спровоцировать такие кошмары, как периодонтит, периостит и даже острый полиомиелит.
Наиболее распространенными ошибками при лечении пульпита у детей являются:
- Неправильная оценка состояния пульпы и, следовательно, частичное удаление воспаления.
 В таком случае малыш очень скоро будет мучиться от нового обострения.
В таком случае малыш очень скоро будет мучиться от нового обострения. - Неплотная повязка при удалении пульпы. В редких случаях врачи недостаточно плотно накладывают временную повязку с мышьяком, что может привести к ожогам и некрозу тканей щеки, языка и слизистой.
- Передозировка мышьяка может вызвать острый периодонтит, требующий более длительного лечения, чем пульпит у ребенка.
- Травма периодонта корневой иглой. Неполная очистка корневых каналов при лечении острого или хронического пульпита у детей также может спровоцировать периодонтит.
Лечение пульпита: как настроить ребенка
Пульпит молочных зубов доставляет малышу множество неприятностей. Не стоит усугублять и без того трудные дни ребенка, родителям обязательно стоит подготовить его к визиту к стоматологу.
Поговорите с малышом. Объясните, что доктор будет лечить пульпит зубика аккуратно и пациент не почувствует боли. Важно, чтобы походы к стоматологу не ассоциировались у ребенка с камерами пыток. Выберите позитивного врача, которому вы доверяете, и лечение зубов станет увлекательным аттракционом.
Выберите позитивного врача, которому вы доверяете, и лечение зубов станет увлекательным аттракционом.
Главная же задача родителей, не пускать болезнь на самотек. Поскольку хронический пульпит молочного зуба, встречающийся на фото чаще всего, может привести к дальнейшему распространению воспалительного процесса и повреждению зачатков постоянных зубов.
И не забывайте, что предотвратить беду всегда проще. Поэтому не допускайте пульпита. Следите за тем, чтобы ребенок правильно и регулярно чистил зубы, используя при этом качественные средства гигиены полости рта. И обязательно посещайте стоматолога в плановом порядке.
Быстро приучить малыша чистить зубы поможет паста «АСЕПТА BABY» для крошек от 0 до 3 лет. Мягкий гель бережно ухаживает за зубками, надежно защищая их от кариеса. А сладкий вкус тутти-фрутти делает процедуру приятной и вкусной.
Пульпит постоянных зубов у детей
Пульпит постоянных зубов у детей является распространенным недугом среди подростков. Удивительно, но только что прорезавшиеся коренные зубки особенно чувствительны к внешним воздействиям, ведь в течение нескольких первых лет они еще не насыщены минеральными компонентами.
Пульпит постоянных зубов у детей чаще всего развивается на фоне глубокого или среднего кариеса. И если у детей со сформировавшимися корнями зубов пульпит развивается также, как и у взрослых, то у подростков с только формирующимися корнями этот недуг значительно отличается от привычного для родителей.
Симптомы пульпита постоянных зубов у детей
Острый пульпит
К особенностям пульпита постоянных зубов с неоконченным ростом можно отнести:
- Спонтанные боли. Дети жалуются на неожиданные неострые боли во рту. Неприятные ощущения возникают внезапно, без видимых причин. Боль может мучить подростка часами, а может пройти сама собой через 15-20 минут. Зачастую неприятные ощущения вызывают различные раздражители, например, холодная или горячая пища.
- При остром диффузном пульпите постоянных зубов у детей неприятные ощущения усиливаются к вечеру и ночью. Вскоре боли становятся постоянными, отдают в висок, затылок, ухо или подглазничную область. Очень скоро болеутоляющие препараты становятся неэффективными.

- Размягченный дентин кариозной полости, слабо пигментированный также свидетельствует о пульпите зуба.
- Острая пульсирующая боль, отдающая к тройничному нерву, также является симптомом острого гнойного пульпита при незавершенном формировании корней. Примечательно, что боль усиливается при потреблении горячей еды или напитков и успокаивается от холодного.
Хронический пульпит
Хронический пульпит постоянных зубов с неоконченным ростом , как и в молочных зубах может возникнуть как первичный процесс без острой стадии. Для хронических воспалений характерны следующие симптомы:
- Ноющая самопроизвольная боль;
- Неприятные ощущения при приеме пищи или надавливании на зуб;
- Затяжные боли от холодной или горячей пищи;
- Кровоточивость пульпы.
Хронический гангренозный иди фиброзный пульпит постоянных зубов у детей могут протекать и в открытой, и во вскрытой пульповой камере. Для фиброзного воспаления характерна камера темно-красного цвета, неприятно кровоточащая при прикосновении. Гангренозный пульпит, как правило, сопровождается выделениями серо-зеленого цвета с гнилостным запахом.
Гангренозный пульпит, как правило, сопровождается выделениями серо-зеленого цвета с гнилостным запахом.
Хронический пульпит у детей проходит вяло, боль то и дело возвращается. Подросток жалуется на приступы боли, распространяющейся по ходу тройничного нерва.
Лечение пульпита постоянных зубов у детей
Медики выделяют два метода лечения пульпита у постоянных зубов. По усмотрению врача проводится терапия с частичным или полным сохранением или удалением пульпы. Рассмотрим каждый из способов более подробно.
Консервативное лечение
«У живого зуба больше шансов выжить, чем у мертвого» — вы наверняка слышали эту распространенную и, безусловно, справедливую фразу. С недавних пор стоматологи освоили биологический метод лечения пульпита постоянных зубов у детей, который рекомендуется при таких болезнях, как:
- Гиперемия пульпы;
- Травматический пульпит;
- Острый серозный пульпит;
- Хронический фиброзный пульпит без разрушения тканей периодонта;
- Острый пульпит, длительностью не более суток;
К сожалению, наука шагнула еще не настолько далеко вперед, и биологическое лечение пульпита эффективно при хорошем состоянии ребенка и неглубокой кариозной полости.
Подросткам с незаконченным формированием корня стоматологи проводят лечение пульпита методом частичного сохранения нерва. Такой метод способствует завершению формирования корневой системы.
Хирургическое лечение
Витальная (полная) ампутация пульпы проводится у подростков с завершенным формированием корня. Врач иссекает коронковую польку под анастезией, а затем — воздействует различными медикаментами на культю пульпы. Проводится полное удаление нервов и последующее пломбирование каналов.
Лечение пульпита постоянных зубов и у детей, и у взрослых проводится под анестезией. Больной не чувствует неприятных ощущений при обработке и пломбировании каналов.
Хирургический метод лечения пульпита с помощью девитализирующих средств остается самым распространенным способом лечения зубов. Для девитализации пульпы стоматологи используют препараты мышьяка, а также пасты с высоким содержанием параформальдегида.
Зубной боли можно избежать, если с раннего возраста приучать своих малышей ухаживать за полостью рта. Обязательно посещайте детского стоматолога два раза в год, обращайтесь к врачу при малейших неприятных ощущениях во рту.
Обязательно посещайте детского стоматолога два раза в год, обращайтесь к врачу при малейших неприятных ощущениях во рту.
Важно приучить ребенка тщательно чистить зубы, в юном возрасте уход за ними особенно важен. А чтобы чистка проходила не только легко, но и приятно, подарите любимому сыну или дочке зубную пасту «АСЕПТА KIDS», разработанную для детей в возрасте от 4 до 8 лет. Эта сладкая и свежая на вкус гель-паста каждый день будет защищать зубы от кариеса и защитит десны от неприятных воспалений.
Мнение специалистов
Серия средств АСЕПТА отличается доказанной клинически эффективностью. Результаты исследований зубных паст, салфеток, ополаскивателей, бальзамов и других средств АСЕПТА регулярно публикуются на нашем сайте. Действие выпускаемых средств проверяется в собственной лаборатории в научно-исследовательском центре ВЕРТЕКС. Вся продукция имеет сертификаты соответствия.
Изучение клинической эффективности применения лечебно-профилактических средств серии «АСЕПТА» при лечении воспалительных заболеваний пародонта у детей и подростков (И. В. Климова)
В. Климова)
Климова Ирина Владимировна, к.м.н., доцент кафедры стоматологии детского возраста Новосибирского государственного медицинского университета.
Кафедра стоматологии детского возраста Новосибирского государственного медицинского университета.
Клинический опыт применения серии средств «Асепта»
Фукс Елена Ивановна ассистент кафедры терапевтической и детской стоматологии
Государственное бюджетное образовательное учреждение высшего профессионального образования Рязанский государственный медицинский университет имени академика И.П. Павлова Министерства здравоохранения и социального развития Российской Федерации (ГБОУ ВПО РязГМУ Минздравсоцразвития России)
Лечение пульпита зуба: цены, этапы и методы лечения
Если зуб реагирует на перепады температуры, болит по ночам, «пульсирует» — покажитесь стоматологу. Возможно воспаление пульпы — мягкой ткани внутри зуба. Помните, что на ранней стадии нерв можно вылечить.
Воспалительный процесс в сосудисто-нервном сплетении зуба, который называют пульпитом, может возникать в силу многих причин. Чаще всего его провоцируют запущенный кариес, травмы, а также оставшиеся после пломбирования малозаметные участки кариозного поражения. Патологический процесс, протекающий в острой или хронической форме, может оказаться достаточно опасным, поскольку вызывает различные осложнения. Поэтому при появлении первых признаков заболевания стоит обратиться к стоматологу.
Чаще всего его провоцируют запущенный кариес, травмы, а также оставшиеся после пломбирования малозаметные участки кариозного поражения. Патологический процесс, протекающий в острой или хронической форме, может оказаться достаточно опасным, поскольку вызывает различные осложнения. Поэтому при появлении первых признаков заболевания стоит обратиться к стоматологу.
Острый пульпит
Острая форма заболевания вызывает сильные приступообразные боли, которые становятся еще более интенсивными в ночное время. Даже без раздражителя извне приступы боли нарастают или уменьшаются, но обычно они возникают при употреблении холодной и горячей пищи либо напитков.
Из-за иррадиации болевого импульса по нервам иногда пациент не может точно сказать, какой зуб болит. Если боль становится все сильнее, это может указывать на развитие гнойного процесса. Его признаком служит пульсирующая и почти постоянная боль, иногда постреливающая и почти без затихания.
Явным признаком пульпита является длительное утихание боли после удаления раздражителя. Это занимает около 15 минут. В этом заключается его отличие от кариеса, при котором болевые ощущения пропадают сразу, если убрать раздражитель.
Это занимает около 15 минут. В этом заключается его отличие от кариеса, при котором болевые ощущения пропадают сразу, если убрать раздражитель.
Хронический пульпит
При хроническом течении пульпита нет явно выраженной симптоматики. Иногда может возникать слабая ноющая боль, особенно после холодных и горячих напитков или блюд. Также не исключены обострения, которые схожи по своим признакам с острым пульпитом.
При накоплении гноя появляется флюс. Если человеку не оказать должную медицинскую помощь, это может привести к флегмоне и сопутствующим осложнениям:
- повреждению челюстных костей и лицевого нерва;
- абсцессу;
- апикальному периодонтиту;
- сепсису;
- хроническому гиперпластическому пульпиту (возникает в детском и юном возрасте).
Методы лечения
Современные биологические и хирургические методы лечения пульпита являются безболезненными и комфортными для пациента.
Биологический метод
Если патологический процесс еще обратим, то врач можете назначить терапию, которая позволит сохранить пульпу и избежать удаления нерва.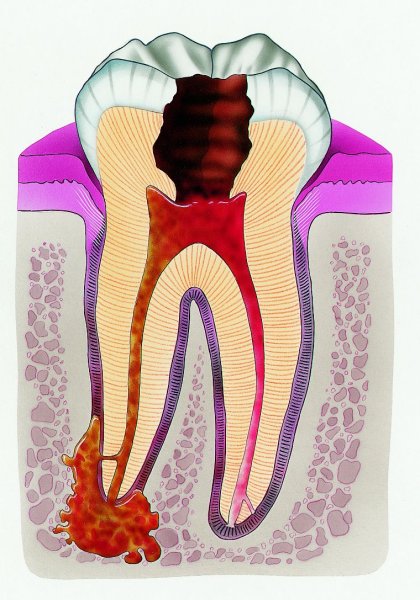 Для этого рекомендуется проведение физиотерапии с гелий-неоновым аппаратом и прием определенных медикаментозных средств.
Для этого рекомендуется проведение физиотерапии с гелий-неоновым аппаратом и прием определенных медикаментозных средств.
Консервативное лечение эффективно в случаях, если:
- возраст пациента не превысил 25 лет;
- наблюдается хроническая или острая форма очагового пульпита;
- возник откол коронка с вовлечением корневых тканей в воспалительный процесс;
- кариозные поражения находятся в начальной стадии.
При биологической терапии на воспалившийся корень накладывают специальную пасту. Если при этом нельзя избежать повреждения пульповой камеры в процессе очищения дна полости, то выполняется непрямое воздействие. Если же пульта частично или полностью оголена, паста наносится непосредственно на патологические ткани.
Своевременное начало терапии позволяет избавиться от пульпита всего за одно посещение стоматолога. Поэтому нельзя игнорировать симптомы этого заболевания, дожидаясь, пока эффективным окажется только хирургическая терапия.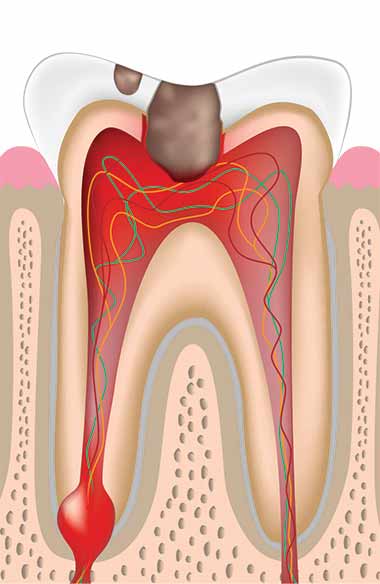
Процесс терапии выглядит следующим образом:
- Врач выполняет обезболивание.
- Затем от вредной микрофлоры очищаются каналы. Это требует препарирования кариозной полости и удаления крыши пульповой камеры, что позволяет освободить доступ для инструментов, обрабатывающих каналы.
- Проводится рентгенография.
- С помощью специальных дезинфицирующих средств осуществляется обеззараживание полости.
- Стоматолог ставит пломбу.
Биологический метод рекомендуют для лечения пульпита у детей, не достигших 12-леттнего возраста, поскольку у них еще не произошло полное формирование верхушки зуба.
Витальная ампутация
Данная процедура предполагает сохранение пульпы в зубных каналах, но при этом она удаляется из области коронки. Витальную ампутацию делают в случаях, если поражен многокорневой зуб. На однокоренных она не применяется из-за отсутствия границы между корнем и коронковой зоной пульпы.
Лечение происходит следующим образом:
- Выполняется анестезия (местная).
- Врач высверливает кариозные поражения.
- Происходит удаление пульпы.
- Ткани обрабатываются лекарственными препаратами.
- Стоматолог делает изолирующую накладку.
- Ставится временная пломба.
Впоследствии специалист может рекомендовать физиотерапию и прием медикаментозных средств.
Оперативное лечение
Хирургическое лечение предполагает удаление пульпы в несколько этапов. Депульпирование производится в корневой и коронковой зонах в запущенных случаях. Иногда без этой процедуры невозможно вылечить зуб.
Если зуб однокорневой, то придется выполнять удаление в два или даже три посещения стоматолога. А если это многоканальный случай, то нужно еще больше мероприятий. Поэтому количество походов к врачу определяется сложностью поражения и динамикой лечения.
Если пломбировался канал, нельзя ставить пломбу в одно посещение, поскольку сначала материал внутри каналов должен затвердеть.
Как проходит лечение?
Первый визит:
- Врач выполняет анестезию.
 Благодаря обезболивающим средствам все манипуляции, выполняемые стоматологом, будут комфортны для пациента. Для моляров нижней челюсти иногда нужна сложная мандибулярная анестезия.
Благодаря обезболивающим средствам все манипуляции, выполняемые стоматологом, будут комфортны для пациента. Для моляров нижней челюсти иногда нужна сложная мандибулярная анестезия. - Высверливаются кариозные и частично здоровые зубные ткани. Последние уделяются для открытия устья корневого канала и обеспечение доступа к ним для работы с инструментами.
- Ставится коффердама, защищающая каналы от слюны, которая может содержать патологическую микрофлору.
- С помощью пульпэкстрактора (очень тонкой иглы с зазубринами) производится удаление нерва.
- На место обработки накладывают специальную девитализирующую пасту без содержания мышьяка (в современных средствах его не используют из-за токсичности).
- Врач определяет длину корневого канала с помощью рентгенографии с апекслокатором. В случаях, когда каналов несколько, в них по очереди вводят K-файл, который при проникновении вглубь указывает на то, что инструмент достиг верхушки зубного корня. Это производят с каждым каналом отдельно, поскольку их глубина неодинакова.

- Каналы расширяются для последующего пломбирования. При этом постоянно осуществляется промывка антисептическими средствами.
- Постановка в каналы турунд и установка временной пломбы.
Второй визит:
- Врач удаляет временную пломбу.
- Производится промывка канала с помощью антисептиков и их последующая просушка.
- Канал пломбируется. Для этого стоматолог использует гуттаперчевый штифт и пасту. Штифт служит для утрамбовки пломбировочного состава.
- В завершение нужно сделать рентгенографию, чтобы убедиться в правильности всех выполненных действий и плотной пломбировке до верхушки канала.
- Снова ставится временная пломба. После этого некоторое время могут сохраняться болезненные ощущения. Для их устранения разрешен прием ибупрофена, кетанова, нимесила и других препаратов, которые должен порекомендовать стоматолог.
Третий визит:
- Cтавится постоянная светополимерная пломба.
Прогрессивные методы терапии
В современной стоматологии все чаще практикуются инновационные методы лечения:
- Лазерное.
 Благодаря ему корень остается жизнеспособным, а воспаление эффективно устраняется. Процедура подходит для детей и не требует многократных посещений. Состояние пациента облегчается уже на следующий день.
Благодаря ему корень остается жизнеспособным, а воспаление эффективно устраняется. Процедура подходит для детей и не требует многократных посещений. Состояние пациента облегчается уже на следующий день. - С использованием депофореза. Такая процедура направлена на снятие воспаления в корневом канале и подходит для лечения ретроградного пульпита. Она предполагает применение гидроокиси меди и кальция, на которую воздействует слабое электрическое поле.
Возможные последствия
Если пульпит запущен и уже требуется удаление нерва, то спустя 3-4 месяца патологический процесс даст о себе знать потемнением зубов. Кроме того, они станут хрупкими и тусклыми. Если эмаль приобрела синюшный оттенок, возможно, стоматолог допустил ошибку при пломбировании. Такое происходит, если в канале в этот момент присутствовали следы крови.
Стоит помнить, что вылечить пульпит с помощью народных методов невозможно в принципе. Более того, не существует единого лекарства, которое врач может назначить пациенту при этом диагнозе. Каждый случай индивидуален, поэтому методы лечения подбираются с учетом особенностей клинической картины: степени поражения зуба, наличия кариеса, гнойного содержимого, заболеваний ротовой полости и пр. Поэтому при возникновении признаков этой болезни обязательно обратитесь к врачу.
Каждый случай индивидуален, поэтому методы лечения подбираются с учетом особенностей клинической картины: степени поражения зуба, наличия кариеса, гнойного содержимого, заболеваний ротовой полости и пр. Поэтому при возникновении признаков этой болезни обязательно обратитесь к врачу.
Пульпит зуба. Методы лечения, симптомы, профилактика…
Пульпит – воспалительный процесс, возникающий в мягких тканях зуба. Эти ткани представляют собой сосудисто-нервный пучок, называемый пульпой. Отсюда заболевание и берет свое название.
Самой частой причиной возникновения пульпита является прогрессирование кариозного процесса, когда при глубоком кариесе возникает разрушение твердых тканей зуба. При этом патогенная микрофлора (стрептококки, стафилококки и прочие), заполняющие кариозную полость, приводят к воспалению пульпы зуба.
Также появление пульпита может быть вызвано травмой зуба или некачественным пломбированием на стадии лечения кариеса. Пульпит является довольно опасным заболеванием.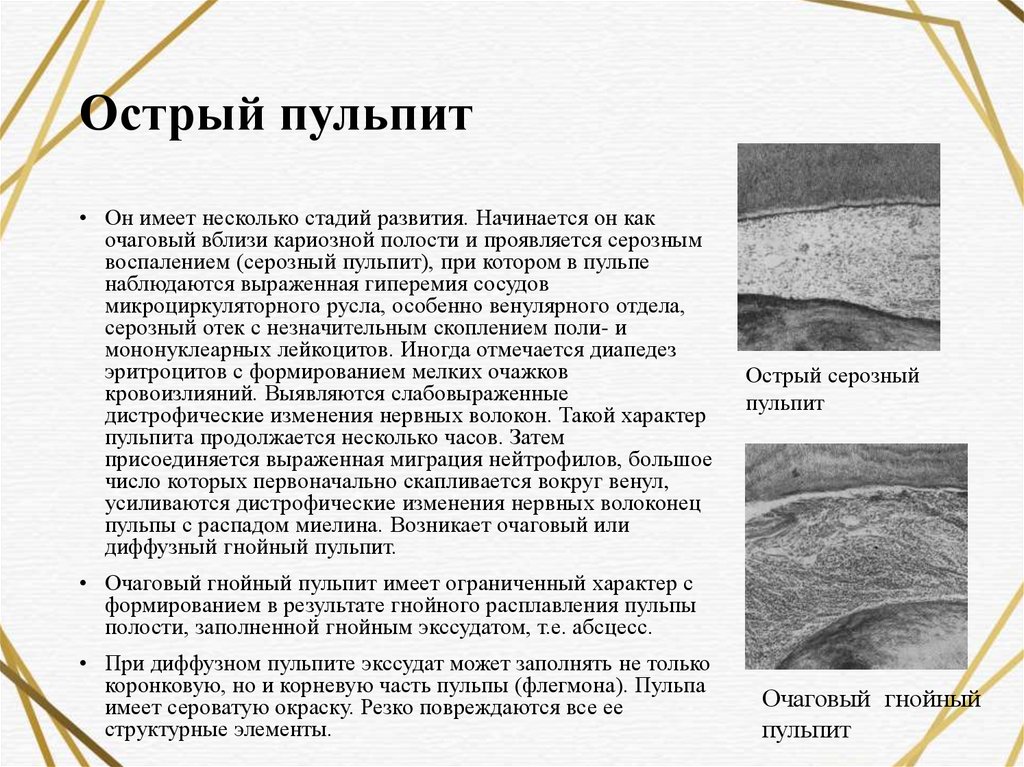 Его лечение стоит проводить своевременно, так как дальнейшее развитие патологии может привести к развитию периодонтита и к образованию околокорневой кисты зуба.
Его лечение стоит проводить своевременно, так как дальнейшее развитие патологии может привести к развитию периодонтита и к образованию околокорневой кисты зуба.
Симптомы пульпита
В современной стоматологии принято различать острый и хронический пульпит. Для каждого из этих периодов заболевания характерны определенные симптомы. Ниже разберем характерную симптоматику для каждого вида пульпита.
Острый период заболевания характеризуется следующими клиническими проявлениями
→ Острая боль. Боль может отдавать в ту сторону головы, на которой расположен пораженный зуб;
→ Усиление боли в вечернее и ночное время;
→ Приступообразность болезненных ощущений. Боль может стихать и возникать внезапно;
→ Сильно выраженная чувствительность к термическим, механическим и химическим раздражителям. Даже после устранения раздражителя (застрявший кусочек пищи, горячий чай и т.д.) боль не стихает, а часто только усиливается;
→ Отсутствие аппетита;
→ Нарушение сна;
→ Иногда может наблюдаться повышение температуры тела.
Если на этапе острого периода должное лечение не проводилось, то патология приобретает хронический характер.
Хронический пульпит часто не имеет такой выраженной симптоматики, которая проявляется в период острого пульпита. Тем не менее можно выделить несколько характерных для него клинических проявлений
→ Появление боли при соприкосновении зуба с горячей едой или напитками и утихание боли при соприкосновении с холодными;
→ Появление неприятного запаха изо рта;
Методы лечения пульпита зуба
Все методы лечения пульпита направлены на устранение воспалительного процесса в пульпе зуба. Из современных подходов к лечению можно выделить – биологический (консервативный) и хирургический. Главным различием этих методов является то, что при применении консервативного метода лечения пульпа зуба сохраняется, а при хирургическом — нервные ткани в виде пульпы полностью удаляются. Ниже рассмотрим подробнее каждый из подходов к лечению пульпита и целесообразность применения того или иного метода в зависимости от развития патологии.
Биологический (консервативный) метод лечения пульпита
Как правило, применение консервативного подхода оправдано только на ранних стадиях развития заболевания, когда воспалительный процесс в пульпе зуба носит обратимый характер. При биологическом методе зуб остается полностью «живым» и удаление нерва не происходит. Обычно консервативное лечение применяется в следующих случаях:
→ при очаговом пульпите в острой стадии;
→ при пульпитах, вызванных травмой;
→ при случайном вскрытии камеры пульпы;
→ при лечении детей без хронических заболеваний;
→ невозможность проведения процедуры протезирования зуба;
Врач стоматолог в процессе использования консервативного подхода выполняет следующие действия:
→ используются специальные препараты, включающие в себя кальцийсодержащие и противобактериальные вещества;
→ проводятся физиотерапевтические процедуры;
→ выполняется периодический контроль вылеченного зуба, в том числе с помощью рентгена.
Хирургическое лечение пульпита
Хирургический метод заключается в вскрытии пульпы и удаления зубного нерва. Последовательность действий при хирургическом подходе может значительно различаться и зависит от стадии развития воспалительного процесса.
В современной стоматологии часто можно выполнить лечение пульпита всего за одно посещение стоматологической клиники пациентом. Как правило, сначала проводится осмотр, затем обработка пораженного участка антисептическим препаратом, далее выполняется пломбирование и на этом все лечение считается законченным.
В более сложных случаях при запущенности патологического процесса, хирургическое лечение может проходить в несколько этапов. Сначала врач-стоматолог выполняет пломбирование каналов, далее делается контрольный рентгеновский снимок, после чего выполняется установка временной пломбы. Через несколько дней, после того как пломбировочный материал внутри каналов зуба затвердеет, врач устанавливает постоянную пломбу.
Профилактика пульпитов
Лечение пульпита зуба довольно сложный и неприятный процесс. Для предотвращения развития заболевания лучше выполнять профилактику и не допускать появления этого заболевания. Профилактика пульпита включает в себя:
→ Своевременное лечение кариеса – самая главная профилактика пульпита;
→ Систематическое посещение стоматолога;
→ При травме в области челюсти, необходимо пройди диагностику, так как нередко пульпиты возникают именно из-за различного рода травм полости рта;
→ Правильно питание. Необходимо ограничить потребление газировок, сладостей и т.д.
→ Правильная зубная гигиена. Обязательная ежедневная чистка зубов.
→ Рекомендуется каждые полгода делать профессиональную чистку зубов в стоматологической клинике.
Исходя из всего вышеперечисленного, можно сделать вывод – профилактика пульпита не носит каких-либо сложностей, а заключается в соблюдении элементарных действий. Выполняя профилактику, вы значительно снизите шансы на знакомство с таким заболеванием, как пульпит и болями, которые возникают при развитии данной патологии.
Стоимость услуг. Терапевтическая стоматология.
| Терапевтическая стоматология | ||
|---|---|---|
| 01 | Изоляция рабочего поля («коффердам») | 800 ₽ |
| А02.07.010.001.001 | Силиконовый ключ | 2 000 ₽ |
| А16.07.002.010 | Реставрация боковой группы зубов с использованием композитного материала | 6 200 ₽ |
| А16.07.002.011 | Реставрация передней группы зубов с использованием композитного материала | 7 200 ₽ |
| А16.07.002.012 | Художественная реставрация передней группы зубов с ипользованием композитного материала | 10 000 ₽ |
| А16.07.002.013 | Минимальная реставрация зуба с использованием композитного материала | 5 000 ₽ |
| А16.07.002.014 | Лечение кариеса без препарирования по системе icon | 9 000 ₽ |
А16. 07.002.015 07.002.015 | Лечение кариеса без препарирования по системе icon (смежные контактные поверхности двух зубов) | 12 000 ₽ |
| А16.07.002.016 | Коррекция реставрации | 2 500 ₽ |
| А16.07.025.001 | Минимальная терапевтическая манипуляция (пришлифовывание, полировка, диагностическое препарирование, обработка поверхности зуба rondo flex) | 2 000 ₽ |
Вернуться к списку услуг
Полезная информация
Лечение кариеса по системе ICON
Периодонтит: лечение, симптомы и виды
Пришеечный кариес
Лечение глубокого кариеса
Этапы лечения кариеса
Лечение кариеса в зависимости от стадии
Лечение кариеса в Краснодаре
Терапевтическая стоматология
Пульпит: симптомы и причины появления заболевания, лечение в стоматологической клинике
Содержание статьи:
- Симптомы пульпита.

- Острый пульпит: формы и особенности.
- Хронических пульпит: формы и особенности.
- Как проводится диагностика.
- Какие методы лечения пульпита существуют.
- Как быстрее восстановиться после лечения пульпита.
Пульпит – это воспаления, затрагивающие внутреннюю часть зуба. Этот процесс происходит в пульпе – естественном барьере в структуре зуба, который защищает организм от опасных микроорганизмов. Если вовремя не лечить пульпит, опасные вещества и микробы могут попасть в кровь и распространиться по телу.
Пульпит может быть хроническим и острым. Второй тип этой болезни зубов отличается сильными болевыми ощущениями. Если вы стали их ощущать, то срочно обратитесь к профессионалам. Вылечить пульпит в Москве можно в клинике «НАВА». Мы готовы помочь в самых запущенных случаях и, в первую очередь, постараемся не допустить потери зуба.
Симптомы пульпита
Очаговый пульпит характеризуется приступообразными болевыми ощущениями. При небольшом объеме поражения пульпы боль бывает незначительной. Но она постепенно увеличивается и становится все более серьезной. Обычно боль при пульпите проявляет себя в ночное время.
При небольшом объеме поражения пульпы боль бывает незначительной. Но она постепенно увеличивается и становится все более серьезной. Обычно боль при пульпите проявляет себя в ночное время.
При очаговом пульпите болевые ощущения проецируются на пораженном зубе. Но со временем, боль может принять иррадиирущий характер. При котором пациенту трудно определить, какой именно зуб поразила болезнь.
При некоторых формах пульпита горячая и холодная пища могут провоцировать появление болезненных ощущений. Обычно они имеют ноющий характер. Не редко, такие проблемы полости рта дополняются кровоточивостью десен, плохим запахом и другим симптомам. Некоторые формы пульпита характеризуются изменением цвета эмали зуба.
Острый пульпит: формы и особенности
Острый пульпит – это воспалительное поражение зуба, которое развивается стремительно. Для него характерны сильные боли пульсирующего характера. От момента начала воспалительного процесса и до сильных болей обычно проходит до 3-5 дней.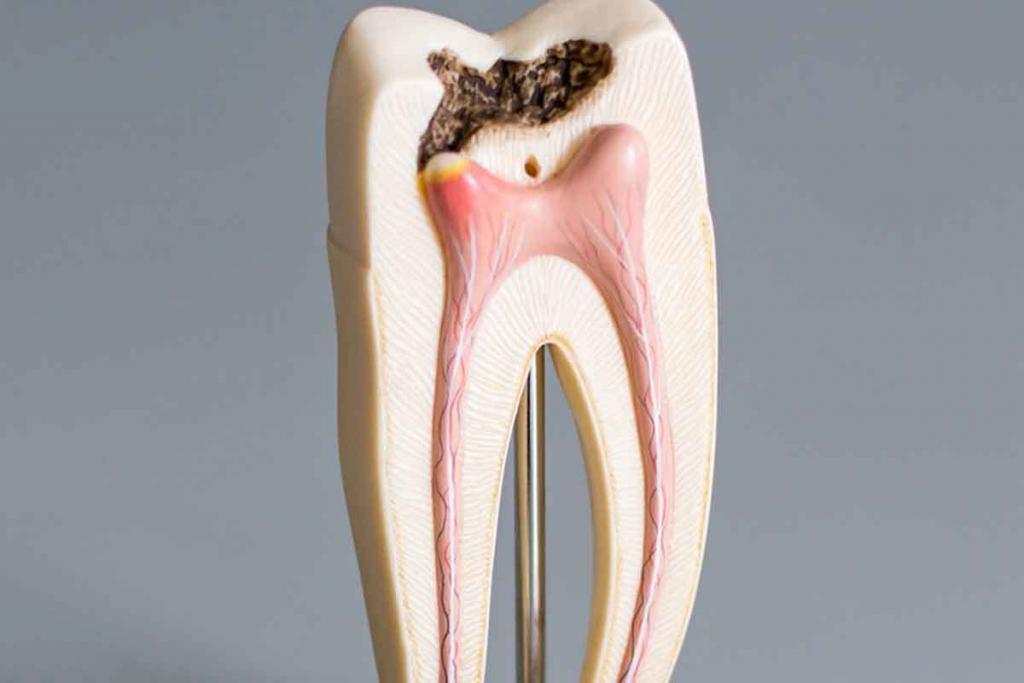 Что отличает острый пульпит от хронического.
Что отличает острый пульпит от хронического.
Сегодня в стоматологической практике принято выделять два вида острого пульпита:
- Диффузный. Воспалительный процесс поражает всю пульпу. То есть, ткани, находящиеся в корневых каналах и коронковой части зуба.
- Очаговый. Поражается только одна часть зуба. Как правило, рог пульпы. Что облегчает процесс восстановления зуба.
В ВОЗ имеется своя классификация острого пульпита. Согласно Всемирной Организации Здравоохранения, такое поражение внутренних тканей зуба может быть серозным или гнойным. При гнойном остром пульпите прикладывание к зубу холодных предметов или пищи, приводит к облегчению болевых симптомов.
Также в некоторой специализированной литературе можно найти такие формы острого пульпита, как бактериальный, травматический, химический и т п. Как понятно из этой терминологии, они образованы от причин поражения зубов. Но, независимо от типа выявленного острого пульпита, сотрудники нашей клиники сделают все возможное, чтобы избавить пациента от такой проблемы.
Хронических пульпит: формы и особенности
Хронический пульпит, в отличие от острого, это длительный процесс, затрагивающий нервно-сосудистый пучок зуба. Болевые ощущения могут быть периодическими. Обычно их провоцируют термические или механические раздражители.
Хронический пульпит развивается самостоятельно, но в него может перетечь и острая разновидность этого заболевания. Специалисты считают, что основной причиной появления хронического пульпита являются болезнетворные микроорганизмы и токсины. Факторы развития заболевания:
- глубокий кариес;
- пародонтит;
- обнажение пульпы после травм;
- избираемость эмали зуба.
Выделяют три формы хронического пульпита: фиброзный, гипертрофический и гангренозный. В первом случае очаги поражения появляются во всех отделах пульпы. При их развитии появляются микроабсцессы или гангрены. Что приводит к необратимым последствиям.
При гипертрофическом хроническом пульпите формируется грануляционная ткань. Избыточное количество дентина выходит за пределы отведенной для этой ткани камеры. При перетекании пульпита в острую фазу происходит гниение пульпы.
Избыточное количество дентина выходит за пределы отведенной для этой ткани камеры. При перетекании пульпита в острую фазу происходит гниение пульпы.
Гангренозный пульпит представляет собой некроз пульпы. Только квалифицированные действия опытного стоматолога могут помочь в сохранении части здоровой пульпы. В большинстве случаев гангренозный пульпит приводит к потере зуба.
Как проводится диагностика
Для стоматолога диагностика этого заболевания не вызывает больших сложностей. Определить, что у зуба произошло поражение пульпы, можно благодаря субъективным жалобам и осмотра полости рта с помощью специальных инструментов.
Во время осмотра зубного ряда выявляется кариозная полость с мягким дентином. В некоторых случаях может потребоваться проведение электродиагностики. С помощью рентгеновского исследования определяется величина и характер поражения пульпы. Такая форма диагностики необходима еще и для того, чтобы подобрать правильную форму лечения. От которой зависит успех в решении этой проблемы.
Какие методы лечения пульпита существуют
Важно понимать, что лечить пульпит в домашних условиях невозможно. Любые анальгетики только устраняют болевой синдром, но не останавливают разрушение зуба. Обратитесь к нам – специалисты клиники «НАВА» подберут наиболее эффективную методику лечения, устранят боль и другие признаки этого заболевания.
В нашей клинике применяется несколько способов лечения пульпита. Наиболее популярными из них являются:
- Витальное удаление пульпита. Выполняется хирургическая ампутация щадящим способом. Для этого используются специальные инструменты, которыми вырезаются только пораженные ткани. Затем ставится временная пломба. Ее меняют на постоянную через несколько дней. За это время наблюдают за тем, чтобы поражение не перекинулось на здоровые ткани.
- Девитальное удаление пульпита. Эта методика позволяет не удалить, а умертвить пораженные ткани пульпы. Для этого в нашей клиники используют нетоксичные препараты нового поколения.
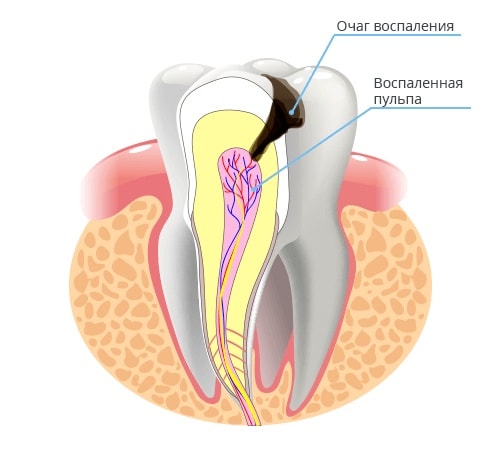 Отмершая пораженная ткань пульпы удаляется и ставится постоянная пломба. Такой способ нельзя использовать при гнойном пульпите.
Отмершая пораженная ткань пульпы удаляется и ставится постоянная пломба. Такой способ нельзя использовать при гнойном пульпите. - Хирургический способ. Пораженная пульпа удаляется с помощью вскрытия коронковой части. Этот способ хорош тем, что с его помощью можно удалить ткани, не затрагивая корень зуба. Но только в том случае, если поражение пульпы не распространилось на него.
После удаления зараженной пульпы специалисты проведут чистку каналов и убедившись в то, что все пораженные ткани удалены, поставит пломбу. В некоторых случаях для этого пользуются препаратами на основе гидроокиси кальция.
Для лечения пульпита применяются не только уникальные способы и методики, но и современное оборудование. Например, лазерный скальпель. Он не только эффективно удаляет пульпу, но и меньше разрушает здоровые ткани, чем стальной аналог.
Как быстрее восстановиться после лечения пульпита
Современные способы лечения пульпита эффективны и позволяют быстро восстановиться после проведения операции на пораженном зубе.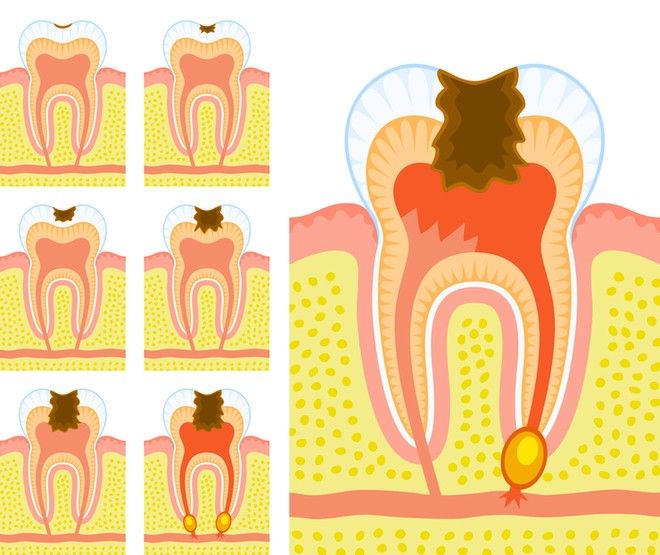 Для скорейшего устранения последствий операции необходимо придерживаться советам стоматолога. Первые 2-4 часа после процедур нельзя употреблять пищу. Если после анестезии болевые ощущения проявляются очень остро, то необходимо сказать об этом врачу. Также, обратитесь к специалисту если временная или постоянная пломба мешает прикусу.
Для скорейшего устранения последствий операции необходимо придерживаться советам стоматолога. Первые 2-4 часа после процедур нельзя употреблять пищу. Если после анестезии болевые ощущения проявляются очень остро, то необходимо сказать об этом врачу. Также, обратитесь к специалисту если временная или постоянная пломба мешает прикусу.
Для профилактики пульпита следует следить за здоровьем полости рта. Для этого необходимо регулярно обращаться к специалистам. Посещайте кабинет стоматолога раз в 6-10 месяцев для плавного осмотра. Так как основной причиной пульпита является незалеченный кариес, необходимо сразу после обнаружения поражения эмали провести процедуры по ее восстановлению.
Хорошего результата дает правильное питание. Важно снабдить свой организм необходимым количеством питательных веществ. Зубная эмаль нуждается в кариесе. Поэтому включите в свой рацион продукты, содержащие этот минерал. Обязательно употребляйте твердую пищу после полного восстановления зубного ряда. Она очищает эмаль от загрязнений и массирует десны. Это очень полезно для нормального развития зубов.
Она очищает эмаль от загрязнений и массирует десны. Это очень полезно для нормального развития зубов.
Выполняя вышеперечисленные профилактические действия, можно существенно снизить риск появления пульпита, а также других стоматологических заболеваний. Мы ждем вас в нашей клинике на профилактический осмотр или для лечения выявленных недугов. Записаться на прием можно по телефону 8 (495) 256-01-03. Поможем избавиться от зубных болей и вернем красивую улыбку!
Эту статью проверил и одобрил врач Реунин Эдуард Геннадьевич.
цена острого пульпита зуба у детей и взрослых
- О клинике
- Наш персонал
- Отзывы
- Лицензии и сертификаты
- Награды и достижения
- Новости
- Вакансии
- 3D экскурсия по клинике
- Услуги
- Акции
- Цены
- Калькулятор цен
- Кредит
- Важно
- Порядок предоставления медицинской помощи
- Полезные статьи
- ДМС
- Вопрос врачу
- Контакты
Пульпит развивается при первых признаках кариеса. Вы можете ощутить резкую боль. Пульпит возникает из-за воспаления нервных окончаний зуба, а именно пульпы. Причинами зарождения пульпита могут быть не только кариозное воспаление. Занести в зуб инфекцию при установке пломбы могут по ошибке неопытные стоматологи.
Вы можете ощутить резкую боль. Пульпит возникает из-за воспаления нервных окончаний зуба, а именно пульпы. Причинами зарождения пульпита могут быть не только кариозное воспаление. Занести в зуб инфекцию при установке пломбы могут по ошибке неопытные стоматологи.
- Периодические резкие боли в зубе.
- Сильно выраженная реакция зуба на горячую и холодную пищу.
- Отсутствие ощущений при постукивании зуба.
Записаться на прием
Цены*
-
Лечение пульпита (биол.метод) постоянного зуба, светокомпозит
3 850,00 Р
-
Лечение пульпита (биол.метод) постоянного зуба, стеклоиономер
3 000,00 Р
-
Лечение пульпита (методом витальной ампутации)
3 850,00 Р
-
Лечение пульпита двухканального зуба,1-е посещение (методом глубокой ампутации)
2 750,00 Р
-
Лечение пульпита двухканального зуба,3-е посещение (методом глубокой ампутации)
3 200,00 Р
-
Лечение пульпита многоканального зуба,1-е посещение (методом глубокой ампутации)
3 850,00 Р
-
Лечение пульпита многоканального зуба,2-е посещение (методом глубокой ампутации), может повторяться несколько раз
2 450,00 Р
Смотреть все цены
* Обращаем ваше внимание, что цены, указанные на сайте, не являются публичной офертой. Определить точную стоимость лечения возможно только на приеме у врача. Цены на услуги ведущих специалистов клиники могут отличатся от цен, указанных на сайте.
Определить точную стоимость лечения возможно только на приеме у врача. Цены на услуги ведущих специалистов клиники могут отличатся от цен, указанных на сайте.
Лечащий врач
Подробное описание услуги
- Пульпит зуба — что это?
- Стадии пульпита
- Пульпит у детей
- Причины возникновения пульпита
- Процесс лечения
- Этапы лечения пульпита
- Можно ли не лечить пульпит?
- После лечения зуб продолжает болеть?
Лечение пульпита возможно как на ранних стадиях его зарождения, так и в случаях осложнения болезни. При остром пульпите можно ощутить сильную нестерпимую боль в зубе, что свидетельствует о распространении инфекции во внутреннюю полость зуба через его тонкие стенки. Хронический пульпит, в свою очередь, является тяжелым последствием острого пульпита. В таком случае в зубе появляются гнойные образования, разъедающие зуб изнутри.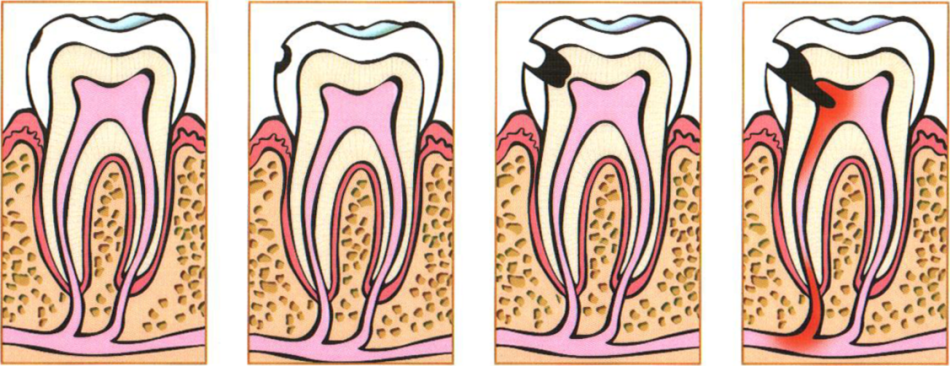 Поэтому мы рекомендуем ни в коем случае не затягивать свой визит к врачу-стоматологу при возникновении малейших, даже самых неприметных, болей в зубах.
Поэтому мы рекомендуем ни в коем случае не затягивать свой визит к врачу-стоматологу при возникновении малейших, даже самых неприметных, болей в зубах.
Пульпит зуба- что это?
Пульпит – воспалительный процесс в ткани, которая заполняет коронковую, и корневую полость вашего зуба, и называется она пульпой.
В свою очередь пульпа образована из лимфатических и кровеносных сосудов, а также нервных образований, которые, проникая в нее через отверстие в верхушке корня зуба, формируют сосудисто-нервный пучок. Пульпа выполняет очень важные функции и в стоматологии лечению пульпита отводится особая роль.
Стадии пульпита:
Острый пульпит
Боль резкая и острая. Проявляется в основном при воздействии внешнего раздражителя — употребления горячей или холодной пищи, потока холодного воздуха.
Проходит в скором времени после воздействия раздражителя на больной зуб.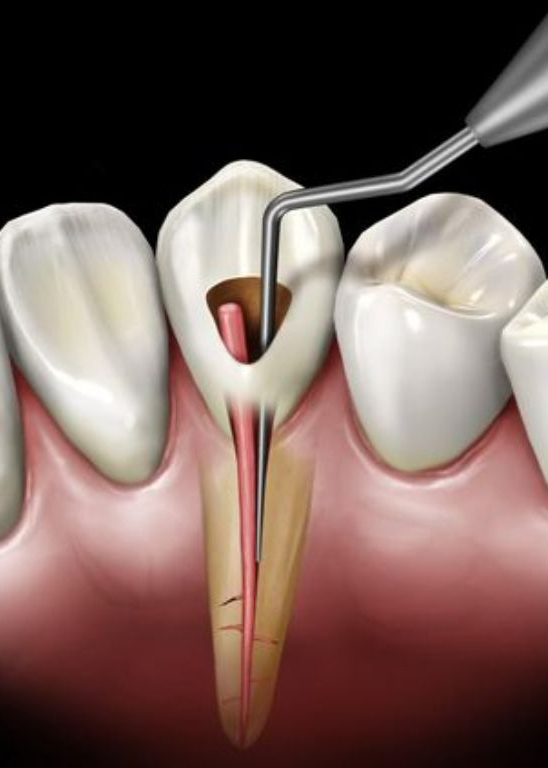
Приступы боли короткие, промежутки между ними продолжительные.
Острый пульпит длится не более 2-х недель, если в течении этого времени пациент не обратился за помощью к врачу, болезнь становится хронической.
Гнойный пульпит
Это еще одна форма острой стадии — её отличает резкая пульсирующая боль, которую нет возможности терпеть, и которая обычно становится сильнее ночью и может отдавать в ухо, глотку, висок.
Всё это свидетельствует о том, что инфекция пошла во внутреннюю полость зуба через его тонкие стенки. Если вовремя не начать лечить зуб в этой стадии, то вероятнее всего начнется глубокий пульпит зуба и некроз пульпы не заставит себя ждать.
Хронический пульпит (гангренозный)
Возникает если запустить и не лечить пострадавший зуб. Боли появляются, как и при воздействии внешних раздражителей, так и самопроизвольно. Характер боли сильный, тупой, ноющий.
Еще одна особенность этой стадии в том, что если пораженная полость недоступна для раздражителей, то болезненных ощущений не возникает, и пульпит протекает бессимптомно.
Лечение хронического пульпита может сопровождаться резкими болями и кровоточивостью пульпы.
Любой врач стоматолог скажет вам, что если долго откладывать лечение пульпита постоянных зубов, то вам наверняка в скором времени придется задуматься о протезировании.
Пульпит у детей
Детские зубки пульпит поражает гораздо чаще.
Так как кариес у малышей быстро прогрессирует и довольно скоро проникает в глубокие ткани, то стадия из острой почти сразу переходит в хроническую.
Поэтому советуем обращать внимание на малейшие жалобы вашего ребенка о зубной боли и, как можно скорее, записываться на прием к врачу.
Причины возникновения пульпита
Причины пульпита зуба у ребенка и у взрослого человека одиаковые.
- ошибка неопытных стоматологов, которые занесли в зуб инфекцию — при установке пломбы или в любых других случаях заболеваний в полости рта
- травма зуба
- осложнения от других заболеваний полости рта
- но в 90 % случаев это результат запущенного кариеса.

Если избегать посещения стоматолога с целью профилактического осмотра и своевременно не лечить, то повреждение эмали не заставит себя долго ждать. А за ним последует и процесс разрушения зубной костной ткани, в результате чего оголится и воспалится нервный пучок.
Процесс лечения
На ранней стадии заболевания лечение происходит путём сверления и обработки зараженной полости зуба, а затем его заполнение специальными составами и, при необходимости, чистки и пломбировки каналов. При необратимости пульпита зуб подлежит удалению вместе с корнем, а на его место устанавливается имплантат.
В том случае, когда воспаление зашло еще не слишком далеко и пульпу возможно сохранить, хороший стоматолог постарается применить консервативный метод лечения. Вероятнее всего нерв удастся сохранить только если сразу после возникновения острой боли пациент обратится к врачу.
Описание процедуры и методы лечения
Пульпу раскрывают, обрабатывают антибактериальным препаратом, сверху накладывают микроповязку с гидроксидом кальция после чего ставится временная пломба в виде мышьяковистой пасты на 24 часа (лечение однокорневых зубов) и на 48 часов (лечение пульпита многокорневых зубов).
Спустя несколько дней делается рентген, смотрят на состояние пульпы и, если воспаление прекратилось, ставят постоянную пломбу. Необходимо понимать, что этот метод не всегда применим и требует высокой квалификации врача, поэтому консервативное лечение вам предложат не в каждой стоматологической клинике.
В большинстве случаев применяется хирургический метод — депульпирование зуба и пломбирование корневых каналов.
То есть полость зуба раскрывается, сосудисто-нервный пучок удаляется, каналы механически и медикаментозно очищаются, а затем заполняются специальным пломбировочным материалом. Всё это естественно под анестезией, поэтому безболезненно.
Завершающим этапом идёт восстановление коронковой части зуба композитной реставрацией или искусственной коронкой. Лечение проводится за одно или два посещения.
Этапы лечения пульпита выглядят следующим образом:
- Создается доступ к каналам;
- С помощью особых инструментов извлекается пульпа;
- Механически обрабатываются каналы – это важнейший из этапов, от него зависит качество пломбирования и успех лечения пульпита в целом;
- Медикаментозно обрабатываются каналы;
- Устанавливается пломба – изолируются ткани периодонта, чтобы исключить проникновение микробов из верхнего отверстия корня.

Можно ли не лечить пульпит?
Очень часто бывает трудно найти время и смелость для посещения врача-стоматолога. Самой распространенной ошибкой является попытка заглушить болезненные симптомы обезболивающими таблетками. Но даже если боль и удалось на какое-то время успокоить, лечения пульпита точно не избежать — болезнетворные организмы в пульповой камере продолжают размножаться, разрушая зуб и окружающие ткани.
В полости зуба уже происходят изменения, которые повлекут за собой гибель пульпы, ее разложение и появление гноя.
Впоследствии гной выходит за пределы корня и возникнет известный всем флюс.
Который вероятно будет сопровождаться тяжелыми симптомами — обширным отеком лица, высокой температурой, а также повлечет за собой не только неприятные, но и опасные для здоровья и жизни последствия. В запущенных случаях врачам придется бороться уже не за сохранение зуба, а за сохранение здоровья — появляется высокая вероятность заражения крови.
Хронический пульпит может протекать с сохранением зуба несколько лет, однако это совсем не значит, что всё в порядке — лучше своевременно посетить врача-стоматолога, чтобы сохранить зуб и предотвратить тяжелые осложнения.
После лечения зуб продолжает болеть?
Вполне естественно когда после лечения некоторое время сохраняются болевые ощущения — ведь при удалении пульпы не избежать незначительного травмирования периодонта у верхушки корня зуба. Постепенно боль должна стать меньше, а затем сойти на нет. Обычно этот период длится 1-3 дня. Если пульпит под пломбой продолжает беспокоить или на десне появилась припухлость, необходимо незамедлительно обратиться к врачу.
Записаться на прием
Другие услуги клиники
-
Лечение зубов
-
Хирургическая
стоматология -
Лечение десен
-
Протезирование
-
Имплантация
-
Исправление
прикуса -
Детская
стоматология -
Эстетическая
стоматология -
Диагностика
Разработка и продвижение сайтов —
Диагностика и лечение пульпита | Стоматология в Кудрово
Содержание
Что такое пульпит
Виды и характеристика заболевания
Признаки острого пульпита
Признаки хронического пульпитаОбострение хронического пульпита
Как лечить:
Биологический метод лечения
Хирургический метод лечения
Комбинированный метод лечения
Что такое пульпит
Если кариес не лечить, патологический процесс будет прогрессировать и распространится вглубь зуба – в пульпу. Это рыхлая соединительная ткань, испещренная нервными окончаниями, кровеносными и лимфатическими сосудами. Вместе они обеспечивают иннервацию зуба, питают его микроэлементами. Болезнетворные бактерии кариозной полости проникают в пульпу, и она воспаляется. Начинается пульпит.
Это рыхлая соединительная ткань, испещренная нервными окончаниями, кровеносными и лимфатическими сосудами. Вместе они обеспечивают иннервацию зуба, питают его микроэлементами. Болезнетворные бактерии кариозной полости проникают в пульпу, и она воспаляется. Начинается пульпит.
Процесс сопровождается очень неприятными ощущениями. 90% ночных пациентов Визит Стома (а мы работаем круглосуточно!) обращаются в клинику с острыми приступами пульсирующей боли, которую невозможно терпеть.
Как бактерии из кариозной полости проникли в пульпу
СЧАСТЛИВЫЕ ЧАСЫ
Скидка 15% на терапевтическое лечение по будням с 10:00 до 13:00 и с 22:00 до 01:00 при записи через сайт.
Виды и характеристики заболеванияПульпиты бывают двух видов: хронические и острые. Особенно неприятны последние. Болевые ощущения распространяются вдоль отростков тройничного нерва, и человек ощущает дискомфорт в самых неожиданных местах: на висках, щеках, около ушей или носа.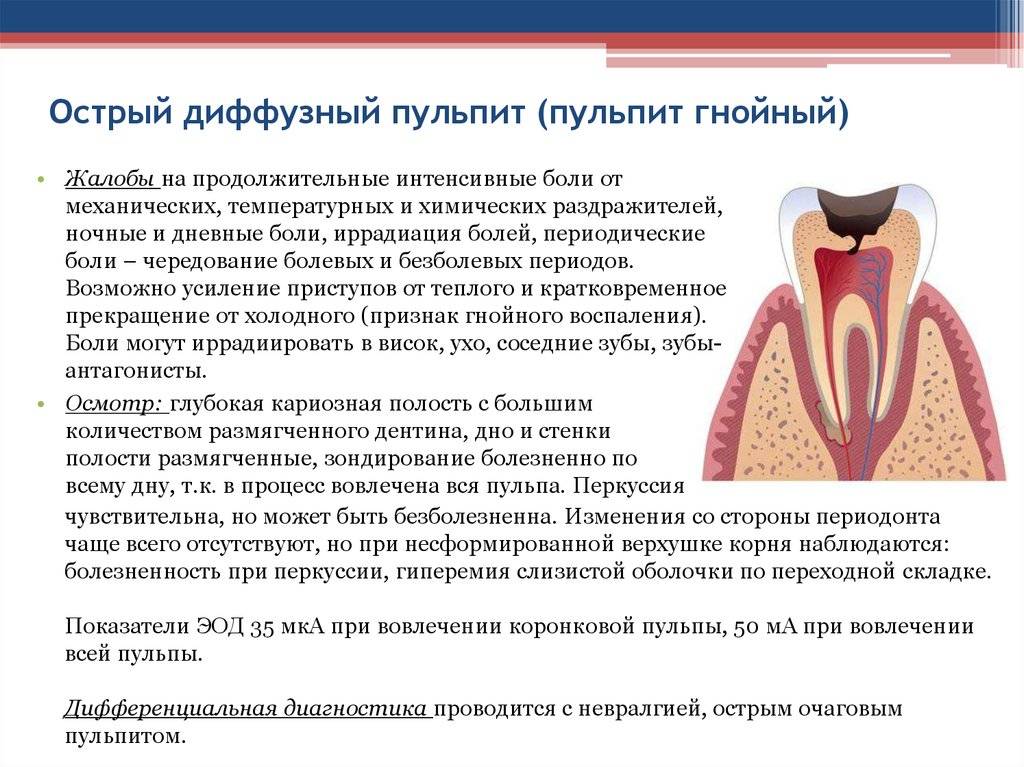
Пульпиты часто путают с хронической невралгией. Пациент жалуется на воспаление нерва, а оно после изучения оказывается запущенным пульпитом, периодонтитом или другой болезнью зубов. Так что если у вас невралгический диагноз, причина которого не ясна, сходите на прием к стоматологу.
Записаться на бесплатную консультацию и осмотр
Признаки острого пульпитаХарактерная особенность острых пульпитов – долгие приступы боли, усиливающиеся по ночам. Болезненные ощущения возникают и как реакция на смену температур: холодное, горячее.
Воспаление сопровождается абсцессами и нарушением кровообращения. В сосудах пораженного зуба образуются тромбы, происходят кровоизлияния.
В зависимости от того, насколько поражены ткани, острые пульпиты делятся на
Гиперемию пульпы
Пульпит очаговый
Диффузный
Гнойный
На начальной стадии (гиперемия) микроорганизмы и продукты распада проникают в пульпу по дентинным канальцам.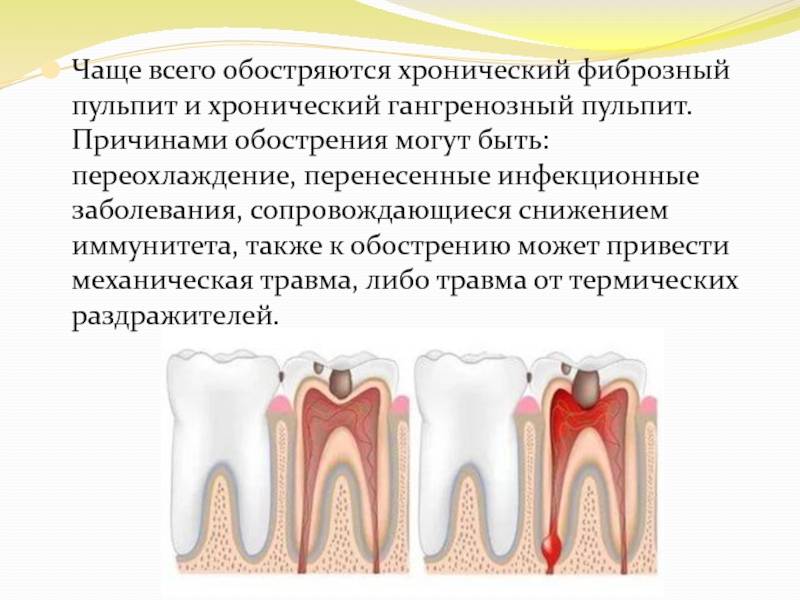 Заболевание мало отличается от глубокого кариеса. Симптомы почти не выражены. Зато, если удается диагностировать пульпит, врач быстро купирует процесс, изолируя пульпу от источников опасности в полости рта.
Заболевание мало отличается от глубокого кариеса. Симптомы почти не выражены. Зато, если удается диагностировать пульпит, врач быстро купирует процесс, изолируя пульпу от источников опасности в полости рта.
Микроорганизмы могут проникнуть в мягкие ткани и во время подготовки зуба к ортопедическому лечению. Например, перед установкой коронки. В этом случае диагноз поставить легче. Если у вас болит зуб, подвергавшийся одонтопрепарированию, в нем с вероятностью 98% развивается пульпит.
Пропустив стадию гиперемии, получаем очаг воспаления – небольшой участок пораженных соединительных тканей. Если зуб болит в течении двух суток, и вы ничего не предпринимаете, значит, болезнь прогрессирует. На этом этапе мы имеем дело с диффузным воспалением всей пульпы. Если перерывы между приступами сокращаются, и боль становится постоянной, процесс, скорее всего, перерос в гнойный.
Характерная черта острого пульпита – длительные болевые приступы, которые усиливаются к ночи
Признаки хронического пульпита
С диагностикой хронических воспалений дела обстоят еще хуже. Пораженный зуб может вовсе не беспокоить или периодически чуть-чуть ныть. Перкуссия его безболезненна, а электрочувствительность пульпы намного ниже нормы. Вот почему так важны регулярные профилактические осмотры. В отличие от неспециалиста, врач обязательно диагностирует воспалительный процесс.
Пораженный зуб может вовсе не беспокоить или периодически чуть-чуть ныть. Перкуссия его безболезненна, а электрочувствительность пульпы намного ниже нормы. Вот почему так важны регулярные профилактические осмотры. В отличие от неспециалиста, врач обязательно диагностирует воспалительный процесс.
Стоит насторожиться, если зуб, который когда-то болел, резко реагирует на смену температур, химические и механические раздражители. Велика вероятность того, что невылеченный острый пульпит перерос в хронику.
Хронический пульпит бывает фиброзным, гипертрофическим и конкрементозным. Во всех случаях мы имеем дело с разрастанием на месте пульпы волокнистой соединительной ткани.
В отличие от острого хронический пульпит может протекать почти без симптомов.
Обострение хронического пульпитаВсе хронические формы могут обостряться. Первый признак – усиливающиеся к вечеру болевые ощущения и повышенная чувствительность к внешним раздражителям. Симптомы обострившегося хронического пульпита сходны с острым. Важно правильно диагностировать болезнь и выбрать соответствующий метод лечения. Между ними есть различия.
Симптомы обострившегося хронического пульпита сходны с острым. Важно правильно диагностировать болезнь и выбрать соответствующий метод лечения. Между ними есть различия.
Определить тип воспаления поможет изучение анамнеза, характера и длительности боли, осмотр свода зубов, зондирование дна кариозной полости, термо- и электродиагностика, рентген.
При хронике на фоне воспаления в пульпе происходят кровоизлияния, деструктивные изменения тканей. Параллельно растет количество лейкоцитов, образуется гной. Нагноение рушит барьер, отделяющий здоровую пульпу от некрозной зоны. Гнойно-некротический процесс может распространиться на корень зуба и вызвать отек периодонта.
На фоне воспаления при хроническом пульпите в пульпе происходят кровоизлияния, разрушаются ткани, образуется гной
Как лечитьЗадача врача при лечении пульпита – устранить боль, ликвидировать очаг воспаления, по максимуму сохранить ткани периодонта, стимулировав образование дентина. Также необходимо восстановить внешний вид зуба.
Также необходимо восстановить внешний вид зуба.
Существуют три способа устранения пульпита: биологический (консервативный), хирургический и комбинированный.
Позволяет сохранить жизнеспособность всей пульпы за счет специальных лечебных прокладок. Они помещаются в зубную полость, ускоряют заживление и провоцируют повторное образование дентина. Это самый щадящий метод борьбы с пульпитом. К сожалению, эффективен только в случае, если вскрыта не вся пульповая камера, а лишь ее верхняя часть – рог.
Этапы консервативного лечения:
Предусматривает частичное (пульпотомия) или полное (пульпэктомия) устранение воспаленных частей пульпы и пломбирование корневых каналов.
Пораженные участки удаляются под анестезией – витальный метод, либо с предварительной девитализацией – разрушением живых структур и систем пульпы. В результате ткани теряют чувствительность и убираются безболезненно для пациента.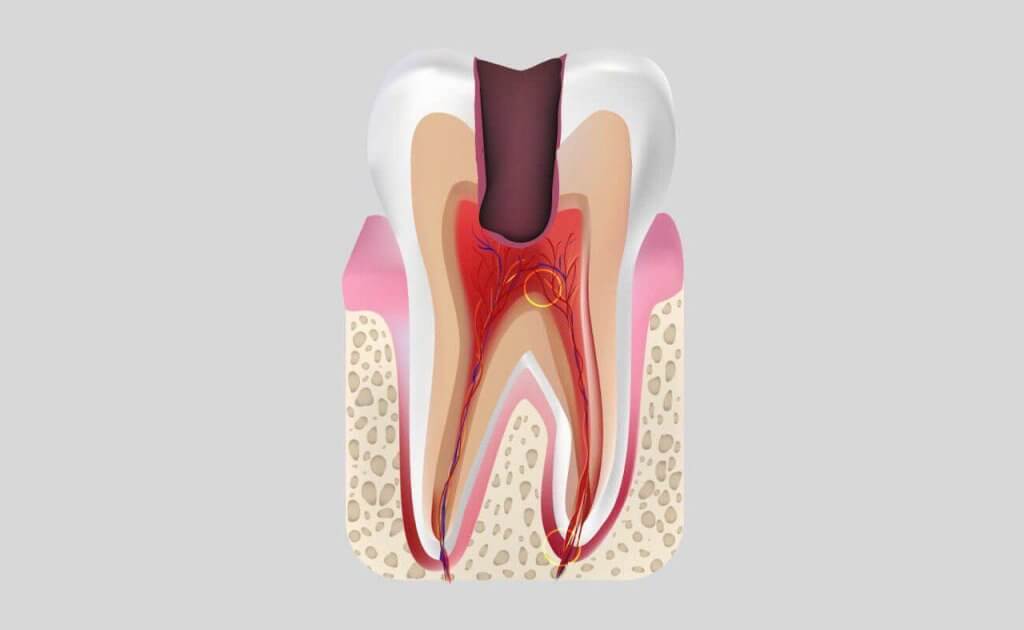 Для девитализации обычно применяют мышьяковистый ангидрид.
Для девитализации обычно применяют мышьяковистый ангидрид.
Мы в Визит Стома предпочитаем лечить пульпу с применением местной и общей анестезии, удаляя зараженные ткани за один сеанс. В ситуациях, когда врачу клиники Визит Стома требуется быть более внимательным и точным, мы предлагаем пациентам сделать услугу со стоматологическим микроскопом.
В общих чертах процесс устранения воспаление выглядит так:
Обезболивание
Раскрытие кариозной полости
Удаление некрозных тканей
Препарирование пульповой камеры
Удаление мягких зубных тканей
Очищение, обработка и осушение корневых каналов
Заполнение их гуттаперчевыми штифтами
Реставрация внешней части зуба
Этапы хирургического лечения пульпита
Одноэтапное лечение выгодно тем, что экономит время и предупреждает развитие болезней периодонта.
Комбинированный метод лечения пульпита
Позволяет сочетать пульпотомию и пульпэктомию. Применяется для устранения пульпитов в многокорневых зубах с разной проходимостью каналов. Проводится в два этапа.
Применяется для устранения пульпитов в многокорневых зубах с разной проходимостью каналов. Проводится в два этапа.
Первый:
Второй этап:
Если все прошло хорошо, и спустя 8-10 дней после второго этапа лечения у пациента нет болевых ощущений, временная пломба заменяется постоянной.
Находится наша стоматология в Кудрово на ул. Ленинградской дом 7 (первый двор, за Стройтрестом).
От метро Улица Дыбенко до нас 15 минут.
Тел.: 8 (812) 70-800-25, +7 (921) 40-800-25
Эл. адрес: [email protected]
Мы работаем КРУГЛОСУТОЧНО!
Похожие статьи
Как проходит лечение кариеса
Миноциклин плюс эвгеноловый цемент с оксидом цинка могут быть многообещающей альтернативой при остром пульпите
На этой странице Изучить клинический эффект миноциклина плюс оксид цинка-эвгенолового цемента при лечении острого пульпита и его влияние на уровни HIF-1 α , Bcl-2 и фактора некроза опухоли 9.0007 α .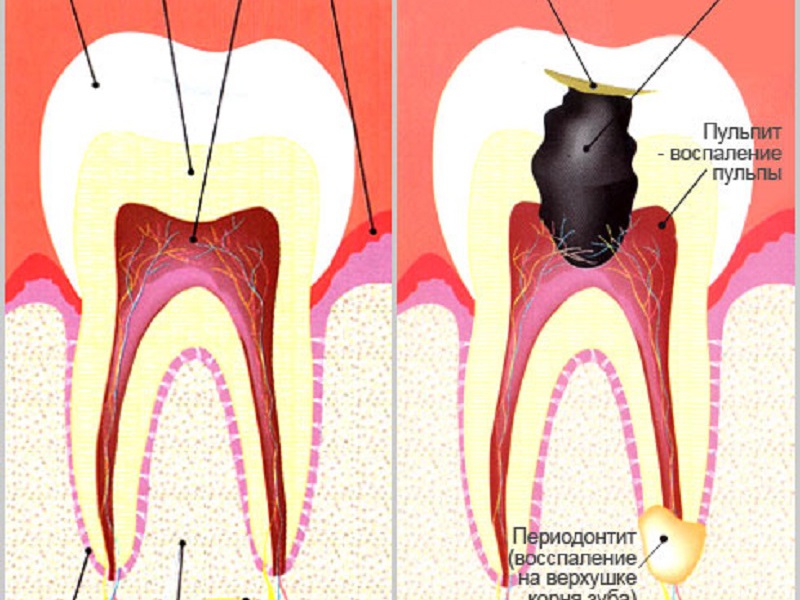 Методы . В общей сложности 286 пациентов с острым пульпитом, проходивших лечение в нашей больнице с января 2019 г. по октябрь 2020 г., были отобраны и распределены (1 : 1) методом таблицы случайных чисел для получения либо миноциклина (контрольная группа), либо миноциклина плюс оксид цинка-эвгенолового цемента ( исследовательская группа). Исходные показатели включали эффект лечения, подвижность зубов, оценку боли при перкуссии зубов, фактор, индуцируемый гипоксией (HIF)-1 α , положительная частота опухоли B-лимфоцитов (Bcl)-2 и фактор некроза опухоли (TNF-9).0007 α ). Результаты . Миноциклин в сочетании с цементом на основе оксида цинка и эвгенола ассоциировался со значительно более низкими показателями подвижности зубов и перкуторной боли по сравнению с моноциклином (1). Миноциклин в сочетании с оксидом цинка и эвгеноловым цементом приводил к значительно более высокой эффективности лечения (97,20%) по сравнению с одним миноциклином (72,73%) (). Миноциклин плюс цемент с оксидом цинка и эвгенолом был связан со значительно более низкими показателями положительных результатов HIF-1 α и Bcl-2 и более низкими уровнями TNF- α по сравнению с моноциклином ().
Методы . В общей сложности 286 пациентов с острым пульпитом, проходивших лечение в нашей больнице с января 2019 г. по октябрь 2020 г., были отобраны и распределены (1 : 1) методом таблицы случайных чисел для получения либо миноциклина (контрольная группа), либо миноциклина плюс оксид цинка-эвгенолового цемента ( исследовательская группа). Исходные показатели включали эффект лечения, подвижность зубов, оценку боли при перкуссии зубов, фактор, индуцируемый гипоксией (HIF)-1 α , положительная частота опухоли B-лимфоцитов (Bcl)-2 и фактор некроза опухоли (TNF-9).0007 α ). Результаты . Миноциклин в сочетании с цементом на основе оксида цинка и эвгенола ассоциировался со значительно более низкими показателями подвижности зубов и перкуторной боли по сравнению с моноциклином (1). Миноциклин в сочетании с оксидом цинка и эвгеноловым цементом приводил к значительно более высокой эффективности лечения (97,20%) по сравнению с одним миноциклином (72,73%) (). Миноциклин плюс цемент с оксидом цинка и эвгенолом был связан со значительно более низкими показателями положительных результатов HIF-1 α и Bcl-2 и более низкими уровнями TNF- α по сравнению с моноциклином ().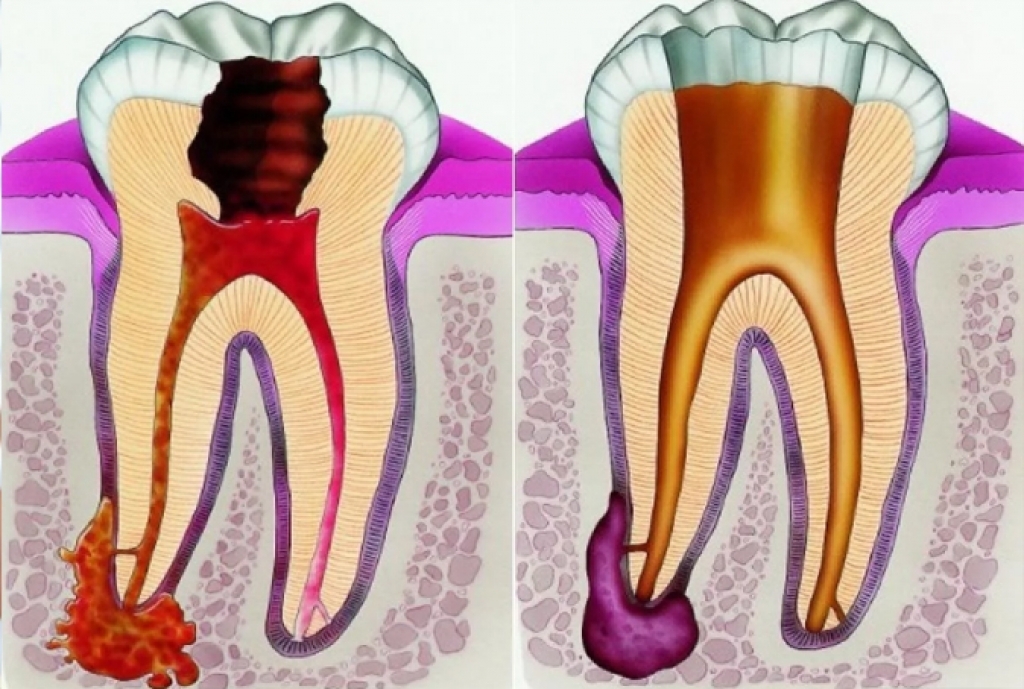 У пациентов, получавших миноциклин в сочетании с оксидом цинка и эвгеноловым цементом, наблюдались значительно более низкие показатели по визуальной аналоговой шкале (ВАШ) и более быстрое облегчение боли по сравнению с теми, кто получал только миноциклин (1). Заключение . Миноциклин в сочетании с оксидом цинка и эвгеноловым цементом предлагает жизнеспособную альтернативу острому пульпиту, поскольку он смягчает боль у пациентов, облегчает воспалительные реакции и снижает частоту положительных результатов HIF-1 α и Bcl-2, поэтому он заслуживает клинического продвижения.
У пациентов, получавших миноциклин в сочетании с оксидом цинка и эвгеноловым цементом, наблюдались значительно более низкие показатели по визуальной аналоговой шкале (ВАШ) и более быстрое облегчение боли по сравнению с теми, кто получал только миноциклин (1). Заключение . Миноциклин в сочетании с оксидом цинка и эвгеноловым цементом предлагает жизнеспособную альтернативу острому пульпиту, поскольку он смягчает боль у пациентов, облегчает воспалительные реакции и снижает частоту положительных результатов HIF-1 α и Bcl-2, поэтому он заслуживает клинического продвижения.
1. Введение
Пульпит – заболевание, связанное с инфицированием тканей пульпы зуба, вызванное воспалением пародонта [1, 2]. Острый ретроградный пульпит вызывается воспалением пародонта, характеризуется острым началом и длительным течением. Клинические проявления включают неприятный запах изо рта, расшатанные зубы, окклюзионную боль и кариес. Несвоевременное и неэффективное лечение может привести к тяжелому ухудшению течения заболевания и ухудшению качества жизни пациента [3–5]. Антибиотики широкого спектра действия, анальгетики и пломбирование корневых каналов являются методами лечения, из которых однократная хирургия корневых каналов дала желаемые результаты при лечении острого пульпита благодаря короткой продолжительности лечения и быстрому выздоровлению пациентов. Хирургическое вмешательство малоэффективно для устранения болезнетворных бактерий и вирусов, скрытых в пародонтальном кармане, для чего антибактериальные препараты считаются способствующими усилению терапевтического эффекта. Миноциклин клинически используется для лечения местного заболевания пародонта и способствует заживлению пародонтальных карманов в свете его ингибирования как грамположительных, так и грамотрицательных бактерий [6, 7]. Сообщается, что разработанный состав может быть перспективным для местного применения гвоздичного масла для лечения кожного кандидоза. Исследования показали, что цинкоксидэвгенольный цемент и миноциклин проявляют сходные терапевтические эффекты при остром ретроградном пульпите [8].
Антибиотики широкого спектра действия, анальгетики и пломбирование корневых каналов являются методами лечения, из которых однократная хирургия корневых каналов дала желаемые результаты при лечении острого пульпита благодаря короткой продолжительности лечения и быстрому выздоровлению пациентов. Хирургическое вмешательство малоэффективно для устранения болезнетворных бактерий и вирусов, скрытых в пародонтальном кармане, для чего антибактериальные препараты считаются способствующими усилению терапевтического эффекта. Миноциклин клинически используется для лечения местного заболевания пародонта и способствует заживлению пародонтальных карманов в свете его ингибирования как грамположительных, так и грамотрицательных бактерий [6, 7]. Сообщается, что разработанный состав может быть перспективным для местного применения гвоздичного масла для лечения кожного кандидоза. Исследования показали, что цинкоксидэвгенольный цемент и миноциклин проявляют сходные терапевтические эффекты при остром ретроградном пульпите [8]. Эвгеноловый цемент с оксидом цинка может изолировать и покрывать пульпу с меньшей стимуляцией пульпы и считается широко используемым наполнителем при пломбировании корневых каналов [9]., 10]. Стволовые клетки периодонтальной связки (PDLSC) представляют собой тип мезенхимальных стволовых клеток, которые существуют в ткани пародонта и, как было доказано, являются важными затравочными клетками для регенерации ткани пародонта. Хорошо известно, что внутриклеточные и внеклеточные сигналы матриксного микроокружения совместно регулируют потенциал самообновления и разнонаправленной дифференцировки стволовых клеток, а воспаление не только изменяет баланс матриксного микроокружения стволовых клеток, но и влияет на регуляцию эндогенных сигналов. Исследования показали, что регенеративная способность PDLSCs ослабляется в воспалительном микроокружении. Поэтому то, как улучшить или восстановить сниженную остеогенную способность PDLSC, вызванную изменениями микроокружения, стало новой идеей для регенерации периодонта.
Эвгеноловый цемент с оксидом цинка может изолировать и покрывать пульпу с меньшей стимуляцией пульпы и считается широко используемым наполнителем при пломбировании корневых каналов [9]., 10]. Стволовые клетки периодонтальной связки (PDLSC) представляют собой тип мезенхимальных стволовых клеток, которые существуют в ткани пародонта и, как было доказано, являются важными затравочными клетками для регенерации ткани пародонта. Хорошо известно, что внутриклеточные и внеклеточные сигналы матриксного микроокружения совместно регулируют потенциал самообновления и разнонаправленной дифференцировки стволовых клеток, а воспаление не только изменяет баланс матриксного микроокружения стволовых клеток, но и влияет на регуляцию эндогенных сигналов. Исследования показали, что регенеративная способность PDLSCs ослабляется в воспалительном микроокружении. Поэтому то, как улучшить или восстановить сниженную остеогенную способность PDLSC, вызванную изменениями микроокружения, стало новой идеей для регенерации периодонта. Предыдущие исследования показали, что эпигенетические механизмы тесно связаны с изменениями в микроокружении, а деацетилирование гистонов, как важный регуляторный механизм эпигенетической модификации, играет важную роль в возникновении и развитии заболеваний пародонта. Гомеостаз деацетилирования гистонов поддерживается гистондеацетилазами (HDAC) и гистон-ацетилтрансферазами (HAT), в то время как ингибиторы гистондеацетилазы (HDACI/HDI), как было обнаружено, способствуют дифференцировке и созреванию остеобластов, ингибируют остеокластогенез и продукцию медиаторов воспаления, а также обладают положительным регуляторным эффектом. влияние на регенерацию кости. Таким образом, настоящее исследование должно было оценить эффективность оксидно-цинкового эвгенолового цемента и миноциклина у пациентов с острым ретроградным пульпитом. Исследования с участием людей были рассмотрены и одобрены Второй дочерней больницей Первого медицинского университета Шаньдуна, № SD2/8717.
Предыдущие исследования показали, что эпигенетические механизмы тесно связаны с изменениями в микроокружении, а деацетилирование гистонов, как важный регуляторный механизм эпигенетической модификации, играет важную роль в возникновении и развитии заболеваний пародонта. Гомеостаз деацетилирования гистонов поддерживается гистондеацетилазами (HDAC) и гистон-ацетилтрансферазами (HAT), в то время как ингибиторы гистондеацетилазы (HDACI/HDI), как было обнаружено, способствуют дифференцировке и созреванию остеобластов, ингибируют остеокластогенез и продукцию медиаторов воспаления, а также обладают положительным регуляторным эффектом. влияние на регенерацию кости. Таким образом, настоящее исследование должно было оценить эффективность оксидно-цинкового эвгенолового цемента и миноциклина у пациентов с острым ретроградным пульпитом. Исследования с участием людей были рассмотрены и одобрены Второй дочерней больницей Первого медицинского университета Шаньдуна, № SD2/8717.
2. Материалы и методы
2.
 1. Участники
1. Участники Это проспективное рандомизированное контролируемое исследование. В общей сложности 286 пациентов с острым пульпитом, находившихся на лечении в нашей больнице с января 2019 г. по октябрь 2020 г., были отобраны и распределены в соотношении 1 : 1 в контрольную группу или группу исследования методом таблицы случайных чисел. Исследование было рассмотрено и одобрено Комитетом по этике Второй дочерней больницы Первого Шаньдунского медицинского университета (20180987), и пациенты и их семьи предоставили письменное информированное согласие. В контрольной группе было 87 мужчин и 56 женщин; возраст колебался от 31 до 66 лет, средний возраст (41,54 ± 3,27) лет; длительность заболевания 3–19дней, а средняя продолжительность заболевания составила (6,03 ± 2,54) дня; индекс массы тела составил 20~30 кг/м 2 , при среднем значении (24,7 ± 1,13) кг/м 2 . В исследуемой группе было 85 мужчин и 58 женщин; возраст колебался от 30 до 65 лет, в среднем (40,58 ± 3,32) года; длительность заболевания 2–20 дней, в среднем (5,34 ± 2,89) дней; индекс массы тела составил 21–29 кг/м 2 , в среднем (24,4 ± 1,25) кг/м 2 . Исходные характеристики, такие как пол, возраст и течение заболевания в двух группах, были сопоставимы (2). Критерии включения были следующими: (1) пациенты, соответствующие диагностическим критериям острого ретроградного пульпита; (2) пациенты с сильной болью после стимуляции; (3) пациенты с кариесом зубов; (4) пациенты с обширной деструкцией тканей пародонта; и (5) пациенты, у которых были полные клинические данные. Критерии исключения были следующими: (1) пациенты с первичным поражением пульпы зуба; (2) пациенты с воспалением в периодонтальной области глубоко в апикальной позиции; (3) пациенты с тяжелыми заболеваниями сердца, печени и других жизненно важных органов; и (4) беременные, кормящие или менструальные женщины.
Исходные характеристики, такие как пол, возраст и течение заболевания в двух группах, были сопоставимы (2). Критерии включения были следующими: (1) пациенты, соответствующие диагностическим критериям острого ретроградного пульпита; (2) пациенты с сильной болью после стимуляции; (3) пациенты с кариесом зубов; (4) пациенты с обширной деструкцией тканей пародонта; и (5) пациенты, у которых были полные клинические данные. Критерии исключения были следующими: (1) пациенты с первичным поражением пульпы зуба; (2) пациенты с воспалением в периодонтальной области глубоко в апикальной позиции; (3) пациенты с тяжелыми заболеваниями сердца, печени и других жизненно важных органов; и (4) беременные, кормящие или менструальные женщины.
2.2. Методы
Всем пациентам проводилась открытая экстракция пульпы, расширение корневого канала и ирригация инъекциями хлорида натрия с концентрацией 0,9%. Контрольную группу лечили миноциклиновой мазью (производитель: Baoji Guokang Biotechnology Co. , Ltd., номер разрешения: h20950316, спецификация: 50 мг), после чего корневой канал закрывали хлоридом цинка. Повязку заменяли каждые 7 дней, лечение длилось 30 дней подряд. Пациентам группы наблюдения назначали миноциклиновую мазь (так же, как и в контрольной группе) и цемент с оксидом цинка и эвгенолом (Shanghai Qingpu Dental Materials Co., Ltd.; номер разрешения: 201736309).85, спецификация: 10 г/бутылка; лекарственная форма: смесь порошка и жидкости), при этом соответствующее количество препарата распыляется вокруг пульпы для местного применения; повязку заменяли каждые 7 дней, лечение продолжалось 30 дней подряд.
, Ltd., номер разрешения: h20950316, спецификация: 50 мг), после чего корневой канал закрывали хлоридом цинка. Повязку заменяли каждые 7 дней, лечение длилось 30 дней подряд. Пациентам группы наблюдения назначали миноциклиновую мазь (так же, как и в контрольной группе) и цемент с оксидом цинка и эвгенолом (Shanghai Qingpu Dental Materials Co., Ltd.; номер разрешения: 201736309).85, спецификация: 10 г/бутылка; лекарственная форма: смесь порошка и жидкости), при этом соответствующее количество препарата распыляется вокруг пульпы для местного применения; повязку заменяли каждые 7 дней, лечение продолжалось 30 дней подряд.
2.3. Оценка результатов
(1) Терапевтический эффект. Выраженная эффективность: полностью исчезли такие симптомы пациента, как неприятный запах изо рта, шатание зубов и окклюзионная боль, нормализовалась жевательная функция; эффективно: симптомы пациента, такие как неприятный запах изо рта, шатание зубов и окклюзионная боль, были смягчены, а жевательная функция в основном вернулась к норме; малоэффективно: симптомы больного не купировались, жевательная функция не нормализовалась. Эффективность лечения = (заметно эффективные случаи + эффективные случаи)/общее количество случаев 100%. (2) Степень расшатывания зубов. 1 балл указывает на легкое расшатывание зубов, 2 балла — на умеренное расшатывание и 3 балла — на сильное расшатывание. (3) Оценка перкуссионной боли. 1 балл указывает на дискомфорт, 2 балла — на легкую боль, 3 балла — на сильную боль. (4) Индикаторы воспаления . До и после лечения определяли уровни факторов воспаления. После удаления десневого налета кончик стерильной впитывающей бумаги помещали в десневую борозду на стороне зуба и помещали в 250 мл фосфатно-солевого буфера. ХИФ-1 α , Bcl-2 и фактор некроза опухоли (TNF- α ) определяли иммуноферментным анализом. (5) Оценка по визуальной аналоговой шкале (ВАШ). Диапазон значений от 0 до 10 баллов. Чем выше балл, тем сильнее боль.
Эффективность лечения = (заметно эффективные случаи + эффективные случаи)/общее количество случаев 100%. (2) Степень расшатывания зубов. 1 балл указывает на легкое расшатывание зубов, 2 балла — на умеренное расшатывание и 3 балла — на сильное расшатывание. (3) Оценка перкуссионной боли. 1 балл указывает на дискомфорт, 2 балла — на легкую боль, 3 балла — на сильную боль. (4) Индикаторы воспаления . До и после лечения определяли уровни факторов воспаления. После удаления десневого налета кончик стерильной впитывающей бумаги помещали в десневую борозду на стороне зуба и помещали в 250 мл фосфатно-солевого буфера. ХИФ-1 α , Bcl-2 и фактор некроза опухоли (TNF- α ) определяли иммуноферментным анализом. (5) Оценка по визуальной аналоговой шкале (ВАШ). Диапазон значений от 0 до 10 баллов. Чем выше балл, тем сильнее боль.
2.4. Статистический анализ
Весь анализ данных был выполнен с помощью статистического программного обеспечения SPSS23. 0. Данные измерений выражали как среднее ± стандартное отклонение (± с) и рассчитывали по независимым выборкам t — тест. Данные подсчета были описаны в процентах и проверены X 2 . Значение менее 0,05 использовалось в качестве порога статистической значимости для всех тестов. Графическое программное обеспечение: GraphPad Prism 8.
0. Данные измерений выражали как среднее ± стандартное отклонение (± с) и рассчитывали по независимым выборкам t — тест. Данные подсчета были описаны в процентах и проверены X 2 . Значение менее 0,05 использовалось в качестве порога статистической значимости для всех тестов. Графическое программное обеспечение: GraphPad Prism 8.
3. Результаты
3.1. Оценка подвижности и боли при перкуссии
Миноциклин в сочетании с цементом на основе оксида цинка и эвгенола ассоциировался со значительно более низкими показателями подвижности зубов и боли при перкуссии по сравнению с моноциклином (табл. 1).
3.2. Клиническая эффективность
Миноциклин в сочетании с оксидом цинка и эвгеноловым цементом приводил к значительно более высокой эффективности лечения (97,20%) по сравнению с одним миноциклином (72,73%) (табл. 2).
3.3. HIF-1
α и Bcl-2 Положительные показатели и TNF- α Уровни Миноциклин плюс цемент с оксидом цинка и эвгенолом был связан со значительно более низкими положительными показателями HIF-1 α и Bcl-2 и более низкими уровнями TNF — α по сравнению с одним миноциклином () (таблица 3).
3.4. Оценка по ВАШ и время обезболивания
У пациентов, получавших миноциклин в сочетании с цементом на основе оксида цинка и эвгенола, наблюдались значительно более низкие баллы по визуальной аналоговой шкале (ВАШ) и более быстрое облегчение боли по сравнению с пациентами, получавшими только миноциклин () (таблица 4).
4. Обсуждение
Острый ретроградный пульпит является вторичным по отношению к инфекции пародонта поражением пульпы и может вызвать инфекцию пародонта. В начале заболевания может наблюдаться повышенная чувствительность зубов пациента к таким раздражителям, как холод, тепло, кислая пища, что приводит к сильной боли и ухудшению качества жизни пациента [11]. Следовательно, существует острая необходимость в поиске эффективных решений для решения этих проблем. Соответствующие исследования показывают, что аэробные и анаэробные бактерии в перикорональном слепом мешке являются основными возбудителями реверсивного пульпита [12–14]. Следовательно, необходимы эффективные меры по уничтожению бактерий в периферическом мешке, которые могут быть реализованы местными лекарствами для достижения очага поражения, уничтожения бактерий и устранения патогенных микроорганизмов. Клинически цемент с оксидом цинка и эвгенолом используется в качестве материала для защиты пульпы при лечении острого пульпита. Он может быстро ингибировать бактерии и убивать вирусы, обладая обезболивающим эффектом для облегчения боли у пациентов [15]. Миноциклин является пародонтальным местным антибиотиком пролонгированного действия с сильным антибактериальным эффектом и сохраняет неизменную функцию в полости рта, с хорошим бактерицидным эффектом и длительным антибактериальным эффектом [16]. Эвгенол может улучшать фармакологическую активность миноциклина, а комбинация цинкоксидэвгенолового цемента с миноциклином связана с большей эффективностью при лечении острого ретроградного пульпита.
Клинически цемент с оксидом цинка и эвгенолом используется в качестве материала для защиты пульпы при лечении острого пульпита. Он может быстро ингибировать бактерии и убивать вирусы, обладая обезболивающим эффектом для облегчения боли у пациентов [15]. Миноциклин является пародонтальным местным антибиотиком пролонгированного действия с сильным антибактериальным эффектом и сохраняет неизменную функцию в полости рта, с хорошим бактерицидным эффектом и длительным антибактериальным эффектом [16]. Эвгенол может улучшать фармакологическую активность миноциклина, а комбинация цинкоксидэвгенолового цемента с миноциклином связана с большей эффективностью при лечении острого ретроградного пульпита.
Миноциклин в сочетании с оксидом цинка и эвгеноловым цементом ассоциировался со значительно более низкими показателями подвижности зубов и боли при перкуссии по сравнению с одним миноциклином (). Миноциклин в сочетании с оксидом цинка и эвгеноловым цементом приводил к значительно более высокой эффективности лечения (97,20%) по сравнению с одним миноциклином (72,73%) (). Миноциклин в сочетании с оксидом цинка и эвгеноловым цементом ассоциировался со значительно более низкими показателями положительных результатов HIF-1 α и Bcl-2 и более низкими уровнями TNF- α по сравнению с одним миноциклином (). У пациентов, получавших миноциклин в сочетании с оксидом цинка и эвгеноловым цементом, наблюдались значительно более низкие показатели по визуальной аналоговой шкале (ВАШ) и более быстрое облегчение боли по сравнению с теми, кто получал только миноциклин (1).
Миноциклин в сочетании с оксидом цинка и эвгеноловым цементом ассоциировался со значительно более низкими показателями положительных результатов HIF-1 α и Bcl-2 и более низкими уровнями TNF- α по сравнению с одним миноциклином (). У пациентов, получавших миноциклин в сочетании с оксидом цинка и эвгеноловым цементом, наблюдались значительно более низкие показатели по визуальной аналоговой шкале (ВАШ) и более быстрое облегчение боли по сравнению с теми, кто получал только миноциклин (1).
Настоящее исследование показало, что применение миноциклина в сочетании с цементом на основе оксида цинка и эвгенола связано с более низкими показателями подвижности зубов, перкуторной болью и баллами по ВАШ, а также с более коротким временем купирования боли по сравнению с применением только миноциклина. Причиной может быть то, что миноциклин вызывал незначительное раздражение апикальной ткани зуба при лечении корневых каналов, а запечатывание препарата внутри корневого канала обеспечивает длительную эффективность и максимальный антибактериальный эффект. Кроме того, миноциклину не хватает иммуногенности, он обладает текучестью и формуемостью, с простой операцией запечатывания пробирки и легкой инъекцией и заменой лекарства. [17–19]. Кроме того, комбинированная терапия миноциклином и оксидом цинка с эвгеноловым цементом привела к более высокой эффективности лечения по сравнению с одним миноциклином, чему имеется несколько возможных объяснений. Миноциклин — это антибиотик широкого спектра действия с высоким сродством, который может уничтожать патогенные бактерии, инфильтрированные пародонтальной инфекцией, контролировать развитие воспаления и эффективно уменьшать боль [20]. Однако применение только миноциклина в западной медицине связано с высокой частотой рецидивов. В традиционной китайской медицине эвгенол присутствует в качестве основного вещества во многих традиционных растительных лекарственных средствах, таких как Flos Caryophylli, и обладает хорошими антиоксидантными, противовоспалительными и жаропонижающими свойствами, а также антиклеточными грибковыми эффектами, которые считаются эффективными для облегчения боли и успокоения пульпы.
Кроме того, миноциклину не хватает иммуногенности, он обладает текучестью и формуемостью, с простой операцией запечатывания пробирки и легкой инъекцией и заменой лекарства. [17–19]. Кроме того, комбинированная терапия миноциклином и оксидом цинка с эвгеноловым цементом привела к более высокой эффективности лечения по сравнению с одним миноциклином, чему имеется несколько возможных объяснений. Миноциклин — это антибиотик широкого спектра действия с высоким сродством, который может уничтожать патогенные бактерии, инфильтрированные пародонтальной инфекцией, контролировать развитие воспаления и эффективно уменьшать боль [20]. Однако применение только миноциклина в западной медицине связано с высокой частотой рецидивов. В традиционной китайской медицине эвгенол присутствует в качестве основного вещества во многих традиционных растительных лекарственных средствах, таких как Flos Caryophylli, и обладает хорошими антиоксидантными, противовоспалительными и жаропонижающими свойствами, а также антиклеточными грибковыми эффектами, которые считаются эффективными для облегчения боли и успокоения пульпы. , и защитить грануляционную ткань. Его комбинация с миноциклином играет синергетический эффект по усилению противовоспалительной функции препарата. Кроме того, это исследование показало, что применение миноциклина в сочетании с оксидом цинка и эвгеноловым цементом было связано со значительно более низким уровнем положительных результатов HIF-19.0007 α и Bcl-2 и более низкие уровни TNF- α по сравнению с одним миноциклином. HIF-1 α вырабатывается в условиях гипоксии, которые могут вызывать воспаление. Bcl-2 секретируется на ранней стадии пульпита, что еще больше усугубляет повреждение тканей [21, 22]. Роль модификации ацетилирования гистонов в эпигенетической регуляции более важна и привлекла клиническое внимание. Динамическое равновесное соотношение модификации гистонов в организме определяется HAT и HDAC [3], в которых гистоны относятся к компонентам хроматина. После ацетилирования гистонов он может влиять на структуру хроматина и снижать сродство гистонов к ДНК, что приводит к снижению компактности структуры хроматина, что эффективно активирует процесс транскрипции генов.
, и защитить грануляционную ткань. Его комбинация с миноциклином играет синергетический эффект по усилению противовоспалительной функции препарата. Кроме того, это исследование показало, что применение миноциклина в сочетании с оксидом цинка и эвгеноловым цементом было связано со значительно более низким уровнем положительных результатов HIF-19.0007 α и Bcl-2 и более низкие уровни TNF- α по сравнению с одним миноциклином. HIF-1 α вырабатывается в условиях гипоксии, которые могут вызывать воспаление. Bcl-2 секретируется на ранней стадии пульпита, что еще больше усугубляет повреждение тканей [21, 22]. Роль модификации ацетилирования гистонов в эпигенетической регуляции более важна и привлекла клиническое внимание. Динамическое равновесное соотношение модификации гистонов в организме определяется HAT и HDAC [3], в которых гистоны относятся к компонентам хроматина. После ацетилирования гистонов он может влиять на структуру хроматина и снижать сродство гистонов к ДНК, что приводит к снижению компактности структуры хроматина, что эффективно активирует процесс транскрипции генов. Деацетилирование гистонов может привести к конденсации структуры хроматина. Под действием HDAC ацетильные группы в ацетилированных гистонах могут быть перенесены на ацетил-КоА для ингибирования транскрипции генов [4]. После того, как фактор транскрипции рекрутирует сверхэкспрессированные HDAC, он может оказывать аномальное ингибирующее действие на определенные гены, что приводит к возникновению и развитию воспалительных аутоиммунных и других заболеваний. Молекулярные маркеры удельной поверхности STRO-1, CD105, CD90, и CD146 PDLSC, полученных из хронически воспалительной ткани, являются сильно положительными и сильно пролиферирующими. Воспалительное микроокружение влияло на биологические характеристики стволовых клеток, а способность к остеогенной дифференцировке PDLSC, полученных из воспалительной ткани пародонта, ослаблялась. Экспрессия HDAC в PDLSC обычно увеличивается в воспалительном микроокружении, а состояние деацетилирования гистонов несбалансировано. В контексте эпигенетических исследований была проанализирована роль HDACI при заболеваниях и сделан вывод, что деацетилирование гистонов может обнаруживать изменения экспрессии HDAC в PDLSC в воспалительном микроокружении.
Деацетилирование гистонов может привести к конденсации структуры хроматина. Под действием HDAC ацетильные группы в ацетилированных гистонах могут быть перенесены на ацетил-КоА для ингибирования транскрипции генов [4]. После того, как фактор транскрипции рекрутирует сверхэкспрессированные HDAC, он может оказывать аномальное ингибирующее действие на определенные гены, что приводит к возникновению и развитию воспалительных аутоиммунных и других заболеваний. Молекулярные маркеры удельной поверхности STRO-1, CD105, CD90, и CD146 PDLSC, полученных из хронически воспалительной ткани, являются сильно положительными и сильно пролиферирующими. Воспалительное микроокружение влияло на биологические характеристики стволовых клеток, а способность к остеогенной дифференцировке PDLSC, полученных из воспалительной ткани пародонта, ослаблялась. Экспрессия HDAC в PDLSC обычно увеличивается в воспалительном микроокружении, а состояние деацетилирования гистонов несбалансировано. В контексте эпигенетических исследований была проанализирована роль HDACI при заболеваниях и сделан вывод, что деацетилирование гистонов может обнаруживать изменения экспрессии HDAC в PDLSC в воспалительном микроокружении. Определение его влияния на иммунорегуляторные свойства PDLSC, изучение ингибирования HDAC с помощью HDACI и обнаружение изменений способности PDLSC к остеогенной дифференцировке, способности к регенерации кости и потери альвеолярной кости в условиях воспалительной микросреды с помощью экспериментов in vitro и in vivo могут обеспечить новый метод лечения пародонтальной регенерации, а также может быть новым терапевтическим средством при лечении пародонтита. В целом, несмотря на то, что в предыдущих исследованиях для лечения стоматологических заболеваний использовался оксидэвгеноловый цемент, в настоящем исследовании было объединено другое лекарство и проведено сравнение эффективности путем наблюдения большего количества показателей.
Определение его влияния на иммунорегуляторные свойства PDLSC, изучение ингибирования HDAC с помощью HDACI и обнаружение изменений способности PDLSC к остеогенной дифференцировке, способности к регенерации кости и потери альвеолярной кости в условиях воспалительной микросреды с помощью экспериментов in vitro и in vivo могут обеспечить новый метод лечения пародонтальной регенерации, а также может быть новым терапевтическим средством при лечении пародонтита. В целом, несмотря на то, что в предыдущих исследованиях для лечения стоматологических заболеваний использовался оксидэвгеноловый цемент, в настоящем исследовании было объединено другое лекарство и проведено сравнение эффективности путем наблюдения большего количества показателей.
5. Заключение
Подводя итог, можно сказать, что цемент с миноциклином и оксидом цинка и эвгенолом представляет собой жизнеспособную альтернативу острому пульпиту, поскольку он уменьшает боль у пациентов, облегчает воспалительные реакции и снижает частоту положительных результатов HIF-1 α и Bcl. -2, так что он достоин клинического продвижения.
-2, так что он достоин клинического продвижения.
Доступность данных
Наборы данных, использованные в настоящем исследовании, можно получить у соответствующего автора по обоснованному запросу.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Благодарности
Это исследование проводилось при поддержке Плана развития медицины и здравоохранения провинции Шаньдун (2019WS403).
Ссылки
-
L.M. Lin, D. Ricucci, T.M. Saoud, A. Sigurdsson, and B. Kahler, «Витальная терапия пульпы зрелых постоянных зубов с необратимым пульпитом с точки зрения биологии пульпы», Australian Endodontic Journal , том. 46, нет. 1, стр. 154–166, 2020.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
К. Зафар, М. Р. Назир, Р. Гафур и Ф. Р. Хан, «Успех пульпотомии в зрелых постоянных зубах с необратимым пульпитом: систематический обзор», Journal of Conservative Dentistry , vol.
 23, нет. 2, стр. 121–125, 2020.
23, нет. 2, стр. 121–125, 2020. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
A. Agnihotry, W. Thompson, Z. Fedorowicz, E.J. van Zuuren и J. Sprakel, «Применение антибиотиков при необратимом пульпите», стр. 9.0007 Кокрановская база данных систематических обзоров , том. 5, нет. 5, ID статьи CD004969, 2019.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Д. Садаф, «Успех корональной пульпотомии в постоянных зубах с необратимым пульпитом: обзор, основанный на фактических данных», Cureus , vol. 12, нет. 1, ID статьи e6747, 2020.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Кушли С., Дункан Х. Ф., Лаппин М. Дж. и др., «Пульпотомия зрелых кариозных зубов с симптомами необратимого пульпита: систематический обзор», стр.
 9.0007 Стоматологический журнал , вып. 88, 2019.
9.0007 Стоматологический журнал , вып. 88, 2019. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
D. Romero-Miguel, N. Lamanna-Rama, M. Casquero-Veiga, V. Gómez-Rangel, M. Desco и M.L. Soto-Montenegro, «Миноциклин при нейродегенеративных и психических заболеваниях: обновленная информация». », European Journal of Neurology , vol. 28, нет. 3, стр. 1056–1081, 2021.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
B. Bassett, S. Subramaniyam, Y. Fan et al., «Миноциклин облегчает депрессивные симптомы, восстанавливая снижение нейрогенеза в дорсальном гиппокампе посредством блокирования активации микроглии/фагоцитоза», Мозг, поведение и иммунитет , том. 91, стр. 519–530, 2021.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
E.
 S. Onge and WC Mobley, «Миноциклиновая пена для местного применения: новый препарат для лечения акне», The Annals of Pharmacotherapy , vol. 55, нет. 1, стр. 105–110, 2021.
S. Onge and WC Mobley, «Миноциклиновая пена для местного применения: новый препарат для лечения акне», The Annals of Pharmacotherapy , vol. 55, нет. 1, стр. 105–110, 2021. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
C. M. Giacomino, J. A. Wealleans, N. Kuhn и A. Diogenes, «Сравнительная биосовместимость и остеогенный потенциал двух биокерамических силеров», Журнал эндодонтии , том. 45, нет. 1, стр. 51–56, 2019 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
J. A. Coll, V. Dhar, K. Vargas et al., «Использование методов лечения невитальной пульпы в молочных зубах», Pediatric Dentistry , vol. 42, нет. 5, pp. 337–349, 2020.
Просмотр по адресу:
Google Scholar
-
WJ Wolters, HF Duncan, PL Tomson et al.
 , «Минимально инвазивная эндодонтия: новая диагностическая система для оценки пульпита и последующего лечения» потребности», Международный эндодонтический журнал , том. 50, нет. 9, стр. 825–829, 2017.
, «Минимально инвазивная эндодонтия: новая диагностическая система для оценки пульпита и последующего лечения» потребности», Международный эндодонтический журнал , том. 50, нет. 9, стр. 825–829, 2017. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
М. Хуанг, К. Чжан, С. Ян и Дж. Хоу, «Регулируемая гибель клеток при пульпите», Journal of Endodontics , vol. 46, нет. 10, стр. 1403–1413, 2020.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
В. Нагендрабабу, Х. Ф. Дункан, Дж. Уитворт и др., «Является ли артикаин более эффективным, чем лидокаин, у пациентов с необратимым пульпитом? Общий обзор», Международный эндодонтический журнал , том. 53, нет. 2, стр. 200–213, 2020.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
C.
 Zhan, M. Huang, X. Yang и J. Hou, «Зубные нервы: забытый медиатор пульпита», International Endodontic Journal , vol. 54, нет. 1, стр. 85–99, 2021.
Zhan, M. Huang, X. Yang и J. Hou, «Зубные нервы: забытый медиатор пульпита», International Endodontic Journal , vol. 54, нет. 1, стр. 85–99, 2021. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
X. Chen, X. Liu и J. Zhong, «Клиническая и рентгенологическая оценка пульпэктомии молочных зубов: 18-месячное клиническое рандомизированное контролируемое исследование», Медицина головы и лица , том. 13, нет. 1, с. 12, 2017.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
W. Steadman, Z. Brown, and C. J. Wall, «Миноциклиновая болезнь черной кости в эндопротезировании: систематический обзор», Journal of Orthopaedic Surgery and Research , vol. 16, нет. 1, с. 479, 2021.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Дж.
 Пайк, «Местная миноциклиновая пена 4%: обзор вульгарных угрей», Американский журнал клинической дерматологии , том. 21, нет. 3, стр. 449–456, июнь 2020 г.
Пайк, «Местная миноциклиновая пена 4%: обзор вульгарных угрей», Американский журнал клинической дерматологии , том. 21, нет. 3, стр. 449–456, июнь 2020 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
М. Р. Доминик, «Побочные реакции, вызванные миноциклином: обзор литературы», Current Drug Safety , vol. 16, нет. 3, стр. 309–321, 2021.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Z. Yuan, X. Chen, W. Yang, B. Lou, N. Ye и Y. Liu, «Противовоспалительное действие миноциклина на эндотоксин-индуцированный увеит и воспаление сетчатки у крыс, Molecular Vision , vol. 25, pp. 359–372, 2019.
Просмотр по адресу:
Google Scholar
-
B. Wang, X. Huang, X. Pan et al., «Миноциклин предотвращает депрессивное поведение, подавляя высвобождение HMGB1 из микроглии и нейронов», Brain, Behavior and Immunity , vol.
 88, стр. 132–143, 2020.
88, стр. 132–143, 2020. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. Н. Вонгсорачай, О. Танатваракорн, Т. Прасансуттипорн и др., «Влияние ускорителя полимеризации на прочность сцепления с дентином, загрязненным эвгенолом», Журнал адгезивной стоматологии , том. 20, нет. 6, стр. 541–547, 2018.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
А. Дахия, Н. З. Баба, М. Т. Каттадиил, С. Дж. Гудакр и А. Манн, «Сравнение эффектов удаления цемента с циркониевых и титановых абатментов: исследование in vitro», Журнал ортопедической стоматологии , том. 121, нет. 3, стр. 504–509, 2019.
Посмотреть по адресу:
Сайт издателя | Академия Google
Copyright
Copyright © 2022 Hongning Song et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Признаки и симптомы – Дантист Джейми
Давайте посмотрим на это с двух точек зрения:
- Признаки и симптомы, которые вы можете заметить или которые могут свидетельствовать о необходимости лечения корневого канала.
- Как стоматолог определяет, следует ли вам лечить корневые каналы, какие вопросы он задаст и почему, какие анализы он, вероятно, проведет, чтобы поставить диагноз.
Знаки, которые вы можете заметить:
- Синус
Синус представляет собой ход или туннель, по которому инфекция, скопившаяся вокруг верхушки (конца) корня, отводится через кость в полость рта. Он может выглядеть как мини-язва или узелок на десне и часто дает неприятный привкус, так как из него вытекает гной. Часто из-за того, что у инфекции есть место для дренирования, зуб не вызывает боли до тех пор, пока проход не блокируется, а затем он становится очень болезненным из-за нарастания давления. Иногда вы можете ввести GP-точку (материал, используемый для пломбирования корневого канала) в пазуху, и она будет следовать по пути инфекции и указывать на источник — когда это возможно… это очень хороший способ идентифицировать зуб, вызвавший воспаление. проблема.
Часто из-за того, что у инфекции есть место для дренирования, зуб не вызывает боли до тех пор, пока проход не блокируется, а затем он становится очень болезненным из-за нарастания давления. Иногда вы можете ввести GP-точку (материал, используемый для пломбирования корневого канала) в пазуху, и она будет следовать по пути инфекции и указывать на источник — когда это возможно… это очень хороший способ идентифицировать зуб, вызвавший воспаление. проблема.
- Опухшее лицо ( абсцесс)
Это указывает на образование скопления гноя и обычно является признаком абсцесса зуба. Хотя это может быть связано с зубами или деснами, по моему опыту, отек лица, скорее всего, является результатом некротической пульпы (мертвого нерва).
- Массивная полость
Если у вас отсутствует половина зуба или большая область кариеса, нерв, несомненно, будет затронут в той или иной степени. Возможно, просто нужно восстановить зуб, а может быть, нерв мертв или поврежден и не подлежит восстановлению, и необходим корневой канал.
Симптомы, которые вы можете заметить:
- Основные индикаторы:
Боль, которая длится минуты/часы (не секунды) после раздражителя, такого как холод
Боль, которая будит вас ночью или нарушает ваш сон
Боль при прикосновении к одному зубу.
- Другие показатели:
Боль, которую традиционные обезболивающие не снимают полностью
Боль при укусе (хотя также необходимо исключить проблемы с прикусом, такие как высокая пломба и пара других потенциальных проблем)
Боль, возникающая спонтанно при любом раздражителе, таком как горячее или холодное
Неприятный привкус во рту (в сочетании с другими перечисленными выше факторами, а не только отдельно).
Как стоматолог диагностирует мою проблему?
В начале приема стоматолог задаст вам ряд вопросов. Это даст им информацию о проблеме и о том, что может быть ее причиной. Примеры вопросов, которые может задать вам стоматолог, обсуждаются при диагностике зубной боли
Корневые каналы необходимы, когда нерв необратимо поврежден или умер. Приведенные выше признаки и симптомы обычно ассоциируются с такими ситуациями. Некоторые из признаков гораздо более определенные, чем другие. Опухшее лицо является довольно очевидным признаком абсцесса и инфицированного зуба, а также необходимости удаления или лечения корневых каналов. То же самое можно сказать и об обнаружении большой области инфекции на рентгеновском снимке (см. ниже) или отделяемого синуса рядом с корнем зуба.
Приведенные выше признаки и симптомы обычно ассоциируются с такими ситуациями. Некоторые из признаков гораздо более определенные, чем другие. Опухшее лицо является довольно очевидным признаком абсцесса и инфицированного зуба, а также необходимости удаления или лечения корневых каналов. То же самое можно сказать и об обнаружении большой области инфекции на рентгеновском снимке (см. ниже) или отделяемого синуса рядом с корнем зуба.
Трудность возникает, когда состояние нерва более сомнительно. Если симптомы предполагают необратимый пульпит, в то время как седативная повязка может успокоить ситуацию, нерв в этом состоянии, вероятно, продолжит умирать до тех пор, пока не станет необходимым лечение корневых каналов. Иногда его оставление может затруднить лечение корневых каналов в долгосрочной перспективе, но в то же время не хочется без надобности туда нырять. Стоматолог может сказать вам, что пломба глубокая и что позже может потребоваться пломбирование или удаление корневого канала. В этих обстоятельствах предполагается, что зуб имеет обратимый пульпит, но если зуб станет болезненным через несколько месяцев или даже лет, это будет означать, что он на самом деле был необратимым, и нерв впоследствии умер.
В этих обстоятельствах предполагается, что зуб имеет обратимый пульпит, но если зуб станет болезненным через несколько месяцев или даже лет, это будет означать, что он на самом деле был необратимым, и нерв впоследствии умер.
К сожалению, симптомы, наблюдаемые клинически (стоматологом) при наличии пульпита, довольно сильно различаются, особенно в случае многокорневых моляров, а боль является очень субъективным ощущением (более характерна для мужчин, чем для женщин)!
Хотя всегда есть область неопределенности, сильная боль, продолжающаяся долгое время и не дающая вам спать по ночам, свидетельствует о необратимом повреждении нерва. Боль от холода и сладкого, длящаяся всего несколько секунд, предполагает обратимое состояние, если с ним быстро справиться. Однако, если его оставить, это может прогрессировать, и когда начнут появляться более необратимые симптомы, тогда вы вполне можете смотреть на корневой канал, а не только на пломбу, поэтому лучше сразу провериться, когда вы впервые что-то заметите.
Это не точная наука: обратимые и необратимые повреждения нервов связаны со спектром симптомов, которые пытаются помочь нам подобрать наиболее подходящее лечение. Зуб — это живая ткань, и у разных людей он будет реагировать по-разному, и диагноз почти всегда связан с некоторой неопределенностью.
Существуют и другие, менее распространенные причины, по которым необходимо лечение корневого канала, и они обсуждаются в разделе, почему вам может понадобиться лечение корневого канала.
Какие специальные анализы проводит стоматолог?
Стоматолог должен будет провести ряд специальных исследований, чтобы дополнить информацию, которую он получил, задавая вопросы и осматривая ваш рот. Это поможет немного прояснить картину проблемы:
- Рентген. В любых случаях с корневыми каналами или при подозрении на проблемы с корневыми каналами требуется периапикальная рентгенография (часто сокращается до PA). Peri означает вокруг, а апикальный означает верхушку или конец корня, поэтому на изображении отображается весь корень рассматриваемого зуба и его поддерживающие ткани (то есть вид, на котором отображается весь конец зуба).
 ).
).
При раннем пульпите на рентгенограмме не видно изменений вокруг конца корня; зуб рентгенологически будет казаться нормальным. Тем не менее, зубы, которые заразились и потеряли свою жизнеспособность (т.е. нерв умер), могут иметь ряд изменений. Классическим изображением будет темная область вокруг конца корня, продолжающаяся до связки, поддерживающей зуб. Мы называем это «периапикальной» областью или «периапикальной рентгенопрозрачностью». Важно отметить, является ли он продолжением связки, так как это предполагает, что источник инфекции находится внутри зуба.
Бактерии в корневом канале производят токсины и продукты жизнедеятельности; они вытекают из конца зуба, разрушая ткани в этой области. На самых ранних стадиях мы можем просто увидеть «расширение периодонтальной связки», которое, если оставить его, со временем будет прогрессировать до более крупной темной области.
Как правило, чем дольше бактерии находятся в корневом канале, тем большую площадь можно увидеть, но это не всегда так. Я редко видел область больше размера ногтя, так как ваше тело постоянно пытается защитить вас от вреда.
Я редко видел область больше размера ногтя, так как ваше тело постоянно пытается защитить вас от вреда.
Хроническая проблема часто возникает, когда устанавливается баланс между защитой вашего организма и вторжением бактерий. Хронические проблемы, как мы обсуждали в связи с заболеванием десен, часто не являются болезненными, а являются ослаблением вашей иммунной системы, чрезмерным ростом бактерий или внедрением более неприятных штаммов, которые могут привести к тому, что эта проблема станет острой, часто очень болезненной. абсцесс, связанный с зубом.
Периапикальная область вокруг зуба, на который была наложена коронка или сильно запломбирована, является довольно частой находкой при общем скрининговом рентгенологическом исследовании, что приводит к необходимости лечения. Рентгенопрозрачность может существовать несколько лет, и даже если ее оставить, она может не создавать проблем в течение многих последующих лет.
Однако, поскольку прогноз успешного лечения корня зависит от того, как долго бактерии приживаются внутри корня, имеет смысл лечить проблему как можно раньше. Оставлять известную инфекцию в своем теле никогда не бывает хорошей идеей, потому что это может превратиться в абсцесс. Лучше всего решать ее заранее, а не ждать, пока проблема возникнет — вы не можете предсказать время, когда она решит сыграть в ваш долгожданный отпуск.
Оставлять известную инфекцию в своем теле никогда не бывает хорошей идеей, потому что это может превратиться в абсцесс. Лучше всего решать ее заранее, а не ждать, пока проблема возникнет — вы не можете предсказать время, когда она решит сыграть в ваш долгожданный отпуск.
- Проверка жизнеспособности. Зубы, которые положительно реагируют на электротестирование пульпы или холодовые тесты, по большей части живы, а те, которые не реагируют, мертвы. Это грубая и иногда неточная мера живого состояния зуба, но она может помочь идентифицировать потенциального нарушителя, когда неизвестно, от какого зуба исходит боль. Допустим, у нескольких зубов есть глубокие большие пломбы, и все они могут быть причиной боли. Если бы вы применили холодовую пробу ко всем зубам и только один из них не имел чувствительности, то можно было бы предположить, что у остальных есть живые нервы, и сделать тот, который не реагировал, центром внимания дантиста.
- Пальпация. Область болезненности десны под зубом (рядом с корнями) может свидетельствовать о том, что нерв умер, а вокруг корней присутствует некоторая инфекция и повышенное давление.
 Синус (обсуждаемый выше) также может быть замечен в этой области, если инфекция нашла место для оттока.
Синус (обсуждаемый выше) также может быть замечен в этой области, если инфекция нашла место для оттока.
- Перкуссия. Довольно часто стоматолог постукивает по вашему зубу или зубам, чтобы проверить, не болит ли какой-либо из них. Один зуб может значительно выделяться из остальных, что позволяет предположить, что ткани вокруг конца ваших корней этого зуба воспалены и, возможно, указывает на периапикальный абсцесс.
Лечение эндодонтических инфекций | Endodontic Associates Dental Group
Эндодонтические инфекции являются полимикробными и состоят преимущественно из анаэробных бактерий и некоторых факультативных бактерий. Зуб с инфицированной нежизнеспособной пульпой является резервуаром инфекции, который изолирован от иммунного ответа пациента и в конечном итоге вызывает перирадикулярный воспалительный ответ. Когда микробы внедряются в перирадикулярные ткани, могут развиться абсцессы и флегмоны. Тяжесть этой инфекции зависит от патогенности микробов и резистентности хозяина. Этот ответ может не только вызывать иммунопатогенный и защитный ответ, но также может быть разрушительным для окружающих тканей и способствовать появлению неблагоприятных признаков и симптомов.
Этот ответ может не только вызывать иммунопатогенный и защитный ответ, но также может быть разрушительным для окружающих тканей и способствовать появлению неблагоприятных признаков и симптомов.
Распространение инфекции и связанная с ней воспалительная реакция будут продолжаться до тех пор, пока не будет удален источник инфекции. Оценка пациента, диагностика и лечение источника инфекции имеют первостепенное значение.
Эндодонтическое лечение инфекции
Целью эндодонтического лечения является удаление микробов, их побочных продуктов и остатков пульпы из инфицированной системы корневых каналов. Это создает благоприятные условия для перирадикулярного заживления. Когда у пациента появляются признаки и симптомы, связанные с тяжелой инфекцией, каналы должны быть продезинфицированы, а отверстие для доступа должно быть закрыто, чтобы предотвратить коронарную утечку.
В редких случаях, когда имеется постоянный дренаж, доступ можно оставить открытым до следующего дня, чтобы позволить накопившимся раздражителям и медиаторам воспаления снизиться до уровня, позволяющего пациенту начать заживление. Если оставить зуб открытым в течение длительного периода времени, это приведет к сильному загрязнению без какой-либо дополнительной пользы для пациента. При локализованном отеке, увеличивающемся в размерах или связанном с целлюлитом, следует рассмотреть вопрос о разрезе для дренирования. Разрез для дренирования важен для удаления гнойных материалов и других медиаторов воспаления. Дренаж улучшает кровообращение в инфицированных тканях и увеличивает доставку антибиотика в пораженную область. Пациенты, нуждающиеся в дополнительном дренировании полости рта или госпитализации, должны быть направлены к челюстно-лицевому хирургу.
Если оставить зуб открытым в течение длительного периода времени, это приведет к сильному загрязнению без какой-либо дополнительной пользы для пациента. При локализованном отеке, увеличивающемся в размерах или связанном с целлюлитом, следует рассмотреть вопрос о разрезе для дренирования. Разрез для дренирования важен для удаления гнойных материалов и других медиаторов воспаления. Дренаж улучшает кровообращение в инфицированных тканях и увеличивает доставку антибиотика в пораженную область. Пациенты, нуждающиеся в дополнительном дренировании полости рта или госпитализации, должны быть направлены к челюстно-лицевому хирургу.
Когда у пациента появляются признаки и симптомы тяжелой эндодонтической инфекции, можно рассмотреть возможность назначения дополнительных антибиотиков (см. Таблицу 1 ).
Антибиотики , а не показан у здорового в остальном пациента при небольшом локализованном отеке без системных признаков или симптомов инфекции (см. Таблица 2 ).
Таблица 2 ).
С момента своего открытия в 1928 году антибиотики произвели революцию в лечении бактериальных инфекций. Поскольку они относительно безвредны для хозяина, их можно использовать для лечения инфекций, в том числе эндодонтического происхождения. Антибиотики, однако, могут оказывать неблагоприятное воздействие, изменяя нормальную флору, вызывая аллергические реакции и неблагоприятно взаимодействуя с другими лекарствами.
| ТАБЛИЦА 1: Показания к назначению дополнительных антибиотиков |
|---|
|
| ТАБЛИЦА 2: Показания, не требующие дополнительных антибиотиков |
|---|
|
Боль без признаков и симптомов инфекции
Зубы с некротизированной пульпой и просветлением Зубы с синусовым ходом (хронический перирадикулярный абсцесс) Локализованный флюктуирующий отек |
К сожалению, широкое использование антибиотиков способствовало селекции резистентных бактерий. Антибиотики изменяют естественный баланс нормальной флоры, отбирая устойчивые организмы. Гены устойчивости переносятся вертикально во все дочерние клетки. Кроме того, устойчивые гены могут быть перенесены горизонтально в другие штаммы бактерий путем трансдукции, трансформации и конъюгации.
Антибиотики изменяют естественный баланс нормальной флоры, отбирая устойчивые организмы. Гены устойчивости переносятся вертикально во все дочерние клетки. Кроме того, устойчивые гены могут быть перенесены горизонтально в другие штаммы бактерий путем трансдукции, трансформации и конъюгации.
Таким образом, штаммы бактерий, никогда не подвергавшиеся воздействию антибиотика, могут приобрести резистентность, даже не вступая в контакт с антибиотиком. Отбор резистентных микроорганизмов возможен при введении низких доз антибиотиков, при длительном их приеме или при несоблюдении пациентами режима лечения. Развитие резистентности бактерий из-за неподходящих рецептов вызывает вопросы и опасения у медицинских работников.
Антибиотики используются в дополнение к соответствующему лечению для поддержки защитных сил хозяина. Антибиотики узкого спектра действия должны быть первым выбором, потому что антибиотики широкого спектра вызывают больше изменений в нормальном желудочно-кишечном тракте и отбирают дополнительные резистентные микроорганизмы. Системное введение соответствующей дозы обычно длится от 5 до 7 дней. Клинические признаки и симптомы должны уменьшаться через 2–4 дня после установления диагноза и устранения источника инфекции. Поскольку эндодонтические инфекции являются полимикробными, а выбор антибиотиков осуществляется эмпирически на основе микроорганизмов, обычно участвующих в эндодонтических инфекциях, ни один антибиотик, вероятно, не эффективен против всех штаммов инфекционных бактерий. Однако вполне вероятно, что если антибиотик эффективен против нескольких штаммов, он нарушит микробную экосистему.
Системное введение соответствующей дозы обычно длится от 5 до 7 дней. Клинические признаки и симптомы должны уменьшаться через 2–4 дня после установления диагноза и устранения источника инфекции. Поскольку эндодонтические инфекции являются полимикробными, а выбор антибиотиков осуществляется эмпирически на основе микроорганизмов, обычно участвующих в эндодонтических инфекциях, ни один антибиотик, вероятно, не эффективен против всех штаммов инфекционных бактерий. Однако вполне вероятно, что если антибиотик эффективен против нескольких штаммов, он нарушит микробную экосистему.
| Антибиотик (% бактериальной чувствительности) | Обычная дозировка | Комментарии |
|---|---|---|
| Пенициллин ВК (85%) |
Нагрузочная доза 1000 мг, затем по 500 мг каждые 4-6 часов в течение 5-7 дней.
|
Препарат выбора при эндодонтических инфекциях из-за узкого спектра действия, высокой чувствительности, низкой токсичности и низкой стоимости. |
| Амоксициллин (91%) | Нагрузочная доза 1000 мг, затем по 500 мг каждые 8 часов в течение 5-7 дней. | Может использоваться при серьезных одонтогенных инфекциях. Имеет более длительный период полувыведения и более высокие, более устойчивые уровни в сыворотке. Широкий спектр может вызвать большее расстройство желудочно-кишечного тракта и селекцию резистентных микроорганизмов. |
| Амоксициллин и клавуланат, т.е. аугментинTM (100%) |
Нагрузочная доза 1000 мг, затем по 500 мг каждые 8 часов в течение 5-7 дней.
|
Может использоваться при серьезных инфекциях. Высочайшая восприимчивость. Широкий спектр, усиление желудочно-кишечных расстройств и селекция резистентных микроорганизмов. |
| Клиндамицин (96%) | Нагрузочная доза 600 мг, затем по 300 мг каждые 6-8 часов в течение 5-7 дней. | Антибиотик 2-го выбора, если у пациента аллергия на пенициллин. Эффективен в отношении факультативных и анаэробных бактерий. Достигает концентрации в костях, приближающейся к концентрации в плазме. |
| Метронидазол (45%) | Нагрузочная доза 1000 мг, затем по 500 мг каждые 6 часов в течение 5-7 дней. |
Бактерициден по отношению к анаэробам, но не действует против аэробов. Эффективен в сочетании с пенициллином или клиндамицином. Эффективен в сочетании с пенициллином или клиндамицином.
|
| Эритромицин | Не эффективен против анаэробных бактерий. Значительное расстройство ЖКТ. Больше не рекомендуется для лечения эндодонтических инфекций. | |
| Кларитромицин и Азитромицин (89%) | Кларитромицин – нагрузочная доза 500 мг с последующим приемом по 250 мг каждые 12 часов в течение 5–7 дней; Азитромицин – нагрузочная доза 500 мг, затем по 250 мг 1 раз в сутки в течение 5–7 дней. | 906:20 Макролиды, обладающие спектром активности в отношении некоторых анаэробов.|
| Цефалоспорины | 906:20 Обычно не назначают при эндодонтических инфекциях. | |
| Доксициклин | Иногда может быть показан, когда другие антибиотики противопоказаны. Многие штаммы бактерий стали устойчивыми к тетрациклинам. | |
| Ципрофлоксацин | Хинилоновый антибиотик, неэффективный в отношении анаэробных бактерий. |
Заключение
Важно, чтобы клиницисты понимали природу полимикробных эндодонтических инфекций и осознавали важность удаления резервуара инфекции путем эндодонтического лечения или удаления зуба. Назначение антибиотиков следует рассматривать как дополнение к клиническому лечению пациента; антибиотики не должны заменять санацию корневого канала и дренирование гноя из перирадикулярного отека.
История болезни 2 | Стоматологическая школа Университета Стони Брук
|
Информация для пациента: Женщина, 21 год, направлена на эндодонтическое лечение зуба №3. Главный Жалоба: Пациентка бессимптомна и заявляет: «Мой дантист послал меня на лечение корневого канала». История болезни: Пациент отрицает какую-либо важную историю болезни. Прошлая стоматологическая история: Пациент получал плановое стоматологическое лечение в течение последних 15 лет. Настоящая стоматологическая история: В настоящее время она находится под наблюдением врача общей практики. Зуб №3 лечили по поводу глубокого кариеса, что привело к обнажению кариеса. Была установлена временная реставрация, и пациенту было рекомендовано зуб, требующий эндодонтического лечения. Клиническая оценка: Отек вне или внутри полости рта не отмечался. Предварительный диагноз: План лечения: Нехирургическое лечение корневых каналов №3. Клиническая процедура: Посещение 1 — 11.01.01
Визит 2 — 17.01.01
Посещение 3 — 26.02.01
Главный Жалоба: Приходит пациент и заявляет: «Стало хуже». Клиническая оценка: Отек вне или внутри полости рта не отмечался. Зуб № 2 болезненный при пальпации, повышенная чувствительность к холоду, с затяжным ощущением в течение 15 секунд. Глубина зондирования от 2 до 4 мм, подвижности не отмечено. Была отмечена пломба из амальгамы, которая рентгенологически близка к пульпе. Предварительный диагноз: План лечения: Нехирургическое лечение корневых каналов №2. Посещение 4 — 12.03.01
Посещение 5 — 15.03.01
Посещение 6 — 06.04.01
Этот случай был диагностирован и пролечен: |
Острая зубная боль II: пульпарная и периапикальная боль
Тема: Смерть и смерть
2016-1-5
Vitenskap
Питер Йонассон, Лиз-Лотте Киркеванг, Анника Розен и Ларс Бьорндал
Острая зубная боль чаще всего возникает в связи с воспалительными состояниями
в пульпе зуба или в перирадикулярных тканях, окружающих
зуб, но не всегда легко добраться до диагностики и определить
какое лечение проводить. Анамнез и клиническое обследование
предоставить ценную информацию, и необходим системный подход.
Анамнез и клиническое обследование
предоставить ценную информацию, и необходим системный подход.
Эта статья будет посвящена диагностике и лечению пульпита, пульпита некроз и апикальный периодонтит, пародонтальный абсцесс и эндодонто-пародонтальный поражения, перикоронит и послеоперационные проблемы.
Когда пациент обращается к стоматологу, страдающему острой зубной
боли, они ожидают, что стоматолог начнет лечение сразу и
что лечение должно облегчить боль. В этой ситуации
многие пациенты хрупкие, тревожные и нервные. Если дантист
в состоянии справиться с неотложным лечением острой зубной боли, это
укреплять доверие и доверие между пациентом и стоматологом. Однако,
часто у стоматолога нет достаточно времени, чтобы провести больше
длительные процедуры. Эта статья представляет собой руководство по рациональному
экстренное лечение. В нем описывается, как и будет ли все лечение
или следует провести менее длительную обезболивающую процедуру
вне. Введение местной анестезии, роль антибиотиков
и анальгетики обсуждаются.
| Заголовки | |
|---|---|
| · |
Лечение боли и стратегии обезболивания являются основополагающими при лечении острых состояний от пульпу или перирадикулярные ткани. |
| · |
Всегда должен быть обеспечен дренаж при отеке и образовании гноя в мягких тканях до уменьшения риск распространения инфекции и облегчение боли. |
| · |
Неотложная терапия должна быть на основе оценки риска местного или системного распространения инфекции. |
| · |
Системные антибиотики обычно
не показаны в случаях локализованного абсцесса и их роль в
уменьшение боли ограничено. Однако они играют определенную роль как
добавка в случаях, когда дренаж невозможен, если есть показания
распространения инфекции или при нарушении общего состояния здоровья. |
Клинические аспекты ведения пациентов с острой болью из пульпы или периферических тканей зуба.
Частой причиной зубной боли является воспаление вследствие локальный захват бактериальной инфекции. Бактериальные инфекции или бактериальные продукты, обнажающие пульпу зуба, вызовут каскад патологические изменения и вызывают гнойное воспаление в ткани пульпы (пульпит). Кариес является основной причиной инфекции, обнажающей пульпу, но это может также произойти в зубах из-за переломов, трещин в коронке или открытые края реставрации (рис. 1)
Рис. 1. Коренной зуб с обширная трещина через коронку и корень, обеспечивающая путь к пульпы для бактерий и тем самым вызывая воспалительную реакцию в ткани пульпы. Экстракцию проводили в связи с тем, что трещина.
Если возникает сильное необратимое воспаление, этот процесс будет распространяться
во всем пространстве пульпы и вызывают некроз пульпы. С
некроз пульпы, со временем разовьется инфекция и бактерии
проникают в пульповое пространство. В периапикальных тканях защита хозяина
развивается воспалительная реакция (апикальный периодонтит),
к инфицированию пульпы. Высокая доля пациентов, обращающихся за неотложной помощью
стоматологическом лечении имеют симптомы пульпового или периапикального заболевания [1].
Другие острые стоматологические заболевания могут развиваться из-за захвата патогенов.
в пародонтальных карманах или рядом с прорезывающимися зубами под мягкой
лоскут ткани (operculum), вызывающий пародонтальный абсцесс или перикоронит,
соответственно.
С
некроз пульпы, со временем разовьется инфекция и бактерии
проникают в пульповое пространство. В периапикальных тканях защита хозяина
развивается воспалительная реакция (апикальный периодонтит),
к инфицированию пульпы. Высокая доля пациентов, обращающихся за неотложной помощью
стоматологическом лечении имеют симптомы пульпового или периапикального заболевания [1].
Другие острые стоматологические заболевания могут развиваться из-за захвата патогенов.
в пародонтальных карманах или рядом с прорезывающимися зубами под мягкой
лоскут ткани (operculum), вызывающий пародонтальный абсцесс или перикоронит,
соответственно.
Воспалительный процесс будет развиваться по-разному в зависимости от
тип и локализация инфекции и иммунный ответ хозяина.
Тип процесса можно отнести к категории либо абсцесса, либо флегмоны.
Абсцесс представляет собой скопление гноя и вздутие тканей в
мягких тканей. Если количество гноя повышает давление в тканях
поднимется, и абсцесс может в конечном итоге перфорировать соседние ткани и
установить свищ через слизистую оболочку полости рта или кожу, что позволяет естественным
дренирование инфекции и снижение риска инфекционного
распространять.
В отличие от абсцесса флегмона представляет собой диффузную эритематозную припухлость. и распространение инфекции в соединительной ткани. Целлюлит это обычно болезненны и могут сопровождаться недомоганием и лихорадкой. тканевые пространства головы и шеи могут способствовать распространению возбудителей и сопутствующий воспалительный экссудат в фасциальных плоскостях и в редкие случаи, при неправильном обращении могут возникнуть серьезные осложнения и быть потенциально опасными для жизни [2].
Большинство острых стоматологических воспалительных состояний развиваются спонтанно, но в сочетании с некоторыми стоматологическими процедурами риск возникновения послеоперационной боли (обострения).
Все стоматологические процедуры должны включать общий медицинский и местный стоматологический осмотры. сбор анамнеза и тщательное клиническое обследование для установления наилучшего возможные основания для диагностики и лечения.
В острой ситуации у стоматолога часто не хватает времени
и, таким образом, требуются особые требования к квалификации клинициста. Неотложная терапия должна основываться на локализации инфекции.
и рассмотрение риска его местного или системного распространения
и общее состояние здоровья пациента.
Неотложная терапия должна основываться на локализации инфекции.
и рассмотрение риска его местного или системного распространения
и общее состояние здоровья пациента.
Ведение пациентов с острой зубной болью
С психологической точки зрения
Многие пациенты нервничают или беспокоятся перед эндодонтическим лечением острой боли. Ожидание боли во время или после лечения может быть очень сильным, особенно у очень тревожных пациентов, и боль может быть вызвана простым прикосновением к подозреваемому зубу [3].
Повышенная реактивность частично обусловлена нейрогенным воспалением
(см. главу 1), что приводит к повышению чувствительности и активности в
в противном случае неактивные нейроны, и носит частично психологический характер [4].
С психологической точки зрения первоначальная задача стоматолога
заключается в том, чтобы завоевать доверие пациента, потому что оценка пациента
мастерства стоматолога отразится на том, насколько безболезненно лечение
само по себе может быть выполнено.
Лечение острой боли должно включать стратегии, основанные на информации, отвлечение, расслабление или, возможно, гипноз [3].
Подготовка к неотложной помощи
Вопросы анестезии
Местная анестезия может применяться в виде инфильтрации или блокады нерва. На верхней челюсти инфильтрация обычно предпочтительнее, потому что кость довольно пористая, и жидкость может проникать в кость.
В нижней челюсти наружный слой кортикальной кости толще. и блокада нерва должна быть первым выбором. Лабиальный или лингвальный инфильтрации сами по себе неэффективны для анестезии пульпы на нижней челюсти. зубы [5].
Необходима достаточная местная анестезия, но иногда
трудно достичь. Установлено, что для нижнего нерва
блокировка одной карпулы будет неоптимальной в 30-80% случаев
с острым необратимым пульпитом [6]. В частности, отсутствие боли
облегчение у некоторых пациентов может быть связано с длительным началом. Наступление
Анестезия пульпы обычно наступает через 10-15 мин после нижней
инъекционная блокада альвеолярного нерва. Однако у 20-30 % больных
время от инъекции до обезболивания может быть больше, а в
10 % может пройти до 30 минут, прежде чем будет достигнут полный эффект [7].
Однако у 20-30 % больных
время от инъекции до обезболивания может быть больше, а в
10 % может пройти до 30 минут, прежде чем будет достигнут полный эффект [7].
В литературе нет единого мнения о положительном эффекте повторения нижнечелюстной инъекции (при отсутствии воздействия) для увеличения объема анестезирующей жидкости. Интересно, не хватает Точность размещения иглы, по-видимому, также имеет второстепенное значение (в пределах определенные пределы) и не оценены как существенные для эффекта [8]. Тем не менее, может быть несколько исключений. Подъязычный нерв иногда разветвляется на нижнечелюстные моляры [9]. Чтобы включить это в рамках стратегии анестезии, игла должна быть помещена либо выше на ветви, либо дополнен инъекцией в дно рта.
Показана нижнечелюстная щечная инфильтрация артикаином (4 %).
для обеспечения аддитивного эффекта к нижнечелюстной блокаде [10]. Однако,
кроме этого, в литературе нет убедительных доказательств того,
предполагают, что любой из рутинно используемых анестетиков имеет общие отличительные черты. обезболивающий эффект.
обезболивающий эффект.
Следует избегать инъекций в остро воспаленные ткани, чтобы предотвратить распространение инфекции, а наличие воспаления снижает местную анестезию эффективность [11].
Предоперационное обезболивающее с нестероидными противовоспалительными средствами лекарства (НПВП) за 1 час до введения анестетиков было показано увеличение эффективности у пациентов с острым воспалением пульпы [12]. Если тест на чувствительность после длительного наблюдения все еще выявляет чувствительность, рекомендуется приступить к дополнительным методы, такие как интралигаментарная или внутрипульпарная инъекция (бокс 1 и 2).
Коробка 1
Интралигаментарная инъекция
Инъекция периодонтальной связки используется как метод получение первичной анестезии или в качестве дополнения к неудачной инфильтрации или блочные техники.
-
В задних зубах нижней челюсти с при необратимом пульпите интралигаментарная инъекция может быть хорошей добавка .

-
Преимущества интралигаментарной инъекции: уменьшенная доза, меньше анестезия мягких тканей и быстрое начало действия.
-
Время впрыска около 20 сек. а эффект обычно получается через 30 сек.
-
Боль, связанная с интралигаментарной или небной инъекцией может быть уменьшена, если использовать шприцы с предварительно дозированными измеряемыми объемами (Parojet) или предварительно запрограммированная настройка скорости, управляемая компьютером (например, палочка, или SleeperOne Analge-Ject), используются вместо обычных шприцев.
Коробка 2
Внутрипульпарная инъекция
Внутрипульпарная инъекция — это последняя попытка облегчить боль. Это болезненная процедура, и ее следует проводить только в полном объеме. соблюдение пациентом.
-
Перфорация к пульпе получается с небольшим буром.
-
Пульпу следует промыть небольшим количеством раствора местного анестетика. перед введением иглы в пульповую камеру
-
Инъекцию следует проводить под давлением (0,2 мл).

-
Механическое давление при впрыскивании жидкости составляет важность. Несколько исследований показали, что тип лекарства по-видимому, имеет второстепенное значение, так как инъекция физиологического раствора была так же эффективен, как анестезирующая жидкость.
Симптоматический пульпит
Вопросы диагностики
Когда пациенты поступают с болью, профиль боли может не соответствовать при фактическом наличии воспаления пульпы [13]. Основано на субъективном По объективным признакам пульпит подразделяют на два клинических диагноза: необратимый пульпит и обратимый пульпит. При обратимом пульпите местное воспаление должно пройти, и пульпа вернется до нормального после соответствующего лечения причины состояния.
С другой стороны, при необратимом пульпите пульпа зуба
сильно воспалена и повреждена без возможности восстановления. В острой фазе
это связано со спонтанными приступами интенсивной боли, которые имеют тенденцию
задерживаться на минуты и более.
Клинический диагноз в основном основывается на анамнезе и клинических симптомах такие как степень/характеристика боли и признаки, связанные с воспаление пульпы. Описаны необходимые диагностические соображения в таблице 1.
| Состояние пульпы |
||
|---|---|---|
| Диагностические факторы |
Обратимый пульпит |
Необратимый пульпит |
| Спонтанная зубная боль |
№ |
Да |
| Чувствительность (холод и электричество) |
Да |
Да |
| Длительная чувствительность к холоду |
№ |
Да |
| Длительная чувствительность к теплу |
№ |
Да |
| Обезболивающее при простуде |
№ |
Возможно |
| Отек |
№ |
№ |
| Повышенная мобильность |
№ |
Возможно |
| Нежность к перкуссии |
№ |
Да |
| Обильное кровотечение из пульпы Большой потенциал гемостаза после обнажения пульпы |
НетДа |
Возможно Нет |
| Рентгенологические признаки (периодонтальная связка) |
№ |
Возможно |
Принципы лечения
Кариес – наиболее частая причина, по которой стоматологи удаляют корень
лечение каналов [14]. Существует корреляция между глубиной
поражением кариесом и степенью воспаления в пульпе [15]. Это
имеет решающее значение для прогноза сохранения жизнеспособности пульпы.
если экскавация кариеса может быть выполнена без сообщения пульпы
[16].
Существует корреляция между глубиной
поражением кариесом и степенью воспаления в пульпе [15]. Это
имеет решающее значение для прогноза сохранения жизнеспособности пульпы.
если экскавация кариеса может быть выполнена без сообщения пульпы
[16].
При обнажении пульпы вследствие глубокого кариеса — пульпотомия или пульпэктомия, и это наиболее надежное лечение для облегчения боли [17].
Назначение системных антибиотиков при симптоматическом необратимом пульпите не облегчит боли [18]. Инфекция находится внутри твердые ткани зуба или в поверхностных частях некротизированных ткани пульпы, куда антибиотики из кровотока не могут попасть Это.
Пульпотомия
Целью пульпотомии является удаление воспаленной коронковой пульпы
ткани из пульповой камеры без проникновения в корень пульпы
салфетка. Обезболивающий эффект, скорее всего, связан с удалением
очага воспаления и дренажа с сопутствующим уменьшением
в локальном тканевом давлении и концентрации медиаторов воспаления. Пульпотомия приводит к облегчению боли в 90 % пролеченных случаев [17, 19.
Пульпотомия приводит к облегчению боли в 90 % пролеченных случаев [17, 19.
Использование алмазного сверла с нережущим наконечником очень подходит для удалите крышу пульповой камеры после доступа (рис. 2) и медленно вращающийся бор используется для удаления ткани коронковой пульпы.
Рис. 2. Алмазный бор с нережущим наконечником, установленным в высокоскоростном наконечнике. для удаления крыши и отделки стенок пульповой полости при подготовке доступа. Однако не забывайте оставаться в пределах очертания стенок пульповой камеры. В этом моляре нижней челюсти началось чрезмерное растяжение (стрелка).
Промойте большим количеством NaOCl, чтобы очистить область и остановить кровотечение. Если кровотечение все еще происходит, используйте водную смесь гидроксида кальция. или шарик 3% перекиси водорода на устья каналов до тех пор, пока кровотечение останавливается.
Использование местных седативных или антибактериальных повязок, таких как эвгенол, камфора
фенол или стероиды ранее использовались и считались решающими
для облегчения боли, но этот эффект не был продемонстрирован в сравнительных
исследования [17].
Толщина временной реставрации имеет значение при множественных проводятся эндодонтические визиты. Временная пломба должна быть иметь толщину не менее 4 мм, чтобы обеспечить непроницаемость для бактерий [20].
Важно, чтобы пациент был проинформирован о стоматологическом лечение не закончено, и необходимо повторное посещение завершить лечение и убедиться, что боль не появится снова.
Пульпэктомия
Клинически трудно определить степень поражения пульпы воспаление. Поэтому выполнение пульпэктомии и полной удаление ткани пульпы является стандартом лечения необратимого пульпита, если нет временных ограничений [16].
Крайне важно, чтобы пульпэктомия выполнялась в асептических условиях. Как только пульповая камера обнажится, следует использовать раббердам. для изоляции зуба от ротовой и слюнной контаминации. Представляем микроорганизмы в корневом канале увеличивают риск послеоперационного боль и снизить прогноз лечения.
После химиомеханической обработки системы корневых каналов
пломбирование корней может быть выполнено во время одного и того же визита
или после перевязки с гидроксидом кальция.
Некроз пульпы и симптоматический апикальный периодонтит
Рассмотрение местного или системного распространения инфекция
Верхушечный периодонтит – воспалительное заболевание перикорневой ткани зуба, вызванные микроорганизмами (в основном бактериями), инфицирующими некротическая система корневых каналов.
Интенсивность воспалительной реакции будет зависеть от количественного (количество) и качественный (вирулентность) характер микроорганизмов и воспалительная реакция хозяина. Отек в мягких тканях могут возникать как локальные (абсцессы), так и диффузные (флегмоны).
В большинстве случаев верхушечный периодонтит связан с конкретным зубом и признаков распространения инфекции нет. Однако в редких случаях инфекция может распространиться через соединительную ткань и привести к при опасных для жизни осложнениях, таких как стенокардия Людвига или мозговая абсцесс.
Принципы лечения
Устранение местных микробных факторов химико-механическим
Санация системы корневых каналов должна быть выполнена, если есть
достаточно времени [16].
Кариес и пломбы с риском подтекания должны быть удалены и обработка корневых каналов должна проводиться в асептических условиях с использованием раббердам, чтобы избежать попадания дополнительных микробов в систему корневых каналов.
Возможно создание дренажа из перирадикулярных тканей через корневых каналов и уменьшить локализованное давление на ткани путем исследования апикальное отверстие тонким файлом (размер 10 — 15). Корневой канал система должна быть заполнена гидроксидом кальция и полость доступа запломбирована временной пломбой.
Препарат первой линии для лечения зубов с симптоматическим апикальным периодонтитом
должно быть создание адекватного дренажа либо через
пульповую камеру (рис. 3) разрезом и дренированием или экстракцией.
Дренаж облегчает эвакуацию гноя, позволяет декомпрессию
и, следовательно, облегчить боль. Пульповая камера не должна
оставлять открытыми для дренажа. Микробная флора в канале
изменение, затрудняющее дезинфекцию и, кроме того,
увеличивают риск последующего обострения [21].
Рис. 3. Моляр с пульпой некроз и апикальный пародонтит со спонтанным дренированием гной через пульповую камеру после подготовки доступа. Спустя некоторое время гной заполняет полость с признаками кровянистого экссудата.
При локализации зрелого флюктуирующего абсцесса его следует разрезают и дренируют слизистую оболочку малой хирургической процедурой. В В большинстве случаев дренаж, помещенный в разрез на 24–48 часов, позволит для адекватного дренажа.
В ситуациях с ограниченным временем выполнение полости доступа препарирование, обеспечивающее вскрытие пульповой камеры и размещение временная пломба, значительно облегчает боль пациентов [16]. Однако эту стратегию не следует применять у пациентов с отеком и/или образованием гноя.
Удаление больного зуба – самое простое и эффективное обезболивающее
метод облегчения, поскольку он удаляет источник инфекции и дренирует
гноя и всегда следует учитывать в случаях с обширным
потеря коронковой части зуба и сомнительная реставрируемость.
Антибиотики и обезболивающие
Назначение антибиотиков всегда должно предшествовать пользе и риску анализ в индивидуальном порядке. Антибиотики обычно не показаны в случаях локализованного абсцесса и его роль в уменьшении боли ограничено [22]. Боль, связанная с острым верхушечным периодонтитом, лучше лечить анальгетиками. Никакие другие известные лекарства не обладают возможность уменьшить боль [23]. НПВП или, если противопоказано, парацетамол следует назначать [24]. НПВП и парацетамол могут быть эффективно использованы в сочетании с двухчасовым графиком дозирования. Если это не обеспечивает может потребоваться достаточное обезболивание опиоидных анальгетиков.
Системные антибиотики играют определенную роль в качестве дополнения к
клинические процедуры в случаях, когда дренаж невозможен и
есть признаки распространения инфекции (тризм, флегмона, лимфатические
поражение лимфоузлов, боль при глотании) или системное поражение, при котором
влияет на общее состояние здоровья, например. у пациента лихорадка (недомогание)
или если опухоль быстро увеличивается.
у пациента лихорадка (недомогание)
или если опухоль быстро увеличивается.
На выбор антибиотика предварительно влияет стадия развития инфекции и способности больного принимать антибиотик — медицинские условия или аллергия.
Антибиотиками первого ряда является феноксиметилпенициллин (PcV), и при недостаточности следует добавить метронидазол. При аллергии клиндамицин лечение первого выбора [25]
При соответствующем неотложном лечении можно ожидать облегчения симптомов в течение двух-трех дней и через пять дней высокая доля зубов будет бессимптомным [26].
Послеоперационная боль после эндодонтического лечения
Эндодонтическое обострение определяется как сильная боль с или без отек, который возникает после начала или продолжения корневого лечение каналов. Зарегистрированная заболеваемость варьирует от 0% до 12% с в среднем 8,4 % [27].
Несколько факторов могут быть связаны с явлениями, механическими
а также бактериологические: препарирование за апикальным концом,
дентинная стружка и/или инфицированная ткань пульпы, смещенная в периапикальный
площадь, чрезмерное расширение корневого канала и экологические изменения
во время эндодонтического лечения, что приводит к избирательному росту определенных
видов бактерий внутри корневого канала [28, 29].
При наличии нагноения наиболее эффективным является дренирование экссудата Метод уменьшения боли и отека. В некоторых случаях экссудат не может или не будет дренировать через корневой канал и хирургическое вмешательство может потребоваться разрез мягких тканей.
Если бактерии сохраняются в системе корневых каналов после эндодонтического лечения, а не исключая из нутритивного питания, то будут продолжать быть активным, и это может привести к боли. В таких случаях повторное с хирургическим подходом можно рассмотреть. Если есть вертикаль перелом корня сломанный зуб следует удалить (рис. 1).
Пародонтальный абсцесс и эндодонто-пародонтальный поражение
Вопросы диагностики
Эндодонто-пародонтальные поражения могут представлять диагностическую проблему
клиницисту [30], но жизненно важно правильно
диагностики, чтобы можно было назначить соответствующее лечение. Это
Важно диагностировать потенциальные способствующие факторы, такие как
переломы корней, резорбции корней, перфорации и пороки развития зубов
которые могут играть важную роль в развитии, прогрессировании и прогнозе
эндодонто-пародонтальных поражений. Признание жизнеспособности пульпы
имеет важное значение для дифференциальной диагностики и выбора лечения, связанного с
к воспалительным поражениям в маргинальном и верхушечном периодонте.
Острое обострение периапикального абсцесса может привести к дренажу/свищу.
через периодонтальную связку в десневую борозду (рис.
4). Это состояние может имитировать наличие пародонтального кармана.
или абсцесс
Признание жизнеспособности пульпы
имеет важное значение для дифференциальной диагностики и выбора лечения, связанного с
к воспалительным поражениям в маргинальном и верхушечном периодонте.
Острое обострение периапикального абсцесса может привести к дренажу/свищу.
через периодонтальную связку в десневую борозду (рис.
4). Это состояние может имитировать наличие пародонтального кармана.
или абсцесс
Рис. 4. Зуб 21 с эндодонто-пародонтальное поражение со спонтанным дренажем гноя из пародонтального кармана. На рентгенограммах видно свищевой ход прослеживается гуттаперчевым штифтом.
Принципы лечения
Поражения пародонта эндодонтического происхождения заживают после эндодонтического лечения. Однако прогноз лечения менее благоприятен, если пациент страдает общей проблемой маргинального пародонта.
Первоначальное лечение периодонтального абсцесса включает обезболивание
и контроль над инфекцией. Этому можно способствовать с помощью мягкого орошения. физиологическим раствором и масштабированием кармана при массаже мягких
ткани. Имея в анамнезе рецидивирующие пародонтальные абсцессы и значительно
при нарушении пародонтальной поддержки удаление зуба должно быть
считается.
физиологическим раствором и масштабированием кармана при массаже мягких
ткани. Имея в анамнезе рецидивирующие пародонтальные абсцессы и значительно
при нарушении пародонтальной поддержки удаление зуба должно быть
считается.
Первичное заболевание пародонта с вторичным поражением эндодонта и истинные комбинированные эндодонто-пародонтальные заболевания требуют как эндодонтического и пародонтологическое лечение.
Сводка различных условий представлена в таблице 2.
| Этиология |
Состояние пульпы |
Лечение |
Прогноз |
|---|---|---|---|
| Эндодонтия |
Некротические/инфицированные |
Эндодонтия |
Хороший |
| Пародонтология |
Виталь |
Пародонтология |
Под вопросом |
| Эндодонтия и пародонтология |
Некротические/инфицированные |
Эндодонтия и пародонтология |
Бедный |
Перикоронит и аспекты, связанные с третьим моляром удаление
Вопросы диагностики
Показания к хирургии третьего моляра обсуждались на протяжении
лет и были предметом споров. Не достаточно
доказательства в поддержку профилактического удаления третьих моляров [31] и
на сегодняшний день существует консенсус в том, что третьи моляры следует удалять только
если они неоднократно вызывают проблемы или если существует риск будущего
повреждение соседних зубов.
Не достаточно
доказательства в поддержку профилактического удаления третьих моляров [31] и
на сегодняшний день существует консенсус в том, что третьи моляры следует удалять только
если они неоднократно вызывают проблемы или если существует риск будущего
повреждение соседних зубов.
Это может произойти, когда третьему моляру не хватает места на нижней челюсти во время извержение, и является общей проблемой развития. Третий моляр может быть частично или полностью ретенирован на соседний зуб, ветвь нижней челюсти и окружающие мягкие ткани. Если бактерии приобретут доступ в фолликулярное пространство через отверстие в вышележащей десны, воспаление окружающих тканей, перикоронит, будет развиваться.
Симптомами перикоронита являются боль, отек мягких тканевой и альвеолярный остит.
Принципы лечения при симптомах
Местное лечение, такое как полоскание хлоридом натрия в
карман из мягких тканей, инструкции по усовершенствованной технике чистки зубов
и полоскание рта антибактериальным средством, это первый шаг,
и может замедлить инфекцию. Обтачивание противоположного зуба
можно рассмотреть, если пациент испытывает боль при укусе или
если зуб-антагонист еще больше травмирует опухшую жаберную покрышку.
При ухудшении состояния у больного может развиться тризм, поражение лимфатических узлов.
вовлечение, боль при глотании и общее недомогание при
жар.
Обтачивание противоположного зуба
можно рассмотреть, если пациент испытывает боль при укусе или
если зуб-антагонист еще больше травмирует опухшую жаберную покрышку.
При ухудшении состояния у больного может развиться тризм, поражение лимфатических узлов.
вовлечение, боль при глотании и общее недомогание при
жар.
Если внутри фибриновой капсулы развивается абсцесс, его необходимо дренируется разрезом.
Рецидивирующий перикоронит является показанием к операции на третьем моляре, но важно вылечить инфекцию до хирургического удаления, чтобы снизить риск распространения бактериальной инфекции.
Антибиотики и обезболивающие
Антибиотики следует рассматривать, когда дренаж невозможен, есть
свидетельствует о распространении инфекции или системном поражении. Первый
выбор антибиотиков — феноксиметилпенициллин (PcV), и если это
Метронидазола недостаточно, можно добавить. При аллергии на клиндамицин
является первым выбором, но может также использоваться, когда более широкий спектр
антибиотик нужен.
НПВП/парацетамол следует назначать отдельно или в комбинации. Если у пациента не наблюдается улучшения в комбинации НПВП/парацетамол можно использовать с опиоидами.
При подозрении на диффузное распространение в более глубокие пространства (флегмона, ангина Людвига), больной нуждается в стационарном лечении. Признаками этого состояния являются опухание дна полости рта, тризм, дисфагия. и одышка с учащенным дыханием (стридор) и лихорадкой. пациент должен быть немедленно направлен в больницу для лечения где и.в. будут проведены антибиотики и дренирование абсцесса. В некоторых случаях состояние может быть опасным для жизни.
Послеоперационная боль и обострение после операции
Хирургия полости рта связана с послеоперационной болью, отеком и тризм. Эти симптомы ожидаются в течение первых трех послеоперационные дни, но если их не лечить должным образом, они считаются осложнения.
Упреждающие анальгетики с парацетамолом или НПВП могут увеличить
время до появления боли и снизить потребность в послеоперационных анальгетиках
[32].
Послеоперационная боль может перерасти в постоянную боль и новое исследование указывают на нейровоспаление как на причину. В клинической ситуации поэтому важно уменьшить острую боль, так как дальнейшее прогрессирование боли может быть труднее лечить [33]. Полная доза анальгетиков является важным фактором; уменьшить болевые сигналы и свести к минимуму риск длительной или постоянной боли [34].
Осложнения хирургической процедуры возникают во время или после операции фазы и включают альвеолит с постоянной болью, инфекцией, кровотечением и парестезии. Частота осложнений колеблется от 4,6 % до 30,9 % [35].
Альвеолит, сухость лунки (сухая лунка) — одно из наиболее частых осложнений
после операции на третьем моляре нижней челюсти и характеризуется болью
постановка через 2 — 3 дня после операции. После экстракции важно
позволить тромбу развиться в альвеолах, чтобы снизить риск
сухой разъем. Пустой сокет, который частично или полностью лишен
сгустка крови с обнаженной костью, чрезвычайно болезненно. Другие симптомы
может быть неприятный запах изо рта и неприятный привкус во рту. Лечение обычно
необходимы симптоматические и анальгетики и/или местные анестетики
пока боль не исчезнет через 3-4 недели. Полоскание с
стерильным раствором натрия хлорида и тампонадой смесью лидокаин-
и кортикостероидная паста может быть использована вначале и может облегчить
боль. Тампонаду нельзя оставлять в лунке более чем на
24 часа.
Другие симптомы
может быть неприятный запах изо рта и неприятный привкус во рту. Лечение обычно
необходимы симптоматические и анальгетики и/или местные анестетики
пока боль не исчезнет через 3-4 недели. Полоскание с
стерильным раствором натрия хлорида и тампонадой смесью лидокаин-
и кортикостероидная паста может быть использована вначале и может облегчить
боль. Тампонаду нельзя оставлять в лунке более чем на
24 часа.
Ссылки
-
Липтон Дж.А., Шип Дж.А., Ларах-Робинсон D. Предполагаемая распространенность и распределение сообщаемой орофациальной боли В Соединенных Штатах. J Am Dent Assoc. 1993 год; 124: 115 — 21.
-
Скауг Н., Берге Т.И., Бордсен А. Акута инфекционист. Тандлакартиднинген. 2005 г.; 97(1): 54 — 62.
-
Эли Л., Свенссон П. Многомерная природа боли. В: Бергенгольц Г., Хорстед-Биндслев П., Райт С., ред. Учебник эндодонтия. Оксфорд: Wiley-Blackwell, 2010; 277 — 87.
-
Крейг К.Д. Эмоциональные аспекты боли.
 Вышел: Полицейский департамент стены, Мелзак
Р, ред. Учебник боли 2-е изд. Лондон: Черчилль Ливингстон; 1989.
Вышел: Полицейский департамент стены, Мелзак
Р, ред. Учебник боли 2-е изд. Лондон: Черчилль Ливингстон; 1989. -
Йончак Т. и др. Обезболивающая эффективность инфильтратов в передние зубы нижней челюсти. Анест Прог. 2001. 48: 55 — 60.
-
Hargreaves KM, Keizer M. Неэффективность местной анестезии в эндодонтии: механизмы и управление. Эндодонтические темы. 2002 г.; 1: 26 — 39.
-
Reader A, Nusstein J. Местная анестезия при эндодонтической боли. Эндодонтические темы. 2002 г.; 3:14 — 30.
-
Ханнан Л. и др. Использование ультразвука для наведения иглы место для блокады нижнего альвеолярного нерва. Оральный хирург Oral Med Oral Pathol Oral Radiol Endod. 1999 г.; 87: 658 — 65.
-
Мэтьюз Р. и др. Артикаин для дополнительной щечной нижнечелюстной инфильтрационная анестезия у больных с необратимым пульпитом при блокада нижнего альвеолярного нерва не удалась. Дж Эндод. 2009 г.; 35: 343 — 6.
-
Kanaa MD, Whitworth JM, Meechan JG.
 Проспективное рандомизированное исследование
различных дополнительных методов местной анестезии после неудачи
Блокада нижнего альвеолярного нерва у пациентов с необратимым пульпитом
в нижнечелюстных зубах. Дж Эндод. 2012 г.; 38: 421 — 5.
Проспективное рандомизированное исследование
различных дополнительных методов местной анестезии после неудачи
Блокада нижнего альвеолярного нерва у пациентов с необратимым пульпитом
в нижнечелюстных зубах. Дж Эндод. 2012 г.; 38: 421 — 5. -
Modaresi J, Dianat O, Soluti A. Эффект воспаления пульпы на качество нервного импульса с анестезией или без нее. Дж Эндод. 2008 г.; 34: 438 — 41.
-
Noguera-Gonzalez D et al. Эффективность предоперационного ибупрофена об успешности блокады нижнего альвеолярного нерва у пациентов с симптоматический необратимый пульпит: рандомизированное клиническое исследование. Международный Эндод Дж. 2013; 46: 1056 — 62.
-
Джонсон Р.Х., Дачи С.Ф., Хейли Дж.В. Гиперемия пульпы — корреляция клинические и гистологические данные 706 зубов. J Am Dent Assoc. 1970; 81: 108 — 17.
-
Bjørndal L, Laustsen MH, Reit C. Лечение корневых каналов в Данию чаще всего проводят в кариозных витальных коренных зубах и повторные сеансы редки.
 Международный Эндод Дж. 2006; 39: 785 — 90.
Международный Эндод Дж. 2006; 39: 785 — 90. -
Бьорндал Л., Рикуччи Д. Воспаление пульпы: от обратимого Воспаление до некроза пульпы при прогрессировании кариеса. Вышел: Голдберг М. (ред.). Биология пульпы зуба, патология и регенеративная терапия. Берлин Гейдельберг: Springer-Verlag. 2014; 125 — 39.
-
Bjerkén E, Wennberg A, Tronstad L. Endodontisk akutbehandling. Тандлакартиднинген. 1980 г.; 6: 314 — 9.
-
Hasselgren G, Reit C. Экстренная пульпотомия: обезболивание эффект с применением седативных повязок и без них. Дж Эндод. 1989 год; 15: 254 — 6.
-
Nagle D, et al. Влияние системного пенициллина на боль в нелеченный необратимый пульпит. Oral Surg Oral Med Oral Pathol Оральный Радиол Эндод. 2000 г.; 90: 636 — 40.
-
Асгари С., Эгбал М.Дж. Клиническое испытание пульпотомии по сравнению с корнем каналотерапия зрелых моляров. Джей Дент Рез. 2010 г.; 89: 1080 — 5.
-
Beach CW и др. Клиническая оценка бактериальной утечки эндодонтических временных пломбировочных материалов.
 Дж Эндод. 1996 год; 22: 459
— 62.
Дж Эндод. 1996 год; 22: 459
— 62. -
Зельцер С., Найдорф И.Дж. Обострения в эндодонтии: I. Этиологические факторы. 1985. Дж. Эндод. 2004 г.; 30: 476 — 81; обсуждение 475.
-
Коп А. и др. Системные антибиотики при симптоматической апикальной периодонтит и острый апикальный абсцесс у взрослых. Кокрановская база данных Системная редакция 2014 г.; 6: CD010136.
-
Генри М., Ридер А., Бек М. Влияние пенициллина на послеоперационное эндодонтическое лечение. боль и отек в симптоматических некротизированных зубах. Дж Эндод. 2001 г.; 27: 117 — 23.
-
Харгривз К., Эббот П.В. Препараты для обезболивания в стоматологии. Ауст Дент Дж. 2005; 50(Приложение 2): 14 — 22.
-
Ларсен Т. и др. Anvendelse аф антибиотиков и tandlægepraksis. Tandlægebladet. 2013; 117: 386 — 97.
-
Gilmore WC, et al. Проспективная двойная слепая оценка пенициллина по сравнению с клиндамицином при лечении одонтогенных инфекции.
 J Oral Maxillofac Surg. 1988; 46: 1065 — 70.
J Oral Maxillofac Surg. 1988; 46: 1065 — 70. -
Цесис И. и др. Обострения после эндодонтического лечения: метаанализ литературы. Дж Эндод. 2008 г.; 34: 1177 — 81.
-
Сикейра Дж.Ф. Микробные причины эндодонтических обострений. Международный Эндод Дж. 2003; 36: 453 — 63.
-
Trope M. Связь внутриканальных препаратов с эндодонтическими обострениями. Эндод Дент Трауматол. 1990 г.; 6: 226 — 9.
-
Аль-Фузан К.С. Новая классификация эндодонто-пародонтальных поражения. Инт Дж. Дент. 2014; 2014: 919173.
-
Стид МБ. Показания к удалению третьих моляров. Дж Ам Дент доц. 2014; 145: 570 — 3.
-
Джоши А. Парара Э., Макфарлейн ТВ. Двойной слепой рандомизированный контролируемое клиническое исследование эффекта предоперационного ибупрофена, диклофенак, парацетамол с кодеином и таблетки плацебо для облегчения Послеоперационная боль после удаления ретенированных третьих моляров. бр J Oral Maxillofac Surg.
 2004 г.; 42: 299 — 306.
2004 г.; 42: 299 — 306. -
Juhl GI, et al. Явления центральной сенсибилизации после третьего молярная хирургия: исследование количественного сенсорного тестирования. Евр Джей Пейн. 2008 г.; 12: 116 — 27.
-
Weil K, et al. Парацетамол для обезболивания после операции удаление нижних зубов мудрости. Кокрановская система базы данных, ред. 2007 г.: CD004487.
-
Буй, К.Х., Э.Б. Селдин и Т.Б. Додсон, Типы, частоты, и факторы риска осложнений после удаления третьего моляра. J Oral Maxillofac Surg, 2003. 61(12): 1379 — 89.
Питер Йонассон
DDS, PhD. старший преподаватель кафедры эндодонтии института стоматологии в Сальгренской академии, Гетеборгский университет, Швеция
Лиз-Лотте Киркеванг
DDS, PhD. доцент, секция радиологии полости рта, кафедра стоматологии, здравоохранения, Орхусский университет, Дания, и профессор кафедры эндодонтии, Институт клинической стоматологии, стоматологический факультет, университет Осло, Норвегия
Анника Розен
Доктор наук, профессор, спец. Челюстно-лицевая хирургия. Отделение
клинической стоматологии, отделение челюстно-лицевой хирургии, университет
Берген, Норвегия
Челюстно-лицевая хирургия. Отделение
клинической стоматологии, отделение челюстно-лицевой хирургии, университет
Берген, Норвегия
Ларс Бьорндал
PhD, dr.odont. доцент отделения кариологии и эндодонтии и педодонтии и клинической генетики, факультет медицинских наук, университет Копенгаген, Дания
Автор, ответственный за переписку: Peter Jonasson, электронная почта: [email protected]
Этот документ прошел рецензирование.
Как бороться с пульпитом
Написано Джен Маллари Обновлено 10 июня 2021 г.0003
Пульпит — это состояние, которое затрагивает ткани пульпы зуба и имеет видимые признаки воспаления в этой области. Симптомы, указывающие на наличие у человека пульпита, варьируются от человека к человеку. Хорошо, что это состояние имеет доступное лечение воспаления, но только в том случае, если пациента сразу же доставят к стоматологу. Если состояние затягивается, это может привести к более серьезной проблеме, такой как необратимый пульпит. Существует ли доступное лечение воспаления зубов при пульпите?
Существует ли доступное лечение воспаления зубов при пульпите?
Что является причиной пульпита?
Причиной этого состояния являются различные факторы, такие как физические, химические и бактериальные причины. Каждый из них будет более подробно объяснен ниже:
Наиболее распространенной причиной пульпита являются глубокие полости, так как это подвергает пульпу воздействию бактерий и их побочных продуктов, которые скапливаются во рту, что, в свою очередь, приводит к чтобы пульпа воспалилась.
Физические причины
Физические причины делятся на три категории: механические травмы, термические травмы и электрические травмы. Лечение воспаления зуба будет зависеть от случая.
- Механическая травма. В эту категорию входят травма, синдром треснутого зуба, бародонталгия и патологическая стираемость.
- Термическая травма. Это происходит из-за тепла при препарировании полостей.
 Тепло от таких процедур, как реставрация и полировка, также подвергается термическому повреждению. Еще одна термическая травма – это поедание цемента на зубах. Наконец, когда зубы подвергаются прямому воздействию тепла и холода из-за отсутствия защитной основы во время процедуры глубокого пломбирования, это может привести к термическому повреждению.
Тепло от таких процедур, как реставрация и полировка, также подвергается термическому повреждению. Еще одна термическая травма – это поедание цемента на зубах. Наконец, когда зубы подвергаются прямому воздействию тепла и холода из-за отсутствия защитной основы во время процедуры глубокого пломбирования, это может привести к термическому повреждению. - Электротравма. Это вызвано внезапным выбросом электрического тока в ротовую полость. Это чаще всего встречается у детей и младенцев, поскольку они склонны грызть шнуры электрических приборов.
Симптомы пульпита
Ниже приведены основные признаки и симптомы.
- Общая боль присутствует при обратимом пульпите, необратимом пульпите, хроническом пульпите и остром пульпите
- Чувствительность зубов короткая и острая при обратимом пульпите и хроническом пульпите. Боль длится 30 секунд, если речь идет о необратимом пульпите, а при остром пульпите боль мучительная.

- Припухлость вокруг зубов для пациентов с необратимым пульпитом и острым пульпитом. Что касается обратимого пульпита и хронического пульпита, то он встречается редко.
- У человека с необратимым пульпитом и острым пульпитом будет ощущаться усиление боли. Те, у кого есть обратимый пульпит и хронический пульпит, этого не почувствуют.
При обратимом пульпите возникает боль при наличии триггера (обычно при приеме горячей/холодной/сладкой пищи). Боли нет, если триггер ушел и/или полость закрыта. С другой стороны, при необратимом пульпите возникает острая спонтанная боль даже без триггера. Например, даже когда вы спите, смотрите телевизор или ничего не делаете.
Знание причин и информирование вашего стоматолога о степени тяжести симптомов поможет ему подобрать наилучшее и наиболее подходящее лечение воспаления зубов.
Диагностика пульпита
Стоматологи проведут серию тестов, чтобы определить диагноз пациента. С помощью этих тестов стоматологи смогут определить, какой тип пульпита у пациента.
С помощью этих тестов стоматологи смогут определить, какой тип пульпита у пациента.
- Рентген
- Постукивание зубов (перкуссия и пальпация)
- Электрические испытания
- Воздействие сладостей, холода и тепла
Лечение воспаления зубов при пульпите
Существует несколько методов лечения воспаления зубов при этом состоянии, которые показаны ниже:
- диагностированный с этим условием принесен к дантисту немедленно. Стоматолог очистит зубы, чтобы удалить кариес, а затем выполнит процедуру пломбирования, чтобы заполнить трещину на зубе/зубах, чтобы защитить открытую пульпу.
- Необратимый пульпит больше не поддается лечению, так как зубы невозможно спасти. Однако в некоторых случаях зуб все же можно спасти, если провести корневой канал с последующей процедурой пломбирования.
- Если состояние слишком тяжелое, остается только экстракция.
 После удаления зуб можно заменить зубными протезами или имплантатами.
После удаления зуб можно заменить зубными протезами или имплантатами.
Профилактика лучше, чем лечение
Чтобы предотвратить возникновение этого состояния, люди должны всегда соблюдать надлежащую гигиену полости рта. Поскольку пульпит в основном вызывается кариесом, частая чистка зубов щеткой и зубной нитью поможет. В более серьезных случаях обратитесь за медицинской помощью для лечения воспаления зубов.
Ключевые выводы
Как и большинство заболеваний, пульпит — это состояние, которое можно лечить на ранних стадиях с помощью нескольких видов лечения воспаления зубов. Если люди хотят избежать болезненных симптомов этого заболевания, то они должны соблюдать правильную гигиену полости рта.
Узнайте больше о стоматологических заболеваниях здесь.
Используйте этот калькулятор, чтобы узнать свой индекс массы тела (ИМТ) и узнать, нормальный ли у вас вес. Вы также можете использовать этот инструмент для проверки ИМТ вашего ребенка.
