7.5.2, Острый серозный, острый гнойный лимфаденит
Лимфаденит может протекать в острой и хронической форме.
Лимфангит может быть острым и хроническим. Поражаются поверхностные (сетчатый, или ретикулярный, лимфангит) и стволовые (трунку-лярный, или стволовый, лимфангит) лимфатические сосуды.
Острый сетчатый, или ретикулярный, лимфангит характеризуется воспалением мелких поверхностных лимфатических сосудов, развивается на лице в виде полос. Нередко ретикулярный лимфангит возникает в окружности раны, фурункула или карбункула и т.д. Появляются гиперемия, отек, поверхностная инфильтрация в виде полос, идущих к регионарным лимфатическим узлам. Последние увеличены, слабоболез-
Острый серозный лимфаденит характеризуется появлением болезненности и припухания лимфатического узла или нескольких узлов, иногда значительного.
Общее
состояние удовлетворительное.
При ликвидации или стихании патологического процесса, послужившего источником инфекции в лимфатическом узле, последний уменьшается, становится мягче, исчезает его болезненность. Из-
203
Рис. 7.30. Абсцедирующий лимфаденит подподборо-дочной области.
менений в крови, моче не наблюдается, у отдельных больных может быть повышено количество лейкоцитов в крови (9— 10109/л).
Острый
гнойный лимфаденит возникает
в результате
перехода серозного процесса в гнойный
или
обострения хронического. Заболевание
характеризуется
появлением боли в пораженном лимфатическом
узле, иногда значительной. Общее
самочувствие
ухудшается, температура тела повышается
до 37,5—38 °С.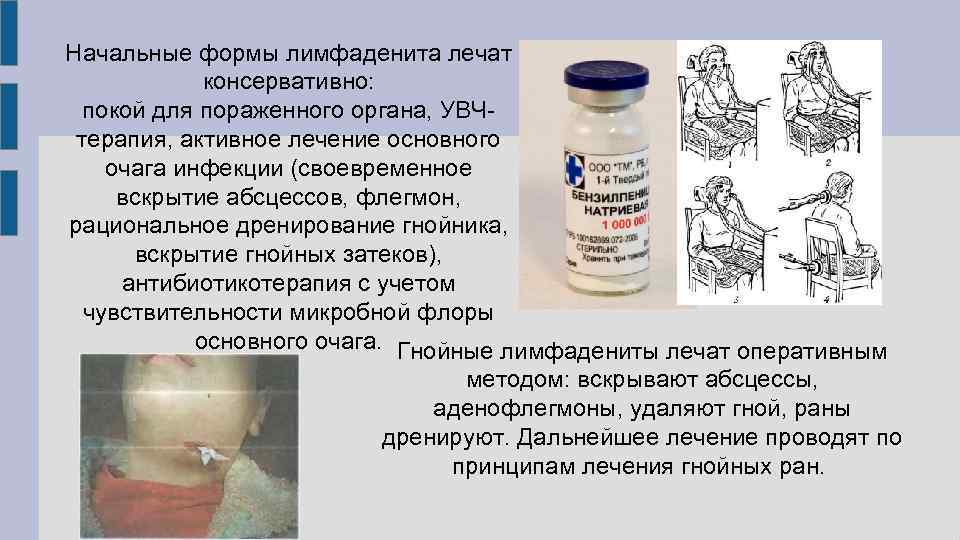
Диагностика.
Анамнез
и клиническая картина заболевания
являются основанием для диагностики. Может быть проведено цитологическое
исследование
пунктата (возможно получение при
пункции
серозного или гнойного экссудата, а
также клеток лимфатического узла).
Может быть проведено цитологическое
исследование
пунктата (возможно получение при
пункции
серозного или гнойного экссудата, а
также клеток лимфатического узла).
Острый гнойный лимфаденит и гнойный ограниченный периаденит дифференцируют от специфических заболеваний лимфатических узлов, главным образом от актиномикоза. Для актино-микоза лимфатических узлов характерно более медленное и вялое течение заболевания. Установлению диагноза помогает исследование гноя.
Лечение. При остром лимфадените прежде всего необходимо соответствующее вмешательство в области одонтогенного источника инфекции (удаление зуба или вскрытие верхушечного отверстия при периодонтите, обработка зубной альвеолы, удаление зуба при пародонтите и др.), чтобы предотвратить дальнейшее поступление микроорганизмов в лимфатические узлы.
Только
при серозном лимфангите и лимфадените
лечение может быть консервативным. Показаны физиотерапевтические
процедуры. Хороший лечебный
эффект дают согревающие повязки с мазью
и йодидом калия, а также повязка по
Дубровину.
Хорошие результаты отмечают при пункции
узла под инфильтрационной анестезией,
с тримекаиновой
или лидокаиновой блокадой, когда
ткани, окружающие воспалительный очаг,
инфильтрируют
раствором анестетика, иногда с
добавлением
антибиотика, ферментов.
Показаны физиотерапевтические
процедуры. Хороший лечебный
эффект дают согревающие повязки с мазью
и йодидом калия, а также повязка по
Дубровину.
Хорошие результаты отмечают при пункции
узла под инфильтрационной анестезией,
с тримекаиновой
или лидокаиновой блокадой, когда
ткани, окружающие воспалительный очаг,
инфильтрируют
раствором анестетика, иногда с
добавлением
антибиотика, ферментов.
При остром гнойном лимфангите, гнойном или хроническом с обострением лимфадените проводят хирургическое лечение — первичную хирургическую обработку гнойной раны: разрез соответственно локализации процесса (вскрытие гнойника), выскабливание некротизированных тканей, медикаментозное воздействие на очаг воспаления.
Комплексное
лечение зависит от состояния реактивности
организма и местных симптомов острого
или обострения хронического лимфаденита.
Назначают
общеукрепляющее, стимулирующее лечение,
иммунотерапию. Ослабленным больным,
лицам
старшей возрастной группы проводят
курс лечения антибиотиками и
сульфаниламидами. Делают
перевязки, дренируют рану, проводят
местное ее лечение с применением
препаратов хлор-гекседина
и его производных, ферментов,
антистафилококковой
плазмы и др., накладывают повязки
с лекарственными веществами.
Делают
перевязки, дренируют рану, проводят
местное ее лечение с применением
препаратов хлор-гекседина
и его производных, ферментов,
антистафилококковой
плазмы и др., накладывают повязки
с лекарственными веществами.
Лимфаденит
| (3812) 70-03-03 +7 913 147-78-27 | ||
| Омск, ул. 70 лет Октября, 16/4 |
пн — пт с 8:00 до 20:00
сб — вс с 9:00 до 16:00
Лимфаденит
Лимфаденит – это воспаление узлов лимфатической системы.
Лимфатические узлы являются периферическими органами лимфатической системы, в составе которых присутствуют клетки, обеспечивающие защитную функцию, соединенные с системой кровообращения. Эти узлы являются специфическими защитными фильтрами, которые препятствуют проникновению вредных веществ и распространению их по организму. Лимфаденит относится к группе острых гнойных инфекций. В редких случаях лимфаденит является непосредственной первичным заболеванием, чаще — как осложнение другой, возникшей ранее, патологии — это может быть неспецифический процесс: фурункул, панариций, карбункул, тромбофлебит или любая другая гнойная рана. В более редких случаях образование лимфаденита может быть следствием специфических более серьезных заболеваний, таких как чума, туберкулез, актиномикоз и другие. Наиболее частое место локализации процессов: подмышечная впадина, паховая область, шейные и подчелюстные лимфоузлы.
Лимфаденит относится к группе острых гнойных инфекций. В редких случаях лимфаденит является непосредственной первичным заболеванием, чаще — как осложнение другой, возникшей ранее, патологии — это может быть неспецифический процесс: фурункул, панариций, карбункул, тромбофлебит или любая другая гнойная рана. В более редких случаях образование лимфаденита может быть следствием специфических более серьезных заболеваний, таких как чума, туберкулез, актиномикоз и другие. Наиболее частое место локализации процессов: подмышечная впадина, паховая область, шейные и подчелюстные лимфоузлы.
Возможные причины лимфаденита
Лимфаденит развивается вследствие инфицирования лимфатического узла различными микроорганизмами, наиболее частым возбудителем является стафилококк, стрептококк, различные виды диплококков (пневмококк), синегнойная и кишечная палочка. Непосредственное увеличение лимфатического узла идет за счет скопление клеток воспалительной реакции в зоне, где обнаружен микроорганизм.
Гематогенный путь распространения инфекции (с током крови) встречается так же часто, как и лимфагенный и является следствием очага инфекции во внутренних органах (воспалительные заболевания печени, яичников, кишечника, тонзиллит и другие).
Более редко встречается контактный путь передачи возбудителя непосредственно при соприкосновении инфекционного материала и ткани лимфатического узла. Возможно проникновение микробов непосредственно в лимфатический узел при его ранении. В таких случаях лимфаденит выступает как первичное заболевание.
Попадая в лимфатический узел, микроорганизм начинает отправлять продуктами своей жизнедеятельности окружающую ткань, вызывая воспаление, а в дальнейшем и гнойное расплавление ткани.
Возможные симптомы лимфаденита
Острый лимфаденит начинается достаточно ярко, с резкой болезненности и увеличения лимфатического узла, что не редко приводит к ограничению подвижности той части тела, рядом с которой образовался лимфаденит. Человека начинает беспокоить постоянная, тупая или ноющая головная боль, возникает общая слабость, возможно недомогание, повышение температуры тела.
| Начальная стадия лимфаденита, шейных лимфатических узлов |
Серозный характер лимфаденита дает незначительное нарушение общего состояния больного. Появляется тупая боль в области регионарных лимфатических узлов; последние могут быть увеличены, достаточно плотные по сравнению со здоровыми и слегка болезненны при ощупывании, кожа над пораженными лимфатическими узлами не изменена. При дальнейшем прогрессирование воспалительной реакции в лимфатическом узле происходит деструкция лимфатической ткани с развитием гнойного расплавления и образованием некротизированной ткани.
При дальнейшем прогрессирование воспалительной реакции в лимфатическом узле происходит деструкция лимфатической ткани с развитием гнойного расплавления и образованием некротизированной ткани.
При гнойном лимфадените боль бывает резкой, иногда дергающего характера. Кожа над воспаленным лимфатическим узлом гиперемирована (имеет ярко красную окраску, свидетельствующую о воспалении), при ощупывание выявляется болезненность. Если на начальных стадиях еще при серозном лимфадените лимфатические узлы не сливались между собой, то далее они сливаются между собой и окружающей тканями, становятся неподвижными.
Хронический неспецифический лимфаденит является результатом длительной хронической нелеченой инфекции. Хронический лимфаденит может протекать без выраженной симптоматики или вообще никак себя не проявлять. Обычно бывает небольшая субфебрильная температура около 37 градусов С, к которой человек со временем привыкает и не замечает, небольшая припухлость в районе пораженных лимфоузлов.
При аденофлегмоне, которая образуется за счет нелеченого гнойного лимфаденита, определяется разлитая гиперемия кожи, плотный, без четких границ отек с очагами размягчения. Температура тела поднимается до высоких цифр, появляется озноб, выраженное учащение сердцебиения, головная боль, выраженная слабость. До такого состояния данное заболевание доводить не стоит, потому что это может повлечь тяжелые осложнения.
| Гнойное расплавление надключичного лимфатического узла |
При появлении первых симптомов лимфаденита, таких как болезненность лимфатического узла, отеке, повышении температуры следует незамедлительно обратиться к врачу терапевту или хирургу. Данные специалисты помогут непосредственно определить причину лимфаденита и назначить правильное лечение либо дальнейшую диагностику. Под маской лимфаденита могут скрываться различные заболевания, такие как чума, туберкулез, различные опухолевые процессы. При опухолевых процессах, как правило, увеличивается группа лимфатических узлов, они бывают очень плотные на ощупь, не подвижны и зачастую безболезненны. При чуме, туберкулезе и туляремии, кроме воспалительного процесса как при лимфадените, будут и другие специфические проявления данных заболеваний. Отличить воспалительный лимфаденит от специфического бывает достаточно трудно, поэтому самодиагностика может привести к печальным последствиям.
При опухолевых процессах, как правило, увеличивается группа лимфатических узлов, они бывают очень плотные на ощупь, не подвижны и зачастую безболезненны. При чуме, туберкулезе и туляремии, кроме воспалительного процесса как при лимфадените, будут и другие специфические проявления данных заболеваний. Отличить воспалительный лимфаденит от специфического бывает достаточно трудно, поэтому самодиагностика может привести к печальным последствиям.
Диагностика лимфаденита
Лимфатические узлы у здорового человека мягкие, не увеличены, смещаемы относительно соседней ткани, безболезненны. Очень часто у людей с нормальным телосложением лимфатические узлы прощупать не удается. Хорошо обнаруживаются они у детей и подростков худощавого телосложения. При диагностике врач в первую очередь произведет осмотр лимфатический узлов и установит все вышеперечисленные признаки. Далее руководствуясь полученными данными, будет решаться вопрос о лабораторных и инструментальных методах диагностики. Возможные варианты:
Возможные варианты:
- Общий анализ крови, который позволит определить качественные и количественные изменения состава. При подозрении на опухолевые процессы крови, возможно, будет произведена биопсия узла (пункционный забор ткани лимфатического узла) для гистологического исследования.
- При хирургической патологии будет произведена диогностически-лечебная операция по вскрытию и дренированию образовавшейся полости. Осмотр ближайших органов на наличие абсцессов и других гнойных ран.
- Для специфических лимфаденитов учитывают контакт с больными туберкулезом и проводят ряд диагностических тестов: кожно-аллергические пробы и микроскопические исследования (крови, мокроты), рентгенологическое исследование при подозрении на туберкулез.
- У детей врач при осмотре должен исключить отек Квинке, как одну из разновидностей аллергической реакции, которая может угрожать жизни; опухоли в области шеи, а также врожденные кисты, которые похожи на увеличенные узлы.
- Если пациент обнаруживает остро опухшие лимфатические узлы в паховой области, врач должен исключить грыжу в паху, чтобы избежать дальнейшего прогрессирование грыжи и предотвратить ее ущемление.
 Грыжи встречаются у 1% населения, 85% больных с грыжами мужчины.
Грыжи встречаются у 1% населения, 85% больных с грыжами мужчины. - В некоторых случаях в зависимости от сопутствующей симптоматики необходимо будет произвести более прицельные методы диагностики такие как: УЗИ всех периферических лимфатических узлов и органов брюшной полости в частности селезенки и печени; анализ на ВИЧ-инфекцию; осмотр ЛОР-врача и компьютерная томография.
Необходимо помнить, что точный диагноз может поставить только человек с высшим медицинским образованием, который оценит всю картину как единое целое, учитывая данные в совокупности.
Лечение лимфаденита
Лечение начальных форм лимфаденита заключается в создание покоя для пораженного участка, где располагается лимфатический узел, широко применяется физиолечение (гальванизация, лекарственный электрофорез, ультразвуковая терапия), противовоспалительные мази. На любой стадии заболевания необходимо применения антибиотиков при доказанной инфекционной причине заболевания. Группа антибиотиков определяется спектром чувствительности возбудителя. При неспецифических инфекционных лимфаденитах применяю антибиотики пенициллинового ряда, цефалоспорины 2 поколения (Цефуроксим). При подтвержденной туберкулезной инфекции лечение проводится строго в стационарных условиях специфической противотуберкулёзной терапией.
Группа антибиотиков определяется спектром чувствительности возбудителя. При неспецифических инфекционных лимфаденитах применяю антибиотики пенициллинового ряда, цефалоспорины 2 поколения (Цефуроксим). При подтвержденной туберкулезной инфекции лечение проводится строго в стационарных условиях специфической противотуберкулёзной терапией.
При нагноение лимфаденита необходимо в срочном порядке произвести дренирование нагноившейся полости. Данную процедуру необходимо выполнять в стерильных условиях, дабы избежать присоединения вторичной инфекции. После дренирования необходима постоянная перевязка и обработка раны.
Если после пункционной биопсии подтвердится опухолевый процесс доброкачественный или злокачественный, может потребоваться комплексная химио-терапия и облучение.
Народные методы лечения возможны лишь на начальных этапах лимфаденита и только в комплексе с медикаментозным лечением. Для снятия воспалительной реакции и снижение дальнейшего прогрессирования можно использовать экстракт из листьев АлоеВера для компрессов на пораженный участок.
Осложнения лимфаденита
Это заболевание может осложниться следующими состояниями: кожный абсцесс, остеомиелит, менингит, энцефалит, септический артрит и сепсис. Последние перечисленные состояния при не эффективном или неправильном лечении могут привести к инвалидизации и смерти больного.
Профилактика лимфаденита
Для того, чтобы избежать возможности образования лимфаденита, необходимо: своевременное лечение любых ранений кожи и хронической инфекции, соблюдение мер предосторожности для исключения получения травм. Поддерживать иммунитет на должном уровне и своевременно обращаться к врачу. Что касается питания, то следует не употреблять некоторые продукты, которые могут усилить воспалительную реакцию. Это мясо жирное и грубоволокнистое (особенно баранина и свинина) острое, соленое и копченое; молочные продукты. Способствует выздоровлению продукты, богатые витамином С.
Материал с сайта Medicalj
Лимфаденит: симптомы, типы и многое другое
Лимфаденит — это инфекция в одном или нескольких лимфатических узлах, которая приводит к их увеличению. Лимфатические узлы могут быть очень болезненными, а симптомы могут включать озноб и лихорадку.
Лимфатические узлы могут быть очень болезненными, а симптомы могут включать озноб и лихорадку.
Лимфаденит означает увеличение одного или нескольких лимфатических узлов. Обычно заражение бактериями, вирусами или грибками вызывает лимфаденит.
Это состояние может также напоминать другие заболевания. Например, мезентериальный лимфаденит (воспаление лимфатических узлов в брюшной полости) может имитировать признаки аппендицита.
Опухшие лимфатические узлы могут быть твердыми, чувствительными и более заметными, чем обычно. У кого-то с опухшими лимфатическими узлами есть лимфаденопатия.
Лимфаденопатия не является заболеванием или заболеванием, но может быть симптомом. Лимфаденит, напротив, означает, что в лимфатических узлах есть инфекция, требующая лечения. Это разные условия.
Читайте дальше, чтобы узнать больше о лимфадените, его причинах, диагностике и лечении.
Лимфаденит может быть двусторонним с поражением лимфатических узлов с обеих сторон тела. Это может вызвать увеличение лимфатических узлов по обе стороны шеи. Он также может быть односторонним, поражающим один лимфатический узел.
Это может вызвать увеличение лимфатических узлов по обе стороны шеи. Он также может быть односторонним, поражающим один лимфатический узел.
Лимфатические узлы расположены по всему телу: на шее, животе, груди, в подмышечных впадинах и в паху.
У человека более вероятно развитие лимфаденита во время или после инфекции в соседней области. Например, инфекция уха или острый фарингит могут привести к лимфадениту в шейных лимфатических узлах шеи.
Инфекция может также поражать другие лимфатические узлы, если она попадает в кровоток. Лимфаденит обычно может возникать из-за следующего:
- инфекции уха
- простуда
- кожная инфекция
- стоматологическая инфекция
Острый или хронический
Врачи могут классифицировать лимфаденит как острый или хронический. Острый лимфаденит длится менее 2 недель и возникает из-за инфекции, например ангины.
Хронический лимфаденит длится 6 недель и дольше. Это может произойти из-за длительной инфекции, такой как мононуклеоз, или, в редких случаях, из-за рака.
Подострый лимфаденит длится 2–6 недель и протекает аналогично хроническому лимфадениту.
Лимфатические узлы содержат иммунные клетки, которые помогают бороться с инфекцией. Увеличенные лимфатические узлы обычно указывают на инфекцию.
Лимфаденит возникает, когда бактерии, вирусы или грибки достигают лимфатических узлов, вызывая инфекцию. Также может быть отек и сильная боль.
Реже туберкулез и болезнь кошачьих царапин могут привести к лимфадениту.
Иногда врач не может определить инфекцию, вызвавшую лимфаденит.
У любого человека может развиться лимфаденит. Однако у детей чаще встречается инфекция лимфатических узлов.
Основным симптомом лимфаденита является опухший, очень болезненный лимфатический узел. Другие симптомы включают:
- лихорадку
- озноб
- плохое самочувствие
- покраснение кожи над лимфатическим узлом
- видимый отек над лимфатическим узлом
Врач может заподозрить лимфаденит на основании симптомов и внешнего вида лимфы узлы. В некоторых случаях медицинский работник может начать лечение исключительно на основании внешнего вида.
В некоторых случаях медицинский работник может начать лечение исключительно на основании внешнего вида.
Ультразвуковая визуализация обычно является методом первой линии визуализации, рекомендованным врачами. Это может быть полезно при диагностике шейного лимфаденита или опухших лимфатических узлов на шее.
Другие диагностические тесты могут включать:
- Лабораторные исследования: Это включает в себя различные тесты, которые ищут определенные бактерии или вирусы, которые могут вызывать увеличение лимфатических узлов. Он включает общий анализ крови, функциональные пробы печени и другие обычные анализы крови.
- Визуализирующие сканирования: компьютерная томография позволяет получить подробные изображения лимфатических узлов и окружающих структур, например, нервов или кровеносных сосудов. Они также могут предоставить информацию о любых абсцессах до операции.
- Тонкоигольная аспирация: Эта процедура включает введение иглы в лимфатический узел и забор образца жидкости.
 Это полезно для определения причины инфекции.
Это полезно для определения причины инфекции.
Лечение обычно включает антибиотики. Человек может получать антибиотики внутривенно (IV) в больнице. Врач может назначить антибиотик широкого спектра действия, такой как аугментин, в качестве лечения первой линии для широкого спектра бактерий. Если врач подозревает, что у человека есть инфекция MRSA, он может назначить клиндамицин.
Человеку также может понадобиться обезболивающее.
В некоторых случаях инфекция может быть тяжелой или вызывать абсцесс. Абсцессы могут распространяться, вызывать сильную боль или приводить к сепсису. Врачу может потребоваться хирургическое дренирование абсцесса.
Исследование 2019 года, в котором оценивалось 567 случаев лимфаденита у детей, показало следующее:
- 86,9% отправились домой из клиники, а не в больницу
- 29% антибиотики были введены внутривенно при первом посещении отделения неотложной помощи
- 19,3% имели последующие незапланированные визиты в отделение неотложной помощи
- 7,4% хирургическое дренирование лимфатических узлов
Как правило, лечение пероральными антибиотиками можно начинать амбулаторно. Однако, если улучшения нет или состояние ухудшается, им может потребоваться госпитализация.
Однако, если улучшения нет или состояние ухудшается, им может потребоваться госпитализация.
Когда лимфаденит становится хроническим, человеку могут потребоваться дополнительные анализы для выявления причины. Врач может порекомендовать постоянный мониторинг или другой курс антибиотиков.
Может ли это разрешиться само по себе?
Лечение обычно позволяет излечить лимфаденит.
Обычно нет необходимости в разрезе и дренировании, если нет стойкого абсцесса. После этой процедуры область все еще может быть немного твердой, и может потребоваться некоторое время, чтобы рассосаться.
Иногда лимфаденит может пройти без лечения. Это часто происходит при брыжеечном лимфадените, который относится к опухшим лимфатическим узлам в брюшной полости.
Вероятность развития осложнений у детей выше, если они:
- имеют лихорадку
- имеют увеличенные лимфатические узлы
- ранее лечились антибиотиками
- моложе
При отсутствии лечения лимфаденит может вызвать осложнения. К ним относятся:
К ним относятся:
- образование абсцесса, болезненное скопление гноя
- флегмона, серьезная инфекция глубоких слоев кожи
- сепсис, инфекция, поражающая кровоток
- другие осложнения, связанные с дренирующей хирургией, например, другая инфекция
Этот список не является исчерпывающим, и при определенных формах заболевания могут возникать другие осложнения.
Лимфаденопатия обычно означает увеличение лимфатических узлов. Лимфаденит относится к инфекции, которая вызывает увеличение лимфатических узлов.
Лимфаденопатия может возникать по многим причинам. Обычно это происходит из-за того, что организм борется с инфекцией. Лимфатические узлы увеличиваются как часть реакции иммунной системы.
Реактивная лимфаденопатия также может возникать в ответ на воспаление. Воспаление может возникать по разным причинам, например, в результате лечения зубов или окрашивания волос.
Лимфаденит означает, что инфекция находится в лимфатических узлах. Отличить одно от другого иногда бывает непросто.
Отличить одно от другого иногда бывает непросто.
Иногда кожа над лимфатическими узлами воспаляется, что указывает на лимфаденит. Лимфатические узлы также более чувствительны и болезненны при лимфадените, чем при лимфаденопатии.
Лимфаденит может быть очень болезненным. Если не лечить, некоторые инфицированные лимфатические узлы могут образовывать абсцессы или развиваться инфекции, которые распространяются на другие части тела. Важно обратиться к врачу для своевременного лечения.
В большинстве случаев лимфаденит хорошо поддается лечению антибиотиками. Однако иногда состояние переходит в хроническую форму. В этом случае врач может порекомендовать дополнительное обследование, чтобы исключить потенциально серьезные диагнозы, такие как рак и атипичные инфекции.
Лимфаденит: симптомы, типы и многое другое
Лимфаденит — это инфекция в одном или нескольких лимфатических узлах, вызывающая их увеличение. Лимфатические узлы могут быть очень болезненными, а симптомы могут включать озноб и лихорадку.
Лимфаденит означает увеличение одного или нескольких лимфатических узлов. Обычно заражение бактериями, вирусами или грибками вызывает лимфаденит.
Это состояние может также напоминать другие заболевания. Например, мезентериальный лимфаденит (воспаление лимфатических узлов в брюшной полости) может имитировать признаки аппендицита.
Опухшие лимфатические узлы могут быть твердыми, чувствительными и более заметными, чем обычно. У кого-то с опухшими лимфатическими узлами есть лимфаденопатия.
Лимфаденопатия не является заболеванием или заболеванием, но может быть симптомом. Лимфаденит, напротив, означает, что в лимфатических узлах есть инфекция, требующая лечения. Это разные условия.
Читайте дальше, чтобы узнать больше о лимфадените, его причинах, диагностике и лечении.
Лимфаденит может быть двусторонним с поражением лимфатических узлов с обеих сторон тела. Это может вызвать увеличение лимфатических узлов по обе стороны шеи. Он также может быть односторонним, поражающим один лимфатический узел.
Лимфатические узлы расположены по всему телу: на шее, животе, груди, в подмышечных впадинах и в паху.
У человека более вероятно развитие лимфаденита во время или после инфекции в соседней области. Например, инфекция уха или острый фарингит могут привести к лимфадениту в шейных лимфатических узлах шеи.
Инфекция может также поражать другие лимфатические узлы, если она попадает в кровоток. Лимфаденит обычно может возникать из-за:
- инфекции уха
- простуды
- инфекции кожи
- инфекции зубов
острого или хронического
хронический. Острый лимфаденит длится менее 2 недель и возникает из-за инфекции, например ангины.
Хронический лимфаденит длится 6 недель и дольше. Это может произойти из-за длительной инфекции, такой как мононуклеоз, или, в редких случаях, из-за рака.
Подострый лимфаденит длится 2–6 недель и протекает аналогично хроническому лимфадениту.
Лимфатические узлы содержат иммунные клетки, которые помогают бороться с инфекцией. Увеличенные лимфатические узлы обычно указывают на инфекцию.
Увеличенные лимфатические узлы обычно указывают на инфекцию.
Лимфаденит возникает, когда бактерии, вирусы или грибки достигают лимфатических узлов, вызывая инфекцию. Также может быть отек и сильная боль.
Реже туберкулез и болезнь кошачьих царапин могут привести к лимфадениту.
Иногда врач не может определить инфекцию, вызвавшую лимфаденит.
У любого человека может развиться лимфаденит. Однако у детей чаще встречается инфекция лимфатических узлов.
Основным симптомом лимфаденита является опухший, очень болезненный лимфатический узел. Другие симптомы включают:
- лихорадку
- озноб
- плохое самочувствие
- покраснение кожи над лимфатическим узлом
- видимый отек над лимфатическим узлом
Врач может заподозрить лимфаденит на основании симптомов и внешнего вида лимфы узлы. В некоторых случаях медицинский работник может начать лечение исключительно на основании внешнего вида.
Ультразвуковое исследование обычно является методом первой линии визуализации, рекомендованным врачами. Это может быть полезно при диагностике шейного лимфаденита или опухших лимфатических узлов на шее.
Это может быть полезно при диагностике шейного лимфаденита или опухших лимфатических узлов на шее.
Другие диагностические тесты могут включать:
- Лабораторные исследования: Это включает в себя различные тесты, которые ищут определенные бактерии или вирусы, которые могут вызывать увеличение лимфатических узлов. Он включает общий анализ крови, функциональные пробы печени и другие обычные анализы крови.
- Визуализирующие сканирования: КТ позволяет получить подробные изображения лимфатических узлов и окружающих структур, например, нервов или кровеносных сосудов. Они также могут предоставить информацию о любых абсцессах до операции.
- Тонкоигольная аспирация: Эта процедура включает введение иглы в лимфатический узел и забор образца жидкости. Это полезно для определения причины инфекции.
Лечение обычно включает антибиотики. Человек может получать антибиотики внутривенно (IV) в больнице. Врач может назначить антибиотик широкого спектра действия, такой как аугментин, в качестве лечения первой линии для широкого спектра бактерий. Если врач подозревает, что у человека есть инфекция MRSA, он может назначить клиндамицин.
Врач может назначить антибиотик широкого спектра действия, такой как аугментин, в качестве лечения первой линии для широкого спектра бактерий. Если врач подозревает, что у человека есть инфекция MRSA, он может назначить клиндамицин.
Человеку также может понадобиться обезболивающее.
В некоторых случаях инфекция может быть тяжелой или вызывать абсцесс. Абсцессы могут распространяться, вызывать сильную боль или приводить к сепсису. Врачу может потребоваться хирургическое дренирование абсцесса.
Исследование 2019 года, в котором оценивалось 567 случаев лимфаденита у детей, показало следующее:
- 86,9% отправились домой из клиники, а не в больницу
- 29% антибиотики были введены внутривенно при первом посещении отделения неотложной помощи
- 19,3% имели последующие незапланированные визиты в отделение неотложной помощи
- 7,4% хирургическое дренирование лимфатических узлов
Как правило, лечение пероральными антибиотиками можно начинать амбулаторно. Однако, если улучшения нет или состояние ухудшается, им может потребоваться госпитализация.
Однако, если улучшения нет или состояние ухудшается, им может потребоваться госпитализация.
Когда лимфаденит становится хроническим, человеку могут потребоваться дополнительные анализы для выявления причины. Врач может порекомендовать постоянный мониторинг или другой курс антибиотиков.
Может ли это разрешиться само по себе?
Лечение обычно позволяет излечить лимфаденит.
Обычно нет необходимости в разрезе и дренировании, если нет стойкого абсцесса. После этой процедуры область все еще может быть немного твердой, и может потребоваться некоторое время, чтобы рассосаться.
Иногда лимфаденит может пройти без лечения. Это часто происходит при брыжеечном лимфадените, который относится к опухшим лимфатическим узлам в брюшной полости.
Вероятность развития осложнений у детей выше, если они:
- имеют лихорадку
- имеют увеличенные лимфатические узлы
- ранее лечились антибиотиками
- моложе
При отсутствии лечения лимфаденит может вызвать осложнения. К ним относятся:
К ним относятся:
- образование абсцесса, болезненное скопление гноя
- флегмона, серьезная инфекция глубоких слоев кожи
- сепсис, инфекция, поражающая кровоток
- другие осложнения, связанные с дренирующей хирургией, например, другая инфекция
Этот список не является исчерпывающим, и при определенных формах заболевания могут возникать другие осложнения.
Лимфаденопатия обычно означает увеличение лимфатических узлов. Лимфаденит относится к инфекции, которая вызывает увеличение лимфатических узлов.
Лимфаденопатия может возникать по многим причинам. Обычно это происходит из-за того, что организм борется с инфекцией. Лимфатические узлы увеличиваются как часть реакции иммунной системы.
Реактивная лимфаденопатия также может возникать в ответ на воспаление. Воспаление может возникать по разным причинам, например, в результате лечения зубов или окрашивания волос.
Лимфаденит означает, что инфекция находится в лимфатических узлах.
