Медицинская терапия кандидоза полости рта — wikidoc
Главный редактор: C. Michael Gibson, MS, MD [1]; Заместитель главного редактора: Ахмед Юнес MBBCH [2]
Обзор
Кандидоз полости рта можно лечить противогрибковыми препаратами для местного применения, такими как нистатин (микостатин), миконазол или амфотерицин В. Пациентам с ослабленным иммунитетом, либо с ВИЧ/СПИДом, либо в результате химиотерапии, может потребоваться системное лечение с пероральным или внутривенным введением противогрибковых препаратов.
Медицинская терапия
Необходимо устранить любую основную причину, такую как плохой контроль уровня глюкозы у диабетиков. Кандидоз полости рта можно лечить противогрибковыми препаратами для местного применения, такими как нистатин (микостатин), миконазол или амфотерицин В. Пациентам с иммунодефицитом вследствие ВИЧ/СПИДа или химиотерапии может потребоваться системное лечение пероральными или внутривенными препаратами. противогрибковые препараты.
противогрибковые препараты.
Кандидоз полости рта обычно отвечает на местное лечение, такое как пастилки с клотримазолом и суспензия нистатина (нистатин – прополоскать и проглотить). Системные противогрибковые препараты, такие как флуконазол или итраконазол, могут быть необходимы при инфекциях ротоглотки, которые не реагируют на эти методы лечения.
Режим лечения
- Кандидиаз для ротоглотки [1]
-
- Привилегированный режим: Clotrimazole Troches 10 MG Top Q4-5H OR NYSTATINE или Pasticle Or-Paviles Orge или Pasticle Or-Paviles Or-Paviles Or-Paviles Or-Paviles Or-Pasticle Q4-5H.
- Альтернативный режим: раствор итраконазола 200 мг внутрь каждые 24 часа ИЛИ позаконазол 400 мг внутрь каждые 24 часа ИЛИ вориконазол 200 мг внутрь каждые 24 часа ИЛИ амфотерицин В суспензия для приема внутрь каждые 24 часа ИЛИ (анидулафунгин 200 мг в/в однократно THEN Анидулафунгин 100 мг в/в каждые 24 ч) ИЛИ (Каспофунгин 70 мг в/в однократно ЗАТЕМ Каспофунгин 50 мг в/в каждые 24 ч) ИЛИ Микафунгин 100 мг в/в каждые 24 ч ИЛИ Амфотерицин В 0,3 мг/кг в/в каждые 24 ч
- Примечание.
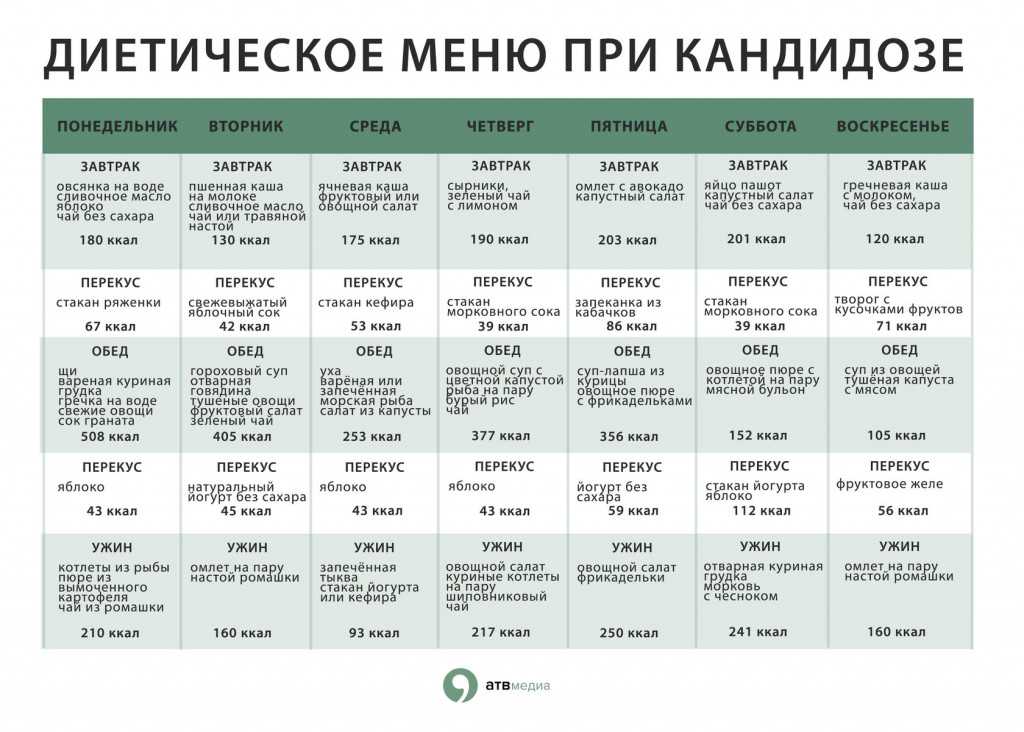 Лечите неосложненное заболевание в течение 7–14 дней. Флуконазол рекомендуется при заболеваниях средней и тяжелой степени, а местная терапия клотримазолом или нистатином рекомендуется при легких формах заболевания. При рефрактерном заболевании рассмотрите альтернативный режим.
Лечите неосложненное заболевание в течение 7–14 дней. Флуконазол рекомендуется при заболеваниях средней и тяжелой степени, а местная терапия клотримазолом или нистатином рекомендуется при легких формах заболевания. При рефрактерном заболевании рассмотрите альтернативный режим.
- Медикаментозное лечение ротоглоточного кандидоза у пациентов с ослабленным иммунитетом: [1]
Большинство пациентов с ослабленным иммунитетом первоначально реагируют на местные средства с использованием той же схемы, что и выше, но рецидивы возникают быстро, если не принимать флуконазол (400 мг [6 мг/кг] в день) не используется.
-
- У детей: используйте итраконазол в дозе 2,5 мг/кг/день.
- Непрерывное профилактическое применение флуконазола более эффективно, чем прерывистое применение в ответ на рецидивы.
- В случаях резистентности к флуконазолу: можно использовать итраконазол (200 мг два раза в день) с частотой излечения от 64 до 80%
- Позаконазол (200 мг 3 раза в день) можно использовать с показателем излечения 80%
- Внутривенный каспофунгин (200 мг 3 раза в день), микафунгин (50 мг в день) или анидулафунгин (нагрузочная доза 200 мг и 100 мг в день) можно использовать в качестве альтернативы триазолам.
Видео
- Лечение
{{#ev:youtube|msqtXBteGY8}}
- Лечение новорожденных:
{{#ev:youtube|DPdAG8aJ9u4}}
Каталожные номера
- ↑ 1,0 1,1 Паппас П.Г., Кауфман К.А., Андес Д., Бенджамин Д.К., Каландра Т.Ф., Эдвардс Дж.Е.; и другие. (2009). «Клинические практические рекомендации по лечению кандидоза: обновление Американского общества инфекционистов за 2009 г.». Клин Заражение Дис . 48 (5): 503–35. дои: 10.1086/596757. PMID 19191635. CS1 maint: явное использование et al. (ссылка) CS1 maint: несколько имен: список авторов (ссылка)
Шаблон:WH Шаблон:WS
Орофарингеальный кандидоз у взрослых
Обзор литературы актуален на: ноябрь 2022 г. | Последнее обновление этой темы: 31 марта 2022 г.
ВВЕДЕНИЕ — Виды Candida могут быть связаны с инфекциями, поражающими слизистые оболочки, включая ротоглотку и пищевод. Большинство этих инфекций связаны с Candida albicans .
Большинство этих инфекций связаны с Candida albicans .
В этом разделе будут рассмотрены клинические проявления, диагностика и лечение кандидоза ротоглотки у взрослых. Тематические обзоры, в которых обсуждается кандидоз пищевода и кожи и слизистых, а также обзоры кандидозных инфекций представлены в другом месте. (См. «Кандидоз пищевода у взрослых» и «Хронический кожно-слизистый кандидоз» и «Обзор кандидозных инфекций» и «Кандидозные инфекции у детей» и «Клинические проявления и диагностика кандидозной инфекции у новорожденных».)
МИКРОБИОЛОГИЯ — Возбудителем ротоглоточного кандидоза обычно является C . альбиканс . Также были выделены виды, не относящиеся к albicans , такие как C. glabrata , C. krusei и C. tropicalis [1-4], но у большинства пациентов эти виды обычно присутствуют вместе с . C. albicans , который является вероятной причиной симптомов. Однако у пациентов с сильно ослабленным иммунитетом, по-видимому, заболевание вызывают виды, отличные от albicans [2].
ФАКТОРЫ РИСКА — У взрослых кандидоз ротоглотки (также называемый молочницей) наблюдается как у иммунокомпетентных, так и у иммунокомпрометированных лиц.
● У иммунокомпетентных пациентов кандидоз ротоглотки обычно возникает у тех, кто носит зубные протезы [5,6], у пациентов с ксеростомией (сухостью во рту) и у тех, кто лечится антибиотиками или ингаляционными кортикостероидами.
● У пациентов с ослабленным иммунитетом кандидоз ротоглотки обычно наблюдается у пациентов с состояниями дефицита клеточного иммунитета, например, у пациентов с синдромом приобретенного иммунодефицита (СПИД) или гематологическими злокачественными новообразованиями, а также у тех, кто получил трансплантат. Однако это также может произойти у пациентов, получающих химиотерапию, кортикостероиды или лучевую терапию головы и шеи [7].
Признаки и симптомы — Многие пациенты с орофарингеальным кандидозом протекают бессимптомно. Однако при появлении симптомов пациенты обычно испытывают ощущение хлопка во рту, потерю вкуса и, в некоторых случаях, боль во время еды и глотания. Пациенты, страдающие протезным стоматитом, обычно испытывают боль.
Однако при появлении симптомов пациенты обычно испытывают ощущение хлопка во рту, потерю вкуса и, в некоторых случаях, боль во время еды и глотания. Пациенты, страдающие протезным стоматитом, обычно испытывают боль.
Иммунодефицитные пациенты с кандидозом ротоглотки часто имеют сопутствующий Candida эзофагит или иногда кандидоз гортани. Кандидоз гортани можно заподозрить у пациента с признаками орофарингеальной инфекции, у которого проявляется охриплость голоса. Подробное обсуждение Candida эзофагит представлен в отдельном тематическом обзоре. (См. «Кандидоз пищевода у взрослых».)
Виды Candida также вызывают ангулярный хейлит, болезненные трещины в углах рта. (См. «Хейлит», раздел «Угловой хейлит».)
Физикальный осмотр — Существуют две основные формы кандидоза ротоглотки:
● Псевдомембранозная форма является наиболее распространенной и проявляется в виде белых бляшек на слизистой оболочке щек, небе, язык и/или ротоглотка (рис. 1).
1).
Пациенты, имеющие только белый налет на языке, редко болеют кандидозом; это состояние обычно вызвано гипертрофированными сосочками. По этой же причине у курильщиков может появиться желто-коричневый налет на языке. (См. «Поражения полости рта», раздел «Поражения языка».)
● Атрофическая форма, также называемая зубным стоматитом, наблюдается у пожилых людей, которые носят верхние зубные протезы. Встречается под верхними протезами и характеризуется эритемой без бляшек (рис. 2) [8].
Угловой хейлит проявляется двусторонними ярко-красными эритематозными трещинами в углах рта [9]. Это подробно обсуждается в другом месте. (См. «Хейлит», раздел «Угловой хейлит».)
ДИАГНОЗ — Диагноз орофарингеального кандидоза обычно ставится клинически у пациентов с факторами риска инфекции и характерными признаками при осмотре. (См. «Факторы риска» выше и «Клинические проявления» выше.)
Однако тестирование может быть оправдано в следующих условиях:
● Если есть сомнения относительно того, соответствуют ли результаты обследования молочнице; или
●Если у пациента нет классических факторов риска молочницы. Наличие молочницы у человека без явных факторов риска должно вызвать подозрение на инфицирование вирусом иммунодефицита человека (ВИЧ) и провести тестирование на ВИЧ. (См. «Скрининг и диагностическое тестирование на ВИЧ-инфекцию».)
Наличие молочницы у человека без явных факторов риска должно вызвать подозрение на инфицирование вирусом иммунодефицита человека (ВИЧ) и провести тестирование на ВИЧ. (См. «Скрининг и диагностическое тестирование на ВИЧ-инфекцию».)
Диагноз можно поставить, просто соскоблив пораженные участки с помощью язычного депрессора и выполнив окрашивание соскоба по Граму или препарат гидроксида калия, который выявит почкующиеся дрожжи с или без гифы В качестве альтернативы культуру можно получить, протирая тампоном пораженное место; однако у многих людей колонизация ротоглотки происходит к 9 годам.0111 Кандида
; таким образом, клиническая картина должна быть совместима с молочницей, если культура должна быть полезной. ЛЕЧЕНИЕ — Первоначальный выбор терапии обычно основывается на тяжести заболевания и наличии беременности (таблица 1). Другие соображения включают простоту введения, ожидаемую приверженность, кислотность желудка (которая может влиять на всасывание некоторых лекарств), лекарственные взаимодействия и стоимость.
Показания – следует лечить пациентов с клиническими признаками кандидоза ротоглотки. Лечение улучшает симптомы, а у пациентов с ослабленным иммунитетом может также снизить риск развития эзофагита. Данные, подтверждающие эффективность противогрибкового лечения, представлены ниже. (См. «Начальная терапия у небеременных пациенток» ниже и «Пациенты с рецидивирующим заболеванием» ниже и «Пациенты, у которых начальная терапия оказалась неэффективной» ниже.)
Начальная терапия у небеременных пациентов
Пациенты с легким заболеванием — Большинству пациентов с легким орофарингеальным кандидозом мы предлагаем местную терапию в течение 7–14 дней [5,10,11]. Мы предпочитаем местную, а не пероральную терапию, чтобы снизить риск лекарственного взаимодействия и системной токсичности. Тем не менее, пероральный прием флуконазола может быть предпочтительнее для некоторых пациентов, таких как те, кто не может использовать пастилки или суспензию из-за риска аспирации или неспособности следовать указаниям, а также некоторые пациенты с ослабленным иммунитетом, подверженные риску диссеминированного заболевания из-за тяжелого поражения слизистой оболочки (например, пациенты с гематологическими злокачественными новообразованиями). ). Другие эксперты также отдают предпочтение начальной терапии флуконазолом для всех пациентов с ВИЧ, независимо от числа лимфоцитов CD4 или тяжести заболевания [12].
). Другие эксперты также отдают предпочтение начальной терапии флуконазолом для всех пациентов с ВИЧ, независимо от числа лимфоцитов CD4 или тяжести заболевания [12].
● Предпочтительные средства для местного применения – Наши предпочтительные средства для местного применения включают:
• Клотримазол в таблетках (одна 10 мг пастилка, растворенная во рту пять раз в день)
• Миконазол, мукоадгезивные буккальные таблетки (50 мг один раз в день, наносимые на поверхность слизистой оболочки) над собачьей ямкой)
• Нистатин полоскать и глотать (от 400 000 до 600 000 единиц четыре раза в день)
Мы предпочитаем пастилки клотримазола или слизисто-адгезивные буккальные таблетки миконазола. Клотримазол в таблетках и флуконазол одинаково эффективны для начального лечения молочницы у больных СПИДом. В исследовании с участием 334 пациентов с ВИЧ и кандидозом полости рта, получавших либо пероральный флуконазол (100 мг в день), либо пастилки клотримазола (10 мг пять раз), почти все пациенты вылечились или продемонстрировали клиническое улучшение независимо от того, какое лечение они получали [13]. Мукоадгезивные буккальные таблетки миконазола оказались столь же эффективными, как и пастилки клотримазола, используемые пять раз в день в рандомизированном исследовании 578 пациентов с ВИЧ [14]; однако они дороже клотримазола.
Мукоадгезивные буккальные таблетки миконазола оказались столь же эффективными, как и пастилки клотримазола, используемые пять раз в день в рандомизированном исследовании 578 пациентов с ВИЧ [14]; однако они дороже клотримазола.
Нистатиновая суспензия — еще один вариант, но он не всегда нравится пациентам [15] и содержит сахарозу, которая может вызвать кариес при длительном применении [16]. Кроме того, нистатин может быть менее эффективен, чем клотримазол или миконазол. В отличие от клотримазола нистатин оказался менее эффективным, чем флуконазол, в исследовании с участием 167 пациентов с ВИЧ, в котором клиническое выздоровление наблюдалось у 87 и 52 процентов пациентов, получавших флуконазол (100 мг один раз в день) или жидкий нистатин (500 000 ЕД четыре раза в сутки). раз в сутки) соответственно [17]. Кроме того, было меньше рецидивов на 28-й день у тех, кто получал флуконазол (18% против 44%), хотя эта разница не сохранялась с течением времени.
Генцианвиолет — еще одна местная терапия, но мы редко используем ее, так как она грязная и не кажется более эффективной, чем другие варианты.
Успешная терапия местными агентами зависит от достаточного времени контакта между агентом и слизистой оболочкой полости рта [16]. Таким образом, пациенты должны иметь возможность следовать инструкциям по применению.
● Предпочтительные системные препараты – Для пациентов с легкой формой заболевания, которым требуется системная терапия, мы обычно используем флуконазол (нагрузочная доза 200 мг, затем 100–200 мг ежедневно в течение 7–14 дней) (таблица 1). Данные, подтверждающие использование флуконазола, описаны ниже. (См. раздел «Пациенты с умеренным и тяжелым заболеванием» ниже.)
Пациенты с заболеванием от средней до тяжелой степени. Пациентам с заболеванием от средней до тяжелой степени мы предлагаем системную терапию флуконазолом (нагрузочная доза 200 мг, затем от 100 до 200 мг в день в течение 7–14 дней), а не местную терапию (таблица 1). . Клиническое улучшение состояния пациентов обычно происходит в течение нескольких дней после начала терапии, и в одном отчете клинические симптомы и признаки исчезли к концу лечения более чем у 90% пациентов, принимавших флуконазол [18]. Хотя частота клинического излечения кажется одинаковой для флуконазола и некоторых местных методов лечения, мы предпочитаем флуконазол в этой группе пациентов, поскольку он связан с более высокими показателями микологического излечения, более низким риском рецидива и более длительным безрецидивным периодом [17,19].]. Кроме того, флуконазол более удобен, чем большинство местных схем лечения, что может повысить приверженность лечению.
Хотя частота клинического излечения кажется одинаковой для флуконазола и некоторых местных методов лечения, мы предпочитаем флуконазол в этой группе пациентов, поскольку он связан с более высокими показателями микологического излечения, более низким риском рецидива и более длительным безрецидивным периодом [17,19].]. Кроме того, флуконазол более удобен, чем большинство местных схем лечения, что может повысить приверженность лечению.
Другие пероральные азолы (например, пероральный раствор итраконазола, суспензия позаконазола, вориконазол) также эффективны для начальной терапии [12,15,20-24]; однако мы предпочитаем флуконазол из-за его простоты введения, низкого профиля побочных эффектов, низкого риска лекарственного взаимодействия и стоимости. Эти другие агенты обычно используются для лечения рефрактерного заболевания. (См. «Пациенты, у которых начальная терапия не удалась» ниже.)
Эхинокандины и внутривенный дезоксихолат амфотерицина В также можно использовать для лечения молочницы, но они редко показаны.
Пациенты, у которых первоначальная терапия оказалась неэффективной — Для тех, у кого сохраняются симптомы после нескольких дней терапии, мы обычно меняем схему лечения. Подход зависит от первоначального выбора терапии.
● При неэффективности местного лечения – Если пациент не отвечает на местное лечение, предпочтительной терапией является пероральный прием флуконазола (нагрузочная доза 200 мг, затем 100–200 мг в день) в течение 7–14 дней [1]. ,10,11,25].
● При неэффективности флуконазола. Для пациентов, у которых начальная терапия флуконазолом в дозе от 100 до 200 мг неэффективна, следующим шагом является удвоение дозы этого препарата. Если это не удается, следует выполнить посев, поскольку симптомы могут быть связаны с видом Candida , который по своей природе устойчив к флуконазолу, или с изолятом C. albicans , у которого развилась устойчивость к флуконазолу [1].
В ожидании результатов посева мы обычно переключаемся на итраконазол, позаконазол или вориконазол, поскольку есть данные, подтверждающие использование этих препаратов у пациентов с молочницей, резистентной к флуконазолу [26-28].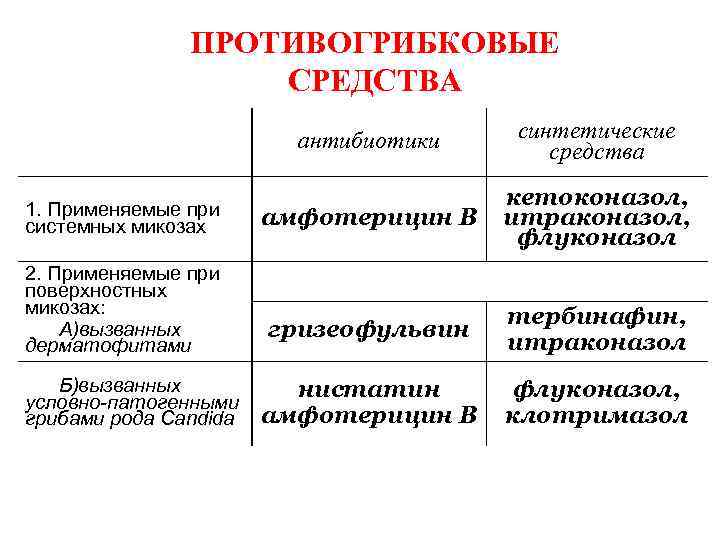 Мы обычно отдаем предпочтение раствору итраконазола, а не другим препаратам, так как по этому подходу имеется больше всего данных.
Мы обычно отдаем предпочтение раствору итраконазола, а не другим препаратам, так как по этому подходу имеется больше всего данных.
Пациентов с рефрактерным заболеванием мы обычно лечим одним из следующих азолов в течение 14–28 дней:
• Раствор итраконазола – Раствор итраконазола (200 мг один раз в день) является подходящим вариантом для пациентов, у которых терапия флуконазолом клинически неэффективна. [10,12,26]. Следует использовать капсулы итраконазола , а не ; хотя они приятнее на вкус, чем раствор, они менее эффективны. В исследовании пациентов со СПИДом раствор итраконазола был эффективен при лечении молочницы, которая стала резистентной к флуконазолу, и считалось, что это, вероятно, является как местным эффектом, промыванием слизистой оболочки, так и системным эффектом [26].
• Суспензия позаконазола – Суспензия позаконазола может быть эффективной альтернативой для пациентов с рефрактерным заболеванием.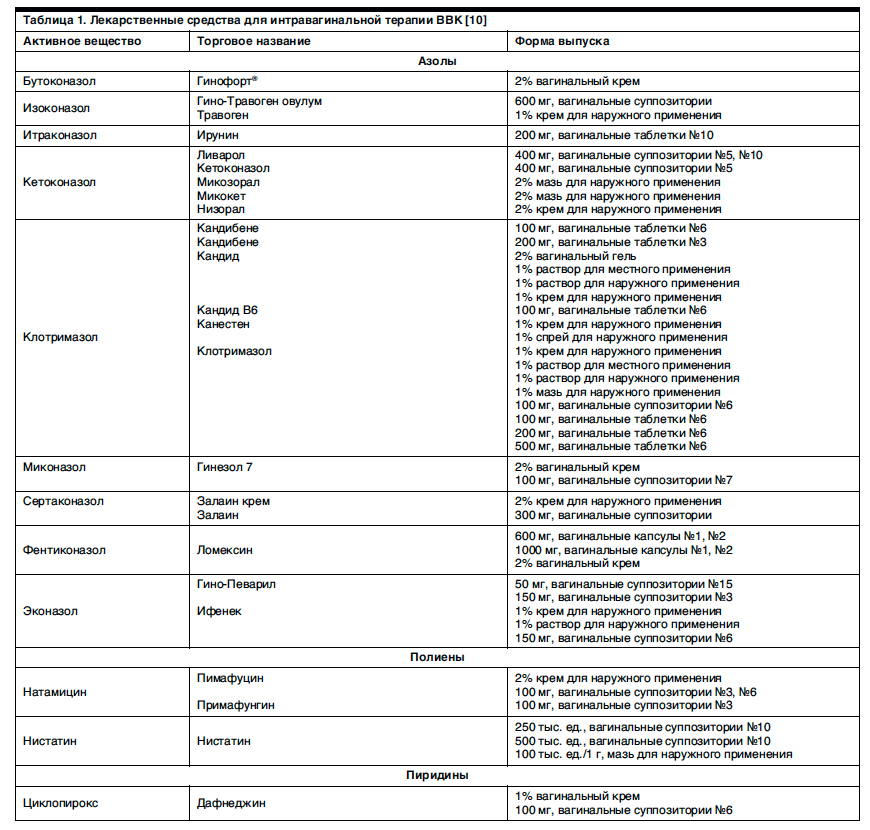 Таким пациентам следует назначать суспензию позаконазола (по 400 мг два раза в сутки в течение трех дней, а затем один раз в сутки). В открытом исследовании с участием 149 пациентов с ВИЧ, получавших суспензию позаконазола для лечения орофарингеального кандидоза, резистентного к флуконазолу или итраконазолу, клиническое излечение или улучшение произошло у 74% пациентов [27].
Таким пациентам следует назначать суспензию позаконазола (по 400 мг два раза в сутки в течение трех дней, а затем один раз в сутки). В открытом исследовании с участием 149 пациентов с ВИЧ, получавших суспензию позаконазола для лечения орофарингеального кандидоза, резистентного к флуконазолу или итраконазолу, клиническое излечение или улучшение произошло у 74% пациентов [27].
Исследования, демонстрирующие эффективность позаконазола при молочнице, проводились с суспензией для приема внутрь. В настоящее время доступны таблетки с пролонгированным высвобождением, и большинство врачей перешли на таблетки для лечения инвазивных грибковых инфекций и профилактики у пациентов с ослабленным иммунитетом. Тем не менее, неясно, как использование таблетированной формы повлияет на эффективность позаконазола при орофарингеальном кандидозе, потому что неизвестно, определяют ли концентрации в сыворотке реакцию молочницы на терапию или есть ли польза от местного воздействия суспензии.
• Вориконазол – Вориконазол (200 мг перорально два раза в день) можно использовать при необходимости для лечения инфекции ротоглотки, вызванной видами Candida , устойчивыми к флуконазолу [10,12]. Однако данные ограничены [28], а вориконазол по своей природе более токсичен, чем флуконазол. Если вориконазол применяется более двух недель, следует измерять его уровень в сыворотке, чтобы избежать дозозависимых токсических эффектов. (См. «Фармакология азолов», раздел «Вориконазол».)
Однако данные ограничены [28], а вориконазол по своей природе более токсичен, чем флуконазол. Если вориконазол применяется более двух недель, следует измерять его уровень в сыворотке, чтобы избежать дозозависимых токсических эффектов. (См. «Фармакология азолов», раздел «Вориконазол».)
Эхинокандины и внутривенный амфотерицин В также можно использовать для лечения резистентной молочницы (таблица 1) [10], но они редко показаны. Пероральная суспензия дезоксихолата амфотерицина В также доступна в некоторых странах для лечения рефрактерной молочницы; однако он недоступен в Соединенных Штатах и должен быть приготовлен в аптеке.
Пациенты с рецидивирующим заболеванием. Рецидив заболевания является распространенным явлением, если основные факторы риска все еще присутствуют (например, продолжающееся использование стероидов/химиотерапии или постоянно низкий уровень CD4). Рецидивы лечат так же, как и первоначальный эпизод, если терапия больше не эффективна. (См. раздел «Пациенты, у которых начальная терапия не удалась» выше. )
)
У пациентов с множественными близко расположенными рецидивами супрессивная терапия пероральным флуконазолом (например, 100 мг в день или 100 мг три раза в неделю) может быть эффективной для купирования этих явлений [1, 3,10,11]. Обычно мы предпочитаем принимать препарат один раз в день, чтобы снизить риск развития резистентности, особенно у пациентов с устойчивой иммуносупрессией.
Мы не используем местную терапию для подавления, потому что пациенты устают от использования пастилок и пастилок, и большинство из них предпочитают одну пероральную таблетку
Как только основной дефект клеточно-опосредованного иммунитета может быть скорректирован (например, когда количество CD4 > 200 клеток/мкл), супрессивную терапию следует прекратить в пользу прерывистого лечения каждого эпизода, учитывая эффективность флуконазола при лечении острого заболевания, низкую смертность, связанную с кандидозом слизистых оболочек, возможность резистентности к азолам и лекарственные взаимодействия, а также сопутствующие расходы [12]. Риск развития резистентности к флуконазолу на фоне терапии азолами был продемонстрирован в рандомизированном исследовании пациентов с ВИЧ, в котором сравнивали постоянную и эпизодическую терапию флуконазолом; в этом исследовании резистентность к флуконазолу была выявлена у 45 и 36% пациентов, получавших непрерывную и эпизодическую терапию, соответственно, хотя между группами не было статистически значимой разницы [29].].
Риск развития резистентности к флуконазолу на фоне терапии азолами был продемонстрирован в рандомизированном исследовании пациентов с ВИЧ, в котором сравнивали постоянную и эпизодическую терапию флуконазолом; в этом исследовании резистентность к флуконазолу была выявлена у 45 и 36% пациентов, получавших непрерывную и эпизодическую терапию, соответственно, хотя между группами не было статистически значимой разницы [29].].
Дополнительные соображения
Беременность — Пероральные азолы являются тератогенными, и их следует использовать в течение первого триместра для лечения кандидоза слизистых оболочек. Тем не менее, можно использовать пастилки клотримазола, буккальные таблетки миконазола и местную терапию нистатином. (См. «Пациенты с легкой формой заболевания» выше и «Кандидозный вульвовагинит: лечение», раздел «Беременность».) редко требуется. Данных о применении эхинокандинов при беременности нет.
Во втором и третьем триместре по-прежнему предпочтительна местная терапия; однако для пациентов с рефрактерным заболеванием решение об использовании азола должно приниматься в каждом конкретном случае. Подробное обсуждение рисков применения азолов во время беременности представлено в отдельном тематическом обзоре. (См. «Кандидозный вульвовагинит: Лечение», раздел «Беременность».)
Подробное обсуждение рисков применения азолов во время беременности представлено в отдельном тематическом обзоре. (См. «Кандидозный вульвовагинит: Лечение», раздел «Беременность».)
Стоматит зубных протезов — Лечение стоматита зубных протезов требует обработки устройства в дополнение к противогрибковой терапии флуконазолом, чтобы избежать рецидива (таблица 1) [18]. Протезы необходимо снимать перед сном, тщательно чистить щеткой, а затем замачивать в растворе хлоргексидина глюконата или разбавленном растворе хлорной извести (10 капель в стакане для протеза, наполненном водой). Можно использовать и другие безрецептурные средства по уходу за зубными протезами, но они не столь эффективны [5,6,10].
Ангулярный хейлит — Местные методы лечения, такие как противогрибковые кремы, подходят для лечения ангулярного хейлита, который можно рассматривать как проявление инфекции Candida . (См. раздел «Хейлит», раздел «Ангулярный хейлит».)
ССЫЛКИ НА РЕКОМЕНДАЦИИ ОБЩЕСТВА — Ссылки на рекомендации общества и государственные руководства из отдельных стран и регионов мира предоставляются отдельно. (См. «Ссылки на общественные рекомендации: кандидоз» и «Ссылки на общественные рекомендации: оппортунистические инфекции у взрослых и подростков с ВИЧ».)
(См. «Ссылки на общественные рекомендации: кандидоз» и «Ссылки на общественные рекомендации: оппортунистические инфекции у взрослых и подростков с ВИЧ».)
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ — UpToDate предлагает два типа обучающих материалов для пациентов: «Основы» и «За пределами основ». Основы обучения пациентов написаны простым языком, на уровне чтения от 5 th до 6 th , и они отвечают на четыре или пять ключевых вопросов, которые могут возникнуть у пациента о данном заболевании. Эти статьи лучше всего подходят для пациентов, которым нужен общий обзор и которые предпочитают короткие, легко читаемые материалы. Образовательные материалы для пациентов Beyond the Basics длиннее, сложнее и детальнее. Эти статьи написаны в 10 9От 0024 th до 12 th уровня чтения и лучше всего подходят для пациентов, которым нужна подробная информация и которые знакомы с медицинским жаргоном.
Вот статья по обучению пациентов, имеющая отношение к этой теме. Мы рекомендуем вам распечатать или отправить эту тему своим пациентам по электронной почте. (Вы также можете найти статьи по обучению пациентов на различные темы, выполнив поиск по запросу «информация о пациенте» и по интересующему ключевому слову.)
(Вы также можете найти статьи по обучению пациентов на различные темы, выполнив поиск по запросу «информация о пациенте» и по интересующему ключевому слову.)
● Основная тема (см. «Обучение пациентов: Молочница (Основы)»)
ОБЗОР И РЕКОМЕНДАЦИИ
● Микробиология − Орофарингеальный кандидоз, или молочница, является распространенной местной инфекцией, обычно вызываемой Candida albicans. (См. «Микробиология» выше.)
● Факторы риска − Заболевание обычно наблюдается у иммунокомпетентных взрослых, которые носят зубные протезы, получают антибиотики или лечатся ингаляционными кортикостероидами. У пациентов с иммунодефицитом ротоглоточный кандидоз обычно наблюдается у пациентов с клеточным иммунодефицитом (например, у пациентов со СПИДом, гематологическими злокачественными новообразованиями и у реципиентов трансплантатов), у пациентов, получающих химиотерапию или лучевую терапию головы и шеи, а также у пациентов, получающих кортикостероиды. (См. «Факторы риска» выше.)
(См. «Факторы риска» выше.)
● Клинические проявления
• Признаки и симптомы − У многих пациентов кандидоз ротоглотки протекает бессимптомно. Однако при появлении симптомов пациенты обычно испытывают ощущение хлопка во рту, потерю вкуса и, в некоторых случаях, боль во время еды и глотания. Пациенты, страдающие протезным стоматитом, обычно испытывают боль. (См. «Признаки и симптомы» выше.)
• Медицинский осмотр − Существуют две основные формы ротоглоточного кандидоза. Псевдомембранозная форма является наиболее распространенной и проявляется в виде белых бляшек на слизистой оболочке щек, небе, языке и/или ротоглотке (рис. 1). Атрофическая форма, также называемая зубным стоматитом, наблюдается у пожилых людей, которые носят верхние зубные протезы (рис. 2). (См. «Физический осмотр» выше.)
● Диагноз − У пациентов с характерными признаками и факторами риска инфекции диагноз обычно основывается на клинических данных. Диагностическое тестирование (выявление дрожжевых форм при окраске по Граму или препарату гидроксида калия или с помощью посева) следует проводить, если есть сомнения относительно того, согласуются ли результаты обследования с молочницей, или если у пациента нет классических факторов риска для молочницы. (См. «Диагноз» выше и «Факторы риска» выше.)
Диагностическое тестирование (выявление дрожжевых форм при окраске по Граму или препарату гидроксида калия или с помощью посева) следует проводить, если есть сомнения относительно того, согласуются ли результаты обследования с молочницей, или если у пациента нет классических факторов риска для молочницы. (См. «Диагноз» выше и «Факторы риска» выше.)
● Лечение
• Цели лечения − Лечение улучшает симптомы, а у пациентов с ослабленным иммунитетом может также снизить риск развития эзофагита. Варианты лечения для небеременных пациенток обычно включают местные препараты или азоловую терапию (таблица 1).
• Продолжительность терапии − Пациентов с кандидозом ротоглотки следует лечить противогрибковой терапией в течение 7–14 дней, за исключением рефрактерных заболеваний, когда продолжительность лечения может быть увеличена до 28 дней. (См. «Начальная терапия у небеременных пациенток» выше.)
• Легкое заболевание − Большинству пациентов с легким заболеванием мы предлагаем пастилки клотримазола или буккальные таблетки миконазола, а не системную терапию (уровень 2C). Показатели клинического излечения при применении клотримазола и миконазола аналогичны таковым при применении флуконазола, а местная терапия снижает риск системных побочных эффектов и лекарственных взаимодействий. Тем не менее, пероральный флуконазол может быть предпочтительнее для некоторых пациентов, таких как те, кто не может использовать пастилки или суспензию из-за риска аспирации или неспособности следовать указаниям, а также пациенты с ослабленным иммунитетом, подверженные риску диссеминированного заболевания из-за тяжелого разрушения слизистой оболочки. (См. «Пациенты с легкой формой заболевания» выше.)
Показатели клинического излечения при применении клотримазола и миконазола аналогичны таковым при применении флуконазола, а местная терапия снижает риск системных побочных эффектов и лекарственных взаимодействий. Тем не менее, пероральный флуконазол может быть предпочтительнее для некоторых пациентов, таких как те, кто не может использовать пастилки или суспензию из-за риска аспирации или неспособности следовать указаниям, а также пациенты с ослабленным иммунитетом, подверженные риску диссеминированного заболевания из-за тяжелого разрушения слизистой оболочки. (См. «Пациенты с легкой формой заболевания» выше.)
• Заболевание от умеренного до тяжелого − Для пациентов с заболеванием от умеренного до тяжелого мы предлагаем флуконазол, а не другие пероральные или местные препараты (уровень 2B). Хотя может быть повышенный риск побочных эффектов и лекарственного взаимодействия по сравнению с местной терапией, флуконазол более удобен и связан с более высокими показателями микологического излечения, меньшим риском рецидива и более длительными безрецидивными интервалами. Кроме того, флуконазол лучше переносится и имеет меньше лекарственных взаимодействий, чем другие азолы. (См. «Пациенты с заболеванием средней и тяжелой степени» выше.)
Кроме того, флуконазол лучше переносится и имеет меньше лекарственных взаимодействий, чем другие азолы. (См. «Пациенты с заболеванием средней и тяжелой степени» выше.)
• Рефрактерное заболевание − Для пациентов с заболеванием, рефрактерным к пероральной терапии флуконазолом (от 100 до 200 мг в день), мы обычно увеличиваем дозу флуконазола (от 200 до 400 мг в день). Если через несколько дней ответа по-прежнему нет, мы получаем посев и переходим на альтернативный препарат (например, раствор итраконазола или суспензию позаконазола) в ожидании чувствительности. При рефрактерном заболевании продолжительность может быть увеличена до 28 дней. (См. «Пациенты, у которых начальная терапия не удалась» выше.)
• Рецидив заболевания − Большинству пациентов с рецидивом заболевания мы предлагаем прерывистую терапию, а не постоянную супрессивную терапию (уровень 2B). Прерывистая терапия, как правило, предпочтительнее, учитывая эффективность флуконазола при лечении острого заболевания, низкую смертность, связанную с кандидозом слизистых оболочек, а также возможность резистентности и лекарственных взаимодействий при пероральной терапии.
