Воспаление Надкостницы Зуба: Причины, Симптомы, Лечение
Частое явление, при котором человека беспокоит невыносимая боль и дискомфорт – воспалительный процесс, развивающийся в надкостнице. Несмотря на такое безобидное название заболевание может быть опасным.

Начало развития воспалительного процесса
Ходить по врачам мало кто любит, а стоматолога некоторые и вовсе панически боятся. И, тем не менее, если не обратить внимание на воспаление надкостницы зуба, можно спровоцировать серьезные последствия. Именно поэтому обращаться в больницу нужно при первых появляющихся симптомах.
Что это такое?
Надкостница – это соединительная ткань, покрывающая наружную сторону кости и челюсти. Состоит она из большого количества сосудов, клеток, нервных волокон. Помимо этого, это связывающее звено между мышцами, окружающими зуб и самим зубом.

Пример того как развивается воспаление
После проникновения инфекции на сосудистую ткань начинает развиваться воспалительный процесс. В медицине подобное состояние имеет иное название – периостит, в народе флюс. Если не начать лечение своевременно начнут развиваться осложнения, которые порой приводят к заражению крови.
Интересно! Обратившись в больницу своевременно можно остановить инфицирование, устранить воспаление, а также причину возникновения подобного состояния.
Причины развития
Существует несколько причин, из-за которых воспаляется надкостница, отнести к ним можно:
- Одонтогенные – это осложнения после стоматологических заболеваний. Появиться периостит может после длительного и сложного прорезывания зубов восьмерок, а также как следствие растущей кисты.
- Травматические – после перелома челюсти, при ударе, механической травме. В любом таком случае в открытую рану может проникнуть инфекция.
- Лимфогенные и гематогенные – инфицирование изнутри, произойти может из-за многих заболеваний. Как показывает практика, чаще к этому приводят патологии ЛОР органов.

Спровоцировать воспаление могут заболевания ЛОР органов
Однако такие факторы чаще понятны только врачам, но как самому человеку понять, почему вдруг начали появляться симптомы воспаления?
Иные причины воспаления могут быть следующими:
К другим заболеваниям, провоцирующим воспаление, можно отнести гайморит, ОРВИ, ангину и прочее.

Распространенная причина воспаления – запущенный кариес
Симптомы заболевания
Если развивается воспаление над зубом, симптомы выражены сильно, а характер их прогрессирующий.
Основные признаки:
- Десневая ткань в проблемном месте начинает краснеть. При пальпации незначительный дискомфорт и боль.
- В течение первых суток боль нарастает, характер ее становится острым. Постепенно начнет отдавать во всю половину лица, в воспалительный процесс начнет вовлекаться тройничный нерв.
- Вместе с болезненностью ткани начинают отекать, он переходит на другую часть лица и шеи.
- Температура тела повышается, появляются симптомы интоксикации: кожные покровы бледнеют, общее состояние становится ослабленным.
- Подчелюстные лимфатические узлы увеличиваются в размере. При пальпации ощущение сильной боли.
- Образование налета белого или серого цвета на языке.
- В патологическом месте образуется гнойный абсцесс. Помимо всего этого начнет сформировываться свищ, отток содержимого начнет проходить именно через него. После этого температура начнет приходить в норму.

Возможно повешение температуры тела
В запущенном случае начнут расшатываться зубы, в области карманов появится кровоточивость. Для того, чтобы не запускать состояние, следует после появления первых симптомы обращаться за помощью.
Виды воспаления
В зависимости от того, по какой причине начало развиваться воспаление, видов периостита может быть несколько:
- Асептические или иначе травматический – возникает из-за того, что пародонтальные или дентальные ткани травмируются. К провоцирующим факторам можно отнести удаление зуба, ожог или сильный удар.
- Воспалительный – возникает после того, как в надкостницу проникает инфекция. В зависимости от того, где локализуется воспаление, его можно разделить на несколько подвидов: альвеолит, периодонтит, киста, пародонтит, воспаление ретинированных коронок.
- Аллергический – реакция на средства для очищения полости рта или местные препараты. Развитие состояния быстрое, достаточно всего несколько часов.
- Токсический – воспалительный процесс, возникающий из-за проникновения инфекции в кровь. Явление может быть при гнойной ангине, тонзиллите, а также иных инфекционных заболеваниях.

Начнет беспокоить боль и другие неприятные симптомы
При таких заболеваниях как туберкулез, сифилис, может возникать специфический вид. Опасно это тем, что может быть полный некроз тканей.
Формы заболевания
Периостит может различаться не только по причине возникновения, но и по характеру своего появления.
Заболевание имеет пять форм, среди которых:
- Гнойная. Образуется из-за того, что в области пародонтальных карманов присутствует гнойная инфекция. Человек жалуется на резкое повышение температуры тела, костная ткань воспаляется.
- Простая – возникает из-за воспаления тканей или после получения травм. Боль сильная, ткани отекают. В запущенном случае могут формироваться обызвествления или остеофиты.
- Фиброзная – присуща тем людям, что носят ортодонтические конструкции или протезы. Какой-то участков десны постоянно раздражается, сформировывается утолщение напоминающее мозоль.
- Оссифицирующая. Костная ткань разрастается. Данная форма чаще возникает потому, что десна подвергается травмированию.
- Серозная – воспалительный процесс обширный, сопровождается отеком.

Пример гнойной формы заболевания
Каждая такая форма заболевания по-своему опасна, поставить точный диагноз в любом случае может только лечащий врач.
Диагностика
После появления первых симптомов воспалительного процесса обратитесь за помощью к своему стоматологу, именно он займется проведением диагностики. Обследование чаще применяется инструментальное и визуальное.

Пример проведения диагностики
Для составления полной клинической картины врач может опрашивать своего пациента. Для дифференцирования заболевания от других патологий проводится рентгенологическое исследование. По его результатам можно точно определить были ли костные ткани вовлечены в патологический процесс.
Методы лечения
Если наблюдается воспаление надкостницы зуба симптомы и лечение может назначать и выявлять только врач. Без грамотной терапии осложнения могут быть очень серьезными. Для купирования воспалительного процесса могут применяться хирургические методы или физиотерапия. Лечение может быть и комбинированным, таким образом, можно добиться наилучшего эффекта.
Хирургическое лечение
Назначается хирургическая терапия в том случае, если развивается гнойный процесс с абсцессом. Цель процедуры – вскрыть гнойную капсулу, таким образом содержимое сможет выйти, а причина инфекции будет устранена. Проводится оперативное вмешательство в условиях амбулатории, анестезия используется местная.
Проходит процедура в несколько основных этапов:
- Ставится анестезия. Метод для этого используется проводниковый или инфильтрационный.
- Обработка антисептиками, после чего слизистая оболочка в области воспалительного процесса надрезается. Если воспаление небольшое, то разрез не превышает сантиметра, в противном случае может быть более двух.
- После того как полость вскрыта врач начинает ее очищать, после чего вновь обрабатывает асептическим препаратом. Для того, чтобы гнойное содержимое могло полноценно отходить, в рану ставится дренаж. В качестве него может быть использован полиэтиленовый или латексный жгут, на усмотрение лечащего врача.
- В запущенном случае воспалительного процесса инфекция поражает не только надкостницу, может страдать и сам зуб. Именно поэтому после того как полость будет вычищена необходимо заняться лечением зуба.
- Полость зуба вскрывается, каналы вычищаются.
- Для того, чтобы воспалительный процесс устранить, в полость коронки врач вводит препарат с антисептиком, после чего ставится пломба. В тех случаях, когда не получается спасти зуб, его удаляют.
- Дренаж будет стоять до тех пор, пока полость не будет полностью очищена. Потребоваться может от нескольких минут до нескольких дней.

Лечением занимается лечащий врач
После того как в воспаленной надкостнице не останется никакого содержимого извлекается дренаж, на рану накладывается аппликация с препаратами регенерирующего и противовоспалительного действия. В случае большого разреза не обойтись без накладывания швов.
Реабилитация после оперативного вмешательства
В восстановительный период ротовую полость нужно полоскать антисептическими растворами, принимать анальгетики, а также соблюдать гигиену ротовой полости. Ежедневно осматривайте зубной ряд, ведь не исключено, что заболевание рецидивирует.
Полностью заболевание проходит за 7-10 дней. Все это время необходимо кушать продукты питания комнатной температуры, есть горячее или холодное запрещается. По консистенции еда должна быть жидкой или мягкой.

На период реабилитации откажитесь от горячего и холодного
Полоскать рот следует после каждого приема пищи, используйте антисептические ополаскиватели, рекомендованные вашим врачом. Помните также о том, что в период реабилитации нельзя перегружать и без того ослабленный организм – избегайте стрессов, не переохлаждайтесь и не перегревайтесь.
Лечение препаратами
Если воспалилась надкостница зуба, чем лечить ее решает только лечащий врач, ни о каком самолечении без консультации с ним не может быть и речи. Препараты могут использоваться как самостоятельное средство для лечения, однако эффективны они только на начальной стадии воспаления. В остальных случаях медикаменты являются поддерживающими и дополняют другие методы лечения.
Чаще всего назначаются следующие антибиотики:
- Макропен;
- Линкомицин;
- Амоксициллин;
- Доксициклин.
Назначаемые препараты с противомикробным действием – Ципролет, Цифран, Метронидазол.

Препарат назначаемый для лечения
Для того, чтобы ускорить процесс заживления, используются местные препараты – Холисал, Метрогил-Дента, Левомеколь и прочее.
Физиопроцедуры
Используются для лечения и физиотерапевтические методы, а именно:
- УВЧ – на воспаленную область воздействуют волны ультравысоких частот. В момент воздействия волны проникают в сами ткани, таким образом оказывается заживляющее и противовоспалительное действие. Если лечение проводится сразу после хирургического вмешательства, то мощность воздействия не должна быть выше 40 Вт. В противном случае воздействие может доходить до 100 Вт.
- Дарсонвализация – это процедура, при которой на проблемное место воздействуют импульсом тока с частотой до 400 кГц. Для того, чтобы воздействие было точечным, предварительно подводятся стеклянные электроды, через них и проходит ток. Несмотря на то, что происходит прямое воздействие тока с кожей пациента, никакой боли нет, может быть лишь незначительное покалывание.
- Электромагнитное воздействие – проблемное место облучается ультрафиолетовыми лучами. Излучение среднее, до 320 нм. Из клеток будут высвобождаться все вещества, отвечающие за обменные процессы.
- Лазерная терапия. Применяется только в том случае, если ткани восстанавливаются медленно, а боль сильная. Благодаря действию луча улучшается микроциркуляция крови, ускоряется процесс восстановления.
- ИК-терапия – на воспаленную область воздействуют инфракрасным излучением. Ткани будут нагреваться, но боли и дискомфорта не будет.
Благодаря физиотерапии можно добиться хорошего эффекта в лечении, главное, начать проводить его своевременно.
Народные методы лечения
Лечение народными средствами врачи проводить запрещают. Недопустимо самостоятельное удаление гноя, совершение разрезов, а также прием каких-то антибиотиков. Проводить подобные манипуляции может исключительно врач.

Полезны полоскания с помощью соды и соли
Если же вы по каким-то причинам не можете обратиться в больницу, а боль тем временем продолжает беспокоить, то некоторые способы самостоятельно применить все-таки можно:
- Наведите раствор соли или соды для полоскания ротовой полости. Таким образом можно избавиться от боли и снять воспалительный процесс.
- Для этих же целей можно приготовить отвар из лекарственных трав. Можно использовать ромашку, шалфей, корень аира и прочее.
- К проблемному месту можно приложить листик свежей капусты и подержать в течение нескольких минут.
- К больной щеке прикладывайте холодные компрессы, но только на несколько минут.
- Для устранения сильных болей можно использовать анальгетики.
Все действия, описанные выше, могут быть временным, рано или поздно все равно придется обратиться за помощью к стоматологу. Отправляясь на прием, откажитесь от приема обезболивающих препаратов, из-за них симптоматика может быть изменена, а значит, с постановкой диагноза возникнут трудности.

Как можно чаще проводите полоскания ромашкой
Важно! Нельзя принимать препараты для разжижения крови, после вскрытия десны может открыться сильное кровотечение.
Возможные осложнения
Из-за отсутствия лечения инфекция начнет распространяться дальше за пределы надкостницы, что повлечет за собой развитие осложнений.
Чаще всего диагностируют следующее:
- Абсцесс – воспалительный процесс с гноем, место локализации ограниченное. Температура тела повышается, беспокоит сильная боль. Опасно это тем, что гной может выйти не наружу, а внутрь, тем самым провоцируя воспаление во всех прилегающих органах и тканях.
- Флегмона – воспалительный процесс соединительной ткани, границы размыты. В патологический процесс может вовлекаться сразу несколько зубов, в результате чего они расшатываются и выпадают.
- Сепсис – осложнение считается самым опасным и тяжелым, так как инфекция распространяется по организму вместе с кровяным руслом.
- Остеомиелит – возникает потому, что инфекция попадает в костную ткань. При отсутствии лечения начнет развиваться некроз и резорбция кости.

Одно из возможных осложнений — сепсис
Во избежание всех этих проблем нужно своевременно обращаться за помощью.
Профилактика
Воспаление чаще развивается потому, что человек относится к правилам гигиены пренебрежительно, а также не занимается лечением развивающихся болезней.
Для того, чтобы не допускать развития каких-то проблем, нужно придерживаться следующих правил:
- Минимум раз в полгода посещайте стоматолога и проходите профилактические осмотры.
- Ежедневно чистите зубы, после еды полощите рот. Купить средства для дезинфекции рта можно во многих магазинах и аптеках.
- Не допускайте образования зубного налета, ведь именно из-за него начинают атаковать болезнетворные микроорганизмы.
- Старайтесь как можно чаще кушать свежие овощи и фрукты, благодаря ним будет укрепляться иммунитет и эмаль зубов. Яблоки полезны особенно сильно, ведь кислота, содержащаяся в их составе, способствует очищению эмали зубов. Важны и те продукты, в составе которых большое количество фтора и кальция.
- Для чистики зубов используйте средства купленные в аптеке. Помните, что в магазинах или на рынке они могут храниться под лучами солнца, в результате чего лечебные свойства будут потеряны.
- Занимайтесь лечением кариеса своевременно.
- При возникновении заболеваний горла полощите не только его, но и рот в целом. Используйте для этого настойки из лекарственных трав, содовые настойки.

Следите за гигиеной в ротовой полости
Если вы видите, что гной вышел и общее состояние улучшилось, помните, что такое явление может быть временным. Причина по—прежнему останется, а значит через время проблема может вернуться. Лечение будет эффективным только в том случае, если проводить его будет лечащий врач.
Частые вопросы к врачу
Воспаление десны
Заметила, что возле молочного зуба у ребенка начала воспаляться десна, скажите, что можно сделать в этой ситуации?
Для того, чтобы решить проблему, вам следует посетить стоматолога. Если к заболеванию вы отнесетесь халатно, в дальнейшем могут возникнуть проблемы с ростом постоянных зубов. Поставить точный диагноз может только врач, он же назначит лечение соответствующее возрасту ребенка и состоянию его здоровья.
Воспаление и зубы мудрости
При прорезывании зуба мудрости могут воспаляться десна или нет?
Да, такое действительно может быть. Мягкие ткани при прорезывании восьмерок повреждаются, если в рану попадает инфекция начнет развиваться воспаление. В этот период стоматологи рекомендуют особенно внимательно относиться к гигиене ротовой полости.
Беременность и воспаление
Сейчас я беременна и стала замечать как воспаляется десна, может ли это быть опасным?
Опасность прежде всего кроется в том, что не все препараты для лечения могут быть использованы. В зоне риска находятся сразу два человека – вы и ваш будущий малыш. Для того, чтобы не столкнуться с осложнениями, я советую вам своевременно обратиться за помощью в больницу.
Опухоль после пломбирования
После того как мне поставили пломбу начала опухать десна, это опасно?
Для лечения чаще применяются классические методы. В этом случае важнее выявить причину воспалительного процесса. Если в дело в препаратах, то при следующем пломбировании их необходимо исключить. В целом никакой опасности нет, но для своего же спокойствия следует обратиться в больницу повторно.
Периостит, или воспаление надкостницы зуба- Анатомия зубов
В чем причины такой патологии, как «периостит» и как проводится лечение. Обзор применяемых методов
Воспаление надкостницы – плотной коллагеновой ткани, покрывающей кость челюсти, встречается в стоматологии у пятой части пациентов. Другие названия, которые можно встретить, – периостит зуба, флюс. Это всегда следствие затянувшегося заболевания зубов, их несвоевременного лечения, осложнение имеющейся болезни. В этой статье мы расскажем, как протекает заболевание, в чем выражаются симптомы, как и по каким причинам возникает воспаление, а также как решается проблема в стоматологии.
Что такое надкостница и как возникает ее воспаление
Надкостницей называется плотная соединительная ткань, внешняя оболочка кости (от лат. peri – «вокруг», osteon – «кость»), которая является связующим звеном между костью и окружающими тканями. Надкостница покрывает все кости в нашем организме, в том числе и альвеолярные. В разных частях зуба она граничит с цементом корня (врастает в него) и мягкими тканями десны. В этом месте ее толщина составляет примерно 0,1–0,7 мм.

На фото показано строение зуба
Она выполняет ряд важных функций, а именно:
- обеспечивает питание костной ткани за счет большого количества кровеносных сосудов, пронизывающих ее,
- обеспечивает рост костной ткани, утолщая ее,
- служит основой для восстановления кости в случае ее повреждения.
Надкостница, или периост может воспаляться как у взрослого, так и у ребенка. Если инфекционный процесс переходит на нее с соседних тканей, возникает периостит. Из-за разветвленной сети капилляров патогенные бактерии (синегнойная палочка, стрептококки) распространяются быстро и вызывают воспаление в течение 24–72 часов.
Симптоматика периостита у детей и взрослых

Покраснение, отек и свищ являются симптомами проблемы
Проявляется флюс на десне в виде уплотнения или шишечки с белесой верхушкой. Внутри уплотнения содержится серозная жидкость или гной, который может прорываться в полость рта – тогда говорят об образовании свища. Десна сильно краснеет и отекает, причем отек может быть обширным и затрагивать щеку, нос, губу, нижнее веко. Болевой синдром сильный, при жевании, надавливании на проблемный зуб, постукивании по нему боль усиливается, единица может стать подвижной. Общие признаки недомогания, интоксикации тоже имеются – слабость, повышение температуры тела, область отека кажется горячей, лицо выглядит асимметричным. Эти симптомы также сопровождаются головной болью, увеличением лимфоузлов.
Периостит надкостницы требует немедленного обращения к врачу. Лечение народными методами и в домашних условиях без квалифицированной помощи может привести к еще большим проблемам.
Разновидности заболевания при влиянии различных факторов
Диагноз периостит зуба может установить стоматолог. Различают несколько разновидностей этого заболевания в зависимости от формы, начала возникновения и других факторов1.
Инфекция, которая вызывает периостит, может проникнуть в надкостницу разными путями. Поэтому отличают виды по путям заражения:
- одонтогенный, то есть инфекция распространилась из корня зуба, больных зубов, пораженных пульпитом, возникла на фоне хронического периодонтита, а также в случае неправильного лечения этих заболеваний,
- гематогенный: с потоком крови бактерии принесло из других органов (при ЛОР-патологиях, хронических воспалениях, туберкулезе),
- лимфогенный: инфекция проникла из лимфы,
- травматический: заражение произошло при травмировании (вследствие перелома челюсти или после удаления зуба мудрости).
Кстати, зубы нижней челюсти наиболее предрасположены к развитию периостита, и только третья часть случаев этого заболевания регистрируется на верхней.

На фото показана схема периостита
Также разграничивают флюс по степени распространения, подразделяя его на два вида – ограниченный и диффузный. В первом случае воспаление расположено локально и четко ограничено, во втором – границы не определяются, поражение обширное, может затрагивать челюсть целиком и проявляться очень болезненно.
По времени течения делится на:
- острый: наиболее распространенный случай, описание которого подходит под перечисленные выше симптомы,
- хронический: встречается редко, возникает, если не лечить острый, симптоматика отсутствует или смазана, то обостряется, то исчезает, развивается в течение долгого времени, может возникнуть под искусственной коронкой или мостом.
По наличию выделений также делится на серозный и гнойный виды. Серозная жидкость, наполняющая очаг воспаления, содержит поврежденные клетки и белки. Гнойный периостит характеризуется более медленным образованием и появлением абсцесса и свищевого хода для оттока гноя при обильном его выделении.
По каким причинам возникает воспаление надкостницы
Причины, которые вызывают периостит, следующие:
- в большинстве случаев (73%) причиной служит невылеченный вялотекущий периодонтит, прочитать о котором можно в тематической статье на сайте. Разрушение твердых тканей вследствие кариеса приводит сначала к пульпиту, а позже и к периодонтиту, затрагивая воспалением околозубные области и надкостницу,
- ошибки лечения стоматологических заболеваний, нарушение правил асептики, попадание инфекции в надкостницу,
- наличие провоцирующих заболеваний полости рта: пародонтит, альвеолит, кисты на корнях зубов. Болезнетворные бактерии попадают в надкостницу из пораженных тканей,
- общие инфекционные заболевания организма,
- наличие зубов мудрости, которые не прорезались и расположены в челюсти неправильно. В процессе неправильного роста травмирует как зубы, так и мягкие ткани, провоцирует воспалительный процесс.

В большинстве случаев причиной служит невылеченный периодонтит
Не исключена ситуация, что флюс возникнет под уже пролеченным зубом, когда на нем стоит искусственная коронка или имеется пломба. Симптомы будут выражены слабо, из-за удаления нерва боль может вообще отсутствовать, но насторожить должна шишка на десне, которая может то увеличиваться, то уменьшаться. Это говорит о некачественном лечении корневых каналов, наличии в них инфекции и хроническом течении периостита.
Как диагностируется флюс

Данную патологию можно рассмотреть на рентген-снимке
Чтобы выявить флюс в стоматологии, потребуется визуальный осмотр полости рта и сбор анамнеза. Часто воспалению предшествует переохлаждение или перегрев организма, сильное нервное перенапряжение – об этом нужно рассказать врачу. Удостовериться в развитии проблемы можно и с помощью рентгена, где больные области будут видны в виде утолщения и потемнения, измененных структур. Также при необходимости можно получить анализы крови. Простукивание зубов – перкуссия – определит расположение болезненной единицы.
Первые действия до обращения к врачу: что можно и что нельзя
Если пациент обнаружил у себя флюс, то нередко он не знает, что делать, и берется облегчить свое состояние сомнительными методами. В домашних условиях лечение периостита недопустимо. До приема специалиста можно принять таблетку обезболивающего, применять полоскания антисептическими растворами (содо-солевым или «Хлоргексидином»), приложить лед, обернутый полотенцем, чтобы отек стал менее выраженным. И постараться как можно скорее пойти на прием к стоматологу.

До приема к врачу можно прополоскать рот антисептическими растворами
Под запретом такие действия:
- распаривать и нагревать больную область: это ускорит образование гноя и увеличит воспаление,
- самостоятельно протыкать шишку, чтобы вышел гной: после этого облегчение наступит, но после боль вернется с новой силой, также можно занести еще порцию инфекции,
- принимать лекарства без назначения, антибиотики без рецепта,
- лечиться самостоятельно или откладывать лечение, запускать процесс.
Все это может лишь осложнить ситуацию, привести к таким осложнениям, как флегмона и остеомиелит.
Методики лечения периостита в различных формах
В зависимости от времени течения и формы периостита возможны варианты лечения. Как лечить периостит, решает врач после осмотра и диагностических мероприятий.
Острый периостит в серозной форме

При такой форме возникает отек но гноя еще не возникло
Когда заболевание находится на ранней стадии развития, и гноя в тканях еще нет, то возможно медикаментозное лечение. Оно заключается в том, что пациенту назначают антибиотики, анальгетики, противовоспалительные препараты и иммуностимулирующие средства, чтобы у организма появились силы на борьбу с инфекцией. Как правило, препараты сильнодействующие.
Когда сходит отек, проводится лечение зуба, который послужил причиной, – нужно устранить очаг инфекции. Для этого проводят лечение периодонтита, очищение корневых каналов и их пломбирование, восстановление коронковой части зуба.
«Сын буквально раскрошил передние зубы при падении. Через полгода мы нарастили ему новые, все было хорошо. А под Новый год, накатавшись на горке, вечером пожаловался, что зуб болит. И дальше по накатанной: щеку раздуло, температура, боль. Из-за праздников обратились к стоматологу не сразу, а через два дня. Дома в эти дни полоскали содой. После рентгена стало понятно, что воспалилась пульпа и появился гной. Отсюда такая боль и температура. Хирург нас передал терапевту, и зуб удалось спасти. Врач говорит, что затягивать с лечением нельзя, иначе можно было и распрощаться с передними резцами. Теперь наблюдаемся у стоматолога, каждые полгода ходим».
Диане, фрагмент отзыва с сайта otzovik.com
Гнойный периостит

Возникает гнойное образование с острым воспалительным процессом
Для лечения потребуется вскрывать шишку с гноем. Это хирургическая операция, которая проводится под анестезией в стерильных условиях стоматологического кабинета. Эта манипуляция называется периостотомией и заключается в том, что шишка с гноем надсекается, полость очищается от гноя и промывается антисептиком. Для вывода вновь образующегося гноя ставится дренаж. Когда необходимость в нем отпадает (через 3–4 дня), отверстие зашивается. На следующем этапе проводят лечение проблемного зуба, если его можно спасти. Лечение это небыстрое, потребуется несколько посещений врача.
«Многие пациенты замечают, что если флюс прорвало самостоятельно, и гной вышел, то наступает облегчение, боль становится не такой сильной. Но это временное явление до нового наполнения полости экссудатом. Чтобы начать лечение периостита в этом случае, нужна установка дренажа на несколько дней. Тогда гной удастся удалить полностью, и свищ не затянется раньше времени», – отмечает стоматолог-терапевт Елена Владимировна Орлова.
Периостит при хроническом течении

Удаление зуба неизбежно, если он повлиял на развитие воспаления
Удаление зуба неизбежно, если он повлиял на развитие воспаления, сильно разрушен и восстановить его нельзя. Также поступают, если периостит хронический, запущенный. Показанием к удалению при флюсе также становится воспаление зуба мудрости.
Дальнейшее лечение направлено на реабилитацию тканей и восстановление утраченной единицы, если это необходимо, с помощью имплантов или протезов. Что лучше в различных обстоятельствах, читайте в материале «Трудности выбора: какой протез лучше поставить – обычный или на имплантах, раскрываем плюсы и минусы каждого варианта».
Чтобы не доводить заболевания зубов до осложнений, таких как флюс, необходимо посещать стоматолога не реже двух раз в год. Это полезно для своевременного выявления болезней и общей профилактики.
1Робустова Т.Г. Периодонтит, периостит, остеомиелит челюсти. Руководство по хирургической стоматологии и челюстно-лицевой хирургии под ред. В.М. Безрукова, Т.Г. Робустовой // Медицина. – 2000.
Воспаление надкостницы зуба — симптомы и лечение периостита: фото
Гнойное воспаление надкостницы (поднадкостничный абсцесс) врачи именуют термином периостит, а народная медицина – флюсом. При заболевании ограничено воспаляется плотная соединительная ткань, покрывающая кость челюсти, однако симптомы проявляются и на мягких тканях десны. Воспалению надкостницы предшествуют разные причины, но проявления болезни одинаковы. При их возникновении важно срочно показаться стоматологу. Инфекция распространяется стремительно, что может привести к потере зуба и интоксикации организма.
Периостит — что это?

При периостите воспаляется надкостница, что сопровождается мучительной болью, опухолью десневых тканей. Образовавшийся гнойник выделяется на поверхности щеки, вызывает боль и дискомфорт. При отсутствии лечения процесс ведет к флегмоне (острому разлитому гнойному воспалению), поражению костной ткани, появлению свищей, заражению крови. В стоматологическом кабинете снимут боль и предотвратят осложнения.
Признаки воспаления надкостницы с фото
На фото хорошо видно, что надкостница зуба – это тонкая соединительная пленка, практически полностью покрывающая его корень. Она содержит массу сосудистых волокон и клеток, служит связующим элементом между зубом и мышечной тканью, связками. Такое тесное соседство приводит к тому, что при воспалении костной ткани инфекция легко переходит дальше и вызывает периостит.

Иногда соединительная ткань, покрывающая кость, воспаляется после удаления зуба, выглядит красной и рыхлой. При недостаточном уходе за ротовой полостью в образовавшуюся в надкостнице лунку попадают микроорганизмы, деятельность которых активирует воспалительный процесс. Он легко переходит на соседние ткани и провоцирует нагноение, длительное заживание раны. При экстракции зуба врач может повредить надкостницу, что также провоцирует периостит.
Любая боль – повод для визита в клинику. Воспаление надкостницы зуба – не исключение, тем более, что оно проходит ярко и мучительно. К основным симптомам острой формы патологии относят:
- сильная локализованная боль десны,
- отечность пораженного сектора, которая может распространиться на щеки, губы,
- болезненности при пальпации и увеличение лимфоузлов,
- абсцесс в виде плотного валика с гнойным содержимым на альвеолярном отростке,
- асимметрия лица,
- горячий отек в области зуба,
- нестерпимая боль при нажатии на проблемный зуб (она часто переходит на соседние единицы),
- дополнительно возможно расшатывание зубов в пораженной зоне.
Болевые ощущения
Основной признак воспаления надкостницы – это резкая боль в области костной ткани, идущая от челюсти к уху, глазу, виску. Первоначально она возникает в проблемной области, где расположен очаг воспаления. При этом повышается общая температура, растет нагноение.
После того, как флюс сформировался, пациенту становится немного легче, болевые ощущения притупляются, но не уходят. Напрасно глушить их анальгетиками и надеяться, что опухоль уйдет. Инфекция распространяется дальше, и без стоматолога вопрос решить нельзя.
Отек десны
Воспаление надкостницы локализуется на верхней или нижней челюсти, в районе челюстной кости, в зоне передних и задних зубов. В зависимости от места возникновения, меняется выраженность его клинических проявлений. Слизистая оболочка полости рта в пораженной области оказывается сухой, красной и горячей. Десна опухает, становится рыхлой, припухлость быстро распространяется на соседние ткани, щеку и губу.
Отек щеки, подбородка, губ
При запущенном воспалении надкостницы выражен отек щеки, губ, подбородка. Он особенно заметен, когда процесс локализуется на верхней челюсти. Становится больно прикасаться к лицу, некоторое облегчение приносит холод на пораженную область. Греть воспаление, принимать горячие напитки и блюда категорически нельзя. Отек можно заметить визуально, а также при пальпации и осмотре ротовой полости. Опасность локализации флюса в верхней челюсти еще и в том, что инфекция легко переходит на носовые пазухи.
Гипертермия пораженных участков

При нахождении очага воспаления на верхней челюсти, симптомы периостита проецируются на область под глазами, что видно на фото. Когда инфекция поражает нижнюю челюсть, меняется овал лица. Появление очага нагноения приводит к распуханию и покраснению щеки, что является классическим признаком флюса. Параллельно повышается температура, возникает озноб и общее недомогание.
ИНТЕРЕСНО: к чему может сниться флюс?
Другие симптомы
Острый периостит имеет две стадии – серозная, когда в месте поражения скапливается жидкость, и гнойная (в очаге воспаления формируется плотный белый шарик). Гной периодически может выходить через лунку, и зуб болит меньше. При отсутствии своевременной помощи процесс переходит в хроническую форму, для которой характерно вялое течение с периодами обострения, напоминающими острую стадию периостита.
На рентгене заметно уплотнение кости, при визуальном осмотре наблюдается асимметрия лица. В полости рта со стороны пораженной области выражены гиперемия и отек. Хроническая форма заболевания лечится гораздо сложнее, поскольку со временем костную ткань заменяет фиброзная.
Причины периостита
Воспаление надкостницы зуба возникает по многим причинам, и от них зависит характер стоматологической помощи:
- запущенная стадия кариеса,
- киста на корне зуба (см. также: киста корня зуба на рентгеновском снимке),
- травмы челюсти,
- удаление зубов на фоне инфекций, простудных заболеваний,
- повредили надкостницу при удалении зубной единицы,
- переохлаждение,
- осложнение или позднее лечение периодонтита, пульпита,
- несоблюдение гигиены ротовой полости,
- обострение хронических заболеваний пародонта,
- ангина, гайморит, другие инфекции, которые попадают в ткани десен через кровеносную систему.
Лечение заболевания

Лечение периостита приносит эффект при комплексном подходе и четком следовании врачебным рекомендациям. На помощь пациенту также приходит народная медицина и препараты, которые помогают снять покраснение и боль. На ранней стадии эффективна медикаментозная терапия. Когда образовался гнойник, не обойтись без хирургического вмешательства. Профессиональное лечение периостита подразумевает:
ЧИТАЕМ ПОДРОБНО: как вылечить гнойник на десне?
- снятие отеков, ликвидация очагов нагноений путем инъекций или приема антибактериальных препаратов,
- прием иммуномодуляторов, кальция, специальная диета при хронической стадии,
- лечение заболевания, которое привело к воспалению надкостницы.
К периоститу у ребенка следует отнестись предельно внимательно (рекомендуем прочитать: периостит нижней челюсти: симптомы и способы лечения). Процесс вредит формированию зачатков постоянных зубов, вызывает интоксикацию и страдания. Когда десна ребенка припухла, и он жалуется на боль, следует срочно посетить зубного врача, найти и устранить причину недуга, вылечить флюс (см. также: что делать при флюсе и, как следствие, опухоли щеки в домашних условиях?).
ЧИТАЕМ ТАКЖЕ: чем снять опухоль, если припухла десна около зуба?
Народные средства
Народные средства – помощники в ситуациях, когда зуб заболел или воспалился ночью, и нужно дождаться утра. Также они дополняют основное лечение, назначенное стоматологом. При воспалении надкостницы в домашних условиях используют такие средства:

Полоскание отваром шалфея. Залить столовую ложку сбора 200 мл теплой воды, кипятить 10 минут, настоять, процедить. Делать полоскания 1-2 раза в день.
- Полоскание содой. Развести чайную ложку продукта в стакане воды комнатной температуры. Применять каждые 2 часа, пока гнойник не спадет.
- Полоскание зеленым чаем с солью. Заваривают некрепкий зеленый чай (1 ч.л. порошка на стакан воды), добавляют 1 ч.л. соли. Полощат рот каждый час, до утихания боли.
- Полоскание настоем чабреца или горца почечуйного. Заливают 2 ст. ложки травы ¼ литра кипятка. Настаивают полчаса, процеживают. Используют для полосканий до 5 раз в сутки.
- Очищающий кровь сбор. Смешивают равные части сухой травы крапивы двудомной, хвоща полевого, спорыша, фиалки трехцветной. Залить 4 ст.л. смеси 200 мл кипятка. Настоять ¾ часа, процедить. Принимать по стакану настоя 10 дней, 3 раза в сутки перед едой.
- Холодные компрессы на щеку в проблемной области.
Препараты и медицинские процедуры
Успех лечения периостита во многом зависит от точности диагноза. Заболевание дифференцируют от флегмоны, остеомиелита, периодонтита, абсцесса. На основании осмотра и жалоб пациента врач определяет характер и степень проблемы. Дополнительно назначается общий анализ крови и рентгенография.
Как правило, госпитализация не требуется, и лечение проходит амбулаторно, в домашних условиях. После выяснения причины недуга назначаются:
- антибиотики для купирования распространения инфекции (Линкомицин, Макропен и другие препараты, в зависимости от возраста и состояния здоровья пациента),
- противовоспалительные и обезболивающие лекарства (Нимесил, Диклофенак),
- противомикробные лекарства (например Метронидазлол, Ципролет),
- полоскания раствором Хлоргексидина или другого антисептика,
- противовоспалительные мази и гели для десен (Метрогил-дента, Левомиколь).
Курс лечения обычно занимает 5-7 дней, отмена препаратов согласовывается с доктором. Дополнительно он может назначить физиотерапию, которая включает:
- дарсонвализацию – обработку пораженного участка синусоидальным током,
- лазерную терапию,
- УВЧ-процедуры – воздействие на слизистую переменным током,
- УФ-излучение.
Хирургическое вмешательство

Периостотомию проводят в случает нагноения под местной анестезией в кабинете стоматолога-хирурга. В редких случаях к ней прибегают и в серозной форме для предотвращения осложнений. В зоне локализации очага воспаления делают аккуратный разрез. Пораженные ткани и гной удаляют, обрабатывают рану антисептиком, оставляют латексный дренаж. Пациент находится под наблюдением несколько суток, после чего дренаж снимают, рана постепенно затягивается.
Следующий этап – устранение причины инфекции. Если ею стал кариозный зуб, после анализа рентгеновских снимков его пломбируют или удаляют. При лечении проводят такие манипуляции:
- вскрытие, очистка каналов зуба, закладывание лекарственных паст,
- постановка временной пломбы на 2-5 дней,
- удаление временной пломбы,
- пломбирование каналов зуба под контролем рентгенографии (см. также: почему больно нажимать на зуб после пломбирования каналов?),
- установка и шлифовка постоянной пломбы.
Профилактика воспаления надкостницы
Лечить воспаление надкостницы долго, затратно и неприятно. Только внимательное отношение к своему здоровью позволит избежать болезни и сохранить красивую улыбку.
Для профилактики следует:
- тщательно ухаживать за зубами и деснами,
- регулярно посещать стоматолога с профилактическими целями,
- полноценно питаться, принимать витамины зимой,
- избегать скоплений людей в период эпидемий,
- беречь челюсти от травм, а организм от переохлаждений.
ЧИТАЕМ ТАКЖЕ: после удаления зуба из десны торчит кость: почему оголилась надкостница и что делать, чтобы это исправить?
Последствия флюса еще долго отражаются на детском и взрослом здоровье, именно поэтому важно предупредить болезнь (рекомендуем прочитать: список наиболее эффективных антибиотиков при флюсе десны зуба). Когда же есть подозрение на опухоль и нагноение, следует поторопиться к врачу за своевременной помощью.
ЧИТАЕМ ТАКЖЕ: можно ли греть флюс и какими могут быть последствия?
 Загрузка…
Загрузка… Воспаление надкостницы зуба: лечение, осложнения
Периостит полости рта – заболевание, представляющее собой воспаление надкостницы зуба. Более привычное и распространенное название – флюс.
Надкостница – плотная соединительная ткань, покрывающая всю кость. Не стоит путать с мягкими тканями десны, хотя основные симптомы видны именно на ней.
Воспалительные процессы могут происходить по разным причинам, но симптомы почти всегда одинаковые. При появлении подозрений на заболевание визит к стоматологу – самое благоразумное решение. Не стоит рассчитывать на то, что проблему можно решить в домашних условиях. Ведь инфекция может привести к потере зуба, распространиться на другие органы, и потребуется лечение в стационаре.
Содержание статьи
Симптомы периостита
Фото скопления гноя на десне и появления белесого валика
Главная особенность болезни – острое и внезапное течение начальной стадии, буквально через 2 часа после попадания инфекции.
Какие же это симптомы:
- Боль резкого характера в надкостнице, постепенно идущая от челюсти, уха, глаза к шее и виску. Меняется с острой на ноющую.
- Общее ухудшение самочувствия – повышенные показатели градусника, потеря интереса к еде, слабость и апатия. Особенность – резкое начало.
- Своеобразная опухоль мягких тканей рта, в том числе и языка. Появляется асимметрия лица.
- Лимфатические узлы болезненны и увеличены.
- На языке остается отпечаток от зубов.
- В районе зуба наблюдается явный горячий отек.
- Вследствие скопления гноя на десне появляется белесый валик.
- При несильном нажатии на зуб или постукивании наблюдается нестерпимая боль, часто переходящая на соседние зубы.
Анализ крови выявляет увеличенное число лейкоцитов и ускорение СОЭ, а рентгеновский снимок не показывает никаких изменений.
Виды воспалительных процессов
Периостит принято классифицировать в зависимости от причины болезни.
- Токсический – возникает в результате проникновения в надкостницу различных инфекций. Часто наблюдается при сниженном общем иммунитете.
- Аллергический – реакция организма на внешние или внутренние раздражители.
- Травматический – после перенесенных физических воздействий на челюсть, десну, зубы.
- Воспалительный – возникает при запущенных воспалительных процессах.
- Специфический – протекает совместно с туберкулезом, актиномикозом и прочими болезнями.
В зависимости от того, каким путем в надкостницу попала инфекция, выделяют 4 группы периостита. Одонтогенные флюсы связаны с заболеванием самого зуба. Если инфекция попала в надкостницу через лимфу, то это лимфогенное заболевание. Травматические периоститы возникают в результате попадания бактерий через открытую рану.
По характеру протекания периостит бывает хронический и острый. Если причина заболевания — бактерии, то это гнойный вид, а если нет, то асептический.
Формы заболевания
Основные формы заболевания — оссифицирующий, фиброзный, простой, серозный, гнойный.
- Оссифицирующий периостит характерен для хронического протекания болезни, когда на периост в течение долгого времени действуют раздражители. В процессе образуются новые клетки кости – остеофиты. В ротовой полости они мешают пережевывать пищу, крепить коронки. Подлежат удалению хирургическим путем. Иногда остеофиты сливаются в одно большое уплотнение. Чаще всего они распространены при туберкулезе, сифилисе.
- Фиброзный флюс – развивается постепенно, может тянуться годами. Он широко распространен при хронических процессах в мягкой ткани (язвы) или при болезни – остеомиелите (гнойном поражении кости).
- Простая форма чаще всего наблюдается в результате травмы челюсти, когда на месте ушиба возникает инфильтрат периоста.
- Гнойная форма – результат проникновения инфекции в периост через лимфу, при травме, через кровь или зуб. Сопровождается резкой болью челюсти, уха, виска.
- Серозный периостит возникает после травматических воздействий на периост. Развивается от 1 дня до 3 суток. Воспаление быстро уходит, но могут вырасти отложения кальция, как и при оссифицирующем воспалении надкостницы.
Диагностика
При осмотре полости рта можно заметить ряд характерных признаков для периостита — инфильтрат, опухоль, покраснение и гиперемия.
Если речь идет об одонтогенном воспалении, то его причина кроется в полуразрушенном кариесом зубе. При его простукивании отмечаются болевые синдромы. При хроническом периостите на снимке можно обнаружить новообразования.
Не следует путать с такими заболеваниями, как лимфаденит, остеомиелит, синусит, периодонтит.
Исследования крови показывают повышенное содержание лейкоцитов и небольшое увеличение показателя СОЭ.
Методы терапии
Эффективное лечение периостита, как правило, проводится комплексно.
Хирургическое вмешательство
Для лечения гнойного флюса врач придерживается заранее подготовленной схемы лечения.
После проведения анестезирующих мероприятий хирург вскрывает десну и удаляет пораженную ткань. Остатки гноя откачиваются. Полость рта обрабатывается антисептическими растворами. При необходимости в рану помещают дренаж, по которому будет происходить отток воспалительной жидкости.
Если было принято решение не удалять зуб, то чистятся его каналы, в них закладываются лекарства. Временная пломба устанавливается на 3 — 4 дня. После указанного срока каналы прочищают, и ставится постоянная пломба. Есть риск повторного развития воспаления. Поэтому необходимо сделать снимок и проверить, как запломбированы каналы. При неудовлетворительном результате манипуляции повторяются.
Начальные стадии воспаления надкостницы могут лечиться и без надрезов. Достаточно рассверлить зуб и прочистить каналы. Назначаются антибиотики.
В случае когда стоит вопрос о вскрытии гнойника и удалении зуба, то в первую очередь удаляют абсцесс, чистят место от гноя. Только потом удаляют зуб.
После всех манипуляций врач прописывает полоскания медикаментозными растворами. Могут быть назначены физиопроцедуры для ускорения заживления раны.
Хронические формы заболевания чаще всего лечатся удалением постоянного зуба.
Медикаментозная терапия
Фото начала воспалительного процесса
Прием антибактериальных препаратов — частый спутник при лечении гнойного периостита. Линкозамиды – группа антибиотиков, наиболее успешная в борьбе с болезнью. Метронидазол повышает эффективность указанного выше препарата и назначается в тандеме с ним.
Врач самостоятельно определяет, чем лечить воспаление надкостницы. Это могут быть такие антибиотики:
- амоксиклав;
- цифран;
- амоксициллин;
- ципрофлоксацин;
- доксицилин;
- ровамицин;
- ципролет;
- ампиокс;
- линкомицин.
Для местного лечения назначают: левомеколь, метрогил-дента. Противовоспалительные и болеутоляющие лекарства: диклофенак, нимесил. Антигистаминные препараты: зодак, лоратадин, кларитин.
Физиопроцедуры
Назначают при хронических или травматических видах воспаления. Они помогают ускорить процесс лечения, уменьшают уплотнения. При гнойном периостите физиотерапия используется как дополнительное лечение.
УВЧ
УВЧ-терапию проводят после вскрытия абсцесса на второй день. Назначают вместе с флюктуоризацией, особенно если площадь отека большая. Флюктуоризация – это физиопроцедуры с использованием переменного тока средней частоты. Продолжительность терапии УВЧ – 8 — 11 минут. Размер пластин зависит от размера отека и подбирается индивидуально. Курс сеансов длится 8 — 10 дней.
Дарсонвализация
Воздействие на источник воспаления токами высокой частоты. В результате происходит ускоренное питание тканей. Специальным электродом проводят по деснам, не касаясь зубов, ежедневно или через сутки. Продолжительность – 9 минут. При процедуре ощущается слабое тепло. Она противопоказана при беременности, туберкулезе, истерии и аритмии сердца.
Электромагнитное воздействие. УФ-излучение
УФ проводят больным с ослабленным состоянием и повышенной температурой. Воздействуют лучами интегрального спектра. Курс – 5—7 дней. Лучи оказывают противовоспалительное, десенсибилизирующее, болеутоляющее действие, уменьшают чувствительность организма к введению новых препаратов и чужеродных тел.
Противопоказания: заболевания почек, туберкулез легких (активная форма), повышенная возбудимость.
Лазерная терапия
Одна из самых современных физиопроцедур. Отличается отсутствием каких-либо ощущений при проведении. Увеличивает метаболизм в клетках, уменьшает боли, активизирует циркуляцию крови.
Применяется как эффективное средство для снятия опухоли надкостницы. При регулярном выполнении процедуры заметно ускоряется заживление раны.
Противопоказания: заболевания кровеносной системы, первая половина беременности, кровотечения.
ИК-терапия
При периостите, когда абсцесс формируется слабо, для ускорения его образования врач назначает ИК-облучение (инфракрасное). Облучают переходную складку возле пораженного зуба. Достаточно 15 — 30 минут в день. Курс рассчитан на 3 — 5 процедур.
Видео рассказывает об эффективных методах лечения.
Возможные осложнения
Фото осложнения воспаления надкостницы зуба
Периостит – серьезное заболевание, особенно если речь идет о гнойной инфекционной форме. Халатное отношение к лечению и несвоевременная явка на прием к стоматологу может повлечь за собой ряд неприятностей. В частности, могут появиться осложнения в виде приведенных ниже заболеваний.
Флегмона
Различают поверхностную и глубокую форму этого заболевания. Первая локализуется на подкожной клетчатке, вторая – на мышцах. Представляет собой воспаление, вызванное такими бактериями как стафилококк, зубная спирохета, анаэробы, стрептококк. В большинстве случаях прогноз болезни сомнительный. Лечится хирургическим путем.
Абсцесс
Скопление гноя в определенной области. Сопровождается болью, нарушением сна, температурой. При прорыве очага наблюдается снятие болевого синдрома и уменьшение припухлости щеки.
Остеомиелит
Инфекция гнойного характера, поражающая кость, надкостницу, мягкую ткань и костный мозг. Осложняют болезнь сахарный диабет, прием алкоголя, пожилой возраст, частые простуды, недостаточный вес, варикоз, тромбофлебит. Симптомы: температура до 40 градусов, сильный болевой синдром на 2 — 3 день болезни. Лечение происходит только в условиях стационара.
Сепсис
Самое страшное из всех осложнений. Представляет угрозу жизни. Характеризуется попаданием инфекции непосредственно в кровь. В результате страдает весь организм. Лечение затягивается на месяцы в условиях стационара. Терапия проводится введением больших доз антибиотиков. Прогноз связан со своевременным поступлением в лечебное учреждение и выявлением заболевания на первых порах.
Лечение периостита в современных стоматологических клиниках занимает всего 3 дня. Не стоит медлить с походом к стоматологу при первых признаках болезни и самостоятельно решать, как вылечить появившуюся проблему. Осложнения могут возникнуть в любой момент, и терапия затянется на недели.
Из видеоматериала вы узнаете о причинах возникновения и клинической картине воспаления надкостницы зуба.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Надкостница зуба. Причины появления и методы лечения
Когда пациентам на стоматологическом приеме сообщают о том, что воспалена надкостница зуба, то многие вообще не понимают, что это такое, где находится и какими последствиями чревато, если не лечить. Сегодня редакция портала UltraSmile.ru проведет для вас ликбез на эту тему.
Надкостница: где расположена, как выглядит
Надкостница зуба – это плотная коллагеновая ткань, покрывающая кость челюсти. Она состоит из двух слоев. Первый – внутренний, или остеогенный слой, содержит защитные клетки, которые при травме или переломе перерождаются в остеобласты, влияющие на процесс заживления тканей. Второй слой называют также наружным, или волокнистым – в нем расположено множество капилляров и нервных окончаний.
В надкостнице фиксируются сухожилия мышц и связки, которые помогают удерживать зубы в лунках. Как выглядит надкостница зуба, можно увидеть на фото.
 На фото показана схема строения зуба
На фото показана схема строения зуба
Надкостницу по-другому еще называют периостом, так как в переводе с греческого peri osteon означает «вокруг кости». Если же эта важная структура воспаляется, то врачи ставят диагноз периостит, а в народе говорят – флюс.
Ключевые функции надкостницы
- защитная,
- питающая и кровоснабжающая,
- регенерирующая,
- удерживающая: совместно с другими тканями пародонта способствует удержанию зубов в лунках. Не зря некоторые пациенты при воспалении надкостницы отмечают, что у них стал подвижен больной зуб.
Причины воспаления надкостницы
Воспаление надкостницы зуба – очень распространенное явление. Ткань пронизана множеством сосудов и капилляров, поэтому если в нее каким-то образом попали вредоносные бактерии, то она очень быстро реагирует.
Ниже перечислены основные источники, откуда микробы попадают в периост:
- зубы с кариесом, пульпитом, периодонтитом, кистой: это самая распространенная причина воспалительного процесса (около 70% всех клинических случаев),
- плохо вылеченные зубы: если врач при первоначальном лечении не до конца прочистил каналы и оставил в них пустоты, то инфекция очень быстро прогрессирует и может привести к периоститу,
- травматические повреждения челюсти, лица, вывихи, переломы,
- осложнения после экстракции (удаления): воспаление может быть вызвано неквалифицированными действиями врача, отсутствием должной дезинфекции во время проведения процедуры, а также нарушением гигиены полости рта самим пациентом в реабилитационный период,
- ЛОР-заболевания: гайморит, отит, фарингит.
 К воспалению может привести пульпит зуба
К воспалению может привести пульпит зуба
Дополнительными факторами, способствующими тому, что надкостница зуба воспаляется, могут стать ослабленный иммунитет, применение разных лекарств, переохлаждение или перегрев, сильный эмоциональный стресс и физические перегрузки.
Классификация воспалительных процессов в надкостнице зуба
1. В зависимости от причины возникновения
Воспаление надкостницы зуба может носить одонтогенный характер. Что это? Когда инфекция проникла в ткани через зубы, пораженные кариесом и пульпитом, периодонтитом и кистой. Другая распространенная разновидность периостита – гематогенная, когда бактерии попадают в надкостницу через кровь и лимфу от соседних органов, пораженных ЛОР-заболеваниями. Также врачи выделяют травматическую разновидность.
2. По симптоматике проявлений
Воспаление в надкостнице зуба может быть острым, когда все симптомы налицо и ярко выражены. Острая форма в свою очередь бывает серозной, гнойной и диффузной. Самая распространенная разновидность – это острый гнойный периостит – встречается в 60% клинических случаев.
 На фото показано воспаление надкосницы
На фото показано воспаление надкосницы
Значительно реже диагностируется хроническая форма заболевания. Отличается вялым течением, почти полным отсутствием симптомов, длительным развитием, сменой периодов относительного благополучия и обострения при снижении иммунитета. Часто возникает у людей, которые уже лечили зуб, удаляли нерв, ставили коронку.
Как определить, что начался воспалительный процесс
Признаки патологии напрямую зависят от формы заболевания.
| Форма | Симптомы |
|---|---|
| Острая серозная | В первые 2–3 дня развития патологии боль умеренная, локализующаяся только в области пораженного зуба. Дискомфорт не сильно беспокоит пациента, легко устраняется анальгетиками. Присутствуют только местные признаки патологии: утолщение надкостницы и болезненность при пальпации. На 3 день на десне формируется шишка с прозрачной серозной жидкостью, боль усиливается, появляется отек мягких тканей лица |
| Острая гнойная | Возникает при отсутствии или неадекватном лечении серозной формы. Боль очень сильная, иррадиирует в челюсть, голову, уши и глаза. Формирование на десне ярко очерченного гнойника. Подвижность больного зуба. Сильная отечность не только слизистой, но также щеки. Может опухнуть глаз, губа. Повышение температуры тела, увеличение лимфоузлов, потеря аппетита, общее недомогание. Если медлить с обращением к врачу, то гнойник может вскрыться, после чего его содержимое выйдет наружу, а человек испытает облегчение |
| Острая диффузная | Самая опасная форма. Сопровождается острой болью, отдающей во все части лица и не проходящей после приема таблеток. Возникает асимметрия лица, так как воспаленные ткани и все, что вокруг них, очень сильно опухают. Больному становится сложно глотать, жевать пищу, разговаривать, открывать рот. Присутствуют признаки интоксикации организма: высокая температура (39°C), быстрая утомляемость и слабость. От гнойной формы отличается тем, что воспаление захватывает все больше окружающих тканей и уже не имеет четкой локализации |
| Хроническая | Визуально практически незаметна, так как лицо и щека не опухают. На десне присутствует чуть болезненное уплотнение. Периодически появляется свищевой ход, через который в полость рта выходит гной. Является следствием невылеченного острого периостита. Чаще возникает на нижней челюсти. При длительном течении хронического процесса может развиться хронический остеомиелит. |
Опасные последствия воспалительного процесса в периосте
При воспалении надкостницы зуба человеку просто необходимо обратиться за врачебной помощью, так как сама собой проблема не уйдет, а только начнет усугубляться. Причем это касается и хронической формы заболевания тоже. Инфекция из пораженной области будет захватывать все большие участки, она может распространиться на близлежащие органы: нёбо, гайморовы пазухи, уши. С кровью или лимфой бактерии могут добраться до головного мозга, сердца, желудка, почек и печени.
Самые опасные последствия периостита: флегмона (воспаление тканей лица без четкой локализации), остеомиелит (поражение челюстной кости), сепсис (заражение крови).
 Так выглядит остеомиелит — осложнение если не лечить воспаление
Так выглядит остеомиелит — осложнение если не лечить воспаление
Меры, которые можно предпринять дома для лечения воспаления этой ткани
Если воспалилась надкостница зуба, то первое, что нужно сделать, – записаться на прием к врачу. До приема рекомендуется полоскать рот антисептиками («Фурацилином», «Мирамистином», «Хлоргексидином»), содо-солевым раствором или отваром ромашки.
Чтобы уменьшить отечность щеки, можно приложить холодный компресс на 10–15 минут. Для этого подойдет любой продукт из морозилки или лед. Предварительно оберните холод в полотенце.
Чтобы уменьшить интенсивность болевых ощущений, рекомендуется выпить анальгетик (но не позднее, чем за 2 часа до посещения врача, иначе можно ослабить действие анестезии). Для снижения уровня дискомфорта старайтесь не жевать на той стороне челюсти, где больно, не ешьте твердой, холодной и особенно горячей пищи. Важно исключить тепловые процедуры (ванну, сауну, пребывание на открытом солнце) и физические нагрузки, чтобы ситуация не обострилась.
 Можно заглушить боль таблетками
Можно заглушить боль таблетками
Чего делать категорически нельзя: прогревать больную область, протыкать гнойную шишку и выдавливать ее, самостоятельно принимать антибиотики.
«Был у меня случай в жизни, когда воспалялся флюс. К врачу идти не хотела. Решила пить антибиотики, но их же теперь только по рецепту продают! У моего папы оставалась недопитая упаковка антибиотиков после лечения, поэтому я у него взяла. Курс получился неполный, но симптомы быстро прошли. А ведь я рано радовалась! Через месяц проснулась с опухшим лицом и дикими болями, от которых не спасали таблетки. Экстренно приняли у врача, зуб вырвали практически на живую, потому что из-за воспаления анестезия действовала плохо, прописали уже другие антибиотики и кучу всяких таблеток. В итоге осталась без зуба и просто убила себе весь желудок и иммунитет с этими антибиотиками! Никогда не делайте как я, лучше сразу к врачу!»
Ladushka, фрагмент отзыва с сайта otzovik.com
Можно ли вылечить надкостницу одними таблетками?
Консервативное лечение возможно только в том случае, если заболевание имеет серозную стадию. Но обычно с такой формой патологии обращаются за профессиональной помощью немногие пациенты. Чтобы избавиться от проблемы, врачи назначают список лекарств: антибиотики, противовоспалительные, обезболивающие, антисептики. Курс лечения составляет 5–10 дней.
Важно понимать, что если возник периостит, то обязательно нужно устранять не только симптомы, но и причину его появления. Обычно совместно с медикаментозной терапией врачи проводят лечение проблемного зуба: очищают каналы, закладывают внутрь лекарственные средства, потом пломбируют (либо перепломбируют). В запущенных случаях приходится проводить удаление.
Хирургический метод лечения надкостницы
Если внутри тканей скопился гной, то консервативное лечение невозможно, и врачи проводят оперативное рассечение надкостницы (периостотомию). Однако не стоит воспринимать процедуру как нечто очень страшное, ведь она считается рядовой, проходит под анестезией и не представляет рисков для здоровья. Специалист рассекает ткани на 1–2 см, отслаивает надкостницу, выпускает скопившийся гной, устанавливает дренаж для выхода всех гнойных масс и предотвращения преждевременного срастания ранки, удаляет отмершие ткани. Дренаж снимается через несколько дней, потом специалист чистит рану, проводит ее антисептическую обработку. Если рана большая, то она ушивается.
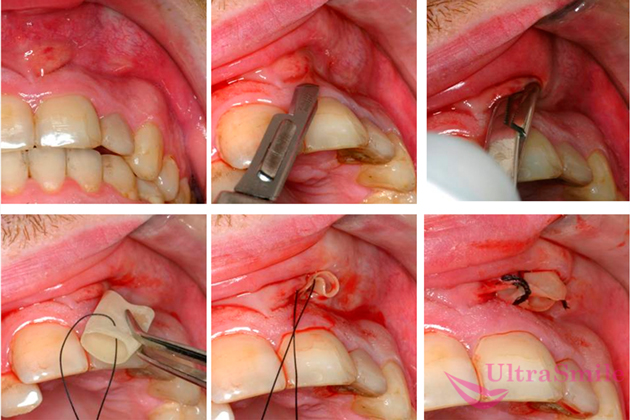 На фото показана процедура удаления гноя и установка дренажа
На фото показана процедура удаления гноя и установка дренажа
Чтобы заживление прошло успешно, специалист назначает перечень медикаментов, которыми нужно будет пользоваться в домашних условиях. Для быстрой регенерации тканей через 1–3 дня после хирургии нередко назначают физиопроцедуры: электрофорез, лазер или ультрафиолет, магнитотерапию. Также назначается щадящая диета (мягкая и нераздражающая пища), прием витаминов. Реабилитационный период в среднем занимает 5–7 дней.
При диффузной форме периостита и осложнениях воспалительного процесса (остеомиелите, флегмоне) лечение проводится в условиях стационара, и уже не стоматологом-хирургом, а челюстно-лицевым хирургом.
Что касается больного зуба, то в зависимости от его состояния проводится лечение и сохранение, либо выполняется удаление.
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46
Оцените статью:
 Загрузка…
зубная боль
Загрузка…
зубная боль
Консультирующий специалист
Комментарии
Темы
Акции
Обсуждаемые темы
Воспаление надкостницы зуба: виды, симптомы, методы лечения
Ограниченное гнойное воспаление надкостницы в мире врачей известно под термином периостит (поднадкостничный абсцесс).
Надкостница – это наружная плёнка любых (кроме суставных) костей в организме человека.
В отношении к челюсти и зубам её воспаление принято называть знакомым многим из нас словом флюс (т.н. однобокая болезнь).
Это челюстное заболевание формируется вследствие перехода воспаления на надкостницу от других инфекционных поражений полости рта:
- периодонтита;
- гингивита;
- пульпита;
- ангины.
А также болезнь может быть вызвана челюстными переломами и открытыми ранами.
Симптомы
Основным признаком заболевания является экссудат, скопившийся под надкостницей. Его наличие и приводит к таким хрестоматийным симптомам воспаления, как:
- покраснение кожи;
- отёки;
- сильные распирающие боли;
- повышение температуры.
Предваряющими заболевание симптомами становятся неприятный запах изо рта и кровоточивость десен.
Полость рта становится чувствительной к холодной и горячей пище. Человек ощущает ноющую боль.
Недуг дебютирует с покраснения слизистой полости рта и опухания десны. Скопившийся инфильтрат вызывает отек, который сопровождается болевыми ощущениями, иррадиирующими в уши, глаза, виски, шею. Припухлость распространяется на соседние ткани полости рта, губы и щеки.
Если источник воспаления расположен на верхней челюсти, то симптоматика проецируется на подглазничную область, если на нижней – на нижнечелюстную. Покрасневшая и распухшая щека – классический пример симптоматики флюса.
К этим признакам добавляется повышение температуры тела до 38°C, а также утолщение кости и увеличение лимфоузлов. В зависимости от воспаления человек теряет аппетит, возникают слабость и признаки общего недомогания.
Виды
Различают следующие виды периостита в зависимости от этиологии:
- Травматический. К воспалению надкостницы может привести удар или травма. Челюстное повреждение с занесением инфекции спровоцирует возникновение флюса. В таком случае болезнь протекает в острой форме.
- Воспалительный. Практически любой очаг воспаления в полости рта может катализировать аналогичный процесс в надкостнице. Особенно часты случаи переноса воспалительного процесса с мягких тканей зуба (пульпит) на костные ткани челюсти, что приводит к периоститу.
- Аллергический. Воспаление может быть вызвано и аллергическими агентами. Часто периостит возникает из-за неудачно подобранных лекарств.
- Токсический. Воздействие лекарственных препаратов и пломбировочных материалов нередко оказывает токсическое воздействие, что приводит к воспалению.
- Специфический. Развивается на фоне других заболеваний, таких как сифилис или туберкулёз.
Формы
Патология дифференцируется по формам отделяемого экссудата:
-
Фиброзный. Проницаемость сосудов повышена, выделяется фибриноген, который трансформируется в фибрин.
Фибрин выпадает в виде ворсинчатых тканей или в виде образования плёнки на повреждённых тканях. Характеризуется тем, что оставляет после себя язвы и рубцы, которые со временем заживают.
-
Гнойный. Гнойный экссудат состоит из разрушенных лейкоцитов и расщепленных тканей организма. Именно такой тип воспаления приводит к возникновению абсцесса.
Провоцируется в основном за счёт деятельности вредоносных микроорганизмов.
-
Серозный. Флюс зачастую образуется в непосредственной близости к больному зубу. Этот тип воспаления развивается и протекает быстро, самостоятельно стихая, не оставляя каких-либо следов.
Серозные оболочки чаще всего воспаляются вследствие аллергической реакции или попадания в организм вирусов.
Также выделяют:
-
Простой. Образуется вследствие травм и ударов, без влияния микроорганизмов.
Возникает уплотнение и увеличение надкостницы. Характеризуется появлением инфильтрации. Чаще всего страдают костные участки, не защищённые мягкими тканями.
- Оссифицирующий. Хроническое воспаление надкостницы может привести к разрастанию остеофитов (новой костной ткани).
Диагностика
Собирая анамнез, врач ориентируется на визуальные признаки воспаления.
Специалисты редко прибегают к рентгенологическим и лабораторным исследованиям. Это необходимо для выяснения стадии заболевания и его этиологической природы.
Также при диагностике стоматологи дифференцируют периостит от других заболеваний, таких как:
- периодонтит;
- лимфаденит;
- сиалоаденит;
- остеомиелит.
Методы терапии
Медицина всегда предлагает два подхода в отношении того или иного заболевания: консервативный и оперативный.
В зависимости от тяжести протекания периостита стоматолог проводит медикаментозное либо хирургическое лечение.
Хирургический способ
«Где гной, там вскрой», – гласит старая врачебная поговорка. Создать условия для оттока экссудата и не допустить его проникновения в глубокие ткани организма – основная задача при хирургическом методе лечения периостита. Для этого производится вскрытие заполненной полости.
Проводится местное обезболивание. Стоматолог делает небольшой надрез над тканью увеличенной области или на самой надкостнице, чтобы дать выпоту отток наружу. Затем проводит дезинфекцию.
В отверстие помещается дренаж в виде ленты, чтобы не дать разрезу закрыться слишком быстро. Так жидкость полностью вытечет из полости.
После уменьшения отёка дренаж убирают. Проводится восстановление костной ткани и, если необходимо, накладываются швы на вскрытую десну.
Если периостит развился вследствие пульпита (то есть причиной его стал больной зуб), то проводится его удаление.
Медикаментозный способ
Периостит является воспалительным заболеванием, вызванным разрушительным воздействием бактерий.
Основной упор фармакологического лечения необходимо сделать на антибиотики, особенно, если заболевание находится на первых стадиях и гнойник ещё не успел сформироваться.
Тип лекарства подбирается соответственно типу патогена. Для снятия симптоматики назначаются противовоспалительные препараты и обезболивающие. Прописываются следующие лекарства:
- ампиокс;
- доксициклин;
- цифран.
Для полоскания полости рта после проведения операции назначаются растворы:
- перманганата калия;
- пищевой соды.
Физиопроцедуры
Для лечения периостита также хорошо подходят следующие нелекарственные физиотерапевтические методы, при которых имеется возможность регулировать физиотерапевтическую дозу излучения и время проведения сеанса.
УВЧ
Ультравысокие частоты часто применяются при флюсе. С помощью аппаратов специалисты добиваются лечения тепловой энергией и дозированным электромагнитным полем.
Этот метод лечения подходит при травматическом периостите. При терапии пациент ощущает тепловой эффект. Такая физиотерапия позволяет снять воспаление и отёчность.
Дарсонвализация
Терапевтический эффект достигается за счёт воздействия переменным током высокого напряжения на повреждённое место.
Ток пропускается через заполненный газом стеклянный электрод (аппарат Дарсонваля). Такое лечение абсолютно безболезненно.
Вследствие применения аппарата улучшается кровообращение и оказывается антибактериальное воздействие.
Электромагнитное воздействие (УФ-излучение)
При этом воздействии на организм человека влияют низкочастотные волны. Это безопасное и эффективное лечение возможно проводить с целым рядом органов и их заболеваний, в том числе и инфекционных.
Профилактическое использование приборов электромагнитного излучения поддерживает иммунитет и перекрывает доступ инфекционному агенту, вызывающему воспаление.
Лазерная терапия
По-другому – квантовая терапия. На поражённые участки воздействуют фотоны (световой поток). Такое излучение работает на клеточном уровне, стимулируя восстановление тканей полости рта.
Повышаются внутренние защитные силы организма: усиливается борьба с инфекцией, разжижается кровь, увеличивается скорость транспортировки кислорода и питательных веществ к тканям организма.
ИК-терапия
ИК-терапия оказывает тепловой эффект. Инфракрасное излучение усиливает регенеративную способность тканей.
Улучшается обмен веществ, снимается болевой симптом и воспаление. Трубку с излучением нет необходимости помещать в полость рта. Воздействие оказывается снаружи.
Возможные осложнения
При нелеченном периостите имеется риск дальнейшего распространения инфекции в более глубокие слои костной ткани. Особенно это важно знать тем людям, кто привык лечиться в домашних условиях и народными средствами.
Если вовремя не оказать должную медицинскую помощь, заболевание нанесёт удар по органам и тканям головы.
Бактерии, вызывающие недуг, часто имеют статус грамотрицательных анаэробных микробов – устойчивых микроорганизмов, которые могут размножаться в условиях отсутствия воздуха. Это осложняет терапию, и без срочного обращения к специалисту поражение надкостницы приведёт к следующим патологическим последствиям:
- Остеомиелит. Бактерии распространяются в глубокие слои костной ткани, оказывая разрушительное воздействие на костный мозг и верхний и нижний челюстной суставы. Усиливается отёчность, поднимается температура.
- Остеопериостит. Инфекция перекидывается также и в глазничную область, образуя в её стенках новое воспаление. Оно сопровождается отёчностью, гиперемией и болью в области глаза.
- Сепсис. В случае попадания инфекционного возбудителя в кровь воспаление может распространиться на весь организм.
-
Менингит. Из-за значительной близости очага флюса к головному мозгу имеется риск развития воспалительного процесса в его оболочках.
У пациента повышается температура, начинаются головные боли, лихорадки, развивается чувствительность к свету.
- Флегмона. Подкожное воспаление клетчатки и мышечных фасций. Принимает острый характер. Границы воспаления размыты.
- Абсцесс. При абсцессе воспаление достигает наибольшей силы, что приводит к разрушению тканей и образованию в них полостей. Организм реагирует созданием защитной камеры для абсцесса, чётко очерчивая его границы.
-
Свищ. Зачастую инфекционные агенты способны проделать в тканях полости рта т.н. свищевой ход.
По нему гной из флюса будет высвобождаться наружу. Это приведёт к тому, что симптоматика станет менее выраженной, воспаление частично спадет. Однако заболевание приобретет хронический характер.
В следующем видео нам подробно расскажут и покажут, чем лечить флюс:
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Симптомы воспаления надкостницы зуба
Надкостницей или периостом называют плотную оболочку, которой обтянута челюстная кость. У этой соединительной ткани имеются внешний и внутренний слои, особые волокна, через нее проходят сосуды, имеются в ней и нервные окончания. Периост находится в непосредственной близости от корней зубов, поэтому от них на него может распространиться любая инфекция. Поэтому чаще всего надкостница воспаляется в связи с наличием других стоматологических диагнозов у человека. Такой воспалительный процесс проявляется сильно выраженными симптомами. При их появлении необходимо срочное лечение у специалиста.
Что означает термин «надкостница»
Как говорилось выше, периост или надкостница плотно обтягивает кости обеих челюстей. Фактически, это соединительная ткань большой плотности, она служит «связной» между твердыми и мягкими тканями.

Периост участвует в формировании костей челюсти у детей, поэтому воспаление надкостницы особенно опасно в детском возрасте
У малышей периост способствует росту костей челюсти.
Симптомы воспаления периоста
Медицинский термин для обозначения воспалительного процесса в надкостнице – периостит. Его симптомы разделяют на те, которые проявляются непосредственно во рту – местные, и на те, которые вызывают плохое самочувствие – общие.
Человек ощущает боль в челюсти, имеются симптомы интоксикации, а различные признаки, связанные с протеканием в организме воспалительного процесса устанавливаются при помощи анализов – увеличенное количество лейкоцитов в крови, повышено СОЭ.
На рентгеновском снимке будут отчетливо видны проявления воспаления.
Главные признаки развития периостита:
- Ноющая боль, отечность с припуханием, покраснение участка челюсти
- Альвеолярный отросток становится толще и отекает с обеих сторон
- На лице заметна припухлость со стороны воспаления и асимметрия
- Зуб, который является причиной инфекции, также болит и становится подвижным
- Воспаленный участок надкостницы может кровоточить или на нем образуется свищ
- На десне может появиться гнойник
- Боль не позволяет нормально пережевывать пищу и выполнять гигиенические процедуры в ротовой полости
- Чрезмерное отделение слюны
- Боль может ощущаться лицом, иррадировать в виски, шею, могут болеть глаза
- Лимфатические узлы в этой области увеличиваются, становятся болезненными
- Растет температура тела, появляется слабость, болит голова, признаки интоксикации проявляются общим недомоганием
Причины воспаления надкостницы
Существует три вида причин воспалительных процессов в периосте:
- Одонтогенные. Эти причины связаны со стоматологическими диагнозами – запущенными кариозными процессами, воспалениями пародонта, ошибки врача при удалении зубов, кисты, инфицирование в ходе стоматологического лечения, не дочищенные полости, небрежное пломбирование корневых канальцев, патология при прорезывании зубов «мудрости» у взрослого человека
- Травматические. В этой группе причин воспаления, вызванные травмами надкостницы, переломами и сильными ушибами челюстных костей. Сюда же относится сложное удаление зуба с попаданием инфекции в лунку
- Гематогенные. Если инфекционный процесс поразил соседние с челюстями области, например горло или нос, то может распространиться на надкостницу. Спровоцировать инфицирование могут ЛОР-патологии – гайморит, ангина, тонзиллит, даже обычный насморк. Кроме того – ОРВИ, грипп, стоматит в стадии обострения
Формы воспаления надкостницы
Воспаление может быть острым или хроническим. От формы заболевания зависят его характерные проявления и метод лечения.
Клиническими признаками острого воспаления периоста зуба являются – сильная боль, значительный отек, появление гнойников с выделениями из них.
Хроническая форма болезни протекает практически бессимптомно, признаки проявляются только в момент обострения.
Острая форма болезни делится на две:
- Серозная – начало развития воспаления периостита. Из десны появляются прозрачные серозные выделения экссудата. Яркие признаки пока не проявляются. У больного появляется боль в месте воспаления, отек и припухлость. Если иммунитет у больного хороший, то через неделю серозную форму периостита удается вылечить
- Гнойная – серозная форма при определенных неблагоприятных факторах переходит в гнойную уже через 2-5 дней. У заболевшего появляется острая боль с ощущением пульсации, сильно распухает щека, лицо становится асимметричным, на челюсти видно сильное покраснение, поднимается температура, проявляется интоксикация организма. Гной может прорваться из гнойника в мягкие ткани или захватывать соседние области, что вызывает серьезные последствия. Острые формы периостита необходимо срочно лечить у профессиональных стоматологов
- Хроническая форма. Если воспаление периоста не очень сильное, вялотекущее, то оно быстро переходит в хроническую форму. Хроническим заболевание может стать из-за небрежного лечения острой формы. На деснах появляются уплотнения, дающие о себе знать периодической ноющей болью и дискомфортом. В этой области могут быть увеличены лимфатические узлы, которые сильнее воспаляются в период обострения заболевания. Чаще хронический периостит развивается в нижней челюсти, долго длится, порой в течение многих лет, проявляясь неприятными симптомами при обострении. Выявить хроническую форму можно с помощью рентгенографии
Как грамотно вылечить периостит
Самолечение при таком диагнозе недопустимо. Нельзя в домашних условиях полностью устранить причины, вызвавшие воспаление надкостницы. Это чревато осложнениями и переходом заболевания в запущенную стадию. Периостит должны лечить профессиональные врачи – стоматолог, хирург. Профессиональная комплексная терапия гарантирует излечение этой неприятной и опасной болезни.
В комплекс лечебных мероприятий входит: хирургическая операция, медикаментозное лечение, физиотерапия, средства народной медицины, качественная гигиена полости рта в соответствии с рекомендациями лечащего врача.
Лечение в стоматологии
При проявлении первых клинических признаков заболевания надкостницы нужно как можно раньше посетить стоматолога.
После осмотра и обследования врач осуществит операцию под названием «периостомия» – вскрытие свища или гнойника с последующей их чисткой и дренированием.
Если врач подозревает воспаление периоста, то последовательность его действий следующая:
- Осмотр ротовой полости и воспаленного участка, который у пациента вызывает беспокойство
- Сбор сведений об общем состоянии здоровья пациента
- Назначение анализов и необходимых обследований (рентгенографии и других, по направлению врача)
- Выявление причины развития воспаления
- Введение местной анестезии – эффективного современного препарата
- Проведение вскрытия гнойника, удаления гноя – периостомия. Это облегчит состояние больного
- Обработка раны антисептиками
- Установка полиэтиленового или латексного дренажа
- Лечение зуба, спровоцировавшего периостит. Если лечить зуб уже не имеет смысла, его удаляют
- Каналы зуба пломбируют, если его решили не удалять
- Назначение лекарств и рекомендации по необходимым процедурам в домашних условиях
Лечение периостита с помощью антибиотиков
Все формы воспаления периоста лечат при помощи медикаментов, которые снимут его проявления, устранят болевые ощущения, уменьшат отечность, улучшат общее состояние организма. Это препараты общего и местного действия, которые «работают» в местах поражения десны, чтобы быстрее устранить симптомы.
При периостите назначают антибиотики. Подобрать их правильно может только лечащий врач с учетом реакции микрофлоры во рту пациента на воздействие препаратов.
Курс приема антибактериальных средств – 5-7 дней, не более. Для лечения периостита назначают антибиотики в виде инъекций или перорально.
Кроме антибиотиков терапия медикаментами включает:
- Противовоспалительные средства
- Антигистаминные препараты – они делают эффективнее действие противовоспалительных лекарств, снимают отечность, предупреждают возможные аллергические реакции на компоненты медикаментов
- Гели, мази, которые наносятся, как аппликации
- Лечебное ополаскивание десен растворами
- Комплексные витамины и иммуномодуляторы
Физиотерапия
Для достижения успешного результата в лечении терапевт может дополнительно приписать физиотерапевтические процедуры. Они помогут снять отечность, воспаление, обезболить воспаленный участок. Такое воздействие улучшает кровообращение, что способствует скорейшему заживлению десны, восстановлению трофических процессов в тканях. Физиотерапия способствует рассасыванию экссудата, очищению раны.

Физиотерапия используется для усиления эффекта лечения
Рекомендуется принимать процедуры от трех до семи дней. Наиболее эффективными считаются:
- Лазеротерапия;
- Электромагнитная терапия;
- Электрофорез с лекарствами;
- Дарсонвализация;
- УВЧ;
- Ультрафонофорез.
Как лечить периостит дома
После проведения периостомии врач, кроме проведения медикаментозной терапии и необходимых процедур, объяснит, что нужно делать для скорейшего выздоровления в домашних условиях.
Дома делают аппликации мазей на десны, полоскание растворами и отварами лекарственных трав (с разрешения врача), выполняют гигиенические процедуры, принимают предписанные лекарства.
Пытаться избавиться от гнойного воспаления самому, вскрыв гнойник – недопустимо и невозможно. Существует огромный риск повторной инфекции с последующими серьезными последствиями для жизни и здоровья. Средства народной медицины хороши только, как дополнение к основной схеме лечения, которую назначил и контролирует врач.
Причины, симптомы, диагностика, лечение, M
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Воспаление случается у каждого, осознаёте вы это или нет. Ваша иммунная система создает воспаление, чтобы защитить тело от инфекции, травмы или болезни. Есть много вещей, от которых вы не смогли бы вылечиться без воспаления.
Иногда при аутоиммунных заболеваниях, таких как определенные типы артрита и воспалительные заболевания кишечника, ваша иммунная система атакует здоровые клетки.
Воспаление подразделяется на два основных типа:
- Острое воспаление обычно возникает на короткий (но часто тяжелый) период. Часто это проходит за две недели или меньше. Симптомы появляются быстро. Этот тип восстанавливает ваше тело до состояния до травмы или болезни.
- Хроническое воспаление — это более медленная и, как правило, менее тяжелая форма воспаления. Обычно это длится более шести недель. Это может произойти даже тогда, когда нет травмы, и не всегда заканчивается, когда болезнь или травма излечиваются.Хроническое воспаление связано с аутоиммунными заболеваниями и даже с длительным стрессом.
5 признаков воспаления
- жар
- боль
- покраснение
- опухоль
- потеря функции
Конкретные симптомы, которые у вас есть, зависят от того, где в вашем теле воспаление и что его вызывает ,
Длительное воспаление может вызвать ряд симптомов и по-разному повлиять на ваш организм.Общие симптомы хронического воспаления могут включать:
- боль в теле
- постоянная усталость и бессонница
- депрессия, беспокойство и другие расстройства настроения
- желудочно-кишечные проблемы, такие как запор, диарея и кислотный рефлюкс
- увеличение веса
- частые инфекции
Симптомы обычных воспалительных состояний
Симптомы также могут различаться в зависимости от состояния, имеющего воспалительный компонент.
Например, при некоторых аутоиммунных заболеваниях ваша иммунная система влияет на вашу кожу, вызывая сыпь.При других типах он атакует определенные железы, которые влияют на уровень гормонов в организме.
При ревматоидном артрите ваша иммунная система атакует ваши суставы. Вы можете испытывать:
- боль в суставах, отек, скованность или потерю функции суставов
- усталость
- онемение и покалывание
- ограниченный диапазон движений
При воспалительном заболевании кишечника воспаление возникает в пищеварительном тракте. Некоторые общие симптомы включают:
- диарея
- боль в животе, спазмы или вздутие живота
- потеря веса и анемия
- кровоточащие язвы
При рассеянном склерозе ваше тело атакует миелиновую оболочку.Это защитное покрытие нервных клеток. Вы можете испытать:
- онемение и покалывание в руках, ногах или одной стороне лица
- проблемы с равновесием
- двоение в глазах, нечеткое зрение или частичную потерю зрения
- усталость
- когнитивные проблемы, такие как мозговой туман
Многие факторы могут привести к воспалению, например:
- хронические и острые состояния
- определенные лекарства
- воздействие раздражителей или инородных материалов, которые ваше тело не может легко устранить
Повторяющиеся эпизоды острого воспаления также могут привести к хроническая воспалительная реакция.
Есть также определенные типы продуктов, которые могут вызывать или усугублять воспаление у людей с аутоиммунными заболеваниями.
Эти продукты включают:
- сахар
- рафинированные углеводы
- алкоголь
- обработанное мясо
- трансжиры
Не существует единого теста, который мог бы диагностировать воспаление или состояния, которые его вызывают. Вместо этого, основываясь на ваших симптомах, ваш врач может назначить вам любой из следующих тестов, чтобы поставить диагноз.
Анализы крови
Есть несколько так называемых маркеров, которые помогают диагностировать воспаление в организме.Однако эти маркеры неспецифичны, а это означает, что аномальные уровни могут указывать на то, что что-то не так, но не , что неправильно.
Электрофорез сывороточного протеина (SPE)
SPE считается лучшим способом подтверждения хронического воспаления. Он измеряет определенные белки в жидкой части крови, чтобы выявить любые проблемы. Слишком много или слишком мало этих белков может указывать на воспаление и маркеры других состояний.
C-реактивный белок (CRP)
CRP естественным образом вырабатывается в печени в ответ на воспаление.Высокий уровень СРБ в крови может возникнуть из-за нескольких воспалительных состояний.
Хотя этот тест очень чувствителен к воспалению, он не помогает различать острое и хроническое воспаление, так как CRP будет повышен во время обоих. Высокий уровень в сочетании с определенными симптомами может помочь вашему врачу поставить диагноз.
Скорость оседания эритроцитов (СОЭ)
Тест СОЭ иногда называют тестом скорости оседания. Этот тест косвенно измеряет воспаление, измеряя скорость, с которой эритроциты опускаются в пробирку с кровью.Чем быстрее они тонут, тем выше вероятность воспаления.
Тест на СОЭ редко выполняется отдельно, поскольку он не помогает точно определить причины воспаления. Вместо этого он может помочь вашему врачу определить воспаление. Это также может помочь им следить за вашим состоянием.
Вязкость плазмы
Этот тест измеряет толщину крови. Воспаление или инфекция могут привести к сгущению плазмы.
Другие анализы крови
Если ваш врач считает, что воспаление вызвано вирусами или бактериями, он может выполнить другие специальные тесты.В этом случае врач обсудит с вами, чего ожидать.
Другие диагностические тесты
Если у вас есть определенные симптомы — например, хроническая диарея или онемение одной стороны лица — ваш врач может запросить визуализацию для проверки определенных частей тела или мозга. Обычно используются МРТ и рентген.
Чтобы диагностировать воспалительные заболевания желудочно-кишечного тракта, ваш врач может выполнить процедуру, чтобы осмотреть внутренние части пищеварительного тракта. Эти тесты могут включать:
Иногда бороться с воспалением можно так же просто, как изменить диету.Избегая сахара, трансжиров и полуфабрикатов, вы можете стать на путь улучшения самочувствия.
Есть также продукты, которые действительно могут бороться с воспалением.
Противовоспалительные продукты
- ягоды и черешня
- жирная рыба, например, лосось или скумбрия
- брокколи
- авокадо
- зеленый чай
- грибы, такие как портобелло и шиитаке
- специи, такие как куркума, имбирь , и гвоздика
- помидоры
Ознакомьтесь с нашим руководством о том, как соблюдать противовоспалительную диету.
Вы можете уменьшить воспаление, выполнив следующие действия:
Если воспаление вызвано основным аутоиммунным заболеванием, варианты лечения будут разными.
При общих симптомах воспаления ваш врач может порекомендовать несколько вариантов:
НПВП и аспирин
Нестероидные противовоспалительные препараты (НПВП) обычно являются первой линией защиты при лечении кратковременной боли и воспаления. Большинство из них можно купить без рецепта.
Общие НПВП включают:
- аспирин
- ибупрофен (адвил, мотрин, мидол)
- напроксен (алев)
Также существуют рецептурные препараты, такие как диклофенак, которые ваш врач может назначить при лечении острого воспаления или определенных состояний. ,
НПВП могут быть очень эффективными при воспалении, но при длительном применении возникают некоторые взаимодействия и побочные эффекты. Обязательно сообщите своему врачу о других лекарствах, которые вы принимаете, и о возможных побочных эффектах при приеме НПВП.
Магазин НПВП и аспирина.
Кортикостероиды
Кортикостероиды — это тип стероидов, обычно используемый для лечения отеков и воспалений, а также аллергических реакций.
Кортикостероиды обычно выпускаются в виде назального спрея или таблеток для приема внутрь.
Проконсультируйтесь с врачом при приеме кортикостероидов. Длительное использование может вызвать побочные эффекты и определенные взаимодействия.
Магазин кортикостероидов.
Местные анальгетики и другие кремы
Местные анальгетики обычно используются при острой или хронической боли. У них может быть меньше побочных эффектов, чем у пероральных аналогов.
Кремы и продукты для местного применения могут содержать различные лекарства. Некоторые из них выдаются только по рецепту, поэтому лучше проконсультироваться с врачом.Это особенно актуально, если вы лечите длительное воспаление, например, артрит.
Некоторые актуальные препараты содержат НПВП, такие как диклофенак или ибупрофен. Это может быть полезно людям с воспалением и болью в определенной части тела.
Другие кремы для местного применения могут содержать натуральные ингредиенты, обладающие противовоспалительными свойствами.
Убедитесь, что вы не используете крем для местного применения, который действует только от боли, например капсаицин.
Магазин анальгетиков местного действия.
Воспаление — нормальная и естественная часть иммунного ответа вашего организма. Тем не менее, длительное или хроническое воспаление может привести к разрушительным последствиям. Кажется, что это чаще связано с аутоиммунными нарушениями.
Острое воспаление — нормальная часть процесса заживления и может возникнуть, когда вы испытываете боль в горле или даже небольшой порез на коже. Острое воспаление должно пройти в течение нескольких дней, если его не лечить.
Если у вас есть признаки длительного воспаления, запишитесь на прием к врачу.Они могут провести некоторые тесты и проанализировать ваши симптомы, чтобы узнать, нужно ли вам лечение от каких-либо основных состояний.
воспалений | Определение, симптомы, лечение и факты
Воспаление , ответ, вызванный повреждением живых тканей. Воспалительная реакция — это защитный механизм, который развился у высших организмов, чтобы защитить их от инфекции и травм. Его целью является локализация и устранение вредного агента и удаление поврежденных компонентов ткани, чтобы тело могло начать заживать. Ответ состоит из изменений в кровотоке, увеличения проницаемости кровеносных сосудов и миграции жидкости, белков и лейкоцитов (лейкоцитов) из кровообращения в место повреждения ткани.Воспалительный ответ, который длится всего несколько дней, называется острым воспалением, тогда как более длительный ответ называется хроническим воспалением.
пути активации комплемента Основная функция белков комплемента состоит в том, чтобы способствовать разрушению патогенов, проникая через их внешние мембраны (лизис клеток) или делая их более привлекательными для фагоцитарных клеток, таких как макрофаги (процесс, известный как опсонизация). Некоторые компоненты комплемента также стимулируют воспаление, стимулируя клетки высвобождать гистамин и привлекая фагоцитарные клетки к месту инфекции. Encyclopædia Britannica, Inc.Популярные вопросы
Что такое воспаление?
Воспаление — это реакция, вызванная повреждением живых тканей. Воспалительная реакция — это защитный механизм, который развился у высших организмов, чтобы защитить их от инфекции и травм. Его целью является локализация и устранение вредного агента и удаление поврежденных компонентов ткани, чтобы тело могло начать заживать. Ответ состоит из изменений в кровотоке, увеличения проницаемости кровеносных сосудов и миграции жидкости, белков и лейкоцитов (лейкоцитов) из кровообращения в место повреждения ткани.Воспалительный ответ, который длится всего несколько дней, называется острым воспалением, тогда как более длительный ответ называется хроническим воспалением.
Каковы признаки воспаления?
Четыре основных признака воспаления — это покраснение (лат. rubor ), жар ( кал ), опухоль (, опухоль ) и боль ( dolor ).
- Покраснение вызвано расширением мелких кровеносных сосудов в области травмы.
- Тепло возникает в результате усиленного кровотока в этой области и ощущается только в периферических частях тела, таких как кожа.Лихорадка вызывается химическими медиаторами воспаления и способствует повышению температуры при травме.
- Отек, называемый отеком, в первую очередь вызван скоплением жидкости вне кровеносных сосудов.
- Боль, связанная с воспалением, частично возникает из-за деформации тканей, вызванной отеком, а также вызывается некоторыми химическими медиаторами воспаления, такими как брадикинин, серотонин и простагландины.
Воспаление — это хорошо или плохо?
Воспаление служит механизмом защиты от инфекций и травм, а локализация и устранение повреждающих факторов и удаление поврежденных компонентов ткани позволяет начать процесс заживления.В процессе заживления поврежденные клетки, способные к пролиферации, восстанавливаются. Восстановление тканей, приводящее к образованию рубцов, может происходить, когда нормальная структура ткани не может быть успешно восстановлена. Неспособность воспроизвести оригинальную структуру органа может привести к болезни. Острое воспаление обычно полезно, но часто вызывает неприятные ощущения, такие как боль или зуд. В некоторых случаях воспаление может причинить вред. Разрушение ткани может происходить, когда регуляторные механизмы воспалительного ответа повреждены или нарушена способность очищать поврежденную ткань и посторонние вещества.В других случаях неадекватный иммунный ответ может привести к длительному и повреждающему воспалительному ответу. При аутоиммунных реакциях иммунная система организма атакует собственные ткани, что приводит к длительному хроническому воспалению.
Хотя острое воспаление обычно полезно, оно часто вызывает неприятные ощущения, такие как боль в горле или зуд от укуса насекомого. Дискомфорт, как правило, временный и исчезает, когда воспалительный ответ сделал свое дело. Но в некоторых случаях воспаление может причинить вред.Разрушение ткани может происходить, когда регуляторные механизмы воспалительного ответа повреждены или нарушена способность очищать поврежденную ткань и посторонние вещества. В других случаях неадекватный иммунный ответ может привести к длительному и повреждающему воспалительному ответу. Примеры включают аллергические или гиперчувствительные реакции, в которых агент окружающей среды, такой как пыльца, который обычно не представляет угрозы для индивидуума, стимулирует воспаление, и аутоиммунные реакции, при которых хроническое воспаление запускается иммунным ответом организма против его собственных тканей.
Причины
Факторы, которые могут стимулировать воспаление, включают микроорганизмы, физические агенты, химические вещества, неправильные иммунологические реакции и гибель тканей. Инфекционные агенты, такие как вирусы и бактерии, являются одними из наиболее распространенных стимулов воспаления. Вирусы вызывают воспаление, проникая и разрушая клетки организма; бактерии выделяют вещества, называемые эндотоксинами, которые могут вызвать воспаление. Физическая травма, ожоги, радиация и обморожение могут повредить ткани, а также вызвать воспаление, а также коррозийные химические вещества, такие как кислоты, щелочи и окислители.Как упомянуто выше, неисправные иммунологические реакции могут спровоцировать неуместный и разрушительный воспалительный ответ. Воспаление также может возникать, когда ткани умирают от недостатка кислорода или питательных веществ, что часто вызывается потерей кровотока в этой области.
Знаки
Четыре основных признака воспаления — покраснение (лат. rubor ), жар ( кал ), опухоль ( опухоль ) и боль ( dolor ) — были описаны в I веке нашей эры римским писателем-медиком. Авл Корнелий Цельс.Покраснение вызвано расширением мелких кровеносных сосудов в области травмы. Тепло возникает в результате увеличения кровотока через область и ощущается только в периферических частях тела, таких как кожа. Лихорадка вызывается химическими медиаторами воспаления и способствует повышению температуры при травме. Отек, называемый отеком, вызван в первую очередь скоплением жидкости вне кровеносных сосудов. Боль, связанная с воспалением, частично обусловлена искажением тканей, вызванным отеком, а также индуцируется некоторыми химическими медиаторами воспаления, такими как брадикинин, серотонин и простагландины.
Получите эксклюзивный доступ к контенту из нашего первого издания 1768 года с вашей подпиской. Подпишитесь сегодняПятым следствием воспаления является потеря функции воспаленной области, особенность, отмеченная немецким патологом Рудольфом Вирховом в 19 веке. Потеря функции может быть следствием боли, которая препятствует подвижности, или сильного отека, препятствующего движению в этой области.
Острая воспалительная реакция
Сосудистые изменения
Когда ткань впервые повреждена, маленькие кровеносные сосуды в поврежденной области на мгновение сужаются, процесс, называемый вазоконстрикцией.После этого кратковременного события, которое, как считается, не имеет большого значения для воспалительного ответа, кровеносные сосуды расширяются (расширяются), увеличивая приток крови в область. Расширение сосудов может длиться от 15 минут до нескольких часов.
Затем стенки кровеносных сосудов, которые обычно пропускают только воду и соли, легко становятся проницаемыми. Обогащенная белками жидкость, называемая экссудатом, теперь может выходить в ткани. Вещества в экссудате включают факторы свертывания, которые помогают предотвратить распространение инфекционных агентов по всему организму.Другие белки включают антитела, которые помогают уничтожать вторгающиеся микроорганизмы.
Когда жидкость и другие вещества вытекают из кровеносных сосудов, кровоток становится более вялым, и лейкоциты начинают выпадать из осевого потока в центре сосуда, чтобы течь ближе к стенке сосуда. Затем лейкоциты прилипают к стенке кровеносного сосуда, что является первым шагом в их эмиграции во внесосудистое пространство ткани.
,Зубы Хатчинсона: изображения, причины, лечение, профилактика
Зубы Хатчинсона являются признаком врожденного сифилиса, который возникает, когда беременная мать передает сифилис своему ребенку внутриутробно или при рождении.
Состояние заметно, когда у ребенка прорезаются постоянные зубы. Резцы и коренные зубы приобретают треугольную форму или форму штифта. Они широко расставлены и, возможно, ослабили эмаль.
Зубы Хатчинсона являются частью так называемой «триады Хатчинсона», включающей зубы, уши и глаза.Состояние названо в честь сэра Джонатана Хатчинсона, английского хирурга и специалиста по сифилису, который работал в лондонской больнице в конце 1800-х годов.
Продолжайте читать, чтобы узнать больше о зубах Хатчинсона, включая изображения, когда симптомы могут впервые появиться, различные варианты лечения и что вы можете сделать, чтобы предотвратить это состояние.
Причина появления зубов Хатчинсона — заражение сифилисом (бактериальной инфекцией) до или во время родов.
Сифилис считается инфекцией, передающейся половым путем (ИППП).Это часто начинается с язвы на коже половых органов, прямой кишки или рта. Затем инфекция распространяется через слизистую оболочку или кожный контакт с этими язвами.
Сифилисные язвы могут быть безболезненными на ранних стадиях инфекции. Фактически, некоторые люди не осознают, что у них это есть годами. Дополнительные симптомы могут включать:
- сыпь на всем теле
- гриппоподобные симптомы (лихорадка, боли в мышцах, боль в горле)
- выпадение волос
Эти симптомы могут появляться и исчезать со временем.
У младенцев наибольший риск развития зубов Хатчинсона и других симптомов, если их мать болела сифилисом менее двух лет. В частности, риск увеличивается, если инфекция не лечилась до 18 недели беременности.
Воздействие может произойти, когда ребенок еще находится в утробе матери через плаценту или во время самого процесса родов.
Хотя у новорожденных детей сначала могут не проявляться признаки заражения сифилисом, симптомы имеют тенденцию к развитию по мере их роста.Заболевшие дети могут столкнуться с триадой Хатчинсона, которая включает:
- проблемы с внутренним ухом (лабиринтное заболевание), которые могут вызывать глухоту
- проблемы с глазами (интерстициальный кератит), связанные с воспалением роговицы
- аномалии зубов ( Зубы Хатчинсона)
Вы можете не замечать зубы Хатчинсона, пока вашему ребенку не исполнится 5 лет, когда начнут появляться постоянные зубы. Это заболевание в первую очередь поражает постоянные центральные резцы и коренные зубы.
Особенности включают:
- в форме штифта с выемкой в форме полумесяца
- истончение или изменение цвета эмали
- меньшие зубы
- широко расставленные зубы
Если вы не уверены, есть ли у вашего ребенка эти зубы характеристики, проконсультируйтесь с педиатром или стоматологом вашего ребенка.
Чтобы вылечить зубы Хатчинсона, сначала посетите своего педиатра для диагностики и приема лекарств, если это необходимо.
Анализ крови или иногда люмбальная пункция могут подтвердить сифилис.Варианты лечения включают укол пенициллина. Если заболевание длилось более года, вашему ребенку могут потребоваться дополнительные дозы.
Повреждение зуба, которое уже произошло, невозможно исправить без стоматологического лечения. Это называется стоматологической реставрацией.
Есть несколько вариантов лечения зубов:
- Коронки. Это колпачки, которые стоматологи надевают на зубы, чтобы сделать их более нормальными по размеру, форме и общему функционированию.
- Мосты. Эти вставные зубы помогают заполнить промежутки между зубами. Мосты также устраняют проблемы с прикусом и восстанавливают естественные формы лица и улыбки.
- Наполнения. Зубные пломбы — распространенный способ заполнения полостей или отверстий, вызванных ослабленной эмалью или другими проблемами. Они могут быть изготовлены из композитного материала (цвет зуба), зубной амальгамы (серебро) или золота.
- Зубные имплантаты. Металлический титановый штифт хирургическим путем вводится в челюстную кость и служит основой для коронок или мостовидных протезов.Имплантаты нельзя устанавливать до тех пор, пока челюсть не будет полностью развита. Обычно это происходит в позднем подростковом или юношеском возрасте.
Поговорите со своим стоматологом о том, какое лечение лучше всего подойдет вашему ребенку. Если вас беспокоит стоимость, обратитесь в свою страховую компанию, чтобы узнать о покрытии.
Лучший способ предотвратить появление зубов Хатчинсона — лечить сифилис до беременности. У вас могут быть симптомы, а могут и нет, поэтому важно пройти тестирование, если есть вероятность, что они у вас могут быть.
В частности, вы можете пройти тест на сифилис и другие ИППП, если:
- У вас другая ИППП. Наличие одного подвергает вас большему риску развития других.
- Вы не практиковали безопасный секс и имели несколько сексуальных партнеров с момента последнего тестирования.
- Вы беременны или планируете беременность.
В противном случае важно пройти курс лечения до 16-й недели беременности. После 18-й недели болезнь может быть излечена, но у младенцев все еще может быть необратимая глухота, проблемы с глазами, а также проблемы с костями и суставами, такие как зубы Хатчинсона.
После прорезывания зубов обязательно ухаживайте за ними, независимо от их формы. Американская стоматологическая ассоциация рекомендует следующий уход за зубами:
- Чистите зубы зубной пастой с фтором дважды в день.
- Ежедневно пользуйтесь зубной нитью.
- Ограничьте количество напитков и закусок, содержащих добавленный сахар.
- Используйте ополаскиватель для рта, содержащий фтор.
- Регулярно посещайте стоматолога.
Хотя зубы Хатчинсона невозможно вылечить, важно лечить основную причину — сифилис — для предотвращения других связанных с этим проблем со здоровьем.
После прорезывания постоянных зубов вы можете поговорить с педиатром и стоматологом вашего ребенка о косметических процедурах, которые помогут исправить внешний вид зубов.
Если вы беременны или собираетесь забеременеть, обязательно пройдите тест на сифилис, если вы считаете, что могли заразиться им, чтобы вылечить инфекцию как можно скорее.
Симптомы, причины, лечение и многое другое
Пневмония — это инфекция в одном или обоих легких. Бактерии, вирусы и грибки вызывают его.
Инфекция вызывает воспаление в воздушных мешочках в легких, которые называются альвеолами. Альвеолы заполняются жидкостью или гноем, затрудняя дыхание.
Читайте дальше, чтобы узнать больше о пневмонии и о том, как ее лечить.
Микробы, вызывающие пневмонию, заразны. Это означает, что они могут распространяться от человека к человеку.
Как вирусная, так и бактериальная пневмония могут передаваться другим людям при вдыхании капель в воздухе при чихании или кашле.Вы можете также получить эти типы пневмонии, вступая в контакт с поверхностями или объектами, которые загрязнены вызывающими пневмонию бактериями или вирусами.
Вы можете заразиться грибковой пневмонией из окружающей среды. Тем не менее, он не распространяется от человека к человеку.
Симптомы пневмонии могут быть легкими или опасными для жизни. Они могут включать в себя:
- кашель, который может вызвать мокроту (слизь)
- лихорадка
- потливость или озноб
- одышка, возникающая во время обычной деятельности или даже во время отдыха
- боль в груди, которая усиливается при дыхании или кашле
- чувство усталости или усталости
- потеря аппетита
- тошнота или рвота
- головные боли
Другие симптомы могут различаться в зависимости от вашего возраста и общего состояния здоровья:
- У детей в возрасте до 5 лет может быть учащенное дыхание или одышка.
- Младенцы могут не иметь симптомов, но иногда у них может быть рвота, недостаток энергии или проблемы с питьем или едой.
- У пожилых людей могут быть более легкие симптомы. Они также могут проявлять растерянность или температуру тела ниже нормальной.
Существует несколько типов инфекционных агентов, которые могут вызывать пневмонию.
Бактериальная пневмония
Наиболее частой причиной бактериальной пневмонии является Streptococcus pneumoniae . Другие причины включают:
Вирусная пневмония
Респираторные вирусы часто являются причиной пневмонии.Вот некоторые примеры:
Вирусная пневмония, как правило, протекает слабее и может улучшиться в течение одной-трех недель без лечения.
Грибковая пневмония
Грибки из почвы или птичий помет могут вызвать пневмонию. Они чаще всего вызывают пневмонию у людей с ослабленной иммунной системой. Примеры грибков, которые могут вызывать пневмонию:
Пневмония также может быть классифицирована в зависимости от того, где и как она была приобретена.
Внебольничная пневмония (HAP)
Этот тип бактериальной пневмонии приобретается во время пребывания в больнице.Это может быть более серьезным, чем другие типы, так как вовлеченные бактерии могут быть более устойчивыми к антибиотикам.
Внебольничная пневмония (CAP)
Внебольничная пневмония (CAP) относится к пневмонии, приобретенной вне медицинских или институциональных условий.
Пневмония, связанная с вентилятором (VAP)
Когда люди, использующие вентилятор, получают пневмонию, это называется VAP.
Аспирационная пневмония
Аспирационная пневмония возникает, когда вы вдыхаете бактерии в легкие от еды, питья или слюны.Этот тип чаще встречается, если у вас есть проблемы с глотанием или если вы слишком успокаиваете от употребления лекарств, алкоголя или других наркотиков.
Ваше лечение будет зависеть от типа вашей пневмонии, ее тяжести и общего состояния здоровья.
Отпускаемые по рецепту лекарства
Ваш врач может выписать вам лекарство для лечения вашей пневмонии. То, что вам назначат, будет зависеть от конкретной причины вашей пневмонии.
Устные антибиотики могут лечить большинство случаев бактериальной пневмонии.Всегда принимайте весь курс антибиотиков, даже если вы начинаете чувствовать себя лучше. Невыполнение этого требования может помешать прохождению инфекции, и в будущем ее лечение может быть затруднено.
Антибиотики не действуют на вирусы. В некоторых случаях ваш врач может назначить противовирусное средство. Однако многие случаи вирусной пневмонии проходят самостоятельно при уходе на дому.
Противогрибковые препараты используются для борьбы с грибковой пневмонией. Возможно, вам придется принимать это лекарство в течение нескольких недель, чтобы вылечить инфекцию.
Уход на дому
Ваш врач может также порекомендовать безрецептурные (OTC) лекарства для снятия боли и повышения температуры по мере необходимости. Они могут включать в себя:
Ваш врач также может порекомендовать лекарство от кашля, чтобы успокоить ваш кашель, чтобы вы могли отдохнуть. Имейте в виду, что кашель помогает удалить жидкость из легких, поэтому вы не хотите полностью ее удалять.
Вы можете помочь своему выздоровлению и предотвратить рецидивы, много отдыхая и выпивая много жидкости.
Госпитализация
Если ваши симптомы очень серьезны или у вас есть другие проблемы со здоровьем, вам, возможно, потребуется госпитализация.В больнице врачи могут отслеживать частоту сердечных сокращений, температуру и дыхание. Больничное лечение может включать в себя:
- внутривенных антибиотиков, введенных в вену респираторной терапии
- , которая включает в себя доставку специфических лекарств непосредственно в легкие или обучение выполнению дыхательных упражнений для максимизации оксигенации
- кислородная терапия для поддержания уровня кислорода в крови (принимается через носовую трубку, лицевую маску или аппарат искусственной вентиляции легких, в зависимости от степени тяжести)
Любой может заболеть пневмонией, но в некоторых группах риск выше.Эти группы включают в себя:
- детей от рождения до 2 лет
- человек в возрасте 65 лет и старше
- человек с ослабленной иммунной системой из-за заболевания или использования лекарств, таких как стероиды или некоторые лекарства от рака,
- человек с определенными хроническими заболеваниями. медицинские состояния, такие как астма, муковисцидоз, диабет или сердечная недостаточность
- человек, которые недавно перенесли респираторную инфекцию, такую как простуда или грипп
- человек, которые недавно были или в настоящее время находятся в больнице, особенно если они были или находятся на аппарате ИВЛ
- человек, у которых был инсульт, есть проблемы с глотанием или состояние, которое вызывает неподвижность
- человек, которые курят, употребляют определенные виды наркотиков или пьют чрезмерное количество алкоголя
- человек, которые ‘ Вы подвергались воздействию легочных раздражителей, таких как загрязнение, пары и некоторые химические вещества.
Во многих случаях можно предотвратить воспаление легких.
Вакцинация
Первая линия защиты от пневмонии — это вакцинация. Есть несколько вакцин, которые могут помочь предотвратить пневмонию.
Prevnar 13 и Pneumovax 23
Эти две вакцины против пневмонии помогают защитить от пневмонии и менингита, вызванных пневмококковыми бактериями. Ваш врач может сказать вам, какой из них может быть лучше для вас.
Превнар 13 эффективен против 13 видов пневмококковых бактерий. Центры по контролю и профилактике заболеваний (CDC) рекомендуют эту вакцину для:
- детей в возрасте до 2
- взрослых в возрасте от 65 лет и старше
- людей в возрасте от 2 до 64 лет с хроническими заболеваниями, которые повышают риск возникновения пневмонии
Пневмовакс 23 эффективен против 23 видов пневмококковых бактерий.CDC рекомендует его для:
- взрослых в возрасте 65 лет и старше
- взрослых в возрасте от 19 до 64 лет, которые курят
- людей в возрасте от 2 до 64 лет с хроническими заболеваниями, которые повышают их риск развития пневмонии
Вакцина против гриппа
Пневмония часто может быть осложнением гриппа, поэтому обязательно проходите ежегодную прививку от гриппа. CDC рекомендует, чтобы все люди в возрасте от 6 месяцев и старше проходили вакцинацию, особенно те, кто может подвергаться риску осложнений гриппа.
Hib-вакцина
Эта вакцина защищает от Haemophilus influenzae типа (Hib), типа бактерий, которые могут вызывать пневмонию и менингит. CDC рекомендует эту вакцину для:
- всех детей в возрасте до 5 лет
- непривитых детей старшего возраста или взрослых с определенными заболеваниями
- лиц, которые получили трансплантацию костного мозга
Согласно Национальным институтам здравоохранения ( NIH), вакцины против пневмонии не предотвратят все случаи заболевания.Но если вы вакцинированы, у вас, скорее всего, будет более легкое и короткое заболевание, а также более низкий риск осложнений.
Другие советы по профилактике
Помимо вакцинации есть и другие способы избежать пневмонии:
- Если вы курите, попробуйте бросить курить. Курение делает вас более восприимчивым к респираторным инфекциям, особенно пневмонии.
- Регулярно мойте руки с мылом и водой.
- Покрой кашель и чихание. Оперативно утилизируйте использованные ткани.
- Поддерживайте здоровый образ жизни для укрепления вашей иммунной системы. Получите достаточно отдыха, придерживайтесь здоровой диеты и регулярно занимайтесь физическими упражнениями.
Вместе с вакцинацией и дополнительными мерами профилактики вы можете снизить риск развития пневмонии. Вот еще несколько советов по профилактике.
Ваш врач начнет с изучения истории болезни. Они зададут вам вопросы о том, когда впервые появились ваши симптомы и о вашем здоровье в целом.
Затем они проведут медицинский осмотр.Это будет включать в себя прослушивание легких с помощью стетоскопа на предмет любых ненормальных звуков, таких как потрескивание. В зависимости от тяжести ваших симптомов и риска возникновения осложнений, ваш врач также может заказать один или несколько из следующих тестов:
Рентген грудной клетки
Рентген помогает вашему врачу обнаружить признаки воспаления в вашей груди. Если воспаление присутствует, рентген также может сообщить вашему врачу о его местонахождении и степени.
Культура крови
В этом тесте используется образец крови для подтверждения инфекции.Культивирование может также помочь определить, что может быть причиной вашего состояния.
Культура мокроты
Во время культивирования мокроты образец слизи собирается после того, как вы глубоко закашлялись. Затем его отправляют в лабораторию для анализа, чтобы определить причину инфекции.
Пульсоксиметрия
Пульсоксиметрия измеряет количество кислорода в вашей крови. Датчик, установленный на одном из ваших пальцев, может указывать на то, что ваши легкие перемещают достаточно кислорода через кровь.
КТ
КТ обеспечивают более четкую и детальную картину ваших легких.
Образец жидкости
Если ваш врач подозревает наличие жидкости в плевральном пространстве вашей груди, они могут взять образец жидкости с помощью иглы, помещенной между вашими ребрами. Этот тест может помочь определить причину вашей инфекции.
Бронхоскопия
Бронхоскопия изучает дыхательные пути в легких. Это делается с помощью камеры на конце гибкой трубки, которая мягко направляет ваше горло в легкие.Ваш врач может сделать этот тест, если ваши начальные симптомы серьезны, или если вы госпитализированы и плохо реагируете на антибиотики.
Ходячая пневмония является более легким случаем пневмонии. Люди с пневмонией при ходьбе могут даже не знать, что у них пневмония, поскольку их симптомы могут ощущаться скорее как легкая респираторная инфекция, чем пневмония.
Симптомы пневмонии при ходьбе могут включать в себя такие вещи, как:
- умеренная лихорадка
- сухой кашель продолжительностью более недели
- озноб
- одышка
- боль в груди
- снижение аппетита
Дополнительно, вирусы и бактерии , как Streptococcus pneumoniae или Haemophilus influenzae, часто вызывают пневмонию.Тем не менее, при ходьбе воспаление легких, бактерии, такие как Mycoplasma pneumoniae, Chlamydophilia pneumoniae, и Legionella pneumoniae, вызывают состояние.
Несмотря на то, что пневмония при ходьбе мягче, может потребоваться более длительный период восстановления, чем при пневмонии.
Несколько различных типов инфекционных агентов могут вызывать пневмонию. Вирусы — только один из них. Другие включают бактерии и грибки.
Некоторые примеры вирусных инфекций, которые могут вызывать пневмонию, включают:
Хотя симптомы вирусной и бактериальной пневмонии очень похожи, случаи вирусной пневмонии часто протекают легче, чем бактериальная пневмония.Согласно NIH, люди с вирусной пневмонией подвержены риску развития бактериальной пневмонии.
Одно большое различие между вирусной и бактериальной пневмонией — лечение. Вирусные инфекции не реагируют на антибиотики. Многие случаи вирусной пневмонии можно лечить с помощью домашнего ухода, хотя иногда можно назначать противовирусные препараты.
Пневмония и бронхит — это два разных состояния. Пневмония — это воспаление воздушных мешков в легких. Бронхит — это воспаление ваших бронхов.Это трубки, которые ведут из дыхательной трубки в легкие.
Инфекции вызывают как пневмонию, так и острый бронхит. Кроме того, постоянный или хронический бронхит может развиться от вдыхания загрязняющих веществ, таких как сигаретный дым.
Вирусная или бактериальная инфекция может привести к приступу острого бронхита. Если это состояние не лечить, оно может перерасти в пневмонию. Иногда трудно сказать, произошло ли это. Симптомы бронхита и пневмонии очень похожи.
Если у вас бронхит, важно вылечить его, чтобы предотвратить развитие пневмонии.
Пневмония может быть довольно распространенным заболеванием у детей. По оценкам исследователей, в мире ежегодно регистрируется 120 миллионов случаев детской пневмонии.
Причины детской пневмонии могут варьироваться в зависимости от возраста. Например, пневмония, вызванная респираторными вирусами, Streptococcus pneumoniae и Haemophilus influenzae чаще встречается у детей в возрасте до 5 лет.
Пневмония из-за Mycoplasma pneumoniae часто наблюдается у детей в возрасте от 5 до 13 лет. Mycoplasma pneumoniae является одной из причин пневмонии при ходьбе. Это более легкая форма пневмонии.
Обратитесь к педиатру, если заметите, что ваш ребенок:
- испытывает проблемы с дыханием
- испытывает недостаток энергии
- имеет изменения в аппетите
Пневмония может быстро стать опасной, особенно у маленьких детей. Вот как можно избежать осложнений.
Хотя домашние средства на самом деле не лечат пневмонию, есть некоторые вещи, которые вы можете сделать, чтобы облегчить симптомы.
Кашель является одним из наиболее распространенных симптомов пневмонии. Естественные способы облегчить кашель включают полоскание горла соленой водой или пить мятный чай.
Такие вещи, как безрецептурные обезболивающие и прохладные компрессы, могут помочь снять жар. Пить теплую воду или пить теплую тарелку супа может помочь при простуде. Вот еще шесть домашних средств, чтобы попробовать.
Хотя домашние средства могут помочь облегчить симптомы, важно придерживаться своего плана лечения. Принимайте любые предписанные лекарства в соответствии с указаниями.
Большинство людей реагируют на лечение и выздоравливают от пневмонии. Как и ваше лечение, время выздоровления будет зависеть от типа вашей пневмонии, ее тяжести и общего состояния здоровья.
Молодой человек может вернуться к нормальной жизни через неделю после лечения. Другим может потребоваться больше времени, чтобы прийти в себя, и они могут испытывать длительную усталость. Если ваши симптомы серьезны, выздоровление может занять несколько недель.
Подумайте о том, чтобы предпринять следующие шаги, чтобы помочь вам выздороветь и предотвратить возникновение осложнений:
- Придерживайтесь плана лечения, разработанного вашим врачом, и принимайте все лекарства в соответствии с инструкциями.
- Обязательно достаточно отдыхайте, чтобы помочь своему организму бороться с инфекцией.
- Пейте много жидкости.
- Спросите своего врача, когда вам следует назначить повторное посещение. Они могут захотеть сделать еще один рентген грудной клетки, чтобы убедиться, что ваша инфекция прошла.
Пневмония может вызывать осложнения, особенно у людей с ослабленной иммунной системой или хроническими заболеваниями, такими как диабет.
Ухудшение хронических заболеваний
Если у вас есть определенные ранее существующие состояния здоровья, пневмония может сделать их хуже.Эти состояния включают застойную сердечную недостаточность и эмфизему. Для некоторых людей пневмония увеличивает риск сердечного приступа.
Bacteremia
Бактерии от пневмонии могут распространиться в вашу кровь. Это может привести к опасно низкому кровяному давлению, септическому шоку и, в некоторых случаях, к отказу органов.
Абсцессы легких
Это полости в легких, которые содержат гной. Антибиотики могут лечить их. Иногда им может потребоваться дренаж или операция по удалению гноя.
Нарушение дыхания
У вас могут быть проблемы с получением достаточного количества кислорода, когда вы дышите. Возможно, вам придется использовать вентилятор.
Острый респираторный дистресс-синдром
Это тяжелая форма дыхательной недостаточности. Это неотложная медицинская помощь.
Плевральный выпот
Если ваша пневмония не лечится, у вас может развиться жидкость вокруг легких в плевре, которая называется плевральным выпотом. Плевра — это тонкие перепонки, которые выстилают легкие и грудную клетку.Жидкость может заразиться и ее необходимо слить.
Смерть
В некоторых случаях пневмония может быть смертельной. По данным CDC, более 49 000 человек в США умерли от пневмонии в 2017 году.
Различные инфекционные агенты вызывают пневмонию. При правильном распознавании и лечении многие случаи пневмонии можно вылечить без осложнений.
При бактериальных инфекциях преждевременное прекращение приема антибиотиков может привести к неполной очистке инфекции.Это означает, что ваша пневмония может вернуться. Ранняя остановка антибиотиков также может способствовать устойчивости к антибиотикам. Устойчивые к антибиотикам инфекции сложнее лечить.
Вирусная пневмония часто проходит через одну-три недели при домашнем лечении. В некоторых случаях вам могут понадобиться противовирусные препараты. Противогрибковые препараты лечат грибковую пневмонию и могут потребовать более длительного периода лечения.
Пневмония может быть классифицирована на основе области легких, на которую она воздействует:
Бронхопневмония
Бронхопневмония может поражать области обоих ваших легких.Он часто локализуется вблизи или вокруг ваших бронхов. Это трубки, которые ведут от дыхательного пути к легким.
долевая пневмония
долевая пневмония поражает одну или несколько долей ваших легких. Каждое легкое состоит из долей, которые определяются разделами легкого.
Лобарную пневмонию можно разделить на четыре этапа в зависимости от ее развития:
- Заторы. Легочная ткань кажется тяжелой и застойной. Жидкость, наполненная инфекционными организмами, скопилась в воздушных мешочках.
- Красная гепатизация. Красные кровяные клетки и иммунные клетки вошли в жидкость. Это заставляет легкие казаться красными и твердыми на вид.
- Серая гепатизация. Эритроциты начали разрушаться, а иммунные клетки остаются. Разрушение эритроцитов вызывает изменение цвета от красного до серого. Разрешение
- . Иммунные клетки начали очищать инфекцию. Продуктивный кашель помогает выбросить оставшуюся жидкость из легких.
Пневмония, возникающая во время беременности, называется материнской пневмонией. Беременные женщины более подвержены риску развития таких заболеваний, как пневмония. Это связано с естественным подавлением иммунной системы, которое происходит во время беременности.
Симптомы пневмонии не отличаются в триместре. Тем не менее, вы можете заметить некоторые из них позже во время беременности из-за других неудобств, с которыми вы можете столкнуться.
Если вы беременны, обратитесь к врачу, как только у вас начнутся симптомы пневмонии.Материнская пневмония может привести к различным осложнениям, таким как преждевременные роды и низкая масса тела при рождении.
