14. Клиника, диагностика, дифференциальная диагностика кариеса эмали (кариес в стадии пятна).
Кариес зубов- патологический процесс, возникающий после прорезывания зубов и характеризующийся деминерализацией и последующей деструкцией твердых тканей зубов с образованием дефектов в виде полости.
K02.0Кариес эмалиСтадия «мелового пятна» [начальный кариес]
Начальный кариес (стадия белого меловидного или пигментированного пятна – macula cariosa) — это начальная стадия кариозного процесса, при которой происходиточаговая подповерхностная деминерализация эмали с образованием на эмали белесого, тусклого или пигментированного пятна.
Белое пятно, характерное для острого течения кариеса, это — прогрессирующая деминерализация эмали. Пигментированное пятно -приостановившаяся деминерализация, наблюдающаяся при хроническом течении.
Объективно: отмечается потеря естественного блеска, изменение цвета в виде меловидного-матового пятна при остром течении кариозного процесса (или прогрессирующей деминерализации). При хроническом (или приостановленном) течении обнаруживается пигментированное пятно с коричневым оттенком.
При зондировании меловидного пятна определяетсябезболезненная гладкая поверхность эмали (по которой зонд скользит), которая не отличается от интактных окружающих тканей. Иногда белое пятно может быть немного шершавым, но безболезненным и достаточно твердым. При зондировании пигментированных участков поражения обнаруживается шершавая поверхность эмали, болевая чувствительность отсутствует.
Перкуссия и пальпация безболезнена.
|
Дополнительные методы обследования |
||
|
1. Метод витального окрашивания |
Рыхлые ватные тампоны, смоченные 0,5-2% водным раствором метиленового синего |
Оценивают интенсивность окрашивания очага поражения: легкая, средняя и высшая степень окраски. Десятибалльная шкала — от нежно-голубого до темно-синего |
|
2. высушивание поверхности зуба с предварительным его очищением |
При высушивании пятно белое матовое, потеря естественного блеска зубов |
|
|
3. Метод трансиллюминации (определение «скрытых» поражений) |
Галогеновая лампа, исследование проводят в темной комнате |
Измененные ткани зуба определяются «зоной затемнения» |
Дифференциальная диагностика кариеса в стадии пятна
|
Признаки |
Кариес в стадии пятна |
Системная гипоплазия эмали в стадии пятна |
Эндемический флюороз в стадии пятна |
|
Время возникновения |
После прорезывания зубов |
До прорезывания зубов |
До прорезывания зубов |
|
Количество пятен |
Единичные |
Множественные |
Множественные |
|
Локализация |
Слепые ямки, фиссуры, бороздки, контактные пункты, пришеечная область коронки |
Нетипичные для кариеса места: губные, щечные, язычные поверхности зубов |
Нетипичные для кариеса места: губные, щечные, язычные поверхности зубов |
|
Характеристика пятна |
|||
|
1. Цвет |
Меловидное или пигментированное |
Белое, иногда светло-желтое |
Белое, иногда светло-желтое |
|
2. Однородность пятна |
Пятно однородного цвета |
Пятна однородного цвета |
Пятна неоднородного цвета: цвет в центре пятна интенсивный, к периферии насыщенность цвета меньше |
|
3. Состояние поверхностного слоя эмали |
Эмаль матовая, лишена естественного блеска без убыли по толщине |
Эмаль над пятном гладкая, блестящая. Пятно находится под слоем здоровой эмали |
Поверхность эмали гладкая, блестящая, без убыли |
|
4. Границы пятна |
Границы пятна четкие |
Границы пятен четкие |
Границы пятен нечеткие, цвет постепенно переходит в эмаль зуба. Пятна на коронке множественные, наплывают друг на друга. Эмаль приобретает пятнистость |
|
5. Метод витального окрашивания пятен |
Пятно окрашено, интенсивность окраски зависит от степени деминерализации |
Пятна не окрашены |
Пятна не окрашены |
|
6. Содержание фтора в воде |
Поражаемость увеличивается при низкой концентрации фтора в источниках водоснабжения |
Не имеет значения |
Возникает в районах с повышенным содержанием фтора в питьевой воде |
Лечение кариеса эмали
Белое кариозное пятно — проявление прогрессирующей деминерализации. Лечение проводят без препарирования тканей зуба методом реминерализации. Реминерализация эмали — процесс поступления минеральных компонентов (кальций, фосфор, фтор) в очаг деминерализации.
Коричневые или черные кариозные пятна свидетельствуют о стабилизации кариеса, реминерализующее лечение малоэффективно. Пигментированные пятна протекают бессимптомно.
Для профилактики и лечения кариеса в стадии пятна применяют местную реминерализирующую терапию-возмещение потерь минеральных компонентов эмали вследствие деминерализации.
Метод основан на свойстве проницаемости эмали и дентина в центростремительном направлении. Проникающие ионы минеральных элементов накапливаются в органической матрице, образуя аморфное кристаллическое вещество эмали, или замещают свободные связи в неразрушившихся кристаллах апатита эмали.
Методы реминерализующего лечения кариеса в стадии пятна
|
Метод Леуса-Боровского |
Использование препарата Ремодент♠ |
Метод глубокого фторирования А. Кнаппвоста |
Метод Ю.М. Максимовского |
|
Используют 10% раствор глюконата кальция — 10-15 процедур; нанесение 2-4% раствора фторида натрия на 4-5 мин — 5-6 процедур |
Тампоны, смоченные 3% раствором, наносятся на очаги поражения. Курс лечения — 15-20 процедур по 20-25 мин. Каждая со сменой тампона каждые 4-5 мин. В составе отсутствует фтор. Противокариозное действие — замещение вакантных мест кальция и фосфата в кристаллах гидроксиапатита и образование новых кристаллов |
Используют эмальгерметизирующую жидкость. Образуется фторсиликатный комплекс |
Используют «кашицу» химически чистого глицерофосфата кальция — 4 дня; 2-4% раствор фторида натрия — 3 дня; фтористый лак — 1 раз в конце курса |
В настоящее время появился новый метод минимально-инвазивного лечения — метод инфильтрации, который применяют при лечении начального кариеса — кариеса в стадии пятна. Сущность метода: сначала с поверхности очага поражения удаляют плотный, плохо проницаемый псевдоинтактный слой эмали; затем поверхность высушивают (дегидратируют) и инфильтрируют высокотекучимсветоотверждаемым полимерным материалом, после чего поры в деминерализованной эмали оказываются заполненными полимерной смолой.
Схема лечения кариеса в стадии белого кариозного пятна
|
Последовательность действий |
Средства действия, методики работы |
Критерий самоконтроля |
|
Поверхность зуба тщательно очищают от зубного налета. Обрабатывают раствором перекиси водорода и высушивают струей воздуха, зубы изолируют от слюны |
Зубная щетка и паста или профессиональная чистка, ватные турунды, коффердам. Хорошее освещение, стоматологические инструменты |
Одиночное меловое или пигментированное пятно на коронке зуба в области: — «слепых» ямок; — фиссур; — бороздок; — контактных поверхностей; — пришеечных областей |
|
На участки измененной эмали накладывают ватные тампоны. Курс — 15-20 процедур ежедневно или через день |
Раствор 10% глюконата кальция, 2-4% раствор фторида натрия, ватные тампоны, стоматологические инструменты |
Не принимать пищу в течение 2 ч после процедуры. Результат: исчезновение или уменьшение размера пятна (очага деминерализации). Для объективной оценки используют метод окрашивания 2% метиленовой синью (уменьшение зоны окраски) |
|
Применяют метод глубокого фторирования А. Кнаппвоста |
Эмальгерметизирующая жидкость (препарат № 1, № 2), ватные тампоны, стоматологические инструменты |
Исчезновение пятен, восстановление естественного блеска эмали, уменьшение размеров пятна. При начальных изменениях в эмали — полное исчезновение пятна и восстановление блеска эмали. Подтверждается витальным окрашиванием |
Ориентировочная схема лечения кариеса в стадии пигментированного (коричневого или черного) кариозного пятна
|
Площадь пигментированного пятна |
Методика лечения |
Результат |
|
Пигментированное пятно 1-1,5 мм2 |
Динамическое наблюдение |
Стабилизация процесса |
|
Пигментированное пятно 2 мм2 и более, пигментированное (коричневое) кариозное пятно занимает 1/3 контактной поверхности зуба |
Необходимо препарировать твердые ткани зуба и пломбировать, не дожидаясь образования полости |
Реминерализующее лечение не проводят. С течением времени образуется кариозная полость с изменениями не только эмали, но и дентина |
|
Производят профилактическое препарирование |
Используют метод «профилактического пломбирования» |
Минимальное иссечение здоровых тканей зуба |
|
Методика закрытой и открытой сэндвич-техники |
Используют боры, стеклоиономерные цементы (СИЦ), композитные материалы |
Препарирование до иммунных зон, закругление углов сформированной полости. СИЦ выделяют фтор, обладают хорошей адгезией к дентину и композиту, не раздражают пульпу |
studfile.net
причины, методы лечения и фото
Чем опасна боль во время еды, и как сохранить зуб «живым», если у вас диагностирован средний кариес
Боль в зубе подчас приходит совершенно внезапно – и так же внезапно она может исчезнуть. В единичных случаях опасностей нет, а вот если боли беспокоят периодически, то это значит, что организм сигнализирует о каких-то неполадках. Одним из провокаторов зубной боли может стать средний кариес. Как распознать болезнь и чем можно ее вылечить – узнаете из сегодняшней статьи.
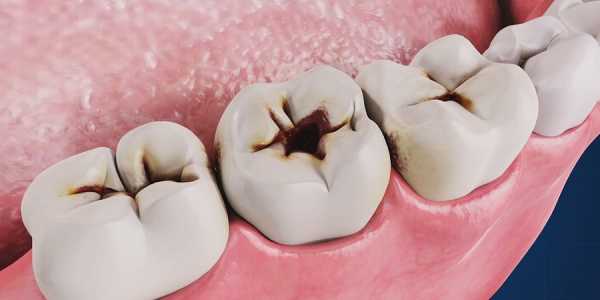
Что такое средний кариес
Кариес по-разному проявляется в зубе. Здесь можно вспомнить строение зуба – сверху расположен тонкий, но очень крепкий слой эмали, под которым находится дентин – его структура более мягкая и пронизана дентинными канальцами (по которым питательные вещества доставляются к эмали). Внутри зуба есть полость, заполненная нервными окончаниями, кровеносными сосудами и соединительной тканью – пульпа.
Когда кариозный процесс разрушил эмаль и проник в дентин, но не глубоко (не подходя близко к пульпе) – это и есть средний кариес. А поскольку дентин имеет большое количество канальцев, то заражение быстро занимает большие объемы и вплотную подбирается к пульпе.
Интересный факт! Данное заболевание чаще всего диагностируется у пациентов старше 20 лет. Но бывает, что поражается и молочный прикус. У детей структура зубных тканей более хрупкая и пористая, поэтому инфекция развивается стремительно. Поэтому родителям следует всегда быть начеку и внимательно прислушиваться к жалобам ребенка.
Причины возникновения болезни
Основная причина среднего кариеса – неустойчивость эмали перед атакой микробов, которых очень много в полости рта. В нормальном состоянии бактериальные кислоты нейтрализуются – смываются слюной или удаляются зубной щеткой. Но если эмаль недостаточно крепкая (из-за наследственных факторов или недостатка минералов в пище), то постепенно начнет разрушаться под воздействием стрептококков и стафилококков. Постепенно бактерии проникают в образовавшуюся полость и заражают окружающие здоровые ткани.
Неправильное питание также провоцирует кариозный процесс. Если ребенок или взрослый употребляет большое количество сладкого, выпечки (вообще любых продуктов с сахаром), то во рту создается благоприятная среда для роста микробов. Соответственно, и токсинов они будут производить больше.
К причинам относят аномалии прикуса – когда зубы растут скученно, между ними скапливается большое количество налета и остатков пищи, где развиваются бактерии.
Основные симптомы и жалобы
При среднем кариесе возникают характерные симптомы и жалобы, зная о которых, следует как можно скорее обратиться к стоматологу:
- боль имеет ноющий характер и длится недолго,
- пациент может четко указать на больной зуб,
- боль возникает от химических раздражителей: кислой и сладкой пищи, и напитков. Даже если в зубной пасте есть подсластители, появится болевая реакция,
- боль от механического раздражения: давление на зуб от смыкания челюстей во время еды или разговора, пережевывания пищи, нажатия щеткой или языком,

Полезно знать! Боль очень быстро проходит после удаления раздражающего фактора. К примеру, если прополоскать рот простой водой после сладкой еды или перестать жевать на больной стороне. Если же боль не проходит долго, то налицо осложнения – пульпит или периодонтит.
- потемнение или дырка в зубе: могут быть хорошо заметны. Но нередко встречаются случаи, когда сверху на эмали есть небольшое серое пятно (где находится «вход» в разрушающуюся полость), а под эмалью наблюдается большое количество потемневшего размягченного дентина. Выявить такой дефект можно только на приеме у стоматолога,
- неприятный запах изо рта: вызван большим скоплением бактерий и некротизированных зубных тканей в кариозной полости.
Средний кариес может иметь бессимптомное течение – когда пациента ничего не беспокоит. В этом случае выявить болезнь можно только во время планового осмотра у стоматолога.
Классификация патологического процесса
В современной стоматологии существует около 20 форм кариеса. Чтобы систематизировать их, было создано несколько способов классификаций. Остановимся далее на самых распространенных видах.
По месту локализации:
- пришеечный: патологические очаги находятся непосредственно у десны,
- апроксимальный (или межзубный): на местах соприкосновения двух соседних зубов,
- фиссурный: в зубных бороздках (фиссурах или углублениях) на премолярах и молярах.
По стадии процесса:
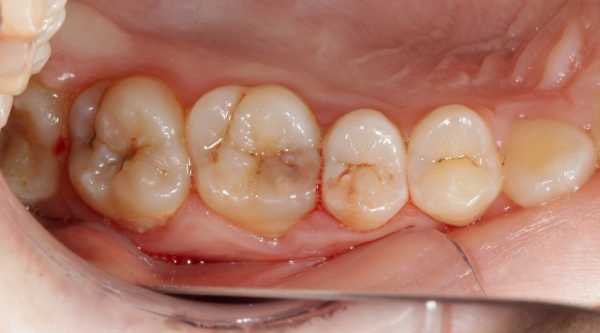
- поверхностный: на эмали обнаруживаются очаги белого цвета – происходит деструкция твердых зубных тканей под действием бактерий. Стадия проходит бессимптомно и человек часто не придает значения «меловым пятнам» на эмали,
- начальный: эмаль разрушена практически по всей глубине, но не дошла до границе с дентином,
- средней степени: «герой» сегодняшней статьи,
- глубокий: процесс подошел к границе с пульпой. Эта форма быстро перетекает в пульпит.
По скорости течения:
- острый: процесс протекает стремительно. От поверхностной стадии до глубокой может пройти менее 6 месяцев. Часто одновременно поражаются сразу несколько зубов,
- хронический: замедленный вариант. Зубные ткани активно сопротивляются разрушению, поэтому патологический процесс продолжается годами.
Диагностика и дифференцирование от схожих патологий
Диагностика среднего кариеса не составит труда для профессионального стоматолога. Для начала врач выслушает историю болезни пациента, чтобы иметь представление о характере жалоб и продолжительности болевых симптомов. Затем проводится инструментальное обследование. При зондировании обнаруживается полость с твердым дном, заполненная размягченным дентином. Зондирование может быть болезненным.
Для дифференциальной диагностики применяется рентген (чтобы исключить пульпит или периодонтит). Также подключают электродиагностику ЭОД – средний кариес дает показатели от 2 до 6 мА. Повышенные значения говорят об осложнениях.
Если есть подозрения на некариозные поражения (флюороз, клиновидный дефект, тетрациклиновые зубы), то используют специальные маркеры на основе метиленового синего. Они окрашивают только кариозные дефекты. После полной диагностики стоматолог уже будет знать, какой метод лечения применять.
Как проиходит лечение
Лечение среднего кариеса всегда подразумевает применение бормашины – ведь необходимо удалить инфицированные ткани, чтобы сохранить зуб. Зато вполне можно обойтись без анестезии, поскольку боль от сверла выражена слабо, и многие пациенты могут потерпеть. Далее остановимся на этапах лечения подробно.
1 этап. Препарирование кариозных областей
Приступая к лечению зуба, стоматолог первым делом препарирует эмаль над инфицированным дентином. Необходимо полностью раскрыть патологический очаг. Для этих целей применяется шаровидный бор. Эмаль удаляется от центра к краям – сверху над полостью не должно быть «нависающего потолка».
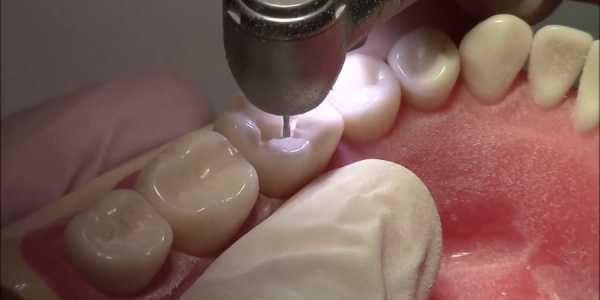
Удаление размягченного дентина
Производится расширение кариозной полости и вычищение некротизированного дентина. Разрыхленные и потемневшие участки должны быть удалены. Здесь применяется стоматологический экскаватор, крупные или конусовидные боры.
Проведение некрэктомии
Контрольное удаление инфицированного дентина проводится шаровидным либо фиссурным бором. Перед следующим этапом стоматологу требуется убедиться, что в подготовленной полости не осталось ни намека на кариес. После этого опять применяют зонд, чтобы определить плотность стенок и дна полости под будущую пломбу. При обнаружении размягченных зон опять используют бормашину.
2 этап. Подготовка к пломбированию
Перед установкой постоянной пломбы при лечении среднего кариеса необходимо выровнять стенки полости таким образом, чтобы между ними и дном был прямой угол. Процесс осуществляется поэтапно.
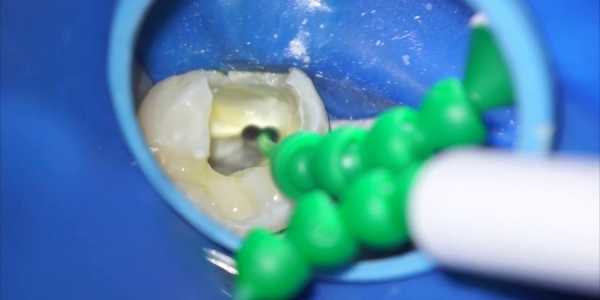
Обработка краев полости
Эмалевые края и стенки полости следует отшлифовать под угол в 45⁰ (иначе во время жевательной нагрузки пломба сместится или выпадет). Здесь используют алмазный или фиссурный боры.
Антисептическая обработка и просушивание
Для удаления мельчайших частиц зубных тканей полость промывается струей воды, а затем антисептическим раствором. К примеру – димексидом, хлоргексидином, фурацилином или лактатом этакридина.
Далее следует просушивание воздушной струей. Здесь стоматолог должен действовать аккуратно – чтобы высушить рабочую область тщательно (иначе пломба плохо сцепится), но не пересушить дентин. После этого нужно предотвратить попадание крови или слюны. Если кровоточит десна, то ставят временную пломбу на несколько дней, чтобы ткани зажили.
Изолирующая прокладка
При лечении среднего кариеса на дно полости укладывается изолирующая прокладка, чаще всего с содержанием кальция. Она защищает дентин и пульпу от токсического действия пломбы, позволяет выровнять дно до границы с эмалью и минимизирует возможную усадку пломбы со временем.
3 этап. Установка пломбы
После всех подготовительных манипуляций можно приступать к пломбированию среднего кариеса. Но сначала применяют адгезивную систему и протравливание.
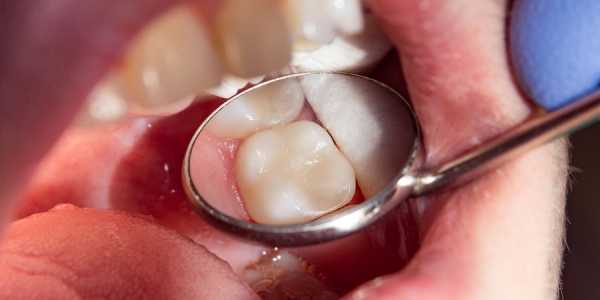
Протравливание и внесение адгезивной системы
На этом этапе полость обрабатывается 30-40%-ной ортофосфорной кислотой, чтобы протравить микропоры размером 10-50 мкм. Таким способом увеличивается площадь сцепления пломбировочного материала со стенками и снижается риск отслоения пломбы.
Адгезивная система обеспечивает надежную фиксацию пломбы в зубе. В состав входит праймер (для заполнения микротрещин) и сам адгезив (работает по принципу клея). Покрытие просушивается и просвечивается стоматологической лампой.
Внесение пломбировочного материала
Если применяются композиты светового отверждения, то материал вносится послойно – и на каждом этапе просвечивается плазменной лампой для затвердевания. Количество слоев зависит от глубины полости. Если используются композиты химического отверждения или стеклоиономерные цементы, то весь материал может вноситься за один прием. После этого пломбе придается анатомическая форма зуба и проводится подгонка под прикус.
«Мне мой любимый стоматолог давно ставит только световые пломбы при лечении кариеса. Я сама раньше думала, что это только для передних зубов. А оказалось, что и на жевательные тоже ставят какие-то особо прочные. Очень красиво выглядит в итоге – смотришь в рот и не можешь отличить вылеченный зуб и своих родных».
Анастасия П., цитата с форума forum.stom.ru
Финишная обработка
В заключение работ пломбу необходимо отшлифовать с помощью алмазного бора и отполировать резиновыми чашечками или кругами. Так восстановленному зубу придается естественная гладкость. Кроме эстетической стороны тут важна и функциональная – если останутся шероховатости, то зуб может быстро потерять герметичность и пломба выпадет.
Профилактика заболевания
Профилактические меры основываются на «трех китах» – гигиена, регулярные осмотры у стоматолога и поддержание минерального состава эмали. Если хотите подольше сохранить зубы крепкими и здоровыми, то не забывайте чистить их регулярно и правильно, посещайте своего врача минимум 2 раза в год, а также следите за рационом. Сведите к минимуму вредные и сладкие продукты, и ежедневно употребляйте пищу с кальцием и фосфором – сыры, кисломолочные продукты, черный хлеб, крупы, бобовые, оранжевые и зеленые овощи.
Видео по теме
mnogozubov.ru
Кариес корня зуба — причины, симптомы, диагностика и лечение
Кариес корня зуба ― патологический деструктивный процесс, характеризующийся разрушением твердых тканей внутрикостной (корневой) части зуба. Заболевание может протекать совершенно бессимптомно либо проявляться как косметический дефект, провоцировать боли в ходе приема пищи, чистки зубов. Кариозное поражение корня можно заподозрить уже на этапе осмотра ротовой полости и подтвердить с помощью термических проб, инструментальной диагностики (дентальной рентгенографии, ЭОД). Основные способы лечения ― пломбирование кариозного очага, реминерализующая терапия.
Общие сведения
Кариес зубов распространен на всех континентах и затрагивает любые слои населения, заболеваемость им практически тотальная ‒ 80-98%. Распространенность кариеса корня (кариеса цемента) коррелирует с возрастом и составляет от 4% у пациентов до 30 лет до 35-50% в группе старше 65 лет. Поражение чаще выявляется у лиц с нарушенным зубодесневым прикреплением ‒ пациентов, страдающих заболеваниями пародонта, и пожилых людей с возрастной атрофией костной ткани. Особенно агрессивное течение наблюдается у тех, кто получает облучение области головы и шеи. Кариес цемента способен возникнуть на любом зубе, но чаще им поражаются моляры.
Кариес корня зуба
Причины
Современные исследователи выделяют три основных условия, провоцирующих появление кариозного очага в области корня зуба ‒ заболевание развивается только в случае их комплексного одновременного воздействия. То есть, ни одна из этих причин самостоятельно (в отсутствии двух остальных) не способна индуцировать начало патологического процесса:
- Кариесогенная микрофлора. Среди разного рода микроорганизмов, колонизирующих ротовую полость, доминируют бактерии. Некоторые из них, например, стрептококки Mutans, актиномицеты и определенные виды лактобацилл, продуцируют из углеводов, поступающих с пищей, органические кислоты, которые вызывают деминерализацию цемента. Это приводит к повышению его проницаемости, появлению кариозного очага.
- Употребление простых углеводов. Наибольшей кариесогенностью обладает сахароза, главным источником которой является сахар-рафинад. Бактерии расщепляют ее, синтезируя кислоту и глюкан — вещество, участвующее в образовании налета. Опасны и другие углеводы: к примеру, фруктоза и крахмал. Для начала продуцирования органических кислот углеводам нужно несколько задержаться на поверхности цемента, чтобы бактериальные клетки успели их абсорбировать.
- Снижение кариесрезистентности. Это ухудшение сопротивляемости тканей зуба и организма в целом к возникновению кариозного процесса. К подобному состоянию могут привести многие причины: уменьшение содержания кальция в структуре твердых корневых тканей, недостаточное слюноотделение, вредные привычки и т.д. Происходит снижение прочности цемента и дентина, нарушается процесс естественной очистки зубной поверхности слюной.
Вероятность развития заболевания повышается в присутствии предрасполагающих факторов. Риск кариозного поражения корневой зоны увеличивается у людей старше 60 лет, когда в силу возраста происходит атрофия костной ткани и обнажение зубных корней. Корневому кариесу часто подвергаются лица с пародонтитом, пародонтозом, рецессией десны, при которых наблюдается нарушение зубодесневого прикрепления. Опасность возрастает из-за несоблюдения гигиены ротовой полости, снижения местного иммунитета слизистой оболочки.
Патогенез
При употреблении пищевых продуктов с содержанием сахарозы или других кариесогенных углеводов микрофлора зубного налета ферментирует эти вещества, образуя органические кислоты: пировиноградную, молочную, муравьиную и т. п. Это приводит к нарушению кислотно-щелочного равновесия на поверхности зуба, в частности, в пришеечной зоне. Если корень обнажен, покрывающий его цемент подвергается воздействию кислот, которые за счет градиента концентраций проникают в него и диссоциируют, вызывая деминерализацию.
В дальнейшем патология может прогрессировать и поражать дентин, обусловливая появление кариозной полости. Она обычно заполняется остатками еды, микроорганизмами, элементами ротовой жидкости и разрушенных зубных тканей. Дентин, выстилающий стенки дефекта, деминерализуется, инфицируется, его более глубокие слои склерозируются, постепенно переходя в интактную ткань.
Классификация
В центральной части корня зуба расположен корневой канал с сосудами и нервами. Он окружен дентином, который снаружи покрыт цементом. Обе эти ткани, состоящие из минеральных солей и органических соединений в разных соотношениях, могут подвергаться кариозному процессу. В зависимости от глубины поражения в терапевтической стоматологии выделяют три формы кариеса корня:
- Начальная. Характеризуется частичным разрушением цемента, но граница с дентином сохраняется. При этом на поверхности корня может появиться коричневое или темное пятно.
- Поверхностная. Цементно-дентинное соединение разрушается, формируется неглубокий дефект коричневого цвета, окруженный верхним слоем дентина. Глубина полости не превышает 0,5 миллиметра.
- Глубокая. Эта форма отличается распространением процесса на глубину более 0,5 миллиметра. Кариозная полость отделена от пульпарной камеры лишь тонким слоем дентина.
Симптомы кариеса корня
Процесс способен протекать бессимптомно, особенно на начальной стадии, но может провоцировать боли во время чистки зубной щеткой, приема кислой, соленой или сладкой пищи, которые быстро проходят после устранения раздражителя. Иногда неприятные ощущения вызывают горячие или холодные продукты питания. Если патологический очаг в виде локального потемнения цемента расположен на губной поверхности передних зубов, больной предъявляет жалобы на неудовлетворительную эстетику. Порой пятно практически сливается с поверхностью корня либо скрывается под зубным налетом или камнем.
Когда кариозный процесс достигает цементно-дентинного соединения, проникая в поверхностные слои дентина, полость становится глубже, заполняется погибшими тканями, в ней застревает пища или зубная нить. Кратковременная боль также индуцируется химическими, температурными и механическими факторами, но может вовсе отсутствовать. Если кариес поражает слои дентина, граничащие с полостью зуба, боль чаще возникает во время приема горячей или холодной пищи. В остальном симптоматика глубокой формы кариеса схожа с таковой на его предыдущих стадиях.
Осложнения
Если не предпринимать попытки лечения кариеса корня, процесс может достигнуть полости зуба и спровоцировать пульпит. При этом болевые ощущения бывают столь невыносимыми, что поход к врачу становится невозможным больше откладывать. Если перетерпеть пульпитную боль, то она может самостоятельно исчезнуть, что свидетельствует о хронизации процесса. В дальнейшем инфекция с высокой вероятностью спровоцирует воспаление соединительнотканной связки зуба ― периодонтит, а это в случае несвоевременного обращения за врачебной помощью чревато деструкцией подлежащей кости и потерей зуба.
Диагностика
Наличие кариеса корня зуба выявляет стоматолог-терапевт. Постановка диагноза осуществляется поэтапно на первом клиническом приеме. Процесс осмотра направлен на выяснение жалоб пациента: наличия боли, ее характера и сопровождающих обстоятельств. Дополнительно выполняются различные тесты и исследования:
- Зондирование зуба. Исследование зубных рядов проводится с помощью стоматологического зеркала и острого зонда. При обследовании быстропрогрессирующего кариозного поражения отмечается его мягкая или «кожистая» консистенция и неровные, острые края. Поверхность патологического очага на стадии ремиссии обычно блестящая, гладкая, твердая с ровными, плотными краями.
- Температурные пробы. Чтобы отличить глубокий кариес корня зуба от пульпита, используют холодную воду и разогретый воск. При этом обращают внимание на длительность боли: если неприятные ощущения исчезают сразу или быстро после устранения раздражающего агента, как правило, диагностируют кариозное поражение.
- Электроодонтометрия. С помощью специального прибора определяют состояние пульпы зуба в зависимости от ее реакции на электрический ток определенной силы. В случае кариеса корня чувствительность зубной ткани к силе тока находится в диапазоне 2-6 мкА (иногда больше), при пульпите ― примерно 20-90 мкА. Показатели свыше 100 мкА вызывают подозрение на гибель пульпы и развитие периодонтита.
- Рентгенологическое исследование. Пациенту выполняется внутриротовой прицельный снимок одного или двух-трех больных зубов. На нем хорошо визуализируются размеры и глубина очага, что позволяет оценить целостность границы между дентином и цементом. Особое внимание уделяется расстоянию от дна кариозной полости до пульпарной камеры.
Лечение кариеса корня зуба
Схема лечения разрабатывается, исходя из стадии и скорости кариозного процесса, количества пораженных зубов. При этом обязательно учитывается состояние всей ротовой полости (слизистой оболочки, прикуса) и наличие у пациента сопутствующей патологии. Основные современные методики, используемые для устранения корневого кариеса, включают в себя:
- Реминерализующую терапию. Этот способ в качестве единственного метода лечения подходит только для начальной стадии заболевания. Цемент зуба подвергается воздействию местных или общих препаратов с высоким содержанием кальция и фтора, которые устраняют или стабилизируют очаг деминерализации. Ремотерапия как вспомогательный метод также показана при быстропрогрессирующем кариесе, когда патологический процесс за короткий промежуток времени поражает большое количество зубов.
- Препарирование и пломбирование. Если цементно-дентинная граница повреждена, кариозный очаг под местной анестезией поэтапно раскрывается, обрабатывается борами. Затем сформированная полость заполняется пломбой. В современных лечебных учреждениях наиболее распространены пломбировочные материалы на основе полимеров — светоотверждаемые композиты.
Часто больным рекомендуют посетить хирурга и пародонтолога для закрытия обнаженного корня десневым лоскутом и лечения заболеваний пародонта. Если цемент будет защищен десневой тканью, бактерии и углеводы не смогут проникнуть к его поверхности. Также пациента могут направить к гастроэнтерологу или эндокринологу, поскольку желудочно-кишечные заболевания и эндокринные нарушения служат факторами риска кариозного поражения.
Прогноз и профилактика
Прогноз правильно пролеченного кариеса корня зуба можно считать благоприятным. Однако вокруг запломбированной полости часто возникает вторичный кариозный процесс, появление которого зависит от состояния здоровья пациента, его подхода к осуществлению гигиены полости рта. В настоящее время ведутся разработки и клинические испытания новых пломбировочных материалов, которые способны навсегда предупредить рецидив заболевания.
Чтобы запломбированные и интактные зубы долгие годы оставались здоровыми, нужно регулярно пользоваться зубной нитью, два раза в день после первого и последнего приема пищи чистить зубы щеткой с пастой. В течение дня после еды (особенно кондитерских продуктов, сладких фруктов) рекомендуется полоскать рот щелочной минеральной водой. Также на протяжении 5-10 минут после еды до 3-5 раз в сутки можно пользоваться жевательной резинкой без фруктовых отдушек, если отсутствуют противопоказания.
www.krasotaimedicina.ru
Вторичный кариес — причины, симптомы, диагностика и лечение
Вторичный кариес – это новый кариозный процесс, возникающий в ранее леченых и запломбированных зубах, чаще связанный с недостаточной обработкой полости и некачественным пломбированием. Симптомы долгое время не выражены, со временем изменяется цвет эмали зуба, появляются сколы пломбы, неприятные ощущения при воздействии холодного, горячего, сладкого и кислого. Из-за бессимптомного течения кариес может осложняться пульпитом. Диагностируется путем стоматологического осмотра, рентгенографии и трансиллюминации зуба. Лечение включает удаление старой пломбы и пораженной части зуба с последующим перепломбированием.
Общие сведения
Вторичный кариес часто называют рецидивирующим, но некоторые специалисты разделяют эти термины. Рецидивирующий кариес появляется под пломбой, если первичное лечение было проведено некачественно, и не были полностью удалены некротизированные участки зуба. Под вторичным кариесом подразумевается кариес, возникший рядом с пломбой как новое поражение. Около 40% всех терапевтических процедур в амбулаторной стоматологии связаны с лечением вторичного кариеса. Согласно исследованиям, патология чаще поражает детей со сменным прикусом и взрослых в возрасте 20-40 лет. Чаще всего повторный кариес возникает вокруг цементных пломб и пломб из амальгамы, статистически реже – около реставраций композитными материалами химического и светового отверждения.
Вторичный кариес
Причины
На появление и прогрессирование патологии влияет ряд взаимодействующих факторов. Имеет значение уровень восприимчивости твердых тканей зуба к кариесу, гигиена полости рта. Местные причины развития вторичного кариозного поражения, как правило, связаны со свойствами пломбы:
- Плохой контакт пломбы с полостью. Низкое качество обработки кариозной полости и несоблюдение алгоритма постановки пломбы приводят к слабому сцеплению контактных поверхностей полости зуба и пломбировочного материала. Это становится причиной образования микрощелей и трещин, где скапливается налет и размножаются бактерии.
- Пломба с высокой усадкой. Физические свойства пломбировочного материала обуславливают постепенное уменьшение объема пломбы – ее усадку. Стенки полости обнажаются, образуется пространство между краем пломбы и твердыми тканями зуба. Открытые эмаль и дентин начинают разрушаться под воздействием ротовой жидкости и зубного налета.
- Недостаточная шлифовка и полировка пломбы. Плохо обработанная поверхность пломбы усиливает степень адгезии налета на твердых тканях зубов. В дефектах поверхности оседают бактерии, выделяющие кислоты, разрушающие эмаль и дентин. Неровно обработанная пломба увеличивает вероятность появления микротрещин и сколов.
Кариес – заболевание системное, и помимо локальных причин, на вероятность его появления влияет также ряд общих факторов. Неоднократные исследования с участием жителей регионов, где в почве и воде мало фтора (в пределах 0,05-0,5 мг/л) показали, что первичный и вторичный кариес распространены у 97% молодых пациентов и у 24% пациентов после 44 лет. Также вероятным фактором развития вторичных изменений может стать отказ от иммуномодулирующей терапии при острейшем течении кариеса и от обработки реминерализующими растворами поверхности эмали до и после пломбирования полости. Имеет значение и квалификация стоматолога-терапевта: некачественное пломбирование и нарушения обработки полости зуба часто являются признаком недостаточной подготовки врача.
Патогенез
Развитие заболевания проходит несколько стадий. Сначала образуется краевая микрощель между пломбой и прилегающей стенкой полости, куда просачивается ротовая жидкость с кислотами и ферментами в составе. В последующем в сформировавшуюся микрощель попадают бактерии полости рта. Бактерии вырабатывают кислоты, которые разрушают эмаль и дентин зуба. Большему разрушению подвержен дентин, так как содержит много органических соединений. Кислоты и ферменты ротовой жидкости разрушают и структуру композитной пломбы. Это приводит к отторжению пломбы от стенок кариозной полости. Патологоанатомическое исследование показывает зоны распада и деминерализации эмали и дентина с остатками разрушенного пломбировочного состава.
Симптомы вторичного кариеса
Долгое время патология может протекать бессимптомно. Клинические признаки редко появляются раньше, чем через 3-6 месяцев от момента лечения. Если дефекты на пломбе возникли ранее этого срока, то они обычно связаны с другими причинами. Боли в зубе через 2-4 недели после лечения могут указывать на рецидивирующий кариес, погрешности в лечении или вскрытие рога пульпы при неосторожной работе врача.
Внешние признаки включают пигментацию эмали рядом с краем пломбы, часто в виде ободка. Пломба тоже может изменить цвет. Зуб становится сероватым, сквозь эмаль просвечивает измененный дентин. На резцах эти изменения замечаются раньше, чем на молярах. Иногда наблюдаются трещины и сколы эмали зуба и пломбы. При выраженных дефектах можно обнаружить подвижность пломбы; если кариес развивается уже долгое время, и полость увеличивается, пломба может выпасть. В трещинах скапливается бактериальный налет, что приводит к неприятному запаху изо рта.
Когда кариес углубляется, пациенты жалуются на ноющие боли при чистке зубов, болезненную реакцию на кислое, сладкое, горячее и холодное. Нервные окончания в канальцах обнаженного дентина реагируют на химические и температурные раздражители. Иногда на проблему может указывать только чувство оскомины в области леченого зуба. Развившийся вторичный кариес нередко сопровождается отечностью, припухлостью и болезненностью десны рядом с запломбированным зубом, десны могут кровоточить при еде и чистке зубов. При жевательной нагрузке зуб может отдавать легкой болью. У детей процесс часто наблюдается в области шеек зубов, отмечаются жалобы на боль при воздействии горячего и холодного.
Осложнения
Распространенным осложнением является пульпит зуба. Он возникает, когда при отсутствии своевременного лечения разрушение эмали и дентина доходит до нервно-сосудистого пучка (пульпы) зуба. На этой стадии приходится депульпировать зуб. Пульпит определяется сильными, острыми и постоянными болями, нарастающими к ночи. Боль появляется без причины, может распространяться на всю челюсть, захватывать ветви тройничного нерва. Если пульпит не лечить, он переходит в хроническую стадию. Хронический пульпит опасен безболезненным протеканием в течение длительного времени. При этом некроз тканей и инфекция затрагивают околозубные ткани, возникает периодонтит – воспаление связок зуба. Последующее распространение инфекции может захватывать челюстную кость, вплоть до остеомиелита.
Диагностика
Поражение ранее леченого зуба выявляется стоматологом на повторном приеме с помощью стоматологического осмотра и аппаратной диагностики. В процессе обследования пациента врач выясняет реакцию зуба на раздражители, наличие и степень боли, время появления симптомов. Сбор анамнеза необходим для дифференцирования вторичного кариеса от рецидивирующего. Обследование включает:
- Стоматологический осмотр. Проводится с целью выявления изменений, видимых невооруженным глазом и их дифференциальной диагностики. При осмотре используются зонд и зеркальце, с их помощью определяется состояние пломбы:
- Пломба лежит плотно, зонд не застревает при движении по краю пломбы, щель не определяется. Это может означать, что симптомы связаны с другим заболеванием, либо развился рецидивирующий кариес под пломбой.
- Зонд застревает при ведении по поверхности пломбы и зуба, наблюдается зазор, куда проникает зонд, дентин не открыт. Это указывает на дефект пломбы и начальный период развития нового кариозного процесса.
- Зонд проваливается в щель на глубину дентина, исследование может сопровождаться болевыми симптомами при касании дентина. Боль – признак разрушения эмали и обнажения дентина, что свидетельствует о крупной кариозной полости.
- Заметен скол пломбы, ее подвижность, она может частично выпасть. Зуб сильно разрушен, можно предполагать осложнения кариеса в виде пульпита.
- Аппаратную диагностику. Требуется для уточнения диагноза и степени развития патологии. Включает прицельную рентгенографию, трансиллюминацию, радиовизиографию. По рентгеновскому снимку оценивается глубина кариозного процесса под пломбой и рядом с ней. Метод трансиллюминации позволяет отграничить здоровые ткани от пораженных путем специального просвечивания. Кариозная полость под пломбой выглядит как полусфера коричневого цвета. Визиорадиография используется для оценки состояния пломб из разных пломбировочных материалов.
Лечение вторичного кариеса
Выбор тактики зависит от локализации кариозного поражения, его распространенности и глубины. Лечение может заключаться в удалении старой пломбы с заменой на новую или восстановлении измененной части пломбы. Если вторичный кариес ограничен по локализации и располагается на жевательной поверхности, можно удалить некротизированные ткани, сформировать эту часть полости и запломбировать ее таким же материалом.
Если кариес распространен вокруг пломбы или затрагивает несколько мест прилегания пломбы к зубу, то пломба удаляется полностью вместе с некротизированными тканями, полость формируется заново, и дефект реставрируется путем послойного нанесения фотополимера. Вся процедура выполняется под анестезией, обязательно проведение антисептической обработкой полости и использование лечебной прокладки.
В случае, когда процесс затрагивает пульповую камеру зуба, и у пациента уже развился пульпит, сначала проводится депульпация (удаление «нерва»), обработка и пломбирование каналов, а затем реставрация полости зуба пломбой или вкладкой. При сильном разрушении коронки зуба восстановление производится с помощью искусственной коронки. Наиболее подходящий метод лечения и восстановления функции и внешнего вида зуба выбирает стоматолог, учитывая клиническую ситуацию пациента.
Прогноз и профилактика
Профилактика и исключение осложнений – задача стоматолога еще на этапе первичного лечения. Анализ состояния зубочелюстной системы, сбор анамнеза о сопутствующих заболеваниях, оценка гигиены полости рта позволяют оценить вероятность развития кариеса в дальнейшем. Профилактика чаще сводится к качественной обработке полости и последующему пломбированию с контролем прилегания пломбы по краям. Для исключения вторичного кариеса при пломбировании предпочтительно использовать бактериостатические материалы, например, стеклоиономеры. Со стороны пациента профилактикой является соблюдение гигиены рта и прохождение планового осмотра у стоматолога. При остром и острейшем течении кариеса показана периодическая иммуномодулирующая терапия и фторирование зубов. При своевременном обращении к врачу прогноз лечения кариеса благоприятный.
www.krasotaimedicina.ru
Диагностика и лечение кариеса
Планируя лечебные манипуляции при кариесе, следует учитывать, что патологический процесс, или деминерализация — дезинтеграция твердых зубных тканей, в отдельно взятый момент определяется взаимоотношением поверхностных образований и тканей зуба, а также ротовой жидкости, т. е. местными условиями. Таким образом, целенаправленное воздействие необходимой интенсивности с целью нормализации этих условий возможно с помощью средств местного применения.Более стабильный лечебный эффект может быть достигнут при комплексном назначении местных с общими мероприятиями, направленными на улучшение общего состояния сбалансирования питания его и тому подобное. К местному лечению относятся не только различные методы медикаментозной обработки поражений поверхности зуба, но и пломбирование дефекта.
Как мы уже отмечали, кариес можно представить как определенной длительности период декальцинации кислотой, перемежающийся с периодами реминерализации, когда имеет место процесс питания в эмали фосфора и кальция. Тот или другой из этих двух перемежающихся процессов может преобладать по длительности или интенсивности, что зависит от окружающих условий. Для стабилизации развившихся кариозных пятен и профилактики кариеса необходимы методы, способствующие нормализации условий окружающей зуб среды (ротовая жидкость).
Кроме того, возможно искусственное обогащение части деминерализованной эмали теми веществами, которые она потеряла в процессе деминерализации. Первое место по значимости занимают минеральные элементы фосфор и кальций.
Ионы кальция и фосфора поглощаются поверхностью зуба при кариесе и снижают интенсивность его течения. Beass (1965) применял специальную зубную пасту, содержащую карбонат кальция, хлорат натрия, сульфат калия и натрий, с целью лечения начальных кариозных поражений и установил ее положительный реминерализующий эффект.
Идентичные данные получены Ю. А. Федоровым (1966), который использовал зубную насту, содержащую 2,5% глицерофосфата кальция. Кариеспрофилактическое действие этой пасты авторы объясняют ионообменными процессами в среде слюна — эмаль. Ericsson (1965) считает, что фосфаты при местном применении снижают растворимость гидроксиланатитов эмали.
Предложены методы местного лечения кариеса с помощью препаратов стронция, которые, по данным этих авторов, способствуют реминерализации эмали и дентина. Наиболее успешные результаты на стадии белых пятен получены при применении реминерализующих жидкостей в виде аппликаций, в состав которых включают препараты кальция, фосфора, фтора и других элементов.
Следует иметь в виду, что, хотя начальные стадии кариеса, или деминерализации, клинически проявляются белыми и пигментными пятнами на зубах, диагностика которых не представляет особого труда, правильный выбор их консервативного лечения невозможен без предварительного определения активности патологического процесса: активной, перемежающейся или приостановившейся деминерализации. Необходимо учитывать также общее состояние организма, на фоне которого развивается кариес, особенно в случаях множественных поражений зубов.
Схема обследования
Все пациенты, у которых предполагаются начальные стадии кариеса, проходят специальное обследование с целью выявления общих сопутствующих заболеваний и возможных эндокринных сдвигов в организме. У них исследуется кровь на содержание фосфора и кальция (при подозрении на нарушение обмена этих элементов). Врач выясняет характер питания (внимание акцентируется на количестве сладостей, мучных и кислых продуктов в питании) и особенно гигиенических процедур, выполняемых пациентами в домашних условиях.Стоматологическое обследование включает: 1) определение гигиенического индекса; 2) чистку зубов под наблюдением и повторное определение индекса зубного налета; 3) определение количества, цвета, локализации и размеров кариозных пятен в обычных условиях и после высушивания поверхности обследуемых зубов; 4) люминесцентную стоматоскопию; 5) окрашивание поверхности зубов метиленовым синим; 6) определение рН и вязкости слюны (ротовой жидкости).
Гигиенический индекс позволяет в количественном отношении характеризовать степень загрязнения поверхности зубов мягким зубным налетом и зубным камнем. Наиболее просты и удобны в практическом отношении упрощенный индекс гигиены рта Green Vermillion (1960) и его модификация по Ю. А. Федорову (1962). Для кариеса в активной стадии (деминерализация) характерны значительные отложения мягкого зубного налета как в участках поражений зубов, так и на других поверхностях их. Показания гигиенического индекса при этом высокие (2—3 единицы).
Важно не только оценить гигиеническое состояние рта в момент обследования, но и при повторных определениях этого индекса в течение курса лечения контролировать эффективность гигиенических процедур, выполняемых самим больным дома.
Высушивание пораженных и подозрительных на поражение поверхностей зуба — очень важный диагностический прием; только благодаря ему можно выявить белые поверхностные кариозные пятна.
Для этого поверхности зубов промывают ватным тампоном, увлажненным перекисью водорода, споласкивают рот водой, обкладывают зубы ватными турундами, промокают вагой или фильтровальной бумагой и выжидают несколько минут, пока поверхность зуба становится сухой. Ускорить высушивание можно струей теплого воздуха.
Однако в случаях, когда при опросе выяснено, что больной чувствует боль при вдыхании холодного воздуха, сильную боль в зубах от холодных и горячих пищевых субстратов или когда при обследовании отмечаются обширные участки разрушенной эмали, высушивание поверхности зуба струей воздуха не показано. При высушивании поверхности зуба ее пораженные участки (поверхностные и подповерхностные поражения) как бы «проявляются», становясь отчетливо белыми (меловыми). Подповерхностные кариозные пятна при смачивании их слюной исчезают.
УФО — стоматоскопия
Для диагностики степени активности и распространенности (по площади) деминерализации при видимых кариозных пятнах показана стоматоскопия в ультрафиолетовых лучах. Ее проводят в затемненной комнате с помощью флюоресцентного стоматоскопа. Предварительно поверхность поврежденных зубов очищают от мягкого зубного налета. Для кариозных пятен характерно гашение люминесценции на фоне голубоватого свечения флюоресцирующей нормальной эмали.Границы кариозного поражения видны яснее и могут быть шире, чем при осмотре невооруженным глазом. Используются также различные люминофоры, аппликация которых на участки поражения позволяет с большей степенью достоверности определить распространенность и степень активности деминерализации. Стоматоскопию в ультрафиолетовых лучах можно успешно применять для контроля эффективности реминерализующей терапии.
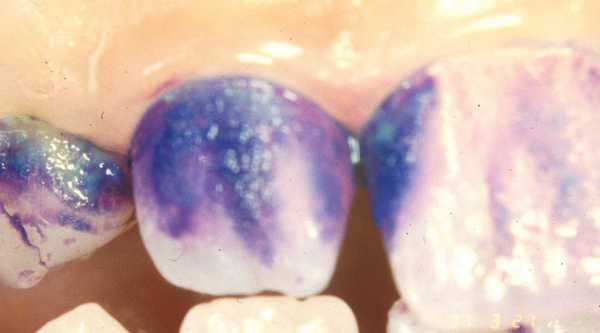
Окрашивание
Активность патологического процесса (активная и приостановившаяся форма кариеса), точные размеры участка деминерализации, а также скрытые, невидимые для глаза поражения (подповерхностные кариозные пятна) можно определить методом витального окрашивания зубов. Известно, что участки эмали с начальными проявлениями кариеса на стадии белого пятна становятся более проницаемыми для всех веществ, в том числе крупномолекулярных соединений, какими являются красители. В участках частично деминерализованной эмали происходит сорбция красителей, таких как нитрат серебра, нингидрин, метиленовый синий и красный и др., тогда как интактная эмаль совершенно не окрашивается.Зубы, подлежащие обследованию, изолируют от слюны ватными тампонами. Поверхность их тщательно очищают от зубного налета ватным тампоном. На подготовленную поверхность зуба накладывают рыхлый ватный тампон, пропитанный 2% водным раствором метиленового синего. Время аппликации 3 мин. По истечении указанного срока тампон снимают, излишки красителя смывают с поверхности зуба водой с помощью ватных тампонов или полосканием. Затем проводят оценку интенсивности окрашивания эмали зуба.
Здоровая эмаль, а также пятна при гипоплазии и флюорозе не окрашиваются. В зоне кариозного поражения визуально мы различали легкую, среднюю и высокую степени окраски, что соответствует легкой, средней и высокой степени активности деминерализации эмали на участке поражения. С помощью градационной десятипольной полутоновой шкалы различных оттенков синего цвета (от темно-синего до светло-голубого тона) интенсивность окраски кариозных пятен можно определить более точно. Шкала стандартная, выпускается полиграфической промышленностью.
Окрашивание с целью диагностики производят один раз. Цвет зуба восстанавливается (окрашивание исчезает) через 20—40 мин. Побочных отрицательных эффектов не отмечено. Повторные окрашивания с целью контроля эффективности лечения и определения сроков повторных курсов лечения можно осуществлять через любые промежутки времени и в любом количестве.
рН ротовой жидкости измеряли с помощью электронного рН-метра модели 340. В связи с тем что бывают значительные индивидуальные колебания рН ротовой жидкости у обследуемых, режим работы и время забора образцов для анализов должны быть строго стандартные. Ротовую жидкость собирают натощак в утренние часы в количестве 20 мл. Трижды измеряют рН одного и того лее образца, после чего определяют среднее значение.
Вязкость слюны обследуемых по поводу кариеса определяют вискозиметром Освальда трехкратно через 2—3 ч после последнего приема пищи или натощак. Для исследования динамики вязкости ротовой жидкости можно проводить повторные измерения через 30 мин в течение 2—3 ч пребывания образца в термостате при температуре 37°С. При выдерживании слюны в термостате вязкость ее со временем снижается примерно в 2 раза, поэтому для анализов следует использовать свежесобранные образцы.
Специальное стоматологическое обследование дает возможность определить распространенность и активность кариозного процесса и возможную связь c ним общих и местных факторов, что позволяет установить показания к отдельным видам комплексного лечения.
О прогрессирующей (активной) кариозной деминерализации можно судить по матовому оттенку кариозных пятен. В случае активной деминерализации поверхность зуба на этом участке теряет блеск. При аппликации раствора метиленового синего на участок поражения происходит окрашивание поверхности. В случае активной деминерализации пятно окрашивается интенсивно, тогда как при интермиттирующей деминерализации окраска участка поражения будет слабой.
Активной стадии сопутствуют высокий гигиенический индекс (много мягкого зубного налета), гашение люминесценции очага поражения, более вязкая слюна и в ряде случаев понижение рН ротовой жидкости. При приостановившемся кариесе коричневые или черные пятна блестящие, метиленовым синим практически не окрашиваются, зубной налет непостоянный, показания других тестов нормальные.
Лечение ранних стадий. Реминерализующая терапия
Принцип реминерализующей консервативной терапии кариеса состоит в возмещении минеральных элементов, утерянных эмалью в период предшествующей частичной кариозной деминерализации. Поскольку основными компонентами эмали зуба являются кальций и фосфор, они же составляют основу минеральных (реминерализующих) растворов.Проникшие в эмаль ионы минеральных элементов сорбируются на органическом матриксе, образуя аморфное кристаллическое вещество, или замещают свободные места в неразрушившихся кристаллах апатитов эмали. Хотя полное восстановление деминерализованной эмали зуба невозможно, в практическом отношении эффект частичной реминерализации позволяет остановить кариозный процесс и сохранить функцию зуба.
При лечении кариеса на стадии пятен применяют реминерализующие растворы, вводимые в очаг поражения аппликационными и электрофоретическими методами. Наиболее широко используют 10% раствор глюконата кальция, 2—10% раствор подкисленного фосфата кальция и реминерализующую жидкость Воровского—Пахомова. Показаниями являются единичные и множественные белые, светло-коричневые кариозные пятна на гладких поверхностях зубов.
Поверхность зубов очищают от зубного налета зубной щеткой или ватными тампонами, увлажненными перекисью водорода, а затем высушивают марлевой салфеткой или струей теплого воздуха. Зубы изолируют от слизистой оболочки ватными тампонами или лигниновыми турундами, или, еще лучше, коффердамом. На поверхность кариозных пятен накладывают ватные тампоны, смоченные реминерализующей жидкостью. Длительность аппликации от 5 до 20 мин (чем дольше, тем лучше), в среднем 15 мин.
В течение этого времени тампоны можно заменить свежими через каждые 5 мин. После удаления тампона с реминерализующей жидкостью на поверхность зуба накладывают ватные тампоны, смоченные 2% раствором фторида натрия. Длительность аппликации раствора 2—3 мин. Больному рекомендуют не пить и не принимать пищу в течение 2 ч.
Курс реминерализующей терапии состоит из 15—20 аппликаций, в зависимости от активности и распространенности патологического процесса, но в отдельных случаях, при обширных множественных поражениях зубов, производят до 30 аппликаций. Процедуры следует делать ежедневно (допустимо через день), желательно в утренние часы. В случае вынужденного перерыва в лечении курс начинают снова.
В течение реминерализующей терапии контролируют ее эффективность методом окрашивания поверхностей зубов метиленовым синим. Как правило, через 3—5 аппликаций интенсивность окрашивания кариозных пятен заметно снижается, что свидетельствует о частичной реминерализации деминерализованного кариозного очага.
После курса лечения реминерализующими растворами подповерхностные кариозные пятна исчезают, а поверхностные уменьшаются и приобретают блеск, что указывает на стабилизацию патологического процесса. Это можно подтвердить повторным окрашиванием зуба. В случае необходимости можно провести повторный курс, лечения (как правило, через 6 мес). Показания к повторным (курсам терапии и сроки их устанавливают также методом витального окрашивания зубов.
У отдельных больных наблюдаются дальнейшее развитие кариозного процесса и возникновение дефектов в эмали, что, как правило, связано с пренебрежением рекомендациями в отношении гигиенического ухода за зубами, несоблюдением рекомендаций по питанию, а также с нарушением состояния организма, особенно сопровождающимся нарушением слюноотделения.
Гигиена полости рта и зубов является составной частью в комплексном лечении начального кариеса. Как правило, у лиц с активной формой кариеса гигиенический индекс высок (2—3 единицы). Им следует назначать чистку зубов два раза в сутки (утром и вечером) мягкой зубной щеткой из естественной щетины с применением зубной пасты типа «Жемчуг» или фторсодержащих зубных паст и кремов. Обязательно неоднократное повторное определение гигиенического индекса в процессе лечения с целью контроля эффективности гигиенических процедур, назначенных врачом.
Гигиенический индекс определяют до начала лечебной процедуры. В случаях, когда он больше 1,0, рекомендуется чистить зубы дольше (до 5 мин) и более тщательно. Отдельным лицам с множественным кариесом и высоким гигиеническим индексом следует чистить зубы после каждого приема пищи (3—4 раза в день). При лечении детей немаловажное значение в контроле за чисткой зубов принадлежит родителям, с которыми у врача должен быть тесный контакт.
Диета является очень важным фактором в патогенезе кариеса, поэтому ее характер нельзя не учитывать. При лечении кариеса в стадии пятна рекомендации врача в отношении диеты должны быть направлены на уменьшение в пищевом рационе углеводистых и кислых продуктов, а также поддержание определенного режима питания. Необходимо: 1) исключить (хотя бы временно) из их диеты сладости, особенно конфеты, пирожные, печенье и др, заменив их молочными продуктами.
Сахар можно принимать только в растворенном виде (с чаем) и после употребления сладкого полоскать рот водой. Кислые продукты надо заменить некислыми фруктовыми соками и пить их через трубочку, а после этого полоскать рот водой; 2) не допускать употребления любых продуктов, а мучных и сладостей особенно в промежутках между установленными часами приема пищи, т. е. соблюдать определенный режим.
Беспорядочное питание способствует отложению зубного налета, увеличению микрофлоры во рту, сбраживанию углеводов, снижению рН ротовой жидкости и зубного налета, т. е. создает во рту кариесогенную ситуацию, благоприятную для активизации процесса деминерализации эмали в очаге поражения. Эффективность реминерализующей терапии кариеса при этом значительно снижается или вообще исключается.
Другие назначения
При комплексном лечении кариозных пятен назначают препараты кальция и фосфора внутрь, специальную диету, препараты витаминов и др. по показаниям. Лечение общих заболеваний, на фоне которых развился кариес, проводят соответствующие специалисты.По результатам наших клинических наблюдений, полученным в отдаленные сроки, пятна исчезли в 5,8%, уменьшились в 15,9%, не изменились в 66,7% и превратились в полости в 11,6% случаев.
Исчезновение кариозных пятен происходило в случаях единичных поражений фронтальной группы зубов (от 2 до 4 поражений) в пришеечной области, обнаруженных под слоем толстого мягкого зубного налета. Большинство исчезнувших кариозных пятен диагностированы как подповерхностные, т. е. проявились только при высушивании поверхности зуба. Уменьшение кариозных пятен происходило при единичных и множественных поражениях и характеризовалось появлением более четких, строго ограниченных контуров на фоне более обширных расплывчатых пятен, т. е. по периферии центра пятна восстанавливалась нормальная эмаль.
Стабилизация кариозных пятен была наиболее частым результатом их консервативного лечения. Признаками ее служили постоянство границ очага поражения и появление блеска поверхности, которая до лечения была матовой, тусклой.
В тех случаях, когда стабилизация пятен не наступила, в центре появились микродефекты, а затем полость в пределах эмали, которая в дальнейшем была сошлифована или запломбирована. У 3 больных этой группы дефекты эмали возникли одновременно с признаками стабилизации процесса (появился блеск поверхности вокруг дефекта). Мы рассматриваем эти случаи как относительную стабилизацию кариеса, которая произошла уже на стадии образования эмали, т. е. лечение было начато поздно, но оказало свое положительное влияние. В этих случаях мы не препарировали полость, а сошлифовали пораженную эмаль и затем проводили повторную реминерализующую терапию.
У больных, у которых не наблюдалось тенденции к приостановлению кариеса зубов, их поражения были множественные. У них отмечен высокий индекс КПУ. При обследовании этой группы больных установлены сопутствующие общие заболевания (болезни нервной системы, диабет, тиреотоксикоз, гипосаливация и др.). По мере возникновения кариозных полостей этих больных лечили общепринятыми способами, включая протезирование. Проводили также консультации и лечение у других специалистов соответственно имеющемуся заболеванию. В некоторых случаях неудача объяснялась несоблюдением пациентами инструкций по гигиене полости рта и характеру питания.
Таким образом, по нашим наблюдениям, аппликационный метод лечения начальных стадий кариеса (в стадии белого пятна) в 88,4% случаев является эффективным. В большинстве случаев лечение обеспечивало стабилизацию белых кариозных пятен, а в некоторых (5,8%) — их полное исчезновение.
Поверхностные дефекты при кариесе, располагающиеся в пределах эмали, не требуют пломбирования. В таких случаях достаточно сошлифовать пораженную поверхность и провести ее медикаментозную обработку. Если же патологический процесс доходит до эмалево-дентинной границы и поражает дентин, рассчитывать на хороший результат консервативного лечения не приходится.
Пломбирование зубов
Пломбирование зуба — местное лечение кариеса — основано на возмещении образовавшегося дефекта твердых тканей зуба искусственным материалом. Благодаря тому что реактивность эмали и дентина минимальная, пломба механически удерживается в зубе, несмотря на то что является инородным телом для его тканей. Проблемы несовместимости не существует.Поверхностный кариес является относительным показанием к пломбированию. На гладких поверхностях постоянных зубов детей и подростков поверхностный кариес в большинстве случаев не требует оперативного лечения. Показаны средства, усиливающие реминерализацию (реминерализующие растворы, фтористый лак). При локализации процесса в фиссурах и поверхностях соприкосновения постоянных зубов пломбирование обязательно.
При среднем и глубоком кариесе производят оперативное вмешательство. Цель его — удалить измененные дентин и эмаль и сформировать полость, чтобы затем осуществить пломбирование зуба. Особенностью лечения глубокого кариеса является применение лечебной прокладки (эйгеноловая паста, кальцин-паста, кальмецин), которую помещают на дно кариозной полости с целью воздействия на микрофлору инфицированного дентина и оказания противовоспалительного действия на пульпу.
Препарирование полости является важной операцией лечения кариеса зубов, так как правильность ее выполнения исключает возможность дальнейшего разрушения твердых тканей и обеспечивает надежную фиксацию пломбы. Основной принцип, которым руководствуются пои препарировании кариозной полости, — иссечение патологически измененных тканей и щадящее отношение к здоровым тканям зуба.
При препарировании твердых тканей зуба руководствуются классификацией Блэка, согласно которой кариозные полости делятся на 5 классов. Независимо от локализации кариозной полости препарирование твердых тканей зуба состоит из следующих этапов: обезболивания, раскрытия кариозной полости, расширения ее (удаление размягченного и пигментированного дентина) и формирования полости.
Обезболивание производят инъекцией 2% раствора новокаина, тримексина, а также применяют электрообезболивание при помощи аппарата ЭЛОЗ-1. Для премедикации используют транквилизаторы. По показаниям может быть применен газовый наркоз (закись азота, фторотан и др.) или внутривенное обезболивание в стадии анальгезии, которое осуществляет анестезиолог в амбулаторных условиях. Аппликационное обезболивание проводят местноанестезирующими средствами: 75% фтористой пастой по Лукомскому, жидкостью Платонова.
Эффективность лечения кариеса зубов в значительной степени зависит от свойства применяемых пломбировочных материалов. Материалы, применяемые в стоматологии, делятся на пластичные (цементы, материалы на основе искусственных смол, композиты, амальгамы) и жесткие, вводимые в полость зуба в твердом состоянии,— вкладки (металлические, пластмассовые, фарфоровые).
Из цементов для изготовления постоянных пломб применяют силикатные (силиции) и силико-фосфатные (силидопт). Порошки имеют несколько оттенков и выпускаются под различными номерами, что позволяет подобрать пломбу по цвету зуба. Из зарубежных цементов широкое распространение получили «Syntrex», «Bio-trey» (Швейцария), «Aristos» (ЧССР) и др.
Благодаря достижениям химии в последние годы были созданы полимерные пломбировочные материалы: норакрил-65, норакрил-100, акрилоксид, дентоксид, эподент. Полимерные пломбировочные материалы дают небольшую полимеризациопную усадку, обладают высокими прочностными свойствами, повышенной адгезией и высокой химической стойкостью. С целью повышения качества полимерных пломбировочных материалов применяют наполнители из кварца, фарфоровую «муку».
В последние годы за рубежом предложен композитный пломбировочный материал (сложная пластмасса), применение которого особенно перспективно для пломбирования кариозных поражений фронтальной группы зубов, так как по цвету и блеску он имеет близкое сходство с эмалью зуба. Материал получил название «консайз». Как и другие пломбировочные материалы, консайз не обладает способностью химического соединения с тканями зуба (эмалью и дентином). При клиническом применении консайза и эвикрола (ЧССР) отмечены хорошие их свойства.
Амальгама — соединение металла со ртутью — является наиболее прочным пломбировочным материалом. Она достаточно твердая, стойкая к воздействию ротовой жидкости, не раздражает пульпу.
Галлодент — материал для получения металлических пломб, не содержащих ртуть. Состоит из порошка никеля II сплава галлия с оловом.
Е.В. Боровский, П.А. Леус
Опубликовал Константин Моканов
medbe.ru
причины заболевания, симптомы и методы лечения кариеса, фото кариозных зубов
Кариесом принято считать стоматологическое заболевание, при котором поражаются твёрдые зубные ткани, происходит разрушение эмали и дентина. Прогрессирование кариозного процесса приводит к проникновению болезнетворных бактерий в пульпу, что в дальнейшем чревато пульпитом, периодонтитом или свищом на десне.Сегодня кариес занимает лидирующее положение среди всех известных зубных заболеваний. По имеющимся данным, кариозная болезнь охватывает около 90% взрослого населения.
Причём заболеваемость кариесом выше в экономически развитых государствах, что объясняется тотальным потреблением сахаросодержащей продукции. С начала двадцатого века прослеживается удручающая тенденция роста заболеваемости в детском возрасте. Уже с пятилетнего возраста 70% детей имеют кариес разной глубины.
Особенности формирования кариеса
Образование кариеса происходит вследствие пагубного влияния вредоносных микроорганизмов на зубную эмаль. Постоянно присутствуя в ротовой полости, они перерабатывают застрявшие в зубах остатки пищи. В результате разложения углеводистых соединений образуются органические кислоты.Повышение концентрации органических кислот пагубно сказывается на кальциевых солях — они размываются агрессивной кислотной средой. Систематическое размывание солей кальция в конечном счёте ведёт к деминерализации зубов.
Зубная эмаль является самой твёрдой тканью в теле человека. В её химическом составе преобладают минералы, преимущественно, гидроксиапатиты. Эти минеральные соединения демонстрируют высокую восприимчивость к кислотам, поэтому эмаль начинает разрушаться при показателях pH 4,5.
Кариес редко когда появляется сам по себе, без видимых на то причин. Чаще всего патологическое состояние организма выступает в роли ключевого патогенетического звена в развитии кариозной болезни. Ослабление общих и местных иммунных функций, заболевания пищеварительной системы и несбалансированное питание провоцируют кариес.
Современная медицина насчитывает приблизительно 400 теорий возникновения этой зубной патологии, но основная их масса фокусируется на том, что несоблюдение гигиенических правил ведёт к появлению на эмали зубного налёта, который и является источником заболевания.
Человек, не уделяющий должного внимания регулярной и правильной чистке зубов, подвергает свою зубную эмаль разрушающему действию налёта. Налёт увеличивается по всему периметру зубов, особенно в труднодоступных для щётки зубах и областях, где ему сложно ликвидироваться естественными путями.
Как известно, пища в момент жевания часто застревает на боковых поверхностях зубов и в углублениях жевательных органов. С течением времени образуется прочная связь налёта с зубной поверхностью.
Начинается активное размножение бактериальной флоры, основную долю которой составляют стрептококки. Зубной налёт постепенно уплотняется из-за минеральных солей, содержащихся в слюнной жидкости. Образование из налёта и минеральных солей получило название зубной бляшки.
Причины кариесогенного поражения зубов
Зубная бляшка, являясь средой обитания для бактерий, создаёт им условия для продуцирования молочной кислоты, а та, в свою очередь, способна деминерализировать зубы. Деминерализация является первой стадией кариозной болезни.Стрептококковые микроорганизмы участвуют в образовании сложных сахаров, один из которых, декстран. Этот полисахарид продуцируется из сахарозы, которая содержится в больших количествах в легкоусвояемых углеводах, поэтому избыток сладкой пищи в рационе человека напрямую связан с развитием кариеса.
Насколько активно будут проявлять себя кариесогенные бактерии, зависит от генетических особенностей человека. Многие люди имеют слабую резистентность к возбудителям кариеса, а люди с крепким иммунитетом, и при отсутствии хронических патологий, демонстрируют хорошую сопротивляемость кариесу.
Лица с иммунодефицитными состояниями находятся в группе риска. У детей, перенёсших экссудативный диатез и рахит, кариес диагностируют в два раза чаще. Качественное и количественное нарушение состава слюны создаёт предпосылки для снижения её антибактериальных свойств, что в несколько раз повышает риск появления кариозного поражения.
Соматические отклонения и дефицит питательных веществ, сопровождающие период формирования зубных структур, значительно ослабляют резистентный ответ. Патологические заболевания эмали наследственного характера, такие как аплазия и гипоплазия, в совокупности с другими экстремальными факторами увеличивают вероятность развития кариеса.
В генезисе кариозной болезни немаловажную роль играет среда обитания человека. Так, проживая в индустриальных районах, загрязнёнными промышленными выбросами, истощается защитная функция организма, появляются проблемы с зубами.
От того как в каком состоянии находилась зубочелюстная система в период закладки во многом зависит дальнейшее здоровье зубов. Если зубы развивались и прорезались без видимых осложнений, то это существенно снижает риск кариеса.
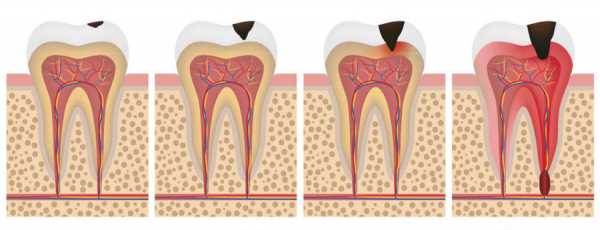
Формы кариеса и их краткая характеристика
Стадия кариозного пятна. Меловое пятно образуется на поверхности зуба и придаёт повреждённой зоне желтоватый оттенок. Это начальная стадия разрушения зуба, поэтому поверхность всё ещё гладкая. Нельзя упускать момент, нужно срочно обратиться к стоматологу, так как дальнейшее развитие заболевания приведёт к удорожанию лечебных процедур.Ранняя стадия кариеса отличается безболезненностью лечения, необходимо просто удалить пятно. После этого осуществляют процедуру реминерализации эмали. Для этого на шейку зуба наносят специальные растворы, например, глюконат кальция. Широко распространено применение инфильтрационно-пропитывающего метода.
Поверхностный кариес. Для этой стадии характерно размягчение повреждённой зубной эмали. Она без усилий удаляется посредством экскаватора. Больные редко жалуются на болезненные ощущения. Боль может появиться от попадания в кариозную лунку сладкой или кислой пищи.
Визуальный осмотр позволяет обнаружить дефекты эмали округлых форм. При хронизации процесса края дефекта пологие, при остром течении края отвисают. Химические раздражители и холодная пища также вызывает болевой синдром.
Средний кариес. На этом этапе наблюдается проникновение кариеса в глубокие слои эмали. Начинается поражение эмалево-дентинной ткани. Поражение зуба становится более выражено. Больной зуб вызывает приступообразную боль. Стоматолог удаляет поражённую часть зуба, обрабатывает антибактериальными растворами и устанавливает постоянную пломбу.
Глубокий кариес. Происходит глубокое повреждение дентинового слоя. Морфофункциональная особенность дентины и пульпы объясняет их реактивные и дистрофические изменения. Может развиться воспаление или некроз при раздражении повреждённых участков бормашиной и лекарственными препаратами.
Виды кариеса на зубах и области его локализации
- Пришеечный. Название обусловлено тем, что пятна появляются на шейке дёсны, рядом с десной. Отмечается повышенная чувствительность зуба.
- Бутылочный. Такой кариес встречается только на молочных зубах. Лечат его реминерализационной терапией и тщательной гигиеной ротовой полости.
- Прикорневой. Поражает ткани, прилежащие к зубному корню. Появляется боль и повышенная чувствительность.
- Фиссурный. Место локации в центре зуба. При этом не поражается пришеечная и прикорневая зона.
Клиническое наблюдение позволило установить, что методика и тактика лечения кариеса определяется в зависимости от остроты и быстроты кариозного разрушения. В связи с этим существует классификация форм кариеса по остроте процесса:
- Компенсированная. Хронический кариес. Дегенеративные процессы протекают медленно. В кариозных полостях выстлан твёрдый пигментированный дентин.
- Субкомпенсированная. Кариес средней интенсивности, без ярко выраженных симптомов.
- Декомпенсированная. Острое течение кариеса. Заболевание развивается стремительно, появляется множество кариозных полостей, которые заполняются мягким дентином. Большую опасность представляет системное поражение жевательных элементов, когда поражены почти все зубы в области шеек.
Методы диагностики кариеса
- Метод визуализации. Стоматолог проводит визуальный осмотр и выделяет кариозные участки.
- Рентгеновский метод. С помощью рентгена можно выявить скрытые формы кариеса. Эффективен для обнаружения кариозных полостей, которые незаметны невооружённому глазу. Рентген не применяют для диагностики ранних стадий кариеса.
- Трансиллюминационный метод. Заключается в просвечивании яркими световыми потоками корней зубов. На ярком свету кариозные зоны будут выделяться тёмным цветом. Метод позволяет обнаружить мелкие трещины в зубной эмали.
- Метод лазерной диагностики. Лазерный луч отражается от кариозных полостей, издавая при этом звуковой сигнал. Прибор позволяет рассмотреть кариес на ранних этапах и в самых труднодоступных местах — корнях, соприкасающихся участках эмали.
- Электроодонтометрический метод. Принцип работы основан на способности пульпы реагировать на слабые токи. Поражённая и здоровая зубная эмаль по-разному реагирует электрическое воздействие, что даёт возможность врачу без ошибок диагностировать любую форму кариеса.
Лечения зубного кариеса и его профилактика
Для эффективной терапии кариеса важна диагностика заболевания на самой ранней стадии. Время, за которое кариозное пятно успевает развиться до глубокой полости, занимает около года. Вот почему так важно посещать стоматологический кабинет как минимум раз в полгода.Тактика лечения будет зависеть от запущенности кариеса. Перед началом лечебных манипуляций убирают зубной налёт, просушивают поверхность зубов и проводят обработку антисептиками, например, хлоргексидином.
Восстановительная аппликация, нормализующая минеральный состав эмали, применяется на стадии пятен. Маленькие участки, поражённые кариогенными бактериями, зачастую сошлифовывают, а потом реминерализируют и покрывают защитной смесью.
Поверхностная, средняя и глубокая форма кариеса предполагает удаление поражённых тканей. После этого образованные полости очищают и внедряют туда пломбировочный состав. Сильно разрушенный зуб иногда невозможно спасти — целесообразно удалить пульпу и нерв.
Для того чтобы не ощутить на себе все неприятные последствия кариеса недостаточно использования качественной фторсодержащей пасты или антибактериального ополаскивателя. Во избежание развития кариеса требуется целый комплекс мероприятий:
- Ограничить количество потребляемых углеводов, особенно конфет и шоколада, сладких газированных напитков.
- Включать в свой рацион твёрдую пищу, твёрдые овощи и фрукты.
- Чистить зубы и ополаскивать ротовую полость после еды. Для ежедневного полоскания подойдут растворы на основе хлоргексидина.
- Соблюдать правила техники очищения зубной эмали.
- Употреблять ксилитовые жевательные резинки после приёма пищи.
- Проходить ежегодно профилактический осмотр.
- Следить за состоянием иммунитета и вовремя лечить появившиеся заболевания.
stoma.guru
Глубокий кариес: клиника, диагностика, лечение
Пожалуй, не найдется такого человека, который любил бы походы к стоматологу. Обычно пациенты обращаются за помощью к врачу, когда начинает донимать боль. К сожалению, в этот период приходится проводить оперативное вмешательство. Если возникает глубокий кариес клинику, диагностику, лечение способен провести только стоматолог. При таком состоянии не стоит тянуть и надеяться, что все пройдет само по себе, необходимо как можно быстрее полечить глубокий кариес, пока он не перешел в пульпит.
Особенности поражения
Это последняя стадия развития патологии. Глубокий кариес является как бы запущенной формой заболевания. При таком течении поражается большая масса твердых тканей зуба, патологический процесс распространяется на все слои дентина. Между кариозной полостью и пульпарной камерой остается тонкий его слой. Согласно Международной классификации болезней (МКБ -10), глубокий кариес представляет собой поражение дентинных тканей зуба.
Кариозная полость при глубоком кариесе не просто глубокая, но и чаще всего имеет обширное распространение по поверхности коронки. Клиническая картина самая яркая в отличие от других форм кариеса. Особо опасно течение в пришеечной области, так как может быстро поражаться пульпа зуба.
Диагностика
 Средство для выявления пораженных участков твердых тканей зубов кариесом
Средство для выявления пораженных участков твердых тканей зубов кариесомВ первую очередь это визуальный осмотр врача. Он выявляет наличие кариозной полости, по глубине и форме, а также цвету. Важен сбор анамнеза жизни и заболевания. Стоматолог проводит несколько методов обследования:
Зондирование
Представляет собой исследование кариозной полости при помощи специального инструмента с острым концом. Врач определяет чувствительность, на дне и стенках полости, шероховатость и наличие уступов.
Термометрия
Заключается в применении теплой или холодной воды для определения чувствительности к раздражителю. Диагностику проводят при помощи шприца или водо — воздушного пистолета на стоматологической установке.
Электроодонтодиагностика (ЭОД)
 Аппарат для проведения электроодонтометрии
Аппарат для проведения электроодонтометрииПозволяет оценить структуру и степень поражения тканей, и состояние пульпы. Методика заключается в подаче слабых электрических импульсов. При глубоком кариесе реакция пульпы может быть в пределах нормы от 2 до 6-8мкА. Лишь при длительном течении патологического процесса эти показатели немного бывают завышенными.
Рентгенологическое исследование
Такая методика уже является дополнительной. При глубоком кариесе не является обязательной. Но при сомнительном диагнозе ее обязательно проводят. Она позволяет выявить или исключить поражение пульпы и апикальных тканей. Иногда данная методика позволяет выявить проблемы даже в соседних зубах, о поражении которых человек даже не подозревал.
Для получения более точных данных в современной стоматологии применяются радиовизиографы. Благодаря этим устройствам изображение можно увеличить и просмотреть все мельчайшие детали, что позволит провести более качественное лечение глубокого кариеса.
Главные причины появления заболевания
Глубокий кариес развивается по-разному. В одном случае поражение твердых тканей происходит очень быстро, за короткий промежуток времени. Патологический процесс может развиваться под пломбой, при сколе эмали или естественном износе пломбировочного материала. Но чаще всего глубокий кариес формируется постепенно при отсутствии лечения предшествующих форм поражения.
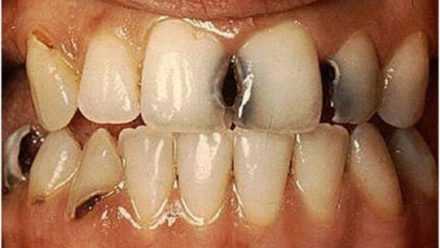 Разрушение центральных резцов верхней челюсти (кариозная полость 3 класса по классификации Блека)
Разрушение центральных резцов верхней челюсти (кариозная полость 3 класса по классификации Блека)Поражение зуба происходит по принципу формирования кариозной полости. К этому приводит в первую очередь некачественная гигиена полости рта. Особо быстрое распространение наблюдается в случае большого количества потребления углеводов и генетической слабости эмали. Однако не сами углеводы разрушают твердые ткани. Это делают микроорганизмы, которые питаются остатками пищи. Если быть более точным, то именно продукты жизнедеятельности бактерий растворяют эмаль, а именно молочная кислота.
В большом количестве микроорганизмы находятся в мягком налете, зубном камне, десневых карманах и бороздках, фиссурах и уже сформированных кариозных полостях поверхностного и среднего поражения. Вот почему так важно производить чистку зубов своевременно и качественно от зубного налета.
Особую роль в развитии кариозного процесса играет состав и свойства слюны. Очень важен ее выделяемый объем и вязкость. Если жидкости достаточно много она способствует самоочищению поверхности зубов от налета. При снижении, Ph слюны начинает вымывать все полезные вещества из эмали.
Еще одна немаловажная причина это генетическая предрасположенность. Она заключается в особенностях анатомического и гистологического строения твердых тканей зубов. Кроме этого особо влияет способность к накапливанию и сохранению минеральных веществ.
Существует и такое понятие как бытовые факторы. К ним относят неправильное питание, низкое качество питьевой воды, нехватка полезных веществ, вредные привычки. Нередко наблюдается снижение резистентности твердых тканей к разрушению в период смены прикуса у детей. Кроме этого разрушение может развиваться у детей по типу бутылочного кариеса, когда используется длительно и неправильно бутылочка для кормления.
Клиническая картина
Обычно на первый план выступает тупая и ноющая боль, а также наличие разрушений в зубе. Эти проявления наблюдаются при потреблении соленной, кислой, сладкой, холодной или горячей пищи. Даже чистка зубов щеткой с пастой дают неприятные ощущения. Дискомфорт присутствует при откусывании пищи, во время жевания и попадания остатков в кариозную полостью. Для глубокого кариеса характерны кратковременные боли при попадании раздражителя. После его удаления все ощущения быстро сходят на нет. Если они сохраняют в дальнейшем, то речь может быть уже о хроническом пульпите.
Еще одним симптомом бывает неприятный запах изо рта. Он конечно не столько явный как при периодонтите или гангренозном пульпите. Неприятный запах формируется от разложения пищевых остатков и твердых тканей зуба. Если глубокий кариес развивается под пломбой, то симптоматика длительное время отсутствует.
Пломбировочный материал не допускает воздействия раздражителей и скрывает образование полости. Но так длиться не долго. Пломба быстро начинает расшатываться, откалываются ее большие куски и патологический очаг обнажается. Такое закрытое течение незаметно приводит к формированию пульпита, причем как острого, так и хронического.
Даже после лечения глубокого кариеса, процесс может возникнуть повторно. Это не только ошибки врача, но и невозможность более качественного воздействия. Иногда приходится оставлять на дне кариозной полости пигментированный участок, так как дальнейшее препарирование приведет к повреждению пульпы. Ее необходимо как можно дольше сохранить, так как именно пульпа обеспечивает наибольшее поступление минеральных веществ в твердые ткани зуба.
Кариозная полость при глубоком кариеса имеет неровные края. Внутренние стенки покрыты пигментированным темным налетом. Эмаль у входа в кариозную полость имеет меловидный цвет. Вид поражения имеет кратерообразную форму. Вход в нее обычно широкий, но это при хроническом течении. Острая форма наоборот имеет узкий вход и широкое дно, особенно если процесс развивается на жевательной поверхности. Пораженные зубы изменяются в цвете и имеют на своей поверхности зубные отложения в виде камней.
Особенности терапии
Если сформировался глубокий кариес клиника, диагностика, лечение и возможные осложнения у детей и взрослых особо не отличается. Сегодня многие стоматологи проводят лечение глубокого кариеса в 2 посещения. Это наилучший способ получить положительный результат и избежать осложнений.
Основным мероприятием является препарирование и пломбирование полости. После обработки, к сожалению, остается небольшой слой эмали и дентина. Поэтому для восстановления анатомической формы используются специальные материалы, которые обогащают твердые ткани полезными веществами и способствуют восстановлению дентина.
Лечение глубокого кариеса должно быть незамедлительным. При отсутствии необходимой терапии процесс переходит в пульпит. Лучение воспаления пульпы обычно связанно с ее удалением. В этом случае твердые ткани зуба лишаются основного поступления полезных веществ, что ведет к их медленному разрушению.
Цель препарирования заключает в устранении всех измененных тканей. Кроме этого врач создает условия для качественного пломбирования. Обязательно сглаживает острые края полости, устраняет уступы на стенках. Нависающую эмаль необходимо убрать, если под ней отсутствует дентин, так как в дальнейшем она может отколоться при давлении, особенно в области жевательной поверхности.
Условно можно выделить следующие этапы лечения глубокого кариеса:
- Местное обезболивание. Проводится аппликационное или инфильтрационная анестезия. После инъекции выдерживают 1-15 мин для наступления нужного эффекта.
- Исследование при помощи зеркала и стоматологического зонда. На этом этапе врач согласовывает с пациентом план лечения.
- Препарирование кариозной полости. Заключается в удалении твердых и мягких некротических масс, остатков пищи. Препарирование осуществляется щадящее, без особого давления, так как между кариозной полостью и пульпарной камерой остается тонкая прослойка дентина. При сильном нажатии бором и длительном сверлении может произойти дополнительное раздражение пульпы или ее травма.
- Наложение лечебной пасты на дно кариозной полости. Такие средства способны инактивировать действие патогенной микрофлоры. Активным веществом может выступать антибиотики, антисептики, ферменты, плазма крови, фосфаты кальция и соединения фтора.
- Постановка временной пломбы из искусственного дентина на неделю. В это время врач дает советы пациенту. Самое главное при возникновении болей необходимо незамедлительно обратиться в клинику, не жевать твердую пищу на стороне леченого зуба и не ковырять в нем, например зубочистками.
- Через неделю при благоприятном исходе временный материал удаляют вместе с лечебной пастой. Кариозную полость промывают, осуществляют антисептическую обработку и высушивают.
- Следующим этапов является постановка новой лечебной пасты. В этот раз она уже не должна содержать антибиотики и другие сильнодействующие вещества, которые при длительном нахождении способны вызвать аллергическую реакцию. Такие пасты в своем составе содержать соединения кальция и фтора, для частичного восстановления твердых тканей зуба.
- Постановка изолирующей подкладки. Она необходима для того, чтобы негативное действие постоянного материала не распространялось по дентинным канальцам к пульпе зуба. Ее устанавливают до эмаливо – дентинной границе.
- Нанесение постоянного материала. Это будущая пломба. Перед ее размещением полость протравливают специальной жидкостью и наносят адгезиз, жидкость обеспечивающая надежное сцепление пломбировочного материала с тканями зуба. Затем материал отсвечивают лампой, и он полностью твердеет за несколько минут.
- Обработка поверхности пломбы. Заключается в шлифовании и полировании.
Глубокий кариес требует немедленного терапевтического воздействия. При отсутствии нужного лечения процесс в итоге перейдет в пульпит и тогда придется проводить уже эндодонтическое вмешательство. Если сформировался глубокий кариес клиника, диагностика, лечение все это должен проводить исключительно стоматолог.
Отличная статья 0
doksovet.ru
