Можно ли делать имплантацию зубов с неправильным прикусом
Очень актуальным для пациентов является вопрос о том, насколько качественно можно провести имплантацию зубов при неправильном прикусе. Часто в нашу клинику обращаются пациенты, которые хотят установку имплантов, но не задумываются и не знают о наличии других нарушений по состоянию полости рта и зубочелюстного аппарата. Интересует их прежде всего восполнение отсутствующих зубов.
Бывает, что у пациента есть пародонтит и он об этом знает, его в первую очередь интересует, насколько надежно можно рассчитывать на то, как будет держаться имплант. Причина утраты зубов в связи с пародонтитом его не беспокоит.
Мы говорили в нашей статье об исправлении прикуса, к каким неприятным последствиям для всего организма в целом приводит нарушение окклюзии. Если при таком прикусе добавить имплантацию зубов, то все эти неприятные и болевые моменты только усугубятся. Если Вам диагностировали нарушение прикуса (важно учитывать, не легкую деформацию, а такую палотогию, которая требует врачебной коррекции) и отказали в имплантации по причине нежелания пройти предварительное лечение по нормализации прикуса, то это говорит о высоком профессионализме специалистов, работающих в этой клинике.
Зубы, расположенные в неправильном прикусе – это проблема для пациента не только на уровне стоматологической оценки состояния зубочелюстного аппарата в целом, но и для всего организма.
В Немецком центре эстетической стоматологии Эс-Дент имплантация зубов начинается с правильного планирования у специалиста-ортопеда. Он проводит первичный осмотр, делает оценку состояния полости рта, соотношения прикуса, в каком состоянии десна, задает нужные параметры по количеству и положению установки имплантатов. После этого специалист-имплантолог оценивает состояние костной ткани, ориентируясь на проводимое в нашей клинике обследование компьютерной томографии, и дает свое заключение о возможности проведения установки имплантов без предварительной подготовки.
Илгам Вагифович Мамедов
Врач стоматолог, ортопед
28
лет
опыта
Врач высшей категории
Все виды ортопедического лечения
Записаться на консультацию
Периодически мы сталкиваемся с печальными последствиями имплантаций, проведенных в других клиниках, где не учитывались все факторы перед установкой имплантов.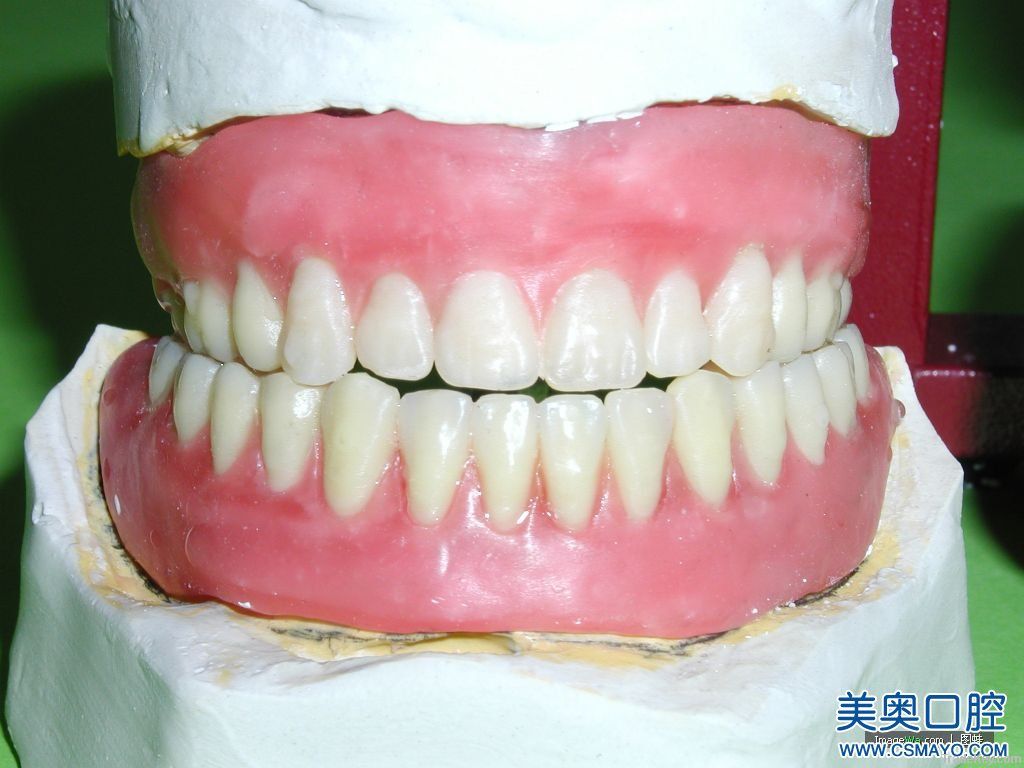 У пациента слишком поздно наступает осознание, что лечение было проведено некачественно. В итоге: финансовые затраты возрастают, иногда повторная имплантация после удаления импланта требует предварительной подготовки по наращиванию кости. Даже если Вы чувствуете, что никаких проблем с прикусом у Вас нет, не игнорируйте качественное обследование по диагностике прикуса перед имплантацией. Иногда удаление импланта влечет за собой неприятные последствия в виде удаления значительного объема костной ткани вместе с имплантом.
У пациента слишком поздно наступает осознание, что лечение было проведено некачественно. В итоге: финансовые затраты возрастают, иногда повторная имплантация после удаления импланта требует предварительной подготовки по наращиванию кости. Даже если Вы чувствуете, что никаких проблем с прикусом у Вас нет, не игнорируйте качественное обследование по диагностике прикуса перед имплантацией. Иногда удаление импланта влечет за собой неприятные последствия в виде удаления значительного объема костной ткани вместе с имплантом.
Варианты решения для имплантации зубов при неправильном прикусе.
-
Степень патологии прикуса незначительна:
— Если пациент ориентирован на идеальный и долгосрочный результат имплантации и протезирования, то лечение у ортодонта перед установкой имплантов даст более прогнозируемые результаты.
— В случае отказа от лечения по исправлению прикуса, установка имплантов возможна. Если врач и пациент обсудили моменты и обоюдно заведомо согласны на то, что в процессе имплантации и протезирования, возможно, не получится достичь идеального результата по эстетическим и физиологическим показателям.
-
Нарушение прикуса в значительной степени.
Нельзя проводить установку импланта зуба. В нашем стоматологическом центре имплантация зубов невозможна. Потому что первоочередная задача наших специалистов при лечении всех пациентов — это сохранение здоровья пациента. В данном случае пациенту предлагается предварительно пройти лечение у ортодонта по исправлению патологии прикуса и только после этого приступать к планированию имплантации. Если пациент выражает категорический отказ от исправления патологии прикуса, наши врачи руководствуются основным врачебным убеждением, что они не имеют права наносить вред здоровью человека и в имплантации будет отказано.
Где лучше устанавливать импланты?
Установка имплантов должна проводиться строго после предварительного осмотра всеми специалистами, которые должны быть вовлечены в этот комплексный процесс, диагностики компьютерной томографии, с разработкой лечебного плана. Выбирая клинику для установки имплантов, обращайтесь в ту стоматологию, где врачи применяют комплексный подход в лечении зубов.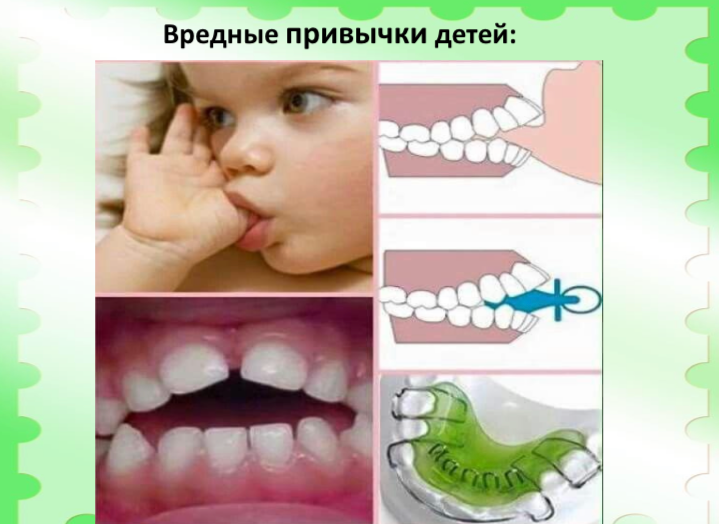 Только так Вы будете застрахованы от неожиданных негативных последствий проведенного лечения. Такой подход в комплексе к лечению каждого пациента осуществляют врачи высокой квалификации в Немецком центре эстетической стоматологии Эс-Дент.
Только так Вы будете застрахованы от неожиданных негативных последствий проведенного лечения. Такой подход в комплексе к лечению каждого пациента осуществляют врачи высокой квалификации в Немецком центре эстетической стоматологии Эс-Дент.
Стоматолог-Ортопед
|
Данис Раисович Могинов
Стаж работы:
Врач высшей категории Особые навыки: Все виды ортопедических работ Записаться на консультацию |
|
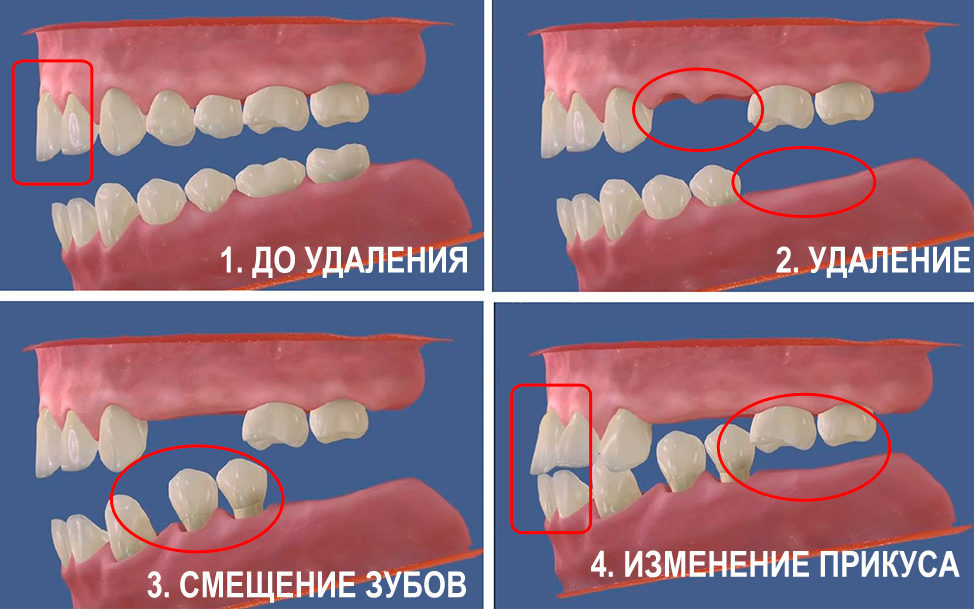
Есть ли возможность выровнять прикус, если имплант уже стоит?
В такой ситуации исправление прикуса зачастую невозможно или сопряжено с большими трудностями. Свои зубы отличаются от импланта тем, что они могут передвигаться в кости, имплантат же неподвижен совершенно. Перед установкой импланта врач планирует определенное расположение его в кости. Под каким углом он будет стоять и в каком месте, определяется в зависимости от положения всех других зубов в прикусе.
Под каким углом он будет стоять и в каком месте, определяется в зависимости от положения всех других зубов в прикусе.
Исправление прикуса при установленном импланте возможно в том случае, если такой план лечения продумывался и составлялся специалистами заранее и эти моменты заведомо определены.
Начиная планировать имплантацию зубов, нужно совершенно четко понимать, что ответы на вопросы и понимание всего процесса восстановления зубов можно получить только на консультации у специалиста. Нельзя рассчитывать на объективность информации, интересуясь опытом подобного лечения у родных и знакомых, читая различные истории в сети Интернет, занимаясь непосредственно обзвоном стоматологических клиник. По телефону могут сказать лишь ориентировочную базовую стоимость установки имплантов и ответить на вопросы о процедуре имплантации в общих чертах. Помните: каждый случай установки имплантов ИНДИВИДУАЛЕН!
Нужно прислушаться к рекомендациям лечащего врача, если он советует пройти осмотр и диагностику у ортодонта на определение правильности прикуса. Чем более своевременно пациент это сделает, тем меньше проблемных сложностей с имплантацией и протезированием ожидает его в будущем.
Чем более своевременно пациент это сделает, тем меньше проблемных сложностей с имплантацией и протезированием ожидает его в будущем.
Ортодонтическое лечение не должно пугать или отталкивать. При современном развитии методик по исправлению прикуса есть различные варианты: есть брекет-системы разных видов, в том числе и невидимые брекеты. Исправление прикуса на элайнерах никак не нарушает внешнюю эстетику – каппы легкие и прозрачные. Да, привычный образ жизни несколько изменяется на время: пища, уход за зубами более частый и более тщательный. Но нужно, прежде всего понимать, что при правильном прикусе зубы не подвержены таким сильным нагрузкам, как при нарушенном. Чем раньше зубы встанут в нормальное физиологическое положение, тем больше шансов сохранить их целыми и здоровыми и не задумываться о ранней имплантации зубов. И, однозначно, вопрос о возможности имплантации зубов с неправильным прикусом Вас уже не будет беспокоить, потому что к этому моменту зубы будут уже приведены в нормальное физиологическое состояние.
Юлия Андреевна Иванова
Врач стоматолог, ортодонт
15
лет
опыта
Современные методики ортодонтического лечения взрослых и детей, установка вестибулярных и лингвальных брекетов.
Записаться на консультацию
Неправильный прикус у взрослых и детей: причины и методы устранения
- Время чтения статьи: 2 минуты
Неправильный прикус встречает и у взрослых, и у детей. С этой проблемой знакомы практически все жители планеты. Согласно статистике, этот показатель постоянно растет и на это есть много причин. Проблема может быть серьезной или незначительной, поэтому и методы коррекции различны. Главное в этом вопросе – время. Важно, как можно раньше обратиться к врачу и начать лечение. В таком случае можно говорить о полном выздоровлении пациента.
Какие проблемы возникают при неправильном прикусе?
-
Проблемы с речью;
-
Неприятные ощущения при жевании и глотании пищи;
-
Нарушения в работе желудочно–кишечного тракта;
-
Возникновение головных болей;
-
Проблемы с позвоночником;
-
Неправильное расположение зубов в ряду;
-
Проблемы с зубами и их потеря в раннем возрасте;
-
Возникновение воспалительных процессов в полости рта.

Причины
Нарушение возникает по многим причинам. Они могут быть врожденными и приобретенными. В первом случае важную роль играет наследственный фактор. Эта проблема часто передается по наследству. Если такая вероятность имеется, то малыша необходимо часто показывать стоматологу и по мере необходимости корректировать ситуацию. Так вы сможете своевременно решить проблему, не прибегая к серьезному и длительному лечению.
-
Искусственное питание малыша. Все дети рождаются с неправильно расположенной нижней челюстью, которая выравнивается самостоятельно в период грудного вскармливания, когда малыш сосет грудь. Если питание происходит с помощью бутылочки, то челюсть может остаться неправильной формы;
- Вредные привычки. У детей к ним относится постоянное сосание соски, пальца или игрушек. С этими забавами лучше распрощаться как можно раньше;
-
Неправильная осанка;
-
Заболевания носа приводят к необходимости дышать ртом, а это в свою очередь деформирует челюсть;
-
Наследственность.
 Если у родителей имеются проблемы с зубами, то большая вероятность, что у детей они тоже возникнут;
Если у родителей имеются проблемы с зубами, то большая вероятность, что у детей они тоже возникнут;
-
· Ранее выпадение и порча молочных зубов;
-
· Механические травмы челюсти.
Причины развития неправильного прикуса во взрослом возрасте:
Виды нарушений прикуса:
-
Дистальный характеризуется слишком явным развитием верхней челюсти, поэтому она выраженно выходит вперед. Такая проблема может возникнуть по причине потери зубов или после протезирования;
-
Мезиальный прикус – не полностью развита нижняя челюсть. Проблема заключается в том, что нижние зубы перекрывают верхний ряд. Это может вызывать трудности при общении и приеме пищи;
-
Открытых прикус. Это когда многие зубы в полости рта не смыкаются.
 Лечение происходит длительно, особенно если возникла во взрослом возрасте;
Лечение происходит длительно, особенно если возникла во взрослом возрасте;
-
Глубокий – прикус, при котором очень быстро стирается зубная эмаль. В этом случае верхний ряд полностью закрывает нижний;
-
Перекрестный – не полностью развита верхняя или нижняя челюсть. В данной ситуации для коррекции необходимо использовать не только брекет–системы, но и дополнительные конструкции;
-
Снижающий прикус появляется по причине потери зубов или их сильного разрушения.
Иногда бывают ситуации, когда сложно точно определить какая разновидность у конкретного человека, так как несколько видов могут одновременно развиваться. Если человек некомпетентен в этом вопросе, то он может легко не заметить патологию или поставить неверный диагноз. Лечением прикуса занимаются ортодонты, которые специализируются именно на этих проблемах. Помните, эффективность лечения зависит от правильно поставленного диагноза.
Помните, эффективность лечения зависит от правильно поставленного диагноза.
Методы и способы исправления
Выбор способа лечения зависит не только от состояния здоровья зубов и десен пациента, но и от его возраста. Лечение детей происходит намного проще и быстрее. Это связано с тем, что у них еще не полностью сформированы костные ткани. Поэтому важно следить за здоровьем полости рта начиная с рождения и не забывать показывать ребенка стоматологу, даже если у него ничего не болит, и вы не видите проблем. Только профессиональный врач сможет правильно оценить здоровье ротовой полости и своевременно провести коррекцию.
-
В период от рождения до 7 лет ребенку, чтобы корректировать прикус достаточно делать специальные упражнения и массаж. Единственное, что важно, это как можно раньше отучить малыша от вредных привычек, а лучше изначально не приучать. Если малыш будет продолжать сосать пальцы, то лечение не принесет желаемого результата;
-
Для корректировки прикуса в возрасте с 7 до 12 лет применяются специальные съемные конструкции, которые направляют зубы в нужную сторону.
 Это позволяет выровнять их в правильное направление. Носить их необходимо несколько часов в день. Они безвредны и не доставляют сильных неудобств;
Это позволяет выровнять их в правильное направление. Носить их необходимо несколько часов в день. Они безвредны и не доставляют сильных неудобств;
-
Пластинки используются, когда первые 2 варианта не принесли желаемого результата. Лечение будет зависеть от конкретной ситуации и в среднем составляет 1,5 года.
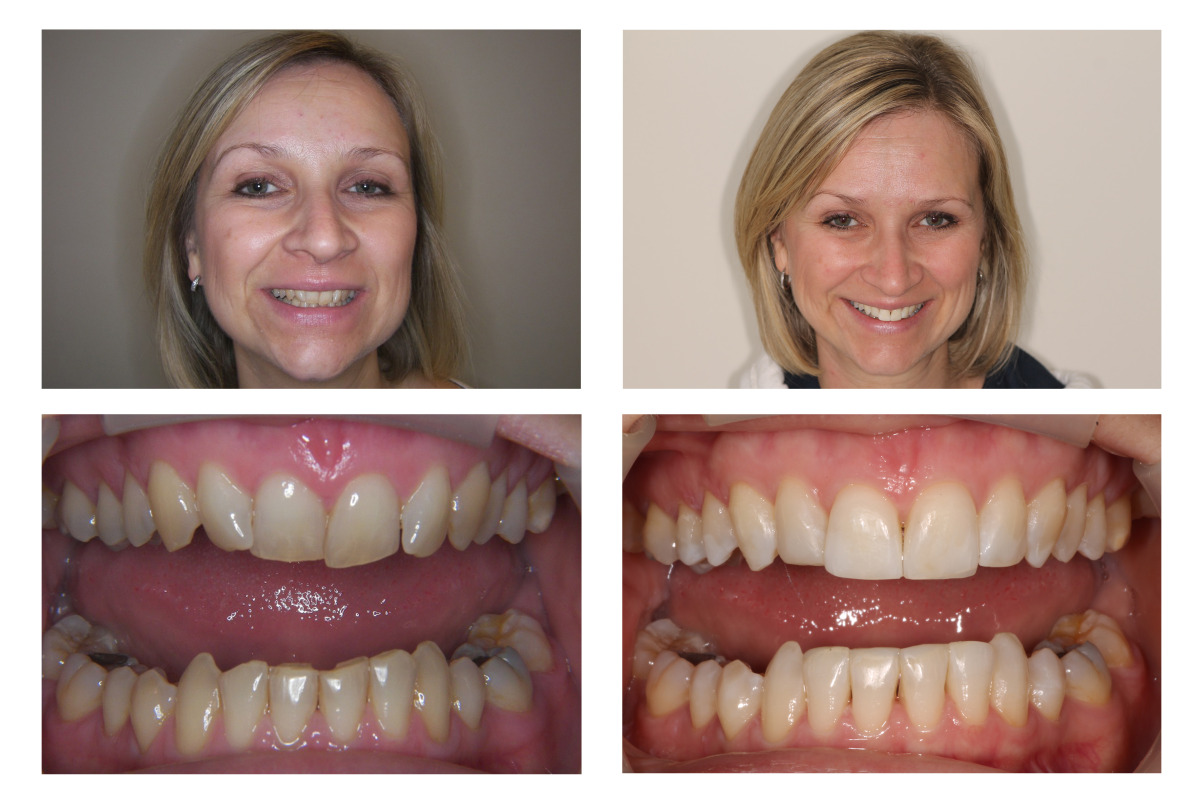
Во взрослом возрасте коррекция прикуса происходит с помощью брекетов. С их помощью можно устранить проблемы даже в 40 лет, что очень важно, так как при неправильном прикусе будет невозможно поставить протезы.
Исправление прикуса в Санкт-Петербурге по доступной цене
Прикус – взаимное расположение зубных рядов при их смыкании. Он может быть физиологическим (правильным) или патологическим, что, к сожалению, встречается гораздо чаще (у 80 % людей во всем мире). Обычно сами пациенты не замечают проблемы, но лишь до определенного времени. Возникающие симптомы (например, головная боль, нарушения осанки) часто не связывают с зубами, а зря.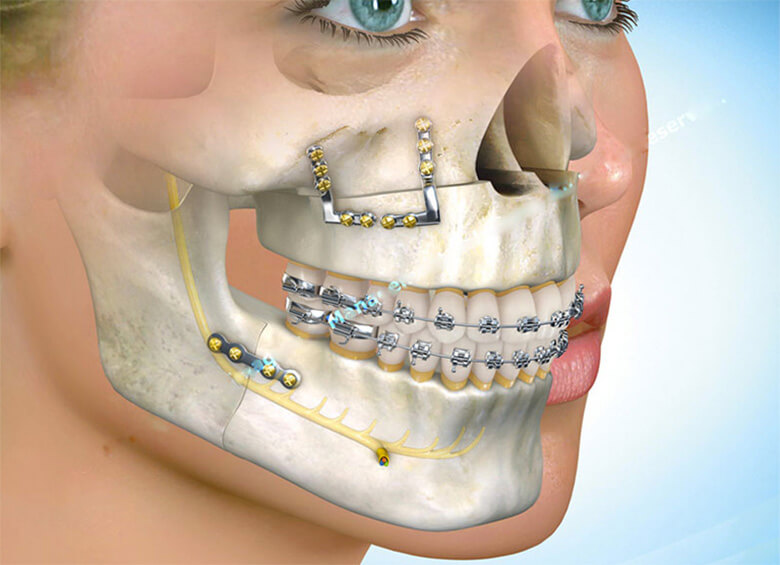
Исправление прикуса и лечение зубов у взрослых и детей в Санкт-Петербурге можно провести в клинике «Дана», где работают опытные специалисты. Наши врачи предложат лечение, которое лучше всего подойдет именно вам.
Что такое физиологический прикус
При физиологическом прикусе жевательные зубы верхней и нижней челюсти плотно смыкаются между собой, а центральные зубы верхней челюсти перекрывают нижние не более чем на треть. Кроме того, средняя линия, которая проходит между центральными резцами челюстей, совпадает и проходит по средней линии лица.
Правильный прикус весьма важен, он обеспечивает:
- тщательное пережевывание пищи;
- нормальную дикцию;
- нормальный тонус жевательной и мимической мускулатуры лица, а это противостоит старению.
Прикус напрямую связан с осанкой, и если есть малейшие проблемы в прикусе, она нарушается и наоборот. А это чревато формированием хронической боли в разных отделах позвоночника.
Патологический прикус и чем он опасен
Главный симптом неправильного прикуса – неполное смыкание или отсутствие контакта в каком-либо отделе зубного ряда, несоответствие линий смыкания.
Понять, что у человека неправильный прикус можно и по внешним признакам: выраженная асимметрия лица, выступающая или, наоборот, «спрятанная» нижняя челюсть, щели между зубами или скученность,
неправильное расположение одного или нескольких зубов в зубном ряду (дистопия).
Последствия неправильного прикуса:
- Потеря зубов.
Неправильное распределение жевательной нагрузки – причина патологической стираемости, повреждений опорно-удерживающего аппарата зуба, что может привести к их расшатыванию и потере.
- Болезни пищеварительного тракта и лор-органов.
Из-за отсутствия нормального пережевывания пищи повышается нагрузка на пищеварительный тракт. А неправильное расположение челюсти давит на лор-органы и повышает вероятность отитов и др.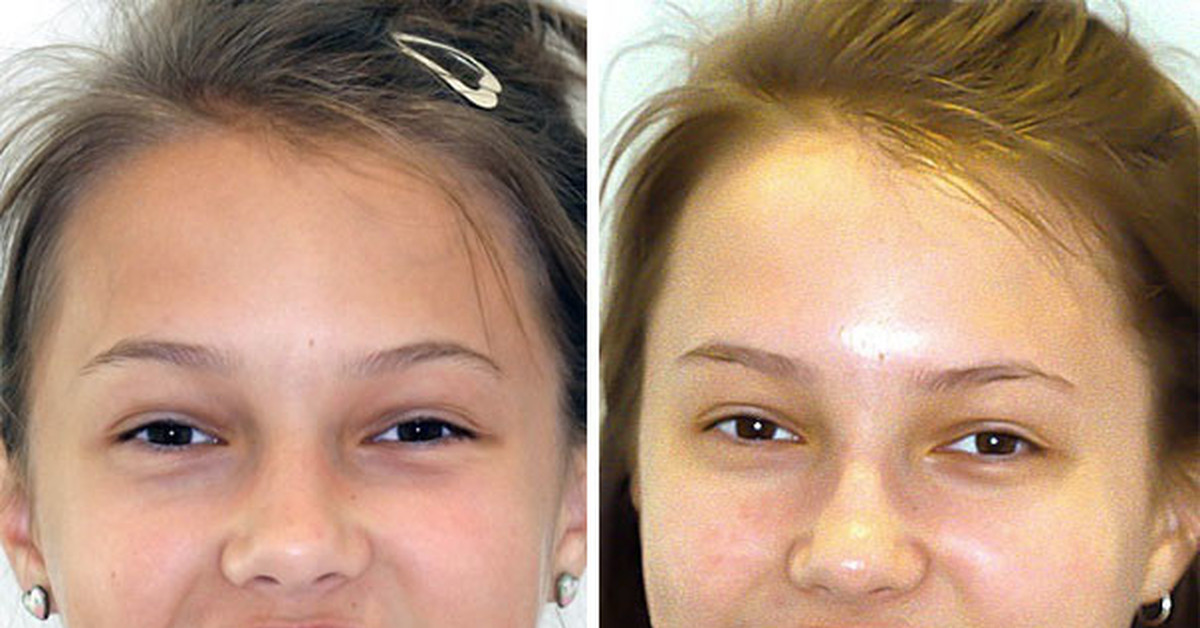
- Дисфункция височно-нижнечелюстного сустава.
Щелки при открывании рта, шум в ушах, болезненные ощущения, спазмы в мышцах, затруднения при открывании рта.
- Травма слизистой.
Собственные зубы могут наносить травму мягким тканям, и это одна из причин не только боли, но и плохо заживающих язв, а также онкопатологий.
При неправильном прикусе жевательные мышцы работают с повышенной нагрузкой, эти изменения отражаются на коже. И это одна из причин формирования второго подбородка.
Виды неправильного прикуса
В клинической практике выделяют несколько видов патологий прикуса, каждая из них имеет несколько степеней сложности:
- Мезиальный. Нижняя челюсть выдвинута вперед по сравнению с верхней. Иногда такие изменения визуально заметны.
- Глубокий. При этом резцы верхней челюсти перекрывают нижние более чем на треть. Визуально укорачивается нижняя треть лица, формируется подбородочная складка.

- Дистальный. Выдвижение верхней челюсти вперед. Визуально лицо кажется удивленным, глуповатым.
- Перекрестный. Сужение нижней или верхней челюсти со смещением нижней челюсти в сторону. Нарушается асимметрия лица, и она довольно заметна.
- Открытый прикус.
В центральной или жевательной части зубочелюстной системы отсутствует контакт.
Исправление прикуса в СПБ в клинике «Дана» проводится различными способами, но предварительно нужно выявить патологию.
Методы исправления прикуса у взрослых и детей в Санкт-Петербурге
Лечение патологий прикуса может проходить хирургически при тяжелых, чаще врожденных патологиях прикуса, а также консервативно. Чаще при лечении детей и взрослых используют различные ортодонтические аппараты. В современном стоматологическом центре «Дана» врач индивидуально подберет наиболее подходящий метод лечения, учитывающий особенности пациента, его возраст и личные предпочтения.
При исправлении прикуса цена зависит от выбранного метода лечения. Стоимость варьируется, и узнать конечную можно только после консультации у врача и составления плана лечения.
Брекет-системы
Это наиболее востребованные и удобные ортодонтические аппараты, позволяющие исправить практически любые патологии прикуса. Это уже классика ортодонтического лечения, которая хорошо себя зарекомендовала и проверена временем.
Брекеты используются у взрослых и детей только в постоянном прикусе. В среднем лечение продолжается всего 1-2 года, но результаты уже заметны через несколько месяцев.
Плюсы:
- высокая эффективность;
- подходят для исправления даже самых сложных патологий прикуса;
- могут использоваться у взрослых и детей.
Минусы:
- металлические брекеты не отличаются высокой эстетичностью, однако их можно заменить керамическими;
- необходимость особого гигиенического ухода, хотя это сложно назвать минусом – это идет на пользу полости рта.

Элайнеры
Прозрачные индивидуальные капы, устраняющие патологии прикуса. Это наиболее эстетичный и современный метод лечения, хорошо себя зарекомендовавший.
Плюсы:
- эффективность;
- высокая эстетика;
- легкий гигиенический уход.
Минусы:
- более высокая стоимость в сравнении с брекетами;
недостаточная эффективность при сложных патологиях прикуса.
Ортодонтические пластинки
Используются при ортодонтическом лечении детей до 11 лет, то есть в молочном или сменном прикусе. Это индивидуальная пластинка с кламмерами и винтовыми механизмами, она стимулирует рост челюсти и меняет форму зубного ряда. Таким образом, создается возможность для выстраивания правильного зубного ряда.
Плюсы:
- цена;
- яркий гипоаллергенный пластик нравится детям;
- установка пластинки занимает минуты;
- нет необходимости в особенном уходе.
Минусы:
- вероятность потери;
- длительное привыкание.
Фотогалерея
до
после
до
после
до
после
до
после
до
после
Ортодонтическое протезирование взрослого человека с тяжелым нарушением прикуса III класса
В данном клиническом случае описано лечение 37-летней женщины с множественными реставрированными и отсутствующими зубами, нарушением прикуса III класса и полным перекрестным прикусом. Варианты лечения включали ортогнатическую хирургию и ортодонто-протезный подход. Пациент выбрал консервативное лечение с открытием пространства для протезирования первых моляров верхней челюсти.
Лечение взрослых с аномалиями прикуса класса III является клинической проблемой в ортодонтии. При отсутствии потенциала роста верхней челюсти у взрослых нет вариантов лечения, кроме ортогнатической хирургии или нехирургического компенсаторного подхода. Хирургическая коррекция состоит из смещения нижней челюсти, продвижения верхней челюсти или комбинации операций на нижней и верхней челюсти. Нехирургическое лечение аномалий прикуса III класса включает ортодонтическое лечение с компенсационной механикой.
Нехирургическое лечение аномалий прикуса III класса включает ортодонтическое лечение с компенсационной механикой.
Пациенты с множественными реставрациями могут иметь цели восстановительного лечения, которые усложняют ортодонтическое лечение. У подростков с полным прикусом цели ортодонтического лечения, как правило, идеалистичны. Однако у пациентов, прошедших ортодонтическую реставрацию, важно установить реалистичные, а не идеалистические цели лечения. Как заявили Кокич и Спир, цели лечения должны быть реалистичными с экономической точки зрения, с окклюзионной и восстановительной точек зрения.
В этом клиническом случае описывается лечение взрослого человека с большим количеством восстановленных и отсутствующих зубов, нарушением прикуса класса III и полным перекрестным прикусом.
Диагностика и этиология
Женщина 37-ми лет обратилась на консультацию к ортодонту с основными жалобами на боль в височно-нижнечелюстном суставе и неэстетичную улыбку. В анамнезе не было противопоказаний к ортодонтическому лечению. В ее стоматологическом анамнезе было много восстановленных зубов с предшествующей эндодонтической терапией.
В ее стоматологическом анамнезе было много восстановленных зубов с предшествующей эндодонтической терапией.
Экстраоральный осмотр (рис. 1) показал прямой или вогнутый профиль и выраженные носогубные складки (предполагающие ретрузию верхней челюсти) и хорошо сбалансированное лицо. Ее натянутая улыбка имела приемлемый вид десен, но предполагала наклон верхних резцов назад.
Рис. 1.Внеротовые и внутриротовые фотографии до лечения.
Внутриротовое исследование (рис. 1) и слепок зубов (рис. 2) показали отсутствие нескольких зубов на верхней челюсти (первые моляры, правый латеральный резец и левый первый премоляр) и нижней челюсти (третьи моляры и правый первый премоляр). Все промежутки между зубами закрылись. У нее были отношения III класса справа и отношения I класса слева, а также передний и задний перекрестный прикус. Средняя линия верхней челюсти совпадала со средней линией лица, а средняя линия нижней челюсти была смещена на 4 мм вправо. Расхождений между максимальным межбугорковым положением и центральным соотношением не было.
Зубные слепки для предварительной обработки.
Боковая цефалограмма и трассировка (рис. 3) показали тонкий нижнечелюстной симфиз и нижнечелюстные резцы почти вне костного гребня. Цефалометрический анализ (таблица) показал вертикальный скелетный паттерн (GoGn-SN, 45,0°; FMA, 37,0°; PFH, 51,0 мм; AFH, 79,0 мм, и FHI, 0,65) и отношение скелетного класса III к ретрузии верхней челюсти (SNA). , 70,0°, SNB, 73,0°, ANB, -3,0° и AO-BO, -4,0 мм). Резцы нижней и верхней челюсти были наклонены назад (FMIA, 66,0°; IMPA, 77,0°; 1.NB, 17,0°; 1-NB, 5,0 мм; 1.NA, 19).0,0°; 1-НА, 6,0 мм; и межрезцовый угол 147,0°). Она имела вогнутый профиль за счет более ретрузии верхней челюсти (Z-угол 78,0°; Pog-NB 4,0 мм; S-линия-нижняя губа 0,0 мм; S-линия-верхняя губа -5,0 мм; носогубный угол 94,0°). °). На панорамной рентгенограмме (рис. 4) видно много восстановленных зубов. Не было никаких признаков костной или стоматологической патологии, а также дефектных реставраций.
Рис. 3.. Боковая цефалограмма и трассировка до лечения.
Боковая цефалограмма и трассировка до лечения.
Стол
Цефалометрический анализ
| Измерения | Средний | Начальный | Финал | Протезирование |
|---|---|---|---|---|
| Скелет | ||||
| СНС (°) | 82,0 | 70,0 | 71,0 | 71,0 |
| СНБ (°) | 80,0 | 73,0 | 73,0 | 73,0 |
| АНБ (°) | 2,0 | −3,0 | −2,0 | −2,0 |
| АО-БО (мм) | 2,0 | −4,0 | −5,0 | −5,0 |
| GoGn-SN (°) | 32,0 | 45,0 | 44,0 | 43,0 |
| Occ Pl-FH (°) | 10,0 | 7,0 | 7,0 | 7,0 |
| PFH (мм) | 45,0 | 51,0 | 53,0 | 53,0 |
| AFH (мм) | 65,0 | 79,0 | 78,0 | 77,0 |
| FHI (PFH/AFH) | 0,70 | 0,65 | 0,68 | 0,69 |
| FMA (°) | 25,0 | 37,0 | 36,0 | 35,0 |
| Стоматология | ||||
| FMIA (°) | 68,0 | 66,0 | 66,0 | 68,0 |
| ИМПА (°) | 87,0 | 77,0 | 78,0 | 77,0 |
1. Примечание (°) Примечание (°) |
25,0 | 17,0 | 17,0 | 17,0 |
| 1-NB (мм) | 4,0 | 5,0 | 5,0 | 5,0 |
| 1.Н/П (°) | 22,0 | 19.0 | 28,5 | 27,0 |
| 1-NA (мм) | 4,0 | 6,0 | 10,0 | 9,0 |
| Межрезцовый угол (°) | 131,0 | 147,0 | 136,0 | 138,0 |
| Мягкие ткани | ||||
| Угол Z (°) | 75,0 | 78,0 | 76,0 | 77,0 |
| Пог-НБ (мм) | – | 4,0 | 4,0 | 4,0 |
| S линия-нижняя кромка (мм) | 0,0 | 0,0 | 0,0 | 0,0 |
| Верхняя кромка линии S (мм) | 0,0 | −5,0 | −1,0 | −2,0 |
| Носогубный угол (°) | 100,0 | 94,0 | 92,0 | 94,0 |
PFH, задняя высота лица; AFH, передняя высота лица; FHI, индекс высоты лица .
. Панорамная рентгенограмма до лечения.
Цели лечения
Идеальные цели лечения заключались в исправлении скелетных несоответствий между верхней и нижней челюстью, устранении переднего и заднего перекрестного прикуса, установлении удовлетворительного прикуса и прикуса, коррекции средней линии нижней челюсти, выравнивании и коррекции ротации, получении стабильного окклюзионного соотношения и улучшении эстетика лица и зубов пациента.
Поскольку у этого взрослого пациента было несколько реставраций с вертикальным скелетным рисунком и классом III, а также с тонким нижнечелюстным симфизом, реалистичные цели лечения состояли в том, чтобы (1) установить функциональную окклюзию и смягчить симптомы височно-нижнечелюстного нарушения, (2) установить удовлетворительный прикус и overjet, (3) исправить передний и задний перекрестный прикус, (4) улучшить эстетику лица и (5) обеспечить эстетичную улыбку.
Читать дальше могут только обладатели статуса Gold. Войдите или зарегистрируйтесь, чтобы продолжить
Войдите или зарегистрируйтесь, чтобы продолжить
Теги: Американский журнал ортодонтии и челюстно-лицевой ортопедии Том 138 Выпуск 6
13 апреля 2017 г. | Автор: drzezo в Ортодонтия | Комментарии к записи Ортодонто-протезирование взрослого человека с тяжелой аномалией прикуса III класса
Применение протокола биологически ориентированной подготовки
На этой странице0003
В этом исследовании описаны три случая с участием пациентов, которым потребовалось междисциплинарное лечение для эстетической и функциональной реабилитации верхней или нижней челюсти. В частности, во всех случаях присутствовали показания к предпротезному ортодонтическому лечению, такому как ортодонтическая экструзия, перестройка зубов, коррекция аномалий прикуса и закрытие диастемы. Было предложено предпротезное ортодонтическое лечение для решения этих проблем до проведения восстановительных процедур; однако все пациенты отказались от предпротезного ортодонтического лечения. Таким образом, для восстановления эстетики и функции использовался исключительно ортопедический протокол. Техника биологически ориентированного препарирования была использована для препарирования зубов, которые были смещены в установленном направлении, путем препарирования абатмента больше с одной стороны, чем с противоположной. Этот так называемый «ортопедический ортодонтический подход» позволил решить клинические проблемы, которые обычно требуют предпротезного ортодонтического лечения, такие как полная клиническая потеря коронки, потеря окклюзионного вертикального размера, смещение зубов, неправильный прикус, агенезия зубов и тяжелые множественные диастемы. Степень возвратно-поступательного движения препарированных зубов, достижимая при таком подходе, была незначительной и несопоставимой с традиционным широкодиапазонным ортодонтическим перемещением. Кроме того, методика привела к модификации тканей десны и улучшению их толщины, хотя неясно, какое влияние эта методика оказывает на биотип десны. Ни у одного из пациентов не было ортопедических или пародонтальных осложнений в течение как минимум 12 месяцев после процедуры.
Техника биологически ориентированного препарирования была использована для препарирования зубов, которые были смещены в установленном направлении, путем препарирования абатмента больше с одной стороны, чем с противоположной. Этот так называемый «ортопедический ортодонтический подход» позволил решить клинические проблемы, которые обычно требуют предпротезного ортодонтического лечения, такие как полная клиническая потеря коронки, потеря окклюзионного вертикального размера, смещение зубов, неправильный прикус, агенезия зубов и тяжелые множественные диастемы. Степень возвратно-поступательного движения препарированных зубов, достижимая при таком подходе, была незначительной и несопоставимой с традиционным широкодиапазонным ортодонтическим перемещением. Кроме того, методика привела к модификации тканей десны и улучшению их толщины, хотя неясно, какое влияние эта методика оказывает на биотип десны. Ни у одного из пациентов не было ортопедических или пародонтальных осложнений в течение как минимум 12 месяцев после процедуры. Состояние десен было превосходным, и процедура протезирования не повлияла на приживаемость пульпы живых зубов. Биологически ориентированная техника препарирования, используемая при ортопедическом ортодонтическом подходе, может эффективно лечить сложные случаи без необходимости препротетической ортодонтии.
Состояние десен было превосходным, и процедура протезирования не повлияла на приживаемость пульпы живых зубов. Биологически ориентированная техника препарирования, используемая при ортопедическом ортодонтическом подходе, может эффективно лечить сложные случаи без необходимости препротетической ортодонтии.
1. Введение
Техника биологически ориентированного препарирования (BOPT) представляет собой ортопедический протокол, который состоит из поддесневого препарирования с плавным краем, при котором десневой профиль адаптируется к новому профилю коронкового выступа протеза [1]. Это стало возможным благодаря устранению выступающего профиля зуба или любой ранее существовавшей финишной линии. Новый профиль выхода протеза создается путем размещения протеза таким образом, чтобы край десны оставался в желаемом положении [2, 3].
Было показано, что протокол BOPT увеличивает толщину десны и обеспечивает стабильные и здоровые мягкие и твердые ткани естественных зубов [3, 4]. Такой же протокол был описан для дентальных имплантатов с хорошими клиническими результатами [5, 6].
Такой же протокол был описан для дентальных имплантатов с хорошими клиническими результатами [5, 6].
Пример адаптации мягких тканей к новому прорезу протеза после протокола BOPT показан на рисунках 1 и 2. На рисунке 1 центральный резец (рис. 1(a)) препарирован с помощью перовидного препарирования пламевидный бор на дне ранее прощупываемой борозды и устранение ранее существовавшей финишной линии. Был создан новый профиль прорезывания с временной реставрацией, расположенной на 1,5 мм коронарнее десневого края (рис. 1(b)). После одного месяца созревания мягких тканей десна адаптировалась к новому профилю прорезывания (рис. 1(с)). На фото 2 клык (фото 2(а)) был препарирован с использованием той же техники, а временная реставрация коронки была оставлена на 0,5 мм под десной на один месяц (фото 1(b)). По истечении этого периода временная реставрация коронки была укорочена (рис. 1(с)), а через месяц десна адаптировалась к новому прорезу (рис. 1(г)). В этой серии клинических случаев зубы были перемещены с помощью препарирования краев пера, избегая предпротезного ортодонтического лечения, а затем использовался протокол BOPT для направления созревания мягких тканей в новое положение зуба. Это перемещение зубов исключительно посредством препарирования зубов было названо «ортопедическим ортодонтическим подходом (ПОА)». Доступ допускал только небольшие перемещения зубов и не подходит для выполнения сложных ортодонтических движений с большим диапазоном действия. В описанных клинических случаях мы представили все биотипы толстой десны, за исключением нижних резцов в случае номер два, где мы также поставили диагноз тяжелой рецессии десны. Применяемая техника процедуры может привести к утолщению десны [1–6]. Фенотип после терапии выглядел розовым и здоровым, хотя неясно, какое влияние этот метод оказывает на сам биотип десны [1–6]. Необходимы дальнейшие исследования, как клинические, так и гистологические, чтобы выяснить, каковы биологические механизмы модификации ткани десны.
Это перемещение зубов исключительно посредством препарирования зубов было названо «ортопедическим ортодонтическим подходом (ПОА)». Доступ допускал только небольшие перемещения зубов и не подходит для выполнения сложных ортодонтических движений с большим диапазоном действия. В описанных клинических случаях мы представили все биотипы толстой десны, за исключением нижних резцов в случае номер два, где мы также поставили диагноз тяжелой рецессии десны. Применяемая техника процедуры может привести к утолщению десны [1–6]. Фенотип после терапии выглядел розовым и здоровым, хотя неясно, какое влияние этот метод оказывает на сам биотип десны [1–6]. Необходимы дальнейшие исследования, как клинические, так и гистологические, чтобы выяснить, каковы биологические механизмы модификации ткани десны.
2. Методы
Процедура протезирования, лабораторные этапы и используемые материалы были одинаковыми для всех трех клинических случаев, описанных ниже.
Техника препарирования, которую мы использовали во всех случаях, соответствовала протоколу BOPT, описанному Loi в 2013 г. Эта техника включает использование алмазного пламевидного бора (6863D.314.016, Komet, Италия) для препарирования опорного зуба, установленного в высоком -скоростной наконечник. Перед началом препарирования зуба десневую борозду прощупывали калиброванным зондом (Hawe Click-Probe®, KerrHawe SA, Швейцария) для определения глубины препарирования. Зуб препарировали до дна прощупываемой борозды. Был создан вертикальный участок без финишной линии, и промежуточная реставрация была перебазирована с использованием самоотверждающегося метакрилатного полимера (Sintodent, Италия). Новый профиль прорезывания располагался в десневой борозде без нарушения биологической ширины. Перемещение оси коронки опорных зубов осуществлялось с помощью БОРТ с POA во всех случаях, когда требовалось перемещение зубов. Подвижность зубов была достигнута за счет препарирования опорных зубов с препарированием краев пера (BOPT) больше с одной стороны, чем с противоположной. Например, если требовалось мезиальное перемещение опорного зуба, зуб больше препарировали с дистальной стороны, чтобы опорный зуб можно было перемещать мезиально (фото 3).
Эта техника включает использование алмазного пламевидного бора (6863D.314.016, Komet, Италия) для препарирования опорного зуба, установленного в высоком -скоростной наконечник. Перед началом препарирования зуба десневую борозду прощупывали калиброванным зондом (Hawe Click-Probe®, KerrHawe SA, Швейцария) для определения глубины препарирования. Зуб препарировали до дна прощупываемой борозды. Был создан вертикальный участок без финишной линии, и промежуточная реставрация была перебазирована с использованием самоотверждающегося метакрилатного полимера (Sintodent, Италия). Новый профиль прорезывания располагался в десневой борозде без нарушения биологической ширины. Перемещение оси коронки опорных зубов осуществлялось с помощью БОРТ с POA во всех случаях, когда требовалось перемещение зубов. Подвижность зубов была достигнута за счет препарирования опорных зубов с препарированием краев пера (BOPT) больше с одной стороны, чем с противоположной. Например, если требовалось мезиальное перемещение опорного зуба, зуб больше препарировали с дистальной стороны, чтобы опорный зуб можно было перемещать мезиально (фото 3). Таким образом, коронку можно было перемещать в нужном направлении, одновременно сохраняя пропорции зубов, имитируя ортодонтическое лечение. При препарировании без финишной линии (вертикальное препарирование) коронка располагается в вертикальной области опорного зуба так, чтобы при перемещении вертикальной области в заданном направлении коронку можно было перемещать вместе с опорным зубом и тем самым Пропорция зубов может быть сохранена. Наоборот, при горизонтальной конечной линии край коронки непрерывен с внешним профилем корня, так что даже если дистальная сторона препарирована больше, чем мезиальная, ось коронки не может быть смещена без изменения пропорции зуба (фото 4). . На промежуточном этапе края коронок временных реставраций укорачивали при обнаружении признаков воспаления (покраснение, кровоточивость), а окончательные оттиски снимали только тогда, когда мягкие ткани выглядели здоровыми и свободными от воспаления в каждой точке.
Таким образом, коронку можно было перемещать в нужном направлении, одновременно сохраняя пропорции зубов, имитируя ортодонтическое лечение. При препарировании без финишной линии (вертикальное препарирование) коронка располагается в вертикальной области опорного зуба так, чтобы при перемещении вертикальной области в заданном направлении коронку можно было перемещать вместе с опорным зубом и тем самым Пропорция зубов может быть сохранена. Наоборот, при горизонтальной конечной линии край коронки непрерывен с внешним профилем корня, так что даже если дистальная сторона препарирована больше, чем мезиальная, ось коронки не может быть смещена без изменения пропорции зуба (фото 4). . На промежуточном этапе края коронок временных реставраций укорачивали при обнаружении признаков воспаления (покраснение, кровоточивость), а окончательные оттиски снимали только тогда, когда мягкие ткани выглядели здоровыми и свободными от воспаления в каждой точке.
2.1. Случай 1
71-летний мужчина, тип I Американского общества анестезиологов (ASA), обратился в стоматологическое отделение больницы в надежде исправить эстетические и функциональные проблемы верхней челюсти (рис. 5), где зубы были сильно стерты и с агенезией боковых резцов (рис. 6). Полнодуговая временная коронка была изготовлена с правильными пропорциями и положением зубов таким образом, чтобы боковые резцы заменили смещенный клык. Правильные пропорции зубов были достигнуты за счет препарирования дистальной стороны клыков больше, чем мезиальной, с помощью BOPT и POA, чтобы опорные зубы были адаптированы к временной реставрации, а не наоборот (Фото 7). Временная реставрация с полным зубным рядом была расположена на верхней челюсти с краем коронки на 0,5 мм ниже десны, и после одного месяца созревания мягких тканей мягкие ткани выглядели здоровыми без признаков воспаления (фото 8). С временной реставрацией была сделана панорамная рентгенограмма, показывающая, что после протезирования пульпа зуба не была поражена (фото 9).). Окончательный оттиск был снят с помощью двойной ретракционной нити (Ultrapack™, Ultradent Products, США), пропитанной гемостатическим раствором (Gengistal, Ogna, Италия), и одноэтапного полисилоксанового оттиска с легким телом и замазкой (Putty and Light Elite HD, Zhermack , Италия).
5), где зубы были сильно стерты и с агенезией боковых резцов (рис. 6). Полнодуговая временная коронка была изготовлена с правильными пропорциями и положением зубов таким образом, чтобы боковые резцы заменили смещенный клык. Правильные пропорции зубов были достигнуты за счет препарирования дистальной стороны клыков больше, чем мезиальной, с помощью BOPT и POA, чтобы опорные зубы были адаптированы к временной реставрации, а не наоборот (Фото 7). Временная реставрация с полным зубным рядом была расположена на верхней челюсти с краем коронки на 0,5 мм ниже десны, и после одного месяца созревания мягких тканей мягкие ткани выглядели здоровыми без признаков воспаления (фото 8). С временной реставрацией была сделана панорамная рентгенограмма, показывающая, что после протезирования пульпа зуба не была поражена (фото 9).). Окончательный оттиск был снят с помощью двойной ретракционной нити (Ultrapack™, Ultradent Products, США), пропитанной гемостатическим раствором (Gengistal, Ogna, Италия), и одноэтапного полисилоксанового оттиска с легким телом и замазкой (Putty and Light Elite HD, Zhermack , Италия). Оттиск был отправлен зубному технику с просьбой придать окончательным реставрациям такую форму, которая позволила бы профильу выступа поддерживать зрелые мягкие ткани. В зуботехнической лаборатории была изготовлена окончательная реставрация с каркасом из диоксида циркония, облицованным полевошпатной керамикой (VITAVM 9)., VITA Zahnfabrik, Германия). Окончательные реставрации были клинически проверены и отправлены на окончательную глазурь, а на заключительном приеме были зацементированы (помещены на 0,5 мм в десневую борозду) самоадгезивным композитным цементом (RelyX Unicem; 3M ESPE, США). При последующем посещении через год не было отмечено никаких биологических или технических осложнений, а десна выглядела толстой, розовой, здоровой и полностью адаптированной к окончательной реставрации (фото 10).
Оттиск был отправлен зубному технику с просьбой придать окончательным реставрациям такую форму, которая позволила бы профильу выступа поддерживать зрелые мягкие ткани. В зуботехнической лаборатории была изготовлена окончательная реставрация с каркасом из диоксида циркония, облицованным полевошпатной керамикой (VITAVM 9)., VITA Zahnfabrik, Германия). Окончательные реставрации были клинически проверены и отправлены на окончательную глазурь, а на заключительном приеме были зацементированы (помещены на 0,5 мм в десневую борозду) самоадгезивным композитным цементом (RelyX Unicem; 3M ESPE, США). При последующем посещении через год не было отмечено никаких биологических или технических осложнений, а десна выглядела толстой, розовой, здоровой и полностью адаптированной к окончательной реставрации (фото 10).
2.2. Случай 2
70-летняя здоровая женщина обратилась в частную стоматологическую клинику с недовольством своей улыбкой; это было связано с чрезмерным обнажением десен на верхней челюсти (десневая улыбка) в сочетании с короткими клиническими коронками (рис. 11). Внутриротовое обследование выявило частичную адентию, повернутые передние зубы верхней челюсти с резцовой эрозией и износ эмали (фото 11). Моляры нижней челюсти были наклонены мезиально, что привело к коллапсу окклюзионного вертикального размера (OVD) [7, 8]. Остальные зубы нижней челюсти были сильно стерты. Правый центральный резец был повернут в щечное положение с рецессией десны и потерей высоты десны (фото 11).
11). Внутриротовое обследование выявило частичную адентию, повернутые передние зубы верхней челюсти с резцовой эрозией и износ эмали (фото 11). Моляры нижней челюсти были наклонены мезиально, что привело к коллапсу окклюзионного вертикального размера (OVD) [7, 8]. Остальные зубы нижней челюсти были сильно стерты. Правый центральный резец был повернут в щечное положение с рецессией десны и потерей высоты десны (фото 11).
Во время следующего визита передние зубы верхней челюсти препарировали с помощью BOPT, а временную реставрацию зацементировали. Затем два имплантата диаметром 3,8 мм (WINSIX® BIOSAF IN Srl, Милан, Италия) были установлены в области первого моляра нижней челюсти и оставлены погруженными на период остеоинтеграции. В конце сеанса были получены два альгинатных оттиска и новая запись центрального соотношения, которые были установлены в артикуляторе для изготовления полной дуги нижней челюсти, соответствующей увеличенному OVD.
Реставрация полной дуги нижней челюсти была изготовлена с шагом 3 мм OVD, а кривая Шпее была согласована с противоположной дугой.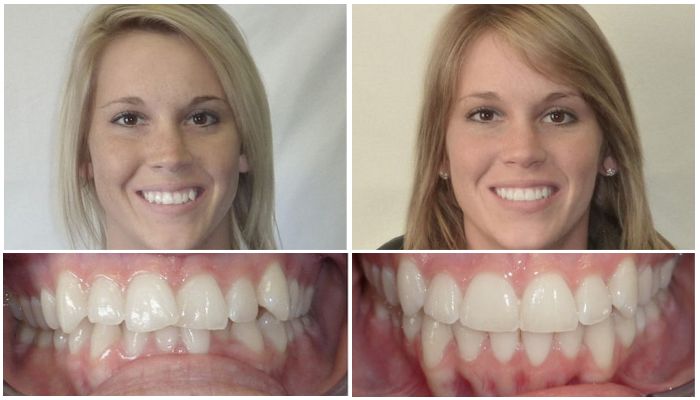 Зубы нижней челюсти были препарированы с помощью BOPT, и полная реставрация была помещена в нижнечелюстную дугу от правого до левого второго моляра. Нижний левый второй моляр был наклонен мезиально, поэтому он препарировался больше с мезиальной стороны, чем с дистальной, с использованием БОРТ с POA для смещения зубной оси дистально, тем самым создавая достаточное пространство для первого моляра параллельно траектории движения. введение протеза (рис. 12). POA также применяли для правого центрального резца нижней челюсти, препарируя его больше с вестибулярной стороны, чтобы выровнять его с соседними зубами (фото 13). Временная полнодуговая реставрация нижней челюсти была зацементирована и соответствовала новому OVD. Через месяц после созревания мягких тканей был снят окончательный оттиск опорных зубов верхней челюсти, и в зуботехнической лаборатории были изготовлены полноразмерные коронки из циркониевой керамики. Снова прощупали десневую борозду и обнаружили, что она составляет 2 мм с вестибулярной стороны.
Зубы нижней челюсти были препарированы с помощью BOPT, и полная реставрация была помещена в нижнечелюстную дугу от правого до левого второго моляра. Нижний левый второй моляр был наклонен мезиально, поэтому он препарировался больше с мезиальной стороны, чем с дистальной, с использованием БОРТ с POA для смещения зубной оси дистально, тем самым создавая достаточное пространство для первого моляра параллельно траектории движения. введение протеза (рис. 12). POA также применяли для правого центрального резца нижней челюсти, препарируя его больше с вестибулярной стороны, чтобы выровнять его с соседними зубами (фото 13). Временная полнодуговая реставрация нижней челюсти была зацементирована и соответствовала новому OVD. Через месяц после созревания мягких тканей был снят окончательный оттиск опорных зубов верхней челюсти, и в зуботехнической лаборатории были изготовлены полноразмерные коронки из циркониевой керамики. Снова прощупали десневую борозду и обнаружили, что она составляет 2 мм с вестибулярной стороны. Зубной техник получил указание расположить край коронки на 1,5 мм поддеснево только с вестибулярной стороны, используя всю доступную десневую борозду, тем самым улучшив десневую улыбку (фото 14). В межзубных промежутках и с небной стороны край коронки заходил на 0,5 мм в десневую борозду. Пациентка выразила удовлетворение результатами. Здоровая десна с идеальной фестончатой архитектурой наблюдалась через 2 года наблюдения. Рецессии или воспаления десны не отмечено. Реставрация достигла трех целей: (1) исправление глубокого прикуса, (2) выравнивание зубов и (3) устранение десневой улыбки. Процедура не повлияла на жизнеспособность пульпы, эндодонтических осложнений при 2-летнем наблюдении не наблюдалось (фото 15).
Зубной техник получил указание расположить край коронки на 1,5 мм поддеснево только с вестибулярной стороны, используя всю доступную десневую борозду, тем самым улучшив десневую улыбку (фото 14). В межзубных промежутках и с небной стороны край коронки заходил на 0,5 мм в десневую борозду. Пациентка выразила удовлетворение результатами. Здоровая десна с идеальной фестончатой архитектурой наблюдалась через 2 года наблюдения. Рецессии или воспаления десны не отмечено. Реставрация достигла трех целей: (1) исправление глубокого прикуса, (2) выравнивание зубов и (3) устранение десневой улыбки. Процедура не повлияла на жизнеспособность пульпы, эндодонтических осложнений при 2-летнем наблюдении не наблюдалось (фото 15).
2.3. Случай 3
63-летний мужчина, ASA типа I, поступил в стоматологическое отделение больницы. Субъект хотел улучшить эстетику и функцию своих зубов. При внутриротовом осмотре выявлена диастема по средней линии верхней челюсти диаметром 6 мм и множественные диастемы, распространенный кариес, корешковые переломы и поражение периодонта первых моляров, которые были немедленно удалены и заменены имплантатами диаметром 3,8 дюйма (WINSIX® BIOSAF IN Srl, Милан, Италия). загружен через 3 месяца после размещения (рис. 16).
загружен через 3 месяца после размещения (рис. 16).
Правильные пропорции зубов были достигнуты путем препарирования дистальной стороны больше, чем мезиальной, с помощью BOPT и POA. Таким образом, при изготовлении абатмента вертикальная область была смещена к центру зуба, а мезиализация зубов одновременно способствовала закрытию диастемы и сохранению правильных пропорций зубов (фото 17). Как описано ранее, временная реставрация использовалась в качестве ориентира во время препарирования зубов, а дистальная сторона зубов препарировалась до точки, предварительно отмеченной карандашом, для размещения временных коронок на опорных зубах (Фото 17). BOPT была завершена, и края коронки были расположены на 0,5 мм в пределах десневой борозды (фото 17).
Через восемь недель после созревания мягких тканей десневые ткани выглядели здоровыми (фото 18), и окончательная реставрация была завершена. У пациента были здоровые десны, глубина зондирования не превышала 3 мм, кровоточивости при зондировании и признаков воспаления при 2-летнем наблюдении не было. Кроме того, протезы были функционально интегрированы с мягкими тканями, а десна и межзубные сосочки были розовыми и пунктирными (Фото 19). Закрытие диастемы было достигнуто, и протезные коронки были хорошо пропорциональны. Процедура не повлияла на жизнеспособность пульпы, эндодонтических осложнений при 2-летнем наблюдении не наблюдалось (фото 20).
Кроме того, протезы были функционально интегрированы с мягкими тканями, а десна и межзубные сосочки были розовыми и пунктирными (Фото 19). Закрытие диастемы было достигнуто, и протезные коронки были хорошо пропорциональны. Процедура не повлияла на жизнеспособность пульпы, эндодонтических осложнений при 2-летнем наблюдении не наблюдалось (фото 20).
3. Обсуждение
BOPT обеспечивает идеальное поддесневое препарирование естественных зубов, при котором сообщается о хороших клинических пародонтальных исходах и утолщении ороговевших тканей [1–6]. Препарирование с краем пера обеспечивает хорошую краевую посадку с результатами, аналогичными другим дизайнам, и недавно сообщалось, что края реставрации, расположенные в десневой борозде, не вызывают гингивита, если пациент соблюдает соответствующую гигиену полости рта [9-11].
Препарирование опорного зуба состоит из вертикальной области, в которой расположен край коронки. Эту вертикальную область можно перемещать в заданном направлении, препарируя опорный зуб больше с одной стороны, чем с другой, и коронку перемещают вместе, что позволяет клиницисту перемещать ось зуба в мезио-дистальном или щечно-язычном направлении. (Рисунок 3). Эти концепции применялись в настоящих клинических случаях, когда ортодонтия была бы основным методом лечения [12–15]. Однако пациенты отказались от ортодонтического лечения; таким образом, был предложен альтернативный план лечения, который включал протезирование с использованием BOPT с POA.
(Рисунок 3). Эти концепции применялись в настоящих клинических случаях, когда ортодонтия была бы основным методом лечения [12–15]. Однако пациенты отказались от ортодонтического лечения; таким образом, был предложен альтернативный план лечения, который включал протезирование с использованием BOPT с POA.
Эта ортопедическая процедура позволила изменить форму и положение зубов, как показано в первом клиническом случае, в котором клыки верхней челюсти были преобразованы в отсутствующие боковые резцы, а первые премоляры верхней челюсти были перемещены мезиально и превратились в клыки. В других случаях BOPT с POA смогла способствовать значительному улучшению функции и эстетики у пациентов с коллапсом OVD с ограниченным протезным пространством, смещением зубов, рецессией десны, десневой улыбкой и множественными и тяжелыми диастемами. Эта процедура была принята в этих случаях, потому что также присутствовал износ зубов и эстетические проблемы. Вертикальная зона без финишной линии, в отличие от горизонтальной финишной линии, позволяла клиницистам перемещать временную реставрацию в апикальном или корональном направлении, что значительно облегчает адаптацию тканей к профилю прилегания коронковой реставрации [1–6]. Во втором случае перемещение временной реставрации позволило закрыть рецессию десны на правом центральном резце нижней челюсти (коронарное перемещение) и исправить десневую улыбку в переднем отделе верхней челюсти (апикальное перемещение) [16]. Тем не менее, этот подход ограничен случаями, когда требуется реабилитация полными реставрациями клинической коронки для зубов с неподходящей реставрацией клинической коронки, сильно изношенных зубов или зубов с эстетическими проблемами. Недостатком этой техники является то, что она включает в себя использование реставрации края коронки, расположенной в поддесневом положении, что имеет серьезные последствия для здоровья поддерживающих тканей пародонта [17-19].]. Воспаления тканей десны удалось избежать, поместив край коронки только в десневую борозду, а не в соединительный эпителий или супракрестальную соединительную ткань [11]. Это было достигнуто перед препарированием зуба путем зондирования десневой борозды калиброванным стоматологическим зондом и, таким образом, определения глубины препарирования.
Во втором случае перемещение временной реставрации позволило закрыть рецессию десны на правом центральном резце нижней челюсти (коронарное перемещение) и исправить десневую улыбку в переднем отделе верхней челюсти (апикальное перемещение) [16]. Тем не менее, этот подход ограничен случаями, когда требуется реабилитация полными реставрациями клинической коронки для зубов с неподходящей реставрацией клинической коронки, сильно изношенных зубов или зубов с эстетическими проблемами. Недостатком этой техники является то, что она включает в себя использование реставрации края коронки, расположенной в поддесневом положении, что имеет серьезные последствия для здоровья поддерживающих тканей пародонта [17-19].]. Воспаления тканей десны удалось избежать, поместив край коронки только в десневую борозду, а не в соединительный эпителий или супракрестальную соединительную ткань [11]. Это было достигнуто перед препарированием зуба путем зондирования десневой борозды калиброванным стоматологическим зондом и, таким образом, определения глубины препарирования.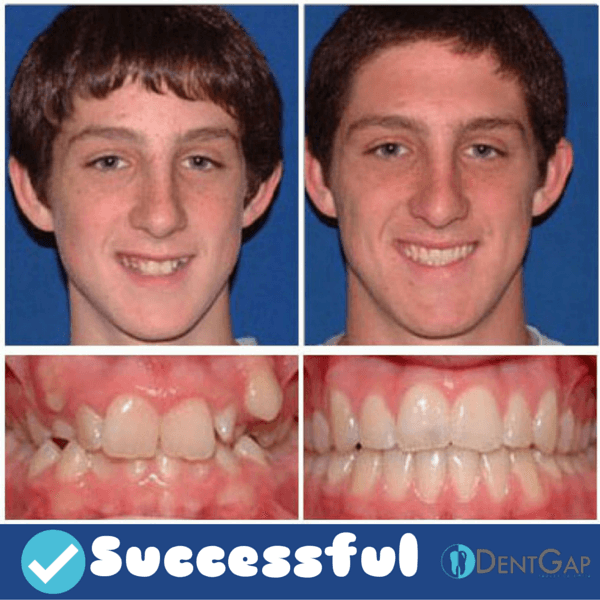 Во время препарирования зубов наблюдали за глубиной, препарируя опорный зуб калиброванным бором (градуированным в миллиметрах). На промежуточном этапе воспаления тканей избегали за счет укорочения краев временных коронок при обнаружении признаков воспаления (покраснение, кровоточивость), а окончательные оттиски снимали только тогда, когда мягкие ткани выглядели здоровыми и свободными от воспаления. При вертикальном препарировании нет финишной линии, на которую можно ссылаться, и зубному технику трудно правильно расположить край коронки. Во избежание проблем, связанных с этим, край коронки окончательной реставрации контролировался при осмотре клинического каркаса и при необходимости укорачивался. После того, как связь каркаса и мягких тканей была зафиксирована с помощью слепка, зубной техник, который знал о глубине, перепроверил все края коронки перед облицовкой.
Во время препарирования зубов наблюдали за глубиной, препарируя опорный зуб калиброванным бором (градуированным в миллиметрах). На промежуточном этапе воспаления тканей избегали за счет укорочения краев временных коронок при обнаружении признаков воспаления (покраснение, кровоточивость), а окончательные оттиски снимали только тогда, когда мягкие ткани выглядели здоровыми и свободными от воспаления. При вертикальном препарировании нет финишной линии, на которую можно ссылаться, и зубному технику трудно правильно расположить край коронки. Во избежание проблем, связанных с этим, край коронки окончательной реставрации контролировался при осмотре клинического каркаса и при необходимости укорачивался. После того, как связь каркаса и мягких тканей была зафиксирована с помощью слепка, зубной техник, который знал о глубине, перепроверил все края коронки перед облицовкой.
Ортодонтическое лечение с мультидисциплинарным подходом было бы рекомендовано в качестве основного варианта лечения для всех клинических ситуаций, описанных в этом исследовании; однако в случаях, когда пациент не может или не желает проходить предпротезное ортодонтическое лечение, вместо него можно использовать БОРТ с ПА для имитации междисциплинарного лечения [20–24].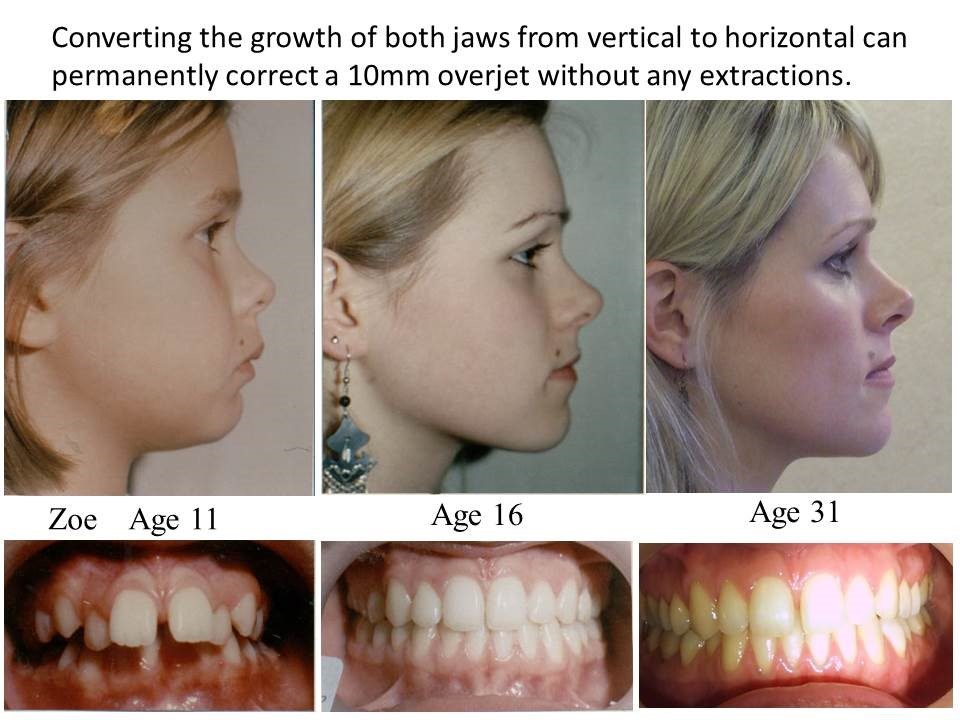 Такой подход допускал лишь небольшие реципрокные перемещения зубов и не очень широкий диапазон ортодонтических результатов. Предыдущие исследования описывают преимущества этой техники для получения модификаций десны, особенно при наличии рецессии десны [3, 17]. Действительно, этот метод влияет как на толщину десны, так и на высоту ороговевшей десны [1–6, 17]. Наши клинические результаты привели к утолщению десны с приобретением отличного розового цвета и здоровой десны, и тот же протокол показал хорошие клинические результаты для зубных имплантатов [5, 6, 25]. Необходимы дальнейшие исследования, как клинические, так и гистологические, чтобы выяснить, какие механизмы лежат в основе биологического кондиционирования тканей десны и их биотипа.
Такой подход допускал лишь небольшие реципрокные перемещения зубов и не очень широкий диапазон ортодонтических результатов. Предыдущие исследования описывают преимущества этой техники для получения модификаций десны, особенно при наличии рецессии десны [3, 17]. Действительно, этот метод влияет как на толщину десны, так и на высоту ороговевшей десны [1–6, 17]. Наши клинические результаты привели к утолщению десны с приобретением отличного розового цвета и здоровой десны, и тот же протокол показал хорошие клинические результаты для зубных имплантатов [5, 6, 25]. Необходимы дальнейшие исследования, как клинические, так и гистологические, чтобы выяснить, какие механизмы лежат в основе биологического кондиционирования тканей десны и их биотипа.
4. Заключение
В данном клиническом случае BOPT, использованная с POA, эффективно лечила сложные случаи без необходимости предпротезного ортодонтического лечения. Отсутствие финишной черты в естественных опорных зубах предлагает клиницистам множество возможностей для решения ситуаций, в которых обычно требуется мультидисциплинарный подход. По крайней мере, через год ни у одного из пациентов не возникло ортопедических или пародонтальных осложнений; ткани десны были здоровы, а одонтотомии не повлияли на выживаемость пульпы живых зубов. Тем не менее, необходимы долгосрочные клинические исследования для подтверждения результатов этих случаев.
По крайней мере, через год ни у одного из пациентов не возникло ортопедических или пародонтальных осложнений; ткани десны были здоровы, а одонтотомии не повлияли на выживаемость пульпы живых зубов. Тем не менее, необходимы долгосрочные клинические исследования для подтверждения результатов этих случаев.
Конфликт интересов
Автор заявляет об отсутствии конфликта интересов.
Благодарности
Автор выражает благодарность профессору Игнацио Лои за преподавание BOPT.
Ссылки
-
I. Loi и A. Di Felice, «Биологически ориентированная техника препарирования (BOPT): новый подход к ортопедической реставрации пародонтально здоровых зубов», Европейский журнал эстетической стоматологии , vol. 8, нет. 1, стр. 10–23, 2013.
Посмотреть по адресу:
Google Scholar
-
Р. Агустин-Панадеро, М. Ф. Сола-Руис, К. Чуст, А. Феррейроа и др., «Несъемные зубные протезы с вертикальным препарированием зубов без отделочных линий: отчет о два пациента», The Journal of Prosthetic Dentistry , vol.
 115, нет. 5, стр. 520–526, 2016 г.
115, нет. 5, стр. 520–526, 2016 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Б. Серра-Пастор, И. Лой, А. Фонс-Фонт, М. Ф. Сола-Руис, Р. Агустин-Панадеро и др., «Результаты пародонтологии и протезирования зубов, препарированных с помощью биологически ориентированной техники препарирования: 4-летнее последующее проспективное клиническое исследование» Journal of Prostodontic Research , vol. 63, нет. 4, стр. 415–420, 2019.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. Агустин-Панадеро, Б. Серра-Пастор, А. Фонс-Фонт, М. Ф. Сола-Руис и др., «Проспективное клиническое исследование реставраций с полным покрытием из диоксида циркония на зубах, изготовленных с использованием биологически ориентированной техники препарирования. на здоровье десен: результаты после двухлетнего наблюдения», Оперативная стоматология , том.
 43, нет. 2018. Т. 5. С. 482–487.
43, нет. 2018. Т. 5. С. 482–487. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Р. Агустин-Панадеро, Н. Бустаманте-Эрнандес, М. Ф. Сола-Руис, А. Зубисаррета-Мачо, А. Фонс-Фонт, Л. Фернандес-Эстеван и др., «Влияние биологически ориентированной техники подготовки на ткани вокруг имплантата; проспективное рандомизированное клиническое исследование с трехлетним наблюдением. Часть I: твердые ткани», Journal of Clinical Medicine , vol. 8, нет. 12, с. 2183, 2019.
Посмотреть по адресу:
Сайт издателя | Академия Google
-
Р. Агустин-Панадеро, Н. Бустаманте-Эрнандес, К. Лабайг-Руэда, А. Фонс-Фонт, Л. Фернандес-Эстеван и М. Ф. Сола-Руис, «Влияние биологически ориентированного метода подготовки на пери- ткани имплантата; проспективное рандомизированное клиническое исследование с трехлетним наблюдением.
 Часть II: мягкие ткани», Journal of Clinical Medicine , vol. 8, нет. 12, с. 2223, 2019.
Часть II: мягкие ткани», Journal of Clinical Medicine , vol. 8, нет. 12, с. 2223, 2019. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Ф. Вайлати и С. Карчиофо, «Планирование лечения при адгезивной аддитивной реабилитации: прогрессивное восковое моделирование трехэтапной техники», Международный журнал эстетической стоматологии , том. 11, нет. 3, стр. 356–377, 2016.
Посмотреть по адресу:
Google Scholar
-
J. Abduo, «Безопасность увеличения вертикального размера окклюзии: систематический обзор», Quintessence International , vol. 43, нет. 5, pp. 369–380, 2012.
Посмотреть по адресу:
Google Scholar
-
С. Патрони, Г. Чиодера, К. Каличети и П. Феррари, «Технология CAD/CAM и оксид циркония с пером -препарирование краев», Европейский журнал эстетической стоматологии , том.
 5, нет. 1, pp. 78–100, 2010.
5, нет. 1, pp. 78–100, 2010. Просмотр по адресу:
Google Scholar
-
Дж. Х. Шмитц, Д. Кортеллини, С. Граната и М. Валенти, «Монолитные одиночные коронки из дисиликата лития с пером дизайн препарирования в области боковых зубов: многоцентровое ретроспективное исследование до 12 лет», Quintessence International , vol. 48, стр. 601–608, 2017.
Посмотреть по адресу:
Google Scholar
-
C. Ercoli и JG Caton, «Зубные протезы и факторы, связанные с зубами», Journal of Periodontology , vol. 89, стр. S223–S236, 2018.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
П. Гоенка, Н. Марва и С. Датта, «Мультидисциплинарный подход к лечению поддесневого сломанного зуба: клинический отчет», Journal of Prostodontics , vol.
 20, нет. 2011. Т. 3. С. 218–223.
20, нет. 2011. Т. 3. С. 218–223. Просмотр:
Сайт издателя | Google Scholar
-
E. Moslehifard, S. Nikzad, F. Geraminpanah и F. Mahboub, «Полная реабилитация рта пациента с сильно изношенным зубным рядом и неровной окклюзионной плоскостью: клинический отчет», Journal of Prosthodontics , том. 21, нет. 1, стр. 56–64, 2012 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
А. С. Бидра и Ф. Урибе, «Предпротезное ортодонтическое вмешательство для лечения пациента с частичной адентией с генерализованным износом и нарушением прикуса», Журнал эстетической и восстановительной стоматологии , вып. 24, нет. 2, стр. 88–100, 2012 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Н. Шен и С.
 Ишлер, «Многодисциплинарное лечение тяжелой диастемы средней линии верхней челюсти: клинический отчет», Journal of Prosthodontics , vol. 28, нет. 3, стр. 239–243, 2019.
Ишлер, «Многодисциплинарное лечение тяжелой диастемы средней линии верхней челюсти: клинический отчет», Journal of Prosthodontics , vol. 28, нет. 3, стр. 239–243, 2019. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Касула Л., Гиллоне А., Мусу Д. Коррекция архитектуры десны с использованием биологически ориентированной методики препарирования у двух пациентов с вирусом иммунодефицита человека, стр. 9.0339 Отчеты о клинических случаях в стоматологии , том. 2020 г., идентификатор статьи 8830949, 7 страниц, 2020 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
C.J. Goodacre, WV Campagni и S.A. Aquilino, «Подготовка зубов к полным коронкам: форма искусства, основанная на научных принципах», The Journal of Prosthetic Dentistry , vol. 85, нет. 4, стр. 363–376, 2001.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Г. М. Ньюкомб, «Взаимосвязь между расположением поддесневых краев коронки и воспалением десен», Журнал пародонтологии , том. 45, нет. 3, стр. 151–154, 1974.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
B. Reitemeier, K. Hänsel, M.H. Walter, C. Kastner, and H. Toutenburg, «Влияние расположения заднего края коронки на здоровье десен», The Journal of Prosthetic Dentistry , vol. 87, нет. 2, стр. 167–172, 2002.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
M. Wishney, «Потенциальные риски ортодонтической терапии: критический обзор и концептуальная основа», Австралийский стоматологический журнал , том. 62, стр.
 86–96, 2017.
86–96, 2017. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Дж. Ким, С. Чу, Г. Гюрель и Г. Сиснерос, «Управление реставрационным пространством: планирование лечения и клинические соображения при недостатке места», Практические процедуры и эстетическая стоматология , том. 17, стр. 19–25, 2005.
Посмотреть по адресу:
Google Scholar
-
А.-М. Bollen, J. Cunha-Cruz, D.W. Bakko, G.J. Huang, P.P. Hujoel, «Влияние ортодонтического лечения на здоровье пародонта: систематический обзор контролируемых данных», Журнал Американской стоматологической ассоциации (1939) , том. 139, нет. 4, стр. 413–422, 2008 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
M. Baricevic, M. Mravak-Stipetic, M.
 Majstorovic, M. Baranovic, D. Baricevic и B. Loncar, «Поражения слизистой оболочки полости рта во время ортодонтического лечения», International Journal of Pediatric Dentistry , об. 21, нет. 2, стр. 96–102, 2011 г.
Majstorovic, M. Baranovic, D. Baricevic и B. Loncar, «Поражения слизистой оболочки полости рта во время ортодонтического лечения», International Journal of Pediatric Dentistry , об. 21, нет. 2, стр. 96–102, 2011 г. Посмотреть по адресу:
Сайт издателя | Академия Google
-
S. L. Walker, L. D. Tieu и C. Flores-Mir, «Рентгенографическое сравнение степени ортодонтически индуцированной наружной резорбции апикального корня в витальных и запломбированных зубах: систематический обзор», European Journal of Orthodontics , об. 35, нет. 6, стр. 796–802, 2013 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Л. Казула, А. Гиллоне и Д. Мусу, «Адаптация периимплантатной ткани после реабилитации с использованием безплечевых абатментов с последующим наблюдением в течение 24 месяцев», Отчеты о клинических случаях в стоматологии , том.
 2021, ID статьи 6689446, 8 страниц, 2021.
2021, ID статьи 6689446, 8 страниц, 2021. Посмотреть по адресу:
Сайт издателя | Google Scholar
Copyright
Copyright © 2021 Luca Casula. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Пародонтологическое и ортопедическое лечение аномалий прикуса III класса
Введение
Доказано, что современная стоматология с имплантацией дает превосходные хорошо задокументированные долгосрочные результаты с 10-летним успехом и коэффициентом выживаемости более 95%. 1 Теперь у стоматологов есть возможность использовать ряд инструментов предоперационного планирования, как обычных, так и автоматизированных, чтобы помочь им оценить потенциальные решения для реабилитационного лечения своих пациентов. Диагностические восковые модели были важным инструментом в многоблочных протезах для оценки идеального положения имплантата и расстояния между ними, а также желаемого контура, окклюзионной схемы и эстетики окончательной реставрации (9).0685 Рис. 1 ). 2 Использование конусно-лучевой компьютерной томографии (КЛКТ) значительно повысило точность диагностики для хирурга-имплантолога по сравнению со стандартной внутриротовой периапикальной и внеротовой панорамной рентгенографией. Хирургические методы пластики и установки имплантатов, конструкции имплантатов и металлокерамические протезы развиваются одновременно, и это выделяет нашу профессию среди других как пример коллективного творчества и изобретательности. Это захватывающая профессия, чтобы быть частью. В данном клиническом случае описывается комплексная ортопедическая реабилитация отсутствующих жевательных зубов с помощью несъемных имплантатов, а также исправление перекрестного прикуса передних естественных зубов.
Диагностические восковые модели были важным инструментом в многоблочных протезах для оценки идеального положения имплантата и расстояния между ними, а также желаемого контура, окклюзионной схемы и эстетики окончательной реставрации (9).0685 Рис. 1 ). 2 Использование конусно-лучевой компьютерной томографии (КЛКТ) значительно повысило точность диагностики для хирурга-имплантолога по сравнению со стандартной внутриротовой периапикальной и внеротовой панорамной рентгенографией. Хирургические методы пластики и установки имплантатов, конструкции имплантатов и металлокерамические протезы развиваются одновременно, и это выделяет нашу профессию среди других как пример коллективного творчества и изобретательности. Это захватывающая профессия, чтобы быть частью. В данном клиническом случае описывается комплексная ортопедическая реабилитация отсутствующих жевательных зубов с помощью несъемных имплантатов, а также исправление перекрестного прикуса передних естественных зубов.
Рис. 1
Диагностическая восковая модель, показывающая предполагаемую окклюзионную схему, а также окончательные размеры, форму и положение зубов.
Хирургические аспекты: Платформа для соединения имплантатов
Долгосрочное поддержание уровня маргинальной кости вокруг имплантата является важным требованием для долгосрочного успеха несъемного зубного протеза с опорой на имплантаты, независимо от того, предназначен ли он для установки одного зуба. или при множественной адентии. Сохранение этой кости поможет предотвратить образование глубоких карманов вокруг имплантатов и рецессию десны, что может привести к обнажению поверхности имплантата и стать резервуаром для накопления зубного налета. 3
В переднем отделе верхней челюсти и в системе зубных имплантатов Straumann© конструкция Bone Level (BL), в которой используется концепция переключения платформ, позволяет сохранить больше кости на лицевой стороне плеча имплантата. , а в некоторых случаях даже позволяет реконструировать лицевую костную стенку коронально к соединению имплантата с абатментом, что помогает поддерживать мягкие ткани в средней части лица ( рис. 2 ). Таким образом, конструкция BL предпочтительнее для замены одного зуба в эстетической зоне. 4
, а в некоторых случаях даже позволяет реконструировать лицевую костную стенку коронально к соединению имплантата с абатментом, что помогает поддерживать мягкие ткани в средней части лица ( рис. 2 ). Таким образом, конструкция BL предпочтительнее для замены одного зуба в эстетической зоне. 4
Рис. 2
Система зубных имплантатов Straumann© — конструкции Bone Level (BL) и Tissue Level (TL).
При рассмотрении одного или нескольких участков без зубов в задней части можно привести аргументы в пользу конструкций имплантатов Straumann BL и Tissue Level (TL). Тем не менее, конструкция TL имеет две особенности, которые могут оказаться более выгодными по сравнению с конструкцией BL в этих местах: шейку, обработанную через слизистую оболочку, и жесткое внутреннее соединение абатмента (9).0685 Рис. 2 ). Они оба могут минимизировать нагрузку, оказываемую на альвеолярный гребень вокруг имплантата. В недавнем ретроспективном исследовании 1692 имплантатов Straumann Tissue Level, установленных у 881 пациента, из которых 1013 имплантатов были протезированы не менее пяти лет, средняя потеря костной массы вокруг имплантата составила 0,09 мм. 3
3
В ретроспективном исследовании резорбции кости вокруг имплантатов между имплантатами Straumann TL и BL, установленными в альвеолярных гребнях, реконструированных с помощью аутогенных костных трансплантатов накладки, с участием 50 пациентов, 192 имплантатов и средний срок протезирования 33 месяца, резорбция кости вокруг имплантата была значительно ниже для TL, чем для BL, и особенно ниже в случае имплантатов, установленных в подвздошные трансплантаты, 0,36 против 1,34 мм (p<0,0001). 5
Хирургические соображения: установка имплантата с одновременной латеральной направленной костной регенерацией (НКР)
Одновременная НКО имеет три преимущества по сравнению с поэтапным подходом НКР. Во-первых, это приводит к меньшей заболеваемости, поскольку наращивание кости и установка имплантата выполняются за одну операцию, а не за две. Во-вторых, общее лечение занимает меньше времени. В-третьих, отказ от повторной операции приводит к снижению стоимости лечения для пациента. Одновременную латеральную НКР можно рассматривать, когда место установки имплантата удовлетворяет двум критическим анатомическим требованиям: 1) достаточная ширина гребня в месте будущего расположения имплантата, чтобы обеспечить периферическое крепление имплантата к кости после заживления кости, в идеале диаметр имплантата плюс 2 мм, и 2) локализованный двухстеночный дефект с обнаженной поверхностью имплантата в пределах «костной оболочки», так как это обеспечит стабильность места имплантации. 4
Одновременную латеральную НКР можно рассматривать, когда место установки имплантата удовлетворяет двум критическим анатомическим требованиям: 1) достаточная ширина гребня в месте будущего расположения имплантата, чтобы обеспечить периферическое крепление имплантата к кости после заживления кости, в идеале диаметр имплантата плюс 2 мм, и 2) локализованный двухстеночный дефект с обнаженной поверхностью имплантата в пределах «костной оболочки», так как это обеспечит стабильность места имплантации. 4
На рис. 3 показано дооперационное КЛКТ-изображение беззубой области 43–46. Диагностическая восковая модель и КЛКТ выявили мезиально-дистальное протезное пространство размером 26 мм, удовлетворяющее требованиям безопасной реабилитации с использованием коронки на имплантатах с опорой на один клык, премоляр и моляр с мезиально-дистальными размерами 7,2, 8,6 и 10,1 мм. соответственно, и достаточные минимальные расстояния между имплантатами. В частности, на участке 43 имелась достаточная ширина гребня для стабилизации имплантата, а также локализованный двухстеночный дефект, который обеспечил бы стабильность для одновременной латеральной НКР. На рис. 4 показаны имплантаты в положении, ортопедические пространства, разграниченные на гребне гребня, а также обнаженная поверхность имплантата 43 в «костной оболочке».
На рис. 4 показаны имплантаты в положении, ортопедические пространства, разграниченные на гребне гребня, а также обнаженная поверхность имплантата 43 в «костной оболочке».
Рис. 3
Предоперационное КЛКТ-изображение с рентгенографическим стентом, показывающим ортопедические пространства, расстояния между имплантатами, а также ширину гребня, достаточную для стабилизации имплантата 43 при локализованном 2-стеночном дефекте.
Рис. 4
Установка имплантата с одновременной костной регенерацией в латеральном направлении (GBR) – открытая поверхность имплантата находится внутри «костной оболочки».
При выполнении одновременных латеральных GBR можно рассмотреть двухслойную методику. В первом слое небольшое количество аутогенной костной крошки может быть собрано локально из окружающего операционного поля костным долотом (, рис. 5, ). 4 Показано, что костная стружка, собранная костным скребком, содержит большое количество живых клеток, которые могут превращаться в остеобласты и непосредственно способствовать формированию кости. Трансплантированные клетки также могут способствовать консолидации трансплантата за счет высвобождения факторов роста, особенно костного морфогенетического белка-2 (BMP2) и фактора роста эндотелия сосудов (VEGF). BMP2 способен стимулировать быструю пролиферацию и дифференцировку предшественников остеобластов, тогда как VEGF способен стимулировать ангиогенез. 6
Трансплантированные клетки также могут способствовать консолидации трансплантата за счет высвобождения факторов роста, особенно костного морфогенетического белка-2 (BMP2) и фактора роста эндотелия сосудов (VEGF). BMP2 способен стимулировать быструю пролиферацию и дифференцировку предшественников остеобластов, тогда как VEGF способен стимулировать ангиогенез. 6
Рис. 5
Двухслойная методика НКР – на поверхность имплантата наносят аутогенную стружку.
Второй слой может состоять из частиц ксенотрансплантата, частиц аллотрансплантата или их комбинации. Аллотрансплантат, первый натуральный заменитель, используемый для аутогенного трансплантата, обеспечивает главное преимущество в преодолении ограничений забора аутогенной кости, которые включают проблемы с доступностью, а также заболеваемость. Лиофилизированные костные аллотрансплантаты (FDBA) подвергаются процессу стерилизации и дезактивации белка, который включает замораживание, обезжиривание и обезвоживание.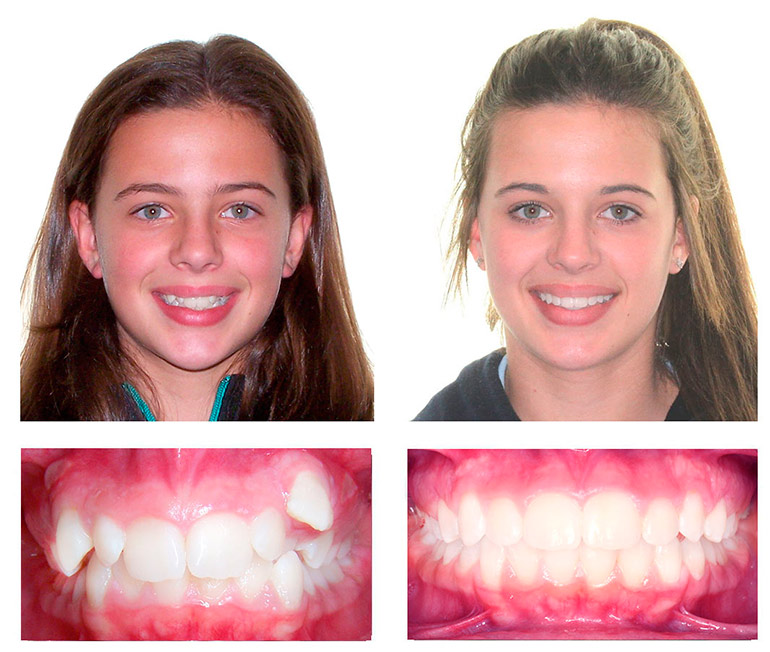 Однако костный минерал сохраняется, и это обеспечивает механическую стабильность, которая делает FDBA подходящим для обеспечения пространства, стабилизации сгустка крови и остеокондуктивной платформы для обеспечения регенерации кости. Ксенотрансплантат является вторым естественным заменителем, используемым для аутогенного трансплантата, а наиболее документально подтвержденным ксенотрансплантатом, используемым в имплантологии, является депротеинизированный минерал бычьей кости (DBBM) (9).0685 Рис. 6 ). DBBM может служить неорганическим остеокондуктивным каркасом и в повседневной практике может считаться практически не рассасывающимся после достижения костной интеграции. 4 Размерная стабильность DBBM может сделать его более подходящим, чем FDBA, в качестве второго слоя в двухслойной одновременной латеральной методике GBR.
Однако костный минерал сохраняется, и это обеспечивает механическую стабильность, которая делает FDBA подходящим для обеспечения пространства, стабилизации сгустка крови и остеокондуктивной платформы для обеспечения регенерации кости. Ксенотрансплантат является вторым естественным заменителем, используемым для аутогенного трансплантата, а наиболее документально подтвержденным ксенотрансплантатом, используемым в имплантологии, является депротеинизированный минерал бычьей кости (DBBM) (9).0685 Рис. 6 ). DBBM может служить неорганическим остеокондуктивным каркасом и в повседневной практике может считаться практически не рассасывающимся после достижения костной интеграции. 4 Размерная стабильность DBBM может сделать его более подходящим, чем FDBA, в качестве второго слоя в двухслойной одновременной латеральной методике GBR.
Рис. 6
Двухслойная техника НКР – ксенотрансплантат в виде частиц накладывается поверх аутогенной кости и покрывается резорбируемой коллагеновой мембраной.
Протезирование: межокклюзионное пространство и реставрационный материал для фиксированных коронок с винтовой и цементной фиксацией
Наличие достаточного межокклюзионного пространства имеет решающее значение для того, чтобы протез на имплантате был структурно стабильным, имел правильные физиологические контуры и был эстетичным. При рассмотрении реставраций из металлокерамики (PFM), диоксида циркония и дисиликата лития минимальное требуемое вертикальное межокклюзионное пространство составляет 4-5 мм для коронки на уровне имплантата с винтовой фиксацией и 7-8 мм для цементной -сохраненная коронка ( Рис. 7 ). В идеале измерения межокклюзионного пространства следует проводить от платформы имплантата до противоположного зубного ряда. 7 Это может быть возможно на этапе предоперационного планирования с использованием изображений КЛКТ и моделирования будущего положения имплантата. В Рисунок 3 межокклюзионное пространство для будущей коронки имплантата в месте 43 было измерено и составило 13 мм. Если предоперационное изображение КЛКТ недоступно, можно провести измерения от гребня мягких тканей до противоположного зубного ряда на смонтированных слепках.
Если предоперационное изображение КЛКТ недоступно, можно провести измерения от гребня мягких тканей до противоположного зубного ряда на смонтированных слепках.
Рис. 7
Минимальный вертикальный межокклюзионный промежуток для коронок на имплантатах с винтовой и цементной фиксацией составляет 4–5 и 7–8 мм соответственно.
Для коронок с цементной фиксацией необходимое межокклюзионное пространство для окклюзионных реставрационных материалов, измеренное от самой корональной части абатмента до противоположного зубного ряда, может составлять всего 1 мм для монолитных коронок из диоксида циркония или дисиликата лития или максимально 2 мм для коронок PFM, учитывая 0,3 мм для опаковых, 0,5 мм для металлических и 1 мм для фарфоровых. 7 На рисунках 7-10 показаны три имплантата 43, 45 и 46, максимально параллельные друг другу и соседним зубам 42 и 47. Параллельность имплантатов и существующее межокклюзионное пространство позволяли проводить реставрацию либо коронки с винтовой или цементной фиксацией. В данном случае имплантаты были восстановлены гигиеническим шинированным мостовидным протезом с цементной фиксацией с использованием сборных абатментов. Имплантаты располагаются на уровне тканей, что помогает снизить риск контакта с избытком цемента за счет коронального расположения соединения имплантат-абатмент.
В данном случае имплантаты были восстановлены гигиеническим шинированным мостовидным протезом с цементной фиксацией с использованием сборных абатментов. Имплантаты располагаются на уровне тканей, что помогает снизить риск контакта с избытком цемента за счет коронального расположения соединения имплантат-абатмент.
Рис. 8
Имплантаты 43, 45, 46 с готовыми абатментами, с наддесневыми соединениями имплантат-абатмент и достаточным межзубным пространством для реставрации коронками из PFM.
Рис. 9
Металлокерамические пластинчатые коронки на имплантатах с гигиеническими контурами, обеспечивающими адекватный контроль зубного налета.
Рис. 10
Реставрированные имплантаты.
Если имеется чрезмерная потеря твердых и мягких тканей, приводящая к межзубному промежутку ≥15 мм, может быть трудно восстановить имплантаты с использованием обычных несъемных коронок и мостовидных протезов PFM, поскольку лаборатория может быть менее способна контролировать металл деформация, возникающая при многократном нагревании и охлаждении при изготовлении больших протезов. В этих случаях, возможно, придется рассмотреть титановый каркас с помощью компьютерного проектирования и автоматизированного производства (CAD-CAM) и акриловые протезы зубов. 7 Такой случай показан на рис. 11 . Программное обеспечение CoDiagnostiX© использовалось для объединения внутриротового сканирования и изображения КЛКТ для создания виртуального диагностического воскового изображения будущего мостовидного протеза с опорой на имплантаты 16-x-14-x-12. Это программное обеспечение использовалось для моделирования как идеальной установки высоты, формы и контура протезных зубов, так и установки, которая соответствовала бы имплантатам, расположенным в существующем остаточном гребне. Этот диагностический инструмент может помочь облегчить раздел материалов для протеза, который будет структурно стабильным, что потенциально позволит избежать переделки в дальнейшем.
В этих случаях, возможно, придется рассмотреть титановый каркас с помощью компьютерного проектирования и автоматизированного производства (CAD-CAM) и акриловые протезы зубов. 7 Такой случай показан на рис. 11 . Программное обеспечение CoDiagnostiX© использовалось для объединения внутриротового сканирования и изображения КЛКТ для создания виртуального диагностического воскового изображения будущего мостовидного протеза с опорой на имплантаты 16-x-14-x-12. Это программное обеспечение использовалось для моделирования как идеальной установки высоты, формы и контура протезных зубов, так и установки, которая соответствовала бы имплантатам, расположенным в существующем остаточном гребне. Этот диагностический инструмент может помочь облегчить раздел материалов для протеза, который будет структурно стабильным, что потенциально позволит избежать переделки в дальнейшем.
Рис. 11
Виртуальная диагностическая восковая модель будущего мостовидного протеза с опорой на имплантаты 16-x-14-x-12, предвосхищающая как
идеальную, так и реальную установку зубов, что может помочь в выборе материалов.
Протезирование: исправление аномалий прикуса класса III
Аномалии прикуса класса III можно разделить на две категории. В категории А, также известной как аномалия псевдокласса III, преждевременные окклюзионные контакты могут привести к функциональному смещению вперед или расположению нижней челюсти в центральной окклюзии, что приводит к нормальной нижней челюсти и недоразвитию верхней челюсти (9).0685 Рис. 12 ). В категории B, также известной как скелетная (истинная) аномалия прикуса III класса, врожденная аномалия роста приводит к большой нижней челюсти. У пациентов с аномалиями прикуса псевдокласса III нижняя челюсть может быть направлена в нормальное центральное положение, что приводит либо к нормальной перерезке, либо к положению резцов край к краю. 8
Рис. 12
Псевдокласс III Аномалия прикуса.
Пациенты с аномалиями прикуса III класса могут подвергаться повышенному риску развития кариеса и заболеваний пародонта из-за их переднего сквозного или переднего и/или заднего перекрестного прикуса. Комплексный мультидисциплинарный подход к планированию лечения с участием протезистов, ортодонтов, пародонтологов, челюстно-лицевых хирургов часто показан для обеспечения точной диагностики и соответствующего лечения. Этот подход к лечению взрослого пациента как со скелетной аномалией прикуса III класса, так и с отсутствующими задними зубами был задокументирован в литературе и включал как ортодонтическое лечение, так и ортогнатическую хирургию для исправления скелетного несоответствия перед имплантационной терапией. 9
Комплексный мультидисциплинарный подход к планированию лечения с участием протезистов, ортодонтов, пародонтологов, челюстно-лицевых хирургов часто показан для обеспечения точной диагностики и соответствующего лечения. Этот подход к лечению взрослого пациента как со скелетной аномалией прикуса III класса, так и с отсутствующими задними зубами был задокументирован в литературе и включал как ортодонтическое лечение, так и ортогнатическую хирургию для исправления скелетного несоответствия перед имплантационной терапией. 9
Ортопедические соображения: винтовая фиксация в сравнении с протезами на имплантатах с цементной фиксацией
Протезы на имплантатах с винтовой фиксацией позволяют снимать их для очистки и возможного ремонта. Они также, как правило, демонстрируют меньшее маргинальное несоответствие на границе коронка-имплантат. 10 Протезы с винтовой фиксацией, однако, также подвержены более высокому уровню ортопедических осложнений, чем протезы с цементной фиксацией, включая ослабление винтов или переломы. Было обнаружено, что протезы с цементной фиксацией оказывают меньшую нагрузку на поддерживающую костную ткань. Также было обнаружено, что они имеют меньшую потерю маргинальной кости в течение периода наблюдения до 15 лет, меньше протезных осложнений и более высокую выживаемость имплантатов, чем протезы с винтовой фиксацией. Однако при использовании протезов с цементной фиксацией необходимо соблюдать особые меры предосторожности, чтобы избежать использования избытка цемента, как с готовыми, так и с индивидуальными абатментами. 11
Было обнаружено, что протезы с цементной фиксацией оказывают меньшую нагрузку на поддерживающую костную ткань. Также было обнаружено, что они имеют меньшую потерю маргинальной кости в течение периода наблюдения до 15 лет, меньше протезных осложнений и более высокую выживаемость имплантатов, чем протезы с винтовой фиксацией. Однако при использовании протезов с цементной фиксацией необходимо соблюдать особые меры предосторожности, чтобы избежать использования избытка цемента, как с готовыми, так и с индивидуальными абатментами. 11
Профиль пациента
Представлен случай здорового мужчины 45 лет ( Рис. 12 ). Задние зубы были потеряны 10 лет назад из-за кариеса. Первостепенной задачей пациента было восстановление отсутствующих зубов. Его второстепенной заботой было исправление переднего перекрестного прикуса. В остальном у него был здоровый пародонт.
Клиническая оценка
У пациента был диагностирован передний перекрестный прикус из-за подозрения на аномалию прикуса III класса и смещение средней линии зубов влево ( Рис. 13 ). Двусторонний задний вертикальный размер окклюзии считался достаточным для поддержки несъемных протезов с опорой на имплантаты. Зубы 18/(47-48) и 24/(35-34) были последними оставшимися задними жевательными единицами.
13 ). Двусторонний задний вертикальный размер окклюзии считался достаточным для поддержки несъемных протезов с опорой на имплантаты. Зубы 18/(47-48) и 24/(35-34) были последними оставшимися задними жевательными единицами.
Рис. 13
Клиническая картина – перекрестный прикус зубов (11–24 / 35–41) и смещение средней линии зубов влево.
Первичная рентгенологическая оценка
Панорамное изображение выявило нормальные структуры костной ткани и двустороннюю пневматизацию верхнечелюстных пазух ( Рис. 14 ).
Рис. 14
Рентгенологическая картина – на панорамном снимке выявляется двусторонняя пневматизация верхнечелюстных пазух.
Восковая модель зуба
Предлагаемое исправление переднего перекрестного прикуса, а также размеры, форма и положение передних и задних зубов были обсуждены с пациентом с помощью восковой модели зуба ( Рис. 15 ). На восковой модели выявлен мезиально-дистальный размер протеза зуба 7 мм для зубов 37, 36, 8 мм для зубов 15, 25, 43, 45, 9.мм для зуба 27 и 10 мм для зубов 16, 26, 46. Восковая модель также выявила недостаточные размеры протеза для замены отсутствующих зубов 14, 44.
На восковой модели выявлен мезиально-дистальный размер протеза зуба 7 мм для зубов 37, 36, 8 мм для зубов 15, 25, 43, 45, 9.мм для зуба 27 и 10 мм для зубов 16, 26, 46. Восковая модель также выявила недостаточные размеры протеза для замены отсутствующих зубов 14, 44.
Рис. переднего перекрестного прикуса, окончательных размеров, формы и положения зубов.
Конусно-лучевая компьютерная томография
Сканирование было выполнено с использованием рентгенографических шаблонов, чтобы помочь ориентироваться в моделировании диаметров имплантатов и соединительных площадок, расстояний между имплантатами и оптимизировать профили прорезывания реставраций ( Рис. 16 ). Остаточная высота гребня была достаточной для поддержки одновременной аугментации синуса и установки имплантата на верхней челюсти. Остаточной ширины гребня было достаточно для одновременной установки имплантата и костной регенерации в латеральном направлении на нижней челюсти.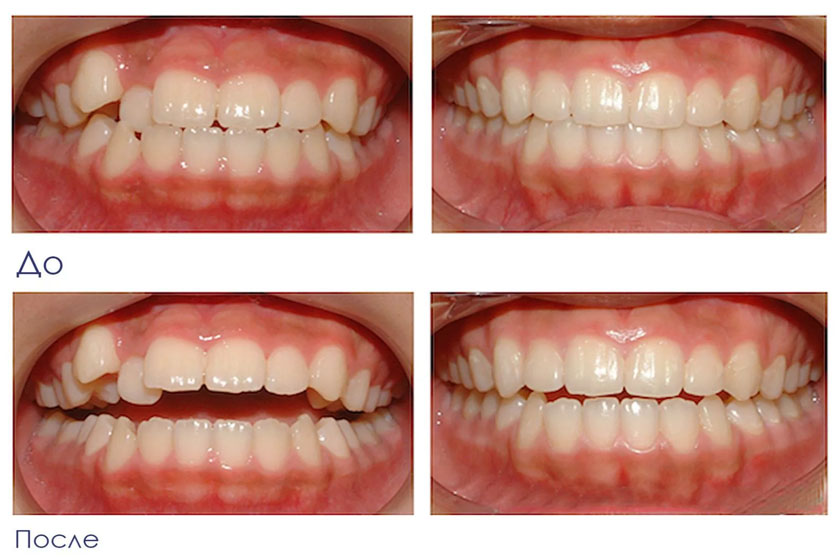 Восковая модель и компьютерная томография помогли принять решение о планировании установки двух узких имплантатов, поддерживающих премоляры в местах 37, 36, с размерами M-D 7 мм каждый.
Восковая модель и компьютерная томография помогли принять решение о планировании установки двух узких имплантатов, поддерживающих премоляры в местах 37, 36, с размерами M-D 7 мм каждый.
Рис. 16
Предоперационное КЛКТ-изображение с рентгенографическими шаблонами верхней и нижней челюсти и смоделированными имплантатами.
Обсуждение плана лечения
С пациентом были обсуждены риски и преимущества поэтапной хирургической и ортопедической реабилитации отсутствующих жевательных зубов, а также исправления переднего перекрестного прикуса для достижения идеального прикуса и перерезки. Было получено информированное согласие.
Хирургическое лечение
Лечение проводилось в четыре процедуры с интервалом в два месяца. Процедуры проводились под внутривенной умеренной седацией в сознании для оптимального комфорта пациента и восстановления. Рентгенологические стенты во всех местах были преобразованы в хирургические стенты путем удаления рентгеноконтрастных маркеров. Пространства коронок протезов имплантатов также были разграничены на гребнях гребня на всех участках, чтобы облегчить позиционирование имплантата. На верхней челюсти выполнялась одновременная прямая аугментация пазухи (открытый подход к боковой стенке) и установка имплантата. На рисунках 17-18 показана операция по имплантации в местах 25, 56 и 27. Для размещения трансплантата использовались внутренняя и внешняя резорбируемые коллагеновые мембраны (Mem-Lok©-BioHorizons). Использовали ксенотрансплантат в виде частиц (Bio-Oss©-Geistlich) и аллотрансплантат (MinerOss©-BioHorizons) в соотношении 50/50. Закрытие участка было достигнуто с использованием комбинации рассасывающихся швов из хромовой кишки и нерассасывающихся монофиламентных политетрафторэтиленовых швов (Cytoplast™-Osteogenics).
Пространства коронок протезов имплантатов также были разграничены на гребнях гребня на всех участках, чтобы облегчить позиционирование имплантата. На верхней челюсти выполнялась одновременная прямая аугментация пазухи (открытый подход к боковой стенке) и установка имплантата. На рисунках 17-18 показана операция по имплантации в местах 25, 56 и 27. Для размещения трансплантата использовались внутренняя и внешняя резорбируемые коллагеновые мембраны (Mem-Lok©-BioHorizons). Использовали ксенотрансплантат в виде частиц (Bio-Oss©-Geistlich) и аллотрансплантат (MinerOss©-BioHorizons) в соотношении 50/50. Закрытие участка было достигнуто с использованием комбинации рассасывающихся швов из хромовой кишки и нерассасывающихся монофиламентных политетрафторэтиленовых швов (Cytoplast™-Osteogenics).
Рис. 17
Прямая аугментация пазухи (открытый подход к боковой стенке) и одновременная установка имплантата в области 25, 26, 27.
Рис. 18
18
Установка костного трансплантата, внешней резорбируемой коллагеновой мембраны и закрытие области.
На нижней челюсти одновременная установка имплантата и костная регенерация с латеральным направлением. На рисунках 19-20 показана операция по имплантации в местах 43, 45 и 46. Предполагаемый дефект экстракционной лунки в месте 43 был полностью обнажен. Остаточный гребень был слегка сглажен для увеличения ширины гребня с помощью костного долота. Эта кость была собрана и позднее наложена в качестве первого слоя в двухслойной технике латеральнее имплантата 43. Ксенотрансплантат в виде частиц использовали в качестве второго слоя поверх имплантата 43 и в качестве первого слоя поверх имплантатов 45 и 46. Резорбируемая коллагеновая мембрана была наложена на имплантаты 43 и 45, а для стабилизации трансплантата и мембраны использовались фиксирующие кнопки (J-TAC©-Citagenix). Имплантаты Straumann© SP SLA использовались на верхней и нижней челюсти. Места имплантации и соответствующие размеры: 16, 26, 46 (4,8 x 12 мм WN), 15 и 25 (4,1 x 14 мм RN), 27 (4,8 x 12 мм RN), 37 (3,3 x 10 мм NNC), 36. (3,3 x 1 2 мм NNC), 43 (3,3 x 14 мм NNC), 45 (4,1 x 12 мм RN). Удерживающие кнопки, расположенные в квадранте 4, были бессимптомными и оставлены со слизистой оболочкой. На рис. 21 показаны внутриротовые рентгенограммы всех имплантатов во время установки.
(3,3 x 1 2 мм NNC), 43 (3,3 x 14 мм NNC), 45 (4,1 x 12 мм RN). Удерживающие кнопки, расположенные в квадранте 4, были бессимптомными и оставлены со слизистой оболочкой. На рис. 21 показаны внутриротовые рентгенограммы всех имплантатов во время установки.
Рис. 19
Обнажение предполагаемого дефекта предыдущей экстракции и установка имплантата в местах 43, 45, 46.
Рис. и закрытие сайта.
Рис. 21
Внутриротовые рентгенограммы всех имплантатов при установке.
Протезирование
Всем имплантатам был предоставлен шестимесячный период заживления перед проверкой интеграции ( Рис. 22 ). Зубы с 13 по 24 препарированы под коронки с полным покрытием. Ацетатный шаблон вакуумной восковой модели был использован для изготовления шинированной фиксированной временной реставрации 13 – 24 с исправлением перекрестного прикуса и формированием идеального прикуса.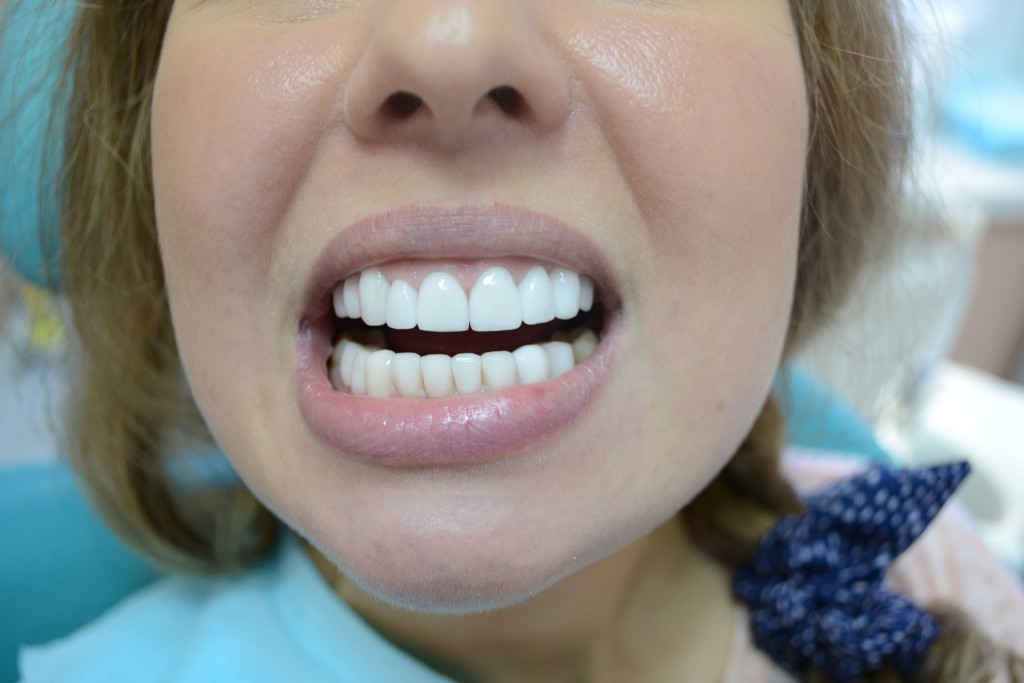 Затем с помощью техники закрытой ложки были сняты оттиски на уровне имплантата. Для зубов и имплантатов был изготовлен шинированный металлокерамический мостовидный протез. Для поддержки мостовидного протеза на имплантатах использовалась комбинация как готовых, так и индивидуальных абатментов. Для облегчения посадки абатментов использовались проверочные шаблоны. Коронка и мостовидный протез были изготовлены с гигиеническими контурами, позволяющими контролировать зубной налет. Вертикальный размер окклюзии оставлен без изменений. Лечение завершали в максимально межбугорковом положении ( Рис. 25-29 ). Для проверки полной посадки всех протезов перед цементированием были сделаны PA рентгенограммы (, рис. 30, ). Были приняты меры к использованию минимального количества цемента, необходимого для удержания мостовидного протеза. Пациент был очень доволен своим общим опытом, а также конечным функциональным и эстетическим результатом (, рис. 31, ).
Затем с помощью техники закрытой ложки были сняты оттиски на уровне имплантата. Для зубов и имплантатов был изготовлен шинированный металлокерамический мостовидный протез. Для поддержки мостовидного протеза на имплантатах использовалась комбинация как готовых, так и индивидуальных абатментов. Для облегчения посадки абатментов использовались проверочные шаблоны. Коронка и мостовидный протез были изготовлены с гигиеническими контурами, позволяющими контролировать зубной налет. Вертикальный размер окклюзии оставлен без изменений. Лечение завершали в максимально межбугорковом положении ( Рис. 25-29 ). Для проверки полной посадки всех протезов перед цементированием были сделаны PA рентгенограммы (, рис. 30, ). Были приняты меры к использованию минимального количества цемента, необходимого для удержания мостовидного протеза. Пациент был очень доволен своим общим опытом, а также конечным функциональным и эстетическим результатом (, рис. 31, ). Пародонтологом был доктор Валентин Дабуляну. Стоматологом-реставратором был доктор Тудор Дабуляну. Зарегистрированным зубным техником был Гас Церотас из стоматологической керамической лаборатории Poly-Dent.
Пародонтологом был доктор Валентин Дабуляну. Стоматологом-реставратором был доктор Тудор Дабуляну. Зарегистрированным зубным техником был Гас Церотас из стоматологической керамической лаборатории Poly-Dent.
Рис. 22
Начало этапа протезирования.
Рис. 23.
Препарирование зубов 13–24 под коронки с полным покрытием. Очевидно мимико-языковое несоответствие из-за перекрестного прикуса. Затем исправляют перекрестный прикус.
Рис. 24
Верхний и нижний слепки на уровне имплантата были сняты методом закрытой ложки.
Рис. 25
Лабораторные слепки верхней и нижней челюсти, демонстрирующие препарирование коронок, сборные и индивидуальные абатменты в нужном положении, а также контрольные шаблоны.
Рис. 26
Металлофарфоровый мостовидный протез на лабораторных слепках. Коронки шинированы на оба зуба и импланты
(16-15), (13-12-11), (21-22-23), (24), (25-26-27), (37-36), ( 43-45-46).
Рис. 27
Реставрационные абатменты на месте. Доступы к винтовым каналам пломбируются.
Рис. 28
Внутриротовой вид зацементированных коронок зуба и имплантата.
Рис. 29
Окклюзионный и буккальный внутриротовой вид завершенного случая.
Рис. 30
Рентгенограммы мостовидных протезов на имплантатах с цементной фиксацией (16-15), (25-26-27), (37-36),
(43-45-46).
Рис. 31
Внеротовая фронтальная и правосторонняя улыбка.
Заключение
В данном клиническом случае обсуждался поэтапный подход к установке имплантатов для замены отсутствующих боковых зубов и ортопедической коррекции перекрестного прикуса передних зубов. Восковая модель, рентгенографические шаблоны и конусно-лучевая компьютерная томография использовались в качестве ориентиров для хирургического подхода с коронкой вниз, а также для определения идеального положения протеза для установки имплантата. Благодаря хорошему общению и командному подходу стоматолог-реставратор, зубной техник и пародонтолог могут работать вместе для достижения хорошего результата. Выбор правильной процедуры и обсуждение всех ее аспектов с пациентом обеспечит здоровый баланс между вероятными результатами и ожиданиями пациента.
Благодаря хорошему общению и командному подходу стоматолог-реставратор, зубной техник и пародонтолог могут работать вместе для достижения хорошего результата. Выбор правильной процедуры и обсуждение всех ее аспектов с пациентом обеспечит здоровый баланс между вероятными результатами и ожиданиями пациента.
Oral Health приветствует эту оригинальную статью.
Ссылки
- Buser D, et al. Современная имплантология на основе остеоинтеграции: 50 лет прогресса, современные тенденции и открытые вопросы. Пародонтология 2000. 2017; 73: 7-21.
- Миш К. Протезирование зубными имплантатами: 2-е издание. Сент-Луис: Эльзевир; 2015.
- Кан М.Х. и др. Ретроспективное радиографическое обсервационное исследование 1692 дентальных имплантатов Straumann на уровне тканей за 10 лет. II. Маргинальная стабильность кости. Клиническая имплантационная стоматология и связанные с ней исследования. 2018; 20: 875–881.
- Бузер Д., редактор.
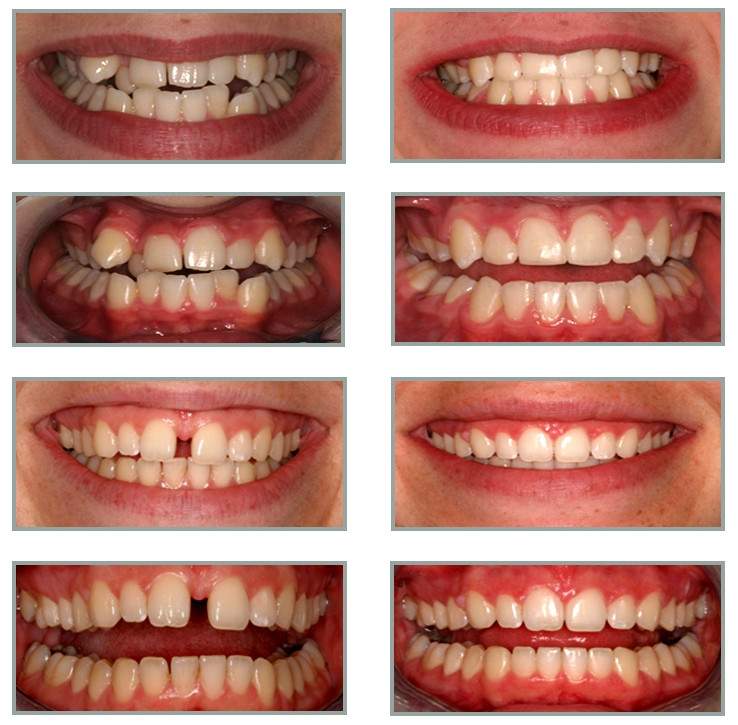 Руководство по лечению ITI, том 10: Имплантационная терапия в эстетической зоне – современные методы лечения и материалы для замены одиночных зубов. Берлин: Издательство Quintessence; 2017.
Руководство по лечению ITI, том 10: Имплантационная терапия в эстетической зоне – современные методы лечения и материалы для замены одиночных зубов. Берлин: Издательство Quintessence; 2017. - Кьяпаско М. и др. Имплантаты в реконструированной кости: сравнительное исследование результатов применения имплантатов Straumann на уровне ткани и уровня кости, установленных в вертикально дефектных альвеолярных гребнях, обработанных с помощью аутогенных накладных костных трансплантатов. Клиническая имплантационная стоматология и связанные с ней исследования. 2014; 16: 32-50.
- Мирон Р.Дж. и др. Влияние методов забора костной ткани на жизнеспособность клеток и высвобождение факторов роста аутотрансплантатов. Клиническая имплантационная стоматология и связанные с ней исследования. 2013; 15:
481-489. - Карпентьери Дж. и др. Иерархия реставрационного пространства, необходимого для различных типов протезов на дентальных имплантатах. Журнал Американской стоматологической ассоциации.
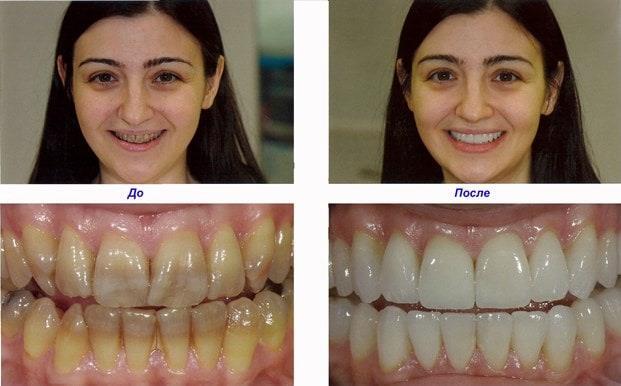 2019; 150: 695-706.
2019; 150: 695-706. - Акан Б. и др. Сравнение ширины зубной дуги и нижнечелюстной базы между истинными и псевдоаномалиями прикуса III класса. Американский журнал ортодонтии и челюстно-лицевой ортопедии. 2017; 151: 317-323.
- Бенчарит С. и др. Полная реабилитация полости рта с помощью зубных имплантатов для пациента с нарушением прикуса скелетного класса III: клинический случай. Журнал оральной имплантологии. 2012 г.; 38: 63-70.
- Tosches NA, et al. Краевое прилегание коронок с цементной и винтовой фиксацией, встроенных в систему зубных имплантатов Straumann (ITI): исследование in vitro. Клинические исследования оральных имплантатов. 2009 г.; 20: 79-86.
- Lemos CAA и др. Оценка реставраций с опорой на имплантаты с цементной фиксацией и винтовой фиксацией при потере маргинальной кости: систематический обзор и метаанализ. Журнал ортопедической стоматологии. 2016; 115: 419-427.
Об авторе
Д-р Валентин Дабуляну ведет частную практику в Торонто, ограничиваясь пародонтологией и хирургией имплантации в комбинированной пародонтологической, эндодонтической и ортодонтической практике.
