Лечение пульпита в СПБ — цена в стоматологии «Чистое Дыхание»
Лечение пульпита в СПБ — цена в стоматологии «Чистое Дыхание»м. Фрунзенская м. Дунайская, Купчино
8 812 701-01-05 8 812 605-85-50
В нашей клинике мы проводим лечение пульпита в СПб с использованием современных машинных инструментов. Это обеспечивает гарантированный контроль качества и отсутствие осложнений в будущем.
Пульпит — болезненное воспаление рыхлой соединительной ткани полости зуба – пульпы, в которой расположены нервы и кровеносные сосуды.
Классическое лечение пульпита происходит двумя методами:
- биологическим (консервативным), который сохраняет пульпу, – его применение возможно на ранних стадиях;
- хирургическим, при котором сильно поврежденная пульпа удаляется, зубные каналы пломбируются, затем поверхность зуба реставрируется постоянной пломбой.

Современные методы глубокой анестезии сделали лечение пульпита совершенно безболезненным.
Цены
Как лечат пульпит
Пульпит лечат под анестезией — проводниковой или инфильтрационной. В обоих случаях делается инъекция.
Лечение пульпита может быть в одно посещение, в два посещения и в три посещения.
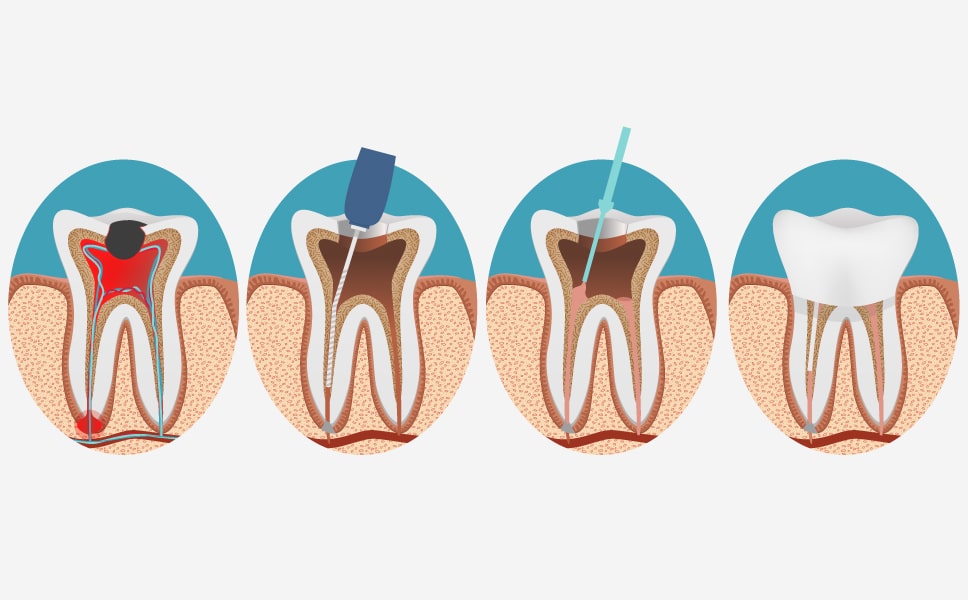
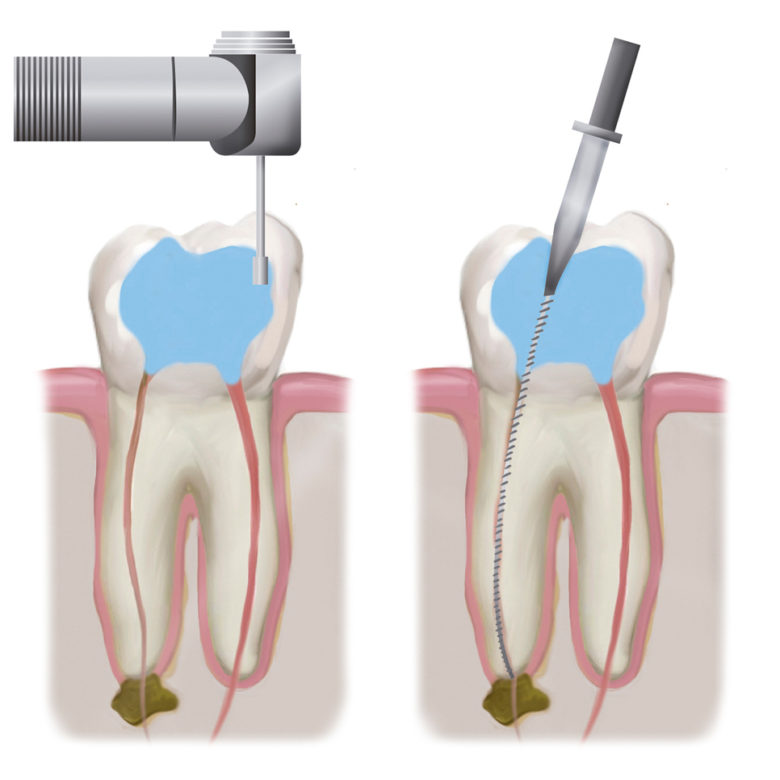
Врач делает механическую обработку кариозной полости, если она имеется. При травмах зуба, когда нет кариозной полости, создается доступ к корневому каналу также с помощью механической обработки. После того, как доступ открыт, доктор удаляет коронковую пульпу, производит вскрытие полости зуба и извлечение корневой пульпы. Производится механическая обработка корневых каналов машинным способом и ручными инструментами. Также проводится медикаментозная обработка каналов гипохлоритом натрия, раствором хлоргексидина.
Лечение может проходить по ситуации, по наличию времени у врача и у пациента, по возможности адекватно обезболить.
В одном случае устанавливается девитализирующая паста, которая содержит в своем составе формальдегид, приводящий к обезвоживанию корневой коронковой пульпы и она погибает. Делается временная пломба и пациент уходит домой на несколько дней. На следующем посещении каналы чистятся и пломбируются постоянной пломбой.
В другом случае ставится постоянная пломба и на этом лечение пульпита закончено. Это так называемое лечение пульпита в одно посещение. Абсолютно действенный и рациональный метод, но занимающий не мало времени.
В третьем случае после механической обработки кариозной полости на коронковую пульпу устанавливается депульпит и ставится временная пломба. Через неделю пациент приходит вновь, ему снимают депульпит, обрабатывают каналы, ставят временную пломбу и опять отправляют домой. И только в третье посещение ставят постоянную пломбу.
Биологический метод лечения пульпита
Метод предполагает полное сохранение жизнеспособной пульпы.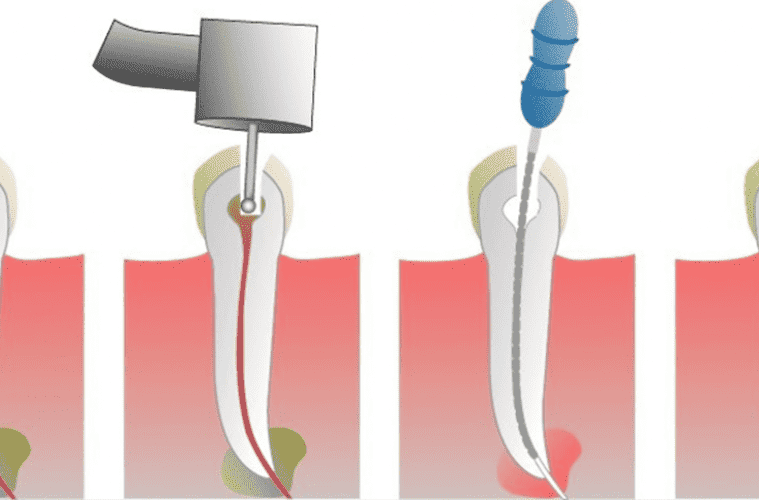
Применяется такой метод для постоянных зубов в сменном прикусе с несформированными корнями. Также применяют, если случайно при лечении кариеса точечно вскрыли пульпу.
При таком методе не проводят удаление нерва из корневых каналов. На вскрытый рог пульпы накладывается специальный материал и ставится постоянная пломба.
Как распознать пульпит
Пациенту очень просто распознать пульпит зуба — появляются резкие боли. Иногда болей может не быть, но человека должна насторожить глубокая кариозная полость.
Как врач определяет пульпит
Есть основные методы распознавания этого заболевания и дополнительные. Основная диагностика — визуальный осмотр. При осмотре стоматолог определяет наличие и состояние кариозной полости.
Используется зондирование — при пульпите будет болезненно в одной точке.
Термометрия — холодовая проба — даст резкую сильную боль. Боль будет продолжаться несколько секунд, а в некоторых случаях и минут.
Если у доктора появляются сомнение в диагностировании пульпита основными методами, то применяются дополнительные.
К дополнительным методам относится электроодонтометрия — это исследование проводится с помощью прибора электроодонта, который выявляет жизнеспособность пульпы. При пульпите показатели снижены в разы.
Рентгендиагностика при выявлении пульпита. На снимках можно увидеть глубокую кариозную полость, которая сообщается с полостью зуба либо же очень близко граничившую с пульпарной камерой.
Чем отличается пульпит от периодонтита по ощущениям?
При периодонтите возникает резкая боль при надкусывании. Характер боли более ноющий, постоянный, а не периодический. Боли от термических раздражителей нет — от холода или от тепла. Возможно появление отека мягких тканей в полости рта. Отек может быть и колотеральный — щеки, подглазничной области, верхней или нижней губы, в зависимости от местонахождения зуба. При пульпите боль резкая, приступообразная, возникает чаще всего в ночные часы, отеков не бывает, т. к. нет периапикальных гнойных изменений за верхушкой корня, которые и дают отек при периодонтите. Резкая и очень сильная боль при воздействии холодного или горячего питья или пищи.
к. нет периапикальных гнойных изменений за верхушкой корня, которые и дают отек при периодонтите. Резкая и очень сильная боль при воздействии холодного или горячего питья или пищи.
Чем отличается киста от пульпита
Киста и пульпит — вещи совершенно разные. Киста — разновидность периодонтита, когда периапикальные изменения уже более 10 мм в диаметре. Киста возникает после за пульпитом: нерв умирает и за верхушкой корня образуется киста. Это происходит вследствие некачественного лечения пульпита: не полностью удалили нерв, некачественно продезинфицировали каналы, не плотно запломбировали каналы. Киста бывает и в результате травмы — травматический периодонтит.
Зуб стал розовым после лечения пульпита
В настоящее время методы лечения пульпита зуба в СПб, которые в дальнейшем делают зубы розовыми, не применяют. В советской стоматологии применяли резорцинформалиновые препараты, пигмент которых в дальнейшем приводил к окрашиванию зуба в розовый цвет.
Потемнел зуб после лечения пульпита
Зубы темнеют после лечения пульпита цинк эвгенольными пастами. Эти препараты в настоящее время также не применяются. В составе паст содержится эвгенол, который окрашивал коронковую часть зуба в темный цвет. Такие зубы также закрываются коронками, если они не устраивают пациента внешне. Сейчас в лечении пульпита не применяют препараты, которые могут окрасить зуб в какой-либо цвет.
Что будет, если не лечить пульпит
Если пульпит не лечить, он переходит в периодонтит. Возникают перепикальные изменения — грануляции. Зуб разрушается и такая ситуация может закончиться удалением зуба. Лечение периодонтита очень сложное, в несколько приемов у врача, достаточно дорогое и болезненное, т.к. анестезия часто не действует. Пульпит лучше лечить вовремя, а лучше не допускать пульпит, а заранее вылечить кариес.
Лечение пульпита у беременных
Пульпит беременных и его лечение ничем не отличается от пульпита в обычный период жизни женщины. Желательно не лечить пульпит в первый триместр, т.к. именно в этот период не желательно использовать обезболивающие препараты с адреналином и делать снимки зубов. Если же возникла острая необходимость лечения пульпита именно в первый триместр, то можно снять острую фазу, запломбировать каналы временными пастами, т.к. нет возможности провести рентген-контроль. Во второй или третий триместр беременности можно закончить лечение пульпита.
Терапия
Диагностическое препарирование с постановкой временной пломбы
2500 ₽
Извлечение сломанного эндодонтического инструмента из корневого канала
6500 ₽
Механическая обработка полости при осложнённом кариесе
1000 ₽
Постоянная пломбировка 4 каналов методом вертикальной конденсации
8700 ₽
Постоянная пломбировка 3 каналов методом вертикальной конденсации
7500 ₽
Постоянная пломбировка 2 каналов методом вертикальной конденсации
7000 ₽
Постоянная пломбировка 1 канала методом вертикальной конденсации
6500 ₽
Постоянная пломбировка 4 каналов
8300 ₽
Постоянная пломбировка 3 каналов
7000 ₽
Постоянная пломбировка 2 каналов
6500 ₽
Постоянная пломбировка 1 канала
6000 ₽
Постановка девитализирующей пасты
4500 ₽
Обработка и/или временная пломбировка 4 каналов
8300 ₽
Обработка и/или временная пломбировка 3 каналов
7800 ₽
Обработка и/или временная пломбировка 2 каналов
6900 ₽
Обработка и/или временная пломбировка 1 канала
6700 ₽
Записаться на лечение зубов в кредит
Сделают ваши зубы красивыми
Врачи
Вся команда
Контактная информация
Отделения
в Санкт-Петербурге
Центральное
Россия, г. Санкт-Петербург, ул. Заозерная, д. 3, корпус 2. ст. м. Фрунзенская.
Санкт-Петербург, ул. Заозерная, д. 3, корпус 2. ст. м. Фрунзенская.
+7 812 701-01-05
Закрыто. Откроется в 9:00
Пн–Сб с 09:00 до 21:00, Вс с 10:00 до 20:00
Транспорт
От м. Фрунзенская
9 минут пешком
От ст м. Фрунзенская нужно перейти через дорогу, идти в сторону набережной Обводного канала, далее повернуть на улицу Заозерная и пройти пешком по правой стороне. Наш вход расположен в начале дома д. 3 кор. 2.
Если вы едете на автомобиле, то вы можете припарковаться на улице Заозерная, но не парковаться именно напротив клиники, так как там запрещающий знак.
Купчинское
Россия, г. Санкт-Петербург, ул. Будапештская, д. 102. (вход с Шипкинского переулка). ст. м. Дунайская, Купчино.
+7 812 605-85-50
Закрыто. Откроется в 9:00
Пн–Сб с 09:00 до 21:00, Вс с 10:00 до 20:00
Транспорт
От м. Дунайская, Купчино
Дунайская, Купчино
11 / 22 минуты пешком
На ст. Дунайская нужно выйти через выход на улицу Ярослава Гашека. далее пройти по Ярослава Гашека в сторону ул. Будапештской до 25-этажного нового дома. Вход в клинику расположен со стороны Шипкинского переулка.
Хотите поблагодарить стоматологию «Чистое Дыхание» за соблюдение санитарно-гигиенических требований или направить пожелания по улучшению условий безопасной деятельности организации?
- Отсканируйте QR-код компании с помощью мобильного телефона
- Ознакомьтесь с информацией об обеспечении организацией базовых санитарно-гигиенических требований
- Поблагодарите или направьте пожелание по улучшению условий безопасной деятельности
Отделение «Купчинское»
ул. Будапештская, д 102
ст.м. Купчино
Отделение «Фрунзенское»
ул. Заозерная, д. 3, к. 2
Заозерная, д. 3, к. 2
ст.м. Фрунзенская
Телефон
Опишите вашу проблему
Вы соглашаетесь на предоставление и последующую обработку персональных данных
Телефон
Опишите вашу проблему
Вы соглашаетесь на предоставление и последующую обработку персональных данных
Телефон
Опишите вашу проблему
Перетащите файл
Прикрепить файл
Вы соглашаетесь на предоставление и последующую обработку персональных данных
Лечение кариеса без боли с анастезией
Вероятно, если бы лечение кариеса у стоматолога не вызывало панический страх у большинства населения планеты, людей с кариесом, переходящим в пульпит, с другими запущенными стоматологическими заболеваниями, было бы значительно меньше. Несмотря на то, что лечение кариеса, других болезней полости рта в большинстве случаев проводится в современных клиниках стоматологии без боли, длинных очередей к стоматологам нет. Точнее, очереди есть, только состоят они в большинстве своем из пациентов, которые довели зубы до такого состояния, что зубная боль перевешивает страх перед стоматологом. Между тем, своевременные визиты к стоматологу позволят провести диагностику на самых ранних этапах заболевания зубов и обеспечат безболезненное лечение любых стоматологических заболеваний, кариеса, в том числе.
Несмотря на то, что лечение кариеса, других болезней полости рта в большинстве случаев проводится в современных клиниках стоматологии без боли, длинных очередей к стоматологам нет. Точнее, очереди есть, только состоят они в большинстве своем из пациентов, которые довели зубы до такого состояния, что зубная боль перевешивает страх перед стоматологом. Между тем, своевременные визиты к стоматологу позволят провести диагностику на самых ранних этапах заболевания зубов и обеспечат безболезненное лечение любых стоматологических заболеваний, кариеса, в том числе.
Кариес: важное о самом главном
Кариес — самый распространенный повод для визита к стоматологу. Для кариеса в подавляющем большинстве случаев характерно медленное течение патологического процесса в твердых зубных тканях, во всяком случае на первой стадии кариес развивается медленно, потом процесс может ускоряться. Сначала разрушается эмаль (обычно на этой стадии зуб еще не болит), затем страдают дентин и другие зубные ткани.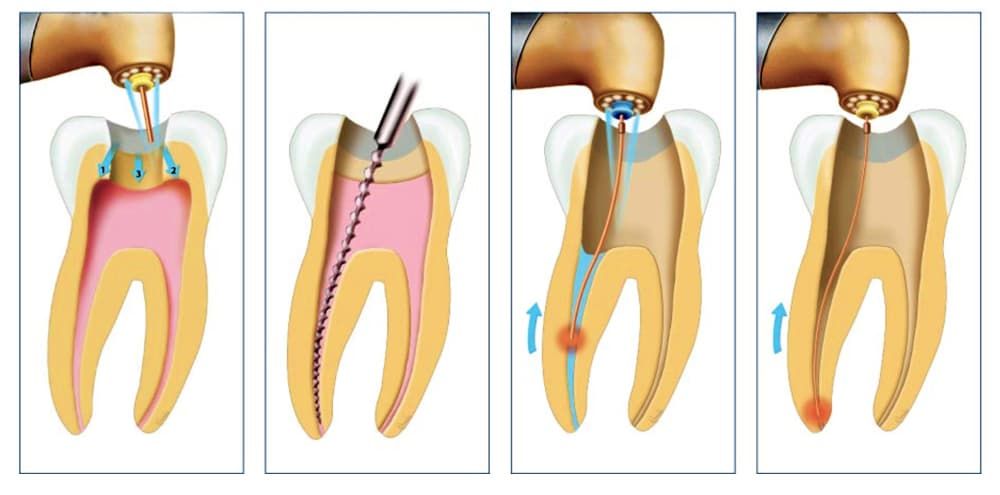 Чем раньше вы обратитесь к стоматологу, тем больше шансов, что лечение зуба будет быстрым, безболезненным, эффективным и недорогим.
Чем раньше вы обратитесь к стоматологу, тем больше шансов, что лечение зуба будет быстрым, безболезненным, эффективным и недорогим.
Страх боли у пациентов вполне объясним, особенно, если речь идет о людях старшего поколения, которые несколько десятилетий назад вынуждены были лечить зубы без анестезии. Такие воспоминания — очень крепкий фундамент для страха. И даже если такой пациент пересилит себя, придет в стоматологический кабинет, вылечит все без боли (под хорошей анестезией), в следующий раз он наверняка будет до последнего оттягивать момент, чтобы не идти к врачу — страх записывается где-то на подкорке сознания и справиться с ним очень нелегко. Поэтому, если у вас есть пожилые родственники, которые не любят, боятся ходить к стоматологу, стоит взять на себя заботу о том, чтобы записывать их к врачу, убеждать, провожать, поддерживать.
Вернемся к главному вопросу, волнующему пациентов, у которых развивается кариес — можно ли лечить зубы без боли? Ответ современная стоматология дает обнадеживающий.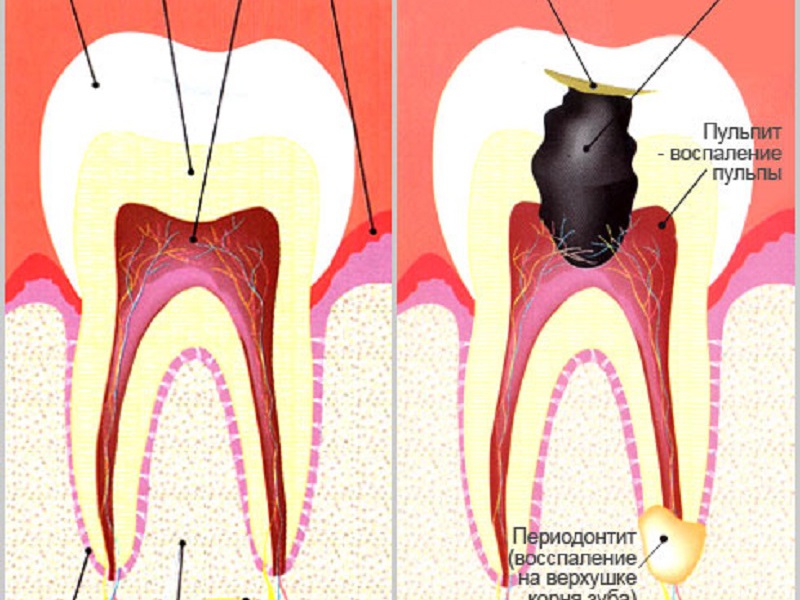 Можно. Если вы своевременно обратитесь к врачу, процедуру сверления можно свести к минимуму, никакой боли вы не почувствуете. Если же кариес развился до той стадии, когда затронут дентин и другие ткани зуба, не допустить болезненных ощущений во время лечения поможет правильно подобранная анестезия.
Можно. Если вы своевременно обратитесь к врачу, процедуру сверления можно свести к минимуму, никакой боли вы не почувствуете. Если же кариес развился до той стадии, когда затронут дентин и другие ткани зуба, не допустить болезненных ощущений во время лечения поможет правильно подобранная анестезия.
Больно ли лечить кариес зубов с анестезией
При лечении кариеса анестезию выполняют на самом раннем этапе лечения. Вы садитесь в стоматологическое кресло, врач осматривает полость рта, выбирает зуб для лечения, оценивает его состояние и выполняет анестезию. Все, после этого пациент уже не чувствует ни боли, ни дискомфорта, никаких выраженных неприятных ощущений. Анестезия существенно снижает чувствительность зуба, и даже глубокий, сложный кариес можно будет вылечить без боли. Полностью чувствительность не исчезнет — вы будете понимать, что к вам прикасаются стоматологические инструменты, возможно, в какие-то моменты будете чувствовать дискомфорт, однако сильной боли не будет.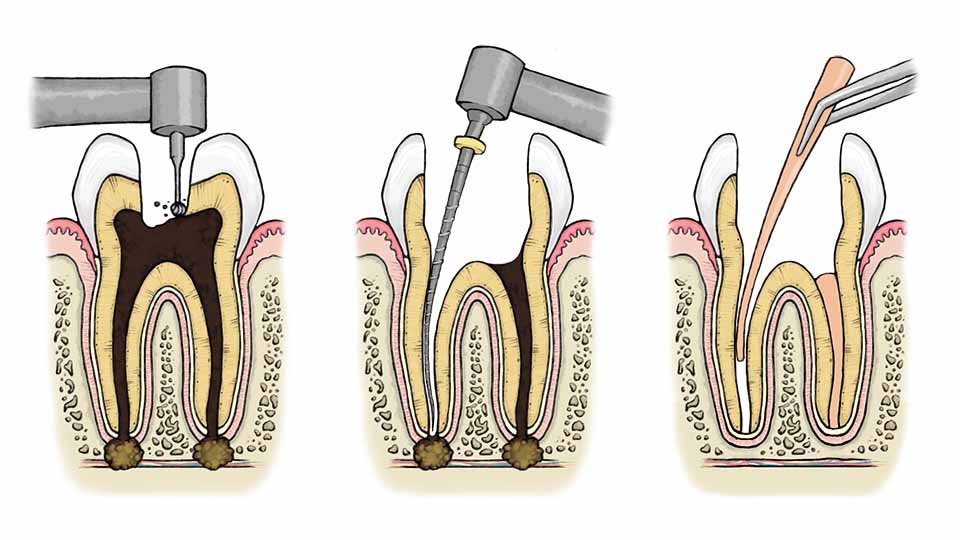
После завершения лечения и окончания действия анестезии вы, вероятно, некоторое время будете чувствовать легкую боль от укола в десне, но это ощущение очень быстро исчезнет, кроме того, оно не идет ни в какое сравнение с болью, сопровождающей лечение глубокого кариеса без анестезии.
Что делать, если по каким-то причинам анестезию выполнить невозможно, например, у пациента наблюдается непереносимость компонентов анестезирующего состава, аллергическая реакция? Это не означает, что придется лечить зубы «на живую». Современная стоматология предлагает несколько возможных альтернатив — лазерное лечение или химическое растворение затронутых кариесом тканей. И в том, и в другом случае можно будет обойтись без сверления, а значит, сильной боли при лечении удастся избежать.
Всегда ли требуется анестезия? Разумеется, нет. Мы уже писали выше, но повторим еще раз — если регулярно ходить к стоматологу, вы сможете обнаружить любое стоматологическое заболевание на ранней стадии, и в большинстве случаев такие заболевания можно скорректировать и без сверления, и без боли, и без анестезии.
Отсутствие или наличие болевых ощущений при лечении зуба будет зависеть не только от того, насколько сильно патологический процесс разрушил зубные ткани, но и от индивидуальной чувствительности человека, сидящего в стоматологическом кресле. Впрочем, на первый план при определении необходимости обезболивания выходит все же степень разрушения зуба:
- Поверхностный кариес. Самый простой случай. Ранний кариес на зубной поверхности — просто белая точка, которую можно скорректировать совершенно безболезненным методом реминерализации эмали. Эмаль просто покрывают защитным составом и выполняют процедуру электрофореза ионами кальция или фтора. Это безболезненный процесс, поэтому врач даже не будет предлагать вам анестезию.
- Средний кариес. На этом этапе кариозный процесс уже затрагивает верхнюю часть дентина — соединительной ткани, которая располагается сразу под эмалью зуба. На этой стадии приходится сверлить зуб, что сопровождается болевыми ощущениями.
 Некоторые пациенты вполне могут справиться с этой болью и не нуждаются в обезболивании, поэтому решение, нужно ли делать обезболивающий укол или нет, остается за пациентом — это зависит от индивидуального порога чувствительности. Те пациенты, которые боятся стоматолога, выбирают укол — чтобы не вздрагивать от каждого звяканья инструментов и иметь возможность расслабиться в стоматологическом кресле. Со спокойным пациентом и стоматологу приятнее, удобнее работать, поэтому если у вас есть страх перед стоматологом, стоит ответить согласием на предложение сделать анестезию.
Некоторые пациенты вполне могут справиться с этой болью и не нуждаются в обезболивании, поэтому решение, нужно ли делать обезболивающий укол или нет, остается за пациентом — это зависит от индивидуального порога чувствительности. Те пациенты, которые боятся стоматолога, выбирают укол — чтобы не вздрагивать от каждого звяканья инструментов и иметь возможность расслабиться в стоматологическом кресле. Со спокойным пациентом и стоматологу приятнее, удобнее работать, поэтому если у вас есть страх перед стоматологом, стоит ответить согласием на предложение сделать анестезию. - Глубокий кариес. Самая сложная и запущенная форма патологии. На этом этапе патологический процесс уже затрагивает дентинные канальцы, в которых располагаются нервные окончания, поэтому при любом прикосновении к зубу возникает выраженная боль. Лечить глубокий кариес без анестезии будет больно, поэтому обычно область вокруг больного зуба перед лечением врач обезболивает уколом.
Также на болевые ощущения при лечении заболевания может влиять расположение пораженной кариесом области. Если речь идет о боковом кариесе, который локализуется в боковой части зуба, далеко от шейки, то обычно его устранение не сопровождается выраженными болевыми ощущениями. Если кариес контактный и локализуется на стыке соседних зубов, боль при лечении средняя — примерно такая же, как при лечении среднего кариеса, и необходимость обезболивания определяет пациент, ориентируясь на собственную чувствительность. А вот пришеечный кариес практически всегда лечат с анестезией, так как он располагается в зоне шейки, где находится множество нервных окончаний.
Если речь идет о боковом кариесе, который локализуется в боковой части зуба, далеко от шейки, то обычно его устранение не сопровождается выраженными болевыми ощущениями. Если кариес контактный и локализуется на стыке соседних зубов, боль при лечении средняя — примерно такая же, как при лечении среднего кариеса, и необходимость обезболивания определяет пациент, ориентируясь на собственную чувствительность. А вот пришеечный кариес практически всегда лечат с анестезией, так как он располагается в зоне шейки, где находится множество нервных окончаний.
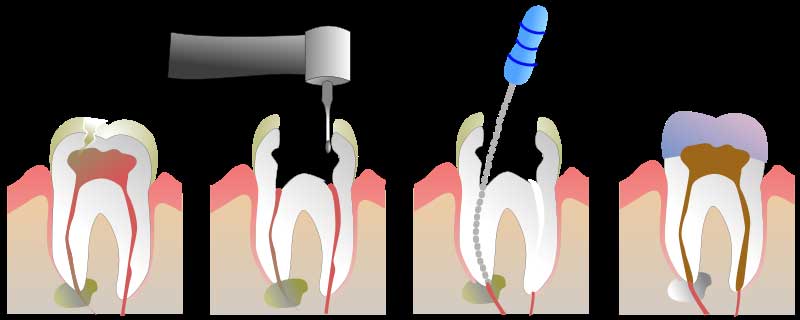
Как вылечить кариес без боли с анестезией: этапы
Вне зависимости от того, какая стадия кариеса диагностирована у пациента, процедура лечения осуществляется по примерно одинаковому алгоритму:
- Врач очищает зуб от налета и зубного камня.
- Подбирается оттенок будущей пломбы в зависимости от природного цвета эмали зуба, который лечат. Для того, чтобы подобрать максимально похожий по цвету материал для пломбирования, стоматологи используют пластиковую рейку с образцами различных оттенков — шкалу Вита.

- Выполняется анестезия. Тип препарата, метод анестезии, дозировку подбирают с учетом индивидуальных особенностей пациента, его возраста, болевого порога и других факторов. Как правило, действие анестезии длится от 40 минут до нескольких часов. После укола может немного болеть десна, однако эти немного неприятные ощущения не идут ни в какое сравнение с болью, которая сопровождает лечение глубокого кариеса без укола.
- Зуб, который нуждается в лечении, изолируют. На ряд зубов накладывают небольшую пластинку — коффердам. В результате нужный зуб (или несколько) полностью изолируют от других. Такая изоляция обеспечивает наиболее комфортные условия врачу для более качественного выполнения работы, исключает риски попадания слюны и крови на очищенную поверхность зуба, что в будущем гарантирует надежное соединение поверхности и пломбы.
- Препарирование полости, пораженной кариозным процессом. Стоматолог очищает зуб от всех тканей, пораженных кариесом, также удаляется часть эмали зуба над кариозной полостью.
 Нельзя оставлять даже мельчайшие частички поврежденных тканей, так как в будущем, через пару месяцев после установки пломбы, проблема может повториться, и если вовремя не принять меры, повышается риск развития пульпита и периодонтита, а это уже совершенно другой формат лечения (например, при пульпите удаляют нервы зуба).
Нельзя оставлять даже мельчайшие частички поврежденных тканей, так как в будущем, через пару месяцев после установки пломбы, проблема может повториться, и если вовремя не принять меры, повышается риск развития пульпита и периодонтита, а это уже совершенно другой формат лечения (например, при пульпите удаляют нервы зуба). - Врач формирует кариозную полость. Чтобы обеспечить оптимальные условия для пломбирования, врач формирует так называемые опорные пункты. В полости зуба специалист делает насечки, углубления, неровности, сглаживает края эмали — все это обеспечит в будущем максимально плотное прилегание пломбировочного материала к стенкам зуба.
- Стоматолог промывает полость. Очищенная и правильно сформированная кариозная полость сначала промывается струйкой воды, после чего обдается струей воздуха, которая убирает опилки дентина.
- Кариозная полость подвергается медикаментозной обработке. На помощь врачу приходят растворы антисептиков, которыми специалист обрабатывает кариозную полость, чтобы свести к минимуму риски развития нового кариеса в этом месте в будущем.
 После медикаментозной обработки полость необходимо хорошо просушить — если оставить капли влаги, они могут помешать плотному прилеганию пломбировочного материала к зубным тканям.
После медикаментозной обработки полость необходимо хорошо просушить — если оставить капли влаги, они могут помешать плотному прилеганию пломбировочного материала к зубным тканям. - Проводится протравка кислотой. Эта процедура необходима, чтобы адгезив, который наносится на зуб после протравки для максимально надежной фиксации пломбы, мог как можно глубже проникнуть в ткани зуба. Для протравки используют гель с фосфорной кислотой. После того, как этот этап закончен, полость нужно хорошо промыть, а затем просушить.
- Наносится адгезив. Он требуется, чтобы обеспечить прочную фиксацию светоотверждаемой пломбы. После того, как адгезив впитывается, его засвечивают при помощи специальной лампы.
- Накладывается изолирующая и лечебная прокладка. Этот этап не всегда бывает на данном месте, иногда его выполняют до протравки кариозной полости кислотой. Прокладка — промежуточный слой между пульпой или дентином (в зависимости от глубины кариозного поражения) и пломбировочным материалом.
 Основная функция лечебной прокладки — защитить зуб от негативных внешних воздействий, остановить воспаление. Обычно такие прокладки используются при лечении глубокого кариеса, но могут применяться и при лечении кариеса средней степени. Изолирующие прокладки обеспечивают надежную защиту пульпы, мягкой соединительной зубной ткани от воздействия пломбировочного материала.
Основная функция лечебной прокладки — защитить зуб от негативных внешних воздействий, остановить воспаление. Обычно такие прокладки используются при лечении глубокого кариеса, но могут применяться и при лечении кариеса средней степени. Изолирующие прокладки обеспечивают надежную защиту пульпы, мягкой соединительной зубной ткани от воздействия пломбировочного материала. - Установка пломбы, ее шлифовка и полировка. Стоматолог послойно накладывает пломбировочные материалы, при этом каждый слой тщательно просушивается стоматологической лампой. Затем врач шлифует пломбу, подстраивая ее под прикус пациента. Потом пломбу полируют, чтобы восстановленный зуб получился максимально ровным и гладким, кроме того, в результате полировки зуб приобретает натуральный блеск. Если после установки пломбы были какие-либо зазоры и дефекты, при финишной обработке они устраняются.
Как вы могли заметить, анестезия выполняется сразу после очищения зуба и подбора цвета пломбировочного материала (а иногда и самым первым этапом), поэтому все остальные действия, манипуляции стоматолога, ни дискомфорта, ни боли у пациента не вызывают.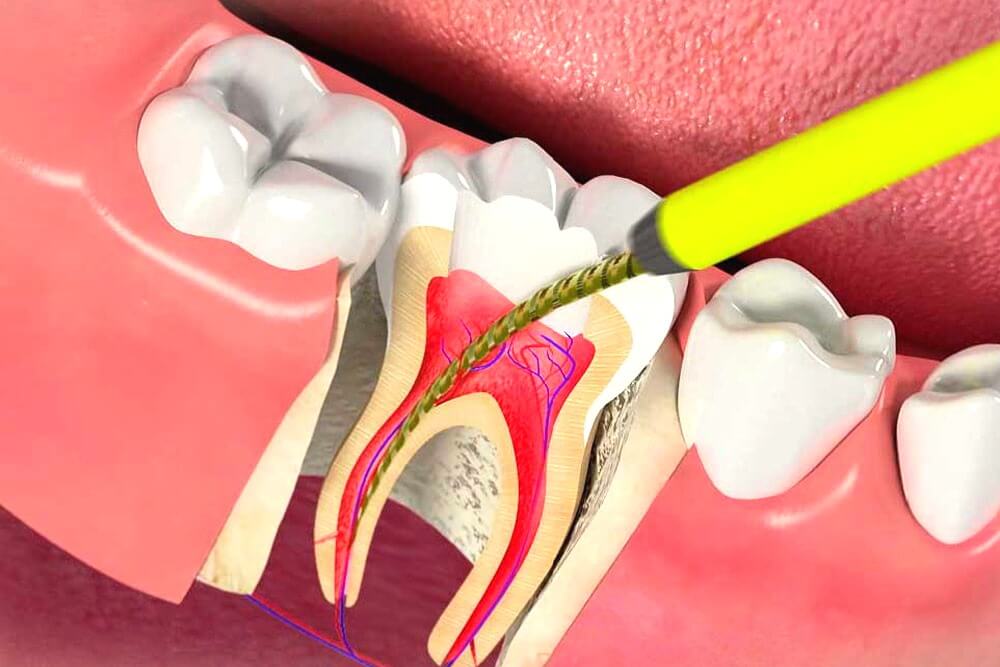
Лечение кариеса на передних зубах: особенности
Лечение кариеса на передних зубах нередко сопрягается с некоторыми сложностями. При сильном разрушении переднего зуба не всегда можно обойтись пломбой, зачастую приходится заниматься протезированием. По сравнению с премолярами и молярами у передних зубов более тонкая и чувствительная эмаль, которая легко и быстро разрушается, поэтому эти зубы более чувствительны к боли. Нередко под маленькой меловой точкой скрывается большая кариозная полость, и кариес обнаруживают на той стадии, когда без боли вылечить заболевание уже невозможно — поэтому обычно при лечении кариеса на передних зубах врачи сразу предлагают анестезию. Когда кариес поражает передние зубы, заболевание очень быстро переходит на среднюю и глубокую стадии, так как эмаль и дентин тонкие.
Ну, и не стоит забывать о том, что передние зубы — это центральный элемент улыбки, они должны выглядеть безупречно, поэтому пломба должна быть не только надежной, но и красивой.
Какую анестезию используют при лечении кариеса
Тип анестезии подбирается для каждого пациента индивидуально. Наиболее распространены три разновидности:
- аппликационная анестезия. Это обезболивание, которое не предполагает уколов. На слизистую наносят раствор или гель с анестезирующими свойствами, который минимизирует чувствительность тканей в месте нанесения. Это не самый эффективный вид анестезии, его используют, чтобы обезболить место инъекции при инфильтрационной или проводниковой анестезии. Также может использоваться при лечении молочных зубов, их удалении;
- инфильтрационная анестезия. Укол анестетиком — препарат вводится неглубоко, снижая чувствительность периферических нервов. Этот вариант выбирают, если нужно выполнить лечение кариеса и пульпита;
- проводниковое обезболивание. Снижает чувствительность крупных нервных каналов и стволов. Этот вид анестезии позволят убрать чувствительность половины челюсти. Применяют при хирургических стоматологических вмешательствах, при кариесе, осложненном воспалительным процессом.
Как предотвратить развитие кариеса
Самый лучший вариант лечения стоматологических заболеваний (и любых других) — это профилактика. Если вы не допустите развития кариеса, вам в принципе не придется искать ответы на вопросы, какой кариес можно лечить без анестезии, какую анестезию выбрать и так далее. Поэтому мы рекомендуем вам идти по пути наименьшего сопротивления и не дать кариесу ни единой возможности для развития.
Кариес начинает развиваться из-за активной деятельности бактерий в ротовой полости. Люди сами способствуют тому, чтобы создавать в ротовой полости оптимальные условия для размножения бактерий:
- не ухаживают за ротовой полостью и зубами, либо неправильно выполняют гигиенический уход;
- употребляют слишком много газированных напитков, кофе, сладостей;
- не включают в меню продукты, обогащенные кальцием, витаминами, полезными микроэлементами;
- не лечат заболевания желудочно-кишечного тракта;
- употребляют слишком холодную или слишком горячую пищу.
Кариес нередко возникает на полностью здоровых зубах и может развиваться достаточно быстро. Если не ходить регулярно к стоматологу, а записаться на прием к врачу, когда зуб уже болит, высок риск, что кариозный процесс поразил уже не один зуб, а сразу несколько. Пораженные зубы не только сильно болят, но они становятся ломкими, а в запущенных случаях могут даже выпадать. При этом имплантированный зуб сложно назвать полноценной заменой натуральному — искусственные зубы проигрывают собственным и в плане прочности, и в плане выносливости.
Для того, чтобы минимизировать риски развития стоматологических заболеваний, стоит озаботиться поиском ответа на вопрос — чего боится кариес.
- Один из самых эффективных профилактических методов по борьбе с кариесом — правильный гигиенический уход за ротовой полостью. Нужно правильно подобрать средства гигиены, щетку, необходимо регулярно (два раза в день) чистить зубы щеткой и нитью, не забывать чистить язык.
 Насчет ополаскивателей мнения стоматологов расходятся: кто-то их рекомендует к применению, а кто-то говорит об их вреде — следуйте рекомендациям стоматолога, которому вы доверяете.
Насчет ополаскивателей мнения стоматологов расходятся: кто-то их рекомендует к применению, а кто-то говорит об их вреде — следуйте рекомендациям стоматолога, которому вы доверяете. - Необходимо скорректировать свое питание. В частности, сильное разрушение эмали способны провоцировать сладкие газированные напитки, сладкий кофе и чай, сильно холодные или горячие напитки — иногда побаловать себя газировкой можно, но делать это стоит как можно реже. Также необходимо отказаться или свести к минимуму употребление тортов и конфет, шоколада и булочек — патогенная микрофлора отлично себя чувствует во рту сладкоежки. Жареная, слишком соленая или острая пища, кислые продукты также негативно действуют на зубную эмаль, разрушая ее структуру. А вот разнообразная зелень, свежие фрукты и овощи будут полезны.
- Регулярные профилактические осмотры у стоматолога. Даже если у вас полностью здоровые зубы, к стоматологу важно ходить раз в полгода, так как самостоятельно увидеть небольшие патологические процессы невозможно, а потом может быть уже поздно и обойтись малой кровью не удастся.
 На профилактическом осмотре врач оценит состояние ротовой полости, поможет выбрать зубную щетку, даст рекомендации по правильной чистке, выявит незначительные проблемы и ликвидирует их, предотвратив дальнейшее развитие болезни.
На профилактическом осмотре врач оценит состояние ротовой полости, поможет выбрать зубную щетку, даст рекомендации по правильной чистке, выявит незначительные проблемы и ликвидирует их, предотвратив дальнейшее развитие болезни.
Как видно, это несложные правила, но их соблюдение может быть очень эффективным для поддержания здоровья зубов и ротовой полости. Лучше отказаться от сладкой газировки и тортиков, взять за правило раз в полгода посещать стоматолога, чем игнорировать эти рекомендации, а потом трястись в стоматологическом кресле, боясь, что лечение будет болезненным, что придется распрощаться с зубом и выложить круглую сумму за имплантацию — цены на искусственные зубы сегодня довольно высокие. Будьте здоровы!
Анестезия зубов детям ‒ лечим кариес без боли в Минске
Почему нужна анестезия при лечении зубов детям
Редко встречаются взрослые пациенты, которые не нервничают в стоматологическом кресле, не боятся боли и манипуляций врача. Дети более остро реагируют на болевые ощущения, надолго запоминают болезненную процедуру. Лечение кариеса или пульпита без анестезии может нанести психологическую травму.
Дети более остро реагируют на болевые ощущения, надолго запоминают болезненную процедуру. Лечение кариеса или пульпита без анестезии может нанести психологическую травму.
У малыша, испытавшего сильную боль при сверлении зуба, появляется страх перед стоматологом. На следующих приемах он будет плакать, устраивать истерики в надежде, что взрослые от него отстанут, и удастся избежать мучительной процедуры. Количество визитов с плачем и уговорами увеличится.
Резкая боль при препарировании (обработке бором) вызывает не только негативные эмоции, может испугать, стать причиной невроза, заикания, нервных тиков. Именно поэтому анестезия в детской стоматологии используется во всем мире.
Самый простой и безопасный способ блокировать проведение нервных импульсов – инъекционный ввод анестетика в области зуба, который предстоит лечить. Болевая чувствительность отключается на 20–40 минут. Не чувствующий боли малыш спокойнее ведет себя в кресле, не препятствует лечению.
Местная анестезия у детей:
- Выполняется без длительных приготовлений, предварительного ЭКГ, анализа крови, осмотра у педиатра.
- Легко переносится без тошноты и головокружения.
- Не влияет на общее самочувствие.
Записаться на прием +375 29 604-61-61
Клиника «Семейный стоматолог» ‒ мы делаем все, чтобы ребенок легко перенес анестезию
За 15‒20 лет работы наши врачи накопили опыт по взаимодействию с детьми. Мы терпеливо подготавливаем к предстоящим ощущениям, чтобы малыш не испугался эффекта замораживания, ощущения онемения десны после лечения. Объясняем, что нельзя кусать губу и щеку: «Зуб немного поспит, льдинка растает к обеду/ужину».
Инъекций малыши боятся не меньше чем бормашины. Мы применяем двухэтапное обезболивание зубов детям: сначала наносим гель с лидокаином, через 2‒3 минуты вводим лекарственное средство. Десна теряет чувствительность, при продвижении иглы боль не ощущается. Наши врачи виртуозно ставят уколы, ребенок не видит шприц, не успевает испугаться.
Отзыв нашего пациента
Выражаю огромную благодарность врачу Алесе Георгиевне Панкратьевой, дочь ее не боится и доверяет, с каждым посещением страх уходит. Очень внимательная, дружелюбная умеет уговорить и убедить ребенка.
С уважением, семья Тихоновых
Записывайтесь на прием в клинику «Семейный стоматолог». Мы создаем психологический комфорт, осмотр и лечение зубов не вызывают страха. Наши юные пациенты не нервничают и не плачут.
Ответы на волнующие родителей вопросы
- В каких случаях можно лечить зубы без анестезии?
В Семейном Стоматологе 35–40% постоянных маленьких пациентов обходятся без обезболивания. Анестезия зуба ребенку не нужна при лечении поверхностного кариеса, пока дефекты находятся в пределах эмали. Без обезболивающего укола проводится фторирование, герметизация фиссур. - Можно ли заменить инъекцию обезболивающим гелем?
Нет. У аппликационной анестезии (нанесение мази на слизистую) малая глубина и непродолжительный эффект воздействия. Не происходит достаточного обезболивания для лечения кариеса, пульпита.
У аппликационной анестезии (нанесение мази на слизистую) малая глубина и непродолжительный эффект воздействия. Не происходит достаточного обезболивания для лечения кариеса, пульпита. - Нужно ли обезболивание, когда лечат молочные зубы?
Некоторые родители считают, что во временных зубках нет нервов. Пульпа молочного зуба тоже пронизана нервными волокнами. Но в отличие от постоянных зубных единиц, она занимает большее пространство, защищена более тонким слоем дентина и эмали. Кариозный процесс быстро доходит до нерва, под небольшой дырочкой может скрываться пульпит. Обезболивание зубов детям помогает выполнить болезненные и пугающие манипуляции без стресса для маленького пациента. - Анестетики могут спровоцировать тяжелую аллергическую реакцию?
Мы применяем местноанестезирующие средства с низкими аллергенными свойствами. Крапивница, покраснение и жжение в месте введения, отек слизистой может возникнуть у детей с повышенной чувствительностью к медикаментам, пищевым компонентам, шерсти животных, пыльце. Чтобы исключить развитие аллергии, мы рекомендуем перед лечением сделать аллергопробы.
Чтобы исключить развитие аллергии, мы рекомендуем перед лечением сделать аллергопробы. - Анестезия зуба ребенку причиняет вред?
В Минске и Беларуси используются протестированные препараты с низкой токсичностью. Они быстро распадаются, выводятся из организма. Потенциальный риск местного обезболивания меньше, чем разрушающиеся зубки, воспаление корня и прикорневых тканей, свищи, воспаление надкостницы.
Не откладывайте визит в стоматологию из-за страха боли у ребенка. Записывайтесь к нашим детским стоматологам для безболезненного лечения. Вылечим зубы без неприятных впечатлений, стресса и слез.
Как лечить зубы, если у вас аллергия на анестезию
Тема анестезии в стоматологии одна из самых обсуждаемых, так как ее применение позволяет проводить большинство стоматологических манипуляций безболезненно для пациента. Однако лечение, сопряженное с серьезными вмешательствами (лечение пульпита, удаление зубов, протезирование) существенно осложняется, если у пациента аллергия на анестезию.
По оценкам специалистов аллергические реакции, гиперчувствительность к компонентам препарата встречается у 15-20% пациентов. Аллергия имеет разные причины и проявления, а соответственно, решение в каждой ситуации должно быть индивидуальным.
Аллергия на анестезию в стоматологии: основные видыРеакция на анестезию имеет 3 разные механизма развития:
- аллергический;
- токсический;
- психогенный.
Аллергия непосредственно на препарат для анестезии встречается крайне редко, диагностируется сложно, имеет накопительный характер. Как правило, реакция возникает после 2-5-го применения анестетика и проявляется как местной, так и генерализованной симптоматикой (крапивница, отек, анафилактический шок).
Чаще всего аллергия возникает не на сам анестетик, а на вспомогательные вещества, которые присутствуют в нем или в упаковке (латекс, парабены, бисульфиты, препятствующие окислению активных компонентов). В результате у пациента проявляется токсическая реакция на анестетики в стоматологии, и она является наиболее распространенной.
Психогенный тип аллергии – проблема не соматического происхождения. Она связана с наличием у пациента страха перед стоматологическими процедурами, повышенной тревожности. Самая распространенная психосоматическая реакция на местную анестезию – обморок после инъекции.
Как проявляется аллергия на местную анестезию: симптомыСимптоматика зависит от механизма развития аллергии. При контактной аллергии у пациента наблюдается:
- зуд;
- жжение;
- развитие аллергического стоматита;
- отек.
Аллергия на компоненты препарата может вызвать реакцию кожных покровов, дыхательной системы, сердечно-сосудистой системы. При тяжелой форме аллергии может развиться анафилактический шок.
Симптомы:
- покалывание кожи лица;
- общая слабость;
- появление боли в груди.
При отсутствии своевременной медицинской помощи начинается отек дыхательных путей, развивается сердечная недостаточность, судороги.
Токсическая реакция отличается от аллергии и симптоматикой, и характером воздействия на организм. Препараты для анестезии содержат сосудосуживающие компоненты.
Как проявляется аллергия на анестезию при повышенной проницаемости сосудов, прямом попадании иглой в кровеносный сосуд при введении анестетика:
- ускорение/замедление сердцебиения;
- головокружение;
- вялость;
- снижение остроты зрения;
- шум в ушах.
Самые распространенные причины аллергии на местные анестетики:
- гиперчувствительность к препаратам анестетика;
- вегетососудистые заболевания;
- наследственный фактор;
- неправильный расчет дозировки;
- внутрисосудистая инъекция;
- психоневрологические нарушения.
В стоматологии применяются многокомпонентные препараты для местной анестезии. Главное действующее вещество в них, как правило, не имеет побочных эффектов в виде аллергии, а осложнения связаны со вспомогательными веществами в растворе.
Главное действующее вещество в них, как правило, не имеет побочных эффектов в виде аллергии, а осложнения связаны со вспомогательными веществами в растворе.
В случае чувствительности организма к отдельным компонентам препаратов для анестезии, в стоматологии применяют средства обезболивания с максимально упрощенным составом.
Как узнать, есть ли аллергия на анестезию?С целью диагностики проводится анализ на аллергию на анестезию по крови (аллергопробы). Такой анализ выполняют по назначению аллерголога или стоматолога. В направлении указывают препараты, на которые должно проводиться исследование.
Показания к проведению аллергопроб:
- ранее были случаи аллергической реакции на местную анестезию в стоматологии;
- наличие у пациента аллергии на какой либо лекарственный препарат;
- перед лечением в стоматологии, если у человека имеются такие симптомы, как кашель, крапивница и зуд кожных покровов, слезотечение без установленных причин.

Анализ не требует предварительной подготовки, соблюдения правила «натощак». Однако перед взятием проб нельзя принимать антигистаминные препараты. Анализ не проводят в периоды острых инфекционных заболеваний, обострения хронических болезней, при повышенной температуре, во время беременности и в течение нескольких недель после родоразрешения, прерывания беременности.
Аллергия на анестезию у детейВ последнее время наблюдается тенденция увеличения случаев диагностики разных видов аллергии у детей. При использовании местной анестезии у детей-аллергиков в стоматологии более высокий риск развития аллергической реакции и различных осложнений. Поэтому выбору местного анестетика для ребенка в стоматологии уделяется особое внимание.
Расскажем, как мы решаем эту проблему в клинике Amel Smart:
- в клинике работают опытные анестезиологи, которые консультируют и помогают выбрать наиболее безопасный способ обезболивания для ребенка;
- помимо классической анестезии мы применяем в детской стоматологии компьютерную анестезию, седацию;
- в медкарте малыша ставится отметка об аллергии;
- весь персонал клиники прошел обучение и готов в любой момент оказать профессиональную неотложную помощь;
- каждый кабинет оснащен набором, необходимым для оказания первой помощи при анафилактическом шоке.

В большинстве случаев лечение зубов в детской стоматологии проводится без обезболивания. Но при больших проблемах, требующих серьезного вмешательства без обезболивания не обойтись. В этом случае применяется детская анестезия, а в ходе проведения стоматологических манипуляций в кабинете постоянно присутствует анестезиолог, который контролирует основные показатели состояния ребенка.
Лечение зубов при аллергии на анестетикиДля каждого пациента сегодня можно подобрать оптимальный способ обезболивания в стоматологии. При этом учитывается множество факторов: сложность лечения, склонность к аллергии и наличие гиперчувствительности к конкретным препаратам, общее состояние пациента.
В случае с медикаментозной аллергией по возможности лечение проводится без обезболивания. При серьезных вмешательствах врач подбирает препарат для анестезии с учетом имеющихся противопоказаний у пациента (современная стоматология может предложить большой выбор безопасных анестетиков). Сейчас довольно распространена практика, когда в стоматологии перед лечением проводят пробы на аллергию к препаратам для анестезии, которые позволяют выбрать безопасный раствор для обезболивания и исключают риск осложнений. В редких случаях, когда не удалось подобрать препарат для местного обезболивания, может быть проведено лечение зубов под наркозом.
Сейчас довольно распространена практика, когда в стоматологии перед лечением проводят пробы на аллергию к препаратам для анестезии, которые позволяют выбрать безопасный раствор для обезболивания и исключают риск осложнений. В редких случаях, когда не удалось подобрать препарат для местного обезболивания, может быть проведено лечение зубов под наркозом.
Во избежание токсической реакции замена анестетика или отказ от местной анестезии не требуется. Врач использует специальную технику ввода иглы, которая называется «проба на кровь» и предотвращает введение препарата непосредственно в кровеносный сосуд.
Кроме того, в Amel Smart используется аппаратная анестезия, которая имеет много преимуществ:
- выполнение разных видов анестезии;
- максимально точное дозирование препарата;
- точное определение места для инъекции;
- безболезненность процедуры.
Пациентам с психосоматической реакцией на анестезию инъекции препарата делают в положении лежа. Если пациент очень боится, испытывает сильный психологический дискомфорт от пребывания в клинике, предстоящих манипуляций, ему предлагают лечение в седации (медикаментозном сне).
Если пациент очень боится, испытывает сильный психологический дискомфорт от пребывания в клинике, предстоящих манипуляций, ему предлагают лечение в седации (медикаментозном сне).
Если у пациента произойдет приступ аллергии на анестезию, у стоматолога в кабинете на такой случай имеется набор для оказания экстренной медицинской помощи. В него входят антигистаминные, противошоковые препараты, спазмолитики, адреналин, шприцы, спирт, венозный катетер и жгут, марля, вата, физиологический раствор. Каждый специалист стоматологии владеет навыками оказания первой помощи пациентам до приезда скорой.
Лечение аллергии на анестетик в стоматологии включает стандартные меры, используемые в лечении аллергических заболеваний:
1
Устранение провоцирующего фактора.
2
Антигистаминная терапия.
3
Профилактическая терапия.
Чтобы избежать нежелательных реакций и осложнений от применения анестетика в стоматологии, необходимо соблюдать ряд правил:
- при наличии аллергии на обезболивающие препараты, других видов аллергии, необходимо обязательно сообщить о ней врачу до начала лечения;
- данные об аллергии должны быть в медицинской карте пациента;
- для диагностики непереносимости анестетиков стоматолог назначает пациенту анализ на аллергию на анестезию;
- имея данные о типе аллергии, врач не применяет в лечении пациента препараты, содержащие аллерген;
- при необходимости проведения премедикации пациентам с аллергией, препарат для анестезии комбинируют с антигистаминными препаратами, а в отдельных случаях – с гормональными препаратами против аллергии.

При подозрении на аллергию желательно перед походом в стоматологию обратиться к аллергологу. Имея данные о непереносимости тех или иных компонентов, опытные врачи стоматологической клиники Amel Smart подберут самое безопасное решение проблемы пациента.
Вред наркоза для детей: реальность
Современные технологии позволяют лечить зубки детей под наркозом без рисков для здоровья маленьких пациентов. Тем не менее, вопросы о необходимости и безопасности такого лечения возникают очень часто.
В этой статье мы расскажем, чего не стоит бояться при лечении под наркозом и ответим на самые популярные вопросы родителей:
Кому показан наркоз?
Мы рекомендуем лечение зубов под наркозом:
- Детям до 3 лет, ввиду возрастных особенностей,
- Детям, которые из-за негативного опыта либо личностной тревожности не позволяют проводить необходимые манипуляции,
- Детям с врожденными заболеваниями (ДЦП, аутизм),
- Детям, с аллергией на анестетики местного действия.

Как принимается решение о лечении под наркозом?
Если ребенок старше 3-х лет и если родители неоднократно обращались к детским стоматологам, но провести лечение не удалось, тогда наш доктор после консультации и осмотра рекомендует лечение под наркозом.
От чего зависит время наркоза?
Время наркоза зависит от объема работы, количества пораженных зубов и глубины кариеса.
Влияет ли объем лечения на решение о применении наркоза?
Конечно. Например, если это 1 зуб с кариесом, при этом это не пульпит и не периодонт, то мы используем метод лечения с отсроченным пломбированием. Это значит, что стоматолог обрабатывает очаг и ставит временную пломбу. А через год-полтора, когда ребёнок повзрослеет и будет готов сознательно провести лечение, мы приглашаем заменить пломбу на постоянную.
Еще один метод для самых крохотных пациентов 1-2 лет – динамическое наблюдение. Мы намеренно не проводим лечение, а наблюдаем с периодичностью раз в три месяца пациента. Если за это время происходят явные ухудшения и маленькая дырочка начинает превращаться в обширную полость, то применяем лечение под наркозом. Если процесс стабилен, то мы ждём пока ребёнок станет готов лечиться без наркоза.
Если за это время происходят явные ухудшения и маленькая дырочка начинает превращаться в обширную полость, то применяем лечение под наркозом. Если процесс стабилен, то мы ждём пока ребёнок станет готов лечиться без наркоза.
Есть среди родителей сложившееся мнение о том, что лечить молочные зубы нет необходимости, так как они всё равно выпадут?
Да, такое мнение существует, и своим пациентам мы стараемся донести два важных момента. Во-первых, да, действительно, эти зубы выпадут. Полностью смена происходит только через 10 лет. Какие-то сменятся раньше, какие-то позже, и тем не менее, согласитесь, это достаточно долгий срок.
Во-вторых, на данный момент других зубов у ребёнка нет. Он может жевать пищу только тем, что у него есть во рту. Мало кто из взрослых согласен жить с дырками в зубах, дискомфортом и болью. У ребенка нет такой осознанности в выборе. Поэтому вопрос необходимости лечение молочных зубов очевиден.
Как часто ребёнку нужно посещать стоматолога? Раз в год, полгода или чаще?
Мы рекомендуем обращаться чаще, в зависимости от состояния зубов. Если у ребёнка все зубы идеально здоровы и нет проблем с гигиеной в домашних условиях, то мы ждём его на осмотр раз в полгода.
Если у ребёнка все зубы идеально здоровы и нет проблем с гигиеной в домашних условиях, то мы ждём его на осмотр раз в полгода.
Как подготовиться к наркозу?
Перед тем, как применить наркоз, анестезиолог всегда проверяет анализы ребёнка, чтобы исключить обострения хронических заболеваний. Это очень важно. Обязательный набор обследований перед лечением во сне:
- Электрокардиограмма (ЭКГ). Исследование действительно в течение 6-ти месяцев.
- Общий анализ крови. Исследования действительны в течение 1 месяца.
- Осмотр педиатра. Нам важно, чтобы малыша досконально обследовали и не пропустили важного. Педиатр дает заключение о том, что ребенок готов к лечению в наркозе.
В случае простуды или недомогания лучше перенести визит к стоматологу на несколько дней. За 6 часов до наркоза ребёнку нельзя пить и принимать пищу, поэтому чаще всего мы назначаем лечение во сне на утреннее время.
Как ребёнка погружают в сон?
Всё проходит очень спокойно. Сначала ребёнку в игровой форме даётся специальная маска, через которую он дышит. Через маску подают лёгкий газ Севоран, и ребёнок засыпает. Когда ребёнок заснул, врачи ставят катетер и вводят наркоз внутривенно.
Сначала ребёнку в игровой форме даётся специальная маска, через которую он дышит. Через маску подают лёгкий газ Севоран, и ребёнок засыпает. Когда ребёнок заснул, врачи ставят катетер и вводят наркоз внутривенно.
Момент укола не остаётся в памяти ребёнка и не вызывает травматичных эмоций.
Как происходит пробуждение и выход из наркоза?
У нас есть отдельная комната, где мы наблюдаем за ребёнком: как он просыпается, приходит в себя, встаёт, начинает общаться. Заключение о том, что ребёнок вышел из наркоза и может покинуть клинику с родителями, делает анестезиолог по итогу осмотра, измерения сердечного ритма и других показаний. Это занимает около часа.
Нужно ли при большом объёме лечения дробить его на несколько визитов?
Разницы во времени, которое ребёнок проводит под наркозом, нет. А, следовательно, нет необходимости проводить лечение в несколько визитов. Самые критичные точки – это погружение в наркоз и выход из него. Поэтому более комфортно для ребёнка, родителей и врачей провести одно продолжительное лечение.
Будет ли ребёнок испытывать боль в зубах после лечения?
После наркоза могут быть болевые ощущения до 1-3 дней, это абсолютно нормально. Мы предлагаем деткам щадящие обезболивающие препараты.
Сколько врачей задействовано в таком лечении?
Анестезиолог, стоматолог и две медсестры.
Существует стереотип, что наркоз вреден для детей, что это может, например, сказываться на умственных способностях, так ли это?
Современные препараты, которые широко используются в стоматологии, это ненаркотические и безопасные – Севоран и Пропофол. Это препараты, которые не оказывают никакого воздействия ни на мозговую, ни на сердечную деятельность. Лечение детских зубов – это не полостная операция, которая требует серьёзных препаратов для расслабления мышц. Поэтому побочных эффектов в виде задержки речи просто не может быть, потому что это легко контролируемый наркоз, из которого легко ввести и вывести.
Есть ли страх у родителей перед наркозом?
Страх, конечно, есть. Боятся, в основном родители, вспоминая, свой неудачный опыт. Однако эти опасения не имеют подкреплений, так как это качественно другие препараты, которые не могут вызывать побочных эффектов. Важно, чтобы родители не передавали своё волнение детям, это наша забота – формировать у детей правильное позитивное отношение к стоматологам.
Боятся, в основном родители, вспоминая, свой неудачный опыт. Однако эти опасения не имеют подкреплений, так как это качественно другие препараты, которые не могут вызывать побочных эффектов. Важно, чтобы родители не передавали своё волнение детям, это наша забота – формировать у детей правильное позитивное отношение к стоматологам.
Зубная Фея поможет сохранить улыбки маленьких пациентов и их родителей.
Мифы о стоматологии, стоматолог, выбор
Миф 1.
Стоматология – это больно.Здесь все просто. Если стоматолог сделал вам больно – бегите из этой клиники сразу.
Конечно, как и в любом правиле – здесь существуют исключения. Но они должны оставаться только исключениями. Например, при обострениях, гнойных процессах — анестезия действует хуже. Но современный уровень анестезии позволяет почти все манипуляции проводить безболезненно. И если во время лечения вы почувствовали боль – значит либо доктор использует дешевые анестетики (а значит, велика вероятность того, что и остальные материалы тоже дешевые и некачественные) или просто не умеет делать анестезию (очень частое явление). То есть его в институте не научили даже делать анестезию! Как тогда он качественно сможет сделать что-то более сложное?
То есть его в институте не научили даже делать анестезию! Как тогда он качественно сможет сделать что-то более сложное?
Также, например, анестезия не так эффективно действует на спортсменов и, иногда, на рыжих. У спортсменов обменные процессы происходят медленнее. Но хороший доктор, ориентируясь на анкету о здоровье пациента, на какие-то другие проявления – предупредит его, постарается сделать дополнительный укол. Но ни в коем случае не проигнорирует данную ситуацию.
Также нужно понимать, что чем дольше вы растягиваете приход к стоматологу с осложнением, обострением – тем сложнее будет обезболивать.
Пример из практики. Пациент панически боится стоматологов. Но необходимо удаление зуба. Хирург беседует с пациентом – как будет проходить удаление. Все объясняет подробно. Сначала укол. Потом сам процесс удаления зуба. «Вы услышите скрежет щипцов о зуб, это обычное явление. Не пугайтесь, больно не будет». Зуб многокорневой, сидит крепко. Если не получится удалить его сразу, то придется распилить корни и удалить зуб по частям. Начинается процесс удаления. Пациент слышит скрежет и начинает кричать. Врач останавливается, спрашивает: «Больно?». Пациент отвечает: «Нет, скрежет страшный…». Доктор: «Не пугайтесь, это так всегда бывает. Если будет больно – скажите, я сразу остановлюсь».
Зуб многокорневой, сидит крепко. Если не получится удалить его сразу, то придется распилить корни и удалить зуб по частям. Начинается процесс удаления. Пациент слышит скрежет и начинает кричать. Врач останавливается, спрашивает: «Больно?». Пациент отвечает: «Нет, скрежет страшный…». Доктор: «Не пугайтесь, это так всегда бывает. Если будет больно – скажите, я сразу остановлюсь».
Продолжается процесс удаления, пациент со скрежетом свыкся. Но попался такой зуб, который совсем не просто удалить (я бы посмотрел, как больной удалял бы его с помощью шелковой нитки самостоятельно – наверное, то еще было бы зрелище). Приходится распиливать корни. Доктор начинает пилить зуб, пациент сползает в обморок… Но что значит качество, предусмотрительность! Нашатырь под рукой, пациент приходит в чувство. И доктор произносит волшебную фразу: «Вот, говорят, Ред Булл окрыляет. Нашатырь окрыляет!». Через 10 минут зуб удален, счастливый пациент смотрит в зеркало на место удаленного зуба и с улыбкой уходит. Теперь у него совсем другое представление о лечении зубов. Страхи детства перед ужасами поликлиники и плохих стоматологий ушли навсегда.
Теперь у него совсем другое представление о лечении зубов. Страхи детства перед ужасами поликлиники и плохих стоматологий ушли навсегда.
И в этот момент я испытал чувство гордости за докторов, за клинику.
Миф 2.
Стоматология – это дорого.Ну, начнем с того, что «дорого» — это понятие относительное. Кому-то сырокопченая колбаса дорого, и он ест только вареную. Кому-то дорого купить себе Toyota, и он ездит на Калине.
Давайте этот пункт разберем подробно-подробно.
Самое дешевое – это бесплатное. Правильно? НЕТ!«Народная» мудрость не зря говорит: бесплатный сыр – только в мышеловке.
Дорого, по моему представлению – это когда качество не соответствует цене.
Например, когда кто-то при том же качестве, или на то же самое выставляет цены в 2 раза выше. Это вообще называется не «ДОРОГО», а «СПЕКУЛЯЦИЯ». Но тут все просто, когда вы покупаете, например, пакет молока. Он один и тот же, с одинаковым сроком годности, от одного производителя. Но даже в этом случае находятся люди, готовые купить его заведомо дороже! Например, если магазин совсем рядом, или не надо стоять в очереди на кассу 30 минут, или когда так приятно ходить по просторному чистому магазину, в котором играет приятная музыка (а не звучит навязчивая реклама) – и это за лишние 10-20% наценки на товар. Каждый в этом случае выбирает сам – либо самый дешевый вариант, либо комфорт и удобство, но чуть дороже.
Он один и тот же, с одинаковым сроком годности, от одного производителя. Но даже в этом случае находятся люди, готовые купить его заведомо дороже! Например, если магазин совсем рядом, или не надо стоять в очереди на кассу 30 минут, или когда так приятно ходить по просторному чистому магазину, в котором играет приятная музыка (а не звучит навязчивая реклама) – и это за лишние 10-20% наценки на товар. Каждый в этом случае выбирает сам – либо самый дешевый вариант, либо комфорт и удобство, но чуть дороже.
В стоматологии такое невозможно!
У меня есть знакомая девушка, с высшим математическим образованием, которая как-то сказала мне: «Так ведь все стоматологи лечат одинаково! Значит, надо идти туда, где дешевле». Поразительное заблуждение, которое свойственно многим. Но таких людей, становится с каждым годом все меньше, и я объясню почему.
Во-первых, как уже описывалось в случае с молоком, многие выберут комфорт. А это не только внешний дизайн. Это целый комплекс, который охватывает работу клиники от звонка администратору, прихода в клинику, минимума ожидания приема (Хотя в клинику, в которую никто не ходит – ждать приема вообще не надо. Пришел – и сразу без предварительной записи можешь идти к любому доктору. Но тут стоит задуматься – а почему сюда никто не ходит?), до консультации, самого приема и дальнейшего процесса лечения. И если пациенту приятно приходить в клинику, его ничего не напрягает – значит, он, в том числе выбирает комфорт.
Это целый комплекс, который охватывает работу клиники от звонка администратору, прихода в клинику, минимума ожидания приема (Хотя в клинику, в которую никто не ходит – ждать приема вообще не надо. Пришел – и сразу без предварительной записи можешь идти к любому доктору. Но тут стоит задуматься – а почему сюда никто не ходит?), до консультации, самого приема и дальнейшего процесса лечения. И если пациенту приятно приходить в клинику, его ничего не напрягает – значит, он, в том числе выбирает комфорт.
Во-вторых, а это гораздо важнее, чем «во-первых» – качество лечения, гарантии. Понять, качественно или нет вас полечили — вы сразу не сможете. В этом есть некий парадокс. Пациент понимает, что его вылечили хорошо спустя 7-10 лет, когда он приходит к стоматологу только на профосмотры. А вот если вас вылечили плохо – это становится ясно очень быстро. Пломба вывалилась через неделю, зуб пролечили – а он начал сильнее болеть, отторгся имплантат (если клиника не занимается имплантацией – это сразу говорит о том, что они «не в струе» самых современных технологий), протезы жмут. Сразу становится ясно, что лечение было некачественным. И меня поражают люди, которые идут в ту же клинику не для того, чтобы вернуть потраченные деньги за некачественно предоставленные услуги, а на продолжение лечения!
Сразу становится ясно, что лечение было некачественным. И меня поражают люди, которые идут в ту же клинику не для того, чтобы вернуть потраченные деньги за некачественно предоставленные услуги, а на продолжение лечения!
В-третьих, вам выставили счет за то, что на самом деле не делали. Это уже уголовное дело, мошенничество. Тут комментарии излишни.
В хорошей стоматологии вам подробно (обычно консультация проводится несколькими специалистами и длится не менее 1 часа) объяснят, каково ваше текущее положение дел, чем надо заниматься срочно, а что можно отложить на некоторое время, что необходимо проделать с КАЖДЫМ зубом (нет неважных зубов), предложат альтернативные (но при этом все равно правильные) варианты лечения, расскажут о возможных последствиях (в том числе и финансовых), если что-то не делать, или что-то делать неправильно. А вы уже выбираете – делать или нет. Никто вас насиловать не собирается. Задача доктора – донести ВСЮ необходимую информацию, чтобы пациент сам принял решение не на основе того, что ему кажется, или как подруга посоветовала, а на основе многолетнего опыта врача, на основе научных работ, стандартов лечения.
Пример из практики. Пациенту составлен план лечения, но ему кажется дороговато. Мало того, он думает, что доктор понаписал туда кучу того, что ему не нужно. Доктор распечатывает план лечения и дает его пациенту. «Давайте посмотрим, что тут лишнее и вычеркнем».
Пациент начинает смотреть. Так… Анестезия. Не… «Больно» не хочу, анестезия нужна. Лечение кариеса. Кариес надо убрать, а то потом будет дороже. Имплантаты… Ну это то, зачем я в основном и пришел. Временные коронки… Ура, нашел! Давайте их уберем. Доктор безоговорочно соглашается: «Как хорошо, что вы заметили! Конечно, вычеркиваем». Пациент чувствует, что-то тут не то. «Доктор, а зачем временные коронки?». «Срок приживления имплантатов – 3-4 месяца. Только после этого срока можно устанавливать постоянные коронки». «То есть я 3-4 месяца буду ходить без зубов?». «Да, но зато вы сэкономите». «Ну… Вообще-то так долго совсем без зубов я ходить не хочу. Давайте оставим временные коронки». «Давайте оставим».
«Давайте оставим».
И так до самого конца плана лечения по каждому пункту. Ну нет ничего лишнего! Глянь-ка, доктор не обманул. Волшебство какое-то!
Пример из практики. Пришел в клинику пациент. Спрашивает: у вас можно запротезироваться на имплантах?». «Да, конечно можно». Смотрим панорамный снимок и ужасаемся. Один имплант уже надо удалять, поставлен неправильно и он вообще лишний. В другом месте имплантат надо доставлять, иначе конструкция не выдержит. Вообщем, классический пример работы неграмотного хирурга-имплантолога (как при планировании, так и в исполнении). Но, слава богу, он не так сильно испортил ситуацию, все можно поправить. Спрашиваем: «А почему вы не пошли протезироваться туда, где ставили импланты?». Ответ пациента просто поразил: «Да вот, изначально пошел туда полечиться, вроде недорого. Пришел через 4 месяца протезироваться, А ИХ ТАМ УЖЕ НЕТ!»
Выбор только по принципу «где подешевле» – это как бросать монетку и угадывать чем упадет. Вы готовы сыграть в «орла и решку» со своим здоровьем и, в конечном счете, со своими деньгами? Тогда вам не к нам.
Вы готовы сыграть в «орла и решку» со своим здоровьем и, в конечном счете, со своими деньгами? Тогда вам не к нам.
Мы оказываем качественное лечение и берем денег ровно столько, сколько это стоит.
Самое дешевое лечение – это городская поликлиника. Причем заметьте, что по факту там не все бесплатно. Доктор скажет: «Вот это я сделаю бесплатно. А вот это уже будет стоить денег. Но я возьму с вас меньше, чем в платной стоматологии». Что будет дальше? Доктор возьмет у вас деньги, никакого чека и гарантии не даст (Попробуйте прийти к врачу после того, как у вас вывалится пломба и настоять на бесплатном перелечивании, потому что вы ему уже заплатили. Хочу быть зрителем в этот момент…). И когда у вас возникнут проблемы, вы уже повторно не совершите этой ошибки. Вы придете в платную стоматологию. И тут вы начнете удивляться очень многим моментам…
- Оказывается, в платной стоматологии не все так дорого, а иногда и дешевле.

- Качество на порядок выше, не больно, удобно, без спешки, с уважением…
- Надо было приходить сразу сюда, потому что после того, как «полечили» в городской поликлинике, исправлять ситуацию уже будет существенно дороже.
И еще один момент. Вы знаете, сколько стоит купить должность хирурга-стоматолога в городской поликлинике? А я знаю… Но сумма денег, заплаченная за должность, еще не означает качества лечения, скорее наоборот.
Пример из практики. В 20-00, за 1 час до закрытия клиники, приходит пациентка с огромной опухшей щекой. Спрашиваем, что случилось? Рассказывает. Пошла удалить нижнюю 8-ку в городскую поликлинику. Сначала хирург часа полтора пытался удалить. Не получается. Потом подошел «ведущий хирург», еще полчаса крошил, тянул зуб. Не получается. Вызвали Зав. Хирургическим отделением. Тот тоже уделил полчаса времени, попробовал, убедился что все без толку. Что делать? Вызвали «Скорую помощь». Приезжает «Скорая» — что случилось? Объясняют ситуацию – так и так, почти 3 часа возимся, никак не получается. Забирайте к себе. Врач «Скорой» посмотрел в рот пациентке – там все разворочено, все опухло, анестезия начинает отходить, больно… И говорит: «Вы все это наворотили – вы и разбирайтесь. Я на себя ответственность брать не буду». Развернулся и уехал. Троица из поликлиники подумала, подумала и говорят пациентке – идите вы вот в эту клинику, может у них что-то получится…
Что делать? Вызвали «Скорую помощь». Приезжает «Скорая» — что случилось? Объясняют ситуацию – так и так, почти 3 часа возимся, никак не получается. Забирайте к себе. Врач «Скорой» посмотрел в рот пациентке – там все разворочено, все опухло, анестезия начинает отходить, больно… И говорит: «Вы все это наворотили – вы и разбирайтесь. Я на себя ответственность брать не буду». Развернулся и уехал. Троица из поликлиники подумала, подумала и говорят пациентке – идите вы вот в эту клинику, может у них что-то получится…
Это — не придуманный случай. Я никоим образом не хочу унизить всех врачей городских поликлиник, или возвысить всех врачей платных клиник, а в особенности нашу клинику. Коновалов везде хватает. Мы с такими расстаемся сразу.
В нашей клинике пациентке за 30 минут удалили этот практически полностью раскрошившийся зуб. Потом другой хирург минут 15 накладывал швы. Это при очень плотной записи в расписании клиники (пришлось некоторых пациентов попросить подождать своего приема – отнеслись с пониманием). И только через месяц все пришло в норму.
И только через месяц все пришло в норму.
Страшно ходить туда, где бесплатно, дешево или безответственно.
Миф 3. У меня ничего не болит – зачем мне идти к
стоматологу?Тут возможно простое сравнение. Я очень часто его использую.
У меня автомобиль работает нормально – зачем мне ехать на техосмотр?А дальше 2 варианта: либо вы потеряете гарантию производителя, либо попадете на капитальный ремонт движка. А капитальный ремонт – это очень дорого!
В стоматологии то же самое. Дешевле и проще предотвратить, чем бороться с запущенной ситуацией. Заметьте, ДЕШЕВЛЕ!
Современные методы диагностики (цифровой рентген, компьютерная томограмма) позволяют заметить зарождение негативных процессов и предотвратить их распространение на ранних стадиях. Если вы вовремя вылечили кариес, то вам не надо будет лечить пульпит. А это в 3 раза дороже. Если вы вовремя вылечили пульпит, кисту – вам не надо удалять зуб, и ставить имплантат. Иначе это обойдется еще в 3-4 раза дороже. То есть если вы раз в 6 месяцев посещаете стоматолога, решаете локальные проблемы за небольшие деньги – вы экономите себе огромные суммы. Честно говоря, стоматологам-то по большому счету выгоднее, чтобы к ним проходили «запущенные» пациенты – на их огромных проблемах можно заработать гораздо больше. И спасибо тем стоматологам, которые подробно объясняют пациентам, зачем им надо периодически посещать стоматолога, почему это сэкономит им деньги и здоровье.
А это в 3 раза дороже. Если вы вовремя вылечили пульпит, кисту – вам не надо удалять зуб, и ставить имплантат. Иначе это обойдется еще в 3-4 раза дороже. То есть если вы раз в 6 месяцев посещаете стоматолога, решаете локальные проблемы за небольшие деньги – вы экономите себе огромные суммы. Честно говоря, стоматологам-то по большому счету выгоднее, чтобы к ним проходили «запущенные» пациенты – на их огромных проблемах можно заработать гораздо больше. И спасибо тем стоматологам, которые подробно объясняют пациентам, зачем им надо периодически посещать стоматолога, почему это сэкономит им деньги и здоровье.
В этой ситуации американцы ушли дальше нас. Единственная статья бюджета почти каждого американца на медицину, которую он откладывает заранее «в кубышку» и ни в коем случае их не тратит на что-то другое – это стоматология. Потому что он понимает, если стоматолог скажет надо срочно что-то делать – надо делать, деньги должны быть под рукой. Не сделаешь сразу – обойдется гораздо дороже.
А теперь философский вопрос. Если у меня заболел зуб – это начало болезни или скорее конец? Понятно, что это уже ближе к концу. И теперь болезнь надо уже «лечить», пытаться «вытянуть» ситуацию в положительное русло, хотя можно было просто и недорого «предотвратить».
Миф 4. Я сам знаю, что и как мне надо лечить.
Очень часто приходят такие пациенты. Читают в интернете, разговаривают с соседями, сослуживцами. А потом приходят на прием к доктору, у которого за спиной 8-10 лет обучения и 5-10 лет практики и рассказывают, как именно их надо лечить. Это просто смешно.
Сразу вспоминается Джером К. Джером «Трое в лодке, не считая собаки». Когда один из персонажей (заметим, что это был мужчина) нашел у себя симптомы ВСЕХ болезней из медицинского энциклопедического справочника за исключением родильной горячки и приготовился помирать.
Удалять зуб или лечить? – очень частый вопрос. Если надо удалять – надо удалять, если не надо удалять – надо лечить. Что может быть проще? По закону врача могут привлечь к уголовной ответственности, если он удалит пациенту зуб без показаний к удалению. А показания к удалению абсолютно четко прописаны в стандартах лечения, причем не отдельно взятой клинике, а в стране.
Если надо удалять – надо удалять, если не надо удалять – надо лечить. Что может быть проще? По закону врача могут привлечь к уголовной ответственности, если он удалит пациенту зуб без показаний к удалению. А показания к удалению абсолютно четко прописаны в стандартах лечения, причем не отдельно взятой клинике, а в стране.
Логика очень простая – если можно вылечить что-то то, что принадлежит организму – надо лечить. Если сохранить не получается – надо удалять, заменять. Любой свой родной зуб, хорошо пролеченный – лучше любого зубного импланта. Вопрос только в том – удастся или нет сохранить зуб на достаточно долгий период.
При этом доктор зачастую «рискует». Есть такое понятие, как «повод удаления зуба 50%». То есть непонятно, удастся или нет сохранить зуб. Каждый случай индивидуален. И доктор вправе принять решение: могу удалить, а могу попытаться сохранить. Так вот, в этом случае «качественный» доктор все это объяснит пациенту и попытается сохранить зуб. Если удастся – честь ему и хвала. Если не удастся… Вот в этой ситуации разные врачи поведут себя по-разному. Один врач возьмет с пациента деньги и за лечение, и за удаление с последующей имплантацией. Предварительно он, конечно, не даст гарантии на лечение. Чтобы взять деньги 2 раза. А потом, видя какую прибыль это приносит, он начнет «лечить» зубы, которые 100% надо удалять.
Так вот, в этом случае «качественный» доктор все это объяснит пациенту и попытается сохранить зуб. Если удастся – честь ему и хвала. Если не удастся… Вот в этой ситуации разные врачи поведут себя по-разному. Один врач возьмет с пациента деньги и за лечение, и за удаление с последующей имплантацией. Предварительно он, конечно, не даст гарантии на лечение. Чтобы взять деньги 2 раза. А потом, видя какую прибыль это приносит, он начнет «лечить» зубы, которые 100% надо удалять.
А врач, который уважает себя, работает «на перспективу» (чтобы к нему пациенты по рекомендации в очередь выстраивались) — он попытается вылечить зуб, объяснит пациенту, что есть вероятность, что попытка может не удастся. И если придется зуб удалять и ставить имплантат – вычтет из стоимости имплантации те деньги, которые он уже взял за попытку лечения. Это честно, это грамотно. К таким людям хочется приходить снова и снова.
Пример из практики. Пришла молодая девушка, 20 лет. Жалоба – кривой зуб. Говорит: «Удалите мне его, пожалуйста, и поставьте имплант. Красивый». Долго объясняли ей, что это неправильно, это незаконно. Необходимо ортодонтическое лечение, зуб выправится, все будет красиво, но потребует времени. А зуб останется и будет ей еще очень долго служить верой и правдой, потому что он здоров. Не получилось убедить. Ушла. Наверное, нашла клинику, где ей проделали процедуру удаления и имплантации. Дай бог, чтобы там ей это сделали качественно. Хотя надежды мало: врачи, которые нарушают клятву Гиппократа — вряд ли являются хорошими специалистами. Это просто алчные, жадные люди, для которых деньги на первом месте, а принципы – на последнем.
Пришла молодая девушка, 20 лет. Жалоба – кривой зуб. Говорит: «Удалите мне его, пожалуйста, и поставьте имплант. Красивый». Долго объясняли ей, что это неправильно, это незаконно. Необходимо ортодонтическое лечение, зуб выправится, все будет красиво, но потребует времени. А зуб останется и будет ей еще очень долго служить верой и правдой, потому что он здоров. Не получилось убедить. Ушла. Наверное, нашла клинику, где ей проделали процедуру удаления и имплантации. Дай бог, чтобы там ей это сделали качественно. Хотя надежды мало: врачи, которые нарушают клятву Гиппократа — вряд ли являются хорошими специалистами. Это просто алчные, жадные люди, для которых деньги на первом месте, а принципы – на последнем.
Пример из практики. Пациентка, все зубы в кариесе, 2 зуба отсутствуют. Каналы пролечены некачественно, что уже на одном из зубов вызвало воспаление и как следствие кисту. Зуб на грани того – можно спасти или нет. Надо срочно заниматься, иначе все развалится.
Доктор подробно ей все объясняет, причины возникновения воспалений, что необходимо сделать, чтобы это вылечить, все показывает на рентгеновском снимке. Рассказывает, к каким последствиям может привести, если сейчас не заняться лечением.
Пациентка все это выслушивает, с четким пониманием «нашли дурочку». И говорит: «Да, все поняла. Но это мне ничего не надо. У меня пломба вывалилась. Замените мне ее пожалуйста – и все». Доктор смотрит на зуб, и объясняет: «На этот зуб уже нельзя ставить пломбу. Полость очень большая. Пломба долго не продержится. Но что важнее – очень большая вероятность, что тонкая стенка зуба (полость-то ого-го какая) не выдержат давления на нее и просто сломается. При этом если лопнет выше уровня десны – это все равно приведет к тому, что надо ставить коронку. А если сломается ниже уровня десны – зуб придется удалить и вы останетесь еще без одного зуба».
Кстати, таких случаев очень много. Давление на жевательный зуб составляет более 300 кг (!). Про это будет следующий пример.
Давление на жевательный зуб составляет более 300 кг (!). Про это будет следующий пример.
Пациентка с криком «Ужас! Ваша клиника не дает гарантию на пломбу!» убегает. И слава богу, с такими пациентами лучше не связываться. Жаль, что она потом начнет всем преподносить эту историю как «Клиника не дает гарантии на пломбы». Но время все расставит по своим местам.
Пример из практики. К доктору приходит пациентка на консультацию. Зубы в очень плохом состоянии. Один из зубов, на который она жалуется, стоит под огромной пломбой. Пломба достаточно старая. Это значит, что она отошла от стенок, дала усадку (то есть пломба уже не вполне служит дополнительной опорой для стенок зуба). Доктор говорит: «Надо ставить коронку. Иначе тонкая стенка может лопнуть, и большая вероятность, что вы лишитесь зуба. Обновлять пломбу нельзя, большой риск потери зуба – стенки зуба очень тонкие». Пациентка говорит, что подумает, может быть попозже. Сейчас нет времени, да и с деньгами туго. Уходит.
Доктор говорит: «Надо ставить коронку. Иначе тонкая стенка может лопнуть, и большая вероятность, что вы лишитесь зуба. Обновлять пломбу нельзя, большой риск потери зуба – стенки зуба очень тонкие». Пациентка говорит, что подумает, может быть попозже. Сейчас нет времени, да и с деньгами туго. Уходит.
Приходит через 2 недели. О, ужас! Стенка все-таки сломалась. Ниже уровня десны. Зуб обязателен к удалению, сохранить его уже никак не удастся. Пациентка вздыхает, через пару дней удаляет его, одномоментно ставит имплантант. Это уже не свой зуб, и уже дороже, чем поставить коронку (деньги нашлись, но уже понадобилось больше). При осмотре доктор говорит, что есть еще один зуб в похожей ситуации, и с меньшей вероятностью, но его стенка тоже может лопнуть. Нужно покрывать коронкой, а то ситуация может повториться. Пациентка говорит: «Да, наверное. Но чуть позже». И подумайте, что произошло дальше? Через неделю она пришла с треснутым ниже десны зубом! Люди предпочитают наступать на те же грабли. А потом (поразительно!) обвиняют стоматологов в алчности. Ну не себя же любимого критиковать…
А потом (поразительно!) обвиняют стоматологов в алчности. Ну не себя же любимого критиковать…
Миф 5. Все
стоматологи – жулики.Не все 🙂 Жулики есть в любой области. Задача каждого нормального человека – просто не попасться им в руки. А для этого надо делать то же самое, что и в любой другой ситуации. Тщательно изучить вопрос со всех сторон, а потом принять взвешенное решение.
Многие пациенты поступают так. Они ходят по разным стоматологиям и сравнивают их. Сравнивают врачей, администраторов, оборудование, составленный план лечения, материалы и цены.По моему мнению, правильно – это когда выбирается наиболее дешевая клиника с минимально необходимым уровнем качества. Заметьте, не самая дешевая! На первом месте стоит уровень качества, и только потом цена. Это – разумный компромисс.
По похожему принципу люди выбирают себе квартиру, автомобиль, одежду и многое другое. Это правильный принцип.
Это правильный принцип.
Как понять соответствует ли уровень качества в данной стоматологии вашим запросам или нет? Здесь есть много факторов: как субъективных, так и объективных. Пообщайтесь с врачами, почитайте отзывы (только убедитесь сначала, что это не «фуфло»), посмотрите уровень цен (принцип, что «дешево хорошо не бывает» никто не отменял), послушайте консультацию (Если она занимает 10 минут и состоит из того, что врач говорит, что вам надо делать, ничего толком не объяснив, а теперь несите деньги в кассу – вы пришли не туда).
Задача консультации – чтобы вы получили исчерпывающую информацию, получили уверенность, что это вам действительно нужно и приняли решение. Кстати, в выборе «своей» стоматологии форумы в Интернете могут оказать услугу, только если вы умеете «фильтровать» информацию. Много отзывов говорит о том, что люди сюда ходят. Если негативных отзывов больше, чем позитивных – это не значит, что плохо лечат. Это значит, что обычно людям свойственно где-то «отметиться», если им что-то не понравилось. И промолчать, если их все устроило. Но при этом положительные отзывы все равно должны присутствовать. А среди положительных отзывов зачастую на первом месте стоят те, которые написало само руководство клиники. Здесь опять же важно, насколько принципиальные люди работают в данной клинике, используют ли они «нечестные» методы для лечения и рекламы, только чтобы заработать больше денег.
И промолчать, если их все устроило. Но при этом положительные отзывы все равно должны присутствовать. А среди положительных отзывов зачастую на первом месте стоят те, которые написало само руководство клиники. Здесь опять же важно, насколько принципиальные люди работают в данной клинике, используют ли они «нечестные» методы для лечения и рекламы, только чтобы заработать больше денег.
Я часто встречал отзывы написанные откровенно научным стоматологическим языком, большие, подробные, с применением терминов, которые обычный пациент просто не знает, с описанием процедур, которые пациенту якобы сделали, хотя понятно, что клиника пытается таким образом их просто рекламировать…
Миф 6.
Стоматологи только вредят зубам, а не лечат их.«Доктор, у меня была маленькая дырочка, а теперь там дупло!»
Такие слова пациента могут быть следствием абсолютно разных причин. Либо доктор действительно «криворукий», либо он все сделал правильно, но не объяснил пациенту, в чем будет состоять лечение. И почему неизбежно появится «дупло».
Либо доктор действительно «криворукий», либо он все сделал правильно, но не объяснил пациенту, в чем будет состоять лечение. И почему неизбежно появится «дупло».
Обычно причиной служит то, что пациент не был у стоматолога 2-3 года. И стоматологу вообще сложно найти у него хотя бы один зуб без кариеса. Мало того, этот кариес, если от него не избавляться – он растет (удивительное дело!). Он размягчает дентин, уходит вглубь зуба, перекидывается на соседние. Потому что кариес – это не что иное, как микроорганизмы. И если его не лечить – они будут просто «купаться» в благоприятной среде и с удовольствием размножаться. Что в итоге приведет к потере зубов. А главная задача стоматолога – попытаться сохранить зубы пациенту. Вот поэтому сначала стоматолог проводит так называемое «диагностическое препарирование» — он убирает весь кариес с зуба, чтобы посмотреть до какого уровня он распространился. Потому что кариес необходимо убрать в любом случае. А после «диагностического препарирования» выбирает оптимальный способ для сохранения зуба. Если корни еще не затронуты кариесом, то стоматолог ограничится пломбой или, что еще лучше – керамической вкладкой. Если кариес дошел до корней, то необходимо пломбировать каналы.
А после «диагностического препарирования» выбирает оптимальный способ для сохранения зуба. Если корни еще не затронуты кариесом, то стоматолог ограничится пломбой или, что еще лучше – керамической вкладкой. Если кариес дошел до корней, то необходимо пломбировать каналы.
Потому что если этого не сделать – то микроорганизмы через корни распространятся вглубь кости, что приведет к образованию кисты, а потом потере зуба. А хороший стоматолог постарается этого не допустить. И его первой задачей будет спасти зуб пациента, а второй задачей – попытаться в будущем сэкономить его деньги, объяснив, что до этого (лечения каналов или удаления зуба) можно было бы не доводить. Причем все очень просто – ходи раз в полгода на профосмотры, лечи кариес, который зарождается (это не так дорого), и не придется проводить более дорогостоящее и более сложное лечение.
Миф 7. У меня не настолько кривые зубы, чтобы их исправлять.
Здесь надо понимать, что кривые зубы – это только следствие других проблем. Многие люди задумываются об исправлении прикуса в первую очередь из-за эстетики. Но почти всегда эстетические проблемы соседствуют с функциональными – неправильный прикус, повышенная стираемость зубов. Неправильный прикус может привести к проблемам суставов – боли, хруст. Повышенная стираемость – к полной потере ВСЕХ зубов. И тут, как и в любом другом случае вовремя заметить проблему и предотвратить ее – дешевле и проще, чем потом пытаться бороться с последствиями.
Многие люди задумываются об исправлении прикуса в первую очередь из-за эстетики. Но почти всегда эстетические проблемы соседствуют с функциональными – неправильный прикус, повышенная стираемость зубов. Неправильный прикус может привести к проблемам суставов – боли, хруст. Повышенная стираемость – к полной потере ВСЕХ зубов. И тут, как и в любом другом случае вовремя заметить проблему и предотвратить ее – дешевле и проще, чем потом пытаться бороться с последствиями.
Например, зачем ставить пластинки детям на молочные зубы? Это ведь денег стоит. Молочные зубы выпадут, а потом появятся постоянные зубы, вот там и посмотрим. Проблема в том, что постоянные зубы как раз могут сформироваться неправильно, и вы обречете своего ребенка на более дорогое и долгосрочное лечение (брекеты), хотя это можно было очень просто и недорого предотвратить. А если и в этом случае вы не будете заниматься зубами своего ребенка – то он обречен с возрастом на более серьезные проблемы. Вряд ли он вам потом скажет за это «спасибо»…
Вряд ли он вам потом скажет за это «спасибо»…
И еще стоит понимать, что ортодонтия пока самая приблизительная, по моему мнению, стоматологическая дисциплина. Каждый ортодонт планирует движения зубов индивидуально, придерживаясь своих теоретических (но до сих пор приблизительных, по причине несильной развитости этой дисциплины) и практических знаний. Есть методы «передвигания зубов» с гарантированными результатами, но они существенно дороже.
Пример из практики. Из-за неграмотной работы ортодонта, я встречал пациентов, которым в молодом возрасте уже окончательно испортили зубы. Например, один врач пытался вытянуть 20-летней девушке клык, который остался в кости (ну, бывает так от природы), лечение шло 3 года. В результате, у девушки все верхние зубы стали не вертикальными, а горизонтальными! Представьте только себе – все зубы на верхней челюсти смотрят не вниз, а вперед! Это уже очень сложная ситуация, которую, вполне вероятно, уже нельзя исправить ортодонтически. Не исключено, что все зубы придется удалять и ставить импланты. Это ужасно. Поэтому в выборе ортодонта надо быть очень внимательным (собственно как и при выборе любого другого специалиста). И ориентация на «дешевизну» может просто «угробить» ваши зубы.
Не исключено, что все зубы придется удалять и ставить импланты. Это ужасно. Поэтому в выборе ортодонта надо быть очень внимательным (собственно как и при выборе любого другого специалиста). И ориентация на «дешевизну» может просто «угробить» ваши зубы.
Миф 8. Зубы чистить необязательно.
Самое главное заблуждение.
На самом деле, подавляющее большинство обращений к стоматологу связано именно с тем, что пациент некачественно следит за гигиеной полости рта. Как самый простой вариант – не чистит зубы. Отсюда сразу возникает кариес, потом пульпит, а потом беззубая улыбка (единственный плюс которой – зубы уже чистить не надо).
Возможно, что пациент зубы чистит, а проблемы все равно есть. Вот тут, как говорится в анекдоте, есть нюансы.
Какой зубной пастой чистить? Для каждого пациента есть отдельные рекомендации по составу зубной пасты в зависимости от именно его предрасположенности к зубным заболеваниям.
Какой зубной щеткой чистить? Если, например, любитель сигарет и кофе будет чистить зубы зубной щеткой с мягкой щетиной – он может ее «стесать», но как следует зубы все равно не вычистит. Именно стоматолог подскажет, какая зубная щетка оптимально подходит данному конкретному пациенту.
Я чищу все правильно, но у меня все равно появляется кариес. А вы знаете, как правильно чистить зубы? Поводить немного зубной щеткой туда-сюда? Сколько времени вы на это тратите? Чистите только утром? Насколько тщательно вы чистите жевательные зубы (с которыми обычно человек расстается раньше всего)? Так вот, надо быть «уверенным» в том, что вы действительно что-то знаете. Как говорил Сократ: «Я знаю, что я ничего не знаю. Но многие не знают даже этого».
А если пойти дальше, то правильно чистить зубы – это МИНИМАЛЬНЫЙ уровень ухода за полостью рта. Существуют еще зубные нити (Но вы же предпочитаете поковыряться скрепкой или зубочисткой, что категорически противопоказано, или пожевать жвачку – и все станет чисто. Смех, да и только…), ирригаторы, специальные щеточки разного диаметра в зависимости от ваших зубов, зубные ополаскиватели… Очень много чего, о чем вы и не подозреваете.
Смех, да и только…), ирригаторы, специальные щеточки разного диаметра в зависимости от ваших зубов, зубные ополаскиватели… Очень много чего, о чем вы и не подозреваете.
Посмотрите рисунок, откуда берутся заболевания зубов и во что они перерастают. А во главе всего этого стоит именно плохая гигиена полости рта!
Миф 9.
Дентальная имплантация – это зло.Если кого-то покусала собака – из этого не следует, что все собаки плохие и их надо истреблять. Если кто-то вам рассказал, что у жены его друга были проблемы после имплантации – это сначала стоит перепроверить (слишком много «испорченных телефонов» в этой цепочке), и уточнить кое-какую информацию (какой имплант ставили, в какой клинике, какой доктор, делали ли КТ перед имплантацией, брали анализы или нет).
Для имплантации существуют противопоказания, но их совсем мало (основные: проблемы с сердцем, сахарный диабет). Во всех остальных случаях имплантация возможна. В нормальных клиниках никто не будет проводить серьезные хирургические вмешательства без тщательного изучения текущего здоровья пациента. Более того, имплантация – это самый лучший и самый совершенный на сегодня способ восстановления функций и эстетики утраченного зуба. Только делать эту операцию надо грамотно.
Во всех остальных случаях имплантация возможна. В нормальных клиниках никто не будет проводить серьезные хирургические вмешательства без тщательного изучения текущего здоровья пациента. Более того, имплантация – это самый лучший и самый совершенный на сегодня способ восстановления функций и эстетики утраченного зуба. Только делать эту операцию надо грамотно.
Есть несколько вариантов восстановления отсутствующих зубов:
1. Можно восстановить зубы с помощью съемных протезов. Но в большинстве случаев это будут просто выброшенные деньги (спросите тех, кто изготавливал себе эти протезы – кто их реально носит?). Многие пациенты задают вопрос: а что будет, если имплантаты не приживутся? Да очевидно, что будет. Мы попытаемся поставить их еще раз бесплатно (вы уже оплатили операцию). А если опять не приживутся? На ваш выбор: либо опять попробуем поставить, либо вернем деньги и сделаем вам мост. Заметьте, никто не собирается при этой последовательности (сначала пробуем ставить имплантанты, а если не получится – можно вернуться к установке моста) брать с вас деньги 2 раза. А вот если вы сделаете мост, то:
А вот если вы сделаете мост, то:
- зубы возможно придется обтачивать – эту ситуацию без дополнительных расходов уже нельзя развернуть в сторону имплантации
- если вы не захотите носить протез, а все-таки захотите ставить импланты – деньги за протез вам никто не вернет.
Вот такая логика с учетом того, что по статистике не приживается 2-3 импланта из 100 установленных – однозначно говорит в пользу выбора имплантации как способа восстановления зубов.
2. Можно сделать мост с креплением на соседних зубах. Это устаревший способ с кучей негативных последствий. Здоровые зубы надо обточить (т.е. превратить их в пирамидки, на которых будет держаться мост). Прежнюю их форму уже никогда восстановить не удастся. Нагрузка на эти зубы будет сильно увеличена (некоторые «стоматологи» делают крепления на 2-3 зуба с «пролетами» по 2-3, а то и 4 единицы). Т.е. каждый мост будет нести двойную нагрузку на опорные зубы. Как и в любой ситуации с повышенной нагрузкой (на прибор, на вещь) – срок службы будет сокращен. Природа предусмотрела определенную нагрузку на определенное место, и природу не обмануть. Что произойдет дальше? Через непродолжительное время опорные зубы не выдержат нагрузку, и корень одного из них треснет. Зуб придется удалить.
Как и в любой ситуации с повышенной нагрузкой (на прибор, на вещь) – срок службы будет сокращен. Природа предусмотрела определенную нагрузку на определенное место, и природу не обмануть. Что произойдет дальше? Через непродолжительное время опорные зубы не выдержат нагрузку, и корень одного из них треснет. Зуб придется удалить.
В результате пациент останется (по сравнению с первоначальной ситуацией) – с еще одним потерянным зубом и 1-2 обточенными под коронки зубами. И что посоветуете ему делать в этой ситуации? А если учесть, что имплантация не намного дороже изготовления моста, то останутся только страхи перед имплантацией (финансы уже не будут являться препятствием). Так вот, часто встречаются ситуации, когда удалить зуб сложнее и дольше, чем установить имплант. Имплантация находится не на уровне 1990-х годов, когда она только пришла в Россию. Имплантация стала операцией, которая зачастую ПРОЩЕ удаления зуба!
Часто пациенты сами запускают ситуацию, и просто имплантацией уже нельзя обойтись. Если зуб отсутствует у пациента достаточно долго – кость в этом месте начинает убывать, соседние зубы наклоняются в сторону отсутствующего зуба. Это происходит из-за того, что кость (челюсть) в этом месте не нагружается. Если пациент после потери зуба сразу обратится к стоматологу, он обойдется только имплантацией. И это будет лучшим решением. А вот если он решит какое-то время походить без зуба (типа, сейчас и времени нет, и денег), то через 2-3 года ему придется искать денег и времени в 2-3 раза больше. Без услуг ортодонта (надо выправлять наклоненные зубы) и дополнительной подсадки кости (если кости нет – то куда ставить имплант?) уже не обойтись… И верхний зуб без антагониста (того зуба, с каким он должен жевать, но его нет) выйдет из кости – и его тоже ортодонтически надо будет ставить на место.
Если зуб отсутствует у пациента достаточно долго – кость в этом месте начинает убывать, соседние зубы наклоняются в сторону отсутствующего зуба. Это происходит из-за того, что кость (челюсть) в этом месте не нагружается. Если пациент после потери зуба сразу обратится к стоматологу, он обойдется только имплантацией. И это будет лучшим решением. А вот если он решит какое-то время походить без зуба (типа, сейчас и времени нет, и денег), то через 2-3 года ему придется искать денег и времени в 2-3 раза больше. Без услуг ортодонта (надо выправлять наклоненные зубы) и дополнительной подсадки кости (если кости нет – то куда ставить имплант?) уже не обойтись… И верхний зуб без антагониста (того зуба, с каким он должен жевать, но его нет) выйдет из кости – и его тоже ортодонтически надо будет ставить на место.
Имплантация – это лучшее, что сейчас есть в стоматологии. Срок службы имплантанта – минимум 30 лет (если, конечно он поставлен грамотным хирургом в хорошей клинике). Если вы решили сэкономить и пошли имплантироваться в клинику, где цены на 20% ниже – будьте готовы к тому, что его вам могут поставить криво (из-за этого у ортопеда будут проблемы с установкой коронок на него и из-за боковой нагрузки риск отторжения резко возрастает), могут задеть нерв (ставят «на глаз», без компьютерной томограммы) – и вас просто перекосит, могут поставить в пазуху носа (и гайморит до конца жизни вам обеспечен). К нам приходили такие пациенты, которые хотели сэкономить… И охота вам связываться потом с этой клиникой, ходить по судам, пытаться выбить деньги за лечение и моральный ущерб? Знаете, что написано на могиле пешехода, который переходил дорогу по правилам, но не смотрел по сторонам? – ОН БЫЛ ПРАВ.
Если вы решили сэкономить и пошли имплантироваться в клинику, где цены на 20% ниже – будьте готовы к тому, что его вам могут поставить криво (из-за этого у ортопеда будут проблемы с установкой коронок на него и из-за боковой нагрузки риск отторжения резко возрастает), могут задеть нерв (ставят «на глаз», без компьютерной томограммы) – и вас просто перекосит, могут поставить в пазуху носа (и гайморит до конца жизни вам обеспечен). К нам приходили такие пациенты, которые хотели сэкономить… И охота вам связываться потом с этой клиникой, ходить по судам, пытаться выбить деньги за лечение и моральный ущерб? Знаете, что написано на могиле пешехода, который переходил дорогу по правилам, но не смотрел по сторонам? – ОН БЫЛ ПРАВ.
Поверьте – дешево хорошо НЕ БЫВАЕТ! Глупо так рисковать своим здоровьем из-за небольшой разницы в деньгах. В первую очередь необходимо обеспечить определенный уровень качества – в результате это обойдется дешевле! Скупой платит дважды.
И напоследок. Знаете, сколько сейчас в мире ежегодно ставится имплантантов? Более 2 миллионов… Это однозначно говорит в пользу имплантации — сложно назвать такое количество людей идиотами…
Знаете, сколько сейчас в мире ежегодно ставится имплантантов? Более 2 миллионов… Это однозначно говорит в пользу имплантации — сложно назвать такое количество людей идиотами…
Миф 10. Рентген не нужен, это только облучение.
Дозы облучения на цифровом дентальном рентгене минимальны. Это не пленочный рентген (на нем интенсивность излучения в 10 раз выше), и не флюорография (где площадь объекта, а соответственно и доза облучения гораздо выше). А как понять, какую дозу облучения получает человек на прицельном снимке зуба? Очень просто. Вы летаете на самолете? Так вот, 2-3 часа в самолете эквивалентно 10-15 (!) прицельным снимкам зуба.
А вообще, зачем нужен рентген? Для правильной диагностики и контроля лечения.
Например, вы пришли в красивую клинику, где нет рентгена (вообще нонсенс какой-то…). И вашу полость рта осматривает доктор и говорит: «Так… Вот тут у нас вроде кариес. Здесь, по-видимому, надо лечить каналы. Этот зуб болит? Странно, я вроде ничего такого не замечаю… А вот этот зуб у вас разрушен, его надо удалять». Знаете, что поразительно? ВЕСЬ этот диагноз может быть ошибочным! И вас могут просто не от того лечить. И вы не сможете это проверить. А что такое контроль лечения? Это когда вы по снимку после лечения видите (на качественном рентгеновском снимке все очень отчетливо и просто) насколько качественно вас вылечили. Что кариес после лечения отсутствует, что каналы запломбированы плотно и до верхушки, что вам не сделали перфорацию (а в этом случае зуб через очень короткое время на выброс).
Здесь, по-видимому, надо лечить каналы. Этот зуб болит? Странно, я вроде ничего такого не замечаю… А вот этот зуб у вас разрушен, его надо удалять». Знаете, что поразительно? ВЕСЬ этот диагноз может быть ошибочным! И вас могут просто не от того лечить. И вы не сможете это проверить. А что такое контроль лечения? Это когда вы по снимку после лечения видите (на качественном рентгеновском снимке все очень отчетливо и просто) насколько качественно вас вылечили. Что кариес после лечения отсутствует, что каналы запломбированы плотно и до верхушки, что вам не сделали перфорацию (а в этом случае зуб через очень короткое время на выброс).
Только на рентгене вы можете увидеть кариес под пломбой, воспаление канала, кисту, трещину или кариес корня.
Более того, зачастую нужно более точное обследование, чем плоский рентген. Это называется Компьютерная Томограмма (КТ). Она абсолютно точно воспроизводит ваши зубы как трехмерную компьютерную модель. И врач видит размеры вашей кости, ее плотность, качество пломбировки каналов, скрытые каналы, размер кисты, устья каналов и многое другое. Чем точнее диагностика, тем лучше и правильнее будет лечение.
И врач видит размеры вашей кости, ее плотность, качество пломбировки каналов, скрытые каналы, размер кисты, устья каналов и многое другое. Чем точнее диагностика, тем лучше и правильнее будет лечение.
Представьте, например, что гаражный мастер дядя Вася диагностирует проблемы вашего Lexus не на компьютерном стенде, а в своем гараже, прислушиваясь к работе движка вашего верного друга. А потом с умным видом говорит – недостаточная компрессия в 4-м цилиндре, да и колодки хорошо бы поменять. Вы ему поверите? Так почему же вы верите стоматологам, которые вам говорят вещи, которые не могут показать и доказать???
Вот пример панорамного снимка зубов. Посмотрите, что из этого доктор может увидеть, заглядывая к вам в рот, а что в принципе не сможет? Кстати, этому пациенту нет и 40 лет… А есть еще более запущенные случаи, когда приходит пациент, ему 30, а во рту – как будто гранату взорвали (стоматологический слэнг)…
Миф 11.
 Профессиональная гигиена полости рта не нужна, я сам хорошо чищу зубы.
Профессиональная гигиена полости рта не нужна, я сам хорошо чищу зубы.
Профессиональную гигиену полости рекомендуется проводить минимум 1 раз в 6 месяцев (кому-то чаще). Профессиональная гигиена представляет из себя: снятие ультразвуком (чтобы не повредить эмаль) мягкого и твердого зубного налета, удаление пигментированного налета (возникает от чая, кофе, сигарет, снимается специальным аппаратом и специальным порошком), полирование зубов абразивной пастой (зубы становятся гладкими), покрытие зубов фторлаком для снятия повышенной чувствительности.
Налет у вас возникает в любом случае, как бы вы ни чистили зубы. ЭТОТ налет невозможно снять с помощью зубной щетки и зубной пасты. Мягкий налет – это живые микроорганизмы, колонии которых возникают сразу после еды. Твердый налет – это уже умершие колонии бактерий. Твердый налет не зря называют «зубным камнем» — это реально небольшие камешки между зубом и десной. И вот эти микроорганизмы копятся, живут, умирают, рождаются снова… Жизнь на ваших зубах кипит…
Убрать этот налет можно только специальными устройствами и материалами. Что из этого вы имеете в домашних условиях? Или вы предпочитаете жить с колонией бактерий, чтоб не скучно было? Тогда говорите «привет» бактериям, и «до свидания» зубам…
Что из этого вы имеете в домашних условиях? Или вы предпочитаете жить с колонией бактерий, чтоб не скучно было? Тогда говорите «привет» бактериям, и «до свидания» зубам…
Приятно смотреть на людей с хорошей кожей, потому что они за ней ухаживают. Но иногда вздрагиваешь, когда они улыбаются (при виде их зубов). За зубами тоже необходим уход.
| Наименование | Цена |
| Консультация | 0 |
| Панорамный снимок зубов | 0 |
Вмешательства для успеха анестезии при симптоматическом необратимом пульпите: сетевой метаанализ рандомизированных контролируемых исследований
1. Бойс Р.А., Кирпалани Т., Мохан Н. Обновления средств для местной и местной анестезии. Дент Клин Норт Ам. 2016: 445–471. [PubMed] [Google Scholar]
2. Томас Р. Как контролировать боль при эндодонтическом лечении. СААД Коп. 2015;31:32–37. [PubMed] [Google Scholar]
Томас Р. Как контролировать боль при эндодонтическом лечении. СААД Коп. 2015;31:32–37. [PubMed] [Google Scholar]
3. Вирди С.С., Бхакта С., Сеймур Д. Эффективная анестезия остро воспаленной пульпы: часть 2. Клинические стратегии. Бр Дент Дж. 2015; 219: 439–445. [PubMed] [Google Scholar]
4. Кунг Дж., Макдонах М., Седжли С.М. Дает ли артикаин преимущество перед лигнокаином у пациентов с симптоматическим необратимым пульпитом? систематический обзор и метаанализ. Дж Эндод. 2015;41:1784–1794. [PubMed] [Google Scholar]
5. Su N, Li C, Wang H, Shen J, Liu W, Kou L. Эффективность и безопасность артикаина по сравнению с лигнокаином при лечении необратимого пульпита: систематический обзор и метаанализ рандомизированных контролируемые испытания. Ауст Эндод Дж. 2016; 42:4–15. [PubMed] [Академия Google]
6. Ширвани А., Шамзаде С., Эхбал М.Дж., Марвасти Л.А., Асгари С. Влияние предоперационных пероральных анальгетиков на анестезию пульпы у пациентов с необратимым пульпитом – систематический обзор и метаанализ. Clin Oral Investig. 2017;21:43–52. [PubMed] [Google Scholar]
Clin Oral Investig. 2017;21:43–52. [PubMed] [Google Scholar]
7. Li C, Yang X, Ma X, Li L, Shi Z. Предоперационные пероральные нестероидные противовоспалительные препараты для успеха IANB в лечении необратимого пульпита: систематический обзор и метаанализ, основанный на рандомизированных контролируемых исследованиях. Квинтэссенция Инт. 2012;43:209–219. [PubMed] [Google Scholar]
8. Corbella S, Taschieri S, Mannocci F, Rosen E, Tsesis I, Del Fabbro M. Блокада нижнего альвеолярного нерва для лечения зубов с необратимым пульпитом: систематический обзор литературы и метаанализ. Квинтэссенция Инт. 2017;48:69–82. [PubMed] [Google Scholar]
9. Yadav S. Анестезиологический успех дополнительной инфильтрации моляров нижней челюсти с необратимым пульпитом: систематический обзор. Джей Консерв Дент. 2015;18:182–186. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Брандт Р.Г., Андерсон П.Ф., Макдональд Н.Дж., Сон В., Питерс М.С. Эффективность анестезии пульпы артикаином по сравнению с лидокаином в стоматологии: метаанализ. J Am Dent Assoc. 2011; 142:493–504. [PubMed] [Google Scholar]
J Am Dent Assoc. 2011; 142:493–504. [PubMed] [Google Scholar]
11. Kung J, McDonagh M, Sedgley CM. Дает ли артикаин преимущество перед лидокаином у пациентов с симптоматическим необратимым пульпитом? систематический обзор и метаанализ. Дж Эндод. 2015;41:1784–1794. [PubMed] [Google Scholar]
12. Bahcall J, Ashrafi S, Xie Q. Важность постановки диагноза пульпы и перирадикулярной области перед восстановительным лечением. Compend Contin Educ Dent. 2019;40:27–31. [PubMed] [Google Scholar]
13. St George G, Morgan A, Meechan J, Moles DR, Needleman I, Ng YL. Инъекционные местные анестетики для стоматологической анестезии. Cochrane Database Syst Rev. 2018;7:DC006487 [бесплатная статья PMC] [PubMed] [Google Scholar]
группа. БМС Мед. 2011;9:79. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Greco T, Biondi-Zoccai G, Saleh O, Pasin L, Cabrini L, Zangrillo A, et al. Привлекательность сетевого метаанализа: всесторонний систематический и описательный обзор. Сердце Легких Сосудов. 2015;7:133–142. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Сердце Легких Сосудов. 2015;7:133–142. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Мохер Д., Либерати А., Тецлафф Дж., Альтман Д.Г. Группа ПРИЗМА. Предпочтительные элементы отчетности для систематических обзоров и метаанализов: заявление PRISMA. ПЛОС Мед. 2009;6:e1000097. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Higgins JPT, Green S, редакторы. Кокрановский справочник для систематических обзоров вмешательств. Версия 5.1.0. [последний доступ 09 февраля 2017]. Доступно на сайте www.cochrane-handbook.org.
18. Click V, Drum M, Reader A, Nusstein J, Beck M. Оценка методов Gow-Gates и Vazirani-Akinosi у пациентов с симптоматическим необратимым пульпитом: проспективное рандомизированное исследование. Дж Эндод. 2015;41:16–21. [PubMed] [Академия Google]
19. Aggarwal V, Singla M, Kabi D. Сравнительная оценка анестезирующей эффективности нижнечелюстной проводниковой анестезии Gow-Gates, техники Vazirani-Akinosi, щечной плюс-LI и традиционной анестезии нижнего альвеолярного нерва у пациентов с необратимым пульпитом. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010; 109: 303–308. [PubMed] [Google Scholar]
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010; 109: 303–308. [PubMed] [Google Scholar]
20. Matthews R, Drum M, Reader A, Nusstein J, Beck M. Articaine для дополнительной буккально-нижнечелюстной инфильтрационной анестезии у пациентов с необратимым пульпитом при неэффективности блокады нижнего альвеолярного нерва. Дж Эндод. 2009 г.;35:343–346. [PubMed] [Google Scholar]
21. Aggarwal V, Singla M, Rizvi A, Miglani S. Сравнительная оценка местной инфильтрации артикаином, артикаином плюс кеторолак и дексаметазоном на анестезирующую эффективность блокады нижнего альвеолярного нерва лигнокаином у пациентов с необратимый пульпит. Дж Эндод. 2011; 37: 445–449. [PubMed] [Google Scholar]
22. Разавиан Х., Каземи С., Хазаи С., Джахроми М.З. Внутрикостная инъекционная система X-tip в качестве первичной анестезии при необратимом пульпите задних зубов нижней челюсти: рандомизированное клиническое исследование. Dent Res J (Исфахан) 2013; 10: 210–213. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Webster S, Jr, Drum M, Reader A, Fowler S, Nusstein J, Beck M. Насколько эффективна дополнительная интрасептальная анестезия у пациентов с симптоматическим необратимым пульпитом. Дж Эндод. 2016;42:1453–1457. [PubMed] [Google Scholar]
Webster S, Jr, Drum M, Reader A, Fowler S, Nusstein J, Beck M. Насколько эффективна дополнительная интрасептальная анестезия у пациентов с симптоматическим необратимым пульпитом. Дж Эндод. 2016;42:1453–1457. [PubMed] [Google Scholar]
24. Reisman D, Reader A, Nist R, Beck M, Weaver J. Анестезирующая эффективность дополнительной внутрикостной инъекции 3% мепивакаина при необратимом пульпите. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1997; 84: 676–682. [PubMed] [Академия Google]
25. Парирох М., Садр С., Нахаи Н., Эбботт П.В., Аскарифард С. Эффективность дополнительных буккальных инфильтраций и интралигаментарных инъекций для блокады нижнего альвеолярного нерва первых моляров нижней челюсти с бессимптомным необратимым пульпитом: рандомизированное контролируемое исследование. Int Endod J. 2014; 47: 926–933. [PubMed] [Google Scholar]
26. Аггарвал В., Джайн А., Каби Д. Анестезирующая эффективность дополнительных щечных и язычных инфильтратов артикаина и лигнокаина после блокады нижнего альвеолярного нерва у пациентов с необратимым пульпитом. Дж Эндод. 2009 г.;35:925–929. [PubMed] [Google Scholar]
Дж Эндод. 2009 г.;35:925–929. [PubMed] [Google Scholar]
27. Парирох М., Сатвати С.А., Шарифи Р., Рекаби А.Р., Горжестани Х., Нахаи Н. и соавт. Эффективность сочетания буккальной инфильтрации с блокадой нижнеальвеолярного нерва для моляров нижней челюсти с необратимым пульпитом. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010; 109: 468–473. [PubMed] [Google Scholar]
28. Kanaa MD, Whitworth JM, Meechan JG. Проспективное рандомизированное исследование различных дополнительных методов местной анестезии после неудачной блокады нижнеальвеолярного нерва у пациентов с необратимым пульпитом зубов нижней челюсти. Дж Эндод. 2012; 38: 421–425. [PubMed] [Академия Google]
29. Aggarwal V, Singla M, Miglani S, Kohli S. Сравнение анестезирующей эффективности концентраций адреналина (1 : 80 000 и 1 : 200 000) в 2% лигнокаине при блокаде нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом. : рандомизированное двойное слепое клиническое исследование. Int Endod J. 2014; 47: 373–379. [PubMed] [Google Scholar]
Int Endod J. 2014; 47: 373–379. [PubMed] [Google Scholar]
30. Шадмер Э., Аминозарбян М.Г., Ахаван А., Махдавиан П., Давуди А. Анестезирующая эффективность лигнокаина/клонидина при блокаде нижнего альвеолярного нерва у пациентов с необратимым пульпитом. Инт Эндод Дж. 2016; 6: 531–539.. [PubMed] [Google Scholar]
31. Stanley W, Drum M, Nusstein J, Reader A, Beck M. Влияние закиси азота на эффективность блокады нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом. Дж Эндод. 2012; 38: 565–569. [PubMed] [Google Scholar]
32. Джалали С., Моради Маджд Н., Тораби С., Хабиби М., Хомаюни Х., Мохаммади Н. Влияние иглоукалывания на успех блокады нижнего альвеолярного нерва для зубов с симптоматическим необратимым пульпитом: a тройное слепое рандомизированное клиническое исследование. Дж Эндод. 2015;41:1397–1402. [PubMed] [Google Scholar]
33. Шетти К.П., Сатиш С.В., Килару К.Р., Сардар П., Люк А.М. Сравнение анестезирующей эффективности лигнокаина с сульфатом магния USP 50% и без него при блокаде нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом. Дж Эндод. 2015;41:431–433. [PubMed] [Google Scholar]
Дж Эндод. 2015;41:431–433. [PubMed] [Google Scholar]
34. Kreimer T, Kiser R, Reader A, Nusstein J, Drum M, Beck M. Анестезирующая эффективность комбинаций 0,5 моль/л маннита и лигнокаина с адреналином при блокаде нижних альвеолярных нервов у пациентов с симптоматическим необратимым пульпитом. Дж Эндод. 2012;38:598–603. [PubMed] [Google Scholar]
35. Шелленберг Дж., Драм М., Ридер А., Нусстейн Дж., Фаулер С., Бек М. Влияние буферного 4% лидокаина на успех блокады нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом : проспективное рандомизированное двойное слепое исследование. Дж Эндод. 2015;41:791–796. [PubMed] [Google Scholar]
36. Саатчи М., Фархад А.Р., Шенаса Н., Хагиги С.К. Влияние буккальной инфильтрации бикарбонатом натрия на успех блокады нижнего альвеолярного нерва первых моляров нижней челюсти с симптоматическим необратимым пульпитом: проспективное рандомизированное двойное слепое исследование. Дж Эндод. 2016;42:1458–1461. [PubMed] [Академия Google]
37. Saatchi M, Khademi A, Baghaei B, Noormohammadi H. Влияние лигнокаина, забуференного бикарбонатом натрия, на успех блокады нижнего альвеолярного нерва для зубов с симптоматическим необратимым пульпитом: проспективное рандомизированное двойное слепое исследование. Дж Эндод. 2015;41:33–35. [PubMed] [Google Scholar]
Saatchi M, Khademi A, Baghaei B, Noormohammadi H. Влияние лигнокаина, забуференного бикарбонатом натрия, на успех блокады нижнего альвеолярного нерва для зубов с симптоматическим необратимым пульпитом: проспективное рандомизированное двойное слепое исследование. Дж Эндод. 2015;41:33–35. [PubMed] [Google Scholar]
38. Dou L, Luo J, Yang D. Анестезирующая эффективность дополнительной лингвальной инфильтрации моляров нижней челюсти после блокады нижнего альвеолярного нерва плюс щечная инфильтрация у пациентов с необратимым пульпитом. Int Endod J. 2013; 46: 660–665. [PubMed] [Академия Google]
39. Шахи С., Мохтари Х., Рахими С., Явари Х.Р., Наримани С., Абдолрахими М. Влияние премедикации ибупрофеном и дексаметазоном на показатель успеха блокады нижнего альвеолярного нерва для зубов с бессимптомным необратимым пульпитом: рандомизированное клиническое исследование. Дж Эндод. 2013; 39: 160–162. [PubMed] [Google Scholar]
40. Shantiaee Y, Javaheri S, Movahhedian A, Eslami S, Dianat O. Эффективность предоперационного ибупрофена и мелоксикама в отношении успеха блокады нижнего альвеолярного нерва для зубов с необратимым пульпитом. Инт Дент Дж. 2017; 67: 85–90. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Эффективность предоперационного ибупрофена и мелоксикама в отношении успеха блокады нижнего альвеолярного нерва для зубов с необратимым пульпитом. Инт Дент Дж. 2017; 67: 85–90. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Aggarwal V, Singla M, Kabi D. Сравнительная оценка эффекта предоперационной пероральной терапии ибупрофеном и кеторолаком на анестезиологическую эффективность блокады нижнего альвеолярного нерва лигнокаином в пациенты с необратимым пульпитом: проспективное двойное слепое рандомизированное клиническое исследование. Дж Эндод. 2010; 36: 375–378. [PubMed] [Google Scholar]
42. Йена А., Шаширеха Г. Влияние предоперационных препаратов на эффективность блокады нижнего альвеолярного нерва у пациентов с необратимым пульпитом: плацебо-контролируемое клиническое исследование. Джей Консерв Дент. 2013;16:171–174. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Парирох М., Ашури Р., Рекаби А.Р., Нахаи Н., Пардахти А., Аскарифард С. Влияние премедикации ибупрофеном и индометацином на успех блокады нижнего альвеолярного нерва для зубов с необратимым пульпитом. Дж Эндод. 2010;36:1450–1454. [PubMed] [Google Scholar]
Дж Эндод. 2010;36:1450–1454. [PubMed] [Google Scholar]
44. Симпсон М., Драм М., Нусстейн Дж., Ридер А., Бек М. Влияние предоперационной комбинации ибупрофена/ацетаминофена на успех блокады нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом. Дж Эндод. 2011;37:593–597. [PubMed] [Google Scholar]
45. Fullmer S, Drum M, Reader A, Nusstein J, Beck M. Влияние предоперационного ацетаминофена/гидрокодона на эффективность блокады нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом: проспективное исследование. , рандомизированное, двойное слепое, плацебо-контролируемое исследование. Дж Эндод. 2014;40:1–5. [PubMed] [Google Scholar]
46. Яниро С.Р., Джинсон Б.Г., МакНил С.Ф., Элеазер П.Д. Влияние предоперационного ацетаминофена или комбинации ацетаминофена и ибупрофена на успех блокады нижнего альвеолярного нерва для зубов с необратимым пульпитом. Дж Эндод. 2007; 33:11–14. [PubMed] [Академия Google]
47. Линдеманн М. , Ридер А., Нусстейн Дж., Драм М., Бек М. Влияние сублингвального триазолама на успех блокады нижнего альвеолярного нерва у пациентов с необратимым пульпитом. Дж Эндод. 2008; 34:1167–1170. [PubMed] [Google Scholar]
, Ридер А., Нусстейн Дж., Драм М., Бек М. Влияние сублингвального триазолама на успех блокады нижнего альвеолярного нерва у пациентов с необратимым пульпитом. Дж Эндод. 2008; 34:1167–1170. [PubMed] [Google Scholar]
48. Bigby J, Reader A, Nusstein J, Beck M. Анестезирующая эффективность лигнокаина/меперидина при IANB у пациентов с необратимым пульпитом. Дж Эндод. 2007; 33:7–10. [PubMed] [Google Scholar]
49. Ахлаги Н.М., Хормози Б., Эбботт П.В., Халилак З. Эффективность кеторолаковых буккальных инфильтратов и блокады нижнего альвеолярного нерва у пациентов с необратимым пульпитом: проспективное двойное слепое рандомизированное клиническое исследование. Дж Эндод. 2016;42:691–695. [PubMed] [Google Scholar]
50. Yadav M, Grewal MS, Grewal S, Deshwal P. Сравнение предоперационного перорального кеторолака с анестезирующей эффективностью блокады нижнего альвеолярного нерва и щечной и язычной инфильтрации артикаином и лидокаином у пациентов с необратимым пульпитом : проспективное рандомизированное контролируемое двойное слепое исследование. Дж Эндод. 2015;41:1773–1777. [PubMed] [Google Scholar]
Дж Эндод. 2015;41:1773–1777. [PubMed] [Google Scholar]
51. Саха С.Г., Джайн С., Дубей С., Кала С., Мисурия А., Катариа Д. Влияние пероральной премедикации на эффективность блокады нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом: проспективное исследование. двойное слепое рандомизированное контролируемое клиническое исследование. J Clin Diagn Res. 2016; 10: ZC25–ZC29. [Бесплатная статья PMC] [PubMed] [Google Scholar]
52. Хадеми А.А., Саатчи М., Минайян М., Ростамизаде Н., Шарафи Ф. Влияние предоперационного алпразолама на успех блокады нижнего альвеолярного нерва для зубов с необратимым пульпитом. Дж Эндод. 2012; 38:1337–1339. [PubMed] [Google Scholar]
53. Де Педро-Муньос А., Мена-Альварес Дж. Влияние предоперационного подслизистого введения трамадола на частоту успеха блокады нижнего альвеолярного нерва на молярах нижней челюсти с симптоматическим необратимым пульпитом: рандомизированный, двойное слепое плацебо-контролируемое клиническое исследование. Int Endod J. 2017; 50:1134–1142. [PubMed] [Академия Google]
Int Endod J. 2017; 50:1134–1142. [PubMed] [Академия Google]
54. Rodríguez-Wong L, Pozos-Guillen A, Silva-Herzog D, Chavarría-Bolaños D. Эффективность комбинации мепивакаина и трамадола в отношении успеха блокады нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом: рандомизированное клиническое исследование. Int Endod J. 2016; 49: 325–333. [PubMed] [Google Scholar]
55. Prasanna N, Subbarao CV, Gutmann JL. Эффективность предоперационного перорального приема лорноксикама и диклофенака калия в отношении успеха блокады нижнего альвеолярного нерва у пациентов с необратимым пульпитом: двойное слепое рандомизированное контролируемое клиническое исследование. Int Endod J. 2011; 44: 330–336. [PubMed] [Академия Google]
56. Sood R, Hans MK, Shetty S. Сравнение анестезирующей эффективности 4. артикаина с. 000;1:100. [Бесплатная статья PMC] [PubMed] [Google Scholar]
57. Tortamano IP, Siviero M, Costa CG, Buscariolo IA, Armonia PL. Сравнение анестезирующей эффективности артикаина и лигнокаина у больных с необратимым пульпитом. Дж Эндод. 2009; 35: 165–168. [PubMed] [Google Scholar]
Дж Эндод. 2009; 35: 165–168. [PubMed] [Google Scholar]
58. Claffey E, Reader A, Nusstein J, Beck M, Weaver J. Анестезирующая эффективность артикаина при блокаде нижнего альвеолярного нерва у пациентов с необратимым пульпитом. Дж Эндод. 2004; 30: 568–571. [PubMed] [Академия Google]
59. Allegretti CE, Sampaio RM, Horliana AC, Armonia PL, Rocha RG, Tortamano IP. Эффективность анестезии при необратимом пульпите: рандомизированное клиническое исследование. Браз Дент Дж. 2016; 27: 381–386. [PubMed] [Google Scholar]
60. Ахмад З.Х., Равикумар Х., Карале Р., Пританатх Р.С., Сукумаран А. Изучение анестезирующей эффективности блокады нижнего альвеолярного нерва с использованием артикаина при необратимом пульпите. J Контемп Дент Практ. 2014; 15:71–74. [PubMed] [Google Scholar]
61. Poorni S, Veniashok B, Senthilkumar AD, Indira R, Ramachandran S. Анестезирующая эффективность четырехпроцентного артикаина для анестезии пульпы с использованием блокады нижнего альвеолярного нерва и методов буккальной инфильтрации у пациентов с необратимым пульпитом : проспективное рандомизированное двойное слепое клиническое исследование. Дж Эндод. 2011; 37: 1603–1607. [PubMed] [Академия Google]
Дж Эндод. 2011; 37: 1603–1607. [PubMed] [Академия Google]
62. Шерман М.Г., Флакс М., Намероу К., Мюррей П.Е. Анестезирующая эффективность инъекции Гоу-Гейтса и верхнечелюстной инфильтрации артикаином и лигнокаином при необратимом пульпите. Дж Эндод. 2008; 34: 656–659. [PubMed] [Google Scholar]
63. Rogers BS, Botero TM, McDonald NJ, Gardner RJ, Peters MC. Эффективность артикаина по сравнению с лигнокаином в качестве дополнительного BI в молярах нижней челюсти с необратимым пульпитом: проспективное, рандомизированное, двойное слепое исследование. Дж Эндод. 2014;40:753–758. [PubMed] [Академия Google]
64. Монтейро М.Р., Гроппо Ф.К., Хайтер-Нето Ф., Вольпато М.С., Алмейда Х.Ф. Блокада нижнего альвеолярного нерва 4% артикаином по сравнению с 2% лигнокаином для экстренного лечения корневых каналов моляров нижней челюсти с необратимым пульпитом: рандомизированное клиническое исследование. Int Endod J. 2015; 48: 145–152. [PubMed] [Google Scholar]
65. Bigby J, Reader A, Nusstein J, Beck M, Weaver J. Articaine для дополнительной внутрикостной анестезии у пациентов с необратимым пульпитом. Дж Эндод. 2006; 32: 1044–1047. [PubMed] [Академия Google]
Articaine для дополнительной внутрикостной анестезии у пациентов с необратимым пульпитом. Дж Эндод. 2006; 32: 1044–1047. [PubMed] [Академия Google]
66. Фань С., Чен В.Л., Пан КБ, Хуан Ч.З., Сиань М.К., Ян Ч.Х. Анестезиологическая эффективность блокады нижнего альвеолярного нерва в сочетании с щечной инфильтрацией или инъекциями артикаина в периодонтальную связку у пациентов с необратимым пульпитом первого моляра нижней челюсти. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009; 108:89–93. [PubMed] [Google Scholar]
67. Visconti RP, Tortamano IP, Buscariolo IA. Сравнение анестезирующей эффективности мепивакаина и лидокаина у пациентов с необратимым пульпитом: двойное слепое рандомизированное клиническое исследование. Дж Эндод. 2016; 42:1314–1319. [PubMed] [Google Scholar]
68. Sampaio RM, Carnaval TG, Lanfredi CB, Horliana AC, Rocha RG, Tortamano IP. Сравнение анестезирующей эффективности бупивакаина и лигнокаина у пациентов с необратимым пульпитом моляра нижней челюсти. Дж Эндод. 2012; 38: 594–597. [PubMed] [Google Scholar]
Дж Эндод. 2012; 38: 594–597. [PubMed] [Google Scholar]
69. Singla M, Subbiya A, Aggarwal V, Vivekanandhan P, Yadav S, Yadav H, et al. Сравнение анестезирующей эффективности различных объемов 4% артикаина (1,8 и 3,6 мл) в качестве дополнительной буккальной инфильтрации после неудачной блокады нижнего альвеолярного нерва. Int Endod J. 2015; 48: 103–108. [PubMed] [Академия Google]
70. Абазарпур Р., Парирох М., Нахаи Н., Эбботт П.В. Сравнение различных объемов артикаина для блокады нижнеальвеолярного нерва моляров с симптоматическим необратимым пульпитом. Дж Эндод. 2015;41:1408–1411. [PubMed] [Google Scholar]
71. Aggarwal V, Singla M, Miglani S, Ansari I, Kohli S. Проспективная, рандомизированная, одинарная слепая сравнительная оценка анестезирующей эффективности блокады заднего верхнего альвеолярного нерва, щечной инфильтрации и щечной инфильтрации. плюс небные инфильтраты у пациентов с необратимым пульпитом. Дж Эндод. 2011;37:1491–1494. [PubMed] [Google Scholar]
72. Mehrvarzfar P, Pourhashemi A, Khodaei F, Bohlouli B, Sarkarat F, Kalantar Motamedi M, et al. Влияние добавления фентанила к адреналинсодержащему лигнокаину на анестезию зубов верхней челюсти с необратимым пульпитом: рандомизированное клиническое исследование. Иран Эндод Дж. 2014; 9: 290–294. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Mehrvarzfar P, Pourhashemi A, Khodaei F, Bohlouli B, Sarkarat F, Kalantar Motamedi M, et al. Влияние добавления фентанила к адреналинсодержащему лигнокаину на анестезию зубов верхней челюсти с необратимым пульпитом: рандомизированное клиническое исследование. Иран Эндод Дж. 2014; 9: 290–294. [Бесплатная статья PMC] [PubMed] [Google Scholar]
73. Elsharrawy EA, Elbaghdady YM. Двойное слепое сравнение дополнительной межсвязочной инъекции фентанила и мепивакаина с адреналином 1:200 000 при необратимом пульпите. J Управление симптомами боли. 2007; 33: 203–207. [PubMed] [Академия Google]
74. Atasoy Ulusoy Öİ, Alaçam T. Эффективность одиночных буккальных инфильтраций первых моляров верхней челюсти у пациентов с необратимым пульпитом: рандомизированное контролируемое клиническое исследование. Int Endod J. 2014; 47: 222–227. [PubMed] [Google Scholar]
75. Шринивасан Н., Кавита М., Логанатан С.С., Падмини Г. Сравнение анестезирующей эффективности 4% артикаина и 2% лигнокаина при буккальной инфильтрации верхней челюсти у пациентов с необратимым пульпитом. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009 г.;107:133–136. [PubMed] [Google Scholar]
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009 г.;107:133–136. [PubMed] [Google Scholar]
76. Hosseini HR, Parirokh M, Nakhaee N, V Abbott P, Samani S. Эффективность артикаина и лидокаина при буккальной инфильтрации первых моляров верхней челюсти с симптоматическим необратимым пульпитом: рандомизированное двойное слепое клиническое исследование. пробный. Иран Эндод Дж. 2016; 11:79–84. [Бесплатная статья PMC] [PubMed] [Google Scholar]
77. Рамачандран А., Хан С.И., Моханавелу Д., Кумар К.С. Эффективность предоперационного перорального приема парацетамола, ибупрофена и ацеклофенака в отношении успеха верхнечелюстной инфильтрационной анестезии у пациентов с необратимым пульпитом: двойное слепое рандомизированное контролируемое клиническое исследование. Джей Консерв Дент. 2012;15:310–314. [Бесплатная статья PMC] [PubMed] [Google Scholar]
78. Kanaa MD, Whitworth JM, Meechan JG. Сравнение эффективности 4% артикаина с адреналином 1:100 000 и 2% лигнокаина с адреналином 1:80 000 в достижении анестезии пульпы зубов верхней челюсти с необратимым пульпитом. Дж Эндод. 2012; 38: 279–282. [PubMed] [Google Scholar]
Дж Эндод. 2012; 38: 279–282. [PubMed] [Google Scholar]
79. Nusstein J, Reader A, Nist R, Beck M, Meyers WJ. Анестезирующая эффективность дополнительной внутрикостной инъекции 2% лигнокаина с адреналином 1:100 000 при необратимом пульпите. Дж Эндод. 1998;24:487–491. [PubMed] [Google Scholar]
80. Годдуси Дж., Зарраби М.Х., Данешвар Ф., Нагави Н. Эффективность методов IANB и Gow-Gates в молярах нижней челюсти с симптоматическим необратимым пульпитом: проспективное рандомизированное двойное слепое клиническое исследование. Иран Эндод Дж. 2018; 13:143–148. [Бесплатная статья PMC] [PubMed] [Google Scholar]
81. Gow-Gates GA. Нижнечелюстная блокада Гоу-Гейтса: регионарная анатомия и обезболивание. Ауст Эндод Дж. 1998; 24:18–19. [PubMed] [Google Scholar]
82. Aggarwal V, Singla M, Kabi D. Сравнительная оценка анестезирующей эффективности нижнечелюстной проводниковой анестезии Гоу-Гейтса, техники Вазирани-Акинози, щечно-язычной инфильтрации и традиционной анестезии нижнего альвеолярного нерва при пациентов с необратимым пульпитом. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010;109(2): 303–308. [PubMed] [Google Scholar]
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010;109(2): 303–308. [PubMed] [Google Scholar]
83. Brignardello-Petersen R. Комбинация Gow-Gates и блокады нижнего альвеолярного нерва может привести к более высокому уровню успешной анестезии, чем любой из методов по отдельности. J Am Dent Assoc. 2018;149:107. [PubMed] [Google Scholar]
84. Yadav S. Анестезиологический успех дополнительной инфильтрации моляров нижней челюсти с необратимым пульпитом: систематический обзор. Джей Консерв Дент. 2015;18:182–186. [Бесплатная статья PMC] [PubMed] [Google Scholar]
85. Chopra R, Marwaha M, Bansal K, Mittal M. Оценка буккальной инфильтрации артикаином и блокады нижнего альвеолярного нерва лигнокаином для лечения пульпы молочных моляров нижней челюсти. J Clin Pediatr Dent. 2016;40:301–305. [PubMed] [Google Scholar]
86. Ахмад М. Анатомическая природа парестезии зубов: краткий обзор. Open Dent J. 2018; 12:155–159. [Бесплатная статья PMC] [PubMed] [Google Scholar]
87. Aggarwal V, Singla M, Subbiya A, Vivekanandhan P, Sharma V, Sharma R, et al. Влияние предоперационной боли на блокаду нижнего альвеолярного нерва. Анест Прог. 2015; 62: 135–139. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Aggarwal V, Singla M, Subbiya A, Vivekanandhan P, Sharma V, Sharma R, et al. Влияние предоперационной боли на блокаду нижнего альвеолярного нерва. Анест Прог. 2015; 62: 135–139. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Успешная местная анестезия: что нужно знать эндодонтистам
Автор: Dr. Al W. Reader, DDS, M.S.
Пациентов с болью будет трудно анестезировать по ряду причин (например, рецепторы ТТХ, сниженный порог возбудимости, измененные потенциалы покоя, возбудимость изоформ ноцицепторов и опасения пациента) (1). В настоящее время не существует простого решения для анестезии моляров нижней челюсти у пациентов с симптоматическим необратимым пульпитом. То есть не существует волшебного решения или техники для блокады нерва, которая обеспечила бы предсказуемую анестезию пульпы (1). У большинства пациентов эффективны только дополнительные методы (1).
Симптоматический необратимый пульпит
Нижняя челюсть Успех (отсутствие или умеренная боль при эндодонтическом доступе или инструментарии) блокады нижнего альвеолярного нерва (IANB)(2) у этих пациентов будет около 28% для первых моляров, 25 % для вторых моляров и 39% для премоляров, что будет недостаточно для обеспечения глубокой анестезии пульпы. Кроме того, артикаин не лучше лидокаина для IANB (1). Простой мепивакаин (3% карбокаин, 3% полокаин) аналогичен 2% лидокаину с адреналином 1:100 000 для IANB (1). Это очень важно с клинической точки зрения, поскольку простой 3% мепивакаин можно использовать у пациентов, которым противопоказан адреналин или медицинские показания требуют осторожности.
Кроме того, артикаин не лучше лидокаина для IANB (1). Простой мепивакаин (3% карбокаин, 3% полокаин) аналогичен 2% лидокаину с адреналином 1:100 000 для IANB (1). Это очень важно с клинической точки зрения, поскольку простой 3% мепивакаин можно использовать у пациентов, которым противопоказан адреналин или медицинские показания требуют осторожности.
Следует помнить один важный факт: пациенты не всегда достигают анестезии пульпы с помощью IANB в эндодонтии (1), но это НЕ ваша вина.
Какие методы могут повысить эффективность лечения пациентов?
Оральная седация в сознании
Триазолам (Гальцион)(1) и алпразолам (Ксанакс)(3) не следует использовать для уменьшения боли во время эндодонтического лечения, поскольку пациенты, находящиеся в сознании, смогут обнаружить и испытать боль, если не используются меры для обеспечения глубокой местной анестезии; их можно использовать для уменьшения беспокойства.
Техника Гоу-Гейтса
При использовании двух картриджей с 2% раствором лидокаина и 1:100 000 адреналина показатель успеха по методике Гоу-Гейтса составляет 35% (4) и 24–35% показатели успеха IANB в предыдущих исследованиях у пациентов с симптоматическим необратимым пульпитом (1).
Забуференные растворы для анестезии
2% или 4% забуференные формы лидокаина (с адреналином) не приводили к увеличению частоты успеха или уменьшению инъекционной боли по сравнению с небуферизованными препаратами лидокаина с адреналином у пациентов с симптоматическим необратимым пульпитом (5, 6). Теоретически более высокий уровень pH должен был привести к более высокому уровню успеха. Тем не менее, тело по своей природе имеет эффективную буферную систему, которая поддерживает физиологический pH тканей. Процесс буферизации преобразования pH может происходить в течение нескольких минут. В одном исследовании сообщалось, что свежеприготовленный 2% лидокаин с адреналином (pH 5,25) преобразовывался в pH 7,17 в течение трех минут после внутрикожной инъекции (7). Эта физиологическая конверсия может помочь объяснить, почему буферизация анестетика не продемонстрировала никаких преимуществ в повышении эффективности анестезии.
Дополнительный препарат B буккальная инфильтрация артикаином
У пациентов с симптоматическим необратимым пульпитом дополнительная буккальная инфильтрация артикаином не является надежной для анестезии пульпы. Показатели успеха (возможность доступа и обработки зуба без боли или легкой боли) составили только 42% для первых моляров, 48% для вторых моляров и 73% для премоляров (2).
Показатели успеха (возможность доступа и обработки зуба без боли или легкой боли) составили только 42% для первых моляров, 48% для вторых моляров и 73% для премоляров (2).
Влияние превентивных препаратов на успех
Ибупрофен, комбинация ибупрофена/ацетаминофена и комбинация ацетаминофена/гидрокодона (1, 8) назначались упреждающе до IANB. Не было показано значительного влияния на успех IANB. Другие упреждающие препараты (кеторолак, индометацин, диклофенак и др.) показали неоднозначные результаты (9).-11). Следует провести дальнейший анализ использования этих других превентивных препаратов у пациентов с симптоматическим необратимым пульпитом.
Проверенные дополнительные методы помощи при анестезии пульпы при симптоматическом необратимом пульпите
Внутрикостная анестезия будет успешным примерно 90% времени в задних зубах нижней челюсти (1, 12-14). Начало немедленное, а продолжительность очень хороша для эндодонтического приема. Дополнительная внутрикостная инъекция картриджа с простым мепивакаином (3% карбокаина, 3% полокаина) будет успешной в 80% случаев (1). Повторение внутрикостной инъекции с использованием другого картриджа с 3% мепивакаином увеличивает эффективность до 98% 1 . Этот простой раствор можно использовать у пациентов, которым адреналин противопоказан или когда медицинские показания требуют осторожности.
Дополнительная внутрикостная инъекция картриджа с простым мепивакаином (3% карбокаина, 3% полокаина) будет успешной в 80% случаев (1). Повторение внутрикостной инъекции с использованием другого картриджа с 3% мепивакаином увеличивает эффективность до 98% 1 . Этот простой раствор можно использовать у пациентов, которым адреналин противопоказан или когда медицинские показания требуют осторожности.
Интралигаментарная (PDL) инъекция
Дополнительная интралигаментарная инъекция эффективна в 48–74% случаев (1, 12, 15). Повторная инъекция увеличит успех до более чем 90%. Однако продолжительность анестезии пульпы довольно короткая.
Закись азота
Закись азота обладает потенциальным преимуществом благодаря своему седативному и обезболивающему действию. Введение 30-50% закиси азота повысит эффективность IANB у пациентов с необратимым пульпитом 16 . Когда дополнительные внутрикостные или интралигаментарные инъекции не дают результата и пульпа не обнажается, введение закиси азота очень полезно для достижения анестезии.
Внутрипульпарная анестезия
Приблизительно у 5-10% пациентов с необратимым пульпитом дополнительные инъекции не приводят к анестезии пульпы. Поэтому показана внутрипульпарная анестезия, которая будет успешной, если ее проводить под противодавлением. Недостатком является то, что инъекция болезненна и ее следует использовать только после того, как будут даны все другие дополнительные методы.
Верхнечелюстная молярная анестезия у пациентов с симптоматическим необратимым пульпитом
Успех (отсутствие боли или умеренная боль при эндодонтическом доступе или инструментарии) колебался от 54% до 88% 1, 17 при использовании одного или двух картриджей объемом 2 % лидокаина с адреналином 1:100 000. Поэтому не у всех пациентов достигается анестезия пульпы. По-видимому, нет разницы между артикаином и лидокаином при щечных инфильтратах верхней челюсти 18-20 . Также было обнаружено, что более длинные корни могут быть связаны с большим количеством отказов 21 .
Процедура разреза и дренирования
Буферизация лидокаином не приводила к значительному уменьшению боли инфильтратов перед I&D или значительно уменьшала боль во время процедуры I&D по сравнению с небуферизованным 2% или 4% лидокаином ( с адреналином) у симптоматических пациентов с умеренной или сильной болью, диагнозом некроза пульпы и связанного с ним острого отека 22, 23 . Кроме того, боль от умеренной до сильной ощущалась у большого числа пациентов с процедурой I&D. В то время как теория буферизации местных анестетиков логична, в действительности наличия буфера в местном анестетике может быть недостаточно для преодоления сниженного порога возбудимости и периферической сенсибилизации, связанных с такими значительными воспалительными и инфекционными состояниями у пациента с некрозом пульпы и ассоциированным острый отек.
Новые препараты для анестезии
Назальный спрей Кованазе
Комбинация местного анестетика тетракаина и оксиметазолина (вазоконстриктор) недавно была одобрена FDA для использования в стоматологии. Его можно использовать у пациентов, которые боятся игл, и его рекомендуют для восстановительных процедур на зубах с 4 по 13 и от A до J (у детей весом 88 фунтов и более). Необходимы дальнейшие исследования, чтобы подтвердить эффективность назального спрея Кованазе для анестезии зубов верхней челюсти и эндодонтических пациентов.
Его можно использовать у пациентов, которые боятся игл, и его рекомендуют для восстановительных процедур на зубах с 4 по 13 и от A до J (у детей весом 88 фунтов и более). Необходимы дальнейшие исследования, чтобы подтвердить эффективность назального спрея Кованазе для анестезии зубов верхней челюсти и эндодонтических пациентов.
Exparel (липосомальный бупивакаин)
Введение Exparel (теоретически обеспечивает местную анестезию до 72 часов из-за медленного высвобождения бупивакаина) в виде инфильтрации (не одобрен для блокады нервов) не уменьшило боль до управляемой клинические уровни у пациентов с нелеченным симптоматическим необратимым пульпитом (24) или в послеоперационном периоде после хирургической обработки у пациентов с симптомами, у которых диагностирован некроз пульпы и которые испытывают предоперационную боль от умеренной до сильной (25). Возможно, в будущем Exparel можно будет изучить для блокады нервов после одобрения FDA.
Мы добились значительных успехов в обезболивании наших эндодонтических пациентов. В будущем могут произойти еще более захватывающие события.
В будущем могут произойти еще более захватывающие события.
Доктор Ридер в настоящее время является почетным профессором и директором программы передовой эндодонтии в Университете штата Огайо в Колумбусе, штат Огайо. Он также был директором Американского совета по эндодонтии. Он является автором более 100 статей и рефератов и прочитал более 80 лекций для обществ и профессиональных организаций. Его исследования включают местную анестезию и эндодонтию. Он получил свой D.D.S. и М.С. степени и обучение эндодонтии в OSU.
Ссылки
1. Reader A, Nusstein J, Drum M. Успешная местная анестезия для реставрационной стоматологии и эндодонтии , Quintessence Publishing Co, Inc. Hanover Park, IL. 2011, стр. 34, 133, 134, 135, 138, 139, 140, 159.
2. Фаулер С., Драм М., Ридер А., Бек М. Анестезиологический успех блокады нижнего альвеолярного нерва и дополнительной щечной инфильтрации моляров артикаином и премоляров у пациентов с симптоматическим необратимым пульпитом. Дж Эндод 2016;42:390-392.
Дж Эндод 2016;42:390-392.
3. Хадеми А.А., Саатчи М., Минайян М., Ростамизаде Н., Шара Ф. Влияние предоперационного алпразолама на успех блокады нижнего альвеолярного нерва для зубов с необратимым пульпитом. Дж. Эндод 2012; 38:1337-1339. ?
4. Click V, Drum M, Reader A, Nusstein J, Beck M. Оценка методов Gow-Gates и Vazirani-Akinosi у пациентов с симптоматическим необратимым пульпитом: проспективное рандомизированное исследование. Дж Эндод 2015; 41:16-21.
5. Saatchi M, Khademi A, Baghaei B, Noormohammadi H. Влияние лидокаина, забуференного бикарбонатом натрия, на успех блокады нижнего альвеолярного нерва для зубов с симптоматическим необратимым пульпитом: проспективное рандомизированное двойное слепое исследование. Дж Эндод 2015;41:33-35.
6. Шелленберг Дж., Драм М., Ридер А., Нусстейн Дж., Фаулер С., Бек М. Влияние забуференного 4% лидокаина на успех блокады нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом: проспективный, рандомизированный, двойной -слепое исследование. J Endod 2015;41:791-796.
J Endod 2015;41:791-796.
7. Punnia-Moorthy A. Буферная способность нормальных и воспаленных тканей после инъекции растворов местных анестетиков. Бр Дж. Анаст, 1988; 61:154–159.
8. Fullmer S, Drum M, Reader A, Nusstein J, Beck M. Влияние предоперационного ацетаминофена/гидрокодона на эффективность блокады нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом: проспективный, рандомизированный, двойной слепой, плацебо-контролируемое исследование. Дж Эндод 2014;40:1-5.
9. Aggarwal V, Singla M, Kabi D. Сравнительная оценка влияния предоперационного перорального приема ибупрофена и кеторолака на анестезиологическую эффективность блокады нижнего альвеолярного нерва лидокаином у пациентов с необратимым пульпитом: проспективное, двойное слепое, рандомизированное клиническое исследование. пробный. Дж. Эндод 2010; 36:375-378.
10. Li C, Yang X, Ma X, Li L, Shi Z. Предоперационные пероральные нестероидные противовоспалительные препараты для успеха блокады нижнего альвеолярного нерва при лечении необратимого пульпита: систематический обзор и метаанализ на основе в рандомизированных контролируемых исследованиях. Квинтэссенция Инт 2012;43:209-219. ?
Квинтэссенция Инт 2012;43:209-219. ?
11. Лапидус Д., Голдберг Дж., Хоббс Э.Х., Рэм С., Кларк Г.Т., Энсисо Р. Эффект премедикации для обезболивания в качестве дополнения к блокаде нижнего альвеолярного нерва у пациентов с необратимым пульпитом. J Am Dent Assoc 2016; 147: 427-437.
12. Zarei M, Ghoddusi J, Shari E, Forghani M, Afkhami F, Marouzi P. Сравнение анестезирующей эффективности и изменений частоты сердечных сокращений после пародонтальной связки или внутрикостной инъекции X-Tip в моляры нижней челюсти: рандомизированное контролируемое клиническое исследование . Интер Эндод Дж. 2012; 45:921-926.
13. Верма П.К., Шривастава Р., Рамеш К.М. Анестезирующая эффективность внутрикостной инъекции X-Tip с использованием 2% лидокаина с адреналином 1:80 000 у пациентов с необратимым пульпитом после блокады нижнего альвеолярного нерва: клиническое исследование. J Conserv Dent 2013; 16:162-166. ?
14. Идрис М., Саккир Н., Наик К.Г., Джаярам Н.К. Внутрикостная инъекция как дополнение к традиционным методам местной анестезии: клиническое исследование. J Conserv Dent 2014; 17:432-435.
J Conserv Dent 2014; 17:432-435.
15. Kanaa MD, Whitworth JM, Meechan JG. Проспективное рандомизированное исследование различных дополнительных методов местной анестезии после неудачной блокады нижнеальвеолярного нерва у пациентов с необратимым пульпитом зубов нижней челюсти. Дж. Эндод 2012; 38:421-425.
16. Stanley W, Drum M, Nusstein J, Reader A, Beck M. Влияние закиси азота на эффективность блокады нижнего альвеолярного нерва у пациентов с симптоматическим необратимым пульпитом. Дж. Эндод 2012; 38: 565–569.
17. Aggarwal V, Singla M, Miglani S, Ansari I, Kohli S. Проспективная, рандомизированная, однократная слепая сравнительная оценка анестезирующей эффективности блокады заднего верхнего альвеолярного нерва, буккальной инфильтрации и щечной плюс небной инфильтрации у пациентов с необратимый? пульпит. Дж Эндод 2011; 37:1491-1494. ?
18. Kanaa MD, Whitworth JM, Meechan JG. Сравнение эффективности 4% артикаина с адреналином 1:100 000 и 2% лидокаина с 1:80 000 адреналина в достижении анестезии пульпы зубов верхней челюсти с необратимым пульпитом. Дж. Эндод 2012; 38: 279–282. ?
Дж. Эндод 2012; 38: 279–282. ?
19. Брандт Р.Г., Андерсон П.Ф., Макдональд Н.Дж., Сон В., Питерс М.С. Эффективность анестезии пульпы артикаином по сравнению с лидокаином в стоматологии: метаанализ. J Am Dent Assoc 2011; 142: 493-504. ?
20. Кунг Дж., МакДонах М., Седжли К.М. Дает ли артикаин преимущество перед лидокаином у пациентов с симптоматическим необратимым пульпитом? Систематический обзор и метаанализ. Дж Эндод 2015; 41:1784-1794.
21. Аскари Э.М., Парирох М., Нахаи Н., Хоссейни ?HR, Эбботт П.В. Влияние длины корня первого моляра верхней челюсти на успешность буккальной инфильтрационной анестезии. Дж. Эндод 2016; 42:1462-1466.
22. Balasco M, Drum M, Reader A, Nusstein J, Beck M. Забуференный лидокаин для разреза и дренирования: проспективное рандомизированное двойное слепое исследование. Дж Эндод 2013; 39:1329-1334. ?
23. Harreld TK, Fowler S, Drum M, Reader A, Nusstein J, Beck M. Эффективность забуференного 4% лидокаинового препарата для разреза и дренирования: проспективное, рандомизированное, двойное слепое исследование. Дж. Эндод 2015; 41:1583-1588. ?
Дж. Эндод 2015; 41:1583-1588. ?
24. Bultema K, Fowler S, Drum M, Reader A, Nusstein J, Beck M. Уменьшение боли при нелеченном симптоматическом необратимом пульпите с помощью липосомального бупивакаина (Exparel): проспективное рандомизированное двойное слепое исследование. J Endod 2016, (в печати). ?
25. Glenn B, Drum M, Reader A, Fowler S, Nusstein J, Beck M. Действительно ли липосомальный бупивакаин (Exparel) значительно уменьшает послеоперационную боль/онемение в симптоматических зубах с диагнозом некроза? Проспективное рандомизированное двойное слепое исследование. Дж Эндод 2016; 42:1301-1306.
Стратегии местной анестезии для пациента с «горячим» зубом
Достижение местной анестезии для лечения зубов с диагнозом необратимый пульпит («горячий» зуб) может быть сложной задачей. В этой статье рассматриваются стратегии, которые стоматолог может использовать для достижения адекватной анестезии пульпы пациента, тем самым устраняя или уменьшая боль при лечении.
Достижение глубокой анестезии пульпы является краеугольным камнем в эндодонтической практике и стоматологии. Глубокая анестезия пульпы во время процедуры корневого канала приносит пользу не только пациенту, по очевидным причинам, но и стоматологу, который будет меньше подвергаться стрессу, беспокоясь о реакциях пациента или резких движениях во время терапии. Достижение адекватной анестезии у пациентов иногда может быть проблемой. Но когда к этому добавляется состояние «горячего зуба», проблемы возрастают. В этой статье описываются некоторые стратегии, которые эндодонтист может использовать при лечении пациентов с болью в зубах от умеренной до сильной.
Для начала необходимо определить, что такое «горячий» зуб. С точки зрения эндодонтии это, конечно, не означает зуб чрезвычайной привлекательности или даже зуб, который подвергается экзотермической реакции, при которой его температура значительно превышает нормальную температуру тела. Термин «горячий» зуб обычно относится к пульпе, у которой диагностирован необратимый пульпит со спонтанной умеренной или сильной болью. Классический пример одного из видов горячего зуба — это пациент, который сидит в приемной и потягивает большой стакан ледяной воды, чтобы контролировать боль.
Классический пример одного из видов горячего зуба — это пациент, который сидит в приемной и потягивает большой стакан ледяной воды, чтобы контролировать боль.
Воспалительные изменения в пульпе прогрессируют по мере приближения кариозного поражения к пульпе. Хроническое воспаление переходит в острое обострение с притоком нейтрофилов и высвобождением медиаторов воспаления (таких как простагландины и интерлейкины) и провоспалительных нейропептидов (таких как субстанция Р, брадикинин и пептид, родственный гену кальцитонина). Эти медиаторы, в свою очередь, повышают чувствительность периферических ноцицепторов в пульпе пораженного зуба, что увеличивает выработку боли и возбудимость нейронов. Все это приводит к боли, о которой пациенты сообщают, сидя в стоматологическом кресле.
При работе с зубами, у которых диагностирован необратимый пульпит, перед лечением важно определить, была ли достигнута адекватная местная анестезия. Нижнечелюстная анестезия с помощью блокады нижнего альвеолярного нерва (IANB) традиционно подтверждалась, когда пациента спрашивали, чувствует ли онемение губы, прощупывая или приклеивая десну вокруг подлежащего лечению зуба нижней челюсти, или просто начав лечение и ожидая реакции пациента. Однако эти методы не очень эффективны для определения того, была ли достигнута анестезия пульпы. Объективные тесты можно использовать для лучшей оценки уровня анестезии пульпы для всех зубов. Было показано, что использование электрического тестера пульпы (ЭПТ) и/или применение холодного хладагента позволяет точно определить анестезию пульпы в зубах с нормальной пульпой перед лечением. Если пациент отрицательно реагирует на раздражитель (холод или электрический ток), то анестезия пульпы достигнута и пациент не должен испытывать боли во время лечения. Однако в зубах с диагнозом «горячий необратимый пульпит» отсутствие реакции на раздражитель не обязательно гарантирует анестезию пульпы. Пациент может по-прежнему жаловаться на боль во время лечения. Зубы с некротизированными камерами пульпы, но корневые каналы которых содержат живую ткань, не могут быть проверены с использованием вышеуказанных средств. В этих случаях тест на анестезию пульпы соседних зубов может дать врачу представление об анестезиологическом статусе зуба, подлежащего лечению.
Однако эти методы не очень эффективны для определения того, была ли достигнута анестезия пульпы. Объективные тесты можно использовать для лучшей оценки уровня анестезии пульпы для всех зубов. Было показано, что использование электрического тестера пульпы (ЭПТ) и/или применение холодного хладагента позволяет точно определить анестезию пульпы в зубах с нормальной пульпой перед лечением. Если пациент отрицательно реагирует на раздражитель (холод или электрический ток), то анестезия пульпы достигнута и пациент не должен испытывать боли во время лечения. Однако в зубах с диагнозом «горячий необратимый пульпит» отсутствие реакции на раздражитель не обязательно гарантирует анестезию пульпы. Пациент может по-прежнему жаловаться на боль во время лечения. Зубы с некротизированными камерами пульпы, но корневые каналы которых содержат живую ткань, не могут быть проверены с использованием вышеуказанных средств. В этих случаях тест на анестезию пульпы соседних зубов может дать врачу представление об анестезиологическом статусе зуба, подлежащего лечению.
Если говорить о проблемах местной анестезии в стоматологии, то наиболее серьезной проблемой являются зубы нижней челюсти. IANB должен быть доставлен точно (на что указывает онемение мягких тканей и губ) для достижения анестезии пульпы. Пропущенные блокады (отсутствие онемения губ) происходят примерно в 5% случаев и должны побудить врача повторно ввести инъекцию перед началом лечения. Когда стоматологи изучают литературу, чтобы определить, какие методы инъекций или анестезирующие растворы могут предложить, они должны знать определение успеха анестезии, которое используется в исследовании. Одним из способов определения успеха анестезии при нижнечелюстной анестезии является процент субъектов, которые достигают 2 последовательных показаний EPT 80 в течение 15 минут и поддерживают эти показания в течение 60 минут. Клинически это означает возможность работать с пациентом не позднее, чем через 15 минут после введения IANB и проведения анестезии пульпы в течение 1 часа. Такая продолжительность анестезии была бы ценна для эндодонтиста и реставратора. В доступной клинической литературе сообщается, что после успешного проведения IANB (достижение онемения губы) с использованием 2% лидокаина с адреналином 1:100 000 успех достигается (1) в 53% случаев для первого моляра нижней челюсти, (2) 61 % времени для первого премоляра и (3) 35% времени для латерального резца. Анестезиологическая неудача (процент пациентов, которые никогда не достигают 2 последовательных 80 показаний с помощью ЭПТ в течение 60 минут тестирования) для первого моляра нижней челюсти составляет 17%, для первого премоляра — 11% и для латерального резца — 32%. Пациенты также могут подвергаться анестезии с медленным началом действия. Эти пациенты обычно не достигают анестезии пульпы до тех пор, пока не пройдет 16 минут после IANB, что, как сообщается, происходит в зубах нижней челюсти примерно через 19 минут.% до 27% времени, при этом у некоторых пациентов (8%) заболевание начиналось через 30 минут.
В доступной клинической литературе сообщается, что после успешного проведения IANB (достижение онемения губы) с использованием 2% лидокаина с адреналином 1:100 000 успех достигается (1) в 53% случаев для первого моляра нижней челюсти, (2) 61 % времени для первого премоляра и (3) 35% времени для латерального резца. Анестезиологическая неудача (процент пациентов, которые никогда не достигают 2 последовательных 80 показаний с помощью ЭПТ в течение 60 минут тестирования) для первого моляра нижней челюсти составляет 17%, для первого премоляра — 11% и для латерального резца — 32%. Пациенты также могут подвергаться анестезии с медленным началом действия. Эти пациенты обычно не достигают анестезии пульпы до тех пор, пока не пройдет 16 минут после IANB, что, как сообщается, происходит в зубах нижней челюсти примерно через 19 минут.% до 27% времени, при этом у некоторых пациентов (8%) заболевание начиналось через 30 минут.
Когда врач сталкивается со случаем тяжелого необратимого пульпита, при котором традиционная IANB с использованием 2% лидокаина с адреналином 1:100 000 приводит к онемению губ, но не к анестезии пульпы (согласно тесту), возникает вопрос о том, какие стратегии могут быть используется для онемения пациента, чтобы лечение корневых каналов было максимально комфортным.
В первую очередь можно подумать о смене местных анестетиков. Исследования, сравнивающие различные местные анестетики, такие как 3% мепивакаин простой (Carbocaine, Polocaine, Scandonest), 4% прилокаин (Citanest Plain), 4% прилокаин с 1:200 000 адреналином (Citanest Forte), 2% мепивакаин с 1:20 000 левонордефрина. Карбокаин с нео-кобефрином) и 4% артикаин с адреналином 1:100 000 (септокаин) до 2% лидокаина с 1:100 000 адреналина для IANB у пациентов с нормальной пульпой показали, что не было различий в показателях успеха. Поэтому смена местных анестетиков может быть бесполезной. Клинические исследования с участием пациентов с диагнозом необратимый пульпит также не показали какого-либо превосходства 3% мепивацина или 4% артикаина с адреналином 1:100 000 над 2% лидокаином с 1:100 000 адреналина для IANB.
Следующей стратегией будет изменение техники инъекции при попытке заблокировать нижний альвеолярный нерв. Сообщается, что метод Гоу-Гейтса имеет более высокий уровень успеха, чем традиционный IANB, но контролируемые клинические исследования не смогли доказать его превосходство. Техника Вазирани-Акиноси (закрытый рот) также не показала превосходства над обычной техникой IANB. Следовательно, замена традиционной инъекции IANB этими методами не улучшит успех в достижении анестезии пульпы зубов нижней челюсти.
Техника Вазирани-Акиноси (закрытый рот) также не показала превосходства над обычной техникой IANB. Следовательно, замена традиционной инъекции IANB этими методами не улучшит успех в достижении анестезии пульпы зубов нижней челюсти.
Неточность инъекции IANB была названа причиной неудачной нижнечелюстной анестезии пульпы. Ханнан и его коллеги использовали медицинский ультразвук, чтобы направить иглу анестетика к цели для IANB. Они обнаружили, что, хотя этим методом можно добиться точных инъекций, он не приводит к более успешной анестезии пульпы. Таким образом, точность техники инъекции (положение иглы) не была основной причиной неудачи анестезии при использовании IANB. Также было показано, что отклонение иглы относительно направления скоса иглы (к ветви нижней челюсти или от нее) не влияет на эффективность анестезии IANB.
Добавочные нервы также считаются потенциальной причиной отказа IANB. Было показано, что блокада резцового нерва в ментальном отверстии улучшает анестезию IANB в первых молярах и премолярах, но показатель успеха был не таким хорошим, как у других дополнительных методов анестезии. Подъязычно-подъязычный нерв является добавочным нервом, который чаще всего является причиной неудачи нижнечелюстной анестезии. Тем не менее, Clark и его коллеги, комбинируя IANB с инъекцией подъязычного нерва после локализации подъязычного нерва с помощью стимулятора периферического нерва, не обнаружили значительного улучшения нижнечелюстной анестезии при добавлении инъекции подмышечно-подъязычного нерва.
Подъязычно-подъязычный нерв является добавочным нервом, который чаще всего является причиной неудачи нижнечелюстной анестезии. Тем не менее, Clark и его коллеги, комбинируя IANB с инъекцией подъязычного нерва после локализации подъязычного нерва с помощью стимулятора периферического нерва, не обнаружили значительного улучшения нижнечелюстной анестезии при добавлении инъекции подмышечно-подъязычного нерва.
Было также обнаружено, что увеличение объема местного анестетика, подаваемого во время IANB, не увеличивает частоту возникновения анестезии пульпы. Повышение концентрации адреналина (1:50 000) в надежде дольше удержать анестетик в месте инъекции также не показало преимуществ в IANB.
Так почему же так трудно добиться адекватной анестезии пульпы зубов нижней челюсти, даже если у пациента нет симптомов? Теория центрального ядра может быть лучшим объяснением. Эта теория утверждает, что наружные нервы нижнего альвеолярного пучка иннервируют коренные зубы, тогда как нервы передних зубов лежат глубже. Анестезирующие растворы, которые используются в настоящее время, могут быть неспособны диффундировать в нервный ствол, чтобы достичь всех нервов и обеспечить адекватную блокаду, что объясняет трудности в достижении успешной анестезии передних зубов нижней челюсти.
Анестезирующие растворы, которые используются в настоящее время, могут быть неспособны диффундировать в нервный ствол, чтобы достичь всех нервов и обеспечить адекватную блокаду, что объясняет трудности в достижении успешной анестезии передних зубов нижней челюсти.
Пациенты с болью из-за зуба, у которого диагностирован необратимый пульпит, имеют дополнительные трудности с достижением анестезии пульпы. Одна из теорий, объясняющая это, заключается в том, что воспаленная ткань имеет пониженный pH, что снижает количество базовой формы анестетика, необходимого для проникновения в оболочку и мембрану нерва. Следовательно, внутри нерва находится менее ионизированная форма анестетика, вызывающая анестезию. Эта теория может объяснить только местное воздействие воспаления на нерв, а не то, почему инъекция IANB менее эффективна, если ее вводить на расстоянии от области воспаления (горячего зуба). Другая теория состоит в том, что нервы, отходящие от воспаленной ткани, имеют измененный потенциал покоя и сниженный порог возбудимости. Показано, что анестетики не способны предотвратить передачу нервного импульса из-за пониженного порога возбудимости воспаленных нервов. Другие теории рассматривали наличие устойчивых к анестетикам натриевых каналов и активацию натриевых каналов в пульпе с диагнозом необратимый пульпит.
Показано, что анестетики не способны предотвратить передачу нервного импульса из-за пониженного порога возбудимости воспаленных нервов. Другие теории рассматривали наличие устойчивых к анестетикам натриевых каналов и активацию натриевых каналов в пульпе с диагнозом необратимый пульпит.
Дополнительные инъекции
Неудача традиционной IANB у бессимптомных и симптоматических пациентов требует, чтобы клиницист имел запасные стратегии для достижения хорошей анестезии пульпы, особенно когда пациент жалуется на слишком сильную боль, чтобы клиницист мог продолжить лечение, как это часто бывает с пациентами. с горячими зубами. В помощь стоматологу/эндодонтисту доступно несколько дополнительных методов инъекций, которые рассматриваются в этой статье. Следует повторить, что эти дополнительные методы лучше всего использовать после достижения клинически успешного IANB (онемение губ).
Интралигаментарная (периодонтальная связка) инъекция
Bangerter и его коллеги сообщили, что дополнительная инъекция периодонтальной связки (PDL) по-прежнему является одной из наиболее широко изучаемых и используемых дополнительных техник. Сообщается, что эффективность дополнительных инъекций PDL в обеспечении анестезии при эндодонтических процедурах составляет от 50% до 96%. Часто требуется повторная инъекция из-за неудачи первоначальной инъекции PDL. Уолтон и Эбботт сообщили о начальном уровне успеха в 71%, а когда использовалась повторная инъекция, общий показатель успеха составил 9.2%. Смит и его коллеги также сообщили об увеличении успеха, когда требовалась вторая инъекция PDL. У пациентов с необратимым пульпитом Коэн и его коллеги сообщили, что дополнительные инъекции PDL были успешными в 74% случаев, тогда как повторные инъекции повышали эффективность до 96%. Ключом к успешной инъекции PDL остается достижение противодавления во время инъекции. Неспособность получить обратное давление, скорее всего, приведет к неудаче.
Сообщается, что эффективность дополнительных инъекций PDL в обеспечении анестезии при эндодонтических процедурах составляет от 50% до 96%. Часто требуется повторная инъекция из-за неудачи первоначальной инъекции PDL. Уолтон и Эбботт сообщили о начальном уровне успеха в 71%, а когда использовалась повторная инъекция, общий показатель успеха составил 9.2%. Смит и его коллеги также сообщили об увеличении успеха, когда требовалась вторая инъекция PDL. У пациентов с необратимым пульпитом Коэн и его коллеги сообщили, что дополнительные инъекции PDL были успешными в 74% случаев, тогда как повторные инъекции повышали эффективность до 96%. Ключом к успешной инъекции PDL остается достижение противодавления во время инъекции. Неспособность получить обратное давление, скорее всего, приведет к неудаче.
PDL обычно делают с помощью стандартного стоматологического шприца для анестезии или шприца высокого давления. Было обнаружено, что разработка управляемых компьютером систем доставки анестетика (устройства Wand или Single Tooth Anesthesia [Milestone Scientific, Ливингстон, штат Нью-Джерси, США]) способна доставлять инъекцию PDL. Берлин и его коллеги, используя Wand, обнаружили, что при первичной инъекции PDL успешная анестезия (2 последовательных показания 80/80) была достигнута в первых молярах нижней челюсти в 86% случаев при использовании 4% артикаина с адреналином 1:100 000 и в 74% случаев время с 2% лидокаином с адреналином 1:100000. Существенной разницы между двумя растворами обнаружено не было. Система Wand смогла доставить 1,4 мл анестетика в ходе инъекции. Когда использовалась эта система, продолжительность анестезии первого моляра составляла в среднем от 31 до 34 минут, что было больше, чем 10 минут, о которых сообщили Уайт и его коллеги, когда они использовали шприц под давлением и вводили только 0,4 мл 2% лидокаина с 1 :100 000 адреналина. В настоящее время нет доступных для обзора исследований по устройству для анестезии одного зуба.
Берлин и его коллеги, используя Wand, обнаружили, что при первичной инъекции PDL успешная анестезия (2 последовательных показания 80/80) была достигнута в первых молярах нижней челюсти в 86% случаев при использовании 4% артикаина с адреналином 1:100 000 и в 74% случаев время с 2% лидокаином с адреналином 1:100000. Существенной разницы между двумя растворами обнаружено не было. Система Wand смогла доставить 1,4 мл анестетика в ходе инъекции. Когда использовалась эта система, продолжительность анестезии первого моляра составляла в среднем от 31 до 34 минут, что было больше, чем 10 минут, о которых сообщили Уайт и его коллеги, когда они использовали шприц под давлением и вводили только 0,4 мл 2% лидокаина с 1 :100 000 адреналина. В настоящее время нет доступных для обзора исследований по устройству для анестезии одного зуба.
У пациентов с диагностированным необратимым пульпитом, испытывающих боль от умеренной до сильной, при проведении дополнительной инъекции PDL с помощью Wand коэффициент успеха инъекции составил 56%. Успех в этом исследовании определялся как отсутствие боли или умеренная боль при доступе и инструментальной обработке каналов пораженного зуба. В инъекциях PDL использовался 2% лидокаин с адреналином 1: 100 000, и они были ограничены задними зубами нижней челюсти после успешных инъекций IANB (только онемение губ).
Успех в этом исследовании определялся как отсутствие боли или умеренная боль при доступе и инструментальной обработке каналов пораженного зуба. В инъекциях PDL использовался 2% лидокаин с адреналином 1: 100 000, и они были ограничены задними зубами нижней челюсти после успешных инъекций IANB (только онемение губ).
Внутрикостная инъекция
Использование внутрикостной (ВК) инъекции позволяет практикующему врачу вводить растворы местных анестетиков непосредственно в губчатую кость, окружающую пораженный зуб. На рынке доступно несколько систем ввода-вывода, в том числе система Stabident (Fairfax Dental Inc, Уимблдон, Великобритания), система X-Tip (Dentsply, Йорк, Пенсильвания, США) и наконечник IntraFlow (Pro-Dex Inc, Санта-Ана, США). Калифорния, США). Система Stabident состоит из скошенной проволоки 27 калибра, которая приводится в действие низкоскоростным наконечником, перфорирующим кортикальный слой кости. Затем раствор анестетика вводят в губчатую кость с помощью ультракороткой иглы 27-го калибра через перфорацию с использованием стандартного шприца для анестезии. Система X-Tip состоит из перфоратора/направляющей втулки, состоящей из двух частей, которая также приводится в движение низкоскоростным наконечником. Перфоратор проводят направляющей втулкой через кортикальный слой кости, затем отделяют от него и удаляют. Это оставляет направляющую втулку на месте и позволяет ввести иглу 27-го калибра для инъекции раствора анестетика. В конце визита направляющая втулка удаляется с кровоостанавливающим средством. Наконечник IntraFlow удерживает и приводит в действие перфорирующую иглу и картридж с анестетиком, который зацепляется внутренней муфтой для подачи местного анестетика через перфорацию.
Система X-Tip состоит из перфоратора/направляющей втулки, состоящей из двух частей, которая также приводится в движение низкоскоростным наконечником. Перфоратор проводят направляющей втулкой через кортикальный слой кости, затем отделяют от него и удаляют. Это оставляет направляющую втулку на месте и позволяет ввести иглу 27-го калибра для инъекции раствора анестетика. В конце визита направляющая втулка удаляется с кровоостанавливающим средством. Наконечник IntraFlow удерживает и приводит в действие перфорирующую иглу и картридж с анестетиком, который зацепляется внутренней муфтой для подачи местного анестетика через перфорацию.
Одним из преимуществ внутрикостной инъекции является немедленное начало анестезии. Инъекцию рекомендуется делать дистальнее обезболиваемого зуба. Исключением из этого правила могут быть вторые моляры верхней и нижней челюсти, для которых потребуется инъекция в мезиальное место. Место перфорации для внутрикожной инъекции должно быть на равном расстоянии между зубами и прикрепленной десной, чтобы можно было сделать перфорацию через минимальную толщину ткани и кортикального слоя кости и предотвратить повреждение корней зубов. Перфорация прикрепленной ткани также позволяет легче определить место перфорации с помощью системы Stabident. При необходимости X-Tip можно использовать в более апикальной области ниже слизисто-десневого соединения, поскольку направляющая втулка остается на месте, и, следовательно, нет никаких трудностей в обнаружении перфорационного отверстия. Это также можно сделать с помощью системы IntraFlow. Апикальное расположение инъекции было бы целесообразно, если у пациента нет прикрепленной ткани вокруг пораженного зуба, если между соседними корнями недостаточно межпроксимального пространства или если внутрикостная инъекция Stabident не обеспечила адекватной анестезии.
Перфорация прикрепленной ткани также позволяет легче определить место перфорации с помощью системы Stabident. При необходимости X-Tip можно использовать в более апикальной области ниже слизисто-десневого соединения, поскольку направляющая втулка остается на месте, и, следовательно, нет никаких трудностей в обнаружении перфорационного отверстия. Это также можно сделать с помощью системы IntraFlow. Апикальное расположение инъекции было бы целесообразно, если у пациента нет прикрепленной ткани вокруг пораженного зуба, если между соседними корнями недостаточно межпроксимального пространства или если внутрикостная инъекция Stabident не обеспечила адекватной анестезии.
Исследования дополнительных внутрикожных инъекций для пациентов с диагнозом необратимый пульпит показали хорошие результаты. Nusstein и его коллеги обнаружили, что дополнительная нижнечелюстная внутрикостная инъекция с использованием 1,8 мл 2% лидокаина с адреналином 1:100 000 обеспечивает 91% успешность достижения полной анестезии пульпы при использовании после неудачной инъекции IANB. Паренте и его коллеги сообщили об успехе в 79% случаев, когда они использовали от 0,45 до 0,9 мл 2% лидокаина с адреналином 1:100 000. Добавление второй инъекции IO увеличило заявленный успех до 9.1%. Reisman и коллеги использовали 1,8 мл 3% мепивакаина в качестве дополнительной инъекции в нижние и задние зубы с диагнозом необратимый пульпит. Они сообщили о 80% успехах при первой внутрикожной инъекции и 98% успехах при второй внутрикожной инъекции мепивакаина. Бигби и его коллеги изучали 4% артикаин с адреналином 1:100 000 в качестве дополнительной внутрикожной инъекции в задние зубы нижней челюсти с диагнозом необратимый пульпит и сообщили о 86% успешности, когда инъекция IANB не удалась. Система Stabident использовалась во всех этих 4 исследованиях.
Паренте и его коллеги сообщили об успехе в 79% случаев, когда они использовали от 0,45 до 0,9 мл 2% лидокаина с адреналином 1:100 000. Добавление второй инъекции IO увеличило заявленный успех до 9.1%. Reisman и коллеги использовали 1,8 мл 3% мепивакаина в качестве дополнительной инъекции в нижние и задние зубы с диагнозом необратимый пульпит. Они сообщили о 80% успехах при первой внутрикожной инъекции и 98% успехах при второй внутрикожной инъекции мепивакаина. Бигби и его коллеги изучали 4% артикаин с адреналином 1:100 000 в качестве дополнительной внутрикожной инъекции в задние зубы нижней челюсти с диагнозом необратимый пульпит и сообщили о 86% успешности, когда инъекция IANB не удалась. Система Stabident использовалась во всех этих 4 исследованиях.
Используя систему X-Tip для дополнительной внутрикожной инъекции у пациентов с диагнозом необратимый пульпит, Nusstein и его коллеги сообщили о 82% успеха при использовании 1,8 мл 2% лидокаина с 1:100 000 адреналина в задних зубах нижней челюсти. В этом исследовании место инъекции находилось на расстоянии 3–7 мм от слизисто-десневого соединения. Неудачи инъекции были связаны с обратным потоком анестетика из направляющей втулки во время инъекции. Этот обратный поток обычно указывает на неполную перфорацию или закупорку направляющей втулки. Реммерс и его коллеги использовали систему IntraFlow в качестве первичной внутрикожной инъекции у 15 пациентов с диагнозом необратимый пульпит и сообщили о 87% успехах. Их определением успеха было 2 последовательных чтения 80/80 с EPT. Они сообщили, что неудачи были вызваны засорением перфорирующей иглы и последующей утечкой анестетика вокруг узла датчика. Однако в исследовании участвовало очень небольшое количество пациентов, и необходимы дальнейшие исследования системы Intraflow.
В этом исследовании место инъекции находилось на расстоянии 3–7 мм от слизисто-десневого соединения. Неудачи инъекции были связаны с обратным потоком анестетика из направляющей втулки во время инъекции. Этот обратный поток обычно указывает на неполную перфорацию или закупорку направляющей втулки. Реммерс и его коллеги использовали систему IntraFlow в качестве первичной внутрикожной инъекции у 15 пациентов с диагнозом необратимый пульпит и сообщили о 87% успехах. Их определением успеха было 2 последовательных чтения 80/80 с EPT. Они сообщили, что неудачи были вызваны засорением перфорирующей иглы и последующей утечкой анестетика вокруг узла датчика. Однако в исследовании участвовало очень небольшое количество пациентов, и необходимы дальнейшие исследования системы Intraflow.
Сообщалось, что продолжительность анестезии для дополнительной внутрикожной инъекции у пациентов с необратимым пульпитом составляет примерно 45 минут в течение всего сеанса хирургической обработки. Продолжительность будет короче при использовании 3% раствора мепивакаина.
Одной из проблем при внутрикожном введении является сообщение о преходящем увеличении частоты сердечных сокращений как с системами Stabident, так и с X-Tip при введении растворов анестетиков, содержащих адреналин и левонордефрин. Replogle и его коллеги сообщили, что у 67% субъектов было увеличение частоты сердечных сокращений, измеренное на электрокардиографе, при использовании 1,8 мл 2% лидокаина с адреналином 1: 100 000. Увеличение ЧСС колебалось от 12 до 32 ударов в минуту. Сообщалось, что использование 3% мепивакаина не вызывает какого-либо значительного увеличения частоты сердечных сокращений и может быть отличной альтернативой, когда история болезни пациента или лекарственная терапия противопоказывают использование адреналина или левонордефрина.
Инъекция щечной инфильтрации нижней челюсти с артикаином
В недавнем исследовании изучалось использование нижнечелюстной буккальной инфильтрационной инъекции 4% артикаина с адреналином 1:100 000 в качестве дополнительной инъекции для повышения эффективности инъекции IANB. Было обнаружено, что у бессимптомных пациентов использование раствора артикаина превосходит раствор лидокаина (88% против 71% соответственно, когда успех определялся как достижение 2 последовательных показаний 80 с помощью ЭПТ и поддержание анестезии в течение 60 минут). Канаа и его коллеги сообщили о 9 успехах.1% (2 последовательных показания по 80 в течение периода тестирования) с 4% артикаином с 1:100 000 адреналина. Однако, когда буккальная инфильтрационная инъекция использовалась в качестве дополнения к IANB у пациентов с диагнозом необратимый пульпит, успех был зарегистрирован только в 58%. Этот результат был намного меньше, чем при инъекциях IO и PDL.
Было обнаружено, что у бессимптомных пациентов использование раствора артикаина превосходит раствор лидокаина (88% против 71% соответственно, когда успех определялся как достижение 2 последовательных показаний 80 с помощью ЭПТ и поддержание анестезии в течение 60 минут). Канаа и его коллеги сообщили о 9 успехах.1% (2 последовательных показания по 80 в течение периода тестирования) с 4% артикаином с 1:100 000 адреналина. Однако, когда буккальная инфильтрационная инъекция использовалась в качестве дополнения к IANB у пациентов с диагнозом необратимый пульпит, успех был зарегистрирован только в 58%. Этот результат был намного меньше, чем при инъекциях IO и PDL.
Внутрипульпарная инъекция
Приблизительно в 5-10% зубов нижней челюсти с диагнозом необратимый пульпит дополнительные инъекции (PDL и IO) не дают адекватной анестезии, даже при повторении, для безболезненного проникновения в пульповую камеру. Это является основным признаком того, что может потребоваться внутрипульпарная инъекция.
Внутрипульпарная инъекция работает хорошо, когда ее делают под противодавлением. Наступление анестезии немедленное. При выполнении инъекции пропагандировались различные методы; однако ключевым фактором является впрыск при сильном противодавлении. Простое введение раствора местного анестетика в полость пульпы не приведет к адекватной анестезии пульпы.
Недостатком внутрипульпарной инъекции является короткая продолжительность действия (приблизительно 15–20 минут). После достижения анестезии врач должен быстро удалить всю ткань из пульповой камеры и каналов. Внутрипульпарная инъекция также требует, чтобы ткань пульпы была обнажена, чтобы можно было сделать инъекцию. Обнажение пульпы может быть очень болезненным для пациента, потому что болезненность лечения может начаться, когда обнажится дентин. Инъекция может быть очень болезненной для пациента. Пациента следует предупредить о том, что в начальной фазе инъекции следует ожидать умеренную или сильную боль.
Упреждающие стратегии для повышения успеха внедрения IANB
Недавние клинические исследования изучали использование пероральных препаратов перед лечением пациента с зубом, у которого диагностирован необратимый пульпит, в надежде повысить вероятность успеха инъекции IANB. Яниро и его коллеги использовали предварительные пероральные дозы ацетаминофена или комбинации ацетаминофена и ибупрофена в сравнении с плацебо у пациентов, проходящих эндодонтическое лечение. Они сообщили о тенденции к более высоким показателям успеха (определяемым как отсутствие боли при входе в пульповую камеру) от 71% до 76% соответственно по сравнению с плацебо (46%). Эти различия, однако, не были признаны существенными. Галатин и его коллеги использовали внутрикостную инъекцию 40 мг метилпреднизолона (Депо-Медрол) и обнаружили, что она значительно уменьшает боль и потребность в лекарствах у нелеченных пациентов с диагнозом необратимый пульпит по сравнению с пациентами, получавшими инъекцию плацебо. К сожалению, последующие исследования, проведенные Агарвалой и его коллегами, а также Штейном и коллегами с использованием аналогичных доз метилпреднизолона, не смогли улучшить эффективность инъекции IANB.
Яниро и его коллеги использовали предварительные пероральные дозы ацетаминофена или комбинации ацетаминофена и ибупрофена в сравнении с плацебо у пациентов, проходящих эндодонтическое лечение. Они сообщили о тенденции к более высоким показателям успеха (определяемым как отсутствие боли при входе в пульповую камеру) от 71% до 76% соответственно по сравнению с плацебо (46%). Эти различия, однако, не были признаны существенными. Галатин и его коллеги использовали внутрикостную инъекцию 40 мг метилпреднизолона (Депо-Медрол) и обнаружили, что она значительно уменьшает боль и потребность в лекарствах у нелеченных пациентов с диагнозом необратимый пульпит по сравнению с пациентами, получавшими инъекцию плацебо. К сожалению, последующие исследования, проведенные Агарвалой и его коллегами, а также Штейном и коллегами с использованием аналогичных доз метилпреднизолона, не смогли улучшить эффективность инъекции IANB.
Считается, что тревога играет роль в снижении болевого порога, и Линдеманн и его коллеги изучали использование седативного средства для повышения эффективности инъекции IANB у пациентов с диагнозом необратимый пульпит. Эта группа использовала триазолам сублингвально и обнаружила, что доза 0,25 мг, введенная за 30 минут до лечения, не улучшила показатель успешности IANB по сравнению с плацебо. Они пришли к выводу, что при сознательной седации для устранения боли во время эндодонтического лечения горячего зуба по-прежнему требуется глубокая анестезия пульпы.
Эта группа использовала триазолам сублингвально и обнаружила, что доза 0,25 мг, введенная за 30 минут до лечения, не улучшила показатель успешности IANB по сравнению с плацебо. Они пришли к выводу, что при сознательной седации для устранения боли во время эндодонтического лечения горячего зуба по-прежнему требуется глубокая анестезия пульпы.
29 октября 2016 г. | Автор: drzezo в общей стоматологии | Комментарии к записи Стратегии местной анестезии для пациента с «горячим» зубом отключены
Необратимый пульпит: какой местный анестетик наиболее эффективен при блокаде нижнего альвеолярного нерва?
Эффективная местная анестезия важна для лечения корневых каналов. Если это неадекватно, это может привести к боли, усилить страх и беспокойство и продлить время лечения. Анестезия зубов нижней челюсти с необратимым пульпитом обычно достигается с помощью блокады нижнего альвеолярного нерва, частота неудач которой оценивается в 43-83%. Было показано, что дополнительные методы, такие как буккальная инфильтрация, инъекция в периодонтальную связку, внутрикостная инъекция и пероральная премедикация, улучшают эффективность анестезии. Тем не менее, определение наиболее эффективного анестезирующего раствора было бы полезным.
Было показано, что дополнительные методы, такие как буккальная инфильтрация, инъекция в периодонтальную связку, внутрикостная инъекция и пероральная премедикация, улучшают эффективность анестезии. Тем не менее, определение наиболее эффективного анестезирующего раствора было бы полезным.
Целью этого обзора было определение наиболее эффективного анестезирующего раствора для блокады нижнего альвеолярного нерва (НАНБ) зубов нижней челюсти с необратимым пульпитом.
Методы
Поиск проводился в базах данных PubMed и Scopus. Были рассмотрены рандомизированные контролируемые испытания (РКИ) у взрослых пациентов, подвергающихся лечению корневых каналов зубов нижней челюсти с необратимым пульпитом, в которых сравнивали по крайней мере два раствора анестетика для IANB. Исследования с дополнительными инъекциями были исключены .
Два обозревателя независимо друг от друга провели скрининг и выбрали исследования, извлекли данные и оценили риск систематической ошибки во включенных исследованиях с помощью Кокрановского инструмента. Были проведены попарный метаанализ, сетевой метаанализ с использованием модели случайных эффектов и SUCRA (площадь поверхности под кумулятивным ранжированием). Качество доказательств оценивалось с использованием подхода (GRADE) «Оценка рекомендаций, оценка, разработка и оценка».
Были проведены попарный метаанализ, сетевой метаанализ с использованием модели случайных эффектов и SUCRA (площадь поверхности под кумулятивным ранжированием). Качество доказательств оценивалось с использованием подхода (GRADE) «Оценка рекомендаций, оценка, разработка и оценка».
Результаты
- Было включено 12 РКИ с участием 750 пациентов.
- 3 исследования были признаны имеющими высокий риск систематической ошибки, остальные 8 — с низким риском систематической ошибки.
- Парный метаанализ
- Артикаин ОР = 1,16 (95% ДИ; 1,02–1,32) и мепивакаин ОР = 1,46 (95% ДИ; 1,04–2,07) имели значительно более высокие показатели успеха при IANB анестезии зубов с необратимым пульпитом по сравнению с лидокаином.
- Сетевой метаанализ
- Только мепивакаин значительно повышал вероятность успеха IANB по сравнению с лидокаином RR=1,42 (95% ДИ; 1,04 – 1,95).
- Не наблюдалось существенных различий в частоте успеха IANB между мепивакаином и другими анестетиками (артикаином и бупивакаином).

- Из всех анестетиков мепивакаин (SUCRA = 0,81) занимает первое место по увеличению частоты успеха IANB, за ним следуют прилокаин (SUCRA = 0,62), артикаин (SUCRA = 0,54), бупивакаин (SUCRA = 0,41) и лидокаин (SUCRA = 0,13). ).
- Общее качество доказательств было от очень низкого до умеренного.
Выводы
Авторы пришли к выводу: –
Результаты сетевого метаанализа, включающего все испытания, показали, что мепивакаин с адреналином лучше, чем лидокаин с адреналином, в достижении более высокой степени успеха IANB в зубах с необратимым пульпитом, а также ранжирован выше среди других анестетиков. Однако сетевой метаанализ, включающий только исследования с низким риском систематической ошибки, не выявил различий между четырьмя растворами анестетиков. Для подтверждения результатов нашего обзора необходимы будущие высококачественные рандомизированные клинические испытания.
Комментарии
Авторы следовали хорошо зарекомендовавшей себя методологии для этого сетевого метаанализа. Однако они включали только две базы данных, и использование дополнительных баз данных вполне могло выявить дополнительные релевантные исследования. Например, в Кокрейновском регистре клинических испытаний групп по гигиене полости рта имеется одна из наиболее полных записей РКИ в стоматологии. Интересно отметить, что простой попарный метаанализ показывает лучшую эффективность артикаина и мепивакаина, в то время как анализ SUCA оценивает мепивакаин как наиболее эффективный. Следует отметить, как подчеркивают авторы, что при включении только исследований низкого риска различия между различными агентами исчезают.
Однако они включали только две базы данных, и использование дополнительных баз данных вполне могло выявить дополнительные релевантные исследования. Например, в Кокрейновском регистре клинических испытаний групп по гигиене полости рта имеется одна из наиболее полных записей РКИ в стоматологии. Интересно отметить, что простой попарный метаанализ показывает лучшую эффективность артикаина и мепивакаина, в то время как анализ SUCA оценивает мепивакаин как наиболее эффективный. Следует отметить, как подчеркивают авторы, что при включении только исследований низкого риска различия между различными агентами исчезают.
Авторы также подчеркивают, что не смогли учесть влияние количества анестетика или сосудосуживающих средств из-за ограниченного числа исследований. Они также подчеркивают риск того, что другой потенциальный фактор, предоперационный болевой статус, вероятно, окажет влияние. Следовательно, несмотря на то, что в этом обзоре содержится полезная сводка имеющихся данных, необходимы более качественные РКИ, предоставляющие данные хорошего качества по всем аспектам местной анестезии, включая более точную информацию о потенциальных искажающих факторах.
Ссылки
Основной документ
Нагендрабабу В., Пуликкотил С.Дж., Суреш А., Веттил С.К., Бхатия С., Сетцер Ф.К. Влияние растворов местных анестетиков на успех блокады нижнего альвеолярного нерва у пациентов с необратимым пульпитом: систематический обзор и сетевой метаанализ рандомизированных клинических исследований. Int Endod J. 14 января 2019 г. doi: 10.1111/iej.13072. [Epub перед печатью] Обзор. PubMed PMID: 30638269.
Протокол проверки на PROSPERO
Другие ссылки
Dental Elf – 20 th июнь 2018 г.
Блокада нижнего альвеолярного нерва: могут ли НПВП улучшить эффективность анестезии?
Dental Elf – 13 th Apr 2018
Inferior Alveolar Nerve Block: improving anaesthetic success in patients with irreversible pulpitis
Поделиться на Facebook Твитнуть это в Твиттере Поделиться в LinkedIn Поделиться в Google+
Отметить как прочитанное
Поделиться этой публикацией:
Поделиться через фейсбук Твитнуть это в Твиттере Поделиться в LinkedIn Поделиться в Google+ Поделиться по электронной почте
Создайте личную эльфийскую заметку об этом блоге
Метки: артикаин, бупивакаин, эндодонтия, адреналин, блокада нижнеальвеолярного нерва, необратимый пульпит, местная анестезия, мепивакаин, сетевой метаанализ, прилокаин, восстановительная стоматология, лечение корневых каналов, дополнительная местная анестезия
Дерек Ричардс
Дерек Ричардс — специалист в области стоматологического здравоохранения, директор Центра доказательной стоматологии и советник-специалист группы разработки Шотландской стоматологической программы клинической эффективности (SDCEP). Он бывший редактор журнала Evidence-Based Dentistry Journal, главный блоггер веб-сайта Dental Elf и бывший президент Британской ассоциации изучения общественной стоматологии. Он принимал участие в широком спектре инициатив, основанных на фактических данных, как на национальном, так и на международном уровне с 19 лет.94. Выйдя на пенсию из Национальной службы здравоохранения, в настоящее время он работает неполный рабочий день старшим преподавателем в Стоматологической школе Данди.
Он бывший редактор журнала Evidence-Based Dentistry Journal, главный блоггер веб-сайта Dental Elf и бывший президент Британской ассоциации изучения общественной стоматологии. Он принимал участие в широком спектре инициатив, основанных на фактических данных, как на национальном, так и на международном уровне с 19 лет.94. Выйдя на пенсию из Национальной службы здравоохранения, в настоящее время он работает неполный рабочий день старшим преподавателем в Стоматологической школе Данди.
Больше сообщений — Веб-сайт
Следуй за мной здесь –
Решение проблем с неэффективностью местной анестезии в эндодонтии
- Вход в панель авторов
Что такое открытый доступ?
Открытый доступ — это инициатива, направленная на то, чтобы сделать научные исследования бесплатными для всех. На сегодняшний день наше сообщество сделало более 100 миллионов загрузок. Он основан на принципах сотрудничества, беспрепятственного открытия и, самое главное, научного прогресса. Будучи аспирантами, нам было трудно получить доступ к нужным нам исследованиям, поэтому мы решили создать новое издательство с открытым доступом, которое уравняет правила игры для ученых со всего мира. Как? Упрощая доступ к исследованиям и ставя академические потребности исследователей выше деловых интересов издателей.
Будучи аспирантами, нам было трудно получить доступ к нужным нам исследованиям, поэтому мы решили создать новое издательство с открытым доступом, которое уравняет правила игры для ученых со всего мира. Как? Упрощая доступ к исследованиям и ставя академические потребности исследователей выше деловых интересов издателей.
Наши авторы и редакторы
Мы являемся сообществом из более чем 103 000 авторов и редакторов из 3 291 учреждения в 160 странах мира, включая лауреатов Нобелевской премии и самых цитируемых исследователей мира. Публикация на IntechOpen позволяет авторам получать цитирование и находить новых соавторов, а это означает, что больше людей увидят вашу работу не только из вашей собственной области исследования, но и из других смежных областей.
Оповещения о содержимом
Краткое введение в этот раздел, описывающий открытый доступ, особенно с точки зрения IntechOpen
Как это работаетУправление настройками
Контакты
Хотите связаться? Свяжитесь с нашим головным офисом в Лондоне или командой по работе со СМИ здесь:
Карьера:
Наша команда постоянно растет, поэтому мы всегда ищем умных людей, которые хотят помочь нам изменить мир научных публикаций.
Рецензируемая глава в открытом доступе
Автор:
Кришнамачари Джанани, Кавалипурапу Венката Теджа, Харини К., Калиготла Апурва Васундхара и Джерри Хосе
Поступило: 27 июня 2021 г. Пересмотрено: 8 июля 2021 г. Опубликовано: 26 августа 2021 г.
DOI: 10.5772/intechopen.99316 Рамон Саусильо-Осуна и Гильермо Касторена-Арельяно
Сведения о книге Заказать Печать
Обзор показателей главы
195 Глава Загрузки
Просмотреть полные показатели
СКАЧАТЬ БЕСПЛАТНОРекламное объявление
Abstract
Достижение анестезии горячего зуба или зуба с воспаленной пульпой является сложной задачей, особенно во время эндодонтического лечения. При наличии симптоматического необратимого пульпита, преимущественно в зубах нижней челюсти, достижение глубокой анестезии становится еще более сложной задачей. Канал, устойчивый к тетрадоксину, представляет собой класс натриевых каналов, которые, как обнаружено, увеличиваются в таких условиях и, как обнаружено, устойчивы к местной анестезии. Уровень pH также определяет успех местной анестезии. При воспалительных состояниях pH окружающей среды, что в конечном итоге снижает количество базовой формы местного анестетика, проникающего в нервную оболочку, вызывая тем самым неэффективность анестетика. В таких условиях снижается порог возбудимости, что приводит к невозможности достижения анестезии. В этой главе освещаются и обсуждаются причины неэффективности анестезии и методы ее устранения при достижении глубокой анестезии во время эндодонтического лечения.
При наличии симптоматического необратимого пульпита, преимущественно в зубах нижней челюсти, достижение глубокой анестезии становится еще более сложной задачей. Канал, устойчивый к тетрадоксину, представляет собой класс натриевых каналов, которые, как обнаружено, увеличиваются в таких условиях и, как обнаружено, устойчивы к местной анестезии. Уровень pH также определяет успех местной анестезии. При воспалительных состояниях pH окружающей среды, что в конечном итоге снижает количество базовой формы местного анестетика, проникающего в нервную оболочку, вызывая тем самым неэффективность анестетика. В таких условиях снижается порог возбудимости, что приводит к невозможности достижения анестезии. В этой главе освещаются и обсуждаются причины неэффективности анестезии и методы ее устранения при достижении глубокой анестезии во время эндодонтического лечения.
Ключевые слова
- Локальная анестезия
- Эндодонтическое лечение .
- 1. Садаф Д., Ахмад М.З. Факторы, связанные с послеоперационной болью при эндодонтическом лечении.
 Int J Biomed Sci IJBS. 2014;10(4):243-7.
Int J Biomed Sci IJBS. 2014;10(4):243-7. - 2. Перкович И., Ромич М.К., Перич М., Крмек С.Ю. Уровень тревожности и восприятия боли у эндодонтических пациентов. Акта Стоматол Хорват. 2014;48(4):258-67. https://doi.org/10.15644/asc48/4/3
- 3. Bowles WR, Withrow JC, Lepinski AM, Hargreaves KM. Тканевые уровни иммунореактивного вещества Р повышены у больных с необратимым пульпитом. Дж Эндод. 2003;29(4): 265-7. https://doi.org/10.1097/00004770-200304000-00009
- 4. Bamini L, Sherwood IA, Abbott PV, Uthandakalaipandian R, Velu V. Влияние противовоспалительного ирриганта на экспрессию вещества P для корневого канала за одно посещение лечение зубов с необратимым пульпитом. Ауст Эндод Дж. 2020;46(1):73-81. doi: 10.1111/aej.12353.
- 5. Кавьедес-Бучели Дж., Асуэро-Ольгин М.М., Гутьеррес-Санчес Л., Игерей-Бермудес Ф., Перейра-Нава В., Ломбана Н. и др. Влияние трех различных систем вращающихся инструментов на экспрессию субстанции P и пептида, связанного с геном кальцитонина, в пародонтальной связке человека.
 Дж Эндод. 2010;36(12):1938-42. doi: 10.1016/j.joen.2010.08.043.
Дж Эндод. 2010;36(12):1938-42. doi: 10.1016/j.joen.2010.08.043. - 6. Абдулхалек Л.А., Асси М.А., Абдулла Р., Замри-Саад М., Тауфик-Яп Ю.Х., Хезми М.Н.М. Решающие роли воспалительных медиаторов в воспалении: обзор. Вет Мир. 2018;11(5):627-35. doi: 10.14202/vetworld.2018.627-635.
- 7. Байерс М.Р., Нари М.В. Модели стоматологических травм: экспериментальные инструменты для понимания нейровоспалительных взаимодействий и функций полимодальных ноцицепторов. Crit Rev Oral Biol Med Off Publ Am Assoc Oral Biol. 1999;10(1):4-39. дои: 10.1177/104544119
010101.
- 8. Zanjir M, Lighvan NL, Yarascavitch C, Beyene J, Shah PS, Azarpazhooh A. Эффективность и безопасность стратегий анестезии пульпы во время эндодонтического лечения постоянных моляров нижней челюсти с симптоматическим необратимым пульпитом: систематический обзор и сетевой метаанализ. Дж Эндод. 2019;45(12):1435-1464.e10. doi: 10.1016/j.joen.2019.09.002.
- 9.
 Виджаялакшми Б. Знание студентов о местных анестетиках, используемых во время хирургических операций на полости рта. Дж. Фарм. 2015;7:4.
Виджаялакшми Б. Знание студентов о местных анестетиках, используемых во время хирургических операций на полости рта. Дж. Фарм. 2015;7:4. - 10. Мудли Д.С. Местные анестетики в стоматологии — Часть 2: Выбор местного анестетика. South Afr Dent J. 2017;72(3):128-30.
- 11. Уивер Дж.М. Расчет максимальной рекомендуемой дозы местного анестетика. J Calif Dent Assoc. 2007;35(1):61-3. PMID: 17269289
- 12. Мичан Дж.Г. Почему местная анестезия не всегда работает? Обновление Дента. 2005;32(2):66-8, 70-2. doi: 10.12968/denu.2005.32.2.66.
- 13. Claffey E, Reader A, Nusstein J, Beck M, Weaver J. Анестезирующая эффективность артикаина при блокаде нижнего альвеолярного нерва у пациентов с необратимым пульпитом. Дж Эндод. 2004;30(8):568-71. дои: 10.1097/01.дон.0000125317.21892.8ф.
- 14. Hargreaves KM, Keizer K. Неэффективность местной анестезии в эндодонтии: Endod Top.
 2002;1(1):26-39. https://doi.org/10.1034/j.1601-1546.2002.10103.x
2002;1(1):26-39. https://doi.org/10.1034/j.1601-1546.2002.10103.x - 15. Senthoor P, Janani K, Ravindran C. Проспективное рандомизированное двойное слепое исследование для оценки эффективности буферных местных анестетиков у воспаленная пульпа и периапикальные ткани. J Maxillofac Oral Surg. 2020 июнь; 19 (2): 246-250. doi: 10.1007/s12663-019-01188-y. Epub 2019, 1 февраля. PMID: 32346235; PMCID: PMC7176779.
- 16. Boopathi T, Sebeena M, Sivakumar K, Harikaran J, Karthick K, Raj A. Дополнительная анестезия пульпы зубов нижней челюсти. Дж. Фарм Биологически активная наука. 2013; 5 (Приложение 1): S103-8. дои: 10.4103/0975-7406.113307.
- 17. Fernandez C, Reader A, Beck M, Nusstein J. Проспективное рандомизированное двойное слепое сравнение бупивакаина и лидокаина при блокаде нижних альвеолярных нервов. Дж Эндод. 2005;31(7):499-503. doi: 10.1097/01.don.0000167395.61075.38.
- 18. Kistner K, Zimmermann K, Ehnert C, Reeh PW, Leffler A.
 Устойчивый к тетродотоксину Na+-канал Na (v)1.8 снижает активность местных анестетиков при блокировании ноцицепторов C-волокон. Арка Пфлюгера. 2010;459(5):751-63. doi: 10.1007/s00424-010-0785-5
Устойчивый к тетродотоксину Na+-канал Na (v)1.8 снижает активность местных анестетиков при блокировании ноцицепторов C-волокон. Арка Пфлюгера. 2010;459(5):751-63. doi: 10.1007/s00424-010-0785-5 - 19. Пинто В., Деркач В.А., Сафронов Б.В. Роль ТТХ-чувствительных и ТТХ-резистентных натриевых каналов в проводимости адельта- и С-волокон и синаптической передаче. J Нейрофизиол. 2008;99(2):617-28. doi: 10.1152/jn.00944.2007
- 20. Byers MR, Taylor PE, Khayat BG, Kimberly CL. Влияние травм и воспалений на пульповые и периапикальные нервы. Дж Эндод. 1990;16(2):78-84. doi: 10.1016/S0099-2399(06)81568-2
- 21. Vandermeulen E. Восприятие боли, механизмы действия местных анестетиков и возможные причины неудачи. Преподобный Бельг Мед Дент. 2000;55(1):29-40.
- 22. Кауард К., Пламптон С., Фейсер П., Берч Р., Карлстедт Т., Тейт С. и другие. Иммунолокализация натриевых каналов SNS/PN3 и NaN/SNS2 при болевых состояниях человека.
 Боль. 2000;85(1-2):41-50. doi: 10.1016/s0304-3959(99)00251-1
Боль. 2000;85(1-2):41-50. doi: 10.1016/s0304-3959(99)00251-1 - 23. Kanaa MD, Whitworth JM, Corbett IP, Meechan JG. Артикаин и лидокаин нижнечелюстной щечной инфильтрационной анестезии: проспективное рандомизированное двойное слепое перекрестное исследование. Дж Эндод. 2006;32(4):296-8. doi: 10.1016/j.joen.2005.09.016.
- 24. Whitworth JM, Kanaa MD, Corbett IP, Meechan JG. Влияние скорости инъекции на эффективность блокады резцового/подбородочного нерва: рандомизированное контролируемое двойное слепое исследование на взрослых добровольцах. Дж Эндод. 2007;33(10):1149-54. doi: 10.1016/j.joen.2007.07.016
- 25. Aggarwal V, Singla M, Rizvi A, Miglani S. Сравнительная оценка местной инфильтрации артикаина, артикаина плюс кеторолак и дексаметазона на анестезирующую эффективность блокады нижнего альвеолярного нерва с лидокаин у больных с необратимым пульпитом. Дж Эндод. 2011;37(4):445-9. doi: 10.1016/j.joen.2011.
 01.016.
01.016. - 26. Аггарвал В., Сингла М., Суббия А., Вивеканандхан П., Шарма В., Шарма Р. и соавт. Влияние предоперационной боли на блокаду нижнего альвеолярного нерва. Анест Прог. 2015;62(4):135-9. doi: 10.2344/15-00019.1.
- 27. Розенберг П.А. Клинические стратегии лечения эндодонтической боли. Эндодонтические темы. 2002;3(1):78-92. https://doi.org/10.1034/j.1601-1546.2002.30108.x
- 28. Парирох М., Ашури Р., Рекаби А.Р., Нахаи Н., Пардахти А., Аскарифард С. и др. Влияние премедикации ибупрофеном и индометацином на успех блокады нижнего альвеолярного нерва при необратимом пульпите. Дж Эндод. 2010;36(9):1450-4. doi: 10.1016/j.joen.2010.05.007.
- 29. Йена А., Шаширеха Г. Влияние предоперационных препаратов на эффективность блокады нижнего альвеолярного нерва у пациентов с необратимым пульпитом: плацебо-контролируемое клиническое исследование. J Conserv Dent JCD. 2013;16(2):171-4.doi: 10.
 4103/0972-0707.108209.
4103/0972-0707.108209. - 30. Парирох М., Эбботт В. П. Различные стратегии безболезненного лечения корневых каналов. Иран Эндод Дж. 2014;9(1):1-14. doi:10.22037/IEJ.V9I1.5126
- 31. Subbiya A, Pradeepkumar AR, Vivekanandhan P, Karthick A. Сравнительная оценка эффективности артикаина в качестве буккальной инфильтрации и лигнокаина в качестве IANB в первом моляре нижней челюсти с необратимым пульпитом. Индийский J Многопрофильный Dent. 2011 1;2(1):370.
- 32. Burtscher D, Dalla Torre D. Интралигаментарная анестезия – краткий обзор недооцененной техники анестезии. Здоровье ротовой полости. 2019;4:1-3. doi:10.15761/OHC.1000177
- 33. Kämmerer PW, Adubae A, Buttchereit I, Thiem DGE, Daubländer M, Frerich B. Проспективное клиническое исследование, сравнивающее интралигаментарную анестезию и блокаду нижнего альвеолярного нерва для удаления задних зубов нижней челюсти. Clin Oral Investig.
 2018;22(3):1469-75. doi: 10.1007/s00784-017-2248-2
2018;22(3):1469-75. doi: 10.1007/s00784-017-2248-2 - 34. Pradeepkumar AR. Лечение боли в эндодонтии. J Oper Dent Endod. 2016;1(2):76-81.
- 35. Bigby J, Reader A, Nusstein J, Beck M, Weaver J. Articaine для дополнительной внутрикостной анестезии у пациентов с необратимым пульпитом. Дж Эндод. 2006;32(11):1044-7. doi: 10.1016/j.joen.2006.06.006.
- 36. Идрис М., Саккир Н., Наик К.Г., Джаярам Н.К. Внутрикостная инъекция как дополнение к традиционным методам местной анестезии: клиническое исследование. Журнал консервативной стоматологии: J Conserv Dent 2014;17(5):432. дои: 10.4103/0972-0707.139828.
- 37. Haase A, Reader A, Nusstein J, Beck M, Drum M. Сравнение анестезирующей эффективности артикаина и лидокаина в качестве дополнительной буккальной инфильтрации первого моляра нижней челюсти после блокады нижнего альвеолярного нерва. J Am Dent Assoc 1939. 2008;139(9):1228-35. doi: 10.
 14219/jada.archive.2008.0338.
14219/jada.archive.2008.0338. - 38. Matthews R, Drum M, Reader A, Nusstein J, Beck M. Articaine для дополнительной буккально-нижнечелюстной инфильтрационной анестезии у пациентов с необратимым пульпитом при неэффективности блокады нижнего альвеолярного нерва. Дж Эндод. 2009;35(3):343-6. doi: 10.1016/j.joen.2008.11.025.
- 39. VanGheluwe J, Walton R. Внутрипульпарная инъекция: факторы, связанные с эффективностью. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1997;83(1):38-40. дои: 10.1016/s1079-2104(97)
-3.
- 40. Evans G, Nusstein J, Drum M, Reader A, Beck M. Проспективное, рандомизированное, двойное слепое сравнение артикаина и лидокаина при верхнечелюстных инфильтратах. Дж Эндод. 2008;34(4):389-93. doi: 10.1016/j.joen.2008.01.004.
- 41. Saatchi M, Khademi A, Baghaei B, Noormohammadi H. Влияние лидокаина, забуференного бикарбонатом натрия, на успех блокады нижнего альвеолярного нерва для зубов с симптоматическим необратимым пульпитом: проспективное рандомизированное двойное слепое исследование.
 Дж Эндод. 2015;41(1):33-5. doi: 10.1016/j.joen.2014.090,011.
Дж Эндод. 2015;41(1):33-5. doi: 10.1016/j.joen.2014.090,011. - 1. Введение
- 2.PULPAL Воспаление
- 3. ЛОКАЛЬНЫЙ АНЕСТИТИКИ
- 4. ОБСЛУЖИВАНИЯ АНЕСТСИЯ ДО СДЕЛАТЬСЯ
- . эффективность местной анестезии
- 7. Обезболивание
- 8. Заключение
- Конфликт интересов
 потенциальное повреждение тканей [1]. Это мультимодальное и биопсихосоциальное событие с индивидуальными объективными и субъективными проявлениями, что приводит к значительному различию восприятия боли между людьми. Одной из наиболее частых причин обращения пациента к эндодонтисту является зубная боль. Управление зубной болью и беспокойством во время и после лечения по-прежнему остается сложной задачей, решение которой зависит от навыков и знаний клинициста [2].
потенциальное повреждение тканей [1]. Это мультимодальное и биопсихосоциальное событие с индивидуальными объективными и субъективными проявлениями, что приводит к значительному различию восприятия боли между людьми. Одной из наиболее частых причин обращения пациента к эндодонтисту является зубная боль. Управление зубной болью и беспокойством во время и после лечения по-прежнему остается сложной задачей, решение которой зависит от навыков и знаний клинициста [2]. Реклама
2. Воспаление пульпы
В симптоматической ткани пульпы с диагнозом необратимый пульпит повышены внеклеточные уровни Вещества Р. При сравнении ткани пульпы с диагнозом необратимый пульпит с тканью клинически нормальной пульпы было обнаружено 8-кратное повышение содержания вещества Р [3]. В результате необратимый пульпит связан с высокой активацией пептидергической системы. Общеизвестно, что подготовка корневых каналов вызывает воспаление в периапикальных тканях, что объясняет, почему лечение корневых каналов вызывает боль после лечения (например, симптоматический апикальный периодонтит). SP высвобождается в периодонтальных связках в результате различных подходов к препарированию канала, что оказалось весьма интересным. Однако количество высвобождаемых SP различается в зависимости от процедуры. Воспаление в периапикальных тканях может быть вызвано повышением SP [4]. Таким образом, это можно считать ключевым медиатором нейрогенного воспаления и связанной с ним гипералгезии и, следовательно, перспективной целью для терапии, направленной на регулирование боли и минимизацию вредных последствий повреждения тканей [5].
SP высвобождается в периодонтальных связках в результате различных подходов к препарированию канала, что оказалось весьма интересным. Однако количество высвобождаемых SP различается в зависимости от процедуры. Воспаление в периапикальных тканях может быть вызвано повышением SP [4]. Таким образом, это можно считать ключевым медиатором нейрогенного воспаления и связанной с ним гипералгезии и, следовательно, перспективной целью для терапии, направленной на регулирование боли и минимизацию вредных последствий повреждения тканей [5].
При приближении кариозного поражения к пульпе воспалительные изменения пульпы усиливаются. На этой стадии происходит острое обострение хронического воспаления с притоком нейтрофилов и высвобождением медиаторов воспаления (простагландинов и интерлейкинов), провоспалительных нейропептидов и медиаторов (вещество Р, брадикинин и пептид, родственный гену кальцитонина) [6]. Эти медиаторы могут повышать восприятие боли и возбудимость нейронов за счет стимуляции периферических ноцицепторов в пульпе пораженного зуба. Это вызывает умеренный или сильный дискомфорт. Обычные процедуры могут не обеспечить достаточную анестезию. В результате эндодонтисты должны добиться глубокой анестезии, чтобы облегчить боль [7].
Это вызывает умеренный или сильный дискомфорт. Обычные процедуры могут не обеспечить достаточную анестезию. В результате эндодонтисты должны добиться глубокой анестезии, чтобы облегчить боль [7].
Реклама
3. Местные анестетики
Использование местных анестетиков при обезболивании играет жизненно важную роль. Это самые безопасные и эффективные препараты для предотвращения и купирования боли при лечении зубов [8]. Сегодняшняя доступность различных местных анестетиков позволяет стоматологам выбирать анестетик с определенными свойствами, такими как время начала и продолжительность, контроль гемостаза и степень побочных эффектов со стороны сердца, которые подходят для каждого отдельного пациента и стоматологической операции [9].]. 2-процентный лигнокаин (ксилотокс, Adcock Ingram; ксилестезин, 3 М) с содержанием адреналина 1:80000, 3-процентный мепивакаин (карбокаин) без вазоконстриктора и 4-процентный артикаин (убистезин 3 М) с концентрацией адреналина 1:100000 или 1:200000 в настоящее время является наиболее часто используемым местным анестетиком в общей стоматологии [10]. Для каждого местного анестетика существует своя максимальная рекомендуемая доза (МДР), измеряемая в мг/кг массы тела. К сожалению, в литературе7 показано, что МЛУ мг/кг для каждого препарата колеблется от 4,4 мг/кг 8 до 6,6 мг/кг [11, 12].
Для каждого местного анестетика существует своя максимальная рекомендуемая доза (МДР), измеряемая в мг/кг массы тела. К сожалению, в литературе7 показано, что МЛУ мг/кг для каждого препарата колеблется от 4,4 мг/кг 8 до 6,6 мг/кг [11, 12].
Реклама
4. Оценка анестезии перед лечением
При работе с зубом, у которого диагностирован необратимый пульпит или «горячий» зуб, очень важно определить, было ли достигнуто достаточное количество местной анестезии. Субъективное и объективное тестирование исторически использовалось для подтверждения последовательной блокады нижнего альвеолярного нерва (IANB). Такие признаки, как онемение губ, зондирование десны, окружающей зуб, подлежащий лечению, и т. д., являются примерами субъективных тестов [13]. Пациенты не должны испытывать дискомфорт во время терапии, если они положительно реагируют на субъективные результаты. Эти подходы, однако, не являются подтверждающим тестом для выявления анестезии пульпы.
Реклама
5. Отказ от местной анестезии
5.1 Анатомические факторы
Хотя возможно, что неспособность оператора ввести раствор анестетика близко к целевому нерву может привести к недостаточной блокаде как в нормальном, так и в невоспаленном состоянии, это также возможно, что частичной блокады было бы достаточно в нейронах, которые не были сенсибилизированы медиаторами воспаления. Крайне важно понимать иннервацию анестезированной ткани, анатомию места инъекции и любые изменения [14].
Однако при местной инфильтрации в области верхушки корня кортикальная кость тела нижней челюсти может эффективно блокировать анестетик. Кортикальная кость верхней челюсти часто тоньше. Через эту кость легче достичь диффузии анестетика. Таким образом, инфильтрационная анестезия, которая обычно используется на верхней челюсти, менее подвержена влиянию анатомических особенностей. На нижней челюсти рекомендуется проводить блокадную анестезию, поскольку она более предсказуема. Тем не менее, он требует более глубокого понимания глубокой анатомии челюсти и более чувствителен к технике, поэтому неудачи анестезии на нижней челюсти более распространены. Неадекватная местная анестезия также связана с дополнительной иннервацией зубов нижней челюсти из различных источников. Нерв к челюстно-подъязычной мышце, в частности, был связан с транспортом афферентных волокон от зубов нижней челюсти [14]. У клинициста есть много альтернатив для преодоления добавочной иннервации от челюстно-подъязычного нерва, в том числе использование техники блокирования, при которой раствор анестетика вводится выше в крыловидно-нижнечелюстное пространство.
Тем не менее, он требует более глубокого понимания глубокой анатомии челюсти и более чувствителен к технике, поэтому неудачи анестезии на нижней челюсти более распространены. Неадекватная местная анестезия также связана с дополнительной иннервацией зубов нижней челюсти из различных источников. Нерв к челюстно-подъязычной мышце, в частности, был связан с транспортом афферентных волокон от зубов нижней челюсти [14]. У клинициста есть много альтернатив для преодоления добавочной иннервации от челюстно-подъязычного нерва, в том числе использование техники блокирования, при которой раствор анестетика вводится выше в крыловидно-нижнечелюстное пространство.
5.2 Воспаление и pH ткани
pH раствора анестетика определяет отношение RN к RNH + . Согласно уравнению Гендерсона-Хассельбаха, существует равное количество полузаряженных и полуразряженных молекул, когда константа диссоциации кислоты Pka равна pH раствора. В картридже с раствором местного анестетика в равновесии находятся как заряженные (RNH + ), так и незаряженные (RN) молекулы. Деионизированная липидорастворимая (RH) форма проникает через нейрональную мембрану и поглощает H + . RNH + внутри нерва, в результате чего RNH + проникает в натриевый канал и блокирует проводимость. Чтобы произвести анестезию, организм буферизует раствор анестетика с pH до физиологического pH [15].
Деионизированная липидорастворимая (RH) форма проникает через нейрональную мембрану и поглощает H + . RNH + внутри нерва, в результате чего RNH + проникает в натриевый канал и блокирует проводимость. Чтобы произвести анестезию, организм буферизует раствор анестетика с pH до физиологического pH [15].
Это становится потенциально критическим, поскольку ацидоз тканей, вызванный воспалением, может привести к «захвату ионов» местными анестетиками. Согласно этой теории, низкий рН ткани приводит к тому, что более высокая доля местного анестетика удерживается в заряженной кислотной форме молекулы, предотвращая его прохождение через клеточные мембраны. Эта теория была предложена в качестве основной причины неэффективности местной анестезии в таких ситуациях, как эндодонтическая боль [16].
5.3 Центральная сенсибилизация
Неэффективность местной анестезии может усугубляться центральной сенсибилизацией. Повышенная чувствительность может усиливать поступающие сенсорные нервные импульсы. Существует значительная реакция на периферические стимулы при центральной сенсибилизации, и в результате IANB может допускать адекватную передачу сигналов, что приводит к возникновению боли [16].
Существует значительная реакция на периферические стимулы при центральной сенсибилизации, и в результате IANB может допускать адекватную передачу сигналов, что приводит к возникновению боли [16].
5.4 Теория центрального стержня
Согласно этой гипотезе, нервы на внешней стороне нервного пучка иннервируют коренные зубы, а нервы на внутренней стороне иннервируют передние зубы. Даже если раствор анестетика будет помещен в нужное место, он может недостаточно распространиться по стволу нерва, чтобы достичь всех нервов и вызвать достаточную блокаду. Эта концепция может применяться только к повышенной частоте неудач, связанных с IANB, в передних зубах, а не в задних зубах [17].
5.5 Каналы, устойчивые к тетродоксину (TTXr)
Было показано, что семейство натриевых каналов, устойчивых к тетродоксину (TTXr), устойчиво к воздействию местной анестезии. Неудачи анестезии при горячем зубе обусловлены повышенной экспрессией натриевых каналов в пульпе. Каналы TTXr устойчивы к лидокаину, что приводит к недостаточному обезболиванию [18]. Каналы ТТХr экспрессируются на ноцицепторах, и их активация простагландином Е2 относительно устойчива к лидокаину. Поскольку они менее чувствительны к лидокаину, натриевые каналы устойчивы к ТТХ. По мере повышения концентрации лидокаина натриевые каналы блокируются [19].].
Каналы ТТХr экспрессируются на ноцицепторах, и их активация простагландином Е2 относительно устойчива к лидокаину. Поскольку они менее чувствительны к лидокаину, натриевые каналы устойчивы к ТТХ. По мере повышения концентрации лидокаина натриевые каналы блокируются [19].].
5.6 Изменение возбудимости мембран периферических ноцицепторов
Воспаленные тканевые нервы имеют более низкий порог возбудимости и измененный потенциал покоя. За передачу импульса отвечают более низкие пороги возбудимости [20].
5.7 Психологические факторы
Тревога пациента также может играть роль в неэффективности местного анестетика. Клиницисты, которые работали с тревожными пациентами, знают, что у них более низкий болевой порог и они чаще жалуются на неприятные ощущения от лечения зубов. Вид иглы и звук стоматологического наконечника часто являются причинами беспокойства у пациентов. Кроме того, пациенты могут особенно опасаться лечения корневых каналов.
5.8 Влияние воспаления на кровоток
Воспаление имеет несколько дополнительных последствий для физиологии местных тканей. Медиаторы воспаления вызывают периферическую вазодилатацию, что увеличивает скорость системной абсорбции, снижая концентрацию местных анестетиков. Местные анестетики в большинстве случаев должны сочетаться с сосудосуживающими препаратами. Таким образом, это потенциально актуальный механизм. Хотя в воспаленной пульпе зуба наблюдаются региональные вариации кровотока, мало что известно о вызванных воспалением сосудистых изменениях в перирадикулярной ткани [21]. Кроме того, эта вазодилатация, вероятно, будет ограниченной и не будет наблюдаться в отдаленных местах инъекции. В результате, по сравнению с проводниковой анестезией, эта концепция может быть более полезной для понимания проблем инфильтрационной анестезии.
Медиаторы воспаления вызывают периферическую вазодилатацию, что увеличивает скорость системной абсорбции, снижая концентрацию местных анестетиков. Местные анестетики в большинстве случаев должны сочетаться с сосудосуживающими препаратами. Таким образом, это потенциально актуальный механизм. Хотя в воспаленной пульпе зуба наблюдаются региональные вариации кровотока, мало что известно о вызванных воспалением сосудистых изменениях в перирадикулярной ткани [21]. Кроме того, эта вазодилатация, вероятно, будет ограниченной и не будет наблюдаться в отдаленных местах инъекции. В результате, по сравнению с проводниковой анестезией, эта концепция может быть более полезной для понимания проблем инфильтрационной анестезии.
5.9 Влияние воспаления на ноцицепторы
Воспаление изменяет выработку многих белков в ноцицепторах, что приводит к повышению уровня нейропептидов, таких как субстанция Р и пептид, родственный гену кальцитонина. Эти нейропептиды играют важную роль в регулировании воспаления пульпы. Кроме того, повреждение тканей может изменить состав, распределение и активность натриевых каналов, экспрессируемых на ноцицепторах. Влияние воспаления на эти натриевые каналы может существенно повлиять на неэффективность местных анестетиков [22].
Кроме того, повреждение тканей может изменить состав, распределение и активность натриевых каналов, экспрессируемых на ноцицепторах. Влияние воспаления на эти натриевые каналы может существенно повлиять на неэффективность местных анестетиков [22].
5.10 Тахифилаксия
Тахифилаксия – это состояние, при котором агонист рецепторов вызывает снижение чувствительности к последующей дозе препарата. Поскольку местные анестетики часто используются в сочетании с вазоконстрикторами, лекарство может оставаться в ткани достаточно долго, чтобы вызвать тахифилаксию в натриевом канале. Это было предложено как фактор снижения эффективности анестезии, особенно после многих введений [21].
Объявление
6. Факторы, влияющие на эффективность местной анестезии
6.1 Анестетик
Вопреки распространенному мнению, большинство анестетиков умеренной продолжительности одинаково эффективны для индукции глубокой пульповой анестезии при лечении корневых каналов. Понимание анатомических, местных и психологических аспектов каждого пациента в зависимости от типа используемого анестетика имеет решающее значение для успеха. Большинство стоматологов предпочитают использовать комбинацию анестетиков и сосудосуживающих средств. При использовании некоторых типов анестезирующих препаратов возможно усиление боли у пациентов. Из-за кислой природы местных анестетиков считается, что более низкие значения pH вызывают ощущение жжения во время инъекции [23].
Понимание анатомических, местных и психологических аспектов каждого пациента в зависимости от типа используемого анестетика имеет решающее значение для успеха. Большинство стоматологов предпочитают использовать комбинацию анестетиков и сосудосуживающих средств. При использовании некоторых типов анестезирующих препаратов возможно усиление боли у пациентов. Из-за кислой природы местных анестетиков считается, что более низкие значения pH вызывают ощущение жжения во время инъекции [23].
6.2 Место инъекции
Место инъекции может влиять на дискомфорт при инъекции. Согласно одному исследованию, верхнечелюстные щечные инъекции простого 2% лидокаина вызывают значительно меньший дискомфорт, чем 2% лидокаин с адреналином 1:80000. Однако при использовании одних и тех же анестетиков не было зарегистрировано различий в дискомфорте от инъекций в небной локализации [12]. Тип раствора анестетика мало влияет на дискомфорт от инъекции, когда инъекция вводится в область с меньшим количеством соединительной ткани (например, в небный участок верхней челюсти). Более высокая скорость инъекции приводит к увеличению распределения препарата. Было высказано предположение, что скорость инъекции подвергает воздействию раствора анестетика большую часть нерва, что приводит к более высокому уровню успеха местной анестезии. С другой стороны, быстрые инъекции вызывали больше боли и дискомфорта во время процедуры [23, 24, 25].
Более высокая скорость инъекции приводит к увеличению распределения препарата. Было высказано предположение, что скорость инъекции подвергает воздействию раствора анестетика большую часть нерва, что приводит к более высокому уровню успеха местной анестезии. С другой стороны, быстрые инъекции вызывали больше боли и дискомфорта во время процедуры [23, 24, 25].
6.3 Предоперационная боль
У лиц с симптоматическим необратимым пульпитом степень предоперационной боли может повлиять на успех анестезии. Активация ноцицепторов во время воспаления может быть одной из причин более низкой вероятности успеха воспаленной пульпы. Периферические и центральные болевые пути изменяются и модулируются потоком болевых раздражителей, а также разрушением тканей. Другая причина неудачи заключается в том, что нервы из воспаленной ткани имеют сниженный порог возбудимости и измененный потенциал покоя [26].
6.4 Превентивное лечение
Воспаленная пульпа может иметь более устойчивые к тетродотоксину натриевые каналы, которые устойчивы к местным анестетикам. Простагландины, которые могут влиять на рецепторы, устойчивые к тетродотоксинам, и ослаблять нервные реакции на анестезирующие препараты, также значительно повышаются в воспаленной пульпе [27]. В результате премедикация нестероидными противовоспалительными препаратами (НПВП) и кортикостероидами для повышения эффективности анестезии представляется жизнеспособным вариантом. Однако результаты таких исследований не согласуются с эффективностью премедикации в отношении успеха анестезии [28, 29].]. Однако, если у пациента нет спонтанной боли, предварительное лечение определенными типами НПВП может повысить эффективность анестезии при лечении необратимого пульпита [30]. Премедикация кортикостероидами перед анестезией с помощью блокады нижнего альвеолярного нерва (IANB) привела к значительно более высокому уровню успеха.
Простагландины, которые могут влиять на рецепторы, устойчивые к тетродотоксинам, и ослаблять нервные реакции на анестезирующие препараты, также значительно повышаются в воспаленной пульпе [27]. В результате премедикация нестероидными противовоспалительными препаратами (НПВП) и кортикостероидами для повышения эффективности анестезии представляется жизнеспособным вариантом. Однако результаты таких исследований не согласуются с эффективностью премедикации в отношении успеха анестезии [28, 29].]. Однако, если у пациента нет спонтанной боли, предварительное лечение определенными типами НПВП может повысить эффективность анестезии при лечении необратимого пульпита [30]. Премедикация кортикостероидами перед анестезией с помощью блокады нижнего альвеолярного нерва (IANB) привела к значительно более высокому уровню успеха.
6.5 Пол и генетический фактор
Генетика может играть роль в предрасположенности конкретных людей к таким проблемам, как дискомфорт, замедленное заживление и развитие абсцесса. Ряд генетических вариаций влияет на восприятие боли и поведение. Боль становится значительно более распространенной у женщин, и были предложены различные объяснения, включая гормональные и генетически обусловленные половые различия в нейрохимии мозга [27].
Ряд генетических вариаций влияет на восприятие боли и поведение. Боль становится значительно более распространенной у женщин, и были предложены различные объяснения, включая гормональные и генетически обусловленные половые различия в нейрохимии мозга [27].
Реклама
7. Обезболивание
7.1 Дополнительная анестезия
7.1.1 Интралигаментарная анестезия
Интралигаментарная анестезия — это метод, при котором раствор местного анестетика вводится через периодонтальную связку для достижения пульпового нерва. Для этой техники можно использовать обычные или индивидуальные шприцы. С мезиально-щечной стороны игла вводится как можно глубже между поверхностью корня и альвеолярной костью под углом 30° к длинной оси зуба. Игла может быть помещена скосом в любом направлении, и следует ввести 0,2 мл раствора в каждый корень, используя противодавление. Игла удерживается на месте от 5 до 10 секунд [31]. Обезболивающее действие начинается почти сразу и длится около 15–20 минут [32].
По сравнению с другими методами анестезии интралигаментарная анестезия позволяет значительно уменьшить общий объем анестезирующего раствора и сосудосуживающих добавок. При этом избегают непреднамеренного внутрисосудистого введения [33]. Кроме того, эффективность интралигаментарной анестезии ограничена в случаях тяжелого маргинального периодонтита или зубов со склеротическим периодонтальным промежутком, и могут быть рекомендованы альтернативные методы анестезии, такие как блокада нижнего альвеолярного нерва [32].
7.1.2 Внутрикостная анестезия
Внутрикостная анестезия является более инвазивной и требует использования специального оборудования, такого как перфоратор (например, Stabident, X-Tip). Десна должна быть сначала анестезирована, чтобы перфоратор проник без дискомфорта. Низкоскоростной наконечник используется для перемещения перфоратора в анестезированную десну и кость до тех пор, пока губчатая кость не станет похожа на острый провал. Затем перфоратор извлекают, и через перфорацию вводят небольшую иглу 27-го калибра, вводя примерно 1 мл раствора в течение 2 минут. Это один из наиболее эффективных дополнительных доступных методов [34]. Внутрикостная инъекция позволяет вводить раствор местного анестетика непосредственно в губчатую кость, примыкающую к зубу, который необходимо успокоить [35]. Внутрикостная анестезия начинается немедленно и длится от 15 до 30 минут, и было обнаружено, что она более эффективна, чем интралигаментарная анестезия [36].
Это один из наиболее эффективных дополнительных доступных методов [34]. Внутрикостная инъекция позволяет вводить раствор местного анестетика непосредственно в губчатую кость, примыкающую к зубу, который необходимо успокоить [35]. Внутрикостная анестезия начинается немедленно и длится от 15 до 30 минут, и было обнаружено, что она более эффективна, чем интралигаментарная анестезия [36].
7.1.3 Щечная инфильтрация
После неудачной IANB щечная инфильтрация использовалась в качестве дополнительной анестезии для обезболивания моляров нижней челюсти, особенно при симптоматическом необратимом пульпите. Недавно была исследована буккальная инфильтрационная инъекция 4% артикаина с адреналином 1:100 000 в качестве дополнительной инъекции для повышения эффективности инъекции IANB. Было показано, что использование раствора артикаина лучше, чем раствора лидокаина, у бессимптомных лиц (88% против 71% соответственно) [37]. Только 58% анестезия была достигнута при буккальной инфильтрационной инъекции при использовании в качестве дополнения к IANB в случае симптоматического необратимого пульпита [38].
7.1.4 Внутрипульпарная анестезия
Внутрипульпарная анестезия является одной из дополнительных анестезий, которая полезна, особенно при горячем зубе. Наиболее важным аспектом этой техники является принудительное закачивание жидкости в пульпу. Если врач не чувствует давления или сопротивления инъекции, раствор не достигает пульпы и, скорее всего, вытекает из пульповой камеры обратно в полость доступа [39]. Однако этот тип анестезии мучителен и должен использоваться только в качестве последнего варианта во время эндодонтического лечения. Недостатком внутрипульпарной анестезии является ограниченная продолжительность эффекта. В результате крайне важно удалить пульпу из всех корневых каналов как можно скорее после инъекции, чтобы избежать повторных инъекций [40]. Необходимо, чтобы пациент был проинформирован о том, что тип анестезии вначале будет вызывать дискомфорт от умеренного до сильного.
7.2 Буферная анестезия
Техника буферной местной анестезии к одному из методов повышения эффективности местных анестетиков. Ощелачивание ускоряет диссоциацию молекулы ЛК, увеличивая незаряженную форму основания, проникающую через нервную оболочку и действующую во внутринейрональной локализации. Добавление бикарбоната натрия является наиболее распространенным методом буферизации МА. Добавление бикарбоната натрия к местным анестетикам реагирует с образованием воды хлорида натрия и углекислого газа. Подщелачивание бикарбонатом натрия повышает рН раствора. Углекислый газ производит самостоятельный обезболивающий эффект, изменяя местноанестезирующее действие внутри нерва на прямое угнетающее действие углекислого газа на аксон нерва [41]. 50 мЭкв — это максимальная доза бикарбоната натрия. 20 мл 1- или 2-процентного лигнокаина рекомендуется добавить к 2 мл 8,4-процентного раствора бикарбоната натрия. Соотношение лидокаина и бикарбоната должно быть от 5:1 до 10:1 для достижения наилучших эффектов. Если уровень бикарбоната превышает это соотношение, может произойти осаждение. У лиц с метаболическим ацидозом и гипокальциемией этот метод противопоказан [15].
Ощелачивание ускоряет диссоциацию молекулы ЛК, увеличивая незаряженную форму основания, проникающую через нервную оболочку и действующую во внутринейрональной локализации. Добавление бикарбоната натрия является наиболее распространенным методом буферизации МА. Добавление бикарбоната натрия к местным анестетикам реагирует с образованием воды хлорида натрия и углекислого газа. Подщелачивание бикарбонатом натрия повышает рН раствора. Углекислый газ производит самостоятельный обезболивающий эффект, изменяя местноанестезирующее действие внутри нерва на прямое угнетающее действие углекислого газа на аксон нерва [41]. 50 мЭкв — это максимальная доза бикарбоната натрия. 20 мл 1- или 2-процентного лигнокаина рекомендуется добавить к 2 мл 8,4-процентного раствора бикарбоната натрия. Соотношение лидокаина и бикарбоната должно быть от 5:1 до 10:1 для достижения наилучших эффектов. Если уровень бикарбоната превышает это соотношение, может произойти осаждение. У лиц с метаболическим ацидозом и гипокальциемией этот метод противопоказан [15].
Advertisement
8. Заключение
Боль является наиболее частым симптомом, поэтому следует приложить все усилия, чтобы справиться с ней во время и после лечения корневых каналов, и следует заранее сообщить пациенту о типе анестезии. Несмотря на то, что доступны различные анестезирующие агенты и методы, их выбор является специфическим и индивидуальным для каждого пациента, его предоперационного состояния и клинического состояния. Таким образом, в конечном счете, клиницист должен критически принять решение о конкретном агенте или методе для клинического состояния пациента. При лечении зубов с необратимым пульпитом необходимо обеспечить соответствующую анестезию пульпы.
Реклама
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Ссылки
Разделы
Информация о авторе
Ссылки
Реклама
Автор
Кришнамачари Джанани, Кавалипурапу Венката Теджа, Харини К., Калиготла Апурва Васундхара и Джерри Хосе . Лицензиат IntechOpen. Эта глава распространяется в соответствии с условиями лицензии Creative Commons Attribution 3.0, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Лицензиат IntechOpen. Эта глава распространяется в соответствии с условиями лицензии Creative Commons Attribution 3.0, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Эндодонтическое обезболивание: предоперационная, периоперационная и послеоперационная стратегии | апрель 2020
Компендиум
Апрель 2020 г.
Том 41, выпуск 4
Брук Бличер, DMD; и Rebekah Lucier Pryles, DMD
Орофациальная боль часто побуждает пациентов обращаться за стоматологической помощью, и значительная часть этой боли приходится на эндодонтическое заболевание. Тем не менее, страх боли во время стоматологических процедур является основным сдерживающим фактором для многих потенциальных стоматологических пациентов. К счастью, стратегии лечения боли со временем значительно улучшились. Лечение эндодонтической боли на всех этапах диагностики и лечения — предоперационном, периоперационном и послеоперационном — может быть достигнуто с помощью различных научно обоснованных и надежных подходов к обезболиванию.
Основой лечения боли является определение источника боли и постановка окончательного диагноза. Предоставление окончательной помощи, будь то эндодонтическая терапия или удаление, является лучшим способом обеспечить полное облегчение боли эндодонтического происхождения. 1 Помимо этого, обезболивание следует рассматривать до оказания неотложной помощи, периоперационно во время оказания помощи и после операции до исчезновения признаков и симптомов воспаления и инфекции. В этой статье освещаются основанные на фактических данных стратегии лечения боли и кратко обсуждаются будущие направления лечения орофациальной боли.
Предоперационное обезболивание
Когда немедленная помощь невозможна, пероральные анальгетики предлагают удобные и эффективные средства для облегчения даже сильной зубной боли. Пероральные анальгетики, отпускаемые без рецепта, включают как нестероидные противовоспалительные препараты (НПВП), так и ацетаминофен. Ибупрофен является наиболее изученным препаратом в классе НПВП благодаря удобной дозировке, высокому профилю безопасности и доступности без рецепта. Он функционирует путем блокирования ферментов циклооксигеназы (ЦОГ) 1 и 2, чтобы предотвратить выработку простагландинов, участвующих как в передаче боли, так и в воспалении. 1 Максимальная рекомендуемая доза ибупрофена составляет 3200 мг/день, при этом обычные дозы варьируются от 400 до 800 мг каждые 4–8 часов. 2 Основные побочные эффекты включают желудочно-кишечные расстройства и зависят от дозы; таким образом, следует использовать самую низкую эффективную дозу. 3
Он функционирует путем блокирования ферментов циклооксигеназы (ЦОГ) 1 и 2, чтобы предотвратить выработку простагландинов, участвующих как в передаче боли, так и в воспалении. 1 Максимальная рекомендуемая доза ибупрофена составляет 3200 мг/день, при этом обычные дозы варьируются от 400 до 800 мг каждые 4–8 часов. 2 Основные побочные эффекты включают желудочно-кишечные расстройства и зависят от дозы; таким образом, следует использовать самую низкую эффективную дозу. 3
Кроме того, следует соблюдать осторожность при назначении НПВП пациентам с заболеваниями сердца. Повышение риска инфаркта миокарда на 30% связано с приемом ибупрофена в течение 30 дней до события. 4 Эти риски существуют даже у пациентов, принимавших ибупрофен относительно короткое время, особенно в дозах, превышающих 1200 мг/день. 5 Однако по сравнению с селективными ингибиторами ЦОГ-2, такими как целекоксиб, НПВП, включая ибупрофен, показали меньший риск сердечно-сосудистых заболеваний 6 ; таким образом, они остаются препаратами выбора, особенно у пациентов с другими сердечно-сосудистыми факторами риска.
Ацетаминофен блокирует синтез простагландинов на периферии и взаимодействует с каннабиноидными и серотонинергическими рецепторами на центральном уровне. 7 Максимальная рекомендуемая производителем доза ацетаминофена составляет 3000 мг/день. Учитывая риск гепатотоксичности, связанный с ацетаминофеном, рекомендуется самая низкая эффективная доза. 8
Пероральные анальгетики, отпускаемые по рецепту, включают кортикостероиды и препараты класса опиоидов. Хотя они показали эффективность при лечении сильной зубной боли, кортикостероиды, такие как преднизалон и дексаметазон, имеют более высокий профиль побочных эффектов, чем НПВП, и обычно имеют перекрестную реактивность, когда пациенты чувствительны к этим препаратам. 9 Поэтому их использование обычно не рекомендуется. Препараты класса опиоидов включают комплексы кодеина, гидрокодона, оксикодона и трамадола. Эти препараты воздействуют централизованно на мю- и каппа-рецепторы, изменяя восприятие боли. 1 Хотя эти препараты не так эффективны, как описанные выше обезболивающие, они вызывают чувство эйфории и уменьшают тревогу; таким образом, пациенты с сильной болью могут отдыхать и часто не замечают своей сильной боли. Тем не менее, риски неправильного использования и зависимости, а также вытекающие из этого правила и положения, ограничивающие их использование, предполагают, что по возможности следует избегать этих лекарств.
1 Хотя эти препараты не так эффективны, как описанные выше обезболивающие, они вызывают чувство эйфории и уменьшают тревогу; таким образом, пациенты с сильной болью могут отдыхать и часто не замечают своей сильной боли. Тем не менее, риски неправильного использования и зависимости, а также вытекающие из этого правила и положения, ограничивающие их использование, предполагают, что по возможности следует избегать этих лекарств.
Согласно Оксфордской рейтинговой таблице, НПВП обладают большей эффективностью, чем опиоиды, при лечении сильной зубной боли. 10 Комбинированная терапия с использованием НПВП и ацетаминофена показала более высокую эффективность при лечении сильной зубной боли, чем каждый препарат по отдельности. 11 Боль от легкой до умеренной часто облегчается приемом 400 мг ибупрофена в сочетании с 325 мг ацетаминофена каждые 6 часов, тогда как при более сильной боли может потребоваться 600 или 800 мг ибупрофена и до 1000 мг ацетаминофена каждые 8 часов. Одновременное введение ибупрофена и ацетаминофена показало более высокую эффективность по сравнению с чередованием курсов 12 и следует поощрять.
Одновременное введение ибупрофена и ацетаминофена показало более высокую эффективность по сравнению с чередованием курсов 12 и следует поощрять.
Местные анестетики, такие как пероральные обезболивающие, могут облегчить боль на несколько часов у пациентов с эндодонтической патологией, особенно при использовании препаратов длительного действия, таких как бупивакаин. Более того, введение местных анестетиков может способствовать постановке правильного диагноза при использовании в составе селективной анестезии. 13
В то время как пероральные обезболивающие препараты и местные анестетики обладают значительной эффективностью в лечении предоперационной боли, антибиотики не являются эффективными обезболивающими средствами. 14 Медицинские работники должны ограничивать назначение препаратов в ситуациях с неконтролируемым системным распространением инфекции или в тех случаях, когда медицинские противопоказания оправдывают их использование в профилактических целях. 15
15
Периоперационное обезболивание
Периоперационное обезболивание в эндодонтии основано на достижении глубокой местной анестезии. К сожалению, пациенты, страдающие от сильной боли эндодонтического происхождения, особенно симптоматического необратимого пульпита, могут испытывать трудности с достижением адекватной анестезии пульпы из-за технических проблем, изменения pH или воспаления окружающих тканей, что приводит к фармакологической неудаче. 1 Поскольку ни пациенты, ни медицинские работники не хотят испытывать прорывную боль во время лечения, а плохой прошлый опыт может привести к тому, что пациенты будут избегать стоматологической помощи в будущем, крайне важно, чтобы клиницисты оказывали помощь без боли.
В литературе поддерживаются специальные методы достижения анестезии пульпы в зубах с симптоматическим необратимым пульпитом. Успешная анестезия пульпы зубов верхней челюсти может быть достигнута инфильтрацией только на щечных поверхностях. Добавление блокады заднего верхнего альвеолярного нерва или небной анестезии не дает никаких преимуществ в успехе анестезии. 16 Для зубов нижней челюсти добиться успешной анестезии пульпы может быть сложнее. Передние зубы нижней челюсти могут быть успешно анестезированы только инфильтрацией, тогда как премоляры наиболее успешно анестезируются с помощью комбинации блокад подбородочного и нижнего альвеолярного нерва (IANB). 17,18 Моляры нижней челюсти требуют блокадной анестезии, обычно с добавлением дополнительной техники анестезии. Показатели успеха только IANB довольно низки, и альтернативные методы блокировки, включая Gow-Gates и Vazirani-Akinosi, не показывают большей эффективности. 18,19 Буккальная инфильтрация артикаином демонстрирует наибольшую эффективность в качестве дополнения к блокаде IANB, хотя другие методы, включая интралигаментарную и внутрикостную анестезию, также эффективны. 20 Если ничего не помогает или когда в середине процедуры возникает прорыв чувствительности, можно использовать внутрипульпарную анестезию.
Добавление блокады заднего верхнего альвеолярного нерва или небной анестезии не дает никаких преимуществ в успехе анестезии. 16 Для зубов нижней челюсти добиться успешной анестезии пульпы может быть сложнее. Передние зубы нижней челюсти могут быть успешно анестезированы только инфильтрацией, тогда как премоляры наиболее успешно анестезируются с помощью комбинации блокад подбородочного и нижнего альвеолярного нерва (IANB). 17,18 Моляры нижней челюсти требуют блокадной анестезии, обычно с добавлением дополнительной техники анестезии. Показатели успеха только IANB довольно низки, и альтернативные методы блокировки, включая Gow-Gates и Vazirani-Akinosi, не показывают большей эффективности. 18,19 Буккальная инфильтрация артикаином демонстрирует наибольшую эффективность в качестве дополнения к блокаде IANB, хотя другие методы, включая интралигаментарную и внутрикостную анестезию, также эффективны. 20 Если ничего не помогает или когда в середине процедуры возникает прорыв чувствительности, можно использовать внутрипульпарную анестезию. 21
21
В целом, тип выбранного анестезирующего раствора не влияет на эффективность анестезии. И артикаин, и лидокаин обеспечивают одинаково эффективную инфильтрационную анестезию. 22 При проведении блокадной анестезии различий в эффективности общедоступных растворов мепивакаина и лидокаина обнаружено не было. 23 Артикаин и другие 4% растворы не рекомендуются для проводниковой анестезии из-за повышенного риска парестезии. 24
Адекватные дозы любого из этих препаратов должны использоваться для достижения глубокой анестезии пульпы, поскольку существует зависимость доза-реакция. Введение 3,6 мл раствора анестетика через IANB приводит к значительно меньшему количеству случаев неудачной анестезии пульпы в молярах нижней челюсти, чем введение 1,8 мл раствора. 25
Одной местной анестезии может быть недостаточно для периоперационного обезболивания у некоторых пациентов. В таких случаях для повышения эффективности могут использоваться дополнительные фармакологические агенты. Закись азота сама по себе действует как анальгетик и может повышать эффективность растворов местных анестетиков. Бензодиазепины, однако, не потенцируют эффекты местных анестетиков, и следует ожидать, что они только уменьшат тревогу пациента, связанную с процедурой. Предоперационное использование пероральных анальгетиков, включая дексаметазон, НПВП и трамадол, может повысить эффективность инъекций IANB у пациентов с симптоматическим необратимым пульпитом, хотя существуют разногласия. 26-28
Закись азота сама по себе действует как анальгетик и может повышать эффективность растворов местных анестетиков. Бензодиазепины, однако, не потенцируют эффекты местных анестетиков, и следует ожидать, что они только уменьшат тревогу пациента, связанную с процедурой. Предоперационное использование пероральных анальгетиков, включая дексаметазон, НПВП и трамадол, может повысить эффективность инъекций IANB у пациентов с симптоматическим необратимым пульпитом, хотя существуют разногласия. 26-28
Послеоперационное обезболивание
В то время как окончательное лечение эндодонтической патологии является оптимальным средством облегчения сильной боли, некоторая степень послеоперационного дискомфорта является нормальным явлением. Большинство пациентов сообщают о легком дискомфорте после эндодонтического лечения с минимальным влиянием на повседневную жизнь. Только 6% пациентов сообщают о более острой боли после лечения, что соответствует послеоперационному обострению. Пациенты сообщают об исчезновении большинства болевых симптомов в течение 2-3 дней, и 90% сообщают о полном облегчении боли через 1 неделю после эндодонтического лечения. 29 Поскольку послеоперационная боль является обычным явлением и ожидаема, клиницисты должны предупреждать пациентов, чтобы они предвидели ее присутствие, и вооружать их стратегиями минимизации ее воздействия. В дополнение к устному общению письменные инструкции могут эффективно помочь управлять ожиданиями пациентов и четко определять нормальные и ненормальные состояния, которые могут потребовать обращения к доступному поставщику услуг неотложной помощи.
29 Поскольку послеоперационная боль является обычным явлением и ожидаема, клиницисты должны предупреждать пациентов, чтобы они предвидели ее присутствие, и вооружать их стратегиями минимизации ее воздействия. В дополнение к устному общению письменные инструкции могут эффективно помочь управлять ожиданиями пациентов и четко определять нормальные и ненормальные состояния, которые могут потребовать обращения к доступному поставщику услуг неотложной помощи.
Как и при лечении предоперационной боли, пероральные препараты, включая комбинированную терапию ибупрофеном и ацетаминофеном, наиболее подходят для купирования послеоперационной боли. Препараты класса опиоидов менее эффективны, и их следует по возможности избегать. Анестетики длительного действия, такие как бупивакаин, являются полезными вспомогательными средствами для облегчения боли в остром послеоперационном периоде, когда боль может быть наиболее сильной. Согласно исследованиям в медицинской литературе, бупивакаин обладает свойствами обеспечивать пролонгированное обезболивание даже после периода полураспада. 30
30
Соображения на будущее
Области разработки для дальнейшего улучшения глубокой анестезии пульпы включают многообещающий назальный спрей, который может анестезировать передний секстант верхней челюсти. 18 Кроме того, учитывая важность злоупотребления опиоидами, исследования, несомненно, будут сосредоточены на разработке альтернативных веществ, не вызывающих привыкания. Новые составы существующих лекарств могут повысить их биодоступность и эффективность.
Об авторе
Брук Бличер, DMD
Клинический инструктор, кафедра восстановительной стоматологии и наук о биоматериалах, Гарвардская школа стоматологической медицины, Бостон, Массачусетс; ассистент клинического профессора кафедры эндодонтии Школы стоматологической медицины Университета Тафтса, Бостон, Массачусетс; Дипломант Американского совета по эндодонтии; Частная практика, ограниченная эндодонтией, Уайт-Ривер-Джанкшн, Вермонт
Ребекка Люциер Прайлз, DMD
Ассистент клинического профессора, кафедра эндодонтии, Школа стоматологической медицины Университета Тафтса, Бостон, Массачусетс; преподаватель кафедры восстановительной стоматологии и наук о биоматериалах Гарвардской школы стоматологической медицины, Бостон, Массачусетс; Дипломант Американского совета по эндодонтии; Частная практика, ограниченная эндодонтией, перекресток Уайт-Ривер, Вермонт
Ссылки
1. Кайзер К., Харгривз К.М. Разработка эффективных стратегий лечения эндодонтической боли. Endod Темы . 2002;3:93-105.
Кайзер К., Харгривз К.М. Разработка эффективных стратегий лечения эндодонтической боли. Endod Темы . 2002;3:93-105.
2. Гейдж Т.В., Пикетт Ф.А. Справочник по стоматологическим препаратам Мосби . 7-е изд. Сент-Луис, Миссури: Мосби; 2005
3. Hargreaves KM, Troullos ES, Dionne RA. Фармакологическое обоснование лечения острой боли. Дент Клин Норт Ам . 1987;31(4):675-694.
4. Sondergaard KB, Gislason G. НПВП и остановка сердца: использование нестероидных противовоспалительных препаратов связано с повышенным риском внебольничной остановки сердца: общенациональное исследование случай-время-контроль. Евро Сердце J . 2017;38(23):1788-1789.
5. Балли М., Дендукури Н., Рич Б. и др. Риск острого инфаркта миокарда при применении НПВП в реальных условиях: байесовский метаанализ данных отдельных пациентов. БМЖ . 2017;357:j1909.
6. Barcella CA, Lamberts M, McGettigan P, et al. Различия в сердечно-сосудистой безопасности при терапии нестероидными противовоспалительными препаратами — общенациональное исследование у пациентов с остеоартрозом. Basic Clin Pharmacol Toxicol . 2019;124(5):629-641.
Basic Clin Pharmacol Toxicol . 2019;124(5):629-641.
7. Yagiela JA, Neidle EA, Dowd FJ. Фармакология и терапия для стоматологии . Сент-Луис, Миссури: Мосби; 1998.
8. Джеймс Л.П., Майе П.Р., Хинсон Дж.А. Ацетаминофен-индуцированная гепатотоксичность . Препарат Метаб Диспос . 2003;31(12):1499-1506.
9. Шамзаде С., Ширвани А., Эхбал М.Дж., Асгари С. Эффективность кортикостероидов при послеоперационной эндодонтической боли: систематический обзор и метаанализ. Дж Эндод . 2018;44(7):1057-1065.
10. Ричардс Д. Оксфордская таблица рейтинга болеутоляющей группы обезболивающей эффективности. Вмятина на базе Evid . 2004;5:22-23.
11. Menhinick KA, Gutmann JL, Regan JD, et al. Эффективность контроля боли после нехирургического лечения корневых каналов с использованием ибупрофена или комбинации ибупрофена и ацетаминофена в рандомизированном двойном слепом плацебо-контролируемом исследовании. Внутренний Endod J .
