Как выглядит пульпит: фото и снимки
22.01.2020Зубные заболевания встречаются довольно часто и вызывают массу дискомфорта. С этим ни в коем случае не нужно мириться, поскольку запущенные стадии кариеса, пульпита и других болезней могут привести к полной потере зубов и другим неприятным последствиям.
Пульпит зуба
Далеко не каждый знает, как выглядит пульпит, что это такое. Речь идет о воспалении зубного нерва, который находится в пульпе. Стоматологи выделяют коронковую и корневую пульпу. Обе подвергаются воздействию инфекций. Они могут стать очагом для развития заболевания. Это воспаленный и изувеченный участок, который требует срочного восстановления. Довольно часто пульпит развивается из-за запущенного кариеса, поэтому рекомендуется тщательно следить за гигиеной ротовой полости и придерживаться всех правил.
Пульпит под пломбой
Даже лечение кариеса не гарантирует отсутствие пульпита под пломбой. Увидеть, как выглядит пульпит под пломбой на снимке можно в случае, если стоматолог был не слишком аккуратен и во время своей работы под пломбой оставил пораженные кариесом ткани.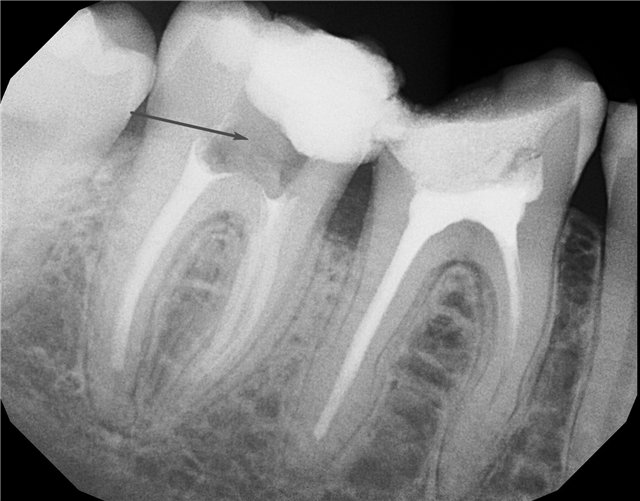
Ретроградный пульпит
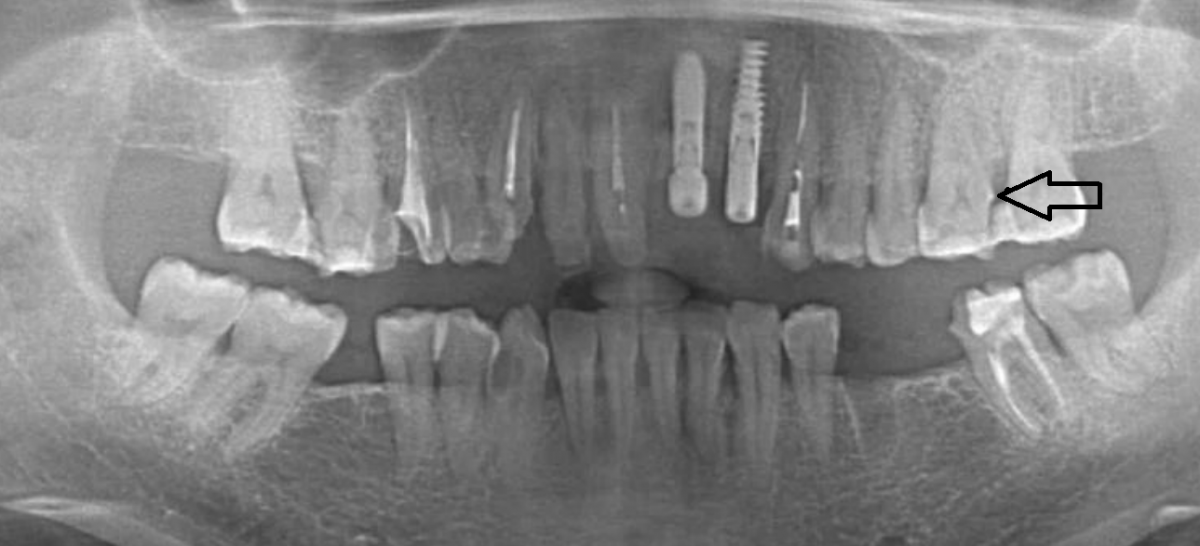
Бактерии попадают в пульпу не только из-за развитого кариеса. Заболевание может развиться из-за пародонтита, разрушения ткани костей, формирования своеобразных карманов. То, как выглядит пульпит на рентгеновском снимке после прогрессирования, показывает, что заболевание распространяется вдоль всего зуба и зачастую движется в верхней части корня зуба, чтобы проникнуть глубоко в каналы корней и продолжить распространение инфекции.
Пульпит под коронкой
Фото показывает, как выглядит пульпит. Довольно распространенное явление – во время обтачивания натурального зуба под индивидуальную коронку может произойти ожог пульпы, что приводит к развитию пульпита. Зачастую это происходит из-за неопытности стоматолога или спешки. В таком случае воспаление дает о себе знать не сразу, а постепенно, поэтому первые симптомы заболевания (ноющую боль, резкую реакцию на горячую или холодную пищу) можно заметить не через пару дней, а через несколько недель или даже месяц после установки готовых коронок на зуб.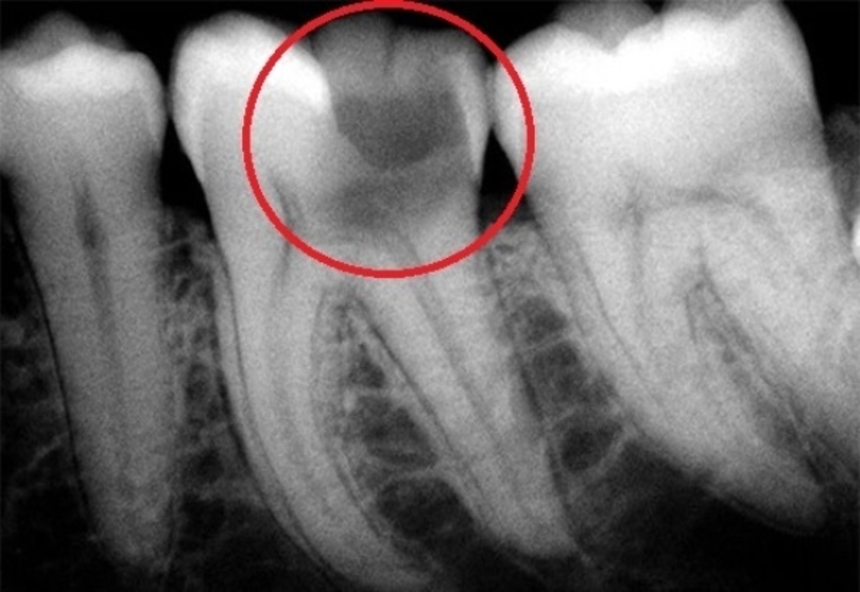
Лечение пульпита необходимо в любом случае, поскольку его запущенность может привести к более серьезным последствиям. Не стоит отказываться от профессиональной помощи специалистов. Они предоставят вам качественные услуги лечения по вполне доступным ценам.
Рентген зубов: КТ, ортопантомограмма, прицельные снимки
Что показывает рентген зубов?
При проведении любого рентгенологического исследования на снимках получаются участки с просветлением — это значит, что это более плотные и насыщенные места в зубной ткани пациента. Например, если у пациента стоит какая-либо металлическая конструкция в ротовой полости, то на снимке она будет очень белой.
Чем более пористая костная ткань у человека, тем более темного оттенка она будет на снимке. Если она плотная, то цвет ее на снимке будет очень светло-серый. Различные пустоты на снимке можно увидеть в виде черного цвета.
Аппарат для рентгена зубов
В нашей клинике установлен компьютерный томограф Hyperion X9 ведущего европейского производителя рентгенологического оборудования May Ray.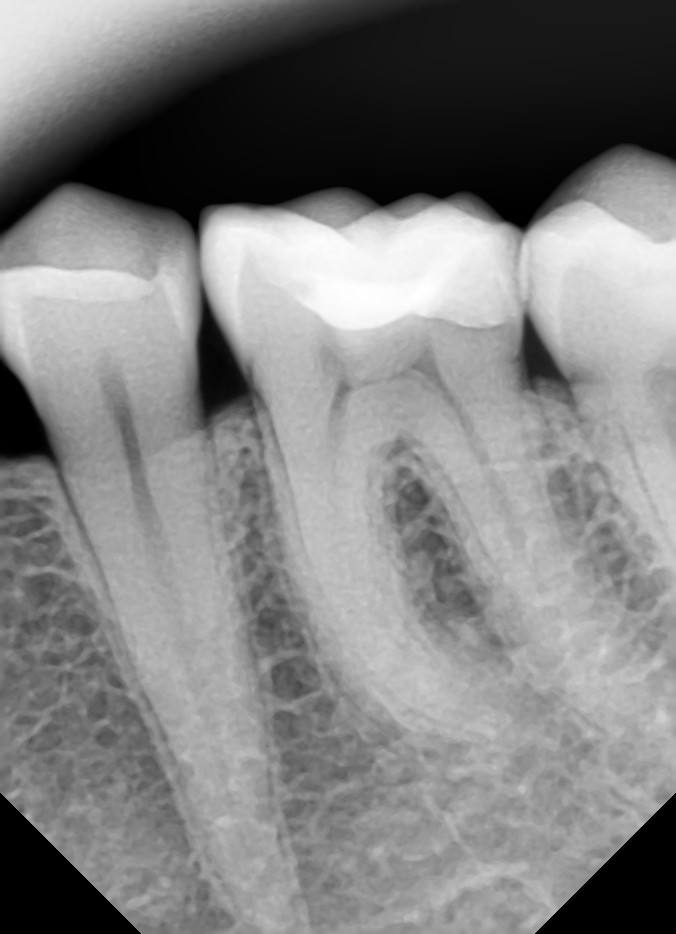
Этот уникальный аппарат можно использовать для различного вида снимков и под определенные клинические случаи. С помощью томографа можно делать 3D-томографию, панорманый рентген и телерентгенографию.
Наши пациенты получают возможность сделать на одном аппарате ряд различных исследований, которые могут потребоваться для разных специалистов в области стоматологии: ортодонтов, имплантологов, стоматологов-терапевтов, хирургов-стоматологов.
Аппарат не создает ощущение замкнутого пространства, при проведении исследований человек видит только врача, у него нет закрытых зон. Это удобно, открыто и не доставляет неудобств.
Томограф выдает снимки высочайшего разрешения и контрастности, что позволит лечащему врачу досконально и четко рассмотреть нужные детали, от которых будет зависеть успех всех проведенных стоматологических мероприятий.
Hyperion X9 имеет уникальную систему поля зрения — FOV, где охват исследуемой области свыше 11 см в диаметре. Это позволяет создавать цельные снимки, которые не нуждаются в «сшивании».
Томограф обладает очень чувствительным сенсором, что важно при создании панорамных снимков. Оптимальная фокусировка, очень быстрое позиционирование, низкая доза облучения, мгновенное создание снимков, лучшее клиническое программное обеспечение — все это делает этот аппарат передовым, ультрасовременным и высокотехнологичным.
Что можно диагностировать на рентгеновском снимке?
На снимке можно увидеть глубокий кариес — большая темная полость. Поверхностный кариес увидеть не удастся, т.к. ткани зуба не настолько разрушены, чтобы увидеть эту пустоту, а на снимке — участок с затемнением.
Пульпит тоже будет виден на снимке. Это будет также большая темная полость, которая будет либо погранично расположена к пульпарной камере, либо сообщаться с ней. Пульпарная камера выглядит на снимке как более светлый участок, т.к. это сосудистый пучок, не очень плотный. Дентин будет более плотный и он будет более белым.
Рентген зубов позволяет стоматологу узнать, насколько хорошо и плотно запломбированы каналы, если до этого момента проводилось лечение зуба.
Можно увидеть кисты, гранулемы. Гранулема — полый мешок, который заполнен грануляционным содержимым или гноем, т.е. он не плотный. На рентгене это будет выглядеть как округлое темное образование с четкими контурами, если это процесс еще не кистозный. Проще говоря — дырка в кости зуба.
Также можно увидеть «уход» костной ткани и замещение ее десной в результате парадонтита.
Все вышеперечисленное можно обнаружить на простом прицельном снимке зубов.
С помощью КТ зубов можно посмотреть переломы и трещины в ротовой полости, а также увидеть все корни зубов, зачатки новых зубов на этапе смены прикуса. Увидеть генерализованный парадонтит также поможет компьютерная томография зубов.
Пульпит на рентгеновском снимке: как выглядит кариес
Рентгенография является доступным методом диагностики пульпита — воспалительного поражения внутренних тканей зуба (пульпы). Кроме этого, снимки прицельного типа необходимы для мониторинга качества терапии.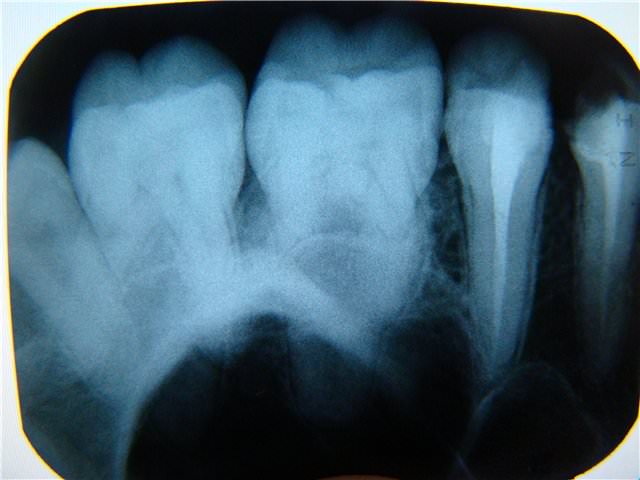
Рентген диагностика
Пульпит — исследование с помощью рентген-лучей, проходящих сквозь ткань зуба и отображающихся в виде картинки на снимке. Отображаются в виде тёмных и светлых участков.
Классический рентген постепенно уходит на задний план. Сегодня применяются специализированные аппараты — визиографы, проецирующие картинку на экран компьютера.
По сути, рентген — дополнительный метод диагностики пульпита, так как при помощи такого исследования невозможно выявить патологию. По результатам проводится косвенная диагностика с определением глубины кариозного поражения.
Исключением можно назвать гнойную форму пульпита, которая приводит к отмиранию костной структуры и патологическому изменению. Это можно видеть чётко на снимках.
По этой причине, рентген следует рассматривать как сопровождающий метод обследования. В обязательном порядке проводится физикальный осмотр и ЭОД (электроодонтодиагностика) для оценки состояния пульпы.
Как выявить патологию на снимке
Пульпит на снимкеПараметры, по которым определяют пульпит на рентгеновском снимке следующие:
- Наличие воспалительного процесса мягкой ткани. На изображении будут видны затемнённые участки.
- Глубокая кариозная полость. Разрушение, выходящее за пределы дентина, говорит о наличии пульпита.
- Развитие гранулём. На снимке появляются светлые участки.
- Образование дентиклей. Представляют собой новообразования из дентина или подобной ему ткани, локализуются в пульпе.
Кариозное поражение на рентген снимках
Поскольку рентген не даёт чёткой картины наличия пульпита, его присутствие определяется по выраженности кариозного поражения.
Кариес на снимкеКариес по-разному отображается на рентген изображении, в зависимости от характера и формы:
- Кариес среднего типа. Такой тип на рентгеновском снимке имеет вид небольшого затемнения, не выходящего за пределы дентина.
- Глубокий кариес.
 Наблюдаются тёмные участки, сливающиеся с пульповой камерой.
Наблюдаются тёмные участки, сливающиеся с пульповой камерой. - Кариес вторичный. Кариес на снимке отображается в виде пятен/дефектов с размытым контуром.
Кроме этого, можно заметить образование щели возле шейки зуба — белую полоску клиновидной формы.
Проведение рентгенографии после терапии
Рентген является не только методом диагностики патологии, но и выступает в качестве контроля над эффективностью терапии. Посредством исследования врач определяет:
- Качество удаления пульпы. Неполное удаление приводит к повторному воспалению.
- Характер каналов зуба, их физиологическое строение и глубину.
- Насколько качественно были запломбированы каналы с использованием медицинского цемента или гуттаперчи. В случае недостаточной пломбировки или избытка пломбировочного материала в каналах, лечение зуба проводится повторно.
После терапии рекомендуется контрольная рентгенография, как правило, каждые полгода.
Возможные последствия лечения пульпита
Как бы качественно не была проведена процедура терапии, шанс развития осложнений пульпита присутствует. После лечения возможен риск раскола зуба. Чтобы избежать подобное, пациенту устанавливают коронку, а при адекватном сохранении стенок зуба проводится реставрация фотополимером.
После лечения возможен риск раскола зуба. Чтобы избежать подобное, пациенту устанавливают коронку, а при адекватном сохранении стенок зуба проводится реставрация фотополимером.
В качестве осложнений, при отсутствии своевременного лечения возможно развитие периодонтита. Заболевание сопровождается острой воспалительной реакцией в зубе и в прилегающих к нему тканях. Осложнение имеет несколько стадий. При первой, воспалительный процесс можно купировать и сохранить зуб, при второй — проводится его удаление.
Хотя рентген не способен однозначно определить наличие пульпита, исследование остаётся ключевым моментом в диагностике патологии. Благодаря рентгеновскому снимку стоматолог выявляет косвенные признаки патологии, начинает своевременное лечение и сохраняет зуб.
Видео
Панорамный рентген зубов — Статьи на mextodent.
 ru
ru
При подозрении на пульпит или другое заболевание стоматолог отправляет пациента сделать снимок больного зуба. Но иногда точно определить, какой из зубов является источником проблем, сложно. Если десна воспалилась, человек просто не может понять, где конкретно болит.
Раньше в таких случаях приходилось делать рентген зубов, находящихся рядом. Сегодня врач обязательно направит Вас на ортопантомограмму – панорамный снимок. Такой метод позволяет за один раз получить «картинку» всей полости рта. При этом по такому снимку можно определить не только кариес или разрушение пародонта. Панорамный рентген зубов отразит состояние альвеол, пазух и даже челюстно-лицевых костей.
Специалисты также советуют периодически проходить панорамный рентген зубов для профилактики. Этот метод диагностики позволит выявить воспалительные процессы на верхушках корней зубов еще до того, как вас начнет мучить зубная боль. А увидев общую картину состояния вашей зубо-челюстной системы, стоматолог при любом отклонении назначит прицельный снимок сомнительного зуба.
После проведенной терапии, особенно если она проходила в несколько этапов, может понадобиться повторный рентген зубов. Это позволит вовремя заметить и устранить дефекты в пломбировании канала.
Если по показаниям вам предложат удалить зуб мудрости, также пригодится панорамный снимок. Хирургу необходимо видеть всю область вокруг проблемного участка – зону предстоящей операции.
Если вы решились на протезирование, установку брекетов или вживление импланта, обязательно сделайте панорамный снимок. Такой рентген зубов в данном случае позволит доктору в полной мере оценить состояние вашей полости рта и определиться со схемой лечения.
Так, если вы настроились исправить прикус, ортодонт попросит сделать ортопантомограмму для того, чтобы по ней проанализировать, под каким наклоном находятся корни зубов, есть ли зубы, которые не видно, но они имеются внутри кости челюсти – так называемые ретинированные зубы. Эта информация позволит выполнить коррекцию прикуса максимально успешно.
Если же вам предстоит протезирование зубов, необходимо исключить скрытые проблемы – кисту зуба, гранулему или опухоль. Размеры и границы этих новообразований достаточно хорошо видны на панорамном снимке зубов. При традиционном рентгене, когда на снимке отражены только 1–2 зуба, врач рискует пропустить угрозу.
Имплантолог при вживлении импланта в верхнюю челюсть по такому снимку оценит расстояние до носовых гайморовых пазух. Это необходимо, чтобы при процедуре имплант не вошёл в гайморову пазуху. Если же вам необходимо вживить имплант в нижнюю челюсть, важно отследить, чтобы он не коснулся нерва.
Как происходит панорамный рентген зубов
Все элементарно просто: вам на несколько секунд нужно всего лишь встать у специальной установки. И уже через пару минут снимок у вас на руках. Перед началом процедуры обязательно снимите с себя все металлические предметы. Они препятствуют прохождению рентгеновского луча, а значит могут вызвать искажение снимка.
Ещё один плюс – это цена. Панорамный рентген зубов обойдется вам намного дешевле, чем снимки нескольких проблемных зон. К тому же, современные технологии делают эту процедуру максимально безопасной даже для юных пациентов. Ведь доза облучения сводится к минимуму. Но не забывайте, что при некоторых хронических болезнях, а также при беременности любой рентген противопоказан. Поэтому перед процедурой обязательно обсудите все нюансы с лечащим врачом.
как выглядит на снимке фото
В большинстве случаев люди обращаются к стоматологу только тогда, когда начинают болеть зубы. Часто оказывается, что из-за несвоевременного лечения кариеса состояние зуба ухудшается. Это проявляются признаки пульпита.
Диагностика пульпита
О развитии пульпита говорит острая пульсирующая боль. Ее следствием становится воспаление мягких тканей зуба, переходящих к его нерву. У пациента болевые ощущения могут перейти на ухо, шею или просто отдавать в голову.
Ее следствием становится воспаление мягких тканей зуба, переходящих к его нерву. У пациента болевые ощущения могут перейти на ухо, шею или просто отдавать в голову.
Для подтверждения диагноза стоматолог может определить пульпит на снимке. На нем будет видно, насколько глубоко поражена пульповая камера зуба. Важно также выяснить состояние нерва в зубном канале. Это поможет подобрать правильное лечение. В определенных случаях удаления нерва можно избежать.
Оптимальным вариантом является систематическое посещение стоматолога, чтобы лечение пульпита было запланированным, а не результатом острой боли.
Способы лечения
Как вылечить зуб, стоматолог может определить на основании жалоб пациента и рентгеновского снимка.
Возможно биологическое и хирургическое лечение пульпита. Первый способ возможен на ранней стадии развития заболевания. Воспалительные процессы еще не обостряются. Пульпа в таком случае сохраняется. Второй предусматривает удаление нерва в коронковой и корневой частях зуба с последующей терапией каналов и традиционной пломбой. При этом пульпу частично извлекают или полностью удаляют.
При этом пульпу частично извлекают или полностью удаляют.
Во втором случае зуб полностью избавляется от источника инфекции, а болезнетворные бактерии не распространяются через корни на ротовую полость.
Возможно удаление части пульпы, находящейся в коронковой части зуба. Ту, которая расположена в корневых каналах, не трогают, это позволяет зубу сохранить свое кровоснабжение.
Пломбировка каналов и зуба
При биологическом методе применяются специальные стоматологические препараты. Их наносят на тонкую перегородку твердой ткани между пульпой и эмалью. Лекарство закрепляется пломбой. Состояние зуба находится под контролем врача. При необходимости может потребоваться рентгеновский снимок. При данном способе, как и при хирургическом лечении не избежать так нелюбимой многими процедуры сверления зуба.
Удаляются все поврежденные кариесом ткани. Далее методики лечения расходятся. По одной из них накладывается мышьяк. Через несколько дней – повторный визит к стоматологу. Нерв зуба удаляется. Каналы прочищаются и пломбируются.
Нерв зуба удаляется. Каналы прочищаются и пломбируются.
При использовании паст на основе мышьяка есть опасение, что пациент не всегда вовремя сможет явиться на лечение. В таком случае возможно токсичное действие препарата на корень зуба. Поэтому пациента предупреждают о сроках, когда нужно извлечь препарат. И если он не имеет возможности посетить поликлинику, сделать это нужно в домашних условиях.
Данный способ эффективен при обнаружении хронического пульпита. Решение об использование мышьяка принимается врачом, когда в процессе лечения запущенного кариеса внезапно вскрывается пульпа.
Во втором случае возможна местная анестезия. Под ее действием происходит такое же удаление нерва.
Когда принимается решение полного извлечения пульпы, то обезболивание анестетиками проводится сразу. Качественные препараты позволяют проводить такую процедуру длительное время даже с нижними коренными зубами.
Сохранение пульпы несет в себе опасность дальнейшего развития инфекции. Пустоты в канале позволяют микрофлоре жить в комфортных условиях и в дальнейшем поражать костные ткани. Поэтому на завершающем этапе делается рентген.
Пустоты в канале позволяют микрофлоре жить в комфортных условиях и в дальнейшем поражать костные ткани. Поэтому на завершающем этапе делается рентген.
На современном этапе практикуют комбинированное лечение, когда корневую пульпу удаляют из доступных каналов, а нерв удаляют лишь в тяжело доступных для этого процесса каналах. При правильной пломбировке зуб будет «жить» еще достаточно долго.
Квалифицированный стоматолог понимает, что лучше спасти зуб, нежели его удалить. Поэтому он будет предпринимать для этого все необходимые меры.
В современных условиях при пломбировке зуба часто используют материалы, на которые предоставляется гарантия.
Чистка каналов — довольно ответственная процедура, для этого используются специальные иголочки. Во время процедуры пациент может даже прочувствовать, как тщательно специалист заполняет каналы пломбировочным материалом. При качественной анестезии боли при этом он чувствовать не будет. Врач чистит каналы зуба по всей протяженности. При этом обрабатывает их антисептическими растворами.
При этом обрабатывает их антисептическими растворами.
Поскольку иголками нерв удаляется лишь из основных каналов, а его остатки ликвидировать полностью тяжело, антисептики позволяют стерилизовать канал и растворить остатки из зуба.
Рентген после лечения
После проведения всех мероприятий пациент отправляется на рентген зуба. Врач должен выяснить, насколько глубоко и качественно материал заполнил пустоты в каналах. Снимок дают на руки практически сразу. На нем специалист изучает, как выглядит запломбированный канал. Если все благополучно, то процесс завершается общей пломбой. В противном случае у врача есть возможность исправить недостатки. Тогда может потребоваться повторный рентген.
На снимке видно и состояние соседних зубов. Таким образом складывается целостная картина. Учитывая, что снимки сохраняются несколько лет, при повторном обращении к стоматологу можно будет определить состояние соседних зубов с уже вылеченным от пульпита и сравнить его.
Если лечение было сложным, то назначаются физиопроцедуры.
Негативные последствия и их устранение
Нежелательные симптомы у пациента могут возникать уже при проведении биологического лечения. Появляется резкая боль зуба, который подвергался вмешательству. В таком случае необходимо применять хирургический метод.
После проведенного лечения существует риск раскола зуба. Во избежание этого пациентам сразу ставят коронку. Если стенки хорошо сохранились, то возможна реставрация зуба фотополимерными пломбировочными материалами.
Самым большим осложнением после длительного лечения зуба является нарушение целостности канала. При этом создаются ложное отверстие или отклонение в разных частях корня. Тогда во время пломбировки канала инструмент уходит в сторону. Он оказывается за пределами корня. Кроме того, что один из каналов полностью не заполнится, нанесенная рана в дальнейшем может стать причиной воспалительных процессов. Однако опытный стоматолог на рентгеновском снимке должен заметить отклонение и завершить работу в пропущенном канале.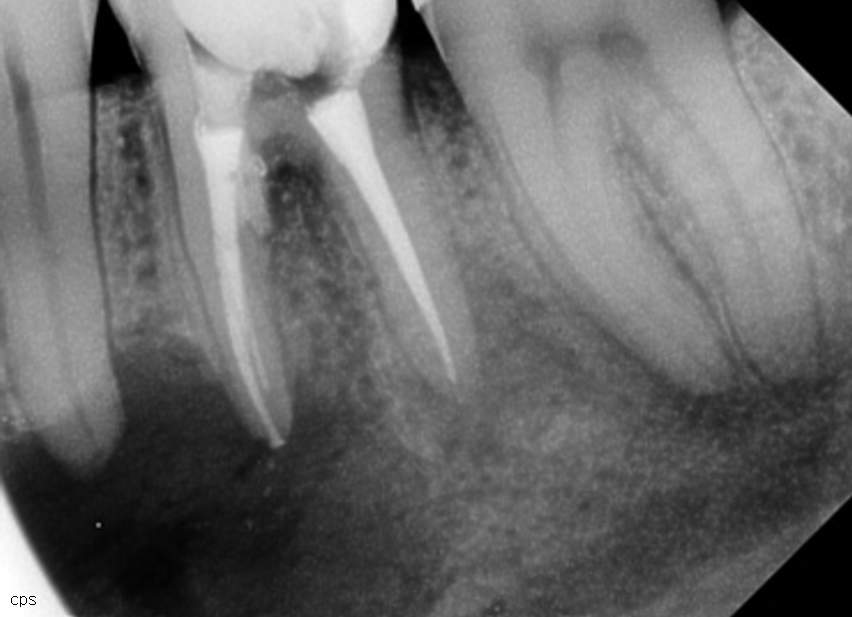
Еще одним негативным последствием станет недостаточно запломбированный канал. Пломбировочный материал может не достичь цели всего на доли миллиметров. Однако такое расстояние станет в дальнейшем причиной воспаления корня.
Другая крайность – лишнее количество пломбировочного материала в заполняемой камере. Практически сразу возникнет боль, которая будет усиливаться. Корень не принимает введенное вещество, он сопротивляется этому. Последствием станут воспалительные процессы мягких тканей зуба. Поэтому к изучению рентгеновского снимка нужно подходить очень ответственно.
Часто при игнорировании лечения зубов возникают различные осложнения. Одним из распространенных является периодонтит. При нем микрофлора из воспаленного зуба переходит на периодонт (костную ткань, которая его окружает).
Периодонтит имеет несколько стадий заболевания. Если на начальной стадии еще возможно определить заболевание и сохранить зуб, то на следующей принимается непопулярное решение об его удалении.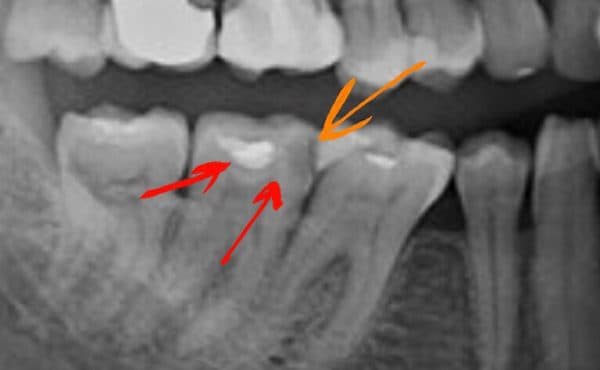
Данное заболевание может появиться после лечения пульпита, когда наблюдаются нарушения в заполнении каналов, их чистке, герметичности пломбировки. Чтобы этого не допустить, рекомендуется обращаться к квалифицированному специалисту, имеющему достаточный опыт в лечении подобных заболеваний и их последствий.
При лечении запущенных стадий пульпита и периодонтита может наблюдаться постепенное привыкание к пломбировочному материалу зуба. Результатом станут периодические боли. Врач может назначить физиотерапевтические процедуры для дополнительной профилактики.
Для предотвращения пульпита, кариеса и других заболеваний ротовой полости необходим периодический осмотр у стоматолога. На приеме будут своевременно обнаружены пораженные зубы. Рентгеновский снимок после проведенных мероприятий позволит убедиться в том, что лечение было проведено правильно, в соответствии со всеми требованиями и гарантиями. Лучшей профилактикой пульпита является своевременное лечение кариеса.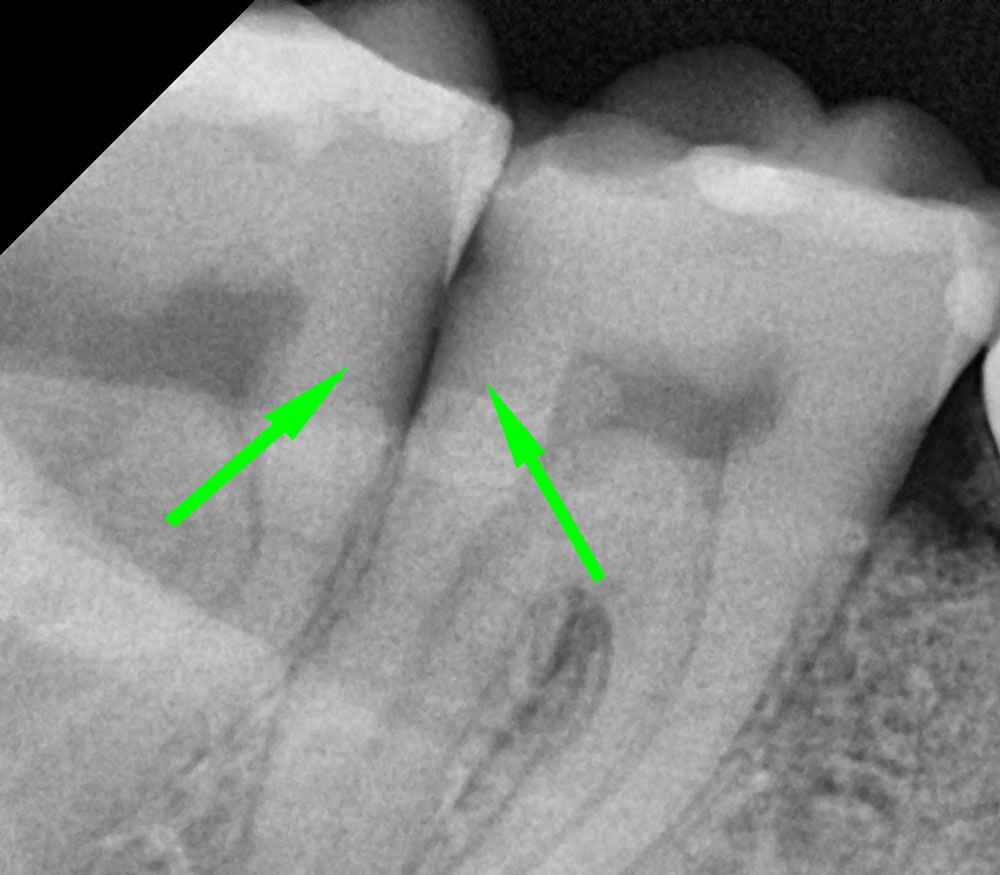
Как выглядит пульпит на снимке: последствия болезни
Рентгенография является доступным методом диагностики пульпита — воспалительного поражения внутренних тканей зуба (пульпы). Кроме этого, снимки прицельного типа необходимы для мониторинга качества терапии.
Рентген диагностика
Пульпит — исследование с помощью рентген-лучей, проходящих сквозь ткань зуба и отображающихся в виде картинки на снимке. Отображаются в виде тёмных и светлых участков.
Классический рентген постепенно уходит на задний план. Сегодня применяются специализированные аппараты — визиографы, проецирующие картинку на экран компьютера.
По сути, рентген — дополнительный метод диагностики пульпита, так как при помощи такого исследования невозможно выявить патологию. По результатам проводится косвенная диагностика с определением глубины кариозного поражения.
Исключением можно назвать гнойную форму пульпита, которая приводит к отмиранию костной структуры и патологическому изменению. Это можно видеть чётко на снимках.
Это можно видеть чётко на снимках.
По этой причине, рентген следует рассматривать как сопровождающий метод обследования. В обязательном порядке проводится физикальный осмотр и ЭОД (электроодонтодиагностика) для оценки состояния пульпы.
Как выявить патологию на снимке
Параметры, по которым определяют пульпит на рентгеновском снимке следующие:
- Наличие воспалительного процесса мягкой ткани. На изображении будут видны затемнённые участки.
- Глубокая кариозная полость. Разрушение, выходящее за пределы дентина, говорит о наличии пульпита.
- Развитие гранулём. На снимке появляются светлые участки.
- Образование дентиклей. Представляют собой новообразования из дентина или подобной ему ткани, локализуются в пульпе.
Кариозное поражение на рентген снимках
Поскольку рентген не даёт чёткой картины наличия пульпита, его присутствие определяется по выраженности кариозного поражения.
Кариес на снимке
Кариес по-разному отображается на рентген изображении, в зависимости от характера и формы:
- Кариес среднего типа.
 Такой тип на рентгеновском снимке имеет вид небольшого затемнения, не выходящего за пределы дентина.
Такой тип на рентгеновском снимке имеет вид небольшого затемнения, не выходящего за пределы дентина. - Глубокий кариес. Наблюдаются тёмные участки, сливающиеся с пульповой камерой.
- Кариес вторичный. Кариес на снимке отображается в виде пятен/дефектов с размытым контуром.
Кроме этого, можно заметить образование щели возле шейки зуба — белую полоску клиновидной формы.
Проведение рентгенографии после терапии
Рентген является не только методом диагностики патологии, но и выступает в качестве контроля над эффективностью терапии. Посредством исследования врач определяет:
- Качество удаления пульпы. Неполное удаление приводит к повторному воспалению.
- Характер каналов зуба, их физиологическое строение и глубину.
- Насколько качественно были запломбированы каналы с использованием медицинского цемента или гуттаперчи. В случае недостаточной пломбировки или избытка пломбировочного материала в каналах, лечение зуба проводится повторно.
После терапии рекомендуется контрольная рентгенография, как правило, каждые полгода.
Возможные последствия лечения пульпита
Как бы качественно не была проведена процедура терапии, шанс развития осложнений пульпита присутствует. После лечения возможен риск раскола зуба. Чтобы избежать подобное, пациенту устанавливают коронку, а при адекватном сохранении стенок зуба проводится реставрация фотополимером.
В качестве осложнений, при отсутствии своевременного лечения возможно развитие периодонтита. Заболевание сопровождается острой воспалительной реакцией в зубе и в прилегающих к нему тканях. Осложнение имеет несколько стадий. При первой, воспалительный процесс можно купировать и сохранить зуб, при второй — проводится его удаление.
Хотя рентген не способен однозначно определить наличие пульпита, исследование остаётся ключевым моментом в диагностике патологии. Благодаря рентгеновскому снимку стоматолог выявляет косвенные признаки патологии, начинает своевременное лечение и сохраняет зуб.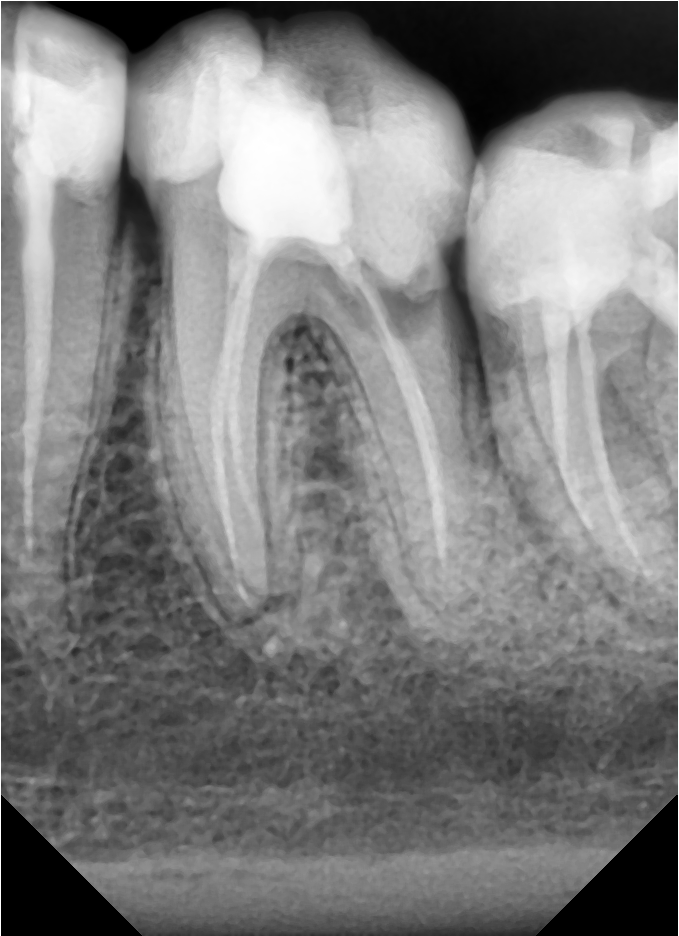
Как не спутать с обычным кариесом? Диагностика пульпита зуба
Пульпит — воспаление пульпы зуба, условно её ещё называют нервом. На первых этапах такое заболевание даёт о себе знать, когда на зубы действуют различные раздражители (например, перепады температуры).
Это вызывает у человека болезненную реакцию. При прогрессирующем пульпите наблюдаются приступообразные острые боли.
Исходя из того, что болевые ощущения довольно часто охватывают всю челюсть, сложно определить, какой именно зуб воспалён. Выявить заболевание можно по внешним симптомам: в открытой кариозной полости происходит разрастание тканей, сереет эмаль, зуб кровоточит.
Регулярные посещения стоматолога, даже если признаков заболевания нет, и соблюдение правил гигиены рта помогут избежать прогрессирования кариеса, что является отличной профилактикой пульпита.
Как распознать пульпит зуба: диагностика заболевания
Для успешной диагностики заболевания важно определить первоисточник возникновения, интенсивности и периодичности приступов.
Внимание! Воспаление пульпы может перейти в такое серьёзное заболевание, как периодонтит. Тогда воспаление переходит с нерва на верхушку зубного корня.
Рентгеновский снимок: как выглядит патология, видна ли она на рентгене
Поскольку при пульпите воспалительный процесс не приводит к каким-либо преобразованиям в твёрдых тканях, то и прямых симптомов, которые видно на рентгене, он не имеет. Однако, его можно определить по косвенным признакам. Например, на снимке это глубокая кариозная полость, сообщающаяся с полостью зуба.
Фото 1. Так выглядит пульпит на рентгеновском снимке. Пораженная область зуба отмечена красным цветом.
На рентгене кариес имеет различные проявления, всё зависит от того, какую форму он принимает:
- При среднем кариесе происходит затемнение, которое локализуется исключительно в пределах дентина.

- Если снимок показал, что с пульповой камерой сообщаются тёмные участки, то это глубокие кариозные поражения. Изредка полость нервно-сосудистого пучка имеет малозаметное затемнение.
- Вторичный кариес. Повреждения на рентгене обладают неровными контурами и заметными светлыми участками рядом с ними. Если граница между полостью и пломбой имеет дефект, это признак патологических изменений в тканях.
- Клиновидная белая полоска — щель, которая находится возле шейки зуба.
- На рентгеновском снимке наиболее чётко выражаются повреждения жевательной (окклюзионной) поверхности. Они принимают V-образный вид на одном из этапов заболевания.
Нескольких клинических данных недостаточно для выявления заболевания. Чтобы диагноз был точным, нужны результаты зондирования пульпы и определить её электровозбудимость.
Причина появления дентиклей — дистрофические процессы, которые протекают в пульпе.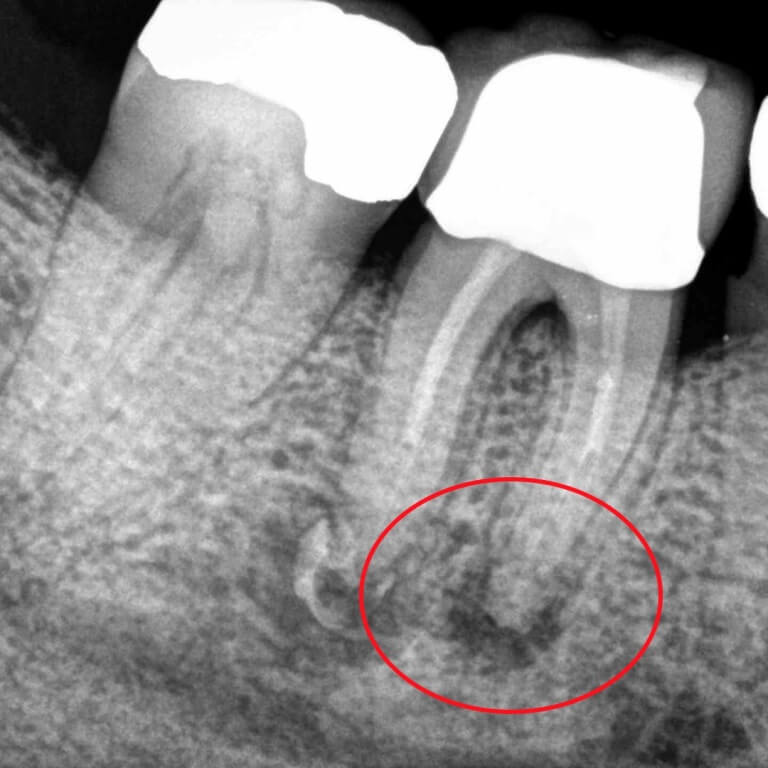
Дентикли могут быть пристеночными, которые размещаются у стенок корневого канала и зубной полости, и свободными, находящимися свободно в пульпе. На рентгене они обусловлены множеством, либо единичными плотными тенями кругловатой формы на фоне полости зуба или корневого канала.
Одной из главных причин разрушения зуба («внутренней гранулёмы») является хронический гранулёматозный пульпит. Наиболее часто повреждение такого характера можно встретить при воспалённом пульпите передних зубов. На рентгеновском снимке оно ясно определяется округлым осветлением, которое проецируется на полость зуба.
Температурная
Температурная диагностика обуславливается использованием диоксида углерода при —70 °C или дихлордифторметана при —40 °C. При влиянии холода на поражённый участок изменяются клиника заболевания. Тест повторяют, когда возобновляется чувствительность и восприятие. Если боль снижается от низких температур, то это верный знак некротизации пульпы. В редких случаях зуб погружается в водяную баню, а десна изолируется от него коффердамом. Таким образом, производится проверка на реакцию от тепла.
В редких случаях зуб погружается в водяную баню, а десна изолируется от него коффердамом. Таким образом, производится проверка на реакцию от тепла.
Электроодонтодиагностика или ЭОД
При поражении электрическим током коронковой пульпы её электровозбудимость достигает 7—60 мкА.
Фото 2. Процесс проведения ЭОД: врач прикладывает к зубу пациента специальный аппарат, который посылает электрические сигналы.
При соответствующих симптомах даже небольшое снижение электровозбудимости до 20—25 мкА говорит об ограниченном процессе, то есть об очаговом пульпите, а также воспалительных изменениях, которые несут обратимый характер. Процесс имеет распространённость в коронковой пульпе, если электровозбудимость понижена до 25—60 мкА. При реакции в 61—100 мкА происходит гибель коронковой пульпы с переходом воспалительного процесса на корневую.
Справка. Окончательная гибель пульпы происходит при 101—200 мкА, рецепторы периодонта в этом случае реагируют на ток. Электровозбудимость отсутствует, если имеются периапикальные изменения. Примером служит периодонтит или радикулярная киста. Этот метод диагностики является самым точным.
Электровозбудимость отсутствует, если имеются периапикальные изменения. Примером служит периодонтит или радикулярная киста. Этот метод диагностики является самым точным.
Пульпит зуба: как диагностировать и лечить болезнь?
Пульпит – воспалительные процессы в мягких тканях зуба. Пульпой называют сосудисто-нервный пучок, состоящий из множества капилляров и нервных волокон. Поэтому довольно часто пульпу именуют нервом.
Пульпит составляет пятую часть всех стоматологических заболеваний.
Почему развивается воспаление?
Основной причиной развития воспалительных процессов в пульпе является инфицирование ее инфицирование при запущенном кариесе. Обычно (в 90% случаев) инфекция попадает в пульпу через кариозную полость. Но иногда возможен ретроградный путь (проникновение бактерий сквозь отверстие на корне или пародонтальные карманы). Крайне редко (при остеомиелите, ОРЗ, краснухе, ветряной оспе, гайморите) инфекция заносится через кровь – гематогенный путь.
Причинить пульпит могут и другие факторы:
некачественная обработка кариозной полости или случайное повреждение пульповой камеры при лечении кариеса;
неправильная пломбировка канала;
ожог пульпы при обтачивании зубной коронки перед протезированием;
заболевания десен, приводящие к формированию зубодесневых карманов;
В зависимости от этиологии различают 4 вида пульпитов:
инфекционный – развивается вследствие проникновения в пульпу патогенных бактерий;
травматический – причиной является нарушение стерильности пульпа при травматическом повреждении зуба, из-за чего условно патогенные бактерии направляются в пульповую камеру и провоцируют воспаление;
ятрогенный, или медицинский – возникает по вине стоматолога из-за неправильной обработки кариозной полости;
конкрементозный – результат нарушения метаболизма в нервно-сосудистом пучке, сопровождается формированием конкрементов или дентиклей (заместительного дентина).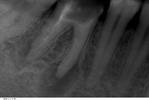
Признаки болезни
Обычно пульпит заявляет о себе болевым синдромом, который может иметь различную выраженность.
В зависимости от проявлений болезни различают пульпит:
острый – сопровождается сильными приступообразными болями (они усиливаются ночью), возникающими как самопроизвольно, так и в результате воздействия холода или тепла, боль часто отдает в шею, уши, виски и не снимается даже при приеме анальгетиков;
хронический – боль ноющая, почти незаметная, проявляется довольно редко.
Острый пульпит бывает серозным и гнойным. Если развивается гнойный процесс, то боль становится постоянной и приобретает стреляющий и пульсирующий характер.
Как отличить пульпит от других заболеваний?
Многие стоматологические заболевания сопровождаются болевыми ощущениями. Но при пульпите они отличаются некоторыми характерными особенностями.
Пульпит и кариес
При кариесе болезненность появляется только при воздействии термических или химических раздражителей.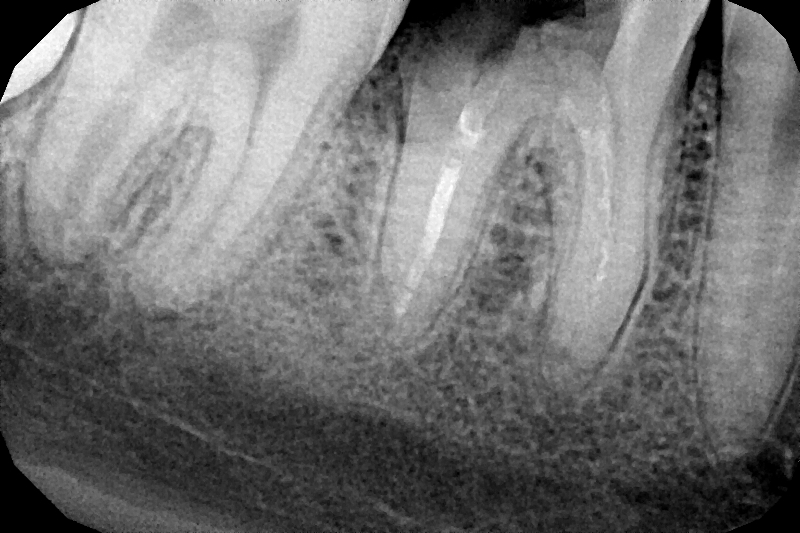 Если раздражитель устранить, то болевой синдром сразу же прекращается. При пульпите боль чаще всего возникает беспричинно. Если же ее причиняет раздражитель, то после его устранения болевые ощущения исчезают не ранее, чем через четверть часа.
Если раздражитель устранить, то болевой синдром сразу же прекращается. При пульпите боль чаще всего возникает беспричинно. Если же ее причиняет раздражитель, то после его устранения болевые ощущения исчезают не ранее, чем через четверть часа.
Пульпит и невралгия тройничного нерва
Обычно при пульпите выраженность болевых ощущений значительно меньше, чем при невралгии. Но иногда сила боли при этих заболеваниях сопоставима. Различие состоит в том, что при невралгии болевой синдром ночью исчезает или сильно ослабляется, а при пульпите – усиливается.
Пульпит и периодонтит
При пульпите перкуссия и накусывание не вызывают боли. При периодонтите любое из этих действий становится причиной сильных болевых ощущений.
Различить эти заболевания поможет рентген. При пульпите он не покажет никаких патологий, а при периодонтите будут заметны изменения.
Но не стоит пытаться самостоятельно диагностировать и лечить пульпит, что может спровоцировать различные осложнения и привести к потере зуба. При появлении малейшей боли следует обратиться в стоматологическую клинику.
При появлении малейшей боли следует обратиться в стоматологическую клинику.
Диагностика
Обычно для стоматолога диагностика пульпита не представляет особого труда. В большинстве случаев врачу достаточно осмотреть ротовую полость. Но, чтобы подтвердить диагноз и определить стадию болезни, пациенту делают рентгеновский снимок. На основе результатов рентгена специалист подбирает оптимальный метод лечения.
Терапевтические методы
Если диагностирован пульпит зуба, лечение может осуществляться двумя способами:
хирургическим – производят депульпирование зуба;
консервативным – удается сохранить пульпу.
Хирургическое лечение
Этот метод является традиционным и используется в большинстве случаев. Но в таком случае зуб после пульпита изменяет свой цвет и становится более хрупким.
Депульпирование (так называют процедуру по удалению нерва) может производиться как после предварительного умерщвления нерва, так и без него.
Хирургическое лечение осуществляется в несколько этапов:
вводят анестезирующее средство;
удаляют пульпу и устраняют поврежденные кариесом ткани;
оценивают длину каналов;
устанавливают временную пломбу;
если не возникло осложнений, то при втором посещении очищают, расширяют, промывают антисептическими средствами и пломбируют каналы, предварительно установив штифты;
устанавливают постоянную пломбу на зубную коронку.
Качество пломбирования контролируется при помощи рентгена.
Консервативное лечение
Сохранить пульпу возможно только у детей и людей младше 30 лет, если они обратились к стоматологу на начальной стадии болезни, что случается крайне редко, так как большинство людей терпят боль до последнего. Если же начнутся гнойные процессы в пульпе, то ее придется удалять.
Консервативный метод предполагает тщательную обработку зубной полости лекарственными препаратами, после чего устанавливается пломба.
Особенности пульпита у детей
Чаще всего обнаруживается пульпит молочного зуба, что имеет несколько объяснений.
У детей, в отличие от взрослых:
слой дентина и эмали значительно тоньше;
дентин плохо минерализован;
корневые каналы расширенные;
волокнистая ткань рыхлая;
системы не полностью сформированы, что способствует развитию воспаления.
Некоторые родители считают, что необязательно производить лечение пульпита молочных зубов, если отсутствует боль. Но это мнение совершенно неправильное. Если не лечить молочные зубки у ребенка, то постоянные зубы будут тоже нездоровыми.
Но это мнение совершенно неправильное. Если не лечить молочные зубки у ребенка, то постоянные зубы будут тоже нездоровыми.
Как выглядят заболевания зубов на рентгене
По данным ВОЗ (Всемирной организации здравоохранения) заболеваемость кариесом среди взрослого населения достигает 92 %, а 20 % пациентов, обратившихся к стоматологу, ставится диагноз пульпит. Без проведения предварительной рентгенодиагностики затруднительно, а иногда и невозможно, выявить патологию и подтвердить диагноз, спланировать лечение зубов и оценить его результаты. Поэтому очень важно знать, как выглядят болезни зубов на рентгеновском снимке.
Рентгенологические исследования в стоматологической практике
Рентгенологические методы исследования, благодаря своей информативности и достоверности, занимают ведущие позиции в диагностике заболеваний челюстно-лицевой области. Рентгенография нашла широкое применение в терапевтической и ортопедической стоматологии, челюстно-лицевой хирургии, диагностике травматических и воспалительных поражений зуба, кист, опухолей и других патологий.
В зависимости от используемой аппаратуры и цели исследования современная рентген-диагностика имеет такие разновидности:
- прицельная рентгенография – рентгеновский снимок одного или нескольких зубов;
- ортопантомограмма – панорамный обзорный круговой снимок, на котором представлена челюсть целиком;
- компьютерная томография – 3D-снимок зубов верхней и нижней челюсти
Преимущества рентгенологических методов диагностики
Рентген-диагностика относится к самым современным методам исследования. Рентгенография предоставляет стоматологу возможность оценить состояние зубов, место расположения патологии, объем костной ткани. Получение картины зубного ряда дает возможность выбора наиболее правильной тактики лечения для достижения лучшего и долговременного результата.
В стоматологической практике используется аппаратура, имеющая низкую степень облучения. Поэтому эти методы диагностики считаются безопасными и не имеющими противопоказаний даже при беременности.

Рентгенологические методы исследования позволяют определить состояние зуба, не вскрывая его, узнать количество корневых каналов для правильной обработки и последующей герметизации. Незаменимой является информация, полученная в ходе рентген-диагностики при имплантации зубов: оценка объема и структуры костной ткани необходима для точной установки имплантата и его долгой службы. Рентгенография зубов не предполагает предварительной подготовки пациента, а процесс занимает всего несколько минут.
Болезни зубов на рентгеновском снимке
Рентгенография позволяет выявить такую патологию, как:
- кариозные полости и абсцессы;
- неправильный прикус
- перелом челюсти;
- пародонтит;
- очаг инфекции в корневом канале;
- киста, гранулема;
- опухоль, абцесс;
- непрорезавшиеся зубы;
- отклонения при росте зуба мудрости.
Кариес на рентгене
Кариес – одно из самых распространенных заболеваний зубов, поэтому многих пациентов волнует вопрос, как выглядит кариес на рентгене.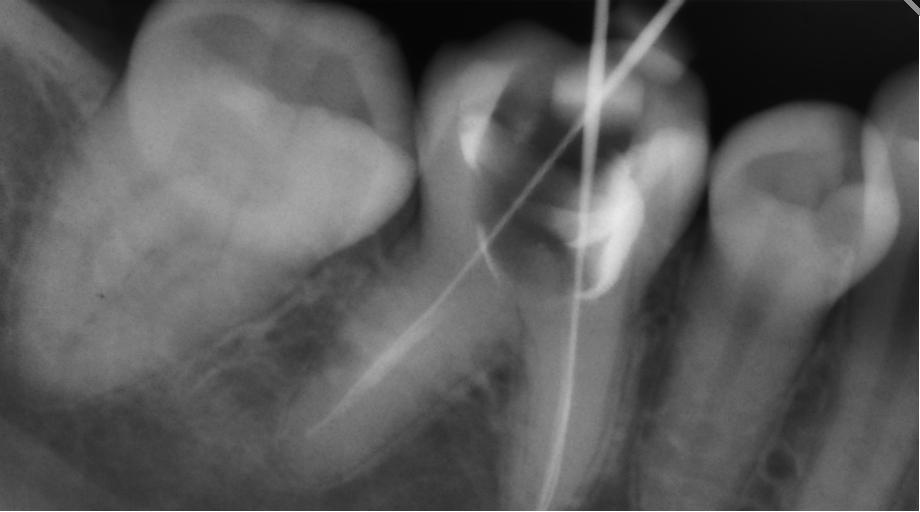 Кариес – это поражение твердых тканей зуба, которое начинается с разрушения эмали. Основной причиной, вызывающей заболевание, считается разрушительное действие бактерий на твердые ткани зуба.
Кариес – это поражение твердых тканей зуба, которое начинается с разрушения эмали. Основной причиной, вызывающей заболевание, считается разрушительное действие бактерий на твердые ткани зуба.
Скорость развития кариозного поражения бывает различной: от острого кариеса у детей, вызывающего быстрое разрушение молочного зуба до вялотекущего хронического кариеса у взрослых. Начальные стадии заболевания могут протекать бессимптомно.
Кариес в большинстве случаев распознается клинически. К рентгенологическому исследованию стоматологи прибегают для диагностики скрытой кариозной полости, которая недоступна для осмотра и инструментального исследования. Чаще всего существует необходимость изучить кариес на рентгенограмме в случае подозрения на наличие его полости под пломбой, коронкой, на корне.
Легкие степени кариеса, не сопровождающиеся значительным разрушением эмали, на рентгене не проявляются. Как правило, не нуждаются в рентгенологической диагностике случаи фиссурного (в естественных углублениях зубов) и пришеечного (прикорневого) кариесов.
Кариес на рентгенограмме визуализируется в зависимости от степени выраженности патологии. На снимке будет видно кариозное пятно, средняя и глубокая степень кариеса, осложненная патология. Рентгенологические признаки кариеса проявляются в зависимости от перечисленных случаев так:
- кариозное пятно на рентгенограмме просматривается как область с ограниченным затемнением сниженной плотности;
- средняя и глубокая степень поражения кариесом зуба выглядит как снижение плотности поверхности в месте повреждения эмали;
- осложненный кариес на рентген-снимке визуализируется как деформация анатомической структуры зуба с множественными гранулемами (очаговыми разрастаниями соединительной ткани воспалительного характера) и дентиклями (твердыми образованиями в пульпе зуба).
Болезни пульпы
Пульпа – это живая мягкая ткань, содержащая нервы и кровеносные сосуды, которая расположена в центре зуба. Самым распространенным заболеванием пульпы зуба является пульпит.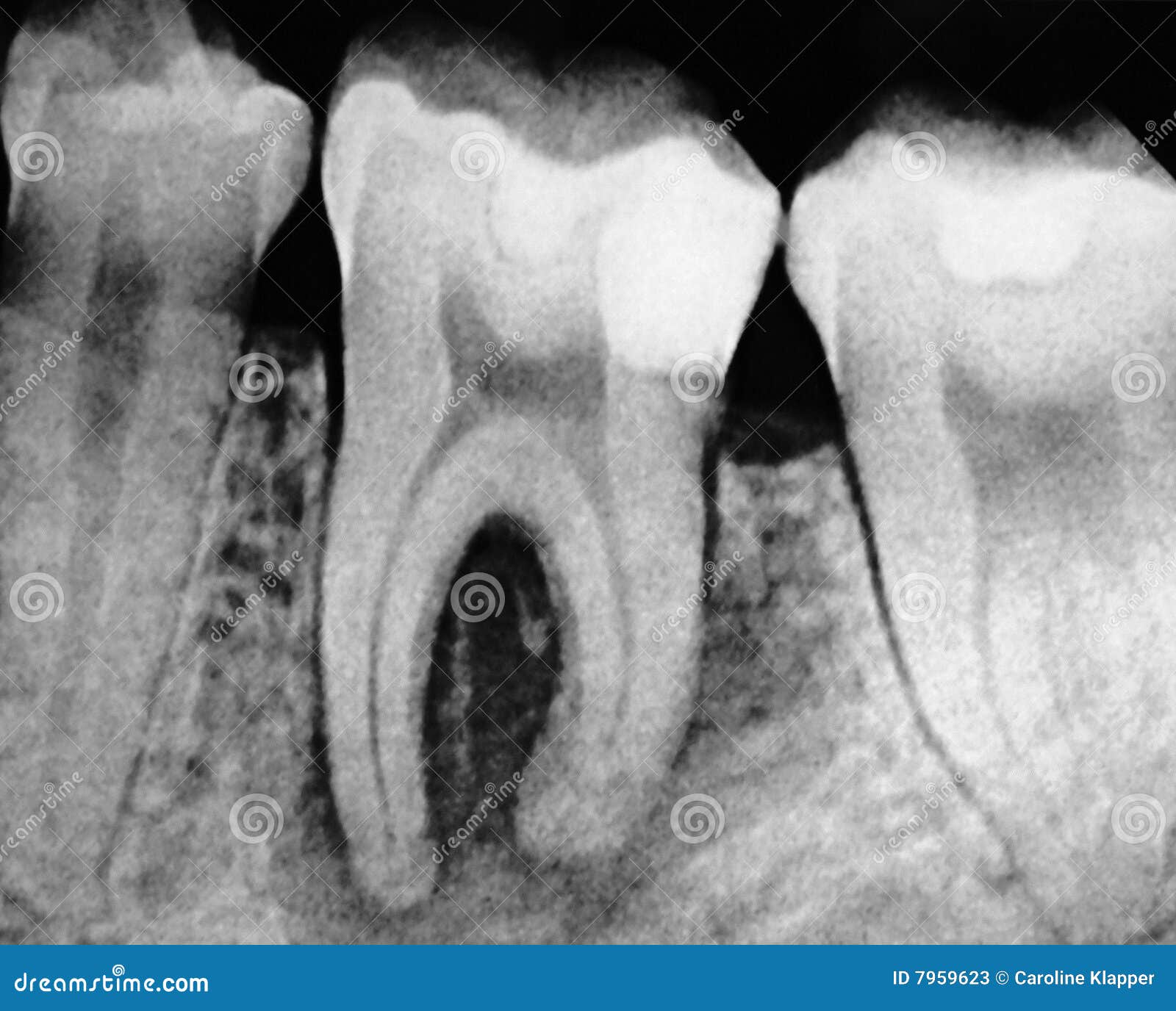 Болезнь чаще всего развивается вследствие образования и прогрессирования кариозного дефекта эмали, который распространился до дентина. Иногда пульпит возникает из-за травмы зуба, воздействия термических или химических факторов.
Болезнь чаще всего развивается вследствие образования и прогрессирования кариозного дефекта эмали, который распространился до дентина. Иногда пульпит возникает из-за травмы зуба, воздействия термических или химических факторов.
Пульпит на снимке рентгена определяется затемнением в центральной и нижней части зуба и определяется по косвенным симптомам: кариозной полости, которая сочетается с десной и/или гранулемой. При тяжелом поражении пульпы на снимке могут визуализироваться дентикли, которые выглядят как множественные или единичные плотные полости с локализацией на фоне корневого канала.
Зная, как на рентгене выглядит пульпит, врач для уточнения диагноза может использовать метод зондирования (инструментального обследования).
Кисты и гранулемы на рентгеновском снимке
Киста – это патологическое новообразование размером от 0,5 до 2 см, представляющее собой полость с фиброзной стенкой и содержимым, проще говоря, мешочек с гноем. Новообразование возникает в качестве ответной реакции организма на развитие инфекционного процесса в каналах зуба.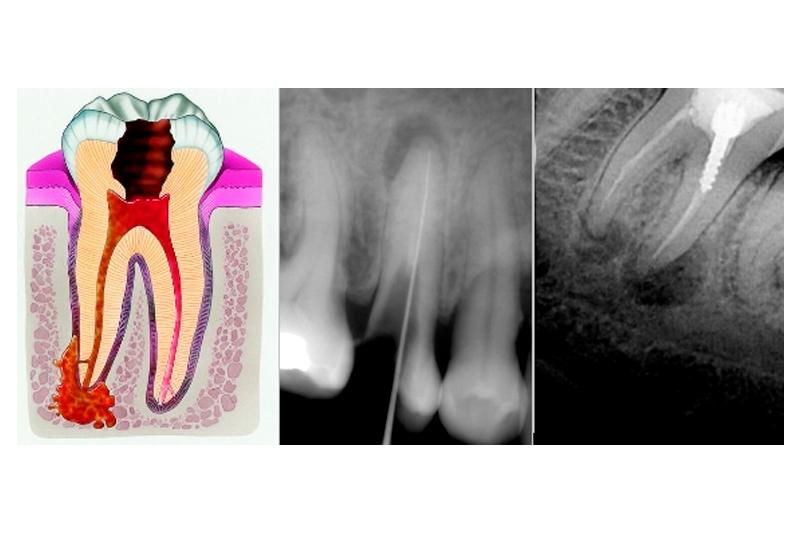
Киста на корне зуба, благодаря фиброзной стенке полости, удерживает мертвые бактерии, не давая им распространяться, но без лечения по мере прогресса заболевания, разрыв неизбежен. Заболевание в начальной стадии проходит бессимптомно, при увеличении размеров полости появляется острая боль, отек десны, припухлость. Может образоваться флюс или свищ.
Самым информативным и точным методом диагностики, позволяющим определить кистозное образование зуба, является рентгенография. Киста зуба на рентгеновском снимке выглядит как просветленный участок, расположенный вблизи зубного корня в виде округлой или продолговатой полости, имеющей достаточно четкий контур.
Зачастую, патология может быть диагностирована совершенно случайно, во время рентгенологического исследования соседних зубов.
В сложных случаях может, напротив, потребоваться дополнительное обследование, например, с помощью компьютерной томографии (КТ).
Зная, как на рентгене зуба выглядит киста, врач после изучения рентген-снимка определяет тип новообразования, точную локализацию, а также устанавливает причину возникновения кисты для назначения адекватного лечения.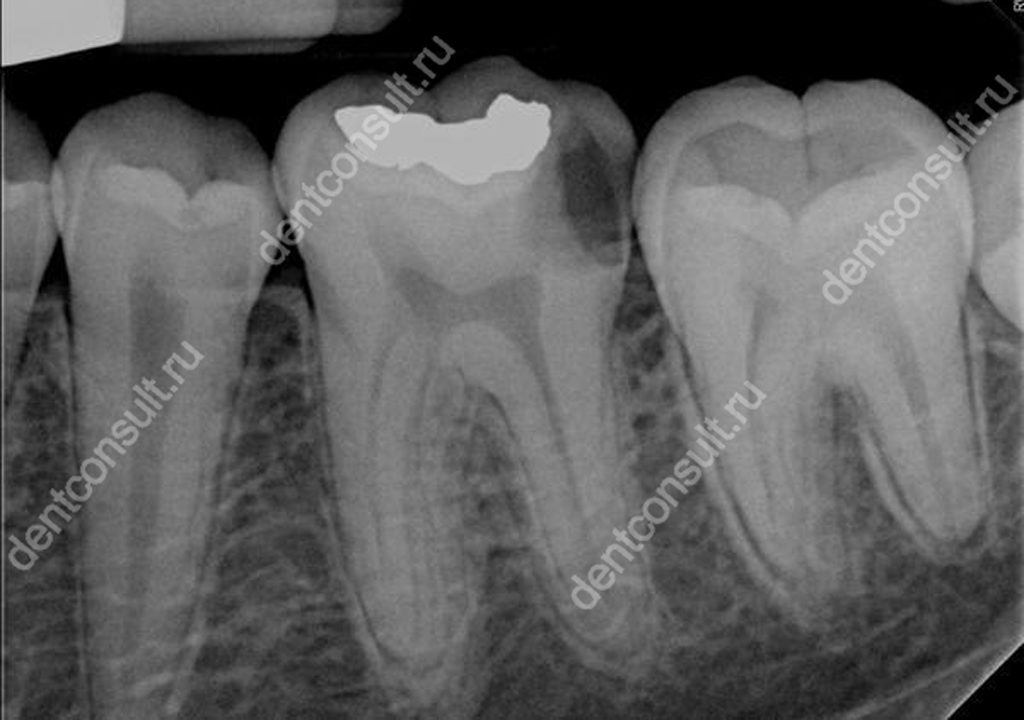
Гранулема – это ограниченное воспаление периодонта (тканей, окружающих зуб со всех сторон и не дающих ему двигаться в лунке). Гранулема представляет собой округлое образование, размером 3-5 мм, расположенное в области зубного корня.
Длительное бессимптомное течение заболевания зачастую не позволяет вовремя диагностировать и лечить заболевание, поэтому она часто обнаруживается в запущенной стадии.
Диагностика проводится в основном рентгенографическим способом. Гранулема зуба на рентгеновском снимке выглядит как темный округлый ограниченный участок, расположенный в районе корня зуба.
Пародонтит на рентгеновском снимке
Пародонтит – одно из самых часто встречающихся в стоматологической практике заболеваний. Это воспаление опорного аппарата зубов, которое вызывается такими причинами, как:
- отсутствие или недостаточная гигиена полости рта;
- плохое кровоснабжение десен;
- дефицит в рационе витаминов;
- табакокурение.

Основными симптомами заболевания являются кровоточивость десен, неприятный запах изо рта, увеличение промежутков между зубами, повышенная чувствительность зубной эмали к раздражителям и подвижность зубов.
Периодонтит – воспаление корня зуба и прилегающих к нему тканей – многие специалисты считают последствиями пародонтита. Заболевания имеют схожую симптоматику. Многие пациенты задаются вопросом, можно ли не делать рентген при периодонтите. Специалисты единодушны во мнении, что самый верный способ диагностировать периодонтит — сделать рентгенографию челюстей.
В зависимости от структурных изменений околозубных тканей хронический периодонтит бывает:
- гранулирующим – воспаление в периодонте, протекающее с образованием грануляционной ткани;
- фиброзным – воспалительный процесс в периодонте, сопровождающийся разрастанием соединительной ткани).
Гранулирующий периодонтит на рентгене определяется как очаги деструкции (разрушения) с нечеткими и неровными контурами, напоминающими по структуре языки пламени, гранулемами и патологическими образованиями, которые отделены от окружающих тканей.
Соединительная ткань, разросшаяся в силу тяжелой стадии заболевания, занимает большие пространства, поэтому тоже может визуализироваться на снимке.
Хронический фиброзный периодонтит на рентгене определяется по значительному расширению периодонтальной щели, деформацией околозубных тканей, расширяющейся ближе к окончанию корня. Рентгеновский снимок при лечении фиброзного периодонтита в большинстве случаев делается два раза. По результатам первого снимка врач выясняет характеристики, проходимость и расположение каналов и начинает лечение: зуб вскрывается, в канал вводится специальный инструмент, и после этого проводится вторая рентгенограмма фиброзного периодонтита, необходимая для выяснения точной длины канала.
В заключении
Современная стоматология невозможна без качественной и эффективной диагностики заболеваний зубов, и рентгенографические методы в этом плане занимают одну из лидирующих позиций среди прочих. Он безопасен, информативен, процедура не занимает много времени и не требует специальной подготовки, имеет меньшую стоимость по сравнению с современными КТ и МРТ.![]()
Видео : Рентген зубов – анализ состояния зубов перед изготовлением акрилового съемного протеза
Рентгенологические признаки пульпита
Рентгенография — дополнительный метод исследования при диагностике хронического пульпита. Один из рентгенологических признаков его – сообщение глубокой кариозной полости с полостью зуба (рис. 1.5), заметное на рентгенограмме наподобие полоски затемнения в слое надпульпарного дентина (свода полости зуба). Однако этот признак не постоянен.
На рентгенограммах хорошо видны отложения в пульпе конкрементов, которые нередко служат причиной болевых ощущений (конкрементозный пульпит). Дентикли размещаются в полости зуба или корневом канале в форме одиночных или расположенных цепочкой мелких множественных образований овальной формы в виде очагов уплотнения (рис. 1.6). Вследствие высокого содержания известковых солей они дают такую же интенсивную тень, как дентин. Свободно лежащие дентюши окружены узкой полоской тени полости зуба или корневого канала, пристеночные дентикли, плотно сросшиеся с дентином, практически сливаются с ним в общую тень.
Свободно лежащие дентюши окружены узкой полоской тени полости зуба или корневого канала, пристеночные дентикли, плотно сросшиеся с дентином, практически сливаются с ним в общую тень.
Рентгенография позволяет диагностировать внутрипульпарную резорбцию — внутреннюю гранулему (рис. 2.7), встречающуюся на разных уровнях и образующую одну или несколько теней с четкими контурами округлой или овальной формы, диаметр которых больше корневого канала.
Рентгенологический метод помогает определить состояние периапикальных тканей при пульпите, что очень важно для диагностики, выбора рационального лечения, контроля качества пломбирования. Деструктивные изменения в периодонте при пульпите наблюдаются в 48,5% случаев, чаще при хроническом фиброзном и гангренозном пульпите (более 50%). Обострение хронического пульпита сопровождается деструктивными изменениями в периодонте в 72 % случаев. Изменения в периодонте при пульпите встречаются преимущественно у однокорневых зубов и чаще в молодом возрасте.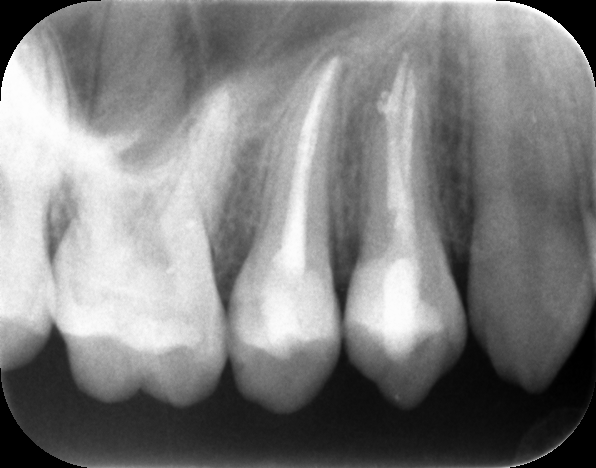
Рентгенологические признаки воспаления периодонта при пульпите (рис1.8) следующие:
1) расширение или деформация периодонтальной щели;
2) участки разрежения костной ткани у верхушки корня;
3) иногда деструктивные изменения периапикальных тканей.
Рентгенография зубов дает возможность оценить исход и эффективность лечения пульпита. При этом важно качественное, до уровня физиологической верхушки, заполнение корневого канала пломбировочным материалом (рис. 1.9).
1.3. Рентгенологические признаки периодонтита
Рентгенография наиболее часто используется в диагностике заболеваний околоверхушечных тканей зуба — периодонтитов. Интактный периодонт на рентгенограмме представлен узкой полоской затемнения между поверхностью корня зуба и кортикальной пластинкой альвеолы (рис. 1.10), толщина периодонта составляет в среднем 0,15-0,22 мм на нижней челюсти и 0,20-0,25 мм на верхней челюсти.
Изменения при остром воспалении периодонта, характеризующиеся завуалированностью рисунка костной ткани в области верхушки корня зуба, можно увидеть только на рентгенограммах высокого качества.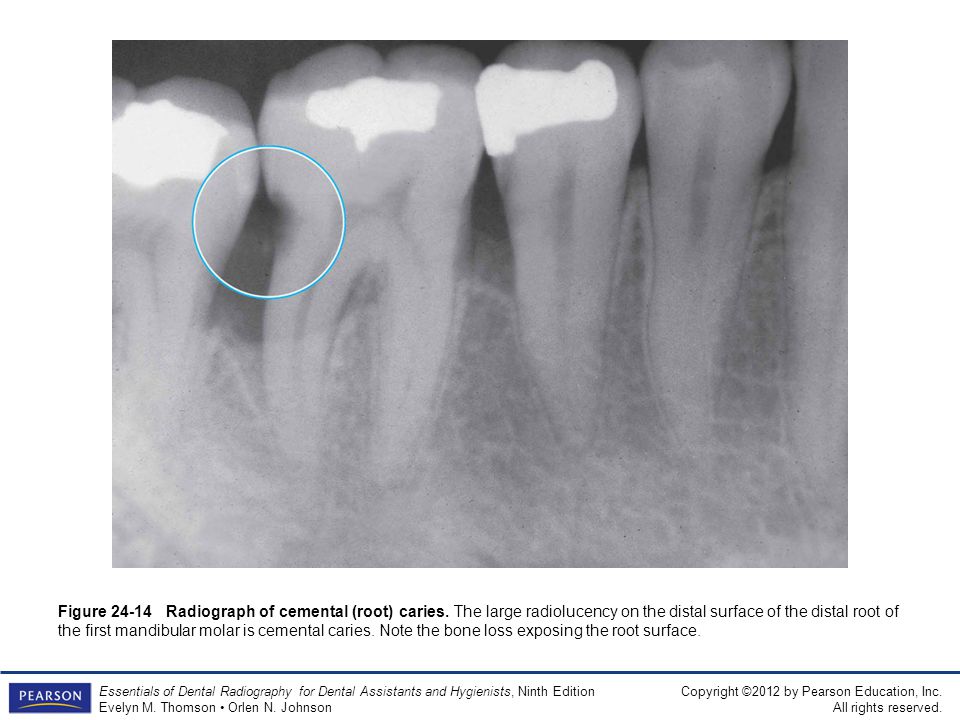 Прогрессирование процесса сопровождается нечеткостью рисунка кортикальной пластинки у верхушки корня, а при значительном скоплении экссудата — неравномерным расширением периодонтальной щели, однако при этом четко прослеживаются её контуры (рис.1.11).
Прогрессирование процесса сопровождается нечеткостью рисунка кортикальной пластинки у верхушки корня, а при значительном скоплении экссудата — неравномерным расширением периодонтальной щели, однако при этом четко прослеживаются её контуры (рис.1.11).
Хронические формы периодонтита диагностируются с помощью рентгенологического исследования периапикальных тканей. Основные рентгенологические признаки хронических периодонтитов представлены в таблице 1 и на рисунке 1.13.
При хроническом воспалении периодонта на рентгенограмме можно видеть неравномерное расширение периодонтальной щели в области верхушки корня, сопровождающееся, как правило, утолщением кортикальной пластинки ֊рентгенологический признак хронического фиброзного периодонтита (рис.1.12 а, б).
В ряде случаев (при ортодонтических вмешательствах, аномалиях прикуса, повышенной нагрузке на периодонт) отмечается сужение периодонтальной щели, порой совершенно не видимой на рентгенограмме.
Рис. 2.12. Внутриротовые периапикальные рентгенограммы: а) расширение периодонтальной щели у верхушки медиального корня 36, кортикальная пластинка прослеживается на всем протяжении, б) хронический фиброзный периодонтит 46.
2.12. Внутриротовые периапикальные рентгенограммы: а) расширение периодонтальной щели у верхушки медиального корня 36, кортикальная пластинка прослеживается на всем протяжении, б) хронический фиброзный периодонтит 46.
При этом избыточное отложение цемента (гиперцементоз) придает корню зуба булавовидную форму, костные балки губчатого вещества в области верхушки корня склерозируются, утолщаются, корневой канал может не проецироваться на рентгенограмме. Морфологически эти изменения чаще соответствуют формированию грубой фиброзной структуры периодонта.
Рис. 2.13. Хронический периодонтит: а) гранулирующий; б) гранулематозный; в) фиброзный.
При прогрессировании хронического воспаления в периодонте изменяется характерный петлистый рисунок прилежащей к цементу корня губчатой костной ткани. Нарушается непрерывность кортикальной пластинки, наблюдается истончение костных балок, заметное на рентгенограмме в виде участков разрежения без четких границ (рис.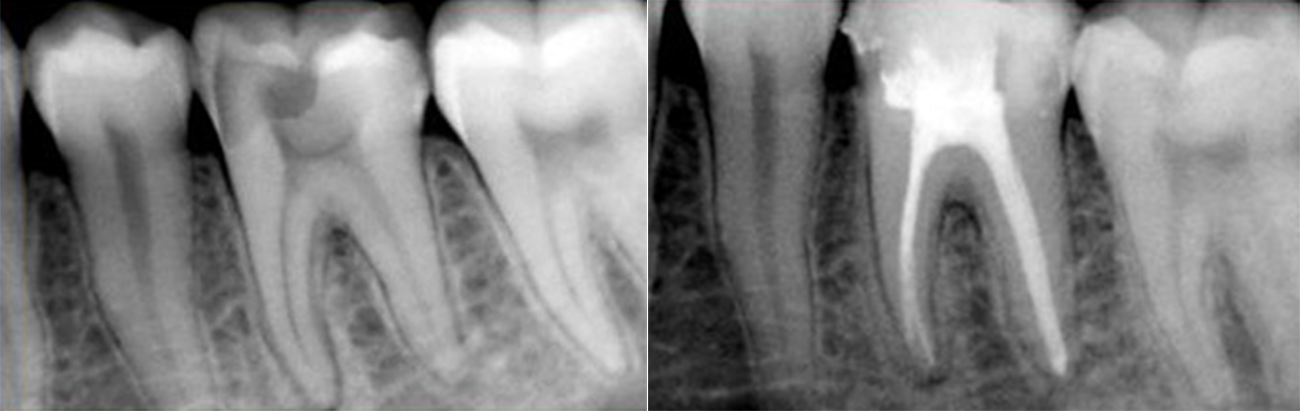 1.14). Позднее очаги разрежения увеличиваются в размере, захватывая межкорневую перегородку (рис. 1.15). Формируется грануляционная ткань, а клеточные элементы вызывают лакунарное рассасывание цемента и дентина корня, видимое на рентгенограмме как очаг деструкции костной ткани с нечеткими неровными контурами, а также укорочение длины и уплощение верхушки корня — картина хронического гранулирующего периодонтита (рис. 1.16 а, б, в). Свищевой ход, встречающийся при хроническом гранулирующем периодонтите, определяется на снимке как полоска разрежения в области межкорневой или межальвеолярной перегородки с наличием реактивного уплотнения окружающей костной ткани. Часто свищевой ход не виден на рентгенограмме вследствие наслоения тени зуба или костной структуры альвеолы и может быть обнаружен лишь при попадании в него пломбировочного материала (рис. 1.17).
1.14). Позднее очаги разрежения увеличиваются в размере, захватывая межкорневую перегородку (рис. 1.15). Формируется грануляционная ткань, а клеточные элементы вызывают лакунарное рассасывание цемента и дентина корня, видимое на рентгенограмме как очаг деструкции костной ткани с нечеткими неровными контурами, а также укорочение длины и уплощение верхушки корня — картина хронического гранулирующего периодонтита (рис. 1.16 а, б, в). Свищевой ход, встречающийся при хроническом гранулирующем периодонтите, определяется на снимке как полоска разрежения в области межкорневой или межальвеолярной перегородки с наличием реактивного уплотнения окружающей костной ткани. Часто свищевой ход не виден на рентгенограмме вследствие наслоения тени зуба или костной структуры альвеолы и может быть обнаружен лишь при попадании в него пломбировочного материала (рис. 1.17).
Рис. 2.16.Внутриротовые периапикальные рентгенограммы: а) очаг деструкции и разрежения костной ткани с нечеткими границами в области верхушки медиального корня и межкорневой перегородки 46; б) очаг деструкции костной ткани с нечеткими, неровными контурами у верхушки корня 11. На всем пртяжении канала прослеживается тень пломбировочного материала; в) хронический гранулирующий периодонтит 14.
На всем пртяжении канала прослеживается тень пломбировочного материала; в) хронический гранулирующий периодонтит 14.
При отграничении воспалительного процесса от здоровых тканей фиброзной капсулой очаг деструкции костной ткани приобретает округлые четкие формы с ровными контурами, губчатое вещество вокруг него становится более плотным (остеосклероз) и может локализоваться на боковой поверхности корня или в области верхушки, линия периодонта при этом переходит в костный дефект – рентгенологические признаки хронического гранулематозного периодонтита (рис. 1.18 а, б).
Некоторую трудность для рентгенодиагностики вызывает расположение гранулемы не в толще губчатого вещества челюсти, а поднадкостнично. Соединение ее с верхушками корней (чаще у резцов, премоляров) на рентгенограмме тени не имеет, периодонтальная щель при этом не изменена. Надкостница продуцирует костные пластинки вокруг гранулемы, отгораживаясь от очага интоксикации, и с течением времени образуется полушаровидное выбухание в области проекции корня, легко определяемое при пальпации.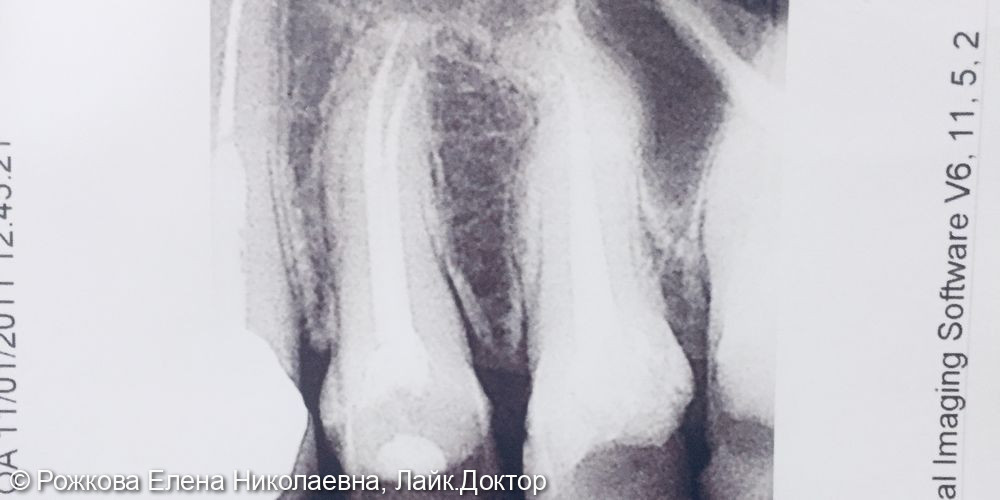
Рис. 2.18. Внутриротовые рентгенограммы: а) очаг деструкции костной ткани с четкими границами и зоной остеосклероза у корня 15; б) хронический гранулематозный периодонтит 36.
Иногда рентгенологически можно наблюдать типичную для гранулемы картину, а клинически имеется свищ, признак, характерный для гранулирующего периодонтита. Это относят к декомпенсированнойформе воспаления периодонта, при которой наблюдается частичное ограничение по периферии очага поражения соединительнотканным барьером.
Если диаметр периапикального очага деструкции при хроническом пролиферативном воспалении периодонта составляет от 5 до 8 мм, его относят к кистогранулеме (рис. 1.19). Значительные (более 1 см.) дефекты костной ткани округлой формы с выстоящими в полость дефекта корнями говорят о наличии радикулярной кисты(рис. 1.20 а, б). По рентгенологической картине они напоминают фолликулярные кисты, которые отличаются тем, что имеют тень фолликула непрорезавшегося или сверхкомплектного зуба в полости кисты (рис. 1.21). Надо помнить, что размеры тени на рентгенограмме не являются достоверным признаком образования кисты. В сомнительных случаях для подтверждения диагноза необходимо дополнительное гистологическое исследование патологического очага.
1.21). Надо помнить, что размеры тени на рентгенограмме не являются достоверным признаком образования кисты. В сомнительных случаях для подтверждения диагноза необходимо дополнительное гистологическое исследование патологического очага.
Рис. 2.20. а) Внутриротовая рентгенограмма. Очаг деструкции костной ткани с четкими границами диаметром 1,5 см в области верхушки 22. Видна тень выведенного пломбировочного материала; б) Рентгенограмма нижней челюсти в боковой проекции. Корневая киста нижней челюсти.
Следует отметить, что интерпретация рентгенологической картины различных форм и стадий периодонтитов зависит от ряда обстоятельств, таких, как малая величина деталей костной структуры на снимках, плоскостное изображение очага, наслаивание теней неизмененных тканей, ограниченные возможности зрительного анализатора в различии градаций оптической плотности черно-белой рентгенограммы, условия съемки и обработки пленки, яркость негатоскопов, квалификация рентгенолога.
Рис. 2.21. Ортопантомограмма. Фолликулярная киста тела и ветви нижней челюсти.
Так, при острых периодонтитах своевременно не устанавливаются на
чальные признаки околоверхушечного остеопороза и резорбции кортикального слоя альвеолы. Недостаточно критериев, которыми мог бы руководствоваться практический врач для проведения дифференциальной диагностики клинических форм хронического периодонтита, определения стадии воспаления, динамики патологического процесса. Рентгенологическое исследование не позволяет выявить ранние стадии периодонтита, когда превалируют функциональные нарушения кровообращения. Рентгенологические и морфологические данные при периодонтите не совпадают в 50 % случаев. Например, при обострении гранулематозного периодонтита исчезает четкость очертания очага деструкции и рентгенологическая картина приобретает свойства, характерные для гранулирующего периодонтита. Такой признак околокорневой кисты, как кортикальный ободок вокруг полости, при нагноении становится смазанным и по снимку невозможно исключить хронический ограниченный остеомиелитический процесс. Уменьшить процент диагностических ошибок и повысить информативность рентгенограмм можно, используя цветовую дешифровку снимков с помощью радиовизиографии и фотоплетизмографии. Таблица 1.
Уменьшить процент диагностических ошибок и повысить информативность рентгенограмм можно, используя цветовую дешифровку снимков с помощью радиовизиографии и фотоплетизмографии. Таблица 1.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Как выглядит пульпит на снимке?
Один из методов диагностики пульпита – рентгенографическое исследование. Оно позволяет выявить степень поражения и вид патологии. Также прицельные снимки используются для контроля качества лечения.
Рентген как один из методов диагностики пульпита
Рентгенографическое исследование – обследование с помощью рентген-лучей.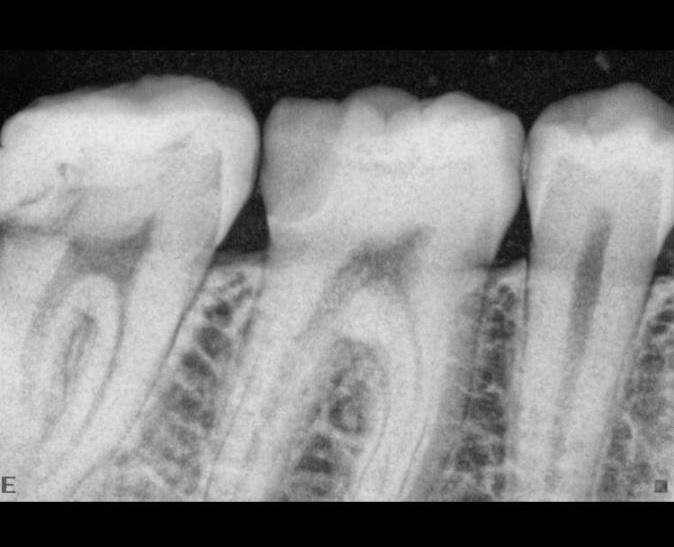 Они пропускаются через зуб и отражаются на специальной пленке. На полученном снимке видны темные и светлые участки. Они соответствуют мягким и твердым тканям.
Они пропускаются через зуб и отражаются на специальной пленке. На полученном снимке видны темные и светлые участки. Они соответствуют мягким и твердым тканям.
Важно! Большинство стоматологий используют визиографы – рентгеновские аппараты, которые проецируют изображение сразу на монитор компьютера.
Рентген применяется только в качестве сопровождающего метода.
Развитие пульпита на рентгене обнаружить невозможно. Лучи отражаются только от твердых тканей. По сути, рентгенография — дополнительный метод диагностики. Косвенно можно лишь определить глубину кариозной полости и ее сообщение с пульповой камерой.
Исключение — острая гнойная и хроническая гангренозная форма заболевания. Ее развитие приводит к отмиранию мягких тканей и патологическому изменению костных тканей. Они и отражаются на снимках.
Поэтому рентген применяется только в качестве сопровождающего метода. Параллельно проводят визуальный осмотр, электроодонтодиагностику (ЭОД) и термометрию.
Важно! Хотя диагностировать пульпит по рентгеновским фото невозможно, обследование применяется для исключения других заболеваний со сходными симптомами: периодонтитов, гранулем, кист.
Окончательный диагноз ставят вскрытия кариозной полости и зондирования ее дна.
Как определяют пульпит по снимку?
Пульпит на снимке можно определить по:
- Воспалению мягкой ткани – будут видны затемнение на рентгене.
- Глубине кариозной полости: если разрушения выходят за предел дентина можно утверждать о развивающемся пульпите.
- Наличию гранулем – проявляются светлыми участками.
- Образованию дентиклей – сформированных из ткани дентина пристеночных полостей.
С помощью рентгена можно выявить только кариес.
Важно! Дентикли образуются в результате минерализации пульпы – ее коронковой или корневой части.
Они считаются одним из ключевых признаков заболевания. На рентгене видно округлые, множественные или единичные, плотные затемненные участки.
Выявление кариозных признаков по снимку
Так как рентгенограмма не дает четкой картины пульпита, он определяется по типу кариозного поражения и его локализации.
Важно! С помощью рентгена можно выявить только кариес, поразивший не менее трети твердых тканей зуба.
В зависимости от формы кариес по-разному отображается на рентген-снимке:
- Средний кариес. Наблюдается затемнение, локализующееся строго в пределах дентина.
- Глубокие кариозные поражения. Темные участки на рентгене сообщаются с пульповой камерой. Иногда видно незначительное затемнение полости нервно-сосудистого пучка.
- Вторичный кариес. На рентгене видны дефекты с неровными контурами. Рядом с ними заметны светлые участки.
 Иногда граница между пломбой и полостью словно «подрыта» – это указывает на патологические изменения в тканях.
Иногда граница между пломбой и полостью словно «подрыта» – это указывает на патологические изменения в тканях. - Клиновидные изменения. Видна щель рядом с шейкой зуба – клиновидная белая полоска.
Рентгенография необходима для контроля каждого этапа лечения пульпита.
Важно! Рентгенография не определяет пришеечный, фиссурный, апроксимальный и кариес в стадии пятна. Эти виды патологии не характеризуются существенным поражением тканей зуба.
Лучше всего на рентгене видны поражения окклюзионной (жевательной) поверхности. На определенном этапе они приобретают V-образный вид.
Рентгенографический контроль за лечением
Рентгенография необходима не только для диагностики, но и для контроля каждого этапа лечения пульпита. С ее помощью определяется:
- Полностью ли была удалена пульпа. В противном случае будет развиваться воспаление. На рентгене оно отобразится в виде затемненного участка.

- Определение глубины и физиологического строения каналов. В каналы вводятся стоматологические иглы – файлы – и делается прицельный снимок.
- Качество пломбирования канала. После цементирования корневых каналов или установки гуттаперчи делается рентгеновский снимок. Если наблюдается недостаточное или избыточное пломбирование, зуб перелечивается.
После окончания лечения необходим рентгенографический контроль. Он проводится раз в полгода. Это помогает выявить возможные осложнения: повторное воспаление, усадку пломбировочного материала, появление гранулем.
Пломба на зуба выглядит как светлое пятно.
Важно! Иногда в депульпированном зубе возникают боли. Это говорит о недостаточном пломбировании каналов, вывода материалов за апекс (верхушку) корня или оставленных обломках стоматологических инструментов. В этом случае необходимо повторное рентгенографическое исследование, желательно – в другой стоматологии.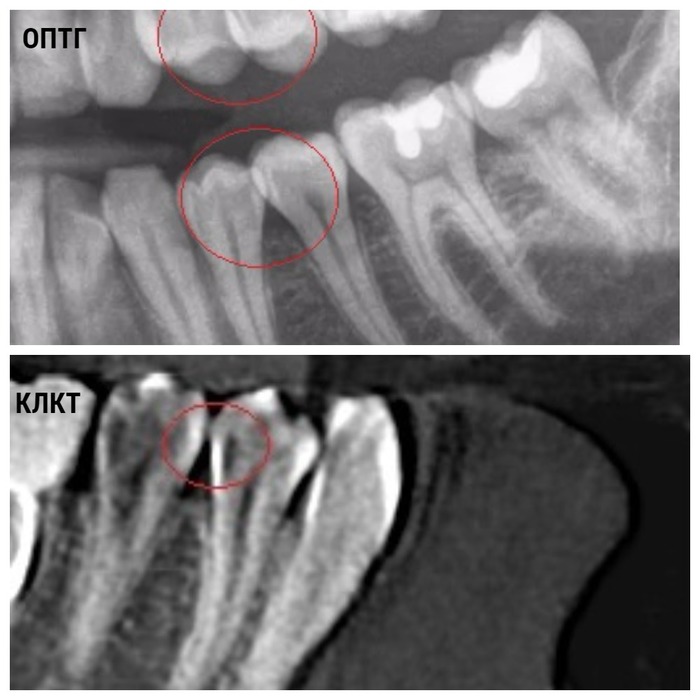
Запломбированные каналы в депульпированном зубе отчетливо заметны на рентген-снимке. Они проявляются светлыми продолговатыми участками, заканчивающимися возле физиологического сужения корня.
Также хорошо видна пломба на зубе – она отражается светлым пятном. Любое отклонение будет проявляться в виде неровных, затемненных участков между пломбировочным материалом и полостью.
Рентгенография – один из ключевых моментов в диагностике и лечении пульпита. Заболевание по ней определяется по косвенным признакам: степени кариозного поражения, наличии воспалений и изменений в костной ткани. Прицельные снимки также необходимы для определения строения корневых каналов и качества их пломбирования.
Рентгенологические признаки пульпита
Рентгенография — дополнительный метод исследования при диагностике хронического пульпита. Один из рентгенологических признаков его – сообщение глубокой кариозной полости с полостью зуба (рис. 1.5), заметное на рентгенограмме наподобие полоски затемнения в слое надпульпарного дентина (свода полости зуба).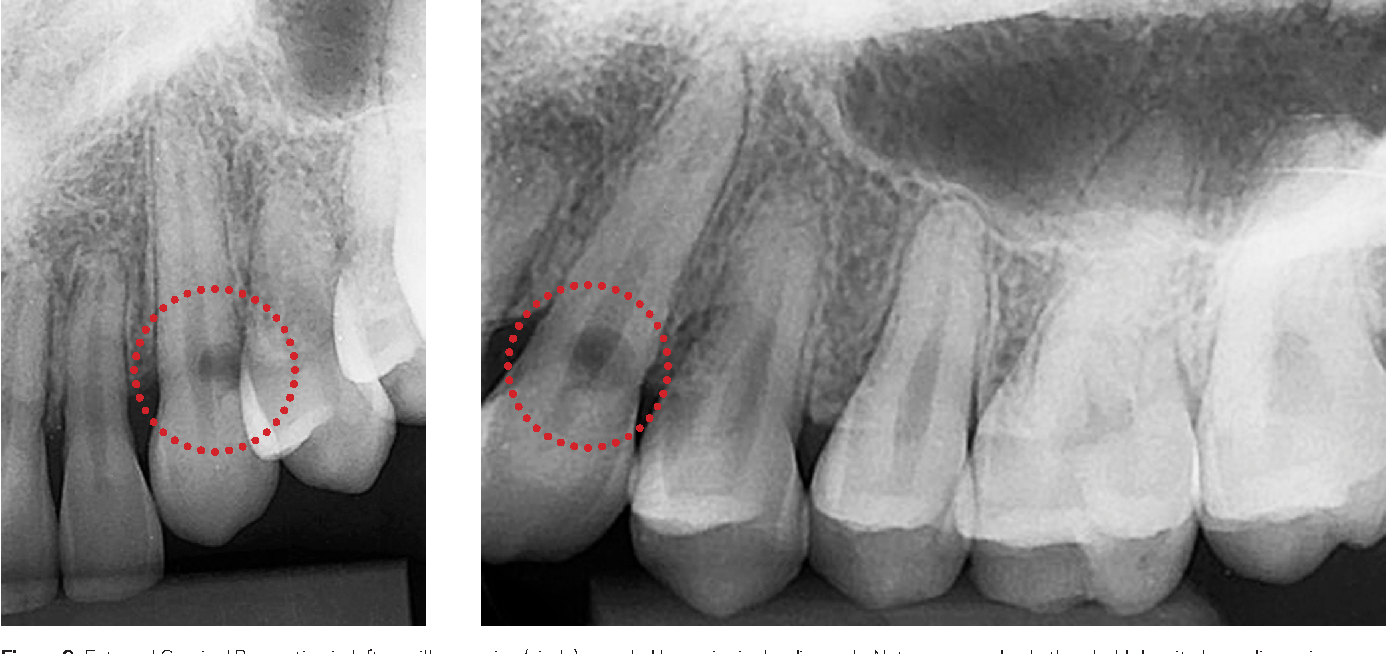 Однако этот признак не постоянен.
Однако этот признак не постоянен.
На рентгенограммах хорошо видны отложения в пульпе конкрементов, которые нередко служат причиной болевых ощущений (конкрементозный пульпит). Дентикли размещаются в полости зуба или корневом канале в форме одиночных или расположенных цепочкой мелких множественных образований овальной формы в виде очагов уплотнения (рис. 1.6). Вследствие высокого содержания известковых солей они дают такую же интенсивную тень, как дентин. Свободно лежащие дентюши окружены узкой полоской тени полости зуба или корневого канала, пристеночные дентикли, плотно сросшиеся с дентином, практически сливаются с ним в общую тень.
Рентгенография позволяет диагностировать внутрипульпарную резорбцию — внутреннюю гранулему (рис. 2.7), встречающуюся на разных уровнях и образующую одну или несколько теней с четкими контурами округлой или овальной формы, диаметр которых больше корневого канала.
Рентгенологический метод помогает определить состояние периапикальных тканей при пульпите, что очень важно для диагностики, выбора рационального лечения, контроля качества пломбирования. Деструктивные изменения в периодонте при пульпите наблюдаются в 48,5% случаев, чаще при хроническом фиброзном и гангренозном пульпите (более 50%). Обострение хронического пульпита сопровождается деструктивными изменениями в периодонте в 72 % случаев. Изменения в периодонте при пульпите встречаются преимущественно у однокорневых зубов и чаще в молодом возрасте.
Деструктивные изменения в периодонте при пульпите наблюдаются в 48,5% случаев, чаще при хроническом фиброзном и гангренозном пульпите (более 50%). Обострение хронического пульпита сопровождается деструктивными изменениями в периодонте в 72 % случаев. Изменения в периодонте при пульпите встречаются преимущественно у однокорневых зубов и чаще в молодом возрасте.
Рентгенологические признаки воспаления периодонта при пульпите (рис1.8) следующие:
1) расширение или деформация периодонтальной щели;
2) участки разрежения костной ткани у верхушки корня;
3) иногда деструктивные изменения периапикальных тканей.
Рентгенография зубов дает возможность оценить исход и эффективность лечения пульпита. При этом важно качественное, до уровня физиологической верхушки, заполнение корневого канала пломбировочным материалом (рис. 1.9).
1.3. Рентгенологические признаки периодонтита
Рентгенография наиболее часто используется в диагностике заболеваний околоверхушечных тканей зуба — периодонтитов. Интактный периодонт на рентгенограмме представлен узкой полоской затемнения между поверхностью корня зуба и кортикальной пластинкой альвеолы (рис. 1.10), толщина периодонта составляет в среднем 0,15-0,22 мм на нижней челюсти и 0,20-0,25 мм на верхней челюсти.
Интактный периодонт на рентгенограмме представлен узкой полоской затемнения между поверхностью корня зуба и кортикальной пластинкой альвеолы (рис. 1.10), толщина периодонта составляет в среднем 0,15-0,22 мм на нижней челюсти и 0,20-0,25 мм на верхней челюсти.
Изменения при остром воспалении периодонта, характеризующиеся завуалированностью рисунка костной ткани в области верхушки корня зуба, можно увидеть только на рентгенограммах высокого качества. Прогрессирование процесса сопровождается нечеткостью рисунка кортикальной пластинки у верхушки корня, а при значительном скоплении экссудата — неравномерным расширением периодонтальной щели, однако при этом четко прослеживаются её контуры (рис.1.11).
Хронические формы периодонтита диагностируются с помощью рентгенологического исследования периапикальных тканей. Основные рентгенологические признаки хронических периодонтитов представлены в таблице 1 и на рисунке 1.13.
При хроническом воспалении периодонта на рентгенограмме можно видеть неравномерное расширение периодонтальной щели в области верхушки корня, сопровождающееся, как правило, утолщением кортикальной пластинки ֊рентгенологический признак хронического фиброзного периодонтита (рис.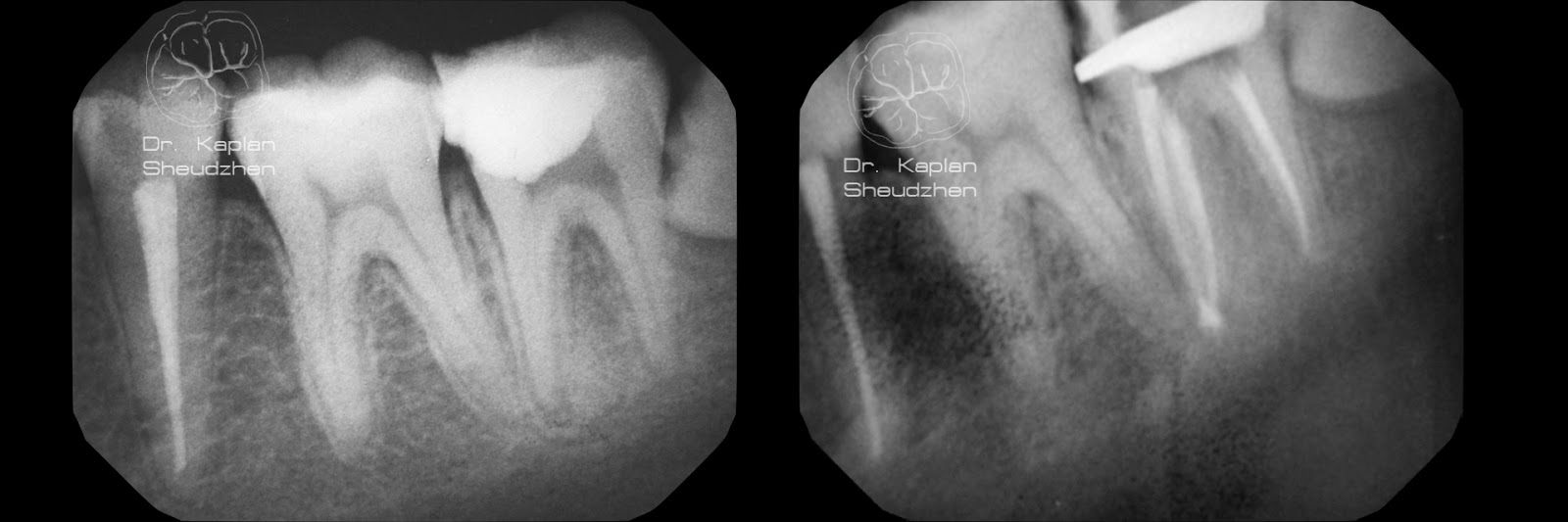 1.12 а, б).
1.12 а, б).
В ряде случаев (при ортодонтических вмешательствах, аномалиях прикуса, повышенной нагрузке на периодонт) отмечается сужение периодонтальной щели, порой совершенно не видимой на рентгенограмме.
Рис. 2.12. Внутриротовые периапикальные рентгенограммы: а) расширение периодонтальной щели у верхушки медиального корня 36, кортикальная пластинка прослеживается на всем протяжении, б) хронический фиброзный периодонтит 46.
При этом избыточное отложение цемента (гиперцементоз) придает корню зуба булавовидную форму, костные балки губчатого вещества в области верхушки корня склерозируются, утолщаются, корневой канал может не проецироваться на рентгенограмме. Морфологически эти изменения чаще соответствуют формированию грубой фиброзной структуры периодонта.
Рис. 2.13. Хронический периодонтит: а) гранулирующий; б) гранулематозный; в) фиброзный.
При прогрессировании хронического воспаления в периодонте изменяется характерный петлистый рисунок прилежащей к цементу корня губчатой костной ткани. Нарушается непрерывность кортикальной пластинки, наблюдается истончение костных балок, заметное на рентгенограмме в виде участков разрежения без четких границ (рис. 1.14). Позднее очаги разрежения увеличиваются в размере, захватывая межкорневую перегородку (рис. 1.15). Формируется грануляционная ткань, а клеточные элементы вызывают лакунарное рассасывание цемента и дентина корня, видимое на рентгенограмме как очаг деструкции костной ткани с нечеткими неровными контурами, а также укорочение длины и уплощение верхушки корня — картина хронического гранулирующего периодонтита (рис. 1.16 а, б, в). Свищевой ход, встречающийся при хроническом гранулирующем периодонтите, определяется на снимке как полоска разрежения в области межкорневой или межальвеолярной перегородки с наличием реактивного уплотнения окружающей костной ткани. Часто свищевой ход не виден на рентгенограмме вследствие наслоения тени зуба или костной структуры альвеолы и может быть обнаружен лишь при попадании в него пломбировочного материала (рис.
Нарушается непрерывность кортикальной пластинки, наблюдается истончение костных балок, заметное на рентгенограмме в виде участков разрежения без четких границ (рис. 1.14). Позднее очаги разрежения увеличиваются в размере, захватывая межкорневую перегородку (рис. 1.15). Формируется грануляционная ткань, а клеточные элементы вызывают лакунарное рассасывание цемента и дентина корня, видимое на рентгенограмме как очаг деструкции костной ткани с нечеткими неровными контурами, а также укорочение длины и уплощение верхушки корня — картина хронического гранулирующего периодонтита (рис. 1.16 а, б, в). Свищевой ход, встречающийся при хроническом гранулирующем периодонтите, определяется на снимке как полоска разрежения в области межкорневой или межальвеолярной перегородки с наличием реактивного уплотнения окружающей костной ткани. Часто свищевой ход не виден на рентгенограмме вследствие наслоения тени зуба или костной структуры альвеолы и может быть обнаружен лишь при попадании в него пломбировочного материала (рис. 1.17).
1.17).
Рис. 2.16.Внутриротовые периапикальные рентгенограммы: а) очаг деструкции и разрежения костной ткани с нечеткими границами в области верхушки медиального корня и межкорневой перегородки 46; б) очаг деструкции костной ткани с нечеткими, неровными контурами у верхушки корня 11. На всем пртяжении канала прослеживается тень пломбировочного материала; в) хронический гранулирующий периодонтит 14.
При отграничении воспалительного процесса от здоровых тканей фиброзной капсулой очаг деструкции костной ткани приобретает округлые четкие формы с ровными контурами, губчатое вещество вокруг него становится более плотным (остеосклероз) и может локализоваться на боковой поверхности корня или в области верхушки, линия периодонта при этом переходит в костный дефект – рентгенологические признаки хронического гранулематозного периодонтита (рис. 1.18 а, б).
Некоторую трудность для рентгенодиагностики вызывает расположение гранулемы не в толще губчатого вещества челюсти, а поднадкостнично.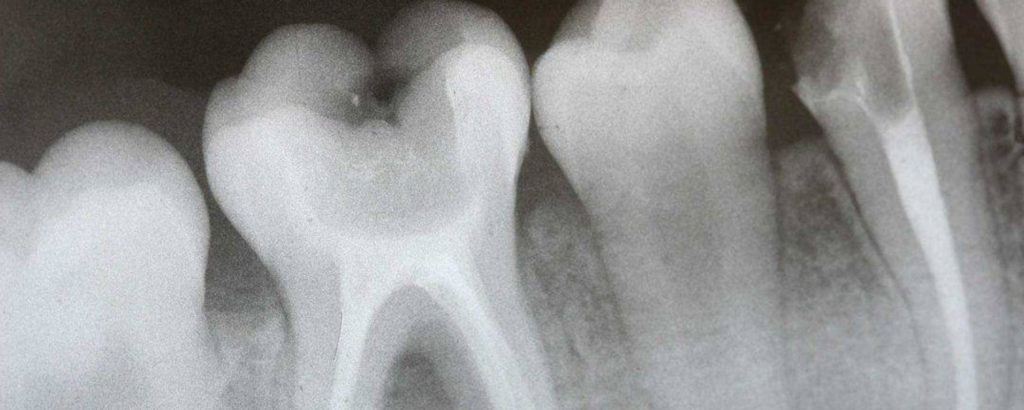 Соединение ее с верхушками корней (чаще у резцов, премоляров) на рентгенограмме тени не имеет, периодонтальная щель при этом не изменена. Надкостница продуцирует костные пластинки вокруг гранулемы, отгораживаясь от очага интоксикации, и с течением времени образуется полушаровидное выбухание в области проекции корня, легко определяемое при пальпации.
Соединение ее с верхушками корней (чаще у резцов, премоляров) на рентгенограмме тени не имеет, периодонтальная щель при этом не изменена. Надкостница продуцирует костные пластинки вокруг гранулемы, отгораживаясь от очага интоксикации, и с течением времени образуется полушаровидное выбухание в области проекции корня, легко определяемое при пальпации.
Рис. 2.18. Внутриротовые рентгенограммы: а) очаг деструкции костной ткани с четкими границами и зоной остеосклероза у корня 15; б) хронический гранулематозный периодонтит 36.
Иногда рентгенологически можно наблюдать типичную для гранулемы картину, а клинически имеется свищ, признак, характерный для гранулирующего периодонтита. Это относят к декомпенсированнойформе воспаления периодонта, при которой наблюдается частичное ограничение по периферии очага поражения соединительнотканным барьером.
Если диаметр периапикального очага деструкции при хроническом пролиферативном воспалении периодонта составляет от 5 до 8 мм, его относят к кистогранулеме (рис. 1.19). Значительные (более 1 см.) дефекты костной ткани округлой формы с выстоящими в полость дефекта корнями говорят о наличии радикулярной кисты(рис. 1.20 а, б). По рентгенологической картине они напоминают фолликулярные кисты, которые отличаются тем, что имеют тень фолликула непрорезавшегося или сверхкомплектного зуба в полости кисты (рис. 1.21). Надо помнить, что размеры тени на рентгенограмме не являются достоверным признаком образования кисты. В сомнительных случаях для подтверждения диагноза необходимо дополнительное гистологическое исследование патологического очага.
1.19). Значительные (более 1 см.) дефекты костной ткани округлой формы с выстоящими в полость дефекта корнями говорят о наличии радикулярной кисты(рис. 1.20 а, б). По рентгенологической картине они напоминают фолликулярные кисты, которые отличаются тем, что имеют тень фолликула непрорезавшегося или сверхкомплектного зуба в полости кисты (рис. 1.21). Надо помнить, что размеры тени на рентгенограмме не являются достоверным признаком образования кисты. В сомнительных случаях для подтверждения диагноза необходимо дополнительное гистологическое исследование патологического очага.
Рис. 2.20. а) Внутриротовая рентгенограмма. Очаг деструкции костной ткани с четкими границами диаметром 1,5 см в области верхушки 22. Видна тень выведенного пломбировочного материала; б) Рентгенограмма нижней челюсти в боковой проекции. Корневая киста нижней челюсти.
Следует отметить, что интерпретация рентгенологической картины различных форм и стадий периодонтитов зависит от ряда обстоятельств, таких, как малая величина деталей костной структуры на снимках, плоскостное изображение очага, наслаивание теней неизмененных тканей, ограниченные возможности зрительного анализатора в различии градаций оптической плотности черно-белой рентгенограммы, условия съемки и обработки пленки, яркость негатоскопов, квалификация рентгенолога.
Рис. 2.21. Ортопантомограмма. Фолликулярная киста тела и ветви нижней челюсти.
Так, при острых периодонтитах своевременно не устанавливаются на
чальные признаки околоверхушечного остеопороза и резорбции кортикального слоя альвеолы. Недостаточно критериев, которыми мог бы руководствоваться практический врач для проведения дифференциальной диагностики клинических форм хронического периодонтита, определения стадии воспаления, динамики патологического процесса. Рентгенологическое исследование не позволяет выявить ранние стадии периодонтита, когда превалируют функциональные нарушения кровообращения. Рентгенологические и морфологические данные при периодонтите не совпадают в 50 % случаев. Например, при обострении гранулематозного периодонтита исчезает четкость очертания очага деструкции и рентгенологическая картина приобретает свойства, характерные для гранулирующего периодонтита. Такой признак околокорневой кисты, как кортикальный ободок вокруг полости, при нагноении становится смазанным и по снимку невозможно исключить хронический ограниченный остеомиелитический процесс.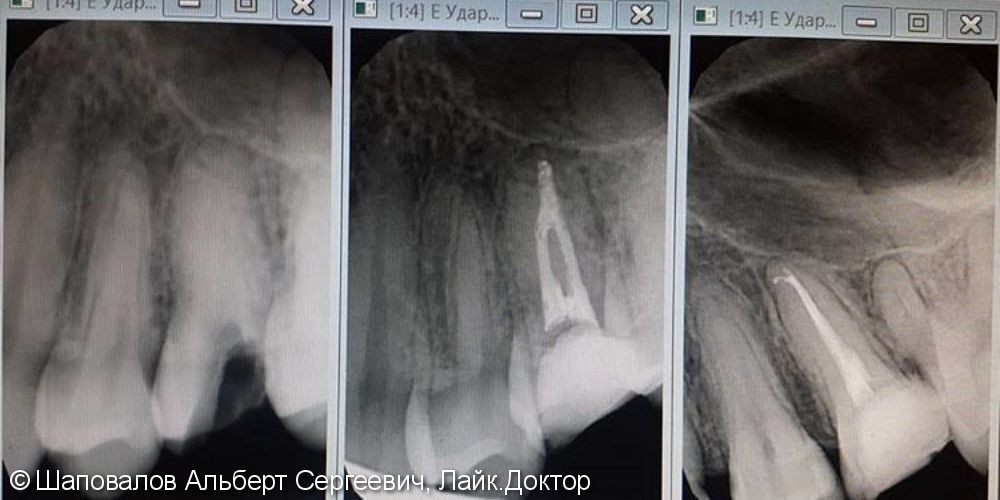 Уменьшить процент диагностических ошибок и повысить информативность рентгенограмм можно, используя цветовую дешифровку снимков с помощью радиовизиографии и фотоплетизмографии. Таблица 1.
Уменьшить процент диагностических ошибок и повысить информативность рентгенограмм можно, используя цветовую дешифровку снимков с помощью радиовизиографии и фотоплетизмографии. Таблица 1.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Папиллярные узоры пальцев рук – маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Как выглядит пульпит на снимке: последствия болезни
Рентгенография является доступным методом диагностики пульпита — воспалительного поражения внутренних тканей зуба (пульпы). Кроме этого, снимки прицельного типа необходимы для мониторинга качества терапии.
Кроме этого, снимки прицельного типа необходимы для мониторинга качества терапии.
Рентген диагностика
Пульпит — исследование с помощью рентген-лучей, проходящих сквозь ткань зуба и отображающихся в виде картинки на снимке. Отображаются в виде тёмных и светлых участков.
Классический рентген постепенно уходит на задний план. Сегодня применяются специализированные аппараты — визиографы, проецирующие картинку на экран компьютера.
По сути, рентген — дополнительный метод диагностики пульпита, так как при помощи такого исследования невозможно выявить патологию. По результатам проводится косвенная диагностика с определением глубины кариозного поражения.
Исключением можно назвать гнойную форму пульпита, которая приводит к отмиранию костной структуры и патологическому изменению. Это можно видеть чётко на снимках.
По этой причине, рентген следует рассматривать как сопровождающий метод обследования. В обязательном порядке проводится физикальный осмотр и ЭОД (электроодонтодиагностика) для оценки состояния пульпы.
Как выявить патологию на снимке
Параметры, по которым определяют пульпит на рентгеновском снимке следующие:
- Наличие воспалительного процесса мягкой ткани. На изображении будут видны затемнённые участки.
- Глубокая кариозная полость. Разрушение, выходящее за пределы дентина, говорит о наличии пульпита.
- Развитие гранулём. На снимке появляются светлые участки.
- Образование дентиклей. Представляют собой новообразования из дентина или подобной ему ткани, локализуются в пульпе.
Кариозное поражение на рентген снимках
Поскольку рентген не даёт чёткой картины наличия пульпита, его присутствие определяется по выраженности кариозного поражения.
Кариес на снимке
Кариес по-разному отображается на рентген изображении, в зависимости от характера и формы:
- Кариес среднего типа. Такой тип на рентгеновском снимке имеет вид небольшого затемнения, не выходящего за пределы дентина.
- Глубокий кариес.
Наблюдаются тёмные участки, сливающиеся с пульповой камерой.
- Кариес вторичный. Кариес на снимке отображается в виде пятен/дефектов с размытым контуром.
Кроме этого, можно заметить образование щели возле шейки зуба — белую полоску клиновидной формы.
Проведение рентгенографии после терапии
Рентген является не только методом диагностики патологии, но и выступает в качестве контроля над эффективностью терапии. Посредством исследования врач определяет:
- Качество удаления пульпы. Неполное удаление приводит к повторному воспалению.
- Характер каналов зуба, их физиологическое строение и глубину.
- Насколько качественно были запломбированы каналы с использованием медицинского цемента или гуттаперчи. В случае недостаточной пломбировки или избытка пломбировочного материала в каналах, лечение зуба проводится повторно.
После терапии рекомендуется контрольная рентгенография, как правило, каждые полгода.
Возможные последствия лечения пульпита
Как бы качественно не была проведена процедура терапии, шанс развития осложнений пульпита присутствует. После лечения возможен риск раскола зуба. Чтобы избежать подобное, пациенту устанавливают коронку, а при адекватном сохранении стенок зуба проводится реставрация фотополимером.
После лечения возможен риск раскола зуба. Чтобы избежать подобное, пациенту устанавливают коронку, а при адекватном сохранении стенок зуба проводится реставрация фотополимером.
В качестве осложнений, при отсутствии своевременного лечения возможно развитие периодонтита. Заболевание сопровождается острой воспалительной реакцией в зубе и в прилегающих к нему тканях. Осложнение имеет несколько стадий. При первой, воспалительный процесс можно купировать и сохранить зуб, при второй — проводится его удаление.
Хотя рентген не способен однозначно определить наличие пульпита, исследование остаётся ключевым моментом в диагностике патологии. Благодаря рентгеновскому снимку стоматолог выявляет косвенные признаки патологии, начинает своевременное лечение и сохраняет зуб.
Как выглядит пульпит на снимке
В большинстве случаев люди обращаются к стоматологу только тогда, когда начинают болеть зубы. Часто оказывается, что из-за несвоевременного лечения кариеса состояние зуба ухудшается. Это проявляются признаки пульпита.
Часто оказывается, что из-за несвоевременного лечения кариеса состояние зуба ухудшается. Это проявляются признаки пульпита.
Диагностика пульпита
О развитии пульпита говорит острая пульсирующая боль. Ее следствием становится воспаление мягких тканей зуба, переходящих к его нерву. У пациента болевые ощущения могут перейти на ухо, шею или просто отдавать в голову.
Для подтверждения диагноза стоматолог может определить пульпит на снимке. На нем будет видно, насколько глубоко поражена пульповая камера зуба. Важно также выяснить состояние нерва в зубном канале. Это поможет подобрать правильное лечение. В определенных случаях удаления нерва можно избежать.
Оптимальным вариантом является систематическое посещение стоматолога, чтобы лечение пульпита было запланированным, а не результатом острой боли.
Способы лечения
Как вылечить зуб, стоматолог может определить на основании жалоб пациента и рентгеновского снимка.
Возможно биологическое и хирургическое лечение пульпита. Первый способ возможен на ранней стадии развития заболевания. Воспалительные процессы еще не обостряются. Пульпа в таком случае сохраняется. Второй предусматривает удаление нерва в коронковой и корневой частях зуба с последующей терапией каналов и традиционной пломбой. При этом пульпу частично извлекают или полностью удаляют.
Первый способ возможен на ранней стадии развития заболевания. Воспалительные процессы еще не обостряются. Пульпа в таком случае сохраняется. Второй предусматривает удаление нерва в коронковой и корневой частях зуба с последующей терапией каналов и традиционной пломбой. При этом пульпу частично извлекают или полностью удаляют.
Во втором случае зуб полностью избавляется от источника инфекции, а болезнетворные бактерии не распространяются через корни на ротовую полость.
Возможно удаление части пульпы, находящейся в коронковой части зуба. Ту, которая расположена в корневых каналах, не трогают, это позволяет зубу сохранить свое кровоснабжение.
Пломбировка каналов и зуба
При биологическом методе применяются специальные стоматологические препараты. Их наносят на тонкую перегородку твердой ткани между пульпой и эмалью. Лекарство закрепляется пломбой. Состояние зуба находится под контролем врача. При необходимости может потребоваться рентгеновский снимок. При данном способе, как и при хирургическом лечении не избежать так нелюбимой многими процедуры сверления зуба.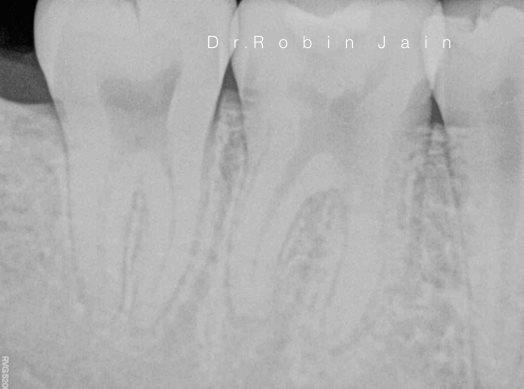
Удаляются все поврежденные кариесом ткани. Далее методики лечения расходятся. По одной из них накладывается мышьяк. Через несколько дней – повторный визит к стоматологу. Нерв зуба удаляется. Каналы прочищаются и пломбируются.
При использовании паст на основе мышьяка есть опасение, что пациент не всегда вовремя сможет явиться на лечение. В таком случае возможно токсичное действие препарата на корень зуба. Поэтому пациента предупреждают о сроках, когда нужно извлечь препарат. И если он не имеет возможности посетить поликлинику, сделать это нужно в домашних условиях.
Данный способ эффективен при обнаружении хронического пульпита. Решение об использование мышьяка принимается врачом, когда в процессе лечения запущенного кариеса внезапно вскрывается пульпа.
Во втором случае возможна местная анестезия. Под ее действием происходит такое же удаление нерва.
Когда принимается решение полного извлечения пульпы, то обезболивание анестетиками проводится сразу. Качественные препараты позволяют проводить такую процедуру длительное время даже с нижними коренными зубами.
Качественные препараты позволяют проводить такую процедуру длительное время даже с нижними коренными зубами.
Сохранение пульпы несет в себе опасность дальнейшего развития инфекции. Пустоты в канале позволяют микрофлоре жить в комфортных условиях и в дальнейшем поражать костные ткани. Поэтому на завершающем этапе делается рентген.
На современном этапе практикуют комбинированное лечение, когда корневую пульпу удаляют из доступных каналов, а нерв удаляют лишь в тяжело доступных для этого процесса каналах. При правильной пломбировке зуб будет «жить» еще достаточно долго.
Квалифицированный стоматолог понимает, что лучше спасти зуб, нежели его удалить. Поэтому он будет предпринимать для этого все необходимые меры.
В современных условиях при пломбировке зуба часто используют материалы, на которые предоставляется гарантия.
Чистка каналов — довольно ответственная процедура, для этого используются специальные иголочки.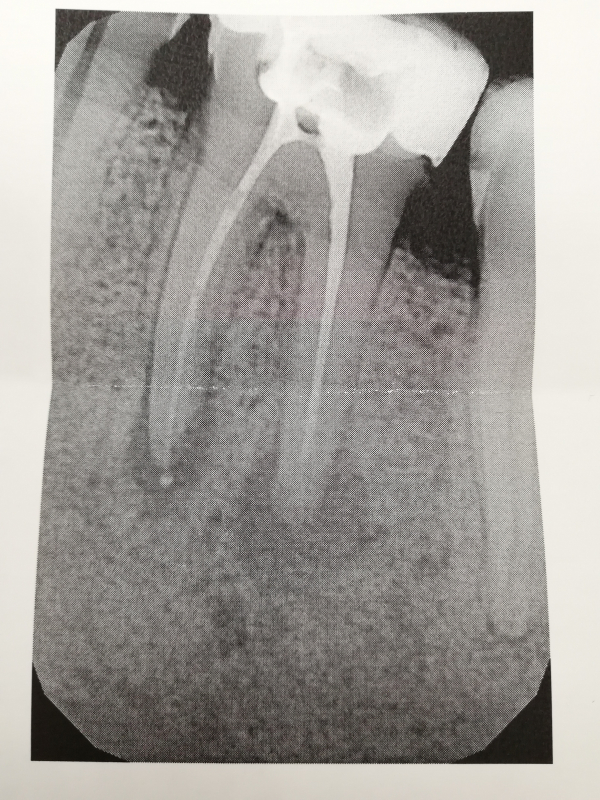 Во время процедуры пациент может даже прочувствовать, как тщательно специалист заполняет каналы пломбировочным материалом. При качественной анестезии боли при этом он чувствовать не будет. Врач чистит каналы зуба по всей протяженности. При этом обрабатывает их антисептическими растворами.
Во время процедуры пациент может даже прочувствовать, как тщательно специалист заполняет каналы пломбировочным материалом. При качественной анестезии боли при этом он чувствовать не будет. Врач чистит каналы зуба по всей протяженности. При этом обрабатывает их антисептическими растворами.
Поскольку иголками нерв удаляется лишь из основных каналов, а его остатки ликвидировать полностью тяжело, антисептики позволяют стерилизовать канал и растворить остатки из зуба.
Рентген после лечения
После проведения всех мероприятий пациент отправляется на рентген зуба. Врач должен выяснить, насколько глубоко и качественно материал заполнил пустоты в каналах. Снимок дают на руки практически сразу. На нем специалист изучает, как выглядит запломбированный канал. Если все благополучно, то процесс завершается общей пломбой. В противном случае у врача есть возможность исправить недостатки. Тогда может потребоваться повторный рентген.
На снимке видно и состояние соседних зубов. Таким образом складывается целостная картина. Учитывая, что снимки сохраняются несколько лет, при повторном обращении к стоматологу можно будет определить состояние соседних зубов с уже вылеченным от пульпита и сравнить его.
Таким образом складывается целостная картина. Учитывая, что снимки сохраняются несколько лет, при повторном обращении к стоматологу можно будет определить состояние соседних зубов с уже вылеченным от пульпита и сравнить его.
Если лечение было сложным, то назначаются физиопроцедуры.
Негативные последствия и их устранение
Нежелательные симптомы у пациента могут возникать уже при проведении биологического лечения. Появляется резкая боль зуба, который подвергался вмешательству. В таком случае необходимо применять хирургический метод.
После проведенного лечения существует риск раскола зуба. Во избежание этого пациентам сразу ставят коронку. Если стенки хорошо сохранились, то возможна реставрация зуба фотополимерными пломбировочными материалами.
Самым большим осложнением после длительного лечения зуба является нарушение целостности канала. При этом создаются ложное отверстие или отклонение в разных частях корня. Тогда во время пломбировки канала инструмент уходит в сторону.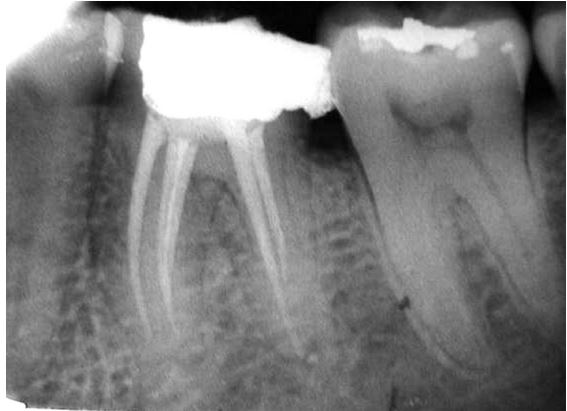 Он оказывается за пределами корня. Кроме того, что один из каналов полностью не заполнится, нанесенная рана в дальнейшем может стать причиной воспалительных процессов. Однако опытный стоматолог на рентгеновском снимке должен заметить отклонение и завершить работу в пропущенном канале.
Он оказывается за пределами корня. Кроме того, что один из каналов полностью не заполнится, нанесенная рана в дальнейшем может стать причиной воспалительных процессов. Однако опытный стоматолог на рентгеновском снимке должен заметить отклонение и завершить работу в пропущенном канале.
Еще одним негативным последствием станет недостаточно запломбированный канал. Пломбировочный материал может не достичь цели всего на доли миллиметров. Однако такое расстояние станет в дальнейшем причиной воспаления корня.
Другая крайность – лишнее количество пломбировочного материала в заполняемой камере. Практически сразу возникнет боль, которая будет усиливаться. Корень не принимает введенное вещество, он сопротивляется этому. Последствием станут воспалительные процессы мягких тканей зуба. Поэтому к изучению рентгеновского снимка нужно подходить очень ответственно.
Часто при игнорировании лечения зубов возникают различные осложнения. Одним из распространенных является периодонтит.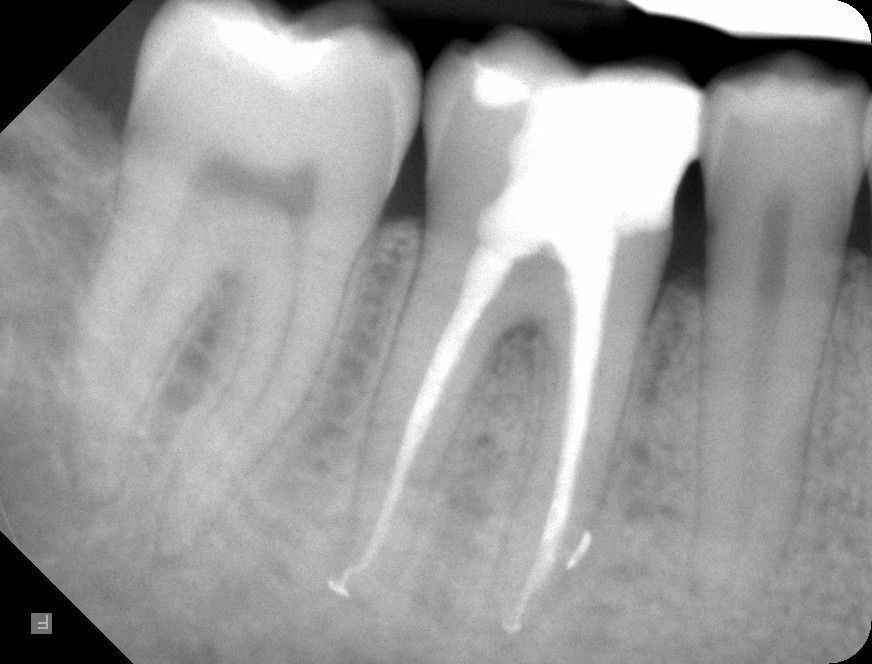 При нем микрофлора из воспаленного зуба переходит на периодонт (костную ткань, которая его окружает).
При нем микрофлора из воспаленного зуба переходит на периодонт (костную ткань, которая его окружает).
Периодонтит имеет несколько стадий заболевания. Если на начальной стадии еще возможно определить заболевание и сохранить зуб, то на следующей принимается непопулярное решение об его удалении.
Данное заболевание может появиться после лечения пульпита, когда наблюдаются нарушения в заполнении каналов, их чистке, герметичности пломбировки. Чтобы этого не допустить, рекомендуется обращаться к квалифицированному специалисту, имеющему достаточный опыт в лечении подобных заболеваний и их последствий.
При лечении запущенных стадий пульпита и периодонтита может наблюдаться постепенное привыкание к пломбировочному материалу зуба. Результатом станут периодические боли. Врач может назначить физиотерапевтические процедуры для дополнительной профилактики.
Для предотвращения пульпита, кариеса и других заболеваний ротовой полости необходим периодический осмотр у стоматолога.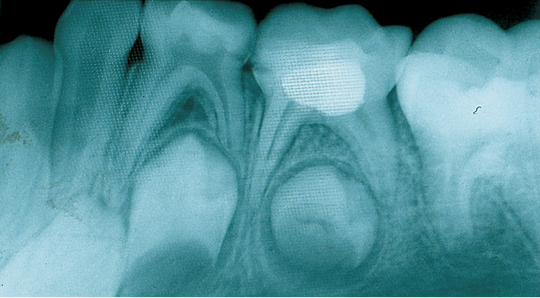 На приеме будут своевременно обнаружены пораженные зубы. Рентгеновский снимок после проведенных мероприятий позволит убедиться в том, что лечение было проведено правильно, в соответствии со всеми требованиями и гарантиями. Лучшей профилактикой пульпита является своевременное лечение кариеса.
На приеме будут своевременно обнаружены пораженные зубы. Рентгеновский снимок после проведенных мероприятий позволит убедиться в том, что лечение было проведено правильно, в соответствии со всеми требованиями и гарантиями. Лучшей профилактикой пульпита является своевременное лечение кариеса.
Диагностика пульпита
Примерно каждый 5-й пациент стоматолога страдает от пульпита. Слово знакомо каждому, но как «узнать» эту болезнь, не перепутав ее с другим недугом? Комплексная диагностика – лучшее решение в данном случае, ведь именно от нее зависит эффективность терапии.
Опасность пульпита не только в жутком дискомфорте, который нарушает все ближайшие планы. При длительном протекании болезни высок риск развития периодонтита – воспаления соединительной ткани ротовой полости. Поэтому всегда важно знать самому, как распознать пульпит, чтобы вовремя обратиться к доктору.
Подробно о диагнозе «пульпит»
Пульпит – заболевание бактериальной этиологии.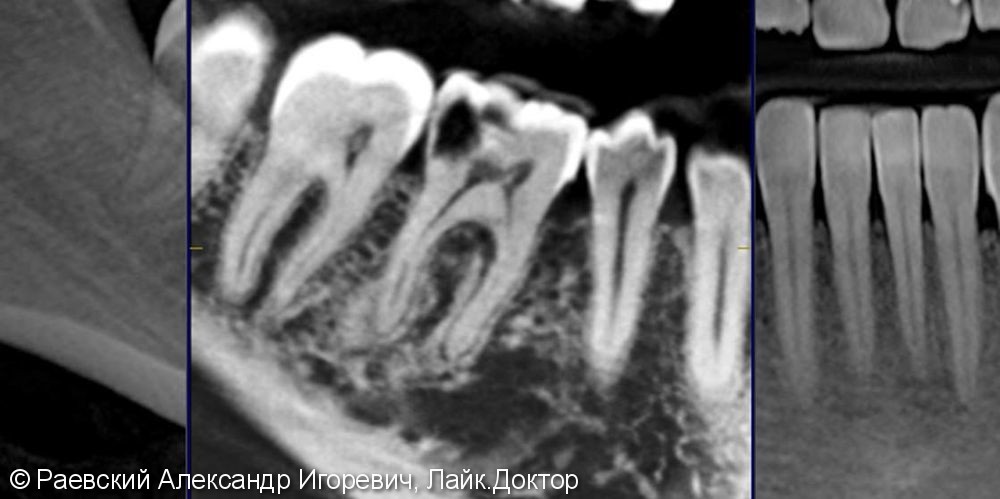 Механизм развития пульпита (патогенез) – это по сути осложнение глубокого кариеса. Если долго не устранять кариозный очаг, вредоносные бактерии попадают в пульпу через разрушенную эмаль, провоцируя воспалительный процесс.
Механизм развития пульпита (патогенез) – это по сути осложнение глубокого кариеса. Если долго не устранять кариозный очаг, вредоносные бактерии попадают в пульпу через разрушенную эмаль, провоцируя воспалительный процесс.
Причиной инфицирования также может стать сильная механическая травма коронки, повреждение тканей во время операций на пародонте, грубые врачебные ошибки при лечении зубов или же воздействие некоторых химических веществ. Еще одна частая причина – развитие вторичного кариеса под пломбой, который на первичных этапах проходит бессимптомно.
Как определить пульпит
Основные признаки пульпита – острая зубная боль, которая усиливается ночью или во время принятия пищи. Болезнь может сопровождаться кровоточивостью десен и потемнением эмали. Симптомы также зависят от конкретного вида заболевания:
- острый очаговый пульпит проявляется приступообразными болевыми синдромами с точной локализацией, боли кратковременные с длительными промежутками;
- диффузная форма пульпита отличается увеличением болезненности в лежачем положении, приступы более продолжительные;
- при хронической фиброзной форме самопроизвольные болевые реакции случаются редко, но может возникать болезненность при смене температуры воздуха;
- гангренозный пульпит дает о себе знать гнилостным запахом изо рта, а также сильными болями от горячей пищи;
- диагностировать ретроградный пульпит (когда воспаление начинается с верхушки корня зуба) наиболее сложно, особенно если его причина – попадание инфекции через кровь.
 Длительное время болезнь протекает бессимптомно, после чего разрушаются сразу несколько зубов.
Длительное время болезнь протекает бессимптомно, после чего разрушаются сразу несколько зубов.
Дифференциальная диагностика пульпита
Иногда очень сложно определить, какой именно зуб нуждается в лечении, ведь боль может охватывать полчелюсти. В этом случае не обойтись без профессиональной диагностики у стоматолога.
Самые популярные методы исследования болезни:
Позволяет увидеть пульпит на снимке и наиболее точно определить приближенный к нерву кариес. Но рентген показывает только двухмерное изображение зуба, чего недостаточно для «полной картины», поэтому требуется дополнительное исследование.
Заключается в использовании дихлордифторметана (при температуре -40 градусов) или диоксида углерода (-70 градусов). Холод воздействует на пораженный участок, изменяя симптомы. Когда чувствительность восстанавливается, тест повторяют. Снижение боли от холода – признак некротизации пульпы. Иногда применяется проверка на реакцию от тепла методом погружения зуба в водяную баню, десна при этом изолируются коффердамом.
Самый точный метод диагностики, его суть в воздействии тока на нервные волокна зуба. Если реакция отсутствует, значит, зубной нерв поражен. Такой способ особенно незаменим для определения пульпита у пожилых пациентов.
Крайняя мера диагностики заболевания – препарирование полости без анестезии. Но такой способ целесообразен только, когда зуб уже подвергался лечению и пульпа полностью изолирована, из-за чего электро- и термодиагностика неэффективны.
Врачебные ошибки стоят слишком дорого, поэтому все уважающие себя клиники используют именно дифференциальную диагностику. Она заключается в применении сразу нескольких аппаратных методов, тщательного визуального осмотра, выяснение конкретных жалоб пациента, особенно реакции на температурные и механические раздражители.
Выбрать стоматологию, где проводят качественную диагностику и лечения зубов, можно на нашем сайте. Просто укажите свой район в параметрах поиска.
Быстрое лечение пульпита и периодонтита в Виннице
Беспокоит сильная, неутихающая боль в зубе? Она может быть следствием возникновения пульпита. Не тяните с этой проблемой и обратитесь за квалифицированной помощью в стоматологическую клинику в Виннице — «Stomaline»!
Не тяните с этой проблемой и обратитесь за квалифицированной помощью в стоматологическую клинику в Виннице — «Stomaline»!
Что такое пульпит
Пульпитом называют развитие инфекционно-воспалительного процесса в сосудисто-нервном пучке (пульпе), расположенном в коронковой и корневой частях зуба. Пульпа имеет множество кровеносных сосудов и нервных окончаний. Развитие воспаления в ее тканях может провоцировать распространение инфекционного процесса на близлежащие ткани.
Пульпит верхнего моляра на рентгеновском снимкеПричины развития пульпита
Пульпит зуба чаще всего развивается из-за кариозного поражения, проникновения патогенных микроорганизмов в пульпу зуба и требует грамотного стоматологического лечения. Воспалительный процесс в пульпе может возникать также из-за травм, перелома зуба, некачественного препарирования и ошибок при лечении кариеса.
Помощь при пульпите и сопровождающей его острой боли состоит в полноценном лечении, соответствующем международным стандартам безопасности и качества.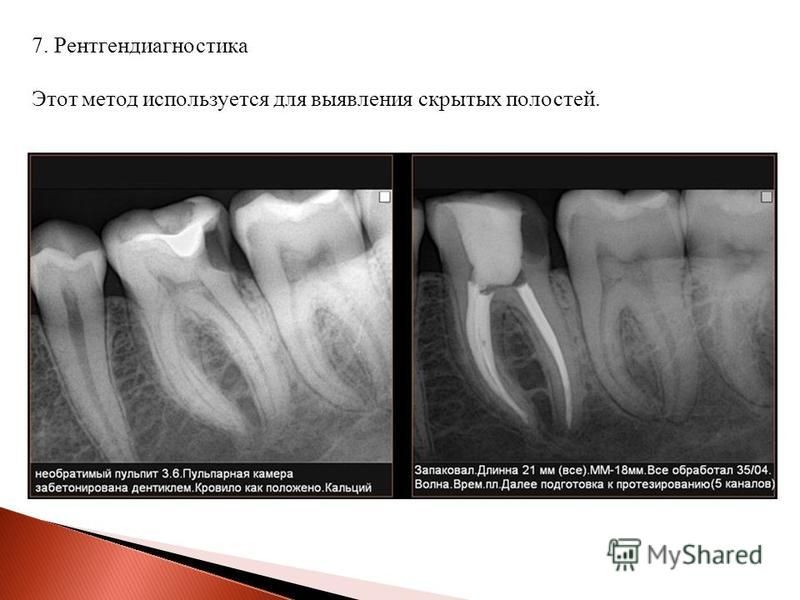
Какими симптомами сопровождается пульпит зуба?
Клиническая картина зависит от вида пульпита, продолжительности развития воспалительного процесса и индивидуальных особенностей пациента. Пульпиты принято классифицировать на хронические (гипертрофические, конкрементозные и др.) и острые (серозные, гнойные). При развитии кариеса бактериальная микрофлора проникает внутрь зуба и вызывает развитие острого очагового воспаления с характерными симптомами:
- Сильная зубная боль, иррадиирущая в височную область, шею, глазницы; болевой приступ обычно возникает в ночное время суток, носит эпизодический характер, может спонтанно возникать и исчезать.
- Повышение чувствительности зуба на химические и термические раздражители.
В отличие от хронического кариеса, боль при пульпите долго не исчезает, даже если будет устранен спровоцировавший ее фактор. Острое течение заболевания обычно заставляет пациента как можно скорее обратиться в стоматологическую клинику.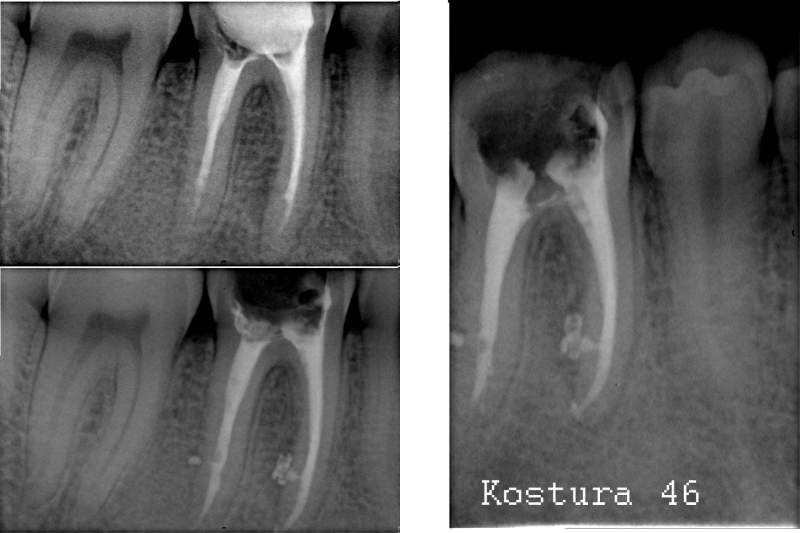 Если этого не происходит, то начинает образовываться гнойный экссудат, в таком случае пульпит протекает с более выраженной болью, вызванной переполнением пульпарной камеры гнойно-некротическим содержимым.
Если этого не происходит, то начинает образовываться гнойный экссудат, в таком случае пульпит протекает с более выраженной болью, вызванной переполнением пульпарной камеры гнойно-некротическим содержимым.
Если пациент долгое время не обращается за стоматологической помощью, то может развиться хроническая форма пульпита. Она протекает со стертой симптоматикой. Болезнь периодически обостряется, сопровождаясь ноющими, неприятными ощущениями и общим недомоганием. Хронический пульпит — это, как правило, результат осложнения острого воспалительного процесса в пульпе.
Самыми распространенными формами хронического пульпита являются:
- Фиброзный пульпит: разрастание фиброзной ткани в пульпарной камере.
- Конкрементозный пульпит: появление минеральных наростов в пульпе и сдавливание этими конкрементами нервных окончаний; при конкрементозном пульпите боль возникает во время смены положении тела, занятий спортом и при резких движениях.
- Гангренозный пульпит: обильное размягчение дентина, гнилостное воспаление, у многих пациентов с этой формой пульпита наблюдается поражение периодонта.

При наиболее распространенной — фиброзной форме пульпита обычно преобладают жалобы на ноющую боль в зубе, чаще от холодного, сразу не проходящую при устранении раздражителя.
В нашей клинике конкрементозные, гипертрофические и любые формы острого или хронического пульпита лечат под микроскопом с использованием современных методик и материалов.
Лечение пульпита
Лечение пульпита заключается в препарировании кариозной полости, механической и медикаментозной обработке и пломбировании корневых каналов под тщательным контролем рентгенодиагностики и апекслокатора. Лечение пульпита завершается восстановлением коронковой части зуба реставрацией из фотокомпозита. Залогом успешного лечения пульпита является отсутствие каких-либо болевых симптомов в причинном зубе в ближайшем и отдаленном времени после лечения. При неуспешном лечении пульпит переходит в стадию периодонтита.
Что такое периодонтит
Периодонтит — это инфекционно-воспалительное поражение связочного аппарата зуба — периодонта. В результате развития данного заболевания возникает гнойный процесс в области верхушки корня зуба с развитием апикального абсцесса.
В результате развития данного заболевания возникает гнойный процесс в области верхушки корня зуба с развитием апикального абсцесса.
Поражение периодонта сопровождается постоянной болью при накусывании и сильным отеком десны. Такие симптомы незамедлительно должны привести пациента к стоматологу.
На рентгеновском снимке хронический гранулематозный периодонтит 46, 47 зубов, возникший в результате неадекватного эндодонтического лечения, недопломбировки корней зубов. Стрелочками показаны гранулемы на верхушках корней.Причины развития периодонтита:
- проникновение инфекции за корень зуба при пульпите;
- некачественное лечение пульпита;
- травматическое воздействие на зуб.
Принципы лечения периодонтита
Лечение периодонтита проводится в зависимости от стадии болезни и степени развития воспаления. Чем раньше пациент обращается за помощью, тем легче будет устранить воспалительный процесс. Принципы лечения острого и хронического периодонтита в целом схожи.
Острая форма болезни характеризуется выраженными проявлениями: сильной болью, отеком тканей, головными болями. Хронический периодонтит может протекать бессимптомно, что приводит к запоздалому лечению и развитию осложнений.
Ознакомиться с ценами сможете здесь. Все лечебные мероприятия проводятся под микроскопом по европейскому протоколу на высоком профессиональном уровне с использованием современных никель-титановых инструментов и пломбировочных материалов. Для диагностики и контроля лечения используется рентгенография и компьютерная томография.
При необходимости, в сложных случаях, лечение осложненного кариеса может происходить за 2 или 3 посещения.
На сайте нашей клиники вы можете ознакомиться с перечнем услуг, оказываемых специалистами клиники «Stomaline», записаться на консультацию, узнать о действующих скидках и о проведении лечебных процедур.
Вас также могут заинтересовать услуги
Обесцвеченные зубы (пульпит) — Денверский ветеринарный стоматолог
Пульпит по определению — воспаление пульпы зуба.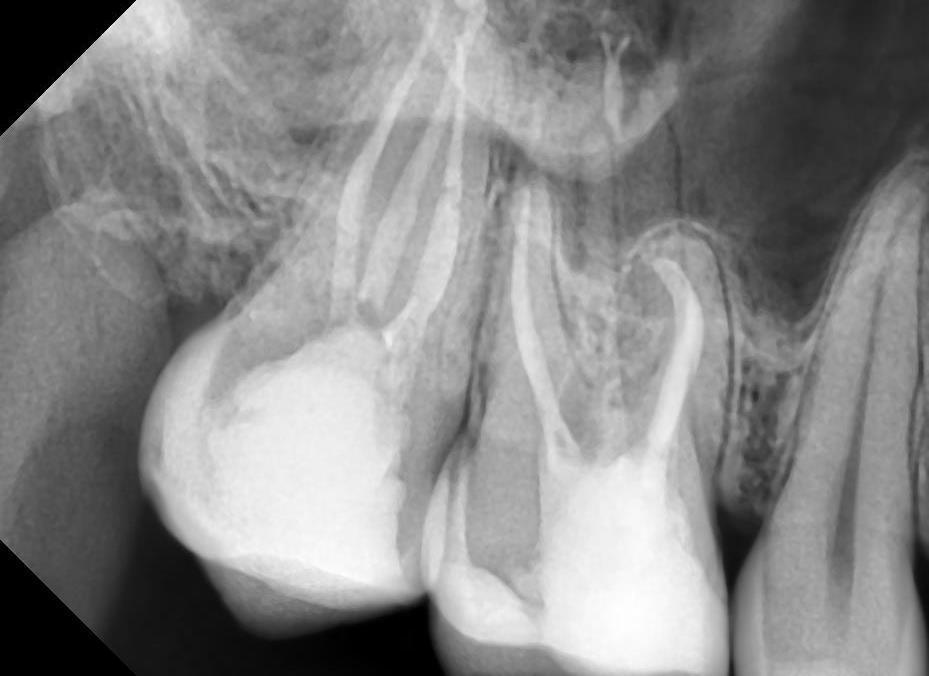 Пульпа — это внутренняя часть зуба, состоящая из кровеносных сосудов, нервных окончаний, лимфатических и соединительных тканей. У домашних животных наиболее частой причиной пульпита является травма зуба в результате тупой травмы или жевания слишком твердых предметов. Типичные сценарии, наблюдаемые у собак, — это случайные взмахи бейсбольной битой, качели клюшкой для гольфа, травмы, нанесенные автомобилем, и грубая игра (или драки) с другими собаками.
Пульпа — это внутренняя часть зуба, состоящая из кровеносных сосудов, нервных окончаний, лимфатических и соединительных тканей. У домашних животных наиболее частой причиной пульпита является травма зуба в результате тупой травмы или жевания слишком твердых предметов. Типичные сценарии, наблюдаемые у собак, — это случайные взмахи бейсбольной битой, качели клюшкой для гольфа, травмы, нанесенные автомобилем, и грубая игра (или драки) с другими собаками.
Эти зубы часто кажутся обесцвеченными (розовыми, от фиолетовых до серых). Подобно синяку на коже, изменение цвета является результатом кровотечения и разрыва эритроцитов внутри зуба. Поскольку пульпа заключена в жесткую жесткую камеру, любое воспаление может быстро увеличить внутреннее давление и ограничить кровоток. В конечном итоге пульпит чаще всего прогрессирует до смерти пульпы и зуба.
Зачем лечить?
Зачем лечить эти зубы, если наши питомцы не против? Во-первых, собаки и кошки ненадежны в выражении боли. У них слишком много характеристик, переданных им от их диких предков, в том числе нежелание проявлять явные признаки дискомфорта. Люди, страдающие пульпитом, сообщают, что состояние болезненное! Особенно это актуально на ранних стадиях обострения. Но даже при более поздних хронических заболеваниях наши домашние животные могут почувствовать нарастающую и убывающую тупую боль (опять же, это основано на сообщениях людей). Помимо дискомфорта, потенциальным источником инфекции являются мертвые или умирающие зубы. Посредством процесса, называемого анахорезом, бактерии, естественным образом находящиеся в кровотоке, могут быть привлечены к области мертвой пульпы и создать процветающее сообщество.Эта активная бактериальная популяция приводит к еще большему воспалению, боли и, возможно, может распространяться на другие отдаленные участки.
У них слишком много характеристик, переданных им от их диких предков, в том числе нежелание проявлять явные признаки дискомфорта. Люди, страдающие пульпитом, сообщают, что состояние болезненное! Особенно это актуально на ранних стадиях обострения. Но даже при более поздних хронических заболеваниях наши домашние животные могут почувствовать нарастающую и убывающую тупую боль (опять же, это основано на сообщениях людей). Помимо дискомфорта, потенциальным источником инфекции являются мертвые или умирающие зубы. Посредством процесса, называемого анахорезом, бактерии, естественным образом находящиеся в кровотоке, могут быть привлечены к области мертвой пульпы и создать процветающее сообщество.Эта активная бактериальная популяция приводит к еще большему воспалению, боли и, возможно, может распространяться на другие отдаленные участки.
Как диагностировать?
Обычно пульпит определяется визуально. Если зуб кажется обесцвеченным по своей природе (изменение цвета изнутри, а не снаружи), значит, произошел пульпит. В дополнение к полному осмотру ротовой полости можно получить стоматологический рентген, чтобы оценить состояние зубов. К сожалению, в 42% обесцвеченных зубов рентген кажется нормальным.Точно так же люди, испытывающие дискомфорт из-за пульпита, не всегда показывают изменения на рентгеновских снимках.
В дополнение к полному осмотру ротовой полости можно получить стоматологический рентген, чтобы оценить состояние зубов. К сожалению, в 42% обесцвеченных зубов рентген кажется нормальным.Точно так же люди, испытывающие дискомфорт из-за пульпита, не всегда показывают изменения на рентгеновских снимках.
Что делать?
Для очень молодых собак и кошек в возрасте до года прогноз сохранения зуба, страдающего обратимым пульпитом , лучше, чем у старых домашних животных; в этих ограниченных случаях могут быть полезны противовоспалительные препараты. Эти зубы требуют длительного наблюдения (например, рентген зубов каждые 6 месяцев в течение двух лет). В большинстве случаев диагностируется пульпит необратимый , и лечение должно быть направлено на устранение источника воспаления (т.е. пораженная пульпа). Окончательное лечение пораженных зубов включает эндодонтическое лечение (лечение корневых каналов) или удаление. Зубам, прошедшим терапию корневых каналов, можно вернуть почти нормальный белый цвет, нанеся во время процедуры раствор отбеливателя.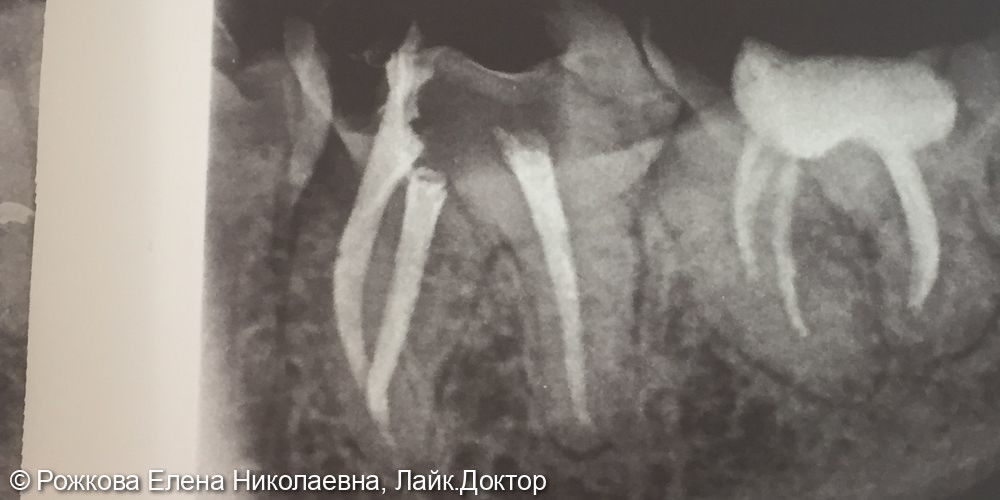
Клык с пульпитом (вверху слева) лечили терапией корневых каналов, а затем отбеливанием. На фото справа снова показана та же собака с жемчужно-белыми волосами.
Эндодонтическая диагностика: если это похоже на лошадь
Ричарда Маунса, DDS
Недавно я получил это письмо от читателя, который задает важный и клинически значимый вопрос:
«Мне понравилось читать вашу последнюю статью в DE®. Одна из самых больших моих проблем — это диагностика корневых каналов. В большинстве случаев, когда у пациента болит зуб, я диагностирую необратимый пульпит. Мне было интересно, не могли бы вы вкратце помочь мне с правильной диагностикой зубов и какое лечение мне нужно было бы назначить.Будем признательны за вашу помощь ».
Эндодонтическая диагностика обычно подразделяется на три категории, требующие лечения: необратимый пульпит, некроз пульпы и неудача предыдущего лечения (которое может потребовать повторного лечения, хирургического вмешательства или удаления).
Третья категория выходит за рамки данной колонки.
Если он похож на лошадь, пахнет лошадью и бежит, как лошадь, то это лошадь. В переводе на эндодонтию, если у пациента проявляются вышеуказанные симптомы, диагноз должен быть поставлен с уверенностью и подтвержден комплексным обследованием.Противопоказана надежда на улучшение состояния пациента при наличии явных признаков и симптомов.
Эндодонтическое обследование должно включать в себя подробный анамнез и несколько радиографических углов (в идеале с использованием цифровых рентгеновских снимков, DEXIS Digital Radiography, Alpharetta, GA), взятых с щечной, мезиальной и дистальной сторон. Перкуссия, пальпация, подвижность и зондирование должны регистрироваться для всех зубов в квадранте и, возможно, в дуге, как указано. Зубы, вызывающие нарушение, следует проверить на холод и тепло, как показано, включая противоположный зуб.
Необходимо продублировать основную жалобу пациента. Например, если пациент жалуется на непрекращающуюся боль при простуде, применение холода должно заставить пациента сообщить о сохраняющейся чувствительности к холоду, соответствующей его или ее основной жалобе.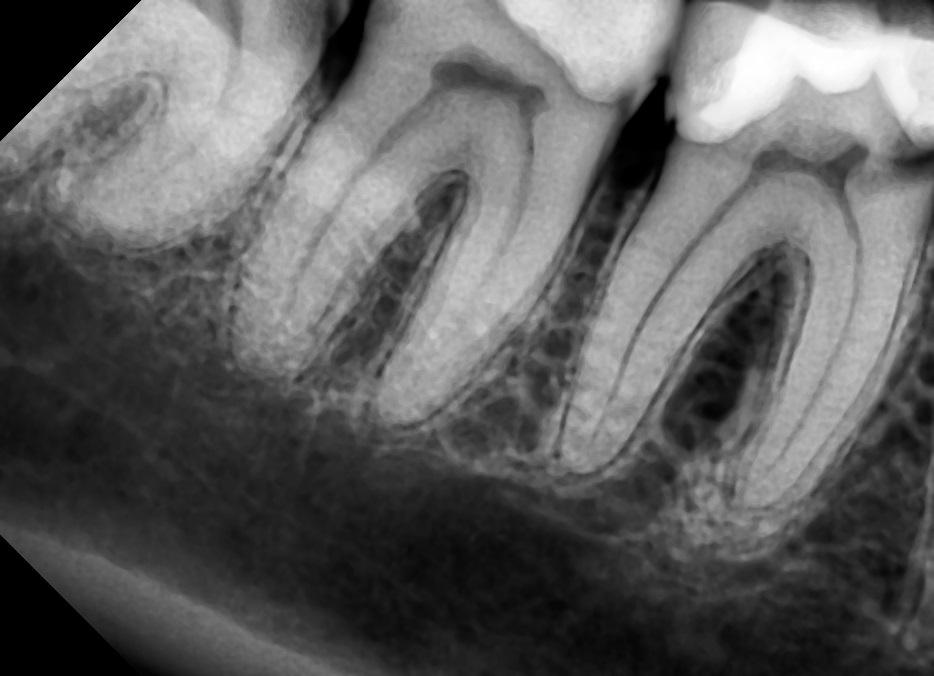
Необратимый пульпит обозначается:
- болью от тепла или холода, которая сохраняется.
- спонтанная боль, особенно боль, которая пробуждает пациента от сна.
- боль при жевании, особенно если она сопровождается одним и двумя выше.
- боль, как правило, острая и острая.
- боль, которая возникает относительно недавно после а) установки новой реставрации б) множественных реставраций на один и тот же зуб и в) глубоких реставраций относительно пульпы. Чем больше количество повреждений пульпы, кроме реставраций (бруксизм, истирание, эрозия, кариес и т. Д.), Тем выше вероятность необратимого повреждения пульпы.
Некроз пульпы может иметь симптомы, а могут и не иметь.Хотя поражение эндодонтического происхождения может наблюдаться рентгенологически, поражение не обязательно должно быть видимым, чтобы иметь нежизнеспособную пульпу, в зависимости от того, достигли ли токсические побочные продукты разрушения пульпы апикальных тканей.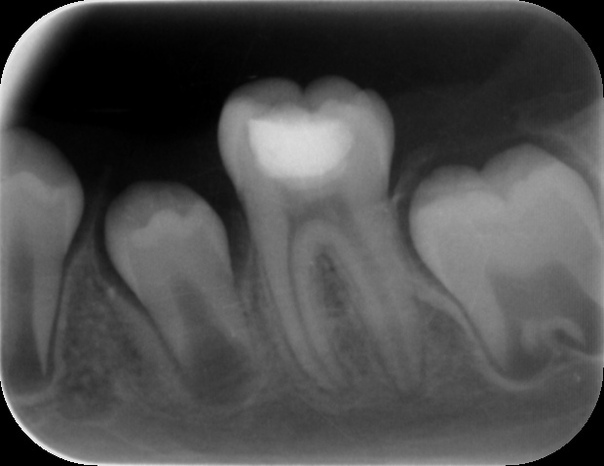
При симптомах нежизнеспособной пульпы может быть 1) боль при жевании, 2) спонтанная боль, обычно тупая и менее локализованная, чем при необратимом пульпите, 3) отсутствие реакции на тепловое тестирование, 4) чувствительность при пальпации. , или 5) отек.
Если некроз пульпы протекает бессимптомно, там:
- может быть или не быть видимым рентгенологическим поражением.Если рентгенологически нет видимого поражения, следует соблюдать осторожность. Если зуб требует новой коронки и есть конкретные доказательства некроза пульпы, оптимально провести эндодонтическое лечение перед установкой коронки. Если зуб когда-то был симптоматическим с явными признаками необратимого пульпита (особенно спонтанной болью), а затем стал бессимптомным с поражением или без него, зуб следует лечить.
- может быть отсутствие реакции на термоперенос целлюлозы.
Некоторые утверждают, что нежизнеспособные зубы без повреждений не следует лечить произвольно, если диагноз достоверен.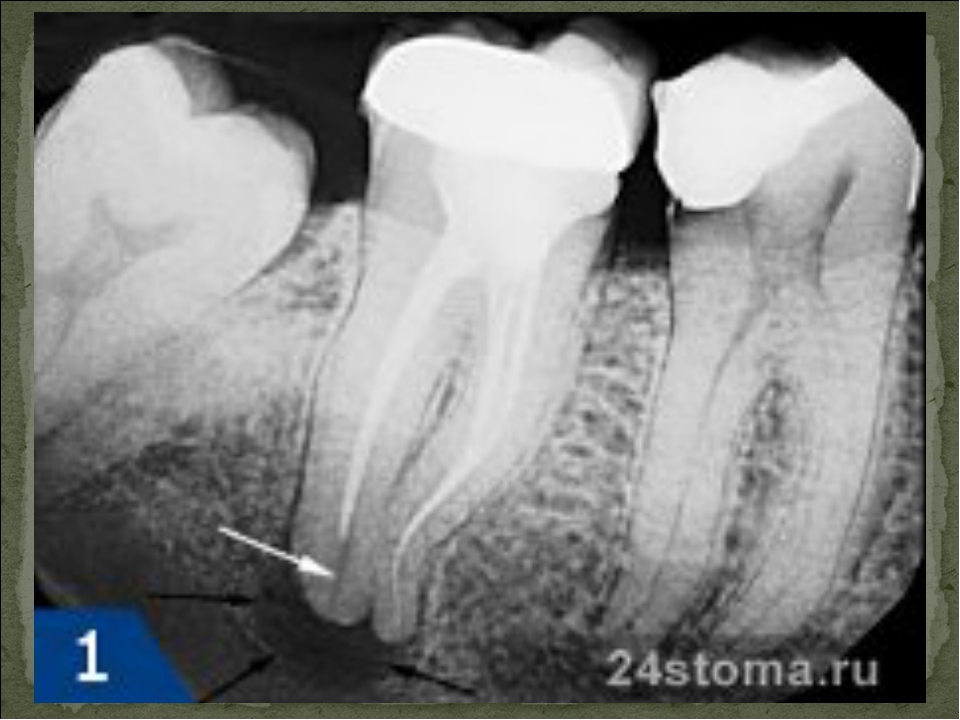 Я не согласен. Если пульпа не витальна и бессимптомна, почти наверняка со временем она станет симптоматической, что может быть мучительно болезненным. Выборное управление намного предпочтительнее альтернатив.
Я не согласен. Если пульпа не витальна и бессимптомна, почти наверняка со временем она станет симптоматической, что может быть мучительно болезненным. Выборное управление намного предпочтительнее альтернатив.
Лучшее средство как от необратимого пульпита, так и от некротической пульпы — немедленное лечение корневых каналов. Показания на одно посещение vs.лечение многократных посещений выходит за рамки этой колонки. Но если лечение необходимо разделить на два визита, желательно при первом посещении удалить как можно больше пульпы или некротизированной ткани. После прямого доступа и, в идеале, под хирургическим операционным микроскопом (Global Surgical, Сент-Луис, Миссури), большая часть пульпы и некротической ткани может быть удалена с зуба быстро и безопасно до уровня кривизны первого корня, если канал легко принимает открыватель отверстий, такой как K3 Shapers (SybronEndo, Orange, Calif.). Гидроксид кальция легко вводится в каналы с помощью наконечника Navi Tip (Ultra Cal, Ultradent, South Jordan, Utah).
Я приветствую ваши отзывы …
Доктор Ричард Маунс читает лекции по всему миру и широко публикуется. Он занимается частной эндодонтической практикой в Ванкувере, штат Вашингтон. Среди прочих назначений он является консультантом по эндодонтии в стоматологической клинике Национальной больницы Белау в Республике Палау, Коррор, Палау (Микронезия). С ним можно связаться по адресу [email protected].
Пульпит: симптомы и лечение
Источник изображения: Freepik [/ caption]Самый внутренний слой зуба, расположенный под эмалью и дентином, называется пульпой.Пульпит — это бактериальная инфекция пульпы. Обычно это происходит, когда бактериальная инфекция во рту долгое время оставалась без лечения. Бактерии постепенно проникают в зуб, постепенно проникая в пульпу.
Часть этой инфекции также проникает в корень зуба. Лечение пульпита известно как лечение корневых каналов. Общие вопросы относительно лечения корневых каналов включают:
Болят ли корневые каналы?
Да, это так! Однако, как следует из статьи, опубликованной Colgate, лечение причиняет гораздо меньше вреда, чем боль, вызванная в первую очередь инфекцией.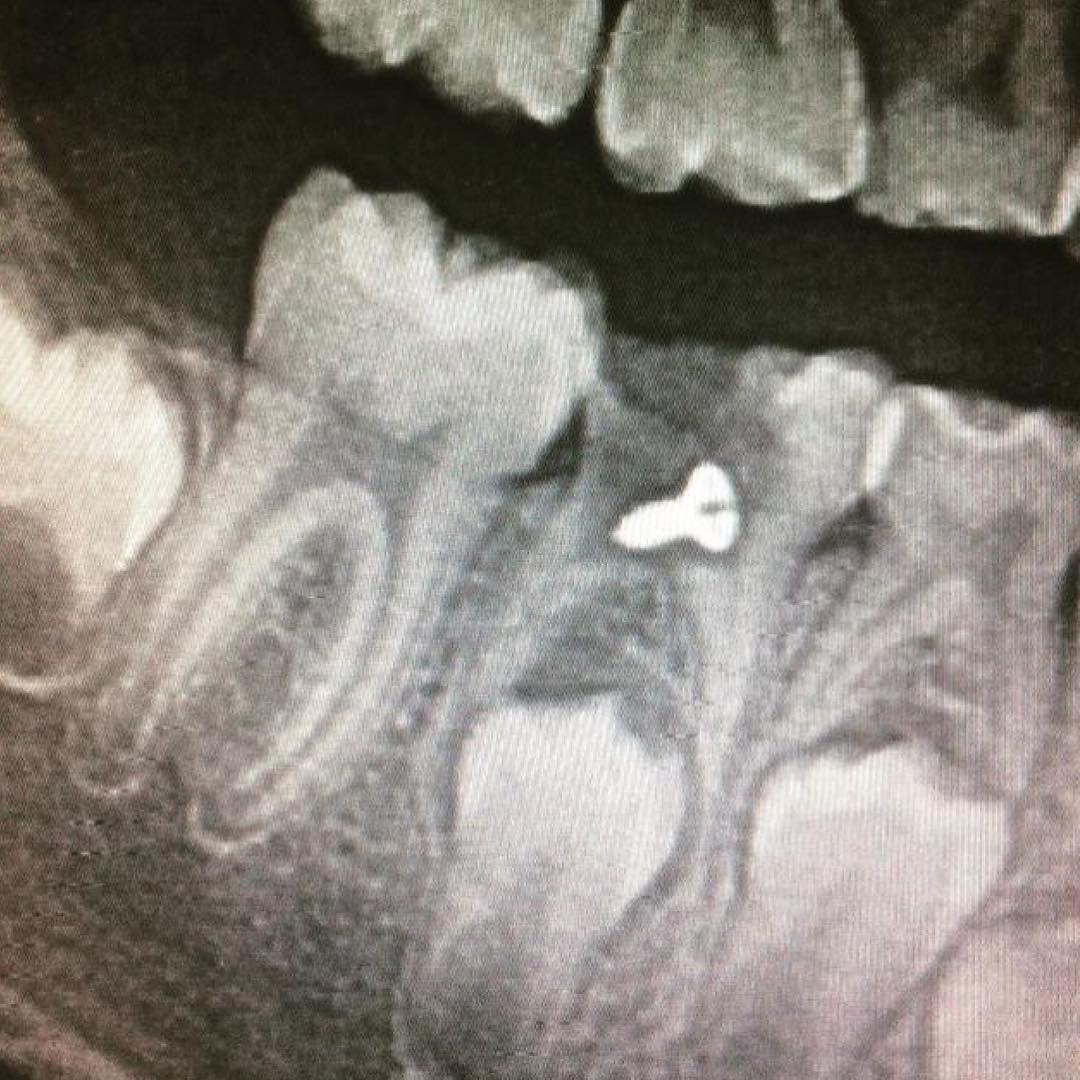
Какова процедура лечения корневых каналов?
Сначала стоматолог сделает рентген ротовой полости, чтобы обнаружить пятна в пульпе и корне, пораженные инфекцией. После этого будет просверлено отверстие на всем протяжении зуба, а инфицированные нервы и мусор будут удалены. Перед сверлением и очисткой вам будет введен местный анестетик.
Очистка будет производиться с помощью файлов корневых каналов.Полость будет ополаскиваться и промываться, чтобы убрать остаточный мусор. Затем для герметизации полости используется герметик. Во время следующего приема зубная пломба заполнит отверстие, просверленное на внешней стороне зуба.
Есть ли альтернативы лечению корневых каналов?
Наиболее реальной альтернативой лечению корневых каналов является удаление зуба. Однако, если вы не хотите быть беззубым, вам также необходимо установить имплант или коронку после удаления зуба! Удаление зуба — единственное хирургическое решение при пульпите, так как при этом удаляется инфицированный зуб.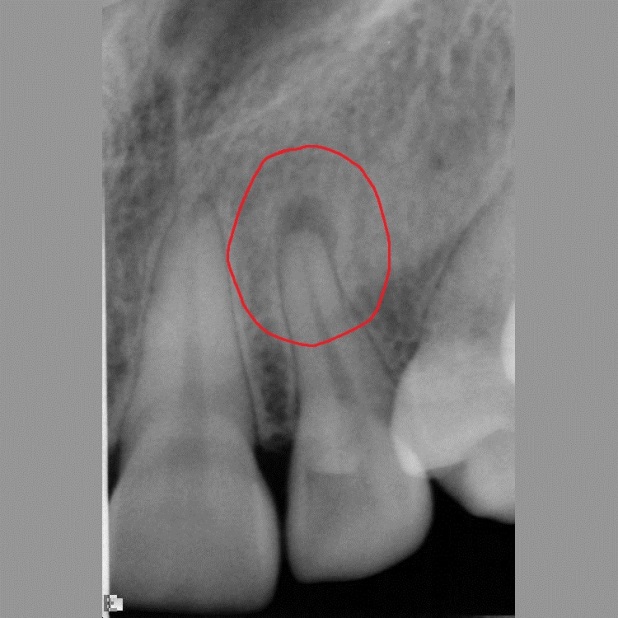
Эти инфекции возникают настолько глубоко в зубе, что часто остаются незамеченными, прежде чем инфекция станет достаточно серьезной, чтобы вызвать необходимость в корневом канале. Тем не менее, следующие 5 общих признаков пульпита, которые вы не должны игнорировать:
- Лихорадка — это частый симптом пульпита, как и в случае любой другой серьезной инфекции в организме. Чтобы избавиться от микробов, иммунная система организма имеет тенденцию повышать температуру тела, чтобы бороться с микробами и уничтожать их.Вероятно, во время пульпита у вас будет легкий жар. Если инфекция слишком тяжелая, у вас может даже подняться температура.
- Увеличение лимфатических узлов также является признаком пульпита, который связан с иммунной системой организма. Лимфатические узлы в нашем организме производят лимфатическую жидкость, которая борется с бактериями и другими инфекционными микробами. Таким образом, при серьезной инфекции пульпы зуба лимфатические узлы могут стать гиперактивными и, как следствие, опухнуть.
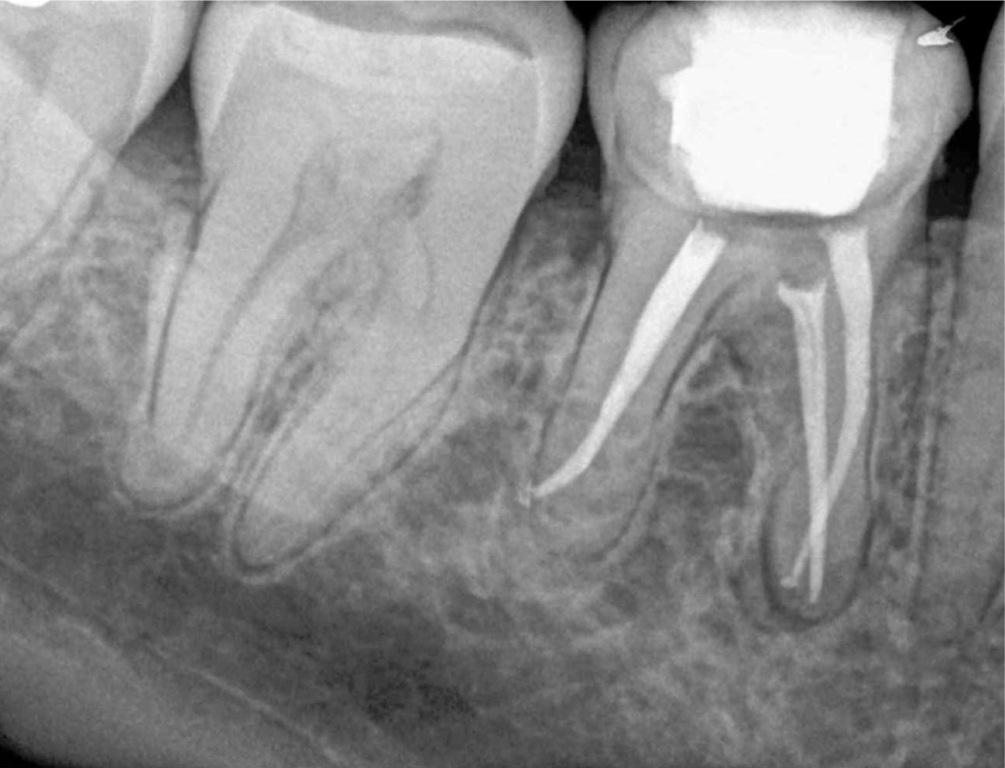 Обычно лимфатические узлы по бокам шеи заметно увеличиваются.
Обычно лимфатические узлы по бокам шеи заметно увеличиваются. - У вас может быть повышенная чувствительность к горячему и холодному в одном конкретном зубе. Пульпа зуба содержит сеть сенсорных нервов. При инфицировании эти нервы повреждаются и ослабляются, поэтому они становятся более чувствительными к температуре. Вы также можете почувствовать повышенную чувствительность одного зуба к сладкому. Это потому, что сладкие продукты содержат глицин и аланин, которые стимулируют нервы.
- Неприятный запах изо рта является одним из основных симптомов пульпита. Если вы продолжаете регулярно чистить зубы щеткой и зубной нитью, но неприятный привкус и запах изо рта не проходят, вам следует обратиться к стоматологу / эндодонту. Неприятный запах изо рта возникает из-за инфекции в пульпе. Однако не следует рассматривать этот единственный симптом как признак того, что у вас может быть пульпит, поскольку стойкий неприятный запах изо рта может быть даже связан с курением.
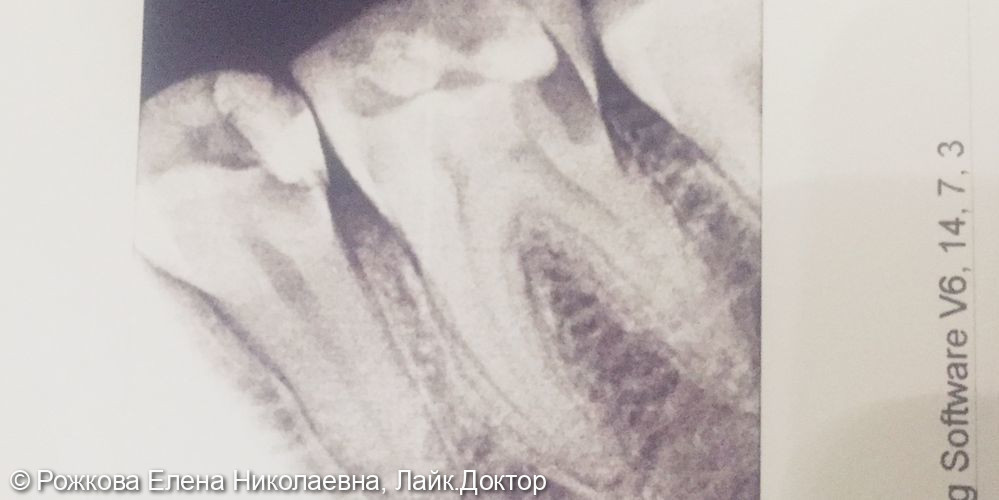
- Кровоточивость десен — это еще один признак пульпита.Это случается, когда инфекция слишком тяжелая. Десны настолько инфицированы, что начинают кровоточить. Иногда вы можете заметить кровь, когда плюете, но понятия не имеете, откуда она взялась; во рту вы не обнаружите порезов или травм. Именно тогда вам следует искать поблизости стоматолога / эндодонта.
Теперь, когда вы знаете признаки, вы верите, что у вас пульпит? Возможно, вы сможете предотвратить это, соблюдая надлежащую гигиену полости рта. Однако, если ваш зуб уже инфицирован, никакая чистка зубов щеткой или зубной нитью никогда не вылечит его, и вы должны немедленно обратиться к эндодонту!
Признаки и симптомы — Джейми дантист
Давайте посмотрим на это с двух точек зрения:
- Признаки и симптомы, которые могут возникнуть или заметить, которые предполагают, что может понадобиться корневой канал.
- Как стоматолог определяет, следует ли вам лечить корневые каналы — какие вопросы он задаст и почему — какие анализы он может провести, чтобы поставить диагноз.

Знаки, которые вы можете заметить:
Синус — это канал или канал, по которому отводится инфекция, которая образовалась вокруг вершины (конца) корня через кость и попадает в рот. Он может выглядеть как небольшая язва или узелок на десне и часто дает неприятный привкус, так как из него будет вытекать гной.Часто из-за того, что у инфекции есть место для дренажа, зуб не болит, пока его канал не заблокируется, а затем он становится очень болезненным из-за повышения давления. Иногда вы можете вставить точку GP (материал, используемый для пломбирования корневого канала) в пазуху, и она будет следовать по следу инфекции и указывать на источник — когда это возможно … это очень хороший способ идентифицировать зуб, вызывающий проблема.
- Отек лица ( абсцесс)
Это указывает на образование скопления гноя и обычно является признаком абсцесса зуба.Хотя это может быть зубное или десневое происхождение, по моему опыту, отек лица с большей вероятностью является результатом некротической пульпы (мертвого нерва).
Если у вас отсутствует половина зуба или большая область кариеса, это, несомненно, в какой-то степени затронуло нерв. Может случиться так, что нужно просто восстановить зуб, или может быть, что нерв мертв или поврежден, не подлежащий восстановлению, и нужен корневой канал.
Симптомы, которые вы можете заметить:
Боль, которая продолжается в течение минут / часов — (не секунд) после раздражителя, такого как холод
Боль, которая будит вас ночью или мешает спать
Боль при прикосновении к единственному зубу.
Боль не снимается полностью традиционными обезболивающими
Боль при укусе (хотя следует исключить проблемы с укусом, такие как высокое наполнение и несколько других потенциальных проблем)
Боль, возникающая спонтанно от любого раздражителя, например горячего или холодного
Неприятный привкус во рту (в сочетании с другими вещами, перечисленными выше, а не только по отдельности).
Как стоматолог диагностирует мою проблему?
Стоматолог задаст вам ряд вопросов, с которых вы начнете в начале приема.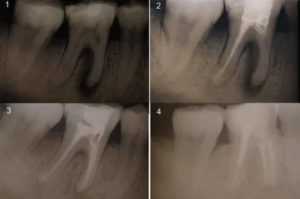 Это даст им информацию о проблеме и о том, что может ее вызвать. Примеры вопросов, которые стоматолог может задать вам, обсуждаются в разделе «Диагностика зубной боли»
Это даст им информацию о проблеме и о том, что может ее вызвать. Примеры вопросов, которые стоматолог может задать вам, обсуждаются в разделе «Диагностика зубной боли»
Корневые каналы необходимы, когда нерв был необратимо поврежден или умер. Вышеуказанные признаки и симптомы обычно ассоциируются с такими ситуациями. Некоторые признаки более определенны, чем другие. Опухшее лицо — довольно очевидный признак абсцесса и инфицированного зуба, а также необходимости удаления или лечения корневых каналов.То же самое можно сказать и об обнаружении большого участка инфекции на рентгеновском снимке (см. Ниже) или выделении пазухи рядом с корнем зуба.
Трудности возникают, когда состояние нерва более сомнительно. Если симптомы указывают на необратимый пульпит, в то время как успокаивающая повязка успокаивает, нерв в этом состоянии, вероятно, будет продолжать умирать, пока не станет необходимым лечение корневых каналов. Иногда, оставив это, вы можете усложнить лечение корневого канала в долгосрочной перспективе, но в то же время вы не хотите нырять в него без надобности.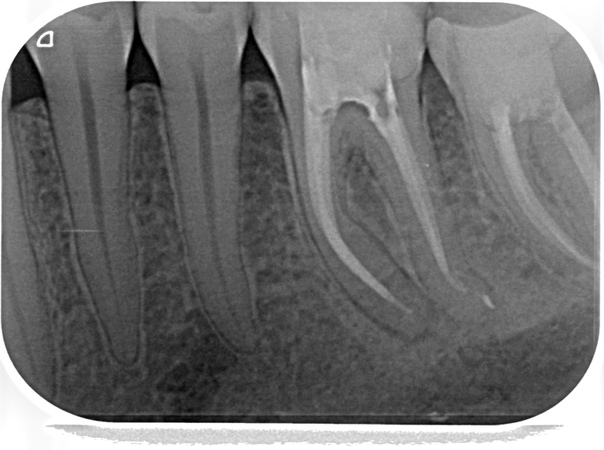 Дантист может сказать вам, что пломба глубокая и что позже может потребоваться удаление корневого канала или удаление. В этих обстоятельствах предполагается, что зуб имеет обратимый пульпит, но если зуб станет болезненным через несколько месяцев или даже лет, можно предположить, что это действительно необратимо, и нерв впоследствии умер.
Дантист может сказать вам, что пломба глубокая и что позже может потребоваться удаление корневого канала или удаление. В этих обстоятельствах предполагается, что зуб имеет обратимый пульпит, но если зуб станет болезненным через несколько месяцев или даже лет, можно предположить, что это действительно необратимо, и нерв впоследствии умер.
К сожалению, симптомы, наблюдаемые клинически (стоматологом) при пульпите, довольно сильно различаются, особенно в случае многокорневых коренных зубов, и боль является очень субъективным ощущением (чаще встречается у мужчин, чем у женщин)!
Хотя всегда есть область неопределенности, серьезная боль, продолжающаяся долгое время и не позволяющая уснуть по ночам, предполагает, что нерв необратимо поврежден.Боль от холода и сладости, длящаяся всего несколько секунд, предполагает обратимое состояние, если с ней справиться быстро. Однако, если оставить это, это может прогрессировать, и когда начнут появляться более необратимые симптомы, вы вполне можете смотреть на корневой канал, а не просто на пломбу, поэтому лучше сразу же пройти осмотр, когда вы впервые что-то заметите.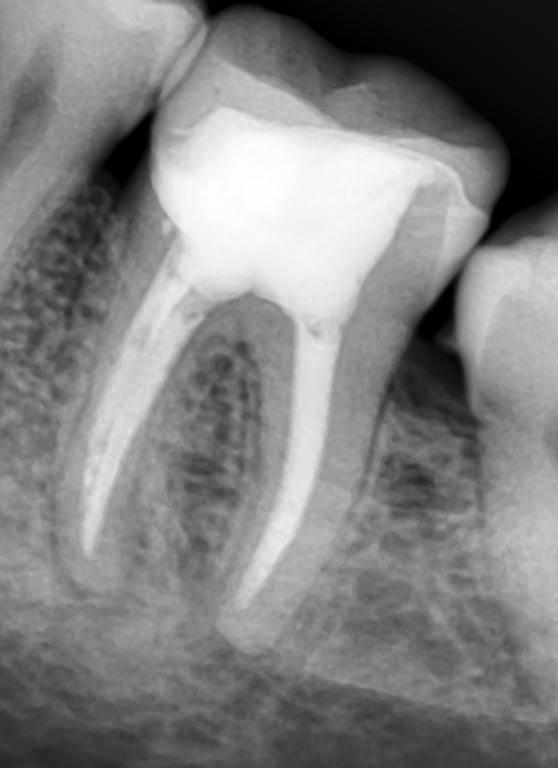
Это не точная наука: обратимо и необратимо поврежденные нервы связаны с целым рядом симптомов, которые пытаются помочь нам в обеспечении наиболее подходящего лечения.Зуб — это живая ткань, и у разных людей она будет реагировать по-разному, и диагноз почти всегда будет включать некоторую неопределенность.
Есть и другие, менее распространенные причины, по которым нужен корневой канал, и они обсуждаются в том, почему вам может понадобиться корневой канал.
Какие специальные тесты проводит стоматолог?
Дантисту необходимо будет провести ряд специальных исследований, чтобы дополнить информацию, которую он получил, задавая вопросы и осматривая ваш рот.Они помогут прояснить картину проблемы:
- Рентгеновские снимки. В любых случаях корневого канала или при подозрении на проблему корневого канала требуется периапикальный рентген (часто сокращенный до PA). Peri означает около, а апикальный — зубной язык для верхушки или конца корня, поэтому вид регистрирует весь корень рассматриваемого зуба и его поддерживающие ткани (то есть тот, который фиксирует весь конец зуба ).

При раннем пульпите на рентгеновском снимке не будет никаких изменений вокруг конца корня; Рентгенологически зуб выглядит нормальным.Однако зубы, которые были инфицированы и утратили свою жизнеспособность (т. Е. Отмер нерв), могут иметь ряд изменений. Классический снимок представляет собой темную область вокруг конца корня, продолжающуюся до связки, поддерживающей зуб. Мы называем это «периапикальной» областью или «периапикальной рентгенопрозрачностью». Важно отметить, продолжается ли он со связкой, поскольку это предполагает, что источник инфекции находится внутри зуба.
Бактерии в корневом канале производят токсины и продукты жизнедеятельности; они вытекают из конца зуба, разрушая ткань в этой области.На самых ранних стадиях мы можем просто увидеть «расширение периодонтальной связки», которое, если оставить его, со временем перерастет в более крупную темную область.
В общем, чем дольше в корневом канале находятся бактерии, тем больше будет видимая область, но это не всегда так. Я редко видел область больше, чем размер ногтя, поскольку ваше тело постоянно пытается защитить вас от вреда.
Я редко видел область больше, чем размер ногтя, поскольку ваше тело постоянно пытается защитить вас от вреда.
Хроническая проблема часто возникает, когда устанавливается баланс между защитными силами вашего организма и вторгающимися бактериями.Хронические проблемы, как мы обсуждали в связи с заболеванием десен, часто не вызывают боли, а являются ослаблением вашей иммунной системы, чрезмерным ростом бактерий или появлением более неприятных штаммов, которые могут привести к тому, что эта проблема станет острой, часто очень болезненной. абсцесс, связанный с зубом.
Периапикальная область вокруг зуба, который был покрыт коронкой или сильно запломбирован, — довольно частая находка при общем скрининге рентгеновских лучей, что приводит к необходимости лечения. Рентгенопрозрачность могла сохраняться несколько лет, и даже если ее оставить, она может не вызывать проблем в течение многих лет.
Однако, поскольку прогноз успешного лечения корня зависит от того, как долго бактерии укоренились внутри корня, имеет смысл лечить проблему как можно раньше. Никогда не рекомендуется оставлять известную инфекцию в организме, поскольку она может превратиться в абсцесс. Лучше всего заниматься этим заранее, а не ждать, пока возникнет проблема — вы не можете предсказать время, когда она решит подыграть вашему долгожданному отпуску.
Никогда не рекомендуется оставлять известную инфекцию в организме, поскольку она может превратиться в абсцесс. Лучше всего заниматься этим заранее, а не ждать, пока возникнет проблема — вы не можете предсказать время, когда она решит подыграть вашему долгожданному отпуску.
- Тестирование жизнеспособности. Зубы, которые положительно реагируют на электрические тесты пульпы или холодовые тесты, по большей части живы, а те, которые не реагируют, мертвы. Это грубая, а иногда и неточная оценка живого состояния зуба, но она может помочь определить потенциального нарушителя, когда неясно, от какого зуба исходит боль. Допустим, у всех зубов есть глубокие большие пломбы, и все они могут быть причиной боли. Если бы вы применили холодовой тест ко всем зубам, и только один из них не имел чувствительности, можно было бы предположить, что у других есть живые нервы, и сделать тот, который этого не сделал, — в центре внимания дантиста.
- Пальпация. Область болезненности десны под зубом (рядом с корнями) может указывать на то, что нерв отмер, а вокруг корней присутствует некоторая инфекция и повышение давления.
 В этой области также может быть видна пазуха (описанная выше), если инфекция нашла место для дренажа.
В этой области также может быть видна пазуха (описанная выше), если инфекция нашла место для дренажа.
- Ударные. Стоматолог довольно часто постукивает по зубу или зубам, чтобы проверить, не болят ли они. Один зуб может значительно выделяться на фоне остальных, что свидетельствует о воспалении тканей на концах корней этого зуба и, возможно, указывает на периапикальный абсцесс.
Как определить и лечить мертвый зуб: советы стоматолога
У всех зубов есть нерв внутри, и этот нерв вполне можно повредить. Если есть много повреждений или повреждения продолжаются, зуб может погибнуть.
Прежде чем вы слишком обеспокоитесь и успокоите свои нервы, я хочу заверить вас, что наличие мертвого зуба не всегда означает, что вам нужно удалить этот зуб, и я рассмотрю ваши варианты позже.
- Мертвый зуб — это зуб, в котором отмер нерв внутри, и это может произойти по ряду причин, включая кариес, травму (разрыв зуба) или предыдущую стоматологическую обработку зуба, например коронку.

- Ключевые признаки умирающего зуба включают боль, опухоль или изменение цвета зуба.
- Если вы беспокоитесь о том, что зуб может быть мертв, всегда обращайтесь к стоматологу для проверки.
- Даже если зуб не болит, важно проверить его, потому что у вас может быть инфекция под зубом, которая требует лечения. Без лечения в будущем вы можете получить болезненный абсцесс.
- Лечение мертвого зуба может включать в себя наблюдение за зубом, лечение корневых каналов или, в худшем случае, удаление зуба.
Возможно, вас беспокоит мертвый зуб, но читайте дальше, потому что в этой статье вы узнаете, как определить, мертв ли ваш зуб, что является причиной этого и что делать, если вы думаете, что ваш зуб мертв.
Как определить мертвый зуб
Вы можете беспокоиться, что у вас мертвый зуб. Есть некоторые общие признаки и симптомы того, что зуб умирает или мертв, и для получения дополнительной информации вам следует прочитать.
Когда зуб умирает, происходят некоторые изменения.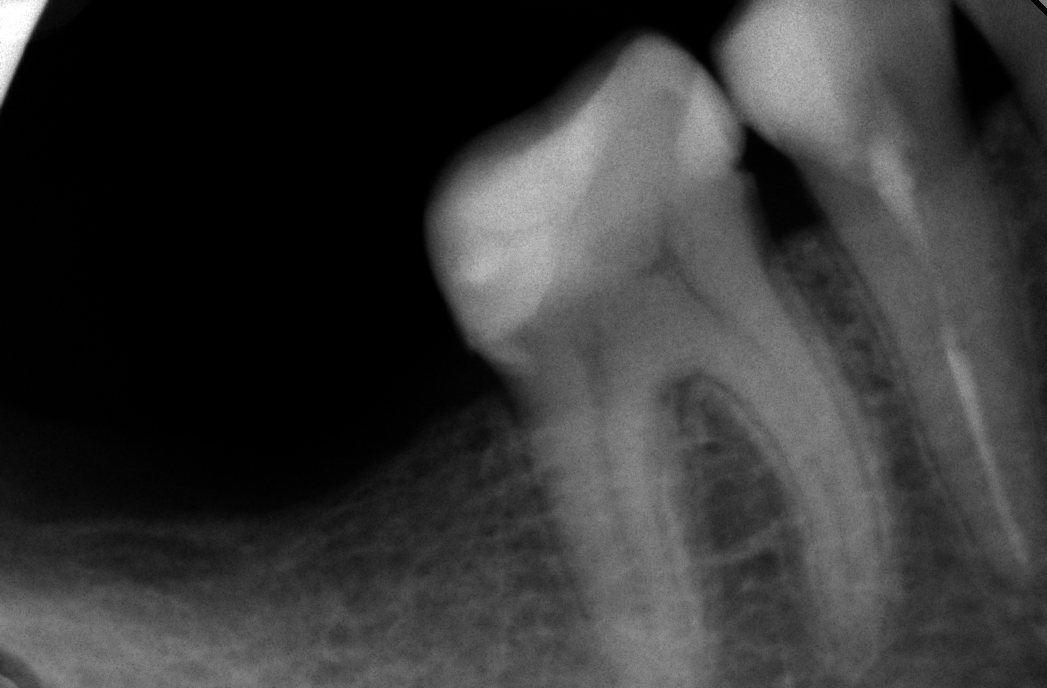 Пульпа внутри зуба — это часть, которая содержит нерв и кровь, идущую к зубу.То, как вы себя чувствуете, будет зависеть от того, что происходит внутри этой пульпы.
Пульпа внутри зуба — это часть, которая содержит нерв и кровь, идущую к зубу.То, как вы себя чувствуете, будет зависеть от того, что происходит внутри этой пульпы.
В конечном итоге вашему стоматологу необходимо будет сделать несколько тестов, включая тест на холод и рентген, чтобы подтвердить, что ваш зуб мертв.
На что похож мертвый зуб?
Живой и здоровый зуб вообще не должен болеть.
Умирающий зуб будет болезненным.
Но полностью мертвый зуб вряд ли вообще что-нибудь почувствует.
ЭТАП 1: Умирающий зуб
Вернемся к той массе, о которой я говорил ранее.Когда эта часть зуба заражается бактериями, ваше собственное тело посылает множество клеток, чтобы попытаться спасти зуб.
Этот процесс называется воспалением и происходит повсюду в теле, чтобы защитить вас. Когда это воспаление происходит внутри пульпы, это называется пульпитом .
В конце концов, все лишние клетки внутри нерва вызывают повышение давления внутри пульпы, что и вызывает боль.
Пульпит болезненный — иногда от холода, иногда от жара.Иногда бывает трудно даже сказать. Это хорошие новости, потому что это только ранняя стадия смерти зуба. При обнаружении на достаточно ранней стадии могут быть предприняты шаги, которые могут замедлить или даже обратить вспять процесс.
Иногда зубы с большими пломбами становятся болезненными из-за раздражения нерва пломбой, а иногда это проходит само. Это обратимое раздражение нерва, также известное как пульпит, может не нуждаться в каком-либо лечении, кроме проверки у стоматолога.
ЭТАП 2: ЗУБ НЕЛЬЗЯ СОХРАНИТЬ
По мере того, как нерв, содержащий пульпу, становится более инфицированным, нерв может быть поврежден без возможности восстановления. Это необратимых пульпита.
Необратимый пульпит вначале может быть невероятно болезненным, но часто эта боль проходит, иногда в течение нескольких дней. Не дайте себя обмануть, вам все равно нужно обратиться к стоматологу!
ЭТАП 3: МЕРТВОЙ ЗУБ
В мертвом зубе больше нет живого нерва, поэтому он, вероятно, будет отличаться от живого зуба. Возможно, вы не сможете объяснить, почему ощущения по-другому, но есть некоторые общие чувства в мертвом зубе.
Возможно, вы не сможете объяснить, почему ощущения по-другому, но есть некоторые общие чувства в мертвом зубе.
Мертвый зуб обычно не вызывает боли, потому что в зубе нет нерва, чтобы чувствовать боль. Но под мертвым зубом может быть инфекция в кости под ним. Эта инфекция называется апикальным периодонтитом . Это может перерасти в абсцесс, если его не лечить.
Если при укусе вы чувствуете боль, скорее всего, у вас инфекция кости на самом кончике корня.Эта инфекция может вызвать абсцесс с гноем и опухолью, а также может означать, что кость вокруг зуба болезненна при прикосновении. В нашей статье про абсцессы подробно рассказывается о абсцессах и способах их лечения
Мертвый зуб может расшатываться во рту. Зуб может расшататься, если прикоснуться к нему пальцем или прикусить. Зуб может казаться неуместным во рту, но без боли.
Как выглядит мертвый зуб?
Мертвый зуб для неподготовленного глаза может выглядеть как нормальный.Если в зубе нет боли, вы можете даже не заметить, что у вас мертвый зуб.
Однако есть некоторые общие признаки мертвого зуба, которые вы можете заметить дома:
- В мертвом зубе может быть трещина. Этот разрыв может быть причиной того, что зуб мертв. Разрыв может выглядеть как линия, проходящая через зуб. Но разрыв может быть очень очевидным, и у вас может отсутствовать кусок зуба.
- Сломанный мертвый зуб внутри может быть черным, особенно если повреждение было нанесено очень давно.
- Мертвый зуб может быть темнее соседнего зуба. Цвет мертвого зуба может быть более желтым, более серым или более черным, чем цвет живого зуба. Изменение цвета часто является одним из первых признаков мертвого зуба.
Не все зубы с измененным цветом являются мертвыми зубами. Зубы естественно желтеют и темнеют с возрастом, и вы можете узнать больше о желтых зубах и их причинах в нашей статье. Ваш зуб также может сильно испачкаться от еды и питья, а также от курения. Еще одна частая причина изменения цвета зуба — это зуб с большой металлической пломбой.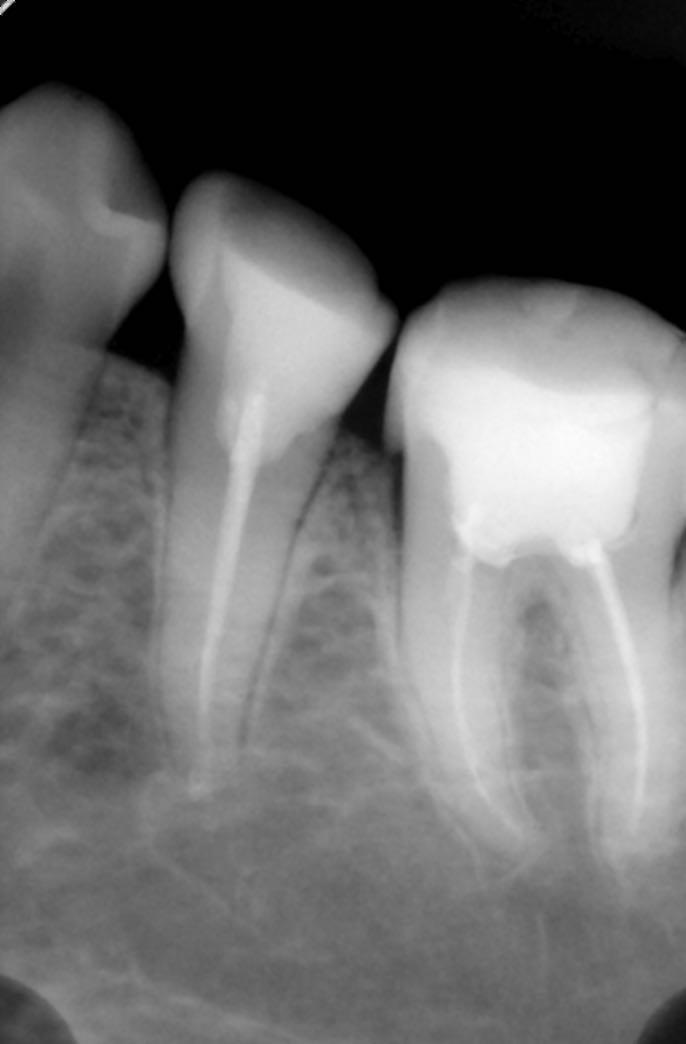 Иногда эти зубы темнеют с возрастом из-за просачивания небольшого количества металла, но это не обязательно означает, что у вас мертвый зуб.
Иногда эти зубы темнеют с возрастом из-за просачивания небольшого количества металла, но это не обязательно означает, что у вас мертвый зуб.
Что делать, если вы беспокоитесь, что у вас мертвый зуб
Если вы беспокоитесь о том, что у вас мертвый зуб, важно проконсультироваться с профессиональным стоматологом. Если зуб не болит, это может быть не срочно и можно подождать несколько недель, пока не появится запись на прием.
Всегда лучше пройти профессиональную проверку при подозрении на мертвый зуб, чтобы подтвердить, мертв ли он на самом деле.Вы даже можете обнаружить, что вас ни о чем не беспокоили и что зуб полностью здоров!
Чем я могу заниматься дома?
Дома, если вы беспокоитесь о том, что у вас мертвый зуб и ждете приема, вы можете кое-что сделать:
- Сделайте снимок зуба. Попробуйте попросить друга сфотографировать зуб. Таким образом, стоматолог может увидеть, есть ли какие-либо изменения между моментом, когда вы впервые заметили зуб, и тем, когда вы доберетесь до стоматолога.
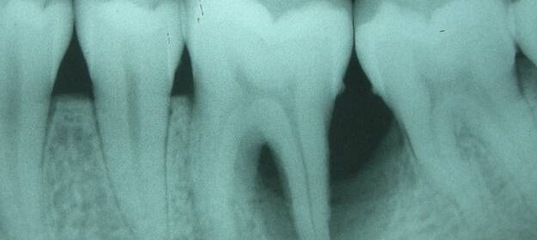
- Подумайте, есть ли у вас причина мертвого зуба — вы упали и выбили зуб, или у вас долгое время оставалась дыра в зубе? Подробнее о причинах мертвого зуба вы можете прочитать ниже.
Если у вас болит зуб, запишитесь на прием к стоматологу, чтобы он попытался облегчить вашу боль.
Обезболивающее для мертвых зубов
Хотя мертвый зуб не имеет нерва и поэтому не должен вызывать болезненных ощущений, возможно, что к этой стадии у вас могут появиться некоторые симптомы.
Умирающий зуб может быть очень чувствительным к экстремальным температурам. В этом случае отказ от горячей или холодной еды и напитков может предотвратить боль.
Умирающий зуб или мертвый зуб с инфекцией на верхушке корня может быть болезненным, чтобы его можно было прикусить. Если ваш зуб болит, чтобы его можно было прикусить, избегайте твердой или липкой пищи и старайтесь есть другой стороной рта.
Некоторые зубы болят сильнее, когда вы ложитесь плашмя, так как кровь легче течет к вашей голове.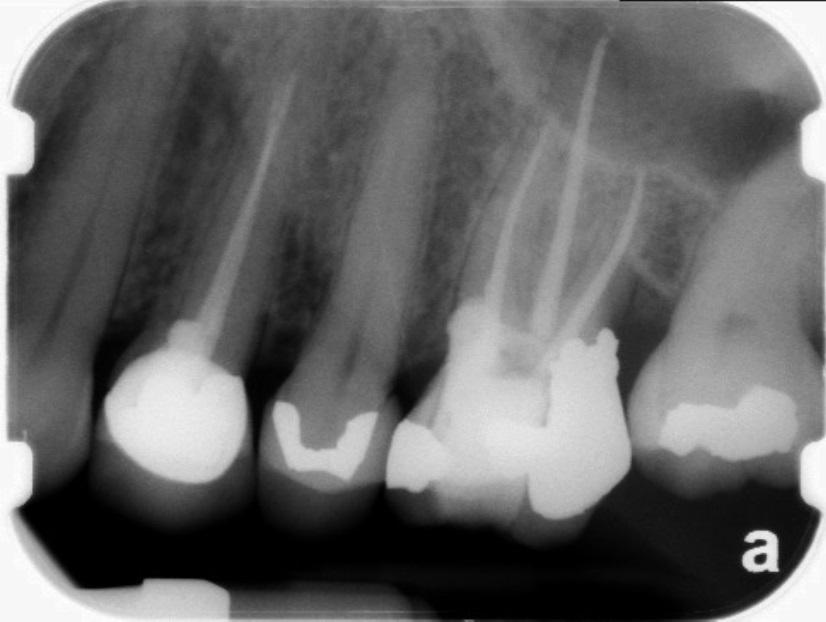 Благодаря этому может быть удобнее поднять голову с парой подушек, когда вы ложитесь спать.
Благодаря этому может быть удобнее поднять голову с парой подушек, когда вы ложитесь спать.
Безрецептурные обезболивающие очень хороши при зубной боли. Парацетамол и ибупрофен являются наиболее распространенными типами обезболивающих, и их можно купить в большинстве супермаркетов, а также в аптеках. Будьте осторожны, чтобы не передозировать, но они могут помочь справиться с болью, пока вы не обратитесь к стоматологу. Если у вас есть вопросы об обезболивании, вы можете задать их местному фармацевту.
Что такое мертвый зуб?
Я уже объяснял, что у зуба есть живой центр — пульпа — и что он содержит нервное и кровоснабжение, когда зуб здоров.Это мягкое ядро находится внутри очень твердого дентина и эмали зуба.
Бактерии могут попасть в пульпу через кариес или сломанный зуб, например, если вы упадете и расколол зуб.
Прерывание кровоснабжения, например, при падении и выбивании зуба, также является серьезной причиной повреждения зуба.
Первые признаки раздражения мякоти связаны с тем, что ваше тело посылает клетки, чтобы попытаться восстановить повреждение.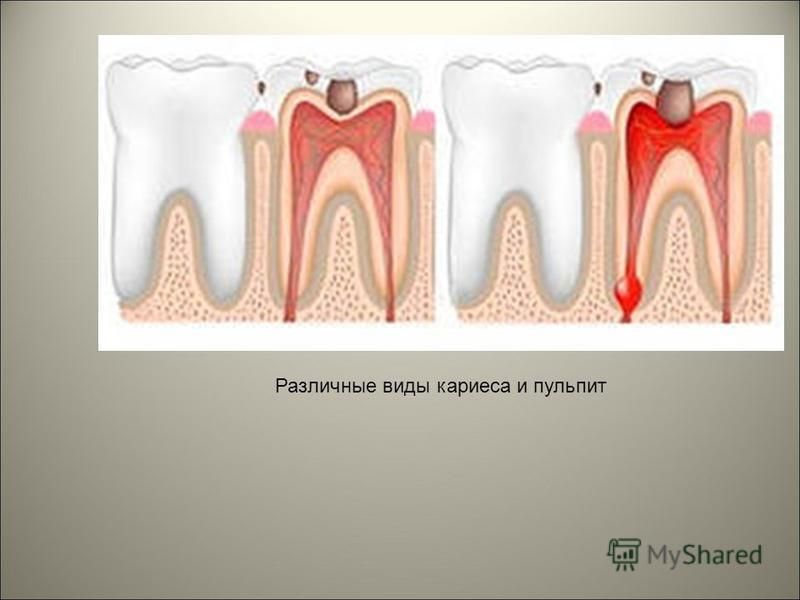 Эти дополнительные клетки вызывают повышение давления внутри мякоти, что может сделать ее чувствительной к горячему или холодному.Обратимый пульпит стадии не означает, что ваш зуб мертв или что он обязательно умрет.
Эти дополнительные клетки вызывают повышение давления внутри мякоти, что может сделать ее чувствительной к горячему или холодному.Обратимый пульпит стадии не означает, что ваш зуб мертв или что он обязательно умрет.
В конечном итоге, если мы не лечим раздражение пульпы, этот живой кусочек зуба может отмереть, так что в зубе больше не будет рабочего нерва, и кровь больше не будет течь к зубу. либо.
Если зуб не удается восстановить или инфекция распространяется не только на пульпу, у вас может развиться более серьезный необратимый пульпит. .Это просто означает, что повреждение нерва невозможно исправить и, безусловно, требуется лечение, будь то лечение корневых каналов или удаление зуба.
Что такое нежизнеспособный зуб?
Когда стоматологи говорят о том, жив ли зуб, они могут говорить о жизнеспособности зуба.
У стоматологов есть много способов проверить зуб, чтобы убедиться, что он жив.
Зуб без нерва не почувствует изменения температуры.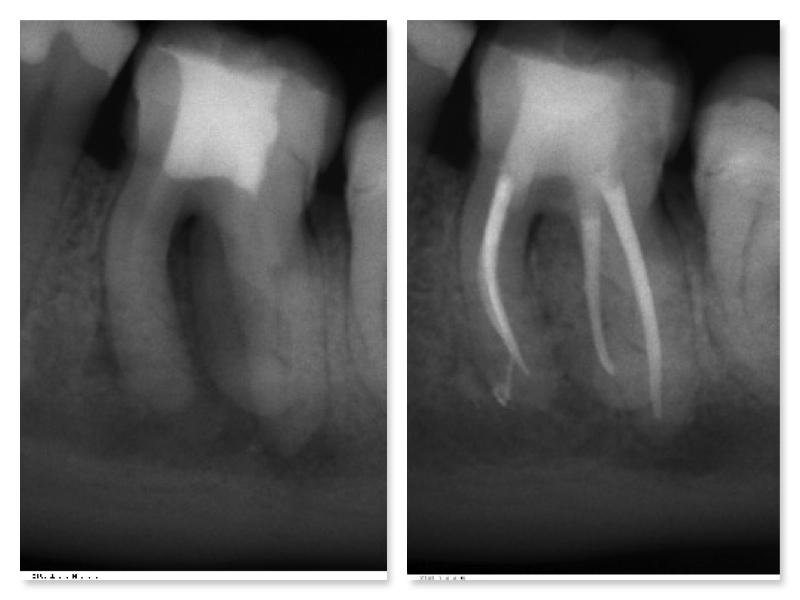 Это можно проверить на зубе, например, с помощью очень холодной ваты.
Это можно проверить на зубе, например, с помощью очень холодной ваты.
Неживой зуб — это зуб, который не реагирует на холодовую или электрическую стимуляцию. Другими словами, нежизнеспособный зуб — мертвый зуб!
У стоматологовтакже есть специальные электрические тестеры пульпы. Они используют очень крошечный электрический ток. При использовании этого на живом зубе нерв в зубе будет ощущать небольшое, но не болезненное ощущение. Если зуба больше нет, он не будет реагировать на ток, и вы вообще ничего не почувствуете, независимо от того, насколько высок ток!
Источник изображения: Wikimedia CommonsВаш стоматолог проведет специальные тесты с холодом или электростимуляцией, чтобы увидеть, осталось ли ощущение в зубе.Здоровый зуб отреагирует и почувствует холод или ощущение сквозь зуб, не вызывая боли. Преувеличенная реакция или ее отсутствие вообще могут указать стоматологу на то, что зуб мертв.
Что происходит, когда зубной нерв умирает?
Существует ряд причин, по которым зубной нерв может погибнуть. Причина смерти зуба также может повлиять на то, что происходит, когда нерв умирает.
Причина смерти зуба также может повлиять на то, что происходит, когда нерв умирает.
В мертвом зубе нет ни живого нерва, ни кровоснабжения. Из-за этого зуб будет отличаться от здорового живого зуба.
Если ваш зуб мертв, нерв, ведущий к зубу, больше не будет чувствовать боли, и, следовательно, сам зуб не будет болезненным.
Поскольку внутренняя часть зуба, пульпа, умирает, она меняет цвет. Мякоть больше не будет красной внутри, потому что внутри пульпы больше не будет течь кровь. Фактически, , если ваш зуб сломан пополам, вы можете увидеть, что внутри он черный. Весь зуб может изменить цвет и выглядеть темнее, чем соседние зубы.
Мертвый зуб может не только выглядеть темнее, но и иметь признаки инфекции, распространившейся от корня зуба.
Признаки инфицирования мертвого зуба включают абсцесс с выходящим гноем. Мертвый зуб может плохо пахнуть из-за гноя и инфекции . Эта инфекция также может вызывать болезненные ощущения, когда вы кусаете зуб, даже если сам зуб не болит и не болит.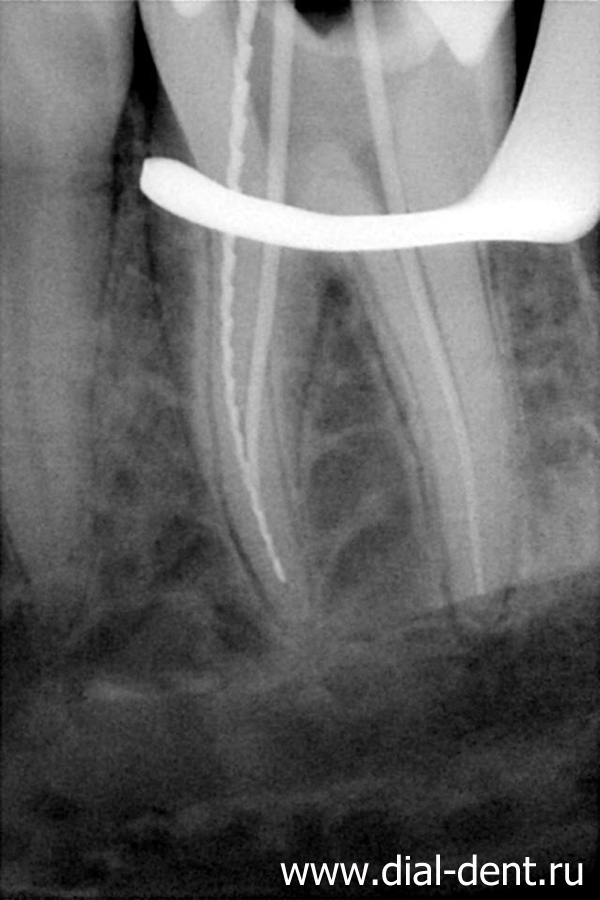
Мертвый зуб может расшататься во рту. Он может двигаться, когда вы касаетесь его или когда вы его кусаете. Это может быть даже безболезненно, потому что в зубе нет нерва.
| Обратимый пульпит | Необратимый пульпит | Мертвый зуб | |
|---|---|---|---|
| Что происходит? | Зуб пытается восстановить себя на одном небольшом участке.Воспален один небольшой участок мякоти. | Зуб пытается восстановить сам. Большая часть пульпы воспалена и не подлежит ремонту. | Зуб ранее был поврежден. Мякоть полностью мертвая. |
| Причина | Небольшой кариес или слабый стук, протекающая пломба | Большое количество нелеченых кариес, тяжелый стук, стоматологическая работа, нелеченый обратимый пульпит | Большое количество нелеченных кариес, тяжелый стук, стоматологические работы , нелеченный пульпит.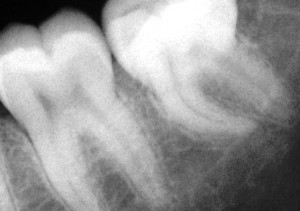 |
| Что происходит с нервом зуба? | Нерв раздражен, и это болезненно. | Нерв раздражен, и это болезненно. | В зубе нет нерва. |
| Ответ на тест жизнеспособности | Чрезмерный ответ, после которого может появиться боль. | Преувеличенная реакция с продолжающейся болью впоследствии. | Нет ответа. |
| Лечение | Монитор, подумайте о временной пломбе, чтобы помочь зубу прижиться. | Зуб требует лечения или удаления корневых каналов. | Проверьте, не вызывает ли боль, лечение корневых каналов или удаление. |
Почему умирает зуб?
Зуб погибнет, если пульпа (центральная часть зуба) будет раздражена или повреждена.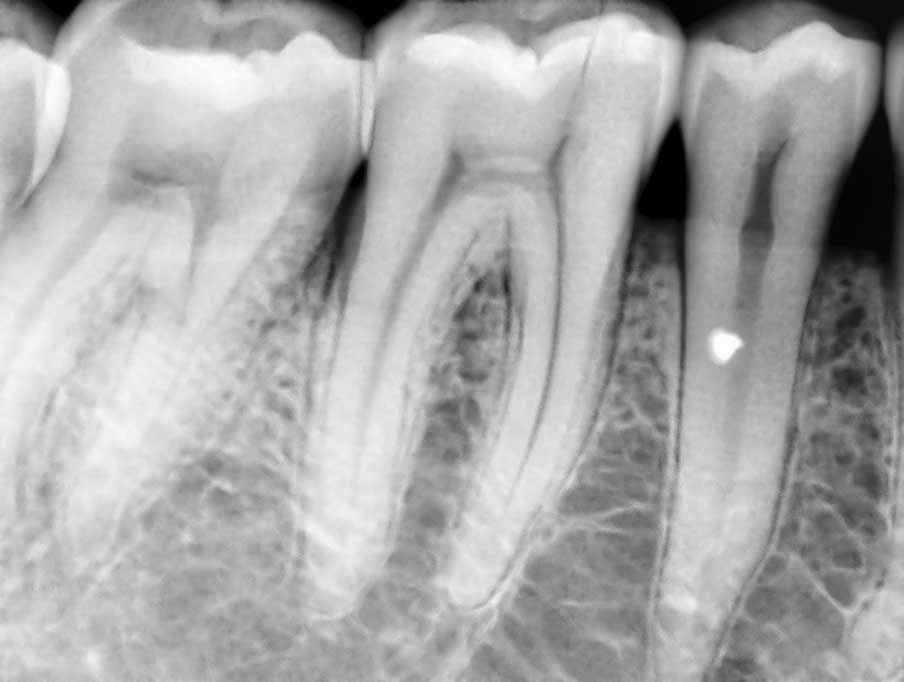 Ваше тело посылает в пульпу лишние клетки, когда она раздражена.
Ваше тело посылает в пульпу лишние клетки, когда она раздражена.
Это раздражение может быть вызвано бактериальной инфекцией, например, через кариес или сломанный зуб.
Пульпа также может сильно раздражаться из-за слишком сильного давления рядом с пульпой, например, если у вас было много стоматологической работы с этим зубом или травма зуба, которая может повлиять на кровоснабжение.
Кариес зуба
Разрушение зубов вызывается бактериями. Таким образом, необработанный кариес может привести к попаданию этих бактерий в нерв зуба.
Зуб с большой полостью или кариесом внутри обычно умирает очевидным образом.
При кариесе бактерии в полости распространяются через зуб на пульпу. Бактерии в пульпе могут вызвать инфекцию. Чтобы попытаться удалить бактерии, ваше тело отправляет в пульпу большое количество иммунных клеток. Эти дополнительные клетки могут помочь избавиться от инфекции без особых хлопот.
Источник изображения: Wikimedia Commons К сожалению, если бактерии заражены слишком много или иммунные клетки вызывают воспаление, нерв может погибнуть. Это может быть болезненно, поскольку ваше тело пытается бороться с бактериями в зубе.
Это может быть болезненно, поскольку ваше тело пытается бороться с бактериями в зубе.
Стоматологическая травма
Зубная травма — это любое событие, в результате которого происходит удар по зубу. Травма может вызвать широкий спектр повреждений зуба.
Источник изображения: Wikimedia CommonsНаименее серьезной формой стоматологической травмы является сотрясение мозга — простой удар по зубу с обратимым повреждением пульпы.Более серьезная травма зуба может привести к разрыву зуба и обнажению нерва. Или ваш зуб может быть выбит полностью.
Выбитый, но не сломанный зуб может умереть медленно, без каких-либо признаков или симптомов. В центре зуба (пульпа) может откладываться большое количество репаративного дентина в ответ на травму. В некоторых случаях этот твердый слой дентина может полностью заполнить пульпу и нервный канал в зубе. В этом случае пульпа склерозируется, и нерв больше не может входить в пульпу.
Травма зуба может также привести к прекращению кровоснабжения пульпы зуба.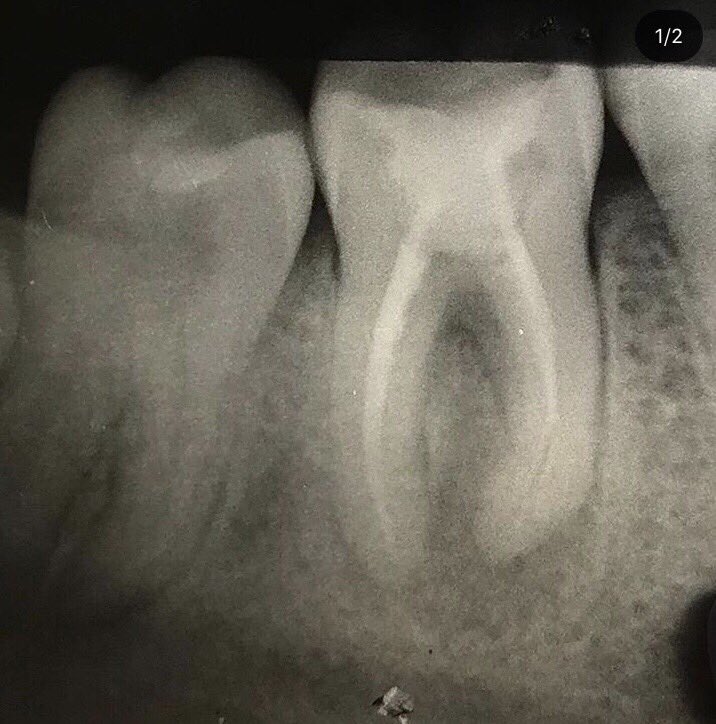 Когда вы ударите зуб, он может наклониться вперед или назад, или может быть вытолкнут внутрь, или даже полностью выбит. Во всех этих случаях хрупкие кровеносные сосуды и нервы, которые входят в пульпу через корень в самом верху, могут быть повреждены. Если это невозможно исправить, зуб может умереть.
Когда вы ударите зуб, он может наклониться вперед или назад, или может быть вытолкнут внутрь, или даже полностью выбит. Во всех этих случаях хрупкие кровеносные сосуды и нервы, которые входят в пульпу через корень в самом верху, могут быть повреждены. Если это невозможно исправить, зуб может умереть.
Наконец, травма зуба может вызвать разрыв зуба, что позволяет бактериям попасть прямо в пульпу зуба.То, как умирает зуб в этом случае, очень похоже на кариес.
Стоматология
Повторные пломбировки зубов, близкие к пульпе, или инвазивное лечение, такое как подготовка зуба к коронке, могут раздражать пульпу и, следовательно, нерв зуба.
Чем больше начинка, тем больше вероятность того, что пульпа отреагирует на тепло, возникающее во время сверления, и даже на сам наполнитель. В некоторых случаях повреждение может быть обратимым, поскольку зуб помещает репаративный дентин, чтобы защитить себя.
Источник изображения: Wikimedia Commons Иногда реакция пульпы на начинку преувеличена, вызывая повышенное давление в пульпе и гибель нерва.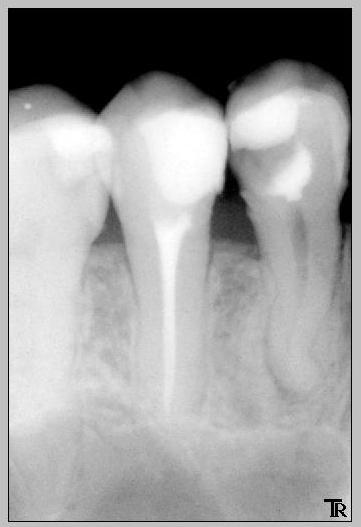
Иногда может быть помещено слишком много этого дентина, вызывая склероз пульпы, что означает, что больше не остается места для нерва и зуб умирает.
Со временем зуб может отмереть из-за стоматологической работы, независимо от того, насколько хорош ваш стоматолог!
Сколько времени нужно, чтобы зуб умер?
Нет простого ответа на вопрос, сколько времени нужно, чтобы зуб умер.
В основном, это зависит от того, что случилось с зубом, что привело к его смерти.
Если у вас не леченный кариес или сломанный зуб, так что бактерии могут попасть в пульпу, смерть зуба может занять от нескольких месяцев до нескольких лет. И это не всегда может быть болезненно.
Легко ли обнаружить мертвый зуб? Можно ли это определить на обычном рентгеновском снимке?
Дантист сможет сказать вам, мертвый ли у вас зуб.
Они могут провести ряд тестов, но учтут:
- Внешний вид
- Более темный или желтый зуб по сравнению с другими зубами часто является признаком мертвого зуба.
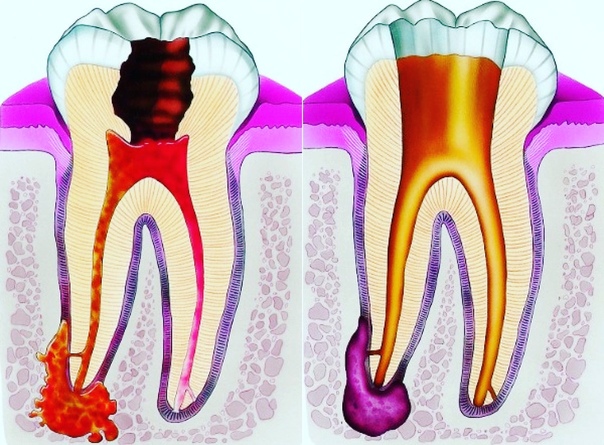 Большие отверстия, пломбы или переломы также могут указывать стоматологу на то, что зуб мертв.
Большие отверстия, пломбы или переломы также могут указывать стоматологу на то, что зуб мертв.
- Более темный или желтый зуб по сравнению с другими зубами часто является признаком мертвого зуба.
- Боль
- Отсутствие боли в самом зубе может быть признаком мертвого зуба. Однако при надкусывании или при постукивании зуба стоматолог может быть болезненным.
- Рентгенограммы / рентгеновские снимки
- Рентген не может напрямую показать, что зуб мертв, но он может дать стоматологу несколько подсказок.Например, место, где находится нерв, может быть закрыто (склерозировано) или может быть инфекционная область в верхней части зуба, которая обычно связана с мертвым зубом.
- Холодное испытание
- Часто мертвый зуб не реагирует на холод. Стоматолог может проверить отдельные зубы и сравнить реакции.
- Тестирование пульпы на электричестве
- Звучит страшнее, чем есть на самом деле. Через зуб проходит крошечный электрический ток.
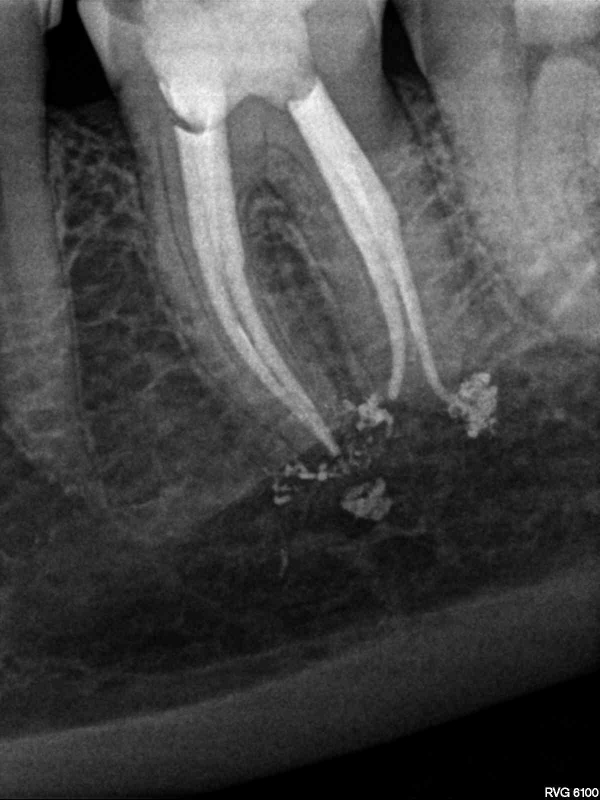 На здоровом зубе это не повредит, а просто будет ощущаться как жужжание. Мертвый зуб вообще никак не отреагирует.
На здоровом зубе это не повредит, а просто будет ощущаться как жужжание. Мертвый зуб вообще никак не отреагирует.
- Звучит страшнее, чем есть на самом деле. Через зуб проходит крошечный электрический ток.
В целом, не существует единого способа проверить мертвый зуб, но стоматолог будет использовать множество различных тестов, чтобы построить картину.
Как долго мертвый зуб может оставаться во рту?
Если у вас мертвый зуб и он не вызывает никаких симптомов, он может находиться у вас во рту долгое время. Вы можете вообще этого не замечать.
Возможно, вы недавно посетили нового дантиста, который сделал дополнительные анализы и сказал вам, что зуб мертв.И что теперь?
Мертвый зуб можно оставить во рту без какого-либо лечения, хотя обычно это не рекомендуется. Если этот зуб не вызвал никаких проблем, когда он отмирает, этот зуб может оставаться там на долгие годы. Большинство этих зубов в какой-то момент вызовут боль.
Вы можете лечить мертвый зуб. Шансы на успешное лечение высоки, и успешное лечение мертвого зуба может позволить вам сохранить этот зуб так же долго, как и любой другой зуб во рту.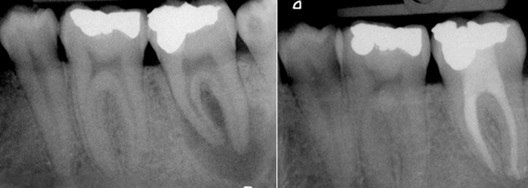
Вредны ли мертвые зубы для здоровья в целом?
Мертвые зубы могут содержать бактерии, которые ваше тело не может удалить, поскольку к зубам не поступает кровь.
Для здоровых людей наличие во рту необработанного мертвого зуба не обязательно вредит их общему здоровью. Но вы можете подумать, какое воздействие это может оказать, оставив этот источник воспаления и инфекции без лечения в вашем теле на долгое время.
В худшем случае образуется абсцесс, и вам необходимо срочное лечение этого абсцесса.Этот тип инфекции обычно распространяется только вокруг самого зуба и вряд ли нанесет какой-либо вред вашему здоровью.
Некоторым людям может не понравиться мысль о мертвом зубе, который не лечили во рту.
Зуб с обработанным корнем также не вредит здоровью в целом. В недавнем документальном фильме Netflix Root Cause есть альтернативные взгляды на этот вопрос, но доказательства для лечения корневых каналов обширны, и вы можете посмотреть веб-сайты Американской ассоциации эндодонтов и Европейского общества эндодонтов для получения дополнительной информации об этом.
Это все хорошо, если вы здоровый человек. Однако у некоторых людей иммунная система ослаблена, например, если вы лечитесь от рака или принимаете иммунодепрессанты. В этом случае не рекомендуется оставлять без лечения мертвый зуб.
Ребята и больница Святого Томаса в Лондоне, Великобритания, объясняют в этом документе, почему стоматологическое лечение важно до начала лечения рака. Отсутствие лечения может осложнить лечение рака.
Бактерии, которые могут находиться в мертвом зубе, могут вызвать инфекцию.А если ваша иммунная система по какой-либо причине ослабла, это может иметь серьезные последствия. Стоматолог обсудит эти риски, когда предложит вам варианты лечения мертвого зуба.
Как предотвратить смерть зубов в первую очередь
Как мы уже говорили, зубы могут умереть несколькими способами. Есть несколько шагов, которые вы можете предпринять, чтобы этого не произошло.
Держите зубы в чистоте
Поддержание чистоты зубов позволит избежать кариеса и защитит уже имеющиеся пломбы.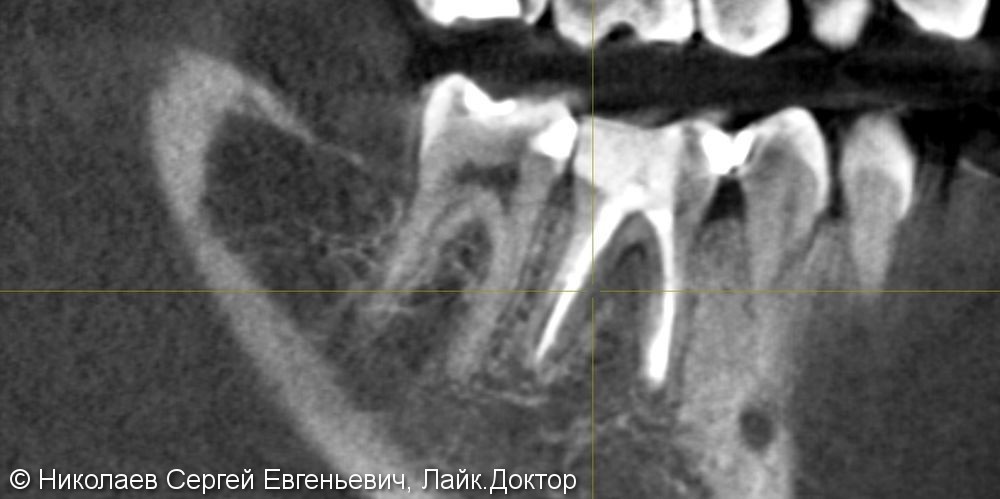 Чистите зубы два раза в день, желательно электрической зубной щеткой и зубной пастой, содержащей фтор. Также следует ежедневно чистить зубы между зубами, например, с помощью зубной нити или межзубных щеток. Подробнее об этом вы можете прочитать в нашей статье о кариесе.
Чистите зубы два раза в день, желательно электрической зубной щеткой и зубной пастой, содержащей фтор. Также следует ежедневно чистить зубы между зубами, например, с помощью зубной нити или межзубных щеток. Подробнее об этом вы можете прочитать в нашей статье о кариесе.
Также поможет уменьшение количества сахара в вашем рационе. Снижая риск возникновения кариеса, вы уменьшаете вероятность попадания бактерий в пульпу зуба и заражения пульпы. Увеличение срока службы пломбы также снизит потребность стоматолога в сверлении, каждый раз создавая пломбу большего размера, что также может раздражать пульпу.
Защитите зубы от ударов и падений
Стук передними зубами может привести к повреждению пульпы и, в конце концов, к ее отмиранию. Примите простые меры, например, не открывайте бутылки или другие предметы зубами, чтобы избежать повреждений.
Если вы занимаетесь контактными видами спорта, такими как футбол или хоккей, вы должны носить защитную маску или капу, чтобы предотвратить серьезные травмы зубов и десен. Иногда несчастные случаи неизбежны, но уменьшите риск, если будьте осторожны.
Иногда несчастные случаи неизбежны, но уменьшите риск, если будьте осторожны.
Подумайте дважды о стоматологической работе
Серьезные стоматологические операции, такие как коронки, могут повредить пульпу. Чтобы спасти зуб, вам может понадобиться коронка, и это неизбежно. Но, например, если вы хотите, чтобы коронки на передние зубы улучшили внешний вид, вам следует дважды подумать над этим. Помните о рисках, только вы будете знать, стоит ли оно того.
Лечение мертвого зуба
Если зуб мертв, важно получить профессиональную консультацию о том, какое лечение требуется.
Возможно, вы захотите оставить мертвый зуб без какого-либо лечения, особенно если нет никаких симптомов.
Однако любой умерший зуб подвержен инфекции. Эта инфекция может возникнуть в любой момент и привести к воспалению зуба и формированию абсцесса. Варианты этого мы обсуждаем в нашей статье о зубных абсцессах. Для некоторых людей, например, с ослабленной иммунной системой, может быть неприемлемо оставлять зуб, который потенциально может вызвать инфекцию, без какого-либо лечения.
Лечение мертвого зуба снижает риск абсцесса, но важно помнить, что даже обработанные зубы могут повторно инфицироваться.
Варианты лечения включают наблюдение за зубом (но с учетом риска, что на каком-то этапе у вас может появиться боль), или вы можете выбрать лечение, чтобы сохранить зуб. Чтобы сохранить мертвый зуб, вам обычно требуется лечение корневых каналов.
Если вы не хотите, чтобы лечение было длительным, вы можете выбрать удаление зуба.После удаления зуба вы можете оставить зазор или использовать искусственный зуб определенного описания, чтобы заполнить зазор.
Возможно, у вас уже есть мертвый зуб, который лечили лечением корневых каналов. Эти зубы могут стать темнее, потому что они мертвы. Есть возможность отбелить зуб, чтобы улучшить его внешний вид.
Удаление зуба
При удалении зуба удаляется зуб, который может стать источником инфекции и боли, если оставить его во рту.
Чтобы узнать, чего ожидать от удаления зуба, прочтите эту статью, посвященную удалению зуба.
Удаление зуба необратимо — если зуб вылез, его нельзя вставить обратно в лунку. Однако есть варианты, чтобы восполнить этот пробел, например, протез, мост или имплант.
Лечение корневых каналов
Вам может быть интересно, как спасти умирающий зуб? Если ваш зуб умирает, вы можете выбрать терапию корневых каналов (или лечение корневых каналов).Идея состоит в том, чтобы удалить мертвый нерв и заполнить оставшийся промежуток, в котором могут накапливаться бактерии и вызывать инфекцию.
В нашей статье много информации о лечении корневых каналов. Не все зубы можно спасти с помощью лечения корней, но вы можете спросить своего стоматолога об этом варианте, если вы хотите избежать удаления мертвого зуба.
Доктор Шелли предполагает, что вероятность успеха составляет 85-97% для зубов с корнем. Однако некоторые зубы могут не выжить даже после лечения корня, и в будущем может потребоваться повторное лечение.
Отбеливание мертвых зубов
Мертвый зуб, независимо от того, был ли он подвергнут лечению корневых каналов, часто становится темнее, чем другие зубы. Это может расстраивать, особенно если это передний зуб.
Отбеливание зубов — это возможность улучшить внешний вид такого зуба. Это косметическая процедура.
Можно ли отбелить мертвый зуб?
Да, можно отбелить мертвый зуб!
Зуб должен быть сначала обработан корнем. Отбеливатель можно поместить внутрь мертвого зуба, чтобы отбелить зуб как изнутри, так и снаружи.
Результаты обычно бывают довольно быстрыми — от 48 часов до пары недель, и могут длиться многие месяцы или даже годы.
Как отбелить мертвый зуб
Существует два основных метода отбеливания мертвого зуба, но оба направлены на то, чтобы отбелить зуб изнутри и снаружи одновременно.
Наш стоматолог доктор Чая Чаухан подробно рассказывает о том, как отбелить мертвый зуб в видео ниже.
Для этой процедуры вам необходимо посетить стоматолога.Это потребует удаления пломбы, чтобы добраться до корневой пломбы, и, возможно, удаления некоторой части корневой пломбы.
Стоматолог также может предоставить вам отбеливающие ванночки и отбеливатель, которые можно забрать домой, если потребуется.
Есть ли альтернативы?
Если вам не нравится, как выглядит мертвый зуб, его отбеливание — хороший вариант для переднего зуба, поскольку оно не требует большого сверления и представляет собой довольно простую процедуру.
Вам может быть интересно, какие еще варианты доступны, например, если отбеливание не работает, как вы надеялись, или если у вас был неудачный опыт отбеливания в прошлом?
Вы можете оставить свой зуб таким, какой он есть.Тот факт, что он изменил цвет после лечения, — это нормально и на вас не повлияет. Однако вы можете подумать о том, чтобы на зуб надеть коронку. В большинстве случаев стоматолог порекомендует коронку на зуб в любом случае после пломбировки корня, чтобы защитить зуб. Вы должны спросить об этом варианте для вашего зуба.
FAQ
Что такое мертвый зуб?
Мертвый зуб — это зуб, который был поврежден так, что пульпа внутри него, включая нерв, больше не живая.
Что вы подразумеваете под обратимым пульпитом?
Обратимый пульпит — это раздражение пульпы (кусочка зуба, содержащего нерв), которое можно восстановить, чтобы зуб выжил.
Как выглядит мертвый зуб?
Мертвый зуб часто отличается по цвету от здорового зуба, и в нем может быть дыра или трещина.
У меня черный зуб, он мертв?
Не все черные зубы мертвы. На зубах могут появиться черные отметины, а зубы с металлическими пломбами могут окрашиваться в черный цвет.В этих случаях зубы могут быть совершенно здоровыми, но выглядеть черными.
У меня болит зуб, он мертв?
Мертвые зубы не чувствуют боли. Однако умирающий зуб может быть очень болезненным. Вы также можете получить боль из-за абсцесса под мертвым зубом.
Как стоматолог может определить, мертв ли мой зуб?
Дантист будет использовать свой опыт и серию тестов, включая горячее и холодное, электрическое тестирование пульпы и рентген, чтобы определить, мертв ли ваш зуб.
Почему мой зуб мертв?
Зуб может умереть из-за:
- Разрушение зуба распространяется на пульпу.
- Серьезная травма зуба, например, падение.
- Много стоматологической обработки зуба.
Как лечить мертвый зуб?
Мертвый зуб можно вылечить с помощью лечения корневых каналов, чтобы он оставался во рту. Вы также можете выбрать его извлечение. После пломбирования корневого канала на зубе обычно появляется коронка, или вы можете его отбелить, чтобы улучшить внешний вид.
Нужно ли лечить мертвый зуб?
Если зуб не вызывает боли, вы можете оставить зуб во рту без лечения, хотя обычно это не рекомендуется из-за высокого риска боли и инфекции в будущем.
Как мне улучшить внешний вид мертвого зуба?
Вы можете улучшить внешний вид мертвого зуба, отбелив мертвый зуб или установив коронку.
Окклюзионная травма, проявляющаяся болью типа пульпита
Эндодонтическое отвлекающее средство
Идиома «отвлекающий маневр» используется для обозначения чего-то, что вводит в заблуждение или отвлекает от фактического или иного важного вопроса. В стоматологическом кабинете отвлекающий маневр — это набор признаков и симптомов, которые могут запутать или скрыть диагноз, в результате чего курс лечения не решает основную проблему пациента.
Как специалист по корневым каналам, основным отвлекающим фактором, который мы видим, является окклюзионная травма, проявляющаяся в виде боли типа пульпита. Обычно основной жалобой этого пациента является умеренная или сильная боль, усиливающаяся от горячих и / или холодных раздражителей. Эти пациенты также жалуются на боль при укусе. Боль часто бывает спонтанной, излучающей и трудно локализуемой для пациента, что приводит к нарушению сна. Трудность для стоматолога состоит в том, чтобы отличить окклюзионную травму от истинного необратимого пульпита.
Необратимый пульпит — одна из наиболее частых причин, по которой люди обращаются к стоматологу в срочном порядке. Если у вас когда-либо был острый пульпит, вы больше не захотите туда идти. Обычно симптомы пациента с необратимым пульпитом включают:
- Сохраняющаяся боль, вызванная холодом или жаром
- Спонтанная боль, которая не дает пациенту спать по ночам
- Боль при укусе
Клинические признаки могут включать:
- Зубы после недавних стоматологических вмешательств, сильно восстановленные зубы
- Боль, вызванная термическим воздействием, превышающим исходные значения, эта боль часто сохраняется
- Боль при перкуссии
- Рентгенологически нормальная периапикальная кость
- Рентгенологически кальцинированные камеры и каналы пульпы, глубокие реставрации
- Наблюдаемые признаки износа, трещин эмали, сломанных реставраций
Отвлекающий маневр при окклюзионной травме проявляется практически так же, как пульпит, с двумя клиническими отличиями.Во-первых, при экстраоральном обследовании вы часто обнаруживаете жевательные мышцы и височные мышцы, которые болезненны при пальпации, со шнуровидными узлами в мышцах. Особенно это касается области прикрепления мышц. Часто эти мышцы демонстрируют признаки гипертрофии от чрезмерного использования. Второй клинический признак — это гиперчувствительность более чем одного зуба к эндодонтическому исследованию, особенно в отношении перкуссии.
Когда пациенты обращаются с признаками и симптомами необратимого пульпита с поражением более чем одного зуба, я всегда обращаю внимание на окклюзионную травму.Эти пациенты с окклюзионной травмой нередко испытывают сильную боль, когда пациент умоляет вас «сделать что-нибудь». Эндодонтическое вмешательство в случае первичной окклюзионной травмы никогда не заканчивается хорошо. Зуб, подвергаемый лечению, больше не будет чувствителен к температуре, но перкуссионная чувствительность сохранится, и общая боль пациента не уменьшится, а во многих случаях фактически усугубляется эндодонтическим вмешательством, добавляя к общей воспалительной нагрузке, еще больше затрудняя диагностику.Нередко, когда эти пациенты попадают ко мне, они прошли несколько эндодонтических процедур, неделями страдали от боли и были очень недовольны.
Когда есть неуверенность в диагнозе, я хочу посмотреть, смогу ли я устранить окклюзионную травму как этиологию, поместив пациента в «диагностическую шину». В данном случае я изготавливаю передний депрограмматор (AD) для пациента. Депрограмматор, носимый на постоянной основе, быстро устранит брукс / сжатие с изображения, позволяя жевательным мышцам и сверхчувствительным зубам отдохнуть и восстановиться.Мне нравится использовать устройство NTI, которое можно заказать на сайте www. chairidesplint.com .
Просто замените NTI акрилом холодного отверждения, и вы получите быструю и простую диагностическую шину. На веб-сайте NTI есть вся необходимая информация для изготовления шины в вашем офисе.
Пациентка носит AD постоянно в течение двух дней, а затем только 5 дней в ночное время. Я повторно оцениваю состояние пациента через неделю и повторно тестирую все зубы. Я говорю пациенту, что AD — это только диагностический прибор, а не постоянное решение.Долговременный ответ — полная дуга прямой передней дисклюзионной шины с окклюзионным выравниванием и / или реконструкцией или без нее. Пациенты, которые носят AD дольше пары недель, склонны к чрезмерному прорезыванию задних зубов, что усугубит проблему. Я также сообщаю пациенту, что возможно повреждение пульпы, которое может нуждаться в эндодонтическом лечении, и если да, AD поможет локализовать зуб.
Если симптомы значительно исчезли через неделю, можно быть уверенным, что причиной является окклюзионная травма.Тем не менее проверьте зубы, чтобы убедиться, что все они живы. Изготовьте шину для полной дуги, чтобы все зубы соприкасались в режиме «CR / CO на день», и четко определите переднее руководство при всех эксцентричных движениях. Если шина работает, мышцы расслабятся и позволят ВНЧС изменить положение. Это приводит к появлению новых помех и снижению эффективности шины. Шину необходимо отрегулировать, чтобы восстановить переднюю направляющую. Возможно, вам придется повторить этот цикл несколько раз, пока ВНЧС пациента не достигнет стабильного положения, прежде чем искать более постоянные решения для достижения CR / CO.Как всегда, мы здесь, чтобы помочь вам и вашим пациентам, когда вы сочтете нужным.
ОБ АВТОРЕ, ДР. ГОВАРД БИТТНЕР, DMD, CAGS
Доктор Биттнер родился и вырос в районе Суррей / Лэнгли. Пройдя предварительную стоматологическую подготовку в Университете Саймона Фрейзера, он получил докторскую степень по стоматологической медицине в Университете Британской Колумбии в 1982 году и свой сертификат последипломного образования по эндодонтии в Школе стоматологической медицины Голдмана Бостонского университета в 1995 году.
Д-р Биттнер в течение 11 лет занимался частной практикой в области общей стоматологии в Лэнгли, прежде чем пройти специальную подготовку в области эндодонтии. Он занимается стоматологией по специальности эндодонтия с 1995 года.
В свободное время доктор Биттнер любит заниматься различными видами спорта, в том числе гольфом! Ему также нравится быть новым дедушкой, что, если вы спросите его, будет лучшим!
Пульпит: обратимый или необратимый
Пульпа зуба — это часть зуба, в которой расположены кровеносные сосуды и нервы.Пульпа — это сердцевина зуба. Пульпит — это воспаление пульпы зуба, которое является наиболее частой причиной зубной боли.
Когда пульпа зуба раздражается, организм в ответ посылает в пульпу дополнительную кровь и защитные клетки, что приводит к увеличению объема пульпы. Но пульпа не имеет возможности расшириться, поскольку она окружена твердыми зубными структурами, такими как дентин и эмаль. Это увеличение давления пульпы будет ощущаться пациентом как боль.
Воспаление пульпы также делает зубы более чувствительными.Например, вдыхание холодного воздуха через рот, употребление горячих напитков или жевание пищи может вызвать боль.
Пульпит в целом можно разделить на два: обратимый и необратимый
Обратимый пульпит
Симптомы обратимого пульпита могут варьироваться от полного отсутствия до резкой боли при стимуляции зуба.
Например, если вы едите мороженое, холод вызывает резкую боль в зубе, и она быстро проходит, когда вы глотаете.Хорошая новость в том, что обратимый пульпит, как и его название, является обратимым и может исчезнуть, если устранить причину его возникновения.
Причинами обратимого пульпита может быть истирание зуба, достигающего дентина, или перелом эмалевого слоя зуба, который может обнажить дентин, или кариес, проникший в глубокие слои дентина и т. Д.
Зуб можно восстановить до нормального функционирования с помощью усовершенствованного и пошагового восстановительного лечения, которое может быть выполнено в нашей стоматологической клинике Crossroads.
Необратимый пульпит
Необратимый пульпит — это тяжелое воспаление пульпы зуба. Оно возникает, когда стадия обратимого пульпита достигла такого уровня, когда пульпа уже не может восстановиться. Обычно это происходит у пациентов, которые пренебрегли обычными стоматологическими осмотрами. Симптомы необратимого пульпита могут варьироваться от полного отсутствия симптомов (например, некроз пульпы) до мучительной внезапной боли. Зуб может быть очень чувствительным к малейшим изменениям температуры, и эта чувствительность сохраняется вместе с зубом на более длительный период времени.К сожалению, если у человека наблюдается необратимый пульпит, единственным выходом является лечение корневых каналов или удаление зуба.
В нашей стоматологической клинике Crossroads работает наша команда, специализирующаяся на безболезненном лечении корневых каналов, а также на несложных удалениях.
Так что не забывайте регулярно проверять зубы, поскольку профилактика всегда лучше лечения.
Об авторе:
Crossroads Dental Clinic — одна из самых современных клиник в Дубае и лучшая стоматологическая клиника в Дейре, в которой работают высококвалифицированные и профессиональные стоматологи.Наши услуги включают в себя от ортодонтии до современной косметической стоматологии, такой как удаление зубов мудрости, брекеты, виниры, зубные имплантаты и услуги стоматолога Invisalign.
