Хронический диффузный пульпит, острый диффузный пульпит, лечение диффузного пульпита
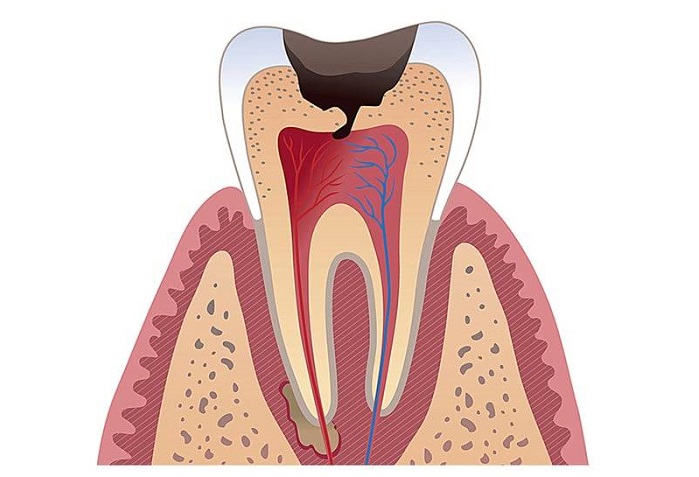
Наиболее тяжёлой формой острого пульпита считается диффузный пульпит, который возникает, если не лечить очаговый пульпит. При нём образуется очаг воспаления, который примерно через 48 часов поражает пульпу в коронковой и корневой частях зуба. Острый диффузный пульпит сопровождается сильными болями и может стать причиной распространения воспаления на соседние зубы.
По своему характеру, он похож на целый ряд других заболеваний, поэтому нуждается в проведении полноценной дифференциальной диагностики. Его нужно отличать от очагового пульпита в острой форме, воспалительных процессов нерва в хронической форме при обострении, гайморита и периодонтита. Только правильно распознав это заболевание можно назначить его адекватное лечение. Справиться с этим может только опытный профессиональный стоматолог, и своевременное обращение за помощью играет немаловажную роль в сохранении зуба.
Постановка временной пломбы — 550
Резекции верхушки корня (фронтальная группа) — 7000
Резекции верхушки корня (жевательная группа) — 9500
Механическая и медикаментозная обработка каналов при периодонтите (1 канал) — 1300
Закрытие перфораций (МТА) — 6 500
Причины развития диффузного пульпита
Острый и хронический диффузный пульпит развивается из очагового гнойно-серозного пульпита вследствие попадания в пульпу анаэробных бактерий. Пути их проникновения могут быть разными:
Пути их проникновения могут быть разными:
- глубокая кариозная полость, которую не лечили;
- некорректно проведённое лечение, при котором пульпит развился под пломбировочным материалом;
- болезни организма инфекционной природы, при которых патогенные микроорганизмы попали к зубным тканям с током лимфы и крови;
- травмы зубной ткани;
- нарушения техники препарирования зуба под коронку;
- периодонтит соседних зубов.
Клинические проявления
Лечение диффузного пульпита назначают после того, как правильно поставлен диагноз, и немаловажную роль в этом играют симптомы, которые позволяют правильно определить заболевание и дифференцировать его от других. Клинические проявления диффузного пульпита можно разделить на две категории: симптомы, характерные для острого пульпита, и симптомы, характерные для диффузной формы.
| Симптомы острого пульпита | Симптомы диффузного пульпита |
|---|---|
|
|
В первые 24‒48 часов больной страдает от болей, которые возникают без воздействия внешних раздражителей. «Светлые» промежутки между ними достаточно длительны, однако воздействие холодом приводит к развитию болевой симптоматики. По мере развития заболевания безболезненные промежутки становятся всё короче. Нередко боль не уходит полностью, а затихает на время. В такие периоды термические воздействия вызывают новые приступы, а холод — напротив, может их успокоить за счёт того, что под его воздействием сосуды сужаются. Боли отдают в затылочную и височную область, а также в уши. Острая фаза может длиться от 48-ми часов до 14-ти суток, после чего заболевание становится хроническим.
Боли отдают в затылочную и височную область, а также в уши. Острая фаза может длиться от 48-ми часов до 14-ти суток, после чего заболевание становится хроническим.
Диагностика диффузного пульпита
- наличие кариозной полости;
- болезненные симптомы при зондировании;
- болезненные симптомы (не ярко выраженные) при перкуссии;
- усиление боли при воздействии раздражителей.
Помимо этого, назначают рентгенографию, которая выявляет сообщение кариозной и зубной полостей, отсутствие изменений в периодонте. Электроодонтодиагностика при диффузном пульпите отмечает снижение электровозбудимости по всему дну кариозной полости. Как уже упоминалось, важнейшую роль играет дифференциальная диагностика, поскольку многие симптомы диффузного пульпита похожи на клинические проявления других заболеваний.
| Заболевание | Сходство с диффузным пульпитом | Отличия от диффузного пульпита | |
|---|---|---|---|
| Обострение хронического пульпита |
|
Хронический пульпит | Диффузный пульпит |
| повторяющиеся боли | боли, которые длятся от от трёх до четырнадцати дней | ||
| очень глубокая кариозная полость, которая отделена от пульповой камеры | полости объединены | ||
| болевая симптоматика по всему дну при инструментальном обследовании | интенсивная боль в точке сообщения | ||
| рентгенография не выявляет изменений | рентгенография выявляет расширение периодонтальной щели | ||
| Острый верхушечный периодонтит |
|
Периодонтит | Пульпит |
| боли нарастают, усиливаются при надкусывании, ощущение «выросшего зуба», легко определить поражённый зуб | боли возникают приступами | ||
| слизистая оболочка десны не изменяется | отёк и гиперемия десны вокруг поражённого зуба | ||
| кариозная полость отделена от пульповой камеры | полости объединены | ||
| лимфоузлы без изменений | лимфоузлы увеличены | ||
| цвет зуба первоначальный | коронка зуба тускнеет или темнеет | ||
| болезненная пальпация | пальпация не причиняет боли | ||
| рентгенография не выявляет изменений | рентгенография выявляет расширение периодонтальной щели | ||
| показатели ЭОД составляют от 30-ти до 45-ти мкА | показатели ЭОД составляют от 100 мкА | ||
| постукивание по зубу не даёт сильной болевой реакции | перкуссия очень болезненна | ||
| Невралгия тройничного нерва |
|
Невралгия | Пульпит |
| боли как реакция на воздействие тепла и холода, но без приступов, не возникают ночью | болевые ощущения имеют приступообразный характер и усиливаются в ночное время | ||
| отсутствие вегетативных проявлений | покраснение лица, расширение зрачков, выделения из носа и ротовой полости | ||
Наши врачи
Сёмочкина Ирина Николаевна
Врач стоматолог-терапевт
Стаж 25 лет
Записаться на прием
Юнин Сергей Анатольевич
Врач стоматолог-ортопед, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Муратов Вадим Марсельевич
Врач — ортодонт
Стаж 14 лет
Записаться на прием
Максимец Вера Афанасьевна
Врач стоматолог-терапевт
Стаж 41 год
Записаться на прием
Авлюкова Алтын Лиджи-Горяевна
Врач-стоматолог детский, врач-стоматолог
Стаж 16 лет
Записаться на прием
Кузовкова Марина Анатольевна
Врач стоматолог-терапевт, врач первой категории
Стаж 28 лет
Записаться на прием
Елизарова Наталия Олеговна
Врач стоматолог-терапевт, заведующая отделением стоматологии
Стаж 42 года
Записаться на прием
Губанова Татьяна Васильевна
Врач стоматолог-ортопед
Стаж 33 года
Записаться на прием
Палащенко Татьяна Всеволодовна
Врач стоматолог-терапевт
Стаж 45 лет
Записаться на прием
Туаев Сергей Казбекович
Врач стоматолог-имплантолог
Стаж 33 года
Записаться на прием
Антюхин Евгений Борисович
Врач стоматолог-хирург
Стаж 18 лет
Записаться на прием
Могинов Данис Раисович
Врач стоматолог — ортопед
Стаж 19 лет
Записаться на прием
Большова Оксана Игоревна
Врач стоматолог-ортодонт
Записаться на прием
Киселева Елена Николаевна
Врач стоматолог-терапевт, врач высшей категории
Стаж 39 лет
Записаться на прием
Федосеев Михаил Иванович
Врач стоматолог-ортопед
Стаж 29 лет
Записаться на прием
Муратова Светлана Ивановна
Врач — гигиенист стоматологический
Стаж 12 лет
Записаться на прием
Отзывы о наших врачах
Огромное спасибо стоматологу Елизаровой Наталье Олеговне за лечение! На первом приеме проведено обследование, сделаны снимки и назначено лечение! Профессионально! Очень деликатно! Замечательная клиника!
Читать весь отзыв
Абранина Людмила
25. 06.2022
06.2022
Проходила лечение в данной клинике, осталась более, чем довольна. Персонал вежлив и обходителен с каждым клиентом. Врач ( Авлюкова Алтан Лиджи-Гириевна) ответила на все возникающие вопросы, сам приём прошёл достаточно быстро и качественно! Однозначно буду пользоваться услугами данной клиники в …
Читать весь отзыв
Минаева Виктория Викторовна
19.06.2022
Методы лечения
Лечение острого диффузного пульпита направлено на то, чтобы устранить болевые симптомы и избавиться от очага воспалительного процесса. Оно позволяет предотвратить распространение заболевания, исключить развитие острого периодонтита и восстановить функции зуба. Методы лечения — хирургические, их два:
- Витальная экстирпация проводится за один приём и заключается в удалении пульпы из коронковой и корневой частей зуба под анестезией. После удаления стоматолог пломбирует корневые каналы и ставит пломбу на зуб.
- Девитальная экстирпация требует двух посещений врача, на первом из которых он накладывает на пульпу специальную пасту, которая умерщвляет её, а на втором — удаляет.

В клинике ЦЭЛТ успешно лечат пульпит разной сложности, но чем раньше пациент обратится за профессиональной помощью, тем больше шансов на то, что можно будет восстановить форму зуба и его нормальное функционирование.
Часто задаваемые вопросы
Какие осложнения возможны при этом заболевании?
Отсутствие своевременного лечения приводит к тому, что скопившийся гной приводит к появлению абсцессов и усилению болевых ощущений. В случае, если лечение проводилось, но с нарушениями, могут возникать следующие осложнения:
- Болевая симптоматика различного характера;
- Перфорация дна зубной полости или стенки зуба;
- Остаточный пульпит.
Нужно ли соблюдать рекомендации после лечения пульпита?
После завершения лечения врач даст Вам следующие рекомендации:
- Запрещается приём пищи до тех пор, пока анестетический препарат не перестанет действовать;
- При длительном болевом синдроме, превышающем две недели, необходимо обратиться за профессиональной стоматологической помощью.

Существуют ли критерии, которые позволяют определить качество лечения этого заболевания?
Правильно проведённое лечение позволяет купировать болевую симптоматику, устранить очаг воспаления и полностью восстановить внешний вид и функциональность зуба. Благодаря ему не появятся осложнения и будет исключён его переход в острую форму периодонтита.
На вопросы отвечает:
Максимец Вера Афанасьевна
Врач стоматолог-терапевт
Стаж 41 год
Задать вопрос врачу
Гнойный пульпит, симптомы острого гнойного пульпита, лечение гнойного пульпита, гнойный пульпит фото.
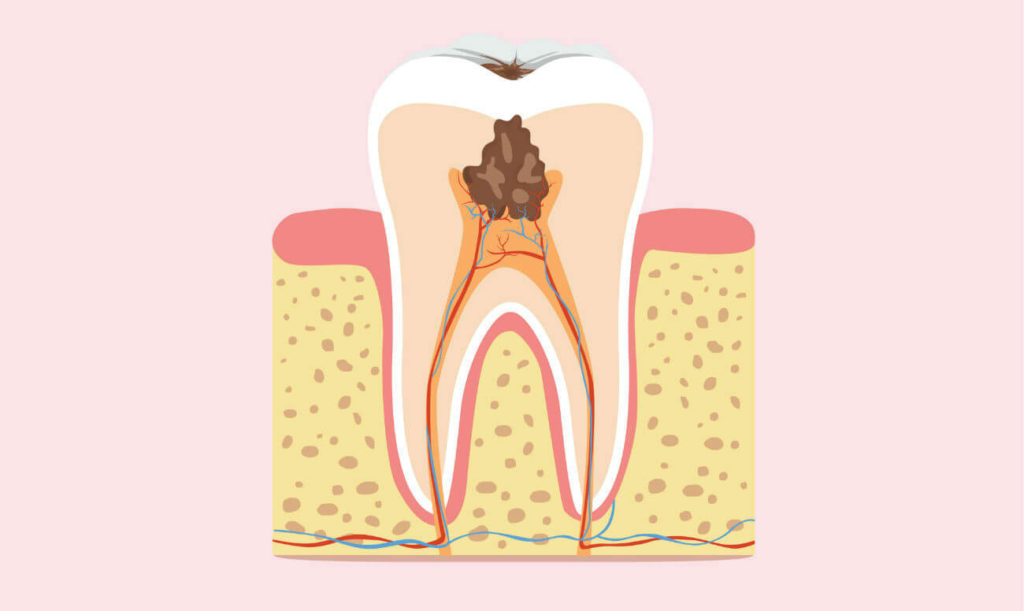
В соответствии с общепринятой классификацией, гнойный пульпит — это разновидность острой формы заболевания, которое сопровождается воспалительными процессами с гнойным образованием внутри пульпы или на её поверхности.
Из-за того, что количество серозного вещества, которое выделяется в ткани зуба при воспалении, увеличивается, гнойный пульпит зуба характеризуется кислородным голоданием пульпы. Это негативно влияет на обменные процессы, которые происходят в её соединительных тканях и в итоге становится причиной ухудшения защитной реакции клеток. Именно так в поражённой области и возникает абсцесс, что и обусловило ещё одно название этого заболевания: «пульпарный абсцесс».
Это негативно влияет на обменные процессы, которые происходят в её соединительных тканях и в итоге становится причиной ухудшения защитной реакции клеток. Именно так в поражённой области и возникает абсцесс, что и обусловило ещё одно название этого заболевания: «пульпарный абсцесс».
Постановка временной пломбы — 550
Резекции верхушки корня (фронтальная группа) — 7000
Резекции верхушки корня (жевательная группа) — 9500
Механическая и медикаментозная обработка каналов при периодонтите (1 канал) — 1300
Закрытие перфораций (МТА) — 6 500
Почему возникает гнойный пульпит?
Предшественником гнойного пульпита у детей и взрослых является острый пульпит. Образование гноя происходит из серозного экссудата, который присутствует в нерве. Из-за увеличения его объёма страдают обменные процессы, происходящие в нерве, что стимулирует скопление молочной кислоты и, как результат этого процесса, — снижение защитной функции клеток. Она сопровождается распадом тканей и абсцессом.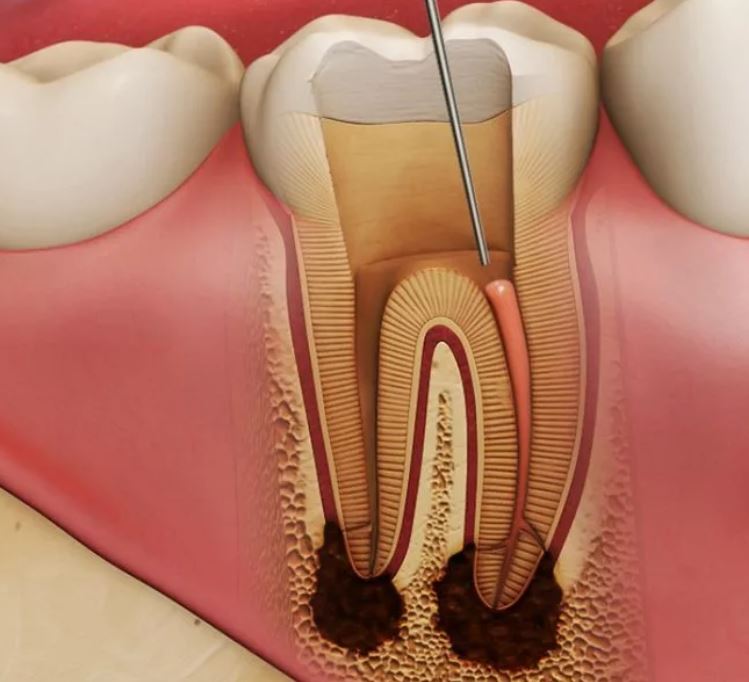
- из кариозной полости при отсутствии лечения;
- во время лечения пародонтита при рассечении десны;
- через кровь и лимфу при инфекционных заболеваниях.
Формы гнойного пульпита
Острый гнойный пульпит бывает двух видов:
- Очаговый гнойно-серозный — характеризуется поражением части зубного нерва и выделением экссудата в виде прозрачной жидкости;
- Диффузный — характеризуется поражением всей пульпы и её отмиранию. Экссудат, который при этом выделяется, имеет желтовато-зеленоватый оттенок и пахнет гнилью.
Стоит отметить, что при благоприятных условиях очаговый гнойный пульпит в течение 24-х часов может перейти в диффузный.
Симптомы гнойного пульпита
Одним из симптомов острого гнойного пульпита являются сильные боли. Они вызваны тем, что пульповые ткани закрыты от кариозной полости перегородкой, поэтому серозное вещество скапливается внутри зуба и в какой-то момент начинает давить на нерв.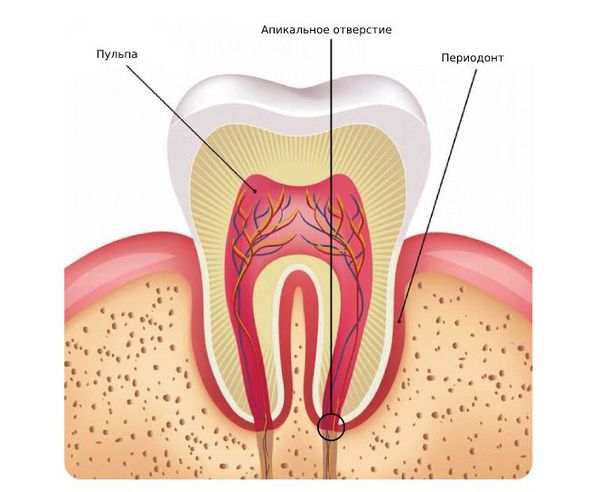 Больной постоянно испытывает сверлящую боль, которая усиливается ночью. Помимо этого, присутствует давление в зубе. Стоит отметить, что при запущенной форме, когда перегородка между пульпой и кариозной полостью прорвалась и серозная жидкость начала вытекать, характер болевых симптомов меняется. Они будут зависеть от воздействия внешних факторов. Приступы станут длительными, а «светлые» промежутки между ними — короткими.
Больной постоянно испытывает сверлящую боль, которая усиливается ночью. Помимо этого, присутствует давление в зубе. Стоит отметить, что при запущенной форме, когда перегородка между пульпой и кариозной полостью прорвалась и серозная жидкость начала вытекать, характер болевых симптомов меняется. Они будут зависеть от воздействия внешних факторов. Приступы станут длительными, а «светлые» промежутки между ними — короткими.
Пульсирующие боли распространяются по ветвям троичного нерва, охватывая всю челюсть. Для того чтобы назначить лечение гнойного пульпита, важно правильно определить больной зуб, а это иногда бывает затруднительным именно по этой причине. Боли могут нарастать при воздействии горячих субстанций и на время затихать от холодных. Впрочем, при длительном воздействии холодных веществ всё же могут усилиться.
Во время проведения стоматологического осмотра врач отмечает отёчность слизистой ротовой полости вокруг поражённого зуба. Иногда может наблюдаться потемнение зубной эмали и кровоточивость десны. Болевая симптоматика нередко распространяется на всю ротовую полость, уши и даже голову и сопровождается ощущением слабости и недомогания, несущественным повышением температуры тела.
Болевая симптоматика нередко распространяется на всю ротовую полость, уши и даже голову и сопровождается ощущением слабости и недомогания, несущественным повышением температуры тела.
Диагностика
Взглянув на фото гнойного пульпита, можно увидеть наличие глубокой кариозной полости с размягчённым дентином, источающим гнилостный запах. Цвет дентина может быть светлым при острой форме заболевания, и тёмным — при хронической. На слизистой вокруг больного зуба можно увидеть белёсый налёт и (иногда) отёчность переходной складки.
При проведении зондирования и перкуссии наблюдается ярко выраженная болевая реакция. При нажатии на слой, который отделяет полость зуба, выделяется гной и появляется пульсирующая боль, которая стихает по мере оттока гноя. Все эти признаки выявляет врач-стоматолог при проведении визуального осмотра. Помимо этого для диагностики заболевания назначаются рентгенография и электроодонтодиагностика.
Дифференциальная диагностика острого гнойного пульпита требует, чтобы это заболевание было отличено от:
- диффузного пульпита в острой фазе — при нём отсутствует гной и болевая симптоматика проявлена на так интенсивно;
- очагового пульпита — характеризуется отсутствием гнойных выделений и более слабыми болевыми ощущениями;
- гнойного периодонтита — отличается резкой «стреляющей» болью в поражённом зубе при малейшем давлении на него;
- невралгии тройничного нерва — отсутствует ощущение дискомфорта при термическом воздействии, однако болевые ощущения возникают при касании определённых точек на лице.

Наши врачи
Муратов Вадим Марсельевич
Врач — ортодонт
Стаж 14 лет
Записаться на прием
Максимец Вера Афанасьевна
Врач стоматолог-терапевт
Стаж 41 год
Записаться на прием
Юнин Сергей Анатольевич
Врач стоматолог-ортопед, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Кузовкова Марина Анатольевна
Врач стоматолог-терапевт, врач первой категории
Стаж 28 лет
Записаться на прием
Большова Оксана Игоревна
Врач стоматолог-ортодонт
Записаться на прием
Муратова Светлана Ивановна
Врач — гигиенист стоматологический
Стаж 12 лет
Записаться на прием
Могинов Данис Раисович
Врач стоматолог — ортопед
Стаж 19 лет
Записаться на прием
Киселева Елена Николаевна
Врач стоматолог-терапевт, врач высшей категории
Стаж 39 лет
Записаться на прием
Авлюкова Алтын Лиджи-Горяевна
Врач-стоматолог детский, врач-стоматолог
Стаж 16 лет
Записаться на прием
Палащенко Татьяна Всеволодовна
Врач стоматолог-терапевт
Стаж 45 лет
Записаться на прием
Антюхин Евгений Борисович
Врач стоматолог-хирург
Стаж 18 лет
Записаться на прием
Федосеев Михаил Иванович
Врач стоматолог-ортопед
Стаж 29 лет
Записаться на прием
Елизарова Наталия Олеговна
Врач стоматолог-терапевт, заведующая отделением стоматологии
Стаж 42 года
Записаться на прием
Сёмочкина Ирина Николаевна
Врач стоматолог-терапевт
Стаж 25 лет
Записаться на прием
Туаев Сергей Казбекович
Врач стоматолог-имплантолог
Стаж 33 года
Записаться на прием
Губанова Татьяна Васильевна
Врач стоматолог-ортопед
Стаж 33 года
Записаться на прием
Отзывы о наших врачах
Огромное спасибо стоматологу Елизаровой Наталье Олеговне за лечение! На первом приеме проведено обследование, сделаны снимки и назначено лечение! Профессионально! Очень деликатно! Замечательная клиника!
Читать весь отзыв
Абранина Людмила
25. 06.2022
06.2022
Проходила лечение в данной клинике, осталась более, чем довольна. Персонал вежлив и обходителен с каждым клиентом. Врач ( Авлюкова Алтан Лиджи-Гириевна) ответила на все возникающие вопросы, сам приём прошёл достаточно быстро и качественно! Однозначно буду пользоваться услугами данной клиники в …
Читать весь отзыв
Минаева Виктория Викторовна
19.06.2022
Лечение гнойного пульпита
Стоит отметить, что терпеть острую боль, характерную гнойного пульпита, мало кто сможет, поэтому, как правило, пациенты обращаются к стоматологу уже на первый/второй день начала заболевания. Острая форма гнойного пульпита хорошо поддаётся лечению, особенно при использовании современных методик.
При лечении очагового пульпита возможно сохранение пульпы с восстановлением её функционирования, но в зависимости от ситуации нередко прибегают к её удалению из каналов, которые тщательно промывают и пломбируют. Лечение острого гнойного пульпита предусматривает депульпирование, которое может проводиться витальным или девитальным методом. Первый метод состоит из следующих этапов:
Первый метод состоит из следующих этапов:
- удаление поражённых тканей кариозной полости;
- проведение обработки антисептическими препаратами;
- удаление пульпы из коронковой части зуба;
- удаление пульпы из корневой части зуба;
- пломбирование корневых каналов;
- пломбирование зуба.
Таким образом, все необходимые манипуляции проводятся за один приём — в отличие от девитального метода, который требует двух визитов к стоматологу:
- В первый проводятся очистка антисептиком, вскрытие пульпы, наложение специальной пасты и установка временной пломбы;
- Во второй, который проводится через 1–10 дней, удаляется отмершая пульпа.
Отделение стоматологии клиники ЦЭЛТ располагает современными технологиями, оборудованием и высококачественными материалами, которые позволяют успешно лечить гнойный пульпит.
Часто задаваемые вопросы
Возможны ли осложнения вследствие этого заболевания и почему они развиваются?
Отсутствие своевременного профессионального стоматологического лечения острого гнойного пульпита может привести к целому ряду серьёзных осложнений:
- утрата зуба;
- периостит;
- поражение гнойным процессом костных и мягких тканей полости рта и развитие воспаления головного и костного мозга;
- заражение крови, которое может привести к летальному исходу.

Можно ли избежать развития этого заболевания? К каким профилактическим мерам нужно для этого прибегнуть?
Рекомендации в данном случае такие же, как и при профилактике ряда других стоматологических заболеваний:
- правильное и регулярное проведение гигиенических процедур ротовой полости;
- немедленное обращение за стоматологической помощью при выявлении первых симптомов кариеса или гингивита;
- прохождение профилактических осмотров у стоматолога каждые шесть месяцев.
Существуют ли критерии, которые позволяют определить качество лечения этого заболевания?
Главным критерием в данном случае является правильно проведённое пломбирование каналов корней зуба, подтверждённое рентгенограммой. На правильно проведённое лечение, также, указывает отсутствие осложнений и рецидива заболевания, любой симптоматики, вызывающей ощущение дискомфорта. Зуб снова обретает функциональность и первоначальную эстетичность.
На вопросы отвечает:
Максимец Вера Афанасьевна
Врач стоматолог-терапевт
Стаж 41 год
Задать вопрос врачу
69.
 Острый очаговый пульпит. Клиника, диагностика, дифференциальная диагностика.
Острый очаговый пульпит. Клиника, диагностика, дифференциальная диагностика. Острый очаговый пульпит представляет собой зубное заболевание, при котором происходит поражение пульпы зуба и в ней формируется и развивается острое очаговое воспаление. Как правило, возникновение такого воспаления связано с проникновением в пульпу патогенных микроорганизмов (инфицирование). Зачастую инфицирование пульпы является следствием невылеченного вовремя кариеса причинного зуба.
Симптомы острого очагового пульпита
Характерным
симптомом острого очагового пульпита
является боль. Как правило, в первые дни
развития данной формы пульпита болевые
ощущения носят приступообразный
характер. При этом боль стреляющая,
режущая и зачастую возникает ночью,
когда больной находится в положении
лежа. Болевые приступы длятся недолго
(обычно 10-30минут, могут и дольше, но не
более часа). Промежутки между приступами
продолжительные. Также у больного
наблюдается реакция (долговременные
болевые ощущения) на температурные
раздражители. Горячее вызывает боли,
холодное немного успокаивает. Если у
вас возникли любые вышеперечисленные
боли, то необходимо как можно раньше
обратиться в стоматологическую клинику,
и не в коем случаи не пытаться лечить
заболевание в домашних условиях, так
как это может только усугубить ваше
положение. Также о наличие острого
очагового пульпита можно судить по
внешним признакам. Так, при осмотре
ротовой полости у причинного зуба можно
обнаружить обширную и глубокую кариозную
полость, а также размягченный дентин в
большом количестве. Кроме того при
развитии очагового пульпита у больного
также может наблюдаться неприятный
запах изо рта. Но, как правило, такой
запах присутствует не у всех людей,
подвергшихся данному заболеванию.
Горячее вызывает боли,
холодное немного успокаивает. Если у
вас возникли любые вышеперечисленные
боли, то необходимо как можно раньше
обратиться в стоматологическую клинику,
и не в коем случаи не пытаться лечить
заболевание в домашних условиях, так
как это может только усугубить ваше
положение. Также о наличие острого
очагового пульпита можно судить по
внешним признакам. Так, при осмотре
ротовой полости у причинного зуба можно
обнаружить обширную и глубокую кариозную
полость, а также размягченный дентин в
большом количестве. Кроме того при
развитии очагового пульпита у больного
также может наблюдаться неприятный
запах изо рта. Но, как правило, такой
запах присутствует не у всех людей,
подвергшихся данному заболеванию.
Дифференциальный
диагноз.
Острый диффузный пульпит необходимо
дифференцировать с острым очаговым и
обострившимся хроническим пульпитом,
острым верхушечным и обострившимся
хроническим периодонтитом, невралгией
тройничного нерва, гайморитом, луночковыми
болями.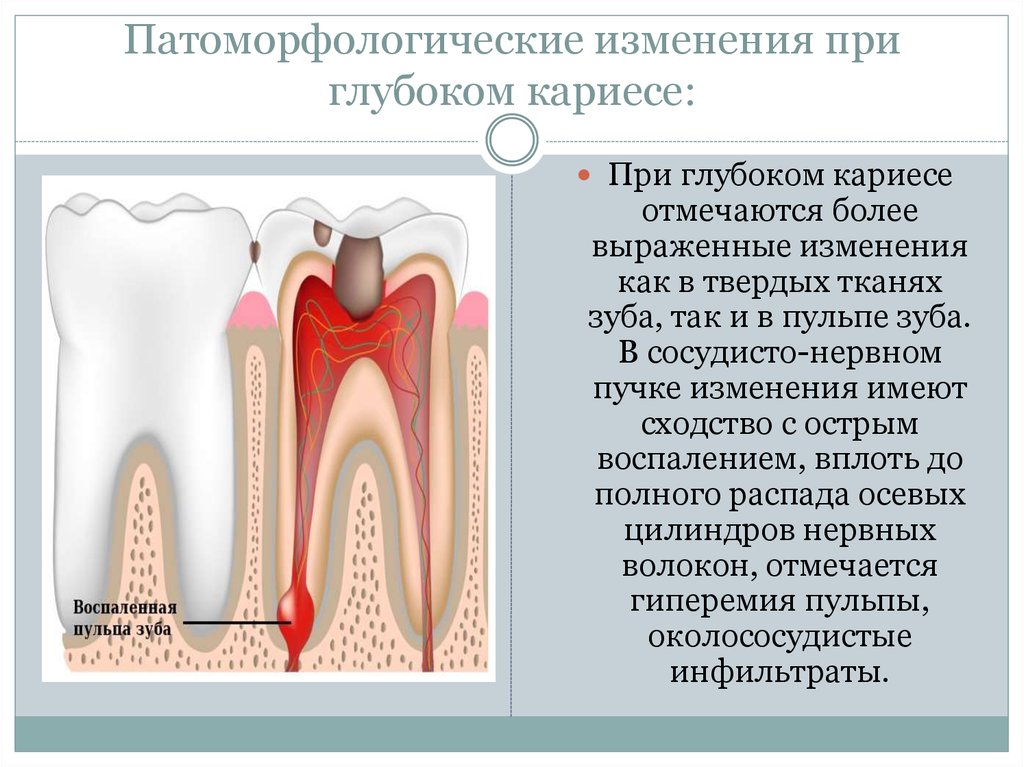
Лечение острого очагового пульпита
Лечение данной формы пульпита необходимо проводить своевременно и в условиях стоматологической клиники. Исходя из конкретной ситуации, врач определяет, каким способом ампутации пульпы воспользоваться (витальной или девитальной). Чаще всего используется девитальный метод лечения. При отсутствии правильного и своевременного лечение острый очаговый пульпит сначала переходит в хроническую форму, а со временем и в более опасное заболевание – периодонтит.
70. Отложения на зубах. Роль отложений в этиологии воспалительных заболеваний пародонта. Методика удаления.
71. Пародонт: анатомия, физиология. Понятие о десневой борозде и десневой жидкости.
Пародонт
— это
комплекс тканей, которые окружают зуб,
обеспечивают его фиксацию в челюсти и
функционирование. В состав пародонта
входят: альвеолярная кость, в лунках
которой располагаются корни зубов;
связочный аппарат зуба, или периодонт;
соединительный эпителий; цемент корней
зубов. Снаружи весь этот фиксирующий
комплекс покрыт десной. Перечисленные
структуры пародонта составляют комплекс,
единый не только функционально, но и
генетически (за исключением десны).
Снаружи весь этот фиксирующий
комплекс покрыт десной. Перечисленные
структуры пародонта составляют комплекс,
единый не только функционально, но и
генетически (за исключением десны).
Десна
—
единственная структура пародонта,
которая видна глазу в норме. Это слизистая
оболочка, покрывающая альвеолярные
отростки верхней и нижней челюстей. С
оральной поверхности десна переходит
в слизистую оболочку твёрдого нёба на
верхней челюсти и дна полости рта — на
нижней. Различают свободную (краевую)
десну, прилежащую к шейке зуба, и
прикреплённую (альвеолярную) десну,
покрывающую альвеолярный отросток.
Краевая десна — наружная стенка десневой
бороздки, она окружает шейки зубов (рис.
14-1). Ширина зоны краевой десны зависит
от глубины десневой бороздки. Она
неодинакова в области разных групп
зубов, но в среднем колеблется от 0,5 мм
во фронтальном участке до 1,5 мм в области
моляров. В состав краевой зоны входит
и межзубный сосочек. Межзубный десневой
сосочек образован соединением
вестибулярной и оральной частей десны
посредством соединительнотканных
волокон, и на поперечном срезе все
сосочки имеют вид седла. Форма сосочков
в области разных групп зубов различна:
треугольная — во фронтальных и
трапециевидная — в боковых участках.
Форма сосочков
в области разных групп зубов различна:
треугольная — во фронтальных и
трапециевидная — в боковых участках.
Десневая бороздка — важное образование пародонта. Она формируется только после прорезывания зуба. Это необязательная анатомическая структура, а результат хронического микробного воздействия на краевой пародонт с одной стороны и выход из подлежащих кровеносных сосудов защитных компонентов плазмы и форменных элементов крови в ответ на такие воздействия — с другой.
Десневая
жидкость
представляет собой транссудат,
соответствующий по составу сыворотке
крови (альбумины, глобулины, ферменты
и т.д.), хотя уровень активности некоторых
ферментов (катепсина В, фосфатазы и др.)
в десневой жидкости выше, чем в сыворотке
крови. Десневая жидкость содержит
антитела — IgG, IgA, IgM, более 20 сывороточных
белков всех девяти компонентов системы
комплемента, которые имеют важное
значение в осуществлении комплекса
реакций, из которых складывается
воспаление (фагоцитоз, хемотаксис,
высвобождение вазоактивных веществ и
др.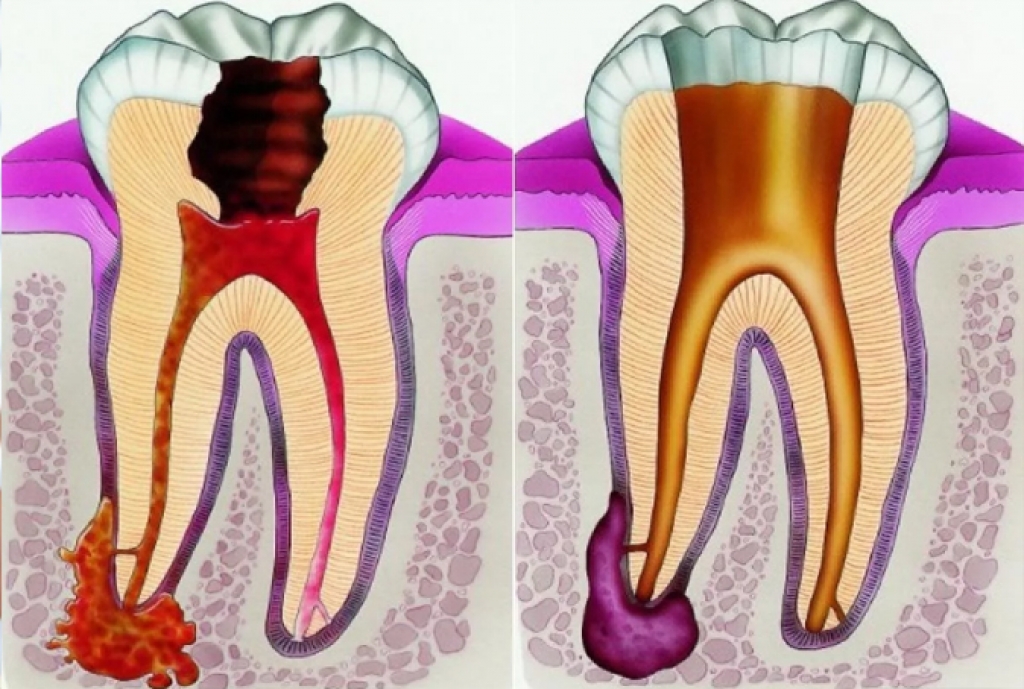 ). В десневой жидкости обнаружен ряд
антимикробных факторов: лизоцим,
лактоферрин, сывороточные белки —
альбумины и глобулины. pHДЖ 6,3–7,9 и зависит
от содержания в ней азота и мочевины.
). В десневой жидкости обнаружен ряд
антимикробных факторов: лизоцим,
лактоферрин, сывороточные белки —
альбумины и глобулины. pHДЖ 6,3–7,9 и зависит
от содержания в ней азота и мочевины.
Из
клеточных элементов в десневой жидкости
преобладают полиморфно-ядерные лейкоциты,
есть немного микроорганизмов и слущенных
клеток эпителия. При действии раздражителей
(жевательного давления или давления
щёткой при чистке зубов, но в основном
— микробных скоплений) происходит
увеличение объёма десневой жидкости и
изменение её состава. Эти механизмы
направлены либо на вымывание повреждающих
агентов, либо на их уничтожение. В связи
с этим количество и состав десневой
жидкости — важные диагностические
критерии, отражающие интенсивность
агрессии. Это свидетельствует о высокой
барьерной функции десневой жидкости
для пародонта. Самый важный участок
защитного барьера пародонтальных
структур от механических, инфекционных
и других воздействий — эпителиальное
прикрепление, расположенное на границе
между эмалево-цементной границей и
эпителием дна бороздки.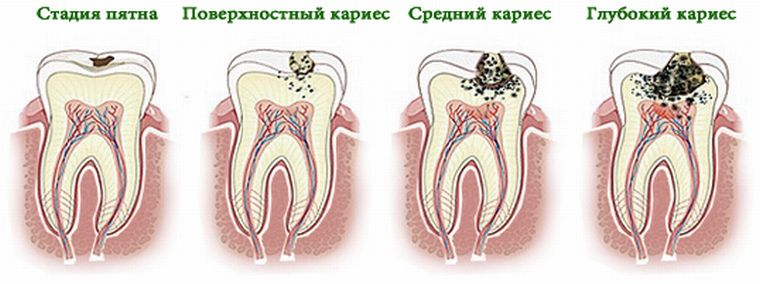
Периодонт
представлен в основном пучками
коллагеновых волокон, состоящих из
коллагена I типа, располагающихся в
периодонтальной щели (между цементом
корня и компактной пластинкой альвеолы).
Кроме них, есть незначительное количество
тонких ретикулиновых и незрелых
эластических — окситалановых волокон,
которые обычно рыхло расположены около
сосудов. Коллагеновые волокна прикреплены
одним концом к цементу корня зуба, другим
— к костной ткани альвеолы (рис. 14-2). Их
расположение — горизонтальное в области
шейки зубов и края альвеолярных отростков,
косое — по длине корня, перпендикулярное
— в области верхушек корней. Благодаря
этому зуб как бы подвешен внутри альвеолы,
и давление на него в разных направлениях
не передаётся непосредственно на
альвеолярную кость и не повреждает её
при сохранности периодонтальных
структур. Характерно, что в периодонте
нет эластических волокон, а сами
коллагеновые волокна неспособны к
растяжению. Поэтому их амортизирующий
эффект определяется спиралевидными
изгибами, что позволяет им при увеличении
нагрузки на зуб выпрямляться, а при
снижении — снова скручиваться. Именно
этим и определяется физиологическая
подвижность зуба. Между пучками волокон
расположена рыхлая соединительная
ткань с межклеточным веществом,
кровеносными и лимфатическими сосудами
и нервными элементами. Ширина
периодонтальной щели в различных
участках неодинакова: наиболее широкая
щель в пришеечной и верхушечной областях
корня зуба: 0,24 и 0,22 мм, наименьшая — в
средней части корня: 0,1–0,11 мм. Такая
форма, подобная песочным часам, определена
адаптацией связочных структур к
функциональным нагрузкам.
Именно
этим и определяется физиологическая
подвижность зуба. Между пучками волокон
расположена рыхлая соединительная
ткань с межклеточным веществом,
кровеносными и лимфатическими сосудами
и нервными элементами. Ширина
периодонтальной щели в различных
участках неодинакова: наиболее широкая
щель в пришеечной и верхушечной областях
корня зуба: 0,24 и 0,22 мм, наименьшая — в
средней части корня: 0,1–0,11 мм. Такая
форма, подобная песочным часам, определена
адаптацией связочных структур к
функциональным нагрузкам.
В
средней части периодонта находится
зикхеровское сплетение, имеющее большое
значение в регенерации периодонта при
ортодонтических перемещениях зубов.
Однако мнения на счёт его происхождения
неодинаковы. Согласно некоторым авторам,
коллагеновые волокна не напрямую
соединяют корень зуба и кость альвеолы:
считается, что они не являются одним
целым: одна часть начинает формироваться
из цемента корня, а другая — со стороны
альвеолы, а обе эти части доходят до
середины периодонтальной щели, где и
соединяются между собой с помощью менее
зрелых коллагеновых волокон. Это
сплетение после 25 лет исчезает, что
важно учитывать при планировании
ортодонтического лечения взрослых лиц.
Это
сплетение после 25 лет исчезает, что
важно учитывать при планировании
ортодонтического лечения взрослых лиц.
Особенность клеточного состава периодонта — наличие цементобластов и остеобластов, обеспечивающих построение цемента и костной ткани. В периодонте обнаружены эпителиальные клетки Маляссе, по-видимому, участвующие в образовании кист, опухолей.
Костная ткань альвеолярного отростка состоит из компактного вещества (система остеонов, костные пластинки), располагающегося с оральной и вестибулярной поверхностей корней зубов. Между слоями компактного вещества находится губчатое вещество, состоящее из костных трабекул. Костномозговые полости заполнены костным мозгом: красным в молодом возрасте и жёлтым жировым — во взрослом. Есть там также кровеносные и лимфатические сосуды, нервные волокна.
Компактное
вещество костной ткани альвеолы на всём
протяжении корня зуба пронизано системой
прободных канальцев, через которые в
периодонт проникают кровеносные сосуды
и нервы.
Таким образом, тесная взаимосвязь элементов пародонта обеспечена посредством соединения коллагеновых волокон периодонта с десной, костной тканью альвеолы и цементом корня зуба, что обеспечивает выполнение многообразных функций. Нарушение в одном из звеньев этого морфофункционального комплекса при патологии ведёт к изменениям в нескольких или во всех структурах пародонта.
К заболеваниям пародонта относят поражение одной или всех его тканей воспалительного, дистрофического или иного характера.
причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пульпит: причины появления, симптомы, диагностика и способы лечения.
Определение
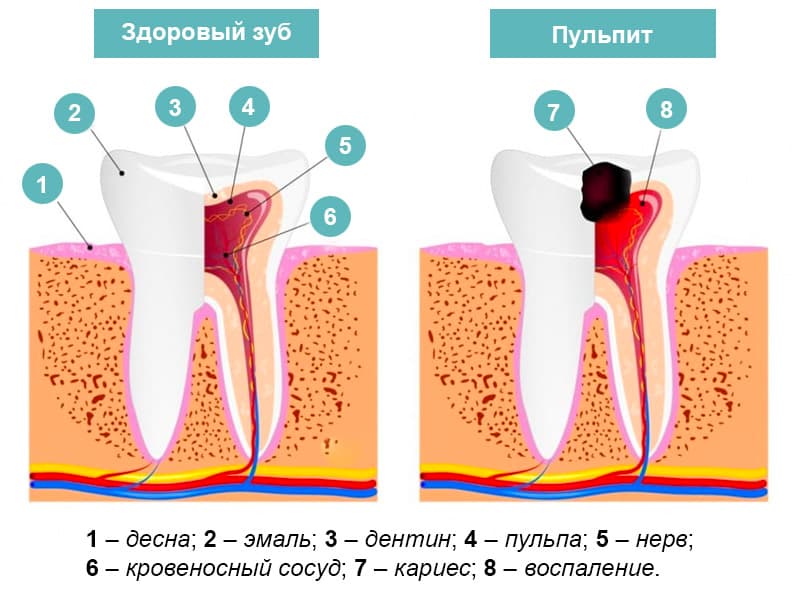
Термином «пульпит» обозначают воспалительный процесс в пульпе зуба. Пульпа – это сложная соединительнотканная структура, богатая нервными волокнами и кровеносными сосудами. Согласно статистике, среди стоматологических заболеваний пульпит занимает второе место после кариеса, осложнением которого он и является.
Причины появления пульпита
Самая частая причина формирования пульпита – запущенный кариес. По мере разрушения дентина увеличивается кариозная полость, присутствующие в ней патогенные микроорганизмы (стрептококки, стафилококки, диплококки, энтерококки, грамположительные палочки и др.) через дентинные канальцы проникают в камеру пульпы и запускают патологический процесс.
Другая причина пульпита – гайморит, пародонтоз, периодонтит ближнего зуба, остеомиелит, сепсис, когда инфекция попадает в пульпу ретроградным путем с крово- и лимфотоком через верхушечное отверстие корня.
Нельзя не указать и такую причину как врачебная ошибка – речь идет о недостаточно тщательно запломбированном канале зуба при лечении глубокого кариеса, в результате чего инфекционный процесс начинает развиваться под пломбой.
В редких случаях воспалительный процесс в пульпе становится следствием травмы зуба, образовавшихся глубоких трещин и сколов эмали.
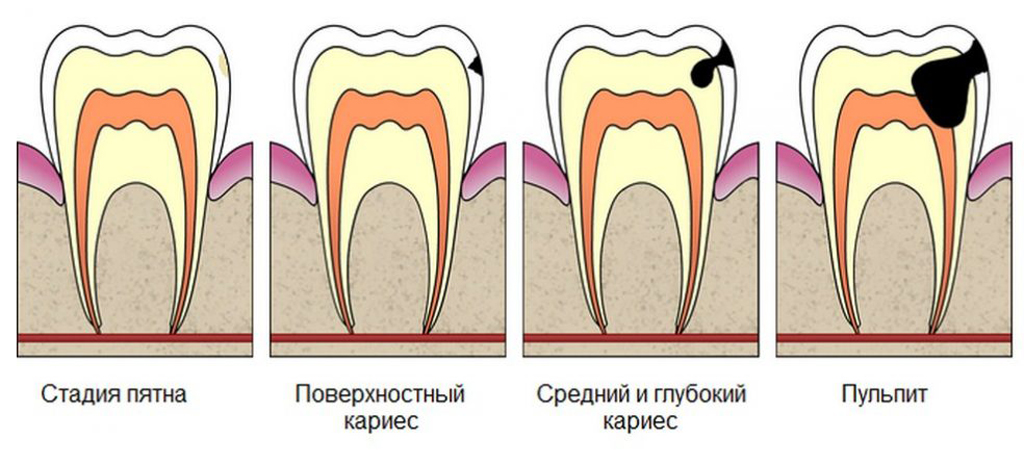
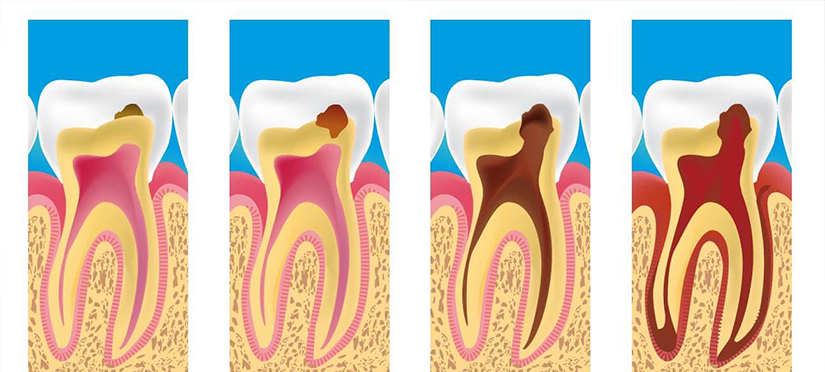
Классификация заболевания
Существует несколько классификаций пульпита. В России чаще пользуются классификацией, предложенной Московским медицинским стоматологическим институтом (1989 г.).
Острый пульпит:
- очаговый,
- диффузный.
Хронический пульпит:
- фиброзный,
- гипертрофический,
- гангренозный.
Обострение хронического пульпита:
- фиброзный пульпит,
- гангренозный пульпит.
Кроме того, пульпит различают по состоянию пульпы:
- интактная невоспаленная пульпа,
- атрофичная пульпа,
- обратимый пульпит,
- необратимый пульпит,
- некроз пульпы.

Симптомы пульпита
Острый очаговый пульпит проявляется резкой приступообразной болью: сначала она незначительная, но по мере прогрессирования воспалительного процесса становится нестерпимой.
Часто боль особенно беспокоит в ночные часы.
В запущенных случаях (при диффузном пульпите) боль иррадиирует в соседние зубы, и порой пациент даже не может точно определить, где именно болит. В случае очагового пульпита пораженный зуб может реагировать на холодную и горячую пищу, при этом болевые ощущения стихают достаточно долго. При диффузном пульпите горячая пища усиливает боль, а холодная на некоторое время приносит облегчение.
Хронический фиброзный пульпит напоминает о себе ноющей болью, отмечается реакция на горячую и твердую пищу. При осмотре эмаль больного зуба может быть более темной и тусклой по сравнению с другими.
Гипертрофический пульпит отличается наличием боли, а также кровоточивостью десен во время приема твердой пищи.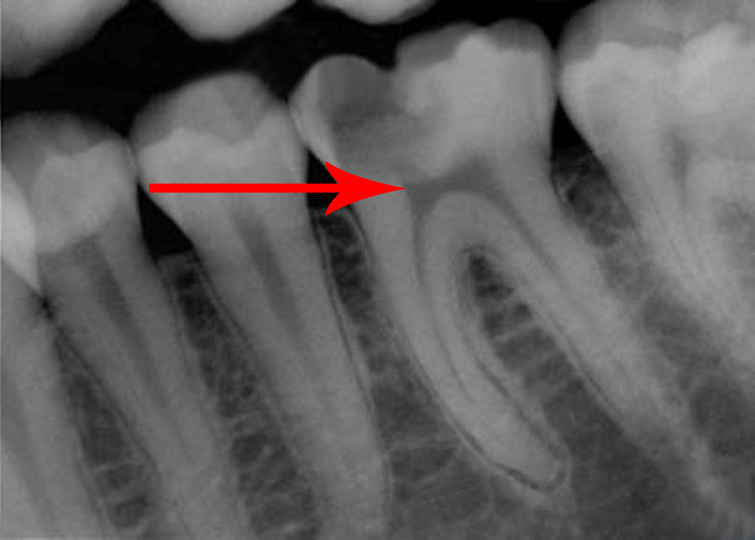 Пациенты жалуются на неприятный запах изо рта (галитоз), который возникает как следствие плохой гигиены ротовой полости из-за кровоточивости десен.
Пациенты жалуются на неприятный запах изо рта (галитоз), который возникает как следствие плохой гигиены ротовой полости из-за кровоточивости десен.
Для гангренозного пульпита характерно изменение цвета пораженного зуба на серый, наличие гнилостного запаха изо рта, реакции на горячую и холодную пищу, ноющей боли. Десна возле зуба может быть отечной и гиперемированной, а регионарные лимфоузлы увеличены.
Хронический пульпит в стадии обострения диагностируется в тех случаях, когда обострения принимают тяжелую форму: больной испытывает очень сильную боль после длительного периода «затишья». Таким образом, эта форма заболевания часто объединяет симптомы острого и хронического пульпита.
Диагностика пульпита
Диагностические мероприятия начинаются со сбора анамнеза, во время которого врач выясняет наличие или отсутствие жалоб на немотивированную боль, боль от воздействия различных раздражителей.
При отсутствии явных болевых ощущений уточняется, испытывает ли пациент дискомфорт в области пораженного зуба (покалывание, чувство тяжести, распирания).
Во время визуального осмотра врач проводит пальпацию, перкуссию, определяет подвижность зуба, обследует ткани пародонта, обращает внимание на отечность и гиперемию десен, пальпирует регионарные лимфоузлы.
Для точной диагностики применяют следующие исследования:
- рентгенографию — для оценки степени разрушения тканей зуба и размера кариозной полости;
- термопробу — для установления реакции больного зуба на термические раздражители;
- электороодонтодиагностику — для определения чувствительности нерва при пропускании по нему электрического тока.
К каким врачам обращаться
Заболевания зубов лечат врачи – стоматологи-терапевты.
Лечение пульпита
Существуют два способа лечения пульпита: консервативный и хирургический.
Консервативное лечение показано на ранних стадиях острого пульпита. Врач полностью вычищает кариозную полость, закладывает в нее антибиотик и закрывает временной пломбой. Через несколько дней, когда лекарство подействует и инфекционный процесс будет остановлен, временную пломбу меняют на постоянную. Консервативное лечение позволяет сохранить зуб живым (не удалять нерв).
Через несколько дней, когда лекарство подействует и инфекционный процесс будет остановлен, временную пломбу меняют на постоянную. Консервативное лечение позволяет сохранить зуб живым (не удалять нерв).
Хирургическое лечение (депульпирование каналов зуба) проводят в 85% случаев. Врач вычищает кариозную полость, удаляет зубной нерв, заполняет корневые каналы пломбировочным материалом и восстанавливает коронку зуба.
Если зуб восстановлению не подлежит, то его удаляют.
При пульпите все манипуляции с пораженным зубом проводят под анестезией.
Осложнения
При отсутствии своевременного лечения воспаление пульпы и разрушение зуба прогрессируют, в результате в процесс вовлекаются окружающие ткани, развиваются такие осложнения как периодонтит, флюс, остеомиелит, флегмона, абсцесс, кисты.
В редких случаях осложнения могут носить системный характер — сепсис, миокардит, абсцесс мозга.
Профилактика пульпита
Самой надежной профилактикой пульпита является гигиена полости рта и своевременное лечение кариеса.
Источники:
- Клинические рекомендации (протоколы лечения) при диагнозе «болезни пульпы зуба». Стоматологическая Ассоциация России. – 2018.
- Гатина Э.Н., Насибуллина М.Ф., Насрутдинова Х.А., Фазылова Ю.В. Современная тактика лечения обратимых форм пульпита // Молодой ученый. – 2015. — № 10(90). – С. 409-412.
- Хафизов Р.Г., Хафизова Ф.А., Азизова Д.А., Шайхутдинова Д.И. Современные этиологические, диагностические и лечебные аспекты пульпита // Уч.-метод. пособие. КФУ Институт фундаментальной медицины и биологии. – Казань. – 2015. – 74 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пульпит | Стоматология Бескудниково
Полость зуба заполнена рыхлой соединительной тканью — пульпой, богатой нервными волокнами, кровеносными и лимфатическими сосудами.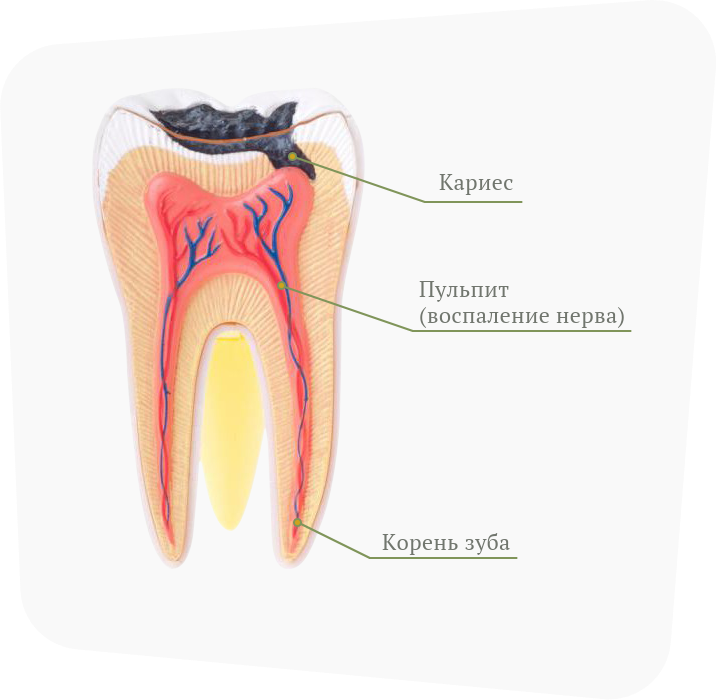 При попадании на нее бактерий, чаще всего из кариозного зуба, развивается воспаление — пульпит, несвоевременное лечение которого может привести к развитию инфекционных заболеваний челюстно-лицевой области, периодонтиту, потере зубов.
При попадании на нее бактерий, чаще всего из кариозного зуба, развивается воспаление — пульпит, несвоевременное лечение которого может привести к развитию инфекционных заболеваний челюстно-лицевой области, периодонтиту, потере зубов.
Причины пульпита
Выделяют ряд факторов, которые приводят к воспалительному процессу в пульпе:
-
Инфекционный. Заболевание вызывают патогенные микроорганизмы (стрептококки, энтерококки, стафилококки и др.) и их токсины. Проникают они из кариозной полости, реже — ретроградным путем — через верхушку корня зуба. Пульпит во внешне здоровом, неповрежденном кариесом зубе встречается у пациентов с остеомиелитом челюстей, тяжелой формой пародонтита, а также у людей после заражения тифом, малярией, корью, гриппом.
-
Травматический. В данном случае бактерии из полости рта заселяют пульпу и приводят к воспалению после вскрытия травмированного зуба (перелом, вывих, подвывих зуба).
-
Ятрогенный. Болезнь возникает из-за неправильных действий врача-стоматолога: применение некачественного состава пломбировочного материала, нарушение в технике препарирования, например, без охлаждения зубов.
Симптомы пульпита
Проявления пульпита отличаются в зависимости от формы болезни. При остром течении боль возникает внезапно и носит приступообразный характер. При хронической форме люди жалуются на ноющую боль ночью или после приема пищи, отечность, кровоточивость десен, гнилостный запах изо рта.
Виды пульпита
Как отмечено выше, различают две формы болезни: острую и хроническую. Каждая из них имеет несколько видов, о чем расскажем далее.
Острый пульпит
Частота и интенсивность болевых ощущений в острой стадии связаны с тяжестью протекания воспалительного процесса.
Различают два вида острого пульпита:
-
Очаговый.
 Воспаление не захватывает всю коронковую часть зуба, а находится в проекции рога пульпы. Пациент время от времени испытывает резкую боль, преимущественно ночью, а также при приеме холодной или горячей пищи. Неприятные ощущения не распространяются на другие участки, поэтому человек может точно указать, какой зуб его беспокоит.
Воспаление не захватывает всю коронковую часть зуба, а находится в проекции рога пульпы. Пациент время от времени испытывает резкую боль, преимущественно ночью, а также при приеме холодной или горячей пищи. Неприятные ощущения не распространяются на другие участки, поэтому человек может точно указать, какой зуб его беспокоит.
-
Диффузный. Наступает примерно через 2 суток и характеризуется распространением воспалительного процесса на всю коронковую область. Серозное воспаление постепенно переходит в гнойное, приступы боли становятся длиннее и интенсивнее. Пациент не может безошибочно определить чувствительный зуб, так как боль передается по ветвям тройничного нерва, отдавая в глаз, ухо, челюсть, висок.
Хронический пульпит
Если не вылечить острый пульпит вовремя, через 1,5–2 недели он перейдет в хроническую форму, которая длится несколько месяцев и даже лет. Здесь есть одна особенность: иногда патология протекает бессимптомно.
Выделяют следующие виды хронического течения заболевания:
-
Фиброзный. Характеризуется разрастанием фиброзной (волокнистой) ткани в пульпе и болезненной реакцией зуба на температурные и механические раздражители.
-
Гипертрофический. Возникает в основном у людей молодого возраста из-за сильного разрушения коронковой части. Данная стадия отличается образованием грануляционной ткани, выходящей за пределы внутренней части зуба, поэтому чувствуется набухание в пораженном месте. Реакция зуба на перепады температур отсутствует, нередко область пульпы кровоточит.
-
Гангренозный. Это запущенный вид, при котором наступает некроз (отмирание) тканей пульпы. Болезнь сопровождается ощущением распирания, тяжести в зубах, реакцией на различные раздражители, гнилостным запахом изо рта. Коронка зуба становится грязно-серого цвета.
Справка! Пульпит на молочных зубах встречается чаще, чем на постоянных. Это связано с тонким слоем дентина, который легко травмируется, широкими корневыми каналами, что облегчает путь для проникновения бактерий, неокрепшим иммунитетом ребенка. Кроме того, у детей болезнь быстрее переходит из одной формы в другую и провоцирует осложнения: гнойное воспаление, периодонтит, поражение зачатков коренных зубов. Поэтому важно следить за состоянием молочных зубов у детей и своевременно их лечить.
Это связано с тонким слоем дентина, который легко травмируется, широкими корневыми каналами, что облегчает путь для проникновения бактерий, неокрепшим иммунитетом ребенка. Кроме того, у детей болезнь быстрее переходит из одной формы в другую и провоцирует осложнения: гнойное воспаление, периодонтит, поражение зачатков коренных зубов. Поэтому важно следить за состоянием молочных зубов у детей и своевременно их лечить.
Диагностика пульпита
Обследование начинают со сбора анамнеза пациента. Врач выслушивает жалобы человека, расспрашивает о времени появления первых симптомов, обращает внимание на конфигурацию лица (наличие припухлости, симметричность правой и левой сторон лица и шеи). Затем стоматолог осматривает полость рта, определяя состояние и цвет коронки, объем кариозной полости, плотность дентина, а также наличие гиперемии, отека, свища.
Для уточнения характера пульпита проводят электроодонтометрию, термометрию, рентгенографию.
Электроодонтометрия
Благодаря данному методу проверяют порог чувствительности пульпы к слабому электрическому току. В здоровом состоянии пульпа чувствительна к воздействию тока 2–6 мкА. При наличии воспаления в коронковой части пульпа реагирует на силу тока 20–40 мкА, если воспалительный процесс затронул корневую часть — 60 мкА. В том случае, когда пульпа не реагирует на силу тока 100 мкА, диагностируют некроз.
Термометрия
Этот метод определяет реакцию тканей на перепад температур. Здоровый зуб реагирует на холодный раздражитель ниже 5–10 градусов цельсия, на горячий — выше 55 градусов. При хронических формах пульпита зубы более чувствительны к горячему, при некрозе пульпы отсутствует реакция на холод.
Рентгенография
Данное исследование назначают с целью увидеть и оценить изменения в тканях зуба, локализацию воспалительного процесса, распространенность кариеса.
Лечение пульпита
В терапевтической стоматологии существует два метода лечения пульпита: биологический (консервативный) и хирургический.
Консервативную терапию применяют на ранних стадиях развития болезни, когда воспаление обратимо: нет изменений в периодонте, кариозная полость расположена в пределах коронки зубов, с момента развития воспалительного процесса прошло не более 3 суток.
Этапы лечения пульпита по биологическому методу включают тщательную обработку кариозной полости, наложение противовоспалительной лечебной пасты, постановку пломбы. При этом зуб остается живым (нерв сохраняют).
В 80–90 % случаев пульпит лечат хирургическим путем, прибегая к депульпированию каналов зуба. После очищения кариозной полости удаляют нерв, пломбируют корневые каналы, формируют коронку зуба.
Профилактика пульпита
Профилактика пульпита — это регулярное посещение стоматолога (не реже одного раза в год), своевременное лечение кариеса, тщательная гигиена полости рта.
симптомы, течение заболевания и лечение
American Russian Dental Center American Russian Dental CenterО том, что у вас острый пульпит, дают понять распространяющиеся и острые боли, особенно усиливающиеся вечером и в ночное время. Зубная боль возникает при употреблении горячей или холодной пищи. А после того, как раздражитель удален, боль не утихает, а зуб болит еще сильнее. При постукивании по больному зубу при остром пульпите, как правило, сильных болезненных ощущений не возникает.
Зубная боль возникает при употреблении горячей или холодной пищи. А после того, как раздражитель удален, боль не утихает, а зуб болит еще сильнее. При постукивании по больному зубу при остром пульпите, как правило, сильных болезненных ощущений не возникает.
Эта разновидность пульпита возникает вследствие проникновения микроорганизмов и бактерий через истонченные кариесом слои дентина в пульпу. Чаще всего, острый пульпит развивается еще до того, как тонкий слой дентина, ограждающий пульпу, будет полностью разрушен кариесом. При проникновении бактерий в пульпу зуба образуется очаг воспаления, откуда воспалительный процесс уже распространяется на другие области пульпы зуба.
Воспаленная пульпа увеличивается в размерах и давит зуб и нервные окончания изнутри, вследствие чего возникают боли и образуется отек. При остром пульпите сдавливаются нервные окончания и образуется неврит, что и вызывает сильную зубную боль у пациента. Необратимость распространения воспалительного процесса приводит к омертвлению тканей пульпы – некрозу.
Стоматология для тех,
кто любит улыбаться
+7 (985) 161-04-37 +7 (495) 797-97-59
На практике все зависит от особенностей болезнетворных бактерий – причин заболевания, а также от особенностей тканей зуба. Статистика в стоматологии говорит о том, что чем старше пациент, тем чаще у него вместо острого развивается хронический, постоянный пульпит. Пациент в возрасте, как правило, сам не может определить больной зуб, так как не ощущает острых симптомов пульпита. «У меня болит вся челюсть», — обычно говорит пациент с хроническим пульпитом стоматологу. Это объясняется распространением зубной боли по тройничному нерву челюсти, в результате чего очень сложно только на основе болевых ощущений выявить причинный зуб. Нередки случаи, когда больному кажется, что причиной боли является противоположный зуб на другой стороне челюсти. Чтобы поставить более точный диагноз перед осмотром рекомендуется выполнить отбеливание зубов ультразвуком, которое позволит реальнее оценить кариозные повреждения зубов и их общее состояние
Из разновидностей острого пульпита стоит выделить острый гнойный диффузный пульпит и острый серозно-гнойный очаговый пульпит. Определить, какая именно разновидность заболевания у конкретного пациента, помогает холодная вода. При соприкосновении больного зуба с ней боль стихает при гнойном пульпите, а обостряется при серозно-гнойном.
Определить, какая именно разновидность заболевания у конкретного пациента, помогает холодная вода. При соприкосновении больного зуба с ней боль стихает при гнойном пульпите, а обостряется при серозно-гнойном.
Цифровая стоматология
Новейшая технология для протезирования и микропротезирования
Дентальный цифровой томограф
Единственный в Москве томограф KaVo OP 3D Vision с 9 области сканирования
Ультразвуковая пьезохирургия
Микрометрические разрезы высокой точности. Защита мягких тканей, нервов и сосудов. Быстрое послеоперационное выздоровление.
Цифровой протокол лечения
Погрешность измерения до 6 микромиллиметров
Фото и видео протокол лечения
Полный контроль на каждом этапе лечения.
Интраоральный сканер
3D изображение челюстей и всех зубов (цифровой слепок)
Компьютерная анестезия STA
Компьютеризированная система подачи анестетика
Парковка
Своя парковка для клиентов в центре Москвы
Стерилизаторы премиум-класса
Безопасность пациентов наша главная задача!
Чтобы избавиться от зубной боли до приема у стоматолога, многие из нас привыкли обращаться к помощи анальгетиков и других обезболивающий средств. Но они, к сожалению, далеко не всегда помогают. Хорошей альтернативой может стать смесь на основе карболовой кислоты. Для ее приготовления нужно 1-2 капли 3% кислоты, порошок тримекаина или новокаина. Небольшую порцию смеси (величиной со спичечную головку) наносят на дно кариозной полости и сверху закрывают ватным тампоном, пропитанным коллодиумом. Эта повязка поможет не только снять боль, но и прижгет воспаленную пульпу. С помощью такого средства можно на 1-2 дня унять донимающую зубную боль, чтобы дотерпеть до оказания профессиональной стоматологической помощи. Однако устранение зубной боли на несколько суток – вовсе не повод использовать это средство постоянно и отказываться от стоматологической помощи. Чтобы избежать осложнения пульпита, вылечить зуб нужно до наступления повторного приступа боли. В противном случае разовьется хронический пульпит.
Но они, к сожалению, далеко не всегда помогают. Хорошей альтернативой может стать смесь на основе карболовой кислоты. Для ее приготовления нужно 1-2 капли 3% кислоты, порошок тримекаина или новокаина. Небольшую порцию смеси (величиной со спичечную головку) наносят на дно кариозной полости и сверху закрывают ватным тампоном, пропитанным коллодиумом. Эта повязка поможет не только снять боль, но и прижгет воспаленную пульпу. С помощью такого средства можно на 1-2 дня унять донимающую зубную боль, чтобы дотерпеть до оказания профессиональной стоматологической помощи. Однако устранение зубной боли на несколько суток – вовсе не повод использовать это средство постоянно и отказываться от стоматологической помощи. Чтобы избежать осложнения пульпита, вылечить зуб нужно до наступления повторного приступа боли. В противном случае разовьется хронический пульпит.
Отзывы о нас
Репутация клиники и стоматологов — важный критерий при выборе места лечения.
Нам нечего скрывать! Узнайте, что думают пациенты об «American Russian Dental Center» на популярных интернет-порталах.
Рейтинг
4 из 5
Рейтинг
Рейтинг
4.8 из 5
Рейтинг
Диагностика пульпы зубов с конденсирующимся остеитом до эндодонтического лечения — ретроспективное исследование — Endodontic Practice US
Др.
Brian Shaughnessy, Margaret Jones, Ricardo Caicedo, Joseph Morelli, Stephen Clark и Ms. Jennifer Osborne анализируют появление зубов с конденсирующимся остеитом и связанный с ним диагноз пульпы за 2-летний период.
[userloggedin]
Введение
Самая последняя публикация диагностической терминологии, принятой Американской ассоциацией эндодонтистов (AAE) и Американским советом по эндодонтии (ABE), включает конденсирующий остит в качестве периапикального диагноза.
Определяется как «диффузное рентгеноконтрастное поражение, представляющее собой локальную костную реакцию на слабовыраженный воспалительный стимул, обычно наблюдаемое на верхушке зуба». Несмотря на то, что он включен в этот список периапикальных диагнозов, его не всегда можно использовать, когда он указан как периапикальный диагноз. Скорее, его иногда можно использовать как рентгенографический признак, который отмечается вторично по отношению к другому клиническому периапикальному диагнозу.
Конденсирующий остит обычно проявляется в виде рентгеноконтрастной области, прилегающей к верхушке зуба и связанной с ней, которая имеет либо расширенную PDL, либо периапикальную рентгенопрозрачность8 (рис. 1). Наружный край рентгеноконтрастного участка не имеет рентгенопрозрачной зоны, как при очаговой цементно-костной дисплазии. Кроме того, нет связанного расширения челюсти, которое было бы отмечено клинически в связи с рентгенологическими данными.
В нескольких исследованиях изучалась распространенность этого рентгеноконтрастного рентгенологического признака, в большинстве из них он обнаруживался менее чем в 7% случаев.7 Наиболее обширная опубликованная оценка, в которой рассматривались 1149 корней, прошедших эндодонтическое лечение в течение 12-месячного периода, показала, что 2% корней показал предоперационный конденсирующий остит. 2 Для сравнения, авторы обнаружили, что 28% корней имеют периапикальную рентгенопрозрачность. Конденсирующий остит, по-видимому, чаще всего связан с задними зубами нижней челюсти,1-3 и многие отмечают, что он чаще встречается у подростков, чем у взрослых. 8-9Имеются также некоторые свидетельства того, что распространенность может быть разной для разных этнических групп.4
8-9Имеются также некоторые свидетельства того, что распространенность может быть разной для разных этнических групп.4
Недавно Грин и Уолтон провели гистологическую оценку конденсирующего остита.5 Они выявили 16 зубов с рентгенологическим диагнозом конденсирующего остита в нижней челюсти трупа и выполнили блоковые резекции. для гистологического исследования зубов и периапекса. В результате выявлено замещение костномозговых пространств и губчатой кости плотной компактной костью. Кроме того, в некоторых образцах они отметили участки фиброза, заменяющие жировой костный мозг. Интересно, что в 14 из 16 образцов было обнаружено минимальное воспаление или его отсутствие. Это привело их к предположению, что «конденсирующий остит не всегда является воспалительным поражением, а представляет собой костно-пролиферативный ответ на воспаление пульпы». Авторы, тем не менее, подчеркнули, что, хотя они и не выявили непосредственного воспаления в кости, вызывающего реакцию, «должна быть достаточная остеогенная стимуляция от медиаторов воспаления из пульпы или области апикального отверстия», чтобы инициировать эти костные изменения.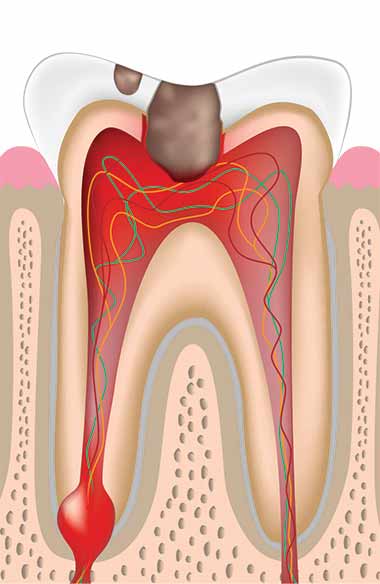
Грин и Уолтон также отметили «ассоциацию конденсирующего остеита с повреждением, воспалением и/или некрозом пульпы». Это наблюдение ранее было сделано другими [8] и согласуется с теорией воспаления пульпы и связанных с ним медиаторов воспаления, инициирующих костные изменения. Более того, было показано, что после лечения корневых каналов зубов с конденсирующимся остеитом у многих из них рентгенологически наблюдается полный возврат к нормальному периапексу.1,2,
Также было замечено, что диагноз пульпита или некроза пульпы может быть связан с конденсирующимся оститом. Цель этого исследования состояла в том, чтобы рассмотреть частоту появления зубов с конденсирующимся остеитом и связанный с ними диагноз пульпы в течение 2-летнего периода в программе последипломного эндодонтического лечения.
Материалы и методы
Был проведен ретроспективный обзор историй болезни пациентов, получавших нехирургическое эндодонтическое лечение в последипломной эндодонтической клинике Университета Луисвилля в период с 1 июля 2011 г. по 30 июня 2013 г. Все пациенты, которым проводилось нехирургическое лечение корневых каналов терапии в течение этого 2-летнего периода.
по 30 июня 2013 г. Все пациенты, которым проводилось нехирургическое лечение корневых каналов терапии в течение этого 2-летнего периода.
Электронные истории болезни, а также цифровые рентгенографические изображения были проанализированы двумя рецензентами независимо и в двух экземплярах. Все записи пациентов были записаны с использованием программного обеспечения axiUm, а все рентгенограммы были сделаны с использованием датчиков Kodak 6200 и просмотрены с использованием программного обеспечения MiPACS® (Medicor Imaging). Записанные данные включали возраст и пол пациента, количество пролеченных зубов, диагностику пульпы и периапикальной области, а также рентгенологическое наличие периапикальной рентгенопрозрачности или конденсирующегося остита.
Наличие конденсирующего остита определяли совместно с обоими экспертами, достигшими согласия. Для анализа использовались описательная статистика, анализ хи-квадрат и дисперсионный анализ с апостериорным тестом Тьюки в SPSS версии 22. Значимость определяли, используя α менее 0,05.
Значимость определяли, используя α менее 0,05.
Результаты
Данные были собраны по 1967 зубам, пролеченным без хирургического вмешательства, у 1670 пациентов. Тридцать пять зубов у 35 пациентов были идентифицированы по рентгенологическим признакам, соответствующим конденсирующему остеиту. Это составило 1,8% пролеченных зубов.
Средний возраст пациентов в общей популяции пролеченных пациентов составил 36,7 ± 18,4 года, в то время как средний возраст пациентов с конденсирующимся остеитом составил 26,3 ± 15,7 года. В табл. 1 представлены частоты возрастных групп пациентов при конденсирующем остите. Выявлена статистически значимая связь между возрастом и распространенностью дооперационного конденсирующего остита, причем он чаще встречается у более молодых пациентов (p < 0,01). Конденсирующий остит чаще встречался у больных женского пола (табл. 2). Однако это не оказалось статистически значимым (р = 0,12).
Как видно из Таблицы 3, конденсирующий остит чаще всего обнаруживали на первых молярах нижней челюсти. На этот тип зубов приходилось 88,6% наблюдаемых случаев (31/35). Конденсирующий остит был связан с 6,9% всех первых моляров нижней челюсти, пролеченных в этом исследовании.
На этот тип зубов приходилось 88,6% наблюдаемых случаев (31/35). Конденсирующий остит был связан с 6,9% всех первых моляров нижней челюсти, пролеченных в этом исследовании.
Наиболее распространенным диагнозом пульпы среди пациентов с конденсирующимся оститом был симптоматический необратимый пульпит (SIP). Этот диагноз пульпы возник в 22 из 35 случаев (63%). Некроз пульпы был обнаружен в 11 из 35 случаев (31%). В одном случае в пульпе был поставлен диагноз бессимптомного необратимого пульпита, а в одном случае был поставлен диагноз ранее начатого пульпита (рис. 2).
Обсуждение
В этом исследовании все рентгенограммы были просмотрены двумя аспирантами-эндодонтистами, а согласие подтверждено сертифицированным эндодонтистом с 38-летним клиническим опытом. Чтобы классифицировать остит как конденсирующий, должны были быть отмечены четкие признаки фокальной области, которая была более рентгеноконтрастной, чем окружающая кость проксимальнее верхушки корня. Рентгеноконтрастные участки, которые считались наложением рентгеноконтрастных структур, таких как челюстно-подъязычный гребень или тор нижней челюсти, не считались конденсирующим оститом. Возможно, что некоторые случаи конденсирующего остита могли быть скрыты перекрывающимися рентгеноконтрастными структурами. Это заставляет авторов полагать, что наша общая распространенность 1,8%, хотя и согласуется с предыдущими выводами,2 может быть небольшой заниженной оценкой.
Рентгеноконтрастные участки, которые считались наложением рентгеноконтрастных структур, таких как челюстно-подъязычный гребень или тор нижней челюсти, не считались конденсирующим оститом. Возможно, что некоторые случаи конденсирующего остита могли быть скрыты перекрывающимися рентгеноконтрастными структурами. Это заставляет авторов полагать, что наша общая распространенность 1,8%, хотя и согласуется с предыдущими выводами,2 может быть небольшой заниженной оценкой.
Кроме того, предыдущие исследования показали, что вторые моляры нижней челюсти являются причиной примерно 20% случаев конденсирующего остеита2; однако это исследование не выявило случаев, связанных со вторыми молярами нижней челюсти. Это также могло быть связано с наложением рентгеноконтрастных структур, которые представляли нормальную анатомию, затрудняя возможность четко определить, было ли изменение плотности кости из-за конденсирующегося остита. Это могло привести к снижению числа случаев, обнаруженных с нижнечелюстными вторыми молярами.
Костные изменения из-за конденсирующегося остита с такой же вероятностью могут возникать и в других областях челюстей, но их легче увидеть на периапикальных изображениях в области премоляров нижней челюсти и первого моляра, что делает эти области наиболее вероятными для диагностики конденсирующий остит. Также было обнаружено, что похожее рентгеноконтрастное поражение, идиопатический остеосклероз, чаще возникает в задней части нижней челюсти. место для таких плотных костных изменений. Исследование КЛКТ может дать важную информацию для определения того, где костные изменения чаще обнаруживаются в этой области, или они просто легче обнаруживаются на периапикальных рентгенограммах в задней части нижней челюсти.
Результаты этого исследования подтверждают теорию о том, что либо воспаленная, либо некротизированная пульпа связана с конденсирующимся оститом. Остается неясным, могут ли костные изменения возникать только из-за некротизированной пульпы, или же изменения возникают на стадии пульпита и просто отмечаются после того, как пульпа стала некротизированной.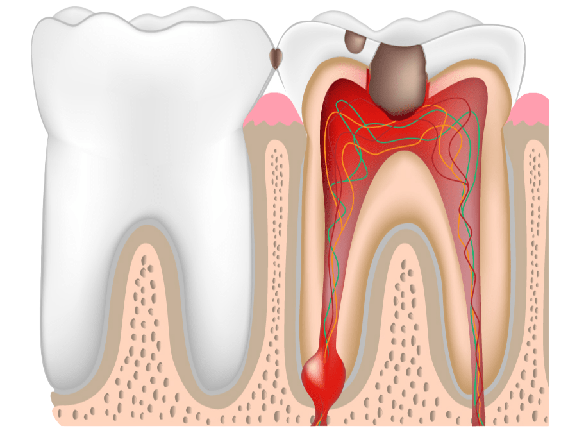 Это исследование показало, что конденсирующий остит чаще связан с симптоматическим необратимым пульпитом, чем с некрозом пульпы.
Это исследование показало, что конденсирующий остит чаще связан с симптоматическим необратимым пульпитом, чем с некрозом пульпы.
Механизм возникновения этих костных изменений еще предстоит изучить. Текущая теория заключается в том, что костные изменения связаны с хроническим вялотекущим воспалением. Дальнейшее изучение медиаторов и процессов, ответственных за формирование и поддержание конденсирующегося остита, а также генетических факторов, которые могут играть роль в возникновении этих костных изменений, а не в формировании периапикального рентгенопрозрачного поражения, было бы полезно для понимания этого. организация.
Выводы
В этом ретроспективном обзоре 1967 зубов, пролеченных за 2-летний период в эндодонтической клинике Университета Луисвилля, конденсирующий остит был диагностирован в 1,8% случаев. Это было наиболее распространено у первых моляров нижней челюсти и у пациентов в возрасте до 20 лет. Зубы с конденсирующимся остеитом имели предварительный диагноз симптоматического необратимого пульпита в 62,9% случаев.
Библиография
1. Хедин М., Полхаген Л. Последующее исследование перирадикулярной конденсации кости. Сканирование J Dent Res. 1971;79(6):436-440.
2. Элиассон С., Халварссон С., Юнгхаймер С. Периапикальный конденсирующий остит и эндодонтическое лечение. Oral Surg Oral Med Oral Pathol. 1984;57(2):195-199.
3. Eversole LR, Stone CE, Strub D. Очаговый склерозирующий остеомиелит/очаговый периапикальный остеопетроз: рентгенологические картины. Oral Surg Oral Med Oral Pathol. 1984;58(4):456-460.
4. Остин Б.В., Мул А.Дж. Сравнительное исследование распространенности остеосклероза нижней челюсти у пациентов азиатского и европеоидного происхождения. Ост Дент Дж. 1984;29(1):36-43.
5. Green TL, Walton RE, Clark JM, Maixner D. Гистологическое исследование конденсирующегося остита в образцах трупов. Дж Эндод. 2013;39(8):977-979.
6. Сисман Ю., Эртас Э.Т., Эртас Х., Секерчи А.Е. Частота и распространение идиопатического остеосклероза челюсти. Евр Джей Дент. 2011;5(4):409-414.
2011;5(4):409-414.
7. Бойн П.Дж. Наличие очагов остеосклероза на нижней и верхней челюсти. J Oral Surg Anesth Hosp Dent. 1960; 18: 486–491.
8. Невилл Б.В., Дамм Д.Д., Аллен, Буко Дж.Э. Оральная и челюстно-лицевая патология. 3-е изд. Филадельфия: В. Б. Сондерс, 2008. 9.0002 9. Басрани Б. Эндодонтическая радиология. 2-е изд. Нью -Джерси: Wiley -Blackwell, 2nd Edition, 2012.
[/userLoggedin]
[userLoggedout] [/userLoggedout]
Патологии.
Последнее обновление персонала: 24 августа 2022 г.
Авторское право: 2004-2019, PathologyOutlines.com, Inc.
Поиск в PubMed: Конденсирующий остит [название]
Просмотров страниц в 2021 г.: 7 863
Просмотров страниц в 2022 г. до настоящего времени: 4 789 900rise5
Цитировать эту страницу: 9001. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/mandiblemaxillacodingosteitis. html. По состоянию на 25 сентября 2022 г.
html. По состоянию на 25 сентября 2022 г.
Определение / общее
- Локализованные участки рентгенологического склероза костей, связанные с верхушками воспаленных, мертвых или умирающих зубов (пульпит или некроз пульпы)
- Связь с областью воспаления, обычно с верхушкой соседнего зуба, имеет решающее значение, потому что эти поражения могут напоминать некоторые другие внутрикостные процессы, которые дают сходную рентгенографическую картину.
- Этот вторичный склероз костей не считается истинным/классическим остеомиелитом
Терминология
- Синонимы для конденсирующего остита
- Очаговый склерозирующий остит
- Очаговый склерозирующий остеомиелит
- Кортикальный слой кости
- Кортикальная кость, синоним компактной кости, является одним из двух типов костной ткани, образующих кости
- Он образует корковый слой или внешнюю оболочку большинства костей и является более плотным, твердым, прочным и жестким, чем губчатая кость
- Идиопатический остеосклероз
- Локализованный рентгенографический склероз кости челюсти обычно не связан с верхушкой зуба и не связан с воспалительным состоянием, хотя его этиология не ясна
- Также называется плотным костным островком, костным рубцом, костным завитком, эбурнацией кости, эностозом и очаговым периапикальным остеопетрозом
- Также встречается в других костях, в первую очередь в тазовых и длинных костях
- Медуллярная кость / костномозговая полость / костномозговая полость
- Центральная полость, в которой находится красный или желтый костный мозг (жировая ткань)
- Стенки состоят из губчатой кости (губчатой кости) и выстланы эндостом, который является клетками-предшественниками остеопороза
- Периапикальная гранулема
- Острое или хроническое воспаление с примесью фиброзной или грануляционной ткани локально в апикальной или периапикальной области зуба
- Отсутствие эпителия (т.
 е. отсутствие выстилки кисты), что отличает ее от периапикальной кисты
е. отсутствие выстилки кисты), что отличает ее от периапикальной кисты
- Расположен на верхушке некротического или частично некротизированного корня зуба
Места
- Апикальная область воспаленных мертвых или умирающих зубов (пульпит или некроз пульпы)
- Обычно наблюдается в области премоляров и моляров нижней челюсти
- В пульпе пораженного зуба выявляется пульпит или некроз при официальном тестировании
- Редко наблюдается рядом со здоровым нереставрированным зубом, что позволяет предположить, что другие причинные факторы, такие как неправильный прикус, могут быть действующими
Патофизиология/этиология
- Возможная реакция остеобластов, вызывающая вторичный склероз в ответ на слабовыраженный воспалительный стимул воспаленной пульпы зуба
Клинические признаки
- Наиболее частое рентгеноконтрастное поражение челюстей, встречается у 4–7% населения
- Наиболее часто наблюдается у молодых людей, но также и у пожилых людей
- Бессимптомное течение, большинство поражений обнаруживаются при обычном рентгенологическом исследовании
- Нет клинического или рентгенологического расширения челюсти
Диагностика
- Требует клинической и рентгенологической корреляции
- Локализованная, обычно равномерная зона повышенной плотности, прилежащая к верхушке мертвого/отмирающего зуба, без клинико-рентгенологического расширения челюсти
Рентгенологическое описание
- Классическое изменение состоит из локализованной, обычно однородной зоны повышенной рентгеноплотности, прилегающей к верхушке зуба
- Зуб может иметь рентгенологически расширенное пространство периодонтальной связки или рентгенопрозрачное апикальное воспалительное поражение, такое как периапикальная гранулема
- Является нерасширяющимся внутрикостным отростком
- Рентгенологический дифференциальный диагноз включает периапикальную цементную дисплазию, остеому, сложную одонтому, цементобластому, остеобластому и гиперцементоз
Лечение
- Может представлять собой физиологическую реакцию кости на известный раздражитель; таким образом, в классическом случае нет необходимости удалять само рентгеноконтрастное поражение кости.

- Воспаленный зуб, спровоцировавший очаговый склерозирующий остеомиелит, должен быть сначала диагностирован и пролечен
- При некротической пульпе зуба или необратимом пульпите проводится удаление зубов или эндодонтическое лечение, что во многих случаях приводит к частичному регрессу (но не к увеличению) рентгенологически
- В неклассических рентгенологических или клинических случаях биопсия костного поражения может быть полезна для исключения более значительных поражений
Клинические изображения
Изображения, размещенные на других серверах:
Конденсирующий остит
Макроскопическое описание
- Биопсия часто очень мала
Микроописание поражений костей
- Замещение костномозговых пространств и губчатой кости плотной склерозированной компактной костью
- Кость может иметь заметные добавочные линии
- Может наблюдаться фиброз, замещающий жировой костный мозг или скудную соединительную ткань
- Обычно нет / минимальное воспаление
Дифференциальная диагностика. 78
78
Вернуться к началу
Карточки по патологии полости рта
ДеталиНазвание Оральная патология Описание Заболевания пульпы зуба и периапикальной области Всего карт 71 Субъект Патология Уровень Выпускник Создан 13.01.2010 |
Нажмите здесь, чтобы изучить/распечатать эти карточки . Создайте свои собственные флеш-карты! Подпишите здесь. |
Карты
flashcardmachine.com/images/preview_card_back.gif»>
Срок
|
Определение
|
||
Срок
|
flashcardmachine.com/images/preview_card_back.gif»>
Определение
|
||
Термин
|
Определение |
||
Срок
|
flashcardmachine.com/images/preview_card_back.gif»>
Определение
|
||
Срок
|
Определение
|
||
| flashcardmachine.com/images/preview_card_back.gif»> Термин | |||
| Как отличить обратимый пульпит от необратимого? |
|
| Каковы другие клинические признаки обратимого пульпита? |
|
| При обратимом пульпите через сколько секунд боль стихает? |
| от 5 до 10 секунд |
| Что такое необратимый пульпит? |
| Повреждение пульпы выше точки восстановления |
| Что вызывает острый необратимый пульпит? |
|
| Острый необратимый пульпит может быть прогрессированием чего? |
| Очаговый обратимый пульпит |
| Каковы другие клинические признаки острого необратимого пульпита? |
|
| При остром необратимом пульпите, как долго сохраняется боль после устранения раздражителей? |
| Не менее 30 секунд |
| Что вызывает большее воспаление при остром необратимом пульпите? |
| Разрушение разрушенных одонтобластов, вытесненных в дентинные канальцы |
| Каковы другие гистологические особенности острого необратимого пульпита? |
|
| Чем обычно облегчается хронический необратимый пульпит? |
| Аспирин |
| Каковы другие клинические признаки хронического необратимого пульпита? |
|
| Каковы гистологические особенности хронического необратимого пульпита? |
|
| Каковы клинические признаки некротизированной пульпы? |
|
| Как иначе называется хронический гиперпластический пульпит? |
| Полип пульпы |
| Что такое хронический гиперпластический пульпит? |
| Разрастание воспаленной грануляционной ткани, исходящей из пульпы |
| Полип пульпы обычно возникает в какой возрастной группе и почему? |
| Верхушки зубов не сомкнулись у детей и молодых людей с хорошим кровоснабжением |
| Полип пульпы каких зубов обычно поражает? |
| Молочный моляр и первый постоянный моляр |
| Каковы другие клинические и гистологические особенности полипа пульпы? |
|
| Что такое трансиллюминация? |
|
| Зуб с хроническим необратимым пульпитом что чаще ощущается при перкуссии? |
| «Другой» |
| Репарация чаще достигается при периапикальном патологии, а не при заболеваниях пульпы. Почему? |
| Кровоснабжение |
| Что такое острый верхушечный периодонтит? |
| Воспаление вокруг апекса |
| Каковы клинические особенности острого апикального периодонтита? |
| Каковы гистологические особенности острого апикального периодонтита? |
|
| Как выглядит острый верхушечный периодонтит на рентгенограмме? |
| Отсутствие изменений или незначительное утолщение периодонтальной мембраны |
| Что такое периапикальный абсцесс? |
|
| Каковы клинические особенности периапикального абсцесса? |
|
| Почему периапикальный абсцесс часто менее болезненный, чем острый апикальный периодонтит? |
| Больше тканей разрушено |
| Каковы гистологические особенности периапикального абсцесса? |
|
| Как выглядит периапикальный абсцесс на рентгенограмме? |
| Может варьироваться от расширенного пародонтального пространства до большой рентгенопрозрачности альвеол |
| Каковы возможные последствия невылеченного абсцесса? |
| Что такое целлюлит? |
| Инфекция распространяется через лицевые плоскости по пути наименьшего сопротивления |
| Что такое остеомиелит? |
| Инфекция кости вдоль костномозговых пространств |
| Что такое флюс? |
| «Кипение резинки» |
| Что такое стенокардия Людвига? |
| Что такое тромбоз кавернозного синуса? |
|
| Гной идет по пути наименьшего сопротивления. Кто они такие? |
|
| Почему щечная пластинка является наиболее распространенным путем наименьшего сопротивления? |
| Тонкая кость |
| Что такое хронический верхушечный периодонтит? |
| Масса хронически воспаленной грануляционной ткани на верхушке мертвого зуба |
| Как иначе называется хронический верхушечный периодонтит? |
| Периапикальная или зубная гранулема |
| Каковы клинические особенности хронического апикального периодонтита? |
|
| Каковы гистологические особенности хронического апикального периодонтита? |
|
| Как выглядит хронический верхушечный периодонтит на рентгенограмме? |
|
| Во что может перерасти зубная гранулема? |
|
| Как еще называют апикальную периодонтальную кисту? |
| Периапикальная или радикулярная киста |
| Каков источник эпителия в апикальной периодонтальной кисте? |
| Обычно остальное малассе |
| Каковы другие клинические признаки апикальной периодонтальной кисты? |
|
| Каковы рентгенологические признаки апикальной периодонтальной кисты? |
|
| Каковы гистологические особенности апикальной периодонтальной кисты? |
|
| С какими другими кистами связана апикальная киста пародонта? |
|
| Что такое остаточная периапикальная киста? |
| Рост апикальной периодонтальной кисты, оставшейся после экстракции |
| Последующее наблюдение за апикальной периодонтальной кистой после лечения? |
| От 6 месяцев до 1 года |
| Когда показано хирургическое вмешательство при апикальной периодонтальной кисте в дополнение к биопсии? |
| Для поражений размером 2 см и более |
| Какой вид рака может возникать при периапикальных кистах, выстланных плоским эпителием? |
| Плоскоклеточный рак, но крайне редко |
| Что такое хронический очаговый склерозирующий остеомиелит? |
| Костный склероз, связанный с верхушкой зуба с легким пульпитом |
| Как иначе называется хронический очаговый склерозирующий остеомиелит? |
| Конденсирующий остит или периапикальный остеосклероз |
| Что такое идиопатический остеосклероз? |
|
| Что вызывает конденсирующий остит? |
| Высокая устойчивость тканей к слабой инфекции |
| В какой возрастной группе встречается конденсирующий остит? |
| Обычно дети и молодые люди |
| Какой зуб обычно поражает конденсирующий остит? |
| Первый моляр нижней челюсти |
| Каковы другие клинические признаки конденсирующего остита? |
|
| Как выглядит на рентгене конденсирующий остит? |
|
| Какой процент конденсирующего остита частично или полностью регрессирует после удаления? |
| 85 процентов |
| Что такое костный рубец? |
| Остаточный участок конденсирующего остита, который остается после разрешения воспаления |
| Последующее наблюдение после корневого канала? |
| 6 месяцев до заживления |
2022 Код диагноза по МКБ-10 K04.7: Периапикальный абсцесс без синуса
- Коды МКБ-10-СМ ›
- К00-К95 Заболевания пищеварительной системы ›
- К00-К14 Заболевания полости рта и слюнных желез ›
- К04- Заболевания пульпы и периапикальных тканей ›
-
2022 Код диагноза по МКБ-10-КМ K04.
 7
7
Периапикальный абсцесс без синуса
- 2016 2017 2018 2019 2020 2021 2022 Платный/специальный код
- K04.7 — это оплачиваемый/специальный код МКБ-10-CM, который можно использовать для обозначения диагноза в целях возмещения расходов.
- Редакция МКБ-10-КМ K04.7 2022 г. вступила в силу 1 октября 2021 г.
- Это американская версия МКБ-10-СМ K04.7 — другие международные версии МКБ-10 K04.7 могут отличаться.
Подходит к
- Зубной абсцесс без пазухи
- Зубочелюстной абсцесс без пазухи
Следующие коды выше K04.7 содержат обратные ссылки на аннотации
Обратная ссылка на аннотацию
В этом контексте обратные ссылки на аннотацию относятся к кодам, которые содержат:
- Применимо к аннотациям или
- Код Также аннотации , или
- Code First аннотации, или
- Исключает 1 аннотацию, или
- Исключает 2 аннотации, или
- Включает аннотации, или
- Примечания, или
- Использование дополнительных аннотаций
, которые могут быть применимы к K04. 7:
7:
- K00-K95
2022 ICD-10-CM Диапазон K00-K95
Болезни органов пищеварения
Тип 2 Исключая
- некоторые состояния, возникающие в перинатальном периоде (P04-P96) (A00-B99)
- осложнения беременности, родов и послеродового периода (O00-O9А)
- врожденные пороки развития, деформации и хромосомные аномалии (Q00-Q99)
- эндокринные болезни, болезни питания и обмена веществ (Е00-Е88)
- травмы, отравления и некоторые другие последствия внешних причин (S00-T88)
- новообразования ( C00-D49)
- симптомы, признаки и патологические клинические и лабораторные данные, не классифицированные в других рубриках (R00-R94)
Примерные синонимы
- Зубной абсцесс
- Стоматологическая инфекция
- Инфекция зуба
- Периапикальный абсцесс
- Периапикальный абсцесс без свищевого хода
МКБ-10-CM K04. 7 сгруппирована в группе (группах), связанной с диагностикой (MS-DRG v39.0):
7 сгруппирована в группе (группах), связанной с диагностикой (MS-DRG v39.0):
- 011 Трахеостомия для диагностики лица, рта и шеи или ларингэктомия с mcc
- 012 Трахеостомия для диагностики лица, рта и шеи или ларингэктомия с cc
- 013 Трахеостомия для диагностики лица, рта и шеи или ларингэктомия без cc/mcc
- 157 Заболевания зубов и полости рта с mcc
- 158 Стоматологические заболевания и болезни полости рта с cc
- 159 Заболевания зубов и полости рта без cc/mcc
Преобразование K04.7 в ICD-9-CM
История кода
- 2016 (действует с 01.10.2015) : Новый код (первый год непроектной МКБ-10-CM)
- 2017 (действует с 01.10.2016) : без изменений
- 2018 (действует с 01.10.2017) : Без изменений
- 2019 (действует с 01.
 10.2018) : без изменений
10.2018) : без изменений - 2020 (действует с 01.10.2019) : без изменений
- 2021 (действует с 01.10.2020) : Без изменений
- 2022 (действует с 01.10.2021) : Без изменений
Аннотации кода, содержащие обратные ссылки на K04.7:
-
Тип 1 Исключая: K05.2
Код диагноза МКБ-10-КМ K05.2
Агрессивный пародонтит
- 2016 2017 2018 2019 2020 2021 2022 Неучтенный/неспецифический код
Применимо к
- Острый перикоронит
Тип 1 исключает
- Острый апикальный периодонтит (K04.4)
- Periapcary Abscess (K04.7)
- Periapcress с SICCSS 40116.
-
Тип 2 Исключает: K12.
 2
2
Код диагноза МКБ-10-КМ K12.2
Cellulitis and abscess of mouth
- 2016 2017 2018 2019 2020 2021 2022 Billable/Specific Code
Applicable To
- Cellulitis of mouth (floor)
- Submandibular abscess
Type 2 Excludes
- abscess of salivary gland ( K11.3)
- абсцесс языка (K14.0)
- периапикальный абсцесс (K04.6-K04.7)
- пародонтальный абсцесс (K05.21)
- перитонзиллярный абсцесс (J36)
Записи указателя диагнозов, содержащие обратные ссылки на K04.7:
- Абсцесс (соединительнотканный) (эмболический) (свищевой) (инфекционный) (метастатический) (множественный) (пернициозный) (пиогенный) (септический) L02.91
ICD-10-CM Diagnosis Code L02.91
Cutaneous abscess, unspecified
- 2016 2017 2018 2019 2020 2021 2022 Billable/Specific Code
- Gumboil K04.
 7
7 - Infection, infected, infective (opportunistic) B99.9
Код диагноза по МКБ-10-КМ B99,9
Неопределенная инфекционная болезнь
- 2016 2017 2018 2019 2020 2021 2022 ОБЪЕДИТЕЛЬНЫЙ/Специфический код
- Фокал
- Зубы K04.7 (Pulpal Origin)
- зубы.
- Фокал
- альвеолярный, альвеолярный K04.7 (отросток)
- зубной K04.7 (пульповое происхождение)
- Parulis K04.7
Коды МКБ-10-СМ, смежные с K04.7
K04 Заболевания пульпы и периапикальных тканей
K04.0 Пульпит
K04. 01 Обратимый пульпит
01 Обратимый пульпит
K04.02 Необратимый пульпит
K04.1 Некроз пульпы0005
K04.2 Дегенерация пульпы
K04.3 Аномальное образование твердых тканей в пульпе
K04.4 Острый верхушечный периодонтит пульпового происхождения
K04. 5 Хронический верхушечный периодонтит
5 Хронический верхушечный периодонтит
K04.6 Периапикальный абсцесс с синусом
К04.7 Периапикальный абсцесс без синуса
K04.8 Корешковая киста
K04.9 Другие и неуточненные болезни пульпы и периапикальных тканей
K04. 90 Болезни пульпы и периапикальных тканей неуточненные0005
90 Болезни пульпы и периапикальных тканей неуточненные0005
K04.99 Другие заболевания пульпы и периапикальных тканей
K05 Гингивит и заболевания пародонта
K05.0 Острый гингивит
K05.00 …… зубной налет
K05.01 …… без зубного налета
K05. 1 Хронический гингивит
1 Хронический гингивит
K05.10 …… зубной налет
Требования о возмещении с датой вручения 1 октября 2015 г. или после этой даты требуют использования кодов МКБ-10-CM.
Исследование говорит о очаговой инфекции, вызванной проблемами с зубами
Теория очаговой инфекции — это концепция, согласно которой локальная бактериальная инфекция поражает небольшую часть человеческого тела, такую как гниющие зубы, корни зубов, инфицированные ткани периодонта, которые могут вызывать последующие бактериальные инфекции или возможно, проблемы в других областях человеческого тела, таких как коронарное сердце, глазные яблоки, почки, область легких, из-за либо самого инфекционного фактора, либо, возможно, загрязняющих веществ, созданных из него.
Credit: Green Smoothies Rock Очаговая инфекция говорит о том, что микроорганизмы способны переноситься в ткани окружающей среды, а также поступать в другие места в организме человека через кровоток. Эта конкретная новая область может быть органом или, возможно, тканью, и совершенно новая колония будет новой бактериальной инфекцией для человеческого организма.
Эта конкретная новая область может быть органом или, возможно, тканью, и совершенно новая колония будет новой бактериальной инфекцией для человеческого организма.
Связь очаговых инфекций с многочисленными медицинскими осложнениями стала общеизвестным фактом, что подтверждается комплексными биохимическими исследованиями, демонстрирующими процесс патологических связей.
На самом деле хорошо известно, что первичные поражения этих стойких бактериальных загрязнений полости рта вторично приводят к нефриту, ревматоидному артриту, а также к дерматиту.
Кроме того, недавно проведенные исследования очаговых инфекций показали, что микроорганизмы, населяющие полость рта, потенциально могут вызывать бактериальную пневмонию, эндокардит, а также что бактерии, связанные с заболеваниями пародонта, превращаются в возбудителей проблем с беременностью, поскольку они связаны с нарушением кровообращения, как а также коронарные коронарные проблемы.
Именно по этой причине, например, в Японии определенные лабораторные анализы крови и проблемы с дермой, коронарной системой сердца, артериями, почками, а также беременность могут быть признаками удаления миндалин, а также других мер гигиены полости рта.
Кариес зубов возникает, когда жирные кислоты орального стрептококка расплавляют зубную эмаль вместе с дентином. Растворение переходит в кавитацию, а в запущенных случаях — в бактериальную инвазию пульпы зуба, по которой микроорганизмы ротовой полости попадают в кровоток.
Оральные микроорганизмы связаны с бактериальными инфекциями эндокарда, оболочек головного мозга, области грудной клетки между легкими, костями и пищеварительной системой.
Пародонтит — это уникальная вирусная воспалительная реакция на зубной налет, которая разрушает зуб. Состояние пародонта гораздо серьезнее и гораздо труднее поддается лечению у пациентов с диабетом, снижение гликемического контроля может усугубить реакцию хозяина.
Поражение ротоглотки, включающее пародонтальные патогены, является основной причиной обращения с NHAP, элементы, отражающие плохое состояние полости рта, тесно взаимодействуют с повышенной опасностью развития воспаления легких. Причиной атеросклероза могут быть пародонтопатические микроорганизмы, передающиеся через кровь.
Ежедневная гигиена полости рта и постоянный уход за зубами – лучший способ снизить заболеваемость бактериальными инфекциями полости рта, а также их последствиями для нервной системы.
При очаговой инфекции значительное воздействие оказывают корневые каналы зуба, когда кариес значительно проникает в основание зуба, место, называемое пульповым комплексом. Зуб превращается в место загрязнения. Чтобы сохранить ее, эндодонтист, профессиональный стоматолог, занимающийся лечением корневых каналов зубов, просверливает эту нежную область, заполненную нервной системой и кровеносными сосудами, вычищает загрязненную пульпу, после чего заполняет и герметизирует узкое открытое пространство.
Зуб все еще там, но безжизненный. Нервная система, кровеносные сосуды, а также другие слои удаляются. Однако обычные стоматологи обещают нам, что каждый корневой канал зуба полностью очищается и стерилизуется перед установкой пломбировочного компонента, что на самом деле невозможно физически.
Независимо от того, тщательно вычищены клетки пульпы или нет, из-за размеров и анатомической конструкции микроорганизмы вместе с их метаболическими отходами никогда не могут быть удалены из небольших дентинных канальцев вокруг пульпы.
Пломбирование зуба снабжает эти типы патогенов туманной, влажной, анаэробной экосистемой, в которой они процветают, точно так же, как и в десневом кармане. На самом деле, с точки зрения бактерий, это на самом деле более полезно, потому что тюлень успешно защищает микроорганизмы, когда они колонизируются, растут и становятся сверхвирулентными, в результате метода, называемого плеоморфизмом.
В состоянии зуба с забитым корнем, у вымершего зуба кровь не доставляется внутрь. Это указывает на то, что лекарства не попадут в этот конкретный регион и не смогут победить какие-либо микроорганизмы, которые там могут быть обнаружены.
Это указывает на то, что лекарства не попадут в этот конкретный регион и не смогут победить какие-либо микроорганизмы, которые там могут быть обнаружены.
Корневые каналы зуба не заразят каждого человека и вызовут очаговую инфекцию. Но в настоящее время считается, что каждая пломба корневого канала зуба будет протекать, и эта конкретная утечка позволит микроорганизмам заразить конструкцию.
Люди с хорошим состоянием здоровья способны справиться с микроорганизмами, которые выходят из их зубов и проникают в другие части человеческого тела. По той причине, что лейкоциты вместе с другими бойцами не заняты постоянно какими-то другими состояниями.
Защитные механизмы могут остановить очаговую инфекцию и новые бактериальные колонии от вторжения в дополнительные клетки внутри человеческого тела. С другой стороны, в долгосрочной перспективе многие люди, у которых есть корневые каналы зубов, имеют тенденцию страдать от различных системных проблем, которые ранее не обнаруживались.
В случае необходимости удаления, теперь будет очевидно, что простого удаления зуба недостаточно. Исследования установили, что микроорганизмы существуют в тканях, а также в кости в непосредственной близости от корня зуба. Свежее предложение — медленное сверление бором, чтобы убрать один миллиметр всей костной лунки.
К счастью, традиционные врачи и стоматологи начинают понимать и признавать, что существует прочная связь между проблемами зубов и полости рта и системным здоровьем. Очень хорошо известна и хорошо доказана связь между пародонтитом, проблемами с деснами и сердечно-сосудистыми заболеваниями.
Все формы диабета, а также различные воспалительные процессы также связаны. Пародонтит – это воспалительное заболевание. Чаще всего это происходит, когда зубной налет не удаляется последовательно или адекватно с помощью чистки щеткой, зубной нитью и других методов санации полости рта.
Они усиливают, а также колонизируют. Когда они начинают разрушать периодонтальную связку и даже прилегающие ткани, вокруг зуба образуются десневые карманы, предоставляя микроорганизмам наилучшую экосистему для дополнительной колонизации и развития. воздуха не найти.
воздуха не найти.
Поскольку их количество остается для развития, незначительное поступление в общий кровоток через кровяное русло, а также лимфатические структуры и развитие очаговой инфекции. Отсюда они могут быть доставлены практически в любой орган или часть человеческого тела. Коронарное сердце оказалось, вероятно, наиболее уязвимым местом для колонизации патогенной ротовой растительностью.
Причин очаговой инфекции много, например, повреждение зубов, состояние пародонта и токсическая инфильтрация, однако чаще всего они возникают в случае неполного промывания лунки после удаления зуба. Микроорганизмы остаются.
Как только здоровая ткань разовьется над хирургическим местом, отверстие будет успешно закрыто. Опять же, факторы идеально подходят для повышенной бактериальной инфекции. В этом районе бактериальная инфекция никогда не перестает повреждать ткани внутри, а мусор из безжизненных и разлагающихся поврежденных тканей усугубляет загрязнение.
Как и в других ситуациях, заражение не останется локальным. Возбудители имеют доступ к общему кровотоку, используя кровоток вместе с лимфатическими сосудами. И еще раз, куда именно они направляются, на какие именно внутренние органы воздействуют и каким образом зависят от их природы.
Возбудители имеют доступ к общему кровотоку, используя кровоток вместе с лимфатическими сосудами. И еще раз, куда именно они направляются, на какие именно внутренние органы воздействуют и каким образом зависят от их природы.
В частности, ртуть, а также другие серьезные вредные металлы также могут циркулировать в организме человека через полости, они могут вести себя как резервуары для паров, производимых ртутными пломбами в полости рта. Короче говоря, это дополнительный путь проникновения системного отравления ртутью.
Загрязненные корневые каналы зубов можно удалить. Кавитационная стоматологическая операция может устранить причину загрязнения и способствовать соответствующему выздоровлению. Излечению пациента могут помочь диетические и натуропатические стандарты детоксикации или некоторые другие соответствующие методы лечения.
При возникновении кавитации обычно рекомендуется принять соответствующие меры. Многие люди предпочитают устранять их как защитное действие от очаговой инфекции.
Первоначально опубликовано по адресу www.remedyland.com в апреле 2013 г.
Какие существуют варианты лечения конденсирующего остита? – TruCare Dentistry
Ваш стоматолог диагностировал у вас конденсирующий остит? Возможно, вы никогда не слышали об этом раньше. Вероятно, вы здесь, чтобы узнать больше о проблеме со здоровьем зубов.
В TruCare General Dentistry Roswell, GA мы уже помогли нескольким пациентам с этим заболеванием. Здесь мы ответим на все вопросы о конденсационном остите, с которыми сталкиваются наши хирурги. Начнем с основ.
Очаговый склерозирующий остит
Конденсирующий остит или очаговый склерозирующий остит представляет собой периапикальное воспалительное состояние. Стоматологи замечают аномальный рост костей и поражения пораженных моляров челюстной кости. Болезнь часто поражает кость рядом с зубами, которые подверглись эндодонтическому лечению или восстановлены с помощью других методов.
В некоторых случаях пациенты могут испытывать легкую боль. К счастью, болезнь локализована. Поэтому он не распространяется на другие части рта человека.
Хотя выраженных симптомов нет, заболевание может быстро повредить пораженные зубы. Это также считается одним из видов поражения челюсти. Поэтому в тяжелых случаях стоматологи начинают лечение сразу после постановки диагноза.
Диагностика
Часть диагностики немного сложна из-за бессимптомного характера этого состояния. В большинстве случаев фокальный склерозирующий остит диагностируется при плановом рентгенологическом осмотре у стоматолога. Однако это редкое состояние и составляет всего 2 процента пациентов, диагностированных при рентгенологическом исследовании.
Рентгеновские снимки позволяют хирургам осматривать участки костей. Однако наросты или опухоли челюстной кости могут указывать на другие проблемы, помимо конденсирующего остита. Таким образом, ваш стоматолог может порекомендовать биопсию конкретных поражений костей, если это необходимо.
Некоторым пациентам могут понадобиться корневые каналы. Итак, ваша стоматологическая клиника может направить вас к эндодонтисту.
Что вызывает конденсирующий остит?
Удивительно, но даже люди, соблюдающие правила гигиены полости рта, могут столкнуться с очаговым склерозирующим оститом.
Состояние представляет собой склеротическую реакцию. Он провоцируется сочетанием бактерий с низкой степенью вирулентности и реакцией иммунной системы на инфекцию в корне зуба.
Ученые считают это своего рода воспалительным стимулом. Широкий спектр инфекций и воспалений пульпы зуба может вызвать это заболевание полости рта. Кроме того, стоматологи сталкиваются со случаями, когда заболевание зубов связывают с хроническим воспалением корневых каналов.
Пациенты с превосходной иммунной системой более склонны к конденсирующему остеиту. Когда дело доходит до выделения возрастной группы, большинство пациентов молодые или пожилые люди. Тем не менее, в цифрах нет ясности, поскольку о большинстве бессимптомных случаев не сообщается.
Варианты лечения
Целью является постепенное полное или частичное лечение поражения. Лечение состоит из хирургической обработки и антибиотиков для устранения инфекции и облегчения симптомов.
После постановки диагноза конденсирующего остита ваша стоматологическая клиника направит ваш случай к эндодонтисту. Однако в некоторых клиниках есть штатные специалисты.
Сначала ваш эндодонтолог внимательно осмотрит пораженный зуб, чтобы найти основную причину. Затем, в случае наличия инфекции, ваш стоматолог назначит антибиотики, чтобы облегчить воспаление.
Стоматологи предпочитают более медленный подход к бессимптомным случаям. Если состояние человека прогрессирует при приеме антибиотиков, лечение становится легким.
Вторым шагом является проверка пульпы внутри инфицированного зуба. Итак, специалисты проведут ВПТ (тест на витальную пульпу). Если в пульпе имеются признаки необратимого пульпита, альтернативы удалению зуба нет. То же самое происходит, если пульпа зуба некротизирована.
Если повреждение поддается восстановлению, стоматологи рекомендуют лечение корневых каналов. Процедура безболезненна и имеет высокий коэффициент успеха. Кроме того, он заботится о поражениях, воспалении и любой инфекции, присутствующей в зубе. Тем не менее, послеоперационные осмотры (рентген) по-прежнему имеют решающее значение для обеспечения того, чтобы прооперированный зуб оставался здоровым.
Независимо от того, рекомендует ли ваш стоматолог удаление корневых каналов или удаление. Ваш хирург начнет лечение после лечения существующей инфекции антибиотиками.
Указывает ли конденсирующий остит на неудачное лечение корневых каналов?
Что ж, исследований указывают на такую возможность. По данным тайваньских ученых, большинство случаев конденсирующего остеита связаны с неадекватно вылеченными эндодонтическими проблемами. Проще говоря, неудачная терапия корневого канала может привести к проблемам.
Те же исследования показывают, что правильное лечение корневых каналов и обтурация уменьшают очаги конденсирующего остеита.