Осложнения пульпита
Пульпитом называется воспаление целого нервно-сосудистого пучка, находящегося внутри зуба в специальной пульпарной камере, который питает зуб и называется пульпой. Пульпит, в зависимости от течения, разделяют на хронический и острый.
Главной причиной возникновения пульпита является кариес, который не подвергли своевременному лечению. Когда между пульпарной камерой и кариозной полостью остается тонкий слой ткани, выделяемые микробами отравляющие вещества начинают проникать через нее к сосудам и нервам и вызывают воспаление.
После этого между камерой и полостью возникает прямое сообщение и пульпит усиливается. Пульпит может образовываться вследствие токсического (отравляющего) действия пломбировочного материала (так называемые «химические» пломбы) при неполном наложении или отсутствии изолирующей прокладки. Кроме того, это заболевание может быть вызвано полученной ранее травмой зуба, что довольно часто встречается у драчунов и спортсменов.
Хронический пульпит встречается очень часто. Проявляется он ноющей неясной болью либо протекает вообще незаметно, хотя и дает те же осложнения, что и острый.
Проявляется он ноющей неясной болью либо протекает вообще незаметно, хотя и дает те же осложнения, что и острый.
Острый пульпит проявляется «простреливающими» резкими болями пораженного зуба. Проявляются или усиливаются они обычно ночью. Приступы могут возникать сами по себе, однако боль появляется или увеличивается от резкого перепада температуры вдыхаемого воздуха или пищи. Часто бывает трудно разобрать, какой конкретно зуб поражен, так как болит полчелюсти или даже поллица.
Наиболее частые осложнения пульпита в запущенной форме из-за недобросовестного лечения или полного его отсутствия – периодонтит, то есть воспаление связочного аппарата зуба. Под «недобросовестным лечением» подразумевают пломбировку каналов с выведением за верхушку зуба каналов либо и того хуже – недопломбировку с пустотами. Обратите внимание, что если после лечения, когда отошла анестезия, чувствуется боль (ноет зуб или на него больновато накусывать), но при этом боль не усиливается, а постепенно затихает, − то это нормальная реакция человеческого организма в результате вторжения и лечения.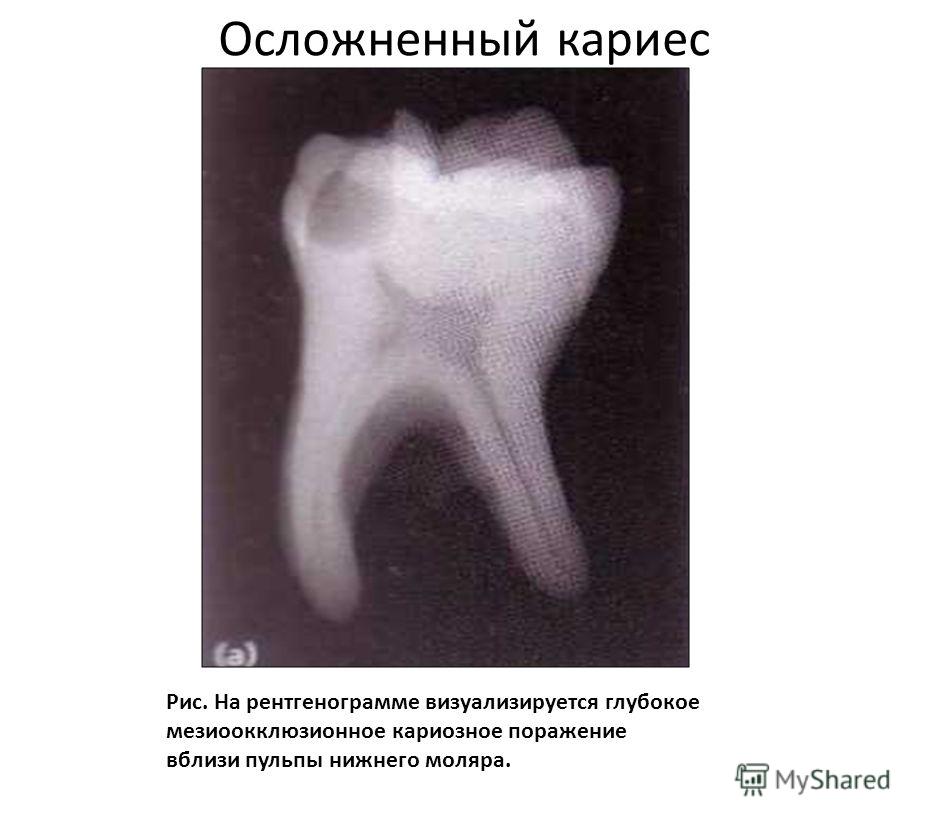 Но, если боль усиливается, в особенности ночью, и становится пульсирующей, − необходимо срочно долечивать зуб, так как скорее всего это дает о себе знать кусочек воспаленного нерва, где-то оставшийся.
Но, если боль усиливается, в особенности ночью, и становится пульсирующей, − необходимо срочно долечивать зуб, так как скорее всего это дает о себе знать кусочек воспаленного нерва, где-то оставшийся.
Случается, что прямо в канале зуба ломается тонкий стоматологический инструмент – от такого никто не застрахован. Безусловно, врачом будут приложены все усилия для того, чтобы достать его, но в случае, когда это невозможно, канал зуба должен обязательно пройти рядом с инструментом и до самой верхушки быть запломбирован, тогда воспалительные осложнения возникнуть не должны.
Бывает также, что из-за неосторожного движения врача, при непривычном расположении корней зуба либо при других факторах, возникает перфорация дна полости канала или зуба – искусственное отверстие. В принципе она не опасна, однако может привести к воспалению. Потому врач должен ее грамотно «залепить». Отлично, если на этом зубе будет сделана вкладка из биосовместимого материала (к примеру золота). Также может быть назначен курс физиотерапевтических процедур.
Естественным осложнением депульпирования зуба, то есть удаления нерва, является потемнение зуба и его хрупкость. Ведь зуб стал мертвым, а ткани без питания изнашиваются и не восстанавливаются. Идеальный выход в таком случае – коронка для укрепления зуба и эстетики.
Возможные осложнения после лечения зубов
- Проблемы после терапии кариеса
- Осложнения после лечения пульпита
- Последствия терапии периодонтита
- Профилактика осложнений после лечения зубов
Симптомы осложнений после лечения зубов
О том, что после стоматологического лечения возникли осложнения, в первую очередь скажет боль. Она может быть по-разному окрашена: давящая, ноющая, стреляющая, пульсирующая, иррадирующая в глаз, висок или щеку. Помимо боли могут возникнуть покраснение и отек, если внутри скапливается гной. Жжение из-за аллергии, повышение температуры и слабость. А также чувство, что зуб возвышается над остальным.
Чем глубже в челюсти развивается осложнение, тем ярче проявляются его симптомы. На Stom-Firms.ru разбираем, какие осложнения возникают после лечения самых распространенных заболеваний зубов, и что может сделать пациент, чтобы их избежать.
На Stom-Firms.ru разбираем, какие осложнения возникают после лечения самых распространенных заболеваний зубов, и что может сделать пациент, чтобы их избежать.
Какие осложнения возникают после лечения кариеса
Кариес ― заболевание, с которого чаще всего начинается большинство других болезней зубов и десен. На приеме доктор высверливает поврежденные ткани и ставит пломбу. Из-за его ошибок или неадекватной реакции организма у пациента могут появиться:
- Длительные боли после лечения. Возникают, когда нарушена технология пломбирования. Если они не стихают, придется перепломбировать;
- Аллергическая реакция на пломбировочный материал. Пломбу надо срочно заменить;
- Отлом и выпадение пломбы, чаще случается во время жевания. Причина ― ошибки при замешивании цемента, формировании полости под пломбу или моделировании ее поверхности. Необходима перепломбировка;
- Пульпит.
 Микробы успели проникнуть внутрь пульпарной камеры, врач при сверлении случайно пробил ее дно или перегрел дентин. Требуется эндодонтическое лечение;
Микробы успели проникнуть внутрь пульпарной камеры, врач при сверлении случайно пробил ее дно или перегрел дентин. Требуется эндодонтическое лечение; - Вторичный кариес под пломбой. Отсроченное во времени осложнение, когда из плохо высверленных некротизированных тканей разрушение продолжается дальше. Его обнаруживают случайно на снимке, при выпадении пломбы или если начинается пульпит. Проводят стандартную терапию.
Обычно стоматолог дает годовую гарантию на свою работу, однако большинство осложнений после лечения проявляются уже в первые дни или недели.
Осложнения после лечения пульпита
Пульпит ― воспаление пульпы, нервно-сосудистого пучка, расположенного внутри зуба. Терапия пульпита заключается в удалении пульпы и последующем пломбировании каналов. Иногда, если успели захватить самое начало заболевания, пульпу убирают только из коронковой части. Некачественное эндодонтическое лечение приводит к следующим осложнениям:
- Раздражение периодонта сильнодействующими антисептическими пастами.

- Острый периодонтит ― воспаление тканей вокруг корней зуба, в которые проникает инфекция из недопломбированных каналов. Доктор вскрывает каналы, а пациент несколько дней полощет рот, чтобы удалить гной. После этого в каналы поочередно закладывают антисептик, лекарство, а на последнем посещении окончательно пломбируют;
- Киста зуба ― вариант хронического течения периодонтита. Разрастается на конце корня или в месте его перфорации. Доктор несколько посещений подряд вводит в каналы и через них в саму кисту лечебную пасту. Если это не помогает, вырезает ее через десну вместе с кончиком корня.
- Периостит или «флюс» ― воспаление надкостницы, в которую проник гной из периодонтального очага. Если сохранять зуб нецелесообразно, стоматолог удаляет его, в противном случае рассверливает, чтобы дать отток гною. С этой же целью разрезает десну.
 При любом виде лечения обязательно назначает антибиотики.
При любом виде лечения обязательно назначает антибиотики.
Потемнение коронки ― эстетический дефект, который развивается в течение года, если во время пломбировки каналов в них находилась кровь. Осветлить депульпированный зуб можно с помощью внутриканального отбеливания: врач тщательно очищает каналы и несколько раз закладывает в них отбеливающее вещество. После достижения желаемого результата, пломбирует каналы и реставрирует коронку.
Стоимость лечения осложнений после терапии кариеса
Осложнения после лечения периодонтита
Периодонтит ― воспаление тканей около корней зуба. Обычно появляется из-за микрофлоры, развившейся в плохо пролеченных корневых каналах. Поскольку прямого оттока для гноя нет, он просачивается в окружающие ткани. В результате болезнь развивается по следующим сценариям:
- Остеомиелит.
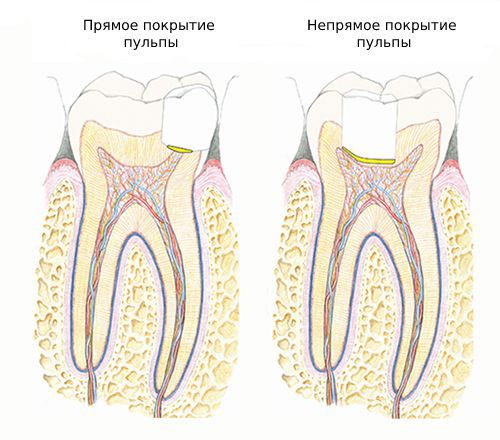 Гнойное размягчение костной ткани, которое может привести к перелому кости в этом месте и дальнейшему распространению инфекции;
Гнойное размягчение костной ткани, которое может привести к перелому кости в этом месте и дальнейшему распространению инфекции; - Сепсис. Попадание инфекции и продуктов ее жизнедеятельности в ток крови ― это угрожающее жизни состояние.
Местные осложнения лечат хирургически: на десне делают разрез, а зуб, чаще всего, удаляют. После манипуляции назначают антибиотики для подавления патогенной микрофлоры. При сепсисе немедленно госпитализируют.
Как избежать осложнений после лечения зубов
В большинстве случаев осложнения, которые возникают после лечения стоматологических заболеваний, происходят из-за врачебных ошибок. Часть ― из-за аллергической реакции. Но и сами пациенты могут усугубить положение неправильными действиями, например ― начать греть больную щеку или долго глушить боль анальгетиками, вместо того, чтобы сразу обратиться за помощью.
Мы собрали здесь основные правила, которые помогут свести осложнения после лечения к минимуму:
- Регулярно посещать стоматолога и не затягивать визит, если болезнь развилась между посещениями;
- Немедленно обратиться к доктору, если появились признаки аллергии на материал пломбы;
- Прийти на экстренный прием при нарастании боли, температуры и отека десны или лица;
- Принимать таблетки только по назначению врача;
- Тщательно полоскать рот рекомендованными растворами, чтобы эффективно вытянуть гной из периодонта или кисты.
 При этом затыкать во время еды открытую коронку ватным шариком;
При этом затыкать во время еды открытую коронку ватным шариком; - Не заниматься самолечением: не греть, не принимать антибиотики «посильнее», не прикладывать спиртовые или чесночные компрессы, рискуя сжечь слизистую.
При осложнениях после лечения лучше вернуться к вашему лечащему врачу, так как он в курсе состояния ротовой полости, а в клинике хранятся снимки и информация о проведенной терапии. Если хотите сменить клинику, запросите рентген и выписку из карты.
Разделы, которые рекомендуем
На этих страницах вы узнаете, как решить проблему осложнений после лечения зубов:
- Консультация стоматолога
- Лечение под микроскопом
- Лечение кариеса лазером
Литература, используемая для статьи:
- Периодонтит: клиника, диагностика, лечение. Учеб. пособие / В.А. Кожокеева, К.Б. Куттубаева, С.М. Эргешов. ― Бишкек: Изд-во КРСУ, 2011г.
- Терапевтическая стоматология. Болезни зубов: учебник: в 3 ч.
 / под ред. Е.А. Волкова, О.О. Янушевича. — М.: ГЭОТАР-Медиа, 2013 г.
/ под ред. Е.А. Волкова, О.О. Янушевича. — М.: ГЭОТАР-Медиа, 2013 г.
Автор статьи: Наталья Александровна Козлова
Копирайтер информационного портала Stom-Firms.ru.
Специализируется на медицинских и стоматологических текстах.
Осложнения пульпы зуба после протезирования
Пульпа зуба представляет собой структуру мягких тканей и, как и другие соединительные ткани, содержит нервы, сосудистые структуры, волокна и клетки соединительной ткани, а также специфические клетки, называемые одонтобластами. Ододонтобласты отвечают за формирование дентина во время развития зубов и сохраняют способность к продукции дентина (репаративный дентин) в ответ на травму или заболевание после прорезывания зубов. (Cohen and Burns 2002)
Факторы, которые могут раздражать пульпу зуба, можно разделить на микробные, термические, механические, химические и электрические (Seltzer, Bender et al. 19).63)
Подготовка коронки может поставить под угрозу жизнеспособность пульпы зуба из-за перегрева пульпы (Langeland and Langeland 1965; Zach 1972; Özturk, Üşümez et al. 2004), нарушения микроциркуляции, тромбоза, гемостаза, внутреннего кровотечения и снижения кровотока. (Zach 1972)
2004), нарушения микроциркуляции, тромбоза, гемостаза, внутреннего кровотечения и снижения кровотока. (Zach 1972)
Сообщалось, что повышение температуры пульпы более чем на 5,6 °C (Zach and Cohen 1965) может привести к необратимому повреждению пульпы, что следует учитывать при препарировании и временной обработке зуба. (Лангеланд и Лангеланд 1965; Зак и Коэн, 1965; Abou-Rass 1982)
Тип хладагента (распыление воздуха по сравнению с распылением воздуха и воды, степень расхода воды), приложенная нагрузка, конструкция бора (Laforgia, Milano et al. 1991; Cavalcanti, Otani et al. 2002) , скорость вращающегося инструмента (об/мин) и толщина оставшегося дентина (Laforgia, Milano et al., 1991; Vitalariu, Caruntu et al., 2005) влияют на повышение температуры во время препарирования зуба.
Экспериментальное исследование показало, что температура охлаждающей воды от 38° до 43° C не оказывает охлаждающего действия при температуре зубов 37° C, а снижение температуры воды до 30-32° C может предотвратить повышение температуры. (Оттль и Лауэр 1998)
(Оттль и Лауэр 1998)
Глубина препарирования (толщина оставшейся дентинной стенки) является еще одним важным фактором, влияющим на выраженность реакции пульпы на механические и химические раздражения. (Pashley 1990; Castelnuovo and Tjan 1997; Ottl and Lauer 1998; Christensen 2002)
Несмотря на то, что пульпа может восстановиться и выжить после восстановительных процедур и операционных травм, остаточные повреждения все же могут оставаться и вызывать меньшую сопротивляемость потенциальным будущим травмам. (Зельцер, Бендер и др. 1963; Abou-Rass 1982)
Воспаление пульпы может быть острым, хроническим, частичным или полным. Препарирование зуба может привести к развитию острого парциального пульпита в пульпе, который может быть легким или тяжелым. В зубе с предыдущим оперативным/восстановительным лечением в анамнезе это воспаление может добавиться к ранее существовавшему хроническому воспалению пульпы. После установки окончательной реставрации этот острый пульпит может перейти в хронический пульпит, полное выздоровление; острый пульпит с последующим некрозом пульпы и периапикальным периодонтитом. Это может быть объяснением эпизодов боли после восстановительного лечения зубов со старыми реставрациями. (Зельцер, Бендер и др. 1963)
Это может быть объяснением эпизодов боли после восстановительного лечения зубов со старыми реставрациями. (Зельцер, Бендер и др. 1963)
Регионарные кальцификации пульпы возникают в некротических участках пульпы в случае длительного воспаления, которое в конечном итоге вызывает частичную или полную облитерацию пульпы (Seltzer, Bender et al., 1963; Seltzer and Bender, 1984)
Следовательно, несмотря на все усилия по выявлению пульповых осложнений до изготовления коронок; во всех случаях следует учитывать возможность потенциальной необходимости лечения корневых каналов в будущем. (Whitworth, Walls et al. 2002) Бактериальная жидкость по-прежнему является наиболее серьезным фактором риска для здоровья пульпы. (Cohen and Burns 2002) Единственным надежным методом оценки состояния пульпы является гистологическое исследование. (Лангеланд и Лангеланд 1965)
Имеются ограниченные данные о реакции пульпы зуба после протезирования.
В нескольких исследованиях сообщалось о проценте осложнений пульпы после установки экстракоронковых реставраций. Эти исследования в основном представляют собой ретроспективные поперечные исследования, и представленные данные основаны на ограниченном числе пациентов. Таким образом, опубликованные результаты могут быть недооценкой реальной распространенности осложнений пульпы после протезирования.
Эти исследования в основном представляют собой ретроспективные поперечные исследования, и представленные данные основаны на ограниченном числе пациентов. Таким образом, опубликованные результаты могут быть недооценкой реальной распространенности осложнений пульпы после протезирования.
Bergenholtz и Nyman исследовали частоту осложнений со стороны пульпы после протезирования и пародонтологического лечения у пациентов с прогрессирующим заболеванием пародонта. Они сообщили о более высокой частоте осложнений пульпы в фиксированных абатментах частичных протезов по сравнению с одиночными коронками (15% против 3%). Средний период наблюдения составил 8,7 года, при этом 50% проблем с пульпой возникают через 7-12 лет после установки коронки/несъёмного частичного протеза. Более высокие показатели, вероятно, связаны с необходимостью большей редукции зуба для выравнивания нескольких абатментов (Bergenholtz and Nyman 19).84)
Valderhaug и коллеги оценили клинический и периапикальный статус коронированных 291 живого и 106 девитальных зубов за 25 лет в стоматологической школе. 351 зуб был опорой мостовидного протеза. Они сообщили о 98%, 92%, 87% и 83% бессимптомной пульпы витальных коронковых зубов через пять, десять, двадцать и двадцать пять лет соответственно. Исследуемая группа начиналась со 114 пациентов и 397 зубов (46 одиночных коронок и 112 мостовидных протезов), количество пациентов, прослеженных через 5, 10, 15, 20 и 25 лет, составило 9.6, 80, 63, 46 и 32 соответственно. В общей сложности только 101 зуб (%24) пролечен к концу 25 лет. Можно ожидать более высоких осложнений, учитывая значительное количество пациентов, выбывших из исследования. (Valderhaug, Jokstad et al., 1997) Пациенты, участвовавшие в этом исследовании, имели низкий риск кариеса и высокий уровень гигиены полости рта, поэтому причина осложнений со стороны пульпы в основном была связана с операционной травмой или несостоятельностью протеза.
351 зуб был опорой мостовидного протеза. Они сообщили о 98%, 92%, 87% и 83% бессимптомной пульпы витальных коронковых зубов через пять, десять, двадцать и двадцать пять лет соответственно. Исследуемая группа начиналась со 114 пациентов и 397 зубов (46 одиночных коронок и 112 мостовидных протезов), количество пациентов, прослеженных через 5, 10, 15, 20 и 25 лет, составило 9.6, 80, 63, 46 и 32 соответственно. В общей сложности только 101 зуб (%24) пролечен к концу 25 лет. Можно ожидать более высоких осложнений, учитывая значительное количество пациентов, выбывших из исследования. (Valderhaug, Jokstad et al., 1997) Пациенты, участвовавшие в этом исследовании, имели низкий риск кариеса и высокий уровень гигиены полости рта, поэтому причина осложнений со стороны пульпы в основном была связана с операционной травмой или несостоятельностью протеза.
Сообщалось о меньшем количестве пульпарных/периапикальных осложнений при использовании опор малых мостовидных протезов по сравнению с мостовидными протезами большего размера (85% против 81% за 25 лет). Возможными причинами такого исхода могут быть более тщательная подготовка опорных зубов, трудности с отливкой хорошо подогнанного несъемного зубного протеза с большим пролетом, потеря ретенции протеза и более сложные методы гигиены. (Вальдерхауг, Йокстад и др. 1997)
Возможными причинами такого исхода могут быть более тщательная подготовка опорных зубов, трудности с отливкой хорошо подогнанного несъемного зубного протеза с большим пролетом, потеря ретенции протеза и более сложные методы гигиены. (Вальдерхауг, Йокстад и др. 1997)
В ретроспективном исследовании периапикальных рентгенограмм всей полости рта у 202 пациентов (802 коронки) периапикальные поражения были подтверждены в 19% зубов с коронками без лечения корневых каналов (# 458). В то время как почти 50% коронированных зубов с пролеченными корневыми каналами имели рентгенологические признаки периапикального поражения. В данном исследовании не было предоставлено информации об анамнезе предшествующего стоматологического лечения и периоде наблюдения. (Saunders and Saunders 1998)
Из-за ограничений диагностических тестов частота осложнений пульпы могла быть недооценена в исследованиях.
Dutta et al. сообщили о 17,7% распространенности периапикальных поражений в обзоре конусно-лучевой компьютерной томографии, полученном у 245 пациентов с зубами (Dutta, Smith-Jack et al. , 2014)
, 2014)
Cheung et al (Cheung, Lai et al. , 2005) провел ретроспективное исследование частоты осложнений пульпы зуба и периапикальных поражений в витальных зубах, восстановленных металлокерамическими коронками (МКК) или рассматриваемых в качестве опоры несъемного зубного протеза, в среднем за 169 лет наблюдения.и 187 месяцев соответственно. Клинически можно было оценить 114 MCC и 38 мостовидных протезов. 15,6% зубов с MCC и 32,5% опор мостовидного протеза имеют клинические или рентгенологические признаки осложнений пульпы. Они не обнаружили никакой связи между такими переменными, как пол, предыдущий стоматологический анамнез, потеря пародонтальной кости и наличие штифта. Более высокие осложнения были обнаружены на передних зубах (МЦК или опорные мостовидные протезы), что может быть связано с необходимостью большей редукции металлокерамических коронок по сравнению с золотыми коронками и параллельностью опорных зубов в передней зоне. Авторы оценили выживаемость пульпы в 84,4% и 70,8% через 10 лет, 81,2% и 66,2% через 15 лет для MCC и абатментов мостовидных протезов соответственно.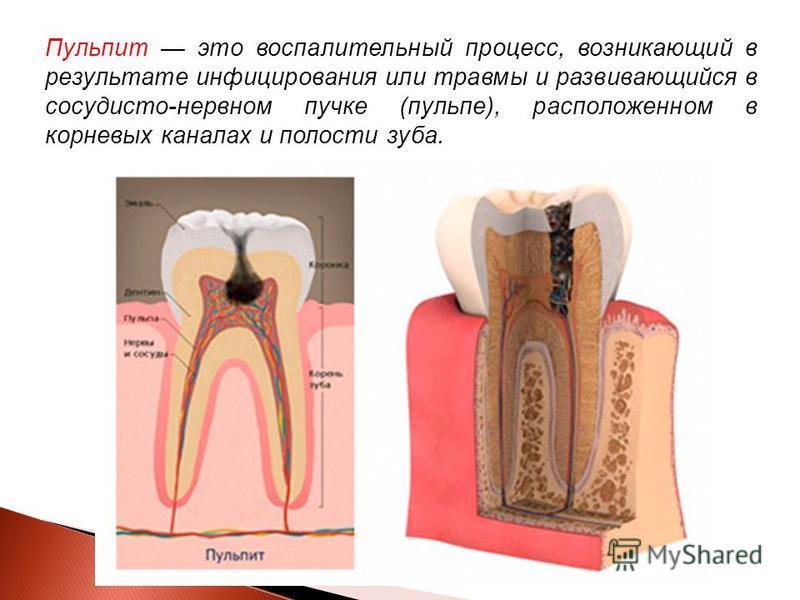 Принимая во внимание тот факт, что в этом исследовании лечение проводилось практикующими врачами с разным уровнем знаний (студентами или профессорами) и могло быть рассмотрено ограниченное количество пациентов, предполагаемый результат может быть недостоверным для расширения в реальной клинической ситуации. (Чунг, Лай и др., 2005 г.)
Принимая во внимание тот факт, что в этом исследовании лечение проводилось практикующими врачами с разным уровнем знаний (студентами или профессорами) и могло быть рассмотрено ограниченное количество пациентов, предполагаемый результат может быть недостоверным для расширения в реальной клинической ситуации. (Чунг, Лай и др., 2005 г.)
В ретроспективном клиническом исследовании сообщалось о 3,7 % осложнений на пульпе через 8 лет. В этом исследовании состояние пародонта и пульпы наблюдали у 58 пациентов через 4–8 лет (в среднем 77 месяцев) после установки несъемного зубного протеза. Жизнеспособность пульпы и периапикальное состояние зубов оценивали клинически и рентгенологически. Более высокий индекс зубного налета, глубина зондирования и кровотечение при зондировании были отмечены у зубов с коронками. Кровоточивость при зондировании была более значительной в зубах с поддесневыми краями коронки. Авторы рекомендовали наддесневую коронку (Reichen-Graden and Lang 19).89)
Джексон и его коллеги провели ретроспективное исследование для определения состояния пульпы зубов, восстановленных с помощью несъемных зубных протезов. Они сообщили о значительно низкой частоте осложнений (5,7%) после осмотра 437 зубов (коронки или опоры несъемного зубного протеза). Учитывая тот факт, что они смогли обследовать только половину исследуемой популяции, представленные данные могут быть занижены реальной частотой осложнений пульпы. (Jackson, Skidmore et al., 1992)
Они сообщили о значительно низкой частоте осложнений (5,7%) после осмотра 437 зубов (коронки или опоры несъемного зубного протеза). Учитывая тот факт, что они смогли обследовать только половину исследуемой популяции, представленные данные могут быть занижены реальной частотой осложнений пульпы. (Jackson, Skidmore et al., 1992)
В проспективном исследовании (Al-Khreisat, 2010) сообщалось о 6% частоте немедленных/ранних осложнений со стороны пульпы опорных зубов после изготовления несъемных зубных протезов. В этом исследовании 29Один и тот же врач установил 0 несъемных зубных протезов на 616 опорных зубов. Для изготовления временных реставраций использовали полиметилметакрилатную самополимеризующуюся смолу с использованием прямой техники в шаблоне из поливинилсилоксановой пасты. Частота осложнений со стороны пульпы была самой высокой для опорных зубов нижней челюсти (6,9%), моляров верхней челюсти (6,7%) и передних зубов нижней челюсти (6,7), а наименьшей — для передних зубов верхней челюсти (4,1%) (Al-Khreisat 2010)
В аналогичном проспективном исследовании 9Сообщалось о % случаев некроза пульпы после препарирования коронки. Зубы с восстановительным лечением зубов в анамнезе показали более высокую частоту осложнений пульпы (13%) по сравнению с интактными зубами (5%). (Kontakiotis, Filippatos et al., 2014)
Зубы с восстановительным лечением зубов в анамнезе показали более высокую частоту осложнений пульпы (13%) по сравнению с интактными зубами (5%). (Kontakiotis, Filippatos et al., 2014)
В поперечном исследовании 1000 панорамных рентгенограмм 6,3% зубов с экстракоронковыми реставрациями показали периапикальные поражения. (Dawson, Petersson et al. 2014)
Похоже, изучается население, навыки практикующих врачей; Тип протеза, гигиена полости рта, наличие старой реставрации и регулярное наблюдение оказали значительное влияние на долгосрочный прогноз ортопедического лечения.
Некротическая пульпа может протекать бессимптомно в течение нескольких лет после препарирования зуба и установки коронки, поэтому на основании имеющихся данных невозможно определить время, когда пульпа потеряла свою жизнеспособность.
В большинстве этих исследований предпочтительным цементом был обычный стеклоиономерный или цинкфосфатный цемент. Было показано, что эти фиксирующие цементы в некоторой степени растворяются в среде полости рта, что может повлиять на результат лечения. Меньше осложнений со стороны пульпы можно ожидать при использовании малорастворимых/не растворимых адгезивных/неадгезивных полимерных цементных материалов.
Меньше осложнений со стороны пульпы можно ожидать при использовании малорастворимых/не растворимых адгезивных/неадгезивных полимерных цементных материалов.
Здоровье пульпы зуба может быть нарушено кариесом, пародонтозом, травмой и анамнезом зубов. История предшествующего стоматологического лечения может быть предиктором будущих осложнений пульпы зуба. подход к оценке зубов, подлежащих коронке, который включает в себя; история боли, клиническое обследование, специальные исследования пульпы и рентгенологическое исследование. (Whitworth, Walls et al. 2002) Было показано, что термические тесты более надежны, чем электрические тесты пульпы, и необходимы перед препарированием коронки. (Cohen and Burns 2002). Однако эти тесты не могут определить гистологические изменения пульпы (Seltzer, Bender et al. 19).63)
Эндодонтическое лечение следует рассмотреть для любого сомнительного зуба перед протезированием. Принимая во внимание тот факт, что большинство осложнений со стороны пульпы происходит через несколько месяцев после установки коронки/мостовидного протеза, существует высокая вероятность того, что эти реставрации были установлены на изначально невыявленных мертвых зубах.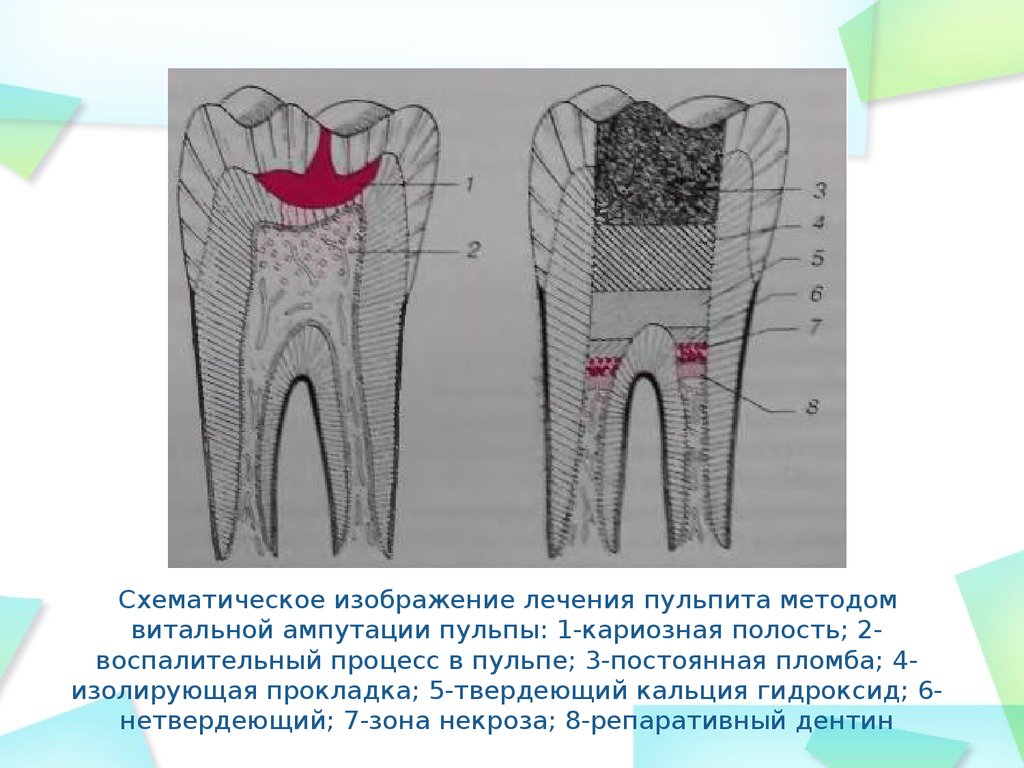 (Christensen 2002)
(Christensen 2002)
В литературе существует мнение, что каждый этап изготовления коронки или несъемного зубного протеза может привести к повреждению пульпы (Jackson, Skidmore et al. 19).92)
Методы охлаждения важны при препарировании зубов для снижения тепловыделения. Охлаждающая жидкость с воздушной и водяной струей рекомендуется в качестве наилучшего метода охлаждения в большинстве литературных источников, хотя Локкард (Lockard 2002) сообщил, что только воздушная струя имеет тот же эффект, что и воздушная и водяная струя в качестве охлаждающей жидкости, но ни одно другое исследование не подтвердило его выводы.
Эксцентриситет стоматологических наконечников – еще одна проблема, которая может возникнуть после нескольких циклов стерилизации. Это может привести к застреванию и травме зуба. Если концентричность наконечника снижена или бор затупился, для вправления зуба требуется большее усилие, что может привести к большему нагреву и ударам по пульпе. (Кристенсен 2002)
Размер пульповой камеры является еще одним фактором, который следует измерять, особенно если предполагается перестройка зуба. Следует прогнозировать риск обнажения пульпы в сильно наклоненных зубах, чтобы предотвратить затруднения в будущем. Лечение корневых каналов следует рассматривать в случае обнажения пульпы во время препарирования коронки. (Whitworth, Walls et al. 2002)
Следует прогнозировать риск обнажения пульпы в сильно наклоненных зубах, чтобы предотвратить затруднения в будущем. Лечение корневых каналов следует рассматривать в случае обнажения пульпы во время препарирования коронки. (Whitworth, Walls et al. 2002)
Плохо подогнанная временная коронка может подвергать дентин воздействию ротовой жидкости, врач должен убедиться в пригодности и краевом прилегании временных коронок для защиты пульпы от бактерий и побочных продуктов их метаболизма. (Браннстрем 1996)
Современные оттискные материалы и методики требуют сушки обнаженного дентина. Дентин влажный, и его нельзя агрессивно сушить во время стоматологических процедур (Christensen 2002), так как это вызывает смещение одонтобластов и их ядер в дентинные канальцы, что может привести к гибели одонтобластов (Brannstrom 1996). Поэтому удаление влаги из препарированного витального дентина необходимо проводить осторожно с помощью воздушного шприца в течение короткого периода времени. (Al-Khreisat 2010)
Самоотверждающиеся полимерные материалы обычно используются для временного покрытия препарированных зубов. Самоотверждающийся полимерный материал может вызывать химические реакции (Langeland 19).56) и термическое раздражение пульпы (Langeland, 1956; Grajower, Shaharbani et al., 1979; Driscoll, Woolsey et al., 1991; Vallittu, 1996; Castelnuovo and Tjan, 1997), особенно если временная коронка остается на зубе до завершения полимеризации. (Лангеланд и Лангеланд, 1965) Температура временных смоляных материалов может повышаться до 82°С во время полимеризации и прямо пропорциональна объему материалов. Следовательно, при временном восстановлении нескольких зубов или замене отсутствующих зубов временными несъемными зубными протезами могут возникать более высокие температуры. (Валлитту 1996) Экспериментальное исследование показало 15% и 100% потерю жизнеспособности зуба при повышении температуры на 10 и 30 градусов соответственно. сравнение с полипропиленовым листом вакуумной формовки. Кажется, что тепло, выделяющееся во время полимеризации, поглощается силоксановой матрицей. (Tjan, Grant et al. 1989; Castelnuovo and Tjan 1997)
Самоотверждающийся полимерный материал может вызывать химические реакции (Langeland 19).56) и термическое раздражение пульпы (Langeland, 1956; Grajower, Shaharbani et al., 1979; Driscoll, Woolsey et al., 1991; Vallittu, 1996; Castelnuovo and Tjan, 1997), особенно если временная коронка остается на зубе до завершения полимеризации. (Лангеланд и Лангеланд, 1965) Температура временных смоляных материалов может повышаться до 82°С во время полимеризации и прямо пропорциональна объему материалов. Следовательно, при временном восстановлении нескольких зубов или замене отсутствующих зубов временными несъемными зубными протезами могут возникать более высокие температуры. (Валлитту 1996) Экспериментальное исследование показало 15% и 100% потерю жизнеспособности зуба при повышении температуры на 10 и 30 градусов соответственно. сравнение с полипропиленовым листом вакуумной формовки. Кажется, что тепло, выделяющееся во время полимеризации, поглощается силоксановой матрицей. (Tjan, Grant et al. 1989; Castelnuovo and Tjan 1997)
Непрямой метод изготовления временных коронок или использование сборных временных коронок может предотвратить прямой контакт полимера с обнаженным дентином и потенциальное повреждение пульпы. (Лангеланд и Лангеланд 1965)
(Лангеланд и Лангеланд 1965)
По словам Кастельнуово и его коллеги, почти все типы временных материалов демонстрируют некоторую экзотермическую реакцию во время полимеризации, которая более значительна, когда временная реставрация остается в контакте с зубом в течение всего периода отверждения. Техника повторной установки (удаление и повторная установка временной коронки, как только материал временной коронки станет эластичным) рекомендуется для снижения риска повышения температуры (Castelnuovo and Tjan 1997). во время полимеризации по сравнению с временными материалами из (поли)метилметакрилата, винилэтилметакрилата и бис-акриловой композитной смолы (Driscoll, Woolsey et al. 19).91; Михалакис, Писсиотис и др. 2006)
Если во время препарирования зуба используются травмирующие этапы, окончательная фиксация коронки может привести к повреждению, достаточному для того, чтобы вызвать пульпит, хроническое воспаление с болью или без нее и, в конечном итоге, отмирание пульпы. (Langeland and Langeland 1965)
Временные коронки из пластмассы не следует использовать более 7-14 дней, если их необходимо использовать в течение более длительного периода, следует обеспечить прилегание коронки к десневому краю с помощью таких методов, как использование золотого полосой рядом с десневым краем и изготовлением временной коронки, изготовленной и цементированной поверх полосы (Langeland and Langeland 19). 65)
65)
В некоторых исследованиях сообщается об эффективности применения десенсибилизаторов перед окончательной фиксацией для снижения гиперчувствительности до и после цементации. (Jalalian, Meraji et al. 2009; Gupta, Reddy et al. 2013) Тем не менее, есть опасения относительно влияния стоматологических десенсибилизаторов на качество связи и сохранение полного покрытия реставраций.
Пародонтальные аттачмены следует использовать в пределах коронковых контуров абатмента, когда требуется напряжение, параллельное длинной оси зуба, или вы хотите свести к минимуму чрезмерное контурирование реставрации. Абатмент, который длительное время не функционировал, будет демонстрировать повышенную чувствительность при восстановлении из-за атрофических изменений периодонтальной связки.
В зоне контакта коронка-зуб существует риск утечки и требуется серьезное внимание. Подтекание может вызвать отслоение коронки и обеспечить проход бактерий и их продуктов через дентин в пульпу. (Coleman, Moses et al. 2001)
2001)
Недоношенность окклюзионной поверхности после установки коронки/мостовидного протеза является частой причиной повышенной чувствительности после лечения. . Для оценки прикуса пациента рекомендуется тонкая артикуляция. установка инфраокклюзионных реставраций вызывает перегрузку и, в конечном итоге, боль и трещины на соседних зубах (Christensen 2002)
Препарирование зуба является вредной процедурой для пульпы зуба и проводится в любом случае с использованием высокоскоростных головок, даже если применяется достаточная система водяного охлаждения (Vitalariu, Caruntu et al. 2005).
Эндодонтические осложнения могут возникнуть в долгосрочной перспективе (Eckerbom, Magnusson et al., 1991; Jackson, Skidmore et al., 1992; Swartz, Svenson et al., 1996; Cheung, Lai et al., 2005; Kontakiotis, Filippatos et al., 2014), короткий срок и даже во время изготовления коронки (Al-Khreisat 2010), поэтому клинические навыки практикующих врачей могут помочь уменьшить эти осложнения.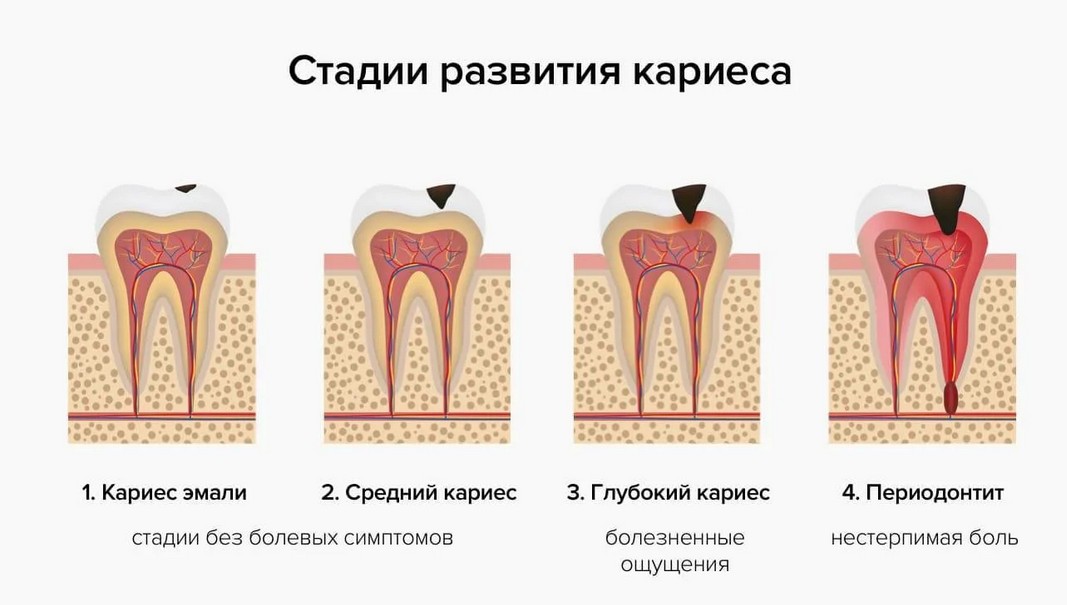
Даже при соблюдении всех мер предосторожности риск осложнений пульпы после протезирования все еще остается, и пациенты должны быть проинформированы о смерти пульпы и необходимости лечения корневых каналов после изготовления экстракоронковых реставраций/протезов.
Чтобы уменьшить частоту осложнений пульпы после протезирования, практикующие врачи должны рассмотреть комплексный план диагностики, планирования лечения и технического обслуживания, как указано ниже:
1) полный стоматологический анамнез, 2) тщательная клиническая и рентгенологическая оценка зубов перед лечением, 3) рассмотреть более консервативный подход, такой как протезы с опорой на имплантаты или клеевые протезы для замены отсутствующих зубов. 4) предотвращение ятрогенных повреждений, возникающих из-за чрезмерной репозиции или перегрева (Cheung, Lai et al. 2005, 5) использование неинвазивных методов снятия оттисков и избежание агрессивного наложения нити, 6) временная реставрация зубов с помощью высококачественных временных реставраций для предотвращения повреждения пульпы, 7) внимание к симптомам зуба в течение временного периода 8) рассмотрение не/менее рассасывающихся адгезивных полимерных цементов для постоянной фиксации коронки 9) поверхность дентина должна быть полностью очищена и поддерживаться во влажном состоянии во время цементирования.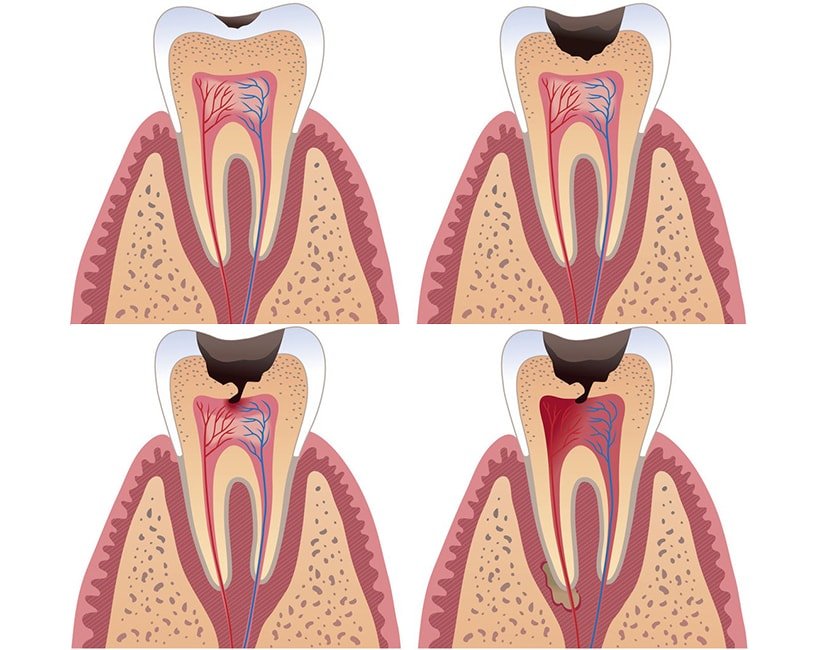
10) Большая часть гиперчувствительности после введения связана с окклюзией; его следует тщательно оценить и скорректировать перед окончательной фиксацией коронки. (Brannestrom 1996; Christensen 2002)
9) Планирование регулярного отзыва поможет в диагностике первоначального
Предоперационная оценка зубов может быть хорошим предиктором реакции пульпы после реставрационных стоматологических работ. Кариес, стираемость зубов, наличие старых реставраций, температура резания, использование ретракционных нитей, временные протезы, техника оттиска, размер пульпы и обнажение корня могут быть факторами риска развития послеоперационных осложнений пульпы.
Библиография
Абу-Расс, М. (1982). «Напряженное состояние пульпы: эндодонтическая реставрационная диагностическая концепция». Журнал ортопедической стоматологии 48 (3): 264-267.
Аль-Хрейсат, А.С. (2010). «Ранние эндодонтические осложнения после несъемных протезных реставраций». ЖУРНАЛ ROYAL MEDICAL SERVICES 17 (2): 36-41.
ЖУРНАЛ ROYAL MEDICAL SERVICES 17 (2): 36-41.
Бергенгольц, Г. и С. Найман (1984). «Эндодонтические осложнения после пародонтологического и ортопедического лечения пациентов с прогрессирующим заболеванием пародонта». Journal of Periodontology 55 (2): 63-68.
Браннстрем, М. (1996). «Снижение риска чувствительности и осложнений со стороны пульпы после установки коронок и несъемных частичных протезов». Quintessence Int 27 (10): 673-678.
Кастельнуово, Дж. и А. Х. Тян (1997). «Повышение температуры в пульповой камере при изготовлении временных смоляных коронок». Журнал ортопедической стоматологии 78 (5): 441-446.
Cavalcanti, B.N., C. Otani, et al. (2002). «Методы подготовки высокоскоростной полости с различными потоками воды». J Prosthet Dent 87 (2): 158-161.
Cheung, G.S.P., S.C.N. Lai, et al. (2005). «Судьба витальной пульпы под металлокерамической коронкой или ретейнером мостовидного протеза».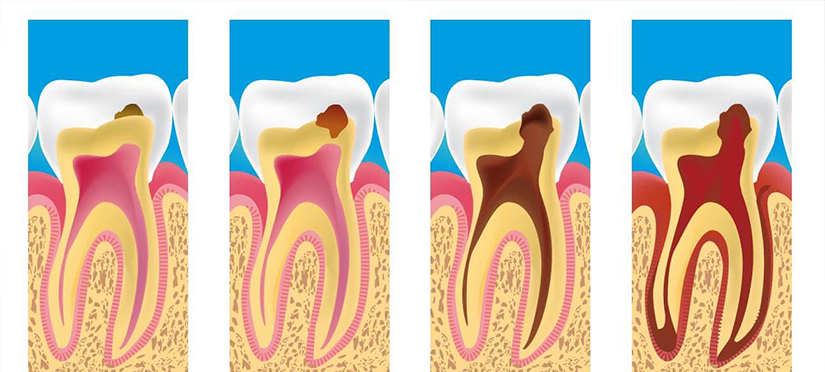 International Endodontic Journal 38 (8): 521-530.
International Endodontic Journal 38 (8): 521-530.
Кристенсен, Г. Дж. (2002). «Предотвращение гибели пульпы во время несъемных ортопедических процедур». J Am Dent Assoc 133 (11): 1563-1564.
Коэн, С. и Р. К. Бернс (2002). Пути пульпы . Сент-Луис, Мосби.
Coleman, A.J., M.S. Moses, et al. (2001). «Макромолекулярная утечка под цельнолитыми коронками: двухлетнее исследование in vitro». Журнал ортопедической стоматологии 85 (1): 20-25.
Доусон В., К. Петерссон и др. (2014). «Периапикальный статус зубов без пломбирования корней с реставрациями из полимерного композита, амальгамы или полной коронки: перекрестное исследование взрослого населения Швеции». Журнал эндодонтии 40 (9): 1303-1308.
Дрисколл, К. Ф., Г. Вулси, и др. (1991). «Сравнение экзотермического высвобождения во время полимеризации четырех материалов, используемых для изготовления временных реставраций». J Prosthet Dent 65 (4): 504-506.
J Prosthet Dent 65 (4): 504-506.
Датта А., Ф. Смит-Джек и др. (2014). «Распространенность перирадикулярного пародонтита в шотландской субпопуляции, обнаруженная на КЛКТ-изображениях». Международный эндодонтический журнал 47 (9): 854-863.
Экербом М., Т. Магнуссон и др. (1991). «Распространенность апикального периодонтита, зубов с коронками и зубов со штифтами у населения Швеции». Стоматологическая травматология 7 (5): 214-220.
Grajower, R., S. Shaharbani, et al. (1979). «Повышение температуры в пульповой камере при изготовлении временных самоотверждающихся полимерных коронок». J Prosthet Dent 41 (5): 535-540.
Гупта Н., У. Н. Редди и др. (2013). «Эффективность десенсибилизирующих агентов в снижении чувствительности до и после цементации для реставраций с полным покрытием: клиническая оценка». J Contemp Dent Pract 14 (5): 858-865.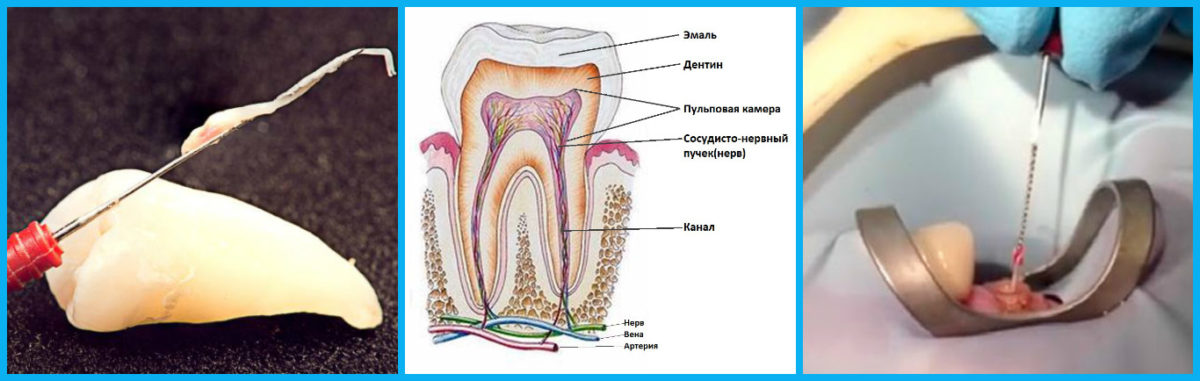
Jackson, C.R., A.E. Skidmore, et al. (1992). «Оценка пульпы зубов, восстановленных несъемными протезами». J Prosthet Dent 67 (3): 323-325.
Джалалян Э., Н. Мераджи и др. (2009). «Сравнение эффективности нитрата калия и десенсибилизатора Gluma в снижении гиперчувствительности зубов с помощью препаратов полной короны». J Contemp Dent Pract 10 (1): 66-73.
Kontakiotis, E.G., C.G. Filippatos, et al. (2014). «Проспективное исследование частоты бессимптомного некроза пульпы после препарирования коронки». Международный эндодонтический журнал : н/д-н/д.
Laforgia, P.D., V. Milano, et al. (1991). «Изменение температуры в пульповой камере во время полной подготовки коронки». Журнал ортопедической стоматологии 65 (1): 56-61.
Лангеланд, К. (1956). «Реакция пульпы на полимерные цементы». Акта одонт. Scandinavica 13 (4): 239-256.
Лангеланд, К.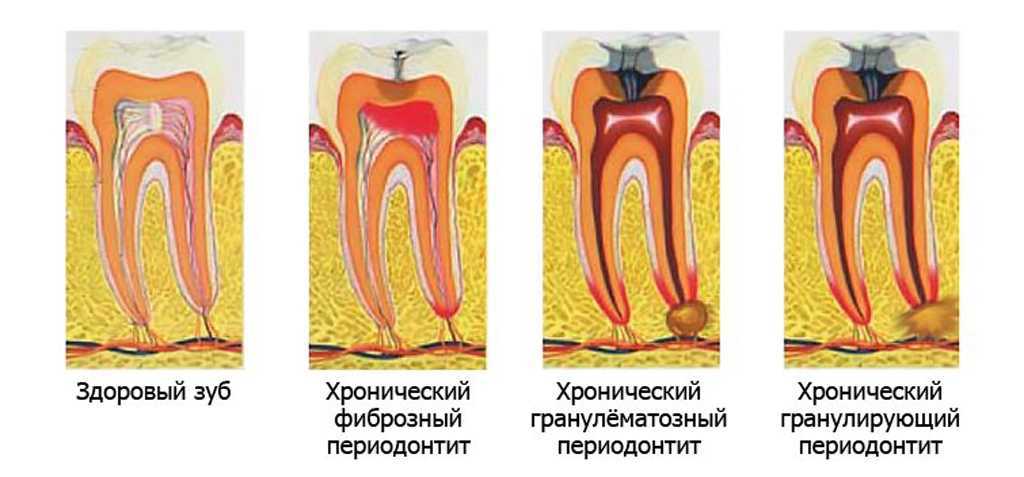 и Л.К. Лангеланд (1965). «Реакция пульпы на подготовку коронки, оттиск, временную фиксацию коронки и постоянную фиксацию». Журнал ортопедической стоматологии 15 : 129-143.
и Л.К. Лангеланд (1965). «Реакция пульпы на подготовку коронки, оттиск, временную фиксацию коронки и постоянную фиксацию». Журнал ортопедической стоматологии 15 : 129-143.
Локкард, М. В. (2002). «Ретроспективное исследование реакции пульпы живых взрослых зубов, подготовленных для реставраций с полным покрытием на сверхвысокой скорости с использованием только воздушного охлаждения». Журнал ортопедической стоматологии 88 (5): 473-478.
Михалакис К., А. Писсиотис и др. (2006). «Сравнение повышения температуры в пульповой камере во время полимеризации материалов, используемых для непосредственного изготовления временных реставраций». Журнал ортопедической стоматологии 96 (6): 418-423.
Оттл, П. и Х.-К. Лауэр (1998). «Температурная реакция в пульповой камере при сверхскоростном препарировании зубов алмазными борами разной зернистости». Журнал ортопедической стоматологии 80 (1): 12-19.
Озтюрк Б., А. Ушумез и др. (2004). «Оценка in vitro изменения температуры в пульповой камере во время препарирования полости». Журнал ортопедической стоматологии 91 (5): 436-440.
Пэшли, Д. Х. (1990). «Клинические аспекты микроподтекания». J Endod 16 (2): 70-77.
Reichen-Graden, S. and N.P. Lang (1989). «Состояние пародонта и пульпы опорных зубов. Состояние через четыре-восемь лет после установки несъемных реконструкций». Schweiz Monatsschr Zahnmed 99 (12): 1381-1385.
Сондерс, В. П. и Э. М. Сондерс (1998). «Распространенность перирадикулярного периодонтита, связанного с коронками зубов, у взрослой шотландской субпопуляции». Br Dent J 185 (3): 137-140.
Зельцер С. и И. Б. Бендер (1984). Пульпа зуба : биологические аспекты стоматологических процедур . Филадельфия, Липпинкотт.
Зельцер С., И. Б. Бендер и др. (1963). «Динамика воспаления пульпы: корреляция между диагностическими данными и фактическими гистологическими данными в пульпе».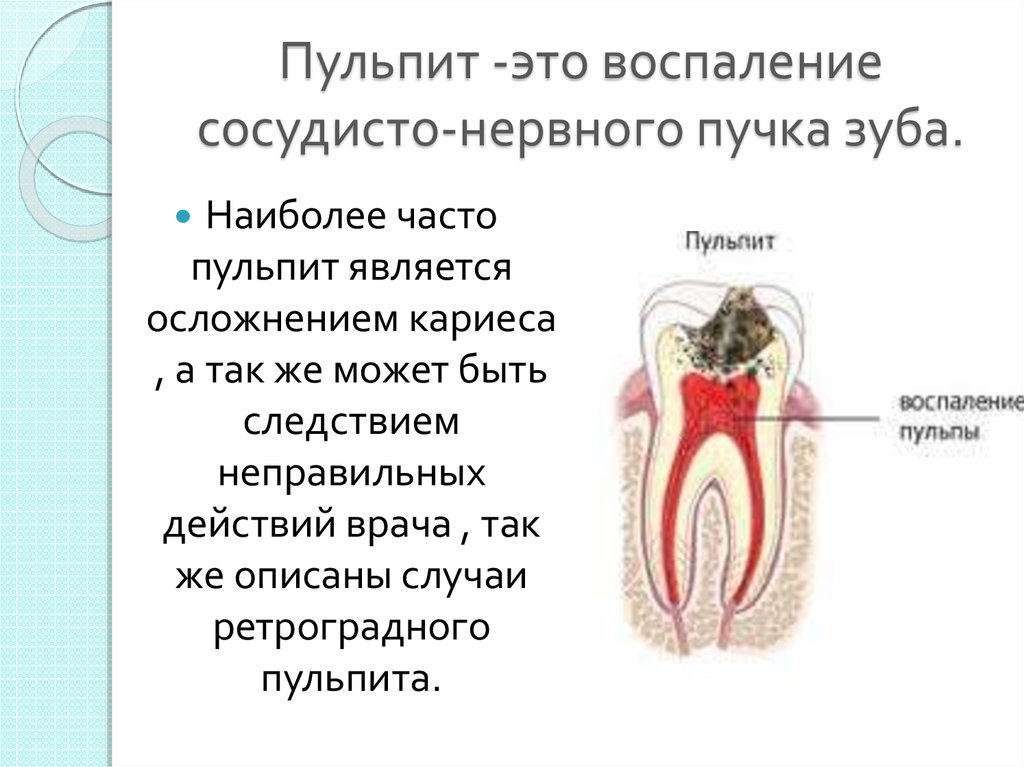 Хирургия полости рта, медицина полости рта, патология полости рта 16 (8): 969-977.
Хирургия полости рта, медицина полости рта, патология полости рта 16 (8): 969-977.
Стэнли, Х. Р. (1971). «Реакция пульпы на стоматологические методы и материалы». Dent Clin North Am 15 (1): 115-126.
Шварц Б., Б. Свенсон и др. (1996). «Отдаленные изменения состояния маргинального и периапикального пародонта у пациентов с несъемными протезами: рентгенологическое исследование». Journal of Oral Rehabilitation 23 (2): 101-107.
Tjan, A.H., B.E. Grant, et al. (1989). «Повышение температуры в пульповой камере при изготовлении временных коронок». J Prosthet Dent 62 (6): 622-626.
Торабинежад М., П. Андерсон и др. (2007). «Результаты лечения и восстановления корневых каналов, одиночных коронок с опорой на имплантаты, несъемных частичных протезов и удаления без замены: систематический обзор». Журнал ортопедической стоматологии 98 (4): 285-311.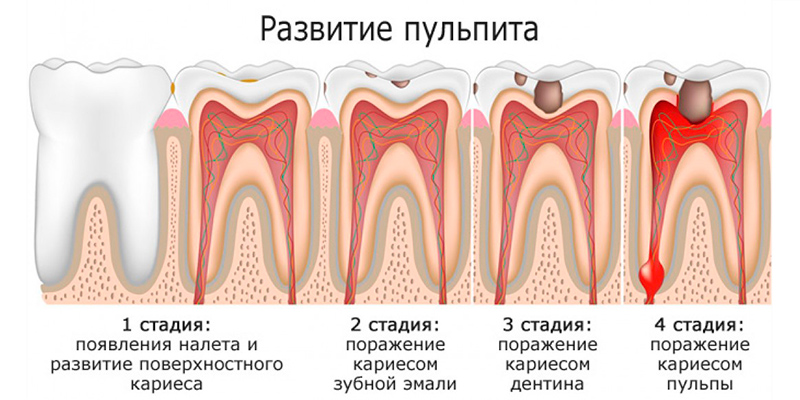
Valderhaug, J., A. Jokstad, et al. (1997). «Оценка периапикального и клинического состояния зубов с коронками в течение 25 лет». Стоматологический журнал 25 (2): 97-105.
Валлитту, П.К. (1996). «Пиковая температура некоторых акрилатов для протезов при полимеризации». Journal of Oral Rehabilitation 23 (11): 776-781.
Виталариу А., И. Д. Карунту и др. (2005). «Морфологические изменения пульпы зуба после процедуры препарирования зубов». Ром J Морфол Эмбриол 46 (2): 131-136.
Whitworth, J.M., A.W.G. Walls, et al. (2002). «Коронки и экстракоронковые реставрации: вопросы эндодонтии: пульпа, зуб с пролеченным корнем и коронка». British Dental Journal 192 (6): 315-327.
Зак, Л. (1972). «Лабильность и репарация пульпы; эффект восстановительных процедур». Oral Surg Oral Med Oral Pathol 33 (1): 111-121.
Зак, Л.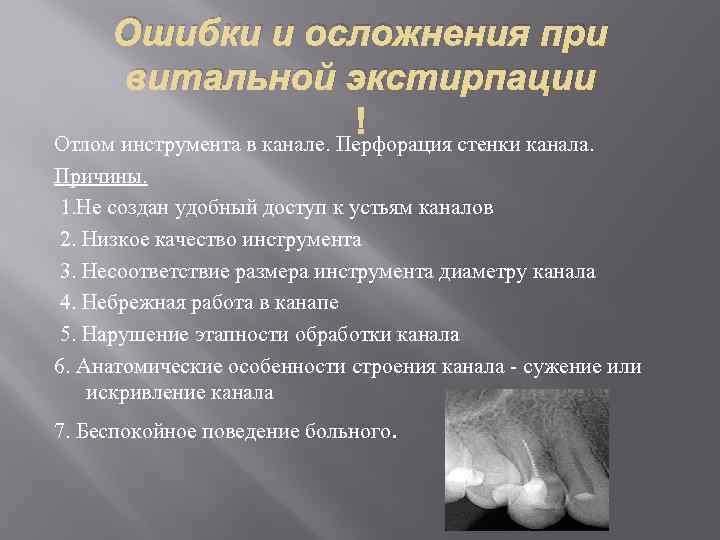 и Г. Коэн (1965). «Реакция пульпы на внешнее тепло». Oral Surg Oral Med Oral Pathol 19 : 515-530.
и Г. Коэн (1965). «Реакция пульпы на внешнее тепло». Oral Surg Oral Med Oral Pathol 19 : 515-530.
Опасен ли пульпит? | Vinmec
Это автоматически переведенная статья.
Статью профессионально проконсультировал врач отделения осмотра и внутренних болезней — Международная больница общего профиля Vinmec Hai Phong
Пульпит — опасное заболевание полости рта, которое сильно влияет на здоровье и эстетику полости рта. Если вовремя не выявить и не вылечить пульпит, он вызовет опасные осложнения. Пожалуйста, обратитесь к статье ниже, чтобы узнать больше об этом заболевании.
1. Что такое пульпит?
Пульпа зуба представляет собой особую организацию, состоящую из кровеносных сосудов, нервов… расположенную в полости между дентином (пульповая полость). Органы пульпы сообщаются с телом через очень маленькие отверстия в корне зуба. Пульпит – это воспаление пульпы зуба и тканей, окружающих корень зуба. Пульпит представляет собой защитную реакцию пульпы зуба на болезнетворные микроорганизмы, заболевание может протекать через множество стадий, много различных видов поражения: обратимый пульпит (препульпит), воспаление пульпы. острый пульпит, хронический пульпит.
Пульпит представляет собой защитную реакцию пульпы зуба на болезнетворные микроорганизмы, заболевание может протекать через множество стадий, много различных видов поражения: обратимый пульпит (препульпит), воспаление пульпы. острый пульпит, хронический пульпит.
2. Причины воспаления пульпы зуба
Пульпит часто начинается от вовремя не вылеченного кариеса, бактерии, находящиеся во рту, проникают в пульпу зуба преимущественно через глубокие отверстия и вызывают заболевание. Кроме того, есть и другие причины, такие как сломанные зубы, сколы зубов, травма при перерезании кровеносных сосудов, питающих пульпу, чрезмерный износ зубов, пульпит из-за воспаления вокруг зубов.
Наиболее частым возбудителем пульпита зубов являются бактерии. Они существуют во рту, проникая в пульпу в основном через полости и корневые каналы. Кроме того, воспаление могут вызвать химические вещества (отравление свинцом, ртутью…), травмы.
Вим Той Звон
3.
 Опасен ли пульпит?
Опасен ли пульпит?
Воспаленная пульпа становится застойной. Невылеченная пульпа мертвых зубов приводит к воспалению вокруг верхушки корня, абсцессу вокруг верхушки и возможным осложнениям, таким как периодонтит, потеря зубов, остеомиелит и лимфаденит, которые очень вредны для здоровья.
Выше приведены некоторые опасные осложнения пульпита. Чтобы этого не произошло, следует обратиться за медицинской помощью и лечить миелит на ранних стадиях.
Международная больница общего профиля Vinmec Hai Phong является надежным адресом в лечении пульпита с помощью техники лечения корневых каналов и пломбирования системы корневых каналов холодной гуттаперчей с использованием вращающегося файла, наряду с системой абсолютно стерильных рабочих машин и инструментов.

