что это такое, где находятся, фото
Альвеолами во рту называют углубления в челюстных пластинах, которые находятся на альвеолярных зубных отростках. В норме, их количество соответствует количеству зубов – по 16 на каждой челюсти. В процессе человеческой жизни строение и структура альвеол претерпевают индивидуальные изменения, связанные с естественными процессами старения.
Содержание
- Строение альвеол во рту
- Функции альвеолярных ячеек
- Формирование зубных ячеек
- В чем особенность верхних альвеол зубов
Строение альвеол во рту
Alveola переводится как ячейка. Термин используется в пульмонологии, стоматологии и других медицинских отраслях. Альвеолы имеют губчатую структуру, пронизанную:
- сетью нервных окончаний, обеспечивающих их чувствительность;
- сетью кровеносных сосудов, снабжающих альвеолярные отростки питательными веществами.
Стенки зубных альвеол подразделяются на внутренние, расположенные ближе к горлу, наружные, находящиеся со стороны губ, и межзубные.
Фото: альвеолы во рту
В составе альвеолярной ткани преобладают эластичные волокна. Основной функцией остальных клеток является постоянное восстановление и обновление костной ткани. От них зависит баланс между процессами ее разрушения и роста.
В состав костной ткани входят как органические, так и неорганические частицы. Основными ее составляющими являются:
- протеогликаны;
- остеокласты;
- коллаген;
- остеоциты;
- остеобласты.
В случае выпадения или удаления зуба лунка довольно быстро зарастает. Через несколько недель после экстракции происходит заживление десны, а через несколько месяцев полностью формируется новый десневой покров.
Функции альвеолярных ячеек
Альвеолы предназначены для надежного прикрепления зубов к челюсти.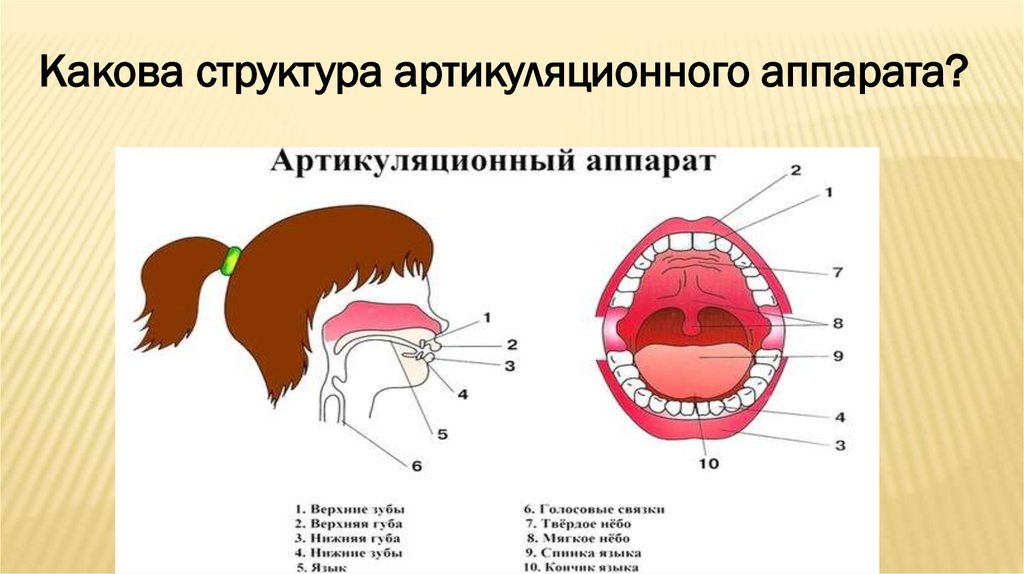 Их строение обеспечивает стабильное положение зубов, исключает их сдвигание и выпадение.
Их строение обеспечивает стабильное положение зубов, исключает их сдвигание и выпадение.
Благодаря зубным альвеолам люди могут пережевывать пищу без риска, что резцы, клыки и моляры расшатаются или выпадут, не выдержав нагрузки.
Между лунками и зубами располагаются соединительные волокна периодонтальной ткани. Проникая в верхние слои костной ткани зуба и стенки ячеек, ткани периодонта крепко связывают их, что способствует корректному положению зуба в лунке. Дополнительно периодонт выступает в качестве амортизатора, снижающего нагрузку на зубной ряд и замедляющего его разрушение.
Формирование зубных ячеек
Фото: альвеолярный отросток
Формирование альвеол начинается еще в перинатальном периоде. При отделении зубных зачатков от челюстной пластины вокруг них формируются костные перекладины – будущие стенки альвеол. Полностью ячейки формируются во время прорезывания зубных единиц.
Формирование альвеолярного отростка происходит в младенческом возрасте под влиянием перестройки альвеолярной кости, вызванной тканевыми изменениями, которые сопровождают прорезывание молочных резцов, клыков и моляров.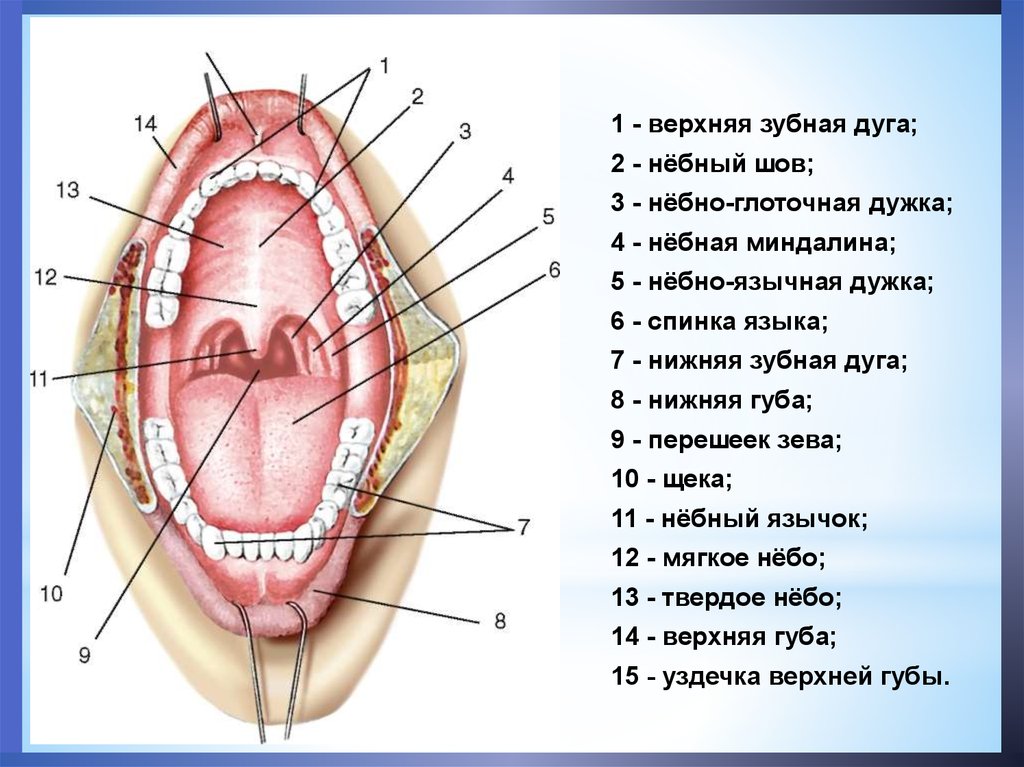 Впоследствии костные выросты сливаются воедино и формируют лунки, окружающие каждый зуб.
Впоследствии костные выросты сливаются воедино и формируют лунки, окружающие каждый зуб.
Во взрослом возрасте структура альвеол зубов претерпевает обратные изменения: в костной ткани и пульпе активизируются атрофические процессы, в результате снижается эластичность коллагеновых волокон в лунке. По мере ухудшения состояния альвеолярных тканей увеличивается риск расшатывания и смещения резцов, клыков и моляров.
Скорость развития атрофических процессов зависит от состояния организма и костной ткани, качества соблюдения гигиены ротовой полости и питания. К решению проблемы следует подходить комплексно: нужно уделить внимание всем факторам, которые могут повлиять на состояние ячеек.
Стоматологи оценивают состояние альвеолярных лунок исходя из четкости дикции и того, насколько крепко зубы стоят в зубном ряду.
В чем особенность верхних альвеол зубов
Фото: альвеолит
Независимо от того, на какой челюсти находятся альвеолы, существенных различий в их структуре нет.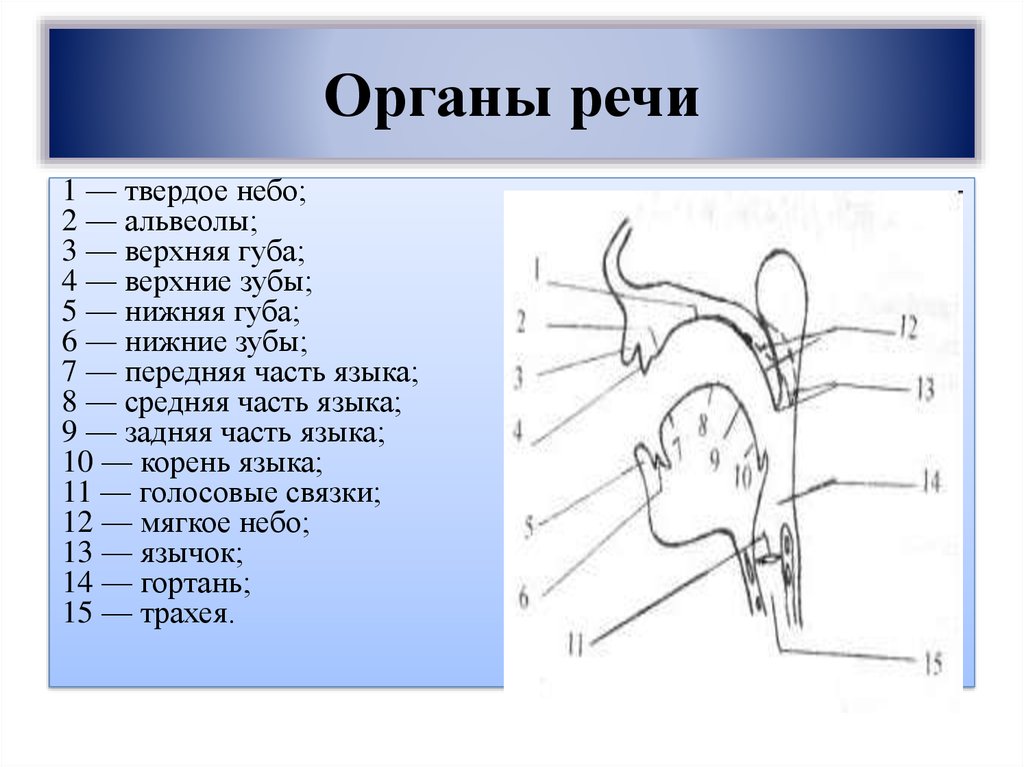 Особенность верхних альвеол зубов заключается лишь в том, что их строение влияет на дикцию и внятность речи, что обусловлено близким расположением альвеолярного отростка и неба.
Особенность верхних альвеол зубов заключается лишь в том, что их строение влияет на дикцию и внятность речи, что обусловлено близким расположением альвеолярного отростка и неба.
Альвеолы подвержены ряду стоматологических заболеваний, самым опасным из которых является альвеолит. Болезнь может вызвать расслабление альвеолярных тканей, в результате которого зуб может сместиться, расшататься или даже выпасть. Если возникло подозрение, что зубы начали смещаться, следует сразу же обратиться в стоматологию.
Альвеолы во рту – что это такое; строение альвеол, их функции и патологии
При слове «альвеола» первым делом на ум приходит строение легочной ткани. Но альвеолы есть не только в легких. Стоматологи также оперируют этим термином. Альвеолы – это лунки, в которых находятся корни зубов. О строении зубных альвеолярных ячеек, их функциях и возможных патологиях и пойдет речь ниже.
- Где находятся зубные альвеолы
- Функции альвеолярных ячеек
- Когда развиваются альвеолы
- Патологические состояния
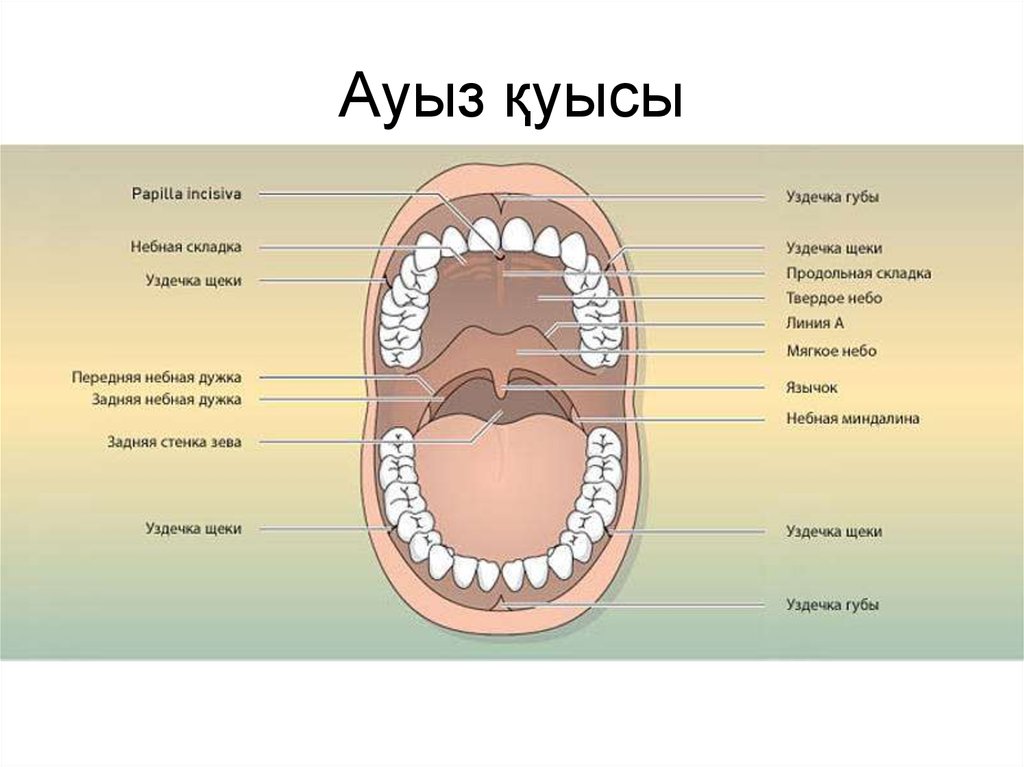
Где находятся зубные альвеолы
Альвеолы расположены
по краю верхней и нижней челюсти и представляют собой углубления, в которых расположены зубы. Участки челюстей с выемками для зубов называют альвеолярными отростками. Зубные лунки состоят из губчатой костной ткани. Наружный их край закрывает кортикальная челюстная пластина. Стенки лунок можно разделить на внутренние, наружные и межзубные.Губчатая структура пронизана сетью сосудов и нервов, снабжающих отростки питанием и обеспечивающих их чувствительность. Размеры лунок у каждого человека индивидуальны. На этот показатель влияет возраст, особенности строения, присущие индивидууму от рождения, заболевания отростка, произведенные стоматологические манипуляции. Каждая альвеолярная ячейка разделена внутри при помощи тонких костных перегородок с учетом структуры корневой системы.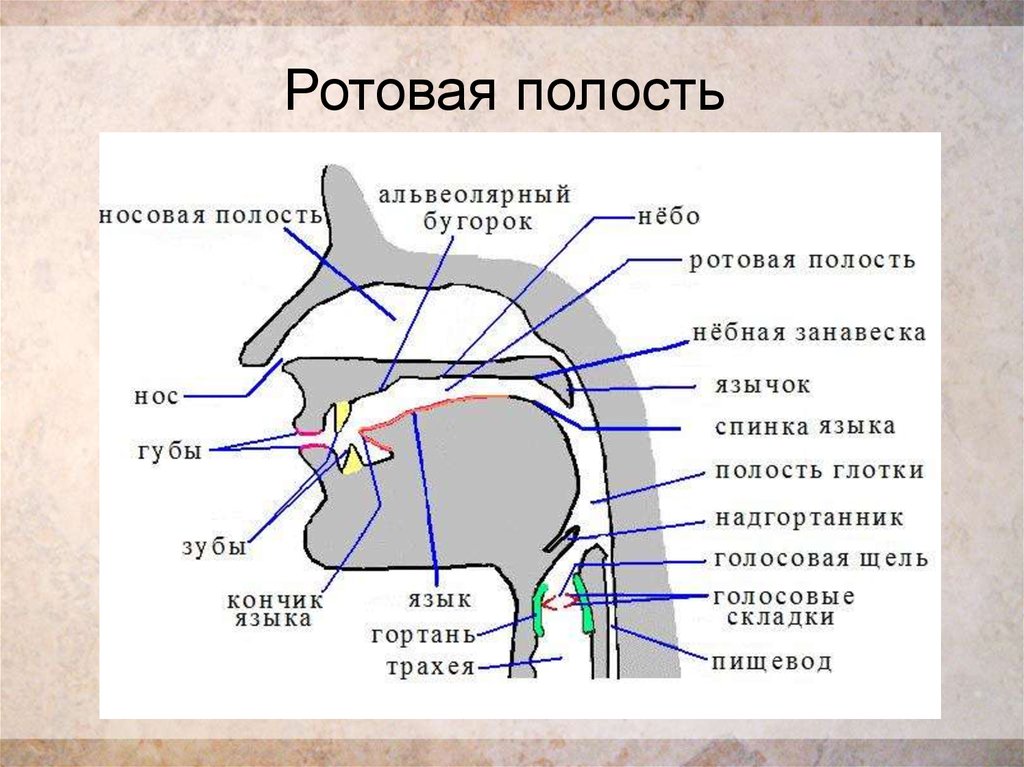
Костная ткань лунок состоит из органических и неорганических частиц
- протеогликаны;
- коллаген;
- остеобласты;
- остеоциты;
- остеокласты.
В структуре преобладают эластичные волокна, именно они обеспечивают пористую структуру альвеол. Прочие клетки отвечают за постоянное обновление и восстановление костной ткани, устанавливают баланс между процессами ее разрушения и роста.
Функции альвеолярных ячеек
Функциональное назначение альвеол – обеспечить прикрепление зубов к челюсти. Строение их таково, что зубам обеспечивается постоянное стабильное положение. Они не могут сами по себе выпадать и сдвигаться в ту или иную сторону. Это, в свою очередь, позволяет человеку нормально пережевывать пищу. От состояния зубного ряда зависит и правильная дикция. Отсутствие отдельных зубов может вызывать дефекты произношения, например, такие, как шепелявость.
Помимо альвеол, функцию прикрепления зуба берут на себя ткани периодонта.
Когда развиваются альвеолы
Зачатки зубных лунок, как и остальных органов и тканей начинается еще на стадии внутриутробного развития. У плода на определенном этапе происходит формирование желобка, открытого в сторону рта. В нем присутствуют участки нервной ткани и сосудов, зачатки зубов. Полное формирование происходит в момент прорезывания зубов. Именно тогда и появляются зубные лунки.
Когда зуб выходит из десны, в альвеолярном отростке начинается рост костных пластин, которые и будут в дальнейшем составлять стенки лунок.
Патологические состояния
Среди патологий, приводящих к дефектам альвеолярных лунок, можно выделить следующие:
- дефекты развития;
- воспалительный процесс в альвеолах;
- травмы, переломы;
- атрофические процессы в тканях альвеолярного отростка.
Альвеолярный отросток может от рождения иметь неполноценное строение с отклонениями формы и размера, что мешает правильному формированию зубных ячеек. Дефектные лунки, в свою очередь, мешают правильному построению зубного ряда.
Альвеолит (воспаление зубной ячейки) возникает в результате удаления зуба, сопровождаемого травматизацией периодонта и самой альвеолы. Причиной может стать сниженный иммунитет пациента, некачественная обработка, занесение инфекции. Состояние сопровождается покраснением и отеком десны, болезненностью, повышением температуры тела, появлением неприятного запаха из ротовой полости. Альвеолит может длиться 1,5-2 недели.
Причиной может стать сниженный иммунитет пациента, некачественная обработка, занесение инфекции. Состояние сопровождается покраснением и отеком десны, болезненностью, повышением температуры тела, появлением неприятного запаха из ротовой полости. Альвеолит может длиться 1,5-2 недели.
Травма альвеол возникает в результате сильного удара, когда происходит перелом стенки лунки зуба. Симптомами такого состояния будут: кровотечение, отек десны и щеки со стороны травмы, сильная боль, смещение одного или нескольких зубов, их возможное выпадение.
Атрофия зубных лунок может стать следствием остеомиелита и остеопороза, а также бывает спровоцирована выпадением зубов и отсутствием своевременного протезирования. Глубина альвеол уменьшается, этот процесс сопровождается разрушением их стенок.
Полость рта и связанные с ней структуры
Обзор
Уильям Б. Уокер
H Кеннет Уокер
1
, Западный Даллас Холл
1
, Дж. Уиллис Херст
1
Уиллис Херст
1
, редакторы.
В кн.: Клинические методы: анамнез, физические и лабораторные исследования. 3-е издание. Бостон: Баттервортс; 1990. Глава 129.
Принадлежности
Книжная принадлежность
- 1 Медицинский факультет Университета Эмори, Атланта, Джорджия
- PMID: 21250078
- Идентификатор книжной полки: НБК234
Бесплатные книги и документы
Обзор
Уильям Б. Уокер.
Бесплатные книги и документы
В кн. : Клинические методы: анамнез, физические и лабораторные исследования. 3-е издание. Бостон: Баттервортс; 1990. Глава 129.
: Клинические методы: анамнез, физические и лабораторные исследования. 3-е издание. Бостон: Баттервортс; 1990. Глава 129.
Автор
Уильям Б. Уокер
Редакторы книг
Х Кеннет Уокер 1 , Западный Даллас Холл 1 , Дж. Уиллис Херст 1
Книжная принадлежность
- 1 Медицинский факультет Университета Эмори, Атланта, Джорджия
- PMID: 21250078
- Идентификатор книжной полки: НБК234
Выдержка
Зуб (рис. 129.1) состоит из коронки и корня . Коронка покрыта эмалью, а корень покрыт цементом. Основная часть зуба состоит из дентина. На поперечном срезе зуба видны пульповая камера в коронке и пульповый канал в корне. Эти общаются друг с другом. Вместе они образуют полость пульпы, в которой находится ткань пульпы. Эта ткань пульпы обеспечивает кровоснабжение и иннервацию зуба.
129.1) состоит из коронки и корня . Коронка покрыта эмалью, а корень покрыт цементом. Основная часть зуба состоит из дентина. На поперечном срезе зуба видны пульповая камера в коронке и пульповый канал в корне. Эти общаются друг с другом. Вместе они образуют полость пульпы, в которой находится ткань пульпы. Эта ткань пульпы обеспечивает кровоснабжение и иннервацию зуба.
Периодонтальная связка, состоящая из соединительной ткани, окружает корень зуба и соединяет его с костью. Каждый зуб устанавливается в костной крипте или гнезде. Та часть верхней и нижней челюсти, которая образует лунки зубов, называется альвеолярным отростком и состоит из губчатой кости, заключенной в кортикальные пластинки. Альвеолярная кость покрыта специализированной слизистой оболочкой полости рта, известной как десна , или, чаще, десна. Остальная часть ротовой полости покрыта слизистой оболочкой рта.
Формирование зачатков молочных или молочных зубов начинается в период с 7 по 10 неделю внутриутробного развития. За этим следует аппозиция эмали и дентина от 4 до 6 недель внутриутробно. Этот процесс повторяется различными молочными и постоянными зубами с 7 недель внутриутробного развития до 4-летнего возраста.
За этим следует аппозиция эмали и дентина от 4 до 6 недель внутриутробно. Этот процесс повторяется различными молочными и постоянными зубами с 7 недель внутриутробного развития до 4-летнего возраста.
Человеческий зубной ряд лучше всего представлен тремя стадиями, которые перекрывают друг друга. Эти стадии представляют собой молочный, смешанный и постоянный прикус. молочных зубов, или «молочные зубы» начинают появляться в возрасте от 6 до 9 месяцев. Полный набор из 20 зубов можно увидеть к 3 годам ± 6 месяцам. Смешанный прикус можно наблюдать в возрасте от 6 лет ± 9 месяцев до 12 лет ± 6 месяцев. Существует большая разница в возрасте стадии смешанного прикуса. К 12 или 13 годам преобладает постоянный прикус . Двадцать восемь зубов составляют нормальный постоянный прикус до возраста от 18 до 21 года, когда могут появиться 4 третьих моляра (или зуба мудрости). Часто они вдавлены или заключены в кости. Они также могут быть наклонены и не могут прорезаться.
Окклюзия определяется как переплетение зубов, когда нижняя челюсть смыкается с верхней. Зубы должны располагаться близко друг к другу в дуге, поддерживая друг друга (рис. 129.2).
Задние зубы немного щечно, или кнаружи от нижних зубов. Длинные оси корней слегка наклонены, чтобы приспособиться к такому расположению. Передние, или передние, зубы находятся в таком же положении, но более выражены, при этом верхние зубы простираются дальше над нижними зубами и дальше вниз по внешней поверхности. Величина горизонтального зазора обозначается как перекрытие и величина вертикального перекрытия как прикус. Это окклюзионное соотношение представляет закрытый зубной ряд; обычно, однако, мы позволяем нашим челюстям отвисать или оставаться в покое. В это время они находятся на расстоянии около 3 мм друг от друга. Это называется положением физиологического покоя .
Нормальная десна кораллово-розовая и твердая. Десна, прилегающая к зубу, называется маргинальной десной . Непрерывно с прикрепленной десной , покрывающий альвеолярный отросток. Прикрепленная десна красная, гладкая и блестящая.
Десна, прилегающая к зубу, называется маргинальной десной . Непрерывно с прикрепленной десной , покрывающий альвеолярный отросток. Прикрепленная десна красная, гладкая и блестящая.
Кожа (сухая зона) губы имеет все компоненты кожи лица: потовые и сальные железы и волосы. Красная кайма , или внутренняя поверхность губы, не имеет ни волос, ни потовых желез. Он характеризуется тонким ороговевшим эпителием, богатым клейдином, прозрачным белком. По этой причине основную капиллярную сеть можно легко визуализировать, а губы кажутся розовыми или красными в зависимости от состояния капилляров. С красной каймой губы продолжается слизистая оболочка полости рта.
Учитывая многочисленные структуры, из которых состоит ротовая полость, аномалий может быть предостаточно. Многие из них явные, а многие тонкие. Общие аномалии зубов и связанных с ними структур включают кариес, гноетечение, зубной налет, пародонтальные карманы и периапикальные абсцессы (рис.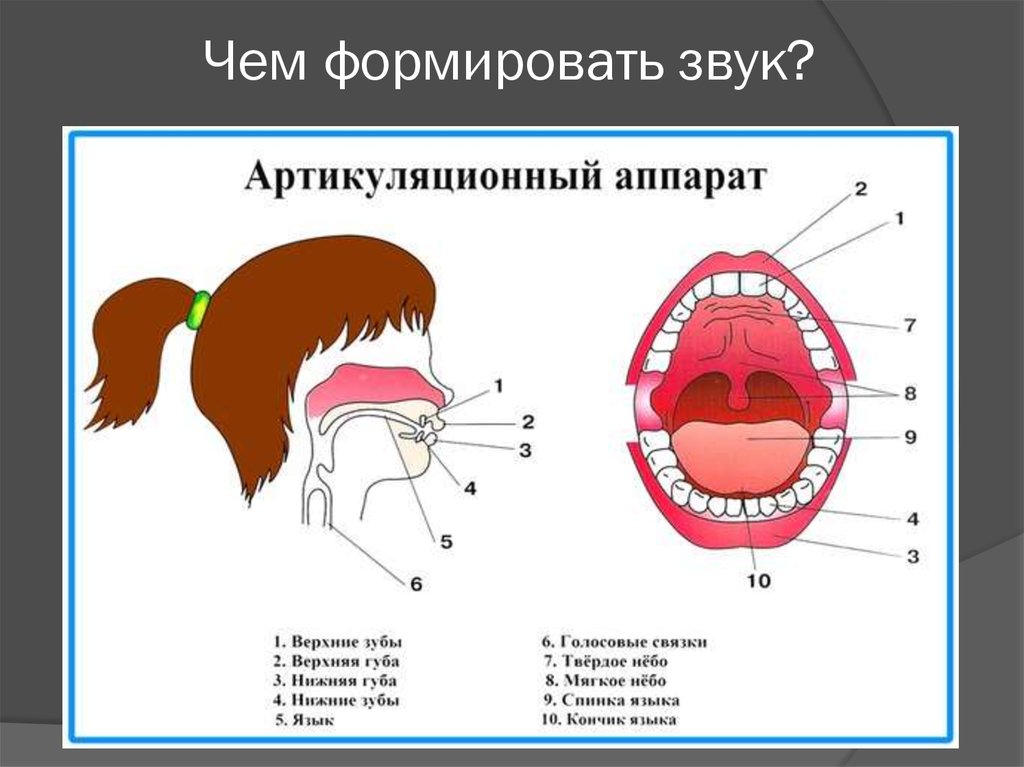 129.3).
129.3).
Copyright © 1990, Butterworth Publishers, подразделение Reed Publishing.
Разделы
- Определение
- Техника
- Фундаментальная наука
- Клиническое значение
- Рекомендации
Похожие статьи
-
Амелобластома.
Паланисами Ю.С., Джензер А.С. Паланисами Дж. К. и соавт. 2023, 20 января. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–. 2023, 20 января. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–. PMID: 31424749Бесплатные книги и документы.

-
Сохранение альвеолярной кости невосстановимых травмированных резцов верхней челюсти на будущее.
Левин И., Ашкенази М., Шварц-Арад Д. Левин И. и др. Рефуат Хапех Вехашинаим (1993). 2004 г., 21 января (1): 54–9, 101–2. Рефуат Хапех Вехашинаим (1993). 2004. PMID: 15065385 Иврит.
-
Одонтогенные инфекции рото-лицевого пространства.
Хертер Ю.Э., Малкин Б.Д. Hoerter JE, et al. 2023 г., 10 февраля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–. 2023 г., 10 февраля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–. PMID: 36943966 Бесплатные книги и документы.
-
Особенности полости рта у больных с несовершенным остеогенезом.

Алания К.Н., Ивериели М.Б., Абашидзе Н.О., Гогишвили Х.Б., Чигладзе Т.Т. Алания К.Н. и др. Медицинские новости Грузии. 2011 апрель;(193):34-41. Медицинские новости Грузии. 2011. PMID: 21617272 Русский.
-
Травматическая интрузия постоянных зубов. Часть 2. Клиническое исследование влияния предтравматических и травмирующих факторов, таких как пол, возраст, стадия развития корней, расположение зубов и степень повреждения, включая количество ретинированных зубов на 140 ретинированных постоянных зубов.
Андреасен Дж.О., Бакланд Л.К., Андреасен FM. Андреасен Дж. О. и соавт. Дент Трауматол. 2006 апр; 22 (2): 90-8. doi: 10.1111/j.1600-9657.2006.00422.x. Дент Трауматол. 2006. PMID: 16499632
Посмотреть все похожие статьи
Типы публикаций
22 Реконструкция альвеолярного отростка
10. 1055/b-0040-176908
1055/b-0040-176908
22 Реконструкция альвеолярного отростка
Andrea L. Hanick, Michael G. Roskies и Jamie A. Ku
Резюме
Дефекты альвеолярного отростка могут привести к значительной потере функции и плохим эстетическим результатам при раке головы и шеи пациенты. Идеальная реконструкция альвеолярного гребня улучшает как форму, так и функцию пациента с раком головы и шеи, в частности, восстанавливая артикуляцию речи, потенциал для зубных имплантатов и адекватную косметику. Восстановление альвеолярного гребня может быть достигнуто с помощью свободных трансплантатов, местно-регионарных лоскутов или может потребоваться микроваскулярная техника для свободного переноса ткани. При рассмотрении вариантов реставрации следует использовать достижения в области новых методов стоматологической и челюстно-лицевой хирургии, чтобы обеспечить оптимальные результаты для пациентов.
22.1 Введение
Подход к реконструкции альвеолярного отростка является междисциплинарным, с участием реконструктивных хирургов головы и шеи, челюстно-лицевых хирургов, стоматологов-ортопедов и логопедов. Как описали Chen и Zhang в 1992 г., цель реконструкции альвеолярного гребня двояка: восстановить контур и восстановить непрерывность. 1 Адекватная реконструкция требует костной структурной поддержки и надежного покрытия каркаса мягкими тканями. Идеальная реконструкция альвеолярного гребня улучшает как форму, так и функцию у больных раком головы и шеи, в частности, за счет восстановления артикуляции речи, потенциала для зубных рядов и адекватной косметики. 2
Как описали Chen и Zhang в 1992 г., цель реконструкции альвеолярного гребня двояка: восстановить контур и восстановить непрерывность. 1 Адекватная реконструкция требует костной структурной поддержки и надежного покрытия каркаса мягкими тканями. Идеальная реконструкция альвеолярного гребня улучшает как форму, так и функцию у больных раком головы и шеи, в частности, за счет восстановления артикуляции речи, потенциала для зубных рядов и адекватной косметики. 2
Концепции, относящиеся к реконструкции альвеолярного отростка, совпадают с таковыми для сегментарных и краевых дефектов нижней челюсти. Таким образом, в этой главе основное внимание будет уделено вариантам реконструкции мягких тканей, аллогенным материалам и тканеинженерным конструкциям.
22.2 Анатомические соображения/соответствующая анатомия
Альвеолярный гребень представляет собой уникальную реконструктивную проблему из-за его специфических анатомических особенностей (▶ рис. 21.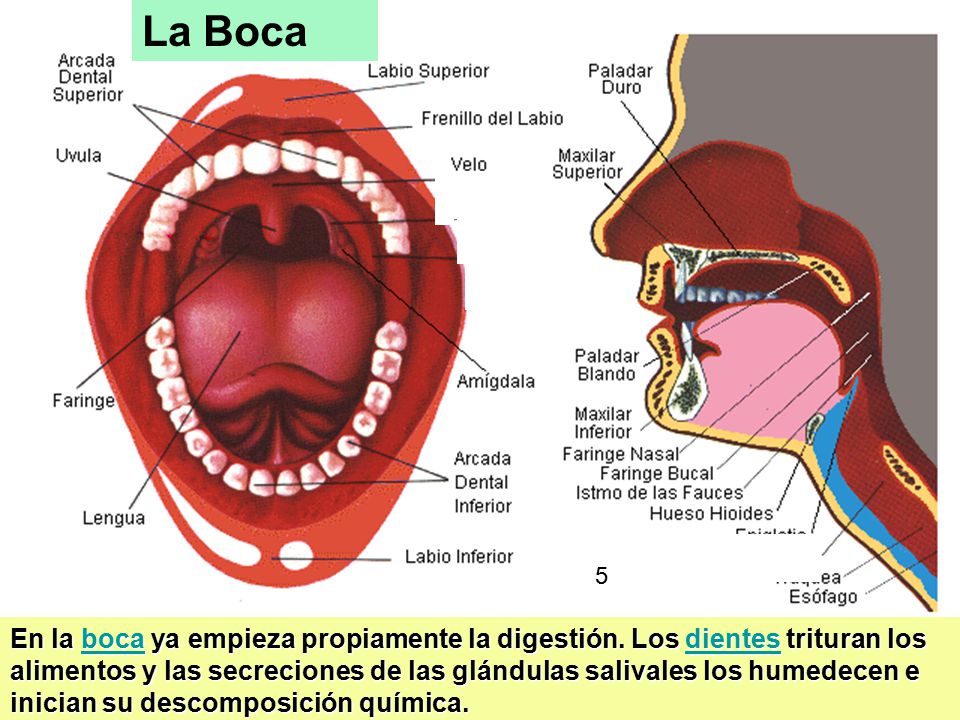 5). Определяемый утолщенным гребнем кости, который содержит зубные альвеолы (зубные лунки), альвеолярный отросток расположен на верхней поверхности нижней челюсти и нижней поверхности верхней челюсти. Важные компоненты этой кости включают периодонтальную связку и компактную пластинку твердой мозговой оболочки, к которой она прикрепляется.
5). Определяемый утолщенным гребнем кости, который содержит зубные альвеолы (зубные лунки), альвеолярный отросток расположен на верхней поверхности нижней челюсти и нижней поверхности верхней челюсти. Важные компоненты этой кости включают периодонтальную связку и компактную пластинку твердой мозговой оболочки, к которой она прикрепляется.
Кровоснабжение альвеолярного отростка и зубов происходит из внутренней верхнечелюстной артерии, которая дает начало нижней альвеолярной артерии, нижнечелюстная альвеола, а также задняя и передняя ветви верхней альвеолярной артерии, кровоснабжающие верхнечелюстную альвеолу. Иннервация верхних и нижних альвеол и зубов осуществляется соответственно верхнечелюстной и нижнечелюстной ветвями тройничного нерва. У беззубых пациентов альвеолярная часть нижней челюсти постепенно резорбируется, подвергая нижний альвеолярный нерв повышенному риску повреждения во время любого хирургического вмешательства.
Альвеолярный отросток верхней челюсти содержит противоположный зубной ряд верхней челюсти. Костные выступы ограничены соответствующими бороздами мягких тканей сбоку, деснево-щечной и деснево-губной бороздами. Медиально язык сочленяется с зубным рядом и альвеолярным гребнем, что способствует четкости речи. Альвеолярные гребни обеспечивают горизонтальную проекцию мягких тканей верхней губы, создавая нормальный контур лица. Ткань слизистой оболочки щеки и верхней десны плотно связана с альвеолярными гребнями, и это покрытие покрывает кость различной толщины и структурной целостности.
В целом, любой дефект альвеолярного отростка может привести к значительной потере функции и плохим эстетическим результатам у пациентов с раком головы и шеи. Потеря зубного ряда или жевательной поверхности для восстановительного протезирования зубов может привести к потере веса и снижению качества жизни. 3 , 4 Потеря поддержки мягких тканей лица имеет последствия для речи, артикуляции и оральной компетенции.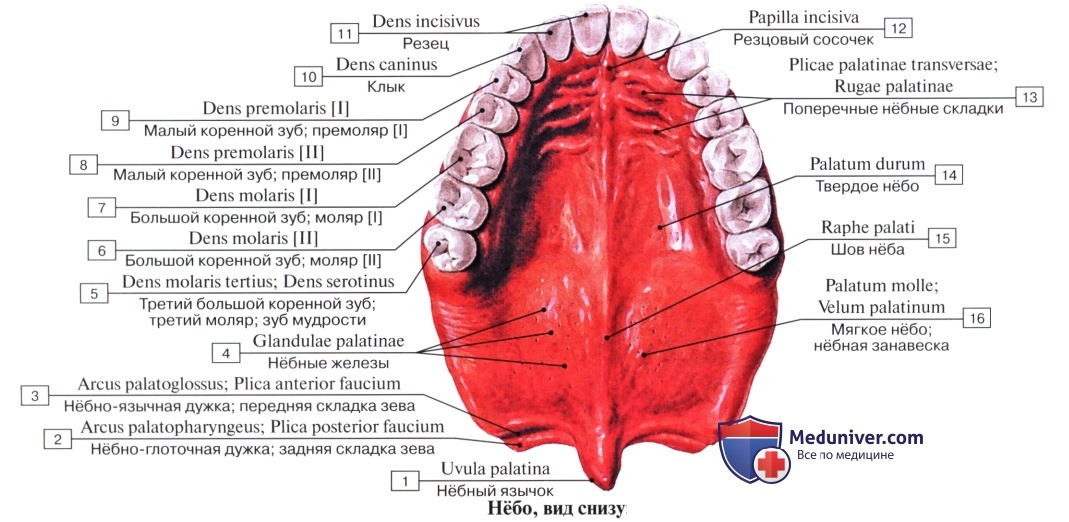 Наконец, нельзя упускать из виду эстетическую ценность как зубных рядов, так и костной поддержки мягких тканей лица, приводящую к изменениям социальной улыбки, профиля лица и проекции.
Наконец, нельзя упускать из виду эстетическую ценность как зубных рядов, так и костной поддержки мягких тканей лица, приводящую к изменениям социальной улыбки, профиля лица и проекции.
22.3 Диагностика и оценка
22.3.1 Отбор пациентов
При подготовке к реконструкции альвеолярного отростка крайне важно учитывать особенности пациента, включая сопутствующие заболевания, индекс массы тела (ИМТ), психическое состояние, потребность в зубных рядах , размер и расположение опухоли, предыдущее хирургическое вмешательство, предшествующее облучение и необходимость послеоперационной лучевой терапии. Хирург должен оценить состояние текущего зубного ряда и предоперационную высоту нижней челюсти.
22.3.2 Оценка дефекта и определение вариантов реконструкции
Как и при любой предоперационной оценке, необходимо тщательно оценить состояние опухоли, включая анатомическую локализацию, размер, степень инвазии и степень вовлечения или разрушения кости. В частности, при рассмотрении альвеолярного гребня реконструктивные требования будут радикально различаться в зависимости от локализации и степени заболевания.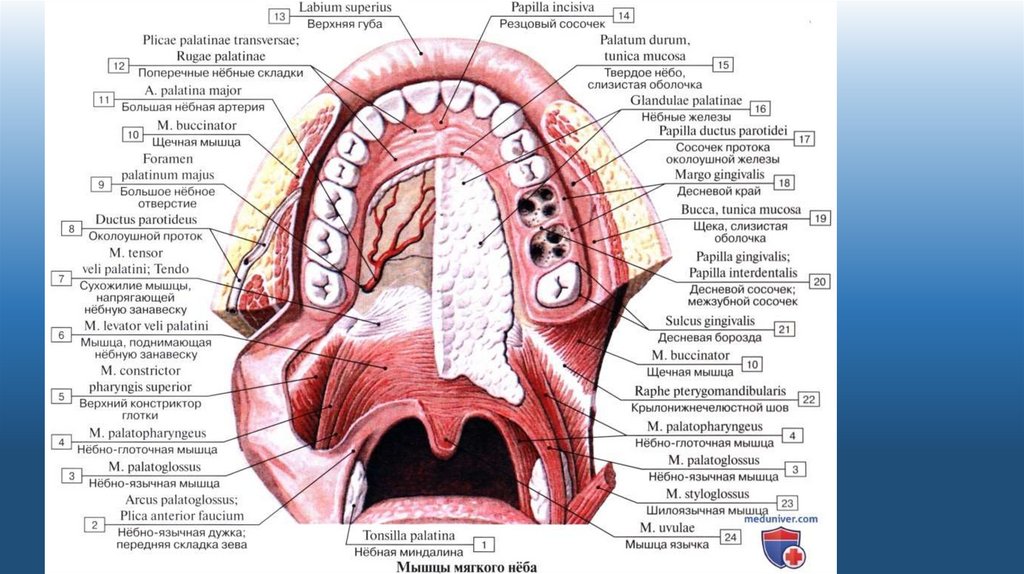 Небольшой дефект, ограниченный гребнем, будет восстанавливаться по-разному, с использованием локальной перестройки ткани или свободных трансплантатов, по сравнению с обширным дефектом, который требует восстановления прилегающих структур мягких тканей, что может потребовать переноса свободной ткани для реконструкции.
Небольшой дефект, ограниченный гребнем, будет восстанавливаться по-разному, с использованием локальной перестройки ткани или свободных трансплантатов, по сравнению с обширным дефектом, который требует восстановления прилегающих структур мягких тканей, что может потребовать переноса свободной ткани для реконструкции.
Как и при любой реконструкции дефектов полости рта, области, важные для восстановления, включают деснево-губную борозду, деснево-щечную борозду и латеральный желоб языка или дно рта. Эти анатомические структуры сложно воссоздать, а притупление, избыточная масса и/или рубцевание этих областей могут привести к затруднениям с речью и глотанием, а также к неправильной установке зубных протезов. Часто требуются отсроченные вторичные ревизионные операции или вестибулопластика.
22.4 Хирургические аспекты и подходы
22.4.1 Доступы к альвеолярному отростку
В зависимости от экспозиции, необходимой как для онкологического иссечения опухоли, так и для реконструкции дефекта, хирургические доступы к альвеолярному отростку включают трансоральный, трансцервикальный, и нижнечелюстной раскол, или комбинация последних подходов. Реконструкция может включать пересадку кожи, местные или регионарные лоскуты или свободную трансплантацию тканей. Расположение лицевых, угловых и поверхностных височных сосудов может обеспечить более минимальный доступ при использовании свободных лоскутов. 5
Реконструкция может включать пересадку кожи, местные или регионарные лоскуты или свободную трансплантацию тканей. Расположение лицевых, угловых и поверхностных височных сосудов может обеспечить более минимальный доступ при использовании свободных лоскутов. 5
22.4.2 Идеальные характеристики для реконструкции альвеолярного отростка
Идеальная реконструкция альвеолярного отростка должна обеспечить тонкую и податливую мягкую ткань, позволяющую оптимально вписаться в полость рта без сохранения избыточного объема, соответствовать нижележащим костным структурам , и быть достаточно прочной, чтобы поддерживать функции хребта, включая жевание. Идеальная реконструкция, характерная для альвеолярного гребня, позволяет проводить стоматологическую реабилитацию с помощью имплантатов или протезов как для функционального, так и косметического характера. В случае дефицита костной ткани может потребоваться костный компонент реконструкции для восстановления высоты гребня и обеспечения стабильной платформы для реконструкции мягких тканей.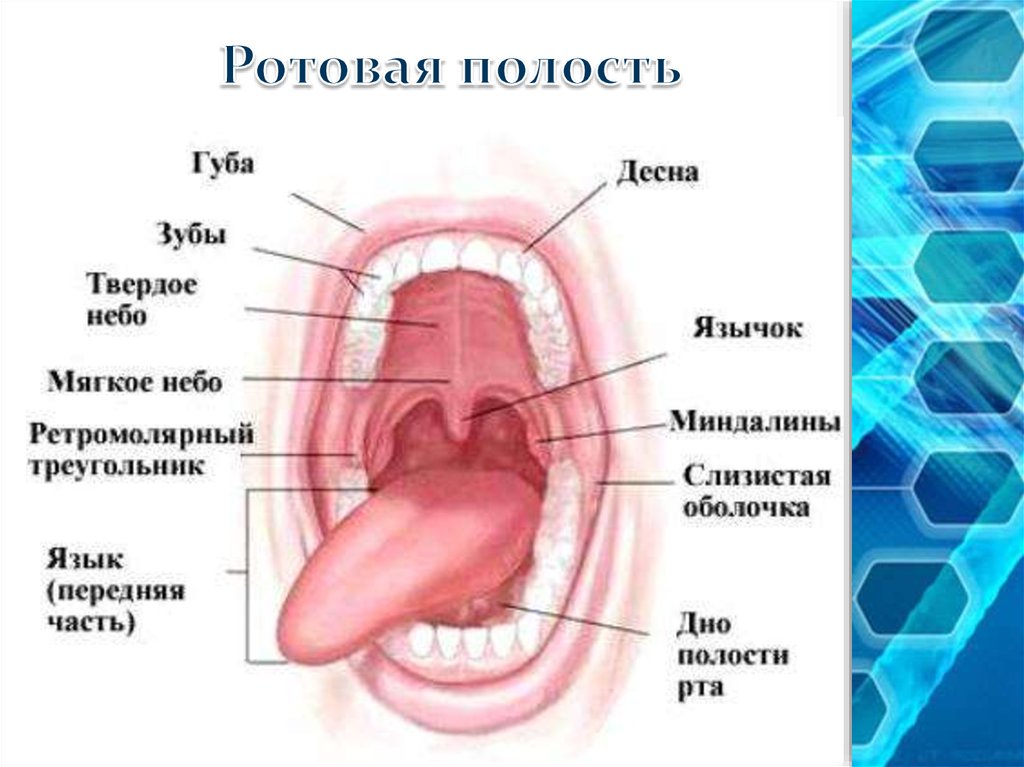 Идеальная реконструкция создает минимальную болезненность донорского участка и может быть извлечена дистальнее места резекции, что позволяет использовать хирургический доступ двумя бригадами. В полости рта реконструкция альвеолярного отростка обеспечивает барьер для инфекции, покрывая открытые хирургическим путем структуры жизнеспособными мягкими тканями, чтобы предотвратить попадание слюны и ротовой флоры на шею. Кроме того, покрытие мягкими тканями уменьшает послеоперационную боль. Идеальная реконструкция способна интегрироваться с окружающими мягкими тканями и со временем слизистой оболочкой имитировать окружающие ткани. Сложность этой области создает хирургические проблемы, и часто не существует единого идеального подхода для одновременного достижения всех вышеуказанных целей. Таким образом, реконструктивное планирование зависит от пожеланий пациента, особенностей анатомии пациента и предпочтений хирурга в многопрофильной команде.
Идеальная реконструкция создает минимальную болезненность донорского участка и может быть извлечена дистальнее места резекции, что позволяет использовать хирургический доступ двумя бригадами. В полости рта реконструкция альвеолярного отростка обеспечивает барьер для инфекции, покрывая открытые хирургическим путем структуры жизнеспособными мягкими тканями, чтобы предотвратить попадание слюны и ротовой флоры на шею. Кроме того, покрытие мягкими тканями уменьшает послеоперационную боль. Идеальная реконструкция способна интегрироваться с окружающими мягкими тканями и со временем слизистой оболочкой имитировать окружающие ткани. Сложность этой области создает хирургические проблемы, и часто не существует единого идеального подхода для одновременного достижения всех вышеуказанных целей. Таким образом, реконструктивное планирование зависит от пожеланий пациента, особенностей анатомии пациента и предпочтений хирурга в многопрофильной команде.
22.5 Варианты реконструкции
22.
 5.1 Вторичное натяжение, первичное закрытие и щечный лоскут
5.1 Вторичное натяжение, первичное закрытие и щечный лоскут Для очень небольших поверхностных дефектов заживление вторичным натяжением может быть вариантом у некоторых пациентов. Однако покрытие дефекта мягкими тканями улучшает заживление раны и уменьшает послеоперационный дискомфорт. К сожалению, первичное закрытие десневых краев, рекрутированных как с язычной, так и с щечной сторон дефекта, часто невозможно после онкологической экстирпации опухолей альвеолярного отростка. В отдельных случаях небольшого, легкодоступного дефекта альвеолярного отростка, состоящего только из мягких тканей, можно использовать щечный лоскут, чтобы освободить больше местных тканей для покрытия. Ветви верхнечелюстной артерии (щечная артерия, передняя, средняя и задняя верхняя альвеолярные артерии) обильно кровоснабжают слизистую оболочку щеки, а широкое основание приподнятого слизисто-надкостничного лоскута обеспечивает достаточную васкуляризацию лоскута. При необходимости можно сделать удлиняющие разрезы через надкостницу у основания лоскута. 6 Основным недостатком этого лоскута является притупление преддверия, что может потребовать ревизионной вестибулопластики. Однако в большинстве случаев это улучшается со временем, поскольку слизистая оболочка щеки приспосабливается к форме подлежащей кости.
6 Основным недостатком этого лоскута является притупление преддверия, что может потребовать ревизионной вестибулопластики. Однако в большинстве случаев это улучшается со временем, поскольку слизистая оболочка щеки приспосабливается к форме подлежащей кости.
22.5.2 Свободные трансплантаты: полнослойные и расщепленные кожные трансплантаты, заменители дермального матрикса и костные трансплантаты
кожные трансплантаты
прикрывается локальным продвижением окружающих тканей. Эти варианты возможны на хорошо васкуляризированном раневом ложе, таком как надкостница или костный мозг. Свободные кожные трансплантаты имеют минимальные шансы прорасти над голыми поверхностями кортикальной кости, поскольку трансплантат изначально выживает за счет диффузии питательных веществ из жидкостей и крови в раневом ложе в трансплантат до тех пор, пока не произойдет неоваскуляризация и интеграция. Удобные места для забора полнослойного кожного трансплантата включают пред- и заушную кожу (для небольших дефектов), надключичную кожу и кожу живота или паха (для больших дефектов). Недостатки использования кожных трансплантатов в первую очередь включают возможность ретракции раны и относительно тонкий и нежный характер кожных трансплантатов, что подвергает риску заживление трансплантата на окклюзионных поверхностях. Тем не менее, временный барьер служит преимуществом во время заживления, и некоторые хирурги могут выбрать кожные трансплантаты, даже предполагая, что они в конечном итоге могут не прижиться.
Недостатки использования кожных трансплантатов в первую очередь включают возможность ретракции раны и относительно тонкий и нежный характер кожных трансплантатов, что подвергает риску заживление трансплантата на окклюзионных поверхностях. Тем не менее, временный барьер служит преимуществом во время заживления, и некоторые хирурги могут выбрать кожные трансплантаты, даже предполагая, что они в конечном итоге могут не прижиться. Заменители дермального матрикса
Бесклеточные, неиммуногенные дермальные заменители трупного происхождения, первоначально использовавшиеся для пересадки кожи, приобрели популярность при закрытии костных дефектов в полости рта. 7 , 8 Girod et al продемонстрировали, что бесклеточный кожный матрикс (ADM) имеет преимущества перед кожным трансплантатом расщепленной толщины (STSG) при ограниченных дефектах слизистой оболочки полости рта, включая сокращение времени операции и заболеваемости в донорской области с улучшенным качеством жизнь. 9 Биполярная организация ADM обеспечивает миграцию эпителиальных клеток вдоль базальной мембраны и миграцию фибробластов/ангиогенных клеток вдоль дермального матрикса. 10 Исследования, изучающие их использование для покрытия кости вдоль альвеолярного гребня, продемонстрировали хорошее закрепление, увеличение толщины десны и ороговение ткани с приемлемым косметическим результатом. 7 , 11 – 13 Некоторые заменители кожи обеспечивают временное покрытие раны, барьерную защиту и могут секретировать цитокины и факторы роста, способствующие эпителизации (например, Dermagraft®), в то время как другие восстанавливают эпидермальный барьер к интегрироваться в рану (например, Аллодерм®).
9 Биполярная организация ADM обеспечивает миграцию эпителиальных клеток вдоль базальной мембраны и миграцию фибробластов/ангиогенных клеток вдоль дермального матрикса. 10 Исследования, изучающие их использование для покрытия кости вдоль альвеолярного гребня, продемонстрировали хорошее закрепление, увеличение толщины десны и ороговение ткани с приемлемым косметическим результатом. 7 , 11 – 13 Некоторые заменители кожи обеспечивают временное покрытие раны, барьерную защиту и могут секретировать цитокины и факторы роста, способствующие эпителизации (например, Dermagraft®), в то время как другие восстанавливают эпидермальный барьер к интегрироваться в рану (например, Аллодерм®).
Важно отметить, что, как и в случае с трансплантатами нативной кожи, трансплантаты заменителей кожи будут способствовать росту клеток и заживлению ран только в реципиентном участке с хорошей васкуляризацией. Например, эти изделия можно накладывать на надкостницу, перитенон (фасциальный слой вокруг сухожилия, обеспечивающий кровоснабжение вышележащего кожного трансплантата), фасцию и мышцу. Тем не менее, кортикальная кость должна быть просверлена, чтобы обнажить костный мозг, чтобы поддержать трансплантированный материал и обеспечить эпителизацию.
Тем не менее, кортикальная кость должна быть просверлена, чтобы обнажить костный мозг, чтобы поддержать трансплантированный материал и обеспечить эпителизацию.
Пересадка костных блоков
Костные трансплантаты, как аутогенные, так и аллогенные, используются для восстановления альвеолярного гребня, когда произошла тяжелая резорбция или образовался большой дефект маргинальной кости. Для успешного придания контура и объема альвеолярному отростку использовались различные свободные костные трансплантаты. Для наращивания альвеолярного гребня использовали депротеинизированный трансплантат из бычьей кости, а также депротеинизированный трансплантат из трупной кости человека. 14 Однако аутогенный костный трансплантат остается золотым стандартом, если он доступен. Аутогенные блочные костные трансплантаты могут быть взяты внутриротово из подбородочной или нижнечелюстной ветви или удаленно от переднего гребня подвздошной кости или ребра. Аутогенная кость может быть собрана в виде блока трансплантата из переднего гребня подвздошной кости 1 и может быть имплантирован единым блоком или в виде частиц для восстановления высоты и глубины альвеолярного гребня при недостаточности после онкологической резекции. Свободные костные трансплантаты также могут быть использованы в качестве второго этапа реконструкции после реконструкции нижней челюсти свободным лоскутом малоберцовой кости, когда костный контур остается недостаточным для восстановления зубов.
Свободные костные трансплантаты также могут быть использованы в качестве второго этапа реконструкции после реконструкции нижней челюсти свободным лоскутом малоберцовой кости, когда костный контур остается недостаточным для восстановления зубов.
Jacotti и соавт. описали использование аллогенных блок-графтов, обернутых аллогенной перикардиальной мембраной, для атрофической нижней челюсти, нуждающейся в дентальной имплантации. 15 После пересадки имелись гистологические признаки здоровой пластинчатой кости, которая надежно использовалась для стоматологической реабилитации. Krasny и соавт. описали использование аллогенных, замороженных, радиационно-стерилизованных блочных трансплантатов для восстановления атрофического альвеолярного гребня перед стоматологической реабилитацией с помощью имплантатов. 16
Текущие исследования были сосредоточены на синтетических заменителях аллогенного материала костного трансплантата. Было показано, что керамика на основе фосфата кальция (отдельно или в сочетании с сульфатом кальция), полугидрат сульфата кальция и гидроксиапатит являются жизнеспособными вариантами для реконструкции альвеолярного гребня в случае потери костной массы после удаления зубов и могут быть полезны для небольших костных альвеолярных гребней. дефекты. 17 – 19 Следует отметить, что у пациентов, которые подверглись облучению или которым планируется облучение, костный трансплантат и синтетический трансплантационный материал должны быть обернуты васкуляризированной тканью в виде свободного лоскута, например , свободный лоскут широкой фасции, обернутый вокруг блочного костного трансплантата. Без надежного кровоснабжения трансплантат вряд ли приживется у этих пациентов.
дефекты. 17 – 19 Следует отметить, что у пациентов, которые подверглись облучению или которым планируется облучение, костный трансплантат и синтетический трансплантационный материал должны быть обернуты васкуляризированной тканью в виде свободного лоскута, например , свободный лоскут широкой фасции, обернутый вокруг блочного костного трансплантата. Без надежного кровоснабжения трансплантат вряд ли приживется у этих пациентов.
22.5.3 Местные лоскуты на ножке: ротационный небный островок, буккальный жировой слой и мышечно-слизистые лоскуты лицевой артерии (FAMM)
Вращающийся лоскут с небным островком
Вращающийся лоскут с небным островком был введен Millard в 1962 г. для пластики расщелины неба, а Gullane в 1977 г. расширил показания к его использованию для реконструкции других дефектов полости рта. 20 Этот лоскут на ножке от парных больших небных артерий, ветвей нисходящей небной артерии. Примечательно, что одной артерии достаточно для кровоснабжения небного слизисто-надхрящевого лоскута, который охватывает среднюю линию неба. Лоскут резко приподнимают от кости твердого неба, разрезы оформляют с учетом анатомии экстирпативного дефекта. Процедура имеет ограниченную заболеваемость донорского участка, так как твердое небо гранулируется и заживает вторично. 21 Этот ротационный лоскут лучше всего использовать для реконструкции дефектов заднего альвеолярного гребня верхней челюсти, в то время как дефекты переднего альвеолярного гребня верхней челюсти недоступны из-за геометрии вращения и ограниченной длины ножки.
Лоскут резко приподнимают от кости твердого неба, разрезы оформляют с учетом анатомии экстирпативного дефекта. Процедура имеет ограниченную заболеваемость донорского участка, так как твердое небо гранулируется и заживает вторично. 21 Этот ротационный лоскут лучше всего использовать для реконструкции дефектов заднего альвеолярного гребня верхней челюсти, в то время как дефекты переднего альвеолярного гребня верхней челюсти недоступны из-за геометрии вращения и ограниченной длины ножки.
Щечный жировой слой на ножке
Щечный жировой слой на ножке представляет собой васкуляризированный источник мягких тканей, который легко доступен через ротовую полость и может быть мобилизован для закрытия дефектов альвеолярного отростка мягкими тканями. 22 Первоначально щечная жировая прослойка использовалась в основном для закрытия ороантральных свищей, однако было показано, что она полезна для закрытия дефектов после онкологической резекции рака ротовой полости, в том числе затрагивающих альвеолярный отросток. 23 , 24 Щечный жировой слой имеет ряд преимуществ по сравнению с другими источниками ткани, прилегающими к альвеолярному гребню, что делает его превосходным реконструктивным инструментом. 25 Анатомически буккальное жировое тело имеет дольки и легко мобилизуется, сохраняя при этом превосходную васкуляризацию. Такое надежное кровоснабжение делает его более выгодным по сравнению со свободным трансплантатом в случаях нарушения васкуляризации раневого ложа или проблем с заживлением раны, таких как поля облучения или у пациентов с диабетом. Кроме того, буккальное жировое тело может обеспечить достаточное количество ткани, чтобы покрыть примерно 10 см 9 .0007 2 и, по-видимому, не атрофируется с возрастом, поэтому остается приемлемым вариантом для пожилых людей. 26 Ограничение этого лоскута заключается в том, что, хотя он легко достигает большего количества дефектов заднего альвеолярного гребня верхней и нижней челюсти, даже при максимальной мобилизации сосудистой ножки он не может адекватно достичь большего количества передних дефектов.
23 , 24 Щечный жировой слой имеет ряд преимуществ по сравнению с другими источниками ткани, прилегающими к альвеолярному гребню, что делает его превосходным реконструктивным инструментом. 25 Анатомически буккальное жировое тело имеет дольки и легко мобилизуется, сохраняя при этом превосходную васкуляризацию. Такое надежное кровоснабжение делает его более выгодным по сравнению со свободным трансплантатом в случаях нарушения васкуляризации раневого ложа или проблем с заживлением раны, таких как поля облучения или у пациентов с диабетом. Кроме того, буккальное жировое тело может обеспечить достаточное количество ткани, чтобы покрыть примерно 10 см 9 .0007 2 и, по-видимому, не атрофируется с возрастом, поэтому остается приемлемым вариантом для пожилых людей. 26 Ограничение этого лоскута заключается в том, что, хотя он легко достигает большего количества дефектов заднего альвеолярного гребня верхней и нижней челюсти, даже при максимальной мобилизации сосудистой ножки он не может адекватно достичь большего количества передних дефектов.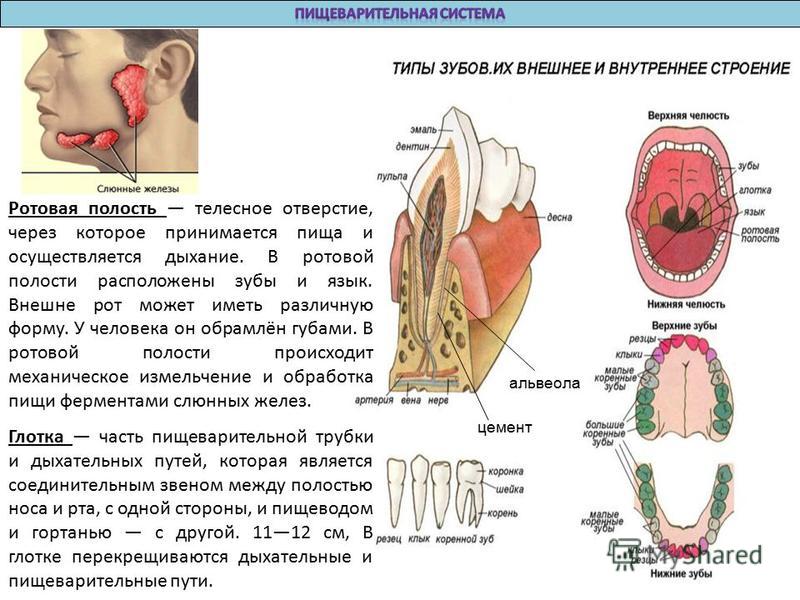
Хирургическая техника начинается с идентификации протока Стенсона, чтобы гарантировать, что проток не будет поврежден во время процедуры. Затем приподнимают лоскут слизистой оболочки и рассекают щечную мышцу, чтобы выявить жировую подушку. Аккуратное введение жировой ткани позволяет жировой ткани пройти сквозь мышцы и повернуться в нужное положение, не повреждая кровоснабжение. Его можно эпителизировать или использовать в сочетании с другими местными лоскутами или трансплантационными материалами для поверхностного слоя, такими как кожный трансплантат или даже заменители дермального матрикса. 6
Мышечно-слизистый лоскут лицевой артерии (FAMM)
Мышечно-слизистый лоскут лицевой артерии (FAMM), возможно, лучше всего подходит из ротационных лоскутов меньшего размера для реконструкции дефицита мягких тканей альвеолярного отростка. Лоскут FAMM первоначально был разработан как комбинация концепций носогубного и буккального слизистых лоскутов, как описано Pribaz et al. в 1992 году. артерию, что делает ее геометрически универсальной для реконструкции полости рта. Он обеспечивает тонкое гибкое мягкотканное покрытие для реконструкции альвеолярного гребня с прочной сосудистой ножкой. 28 Одним из недостатков этого лоскута является то, что ширина лоскута обычно не превышает 2 см из-за необходимости закрытия донорского участка в первую очередь, оставляя при этом достаточную подвижность для предотвращения образования рубцов и тризма. 29
в 1992 году. артерию, что делает ее геометрически универсальной для реконструкции полости рта. Он обеспечивает тонкое гибкое мягкотканное покрытие для реконструкции альвеолярного гребня с прочной сосудистой ножкой. 28 Одним из недостатков этого лоскута является то, что ширина лоскута обычно не превышает 2 см из-за необходимости закрытия донорского участка в первую очередь, оставляя при этом достаточную подвижность для предотвращения образования рубцов и тризма. 29
Вкратце, хирургическая техника начинается с определения хода лицевой артерии, как правило, с помощью ультразвуковой допплерографии. Положение заднего разреза ограничено необходимостью оставаться впереди стенсонова протока, а передний разрез должен быть не менее чем на 1 см кзади от ротовой спайки. Ширину лоскута следует планировать исходя из размера дефекта. Тем не менее, она не должна превышать 2 см, чтобы избежать натяжения во время первичного закрытия донорского участка. Лицевую артерию изолируют путем разреза слизистой оболочки, подслизистой оболочки и щечного ложа, как правило, в самой дистальной части лоскута. Затем отслеживают сосудистую ножку и лоскут приподнимают, чтобы включить щечную часть, подслизистую оболочку и слизистую оболочку, следя за тем, чтобы лицевая артерия плотно прилегала к приподнятому лоскуту. Затем лоскут можно повернуть на место для реконструкции альвеолярного гребня (▶ рис. 22.1). 30 Модификация этого лоскута включает использование ветви угловой артерии лицевой артерии в качестве сосудистой ножки для создания лоскута с верхним основанием. 31
Затем отслеживают сосудистую ножку и лоскут приподнимают, чтобы включить щечную часть, подслизистую оболочку и слизистую оболочку, следя за тем, чтобы лицевая артерия плотно прилегала к приподнятому лоскуту. Затем лоскут можно повернуть на место для реконструкции альвеолярного гребня (▶ рис. 22.1). 30 Модификация этого лоскута включает использование ветви угловой артерии лицевой артерии в качестве сосудистой ножки для создания лоскута с верхним основанием. 31
Читать дальше могут только обладатели статуса Gold. Войдите или зарегистрируйтесь, чтобы продолжить
Теги: Аудиология, Исследование рака;Стоматология: хирургическая и ортопедическая, Челюстно-лицевая хирургия;Онкология, Рак полости рта, Оториноларингология, Фониатрия, Раздел V.
