Хроническая обструктивная болезнь легких
Что означает хроническая обструктивная болезнь легких?
Хроническая обструктивная болезнь легких — это сочетание двух взаимосвязанных болезней: хронического бронхита и эмфиземы. Как при хроническом бронхите, так и при и эмфиземе существует постоянная преграда потоку воздуха в дыхательных путях, эта преграда прогрессирует в течение долгого времени.
Астма — также легочная болезнь, при которой существует преграда для потока воздуха из легких, но в отличие от хронического бронхита и эмфиземы, преграда при астме обычно обратима. Между «приступами» астмы поток воздуха через дыхательные пути обычно проходит хорошо.
Как бы то ни было, есть исключения. У некоторых пациентов с хронической обструктивной болезнью легких преграда может быть частично или полностью купирована лекарствами, которые увеличивают или расширяют воздушные пути (бронхорасширители), как при астме. И, наоборот, у некоторых пациентов с астмой может развиться постоянная преграда дыхательных путей, если хроническое воспаление дыхательных путей приводит к появлению рубцов и сужению их.
У пациентов с хронической обструктивной болезнью легких часто бывают симптомы нескольких заболеваний. Так, у пациентов с эмфиземой могут быть некоторые из проявлений хронического бронхита. Точно так же, у пациентов с хроническим бронхитом могут быть некоторые из проявлений эмфиземы.
Как работает здоровое легкое?
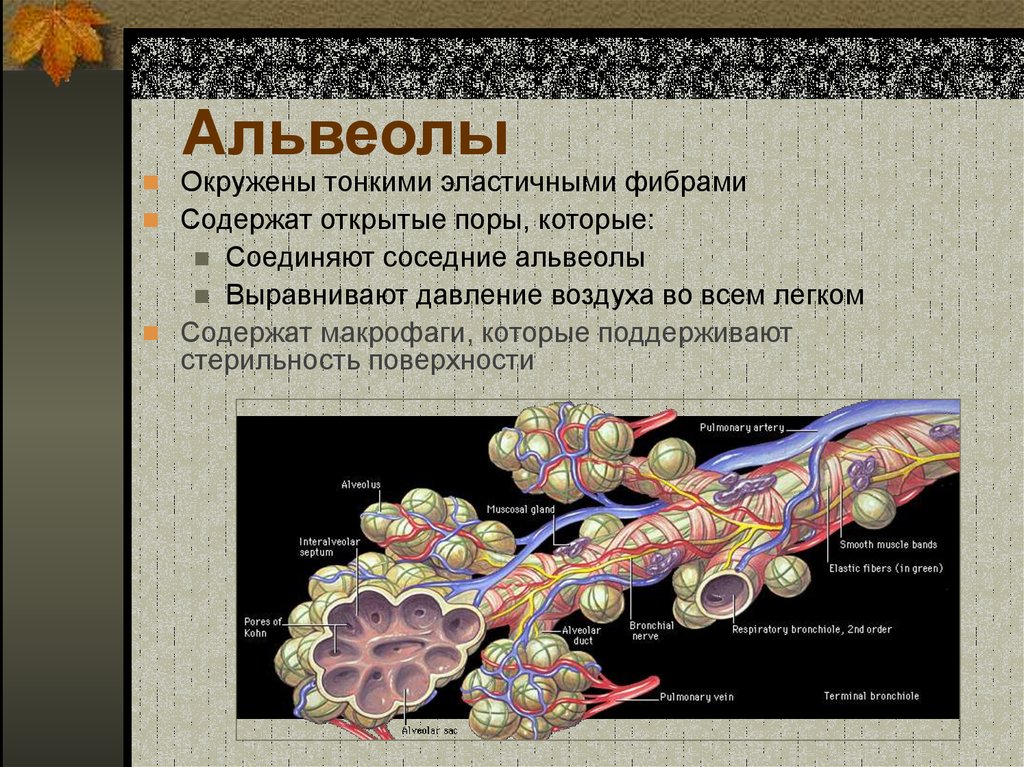
Легкое — это орган, осуществляющий газообмен; оно передает кислород из воздуха в кровь и углекислый газ из крови в воздух. Чтобы осуществить газообмен, в легком есть два компонента: дыхательные пути и альвеолы. Дыхательные пути и трубчатые проходы позволяют воздуху доходить до легких и выходить из них. Более широкие сегменты дыхательных путей — трахея и два бронха (идущие в правое или в левое легкое). Меньшие сегменты называют бронхиолами. В концах бронхиол — альвеолы, тонкостенные мешочки. (Дыхательные пути и альвеолы могут быть представлены как грозди винограда с дыхательными путями вместо стеблей).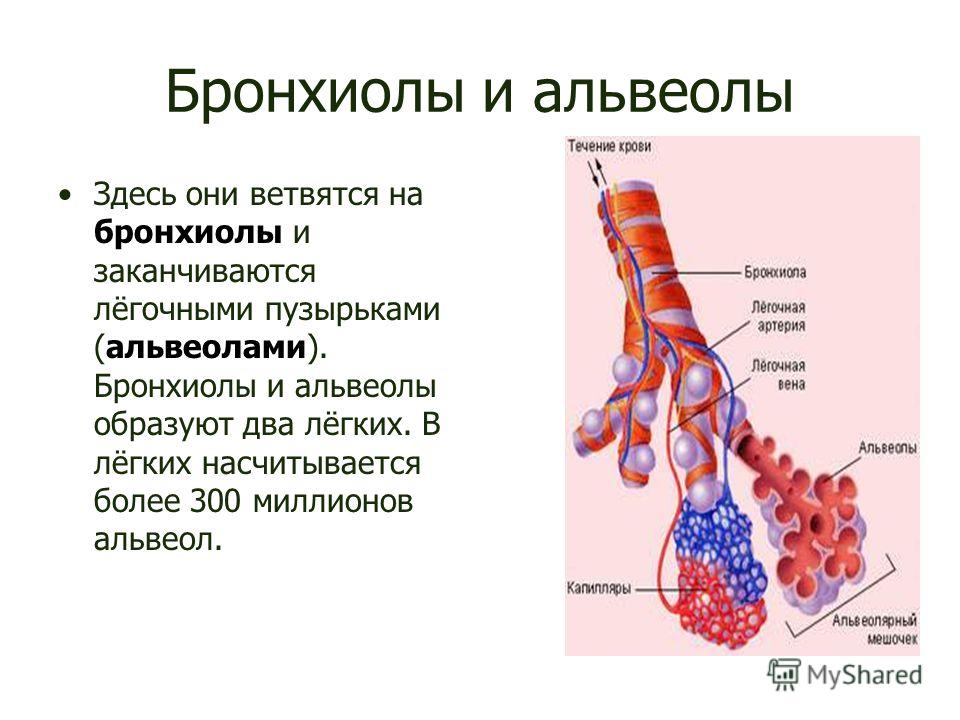
Дыхание включает вдох и последующий выдох. Во время вдоха мышцы грудной клетки и диафрагма расширяются (так же как и дыхательные пути и альвеолы), порождая отрицательное давление в пределах дыхательных путей и альвеол. В результате воздух через дыхательные пути попадает в альвеолы. Во время выдоха те же самые мышцы сжимаются, сокращая грудь и создавая положительное давление в пределах дыхательных путей и альвеол. В результате воздух выходит из легких.
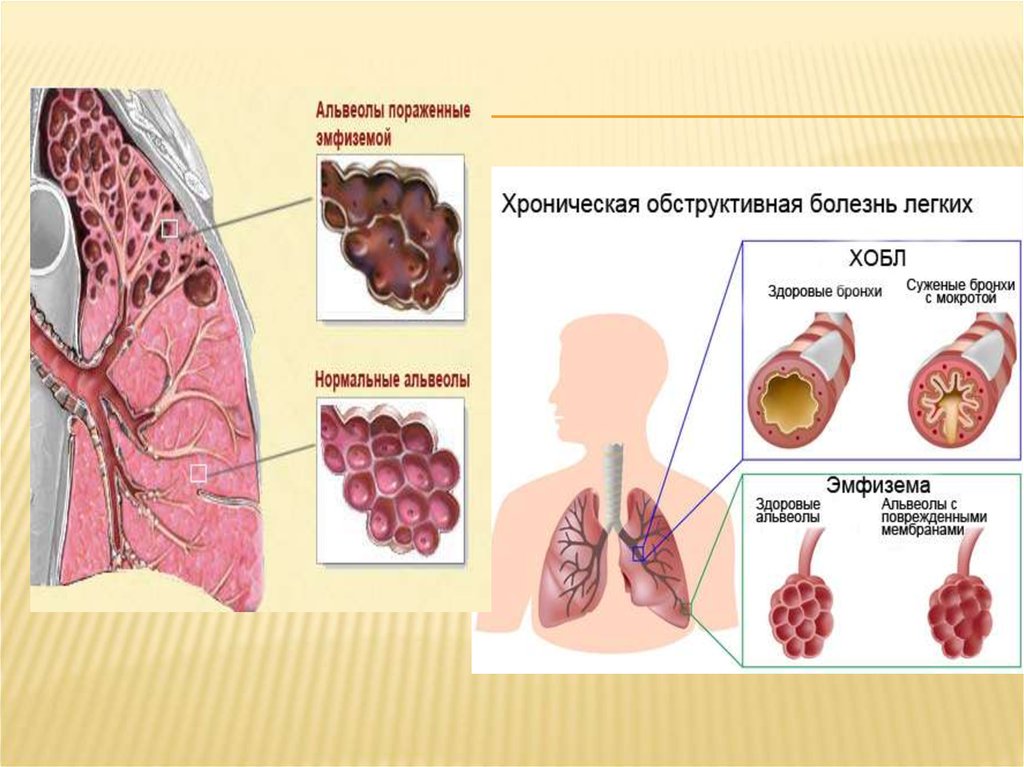
Стены бронхиол слабы и имеют тенденцию разрушаться, особенно при выдохе. Обычно, бронхиолы остаются открытыми, такое состояние обеспечивается эластичностью легкого. Эластичность легкого обеспечивается упругими волокнами, которые окружают дыхательные пути и выравнивают стенки альвеол. Когда ткань легкого разрушена, как наблюдается у пациентов с хронической обструктивной болезнью легких, у которых есть эмфизема, происходит потеря эластичности, и бронхиолы могут разрушиться и затруднить поток воздуха.
Что означает хронический бронхит?
Хронический бронхит включает воспаление и отек дыхательных путей, что приводит к сужению и возникновению преграды в дыхательных путях. Воспаление также стимулирует производство мокроты, которая может вызвать преграду в дыхательных путях. Преграда в дыхательных путях, особенно связанная с мокротой, увеличивает вероятность бактериальных инфекций легкого. Хронический бронхит обычно определяется клинически, как ежедневный кашель с выделением мокроты в течение не менее 3 месяцев. Для получения большей информации, пожалуйста, прочитайте статью о бронхите.
Что означает эмфизема?
При эмфиземе наблюдается постоянное увеличенное состояние альвеол из-за разрушения стенок между альвеолами. Разрушение альвеолярных стенок уменьшает эластичность всего легкого. Потеря эластичности приводит к разрушению бронхиол, затрудняя поток воздуха из альвеол. Воздух становится «пойманным в ловушку» в альвеолах и уменьшает способность легкого сжиматься во время выдоха. Снижение способности легкого расширяться во время вдоха уменьшает количество воздуха, который вдыхают. В результате меньше воздуха для газообмена поступает в легкие. Этот «пойманный в ловушку» воздух также может сдавливать ближайщую менее поврежденную ткань легкого, препятствуя нормальному функционированию легкого.
Снижение способности легкого расширяться во время вдоха уменьшает количество воздуха, который вдыхают. В результате меньше воздуха для газообмена поступает в легкие. Этот «пойманный в ловушку» воздух также может сдавливать ближайщую менее поврежденную ткань легкого, препятствуя нормальному функционированию легкого.
Обмен углекислым газом и кислородом между воздухом и кровью в капиллярах осуществляется через тонкие стены альвеол. Разрушение альвеолярных стенок сокращает число капилляров, доступных для газообмена. Это способствует уменьшению газообмена.
Обычно, энергия требуется только для вдоха, чтобы раздуть легкие. Растяжение легких и возвращение груди в нормальное положение после вдоха, чтобы отдохнуть во время выдоха — пассивный процесс, который не требует энергии. Однако, при эмфиземе происходит пустое дыхание, потому что требуется дополнительное усилие и энергия, чтобы освободить легкие от воздуха из-за разрушения дыхательных путей. Это, по существу, удваивает работу дыхания, так как теперь энергия требуется и для вдоха и для выдоха. Кроме того, из-за снижения газообмена, появляется необходимость более частых вдохов (из-за разрушения бронхиол и потери капилляров).
Кроме того, из-за снижения газообмена, появляется необходимость более частых вдохов (из-за разрушения бронхиол и потери капилляров).
Что означает хроническая астма?
Астма, как и хронический бронхит, является болезнью дыхательных путей. При астме преграда для потока воздуха происходит из-за воспаления дыхательных путей и спазма мышц, окружающих дыхательные пути. Сужение из-за спазма мышц, называют бронхоспазмом. Вообще, бронхоспазм при астме обратим и спадает спонтанно или при использовании бронходилататоров (лекарств, которые расслабляют мышцы, окружающие дыхательные пути). Мы теперь знаем, что главный компонент астмы – воспаление дыхательных путей, и как следствие воспаления — утолщение стенок дыхательных путей. У многих людей, страдающих астмой, противовоспалительные лекарства, такие как ингаляционные стероиды, уменьшают это воспаление. При затяжной астме, хроническое воспаление может привести к появлению рубцов и постоянной преграде в дыхательных путях.
Утопление.
 Первая помощь при утоплении
Первая помощь при утоплении Утопление – терминальное состояние или наступление смерти вследствие аспирации (проникновения) жидкости в дыхательные пути, рефлекторной остановки сердца в холодной воде либо спазма голосовой щели, что в результате приводит к снижению или прекращению газообмена в легких.
Утопление — вид механической асфиксии (удушья) в результате попадания воды в дыхательные пути.
Различают следующие виды утопления:
- Истинное («мокрое», или первичное)
- Асфиктическое («сухое»)
- Синкопальное
- Вторичное утопление («смерть на воде»)
Истинное утопление
Состояние, сопровождающееся проникновением жидкости в легкие, возникающее примерно в 75 – 95% гибели на воде. Характерная длительная борьба за жизнь.
Примерами истинного утопления является утопление в пресной и морской воде.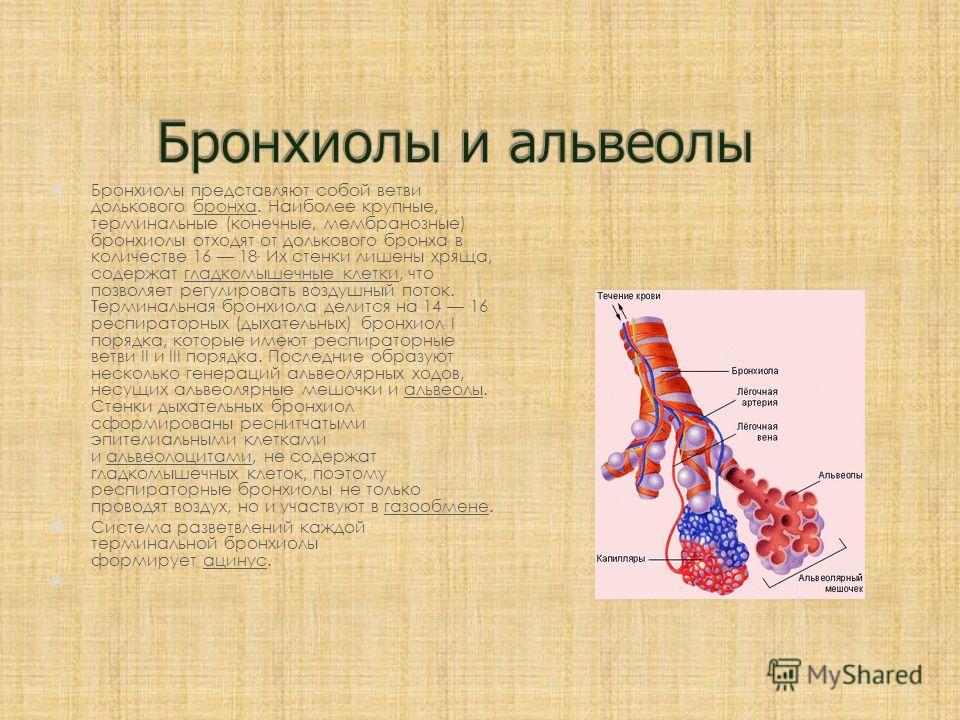
Утопление в пресной воде.
При проникновении в лёгкие пресная вода быстро всасывается в кровь, так как концентрация солей в пресной воде намного ниже, чем в крови. Это приводит к разжижению крови, увеличению её объёма и разрушению эритроцитов. Иногда развивается отёк лёгкого. Образуется большое количество устойчивой розовой пены, что ещё больше нарушает газообмен. Функция кровообращения прекращается в результате нарушения сократимости желудочков сердца.
Утопление в морской воде.
Вследствие того, что концентрация растворённых веществ в морской воде выше, чем в крови, при попадании морской воды в лёгкие жидкая часть крови вместе с белками проникает из кровеносных сосудов в альвеолы. Это приводит к сгущению крови, увеличению в ней концентрации ионов калия, натрия, кальция, магния и хлора. В альвеолах накаливается большое количество жидкости, что ведёт к их растяжению вплоть до разрыва. Как правило, при утоплении в морской воде развивается отёк лёгких.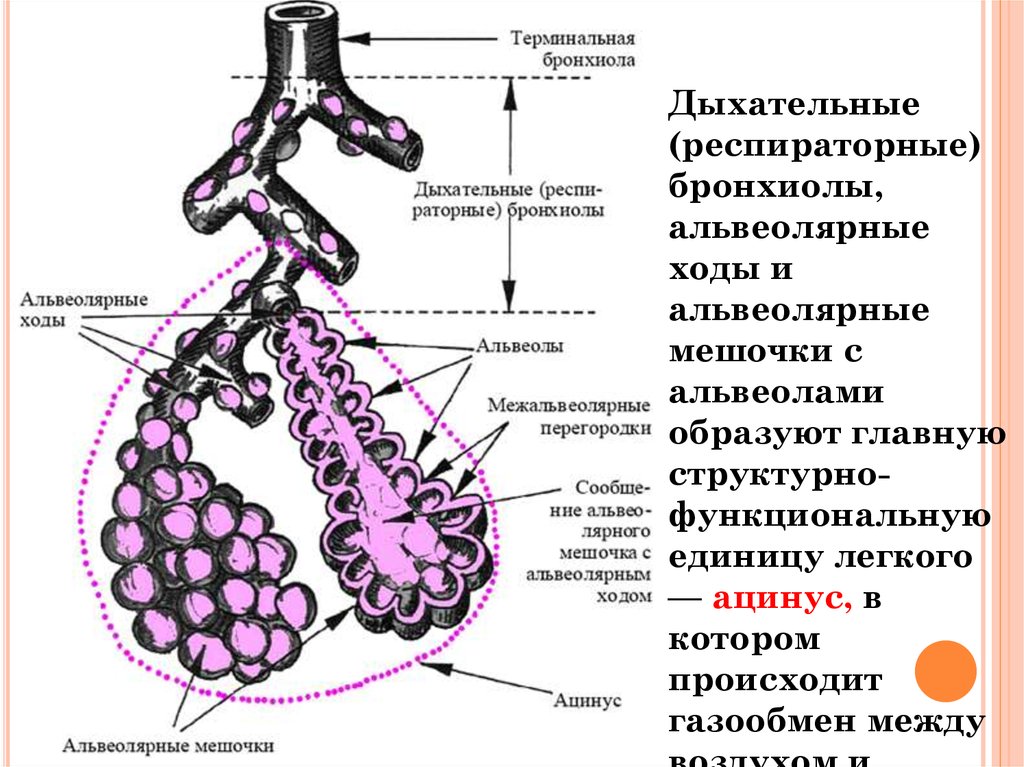
При истинном утоплении существует три клинических периода:
Начальный период.
Пострадавший в сознании и ещё способен задерживать дыхание при повторных погружениях под воду. Спасенные неадекватно реагируют на обстановку (одни могут находиться в депрессии, другие – чрезмерно активны и возбуждены). Кожные покровы и видимые слизистые синюшны. Дыхание частое, шумное, может прерываться приступами кашля. Первичная тахикардия и артериальная гипертензия вскоре сменяются брадикардией и последующим снижением артериального давления. Верхний отдел живота, как правило, вздут в связи с поступлением большого количества воды в желудок. Может наблюдаться рвота заглоченной водой и желудочным содержимым. Острые клинические проявления утопления быстро проходят, восстанавливается ориентация, но слабость, головная боль и кашель сохраняются несколько дней.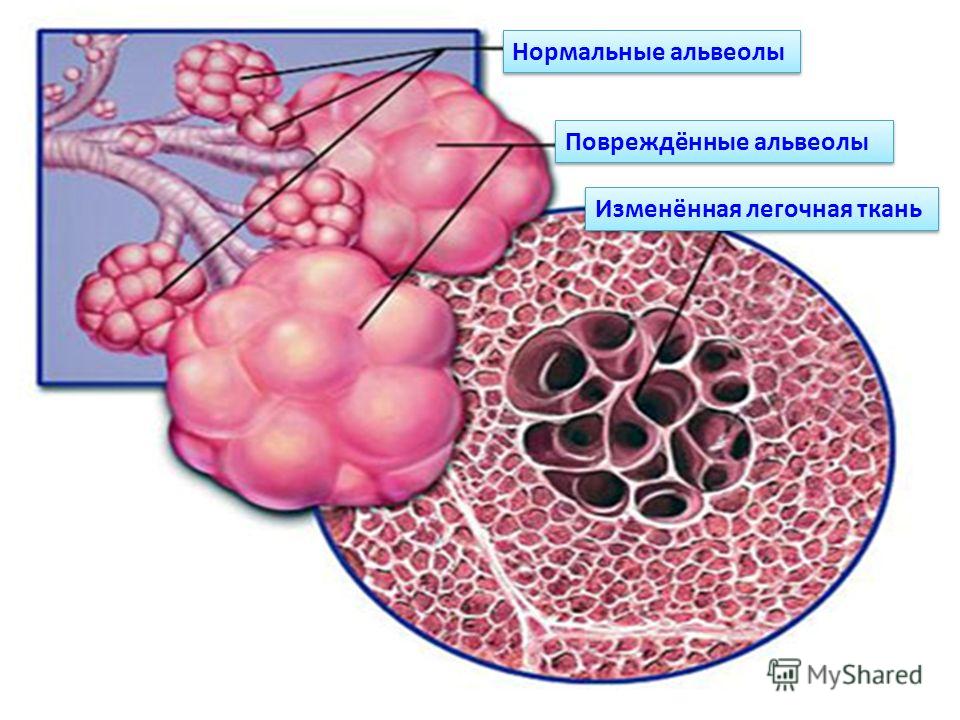
Агональный период.
Пострадавший находится без сознания. Пульс и дыхательные движения сохранены. Сердечные сокращения слабые, глухие. Пульс может определяться исключительно на сонных и бедренных артериях. Кожные покровы синюшные, холодные на ощупь. Изо рта и носа выделяется пенистая жидкость розового цвета.
Период клинической смерти.
Внешний вид пострадавшего при данном периоде истинного утопления такой же, как в агональном. Единственным отличием является отсутствие пульса и дыхательных движений. При осмотре зрачки расширены, на свет не реагируют. В этом периоде реанимационные мероприятия редко являются успешными.
Асфиктическое утопление
Происходит вследствие раздражения жидкостью верхних дыхательных путей (без аспирации воды в легкие, в результате ларингоспазма) и наблюдается у 5—20% всех утонувших. В большинстве случаев, асфиктическому утоплению предшествует предварительное угнетение ЦНС, состояние алкогольного опьянения, удар о поверхность воды.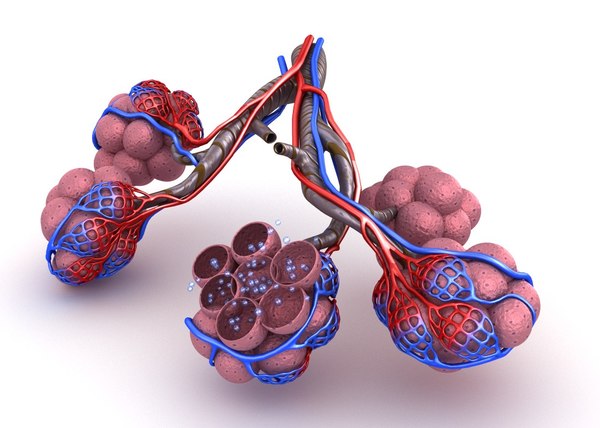 Как правило, начальный период диагностировать не удается. В агонии наблюдается редкий лабильный пульс на магистральных артериях. Дыхание может иметь вид «ложнореспираторного» (при чистых дыхательных путях). Со временем наступает угнетение дыхания и кровообращения и переход в период клинической смерти, который при асфиктическом утоплении длится дольше (4-6 минут). При реанимационных мероприятиях, как правило, трудно преодолеть тризм жевательных мышц и ларингоспазм.
Как правило, начальный период диагностировать не удается. В агонии наблюдается редкий лабильный пульс на магистральных артериях. Дыхание может иметь вид «ложнореспираторного» (при чистых дыхательных путях). Со временем наступает угнетение дыхания и кровообращения и переход в период клинической смерти, который при асфиктическом утоплении длится дольше (4-6 минут). При реанимационных мероприятиях, как правило, трудно преодолеть тризм жевательных мышц и ларингоспазм.
Синкопальное утопление
Характеризуется первичной рефлекторной остановкой сердца и дыхания, вызываемой попаданием даже незначительного количества воды в верхние дыхательные пути. При данном виде утопления первоочередным является наступление клинической смерти. Пульс и дыхание отсутствуют, зрачки расширены(на свет не реагируют). Кожные покровы бледные. Сходный механизм развития имеет, так называемый «ледяной шок», или синдром погружения, развивающийся вследствие рефлекторной остановки сердца при резком погружении в холодную воду.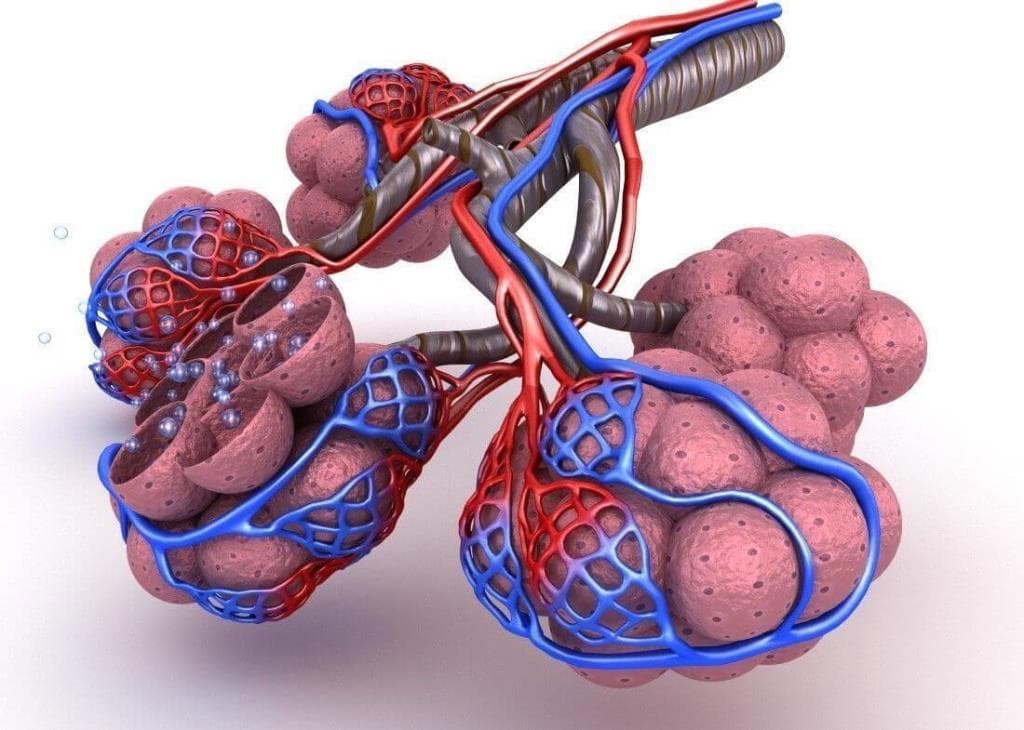
Вторичное утопление («смерть на воде»)
Происходит в результате первичной остановки кровообращения и дыхания (инфаркт миокарда, приступ эпилепсии и.т.д). Особенностью данного вида утопления является то, что попадание воды в дыхательные пути происходит вторично и беспрепятственно (когда человек уже находится в периоде клинической смерти).
Изменения, происходящие в организме при утоплении, в частности, сроки умирания под водой, зависят от ряда факторов: от характера воды (пресная, солёная, хлорированная пресная вода в бассейнах), от её температуры (ледяная, холодная, тёплая), от наличия примесей (ил, тина и т. д.), от состояния организма пострадавшего в момент утопления (переутомление, возбуждение, алкогольное опьянение и пр.).
При проведении реанимационных мероприятий крайне важное значение имеет фактор времени. Чем раньше начато оживление, тем больше шансов на успех. Исходя из этого, искусственное дыхание желательно начинать уже на воде.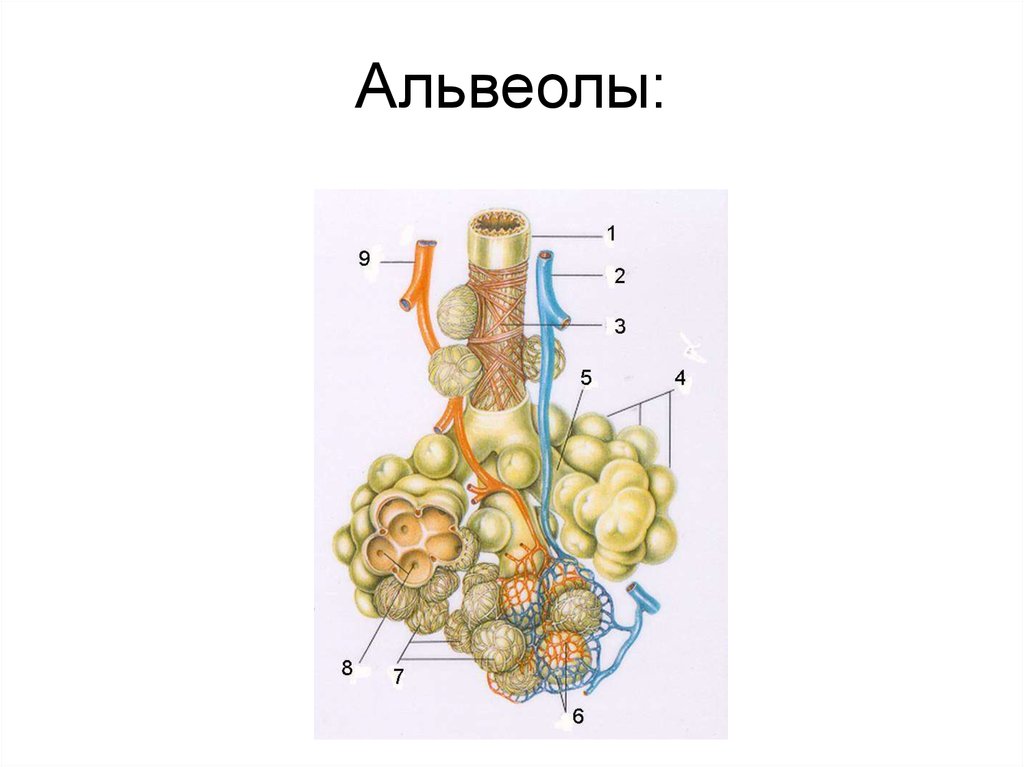 Для этого осуществляют периодическое вдувание воздуха в рот или в нос пострадавшего во время его транспортировки к берегу или к лодке. На берегу производят осмотр потерпевшего. Если пострадавший не терял сознания или находится в состоянии лёгкого обморока, то, чтобы устранить последствия утопления, достаточно дать понюхать нашатырный спирт и согреть пострадавшего.
Для этого осуществляют периодическое вдувание воздуха в рот или в нос пострадавшего во время его транспортировки к берегу или к лодке. На берегу производят осмотр потерпевшего. Если пострадавший не терял сознания или находится в состоянии лёгкого обморока, то, чтобы устранить последствия утопления, достаточно дать понюхать нашатырный спирт и согреть пострадавшего.
Если функция кровообращения сохранена (пульсация на сонных артериях), на нет дыхания, полость рта освобождают от инородных тел. Для этого её очищают пальцем, обёрнутым бинтом, удаляют съёмные зубные протезы. Нередко рот пострадавшего невозможно открыть из-за спазма жевательных мышц. В этих случаях проводят искусственное дыхание «рот в нос»; при неэффективности этого метода используют роторасширитель, а если его нет, то применяют какой-либо плоский металлический предмет (не сломать зубы!). Что касается освобождения верхних дыхательных путей от воды и пены, то лучше всего для этих целей применить отсос. Если его нет, пострадавшего укладывают животом вниз на бедро спасателя, согнутое в коленном суставе.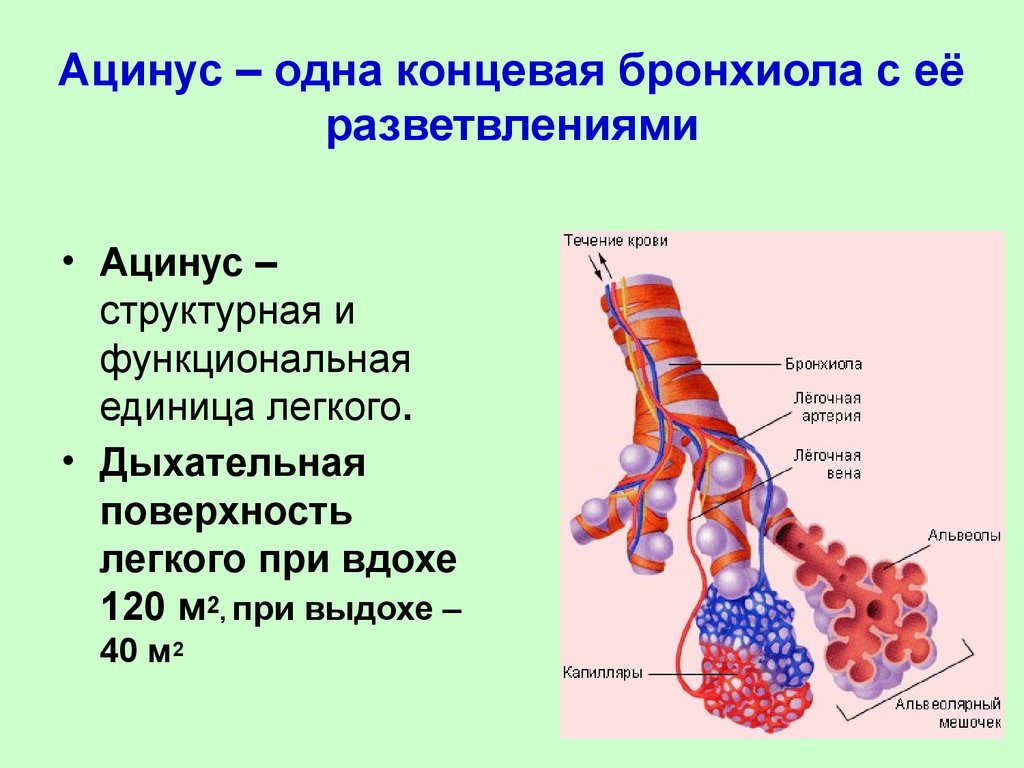 Затем резко, энергично сжимают его грудную клетку. Эти манипуляции необходимы в тех случаях реанимации, когда проводить искусственную вентиляцию лёгких невозможно из-за перекрытия дыхательных путей водой или пеной. Проводить эту процедуру надо быстро и энергично. Если в течение нескольких секунд эффекта нет, надо приступать к искусственной вентиляции лёгких. Если кожные покровы бледные, то надо переходить непосредственно к искусственной вентиляции лёгких после очищения полости рта.
Затем резко, энергично сжимают его грудную клетку. Эти манипуляции необходимы в тех случаях реанимации, когда проводить искусственную вентиляцию лёгких невозможно из-за перекрытия дыхательных путей водой или пеной. Проводить эту процедуру надо быстро и энергично. Если в течение нескольких секунд эффекта нет, надо приступать к искусственной вентиляции лёгких. Если кожные покровы бледные, то надо переходить непосредственно к искусственной вентиляции лёгких после очищения полости рта.
Пострадавшего укладывают на спину, освобождают от стесняющей одежды, голову запрокидывают назад, помещая одну руку под шею, а другую накладывают на лоб. Затем выдвигают нижнюю челюсть пострадавшего вперёд и вверх так, чтобы нижние резцы оказались впереди верхних. Эти приёмы выполняют с целью восстановления проходимости верхних дыхательных путей. После этого спасатель делает глубокий вдох, немного задерживает дыхание и, плотно прижимаясь губами ко рту (или к носу) пострадавшего, делает выдох.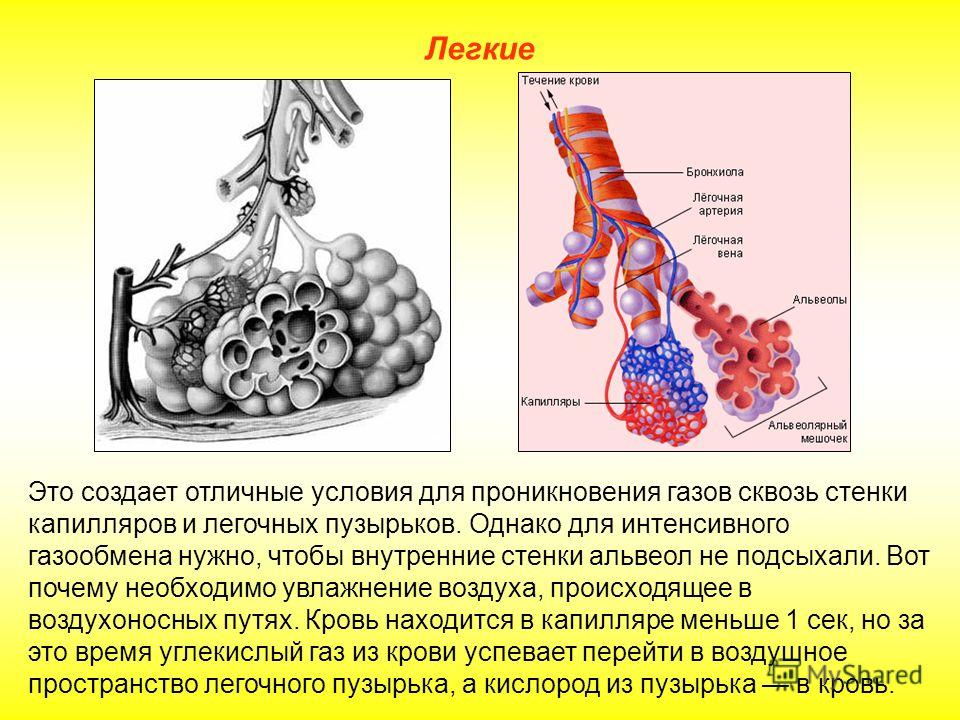 При этом рекомендуется зажимать пальцами нос (при дыхании рот в рот) или рот (при дыхании рот в нос) оживляемого. Выдох проводится пассивно, при этом дыхательные пути должны быть открыты.
При этом рекомендуется зажимать пальцами нос (при дыхании рот в рот) или рот (при дыхании рот в нос) оживляемого. Выдох проводится пассивно, при этом дыхательные пути должны быть открыты.
Если при искусственной вентиляции лёгких из дыхательных путей пострадавшего выделяется вода, которая затрудняет вентиляцию лёгких, надо повернуть голову в сторону и приподнять противоположное плечо; при этом рот утонувшего окажется ниже грудной клетки и жидкость выльется наружу. После этого можно продолжать искусственную вентиляцию лёгких. Ни в коем случае нельзя прекращать искусственную вентиляцию лёгких при появлении самостоятельных дыхательных движений у пострадавшего, если его сознание ещё не восстановилось или нарушен или резко учащен ритм дыхания, что свидетельствует о неполном восстановлении дыхательной функции.
В том случае, если отсутствует эффективное кровообращение (нет пульса на крупных артериях, не выслушиваются удары сердца, не определяется артериальное давление, кожные покровы бледные или синюшные), одновременно с искусственной вентиляцией лёгких проводят непрямой массаж сердца.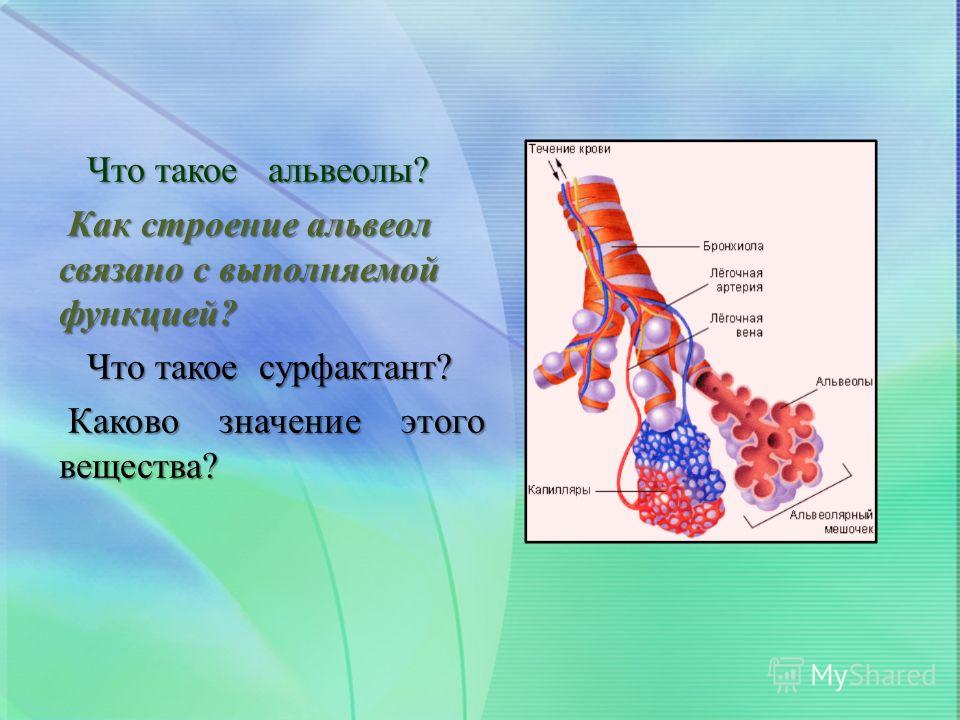 Оказывающий помощь становится сбоку от пострадавшего так, чтобы его руки были перпендикулярны к поверхности грудной клетки утонувшего. Одну руку реаниматор помещает перпендикулярно грудине в её нижней трети, а другую кладёт поверх первой руки, параллельно плоскости грудины. Сущность непрямого массажа сердца заключается в резком сдавлении между грудиной и позвоночником; при этом кровь из желудочков сердца попадает в большой и малый круг кровообращения. Массаж должен выполняться в виде резких толчков: не надо напрягать мышцы рук, а следует как бы «сбрасывать» массу своего тела вниз — ведёт к прогибанию грудины на 3-4 см и соответствует сокращению сердца. В промежутках между толчками руки от грудины отрывать нельзя, но давления при этом не должно быть — этот период соответствует расслаблению сердца. Движения реаниматора должны быть ритмичными с частотой толчков около 100 в минуту.
Оказывающий помощь становится сбоку от пострадавшего так, чтобы его руки были перпендикулярны к поверхности грудной клетки утонувшего. Одну руку реаниматор помещает перпендикулярно грудине в её нижней трети, а другую кладёт поверх первой руки, параллельно плоскости грудины. Сущность непрямого массажа сердца заключается в резком сдавлении между грудиной и позвоночником; при этом кровь из желудочков сердца попадает в большой и малый круг кровообращения. Массаж должен выполняться в виде резких толчков: не надо напрягать мышцы рук, а следует как бы «сбрасывать» массу своего тела вниз — ведёт к прогибанию грудины на 3-4 см и соответствует сокращению сердца. В промежутках между толчками руки от грудины отрывать нельзя, но давления при этом не должно быть — этот период соответствует расслаблению сердца. Движения реаниматора должны быть ритмичными с частотой толчков около 100 в минуту.
Массаж является эффективным, если начинает определяться пульсация сонных артерий, сужаются до того расширенные зрачки, уменьшается синюшность.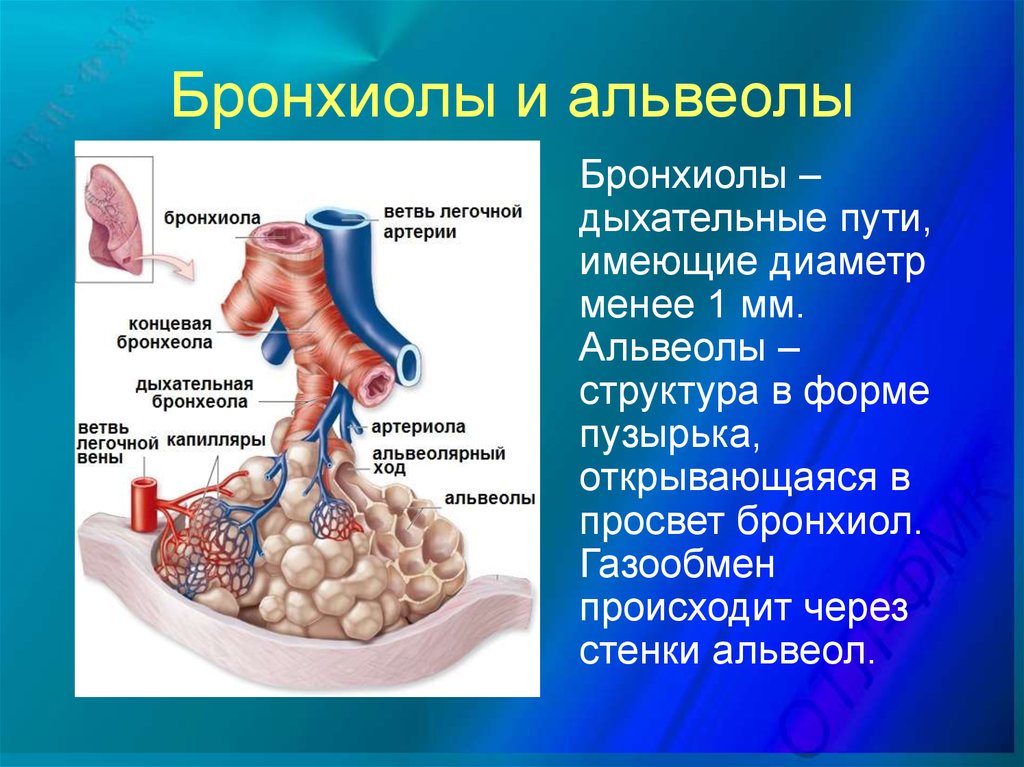 При появлении этих первых признаков жизни непрямой массаж сердца следует продолжать до тех пор, пока не начнёт выслушиваться сердцебиение.
При появлении этих первых признаков жизни непрямой массаж сердца следует продолжать до тех пор, пока не начнёт выслушиваться сердцебиение.
Если реанимация проводится одним человеком, то рекомендуется чередовать непрямой массаж сердца и искусственное дыхание следующим образом: на 4-5 надавливаний на грудину производится 1 вдувание воздуха. Если спасателей двое, то один занимается непрямым массажем сердца, а другой — искусственной вентиляцией лёгких. При этом 1 вдувание воздуха чередуют с 5 массажными движениями.
Следует учитывать, что желудок пострадавшего может быть заполнен водой, пищевыми массами; это затрудняет проведение искусственной вентиляции лёгких, непрямого массажа сердца, провоцирует рвоту.
После выведения пострадавшего из состояния клинической смерти его согревают (завёртывают в одеяло, обкладывают тёплыми грелками) и делают массаж верхних и нижних конечностей от периферии к центру.
При утоплении время, в течение которого возможно оживление человека после извлечения из воды, составляет 3-6 минут.
Большое значение на сроки возвращения к жизни пострадавшего оказывает температура воды. При утоплении в ледяной воде, когда температура тела снижается, оживление возможно и через 30 минут после несчастного случая.
Как бы быстро спасённый человек ни пришёл в сознание, каким бы благополучным ни казалось его состояние, помещение пострадавшего в стационар является непременным условием.
Транспортировку проводят на носилках — пострадавшего укладывают на живот или на бок с опущенной головой. При развитии отёка лёгких положение тела на носилках горизонтальное с поднятым головным концом. Во время транспортировки продолжают искусственнуювентиляцию лёгких.
Краткий алгоритм действий:
- Убедись, что тебе ничто не угрожает. Извлеки пострадавшего из воды. (При подозрении на перелом позвоночника — вытаскивай пострадавшего на доске или щите.)
- Уложи пострадавшего животом на свое колено, дай воде стечь из дыхательных путей.
 Обеспечь проходимость верхних дыхательных путей. Очисти полость рта от посторонних предметов (слизь, рвотные массы и т.п.).
Обеспечь проходимость верхних дыхательных путей. Очисти полость рта от посторонних предметов (слизь, рвотные массы и т.п.). - Вызови (самостоятельно или с помощью окружающих) «скорую помощь».
- Определи наличие пульса на сонных артериях, реакции зрачков на свет, самостоятельного дыхания.
- Если пульс, дыхание и реакция зрачков на свет отсутствуют — немедленно приступай к сердечно-легочной реанимации. Продолжай реанимацию до прибытия медицинского персонала или до восстановления самостоятельного дыхания и сердцебиения
- После восстановления дыхания и сердечной деятельности придай пострадавшему устойчивое боковое положение. Укрой и согрей его. Обеспечь постоянный контроль за состоянием!
Каваленок П.П., врач отделения анестезиологии и реанимации
УЗ «Могилевская областная детская больница»
Физиология, альвеолярное напряжение – StatPearls
Бенджамин Д.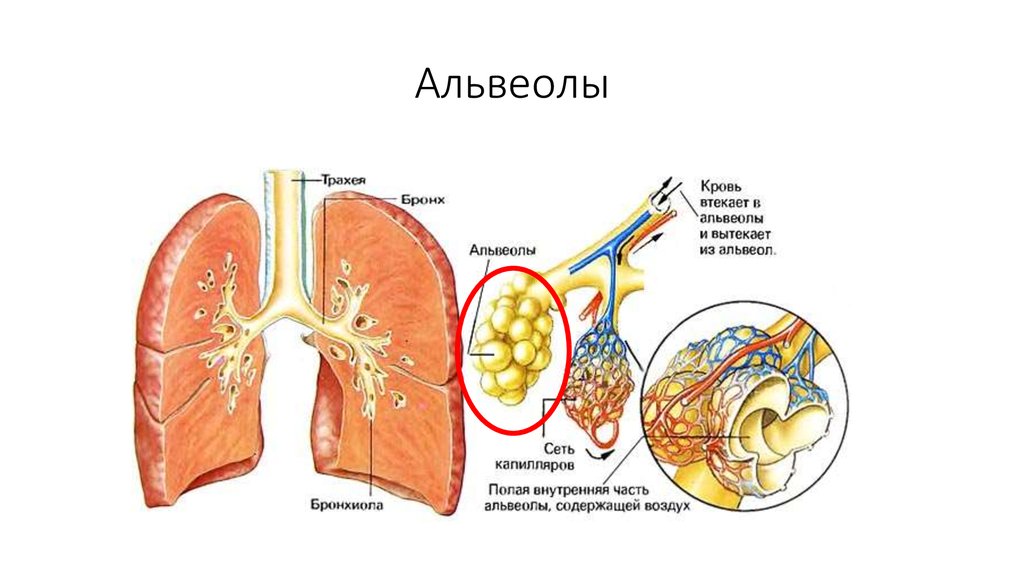 Сидлер; Фади Торо; Сандип Шарма.
Сидлер; Фади Торо; Сандип Шарма.
Информация об авторе и организациях
Последнее обновление: 8 мая 2022 г.
Введение
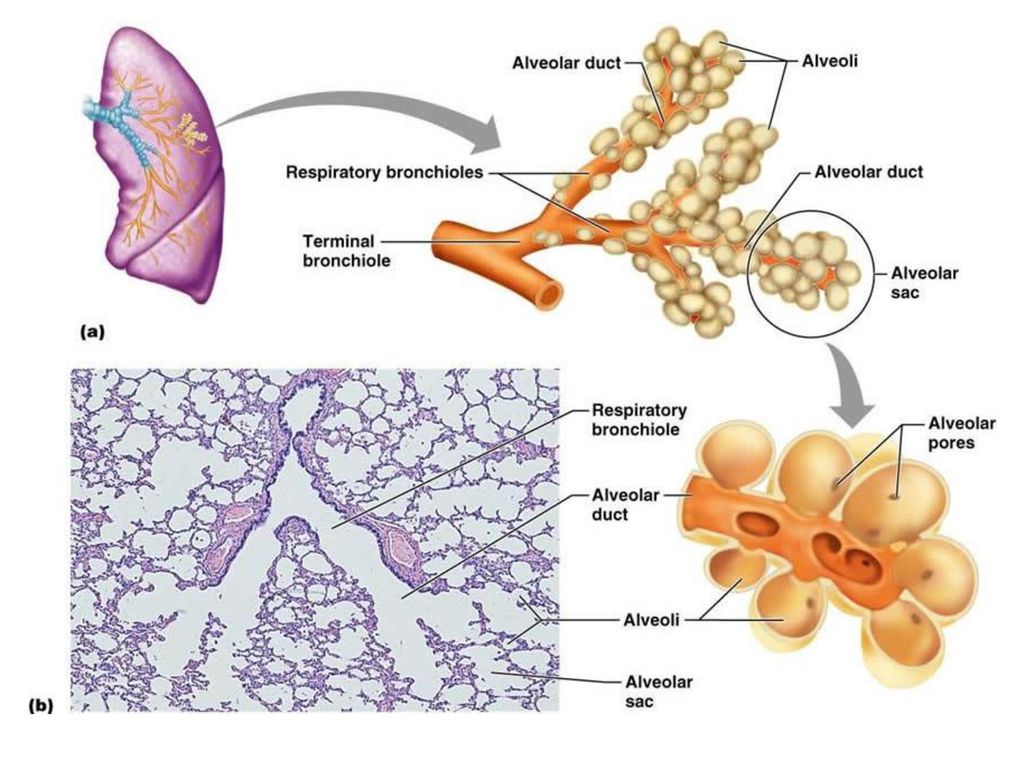
Альвеолы представляют собой микроскопические баллонообразные структуры, расположенные в конце дыхательного дерева. Они расширяются при вдохе, поглощая кислород, и сжимаются при выдохе, вытесняя углекислый газ. Эти крошечные воздушные мешочки являются местом, где происходит газообмен между вдыхаемым воздухом и кровью. Множество факторов, многие из которых в настоящее время находятся в стадии изучения, определяют размер и форму отдельных альвеол. В дистальных дыхательных путях существует состояние равновесия между силами, действующими на сдувание легких, и силами, пытающимися удерживать их надутыми. Альвеолярное напряжение представляет собой коллапсирующую силу, которая играет решающую роль в поддержании этого баланса. В статье будут рассмотрены основные элементы легочной анатомии, гистологии и физиологии, которые контролируют альвеолярное напряжение, один из основных факторов, определяющих легочную рефракцию.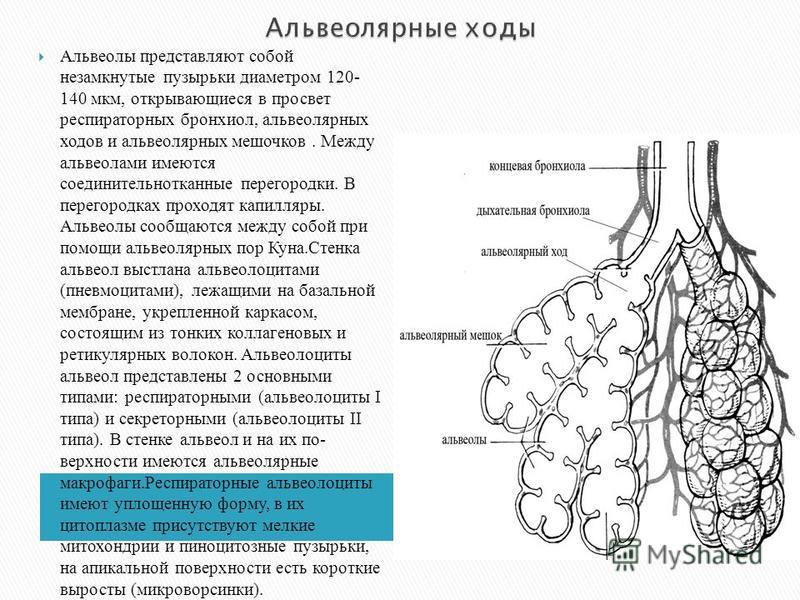
Структура
Альвеолы классически описываются как гроздь винограда, где каждая альвеола представляет собой отдельный объект от окружающих ее альвеол. Однако недавние гистологические исследования показали, что реальная структура совершенно иная и намного более сложная. Между альвеолами существуют многочисленные соединения, что приводит к сложной системе воздушного потока в дистальных дыхательных путях. Их форма многоугольная с плоскими сторонами, а не сферическая, и каждая альвеола имеет общую стенку со своими соседями. Они скорее напоминают пену или пену, чем воздушные шары.[1] Стенка, разделяемая двумя соседними альвеолами, называется межальвеолярной перегородкой. Он состоит из одного слоя альвеолярных эпителиальных клеток, капиллярных эндотелиальных клеток и множества интерстициальной ткани между ними. Существует два различных типа альвеолярных эпителиальных клеток, а именно пневмоциты типа I и типа II. Пневмоциты I типа покрывают около 95% всей площади поверхности альвеол и обеспечивают отличное пространство для газообмена. Пневмоциты типа II вырабатывают сурфактант, жизненно важное вещество, которое уменьшает эффекты поверхностного натяжения, как обсуждается далее в статье. Они также функционируют как стволовые клетки, которые дифференцируются в оба типа альвеолярных клеток после повреждения легких.[2]
Пневмоциты типа II вырабатывают сурфактант, жизненно важное вещество, которое уменьшает эффекты поверхностного натяжения, как обсуждается далее в статье. Они также функционируют как стволовые клетки, которые дифференцируются в оба типа альвеолярных клеток после повреждения легких.[2]
Функция
Баланс между силами расширения и сжатия легких определяет размер альвеолы в любой конкретный момент времени. Отдача легких — это термин, используемый для описания тенденции альвеол отскакивать после раздувания. Основным фактором, определяющим отдачу легких, является поверхностное натяжение, которое представляет собой силу, создаваемую молекулами воды на поверхности жидкости. Это происходит всякий раз, когда есть граница раздела воздух-жидкость, как в случае внутренней выстилки альвеол, и действует для минимизации площади поверхности. Другим основным фактором, определяющим отдачу, является состав самой легочной ткани, которая имеет высокое содержание коллагеновых и эластиновых волокон, придающих ей большие эластичные свойства.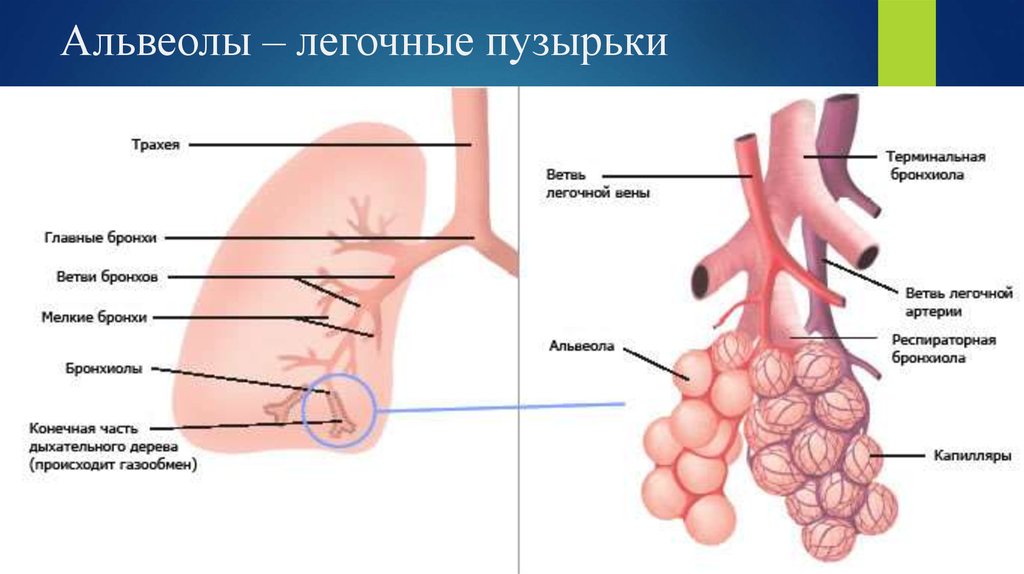 Несмотря на то, что эти коллапсирующие силы имеют решающее значение для выдыхаемого воздуха после вдоха, им необходимо противодействовать расширяющими силами в конце выдоха, чтобы предотвратить коллапс альвеол.[1] Одной из основных сил, предотвращающих ателектаз или полное закрытие дыхательных путей, является обширный коллагеновый внеклеточный матрикс (ECM), проходящий через межальвеолярные перегородки. ВКМ богат фибробластами, которые обеспечивают «радиальную тягу», т. е. силы, тянущие во всех направлениях от центра каждой альвеолы, удерживая ее надутой. Другим фактором, предотвращающим коллапс альвеол, является наличие сурфактанта, вещества, вырабатываемого пневмоцитами II типа. Дальнейшее объяснение роли легочного сурфактанта и поверхностного натяжения в первую очередь зависит от понимания физических взаимодействий молекул воды друг с другом.[2]
Несмотря на то, что эти коллапсирующие силы имеют решающее значение для выдыхаемого воздуха после вдоха, им необходимо противодействовать расширяющими силами в конце выдоха, чтобы предотвратить коллапс альвеол.[1] Одной из основных сил, предотвращающих ателектаз или полное закрытие дыхательных путей, является обширный коллагеновый внеклеточный матрикс (ECM), проходящий через межальвеолярные перегородки. ВКМ богат фибробластами, которые обеспечивают «радиальную тягу», т. е. силы, тянущие во всех направлениях от центра каждой альвеолы, удерживая ее надутой. Другим фактором, предотвращающим коллапс альвеол, является наличие сурфактанта, вещества, вырабатываемого пневмоцитами II типа. Дальнейшее объяснение роли легочного сурфактанта и поверхностного натяжения в первую очередь зависит от понимания физических взаимодействий молекул воды друг с другом.[2]
Вода представляет собой полярную молекулу, в которой атом кислорода заряжен более отрицательно, чем два ковалентно связанных атома водорода.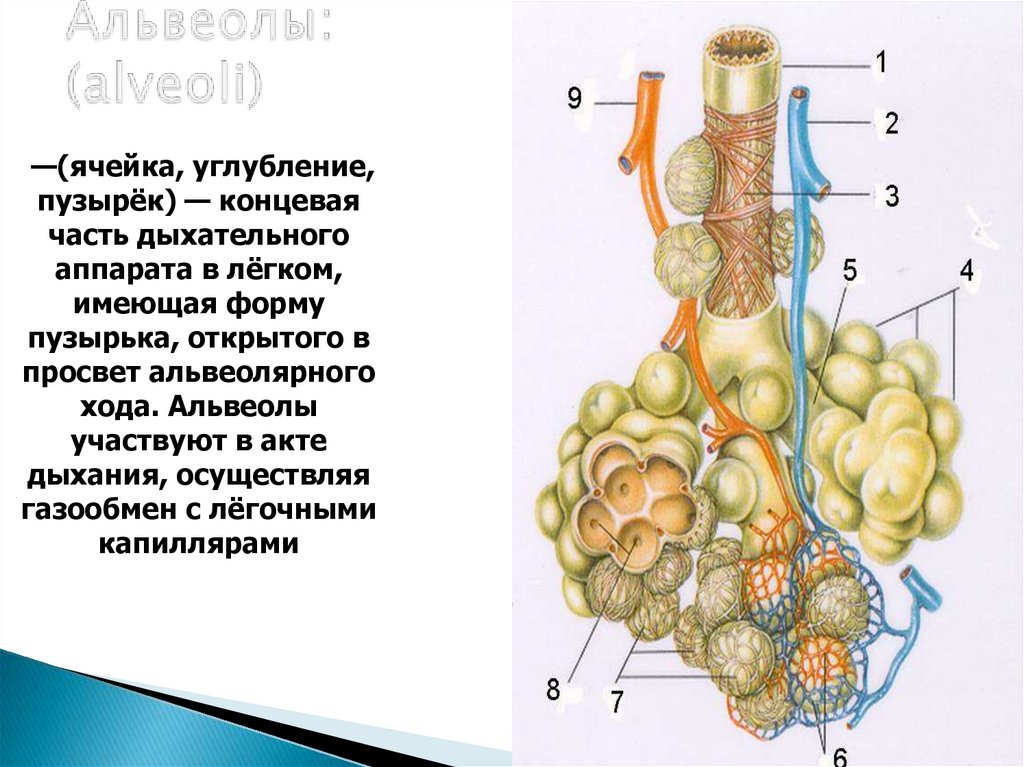 Электроотрицательность кислорода создает более отрицательный заряд на одной стороне молекулы и более положительный заряд на другой стороне. Окруженные другими молекулами воды, отрицательно заряженные области притягивают положительно заряженные. Эти связи создают силу, называемую поверхностным натяжением, которая притягивает молекулы воды ближе друг к другу. Поскольку вода выстилает внутреннюю поверхность альвеол, поверхностное натяжение втягивает воду, а также альвеолы внутрь. Без механизма противодействия этой силе альвеола разрушилась бы.[3]
Электроотрицательность кислорода создает более отрицательный заряд на одной стороне молекулы и более положительный заряд на другой стороне. Окруженные другими молекулами воды, отрицательно заряженные области притягивают положительно заряженные. Эти связи создают силу, называемую поверхностным натяжением, которая притягивает молекулы воды ближе друг к другу. Поскольку вода выстилает внутреннюю поверхность альвеол, поверхностное натяжение втягивает воду, а также альвеолы внутрь. Без механизма противодействия этой силе альвеола разрушилась бы.[3]
Люди, как и многие другие млекопитающие, обладают механизмом, который служит для снижения поверхностного натяжения воды в альвеолах и дистальных отделах дыхательных путей. В частности, пневмоциты типа II выделяют вещество, называемое сурфактантом, которое помогает снизить поверхностное натяжение. Легочный сурфактант состоит примерно на 90% из липидов и на 10% из белков. Белки, обнаруженные в поверхностно-активных веществах, играют разнообразные роли, многие из которых являются предметом исследований и выходят за рамки обсуждения в этой статье.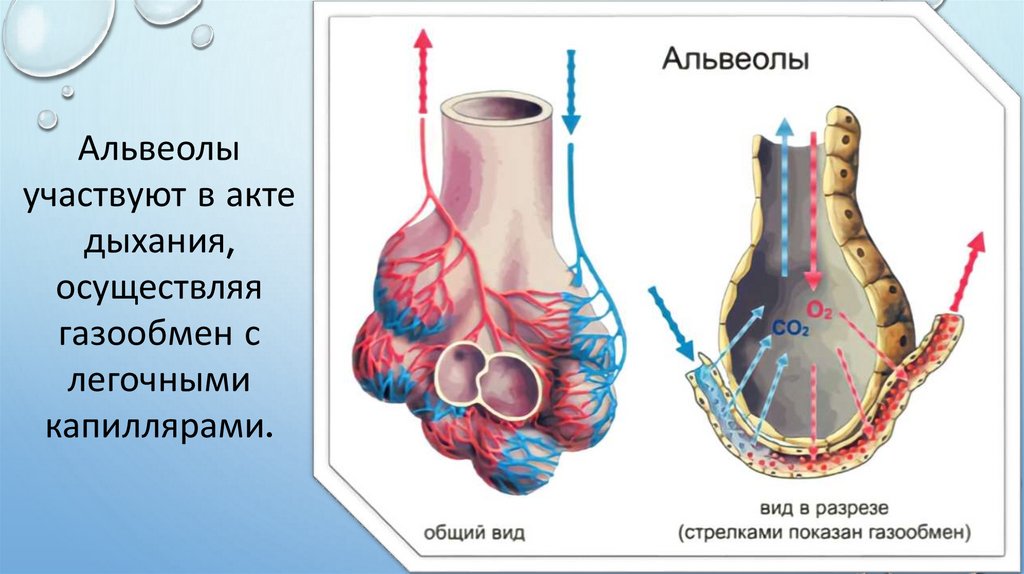 [3] С другой стороны, липиды, содержащиеся в поверхностно-активных веществах, играют жизненно важную роль в снижении поверхностного натяжения и в основном состоят из фосфолипидов. Фосфолипиды имеют одну полярную группу на «голове» молекулы и два неполярных «хвоста» (см. прилагаемый рисунок). Как обсуждалось ранее, вода представляет собой полярную молекулу. Поэтому любое вещество, имеющее полярную группу, легко смешивается с водой. Мы называем эти вещества гидрофильными. Неполярные молекулы, с другой стороны, не смешиваются с водой и называются гидрофобными. Глядя на структуру фосфолипида, он содержит одну гидрофильную головку и два гидрофобных хвоста. Молекула, имеющая как гидрофильные, так и гидрофобные участки, называется амфипатической. Когда амфипатическая молекула смешивается с водой, гидрофильная головка образует временные связи с заряженными областями соседних молекул воды, как вода сама с собой. Гидрофобные хвосты не образуют этих связей с водой и поэтому отталкиваются друг от друга.
[3] С другой стороны, липиды, содержащиеся в поверхностно-активных веществах, играют жизненно важную роль в снижении поверхностного натяжения и в основном состоят из фосфолипидов. Фосфолипиды имеют одну полярную группу на «голове» молекулы и два неполярных «хвоста» (см. прилагаемый рисунок). Как обсуждалось ранее, вода представляет собой полярную молекулу. Поэтому любое вещество, имеющее полярную группу, легко смешивается с водой. Мы называем эти вещества гидрофильными. Неполярные молекулы, с другой стороны, не смешиваются с водой и называются гидрофобными. Глядя на структуру фосфолипида, он содержит одну гидрофильную головку и два гидрофобных хвоста. Молекула, имеющая как гидрофильные, так и гидрофобные участки, называется амфипатической. Когда амфипатическая молекула смешивается с водой, гидрофильная головка образует временные связи с заряженными областями соседних молекул воды, как вода сама с собой. Гидрофобные хвосты не образуют этих связей с водой и поэтому отталкиваются друг от друга. В результате получается сфера из молекул поверхностно-активного вещества с «головами» снаружи, обращенными к молекулам воды, и «хвостами» внутри, обращенными друг к другу. Если представить себе скопление воды с тысячами этих маленьких «сфер» ПАВ, разделяющих соседние молекулы воды, становится легче представить, как именно ПАВ прерывает временное взаимодействие молекул воды друг с другом, тем самым снижая поверхностное натяжение.[2]
В результате получается сфера из молекул поверхностно-активного вещества с «головами» снаружи, обращенными к молекулам воды, и «хвостами» внутри, обращенными друг к другу. Если представить себе скопление воды с тысячами этих маленьких «сфер» ПАВ, разделяющих соседние молекулы воды, становится легче представить, как именно ПАВ прерывает временное взаимодействие молекул воды друг с другом, тем самым снижая поверхностное натяжение.[2]
Фосфолипид, наиболее часто встречающийся в поверхностно-активных веществах, называется дипальмитоилфосфатидилхолин (DPPC). В то время как некоторые дополнительные липиды и белки играют роль в регуляции поверхностного натяжения, DPPC остается в основном продуцируемым пневмоцитами II типа. Без его воздействия на легкие коллапсирующие силы на альвеолы и дистальные дыхательные пути превзошли бы расширяющие силы, что привело бы к полному коллапсу и неспособности газообмена в легких.
Другая важная концепция, которую следует обсудить в отношении поверхностного натяжения, — это закон Лапласа. Первоначально считалось, что давление, необходимое для противодействия разрушающей силе поверхностного натяжения в альвеоле, было прямо пропорционально удвоенному поверхностному натяжению и обратно пропорционально радиусу альвеолы (P = 2T/r). [1] Это уравнение называется законом Лапласа и применимо только к сферическим структурам. Как упоминалось ранее, более поздние исследования показали, что альвеолы — это не просто изолированные сферы, связанные с одним протоком. Вместо этого они имеют многоугольную форму и образуют несколько соединений друг с другом. Учитывая эту структуру, нельзя напрямую использовать закон Лапласа для расчета разрушающей силы поверхностного натяжения альвеолы.
Первоначально считалось, что давление, необходимое для противодействия разрушающей силе поверхностного натяжения в альвеоле, было прямо пропорционально удвоенному поверхностному натяжению и обратно пропорционально радиусу альвеолы (P = 2T/r). [1] Это уравнение называется законом Лапласа и применимо только к сферическим структурам. Как упоминалось ранее, более поздние исследования показали, что альвеолы — это не просто изолированные сферы, связанные с одним протоком. Вместо этого они имеют многоугольную форму и образуют несколько соединений друг с другом. Учитывая эту структуру, нельзя напрямую использовать закон Лапласа для расчета разрушающей силы поверхностного натяжения альвеолы.
Тем не менее, идея о том, что давление в сфере прямо пропорционально удвоенному поверхностному натяжению и обратно пропорционально радиусу (P=2T/r), является важной для размышления. Представьте, что у вас есть две сферы разного размера. По мере уменьшения радиуса сферы давление увеличивается в соответствии с законом Лапласа. Теперь, если бы две сферы были соединены трубкой, меньшая из них должна впадать в большую в зависимости от разницы давлений. Другими словами, альвеолы меньшего размера должны переходить в более крупные в соответствии с законом Лапласа, вызывая коллапс легких. К счастью, в легких это не так. Оказывается, по мере уменьшения радиуса альвеолы эффект сурфактанта увеличивается, так как молекулы сурфактанта более сконцентрированы в более мелких альвеолах по сравнению с более крупными, тем самым максимизируя их влияние на снижение поверхностного натяжения.[5]
Теперь, если бы две сферы были соединены трубкой, меньшая из них должна впадать в большую в зависимости от разницы давлений. Другими словами, альвеолы меньшего размера должны переходить в более крупные в соответствии с законом Лапласа, вызывая коллапс легких. К счастью, в легких это не так. Оказывается, по мере уменьшения радиуса альвеолы эффект сурфактанта увеличивается, так как молекулы сурфактанта более сконцентрированы в более мелких альвеолах по сравнению с более крупными, тем самым максимизируя их влияние на снижение поверхностного натяжения.[5]
Патофизиология
Как обсуждалось ранее, сурфактант необходим для предотвращения коллапса альвеол и дистальных отделов дыхательных путей. Следовательно, любой процесс, нарушающий выработку, функцию или метаболизм сурфактанта, может иметь катастрофические последствия для легочной функции. Заболевание, впервые связанное с дефицитом сурфактанта, представляет собой неонатальный респираторный дистресс-синдром, чаще всего наблюдаемый у недоношенных новорожденных.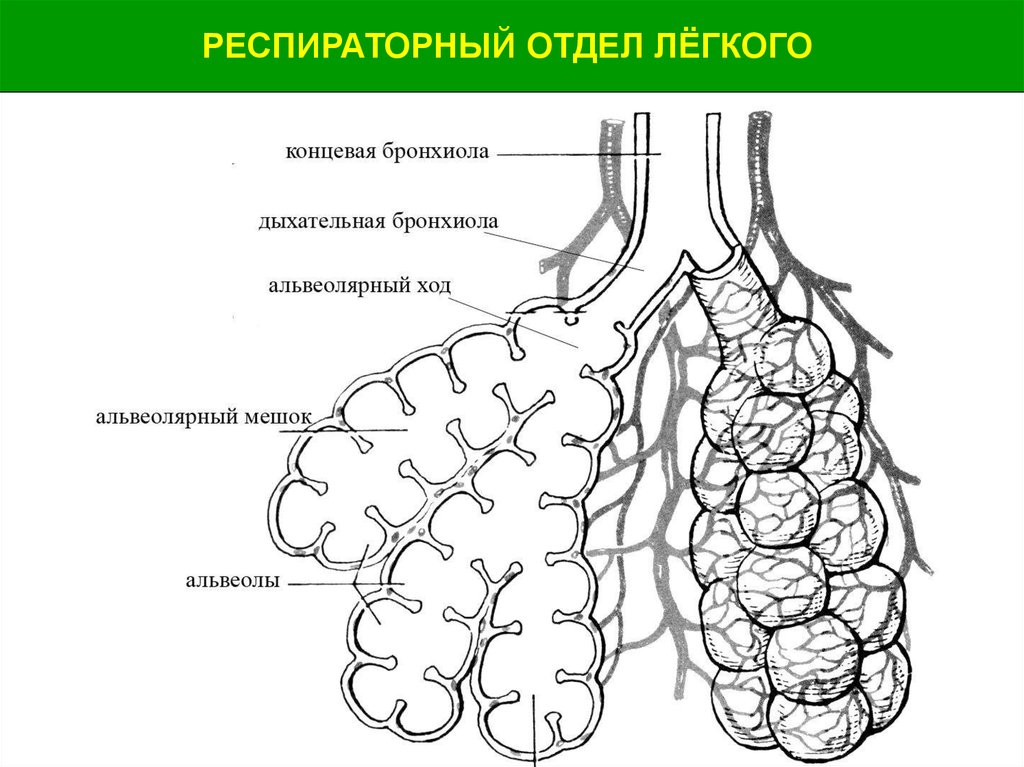 У этих детей незрелость легких приводит к неадекватной выработке сурфактанта. Таким образом, их альвеолы и дистальные дыхательные пути не могут оставаться открытыми во время выдоха, и они не могут эффективно обменивать кислород на углекислый газ. В течение многих лет единственной надеждой на выживание было введение 100% кислорода до тех пор, пока легкие новорожденного не созреют и не выработают достаточное количество сурфактанта.[4]
У этих детей незрелость легких приводит к неадекватной выработке сурфактанта. Таким образом, их альвеолы и дистальные дыхательные пути не могут оставаться открытыми во время выдоха, и они не могут эффективно обменивать кислород на углекислый газ. В течение многих лет единственной надеждой на выживание было введение 100% кислорода до тех пор, пока легкие новорожденного не созреют и не выработают достаточное количество сурфактанта.[4]
Другие заболевания, которые могут быть вызваны или приводить к нарушениям продукции или функции сурфактанта, включают респираторный дистресс-синдром взрослых (ОРДС), альвеолярный протеиноз, обструктивные заболевания легких, такие как астма и ХОБЛ, интерстициальные заболевания легких, включая легочный фиброз и гиперчувствительный пневмонит, инфекционные легочные процессы, такие как пневмония, СПИД и у курящих пациентов.[3]
Острый респираторный дистресс-синдром или ОРДС — еще одно заболевание, при котором понятие поверхностного натяжения становится актуальным.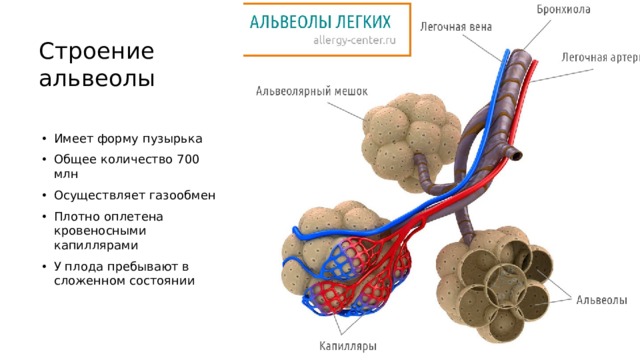 При ОРДС распространенный воспалительный процесс поражает легкие, приводя к быстрой дыхательной недостаточности. Состояние обычно провоцируется острым панкреатитом, пневмонией, травмой или сепсисом. При ОРДС альвеолярные и капиллярные повреждения позволяют жидкости и белкам просачиваться в альвеолы. Эти белки влияют на функцию и состав поверхностно-активного вещества, тем самым снижая его жизненно важную роль в противодействии эффектам поверхностного натяжения. Результатом будет альвеолярный коллапс и нарушения газообмена.[6]
При ОРДС распространенный воспалительный процесс поражает легкие, приводя к быстрой дыхательной недостаточности. Состояние обычно провоцируется острым панкреатитом, пневмонией, травмой или сепсисом. При ОРДС альвеолярные и капиллярные повреждения позволяют жидкости и белкам просачиваться в альвеолы. Эти белки влияют на функцию и состав поверхностно-активного вещества, тем самым снижая его жизненно важную роль в противодействии эффектам поверхностного натяжения. Результатом будет альвеолярный коллапс и нарушения газообмена.[6]
Клиническое значение
К счастью, в настоящее время существует множество вмешательств, помогающих пациентам с неонатальным респираторным дистресс-синдромом. Эти варианты лечения направлены на снижение тяжести заболевания или, в первую очередь, на предотвращение его возникновения. С точки зрения профилактики всем беременным женщинам с риском преждевременных родов следует антенатально назначать глюкокортикоиды, чтобы помочь увеличить зрелость легких плода и выработку сурфактанта.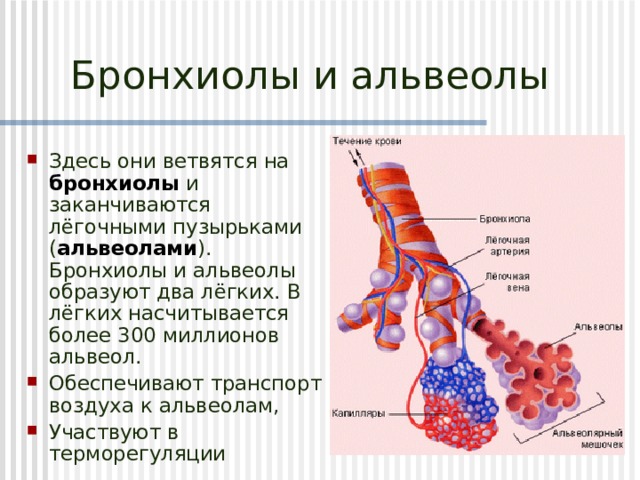 [7] Для новорожденных с этим заболеванием респираторная поддержка с положительным давлением в конце выдоха помогает держать дыхательные пути открытыми в конце выдоха и предотвращает коллапс альвеол [8]. Наконец, в настоящее время существует экзогенная заместительная терапия сурфактантом, помогающая улучшить легочную функцию у новорожденных с РДС. Он работает, временно заменяя сурфактант, пока легкие не созреют достаточно, чтобы производить его самостоятельно. Как упоминалось ранее, многие другие легочные заболевания могут вызывать или проявляться аномалиями продукции, функции или метаболизма сурфактанта. К сожалению, в настоящее время нет рутинного применения экзогенного сурфактанта при этих заболеваниях.[4]
[7] Для новорожденных с этим заболеванием респираторная поддержка с положительным давлением в конце выдоха помогает держать дыхательные пути открытыми в конце выдоха и предотвращает коллапс альвеол [8]. Наконец, в настоящее время существует экзогенная заместительная терапия сурфактантом, помогающая улучшить легочную функцию у новорожденных с РДС. Он работает, временно заменяя сурфактант, пока легкие не созреют достаточно, чтобы производить его самостоятельно. Как упоминалось ранее, многие другие легочные заболевания могут вызывать или проявляться аномалиями продукции, функции или метаболизма сурфактанта. К сожалению, в настоящее время нет рутинного применения экзогенного сурфактанта при этих заболеваниях.[4]
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Рисунок
Базовая структура фосфолипида, одного из основных компонентов поверхностно-активного вещества.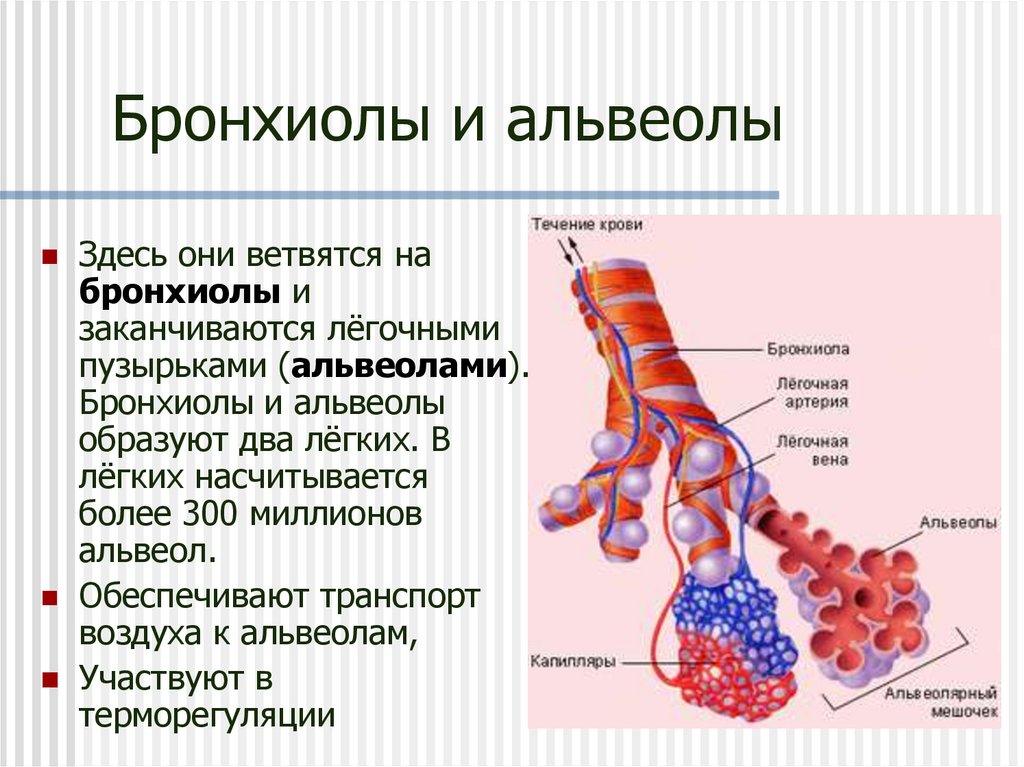 Полярная «головная» группа обычно содержит атом фосфата, окруженный любым разнообразием структур, тогда как «хвосты» состоят из неполярных цепочек атомов углерода. Добавлено (подробнее…)
Полярная «головная» группа обычно содержит атом фосфата, окруженный любым разнообразием структур, тогда как «хвосты» состоят из неполярных цепочек атомов углерода. Добавлено (подробнее…)
Ссылки
- 1.
-
Prange HD. Закон Лапласа и альвеола: неправильное понимание анатомии и неправильное применение физики. Adv Physiol Educ. 2003 Декабрь; 27 (1-4): 34-40. [PubMed: 12594072]
- 2.
-
Кнудсен Л., Окс М. Микромеханика альвеол легких: структура и функция сурфактанта и тканевых компонентов. Гистохим клеточной биологии. 2018 декабрь; 150 (6): 661-676. [Бесплатная статья PMC: PMC6267411] [PubMed: 303
]
- 3.
-
Creuwels LA, van Golde LM, Haagsman HP. Легочная сурфактантная система: биохимические и клинические аспекты. Легкое. 1997;175(1):1-39. [Бесплатная статья PMC: PMC8319874] [PubMed: 8959671]
- 4.
-
Griese M. Легочный сурфактант в норме и заболеваниях легких человека: современное состояние.
 Eur Respir J. 1999 Jun;13(6):1455-76. [PubMed: 10445627]
Eur Respir J. 1999 Jun;13(6):1455-76. [PubMed: 10445627] - 5.
-
Bangham AD, Morley CJ, Phillips MC. Физические свойства эффективного легочного сурфактанта. Биохим Биофиз Акта. 1979 21 июня; 573 (3): 552-6. [PubMed: 582419]
- 6.
-
Льюис Дж.Ф., Джоб А.Х. Сурфактант и респираторный дистресс-синдром взрослых. Ам преподобный Респир Дис. 1993 января; 147 (1): 218-33. [PubMed: 8420422]
- 7.
-
Робертс Д., Браун Дж., Медли Н., Далзил С.Р. Антенатальные кортикостероиды для ускорения созревания легких плода у женщин с риском преждевременных родов. Cochrane Database Syst Rev. 2017 Mar 21;3(3):CD004454. [Бесплатная статья PMC: PMC6464568] [PubMed: 28321847]
- 8.
-
Комитет по плодам и новорожденным; Американская академия педиатрии. Респираторная поддержка у недоношенных детей при рождении. Педиатрия. 2014 Январь; 133 (1): 171-4. [В паблике: 24379228]
Легкие и дыхательная система (для подростков)
Что такое легкие и дыхательная система?
Легкие и дыхательная система позволяют нам дышать.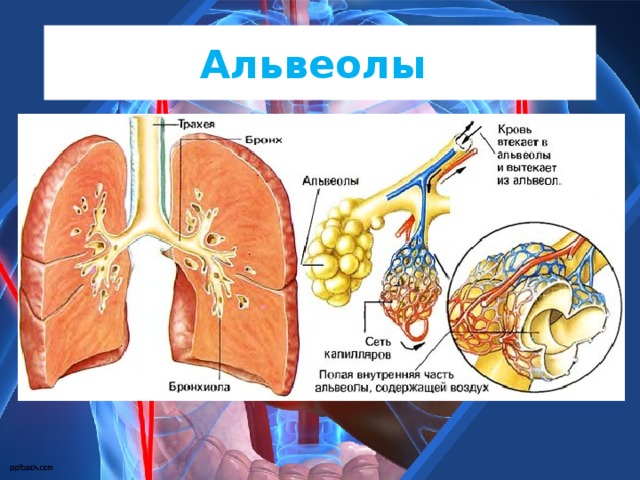 Они приносят кислород в наши тела (называемый вдохом или вдохом) и выделяют углекислый газ (называемый выдохом или выдохом).
Они приносят кислород в наши тела (называемый вдохом или вдохом) и выделяют углекислый газ (называемый выдохом или выдохом).
Этот обмен кислорода и углекислого газа называется дыханием.
Какие части дыхательной системы?
Дыхательная система включает нос, рот, горло, голосовой аппарат, дыхательное горло и легкие.
Воздух попадает в дыхательную систему через нос или рот. Если он попадает в ноздри (также называемые ноздрями), воздух нагревается и увлажняется. Крошечные волоски, называемые ресничками (произносится: SIL-ee-uh), защищают носовые ходы и другие части дыхательных путей, отфильтровывая пыль и другие частицы, попадающие в нос с вдыхаемым воздухом.
Два отверстия дыхательных путей (носовая полость и рот) встречаются в глотке (произносится: FAR-чернила) или горле, в задней части носа и рта. Глотка является частью пищеварительной системы, а также дыхательной системы, потому что она переносит как пищу, так и воздух.
На дне глотки этот путь делится на два: один для пищи — пищевод (произносится: их-САХ-фух-гус), который ведет к желудку, а другой — для воздуха.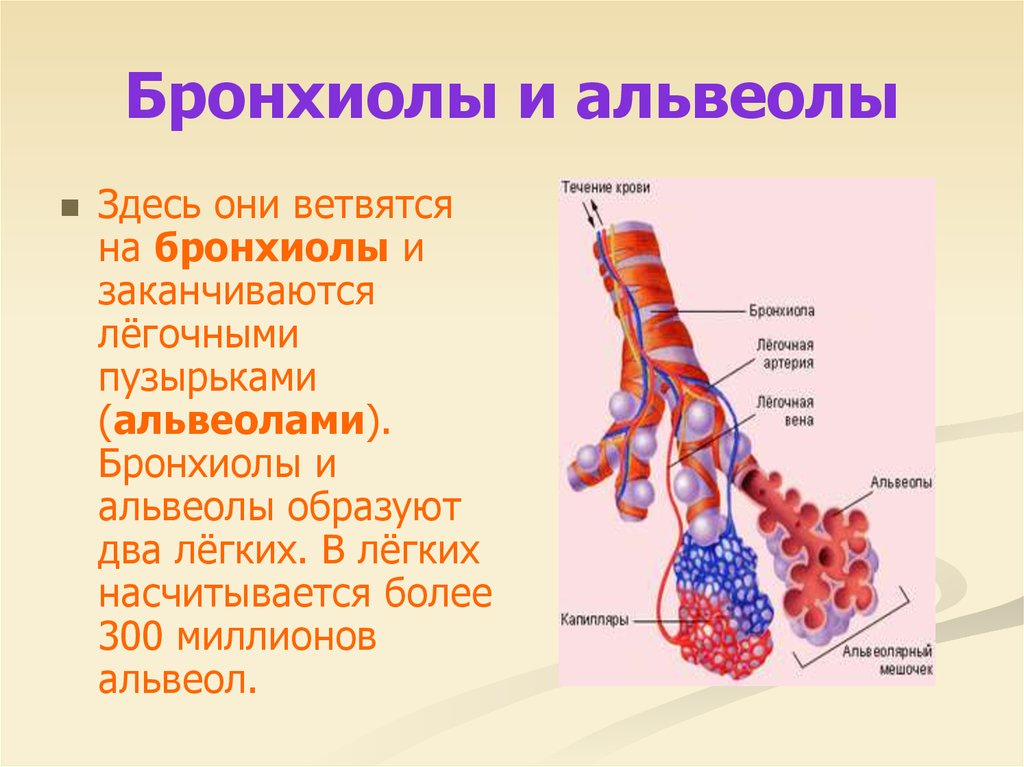 Надгортанник (произносится: eh-pih-GLAH-tus), небольшой лоскут ткани, закрывает проход только для воздуха, когда мы глотаем, не давая пище и жидкости попадать в легкие.
Надгортанник (произносится: eh-pih-GLAH-tus), небольшой лоскут ткани, закрывает проход только для воздуха, когда мы глотаем, не давая пище и жидкости попадать в легкие.
Гортань, или голосовой ящик, представляет собой верхнюю часть воздуховодной трубы. Эта короткая трубка содержит пару голосовых связок, которые вибрируют, издавая звуки.
Трахея, или дыхательное горло, является продолжением дыхательных путей ниже гортани. Стенки трахеи (произносится: TRAY-kee-uh) укреплены жесткими кольцами из
хрящ, чтобы держать его открытым. Трахея также выстлана ресничками, которые удаляют жидкость и инородные частицы из дыхательных путей, чтобы они не попали в легкие.
На нижнем конце трахея делится на левую и правую воздуховоды, называемые бронхами (произносится: БРАН-кье), которые соединяются с легкими. В легких бронхи разветвляются на более мелкие бронхи и еще более мелкие трубки, называемые бронхиолами (произносится: БРАН-ки-олз).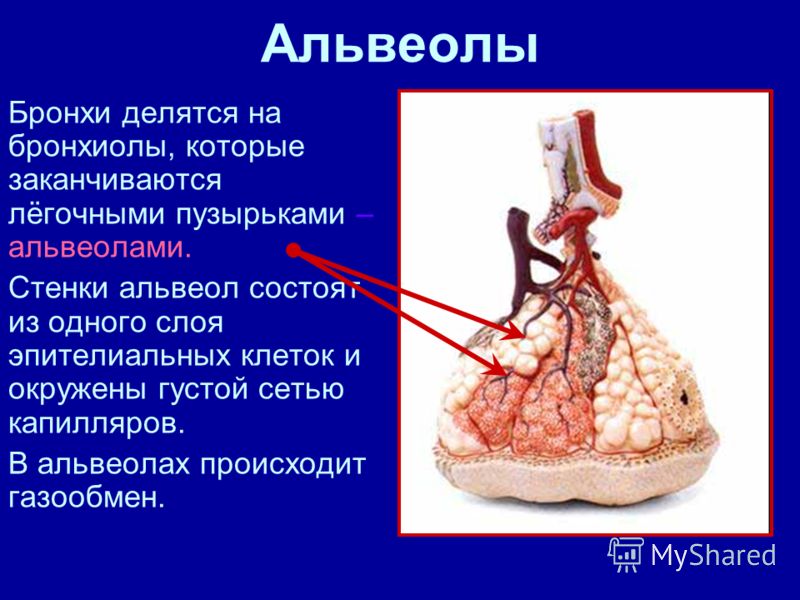 Бронхиолы заканчиваются крошечными воздушными мешочками, называемыми альвеолами, где фактически происходит обмен кислорода и углекислого газа. У каждого человека в легких сотни миллионов альвеол. Эта сеть альвеол, бронхиол и бронхов известна как бронхиальное дерево.
Бронхиолы заканчиваются крошечными воздушными мешочками, называемыми альвеолами, где фактически происходит обмен кислорода и углекислого газа. У каждого человека в легких сотни миллионов альвеол. Эта сеть альвеол, бронхиол и бронхов известна как бронхиальное дерево.
Легкие также содержат эластичные ткани, которые позволяют им надуваться и сдуваться, не теряя формы. Они покрыты тонкой оболочкой, называемой плеврой (произносится: PLUR-а).
Полость грудной клетки, или грудная клетка (произносится: ТОР-акс), представляет собой воздухонепроницаемую коробку, в которой находятся бронхиальное дерево, легкие, сердце и другие структуры. Верхняя и боковые стороны грудной клетки образованы ребрами и прикрепленными мышцами, а нижняя часть образована большой мышцей, называемой диафрагмой (произносится: ДИ-э-фрам). Стенки грудной клетки образуют защитную клетку вокруг легких и другого содержимого грудной полости.
Как работают легкие и дыхательная система?
Клетки нашего тела нуждаются в кислороде, чтобы выжить.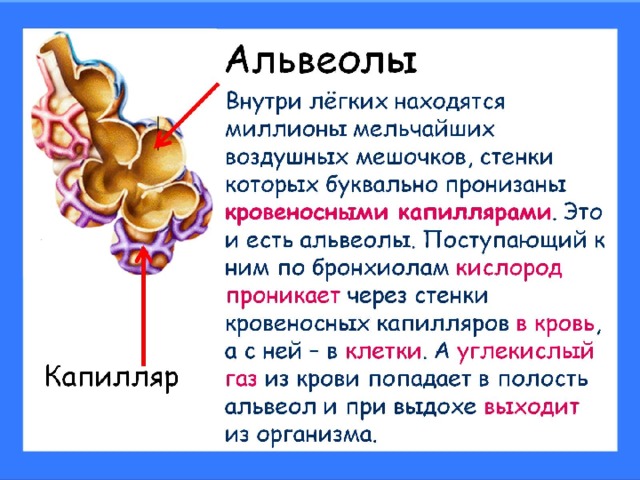 Углекислый газ вырабатывается в нашем организме, когда клетки выполняют свою работу.
Углекислый газ вырабатывается в нашем организме, когда клетки выполняют свою работу.
Легкие и дыхательная система позволяют кислороду воздуха поступать в организм, а также позволяют организму избавляться от углекислого газа, содержащегося в выдыхаемом воздухе.
Когда вы вдыхаете, диафрагма движется вниз к животу, а реберные мышцы тянут ребра вверх и наружу. Это увеличивает грудную полость и втягивает воздух через нос или рот в легкие.
При выдохе диафрагма поднимается вверх, а мышцы грудной клетки расслабляются, в результате чего грудная полость сужается и выталкивает воздух из дыхательной системы через нос или рот.
Каждые несколько секунд при каждом вдохе воздух заполняет большую часть из миллионов альвеол. В процессе, называемом диффузией, кислород перемещается из альвеол в кровь через капилляры (крошечные кровеносные сосуды), выстилающие альвеолярные стенки. Попадая в кровь, кислород захватывается
гемоглобина в эритроцитах.