Анестезия на верхней челюсти
Инфильтрационная анестезия. Методика проведения
Иглу погружают в мягкие ткани горизонтально под углом 300 к альвеолярному отростку. Скос иглы должен быть обращен к кости. Анестетик вводят медленно. С небной столоны вкол иглы производят в угол, образованный альвеолярным и небным отростками верхней челюсти, вводят не более 0,5 мл анестетика. С язычной стороны альвеолярной части нижней челюсти анестетик вводят в место перехода слизистой оболочки альвеолярной части на подъязычную область, 2-3 мл. С вестибулярной стороны вкол иглы производится в переходную складку.
Зона обезболивания: десна, альвеолярный отросток и зуб, в области которых производится анестезия.
Время наступления: 7-10 минут.
Туберальная анестезия. Методика проведения
Иглу располагают под углом 450 к гребню альвеолярного отростка, скосом иглы к кости. При полуоткрытом рте больного вкол иглы производят на уровне коронки 2 моляра в слизистую оболочку, отступя от переходной складки на 0,5 см кнаружи.
Зона обезболивания: 1,2,3 моляры, надкостница альвеолярного отростка и слизистая оболочка в области этих зубов с вестибулярной стороны.
Время наступления: 7-10 минут.
Инфраорбитальная анестезия. Методика проведения
Анатомические ориентиры подглазничного отверстия:
- на 0,5-0,75 см ниже костного желобка, соответствующего месту соединения скулового отростка верхней челюсти со скуловой костью;
- на 0,5-0,75 см ниже точки пересечения нижнего края глазницы с вертикальной линией, проведенной через середину второго моляра;
- на 0,5-0,75 см ниже места пересечения нижнего края глазницы с вертикальной линией, проведенной через зрачок глаза, смотрящего вперед.
Внутриротовой метод. Вкол иглы производят на 0,5 см кпереди от переходной складки на уровне промежутка, между центральным и боковым резцом.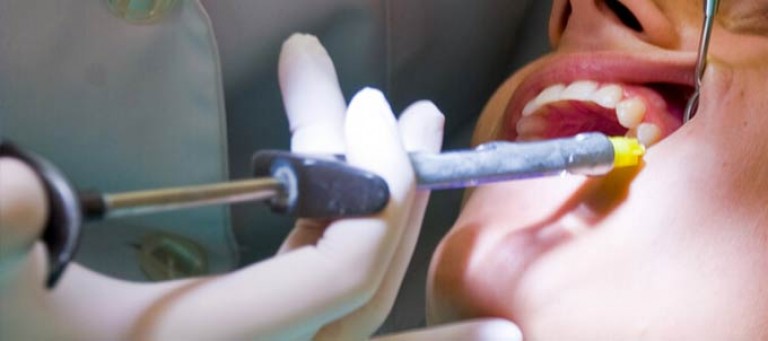
Внеротовой метод. Отступя от проекции отверстия на кожу на 1,0 см вниз и кнутри делают вкол иглы. Продвигают иглу вверх кзади и кнаружи по направлению к подглазничному отверстию. В области подглазничного отверстия выпускают 0,5-1,0 мл анестетика.
Зона обезболивания: резцы, клыки и премоляры, костная ткань альвеолярного отростка, слизистая оболочка альвеолярного отростка с вестибулярной стороны, кожа подглазничной области, нижнего века, крыла носа, кожа и слизистая оболочка верхней губы.
Время наступления: 3-5 минут
Небная анестезия. Методика проведения
Небное отверстие располагается на пересечении линии, проведенной параллельно границы твердого и мягкого неба через середину коронки 3 моляра от десневого края до средней линии верхней челюсти, и линии, проведенной через середину первой и перпендикулярно к ней.
Вкол иглы производят на 1,0 см кпереди и кнутри от проекции небного отверстия на слизистую оболочку. Иглу продвигают вверх, кзади и кнаружи до соприкосновения с костью и вводят 0,5 мл анестетика.
Зона обезболивания: оболочка твердого неба, альвеолярного отростка с небной стороны в области от 3 моляра до середины клыка.
Время наступления: 3-5 минут.
Резцовая анестезия. Методика проведения
Вкол иглы производят между центральными резцами, на 7-8 мм кзади от десневого края (позади десневого сосочка). Продвигают иглу до контакта с костью и вводят 0,3-0,5 мл анестетика.
Зона обезболивания: слизистая оболочка и надкостница альвеолярного отростка с небной стороны и твердого неба от середины одного клыка до середины другого.
Время наступления: 3-5 минут.
Проводниковая анестезия в стоматологической клинике Икар в СПб
Качественное стоматологическое лечение в современных клиниках обязательно проводится с использованием анестезии, чтобы пациент не испытывал боли во время процедур. Наиболее эффективным обезболивающим действием на сегодняшний день обладает проводниковая анестезия. Осуществляется путем инъекции в область рядом со стволом нерва (периневрально) или реже под оболочку нерва (эндоневрально), благодаря чему блокируются импульсы нервных ответвлений. Таким образом снимается чувствительность со значительного участка челюсти, что позволяет проводить сложные операции в зубочелюстной системе.
Наиболее эффективным обезболивающим действием на сегодняшний день обладает проводниковая анестезия. Осуществляется путем инъекции в область рядом со стволом нерва (периневрально) или реже под оболочку нерва (эндоневрально), благодаря чему блокируются импульсы нервных ответвлений. Таким образом снимается чувствительность со значительного участка челюсти, что позволяет проводить сложные операции в зубочелюстной системе.
Проводниковая анестезия чаще всего используется при лечении в области нижней челюсти, однако может применяться и для верхней. К ей прибегают в случаях, когда инфильтрационная анестезия будет неэффективна:
- удаление нескольких соседних зубов или извлечение корней;
- удаление сложных новообразований, флегмонов, абсцессов и других воспалений;
- лечение кариеса и заболеваний пародонта с осложнениями;
- лоскутные операции;
- переломы и травмы челюсти;
- ортопедическое оперативное вмешательство, имплантация;
- при невозможности или неэффективности других видов анестезии.

Проводниковая анестезия обладает достаточно мощным обезболивающим эффектом, сложной техникой проведения и высокой концентрацией, поэтому имеет ряд противопоказаний:
- аллергия на препарат;
- детский возраст до 12 лет;
- наличие инфекции в мягких тканях полости рта или лица.
- Обезболивающее действие распространяется на значительный участок челюсти, эффект длится до 2 часов;
- Концентрация обезболивающего вещества достаточно высокая, поэтому количество препарата требуется минимальное;
- Высокая эффективность как на верхней, так и на нижней челюсти;
- Правильное проведение проводниковой анестезии требует большого мастерства и умения врача, однако современные технологии сводят к минимуму возможные ошибки или последствия.
По способу обезболивающего действия:
- центральная проводниковая анестезия – блокирование ствола нерва верхней или нижней челюсти;
- периферическая проводниковая анестезия – мандибулярная, торусальная, подглазничная, нёбная, резцовая и т.

Наиболее распространенным методом обезболивания нижней челюсти является мандибулярная проводниковая анестезия, при которой снимается чувствительность альволярного и язычного нервов. Обезболивающий эффект распространяется на пловину челюсти: моляры, премоляры, клык, окружающие их мягкие ткани и слизистая, участки языка и губы.
По способу проведения инъекции:
- внутриротовая проводниковая анестезия – укол препарата осуществляется в ротовой полости;
- внеротовая проводниковая анестезия – препарат вкалывается через кожные покровы лица.
Проводниковая анестезия представляет собой сложную манипуляцию, особенно внеротовые методы. В зависимости от разновидности и методики применения различаются и способы осуществления анестезии.
Перед вколом препарата стоматолог может побрызгать на десну аппликационную анестезию, чтобы Вы не почувствовали боли от иглы.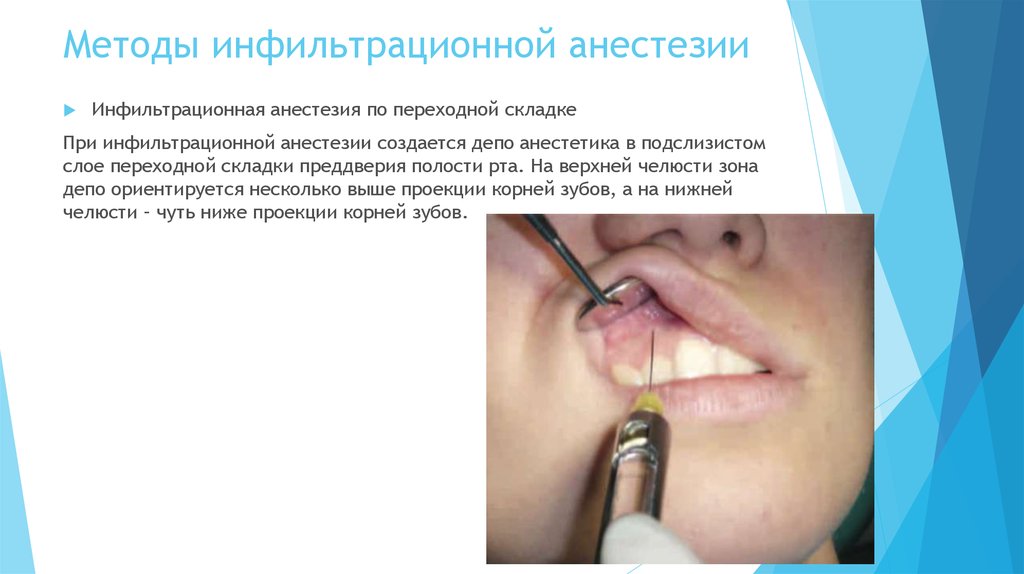
Обезболивание в стоматологии сегодня | Добрая Стоматология
Обезболивание в стоматологии сегодня позволяет сделать процесс лечения зубов безболезненным и безопасным, в том числе для беременных, детей и аллергиков
Виды местной анестезии
Каждый способ, применяемый для обезболивания тканей челюстно-лицевой области, характеризуется путем и местом подведения местноанестезирующего раствора, а также анестезируемыми нервами. В соответствии с общей классификацией все способы местной анестезии подразделяют их на три типа: аппликационная, инфильтрационная и проводниковая, причем последние два являются основными, наиболее часто используемыми.
Аппликационная (от лат. Applicatio— прикладывание), терминальная (от лат.Terminus— предел, конец), или поверхностная анестезия, которая осуществляется путем нанесения анестезирующих средств на поверхность тканей. Используются гели или спреи. Хорошо обезболивают место вкола иглы для инфильтрационной или проводниковой анестезии.
Инфильтрационная (от лат. Infiltratio — пропитанное) анестезия осуществляется пропитыванием глубоких слоев тканей анестезирующим раствором, вводимым через инъекционную иглу. Зона анестезии в этом случае также ограничена областью диффузии раствора, блокирующего рецепторы и периферические нервные волокна в этих слоях тканей. Наиболее часто инфильтрационную анестезию проводят введением анестезирующего раствора под слизистую оболочку, над надкостницей, внутрикостно или в пародонтальные ткани. Хорошо работает на верхней челюсти.
При аппликационной и инфильтрационной анестезии воздействуют на рецепторы, воспринимающие болевые раздражения.
Проводниковая анестезия достигается направленным введением анестезирующего раствора, при котором раствор концентрируется вокруг нервных стволов, сплетений. Благодаря этому происходит их блокада, и эффект анестезии возникает в той области тела, которая иннервируется анестезируемыми нервными образованиями.
Местноанестезирующие средства
Арсенал лекарственных препаратов для местного обезболивания весьма разнообразен. Механизм действия местных анестетиков связан с блокирующим действием плазматической мембраны нервного волокна, отвечающей за генерирование и передачу нервного импульса. В результате блокады нервные импульсы из зоны операции не поступают в ЦНС. Происходит выключение болевой чувствительности.
В нашей клинике используются препараты:
Скандонест – без вазоконстриктора (адреналина). Показан в детской практике, беременным и лицам с сердечно-сосудистой патологии (повышенное артериальное давление).
Убистезин – с вазоконстриктором.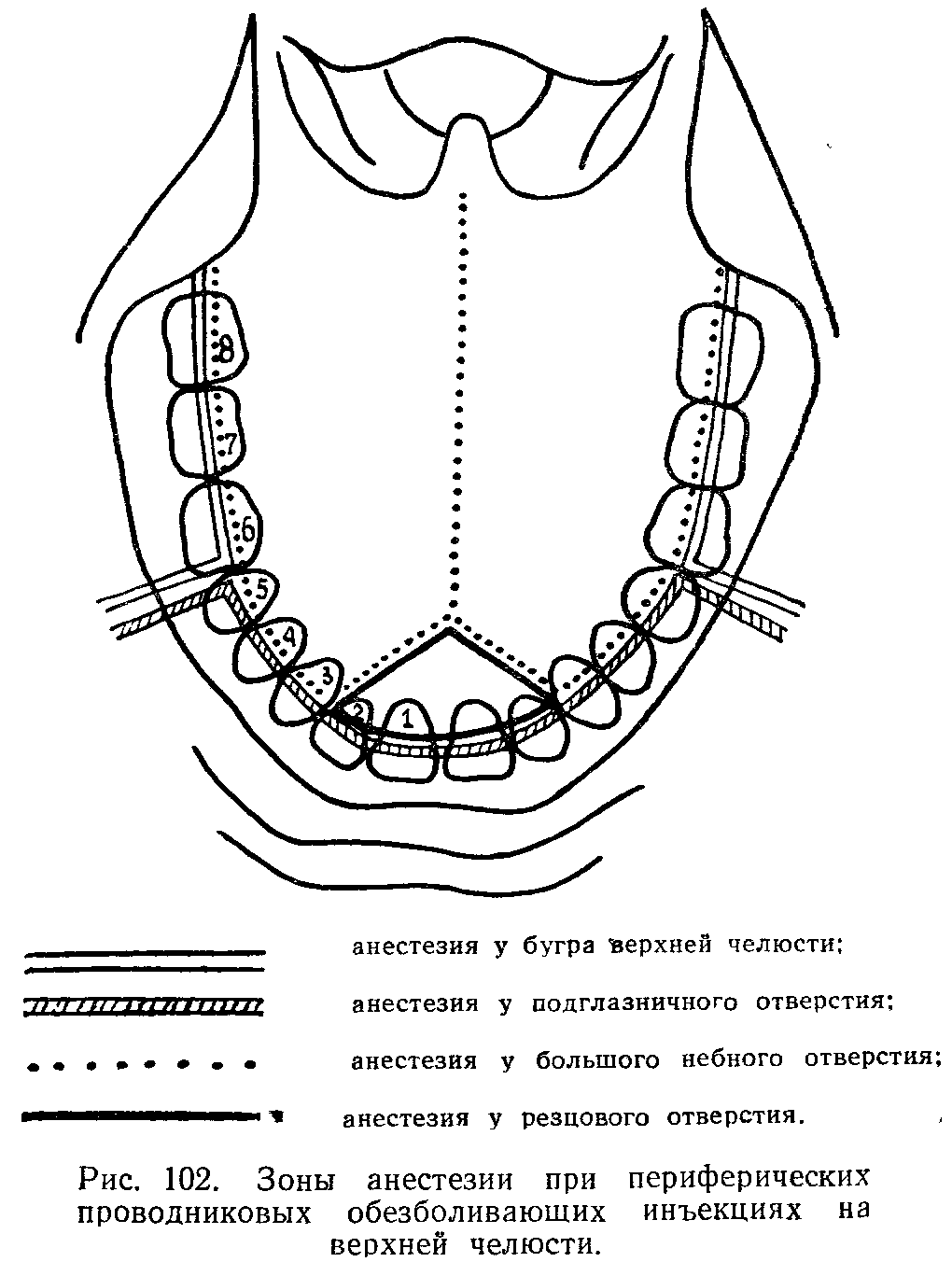 Препарат выбора лицам без патологии сердечно-сосудистой системы.
Препарат выбора лицам без патологии сердечно-сосудистой системы.
Артикаин – с вазоконстриктором. Показания как и у убистезина, но немного сильнее по действию.
В детской практике и беременным показан скандонест и аппликационные методы. При этом техника анестезии не отличается. Используется пониженная доза анестетика.
Беременным часто говорят о возможности проведения стоматологических вмешательств в женской консультации. Иногда и назначается анестетик. Желательно не проводить вмешательств в 1 и 3 триместры.
При аллергии на анестезирующие вещества (что сейчас встречается часто), мы отправляем на аллергопробу, после которой выбирается анестетик, которые можно использовать в дальнейшем без осложнений.
ПОЗАБОТЬТЕСЬ О СВОЕМ ЗДОРОВЬЕ
Приходите на первый БЕСПЛАТНЫЙ прием и узнайте ВСЕ о состоянии Ваших зубов.
Мы составим для Вас индивидуальный план лечения, ответим на все Ваши вопросы.
Гарантируем дружественную и доброжелательную обстановку. Ждем Вас!
Ждем Вас!
НАШИ АКЦИИ в этом месяце:
НАШИ АКЦИИ в этом месяце:
Новый способ проводниковой анестезии на верхней челюсти
Обезболивание остается одной из актуальных проблем стоматологии, поскольку большинство вмешательств сопровождается болевыми ощущениями разной степени интенсивности. При вмешательствах на верхней челюсти (ВЧ) предпочтение отдается методам местного обезболивания: инфильтрационной и проводниковой анестезии. Однако они не всегда отвечают требованиям клиники. Инфильтрационная анестезия — однозубная. Ей присущи существенное сужение зон обезболивания, необходимость введения анестетика с 2 сторон альвеолярного отростка, а также невозможность повторной анестезии при выполнении хирургических вмешательств на альвеолярном отростке [6].
При выполнении проводниковой анестезии (туберальной, инфраорбитальной) возможны осложнения как местного, так и общего характера [4]. Кроме того, она не позволяет одномоментно выключить проводимость подглазничного нерва на всем его протяжении.
С этих позиций достаточно перспективно выглядит внутрикостный путь введения анестетиков. Преимущества внутрикостной анестезии очевидны: обезболивание наступает практически сразу же после инъекции с 2 сторон альвеолярного отростка, при этом пациенты не ощущают дискомфорта, связанного с чувством онемения мягких тканей в послеоперационном периоде; метод позволяет существенно уменьшить количество вводимого анестетика. Однако зона обезболивания при этом ограничивается только 1 зубом [8, 9].
Цель настоящей работы — повышение эффективности внутрикостной анестезии на ВЧ за счет блокирования проводимости подглазничного нерва на всем его протяжении.
Материал и методы
Исследование включало в себя 2 этапа: экспериментальный и клинический. Для экспериментального обоснования способа были использованы 15 паспортизированных препаратов ВЧ, взятых из архива научной краниологической коллекции фундаментального музея кафедры анатомии человека Волгоградского государственного медицинского университета. Отбирались препараты без видимой костной патологии. Выбор места вкола иглы отвечал требованиям, которые к нему предъявлялись [3]. Далее в области между медиальным и латеральным резцами на уровне проекции верхушек их корней бором трепанировали кортикальную пластинку, после чего в губчатое вещество челюсти вводили 2,0 мл йодолипола, используя шприц типа Рекорд. Для изучения растекания контрастного вещества проводили рентгенографию препарата в боковой проекции по традиционной методике.
Отбирались препараты без видимой костной патологии. Выбор места вкола иглы отвечал требованиям, которые к нему предъявлялись [3]. Далее в области между медиальным и латеральным резцами на уровне проекции верхушек их корней бором трепанировали кортикальную пластинку, после чего в губчатое вещество челюсти вводили 2,0 мл йодолипола, используя шприц типа Рекорд. Для изучения растекания контрастного вещества проводили рентгенографию препарата в боковой проекции по традиционной методике.
Клиническое исследование заключалось в сравнительной оценке эффективности инфраорбитальной анестезии, выполненной традиционным способом и способом внутрикостной анестезии. Исходя из того, что наилучшим показателем эффективности анестезии является качество обезболивания зубов при их депульпировании [5], нами проведено лечение премоляров по поводу обострения хронического пульпита у 100 пациентов 1-го периода зрелого возраста (21-35 лет). Мужчин было 48 (48,0%), женщин — 52 (52,0%). Выбор группы зубов был связан с границами зон обезболивания при инфраорбитальной анестезии.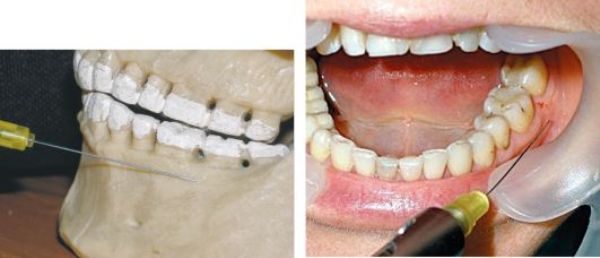
Все пациенты были разделены на две группы. 1-ю группу составили 50 (50,0%) пациентов, которых лечили с использованием инфраорбитальной анестезии. У пациентов 2-й группы — 50 (50,0%) человек — после получения информированного согласия с этой целью использовали внутрикостную анестезию по разработанной нами методике (Патент РФ №2427393) [1]. Для выполнения анестезии применяли устройство нашей конструкции (Патент РФ на полезную модель №98894) [2].
Суть методики заключалась в следующем. После обезболивания места будущего вкола производили прокол слизистой оболочки до соприкосновения кончика иглы с костью. При незначительном давлении на наконечник бормашины в условиях низкоскоростного вращения инъекционная игла проводилась через кортикальную пластинку в губчатую кость, что определялось по характерному ее «проваливанию».
После извлечения мандрена из канюли иглы в ней фиксировали шприц типа Рекорд с набранным анестетиком, который вводили в губчатое вещество челюсти. Далее игла вместе со шприцем легко извлекались из кости. В качестве анестетика использовали 4% раствор артикаина с эпинефрином в разведении 1:100 000. Объем вводимого анестетика при инфраорбитальной анестезии составлял 1,0 мл, при внутрикостной — 0,5 мл.
Далее игла вместе со шприцем легко извлекались из кости. В качестве анестетика использовали 4% раствор артикаина с эпинефрином в разведении 1:100 000. Объем вводимого анестетика при инфраорбитальной анестезии составлял 1,0 мл, при внутрикостной — 0,5 мл.
Границы зон обезболивания, глубину и продолжительность анестезии изучали неврологическими и электрофизиологическими методами. Электровозбудимость пульпы зубов определяли методом Л.Р. Рубина (1976), используя PULP VITALITY TESTER производства США. Критерием пульпарной аналгезии служила величина 100 мкА, признанная в отечественной эндодонтии и физиотерапии показателем выключения чувствительности (гибели) пульпы [7].
Болевая чувствительность кожи верхней губы и слизистой оболочки альвеолярного отростка изучалась стандартным методом с использованием острого зонда. Эффективность обезболивания оценивали как полную, частичную и недостаточную [5].
Результаты и обсуждение
Рентгенологическая картина исследуемых препаратов не отличалась многообразием.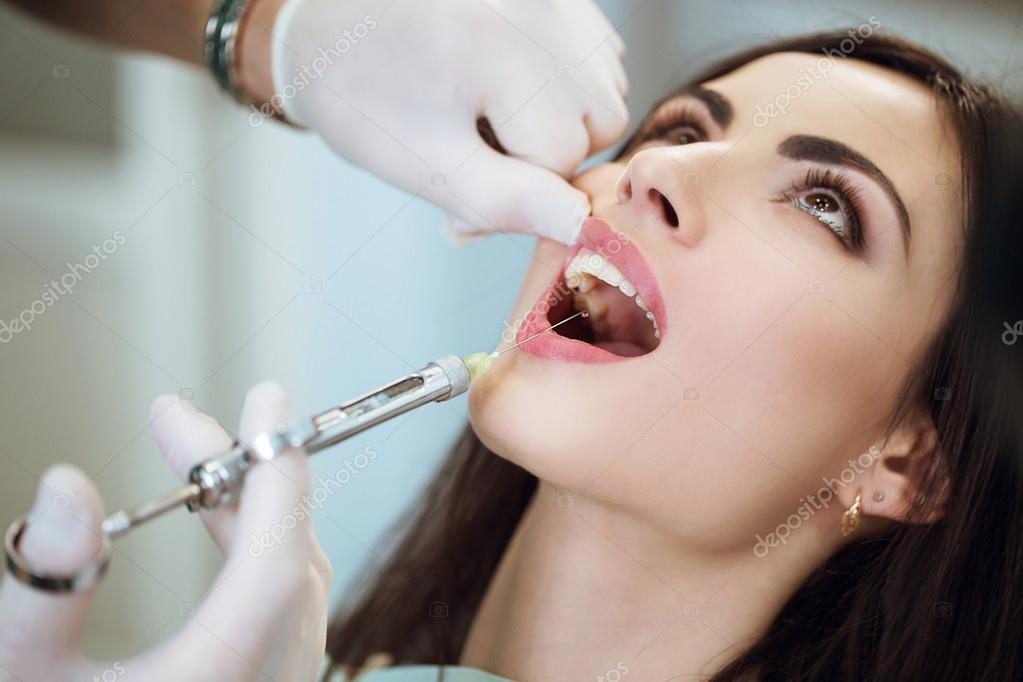 Контрастное вещество растекалось от медиального резца до ретромолярной области. При этом его плотность была одинаковой по всему альвеолярному отростку ВЧ (см. рисунок).Рисунок 1. Рентгенограмма препарата ВЧ в боковой проекции после введения контрастного вещества.
Контрастное вещество растекалось от медиального резца до ретромолярной области. При этом его плотность была одинаковой по всему альвеолярному отростку ВЧ (см. рисунок).Рисунок 1. Рентгенограмма препарата ВЧ в боковой проекции после введения контрастного вещества.
Такой характер распространения йодолипола связан, по-видимому, с равномерным распределением губчатого вещества в зубочелюстных сегментах.
Клиническое исследование показало, что у всех пациентов независимо от способа введения анестетика отмечалось развитие общих осложнений. При этом их частота (18%) и характер (обморок, тахикардия, повышение АД) в обеих группах были идентичными, что не свидетельствовало о соответствии внутрикостного пути введения. Это было подтверждением того факта, что перед введением анестетика у пациентов имела место психогенная реакция, которая и привела к возникновению осложнений подобного характера. Интересен и другой факт: отсутствие местных осложнений при внутрикостном введении анестетика. У больных 1-й группы их частота составила 16%.
У больных 1-й группы их частота составила 16%.
Динамика глубины анестезии по данным тестирования болевой чувствительности слизистой оболочки альвеолярного отростка представлена в табл. 1.
Следует отметить, что при внутрикостной анестезии потеря болевой чувствительности слизистой оболочки от медиального резца до 3-го моляра наблюдалась с 2 сторон альвеолярного отростка, при инфраорбитальной анестезии, выполненной традиционным методом, — от медиального резца до 1-го моляра и только с вестибулярной стороны альвеолярного отростка.
Полученные данные подтверждались результатами электроодонтодиагностики (ЭОД) зубов, расположенных в зоне обезболивания (табл. 2).
Таким образом, полученные данные свидетельствовали о том, что инфраорбитальная анестезия, выполненная путем внутрикостного введения анестетика, позволила исключить развитие местных постинъекционных осложнений. При этом частота и характер общих осложнений не отличались от таковых у пациентов контрольной группы, что связано, по-видимому, со стрессовыми ситуациями, вызванными ожиданием проведения анестезии. Полное обезболивание наблюдалось в течение 30 мин в зоне от медиального резца до 3-го моляра с 2 сторон альвеолярного отростка. Однако следует отметить, что внутрикостная анестезия связана с нанесением дополнительной травмы кости, поэтому выбор метода всегда должен быть обоснованным.
Полное обезболивание наблюдалось в течение 30 мин в зоне от медиального резца до 3-го моляра с 2 сторон альвеолярного отростка. Однако следует отметить, что внутрикостная анестезия связана с нанесением дополнительной травмы кости, поэтому выбор метода всегда должен быть обоснованным.
Местная анестезия | Безболезенное лечение зубов в Маэстро-Дент
Местная анестезия в общем смысле – это обезболивание отдельного поля, на котором производятся операционные мероприятия, при сохранении сознания пациента.
Местная анестезия позволяет обезболить определенную область, где планируется вмешательство. Пациент в момент проведения манипуляции находится в полном сознании, абсолютно адекватно оценивает происходящее вокруг и имеет возможность оперативно реагировать на изменяющуюся ситуацию и ощущения. На самом деле, применение местной анестезии в большинстве случаев более, чем оправдано, и достаточно для проведения даже сложных хирургических операций.
При местном введении всех типов анестетиков используются специальные многоразовые шприцы, которые имеют выемку для введения карпулы – это герметично запечатанная ампула с анестетиком.
Безболезненность введения препарата при помощи так называемых карпульных шприцов обеспечивается за счет очень тонкой иглы, что позволяет вводить препарат медленно, не травмируя ткань. Все многоразовые шприцы, как и прочие инструменты многоразового использования, обязательно проходят базовую антисептическую обработку в дезинфекционных растворах, стерилизацию с помощью современного ультразвукового оборудования и автоклавирование (температурную обработку под давлением).
Карпула (или картридж) — прозрачный стеклянный цилиндрический контейнер с силиконовым поршнем с одного конца и силиконовой пробкой и металлическим колпачком с другого конца.Конструкция гарантирует безопасность.
Виды местной анестезии
Аппликационная анестезия
Аппликационная повсеместно применяется при проведении несложных операций при непродолжительном обезболивающем эффекте. Для аппликационной (поверхностной, терминальной) анестезии используются отлично проникающие и пропитывающие верхние слои кожи или слизистой оболочки рта, блокирующие рецепторы и периферические нервные волокона, что обеспечивает обезболивающий эффект.
Для аппликационной (поверхностной, терминальной) анестезии используются отлично проникающие и пропитывающие верхние слои кожи или слизистой оболочки рта, блокирующие рецепторы и периферические нервные волокона, что обеспечивает обезболивающий эффект.
Препарат в виде раствора, геля, мази, аэрозоля высокой концентрации наносится стерильным ватным тампоном или пальцами на обрабатываемую область, проникает в слой мягких тканей, снижая их чувствительность. Проникает препарат на глубину до 3 мм. Очень часто такая разновидность анестезии предшествует другому виду обезболивания.
Эффект достигается буквально через несколько минут и продолжается до 25 минут.
Инфильтрационная анестезия
Инфильтрационная анестезия заключается в инъекции, которая вводится вокруг. В быту такую разновидность анестезии часто называют «заморозкой».
Это — наиболее применяемый способ обезболивания, используемый для работы на мягких тканях в челюстно-лицевой хирургии, при операциях на альвеолярном отростке, при удалении и лечении зубов. Инфильтрационная анестезия может выполняться с введением анестетика под- и внутри слизистой оболочки, наднадкостнично, в периодонтальную щель, а также при введении внутрикостно.
Инфильтрационная анестезия может выполняться с введением анестетика под- и внутри слизистой оболочки, наднадкостнично, в периодонтальную щель, а также при введении внутрикостно.
Как правило, врач принимает решение о ее применении при терапии зубов верхней челюсти, поскольку альвеолярный отросток имеет более пористую структуру,что обеспечивает более эффективный результат.
Время действия – около 1 часа, достаточно для проведения манипуляций выше среднего уровня сложности – эндодонтического лечения, дэпульпировании, терапии сложного (глубокого) кариеса.
Проводниковая анестезия
Целью проводниковой анестезии во время стоматологических процедур является блокировка нерва, передающего сигнал о боли. В результате этого достигается эффект «отключения» целого ряда или участка челюсти, а не только больного зуба.
Применяется данная разновидность чаще всего при необходимости провести лечение или удаление сразу нескольких зубов, расположенных рядом ( применение на нижней челюсти наиболее распространено).
Время действия – от 1,5 до 2 часов. Широко применяемый вариант называется проводниковой мандибулярной анестезией. Как было сказано ранее, данная разновидность дает возможность эффективно обезболить нижнюю челюсть и выполнить сложные вмешательства в области коренных зубов.
Анестезия для внутрисвязочного введения
Интралигментарная также носит название внутрипериодонтальной анестезии зубов. Особенностью данной разновидности считается оказание большего давления в процессе введения препарата. Проникновение во внутрикостное пространство обеспечивается за счет равномерного распределения средства в периодонтальном пространстве.
Начинает действовать практически мгновенно — спустя 15-45 секунд. Время действия – от 20 минут до получаса.
Внутрикостная анестезия
Решение о применении данной разновидности принимается врачом в том случае, когда в вислу специфических факторов невозможно или неэффективно использование остальных видов анестезии.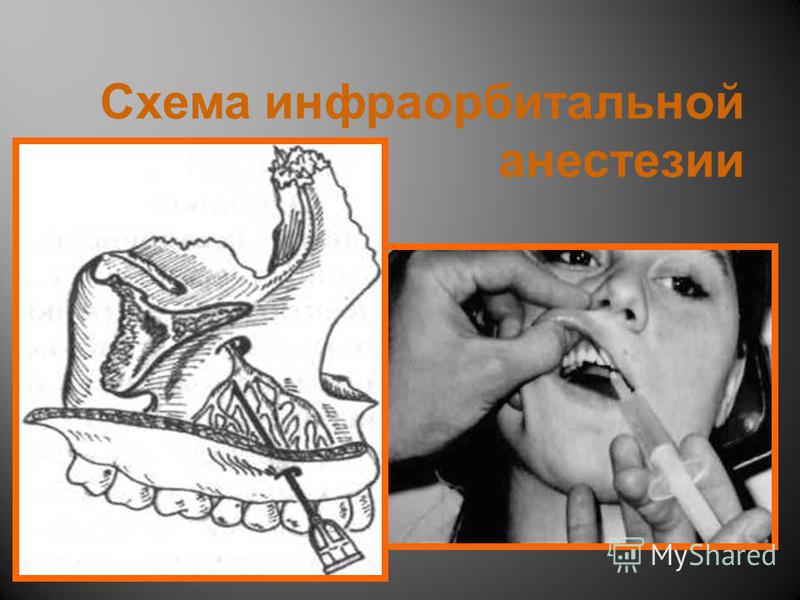
Характерно применение при лечении и удалении жевательных зубов нижней челюсти (моляров), операциях на альвеолярном отростке. Создание отверстия в костной ткани с помощью бора предполагает в этом случае рассечение слизистой оболочки, игла входит в полученное отверстие, анестезия доводится до губчатого вещества под ощутимым давлением. Препарат эффективен даже при относительно малых дозах, что можно считать преимуществом при выборе данной разновидности анестетика.
Время действия – от 1 часа.
Стволовая анестезия
Эта разновидность подразумевает воздействие на ветви тройничного нерва у самого основания черепа. Применение данной разновидности оправдано в том случае, когда доктор планирует разносторонние хирургические манипуляции в челюстно — лицевом аппарате в то время, как анестетик оказывает обезболивающий эффект одновременно на верхнюю и нижнюю челюсти.
Врач-стоматолог правильно подберет эффективный и безопасный анестезиологический препарат с учетом планируемого лечения и возможного психо — эмоционального напряжения пациента.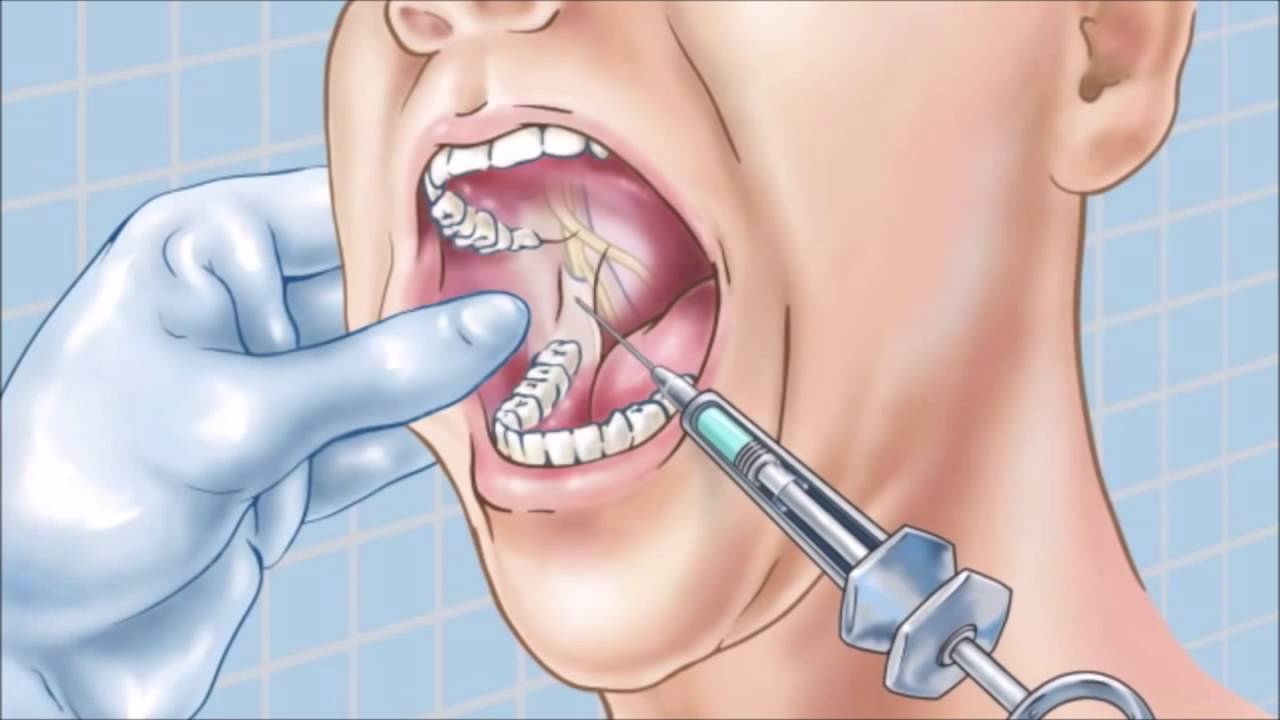
Преимущества местной анестезии
- практически абсолютная блокировка любых неприятных ощущений,
- безопасность, современные средства не оказывают токсического воздействия на ваш организм,
- быстрое выведение через почки,
- в отличие от общего наркоза практически не имеют побочных действий,
- препарат подбирается на основе клинической картины, особенностей состояния здоровья и возраста пациента.
Закономерный вопрос: существуют ли недостатки у местной анестезии?
Местная анестезия высокоэффективна и практически не демонстрирует недостатков при применении. В отличие от препаратов, которые использовались ранее, современные анестетики абсолютно безопасны, имеют минимум противопоказаний, легко выводятся из организма, не наносят вреда сердечно — сосудистой системы, не оказывает разрушающее действие на почки и печень. При профессиональном введении пациент не почувствует никаких болезненных ощущений даже во время длительных хирургических процедур.
Безопасность анестезии — крайне важный аспект лечения!
Постоянное увеличение ассортимента лекарств повышает уровень ответственности администрации нашего центра и врачей за профессионально-ориентированный и фармакологически обоснованный выбор эффективных и безопасных анестезирующих препаратов, особенно для пациентов группы анестезиологического риска.
В нашем стоматологическом центре весь ассортимент лечебных препаратов проходит строгий контроль и учтен в новейшей национальной системе цифровой маркировки товаров «Честный знак».
Лечение без боли — обезболивание в стоматологии
Никому не секрет, что поход к стоматологу у каждого человека вызывает волнение. У кого то это связано с неприятными воспоминаниями из детства, а кому то причинили боль во время лечения зубов в наше время.
Что бы избавить наших пациентов от таких неприятных моментов в современной стоматологической практике широко используют обезболивание.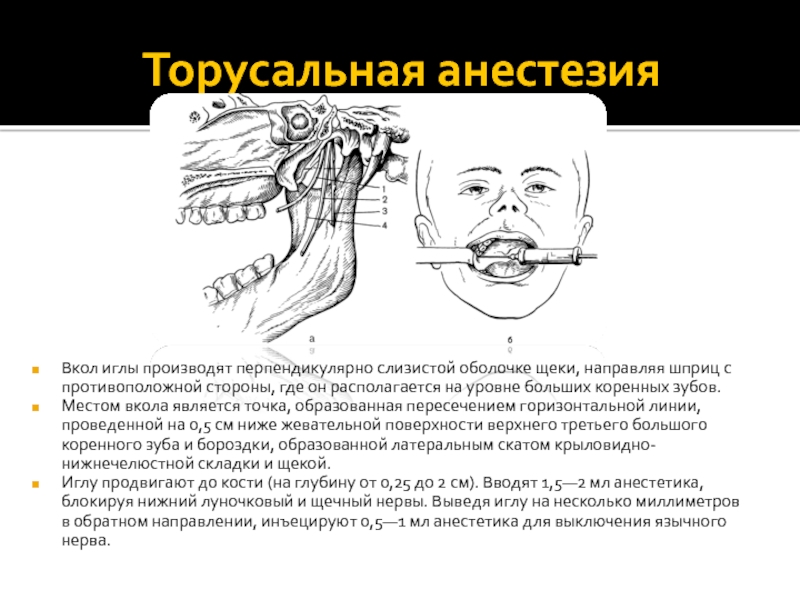 Существуют два вида обезболивания это – местная анестезия, при которой выключается болевая чувствительность, но пациент находится в сознании, и наркоз, при котором наступает обратимая потеря сознания, при этом все мышцы расслаблены и полностью выключается болевая чувствительность.
Существуют два вида обезболивания это – местная анестезия, при которой выключается болевая чувствительность, но пациент находится в сознании, и наркоз, при котором наступает обратимая потеря сознания, при этом все мышцы расслаблены и полностью выключается болевая чувствительность.
Более широко в стоматологической практике используется местная анестезия. Она может быть аппликационной — поверхностной (гели, спреи) и инъекционной, которая блокирует нервные импульсы непосредственно в определенном участке.
Если укол производится вблизи нервного ствола и при этом отключается вся область иннервации – это проводниковая анестезия, эффект наступает быстро и длится в течении 2-3 часов.
Анестезия в стоматологии
Инфильтрационная анестезия – это когда инъекция производится, а слизистую по переходной складке или интралигаментарно, для этого могут быть использованы специальные шприцы или безигольный инъектор. Такую анестезию используют часто во время лечения зубов на верхней челюсти.
Для обезболевания зубов на нижней челюсти используют вид проводниковой анестезии – мандибулярная, при этом выключается не только нижнечелюстной нерв, который иннервирует зубы, но щёчный и язычный, что приводит к значительным неудобствам для пациента.
Зачастую, что бы не создавать неудобств для пациента, врачи используют интралигаментарную анестезию – это введение анестетика непосредственно в периодонтальную связку зуба.
Для проведения анестезии в стоматологической практике используют карпульные шприцы. Корпус такого шприца изготовлен металла, поэтому легко стерилизуется после каждого пациента и может использоваться многократно. Карпулы и иглы одноразовые.
Какие же обезболивающие препараты чаще всего используют в современной стоматологии ?
Это же конечно анестетики нового поколения, которые менее токсичны, чем предшественники, действие наступает мгновенно и значительно сильнее. В основном стоматологи используют такие препараты как Убестезин, Ультракаин в зависимости от показаний.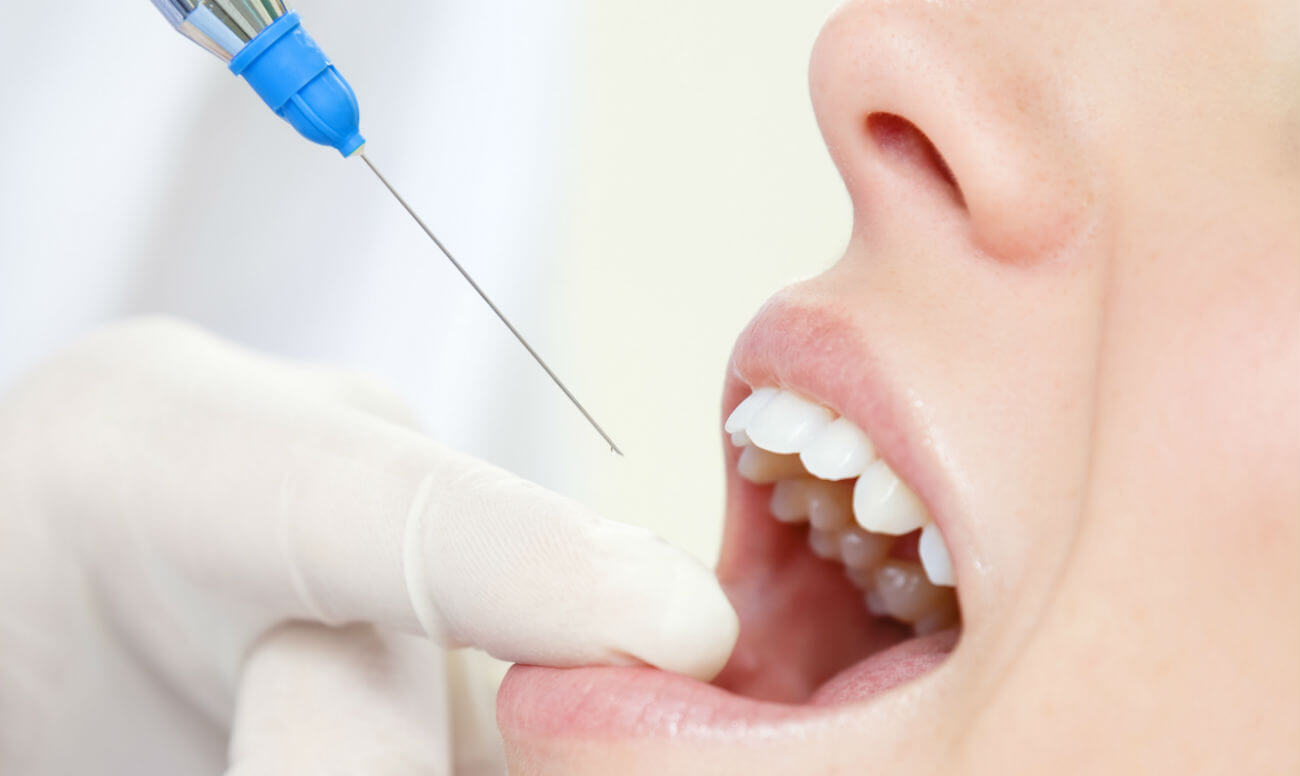
И в заключении хочется пожелать – пусть ваш визит к стоматологу будет приятным, безболезненным, а главное — своевременным. Лучше вовремя предупредить болезнь, чем потом бороться с осложнениями.
при лечении, удалении, пародонтите, взрослых и детей
Анестезия позволяет сделать лечение и удаление зубов безболезненным. Современная стоматология предлагает несколько вариантов анестезии. В качественной стоматологической клинике вам всегда подберут наиболее подходящий вариант в зависимости от сложности планируемых манипуляций и индивидуального состояния вашего организма.
Существуют следующие виды анестезии:
- Аппликационная анестезия: выполняется путем нанесения анестезиологического геля, на
область, где будут проводиться манипуляции. Обладает не долгим, но моментальным
эффектом обезболивания, используется в качестве подготовки к уколу, а также для снятия
зубного камня и вскрытия абсцесса под слизистой.
 Такая анестезия не подойдет при
сложном лечении, так как имеет краткий период действия, зато отлично подходит для
маленьких пациентов, которые боятся боли от уколов.
Такая анестезия не подойдет при
сложном лечении, так как имеет краткий период действия, зато отлично подходит для
маленьких пациентов, которые боятся боли от уколов.
- Инфильтрационная анестезия: классический метод, используемый в стоматологии, представляет собой укол анестетика, который срабатывает в течение 1-2 минут и продолжается в течение часа. Используется при лечении, удалении и депульпировании зубов, противопоказана только в случае аллергии на препарат или недостаточном обезболивающем эффекте в силу индивидуальных особенностей организма.
- Проводниковая анестезия: применяется, когда зона манипуляции шире, чем зона
действия инфильтрационной анестезии. Такая анестезия затрагивает тройничный нерв,
обезболивая сразу несколько зубов и даже мягкие ткани рядом с ними. Используется при
серьезных вмешательствах, например сложном удалении зуба мудрости.
 Для
проводниковой анестезии характерно чувство онемения языка и губ. Не всегда
используется для детей, т.к. многие из них некомфортно чувствуют себя при онемении
полости рта и могут непреднамеренно повредить ее.
Для
проводниковой анестезии характерно чувство онемения языка и губ. Не всегда
используется для детей, т.к. многие из них некомфортно чувствуют себя при онемении
полости рта и могут непреднамеренно повредить ее.
- Внутрисвязочная анестезия, которая воздействует на периодонтальную связку. Это альтернатива предыдущему варианту, с тем лишь отличием, что не вызывает сильного онемения языка, губ и щек, и используется чаще всего при лечении детей. Такая анестезия противопоказана при гнойном парадонтите, так как игла, во время обезболивания, проходит через десну. Кроме того, внутрисвязочное обезболивание не всегда может быть эффективно для взрослых.
- Стволовая анестезия: один из самых серьезных, в плане эффекта, видов анестезии. Такое
обезболивание блокирует весь тройничный нерв. Действие распространяется как на
нижнюю челюсть, так и на верхнюю. Стволовая анестезия используется при серьезных
челюстно-лицевых вмешательствах, а ее действие строго отслеживается специалистом во
время процедуры.
- Общий наркоз проводится при аллергических реакциях пациента на другие виды анестезии, в случае наличия психических проблем у пациента, а также при болезненном лечении детей. С этим видом наркоза врачи, обычно, очень осторожны, т.к. он имеет много противопоказаний: заболевания легких и сердца, серьезные нарушения сердечного ритма, острые инфекции, заболевания печени и почек, недавно перенесенный инфаркт сердца или инсульт.
Правильно подобранная анестезия поможет провести любую стоматологическую манипуляцию без боли и максимально снизит неприятные ощущения, главное правильно определить тот вид обезболивания, который подойдет пациенту.
Оральная и челюстно-лицевая региональная анестезия
Бенайфер Д. Прециози, Адам Т. Хершкин, Пол Дж. Сейдер и Грегори М. Кейси
ВВЕДЕНИЕ
Хирургические и стоматологические процедуры полости рта часто выполняются в амбулаторных условиях.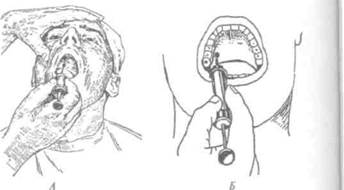 Регионарная анестезия — наиболее распространенный метод обезболивания пациента перед операциями в офисе.
Регионарная анестезия — наиболее распространенный метод обезболивания пациента перед операциями в офисе.
Несколько высокоэффективных и практичных методов могут быть использованы для достижения анестезии зубного ряда и окружения твердых и мягких тканей верхней и нижней челюсти.Тип выполняемой процедуры, а также место проведения процедуры определяют метод анестезии, который будет использоваться. Техники орофациальной анестезии можно разделить на три основные категории: местная инфильтрация, полевой блок и блокада нерва.
Метод местной инфильтрации анестезирует терминальные нервные окончания зубного сплетения (, рисунок 1, ).
Этот метод показан, когда требуется обезболивание отдельного зуба или отдельной изолированной области. Процедура проводится в непосредственной близости от места инфильтрации.
Процедура проводится в непосредственной близости от места инфильтрации.
Полевой блок анестезирует концевые нервные ветви в области лечения. Затем лечение можно проводить в области, немного удаленной от места инъекции. Практикующие стоматологи и челюстно-лицевые врачи часто применяют нанесение местного анестетика на верхушку зуба с целью достижения анестезии пульпы и мягких тканей.Хотя это обычно называют «локальным проникновением», поскольку терминал. Терминальные ветви нерва анестезируются в этой методике, такую инфильтрацию правильнее назвать полевой блокадой. Напротив, блокада нерва анестезирует основную ветвь определенного нерва, позволяя проводить лечение в области, иннервируемой нервом.
В этом разделе рассматривается основная анатомия орофациальных нервов и подробно описываются практические подходы к выполнению блокады нервов и инфильтрационной анестезии для различных хирургических процедур в этой области.
АНАТОМИЯ ТРИГЕМИНАЛЬНОГО НЕРВА
Общие положения
Анестезия зубов, мягких и твердых тканей полости рта достигается блокадой ветвей тройничного нерва (пятого черепного нерва).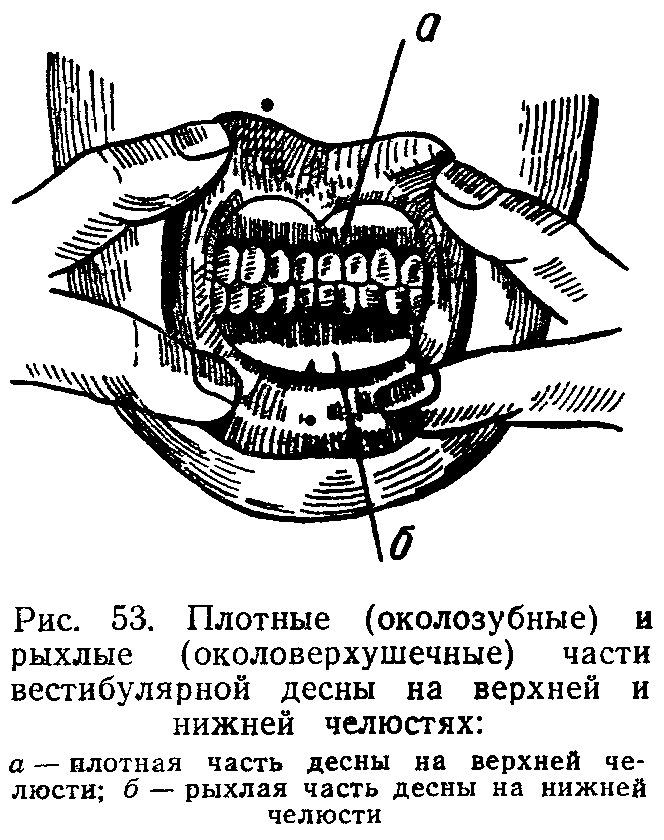 Фактически, регионарная, полевая и местная анестезия верхней и нижней челюсти осуществляется путем нанесения раствора анестетика вблизи конечных нервных ветвей или главного нервного ствола тройничного нерва.
Фактически, регионарная, полевая и местная анестезия верхней и нижней челюсти осуществляется путем нанесения раствора анестетика вблизи конечных нервных ветвей или главного нервного ствола тройничного нерва.
Самый большой из черепных нервов, тройничный нерв дает начало небольшому двигательному корешку, берущему свое начало в двигательном ядре в пределах моста и продолговатого мозга, и более крупному сенсорному корню, который берет свое начало в передней части моста ( см. Рисунок 1 ).Нерв проходит вперед от задней черепной ямки к каменистой части височной кости в средней черепной ямке. Здесь чувствительный корешок образует тройничный (полулунный или гассерианский) ганглий, расположенный в полости Меккеля на передней поверхности каменистой части височной кости. Ганглии парные, по одному с каждой стороны лица. Чувствительный корешок тройничного нерва дает начало офтальмологическому отделу (V1), верхнечелюстному отделу (V2) и нижнечелюстному отделу (V3) от ганглия тройничного нерва (см.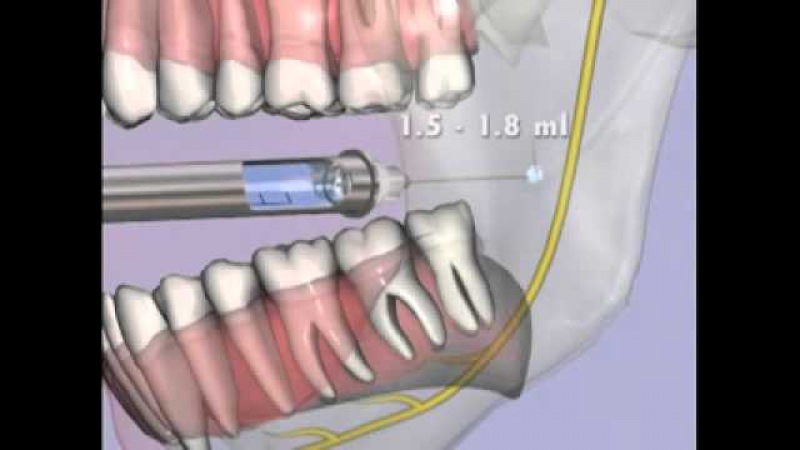 , рис. 1, ).
, рис. 1, ).
Моторный корень движется от ствола мозга вместе с сенсорным корнем, но отдельно от него. Затем он покидает среднюю черепную ямку через овальное отверстие после прохождения под ганглием тройничного нерва в латеральном и нижнем направлении. Моторный корень выходит из средней черепной ямки вместе с третьим отделом сенсорного корня: нижнечелюстным нервом. Затем он соединяется с нижнечелюстным нервом, образуя единый нервный ствол после выхода из черепа. Моторные волокна снабжают жевательные мышцы (жевательную, височную, медиальную крыловидную и латеральную крыловидную мышцу), а также подъязычную мышцу, переднюю брюшную часть двубрюшной мышцы, напрягающие мышцы неба и мышцы барабанной перепонки.
Офтальмологическое отделение
Самый маленький из трех отделов, офтальмологический отдел (V1) является чисто сенсорным и проходит вперед по боковой стенке кавернозного синуса в средней черепной ямке до медиальной части верхней глазничной щели. Перед выходом в глазницу через верхнюю глазничную щель глазничный нерв делится на три ветви: лобную, носоцилиарную и слезную.
Лобный нерв является самой большой ветвью офтальмологического отдела и проходит вперед по орбите, оканчиваясь надхлеарным и надглазничным нервами.Супратрохлеарный нерв лежит медиальнее надглазничного нерва и снабжает кожу и конъюнктиву медиальной части верхнего века и кожу над нижней частью лба близко к средней линии. Супраорбитальный нерв снабжает кожу и конъюнктиву центральной части верхнего века, кожу лба и волосистой части головы до теменной кости и ламбдовидного шва.
Носоцилиарная ветвь проходит по медиальной стороне крыши глазницы, выделяя различные ветви.Полость носа и кожа на верхушке и крыльях носа иннервируются передним решетчатым и наружным носовыми нервами. Внутренний носовой нерв иннервирует слизистую оболочку переднего отдела носовой перегородки и боковой стенки носовой полости. Инфратрохлеарная ветвь иннервирует кожу слезного мешка, слезного карункула и прилегающей части боковой поверхности носа. Задний решетчатый нерв снабжает решетчатую и клиновидную пазухи. Короткие и длинные ресничные нервы иннервируют глазное яблоко.
Короткие и длинные ресничные нервы иннервируют глазное яблоко.
Слезный нерв кровоснабжает кожу и конъюнктиву боковой части верхнего века и является самой маленькой ветвью глазного отдела.
Верхнечелюстной отдел
Верхнечелюстной отдел (V2) тройничного нерва также является чисто сенсорным отделом. Возникающий из ганглия тройничного нерва в средней черепной ямке, верхнечелюстной нерв проходит вперед вдоль боковой стенки кавернозного синуса. Вскоре после выхода из ганглия тройничного нерва верхнечелюстной нерв дает единственную ветвь в черепе: средний менингеальный нерв.Затем он выходит из черепа через круглое отверстие, расположенное в большом крыле клиновидной кости. После выхода из круглого затылочного отверстия нерв входит в пространство, расположенное позади и ниже глазничной полости, известное как крылонебно-небная ямка. После образования нескольких ветвей внутри ямки нерв выходит на орбиту через нижнюю глазничную щель, где он становится подглазничным нервом.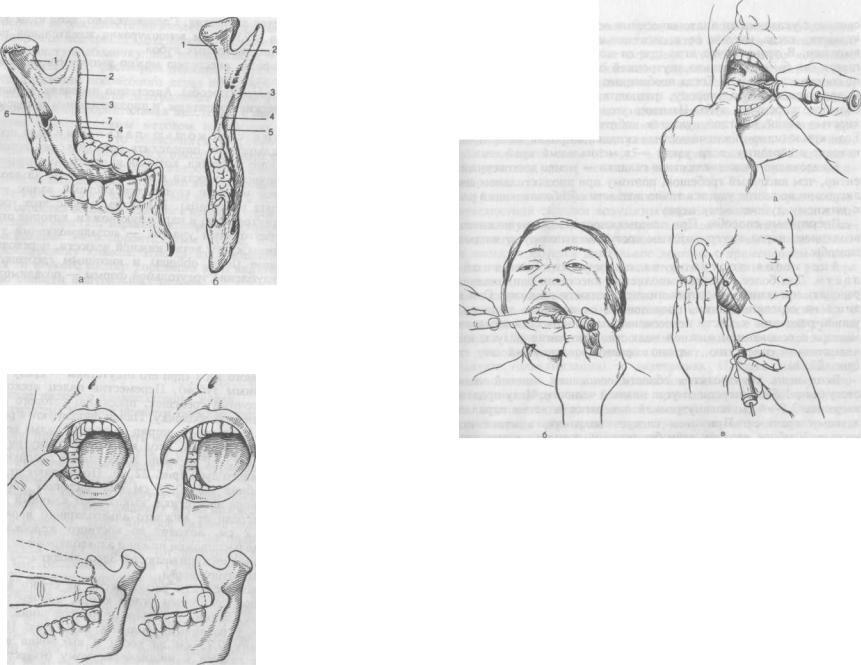 Проходя по дну орбиты в подглазничной борозде, нерв входит в подглазничный канал и выходит на лицо через подглазничное отверстие.
Проходя по дну орбиты в подглазничной борозде, нерв входит в подглазничный канал и выходит на лицо через подглазничное отверстие.
Средний менингеальный нерв — единственная ветвь верхнечелюстного отдела в пределах черепа; он обеспечивает сенсорную иннервацию твердой мозговой оболочки в средней черепной ямке. Внутри крылонебной ямки отходит несколько ветвей, включая крылонебный, скуловой и задние верхние альвеолярные нервы. Крылонебно-небные нервы — это два коротких нерва, которые сливаются с крыловно-небным нервом и затем дают начало нескольким ветвям. Они содержат постганглионарные парасимпатические волокна, которые проходят по скуловому нерву к слезному нерву, иннервирующему слезную железу, а также сенсорные волокна к глазнице, носу, нёбу и глотке.Сенсорные волокна глазницы иннервируют надкостницу глазницы.
Носовые ветви иннервируют заднюю часть носовой перегородки, слизистую оболочку верхних и средних раковин и заднюю решетчатую пазуху. Передняя перегородка носа, дно носа и предчелюстная кость от клыка до клыка иннервируются ветвью, известной как носо-небный нерв. Носо-небный нерв проходит вниз и вперед от свода носовой полости до пола, чтобы войти в резцовый канал.Затем он попадает в полость рта через резкое отверстие для питания слизистой оболочки неба предчелюстной кости.
Носо-небный нерв проходит вниз и вперед от свода носовой полости до пола, чтобы войти в резцовый канал.Затем он попадает в полость рта через резкое отверстие для питания слизистой оболочки неба предчелюстной кости.
Твердое и мягкое небо иннервируются небными ветвями: большим (передним) и малым (средним и задним) небными нервами. Пройдя через крылонебный канал, большой небный нерв выходит из большого небного отверстия на твердое небо. Нерв обеспечивает сенсорную иннервацию слизистой оболочки неба и костей твердого и мягкого неба. Малые небные нервы выходят из малого небного отверстия и иннервируют мягкое небо и область миндалин.
Глоточная ветвь отходит от крылонебно-небного ганглия с его задней стороны, чтобы иннервировать носоглотку.
Скуловой нерв дает начало двум ветвям после прохождения спереди от крылонебно-небной ямки к орбите. Нерв проходит через нижнюю глазничную щель и разделяется на скулово-лицевой и скулово-височный нервы, снабжая кожу над скуловым выступом и кожу со стороны лба соответственно.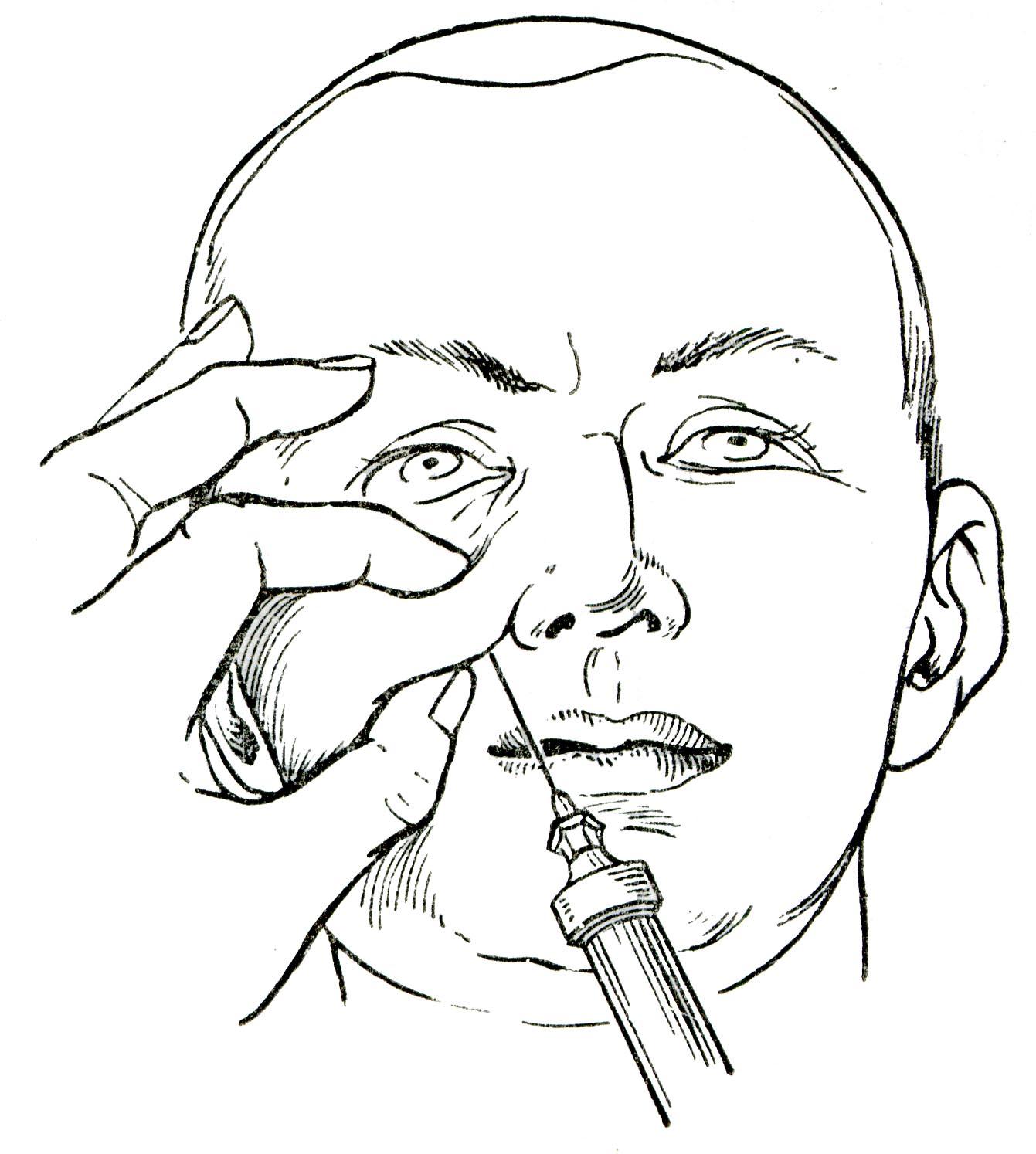 Скуловой нерв также сообщается с глазным отделом через слезный нерв, отправляя волокна к слезной железе.
Скуловой нерв также сообщается с глазным отделом через слезный нерв, отправляя волокна к слезной железе.
Задний верхний альвеолярный нерв (PSA) разветвляется в пределах крылонебной ямки до того, как верхнечелюстной нерв выходит на орбиту. PSA движется вниз по задней части верхней челюсти, снабжая зубной ряд моляров верхней челюсти, включая периодонтальную связку и ткани пульпы, а также прилегающую десну и альвеолярный отросток. ПСА также иннервирует слизистую оболочку гайморовой пазухи. Клинически важно отметить, что ПСА не всегда иннервирует мезиобуккальный корень первого моляра.Было проведено несколько исследований по расслоению, в которых прослеживалась иннервация первого моляра обратно к родительскому стволу. Эти исследования продемонстрировали различия в паттернах иннервации первого моляра, и это имеет клиническое значение, когда желательна анестезия этого зуба.
В исследовании Loetscher и Walton было рассечено 29 верхних челюстей человека, чтобы изучить паттерны иннервации первого моляра. В исследовании оценивали паттерны иннервации задними, средними и передними верхними альвеолярными нервами на первом моляре.
В исследовании оценивали паттерны иннервации задними, средними и передними верхними альвеолярными нервами на первом моляре.
Задние и передние верхние альвеолярные нервы присутствовали в 100% (29/29) образцов. Было обнаружено, что средний верхний альвеолярный нерв (MSA) присутствует в 72% случаев (21/29 образцов). Нервы прослежены от первого моляра до материнских ветвей у 18 экземпляров. Было обнаружено, что нерв PSA обеспечивает иннервацию в 72% (13/18) образцов. Нерв MSA обеспечивал иннервацию в 28% (5/18) образцов, тогда как передний верхний альвеолярный нерв не обеспечивал иннервацию первого моляра ни в одном из образцов.В отсутствие нерва MSA нерв PSA может обеспечивать иннервацию области премоляров. В исследовании McDaniel было декальцинировано и рассечено 50 верхних челюстей, чтобы продемонстрировать структуру иннервации верхнечелюстных зубов. Было обнаружено, что нерв PSA иннервирует область премоляра в 26% случаев расслоения, когда нерв MSA отсутствовал. В таблице 1 перечислены ветви глазного, верхнечелюстного и нижнечелюстного отделов.
ТАБЛИЦА 1.
Филиалы трех основных подразделений.| Офтальмологический отдел | Верхнечелюстной отдел | Нижнечелюстной отдел |
|---|---|---|
| 1.Фронтальная • Надрохлеарная • Надглазничная | 1.Средняя менингеальная область | 1. Главный ствол • Нервный шип • Нерв крыловидного отростка |
| 2.Назоцилиарная • Передняя решетчатая часть • Наружная носовая • Внутренняя назальная • Инфратрохлеарная • Задняя решетчатая часть • Короткие и длинные ресничные | 2. Крыловно-небные нервы • Сенсорные волокна к орбите 0009 • Носовые ветви Носо-небный нерв • Большой небный нерв • Малый небный нерв • Глоточная ветвь | 2.Передний отдел • Массетерный • Глубокий височный • Боковой крыловидный кость • Буккальный нерв |
3. Слезный Слезный | 3. Скуловой • Скулово-лицевой • Скулово-височный | 3. Задний отдел • Аурикулотемпоральный • Лингвальный • Нижний альвеолярный • Нерв к подъязычной кости |
| 4. задний верхний альвеолярный нерв | ||
| 5.Инфраорбитальный • Средний верхний альвеолярный • Передний верхний альвеолярный • Нижний пальпебральный • Боковой носовой • Верхний губной |
В подглазничном канале верхнечелюстной отдел известен как подглазничный нерв и отдает средний и передний верхний альвеолярные нервы.Если присутствует, нерв MSA спускается вдоль боковой стенки гайморовой пазухи, чтобы иннервировать первый и второй премолярные зубы. Он обеспечивает чувствительность периодонтальной связки, тканей пульпы, десны и альвеолярного отростка области премоляра, а также в некоторых случаях мезиобуккального корня первого моляра. В исследовании Хисмана было выполнено вскрытие 19 голов человеческих трупов, и было обнаружено, что MSA присутствует в семи образцах.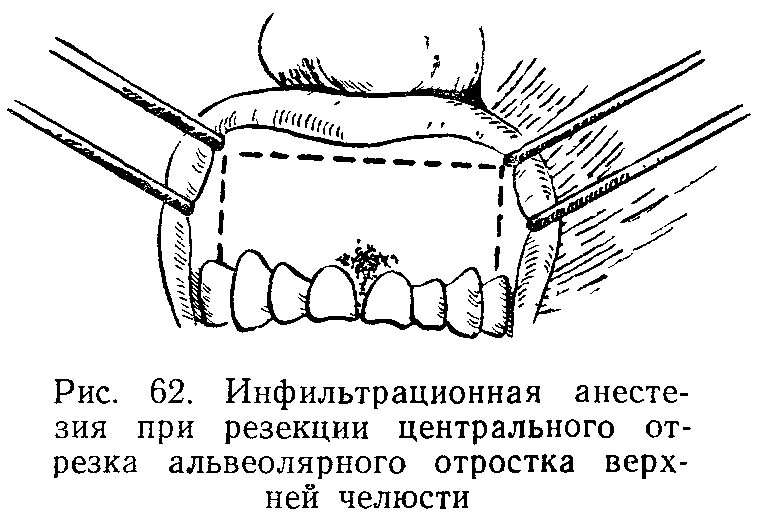 Loetscher и Walton3 обнаружили, что мезиальное или дистальное положение, в котором нерв MSA соединяется с зубным сплетением (анастомоз заднего, среднего и переднего верхнего альвеолярных нервов, описанный ниже), определяет его вклад в иннервацию первого моляра.В образцах, в которых MSA соединяется с мезиальным сплетением с первым моляром, обнаружена иннервация первого моляра с помощью PSA и премоляров с помощью MSA.
Loetscher и Walton3 обнаружили, что мезиальное или дистальное положение, в котором нерв MSA соединяется с зубным сплетением (анастомоз заднего, среднего и переднего верхнего альвеолярных нервов, описанный ниже), определяет его вклад в иннервацию первого моляра.В образцах, в которых MSA соединяется с мезиальным сплетением с первым моляром, обнаружена иннервация первого моляра с помощью PSA и премоляров с помощью MSA.
Образцы, в которых MSA соединяется с сплетением дистальнее первого моляра, продемонстрировали иннервацию первого моляра MSA. В его отсутствие область премоляров получает свою иннервацию от PSA и передних верхних альвеолярных нервов. Передний верхний альвеолярный нерв спускается в переднюю стенку гайморовой пазухи.Небольшая терминальная ветвь переднего верхнего альвеолярного нерва сообщается с MSA, чтобы снабжать небольшой участок боковой стенки и дна носа. Он также обеспечивает сенсорную иннервацию периодонтальной связки, ткани пульпы, десны и альвеолярного отростка центрального и бокового резца и клыков. Было показано, что в отсутствие MSA передний верхний альвеолярный нерв обеспечивает иннервацию премоляров. В ранее упомянутом исследовании McDaniel было показано, что передний верхний альвеолярный нерв обеспечивает иннервацию области премоляров в 36% образцов, в которых нерв MSA не был обнаружен.
Было показано, что в отсутствие MSA передний верхний альвеолярный нерв обеспечивает иннервацию премоляров. В ранее упомянутом исследовании McDaniel было показано, что передний верхний альвеолярный нерв обеспечивает иннервацию области премоляров в 36% образцов, в которых нерв MSA не был обнаружен.
Три верхних альвеолярных нерва анастомозируют, образуя сеть, известную как зубное сплетение, которое состоит из терминальных ветвей, отходящих от более крупных нервных стволов. Эти терминальные ветви известны как зубные, межзубные и межкорневые нервы. Зубные нервы иннервируют каждый корень каждого отдельного зуба верхней челюсти, проникая в корень через апикальное отверстие и обеспечивая ощущение пульпы. Межзубные и межкорневые ветви обеспечивают чувствительность периодонтальных связок, межзубных сосочков и щечной десны соседних зубов.
Подглазничный нерв делится на три терминальные ветви после выхода через подглазничное отверстие на лицо. Нижний глазной, наружный носовой и верхний губные нервы обеспечивают сенсорную иннервацию кожи нижнего века, боковой поверхности носа, а также кожи и слизистых оболочек верхней губы, соответственно.
Нижнечелюстной отдел
Самая большая ветвь тройничного нерва, нижнечелюстная ветвь (V3), является как сенсорной, так и моторной (, рис. 2, ).Чувствительный корешок возникает из ганглия тройничного нерва, тогда как моторный корешок возникает из моторного ядра моста и продолговатого мозга. Чувствительный корешок проходит через овальное отверстие почти сразу после отрыва тройничного ганглия. Моторный корень проходит под ганглием и через овальное отверстие, чтобы соединиться с сенсорным корнем сразу за черепом, образуя основной ствол нижнечелюстного нерва. Затем нерв делится на передний и задний отделы. Нижнечелюстной нерв отходит от своего основного ствола, а также от переднего и заднего отделов.
Рисунок 2. Анатомия нижнечелюстного нерва. Главный ствол дает две ветви, известные как шиповидный нерв (менингеальная ветвь) и нерв, ведущий к медиальному крыловидному отростку. После ответвления от основного ствола остистый нерв снова входит в череп вместе со средней менингеальной артерией через остистое отверстие. Шиповидный нерв снабжает мозговые оболочки средней черепной ямки, а также воздушные клетки сосцевидного отростка. Нерв к медиальному крыловидному отростку — это небольшая двигательная ветвь, которая снабжает медиальную (внутреннюю) крыловидную мышцу.Он отдает две ветви, которые снабжают напрягающие барабанные и небные мышцы мышцы. Три двигательных ветви и одна сенсорная ветвь отводятся от переднего отдела нижнечелюстного нерва. Жевательные, глубокие височные и латеральные крыловидные нервы питают жевательную, височную и боковую (наружную) крыловидные мышцы соответственно. Сенсорный отдел, известный как буккальный (букцинаторный или длинный буккальный) нерв, проходит вперед между двумя головками латеральной крыловидной мышцы вместе с нижней частью височной мышцы до передней границы жевательной мышцы.Здесь он проходит переднебоковой и входит в щечную мышцу; однако он не иннервирует эту мышцу. Щечная мышца иннервируется щечной ветвью лицевого нерва. Щечный нерв обеспечивает сенсорную иннервацию кожи щеки, слизистой оболочки щек и щечной десны в области моляров нижней челюсти.
Шиповидный нерв снабжает мозговые оболочки средней черепной ямки, а также воздушные клетки сосцевидного отростка. Нерв к медиальному крыловидному отростку — это небольшая двигательная ветвь, которая снабжает медиальную (внутреннюю) крыловидную мышцу.Он отдает две ветви, которые снабжают напрягающие барабанные и небные мышцы мышцы. Три двигательных ветви и одна сенсорная ветвь отводятся от переднего отдела нижнечелюстного нерва. Жевательные, глубокие височные и латеральные крыловидные нервы питают жевательную, височную и боковую (наружную) крыловидные мышцы соответственно. Сенсорный отдел, известный как буккальный (букцинаторный или длинный буккальный) нерв, проходит вперед между двумя головками латеральной крыловидной мышцы вместе с нижней частью височной мышцы до передней границы жевательной мышцы.Здесь он проходит переднебоковой и входит в щечную мышцу; однако он не иннервирует эту мышцу. Щечная мышца иннервируется щечной ветвью лицевого нерва. Щечный нерв обеспечивает сенсорную иннервацию кожи щеки, слизистой оболочки щек и щечной десны в области моляров нижней челюсти. Задний отдел ветви нижней челюсти отдает две сенсорные ветви (ушно-височный и язычный нервы) и одну ветвь, состоящую из сенсорных и моторных волокон (нижний альвеолярный нерв).
Задний отдел ветви нижней челюсти отдает две сенсорные ветви (ушно-височный и язычный нервы) и одну ветвь, состоящую из сенсорных и моторных волокон (нижний альвеолярный нерв).
Височно-ушной нерв пересекает верхнюю часть околоушной железы, поднимаясь вверх за височно-нижнечелюстным суставом и отдавая несколько сенсорных ветвей к коже ушной раковины, наружному слуховому проходу, барабанной перепонке, височной области, височно-нижнечелюстному суставу и околоушной железе через постганатглионарные паразиты. секретомоторные волокна от слухового ганглия.
Язычный нерв проходит ниже в крыловидном пространстве между медиальной стороной ветви нижней челюсти и латеральной стороной медиальной крыловидной мышцы.Затем он перемещается в переднемедиальном направлении ниже нижней границы верхней глоточной сужающей мышцы глубоко в крыловидно-нижнечелюстные рафы. Затем язычный нерв продолжается кпереди в поднижнечелюстной области вдоль подъязычной мышцы, пересекая поднижнечелюстной проток снизу и медиально, заканчиваясь глубоко в подъязычной железе.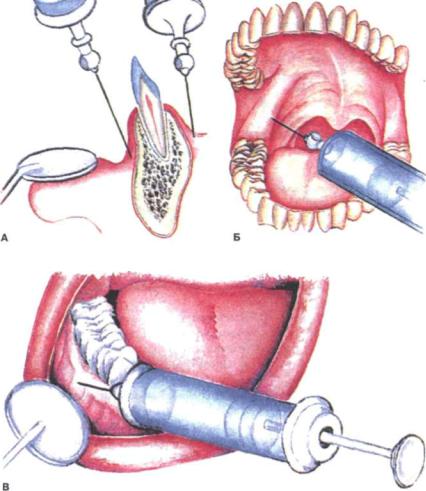 Язычный нерв обеспечивает сенсорную иннервацию передних двух третей языка, слизистой оболочки дна рта и язычной десны.
Язычный нерв обеспечивает сенсорную иннервацию передних двух третей языка, слизистой оболочки дна рта и язычной десны.
Нижняя альвеолярная ветвь нижнечелюстного нерва спускается в область между латеральной стороной клиновидно-нижнечелюстной связки и медиальной стороной ветви нижней челюсти.Он проходит вместе с язычным нервом, но сбоку и кзади от него. В то время как язычный нерв продолжает спускаться в крыловидно-нижнечелюстное пространство, нижний альвеолярный нерв входит в нижнечелюстной канал через нижнечелюстное отверстие. Непосредственно перед входом в нижнечелюстной канал нижний альвеолярный нерв отдает двигательную ветвь, известную как подъязычный нерв (обсуждается ниже). Нерв сопровождает нижнюю альвеолярную артерию и вену в нижнечелюстном канале и разделяется на подбородочную и резцовую нервные ветви в подбородочном отверстии.Нижний альвеолярный нерв обеспечивает чувствительность задних зубов нижней челюсти.
Режущий нерв — это ветвь нижнего альвеолярного нерва, которая продолжается в нижнечелюстном канале и обеспечивает сенсорную иннервацию передних зубов нижней челюсти.
Подбородочный нерв выходит из подбородочного отверстия и обеспечивает сенсорную иннервацию слизистой оболочки в области премоляра / клыка, а также кожи подбородка и нижней губы.
Подъязычно-подъязычный нерв отходит от нижнего альвеолярного нерва перед входом в нижнечелюстной канал.Он движется внутри подъязычной борозды и вдоль медиальной части тела нижней челюсти, снабжая подъязычно-подъязычную мышцу и переднюю часть двубрюшной мышцы.
ОБОРУДОВАНИЕ ДЛЯ РЕГИОНАЛЬНОЙ АНЕСТЕЗИИ ВЕРХНЕЙ И МУЖЧИНЫ
Проведение регионарной анестезии верхней и нижней челюсти осуществляется с помощью стоматологического шприца, иглы и картриджа с анестетиком. Для использования доступны несколько типов стоматологических шприцев. Однако наиболее распространенным является аспирационный шприц металлического картриджного типа с казенной частью.Шприц состоит из кольца для большого пальца, рукоятки для пальца, цилиндра с поршнем с гарпуном и адаптера иглы (, рис. 3, ). Игла прикрепляется к адаптеру иглы, который входит в резиновую диафрагму стоматологического картриджа (, рис. 4, ). Картридж с анестетиком вводится в цилиндр шприца сбоку (с казенной части). В стволе находится поршень с гарпуном, который зацепляет резиновую пробку на конце картриджа с анестетиком (, рис. 5, ).После того, как игла и картридж были прикреплены, быстро ударяют по задней стороне кольца для большого пальца, чтобы убедиться, что гарпун вошел в резиновую пробку на конце картриджа с анестетиком (, рис. 6, ).
4, ). Картридж с анестетиком вводится в цилиндр шприца сбоку (с казенной части). В стволе находится поршень с гарпуном, который зацепляет резиновую пробку на конце картриджа с анестетиком (, рис. 5, ).После того, как игла и картридж были прикреплены, быстро ударяют по задней стороне кольца для большого пальца, чтобы убедиться, что гарпун вошел в резиновую пробку на конце картриджа с анестетиком (, рис. 6, ).
Рисунок 4. Сборка игла – шприц. К адаптеру иглы прикреплена игла.
Рисунок 5. A: Сборка иглы и шприца.Картридж с анестетиком вводится в цилиндр шприца сбоку (казенная нагрузка). B: Поршень с гарпуном зацепляет резиновую пробку на конце картриджа с анестетиком, а адаптер иглы зацепляет резиновую диафрагму стоматологического картриджа. Рисунок 6.
 A и B: Сборка иглы и шприца. Быстро постукивают по тыльной стороне кольца для большого пальца, чтобы убедиться, что гарпун вошел в резиновую пробку на конце картриджа с анестетиком.C: полностью заполненный шприц для анестезии.
A и B: Сборка иглы и шприца. Быстро постукивают по тыльной стороне кольца для большого пальца, чтобы убедиться, что гарпун вошел в резиновую пробку на конце картриджа с анестетиком.C: полностью заполненный шприц для анестезии. Стоматологические иглы обозначаются по толщине, соответствующей диаметру просвета иглы. Увеличивающийся калибр соответствует меньшему диаметру просвета. Иглы калибра 25 и 27 чаще всего используются для регионарной анестезии верхней и нижней челюсти и доступны как длинной, так и короткой длины. Длина иглы измеряется от кончика иглы до ступицы. Обычная длинная игла имеет длину примерно 40 мм, а короткая игла — примерно 25 мм.Существуют различия в длине иглы в зависимости от производителя.
Картриджи с анестетиками представляют собой предварительно заполненные стеклянные цилиндры объемом 1,8 мл с резиновой пробкой на одном конце и алюминиевым колпачком с диафрагмой на другом конце (, рис. 7, ). В состав картриджа с анестетиком входят местный анестетик, сосудосуживающий препарат (также доступен анестетик без сосудосуживающего средства), консервант для сосудосуживающего средства (бисульфит натрия), хлорид натрия и дистиллированная вода. Наиболее распространенными анестетиками, используемыми в клинической практике, являются амидные анестетики: лидокаин и мепивакаин.Другие доступные для использования амидные анестетики — это прилокаин, артикаин, бупивакаин и этидокаин. Анестетики Эстер не так широко используются, но остаются доступными. Прокаин, прокаин плюс пропоксикаин, хлорпрокаин и тетракаин являются одними из наиболее распространенных анестетиков эстера (, таблица 2, ). Дополнительный арсенал включает сухую марлю, местный антисептик и анестетик. Место инъекции следует высушить марлей и использовать антисептик местного действия для очистки этого места. Местный анестетик наносится на область инъекции, чтобы минимизировать дискомфорт при введении иглы в слизистую оболочку (, рис.
В состав картриджа с анестетиком входят местный анестетик, сосудосуживающий препарат (также доступен анестетик без сосудосуживающего средства), консервант для сосудосуживающего средства (бисульфит натрия), хлорид натрия и дистиллированная вода. Наиболее распространенными анестетиками, используемыми в клинической практике, являются амидные анестетики: лидокаин и мепивакаин.Другие доступные для использования амидные анестетики — это прилокаин, артикаин, бупивакаин и этидокаин. Анестетики Эстер не так широко используются, но остаются доступными. Прокаин, прокаин плюс пропоксикаин, хлорпрокаин и тетракаин являются одними из наиболее распространенных анестетиков эстера (, таблица 2, ). Дополнительный арсенал включает сухую марлю, местный антисептик и анестетик. Место инъекции следует высушить марлей и использовать антисептик местного действия для очистки этого места. Местный анестетик наносится на область инъекции, чтобы минимизировать дискомфорт при введении иглы в слизистую оболочку (, рис.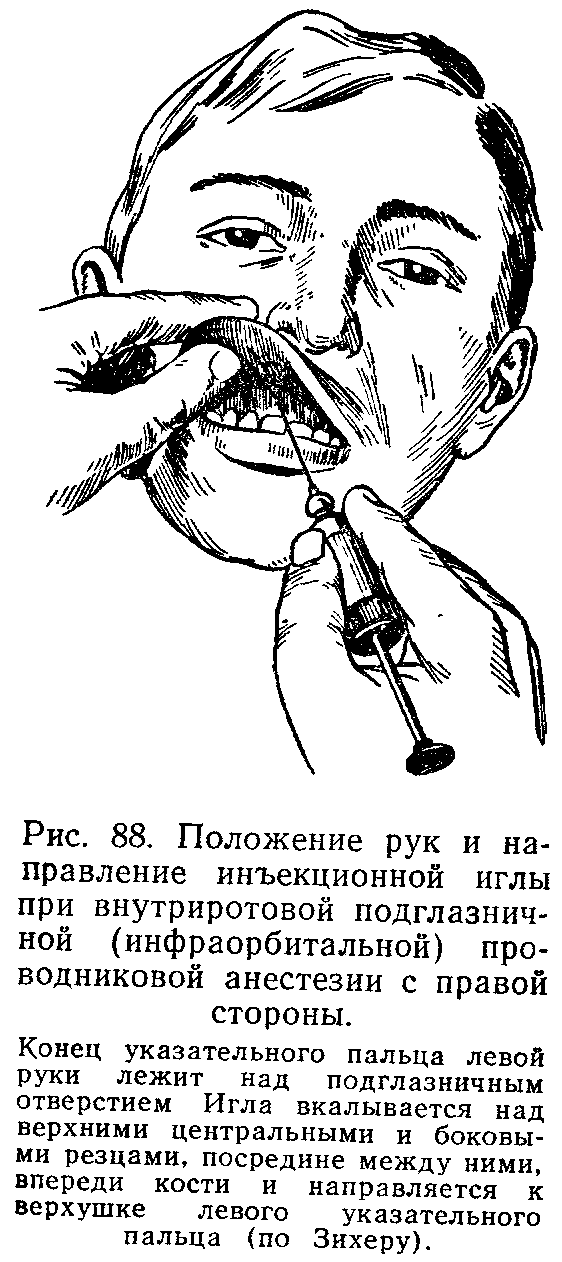 8, ).Обычные препараты для местного применения включают бензокаин, сульфат бутакаина, гидрохлорид кокаина, гидрохлорид диклонина, лидокаин и гидрохлорид тетракаина.
8, ).Обычные препараты для местного применения включают бензокаин, сульфат бутакаина, гидрохлорид кокаина, гидрохлорид диклонина, лидокаин и гидрохлорид тетракаина.
Врач всегда должен соблюдать универсальные меры предосторожности; к ним относятся использование защитных перчаток, маски и средств защиты глаз.После извлечения иглы, когда блокировка была завершена, всегда следует осторожно закрывать иглу, чтобы избежать случайного укола иглой оператора.
Ретракция мягких тканей для визуализации места инъекции должна выполняться с помощью стоматологического зеркала или ретракционного инструмента. Это рекомендуется для всех техник на верхней и нижней челюсти, описанных ниже. Использование инструмента вместо пальцев помогает предотвратить случайную травму оператора уколом иглой.
Рисунок 8. Местная анестезия. Перед инъекцией на слизистую оболочку в области инъекции можно нанести местный анестетик, чтобы минимизировать дискомфорт пациента.
МЕТОДЫ РЕГИОНАЛЬНОЙ ЧЕЛЮСТНОЙ АНЕСТЕЗИИ
Методы, наиболее часто используемые при верхнечелюстной анестезии, включают супрапериостальную (местную) инфильтрацию, инъекцию в пародонтальную связку (интралигаментарную), блокаду нерва PSA, блокаду нерва MSA, блокаду переднего верхнего альвеолярного нерва, блокаду большого небного нерва, блокаду носового нерва, местную инфильтрацию нёбо и интрапульпальная инъекция (, таблица 3, ).Менее клинически применяются блокада верхнечелюстного нерва и интрасептальная инъекция.
ТАБЛИЦА 3.
Методы анестезии для лечения локализованной области или одного или двух зубов.| Техника | Под наркозом |
|---|---|
| Надкостничная инъекция | Отдельные зубы и щечные мягкие ткани |
| Инъекция пародонтальной связки | Отдельные зубы и мягкие ткани щечной области |
| Интрасептальная инъекция | Локализованные мягкие ткани |
| Внутри целлюлозное введение | Отдельный зуб |
Наднадкостничная (местная) инфильтрация
Надкостничная или местная инфильтрация — один из самых простых и наиболее часто используемых методов анестезии зубных рядов верхней челюсти.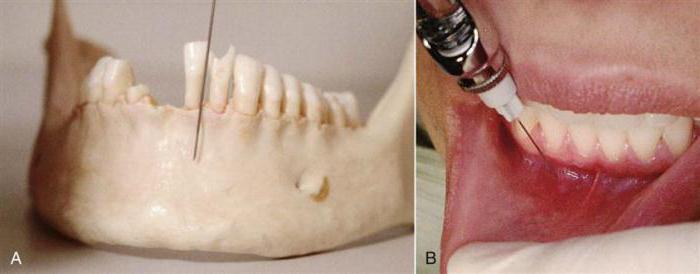 Этот метод показан, когда нужно лечить отдельный зуб или мягкую ткань в определенной области. Противопоказаниями к этой методике являются необходимость анестезии нескольких зубов, прилегающих друг к другу (в этом случае предпочтительной является блокада нерва), острое воспаление и инфекция в области, подлежащей анестезии, и, что менее важно, плотность кости, покрывающей вершины зубов. Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Этот метод показан, когда нужно лечить отдельный зуб или мягкую ткань в определенной области. Противопоказаниями к этой методике являются необходимость анестезии нескольких зубов, прилегающих друг к другу (в этом случае предпочтительной является блокада нерва), острое воспаление и инфекция в области, подлежащей анестезии, и, что менее важно, плотность кости, покрывающей вершины зубов. Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Процедура
Определите зуб, который нужно анестезировать, и высоту слизистой оболочки над зубом.Это будет место укола. Правша должна стоять в позиции с 9 до 10 часов, а левша должна стоять в позиции от 2 до 3 часов. Втяните губу и сориентируйте шприц скосом к кости. Это предотвращает дискомфорт от контакта иглы с костью и сводит к минимуму риск разрыва надкостницы кончиком иглы. Введите иглу на высоте слизистой оболочки над зубом на глубину не более нескольких миллиметров и выполните аспирацию (, рис.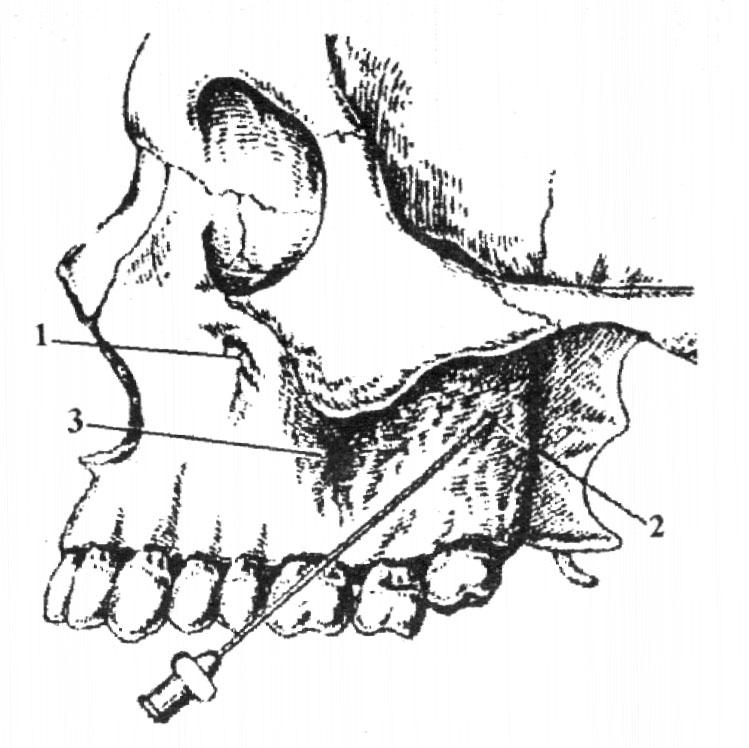 9, ).Если аспирация отрицательная, медленно введите от одной трети до половины (0,6–1,2 мл) картриджа с раствором анестетика в течение 30 секунд. Вытащите шприц и закройте иглу. Успешное введение обеспечивает анестезию зуба и связанных с ним мягких тканей в течение 2–4 минут. Если адекватная анестезия не была достигнута, повторите процедуру и поместите от одной трети до половины картриджа с раствором анестетика.
9, ).Если аспирация отрицательная, медленно введите от одной трети до половины (0,6–1,2 мл) картриджа с раствором анестетика в течение 30 секунд. Вытащите шприц и закройте иглу. Успешное введение обеспечивает анестезию зуба и связанных с ним мягких тканей в течение 2–4 минут. Если адекватная анестезия не была достигнута, повторите процедуру и поместите от одной трети до половины картриджа с раствором анестетика.
Инъекция пародонтальной связки (интралигаментарной)
Инъекция в пародонтальную связку или интралигаментарную инъекцию является полезным дополнением к наднадкостничной инъекции или блокаде нерва.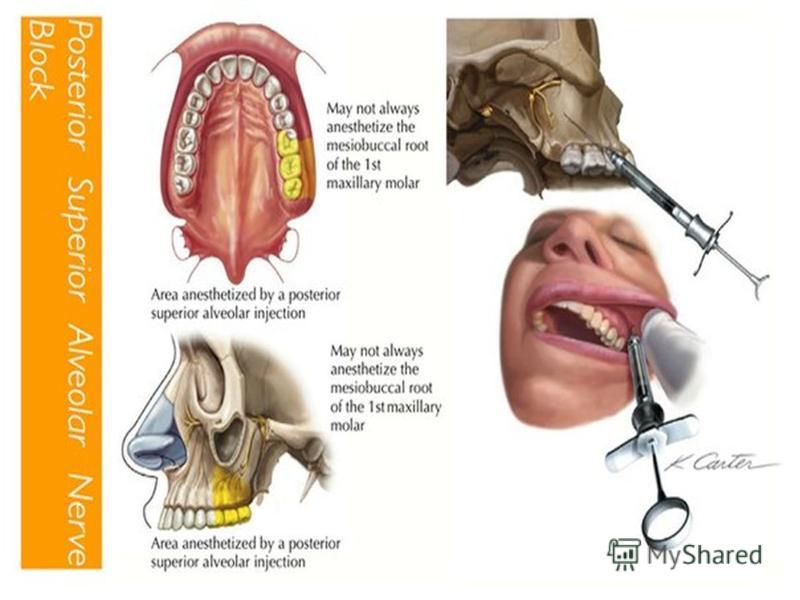 Часто его используют в дополнение к этим методам для достижения глубокой анестезии обрабатываемой области.Показаниями для использования техники интралигаментарной инъекции являются необходимость обезболивания отдельного зуба или зубов, необходимость анестезии мягких тканей в непосредственной близости от зуба и частичная анестезия после полевой или нервной блокады. Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Часто его используют в дополнение к этим методам для достижения глубокой анестезии обрабатываемой области.Показаниями для использования техники интралигаментарной инъекции являются необходимость обезболивания отдельного зуба или зубов, необходимость анестезии мягких тканей в непосредственной близости от зуба и частичная анестезия после полевой или нервной блокады. Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Процедура
Определите зуб или участок мягких тканей, который нужно анестезировать. Борозда между десной и зубом является местом инъекции пародонтальной связки.Положите пациента в положение лежа на спине. Для оператора-правши отведите губу с помощью инструмента для ретракции, удерживаемого в левой руке, и встаньте так, чтобы зуб и десна были хорошо видны. То же самое относится к оператору-левше, за исключением того, что инструмент втягивания находится в правой руке. Держите шприц параллельно длинной оси зуба на мезиальной или дистальной части. Введите иглу (скосом к корню) на глубину десневой борозды (, рисунок 10, ).Продвигайте иглу, пока не почувствуете сопротивление. Затем медленно введите небольшое количество анестетика (0,2 мл) в течение 20–30 секунд. Сопротивление току анестетика — это нормально. Успешное выполнение этой техники обеспечивает анестезию пульпы и мягких тканей отдельного зуба или зубов, подлежащих лечению.
Введите иглу (скосом к корню) на глубину десневой борозды (, рисунок 10, ).Продвигайте иглу, пока не почувствуете сопротивление. Затем медленно введите небольшое количество анестетика (0,2 мл) в течение 20–30 секунд. Сопротивление току анестетика — это нормально. Успешное выполнение этой техники обеспечивает анестезию пульпы и мягких тканей отдельного зуба или зубов, подлежащих лечению.
Рис. 10. Клиническая картина, изображающая инъекцию пародонтальной связки. Обратите внимание на положение иглы между десневой бороздой и зубом, при этом игла должна быть параллельна длинной оси зуба.
Блокада заднего верхнего альвеолярного нерва
Блокада нерва PSA, также известная как блокада бугристости или скуловая блокада, используется для обеспечения анестезии коренных зубов верхней челюсти вплоть до первого моляра, за исключением в некоторых случаях его мезиобуккального корня. Возможным осложнением этой техники является риск образования гематомы в результате введения анестетика в крыловидное сплетение вен или случайного прокола верхнечелюстной артерии. Аспирация перед инъекцией указывается при проведении блока PSA.Показанием к применению данной методики является необходимость обезболивания нескольких коренных зубов. Анестезия может быть достигнута с меньшим количеством проколов иглой, чем при надкостничной технике, что обеспечивает больший комфорт для пациента. Блок ПСА может быть назначен для анестезии моляров верхней челюсти при остром воспалении и инфекции.
Аспирация перед инъекцией указывается при проведении блока PSA.Показанием к применению данной методики является необходимость обезболивания нескольких коренных зубов. Анестезия может быть достигнута с меньшим количеством проколов иглой, чем при надкостничной технике, что обеспечивает больший комфорт для пациента. Блок ПСА может быть назначен для анестезии моляров верхней челюсти при остром воспалении и инфекции.
Если неадекватная анестезия достигается с помощью супрапериостальной техники, блок ПСА может использоваться для достижения более глубокой анестезии и большей продолжительности.Блок PSA также обеспечивает анестезию области премоляров у определенного процента пациентов, у которых отсутствует MSA. Противопоказания к процедуре связаны с риском образования гематомы. У лиц с нарушениями коагуляции необходимо соблюдать осторожность, чтобы избежать инъекции в крыловидное сплетение или прокола верхнечелюстной артерии. Для этой техники предпочтительна короткая игла № 25 или 27.
Процедура
Определите высоту слизисто-буккальной складки над вторым моляром.Это место укола. Правша должна стоять в позиции с 9 до 10 часов, а левша должна стоять в позиции от 2 до 3 часов. Втяните губу с помощью инструмента для втягивания. Держите шприц скосом к кости. Введите иглу на высоте слизисто-буккальной складки над вторым моляром верхней челюсти под углом 45 градусов, направленным вверх, медиально и назад (одно непрерывное движение). Продвиньте иглу на три четверти ее общей длины (, рис. 11, ).При продвижении иглы через мягкие ткани не должно ощущаться никакого сопротивления. При контакте с костью средний угол слишком велик. Медленно втяните иглу (не снимая ее) и поднесите цилиндр шприца к окклюзионной плоскости. Это позволяет наклонять иглу немного более латерально к задней части верхней челюсти. Продвигайте иглу, аспирируйте и вводите один картридж с раствором анестетика медленно в течение 1 минуты, часто выполняя аспирацию во время введения.
Перед инъекцией следует провести аспирацию в двух плоскостях, чтобы избежать случайной инъекции в крыловидное сплетение. После первой аспирации иглу следует повернуть на четверть оборота.Затем оператор должен выполнить повторную аспирацию. В случае положительной аспирации медленно втяните иглу и выполните повторную аспирацию в двух плоскостях. Успешная техника инъекции приводит к анестезии моляров верхней челюсти (за исключением в некоторых случаях мезиобуккального корня первого моляра) и связанных мягких тканей на щечной поверхности.
Блокада среднего верхнего альвеолярного нерва
Нервная блокада MSA полезна при процедурах, при которых требуется анестезия верхних премоляров или мезиобуккального корня первого моляра. Хотя и не всегда, он полезен, если блокады заднего или переднего верхнего альвеолярного нерва или супрапериостальная инфильтрация не обеспечивают адекватной анестезии.
Хотя и не всегда, он полезен, если блокады заднего или переднего верхнего альвеолярного нерва или супрапериостальная инфильтрация не обеспечивают адекватной анестезии.
Для людей, у которых отсутствует нерв MSA, PSA и передние верхние альвеолярные нервы обеспечивают иннервацию верхнечелюстных премоляров и мезиобуккального корня первого моляра. Противопоказания к процедуре включают острое воспаление и инфекцию в области инъекции или процедуру, затрагивающую один зуб, в которой будет достаточно местной инфильтрации.Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
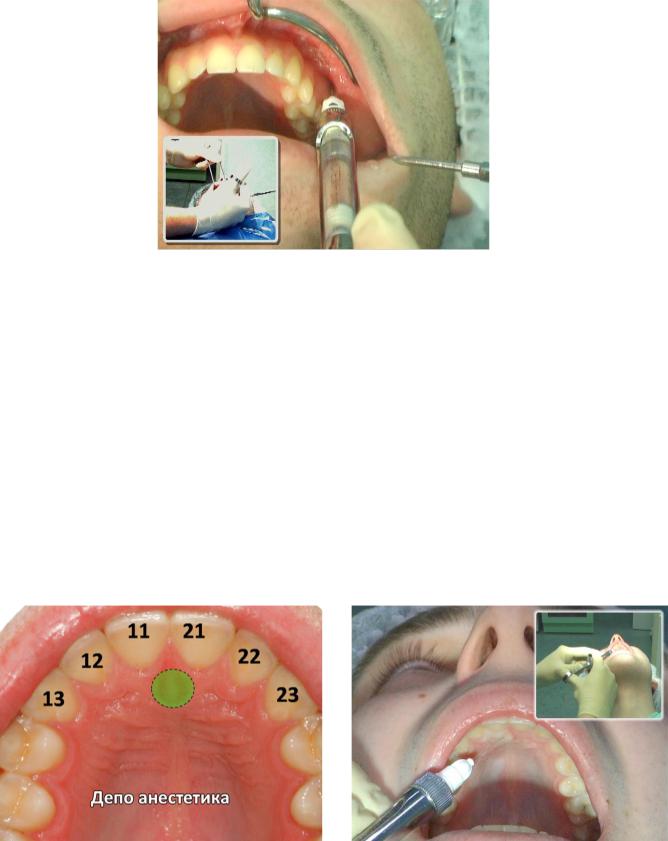
Процедура
Определите высоту слизисто-буккальной складки над вторым премоляром верхней челюсти. Это место укола. Оператор-правша должен стоять в положении с 9 до 10 часов, тогда как оператор-левша должен стоять в положении от 2 до 3 часов. Втяните губу с помощью инструмента для ретракции и вставьте иглу так, чтобы кончик иглы оказался над вершиной второго премоляра (, рис. 12, ).Аспирируйте и введите две трети анестетика в один картридж медленно в течение 1 минуты. Успешное выполнение этой техники обеспечивает анестезию пульпы, окружающих мягких тканей, костей первого и второго премоляров и мезиобуккального корня первого моляра.
12, ).Аспирируйте и введите две трети анестетика в один картридж медленно в течение 1 минуты. Успешное выполнение этой техники обеспечивает анестезию пульпы, окружающих мягких тканей, костей первого и второго премоляров и мезиобуккального корня первого моляра.
Блок переднего верхнего альвеолярного (инфраорбитального) нерва
Передняя верхняя альвеолярная или подглазничная блокада нерва — полезный метод для достижения анестезии центральных и боковых резцов верхней челюсти и клыков, а также окружающих мягких тканей на щечной стороне. У пациентов, у которых нет нерва MSA, передний верхний альвеолярный нерв может также иннервировать премоляры и мезиобуккальный корень первого моляра. Показания для использования этой техники включают процедуры с участием нескольких зубов и недостаточную анестезию супрапериостальной техникой.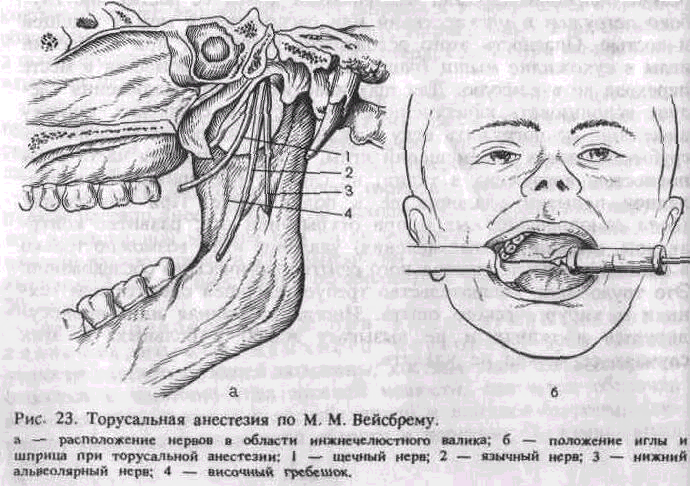 Для этой техники предпочтительна длинная игла 25-го калибра.
Для этой техники предпочтительна длинная игла 25-го калибра.
Процедура
Положите пациента на спину. Определите высоту слизисто-буккальной складки над первым премоляром верхней челюсти. Это место укола. Оператор-правша должен стоять в положении «10 часов», тогда как оператор-левша должен стоять в положении «2 часа». Определите подглазничную выемку на нижнем крае глазницы ( Рис. 13a, ). Подглазничное отверстие находится чуть ниже выемки, обычно на уровне второго премоляра.Пациент испытывает легкий дискомфорт при надавливании пальцем на отверстие. Отметить положение подглазничного отверстия полезно, но не обязательно. Втяните губу с помощью инструмента для ретракции, обращая внимание на расположение отверстия. Направьте скос иглы по направлению к кости и введите иглу на высоте слизисто-буккальной складки над первым премоляром (, рис. 13b, ).
 B: Игла держится параллельно длинной оси первого премоляра верхней челюсти и вводится на высоте слизисто-буккальной складки над первым премоляром.
B: Игла держится параллельно длинной оси первого премоляра верхней челюсти и вводится на высоте слизисто-буккальной складки над первым премоляром. Шприц следует располагать под углом к подглазничному отверстию и держать параллельно длинной оси первого премоляра, чтобы избежать преждевременного удара по верхнечелюстной кости. Игла продвигается в мягкие ткани до тех пор, пока не произойдет контакт с костью над крышей отверстия. Это примерно половина длины иглы; однако длина варьируется от человека к человеку. После аспирации примерно от половины до двух третей (0,9–1,2 мл) картриджа с анестетиком откладывается медленно в течение 1 минуты.Рекомендуется поддерживать давление в месте инъекции, чтобы облегчить диффузию раствора анестетика в отверстие. Успешное выполнение этой техники приводит к анестезии нижнего века, боковой части носа и верхней губы. Также достигается пульсационная анестезия центральных и боковых резцов верхней челюсти, клыков, мягких тканей щеки и кости. У определенного процента людей анестезируют также премоляры и мезиобуккальный корень первого моляра.
У определенного процента людей анестезируют также премоляры и мезиобуккальный корень первого моляра.
Блок большого небного нерва
Блокада большого небного нерва полезна, когда необходимо лечение небной части верхнечелюстных премоляров и моляров. Этот метод нацелен на область перед большим небным каналом. Большой небный нерв выходит из канала и проходит вперед между костью и мягкими тканями неба.
Противопоказания к этой методике — острое воспаление и инфекция в месте укола. Для этой техники предпочтительнее использовать иглы 25 или 27 размера.
Процедура
Пациент должен находиться в положении лежа на спине с приподнятым вверх подбородком для видимости анестезируемой области. Оператор-правша должен стоять в положении «8 часов», тогда как оператор-левша должен стоять в положении «4 часа». С помощью ватного тампона найдите большее небное отверстие, поместив его на небную ткань примерно на 1 см медиальнее места соединения второго и третьего моляров (, рис. 14, ).Хотя это обычное положение отверстия, оно может располагаться немного вперед или назад от этого места. Осторожно вдавите тампон в ткань, пока не почувствуете углубление, созданное отверстием.
14, ).Хотя это обычное положение отверстия, оно может располагаться немного вперед или назад от этого места. Осторожно вдавите тампон в ткань, пока не почувствуете углубление, созданное отверстием.
Маламед и Тригер обнаружили, что отверстие находится медиальнее передней половины третьего моляра примерно в 50% случаев, медиальнее задней половины второго моляра примерно в 39% случаев и медиальнее задней половины моляра. третий моляр примерно в 9% случаев.Целевым местом инъекции является область приблизительно 1-2 мм перед отверстием. С помощью ватного тампона надавите на область отверстия, пока ткань не побледнеет. Направьте шприц перпендикулярно месту инъекции, которое находится на 1-2 мм кпереди от отверстия. Удерживая давление на отверстие, введите небольшие объемы раствора анестетика по мере продвижения иглы через ткань до контакта с костью. Ткань побледнеет в области, окружающей место инъекции. Глубина проникновения обычно не превышает нескольких миллиметров.После контакта с костью выполните аспирацию и введите примерно четверть (0,45 мл) раствора анестетика. Оператор обычно ощущает сопротивление отложению раствора анестетика. Этот метод обеспечивает анестезию слизистой оболочки неба и твердого неба от первого премоляра спереди до задней поверхности твердого неба и до средней линии медиально.
Ткань побледнеет в области, окружающей место инъекции. Глубина проникновения обычно не превышает нескольких миллиметров.После контакта с костью выполните аспирацию и введите примерно четверть (0,45 мл) раствора анестетика. Оператор обычно ощущает сопротивление отложению раствора анестетика. Этот метод обеспечивает анестезию слизистой оболочки неба и твердого неба от первого премоляра спереди до задней поверхности твердого неба и до средней линии медиально.
Блокада носо-небного нерва
Блокада носо-небного нерва, также известная как блокада резцового нерва или блокада клиновидно-небного нерва, анестезирует носо-небные нервы с обеих сторон.В этой технике раствор анестетика наносится в область резцового отверстия. Этот метод показан, когда лечение требует анестезии лингвальной части нескольких передних зубов. Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Процедура
Пациент должен находиться в положении лежа на спине с приподнятым вверх подбородком для видимости анестезируемой области. Правша должна находиться в положении «9 часов», тогда как оператор-левша должна находиться в позиции «3 часа».Определите резкие сосочки. Место инъекции находится непосредственно латеральнее резцового сосочка. С помощью ватного тампона надавите на резкий сосочек. Введите иглу сбоку от сосочка так, чтобы скос касался ткани (, рис. 15, ). Медленно продвигайте иглу к резкому отверстию, вводя небольшие объемы анестетика и сохраняя давление на сосочек. После контакта с костью втяните иглу примерно на 1 мм, выполните аспирацию и введите одну четвертую (0.45 мл) картриджа с раствором анестетика в течение 30 секунд. Побледнение окружающих тканей и сопротивление отложению раствора анестетика в норме. Анестезия проводится для мягких и твердых тканей лингвальной части передних зубов от дистальной части клыка с одной стороны до дистальной части клыка с противоположной стороны.
Правша должна находиться в положении «9 часов», тогда как оператор-левша должна находиться в позиции «3 часа».Определите резкие сосочки. Место инъекции находится непосредственно латеральнее резцового сосочка. С помощью ватного тампона надавите на резкий сосочек. Введите иглу сбоку от сосочка так, чтобы скос касался ткани (, рис. 15, ). Медленно продвигайте иглу к резкому отверстию, вводя небольшие объемы анестетика и сохраняя давление на сосочек. После контакта с костью втяните иглу примерно на 1 мм, выполните аспирацию и введите одну четвертую (0.45 мл) картриджа с раствором анестетика в течение 30 секунд. Побледнение окружающих тканей и сопротивление отложению раствора анестетика в норме. Анестезия проводится для мягких и твердых тканей лингвальной части передних зубов от дистальной части клыка с одной стороны до дистальной части клыка с противоположной стороны.

Местная небная инфильтрация
Введение местного анестетика для небной анестезии только одного или двух зубов является обычным в клинической практике. Когда блокада нежелательна, местная инфильтрация обеспечивает эффективную небную анестезию отдельных зубов, подлежащих лечению. Противопоказания включают острое воспаление и инфекцию в области анестезии. Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Процедура
Пациент должен находиться в положении лежа на спине с приподнятым вверх подбородком для видимости анестезируемой области.Определите область, которую нужно анестезировать. Правша должна находиться в положении «10 часов», тогда как левша должна находиться в положении «2 часа». Площадь проникновения иглы составляет 5–10 мм небно от центра коронки. Надавите ватным тампоном прямо за местом инъекции. Вставьте иглу под углом 45 градусов к месту инъекции так, чтобы скос был направлен к мягким тканям (, рисунок 16, ). Поддерживая давление позади места инъекции, продвигайте иглу и медленно вводите раствор анестетика по мере проникновения в мягкие ткани.Продвигайте иглу до контакта с костью. Глубина проникновения обычно не превышает нескольких миллиметров. Ткань очень плотно прилегает к подлежащей надкостнице в этой области, вызывая сопротивление отложению местного анестетика. Для адекватной небной анестезии необходимо не более 0,2–0,4 мл раствора анестетика. Побледнение ткани в месте инъекции происходит сразу же после нанесения местного анестетика. Успешное введение анестетика с использованием этого метода приводит к гемостазу и анестезии небной ткани в области инъекции.
Поддерживая давление позади места инъекции, продвигайте иглу и медленно вводите раствор анестетика по мере проникновения в мягкие ткани.Продвигайте иглу до контакта с костью. Глубина проникновения обычно не превышает нескольких миллиметров. Ткань очень плотно прилегает к подлежащей надкостнице в этой области, вызывая сопротивление отложению местного анестетика. Для адекватной небной анестезии необходимо не более 0,2–0,4 мл раствора анестетика. Побледнение ткани в месте инъекции происходит сразу же после нанесения местного анестетика. Успешное введение анестетика с использованием этого метода приводит к гемостазу и анестезии небной ткани в области инъекции.
Интрапульпальная инъекция
Интрапульпальная инъекция включает анестезию нерва в пульповом канале отдельного зуба, подлежащего лечению. Когда обезболивание не может быть достигнуто ни одним из вышеупомянутых методов, можно использовать внутрипульпальный метод после открытия пульпарной камеры.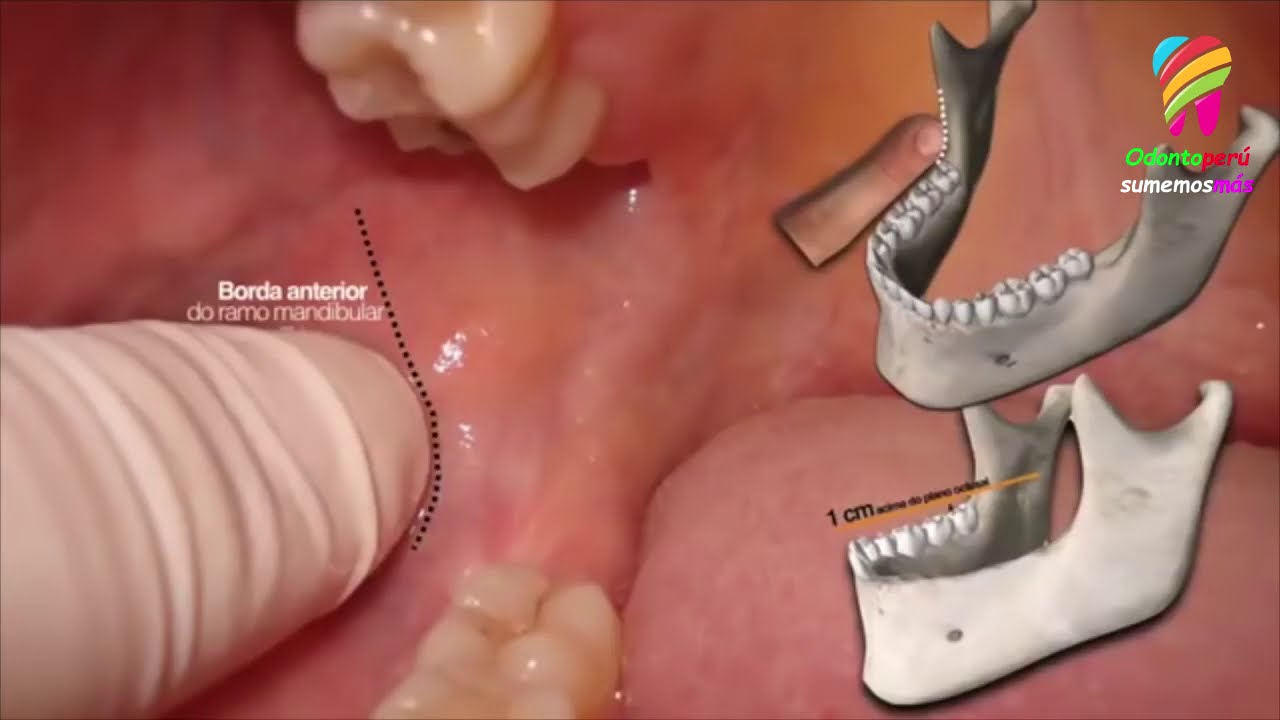 Противопоказаний к применению этой техники нет, так как порой это единственный эффективный метод обезболивания.Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Противопоказаний к применению этой техники нет, так как порой это единственный эффективный метод обезболивания.Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Процедура
Пациент должен находиться в положении лежа на спине с приподнятым вверх подбородком для видимости анестезируемой области. Определите зуб, который нужно анестезировать. Правша должна находиться в положении «10 часов», тогда как левша должна находиться в положении «2 часа». Предполагая, что пульповая камера была открыта опытным стоматологом, поместите иглу в пульповую камеру и нанесите одну каплю анестетика.Введите иглу в канал пульпы и нанесите еще 0,2 мл раствора местного анестетика. Может потребоваться согнуть иглу, чтобы получить доступ к камере, особенно в случае боковых зубов. Пациент обычно испытывает непродолжительный период сильной боли, когда раствор попадает в канал, после чего немедленно снимается боль.
Блок верхнечелюстного нерва
Реже используемая в клинической практике блокада верхнечелюстного нерва (блокада второго деления) обеспечивает обезболивание гемимаксиллы. Этот метод полезен для процедур, которые требуют анестезии нескольких зубов и окружающих щечных и небных мягких тканей в одном квадранте, или когда острое воспаление и инфекция препятствуют успешному применению анестезии вышеупомянутыми методами. Есть два метода, которые можно использовать для блокады верхнечелюстного нерва: доступ с высоким бугристостью и доступ по большому небному каналу. Подход с высокой бугристостью сопряжен с риском образования гематомы и поэтому противопоказан пациентам с нарушениями свертывания крови.Верхнечелюстная артерия является сосудом, вызывающим наибольшую озабоченность при доступе с высоким бугорком.
Этот метод полезен для процедур, которые требуют анестезии нескольких зубов и окружающих щечных и небных мягких тканей в одном квадранте, или когда острое воспаление и инфекция препятствуют успешному применению анестезии вышеупомянутыми методами. Есть два метода, которые можно использовать для блокады верхнечелюстного нерва: доступ с высоким бугристостью и доступ по большому небному каналу. Подход с высокой бугристостью сопряжен с риском образования гематомы и поэтому противопоказан пациентам с нарушениями свертывания крови.Верхнечелюстная артерия является сосудом, вызывающим наибольшую озабоченность при доступе с высоким бугорком.
Оба метода противопоказаны, если в месте укола присутствует острое воспаление и инфекция.
Высокая бугристость
Для этой техники предпочтительна длинная игла 25-го калибра. Пациент должен находиться в положении лежа на спине с приподнятым вверх подбородком для видимости анестезируемой области. Определите область, которую нужно анестезировать. Правша должна находиться в положении «10 часов», тогда как левша должна находиться в положении «2 часа».Этот метод обезболивает верхнечелюстной нерв, когда он проходит через крылонебно-небную ямку. Определите высоту слизисто-буккальной складки чуть дистальнее второго моляра верхней челюсти. Это место укола. Игла должна входить в ткань под углом 45 градусов, направленным назад, вверх и медиально, как при блокаде нерва PSA (, рис. 11b, ). Фаска должна быть ориентирована на кость. Игла продвигается на глубину примерно 30 мм или на несколько миллиметров от ступицы.
Правша должна находиться в положении «10 часов», тогда как левша должна находиться в положении «2 часа».Этот метод обезболивает верхнечелюстной нерв, когда он проходит через крылонебно-небную ямку. Определите высоту слизисто-буккальной складки чуть дистальнее второго моляра верхней челюсти. Это место укола. Игла должна входить в ткань под углом 45 градусов, направленным назад, вверх и медиально, как при блокаде нерва PSA (, рис. 11b, ). Фаска должна быть ориентирована на кость. Игла продвигается на глубину примерно 30 мм или на несколько миллиметров от ступицы.
На этой глубине игла находится внутри крылонебной ямки. Затем оператор должен выполнить аспирацию, повернуть иглу на четверть оборота и снова выполнить аспирацию. После установления отрицательного результата аспирации в двух плоскостях медленно введите один картридж с раствором анестетика в течение 1 минуты. Затем игла медленно извлекается и закрывается.
Успешное введение анестетика с использованием высокобугристого доступа обеспечивает анестезию всей верхней челюсти на ипсилатеральной стороне блока. Это включает пульповую анестезию верхних зубов; щечные и небные мягкие ткани медиально до средней линии; и кожа верхней губы, боковой поверхности носа и нижнего века.
Это включает пульповую анестезию верхних зубов; щечные и небные мягкие ткани медиально до средней линии; и кожа верхней губы, боковой поверхности носа и нижнего века.
Подход к Большому Небному каналу
Для этой техники предпочтительна длинная игла 25-го калибра. Положите пациента на спину. Правша должна находиться в положении «10 часов», тогда как левша должна находиться в положении «2 часа».Определите большое небное отверстие, как описано в методике блокады большого небного нерва. Ткань непосредственно над большим небным отверстием является мишенью для инъекции. Этот метод анестезирует верхнечелюстной нерв, когда он проходит через крылонебно-небную ямку через большой небный канал. Приложите давление к области над большим небным отверстием с помощью аппликатора с ватным наконечником.
Выполните блокаду большого небного нерва, используя вышеупомянутую технику (см. Рисунок 14b ).Когда будет достигнута адекватная небная анестезия, осторожно проведите пальцем по большому небному отверстию кончиком иглы.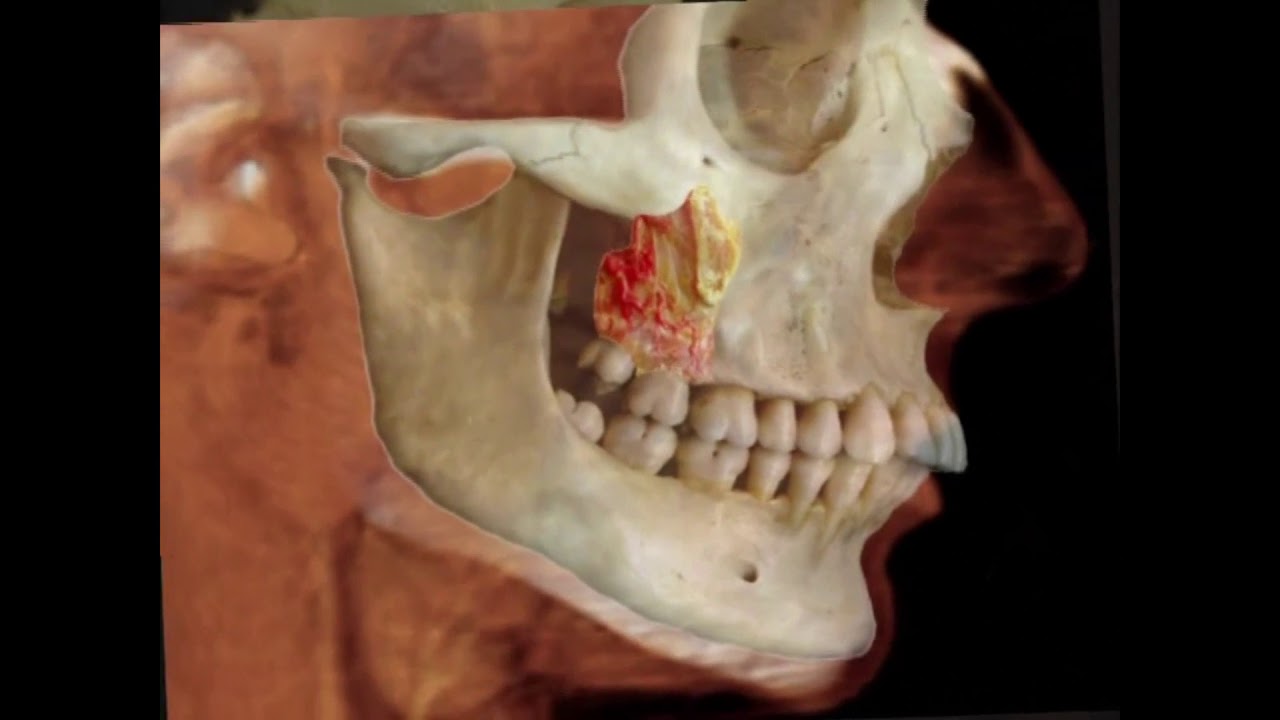 Для этой техники шприц следует держать так, чтобы игла была направлена назад. Может потребоваться изменить угол наклона иглы, чтобы найти отверстие.
Для этой техники шприц следует держать так, чтобы игла была направлена назад. Может потребоваться изменить угол наклона иглы, чтобы найти отверстие.
В исследовании, проведенном Маламедом и Тригером, большинство каналов было расположено под углом 45–50 градусов. Как только отверстие будет найдено, продвиньте иглу на глубину 30 мм. Если сопротивление встретится, вытащите иглу на несколько миллиметров и снова войдите под другим углом.Маламед и Тригер обнаружили костные обструкции, препятствующие прохождению иглы примерно в 5–15% каналов. Если сопротивление возникает на ранней стадии и оператор не может продвинуть иглу в канал более чем на несколько миллиметров, процедуру следует прервать и рассмотреть возможность применения метода с высокой бугристостью. Если сопротивление не возникло и проникновение в канал прошло успешно, выполните аспирацию в двух плоскостях, как описано выше, и медленно поместите один картридж с раствором местного анестетика. Как и в случае с высокобугристым доступом, гемимаксилла на ипсилатеральной стороне во время инъекции анестезируется при успешном выполнении этой техники.
Интрасептальные инъекции
Интрасептальный метод является полезным дополнением к вышеупомянутым методикам (супрапериостальный, PSA, MSA и передний верхний альвеолярный отросток). Хотя этот метод не так часто используется в клинической практике, он предлагает дополнительное преимущество гемостаза в области инъекции. С помощью этой техники анестезируют терминальные нервные окончания в окружающих твердых и мягких тканях отдельных зубов. Противопоказания к процедуре включают острое воспаление и инфекцию в месте укола.Для этой техники предпочтительна короткая игла 27-го размера.
Процедура
Положите пациента на спину. Целевая область — межзубные пальпиллы на 2–3 мм апикально к вершине папиллярного треугольника (, рис. 17, ). Правша должна находиться в положении «10 часов», тогда как левша должна находиться в положении «2 часа». Оператор может попросить пациента повернуть голову для оптимальной видимости. Шприц держат под углом 45 градусов к длинной оси зуба, при этом скос должен быть обращен к вершине корня. Игла вводится в мягкую ткань и продвигается до контакта с костью. В это время следует ввести несколько капель анестетика. Затем игла продвигается в межзубную перегородку и откладывается 0,2 мл раствора анестетика. Ожидается сопротивление потоку раствора анестетика, и вскоре после введения раствора анестетика возникает ишемия мягких тканей, окружающих место инъекции.
Игла вводится в мягкую ткань и продвигается до контакта с костью. В это время следует ввести несколько капель анестетика. Затем игла продвигается в межзубную перегородку и откладывается 0,2 мл раствора анестетика. Ожидается сопротивление потоку раствора анестетика, и вскоре после введения раствора анестетика возникает ишемия мягких тканей, окружающих место инъекции.
В таблице 4 перечислены методы анестезии верхней и нижней челюсти для лечения квадранта или нескольких зубов.
ТАБЛИЦА 4.
Методы анестезии при лечении квадранта или нескольких зубов.| Техника | Под наркозом |
|---|---|
| Верхняя челюсть | |
| Блокада заднего верхнего альвеолярного нерва | Моляры верхней челюсти (кроме мезиобуккального корня первого моляра верхней челюсти в некоторых случаях), твердые и мягкие ткани на щечной поверхности |
| Блокада среднего верхнего альвеолярного нерва | Мезиобуккальный корень первого моляра верхней челюсти (в некоторых случаях), премоляры и окружающие твердые и мягкие ткани на щечной стороне |
| Блок переднего верхнего альвеолярного (подглазничного) нерва | Центральные и боковые резцы верхней челюсти и клыки, окружающие твердые и мягкие ткани на щечной стороне, мезиобуккальный корень первого моляра верхней челюсти (в некоторых случаях) |
| Блокада большого небного нерва | Слизистая оболочка неба и твердое небо от первого премоляра спереди до задней поверхности твердого неба и до средней линии медиально |
| Блокада носо-небного нерва | Твердая и мягкая ткань лингвальной стороны передних зубов верхней челюсти от дистальной части клыка с одной стороны до дистальной части клыка с контралатеральной стороны |
| Блокада верхнечелюстного нерва | Верхнечелюстная кость на стороне инъекции (зубы; твердые и мягкие, щечные и язычные ткани) |
| Нижнечелюстная | |
| Блокада нижнего альвеолярного нерва | Зубцы нижней челюсти на стороне инъекции, щечные и язычные твердые и мягкие ткани, нижняя губа |
| Буккальная блокада нерва | Буккальные мягкие ткани области моляра |
| Блокада нижнечелюстного нерва по Гоу-Гейтсу | Зубцы нижней челюсти до средней линии; твердые и мягкие ткани щечного и язычного аспектов; передние две трети языка; дно рта; кожа над скуловой, задней стороной щеки и височной областью на стороне инъекции |
| Vazirani-Akinosi закрытый рот | Нижнечелюстные зубы до средней линии, твердые и мягкие ткани щечной стороны, передние две трети языка, дно рта |
| Блокада психического нерва | Щечная мягкая ткань перед подбородком, нижняя губа, подбородок |
| Блокада резцового нерва | Премоляры, клыки, резцы, нижняя губа, кожа над подбородком, щечные мягкие ткани впереди подбородочного отверстия |
 Интрасептальная техника. Обратите внимание на положение иглы на 3 мм апикально к вершине папиллярного треугольника.
Интрасептальная техника. Обратите внимание на положение иглы на 3 мм апикально к вершине папиллярного треугольника. МЕТОДЫ РЕГИОНАЛЬНОЙ АНЕСТЕЗИИ МИНИБУЛЯРНОЙ ЧАСТИ
Методы, используемые в клинической практике для анестезии твердых и мягких тканей нижней челюсти, включают супрапериостальную технику, инъекцию пародонтальной связки, внутрипульпную анестезию, интрасептальную инъекцию, блокаду нижнего альвеолярного нерва, блокаду длинного щечного нерва, технику Гау-Гейтса, Вазирани. Акинозная блокада нижней челюсти с закрытым ртом, блокада подбородочного нерва и блокада резцового нерва.
Наднадкостничная, пародонтальная связка, интрапульпальная и интрасептальная техники выполняются так же, как описано для верхнечелюстной анестезии. При обезболивании нижней челюсти пациент должен находиться в полубожном или полулежашем положении. Оператор-правша должен стоять в положении с 9 до 10 часов, тогда как оператор-левша должен стоять в положении от 3 до 4 часов.
Блокада нижнего альвеолярного нерва
Блокада нижнего альвеолярного нерва — один из наиболее часто используемых методов регионарной анестезии нижней челюсти.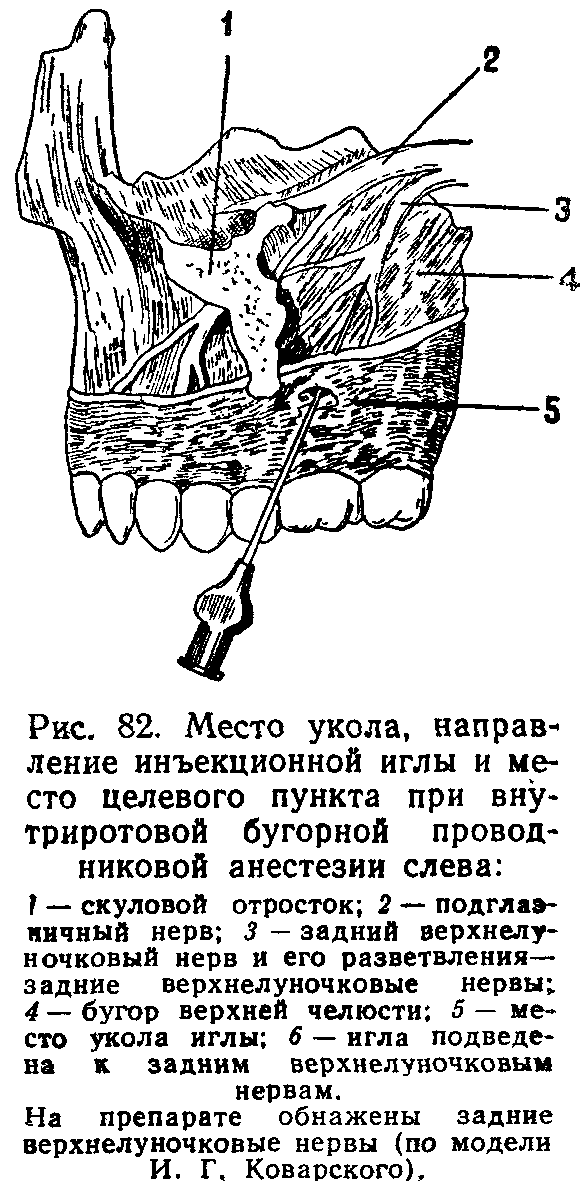 Это чрезвычайно полезно, когда требуется лечение нескольких зубов в одном квадранте. Несмотря на свою эффективность, этот метод имеет высокую частоту отказов даже при строгом соблюдении протокола. Целью этой техники является нижнечелюстной нерв, поскольку он проходит по медиальной стороне ветви до входа в нижнечелюстное отверстие. Также анестезируют язычный, подбородочный и резкий нервы. Для этой техники предпочтительна длинная игла 25-го калибра.
Это чрезвычайно полезно, когда требуется лечение нескольких зубов в одном квадранте. Несмотря на свою эффективность, этот метод имеет высокую частоту отказов даже при строгом соблюдении протокола. Целью этой техники является нижнечелюстной нерв, поскольку он проходит по медиальной стороне ветви до входа в нижнечелюстное отверстие. Также анестезируют язычный, подбородочный и резкий нервы. Для этой техники предпочтительна длинная игла 25-го калибра.
Процедура
Пациент должен находиться в полубожком положении.Оператор-правша должен находиться в положении «8 часов», тогда как оператор-левша должен находиться в положении «4 часа».
При максимально открытом рте пациента найдите короноидную вырезку и крыловидно-нижнечелюстные рафии. Три четверти переднезаднего расстояния между этими двумя ориентирами и примерно на 6–10 мм выше окклюзионной плоскости являются местом инъекции. С помощью ретракционного инструмента втяните щеку и поднесите иглу к месту инъекции из контралатеральной области премоляра. По мере того, как игла проходит через мягкие ткани, нанесите 1-2 капли раствора анестетика. Продвигайте иглу до контакта с костью. Затем вытащите иглу на 1 мм и переместите иглу назад, подведя цилиндр шприца к окклюзионной плоскости (, рисунки 18a, и , 18b, ). Продвиньте иглу на три четверти глубины, выполните аспирацию и медленно введите три четверти картриджа с раствором анестетика в течение 1 минуты. После извлечения иглы продолжайте вводить оставшуюся четверть раствора анестетика, чтобы обезболить язычный нерв (, рис. 18c, ).Успешное выполнение этой техники приводит к анестезии зубов нижней челюсти с ипсилатеральной стороны до средней линии, связанных с ними щечных и язычных мягких тканей, латеральной стороны языка с ипсилатеральной стороны и нижней губы с ипсилатеральной стороны.
По мере того, как игла проходит через мягкие ткани, нанесите 1-2 капли раствора анестетика. Продвигайте иглу до контакта с костью. Затем вытащите иглу на 1 мм и переместите иглу назад, подведя цилиндр шприца к окклюзионной плоскости (, рисунки 18a, и , 18b, ). Продвиньте иглу на три четверти глубины, выполните аспирацию и медленно введите три четверти картриджа с раствором анестетика в течение 1 минуты. После извлечения иглы продолжайте вводить оставшуюся четверть раствора анестетика, чтобы обезболить язычный нерв (, рис. 18c, ).Успешное выполнение этой техники приводит к анестезии зубов нижней челюсти с ипсилатеральной стороны до средней линии, связанных с ними щечных и язычных мягких тканей, латеральной стороны языка с ипсилатеральной стороны и нижней губы с ипсилатеральной стороны.
 Затем игла продвигается на три четверти своей глубины. C: Местоположение язычного нерва, который анестезируется во время проведения блокады нижнего альвеолярного нерва.
Затем игла продвигается на три четверти своей глубины. C: Местоположение язычного нерва, который анестезируется во время проведения блокады нижнего альвеолярного нерва. Блокада буккального нерва
Блокада буккального нерва, также известная как длинная буккальная или букцинаторная блокада, является полезным дополнением к блокаде нижнего альвеолярного нерва, когда показаны манипуляции с щечной мягкой тканью в области моляров нижней челюсти. Целью этой техники является щечный нерв, поскольку он проходит через переднюю часть ветви ветви. Противопоказания к процедуре включают острое воспаление и инфекцию в месте укола.Для этой техники предпочтительна длинная игла 25-го калибра.
Процедура
Пациент должен находиться в полубожком положении. Правша должна находиться в положении «8 часов», тогда как оператор-левша должна находиться в положении «4 часа». Определите самый дистальный коренной зуб на обрабатываемой стороне. Ткань чуть дистальнее и буккальнее последнего коренного зуба является целевой областью для инъекции (, рис. 19, ). Используйте инструмент для втягивания, чтобы втянуть щеку.Наклон иглы должен быть направлен к кости, а шприц должен находиться параллельно окклюзионной плоскости со стороны инъекции. Игла вводится в мягкие ткани и вводится несколько капель раствора анестетика. Игла продвигается приблизительно на 1-2 мм до контакта с костью. После контакта с костью и отрицательного результата аспирации откладывается 0,2 мл раствора местного анестетика. Игла вынимается и закрывается. Успешное выполнение этой методики приводит к обезболиванию щечной мягкой ткани области моляров нижней челюсти.
19, ). Используйте инструмент для втягивания, чтобы втянуть щеку.Наклон иглы должен быть направлен к кости, а шприц должен находиться параллельно окклюзионной плоскости со стороны инъекции. Игла вводится в мягкие ткани и вводится несколько капель раствора анестетика. Игла продвигается приблизительно на 1-2 мм до контакта с костью. После контакта с костью и отрицательного результата аспирации откладывается 0,2 мл раствора местного анестетика. Игла вынимается и закрывается. Успешное выполнение этой методики приводит к обезболиванию щечной мягкой ткани области моляров нижней челюсти.
Метод Гоу-Гейтса
Техника Гоу-Гейтса, или блокада третьего деления нерва, является полезной альтернативой блокаде нижнего альвеолярного нерва и часто используется, когда последняя не обеспечивает адекватной анестезии. Преимущества этой техники по сравнению с техникой нижних альвеол — низкая частота неудач и низкая частота положительных результатов аспирации.Техника Гоу-Гейтса анестезирует ушно-височный, нижнеальвеолярный, щечный, подбородочный, резцовый, подъязычный и язычный нервы. Противопоказания включают острое воспаление и инфекцию в месте инъекции, а также у пациентов с тризматической болезнью. Для этой техники предпочтительна длинная игла 25-го калибра.
Преимущества этой техники по сравнению с техникой нижних альвеол — низкая частота неудач и низкая частота положительных результатов аспирации.Техника Гоу-Гейтса анестезирует ушно-височный, нижнеальвеолярный, щечный, подбородочный, резцовый, подъязычный и язычный нервы. Противопоказания включают острое воспаление и инфекцию в месте инъекции, а также у пациентов с тризматической болезнью. Для этой техники предпочтительна длинная игла 25-го калибра.
Процедура
Пациент должен находиться в полубожком положении. Правша должна находиться в положении «8 часов», тогда как оператор-левша должна находиться в положении «4 часа».Целевой областью для этой техники является шейка мыщелка ниже области прикрепления латеральной крыловидной мышцы. Инструмент ретракции используется для втягивания щеки. Пациента просят максимально открыть его и идентифицируют мезиолингвальный бугор второго моляра верхней челюсти на стороне желаемой анестезии. Место введения иглы должно быть чуть дистальнее второго моляра верхней челюсти на уровне мезиолингвального бугорка. Поднесите иглу к месту введения в плоскости, параллельной воображаемой линии, проведенной от межтрагической выемки к углу рта на той же стороне, что и инъекция (, рис. 20, ).Ориентация скоса иглы в этой технике не важна. Продвиньте иглу через мягкие ткани примерно на 25 мм до контакта с костью. Это шейка мыщелка. После контакта с костью выньте иглу на 1 мм и выполните аспирацию. Поверните иглу вверх и снова вдохните. Если аспирация в двух плоскостях отрицательная, медленно введите один картридж раствора местного анестетика в течение 1 минуты. Успешное выполнение этой техники обеспечивает анестезию ипсилатеральных зубов нижней челюсти до средней линии и связанных с ними твердых и мягких тканей щечной и язычной области.Передние две трети языка; дно рта; и кожа над скуловой грудью, задняя часть щеки и височная область на ипсилатеральной стороне инъекции также анестезируются.
Поднесите иглу к месту введения в плоскости, параллельной воображаемой линии, проведенной от межтрагической выемки к углу рта на той же стороне, что и инъекция (, рис. 20, ).Ориентация скоса иглы в этой технике не важна. Продвиньте иглу через мягкие ткани примерно на 25 мм до контакта с костью. Это шейка мыщелка. После контакта с костью выньте иглу на 1 мм и выполните аспирацию. Поверните иглу вверх и снова вдохните. Если аспирация в двух плоскостях отрицательная, медленно введите один картридж раствора местного анестетика в течение 1 минуты. Успешное выполнение этой техники обеспечивает анестезию ипсилатеральных зубов нижней челюсти до средней линии и связанных с ними твердых и мягких тканей щечной и язычной области.Передние две трети языка; дно рта; и кожа над скуловой грудью, задняя часть щеки и височная область на ипсилатеральной стороне инъекции также анестезируются.
 Мезиолингвальный бугор второго моляра верхней челюсти является ориентиром для высоты инъекции. B: Затем иглу перемещают дистально и удерживают параллельно воображаемой линии, проведенной от межтрагической выемки к углу рта.
Мезиолингвальный бугор второго моляра верхней челюсти является ориентиром для высоты инъекции. B: Затем иглу перемещают дистально и удерживают параллельно воображаемой линии, проведенной от межтрагической выемки к углу рта. Нижнечелюстная блокада с закрытым ртом Вазирани-Акиноси
Челюстная блокада с закрытым ртом Вазирани-Акиноси полезна для пациентов с ограниченным открытием из-за тризма или анкилоза височно-нижнечелюстного сустава. Ограниченное раскрытие нижней челюсти исключает проведение блокады нижнего альвеолярного нерва или использование техники Гоу-Гейтса, оба из которых требуют от пациента максимального раскрытия. Другими преимуществами этого метода являются минимальный риск травмы нижнего альвеолярного нерва, артерии, вены и крыловидной мышцы; низкая частота осложнений; и минимальный дискомфорт при инъекции.Противопоказаниями к этой технике являются острое воспаление и инфекция в крыловидно-нижнечелюстном пространстве, деформация или опухоль в области бугристости верхней челюсти, а также невозможность визуализировать медиальную часть ветви ветви. Для этой техники предпочтительна длинная игла 25-го калибра.
Для этой техники предпочтительна длинная игла 25-го калибра.
Процедура
Пациент должен находиться в полубожком положении. Правша должна находиться в положении «8 часов», тогда как оператор-левша должна находиться в положении «4 часа».Десневой край над вторым и третьим молярами верхней челюсти и крыловидно-нижнечелюстная рафа служат ориентирами для этой техники. Инструмент ретракции используется для бокового вытягивания щеки. Пациенту следует осторожно закрыть боковые зубы. Игла держится параллельно окклюзионной плоскости на уровне десневого края второго и третьего моляров верхней челюсти. Фаска направлена от кости лицом к средней линии. Игла продвигается через слизистую оболочку и букцинаторную мышцу, чтобы войти в птеригомандибулярное пространство.Игла вставляется примерно на половину или три четверти ее длины. В этот момент игла будет находиться в средней части птиеригомандибулярного пространства. Аспирация; в случае отрицательного результата в течение 1 минуты помещается один картридж с раствором местного анестетика.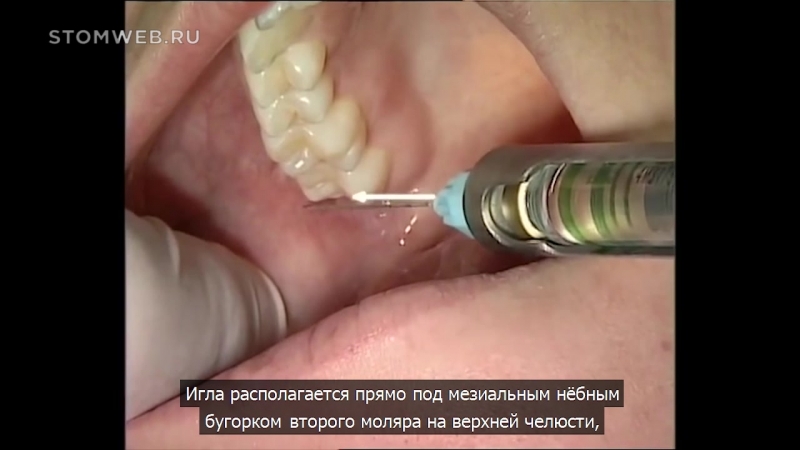 Распространение и гравитация раствора местного анестетика обезболивают язычные и длинные буккальные нервы в дополнение к нижнему альвеолярному нерву. Успешное выполнение этой техники обеспечивает анестезию ипсилатеральных зубов нижней челюсти до средней линии и связанных с ними твердых и мягких тканей щечной и язычной сторон.Анестезируют также передние две трети языка и дно рта.
Распространение и гравитация раствора местного анестетика обезболивают язычные и длинные буккальные нервы в дополнение к нижнему альвеолярному нерву. Успешное выполнение этой техники обеспечивает анестезию ипсилатеральных зубов нижней челюсти до средней линии и связанных с ними твердых и мягких тканей щечной и язычной сторон.Анестезируют также передние две трети языка и дно рта.
Блокировка психического нерва
Блокада подбородочного нерва показана при процедурах, при которых необходимы манипуляции с щечными мягкими тканями перед подбородочным отверстием. Противопоказания к этой методике — острое воспаление и инфекция в месте укола. Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Процедура
Пациент должен находиться в полубожком положении.Оператор-правша должен находиться в положении «8 часов», тогда как оператор-левша должен находиться в положении «4 часа». Целевая область — высота слизистой оболочки над подбородочным отверстием (, рисунки 21a, и , 21b, ). Отверстие можно пальпировать вручную, слегка надавив пальцем на тело нижней челюсти в области верхушек премоляров. Пациент ощутит легкий дискомфорт при пальпации отверстия. Используйте инструмент для ретракции, чтобы втянуть мягкие ткани.Игла направлена к подбородочному отверстию скосом к кости. Проникнуть в мягкие ткани на глубину 5 мм, выполнить аспирацию и ввести примерно 0,6 мл раствора анестетика. Успешное выполнение этого метода приводит к анестезии мягких тканей щечной области перед отверстием, нижней губой и подбородком на стороне инъекции.
Отверстие можно пальпировать вручную, слегка надавив пальцем на тело нижней челюсти в области верхушек премоляров. Пациент ощутит легкий дискомфорт при пальпации отверстия. Используйте инструмент для ретракции, чтобы втянуть мягкие ткани.Игла направлена к подбородочному отверстию скосом к кости. Проникнуть в мягкие ткани на глубину 5 мм, выполнить аспирацию и ввести примерно 0,6 мл раствора анестетика. Успешное выполнение этого метода приводит к анестезии мягких тканей щечной области перед отверстием, нижней губой и подбородком на стороне инъекции.
Блок острого нерва
Блокада резцового нерва не так часто используется в клинической практике; тем не менее, это оказывается очень полезным, когда лечение ограничивается передними зубами нижней челюсти и нет необходимости в анестезии в полном квадранте. Техника почти идентична блокаде подбородочного нерва, но с одним дополнительным шагом. С помощью этой техники анестезируют как подбородочный, так и острый нервы.Противопоказания к этой методике — острое воспаление и инфекция в месте укола. Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Техника почти идентична блокаде подбородочного нерва, но с одним дополнительным шагом. С помощью этой техники анестезируют как подбородочный, так и острый нервы.Противопоказания к этой методике — острое воспаление и инфекция в месте укола. Для этой техники предпочтительнее использовать короткую иглу 25 или 27 размера.
Процедура
Пациент должен находиться в полубожком положении. Правша должна находиться в положении «8 часов», тогда как оператор-левша должна находиться в положении «4 часа». Целевая область — высота слизистой оболочки над подбородочным отверстием (см. Рисунок 21b, ).Определите подбородочное отверстие, как описано ранее. Сделайте пациенту блокаду подбородочного нерва, как описано выше, и надавите пальцем на место инъекции во время введения раствора анестетика. Продолжайте надавливать пальцами на место инъекции через 2–3 минуты после завершения инъекции, чтобы помочь анестетику проникнуть в отверстие. Успешное применение этой техники обеспечивает анестезию премоляров, клыков, резцов, нижней губы, кожи подбородка и мягких тканей щек перед подбородочным отверстием.
ССЫЛКИ
- Маламед С.Ф.: Справочник по местной анестезии, 4-е изд. Мэриленд-Хайтс, Мичиган: Мосби, 1997
- Snell RS: Клиническая анатомия для студентов-медиков, 5-е изд. Нью-Йорк: Литтл, Браун, 1995
- Loetscher CA, Walton RE: Паттерны иннервации первого моляра верхней челюсти: исследование рассечения. Oral Surg Oral Med Oral Pathol 1988; 65: 86–90
- McDaniel WM: Вариации нервного распределения верхнечелюстных зубов.J Dent Res 1956; 35: 916–921 .
- Heasman PA: Клиническая анатомия верхних альвеолярных нервов. Br J Oral Maxillofacial Surg 1884; 22: 439–447 .
- Маламед С.Ф., Тригер Н: Внутриротовая блокада верхнечелюстного нерва: анатомическое и клиническое исследование. Программа анестезии 1983; 30: 44–48
- Poore TE, Carney F: Блокада верхнечелюстного нерва: полезный метод. J Oral Surg 1973; 31: 749–755 .
- Gow-Gates GAE: Проводниковая анестезия нижней челюсти: новая техника с использованием экстраоральных ориентиров.Оральная хирургия 1973; 36: 321–328
- Akinosi JO: Новый подход к блокаде нижнечелюстного нерва. Br J Oral Maxillofacial Surg 1977; 15: 83–87 .
- Vazirani SJ: Закрытая блокада нижнечелюстного нерва: новая техника. Дент Дайджест 1960; 66: 10–13
Типы, побочные эффекты и риски
Вам назначена стоматологическая процедура и у вас есть вопросы по поводу анестезии?
Около 10-30 процентов людей испытывают беспокойство и беспокойство по поводу боли при стоматологических процедурах.Беспокойство может отсрочить получение лечения и усугубить проблему.
Анестетики существуют уже более 175 лет! Фактически, первая зарегистрированная процедура с анестезией была проведена в 1846 году с использованием эфира.
С тех пор мы прошли долгий путь, и анестетики являются важным инструментом, помогающим пациентам чувствовать себя комфортно во время стоматологических процедур.
При наличии множества различных вариантов анестезия может сбивать с толку. Мы разберем его, чтобы вы чувствовали себя увереннее перед следующим визитом к стоматологу.
Анестезия означает отсутствие или потерю чувствительности. Это может быть с сознанием или без него.
Сегодня существует множество вариантов стоматологической анестезии. Лекарства можно использовать по отдельности или в комбинации для лучшего эффекта. Он индивидуализирован для безопасной и успешной процедуры.
Тип используемых анестетиков также зависит от возраста человека, состояния здоровья, продолжительности процедуры и любых негативных реакций на анестетики в прошлом.
Анестетики действуют по-разному в зависимости от того, что используется.Анестетики могут быть короткодействующими при нанесении непосредственно на область или работать дольше, когда требуется более сложная операция.
Успех стоматологической анестезии зависит от:
- препарата
- анестезируемой области
- процедуры
- индивидуальных факторов
Другие факторы, которые могут повлиять на стоматологическую анестезию, включают время проведения процедуры. Исследования также показывают, что воспаление может отрицательно сказаться на эффективности анестетиков.
Кроме того, при местной анестезии зубы нижней челюсти (нижней челюсти) анестезировать сложнее, чем зубы верхней челюсти (верхней челюсти).
Существует три основных типа анестезии: местная, седативная и общая. У каждого есть конкретное применение. Их также можно сочетать с другими лекарствами.
Местная анестезия
Местная анестезия используется для более простых процедур, таких как пломбирование полости, для выполнения которых требуется меньше времени и, как правило, проще.
Вы будете в сознании и сможете общаться, когда получите местную анестезию. Эта область онемеет, поэтому вы не чувствуете боли.
Большинство местных анестетиков действуют быстро (в течение 10 минут) и действуют от 30 до 60 минут. Иногда к анестетику добавляют вазопрессор, например адреналин, чтобы усилить его действие и предотвратить распространение анестезирующего эффекта на другие части тела.
Местные анестетики продаются без рецепта и по рецепту в виде геля, мази, крема, спрея, пластыря, жидкости и инъекций.
Их можно использовать местно (наносить непосредственно на пораженный участок для онемения) или вводить в обрабатываемую область. Иногда к местным анестетикам добавляют легкий седативный эффект, чтобы помочь человеку расслабиться.
Примеры местного анестетика
- артикаин
- бупивакаин
- лидокаин
- мепивакаин
- прилокаин
Седация
Человек, у которого есть успокаивающее действие, может иметь несколько уровней успокоения, может облегчить боль или оставьте их неподвижными для процедуры.Это также может вызвать процедурную амнезию.
Возможно, вы полностью сознательны и способны реагировать на команды, в полубессознательном или почти бессознательном состоянии. Седативный эффект бывает легким, умеренным или глубоким.
Глубокая седация также может называться контролируемой анестезией или MAC. В режиме глубокой седации вы, как правило, не замечаете своего окружения и можете реагировать только на повторяющиеся или болезненные раздражения.
Лекарство можно вводить перорально (таблетка или жидкость), вдыхать, внутримышечно (IM) или внутривенно (IV).
При внутривенной седации больше рисков. Необходимо тщательно контролировать частоту сердечных сокращений, артериальное давление и дыхание в условиях умеренной или глубокой седации.
Лекарства, используемые для седации
Общая анестезия
Общая анестезия используется для более длительных процедур или если у вас сильное беспокойство, которое может помешать вашему лечению.
Вы будете полностью без сознания, без боли, ваши мышцы будут расслаблены, и у вас будет амнезия после процедуры.
Лекарство вводится через маску или внутривенно. Уровень анестезии зависит от процедуры и конкретного пациента. Есть разные риски при общей анестезии.
препараты для общей анестезии
Побочные эффекты стоматологической анестезии зависят от типа используемого анестетика. Общая анестезия сопряжена с большим риском, чем местная анестезия или седация. Реакции также различаются в зависимости от индивидуальных факторов.
Некоторые зарегистрированные побочные эффекты седативных препаратов и препаратов для общей анестезии включают:
- тошноту или рвоту
- головную боль
- потливость или дрожь
- галлюцинации, делирий или спутанность сознания
- невнятную речь
- сухость во рту или боль во рту в месте инъекции
- головокружение
- усталость
- онемение
- тризм (тризм), вызванный хирургической травмой; раскрытие челюсти временно уменьшено
Вазоконстрикторы, такие как адреналин, добавленные к анестетикам, также могут вызывать проблемы с сердцем и кровяным давлением.
Вот некоторые сообщения о побочных эффектах анестетиков. Спросите у своей стоматологической бригады о вашем конкретном лекарстве и о любых проблемах, которые могут у вас возникнуть по поводу лекарств.
Существуют условия и ситуации, в которых вы и ваш врач или стоматолог обсудите, является ли стоматологическая анестезия лучшим выбором для вас.
Согласие на лечение — важная часть обсуждения перед началом лечения. Задайте вопросы о рисках и мерах предосторожности, которые будут приняты для обеспечения положительного результата.
Беременность
Если вы беременны, ваш стоматолог или хирург обсудит риски и преимущества анестетиков для вас и вашего ребенка.
Особые потребности
Детям и детям с особыми потребностями требуется тщательная оценка типа и уровня необходимых им анестетиков. Детям может потребоваться корректировка дозы, чтобы избежать побочных реакций или передозировки.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) выпустило предупреждение об обезболивающих, обычно используемых при прорезывании зубов.Эти продукты небезопасны для детей младше 2 лет. Не принимайте эти лекарства, не посоветовавшись с врачом.
Дети и взрослые с особыми потребностями могут иметь другие медицинские осложнения, которые увеличивают риск при применении анестетиков. Например, исследование показало, что у детей с церебральным параличом было наибольшее количество побочных реакций, связанных с дыхательными путями, на общую анестезию.
Пожилые люди
Пожилым людям с определенными проблемами со здоровьем может потребоваться корректировка дозы и тщательный контроль во время и после операции для обеспечения их безопасности.
Некоторые люди могут испытывать бред, спутанность сознания и проблемы с памятью после операции.
Проблемы с печенью, почками, легкими или сердцем
Людям с проблемами печени, почек, легких или сердца может потребоваться корректировка дозы, поскольку лекарство может дольше покидать организм и иметь более сильный эффект.
Определенные неврологические состояния
Если в анамнезе есть инсульт, болезнь Альцгеймера, болезнь Паркинсона, заболевание щитовидной железы или психическое заболевание, общий риск может быть повышен.
Другие состояния
Обязательно сообщите своим стоматологам, если у вас грыжа пищеводного отверстия диафрагмы, кислотный рефлюкс, инфекции или открытые язвы во рту, аллергия, сильная тошнота и рвота с анестетиками или вы принимаете какие-либо лекарства, которые могут вызвать у вас сонливость, как от опиоидов.
Люди с риском стоматологической анестезииРиски также выше для тех, у кого:
- апноэ во сне
- судорожное расстройство
- ожирение
- высокое кровяное давление
- проблемы с сердцем
- дети с
- нарушениями внимания или поведения
хроническая обструктивная болезнь легких (ХОБЛ)- Шунтирование желудка
- злоупотребление психоактивными веществами или расстройство, связанное с употреблением психоактивных веществ
Большинство людей не испытывают побочных реакций при местной анестезии.Седация и общая анестезия сопряжены с повышенным риском, особенно у пожилых людей и людей с другими осложнениями со здоровьем.
Также повышенный риск возникает при наличии в анамнезе нарушений свертываемости крови или при приеме лекарств, повышающих риск кровотечения, таких как аспирин.
Если вы принимаете обезболивающие, такие как опиоиды или габапентин, или лекарства от беспокойства, такие как бензодиазепины, сообщите об этом своему стоматологу или хирургу, чтобы они соответствующим образом скорректировали анестезию.
Риски анестезииРиски анестезии включают:
- аллергическую реакцию.Обязательно сообщайте стоматологу о любых аллергиях; это включает красители и другие вещества. Реакции могут быть легкими или тяжелыми и включать сыпь, зуд, отек языка, губ, рта или горла, а также затрудненное дыхание.
- анестетики артикаин и прилокаин в концентрации 4% могут вызвать повреждение нервов, известное как парестезия
- судороги
- кома
- остановка дыхания
- сердечная недостаточность
- сердечный приступ
- инсульт
- гипертермия 9069 низкое кровяное давление 9069 опасное повышение температуры тела, ригидность мышц, проблемы с дыханием или учащенное сердцебиение
Беспокойство, связанное с стоматологическими процедурами, является обычным явлением, но может осложнить лечение.Важно заранее обсудить все ваши опасения по поводу процедуры и свои ожидания со стоматологами.
Задайте вопросы о лекарствах, которые будут использоваться, и о том, что вам следует ожидать во время и после лечения.
Поделитесь своей историей болезни, включая любые аллергии и другие лекарства, которые вы принимаете. Убедитесь, что сюда входят лекарства, отпускаемые без рецепта, рецептурные препараты и пищевые добавки.
Спросите о каких-либо особых инструкциях, которым вы должны следовать до и после процедуры.Это включает в себя еду и питье до и после лечения.
Спросите, нужно ли вам организовать транспортировку после процедуры, и получите любую другую информацию, которую вам нужно знать.
Ваш стоматолог даст вам инструкции, которым следует следовать до и после процедуры. Они также предоставят вам возможность связаться с ними, если у вас возникнут какие-либо сложности или вопросы.
Побочные эффекты и причины стоматологической анестезии для лечения
Медицинские процедуры иногда необходимы для поддержания вашего здоровья, в том числе здоровья полости рта.Анестезия присуща более сложным процедурам, будь то операция на колене или заполнение продвинутой полости, и при правильном применении это не вызывает беспокойства. Но некоторые люди действительно страдают от побочных эффектов стоматологической анестезии. Вот что нужно знать об анестезии и почему некоторые пациенты не реагируют на нее так же хорошо.
Типы анестезии
Существует два типа анестезии: местная и общая. Американская академия детской стоматологии (AAPD) определяет местную анестезию как «временную потерю чувствительности, включая боль в одной части тела, вызванную местно применяемым или вводимым агентом без снижения уровня сознания.»Фактически, ваш стоматолог просто снижает чувствительность части вашего рта, вводя лекарство в десну или внутреннюю щеку; вы можете бодрствовать для этого процесса. Общая анестезия, согласно Aetna, дает вам успокоительное на длительный период времени, а воздух трубка позволяет дышать во время сна.
Хотя этот термин может вводить в заблуждение, общая анестезия играет гораздо более конкретную роль для вашего комфорта во время процедуры и проводится обученным профессионалом, например челюстно-лицевым хирургом или медицинским анестезиологом.Местная (или региональная) анестезия используется для более простых видов лечения, при которых ваши потребности достаточно незначительны, чтобы ваше физическое состояние могло оставаться прежним.
Процедуры, требующие анестезии
К сожалению, не все походы к стоматологу так же просты, как обычная чистка, поэтому проверьте перед записью на следующий прием. Удаление зуба — один из наиболее распространенных процессов, требующих анестезии. Когда необходимо удалить разрушенный зуб, врач анестезирует область вашего рта, окружающую этот зуб.Зубы мудрости — еще одна частая причина удаления зубов под наркозом, как правило, из-за их непроходимости или просто нехватки места для прорезывания.
Хотя корневые каналы с годами стали намного проще, они являются еще одним примером того, когда необходима анестезия. Когда пульпа зуба повреждается или заболевает, часть зуба, в которой находится пульпа, должна быть удалена и запломбирована, тем самым спасая зуб от удаления. Однако, вероятно, наиболее частая потребность в анестезии — это заполнение полости.Пломбирование требуется, когда небольшая часть зуба разрушается, создавая небольшую область, на которой стоматолог удалит кариес и заполнит полость.
Побочные эффекты стоматологической анестезии
Побочные эффекты от местной анестезии немногочисленны и редки, но иногда возникают. Онемение вне пораженной части рта — очень распространенное явление. Например, после местной инъекции в десны лекарство может вызвать обвисание мышц век или щек.После того, как действие анестезии закончится, онемение проходит. Вот еще несколько:
- Невозможно моргнуть. Если вы не можете моргнуть одним из глаз, стоматолог заклеит его липкой лентой, пока онемение не исчезнет, чтобы глаз не высох.
- Гематома — это опухоль, наполненная кровью. Это может произойти, если игла попадает в кровеносный сосуд при инъекции.
- учащенное сердцебиение — сосудосуживающее средство в анестезии может усилить сердцебиение на минуту или две.Обязательно сообщите об этом своему врачу, если заметите это.
- Повреждение нерва — Если игла попадает прямо в нерв, результатом может быть онемение и боль, которые сохраняются в течение недель или месяцев. По данным Американского общества региональной анестезии и медицины боли (ASRA), повреждение нервов при регионарной инъекции происходит очень редко.
Лучший способ избежать побочных эффектов стоматологической анестезии — снизить риск возникновения проблем, требующих десенсибилизирующего решения. Хороший способ достичь этой цели — использовать зубную пасту, такую как Colgate Total® Advanced Deep Clean.Чистка зубов щеткой, зубной нитью и здоровое питание — все это ключи к поддержанию здоровья ротовой полости. Конечно, не забудьте также запланировать регулярный стоматологический осмотр.
побочных эффектов и причин стоматологической анестезии для лечения
Типы анестезии
Стоматологическая анестезия обычно делится на три типа: местная, седативная и общая.
Местная анестезия. Местная анестезия , как описывает Американская стоматологическая ассоциация (ADA), используется для предотвращения боли в определенной области вашего рта, блокируя нервы, которые ощущают или передают боль, вызывая онемение тканей рта.Местный анестетик может использоваться для обезболивания области до того, как ваш специалист по уходу за полостью рта введет местный анестетик. Вот некоторые примеры использования местной анестезии, о которых упоминает ADA:
- Местные анестетики используются для снятия язв во рту.
- Инъекционные анестетики можно использовать для пломбирования кариеса, подготовки зубов к коронке или лечения заболеваний десен.
Седация. Существуют различные уровни седативного эффекта, от минимального до глубокого. Согласно Американской ассоциации челюстно-лицевых хирургов (AAOMS), минимальная седация включает локализацию анестетика с успокаивающим действием «веселящего газа».«Глубокая седация подразумевает полное угнетение сознания с возможностью разбудить человека, если это необходимо. Sedation используется для следующего, говорит AAOMS:
- Минимальная седация может использоваться для облегчения беспокойства при выполнении простых процедур.
- Он также используется в более сложных процедурах, таких как удаление зубов мудрости или установка зубных имплантатов.
- Для лечения ретинированных зубов мудрости можно использовать более умеренную седацию.
Общая анестезия. Когда вы думаете о «усыплении» перед операцией, вы имеете в виду общую анестезию. Этот тип анестезии воздействует на все тело, помещая людей в расслабленное, бессознательное состояние, чтобы они могли пройти процедуру без какого-либо осознания процесса. Цель общей анестезии состоит в том, чтобы человек не просыпался и ничего не чувствовал во время процедуры. Общая анестезия используется для:
- Удаление зуба мудрости
- Установка зубного имплантата
- Другие более обширные хирургические вмешательства в полости рта
Согласно AAOMS, ваш челюстно-лицевой хирург и / или стоматолог определят для вас лучший вариант, поскольку потребности в анестезии у разных людей различаются.
Местная анестезия | Пациенты стоматологического факультета клиники (Университет Торонто)
Способность обезболивать или «онеметь» области рта очень полезна для пациентов, которые в противном случае испытали бы неприятные ощущения во время некоторых видов стоматологического лечения. В стоматологии термин «местная анестезия» относится к процедуре, при которой «местный анестетик», который представляет собой лекарство, обезболивающий небольшой участок ткани, вводится для блокирования ощущений в области рта.Первоначальным местным анестетиком (LA) в 1800-х годах был кокаин, за ним последовал прокаин (известный под торговым названием новокаин) и, в конечном итоге, лидокаин, который до сих пор остается основным лекарственным средством, используемым сегодня. Теперь для использования в стоматологии доступны пять высокоэффективных и безопасных LA. «Заморозка» делает стоматологический опыт намного более приятным, чем раньше. Вот как это работает.
Все наши зубы снабжены нервами. Вот почему они обычно могут чувствовать жар, холод, давление, вибрацию, сладость, а иногда и боль.Сообщения о боли передаются по телу с помощью электрических сигналов; эта передача может быть заблокирована химическими веществами.
Стоматологическая игла помещается рядом с нервом (ами), снабжающим область (а), над которой нужно работать, и вводится LA в эту область. Поскольку интересующие их нервы купаются в Лос-Анджелесе, их способность передавать сообщения прерывается; эта область онемела или «заморожена», и стоматологическая работа может проводиться без ощущения боли пациентом. Иногда стоматологи предварительно обрабатывают место инъекции гелем для местного обезболивания.
Для работы на верхней челюсти, LA обычно можно разместить рядом с обрабатываемыми зубами. Это связано с тем, что кость там довольно пористая, поэтому ЛП может проникать в кость и омывать нервы, обеспечивающие чувствительность зубов и десен в этой области. Нижняя челюсть (нижняя челюсть) совсем другая. Внешний слой кости (кортикальный слой) толстый и непористый. Местные анестетики не впитаются в эту кость и не попадут на нервы. Это означает, что для того, чтобы заморозить большую часть нижних зубов, мы должны использовать блокаду нерва.Существует три конкретных метода блокады нерва. Все они включают введение иглы в заднюю часть рта, где главный нерв, снабжающий эти зубы, нижний альвеолярный нерв, не заключен в кортикальную кость.
Замерзание или онемение проходят, потому что ЛП захватывается кровотоком и удаляется из интересующей области (перераспределение). Позже препарат расщепляется в результате химических процессов в организме (метаболизм). Поскольку кровообращение в верхней челюсти больше, чем в нижней челюсти, продолжительность анестезии короче в верхней челюсти.
Вероятно, после приема во рту вы все еще будете чувствовать себя иначе. Также может показаться, что вы не можете шевелить губами, но, вероятно, можете. Это связано с тем, что замораживание влияет в основном на сенсорные нервы, а не на двигательные. Это означает, что это влияет на то, что вы чувствуете, но не мешает вам пользоваться ртом. После приема нужно быть осторожным, чтобы не прикусить губу или язык. Это особенно важно для детей. Мягкие ткани губ и десен остаются онемевшими дольше, чем зубы.Что касается взрослых, если вы поклонник кофе, подождите немного, чтобы выпить чашку кофе — если вы обожгетесь, вы не узнаете раньше.
Местная анестезия, возможно, является самым важным достижением в современной стоматологии, поскольку она дает возможность оказывать стоматологическую помощь без боли. Не стесняйтесь задавать вопросы своему стоматологу о том, как лучше всего повысить комфорт во время лечения.
Осложнения после местной анестезии — Den norske tannlegeforenings Tidende
Nor Tannlegeforen Tid 2005; 115: 48 — 52
Йоханна Саккинен, Миа Хуппунен и Риитта Сууронен
Применение местных анестетиков является повседневной практикой для большинства практикующих стоматологов.Обычно эффект достигается, побочных эффектов не наблюдается. Однако в повседневной практике могут возникнуть осложнения, даже очень серьезные.
Осложнения, связанные с местной анестезией, можно разделить на две категории: периоперационные и послеоперационные осложнения. И того и другого обычно можно избежать, используя правильную технику и дозировку. Однако, если возникают осложнения, стоматолог должен знать, как их лучше лечить.
В этом обзоре представлены наиболее частые осложнения.Кратко описаны профилактические меры и возможности лечения.
В этом обзоре мы представляем наиболее частые послеоперационные и послеоперационные осложнения при местной анестезии, а также меры профилактики и возможности лечения.
Осложнения после операции
Поломка иглы
Поломка иглы во время местной анестезии становится менее распространенным осложнением, чем это было несколько лет назад. Это связано с большей осведомленностью о возможных причинах и методах предотвращения таких осложнений.Причины поломки иглы можно разделить на шесть различных групп:
-
слабость сплава,
-
узость иглы,
-
повторное использование иглы,
-
неправильная техника,
-
внезапное движение пациента (1) или практикующего врача и
-
производственных брака (2).
Металлические сплавы, используемые в настоящее время в инъекционных иглах, являются гибкими, нержавеющими и более прочными, чем раньше.Это уменьшило количество поломок иглы, но не решило полностью проблему. Гибкость и узость позволяют игле мягко проникать в ткань; однако игла может легче сломаться, если она согнута или используется неправильно (3).
Повторное использование игл у разных пациентов должно быть историей современной стоматологии; тем не менее, это может произойти во время одного приема при введении дополнительных доз анестетиков одному и тому же пациенту. Повторные инъекции одной и той же иглой вызывают утомление конструкции и повышается риск перелома иглы (4).Практикующий должен быть осторожен и всегда проверять все иглы на предмет деформации перед инъекцией.
Ложные методы включают агрессивное введение иглы в ткань, внезапные изменения направления внутри ткани или слишком глубокое проникновение, все это может привести к поломке иглы для подкожных инъекций. Если игла доходит до ступицы внутри ткани до соприкосновения с костью, стоматолог должен проверить правильность места инъекции и достаточную длину иглы для достижения целевого нерва.Ступица — наиболее частая точка перелома иглы.
Важно знать адекватные техники для различных областей рта, чтобы можно было делать инъекцию, не сгибая иглу и не вставляя ее слишком глубоко. Агрессивные движения и изменение направления создают силы против иглы с ее боков и могут привести к внезапной поломке. Следует избегать любого движения, которое вызывает отклонение иглы. Агрессивное введение может привести к резким движениям пациента, из-за чего стоматолог не сможет контролировать движения иглы (1,3 — 5).
Производственный брак случается редко. Однако они все же возникают, и при большом количестве дефектов избежать неизбежны. Стоматологи всегда должны проверять все инструменты, в том числе инъекционные иглы, перед их использованием. Если есть подозрения на ненадлежащее качество продукта, следует использовать новый.
Что делать при поломке иглы? — Первое, что нужно сделать, если игла сломалась, — это сохранять спокойствие и попытаться локализовать оставшуюся в тканях сломанную подкожную часть.Расскажите пациенту о том, что произошло, и постарайтесь расслабить и утешить его / ее. Стабилизируйте челюсти пациента, чтобы он / она не мог двигать ими, чтобы фрагмент иглы оставался на месте. Если пациент двигает челюстями и мышцами жевательной системы, напряжение тканей снимается, и игла продолжает проникать в ткани и, таким образом, может вызывать боль (3). Перемещение фрагмента иглы может вызвать тризм при попадании в мышцы, прикрепляющиеся к шиловидному отростку. При необходимости было бы полезно иметь под рукой щипцы (3,4).По возможности попробуйте сделать рентгенограммы подозрительной области. Если вы не можете удалить сломанную часть самостоятельно, направьте пациента в ближайшее отделение челюстно-лицевой хирургии с возможными рентгенограммами и отчетом об осложнении и о том, как вы пытались его лечить. Обязательно сообщите пациенту об этом.
В отделении челюстно-лицевой хирургии пациент осмотрен, игла удалена хирургическим путем под общим наркозом. Это обеспечит полную неподвижность и расслабление мышц.Методы, используемые для локализации фрагмента подкожной иглы, включают трехмерное компьютерное сканирование, металлодетекторы, стереотаксические методы с управляемыми иглами, электромагниты и ультразвуковое исследование (1,2,5). В послеоперационном периоде показаны антибиотики, анальгетики и тщательная гигиена полости рта (2).
Боль при инъекции
Боль при введении раствора местного анестетика может быть вызвана многими причинами.
Факторы в зависимости от раствора — это низкое значение pH, которое может раздражать ткани, и температура раствора — ощущение тепла более комфортно, чем холода.Картридж можно согреть в руке практикующего врача или в теплой воде перед инъекцией (6).
Факторы, связанные с практикующим специалистом, связаны с используемой техникой. Быстрые инъекции и высокое давление инъекций вызывают быстрый отек тканей и боль. Избежать этого можно только более медленным введением. Агрессивное введение иглы может привести к разрыву мягких тканей, кровеносных сосудов, нервов или надкостницы и вызвать усиление боли и другие осложнения. Неадекватное место инъекции может привести к внутримышечной или внутринейральной инъекции.Когда игла проникает в нерв, пациент ощущает внезапный «электрический шок» в дистальной области нерва. Боль после внутримышечной инъекции возникает из-за фиброза или воспаления внутри мышцы (7).
Гиперчувствительность и аллергия
Повышенная чувствительность или аллергия на местный анестетик очень редки. По оценкам, менее 1% всех осложнений вызваны аллергией (8,9). Многие из подозреваемых аллергических осложнений на самом деле являются психогенными реакциями, вызванными страхом перед стоматологическим лечением.Другой причиной также может быть присутствие адреналина в местном анестетике, который может вызывать несколько общих симптомов, включая сердцебиение. Естественно, иногда у пациента может возникнуть аллергическая реакция. В таких случаях аллергеном обычно является добавка, например бисульфит или парабен, которая используется в качестве консерванта в инъекционных препаратах местного анестетика. Латекс также может быть потенциальным аллергеном. У некоторых картриджей с анестетиком есть пробки из латексной резины. Во время инъекции латекс может высвобождаться из пробок и, следовательно, вызывать аллергическую реакцию у людей с повышенной чувствительностью к латексу (10).
Аллергические реакции варьируются от легкого раздражения кожи или сыпи до анафилактического шока. Основными признаками и симптомами анафилактического шока являются дискомфорт в груди, крапивница, боль в животе и одышка. Анафилактическая реакция может быстро привести к опасному для жизни состоянию из-за обструкции дыхательных путей в сочетании с отеком гортани (11). Поэтому его нужно лечить немедленно.
Если наблюдаются такие осложнения, очень важно определить их истинную причину.Неадекватная диагностика и лечение могут быть опасны для жизни пациента. Кожные или внутриротовые тесты могут использоваться для определения настоящего аллергена и помочь пациенту избежать контакта с этими агентами (12,13).
Передозировка и токсичность
Токсичность местного анестетика в стоматологической практике встречается редко. Токсическая реакция может возникнуть, если концентрация местного анестетика в кровотоке слишком быстро увеличивается. При инъекции в область с высоким содержанием сосудов существует риск внутривенной инъекции.Кроме того, передозировка может привести к интоксикации (14).
Токсическое действие в первую очередь направлено на центральную нервную систему и сердечно-сосудистую систему. Типичные симптомы — беспокойство, судороги и потеря сознания. Более тяжелыми симптомами могут быть кома, остановка дыхания, повышение артериального давления и частоты сердечных сокращений и даже сосудистый коллапс и остановка сердца (11,15).
Токсические эффекты обычно проявляются в течение пяти-десяти минут после инъекции, но при внутривенном введении местного анестетика реакция может быть немедленной.Естественно, токсические реакции чаще возникают при блок-анестезии, чем при инфильтрационной анестезии (11).
Токсичность также может быть вызвана сосудосуживающими средствами, такими как адреналин, и в этом случае возможными симптомами являются такие проявления, как усиление страха и беспокойства, тремор, головная боль и сердцебиение. Особую осторожность следует проявлять, если пациент страдает гипертиреозом или гипертонией (16,17).
Во избежание токсичности стоматологи должны помнить о максимально безопасных дозах анестетиков.У детей и пожилых пациентов безопасные уровни анестетиков ниже, чем у остальной популяции. Например, максимальная безопасная доза лидокаина гидрохлорида 20 мг / мл с адреналином 12,5 г / мл для здоровых взрослых составляет 10 мл, что означает 5,5 картриджей. Для детей максимальная доза составляет 4,4 мг / кг, что означает, что у ребенка весом 20 кг менее 2,5 картриджей анестетика. Максимальные дозы некоторых инъекционных местных анестетиков указаны в таблице 1 (18).
| Название продукта |
Эффективный агент |
Максимальная дозировка |
|---|---|---|
| Xylocain Dental adrenalin® |
Лидокаина гидрохлорид 20 мг / мл + адреналин 12.5 г / мл (1: 80 000) |
Для взрослых 10 мл (5,5 картриджей). Для детей 4,4 мг / кг (20 кг; менее 2,5 картриджей) |
| Ультракаин D-супраренин® |
Артикаина гидрохлорид 40 мг / мл + адреналин 5 г / мл (1: 200 000) |
Для взрослых 12,5 мл (7 картриджей). Для детей 5,0 мг / кг (20 кг; менее 1,5 картриджей) |
| Убистезин® Форте |
Артикаина гидрохлорид 40 мг / мл + адреналин 10 г / мл |
Для взрослых 12.5 мл. Для детей 0,175 мл / кг |
| Citanest Dental Octapressin® |
Прилокаина гидрохлорид 30 мг / мл + фелипрессин 0,54 г / мл |
Для взрослых 10 мл (5,5 картриджей). Для детей 6,0 мг / кг (20 кг; 2 картриджа) |
Старость приводит к системному катаболическому состоянию, что означает, среди прочего, снижение метаболизма местных анестетиков. То же самое и с пациентами, страдающими печеночной недостаточностью.Дозировка местного анестетика для таких пациентов должна быть уменьшена. Кроме того, чтобы избежать токсичности, следует использовать методику аспирации до и во время инъекции. Таким образом можно избежать внутривенной инъекции, хотя было замечено, что внутривенная инъекция может производиться без индукции положительной аспирации (19). Поэтому важно следить за пациентом на предмет возможных побочных эффектов во время инъекции. Анестетики всегда следует вводить медленно. Кроме того, медленная инъекция помогает анестетику оставаться в целевой области, а не вымываться в отдаленные места (16).
Отсутствие эффекта
Иногда стоматолог сталкивается с проблемой, когда пациент, несмотря на обычную анестезию, все же чувствует боль во время лечения. Проблема чаще всего возникает при блок-анестезии, особенно в области нижней челюсти. Причины неудач местной дентальной анестезии можно разделить на 1) анатомические, 2) патологические, 3) психологические и 4) плохую технику инъекции (20).
Анатомические причины включают снабжение добавочного нерва, изменение расположения отверстия и аномальное течение нервов.Бифидоальвеолярный нерв или нижнечелюстной канал также могут препятствовать желаемому эффекту. Толстая кортикальная пластинка альвеолы нижней челюсти препятствует проникновению анестетика, поэтому инфильтрационная анестезия в нижней челюсти недостаточна. Зубы могут быть иннервируются более чем одним нервным стволом. Коренные зубы верхней челюсти могут питаться пульпой от большого небного нерва, а передние зубы верхней челюсти могут получать иннервацию от носо-небного нерва. В нижней челюсти длинный буккальный или язычный нерв иногда может обеспечивать иннервацию пульпы коренных зубов.Язычный нерв обычно блокируется обычной нижней альвеолярной блокадой, но для анестезии щечного нерва требуется дополнительная инфильтрация пульпы (21). Чтобы получить адекватную анестезию, важно знать анатомию нерва и ее варианты. В сложных ситуациях можно использовать рентгенограммы, чтобы определить положение отверстия или нижнечелюстного канала.
Патологические причины неудачи анестезии: тризм, инфекция, воспаление и перенесенная операция или травма.Когда открывание рта ограничено, невозможно использовать обычные методы блокады нижнего альвеолярного нерва. Поэтому полезна так называемая техника Акиноси (закрытого рта) (20). Если пульпа воспалена, считается, что низкий pH ткани вызывает отсутствие эффекта анестезии в этой области. Однако это не объясняет неудач при блок-анестезии, когда раствор вводят на 4–5 см от воспаленного участка. Возможная причина — гипералгезия; воспаление делает нервы более чувствительными. Минимальная стимуляция может вызвать ощущение боли.Этим пациентам для получения достаточной анестезии необходимо ввести больше раствора, например, путем сочетания блокирующей и инфильтрационной анестезии. При необходимости можно использовать дополнительную внутрисвязочную или внутрикостную инъекцию (20,21).
Психологические факторы , такие как страх и тревога, могут вызвать сбои при местной анестезии. Для успешной анестезии иногда требуется расслабление пациента. Для этого может быть полезным использование седативных средств, таких как бензодиазепины (21).
Самая частая причина недостаточной анестезии — плохая техника . При анестезии нижнеальвеолярным блоком распространенной ошибкой является слишком ранняя инъекция анестетика в переднюю восходящую ветвь, поскольку острие иглы касается кортикальной кости языка перед язычком. Другая ошибка — вводить инъекцию ниже отверстия нижней челюсти. Раствор может быть направлен от нерва, если он вводится слишком быстро и сильно, что также может привести к недостаточной анестезии (21).
Лучший способ достичь адекватной блокады нижнего альвеолярного нерва — это прямой метод, при котором игла вводится непосредственно медиально в крыловидно-нижнечелюстной шов таким образом, чтобы она подходила с противоположной стороны области премоляра и делала пополам большой палец, помещенный в самом глубоком месте. часть венечной вырезки. Иглу следует вводить на глубину от 15 до 25 мм. Если обычный блок не работает, его нужно повторить. Полезной техникой является, например, метод Гоу-Гейтса, при котором игла проникает выше, чем при использовании обычного блока (20).
|
Послеоперационные осложнения
Гематома
Гематома возникает в результате проникновения иглы в сосуд или внутрисосудистой инъекции, что приводит к травме пораженного кровеносного сосуда.Травма вызывает кровотечение в ткани и образование гематомы (14). Многие области внутри ротовой полости сильно сосудистые, а целевые нервы сопровождаются крупными сосудами. Артериальное давление в поврежденной артерии должно быть достаточно высоким, чтобы образовалась большая гематома. При IAN-блоке, блоке второго деления, блокаде заднего верхнего альвеолярного нерва и подглазничной анестезии могут быть затронуты различные части верхнечелюстной артерии. Проникновение анестетиков в область глазницы также может вызвать временную слепоту и паралич глаз.
Важно изучить соответствующие техники, анатомические ориентиры и избегать перемещения иглы в разные стороны внутри ткани. Образования гематомы можно избежать путем тщательной аспирации перед введением анестетика и осторожного удаления иглы. Гематомы могут быть большими, они могут появляться быстро и драматично, особенно в подглазничном пространстве. Важно проинформировать пациента и повторно оценить возможности продолжения лечения (7,22,23).
Тризм
Тризм после анестезии обычно вызывается внутримышечной инъекцией анестетиков в птеригомандибулярное пространство. Это может произойти даже через 2-5 дней после анестезии нижнеальвеолярного блока. Пораженные мышцы обычно представляют собой латеральную крыловидную мышцу или височную мышцу. Растворы анестетиков обычно цитотоксичны и могут вызывать воспаление внутри пораженной мышцы и тризма (14). Внутримышечные инъекции могут вызвать образование гематомы внутри мышцы и фиброз, что приводит к тризму (24).Тризм также может быть следствием нескольких инъекций в одну и ту же область из-за большой гематомы или инфекции рядом с этим участком. Перелом иглы в мышцах, прикрепляющихся к шиловидному отростку, может вызвать болезненный и тяжелый тризм. Обычно он проходит в течение нескольких дней без необходимости дальнейшего лечения.
Для лечения в тяжелых случаях следует рассмотреть тепловую терапию, анальгетики, мягкую диету, миорелаксанты или физиотерапию. Тризм, вызванный инфекцией, всегда требует лечения антибиотиками или даже хирургического вмешательства (24).Осведомленность об анатомических ориентирах и мышцах, осторожное введение иглы и контакт с костью перед инъекцией — хорошие методы предотвращения болезненного тризма (22).
Послеоперационная парестезия или невралгия
Одна группа местных осложнений при местной стоматологической анестезии включает парестезию, невралгию и другие невральные осложнения. Блокада нижнего альвеолярного нерва является второй по частоте причиной необратимых изменений чувствительности тройничного нерва (наиболее распространенной является удаление третьего моляра).Однако такие травмы редки; примерно 4: 100 000 (25,26).
Парестезия может возникнуть, например, в результате повреждения нерва при введении или извлечении иглы. Повреждение нерва может быть вызвано прямой травмой нерва, когда игла проникает в нерв или когда кончик иглы царапает нерв. Травма ощущается как «электрический шок» по всему пораженному нерву, и пациент может внезапно дернуть головой или челюстью. Если это произойдет, инъекцию необходимо немедленно прекратить, а при повторной инъекции заменить иглу в немного другом месте (22, 27).
При контакте с костью кончик нерва может быть поврежден из-за зазубрин на игле, которые повреждают нерв при отведении (25).
Сообщается, что гематома после введения местного анестетика вызвала изменение чувствительности. Если игла повреждает один из более мелких интраневральных кровеносных сосудов, может возникнуть нейротоксическая внутриневральная гематома, а железо и свободные радикалы из гематомы воздействуют на нерв (25,28). Язычный нерв, по-видимому, поражается чаще всего.Когда рот широко открыт, язычный нерв плотно удерживается в тканях и не может быть отклонен иглой. Нижние альвеолярные, подбородочные и щечные нервы также могут быть затронуты из-за местной анестезии. Повреждение щечного нерва является наиболее редким. В дополнение к полной или частичной анестезии изменение ощущения может означать глубокую жгучую боль или прилив крови к соответствующей щеке. Если задействована барабанная хорда, возможно изменение вкусовых ощущений.
Парестезия или невралгия обычно временные, но могут быть постоянными, если раствор анестетика вводится непосредственно в нерв.Следовательно, следует избегать впрыска против давления. На самом деле, вводить в нерв очень сложно из-за плотного эпиневрия. Вместо этого, когда игла пронизывает язычный нерв после инъекции и выводится через нерв, небольшое количество анестетика в просвет и на иглу может вызвать химическое повреждение (25).
Сообщалось о временной слепоте и диплопии после блокады заднего альвеолярного нерва. Вероятно, это происходит из-за распространения анестетика вблизи нервов, иннервирующих мышцы глаза, и / или даже в контакте с зрительным нервом, и, следовательно, нарушает функцию нерва (27).
Если нерв поврежден в результате местной стоматологической анестезии, лучшее лечение должно быть медицинским. Исследовательская операция оказалась бесполезной, потому что обычно не происходит полного разрушения нервных волокон, а симптомы иногда даже ухудшаются после операции. Если дизестезия является основной проблемой, ее следует лечить, купируя боль (25).
Самый важный прием, позволяющий избежать невральных осложнений, а также почти всех осложнений, связанных с применением местных анестетиков, — это правильная техника и хорошее знание анатомии тройничного нерва и прилегающих анатомических структур.
Краткое содержание на английском языке
Säkkinen J, Huppunen M, Suuronen R.
Осложнения после местной анестезии
48–52.
Применение местных анестетиков является повседневной практикой для большинства практикующих стоматологов. Обычно эффект достигается, побочных эффектов не наблюдается. Однако в повседневной практике могут возникнуть осложнения, даже очень серьезные.
Осложнения, связанные с местной анестезией, можно разделить на две категории: периоперационные и послеоперационные осложнения.Некоторых осложнений можно избежать, собрав соответствующий медицинский анамнез. Естественно, что лучший способ избежать почти всех осложнений, связанных с применением местных анестетиков, — это использовать правильную технику и хорошо знать анатомию тройничного нерва и прилегающих анатомических структур. Однако, если возникают осложнения, стоматолог должен знать, как их лучше лечить.
В этом обзоре представлены наиболее частые осложнения. Кратко описаны профилактические меры и возможности лечения.
Список литературы
-
1. Зельцер Р., Коэн С., Касап Н. Последствия сломанной иглы в птеригомандибулярном пространстве: клинические рекомендации по профилактике и извлечению. Педиатр Дент 2002; 24: 153 — 6.
-
2. Фаура-Соле М., Санчес-Гарсес М.А., Берини-Айтес Л., Гей-Эскода С. Сломанные иглы для инъекций анестетика: отчет о 5 случаях. Quintessence Int 1999; 30: 461 — 5.
-
3. Бхатиа С., Баундс Г. Сломанная игла в птеригомандибулярном пространстве: отчет о случае и обзор литературы.Dent Update 1998; 25: 35 — 7.
-
4. МакДоног Т. Необычный случай тризма и дисфагии. Br Dent J 1996; 180: 465 — 6.
-
5. Thompson M, Wright S, Cheng LHH, Starr D. Техническое примечание: поиск сломанных стоматологических игл. Int J Oral Maxillofac Surg 2003; 32: 642 — 4.
-
6. Kramp LF, Eleazer PD, Scheetz JP. Оценка прилокаина для уменьшения боли, связанной с введением анестетика через слизистую оболочку. Anesth Prog 1999; 46: 52 — 5.
-
7. Harn SD, Durham TM, Callahan BP, Kent DK. Техника инъекции в верхние альвеол: отчет о вариантах техники и осложнениях. Gen Dent 2002; 6: 544–50.
-
8. Уилсон А. В., Дикок С., Дауни И. П., Заки Г. Аллергия на местный анестетик: важность тщательного исследования. Br Dent J 2000; 3: 120 — 2.
-
9. Болл IA. Аллергическая реакция на лигнокаин. Br Dent J 1999; 5: 224–6.
-
10.Brown RS, Paluvoi S, Choksi S, Burgess CM, Reece E. Оценка стоматологического пациента на предмет аллергии на местную анестезию. Compend 2002; 2: 125 — 38.
-
11. Нива Х., Хирота Й., Шибутани Т., Мацуура Х. Системные чрезвычайные ситуации и их лечение в стоматологии: осложнения, не зависящие от основного заболевания. Anesth Prog 1996; 1: 29 — 35.
-
12. Бирчер А.Дж., Сурбер С. Анафилактическая реакция на лидокаин. Aus Dent J 1999; 1: 64.
-
13. Руд JP.Побочная реакция на введение стоматологического местного анестетика — «аллергия» не причина. Br Dent J 2000; 7: 380 — 4.
-
14. Meechan JG, Rood JP. Побочные эффекты местной стоматологической анестезии. Dent Update 1997; 8: 315 — 8.
-
15. Мичан Дж. Г., Скелли А. М.. Проблемы, осложняющие лечение зубов под местной анестезией или седативными препаратами: профилактика и лечение. Dent Update 1997; 24: 278 — 83.
-
16. Мичан Дж. Как избежать токсичности местного анестетика.Br Dent J 1998; 7: 334 — 6.
-
17. Germishuys PJ. Гиперответчики и адреналин в растворах местных анестетиков. S Afr Dent J 2001; 4: 175 — 7.
-
18. Lääketietokeskus. Pharmaca Fennica; 2003. с. 466 — 7, 2402 — 3, 2550 — 1.
-
19. Lustig JP, Zusman SP. Непосредственные осложнения от местного анестетика. J Am Dent Assoc 1999; 130: 496 — 9.
-
20. Мадан Г.А., Мадан С.Г., Мадан А.Д. Отказ от блокады нижнего альвеолярного нерва.Изучение альтернатив. J Am Dent Assoc 2002; 7: 843–6.
-
21. Meechan JG. Как побороть неудачную местную анестезию. Br Dent J 1999; 1: 15 — 20.
-
22. Roda RS, Blanton PL. Анатомия местной анестезии. Texas Dent J 1998; 1: 15 — 25.
-
23. Harn SD, Durham TM, Callahan BP, Kent DK. Треугольник безопасности: модифицированная техника инъекции в заднюю верхнюю альвеолу, основанную на анатомии артерии PSA. Gen Dent 2002; 6: 554 — 7.
-
24. Дханраджани П.Дж., Йонайдель О. Тризмус: Этиология, дифференциальная диагностика и лечение. Dent Update 2002; 29: 88 — 94.
-
25. Погрель М.А., Тэмби С. Постоянное поражение нерва в результате блокады нижнего альвеолярного нерва. J Am Dent Assoc 2000; 7: 901–6.
-
26. Погрель М.А., Тэмби С. Этиология изменения чувствительности нижних альвеолярных, язычных и подбородочных нервов в результате стоматологического лечения. J Calif Dent Assoc 1999; 7: 531 — 8.
-
27. Crean SJ, Powis A. Неврологические осложнения местных анестетиков в стоматологии. Dent Update 1999; 8: 344 — 9.
-
28. Фланаган Д. Отсроченное начало измененных ощущений после установки зубного имплантата и местной анестезии ментального блока: отчет о клиническом случае. Impl Dent 2002; 4: 324 — 8.
Søkeord для nettversjon: www.tannlegetidende.no: Anestesi; Behandling; Komplikasjon; Токсикологи
Переписка: B.D.S. 5-й курс г-жаЙоханна Саккинен и B.D.S. 5-й курс Г-жа Миа Хуппунен, Институт стоматологии, P.O. Box 41, 00014 Университет Хельсинки, Финляндия. Электронная почта: [email protected] и [email protected]
Сравнение глубины анестезии в различных частях верхней челюсти при удалении зубов верхней челюсти только при буккальной анестезии
Цель . Недавно некоторые авторы сообщили, что зубы верхней челюсти можно удалить без небной анестезии, но они не указали четко удаленные зубы.Это важно, потому что раствор местного анестетика проникает в верхнюю челюсть и обеспечивает достаточную анестезию на небной стороне. Таким образом, толщина кости может повлиять на глубину анестезии. Целью этого исследования было сравнить глубину анестезии в разных частях верхней челюсти, когда выполнялась только буккальная инфильтрационная анестезия. Пациенты и метод . Верхняя челюсть была разделена на переднюю, премолярную и молярную области. В каждой области было удалено 15 зубов с единственной буккальной инфильтрацией.Пациент отметил уровень боли по числовой шкале. Результатов . Глубина анестезии была достаточной и существенно не различалась () в трех областях верхней челюсти. Заключение . За исключением хирургических вмешательств, все зубы верхней челюсти можно удалить только под щечной инфильтрационной анестезией.
1. Введение
Использование небной анестезии (ПА) — это хорошо известная процедура, которая подробно описана в учебниках. Поскольку это довольно болезненная инъекция [1], для уменьшения дискомфорта пациента были предложены некоторые методы, такие как давление [2], электронная [3], криогенная [4] или местная анестезия [5].Однако эти методы не всегда эффективны, и ПА остается болезненным опытом для большинства пациентов [6].
Недавно было заявлено, что постоянные зубы верхней челюсти можно удалить без ПА [6, 7]. В этих отчетах, хотя были указаны показания к удалению, не было ясно, какие зубы были удалены. Это важно, поскольку очевидно, что успех метода зависит от распространения любого местного анестетика с вестибулярной стороны на небную сторону [8]. Таким образом, можно утверждать, что по мере увеличения этого расстояния диффузионная способность местного анестетика к небной стороне будет снижаться.Другими словами, однократной буккальной инфильтрационной анестезии без ПА может быть достаточно для передней верхней челюсти, где буккопалатальное расстояние короче, но она может не подходить для коренных зубов, где буккопалатальное расстояние больше.
Целью этого исследования было выяснить, была ли адекватна глубина анестезии во всех частях верхней челюсти, когда при удалении постоянных зубов верхней челюсти проводилась только буккальная инфильтрационная анестезия.
2. Пациенты и метод
Исследование было одобрено Этическим комитетом Клинических исследований Университета Баскента.В исследование были включены 45 пациентов в возрасте от 15 до 76 лет, и у каждого пациента был удален один зуб. Пациенты педиатрического профиля, пациенты с аллергией на артикаин и зубы, которым требовалось хирургическое вмешательство, были исключены.
Верхняя челюсть была разделена на три области, и из каждой области было удалено 15 зубов следующим образом: (i) передний: центральный, боковой и клык, (ii) премоляр: первый и второй премоляры, (iii) моляр: первый и вторые моляры.
2 мл раствора местного анестетика, содержащего 80 мг артикаина HCl и 0.Было использовано 012 мг адреналина (Ultracain D-S, Sanofi-Aventis, Стамбул, Турция). 1,7 мл раствора вводили общепринятыми методами [9] (рис. 1). Оставшиеся 0,3 мл раствора оставляли для использования при ПА, если у пациента будет боль во время экстракции. Все зубы были обезболены одной буккальной инъекцией. Инфраорбитальная анестезия или блокада задних альвеолярных нервов не применялись.
После пяти минут ожидания, как было предложено Uckan et al.[7], онемение слизистой оболочки неба осторожно проверяли с помощью стоматологического зонда, и пациент спрашивал, было ли это болезненно. Пациенту сказали предупредить нас, если бы он почувствовал умеренную или сильную боль во время удаления. Затем зуб медленно удалили обычным способом. Пациента также попросили отметить боль при удалении по 11-балльной числовой рейтинговой шкале (от 0 до 10) с выражениями «без боли» и «наихудшая боль, которую можно вообразить» на ее концах.
Оценки боли были статистически проанализированы с помощью теста Краскела Уоллиса с использованием коммерческого программного обеспечения (SigmaStat v3.5, SysStat Software, Ричмонд, Калифорния, США). Статистическая значимость была принята на уровне достоверности 95%.
3. Результаты
Все пациенты хорошо переносили удаление, и ни один из них не сообщил о сильной боли. Все пациенты устно описали процедуру «совершенно безболезненно» или «с очень легким дискомфортом» (Таблица 1). Статистический анализ показал, что между тремя областями верхней челюсти не было значительных различий (). Зондирование слизистой оболочки неба у всех пациентов было слабым или умеренно болезненным.Поскольку целью этого исследования была оценка только процедуры экстракции, статистический анализ результатов зондирования слизистой оболочки неба не проводился.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||
4.Обсуждение
Небная инъекция для удаления постоянного зуба верхней челюсти плохо переносится пациентами и является одной из самых болезненных процедур в стоматологии [10, 11]. Прокалывание слизистой оболочки до некоторой степени болезненно, но основным источником боли является смещение слизистой надкостницы [12]. Чтобы преодолеть это, было предложено множество методов [2–5], но ни один из них не является универсально эффективным, а некоторые из них даже требуют специального оборудования [13].
Недавно некоторые авторы сообщили, что на верхней челюсти прорезались третьи моляры, а другие постоянные зубы можно было удалить, используя только буккальную инфильтрационную анестезию [6, 7, 14].Существует три мнения, объясняющих эффективность методики. Во-первых, было высказано мнение, что потребность в анестезии при удалении зуба не так высока, как при обычном консервативном стоматологическом лечении [15]. Во-вторых, утверждалось, что артикаин легче проникает через мягкие и твердые ткани, чем другие местные анестетики [7]. Наконец, было высказано предположение, что пористая природа верхней челюсти облегчает распространение любого местного анестетика [8].
Все эти мнения могут быть верными и обоснованными, но наиболее решающим фактором должна быть инфильтрация раствора местного анестетика на небную сторону.Это также делает важным расстояние между щечной и небной стороной верхнечелюстной альвеолы. Потому что очевидно, что диффузия раствора на небную сторону не будет такой же в более толстых альвеолах. Авторы, выполнившие методику и сообщившие об успешных результатах [6, 7], перечислили показания к удалению (зубы мудрости, ортодонтические зубы, сломанные зубы, глубокий кариес, пародонтит и т. Д.) И даже сообщили об успешности удаления по показаниям (ортодонтическое лечение). лечение> пародонтит> профилактическое удаление> апикальное поражение> глубокий кариес) [7].Однако в этих отчетах не было ясно, какие зубы были удалены. Целью этого исследования было классифицировать зубы верхней челюсти в соответствии с толщиной щечно-небного альвеолярного гребня и выяснить, эффективен ли метод во всех частях альвеолы верхней челюсти.
Хотя, согласно классическим представлениям, при буккальной инфильтрационной анестезии достаточно 2–3 минут [9], в этой технике необходима длительная задержка для диффузии раствора на небную сторону. Все пациенты описали удаление как «совершенно безболезненное» или «очень слабую, слабую боль», и не было существенной разницы между тремя областями верхней челюсти.Однако следует отметить, что все пациенты отмечали значительную боль при прощупывании слизистой оболочки неба. Таким образом, удаление зубов верхней челюсти без использования ПА не подходит для хирургического удаления или для процедур, при которых слизистая оболочка неба будет обрабатываться элеваторами или будет зашита.
Методика должна быть эффективной и у детей, у которых альвеолярные гребни уже, чем у взрослых. Однако педиатрические пациенты не были включены в исследование, потому что они могли неправильно выражать боль.Моляры верхней трети также не были включены в исследование, но уже было продемонстрировано, что методика успешна при прорезании третьих моляров верхней трети [14].
