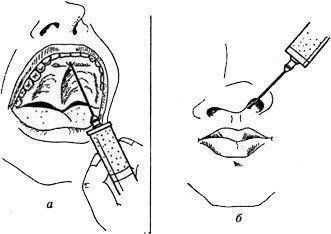
Проводниковые методы обезболивания на верхней челюсти
1. Туберальная анестезия. Этот метод позволяет выключить проведение болевых импульсов по верхним задним альвеолярным ветвям. Они располагаются в крыло-небной ямке и на задней поверхности бугра верхней челюсти. В области бугра верхней челюсти имеется несколько отверстий. Они находятся на 18-25 мм выше края альвеолы верхнего третьего моляра. Через них нервные волокна входят в толщу костной ткани, поэтому раствор анестетика нужно ввести в область этих отверстий или несколько выше них.Шпателем или зеркалом отводят щеку кнаружи. Расположив иглу скосом к кости под углом 45° к гребню альвеолярного отростка, производят вкол на уровне коронки второго моляра в слизистую оболочку, отступая от свода преддверия рта на 0,5 см вниз.
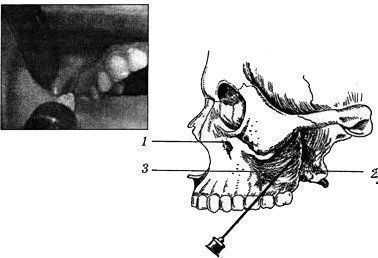 |
| Рис. Туберальная анестезия:
2 — место выхода задних альвеолярных ветвей; 3 — бугор верхней челюсти |
Иглу продвигают на глубину 0,5 см вверх, назад, внутрь. Шприц при этом отводят кнаружи, чтобы игла как можно ближе располагалась к кости. Если большие коренные зубы отсутствуют, то ориентиром является скулоальвеолярный гребень. Вкол иглы делают позади него. Обезболивание наступает через 10 мин.
Зона обезболивания: первый, второй, третий моляры, надкостница альвеолярного отростка и покрывающая ее слизистая оболочка в области этих зубов, слизистая оболочка и костная ткань задненаружной стенки глотки верхнечелюстной пазухи. Передняя граница может доходить до середины коронки первого моляра с щечной стороны.
| Рис. Инфраорбитальная внутриротовая анестезия |
2. Инфраорбитальная анестезия. Выключает болевую чувствительность в зоне иннервации конечных ветвей подглазничного нерва («малой гусиной лапки», передних и средних альвеолярных ветвей). Депо анестетика создают в области подглазничного отверстия, реже вводят в подглазничный канал.
Для определения локализации подглазничного отверстия используют определенные анатомические ориентиры. Пальпируя нижний край глазницы, находят костный желобок, который располагается чаще всего на 0,5 см кнутри от его середины. Подглазничное отверстие находится на 0,5-0,75 см ниже этого ориентира или точки пересечения нижнего края глазницы и вертикальной линии, проведенной через середину второго верхнего премоляра. Инфраорбитальная анестезия может быть проведена внеротовым и внутриротовым методами.
Внеротовой метод. Определяют проекцию подглазничного отверстия. Указательным пальцем левой руки фиксируют ткани этой области. Отступив вниз от нее кнутри на 1 см, делают вкол иглы до кости. Расположив шприц параллельно оси подглазничного канала, продвигают иглу вверх, кзади и кнаружи, где вводят 0,5-1,5 мл анестетика. Осторожно перемещая иглу, отыскивают вход в канал. Это определяется по характерному проваливанию иглы или болевой реакции со стороны пациента. Войдя в подглазничный канал на 7-10 мм, вводят еще 0,5-1 мл раствора анестетика. Анестезия наступает через 3-5 мин. Если для анестезии используются такие анестетики, как Ubistesin, Ultracain, то входить в канал необязательно. Достаточно создать депо анестетика в области входа в подглазничный канал.
Внутриротовой метод. Шпателем отводят верхнюю губу вверх и вперед. Вкол иглы делают на 0,5 ем кпереди от свода преддверия полости рта на уровне промежутка между центральными и боковыми резцами, реже на уровне клыка, первого или второго премоляра. В остальном, техника анестезии не отличается от таковой при внерото-вом методе.
Зона обезболивания:
резцы, клыки, премоляры, костная ткань альвеолярного отростка, слизистая оболочка с вестибулярной стороны в области этих зубов, слизистая оболочка и костная ткань передней, задненаружной, нижней и верхней стенок верхнечелюстной пазухи, кожа подглазничной области, нижнего века, крыла носа, кожа и слизистая оболочка верхней губы.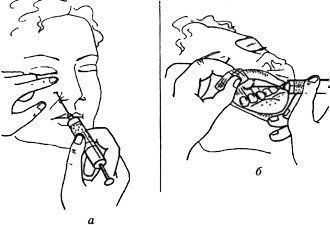 | 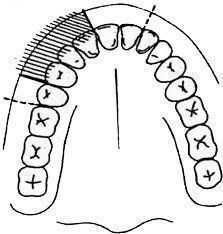 |
| Рис. Инфраорбитальная анестезия:
а — внеротовой метод; б — внутриротовой метод | Рис. Зона обезболивания при инфраорбитальной анестезии |
Иногда зона обезболивания уменьшается от середины центрального резца до середины первого премоляра, реже — увеличивается до середины первого моляра.
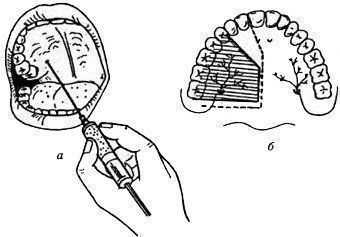 |
| Рис. Палатинальная анестезия:
а — положение шприца; б — зона обезболивания |
Голова пациента должна быть запрокинута назад, рот широко открыт. Вкол иглы производят на 1 см кпереди и кнутри от проекции нёбного отверстия, т. е. отступив к средней линии от гребня альвеолярного отростка. Иглу продвигают вверх, кзади и кнаружи. Вводят 0,5 мл анестетика. Анестезия наступает через 3-5 мин.
Зона обезболивания: слизистая оболочка твердого нёба, альвеолярного отростка от третьего моляра до середины коронки клыка с нёбной стороны. Иногда зона обезболивания увеличивается до середины бокового резца и переходит на вестибулярную поверхность у третьего моляра. Часто она распространяется до уровня второго премоляра.
4. Анестезия у резцового отверстия. Воздействуют на носонебный нерв, анестетик вводят в область резцового отверстия, расположенного между центральными резцами, на 7-8 мм кзади от десневого края (область резцового сосочка).
Внутриротовой метод. Ориентиром является резцовый сосочек. Голова пациента запрокинута назад, рот широко открыт. Слизистую резцового сосочка смазывают 1-2% раствором дикаина. Производят вкол иглы снизу вверх в резцовый сосочек, т. е. несколько кпереди от устья резцового канала. Продвигают иглу до кости, вводят 0,3-0,5 мл анестетика. Иногда удается пройти в канал на 0,5-0,7 см. В этом случае эффект анестезии более выражен.
Внутриносовой метод. Анестетик вводят с обеих сторон от перегородки носа у основания ее, предварительно проведя поверхностную аппликационную анестезию слизистой носа этой области. Применяется этот метод при невозможности выполнить внутриротовой.
Зона обезболивания: слизистая оболочка и надкостница альвеолярного отростка и твердого нёба в треугольном участке, ограниченном серединой клыков, вершина его обращена к срединному шву. Иногда границы его распространяются до первого премоляра или суживаются до центральных резцов.
 | |
| Рис. Анестезия у резцового отверстия:
а — внутриротовой метод; б — внеротовой метод | Рис. Зона обезболивания при резцовой анестезии |
«Практическое руководство по хирургической стоматологии»
А.В. Вязьмитина
medbe.ru
Анестезия на верхней челюсти
Лечение зубов в общественном сознании воспринимается как неприятная, а то и болезненная процедура. Потому многих людей так пугает поход к зубному врачу. Однако страх этот не имеет под собой реальных оснований, так как в современной стоматологии дискомфорт при лечении больных зубов и прочих патологий полости рта, требующих хирургического вмешательства, сведен к минимуму. Современные методы обезболивания позволяют проводить даже сложные операции на зубах и тканях ротовой полости практически безболезненно.
В большинстве случаях зубоврачебной практики обезболиваются ткани, непосредственно прилегающие к зоне хирургического вмешательства. Такой способ обезболивания называется местным. Однако иногда врачам приходится и полностью лишать пациента сознания, применяя общий наркоз. Сегодня в арсенале зубных врачей имеются сильнодействующие местные анестетики и эффективные методики, полностью устраняющие у пациента болевую чувствительность в оперируемой зоне. Вне зависимости от применяемой техники, в основе местной анестезии лежит принцип химического воздействия на нервные волокна. Однако разные способы, которыми может быть применен данный принцип, приводят к различным результатам. Потому выбор той или иной методики будет определяться спецификой конкретного индивидуального случая.
Так, при лечении различных патологий в области верхней челюсти могут использоваться различные способы местного обезболивания. Наиболее предпочтительный вариант будет определяться местоположением и размером оперируемого участка, а также сложностью и продолжительностью хирургического вмешательства.
Итак, какие существуют методы обезболивания верхней челюсти и когда они применяются?
Как проводится анестезия верхней челюсти в стоматологии
Методики местного обезболивания, применяемые при лечении болезней зубов и прочих патологий на верхней челюсти, могут быть сведены к двум основным подходам. Первый из них состоит в подавлении болевой чувствительности в тканях, находящихся в непосредственной близи к месту хирургической манипуляции. Такой способ обезболивания называется инфильтрационной анестезией. При его применении производится обезболивающий укол в окрестности верхушки корня больного зуба. Данный метод прост и сравнительно безопасен. Как правило, осложнения при его применении возникают только тогда, когда пациент расположен к аллергическим реакциям на применяемые анестетики, либо страдает патологиями, при которых применять тот или иной анестетик недопустимо. Минус же инфильтрационного способа состоит в небольшом размере зоны обезболивания. И если при лечении либо удалении одного зуба инфильтрационная анестезия вполне применима, то при более сложных операциях требуются способы, обеспечивающие длительное устранение болевых ощущений на большом участке тканей.
Суть применения инфильтрационного метода на верхней челюсти состоит во введении иголки шприца в ткань десны. Укол может производиться как со стороны щеки, так и со стороны неба. В первом случае местом укола является переходная складка, а во втором – угол между небным и альвеолярным отростками верхнечелюстной кости. Угол между иголкой и альвеолярным отростком должен составлять порядка трехсот градусов, при этом игла должна быть направлена скосом в сторону челюстной кости.
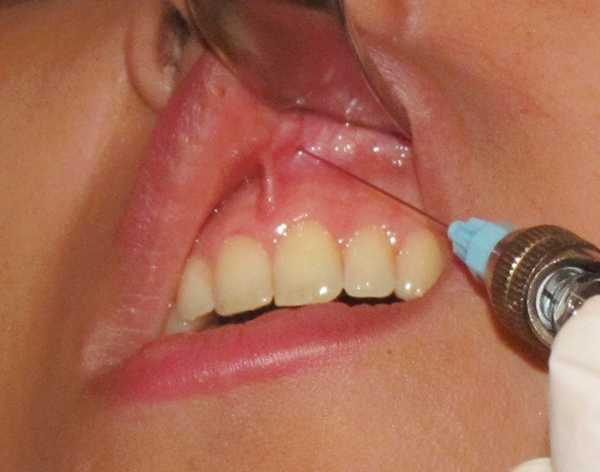
Инфильтрационная анестезия на верхней челюсти
Инфильтрационная анестезия на верхней челюсти позволяет безболезненно производить лечебные процедуры на зубе, рядом с корнем которого был введен анестетик, а также на прилегающих к нему участках альвеолярного отростка и десны. При операциях, проводимых на нескольких зубах сразу либо на обширном участке тканей ротовой полости, применяется другой подход – проводниковая анестезия.
Проводниковая анестезия на верхней челюсти
Суть данного полхода при обезболивании состоит в том, что один из основных нервов, обеспечивающих иннервацию определенного участка тканей полости рта, под действием анестетика становится неспособным передавать импульсы, воспринимаемые пациентом как чувство боли. Проводниковое обезболивание более сложно и опасно, нежели обычная инфильтрационная анестезия, однако обеспечивает более длительный и устойчивый эффект и охватывает зону намного большего размера.
Именно проводниковая анестезия позволяет безболезненно проводить удаление либо лечение нескольких зубов за одно посещение зубного врача, а также проводить сложные и долгие операции при периимплантите, абсцессе, остеомиелите и так далее.
Обезболивание верхней челюсти проводниковым способом может быть выполнено с использованием таких методов, как:
- Туберальная анестезия
- Инфраорбитальная анестезия
- Палатинальная анестезия
- Обезболивание около резцового отверстия
При применении каждого из этих способов обезболивается определенный участок верхней челюсти. Потому выбор методики определяется конкретным клиническим случаем.
Туберальная анестезия на верхней челюсти
Данный метод лишает проводимости задние альвеолярные нервные ответвления на верхней челюсти, выходящие из отверстий, находящихся на поверхности верхнечелюстного бугра сзади. Именно в зону данных отверстий и нужно ввести анестетик.
Туберальная анестезия применятся при лечении основных верхнечелюстных моляров и хирургических операциях на прилегающих к ним тканях альвеолярного отростка, надкостницы и десны. Данный вид обезболивания может быть выполнен внеротовым либо внутриротовым методом.
При использовании внеротового метода туберального обезболивания производится прокол тканей иглой шприца вблизи нижнего переднего угла кости скулы. При этом иголка должна быть направлена в сторону верхнечелюстного бугра под углом в сорок пять градусов. После того, как игла достигла кости, выполняется аспирационная проба. Если после взятия пробы в шприце отсутствуют примеси крови, то в ткани вводится раствор анестетика.
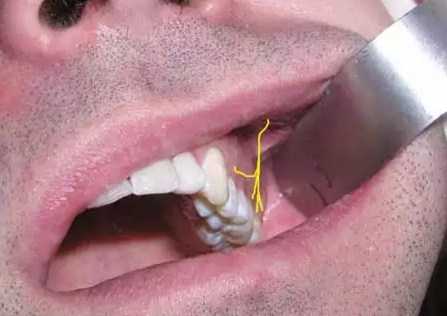
Иннервация моляров верхней челюсти обеспечивается задними верхними альвеолярными ветвями верхнечелюстного нерва
При применении внутриротового метода туберального обезболивающая инъекция производится в ротовой полости – в десну над верхушкой корня второго или третьего большого жевательного зуба. Если этих зубов у пациента нет, то укол делается за скулоальвеолярным гребнем. Как и в случае внеротовой анестезии, угол наклона иглы должен составлять сорок пять градусов. В целом, основные этапы процедуры внутриротовой анестезии те же, что и у внеротовой. Различие состоит лишь в положении точки введения иглы.
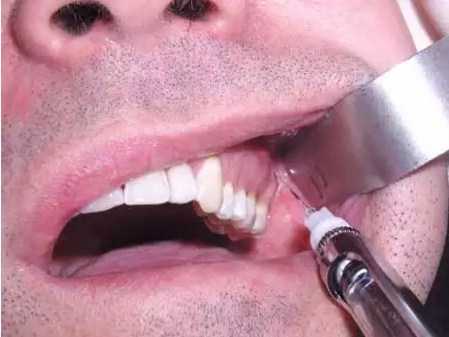
Место укола при туберальной анестезии
Основным достоинством туберального способа обезболивания является большая продолжительность отсутствия болевых ощущений, что позволяет проводить под местной анестезией долгие хирургические процедуры. Вместе с тем, данный метод имеет и свои недостатки.
Туберальное обезболивание является наиболее рискованным методом обезболивания. Даже небольшая неточность в траектории движения иголки шприца может стать причиной травмы нервов, ведущей к нарушению функций лицевой мускулатуры, или повреждения сосудов, приводящего к появлению гематом и общему отравлению организма пациента анестетиком. Гематома может сохраняться длительное время – даже несколько лет – и, в конечном счете, стать причиной развития воспалительных процессов.
Другим минусом туберальной анестезии является возможность отсутствия обезболивающего эффекта. Такое бывает тогда, когда иголка вошла в ткани недостаточно глубоко. В результате препарат растворяется в жировом теле, не оказывая никакого воздействия на нерв.
Инфраорбитальная анестезия верхней челюсти
Данный метод устранения болевых ощущений заключается в медикаментозном воздействии на подглазничный нерв с целью блокировки его проводимости. Как и при туберальной анестезии, инъекция анестетика в случае использования подглазничной анестезии может быть проведена как внутри, так и вне ротовой полости.
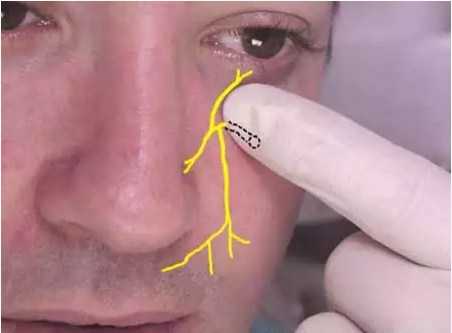
Проекция инфраорбитального нерва на кожу лица
Инфраорбитальная анестезия применяется тогда, когда нужно устранить болевые ощущения в зонах:
- верхнечелюстных резцов;
- верхних клыков;
- малых жевательных зубов на верхней челюсти;
- части десны, окружающей резцы, клыки и премоляры;
- соответствующей части кости альвеолярного гребня;
- носовой перегородки;
- стенок гайморовой полости;
- кожных покровов в области верхней губы, нижнего века и носа.
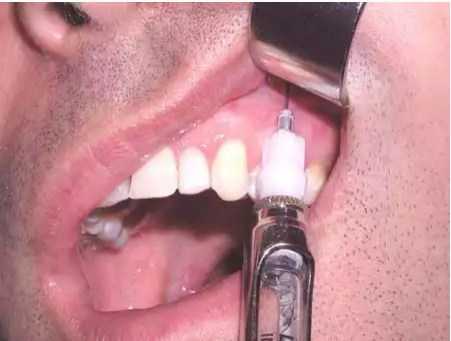
Метод обезболивания верхней челюсти: ориентиром для проведения инфраорбитальной анестезии является первый премоляр верхней челюсти
Местом введения анестетика при инфраорбитальном обезболивании является отверстие, из которого выходит подглазничный нерв. При этом препарат может быть введен как в окрестностях подглазничного отверстия, так и в сам канал. В первом случае процедура более проста и менее рискованна, однако эффект обезболивания наступает позднее.
Палатинальное обезболивание верхней челюсти
В данном методе целью воздействия является большой небный нерв, проходящий возле большого небного отверстия. Ориентиром при этом является третий большой жевательный зуб. Большое небное отверстие расположено в месте пересечения линии, проведенной между серединой третьих основных коренных зубов и линии, проходящей через ее середину и перпендикулярной ей. Если у пациента нет третьего большого коренного зуба, то первую линию определяют, отступив на полсантиметра вперед от разделительной линии между мягким и твердым небом.
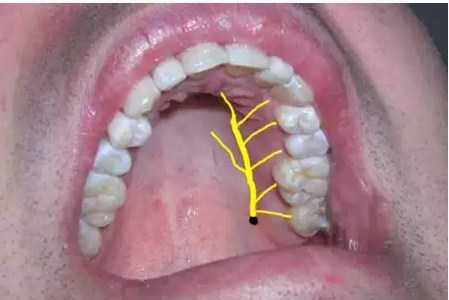
Проекция большого небного нерва на слизистую оболочку
Во время проведения обезболивания этим способом пациент должен сидеть в стоматологическом кресле, откинув голову назад и широко раскрыв рот. Чтобы определить точку введения иглы, нужно отступить на десять миллиметров вперед и вовнутрь от небного отверстия, или, иначе говоря, отступить к серединной линии от альвеолярного гребня. При уколе вводится полмиллилитра раствора анестетика, который начинает действовать спустя, максимум, пять минут.
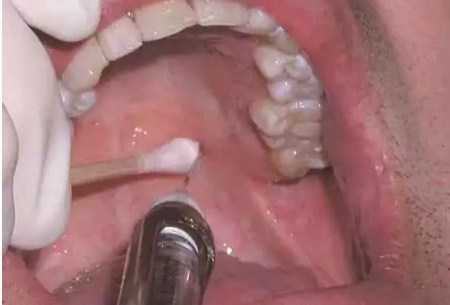
Место укола при палатинальной анестезии
Палатинальная анестезия обезболивает следующие области:
- ткани твердого неба;
- участок альвеолярного гребня между третьим большим коренным зубом и клыком.
В некоторых случаях болевая чувствительность исчезает даже в области бокового резца. Хотя при миллииспользовании палатинального способа происходит анестезия тканей, находящихся на стороне неба, иногда обезболивание затрагивает и ткани на щечной стороне, расположенные возле третьего основного коренного зуба.
Обезболивание верхней челюсти возле резцового отверстия
При таком способе анестезии действию обезболивающего препарата подвергается носонебный нерв. Местом инъекции является зона резцового отверстия, которое находится между основными резцами вблизи резцового сосочка. Чтобы определить точку введения иглы, нужно отступить на семь-восемь миллиметров назад от края десны.
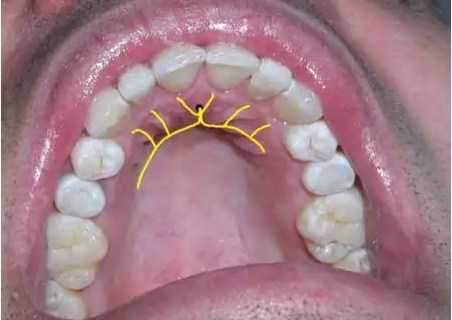
Проекция носонёбного нерва на слизистую оболочку
Инъекция при данном методе обезболивания может быть проведена как внутри ротовой полости, так и вне нее.
При внутриротовом способе применения данной методики обезболивания врач ориентируется на резцовый сосочек. Непосредственно перед инъекцией производится предварительное обезболивание резцового сосочка дикаином. Иголка шприца вводится прямо в сосочек, в результате препарат проникает в ткани на небольшом удалении от входа в канал. Однако в некоторых случаях стоматологу удается попасть иглой и в само отверстие и даже углубиться в него на расстояние порядка пяти-семи миллиметров. В этом случае получается достичь большего обезболивания.
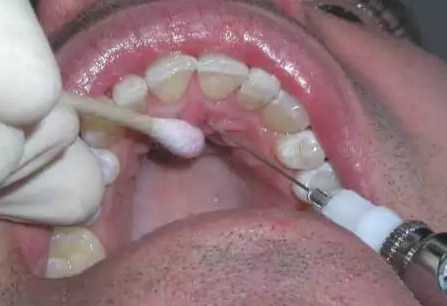
Резцовая анестезия на верхней челюсти
При обезболивании нерва, выходящего из резцового отверстия, инъекция может быть проведена не только через рот, но и через нос. В этом случае после предварительного обезболивания носовой слизистой оболочки выполняются уколы по обе стороны носовой перегородки. Такой метод применяется только в том случае, если внутриротовую анестезию выполнить невозможно.
При применении анестезии возле резцового отверстия устраняется болевая чувствительность следующих областей:
- участок десны, расположенный в треугольнике, две вершины которого лежат на линиях, проходящей через середины клыков, а третья – на серединном шве неба;
- ткань надкостницы, находящаяся в этом треугольнике;
- ткань твердого неба, попадающая в данный треугольный участок.
В некоторых случаях границы зоны обезболивания расширяются до первых малых жевательных зубов, либо, напротив, сужаются до серединных резцов.
zubodont.ru
Анестезия на верхней челюсти: методы обезболивания
Лечение патологий и повреждения мягких тканей лица, а также манипуляции на зубах осуществляется с помощью анестезии, которая значительно облегчает хирургическое вмешательство.
Существует несколько различных видов анестезии на верхней челюсти, которые помогают значительно уменьшить болезненные проявления при проведении лечебных манипуляций. Подобная процедура выполняется исключительно только стоматологом и позволяет достичь требуемого результата буквально через несколько минут.
Инфильтрационная анестезия
Существует несколько различных вариантов проведения местного обезболивания при осуществлении стоматологических процедур. К ним можно отнести инфильтрационную анестезию на верхней челюсти, которая подразумевает под собой введение специального препарата инъекционным способом. Это лекарство помогает насытить требуемый участок тканей и перекрывает поступление нервных импульсов. Стоит отметить, что чем ближе вводится игла к нервному пучку, тем быстрее наступает требуемый эффект.
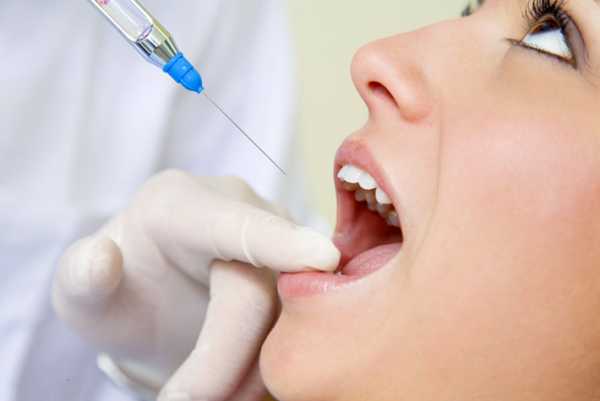
Подобная процедура считается достаточно простой и безопасной. Современные анестетики дают возможность стоматологам осуществлять требуемые манипуляции на протяжении 45-60 минут без причинения дискомфорта и болезненных ощущений. Показаниями к применению инфильтрационной анестезии на верхней и нижней челюсти являются:
- наложение швов;
- вскрытие абсцессов;
- удаление или лечение зубов;
- удаление опухолей;
- устранение дефектов зубов.
Для проведения подобного типа обезболивания применяются тонкие короткие иглы, а также определенные лекарственные средства. Абсолютным противопоказанием является наличие индивидуальной непереносимости применяемых препаратов.
Основные виды
Выделяют несколько видов инфильтрационной анестезии на верхней челюсти в стоматологии. В частности, доктора выделяют прямой и непрямой тип обезболивания. Прямой тип обезболивания подразумевает под собой введение раствора в область, где планируется проведение манипуляций. Подобная методика применяется в лицевой хирургии. Непрямой тип обезболивания подразумевает введение раствора на незначительном расстоянии от места стоматологического вмешательства. В зависимости от области введения препаратов выделяют несколько типов анестезии на верхней челюсти, в частности, такие как:
- подслизистая;
- субпериостальная;
- внутрипульпарная;
- спонгиозная;
- интралигаментарная.
Подслизистый тип введения относится к наиболее распространенному. Особенностью его является то, что инъекция вводится в область схождения небного и альвеолярного отростка. Субпериостальный вид характеризуется тем, что он применяется при надобности получения глубокого обезболивания. Введение препарата осуществляется под слизистую оболочку на границе частей десны.
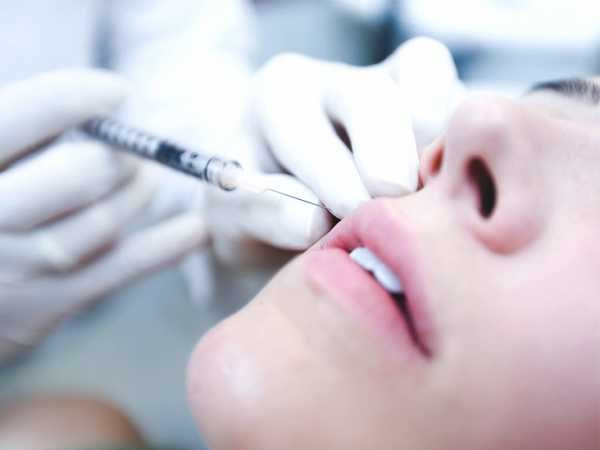
Интралигаментарная техника подразумевает под собой введение раствора в область периодонтальной щели. Продолжительность инъекции составляет примерно 2 минуты, так как препарат встречает незначительное сопротивление.
Одним из наиболее надежных типов инфильтрационного метода считается внутрипульпарный. Чтобы выполнить подобный тип обезболивания, стоматолог осуществляет вскрытие пульпарной камеры. Большим плюсом является отсутствие утечки препарата через иглу.
Технология проведения
Перед применением анестезии на верхней челюсти обязательно осуществить обработку кожных покровов. Введение анестетика проводится послойно. Процедура начинается с инъекции раствора 2-кубовым шприцем по намеченной линии вскрытия тканей. Повторное введение осуществляется при помощи 5-кубового шприца через инфильтрованные области. Препарат охватывает мягкие ткани, расположенные вне области хирургического вмешательства.
Последующее послойное насыщение тканей специалист осуществляет путем введения ползучего инфильтрата. Точность техники выполнения позволяет минимизировать травмирование области инфильтрации.
Проводниковое обезболивание
Проводниковая анестезия на верхней челюсти применяется достаточно редко, так как она подразумевает под собой введение действующего препарата в область нерва. Подобная методика достаточно сложная, что связано с высокой плотностью сосудов и структур, а также очень часто случаются осложнения, и существует высокая вероятность неэффективности обезболивания.
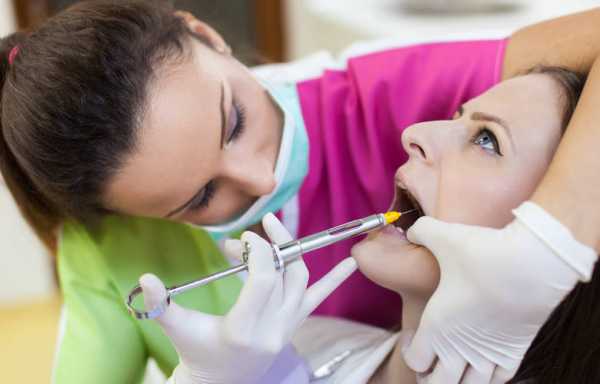
Зубы и слизистая челюсти пронизаны нервными окончаниями, именно поэтому проводниковая анестезия на верхней челюсти направлена на воздействие на определенный нерв. Стоматологи выделяют несколько видов подобного обезболивания.
Инфраорбиальная анестезия
Подглазничное или инфраорбитальное обезболивание осуществляется для блокады ветви подглазничного нерва, который отвечает за чувствительность нижних век, верхней губы, носа и частично щеки. Обезболивание осуществляется путем введения препарата в место выхода подглазничного нерва. Для введения обезболивающего средства применяют внутриротовой и внеротовой способ.
Внеротовая анестезия подразумевает под собой то, что во время введения указательный палец левой руки устанавливается на середину нижнего края глазницы для обеспечения контроля глубины продвижения обезболивающего препарата. Введение лекарства должно осуществляться в области, расположенной около носа.
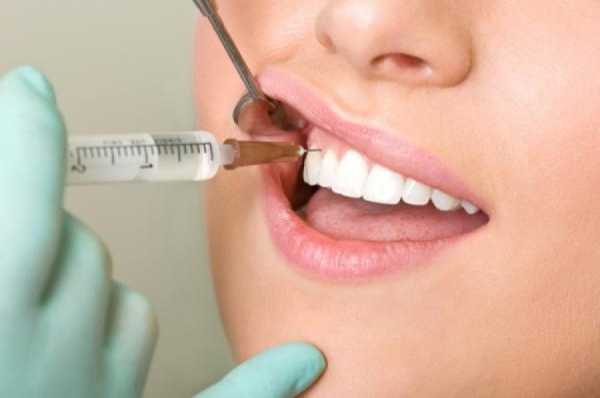
При внутриротовом введении игла должна быть расположена между центральным и боковым резцами. Если все манипуляции были выполнены правильно, то потеря чувствительности наблюдается в таких областях, как:
- зубы на стороне проведения манипуляции;
- слизистая челюсти;
- мягкие ткани, связанные с подглазничным нервом.
Проведение проводниковой анестезии на верхней и нижней челюсти может быть несколько осложнено травмированием кровеносных сосудов, посттравматическим невритом, образованием гематомы, а также поражением нерва иглой.
Местное обезболивание
Местная анестезия верхней челюсти может проводиться в области неба. В результате введения обезболивающего средства происходит выключение большого небного нерва. При проведении манипуляции осуществляется доставка раствора к месту выхода нервных окончаний из кости.
Для этого пациент должен широко открыть рот и запрокинуть голову. Область введения располагается примерно в 5 мм от края твердого неба рядом с первым или вторым моляром. Предварительно место введения смазывается йодом, а затем осуществляется введение препарата.
Подобный вид анестезии характеризуется тем, что происходит быстрое обезболивание неба. Однако подобная методика может спровоцировать осложнения, в частности, такие как гематома, травма сосудов, а также парез мягкого неба.
Резцовая анестезия
Инцизивное обезболивание проводится для обеспечения временной блокады носонебного нерва. Область обезболивания охватывает слизистую клыков и резцов с передней стороны. Методика проведения анестезии фронтальных зубов верхней челюсти подразумевает под собой внутриротовое и внеротовое введение препарата.
При внутриротовом обезболивании укол осуществляется в основание резцового сосочка, который расположен позади резцов. При этом вводится 0,5 мл раствора, а затем иглу немного продвигают вверх, примерно на 10 мм, а затем вводится остальное средство. В случае проведения внеротовой анастезии изначально в носовые ходы устанавливаются марлевые тампоны, смоченные в анестетике. Вкол осуществляется в носонебное углубление, расположенное на 2 см книзу от основания носовой перегородки. С каждой стороны требуется введение 1 мл раствора.
Подобная техника достаточно опасна, так как могут возникать различного рода осложнения. При травмировании кровеносных сосудов наблюдается кровотечение, образование гематом, а также поражение носонебного нерва. Помимо этого, введение иглы может быть очень болезненным, поэтому подобная методика плохо переносится пациентом. К такому виду обезболивания прибегают очень редко.
Туберальная анестезия
Нервные окончания, которые отвечают за чувствительность больших коренных зубов, выходят из нескольких отверстий костного образования. Для блокады этих нервов проводится туберальная анестезия на верхней челюсти. Техника введения препарата подразумевает под собой то, что пациент несильно открывает рот, чтобы можно было оттянуть шпателем или зеркалом щеку. Игла вводится до упора в кость, а точка вкола должна находиться несколько ниже переходной складки в области второго коренного зуба.
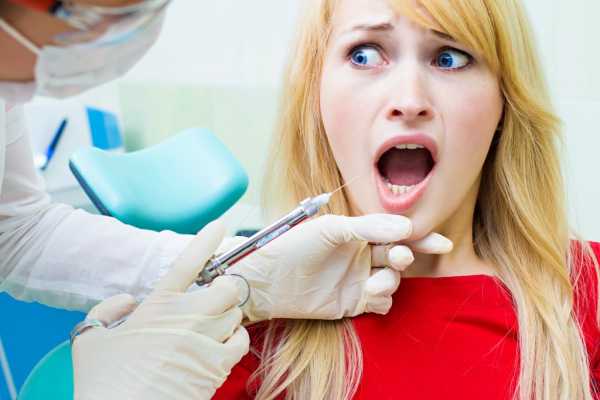
Туберальная анестезия применяется для обезболивания верхних коренных зубов и слизистой, которая относится к этой области. Однако стоит отметить, что при применении подобной методики существует вероятность повреждения крупных и мелких кровеносных сосудов, так как в этой области наблюдается их высокая плотность. Для предотвращения возникновения осложнений введение иглы должно проводиться с постепенным впусканием препарата для раздвижения сосудов.
Стволовая анестезия
Подобная методика подразумевает под собой введение обезболивающего средства в область скул или основание черепа. При ее проведении происходит полное блокирование тройничного нерва.
Стволовая анестезия на верхней челюсти применяется в стоматологии достаточно редко, в основном при проведении операции, в частности, при серьезных травмах челюсти, наличии новообразований, а также воспалительных процессах, протекающих глубоко в тканях.
Показания и особенность анестезии
Среди основных показаний проведения стволовой анестезии нужно выделить такие, как:
- травмы челюсти;
- гнойные процессы в костной ткани;
- злокачественные или большие по размеру новообразования.

Противопоказанием является только наличие индивидуальной непереносимости применяемых для обезболивания тканей препаратов. При проведении стволовой анестезии препарат вводится в тройничный нерв у основания черепа, что дает возможность добиться быстрого онемения челюсти. Она позволяет зафиксировать положение рта в открытом положении. Начинает действовать анестезия буквально через 10-15 минут после введения препарата.
Плюсы и минусы методики
Стволовая анестезия имеет определенные плюсы и минусы. Среди основных преимуществ ее применения можно выделить такие, как:
- обширная область обезболивания;
- быстрое действие;
- продолжительное действие;
- минимальный риск возникновения осложнений;
- быстрое восстановление.
Однако существуют и определенные минусы, среди которых нужно выделить наличие аллергии на применяемые препараты. Помимо этого, может возникать системная реакция организма на анестетик и повреждение нервных окончаний.
fb.ru
Анестезия на Верхней Челюсти – Показания, Противопоказания, Методики Проведения
Рейтинг: 5.0/5. Всего оценок: 1.
Please wait…
Анестезия на верхней челюсти – это обезболивающая стоматологическая манипуляция, направленная на блокировку чувствительности отдельных участков лица и ротовой полости. У пациента пол воздействием местной анестезии сначала угнетается болевая чувствительность, а затем температурная и тактильная.
Местное обезболивание в челюстно-лицевой хирургии и терапии считается основным способом анестезии. Эта методика не требует специальной подготовки и наблюдения за больным.
Для успешного проведения данной манипуляции врач предварительно объясняет пациенту суть процедуры, детали ее проведения и выясняет наличие у больного аллергических реакций на обезболивающие препараты.
Инфильтрационная анестезия на верхней челюсти
Показания и противопоказания
Местные анестезии на верхней челюсти специалисты рекомендуют проводить при всех видах стоматологических вмешательств, которые могут сопровождаться болезненными ощущениями. Кроме этого обезболиванию подлежат пациенты старческого возраста и с компенсированной формой сердечно-сосудистой и дыхательной недостаточностью.
Локальное обезболивание не рекомендовано в таких случаях:
| Противопоказания | Клиническая картина |
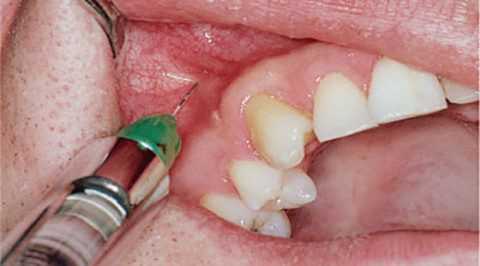
| Высокотравматические и длительные хирургические вмешательства |
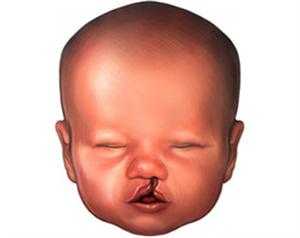 Операции при врожденном пороке развития верхней губы |
| Аллергическая реакция на анестетик |
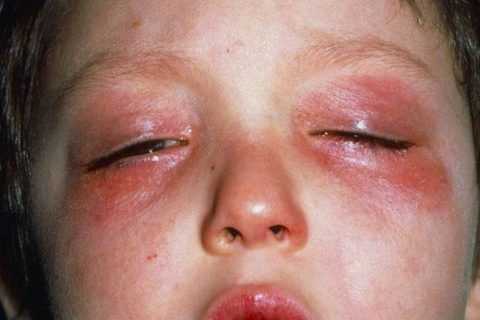 Отек Квинке после введения обезболивающего раствора |
| Выраженная нестабильность психики |
 Лабильность психического состояния пациента |
| Рубцовые и воспалительные изменения мягких тканей ротовой полости |
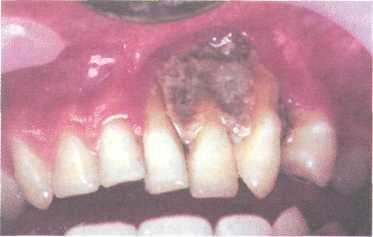 Некроз десны верхней челюсти |
| Некоторые пластические операции |
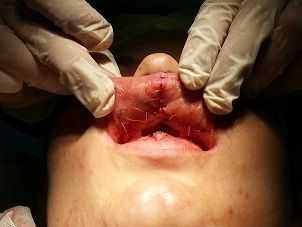 Пластика верхней губы |
Основные способы местного обезболивания верхней челюсти
В стоматологической практике применяются следующие методы анестезии верхней челюсти:
Аппликационное обезболивание
Аппликация в буквальном переводе с латинского языка означает прикладывание. Суть данной анестезии заключается в непосредственном нанесении обезболивающего раствора на слизистую оболочку ротовой полости.
Аппликационное обезболивание относится к неинъекционному методу анестезии и является наиболее простым и общедоступным способом устранения болезненности мягких тканей.
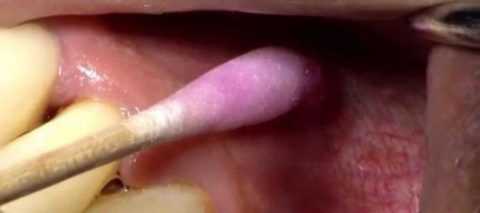
Аппликационная анестезия в области верхней челюсти
В качестве анестетика стоматологи используют дикаин, анестезин, лидокаин и перомекаин. Эти вещества изготовляются в форме порошков, гелей, аэрозолей и мазей. Обезболивающий эффект при этом длиться 10-20 минут и носит поверхностный характер.
Показанием к такому виду анестезии являются:
- обезболивание зоны инъекции;
- анестезия перед удалением молочных зубов;
- припасовка и примерка искусственных коронок и мостовидных протезов;
- иссечение гипертрофированных участков десны;
- профессиональная гигиена ротовой полости и удаления твердых зубных отложений;
- хирургическое лечение подслизистых абсцессов.
Противопоказанием к аппликационной анестезии считается возраст пациента (менее 10 лет) и аллергическая реакция на компоненты обезболивающего раствора. Основой недостаток аппликации анестетиков – это слабо выраженный обезболивающий эффект и токсичность этих препаратов.
Инфильтрационная анестезия
Инфильтрационная анестезия — это инъекционный способ обезболивания, который достигается путем непосредственного пропитывания тканей анестетиком.
Эта технология имеет следующие преимущества:
- инструкция к проведению анестезии свидетельствует о быстром наступлении обезболивающего эффекта;
- невысокая концентрация анестетика в тканях полости рта;
- 1-2 часа рабочего времени для проведения стоматологических манипуляций;
- наступление обезболивающего эффекта в области нескольких нервных окончаний;
- частичное удаление анестетика в ходе оперативного вмешательства.

Инфильтрационная анестезия
Методика проведения инфильтрационной анестезии:
- врач прокалывает иглой мягкие ткани десны;
- медленное введение обезболивающего раствора, как в подслизистый слой, так и в надкостницу;
- извлечение шприца из ротовой полости.
Местная инфильтрационная анестезия на верхней челюсти особенно эффективна за счет пористости верхнечелюстной кости, что создает благоприятные условия для глубокого проникновения анестетика.
Проводниковая анестезия на верхней челюсти
Проводниковая анестезия верхней челюсти предвидит медикаментозную блокировку чувствительности отдельных ветвей тройничного нерва.
Такого рода обезболивание выполняется следующими способами:
- Инфраорбитальная анестезия. Эта методика блокирует чувствительность подглазничного нерва, который иннервирует крыло носа, верхнюю губу, слизистую оболочку десен и зубы передней части полости рта. Целевым пунктом для инъекции является подглазничное отверстие, которое расположено на 4-8 мм ниже нижнеочного края.
Во время проведения инъекции стоматолог фиксирует свой средний палец на коже лица в зоне подочного отверстия. Затем иглой прокалывает слизистую оболочку между первым и вторым резцом и медленно продвигает ее к целевому пункту анестезии.
- Туберальная анестезия. На задней поверхности верхней челюсти располагается несколько отверстий, через которые выходит заднеальвеолярный нерв, обеспечивающий чувствительность жевательных зубов и слизистой оболочки задней части полости рта. Во время манипуляции рот больного должен находиться в приоткрытом положении. Прокол десен специалист проводит в области слизистой оболочки второго коренного зуба. Иглу врач продвигает, как правило, на 2-2,5 см по костной стенке верхней челюсти.
- Палатинальная анестезия. Этот вид обезболивания позволяет снять чувствительность слизистой оболочки в области твердого неба. Местом укола является внутренняя поверхность твердого неба в области второго и третьего моляра.
- Резцовая анестезия верхней челюсти. Обезболивание осуществляется в области резцового канала, расположенного на твердом небе в зоне резцов верхней челюсти. Зона анестезии при этом распространяется на слизистую оболочку неба, прилегающая к резцам и клыкам.
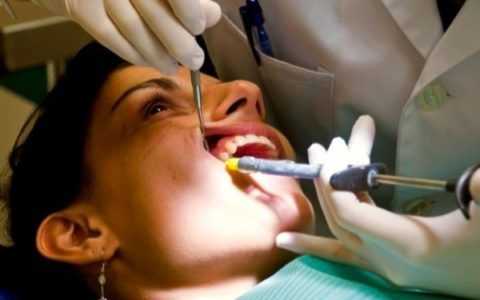
Проводниковая анестезия
Все вышеперечисленные способы обезболивания могут выполняться как внешнеротовым, так и внутриротовым способом. Выбор методики анестезии и цена процедуры определяется индивидуально для каждого пациента.
Осложнения анестезий верхней челюсти
Если после анестезии болит челюсть, то в большинстве случаев это естественная реакция мягких инъекционной иглой. Такие болезненные ощущения, как правило, исчезают самостоятельно через 1-2 дня.
К основным осложнениям местной анестезии можно отнести:
- повреждение кровеносных сосудов и образование гематомы;
- постравматическое воспаление нервного окончания, которое развивается в результате его травмы инъекционной иглой;
- ограниченная анемия кожных покровов в области проведения инъекции;
- местное кровотечение в результате рассечения крупного кровеносного сосуда;
- некроз мягких тканей челюстно-лицевой области, который наблюдается при случайном введении жидкостей, не предназначенных для обезболивания;

Постравматическая болезненность после проведения проводниковой анестезии
Предупредить развитие таких осложнений помогает четкое знание анатомических особенностей верхней челюсти, использование стерильных инструментов и постепенное выпускание анестетика по ходу продвижения иглы по мягким тканям ротовой полости.
Автор: Игорь Трефяк
denta.help
Обезболивание на верхней челюсти / Стоматология «Профессионал», г. Химки
Главная » Все о современной стоматологии » Обезболивание в стоматологии » Обезболивание на верхней челюстиПри различных операциях на верхней челюсти стоматологи предпочитают использовать инфильтрационную анестезию. Данный метод наиболее удобен потому, что тонкий слой компактной пластинки альвеолярного отростка верхней челюсти отличается пористостью. Если применять современные обезболивающие средства, которые имеют высокую диффузионную способность, то при таком методе их ввода достигается нужный анестезирующий эффект.
Пропитку тканей и альвеолярных отростков обезболивающим средством производят инъекционным способом, вводя раствор под слизистую оболочку под углом 40-45о в проекции верхних областей зубных корней по переходной складке преддверия полости рта в зоне, которую предполагают оперировать. В случае, когда эта зона слишком обширна, иглу двигают вдоль переходной складки, и не спеша, вводят раствор анестезирующего средства. Потому что быстрый ввод вещества может вызвать у пациента болевые ощущения.
Для анестезии небных тканей укол обезболивающего препарата делают в угол, образованный небным и альвеолярным челюстными отростками, на расстоянии 10-15мм от края десны.
Довольно редко используют регионарную (проводниковую) анестезию, к ней относят обезболивание на бугре верхней челюсти, в области большого небного, резцового и подглазничного отверстия.
Обезболивание области бугра верхней челюсти
Целью анестезии в этой области является блокировка задних альвеолярных ветвей, находящихся в крылонебной ямке, а также на задней наружной поверхности бугра челюсти. Данный вид обезболивания может проводиться как внутри ротовой полоски, так и снаружи.
Анестезия внутриротовым способом
Рот пациента находится в полуоткрытом состоянии, врач вводит в полость рта зеркало, отодвигая ним щеку в сторону. За счет этого обеспечивается отличный обзор свода преддверия рта, а также натяжение слизистой переходной складки около моляров. Иглу вводят в слизистую выше проекции верхушек зубов на уровне 2-го и 3-го моляров. Если же моляры отсутствуют, то игла должна находиться позади скулоальвеолярного гребня и продвигаться вверх, назад и внутрь. Угол ввода при этом должен быть 45о. Нужно контролировать, чтобы игла все время продвигалась по кости скошенной поверхностью своего острия. Во время этого движения анестезирующее средство должно постепенно впрыскиваться. Такой метод поможет предотвратить травмы сосудов крыловидного сплетения. Углубив иглу на 2-2,5 см, раствор анестетика депонируют. Таким образом, моляры, находящиеся со стороны преддверия рта слизистой оболочки, надкостницы и наружной задней костной стенки верхнечелюстной пазухи отлично обезболиваются.
Анестезия внеротовым способом
Сделав прокол иглой в области переднего нижнего угла кости скулы, иглу затем направляют вверх под углом 45° и снова в сторону бугра верхней челюсти, подводя к кости. И тогда раствор анестетика депонируют. Анестезирующий эффект наступает примерно в те же самые сроки, что и при внутриротовом способе обезболивания.
Однако в процессе проведения обезболивания на бугре верхней челюсти появляется гематома, которая является следствием травмирования иглой вен крылонебного сплетения.
Исследования пути распространения раствора во время туберальной анестезии, проведенные методом компьютерной томографии, подтвердили, что такие осложнения наиболее вероятны.
На данной томограмме, которая была сделана через 5 дней после проведения внутриротовой анестезии, видно, что на бугре верхней челюсти в крылонебной ямке имеются контуры гематомы. Примерно 40-60% отводится на то, что данное клеточное образование будет нагнаиваться и превратиться во флегмону.
При использовании туберального метода анестезии, травмы вен крылонебного сплетения избежать практически нельзя, к тому же имеется достаточно высокий риск развития осложнений, в частности, если будет применен внутриротовой способ. Все это угрожает здоровью, и даже жизни пациента. Именно поэтому, рекомендуется проводить данный вид анестезии крайне редко.
Анестезия подглазничного нерва
Целью данной анестезии является блокировка ветвей нижнеглазничного нерва, образующего малую «гусиную лапку» в области его выхода из костного канала, а также средних и верхних передних альвеолярных ветвей.
Результатом такой анестезии, проведенной у нижнеглазничного отверстия, становится обезболивание:
- — Резцов,
- — Клыка,
- — Премоляров,
- — Десны, прилегающей к премолярам в области преддверия рта,
- — Ткани кости альвеолярного отростка и носовой перегородки,
- — Оболочки слизистой и костных структур стенок верхнечелюстной пазухи,
- — Кожи подглазничной области нижнего века и крыла носа,
- — Слизистой оболочки и кожи верхней губы.
Проекция подглазничного отверстия, на которое ориентируются при анестезирующем уколе, находится на 5 мм ниже края глазницы, что соответствует оси, проведенной через центр глазного зрачка, когда глаз смотрит вперед.
Доступ вне ротовой полости
При помощи пальпации определяют нижний край глазницы и находят желобок в месте соединения кости скулы с отростком челюсти в скуле. Далее растягивают кожу между первым и вторым пальцами левой руки и вкалывают иглу, отступив вниз на 7 мм от края глазницы. Иглу двигают вверх и наружу в направлении кости. Когда игла коснется ее поверхности, но не проникнет в канал, впускают раствор обезболивающего средства. Анестезирующий эффект появляется через пару минут.
Доступ внутри ротовой полости
Большим и указательным пальцами левой руки отодвигают верхнюю губу вверх и наружу, средним пальцем придерживают место проекции нижнеглазничного отверстия. При данном виде доступа оно находится на пересечении двух осей. Одна из них, горизонтальная, проходит на 5-7 мм ниже нижнеглазничного края, а вторая, вертикальная, проходит на соответствующей стороне по оси второго верхнего премоляра. Иголку нужно ввести, отступив на 5 мм от верхнего края прикрепления переходной складки между боковым и средним резцами. Затем ее продвигают верх, вперед и наружу в направлении нижнеглазничного отверстия до упора в кость. И только там раствор анестетика выпускают.
Анестезия у большого небного отверстия
Данный метод блокирует иннервацию большого небного нерва, так достигается анестезирующий эффект на слизистой оболочке на нужной стороне твердого неба, а также на альвеолярном отростке со стороны неба от третьего моляра до середины короткой части клыка. Обезболенная область может достигать бокового резца, а также вестибулярной поверхности в области третьего моляра. У некоторых пациентов область расширяется до второго премоляра.
Большое небное отверстие расположено в горизонтальной пластинке небной кости и пирамидальном ее отростке у основания альвеолярного отростка, на 5 мм вперед от границы мягкого и твердого неба. Над отверстием на слизистой оболочке находится небольшое углубление. Проекция отверстия на слизистую твердого неба расположена в месте пересечения двух взаимно перпендикулярных линий. Та, что проходит вертикально, идет через середину линии, которая соединяет гребень альвеолярного отростка, и центр верхней челюсти, а горизонтальная проходит через середину коронковой части третьего моляра.
Техника анестезии. Рот должен быть раскрыт широко, иглу шприца направляют от противоположного угла рта и вводят на 1 см вперед и внутрь по направлению от проекции отверстия неба в слизистую оболочку. Иглу продвигают до тех пор, пока она не соприкоснется с костью, и вводят 0,5 мл раствора. Через пару минут наступает обезболивающий эффект. В случае, когда раствор вводят непосредственно около большого отверстия неба, а также в отверстие крылонебного канала, эффект захватывает задние нервы неба, выходящие из его малого отверстия. Как результат обезболивается мягкое небо. Введение раствора в эту область может вызвать тошноту и рвотные позывы. Еще один побочный эффект, который может появиться из-за избыточного введения раствора под давлением, — некроз мягких тканей твердого неба. Такое может наблюдаться у пациентов с атеросклерозом сосудов.
Анестезия у резцового отверстия
Такое обезболивание проводится путем нейтрализации носонебного нерва с целью анестезии передней области слизистой оболочки твердого неба в зоне передних зубов.
Резцовое отверстие находится между передними резцами в 7-8 мм от края десны на пересечении линий, которые соединяют дистальные края срединного небного шва и шеек клыков.
Техника анестезии: пациент находится в кресле, голова его запрокинута назад, рот открыт широко. Иголку вводят в слизистую оболочку возле резцового отверстия на глубину 3-4 мм. Раствор обезболивающего средства выпускают медленно. Сам процесс ввода иголки в сосочек весьма болезненный, поэтому для подобных инъекций применяют тонкие иглы, и дополнительно проводят аппликационное обезболивание. Анестезирующий эффект достигается уже через несколько минут.
www.professional-dent.ru
Методы обезболивания верхней челюсти | Терапевтическая стоматология
Методы обезболивания верхней челюсти
Инфильтрационный метод анестезии, применяемый для обезболивания при оперативных вмешательствах на верхней челюсти, имеет некоторые особенности. Вкол иглы производится при горизонтальном положении шприца на уровне удаляемого зуба, отступя на 1—1,5 см от десневого края. На этом уровне неподвижная слизистая оболочка десневого края переходит в подвижную слизистую оболочку преддверия рта. Эта граница называется переходной складкой и приблизительно соответствует проекции верхушек корней зубов. Тотчас после прокола слизистой оболочки медленно выпускают из шприца раствор анестетика, несколько продвигая иглу в толщу клетчатки в дистальном направлении. Для создания достаточного депо анестетика вводят 2—3 мл раствора. Для обезболивания слизистой оболочки со стороны твердого неба производят вкол иглы на уровне удаляемого зуба, отступя от десневого края на 1 см, продвигая иглу до кости, вводя до 0,5 мл раствора анестетика (рис. 19-21).
Создание депо обезболивающего раствора с вестибулярной и небной сторон альвеолярного отростка обеспечивает быстрое проникновение анестетика в толщу кости и блокирование концевых ветвей чувствительных нервов зубного сплетения. Обезболивание наступает обычно через 5—10 мин.
В некоторых случаях удаления группы зубов на верхней челюсти, а также при обширных вмешательствах на самой кости верхней челюсти применяют проводниковое обезболивание (туберальная анестезия).
Обезболивание области альвеолярного отростка, включающего моляры, может быть достигнуто при депонировании раствора анестетика у бугра верхней челюсти, где веточки задних альвеолярных нервов вступают через отверстия кости в толщу челюсти (рис. 22).
Внутриротовое обезболивание осуществляется следующим образом. Щеку отводят шпателем. Вкол иглы производят сразу же за легкопальпируемым скулоальвеолярным гребнем (на уровне второго и третьего моляра). При этом продвигать иглу нужно по кости кзади и кверху, на глубину 1,5—2 см. По ходу продвижения иглы необходимо постоянно выпускать раствор анестетика для предупреждения ранения сосудов, так как в области бугра локализуется крыловидное сплетение и ранение его может вызвать кровотечение с образованием гематомы. Продвижение иглы по поверхности кости в сочетании с опережающим это продвижение введением раствора анестетика сводит до минимума возможность ранения сосудов крыловидного сплетения (рис. 23).
Депонирование обезболивающего раствора в области бугра верхней челюсти в количестве 2—3 мл обычно обеспечивает хорошую анестезию. Однако при этом методе слизистая оболочка твердого неба не анестезируется. Для ее обезболивания производится дополнительное обезболивание со стороны твердого неба.
Дентин
Туберальная анестезия может быть также выполнена внеротовым доступом через прокол кожи и продвижением иглы по кости верхней челюсти за скулоальвеолярным гребнем. Дальнейшее выполнение обезболивания такое же, как и при внутриротовом доступе (рис. 24).
Блокирование концевых ветвей тройничного нерва у подглазничног о отверстия осуществляется наружным доступом и через верхний свод преддверия рта. При хорошем знании расположения подглазничного отверстия техническое выполнение анестезии не вызывает затруднений. При этом виде анестезии обезболиваются верхние передние альвеолярные нервы (рис. 25).
Определенные трудности встречаются в тех случаях, когда при невралгии этой ветви возникает необходимость внутриневрального введения спирта в подглазничный канал. Методика алкоголизации второй ветви тройничного нерва в подглазничном канале требует хорошего знания топографии этой области и определенного опыта.
Для достижения обезболивания слизистой оболочки переднего отдела твердого неба (до линии, соединяющей клыки правой и левой сторон), помимо инфильтрационной анестезии, можно использовать проводниковое обезболивание в области резцового отверстия (слизистая оболочка твердого неба в области резцов и клыков иннервируется носонебным нервом). Большое небное отверстие находится на пластинке твердого неба, отступя на 0,5—0,8 см от альвеолярного отростка на уровне второго моляра. В эту область вкалывают иглу, после чего клетчатка инфильтрируется раствором анестетика (0,5—1 мл) при медленном продвигании иглы на 0,8—1 см. Анестезия наступает через 5—7 мин.
Анестезия переднего отдела слизистой оболочки твердого неба достигается введением раствора анестетика в область выхода носонебного отверстия между центральными резцами, отступя на 0,3—0,5 см кзади.
В некоторых случаях выключение всей второй ветви тройничного нерва может быть достигнуто блокированием нервного ствола путем введения раствора анестетика у места выхода его из полости черепа (у круглого отверстия).
terastom.com
Проводниковое обезболивание при операциях на верхней челюсти
Рекомендация
Студентам
Вы можете использовать данную статью как часть или основу своего реферата или даже дипломной работы или своего сайта
Просто перейдите по ссылке ниже, редактируйте статью, все картинки тоже доступны, все бесплатно
Редактировать статью?!
Скачать статью в формате PDF
Сохраните результат в MS Word Docx или PDF, делитесь с друзьями, спасибо 🙂
Категории статей
Проводниковое обезболивание при операциях на верхней челюсти
Проводниковыми называют такие методы местной анестезии, при которых анестетик подходит к нервному стволу и, осуществляя его блокаду, вызывает обезболивание определенной области, иннервируемой этим нервом. Проводниковая анестезия у основания черепа — базальная анестезия, а в области выхода периферических ветвей тройничного нерва — проводниковая периферическая анестезия.
Виды проводниковой анестезии
1) Подсукловой способ раздельной анестезии второй и третьей ветвей тройничного нерва (подскулокрыловидный по Вайсблату).
Для раздельной анестезии второй или третьей ветвей тройничного нерва наиболее целесообразно использовать подскуловой способ. Целесообразность его применения обусловливается сравнительной легкостью и безопасностью его выполнения.
При этом способе иглу вводят непосредственно под нижним краем скуловой дуга и продвигают через вырезку ветви нижней челюсти по направлению к основанию наружной платинки крыловидного отростка. Впереди от крыловидного отростка расположена крылонебная ямка, в которой проходит ствол верхнечелюстного иерва, а кзади от крыловидного отростка нахо-щтся_овальное отверстие, через которое выходит из полости черепа ниж-нечелгостной нерв. Для того чтобы блокировать вторую ветвь тройничного нерва (верхнечелюстной нерв),иглу, через которую вводят анестезирующий раствор, нужно провести кпереди от крыловидного отростка к входу в кры-лонебную ямку, а для анестезии третьей ветви (нижнечелюстной нерв) -позади крыловидного отростка к овальному отверстию. Ориентиром для правильного направления иглы при этом способе является наружная пластинка крыловидного отростка. Ее проекция на кожу находится на середине расстояния от от основания козелка ушной раковины до нижненаружного угла глазницы (Вайсблат).
Техника инъекции
После обработки кожи лица больного спиртом стерильной линейкой с нанесенными на ней сантиметровыми и миллиметровыми делениями под скуловой дугой измеряют расстояние от основания козелка ушной раковины до наружного края глазницы у нижненаружного ее утла и отмечают середину этого расстояния на коже. На иглу длиной 6 см нанизывают стерильный резиновый кружок диаметром около 5 мм и иглу надевают на 10 - граммо-вый шприц. В отмеченной точке производят вкол иглы и, предпосылая раствор новокаина, продвигают ее перпендикулярно поверхности кожи до упора в наружную пластинку крыловидного отростка. Отметив глубину погружения иглы резиновым кружочком (сдвинув кружок до кожи), ее выводят примерно на половину отмеченного расстояния. Для анестезии второй ветви тройничного нерва (верхнечелюстной нерв) иглу направляют кпереди под углом 20-25 , не изменяя ее положения в горизонтальной плоскости ( при анестезии у круглого отверстия). Продвинув на глубину, которая была отмечена резиновым кружком, достигают входа в крылонебную ямку, где выпускают 8-10 мл 2% раствора новокаина. Зона обезболивания распространяется на соответствующую половину верхней челюсти.
Подобным же образом поступают при анестезии третьей ветви тройничного нерва (нижнечелюстной нерв), только иглу под таким же углом на отмеченную глубину продвигают кзади. Для выключения болевой чувствительности здесь достаточно ввести 5-6 мл 2% раствора новокаина. Зона обезболивания охватывает соответствующую половину нижней челюсти и половину языка ( при анестезии у овального отверстия).
2) Туберальная анестезия.
Для анестезии применяют иглу длиной 4-5 см и толщиной 0,7-0,8 мм. Анестезию выполняют при полусомкнутых челюстях (полуоткрытый рот) для расслабления круговой мышцы рта. С этой целью зубоврачебным зеркалом или лопаткой Буяльского оттягивают угол рта и ткани щеки кнаружи и кверху настолько, чтобы обнажить преддверие рта в области его верхнего свода. Вкол делают в переходную складку слизистой оболочки на уровне верхушек щечных корней второго моляра и доводят иглу до кости, выпуская несколько капель раствора. Затем, придерживаясь кости и постепенно выпуская раствор, иглу продвигают кверху, кзади и кнутри на 2-2,5 см, то есть на заднебоковую поверхность бугра верхней челюсти. Достигнув этой глубины, слегка оттягивают поршень шприца на себя, чтобы убедиться в том, что что игла не попала в просвет кровеносного сосуда. Затем выпускают обезболивающий раствор. На туберальную анастезию расходуется около 5 мл раствор а. Обезболивание наступает через 7-8 мин и выража ется в появлении онемения в области десны верхних моляров и слизистой оболочки щеки. Для обезболивания слизистой оболочки неба применяют инфильтрационную анестезию у большого небного отверстия. При проведении анестезии на бугре верхней челюсти иглу следует продвигать строго по кости, чтобы она не отклонялась кнаружи — в мягкие ткани. При отклонении иглы от бугра можно повредить (проколоть) венозные сплетения, что ведет к образованию обширной гематомы. Именно из-за угрозы ранения венозного сплетения целесообразно, чтобы врачи-неспециалисты чаще пользовались не туберальной, а обычной инфильтрациошюй анестезией. Обезболивание на бугре с вперотовым доступом почти не применяется из-за угрозы повреждения сплетения. В этих случаях целесообразно сделать центральную анестезию в подвисочной ямке .
При бугровой (туберальной) анестезии выключаются верхнезадние альвеолярные нервы (rami alveolaris superioris posterioris) у места их вхождения в бугор верхней челюсти.
Анестезию проводят при операциях на задней поверхности верхней челюсти и альвеолярном отростке.
3) Инфраорбитальная анестезия.
Подглазничное отверстие, как известно, проецируется на кожу лица на 0,5 см ниже середины нижнеглазничного края.
При внутриротовом доступе анестезию выполняют следующим образом. Средним илиуказательным пальцем левой руки фиксируют место расположения подглазничного отверстия, а большим иачьцем отводят верхнюю губу кнаружи и кверху. Вкол делают в переходную складку слизистой оболочки преддверия рта между верхушками корней центрального и бокового резца до упора в поверхность кости. Затем иглу продвигают по кости к нижнеглазничному отверстию, ориентируясь на кончик среднего или указательного пальца. В этих случаях иглой ощупывают поверхность кости, находят подглазничное отверстие, вводят туда кончик иглы на 3-4 мм и выпускают 1,5-2 мл раствора Обезболивание наступает через 5-7 минут после инъекции, причем достигается анестезия слизистой оболочки на уровне резцов и клыков, верхней губы, нижнего века и крыла носа.
При внеротовом доступе также фиксируют место проекции нижнеглазничнок> отверстия на коже указательным пальцем. Затем = иглу вкалывают в кожу носогубной борозды на 2-3 мм кнаружи от края грушевидного отверстия и, выпуская раствор, иглу постепенно продвигают кверху и кнаружи по кости к нижнеглазничному отверстию, ориентируясь на кончик указательного пальца. По достижении отверстия выпускают остаток новокаина (1,5 — 2 мл) и на 1-2 мин прижимают место инфильтрации кожи к кости марлевым тампоном.
При этом выключаются передние и средние верхние альвеолярные нервы (rami alveolares superiores anteriores et media), которые отходят от нижнеглазничного нерва (п. infraorbitalis). 4) Небная анестезия.
Небную (палатинальную) анестезию применяют для обезболивания слизистой оболочки неба и десны у большого небного отверстия. Анестезируют большой небный нерв (п. Palatinus major) вблизи от места его выхода из большого небного отверстия (foramen palatinus majus). При широко открытом рте укол делают на небе до кости, отступя 1,5 см от десневого края на уровне второго моляра. Вводят 0,5 мл 2% раствора новокаина. Зона обезболивания при односторонней анестезии ограничивается спереди линией, соединяющей клыки, медиально — средней линией и сзади — границей между твердым и мягким небом.
5) Резцовая анестезия.
При резцовой анестезии выключается носонебный нерв (п. Nasopalatinus). Иглу вкалывают в резцовый сосочек ,
расположенный в месте пересечения средней линии и линии, соединяющей оба клыка, а затем ее конец вводят в резцовое отверстие и продвигают по резцовому каналу на глубину 0,8 — 1 см. На этой глубине впрыскивают 0,5 мл 2% раствора новокаина. Зона обезболивания захватывает десну в области резцов и слизистую оболочку с надкостницей переднего отдела твердого неба до линии, соединяющей оба клыка.
Показания
Базальная проводниковая анестезия применяется при частичной резекции верхней челюсти с внутриротовым доступом, при операциях на верхнечелюстной пазухе. Периферическая проводниковая анестезия проводится при хирургических локальных манипуляциях, проводимых в зоне иннервации данного нерва.
Возможные осложнения, лечение
1) Осложнения, вызывающие изменения общего состояния организма:
а) обморок. 107.
б) Анафилактический шок. 70.
2) Местные осложнения.
•- • . а) Повреждение провесных сосудов.
Чаще всего наблюдается во время анестезии в области бугра верхней челюсти. Здесь повреждаются сосуды венозного крыловидного сплетения. На втором месте по частоте повреждения сосудов стоит анестезия у нижнечелюстного отверстия. При неосторожном продвижении иглы могут повреждаться нижнеячеистые артерия и вена. В результате возникает гематома, которая может-нагноиться и привести к гнойному воспалению клетчатки.
Повреждение кровеносных сосудов в большинстве случаев обуславливается несоблюдением правил проведения анестезии: предпосылать движению иглы струю анестетика. Если во время инъекции иозникла гематома, следует оттянуть иглу назад и ввести остаток анестетика в ткани. Это в какой-то мере ограничивает дальнейшее нарастание гематомы. После выведения иглы на область гематомы следует наложить марлевый шарик и придавить его к кости. Рекомендуется гипотермия.
б) Повреждение медиальной крыловидной мышцы.
Это может иметь место при анестезии у нижнечелюстного отверстия, когда иглу проводят не под краем мышцы, а через нее. При этом часто происходит кроноизлияние в мышечную ткань. Клинически повреждение медиальной крыловидной мышцы проявляется ее контрактурой. Лечение консервативное. Показаны физиотерапевтическое процедуры (ультразвзтс, электрическое поле УВЧ), спустя 4-5 дней — механотерапия, диатермия или электромагнитное поле СВЧ.
в) Введение вместо раствора анестетика и «агрессивных» жидкостей.
Известны случаи ошибочного ведения таких веществ, как этиловый спирт, эфир, нашатырный спирт, перекись водорода, в результате чего у больных возникал различной величины и глубины некроз тканей, а впоследствии рубцовые контрактуры.
В случае сомнения перед применением раствора новокаина следует произвести проверку общеизвестными методами (по цвету, запаху и вкусу) и индикаторной пробой по Лукомскому.
Если вначале введения раствора в ткани возникла резкая болезненность, следует прекратить инъекцию и проверить раствор, указанным выше методом. При установлении ошибки необходимо ввести в место инъекции 0,25% раствор новокаина в количестве, в 5-6 раз превышающих количество ранее введенного «агрессивного» раствора, рассечь мягкие ткани и срочно госпитализировать больного.
г) Перелом инъекционной иглы.
Происходит главным образом при проведении анестезии у нижнечелюстного отверстия. Причиной может служить резкое перемещение шприца из одного положения в другое или внезапное движение головы больного в момент введения иглы в ткани. Перелом иглы происходит в месте соединения ее с канюлей.
Обломок иглы извлекают, захватив пинцетом выступающий конец. Если же обломок иглы полностью погрузился в ткани и недоступен для извлечения, больного необходимо госпитализировать.
Профилактика
Соблюдение правил проведения анестезии. Перед проведением анестезии необходимо сделать аллергические пробы на различные местные анестетики.
Растворы анестетика должны храниться отдельно от других, растворов на специальной полке или столике в посуде, отличающейся по форме от той, в которой находятся другие растворы.
Источник: stomfak.ru
Сон в лунную ночь
Цирроз печени победим
Обнаружен механизм возникновения сонливости при болезнях
Грейпфруты повышают риск рака груди
Спрей для носа с гормоном может избавить от застенчивости
Наночастицы намагничивают раковые клетки
Сон в лунную ночь
id=’0′>После перенесенного стресса отходишь не сразу. И, если долго не удается уснуть, не нужно сразу лезть в аптечку за снотворным, лучше попросить соседей включить музыку со сравнительно спокойным ритмом, не более 80 ударов за одну минуту.Во всяком случае, ученые-исследователи из Тайваньского Университета утверждают, что прослушивание подобной музыки перед сном гораздо эффективнее самого лучшего снотворного. Спокойная музыка снижает пульс, и частоту дыхания. Затем наступает спокойный здоровый сон. А сон, как известно, лечит, и не только стресс.
Методика определения момента появления введенного рентгеноконтрастного препарата в почках и мочевыводящих путях
id=’1′>Рентгенологическое исследование патологии почек и мочевыводящих путей введением рентгеноконтрастного препарата является одним из основных методов исследования в урологии.
Однако существующие методики определения момента появления контрастного препарата в почках и мочевыводящих путях являются несовершенными.
Нами разработан абсолютно новый, не требующий оборудования и аппаратуры метод определения момента появления рентгеноконтрастного препарата в почках и мочевыводящих путях (Патент Российской Федерации № 2089103. Патентообладатель Сабиров Ш.Р.).
Методика проста, доступна даже в амбулаторных условиях при наличии рентгенаппарата. Методикой может воспользоваться средний медперсонал.
Необходимо отметить, что по предлагаемому способу при внутривенной урографии можно ограничиться одним или двумя снимками.
Благодаря нашей методике сократилось число рентгенографий, соответственно снижаются дозы облучения, экономятся материальные средства и, главное, повышается эффективность диагностики.
Кроме того, наш метод позволяет точно определить функциональную асимметрию почек и нефроптоза.
Методика или ПАТЕНТ изобретения могут быть переданы при соответствующей договоренности.
Д.м.н. по хирургии и анатомии Сабиров Шавкат Рахимович
Телефон 8 926 366 32 87
Хорошилов Николай Федорович
Дом. тел. 454 81 61
Цирроз печени победим
id=’2′>Около 5% населения России являются носителями вируса гепатита B, что составляет примерно 7,5 млн. чел. Эти лица с хроническим гепатитом могут находиться в прекрасной физической форме до наступления конечной стадии этого заболевания – это обычно цирроз печени. В мире насчитывается от 100- до 200 млн. человек хронических носителей вируса гепатита С. приводящий больных к циррозу печени.По прогнозам ВОЗ, в последующие 10-20 лет хронический гепатит станет основной
проблемой национальных органов здравоохранения. Ожидается, что в результате
повсеместного распространения гепатита С на 60% увеличится количество больных
циррозом печени.
По мнению специалистов до настоящего времени единственным способом лечения
цирроза печени считается пересадка органа. Однако, она дорогостоящая и не всегда
успешная.
В ходе проведения экспериментальных исследований по гемостазу печени нами во время операций на собаках у одной из них обнаружен цирроз печени с большим количеством асцитической жидкости в брюшной полости. Печень была синюшно-богрового цвета с неровными поверхностями, плотной консистенции и другими признаками аналогичными циррозу печени человека.
Нами была выполнена специальная хирургическая операция. На 5 -ые сутки началось улучшение состояния здоровья. В течение трёх месяцев за животным велось наблюдение. Состояние здоровья было удовлетворительным. На 90 сутки после операции животное было усыплено и произведено вскрытие. При вскрытии брюшная полость была чистой, жидкостей не было. Печень приобрела нормальный темно-коричневый цвет с гладкой поверхностью. Гистологически печеночные клетки были нормальными.
Это единственный случай эффективного лечения цирроза печени и восстановления её функции, которой дает основание для совершенствования вышеизложенной нами новой методики операций у больных циррозом печени.
Для завершения экспериментальных исследований и внедрения в медицинскую практику разработанного нами (впервые в мире) метода лечения больных циррозом печени необходима финансовая поддержка.
В связи с этим обращаемся к Вам, уважаемым спонсорам, изыскать возможность в выделении средств для доработки исключительно важного и необходимого лечения и спасение множества больных от этого заболевания.
Д.м.н. по хирургии и анатомии Собиров Ш.Р.
Телефон 8.926 366 32 87
[email protected]
Шавкат Рахимович
Обнаружен механизм возникновения сонливости при болезнях
id=’3′>Обнаружен биохимический механизм возникновения усталости, разбитости и сонливости при инфекционных заболеваниях, сообщает журнал Nature. Группа исследователей из Университетской больницы Цюриха связывает это явление с белком, известным как фактор некроза опухолей альфа (ФНО-α, TNF-α).ФНО-α, названный так из-за своей противоопухолевой активности, играет важную роль во многих иммунных реакциях, таких как развитие воспаления в ответ на инфекцию или запуск аутоиммунных процессов при ревматоидном артрите, рассеянном склерозе и подобных им заболеваниях.
Исследователям удалось также выяснить, что этот белок каким-то образом связан с развитием чувства утомления. К примеру, у некоторых онкологических больных, принимавших препарат ФНО-α, развивалась тяжелая летаргия, однако точный механизм такого эффекта не был установлен.
Швейцарские иммунологи вводили мышам ФНО-α и наблюдали за активностью генов, отвечающих за работу т.н. биологических часов – системы организма, регулирующей циркадные ритмы, в том числе цикл сон-бодрствование.
Они обнаружили, что активность этих генов повышалась и снижалась в течение суток в нормальном ритме, однако общий уровень активности некоторых генов был значительно понижен у мышей, получавших препарат. Эти мыши также выглядели менее активными (меньше передвигались по клетке и крутили беговое колесо) по сравнению с грызунами из контрольной группы.
По словам иммунолога Родни Джонсона (Rodney Johnson) из Университета Иллинойса в Урбана-Шампане, это исследование открывает благодатную почву для дальнейшего изучения связи ФНО-α с генами, вовлеченными в циркадианные (суточные) ритмы.
Достаточный сон необходим для нормальной работы иммунной системы. По словам ведущего автора исследования Томаса Бирхлера (Thomas Birchler), имеются доказательства того, что сон помогает организму бороться с инфекциями. Кроме того, с эволюционной точки зрения чувство усталости полезно тем, что не дает заболевшему активно контактировать с соплеменниками, что затрудняет распространение болезни.
Но чрезмерное редко бывает полезным. В то время как продолжительный сон и низкая физическая активность помогают справиться с острой инфекцией, они могут значительно ухудшать качество жизни больных хроническими инфекционными заболеваниями. Таким больным потенциально может помочь воздействие на ФНО-α. С другой стороны, угнетение ФНО-α может отрицательно сказаться на иммунной системе и ухудшить течение инфекции. Поэтому исследователи пытаются как можно скорее прийти к более полному пониманию механизмов утомляемости при инфекциях для того, чтобы найти способ воздействия на них, не затрагивая полезные иммунные процессы.
Грейпфруты повышают риск рака груди
id=’4′>Ежедневное употребление грейпфрутов может повысить риск возникновения рака груди
почти на треть, сообщает ВВС. Исследование, проведенное учеными из
Южнокалифорнийского и Гавайского университетов, включило 50 000 женщин в
постменопаузе, которые заполняли соответствующий опросник. Оказалось, что у
женщин, съедавших четверть грейпфрута и более каждый день, риск развития рака
груди возрастал до 30% по сравнению с теми, кто не ел этих фруктов.
Рак молочной железы составляет почти одну треть всех злокачественных опухолей у женщин. Ранее выявленные факторы риска его развития включают злоупотребление алкоголем и избыточную массу тела.
Согласно статье, опубликованной в British Journal of Cancer, механизм такого действия грейпфрутов связан с их способностью блокировать один из ферментов микросомального окисления – цитохром Р450 3А4. Это один из ключевых ферментов метаболизма женских половых гормонов эстрогенов. Соответственно, при его подавлении концентрация эстрогенов в плазме крови возрастает, а повышенный уровень эстрогенов, как известно из множества исследований, способствует возникновению рака груди.
Американские ученые измеряли плазменную концентрацию эстрогенов у женщин, и она оказалась ожидаемо выше у любительниц грейпфрутов. По их словам, это первый случай, когда обычный пищевой продукт повышает риск рака молочной железы. При этом они отмечают, что для подтверждения результатов необходимо дальнейшее изучение вопроса, поскольку учитывалось лишь употребление свежих грейпфрутов, но не грейпфрутового сока.
Спрей для носа с гормоном может избавить от застенчивости
id=’5′>Сначала его провозгласили гормоном «доверия», потом «телепатическим» гормоном. Теперь выясняется, что окситоцин, «судя по всему», способен также помочь людям, испытывающим проблемы с общением или страдающим от социофобии.
Маркус Хайнрикс из Цюрихского университета в Швейцарии и его коллеги занимаются изучением 70 человек, страдающих социофобией, то есть испытывающих подавленность, тревогу и неуверенностью в ситуациях, подразумевающих общение.
За полчаса до стандартной когнитивно-бихевиористской терапии, направленной на изменение негативного мышления и поведения, пациентам посредством орошения носа спреем вводили окситоцин.
Предварительные результаты позволяют предположить, что окситоцин повышает готовность пациентов к взаимодействию в ролевых играх и их уверенность в себе в решении социальных задач за рамками терапии, говорит Хайнрикс, который представит результаты своих исследований на Всемирном конгрессе нейробиологов в Мельбурне, Австралия, на этой неделе.
В другом исследовании Хайнрикс с коллегами сообщают, что окситоцин снижает реакцию миндалевидной железы – отдела мозга, связанного с реакцией на страх. Ученые проводили эксперименты, используя рисунки с изображением испуганных, счастливых или рассерженных лиц. Хайнрих считает, что это объясняет, почему пациенты, получившие дозу окситоцина, более расположены к участию в общении.
Наночастицы намагничивают раковые клетки
id=’6′>Превращение раковых клеток в минимагниты с использованием наночастиц может сделать биопсию настолько точной и эффективной, что не будет необходимости повторять эту болезненную процедуру.
Результаты биопсии могут быть двояки: иногда они могут быть негативными только потому, что в исследуемом образце слишком мало злокачественных клеток, а не потому, что болезнь исчезла без следа. Теперь исследователи из Университета Нью-Мексико и компании Senior Scientific, расположенных в Альбукерке, нашли решение, основанное на силе магнитного притяжения.
Идея заключается в использовании наночастиц из магнитного оксида железа, покрытых биологически совместимым материалом и антителами, которые вступают в реакцию с химическими веществами, встречающимися только в раковых клетках. При попадании в организм тысячи частиц прилипают к раковым клеткам, превращая их в миниатюрные магниты. В результате клетки притягиваются к магнитам, находящимся на кончике иглы для биопсии (Physics in Medicine and Biology).
Математическая модель системы подтвердила, что игла может притягивать за две-три минуты значительное число раковых клеток, нагруженных наночастицами. В лабораторных условиях исследователи продемонстрировали, что намагниченная игла может притягивать клетки, зараженные лейкемией, окруженные наночастицами и плавающие в крови или другом синтетическом веществе, имитирующем телесные жидкости. Наночастицы и раньше использовались для разрушения больных клеток, а сейчас впервые были применены для их извлечения.
Эта технология может пригодиться больным лейкемией, которым необходимо регулярно делать биопсию костного мозга для выявления остаточных признаков болезни. «Довольно часто, например, докторам приходится делать по несколько биопсий маленьким детям, чтобы получить достаточное количество костного мозга», – говорит Эд Флинн, президент Senior Scientific. Технология позволяет также выявлять злокачественные клетки из грудной клетки, простаты, яичников, которые попали в другие части тела в слишком ничтожных количествах для обнаружения их с помощью обычной иглы. Исследователи в настоящее время хотят получить разрешение на проверку метода на людях-добровольцах.
Брюс Морлэнд, педиатр-онколог детской больницы Бирмингема (Birmingham Children’s Hospital) говорит, что эта идея будет конкурировать с технологиями, недавно облегчившими обнаружение крошечных количеств клеток с лейкемией при биопсии. «Я склонен полагать, что эта технология не будет существенно точнее», – говорит он. Ее, однако, можно использовать для выявления малого количества раковых клеток, «тайно» проникающих в костный мозг, добавил он.
nadent.ru
