Анестезия в области большого небного отверстия
При этой анестезии блокируют большой небный нерв. Для этого местный анестетик надо ввести в область большого небного отверстия. Располагается оно на уровне середины коронки третьего большого коренного зуба, при отсутствии его — кзади и кнутри от второго большого коренного зуба или на 0,5 см кпереди от границы твердого и мягкого неба.
Чтобы определить
проекцию большого небного отверстия
на слизистую оболочку твердого неба,
надо провести две взаимо пересекающиеся
линии: одну из них — на уровне середины
коронки третьего большого коренного
зуба от десневого края до средней линии
верхней челюсти соответствующей
стороны (следует помнить, что верхняя
челюсть — парная кость), другую — через
середину первой и перпендикулярно ей.
Точка пересечения этих двух линий будет
соответствовать проекции большого
небного отверстия.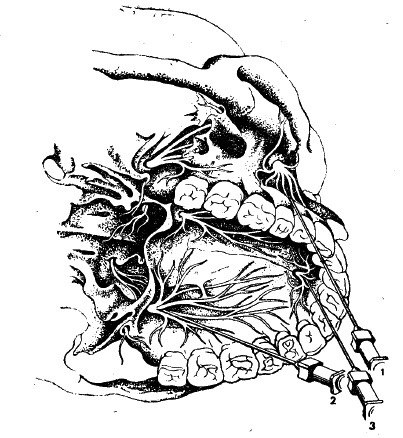
Рис. 23 Техника анестезии у большого небного отверстия
Зона обезболивания: слизистая оболочка твердого неба, альвеолярного отростка с небной стороны от третьего большого коренного зуба до середины коронки клыка. Иногда зона обезболивания увеличивается до середины бокового резца и переходит на вестибулярную поверхность у третьего большого коренного зуба. Нередко граница обезболивания не распространяется кпереди дальше уровня второго малого коренного зуба.
Обезболивание в области резцового отверстия
При этой анестезии блокируют носонебный нерв. Резцовое отверстие расположено между центральными резцами, на 7- 8 мм кзади от десневого края (позади резцового сосочка). Носонебный нерв можно блокировать внутриротовым и внеротовым методами.
Внутриротовой
метод. При
максимально запрокинутой голове больного
и широко открытом рте придают игле
отвесное положение по отношению к
переднему участку альвеолярного отростка
верхней челюсти с небной стороны.
Если иглу ввести точно над резцовым отверстием, то направление иглы не совпадает с осью резцового канала, так как нижняя челюсть не позволяет соблюсти условия их параллельности. Продвинув иглу до контакта с костью, вводят 0,3-0,5 мл раствора анестетика, откуда он диффундирует в резцовый канал и блокирует в нем иосонебный нерв. Эффект анестезии более выражен, когда продвигают иглу в канал на 0,5-0,75 см и в нем выпускают обезболивающий раствор. При этом выключаются анастомозы, идущие от носонебного нерва к переднему отделу верхнего зубного сплетения. Однако войти иглой в канал не всегда возможно, особенно у больных с нижней макрогнатией или верхней микрогнатией.
Рис. 24 Техника внутриротовой анестезии у резцового отверстия
Внутриносовой
метод.
Анестетик вводят у основания перегородки
носа с обеих сторон от нее. Можно выключить
носонебный нерв, смазав слизистую
оболочку дна полости носа у перегородки
носа с двух сторон 1-2% раствором дикаииа
с адреналином. Внеротовой метод анестезии
носонебного нерва позволяет получить
хорошее обезболивание в области
центральных резцов в тех случаях,
когда двусторонняя инфраорбитальная
анестезия и выключение носонебного
нерва внутриротовым методом полностью
не снимают болевую чувствительность.
Это объясняется тем, что иосонебный
нерв отдает анастомозы к переднему
отделу зубного сплетения до входа в
резцовый канал. Кроме того, внеротовой
метод применяют при невозможности
выполнения анестезии внутриротовым
доступом.
Можно выключить
носонебный нерв, смазав слизистую
оболочку дна полости носа у перегородки
носа с двух сторон 1-2% раствором дикаииа
с адреналином. Внеротовой метод анестезии
носонебного нерва позволяет получить
хорошее обезболивание в области
центральных резцов в тех случаях,
когда двусторонняя инфраорбитальная
анестезия и выключение носонебного
нерва внутриротовым методом полностью
не снимают болевую чувствительность.
Это объясняется тем, что иосонебный
нерв отдает анастомозы к переднему
отделу зубного сплетения до входа в
резцовый канал. Кроме того, внеротовой
метод применяют при невозможности
выполнения анестезии внутриротовым
доступом.
Зона обезболивания: слизистая оболочка и надкостница
альвеолярного
отростка верхней челюсти и твердого
неба в треугольном участке, вершина
которого обращена к срединному шву,
основание — к фронтальным зубам, а стороны
его проводят через середину клыков.
Иногда зона обезболивания распространяется
до первого малого коренного зуба
включительно или суживается до области
центральных резцов.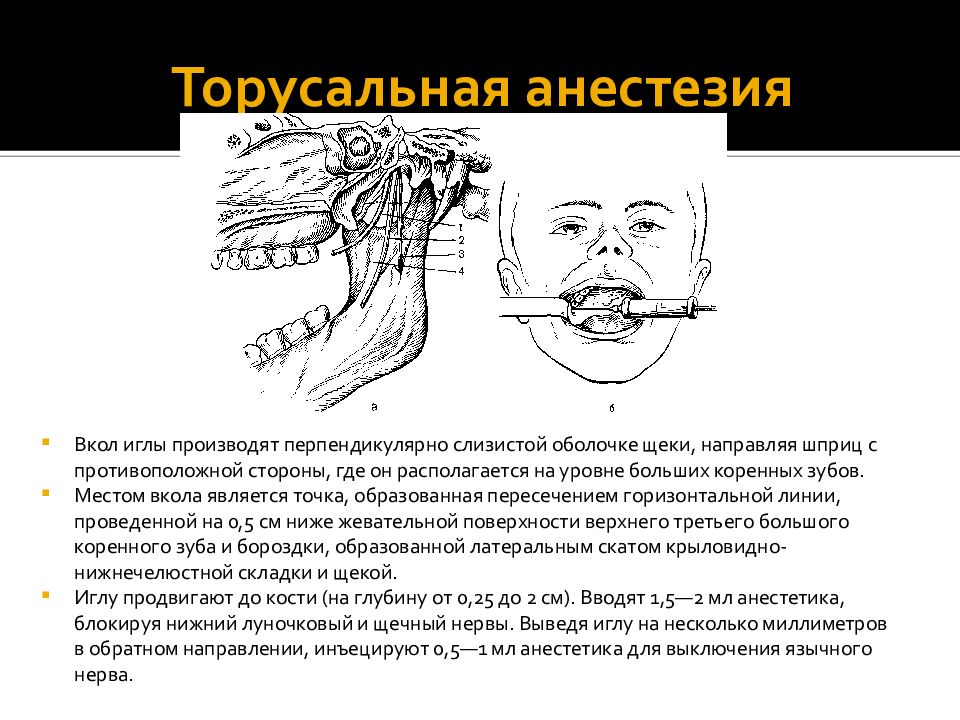
Небная анестезия
Небная анестезия обезболивает следующую зону: мягкое нёбо, слизистую оболочку твёрдого нёба и альвеолярной отросток с соответствующей стороны (нёбной). «Выключается» большой нёбный нерв, который выходя через одноимённое отверстие, иннервирует вышеуказанные области. Как определить расположение большого нёбного отверстия? Это можно сделать 4 способами, выбирайте понравившийся:
- от заднего края твердого нёба нужно отмерить 5 мм кпереди
- наименее гуманный способ – это окрасить слизистую с помощью раствора йода на спирту, концентрация 3 процента. При этом вся поверхность будет светло-коричневой, а проекция отверстия будет иметь более тёмный цвет
- нужно отступить медиальнее середины лунки верхнего крайнего моляра, там и будет лежать искомая точка
- если пациент не имеет вышеуказанного зуба, то ориентиром служит не моляр, а граница между мягким и твёрдым нёбом (линия между бледно и ярко красным оттенками)
Методика выполнения
- Пациента усаживают в кресло так, чтобы рот был широко открыт, а голова приподнята
- Вкол проводят на 10мм кпереди от места проекции отверстия
- Игла обращенная срезом к кости, идёт снизу и назад (это стандартное правило в стоматологии и небная анестезия не исключение)
- При достижении кости останавливаются, по ходу выпуская раствор.
 Идти дальше смысла нет, можно только травмировать нерв
Идти дальше смысла нет, можно только травмировать нерв
Осложнения
— стандартное кровотечение легко блокируется прижатием стерильного расходного материала (валик, тампон, марля). Иным способом остановки кровотечения может стать… инфильтрационная анестезия благодаря давлению на сосуды и их «сдвиганию»
— одно из грозных осложнений: некроз. Он может возникнуть при быстрой подаче анестетика под большим напором, чем часто страдают «жалостливые» врачи, желающие побыстрее вынуть иглу изо рта и не мучить более пациента. Тем самым они не облегчают страдания, а добавляют их больному. Качественное проводниковое обезболивание менее чем за 1 минуту выполнить просто нереально
— парез (состояние, когда ослабляются произвольные движения, проще говоря «неполный паралич») мягкого нёба. Из-за этого пациент может ощущать позывы к рвоте. Нужно прекратить обезболивание, вытащить все посторонние предметы изо рта (валики, ватные шарики и т.д.), дать пациенту успокоиться, подышать и сделать пару глотков воды.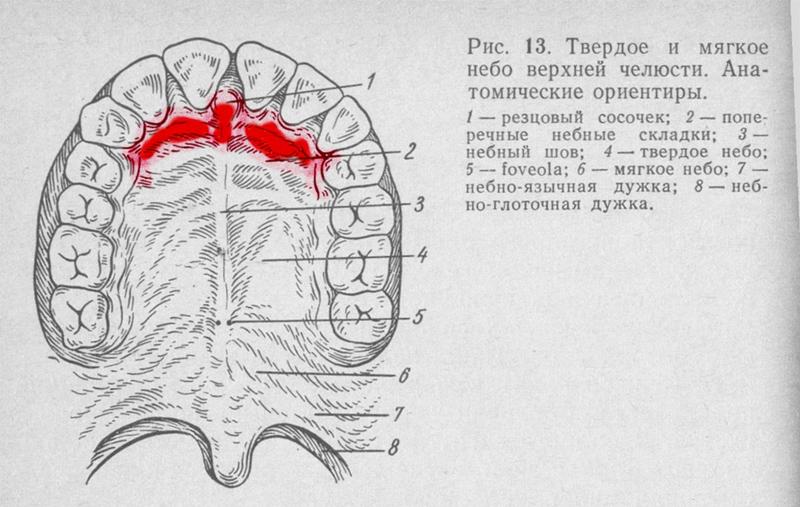
Видео только на английском. Сначала объяснения, а сам момент укола начинается с временного отрезка 3:45.
Небная анестезия
Максим
Категория: Введение
Просмотров: 24701
(анестезия в области большого небного отверстия)
При анестезии в области большого небного отверстия блокируют большой небный нерв. Для этого анестетик надо ввести в область большого небного отверстия.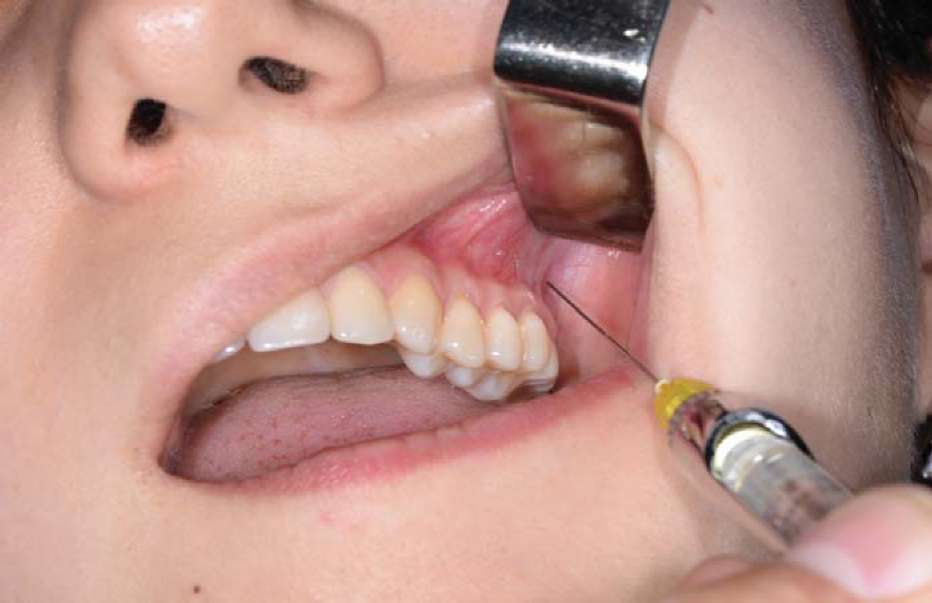 Оно располагается на уровне середины коронки третьего большого коренного зуба, при отсутствии последнего — кзади и кнутри от второго большого коренного зуба или на 0,5 см кпереди от границы твердого и мягкого неба (рис. 5.17). Чтобы определить проекцию большого небного отверстия на слизистую оболочку твердого неба, надо провести две взаимопересекающиеся линии: одну параллельно границе твердого и мягкого неба на уровне середины коронки третьего большого коренного зуба от десневого края до средней линии верхней челюсти соответствующей стороны (следует помнить, что верхняя челюсть — парная кость), другую — через середину первой и перпендикулярно к ней (спереди назад). Точка пересечения этих двух линий будет соответствовать проекции большого небного отверстия. При широко открытом рте больного вкол иглы производят на 1 см кпереди и кнутри (т.е. отступя к средней линии) от проекции небного отверстия на слизистую оболочку. Иглу продвигают вверх, несколько кзади и кнаружи до соприкосновения с костью.
Оно располагается на уровне середины коронки третьего большого коренного зуба, при отсутствии последнего — кзади и кнутри от второго большого коренного зуба или на 0,5 см кпереди от границы твердого и мягкого неба (рис. 5.17). Чтобы определить проекцию большого небного отверстия на слизистую оболочку твердого неба, надо провести две взаимопересекающиеся линии: одну параллельно границе твердого и мягкого неба на уровне середины коронки третьего большого коренного зуба от десневого края до средней линии верхней челюсти соответствующей стороны (следует помнить, что верхняя челюсть — парная кость), другую — через середину первой и перпендикулярно к ней (спереди назад). Точка пересечения этих двух линий будет соответствовать проекции большого небного отверстия. При широко открытом рте больного вкол иглы производят на 1 см кпереди и кнутри (т.е. отступя к средней линии) от проекции небного отверстия на слизистую оболочку. Иглу продвигают вверх, несколько кзади и кнаружи до соприкосновения с костью.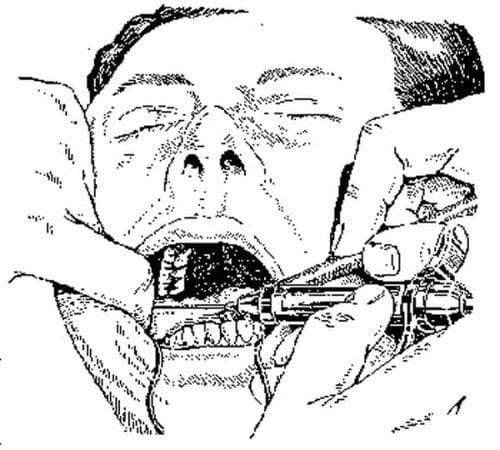
Зона обезболивания при небной анестезии: слизистая оболочка твердого неба, альвеолярного отростка с небной стороны от третьего большого коренного зуба до середины коронки клыка. Иногда зона обезболивания увеличивается до середины бокового резца и переходит на вестибулярную поверхность у третьего большого коренного зуба. Нередко граница обезболивания не распространяется кпереди дальше уровня второго малого коренного зуба. Осложнения при небной анестезии. При введении большого количества анестетика или в случае попадания иглы в канал, а также при инъецировании обезболивающего раствора позади большого небного отверстия выключаются нервные стволы, иннервируюшие мягкое небо. Больным это воспринимается как инородное тело, возникают тошнота, позывы на рвоту. При ранении сосудов происходит кровоизлияние. Иногда появляются участки ишемии на коже лица вследствие рефлекторного спазма сосудов.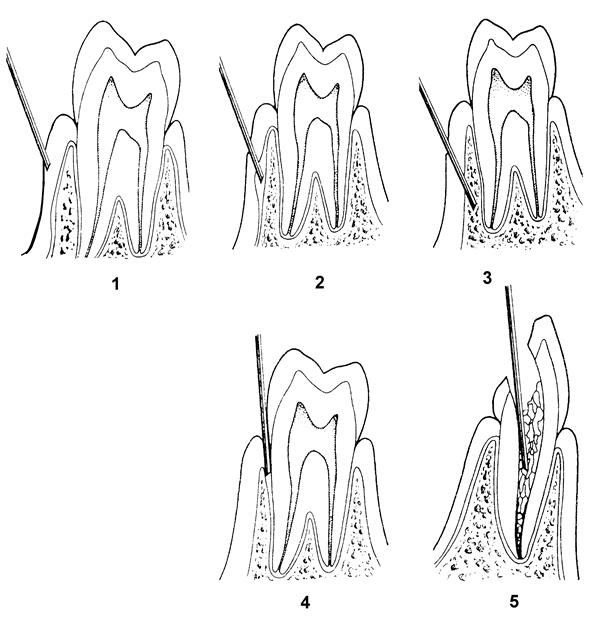
Добавить комментарий
Палатинальная (небная) и резцовая анестезия. Показания, анатомические предпосылки и техника ее проведения
Палатинальная анестезия. При этой анестезии блокируют большой небный нерв. Для этого анестетик надо ввести в область большого небного отверстия. Оно располагается на уровне середины коронки третьего большого коренного зуба, при отсутствии последнего — кзади и кнутри от второго большого коренного зуба или на 0,5 см кпереди от границы твердого и мягкого неба. Чтобы определить проекцию большого небного отверстия на СО твердого неба, надо провести две взаимопересекающиеся линии: одну параллельно границе твердого и мягкого неба на уровне середины коронки третьего моляра от десневого края до средней линии в/ч соответствующей стороны,другую — через середину первой и перпендикулярно к ней (спереди назад). Точка пересечения этих двух линий будет соответствовать проекции большого небного отверстия.
Точка пересечения этих двух линий будет соответствовать проекции большого небного отверстия.
При широко открытом рте больного вкол иглы производят на 1 см кпереди и кнутри (т.е. отступя к средней линии) от проекции небного отверстия на слизистую оболочку. Иглу продвигают вверх, несколько кзади и кнаружи до соприкосновения с костью. Вводят 0,5 мл анестетика. Через 3 — 5 мин наступает анестезия.
Зона обезболивания: СО твердого неба, альвеолярного отростка с небной стороны от третьего моляра до середины коронки клыка. Иногда зона обезболивания увеличивается до середины бокового резца и переходит на вестибулярную поверхность у третьего моляра. Нередко граница обезболивания не распространяется кпереди дальше уровня второго премоляра.
Осложнения. При введении большого количества анестетика или в случае попадания иглы в канал, а также при инъецировании анестетика позади большого небного отверстия выключаются нервные стволы, иннервирующие мягкое небо. Больным это воспринимается как инородное тело, возникают тошнота, позывы на рвоту. При ранении сосудов происходит кровоизлияние. Иногда появляются участки ишемии на коже лица вследствие рефлекторного спазма сосудов. Может наступить некроз СО твердого неба. Быстрое введение анестетика под значительным давлением под малоподатливую слизистую оболочку твердого неба сопровождается сдавлением сосудов или их разрывом, что и приводит к омертвению тканей. Выраженный склероз сосудов предрасполагает к этому. Для профилактики данного осложнения анестетик не более 0,5 мл следует вводить медленно, без излишнего давления, особенно у лиц пожилого возраста.
При ранении сосудов происходит кровоизлияние. Иногда появляются участки ишемии на коже лица вследствие рефлекторного спазма сосудов. Может наступить некроз СО твердого неба. Быстрое введение анестетика под значительным давлением под малоподатливую слизистую оболочку твердого неба сопровождается сдавлением сосудов или их разрывом, что и приводит к омертвению тканей. Выраженный склероз сосудов предрасполагает к этому. Для профилактики данного осложнения анестетик не более 0,5 мл следует вводить медленно, без излишнего давления, особенно у лиц пожилого возраста.
Обезболивание в области резцового отверстия.При этой анестезии блокируют носонебный нерв. Резцовое отверстие расположено между центральными резцами, на 7 — 8 мм кзади от десневого края (позади резцового сосочка). Носонебный нерв можно блокировать внутриротовым и внеротовым методами.
Внутриротовой метод. При максимально запрокинутой голове больного и широко открытом рте придают игле отвесное положение по отношению к переднему участку альвеолярного отростка в/ч с небной стороны. Вкол иглы производят в СО резцового сосочка, предварительно смазав ее 1 — 2 % раствором дикаина, несколько кпереди от устья резцового отверстия. Если иглу ввести точно над резцовым отверстием, то направление иглы не совпадает с осью резцового канала, так как невозможно соблюсти условия их параллельности (препятствует н/ч). Продвинув иглу до контакта с костью, вводят 0,3 — 0,5 мл раствора анестетика, отсюда он диффундирует в резцовый канал и блокирует в нем носонебный нерв. Эффект анестезии более выражен, если продвигают иглу в канал на 0,5 — 0,75 см и в нем выпускают анестетик. При этом «выключается» анастомозная ветвь от носонебного нерва к переднему отделу верхнего зубного сплетения. Однако войти иглой в канал не всегда возможно, особенно у больных с нижней макрогнатией или верхней микрогнатией.
Вкол иглы производят в СО резцового сосочка, предварительно смазав ее 1 — 2 % раствором дикаина, несколько кпереди от устья резцового отверстия. Если иглу ввести точно над резцовым отверстием, то направление иглы не совпадает с осью резцового канала, так как невозможно соблюсти условия их параллельности (препятствует н/ч). Продвинув иглу до контакта с костью, вводят 0,3 — 0,5 мл раствора анестетика, отсюда он диффундирует в резцовый канал и блокирует в нем носонебный нерв. Эффект анестезии более выражен, если продвигают иглу в канал на 0,5 — 0,75 см и в нем выпускают анестетик. При этом «выключается» анастомозная ветвь от носонебного нерва к переднему отделу верхнего зубного сплетения. Однако войти иглой в канал не всегда возможно, особенно у больных с нижней макрогнатией или верхней микрогнатией.
Внутриносовой метод. Анестетик вводят у основания перегородки носа с обеих сторон от нее. Можно выключить носонебный нерв, смазав СО дна полости носа у перегородки носа с двух сторон 1 — 2 % р-ром дикаина с адреналином. Внеротовой метод анестезии носонебного нерва позволяет провести хорошее обезболивание в области центральных резцов в тех случаях, когда двусторонняя инфраорбитальная анестезия и выключение носонебного нерва внутриротовым методом полностью не снимают болевую чувствительность. Это объясняется тем, что носонебный нерв отдает анастомозы к переднему отделу зубного сплетения до входа в резцовый канал. Кроме того, внеротовой метод применяют при невозможности выполнения анестезии внутриротовым доступом.
Внеротовой метод анестезии носонебного нерва позволяет провести хорошее обезболивание в области центральных резцов в тех случаях, когда двусторонняя инфраорбитальная анестезия и выключение носонебного нерва внутриротовым методом полностью не снимают болевую чувствительность. Это объясняется тем, что носонебный нерв отдает анастомозы к переднему отделу зубного сплетения до входа в резцовый канал. Кроме того, внеротовой метод применяют при невозможности выполнения анестезии внутриротовым доступом.
Зона обезболивания: СО и надкостница альвеолярного отростка с небной стороны и твердого неба в треугольнике, вершина которого обращена к срединному шву, основание — к передним зубам, а стороны проходят через середину клыков. Иногда зона обезболивания распространяется до первого премоляра включительно или суживается до области центральных резцов.
Осложнения. При введении иглы в резцовый канал глубже чем на 1 см возможно кровотечение из носа вследствие травмы СО полости носа. Иногда появляются зоны ишемии на коже переднебоковой поверхности лица. В случае введения в нижний носовой ход тампона с дикаином на длительный период возможно развитие токсической реакции.
В случае введения в нижний носовой ход тампона с дикаином на длительный период возможно развитие токсической реакции.
Вопрос№12
Онлайн-тесты на oltest.ru: Стоматология — все вопросы (11/18)
Онлайн-тестыТестыМедицинаСтоматологиявопросы151-165151. Анафилактический шок преимущественно развивается на фоне
• перенесенной ранее аллергической реакции
152. Блокада каких нервов достигается мандибулярной анестезией?
• язычного и нижнего альвеолярного
153. Больному необходимо удалить корень 3 зуба. Как называется первый этап операции?
• отслаивание десны
154. Больному санируют полость рта. Предполагается сложное, атипичное удаление зуба. Какова тактика стоматолога-хирурга?
• удаление зуба в плановом порядке
155. В зону обезболивания при анестезии у большого небного отверстия входит слизистая оболочка альвеолярного отростка с небной стороны в области:
• премоляров и моляров
156. В зону обезболивания при анестезии у резцового отверстия входит слизистая оболочка альвеолярного отростка от резцов до клыков с:
В зону обезболивания при анестезии у резцового отверстия входит слизистая оболочка альвеолярного отростка от резцов до клыков с:
• небной стороны
157. В зону обезболивания при анестезии у резцового отверстия входит слизистая оболочка альвеолярного отростка с небной стороны в области:
• резцов и клыков
• до второго премоляра
159. В какие сроки проводится удаление зуба у онкостоматологического больного, которому планируется лучевое лечение?
• за 10-15 дней до лучевого лечения
160. Верно ли следующие утверждение? Нарушение формирования сгустка в лунке удаленного зуба или его распад приводит к воспалению стенок лунки, десны, надкостницы.
• да
161. Верно ли следующие утверждение? Причиной альвеолита является нарушение формирования сгустка в лунке удаленного зуба или его распад.
• да
162. Во время сложного удаления зуба произошел перелом нижней челюсти. Какова тактика врача:
• временная иммобилизация нижней челюсти и направление больного в стационар
163. Во время удаления 4 зуба произошел перелом щечного корня. Врач не смог удалить остаток корня и отпустил больного домой. На следующий день удаление было закончено. Правильны ли действия врача?
• нет
164. Возможное осложнение во время операции удаления 2-го моляра нижней челюсти
• перелом нижней челюсти
165. Возможное осложнение во время операции удаления третьего моляра верхней челюсти
• перелом бугра верхней челюсти
Анестезия в области большого небного отверстия
Медицина Анестезия в области большого небного отверстия
просмотров — 167
А б
Рис. 18. Туберальная анестезия.
а — направление иглы при анестезии у бугра верхней челюсти (по С. Н. Вайсблагу): 1 — подглазничное отверстие; 2-отверстия, через которые входят верхние задние альвеолярные ветви в кость; 3 — скулоальвеолярный гребень; 6 — правильное и неправильное положение иглы при проведении туберальной анестезии. Возможность повреждения крыловидного венозного сплетения.
Н. Вайсблагу): 1 — подглазничное отверстие; 2-отверстия, через которые входят верхние задние альвеолярные ветви в кость; 3 — скулоальвеолярный гребень; 6 — правильное и неправильное положение иглы при проведении туберальной анестезии. Возможность повреждения крыловидного венозного сплетения.
После введения 2 мл обезболивающего раствора анестезия наступает через 7-10 мин. При отсутствии больших коренных зубов ориентируются по скулоальвеолярному гребню, идущему от скулового отростка верхней челюсти к наружной поверхности альвеолярного отростка. Расположен он на уровне первого большого коренного зуба. Вкол иглы делают позади скулоальвеолярного гребня, что будет соответствовать середине коронки отсутствующего второго большого коренного зуба.
Блокада n. alveolares superiores posteriores по П.М.Егорову (внеротовой способ): на игле отмечают расстояние от нижнелатерального края глазницы (в которой помещен палец левой кисти) до нижнелатерального угла скуловой кости, фиксированного большим пальцем левой кисти. Вкол производится на уровне середины большого пальца левой кисти. Иглу продвигают по прямой линии под скуловой костью на указанную глубину под углом 900 к франкфуртской горизонтали и 450 к срединной сагиттальной плоскости. По ходу иглы и у бугра вводят 2-5 мл раствора. Игла проходит кожу, подкожную жировую клетчатку, жировое тело щеки до бугра верхней челюсти.
Вкол производится на уровне середины большого пальца левой кисти. Иглу продвигают по прямой линии под скуловой костью на указанную глубину под углом 900 к франкфуртской горизонтали и 450 к срединной сагиттальной плоскости. По ходу иглы и у бугра вводят 2-5 мл раствора. Игла проходит кожу, подкожную жировую клетчатку, жировое тело щеки до бугра верхней челюсти.
Методика обеспечивает простоту, безопасность, доступность, отсутствие осложнений и индивидуальность ориентиров при туберальной анестезии.
Зона обезболивания: первый, второй, третий большие коренные зубы: надкостница альвеолярного отростка и покрывающая ее слизистая оболочка в области этих зубов, слизистая оболочка и костная ткань задненаружной стенки верхнечелюстной пазухи. Задняя граница зоны обезболивания постоянна. Передняя граница может проходить по середине коронки первого большого коренного зуба или доходить до середины первого малого коренного зуба. Это объясняется различной выраженностью анастомозов со средней альвеолярной ветвью, а также непостоянством отхождения ее от подглазничного нерва. Верхняя средняя альвеолярная ветвь иногда отходит от главного ствола верхнечелюстного нерва вместе с задними верхними альвеолярными ветвями и, следовательно, может быть выключена при туберальной анестезии. При введении большого количества раствора анестетика он может проникнуть через нижнюю глазничную щель в нижнеглазничный желобок и блокировать среднюю верхнюю альвеолярную ветвь.
Верхняя средняя альвеолярная ветвь иногда отходит от главного ствола верхнечелюстного нерва вместе с задними верхними альвеолярными ветвями и, следовательно, может быть выключена при туберальной анестезии. При введении большого количества раствора анестетика он может проникнуть через нижнюю глазничную щель в нижнеглазничный желобок и блокировать среднюю верхнюю альвеолярную ветвь.
Осложнения. При туберальной анестезии возможно ранение кровеносных сосудов и кровоизлияние в окружающие ткани, в ряде случаев — образование гематомы. При введении анестетика с адреналином в кровеносное русло могут возникнуть изменения со стороны сердечно-сосудистой и дыхательной системы. Профилактика осложнений — правильная техника анестезии, постоянное впрыскивание анестетика при введении иглы в глубь тканей, что способствует отодвиганию кровеносных сосудов. В случае ранения сосудов и возникновения кровотечения следует прижать кровоточащую точку, а для профилактики образования гематомы — наложить давящую повязку на щечную область (верхнезадний отдел ее) на несколько часов. Для предупреждения введения анестетика в кровеносное русло перед впрыскиванием раствора нужно потянуть поршень на себя и убедиться в отсутствии крови в шприце; при поступлении ее крайне важно изменить положение иглы и только после этого вводить анестетик.
Для предупреждения введения анестетика в кровеносное русло перед впрыскиванием раствора нужно потянуть поршень на себя и убедиться в отсутствии крови в шприце; при поступлении ее крайне важно изменить положение иглы и только после этого вводить анестетик.
При этой анестезии блокируют большой небный нерв. Для этого местный анестетик нужно ввести в область большого небного отверстия. Располагается оно на уровне середины коронки третьего большого коренного зуба, при отсутствии его — кзади и кнутри от второго большого коренного зуба или на 0,5 см кпереди от границы твердого и мягкого неба (рис. 19).
Рис. 19. Положение шприца и место вкола иглы при обезболивании большого небного нерва.
Чтобы определить проекцию большого небного отверстия на слизистую оболочку твердого неба, нужно провести две взаимо пересекающиеся линии: одну из них — на уровне середины коронки третьего большого коренного зуба от десневого края до средней линии верхней челюсти соответствующей стороны (следует помнить, что верхняя челюсть — парная кость), другую — через середину первой и перпендикулярно ей. Точка пересечения этих двух линий будет соответствовать проекции большого небного отверстия.
При широко открытом рте больного вкол иглы производят на 1 см кпереди и кнутри (т. е. отступя к средней линии) от проекции небного отверстия на слизистую оболочку. Иглу продвигают вверх, несколько кзади и кнаружи — до соприкосновения с костью. Вводят 0,5 мл анестетика. Через 3-5 мин наступает анестезия.
Зона обезболивания: слизистая оболочка твердого неба, альвеолярного отростка с небной стороны от третьего большого коренного зуба до середины коронки клыка. Иногда зона обезболивания увеличивается до середины бокового резца и переходит на вестибулярную поверхность у третьего большого коренного зуба. Нередко граница обезболивания не распространяется кпереди дальше уровня второго малого коренного зуба.
Осложнения. При введении большого количества анестетика или в случае попадания иглы в канал, а также при инъецировании обезболивающего раствора позади большого небного отверстия выключаются нервные стволики, иннервирующие мягкое небо. Больным это воспринимается как инородное тело, возникают тошнота͵ позывы на рвоту. При ранении сосудов возникает кровоизлияние. Иногда появляются участки ишемии на коже лица вследствие рефлекторного спазма сосудов. Может наступить некроз слизистой оболочки твердого неба. Быстрое введение анестетика под значительным давлением под в малоподатливую слизистую оболочку твердого неба сопровождается сдавленней сосудов или их разрывом, что и приводит к омертвению тканей. Выраженный склероз сосудов предрасполагает к этому. Для профилактики данного осложнения анестетик следует вводить медленно без излишнего давления, особенно у лиц пожилого возраста.
Читайте также
А б Рис. 18. Туберальная анестезия. а — направление иглы при анестезии у бугра верхней челюсти (по С. Н. Вайсблагу): 1 — подглазничное отверстие; 2-отверстия, через которые входят верхние задние альвеолярные ветви в кость; 3 — скулоальвеолярный гребень; 6 — правильное и… [читать подробенее]
А б Рис. 18. Туберальная анестезия. а — направление иглы при анестезии у бугра верхней челюсти (по С. Н. Вайсблагу): 1 — подглазничное отверстие; 2-отверстия, через которые входят верхние задние альвеолярные ветви в кость; 3 — скулоальвеолярный гребень; 6 — правильное и… [читать подробенее]
Небная (палатинальная) анестезия
⇐ ПредыдущаяСтр 3 из 3
При этой анестезии большой небный нерв блокируется в области, расположенной кпереди от одноименного отверстия. Большое небное отверстие находится на уровне середины третьего моляра на 1-1,5 см медиальнее десневого края. При отсутствии зубов топографию отверстия определяют отступя на 0,5 см кпереди от границы твердого и мягкого неба. Вкол делают в слизистую оболочку, отступив на 1 см кпереди и кнутри от проекции большого небного отверстия. Иглу продвигают вверх, кзади и кнаружи до кости (рис. 25).
Зона обезболивания: слизистая оболочка твердого неба, небной поверхности альвеолярного отростка, от третьего моляра до середины клыка.
Осложнения:
– при введении большого количества анестетика или при попадании иглы в канал выключаются нервы, иннервирующие мягкое небо, что приводит к тошноте и позывам на рвоту;
– быстрое введение анестетика под значительным давлением может привести к сдавлению сосудов вплоть до некроза слизистой оболочки.
Резцовая анестезия
При этой анестезии блокируют носонебный нерв в области резцового отверстия, которое расположено между центральными резцами на 7-8 мм кзади от десневого края позади резцового сосочка (рис. 26).
а) Внутриротовой метод. При максимально запрокинутой голове и широко открытом рте больного игле придают отвесное положение. Вкол производят в задний латеральный скат резцового сосочка по средней линии на глубину 0,3–0,5 см до кости.
б) Внутриносовой метод. Анестетик вводят с обеих сторон от основания перегородки носа на 1,5 см кзади от края кожной части.
Зона обезболивания: слизистая оболочка и надкостница альвеолярного отростка и твердого неба в равнобедренном треугольном участке, вершина которого обращена к срединному шву, основание – к фронтальным зубам, а стороны проходят через середину клыков.
Осложнение:при введении иглы в резцовый канал глубже, чем на 1 см возможно кровотечение из носа.
Рис. 25. Небная анестезия
Рис. 26. Резцовая анестезия
(зона наибольшего обезболивания заштрихована, зона наименьшего ― изображена точками)
Блокада верхнечелюстного нерва (стволовая анестезия)
а) Подскулокрыловидный путь в крыловидно-небной ямке по С. Н. Вайсблату. Проекция наружной пластинки крыловидного отростка находится на середине козелково-глазничной (траго-орбитальной) линии, проведенной от козелка ушной раковины до середины отвесной линии, которая соединяет наружный край глазницы с нижне-наружным ушлом глаза. Вкол производят по середине траго-орбитальной линии, продвигая иглу перпендикулярно кожным покровам до упора в наружную пластинку крыловидного отростка клиноваидной кости. Отмечают глубину погружения иглы (4–6 см), затем ее извлекают более, чем наполовину, поворачивают кпереди под углом 15–20° и вновь погружают в ткани на отмеченную глубину.
б) Подскуловой путь (по Матасу-Брауну-Гертлю). Вкол производят в щеку под нижний край скуловой кости, на уровне скулоальвеолярного гребня и продвигают ее по мягким тканям щеки вверх, назад и внутрь. Между бугром верхней челюсти и крыловидным отростком клиновидной кости, на глубине около 5 см игла входит в крылонебную ямку.
в) Орбитальный путь (по Войно-Яснецкому). Вкол делают у нижнелатерального края глазницы, продвигая иглу по ее латеральной стенке по направлению к нижней глазничной щели на 4–5 см.
в) Небный путь (внутриротовой). Иглу вводят через большое небное отверстие и продвигают по небному каналу на 3–4 см до крылонебной ямки.
Зона обезболивания: все ткани и органы, получающие иннервацию от II ветви тройничного нерва.
Осложнения:
– попадание иглой в полость носа или слуховую трубу с внесением инфекции к основанию черепа;
– диплопия;
– временная потеря зрения вследствие пропитывания анестетиком зрительного нерва.
Обезболивание ветвей нижнечелюстного нерва
Виды обезболивания ветвей верхнечелюстного нерва представлены на схеме 6.
Мандибулярная анестезия
Блокируют нижний альвеолярный и язычный нервы, в области отверстия нижней челюсти. Отверстие расположено на внутренней поверхности ветвей челюсти, на расстоянии: от переднего края 1,5–2 см, от заднего 1–1,5 см, от нижнечелюстной вырезки 2-2,5 см, от основания нижней челюсти 2,5–3 см.. Спереди и сверху отверстие прикрыто костным непостоянным выступом ― язычком нижней челюсти (lingual mandibulae), поэтому анестетик надо вводить на 0,5–1 см выше уровня отверстия.
а) Внутриротовые способы.
· С использованием пальпации. Пальпаторно определяют передний край ветви нижней челюсти на уровне дистального края коронки третьего моляра (рис. 27). Отступя 0,5 см кнутри, пальпируют височный гребешок. Палец фиксируют в ретромолярной ямке. Расположив шприц на уровне премоляров противоположной стороны, осуществляют вкол кнутри от височного гребешка на 0,5–1 см выше жевательной поверхности третьего моляра. На глубине 0,5–1 см блокируют язычный нерв. На глубине 2,5–3 см блокируют нижний альвеолярный нерв.
· Аподактильный способ. Ориентиром служит крыловидно-нижнечелюстная складка, которая находится позади височного гребешка. При широко открытом рте пациента вкол осуществляют в середину латерального ската крыловидно-нижнечелюстной складки (на середине между жевательными поверхностями верхних и нижних моляров), располагая шприц на уровне премоляров или первого моляра противоположной стороны. Иглу продвигают кнаружи и кзади до контакта с костной тканью.
· По Лагвардия (Laguardia) автор предложил методику, которую можно применять при контрактуре нижней челюсти. Точность определения отверстия нижней челюсти не имеет решающего значения при введении анестетика. Большую роль играет пространство, в котором проходят стволы нервов, расположенное над этим отверстием и над бороздой шейки нижней челюсти. Пространство имеет ширину и высоту около 1 см. Ориентром места вкола иглы является передний край ветви нижней челюсти. Пальпируют место слияния наружной и внутренней косых линий над ретромолярным треугольником. Затем как можно выше определяется передний край ветви нижней челюсти и на уровне шеек зубов верхней челюсти вкалывают иглу почти под прямым углом к верхнему зубному ряду. Иглу продвигают по внутренней поверхности ветви нижней челюсти на глубину 2 см и одновременно блокируют нижний альвеолярный, язычный и щечный нервы.
· По Гоу-Гейтсу (Gow-Gates) ― способ мандибулярной анестезии с использованием внеротовых ориентиров. Во время обезболивания голова больного находится в горизонтальном положении, лицо несколько повернуто к хирургу, межкозелковая вырезка обращена кверху. Чтобы была возможность для визуальной коррекции точки вкола и продвижения иглы к наружным ориентирам, больного просят поместить палец в наружный слуховой проход. Рот открыт максимально широко. Первым пальцем пальпируют передний край ветвей нижней челюсти.
Рис. 27. Мандибулярная анестезия (зона наибольшего обезболивания
заштрихована, зона наименьшего ― изображена точками)
Ошибочное введение раствора анестетика в:
1 ― жевательную мышцу; 2 ― латеральную крыловидную мышцу; 3 ― околоушную слюнную железу; 4 ― височную мышцу; 5 ― в медиальную крыловидную мышцу.6 ―Правильное введение над нижнечелюстным отверстием;
Зоны прикрепления:
7 ― височной мышцы;
8 ― латеральной крыловидной мышцы;
9 ― медиальной крыловидной мышцы.
Нервы:
10 ― нижний альвеолярный
11 ― язычный
12 ― щечный
Рис. 28. Возможные варианты депонирования раствора анестетика
при блокаде нижнего альвеолярного и язычного нервов
Иглу вкалывают в крыловидно-челюстное углубление медиальнее сухожилия височной мышцы и на стороне вкола совмещают ее с плоскостью, идущей от нижнего края межкозелковой вырезки через угол рта параллельно ушной раковине, и направляют на задний край козелка уха. Иглу погружают в ткани примерно на 2,5 см до соприкосновения с латеральным отделом шейки нижней челюсти. Для того, чтобы дать возможность раствору анестетика диффундировать к нерву, больного оставляют на 20 сек. с открытым ртом. При использовании данного способа удается блокировать нижний альвеолярный, язычный и щечный нервы.
· По Akinosi Vazerani ― способ показан при ограничении открывания рта. Игла вводится в верхнепереднюю складку соответственно задним верхним молярам в непосредственной близости от бугра верхней челюсти. Игла продвигается почти параллельно ветви на глубину 2,5 см, выпускается 1,8 мл анестетика. Депо анестетика и зона обезболивания идентична анестезии по Лагвардия.
· По Егорову. Проекцию крыловидно-челюстного пространства над нижнечелюстным отверстием на кожу можно определить с помощью пальцев. Для выключения нижнего альвеолярного и язычного нервов с правой стороны вводят большой (I) палец левой руки в преддверие полости рта и устанавливают его на переднем крае ветви в венечной вырезке (в самой вогнутой части переднего края ветви НЧ) или фиксируют палец в этом же месте со стороны кожных покровов. Безымянным (IV) пальцем этой же руки отмечают задний край НЧ в области основания мыщелкого отростка. Мизинец (V) помещают в углубление, расположенное впереди угла НЧ. Указательный (II) палец устанавливают под нижним краем скуловой дуги. Средний (III) палец помещают между I и II пальцами несколько кзади (не более 1 см) от средней линии ветви НЧ и на одной линии с мизинцем до 1,5 см выше середины высоты ветви НЧ. III палец находится в передненижнем углу задневерхнего квадранта ветви над отверстием НЧ. При выключении нижнего альвеолярного и язычного нервов с левой стороны II палец левой руки фиксируют в углублении, расположенном на нижнем крае впереди угла НЧ. Мизинцем (V) отмечают нижний край скуловой дуги. Другие пальцы располагаются так же, как и при проведении анестезии с правой стороны. Вкол иглы справа и слева производят до 1,5 см ниже и кнаружи от крыловидного крючка, т. е., в межмышечный треугольник, расположенный ниже нижнего края латеральной крыловидной мышцы кнаружи от медиальной крыловидной и медиальнее височной мышц.
Иглу продвигают по межмышечному пространству к участку ветви НЧ, фиксированному III пальцем левой руки. По пути продвижения иглы у внутренней поверхности ветви НЧ вводят 2–5 мл анестетика.
б) Внеротовые способы.
· Поднижнечелюстной способ. Ориентир — проекция отверстия нижней челюсти на кожу, которая находится на середине линии, проведенной от верхнего края козелка ушной раковины к месту пересечения края жевательной мышцы с основанием нижней челюсти. Вкол производят на 1,5 см впереди от угла нижней челюсти, продвигая иглу вверх на 3–4 см по внутренней поверхности ветви параллельно ее заднему краю.
· Подскуловой способ (Берше–Дубова–Уварова). Вкол осуществляют под нижним краем скуловой дуги на 2 см кпереди от козелка. Иглу продвигают перпендикулярно кожным покровам на 2–2,5 см (по Берше блокируются двигательные ветви), на 3–3,5 см (по Дубову блокируется щечный и нижний альвеолярный нервы), на 4–4,5 см (по Уварову блокируется нижнечелюстной нерв).
Зона обезболивания: все зубы нижней челюсти соответствующей половины, прилежащие к ним ткани пародонта, слизистая оболочка подъязычной области, передние 2/3 языка, кожа и слизистая оболочка нижней губы, кожа подбородка соответствующей стороны.
Ошибки при неправильном введении иглы представлены на рис. 28.
Осложнения:
– онемение тканей глотки при введении анестетика медиальнее крыловидно-нижнечелюстной складки;
– контрактура нижней челюсти вследствие повреждения внутренней крыловидной мышцы;
– парез мимических мышц из–за блокады ветвей лицевого нерва.
Рекомендуемые страницы:
(PDF) АНЕСТЕЗИОЛОГИЧЕСКОЕ ОБСЛУЖИВАНИЕ У ПАЦИЕНТА С МАЛОФОРМАЦИЕЙ АРНОЛЬДА-ЧИ АРИ, ТИП I И СИРИНГОМИЕЛИЕЙ
СЛУЧАЙНЫЙ СЛУЧАЙ
Journal of Evolution of Medical and Dental Science / Volume 2 / Issue 17 / April 29, 2013 Page-2909
For Измерение IBP, левую лучевую артерию канюлировали после выполнения модифицированного теста Аллена.
Была назначена премедикация гликопирролатом 0,2 мг, ондансетроном 4 мг, гидрохлоридом ранитидина 50 мг,
2 мг мидазолама, 2 мг буторфанола.Пациент был предварительно насыщен кислородом в течение 3 минут.
Анестезию вызывали тиопентоном натрия 300 мг внутривенно, а мышечное расслабление достигали
с помощью 5 мг векурония бромида внутривенно. 3 мл 2% ксилокаина внутривенно вводили для ослабления прессорной реакции
. Интубация трахеи проводилась с помощью эндотрахеальной трубки с манжетой 7,5 мм ID, фиксация и установка
подтверждены аускультацией. Пациент находился в положении лежа на животе для операции, и
были приняты меры, чтобы избежать травм, связанных с давлением, из-за положения.
Анестезия поддерживалась кислородом (O
2
) и закисью азота (N
2
O) и ингаляционным агентом
Изофлуран поддерживали на уровне 0,6-2 ПДК. ИВЛ с контролируемым объемом с частотой дыхания 14 / мин,
дыхательный объем 550 мл поддерживался во время операции, и пациент оставался гемодинамически стабильным
на протяжении всей процедуры. После рассечения задней ямки и большого затылочного отверстия было выполнено
удаление задней дуги С1, и пациентка оставалась в положении лежа на спине.
После устранения эффекта нервно-мышечной блокады 2,5 мг неостигмина и 0,5 мг гликопирролата
трахею экстубировали в соответствии с критериями экстубации.
Послеоперационная анальгезия поддерживалась индж трамадолом в / в. Пациенту сделали ингаляцию O
2
со скоростью 4 л / мин через лицевую маску, наблюдали в течение 48 часов перед переводом в палату.
Послеоперационное течение протекало без осложнений, неврологических нарушений не было, пациентка
была выписана на 5
-е
-е сутки после операции.
ОБСУЖДЕНИЕ: Имеется очень мало отчетов об анестезиологическом лечении у пациентов с сирингомиелией
, и здесь мы сообщаем о нашем случае с успешным исходом. Анестезиологическое лечение
для пациентов с сирингомиелией — это общая анестезия для предотвращения спинномозговой жидкости (ЦСЖ)
колебаний давления и повышения внутричерепного давления (ВЧД).
[1]
Сирингомиелия была разделена на две группы: те, которые связываются с CSF
путями (сообщающиеся сирингомиелией), и те, которые не передаются (не сообщающиеся
).
[5]
Коммуникационная форма является наиболее распространенной там, где существует непрерывность между
сиринксом и субарахноидальным пространством и его спинномозговой оболочкой. Большинство коммуникативных сирингомиелий связаны с врожденными или приобретенными аномалиями, затрагивающими большое затылочное отверстие, из которых ACM I является наиболее частым
.
[6]
Не сообщающийся сиринкс может развиваться в любом месте пуповины, и вовлеченные факторы
включают гематому, ишемию, венозную обструкцию, сдвигающее напряжение с механическими
разрушениями и секрецию белковой жидкости.Это также может быть идиопатическим.
[6, 7]
У нашего пациента был не сообщающийся сиринкс от C2 до T1 и приостановленная сенсорная потеря
от C5 до T1 с термоанальгетической диссоциацией.
В классическом случае сирингомиелии; у пациента наблюдается асимметричная потеря боли и
температурных ощущений в верхней конечности (латеральный спиноталамический тракт), признаки нижнего мотонейрона
на руках (клетки переднего рога) и признаки верхнего мотонейрона в нижних конечностях
(кортикоспинальные тракты) ).Запущенная форма заболевания обычно характеризуется наличием
задних столбчатых признаков.
[6]
Трофические изменения могут быть особенно заметными при развитии грубой остеоартропатии
(суставы Шарко). Вегетативная невропатия может присутствовать в сосуществующей сирингомиелии
.
[8]
Проблемы, которые могут возникнуть во время анестезиологического обеспечения этих пациентов:
1. Повреждение спинного мозга из-за повышенного внутричерепного давления.
2. Тахиаритмии, резкие колебания артериального давления, внезапная остановка сердца или дыхания.
Остановка из-за аномалий вегетативной нервной системы.
3. Нарушения вентиляции и перфузии при поражении дыхательных мышц.
Стеноз большого затылочного отверстия и компрессия спинного мозга при ахондроплазии | Анестезиология
Мужчина 5 месяцев с ахондроплазией и стенозом большого затылочного отверстия поступил на декомпрессию задней черепной ямки.Сагиттальное изображение на магнитно-резонансной томографии кранио-шейного перехода ( изображение A ) демонстрирует тяжелый стеноз большого затылочного отверстия ( белая линия ). Спинной мозг сдавлен между разросшимся опистием ( белая стрелка ) и текториальной мембраной ( острия стрелки ). Осевое изображение ( изображение B ) на уровне логова ( острие стрелки ) демонстрирует уплощение спинного мозга ( белая стрелка ) между поперечной связкой ( пунктирная белая стрелка ) и опистионом ( белая стрелка). пунктирная линия ) с полным стиранием окружающих пространств спинномозговой жидкости.
Стеноз большого затылочного отверстия у этих пациентов может привести к центральному апноэ во сне из-за сдавления спинного мозга в шейно-мозговом соединении и может способствовать увеличению риска внезапной смерти в младенчестве. Гипоплазия средней зоны лица и гипотония мышц верхних дыхательных путей также предрасполагают этих пациентов к развитию обструктивного апноэ. 1 Учитывая возможные последствия компрессии спинного мозга при ахондроплазии, существует общее мнение о необходимости рутинной полисомнографии в дополнение к подробному анамнезу и физическому обследованию.Магнитно-резонансную томографию следует выполнять только в том случае, если на это указывают отклонения от нормы при любом из вышеперечисленного. 2
Предоперационная оценка дыхательных путей требует особой бдительности, и следует предвидеть возможность затрудненной вентиляции с помощью маски и интубации, связанной с аномалиями лица. 3 Управление проходимостью дыхательных путей должно быть направлено на минимизацию движения шейки матки во время интубации из-за риска ухудшения шейно-мозгового сжатия при гиперэкстензии шеи или неконтролируемом положении головы.Эндотрахеальные трубки меньшего размера, чем стандартные предполагаемые размеры, основанные на возрасте, часто необходимы из-за меньших размеров дыхательных путей. 3
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Список литературы
Список литературы
1.Sisk
EA
,Heatley
DG
,Borowski
BJ
,Leverson
GE
,Pauli
RM
:Обструктивное апноэ во сне у детей.
Отоларингол Хирургия головы и шеи
1999
;120
:248
—54
2.Белый
KK
,Bompadre
V
,Goldberg
MJ
,Bober
MB
000 J,
TJ
,Hoover-Fong
J
,Mackenzie
W
,Parnell
SE
,Raggio
C
,000 SAS
000,
000 Рапопорт
СаварираянR
:Лучшие практики в оценке и лечении стеноза большого затылочного отверстия при ахондроплазии в младенчестве.
Am J Med Genet A
2016
;170A
:42
—51
3.Кришнан
BS
,Eipe
N
,Korula
G
:Анестезиологическое лечение пациента с ахондроплазией.
Педиатр Анаест
2003
;13
:547
—9
Copyright © 2019, Американское общество анестезиологов, Inc.Все права защищены.
2019
Декомпрессионная хирургия Киари | Mayfield Brain & Spine, Цинциннати, Огайо,
Обзор
Декомпрессионная операция Киари удаляет кость в задней части черепа, чтобы расширить большое затылочное отверстие и освободить место для мозга. Твердая мозговая оболочка, покрывающая грыжу миндалин, вскрывается и нашивается пластырь, чтобы расширить пространство, подобно тому, как пояс на штанах высвобождается. Цели хирургического вмешательства — контролировать прогрессирование симптомов, снимать компрессию и восстанавливать нормальный поток спинномозговой жидкости (CSF).Операция длится от 2 до 3 часов, а выздоровление в больнице обычно длится от 2 до 4 дней.
Что такое декомпрессия Киари?
Декомпрессия задней черепной ямки — это хирургическая процедура, при которой удаляют кость в задней части черепа и позвоночника, чтобы расширить пространство для миндалин и ствола мозга (рис. 1 и 2).
Рис. 1. При операции по декомпрессии задней черепной ямки удаляется часть затылочной кости (область бирюзового цвета), чтобы освободить больше места для ствола мозга и миндалин. Рис. 2. Повязка на твердой мозговой оболочке используется для расширения пространства, в котором спинномозговая жидкость может течь вокруг миндалин. Концепция похожа на выпуск пояса на обтягивающих брюках.
Многие пациенты спрашивают о минимально инвазивной или эндоскопической хирургии. Минимально инвазивный метод может означать разные вещи: более короткий разрез кожи и мышц, отсутствие раскрытия твердой мозговой оболочки, уменьшение размеров миндалин или использование ультразвука и эндоскопов. Несмотря на то, что предполагают слова «минимально инвазивный», объем удаления кости, необходимый для эффективного восстановления нормального оттока спинномозговой жидкости, зависит от анатомии пациента и размера Киари.Объем удаляемой кости должен быть одинаковым при любой эндоскопической или стандартной открытой методике. Также важно понимать, что некоторые малоинвазивные методы, используемые для детей (чьи черепа все еще растут), могут подходить или не подходить для взрослых.
Спондилодез может выполняться в дополнение к операции по декомпрессии задней черепной ямки у некоторых пациентов с нестабильностью позвоночника из-за сколиоза, синдрома Элера-Данлоса или других костных аномалий. Стержни и винты вставляются для структурного усиления черепа и шейных позвонков.
Кто кандидат?
Вы можете быть кандидатом на операцию, если у вас есть:
- Аномальное скопление спинномозговой жидкости в спинном мозге, называемое сиринксом.
- Мальформация Киари, препятствующая оттоку спинномозговой жидкости (подтвержденная кинематографической МРТ) и вызывающая серьезные или ухудшающиеся симптомы.
Что происходит перед операцией?
Во время визита в офис нейрохирург объяснит процедуру, ее риски и преимущества, а также ответит на любые вопросы.Затем вы подпишете формы согласия и заполните документы, чтобы проинформировать хирурга о вашей истории болезни (например, об аллергии, лекарствах, витаминах, истории кровотечений, реакциях на анестезию, предыдущих операциях). Обсудите со своим врачом все лекарства (рецептурные, безрецептурные и травяные добавки), которые вы принимаете. Предоперационные анализы (например, анализ крови, электрокардиограмма) могут потребоваться за несколько дней до операции. Проконсультируйтесь со своим лечащим врачом по поводу прекращения приема определенных лекарств и убедитесь, что вам разрешена операция.
Прекратите принимать все нестероидные противовоспалительные препараты (ибупрофен, напроксен и т. Д.) И антикоагулянты (кумадин, аспирин, плавикс и т. Д.) За 7 дней до операции. Прекратите употреблять никотин и алкоголь за 1 неделю до и через 2 недели после операции, чтобы избежать кровотечений и проблем с заживлением.
Перед операцией вас могут попросить вымыть кожу и волосы мылом Hibiclens (CHG) или Dial. Он убивает бактерии и снижает риск инфицирования места операции. (Избегайте попадания ХГЧ в глаза, уши, нос или гениталии.)
Не ешьте и не пейте после полуночи перед операцией (если в больнице не указано иное).
Утро операции
- Никакой еды, питья, жевательной резинки или конфет. Вы можете принимать разрешенные лекарства, запивая небольшим глотком воды.
- Примите душ с антибактериальным мылом. Одевайтесь в свежевыстиранную свободную одежду.
- Носите обувь на плоской подошве с закрытой спинкой.
- Удалите макияж, шпильки, контактные линзы, пирсинг, лак для ногтей и т. Д.
- Оставьте все ценные вещи и украшения дома.
- Принесите список лекарств с указанием обычно принимаемых доз и времени суток.
- Принесите список аллергии на лекарства или продукты.
- Принесите аппарат CPAP в больницу, если он у вас есть.
Прибытие в больницу за 2 часа до запланированной операции, чтобы заполнить необходимые документы и пройти обследование. Медсестра объяснит предоперационный процесс и обсудит любые вопросы, которые могут у вас возникнуть.Анестезиолог поговорит с вами, чтобы объяснить эффекты анестезии и связанные с ней риски.
Что происходит во время операции?
Шаг 1: подготовьте пациента
Вы лягте на операционный стол и вам сделают анестезию. Когда вы заснете, ваша голова будет помещена в устройство для фиксации черепа с 3 штырями, которое прикрепляется к столу и удерживает вашу голову в нужном положении во время операции. Вдоль намеченного разреза сбривают полоску волос шириной в дюйм. Кожа головы обрабатывается антисептиком.
Шаг 2: сделайте кожный разрез
Кожный разрез делается посередине через мышцы шеи, чтобы хирург мог видеть череп и верхнюю часть позвоночника. Разрез кожи составляет около 3 дюймов в длину (рис. 3). Кожа и мышцы снимаются с кости и загибаются назад.
Шаг 3: удаление кости
Хирург удаляет небольшой участок черепа на затылке (субокципитальная краниоэктомия).В некоторых случаях может быть удалена костная дуга С1 позвонка (ламинэктомия). Эти шаги обнажают защитное покрытие головного и спинного мозга, называемое твердой мозговой оболочкой (рис. 4). Удаление кости снимает сдавление миндалин.
Шаг 4: откройте твердую мозговую оболочку
Затем хирург открывает твердую мозговую оболочку для осмотра миндалин и большой цистерны (рис. 5). Некоторые хирурги проводят ультразвуковое допплеровское исследование во время операции, чтобы определить необходимость вскрытия твердой мозговой оболочки. Иногда только удаление кости может восстановить нормальный отток спинномозговой жидкости.
Шаг 5: уменьшение миндалин (необязательно)
В зависимости от размера грыжи растянутые и поврежденные миндалины можно уменьшить с помощью электрокоагуляции. Это сжатие гарантирует отсутствие блокировки оттока спинномозговой жидкости из 4-го желудочка.
Шаг 6: прикрепите пластырь твердой мозговой оболочки
Пластырь из синтетического материала или собственный перикраниум пациента (кусок глубокой ткани черепа сразу за черепом) пришивается на место (рис.6). Этот пластырь увеличивает твердую мозговую оболочку и пространство вокруг миндалин. Дюралюминиевый пластырь зашивают водонепроницаемым способом. Линия шва покрыта дюралюминиевым герметиком для предотвращения утечки спинномозговой жидкости (рис. 7).
Шаг 7: закройте разрез
Сильные мышцы шеи и кожу сшивают. На разрез накладывается повязка.
Что происходит после операции?
Вы проснетесь в зоне восстановления. Ваше горло может болеть из-за трубки, вставленной для облегчения дыхания во время операции. Проснувшись, вас переместят в свою комнату. Ваше кровяное давление, частота сердечных сокращений и дыхание будут контролироваться. Если после операции вы чувствуете тошноту или головную боль, можно назначить лекарство. Когда ваше состояние стабилизируется, вас выпишут домой, обычно через 1-2 дня после операции. Обязательно попросите кого-нибудь дома помочь вам в течение первых 24–48 часов.
Следуйте инструкциям хирурга по уходу на дому через 2 недели после операции или до следующего визита. В целом можно ожидать:
Ограничения
- Избегайте действий, повышающих давление в голове:
- Наклонение с опущенной головой
- Напряжение, давление при дефекации; избежать запора
- Продолжительный кашель; держать лицо, чтобы чихнуть
- Кивок в позиции «да»
- Не поднимайте ничего тяжелее 5 фунтов.
- Отсутствие физических нагрузок, включая работу во дворе, работу по дому и секс.
- Не употребляйте алкоголь. Он разжижает кровь и увеличивает риск кровотечения. Также не смешивайте алкоголь с обезболивающими.
- Не курите и не используйте никотиновые продукты: вейп, макароны или жевать. Это может задержать заживление.
- Не садитесь за руль, не возвращайтесь на работу и не летите самолетом, пока хирург не скажет, что все в порядке.
Уход за разрезом
- Вы можете принять душ на следующий день после операции и вымыть волосы мягким детским шампунем.Ежедневно аккуратно промывайте область разреза водой с мылом. Не трите и не позволяйте воде сильно бить по разрезу. Пэт насухо.
- Если кожный клей Dermabond покрывает разрез, не трите и не ковыряйте клей.
- Не погружайте и не замачивайте разрез в ванне, бассейне или ванне. Не наносите на разрез лосьон / мазь, в том числе средства для укладки волос.
- Жидкость может скапливаться под кожей вокруг разреза. Видимая опухоль, которая становится мягкой и эластичной, может быть признаком утечки спинномозговой жидкости (CSF).Из разреза может вытекать прозрачная липкая жидкость. При появлении дренажа вызовите хирурга.
- Не красите волосы 6 недель. Если вы подстригли волосы, будьте осторожны возле разреза.
Лекарства
- После операции часто возникают головные боли. Вы можете принимать парацетамол (тайленол).
- Примите обезболивающие в соответствии с указаниями хирурга. По мере уменьшения боли уменьшайте количество и частоту. Если вам не нужно обезболивающее, не принимайте его.
- Наркотики могут вызвать запор. Пейте много воды и ешьте продукты с высоким содержанием клетчатки. Размягчители стула и слабительные средства могут помочь при опорожнении кишечника. Colace, Senokot, Dulcolax и Miralax продаются без рецепта.
- Могут быть назначены противосудорожные препараты. У некоторых пациентов развиваются такие побочные эффекты, как сонливость, нарушение равновесия или сыпь. Позвоните в офис, если это произойдет.
- Не принимайте противовоспалительные болеутоляющие (Адвил, Алив), препараты для разжижения крови или пищевые добавки без разрешения хирурга.
Деятельность
- Пакеты со льдом на 20 минут 3 раза в день могут помочь облегчить боль в шее и плечах, а также мышечные спазмы. Могут быть назначены миорелаксанты.
- Вставайте и гуляйте по 5-10 минут каждые 3-4 часа. Постепенно увеличивайте время ходьбы, насколько это возможно. Избегайте перегрева.
Когда звонить врачу
- Лихорадка выше 101,5º (не снимается тайленолом).
- Признаки инфекции разреза, такие как распространяющееся покраснение, расслоение или цветной дренаж.
- Повышенная сонливость, слабость рук / ног, усиление головных болей, рвота или сильная боль в шее, не позволяющая опустить подбородок к груди.
- Новое или ухудшающееся зрение, речь или спутанность сознания.
- Припухлость в месте разреза с вытеканием прозрачной жидкости из уха или носа.
- Отек и болезненность в икрах одной ноги.
- Изъятие
- Жидкость может скапливаться под кожей вокруг разреза. Видимая опухоль, которая становится мягкой и эластичной, может быть признаком утечки спинномозговой жидкости (CSF).Из разреза может вытекать прозрачная липкая жидкость. При появлении дренажа вызовите хирурга.
Восстановление
Контрольные визиты к нейрохирургу будут назначены через 10–14 дней после операции для снятия швов и проверки вашего выздоровления. Восстановление после операции занимает от 4 до 6 недель, в зависимости от вашего общего состояния здоровья.
После операции вы можете ожидать головную боль и боль в шее от разреза, которая может длиться несколько недель. Вам будут предложены упражнения для шеи (скачать упражнения), которые можно выполнять дома.Это поможет улучшить подвижность шеи и заживление.
Пациенты обычно возвращаются к работе через 4–6 недель, но обязательно посоветуйтесь с вашим хирургом. Контрольная МРТ запланирована на срок от 6 месяцев до 1 года.
Выздоровление от синдрома Киари и его симптомов может занять месяцы или дольше. Возвращение к «нормальному» происходит постепенно — время — ваш лучший союзник. Медленно увеличивайте активность, избегайте тяжелых подъемов, придерживайтесь инструкций и сохраняйте позитивный настрой. Сосредоточьтесь на симптомах, которые улучшились, и проявите терпение в отношении оставшихся симптомов.Ведите дневник симптомов, чтобы отслеживать свой прогресс с течением времени.
Какие результаты?
Результаты вашей декомпрессионной операции зависят от серьезности мальформации Киари и степени любого предыдущего повреждения мозга и нервов до лечения. У 85–95% пациентов наблюдается значительное облегчение симптомов [2]. Однако у пациентов могут сохраняться остаточные симптомы сирингомиелии. Если повреждение спинного мозга уже стало необратимым, операция не устранит повреждение.
Головная боль при физической нагрузке и боль в шее хорошо поддаются декомпрессивному хирургическому вмешательству, как и большинство других признаков ствола мозга (например, проблемы с глотанием, лицевая боль / онемение, изменение голоса, шум в ушах, проблемы с глазами, головокружение). Восстановление проблем со сном, памятью и симптомами спинного мозга (например, онемение или покалывание в руках и ногах, мышечная слабость) занимает больше времени и может не полностью вернуться к норме.
При декомпрессионной хирургии сиринкс может стекать самостоятельно. Необходимо наблюдение за потоком спинномозговой жидкости и сайтом сиринкса.Этот прогресс оценивается через 1 год с помощью кинематографической МРТ (рис. 8). При любых остаточных симптомах вы и ваш врач обсудите возможные варианты для определения наилучшего лечения.
Рецидив компрессии или обструкции оттока спинномозговой жидкости случается редко.
Рисунок 8. МРТ до и через 1 год после операции, показывающие восстановление спинномозговой жидкости (синяя линия) вокруг миндалин и исчезновение сиринкса (желтая стрелка) в спинном мозге.Каковы риски?
Ни одна операция не обходится без риска.Общие осложнения любой операции включают кровотечение, инфекцию, образование тромбов, инсульт, реакции на анестезию и смерть (редко). Конкретные осложнения, связанные с декомпрессионной трепанацией черепа Киари и дурапластикой, могут включать:
- Риск боли в голове и шее варьируется.
- Утечка спинномозговой жидкости (CSF) — это утечка спинномозговой жидкости, которая течет вокруг головного мозга. Обычно это принимает форму мягкого кармана с жидкостью или дренажем из разреза. Если есть подозрение на утечку, наложите на разрез давящую повязку и немедленно обратитесь к хирургу.Если утечка не исчезнет, может потребоваться хирургическое вмешательство. Новые методы закрытия и использование биологического клея снижает риск утечки спинномозговой жидкости.
- Существует риск псевдоменингоцеле, аномального скопления спинномозговой жидкости (CSF) под тканями шеи. Коллекция может разрешиться сама по себе; однако сообщите своему хирургу, если это произойдет.
- Повреждение нерва или головного мозга может привести к необратимой инвалидности.
Q&A: хирургия Киари
В: Почему некоторые хирурги удаляют кость из шейного позвонка?
A: Размер грыжи миндалин является определяющим фактором для удаления дуги позвонка C1 (например,g., кто-то с грыжей 4 мм против кого-то с грыжей 20 мм). Если человек молодой или спортивный, мы всегда стараемся не беспокоить позвонок С1. Были случаи, когда у человека через годы после операции может развиться краниоспинальная нестабильность в результате травмы шеи или естественного процесса старения. Некоторые хирурги предпочитают уменьшить миндалины, а не удалять кость C1.
Q: Будет ли большая часть моего мозга выпадать из головы, если вы удалите кость из черепа?
А: Нет.Удаление кости происходит в самой середине черепа, чтобы миндалины оставалось больше места. Полушария мозжечка поддерживаются костью на нижней стороне черепа. Случаи опускания мозжечка (птоз мозжечка), о которых вы, возможно, слышали, являются редкими осложнениями, вызванными чрезмерным удалением костной ткани.
Q: Нужно ли дренировать мой сиринкс с помощью шунта?
A: Нет. Много лет назад установка шунта в полость сиринкса была обычным явлением, но долгосрочные результаты и проблемы с закупоркой шунта сделали этот метод необычным и использовался только в особых случаях.Адекватная декомпрессия ствола мозга и четвертого желудочка позволит нормализовать поток и давление спинномозговой жидкости и, в конечном итоге, само по себе приведет к исчезновению сиринкса.
В: Почему некоторые хирурги открывают твердую мозговую оболочку, а некоторые нет?
A: Иногда одного удаления кости достаточно, чтобы снять компрессию и восстановить отток спинномозговой жидкости (особенно у детей). Хирурги могут использовать ультразвук для проверки движения спинномозговой жидкости и определения необходимости вскрытия твердой мозговой оболочки и зашивания пластыря (пластика твердой мозговой оболочки).Однако у взрослых твердая мозговая оболочка менее податлива, поэтому для увеличения пространства вшивают трансплантат. Техника похожа на портной, выпускающий пояс на штанах. В то время как отказ от вскрытия твердой мозговой оболочки может снизить риск утечки спинномозговой жидкости, недостаточная декомпрессия может повысить риск плохого результата и привести к повторной операции.
В: Есть ли разница в материале пластыря твердой мозговой оболочки?
A: Доступно множество материалов для пластырей, от аутологичных (собственных) тканей пациента до различных трупных и синтетических материалов.Мы предпочитаем использовать пластырь, полученный из перикраниума (ткани, покрывающей череп), или синтетический коллагеновый материал.
В: Рецидивирует ли Киари после операции?
A: Истинный анатомический рецидив Киари I встречается редко. Есть много причин, по которым некоторые пациенты считают свою операцию неудачной или «неудачной». Техническая неудача операции означает затруднение оттока ликвора в большом затылочном отверстии. Неспособность устранить некоторые симптомы не всегда означает неудачу хирургического вмешательства.Для оценки кровотока спинномозговой жидкости используется кинематографическая МРТ.
Рубцы тканей, ненадлежащее удаление кости, новая травма шеи или головы, повышенное давление в головном мозге и привязанный шнур могут быть причинами рецидива. Хирургические осложнения, такие как опускание мозжечка или нестабильность позвоночника, также могут вызвать рецидив.
Q: Почему некоторым людям делают несколько операций?
A: Некоторые пациенты перенесли недостаточную декомпрессию для восстановления нормального оттока спинномозговой жидкости. Либо удаленная кость была слишком маленькой, либо твердая мозговая оболочка не была открыта для адекватного расширения пространства.Отсроченное послеоперационное рубцевание также может привести к повторной операции. Кинопоток и МРТ-исследования играют важную роль в определении необходимости повторной операции.
Источники и ссылки
Если у вас есть вопросы, обращайтесь в Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Ссылки
Проект Американского альянса по сирингомиелии
Завоевание Киари
Общество Элерса-Данлоса
CSFinfo.org
Международный аэропорт Киари
Ассоциация Spina Bifida
базилярная инвагинация : состояние, при котором верхняя часть второго шейного позвонка (C2) мигрирует вверх и обратно во внутричерепное пространство.
спинномозговая жидкость (CSF) : прозрачная жидкость, вырабатываемая сосудистым сплетением желудочков головного мозга. CSF омывает головной и спинной мозг, придавая им поддержку и плавучесть, защищая от травм.
Утечка спинномозговой жидкости (CSF): жидкость, окружающая мозг, может выходить через отверстие в твердой мозговой оболочке, выстилающей череп; может потребоваться операция для устранения утечки.
краниэктомия: хирургическое удаление части черепа.
dura mater: внешнее защитное покрытие головного мозга.
пластырь для твердой мозговой оболочки : (также называемый дуральным трансплантатом, заменитель твердой мозговой оболочки, пластика твердой мозговой оболочки) кусок ткани, используемый для закрытия или расширения твердой мозговой оболочки в хирургии.Материал может поступать из кожи головы пациента (аутологичный), коровьего, коллагенового или синтетического.
Синдром Элера-Данлоса (EDS) : редкий генетический дефект коллагена, поражающий соединительную ткань (например, суставы, кожу, кровеносные сосуды). Коллаген — это белок, который действует как «клей» в организме, придавая соединительной ткани прочность и эластичность. Существует шесть типов ЭЦП. Типы I — III вызывают гипермобильность суставов; вывихи суставов и сколиоз — обычное явление.
фибромиалгия (FM): хроническое болевое заболевание, характеризующееся широко распространенными мышечно-скелетными болями, болью и ригидностью; нежность мягких тканей; усталость; и нарушает сон, память и настроение.Многие люди с фибромиалгией также имеют головные боли напряжения, расстройства височно-нижнечелюстного сустава (ВНЧС), синдром раздраженного кишечника, беспокойство и депрессию.
гидроцефалия: аномальное скопление спинномозговой жидкости, обычно вызванное блокадой желудочковой системы головного мозга. Повышенное внутричерепное давление может сдавливать и повреждать ткани головного мозга.
внутричерепное давление (ВЧД): давление внутри черепа. Нормальное ВЧД — 20 мм рт.
интратекальное пространство : пространство вокруг спинного мозга, через которое протекает спинномозговая жидкость (CSF); также называется субарахноидальным пространством.
рассеянный склероз: хроническое заболевание, при котором иммунная система организма разъедает защитную оболочку (миелин), окружающую нервы в головном и спинном мозге. Симптомы часто приходят и уходят и сильно различаются в зависимости от пораженных нервных волокон.
миелопатия: широкий термин, относящийся к дисфункции спинного мозга по любой причине. Некоторые процессы, которые приводят к миелопатии, включают поперечный миелит, травму, артрит, сосудистую мальформацию, перелом позвоночника в результате инфекции или злокачественного новообразования остеопороза или сиринкс (увеличенную кисту в спинном мозге).
платибазия: порок развития затылочной кости (ската), буквально уплощение основания черепа. Это может быть связано с развитием или из-за размягчения кости основания черепа, что позволяет ей выталкивать вверх, как при базилярной инвагинации. Это связано с другими врожденными аномалиями костей, такими как сращение первых шейных позвонков с черепом (ассимиляция атласа).
pseudomeningocele : аномальное скопление спинномозговой жидкости (CSF), которое сообщается с пространством CSF вокруг головного или спинного мозга.В отличие от менингоцеле, жидкость не имеет окружающей мембраны, а содержится в полости в мягких тканях.
pseudotumor cerebri: повышенное давление в черепе из-за скопления спинномозговой жидкости. Симптомы головных болей, проблем со зрением и звон в ушах имитируют опухоль головного мозга, но опухоли нет. Чаще всего возникает у женщин, страдающих ожирением.
сколиоз : аномальное искривление позвоночника из стороны в сторону.
шунт : дренажная трубка для перемещения спинномозговой жидкости из желудочков головного мозга в другую полость тела (например,г., брюшко).
сирингомиелия: хроническое прогрессирующее заболевание спинного мозга, вызванное препятствием нормальному току спинномозговой жидкости (CSF), которая перенаправляет жидкость в спинной мозг с образованием сиринкса.
syrinx: полость, заполненная спинномозговой жидкостью (CSF), которая со временем расширяется и удлиняется, разрушая центр спинного мозга.
синдром привязанного шнура: состояние спинного мозга, вызванное ненормальным прикреплением или «привязью» спинного мозга к костям позвоночного канала.Спинной мозг растягивается и может быть поврежден. Конечная нить — это фиброзная нить, которая соединяет самый низ спинного мозга с копчиком.
невралгия тройничного нерва: болезненное заболевание пятого черепного нерва (тройничного нерва). Раздражение этого нерва может вызвать сильную боль, которая обычно поражает одну сторону лица, обычно в области лба, щеки, челюсти или зубов.
вентрикулоперитонеальный (VP) шунт: трубка, помещенная в желудочек головного мозга для отвода избытка спинномозговой жидкости в брюшную полость.
обновлено> 1.2021
рассмотрено> Эндрю Рингер, доктор медицины, Роберт Богински, доктор медицинских наук, клиника Мэйфилд, Цинциннати, Огайо
АНЕСТЕЗИОЛОГИЧЕСКОЕ ВЕДЕНИЕ СЛУЧАЯ АННОТАЦИИ АРНОЛЬДА ЧИАРИ ДЛЯ КОРРЕКТИРУЮЩЕЙ ХИРУРГИИ | КУМАР
Strayer A. Уродство Киари I:
Клиническая картина и лечение.
J Neurosci Nurs 2001; 33: 90–
, 104.
Heiss JD, Patronas N, DeVroom
HL и др.Разъяснение патофизиологии
сирингомиелии. J Neurosurg
; 91: 553–62.
Ruff ME, Oakes WJ, Fisher SR,
Спок А. Апноэ во сне и вокал
Паралич пуповины вторичный по отношению к типу I
Мальформация Киари. Педиатрия
; 80: 231–4.254 отчет о болезни Анест
Аналг 2003; 97: 253–5
Iannetti P, Spalice A, De Felice
Ciccoli C, et al.Судороги в педиатрии
Порок развития Киари I типа: роль
Вычислено однофотонное излучение
томография. Acta Paediatr
; 91: 313–7.
Cai C, Oakes WJ. Грыжа заднего мозга
синдромы: мальформации Киари
(I и II). Семин Педиатр
Neurol 1997; 4: 179–91.
Meadows J, Kraut M, Guarnieri M,
et al.Бессимптомный тип Киари
дефекта, выявленного на магнитной
резонансная томография. J Neurosurery
; 92: 920–6.
Rekate HL. Классификация щелевого желудочка
синдромов с использованием внутричерепного
контроль давления. Педиатр
Neurosurg 1993; 19: 15–20.
Бартон Дж. Дж., Шарп Дж. А. Осциллопсия и
горизонтальный нистагм с ускорением
медленные фазы после люмбальной пункции в
— порок развития Арнольда-Киари.Ann
Neurol 1993; 33: 418–21.
Семпл Д.А., МакКлюр Дж. Х. Арнольд-Киари
порок развития при беременности. Анестезия
; 51: 580–2.
Hullander RM, Bogard TD, Leivers D,
et al. Мальформация Киари I с представлением
рецидивирующая головная боль в позвоночнике. Анест Анальг
; 75: 10
Карре П., Водей Э., Ланглуа П. и др.
[Сирингомиелия обнаружена в курсе
перидуральной анестезии.] Энн Фр Анест
Реаним 2000; 19: 478–81.
Brill CB, Gutierrez J, Mishkin MM.
Порок развития Киари I: связь с
судорог и пороки развития.
J Child Neurol 1997; 12: 101–6.
Элиа М., Бионди Р., София В. и др. Изъятия
при мальформации Киари I: клинический
и электроэнцефалографическое исследование. J
Child Neurol 1999; 14: 446–50.Анест
История болезни Аналга 255 2003; 97: 253–5
Эдвард Морган младший, Магед
С.Михаил, Майкл Дж. Мюррей: клиническая анестезиология;
, четвертое издание: стр. 614-647
Коттрелл Дж. Э., Смит Д. С., Анестезия и
Нейрохирургия, 3-е изд. Ежегодник Мосби,
Мальформация Киари — симптомы, диагностика и лечение
| Мальформация Киари | Американская ассоциация неврологических хирургов |
Мальформация Киари считается врожденным заболеванием, хотя диагностированы его приобретенные формы.В 1890-х годах немецкий патолог профессор Ханс Киари впервые описал аномалии мозга в месте соединения черепа с позвоночником. Он классифицировал их по степени серьезности; типы I, II, III и IV. Термин «Арнольд-Киари» позже был применен к уродству Киари типа II. Эти пороки развития, наряду с сирингомиелией и гидромиелией, двумя тесно связанными состояниями, описаны ниже.
Мозжечок контролирует координацию движений и обычно расположен внутри основания черепа, в так называемой задней ямке.Обычно мозжечок состоит из двух боковых половин или полушарий и узкой центральной части между этими полушариями, известной как червь. Вдоль нижней поверхности полушарий есть два небольших выступа, называемых миндалинами. Четвертый желудочек — это пространство, заполненное спинномозговой жидкостью (CSF), расположенное перед мозжечком (и за стволом мозга). Все эти структуры расположены чуть выше затылочного отверстия, самого большого отверстия в основании черепа, через которое спинной мозг входит и соединяется со стволом мозга.
Распространенность
Распространенность среди населения в целом оценивается немного ниже одного случая на 1000. Большинство этих случаев протекает бессимптомно. Пороки развития Киари часто обнаруживаются случайно среди пациентов, которым была проведена диагностическая визуализация по несвязанным причинам.
Типы пороков развития
Мальформация Киари I типа
Этот порок развития возникает во время внутриутробного развития плода и характеризуется смещением вниз более чем на четыре миллиметра миндалин мозжечка под большим затылочным отверстием в цервикальный позвоночный канал.Это смещение может блокировать нормальную пульсацию спинномозговой жидкости между позвоночным каналом и внутричерепным пространством. Эта форма мальформации Киари может быть связана с сирингомиелией / гидромиелией. Чаще диагностируется у подростков или взрослых.
Аномалии основания черепа и позвоночника выявляются у 30-50 процентов пациентов с мальформацией Киари I. К ним относятся
- Сдавление верхней части позвоночника основанием черепа с последующим сжатием ствола мозга
- Костное сращение первого уровня позвоночника (С1) с основанием черепа
- Частичное сращение первого и второго уровней (слияние С1 с С2) позвоночника
- Деформация Клиппеля-Фейля (врожденное сращение или слияние уровней позвоночника в пределах шеи с возможным ассоциированным недоразвитием уровней шейного отдела позвоночника
- Cervical spina bifida occulta (костный дефект заднего отдела позвоночника)
- Сколиоз — встречается у 16-80 процентов пациентов с гидромиелией, особенно у детей с незрелым позвоночником.
Симптомы
У многих людей с мальформацией Киари I симптомы отсутствуют. Однако любой из следующих симптомов может возникать по отдельности или в комбинации. Некоторые симптомы связаны с развитием сиринкса (полость спинного мозга, заполненная жидкостью).
- Сильная боль в голове и шее
- Затылочная головная боль, ощущаемая у основания черепа, усиливающаяся от кашля, чихания или напряжения
- Потеря болевой и температурной чувствительности верхней части туловища и рук (в результате сиринкса)
- Потеря мышечной силы кистей и предплечий (в результате сиринкса)
- Падение атаки — падение на землю из-за мышечной слабости
- Спастичность
- Головокружение
- Проблемы с балансом
- Двойное или нечеткое зрение
- Повышенная чувствительность к яркому свету
- Апноэ во сне
- У детей и младенцев симптомы могут быть незаметными и неспецифическими, такими как гипотония, крупная задержка моторики, затруднение глотания / удушья / нарушение нормального развития и опистотонис
Мальформация Киари II типа
Этот порок развития характеризуется смещением вниз продолговатого мозга, четвертого желудочка и мозжечка в цервикальный канал позвоночника, а также удлинением моста и четвертого желудочка.Этот тип встречается почти исключительно у пациентов с миеломенингоцеле. Миеломенингоцеле — это врожденное заболевание, при котором спинной мозг и столб не закрываются должным образом во время внутриутробного развития плода, что приводит к открытому дефекту спинного мозга при рождении. Другие аномалии, связанные с миеломенингоцеле, включают гидроцефалию, сердечно-сосудистые аномалии, неперфорированный задний проход, а также другие желудочно-кишечные аномалии и аномалии мочеполовой системы.
Симптомы
Симптомы, связанные с мальформацией Киари II, также могут быть вызваны проблемами, связанными с миеломенингоцеле и гидроцефалией.Эти симптомы включают
- Изменение характера дыхания, включая периоды апноэ (короткие периоды остановки дыхания)
- Подавленный рвотный рефлекс
- Непроизвольные быстрые движения глаз вниз
- Потеря силы руки
Мальформация Киари III типа
Этот порок развития включает форму дисрафизма, при которой часть мозжечка и / или ствола мозга выталкивается наружу через дефект в затылке или шее.Эти пороки развития очень редки и связаны с высоким уровнем ранней смертности или тяжелым неврологическим дефицитом у выживших пациентов. Если лечение проводится, то необходимо раннее оперативное закрытие дефекта. Часто встречающуюся гидроцефалию необходимо лечить шунтированием.
Часто присутствуют дополнительные тяжелые врожденные дефекты, которые могут потребовать обширного лечения. Младенцы с мальформацией Киари III могут иметь опасные для жизни осложнения.
Мальформация Киари, тип IV
Этот порок развития — самая тяжелая и самая редкая форма.Мозжечок не может нормально развиваться. Могут быть и другие связанные аномалии мозга и ствола мозга. Большинство детей, рожденных с этим пороком развития, не доживают до младенчества.
Сирингомиелия / Гидромиелия
Когда спинномозговая жидкость образует полость или кисту в спинном мозге, это известно как сирингомиелия или гидромиелия. Это хронические заболевания спинного мозга, которые со временем могут увеличиваться или увеличиваться. По мере расширения полости для жидкости она может сместить или повредить нервные волокна внутри спинного мозга.В зависимости от размера и расположения сиринкса могут возникать самые разные симптомы. Потеря чувствительности в области, обслуживаемой несколькими нервными корешками, является одним из типичных симптомов, как и развитие сколиоза.
Сирингомиелия может возникать по нескольким причинам. Мальформация Киари является основной причиной сирингомиелии, хотя прямая связь не совсем понятна. Считается, что это связано с нарушением нормальной пульсации спинномозговой жидкости, вызванной тканью мозжечка, препятствующей кровотоку в большом затылочном отверстии.
Это состояние также может возникать как осложнение травмы, менингита, опухоли, арахноидита или связанного спинного мозга. В этих случаях сиринкс формируется на участке спинного мозга, поврежденном этими состояниями. По мере того как все больше людей выживают после травм спинного мозга, диагностируется все больше случаев посттравматической сирингомиелии.
Гидромиелия обычно определяется как аномальное расширение центрального канала спинного мозга. Центральный канал, очень тонкая полость в середине спинного мозга, является пережитком нормального развития.
Симптомы
- Сколиоз
- Потеря чувствительности, особенно к горячему и холодному
- Слабость и спастичность мышц
- Нарушение контроля над кишечником и мочевым пузырем
- Нарушение двигателя
- Хроническая боль
- Головные боли (часто одновременно с мальформацией Киари)
Диагноз
Существует несколько тестов, которые могут помочь диагностировать и определить степень мальформации Киари и сирингомиелии, которые перечислены от наиболее распространенных до наименее часто выполняемых.
-
Магнитно-резонансная томография (МРТ): Диагностический тест, позволяющий получать трехмерные изображения структур тела с использованием магнитных полей и компьютерных технологий. Он может обеспечить точное изображение головного мозга, мозжечка и спинного мозга, очень хорошо определяет степень пороков развития и распознает прогрессирование. МРТ предоставляет больше информации, чем компьютерная томография, при анализе задней части головного и спинного мозга и обычно является предпочтительным тестом.Он также может оценить степень закупорки жидкостью и нервного движения в большом затылочном отверстии, используя исследования кровотока спинномозговой жидкости.
-
Компьютерная томография (компьютерная томография или компьютерная томография): Диагностический тест, который создает изображение путем компьютерной реконструкции рентгеновских лучей; он особенно хорош для определения размера желудочков головного мозга и выявления очевидной закупорки. Это наиболее полезно для оценки костных аномалий у основания черепа и цервикального канала. Менее эффективен для анализа содержимого задней черепной ямки или спинного мозга
-
Исследование сна: Включает сон в течение ночи в комнате, где они могут контролировать дыхание, храп, оксигенацию и судорожную активность, чтобы определить, есть ли какие-либо признаки апноэ во сне.
-
Исследование глотания: Рентгеноскопия (XRays), используемая для наблюдения за внутренним процессом глотания, чтобы определить, есть ли отклонения, указывающие на дисфункцию нижнего ствола мозга.
-
Слуховой вызванный потенциал ствола мозга (BAER): Электрический тест для проверки функции слухового аппарата и соединений ствола мозга. Это используется, чтобы определить, правильно ли работает ствол мозга.
-
Myleogram: Рентген позвоночного канала после инъекции контрастного вещества в спинномозговое пространство; может показывать давление на спинной мозг или нервы из-за пороков развития.Этот тест сейчас выполняется реже.
- Соматосенсорные вызванные потенциалы (SSEP): Электрический тест нервов, участвующих в ощущении, который дает некоторую информацию о периферических нервах, спинном мозге и функциях мозга.
Лечение
Лечение пороков развития Киари и сирингомиелии во многом зависит от конкретного типа порока развития, а также от прогрессирования анатомических изменений или симптомов.
Бессимптомные мальформации Киари I следует оставить в покое (сюда входит большинство мальформаций Киари). На них нет показаний к «профилактическому» хирургическому вмешательству. Если порок развития определяется как симптоматический или вызывает сиринкс, обычно рекомендуется лечение.
Пороки развития Киари II лечат, если у пациента есть симптомы, и врачи определили, что гидроцефалия не вызывает осложнений. У некоторых пациентов также рассматривается возможность использования привязанного шнура.У многих младенцев, у которых появляются симптомы мальформации Киари II, появление и прогрессирование симптомов являются тяжелыми и быстрыми, и это требует неотложной или неотложной помощи.
Хирургия
Хирургическое лечение этих пороков развития зависит от типа порока развития. Цель операции — облегчить симптомы или остановить прогрессирование сиринкса или симптомов.
Существует много различных типов / масштабов хирургических вмешательств в зависимости от степени сжатия или других аномалий.Пороки развития Киари I можно лечить хирургическим путем только с помощью местной декомпрессии вышележащих костей, декомпрессии костей и освобождения твердой мозговой оболочки (толстой мембраны, покрывающей головной и спинной мозг) или декомпрессии кости и твердой мозговой оболочки и некоторой степени резекции ткани мозжечка . Иногда некоторым пациентам может потребоваться артродез шейного отдела позвоночника.
Декомпрессия проводится под общим наркозом. Он заключается в удалении задней части большого затылочного отверстия и часто задней части нескольких первых позвонков до точки, где заканчиваются миндалины мозжечка.Это дает больше места для ствола головного мозга, спинного мозга и нижележащих компонентов мозжечка. В это отверстие часто вставляют тканевой трансплантат, чтобы обеспечить еще больше места для беспрепятственного прохождения спинномозговой жидкости. У некоторых пациентов опущенные компоненты мозжечка подвергаются резекции или удалению. Иногда полость спинного мозга, образовавшуюся в результате гидромиелии, можно дренировать с помощью отводящей шунтирующей трубки. Эта трубка может отводить жидкость из спинного мозга за пределы спинного мозга или направлять ее либо в грудную, либо в брюшную полость.Эти процедуры можно проводить вместе или по отдельности.
Декомпрессия Киари II лечится аналогично, но обычно ограничивается декомпрессией тканей позвоночного канала и оставлением только задней части черепа.
Цели операции Киари —
- Оптимальная декомпрессия нервной ткани
- Восстановление нормального обтекания мозжечка и позади него.
Результатов
Преимущества хирургического вмешательства всегда следует тщательно сравнивать с его рисками.Хотя у некоторых пациентов симптомы уменьшаются, нет гарантии, что операция поможет каждому. Повреждение нервов, которое уже произошло, обычно не может быть отменено. Некоторым хирургическим пациентам требуется повторное хирургическое вмешательство, в то время как у других симптомы могут не уменьшиться.
Глоссарий терминов
Отверстие : отверстие или пространство между костями или внутри кости.
Базилярный оттиск : Когда основание черепа вдавлено в череп «вверх».
Ствол мозга : Часть головного мозга, соединяющая спинной мозг со средним мозгом / корой, в которой находятся органы управления многими основными функциями, такими как дыхание, глотание и движение глаз.
Полость : открытая область или пространство, например пазуха, внутри кости.
Центральный канал : Небольшая трубчатая полость в центре спинного мозга, которая обычно не расширена.
Мозжечок : Часть мозга, которая находится в задней черепной ямке.Он участвует в координации движений.
Череп : Все кости черепа, кроме нижней челюсти.
Дура : Покрытие поверхности головного и спинного мозга.
Дисрафизм : аномалии развития средней линии спины с неполным сращением или пороком развития шва, например, при всех формах расщелины позвоночника.
Foramen magnum : отверстие в основании черепа, через которое проходит спинной мозг.
Гидроцефалия : Состояние, при котором избыток спинномозговой жидкости (CSF) накапливается в желудочках (полостях, содержащих жидкость) головного мозга и может повышать давление в голове.
продолговатый мозг : самая нижняя часть ствола головного мозга, расположенная чуть выше спинного мозга на выходе из черепа. Обеспечивает контроль над дыханием и работой сердца.
Neurocranium : Относится к мозговой оболочке черепа.
Мост : полоса нервных волокон, соединяющая продолговатый мозг и мозжечок со средним мозгом.
Задняя ямка : Полость в задней части черепа, которая содержит мозжечок, ствол мозга и черепные нервы 5–12.
Шунт : трубка, отводящая спинномозговую жидкость из одного пространства в другое полость тела.
Спастичность : Повышенная напряженность или тонус в руках и / или ногах, что делает их менее гибкими и, возможно, вызывает жесткость рук и / или ног.
Splanchocranium : Относится к лицевым костям черепа.
Шовный материал : Пилообразный край черепной кости, служащий соединением между костями черепа.
Сиринкс (сирингомиелия, гидромиелия) : Все эти термины относятся к полости, заполненной жидкостью в спинном мозге.
Миндалины : часть мозжечка, которая выступает в позвоночный канал и может стать удлиненной.
Валлекула (мозжечка) : Продольная впадина на нижней поверхности мозжечка между полушариями, в которой лежит продолговатый мозг.
Желудочки : полости головного мозга, заполненные жидкостью. Спинномозговая жидкость вырабатывается железой в желудочке (около двух пинт в день) и циркулирует через желудочки и по поверхности мозга в вены. Если в системе есть блок, жидкость может накапливаться и вызывать гидроцефалию.
Вермис : Узкая средняя зона между двумя полушариями мозжечка; часть, выступающая над уровнем полушарий на верхней поверхности, называется верхним червем; нижняя часть, погруженная между двумя полушариями и образующая дно вальекулы, является нижним червем.
Ресурсы Киари
AANS не одобряет какие-либо виды лечения, процедуры, продукты или врачей, упомянутые в этих информационных бюллетенях о пациентах. Эта информация предоставляется в качестве образовательной услуги и не предназначена для использования в качестве медицинской консультации. Любой, кому нужен конкретный нейрохирургический совет или помощь, должен проконсультироваться со своим нейрохирургом или найти его в своем районе с помощью онлайн-инструмента AANS «Найди сертифицированного нейрохирурга».
Нейроаксиальная анатомия — NYSORA
Стивен Л. Оребо и Хиллен Круз Eng
ВВЕДЕНИЕ
Позвоночный столб является частью оси человеческого тела и проходит по средней линии от основания черепа до таза. Его четыре основные функции — это защита спинного мозга, поддержка головы, обеспечение точки крепления для верхних конечностей и передача веса от туловища на нижние конечности.Позвоночный столб, имеющий отношение к регионарной анестезии, служит ориентиром для самых разных техник регионарной анестезии. Поэтому важно, чтобы анестезиолог мог создать трехмерное мысленное изображение структур, составляющих позвоночный столб.
АНАТОМИЧЕСКИЕ СООБРАЖЕНИЯ
Позвоночный столб состоит из 33 позвонков (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 4 копчиковых сегментов) ( Рисунок 1 ). В эмбриональном периоде позвоночник изгибается в С-образную форму, образуя два основных изгиба с их выпуклой стороной, направленной назад.Эти искривления сохраняются в зрелом возрасте как грудные и крестцовые изгибы. Шейные и поясничные лордозы — это вторичные искривления, которые развиваются после рождения в результате разгибания головы и нижних конечностей при стоянии прямо. Вторичные искривления выпуклые спереди и увеличивают гибкость позвоночника.
РИСУНОК 1. Позвоночный столб и изгибы позвоночника взрослого человека, вид сбоку.Позвонки
Типичный позвонок состоит из позвоночной дуги сзади и тела спереди.Это верно для всех позвонков, кроме С1. Две ножки возникают на заднебоковых сторонах каждого позвонка и сливаются с двумя пластинками, чтобы окружить позвоночное отверстие1 ( Рисунок 2A , Рисунок 2B ). Эти структуры образуют позвоночный канал, который содержит спинной мозг, спинномозговые нервы и эпидуральное пространство. Фиброзно-хрящевые диски, содержащие пульпозное ядро, бессосудистое студенистое тело, окруженное коллагеновыми пластинками кольцевой связки, соединяются с телами позвонков.Поперечные отростки отходят от пластинок и выступают латерально, тогда как остистый отросток выступает кзади от срединной линии соединения пластинок ( Рисунок 2A , Рисунок 2B ). Остистый отросток часто раздваивается на шейном уровне и служит местом прикрепления мышц и связок.
С1 (атлас), С2 (ось) и С7 (выступающие позвонки) описываются как атипичные шейные позвонки из-за их уникальных особенностей.
C1 — кольцеобразная кость, не имеющая тела или остистого отростка.
Он образован двумя боковыми образованиями с фасетками, которые спереди соединяются с короткой дугой, а сзади — с более длинной изогнутой дугой. Передняя дуга сочленяется с зубцами, а задняя дуга имеет бороздку, через которую проходит позвоночная артерия (, рис. 3A, ). Зубчатый отросток (зубцы) C2 выступает вверх, отсюда и название оси (, рисунки 3B, ).Вместе атлас и ось образуют ось вращения атлантоаксиального сустава.
C7 (выступающий позвонок) имеет длинный, небифидный остистый отросток, который служит полезным ориентиром для различных процедур регионарной анестезии (, рис. 3C, ). Поперечный отросток С7 большой, с одним задним бугорком.
Межслойные промежутки в грудном отделе позвоночника узкие, и их труднее получить иглой из-за перекрытия пластинок. Напротив, пластинки пяти поясничных позвонков не перекрываются. Межслойное пространство между соседними поясничными позвонками довольно большое.
Фасеточные (скуловые) суставы соединяют задние элементы соседних позвонков. Место соединения пластинки и ножки дает начало нижнему и верхнему суставным отросткам ( Рисунок 2A , Рисунок 2B ).Нижний суставной отросток выступает каудально и перекрывает верхний суставной отросток нижнего соседнего позвонка. Это выравнивание важно понимать при выполнении интервенционных процедур обезболивания, таких как инъекции в фасеточные суставы, внутрисуставные инъекции стероидов или радиочастотная денервация. Поверхности суставов шейного отдела позвоночника ориентированы посередине между осевой и коронарной плоскостями. Такое выравнивание обеспечивает достаточную степень вращения, сгибания и разгибания, но при этом небольшое сопротивление сдвиговым силам, направленным вперед и назад.Фасеточные суставы в грудной области ориентированы в более коронарной плоскости, что обеспечивает большую защиту от сил сдвига, но снижает вращение, сгибание и разгибание.
В поясничном отделе позвоночника суставные поверхности изогнуты с коронковой ориентацией передней части и сагиттально ориентированной задней частью. Грудные фасетки расположены кпереди от поперечных отростков, тогда как шейные и поясничные фасетки расположены кзади от их поперечных отростков.
Пять крестцовых позвонков сливаются, образуя клиновидный крестец, который соединяет позвоночник с подвздошными крыльями таза4 ( Рисунки 4A , 4B ).В детстве крестцовые позвонки соединены хрящом, который после полового созревания прогрессирует до костного сращения, и только узкий остаток крестцового диска остается во взрослом возрасте.
Слияние обычно завершается на уровне S5, хотя может быть полное отсутствие какой-либо задней костной крыши над крестцовым позвоночным каналом. Крестцовый перерыв — это отверстие, образованное неполным задним сращением пятого крестцового позвонка.
Он расположен на вершине копчика, который образован слиянием последних четырех позвонков ( Рисунок 4C ).Этот перерыв обеспечивает удобный доступ к каудальному окончанию эпидурального пространства, особенно у детей. Крестцовый рог — это костные выступы с каждой стороны перерыва, которые легко прощупываются у маленьких детей и служат ориентирами для каудальной эпидуральной блокады. Для получения дополнительной информации см. Каудальная анестезия.
Межпозвоночные связки
Позвоночный столб стабилизируется рядом связок. Передняя и задняя продольные связки проходят вдоль передней и задней поверхностей тел позвонков соответственно, укрепляя позвоночник. Надостная связка, тяжелая полоса, проходящая вдоль кончиков остистых отростков, становится тоньше в поясничной области (, рис. 5, ).
Эта связка продолжается как выйная связка над Т7 и прикрепляется к затылочному внешнему выступу у основания черепа.Межостистая связка представляет собой узкую ткань, прикрепляющуюся между остистыми отростками; спереди он сливается с желтой связкой, а сзади с надостной связкой (, рис. 5, ).
Желтая связка представляет собой плотную однородную структуру, состоящую в основном из эластина, который соединяет пластинки соседних позвонков ( Рисунок 5 ). Боковые края желтой связки спереди окружают фасеточные суставы, укрепляя их суставную капсулу. Когда игла продвигается по направлению к эпидуральному пространству, при столкновении с желтой связкой наблюдается легко заметное увеличение сопротивления.Что еще более важно для практики нейроаксиальной анестезии, когда кончик иглы проходит через связку и входит в эпидуральное пространство, возникает заметная внезапная потеря сопротивления.
РИСУНОК 5. Поперечное сечение позвоночного канала с межпозвоночными связками, телом позвонка и остистым отростком. Желтая связка состоит из правой и левой половин, которые соединяются под углом менее 90 °. Важно отметить, что это слияние по средней линии может отсутствовать в разной степени в зависимости от позвоночного уровня.Эти зазоры слияния позволяют венам соединяться с венозными сплетениями позвонков. Следует отметить, что сращения чаще встречаются на шейном и грудном уровнях. Юн и др. Сообщили, что промежутки между С3 и Т2 по средней линии встречаются у 87–100% людей.
Частота разрыва средней линии снижается на нижних уровнях позвоночника, с T4 – T5 самым низким (8%). Теоретически разрыв средней линии представляет собой риск неспособности распознать потерю сопротивления на шейном и высоком грудном уровнях при использовании срединного доступа, что приведет к непреднамеренной пункции твердой мозговой оболочки.
Желтая связка наиболее тонкая в шейном и верхнегрудном отделах и наиболее толстая в нижнегрудном и поясничном отделах. В результате сопротивление продвижению иглы легче оценить, когда игла вводится на более низком уровне (например, в поясничном отделе). В промежутке L2 – L3 желтая связка имеет толщину от 3 до 5 мм. На этом уровне расстояние от связки до мозговых оболочек позвоночника составляет 4–6 мм. Следовательно, введение эпидуральной иглы на этом уровне по средней линии с наименьшей вероятностью приведет к непреднамеренной пункции менингеальной оболочки с эпидуральной анестезией-анальгезией.
На боковой стенке позвоночного канала есть промежутки между последовательными ножками, известные как межпозвонковые отверстия (, рис. 1А, ). Поскольку ножки прикрепляются ближе к головке середины тела позвонка, межпозвонковые отверстия располагаются по центру напротив нижней половины тела позвонка, а позвоночный диск находится на каудальном конце отверстия.
Как следствие, границами межпозвонковых отверстий являются ножка на головном и каудальном концах, тело позвонка (головной) и диск (каудально) на передней поверхности, часть тела следующего позвонка в нижнем и заднем отделах. пластинка, фасеточный сустав и желтая связка.
Мозговые оболочки спинного мозга
Спинной мозг является продолжением продолговатого мозга. Он имеет три покрывающие мембраны: твердую мозговую оболочку, паутинную оболочку и мягкую мозговую оболочку (, рис. 6А, ). Эти мембраны концентрически разделяют позвоночный канал на три отдельных отдела: эпидуральное, субдуральное и субарахноидальное пространства. Эпидуральное пространство содержит жир, эпидуральные вены, корешки спинномозговых нервов и соединительную ткань ( Рисунок 6B ). Субдуральное пространство — это «потенциальное» пространство между твердой мозговой оболочкой и паутинной оболочкой и содержит серозную жидкость.
Субдуральный компартмент образован плоскими нейроэпителиальными клетками с длинными переплетающимися ветвями. Эти клетки находятся в тесном контакте с внутренними слоями твердой мозговой оболочки. Это пространство может быть расширено за счет разрыва соединений слоя нейроэпителиальных клеток с коллагеновыми волокнами твердой мозговой оболочки.
Это расширение субдурального пространства может быть вызвано механической инъекцией воздуха или жидкости, такой как контрастное вещество или местные анестетики, которые, оказывая давление в пространстве, разделяют слои клеток. Субарахноидальное пространство пересекают нити соединительной ткани, идущие от паутинной оболочки до мягкой мозговой оболочки. Он содержит спинной мозг, спинные и вентральные нервные корешки и спинномозговую жидкость (CSF).Субарахноидальное пространство заканчивается на уровне S2 позвонка.
Спинной мозг
Шейных нервных сегментов восемь. Восьмой сегментарный нерв проходит между седьмым шейным и первым грудным позвонками, тогда как остальные шейные нервы выступают над позвонками с такими же номерами. Грудной, поясничный и крестцовый нервы выходят из позвоночного столба ниже костного сегмента1 с таким же номером (, рис. 6A, ). Передние и задние корешки спинномозговых нервов возникают из корешков вдоль спинного мозга.Корни сплетений верхних и нижних конечностей (плечевого и пояснично-крестцового) значительно больше по сравнению с другими уровнями.
Дуральный мешок продолжается от большого затылочного отверстия до крестцовой области, где он распространяется дистально, покрывая концевую нить. У детей дуральный мешок заканчивается ниже, а у некоторых взрослых конец мешка может достигать L5. Позвоночный канал содержит дуральный мешок, который прикрепляется выше большого затылочного отверстия к задней продольной связке спереди, желтой связке и пластинкам сзади и ножкам сбоку.
Спинной мозг сужается и заканчивается как conus medullaris на уровне межпозвоночного диска L1 – L2 ( Рисунок 7A, ). Конечная нить — фиброзное продолжение спинного мозга, простирается каудально до копчика. Конский хвост — это пучок нервных корешков в субарахноидальном пространстве дистальнее мозгового конуса (, рис. 7A, ).
Спинной мозг получает кровь в основном из одной передней и двух задних спинных артерий, которые отходят от позвоночных артерий ( Рисунок 7B ).Другие основные артерии, которые дополняют кровоснабжение спинного мозга, включают позвоночные, восходящие шейные, задние межреберные, поясничные и боковые крестцовые артерии. Единственная передняя спинномозговая артерия и две задние спинномозговые артерии проходят продольно по длине спинного мозга и соединяются с сегментарными артериями в каждой области. Основная сегментарная артерия (Адамкевича) является самой большой сегментарной артерией и находится между позвоночными сегментами T8 и L1. Артерия Адамкевича является основным поставщиком крови для двух третей спинного мозга.Повреждение этой артерии может привести к синдрому передней спинномозговой артерии, который характеризуется потерей удержания мочи и кала, а также нарушением двигательной функции ног. Корневые артерии являются ветвями спинных артерий, проходят внутри позвоночного канала и снабжают позвоночный столб. Корневые вены отводят кровь из позвоночного венозного сплетения и в конечном итоге стекают в главную венозную систему: верхнюю и нижнюю полую вену и неполную венозную систему грудной клетки.
РИСУНОК 7. А. Сагиттальный вид поясничных позвонков. Спинной мозг заканчивается в промежутке L1-L2. Б. Артериальное кровоснабжение переднего отдела спинного мозга. Артерия Адамкевича выходит из позвоночных сегментов T8-L1. Маленькая вставка демонстрирует кровоснабжение спинного мозга (одна передняя и две задние артерии).ДВИЖЕНИЯ ПОЗВОНОЧНИКА
Основными движениями позвоночника являются сгибание, разгибание, вращение и боковое сгибание в шейном и поясничном отделах позвоночника.Движение между отдельными позвонками относительно ограничено, хотя эффект усиливается по всему позвоночнику. В частности, грудные позвонки имеют ограниченную подвижность из-за грудной клетки. Сгибание сильнее всего в шейном отделе позвоночника, а разгибание — в поясничной области. Грудной и крестцовый отделы наиболее устойчивы.
ОСОБЫЕ СООБРАЖЕНИЯ
В США и большинстве развитых стран наблюдается рост стареющего населения. Эта тенденция приводит к увеличению распространенности деформаций позвоночника, таких как стеноз позвоночного канала, сколиоз, гиперкифоз и гиперлордоз.У пожилых пациентов возникают проблемы с анестезией, когда требуются нейроаксиальные методы. С возрастом уменьшение толщины межпозвонковых дисков приводит к уменьшению высоты позвоночника. Утолщенные связки и остеофиты также затрудняют доступ как к субарахноидальному, так и к эпидуральному пространству. Частота деформаций позвоночника у пожилых людей может достигать 70%.
Сколиоз взрослых, в частности, часто встречается у пожилых людей. Фактически, Schwab и др. Продемонстрировали, что сколиоз присутствует у 68% бессимптомной популяции добровольцев старше 60 лет.Тщательное понимание сколиотического позвоночника поможет успешно выполнить центральную нейроаксиальную блокаду у этой популяции пациентов. В сколиотическом позвоночнике тела позвонков повернуты в сторону выпуклости изгиба, а их остистые отростки обращены к вогнутости изгиба (, рис. 8, ).
Диагноз сколиоза ставится при наличии угла Кобба более 10 ° в коронарной плоскости позвоночника у зрелого скелета пациента. Угол Кобба, который используется для измерения степени сколиоза, образуется между линией, проведенной параллельно верхней замыкательной пластине одного позвонка выше искривленной деформации, и линией, проведенной параллельно нижней замыкательной пластине позвонка на один уровень ниже деформации искривления. ( Рисунок 8 ).У нелеченных пациентов существует сильная линейная зависимость между углом Кобба и степенью ротации позвонков как в грудной, так и в поясничной изгибах, при этом максимальное вращение происходит на вершине сколиотической дуги. Компенсаторное искривление позвоночника всегда происходит в направлении, противоположном сколиотической кривой.
Сколиоз обычно проявляется в детском или подростковом возрасте и диагностируется при обычном физикальном обследовании. Без лечения он может прогрессировать и приводить к нарушению дыхания и походки.Сколиоз также может оставаться невыявленным и проявляться позже в виде боли в спине.
Лечение зависит от степени тяжести сколиоза. Обычно наблюдается легкий сколиоз (11–25 °). Умеренный сколиоз (25–50 °) у пациентов с незрелым скелетом часто прогрессирует и поэтому чаще всего требует корсета. Пациенты с тяжелым сколиозом (> 50 °) обычно лечатся хирургическим путем.
РИСУНОК 8. Подростковый сколиотический позвоночник. A: S-образный сколиоз грудопоясничного отдела позвоночника. B: Угол Кобба 50 °.Степень поворота тела позвонка вдоль длинной оси позвоночника влияет на ориентацию иглы во время введения для нейроаксиальной анестезии. У пациентов со сколиозом тело позвонка поворачивается к выпуклой стороне дуги. В результате этого вращения остистые отростки обращены к средней линии (вогнутой стороне). Это приводит к увеличению межслойного пространства на выпуклой стороне позвоночника. Благодаря этому вращению тела позвонка создается прямой путь в нейроаксиальное пространство, что позволяет использовать парамедианный доступ с выпуклой стороны кривой (, рис. 9, ).Поверхностные ориентиры, особенно остистый отросток, может быть трудно идентифицировать при тяжелом сколиотическом позвоночнике. Рентгеновские лучи и совсем недавно предпроцедурное ультразвуковое сканирование могут быть полезны для определения продольного угла позвоночника, местоположения и ориентации остистого отростка, а также глубины пластинки.
РИСУНОК 9. Парамедианный доступ в сколиотическом отделе позвоночника; стрелка B показывает перестройку иглы в сторону выпуклой стороны сколиотического позвоночника по сравнению со стрелкой A, которая показывает обычный парамедианный доступ в нормальном позвоночнике.Наконечники NYSORA
- Спинной мозг заканчивается на уровне L1-L2; выполнение спинальной анестезии на этом уровне или выше не рекомендуется.
- Отсутствие слияния желтой связки на шейном и верхнем грудном уровнях может уменьшить ощущение потери сопротивления при срединном подходе к эпидуральной анестезии. Парамедианный доступ может быть более подходящим на этих уровнях, потому что игла продвигается до точки, где наличие желтой связки является наиболее надежным, обеспечивая успешный доступ к эпидуральному пространству.
- У пациентов со сколиозом парамедианный доступ с выпуклой стороны может быть более успешным.
ССЫЛКИ
- Standring S (ed): Анатомия Грея: анатомические основы клинической практики, 40-е изд. Черчилль Ливингстон, Elsevier Health, 2008.
- Hogan QH: Эпидуральная анатомия поясничного отдела позвоночника. Новый взгляд на секцию криомикротома. Анестезиология 1991; 75: 767-775.
- Scapinelli R: Морфологические и функциональные изменения остистых отростков поясничного отдела у пожилых людей.Хирург Радиол Анат 1989; 11: 129.
- Aggarwal A, Kaur H, Batra YK, et al: Анатомическое рассмотрение каудального эпидурального пространства: исследование трупа. Клин Анат 2009; 22: 730.
- Hogan QH: Эпидуральная анатомия: новые наблюдения. Кан Дж. Анаэст 1998; 45:40.
- Zarzur E: Анатомические исследования желтой поясничной связки человека. Анест Аналг 1984; 63: 499.
- Юн С.П., Ким Х.Дж., Чой Ю.С.: Анатомические вариации желтой шейной и высокой грудной связки.Корейский журнал J Pain 2014; 27: 321.
- Лирк П., Колвин Дж., Стегер Б. и др.: Частота разрыва средней линии желтой связки нижней грудной связки. Бр. Дж. Анаэст 2005; 94: 852.
- Лирк П., Колбич С., Путц Г. и др. Шейная и высокая желтая связка грудной клетки часто не срастаются по средней линии. Анестезиология 2003; 99: 1387.
- Рейна М.А., Лопес Гарсия А., де Андрес Х.А., Вильянуэва М.К., Кортес Л: Существует ли субдуральное пространство? Преподобный Эсп Анестезиол Реаним 1998; 45: 367.
- Костелич Дж. К., Хотон В. М., Сетер Л. А.: Поясничные спинномозговые нервы в нервном отверстии: внешний вид МРТ. Радиология 1991; 178: 837.
- Макдональд А., Чатрат П., Спектор Т. и др.: Уровень завершения спинного мозга и дурального мешка: исследование магнитного резонанса. Клин Анат 1999; 12: 149.
- Schwab F, Dubey A, Gamez L, et al: Сколиоз взрослых: распространенность, SF-36 и параметры питания у пожилых добровольцев. Позвоночник 2005; 30: 1082.
- McLeod A, Roche A, Fennelly M: Серия случаев: Ультрасонография может помочь в эпидуральной анестезии у пациентов со сколиозом. Кан Дж Анаэст 2005; 52: 717.
- Aebi M: Сколиоз взрослых. Eur Spine J 2005; 14: 925.
- Smith JS, Shaffrey CI, Fu KM, et al: Клиническая и рентгенографическая оценка взрослого пациента с деформацией позвоночника. Neurosurg Clin N Am 2013; 24: 143.
- White AA, Panjab MM: Clinical Biomechanics of the Spine, 2nd ed.Липпинкотт, 1990.
- Suzuki S, Yamamuro T, Shikata J, et al: Ультразвуковое измерение вращения позвонков при идиопатическом сколиозе. J Bone Joint Surg Br 1989; 71: 252.
- Глассман С.Д., Бервен С., Бридвелл К. и др.: Корреляция рентгенографических параметров и клинических симптомов при сколиозе у взрослых. Позвоночник 2005; 30: 682.
- Bowens C, Dobie KH, Devin CJ, et al: Подход к нейроаксиальной анестезии для сильно сколиотического позвоночника. Бр. Дж. Анаэст 2013; 111: 807.
- Хуанг Дж .: Парамедианный доступ для нейроаксиальной анестезии у рожениц со сколиозом. Анест Анал 2010; 111: 821.
- Ko JY, Leffert LR: Клинические последствия нейроаксиальной анестезии у рожениц со сколиозом. Анест Анальг 2009; 09: 1930.
- Чин К.Дж., Перлас А., Чан В. и др.: Ультразвуковая визуализация облегчает спинальную анестезию у взрослых со сложными анатомическими ориентирами на поверхности. Анестезиология 2001; 115: 94.
- Чин К.Дж., Кармакар М.К., Пэн П: Ультрасонография грудного и поясничного отделов позвоночника у взрослых для выявления цетральной нейроаксиальной блокады.Анестезиология 2011; 114: 1459.
- Chin KJ, MacFarlane AJR, Chan V, Brull R: Использование ультразвука для облегчения спинномозговой анестезии у пациента с предыдущей поясничной ламинэктомией и спондилодезом: отчет о случае. Дж. Клин Ультразвук 2009; 37: 482.
Анестезиологическое обеспечение после кесарева сечения у женщины с врожденным атлантоаксиальным вывихом и аномалией Киари I типа: отчет о клиническом случае и обзор литературы | BMC по беременности и родам
Публикация данного клинического случая получена с письменного разрешения пациентки.Роженица 32 лет, беременная 2 пара 0, рост 158 см, вес 69 кг. Поступила на 35 + 5 недель гестации по поводу гипертонии с артериальным давлением 171/113 мм рт. При поступлении у пациента диагностировали тяжелую преэклампсию и лечили внутривенным введением сульфата магния и пероральным нифедипином. Запланировано кесарево сечение. В анамнезе: в 16 лет обратилась с жалобами на неустойчивую ходьбу и легкую атаксию. У нее были диагностированы множественные деформации шейки матки, врожденный подвывих атлантоаксиального сустава, сирингомиелия, грыжа миндалин мозжечка, врожденная базилярная инвагинация.В то время проводилась тракционная терапия шеи. Но у пациента продолжались такие симптомы, как нистагм, гипогидроз на левой стороне лица, прогрессирующая дисфагия, парестезии и слабость правых конечностей, сопровождающиеся гипалгезией, термогипестезией, атаксией и нарушением зрения.
Неврологическое обследование, проведенное неврологом, показало, что (1) нарушен пирамидный тракт: все различные патологические рефлексы правой стороны были положительными, такие как рефлекс Бабинского, симптом Брудзинского, симптом Оппенгейма и знак Гордона; (2) Нижняя центральная нервная система правого спинного мозга была повреждена: гиперрефлексия на правой стороне, такая как признак Гофмана (C7-T1), радионадкостничный рефлекс (C5-C8), рефлекс двуглавой мышцы (C5-6) и рефлекс трицепса ( C6-C7).Недавняя магнитно-резонансная томография головного мозга и позвоночника показала, что передняя атлантовертебральная дуга срослась рядом с откосом. Позвоночная дуга атласа не показана. Зубовидный отросток был значительно смещен назад и вверх, выступая через основание черепа. Продолговатый мозг и шейно-медуллярный переход были явно сдавлены и смещены назад. Грыжа миндалин мозжечка через большое затылочное отверстие. Была замечена сирингомиелия. Были аномальные сигналы сиринкса от шейного 2 до грудного 9 уровня тела позвонка, что было принято за сирингомиелию (рис.1). КТ показала латеральную кривизну тел шейных позвонков. Атлантоаксиальный сустав асимметричный. Граница между атласом и основанием черепа не была четкой. С4,5 пространство сужено и частично срослось. Остистые отростки C3, 4, 5 неправильной формы и не полностью срослись. Физиологический изгиб поясничного отдела позвоночника становится прямым (рис. 2). Уродство ACM-1 было диагностировано неврологом на основании результатов визуализации и симптомов пациента.
Рис. 1Т2-взвешенная сагиттальная МРТ верхних отделов спинного мозга и ствола головного мозга у беременной с врожденным атлантоаксиальным вывихом и аномалией Киари I типа, сопровождающейся сирингомиелией.Сиринкс обозначен от C2 до T 9 (черные стрелки). Грыжа миндалин мозжечка через большое затылочное отверстие (белая стрелка)
Рис. 2Компьютерная томография показывает, что зубец оси выступает в череп (черная стрелка). Также наблюдаются множественная деформация и сращение шейных позвонков (белые стрелки)
Предоперационная анестезиологическая оценка: тяжелая деформация шейки матки (короткая шея, шейный сколиоз позвоночника), ограниченное движение шеи, дыхательные пути III степени по Маллампати, ограниченное открывание рта с межзубным расстоянием 4 см, расстояние между щитовидной железой 4 см и тест на прикус 1 балл за верхнюю губу.Предполагалась сложная интубация. Следует учитывать риск аспирации, поскольку пациент постоянно страдает прогрессирующей дисфагией. При пальпации у нее обнаружился отек спины из-за тяжелой преэклампсии, но ее позвоночные позвонки были легко идентифицированы. Кроме того, при МРТ не было обнаружено поясничной сирингомиелии. Исходные лабораторные значения: гемоглобин 11,6 г / дл и тромбоциты 208 × 10 9 / л. Учитывая все вышеперечисленные факторы, план анестезии в этом случае был тщательно разработан с использованием многопрофильного подхода, и в конечном итоге была определена комбинированная спинальная и эпидуральная анестезия.Общие анестезиологические методы с оптоволоконной интубацией также рассматривались как альтернативный вариант, если нейроаксиальный метод не удался. Пациентка и ее семья были проинформированы о плане анестезии и рисках процедуры. Согласие было получено, и ее перевели в операционную.
Пациенту проводилось стандартное наблюдение с ЭКГ, неинвазивным артериальным давлением (АД) и сатурацией кислорода. Оксигенацию проводили через маску в 8:50 (5 л / мин). ЭКГ показала ритм синусовый.Основными жизненно важными показателями пациента были АД 145/90 мм рт. Ст., Частота сердечных сокращений (ЧСС) 82 уд. / Мин, SPO2 100% и частота дыхания (ЧД) 20 вдохов в минуту. Фиброоптическая бронхоскопия с предварительно загруженной эндотрахеальной трубкой 7,0 и отсасывающим устройством также была подготовлена для общей анестезии. Нейроаксиальная процедура выполнялась на правом боковом пролежне на уровне L2–3 с использованием техники «игла через иглу» [Одноразовый комплект для пункции для анестезии (игла для позвоночника с острием карандаша 28-G, эпидуральная игла Туохи 17-G, гибкая игла 19-G. катетер с закрытым концом с пружинной раной), Zhejiang Haisheng medical Device Co.ООО; Шаосин, Китай]. Эпидуральный катетер вводили на 5 см цефально в эпидуральное пространство. Процедуру проводил опытный и обученный анестезиолог. Ропивакаин (налопин, 10 мг / мл, AstraZeneca AB, Содертелье, Швеция) вводили 18 мг в субарахноидальное пространство. Пациент был немедленно перемещен в положение лежа на спине с левым боковым подъемом, и был достигнут уровень блокады дерматомного ощущения Т6 с помощью булавочного укола. Операция началась в 09:02, ее жизненные показатели были стабильными: АД 115/72 мм рт. Ст., ЧСС 83 уд / мин, SPO2 99% и ЧД 21 вдох / мин.Во время операции не было жалоб на дискомфорт. Здоровый ребенок родился без осложнений путем кесарева сечения в 09:06. Оценка по шкале Апгар составила 8 и 8 через 1 и 5 минут соответственно. Все показатели жизнедеятельности пациента были стабильными и в пределах нормы с момента родов до 09:20. АД пациента быстро снизилось до 83/52 мм рт.ст. с ЧСС 75 ударов в минуту в 9:20. На тот момент жалоб не поступало. Дозу метоксамина 2 мг вводили внутривенно. Через две минуты АД составило 73/42 мм рт.ст., ЧСС 70 ударов в минуту. Была дана вторая доза метоксамина 2 мг.Однако АД по-прежнему демонстрирует тенденцию к снижению. Всего использовали 6 мг метоксамина с перерывами в течение 8 мин. Гемодинамическая стабильность все еще не была достигнута, а самое низкое АД упало до 65/35 мм рт. Допамин 2 мг был использован в 09:31, и в это время АД составляло 82/43 мм рт. Ст. С ЧСС 78 ударов в минуту. Существенного улучшения кровообращения не было. Всего за 8 мин было введено 8 мг дофамина. Операция была завершена с АД 96/55 мм рт. Ст., ЧСС 82 уд / мин, SPO2 99% в 09:35. Расчетная кровопотеря и объем мочи составляли 200 мл и 200 мл соответственно.
