| № | Дата лекции | Тема лекции | Лектор |
| 1 | 07.09.2019 | (О)Современные представления о биологической сущности опухолей. Теории канцерогенеза. Предраковые заболевания лица и полости рта, диагностика, лечение. Принципы лечения больных со злокачественными опухолями. | Зав.кафедрой, доцент Мохначева С.Б. |
| 2 | 19.09.2019 | (О)Злокачественные опухоли верхней и нижней челюстей. Классификация. Стадии рака верхней челюстей. Принципы комплексного лечения больных злокачественными заболеваниями нижней челюсти. Операции на путях регионарного метастазирования при раке нижней челюсти – футлярно-фасциальное иссечение клетчатки на путях метастазирования. Ортопедиическая подготовка больных с раком челюстей. | Зав.кафедрой, доцент Мохначева С.Б. |
| 3 | 21. 09.2019 09.2019 | (О)Злокачественные опухоли кожи. Мелонома, меланомоопасные невусы. Рак кожи. Базалиомы. | Зав.кафедрой, доцент Мохначева С.Б. |
| 4 | 05.10.2019 | (О) Рак губы и языка, слизистой полости рта. Методы одномоментной пластики нижней губы (показания, методики). Пластика по Иванову, Блохину. Брунсу, Слуцкой. Комбинированное лечение. | Зав.кафедрой, доцент Мохначева С.Б. |
| 5 | 02.11.2019 | (О)Доброкачественные опухоли лица и шеи одонтогенные опухоли челюстей (одонтома, цементома. амелобластома, амелобластическая фиброма (мягкая одонтома). Клиника, рентгендиагностика. Остеогенные и неостеогенные опухоли челюстей (остеобластокластома, остеома, остеоид-остеома, фиброма, хондрома, остеохондрома). Клиника. Дифференциальная диагностика. Хирургическое лечение. | Ассистент кафедры, кандидат медицинских наук Л.П. Терещенко |
| 6 | 14. 11.2019 11.2019 | Сосудистые опухоли у детей. Кисты шеи. | Доцент Е.Е. Халюта |
| 7 | 16.11.2019 | (ТЧЛХ) Повреждения мягких тканей лица. Классификация ран лица. Особенности течения раневого процесса на лице. Основные принципы первичной хирургической обработки. Виды швов. Профилактика столбняка. | Ассистент кафедры, кандидат медицинских наук, Н.Е. Пермякова |
| 8 | 28.11.2019 | (ДЧЛХ) Опухолеподобные состояния у детей (фиброзная дисплазия, эозинофильная гранулемы, нейрофиброма, костный летиаз, фиброматоз десен и др.). | Доцент Е.Е. Халюта |
| 9 | 30.11.2019 | (ТЧЛХ) Переломы нижней челюсти. Статистика. Классификация. Механизм неогнестрельных травм- Клиника. Диагностика. Лечения пострадавшим с переломами нижней челюсти. Ортопедический, хирургический и аппаратный методы лечения переломов нижней челюсти.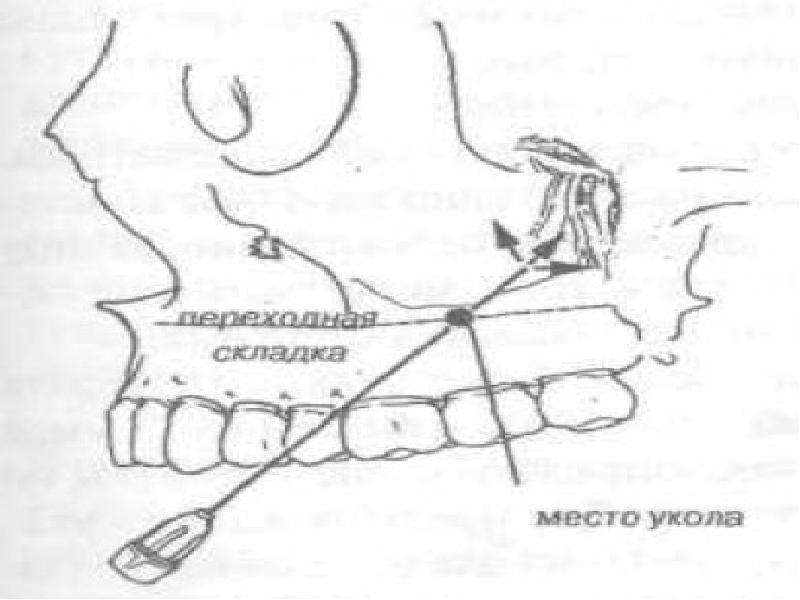 | Ассистент кафедры, кандидат медицинских наук, Н.Е. Пермякова |
| 10 | 07.12.2019 | (ТЧЛХ) Переломы средней зоны лица. Клиническая классификация по Ле-Фор. Клиника. Диагностика. Лечения пострадавшим с переломами верхней челюсти Подвешивание к неповрежденным костям мозгового черепа (по Фальтину-Адамсу, Швыркову — к краю фрезового отверстия черепа, по Мекгубджану — к внутрикостному крючку к своду черепа). Кранио-максиллярная фиксация. | Ассистент кафедры, кандидат медицинских наук, Н.Е. Пермякова |
| 11 | 12.12.2019 | (ДЧЛХ) Травмы челюстно-лицевой области у детей. Травмы мягких тканей челюстно-лицевой области. Травма костей лица у детей. Особенности клиники, диагностики и лечения. Диспансеризация | Доцент Е.Е. Халюта |
| 12 | 14.12.2019 | (ТЧЛХ) Общая характеристика огнестрельных ранений челюстно-лицевой области. Помощь на этапах медицинской эвакуации. Особенности хирургической обработки огнестрельных ран челюстно-лицевой области. Особенности сочетанных и комбинированных боевых повреждений челюстно-лицевой области. Особенности термических поражений челюстно-лицевой области. Особенности хирургической обработки огнестрельных ран челюстно-лицевой области. Особенности сочетанных и комбинированных боевых повреждений челюстно-лицевой области. Особенности термических поражений челюстно-лицевой области. | Кандидат медицинских наук Д.В. Корляков |
| 13 | 21.12.2019 | (ДЧЛХ) Заболевания височно-нижнечелюстного сустава у детей. Классификация заболеваний и повреждений ВНЧС у детей. Клиника. Диагностика. Метод лечения — Лимберга, Рауэра, Львова, подвесная артропластика по Йовчеву, артропластика по Плотникову, Никандрову – Савитскому. | Доцент Е.Е. Халюта |
| 14 | 25.12.2019 | (ДЧЛХ) Врожденные аномалии челюстно-лицевой области. Причины, профилактика. Расщелины губы. Обоснование сроков операции. Подготовка. Виды хейлопластики. Метод Обуховой. | Доцент Е.Е. Халюта |
| 15 | 26.12.2019 | (ДЧЛХ) Расщелина неба. Клиника, уход, кормление, обоснование сроков операции. Радикальная уранопластика, отдаленные результаты. Диспансеризация, реабилитация. Работа центра реабилитации. Радикальная уранопластика, отдаленные результаты. Диспансеризация, реабилитация. Работа центра реабилитации. | Доцент Е.Е. Халюта |
| 16 | 28.12.2019 | (ДЧЛХ) Злокачественные опухоли у детей. Лимфосаркома, ретикулосаркома, рабдомиосаркома, остеогенная саркома, хондросаркома, саркома Юинга, фибросаркома. Клиника, диагностика, лечение, диспансеризация детей с опухолями. | Доцент Е.Е. Халюта |
Анестезия на верхней челюсти — презентация онлайн
1. АНЕСТЕЗИЯ НА ВЕРХНЕЙ ЧЕЛЮСИ
Выполнила: студентка 4 курсастоматологического факультета
Асланян Лиана.
2. Туберальная анестезия.
Этот метод позволяет выключить проведениеболевых импульсов по верхним задним
альвеолярным ветвям.
Целевой пункт при туберальной анестезии—
бугор верхней челюсти, на котором
находятся задние верхнеальвеолярные
отверстия, откуда выходят одноименные
нервы и иннервируют заднюю часть
альвеолярного отростка.
Если большие коренные зубы отсутствуют, то
ориентиром является скулоальвеолярный
гребень. Вкол иглы делают позади него.
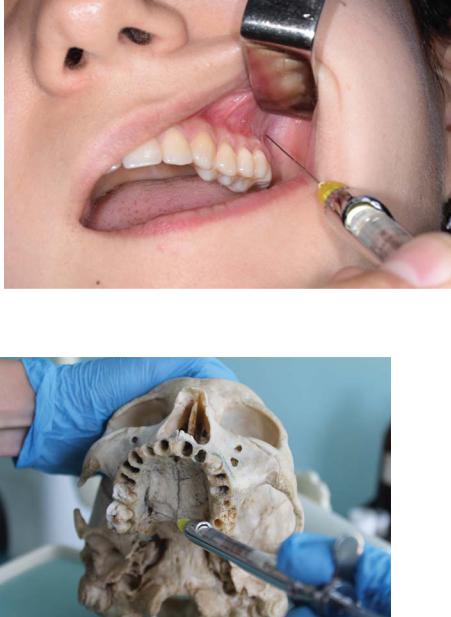
3. ТЕХНИКА ПРОВЕДЕНИЯ
1.Рот больного полуоткрыт, круговая мышца ртарасслаблена, щеку отводят в сторону ротовым зеркалом
или шпателем
2. Иглу держат под углом 45° к альвеолярному отростку.
3. Иглой (срез иглы направлен к кости)делают укол до кости
на уровне второго моляра (ближе к третьему), отступив
4. Отводят шприц вверх, назад на глубину 2,5 см., отводя
шприц кнаружи что бы игла всегда располагалась как
можно ближе к кости.
5. Игла входит на глубину 20мм, проводят аспирапионную
пробу (поршень шприца тянут на себя).
6. При отсутствии крови в шприце медленно вводят 1,5—2
мл современного стандартного анестетика (при
использовании 1% новокаина 2-4 мл). Пациента просят
прижать двумя пальцами мягкие ткани к кости в области
бугра верхней челюсти для предупреждения гематомы.
Ждут 5-10 мин до полного обезболивания
1 — подглазничное отверстие;
2 — место выхода задних альвеолярных ветвей;
3 — бугор верхней челюсти
7. Зона обезболивания
Первый, второй, третий моляры,надкостница альвеолярного отростка и
покрывающая ее слизистая оболочка в
области этих зубов, слизистая оболочка и
костная ткань задненаружной стенки глотки
верхнечелюстной пазухи. Передняя граница
может доходить до середины коронки
первого моляра с щечной стороны.
9. Осложнения
1) Ранение кровеносных сосудов и образованиегематомы.
2) Попадание обезболивающего раствора в
кровеносное русло.
3) Попадание инфекции при проведении анестезии.
В случае введения анестетика с адреналином в
кровеносное русло возможны нарушения функции
сердечно-сосудистой и дыхательной систем.
4) Нередко внутриротовая туберальная анестезия не
дает полного обезболивающего эффекта. Это
объясняется тем, что иногда кончик иглы не касается
целевого пункта (бугра верхней челюсти) и
анестетик вводится на определенном расстоянии от
кости, не доходя к ветвям верхних задних
альвеолярных нервов.

10. Инфраорбитальная анестезия
Выключает болевую чувствительность в зоненерва («малой гусиной лапки», передних и
средних альвеолярных ветвей.Целевой пункт
инфраорбитальной анестезии: подглазничное
отверстие, в которое входят периферические
ветви нижнеглазничного нерва.
11. Месторасположение целевого пункта можно определить 3 способами:
1 .Подглазничное отверстие расположено на 57 мм ниже места пересечения нижнегокрая глазницы с вертикальной линией,
которая проходит через зрачок смотрящего
вперед глаза
2. Посредине нижнего края глазницы
пальпируется костный выступ или желобок
— место соединения скулового отростка
верхней челюсти со скуловой костью — на 57 мм ниже этого выступа находится
подглазничное отверстие
3.Подглазничное отверстие находится на 5-7
мм ниже места пересечения нижнего края
глазницы с вертикальной линией,
проведенной через середину второго
верхнего премоляра.
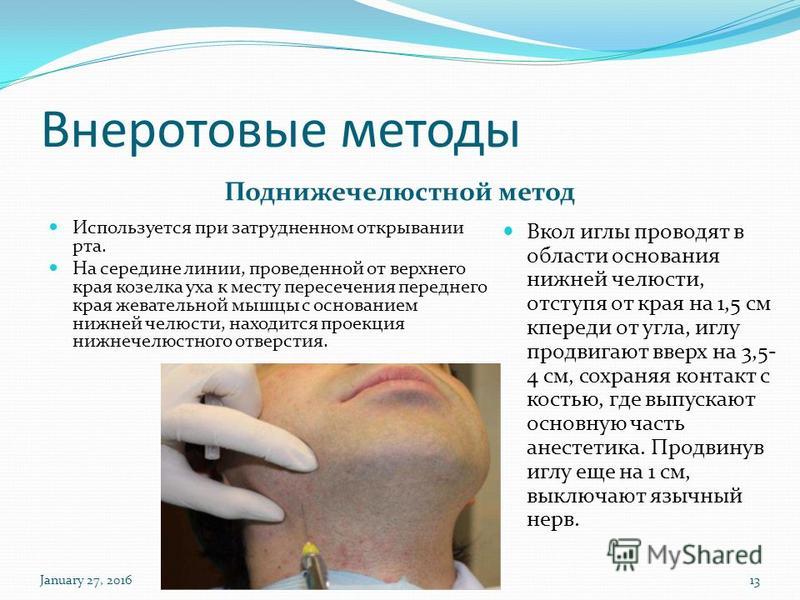
13. Внеротовой метод.
Определяют проекцию подглазничногоотверстия.
Указательным пальцем левой руки фиксируют
ткани этой области. Отступив вниз от нее и
кнутри на 1 см, делают вкол иглы до кости.
Расположив шприц параллельно оси
подглазничного канала, продвигают иглу
вверх, кзади и кнаружи, где вводят 0,5-1,5 мл
анестетика. Анестезия наступает через 3-5 мин.
14. Внутриротовой метод
Шпателем отводят верхнюю губу вверх ивперед. Вкол иглы делают на 0,5 см кпереди
от свода преддверия полости рта на уровне
промежутка между центральными и
боковыми резцами, реже на уровне клыка,
первого или второго премоляра. В
остальном, техника анестезии не отличается
от таковой при внеротовом методе.
а — внеротовой метод;
б — внутриротовой метод
17. Зона обезболивания
Резцы, клыки, премоляры, костная тканьальвеолярного отростка, слизистая оболочка
с вестибулярной стороны в области этих
передней, задненаружной, нижней и
верхней стенок верхнечелюстной пазухи,
кожа подглазничной области, нижнего века,
крыла носа, кожа и слизистая оболочка
верхней губы.
18. Осложнения и их предупреждение
-Ранение иглой кровеносных сосудов собразованием гематомы и травмирование
нервного ствола (возможно возникновение
травматического неврита). Для предупреждения
осложнения — выпускать струю анестетика
впереди иглы.
-При введении в подглазничный канал большого
количества анестетика он диффундирует в
глазницу, обезболивает мышцы глаза и
вызывает диплопию (двоение зрения).
19. палатинальная анестезия
Целевой пункт — большое нёбное отверстие.Оно находится на уровне середины коронки
от третьего моляра, при отсутствии его — на
0,5 см кпереди от границы твердого и
мягкого нёба.
20. Месторасположение целевого пункта можно определить методами.
1.Для определения положения большого нёбногоотверстия следует провести две взаимно
перпендикулярные линии. Одну на уровне середины
коронки третьего моляра от десневого края до
средней линии верхней челюсти.
 Другую — через
Другую — черезсередину первой и перпендикулярно ей. Точка
пересечения этих линий будет соответствовать
проекции большого нёбного отверстия.
2.При полном отсутствии моляров ориентиром
служит граница между твердым (бледнорозового цвета) и мягким нёбом (темнокрасного цвета). Большое нёбное отверстие
находится на расстоянии 5 мм кпереди от
заднего края твердого нёба.
22. ТЕХНИКА ПРОВЕДЕНИЯ
1.Голова пациента должна быть запрокинутаназад, рот широко открыт.
2. Отступив 10 мм кпереди от отверстия делают
укол, срезом игла повернута к кости.
3.Иглу продвигают вверх, кзади и кнаружи. Вводят
0,3- 0,5 мл анестетика. Анестетик вводят только
коснулась кости, в мягкие ткани обезболивающий
раствор вводить не рекомендуется. Анестетик
вводят под давлением, но меньшим, чем при
резцовой анестезии.
Анестезия наступает через 3-5 мин.
23. Зона обезболивания
Слизистая оболочка твердого нёба,альвеолярного отростка от третьего моляра
до середины коронки клыка с нёбной
стороны.
 Иногда зона обезболивания
Иногда зона обезболиванияувеличивается до середины бокового резца
и переходит на вестибулярную поверхность у
третьего моляра. Часто она
распространяется до уровня второго
премоляра.
24. Осложнения
1.Повреждение сосудов и кровотечение с
места укола
2.Парез мягкого нёба — возникает, когда
анестезия проведена неправильноа)
а)при введении обезболивающего раствора
позади большого нёбного отверстия
выключаются нервные окончания,
иннервирующие мягкое нёбо; б) при
введении большого количества (более 0,5 мл
анестетика)
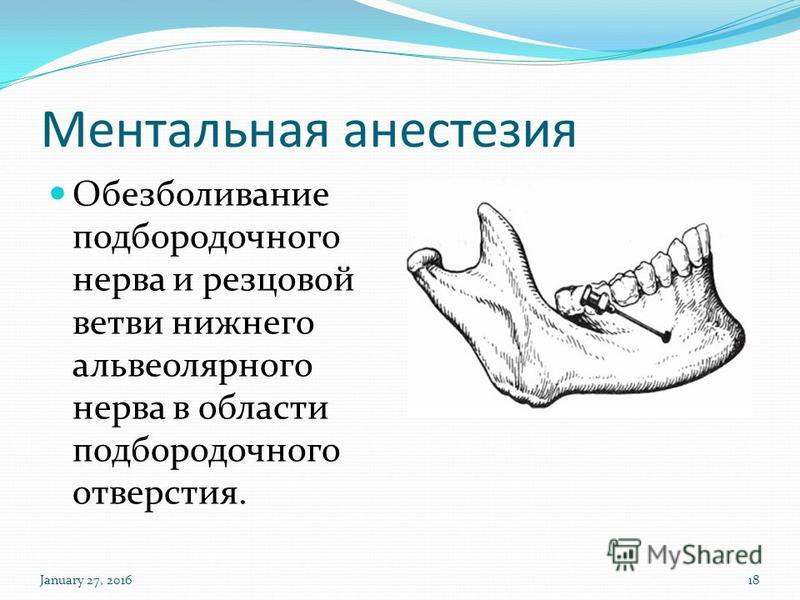
25. Анестезия у резцового отверстия
Воздействуют на носонебный нерв.Ориентиром является резцовый сосочек.
Целевой пункт: резцовое отверстие, которое
находится на 7-8 мм от десневого края, в
месте пересечения средней линии и линии,
объединяющей оба клыка.
26. Техника проведения
1.Голова пациента запрокинута назад, рот
максимально открыт.
2Слизистую резцового
сосочка смазывают 1-2% раствором дикаина.
3. Иглу направляют назад и вверх,
вкалывают впереди или сбоку от резцового
сосочка к кости, глубина введения иглы — 23 мм. Срез иглы повернут к кости.
4. С силой надавливая на поршень шприца,
под давлением выпускают 0,1-0,3 мл
анестетика.
27. Внутриносовой метод.
Анестетик вводят с обеих сторон отперегородки носа у основания ее,
предварительно проведя поверхностную
этой области. Применяется этот метод при
невозможности выполнить внутриротовой.
а — внутриротовой метод;
б — внеротовой метод
30. Зона обезболивания
Слизистая оболочка и надкостницаальвеолярного отростка и твердого нёба в
треугольном участке, ограниченном
серединой клыков, вершина его
обращена к
срединному шву. Иногда границы его
распространяются до первого премоляра
или
суживаются до центральных резцов.

31. осложнения
1)Оброзование гематомы2)Некроз деснивого сосочка
При проведении резцовой анестезии:
1. Учитывая, что укол в резцовый сосочек очень
болезненный в связи с его обильной
иннервацией, резцовый сосочек нужно
предварительно обезболить аппликационной
анестезией — 10% аэрозолем лидокаина или
хорошо промассировать его тампоном,
предварительно смоченным анестетиком
(С.Н.Вайсблат,1962).
2. Введение анестетика толстой иглой
диаметром 0,5-0,6 мм в резцовый сосочек
нежелательно: в ряде случаев наблюдалась
послеинъекционная боль.
Анестезия передних и средних верхних альвеолярных нервов одной инъекцией в небо (707) — Стоматология — Новости и статьи по стоматологии
Традиционно анестезию зубов на верхней челюсти проводят путем инъекции в переходную складку в проекции апексов корней. Это простой, безопасный и эффективный способ достижения анестезии пульпы и ассоциированных тканей. Главный недостаток этой процедуры — необходимость множества инъекций для анестезии более чем одного зуба, а также излишняя анестезия губы и мимических мышц.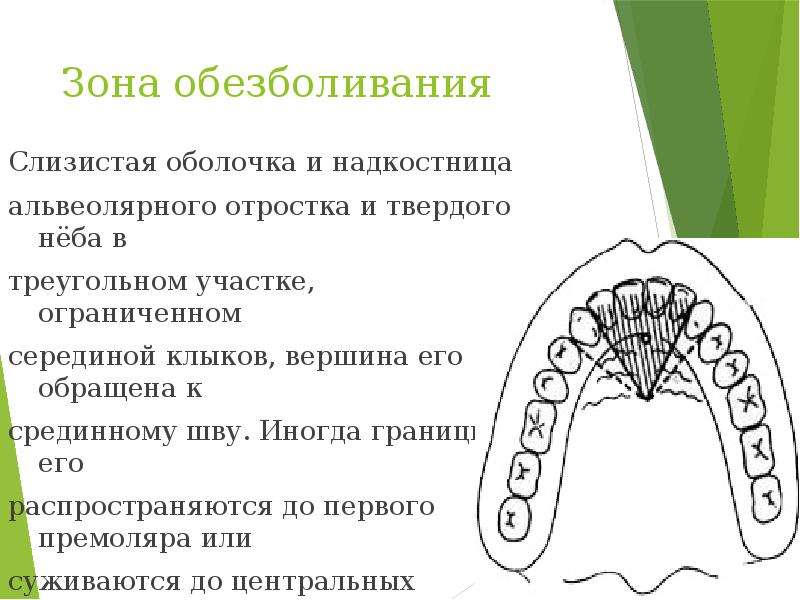
Однако чувствительность зубов на верхней челюсти также может быть выключена при помощи проводниковой анестезии (инфраорбитальной, торусальной) или внутрикостной и интралигаментарной. Литература не располагает информацией о проведение анестезии при помощи одной инъекции для нескольких зубов, при которой не происходило бы выключение чувствительности лица. Поэтому Friedman и Hochman (1998) предложили технику анестезии на верхней челюсти для блока передних и средних верхних альвеолярных ветвей. Авторы описывают эффективную анестезию от центрального резца до второго премоляра путем единственной инъекции в небо. Ожидаемая анестезия длится от 45 минут до 1 часа (Фото 1), инъекция производится при помощи компьютеризированной системы Wand Plus (Milestone Scientific, Deerfield). Кроме того, авторы утверждают, что при проведении анестезии не происходит онемение губы и мимических мышц.
Фото 1. Зона анестезии при блоке передних и средних альвеолярных нервов: десна преддверия полости рта, зубы (центральный, латеральный резцы, клык, первый премоляр, второй премоляр и мезиальный щечный корень первого моляра), десна с небной стороны и слизистая оболочка полости рта до средней линии.
Суть анестезии состоит в подводе анестетика к передним и средним верхним альвеолярных ветвям путем диффузии через множество питательных отверстий на небном отростке верхней челюсти (Фото 2). Оба нерва являются коллатералями подглазничного нерва в одноименном канале, который представляет собой ветвь верхнечелюстного нерва. Передний верхний альвеолярный нерв отходит от подглазничной ветви не доходя 5-8 мм подглазничного отверстия. Он отвечает за иннервацию пульпы центрального, латерального резцов и клыка. Средний верхний альвеолярный нерв отходит от подглазничной ветви примерно за 10 мм до подглазичного отверстия. Данный нерв обеспечивает иннервацию пульпы премоляров и мезиального щечного корня первого моляра. Однако средние ветви присутствуют не у всех людей. Исследование сообщают, что они обнаруживаются у 30-72% индивидов. Когда же данные ветви отсутствуют, иннервация соответствующей зоны обеспечивается сплетениями между задними и передними ветвями.
Фото 2. Стрелками показаны питательные отверстия
Зона анестезии при блоке передних и средних ветвей распространяется с небной стороны, отсоединяя премоляры и доходя до срединного небного шва, при этом затрагивая свободную десну (Фото 3). Теоретически данная техника является выгодной, потому что двусторонний блок передних и средних ветвей обеспечивает одновременную анестезию 10 верхних зубов без онемения мягких тканей и мимических мышц, что особенно удобно реставрационных манипуляциях.
Теоретически данная техника является выгодной, потому что двусторонний блок передних и средних ветвей обеспечивает одновременную анестезию 10 верхних зубов без онемения мягких тканей и мимических мышц, что особенно удобно реставрационных манипуляциях.
Фото 3. Место инъекции указано стрелкой, середина воображаемой линии (а), соединяющей срединный небный шов (b) и свободный край десны (c).
Fukayama и Lee обнаружили высокую эффективность при применении данной техники с использованием компьютерной системы (Wand), но полученный процент пульпарной анестезии остался обсуждаемым. Другие исследование сообщали о применении техники в пародонтальной хирургии, но только с использованием обычного шприца. Преимущества заключаются в отличном гемостазе, отсутствии анестезии лица и меньшее количество инъекций.
Целью данного исследования стало изучение уровня успешно проведенной анестезии передних и средних верхних альвеолярных нервов с применением обычного шприца (карпульный тип).
Материалы и методы
В данном клиническом контролируемом исследовании приняли участие 30 пациентов европеоидной расы (16 мужчин и 14 женщин) средним возрастом 22 года (варьирование 21-25 лет). В процессе отбора были установлены критерии исключения из исследования: наличие системной патологии, препятствующей применению анестетика с вазоконстриктором, беременность, прием медикаментов, влияющих на болевое восприятие, активное ортодонтическое лечение, состояние после удаления зубов, пациенты с фиксированными протезами, большое количество запломбированных и эндодонтически леченных зубов в обследуемой зоне (верхний центральный резец, латеральный резец, клык, первый и второй премоляры). Вся информация была получена при помощи письменного опроса и клинического осмотра. Исследование было одобрено этическим комитетом школы стоматологии, от каждого пациента получено письменное информированное согласие.
30 пациентов подверглись проведению анестезии передних и средних альвеолярных ветвей на случайно выбранной одной половине челюсти с использование карпульного шприца (Hu-Friedly), 1 мл 2% лидокаина с эпинефрином 1:100 000. Все инъекции осуществлялись одним специалистом.
Затем были обследованы верхний центральный резец, латеральный резец, клык, первый и второй премоляры выбранной стороны. Нижний клык выбран как контрольный зуб для отслеживания работы пульпо-тестера. В самом начале до проведения инъекции при помощи пульпо-тестера (Sybron Endo) экспериментальный зуб и контрольный клык исследованы на витальность. Уровень подачи импульса на пульпо-тестере отрегулирован от 0 до максимальных 80.
Проведение инъекции осуществлялось по ориентирам, описанным в оригинальной технике Friedman и Hochman. Место инъекции находится на середине расстояние между срединным небным швом и десневым краем первого и второго премоляров (Фото 3). Аппликация местным анестетиком (20% бензокаин) применена на 1 минуту в месте инъекции.
Инъекция осуществлялась иглой 30G 22 мм (Teruno). Скос иглы к кости ориентировался под углом 45 градусов. Затем иглой медленно проникали в слизистую оболочку неба до контакта с костью и вводили 1 мл раствора анестетика (лидокаин 2% с эпинефрином 1:100 000) в течение трех минут (Фото 4).
Фото 4. Осуществление техники.
Успешность наступления анестезии контролировалась электронным пульпо-тестером (Sybron Endo). В процессе исследования составлялся протокол. Через 1 минуту после инъекции данные пульпо-теста были получены для первого и второго премоляров. Спустя 2 минуты тестирован клык, 3 минуты — латеральный и центральный резец. На четвертой минуте производился тест контрольного клыка. Контроль продолжался с 4 минутным циклом на протяжении часа. Критерием анестезии пульпы был принят отрицательный ответ при максимальном импульсе (80). Успешной анестезия считалась при последовательном получении по крайней мере двух отрицательных ответов при импульсе 80 в течение одного часа.
Время наступления анестезии и продолжительность эффекта также принимались во внимание.
Результаты
В исследовании приняли участие 30 взрослых пациентов, 16 из которых были мужчинами и 14 женщинами. Средний возраст группы 22 года (с варьированием 21-25 лет). Все пациенты получили инъекцию для анестезии передних и средних верхних ветвей верхнечелюстного нерва с одной стороны челюсти. Инъекция состояла из 1 мл 2% лидокаина с эпинефрином 1: 100 000. Успешная пульпарная анестезия составила 16-66% в исследованных зубах. Время наступления анестезии от 6 до 12 минут и продолжительность 23-40 минут.
У всех испытуемых наблюдалась анестезия тканей неба от центрального резца до мезиального щечного бугра первого моляра, не пересекая среднюю линию. Ни у одного пациента не наблюдалась анестезия пульпы от второго премоляра до центрального резца и тканей лица. В то время как 8 пациентов (26,7%) не испытали анестезии вообще ни в одном из экспериментальных зубов. Сильного болевого синдрома при введении анестетика в ткани неба не испытывалось. Также не наблюдали никаких осложнений или побочных реакций в течение и после проведения техники.
Обсуждение
Основное преимущество техники одномоментного блока передних и средних верхних альвеолярных ветвей состоит в сокращении количества инъекций и количества раствора анестетика по сравнению с привычной инфильтрационной анестезией для каждого зуба. В дополнение, такая техника может быть идеальной в косметической стоматологии, так как она не вызывает онемения губы и лица.
Однако исследование показало успешность анестезии только в 16,7-66,6% случаях. Критерием служил блок на импульс прибора с величиной 80. Dreven и Certosimo доказали, что нарушение передачи при любых показателях прибора ниже 80 будет означать присутствие боли при вмешательстве.
В нашем исследовании блокада всех пяти экспериментальных зубов не наступила ни в одном из случаев, как это было описано у Friedman и Hochman. Эффект анестетика постепенно снижался в течение 60 минут, наше исследование не смогло подтвердить данные других авторов, которые сообщали о действии анестезии в течение часа. С другой стороны полностью подтверждено отсутствие онемения губ и мимических мышц.
Испытания данной техники с использованием компьютерной системы (Fukayama, Lee) показали диапазон 42-86% и 35-58% успешной анестезии. В нашем исследовании при использовании обычного шприца показатели значительно ниже (17-66%). Низкий процент при использовании обычного шприца может быть вызван меньшей совершенностью метода по сравнению с компютерно-контролируемым. Автоматизированные инъекции характеризуются контролируемым постоянным током раствора. При традиционной технике — ток раствора и давление зависит от специалиста, хотя все инъекции в исследовании осуществлялись одним доктором. Lee предполагает, что компьютерно-контроируемые инъекции создают условия особого градиента давления, позволяющего анестетику лучше проникать во множество питательных отверстий на твердом небе.
В случаях неэффективной анестезии центрального и латерального резцов можно сделать предположение о преимущественной иннервации средними верхними ветвями. В то время как средние ветви хорошо подвергаются анестезии в таких случаях, передние ветви остаются не задействованными из-за дистантного расположения к месту инъекции. Изучение трупных материалов показали, что средние верхние альвеолярные ветви присутствуют только у 30-72% людей, а в случаях их отсутствия иннервация соответствующей области осуществляется сплетением, образованным передними и задними альвеолярными нервами. Точная роль влияния отсутствия средних ветвей на успешность проведения блока остается до конца не выясненной.
Техника описывается авторами как блок нерва, в то время как Malamed называет блоком нерва только процесс подведения анестезирующего раствора весьма близко к главному нервному стволу, в конкретном случае непосредственно к средним и передним верхним альвеолярным нервам, что обеспечит высокую эффективность анестезии. Однако мы не наблюдаем этого в описанном исследовании, так как анестетик депонируется у небного отростка верхней челюсти.
С другой стороны, сокращение количества инъекций способствует введению меньшего количества вазоконстриктора, что особенно важно у пациентов с сердечно-сосудистой патологией. Для вмешательств на слизистой и десне анестезия передних и средних ветвей обеспечивает отличный гемостаз, не требующий подкрепления очередными инъекциями.
Один из основных недостатков данной техники – это сильная болезненность инъекции в небо. Wahl заявляет, что инъекции в небо самые болезненные из всех инъекций в полости рта, возможно из-за возникающего давления в тканях. Однако в нашем исследовании пациенты не испытывали выраженный дискомфорт из-за предварительной аппликации местным анестетиком, а также медленного и контролируемого введения препарата. Другой минус – техника ограничивается анестезией только пяти зубов, поэтому для пародонтальной хирургии требуется другой, более полный метод обезболивания.
Другой вариант анестезии одной инъекцией от центрального резца до второго премоляра является инфраорбитальная блокада. Данная инъекция менее болезненна, так как производится не на небе, однако, неудобство выполнения вызывает некоторые побочные эффекты, в том числе онемение лица. Karkut установил, что блокада инфраорбитального нерва неэффективна для полной пульпарной анестезии верхнего центрального резца (15% успешности) и латерального резца (22% успешности). Эффективность анестезии клыка — 92% и премоляров – 80%. Причем анестезия длится гораздо менее часа во всех указанных зубах. По данным Berbeich, который исследовал 40 пациентов, неэффективность методики по отношению к резцам также подтверждается. Успешная пульпарная анестезия клыка и премоляров определяется в пределах 75-92%.
Corbett проводил исследование по сравнению методик блокады передних и средних альвеолярных ветвей и блокады у подглазничного отверстия. Успех анестезии в резцах был гораздо отчетливее при проведении блокады средних и передних ветвей (42,9%). Однако анестезия клыков и премоляров лучше происходили при блокаде у подглазничного отверстия. Онемение губы наблюдалось в 100% случаях при инфраорбитальной методике и в 14,3% при палатинальной. Существенной разницы в дискомфорте при проведении обеих методик не выявлено. Определено, что инфраорбитальная методика вызывает более выраженную пульпарную анестезию, палатинальная более распространенную и не вызывающую онемение лица.
Форма неба в исследовании не учитывалась, но мы полагаем, что распределение анестетика между разными участками неба в любом случае происходило гомогенно. Так как техника применялась у группы молодых людей, результаты не могут быть применимы к детям или пожилым.
Заключение
Так как описанная техника является непредсказуемой и не всегда эффективной, она не может считаться методикой выбора в клинической практике. Однако она весьма полезна при проведении реставрационных манипуляций, при этом не искажает улыбку и не воздействует на мимические мышцы. Также техника применима в пародонтальной хирургии из-за отличного гемостаза в мягких тканях неба.
Авторы:
Ignacio Velasco, Reinaldo Soto
кафедра челюстно-лицевой хирургии, Los Andes University, School of Dentistry, Santiago, Chile
Местная анестезия, применяемая в стоматологии
Роль анестезии в стоматологическом лечении невозможно переоценить. Благодаря современным способам обезболивания, которые доступны стоматологам, терапевтическое и хирургическое лечение стало в разы комфортнее и качественнее.
Эффективные анестетики избавляют пациентов от чувства боли и связанного с ней дискомфорта, так что врачу ничто не мешает проводить все необходимые манипуляции, чтобы лечение оказалось максимально качественным.
В хирургической и терапевтической стоматологии применяется местная анестезия в разных вариациях, которые отличаются друг от друга несколькими признаками:
- местом введения;
- способом введения;
- применением разных препаратов, которые имеют специфическое действие.
Большинство видов местной анестезии, используемых в стоматологическом лечении, по способу введения являются карпульными. Для введения препарата врач использует специальный металлический шприц с одноразовой иглой, в который вставляется карпула (картридж) с анестетиком. Карпульная система исключает попадание воздуха в картридж с анестетиком, сохраняя капсулу стерильной.
Виды местного обезболивания, применяемые в стоматологии
- Проводниковая анестезия — направлена на блокировку нерва, отвечающего за чувствительность зубов и десен в месте проведения масштабных стоматологических операций, которые захватывают сразу несколько коренных зубов и околозубные мягкие ткани. Данный вид анестезии является достаточно сильным, так как способен разом снять чувствительность примерно с половины челюсти сроком на 1-2 часа. Проводниковую анестезию нужно вводить крайне аккуратно, укол должен попасть в место совсем рядом с нервом, но не должен затронуть нерв. Если обезболивающий препарат будет введен далеко от нерва, то анестезия окажется недостаточно эффективной. А если инъекция попадет в сам нерв, то может развиться нейропатия – это достаточно редкое осложнение, при котором нерв теряет чувствительность сроком до одного года.
- Аппликационная анестезия – это самый легкий из видов местного обезболивания, который снимает чувствительность мягких тканей сроком на 10-20 минут. Ее проводят без инъекций, а при помощи нанесения препарата на слизистую оболочку и десны ватным тампоном или пальцем. Этот вид анестезии применяют в особенно легких случаях или для безболезненного введения основной анестезии. Чаще всего аппликационную анестезию делают детям, чтобы вырвать расшатанный зуб, или снять боль от обезболивающего укола.
- Инфильтрационная анестезия – это самый распространенный вид анестезии, который применяют во время лечения зубов. У нее есть две разновидности:
- прямая – предполагает введение анестетика в слизистую оболочку рядом с зубами, на которых проводят стоматологические манипуляции, обеспечивая его локальное действие;
- непрямая – предполагает введение анестетика в большую зону мягких тканей вокруг зуба, ее применение более эффективно при манипуляциях на нижней челюсти.
- Внутриканальная анестезия – она бывает необходима при лечении пульпита, и заключается в введении анестетика в пульпу или зубной канал, который необходимо очистить. Если кариозная полость сама по себе большая, то она служит доступом для инъекции. Если прямого доступа к каналу нет, то анестетик вводят одним из двух способов:
- интралигаментарным – инъекция в пространство рядом с корнем зуба;
- туберальным – инъекция в задние альвеолярные ветви на верхней челюсти.
- Интралигаментарная анестезия – это особый вид анестезии, при котором препараты отдельной группы специальным шприцем с поддержанием необходимого давления медленно вводят в периодонтальное пространство, откуда они проникают в кость. Эффект от этих препаратов наступает за 20-40 секунд и сохраняется с течение 30 минут. Данный вид анестезии считается очень эффективным, поэтому он подходит для проведения относительно недолгих, но масштабных манипуляций.
- Внутрикостная анестезия – этот вид анестезии бывает необходим, когда по каким-то причинам другие виды анестезии оказываются неэффективными и не справляются с блокировкой болевых ощущений. Чаще всего к внутрикостной анестезии приходится прибегать при удалении нижних моляров. Это обезболивание считается очень сильным, но его применяют довольно редко из-за сложности проведения. Для введения анестетика врачу необходимо провести рассечение слизистой оболочки. Потом с помощью специального тонкого бора обеспечить доступ для введения препарата в губчатое вещество. Для этой анестезии необходимо использование специальных шприцев с поддержанием необходимого давления, и препарат нужно вводить медленно. Это самый эффективный вид анестезии, который имеет серьезный риск повреждения сосуда и попадания анестетика в кровяное русло.
Анестезия на верхней челюсти – STOMWEB.RU
Автор: J.A. Baart
Перевод: Лили Хромова
Сенсорная иннервация верхней челюсти обеспечивается второй ветвью тройничного нерва — верхнечелюстным нервом. Эта ветвь покидает полость черепа через круглое отверстие, достигает крылонебной ямки и проходит сквозь нее, как подглазничный нерв, отдавая множество ветвей. Что касается местной анестезии на верхней челюсти, важны следующие ветви:
- Большие и малые небные нервы
- Задние, средние и передние верхние альвеолярные нервы
- Подглазничный нерв (Рис.1)
Рисунок 1. Ход верхнечелюстного нерва и его главных ветвей.
Таким образом, основной ствол верхнечелюстного нерва может быть достигнут через большое небное отверстие, через инфраорбитальное отверстие, а также через область над бугром верхней челюсти и несколько кзади от него. На практике, туберальная анестезия является единственной применяемой локальной анестезией для верхнечелюстного нерва. Поэтому этот метод используется для хирургических вмешательств.
Для стоматологических манипуляций на верхней челюсти обычно используется инфильтрационная анестезия. Кортикальная пластинка верхней челюсти достаточно тонкая, это обеспечивает хорошую диффузию анестетика. Таким способом могут анестезироваться все щёчные корни зубов верхней челюсти. Небные корни моляров и премоляров достигаются с помощью инфильтрационной анестезии ветвей большого небного и носонебного нервов. Региональная проводниковая анестезия также возможна через большое небное отверстие и носонебный канал.
Инфильтрационная анестезия на верхней челюсти достаточно эффективна, кроме тех случаев, когда она проводится в воспалённой области. Проводниковая анестезия большого небного, носонебного и подглазничного нервов также эффективна. При туберальной анестезии обычно блокируются только задние верхние альвеолярные и средние ветви. Но в некоторых случаях могут также блокироваться небный и подглазничный нервы.
Резцы и клыки
Перед тем, как покинуть инфраорбитальное отверстие, одноименный нерв отдает ветви к резцам и клыкам — передние верхние альвеолярные нервы. Эти ветви обеспечивают сенсорную иннервацию резцов и клыков, складки преддверия гортани, десны, надкостницы и кости. Они анастомозируют с маленькими ветвями с другой стороны (Рис. 2).
Тест по Стоматологии (ИГА) с ответами по теме ‘методы обезболивания.’
Тест по Стоматологии (ИГА) с ответами по теме ‘методы обезболивания.’ — Gee Test наверх 1. профилактика стоматологических заболеваний. эпидемиология стоматологических заболеваний.2. поверхностные образования на зубах и зубные отложения. индексы регистрации гигиенического состояния полости рта3. гигиена полости рта. гигиеническое воспитание населения4. кариесрезистентность эмали. кариесогенная ситуация в полости рта5. профилактика кариеса зубов.6. очаговая деминерализация эмали.7. профилактика некариозных поражений твердых тканей зубов.8. профилактика заболеваний пародонта.9. профилактика зубочелюстных аномалий.10. стоматологическое просвещение.11. пропедевтика стоматологических заболеваний. организация стоматологического кабинета.12. обследование стоматологического больного.13. классификация кариозных полостей по блэку.14. препарирование кариозных полостей.15. пломбировочные материалы и пломбирование кариозных полостей.16. эндодонтия как наука.17. методы обезболивания.18. удаление зубов верхней и нижней челюсти. ошибки и осложнения.19. ортопедическое лечение дефектов твердых тканей зубов и зубных резцов.20. терапевтическая стоматология. кариес и его осложнения у взрослых. кариес.21. воспаление пульпы.22. воспаление периодонта.23. некариозные поражения твердых тканей зубов.24. болезни пародонта. анатомия, методы обследования, терминология.25. гингивит.26. пародонтит, пародонтоз.27. заболевания слизистой оболочки полости рта (сопр). методы обследования, элементы поражения сопр.28. травматические поражения сопр.29. герпетическая инфекция.30. вич-инфекция.31. сифилис.32. язвенно-некротический гингивит венсана.33. кандидоз.34. аллергические поражения сопр.35. многоформная экссудативная эритема.36. хронический рецидивирующий афтозный стоматит.37. изменения слизистой оболочки полости рта при заболеваниях нервной системы.38. заболевания языка.39. истинная пузырчатка. красная волчанка.40. заболевания губ.41. лейкоплакия, предраковые заболевания.42. стоматология детская. детская терапевтическая стоматология. развитие зуба в клинико-рентгенологическом аспекте.43. профилактика стоматологических заболеваний.44. некариозные поражения твердых тканей зуба.45. кариес зубов и его осложнения у детей.46. заболевания пародонта.47. заболевания слизистой оболочки полости рта.48. травма челюстно-лицевой области у детей.49. детская хирургическая стоматология и челюстно-лицевая хирургия. обезболивание и неотложные состояния в условиях детской стоматологической поликлиники.50. операция удаления зуба.51. травма челюстно-лицевой области.52. кариес зубов и его осложнения.53. заболевания височно-нижнечелюстного сустава.54. заболевания слюнных желез.55. опухоли и опухолеподобные образования тканей челюстно-лицевой области.56. аномалии зубочелюстной системы и врожденная патология.57. ортопедическая стоматология. ортопедическое лечение дефектов твердых тканей зубов и зубных рядов несъемными конструкциями зубных протезов.58. ортопедическое лечение дефектов зубных рядов съемными конструкциями зубных протезов.59. ортопедическое лечение при полном отсутствии зубов.60. некариозные поражения твердых тканей зубов. повышенная стертость.61. травмы челюстно-лицевой области.62. дефекты и деформации тканей челюстно-лицевой области.63. материалы, используемые в ортопедической стоматологии.64. ортодонтия. зубочелюстные аномалии.65. хирургическая стоматология и челюстно-лицевая хирургия. обезболивание в хирургической стоматологии.- 1. интубационная
- 2. проводниковая
- 3. эпидуральная
- 4. внутривенная
- 5. масочная
- 1. подкожная
- 2. интубационная
- 3. интралигаментарная
- 4. эпидуральная
- 5. внутривенная
- 1. аллергические реакции на анестетики
- 2. множественный кариес зубов
- 3. высокая температура
- 4. подвижность зубов
- 5. повышенное АД
- 1. инфильтрационную
- 2. торусальную
- 3. резцовую
- 4. мандибулярную
- 5. ментальную
- 1. торусальную
- 2. инфраорбитальную
- 3. туберальную
- 4. ментальную
- 5. резцовую
- 1. палатинальная
- 2. инфраорбитальная
- 3. инфильтрационная с оральной и вестибулярной стороны
- 4. резцовая и инфильтрационная с вестибулярной стороны
- 5. туберальная
- 1. инфильтрационная
- 2. резцовая
- 3. торусальная
- 4. палатинальная
- 5. туберальная
- 1. инфильтрационная
- 2. туберальная
- 3. ментальная
- 4. по Гоу-Гейтсу
- 5. палатинальная
- 1. зубы верхней челюсти
- 2. слизистую оболочку неба
- 3. слизистую оболочку десны с язычной стороны
- 4. нижнюю губу и кожу подбородочной области
- 5. слизистую щеки
- 1. второго моляра
- 2. первого моляра
- 3. второго премоляра
- 4. первого премоляра
- 5. клыка
- 1. палатинальная
- 2. резцовая
- 3. подглазничная
- 4. туберальная
- 5. торусальная
- 1. туберальной
- 2. резцовой
- 3. палатинальной
- 4. подглазничной
- 5. ментальной
- 1. передние верхние альвеолярные
- 2. средние верхние альвеолярные
- 3. задние верхние альвеолярные
- 4. глазничного нерва
- 5. носонебного нерва
- 1. овальное отверстие в подвисочную ямку
- 2. круглое отверстие в крылонебную ямку
- 3. foramen infraorbitale в fossa canina
- 4. верхнеглазничную щель в глазницу
- 5. ментальное отверстие
- 1. овальное отверстие
- 2. круглое отверстие
- 3. подглазничное отверстие
- 4. верхнеглазничную щель
- 5. нижнечелюстной канал
- 1. сложных эфиров
- 2. амидов
- 3. щелочей
- 4. спиртов
- 5. кислот
- 1. кверху, кзади, кнутри
- 2. кверху, кзади, кнаружи
- 3. книзу, кзади, кнутри
- 4. книзу, кзади, кнаружи
- 5. кверху, вперед, наружу
- 1. кверху, кзади, кнутри
- 2. кверху, кзади, кнаружи
- 3. книзу, кзади, кнутри
- 4. книзу, кзади, кнаружи
- 5. кверху, вперед, кнутри
- 1. кверху, кзади, кнутри
- 2. кверху, кзади, кнаружи
- 3. книзу, кзади, кнутри
- 4. книзу, кзади, кнаружи
- 5. кверху, вперед, кнутри
- 1. кверху, кнутри
- 2. кверху, кзади
- 3. книзу, кнутри
- 4. книзу, кзади
- 5. книзу, кнаружи
- 1. гематома
- 2. коллапс
- 3. обморок
- 4. анафилактический шок
- 5. отек Квинке
- 1. I и II
- 2. II и III
- 3. I и III
- 4. II и IV 5) I и IV
- 1. зубы верхней челюсти
- 2. зубы нижней челюсти
- 3. подъязычную область
- 4. 2/3 языка
- 5. слизистую щеки
- 1. моляры
- 2. альвеолярный отросток в области моляров
- 3. подбородок, губа, резцы, клыки и премоляры нижней челюсти
- 4. костная ткань ветви нижней челюсти
- 5. верхняя губа
- 1. мандибулярной и ментальной
- 2. резцовой и инфраорбитальной
- 3. резцовой и туберальной
- 4. туберальной и палатинальной
- 5. инфраорбитальной и палатинальной
- 1. мандибулярной
- 2. ментальной
- 3. инфраорбитальной
- 4. туберальной
- 5. палатинальной
- 1. мандибулярной
- 2. ментальной
- 3. инфраорбитальной
- 4. туберальной
- 5. торусапьной
- 1. мандибулярной
- 2. торусальной
- 3. инфраорбитальной
- 4. туберальной
- 5. по Гоу-Гейтсу
- 1. задняя треть языка
- 2. передние 2/3 языка
- 3. слизистая оболочка глотки
- 4. слизистая оболочка переходной складки
- 5. кончик языка
- 1. кожа и слизистая щеки
- 2. альвеолярный отросток и моляры нижней челюсти
- 3. альвеолярный отросток и моляры верхней челюсти
- 4. бугор, альвеолярный отросток и моляры верхней челюсти
- 5. слизистая неба
- 1. торусальной
- 2. туберальной
- 3. ментальной
- 4. инфраорбитальной
- 5. палатинальной
- 1. премоляры нижней челюсти
- 2. моляры верхней челюсти
- 3. моляры нижней челюсти
- 4. премоляры верхней челюсти
- 5. резцы верхней челюсти
- 1. фронтальные верхней челюсти
- 2. фронтальные нижней челюсти,
- 3. жевательные верхней челюсти
- 4. жевательные нижней челюсти
- 5. премоляры нижней челюсти
- 1. зубы верхней челюсти
- 2. зубы нижней челюсти
- 3. передние 2/3 языка
- 4. небо
- 5. слизистая щеки
- 1. Берше-Дубову
- 2. Вайсбрему
- 3. Берше и Егорову
- 4. Вайсблату
- 5. Гоу-Гейтсу
- 1. обморок
- 2. контрактура нижней челюсти
- 3. анафилактический шок
- 4. коллапс
- 5. отек Квинке
- 1. кровотечение
- 2. контрактура
- 3. обморок
- 4. некроз
- 5. гематома
- 1. слизистая оболочка с вестибулярной стороны в области резцов
- 2. слизистая оболочка, твердое небо у резцов, до клыков
- 3. зубы верхней челюсти от клыка до клыка
- 4. альвеолярный отросток верхней челюсти
- 5. слизистая оболочка щеки
- 1. внутрипульпарное
- 2. спонгиозное
- 3. нейролептаналгезию
- 4. интралигаментарное
- 5. проводниковое
- 1. мандибулярная
- 2. субпериостальная
- 3. инфраорбитальная
- 4. резцовая
- 5. ментальная
- 1. обратимое торможение ЦНС
- 2. необратимое торможение ЦНС
- 3. блокада периферических нервных рецепторов
- 4. блокада основного нервного ствола
- 5. возбуждение ЦНС
- 1. малые транквилизаторы + анальгетики + гипосенсибилизирующие вещества
- 2. малые транквилизаторы + антибиотики + гипосенсибилизирующие вещества
- 3. малые транквилизаторы + диуретики + спазмолитики
- 4. малые транквилизаторы + диуретики + спазмолитики + гипосенсибилизирующие вещества
- 5. анальгетики + антибиотики
- 1. расширение сосудов
- 2. сужение сосудов
- 3. гиперемию кожных покровов
- 4. парестезии
- 5. анальгезию
- 1. психоэмоциональный
- 2. вегетативный
- 3. сенсорный
- 4. двигательный
- 5. рефлекторный
- 1. 90
- 2. 60-70
- 3. 50-55
- 4. 30-45
- 5. 10-20
- 1. большого небного
- 2. резцового
- 3. подглазничного
- 4. нижнечелюстного
- 5. ментального
- 1. большого небного
- 2. резцового
- 3. подглазничного
- 4. нижнечелюстного
- 5. ментального
- 1. большого небного
- 2. резцового
- 3. подглазничного
- 4. нижнечелюстного
- 5. подбородочного
- 1. моляры нижней челюсти
- 2. ретромолярный треугольник
- 3. височный гребешок
- 4. крылочелюстная складка
- 5. линия А
- 1. зубы верхней челюсти
- 2. ретромолярный треугольник
- 3. височный гребешок
- 4. крылочелюстная складка
- 5. косая линия
- 1. щечного, нижнелуночкового, язычного.
- 2. носонебного, нижнелуночкового, подбородочного
- 3. щечного, нижнелуночкового, небного
- 4. нижнелуночкового, небного
- 5. носонебного, язычного
- 1. подглазничного
- 2. резцового
- 3. скулового
- 4. глазничного
- 5. подбородочного
- 1. торусальной
- 2. инфраорбитальной
- 3. туберальной
- 4. палатинальной
- 5. подбородочной
- 1. кожа подбородка
- 2. слизистая оболочка твердого неба
- 3. премоляры
- 4. слизистая десны у зубов 4.7, 4.6, 4.5 и 3.5, 3.6, 3.7
- 5. моляры
- 1. язычные
- 2. нижнечелюстные
- 3. задние верхние альвеолярные
- 4. подбородочные
- 5. нижние альвеолярные
- 1. подбородочный, язычный
- 2. подбородочный, щечный
- 3. нижнечелюстные
- 4. нижнеальвеолярный, язычный, щечный
- 5. подглазничный, носонебный
- 1. большого небного
- 2. носонебного
- 3. нижнеальвеолярного
- 4. верхнего заднего альвеолярного
- 5. малого небного
- 1. бугра верхней челюсти
- 2. нижнечелюстного возвышения
- 3. большого небного отверстия
- 4. резцового отверстия
- 5. ментального отверстия
- 1. по М.М. Вейсбрему
- 2. по Берше-Дубову
- 3. по Берше
- 4. мандибулярной
- 5. по Гоу-Гейтсу
- 1. десна в области резцов
- 2. резцы и клыки верхней челюсти
- 3. слизистая твердого неба до середины клыков
- 4. слизистая оболочка средних носовых ходов
- 5. кожа верхней губы
- 1. туберальной
- 2. торусальной
- 3. подглазничной
- 4. резцовой
- 5. подбородочной
- 1. туберальной
- 2. торусальной
- 3. резцовой
- 4. подглазничной
- 5. палатинальной
- 1. резцы верхней челюсти
- 2. премоляры верхней челюсти
- 3. моляры верхней челюсти
- 4. моляры нижней челюсти
- 5. резцы нижней челюсти
- 1. в крылонебной ямке
- 2. в подвисочной ямке
- 3. у овального отверстия
- 4. в крыловидно-челюстном пространстве
- 5. в подглазничном отверстии
- 1. крыловидно-челюстная складка
- 2. скулоальвеолярный гребень
- 3. наружная пластинка крыловидного отростка клиновидной кости
- 4. височный гребешок
- 5. угол нижней челюсти
- 1. мандибулярной
- 2. туберальной
- 3. щечной и ментальной
- 4. торусальной
- 5. палатинальной
- 1. инфильтрационной с вестибулярной стороны
- 2. инфильтрационной с вестибулярной стороны и резцовой
- 3. инфраорбитальной
- 4. туберальной
- 5. палатинальной
- 1. инфильтрационную с вестибулярной и оральной стороны
- 2. инфраорбитальную и небную . 3) туберальную
- 3. инфраорбитальную и резцовую
- 4. палатинальную
- 1. щечный и язычный
- 2. язычный и нижнеальвеолярный
- 3. ушно-височный и щечный
- 4. средние верхние альвеолярные ветви
- 5. подглазничный и подбородочный
- 1. язычный, нижнеальвеолярный, щечный
- 2. задние верхние альвеолярные ветви
- 3. средние верхние альвеолярные ветви
- 4. щечный и нижнеальвеолярный
- 5. передние верхние альвеолярные
- 1. боковым резцом и клыком
- 2. клыком и первым премоляром
- 3. первым и вторым премоляром
- 4. центральным и боковым резцами
- 5. центральными резцами
- 1. туберальной
- 2. торусальной
- 3. инфраорбитальной
- 4. анестезией по Берше-Дубову
- 5. мандибулярной
- 1. по переходной складке с вестибулярной стороны
- 2. по переходной складке с вестибулярной и небной сторон
- 3. с небной стороны
- 4. у бугра верхней челюсти
- 5. в крыловидно-челюстную складку
- 1. по переходной складке с вестибулярной стороны
- 2. по переходной складке с вестибулярной и небной сторон
- 3. с небной стороны
- 4. в области резцового отверстия
- 5. в области подглазничного отверстия
- 1. инфраорбитальную
- 2. инфраорбитальную и инфильтрационную с небной стороны
- 3. инфильтрационную с вестибулярной стороны
- 4. туберальную
- 5. торусальную
- 1. инфильтрационную с вестибулярной стороны
- 2. инфильтрационную с небной стороны
- 3. инфильтрационную с вестибулярной и небной сторон
- 4. в области большого небного отверстия
- 5. резцовую
- 1. инфраорбитальную
- 2. инфильтрационную с небной стороны
- 3. инфраорбитальную и резцовую
- 4. в области большого небного отверстия
- 5. туберальную
- 1. инфильтрационную с вестибулярной и небной поверхностей
- 2. в области большого небного отверстия
- 3. в области резцового отверстия
- 4. инфильтрационную с вестибулярной стороны
- 5. инфильтрационную с небной стороны
- 1. мандибулярную
- 2. мандибулярную и щечную
- 3. в области щечного нерва
- 4. в области язычного нерва
- 5. ментальную
- 1. инфильтрационную с вестибулярной стороны
- 2. туберальную
- 3. мандибулярную
- 4. инфильтрационную с язычной стороны
- 5. ментальную
- 1. мандибулярную
- 2. инфильтрационную с язычной стороны
- 3. инфильтрационную с вестибулярной стороны
- 4. ментальную
- 5. туберальную
- 1. инфильтрационную с язычной стороны
- 2. туберальную
- 3. ментальную и инфильтрационную с язычной стороны
- 4. ментальную
- 5. инфраорбитальную
- 1. ментальную
- 2. инфильтрационную с вестибулярной стороны
- 3. инфильтрационную с язычной стороны
- 4. инфильтрационную с вестибулярной и язычной сторон
- 5. резцовую
- 1. инфильтрационную с язычной стороны
- 2. инфильтрационную с вестибулярной стороны
- 3. инфраорбитальную
- 4. инфильтрационную с вестибулярной и язычной сторон
- 5. палатинальную
- 1. торусальную
- 2. инфраорбитальную
- 3. туберальную
- 4. ментальную
- 5. палатинальную
- 1. внутренней крыловидной
- 2. латеральной крыловидной
- 3. жевательной
- 4. щечной
- 5. височной
- 1. удаляют иглу
- 2. делают разрез в области крыловидно-нижнечелюстной складки
- 3. проводят повторную анестезию
- 4. госпитализируют больного
- 5. не предпринимают никаких действий
- 1. лечение кариеса при заболеваниях пародонта
- 2. одонтопрепарирование под металлокерамическую коронку
- 3. лечение пульпита девитальной экстирпацией пульпы
- 4. удаление зуба с хроническим периодонтитом
- 5. удаление дистопированного зуба
Анестезия (обезболивание) в стоматологии — Стоматологический журнал iStom
Проблема боли и обезболивания в стоматологии является очень важной. Анестезия в стоматологии — это блокада проведения афферентных, нервных импульсов при стоматологических процедурах. Современная анестезия в стоматологии позволяет перенести все лечение без ощутимого дискомфорта. Анестезия в стоматологии в основном является местной, так как воздействует только на определенный небольшой участок тканей. Страхи, связанные с анестезией в настоящее время не актуальны, идут они из прошлого, когда применялись более токсичные препараты. Техника выполнения анестезий. Инфильтрационная методика местной анестезии — наиболее частый вариант обезболивания в стоматологии
При инфильтрационной анестезии депо анестетика создают в мягких тканях лица, на надкостнице, под надкостницей и, кроме того, в губчатом слое челюстей.
Для проводниковой анестезии периферических ветвей тройничного нерва раствор анестетика вводят в зону расположения альвеолярных, подглазничных, больших небных, резцового, подбородочных отверстий и отверстий нижней челюсти или в клетчаточные пространства, по которым проходят одноименные ветви.
Стволовую анестезию верхнечелюстного и нижнечелюстного нервов проводят у круглого или овального отверстия клиновидной кости.
Пародонтальные способы местной анестезии проводят в области одного или нескольких зубов.
Инфильтрационная анестезия: При инфильтрационной анестезии мягких тканей лица проводят антисептическую обработку кожи операционной зоны, закрывают лицо больного стерильной простыней или полотенцем. Пользуются шприцем вместимостью 2 мл с тонкой короткой иглой. По линии предстоящего разреза в толщу кожи вводят 0,25 — 0,5 мл 1% раствор анестетика, создавая так называемую лимонную корочку. Повторные вкол иглы и введение раствора анестетика производят со стороны участка, в котором наступило обезболивание. Затем вводят раствор анестетика в подкожную клетчатку, выходя за пределы операционной области.
Дальнейшую послойную инфильтрацию тканей проводят по естественным межфасциальным футлярам, используя метод ползучего инфильтрата по А. В. Вишневскому.
Во время проведения инфильтрационной анестезии зубов и альвеолярных отростков врач находится справа от пациента. Зеркалом или шпателем отводят верхнюю (или нижнюю) губу. Иглу вводят в ткани переходной складки под углом 40-45′ к поверхности альвеолярного отростка до надкостницы. Срез иглы должен быть обращен к кости. Над верхушками корней зубов, подлежащих обезболиванию, вводят 1,0 — 1,5 мл 2% раствора анестетика.
Исключением из правила является медиальный щечный корень первого ‘верхнего моляра. Он окружен плотным слоем компактной кости, образующим скулоальвеолярный гребень, который препятствует проникновению раствора анестетика к нерву. Поэтому для обезболивания указанного корня раствор анестетика следует вводить на уровне верхушки корня второго премоляра. Отсюда он легче достигает нервов до вступления их в зону плотной кости. Для обезболивания дистального щечного корня этого зуба раствор анестетика вводят над его верхушкой. Затем вводят 0 5 мл обезболивающего’ раствора с небной стороны в угол, образованный небным и альвеолярным отростками верхней челюсти, на уровне или дистальнее зуба. Недостаточное обезболивание зубов или альвеолярного отростка обычно отмечается при введении раствора анестетика в рыхлую соединительную ткань, расположенную далеко от верхушки корня зуба, подлежащего обезболиванию.
Инфильтрационная анестезия не показана, если на месте введения обезболивающего раствора имеется воспалительный процесс.
Поднадкостничная анестезия является методом выбора, особенно при болезненных вмешательствах на пульпе зуба, когда обычная инфильтрационная анестезия недостаточно эффективна. Для поднадкостничной анестезии применяют короткую тонкую острую иглу. Иглу вкалывают между десневым краем и проекцией верхушки корня на слизистую оболочку переходной складки. Срез иглы должен быть обращен к кости. Прокалывают слизистую оболочку и вводят 0,5 мл раствора анестетика. Через 20 — 30 с прокалывают надкостницу, иглу располагают к длинной оси зуба примерно под углом 45′ и несколько продвигают под надкостницей по направлению к верхушке корня зуба. Для введения раствора анестетика под надкостницу необходимо нажимать на поршень шприца значительно сильнее, чем при введении обезболивающего раствора в клетчатку, расположенную над надкостницей.
С небной стороны поднадкостничную инфильтрационную анестезию проводят по той же методике, что и с вестибулярной стороны.
Внутрикостная анестезия показана, если обычная инфильтрационная или проводниковая анестезия не позволяют добиться достаточного обезболивания при лечении, удалении зубов или при других операциях на альвеолярном отростке. В указанных случаях можно ввести 2% раствор анестетика непосредственно в губчатую кость между корнями зубов.
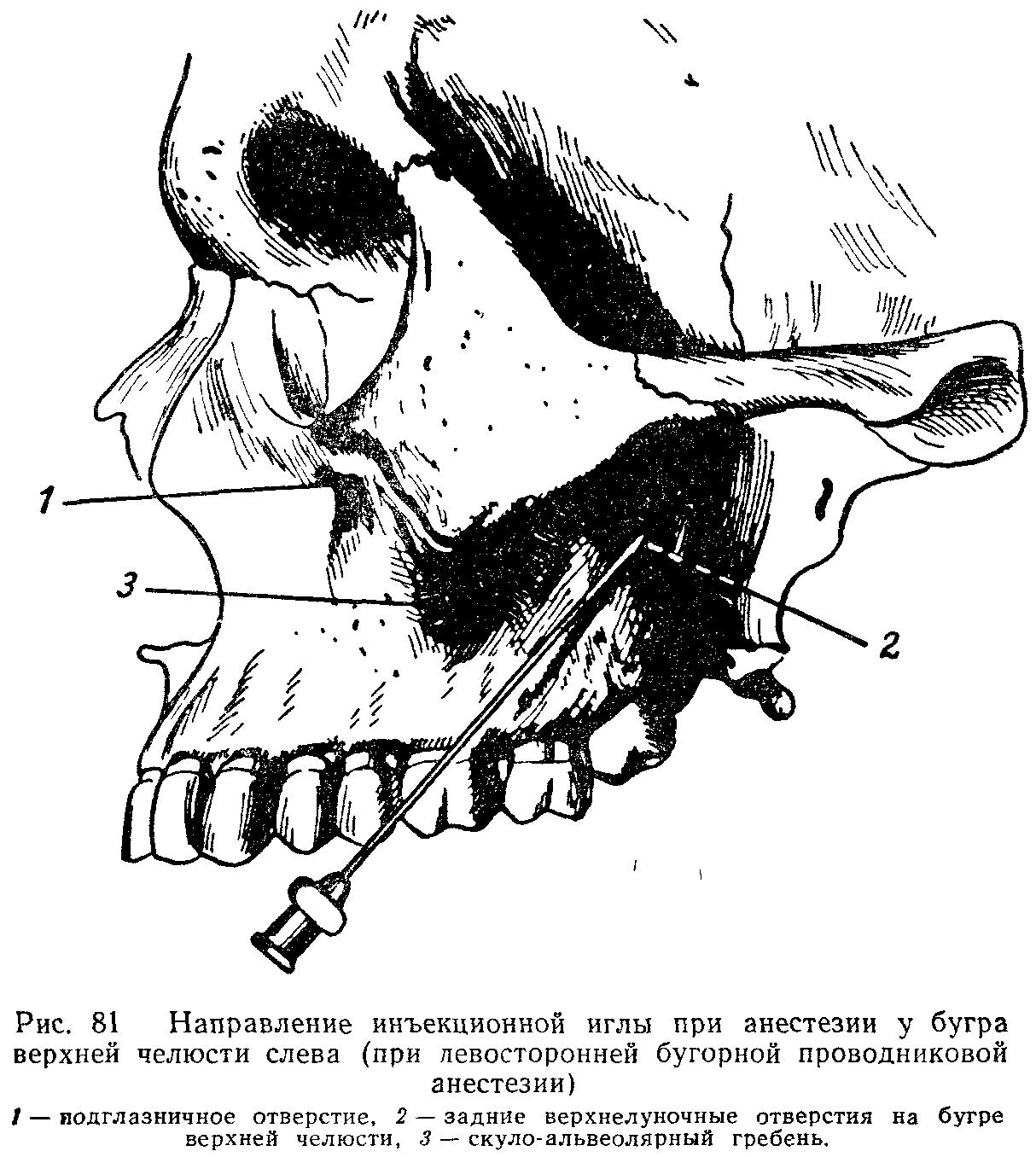
Проводниковая анестезия на верхней челюсти:Анестезия задних верхних альвеолярных ветвей тройничного нерва (туберальная анестезия) показана при хирургических вмешательствах в области верхних моляров, а также в соответствующем отделе альвеолярного отростка. Для этого предложены внеротовые и внутриротовые способы.
Внеротовые способы туберальной анестезии имеют ряд преимуществ: операционное поле более удобно для обзора и манипуляций иглой, есть все условия для надежной дезинфекции места вкола иглы, по пути продвижения иглы значительно реже встречаются сосуды и, следовательно, почти полностью исключается возможность образования гематом. При выключении задних верхних альвеолярных ветвей врач располагается справа от больного. Для определения глубины прохождения задних верхних альвеолярных ветвей линейкой измеряют расстояние от нижненаружного угла глазницы до передненижнего угла скуловой кости. Это расстояние можно измерить другим способом. Врач устанавливает указательный палец левой руки в нижнелатеральный угол глазницы, а большим пальцем той же руки определяет передне- нижний угол скуловой кости. Расстояние между этими точками отмечают на игле шприца предварительно надетым на нее кусочком стерильной резинки. Затем, обработав кожу спиртом, вкалывают иглу под передненижний угол скуловой кости и продвигают ее под скуловой костью по прямой линии на нужную глубину под углом примерно 90′ к линии, соединяющей верхний край наружного слухового прохода с нижним краем глазницы, и под углом 45′ к медиальной сагиттальной плоскости. Игла проходит через кожу, подкожную жировую клетчатку, жировой комок щеки до бугра верхней челюсти. По пути следования иглы и у бугра верхней челюсти вводят 2 — 5 мл обезболивающего раствора. Через 10 — 15 мин наступает обезболивание зоны иннервации задних верхних альвеолярных ветвей. Иногда отмечается блокада верхнего среднего и переднего альвеолярных нервов.
Анестезию передних и средних верхних альвеолярных ветвей верхнечелюстного нерва у подглазничного отверстия (инфраорбитальная анестезия) проводят внутриротовым и внеротовым способами. При внутриротовом способе обезболивания рекомендуют вкалывать иглу в переходную складку преддверия рта в любой точке от верхних резцов до премоляров, однако наиболее короткое расстояние от преддверия рта к подглазничному отверстию — на уровне второго верхнего премоляра.
Иглу вкалывают в переходную складку на уровне второго премоляра и продвигают вдоль зуба по направлению к подглазничному отверстию.
Внутриротовые способы анестезии подглазничной области имеют существенные недостатки: трудно добиться стерильности места вкола иглы; игла проходит по мягким тканям более длинный путь; в ряде случаев травмирует сосуды, что иногда приводит к развитию гематомы.
Чтобы избежать недостатков внутриротового способа инфраорбитальной анестезии, можно рекомендовать внеротовой способ обезболивания в области подглазничного отверстия. Врач располагается также справа от пациента. Для определения проекции подглазничного отверстия на кожу указательным пальцем левой руки пальпируют подглазничный шов — на 5 — 8 мм ниже шва находится подглазничное отверстие. Если подглазничный шов не определяется, то отыскивают точку, расположенную на границе средней и внутренней третей нижнего края орбиты, и отступают от нее до 8 мм вниз к подглазничному отверстию. Ногтевой фалангой указательного пальца левой руки отмечают на коже точку над подглазничным отверстием. Иглу вкалывают на 0,5 — 1,0 см ниже и медиальнее, продвигают по направлению к подглазничному отверстию до упора в кость и вводят 1,5 — 2,0 мл раствора анестетика. Если необходимо ввести раствор анестетика непосредственно в подглазничный канал, то выпускают небольшое количество (до 0,5 мл) его у одноименного отверстия и осторожно ощупывают иглой кость. Врач отмечает попадание конца иглы в отверстие и вводит до 1 мл раствора анестетика. Обезболивание передних (фронтальных) зубов верхней челюсти и премоляров наступает через 10 — 15 мин. Для полного обезболивания необходимо дополнительно блокировать по переходной складке анастомозы с нервами противоположной стороны и носонебный нерв у резцового отверстия.
Следует иметь в виду, что второй, а иногда и первый премоляры могут дополнительно иннервироваться задними верхними альвеолярными ветвями, которые в этих случаях также необходимо блокировать.
При введении раствора анестетика у подглазничного отверстия наступает обезболивание соответствующей половины верхней губы, боковой поверхности носа, верхнего отдела щечной области, нижнего века, слизистой оболочки преддверия рта в пределах фронтальных зубов и премоляров.
Наиболее частым осложнением (2 — 3% случаев) является повреждение сосудов и образование гематомы в подглазничной области. Гематомы возникают во время продвижения иглы в подглазничном канале. С целью профилактики травмы сосудов при продвижении иглы рекомендуют постоянно выпускать обезболивающий раствор.
Анестезию большого небного нерва можно провести в любой точке, расположенной кпереди от большого небного отверстия. Зона обезболивания будет находиться кпереди от места вкола иглы и депонирования раствора анестетика.
При блокаде большого небного нерва голова больного находится на уровне плечевого сустава врача, который становится с правой стороны ‘и просит пациента широко открыть рот. Место вкола иглы — медиальнее центральной точки, расположенной на линии, соединяющей середину твердого неба и край десны на уровне небного корня первого или второго моляра. Иглу вкалывают с противоположной стороны полости рта на расстоянии до 10 мм от большого небного отверстия и продвигают косо спереди и снизу несколько кнаружи, назад и вверх до кости (в сам канал вводить иглу не следует). В расположенную здесь клетчатку вводят около 0,5 мл обезболивающего раствора. Не рекомендуется вводить большее количество раствора анестетика, так как он, распространяясь на мягкое небо, блокирует мышцы, вызывает кратковременное нарушение глотания и ощущение постороннего тела во рту. Примерно через 5 — 10 мин наступает обезболивание мягких тканей, покрывающих твердое небо. Зона обезболивания ограничена спереди линией, соединяющей клыки, сзади — задним краем твердого неба, с боков — гребнем альвеолярного отростка и срединным небным швом. Иногда отмечается обезболивание мягкого неба. В редких случаях передняя граница обезболивания проходит по линии, соединяющей вторые премоляры.
Осложнения встречаются редко. Возможно повреждение иглой сосудов, что приводит к кровотечению из места вкола иглы или образованию гематомы. Чтобы остановить кровотечение, достаточно на несколько минут прижать марлевым тампоном кровоточащий сосуд. Очень редко наблюдается некроз мягких тканей твердого неба. Он может возникнуть при травме сосудов, попадании инфекции в ткани или при ошибочном введении не раствора ане- стетика, а других веществ.
Анестезию носонебного нерва обычно проводят внутриротовым способом. Иглу вкалывают у основания резцового сосочка и медленно вводят 0,1 — 0,3 мл обезболивающего раствора. Последний не следует вводить под большим давлением, так как это вызовет боль. Через 3 — 5 мин наступает анестезия слизистой оболочки твердого неба в области фронтальных зубов.
Осложнения возникают редко. Обычно, повреждая иглой сосуды, наблюдают кровотечение из места вкола игла. Оно прекращается самостоятельно или после прижатая кровоточащего сосуда стерильным марлевым тампоном в течение нескольких минут.
Анестезию верхнечелюстного нерва в крыловидно-небной ямке осуществляют при противопоказаниях к проведению проводникового обезболивания периферических ветвей этого нерва, например, при воспалительном процессе.
В крыловидно-небную ямку иглу можно ввести несколькими способами: 1) под скуловой дугой, 2) через мягкие ткани щеки, 3) через глазницу и 4) через крыловидно-небный канал.
1. Для введения иглы под скуловую дугу врач располагается справа от пациента и просит его повернуть голову в сторону, противоположную месту вкола иглы. Ногтевой фалангой большого пальца левой руки он определяет расположение суставного бугорка. Кожу больного в этом участке, кпереди от суставного бугорка, обрабатывают 96% спиртом. Иглу вкалывают под нижним краем скуловой дуги впереди суставного бугорка и продвигают по мягким тканям внутрь до упора в латеральную пластинку крыловидного отростка клиновидной кости. Отмечают глубину расположения латеральной пластинки крыловидного отростка. На такой же глубине, но несколько кпереди находится вход в крыловидно-небную ямку. Чтобы подвести конец иглы к указанной ямке, врач извлекает иглу на 2 — 3 см (до подвисочноro гребня), направляет ее кпереди под углом 20 — 30′ и вновь погружает в мягкие ткани на отмеченное расстояние. При этом конец иглы оказывается у входа в крыловидно-небную ямку, где вводят 5 — 8 мл раствора анестетика. Через 15 — 20 мин блокируется верхнечелюстной нерв.
2. Если иглу проводят через мягкие ткани щеки, то ее вкалывают под нижний край скуловой дуги на уровне скулоальвеолярного гребня и продвигают в мягких тканях вверх, назад и внутрь. Между бугром верхней челюсти и крыловидным отростком на глубине около 5 см игла входит в крыловидно-небную ямку, и сюда же вводят раствор анестетика.
3. При орбитальном пути (по Войно-Ясенецкому) иглу вкалывают у нижненаружного угла глазницы и, скользя скосом иглы по нижней стенке глазницы по направлению к нижнеглазничной щели, продвигают ее на 4 — 5 см. В крыловидно-небную ямку вводят до 5 мл обезболивающего раствора.
4. Иглу вводят в большое небное отверстие и продвигают на глубину 3 — 4 см. В крыловидно-небную ямку вводят 2 — 3 мл раствора анестетика. Через 15 — 20 мин блокируется верхнечелюстной нерв.
Проводниковая анестезия ветвей нижнечелюстного нерва:Для проводниковой анестезии ветвей нижнечелюстного нерва используют как внутриротовые, так и внеротовые способы.
Внутриротовые способы анестезии нижнего альвеолярного и язычного нервов в крыловидно-челюстном пространстве (мандибулярная анестезия). Нижний альвеолярный и язычный нервы располагаются в клетчатке крыловидно-челюстного пространства. Если двумя взаимно перпендикулярными линиями, проведенными через центр ветви нижней челюсти, разделить ее на четыре квадранта, то крыловидно-челюстное пространство соответствует расположению задневерхнего квадранта ветви нижней челюсти. Передневерхний квадрант внутренней поверхности ветви нижней челюсти занят прикреплением височной мышцы. К переднему и заднему нижним квадрантам прикрепляется медиальная крыловидная мьшща.
С целью исключения травмы мышц иглой последнюю следует продвигать из полости рта в крыловидно-челюстное пространство по межмышечному треугольному клетчаточному пространству. Оно располагается между медиальной крыловидной, височной и латеральной крыловидной мышцами.
М. М. Вайсбрем предложил простой способ одновременной анестезии нижнего альвеолярного, язычного и щечного нервов у нижнечелюстного валика, который располагается несколько кпереди и кверху от язычка нижней челюсти. Чтобы подвести конец иглы к нижнечелюстному валику, больного просят максимально широко открыть рот. Цилиндр шприца помещают в противоположный угол рта, вкол иглы производят в латеральный край крыловидно-челюстной складки, на 0,5 см ниже уровня жевательной поверхности верхнего третьего или второго моляра. Игла, продвинутая до кости, попадает к нижнечелюстному валику, у которого вводят часть обезболивающего раствора. Остальное количество анестетика вводят для блокады язычного нерва при извлечении иглы.
Определение индивидуальных ориентиров для депонирования раствора анестетика у нижнечелюстного отверстия заключается в следующем. На коже, в области ветви нижней челюсти, определяют проекцию крыловидно-челюстного пространства и верхнего края нижнечелюстного отверстия. Для этого при открытом рте измеряют расстояние между нижними краями скуловой дуги и нижней челюсти, а также между передним и задним краями ветви нижней челюсти в области ее центра. Двумя взаимно перпендикулярными линиями делят ветвь нижней челюсти на четыре квадранта. Крыловидно- челюстное пространство находится на уровне задневерхнего квадранта ветви нижней челюсти, а верхненижний угол его соответствует верхнему краю нижнечелюстного отверстия.
Проекцию крыловидно-челюстного пространства над отверстием нижней челюсти на кожу можно определить и при помощи пальцев. При блокаде нижнего альвеолярного и язычного нервов с правой стороны вводят большой палец левой руки в преддверие рта и устанавливают его на переднем крае ветви в венечной вырезке (в самой вогнутой части переднего края ветви нижней челюсти) или его фиксируют в этом же месте со стороны кожных покровов . Безымянным пальцем этой же руки отмечают задний край ветви нижней челюсти в области основания мыщелкового отростка. Мизинец помещают в углубление, расположенное впереди угла нижней челюсти. Указательный палец устанавливают под нижним краем скуловой дуги. Между установленными пальцами определяют центр ветви, через который мысленно проводят две взаимно перпендикулярные линии. Средний палец помещают в передний нижний угол задневерхнего квадранта ветви нижней челюсти.
При блокаде нижнего альвеолярного и язычного нервов с левой стороны указательный палец левой руки фиксируют в углублении, расположенном на нижнем крае впереди угла нижней челюсти. Мизинцем отмечают нижний край скуловой дути. Другие пальцы располагают так же, как и при проведении обезболивания с правой стороны. Вкол иглы справа и слева производят на уровне среднего пальца в межмышечный треугольник, расположенный ниже нижнего края наружной крыловидной, латеральнее медиальной крыловидной и медиальнее височной мышц. Не касаясь мышц, иглу продвигают по межмышечному клетчаточному пространству к участку ветви нижней челюсти, фиксированному средним пальцем левой руки. По пути следования иглы и у внутренней поверхности ветви нижней челюсти вводят 2 — 5 мл раствора анестетика.
Указанный способ обеспечивает надежное введение раствора анестетика в клетчатку крыловидно-челюстного пространства над отверстием нижней челюсти, что уменьшает или исключает ряд осложнений, связанных с травмой мышц и других анатомических образований.
Анестезия язычного нерва. Обычно язычный нерв блокируют одновременно с нижним альвеолярным нервом. Однако многие хирургические вмешательства в зоне языка, подъязычного пространства, а также лечение невралгии язычного нерва нужно проводить под проводниковой анестезией только язычного нерва.
Блокаду язычного нерва удобнее провести в месте его выхода из-под переднего края медиальной крыловидной мышцы. У переднего края медиальной крыловидной мышцы язычный нерв располагается у надкостницы нижней челюсти или отделен от нее тонкой прослойкой клетчатки. Врач становится справа от пациента и просит его раскрыть рот. Шприц располагают на премолярах или молярах противоположной стороны. Иглу вкалывают в слизистую оболочку на уровне гребня альвеолярной части нижней челюсти и продвигают ее до внутренней поверхности тела нижней челюсти соответственно расположению переднего края ветви. Вводят0,5 – 1 мл раствора анестетика. Через 5-10 мин. Наступает необходимое обезболивание зоны иннервации язычного нерва.
Анестезия щечного нерва. Щечный нерв нередко иннервирует мягкие ткани альвеолярной части нижней челюсти с вестибулярной стороны в пределах премоляров и моляров. Обезболивание этой зоны достигается введением раствора анестетика под слизистую оболочку переходной складки.
При воспалительном процессе с вестибулярной стороны в зоне моляров и премоляров нижней челюсти следует проводить проводниковую анестезию щечного нерва у переднего края основания венечного отростка нижней челюсти. На этом уровне щечный нерв выходит из крыловидно-височного клетчаточного пространства или из толщи височной мышцы и ложится на наружную поверхность щечной мышцы.
При блокаде нерва с правой стороны указательным пальцем левой руки ощупывают основание венечного отростка, а при блокаде нерва с левой стороны расположение основания венечного отростка определяют большим пальцем левой руки. Иглу вкалывают у ногтевой фаланги указательного или большого пальца врача и продвигают ее до внутренней поверхности переднего края ветви нижней челюсти. По пути продвижения иглы вводят 1,0 — 1,5 мл раствора анестетика. Анестезия наступает через 5 — 10 мин.
Внеротовые способы анестезии ветвей нижнечелюстного нерва. Подскуловые способы выгодно отличаются от других внеротовых способов блокады ветвей нижнечелюстного нерва. В этой области сравнительно редко наблюдаются одонтогенные воспалительные и другие патологические процессы. Игла кратчайшим путем проникает к ветвям нижнечелюстного нерва, не встречая крупных сосудов и нервных стволов.
Мы предложили следующий способ блокады двигательных ветвей тройничного нерва. Врач располагается справа от пациента и просит его повернуть голову в сторону, противоположную вколу иглы. Ногтевую фалангу большого пальца левой руки помещают на наружную поверхность головки нижней челюсти. Чтобы уточнить положение головки нижней челюсти, пациента просят открыть и закрыть рот, сместить нижнюю челюсть вправо и влево. Ногтевую фалангу располагают на суставном бугорке так, чтобы ее .середина находилась под нижнем краем скуловой дуги. Обрабатывают кожу дезинфицирующим раствором, вкалывают иглу под нижний край скуловой дуги и продвигают ее несколько вверх (под углом к коже 60 — 75′) до наружной поверхности височной кости. Это расстояние отмечают и извлекают иглу на 0,5 — 1,0 см. Затем вновь погружают иглу в мягкие ткани на отмеченную глубину, направляя ее несколько книзу или под прямым углом к поверхности кожи. При этом конец иглы оказывается у нижнего края подвисочного гребня, в верхнем отделе крыловидно-височного пространства. Здесь вводят 1 — 2 мл раствора анестетика. Он распространяется по клетчатке к двигательным ветвям нижнечелюстного нерва.
Анестезия нижнего альвеолярного и язычного нервов со стороны нижнего края нижней челюсти. Если от отверстия нижней челюсти провести вниз линию параллельно заднему краю ветви, то она пересечет нижний край челюсти примерно на 13 мм спереди от угла нижней челюсти. По указанной линии проводят иглу до отверстия нижней челюсти.
Практически этот способ осуществляют следующим образом. Указательный палец левой руки кладут на задний край ветви челюсти справа, а с левой стороны — указательный палец правой руки. Он указывает направление для продвижения иглы. Большой палец, подведенный к нижнему краю нижней челюсти, определяет место вкола иглы. От нижнего края нижней челюсти иглу продвигают по внутренней поверхности ее ветви на глубину 35 — 40 мм, где и вводят 2 — 3 мл раствора анестетика для обезболивания нижнего альвеолярного и язычного нервов.
Анестезия подбородочного нерва. Внеротовой способ блокады подбородочного нерва значительно проще по сравнению с внутриротовым. Он также почти полностью исключает возможности занесения инфекции в ткани и сокращает путь продвижения иглы к подбородочному отверстию.
Для блокады подбородочного нерва внеротовым путем врач располагается справа от больного. Нижняя челюсть пациента находится на уровне локтевого сустава опущенной руки врача. При блокаде левого подбородочного нерва вводят указательный палец левой руки в рот пациента. Ногтевую фалангу этого пальца помещают на жевательную поверхность премоляров, а если их нет, то на гребень альвеолярной части нижней челюсти в этой же области, а большой палец левой руки — на край нижней челюсти. Если необходима блокада правого подбородочного нерва, врач располагается справа и несколько сзади от пациента, обнимает его голову левой рукой. Ногтевую фалангу большого пальца левой руки кладут на жевательную поверхность премоляров или на гребень альвеолярной части нижней челюсти в этой же области, а указательный палец помещают на нижний край нижней челюсти соответственно расположению премоляров. Затем мысленно проводят линию между указательным и большим пальцами. Несколько выше и кзади от центра этой линии вкалывают иглу и продвигают ее несколько внутрь, вперед и вниз до упора в кость у подбородочного .отверстия, вводят 0,5-1,0 мл 1 — 2% раствора анестетика и, ощупывая кость концом иглы, ищут подбородочное отверстие. Беспрепятственное продвижение иглы и резкая боль в губе (при контакте иглы с нервом) свидетельствуют о попадании иглы в подбородочное отверстие. В это отверстие вводят еще 1 мл раствора анестетика и извлекают иглу. Через 10- 15 мин наступает анестезия передней половины альвеолярной части нижней челюсти, однокорневых зубов, слизистой оболочки преддверия рта в этой же зоне, а также соответствующей половины нижней губы и подбородка.
При блокаде подбородочного нерва осложнения возникают редко. Возможно повреждение сосудов и образование гематомы, которая рассасывается в течение 5 — 7 дней. Иногда отмечается временный парез мимических мышц в области нижней губы или подбородка. Он возникает в результате распространения раствора анестетика к ветвям лицевого нерва, иннервирующего эти ‘ мыпщы. Через 1 — 2 ч парез мимических мышц полностью проходит. Анестезия нижнечелюстного нерва у овального отверстия. Если не представляется возможным депонировать раствор анестетика у отверстия нижней челюсти, например, вследствие развития гнойного воспалительного процесса в крыловидно-челюстном пространстве, проводят блокаду ствола нижнечелюстного нерва у овального отверстия. Для этого врач располагается справа от пациента и поворачивает его голову в сторону, противоположную от места вкола иглы.
Обрабатывают кожу, вкалывают иглу под нижний край скуловой дуги кпереди от суставного бугорка и продвигают ее внутрь и не- сколько кпереди до упора в наружную пластинку крыловидного отростка. На игле предварительно надетым на нее кусочком резинки отмечают глубину расположения наружной пластинки крыловидного отростка. На такой же глубине (от кожи), но несколько кзади находится овальное отверстие. Поэтому врач извлекает иглу примерно до половины отмеченной глубины, изменяет ее направление несколько кзади (под углом 20 — 25′) и вновь погружает ее в мягкие ткани на ту же глубину. При этом конец иглы подходит к овальному отверстию, у которого вводят 5 — 8 мл 1 — 2% раствора анестетика. Через 15 — 20 мин наступает анестезия зоны иннервации третьей ветви тройничного нерва.
К пародонтальным способам местной анестезии относятся интралигаментарная (внутрисвязочная), интрасептальная (внутриперегородочная), внутрикостная анестезии.
Литература:
Робустова Т.Г. «Хирургическая стоматология». М., 2000 г.
С.Ф.Грицук. Анестезия в стоматологии, М.: 1998 г. – 298 с.
П.Ю.Столяренко, И.М.Федяев, В.В.Кравченко. Местная анестезия в стоматологии. Выбор препаратов. Осложнения. Профилактика. Метод. пособие. 1999 г.-20с.
А.Ж. Петрикас. Обезболивание зубов. Тверь, 1997.
С.А. Рабинович Современные технологии местного обезболивания в стоматологии. — М.: ВУНМЦ МЗ РФ, 2000.
Блокада переднего и среднего верхнего альвеолярного нерва для анестезии зубов верхней челюсти с помощью обычного шприца
Dent Res J (Исфахан). 2012 сентябрь-октябрь; 9 (5): 535–540.
Игнасио Веласко
1 Кафедра челюстно-лицевой хирургии, Университет Лос-Андес, Школа стоматологии, Сантьяго, Чили
Рейнальдо Сото
1 Кафедра стоматологической и челюстно-лицевой хирургии, Школа стоматологии Андес , Сантьяго, Чили
1 Кафедра челюстно-лицевой хирургии, Университет Лос-Андес, Школа стоматологии, Сантьяго, Чили
Адрес для корреспонденции: Dr.Игнасио Веласко, Calle 10 1022 depto 2, Urb Villa Nevarez. Сан-Хуан, Пуэрто-Рико 00926 5225 Эл. Почта: lc.sednauim@ocsalevaiПолучено в январе 2012 г .; Принято 2012 апр.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы .
Эта статья цитируется в других статьях в PMC.Abstract
Справочная информация:
Стоматологические процедуры на верхней челюсти обычно требуют нескольких инъекций и могут непреднамеренно анестезировать структуры лица и повлиять на линию улыбки.Чтобы свести к минимуму эти неудобства и уменьшить общее количество инъекций, была предложена относительно новая техника инъекций для процедур на верхней челюсти, блокада переднего и среднего верхнего альвеолярного нерва (AMSA), которая обеспечивает анестезию пульпы от центрального резца до второго премоляра через небный доступ. с однократным впрыском. Цель этой статьи — предоставить исходную информацию о блокаде переднего и среднего верхнего альвеолярного нерва и продемонстрировать эффективность пульпарной анестезии с использованием обычного шприца.
Материалы и методы:
Были отобраны тридцать пациентов из европеоидной расы (16 мужчин и 14 женщин) со средним возрастом 22 года, принадлежащих к стоматологической школе Университета Лос-Андес. Все пациенты получили блокаду нерва AMSA на одной стороне верхней челюсти с помощью обычного шприца, всем пациентам вводили 1 мл лидокаина 2% с адреналином 1: 100 000.
Результаты:
При блокаде нерва AMSA анестезия второго премоляра составила 66%, первого премоляра — 40%, собаки — 60%, 23.3% в боковом резце и 16,7% в центральном резце.
Выводы:
Из-за непредсказуемого успеха анестезии экспериментальных зубов и различной продолжительности анестезии этот метод невыгоден для клинического применения в качестве первого выбора, по сравнению с другими методами, которые более эффективны на верхней челюсти. Хотя обезболивание зубов без обезболивания лицевых мышц может быть полезно в восстановительной стоматологии.
Ключевые слова: Блок нерва AMSA, стоматологическая анестезия, местная анестезия, верхнечелюстной нерв
ВВЕДЕНИЕ
Традиционно для анестезии верхнечелюстных зубов вводят инъекцию в слизисто-буккальную наднадкостничную складку в непосредственной близости от верхушек зубов. .[1] Это удобный, безопасный и эффективный способ проведения пульпарной анестезии зубов верхней челюсти и связанных с ними тканей. [2] Недостатком является то, что для покрытия более чем одного зуба требуется несколько инъекций, что вызывает одновременную анестезию губ и мышц лица [3].
Тем не менее, зубы верхней челюсти также можно анестезировать тронкульными методами (например, подглазничными, верхнечелюстными) или внутрикостными и интралигаментарными инъекциями. [4] В литературе не описан метод, который выполняется с помощью однократной инъекции, многозубной анестезии в верхней челюсти и без побочной анестезии лица.Поэтому Friedman и Hochman (1998) предложили метод анестезии верхней челюсти, блокаду переднего и среднего верхнего альвеолярного нерва (AMSA) [5]. Авторы заявляют об эффективной пульпарной анестезии от центрального резца до второго премоляра через небный доступ с одной инъекцией и ожидаемой продолжительностью анестезии от 45 минут до часа [] с использованием инъекционной системы с компьютерным управлением: Wand Plus ® (Milestone Научный, Дирфилд). Кроме того, авторы утверждают, что анестезия достигается без онемения губ и без нарушения мускулов мимики.[5]
Область анестезии при инъекции AMSA: щечная десна, зубы (центральный резец, боковой резец, клык, первый премоляр, второй премоляр и мезиобуккальный корень первого моляра), небная десна и слизистая оболочка до средней линии
название от предположительно анестезии передних и средних верхних альвеолярных нервов из-за диффузии раствора анестетика через многочисленные питательные каналы на небном отростке верхнечелюстной кости []. [5,6] Оба нерва являются коллатеральными ветвями подглазничного нерва в одноименный канал и часть верхнечелюстного нерва.[1,7–10] Передний верхний альвеолярный нерв (ASA) берет начало примерно на 5–8 мм кзади от подглазничного отверстия. Он отвечает за иннервацию пульпы центрального резца, бокового резца и клыка. [1,7–10] Между тем, средний верхний альвеолярный нерв (MSA) берет начало примерно в 10 мм кзади от подглазничного отверстия. Он отвечает за иннервацию пульпы премоляров и мезиобуккального корня первого моляра. [1,7-10] Однако нерв MSA не всегда присутствует в нескольких исследованиях диссекции на людях, которые показывают их присутствие в диапазоне от 30 до 30%. 72%.[7–10] Когда нерв MSA отсутствует, между задним верхним альвеолярным нервом и нервом ASA образуется сплетение для обеспечения его иннервации. [7–10]
Небные питательные каналы (стрелки)
Блок нерва AMSA Место инъекции расположено с небной стороны в точке, которая разделяет премоляры пополам и находится примерно на полпути между средне-небным швом и гребнем свободного края десны []. Это место инъекции является местом слияния нервов ASA и MSA или сплетением, когда последний нерв отсутствует.[5] Теоретически, этот метод был бы полезен, потому что метод двусторонней блокады нерва AMSA предположительно анестезирует 10 верхнечелюстных зубов, идущих от второго премоляра одной стороны к противоположной стороне, не вызывая анестезии лицевых мышц, что делает его большим преимуществом при восстановлении. стоматология. [5,11,12]
Место инъекции (стрелка), на полпути вдоль воображаемой линии (a), соединяющей средне-небный шов (b) со свободным краем десны (c)
Fukayama et al .[11] и Lee и др. . [12] оценили эффективность этой техники с помощью компьютерной системы инъекций (Wand ® ), но процент полученной пульпарной анестезии был сомнительным. В других исследованиях сообщалось о его применении в хирургии пародонта, но с использованием обычного шприца вместо компьютерной инъекционной системы. Преимущества — превосходный гемостатический контроль мягких тканей неба, отсутствие коллатеральной анестезии лица и меньшее количество кумулятивных инъекций.[13,14]
Из-за небольшого количества исследований, посвященных этой технике в литературе, целью нашего исследования является определение степени успешности пульпальной анестезии с помощью техники нервной блокады AMSA с использованием обычного шприца (тип carpule ® ).
МАТЕРИАЛЫ И МЕТОДЫ
В этом контролируемом клиническом исследовании приняли участие 30 пациентов из европеоидной расы (16 мужчин и 14 женщин) со средним возрастом 22 года (диапазон 21-25 лет), принадлежащих к Школе стоматологии. Университета Лос-Андес (Сантьяго, Чили).При отборе пациентов были установлены следующие критерии исключения: наличие системных патологий, противопоказанных местным анестетикам с вазоконстрикторами, беременность, использование препаратов, изменяющих восприятие боли, активное ортодонтическое лечение, удаление, несъемные протезы, обширные пломбы и / или эндодонтическое лечение. лечение экспериментальных зубов (центральный резец верхней челюсти, боковой резец, клык, а также первый и второй премоляры). Вся эта информация была получена путем письменного опроса и клинического обследования.Это исследование было одобрено этическим комитетом Школы стоматологии (Лос-Андесский университет), и пациенты добровольно решили участвовать в исследовании, подписав письменное информированное согласие.
30 пациентов получили блокаду нерва AMSA на одной стороне верхней челюсти, случайно выбранной с использованием обычного шприца (carpule ® type, Hu-Friedly), 1 мл лидокаина 2% с эпинефрином 1: 100 000 (Octocaine100, новокол фармацевтический ) вводили всем пациентам. Все инъекции делал один и тот же исследователь.
Были протестированы следующие зубы: центральный резец верхней челюсти, боковой резец, клык, а также первый и второй премоляры ранее выбранной стороны. Клык нижней челюсти использовался в качестве неанестезированного контрольного зуба, чтобы гарантировать адекватную работу тестера пульпы во время исследования. В начале каждого приема и до введения каких-либо инъекций экспериментальные зубы и контрольные собаки были протестированы с помощью тестера пульпы (Sybron Endo, сканер жизнеспособности) для регистрации исходного уровня жизнеспособности.После изоляции ватными тампонами местный анестетик (бензокаин 20%; Alpha Dental) был нанесен на кончик тестера пульпы, который помещался посередине между краем десны и режущим или окклюзионным краем исследуемого зуба. Скорость тока была установлена на тестере пульпы на 25 секунд для увеличения от нулевого выхода (0) до максимального выхода (80).
Для определения места инъекции на небе соблюдали параметры, описанные в оригинальной методике Фридмана и Хохмана.[5] Место инъекции AMSA располагалось посередине между среднебёздным швом и краем десны первого и второго премоляров []. Аппликатором с ватным наконечником нанесли местный анестетик (бензокаин 20%; Alpha Dental) на место инъекции на минуту.
Инъекция производилась иглой 30-го размера, 22 мм (стоматологическая игла Terumo). Игла со скосом к кости была ориентирована под углом 45 °. Затем игла медленно вошла в слизистую оболочку неба, чтобы установить контакт с небной костью и ввести 1 мл раствора анестетика (лидокаин 2% с адреналином 1: 100 000; октокаин 100, фармацевтический новокол) за три минуты [].
Выполнение техники
Успех анестезии контролировали с помощью электрического тестера пульпы (Sybron Endo, сканер жизнеспособности), и мы следовали протоколу, установленному Lee и др. [12] в их исследовании. Через минуту после инъекции AMSA были получены результаты теста пульпы для первого и второго премоляров. Через две минуты собачий был проверен. Через три минуты были протестированы боковые и центральные резцы. Через четыре минуты тестировали контрольную клыку нижней челюсти.Испытания продолжались четырехминутными циклами в течение часа. Отсутствие ответа от субъекта на максимальную мощность (отсутствие ответа при показании 80) тестера пульпы не использовалось в качестве критерия пульпарной анестезии. Успех анестезии учитывается только тогда, когда два последовательных показания по 80 показаний происходят в какой-то момент в течение часа.
Регистрировали также время индукции (время, необходимое для успешной анестезии) и продолжительность успеха анестезии. Кроме того, мы проверяем наличие анестезии в мягких тканях неба, верхней губе и поверхности лица.
РЕЗУЛЬТАТЫ
В исследовании приняли участие 30 взрослых пациентов, 16 мужчин и 14 женщин, средний возраст которых составлял 22 года (диапазон от 21 до 25 лет). Все пациенты получили блокаду нерва AMSA на одной стороне верхней челюсти, случайно выбранной с использованием обычного шприца (carpule ® type, Hu-Friedly), 1 мл лидокаина 2% с эпинефрином 1: 100 000 (Octocaine100, новокол фармацевтический). вводили всем пациентам. Анестезиологический успех техники нервной блокады AMSA с использованием обычного шприца представлен в.Успешная пульповая анестезия в экспериментальных зубах составляла от 16 до 66%. Время введения анестетика составляло от 6 до 12 минут, а продолжительность пульпарной анестезии — от 23 до 40 минут [].
Таблица 1
Процент успешной анестезии (два последовательных отсутствия ответа при показании пульпального тестера 80), среднее время индукции анестетика (мин) и среднее время длительности анестезии (мин) для каждого экспериментального зуба с нервной блокадой AMSA
Все пациенты получили анестезию мягких тканей неба, проходящую от центрального резца до мезиальной части первого моляра, но никогда не пересекали среднюю линию.Ни одному пациенту не проводилась пульповая анестезия от второго премоляра до центрального резца и анестезия лица. При этом у восьми пациентов (26,7%) анестезия ни на одном из экспериментальных зубов не имела успеха. Во время введения местного анестетика в нёбо сильной боли зарегистрировано не было. Пациенты не наблюдали и не сообщали о каких-либо осложнениях или побочных реакциях во время и / или после завершения процедуры анестезии.
ОБСУЖДЕНИЕ
Основное теоретическое преимущество этой нервной блокады AMSA состоит в том, что она уменьшает количество инъекций и количество вводимого обезболивающего раствора по сравнению с традиционной супрапериостальной инфильтративной анестезией, применяемой при многократных инъекциях для каждого зуба.[5] Кроме того, он был бы идеальным для использования в косметической стоматологии, поскольку он не вызывает онемения губ и лица. [5,12,13]
Однако наши результаты показывают эффективность анестезии пульпы (два показания из 80). тестера пульпы) от 16,7 до 66,6%. Отсутствие ответа на 80 (максимальная мощность тестера пульпы) было критерием пульпарной анестезии на основании клинических исследований Dreven и др. [15] и Certosimo и др. ., [16] потому что их исследования показали, что показания ниже 80 приводили к болям во время оперативных вмешательств.
В нашем исследовании анестезиологическая блокада пяти экспериментальных зубов не была получена ни у одного из наших пациентов, как объяснили Фридман и Хохман. [5] Продолжительность пульпарной анестезии постепенно уменьшалась в течение 60 минут; мы не можем подтвердить клиническое впечатление авторов о продолжительности пульпарной анестезии 60 минут. С другой стороны, можно сказать, что нет анестезии губ и мимических мускулов выражения.
Исследование этой техники с использованием компьютерной системы, проведенное Фукаямой и др. ., [11] получили эффективность анестезии в диапазоне 42-86% и 35-58% Ли и др. . [12] В нашем исследовании показатели успеха были значительно ниже при использовании обычных шприцев (17-66 %). Низкие показатели успеха обычных шприцевых систем могут быть связаны с превосходством системы с компьютерным управлением для введения раствора анестетика с контролируемым и непрерывным потоком. [12] В обычной системе шприца давление потока зависит от оператора, хотя все инъекции выполнял один и тот же исследователь.Поток анестетика нельзя контролировать так же точно, как с помощью компьютерной системы. Ли и др. . [12] предположили, что инъекция с помощью компьютерной системы создает улучшенную среду градиента давления для диффузии раствора анестетика через многочисленные питательные каналы небного свода.
В случае низкого процента анестезии центральный и боковой резец можно отнести к увеличению присутствия нерва MSA у пациентов, участвовавших в исследовании.Таким образом, в таких случаях анестезируется нерв MSA, а не нерв ASA из-за его удаленности от места прокола. Анатомические исследования при вскрытии трупов выявили присутствие нерва MSA в диапазоне 30-72%, а когда он отсутствует, его иннервация обеспечивается сплетением, образованным ASA и задними верхними альвеолярными нервами. [1, 8-10]. Точная роль отсутствия нерва MSA в успешной блокаде нерва AMSA неизвестна.
Этот метод авторы описывают как блокаду нерва.Маламед [17] определяет нервную блокаду, когда раствор откладывается поблизости от главного нервного ствола, так что анестетик следует помещать близко к нервам ASA или MSA, что приводит к высоким показателям эффективности анестезии, но мы видели, что это не произошло, потому что раствор откладывается на небном отростке верхней челюсти для его диффузии, ища терминальные ветви альвеолярных нервов. Итак, исходя из наших клинических наблюдений, это скорее инфильтративный метод, чем блокада нерва.
С другой стороны, сокращение количества инъекций снижает общее количество вводимого вазоконстриктора и может быть полезно для пациентов с сердечно-сосудистыми нарушениями, которым требуется верхнечелюстная анестезия. Для процедур на верхней челюсти и десны блокировка нерва AMSA с небной доставкой анестетика с вазоконстриктором обеспечивает отличный гемостаз и снижает потребность в многократных повторных инъекциях для получения гемостатического контроля во время пародонтальных процедур или сбора трансплантата. [13,14] Недостатками блокады нерва AMSA является то, что уколы в небную область обычно считаются наиболее болезненными.[18] Wahl и др. . [19] показали, что небные инъекции вызывают значительно большую боль, чем другие внутриротовые инъекции, вероятно, из-за давления. Однако в нашем исследовании о сильной боли во время процедуры не сообщалось, возможно, из-за предварительного применения местного анестетика и медленной и контролируемой инъекции раствора анестетика. Другая проблема этой техники заключается в том, что она ограничена только пятью передними зубами верхней челюсти, а такие процедуры, как операции на пародонте, требуют анестезии всей верхней дуги, которая может дополняться другой техникой.
Второй метод, позволяющий произвести анестезию от центрального резца до второго премоляра с помощью одной инъекции, — это блокада подглазничного нерва (IONB). Преимущество в том, что место инъекции находится не на нёбе, поэтому это менее болезненно, но с неудобством, вызывающим онемение лица. Karkut и др. . [20] в своем исследовании обнаружили, что ИОНБ неэффективны в обеспечении глубокой пульпарной анестезии центрального резца верхней челюсти (вероятность успеха 15%) и бокового резца (вероятность успеха 22%).Успешность пульпарной анестезии составила 92% для собак и 80% для первого и второго премоляров. Анестезия пульпы не длилась в течение часа ни в одном из зубов. [20] Более того, Berbeich и др. . [21] получили аналогичные результаты у 40 пациентов с ИОНБ, у которых пульповая анестезия была неэффективной для обеспечения глубокой анестезии центральных и боковых резцов верхней челюсти. Успешная пульповая анестезия клыка и первого и второго премоляров варьировала от 75 до 92%.
В этих ранее обсуждавшихся исследованиях использовались протоколы оценки анестезии, аналогичные тем, которые использовались в нашем исследовании, но с более высокими показателями успеха с IONB.Хотя Corbett и др. [22] провели исследование для сравнения эффективности нервной блокады AMSA и IONB в достижении пульпарной анестезии в переднем отделе верхней челюсти, эффективность анестезии была значительно выше с блокадой нерва AMSA, чем с IONB. в центральных и боковых резцах; однако анестезия была достигнута только на 42,9% центральных резцов с блокадой нерва AMSA. Авторы наблюдали значительно большее количество эпизодов успешной анестезии в премолярах и клыках после ИОНБ.Частота субъективного онемения губ составила 100% после ИОНБ и 14,3% после блокады нерва по АМСА. Не было значительной разницы в степени дискомфорта при инъекции между двумя методами. Авторы приходят к выводу, что IONB имеет более высокие показатели эффективности пульпового анестетика, но AMSA имеет то преимущество, что та же инъекция имеет такой же потенциал для обеспечения пульповой анестезии от центрального резца до второго премоляра. Кроме того, блокада нерва AMSA обезболивает небную ткань, не вызывая онемения лица.
Форма неба не была зафиксирована, но мы полагаем, что в этом исследовании было однородное распределение между глубоким и мелким небом. Поскольку этот метод анестезии был применен к молодому населению, результаты не могут быть применены к детям или пожилым людям.
ЗАКЛЮЧЕНИЕ
Из-за непредсказуемого успеха анестезии экспериментальных зубов и различной продолжительности анестезии этот метод невыгоден для клинического применения в качестве первого выбора, если сравнивать с другими методами, которые более эффективны на верхней челюсти.Тем не менее, он может быть клинически полезным в восстановительной стоматологии (не обезболивая лицевые мышцы и не затрагивая линию улыбки) и в пародонтологической хирургии из-за превосходного гемостатического контроля мягких тканей неба.
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Blanton PC, Roda RS. Анатомия местной анестезии. J Cal Dent Assoc. 1995; 23: 55–69. [PubMed] [Google Scholar] 3.Гомолка К.А. Блок AMSA: местная анестезия без побочного онемения. CDS Ред. 2000; 93: 34. [PubMed] [Google Scholar] 4. Haas DA. Новости о местных анестетиках в стоматологии. J Can Dent Assoc. 2002; 68: 546–51. [PubMed] [Google Scholar] 5. Фридман М., Хохман М. Инъекция AMSA: новая концепция местной анестезии зубов верхней челюсти с использованием системы инъекций с компьютерным управлением. Quintessence Int. 1998. 29: 297–303. [PubMed] [Google Scholar] 6. Roda RS, Blanton PL. Анатомия местной анестезии. Quintessence Int.1994; 25: 27–38. [PubMed] [Google Scholar] 7. Olsen NH, Teuscher GW, Vehe KL. Исследование нервного питания передних верхних зубов. J Dent Res. 1955; 34: 413–20. [PubMed] [Google Scholar] 8. Фитцджеральд MJT, Скотт JH. Наблюдения за анатомией верхних зубных нервов. Бр Дент Дж. 1958; 104: 205–8. [Google Scholar] 9. McDaniel WL. Вариации нервного распределения верхнечелюстных зубов. J Dent Res. 1956; 35: 916–21. [PubMed] [Google Scholar] 10. Heasman PA. Клиническая анатомия верхних альвеолярных нервов.Brit J Oral Maxillofac Surg. 1984; 22: 439–47. [PubMed] [Google Scholar] 11. Фукаяма Х., Йошикава Ф., Кохасе Х., Умино М., Сусуки Н. Эффективность анестезии переднего и среднего верхнего альвеолярного отростка (AMSA) с использованием новой системы инъекций: The Wand. Quintessence Int. 2003; 34: 537–41. [PubMed] [Google Scholar] 12. Ли С., Читатель А., Нуссштейн Дж., Бек М., Уивер Дж. Обезболивающая эффективность инъекции в переднюю среднюю верхнюю альвеолу (AMSA). Anesth Prog. 2004; 51: 80–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Хольцкло Д., Тоскано Н.Альтернативная анестезиологическая техника при пародонтологической хирургии верхней челюсти. J Periodontol. 2008; 79: 1769–72. [PubMed] [Google Scholar] 14. Ачарья А.Б., Банакар С., Родригес С.В., Нагпал С., Бхадбхад С., Тхакур С.Л. Инъекция в передний средний верхний альвеолярный отросток эффективна для обеспечения анестезии, распространяющейся на последний стоящий коренной зуб в хирургии пародонта верхней челюсти. J Periodontol. 2010; 81: 1174–9. [PubMed] [Google Scholar] 15. Древен Л., Читатель А., Бек М., Мейерс В., Уивер Дж. Оценка электрического тестера пульпы как меры обезболивания жизненно важных зубов человека.Дж. Эндод. 1987. 13: 233–8. [PubMed] [Google Scholar] 16. Certosimo A, Archer R. Клиническая оценка электрического тестера пульпы как индикатора местной анестезии. Oper Dent. 1996; 21: 25–30. [PubMed] [Google Scholar] 17. Маламед СФ. 5-е изд. Сент-Луис: Мосби; 2004. Справочник по местной анестезии; С. 213–6. [Google Scholar] 18. Хатчинс Х.С., Янг Ф.А., Лэкленд Д.Т., Фишберн С.П. Эффективность местной анестезии и вибрации в облегчении боли от пероральных инъекций. Anesth Prog. 1997; 44: 87–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19.Валь М.Дж., Шмитт М.М., Овертон Д.А., Гордон М.К. Боль при инъекции бупивакаина с адреналином против простого прилокаина. J Am Dent Assoc. 2002; 133: 1652–6. [PubMed] [Google Scholar] 20. Каркут Б., Читатель А, Барабан М., Нусштейн Дж., Бек М. Сравнение эффективности местной анестезии при внеротовой и внутриротовой блокаде подглазничного нерва. J Am Dent Assoc. 2010; 141: 185–92. [PubMed] [Google Scholar] 21. Berberich G, Reader A, Drum M, Nusstein J, Beck M. Проспективное, рандомизированное, двойное слепое сравнение анестезирующей эффективности двухпроцентного лидокаина с адреналином 1: 100 000 и 1: 50 000 и трехпроцентным мепивакаином во внутриротовой, инфраорбитальной области. блокада нерва.Дж. Эндод. 2009; 35: 1498–504. [PubMed] [Google Scholar] 22. Корбетт И.П., Джабер А.А., Уитворт Дж. М., Мичан Дж. Г.. Сравнение блокады переднего среднего верхнего альвеолярного нерва и блокады подглазничного нерва для анестезии передних зубов верхней челюсти. J Am Dent Assoc. 2010; 141: 1442–8. [PubMed] [Google Scholar]Блокада верхнечелюстного нерва — продвинутые методы и местная анестезия | Модуль 1: Расширенный контроль боли и седация
.Перейти к Контент или Навигация
Примечание: Это содержимое доступно ко всем версиям каждого браузера.Однако этот браузер может не поддерживать базовую веб-стандарты, предотвращение отображения деталей дизайна этого сайта.
Некоторые популярные браузеры, поддерживающие эти стандарты (чтобы контент был доступен всем пользователям):
Расширенные методы и местная анестезия
Блок верхнечелюстного нерва
Пациенты с большим абсцессом клыка затрудняют для клинициста достижение адекватного уровня местной анестезии из-за абсцесса.В этих случаях блокада верхнечелюстного нерва может быть полезной для обеспечения хорошей местной анестезии для проведения лечения.
Есть три основных метода блокады верхнечелюстного нерва. Доступ к большему палитиновому каналу — это метод, который чаще всего используется с большим успехом. Птеригопалитин или большее палитиновое отверстие расположено рядом со вторым коренным зубом на твердом небе.
Процедура
- Поместите пациента в положение, вызывающее полусупадение, и держите шприц и иглу под углом 45 градусов к нёбу.
- Проникните вокруг большего палитинового отверстия, чтобы обеспечить местную анестезию области инъекции.
- После анестезии области инъекции медленно продвиньте иглу примерно на 30 мм, исходя из размеров пациента.
- Поверните и выполните аспирацию еще раз, чтобы убедиться, что игла не внутрисосудистая.
- Очень медленно введите запястье. Будет получена местная анестезия типа регионарной блокады нерва, и вскоре онемеет щека пациента на пораженной стороне, десна и зубной ряд.Поскольку некоторых пациентов это может беспокоить, важно убедить пациента, что воздействие продлится всего несколько часов.
Альтернативные методы выполнения блокады верхнечелюстного нерва включают Gaw-Gates, который представляет собой доступ к мыщелку / шее. Широко откройте рот пациента, поместите один палец вдоль мыщелка снаружи, а большой палец положите на восходящую ветвь. Нацельтесь на конидиал при внутриротовой инъекции. Наконец, выполните аспирацию и введите.
Техника закрытого рта Ашкинозы следует за слизисто-десневым соединением верхних коренных зубов.Этот метод полезен у пациентов с тризмом из-за перикоронита от третьего моляра. Проследите за слизисто-десневым соединением верхнего коренного зуба, продвигая иглу медиально к ветви нижней челюсти примерно на 25 мм, выполните аспирацию и введите инъекцию. Этот метод работает хорошо, и часто у пациента исчезает тризм, когда он находится под наркозом.
Хирургия челюсти (ортогнатическая хирургия) Обзор: стоимость, восстановление, до и после
Что такое хирургия челюсти?
Хирургия челюсти также называется ортогнатической ( or-thog-nath-ik ) хирургией.Корректирующая челюстная хирургия используется для решения проблем с дыханием и других функциональных проблем, которые характерны для широкого спектра нарушений скелета и зубов.
Эта процедура выполняется сертифицированным челюстно-лицевым хирургом (OMS). Его цель — улучшить функцию полости рта за счет изменения положения челюстей и зубов. Его можно использовать, чтобы помочь пациентам с смещением верхних и нижних зубов, которое вызывает:
-
Нижний прикус
-
Открытый прикус
-
Прикус
Челюстно-лицевой хирург, сертифицированный комиссией, может выполнять различные ортогнатические процедуры. зубы и кости челюсти, тем самым улучшая их функцию.Хотя операция на челюсти рекомендуется для исправления проблем с жеванием, разговором и другими повседневными функциями, она обычно приводит к улучшению внешнего вида лица. Ортогнатическая операция — это не амбулаторная процедура. Требуется пребывание в больнице или хирургическом учреждении в течение 3-4 дней, использование общей анестезии и несколько месяцев для полного заживления.
Преимущества хирургии челюсти
Улучшение выравнивания верхней челюсти, нижней челюсти и подбородка с помощью ортогнатической хирургии имеет различные возможные преимущества в зависимости от исправляемых проблем.Некоторые из них включают:
-
Уравновешивание внешнего вида черт нижней / средней части лица
-
Улучшение общей функции челюсти
-
Улучшение выравнивания и функции зубов
-
Улучшение способности дышать, жевать и глотать
-
Устранение дефектов речи
-
Хроническое дыхание ртом
-
Более спокойный сон
-
Улучшение внешнего вида
-
Повышение самооценки
Идеальные кандидаты для хирургии челюсти
Хирургия челюсти обычно не проводится пациентам, которые еще не завершили рост. Как правило, у женщин это возраст 14-17 лет. Для мужчин это от 17 до 21 года. Ортогнатическая хирургия может быть вариантом для некоторых людей с проблемами челюсти, которые невозможно исправить с помощью одного ортодонтического лечения. Большинство пациентов, перенесших операцию по коррекции челюсти, уже какое-то время носят брекеты. Брекеты также обычно используются после ортогнатической процедуры, чтобы закрепить зубы в новых положениях на протяжении всего процесса восстановления.Ортодонты и челюстно-лицевые хирурги работают вместе, чтобы определить лучший план лечения для своих пациентов.
Хорошими кандидатами на ортогнатическую операцию являются:
-
Несбалансированные черты лица из-за врожденных дефектов или травм
-
Неспособность сомкнуть губы без напряжения
-
Хронические боли в височно-нижнечелюстном суставе или другие боли в челюстных суставах
- Затруднения при жевании или глотании
-
Открытый прикус, прикус или неправильный прикус
-
Хроническое дыхание через рот
-
Обструктивное апноэ во сне
-
Чрезмерный износ зубов кандидатов
- челюстно-хирургические операции находятся в хорошем состоянии, имеют стабильную массу тела, не курят и имеют реалистичные ожидания относительно того, чего ожидать до, во время и после процедуры.
Кому следует избегать этой процедуры?
Хирургия челюсти не рекомендуется тем, кто может достичь своих ортодонтических целей с помощью скоб, головных уборов или других традиционных ортодонтических процедур.
Подготовка к операции на челюсти
Ортодонты и челюстно-лицевые хирурги совместно разрабатывают планы лечения для исправления смещения челюсти и зубов. Виртуальное хирургическое планирование, рентгеновские снимки, модели и изображения — все это используется для принятия решений, касающихся фактической операции.
В большинстве случаев брекеты носят в течение 12-18 месяцев до ортогнатической процедуры. Это помогает выровнять зубы и улучшить послеоперационные результаты. В некоторых случаях необходимы зубные коронки, временные ортодонтические фиксаторы и / или изменение формы зубов.
Стоимость операции на челюсти
Стоимость операции на челюсти колеблется от 20 000 до 40 000 долларов США, в зависимости от различных факторов, относящихся к отдельным пациентам. Некоторые из них включают:
-
Гонорары сертифицированного челюстно-лицевого хирурга и их персонала
-
Степень смещения челюсти и зубов, требующих коррекции
-
Послеоперационные лекарства и уход
-
Стоимость ортодонтического лечения
-
Стоимость общей анестезии
-
Стоимость пребывания в больнице
-
Последующие расходы
Безопасность хирургии челюсти
Хирургия челюсти считается безопасной и эффективной для хороших кандидатов с неправильным прикусом.Однако существуют возможности для постоянного кровотечения, инфекции, онемения, тошноты, рвоты, повреждения нервов, перелома костей челюсти, повреждения зубов, необходимости в корневых каналах, боли в челюстных суставах и необходимости в пластической хирургии.
Боль, отек, покраснение и кровотечение следует ожидать в течение 10 дней после ортогнатической операции. Ваш врач может назначить обезболивающие, антибиотики или противовоспалительные препараты, чтобы помочь вам справиться с этими симптомами.
НЕКРОЗ КАК ОСЛОЖНЕНИЕ МЕСТНОЙ АНЕСТЕЗИИ В СТОМАТОЛОГИИ
Ключевые слова: местная анестезия, некроз, осложнение.
Аннотация
Местная анестезия во многом зависит от предварительной подготовки пациента перед ее выполнением, индивидуальных топографо-анатомических особенностей области, на которой проводится анестезия, выбранного местного анестетика, правильности выполнения техники анестезии, общего состояния пациента. , сопутствующие заболевания и заболевания, при которых проводится местная анестезия.
Выбор местного анестетика всегда делается индивидуально для каждого пациента с учетом:
— Фармакологические свойства препарата;
— Противопоказания к применению местного анестетика с добавлением сосудосуживающих средств;
— Противопоказания к применению местного анестетика;
— Взаимодействие с другими местными анестетиками.
Однако, как правило, большинство групп обезболивающих содержат сосудосуживающие средства картриджа, такие как адреналин гидрохлорид, норадреналин, хотя последний в настоящее время запрещен к применению из-за осложнений, которые он может вызвать.
Несмотря на эффективность местной анестезии, простоту и доступность ее применения, стоматологи сталкиваются с осложнениями, которые возникают как во время наркоза, так и после встречи.
Некроз тканей может быть результатом ошибочного введения в тканевые анестетики вместо гипертонических растворов других веществ протоплазматического яда в ткани (этиловый спирт, хлорид кальция, гипертонический солевой раствор, аммиак, перекись водорода, формалин и др.)). При введении этих растворов в ткань возникает резкая боль, вынуждающая врача прекратить дальнейшее введение и выяснить причину боли и прежде всего выяснить, какой раствор вводится. Необходимо как можно быстрее ввести в инъекцию 0,25-0,5% раствор новокаина в количестве 50-100 мл. Осложнение может привести к отеку тканей. Если врач не обратил внимание на резкую боль и продолжил введение, в месте укола образовался некроз, его величина будет зависеть от количества вводимого раствора, его вида, места введения препарата.
Одним из наиболее частых осложнений в настоящее время является некроз мягких тканей.
Некроз слизистой оболочки полости рта может возникнуть в результате:
— Введение более 0,5 мл анестетика при небной анестезии;
— Быстрое поднадкостничное введение анестетика;
— У пациентов с тяжелым склерозом сосудов;
— При очень высоких концентрациях сосудосуживающего средства, при введении большого количества анестетика;
— При применении инфильтрационной анестезии с сосудосуживающим средством на нижней челюсти.
Осложнения, часто встречающиеся на нижней челюсти. Это связано с тем, что нижняя челюсть имеет недостаточное кровоснабжение внутрикостной и снабжается кровью в основном за счет надкостницы сосудов. При введении анестетика с сосудосуживающим средством путем инфильтрационной анестезии происходит длительный спазм сосудов надкостницы, нарушается кровоснабжение, уменьшается поступление кислорода к тканям, гипоксия. Кроме того, в качестве сосудосуживающих средств использовали 0,2% норадреналин, тартрат адреналина и 0,18% гидрохлорид адреналина 0.1% раствор.
Однако норадреналин часто вызывает некроз тканей, потому что он не применяется в стоматологии так же, как тартрат адреналина. Самый безопасный 0,1% раствор адреналина гидрохлорида.
В этом контексте целью нашего исследования было изучить причины некроза тканей, как осложнения местной анестезии, и разработать меры профилактики.
Объекты и методы исследования. Клинические исследования в хирургическом отделении клиники 5 пациентов с осложнениями местной анестезии.
Результаты исследования.
Под наблюдением находились 5 пациентов с осложнением местной анестезии — некрозом мягких тканей после наркоза.
Пациенты в возрасте от 35 до 50 лет, 4 женщины и 1 мужчина.
Некротические язвы диагностированы в результате инфильтрационной анестезии нижней челюсти у 3 пациентов после двусторонней анестезии нижней челюсти — сначала у пациента и у первого пациента с некрозом верхней челюсти.
Все пациенты жаловались на боли в месте некроза.
При объективном исследовании у 2 пациентов обнаружен некроз переходной складки на 4,3 и 4,5 зубах. Язвы округлой формы, в мягких тканях не повреждаются, слизистая оболочка вокруг поврежденных тканей отечна, болезненна при прикосновении, поверхность покрыта участками повреждений непотических серых тканей.
У 1 больного с диагнозом: некроз слизистой оболочки альвеолярного гребня до вестибулярной поверхности зуба на 3,6 по всей ширине коронки на вершине перехода в складку, обнаженная кость размером 1 см на 1.5 см. Ткани переходных складок отечны, гиперемированы, болезненны при пальпации.
У 1-го пациента, врач которого восстановил зубы в передней нижней челюсти под двусторонней анестезией нижней челюсти, произошел некроз десны с вестибулярной поверхностью симметрично между 4,3 и 4,2, между 3,3 и 3,2 зубами. Некротические язвы овальной формы, расположены вертикально, ткани вокруг опухшие, налиты кровью, при пальпации болезненны.
И первый пациент с диагнозом: некроз слизистой оболочки альвеолярной кости на верхней челюсти между 1.1 и 1,2 зуб размером 0,3 на 0,4 см, покраснение и припухлость окружающих тканей, болезненность при прикосновении.
Как выяснилось, некроз появился после наркоза у всех пациентов. У 3 пациентов выполнялась инфильтрационная анестезия на 4,3 и 4,5 зубах, а также при лечении пульпита на 3,6 зубе. Как оказалось, врач добавил раствор тартрата адреналина 0,18% в анестетик лидокаин, этому пациенту с симметричным некрозом, одному пациенту с некрозом верхней челюсти также был применен сосудосуживающий адреналин тартрат 0.18%. Всем остальным вводили анестезирующий сосудосуживающий 0,1% раствор адреналина гидрохлорида.
Лечение осложнений проводится с применением антисептических, противовоспалительных, обезболивающих средств и в дальнейшем улучшении регенерации. У всех 4 пациентов возникло осложнение в виде язвы. И только у 1-го пациента с некрозом зубов на 3,6 в дальнейшем произошла секвестрация наружной стенки альвеол и зуб пришлось удалить 3,6.
Стоматологическая анестезия: больше не только уколы!
Я ненавижу выстрелы.Я желаю, чтобы у вас было что-нибудь еще!
Много лет назад утверждалось прямо противоположное. Стоматологической анестезии просто не существовало! На самом деле не было ничего, что могло бы обезболить или обезболить зуб, чтобы его можно было вылечить. Первым местным анестетиком был кокаин. Это сработало, но, конечно, было токсичным и вызывающим привыкание. Наш знаменитый новокаин появился только в начале прошлого века. Фактически, это было настолько популярно, что многие люди сегодня используют это слово для обозначения местного анестетика.
Безболезненная стоматология стала реальностью!
Мы действительно больше не используем новокаин в стоматологии, так как его заменили более качественные анестетики с меньшим количеством побочных эффектов. Эти новые продукты обеспечивают лучшее обезболивание, которое мы называем «анестезией», и действуют быстрее. Было бы преуменьшением сказать, что местный анестетик произвел революцию в стоматологической помощи. Теперь мы можем выполнять различные процедуры, простые или сложные, при этом пациент полностью избавлен от боли.
До местной анестезии единственным доступным лечением было удаление проблемного зуба, что, конечно, не доставляло удовольствия никому.Возможность онеметь зуб привела к тому, что все больше людей остаются беззубыми на всю жизнь, а не беззубыми в свои двадцать лет. Ну и замечательно! Мы можем провести стоматологическую процедуру в безболезненной обстановке с использованием местного анестетика. Проблема с этим с точки зрения пациента заключается в том, как мы должны управлять этим. Конечно, я имею в виду страшный выстрел.
Что такое стоматологические анестетики?
Давайте поговорим об этом немного. Метод действия местного анестетика заключается в том, чтобы омыть этой обезболивающей жидкостью нервы, передающие ощущения от зуба к мозгу.Когда нервы контактируют с раствором, они отключаются и больше не выполняют свою работу по передаче болевого сигнала. Этот знак закрыт на обед действует до тех пор, пока анестетик не покинет область нерва и ощущение не вернется к зубу.
В разных местах ротовой полости существуют разные требования для введения анестетика. Для верхних зубов дается одностороннее. Для нижних зубов дается другой способ. Верхняя челюсть намного более пористая, чем нижняя. Поэтому простое размещение анестетика под десной рядом с верхним зубом вызовет онемение зуба.Нижняя челюсть намного плотнее, и если вы поместите анестетик рядом с зубом, он не проникнет в челюсть и не достигнет нервов зуба. Чтобы обезболить нижний зуб, вам нужно найти нерв, который снабжает всю полость рта, и обезболить его. Вот почему мы немеем заднюю часть рта, когда работаем с нижними зубами, даже если мы, возможно, больше работаем в направлении передней части рта.
Знаете ли вы? Появился стоматологический анестетик в виде назального спрея!
Человеческое тело — это чудо сложности, утонченности и разнообразия, когда дело касается его различных частей.Из-за этого мы теперь можем практически обезболить многие верхние зубы без укола. Да, это не опечатка! Укол для нескольких верхних зубов НЕ нужен. Только в прошлом году FDA одобрило продукт под названием Kovanaze для использования в стоматологии для верхних зубов. Продукт представляет собой назальный спрей, который вводят перед стоматологической работой. Он может вызвать онемение верхних передних зубов без побочного эффекта в виде онемения губ и щек. Это не для всех зубов, но одна из самых чувствительных инъекций — в переднюю часть рта.С этим анестетиком в виде назального спрея те дни ушли в прошлое.
Местный стоматологический анестетик для безболезненной чистки
Многие люди чувствительны к чистке зубов. Из-за этого они пропускают очень важные стоматологические чистки и осмотры и приходят только тогда, когда уже слишком поздно. Я использую другой продукт, которым можно распылить вокруг зуба без использования иглы, чтобы обезболить этот участок. Это сделает вашу чистку совершенно безболезненной.
В отличие от назального спрея, я могу использовать его в любом месте рта.Не имеет значения, верхний ли это зуб с пористой челюстью или нижний зуб с плотной челюстью. Этот продукт просто работает без использования выстрела. Этот продукт называется Oraqix (произносится как Ora-Kicks), и я использую его в течение нескольких лет, чтобы сделать рутинные процедуры более удобными и легкими. Когда вы расслабляетесь, наша работа идет быстрее и выполняется намного лучше. Это беспроигрышный вариант для всех участников.
Сегодня стоматологическая анестезия не означает уколов
Итак, хотя иглы не покинули медицину и, в частности, стоматологию, есть ряд нововведений, которые работают для достижения моей цели во взаимодействии с моими пациентами.Эта цель — обеспечить наилучший уход с максимальным комфортом. Безыгольная анестезия — пример такого подхода и желания. Если эти или другие стоматологические темы интересны и вы хотите узнать больше о новых методах и продуктах, позвоните мне. Со мной можно связаться по телефону 440.951.7856, и я с нетерпением жду вашего ответа.
Один из лучших способов узнать о последних достижениях в области стоматологической помощи — это зарегистрироваться и посетить мой следующий образовательный семинар, открытый для общественности. Он состоится в четверг, 24 августа 2017 года.Он будет в моем офисе на бульваре Лейкшор в 18:00. Позвоните в наш офис для регистрации.
Джеффри Гросс, DDS, FAGD, имеет лицензию стоматолога общего профиля в Огайо и работает в Школе стоматологической медицины Case Western Reserve.
Дискомфорт в глотке, шее и челюсти после анестезии с использованием маски для лица и дыхательных путей при высоком и низком объеме манжеты у мужчин и женщин | Анестезиология
Триста пациентов (физический статус 1–3 Американского общества анестезиологов, возраст 18–80 лет), которым была назначена общая анестезия с помощью LMA, были случайным образом распределены путем вскрытия запечатанного конверта в одну из трех групп равного размера для обеспечения проходимости дыхательных путей.Группа А лечилась FM. Группе B вводили LMA и манжету полностью надували после введения (LMA-High). Группа C получала LMA и манжету наполовину надували после введения (LMA-Low). Пациенты были исключены, если им потребовалась операция на голове и шее или в положении лежа, или если у них были симптомы челюсти, шеи, рта или верхних дыхательных путей в предыдущие 10 дней. Было получено одобрение этического комитета и письменное информированное согласие. Контроль проходимости дыхательных путей выполняли 25 анестезиологов, имеющих не менее 6 месяцев клинического опыта работы с FM и LMA (более 100 человек используют каждое устройство).
Соблюдали стандартный протокол анестезии и применяли рутинный мониторинг. Была назначена внутривенная седация (мидазолам 0,02–0,03 мг / кг и фентанил 0,5–1,0 мкг / кг), применен FM и введен кислород. Через две минуты анестезию вызывали пропофолом 2–3 мг / кг и поддерживали кислородом 33% в N 2 O и 0,5–2% изофлуране через дыхательную систему с круговой анестезией с потоком свежего газа 3 л / мин.В группе FM после индукции анестезии подбородок поднимали и начинали ручную вентиляцию до возобновления самостоятельного дыхания. Если эффективная проходимость дыхательных путей не была получена, (1) вставлялись ротоглоточные дыхательные пути типа Геделя (размер 3–5, как считается клинически целесообразным), (2) применялась тяга челюсти и (3) вводилась LMA. Эффективность проходимости дыхательных путей оценивалась по нормальным движениям торакоабдоминальной области и по кривой капнографа с прямоугольной волной. В группах LMA после индукции анестезии подбородок поднимался, и пациенты получали искусственную вентиляцию легких вручную с помощью FM без использования оральных дыхательных путей типа Guedel или толчка челюстью в течение приблизительно 1 минуты перед введением LMA.Если вентиляция FM была неэффективной, LMA был вставлен раньше. LMA был вставлен и закреплен в соответствии с инструкциями производителя. 9 Перед введением манжета LMA спускалась до тех пор, пока воздух не переставал выходить, и на дорсальную поверхность наносилась прозрачная смазка на водной основе (K-Y Lubricating Jelly; Johnson and Johnson, Maidenhead, Великобритания). LMA размера 4 использовалась для женщин, а LMA размера 5 — для мужчин. 10 Манжета была наполнена произвольным объемом воздуха (размер 4: 15 или 30 мл; размер 5: 20 или 40 мл) с помощью шприца на 20 мл и подсоединен к дыхательной системе с круговой анестезией.Если попытка введения не удалась или дыхательные пути оказались неэффективными, LMA был повторно вставлен. Было разрешено максимум две попытки. Неудачная попытка была определена как удаление LMA изо рта. Если LMA не удался после двух попыток, использовался FM. После успешного введения LMA ручная вентиляция продолжалась до возобновления самостоятельного дыхания. К проксимальному концу FM и LMA прикреплялся теплообменник. С LMA использовали полупрозрачный прикусной блок 11 из поливинилхлорида длиной 5 см.Интраоперационная анальгезия была достигнута с помощью морфина (при необходимости увеличивая дозу на 1-2 мг).
В конце операции анестезия была прекращена, и пациент был переведен в отделение постанестезии (PACU). Пациенты из группы FM были восстановлены в боковом положении, а пациенты из группы LMA были восстановлены в положении лежа на спине. При извлечении дополнительный кислород подавался со скоростью 4 л / мин в группу FM через маску Хадсона и в группы LMA через через Т-образный мешок 12, который был прикреплен проксимально к теплообменнику и влагообменнику.Пациентов лечили в PACU медсестры, которые прошли стандартную подготовку по удалению LMA 13 и имели опыт удаления не менее 100 LMA. LMA был удален, когда пациент мог открыть рот по команде. Было зафиксировано наличие крови на LMA. Перед выпиской в палату медсестра PACU осмотрела ротовую полость всех пациентов на предмет травм губ, языка и зубов. Отсасывание из глотки не производилось. Послеоперационная анальгезия в PACU достигалась внутривенным введением морфина с шагом 1-2 мг.Послеоперационная анальгезия в отделении была достигнута с помощью внутримышечного морфина и / или парацетамола перорально.
Легкость управления проходимостью дыхательных путей оценивалась как легкая (LMA, одна попытка, отсутствие тактильного сопротивления; FM, только подъем подбородка), некоторая сложность (LMA, одна попытка, некоторое тактильное сопротивление; FM, требуется подъем подбородка плюс проходимость дыхательных путей через ротовую полость) и трудная (LMA, две попытки; FM, требуется подтяжка подбородка плюс проходимость дыхательных путей плюс тяга челюсти). Управление проходимостью дыхательных путей не удалось, если введение LMA было неудачным после двух попыток и если вентиляция FM не удалась с комбинацией подъема подбородка, ротоглоточного дыхательного пути типа Геделя и выталкивания челюсти.Сбои в управлении дыхательными путями были исключены из анализа, и случаи были повторены. Были собраны следующие интраоперационные данные: доза анестезирующих препаратов, минимальная альвеолярная концентрация (измеренная в начале, во время и в конце операции), доза морфина, время анестезии (введение пропофола до отключения летучего агента) и использование местной анестезии. В PACU были собраны следующие данные: время удаления LMA (летучий агент отключен для удаления LMA), кровь, обнаруженная на LMA, травма губ / зубов / языка и доза морфина.Никаких других проблем с дыхательными путями не отмечалось. Пациенты прошли структурированное интервью через 18–24 ч после операции. Во время интервью пациентов спрашивали, есть ли у них какие-либо из следующих симптомов: хирургическая боль (боль из места операции), боль в горле (постоянная боль, не зависящая от глотания), боль в шее, боль в челюсти, дисфония (затруднение речи и боль при глотании). разговор) и дисфагия (затруднение или боль, вызванные глотанием). Все симптомы классифицировались как легкие, умеренные или тяжелые. Пациентов также спрашивали, довольны ли они анестетиком и будут ли они рады снова получить тот же анестетик.Интраоперационные данные были собраны анестезиологом (без слепого обзора), а послеоперационные данные были собраны двумя обученными сборщиками данных (слепыми). Пациенты не знали об используемом устройстве для дыхательных путей.
Размер выборки был основан на данных предыдущих исследований заболеваемости глоткой (сообщается о 10% случаев ангины с FM 4 и 15% с LMA при малых объемах манжеты 3) для ошибки типа I 0,05 и степени 0,95. Статистический анализ проводился с использованием парного критерия t (параметрические данные) и критериев Краскела-Уоллиса, суммы рангов Манна-Уитни и критериев хи-квадрат (непараметрические данные).Значимость считалась P <0,05.
Рекомендации по обеспечению полной анестезии во время эндодонтического лечения
Inside Dentistry
Октябрь 2005 г.
Том 1, Выпуск 1Али Аллен Нассех, DDS, MMSC, PC
Хотя в литературе делается упор на инструментарий и методы обтурации, мы не можем забывать, что основным аспектом оказания помощи является наша этическая обязанность оказывать ее безболезненно.Клятва Гиппократа призывает нас: «Во-первых, не навреди». Так почему же эти сжатые слова часто остаются без внимания? Упомяните слово «корневой канал» публично, и вы почувствуете реакцию от сердцебиения и потоотделения до судорог и обморока. За последние 20 лет средства массовой информации сыграли большую роль в приравнивании опыта лечения корневых каналов к прохождению камня в почках. Были распространены такие выражения, как: «Я лучше буду иметь корневой канал, чем делать то или иное ужасное дело»; Опыт корневого канала был предметом шуток в телешоу, в комедийных клубах и в рекламе.
Вопрос, который мы должны задать себе как профессионалам: «Почему?» Почему кто-то из наших пациентов должен пострадать во время этой процедуры? Каков допустимый уровень неэффективности анестезии и что с этим делать? Является ли боль во время некоторых процедур необходимостью или следствием неправильного лечения? Предсказуемая глубокая анестезия — это миф или реалистичное ожидание? В этой статье объясняются некоторые концепции местной анестезии, излагаются возможные причины ее неэффективности у пациентов, проходящих терапию корневых каналов, и предлагается цель, чтобы вся терапия корневых каналов могла и должна проводиться полностью безболезненно во время операции.
Лечение корневых каналов в живой пульпе требует высокой степени местной анестезии. Благодаря прямым манипуляциям с миелинизированными А-дельта и немиелинизированными С-афферентными сенсорными нейронами во время пульпэктомии, эта процедура может вызывать сильную острую боль, если выполняется под неадекватной анестезией. 1 Лечение корневых каналов необратимо воспаленного зуба требует еще более высокой степени анестезии и более подвержено неудачам. 2 Однако мнение многих врачей о том, что во время процедуры корневого канала в некоторых зубах возможна легкая боль, основано на двух фундаментальных предположениях.Первая заключается в том, что полная местная анестезия всех зубов не всегда возможна из-за различных местных и системных факторов, таких как низкий pH, наличие воспаления, опасения пациента и т. Д. Вторая причина является побочным продуктом первой; Отсюда следует, что если все зубы не поддаются безболезненному лечению, то при выполнении таких процедур некоторая степень боли неизбежна. К сожалению, оба эти предположения ложны и привели к тому, что многие травмированные пациенты после операции делились своими ужасными историями с семьей и друзьями, тем самым увековечивая миф о страшной процедуре корневого канала.
Обзор литературы показывает переменную степень успеха в достижении анестезии нижней и верхней челюсти. 1 Факторы, влияющие на успех или неудачу анестезии, включают, помимо прочего, анатомические аномалии, 3 воспаление, 4 низкий pH в месте инъекции, 1,5 и психологические факторы, такие как опасения. 6 В целом, было выдвинуто множество предположений относительно причин неэффективности анестезии. 1,7-10 Однако ясно одно.Хотя некоторые результаты исследований показывают, что частота неудач анестезии у зубов с воспаленной пульпой достигает 80%, 2 клиницисты не должны делать вывод о том, что такие зубы нельзя анестезировать. Большинство исследований измеряют частоту неудач, проверяя зуб после 1 раунда анестезии. Дополнительная анестезия с изменением техники или дополнительных устройств для анестезии часто приводит к обезболиванию таких зубов.
Истинные неудачи анестезии (то есть первичная, вторичная и дополнительная форма анестезии, проведенная искусно, не способная обезболить пульпу) — редкие случаи.Это означает, что первоначальная неудача анестезии в зубе, требующем лечения корневых каналов, возможна, но использовать такие случаи в качестве предлога для продолжения лечения без надлежащей анестезии бессовестно. Адекватная анестезия может быть достигнута, несмотря на первоначальную неудачу, благодаря терпению, умелой подаче анестетика и пониманию первопричины неудачи. Обсуждаются некоторые факторы, которые способствуют неэффективности анестезии, и предлагаются способы их преодоления.
Анатомические факторы
Целью местной анестезии при операциях на корневых каналах является обезболивание нейронов пульпы и периапикальной области.Лучше всего это достигается путем введения местного анестетика на верхушку корня. 7 Однако кортикальная кость тела нижней челюсти может существенно блокировать анестетик во время локальной инфильтрации на верхушке корня. Кортикальная кость верхней челюсти обычно тоньше; диффузия анестетика через эту кость более достижима. По этой причине инфильтрация в верхней челюсти достигает большего успеха, чем в нижней челюсти, где кортикальная пластинка, покрывающая корень, толще. В нижней челюсти блок-анестезия рекомендуется как более предсказуемый подход, но он требует лучшего понимания глубокой анатомии челюсти и более чувствителен к технике, что объясняет, почему неудачи анестезии чаще встречаются в нижней челюсти.
В обеих челюстях, если местная анестезия не дает результатов после первого раунда введения, последующие анестезии не следует проводить в том же месте. Было показано, что блокирование болевого сигнала анестетиком происходит более предсказуемо, когда большая площадь поверхности аксона контактирует с тем же объемом анестетика. Это является результатом кумулятивного эффекта постепенного снижения скорости проводимости по всей длине. 11 После неудачной блокады анестетика следует ввести инъекцию в другое место (например,g., проксимальный или дистальный), чтобы позволить кумулятивному эффекту анестетика более эффективно блокировать потенциал болевого сигнала.
Максилла
В верхней челюсти, где инфильтрационная анестезия достигает высокого уровня успеха, неудачи обычно возникают в зубах с корнями с серьезными небными кривизнами, такими как первые премоляры верхней челюсти и нёбный корень моляров верхней челюсти, где корень находится в среднем на 10,69 мм в лингвистическом направлении от моляров верхней челюсти. щечная пластина. 1 2 Для эффективной анестезии небного корня моляров необходима блокада заднего верхнего альвеолярного нерва (PSA) в дополнение к 1 картриджу буккальной инфильтрации.Также рекомендуется введение нескольких капель анестетика на небную поверхность, чтобы предотвратить дискомфорт от зажима резиновой дамбы, который ударяет по небной ткани. Для первого премоляра верхней челюсти буккальная инфильтрация должна сопровождаться небной инфильтрацией для небного корня. Передние зубы верхней челюсти, корни которых достигают дна носовой полости, или боковые резцы, которые изгибаются слишком далеко небно, требуют небной блокады, такой как блокада небного переднего верхнего альвеолярного нерва (P-ASA), 13 anterior-Middle Superior Блокада альвеолярного нерва (AMSA), 14 или дополнительные формы анестезии, такие как инъекция пародонтальной связки (PDL) или внутрикостная анестезия.Для других зубов верхней челюсти достаточно одного картриджа с анестетиком в виде инфильтрации.
Нижняя челюсть
Местная анестезия нижней челюсти неэффективна в первую очередь из-за недостаточной близости кончика иглы к основному стволу нижнего альвеолярного нерва (IAN). Плохое понимание анатомии птеригомандибулярного фасциального пространства, наряду с другими проблемами нижней челюсти (например, отклонение иглы и анатомическая изменчивость), вызывают от 10% до 15% неудач при использовании обычных блоков. 1 Достижение костного контакта с язычком во время традиционной блокады нижней челюсти имеет решающее значение для успеха. Слишком большое переднее расположение иглы создает костный контакт с неправильной областью и приводит к неэффективности анестезии (). Если первый блок не срабатывает, следующий блок следует разместить несколько выше и сзади, чем первый.
В качестве альтернативы, для дополнительного раунда анестезии следует использовать другие блокирующие методы (например, Акиноси и / или Гоу-Гейтса) 15,16 (,).Как правило, резцы нижней челюсти не подвергаются предсказуемой анестезии с местной инфильтрацией. Эти зубы требуют блокады нижней челюсти. Дополнительные методы анестезии, такие как внутрикостная анестезия, также эффективны для таких зубов.
Факторы воспаления
Воспаление и абсцесс в пораженных зубах и окружающей их области будут действовать локально, увеличивая кровообращение в этой области и разжижая местный анестетик. Некоторые простагландины, являющиеся побочными продуктами воспалительного процесса, сенсибилизируют нервные окончания и снижают их порог для стимуляции.Воспалительные изменения просто разбавляют анестетик и быстрее удаляют его из пораженной области, вызывая потенциальные неудачи анестезии. Противопоказано введение анестетиков в место воспаления или абсцесса. В результате инъекции абсцесс может не только распространиться, но и быстрее разжижать и транспортировать анестетик, делая его менее эффективным. Лучше использовать блоки для участков воспаления и инфекции, чтобы можно было обезболить нерв проксимальнее области инфекции.Для верхней челюсти предпочтительны методы PSA. В таких ситуациях также полезна внутрикостная анестезия дистальнее места инфекции.
Факторы pH
Чтобы молекула местного анестетика работала эффективно, она должна пересечь аксональную мембрану и заблокировать цитоплазматический конец натриевых каналов в нейронах. Присутствие более кислой среды, что является признаком воспаления и инфекции, увеличивает концентрацию ионной формы анестетика, которая в таком случае не может проникать через мембрану аксона. 1 Это снижает эффективность молекул анестетика внутри цитоплазмы аксонов, где его действие требуется для надлежащей анестезии. PH абсцедированной и сильно воспаленной области очень кислый, достигая уровня pH до 4. 1 Растворы анестетиков с более низким pKa (т. Е. Константой диссоциации) (например, мепивакаин) могут быть более эффективными в таких ситуациях. Подобно случаям, когда присутствует воспаление, предпочтительным методом местной анестезии таких зубов является регионарная блокада, а не инъекция.
Психологические факторы
Неудачи местной анестезии чаще встречаются у очень тревожных пациентов. Высокий уровень тревожности потенциально может снизить болевой порог и вызвать сбои местной анестезии. 7 Важно, чтобы врачи сосредотачивались на расслаблении пациента посредством активного слушания, тепла, сочувствия и заботливости у постели больного. В тех случаях, когда прошлый стоматологический опыт вызывал фобии, фармакологическая профилактика в сочетании с местной анестезией очень полезна.У очень тревожных пациентов рекомендуется использование закиси азота или перорального седативного средства. Неудача местной анестезии будет происходить реже, если эти пациенты достигнут исходного уровня беспокойства по поводу лечения.
Дополнительные формы анестезии
Сегодня технологические достижения позволяют нам предсказуемо и эффективно проводить внутрикостную анестезию верхней и нижней челюсти у тех пациентов, которые не могут быть подвергнуты анестезии обычными методами. Наконечники, которые перфорируют кортикальный слой кости и вводят местный анестетик в костномозговой слой, решили проблему распространения анестетика через непроницаемую кортикальную пластинку кости.Такие методы практически исключают возникновение боли во время лечения корневых каналов в зубах, где обычная анестезия предсказуемо не срабатывает. Доступно множество систем, и еще больше их будет в будущем. Цель состоит в том, чтобы упростить и облегчить введение местной анестезии вблизи периапекса безопасным и эффективным способом.
Однако процедуры внутрикостной анестезии являются инвазивными и должны использоваться в качестве дополнительной формы анестезии, когда обычная анестезия не помогает. Традиционные анестетики, применяемые умело, способны обеспечить глубокую анестезию большинства зубов.Если традиционный блок не сработает, можно попробовать интралигаментарную инъекцию. Если интралигаментарная инъекция также не обеспечивает адекватной анестезии, сначала следует попытаться провести внутрикостную анестезию, прежде чем прибегать к внутрипульпальным инъекциям. Как правило, внутрипульпальная анестезия очень травматична для пациента, и ее по возможности следует избегать. Сначала следует попытаться провести межкостную анестезию.
Тестирование до лечения
Одна вещь, которую практикующие могут сделать для более гуманного лечения пациентов, — это проверить зубы холодом или электрическим тестером пульпы перед открытием доступа.Если зуб каким-либо образом реагирует на термическую стимуляцию или электрическую пробу пульпы после введения анестезии и ее начала, терапию корневых каналов начинать не следует. Затем следует начать дополнительные и вспомогательные формы анестезии и повторно проверить зуб, чтобы определить эффективность анестезии до доступа. Это наиболее важный фактор для безболезненной терапии корневых каналов. По опыту автора, тестирование жизнеспособности перед открытием доступа является потенциально надежным методом оценки пульпарной анестезии.Открытие доступа и получение обратной связи от пациента через бор — это нарушение доверия в отношениях между пациентом и врачом.
Продолжительность анестезии
Хотя тестирование перед началом процедуры является обязательным для купирования боли во время терапии корневых каналов, понимание того, что пульповая анестезия длится значительно меньше, чем тканевая анестезия, также является другим важным соображением. Продолжительность эффективной пульпарной анестезии для ксилокаина 2% с адреналином 1: 100 000 составляет не более 60 минут, тогда как тканевая анестезия может составлять от 180 до 300 минут для той же дозы. 1 Это означает, что продолжительное лечение может привести к ослаблению пульпарной анестезии и усилению боли на более поздних этапах процедуры, особенно во время фазы обтурации. Важно, чтобы во время лечения корневых каналов пациенту уделялось безраздельное внимание практикующего врача, и чтобы перерывы были минимальными. Это еще раз подтверждает тезис о том, что процедура должна выполняться не только эффективно, но и рационально.
Анестетик типа
Несмотря на то, что многие думают, большинство анестетиков средней продолжительности одинаково эффективны при проведении глубокой пульпарной анестезии при лечении корневых каналов. 1 Ключом к успеху является четкое понимание анатомических, местных и психологических факторов, связанных с каждым отдельным пациентом, в зависимости от типа используемого анестетика. Комбинация анестетика с более низким pKa (например, 3% мепивакаина) с традиционным 2% лидокаином с эпинефрином 1: 100 000 или даже 4% артикаина с эпинефрином 1: 100 000 дает некоторую дополнительную ценность, анестетик будет работать только в том случае, если он откладывается в непосредственной близости от нервного пучка или вблизи верхушки зуба, предназначенного для анестезии.
Объем анестетика
Местная анестезия работает, блокируя натриевые каналы нейрона и предотвращая приток натрия и передачу потенциала действия по корневой оси. 7 Новое исследование характеристик натриевого насоса выявило наличие 2 подгрупп (например, SNS и SNS2), которые более устойчивы к местной анестезии. 17 Для преодоления этого сопротивления и эффективного блокирования болевого сигнала необходима большая доза анестетика.
Согласно исследованиям Американской стоматологической ассоциации, около 80% корневых каналов обрабатываются стоматологами общего профиля и только 20% — эндодонтами. Стоматологи общего профиля должны понимать, что для достижения и поддержания пульпарной анестезии в течение времени, необходимого для проведения терапии корневых каналов, необходим больший объем анестетика. Часто лечение корневых каналов начинают, когда удаление большого кариозного поражения приводит к обнажению пульпы и боли. В таких случаях адекватная анестезия применялась для пломбирования, а не для корневого канала.В сомнительных случаях следует эффективно анестезировать для лечения корневых каналов, а не пломбирования, чтобы лечение можно было начать и завершить безболезненно, если возникнет необходимость в последующем лечении.
Для моляров нижней челюсти необходимо доставить не менее 2 картриджей с анестетиком для блокады нижней челюсти, а также рекомендуется дополнительный картридж с анестетиком для местной инфильтрации. Для моляров верхней челюсти также необходимо минимум 2 картриджа: 1 картридж для блока PSA и другой для местной щечной и язычной инфильтрации.Для передних зубов верхней челюсти и большинства премоляров часто достаточно одного картриджа, если процедура может быть завершена в течение 1 часа.
Вывод
В этой статье были рассмотрены некоторые причины неэффективности местной анестезии во время лечения корневых каналов и предложены некоторые способы их устранения. Хотя местная анестезия иногда дает сбой, инициирование или выполнение корневого канала без полной анестезии не только неприемлемо, но и морально недопустимо. Автор считает, что безболезненное лечение корневых каналов может быть выполнено во всех случаях, если особое внимание уделяется местным анатомическим, физиологическим и психологическим потребностям каждого отдельного пациента.Проведение исследования пульпы после введения анестетиков и до начала процедуры необходимо для подтверждения глубины пульпарной анестезии. Кроме того, введение адекватной дозы анестетика важно для безболезненного выполнения процедуры в течение всего периода. Сделав безболезненное лечение приоритетом в клинической практике, изучение факторов, вызывающих неэффективность анестезии, и эффективное управление этими случаями позволит всем практикующим с чистой совестью проводить практически безболезненную терапию корневых каналов в любое время и у всех пациентов.
Список литературы
1. Маламед С. Справочник по местной анестезии . 4 -е изд. Сент-Луис: Мосби; 1994.
2. Коэн Х.П., Ча Б.И., Спангберг Л.С. Эндодонтическая анестезия моляров нижней челюсти: клиническое исследование. Дж Эндод . 1993; 19 (7): 370-3.
3. Уилсон С., Джонс П., Фуллер П.М. Нижние альвеолярные и подъязычно-подъязычные нервы: анатомическое исследование и связь с местной анестезией передних зубов нижней челюсти. J Am Dent Assoc. 1984; 108 (3): 350-2.
4. Уолтон Р., Торабинеджад М. Решение проблем с местной анестезией у эндодонтического пациента. J Am Dent Assoc . 1992; 123 (5): 97-102.
5. Jastak JT, Yagiela JA, Donaldson D. Местная анестезия полости рта . Филадельфия: Сондерс; 1995.
6. Фисет Л., Гетц Т., Милгром П. и др. Неэффективность местной анестезии: стратегии диагностики и лечения. Ген Вмятина . 1989; 37 (5): 414-7.
7. Харгривз К.М., Кейзер К. Неэффективность местной анестезии в эндодонтии: механизмы и лечение. Темы по эндо . 2002; 1 (1): 26-31.
8. Кауфман Э., Вайнштейн П., Милгром П. Трудности достижения местной анестезии. Дж. Ам Дента Ассо . 1984; 108 (2): 205-8.
9. Вандермейлен Э. Болевое восприятие, механизмы действия местных анестетиков и возможные причины неудач. Рев Белге Медицина Дент . 2000; 55 (1): 29-40.
10.Винкьер Ф. В чем причина неэффективности местной анестезии? Rev Belge Mede Dent . 2000; 55 (1): 41-50.
11. Финк Б., Кэрнс А. Дифференциальное замедление и блокировка проводимости лидокаином в отдельных афферентных миелинизированных и немиелинизированных аксонах. Анестезиология . 1984; 60 (2): 111-20.
12. Джин Г.К., Ким К.Д., Ро Б.Д. и др. Толщина щечной костной пластинки азиатского народа. Дж Эндод . 2005; 31 (6): 430-4.
13. Фридман MJ, Hochman MN.Инъекция блока P-ASA: новая небная техника анестезии передних зубов верхней челюсти. Дж. Эстет Дент . 1999; 11 (2): 63-71.
14. Фридман MJ, Hochman MN. Инъекция AMSA: новая концепция местной анестезии зубов верхней челюсти с использованием системы инъекций с компьютерным управлением. Quintessence Int. 1998; 29 (5): 297-303.
15. Акиноси Дж. Новый подход к блокаде нижнечелюстного нерва. Br J Oral Surg . 1977; 15 (1): 83-7.
16. Гоу-Гейтс, GA.Проводниковая анестезия нижней челюсти: новая техника с использованием внеротовых ориентиров. Oral Surg Oral Med Oral Pathol. 1973; 36 (3): 321-8.
17. Рой М.Л., Нарахаши Т. Дифференциальные свойства тетродотоксин-чувствительных и тетродотоксин-резистентных натриевых каналов в нейронах ганглиев задних корешков крыс. J Neurosci. , 1992; 12 (6): 2104-11.
Об авторах
Али Аллен Нассех, DDS, MMSC, PC
Клинический инструктор
Гарвардская школа стоматологической медициныДоцент
Школа стоматологической медицины Университета ТафтсаЧастная практика
.
Бостон, Массачусетс
Электронная почта: endoman @ mail.msendo.com -
