за и против — лучшие антибиотики широкого спектра действия
Антибиотики – это вещества биологического или полусинтетического происхождения. Применяются в лечебной практике для борьбы с болезнетворными микробами, вирусами. До появления этих медпрепаратов статус неизлечимых болезней был у брюшного тифа, дизентерии, пневмонии, туберкулеза. Сегодня лечение заболеваний инфекционного характера возможно с применением 1-6 поколения антибиотиков.
На этот момент фармакологическая индустрия выпускает более 2000 разновидностей лекарственных средств подобного типа. Медики описали действие около 600 позиций, а во врачебной практике используются порядка 120-160 препаратов.
Важно! При любом заболевании принимать антибиотики рекомендуется после консультации с врачом. В противном случае может развиться антибиотикорезистентность (снижение чувствительности патогенных микроорганизмов к антибактериальным средствам).
Классификация антибиотиков
Все антибактериальные средства можно разделить на 5 категорий по характеристикам и спектру применения. Рассмотрим эту классификацию подробнее:
Рассмотрим эту классификацию подробнее:
Механизм воздействия:
- Бактерицидные – активные вещества препаратов полностью уничтожают бактерии, вирусы. После приема таких сильных лекарств вся болезнетворная микрофлора в организме человека погибает.
- Бактериостатические – подавляют рост или распространение вирусов. Таким образом, клетки остаются «живыми», не образуя патогенной флоры.
Спектр действия
Различают антибактериальные средства:
- Широкого диапазона воздействия – их назначают при болезнях инфекционного характера с невыясненной причиной недомогания. Это бактерицидные медпрепараты, поскольку уничтожают всю патогенную флору.
- Узкого диапазона воздействия – уничтожают грамположительные бактерии (энтерококки, листерии). После их приема погибают также грамотрицательные возбудители инфекционных болезней: кишечной палочки, сальмонеллы, протей и т.д. К этой группе относятся также противотуберкулезные, противоопухолевые, противогрибковые средства.

По составу
Антибактериальные препараты делят на 6 групп:
- Пенициллины – первые антимикробные препараты, полученные ещё в 1928 году из биологического вещества (грибы Penicillium). Долго оставались самым популярным медикаментом для лечения инфекционных болезней.
- Цефалоспорины – относятся к группе самых сильных противомикробных средств обширного диапазона применения. Полностью уничтожают патогенную флору, хорошо переносятся человеком.
- Макролиды – это название группы антимикробных средств узкого диапазона. Не уничтожают больную клетку, а только останавливают её рост. В эту категорию входят такие препараты: эритромицин, спирамицин, азитромицин.
- Тетрациклины – хорошие препараты для лечения инфекционных заболеваний дыхательных, а также мочевыводящих путей.
- Фторхинолоны – противомикробные средства обширного диапазона воздействия. Уничтожают полностью патогенные микроорганизмы. В продаже можно встретить медпрепараты 1-2 поколения.
 Обычно врачи их приписывают для борьбы с синегнойной палочкой.
Обычно врачи их приписывают для борьбы с синегнойной палочкой. - Аминогликозиды – противомикробные лекарства с большой областью применения. Популярные лекарства этой группы – стрептомицин (терапия туберкулеза, чумы) и гентамицин – используются как мазь, глазные капли, инъекции при офтальмологических инфекциях.
Поколения препаратов. У передовых антимикробных препаратов насчитывается уже шесть генераций. Например, пенициллин был первым средством природного происхождения, тогда как третья или шестая генерация – это уже улучшенная версия, которая включает в состав сильнейшие ингибиторы. Зависимость прямая: чем новее генерация, тем эффективнее воздействие препаратов на патогенную микрофлору.
По способу приема. Пероральные – принимают через рот. Это различные сиропы, таблетки, растворимые капсулы, суспензии. Парентеральные – вводятся внутривенно или внутримышечно. Они быстрее дают эффект, чем пероральные лекарства. Ректальные препараты вводятся в прямую кишку.
Важно! Принимать антибиотики допускается только после консультации с врачом, иначе разовьется антибиотикорезистентность.
Антибактериальные средства нового поколения
Отличие последних генераций антибиотиков от их ранних версий в более совершенной формуле действующего вещества. Активные компоненты точечно устраняют только патологические реакции в клетке. Например, кишечные антибиотики нового поколения не нарушают микрофлору ЖКТ. При этом они борются с целой «армией» возбудителей инфекций.
Новейшие антибактериальные препараты делятся на пять групп:
- Тетрациклиновая – тетрациклин.
- Аминогликозиды – стрептомицин.
- Пенициллиновый ряд – амоксициллин и другие.
- Амфениколы – хлорамфеникол.
- Карбапенемовая группа – меропенем, имипенем, инваз.
Рассмотрим несколько известных противомикробных средств импортного и российского производства.
Амоксициллин – импортный противомикробный препарат из группы пенициллинов. Используется во врачебной практике для лечения бактериальной инфекции. Эффективен при кишечных инфекциях, гайморите, ангине, болезни Лайма, дизентерии, сепсисе.
Авелокс – медпрепарат последней генерации из группы фторхинолонов. Отличается сильнейшим воздействием на бактериальные и атипичные возбудители. Не вредит почкам и ЖКТ. Используется при острых, хронических заболеваниях.
Цефалоспорины – антибиотики третьего поколения. К этой группе относят Цефтибутен, Цефтриаксон и другие. Используются для лечения пиелонефрита, пневмонии. В целом это безопасные средства с малым количеством побочных действий. Однако их нужно принимать только после консультации с врачом. Медпрепаратов много, а какой именно выбрать – порекомендует специалист.
Дорипрекс – импортный противомикробный препарат синтетического происхождения. Показал хорошие результаты при лечении пневмонии, запущенных интраабдоминальных инфекций, пиелонефритах.
Инваз – антибактериальное средство из группы карбапенемов. Выпускается в ампулах для парентерального способа применения. Показывает быстрый эффект при лечении бактериальных расстройств кожи, мягких тканей, инфекциях мочевыводящих путей, пневмонии, септицемиях.
Аугметин – полусинтетический пенициллин третьей генерации с добавлением усиливающих ингибиторов. Педиатрами признается лучшим комплексным медпрепаратом для лечения детских гайморита, бронхита, тонзиллита и других инфекций дыхательных путей.
Цефамандол – антибактериальное средство российского производства. Относится к группе цефалоспоринов третьего поколения. Используется для лечения кишечных инфекций, возбудителей инфекций половых органов. Как противомикробное средство обширного диапазона воздействия применяется при простудных заболеваниях.
Лучшие антибактериальные препараты широкого диапазона действия
Противомикробные средства новой генерации обычно синтезируют из природного сырья и стабилизируют в лабораториях. Это помогает усилить эффект лекарства на патогенную микрофлору.
Какие препараты самые сильные? Врачи относят к таким антибактериальные средства широкого спектра воздействия. Приведем ниже краткий список препаратов по названиям:
- АМОКСИКЛАВ – относится к группе аминопенициллинов.
 Действует мягко, используется для лечения инфекционных заболеваний. С осторожностью и только после консультации с врачом препарат можно применять при беременности, а также в периоды кормления грудью. Выпускается в таблетках или в сыпучей форме для перорального приема, а также в порошках для инъекций.
Действует мягко, используется для лечения инфекционных заболеваний. С осторожностью и только после консультации с врачом препарат можно применять при беременности, а также в периоды кормления грудью. Выпускается в таблетках или в сыпучей форме для перорального приема, а также в порошках для инъекций. - СУМАМЕД – популярный противомикробный препарат для лечения инфекций ЖКТ, мочеполовой системы, болезней дыхательный путей – ангины, бронхита, пневмонии. Воздействует на печень и почки, поэтому его не приписывают пациентам с повышенной чувствительностью к макролидам.
- ЦЕФОПЕРАЗОН – относится к группе цефалоспоринов. Приписывается врачами для лечения инфекций мочевыводящих путей, простатита, кожных расстройств, болезней дыхательных путей. Хороший препарат для восстановления после гинекологических, ортопедических и абдоминальных операций. Выпускается в форме для парентерального приема – инъекции.
- ЮНИДОКС СОЛЮТАБ – тетрациклин последней генерации. Применяется для обширного лечения инфекций ЖКТ, простудных заболеваний, простатита.
 Действует мягко, не вызывая дисбактериоза.
Действует мягко, не вызывая дисбактериоза. - ЛИНКОМИЦИН – средство, которое назначают для лечения остеомиелита, сепсиса, стафилококковых инфекций. Оказывает сильнейшее воздействие на патогенные клетки, поэтому имеет длинный ряд побочных эффектов. Среди них – гипотония, слабость, головокружение. Нельзя применять при беременности, а также пациентам с печеночно-почечной недостаточностью.
- РУЛИД – макролид четвертой генерации. Основное вещество – рокситромицин. Приписывают при урогенитальных инфекциях, болезнях ЖКТ и верхних дыхательных путей. Выпускается в таблетках.
- ЦЕФИКСИМ – по названию это средство из группы цефалоспоринов. Оказывает бактерицидное воздействие на патогенные клетки. Помогает при инфекциях ЖКТ, простатите, также лечит простудные заболевания. Достаточно токсичен, поэтому его нельзя принимать при проблемах с почками или печенью.
- ЦЕФОТАКСИМ – последняя группа цефалоспоринов. Медпрепарат показан для лечения гинекологических, урологических, простудных заболеваний.
 Отлично справляется с воспалительными процессами, подавляет патогенную микрофлору.
Отлично справляется с воспалительными процессами, подавляет патогенную микрофлору.
Резюме
Мы рассмотрели российские и импортные антибиотики широкого спектра действия, кратко описали классификацию препаратов. Ответим на вопрос: какие антибактериальные средства выбрать?
Важно понимать, противомикробные лекарства для обширного применения обладают токсичностью, поэтому негативно влияют на микрофлору. Кроме того, бактерии мутируют, а значит препараты теряют свою эффективность. Поэтому антибактериальные средства с новейшей структурой будут в приоритете, чем их ранние аналоги.
Самолечение антибиотиками опасно для здоровья. При инфекционном заболевании первым делом нужно обратиться к врачу. Специалист установит причину болезни и назначит эффективные антибактериальные средства. Самолечение «наугад» приводит к развитию антибиотикорезистентности.
Лечение флюса у взрослых и детей в Одессе
Главная
Лечение флюса у взрослых и детей
Средняя оценка 0 / 5. Голосов 0
Голосов 0
Polina Leo Август 5, 2020 4 минут чтения.
Значительный дискомфорт в ротовой полости и боли при жевании может провоцировать флюс – гнойное образование на десне, спровоцированное воздействием болезнетворных бактерий. Очень важно вовремя заметить абсцесс и обратиться к стоматологу, чтобы избежать распространения гноя по организму. Диагностировать патологию и провести квалифицированное флюс лечение Одесса смогут специалисты Sevadent с большим опытом оказания помощи взрослым и детям. Мы подбираем индивидуальную тактику терапии каждому пациенту, учитывая стадию болезни, интенсивность болезненных ощущений и другие факторы, что позволяет добиться максимального эффекта.
Причины появления флюса
Необходимость пройти флюс зуба лечение Одесса возникает при инфицировании десны вследствие:
нарушения целостности десны при употреблении твердой пищи;
нерегулярной или некачественной чистки зубов;
прорезывании зубов мудрости, расположенных под большим углом;
длительного неправильного применения некоторых видов стоматологических препаратов, например, медицинской пасты;
проникновения в десну патогенных микроорганизмов.

Флюс образуется вокруг зубного корня и постепенно увеличивается, а затем разрывается, вследствие чего гной через кровеносную систему и слюну попадает в другие органы и системы, провоцируя общую интоксикацию. Но такого исхода можно избежать, если записаться на прием к стоматологу на начальном этапе развития болезни. Лечение флюса у взрослого или ребенка необходимо при:
покраснении десны;
боли при нажатии разной интенсивности;
неприятных ощущениях при жевании и контакте проблемной зоны с жидкостями;
ощущении сформировавшегося мешочка на десне;
головных болях и повышенной температуре тела;
отечности и выделении гноя (на поздних стадиях).
Стоматологическая помощь на разных стадиях развития воспаления
Когда возникает проблема у взрослого или флюс у ребенка, лечение Одесса может обеспечить наша частная клиника с профессиональными врачами, передовым оборудованием и демократичными ценами. Мы проводим тщательный первичный осмотр, назначаем КТ и анализы (если есть необходимость) и подбираем терапию в зависимости от степени заболевания:
Мы проводим тщательный первичный осмотр, назначаем КТ и анализы (если есть необходимость) и подбираем терапию в зависимости от степени заболевания:
На этапе формирования абсцесса врач назначит полоскание рта с помощью антисептических растворов и контроль состояния в динамике.
Если рядом с корневой частью зуба начал накапливаться гной, стоматолог позаботится о его удалении, сделав небольшой надрез и обработав ротовую полость антисептиками. Чтобы исключить риск дальнейшего инфицирования, пациенту нужно будет пропить антибиотики.
При патологии в запущенной форме может потребоваться глубокая очистка инфицированных тканей или удаление зуба.
Обращайтесь к нам без промедления, чтобы пройти лечение и восстановить здоровье зубов и десен!
Привычки, помогающие предотвратить аллергию
Загрузка
Генеалогическое древо | Здоровье
(Изображение предоставлено Getty Images)
Изабель Герретсен, 27 июля 2022 г.
В детстве Изабель Герретсен страдала от широкого спектра пищевых аллергий. Могут ли научные достижения спасти других от того же страха и стресса?
W
Когда мне было четыре года, я выпила свой первый стакан молока в больнице, держа в руке капельницу для экстренного введения лекарства на случай сильной аллергической реакции.
Врачи проверяли, переношу ли я коровье молоко, на которое у меня с самого детства была аллергия. Сначала мне дали каплю молока на язык, затем несколько глотков и, наконец, полный стакан. Эти проблемы случались регулярно и часто приводили к рвоте и сыпи, но, к счастью, не более серьезным.
Я перерос свою аллергию на молочные продукты в возрасте 7 лет. Но по сей день я не могу выпить стакан молочного молока, так как меня тошнит, предположительно потому, что мой разум до сих пор ассоциирует его вкус с тошнотой.
Я был очень аллергичным ребенком, страдавшим от аллергии на молочные продукты, яйца и орехи. Оглядываясь назад, я вижу все предупредительные признаки того, что у меня разовьется пищевая аллергия. Мало того, что у меня была история аллергии в моей семье, я также страдал от тяжелой экземы в детстве, что врачи теперь говорят, что это тревожный сигнал.
Мало того, что у меня была история аллергии в моей семье, я также страдал от тяжелой экземы в детстве, что врачи теперь говорят, что это тревожный сигнал.
Мне повезло, я никогда не страдал анафилаксией, когда аллергены вызывают шоковое состояние иммунной системы и вызывают тяжелые и потенциально опасные для жизни симптомы, которые могут включать проблемы с дыханием, рвоту и слабый пульс. Вместо этого я страдал от крапивницы, желудочных спазмов и першения в горле, если ел молочные продукты или яйца. Я только однажды случайно съел небольшое количество арахиса, что вызвало сильную рвоту и желудочные спазмы, но, к счастью, без госпитализации.
Исследование, описанное в этой статье, предназначено только для информационных целей и не должно рассматриваться как замена медицинской консультации. Пищевая аллергия может иметь серьезные последствия, поэтому любой, кто заинтересован в применении некоторых методов лечения, описанных в этой статье, должен сначала проконсультироваться с подходящим врачом.
Моя пищевая аллергия означала, что в детстве моя диета была строго ограничена. В 19-м веке не было широкого выбора безмолочных альтернатив.90-х, так что первые восемь лет своей жизни я пропустил торт, шоколад и сыр. Это может показаться небольшой жертвой — в конце концов, многие люди добровольно отказываются от таких угощений, будь то сокращение потребления сахара или отказ от продуктов животного происхождения. Но пищевая аллергия бывает разной. Они означают необходимость постоянно быть настороже в отношении потенциальных угроз при каждом приеме пищи. Те, кто живет с ними, вероятно, не удивятся, узнав, что пищевая аллергия, как известно, влияет на качество жизни и психическое здоровье детей и подростков, а также их семей. И хотя в Великобритании число смертей от аллергических реакций на пищевые продукты за последние 20 лет снизилось , случаи анафилаксии со смертельным исходом все еще имеют место.
Мне повезло перерасти две из трех моих аллергий (молочные продукты и яйца), и сегодня они не влияют на мою повседневную жизнь. Но аллергии становятся ежедневным беспокойством для все большего числа детей и родителей, часто вызывая сильную тревогу и стресс.
Но аллергии становятся ежедневным беспокойством для все большего числа детей и родителей, часто вызывая сильную тревогу и стресс.
Медицинские рекомендации сильно изменились с тех пор, как в детстве я страдал пищевой аллергией. Вместо того, чтобы практиковать строгое избегание, врачи поощряют родителей детей, подверженных риску аллергии, знакомить их с арахисом, яйцами, молоком и другими потенциальными аллергенами, как только они начинают есть твердую пищу. Могут ли эти научные достижения помочь нам избавить будущие поколения от стресса и опасности пищевых аллергий и, возможно, даже сделать существующие случаи менее серьезными?
Пищевая аллергия растет во всем мире, но ее можно предотвратить. «Мы видим, что заболеваемость и распространенность пищевой аллергии растет во всем мире», — говорит Кари Надо, профессор педиатрической медицины и директор Центра исследований аллергии и астмы Шона Н. Паркера в Стэнфордском университете. В своей книге «Конец пищевой аллергии» она называет это «эпидемией».
Аллергия является наиболее распространенным хроническим заболеванием у детей в Великобритании, которым страдают 40% детей, что является одним из самых высоких показателей в мире. Однако, как отмечают исследователи, отсутствие точных данных о распространенности аллергии и более широкое использование термина «аллергия» могут затруднить прямое сравнение показателей в разных странах.
Согласно исследованиям, проведенным в США, от 3,9% до 8% детей и подростков страдают пищевой аллергией. В Австралии исследователи провели исследование 2848 годовалых детей, основываясь на результатах пищевых проблем — методе, который, как считается, дает особенно точные данные. Они обнаружили, что более чем у 10% из них была доказанная пищевая аллергия на один из распространенных аллергенных продуктов, таких как сырое яйцо и арахис.
Идея о том, что количество аллергиков растет, подтверждается множеством различных источников, от опросов до госпитализаций. В период с 1997 по 2011 год распространенность пищевой аллергии у детей в США увеличилась на 50%. В период с 2013 по 2019 год в Англии на 72% выросло количество госпитализаций детей, вызванных анафилаксией.
В период с 2013 по 2019 год в Англии на 72% выросло количество госпитализаций детей, вызванных анафилаксией.
«Другое большое изменение в эпидемиологии заключается в том, что все больше и больше людей страдают множественными пищевыми аллергиями», — говорит Надо. «У них не только аллергия на молоко, яйца или арахис, теперь у них также есть аллергия на пшеницу, кунжут или лесные орехи».
Как у детей возникает аллергия?
«Дети не рождаются аллергиками», — говорит Джордж Дю Туа, профессор педиатрической аллергии в Королевском колледже Лондона. Тем не менее, генетика может повысить вероятность развития у ребенка аллергии в какой-то момент. Если у обоих родителей есть аллергия, риск развития аллергии у детей составляет 60-80%, по сравнению с 5-15% риска среди детей без родителей-аллергиков.
Но хотя некоторые дети могут иметь более высокий риск развития аллергии позже из-за этих унаследованных черт, они не развиваются в утробе матери. — говорит Надо. По ее словам, важно, чтобы матери это понимали. Многие спрашивали ее: «Что я сделала не так?» когда у их ребенка развивается аллергия, они думают, что это может быть связано с их диетой во время беременности. Но доказательств этому нет, говорит Надо.
По ее словам, важно, чтобы матери это понимали. Многие спрашивали ее: «Что я сделала не так?» когда у их ребенка развивается аллергия, они думают, что это может быть связано с их диетой во время беременности. Но доказательств этому нет, говорит Надо.
Именно в первые недели и месяцы жизни дети подвергаются воздействию аллергенов из окружающей среды и начинают вырабатывать антитела. Это воздействие происходит через кожу, а не через кишечник, говорит Надо.
«В тот момент, когда «инородный объект» касается нашей кожи, даже на микроскопическом уровне, эти аллергические пути начинают внедряться в систему, и мы начинаем активировать В-клетки и Т-клетки, которые закрепляют реакции памяти на всю жизнь, » объясняет она. В-клетки и Т-клетки — это два типа клеток, которые играют очень важную роль в нашем иммунном ответе. Они позволяют нам реагировать на предполагаемую угрозу и запоминать эту реакцию, чтобы она была быстрее и сильнее в следующий раз, когда угроза появится.
Это означает, что ребенок может подвергнуться воздействию арахиса через пыль или остатки на руках родителей, что может вызвать иммунный ответ задолго до того, как он съест белок арахиса.
К тому времени, когда они впервые едят пищу, у них уже может быть аллергия.
«Если организм впервые и неоднократно получает пищу через кожу, а не через рот и желудочно-кишечный тракт, это может увеличить вероятность сенсибилизации к этой пище и возможной аллергии», – говорит Дженнифер Баффорд, вице-президент клинические операции в Центре исследований и образования в области пищевой аллергии (FARE) в США.
Дети с экземой, которая вызывает сухость, раздражение и зуд кожи, особенно подвержены развитию пищевой аллергии. Это потому, что в их коже есть микроскопические отверстия, которые позволяют частицам проникать в тело, говорит Надо.
«Раннее начало, тяжелая экзема, особенно если она распространяется на открытые участки, такие как лицо, шея, руки и ноги, является тревожным сигналом и реальной причиной воздействия», — говорит Дю Туа.
Ребенок проходит обследование в клинике астмы в Вашингтоне, округ Колумбия (Фото: Джахи Чиквендиу/The Washington Post через Getty Images)
Все начинается с кожи
Согласно данным популяционного исследования годовалых детей в Мельбурне, Австралия.
В Великобритании каждый пятый ребенок в возрасте до двух лет болеет экземой. Число детей с экземой и аллергическим ринитом в Великобритании увеличилось более чем втрое с 1960-х годов.
Точная причина роста неизвестна, но Надо считает, что определенную роль может сыграть увеличение использования моющих средств и жесткого мыла, а также повышение уровня загрязнения. По ее словам, стиральные порошки, содержащие ферментную протеазу, могут ослабить кожный барьер и повысить чувствительность к аллергенам. «Моющие средства очень концентрированы и действительно очищают нашу одежду, но, к сожалению, портят нашу кожу».
«Наша современная промышленно развитая среда, вероятно, повысила нашу восприимчивость [к экземе и аллергии]», — говорит Баффорд, добавляя, что курение, выхлопные газы и загрязнение воздуха, как считается, играют определенную роль в развитии аллергии.
Экологические бедствия, такие как лесные пожары, могут усугубить проблему. Согласно исследованию, проведенному учеными из Калифорнийского университета в Сан-Франциско, кратковременное воздействие дыма от лесных пожаров было связано с усилением экземы и общего зуда, в том числе среди людей без истории заболевания кожи. Исследование, проведенное Nadeau и исследователями из Стэнфордского университета, показало, что воздействие дыма от лесных пожаров было связано со значительно более низкими концентрациями Т-хелперных клеток 1-го типа (Th2) у детей, которые борются с инфекцией, и более высокими уровнями Т-хелперных клеток 2-го типа (Th3). которые запускают активацию клеток, участвующих в аллергическом воспалении.
Исследование, проведенное Nadeau и исследователями из Стэнфордского университета, показало, что воздействие дыма от лесных пожаров было связано со значительно более низкими концентрациями Т-хелперных клеток 1-го типа (Th2) у детей, которые борются с инфекцией, и более высокими уровнями Т-хелперных клеток 2-го типа (Th3). которые запускают активацию клеток, участвующих в аллергическом воспалении.
«Иммунная система организма находится в состоянии постоянного изменения, при этом различные типы клеток увеличиваются или уменьшаются в зависимости от того, чему подвергается организм», — сказала Мэри Пруницки, ведущий автор исследования, во время публикации в 2019 году. «В этом исследовании мы обнаружили, что у детей, подвергшихся воздействию дыма от лесных пожаров, было больше [Th3] клеток, что в целом было большим воздействием загрязнения». Известно, что больше клеток типа Th3 вызывают более острые и хронические аллергии и астму, объясняет Надо. Это связано с тем, что они активируют аллерген-специфические В-клетки.
Исследование Канадского исследования продольного развития здоровых младенцев (CHILD), проведенное в 2015 году, показало, что воздействие загрязненного воздуха, связанного с дорожным движением, в первый год жизни увеличивает риск развития аллергии на продукты питания, плесень, вредителей и домашних животных.
Белок арахиса, обнаруженный в домашней пыли, также связывают с возникновением пищевой аллергии. Одно исследование, проведенное учеными из Королевского колледжа Лондона, обнаружило тесную связь между воздействием белка арахиса в домашней пыли в раннем возрасте и аллергией на арахис у детей с мутацией FLG, которая связана с экземой. Трехкратное увеличение воздействия арахисовой пыли в младенчестве было связано с трехкратным ростом аллергии на арахис в школьном возрасте.
«Дети с этой мутацией гораздо чаще имеют сухую кожу, и мы обнаружили, что если у них было много арахисовой пыли в их постели или на игровой площадке, у них был значительно повышенный риск развития аллергии в школьном возрасте», — говорит Хелен. Бро, ведущий автор исследования и консультант по педиатрической аллергии в Детской больнице Эвелины Лондон в Лондоне.
Бро, ведущий автор исследования и консультант по педиатрической аллергии в Детской больнице Эвелины Лондон в Лондоне.
«Мой главный совет: все родители, которые наносят кремы на кожу своего ребенка, должны вымыть руки перед этим, потому что на их руках могут быть не только бактерии, но и арахис, яйцо или кунжут», — говорит Бро.
«Когда они покупают такие мази, родители никогда не должны засовывать руки внутрь [контейнера], потому что тогда он будет заражен бактериями и, возможно, едой», — говорит Бро. Вместо этого они должны использовать чистый шпатель, чтобы нанести крем на кожу своего ребенка, прежде чем втирать его вручную, говорит она.
Считается, что кормление ребенка разнообразными продуктами в течение первого года жизни помогает предотвратить аллергию (Фото: Getty Images)
Предотвращение аллергии на арахис
Знаковое исследование в Великобритании вызвало сдвиг парадигмы в лечении детской пищевой аллергии и показало, что аллергию на арахис можно предотвратить, если родители вмешаются на раннем этапе.
В 2015 году исследование «Изучение аллергии на арахис на раннем этапе» (LEAP) показало, что число детей, у которых развивается аллергия на арахис, можно значительно сократить, если их регулярно кормить арахисом с раннего возраста. (Родители, заинтересованные в использовании этого метода, всегда должны сначала обсудить его со своим лечащим врачом и убедиться, что он подходит и безопасен для их ребенка. Результаты, представленные здесь, предназначены только для информации, а не в качестве медицинского совета).
В исследовании приняли участие 640 детей в возрасте от 4 до 11 месяцев, которые считались подверженными высокому риску развития аллергии на арахис из-за тяжелой экземы, аллергии на яйца или обоих заболеваний до пятилетнего возраста. Дети были разделены на две группы: те, чьи родители регулярно кормили их продуктами, содержащими арахис, не менее трех раз в неделю, и те, чьи семьи вообще избегали употребления арахиса.
Исследование LEAP показало, что регулярное употребление арахиса снижает распространенность аллергии на арахис в пятилетнем возрасте на 81%.
К пяти годам аллергия на арахис развилась только у 3,2 % участников группы, употреблявших его, по сравнению с 17,2 % в группе, избегавшей его употребления.
«Разница между двумя группами была огромной», — говорит Дю Туа, один из соавторов исследования LEAP. По его словам, эти научные открытия произвели «революцию» в лечении детской аллергии.
«Раньше советовали: «Если не приближаться к этому аллергенному злодею, проблем не будет», — говорит Дю Туа. «Но все, что вы делаете, это отбрасываете банку и просто даете ребенку более длительную возможность стать аллергиком».
Надо превратил это научное понимание в запоминающийся стишок:
«Через кожу начинается аллергия;
Благодаря диете аллергия может оставаться тихой.» Фото: Getty Images Американская академия педиатрии одобрила раннее введение арахиса младенцам с высоким риском аллергии на арахис. В 2017 году Национальный институт аллергии и инфекционных заболеваний США опубликовал новые рекомендации по введению продуктов с арахисом у детей в возрасте от четырех до шести месяцев с тяжелой экземой или аллергией на яйца и от шести месяцев у детей с экземой легкой и средней степени тяжести.
Ранее в руководствах рекомендовалось, чтобы родители отложили введение определенных продуктов высокого риска (таких как арахис), которые «могли сыграть роль в продолжающемся росте детей с пищевой аллергией», — говорит Баффорд.
Британское общество аллергии и клинической иммунологии также опубликовало новые рекомендации по лечению аллергии на орехи в 2017 году, рекомендуя раннее включение арахиса в прикорм детей из группы высокого риска.
Многие родители «очень нервничают», когда знакомят своих детей с арахисом и другими продуктами, на которые у них может быть аллергия, особенно если в семейном анамнезе есть аллергики, говорит Мейв Келлехер, почетный старший клинический научный сотрудник Имперского колледжа Лондона и консультант в детская аллергия в Children’s Health Ireland.
В этом случае, возможно, стоит сначала провести кожную пробу или предположить, что введение происходит в условиях больницы, говорит Келлехер. У младенцев в возрасте до одного года анафилаксия «очень маловероятна», говорит она, добавляя, что наиболее распространенными аллергическими симптомами среди младенцев являются крапивница, а иногда и рвота.
«Когда ребенок становится старше, и его иммунная система становится более сложной, у него больше шансов заболеть анафилаксией», — говорит Бро.
Дю Туа говорит, что родителям важно знать, что существует «окно возможностей» для развития толерантности в возрасте от 4 до 11 месяцев.
Родители должны начать приучать своих детей к как можно большему количеству разных продуктов, особенно если у них экзема, говорит он.
«Редко бывает аллергия только на один продукт; там, где вы обнаружите аллергию на один продукт, вы обычно найдете и другие», — говорит Дю Туа. «Когда вы находите его, часы действительно тикают, и окно возможностей начинает закрываться. В идеале вы хотите перейти на другие распространенные безопасные пищевые аллергены». По его словам, к тому времени, когда ребенку исполняется 12 месяцев, часто бывает слишком поздно, поскольку аллергия уже установлена.
«Многие виды аллергии сопутствуют друг другу, потому что у них общие белки, особенно у моллюсков», — говорит Надо. «Поэтому, если у вас аллергия на креветок, у вас, скорее всего, будет аллергия на другие продукты с экзоскелетом, такие как лобстеры».
«Поэтому, если у вас аллергия на креветок, у вас, скорее всего, будет аллергия на другие продукты с экзоскелетом, такие как лобстеры».
Поэтому важно знакомить младенцев с широким ассортиментом продуктов питания в первый год их жизни, говорит она.
Быть «слишком чистым» действительно проблемой?
Одна из самых обсуждаемых тем, когда речь заходит об аллергии, — вопрос о том, виновата ли чистота в распространении аллергии.
Гигиеническая гипотеза, постулированная эпидемиологом Дэвидом Страчаном в 1989 году, предполагает, что контакт с микробами и инфекциями в раннем детстве способствует развитию иммунной системы и защищает от аллергии. Страчан утверждал, что рост аллергии и астмы в конце 20-го века был связан с уменьшением воздействия микробов на детей из-за уменьшения размера семьи, ограниченного взаимодействия с животными и более высоких стандартов чистоты.
Теория является спорной, и многие ученые не согласны с ней, утверждая, что хорошая гигиена жизненно важна для защиты от болезней и что нет убедительных доказательств того, что чистота является причиной развития аллергических заболеваний.
Широко распространенная интерпретация этой гипотезы заключается в том, что восприимчивость детей к аллергии связана не с чистотой их дома, а скорее с тем, подвергался ли их кишечник воздействию различных типов микроорганизмов.
В исследовании 2021 года исследователи из Университетского колледжа Лондона и Лондонской школы гигиены и тропической медицины утверждают, что мы не слишком чисты для нашего же блага, указывая на воздействие вакцин на детей, их естественную среду и полезную микробиоту их матерей. обеспечивает все микробные входы, необходимые для здоровой иммунной системы.
Исследование показывает, что уборка дома «не обязательно уменьшает контакт ребенка с матерью или природой, в то время как неестественная микробиота современного дома не приносит пользы и может быть токсичной», — говорит Грэм Рук, заслуженный профессор медицинской микробиологии. в UCL и ведущий автор исследования.
Дети амишей, выросшие на традиционных фермах, имеют особенно низкий уровень заболеваемости аллергией (Фото: Jean-Louis Atlan/Sygma via Getty Images) роль в развитии их иммунной системы и аллергических состояний.
«Дети, рожденные в сельской местности, гораздо реже болеют астмой, экземой и аллергией, — говорит Бро. «Считается, что это частично связано с пищей, которую они едят, и частично с воздействием на них бактерий, которые находятся в конюшнях».
Исследование, проведенное в Южной Африке, показало, что контакт с сельскохозяйственными животными защищает малышей в возрасте от 12 до 36 месяцев от аллергических реакций.
Исследование детей амишей, выросших на фермах в Индиане, дает еще более подробную картину. Амиши — это фермерское сообщество швейцарского происхождения, которые обычно живут большими семьями и ведут традиционный образ жизни, например, избегают использования электричества и используют гужевые повозки вместо автомобилей. Исследователи сравнили детей амишей со швейцарскими детьми, выросшими на фермах, а также со швейцарскими детьми, которые не жили на фермах.
Все эти дети имели схожий генетический фон, но уровень их аллергии и астмы был очень разным. У детей амишей были самые низкие показатели астмы и аллергии, в то время как у швейцарских детей, не выросших на фермах, были самые высокие показатели, сопоставимые с общими показателями в США. Детские швейцарские фермерские ставки были средними.
У детей амишей были самые низкие показатели астмы и аллергии, в то время как у швейцарских детей, не выросших на фермах, были самые высокие показатели, сопоставимые с общими показателями в США. Детские швейцарские фермерские ставки были средними.
Результаты показывают, что образ жизни, а не генетика, играет решающую роль в развитии астмы и аллергии, особенно помогает тесный контакт с животными. Согласно исследованию, причина разницы между детьми амишей и швейцарских фермеров не совсем ясна и может быть связана с размером семьи.
«В этой сельской местности контакт с домашним скотом является сильнейшим защитным фактором», — говорят исследователи. «В городских сообществах, где контакты с животными редки, факторы риска включают кесарево сечение, а защитные факторы включают потребление кисломолочных продуктов».
Рождение и здоровье кишечника
Исследования показывают, что существует связь между тем, как рождается ребенок, его кишечными бактериями и последующей пищевой непереносимостью. Было обнаружено, что дети, рожденные вагинальными родами и подвергшиеся воздействию вагинальных и кишечных бактерий своей матери, имеют более высокое количество бактерий в кишечнике, чем дети, рожденные путем кесарева сечения. Исследование, проведенное канадскими учеными, установило связь между детьми, рожденными с помощью кесарева сечения, и чувствительностью младенцев к арахису. В исследовании отмечается, что у этих детей был постоянно низкий уровень бактероидов — типа бактерий, имеющих решающее значение для развития иммунной системы — в первый год их жизни. Было обнаружено, что у детей с низким уровнем бактероидов в три раза повышается риск развития чувствительности к арахису к трем годам.
Было обнаружено, что дети, рожденные вагинальными родами и подвергшиеся воздействию вагинальных и кишечных бактерий своей матери, имеют более высокое количество бактерий в кишечнике, чем дети, рожденные путем кесарева сечения. Исследование, проведенное канадскими учеными, установило связь между детьми, рожденными с помощью кесарева сечения, и чувствительностью младенцев к арахису. В исследовании отмечается, что у этих детей был постоянно низкий уровень бактероидов — типа бактерий, имеющих решающее значение для развития иммунной системы — в первый год их жизни. Было обнаружено, что у детей с низким уровнем бактероидов в три раза повышается риск развития чувствительности к арахису к трем годам.
«Все сводится к микробиому кишечника», — говорит Бро. «Мы знаем, что дети с пищевой аллергией имеют другой кишечный микробиом, чем дети без аллергии».
Многим матерям, перенесшим кесарево сечение, после родов назначают антибиотики для предотвращения инфицирования раны. Хотя это важно для здоровья и выздоровления матери, Броу говорит, что это может иметь негативный побочный эффект: «Мы знаем, что воздействие антибиотиков в первые пару недель жизни увеличивает риск [ребенка] заболеть экземой».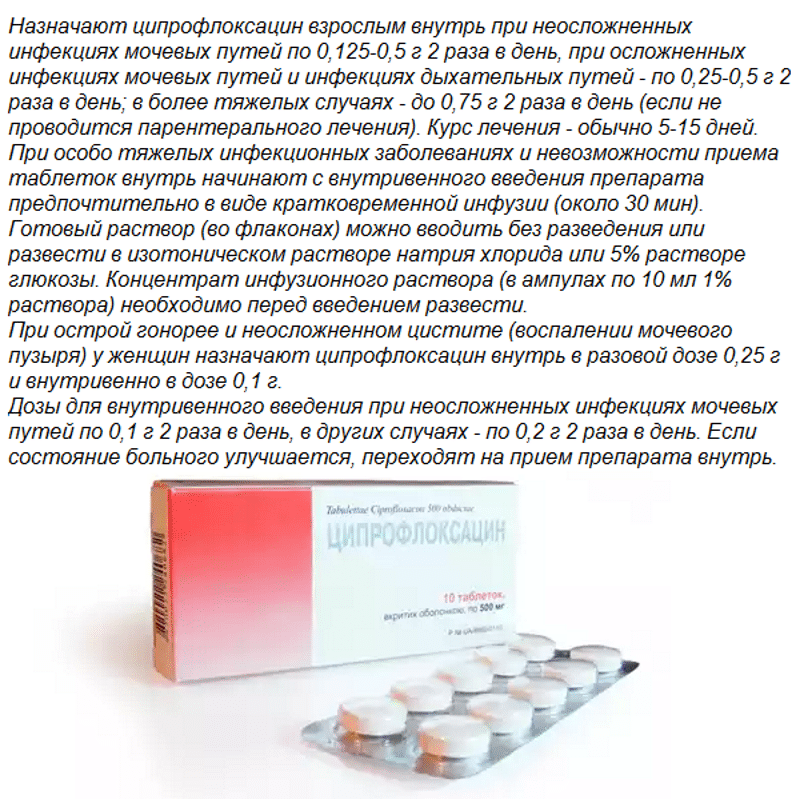
Это не означает, что у детей, рожденных с помощью кесарева сечения, обязательно разовьется аллергия, и, как показывает исследование LEAP, профилактические стратегии могут помочь им. Но это может пролить свет на первопричины аллергии.
Перерастание аллергии
Я, к счастью, перерос свою аллергию на молоко и яйца, но все еще не могу есть орехи любого вида. Это кажется обычным явлением. По словам Келлехер, примерно 80% детей вырастут из-за аллергии на молоко и яйца. «Но, к сожалению, только около 20% вырастают из-за аллергии на орехи».
«Хотя аллергия на молоко, яйца, пшеницу и сою часто проходит в детстве, дети, по-видимому, перерастают некоторые из этих аллергий медленнее, чем в предыдущие десятилетия, и у многих детей аллергия сохраняется после пятилетнего возраста», — говорит Баффорд. По ее словам, аллергия на арахис, лесные орехи, рыбу и моллюсков обычно сохраняется на всю жизнь.
Но даже для этих аллергий появляются варианты лечения.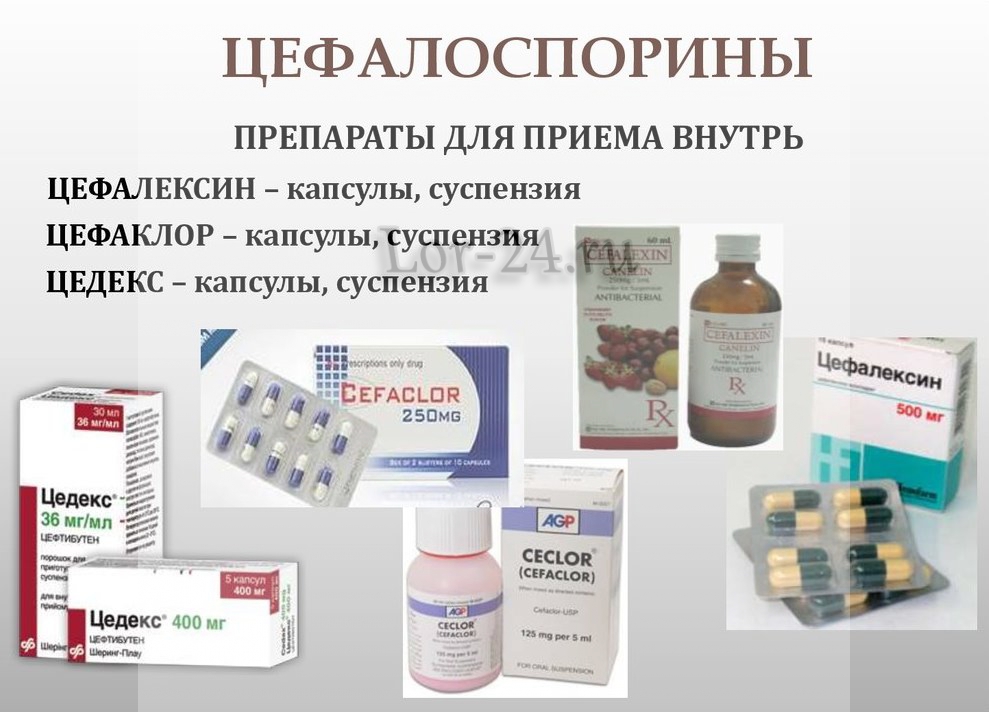 Иммунотерапия, снижающая чувствительность организма к аллергену, является особенно многообещающим методом лечения. Было обнаружено, что иммунотерапевтические препараты вызывают ремиссию аллергии на арахис. В недавнем клиническом испытании в США пероральная иммунотерапия арахисом детям в возрасте от одного до трех лет с высокой аллергией — под тщательным медицинским наблюдением — снизила чувствительность большинства из них к арахису и вызвала ремиссию аллергии на арахис у одной пятой. Этот вид иммунотерапии отличается от профилактических мероприятий для младенцев и проводится специалистами специализированных медицинских центров, а не самими родителями.
Иммунотерапия, снижающая чувствительность организма к аллергену, является особенно многообещающим методом лечения. Было обнаружено, что иммунотерапевтические препараты вызывают ремиссию аллергии на арахис. В недавнем клиническом испытании в США пероральная иммунотерапия арахисом детям в возрасте от одного до трех лет с высокой аллергией — под тщательным медицинским наблюдением — снизила чувствительность большинства из них к арахису и вызвала ремиссию аллергии на арахис у одной пятой. Этот вид иммунотерапии отличается от профилактических мероприятий для младенцев и проводится специалистами специализированных медицинских центров, а не самими родителями.
Несмотря на то, что пищевая аллергия быстро растет во всем мире, мы, наконец, начинаем понимать, как эффективно лечить ее и полностью предотвращать путем раннего вмешательства.
Я знаю, как эти научные разработки могут изменить жизнь. Это означает, что будущие поколения маленьких детей могут беззаботно наслаждаться играми и вечеринками по случаю дня рождения, не рискуя сильно заболеть, и что их родителей не мучают постоянные страхи по поводу скрытых аллергенов.
***
Все содержание этой статьи предназначено только для общей информации и не должно рассматриваться как замена медицинской консультации медицинских работников.
Отказ от ответственности: BBC не несет ответственности за любой диагноз или действия, предпринятые пользователем на основании содержания этого сайта. BBC не несет ответственности за содержание каких-либо перечисленных внешних интернет-сайтов, а также не поддерживает какие-либо коммерческие продукты или услуги, упомянутые или рекомендованные на каком-либо из сайтов. Всегда консультируйтесь со своим лечащим врачом, если вы каким-либо образом обеспокоены своим здоровьем или здоровьем вашего ребенка.
—
Join one million Future fans by liking us on Facebook , or follow us on Twitter or Instagram .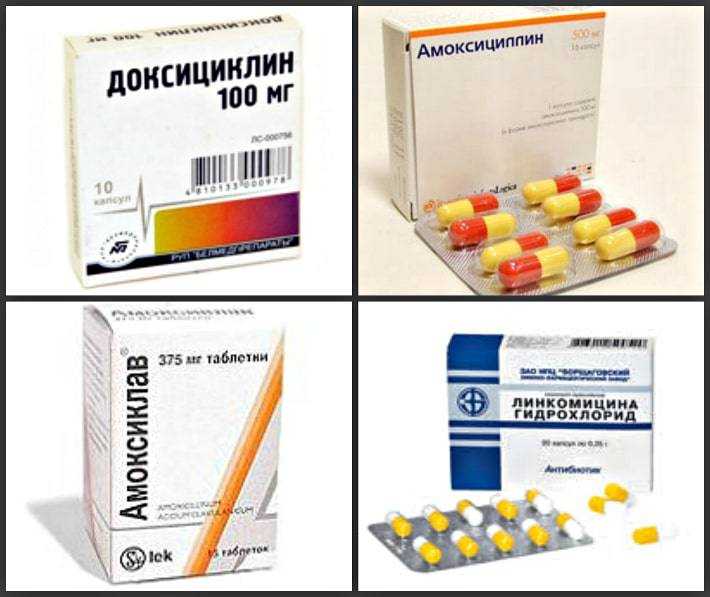
Если вам понравилась эта история, подпишитесь на еженедельный информационный бюллетень bbc.com под названием «The Essential List». Подборка историй из BBC Future, Culture, Worklife и Travel, доставляемых на ваш почтовый ящик каждую пятницу.
PRILOSEC 20 мг капсулы — Google Suce
AlleshoppingBildervideoSmapsNewsbücher
Sucoptionen
Omeprazole Oral: использование, побочные эффекты, взаимодействия, картин … — Webmd
WWW.WW.WW.WW.WW.WW.WW.WW.WW.WW.WW.WW.WW.WW.WW.WW.WWW.WWW.WWW.WWW.WWW.WWW.WWW.WW.WWW.WWW.WWW.WWW.WW. детали
Омепразол используется для лечения некоторых проблем с желудком и пищеводом (таких как кислотный рефлюкс, язвы). Он работает, уменьшая количество кислоты в желудке …
Безрецептурный Prilosec 20 мг Таблетки от изжоги
prilosecotc.com › ru › продукты › prilosec-otc
Клинически доказано, что таблетки Prilosec OTC блокируют изжогу на 24 часа*, таблетки Prilosec OTC 20 мг обеспечивают защиту от изжоги на весь день и всю ночь*
Омепразол Капсулы 20 мг – сводка характеристик продукта . ..
..
www.medicines.org.uk › emc › product › smpc
Для лечения НПВП-ассоциированных язв желудка и двенадцатиперстной кишки рекомендуемая доза составляет 20 мг омепразола один раз в день. У большинства пациентов заживление происходит в течение …
Применение омепразола, побочные эффекты, дозировка, предупреждения язвы желудка, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), …
Prilosec OTC · Побочные эффекты омепразола · Взаимодействие с омепразолом · Изображения
Prilosec (омепразол): применение, дозировка, побочные эффекты…0004 www.rxlist.com › prilosec-drug
Prilosec — это рецептурный и безрецептурный препарат, используемый для лечения симптомов гастроэзофагеальной рефлюксной болезни (ГЭРБ), язвы желудка и других …
Описание препарата · Дозировка · Лекарственные взаимодействия · Меры предосторожности
Клиническое воздействие: снижение воздействия омепразола при одновременном применении с сильными индукторами0003
www. walmart.com › … › Кислотный рефлюкс › Омепразол
walmart.com › … › Кислотный рефлюкс › Омепразол
17,00 $
Капсулы с отсроченным высвобождением 20 мг · Факты о лекарстве · Активный ингредиент (в каждой капсуле) — Назначение · Капсулы с отсроченным высвобождением омепразола 20 мг (эквивалентно 20,6 мг …
Состав: Это безрецептурный препарат, а не косметический продукт. На упаковке ингредиенты указаны следующим образом: 20 мг (эквивалентно 20,6 мг омепразола магния) омепразола
Название активного ингредиента: Омепразол
Особенности: Три 14-дневных курса лечения, Лечит частую изжогу, Капсулы с отсроченным высвобождением
Омепразол 20 мг, капсулы (дженерик Prilosec), 42 Ct — Curist
curistrelief.com › продукты › generic-prilosec-otc-o…
12,00 $
Prilosec OTC В универсальном (омепразол 20 мг) кислотоснижающем средстве используется омепразол той же концентрации, что и в Prilosec OTC, для 24-часового облегчения изжоги.
Омепразол DR 20 мг капсулы — DailyMed
dailymed.
