какой пить, таблетки и лекарства при воспалении надкостницы
Гнойным периоститом или флюсом именуют воспалительный процесс, локализованный в области надкостницы. На десне появляется новообразование, в котором накапливается гнойный секрет. Такое состояние угрожает здоровью и даже жизни человека, поэтому при появлении ранних признаков проблемы требуется экстренное вмешательство специалистов.
Ключевой методикой терапии при флюсе десны у взрослого становится прием антибиотиков. Сегодня разработано множество эффективных препаратов.
Содержание
- Когда требуется прием антибиотиков
- Принцип действия антибиотиков
- Ключевые особенности антибактериальной терапии
- Действенные антибиотики
- Лучшие антибиотики в форме таблеток
- Инъекционные препараты
- Антибактериальные мази
Когда требуется прием антибиотиков
Терапия периостита должна начинаться как можно раньше, поскольку существует большая вероятность распространения гноя в ткани лица, шеи и грудной клетки.
Флюс на десне
Какие антибиотики предпочтительнее пить при флюсе зуба тому или иному взрослому человеку, зависит от состояния его здоровья и фазы развития болезни. Немаловажную роль играет и состояние иммунной системы пациента. Прием антибиотиков становится целесообразным в следующих случаях:
- Если запуск воспалительного процесса спровоцирован попаданием в организм стрептококковых или стафилококковых бактерий.
- При наличии гнойных образований.
- При терапии после хирургического вмешательства.
- Для предотвращения осложнений.
Применение назначенного врачом препарата на начальной стадии формирования периостита позволяет избежать формирования гнойника и быстро снять воспаление.Самолечение в такой ситуации опасно и приводит к развитию серьезных осложнений.
Принцип действия антибиотиков
Антибиотики от зубного флюса губительны для патогенной микрофлоры, которая выступает в роли ключевой причины болезни. Большинство медикаментов характеризуется широким спектром действия. Они эффективны не только в борьбе с грамположительными кокками и стафилококками, но и против других болезнетворных микроорганизмов.
Антибактериальные препараты убивают бактерии, в итоге прекращается выработка отравляющих продуктов жизнедеятельности патогенной микрофлоры. В результате снимаются симптомы периостита: снижается температура тела, устраняются болевые ощущения, уменьшается размер новообразования.
Через некоторый интервал времени лекарство выводится из организма традиционным путем. Химические вещества адсорбируются в ЖКТ и выходят вместе с калом и мочой. Чтобы этот процесс протекал проще, специалисты советуют пить препараты перед едой.
Чтобы этот процесс протекал проще, специалисты советуют пить препараты перед едой.
Ключевые особенности антибактериальной терапии
Воспаление надкостницы нужно лечить с соблюдением нескольких ключевых правил:
- Антибиотики при периостите пьют через идентичные промежутки времени, это позволит создать в крови нужную концентрацию активного вещества. Чаще всего интервал между приемами составляет 8 часов, тогда принимать препарат придется по три раза в сутки.
- Какие антибиотики принимать при флюсе на десне и в каких количествах, определяет врач. Изменять предписанные дозировки запрещено. Если стали проявляться побочные эффекты, следует незамедлительно обратиться в клинику.
- Запивать лекарство рекомендовано негазированной столовой водой. Применение для этих целей других жидкостей провоцирует снижение эффективности средства.
- Продолжительность курса выбирается специалистом, но не может быть короче пяти дней.
Некоторые пациенты при исчезновении негативной симптоматики прерывают терапию досрочно, делать это категорически запрещено.Такой поступок усугубит течение болезни и приведет к развитию осложнений. Корректировать длительность терапии может только зубной врач после проведения соответствующих лабораторных исследований.
- В процессе терапии соблюдают диету. Антибиотики негативно воздействуют на органы пищеварения, поэтому перегружать ЖКТ трудноперевариваемой пищей запрещено. Вводите в меню больше овощей, ягод и фруктов. Забудьте о жареных, жирных, копченых блюдах, алкогольных напитках, сладостях, а также продуктах с содержанием консервантов и прочих химических добавок.
- Применение антибиотиков приводит к гибели полезной микрофлоры кишечника и развитию дисбактериоза, что проявляется сбоем пищеварения, избыточным газообразованием, болью в желудке и кишечнике. Предотвратить побочные эффекты поможет применение пробиотиков и пребиотиков: Лактофильтрума, Хилака Форте, Линекса.
- Перед началом терапии вдумчиво прочитайте инструкцию, которая прилагается к препарату. Изучите все нюансы использования конкретного средства.

Действенные антибиотики
Сегодня выпускается обширный перечень лекарств, применяемых при флюсе зуба. Они производятся в следующих формах:
- Таблетки или капсулы. Подобные препараты легко дозировать и принимать. Оболочка быстро растворяется в желудочном соке, и действующее вещество попадает в кровоток. Антибиотик в такой форме выпуска можно пить при флюсе как у взрослых, так и у детей.
- Мази и кремы. Накладываются непосредственно на область надкостницы. Такими средствами лечится только ранняя стадия болезни, они эффективно снижают болезненные ощущения, которыми сопровождается периостит, оказывают противовоспалительное действие. Мазь необходимо использовать по несколько раз в сутки.
- Растворы для инъекций. Такие антибиотики применяются в стоматологии при воспалении надкостницы в запущенной стадии. Укол ставится внутривенно или внутримышечно. Действующее вещество мгновенно попадает в кровеносную систему и достигает очага инфекции.
Отдельно можно выделить такую форму антибактериальных препаратов, как сиропы. Их применяют для терапии малышей, в стоматологии сиропы используются крайне редко.
Их применяют для терапии малышей, в стоматологии сиропы используются крайне редко.
Лучшие антибиотики в форме таблеток
Чаще всего для лечения флюса используются антибиотики в форме таблеток, они позволяют быстро вылечить заболевание. В список самых действенных препаратов входят:
- Линкомицин. Его стоматологи рекомендуют чаще, чем все остальные средства. Этот препарат признается наиболее сильным и характеризуется широким спектром действия. Линкомицин при флюсе пьют в дозировке 500 мг в сутки, капсулу запивают чистой водой. В некоторых ситуациях после применения средства отмечается появление побочных эффектов: гипертонии, приступов тошноты, головокружения. Пациентам, страдающим от тяжелых нарушений в функционировании печени и почек, Линкомицин заменяют на другой препарат.
- Ципролет. Антибиотик из группы фторхинолонов, являющийся действенным против большинства микроорганизмов, которые становятся причиной появления флюса. Бактерии не в состоянии адаптироваться к влиянию Ципролета, чем и обусловлена его эффективность.

- Ципрофлоксацин. Является прямым аналогом Ципролета. Производится в дозировках 250, 500 и 750 мг. Ципрофлоксацин нельзя использовать во время беременности, кормления малыша грудью, а также в возрасте до 18 лет. Пить эти таблетки лучше натощак.
- Амоксициллин. Разновидность полусинтетических пенициллинов. Его запрещено употреблять при индивидуальной чувствительности к веществу, а также инфекционном мононуклеозе. Дозировка Амоксициллина подбирается по индивидуальной схеме для каждого пациента. В исключительных случаях после применения Амоксициллина при флюсе проявляется крапивница, признаки конъюнктивита или насморк. В такой ситуации придется прервать терапию и подобрать другой препарат.
- Ампиокс. В состав средства входят ампициллин и оксациллин, благодаря этому оно обладает комплексным действием. Продолжительность терапии составляет около 7 дней. Иногда наблюдается проявление аллергической реакции на медикамент, в этом случае стоит заменить его на другой антибиотик.

- Бисептол. Один из самых востребованных препаратов при периостите. Его популярность обусловлена минимальным перечнем побочных действий. Бисептол не показан при флюсе во время беременности, а также при диагностировании тяжелых заболеваний печени, почек и крови. Разрешен для терапии взрослых и детей. Конкретная дозировка подбирается в соответствии с массой тела человека. В редких случаях Бисептол приводит к появлению аллергических проявлений, головным болям или приступам тошноты.
- Доксициклин. Один из самых сильных препаратов, поэтому суточная доза не превосходит 100 мг. Доксициклин запрещен к применению при вынашивании ребенка, порфирии, миастении, лейкопении, а также тяжелой печеночной недостаточности. При флюсе Доксициклин принимают один раз в сутки или делят разовую дозу на два приема.
- Цифран. Входит в группу фторхинолонов. Его применение позволяет быстро остановить распространение воспалительного процесса и устранить причину болезни.
 Подходит для терапии легких и тяжелых форм периостита. При флюсе Цифран надо принимать по два раза в сутки. Во время терапии рекомендовано воздержаться от посещения пляжа, так как компоненты препарата повышают чувствительность кожи. Цифран показано применять не менее двух недель.
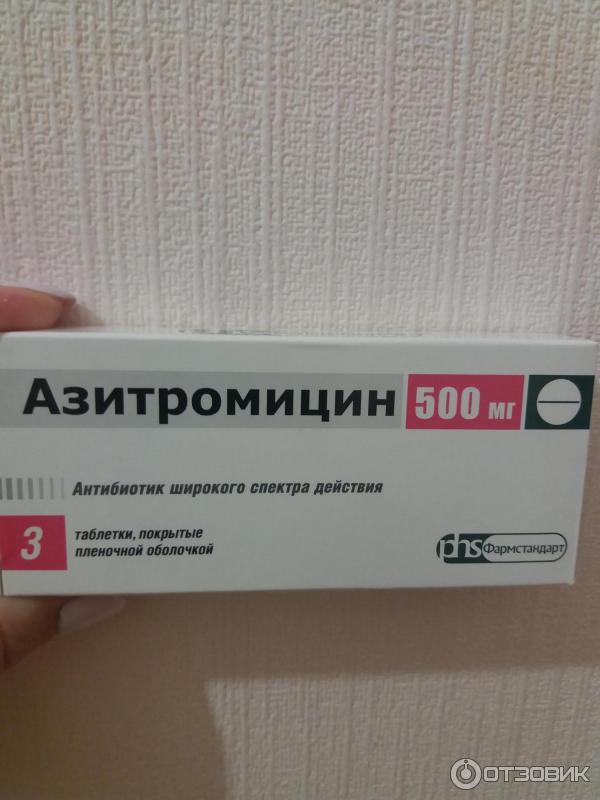
Подходит для терапии легких и тяжелых форм периостита. При флюсе Цифран надо принимать по два раза в сутки. Во время терапии рекомендовано воздержаться от посещения пляжа, так как компоненты препарата повышают чувствительность кожи. Цифран показано применять не менее двух недель. - Азитромицин. Современный медикамент из группы макролидов. Его преимущество заключается в мягком воздействии на организм. Список противопоказаний и вероятных побочных эффектов минимален. Азитромицин разрешен к использованию во время вынашивания малыша, подходит для лечения людей с аллергией на пенициллин.
- Флемоксин Солютаб. Действующим веществом этого средства является амоксициллин. Главная особенность препарата – его быстрая всасываемость в кровь. Компоненты молниеносно переносятся к эпицентру инфекции и подавляют воспаление. Флемоксин повсеместно применяется в педиатрии.
Таблетки от флюса на десне отпускаются только при предъявлении рецепта от врача.Их бесконтрольное применение приводит к негативным последствиям.
Инъекционные препараты
Чтобы выяснить, какой антибиотик лучше назначить пациенту с флюсом зуба, врач определяет степень тяжести болезни и состояние больного. В тяжелых ситуациях рекомендовано введение лекарства внутривенно или внутримышечно, с помощью инъекций удается быстро достичь положительного результата.
Среди наиболее популярных медикаментов выделяют:
- Амоксиклав. Комплексный препарат, содержащий амоксициллин и клавулановую кислоту. Позволяет подавлять активность большинства известных патогенных микроорганизмов. Амоксиклав справляется с задачей лучше, чем цефалоспорины и пенициллины. Разрешен для детей и людей пожилого возраста. Применение Амоксиклава запрещено при тяжелых заболеваниях печени, лимфолейкозе, а также индивидуальной непереносимости действующего вещества. Амоксиклав не применяется для лечения флюса у будущих мам, так как может причинить вред малышу.

- Ампиокс. Комбинированный медикамент широко спектра действия, содержит ампициллин и оксациллин. Не воздействует на ЖКТ и имеет минимальный перечень противопоказаний.
- Ампициллин. Эффективен против стрептококка и стафилококка. Имеет среднюю биодоступность, поэтому в последнее время применяется реже. Сегодня Ампициллин заменяют более эффективные аналоги, обладающие широким спектром действия.
Антибиотики в форме инъекций, применяемые при флюсе щеки и десны, требуют правильного дозирования. Они могут спровоцировать мышечную слабость, нарушения в работе ЖКТ, головные боли и некоторые другие побочные эффекты.
Антибактериальные мази
Флюс на десне можно лечить с помощью антибиотиков в форме мазей и гелей. Лучшие препараты:
- Левомеколь. Позволяет быстро остановить рост бактерий и восстановить поврежденные клетки. Применяется при поражении десен и щеки. Мазь вводят в полость гнойника после его вскрытия и оставляют на некоторое время.

- Мазь Вишневского. Подавляет активность бактерий и оказывает противовоспалительное действие. В состав мази входит природный антибиотик – ксероформ. Этот препарат можно использовать только на первоначальных стадиях развития болезни – до того, как образовался гнойник. Состав намазывают на марлевую салфетку и прикладывают к щеке в области воспаления.
- Метрогил Дента. Производится в форме геля. В состав препарата включены хлоргексидин и метронидазол. Медикамент быстро избавляет от отечности и болевых ощущений в области воспаленных тканей, предотвращает образование гнойника.
В стоматологии антибиотики в форме мазей применяются при флюсе только в качестве вспомогательного лекарства. Их использование принято сочетать с таблетированными препаратами, что в несколько раз повышает эффективность лечения.
Принимать антибиотики при флюсе зуба можно только после консультации с врачом. Самолечение чревато непоправимыми последствиями, поэтому при появлении первых признаков проблемы, незамедлительно обратитесь в поликлинику.
Нейротоксические эффекты, связанные с применением антибиотиков: рекомендации по лечению
1. Snavely S, Hodges G. Нейротоксичность антибактериальных средств. Энн Интерн Мед. 1984; 101: 92–104. [PubMed] [Google Scholar]
2. Chow KM, Hui KC, Szetp CC. Нейротоксичность, вызванная бета-лактамными антибиотиками: от скамейки до постели. Eur J Clin Microbiol Infect Dis. 2005; 24: 649–53. [PubMed] [Google Scholar]
3. Chow K, Szeto CC, Hui AC, Li PK. Механизмы нейротоксичности антибиотиков при почечной недостаточности. Int J Антимикробные агенты. 2004; 23: 213–7. [PubMed] [Академия Google]
4. Bischoff A, Meier C, Roth F. Нейротоксичность гентамицина (полинейропатия – энцефалопатия) Schweiz Med Wochenschr. 1977; 107: 3–8. [PubMed] [Google Scholar]
5. Watanabe I, Hodges GR, Dworzack DL, Kepes JJ, Duensing GF. Нейротоксичность интратекального гентамицина: клинический случай и экспериментальное исследование. Энн Нейрол. 1978; 4: 564–72. [PubMed] [Google Scholar]
Энн Нейрол. 1978; 4: 564–72. [PubMed] [Google Scholar]
6. Hashimoto Y, Shima T, Matsukawa S, Satou M. Возможная опасность длительной нервно-мышечной блокады амикацином. Анестезиология. 1978;49:219–20. [PubMed] [Google Scholar]
7. Болистон Т.А., Эшман Р. Тобрамицин и нервно-мышечная блокада. Анестезия. 1978; 33:552. [PubMed] [Google Scholar]
8. Lee C, de Silva AJ. Взаимодействие нервно-мышечных блокирующих эффектов неомицина и полимиксина B. Анестезиология. 1979; 50: 218–20. [PubMed] [Google Scholar]
9. Paradelis AG, Triantaphyllidis C, Giala MM. Блокирующее нервно-мышечное действие аминогликозидных антибиотиков. Методы Find Exp Clin Pharmacol. 1980; 2: 45–51. [PubMed] [Академия Google]
10. Segal JA, Harris BD, Kustova Y, Basile A, Skolnick P. Нейротоксичность аминогликозидов включает активацию рецептора NMDA. Мозг Res. 1999; 815: 270–7. [PubMed] [Google Scholar]
11. Darlington CL, Smith PF. Вестибулотоксичность после применения аминогликозидных антибиотиков и ее профилактика. Curr Opin Investig Drugs. 2003;4:841–7. [PubMed] [Google Scholar]
Curr Opin Investig Drugs. 2003;4:841–7. [PubMed] [Google Scholar]
12. Fiekers JF. Влияние аминогликозидных антибиотиков, стрептомицина и неомицина, на нервно-мышечную передачу. II. Постсинаптические соображения. J Pharmacol Exp Ther. 1983;225:496–502. [PubMed] [Google Scholar]
13. Grill MF, Maganti R. Цефалоспорин-индуцированная нейротоксичность: клинические проявления, потенциальные патогенетические механизмы и роль электроэнцефалографического мониторинга. Энн Фармакотер. 2008; 42:1843–50. [PubMed] [Google Scholar]
14. Roncon-Albuquerque R, Jr, Pires I, Martins R, Real R, Sousa G, von Hafe P. Цефтриаксон-индуцированная острая обратимая энцефалопатия у пациента, лечившегося от инфекции мочевыводящих путей. Нет J Med. 2009 г.;67:72–5. [PubMed] [Google Scholar]
15. Calandra G, Lydick E, Carrigan J, Weiss L, Guess H. Факторы, предрасполагающие к судорогам у тяжелобольных инфицированных пациентов, получающих антибиотики: опыт применения имипенема/циластатина. Am J Med. 1988; 84: 911–8. [PubMed] [Google Scholar]
Am J Med. 1988; 84: 911–8. [PubMed] [Google Scholar]
16. Дакдуки Г.К., Аль-Авар Г.Н. Цефепим-индуцированная энцефалопатия. Int J Infect Dis. 2004; 8: 59–61. [PubMed] [Google Scholar]
17. Sonck J, Laureys G, Verbeelen D. Нейротоксичность и безопасность лечения цефепимом у пациентов с почечной недостаточностью. Трансплантация нефролового циферблата. 2008;23:966–70. [PubMed] [Google Scholar]
18. Чоу К.М., Сето К.С., Хуэй А.С., Вонг Т.И., Ли П.К. Ретроспективный обзор нейротоксичности, вызванной цефепимом и цетафзидимом. Фармакотерапия. 2003; 23: 369–73. [PubMed] [Google Scholar]
19. Barbey F, Bugnon D, Wauters JP. Тяжелая нейротоксичность цефепима у пациентов с уремией. Энн Интерн Мед. 2001; 135:1011. [PubMed] [Google Scholar]
20. Bragatti JA, Rossato R, Ziomkowski S, Kleimann FA. Цефепим-индуцированная энцефалопатия: клинические и электроэнцефалографические особенности у семи пациентов. Арк Нейропсиквиатр. 2005; 63: 87–9.2. [PubMed] [Google Scholar]
21. Chatellier D, Jourdain M, Mangalaboyi J, Ader F, Chopin C, Derambure P, Fourrier F. Нейротоксичность, вызванная цефепимом: недооцененное осложнение антибиотикотерапии у пациентов с острой почечной недостаточностью. . Интенсивная терапия Мед. 2002; 28: 214–7. [PubMed] [Google Scholar]
Chatellier D, Jourdain M, Mangalaboyi J, Ader F, Chopin C, Derambure P, Fourrier F. Нейротоксичность, вызванная цефепимом: недооцененное осложнение антибиотикотерапии у пациентов с острой почечной недостаточностью. . Интенсивная терапия Мед. 2002; 28: 214–7. [PubMed] [Google Scholar]
22. Де Сильва Д.А., Пан А.Б., Лим С.Х. Цефепим-индуцированная энцефалопатия с трехфазными волнами у трех азиатских пациентов. Энн Академ Мед Сингапур. 2007; 36: 450–1. [PubMed] [Академия Google]
23. Capparelli FJ, Diaz MF, Hiavnika A, Wainsztein NA, Leiguarda R, Del Castillo ME. Цефепим- и цефиксим-индуцированная энцефалопатия у пациента с нормальной функцией почек. Неврология. 2005;65:1840. [PubMed] [Google Scholar]
24. Herishanu YO, Zlotnik M, Mostoslavsky M, Podgaietski M, Frisher S, Wirguin I. Цефуроксим-индуцированная энцефалопатия. Неврология. 1998; 50: 1873–1875. [PubMed] [Google Scholar]
25. Ortiz A. Нейротоксичность, вызванная цефазолином. Клин Инфекция Дис. 1992;14:624. [PubMed] [Академия Google]
[PubMed] [Академия Google]
26. Лам С, Гомолин И.Х. Нейротоксичность цефепима: клинический случай, фармакокинетические соображения и обзор литературы. Фармакотерапия. 2006; 26:1169–74. [PubMed] [Google Scholar]
27. Ferrara N, Abete P, Giordano M, Ferrara P, Carnovale V, Leosco D, Beneduce F, Ciarambino T, Varricchio M, Rengo F. Нейротоксичность, вызванная цефепимом в очень старом гемодиализе пациент. Клин Нефрол. 2003; 59: 388–90. [PubMed] [Google Scholar]
28. Вонг К.М., Чан В.К., Чан Ю.Х., Ли К.С. Нейротоксичность, связанная с цефепимом, у пациентов, находящихся на гемодиализе. Трансплантация нефролового циферблата. 1999;14:2265–6. [PubMed] [Google Scholar]
29. Paul M, Fraser A, Leibovici L. Эмпирическая монотерапия антибиотиками при фебрильной нейтропении: систематический обзор и метаанализ рандомизированных контролируемых исследований. J Антимикробная химиотерапия. 2006; 58: 479–80. [PubMed] [Google Scholar]
30. Barbhaiya RH, Knupp CA, Forgue ST, Matzke GR, Guay DR, Pittman KA. Фармакокинетика цефепима у пациентов с почечной недостаточностью. Клин Фармакол Тер. 1990; 48: 268–76. [PubMed] [Академия Google]
Фармакокинетика цефепима у пациентов с почечной недостаточностью. Клин Фармакол Тер. 1990; 48: 268–76. [PubMed] [Академия Google]
31. Abanades S, Nolla J, Rodriguez-Campello A, Pedro C, Valls A, Farre M. Обратимая кома, вторичная по отношению к нейротоксичности цефепима. Энн Фармакотер. 2004; 38: 606–8. [PubMed] [Google Scholar]
32. Eggers V, Fugener K, Hein OV, Rommelspacher H, Heyes MP, Kox WJ, Spies CD. Антибиотикоопосредованное высвобождение фактора некроза опухоли альфа и норхармана у больных с внутрибольничной пневмонией и септической энцефалопатией. Интенсивная терапия Мед. 2004; 30:1544–51. [PubMed] [Google Scholar]
33. Чоу К.М., Hui AC, Szeto CC. Нейротоксичность, вызванная бета-лактамными антибиотиками: от скамейки до постели. Eur J Clin Microbiol Infect Dis. 2005;24:649–53. [PubMed] [Google Scholar]
34. Sugimoto M, Uchida I, Mashimo T, Yamazaki S, Hatano K, Ikeda F, Mochizukie Y, Terai T, Matsuoka N. Доказательства участия блокады рецепторов GABA(A) в судороги, вызванные цефалоспоринами. Нейрофармакология. 2003;45:304–14. [PubMed] [Google Scholar]
Нейрофармакология. 2003;45:304–14. [PubMed] [Google Scholar]
35. Сайто Т., Накамура М., Ватари М., Иссе К. Поздние припадки и антибиотики: отчеты о клинических случаях и обзор литературы. ЭКСТ. 2008; 24: 275–6. [PubMed] [Google Scholar]
36. Lin CS, Cheng CJ, Chou CH, Lin SH. Судороги, вызванные пиперациллином/тазобактамом, быстро купировались высокопотоковым гемодиализом у пациента на перитонеальном диализе. Am J Med Sci. 2007; 333:181–4. [PubMed] [Академия Google]
37. Хуан В.Т., Хсу Ю.Дж., Чу П.Л., Лин Ш.Х. Нейротоксичность, связанная со стандартными дозами пиперациллина у пожилых пациентов с почечной недостаточностью. Инфекционное заболевание. 2009; 37: 374–6. [PubMed] [Google Scholar]
38. Shaffer CL, Davey AM, Ransom JL, Brown YL, Gal P. Ампициллин-индуцированная нейротоксичность у новорожденных с очень низкой массой тела при рождении. Энн Фармакотер. 1998; 32: 482–4. [PubMed] [Google Scholar]
39. Колб Р., Гоголак Г., Гек С., Яшек И., Штумпф С. Нейротоксичность и уровень ЦСЖ трех пенициллинов. Arch Int Pharmacodyn Ther. 1976;222:149–56. [PubMed] [Google Scholar]
Нейротоксичность и уровень ЦСЖ трех пенициллинов. Arch Int Pharmacodyn Ther. 1976;222:149–56. [PubMed] [Google Scholar]
40. Contreras S, Kramer MV, Pesce ME. Электроэнцефалографические эффекты флуклоксациллина у крыс. Фармакол Токсикол. 1993; 72: 205–7. [PubMed] [Google Scholar]
41. Schliamser SE, Cars O, Norrby SR. Нейротоксичность бета-лактамных антибиотиков: предрасполагающие факторы и патогенез. J Антимикробная химиотерапия. 1991; 27: 405–25. [PubMed] [Google Scholar]
42. Gutnick MJ, Prince DA. Пенициллиназа и судорожное действие пенициллина. Неврология. 1971;21:759–64. [PubMed] [Google Scholar]
43. Shiraishi H, Ito M, Go T, Mikawa H. Высокие дозы пенициллина уменьшают сайты связывания [3H] флунитразепама в первичной культуре нейронов крысы. Мозг Дев. 1993; 15: 356–61. [PubMed] [Google Scholar]
44. Campise M. Неврологические осложнения при терапии имипенемом/циластатином у пациентов с уремией. Трансплантация нефролового циферблата. 1998; 13:1895–1896. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
45. Rivera M, Cresp M, Teruel JL, Marcen R, Ortuno J. Нейротоксичность, вызванная имипенемом/циластатином у пациента на непрерывном амбулаторном перитонеальном диализе. Трансплантация нефролового циферблата. 1998;14:258–9. [PubMed] [Google Scholar]
46. Lamoth F, Erard V, Asner S, Buclin T, Calandra T, Marchetti O. Высокие концентрации имипенема в крови, связанные с токсической энцефалопатией у пациента с легкой почечной дисфункцией. Int J Антимикробные агенты. 2009; 34: 368–8. [PubMed] [Google Scholar]
47. Seto AH, Song JC, Guest SS. Эртапенем-ассоциированные судороги у пациента на перитонеальном диализе. Энн Фармакотер. 2005; 39: 352–6. [PubMed] [Google Scholar]
48. Вонг В.К., Райт Х.Т., Росс Л.А., Мейсон В.Х., Inderlied CB, Ким К.С. Имипенем/циластатин для лечения бактериального менингита у детей. Педиатр Infect Dis J. 1991;10:122–5. [PubMed] [Google Scholar]
49. Ortho-McNeil Pharmaceutical. Ortho-McNeil Pharmaceutical: лист-вкладыш Doribax (дорипенем). Раритан, Нью-Джерси: Ortho-McNeil Pharmaceutical; 2007. [Google Scholar]
Раритан, Нью-Джерси: Ortho-McNeil Pharmaceutical; 2007. [Google Scholar]
50. Horiuchi M, Kimura M, Tokumura M, Hasebe N, Arai T, Abe K. Отсутствие судорожной активности дорипенема, нового антибиотика карбапенема, по сравнению с бета-лактамными антибиотиками. Токсикология. 2006; 222:114–24. [PubMed] [Google Scholar]
51. Базан Дж. А., Мартин С. И., Кей К. М. Новые бета-лактамные антибиотики: дорипенем, цефтобипрол, цефтаролин и цефепим. Заразить Dis Clin North Am. 2009 г.;23:983–96. икс. [PubMed] [Google Scholar]
52. Коппель Б.С., Хаузер В.А., Политис С., ван Дуин Д., Дарас М. Судороги у больных в критическом состоянии: роль имипенема. Эпилепсия. 2001;42:1590–3. [PubMed] [Google Scholar]
53. Сунагава М., Мацумура Х., Сумита Ю., Ноуда Х. Структурные особенности, приводящие к судорожной активности карбапенемовых соединений: эффект боковой цепи С-2. Дж Антибиот. 1995; 48: 408–16. [PubMed] [Google Scholar]
54. Snavely SR, Hodges GR. Нейротоксичность антибактериальных средств. Энн Интерн Мед. 1984;101:92–104. [PubMed] [Google Scholar]
Энн Интерн Мед. 1984;101:92–104. [PubMed] [Google Scholar]
55. Томас Р.Дж. Нейротоксичность антибактериальной терапии. South Med J. 1991; 87: 869–74. [PubMed] [Google Scholar]
56. Кеслер А., Голдхаммер Ю., Хадайер А., Пианка П. Исход псевдоопухоли головного мозга, вызванной терапией тетрациклином. Акта Нейрол Сканд. 2004; 110:408–11. [PubMed] [Google Scholar]
57. Сайдинежад М., Эвальд М.Б., Шеннон М.В. Транзиторный психоз у иммунокомпетентного пациента после перорального введения триметоприма-сульфаметоксазола. Педиатрия. 2005;115:e739–41. [PubMed] [Google Scholar]
58. Cooper GS, Blades EW, Remler BF, Salata RA, Bennert KW, Jacobs GH. Центральная нервная система Болезнь Уиппла: рецидив на фоне терапии триметоприм-сульфаметоксазолом и ремиссия на фоне терапии цефиксимом. Гастроэнтерология. 1994; 106: 782–6. [PubMed] [Google Scholar]
59. Patey O, Lacheheb A, Dellion S, Zanditenas D, Jungfer-Bouvier F, Lafaix C. Редкий случай эозинофильного асептического менингита, вызванного котримоксазолом, у ВИЧ-инфицированного пациента. Scand J Infect Dis. 1998;30:530–1. [PubMed] [Google Scholar]
Scand J Infect Dis. 1998;30:530–1. [PubMed] [Google Scholar]
60. Patterson RG, Couchenour RL. Триметоприм-сульфаметоксазол-индуцированный тремор у иммунокомпетентного пациента. Фармакотерапия. 1999;19:1456–8. [PubMed] [Google Scholar]
61. Principi N, Esposito S. Сравнительная переносимость эритромицина и новых макролидов у детей. Препарат Саф. 1999; 20:25–41. [PubMed] [Google Scholar]
62. Исааксон С.Х., Карр Дж., Роуэн А.Дж. Ципрофлоксацин индуцировал сложный парциальный эпилептический статус, проявляющийся острой спутанностью сознания. Неврология. 1993;43:1619–21. [PubMed] [Google Scholar]
63. Rfidah EI, Findlay CA, Beattie TJ. Обратимая энцефалопатия после внутривенной терапии ципрофлоксацином. Педиатр Нефрол. 1995; 9: 250–1. [PubMed] [Google Scholar]
64. Kiangkitiwan B, Doppalapudi A, Fonder M, Solberg K, Bohner B. Левофлоксацин-индуцированный делирий с психотическими чертами. Генерал Хосп Психиатрия. 2008;30:381–3. [PubMed] [Google Scholar]
65. Фернандес-Торре Дж.Л. Левофлоксацин-индуцированный делирий: диагностические соображения (письмо) Clin Neurol Neurosurg. 2006; 108: 614–8. [PubMed] [Академия Google]
Фернандес-Торре Дж.Л. Левофлоксацин-индуцированный делирий: диагностические соображения (письмо) Clin Neurol Neurosurg. 2006; 108: 614–8. [PubMed] [Академия Google]
66. Липский Б.А., Бейкер В.А. Профили токсичности фторхинолонов: обзор новых агентов. Клин Инфекция Дис. 1999; 28: 352–64. [PubMed] [Google Scholar]
67. Schwartz MT, Calvert JF. Потенциальная неврологическая токсичность, связанная с ципрофлоксацином. Препарат Интелл Клин Фарм. 1990; 24:138–40. [PubMed] [Google Scholar]
68. Fennig S, Mauas L. Делирий, вызванный офлоксацином (письмо) J Clin Psychiatry. 1992; 53: 137–138. [PubMed] [Google Scholar]
69. Hakko E, Mete B, Ozaras R, Tabak F, Ozturk R, Mert A. Делирий, вызванный левофлоксацином. Клиника Нейрол Нейрохирург. 2005; 107: 158–9.. [PubMed] [Google Scholar]
70. Kushner JM, Peckman HJ, Snyder CR. Судороги, связанные с фторхинолонами. Энн Фармакотер. 2001; 35:1194–8. [PubMed] [Google Scholar]
71. Бломер Р., Брух К., Краусс Х. , Вачек В. Безопасность офлоксацина — побочные реакции на лекарства, о которых сообщалось во время исследований фазы II в Европе и Японии. Инфекционное заболевание. 1986; 14:S332–S334. [PubMed] [Google Scholar]
, Вачек В. Безопасность офлоксацина — побочные реакции на лекарства, о которых сообщалось во время исследований фазы II в Европе и Японии. Инфекционное заболевание. 1986; 14:S332–S334. [PubMed] [Google Scholar]
72. Jungst G, Mohr R. Побочные эффекты офлоксацина в клинических испытаниях и в постмаркетинговом наблюдении. Наркотики. 1987;34:С144–С149. [PubMed] [Google Scholar]
73. De Bleecker JL, Vervaet VL, De Sarro A. Обратимая орофациальная дискинезия после лечения офлоксацином. Мов Беспорядок. 2004; 19: 731–2. [PubMed] [Google Scholar]
74. Pastor P, Motinho E, Elizalde I, Cirera I, Tolosa E. Обратимая орофациальная дискинезия у пациента, получающего гидрохлорид ципрофлоксацина. Дж Нейрол. 1996; 243: 616–7. [PubMed] [Google Scholar]
75. Томас Р.Дж., Рейган Д.Р. Ассоциация синдрома Туретта с офлоксацином. Энн Фармакотер. 1996;30:138–41. [PubMed] [Google Scholar]
76. MacLeod W. История болезни: тяжелая неврологическая реакция на ципрофлоксацин. Кан Фам Врач. 2001; 47: 553–55. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Кан Фам Врач. 2001; 47: 553–55. [Бесплатная статья PMC] [PubMed] [Google Scholar]
77. Lowe MN, Lamb HM. Гемифлоксацин. Наркотики. 2000;59:1137–47. [PubMed] [Google Scholar]
78. Болл П., Манделл Л., Пату Г., Данкер В., Тиллотсон Г. Новый респираторный фторхинолон, пероральный гемифлоксацин: профиль безопасности в контексте. Int J Антимикробные агенты. 2004; 23: 421–9. [PubMed] [Академия Google]
79. Akahane K, Tsutomi Y, Kimura Y, Kitano Y. Левофлоксацин, оптический изомер офлоксацина, обладает ослабленной эпилептогенной активностью у мышей и ингибирующей активностью в отношении связывания ГАМК-рецепторов. Химиотерапия. 1994;40:412–7. [PubMed] [Google Scholar]
80. Zhang LR, Wang YM, Chen BY, Cheng NN. Нейротоксичность и токсикокинетика норфлоксацина у крыс в сознании. Акта Фармакол Син. 2003; 24: 605–9. [PubMed] [Google Scholar]
81. Lee CH, Cheung RT, Chan TM. Ципрофлоксацин-индуцированная орально-лицевая дискинезия у пациента с нормальной функцией печени и почек. Хосп Мед. 2000;61:142–3. [PubMed] [Академия Google]
Хосп Мед. 2000;61:142–3. [PubMed] [Академия Google]
82. Akahane K, Sekiguchi M, Une T, Osada Y. Связь структуры и эпилептогенности хинолонов с особым акцентом на их взаимодействие с рецепторами гамма-аминомасляной кислоты. Противомикробные агенты Chemother. 1989; 33: 1704–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
83. Fletcher J, Aykroyd LE, Feucht EC, Curtis JM. Вероятная ранняя энцефалопатия, вызванная линезолидом. Дж Нейрол. 2010; 257:433–5. [PubMed] [Google Scholar]
84. Thai XC, Bruno-Murtha LA. Паралич Белла, связанный с терапией линезолидом: клинический случай и обзор невропатических нежелательных явлений. Фармакотерапия. 2006; 26:1183–9. [PubMed] [Google Scholar]
85. Ferry T, Ponceau B, Simon M, Issartel B, Petiot P, Boibieux A, Biron F, Chidiac C, Peyramond D. Возможная периферическая и центральная нейротоксичность, вызванная линезолидом: отчет о четырех случаи. Инфекционное заболевание. 2005; 33: 151–4. [PubMed] [Google Scholar]
86. Conte JE. В: Руководство по антибиотикам и инфекционным болезням: лечение и профилактика. 9-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2002. стр. 34–5. [Google Scholar]
Conte JE. В: Руководство по антибиотикам и инфекционным болезням: лечение и профилактика. 9-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2002. стр. 34–5. [Google Scholar]
87. Landman D, Georgescu C, Martin DA, Quale J. Еще раз о полимиксинах. Clin Microbiol Rev. 2008; 21:449–65. [Бесплатная статья PMC] [PubMed] [Google Scholar]
88. Cox AD, Harrison LH. Внутривенная терапия колистиметатом натрия при инфекциях мочевыводящих путей: фармакологические и бактериологические исследования. Противомикробные агенты Chemother. 1970; 10: 296–302. [PubMed] [Google Scholar]
89. Волински Э., Хайнс Д.Д. Нейротоксические и нефротоксические эффекты колистина у больных с почечной недостаточностью. N Engl J Med. 1972; 266: 759–62. [PubMed] [Google Scholar]
90. Geelhoed GW, Ketcham AS. Псевдомонадный менингит, осложняющий радикальную резекцию по поводу лучевого рецидива рака придаточных пазух носа: отчет о двух пациентах, успешно пролеченных интратекальным полимиксином. Дж. Хирург Онкол. 1973;5:365–74. [PubMed] [Google Scholar]
Дж. Хирург Онкол. 1973;5:365–74. [PubMed] [Google Scholar]
91. Ng J, Gosbell IB, Kelly JA, Boyle MJ, Ferguson JK. Лечение полирезистентных Acinetobacter baumannii инфекций центральной нервной системы внутрижелудочковым или интратекальным колистином: серия случаев и обзор литературы. J Антимикробная химиотерапия. 2006; 58: 1078–81. [PubMed] [Google Scholar]
92. Hoeprich PD. Полимиксины. Мед Клин Норт Ам. 1970; 54: 1257–65. [PubMed] [Google Scholar]
93. Berlana D,J, Li J, Rayner CR, Nation RL. Применение колистина при лечении грамотрицательных инфекций с множественной лекарственной устойчивостью. Am J Health Syst Pharm. 2005;62:39–47. [PubMed] [Google Scholar]
94. Kasiakou SK, Michalopoulos A, Soteriades ES, Samonis G, Sermaides GJ, Falagas ME. Комбинированная терапия колистином внутривенно для лечения инфекций, вызванных грамотрицательными бактериями с множественной лекарственной устойчивостью, у пациентов без муковисцидоза. Противомикробные агенты Chemother. 2005;49:3136–46. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2005;49:3136–46. [Бесплатная статья PMC] [PubMed] [Google Scholar]
95. Linden PK, Kusne S, Coley K, Fontes P, Kramer DJ, Paterson D. Использование парентерального колистина для лечения серьезных инфекций, вызванных резистентностью к противомикробным препаратам Синегнойная палочка . Клин Инфекция Дис. 2003; 37: e154–60. [PubMed] [Google Scholar]
96. Sobieszczyk ME, Furuya EY, Hay CM, Pancholi P, Della-Latta P, Hammer SM, Kubin CJ. Комбинированная терапия с полимиксином В для лечения полирезистентных грамотрицательных инфекций дыхательных путей. J Антимикробная химиотерапия. 2004; 54: 566–9. [PubMed] [Google Scholar]
97. Вайнштейн Л., Доан Т.Л., Смит М.А. Нейротоксичность у пациентов, получавших внутривенное введение полимиксина В: два клинических случая. Am J Health Sys Pharma. 2009 г.;66:345–7. [PubMed] [Google Scholar]
98. Ouderkirk JP, Nord JA, Turett GS, Kislak JW. Нефротоксичность и эффективность полимиксина В при внутрибольничных инфекциях, вызванных полирезистентными грамотрицательными бактериями. Противомикробные агенты Chemother. 2003; 47: 2659–62. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Противомикробные агенты Chemother. 2003; 47: 2659–62. [Бесплатная статья PMC] [PubMed] [Google Scholar]
99. Koch-Weser J, Sidel VW, Federman EB, Kanarek P, Finer DC, Eaton AE. Побочные эффекты колистиметата натрия: проявления и удельные показатели на протяжении 317 курсов терапии. Энн Интерн Мед. 1970;72:857–68. [PubMed] [Google Scholar]
100. Fekety FR, Jr, Norman PS, Cluff LE. Лечение грамотрицательных бактериальных инфекций колистином. Токсичность и эффективность больших доз у сорока восьми пациентов. Энн Интерн Мед. 1962; 57: 214–29. [PubMed] [Google Scholar]
101. Markou N, Apostolakos H, Koumoudiou C, Athanasiou M, Koutsoukou A, Alamanos I, Gregorakos L. Внутривенное введение колистина при лечении сепсиса, вызванного мультирезистентными грамотрицательными бациллами, у пациентов в критическом состоянии. Критический уход. 2003; 7: Р78–83. [Бесплатная статья PMC] [PubMed] [Google Scholar]
102. Михалопулос А.С., Циодрас С., Реллос К., Менцелопулос С. , Фалагас М.Э. Лечение колистином пациентов с инфекциями, приобретенными в отделении интенсивной терапии, вызванными полирезистентными грамотрицательными бактериями: возрождение старого антибиотика. Клин Микробиол Инфект. 2005; 11: 115–21. [PubMed] [Google Scholar]
, Фалагас М.Э. Лечение колистином пациентов с инфекциями, приобретенными в отделении интенсивной терапии, вызванными полирезистентными грамотрицательными бактериями: возрождение старого антибиотика. Клин Микробиол Инфект. 2005; 11: 115–21. [PubMed] [Google Scholar]
103. Дункан Д.А. Токсичность колистина. Нервно-мышечные и почечные проявления. Два случая лечили гемодиализом. Минн Мед. 1973; 56: 31–5. [PubMed] [Google Scholar]
104. McQuillen MP, Cantor HA, O’Rourke JR. Миастенический синдром, ассоциированный с антибиотиками. Арх Нейрол. 1968;18:402–15. [PubMed] [Google Scholar]
105. Кубиковски П., Шренявски З. Механизм нервно-мышечной блокады антибиотиками. Arch Int Pharmacodyn Ther. 1963; 146: 549–60. [PubMed] [Google Scholar]
106. Falagas ME, Kasiakou SK. Токсичность полимиксинов: систематический обзор данных старых и недавних исследований. Критический уход. 2006;10:R27. [Бесплатная статья PMC] [PubMed] [Google Scholar]
107. Wallace SJ, Li J, Nation RL, Rayner CR, Taylor D, Middleton D, Milne RW, Couthard K, Turnidge JD. Подострая токсичность метансульфоната колистина у крыс: сравнение различных режимов внутривенного введения. Противомикробные агенты Chemother. 2008;52:1159–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Подострая токсичность метансульфоната колистина у крыс: сравнение различных режимов внутривенного введения. Противомикробные агенты Chemother. 2008;52:1159–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]
108. Кунин С.М., Багг А. Связывание полимиксиновых антибиотиков с тканями: основная детерминанта распределения и персистенции в организме. J заразить Dis. 1971; 124: 394–400. [PubMed] [Google Scholar]
109. Перкинс Р.Л. Апноэ при внутримышечной терапии колистином. ДЖАМА. 1964; 190:421–4. [PubMed] [Google Scholar]
110. Декер Д.А., Финчем Р.В. Остановка дыхания при миастении на фоне терапии колистиметатом. Арх Нейрол. 1971;25:141–4. [PubMed] [Google Scholar]
111. Патель К., Грин-Хопкинс И., Лу С., Тункель А.Р. Мозжечковая атаксия после длительного приема метронидазола: описание случая и обзор литературы. Int J Infect Dis. 2008;12:e111–4. [PubMed] [Google Scholar]
112. Ahmed A, Loes DJ, Bressler EL. Обратимая резонансная томография при метронидазол-индуцированной энцефалопатии. Неврология. 1995; 45: 588–9. [PubMed] [Google Scholar]
Неврология. 1995; 45: 588–9. [PubMed] [Google Scholar]
113. Tan CH, Chen YF, Chen CC, Chao CC, Liou HH, Hsieh ST. Болезненная невропатия из-за денервации кожи после нейротоксичности, вызванной метронидазолом. J Neurol Нейрохирург Психиатрия. 2010;82:462–5. [Epub перед печатью] [PubMed] [Google Scholar]
114. Сарма Г.Р., Камат В. Острая болезненная невропатия, вызванная метронидазолом. Нейрол Индия. 2005; 53: 372–3. [PubMed] [Google Scholar]
115. McGrath NM, Kent-Smith B, Sharp DM. Обратимая нейропатия зрительного нерва, вызванная метронидазолом. Clin Exp Офтальмол. 2007; 35: 585–6. [PubMed] [Google Scholar]
116. Hobson-Webb LD, Roach ES, Donofrio PD. Метронидазол: недавно признанные причины вегетативной невропатии. J Чайлд Нейрол. 2006; 21: 429–31. [PubMed] [Google Scholar]
117. Frytak S, Moertel CH, Childs DS, Albers JW. Неврологическая токсичность, связанная с терапией высокими дозами метронидазола. Энн Интерн Мед. 1978;88:361–2. [PubMed] [Google Scholar]
118. Мэлоун Р.П., Харви Дж.А. Аномальные движения при добавлении клиндамицина к рисперидону у девочки с аутизмом. J Child Adolesc Psychopharmacol. 2008;18:221–2. [PubMed] [Google Scholar]
Мэлоун Р.П., Харви Дж.А. Аномальные движения при добавлении клиндамицина к рисперидону у девочки с аутизмом. J Child Adolesc Psychopharmacol. 2008;18:221–2. [PubMed] [Google Scholar]
119. Нава-Окампо А.А., Мохика-Мадера Дж.А., Вильянуэва-Гарсия Д., Кальтенко-Серрано Р. Противомикробная терапия и местная токсичность внутрижелудочкового введения ванкомицина у новорожденного с вентрикулитом. Мониторинг наркотиков. 2006; 28: 474–6. [PubMed] [Академия Google]
120. Бафельтовска Дж. Дж., Бушман Э., Мандат К. М., Бафельтовска Дж. Дж., Бушман Э., Мандат К. М., Хавранек Дж. К. Терапевтический ванкомициновый мониторинг у детей с гидроцефалией при лечении шунтирующих инфекций. Сур Нейрол. 2004; 62: 142–50. [PubMed] [Google Scholar]
121. Карпман Э., Курцрок Э.А. Побочные реакции нитрофурантоина, триметоприма и сульфаметоксазола у детей. Дж Урол. 2004; 172: 448–53. [PubMed] [Google Scholar]
122. Тул Дж. Ф., Пэрриш М. Л. Нитрофурантоиновая полиневропатия. Неврология. 1973;23:554. [PubMed] [Google Scholar]
1973;23:554. [PubMed] [Google Scholar]
123. Corragio MJ, Gross TP, Roscelli JD. Токсичность нитрофурантоина у детей. Pediatr Infect Dis J. 1989; 8:163. [PubMed] [Google Scholar]
124. D’Arcy PF. нитрофурантоин. Препарат Интелл Клин Фарм. 1985;19:540. [PubMed] [Google Scholar]
125. Шарма Д.Б., Джеймс А. Письмо: Доброкачественная внутричерепная гипертензия, связанная с терапией нитрофурантоином. Br Med J. 1974; 4:771. [Бесплатная статья PMC] [PubMed] [Google Scholar]
126. Venegas-Francke P, Fruns-Quintana M, Oporto-Caroca M. Двусторонний неврит зрительного нерва, вызванный хлорамфениколом. Преподобный Нейрол. 2000;31:699–700. [PubMed] [Google Scholar]
127. Рамило О., Кинане Б.Т., Маккракен Г.Х., мл. Нейротоксичность хлорамфеникола. Pediatr Infect Dis J. 1988;7:358–9. [PubMed] [Google Scholar]
128. Bresson J, Paugam-Burtz C, Josserand J, Bardin C, Mantz J, Pease S. Нейротоксичность цефепима при передозировке восстановилась с помощью гемофильтрации большого объема. J Антимикробная химиотерапия. 2008; 62: 849–50. [PubMed] [Google Scholar]
J Антимикробная химиотерапия. 2008; 62: 849–50. [PubMed] [Google Scholar]
129. Malone RS, Fish DN, Abraham E, Teitelbaum I. Фармакокинетика цефепима во время непрерывной заместительной почечной терапии у пациентов в критическом состоянии. Противомикробные агенты Chemother. 2001;45:3148–55. [Бесплатная статья PMC] [PubMed] [Google Scholar]
130. Маццео Ф., Капуано А., Аволио А., Филиппелли А., Росси Ф. Интенсивный мониторинг побочных явлений, вызванных приемом антибиотиков, в больнице. Фармакол рез. 2005; 51: 269–74. [PubMed] [Google Scholar]
Лекарства, отпускаемые по рецепту, от изжоги и ГЭРБ: типы и торговые марки
Авторы редакторов WebMD
Медицинский обзор Дженнифер Робинсон, доктор медицины, 18 апреля 2022 г. -2 (h3) Блокаторы изжоги и рефлюкса
Частая изжога или гастроэзофагеальная рефлюксная болезнь (ГЭРБ), возникающая чаще двух раз в неделю, обычно лучше всего поддается лечению лекарствами от изжоги, которые вы принимаете ежедневно, а не чем просто когда вы чувствуете изжогу. Большинство безрецептурных препаратов не предназначены для ежедневного приема в течение длительного времени. Обратитесь к своему врачу, чтобы узнать, нужно ли вам рецептурное лекарство от изжоги.
Большинство безрецептурных препаратов не предназначены для ежедневного приема в течение длительного времени. Обратитесь к своему врачу, чтобы узнать, нужно ли вам рецептурное лекарство от изжоги.
Блокаторы гистамина-2 (h3) при изжоге и рефлюксе
Отпускаемые по рецепту (обычно в более высоких дозах, чем безрецептурные версии) блокаторы гистамина-2 (h3) обычно могут облегчить изжогу и вылечить рефлюкс, особенно если вы никогда не проходили лечение до. Эти препараты особенно эффективны при изжоге, но могут быть менее эффективными при лечении эзофагита (воспаления пищевода), возникающего в результате ГЭРБ.
Гистамин стимулирует выработку кислоты, особенно после еды, поэтому блокаторы Н3 лучше всего принимать за 30 минут до еды. Их также можно принимать перед сном, чтобы подавить выработку кислоты в ночное время. Примеры рецептурных блокаторов h3:
- Циметидин (тагамет)
- Фамотидин (пепсид)
- Низатидин
Побочные эффекты могут включать головную боль, боль в животе, диарею, тошноту, газы, боль в горле, насморк и головокружение.
Обратите внимание, что блокатор h3 ранитидин был удален с рынка в 2020 году, поскольку было обнаружено, что он содержит агенты, вызывающие рак.
Ингибиторы протонной помпы (ИПП) при изжоге и рефлюксе
В зависимости от источника изжоги или рефлюкса ваш врач может назначить препараты, блокирующие выработку кислоты более эффективно и на более длительный период времени, чем блокаторы Н3, а именно семейные Медикаменты врачи называют ингибиторами протонной помпы. ИПП лучше всего принимать за час до еды. Среди них:
- Dexlansoprazole (Dexilant)
- Esomeprazole (Nexium)
- Lansoprazole (Prevacid)
- Omeprazole (Prilosec and another with sodium bicarbonate, Zegerid)
- Pantoprazole (Protonix)
- Rabeprazole (Aciphex)
Most doctors do не верят, что один препарат значительно эффективнее других при лечении ГЭРБ. Эти лекарства также хороши для защиты пищевода от кислоты, чтобы можно было вылечить воспаление пищевода.

 Самолечение в такой ситуации опасно и приводит к развитию серьезных осложнений.
Самолечение в такой ситуации опасно и приводит к развитию серьезных осложнений.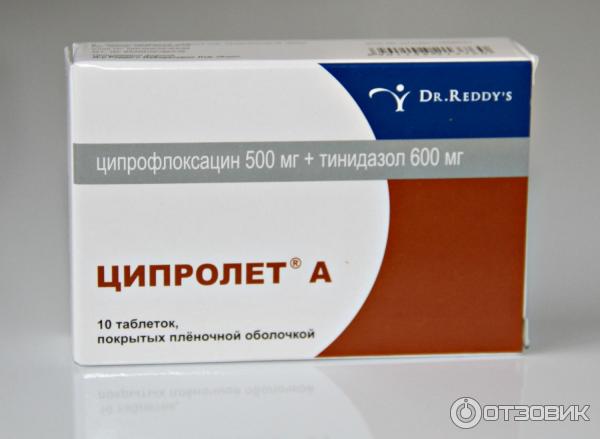 Такой поступок усугубит течение болезни и приведет к развитию осложнений. Корректировать длительность терапии может только зубной врач после проведения соответствующих лабораторных исследований.
Такой поступок усугубит течение болезни и приведет к развитию осложнений. Корректировать длительность терапии может только зубной врач после проведения соответствующих лабораторных исследований.


 Подходит для терапии легких и тяжелых форм периостита. При флюсе Цифран надо принимать по два раза в сутки. Во время терапии рекомендовано воздержаться от посещения пляжа, так как компоненты препарата повышают чувствительность кожи. Цифран показано применять не менее двух недель.
Подходит для терапии легких и тяжелых форм периостита. При флюсе Цифран надо принимать по два раза в сутки. Во время терапии рекомендовано воздержаться от посещения пляжа, так как компоненты препарата повышают чувствительность кожи. Цифран показано применять не менее двух недель.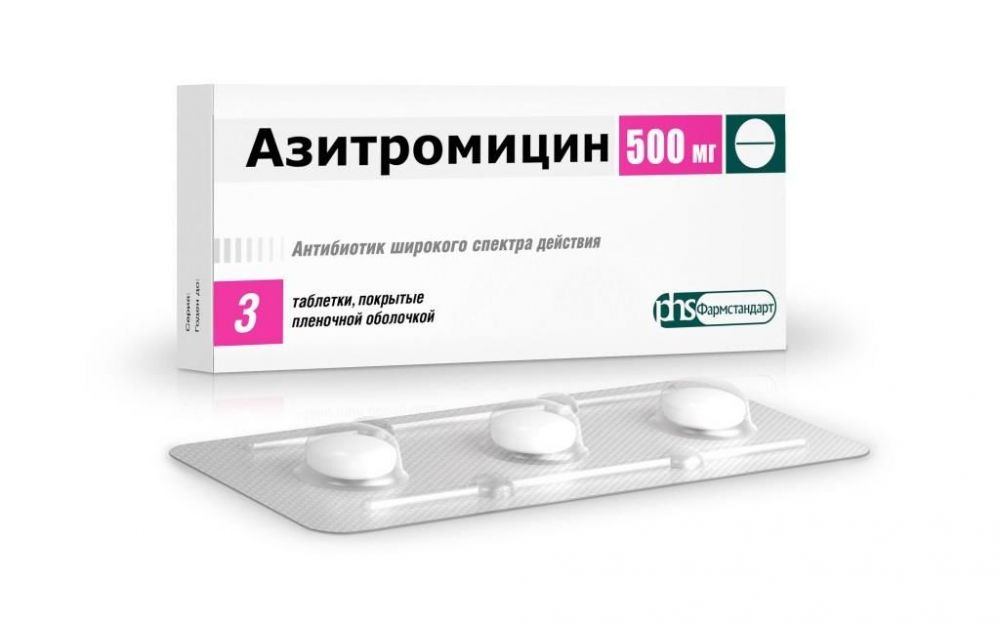 Их бесконтрольное применение приводит к негативным последствиям.
Их бесконтрольное применение приводит к негативным последствиям.
