Эффективные антибиотики при стоматите у детей
Такой недуг, как стоматит, часто встречается у новорожденных и детей младшего школьного возраста. Помимо характерной сыпи на слизистой оболочке ротовой полости, воспалительный процесс сопровождают и другие симптомы. Только после установления этиологии недуга специалист может назначить для лечения антибиотики. При стоматите у детей такая группа медикаментов применяется исключительно в тяжелых случаях. Рассмотрим подробнее, как правильно лечить инфекционную патологию, и какие препараты используют в педиатрической практике.
Причины появления стоматита
Одним из частых заболеваний, встречающихся в детской стоматологии, является стоматит – воспалительный процесс, развивающийся в ротовой полости. Провоцируют развитие недуга различные болезнетворные микроорганизмы, которые попадают в организм ребенка различными путями. Вредные бактерии могут и изначально находиться в полости рта, а со снижением защитных функций иммунной системы начать свое размножение, что и приводит к развитию стоматита.
Основной причиной развития недуга у малышей является плохая гигиена пустышек и игрушек. Кроме этого, дети младшего возраста познают мир через окружающие предметы и пытаются засунуть их в рот. Травмированная слизистая оболочка рта – входные ворота для патогенных микроорганизмов.
Еще одной причиной является длительная антибиотикотерапия. При этом врачи говорят о развитии кандидозной формы (молочницы). Нередко встречается и бактериальный стоматит у детей. Лечение антибиотиками в этом случае проводится после установления типа возбудителя. Спровоцировать патологию могут такие микроорганизмы, как стрептококк, стафилококк и другие возбудители специфических инфекций. Частое появление язвочек говорит о слабости иммунной системы ребенка.
Симптомы
Проявление заболевания полностью зависит от его вида. Общим признаком является появление сыпи, напоминающей язвочки, на слизистой оболочке рта. У маленьких детей также наблюдается изменение поведения. Малыши становятся капризными, часто плачут без видимой причины и тянут пальцы в рот. Это связано с тем, что стоматит вызывает неприятные, довольно болезненные ощущения и общий дискомфорт.
Это связано с тем, что стоматит вызывает неприятные, довольно болезненные ощущения и общий дискомфорт.
Наиболее распространенным видом считается герпетический стоматит. Появление язвочек на слизистой сопровождается повышением температуры, признаками интоксикации организма. В случае присоединения бактериальной инфекции малышу может быть назначен антибиотик.
При афтозном стоматите у детей важно выяснить этиологию недуга. Развивается патология на фоне нарушений в работе иммунной системы. При этом у ребенка повышается температура, увеличиваются лимфатические узлы, ухудшается аппетит.
Бактериальный тип стоматита также является распространенным у деток разных возрастных групп. Для этого вида заболевания характерно покраснение слизистой оболочки рта, появление болезненных язвочек и отечности. Определив вид патогенного возбудителя, врач в обязательном порядке назначает антибиотики.
Как лечить стоматит у детей?
Обнаружив у ребенка язвочки на слизистой оболочке полости рта, родители должны сразу обратиться за медицинской помощью. Лечением недуга занимается педиатр или детский врач-стоматолог. Терапия заключается в применении системных и местных медикаментов. Применение антибиотиков при стоматите у детей не всегда целесообразно. Большинство врачей стараются не использовать эту группу лекарственных средств. Лечение проводится в основном при помощи антисептиков в форме растворов для полоскания. Противовирусные и противогрибковые мази для обработки язв во рту используются при герпетическом и кандидозном стоматите. Аэрозоли-анастетики применяют при выраженном болевом синдроме только в том случае, если ребенку больше года.
Лечением недуга занимается педиатр или детский врач-стоматолог. Терапия заключается в применении системных и местных медикаментов. Применение антибиотиков при стоматите у детей не всегда целесообразно. Большинство врачей стараются не использовать эту группу лекарственных средств. Лечение проводится в основном при помощи антисептиков в форме растворов для полоскания. Противовирусные и противогрибковые мази для обработки язв во рту используются при герпетическом и кандидозном стоматите. Аэрозоли-анастетики применяют при выраженном болевом синдроме только в том случае, если ребенку больше года.
Какие назначаются антибиотики при стоматите?
Ребенка с симптомами стоматита должен обязательно осмотреть врач. Решение о необходимости приема антибактериальных препаратов принимается только после определения типа возбудителя. Не обойтись без этих медикаментов в случае быстрого распространения высыпаний по слизистой оболочке рта и ухудшения состояния ребенка. Самостоятельно подбирать лекарства крайне опасно.
Антибиотики при стоматите у детей назначаются с учетом возрастной группы пациента и тяжести течения заболевания. При правильно подобранной схеме терапии справиться с симптомами недуга удается за короткий промежуток времени.
При стоматите эффективными являются следующие лекарственные средства:
- «Амоксиклав».
- «Амоксициллин».
- «Аугментин».
- «Сумамед».
- «Линкомицин».
Стоит ли лечить стоматит антибиотиками?
Далеко не каждый родитель относится к лечению антибактериальными медикаментами положительно. Каждый препарат из этой категории имеет множество противопоказаний и негативных последствий. Последний пункт беспокоит родителей больше всего. Действующие вещества, содержащиеся в антибиотиках, негативно влияют не только на жизнедеятельность болезнетворных агентов, но и значительно сокращают численность полезных бактерий в организме.
Под удар в основном попадает кишечная микрофлора. Поэтому антибиотики при стоматите у детей применяются с особой осторожностью. После лечения у большинства пациентов наблюдается нарушения в работе пищеварительной системы, проявляющиеся в виде дисбактериоза.
После лечения у большинства пациентов наблюдается нарушения в работе пищеварительной системы, проявляющиеся в виде дисбактериоза.
Кроме того, лечение стоматита у ребенка антибиотиками может привести к рецидиву заболевания. Это связано с тем, что после длительного приема бактерицидных препаратов защитные функции иммунной системы ослабевают, и организм становится уязвимым перед патогенными микроорганизмами. Поэтому, перед тем как начать лечение, необходимо получить консультацию стоматолога или педиатра и узнать, какие антибиотики принимать при стоматите. У детей такой недуг обычно проходит в легкой форме и не требует применения сильных препаратов.
«Сумамед» при стоматите
Эффективным препаратом из группы макролидов считается «Сумамед» — антибиотик, разработанный на основе азитромицина. Действующее вещество активно подавляет развитие грамотрицательных и грамположительных микроорганизмов. Согласно отзывам, этот препарат (при правильном применении) хорошо переносится малышами. Для лечения стоматологических и ЛОР-заболеваний его можно применять по назначению специалиста.
Для лечения стоматологических и ЛОР-заболеваний его можно применять по назначению специалиста.
Препарат выпускают в форме суспензии, имеющей приятный вкус, и таблеток. Дозировка рассчитывается в зависимости от веса ребенка. В форме суспензии лекарство можно принимать не более пяти дней, а в таблетках – не более трёх. Суточную дозировку должен определить врач.
Эффективен ли «Аугментин» при стоматите?
Антибактериальное средство «Аугментин» относится к полусинтетическим пенициллинам. Для лечения стоматита его назначают в форме таблеток, суспензии или сиропа исключительно в тяжелых случаях. Активными компонентами препарата являются такие вещества, как клавуланат и амоксициллин. Сильный состав позволяет добиться значительного улучшения состояния уже через 2 дня.
Препарат можно применять для лечения малышей уже с 2 месяцев, но только по назначению врача. «Аугментин» в форме суспензии необходимо готовить непосредственно перед началом терапии. Дозу для ребенка может рассчитать только лечащий врач.
Какой антибиотик лучше?
При стоматите ребенку антибактериальные препараты назначают в случае распространения язвенного поражения в ротовой полости и неэффективности других методов. Оптимальный препарат может подобрать только специалист. Помимо антибиотиков, врач назначит и другие вспомогательные медикаменты: анастетики, жаропонижающие, кератопластики.
Антибиотики при стоматите у детей действительно помогают быстро справиться с недугом в том случае, если он имеет бактериальную этиологию. При этом важно полностью следовать рекомендациям врача относительно дозировки и схемы приема лекарства. Чтобы нормализовать состояние кишечной микрофлоры, после прохождения курса антибиотикотерапии ребенку рекомендуется давать препараты из группы пробиотиков.
антибиотик при стоматите у детей — 25 рекомендаций на Babyblog.ru
Я решила написать отдельный пост. Очень надеюсь, что кому-то в похожей ситуации это поможет. Потому что сама, когда лежала в перинатальном центре, искала везде информацию , и вот теперь могу собрать ее в один пост.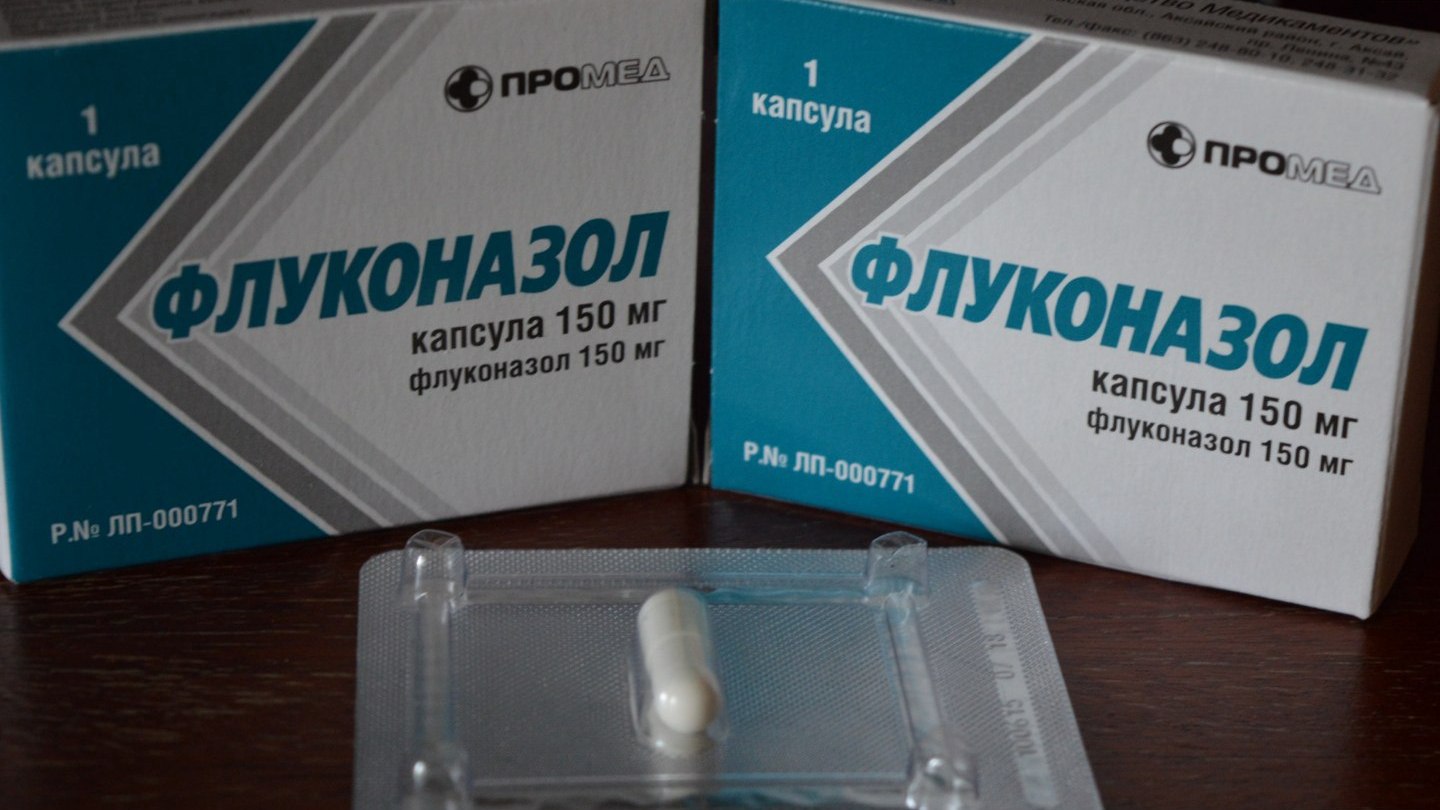 Все то, что я прочитала и испытала на себе.
Все то, что я прочитала и испытала на себе.
Вот моя история : https://www.babyblog.ru/community/post/poteri/3165551
1) Девушки, самое главное, не делайте прокол и забор пуповинной крови! Есть альтернативный способ проверки на хромосомные аномалии, и пусть он стоит почти 40 тыс- но это плата за жизнь ребенка. Да, пишут и говорят, что риск выкидыша 1-3% в течение недели. Но на деле — этот рубец на матке и на околоплодном пузыре приводит к подтеканию вод на отдаленном сроке. Я сделала прокол на 22 неделе, и когда через неделю сказала об этом своему врачу в районной поликлинике- она не стала согласно кивать головой, а четко и уверенно сказала, что от таких проколов на 26 неделях начинаются выкидыши. Я тогда отмела эту информацию, да и что бы я уже могла исправить. Мне нужен был анализ крови ребенка, чтобы знать, не убила ли моя онкология его иммунитет. Оказалось, что ничего не убила и все нормально. Наш материнский организм защищает ребенка изо всех сил.
2) Читала много информации о том, почему начинает лопаться пузырь. Разные причины. В моем случае , это было из-за того, что как раз на 26 /27 неделях стал интенсивно расти живот. И как раз в тот день, 31 августа, я много бегала- сначала в онкологию, потом на работу, потом снова в онкологию, потом вернулась на работу. И съела-выпила кучу еды. Было жарко, и выпила в течение часа 2 литра жидкости. И было ощущение, что живот лопнет просто- изнутри на него давил желудок и кишечник, а снаружи — мышцы. В Общем- не переедать и не бегать так много .
Разные причины. В моем случае , это было из-за того, что как раз на 26 /27 неделях стал интенсивно расти живот. И как раз в тот день, 31 августа, я много бегала- сначала в онкологию, потом на работу, потом снова в онкологию, потом вернулась на работу. И съела-выпила кучу еды. Было жарко, и выпила в течение часа 2 литра жидкости. И было ощущение, что живот лопнет просто- изнутри на него давил желудок и кишечник, а снаружи — мышцы. В Общем- не переедать и не бегать так много .
3) У 1 из 10 женщин начинается преждевременное подтекание вод. Это статистика. Если вы это обнаружили- не паникуйте,
а срочно езжайте в перинатальный центр. Как только образовалась дырочка в пузыре, то в течение 12 часов 100% воды будут инфицированы. Тоже статистика.При неповрежденном пузыре вода стерильная. У нас во влагалище есть своя микрофлора. Есть условно-патогенные микробы, которые живут всегда у всех в маленьких концентрациях. Но эти микробы, поднимаясь вверх к отверстию в пузыре , попадают в воду- инфицируют ее, и, самое плохое, расплавляют дырочку в пузыре. Не дают пузырю склеиться обратно. Т.е., если началось подтекание — это будет инфекция, и со временем изливание вод будет только усиливаться из-за неумолимо растущего отверстия в пузыре ( инфекция «ест» пузырь). Опять же, эта инфекция не взялась вовсе ниоткуда или там от мужа. Это наши собственная микрофлора, которая потеряла свой баланс, и условно-патогенные микроорганизмы дали себе волю. И это будет обязательно. Поэтому нам нужна помощь в стационаре.
Не дают пузырю склеиться обратно. Т.е., если началось подтекание — это будет инфекция, и со временем изливание вод будет только усиливаться из-за неумолимо растущего отверстия в пузыре ( инфекция «ест» пузырь). Опять же, эта инфекция не взялась вовсе ниоткуда или там от мужа. Это наши собственная микрофлора, которая потеряла свой баланс, и условно-патогенные микроорганизмы дали себе волю. И это будет обязательно. Поэтому нам нужна помощь в стационаре.
4) В стационаре вам обязательно должны взять анализ околоплодных вод, чтобы определить какие именно микроорганизмы стали превышать допустимую норму. В моем случае это был энтерококк фекалис (лат.Enterococcus faecalis). Пока готовится этот анализ ( 2-5 дней), вам будут колоть антибиотик общего действия. Мне кололи цефотаксим. Могут цефазолин. Через 3 дня выяснилось, что энтерококк фекалис не чувствителен к цефотаксиму. Назначили амоксиклав в/в 3 раза в день. Так как посев выявил чувствительность к нему .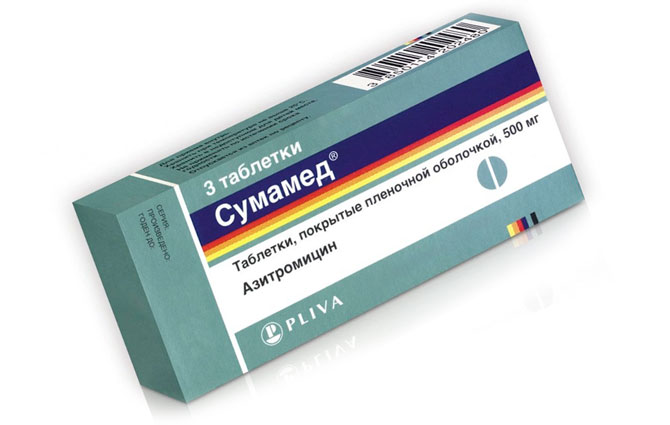 Т.е., должны сделать посев на чувствительность к антибиотикам. Это очень важно, так как вам надо подавить рост бактерий, и никакого толку не будет , если наобум капать любые антибиотики. Итак, мне капали амоксиклав.
Т.е., должны сделать посев на чувствительность к антибиотикам. Это очень важно, так как вам надо подавить рост бактерий, и никакого толку не будет , если наобум капать любые антибиотики. Итак, мне капали амоксиклав.
5) Должны брать ежедневно анализы крови!
Если содержание лейкоцитов стало повышаться- это идет рост инфекции и антибиотик не помогает. Норма до 9.Есть еще один маркер инфекции , называется с-реактивный белок. В норме его должно быть 0-5. С- реактивный белок повышается от всего, он как индикатор, что в организме воспаление. Пусть даже будет простой стоматит. И, конечно, он повысится, если при подтекании вод не помогает антибиотик. Поэтому — каждый день отслеживать, что у вас с кровью. В моем случае мы избежали инфекции, и у сына этот белок тоже был близок к 0. Т.е., если у недоношенных лейкоциты могли еще скакать, из-за незрелости кроветворной системы, то С- реактивный белок уж точно не обманет. Инфекции не было ни у меня, ни у сына.6) Капали мне амоксиклав, и в итоге все равно в анализах крови при нормальном кол-ве лейкоцитов, С- реактивный белок стал повышаться. Мы связались с Москвой, с НИИ Кулакова на Опарина, и там порекомендовали антибиотик
Мы связались с Москвой, с НИИ Кулакова на Опарина, и там порекомендовали антибиотик
7) Не доверяйте УЗИ! Вода в пузыре в норме обновляется в небольшом объеме каждые 4 часа, а в течение 3-х суток она меняется полностью!
Если у вас идет подтекание вод, то это не означает, что ребенок там останется без воды. Самое плохое- это именно инфекция. Без воды ребенок практически не останется, так как она постоянно к нему набирается. Если вам удастся 3-4 дня провести, не допуская вытекания воды, то вы уже победили! Симптомы того, что вода набирается- усиленное кровообращение в матке ( оно хорошо чувствуется), матка как бы тихо гудит. Ребенок начинает свободней себя чувствовать — у меня он переворачивался даже горизонтально. Его движения не такие сильные, верней. не такие болезненные. Хотя что там может быть больного от шевелений родного сына, но все же, когда в тот момент, когда у меня было совсем мало воды, то движения ребенка ощущались гораздо сильней, чем когда в матка достаточно воды. Ориентируйтесь на свои ощущения!
Самое плохое- это именно инфекция. Без воды ребенок практически не останется, так как она постоянно к нему набирается. Если вам удастся 3-4 дня провести, не допуская вытекания воды, то вы уже победили! Симптомы того, что вода набирается- усиленное кровообращение в матке ( оно хорошо чувствуется), матка как бы тихо гудит. Ребенок начинает свободней себя чувствовать — у меня он переворачивался даже горизонтально. Его движения не такие сильные, верней. не такие болезненные. Хотя что там может быть больного от шевелений родного сына, но все же, когда в тот момент, когда у меня было совсем мало воды, то движения ребенка ощущались гораздо сильней, чем когда в матка достаточно воды. Ориентируйтесь на свои ощущения!8) Не паникуйте! Если врач сказала, что воды совсем нет, абсолютное маловодие, то при отсутствие инфекции, ребенок спокойно может просидеть в матке 3 дня без воды.Он ею не дышит, и не пьет. Вода нужна ему как комфортная среда и для облегчения движения. Ну и для растяжения матки, чтобы она не облипла вокруг ребенка. Поэтому- Боритесь за воду и за время , проведенное ребенком в животе. Помните, что как только его вытащат — то у него будет боль. Ему будут всовывать трубочки в легкие и в желудок- это Больно! Ему будут ставить внутривенные или подключичные катетеры-это тоже больно. Знаю по себе.Таким маленьким детям не дают обезболивающее, практически. Кроме нурофена сиропа. Берегите своего ребенка внутри себя…
9) Если хотите помочь ребенку- идите на кесарево! Я в то время не знала, как лучше, хотела сама родить, так как наивно думала, что это будет как и первые роды в прошлом году. Но врачи сами настояли на кесарево, и уже после операции узнала все тонкости. Во время искусственных родов в 29 недель организм к ним не готов совершенно. Родовые пути «жесткие», а ребенок такой хрупкий и слабенький. Не мучайте его,- малышу крайне сложно пройти весь путь, и остаться неповрежденным. Кровоизлияния в мозг, в легкие… Да,и при кесарево будет кровоизлияние в мозг. Только из-за разности давления в водной среде матки и в воздухе! Вдумайтесь… Как я прочитала — «взрослый человек» бы такое не выдержал. Нельзя сравнивать силы и крепость доношенного ребенка и малыша на 29 неделях. В первые часы после кесарево я очень переживала, что лучше бы роды вызвали, мне в то время показалось, что роды легче прошли. Но по факту- я увидела недоношенных детей после искусственных родов- неровные головки, кровоизлияния в мозг 3-4 степени! /И сейчас меня хоть немного утешает, после смерти моего сына, что я не прогнала его еще и через эту дополнительную боль…Не надо..
10) Пока я лежала в дородовом отделении, то много девушек с изливаниями вод прошло рядом. И , может именно из-за моей ситуации в онкологией, или из-за того, что мы связывались с Москвой и искали все возможные пути сохранения беременности- то мною и занимались , действительно. Рядом пролежала девушка, правда 33/34 недели беременности- ей просто кололи стандартный цефотаксим, который , например, совсем на мою микрофлору не повлиял. И у ней было лейкоцитоз, т.е., пошла в рост инфекция. Никто ей не подбирал антибиотик. А воды каждый день текли и текли. Набирались и снова текли. И вот после недели лежания ей в один день на осмотре прорвали специально пузырь, и вызвали роды. Но одно хорошо, что 33/34 недели — это уже хороший срок, да и девушка была морально готова к родам. Вывод такой- если хотите сохранить беременность, то вам нужен действенный антибиотик и покой. Не надо бояться «лишних» лекарств. Сейчас вам антибиотик, а недоношенному ребенку все равно будут колоть антибиотик именно из-за незрелости имунной системы. Колют обязательно всем детям. Для этого ставится диагноз Пневмония . У моего сыночка , когда я специально узнавала, по анализам не было никакой инфекции. И с-реактивный белок, который на все реагирует, был около 0. Т.е, все чисто. И ему все равно кололи ампициллин, чтобы ничего не подхватил. Рядом лежал ребенок весом 780,0, и ему капали меронем — сильнейший и очень дорогой антибиотик, применяемый при тяжелых инфекциях. Вот у него, как я понимаю, была истинная пневмония… Не знаю, как сейчас у малыша дела… Поэтому- пусть лучше вас самих лечат, пусть долго, сложно и больно, но плацентарный барьер у нас очень сильный, и надо еще добиться, чтобы туда проник антибиотик и хоть как-то работал. У нас очень сильная защита для малыша. Верьте в себя и в своего ребенка.
Антибиотики при стоматите у взрослых и детей: какие подходят для лечения
Изменено: 16 февраля 2019
Исходя из того, что лечение стоматита антибиотиками проводят только в некоторых случаях, нет единой схемы решения проблемы. К примеру, с кандидозным поражением борются при помощи антимикозных средств. В каких-то случаях не обойтись без противовирусных лекарств. Поэтому заниматься самолечением опасно. Ведь только после того, как врач учтет все факторы, можно прогнозировать успех от приема антибактериальных средств.
Когда необходим прием антибиотиков при стоматите?
Врачи всегда назначают препараты антибактериальной группы только в случаях крайней необходимости. Ведь вместе с уничтожением вредных микроорганизмов нарушается и нормальный баланс флоры организма. При этом антибиотики не всесильны.
Рассмотрим ситуации, в которых антибиотики при стоматите могут быть назначены:
- Когда возбудили патологии слизистой оболочки – бактерии.
- Антибиотики при стоматитах назначают, если ситуация запущена и заболевание протекает тяжело. Это выражается масштабным поражением слизистой оболочки рта, образованием язв, отмиранием тканей, нагноением. Симптоматика сопровождается сильными болевыми ощущениями.
- При диагностировании язвенно-некротической формы заболевания (если оно вызвано фузоспирохетами).
- Когда у пациента увеличиваются лимфоузлы снизу челюсти.
- Если существует вероятность распространения патогенной микрофлоры из ротовой полости в кровеносную систему.
- Если другие способы лечения не привели к выздоровлению после 7–10 дневного курса.
- Если патология является осложнением или системно проявляется вследствие наличия другого хронического заболевания.
- Когда диагностируется вторичное инфекционное заражение.
Стоит отметить, что даже в вышеперечисленных ситуациях, прежде чем назначить пациенту рассматриваемые препараты, доктор учитывает множество других факторов (клиническую картину, индивидуальные особенности пациента и т. д.).
Противопоказания к приему антибиотиков при стоматите следующие:
- Вирусный стоматит. Такая форма лечится соответствующими лекарствами.
- Кандидозный стоматит. В этом случае антибиотики не только бессильны, они способны даже усугубить протекание патологического процесса.
Стоит отметить, что при возникновении рецидивов, антибактериальная терапия все же актуальна. Также стоит упомянуть об общих противопоказаниях антибиотиков при стоматите:
- Их не назначают при дисбактериозах.
- Длительный прием негативно сказывается на иммунной системе. Поэтому пациентам, с ослабленными защитными функциями препараты назначают только при крайней необходимости.
Общие рекомендации при лечении стоматита антибиотиками
Антибиотики принимают строго по назначению врача. Он же определяет дозировку и длительность курса, следит за реакцией организма. При необходимости лекарства могут быть заменены, если проявилась аллергия.
Существует еще несколько правил, которые следует соблюдать при лечении стоматита антибиотиками:
- Нельзя прерывать курс лечения, даже если пациент почувствовал улучшение.
- Дозировка строго рассчитывается врачом с учетом возраста и веса пациента.
- При появлении первых признаков аллергии прием препарата немедленно прекращают, принимают активированный уголь или Сорбекс, ставят в известность врача.
- Так как лечение стоматита антибиотиками наносит вред полезной микрофлоре кишечника, необходимо принимать пробиотики (Линекс, Йогурт, Гастрофарм).
- Терапия должна быть комплексной. Пораженные участки обрабатывают растворами, мазями, гелями антисептической группы.
При выборе того или иного средства доктор учитывает результаты проб на чувствительность возбудителя к активному веществу лекарства.
Список антибиотиков при стоматите для детей
Антибиотики при стоматите у детей назначают с особой осторожностью. Рассмотрим краткое описание препаратов, которые успели заслужить репутацию эффективных и безопасных средств:
- Сумамед относится к антибиотикам макролидам. Активное вещество – азитромицин. Этот препарат хорошо переносят даже малыши. Его разрешено принимать с 5 месяцев жизни.
- Амоксиклав нашел широкое применение в стоматологии. Является лекарством, уничтожающим патогенные бактерии, вызывающие воспалительные процессы в тканях и органах. Действие Амоксиклава направлено на устранение первопричины появления стоматита. Поэтому после ликвидации очага инфекции, препарат отменяют.
- Амоксицилин используют при необходимости системного влияния на организм. Как правило, он эффективен при заболеваниях внутренних органов или систем, которые сопровождаются патологическими высыпаниями на слизистой ротовой полости.
- Аугментин для лечения стоматита у детей применяют при тяжелом течении заболевания или общем системном инфицировании организма. Средство отличается тем, что в нем два действующих вещества. Это амоксицилин, являющийся антибиотиком в чистом виде, и клавуланат. Второй компонент помогает подавлять продуцирование бета-лактамазы, тормозящей действие препарата на патогенные микроорганизмы.
Лечение стоматита антибиотиками у детей дает быстрое угнетение бактерий. Некоторые препараты показывают хорошие результаты уже после первого приема лекарственного средства. Например, после использования первой дозы Аугментина через 3–5 часов практически во всех клинических случаях была уничтожена вся патогенная микрофлора.
Антибиотики при стоматите для взрослых
Антибиотики при стоматите у взрослых назначают из группы, имеющей широкий спектр действия. Учитывая клиническую картину, склонность к аллергическим реакциям и чувствительность возбудителя, врач прописывает один из перечисленных препаратов:
- Сумамед назначается для лечения тяжелых форм стоматита у взрослых пациентов. Особенно препарат актуален при вероятности интоксикации организма.
- Амоксиклав быстро и эффективно уничтожает всю патогенную микрофлору при стоматите. Как и у детей, у взрослых пациентов результат достигается достаточно быстро. Также можно прогнозировать отсутствие рецидивов после приема этого препарата.
- Тетрациклин при рассматриваемом заболевании назначают в форме мази. Препарат рекомендован при наличии афт в ротовой полости. Мазь достаточно мягко и эффективно купирует воспалительный процесс. Чаще всего используют в лечении только взрослых пациентов.
- Флемоксин содержит действующий компонент аммоксицилин. Назначают взрослым обычно в таблетированной форме для лечения тяжелых форм инфекций слизистой оболочки ротовой полости. В чистом виде может быть рекомендован и Аммоксицилин.
- Линкомицин считается самым распространенным антибактериальным препаратом в стоматологии. В лечении стоматитов его также часто назначают при условии, что у возбудителей была выявлена чувствительность к этому лекарству.
- Кларитромицин и Азитромицин относят к той же группе, что и Сумамед. Действие препаратов схоже. Обычно в виде суспензии лекарство принимают 5 дней. А вот таблетированная форма позволяет уменьшить курс лечения. В среднем он длится 3 дня. На свое усмотрение врач может изменить продолжительность терапии.
Важно понимать, что стоматит после приема антибиотиков излечивается только тогда, когда они были правильно подобраны врачом. В большинстве же случаев заболевание лечится другими препаратами.
Автор: Татьяна Гросова, ассистент стоматолога,
специально для Karies.pro
Полезное видео про стоматит
Рейтинг статьи
Как лечить стоматит у собак. Антибиотики при стоматите собак
27.11.15
Воспалительное заболевание слизистой оболочки пасти у собак диагностируется достаточно редко, преимущественно у собак декоративных пород, ослабленных и пожилых животных. Стоматит – общее название всех типов воспаления десен и слизистой пасти, может иметь различные причины, устранение которых приводит к заживлению ранок и язв, но только при условии хорошего здоровья питомца.
Причины и симптомы стоматита
Зубной камень как причина стоматита у собак.
Стоматит у собак может начинаться как самостоятельное заболевание, так и быть симптомом какой-либо болезни животного. Причинами первичного стоматита являются:
- Зубной камень.
- Ранения острыми осколками костей, щепками и другими травматичными предметами, и проникновение бактерий в раневую полость.
- Химическое раздражение участка десны каким-либо химическим веществом.
- Термическое поражение слизистой пасти при случайном ожоге углями или горячей пищей.
- Раздражение от лекарственных веществ, например, при слизывании геля или мази.
Вторичные стоматиты начинаются при нарушении обмена веществ, процессах старения животного, вирусных или бактериальных заболеваниях. Диабет, чумка, лептоспироз сопровождаются язвенными поражениями слизистой пасти.
Воспаление десны характеризуется болью и жжением, поэтому собака пытается устранить эти ощущения при помощи воды. Животное много пьет, после чего может начинаться рвота от большого объема выпитого, зимой пес жадно хватает снег.
Нормальное питание становится невозможным, животное теряет аппетит, отказывается от пищи. Пасть приоткрыта, начинается обильное слюнотечение, собака трется мордой о грудь, скулит, подавлена. Может подняться температура.
Язвенный стоматит.
Лечение стоматита у собаки
Обязанность владельца – при первых симптомах стоматита показать любимца ветеринару, так как при вирусных и бактериальных инфекциях стоматит может быть первым симптомом развивающейся болезни. Своевременная диагностика поможет не только вовремя начать лечение, но и сохранить жизнь питомцу.
Если стоматит у собаки вызван механическими повреждением участка слизистой, то устранение причины и обработка десны гелем «Метрогил Дента», купленным в аптеке, быстро устранит признаки воспаления. При обширных воспалительных поражениях собаке трижды в день обрабатывают пасть отваром коры дуба или зверобоя, раствором «Ротокана» или «Сангвиритрином».
Все готовые аптечные растворы следует разводить в воде, так как они содержат спирт. Отвары трав можно делать концентрированными и обрабатывать язвочки тампонами. После обработки растворами десну подсушивают бумажной салфеткой и смазывают гелем «Метрогил Дента».
Лечение должно быть профессиональным.
При некротических поражениях десны применяют аппликации с маслом облепихи. Чтобы собака не проглотила ватный тампон, облепиховое масло наносят на кусочек бумажной салфетки. Йодинол или раствор люголя можно применять с осторожностью, точечно. Неплохой эффект дает присыпка язвочек или ранок порошком стрептоцида или левомицетина.
В тяжелых случаях рекомендуется курсом применять антибиотики, причем желательно не использовать препараты тетрациклиновой группы. Они токсичны и часто провоцируют нарушения работы почек у животных.
Особенности содержания собаки, больной стоматитом
Особенное значение в процессе быстрого выздоровления имеют правильное питание и прием общеукрепляющих средств. Корм должен быть мягким, содержать много витаминов и белка. Идеальное питание для пса – это кормление сырой мелко рубленой говядиной, жидкими кашами на говяжьем бульоне.
Кисломолочные продукты собаки не едят, так как они раздражают слизистую. Можно приготовить молочный кисель, дать сырое яйцо. Важно, чтобы вся пища была теплой, однородной. Если пес питался сухим кормом, то можно перевести его на время на мягкие консервированные корма этого же производителя. Радикальная смена корма в период болезни не рекомендуется.
Профилактика — залог здоровья.
В качестве рекомендуемого дополнения к рациону можно давать витаминные препараты. Аскорбиновая кислота действует как хорошее средство регенерации, поэтому собаке вводят в рацион поливитамины, содержащие витамин С.
Собака, больная стоматитом, быстро выздоравливает при проведении несложных процедур. Владелец обязательно должен беречь питомца от всех факторов, провоцирующих появления ранок на слизистой пасти, своевременно вакцинировать животное от лептоспироза и чумы. Щенка нужно приучать к безоговорочному послушанию при осмотре пасти и проведению различных гигиенических процедур.
Видео. Особенности заболеваний полости рта мелких пород собак
Автор статьи — Нестерова Ольга [Ak-bota]
Стоматит и антибиотики. — Здоровье
Что-то к нам стали всякие болячки липнуть .Хотя это вполне объяснимо — сын в садике с августа.
Недавно я спрашивала про отёк глаз, теперь новая бяка — стоматит.
Вобщем ребёнок температурит уже больше недели, сначала невысокая, самая противная темп-ра до 37,8 была, держалась дней 5, теперь за 39 переваливает.
Отёк глаз так и не прошёл.
В выходные поехали мы в клинику т.к. ребёнку совсем худо было.
Там посмотрели, отёк ничем не объяснили, но опять твёрдо заявили, что это не аллергия, а т.к. на понедельник был назначен новый визит к врачу , сказали сбивать температуру и ждать результатов анализа мочи, которую сдадим у доктора.
Ещё у ребёнка появился просто ужасный запах изо рта, обьяснили тем, что он ничего не кушал, вот и пахнет .
В понедельник добавились боли «во рту», так сказал ребёнок. пошли к своему детскому, посмотрел, послушал. Моча в порядке, а на задней стенки гортани налёт белый, им объясним и боли во рту.
Выписал мазюку для горла. У неё основная побочка — отёки носа, языка, гортани, вплоть до остановки дыхания .
Решила я сходить к другому врачу, потому что лечения как такового никто не назначает, да и диагноза никакого не поставили.
Вот тут засада полная. Обзвонила 5 врачей в городе, у одних вартелисте на 2 месяца (бывает такое вообще ????????), другие не берут новых пациентов, третьи принимают только со своего раиона города, до четвёртых не дозвонилась, 5 оказалась рускоговорящая женщина в 20 км от нас, записали нас на сегодня с присказкой — запаситесь временем т.к. народу много.
Приехали сегодня, ждали не очень долго.
Посмотрела и увидела, что у ребёнка ввся гортань, дёсна и язык в язвочках, отсюда и запах ужасный и жалобы на боли во рту.
Хороший такой, разгулявшийся стоматит. (Сказала, что и отёк глаз может быть следствием этого. ??? ) Говорит, что ТАКОЕ нельзя было не заметить вчера.
Назначила лечение — -InfectoGingi и.. антибиотик cefaclor basics 250 .
Вот это меня и беспокоит.
С каких пор стоматит лечат антибиотиками ? Это ведь не бактериальное, а вирусное заболевание ?
Или у нас такая запущенная стадия, что нужен антибиотик ?
У него, кстати, тоже тяжёлые побочные действия.
Вот сижу и думаю, давать ему антибиотик или спросить в аптеке какую альтернативу против стоматита ?
Ведение стоматита
Кан Фам Врач. 2009 сен; 55 (9): 891–892.
Семейный врач, медицинский директор службы паллиативной помощи в Atlantic Health Sciences Corporation и преподаватель кафедры семейной медицины Университета Далхаузи в Сент-Джоне, штат Нью-Йорк
Авторские права © Колледж семейных врачей КанадыМэри, полная медсестра, 52 года, замужем, имеет троих детей. Она курит 34 года. Ее история болезни включает гипертонию, гиперлипидемию и хроническую боль в шее из-за шейной нейропатии.Она принимает 12,5 мг гидрохлоротиазида, 10 мг рамиприла, 20 мг аторвастатина и 81 мг ацетилсалициловой кислоты, все принимается один раз в день. Она также принимает 50 мг амитриптилина один раз в день перед сном.
Мэри жалуется на боль в горле, шею и неприятный запах изо рта. При первичном осмотре обнаружена подозрительная язва на правой миндалине и правая передняя шейная лимфаденопатия. Вы советуете антисептические полоскания полости рта и настойку раз, с последующим наблюдением через 10-14 дней.
Когда Мэри возвращается, язва не улучшилась и могла увеличиться в размерах.Вы сообщаете ей, что эта язва может быть раком, и направляете ее к отоларингологу. Обследования, включающие компьютерную томографию шеи и биопсию поражения миндалин, продолжаются, и ей поставлен диагноз — низкодифференцированный плоскоклеточный рак правой миндалины с поражением ипсилатерального переднего шейного узла (T2N2M0). Затем ее направят к вашим коллегам-врачам и специалистам по радиационной онкологии для оценки. Решенный план лечения — это цис-платиновая химиотерапия и 35 фракций лучевой терапии с модуляцией интенсивности на голову и шею одновременно.
Мэри возвращается к вам и очень эмоционально отзывается о диагнозе. Вы очень благосклонно отвечаете на ее многочисленные вопросы и опасения и заверяете ее, что последуете за ней в этом путешествии. Многие ее опасения связаны с возможными побочными эффектами лечения. Вы обсуждаете эти побочные эффекты (например, алопецию, анорексию, тошноту и рвоту) и возможные последствия ослабленного иммунитета, но вы сосредотачиваетесь на оральных осложнениях, учитывая статистическую вероятность их возникновения в ее случае.
Пероральные побочные эффекты лечения рака очень распространены, и, к сожалению, у большинства пациентов, получающих лучевую терапию головы и шеи, развиваются оральные осложнения. 1 , 2 Это особенно верно для пациентов, получающих лучевую и химиотерапию, поскольку комбинация увеличивает риск. 1 , 2
Мукозит — болезненное воспаление или изъязвление слизистых оболочек в любом месте желудочно-кишечного тракта.Стоматит (оральный мукозит) — это воспаление и изъязвление во рту.
Стоматит может поражать любую из структур во рту: щеки, десны, язык, горло, губы, верхнюю или нижнюю часть рта. 2 Вставки 1 и 2 объясняют причины стоматита и лекарственные препараты, обычно связанные со стоматитом. Лучевая терапия полости рта приводит к значительному локальному повреждению слизистой оболочки полости рта как на острой, так и на поздней стадии. Лучевой стоматит характеризуется ксеростомией (сухостью во рту из-за недостатка слюны), диффузной эритемой, изъязвлением, изменением вкуса, болезненностью во рту, дисфагией, затруднением речи и неприятным запахом изо рта. 3
Коробка 1
Причины стоматита
-
Химиотерапия
-
Лучевая терапия
-
Неплотно прилегающие зубные протезы
-
Травма
-
-
Гематологические злокачественные новообразования (стоматит развивается в 2-3 раза чаще, чем солидные опухоли)
-
Инфекция (вирусная, грибковая и бактериальная)
-
Обезвоживание
-
Лекарства
- Box 2
-
Покровные агенты, такие как салицилат висмута, сукральфат или другие антациды
-
Водорастворимые лубриканты для рта и губ
-
Местные анальгетики, такие как бензидамин гидрохлорид
-
Местные анестетики, такие как вязкий лидокаин (может ослабить рвотный рефлекс на короткое время)
-
Пероральные или парентеральные анальгетики, включая опиоиды, если необходимо, от боли, не контролируемой с помощью более чем
-
У большинства пациентов, получающих лучевую терапию головы и шеи, разовьются оральные осложнения.
-
Проактивный подход с использованием устной оценки перед лечением поможет свести к минимуму такие осложнения.
-
Пересмотрите лекарства пациентов и подумайте об исключении тех, которые повышают риск стоматита.
-
Ксеростомия — наиболее постоянный и неприятный побочный эффект лучевой терапии. Важны профилактический подход и раннее лечение.
-
Правильное питание и гидратация жизненно важны.
- Полный протез верхней челюсти — вероятно, из-за большой площади контакта между зубным протезом и слизистой оболочкой полости рта
- Акриловые протезы — виды Candida, по-видимому, обладают особым сродством связывания с акриловой смолой
- Плохая гигиена полости рта — виды Candida и бактерии Lactobacillus прилипают к поверхности зубных протезов и должны удаляться химическим и / или механическим способом не реже одного раза в день
- Плохо подогнанные протезы — механическая травма повреждает слизистую оболочку, делая ее более подверженной инфекциям
- Протезы — старые зубные протезы обычно связаны со стоматитом зубных протезов, вероятно, из-за плохой посадки и шероховатой поверхности, на которой могут скрываться Candida
- Постоянное ношение зубного протеза — если его не снять на ночь, риск увеличивается
- Мужчины — вероятность развития зубного стоматита в два раза выше, чем у женщин
- Сахарный диабет — диабетики более склонны к развитию дрожжевых инфекций
- Сухость во рту (ксеростомия) — слюна обычно помогает промыть полость рта и очистить поверхность протеза
- замачивание в перборате натрия, гипохлорите натрия (6-процентный отбеливатель, разбавленный путем смешивания 10 частей воды с одной частью отбеливателя в течение 10 минут), диглюконат хлоргексидина, слабые кислоты
- впитывание ферментов, таких как протеазы и мутаназы
- Замачивание на ночь с 10% уксусом — недорогой, но не идеальный вариант. В одном исследовании сообщалось об уменьшении количества дрожжевых грибков и клиническом улучшении, но не о полном разрешении.
- чистка с использованием нейтрального мыла или зубной пасты
- ультразвуковая чистка
- Felton D, Cooper L, Duqum I, et al. Основанные на фактах рекомендации по уходу и обслуживанию полных зубных протезов: публикация Американского колледжа ортопедов. J Prosthodont. 2011; 20 Приложение 1: S1-S12. DOI: 10.1111 / j.1532-849X.2010.00683.x. PubMed
- Gendreau L, Loewy ZG.Эпидемиология и этиология зубного стоматита. J Prosthodont. 2011; 20 (4): 251-60. DOI: 10.1111 / j.1532-849X.2011.00698.x. PubMed
- Гонсалвес WC, Райтсон А.С., Генри Р.Г. Общие состояния полости рта у пожилых людей. Я семейный врач. 2008; 78 (7): 845-52. Журнал
- Jainkittivong A, Aneksuk V, Langlais RP. Поражения слизистой оболочки полости рта у пользователей зубных протезов. Геродонтология. 2010; 27 (1): 26-32. DOI: 10.1111 / j.1741-2358.2009.00289.x. PubMed
- Pinto TM, Neves AC, Leão MV, Jorge AO. Уксус как противомикробное средство для борьбы с Candida spp.у владельцев полных зубных протезов. J Appl Oral Sci. 2008; 16 (6): 385-90. DOI: 10.1590 / s1678-77572008000600006. Журнал
- Лихорадка, озноб, головная боль, непродуктивный кашель
- Симптомы могут исчезнуть в течение нескольких дней без лечения
- Может остаться недиагностированным
- Высокая температура, озноб, продуктивный кашель, боль в груди
- Мокрота может быть желтовато-коричневой
- Субфебрильная температура, продуктивный кашель, ночная потливость, похудание
- Мокрота может быть желтовато-коричневой или содержать кровь
- Высокая температура, одышка, учащенное дыхание
- Поражения начинаются как папулы, пустулы или подкожные узелки.
- В течение недель или месяцев поражения превращаются в язвы и образуют твердые язвы.
- В течение периода от месяцев до лет поражения увеличиваются в размерах и заживают, образуя бородавчатые шрамы.Поражения могут покрывать большую часть лица, вызывая серьезные уродства.
- Часто возникают необратимые рубцы.
- Микроскопия и посев мокроты
- Серологические испытания
- Рентген грудной клетки и компьютерная томография
- Биопсия ткани и кожи
- Итраконазол, принимаемый перорально, является препаратом выбора при легких и умеренных заболеваниях легких или других органах.
- Амфотерицин B для внутривенного введения является препаратом выбора при тяжелом или опасном для жизни бластомикозе (например, ОРДС, поражение ЦНС, пациенты с ослабленным иммунитетом).
- Книга: Учебник дерматологии.Эд Рук А., Уилкинсон Д.С., Эблинг FJB, Чемпион Р.Х., Бертон Д.Л. Четвертое издание. Научные публикации Блэквелла.
- Mucorales
- Энтомофторалес
- Conidiobolus coronatus / incongruus
- Basidiobolus ranarum
- Поражает молодых людей и чаще встречается у мужчин, чем у женщин.
- Лицо — наиболее частое место заражения.
- Грибки проникают через слизистую носа и вызывают подкожную опухоль вокруг носовой и периназальной области.
- Инфекция может распространяться от нижних носовых раковин и вызывать общий отек лица.
- Пациенты могут жаловаться на заложенность носа и выделения из носа, а также на боль в носовых пазухах.
- Сообщалось о легочной и системной инфекции.
- Обычно наблюдается у детей и чаще встречается у мужчин.
- Часто проявляется медленно прогрессирующей подкожной массой в области конечностей или пояса конечностей.
- Культура выявляет быстрорастущие грибы, характеризующиеся примитивными преимущественно асептатными гифами.
- Культура при 30 ° C подтверждает, какой организм вовлечен: Conidiobolus sp . вырастут белые или серые восковидные колонии и Basidiobolus sp . вырастут кремовые или желтые восковые колонии.
- Болезненное мочеиспускание (дизурия)
- Выделения из уретры (часто слизисто-гнойные)
- Дискомфорт и отек яичек вследствие орхита эпидидимита
- Анальный дискомфорт и выделения из-за проктита)
- Повышенные выделения из влагалища
- Боль внизу живота, которая может быть вызвана воспалительным заболеванием органов малого таза (ВЗОМТ)
- Дизурия
- Болезненные периуретральные и бартолиновые железы
- Анальный дискомфорт и выделения из-за проктита
- Теносиновит
- Поражения кожи
- Полиартралгия и олигоартралгия, или гнойный артрит
- Конституциональные симптомы (например, лихорадка, озноб и недомогание).
- У женщин вагинальный или эндоцервикальный образец одинаково чувствителен.
- Для мужчин предпочтение отдается первому прохождению мочи. Образцы из прямой кишки и глотки рассматриваются в зависимости от места полового контакта.
- NAAT обладают высокой чувствительностью и часто сочетаются с одним или двумя другими тестами на ИППП (например, на хламидиоз или трихомониаз).
- Самостоятельный сбор образцов возможен, и результаты могут быть получены раньше, чем при культивировании.
- NAAT обычно не предоставляют информацию о чувствительности гонококков к антибиотикам.
- Плохая гигиена полости рта с последующим хирургическим вмешательством или травмой
- Нарушение иммунитета, например, иммунодепрессанты или хронические состояния, такие как сахарный диабет
- Недоедание
- Проживание в тропических странах
- Материал, полученный при аспирации абсцесса или пазухи, или из образца биопсии, можно культивировать в лаборатории; Для выращивания Actinomyces необходимы строгие условия роста. Часто присутствуют различные сопутствующие бактерии.
- Гранулы серы можно исследовать под микроскопом на предмет признаков, характерных для Actinomyces ; однако это не окончательный тест, так как другая бактерия под названием Nocardia имеет похожий вид.
- Актиномикоз лечится антибиотиками, такими как пенициллин. Высокие дозы пенициллина внутривенно с последующим пероральным приемом пенициллина обычно необходимы для проникновения в области фиброза и нагноения. Для предотвращения рецидива часто требуется длительное лечение.
- Альтернативные антибиотики включают тетрациклины, эритромицин и клиндамицин.
- Хирургическое лечение включает дренирование глубоких абсцессов, иссечение ходов носовых пазух и удаление объемных инфицированных образований.
- Комбинированное лечение пенициллином и хирургическое вмешательство почти всегда дает излечение
- Тесный контакт с пациентом с активным туберкулезом
- Проживание или посещение страны или сообщества, где распространен туберкулез
- Проживание в многолюдном сообществе, включая такие учреждения, как общежития для престарелых, больницы длительного пребывания и тюрьмы
- Работа в больницах и учреждениях здравоохранения.
- Прямая инокуляция туберкулезных микобактерий в кожу
- Распространяется на кожу через кровоток
- Распространение на кожу из основного очага инфекции.
- Представляет собой багряное или коричневато-красное бородавчатое образование
- Поражения чаще всего возникают на коленях, локтях, кистях, стопах и ягодицах
- Поражения могут сохраняться годами, но могут исчезнуть даже без лечения
- Стойкая и прогрессирующая форма кожного туберкулеза
- Маленькие резко очерченные красновато-коричневые папулы сливаются в бляшки студенистой консистенции (так называемые яблочно-желейные узелки)
- Поражения сохраняются годами, приводя к обезображиванию, а иногда и к раку кожи
- Твердые безболезненные поражения, которые со временем образуют зернистую основу
- Может зажить даже без лечения, но на это уходят годы и оставляют неприглядные шрамы
- Поражения кожи представляют собой небольшие (размером с просо) красные пятна, которые некротизируются, переходя в язвы и абсцессы
- Пациент в целом болеет
- Прогноз плохой (многие пациенты умирают, даже если им поставлен диагноз и проведено лечение)
- Поражения кожи в местах соединения кожно-слизистых, например перианальных
- Связано с запущенным внутренним заболеванием
- Мелкие язвы
- Туберкулиновая кожная проба (проба Манту или PPD)
- Анализ крови на высвобождение гамма-интерферона (IGRA), такой как QuantiFERON-TB gold
- Посев мокроты (для получения результатов может потребоваться месяц или больше)
- Рентген грудной клетки и другие радиологические тесты на внелегочную инфекцию.
- Туберкулезный шанкр: атипичная микобактериальная инфекция, другие оппортунистические инфекции
- Волчанка обыкновенная: проказа, саркоидоз
- Tuberculosis verrucosa cutis: вирусные бородавки, кератозы
- Восточный туберкулез: болезнь Крона, сифилис
- Скрофулодермия: атипичные микобактериальные инфекции, абсцесс.
Лекарства, связанные со стоматитом
Варианты лечения стоматита одинаковы, независимо от того, является ли пациент паллиативным или лечебным.Незначительные вариации зависят от прогноза и продолжительности жизни.
Устное обследование
Вы используете проактивный подход, чтобы свести к минимуму осложнения ожидаемой Мэри лучевой терапии головы и шеи и сопутствующей химиотерапии. Бригада онкологов направляет ее на стоматологическое обследование, поскольку доказательства подтверждают это. 3 Вы рассчитываете время этой стоматологической помощи, чтобы обеспечить достаточный период восстановления до начала лечения рака. Мэри возвращается и сообщает, что ее стоматологическая работа включала чистку, 2 небольших пломбирования и 1 удаление.Вы консультируете ее по вопросам здорового образа жизни, приема лекарств, отпускаемых по рецепту и без рецепта, а также о влиянии этих лекарств на здоровье ее полости рта.
Многие побочные эффекты лечения рака часто можно предотвратить. Рекомендуемый подход, подкрепленный доказательствами, использует предварительную оценку полости рта 2 для выявления и устранения бессимптомных инфекций полости рта, включая небольшой кариес, заболевания пародонта и инфекции полости рта, вызванные протезами или реставрациями, которые могут вызвать раздражение слизистой оболочки полости рта.Пероральное обследование должно длиться не менее 2 недель, но предпочтительно 3 недели до начала лечения рака, чтобы дать время для решения любых проблем. 3
Профилактика и терапия
Вы рассказываете Мэри об общем уходе за полостью рта и объясняете вероятность ксеростомии. Вы посоветуете ей прекратить прием гидрохлоротиазида и предложить ей контролировать свое кровяное давление на случай, если потребуется другое лекарство. Вы также предлагаете ей отказаться от амитриптилина. Вы советуете ей бросить курить и предлагаете вспомогательные средства, чтобы помочь ей.Вы сообщаете ей о рисках употребления алкоголя во время терапии и категорически препятствуете даже случайному употреблению алкоголя в обществе.
Ксеростомия — наиболее постоянный и неприятный побочный эффект лучевой терапии. 2 Лучевая терапия воздействует на серозные железы, что приводит к снижению слюноотделения и сухости во рту. Начало может быть очевидным в течение 1 недели после начала лучевой терапии и может иметь долгосрочные последствия. Ксеростомия и прямое воздействие лучевой терапии и химиотерапии могут привести к мукозиту, первоначально эритеме и отеку эпителия, которые могут перейти к изъязвлению.Этот процесс часто начинается в течение 2 недель после лучевой терапии и в течение 5-8 дней после химиотерапии. 2 Хотя ксеростомия и изменение вкуса могут длиться длительное время (например, месяцы), мукозит обычно проходит примерно через 2–3 недели после завершения лучевой или химиотерапии.
Практикуя профилактический подход для снижения вероятности или тяжести ксеростомии, вам все равно необходимо обучать пациентов текущим стратегиям лечения. Сюда входит использование заменителей слюны (например, воды или препаратов глицерина) или стимуляторов слюноотделения (например, сиалогена или жевательной резинки).
Вставка 3 4 обеспечивает поэтапный подход к симптомам, связанным со стоматитом. Обычно используемые жидкости для полоскания рта, используемые для профилактики и лечения стоматита, включают содовую, безалкогольные жидкости для полоскания рта и гидрохлорид бензидамина; перекись водорода — , а не . Во многих аптеках есть собственные рецептурные жидкости для полоскания рта от стоматита, которые часто называют «волшебным средством для полоскания рта», хотя в нем нет никакого волшебства. Эти жидкости для полоскания рта, которые могут быть очень эффективными при боли во рту из-за стоматита, включают различные комбинации противогрибковых, антибактериальных, стероидных и местных анестетиков.Важно поощрять пациентов к частому увлажнению и обучать их другим рекомендациям по общему уходу за полостью рта.
Вставка 3
Поэтапный подход к симптомам стоматита
Данные Cancer Care Новая Шотландия. 4
Вы видите Мэри примерно через 6 недель после начала лечения. Она жалуется на сильную боль во рту, белые бляшки на нёбе и языке; эти поражения довольно рыхлые. Она значительно похудела, и за время лечения ей пару раз приходилось вводить болюс жидкости внутривенно. Меры профилактики она выполнила, бросила курить. Ваше впечатление — кандидоз полости рта, и вы рекомендуете ей принимать 100 мг флуконазола ежедневно в течение 10 дней.Флуконазол для лечения кандидоза ротоглотки может быть более эффективным, чем обычный режим приема нистатина, особенно у хозяина с ослабленным иммунитетом. 1 Вы также проконсультируете ее по поводу ее анорексии и потери веса, порекомендуете высококалорийные пероральные добавки с высоким содержанием белка и направите ее к диетологу.
Мэри настроена очень оптимистично, так как у нее осталась только 1 неделя терапии, и она может видеть свет в конце туннеля. Вы говорите ей слова поддержки и побуждаете ее проследить за вами по окончании лечения для получения постоянного ухода.Мэри понимает из разговора со своим онкологом, что есть шанс добиться излечения; вы поддерживаете это и разделяете ее надежду.
Примечания
ИТОГ
Примечания
Конкурирующие интересы
Не заявлены
Ссылки
1. Вентафридда В., Рипамонти С., Сбанотто А., де Конно Ф. Уход за полостью рта. В: Дойл Д., Хэнкс Г., Черный Н. И., Калман К., редакторы. Оксфордский учебник паллиативной медицины.3-е изд. Нью-Йорк, Нью-Йорк: издательство Оксфордского университета; 2005. С. 677–87. [Google Scholar] 2. Sonis ST, Costa JW. Устные осложнения. В: Kufe DW, Pollock RE, Weichselbaum RR, Gansler TS, Bast RC, редакторы. Медицина рака Голландии-Фрея. 6-е изд. Гамильтон, Онтарио: BC Decker Inc; 2003. С. 1585–2598. [Google Scholar] 3. Стивенсон-Мур П., Эпштейн Дж. Б. Ведение зубов на облученных участках. Eur J Cancer B Oral Oncol. 1993. 29B (1): 39–43. [PubMed] [Google Scholar]Зубной стоматит | DermNet NZ
Автор: д-р Делвин Дайалл-Смит, FACD, дерматолог, 2010 г.
Что такое зубной стоматит?
Стоматит, вызванный протезом, является распространенной воспалительной реакцией, связанной с ношением зубных протезов, обычно с участием видов Candida (дрожжевые). Менее распространенные формы зубного стоматита могут быть следствием механической травмы или аллергической контактной реакции.
Стоматит означает боль во рту.
У кого зубной стоматит?
Стоматит, связанный с протезами, очень распространен, в некоторых группах населения им страдают более 50% пользователей зубных протезов.Это наиболее частое клинически важное заболевание, развивающееся во рту у тех, кто носит зубные протезы.
Факторы, предрасполагающие к развитию стоматита зубных протезов, включают:
Пожилые люди чаще всего носят зубные протезы и подвергаются особому риску плохой гигиены зубных протезов из-за ограниченных финансовых ресурсов, плохого зрения, ограниченной ловкости рук и отсутствия информации.Бедность также влияет на возможность регулярно посещать стоматолога и заменять неподходящие протезы.
Клинические особенности зубного стоматита
Протезный стоматит обычно протекает бессимптомно. Но при осмотре слизистая оболочка рта, контактирующая с протезом, будет красной и иногда опухшей с небольшими красными точками (петехиальные кровотечения).
Как диагностируется зубной стоматит?
Зубной стоматит — это клинический диагноз, основанный на покраснении и припухлости, повторяющих форму области контакта протеза.
Микробиологические мазки с неба и / или поверхности зубных протезов подтверждают наличие дрожжевых грибков — наиболее распространен C. albicans, за ним следуют C. glabrata, C. tropicalis и другие.
Осмотр зубного протеза может выявить некоторые из перечисленных выше предрасполагающих факторов.
Лечение зубного стоматита
Самым важным лечением является снятие зубных протезов на ночь и тщательная их чистка.
Зубные протезы следует снимать и чистить не реже одного раза в день.Варианты очистки включают:
Химическая очистка
Механическая очистка
При устоявшемся стоматите зубных протезов, местное нанесение противогрибковых средств на поверхность, прилегающую к зубным протезам, и слизистую ротовой полости, например 2% кетоконазола в Orabase.Следует избегать применения перорального геля миконазола пациентам, принимающим варфарин, поскольку были сообщения о лекарственных взаимодействиях.
Следует по возможности избегать пероральных противогрибковых таблеток, поскольку побочные эффекты возникают чаще, чем при местном применении.
Полоскания рта, такие как гексетидин, также оказались полезными с небольшими побочными эффектами.
Необходимо провести стоматологическое обследование для оценки состояния и пригодности зубного протеза. Возможно, зубной протез потребуется перебазировать, переустановить или заменить.
Профилактика лучше, и регулярные стоматологические осмотры будут указывать на адекватность гигиены и посадки протеза.
Ссылки:
В DermNet NZ:
Другие веб-сайты:
Книги о кожных заболеваниях:
См. Книжный магазин DermNet NZ
Бластомикоз | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2005 г.
Бластомикоз — это редкая грибковая инфекция, вызываемая грибком Blastomyces dermatitidis, который растет в древесине и почве.Это обычная инфекция среди собак, особенно в регионах, где она распространена.
Заболевание в основном поражает легкие, почти у 50% пациентов симптомы часто минимальны или отсутствуют. Инфекция может распространиться на другие части тела. Чаще всего поражается кожа, и она поражается примерно в 20-40% случаев.
Причины и факторы риска
Заражение происходит при вдыхании спор, которые переносятся по воздуху при повреждении загрязненной почвы или древесины. Люди и животные, такие как собаки, крысы и кошки, могут заразиться.Заболевание редко передается от человека к человеку или от животного человеку. В очень редких случаях может произойти заражение через кожу.
Бластомикоз встречается во всем мире, но наиболее распространен в южно-центральных и средне-западных США и Канаде. Ежегодная заболеваемость в этих регионах составляет 1-2 случая на 100 000 человек. Хотя люди любого возраста и пола могут заразиться, люди с ослабленной иммунной системой, такие как инфицированные вирусом иммунодефицита человека (ВИЧ) или получатели трансплантата органов, подвергаются большему риску тяжелого заболевания и распространения инфекции на другие части тела.
Симптомы могут проявиться только через 3-4 недели после вдыхания грибка. Среднее время проявления симптомов составляет 45 дней (от 21 до 106 дней).
Клинические особенности
Пациенты обычно обращаются с респираторными симптомами, соответствующими одной из следующих специфических схем.
| Типы симптомов | Характеристики |
|---|---|
| Гриппоподобное заболевание |
|
| Острое заболевание, напоминающее бактериальную пневмонию |
|
| Хроническое заболевание, напоминающее туберкулез или рак легких |
|
| Быстрые, прогрессирующие, тяжелые симптомы, напоминающие острый респираторный дистресс-синдром (ОРДС) |
|
Другие симптомы, которые могут возникнуть, включают боль в костях или суставах, мышечную ригидность и боль, поражение предстательной железы, которое может вызывать боль при мочеиспускании, и поражение горла, вызывающее охриплость голоса.
Кожные особенности бластомикоза
Поражения кожи часто встречаются на лице, шее и конечностях, поскольку инфекция распространяется из легких на другие части тела. Может развиться одно или несколько поражений.
Диагноз
Для подтверждения диагноза бластомикоза проводятся лабораторные и радиологические исследования.
История болезни также важна при постановке диагноза, особенно в регионах, где может быть вспышка заболевания.
Лечение
Пациентам с бластомикозом, ограниченным легкими, и у которых нет серьезных симптомов, может не потребоваться какое-либо лечение. Обычно симптомы проходят самостоятельно, и инфекция проходит спонтанно. Лечение следует использовать при обострении инфекции в легких.
Когда инфекция распространяется и поражается кожа, спонтанного разрешения не происходит, и необходимо лечение.
Пациенты с ограниченным поражением кожи и относительно легким поражением легких обычно полностью выздоравливают. Отсутствие лечения или более тяжелое заболевание может привести к серьезным рубцам, обезображиванию или смерти.
Ссылки:
В DermNet NZ:
Другие веб-сайты:
Книги о кожных заболеваниях:
См. Книжный магазин DermNet NZ
Зигомикоз | DermNet NZ
Автор: Д-р Шарника Абейакирти, регистратор дерматологии, больница Вайкато, Гамильтон, Новая Зеландия, 2007.
Что такое зигомикоз?
Зигомикоз — редкая инфекция, вызываемая классом грибов, называемых Zygomycetes.Это относительно примитивный класс грибов, которые живут за счет разлагающегося органического вещества.
Что вызывает зигомикоз?
Есть 2 отряда Zygomycetes:
Mucorales
Mucorales — это быстрорастущие грибы, включающие два семейства: Mucoraceae и Cunninghamellaceae. Mucorales обычно вызывает инфекцию у людей с ослабленной иммунной системой из-за лекарств, таких как системные стероиды, и таких заболеваний, как лимфома и плохо контролируемый сахарный диабет.Грибки поражают кровеносные сосуды и вызывают мукормикоз — острый, быстро распространяющийся и молниеносный системный микоз. Сообщалось о носоро-церебральных (нос и головной мозг), легких, желудочно-кишечных и брюшно-тазовых, кожных и широко распространенных формах. Смертность очень высока.
Кожные поражения, вызванные Mucorales, возникают в результате травматической имплантации или вторично распространяются через кровоток на кожу. Инфекция Mucorales может привести к образованию бляшек, пустул и абсцессов или некротических изъязвлений.
Наиболее частым видом, вызывающим зигомикоз, является Rhizopus arrhizus ( Rhizopus oryzae ).
Entomophthorales
Entomophthorales вызывает медленно прогрессирующее хроническое заболевание. Инвазии в сосуды нет, и инфекция обычно ограничивается подкожной клетчаткой (подкожный зигомикоз).
Есть виды 2 разных родов:
Зигомикоз
Каковы клинические признаки подкожного зигомикоза?
Подкожный зигомикоз начинается с медленно прогрессирующего безболезненного подкожного отека.Может возникнуть единичное поражение или множественные поражения сателлитов. В анамнезе может быть предшествующая травма.
При пальпации однородный, дискообразный, подвижный узелок. Характерно, что он не питается и имеет твердую консистенцию. Вышележащая кожа в большинстве случаев нормальная. Однако иногда она может быть напряженной, опухшей, шелушащейся или гиперпигментированной, но не изъязвленной.
Клинические признаки могут незначительно отличаться в зависимости от вида.
| Conidiobolus sp. |
|
| Basidiobolus ranarum |
|
Как ставится диагноз зигомикоза?
Диагностика зигомикоза требует проведения глубокой послеоперационной биопсии кожи из подкожного новообразования для гистопатологии, микроскопии и посева грибов.
Во время биопсии необходимо проявлять осторожность, чтобы не повредить грибы, поскольку нежизнеспособные организмы приводят к отрицательному результату посева.
Как лечить зигомикоз?
Лечение обоих типов зигомикоза является трудным и длительным, а результаты лечения конидиоболезных инфекций особенно неутешительны.
Терапия может включать:
К сожалению, даже хирургическая резекция редко бывает излечивающей.
Гонорея | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2005 г. Обновлено д-ром Даниэлой Ванусовой, дерматологом, Чешская Республика, июль 2015 г. Обновлено д-ром Натали Рено, регистратором, и д-ром Сьюзан Брэй, врачом по сексуальному здоровью, Служба сексуального здоровья Вайкато, Гамильтон, Новая Зеландия . Главный редактор DermNet NZ: адъюнкт A / профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия.Март 2018
Что такое гонорея?
Гонорея — болезнь, вызванная инфицированием бактериями Neisseria gonorrhoeae . Наиболее частыми очагами инфекции являются слизистые оболочки уретры, эндоцервикса, прямой кишки, глотки и конъюнктивы. Гонорея — это инфекция, передающаяся половым путем (ИППП). Если мать инфицирована, гонорея также может передаваться новорожденному, рожденному естественным путем, вызывая конъюнктивит.
Кто подвержен риску гонореи?
Люди, подверженные риску гонореи, — это в основном сексуально активные люди, которые вступают в контакт с инфицированным человеком, не практикуя безопасный секс.
Более безопасный секс означает использование презерватива или оральной прокладки во время полового акта, который может включать вагинальный, оральный или анальный контакт.
Каковы признаки и симптомы гонореи?
Инкубационный период в среднем составляет от двух до семи дней.
Гонорея протекает бессимптомно у 10–15% мужчин и до 80% женщин.
Клинические признаки локальной гонореи у мужчин и женщин различаются
Мужчины
Самки
Инфекция глотки становится все более распространенной, особенно у мужчин, практикующих секс с мужчинами (МСМ), и в большинстве случаев протекает бессимптомно.
Что такое диссеминированная гонококковая инфекция?
Осложнения гонореи возникают, когда инфекция не диагностируется и не лечится. Это более вероятно, если инфекция протекает бессимптомно или когда есть какие-либо препятствия для доступа к медицинской помощи.
Восходящая инфекция у женщин
Восходящая инфекция у женщин может вызывать воспалительные заболевания органов малого таза (эндометрит, сальпингит, трубно-яичниковый абсцесс). Рубцевание женских верхних половых путей может привести к хронической тазовой боли, внематочной беременности и бесплодию.
Восходящая инфекция у мужчин
Восходящая инфекция у мужчин может вызывать болезненное воспаление и отек придатка яичка и яичек (эпидидимоорхит).
Беременность и неонатальная инфекция
Гонококковая инфекция во время беременности может привести к выкидышу, преждевременным родам и послеродовому эндометриту. Вертикальная передача от матери к ребенку может вызвать неонатальный конъюнктивит и, реже, бактериальный сепсис.
Инфекция конъюнктивы
Конъюнктивит у взрослых может возникнуть в результате аутоинокуляции и встречается реже, чем конъюнктивит новорожденных.Гонококковая инфекция конъюнктивы может привести к рубцеванию, стойкому ухудшению зрения и слепоте.
Диссеминированная гонококковая инфекция
Диссеминированная гонококковая инфекция возникает в результате распространения бактерий на суставы и другие ткани. Встречается у 0,5–3% инфицированных. Спектр симптомов включает:
Факторы риска диссеминированной гонококковой инфекции включают недавние менструации, дефицит комплемента, системную красную волчанку и микробные факторы, специфичные для некоторых штаммов бактерий (например, изоформа 1 A порина B наружной бактериальной мембраны).
Очень редкие осложнения гонококковой инфекции включают менингит, эндокардит, остеомиелит и васкулит.
Каковы кожные проявления гонореи?
Хотя гонорея обычно поражает поверхности слизистых оболочек, она также может поражать кожу.Сыпь присутствует у большинства пациентов с диссеминированной гонококковой инфекцией. Он поражает туловище, конечности, ладони и подошвы и обычно не затрагивает лицо, кожу головы и рот.
Типы поражений включают микроабсцессы, пятна, папулы, пустулы и пузырьки. Геморрагические поражения, узловатая эритема, крапивница и многоформная эритема возникают реже.
Гонококковые поражения кожи
Как ставится диагноз гонорея?
Метод, используемый для обнаружения гонореи, зависит от настроек и доступных ресурсов.
Микроскопия
Окрашивание по Граму и визуализация грамотрицательных диплококков подходят для мужчин с выделениями из уретры (чувствительность 90–95%) и рекомендуются людям с ректальными симптомами (см. Лабораторные исследования бактериальных инфекций). Они не рекомендуются женщинам (из-за низкой чувствительности 20–50% для эндоцервикальных и уретральных образцов) или для образцов из глотки.
Окраска гонококка по Граму
Культура
Культура включает сбор образцов из соответствующих участков (таких как эндоцервикальная, уретральная, ректальная и глоточная области), а затем посев на чашки с агаром, которые являются селективными для Neisseria gonorrhea . Neisseria gonorrhea требует особых условий (атмосфера, обогащенная CO 2 ) и быстрой доставки в лабораторию для обеспечения жизнеспособности организмов. Преимущество культивирования в том, что оно может обеспечить тестирование на чувствительность к противомикробным препаратам (что важно, поскольку этот организм быстро развивает устойчивость ко многим антибиотикам) и подтверждающее тестирование.
Тесты амплификации нуклеиновых кислот
Тесты амплификации нуклеиновых кислот (NAAT) становятся все более доступными.
Как лечить гонорею?
Лечение неосложненной гонореи следует начинать как можно скорее, чтобы предотвратить дальнейшие осложнения. Рекомендуемый эмпирический режим лечения Neisseria gonorrhea — цефтриаксон 500 мг внутримышечно плюс азитромицин 1 г перорально. Добавление азитромицина важно, поскольку считается, что двойная терапия ограничивает возникающую резистентность, которая начинает возникать при применении одного цефтриаксона.Азитромицин также лечит сопутствующую хламидиозную инфекцию.
Половая жизнь не должна иметь место до завершения лечения и до тех пор, пока все недавние половые контакты не будут проверены и не будут должным образом лечиться.
Если присутствует восходящая инфекция, такая как воспалительное заболевание органов малого таза или эпидидимоорхит, лечение потребует более длительных и сложных схем приема антибиотиков. Важно обращаться к обновленным местным правилам.
У пациентов с гонореей следует проводить тесты на другие ИППП, чтобы исключить сопутствующие инфекции.
Как предотвратить гонорею?
Уведомление и лечение недавних половых контактов и использования презервативов важны для предотвращения повторного заражения людей и предотвращения распространения гонореи среди населения.
Актиномикоз | DermNet NZ
Автор: Мари Хартли, штатный писатель, 2010 г. Отредактировано и обновлено доктором Амандой Окли, дерматологом, Гамильтон, Новая Зеландия; и Ванесса Нган, штатный писатель; Июнь 2014.
Что такое актиномикоз?
Актиномикоз — это хроническая или медленно прогрессирующая инфекция, вызываемая различными видами бактерий из рода Actinomyces , чаще всего Actinomyces israelii . Актиномицеты являются нормальными обитателями ротовой полости, желудочно-кишечного тракта и женских половых путей и не вызывают инфекцию, если нет повреждений кожи или слизистой оболочки. Actinomyces , по-видимому, также требует присутствия других сопутствующих бактерий, чтобы вызвать заболевание.
Заболевание характеризуется образованием абсцесса и дренирующими пазухами (небольшие туннели, выходящие на поверхность кожи или слизистых оболочек и отводящие гной). Дренажный гной содержит желтые гранулы, называемые гранулами серы.Они названы по цвету гранул, а не по их содержимому.
Актиномикоз следует дифференцировать от актиномицетомы, которая представляет собой хроническую инфекцию кожи и подкожной клетчатки, обычно поражающую стопу (см. Мицетому). Актиномицетома вызывается различными видами Actinomyces, которые встречаются в почве и растительном материале тропических регионов.
Кто подвержен риску актиномикоза?
Актиномикоз встречается относительно редко, но следующие факторы повышают риск заражения:
Каковы клинические признаки актиномикоза?
Цервикофациальный актиномикоз
Цервикофациальный (шея и голова) актиномикоз является наиболее распространенной формой инфекции, на которую приходится 50–70% случаев.Стоматологическая хирургия, травма ротовой полости или лица или локальное повреждение тканей, вызванное раком или лучевой терапией, обычно предшествуют инфекции. Инфекция обычно начинается с медленно прогрессирующей безболезненной твердой шишки на щеке или вокруг челюсти. Это перерастает в абсцессы и истощение носовых ходов. Окружающие ткани опухают. Иногда присутствуют жар и другие симптомы системной инфекции. Актиномикоз вокруг челюсти может вызвать тризм (длительный спазм мышц челюсти).
Лимфатические узлы обычно не увеличены, и боль обычно незначительна, если только соседние структуры не сдавлены.Инфекция медленно распространяется на окружающие ткани и органы, такие как кожа головы, глаза, уши, язык, гортань и трахея. Иногда происходит поражение соседней кости. Инфекция может распространиться на мозговые оболочки (оболочки, окружающие головной и спинной мозг), вызывая менингит.
Абдоминальный актиномикоз
Заболевание брюшной полости (10–20% случаев) обычно возникает после разрыва слизистой оболочки желудочно-кишечного тракта, например, после операции, аппендицита, дивертикулита или проглатывания инородных тел, таких как куриные или рыбные кости.Это заболевание трудно диагностировать, поскольку у пациентов часто наблюдаются неспецифические медленно прогрессирующие симптомы, такие как лихорадка, потеря веса, диарея или запор, а также боли в животе. Любой орган брюшной полости может быть поражен прямым распространением болезни. Иногда можно обнаружить, что ходы носовых пазух доходят до кожи брюшной стенки или слизистой оболочки прямой кишки или заднего прохода.
Легочный актиномикоз
Заболевание легких (15–20% случаев) обычно вызывается аспирацией (ингаляцией) оральных или желудочно-кишечных секретов.Инфекция проявляется медленно прогрессирующими неспецифическими симптомами, такими как кашель, выделение мокроты, затрудненное дыхание и боль в груди. Инфекция может медленно распространяться, поражая местные структуры, такие как сердце и грудную стенку, а пазухи иногда доходят до кожи грудной клетки.
Актиномикоз таза
Актиномикоз таза встречается редко и связан с использованием внутриматочных противозачаточных средств. Общие симптомы этой инфекции включают дискомфорт в нижней части живота, аномальное вагинальное кровотечение и выделения из влагалища.
Первичный кожный актиномикоз
Первичный кожный актиномикоз очень редко и поражает открытую кожу после прямой имплантации организма во время травмы.
Как диагностируется актиномикоз?
Как лечить актиномикоз?
Целью лечения актиномикоза является лечение инфекции большими дозами антибиотиков и хирургическое вмешательство для создания неблагоприятных аэробных условий для роста видов Actinomyces .
Туберкулез кожи | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2003 г.Обновлено Hon A / Prof Amanda Oakley, август 2015 г. Обновление DermNet NZ, март 2021 г.
Что такое туберкулез кожи?
Кожный туберкулез (ТБ) возникает в результате кожной инфекции, вызванной Mycobacterium tuberculosis (M. tuberculosis) , той же бактерией, которая вызывает туберкулез легких (легочный туберкулез). Mycobacterium bovis вызвала туберкулез крупного рогатого скота и теперь является редкой причиной кожного туберкулеза во всем мире после программ ликвидации у крупного рогатого скота.Вакцинация БЦЖ может осложняться инфекцией кожи бациллой Кальметта-Герена (БЦЖ), аттенуированным штаммом M. tuberculosis .
Кто заболевает туберкулезом кожи?
Кожный туберкулез — необычная форма внелегочного туберкулеза (туберкулезная инфекция органов и тканей, кроме легких). Даже там, где ТБ распространен, например, на Индийском субконтиненте, в Африке к югу от Сахары и в Китае, кожный туберкулез встречается редко (<0,1%).
Факторы риска развития туберкулеза включают:
Не у всех, кто подвергается воздействию M. tuberculosis , разовьется болезнь, поскольку генетическая предрасположенность (MIM 607948) влияет на развитие инфекции; по оценкам, у 10% инфицированных разовьется активный туберкулез.
Что вызывает туберкулез кожи?
Кожный туберкулез почти всегда вызывается Mycobacterium tuberculosis , туберкулезной палочкой. Это кислотоустойчивые микобактерии; другие примеры микобактериальных кожных инфекций включают лепру ( M.leprae ) и атипичные микобактериальные инфекции, такие как M. marinum .
Кожный туберкулез может развиться:
Иммунный ответ на туберкулезную палочку влияет на клинические проявления инфекции. Предшествующее инфицирование туберкулезной палочкой или вакцинация БЦЖ приводит к формированию иммунитета от умеренного до высокого.Лекарственная иммуносупрессия, использование ингибиторов TNF-альфа и системные заболевания, такие как ВИЧ / СПИД или лейкемия, могут способствовать реактивации латентного ТБ.
Каковы клинические признаки туберкулеза кожи?
Первичный кожный туберкулез
Прямая инокуляция кожи или слизистых оболочек туберкулезными палочками из внешнего источника приводит к образованию туберкулезного шанкра. Преимущественно страдают дети. Инфекция может последовать за пирсингом, татуировкой или другими проникающими повреждениями кожи.Чаще всего участвуют лицо, руки и ноги. Туберкулезный шанкр появляется через 1-4 недели после инокуляции, первоначально представляя собой плотную красную папулу, которая превращается в безболезненную неглубокую язву с зернистым основанием и подрезанным краем. Могут развиваться споротрихоидные поражения и увеличенные регионарные лимфатические узлы.
Повторная прививка / повторное инфицирование кожного туберкулеза
Волчанка обыкновенная — наиболее частое проявление повторного инфицирования кожного туберкулеза. Может быть поражен любой участок кожи, но чаще всего поражаются голова и шея.
Волчанка обыкновенная
Tuberculosis verrucosa cutis (бородавчатый туберкулез) возникает после прямой инокуляции туберкулезной палочки на кожу человека, который ранее был инфицирован и развил хороший иммунитет. Ее назвали «бородавкой прозектора», когда она возникла в результате случайной травмы в кабинете для вскрытия трупа.
Туберкулез бородавчатой кожи
Восточный туберкулез (tuberculosis cutis orificialis) возникает после аутоинокуляции, вызванной поздним внутренним заболеванием, в результате которого туберкулезные палочки откладываются на кожно-слизистых соединениях, например вокруг носа и рта.
Посмотреть другие изображения туберкулеза …
Гематогенное распространение на кожу
Милиарный туберкулез следует за генерализованным распространением туберкулезных микобактерий через кровоток из активного внутреннего очага туберкулеза. Это наблюдается в основном у детей и пациентов с ослабленным иммунитетом. Поражение кожи называется диссеминированным туберкулезом кожи или острым милиарным туберкулезом кожи.
Гематогенное распространение туберкулеза на кожу
Метастатический туберкулезный абсцесс (туберкулезная гумма) также возникает из-за гематогенного распространения на кожу у детей и взрослых с ослабленным иммунитетом, но проявляется в виде подкожного узелка или холодного абсцесса на конечности.Вышележащая кожа разрушается, образуя язву с ходами носовых пазух и свищами.
Распространение на кожу из нижележащего очага инфекции
Скрофулодермия следует за прямым проникновением туберкулеза в кожу нижележащего лимфатического узла или кости, часто в сочетании с легочным туберкулезом. Чаще всего поражаются участки вокруг шеи и под подбородком.
Скрофулодермия
| Типы кожного туберкулеза | Характеристики |
|---|---|
| Туберкулез бородавки кутис |
|
| Волчанка обыкновенная |
|
| Скрофулодермия |
|
| Милиарный туберкулез |
|
| Восточный туберкулез |
|
Дермоскопия кожного туберкулеза
Lupus vulgaris: розово-красный фон, белые бесструктурные участки, желто-белые глобулы, белые чешуйки, короткие и длинные линейные сосуды и разветвляющиеся телеангиэктазы.Фолликулярные кератотические пробки не видны, что помогает отличить обыкновенную волчанку от волчанки.
Каковы осложнения кожного туберкулеза?
Некоторые формы кожного туберкулеза связаны с низким иммунитетом к M. tuberculosis и могут указывать на ослабленный иммунитет или тяжелую инфекцию, которая может привести к летальному исходу.
В редких случаях первичный кожный туберкулез может распространяться или, после заживления, на том же месте может появиться вульгарная волчанка или туберкулез бородавчатой кожи.
Туберкулиды — это реакции гиперчувствительности, которые обычно развиваются у пациентов с умеренным или высоким уровнем иммунитета к туберкулезной палочке.
Волчанка обыкновенная и скрофулодермия могут быть деструктивными и зажить с обезображивающими рубцами. Волчанка обыкновенная может осложняться развитием плоскоклеточного рака или других видов рака кожи в рубце спустя 25–30 лет примерно у 10% пациентов.
Осложнения кожного туберкулеза
Как диагностируется туберкулез кожи?
Диагноз туберкулеза кожи обычно ставится или подтверждается характерными гистопатологическими признаками при биопсии кожи.Типичные бугорки представляют собой казеозные эпителиоидные гранулемы, содержащие кислотоустойчивые бациллы (КУБ). Однако при некоторых формах кожного туберкулеза их может быть очень трудно обнаружить из-за очень низкого количества бацилл в коже.
Туберкулезные палочки могут быть обнаружены в коже с помощью специальных красителей тканей, таких как окраска по Цилю-Нильсену, полимеразная цепная реакция (ПЦР) и посев в лаборатории.
Другие тесты, которые могут потребоваться, включают:
Тяжелые реакции на пробу Манту (активный туберкулез)
Что такое дифференциальный диагноз туберкулеза кожи?
Как лечится туберкулез кожи?
Пациентам с легочным или внелегочным туберкулезом необходим адекватный курс соответствующего комбинированного противотуберкулезного лечения. Обычно это комбинация изониазида, рифампицина, пиразинамида и этамбутола, вводимая в течение шести месяцев стандартным курсом. Туберкулез с множественной лекарственной устойчивостью стал серьезной проблемой во всем мире. Разрабатываются новые противотуберкулезные препараты, в том числе бедаквилин, одобренный FDA.
Пациентов с латентной формой туберкулеза, но без активного заболевания, также можно лечить противотуберкулезными препаратами для предотвращения развития активного заболевания. [См. Скрининг на туберкулез].
Терапия одним лекарством не рекомендуется.
Иногда рекомендуется хирургическое удаление локализованного кожного туберкулеза, такого как обыкновенная волчанка или скрофулодермия. Некоторым пациентам, изуродованным вульгарной волчанкой, может потребоваться пластическая хирургическая реконструкция.
Каков исход кожного туберкулеза?
Самопроизвольное заживление может произойти при туберкулезном шанкре, скрофулодермии и бородавчатом кожном туберкулезе.Волчанка обыкновенная, если ее не лечить, обычно прогрессирует, как и большинство случаев бородавчатого туберкулеза и скрофулодермии. Некоторые проявления кожного туберкулеза, например милиарный туберкулез, указывают на серьезное системное заболевание, которое может быть фатальным.
Лечение обычно бывает успешным при адекватном курсе соответствующей комбинированной терапии, хотя некоторые кожные поражения заживают медленно.
.