Стоматит: причины и способы лечения | Еженедельник АПТЕКА
Слизистая оболочка — это защитный слой, покрывающий внутреннюю поверхность всего пищеварительного тракта. Воспаление слизистой оболочки ротовой полости — стоматит — распространенное нарушение. Оно может затрагивать губы, десны, щеки, язык и глотку.
Регулярно развивающееся воспаление и появление язв во рту называют рецидивирующим афтозным стоматитом. Это самое распространенное заболевание, поражающее ротовую полость. Специалисты выделяют несколько видов стоматита, среди которых наиболее известны язвенный и герпетический.
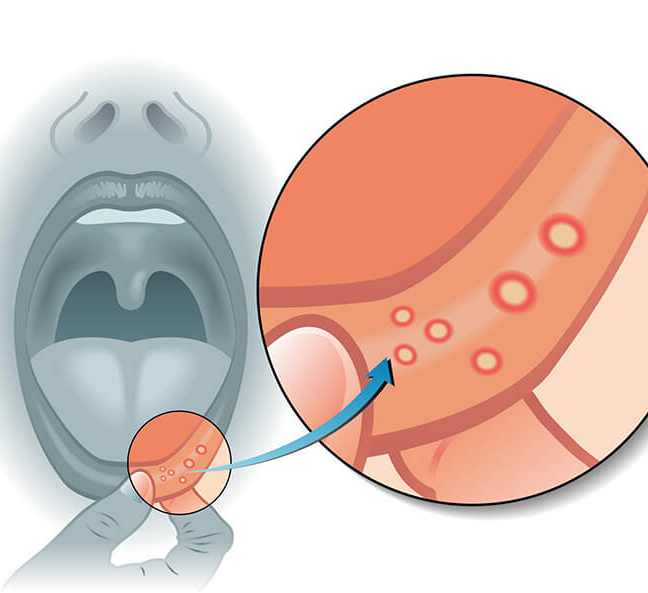
При язвенном стоматите на поверхности слизистой оболочки рта появляются бледные язвы белого или желтоватого цвета, окруженные красным кольцом. Они могут быть единичными или множественными, появляются на поверхности губ, щек и языка и вызывают острую боль. Обычно нарушение имеет легкую форму, при этом язвы заживают через 4–14 дней. При тяжелом течении (1 из 10 случаев) заболевание длится более 6 нед.
Герпетический стоматит сопровождается небольшими, болезненными, наполненными жидкостью язвами, которые обычно появляются на губах или в углах рта. Возбудитель заболевания — вирус простого герпеса. Перед появлением язвы в месте ее будущего расположения часто возникает ощущение покалывания, жжение или боль. Обычно герпетический стоматит длится 5–7 дней, после высыхания язвы покрываются желтой коркой. Заболевание высоко контагиозно, может передаваться бытовым путем и рецидивировать.
Стоматит имеет множество причин появления, действие некоторых факторов риска может перекрываться. Распространенные причины развития стоматита: травмы от зубных протезов, укусы, хирургическое вмешательство, химиотерапия, инфицирование вирусами или микроскопическими грибами, любое состояние, связанное с ксеростомией (сухостью во рту), курение или жевание табака.
Для рационального лечения стоматита важно правильно установить причину его развития. Диагностика заболевания включает осмотр пациента, забор бактериальных и вирусных мазков, соскоб для выявления грибковой инфекции, анализ крови. В некоторых случаях может потребоваться проведение биопсии и аллергических проб. Также следует рассмотреть медицинскую историю пациента: возможно, к развитию стоматита мог привести прием определенных препаратов. Стоматит может быть проявлением других заболеваний, в таких случаях следует провести обширную диагностику.
Лечение стоматита зависит от причины его развития. Например, если появление язв вызвано вирусами, бактериями или грибами, следует провести соответствующую терапию. Язвы аллергической природы подлежат лечению противоаллергическими препаратами. Симптоматическое местное лечение стоматита направлено на уменьшение выраженности боли и ускорение заживления язв. С этой целью применяют местные кортикостероиды (полоскание полости рта), антибиотики (в форме геля или жидкости для полоскания), местные анестетики и средства для обволакивания ротовой полости, приводящие к временному уменьшению выраженности боли.
Правильно диагностировать заболевание и назначить рациональное лечение может только квалифицированный врач.
По материалам www.medicalnewstoday.com
Микрофлора полости рта — статьи от клиники ЕВРОДЕНТ
В популярной телевизионной рекламе зубной пасты нам настойчиво пытаются внушить мысль, что было бы хорошо иметь стерильную полость рта 24 часа в сутки. Это ловкий маркетинговый ход, который имеет мало общего с эффективной профилактикой кариеса и других болезней, которые вызывают микроорганизмы. На самом деле, бактерии бактериям – рознь.
Это ловкий маркетинговый ход, который имеет мало общего с эффективной профилактикой кариеса и других болезней, которые вызывают микроорганизмы. На самом деле, бактерии бактериям – рознь.
Какие бактерии населяют полость рта?
В составе постоянной (аутохтонной) флоры рта насчитывают около 30 штаммов микроорганизмов. Это не болезнетворные бактерии, которые выполняют ряд важных функций. Принято считать, что основными микроорганизмами, которые стабилизируют нормальную флору ротовой полости, являются стрептококки (salivarius, sanguis, mitis), дифтероиды и вейллонеллы. Еще до 250-300 видов микробов попадают в полость рта и могут некоторое время там находиться. Среди этих штаммов встречаются патогенные. Зубные бляшки развиваются на поверхностях, которые не подвергаются механическому трению. Например, между двумя зубами, на задней поверхности зубов, в поддесневом кармане или на жевательной поверхности при кариесе.
Зубные бляшки развиваются на поверхностях, которые не подвергаются механическому трению. Например, между двумя зубами, на задней поверхности зубов, в поддесневом кармане или на жевательной поверхности при кариесе.
Во рту микроорганизмы, взаимодействуя между собой, формируют свою особую экосистему, которая находится в динамическом равновесии, саморегулируется и обновляется. Нормальная микрофлора рта лучше других микроорганизмов приспособилась к условиям жизни в ротовой полости и, как правило, всегда выигрывает в конкуренции с патогенными штаммами за счет:
- Скорости размножения и повышенной способности прилипания к поверхностям (опасность смыва слюной).
- Изменения кислотности и окислительно-восстановительного потенциала во рту.
- Выделения неспецифических ингибиторов размножения недружественных штаммов бактерий.
Как развиваются микробные болезни ротовой полости?
Нормальная микрофлора не безобидна. Она может вызывать воспаления при механическом повреждении мягких тканей полости рта и способствовать развитию кариеса, если появились дефекты в зубной эмали, через которые возможно проникновение в дентин. Практически всегда нормальная микрофлора проявляет агрессию на фоне снижения иммунитета.
Она может вызывать воспаления при механическом повреждении мягких тканей полости рта и способствовать развитию кариеса, если появились дефекты в зубной эмали, через которые возможно проникновение в дентин. Практически всегда нормальная микрофлора проявляет агрессию на фоне снижения иммунитета.
Продолжительный дисбактериоз полости рта чреват кандидозом. Грибы охотно заселяют слизистую оболочку рта в процессе длительной антибиотикотерапии, могут осложнять течение молочницы у женщин, вызывая генерализацию инфекции. Без нормальной микрофлоры полость рта обречена на колонизацию болезнетворными микроорганизмами с последующим развитием болезней.
Что вызывает дисбактериоз полости рта?
Среди местных факторов выделяют:- Неадекватную гигиену (недостаточный уровень или злоупотребление бактерицидными ополаскивателями, пастами, которые вызывают невосполнимые потери нормальной флоры).
- Аномалии прикуса.
- Длительно нелеченый множественный кариес.
- Значительные зубные отложения.
- Дефекты лечения и протезирования зубов.
- Нарушение функций глотания, жевания, носового дыхания, слюноотделения.
Таким образом, задачей гигиены, является не уничтожение всех бактерий в ротовой полости, а поддержание разумного количества нормальной микрофлоры, которая является одним из основных факторов местного иммунитета полости рта. Получите бесплатную консультацию стоматолога Евродента о правилах гигиены ротовой полости.
Стоматит у детей: виды, симптомы и лечение
 Во время болезни дыхательные пути и слизистая оболочка полости рта пересыхают, слюна выделяется скудно. Это приводит к тому, что начинают активно размножаться бактерии и микроорганизмы, которые вызывают воспаление и дискомфорт. Именно этот процесс и называется стоматитом. Вообще причины возникновения и формы заболевания могут быть самыми разными, поэтому при первых же признаках недуга необходимо срочно обращаться за квалифицированной помощью.
Во время болезни дыхательные пути и слизистая оболочка полости рта пересыхают, слюна выделяется скудно. Это приводит к тому, что начинают активно размножаться бактерии и микроорганизмы, которые вызывают воспаление и дискомфорт. Именно этот процесс и называется стоматитом. Вообще причины возникновения и формы заболевания могут быть самыми разными, поэтому при первых же признаках недуга необходимо срочно обращаться за квалифицированной помощью.
Разновидности заболевания
Как уже было сказано, существует множество форм стоматита, но мы выделим наиболее распространенные.
Афтозный. Так называется стоматит, при котором на слизистой оболочке полости рта появляются небольшие очаги воспаления, покрытые налетом молочного, серого и желтоватого оттенка. Вокруг язвочек присутствует ободок ярко-красного цвета.
Герпетический. Вирусный стоматит, который чаще всего проявляется у детей в возрасте от 1 до 4 лет. Часто малыши берут игрушки и прочие предметы в рот, в результате чего на слизистую оболочку может попасть вирус герпеса, вызывающий заболевание.
Ангулярный. Наверняка каждому известно, что такое заеды. В медицине данное явление называют ангулярным стоматитом, при котором появляются трещинки и раздражение кожного покрова в уголках рта. Основная причина возникновения подобного вида заболевания – это нехватка железа в организме.
Чтобы узнать, почему у ребенка часто возникает стоматит, стоит обратиться к врачу.
Симптомы болезни
Очень часто ребенок может вести себя неспокойно, плакать (язвочки приносят дискомфорт), даже отказываться от еды. Помимо этого, даже незначительный воспалительный процесс в полости рта порой провоцирует повышение температуры, которое дети в принципе переносят тяжело.
Для того чтобы убедиться в том, что присутствует болезнь, достаточно знать, как выглядит стоматит у детей, и осуществить визуальный осмотр полости рта. Попросите ребенка открыть ротик, после чего аккуратно оттяните нижнюю губу – именно там, на слизистой оболочке, и образовываются ранки и язвочки. Их расцветка и размеры могут значительно варьироваться. Первое, что должно насторожить родителей, – любая неоднородность на слизистых оболочках полости рта. То есть, если присутствуют припухлости, прыщики, раздражение, это уже повод для беспокойства.
Их расцветка и размеры могут значительно варьироваться. Первое, что должно насторожить родителей, – любая неоднородность на слизистых оболочках полости рта. То есть, если присутствуют припухлости, прыщики, раздражение, это уже повод для беспокойства.
Когда стоит обратиться к врачу
Итак, родитель должен обратиться к специалисту при следующей симптоматике:
- при повышенной температуре тела у малыша;
- ребенку тяжело есть и пить;
- Вы отмечаете повышенную суетливость, беспокойность у малыша;
- он плохо спит и жалуется на болезненность;
- Вы замечаете белый налет на языке и пузырьки на слизистой оболочке полости рта.
Лечение
Что делать, если у ребенка стоматит? Лечение должно назначаться врачом и напрямую зависит от факторов, которые могли спровоцировать заболевание. Однако для всех типов данного недуга есть общие рекомендации.
- Исключить из рациона твердую пищу, острые, кислые, слишком соленые продукты: они могут вызвать обострение болезни.
 То же самое касается и горячей пищи.
То же самое касается и горячей пищи. - Соблюдать гигиену полости рта: не забывать о регулярной чистке зубов, полоскать рот водой с добавлением всевозможных антисептических средств (их должен выписать доктор).
- Если у малыша поднимается высокая температура (выше 38°), необходимо дать ему жаропонижающее.
Если Вы задумываетесь о том, чем лечить стоматит у детей во рту, прекрасно подойдут растворы антисептиков (фурацилин, хлоргексидин и т. д.). Справиться с проявлениями болезни помогут и настойки трав: календулы, ромашки и пр. После осмотра доктор обычно рассказывает родителям, каким образом необходимо подготовить лекарственный раствор и как часто требуется полоскать рот. Также существуют специальные антисептические аэрозоли и гели для детей. Однако в любом случае перед тем, как что-то предпринимать, следует проконсультироваться с врачом о том, как вылечить стоматит у ребенка.
лечение, симптомы, причины и виды заболевания
Стоматит – характерное воспаление слизистой оболочки рта. Чаще встречается у детей, это связано с привычкой не мыть руки и «пробовать на вкус» окружающие предметы. Может выступать самостоятельным заболеванием или развиваться на фоне механических повреждений, инфекций или болезней зубов. Проявления патологии различны: от небольших язв до крупных воспалений по всей поверхности слизистой. При условии своевременного обращения за медицинской помощью и медикаментозного курса под контролем врача поддается полному излечению.
Чаще встречается у детей, это связано с привычкой не мыть руки и «пробовать на вкус» окружающие предметы. Может выступать самостоятельным заболеванием или развиваться на фоне механических повреждений, инфекций или болезней зубов. Проявления патологии различны: от небольших язв до крупных воспалений по всей поверхности слизистой. При условии своевременного обращения за медицинской помощью и медикаментозного курса под контролем врача поддается полному излечению.
Причины стоматита
Перечень причин стоматита отличается разнообразием. В число провоцирующих факторов входят:
- заболевания органов ЖКТ и полости рта;
- последствия химиотерапии;
- механические травмы десен и слизистой рта, ожоги от горячей пищи;
- несбалансированный рацион, гиповитаминоз;
- побочный эффект при развитии онкологических заболеваний;
- последствия гормональных расстройств;
- пристрастие к никотину и алкоголю;
- инфекционное поражение слизистой рта;
- хронические заболевания;
- отсутствие надлежащей гигиены полости рта;
- продолжительный прием лекарственных препаратов.
Знание и устранение причин стоматита позволит успешно справиться с заболеванием и снизить риск его повторного возникновения.
Перечень категорий пациентов из группы риска
- Дети до 7 лет. Более половины случаев стоматита отмечается у дошкольников из-за отсутствия привычки регулярно мыть руки.
- Пожилые люди с заболеваниями внутренних органов и утратой нескольких зубов.
- Лица, живущие в антисанитарных условиях, а также те, кто отказывается от соблюдения правил личной гигиены.
- Курильщики вне зависимости от стажа.
- Лица со сниженным иммунитетом после перенесенных тяжелых заболеваний, курса химиотерапии или трансплантации органов.
- Пациенты, прошедшие длительный курс лечения антибиотиками.
- Лица с астмой, пользующиеся ингаляторами без соблюдения гигиенических правил их эксплуатации.
Частота случаев стоматита – от 5 до 20% в зависимости от условий проживания: меньше в крупных городах, больше в сельской местности, где отсутствует централизованное водоснабжение или качество воды признано неудовлетворительным.
Виды стоматита
В зависимости от причин, вызвавших воспаление, различают заболевания инфекционного и неинфекционного характера:
- вирусный стоматит – вызван последствиями инфекционного заболевания или воздействия патогенных микроорганизмов на поврежденную слизистую оболочку рта. Имеет вид пузырьков с прозрачным содержимым, которое постепенно мутнеет. На месте лопнувших пузырьков образуются язвы;
- бактериальный – последствия поражения организма стафилококками или стрептококками. В благоприятных условиях они быстро распространяются по слизистой, на которой образуются гнойные очаги;
- грибковый – характеризуется образованием многочисленных язв с белым налетом;
- лучевой – последствия ионизирующего излучения в виде болезненных эрозий и уплотнения слизистой оболочки;
- химический – связан с ожогами слизистой, после заживления которой образуются плотные рубцы;
- афтозный – один из популярных видов стоматита, связан с пониженным иммунитетом и последствиями заболеваний ЖКТ.
 Небольшие язвы диаметром до 5 мм отличаются болезненностью и быстро разрастаются в размерах;
Небольшие язвы диаметром до 5 мм отличаются болезненностью и быстро разрастаются в размерах; - аллергический – вызван воздействием внешних раздражающих факторов, полностью проходит без лечения при устранении аллергена: продуктов, лекарственных препаратов, неверно подобранных протезов и т.д.
Симптомы стоматита
Определить вид стоматита часто позволяют характерные признаки заболевания, связанные с причиной его возникновения. Все перечисленные виды патологии объединяет:
- появление на слизистой рта характерных язв и участков воспалений;
- образование налета белого, желтого или зеленого цвета, под которым заметны следы эрозии слизистой;
- покраснение на деснах;
- увеличенные лимфоузлы;
- неприятный кровянистый или гнилостный привкус во рту;
- болезненность пораженных участков;
- повышенное слюноотделение.
Признаки стоматита у взрослых и детей могут быть более или менее выраженными в зависимости от состояния иммунной системы, соблюдения правил личной гигиены и бытовых условий.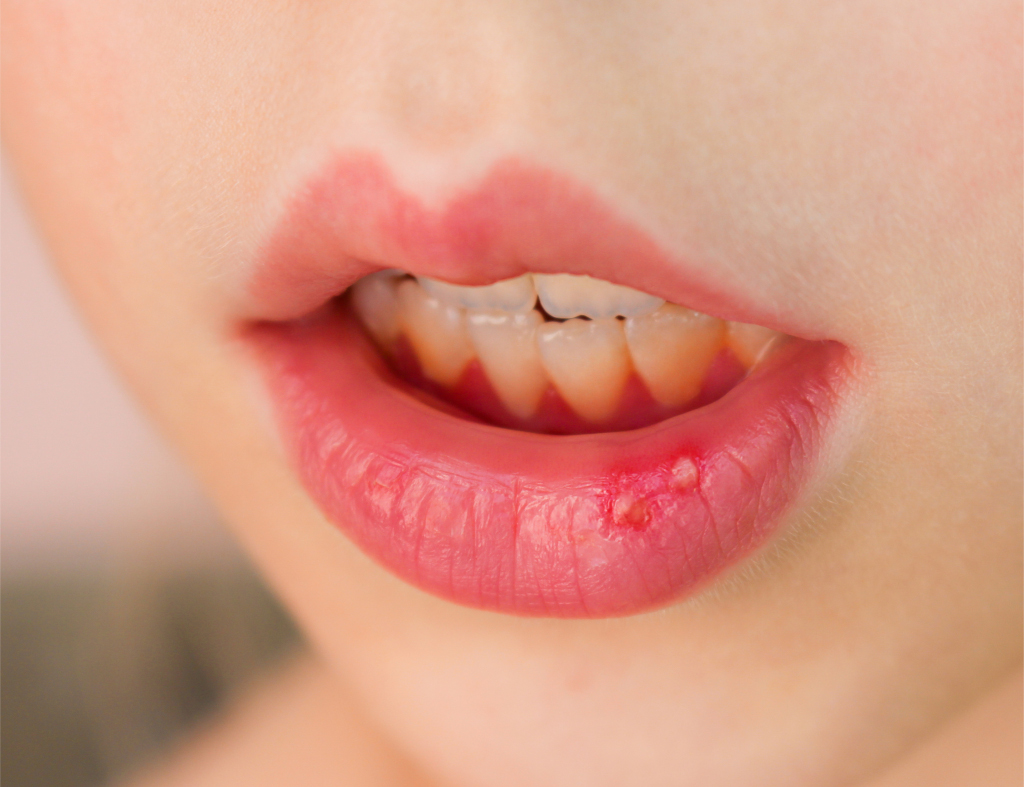
У вас появились симптомы стоматита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Возможные осложнения стоматита
Требование немедленно обратиться к врачу при первых признаках стоматита продиктовано заботой о здоровье и самочувствии пациента. Игнорирование этого правила может стать причиной:
- поражения слизистой всей полости рта;
- развития инфекционных заболеваний внутренних органов;
- воспаления десен и утраты части зубов;
- проблем с пищеварением;
- инфицирования близких при поцелуях, пользовании общей посудой и т.д.;
- заболеваний сердца, легких и крови.
К аналогичным последствиям может привести и самолечение. Поэтому при подозрении на стоматит стоит немедленно обратиться за помощью к терапевту или педиатру.
Диагностика заболевания
В большинстве случаев для постановки диагноза достаточно внешнего осмотра пациента. Если поражены зубы и десны, к консультации привлекают стоматолога. При подозрении на вторичный характер болезни, ставшей причиной воспаления слизистой, к работе с пациентом могут приступить узкопрофильные врачи.
Если поражены зубы и десны, к консультации привлекают стоматолога. При подозрении на вторичный характер болезни, ставшей причиной воспаления слизистой, к работе с пациентом могут приступить узкопрофильные врачи.
Диагностика инфекционного стоматита имеет свои особенности. Установить вид патогенного организма, вызвавшего воспалительный процесс, позволяют специальные лабораторные тесты:
- мазок из ротовой полости для исследования на грибки и бактерии;
- анализ крови на наличие антител к возбудителям инфекционных заболеваний внутренних органов;
- мазок или анализ крови ПЦР (полимеразная цепная реакция) для выявления и анализа ДНК вирусов.
Если заболевание сопровождается повышением температуры тела и серьезным ухудшением самочувствия, пациента направляют на анализ крови и мочи. Это позволит выявить возможные осложнения или инфекционные заболевания, вызвавшие воспаление слизистой полости рта.
Способы лечения
При обращении к врачу на первых стадиях заболевания лечение стоматита в домашних условиях носит симптоматический характер и длится около недели. При установлении инфекционной причины заболевания схема действий меняется:
При установлении инфекционной причины заболевания схема действий меняется:
- назначается курс, снимающий воспаление и другие основные симптомы;
- прописываются гели и мази местного действия;
- подбираются препараты, воздействующие на возбудителя заболевания для его полного уничтожения.
В комплекс препаратов для лечения стоматита инфекционного характера входят антибиотические составы, обезболивающие средства, антисептические и антигистаминные медикаменты. Длительность такого курса составляет около 10 дней. Если при диагностике установлен вторичный характер заболевания и выявлены серьезные патологии в организме пациента, процесс лечения может затянуться до полного избавления от возможных провоцирующих факторов.
В числе дополнительных методов, позволяющих ускорить процесс выздоровления и повысить эффективность лекарств от стоматита, называют:
- отказ от продуктов, вызывающих раздражение слизистой;
- увеличение в рационе объема кисломолочных продуктов;
- полоскание рта отварами календулы;
- смазывание язв облепиховым маслом, соком алоэ или вазелином.
Лечение стоматита у взрослых должно осуществляться под контролем врача. Такой подход позволит исключить возможные побочные эффекты и своевременно скорректировать курс для повышения его эффективности.
Профилактика стоматита
Исключить риск воспаления слизистой оболочки и развитие стоматита можно, выполняя следующие рекомендации:
- отказаться от курения и приема алкоголя;
- применять антибиотики только по назначению врача строго в указанных дозах;
- соблюдать гигиену полости рта;
- своевременно лечить заболевания зубов и десен;
- уменьшить объем сладких продуктов и дрожжевой выпечки;
- выбирать зубные пасты и ополаскиватели ведущих производителей;
- отказаться от употребления слишком горячей, холодной или острой пищи;
- принимать витаминные комплексы и укреплять иммунитет.
Дополнительные рекомендации с учетом состояния здоровья пациента даст лечащий врач.
Вопросы и ответы
Как лечить стоматит дома?
Назначение препаратов от стоматита возможно только после осмотра специалиста и установления причин заболевания. Все виды стоматита лечатся дома согласно прописанному курсу препаратов для внутреннего применения и местных заживляющих средств. Помещение пациента в стационар происходит лишь в экстренном случае, если при обследовании обнаружена серьезная патология внутренних органов.
Стоматит заразен или нет?
Грибковый или инфекционный характер стоматита делает пациента источником распространения заболевания для окружающих. Если болезнь вызвана аллергической реакцией, патологией ЖКТ или механическим повреждением десны, опасности заразить близких нет. Указать точную причину развития воспалительного процесса можно только после осмотра пациента и изучения результатов анализов.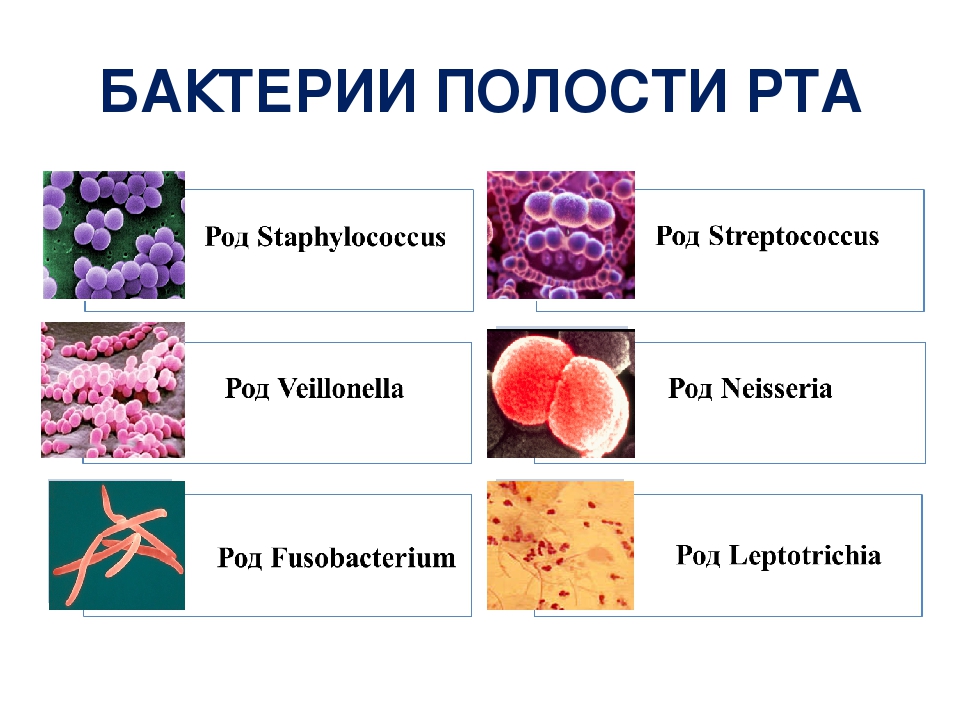 До визита к врачу следует ограничить контакты с родными и строго соблюдать правила личной гигиены.
До визита к врачу следует ограничить контакты с родными и строго соблюдать правила личной гигиены.
Как долго лечится стоматит?
При раннем обращении к врачу полностью справиться с заболеванием можно в течение недели. Если воспаление вызвано проблемой внутренних органов, стоматит лечится дольше – в зависимости от степени развития основной патологии. Чем раньше будут устранены факторы риска, тем быстрее удастся убрать симптомы.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Лечение стоматита у детей в Москве
Стоматит у детей до 6 лет встречается довольно часто. Это может быть связано с аллергической реакцией на контакт с новыми продуктами или химическими веществами, или слюной больного человека.
У детей, кроме боли, покраснения, изъязвления, отека, также могут быть лихорадка, слабость, слюнотечение, миалгия, увеличение лимфатических узлов и потеря аппетита.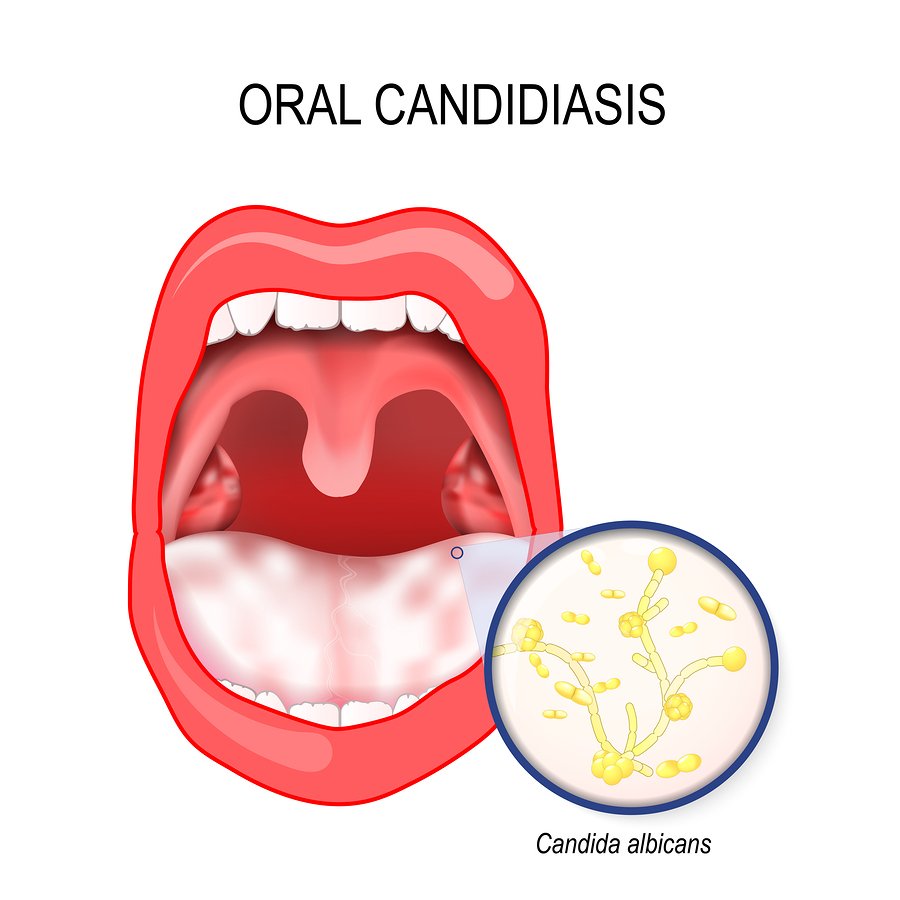 В зависимости от этиологии заболевания используются обезболивающие и противовирусные препараты, а также полоскания успокаивающими жидкостями (например, экстрактом шалфея).
В зависимости от этиологии заболевания используются обезболивающие и противовирусные препараты, а также полоскания успокаивающими жидкостями (например, экстрактом шалфея).
Вид терапии зависит от вида стоматита. Главное при лечении — убрать раздражающий фактор. Поэтому, если он был вызван аллергическим пищевым продуктом, его следует исключить из рациона, если он был вызван лекарством — его следует прекратить принимать (по возможности или заменить другим). Очень часто лечение стоматита у детей основывается на экстренном вмешательстве, во время которого борются с такими симптомами заболевания, как боль, зуд, с помощью обезболивающих, гелей и мазей, наносимых на пораженных участках.
При необходимости следует назначить лечение противовирусными, антибактериальными или противогрибковыми средствами. Кроме того, стоит использовать полоскания для рта, приносящие облегчение.
Лечение герпетического и афтозного стоматита
Герпетическое воспаление полости рта — это вирусная инфекция, вызывающая язвы во рту и воспаление. Заболевание очень заразно и поражает в основном детей раннего возраста. Симптомы герпетического воспаления полости рта:
Заболевание очень заразно и поражает в основном детей раннего возраста. Симптомы герпетического воспаления полости рта:
- волдыри на языке, внутренней поверхности щек, неба и десен,
- снижение аппетита,
- затрудненное глотание,
- слюнотечение,
- лихорадка за 1-2 дня до появления волдырей и язв,
- раздражительность,
- боль во рту,
- опухшие десны и язвы (появляются после того, как лопнут волдыри).
Если вы заметили эти симптомы у своего ребенка, обратитесь к врачу в Москве. Педиатр обычно может диагностировать герпес, просто осмотрев слизистые оболочки полости рта ребенка. Дополнительные тесты обычно не нужны. При лечении обычно используются противовирусные препараты по доступным ценам, жидкая диета и анальгетик для местного применения (если ребенок испытывает сильную боль).
Лечение стоматита у детей при наличии язв может и не потребоваться. Афты часто исчезают в течение 10-14 дней даже без терапии. В это время ребенку следует избегать горячей еды и напитков, острых или соленых блюд, а также цитрусовых. Желательно полоскать горло подсоленной водой или экстрактами листьев малины, шалфея, лопуха или красного клевера. Эрозии также можно промывать раствором перекиси водорода с водой в соотношении 1: 1.
Желательно полоскать горло подсоленной водой или экстрактами листьев малины, шалфея, лопуха или красного клевера. Эрозии также можно промывать раствором перекиси водорода с водой в соотношении 1: 1.
Обратитесь к врачу, если:
- язвы появились после начала лечения новым препаратом,
- на небе или языке появляются большие белые пятна,
- у ребенка пониженный иммунитет,
- у вашего ребенка есть другие симптомы (жар, кожная сыпь, слюнотечение).
В нашей клинике в Москве врачи помогут справиться с любым видом болезни по доступным ценам. Профессионалы установят причины развития заболевания и назначат лечение стоматита у детей, а после посоветуют методы профилактики.
Стоматит: причины, симптомы, лечение заболевания
Стоматитом называется воспаление слизистой оболочки в полости рта. В той или иной форме этим заболеванием хотя бы раз в жизни страдал практически каждый человек, начиная с младенцев. Болезнь может длиться от 4 дней до 2 недель, в зависимости от запущенности и эффективности лечения. Возможно и эффективное лечение стоматита в домашних условиях, но не каждой формы этого недуга. Если же болезнь пустить на самотёк, вероятны и осложнения.
Возможно и эффективное лечение стоматита в домашних условиях, но не каждой формы этого недуга. Если же болезнь пустить на самотёк, вероятны и осложнения.
Причины возникновения стоматита и его виды
Существуют определённые разновидности стоматита, которые отличаются именно по причинам возникновения недуга:
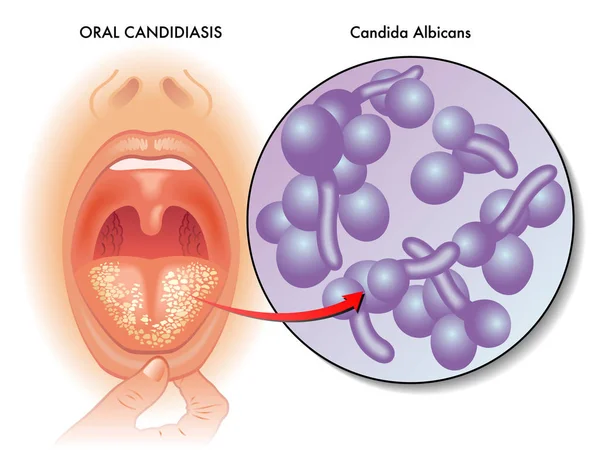
- грибковый — вызывается особым грибком Candida albicans и считается заразной болезнью, соответственно, причиной недуга может стать контакт с уже болеющим человеком или несоблюдение гигиены полости рта;
- афтозный – вызывается отсутствием в организме необходимых витаминов и минералов, в особенности, железа и витамина В 12;
- герпетический – его провоцирует вирус герпеса, он тоже заразен, причина – контакт с кожей или губами больного;
- возникающий после внешних воздействий – воспаление слизистой оболочки рта, как стоматит у взрослых, часто появляется из-за неправильно подобранных зубных протезов, в результате частого употребления алкоголя и курения.
- аллергический – этот вид стоматита нередко возникает после употребления определённых лекарственных препаратов, особенно в большом количестве;
- являющийся реакцией на длительное введение или употребление антибиотиков, которые уничтожают полезные микроорганизмы в ротовой полости, она становится незащищённой от любых видов бактерий и вирусов.
СтоматитИногда причиной возникновения стоматита может оказаться даже некачественная зубная паста, отдельные компоненты которой способны раздражающе действовать на слизистую оболочку.
Симптомы
Стоматит каждого вида имеет общие симптомы, но может и чем-то отличаться:
- обычно болезнь начинается с лёгкого покраснения;
- позже поражённые места начинают зудеть и болеть;
- в запущенных случаях образуются пузырьки, которые могут лопаться;
- грибковый стоматит отличается характерным белым налётом, особенно у грудных детей;
- герпетический стоматит выражается в характерных высыпаниях на губах, иногда больших и болезненных;
- если болезнь не лечить, она может перейти на воспаления в области лица.

Иногда стоматит может быть одним из признаков других болезней, например, сахарного диабета.
ВАЖНО! Стоматит никогда не вызывает повышение температуры, повышение давления или расстройство желудка. Эти симптомы уже говорят о другом сопутствующем заболевании, часто более серьёзном.
У грудных детей симптомом стоматита может стать отказ от вскармливания или беспричинный плач и общее беспокойство.
Лечение
Если болезнь обнаруживается на начальной стадии, можно воспользоваться проверенными домашними средствами. Например, несколько дней полоскать ротовую полость раствором перекиси водорода, она продаётся в каждой аптеке. Только саму перекись следует развести водой в соотношении 1:5. Хорошо помогает регулярное употребление свежего йогурта, только без красителей, — эта процедура восстанавливает здоровую микрофлору. Интересно, что регулярное употребление чеснока тоже помогает здоровой микрофлоре и убивает грибки и вирусы.
Перед тем, как решать, чем лечить стоматит, нужно определить, чем он вызван. Если антибиотиками, можно добиться успеха, ограничив их употребление. Если это – аллергическая реакция, убирайте аллерген и принимайте антигистаминные препараты.
В случае, когда приходится иметь дело с вирусной или грибковой инфекцией, применяются медикаментозные препараты для лечения стоматита: противовирусные мази и противогрибковые средства: мирамистин или гексорал.
Народная медицина рекомендует полоскание полости рта отварами календулы, зверобоя или ромашки. В качестве защитного средства для слизистой можно использовать облепиховое масло или обыкновенный вазелин. Неплохо дезинфицирует ротовую полость сок алоэ.
Профилактика
Чтобы предупредить возникновение этой болезни, следует придерживаться определённых несложных правил:
- регулярно соблюдать гигиену полости рта;
- не злоупотреблять сладким и продуктами, содержащими дрожжи;
- не употреблять антибиотики без назначения врача;
- меньше курить и принимать алкоголь.

Не забываем о регулярном посещении стоматолога, это, зачастую, позволяет определить и предупредить практически все возможные заболевания зубов и полости рта.
Лечение стоматита у взрослых — причины, симптомы, виды
Появление язвочек во рту, воспаление слизистой оболочки — признаки стоматита. Заболевание имеет воспалительный характер. Возникает вследствие иммунного ответа на внешние раздражители, чаще болезнетворные микроорганизмы. Важно своевременно проводить адекватное лечение, выявлять и устранять причины. Если болезнь не лечить, то она может перейти в хроническую форму, негативно влиять на здоровье зубов, органов дыхания. Распространенное осложнение после стоматита — присоединение вторичной инфекции.
Причины развития
Стоматит часто возникает у людей с пониженным иммунитетом и нарушенной микрофлорой. Если одновременно наблюдаются 2 этих состояния, то даже условно-патогенные микроорганизмы способны вызвать сильнейшие воспалительные процессы. На развитие заболевания также влияют много других факторов.
На развитие заболевания также влияют много других факторов.
Воспаление слизистых рта может возникнуть в следующих случаях:
- механические, химические, термические травмы — ожег горячей, ранение твердой пищей, прикус щеки и т. д. приводит к повреждению тканей, проникновению и распространению инфекции;
- неполноценное питание, нехватка витаминов, особенно С, группы В, минералов — цинка, железа и других;
- несоблюдение правил гигиены, употребление немытых свежих ягод, овощей, фруктов, грязные руки во время еды;
- лечение лекарствами, уменьшающими слюноотделение, антибиотиками, которые уничтожают полезную микрофлору, рядом других медикаментов;
- частая чистка зубов пастой с лаурил сульфат натрием приводит к снижению секреции слюны, сухости слизистых, которые становятся более восприимчивы к агрессивным веществам;
- некачественное протезирование, лечение зубов из-за чего постоянно травмируются десна;
- курение, употребление алкоголя;
- обезвоживание организма при длительной диарее, рвоте.
Стоматит часто возникает при беременности из-за нарушения гормонального фона. В группе риска пациенты с заболеваниями сердца, сосудов, органов ЖКТ, патологиями иммунной, эндокринной систем, имеющие глистную инвазию. При сахарном диабете диагностируют афтозную форму. Люди, применяющие ингаляторы с гормонами для купирования приступов бронхиальной астмы, страдают от кандидозного вида болезни.
Для ответа на вопрос стоматит заразен или нет необходима дифференциальная диагностика. Бактерии вирусы, грибы Кандида могут передаваться от человека к человеку. Наиболее заразной считается вирусная форма патологии. Однако при хорошем иммунитете инфекция не обязательно получит развитие. Также важно как передается стоматит. Если это прямой контакт, например, поцелуй, то риск заболеть выше.
Симптомы заболевания
Симптоматика зависит от вида патологии, но есть общие клинические проявления. Как правило, болезнь начинается не остро. Слизистые становятся красными, в области очага поражения появляется припухлость, болезненность, чувство жжения. Как выглядит стоматит можно посмотреть на фото.
Если это бактериальная инфекция, то через день в месте заражения возникает язвочка и с красным ореолом, расходящимся от центра. Язва покрыта белым налетом. В этот период повышается слюноотделение, появляется неприятный запах. Боли беспокоят больного не только при употреблении пищи, но и в состоянии покоя.
Прыщики и язвочки появляются в любом месте ротовой полости, в тяжелых случаях развивается стоматит в горле. Особенно болезненно воспринимается стоматит на языке, так как там много нервных окончаний. Некоторые виды характеризуются кровоточивостью десен.
При дальнейшем развитии патологии может повышаться температура, увеличиваться лимфоузлы, появляться симптомы интоксикации — слабость, тошнота, отсутствие аппетита.
Виды стоматита
Заболевание имеет широкую классификацию, в который выделены характер течения, причина возникновения, особенности клинической картины.
Патология бывает острой и хронической. Если симптоматика ярко выражена, присутствуют отечность, краснота, боль, язвы, кровоточивость — это острый стоматит. Сколько длится эта фаза зависит от формы заболевания. Обычно длительность острого периода не превышает двух недель.
Если болезнь не лечить, наступает ремиссия, либо хронизация воспалительного процесса. При хронической форме симптомы маловыражены, обнаружить болезнь можно лишь в периоды обострения.
Медикаментозный стоматит
При повышенной чувствительности, непереносимости компонентов лекарств появляются характерные симптомы заболевания: пузырьки, эрозии, отек, краснота зева, языка, неба, жжение, плотный белый налет. В списке медикаментов, вызывающих воспаление слизистых, часто встречаются антибиотики, йод, барбитураты, новокаин, сульфаниламиды.
Травматический стоматит
Воспалительные процессы развиваются на фоне травмы тканей предметами, химическими веществами, горячей пищей и т. д. Стоматит на десне обычно возникает из-за травмирования неровным краем зуба, протезом. В ранку проникают бактерии и она воспаляется. Характерны симптомы катаральной формы.
Бактериальный стоматит
Возникает при поражении слизистых стафилококками и стрептококками. Характеризуется появлением гнойничков, которые при вскрытии преобразуются в эрозийные очаги.
Афтозный стоматит
Может проявляться остро или иметь слабо выраженные симптомы. Появляются небольшие пятна до 5 мм округлой формы — афты с четко выраженными границами, покрытые сероватым налетом. Пятнышки могут быть единичными или множественными. При остром течении повышается температура тела, увеличиваются лимфоузлы. Среди факторов риска — сахарный диабет, пониженный уровень иммунитета, аутоиммунные патологии, болезни органов ЖКТ, особенно толстого кишечника. В хронической форме проявляется бессимптомно, вялая симптоматика наблюдается при обострении.
Катаральный стоматит
Диагностируется чаще других форм. Характеризуется не яркими симптомами: покраснением, припухлостью, кровоточивостью десен. Возникает по причинам плохой гигиены полости рта, снижения иммунитета, травм. Может быть осложнением других заболеваний — гриппа, патологий органов пищеварения, болезней крови, авитоминоза, эндокринных нарушений.
Лучевой стоматит
Является первым симптомом лучевой болезни. Характеризуется сильной сухостью во рту, точечными кровоизлияниями на слизистых и под ткани, расширением зубодесневых карманов, отеком языка, десен, неба. Запущенный стоматит этой формы проявляется некротическими очагами, сильным запахом изо рта, грязной слюной с кровянистыми прожилками. Даже после лечения могут возникать рецидивы. На месте травмированных тканей остаются рубцы.
Язвенный стоматит
Является следующей стадией после катарального вида. Симптоматика усиливается, появляются язвы, плотный налет, сильная боль. Лимфоузлы увеличиваются, в крови повышается концентрация лейкоцитов. В группе риска пациенты, имеющие болезни желудочно-кишечного тракта.
Кандидозный стоматит
Грибковые инфекции практически всегда имеют длительное течение. При молочнице на щеках, языке небе, губах появляется белый плотный налет, сопровождающийся гиперемией и синюшностью слизистых. При фугонозной форме наблюдается выраженная отечность, эрозии, пенистый налет. Также выделяют ангулярный стоматит, при котором грибки поражают углы губ (заеды). Стоматит на губе может быть грибковым или вирусным.
Герпетический стоматит
Развивается из-за деятельности вируса герпеса. Во рту и на губах можно увидеть пузырьковые высыпания с прозрачной жидкостью. После того как пузырьки лопаются, на их месте появляются эрозии.
Чем лечить заболевание
Терапия предусматривает применение препаратов местного, а иногда системного действия. Схема лечения заболевания зависит от того, какой именно вид стоматита диагностирован. По этой причине нельзя заниматься самолечением, так как оно может оказаться бесполезным и патология продолжит развиваться до опасных состояний.
Исключение составляет легкая степень катарального воспаления, связанная с нарушением гигиены. Достаточно исключить причину и несколько дней полоскать рот антисептиками.
Лечение в домашних условиях других разновидностей нужно согласовывать с врачом. Применение народных средств не противопоказано, но они могут использоваться только в качестве дополнения к основной терапии. Целесообразность и безвредность того или иного рецепта сможет оценить только стоматолог.
Эффективные препараты для взрослых
Для купирования воспалительных процессов, борьбы с патогенной микрофлорой, снятия боли назначают ополаскиватели, гели, спреи, таблетки для рассасывания, мази. При сильной боли обезболивающие медикаменты можно принимать перорально. Так как лечение нужно проводить регулярно, важно подобрать лекарство от стоматита, которое будет удобно носить в сумочке и применять на работе.
Популярные лекарственные средства:
- Хлорофиллипт, Ингалипт, оказывающие антисептическое действие. Выпускаются в виде спреев. Применяют до 5 раз в сутки на протяжение одной недели. Спреи удобно применять, если стоматит на небе, горле.
- Солкосерил ускоряет регенерацию тканей, восстанавливает слизистые, предохраняет от развития язв. Гель наносят несколько раз в день. Курс от 7 до 14 дней.
- Холисал действует губительно на бактерии, снимает воспаление, улучшает заживление тканей. Гель используют трижды в день не менее недели. Аналог препарата — Камистад. Отлично помогает при афтозной, бактериальной форме болезни.
- Виферон, Ацикловир назначают пациентам с вирусной инфекцией. Мазь от стоматита во рту наносят на очаги воспаления несколько раз в день. Курс терапии до 2 недель.
- Лидокаин Асепт, Лидохлор применяют при любой форме патологии, так как основное назначение — снятие острой боли. Выпускают в виде спрея. Можно применять до четырех раз в сутки, не более 1 недели.
- Люголь убивает бактерии, лечит язвы, купирует воспалительные процессы. Полость рта обрабатывают спреем 2 — 3 раза в день.
- Миконазол, Нистатин назначают при грибковой инфекции. При тяжелом течении заболевания мазь используют в комплексе с системными препаратами. Наносят на пораженные участки от 2 до 4 раз в сутки.
Любое медикаментозное средство от стоматита должен выписывать врач. Симптомы разновидностей заболевания схожи и самостоятельно разобраться в причине воспалительных реакций невозможно.
Чем можно полоскать рот
Для лечения патологии можно применять аптечные препараты, направленные на уничтожение бактерий, купирование воспаления и заживление тканей.
Лекарственные растворы, которые можно купить в аптеке:
- Аквалор с морской солью;
- Стоматофит, Доктор Тайсс Шалфей на основе шалфея;
- Ромазулан с экстрактом ромашки;
- Хлоргексидин (предварительно разводится с водой).
Отвары, настои для полоскания легко приготовить в домашних условиях из ромашки аптечной, календулы, сока алоэ, облепихи, цветков липы и других лекарственных растений. Хорошо помогает раствор соли с содой.
Профилактика
В ротовой полости любого человека присутствует условно-патогенная микрофлора, которая может активизироваться при снижении иммунитета. По этой причине важно вести здоровый образ жизни, хорошо питаться, лечить болезни.
Необходимо соблюдать правила гигиены. Не кушать грязные овощи, мыть руки перед едой, регулярно заменять зубные щетки.
Для лиц, предрасположенных к заболеванию, следует исключить любые травмы слизистых рта. Нельзя употреблять обжигающую, твердую пищу, острые приправы. Если появилась ранка нужно сразу же обработать ее антисептиком.
Обязательно проводить своевременное лечение стоматологических и ЛОР болезней. Хронические заболевания, запущенный кариес — источники инфекции.
Цены на лечение
В нашей клинике лечат стоматит у взрослых и детей. Мы проводим процедуры с применением эффективных, безопасных препаратов, даем рекомендации по уходу за полостью рта в домашних условиях.
Стоимость лечения зависит от вида, запущенности патологии, количества сеансов, цены препарата, дополнительных услуг. Цены согласуются с пациентом до начала процедур.
Стоматит | DermNet NZ
Автор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 2011 г.
Что такое стоматит?
Стоматит — это воспаление слизистой оболочки рта, включая внутреннюю поверхность губ, щек, десен, языка и горла. Это разновидность мукозита. Он может быть острым или хроническим, легким или серьезным.
Воспаление каймы губ известно как хейлит, воспаление языка — глоссит, воспаление десен — гингивит, воспаление задней части рта — фарингит.
Каковы симптомы стоматита?
Стоматит вызывает боль, покалывание и болезненность. Может присутствовать с:
Они могут привести к обезвоживанию и недоеданию.
Что вызывает стоматит?
Стоматит может быть вызван травмой, инфекцией, аллергией, системным или кожным заболеванием. Чаще всего это происходит из-за:
Некоторые причины стоматита перечислены в таблице ниже.
Клинические проявления стоматита
Какие исследования следует провести?
Соответствующие исследования зависят от вероятной причины стоматита и от того, сопровождается ли он другими внутренними симптомами или кожной сыпью.
Они могут включать:
- Бактериальные мазки
- Вирусные тампоны
- Соскоб ткани для микологии
- Биопсия для гистологии и прямой иммунофлуоресценции
- Анализы крови
- Патч-тесты для выявления контактной аллергии
Как лечить стоматит?
Лечение стоматита зависит от причины. Если это связано с аллергией на лекарство, его необходимо немедленно прекратить. Однако может потребоваться продолжить прием лекарств, вызывающих заболевание, когда стоматит возникает как ожидаемая побочная реакция на химиотерапию.
Инфекции могут потребовать специального лечения, например антибиотиков при стрептококковом фарингите, местных противогрибковых или пероральных противогрибковых средств при кандидозной инфекции.
Следует выявлять и корректировать недостаточность питания, например, фолиевая кислота может уменьшить стоматит, вызванный метотрексатом.
Иммунобуллезные заболевания можно лечить системными кортикостероидами или другими иммуносупрессивными препаратами.
Симптоматическое лечение может включать:
Контактные реакции на зубную пасту и другие средства гигиены полости рта
Автор: д-р Делвин Дайалл-Смит, FACD, дерматолог, 2010 г.
Введение
К продуктам для гигиены полости рта относятся зубная паста, зубная нить, средства для чистки зубных протезов и жидкости для полоскания рта. Контактные реакции на средства гигиены полости рта затрагивают все возрастные группы.
Зубная паста состоит из ароматизаторов, консервантов, красителей, абразивов, детергентов, связующих веществ, увлажнителей, антисептиков, антацидов и фторидных солей. Ароматизаторы являются основной причиной аллергических контактных реакций на зубную пасту, и они в значительной степени совпадают с пищевыми продуктами.
Зубная паста и другие средства гигиены полости рта могут вызывать хейлит (воспаление губ) и стоматит (воспаление ротовой полости). Конкретные условия включают:
К счастью, такие реакции случаются редко, учитывая, насколько часто и часто используются эти продукты.
У кого возникают аллергические контактные реакции на средства гигиены полости рта?
Аллергия на ингредиенты для гигиены полости рта возникает редко, вероятно, из-за полоскания после использования. В зубной пасте было идентифицировано около 30 аллергенов, и большинство из них присутствует.
У женщин чаще, чем у мужчин, возникает контактная аллергическая реакция на зубную пасту и другие средства гигиены полости рта. Это может быть связано с тем, что женщины в первую очередь становятся чувствительны к другим продуктам, содержащим ароматизаторы и духи.
Общая зубная паста — вторая по частоте причина контактного хейлита после помады, но самая частая причина у мужчин.
Клиническая картина
| Реакция | Описание |
|---|---|
| Хейлит | Контактная аллергия на средства для гигиены полости рта обычно проявляется экзематозным хейлитом, поражающим обе губы.Также могут быть описаны сухость, зуд, боль и образование волдырей. |
| Стоматит | Контактный стоматит с продуктами гигиены полости рта встречается реже, чем хейлит, несмотря на то, что эти продукты используются во рту, а не на губах. Представление может быть острым или хроническим. Реакция, как правило, носит генерализованный характер и затрагивает десны (гингивит), язык (глоссит) и внутреннюю поверхность щек из-за зубной пасты или жидкости для полоскания рта. Может быть описана жгучая боль во рту, и при осмотре обычно наблюдается покраснение с отеком и шелушением десен, языка и / или внутренней стороны щек. |
| Периоральная экзема и контактная лейкодермия | Иногда аллергическая реакция распространяется за пределы губ на окружающую кожу, проявляясь в виде экземы вокруг рта (периоральная экзема). Сообщалось о периоральной лейкодерме, обесцвечивании кожи вокруг рта из-за присутствия коричного альдегида в зубной пасте пациента. |
| Крапивница контактная | Контактная крапивница обычно проявляется в виде немедленного отека губ после контакта с аллергеном.Сообщалось об этом из-за присутствия коричного альдегида в жидкости для полоскания рта, используемой пациентом. Однако повторное воздействие низкой концентрации аллергена также может привести к экзематозному хейлиту, несмотря на немедленную реакцию типа I. Сообщалось о такой ситуации из-за мятного ароматизатора в зубной пасте. Последующее воздействие чистящего средства со вкусом мяты у стоматолога привело к немедленному отеку губ. |
Как диагностируется контактная аллергия на средства гигиены полости рта?
Патч-тестирование — это первое исследование при подозрении на контактную аллергию.Базовые стандартные серии часто не помогают диагностировать контактную аллергию на продукты для гигиены полости рта, поскольку общие аллергены, присутствующие в этих продуктах, не включены. Поэтому важно добавить расширенную серию зубных паст и собственные продукты пациента.
В литературе обсуждается тестирование пластыря с зубной пастой «как есть» из-за раздражающих реакций на моющие и абразивные вещества. Тем не менее, в некоторых исследованиях сообщается, что можно различить раздражающие и аллергические реакции пластыря на зубную пасту.Преимущество тестирования с использованием собственного продукта пациента заключается в том, что в значительной части случаев единственная положительная реакция — на продукт. Однако патч-тестирование продукта может дать ложноотрицательный результат, если аллерген присутствует в низких концентрациях.
Некоторые авторы рекомендуют подтверждать результаты тестирования исправлений продукта с помощью теста запуска-перезапуска или повторного теста открытого приложения (ROAT).
Производители зубных паст обычно сотрудничают с дерматологами, предоставляя дополнительную информацию о своих продуктах, чтобы можно было идентифицировать аллерген.
Тестирование также может быть полезно для определения альтернативных продуктов, которые могут быть безопасными для пациента.
Причина немедленной реакции (тип I) (контактная крапивница) определяется с помощью кожного укола / царапины. Однако низкая концентрация аллергена в продукте может быть слишком низкой для положительной реакции. В одном случае укол-тест с листом мяты был положительным, но отрицательная реакция наблюдалась с зубной пастой пациента с мятой.
Окончательный тест — это прекращение действия подозреваемого продукта и выявление улучшений за несколько недель.
Как лечить контактные реакции на средства гигиены полости рта?
Как и при всех формах контактной аллергии, лучшим лечением является отказ от продукта и аллергена, если они обнаружены. Реакция должна исчезнуть в течение нескольких недель.
Аллергены, обнаруженные в продуктах для гигиены полости рта
Зубная паста
Ароматизаторы в зубной пасте придают «свежий чистый вкус» и скрывают горький вкус пирофосфатов в зубной пасте, предотвращающей образование камня. А это самые распространенные ингредиенты, вызывающие контактную аллергию.Наиболее распространенные ответственные вещества получают из мяты:
- Мята колосистая
- Мята перечная
- Ментол
- Carvone.
Другие зарегистрированные аллергены включают:
- Корица — ароматизатор, полученный из корицы
- Анетол — ароматизатор, полученный из звездчатого аниса, фенхеля и аниса
- Прополис — антисептик
- Гексилрезорцин — контроль зубного налета
- Азулен — противовоспалительное средство
- Дипентен — растворитель, используемый в чистящих средствах
- Кокамидопропилбетаин — поверхностно-активное вещество
- Парабены — консервант
- Фторидные соли.
Зубная нить
Обычными аллергенами, обнаруженными в зубной нити, являются колофония (E915) и ароматизаторы.
Ополаскиватели для рта
Многие из тех же аллергенов содержатся в жидкостях для полоскания рта, как и зубная паста, добавленная для придания аромата «свежий чистый вкус». Сообщалось, что кокамидопропилбетаин в «зубной пасте для полоскания рта 2 в 1» вызывает аллергический хейлит.
Очиститель зубных протезов
Очиститель зубных протезов очень редко вызывает контактную аллергию. Однако сообщалось, что использование очистителя зубных протезов, содержащего персульфат аммония, на изношенных акриловых зубных протезах вызывает аллергический контактный хейлит, поскольку персульфат адсорбируется на пористом протезе с последующим медленным высвобождением.
Лаурилсульфат натрия (SLS) является обычным детергентом и поверхностно-активным веществом, присутствующим в зубной пасте. Он способствует образованию пены и может оказывать противомикробное действие. Поскольку это моющее средство, оно может вызвать раздражающий контактный дерматит, особенно периоральной кожи. Несколько исследований показывают, что SLS может увеличить частоту приступов афтозных язв у тех, кто склонен к их развитию, хотя одно исследование не показало каких-либо улучшений после перехода на зубную пасту, не содержащую SLS.
Раздражающий контактный хейлит также может быть вызван высокой концентрацией пирофосфатов в зубной пасте против образования зубного камня.
Хлоргексидин — распространенный ингредиент жидкостей для полоскания рта, поскольку он убивает бактерии. Продолжительное использование жидкости для полоскания рта, содержащей хлоргексидин, может вызвать обесцвечивание зубов и зубных реставраций. Хлоргексидин также может влиять на вкусовые ощущения.
Некротизирующий пародонтоз | DermNet NZ
Автор: Dr Delwyn Dyall-Smith FACD, дерматолог, Австралия, 2010 г.
Что такое некротизирующее заболевание пародонта?
Некротизирующее заболевание пародонта — это термин, используемый для описания группы относительно редких инфекций, поражающих ротовую полость, при которых образование язв с некрозом является обычным явлением.Некроз — это термин, используемый для описания гибели ткани.
Существует три основных формы:
- Некротизирующий (язвенный) гингивит — поражает только десны
- Некротизирующий (язвенный) периодонтит — включает потерю специализированной ткани, которая окружает и прикрепляет зубы
- Некротический стоматит, при котором происходит более обширная потеря слизистой оболочки и кости за пределами десен и тканей, окружающих и поддерживающих зубы. Стоматит означает боль во рту.
Этим состояниям дано много других названий, включая некротизирующий гингивостоматит, раковую опухоль яичка, ному, траншейный рот, гингивостоматит Винсента, острый перепончатый гингивит, болезнь Бержерона, фузоспиральную инфекцию / гингивит, фагеденический гингивит, острый септический гингивит.
У кого возникает некротизирующее заболевание пародонта и почему?
Некротизирующее заболевание пародонта возникает из-за накопления зубного налета, связанного с плохой гигиеной полости рта.
Однако факторы хозяина также важны в обеспечении развития этих некротических состояний из зубного налета. Хорошо известные факторы хозяина, которые, как известно, предрасполагают к некротизирующему заболеванию пародонта, включают:
- Иммунодефицит — ВИЧ-инфекция, лейкемия, нейтропения / агранулоцитоз, сахарный диабет, иммунодепрессанты
- Недоедание
- Психологические и физические нагрузки
- Курение — часто присутствует в сочетании с одним из других факторов
- Также может потребоваться генетическая предрасположенность.
Некротизирующее заболевание пародонта распространено среди ВИЧ-инфицированных (у которых это может быть проявление, указывающее на инфекцию) и в раннем детстве в развивающихся странах (из-за недоедания), но считается редким за пределами этих групп.
Некротический гингивит обычно является первой стадией. Он может прогрессировать до некротизирующего пародонтита или некротизирующего стоматита, особенно у пациентов с ослабленным иммунитетом.
Некротизирующее заболевание пародонта включает в себя смесь многих различных микроорганизмов, большинство из которых обнаруживается в нормальной полости рта:
Они проникают в слизистую оболочку полости рта, сначала в десны, а затем в ткани, поддерживающие зубы и / или где-либо еще в полости рта. слизистая рта.
Клинические признаки некротизирующего заболевания пародонта
1. Некротизирующий гингивит
Некротический гингивит определяется как инфекция десен, при которой кончики десен, видимые между зубами (десневые сосочки), теряются с сопутствующим кровотечением и болью.
Основными постоянными симптомами, отмеченными пациентом, являются:
- Боль — постоянная, от легкой до умеренной по степени тяжести, усиливается при надавливании, например, при жевании
- Кровотечение — может возникать самопроизвольно или при чистке зубов или жевании
Реже можно отметить следующее:
- Низкая температура
- Галитоз (неприятный запах изо рта)
Пациенты, у которых был предыдущий эпизод, могут сообщать о продромальных симптомах, таких как жжение десен, до внезапного начала типичного гингивита.
Признаки, видимые при осмотре:
- Изъязвление и некроз края десны между зубами, первоначально с потерей кончика десны, обычно наблюдаемого между двумя зубами. В основном поражается край десны, что приводит к потере архитектуры десны.
- Над некротическими участками можно увидеть белую псевдомембрану. Попытка удаления приводит к кровотечению.
- Увеличенные болезненные или болезненные лимфатические узлы, обычно под подбородком и нижней челюстью, особенно при тяжелом некротизирующем гингивите у детей.
- ВИЧ-инфицированных пациентов обычно также имеют другие заболевания полости рта, связанные с ВИЧ, такие как волосатая лейкоплакия полости рта, кандидоз полости рта или саркома Капоши полости рта.
Эпизод некротического гингивита может привести к:
- Самопроизвольному заживлению без остаточных признаков инфекции
- Стойкие язвы или кратеры, которые могут быстро перейти в новый эпизод некротического гингивита
- Прогресс в некротизирующий периодонтит с возможным поражением костей и расшатыванием, а затем потерей зубов
- Развитие некротического стоматита с поражением обширных участков слизистой оболочки полости рта и костей
2.Некротизирующий пародонтит
Инфекция включает специализированные прикрепляющие ткани, окружающие один или несколько зубов, и возникающее в результате воспаление является более разрушительным и более глубоким, чем при некротическом гингивите. Пораженный зуб расшатывается. Кость обнажается и иногда разрушается с возможной потерей пораженного зуба. Утрата прикрепления зубов и костей может происходить быстро, и на это уходит всего несколько месяцев, а не обычные годы.
Симптомы и признаки включают:
- Сильная глубокая боль — основной симптом
- Самопроизвольное кровотечение обычное
- Галитоз (неприятный запах изо рта) — обычный
- Множественные очаги некроза десен — обычные
- Потеря альвеолярной кости — обычная
- Образование псевдомембран — очень часто
- Увеличение лимфатических узлов — общее
- Лихорадка средней степени — обычная
3.Некротический стоматит
Инфекция и воспаление распространяется по поверхности, поражая слизистую оболочку рта за пределы десен. Он также может проникать глубоко, поражая многие зубы. Поскольку поверхностная слизистая оболочка потеряна, подлежащая кость может обнажиться с последующей потерей костной массы. Это может привести к деформации рта и быть опасным для жизни, если его не лечить.
Как диагностируется некротизирующее заболевание пародонта?
Некротизирующая болезнь пародонта — это клинический диагноз. Микробиологический мазок покажет смешанные микроорганизмы.Биопсия обычно бесполезна, поскольку выявляет неспецифическое воспаление. Специальные пятна продемонстрируют смешанную инфекцию. При некротизирующем пародонтите и некротизирующем стоматите может потребоваться рентгенография.
Очень важно сдавать анализы крови на наличие предрасполагающих заболеваний, таких как лейкемия, нейтропения / агранулоцитоз или ВИЧ-инфекция. У большинства ВИЧ-положительных пациентов с некротизирующим заболеванием пародонта количество CD4 + Т-клеток составляет менее 200 клеток / мм3, поэтому это заболевание полости рта может быть маркером ВИЧ-статуса и ухудшения состояния.Однако у большинства ВИЧ-положительных пациентов с таким уровнем числа CD4 некротизирующее заболевание пародонта не развивается.
Лечение некротизирующего заболевания пародонта
Лечение некротического гингивита может быть успешным, если его лечить на ранней стадии и если нет предрасполагающих системных заболеваний.
1. Экстренное лечение в острой фазе может включать:
- Обезболивание — парацетамол или нестероидные противовоспалительные препараты
- Обработка некротических тканей десны
- ополаскиватели антисептические — хлоргексидин или гипертонический раствор
- тщательная регулярная чистка зубов и использование зубной нити
- пероральные антибиотики в тяжелой форме или с признаками системной инфекции
- Противогрибковые средства — для пациентов с ослабленным иммунитетом, принимающих антибиотики
2.Лечите любое предрасполагающее заболевание или триггер. Очень важно бросить курить.
3. Хирургическая коррекция оставшихся дефектов, например кратеров:
- гингивэктомия
- гингивопластика
4. Поддерживайте хорошую гигиену полости рта и хорошее здоровье, чтобы снизить риск рецидива.
Однако при наличии предрасполагающего состояния, такого как СПИД, рецидивы или рецидивы являются обычным явлением.
Инфекция Mycoplasma pneumoniae | DermNet NZ
Автор: д-р Кэролайн Махон, регистратор дерматологии и педиатрии, Окленд, Новая Зеландия.2013.
Что такое
Mycoplasma pneumoniae ?Mycoplasma pneumoniae — это бактериальный организм, у которого, в отличие от других бактерий, отсутствует клеточная стенка. Это вызывает инфекции дыхательных путей.
Как микоплазма вызывает инфекцию?
Инфекция распространяется при контакте с каплями, выделяющимися из верхних и нижних дыхательных путей инфицированных людей. Инкубационный период от 1 до 3 недель. M. pneumoniae — частая причина внебольничной пневмонии во всем мире.Иммунитет после заражения микоплазмой недолговечен, и возможно развитие рецидивов инфекции.
Каковы симптомы микоплазменной инфекции?
Во многих случаях инфекция, вызванная M. pneumoniae , протекает бессимптомно или проявляется неспецифическими симптомами, такими как головная боль, субфебрильная температура, сухой кашель и недомогание. Респираторное обследование часто бывает нормальным, хотя при прослушивании грудной клетки с помощью стетоскопа можно обнаружить рассеянные хрипы (потрескивания) и хрипы.Однако это может привести к пневмонии, серьезной инфекции легких.
M. pneumoniae также может вызывать осложнения в других системах органов в результате прямого вторжения бактерий или иммунного ответа на инфекцию. Осложнения иногда бывают более серьезными, чем при первичной респираторной инфекции.
Некоторые заболевания, связанные с микоплазмами, перечислены в таблице ниже.
| Органная система | Симптомы и заболевания, вызываемые микоплазмой |
|---|---|
| Дыхательная система |
|
| Нервная система |
|
| Печень |
|
| Сердце |
|
| Система крови |
|
| Опорно-двигательный аппарат |
|
| Желудочно-кишечный тракт |
|
Сыпь, связанная с инфекцией
M. pneumoniaeСыпь поражает до одной трети пациентов с M.pneumoniae Инфекция дыхательных путей.
Самая частая сыпь — это неспецифическая экзантема, при которой на туловище и конечностях появляются кратковременные красные пятна. Эти участки эритемы проходят сами по себе и не требуют специального лечения.
Везикулы и пузыри, петехии (маленькие пурпурные пятна из-за кровотечения на коже) и крапивница (похожие на ульи) также были описаны в связи с инфекцией M. pneumoniae .
Волдыри, вызванные микоплазмой
Многоформная эритема
M.pneumoniae может иногда вызывать многоформную буллезную эритему (EM; EM major). Обычно присутствуют несколько специфических особенностей.
- Возвышенные красные, похожие на мишени поражения имеют три отдельные зоны, включая центральную буллу (волдырь).
- Сыпь обычно начинается на конечностях, а затем распространяется на туловище.
- Мукозит: конъюнктивит и язвы на губах, во рту (стоматит) и гениталиях являются обычными явлениями.
Большая многоформная атипичная эритема, вызванная микоплазмой
Синдром Стивенса-Джонсона / токсический эпидермальный некролиз
Синдром Стивенса-Джонсона (SJS) / токсический эпидермальный некролиз (TEN) в настоящее время считаются проявлением той же редкой, острой, серьезной кожной реакции, при которой наблюдается пластовидная кожа и потеря слизистой оболочки .Традиционная терминология описывает SJS, имеющий отслоение кожи <10% площади поверхности тела (BSA), TEN, когда оно составляет> 30% BSA, и перекрытие, когда отслоение составляет от 10% до 30%. Большинство случаев вызвано приемом лекарств.
M. pneumoniae является наиболее часто определяемой инфекционной причиной SJS, особенно у детей и подростков. В недавнем ретроспективном обзоре всех случаев SJS, наблюдаемых в клинике Mayo в США за период 8 лет, было обнаружено, что 22% случаев связаны с M.pneumoniae инфекция. Средний возраст этой группы составлял 14 лет с диапазоном от 10 до 36 лет.
Редко, M. pneumoniae было связано с токсическим эпидермальным некролизом.
Мукозит, связанный с микоплазмой
M. pneumoniae редко был связан с оральным мукозитом (стоматитом), конъюнктивитом и изъязвлением слизистой оболочки половых органов без сопутствующей кожной сыпи. Это проявление было по-разному названо «атипичным» или «неполным» SJS (синдром Фукса), хотя было высказано предположение, что более подходящим термином для этого синдрома является «мукозит, связанный с микоплазмой».Обычно поражает детей и молодых людей.
Мукозит, вызванный микоплазмой
Менее распространенные кожные признаки
Инфекция M. pneumoniae также была зарегистрирована в связи с рядом других кожных проблем, включая:
Диагноз
M. pneumoniae инфекцияКлиническое подозрение на инфекцию M. pneumoniae возникает в Пациент с респираторным заболеванием и любым типом сыпи, особенно с многоформной эритемой.
Самый быстрый диагностический тест — это M. pneumoniae полимеразная цепная реакция (ПЦР) мазка из зева, чувствительность и специфичность которого составляет 78–100%.
Серологический анализ на Mycoplasma (анализ крови) выявляет антитела IgM и IgG через 7–10 дней и 3 недели соответственно. Чувствительность и специфичность серологических тестов ниже, чем у ПЦР (50–66%), но их можно повысить, проведя второй тест в фазе выздоровления. Положительный результат теста подтверждается, если единичный титр> 1:32 или четырехкратное увеличение титра IgG или IgM по сравнению с исходным уровнем обнаруживается при повторном тестировании.Титры IgM остаются повышенными в течение нескольких недель, а уровни IgG остаются повышенными в течение многих месяцев после заражения микоплазмой.
Рентгенограмма грудной клетки при инфекции M. pneumoniae неспецифична. Чаще всего наблюдается очаговое уплотнение в одном или обоих легких. Небольшие плевральные выпоты (жидкость в слизистой оболочке легких) наблюдаются в 20% случаев.
Результаты стандартного анализа крови также неспецифичны. Общее количество лейкоцитов и дифференциальные подсчеты могут быть в пределах нормы.Тестирование маркеров воспаления может выявить нормальные или повышенные уровни СРБ и СОЭ. В результатах теста функции печени могут быть легкие неспецифические отклонения.
Общий анализ крови может выявить:
- Гемолиз с легкой нормоцитарной нормохромной анемией, повышенным количеством ретикулоцитов и пониженным уровнем гаптоглобина и / или положительным результатом теста Комбса
- Холодные агглютинины, т. Е. Высокие уровни антител IgM в крови, которые связывают красные кровяные тельца при более низких температурах, чем температура тела (21–28 градусов)
- Повышенное количество тромбоцитов (тромбоцитоз)
- Панцитопения (снижение количества эритроцитов, лейкоцитов и тромбоцитов), но это очень редко.
Лечение микоплазменной инфекции
Микоплазменную инфекцию обычно лечат макролидными антибиотиками, обычно эритромицином или рокситромицином. Они снижают заразность других и могут улучшить респираторные симптомы, а также связанную с ними кожную сыпь.
Кларитромицин и азитромицин более дороги, и для их использования в Новой Зеландии может потребоваться разрешение врача-инфекциониста. Они требуют менее частого приема, чем эритромицин или рокситромицин, и с меньшей вероятностью вызывают побочные эффекты со стороны желудочно-кишечного тракта.
Альтернативами для пациентов с аллергией на макролиды или непереносимостью макролидов, или для которых существует потенциальное лекарственное взаимодействие, являются доксицилин или моксифлоксацин.
Вакцины против инфекции M. pneumoniae нет.
Лечение кожных проявлений инфекции
M. pneumoniaeНеспецифические высыпания, вызванные микоплазменной инфекцией, можно лечить мягкими смягчающими средствами для уменьшения дискомфорта.
Устные антигистаминные препараты могут быть полезны при крапивнице.
При наличии волдырей или поражения слизистой оболочки следует обратиться за советом к специалисту. Пациентам с многоформной эритемой необходима поддерживающая терапия и тщательное наблюдение.
- Уход за кожей рта, глаз и половых органов
- Увлажнение и внимание к потребностям в питании
- Консультация офтальмолога при красных или болезненных глазах или при нарушении зрения
- Регулярное применение кортикостероидов при высыпаниях, связанных с M. pneumoniae и SJS, не подтверждено имеющимися медицинскими доказательствами
- Результат, особенно у здоровых детей и молодых людей, обычно отличный.
Сифилис | DermNet NZ
Автор: Ванесса Нган, штатный автор, 2003 г. Обновлено доктором Даниэлой Ванусовой, дерматологом, Чешская Республика, июль 2015 г., и доктором Сьюзан Брэй, врачом по сексуальному здоровью, Гамильтон, Новая Зеландия, март 2018 г. Главный редактор DermNet NZ: адъюнкт A / Профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчеллом, январь 2020 г.
Что такое сифилис?
Сифилис — это инфекция, передающаяся половым путем, вызываемая спирохетой Treponema pallidum .Сифилис может вызывать множество признаков и симптомов, аналогичных другим заболеваниям, включая вирус иммунодефицита человека (ВИЧ), и поэтому его называют «великим подражателем».
Сифилис имеет симптоматическую и бессимптомную стадии. Если не лечить сифилис, он может иметь серьезные последствия для инфицированного человека (длительные неврологические и сердечные заболевания), для беременности (мертворождение и врожденная инфекция) и для общественного здравоохранения (продолжающееся распространение среди населения).
Сифилис
Кто болеет сифилисом?
Сифилис передается половым путем от человека к человеку либо при прямом контакте с сифилисными язвами, либо через инфицированную кровь через микротравмы во время полового акта.Сифилисные язвы чаще всего возникают на гениталиях и в области анального отверстия, но могут также возникать на губах или во рту. Следовательно, секс в любой форме — вагинальном, анальном или оральном — является основным путем передачи сифилиса от одного человека к другому. Сифилис также передается вертикально (инфицированная мать плоду) во время беременности. Другой потенциальный путь передачи — совместное использование игл (например, внутривенное употребление наркотиков).
Зарегистрированные случаи сифилиса увеличились в Новой Зеландии и во всем мире за последнее десятилетие, особенно среди мужчин, практикующих секс с мужчинами (МСМ).Совсем недавно наблюдается возрождение гетеросексуальной популяции. Это вызывает особую озабоченность, поскольку невылеченный сифилис во время беременности может иметь серьезные последствия для здоровья матери, беременности и будущего ребенка.
Каковы признаки и симптомы сифилиса?
После заражения сифилисом наступает инкубационный период 10–90 дней (в среднем 21 день), прежде чем признаки станут очевидными. Нелеченый сифилис проходит через различные клинические (симптоматические) стадии, а также латентные (бессимптомные) стадии.В латентный период диагноз можно поставить только серологически. На клинических стадиях признаки и симптомы сифилиса различаются в зависимости от стадии — первичной, вторичной или третичной — как описано ниже.
Первичный сифилис
Первичный сифилис характеризуется наличием шанкра (ов) в точке проникновения спирохеты T. pallidum . T. pallidum закручивается в кожу спиральной формой. В результате возникает безболезненная язва.
- Обычно одиночная маленькая плотная красная безболезненная папула в области гениталий быстро превращается в безболезненную язву с четко выраженным краем и затвердевшим основанием.
- Множественные шанкры встречаются в 30% случаев.
- Первоначально изъязвленный шанкр может остаться незамеченным, особенно если он спрятан во влагалище, шейке матки, во рту или в анальной области.
- Нежелательная лимфаденопатия может возникать в области изъязвления (например, паховая лимфаденопатия при язвах на гениталиях и шейная лимфаденопатия с язвами во рту).
- Язва обычно заживает без лечения в течение нескольких недель.
Сифилис: первичный шанкр
Вторичный сифилис
Вторичный сифилис становится генерализованным.Вторичный сифилис характеризуется сыпью и системными симптомами, во время которых пациент очень заразен. Если пациента не лечить, эти симптомы в конечном итоге исчезнут в течение нескольких недель, но могут повториться.
- При отсутствии лечения у 25% пациентов вторичный сифилис развивается в течение трех месяцев (в среднем шесть недель) после первичного шанкра.
- Сифилис — это мультисистемная инфекция, и на этой стадии пациент очень заразен.
- Системные симптомы могут включать жар, головную боль, недомогание, миалгию, артралгию и лимфаденопатию.
- Другие пораженные органы могут включать печень, почки, центральную нервную систему (паралич черепных нервов, менингит), суставы и глаза (что приводит к нарушению зрения).
Кожные особенности вторичного сифилиса
- Сыпь без зуда присутствует у 90% пациентов с вторичным сифилисом
- Сыпь может быть тонкой или иметь вид грубых красных или красновато-коричневых папул или бляшек
- Сыпь обычно возникает на туловище и часто поражает ладони и подошвы
- Редко сыпь представляет собой скопление эритематозных папул вокруг центральной чешуйчатой бляшки, напоминающее цветок; эта цветочная морфология описывается как «щитковидный» сифилис
- Возможны очаги выпадения волос (алопеция)
- Поверхности слизистой оболочки — например, внутри рта, горла, области гениталий, влагалища и заднего прохода — могут стать раздраженными и красными (слизистые пятна)
- Серо-белые влажные бляшки встречаются в паху, внутренней поверхности бедер, подмышками, пупке или под грудью; их называют большими кондиломами.
Вторичный сифилис
См. Другие изображения сифилиса.
Скрытый сифилис
Между вторичной и третичной клиническими стадиями сифилиса наступает многолетний латентный период. Скрытые годы подразделяются на ранние и поздние. В латентный период у пациента нет симптомов при клиническом обследовании. Следовательно, продолжение инфекции сифилиса будет обнаружено только при положительном тесте на трепонемные антитела. Инфекция варьируется, как описано ниже.
Ранний скрытый сифилис (первые два года)
Пациент очень заразен.
- Сифилис может передаваться половым партнерам.
- Инфекция сифилиса может передаваться от беременной женщины к ее плоду.
Поздний скрытый сифилис (через два года)
Только некоторые пациенты остаются заразными.
- Пациент не заразен для половых партнеров.
- Инфекция сифилиса все еще может передаваться от беременной женщины к ее плоду.
Третичный сифилис
Третичный сифилис очень отсроченный и проявляется через десятилетия после первоначального заражения.
- Поздние признаки и симптомы могут развиться через 20-40 лет после первоначального инфицирования примерно в одной трети нелеченых случаев.
- Нелеченная инфекция может привести к эндартерииту, а осложнения включают гумма, сердечно-сосудистые и неврологические заболевания.
- Гумма — одиночное гранулематозное поражение с центральным некрозом. Гуммы обычно возникают на коже или костях, но их можно найти где угодно.Кожные десны могут быть безболезненными, но десны в длинных костях вызывают глубокую, ноющую боль, которая усиливается ночью.
- Сердечно-сосудистые заболевания — редкое осложнение. Наиболее вероятным поражением является аорта, которая расширяется, что приводит к аневризме аорты и регургитации аорты.
- Нейросифилис может проявляться как менинговаскулярное заболевание (эндартериит, приводящий к ишемическому инсульту), как общий парез (потеря нейронов в коре головного мозга, ведущая к прогрессирующей деменции) и как tabes dorsalis (истощение спинного мозга).
Третичный сифилис
Врожденный сифилис
Отсутствие лечения материнского сифилиса может привести к выкидышу, мертворождению или врожденной инфекции. Многие дети с врожденным сифилисом при рождении не имеют симптомов. Врожденный сифилис делится на раннюю и позднюю стадии.
Ранний врожденный сифилис (в течение первых двух лет жизни)
В первые несколько недель жизни последствия для младенца напоминают вторичный сифилис с полиорганной инфекцией.
- Инфицированная кожа и слизистая оболочка могут проявляться в виде макулопапулезной сыпи, пузырно-пузырчатых поражений, слизистых пятен, больших кондилом или ринита (воспаление слизистой оболочки носа, вызывающее насморк).
- Другие пораженные органы включают кости (остеохондрит), почки (гломерулонефрит), печень (гепатоспленомегалия) и лимфатические узлы (лимфаденопатия).
- Также могут возникать неврологические, глазные и гематологические поражения.
Врожденный сифилис
Поздний врожденный сифилис (после двух лет жизни)
Поздний врожденный сифилис проявляется аналогично третичному гумматозному сифилису при инфицировании взрослых с хроническим персистирующим воспалением.
- Эта хроническая инфекция часто поражает глаза (интерстициальный кератит), уши (глухота), кости, суставы и центральную нервную систему.
- Характерные признаки включают резцы Хатчинсона, коренные зубы тутового дерева, типичный внешний вид лица (лобные выступы, седловидный нос), искривленные голени сабли и опухшие колени (суставы Клаттона).
Что такое дифференциальный диагноз сифилиса?
Дифференциальный диагноз сифилиса зависит от того, какой из многих возможных симптомов присутствует.
Дифференциальный диагноз при язве
- Язвы половых органов: генитальный герпес, травма, рак; реже туберкулез и шанкроид
- Язвы заднего прохода: генитальный герпес, трещина заднего прохода, бактериальные инфекции, травмы и воспалительные заболевания кишечника
- Язвы во рту: простой герпес (герпес), афтозные язвы и травмы.
Дифференциальный диагноз при сыпи
Как диагностируется сифилис?
Диагноз сифилиса ставится на основании истории болезни и физического осмотра, подтвержденного лабораторными и серологическими исследованиями.
Сифилис можно диагностировать, демонстрируя спирохет T. pallidum в образцах из инфицированных поражений или лимфатических узлов. Спирохеты можно идентифицировать с помощью микроскопии в темном поле или с помощью трепонемной полимеразной цепной реакции (ПЦР). Эти тесты не всегда доступны врачу, проводящему диагностику.
Биопсия кожи может показать или не показать характерные гистопатологические особенности. См. Патология сифилиса.
Серологический тест для выявления антител, продуцируемых трепонемной инфекцией, является наиболее распространенным тестом, используемым для диагностики инфекции.Серологические тесты не позволяют различить разные типы трепонемной инфекции (фрамбезия, пинта и сифилис) или продолжительность инфекции. Большинство людей с реактивными трепонемными тестами будут продолжать проходить реактивные тесты до конца своей жизни, независимо от лечения или активности заболевания.
Тесты на трепонемные антитела можно разделить на неспецифические и специфические. Какой тест используется, зависит от того, что доступно в местной лаборатории. К неспецифическим тестам относятся:
- Лаборатория исследования венерических болезней (VDRL)
- Быстрый плазменный реагин (RPR).
Специфические тесты включают:
- Иммуноферментный анализ (EIA)
- Гемагглютинация Treponema pallidum (TPHA)
- Анализ агглютинации частиц Treponema pallidum (TPPA).
Образец подвергается скринингу с помощью первичного теста (обычно EIA или TPHA), который определяет IgG и IgM и подтверждается другим трепонемным тестом. Например, положительный результат скрининга EIA подтверждается положительным результатом TPHA.
После подтверждения образец оценивается на серологическую активность инфекции с помощью теста RPR / VDRL.
- Титр RPR / VDRL> 16 указывает на активное заболевание. Титр
- RPR / VDRL <16 не исключает активной инфекции, но больше соответствует поздней латентной инфекции или леченной инфекции.
История пациента поэтому важна для интерпретации. Титр RPR / VDRL также используется для контроля эффективности лечения.
После половых контактов с высоким риском рекомендуется повторный скрининг как через шесть, так и через 12 недель после контакта, поскольку первоначальные серологические тесты могут быть отрицательными при первичном сифилисе.Серологические тесты всегда положительны при вторичном сифилисе, но следует помнить о возможности эффекта прозоны, который может привести к ложноотрицательному результату. Эффект прозоны возникает, когда высокий титр антител препятствует образованию решетки антитело-антиген, что необходимо для получения положительного результата теста на флокуляцию.
Имеются ложноположительные серологические тесты, особенно при аутоиммунных заболеваниях, употреблении инъекционных наркотиков, беременности и пожилом возрасте, но важно получить подробный анамнез, проверить полового партнера и провести повторное тестирование, чтобы гарантировать что предполагаемый ложноположительный результат действительно ложен.
Другие тесты, которые могут потребоваться, особенно если неврологические признаки и симптомы включают компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и исследование спинномозговой жидкости (ЦСЖ).
Необходимо провести полное обследование сексуального здоровья, включая, самое главное, тестирование на ВИЧ.
Как лечить сифилис?
Пенициллин в виде инъекций по-прежнему является основой лечения сифилиса на всех стадиях.
- Инфекционный сифилис (первичный, вторичный, ранне-латентный) требует статической дозы бензатина или новокаина пенициллина.
- Неинфекционный сифилис (поздний латентный) и нейросифилис требуют более длительных доз бензатина или прокаина-пенициллина.
Другие антибиотики менее надежны, чем пенициллин, но у пациентов с аллергией на пенициллин можно применять тетрациклины или цефалоспорины. См. Кожные побочные реакции на антибиотики. Беременная женщина с аллергией на пенициллин должна сначала пройти десенсибилизацию, а затем в любом случае лечить пенициллином.
Неудача лечения может произойти на любой стадии инфекции, поэтому важно тщательное наблюдение с повторными серологическими тестами в течение одного-двух лет.
Следует воздерживаться от любой половой жизни, пока все сифилисные язвы или поражения полностью не заживут и лечение не будет завершено.
Уведомление и управление партнерами чрезвычайно важны для предотвращения повторного заражения и предотвращения распространения в обществе. Доступны инструкции, которые помогут клиницисту определить, как далеко до каждого этапа следует отследить.
Можно ли предотвратить сифилис?
Вакцины от сифилиса нет.
Сифилис можно заразиться повторно; антитела и лечение не защищают от новой инфекции.
Если вы считаете, что инфицированы, прекратите все половые контакты и обратитесь к врачу или в клинику сексуального здоровья. Немедленно сообщите обо всех половых контактах, чтобы их можно было проверить на инфекцию и лечить.
Другие меры по предотвращению распространения сифилиса включают:
- Ограничение числа половых партнеров
- Использование презервативов
- Регулярные анализы крови, если сексуальное поведение сопряжено с высоким риском.
Каков вероятный исход?
Раннее лечение сифилиса дает очень хорошие результаты и предотвращает последующие осложнения.Отсрочка лечения до поздних стадий может привести к необратимым последствиям, например, неврологическим или зрительным проблемам.
Гонорея | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2005 г. Обновлено д-ром Даниэлой Ванусовой, дерматологом, Чешская Республика, июль 2015 г. Обновлено д-ром Натали Рено, регистратором, и д-ром Сьюзан Брэй, врачом по сексуальному здоровью, Служба сексуального здоровья Вайкато, Гамильтон, Новая Зеландия . Главный редактор DermNet NZ: адъюнкт A / профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия.Март 2018
Что такое гонорея?
Гонорея — болезнь, вызванная инфицированием бактериями Neisseria gonorrhoeae . Наиболее частыми очагами инфекции являются слизистые оболочки уретры, эндоцервикса, прямой кишки, глотки и конъюнктивы. Гонорея — это инфекция, передающаяся половым путем (ИППП). Если мать инфицирована, гонорея также может передаваться новорожденному, рожденному естественным путем, вызывая конъюнктивит.
Кто подвержен риску гонореи?
Люди, подверженные риску гонореи, — это в основном сексуально активные люди, которые вступают в контакт с инфицированным человеком, не практикуя безопасный секс.
Более безопасный секс означает использование презерватива или оральной прокладки во время полового акта, который может включать вагинальный, оральный или анальный контакт.
Каковы признаки и симптомы гонореи?
Инкубационный период составляет в среднем от двух до семи дней.
Гонорея протекает бессимптомно у 10–15% мужчин и до 80% женщин.
Клинические признаки локальной гонореи у мужчин и женщин различаются
Мужчины
- Болезненное мочеиспускание (дизурия)
- Выделения из уретры (часто слизисто-гнойные)
- Дискомфорт и отек яичек при эпидидимоорхите
- Анальный дискомфорт и выделения из-за проктита)
Самки
- Повышенные выделения из влагалища
- Боль внизу живота, которая может быть вызвана воспалительным заболеванием органов малого таза (ВЗОМТ)
- Дизурия
- Болезненные периуретральные и бартолиновые железы
- Анальный дискомфорт и выделения из-за проктита
Инфекция глотки становится все более распространенной, особенно у мужчин, практикующих секс с мужчинами (МСМ), и в большинстве случаев протекает бессимптомно.
Что такое диссеминированная гонококковая инфекция?
Осложнения гонореи возникают, когда инфекция не диагностируется и не лечится. Это более вероятно, если инфекция протекает бессимптомно или когда есть какие-либо препятствия для доступа к медицинской помощи.
Восходящая инфекция у женщин
Восходящая инфекция у женщин может вызывать воспалительные заболевания органов малого таза (эндометрит, сальпингит, трубно-яичниковый абсцесс). Рубцевание женских верхних половых путей может привести к хронической тазовой боли, внематочной беременности и бесплодию.
Восходящая инфекция у мужчин
Восходящая инфекция у мужчин может вызывать болезненное воспаление и отек придатка яичка и яичек (эпидидимоорхит).
Беременность и неонатальная инфекция
Гонококковая инфекция во время беременности может привести к выкидышу, преждевременным родам и послеродовому эндометриту. Вертикальная передача от матери к ребенку может вызвать неонатальный конъюнктивит и, реже, бактериальный сепсис.
Инфекция конъюнктивы
Конъюнктивит у взрослых может возникнуть в результате аутоинокуляции и встречается реже, чем конъюнктивит новорожденных.Гонококковая инфекция конъюнктивы может привести к рубцеванию, стойкому ухудшению зрения и слепоте.
Диссеминированная гонококковая инфекция
Диссеминированная гонококковая инфекция возникает в результате распространения бактерий на суставы и другие ткани. Встречается у 0,5–3% инфицированных. Спектр симптомов включает:
- Теносиновит
- Поражения кожи
- Полиартралгия и олигоартралгия или гнойный артрит
- Конституциональные симптомы (например, лихорадка, озноб и недомогание).
Факторы риска диссеминированной гонококковой инфекции включают недавнюю менструацию, дефицит комплемента, системную красную волчанку и микробные факторы, специфичные для некоторых штаммов бактерий (например, изоформа 1 A порина B наружной бактериальной мембраны).
Очень редкие осложнения гонококковой инфекции включают менингит, эндокардит, остеомиелит и васкулит.
Каковы кожные проявления гонореи?
Хотя гонорея обычно поражает поверхности слизистых оболочек, она также может поражать кожу.Сыпь присутствует у большинства пациентов с диссеминированной гонококковой инфекцией. Он поражает туловище, конечности, ладони и подошвы и обычно не затрагивает лицо, кожу головы и рот.
Типы поражений включают микроабсцессы, пятна, папулы, пустулы и пузырьки. Геморрагические поражения, узловатая эритема, крапивница и многоформная эритема возникают реже.
Гонококковые поражения кожи
Как ставится диагноз гонорея?
Метод, используемый для обнаружения гонореи, зависит от настроек и доступных ресурсов.
Микроскопия
Окрашивание по Граму и визуализация грамотрицательных диплококков подходят для мужчин с выделениями из уретры (чувствительность 90–95%) и рекомендуются людям с ректальными симптомами (см. Лабораторные исследования бактериальных инфекций). Они не рекомендуются женщинам (из-за низкой чувствительности 20–50% для эндоцервикальных и уретральных образцов) или для образцов из глотки.
Окраска по Граму гонококка
Культура
Культура включает сбор образцов из соответствующих участков (таких как эндоцервикальная, уретральная, ректальная и глоточная области), а затем посев на чашки с агаром, которые являются селективными для Neisseria gonorrhea . Neisseria gonorrhea требует особых условий (атмосфера, обогащенная CO 2 ) и быстрой доставки в лабораторию для обеспечения жизнеспособности организмов. Преимущество культивирования в том, что оно может обеспечить тестирование на чувствительность к противомикробным препаратам (что важно, поскольку этот организм быстро развивает устойчивость ко многим антибиотикам) и подтверждающее тестирование.
Тесты амплификации нуклеиновых кислот
Тесты амплификации нуклеиновых кислот (NAAT) становятся все более доступными.
- У женщин вагинальный и эндоцервикальный образцы одинаково чувствительны.
- Для мужчин предпочтительна моча первого прохождения. Образцы из прямой кишки и глотки рассматриваются в зависимости от места полового контакта. Анализаторы NAAT
- обладают высокой чувствительностью и часто сочетаются с одним или двумя другими тестами на ИППП (например, на хламидиоз или трихомониаз).
- Самостоятельный сбор образцов возможен, и результаты могут быть получены раньше, чем при культивировании.
- NAAT обычно не предоставляют информацию о чувствительности гонококков к антибиотикам.
Как лечить гонорею?
Лечение неосложненной гонореи следует начинать как можно скорее, чтобы предотвратить дальнейшие осложнения. Рекомендуемый эмпирический режим лечения Neisseria gonorrhea — цефтриаксон 500 мг внутримышечно плюс 1 г азитромицина перорально. Добавление азитромицина важно, поскольку считается, что двойная терапия ограничивает возникающую резистентность, которая начинает возникать при применении одного цефтриаксона.Азитромицин также лечит сопутствующую хламидиозную инфекцию.
Половая жизнь не должна происходить до завершения лечения и до тех пор, пока все недавние половые контакты не будут проверены и не будут должным образом лечиться.
Если присутствует восходящая инфекция, такая как воспалительное заболевание органов малого таза или эпидидимоорхит, лечение потребует более длительных и сложных схем приема антибиотиков. Важно обращаться к обновленным местным правилам.
У пациентов с гонореей следует проводить тесты на другие ИППП, чтобы исключить сопутствующие инфекции.
Как предотвратить гонорею?
Уведомление и лечение недавних половых контактов и использования презервативов важны для предотвращения повторного заражения людей и предотвращения распространения гонореи среди населения.
Актиномикоз | DermNet NZ
Автор: Мари Хартли, штатный писатель, 2010 г. Отредактировано и обновлено доктором Амандой Окли, дерматологом, Гамильтон, Новая Зеландия; и Ванесса Нган, штатный писатель; Июнь 2014.
Что такое актиномикоз?
Актиномикоз — это хроническая или медленно прогрессирующая инфекция, вызываемая различными видами бактерий из рода Actinomyces , чаще всего Actinomyces israelii . Актиномицеты являются нормальными обитателями ротовой полости, желудочно-кишечного тракта и женских половых путей и не вызывают инфекцию, если нет повреждений кожи или слизистой оболочки. Actinomyces , по-видимому, также требует присутствия других сопутствующих бактерий, чтобы вызвать заболевание.
Заболевание характеризуется образованием абсцесса и дренирующими пазухами (небольшие туннели, выходящие на поверхность кожи или слизистых оболочек и отводящие гной). Дренажный гной содержит желтые гранулы, называемые гранулами серы.Они названы по цвету гранул, а не по их содержимому.
Актиномикоз следует дифференцировать от актиномицетомы, которая представляет собой хроническую инфекцию кожи и подкожной клетчатки, обычно поражающую стопу (см. Мицетому). Актиномицетома вызывается различными видами актиномицетов, которые встречаются в почве и растительном материале тропических регионов.
Кто подвержен риску актиномикоза?
Актиномикоз встречается относительно редко, но следующие факторы повышают риск заражения:
- Плохая гигиена полости рта с последующей стоматологической операцией или травмой
- Нарушение иммунитета, например, иммунодепрессанты или хронические состояния, такие как сахарный диабет
- Недоедание
- Проживание в тропических странах
Каковы клинические признаки актиномикоза?
Цервикофациальный актиномикоз
Цервикофациальный (шея и голова) актиномикоз является наиболее распространенной формой инфекции, на которую приходится 50–70% случаев.Стоматологическая хирургия, травма ротовой полости или лица или локальное повреждение тканей, вызванное раком или лучевой терапией, обычно предшествуют инфекции. Инфекция обычно начинается с медленно прогрессирующей безболезненной твердой шишки на щеке или вокруг челюсти. Это перерастает в абсцессы и истощение носовых ходов. Окружающие ткани опухают. Иногда присутствуют жар и другие симптомы системной инфекции. Актиномикоз вокруг челюсти может вызвать тризм (длительный спазм мышц челюсти).
Лимфатические узлы обычно не увеличены, и боль обычно незначительна, если соседние структуры не сдавлены.Инфекция медленно распространяется на окружающие ткани и органы, такие как кожа головы, глаза, уши, язык, гортань и трахея. Иногда происходит поражение соседней кости. Инфекция может распространиться на мозговые оболочки (оболочки, окружающие головной и спинной мозг), вызывая менингит.
Абдоминальный актиномикоз
Заболевание брюшной полости (10–20% случаев) обычно возникает после разрыва слизистой оболочки желудочно-кишечного тракта, например, после операции, аппендицита, дивертикулита или проглатывания инородных тел, таких как куриные или рыбные кости.Это заболевание трудно диагностировать, поскольку у пациентов часто наблюдаются неспецифические медленно прогрессирующие симптомы, такие как лихорадка, потеря веса, диарея или запор, а также боли в животе. Любой орган брюшной полости может быть поражен прямым распространением болезни. Иногда можно обнаружить, что ходы носовых пазух доходят до кожи брюшной стенки или слизистой оболочки прямой кишки или заднего прохода.
Легочный актиномикоз
Легочная болезнь (15–20% случаев) обычно вызывается аспирацией (вдыханием) оральных или желудочно-кишечных секретов.Инфекция проявляется медленно прогрессирующими неспецифическими симптомами, такими как кашель, выделение мокроты, затрудненное дыхание и боль в груди. Инфекция может медленно распространяться, поражая местные структуры, такие как сердце и грудную стенку, а пазухи иногда доходят до кожи грудной клетки.
Актиномикоз таза
Актиномикоз таза встречается редко и связан с использованием внутриматочных противозачаточных средств. Общие симптомы этой инфекции включают дискомфорт в нижней части живота, аномальное вагинальное кровотечение и выделения из влагалища.
Первичный кожный актиномикоз
Первичный кожный актиномикоз очень редко и поражает открытую кожу после прямой имплантации организма во время травмы.
Как диагностируется актиномикоз?
- Материал, полученный при аспирации абсцесса или пазухи, или из образца биопсии, можно культивировать в лаборатории; Для выращивания Actinomyces требуются строгие условия роста. Часто присутствуют различные сопутствующие бактерии.
- Гранулы серы можно исследовать под микроскопом на предмет признаков, характерных для Actinomyces ; однако это не окончательный тест, так как другая бактерия под названием Nocardia имеет похожий вид.
Как лечить актиномикоз?
Целью лечения актиномикоза является лечение инфекции большими дозами антибиотиков и хирургическое вмешательство для создания неблагоприятных аэробных условий для роста видов Actinomyces .
- Актиномикоз лечат антибиотиками, такими как пенициллин. Высокие дозы пенициллина внутривенно с последующим пероральным приемом пенициллина обычно необходимы для проникновения в области фиброза и нагноения. Для предотвращения рецидива часто требуется длительное лечение.
