Опасно ли не лечить папилломы?
Кожный нарост на ножке цилиндрической формы, иногда почти незаметный, называется папилломой. Он часто возникает ниоткуда, долго не проявляется. Но при любом «скачке» иммунитета или в жару он неожиданно предстает вашему взору сначала одиночкой: одна папилломка- «мама» может «выскочить» подмышкой или на веке глаза (ее излюбленные места, например, на сгибах локтей и в подколенных ямках), а затем «пустить» и «деток», т. е. буквально «обсыпать» всевозможные места на нашем теле. Для кого-то это явление станет лишь временным расстройством — ну, дескать, мешает, цепляется за одежду, а если на лице «вкочила» — некрасиво, косметический дефект, но можно и не замечать! Но так ли безобиден этот маленький вырост, тем более когда он вокруг себя образует целую колонию? Стоит ли его удалять, или оставить и забыть?
Вирус папилломы человека (ВПЧ) — венерическое заболевание?
ВПЧ
подробнее расшифровывается как «вирус, вызывающий доброкачественную опухоль эпителиального происхождения в виде сосочка» — папиллома (papilloma: лат.
Итак, к «новым» ЗППП мы относим: хламидиоз, микоплазмоз, уреаплазмоз, гарднереллез, герпес половых органов, кандидоз, а также папилломавирус человека. Если наросты от папилломавируса образовались в областях половых или перианальных органов, то их называют «остроконечные кандиломы», а по сути — это один и тот же вирус, только разные его штаммы (виды).
Папиллома и кондилома — одно и то же?
Остроконечные кондиломы половых органов в области промежности иногда единичны, а иногда выглядят как наросты, напоминающие по виду цветную капусту. Иногда эти образования вызывают зуд, раздражение при прикосновении, иногда кровоточат. К врачам «СМ-Клиника» часто обращаются пациентки, которые, насмотревшись рекламы, годами лечатся «одной таблеткой»от якобы «обострений» кандидоза (молочницы). При обследовании выясняется, что мазок у таких пациенток в порядке, а часто повторяющийся зуд дают на самом деле кондиломы.
Иногда эти образования вызывают зуд, раздражение при прикосновении, иногда кровоточат. К врачам «СМ-Клиника» часто обращаются пациентки, которые, насмотревшись рекламы, годами лечатся «одной таблеткой»от якобы «обострений» кандидоза (молочницы). При обследовании выясняется, что мазок у таких пациенток в порядке, а часто повторяющийся зуд дают на самом деле кондиломы.
Папилломатоз в горле
Существует также папилломатоз респираторного тракта, когда ткань, выстилающая носоглотку, начинает разрастаться от носа до легких, также часто поражает гортань. Это тоже один из видов заболевания, вызванного вирусом папилломы, образования в данном случае считаются доброкачественными. Врачи «СМ-Клиника» хорошо диагностируют этот вид ВПЧ и успешно лечат, в то время как заболевание не всегда распознается участковыми или ЛОР-врачами, которые в лучшем случае разводят руками и прописывают полоскания.
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Кто же подвержен риску получить вирус папилломы?
Папилломы и кондиломы могут появляться, исчезать и снова появляться, потому что они — проявления вирусной инфекции, и их наличие зависит от состояния защитных сил организма в настоящий момент, то есть иммунитета. Наиболее вероятно инфицирование у приверженцев курения и алкоголя, у тех, кто не разборчив в половых связях.
Женщины, длительно применяющие оральные контрацептивы
тоже в факторе рисказаражения вирусом. Носителем вируса может быть и стар, и млад. Достаточно, чтобы ваш организм испытал внутренний стресс различного происхождения: вы переболели гриппом или ОРВИ, обострились желудочно-кишечные проблемы, организм не справился с длительным приемом лекарств — и вот вам ослабление иммунитета, а с ним и папилломавирус.
Достаточно находиться в тесном контакте или жить рядом с человеком-носителем вируса, искупаться в «грязном» бассейне или в душевой в общественной бане, да и просто пройтись по пляжу — как вирус, если ваш иммунитет не справится, вторгнется в вашу жизнь. Очень «любит» папилломавирус жару и повышенную влажность, когда ваша кожа не защищена одеждой. Он тут же находит себе пристанище на вашей разгоряченной коже.
Очень «любит» папилломавирус жару и повышенную влажность, когда ваша кожа не защищена одеждой. Он тут же находит себе пристанище на вашей разгоряченной коже.
Беременность при вирусе папилломы
Заражение от матери к плоду во время родов происходит практически в 98% случаев. Ребеночку, который проходит через родовые пути, буквально усеянными кондиломами, вирус попадает в рот и глаза, поэтому всем женщинам, планирующим беременность, следует заранее провериться и при необходимости пролечиться от ВПЧ и всех видов ЗППП. Только по окончании лечения можно планировать зачатие.
Если же заболевание было в скрытой форме и впервые обнаружилось во время беременности, а такое случается часто (иммунитет во время беременности ослабевает), то необходимо срочно обратиться к врачу: лечение папилломы во время беременности возможно.
Лечим папиллому
Учеными обнаружено более 100 разновидностей вируса ВПЧ, но некоторые виды остроконечной кандиломы могут привести к раку шейки матки, особенно подвиды ВПЧ (HPV) 16, 18, 31.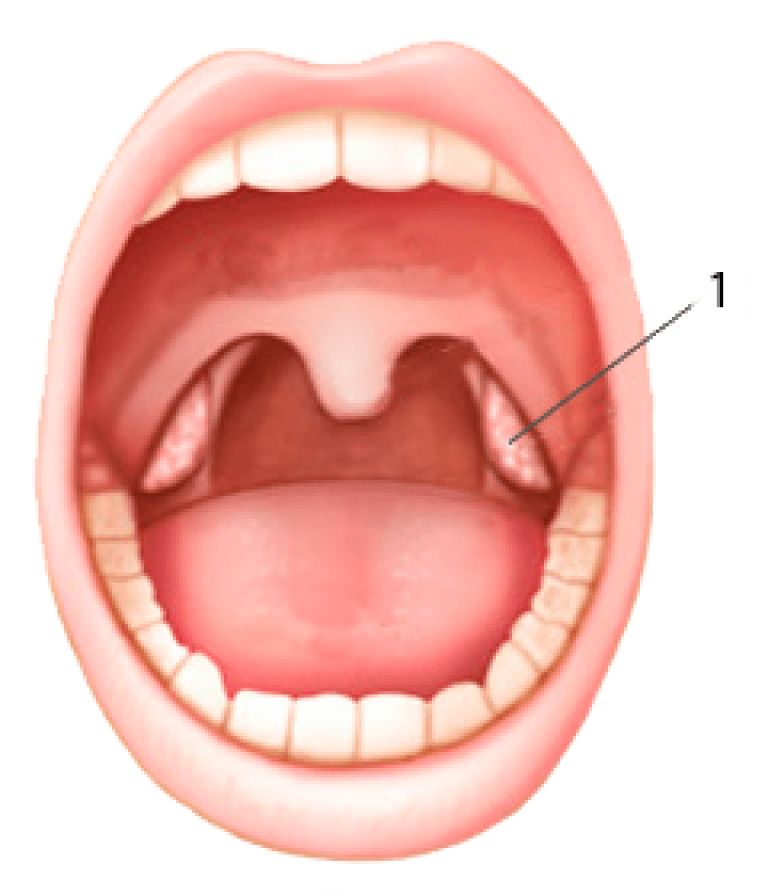 А причиной тому то, что зачастую из-за бессимптомного течения, человек долгое время никуда не обращается! Диспансерные обследования исчезли из нашей жизни, потому и диагностика бывает довольно поздней.
А причиной тому то, что зачастую из-за бессимптомного течения, человек долгое время никуда не обращается! Диспансерные обследования исчезли из нашей жизни, потому и диагностика бывает довольно поздней.
Чтобы этого избежать, необходимо дважды в год посещать акушера-гинеколога, раз в год сдавать мазок на цитологию (его еще называют тест по Папаниколау или «мазок на атипию») на обнаружение предраковых изменений в шейке матки. Необходимо также пройти анализ крови на определение ДНК вируса методом ПЦР. Собственные лаборатории «СМ-Клиника» использует высококачественные реактивы для более точного определения результатов анализов. Пройдя их станет ясно, какие виды ПВЧ присутствуют или отсутствуют в вашем организме, стоит ли провести лечение.
- Неонкогенные папилломавирусы — HPV 1, 2, 3, 5.
- Онкогенные папилломавирусы низкого онкогенного риска — HPV 6, 11, 42, 43, 44, 54, 61, 70, 72, 81.
-
Онкогенные папилломавирусы среднего онкогенного риска — HPV 26, 53, 66.
- Онкогенные папилломавирусы высокого онкогенного риска — HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68.
Не забывайте, что появление папиллом указывает на неблагополучие в вашем организме: эти маленькие неприятнные кожные выступы, от которых просто избавиться, сигнализируют, что вы давно не показывались к врачу, и возможно, запустили гинекологические заболевания, болезни почек, гастрит или колит.
Ни в коем случае нельзя отрывать, перевязывать нитками, расчесывать папилломы — это провоцирует вирус на агрессивное «захватывание» новых территорий — он просто переселится в непораженный орган.
Удаление без следов и осложнений ведется в «СМ-Клиника» безболезненными методами, не оставляющими следов и шрамов. Также параллельно проводится повышающее иммунитет лечение.
Гранулёзный фарингит — ЛОР. 3D томография
Гранулёзный фарингит является разновидностью гипертрофического фарингита. Данное заболевание представляет собой воспаление глотки. При гранулёзной форме на поверхности глотки (на задней её стенке) образуются некие гранулы, которые состоят из частичек разросшейся лимфоидной ткани, а также бактерий, омертвевших клеток ткани и лейкоцитов. При фарингоскопии это выглядит в виде отдельных красных зерен, разбросанных по задней стенке глотки. Образовавшиеся гранулы, имеющие большие размеры, могут вызывать раздражение нервных окончаний, что сделает течение болезни ещё более явным и острым.
Данное заболевание представляет собой воспаление глотки. При гранулёзной форме на поверхности глотки (на задней её стенке) образуются некие гранулы, которые состоят из частичек разросшейся лимфоидной ткани, а также бактерий, омертвевших клеток ткани и лейкоцитов. При фарингоскопии это выглядит в виде отдельных красных зерен, разбросанных по задней стенке глотки. Образовавшиеся гранулы, имеющие большие размеры, могут вызывать раздражение нервных окончаний, что сделает течение болезни ещё более явным и острым.
Причины гранулёзного фарингита
- Воспалительные заболевания верхних дыхательных путей или носоглотки.
- Вирусные, грибковые или бактериальные инфекции.
- Аллергические реакции.
- Заброс в глотку кислого содержимого желудка через пищевод (такое возможно при гастроэзофагеальном рефлюксе).
- Постоянное раздражение слизистой оболочки глотки агрессивными веществами (алкогольные напитки, острая, солёная или кислая пища, табачный дым).
- Негативные факторы окружающей среды, например, сухой, пыльный или загрязнённый воздух.

- Наследственный фактор (хронический гранулёзный фарингит чаще всего возникает у членов одной семьи или у родственников, особенно при постоянном влиянии негативных факторов).
- Некоторые эндокринные заболевания (сахарный диабет, нарушение функции щитовидной железы).
Симптомы гранулёзного фарингита
- Чувство дискомфорта при глотании.
- Жжение, сухость, ощущение першения и присутствия инородного тела, особенно по утрам.
- Скопление в большом количестве вязкого слизистого отделяемого, которое вызывает своим присутствием раздражение и необходимость постоянного откашливания и отхаркивания.
- При раздражении нервных окончаний может возникать сухой приступообразный кашель.
- Постоянная или периодическая головная боль.
Способы лечения гранулёзного фарингита
- Главное – выявить и устранить причины заболевания (хронический насморк, гнойные заболевания придаточных пазух носа, кариес, заболевания желудочно-кишечного тракта, эндокринной системы и другие заболевания верхних дыхательных путей).

- Полоскание горла отварами трав (ромашки, календулы, шалфея, липы), растворами прополиса, мёда, эфирных масел (туи, эвкалипта, лаванды). Использование солевых растворов может привести к ещё большему раздражению и разрастанию тканей.
- С помощью хирургического лазера под местной анестезией в течение одной процедуры удаляются гипертрофированные лимфоидные гранулы, увеличенные боковые валики на слизистой оболочке задней стенке глотки.
- Прижигание гранул раствором йода, протаргола, колларгола, 3-5-10% раствором нитрата серебра.
- Физиотерапевтические процедуры, такие как лазерная терапия, электрофорез.
- Использование местных антибактериальных, противогрибковых или противовоспалительных средств, таких как «Биопарокс», «Ангилекс», «Хлоргексидин», «Декасан» и прочие.
- Ингаляции с использованием отваров трав, физиологических растворов, эфирных масел и минеральной воды. Паровые ингаляции нежелательны, лучше использовать специальный прибор – небулайзер.

- Отказ от употребления спиртных напитков и курения.
- Из рациона на время лечения исключить острые, солёные, кислые продукты, а также слишком холодную или горячую пищу. Обильное питьё (оно позволит сделать более жидкой и быстрее вывести слизь).
- Воздух в помещении должен быть чистым и увлажнённым, поэтому должна регулярно проводиться влажная уборка и при необходимости использоваться увлажнитель.
- Витаминотерапия — особенно важны витамины группы А, Е и В.
Для записи на консультацию к Доктору ЛОРу позвоните в рабочее время по телефону:
+38 099 611 25 25
и получите ответы на все вопросы
(приём у доктора ведётся только по предварительной записи)
Будьте здоровы!
Напоминаем, что указанная на сайте информация не заменяет консультацию доктора, а только поддерживает и дополняет её
Папиломы у детей причины и лечение в 2019 году
Помните в детстве была такая «пугалка» — не трогай лягушку, а то с нее бородавки напрыгают? Так вот: наука давно шагнула вперед, на сегодня точно известно, что причиной «бородавок» у детей являются вовсе не лягушки.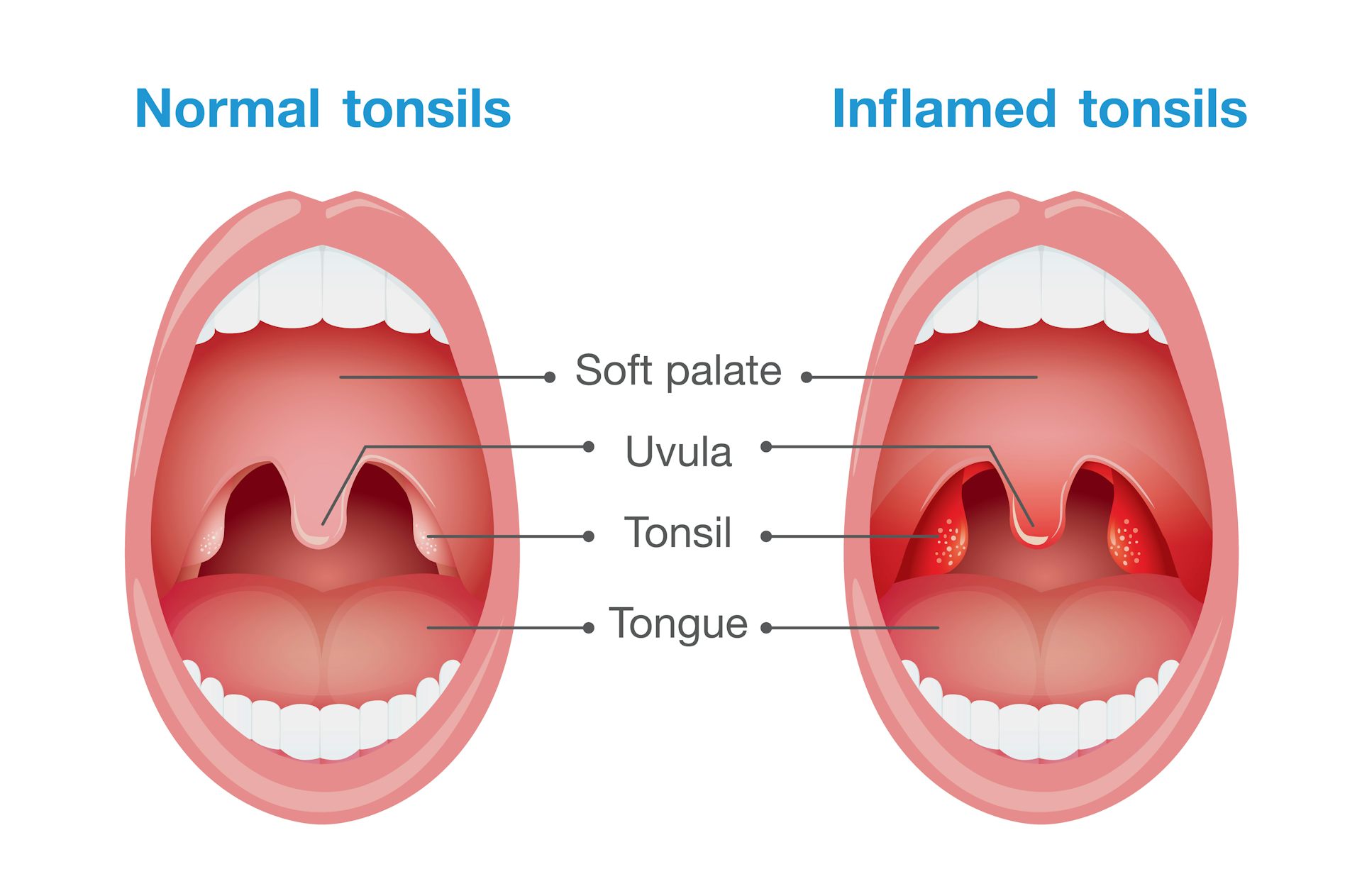
Папилломы, бородавки и кондиломы – это новообразования кожи и слизистых оболочек, которые возникают при инфицировании вирусом папилломы человека (ВПЧ). Вирус может поразить внешний слой кожи и гладкие влажные слизистые оболочки рта, прямой кишки, заднего прохода и половых органов у мужчин и женщин. Существует более 100 различных видов вируса. Многие из этих типов вируса вызывают бородавки и папилломы, которые появляются на руках и ногах. ВПЧ 6-го и 11-го типа вызывают генитальные бородавки, а ВПЧ 16-го и 18-го типа могут привести к развитию рака шейки матки и реже к раку влагалища, полового члена, мошонки или прямой кишки.
У новорожденных и маленьких детей папилломатоз (или ВПЧ) проявляется как кожные бородавки, генитальные бородавки и ювенильный рецидивирующий респираторный папилломатоз. У девочек-подростков могут наблюдаться плоскоклеточные внутриэпителиальные поражения шейки матки.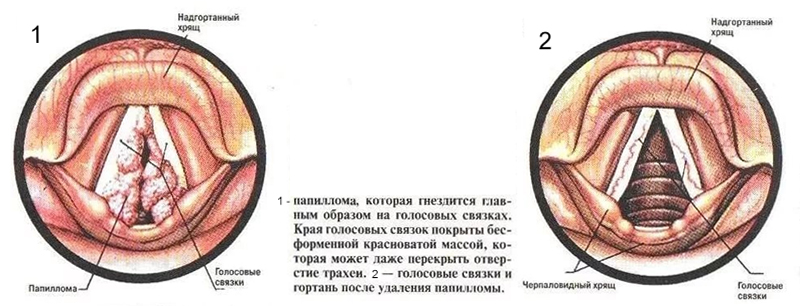
У детей в возрасте от 5 до 15 лет в кожных бородавках преобладают ВПЧ 1,2 и 3-го типа, а у подростков – ВПЧ 4-го типа. Рецидивирующий респираторный папилломатоз вызывается ВПЧ 13, 39, 40 и 56 типов.
Как вирус предается детям?
ВПЧ распространяется при контакте кожа-к-коже или через кровь:
- Беременная мать может передать инфекцию своему ребенку через кровоток перед родами или через влагалищный канал во время родов. Это называется перинатальной передачей.
- Дети с бородавками на руках могут передавать вирус при кожном контакте. Распространение вируса в область гениталий происходит при прикосновении к ним руками. Этот путь заражения называется автоинокуляцией.
- Воспитатель с бородавками может передать вирус при контакте кожи с кожей рук или гениталиями ребенка. Это называется гетероинокуляцией.
- ВПЧ может передаваться от кожи человека к области гениталий ребенка при половом контакте – в случае насилия.
- Редко ВПЧ может передаваться при контакте с неодушевленными предметами или поверхностями.
 Если взрослый, имеющий бородавки, использует полотенце, а затем ребенок использует это же полотенце, вирус может быть передан ребенку. Это называется фомитной передачей.
Если взрослый, имеющий бородавки, использует полотенце, а затем ребенок использует это же полотенце, вирус может быть передан ребенку. Это называется фомитной передачей.
ВПЧ передается при кожном контакте, даже в том случае если на коже нет бородавок и папиллом. После заражения вирус остается в организме. Человек может являться носителем
Прививка от папиллома вируса
Для создания иммунитета требуется 2-3 прививки. Эффективность вакцины составляет в вариациях от 97,9 % до 100 %.
Более подробно можно ознакомиться на странице: Прививки от вируса папилломы
Профилактика инфекции ВПЧ
Как и многие другие вирусы, ВПЧ активизируется и вызывает заболевание у лиц со сниженным иммунитетом. Именно поэтому развитию папилломатоза подвержены именно дети. У некоторых людей ВПЧ может пройти без лечения, в случае если организм даст вирусу иммунный ответ.
Особенно важно прививать девочек, т.к. для них заражение ВПЧ чревато развитием онкологии. Лучшее и самое современное средство для защиты от папилломовируса — вакцинация. Девочки должны получить вакцину (Гардасил, Церварикс) до того, как они станут сексуально активными
Лучшее и самое современное средство для защиты от папилломовируса — вакцинация. Девочки должны получить вакцину (Гардасил, Церварикс) до того, как они станут сексуально активными
Наиболее распространена вакцина под названием Гардасил, которая в настоящее время используется для иммунизации девочек школьного возраста – от девяти лет и старше. Вакцина обеспечивает иммунитет к двум штаммам ВПЧ, вызывающим рак шейки матки, и двум штаммам, связанным с генитальными бородавками. Вакцинация проводится тремя введениями вакцины в течение полугода. Рекомендуется пройти вакцинацию до начала половой жизни. Вакцина эффективна для защиты от ВПЧ типов 6, 11, 16 и 18. Вакцинация возможна и после начала половой жизни в возрасте до 26 лет. Мальчиков вакцинация защищает от рака прямой кишки, вызываемого ВПЧ.
Редко вирус вызывает рецидивирующий респираторный папилломатоз, при котором наблюдается рост вирусных бородавок в гортани, вызывая доброкачественную опухоль гортани у детей. Эти новообразования поддаются лечению, но, к сожалению, полностью неизлечимы. В большом количестве новообразования, вызванные ВПЧ, могут вызвать обструкцию дыхательных путей.
В большом количестве новообразования, вызванные ВПЧ, могут вызвать обструкцию дыхательных путей.
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Диагностика ВПЧПедиатр обязательно уделит особое внимание диагностике ВПЧ и генитальных бородавок у ребенка. Если вы видите, что у вашего ребенка появилась бородавка – срочно посетите врача и начните лечение. Не надо надеяться, что «само пройдет» и «ничего страшного». Как раз – наоборот: страшно, грозит онкологией или большими проблемами в будущем. Особенно надо следить за наличием папиллом и бородавок если у вас дочь.
Любой ребенок с генитальными бородавками нуждается в полном медицинском обследовании, которое включает в себя следующее:
- Осмотр ануса и области половых органов ребенка.
- Опрос родителей на предмет наличия у них ВПЧ-инфекции, генитальных или обычных бородавок.
- Опрос матери на предмет наличия аномального результата мазка Папаниколау, который может указывать на инфекцию ВПЧ.
- Опрос родителей на предмет любых признаков возможных сексуальных контактов ребенка и возможного насилия над ребенком.
У половозрелых девочек возможно проведение кольпоскопии и взятие мазка Папаниколау для выявления признаков проблем, которые могут привести к раку шейки матки. Раннее обнаружение проблемы позволяет провести лечение.
Возможна иммунологическая проверка на типа ВПЧ, чтобы выявить штаммы высокого риска, которые могут вызвать рак.
Лечение
Без лечения генитальные бородавки и папилломы могут исчезнуть сами по себе или могут существовать годами. Проведенное лечение к сожалению не гарантирует, что бородавки не рецидивируют.
Обычно генитальные бородавки лечат гелями или кремами, которые наносят на бородавки:
- Имиквимод (Альдара), крем для бородавок, наносимый пациентом.
- Podofilox, гель или крем, который наносится на бородавки пациентом
- Трихлоруксусная кислота (TCA) или дихлоруксусная кислота (BCA), которую врач наносит на бородавки.
Реже применяют криотерапию жидким азотом или хирургическое вмешательство.
Рецидивирующий респираторный папилломатоз лечится хирургическим путем для удаления доброкачественных новообразований может использоваться традиционная или лазерная хирургия. Процедура не болезненна и занимает около 30 минут, но из-за рецидивирующего характера опухоли может требоваться ее регулярное проведение до нескольких раз в год. Используемые лекарственные средства включают цидофовир, интерферон альфа и другие экспериментальные химиотерапевтические схемы.
Помните:
К сожалению, на сегодня самое эффективное – это вакцинация. Лечение ВПЧ является только симптоматическим. Не «экономьте» на здоровье своего ребенка. Вакцинация от вируса папилломы человека не входит в национальный календарь прививок, бесплатно такие прививки в поликлиниках, к сожалению, не делаются.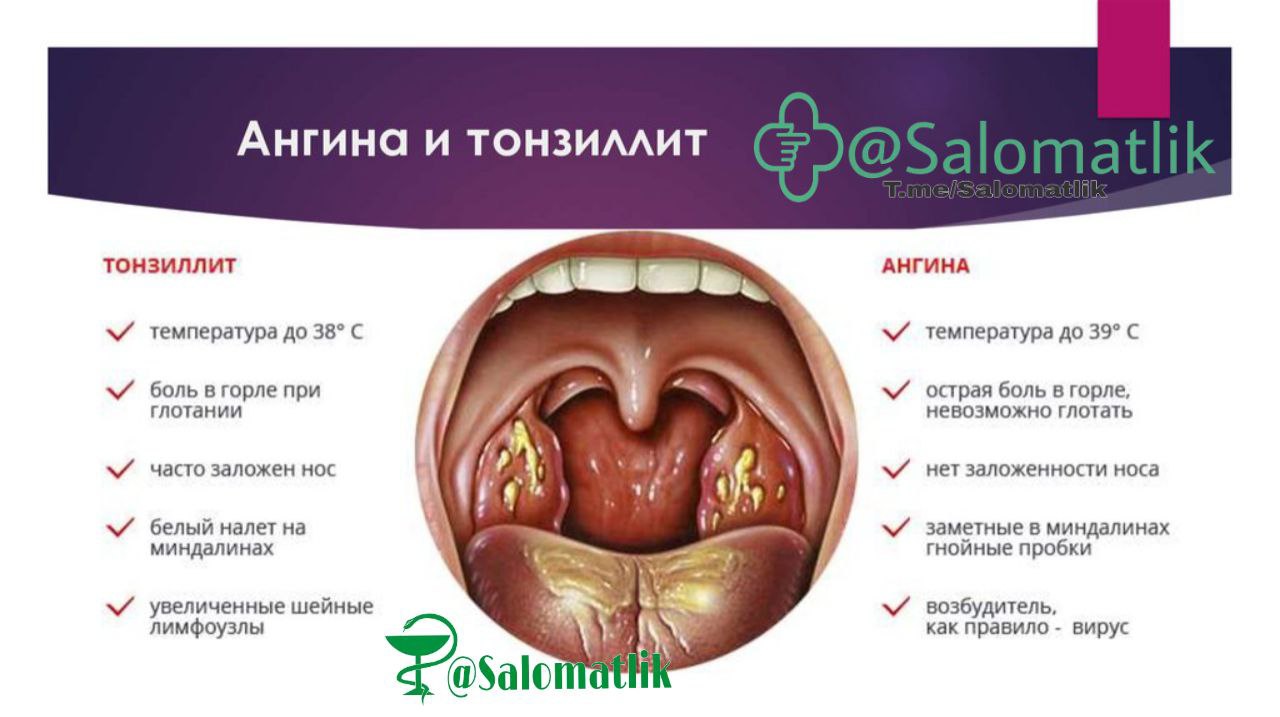 Мы рекомендуем не рисковать и обеспечить ребенку своевременную прививку от ВПЧ.
Мы рекомендуем не рисковать и обеспечить ребенку своевременную прививку от ВПЧ.
Вирусный папилломатоз у собак — лечение, диагностика, профилактика
Папилломатоз – это вирусное заболевание, вызываемое микроскопическим ДНК-содержащим вирусом, не имеющим оболочки.
Причиной появления такого рода образований являются вирусы. Заболевание передается от больной собаке к здоровой.
Вирусный папилломатоз — что это?
Папилломы – пролиферативные, то есть прорастающие эпителиальные поражения, обычно возникающие из плоского эпителия кожи или слизистых оболочек.
Многие из них вызываются папилломавирусами (PV) и называются вирусными папилломами, как и у людей.
Виды
В диагностике вирусного папилломатоза собак сложности обычно не возникают. Эти новообразования, как правило, имеют форму цветной капусты, хотя также бывают бахромчатыми или узловыми, гладкими, иногда выглядят, как кожные рога.
Когда папиллома имеет классический вид, биопсия обычно не требуется для постановки предварительного диагноза. Однако в неоднозначных случаях исследование разрешит любые вопросы.
Инфекция передается через прямой контакт с инфицированной особью или, поскольку она устойчива в окружающей среде, при взаимодействии с предметами: игрушками, постельными принадлежностями, мисками.
Вирусу требуется поврежденная кожа, чтобы проникнуть в организм, здоровые покровы не поддаются инфицированию.
Инкубационный период составляет от 1 до 2 месяцев. Выздоровевшие животные повторно не инфицируются одним и тем же штаммом.
Иногда касулы в ротовой полости возникает из-за бактерий ротовой полости. В таких случаях воспаление потребуется лечить антибиотиками, а при необходимости применять дополнительную симптоматическую терапию для контроля боли, отека и неприятного запаха изо рта.
Симптоматика
Классический носитель недуга – это молодая собака с бородавками во рту или вокруг.
Симптомами заболевания служат гладкие, светло-розовые, поначалу округлые капсулы, которые позднее развиваются в большие неровные разрастания слизистой оболочки. Их может быть немного, однако в отдельных случаях они буквально усеивают слизистую оболочку щек, губ, десен, языка и глотки.
По истечению многих лет после проведенных первоначальных исследований, были идентифицированы ещё дополнительные типы. Кожные папилломы были связаны с CPV-1, 2, 6 и 7. Большинство из них развиваются у молодых особей, предположительно во время первого заражения папилломавирусам.
Бугорки на коже могут быть единичными или множественными, они возникают на любом участке тела.
Лечение вирусного папилломатоза у собак
Большинство заводчиков, которые сталкиваются с такой проблемой задаются вопросом – как лечить вирусный папилломатоз собак? Ниже мы попробуем разобрать проблему детально.
В большинстве случаев в этом нет необходимости. Лечение вирусного папилломатоза у собак не назначается, так как новообразования исчезнут самостоятельно с течением времени. Это называется регрессия заболевания.
Это называется регрессия заболевания.
Регресс происходит из-за развития клеточного иммунного ответа. В экспериментально индуцированных бородавках разрешение обычно происходит в течение 8 недель. Тем не менее, исчезновение естественных папиллом, по-видимому, более вариабельно, иногда оно занимает до 12 месяцев.
Встречаются случаи, когда у пациента настолько много капсул, что животное может отказаться от приема пищи. Тогда опухоли можно удалить хирургическим путем или заморозить криогенным способом.
После хирургического лечения материал отправляется на гистологическое исследование для подтверждения диагноза.
Пигментные бляшки часто спонтанно регрессируют, сохраняют или прогрессируют, поражая обширные участки кожи. Как правило, они считаются нежелательными с косметической точки зрения, но не оказывают отрицательного воздействия на здоровье питомца.
Другие виды папиллом:
- Кожные перевернутые (также называемые эндофитными).
 Они вызываются вирусом CPV-2. Появляются в виде отдельных узелков на животе (размером 1 – 2 см) с небольшой центральной порой или распространяются в виде комковатой сыпи. Также появляются между пальцами ног;
Они вызываются вирусом CPV-2. Появляются в виде отдельных узелков на животе (размером 1 – 2 см) с небольшой центральной порой или распространяются в виде комковатой сыпи. Также появляются между пальцами ног;
- Второй тип – перевернутые, при которых поражения имеют диаметр около 4 мм. Представляют собой куполообразные высыпания телесного цвета, которые возможно появятся на теле.
- Пигментные бляшки папилломавируса – вызываются несколькими «вирусами папилломы китайских собак» и обычно поражают мопсов и миниатюрных шнауцеров. Представляют собой темные, чешуйчатые, разного размера бугорки и обычно находятся на животе. В отличие от других видов, они не регрессируют сами по себе, за исключением у мопсов.
Лечение папилломатоза новокаином
Самый известный метод лечения – введение новокаина внутривенно собаке. Вводить препарат нужно медленно. Если животное начинает суетиться, нужно остановить подачу лекарства и продолжить, когда оно успокоится.
Новокаин – безопасный препарат, который давно применяется в ветеринарии. Однако сложно сказать, действенен ли такой метод лечения. Судя по отзывам коллег, он работает не всегда.
Более эффективным является применение противовирусных препаратов и интерфероногенов как для лечения, так и с целью профилактики.
Профилактика
При обнаружении у вашего питомца объемных, множественных, порой кровоточащих наростов на теле, и чаще всего во рту или вокруг рта – не стоит беспокоится. В таком случае рекомендована консультация узкопрофильного специалиста и осмотр.
Если пугающие новообразования будут признаны вирусным папилломатозом собак, стоит лишь выждать время и организм с ними справиться самостоятельно. К хирургическому методу лечения прибегают редко. Оперативный метод оправдан только в случаях ухудшения качества жизни пациента.
Иногда встречаются ситуации, когда бородавки исчезают, но вирус сохраняется в организме больного. Это может вызвать ряд осложнений: кровотечение на месте нароста, перерождение бородавки в раковую опухоль, появление инфекции вторично. Если в собаки наблюдается что-то из вышеперечисленных симптомов, животное нужно срочно доставить в ветеринарную клинику.
Это может вызвать ряд осложнений: кровотечение на месте нароста, перерождение бородавки в раковую опухоль, появление инфекции вторично. Если в собаки наблюдается что-то из вышеперечисленных симптомов, животное нужно срочно доставить в ветеринарную клинику.
Если же на теле животного продолжается появление папиллом, нужно задуматься об укреплении иммунитета при помощи специального корма и комплекса витаминов.
Папилломы на груди почему возникают и как лечить
Кожа взрослого человека в среднем покрывает 2 м².
Поэтому на ней с комфортом размещаются новообразования различных видов — начиная от родинок и заканчивая папилломами. Некоторые там с рождения, другие появляются позже.
Как раз на новые наросты люди обычно реагируют с подозрением.
Не удивительно. Ведь кто знает, почему на груди выскочила непонятная бородавка.
Так что дальше мы расскажем:
- Почему образуются папилломы
- На какие виды делятся новообразования
- Чем опасны бородавки
Итак, папилломы — это доброкачественные наросты, которые растут на коже и слизистых оболочках. То есть они вылезают не только на шее, под мышками и на ступнях. Некоторые формируются внутри тела. Например, отдельные наросты появляются в горле и брюшной полости.
То есть они вылезают не только на шее, под мышками и на ступнях. Некоторые формируются внутри тела. Например, отдельные наросты появляются в горле и брюшной полости.
Новообразования вырастают из верхнего слоя кожи.
Здоровые клетки всегда развиваются по заданной программе, но при заражении вирусом они мутируют. А потом растут бесконтрольно.
Именно поэтому на теле поселяются наросты в форме сосочков. Впрочем, не все они выглядят именно так.
Виды папиллом
Врачи используют несколько классификаций новообразований. Иногда их делят по месту появления. В других случаях — по тканям, на которых они растут.
Вот основные типы наростов:
- Внутрипротоковая папиллома
Формируется внутри протоков молочных желёз. Порой появляется только одно новообразование — обычно в крупных протоках соска. Множественные папилломы в основном растут чуть в стороне от него.
- Кератопапиллома
Так называется новообразование с затвердевшей поверхностью.
- Папиллома пищевода
Порой клетки слизистой оболочки пищевода превращаются в вирусные наросты. Это происходит редко. Врачам известно менее 200 случаев.
- Нитевидные бородавки
Тонкие вытянутые новообразования. Формируются под грудью, на шее, под мышкам и в паху.
Поскольку вы не всегда можете определить тип наростов по внешнему виду, мы рекомендуем сходить на обследование и проверить новые папилломы у дерматолога.
Иногда недостаточно даже осмотра.
В таких случаях врач возьмёт часть новообразования на анализ и изучит его под микроскопом. Это называется биопсией. Она — самый надёжный способ проверки бородавок под грудью или на других участках тела.
Также вы можете задать доктору вопросы о папилломах. Например, о причинах их появления.
Почему вырастают папилломы?
Новообразования не появляются сами по себе — они формируются из-за вируса папилломы человека или ВПЧ. Сейчас известно свыше 100 его типов.
Сейчас известно свыше 100 его типов.
Вирус распространяется разными путями. Чаще всего люди заражаются при прямом контакте — половой акт и даже обычное прикосновение позволяет ВПЧ проникнуть в кожу.
Возможно и непрямое заражение. Порой вирус попадает сначала на полотенце и другие предметы личной гигиены, а уже потом добирается до другого человека.
ВПЧ довольно долго обустраивается на новом месте. Инкубационный период продолжается до трёх месяцев, так что быстро выявить заражение не получится.
Помимо основной причины появления папиллом на груди, важно учитывать и то, при каких условиях это происходит.
Вирус выращивает новообразования не у каждого человека. Некоторые остаются здоровыми. Даже при многократном заражении.
Наш организм следит за чужеродными организмами и борется с ними. Да, не всегда эффективно. Но при сильном иммунитете наросты на коже формируются гораздо реже.
Ещё один момент — на заражение влияет целостность кожи. Вирусу сложно пробраться через неповреждённые кожные покровы, а вот царапины и другие раны позволяют прошмыгнуть внутрь. Это подтверждают исследования врачей. У многих пациентов колонии папиллом нередко появляются рядом с травмированной кожей.
Это подтверждают исследования врачей. У многих пациентов колонии папиллом нередко появляются рядом с травмированной кожей.
Итак, о ВПЧ мы поговорили.
Перейдём к внешнему виду новообразований.
Как распознать папилломы?
Многие из этих наростов похожи на вытянутые сосочки, но форма и размеры папиллом могут быть и другими.
Различается и цвет новообразований.
Большинство порождений ВПЧ имеет телесную окраску. Бледные или темные наросты встречаются реже.
Количество папиллом зависит от состояния иммунитета — на ослабленном организме нередко скапливаются пригоршни опухолей.
Все папилломы заразны. Так что из-за частых прикосновений они быстро колонизируют кожу по всему телу.
В домашних условиях почти невозможно узнать происхождение тех или иных новообразований. Многие их разновидности имеют схожие приметы.
Поэтому точный диагноз поставит только врач.
Позднее мы подробнее расскажем о диагностике папиллом на груди в других местах, а пока поговорим о последствиях заражения ВПЧ.
В чём опасность папиллом?
Непонятные опухоли на коже обычно вызывают беспокойство. Это естественно.
Но на самом деле большинство наростов, которые появились из-за ВПЧ, безвредны. Просто небольшие бугорки на коже.
Однако и они иногда мешают, по нескольким причинам:
- Повреждаются и кровоточат
Некоторые новообразования трутся об одежду и травмируются из-за сильного давления. Рана может воспалиться. Поэтому врачи рекомендуют устранять папилломы в неудобных местах.
Порой наросты вызывают болезненные ощущения. Например, если они слишком разрастаются и давят на соседние ткани — удаление опухоли решает проблему.
- Создают косметический дискомфорт
Стресс и заниженная самооценка нередко встречаются у людей с папилломами на видных местах.
Отдельные виды ВПЧ порождают опасные генитальные бородавки. Они иногда превращаются в рак. В основном с этой проблемой сталкиваются женщины, хотя и у мужчин может выскочить злокачественная опухоль.
Папилломы в горле также способны испортить пациенту жизнь. Они затрудняют дыхание. Обычно у детей.
В целом наросты опасны для здоровья лишь в редких случаях.
Но мы всё равно рекомендуем проверять их у врача — так вы быстро убедитесь, что у вас поселились безвредные новообразования, а не убийственные опухоли.
На этом заканчиваем общее описание рисков от папиллом. Дальше обсудим наросты, которые беспокоят в первую очередь прекрасную половину человечества.
Чем опасны папилломы для женщин?
Мужчины почти никогда не сталкиваются с интрадуктальнымили или внутрипотоковыми новообразованиями. А вот у женщин они вырастают чаще. Особенно в возрасте с 35 до 55 лет.
Внутрипотоковые папилломы — небольшие доброкачественные наросты в молочных железах. Это не раковые опухоли. Хотя признаки у них схожи.
Одиночные новообразования обычно закрепляются ближе к соску, поскольку именно там находятся крупные молочные железы. Множественные опухоли формируются в мелких протоках.
Насколько они опасны?
Сами наросты не перерождаются в рак, но немного повышают риск его появления.
Внутрипотоковые папилломы молочной железы заметны по припухлости рядом с соском. Также из-за них появляются выделения. Иногда чистая жидкость. В некоторых случаях с кровью, что хорошо заметно во время кормления ребёнка.
Поскольку признаки этих новообразований схожи с симптомами рака груди, то их необходимо показать врачу. Дома вы не сможете поставить точный диагноз.
Впрочем, любые папилломы лучше проверять у дерматолога. Просто на всякий случай.
Диагностика папиллом
Кожные новообразования врач сначала осматривает. У многих пациентов опухоли имеют характерные признаки, так что доктор быстро определяет их вид.
Конечно, бывают и сложные случаи.
Некоторые наросты похожи на другие и потому проводятся дополнительные исследования. Нередко врач назначает биопсию. Он отрезает кусочек новообразования и изучает под микроскопом.
Что если папиллома растёт в груди?
Для обнаружения внутрипротоковых опухолей проводится:
Так называется рентгеновское сканирование груди.
- Ультразвуковая диагностика
Врач посылает звуковые волны в грудь, а после их отражения получает изображение молочных желёз.
Доктор выявляет опухоль по неправильному наполнению молочных протоков. Процедура определяет местоположение папилломы. Также врач видит размер нароста.
Иногда доктор берёт образец новообразования с помощью полой иглы. Обычно после этого он получает достаточно информации, чтобы поставить диагноз.
А дальше дело за пациентом.
Он должен решить судьбу опухоли — оставить или устранить.
Как лечить папилломы и бородавки?
Пока что врачи не научились лечить вирусные новообразования.
Но не отчаивайтесь.
Хотя опухоли нельзя вылечить, их можно удалить.
В чём разница?
Всё просто — папилломы появляются из-за ВПЧ, а значит бороться нужно именно с вирусом, не с симптомами. Современная медицина здесь не поможет, так что положитесь на иммунитет. Со временем он расправился с вирусом.
Сами наросты иногда лучше оставить в покое. Просто не трогайте их.
Но если папилломы повреждаются и болят, то их нужно показать врачу. Он проверит новообразования и определит, каким способом их лучше устранить.
Сейчас дерматологи удаляют бородавки разными методами. У них почти нет ограничений. Поэтому вы легко распрощаетесь с раздражающими опухолями. Порой даже за один сеанс.
Способы удаления бородавок и папиллом
Для устранения новообразования доктора проводят операции:
- Электрокоагуляция
Врач отрезает верхнюю часть опухоли высокочастотным током, а потом соскребает остатки кюретажем.
- Хирургическое иссечение
Дерматолог использует скальпель или другой острый инструмент. Он вырезает нарост. Доктор убирает не только папиллому, но и тонкий слой кожи вокруг неё. Это снижает риск рецидива.
Врач замораживает верхнюю часть новообразования. Обычно жидким азотом. Ткани нароста медленно отмирают, а затем опухоль отваливается.
- Лазерная хирургия
Доктор отсекает верхушку папилломы мощным лучом света. Потом выжигает корни. На этом месте остаётся небольшая воспалённая рана, которая затягивается защитной корочкой. Она держится примерно три недели, а под ней вырастает новая кожа.
Можно ли удалить папиллому в груди?
Новообразования внутри тела немного сложнее устранить — малотравматичные методы для этого не подходят. Поэтому опухоль убирают хирургически.
Грудь разрезают возле ареолы. В этом случае следы от процедуры почти не видны, а форма и размер молочных желёз не меняются.
Напомним — операции убирают лишь внешние проявления ВПЧ. Так что врачи не гарантируют окончательное устранение папиллом. Всегда есть риск рецидива.
Но мы не рекомендуем удалять новообразования в сомнительных косметических салонах, пусть и по низкой цене. Качество терапии влияет на скорость заживления кожи. Да и на следы от лечения.
Выбирайте подходящий медицинский центр внимательно.
Дерматологи клиники «Лазерсвит» — избавим от маленьких папиллом за 60 секунд
Когда будете искать место для лечения, обязательно почитайте отзывы о докторах выбранной клиники. Врачи с многолетним опытом лучше разбираются в разных формах наростов. А значит, они легко их уберут.
Именно такие дерматологи работают у нас — в клинике «Лазерсвит».
Мы удаляем новообразования не первый год. Многие наши доктора лечат болезни кожи свыше 14 лет, и осмотрели за это время более 50 000 пациентов.
В диагностике мы полагаемся не только на опыт. Нам помогает дерматоскоп Delta 20 T, которым мы проверяем самые сложные опухоли. Аппарат увеличивает изображение в 16 раз. Так что с его помощью мы легко выявляем даже небольшие признаки перерождения родинок и других новообразований.
У нас можно удалить лазером:
- Родинки
- Бородавки
- Папилломы
- Кондиломы
- Сосудистые звёздочки
- Татуировки
- Пигментные пятна
- Жировики
- Липомы
- Базалиомы
И это ещё не полный список.
Приходите в «Лазерсвит» и избавьтесь от неприятных и опасных новообразований без боли, шрамов и кровотечения.
Осмотр и удаление проведут ведущие дерматологи страны
Они прошли обучение за рубежом и обследовали уже более 50 000 пациентов
Гавриленко Инна Эдуардовна
Врач дерматолог высшей категории, врач педиатр. Заведующая дерматологическим отделением.
Специальность: дерматология.
Опыт работы: 27 лет
Образование: Харьковский медицинский институт 1990 г.
Лечение заболеваний: Диагностика, лечение и удаление новообразований кожи (бородавки, папилломы, кондиломы, родинки, контагиозные моллюски, гемангиомы, сосудистые сеточки, пигментации), лечение хронических кожных заболеваний (псориаз, экзема, атопический дерматит), инфекции кожи (пиодермия, грибковые заболевания), шлифовка, удаление татуировок, татуажа.
Бельская Елена Александровна
Врач дерматолог, детский дерматолог второй категории.
Специальность: Лечебное дело.
Опыт работы: 14 лет.
Образование: Харьковский государственный медицинский университет 2003 г.
Лечение заболеваний: Диагностика, лечение и удаление новообразований кожи (бородавки, папилломы, кондиломы, родинки, контагиозные моллюски, гемангиомы, сосудистые сеточки, пигментации), лечение хронических кожных заболеваний (псориаз, экзема, атопический дерматит), инфекции кожи (пиодермия, грибковые заболевания), лазерная шлифовка кожи, удаление татуировок, татуажа.
Красий Ирина Николаевна
дерматолог первой категории.
Специальность: Лечебное дело.
Опыт работы: 14 лет.
Образование: Харьковский государственный медицинский университет 2003 г
Лечение заболеваний: Диагностика, лечение и удаление новообразований кожи (бородавки, папилломы, кондиломы, родинки, контагиозные моллюски, гемангиомы, сосудистые сеточки, пигментации), лечение хронических кожных заболеваний (псориаз, экзема, атопический дерматит), инфекции кожи (пиодермия, грибковые заболевания), удаление татуировок, татуажа.
Замчий Сергей Владимирович
Врач дерматолог высшей категории, главный врач.
Специальность: Лечебное дело.
Опыт работы: 19 лет.
Образование: Харьковский государственный медицинский университет 1999г.
Лечение заболеваний: Диагностика и лечение новообразований кожи (бородавки, папилломы, родинки, сосудистые сеточки, пигментации), заболевания, передающиеся половым путем (хламидиоз, уреаплазмоз, трихомониаз, гонорея), хронические кожные заболевания (псориаз, экзема, атопический дерматит), инфекции кожи (пиодермия, грибковые заболевания).
симптомы, причины, факторы риска, диагностика и лечение в медицинских центрах «К+31
Патогенез и клиническая картина
При остром воспалении гортань выглядит покрасневшей, припухшей и болезненной. Патологический процесс наиболее ярко выражен в районе голосовых складок. Воспаление может провоцировать расширение артерий и капилляров, а это может стать причиной кровотечений: при гриппозном ларингите на слизистой появляются ярко-красные точки. Для изолированного ларингита характерно возникновение гиперемии (красноты) только в области надгортанника.
Интоксикация организма часто сопровождается повышением температуры, прогрессирующей слабостью, болью в мышцах и суставах. Иногда острое воспаление распространяется не только на слизистую гортани, но и на трахею. Такая разновидность болезни именуется ларинготрахеит.
При остром ларингите может развиваться рефлекторный непроизвольный кашель. По сути, это своего рода защитная реакция организма на раздражители. Признаком распространенного воспалительного процесса выступает резкий кашель, сопровождающийся болью в горле. Стойкий кашель осложняет течение болезни, травмирует слизистую и мешает её восстановлению. Продуктивный кашель с мокротой наблюдается на завершающей стадии болезни.
Симптомы ларингита
Воспалительный процесс обычно локализуется в области голосовых связок, поэтому проявления болезни часто вызывают охриплость, а также частичную или полную потерю голоса. Кашель в дебюте болезни сухой, болезненный, но по мере прогрессирования патологии становится мокрым (продуктивным).
Другие симптомы болезни:
- Повышение температуры (чаще субфебрильное).
- Головная боль, головокружение.
- Слабость, снижение работоспособности, другие признаки общей интоксикации организма (особенно ярко данная группа симптомов проявляется при бактериальном и вирусном ларингите).
- Отёк гортани, вызывающий трудности при глотании и дыхании.
- Чувство першения в горле.
- Сухость во рту.
Хроническая форма сопровождается сухим кашлем, иногда наблюдается отхождение мокроты и прожилок крови. Симптомы: охриплость, першение, ком в горле.
Касательно вопроса, заразен ли ларингит или нет, то всё зависит от природы заболевания. Если болезнь вызвана вирусами, то возбудители вполне могут быть переданы от больного здоровому человеку воздушно-капельным способом. Неинфекционные формы ларингита не являются заразными.
Разновидности
Существует множество разновидностей ларингита. Рассмотрим самые распространенные из них.
- Катаральный ларингит — это самая частая разновидность заболевания, хорошо поддающаяся терапии. Проявляется першением в горле, охриплостью, периодическим кашлем. Обычно достаточно грамотной симптоматической терапии, чтобы устранить проявления и причины болезни.
- Гипертрофический ларингит — данная форма характеризуется интенсивным постоянным кашлем и охриплостью голоса. Наблюдается разрастание слизистой оболочки или появление на голосовых связках узелковых образований. Данное заболевание развивается у людей, работающих голосом (учителей, певцов).
- Атрофический ларингит — слизистая оболочка при атрофическом воспалении истончается, а у пациента наблюдается сухой и болезненный кашель с отделением кровяных прожилок. Врачи считают, что такая форма болезни характерна для любителей чрезмерно острой пищи.
- Дифтерийный ларингит — такой ларингит развивается в результате проникновения инфекционных агентов в слизистую гортани из миндалин. Для дифтерийной формы характерно наличие тонкой белой мембраны. Опасность в том, что плёнка может отделиться и привести к закупорке трахеи. Появление мембраны может быть вызвано присоединением к воспалительному процессу стафилококковой инфекции.
- Туберкулезный ларингит — туберкулезный ларингит, как это следует из названия, вызван проникновением в гортань микробов из пораженной лёгочной ткани. Это опасная форма болезни, которая приводит к возникновению узелковых наростов на слизистой и может привести к деструкции гортанного хряща и надгортанника.
- Сифилитический ларингит — следствие прогрессирующего сифилиса. Сопровождается появлением изъязвлений и слизистых бляшек в гортани. Если основная патология переходит в 3 стадию, на голосовых связках образуются рубцы, которые в дальнейшем приводят к необратимым трансформациям тембра голоса.
Диагностика
Выявление заболевания проводится на основании внешнего осмотра гортани и дыхательных путей. При необходимости используется ларингоскоп – эндоскопический прибор, позволяющий точно определить локализацию и размеры воспаления.
Иногда назначается биопсия (забор частиц слизистой и лабораторное исследование образца). Для выявления возбудителя болезни проводится бактериологический посев – помещение микроорганизмов в благоприятные среды.
Ларингит у детей
В детском возрасте заболевание протекает более тяжело и при отсутствии профессиональной терапии в клинике может привести к серьёзным последствиям. У детей заболевание вызывает не только воспаление, но и прогрессирующее сужение гортани, что затрудняет глотание, а затем и дыхание. Такая разновидность болезни называется стенозирующим ларингитом и требует немедленной клинической терапии.
Наиболее опасная форма патологии в детском возрасте – подскладочный ларингит (так называемый «ложный круп»). Воспаление при такой форме болезни развивается в зоне подголосовой полости. Подскладочная форма ларингита чаще всего диагностируется у пациентов до 5 лет – это связано с особенностями анатомического строения гортани в этом возрасте (узкий просвет и большое количество клетчатки).
Приступ кашля возникает обычно ночью. Он проявляется резким болезненным кашлем и сопровождается одышкой, спазмом гладкой мускулатуры гортани и затруднением дыхания. Приступ может вызвать удушье и острый дефицит кислорода в жизненно важных органах, в том числе в головном мозгу. В некоторых случаях это приводит к необратимым последствиям или летальному исходу.
При первых признаках данной формы ларингита следует немедленно вызвать неотложную помощь. Лечение ларингита у грудничков требует особого подхода. Поскольку дети в этом возрасте не могут рассказать о том, что их беспокоит, действовать надо быстро и грамотно.
Ларингит у взрослых
У взрослых заболевание обычно протекает в более лёгкой форме, чем у детей, однако это не значит, что они не нуждаются в полноценном лечении. Любые формы ларингита опасны и требуют своевременной и качественной терапии. Только в этом случае можно избежать последствий.
Осложнения
Самые опасные осложнения ларингита это:
- Повреждение голосовых связок, охриплость и потеря голоса.
- Распространение воспаление по дыхательным путям вглубь организма.
- Переход в хроническую форму.
- Острая кислородная недостаточность, удушье.
Любые последствия можно устранить, если начать лечение вовремя и провести его грамотно и полноценно.
Лечение ларингита
Лечить ларингит самостоятельно – значит, подвергать свой организм прямой опасности. Неквалифицированное лечение в лучшем случае слегка приглушает симптомы, в худшем – может привести к серьёзным осложнениям. Поэтому при первых признаках заболевания наиболее целесообразное решение – обращение в профессиональное медицинское учреждение.
В международном центре «Покровские ворота» работают дипломированные специалисты с обширным практическим опытом: для каждой клинической ситуации ими будет подобран наиболее адекватный способ лечения. Терапия ларингита – комплексное мероприятие, требующее согласованного применения самых эффективных и безопасных медицинских методик. Выбор способов лечения зависит от типа заболевания.
Вирусный ларингит лечат противовирусными препаратами, параллельно проводится симптоматическое лечение, направленное на устранение отёка, воспаления, раздражения гортани. Ингаляции при ларингите лучше проводить в условиях клиники – в этом случае они будут более продуктивны и безопасны. Бактериальный ларингит требует применения антибиотиков. Принимать любые препараты при ларингите (таблетки, леденцы, сиропы, мази) можно только после их врачебного назначения.
В клинике могут быть назначены следующие процедуры:
- Полоскание горла антисептиками.
- Ингаляции с антибиотиками.
- Вливания препаратов с помощью специального шприца.
- «Кислородная палатка» — сооружение специального тента и насыщение его кислородом или распыленными в воздухе лекарствами.
На стадии восстановления назначают физиопроцедуры (УВЧ, магнитотерапию, электрофорез), диетотерапию. Питание при ларингите предполагает отказ от раздражающей, грубой, горячей, кислой и острой пищи. Рекомендуется обильное питьё – молоко с мёдом, тёплая минеральная вода без газа.
Язвочки в горле: что делать если появился белый нарост?
Образование изъязвлений или наростов на слизистой
Кроме обычных жалоб на боли в горле, чувства заложенности, першения, кашля, больные нередко жалуются на патологические образования на слизистой зева, глотки, гортани. Чаще всего такими не беспокоящими в норме образованиями являются разнообразные язвы и наросты.
Перед тем, как перейти непосредственно к описанию заболеваний, для которых характерно образование язв или наростов, давайте немного разберемся с этими понятиями. Как правило, язвой горла называют глубокий дефект слизистой оболочки, имеющий признаки воспаления (покраснение, боль, отечность). Язва может возникать вследствие:
- Инфекции,
- Травматизации слизистой,
- Химического или лучевого повреждения,
- Нарушения кровоснабжения.
Отличием язв от ран является потеря ткани (симптом-признак «минус-ткань»). Язвенные дефекты нередко заживают с образованием рубца, лишь поверхностные небольшие язвочки проходят бесследно. Образование язв на слизистой характерно для таких заболеваний:
- Контактной язвы гортани,
- Язвенно-некротической ангины,
- Герпангины,
- Афтозного стоматита,
- Раке горла.
Если язва проявляется дефектом и потерей ткани, то наросты, напротив, характеризуются некоторым разрастанием участка слизистой. Такие патологические образования имеют вид сосочков, бляшек, возвышений над поверхностью слизистой горла, нередко отличающихся по цвету.
Появление наростов в горле или похожих на них образований возможно при папилломе или лейкоплакии.
Некоторые из вышеперечисленных заболеваний бесследно проходят в течение короткого периода времени и требуют только симптоматической помощи больному. Другие же, напротив, требуют тщательного обследования и порой радикальных мер в лечении, потому при появлении каких-то непонятных язв или наростов в горле, не стоит медлить с обращением к врачу.
Дефекты слизистой оболочки
На внутренней поверхности гортани (органа, участвующего в образовании звуков и речи) могут образовываться язвы, проявляющиеся то небольшой болезненность при разговоре, то дискомфортом при глотании, то охриплостью голоса.
Такая патология носит название контактной язвы гортани, и чаще всего она образуется при регулярном перенапряжении голосовых связок громкой речью. Болезнь проявляется у учителей, дикторов, адвокатов, проповедников. Реже причиной развития контактной язвы служит постоянный кашель при курении табака или регулярное раздражение слизистой горла содержимым желудка при рефлюкс-эзофагите.
Поскольку располагаются такие язвы глубоко в горле, увидеть их может только врач при обследовании гортани специальными приспособлениями. При осмотре язвы врач также может взять небольшой кусочек ткани из нее для микроскопического обследования, чтобы исключить рак гортани, который на начальных стадиях проявляется аналогичной симптоматикой. Лечение контактной язвы предполагает отдых для голосовых связок не менее 6-ти недель, последующий контроль больного над громкостью своей речи.
Некоторые формы воспалительных заболеваний небных миндалин также могут сопровождаться образованием язв. Например, при язвенно-некротической ангине на одной из миндалин появляется поверхностная язва с грязно серым дном.
Небольшие белые язвочки в горле могут быть симптомом афтозного стоматита и герпангины. Эти заболевания имеют много общего в симптоматике и способах лечения. Но если герпангину вызывают только вирусы Коксаки, то афтозный стоматит могут спровоцировать самые разные микроорганизмы (чаще также вирусы). При обеих болезнях значительно нарушается общее состояние, повышается температура тела, увеличиваются регионарные лимфоузлы, беспокоят боли при глотании, а на поверхности слизистой рта, зева и глотки появляются небольшие белые болезненные язвочки.
Отличают герпангину от афтозного стоматита по характеру поражений слизистой. При стоматите белые афты (или язвочки) размером до 5 мм, располагаются в основном в полости рта, редко распространяясь на поверхность небных дужек, мягкого неба или язычка. При герпангине язвочки, которая обычно не бывают по размеру более 2-х мм, располагаются преимущественно в зеве – на миндалинах, мягком и твердом небе, язычке, небных дужках, а также на задней стенке глотки. Язвочки сначала проходят стадию папулы и пузырька, на месте которых на 3-4-й день болезни и остается изъязвление серо-белого цвета.
Герпангину лечат в основном симптоматически. Врачи рекомендуют больным делать полоскания с целью гигиенического очищения слизистой, при выраженной болезненности в глотке использовать обезболивающие спреи, а при гипертермии – жаропонижающие средства.
Афтозный стоматит в большинстве случаев также лечат симптоматически. Актуальны обезболивающие, противовоспалительные, ускоряющие заживление афт средства в виде растворов для полосканий, спреев, аэрозолей, мазей.
При афтозном стоматите для полоскания рта и обработки афт нередко используют антисептики, например, Хлоргексидин. Читатйте дальше про то как полоскать горло Хлоргексидином?
Папиллома и лейкоплакия
Образования в горле, похожие на светло-розовые, белые или серые наросты, чаще всего представляют собой участки лейкоплакии или папилломатоза. Лейкоплакия представляет собой заболевание слизистых оболочек, при котором ороговевает их покровный эпителиальный слой. Чаще всего эта болезнь поражает мужчин-курильщиков.
При лейкоплакии у больного появляются белые бляшки в ротовой полости, а также на слизистой глотки и гортани. Течение у данной болезни обычно бессимптомное, только при расположении элементов лейкоплакии в области голосовых складок гортани у человека может проявиться охриплость и изменение голоса.
В 3% случаев элементы лейкоплакии перерождаются в злокачественную опухоль, потому если у больного обнаруживают характерные бляшки, их обязательно удаляют и проводят гистологическое обследование. Также периодически осуществляют профилактический осмотр горла, чтобы не пропустить озлокачествления или рецидивов болезни.
В глотке и гортани могут быть и другие доброкачественные образования, похожие на наросты – это папилломы.
На поверхности слизистой глотки папилломы возникают чаще у женщин детородного возраста, а вот папилломатоз гортани считается преимущественно «детской» патологией, возникающей чаще у мальчиков младше 5-ти лет.
Папилломы могут быть единичными и множественными. Единичные папилломы довольно маленькие, мягкой консистенции и по цвету не особо то и отличаются от окружающих тканей, потому нередко остаются незамеченными. Располагаются они на мягком небе, небных дужках, в носоглотке, на боковых стенках глотки. Такие папилломы обычно проявляются чувством неловкости в глотке или ощущением инородного тела при глотании.
Если папилломы располагаются в гортани, особенно в области голосовых складок, то человека беспокоит охриплость голоса, а иногда и нарушение дыхания. Лечат папилломы в основном хирургически, снимая их ножницами или конхотомом с последующим прижиганием (гальванокаустикой) места их прикрепления.
- < Гнойники в горле: как лечить и причины нарывов в горле
- Что делать при коме в горле на нервной почве прич� >
белых пятен в горле: причины, лечение и уход за собой
Белые пятна на задней стенке глотки или на миндалинах могут быть симптомом различных заболеваний, которые могут быть или не быть инфекционными.
В большинстве случаев лечение основной причины заставит пятна исчезнуть. Таким образом, вы должны пройти обследование у врача, чтобы поставить правильный диагноз, на основании которого будет назначено лечение.
Своевременная диагностика и лечение особенно необходимы, поскольку эти пятна могут быть признаком рака горла.
Распространенные причины появления белых пятен на задней стенке горла
Белые пятна в горле могут быть результатом любого из следующих состояний:
1. Стрептококковая ангина
Стрептококковая ангина обычно вызывается бактериальным организмом, который называется Streptococcus haemolyticus . Бактерии могут поступать из миндалин, горла или носа, а также могут вызывать тонзиллит. (1)
2. Фарингит
Фарингит — это заболевание, при котором болит горло и появляются белые пятна.Большинство случаев вызвано вирусами, вызывающими грипп или простуду.
ТАКЖЕ ПРОЧИТАЙТЕ: Как лечить фарингит в домашних условиях
3. Мононуклеоз
Мононуклеоз, также известный как мононуклеоз или болезнь поцелуев, представляет собой заразную вирусную инфекцию, которая в основном вызывается вирусом Эпштейна-Барра (ВЭБ), который распространяется через слюну.
Это состояние обычно проявляется болью в горле и белыми пятнами на горле. Другие вирусы также могут вызывать это заболевание, но они могут распространяться не только со слюной, но и через другие жидкости организма, такие как сперма и кровь.
4. Сифилис
Сифилис — это инфекция, передающаяся половым путем, вызываемая бактерией Treponema pallidum , которая может передаваться через открытую рану инфицированного человека во время полового акта.
Ранняя стадия сифилиса проявляется небольшими язвами, называемыми шанкрами, на гениталиях, прямой кишке или во рту. На языке, язычке и миндалинах также могут образовываться безболезненные белые язвы. (2)
5. Кандидоз
Кандидоз, или молочница полости рта, представляет собой дрожжевую инфекцию, которая возникает во рту и горле и приводит к появлению белых пятен.Дрожжи — это грибок, который может жить на коже и внутри тела, не вызывая никаких проблем, но он может вызвать инфекцию, если чрезмерно размножается. (3)
6. Герпес-эзофагит
Герпес-эзофагит — это вирусная инфекция, вызываемая вирусом простого герпеса , который в основном поражает людей с ослабленным иммунитетом. (4)
Это состояние характеризуется опуханием и раздражением пищевого тракта, а также появлением белых пятен в горле и на миндалинах.(4)
7. Камни миндалин
Камни миндалин или тонзилолиты — это белые твердые скопления бактерий и мусора, которые застревают в щелях миндалин.
Мертвые клетки и слизь соединяются вместе, образуя эти камни. Когда эта смесь кальцинируется, она затвердевает и может стать неудобной. Они могут вызвать неприятный запах изо рта или боль в горле, но не считаются опасными. (5)
8. Лейкоплакия
Лейкоплакия — это предраковое состояние, при котором на деснах, щеках и иногда на языке появляются утолщенные белые пятна, которые невозможно стереть или соскоблить.Точная причина этого состояния неизвестна, но она связана с употреблением табака. (6)
9. Проглатывание едкого химического вещества
Проглатывание едкого химического вещества может вызвать ожог горла и привести к появлению белых пятен на пораженном участке.
Различные способы лечения белых пятен в горле
Лечение белых пятен в горле зависит от первопричины. К наиболее часто используемым лечебным вмешательствам относятся следующие:
- Если будет установлено наличие бактериальной инфекции, скорее всего, будут назначены антибиотики.Это справедливо и для ангины.
- Тонзиллит обычно вызывается вирусной инфекцией, и симптомы проходят сами по себе. Иногда тонзиллит может быть вызван бактериями, и в этом случае могут быть назначены антибиотики. Однако, если тонзиллит протекает хронически, может потребоваться удаление миндалин или тонзиллэктомия.
- Мононуклеоз вызывается вирусом, и антибиотики при этом не назначаются. Чаще всего рекомендуется отдых. Симптомы можно лечить с помощью безрецептурных анальгетиков и жаропонижающих средств.Очень важно не обезвоживаться.
- После постановки диагноза сифилис стандартным лечением является антибиотик пенициллина длительного действия. (7)
- Кандидоз вызывается разрастанием дрожжей, грибка. Обычно его лечат азольными противогрибковыми средствами. (8) Лекарства могут быть в жидкой форме, которые нужно пропустить через рот, а затем проглотить. Также это могут быть таблетки и пастилки. Если молочница вызвана плохо подогнанными зубными протезами, применением антибиотиков или неконтролируемым диабетом, об этих проблемах необходимо позаботиться.
- Камни в миндалинах можно лечить полосканием горла безалкогольным средством для полоскания рта, чтобы удалить камни и снизить количество бактерий. Самостоятельное удаление камней зубной щеткой может быть опасным и вызвать инфекцию или аспирацию камня. Обычно они вытесняются самостоятельно. Если камни миндалин очень большие и неудобные, может быть рекомендована тонзиллэктомия.
- Если белые пятна возникли в результате проглатывания чего-то, что обожгло горло, причину ожога следует устранить.Необходимо вызвать скорую медицинскую помощь (911), и вам потребуется медицинская помощь.
- Если белые пятна вызваны раком полости рта, онколог должен диагностировать степень и тип имеющегося рака. Хирургия, лучевая терапия и химиотерапия — вот методы лечения, которые можно использовать.
Способы облегчения дискомфорта в горле, связанного с этими поражениями
Врачи обычно рекомендуют следующие меры самообслуживания наряду с лекарственной или хирургической терапией белых пятен в горле:
- После лечения полоскание горла теплой соленой водой может облегчить симптомы.Пастилки также могут облегчить симптомы.
- Теплые супы или другие жидкости могут уменьшить дискомфорт от боли в горле. Холодная мягкая пища также может временно вызвать онемение в горле и на некоторое время уменьшить боль.
- Леденцы от горла могут вызывать ощущение охлаждения и онемения.
- Если вы умеете полоскать горло, можно использовать смесь примерно чайной ложки соли на стакан теплой воды, чтобы успокоить горло.
- Использование комнатного увлажнителя воздуха в сухом помещении может помочь при дискомфорте в горле.
- Для облегчения неприятных симптомов инфекции горла можно принимать безрецептурные обезболивающие.
Диагностика
Причину появления белых пятен в горле определяют, сравнивая их с другими совпадающими симптомами. Диагностика обычно включает следующие этапы:
1. История болезни
Врач изучит вашу историю болезни, в том числе запрос о:
- Симптомы, сопровождающие белые пятна, которые могут помочь сузить круг виновников
- Любые ранее существовавшие или предыдущие состояния здоровья
- Состояние, характерное для семьи
- Другие важные факторы, например, можно ли стереть белые пятна выкл. и любые сексуальные отношения с инфицированным партнером в анамнезе
2.Физический осмотр
Врач проведет физический анализ, который обычно включает:
- Тщательный осмотр белых пятен
- Проверка ушей и носа
- Оценка артериального давления
- Прислушивание к сердцу и легким
- Ощущение лимфатических узлов под челюстью и на шее
3. Тесты
Врач может назначить несколько анализов крови. Также можно заказать посев из горла, при котором ватный тампон быстро втирается в горло, чтобы получить образец.
Затем этот образец исследуется под микроскопом в лаборатории для выявления присутствия каких-либо инфекционных организмов. Этот тест определяет, является ли причина вирусной или бактериальной.
Возможные осложнения
Белые пятна в горле могут появиться из-за целого ряда состояний, каждое из которых может вызвать определенные осложнения при отсутствии надлежащего лечения.
- Белые пятна могут привести к отеку в горле, а в крайних случаях — к нарушению проходимости дыхательных путей и нарушению дыхания.
- Стрептококковая ангина, если ее не лечить, может привести к скарлатине, заболеванию почек, ревматической лихорадке и артриту. Кашель может сопровождать белые пятна в горле, а также сухость в горле, затрудненное глотание и дыхание.
- Токсичное химическое воздействие при проглатывании едкого вещества может вызвать ожог горла и желудочно-кишечного тракта.
- При отсутствии лечения сифилис может распространиться на другие органы, включая мозг.
- Распространенный рак полости рта может привести к смерти.
- Длительная дрожжевая инфекция может ослабить иммунную систему, и инфекция может распространиться на другие части тела.
- Другие осложнения включают жар, озноб, ломоту в теле и увеличение лимфатических узлов, в зависимости от первопричины появления белых пятен.
Когда обращаться к врачу
Следует немедленно обратиться к врачу, если вы испытываете затрудненное дыхание, признаки посинения кожи и проглатывание едких химикатов. Если пятна не проходят сами по себе через несколько дней, рекомендуется обратиться к врачу.
Последнее слово
Белые пятна в горле — не всегда серьезное заболевание.Часто они уходят сами по себе. Держите рот в чистоте и мойте руки, чтобы избежать попадания в рот бактериальных и вирусных частиц. В случае сомнений обратитесь к врачу.
Рекомендации- Anjos LMM, Marcondes MB, Lima MF, Mondelli AL, Okoshi MP. Стрептококковый острый фарингит. Revista da Sociedade Brasileira de Medicina Tropical. https://www.ncbi.nlm.nih.gov/pubmed/25229278. Опубликовано в июле 2014 г.
- Fiumara NJ, Berg M. Первичный сифилис в полости рта. Британский журнал венерических болезней.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1045088/. Опубликовано в декабре 1974 г.
- Панкхерст CL. Кандидоз (ротоглоточный). Клинические данные BMJ. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4429411/. Опубликовано 20 февраля 2012 г.
- Wang H-W, Kuo C-J, Lin W-R и др. Клинические характеристики и проявления герпес-эзофагита: опыт одного центра на Тайване. Медицина. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4998761/. Опубликовано: апрель 2016 г.
- Bamgbose BO, Ruprecht A, Hellstein J, Timmons S, Qian F.Распространенность тонзилолитов и других кальцификатов мягких тканей у пациентов, посещающих клинику оральной и челюстно-лицевой радиологии университета штата Айова. ISRN стоматология. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3920671/. Опубликовано 22 января 2014 г.
- Singhi AD; Арнольд CA; Crowder CD; Лам-Химлин DM; Voltaggio L; Монтгомери Э.А.; Лейкоплакия пищевода или эпидермоидная метаплазия: клинико-патологическое исследование 18 пациентов. Современная патология: официальный журнал США и Канадской академии патологии, Inc.https://pubmed.ncbi.nlm.nih.gov/23765246/.
- Janier M; Hegyi V; Дюпен Н; Unemo M; Tiplica GS; Potočnik M; Французский P; Patel R; Европейское руководство по лечению сифилиса, 2014 г. Журнал Европейской академии дерматологии и венерологии: JEADV. https://pubmed.ncbi.nlm.nih.gov/25348878/.
- Pappas, G.P, Rex, et al. Рекомендации по лечению кандидоза. ОУП Академ. https://academic.oup.com/cid/article/38/2/161/286280. Опубликовано 15 января 2004 г.
Каковы симптомы и признаки рака горла?
Признаки и симптомы рака горла бывает трудно идентифицировать на ранних стадиях заболевания.Многие симптомы, связанные с раком горла, такие как боль в горле или охриплость голоса, аналогичны симптомам, которые могут сопровождать простуду.
Ранние признаки рака горла
Наиболее частым ранним признаком рака горла является постоянная боль в горле. Если боль в горле длится более двух недель, Американское онкологическое общество рекомендует немедленно обратиться к врачу.
Продвинутые симптомы рака горла
Три основных типа рака горла — гортани, гортани и ротоглотки, в том числе рак ротовой полости, — имеют много общих симптомов.Многие симптомы рака горла не развиваются на ранних стадиях болезни. Признаки рака горла может сначала обнаружить стоматолог или врач, занимающийся лечением другого заболевания или состояния. Общие симптомы рака горла включают:
- Постоянный кашель
- Затруднение глотания
- Шишка во рту, горле или шее
- Охриплость или другие изменения голоса
- Боль в ухе или челюсти
- Белые пятна или язвы во рту или горле
- Затрудненное дыхание
- Головные боли
- Необъяснимая потеря веса
- Отек глаз, челюсти, горла или шеи
- Кровотечение изо рта или носа
Некоторые симптомы рака горла характерны для определенных участков тела.Например, изменения голоса могут быть признаком рака гортани (голосового аппарата), но редко указывают на рак глотки.
Метастатический рак горла
Рак горла может локально распространяться на губы, рот или близлежащие лимфатические узлы. Рак горла, распространившийся на отдаленные части тела, называется метастатическим раком горла, который чаще всего обнаруживается в легких, костях и / или удаленных лимфатических узлах.
Симптомы метастатического рака горла могут зависеть от части тела, на которую распространился рак.Например:
- Если рак распространился на легкие, симптомы могут включать затрудненное дыхание или кровохарканье.
- Если рак распространился на кости, симптомы могут включать боль в костях или суставах или переломы.
Подробнее о метастазах
Диагностика и лечение рака горла
Для диагностики рака горла можно использовать множество тестов. После постановки диагноза доступны несколько вариантов лечения заболевания.Инструменты, используемые для диагностики рака горла, включают:
Биопсия: Образец ткани может быть взят для поиска раковых клеток. Типы выполняемых биопсий могут включать послеоперационную биопсию или тонкоигольную аспирацию.
Визуализирующие тесты: Тесты, которые могут быть выполнены для диагностики рака горла, включают различные визуализационные тесты, такие как компьютерная томография, проглатывание бария, магнитно-резонансная томография (МРТ) или позитронно-эмиссионная томография (ПЭТ).
Процедуры определения объема: Некоторые диагностические процедуры включают введение зонда в нос или рот для исследования горла.Эти тесты включают панендоскопию, ларингоскопию или фарингоскопию.
Подробнее о диагностических процедурах рака горла
Варианты лечения рака горла
Лечение рака горла может зависеть от многих факторов, включая конкретный тип рака, его локализацию и стадию. Варианты лечения включают:
Лечение метастатического рака горла может зависеть от места распространения рака и может включать химиотерапию и лучевую терапию.Некоторые методы лечения метастатического рака могут считаться паллиативными и направлены на облегчение симптомов и улучшение качества жизни.
Узнайте больше о вариантах лечения рака горла
Управление симптомами и побочными эффектами
Симптомы рака горла и побочные эффекты лечения могут вызывать боль и дискомфорт, которые влияют на качество вашей жизни. В Американских центрах лечения рака ® (CTCA) наши специалисты по лечению рака сочетают традиционные методы лечения с поддерживающими услугами, чтобы помочь справиться с симптомами и побочными эффектами, помочь вам оставаться сильными и соблюдать график лечения.Услуги поддерживающей терапии при раке горла могут включать:
Подробнее об интегративном уходе
Получите совет и помощь специалиста
Понимание того, когда симптомы рака горла являются признаком чего-то серьезного, и для диагностики заболевания или подтверждения предыдущего диагноза требуется опыт профессионалов, обученных и имеющих опыт лечения рака горла. В CTCA ® наши специалисты по раку горла лечат все стадии заболевания.
Найдите специалиста по раку
Следующая тема: Какие бывают виды рака горла?Рак головы и шеи: симптомы, типы и лечение
Обзор
Что такое рак головы и шеи?
Раком головы и шеи называют несколько видов рака, поражающих участки головы и шеи.Эти виды рака составляют от 3% до 5% всех онкологических заболеваний в Соединенных Штатах. Рак головы и шеи чаще встречается у мужчин и у людей старше 50 лет. Эти виды рака хорошо поддаются лечению, если их выявить на ранней стадии, и их легко предотвратить. Наиболее частыми причинами рака головы и шеи являются употребление табака и алкоголя. Вирус папилломы человека (ВПЧ) также является важным фактором риска некоторых видов рака головы и шеи.
Рак головы и шеи включает виды рака:
- Полость рта: губы, язык, десны, слизистая оболочка щек и губ, нижняя и верхняя части рта, а также за зубами мудрости.Самый распространенный вид рака головы и шеи.
- Слюнные железы: они производят слюну, которая поддерживает влажность рта и горла. Основные железы находятся в нижней части рта и возле челюстной кости.
- Пазухи: полости в костях, окружающие нос.
- Полость носа: полость внутри носа.
- Миндалины.
- Горло (глотка).
- Голосовой ящик (гортань).
- Уши.
- Лимфатические узлы в верхней части шеи.
Несмотря на их местонахождение, рак мозга, глаз и щитовидной железы обычно не называют раком головы и шеи.
Симптомы и причины
Каковы симптомы рака головы и шеи?
Рак головы и шеи сложно диагностировать, потому что симптомы часто легкие и могут имитировать менее серьезные заболевания, такие как простуда или боль в горле.Эти симптомы включают:
- Не заживающая язва во рту или на языке.
- Белое или красное пятно на деснах, языке или слизистой оболочке рта.
- Постоянная ангина.
- Охриплость.
- Отек челюсти, шеи или стороны лица. Это может привести к неправильной установке зубных протезов.
- Частые инфекции носовых пазух, не поддающиеся лечению антибиотиками.
- Боль в шее, которая не проходит.
- Частые головные боли.
- Боль в верхних зубах.
- Кровотечение из носа или рта или кровь в слюне.
- Проблемы с глотанием.
- Постоянные боли в ушах.
- Проблемы с дыханием или речью.
Если вы заметили какой-либо из этих симптомов, важно немедленно обратиться к врачу. Они могут быть признаками менее серьезных заболеваний, но необходимо провести тщательное обследование.
Диагностика и тесты
Как диагностируется рак головы и шеи?
Раннее выявление — ключ к успешному лечению рака головы и шеи.Почти три четверти всех случаев рака головы и шеи можно легко обнаружить во время обследования. Ваш лечащий врач проведет обследование и может назначить диагностические тесты.
Эти экзамены и тесты могут включать:
- Медицинский осмотр для проверки полости рта и носа, шеи, горла и языка. Ваш врач может также ощупать шею, губы, десны и щеки на наличие комков.
- Эндоскопия: Ваш поставщик медицинских услуг использует тонкую трубку с подсветкой, называемую эндоскопом, для исследования вашего голосового аппарата, горла, носовой полости или другой области, где у вас наблюдаются симптомы.Это делается в офисе и безболезненно.
- Лабораторные анализы крови, мочи или других образцов тела.
- Рентгеновские снимки головы и шеи, компьютерная томография, МРТ или ПЭТ для создания снимков областей внутри головы и шеи. Ваш врач определит, какие тесты лучше всего оценят ваши симптомы.
- Биопсия: Ваш врач удаляет ткань для изучения патологом под микроскопом. Это единственный надежный способ диагностировать рак. Это можно сделать в офисе с помощью местного анестетика, обычно с помощью иглы.Или это может быть сделано в операционной, пока вы находитесь под общим наркозом.
Ведение и лечение
Как лечится рак головы и шеи?
Первым шагом в лечении рака головы и шеи является определение стадии рака.
Раковые опухоли стадии I и II небольшие и не распространились из своего первоначального местоположения.Обычно они излечимы.
Раковые образования стадии III и IV обычно распространились на близлежащие лимфатические узлы и / или представляют собой большие опухоли. Обычно они требуют более сложного лечения и имеют меньшие шансы на излечение, но большинство из них потенциально излечимы. Опухоли, которые распространились на другие части тела, называемые метастатическими опухолями, обычно считаются неизлечимыми, но их можно лечить для уменьшения симптомов.
Стадия, а также ваш возраст, общее состояние здоровья и расположение опухоли определят ваш план лечения.
Три основных курса лечения рака головы и шеи — лучевая терапия, хирургия и химиотерапия. Некоторые пациенты могут получать все три лечения.
- Операция: Хирурги могут удалить опухоль и часть окружающей здоровой ткани. Лимфатические узлы на шее также могут быть удалены, если есть подозрение, что рак распространился. Операция на области головы и шеи может изменить внешний вид пациента и его способность жевать, говорить и глотать. По этим причинам пациентам может потребоваться реконструктивная операция и логопедия после операции.
- Лучевая терапия: Это включает использование высокоэнергетических рентгеновских лучей для уничтожения раковых клеток. Это делается с помощью машины рядом с телом. Лучевая терапия может иметь побочные эффекты, такие как язвы или раздражение в обрабатываемой области, затруднение глотания или вкуса, потеря слюны, снижение аппетита и тошнота. Сообщите своему врачу о любых побочных эффектах, чтобы получить рекомендации о том, как с ними бороться.
- Химиотерапия: Химиотерапия — это использование противораковых препаратов для уничтожения раковых клеток по всему телу.Его чаще используют при раке головы и шеи на поздних стадиях. Побочные эффекты включают язвы во рту, потерю аппетита, тошноту, рвоту, усталость, сыпь, боли в суставах и выпадение волос. Поговорите со своим врачом о том, как лечить эти побочные эффекты.
Какие новые разработки в лечении рака головы и шеи?
Новые методы лечения рака головы и шеи включают использование лекарств, блокирующих гормоны, вызывающие размножение определенных опухолевых клеток. Эти методы лечения делают опухоль более чувствительной к радиации и увеличивают шанс излечения.Иммунотерапия (лечение, которое использует вашу собственную иммунную систему для борьбы с болезнью) быстро развивается как вариант. Иммунотерапевтические препараты помогают организму вырабатывать клетки, борющиеся с раком.
Многие новые методы лечения направлены на уменьшение побочных эффектов лечения при сохранении хороших показателей излечения. Например, используются новые химиотерапевтические препараты, которые имеют менее серьезные побочные эффекты, но все же эффективны в уничтожении раковых клеток.
Новые методы облучения направляют больше энергии на опухолевые клетки и меньше на нормальные ткани, поэтому пациенты испытывают меньше побочных эффектов.А передовые хирургические методы могут удалить рак, позволяя пациенту вернуться к более нормальному образу жизни после успешной терапии.
Также были прорывы в новых способах сочетания хирургии, лучевой терапии и химиотерапии. Ваш врач может рассказать вам о последних методах лечения рака головы и шеи.
Профилактика
Как я могу защитить себя от рака головы и шеи?
Рак головы и шеи можно предотвратить.Вот три важных шага:
- Бросьте курить. Употребление табака — наиболее частая причина рака головы и шеи. Восемьдесят пять процентов этих видов рака связаны с употреблением табака. Чтобы снизить риск рака головы и шеи, прекратите употреблять все формы табака (сигареты, сигары, трубки, нюхательный табак и жевательный табак).
- Сократите употребление алкоголя. Было также установлено, что употребление алкоголя способствует развитию рака головы и шеи. Снижение потребления алкоголя может снизить риск этих видов рака.
- Рассмотрите возможность получения вакцины против ВПЧ . Вирус папилломы человека может вызывать некоторые виды рака головы и шеи, особенно рак ротоглотки. Поговорите со своим врачом, чтобы узнать, поможет ли вам вакцина. Он наиболее эффективен для предотвращения ВПЧ, если его вводить в молодом возрасте (до 26 лет).
Если у вас уже был рак, отказ от табака и алкоголя может снизить риск рецидива рака. Обращение к врачу при первых признаках симптомов также может предотвратить прогрессирование рака.
Рак головы и шеи: симптомы и признаки
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете больше об изменениях тела и других вещах, которые могут указывать на проблему, которая может потребовать медицинской помощи. Используйте меню для просмотра других страниц.
Люди с раком головы и шеи часто испытывают следующие симптомы или признаки. Иногда у людей с раком головы и шеи нет ни одного из этих изменений. Или причиной симптома может быть другое заболевание, не являющееся раком.
-
Отек или неизлечимая язва; это наиболее частый симптом
-
Красное или белое пятно во рту
-
Шишка, шишка или образование в области головы или шеи с болью или без нее
-
Постоянная боль в горле
-
Неприятный запах изо рта, не связанный с гигиеной
-
Охриплость или изменение голоса
-
Закупорка носа или стойкая заложенность носа
-
Частые носовые кровотечения и / или необычные выделения из носа
-
Затрудненное дыхание
-
Двойное зрение
-
Онемение или слабость части тела в области головы и шеи
-
Боль или затруднение при жевании, глотании или движении челюсти или языка
-
Боль в челюсти
-
Кровь в слюне или мокроте, которая представляет собой слизь, выделяющуюся в рот из дыхательных путей
-
Расшатывание зубов
-
Зубные протезы, которые больше не подходят
-
Необъяснимая потеря веса
-
Усталость
-
Боль в ухе или инфекция
Если вас беспокоят какие-либо изменения, которые вы испытываете, проконсультируйтесь с врачом.В дополнение к другим вопросам врач спросит, как долго и как часто вы испытываете симптомы. Это поможет выяснить причину проблемы, которая называется диагностикой.
Если рак диагностирован, облегчение симптомов остается важной частью лечения и лечения рака. Это может называться паллиативной или поддерживающей терапией. Часто его начинают вскоре после постановки диагноза и продолжают на протяжении всего лечения. Обязательно поговорите со своим лечащим врачом о симптомах, которые вы испытываете, включая любые новые симптомы или изменение симптомов.
Следующий раздел в этом руководстве — Диагностика . В нем объясняется, какие тесты могут потребоваться, чтобы узнать больше о причине симптомов. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
типов, симптомов и факторов риска рака горла | Mount Sinai
Рак горла — это раковые опухоли, которые развиваются в горле (глотке), голосовом аппарате (гортани) или миндалинах. Ваше горло представляет собой пятидюймовую мышечную трубку, которая начинается за носом и заканчивается на шее над пищеводом.Ваш голосовой ящик находится чуть ниже вашего горла, сделан из хряща и содержит голосовые связки, которые вибрируют, когда вы говорите. Рак миндалин поражает миндалины, расположенные в задней части горла. Рак горла также может поражать кусок хряща (надгортанник), который служит крышкой для дыхательного горла. Большинство видов рака горла представляют собой плоскоклеточный рак, который начинается с тонких плоских клеток, похожих на чешую рыб.
По данным Американского онкологического общества, ежегодно около 40 000 человек заболевают раком горла.На горе Синай хирурги Института головы и шеи были на переднем крае лечения рака горла на всех типах и стадиях. Они первыми разработали малоинвазивные хирургические методы и проводят обширные исследования для постоянного улучшения результатов лечения пациентов. Эти усилия привели к тому, что гора Синай превзошла средние национальные показатели по исходам от рака горла и по качеству жизни пациентов.
Типы рака горла
Рак горла может развиться в следующих областях горла:
- Носоглотка : Карциномы носоглотки, которые редко встречаются в Соединенных Штатах, начинаются в эпителиальных клетках и поражают область за носом.Другие виды рака носоглотки включают лимфому (рак иммунных клеток) и аденокарциному (рак малых слюнных желез).
- Ротоглотка. Эта средняя область простирается от задней части рта до горла и включает в себя все мягкое небо, область миндалин и самые дальние уголки языка, вплоть до голосового аппарата. Рак ротоглотки обычно начинается с миндалин, мягкого неба или основания языка. Злокачественные опухоли обычно начинаются со слизистой оболочки и называются плоскоклеточной карциномой.Однако эти опухоли также могут возникать в лейкоцитах (лимфома) или железистых клетках (аденокарцинома).
- Гипофаринкс . Гипофаринкс расположен в нижней части глотки, рядом с входом в пищевод и за голосовым ящиком. Рак гипофаринкса, скорее всего, является плоскоклеточным раком. Из-за их непосредственной близости к гортани (голосовой ящик) лечение рака гортани и гортани практически идентично.
Симптомы рака горла
Ранние признаки и симптомы рака глотки включают следующее:
- Развитие асимметричных миндалин
- Боль, например, постоянная боль в горле или боль, проникающая в одно ухо
- Затруднение или боль при глотании
- Приглушенное качество голоса
- Шишка на шее
Факторы риска рака горла
Факторы риска рака глотки различаются в зависимости от того, какой участок поражен.Факторы риска карциномы носоглотки включают следующее:
- Мужской пол: Рак носоглотки чаще встречается у мужчин, чем у женщин.
- Раса: Чаще всего американцы китайского происхождения, за ними следуют другие группы американцев азиатского происхождения, афроамериканцы, выходцы из Латинской Америки / Латинской Америки и белые.
- Диета: Люди, живущие в регионах, где распространена карцинома носоглотки, таких как Азия, Северная Африка и Арктика, обычно едят диеты с очень высоким содержанием соленой рыбы и мяса.Действительно, частота рака носоглотки снижается в юго-восточном Китае, поскольку люди начинают придерживаться более западной диеты.
- Доказательства вируса Эпштейна-Барра: Почти все раковые клетки носоглотки содержат части вируса Эпштейна-Барра (ВЭБ), и у большинства людей с раком носоглотки есть доказательства наличия этого вируса в крови. Но связь между EBV-инфекцией и карциномой носоглотки сложна и еще не полностью изучена. Одной инфекции EBV недостаточно, чтобы вызвать рак носоглотки, так как инфицирование этим вирусом очень распространено, а рак носоглотки встречается редко.Другие факторы, такие как ваши гены, могут повлиять на то, как ваше тело справляется с ВЭБ.
Факторы риска рака ротоглотки (см. Раздел «Рак полости рта») обычно возникают у лиц в возрасте от 45 до 70 лет, злоупотребляющих табаком и алкоголем. Вирус папилломы человека (ВПЧ) обнаружен примерно в 80% этих опухолей и, вероятно, играет роль в развитии рака. Этот вирус передается половым путем.
Факторы риска рака гортани чаще всего связаны с употреблением табака и алкоголя, особенно в сочетании.
Читать далее
Лейкоплакия гортани белые бляшки на голосовых связках
Первоначальное определение лейкоплакии Всемирной организацией здравоохранения (ВОЗ) как «белое поражение слизистой оболочки» было уточнено, чтобы указать на «белое пятно или бляшку, которая не может быть охарактеризована клинически или патологически, как любая другая. болезнь »- с внутренним признанием того, что поражение может представлять рак или предвестник развития рака.
Дальнейшее уточнение определения привело к современному определению лейкоплакии как «белые бляшки сомнительного риска, исключающие (другое) известное заболевание или расстройство, не несущее повышенного риска рака»
В некоторых отчетах термины кератоз и лейкоплакия используются как синонимы
Обнаружение
1.Часто бессимптомно — случайно (гортань обследована под наркозом / желудочно-кишечным трактом / ринологом)
2. Ассоциации: Дисфония (раздражение горла / хронический кашель, редко являющиеся следствием лейкоплакии)
Заболеваемость / распространенность
1. Исследование аутопсии (37 лет назад) — 19% мужчин с «кератозом гортани» — 80% курили.
Кератоз гортани наблюдается только у 4,2% некурящих (Muller 1980)
2. Обзор медицинских карт, 1935-84 гг., Рочестер, Миннесота (Бугот, 1991)
Ежегодная частота обнаружения:
кератоз голосовых складок у 10.2/100 000 мужчин и 2,1 / 100 000 женщин
Бессимптомный кератоз гортани (лейкоплакия) не был включен в исследование
Таблица ниже получена из Isenberg, Crozier and Dailey (2008) «Институциональный и всесторонний обзор лейкоплакии гортани» Ann otol Rhinol Laryngol 2008; 117: 74-9:
| Лейкоплакия | N | Нет дисплазии | Легкая / Модифицированная дисплазия | Тяжелая дисплазия / СНГ |
| Университет штата Висконсин |
208 биопсий 136 дворов |
53% | 18% | 15% |
| 15 публикаций | 2188 биопсий | 53.6% | 33,5% | 15,2% |
Отмечены разногласия с путаницей среди патологов относительно степени дисплазии (Gupta 2010) и (El-Naggar AK 2017)
Артикул:
Gale et al. «Повреждения предшественников эпителия» в Barnes et al (eds). Патология и генетика: опухоли головы и шеи. IARC Press 2005
Warnakulasuria et al: Номенклатура и классификация потенциально злокачественных заболеваний слизистой оболочки полости рта.J Oral Pathol Med. 2007; 36: 575-80
Bouquot JE, Gnepp DR (1991) Предшественник гортани: обзор литературы, комментарии и сравнение с оральной лейкоплакией
. Голова Шея. 13: 488-97
Bouquot et al., Cancer Detect Prev. 1991; 15: 83-91
.Muller and Krohn J Cancer Res Clin oncol. 1980; 96: 211-7
Isenberg, Crozier and Dailey (2008) «Институциональный и всесторонний обзор лейкоплакии гортани» Ann otol Rhinol Laryngol 2008; 117: 74-9
Gupta HT, Robinson RA, Murray RC, Karnell LH, Smith RJH и Hoffman HT: Степени дисплазии и использование цидофовира у пациентов с рецидивирующим респираторным папилломатозом Ларингоскоп 120: 698-702, 2010
Эль-Наггар А.К., Чан Дж.К.С., Грандис Дж. Р., Таката Такаши и Слотвег П.Дж .: Классификация опухолей головы и шеи ВОЗ.4-е издание Международное агентство по изучению рака, Лион, 2017
Cosway B и Paleri V: Дисплазия гортани: научно обоснованная блок-схема для руководства и последующих действий The Journal of Laryngology & Otology (2015), 129, 598-599
Обзор плоскоклеточной дисплазии | Протоколы головы и шеи штата Айова
Обзор плоскоклеточной дисплазии
Вернуться к: Белые бляшки лейкоплакии гортани на голосовых связках
Перейти к: Плоская дисплазия легкой степени, вызывающая лейкоплакию гортани
Перейти к: Плоскоклеточная дисплазия средней степени, вызывающая лейкоплакию гортани
Перейти к: Тяжелая плоскоклеточная дисплазия или карцинома in situ, вызывающая лейкоплакию гортани
Перейти к: Инвазивная плоскоклеточная карцинома, вызывающая лейкоплакию гортани
см. Также: Карцинома in-situ против тяжелой дисплазии
Плоскоклеточная дисплазия определяется ВОЗ как «измененный эпителий с повышенной вероятностью прогрессирования в плоскоклеточный рак» (SCC).Он может показать множество архитектурных и цитологических аномалий (таблица 1), которые рассматриваются в комбинации, чтобы определить степень поражения слизистой оболочки. Степень связана с относительным риском развития инвазивной карциномы. В Университете Айовы мы используем схему классификации ВОЗ 2005 г. для классификации предшественников поражений (таблица 2).
Таблица 1. Архитектурные и цитологические аномалии, присутствующие при дисплазии
|
Архитектурные изменения |
Цитологические изменения |
|
Нарушение клеточной стратификации |
Анизонуклеоз (изменчивость размера ядра) |
|
Потеря сотовой полярности |
Ядерный плеоморфизм (изменение формы ядра) |
|
Митотические фигуры над базальной зоной |
Анизоцитоз (изменчивость размера клеток) |
|
Дискератоз (преждевременное ороговение) |
Повышенное соотношение ядер: цитоплазма (N / C) |
|
Формирование глубокого кератинового жемчуга |
Атипичные митозы |
|
|
Изменения ядерного хроматина (гиперхромазия) |
Таблица 2.Схемы классификации предшественников плоскоклеточных поражений головы и шеи
|
Плоская интраэпителиальная неоплазия (SIN) |
Любляна Классификация плоскоклеточных интраэпителиальных поражений (SIL) |
|
|---|---|---|
|
Легкая дисплазия |
SIN 1 |
Гиперплазия базальных / парабазальных клеток |
|
Дисплазия средней степени |
SIN 2 |
Атипичная гиперплазия |
|
Тяжелая дисплазия |
SIN 3 |
Атипичная гиперплазия |
|
Карцинома in situ |
SIN 3 |
Карцинома in situ |
Обычно мы используем следующую рубрику для определения степени дисплазии:
Легкая дисплазия: Архитектурное нарушение обычно ограничивается нижней третью слизистой оболочки с минимальными цитологическими отклонениями.Если митозы присутствуют, они ограничиваются базальным / парабазальным слоями. Также отсутствует уменьшение разрастания слизистой оболочки. См. Ниже пример легкой дисплазии.
Дисплазия средней степени: Архитектурное нарушение распространяется на среднюю треть слизистой оболочки с сопутствующими более значительными цитологическими аномалиями. Митозы обычно ограничиваются нижними частями слизистой оболочки. На этой стадии слизистая оболочка может показать аномальный эпителиально-стромальный интерфейс и может наблюдаться рост слизистой оболочки вниз.Представляет ли это раннее вторжение, может быть чрезвычайно сложно определить. Важно помнить, что если цитологические изменения явно ненормальны, умеренная дисплазия может перейти в тяжелую дисплазию / карциному in situ. См. Ниже пример умеренной дисплазии.
Тяжелая дисплазия / карцинома in situ: В то время как другие пытаются разделить эти две степени дисплазии, мы предпочитаем считать их синонимичными, поскольку оба имеют значительно повышенный потенциал быть последним наблюдаемым этапом перед инвазией стромы.Архитектурное нарушение обычно распространяется на верхнюю треть слизистой оболочки и сопровождается заметной изменчивостью ядерных размеров, аномальной формой ядер и ядерной гиперхромазией. Митозы обычно находятся в верхних слоях слизистой оболочки и могут иметь даже атипичные формы. На этой стадии наблюдается более очевидный нисходящий, выпуклый или почкующийся паттерн роста, указывающий на присутствие измененного эпителиально-стромального интерфейса. Тщательное внимание к этому соединению имеет решающее значение для исключения ранней инвазивной карциномы.См. Ниже пример тяжелой плоскоклеточной дисплазии / карциномы in situ.
При рассмотрении всех форм дисплазии мы подчеркиваем, что между хирургом головы и шеи и хирургическим патологоанатомом должны развиваться и поддерживаться прочные коллегиальные отношения, так что соответствующая клинико-патологическая корреляция возникает всякий раз, когда лейкоплакическое поражение подвергается биопсии и исследуется, поскольку последствия для пациента могут быть значительным. Если когда-либо обнаруживается несоответствие между клиническим впечатлением и патологическим диагнозом, рекомендуется совместное рассмотрение, например, в комиссии по опухолям.
Примеры плоскоклеточной дисплазии |
||
|---|---|---|
|
Легкая дисплазия: Архитектурное нарушение, обычно ограниченное нижней третью слизистой оболочки с умеренным ядерным плеоморфизмом и гиперхроматизмом. Отмечены митоз (черная стрелка) и пара дискератотических клеток (белые стрелки). |
Умеренная дисплазия: Архитектурные изменения широко распространяются на среднюю треть этой биопсии с умеренным ядерным плеоморфизмом, аномалиями ядерного хроматина (грубыми и гиперхроматическими) и митозом среднего слоя (черная стрелка). |
Тяжелая дисплазия / карцинома in situ: почти полное нарушение архитектуры с выраженным ядерным плеоморфизмом и гиперхроматизмом, дискератозом (белые стрелки) и митозами верхнего слоя (черные стрелки). |
Сообщается, что конверсия из карциномы голосовой щели in situ в инвазивный рак голосовой щели произошла у 5,4% из 3738 пациентов, идентифицированных в базе данных SEER с 1988 по 2012 год (Khaja 2016).Когда инвазивный рак впоследствии обнаруживается после лечения с помощью биопсии или удаления CIS, трудно отличить стойкость от неполной резекции от продолжающейся трансформации «слизистой оболочки, пораженной раком поля» (Gailey 2015). Другие ретроспективные когортные исследования одного учреждения описали прогрессирование до инвазивного рака у 11% (Sengupta 2010) и 9,6% (Karatayli-Ozgurosoy 2015). Объединенный метаанализ 9 исследований Weller et al (2010) сообщил о 30% злокачественной трансформации тяжелой дисплазии / CIS.Влияние продолжения курения и употребления алкоголя считается важной переменной, повышающей риск злокачественной трансформации.
Артикул:
Хаджа С.Ф., Хоффман Х.Т. и Пагедар Н.А.: Тенденции в лечении и выживаемости при карциноме глотки in situ и раке Satge I с 1988 по 2012 г. Annals of Otology, Rhinology & Laryngology 125 (4) 2016
Сенгупта Н., Моррис К.Г., Кирван Дж., Амдур Р.Дж., Менденхолл В.М. Окончательная лучевая терапия при раке in situ настоящих голосовых связок.Am J Clin Oncol. 2010; 33 (1): 94-95
Веллер, доктор медицины, Нанкивелл, ПК, Макконки С., Палери В., Механна Х.М. Риск и интервал злокачественности у пациентов с дисплазией гортани; систематический обзор серии случаев и метаанализ. Клин Отоларингол. 2010; 35 (5): 364-372
Каратайли-Озгурсой с, Пачеко-Лопес П., Гилель А.Т., Бест СР, Бишоп Я.А., Акст Л.М. Дисплазия гортани, демография и лечение: одно учреждение, 20-летний обзор. JAMA Otolaryngol Head Neck Surg. 2015; 141 (4): 313-318
«Лейкоплакия» (глава книги) Гэйли М. и Хоффмана Х. в «Учебнике отоларингологии Саталоффа» под редакцией доктора Ф.Роберт Саталофф 2015
.
