Боль в области лица (лицевые боли)
Герпес
Невралгия
2255 09 Июня
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боли в области лица (лицевые боли) — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боль в лице относится к категории болевых синдромов, диагностика которых наиболее трудна.
Лицевые боли могут иметь в своей основе заболевания различных органов или систем или возникать из-за поражения нервных волокон (в первую очередь черепно-мозговых нервов).
Отдельно от этих двух групп рассматривают боли, четкую причину которых иногда выявить не удается. Они носят название персистирующих идиопатических, или атипичных, болей.
Разновидности болей
Диагностируют лицевые боли, вызванные поражением ветвей черепных нервов (нейрогенные), и боли, вызванные заболеваниями органов или систем (соматогенные).
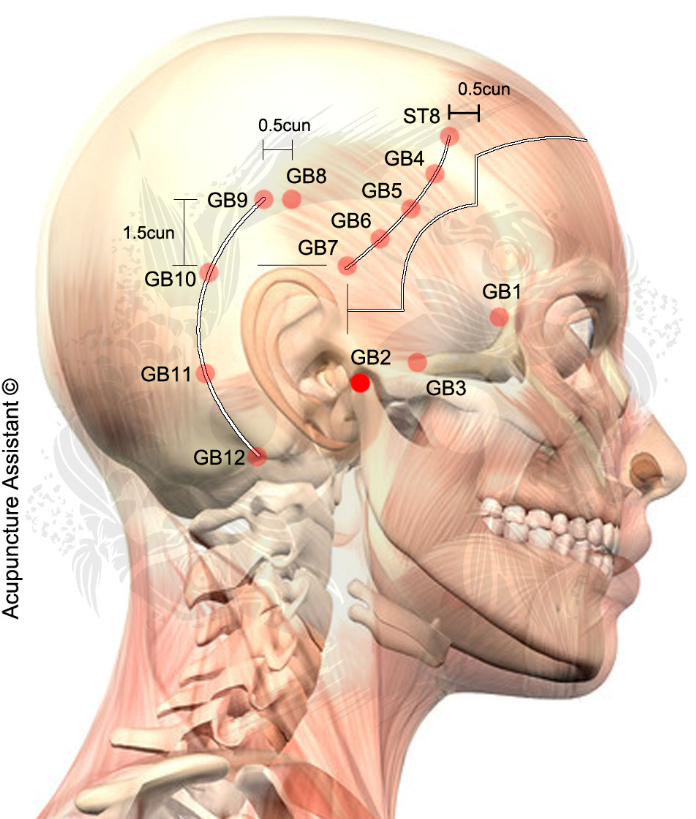
Нейрогенные лицевые боли
Тригеминальная невралгия,
при которой поражаются ветви тройничного нерва, характеризуется жгучей болью, которая носит приступообразный характер и усиливается при любых движениях рта (жевании, открывании), напряжении мимических мышц (улыбка, гримаса). Наиболее часто она концентрируется в точках выхода ветвей тройничного нерва (в области бровей и крыльев носа) и может сопровождаться тиком. Часто отмечается усиленное слезотечение. В области болевой точки возникает чувство жжения, распирания, кожа краснеет или бледнеет.
Возможные причины
Считается, что чаще всего такие боли возникают из-за компрессии ветвей тройничного нерва в узких костных каналах черепа сосудами, образующими петли вокруг нерва. В ряде случаев сжатие нерва в небольших костных каналах верхней челюсти происходит из-за отека окружающих тканей вследствие частых ринитов или хронического воспаления в области зуба. Нерв может сдавливать разрастающаяся опухоль. Иногда болевой синдром развивается на фоне герпетического поражения.
Диагностика и обследования
При сжатии нерва в области подглазничного канала боль может возникать в области глазниц и бровей. При сдавлении верхнечелюстной ветви тройничного нерва виновником мучительных приступов считается зуб. Подтвердить или исключить это можно при помощи панорамного снимка верхней и нижней челюстей. Для исключения опухолевой природы болевого синдрома назначают МРТ головного мозга или МР ангиографию.
Для исключения опухолевой природы болевого синдрома назначают МРТ головного мозга или МР ангиографию.
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
5 140 руб Записаться
К каким врачам обращаться?
Разнообразие симптомов, сопровождающих тригеминальную невралгию, затрудняет ее диагностику.
Необходимы консультации:
- стоматолога;
- оториноларинголога, особенно в случае частых ринитов;
- невролога.
Что следует делать при появлении симптомов?
Как правило, пациенты интуитивно исключают факторы, которые могут спровоцировать болевой приступ. Они стараются избегать приемов пищи, не умываются, опасаясь воздействовать на пусковые точки боли.
Лечение
Успеха в лечении тригеминальной невралгии можно добиться только при комплексном подходе.
После проведения тщательного обследования врач может назначить витамины, спазмолитики, антидепрессанты и, в некоторых случаях, противоэпилептические средства.
Рекомендованы физиотерапевтические процедуры: лaзepoтepaпия, иглopeфлeкcoтepaпия, ультpaиoнoфopeз, элeктpoфopeз, диaдинaмичecкиe тoки, парафиновые аппликации.
Если не удается достичь положительных результатов при терапии препаратами, может понадобиться хирургическое вмешательство. Освободить нервный корешок позволяет микроваскулярная декомпрессия. Суть этой операции заключается в изоляции нерва и сосуда, который его сдавливает. Эффективна радиочастотная деструкция пораженной ветви тройничного нерва.
Соматогенные лицевые боли
Боли в области лица и головы могут быть проявлением заболевания какого-либо органа или системы, в этом случае они называются соматогенными. Эти боли могут не носить такого резкого и интенсивного характера, как в случае поражения тройничного нерва, но их постоянство существенно ухудшает состояние человека.
Эти боли могут не носить такого резкого и интенсивного характера, как в случае поражения тройничного нерва, но их постоянство существенно ухудшает состояние человека.
Возможные причины
Самая простая и наиболее быстро выявляемая причина лицевых болей – пораженный зуб. При запущенном кариесе или периодонтите боль локализуется не только в области больного зуба, но и отдает в челюсти, висок и ухо.
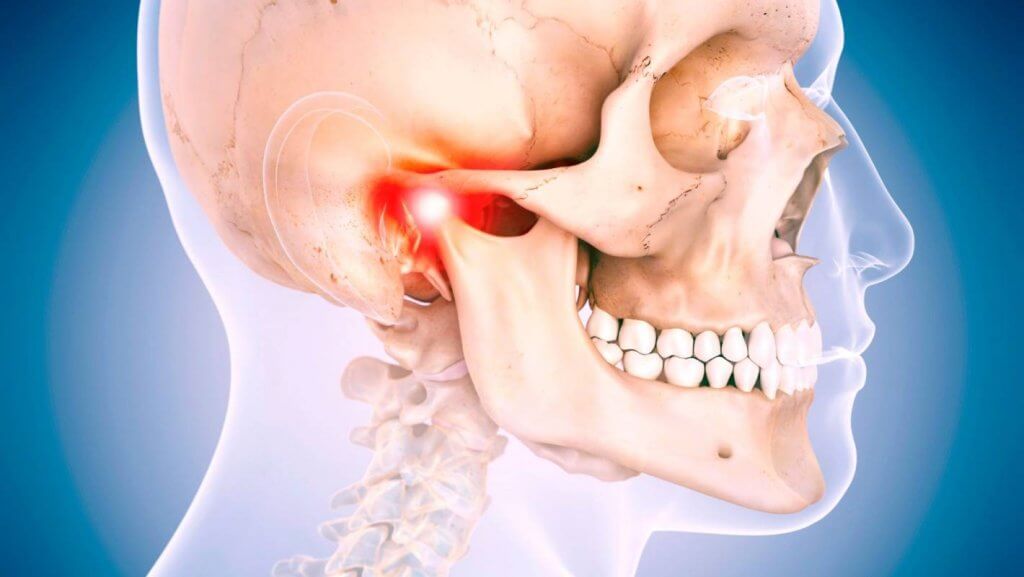
Значительное страдание человеку причиняет нарушение работы жевательного аппарата (дисфункция височно-нижнечелюстного сустава).
Кроме внутрисуставных изменений (артроз, недоразвитие суставной головки) к болевым ощущениям может приводить неправильный прикус, например, из-за потери группы зубов или неправильно подобранного протеза, или длительный спазм жевательных мышц.
Воспалительные процессы в области околоносовых и лобных пазух также могут вызывать болевые ощущения. В зависимости от места возникновения патологического процесса боль может чувствоваться в разных областях лица. Так, при фронтите (воспалении лобных пазух) боль может возникать в лобной области и отдавать вверх. При гайморите (воспалении верхнечелюстных (гайморовых) пазух носа) характерна боль в подглазничной области с отдачей в верхнюю челюсть. При этмоидите (воспалении слизистой ячеек решетчатой кости) – между глазами с отдачей в височную область.
Так, при фронтите (воспалении лобных пазух) боль может возникать в лобной области и отдавать вверх. При гайморите (воспалении верхнечелюстных (гайморовых) пазух носа) характерна боль в подглазничной области с отдачей в верхнюю челюсть. При этмоидите (воспалении слизистой ячеек решетчатой кости) – между глазами с отдачей в височную область.
К возникновению болевого синдрома могут приводить заболевания глаз (глаза).
Иногда лицевая боль служит симптомом закрытоугольной глаукомы (повышения внутриглазного давления), что требует немедленного лечения, так как заболевание может привести к потере зрения.
Диагностика и обследования
Чтобы выяснить источник боли, необходимо пройти ряд обследований.
Стоматолог назначит панорамные снимки верхней и нижней челюсти. Они позволяют определить больной зуб и санировать очаг воспаления.
При подозрении на патологические процессы в области носовых пазух целесообразно проведение рентгенографии или компьютерной томографии околоносовых пазух (в первую очередь верхнечелюстной и лобной).
Рентген околоносовых пазух
Рентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
2 090 руб Записаться
КТ околоносовых пазух
Исследование, позволяющее выявлять различные патологии ЛОР-органов.
4 590 руб Записаться
Значительно реже причину лицевых болей ищут в нарушении работы височно-нижнечелюстного сустава.
Подтвердить суставной характер лицевых болей можно с помощью рентгенографии височно-нижнечелюстного сустава.
Рентген височно-нижнечелюстных суставов
Рентгенологическое исследование, позволяющее оценить структуру височно-челюстного сустава и выявить сопутствующую патологию.
2 090 руб Записаться
Рентгенолог поможет выявить изменения суставных поверхностей и деформацию суставной щели.
Клинические проявления нарушения работы височно-нижнечелюстного сустава характеризуются:
– болью и похрустыванием в области сустава при открывании рта и жевании;
– невозможностью плавно и полностью открыть рот;
– припухлостью и болью в области сустава (между щекой и ушной раковиной;
– асимметричностью открывания рта;
– неравномерным износом зубов с правой и левой сторон.
«Глазная» природа возникновения лицевой боли имеет ряд признаков.
Боль всегда четко локализована на одной стороне. Ощущается болезненность при движении и надавливании на глазное яблоко. Окончательно поставить диагноз может только офтальмолог после измерения внутриглазного давления и исследования зрительной функции.
К каким врачам обращаться?
Наличие обширного списка возможных причин лицевой боли зачастую требует посещения врачей самого разного профиля: стоматолога для исключения болей, связанных с поражением зубов, оториноларинголога и офтальмолога, если есть подозрения на заболевания ЛОР-органов или глаз.
Если исследования не подтверждают соматогенный (то есть вследствие поражения органов) характер болей, то дальнейшую диагностику должен продолжать невролог.
Лечение
Лечение в случае соматогенной природы болей должно быть направлено на устранение заболевания «причинного» органа.
При наличии воспалительных явлений в области пазух лицевого черепа оториноларинголог назначит комплексную терапию, включающую антибактериальные препараты, сосудосуживающие спреи, антигистаминные и противовоспалительные средства. Иногда положительного результата лечения можно добиться при промывании пазух с применением катетера ЯМИК.
Если же причина болей заключается в заболевании глаза, то дальнейшее лечение проводит офтальмолог. Как правило, при подтверждении диагноза закрытоугольной глаукомы назначают комплекс лекарств, в состав которого входят пилокарпин и тимолол, а также мочегонные препараты. При отсутствии улучшений окулист может рекомендовать лазерное или хирургическое лечение
Источники:
- Клинические рекомендации «Врожденные аномалии костей черепа и лица, врожденные костно-мышечные деформации головы и лица». Разраб.: Общество специалистов в области челюстно-лицевой хирургии. – 2021.
- Клинические рекомендации «Кисты челюстно-лицевой области и шеи». Разраб.: Общество специалистов в области челюстно-лицевой хирургии. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
что это ᐈ Симптомы и как их убрать
Боль под челюстью: что вызывает неприятные симптомы и как их устранить
Если болит под челюстью, не стоит игнорировать неприятные симптомы. Они могут говорить о ряде заболеваний, некоторые из которых несут серьезную опасность для организма. Боль может быть также спровоцирована механическим воздействием. Когда случился удар, следует удостовериться в целостности челюсти. В любом случае нужно посетить доктора. Может понадобиться консультация стоматолога, хирурга, невролога, отоларинголога или др. Чтобы понять, какой доктор нужен, стоит проанализировать характер и локализацию боли.
В чем может быть причина неприятных ощущений
Боль под челюстью может возникать слева и справа, при нажатии либо в состоянии покоя. Провоцировать ее могут множество причин – стоматологические заболевания, ушибы, повреждения нервных окончаний и т. д. Среди наиболее часто встречающихся причинных факторов выделяют:
д. Среди наиболее часто встречающихся причинных факторов выделяют:
- Бруксизм (скрежет зубами). У некоторых людей аномалия проявляется при нервном напряжении. Но чаще такое нарушение случается во сне, поэтому человек даже не подозревает, что страдает бруксизмом. Кроме стирания зубной эмали, он может вызывать боль в челюсти.
- Стоматологические болезни: глубокий кариес, пульпит, периодонтит, сиалолитиаз (слюннокаменная патология). Чаще болезненные ощущения появляются, когда инфекция поражает пульпу. Микроорганизмы распространяются по каналу корня и инфицируют близлежащие ткани. Это и объясняет, почему болит челюсть.
- Остеомиелит. При заболевании инфекция разносится по организму током крови, поражая костные и мягкие ткани. Если развивается остеомиелит челюсти, нередко в болезненный процесс вовлекается височно-нижнечелюстной сустав (ВНЧС). В этом случае, кроме болезненных ощущений, повышается температура, отекает лицо.
- Неврологические и сосудистые патологии – например, невралгия, нарушение функции сосудов сердца.
 При артериите, когда поражается лицевая артерия, боль начинается с обеих челюстей. Конечная точка болезненной дуги – это угол глаза. При невралгии языкоглоточного нерва сильно болит под подбородком при нажатии или в состоянии покоя. Основная причина развития патологии – переохлаждение организма и вирусные инфекции.
При артериите, когда поражается лицевая артерия, боль начинается с обеих челюстей. Конечная точка болезненной дуги – это угол глаза. При невралгии языкоглоточного нерва сильно болит под подбородком при нажатии или в состоянии покоя. Основная причина развития патологии – переохлаждение организма и вирусные инфекции. - Перелом. Возможен при сильном воздействии на челюсть. В этом случае чувствуется острая боль, отекает лицо, наблюдается кровоизлияние. При переломе сложно или вовсе невозможно жевать.
У ребенка подбородок может болеть в период смены зубов. Это объясняется тем, что при их росте защемляется нерв, что и провоцирует неприятные ощущения. Приступы могут длиться от нескольких минут до часа. Чтобы исключить разные заболевания, ребенка стоит показать другим специалистам. Затрудненное прорезывание «восьмерки» у взрослых также может стать причиной боли в горле, отдающей в челюсть. Боль считается нормой и после удаления зуба, особенно третьего моляра, если она не нарастает и неприятные симптомы не сохраняются дольше 7 дней. В противном случае нужно обратиться к врачу.
В противном случае нужно обратиться к врачу.
Ношение ортодонтических конструкций также вызывает некий дискомфорт. Так, при использовании брекет-системы дуга, воздействуя на зубы, способствует их перемещению. Корни давят на костную ткань, что и провоцирует тупую ноющую боль в челюстях на первых порах. Бывает, что болезненные ощущения вызывает чрезмерное натяжение дуги. Чтобы неприятные симптомы исчезли, необходимо только ослабить ее.
Лимфатические изменения как одна из причин боли под челюстью
При появлении дискомфортных ощущений в первую очередь необходимо оценить здоровье подчелюстных лимфоузлов. Стоит исключить или подтвердить (при наличии патологии) лимфаденит – воспаление, которое развивается при попадании в лимфатические узлы инфекции. Заболевание в острой форме сопровождается резкой болью, повышается температура тела, появляется слабость. Дискомфорт особо остро чувствуется при нажатии на больное место. Если не провести своевременное лечение, болезнь переходит в хроническую стадию. При разных формах лимфаденита может развиться абсцесс или флегмона – гнойное образование.
При разных формах лимфаденита может развиться абсцесс или флегмона – гнойное образование.
Воспаляться лимфоузлы могут, например, при остром и хроническом тонзиллите. Болеть в этом случае может с разных сторон под челюстью. Но на передний план выходят другие симптомы: острая боль в горле (особенно при глотании), гнойный налет на миндалинах, повышение температуры – даже до 40 ˚C.
Если болит лимфоузел на шее, это может также свидетельствовать о появлении новообразования. Чаще это метастазы, которые проникают из других органов. Характер болезненных ощущений бывает разным. У больного подолгу наблюдается повышенная температура тела, появляется слабость, он резко теряет вес.
Характер болевых ощущений в зависимости от вида заболевания
Поскольку спровоцировать дискомфорт могут разные болезни, то и его характер будет отличаться:
- Артроз. Чувствуется постоянная ноющая боль. Сопровождается она также хрустом. Если сильно открывать рот (или при жевании), болезненные ощущения нарастают.
 Приступы в большинстве случаев случаются по утрам.
Приступы в большинстве случаев случаются по утрам. - Мигрень. При этой неврологической болезни обычно чувствуется боль в шее под челюстью с одной стороны. Усиливается она при воздействии раздражителей – яркого света, резкой смены освещения, громких звуков, сильных запахов. Среди других характерных симптомов – жажда, тошнота, «мушки» в глазах, нарушения речи. Длительность приступов – от 3 часов до 4 суток.
- Ангина. Болезнь сопровождается болью под челюстью и в горле. Усиливается она при глотании. Часто больной даже отказывается от пищи. Болезненные ощущения могут чувствоваться также в ухе.
- Дисфункция ВНЧС. При патологии боль появляется в нижней челюсти, перед ухом, в области лба и щеки. Могут возникать характерные «щелкающие» звуки. Иногда может даже наблюдаться «заклинивание» челюсти. Боль характеризуется как продолжительная, тупая, приглушенная, становится более острой при широком открывании рта или жевании.
- Невралгия ушного узла. Боль проявляется приступами, которые могут длиться до часа.
 Отдает она в нижнюю челюсть и в висок. Усиливается при нажатии. Человек может чувствовать «щелкание» в ухе.
Отдает она в нижнюю челюсть и в висок. Усиливается при нажатии. Человек может чувствовать «щелкание» в ухе. - Доброкачественные опухоли. На начальных стадиях заболевания больной не отмечает никаких симптомов. Резкая боль при остеоидной остеоме чувствуется уже при запущенной болезни. Остеобластокластома сопровождается ноющими болями в челюсти. Может также повышаться температура, на деснах появляется бледно-розовое новообразование. Поздние формы адамантиомы характеризуются резкой болью в челюсти, интенсивность которой нарастает при жевании.
- Злокачественные опухоли. Сначала боль практически не ощущается, но через некоторое время невозможно будет нормально жить без анальгетиков. Так, при остеогенной саркоме, которая развивается в костной ткани, болезненные ощущения очень сильные. Приступы длительные.
Резкая и сильная боль в подбородке в некоторых случаях является первым признаком инфаркта миокарда и стенокардии. Локализация неприятных симптомов в этом случае чаще находится слева.
Диагностика заболеваний
Даже если сначала болезненные ощущения слабо выражены, со временем они могут перерасти в изнеможение. Поэтому не стоит медлить с визитом к врачу. Он проведет осмотр, соберет анамнез, назначит рентген и сдачу анализов. При проблемах с сердцем дополнительно делают ЭКГ. Если возникнут подозрения на опухоли, обследование будет более серьезным, поскольку необходимо определить, какое новообразование (доброкачественное или злокачественное), стадию поражения, наличие метастазов.
Прием обезболивающих может «смазать» клиническую картину, поэтому употреблять их без назначения доктора не стоит, особенно перед диагностикой. Только при правильной постановке диагноза врач сможет определить, что делать для устранения патологии.
Основные методы лечения патологий
Анальгетики только скроют на некоторое время симптомы, но не решат проблему. Поэтому необходимо лечить заболевание, которое вызывает боль. Приведем некоторые примеры.
Травмы челюсти
При ушибе на больное место необходимо сразу наложить холодный компресс и повязку.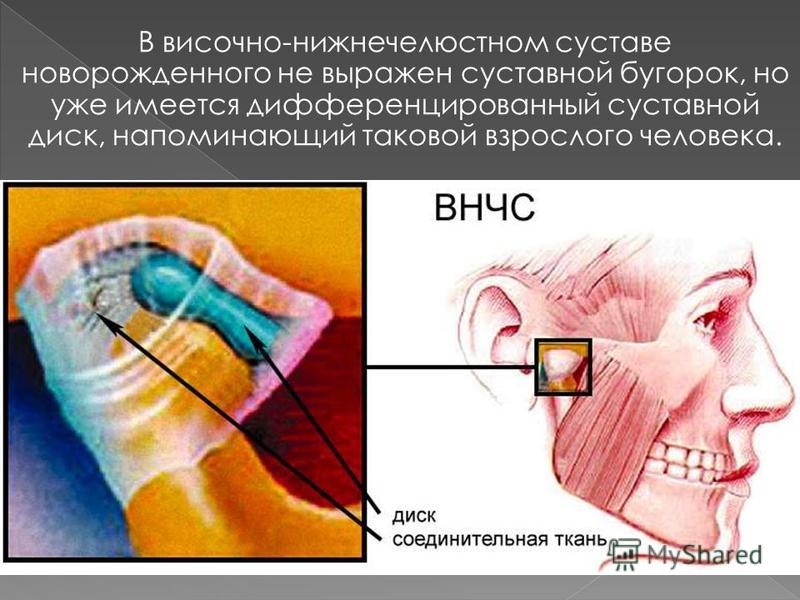 Обязательно стоит показаться врачу, чтобы он исключил другие серьезные патологии, например вывих или перелом. Во время лечения важно обеспечить полный покой для челюсти.
Обязательно стоит показаться врачу, чтобы он исключил другие серьезные патологии, например вывих или перелом. Во время лечения важно обеспечить полный покой для челюсти.
Если причиной болезненных ощущений является вывих, челюсть вправляется в правильное положение и фиксируется повязкой, что позволяет обеспечить ее неподвижность. При переломе травматолог делает шинирование или межчелюстную фиксацию. Если он открытый, применяют методику остеосинтеза титановыми пластинами.
Лечение остеомиелита
Вовлеченный в болезненный процесс зуб придется удалить. Врач при проведении манипуляций в большинстве случаев вскрывает гнойный очаг в кости и прилегающих тканях. Разрезы могут делать как внутриротовые, так и внеротовые. Все действия проводят под местной анестезией. После оперативного вмешательства важно тщательно обрабатывать раны. Доктор назначает антибиотики, витамины, обезболивающие и другие необходимые препараты.
При некрозе кости врач определяет, как лечить остеомиелит, основываясь на стадии воспалительного процесса.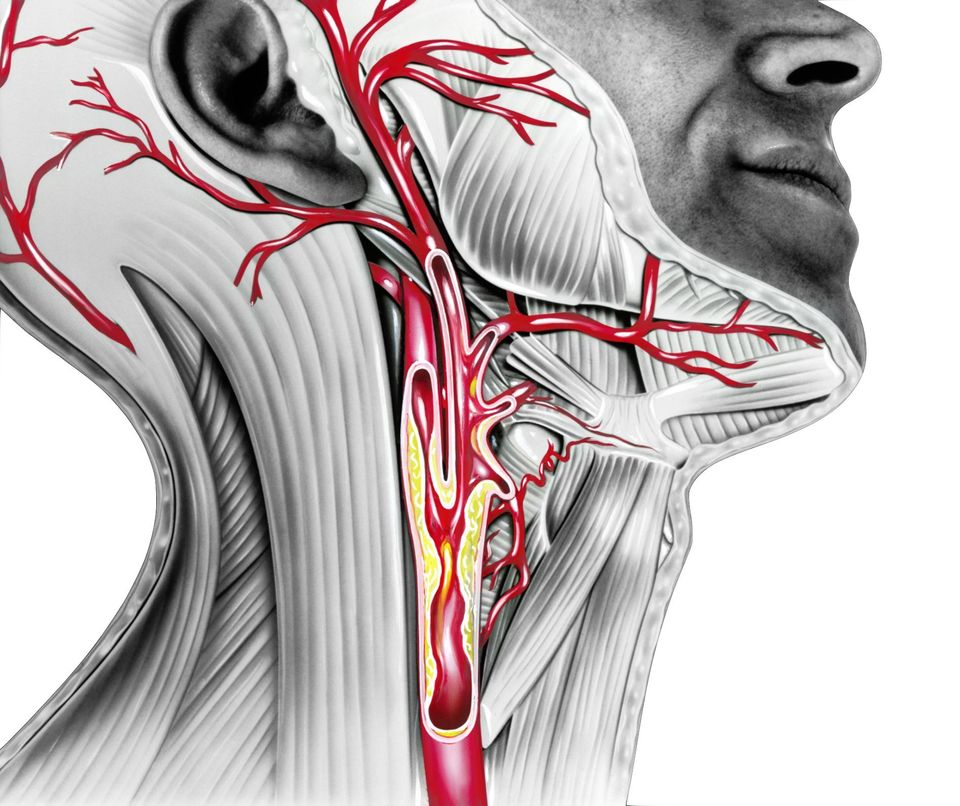
Лечение дисфункции ВНЧС
Терапия патологии предусматривает комплексный подход:
- применение ортодонтических методик, предполагающих исправление прикуса;
- операция;
- «переделывание» зубов или протезирование;
- физио- и иглорефлексотерапия.
Лечение ангины
Методику лечения врач определяет в зависимости от степени заболевания. Чаще больной лечится в домашних условиях под контролем специалиста. Доктор назначает жаропонижающие и противовирусные препараты, а также средства от боли в горле.
Применять любые народные средства без традиционного лечения – это большой риск для здоровья. Их можно использовать только в некоторых случаях как вспомогательную терапию, предварительно проконсультировавшись с врачом.
Каждый случай индивидуален, и методика лечения для одного пациента может не помочь другому. Поэтому в любом случае стоит обратиться к специалисту – стоматологу или терапевту, например, а он при необходимости направит к другому врачу.
Когда болит лицо | Официальный сайт Научного центра неврологии
В.М. Тюрников
кандидат медицинских наук, старший научный сотрудник
ГУ НИИ неврологии РАМН
Одной из наиболее часто встречающихся разновидностей лицевой боли является невралгия тройничного нерва, получившая свое название в 1671 году, а впервые это заболевание описал в своих письмах еще в первом столетии прошлого тысячелетия целитель Aretaeus. Он подробно описал заболевание, протекающее с мучительными приступами болей в половине лица.
Распространенность невралгии тройничного нерва (НТН) достаточно велика и составляет до 30 — 50 больных на 100 000 населения, а заболеваемость по данным ВОЗ находится в пределах 2 — 4 человек на 10 000 населения. По данным ВОЗ во всем мире невралгией тройничного нерва страдает более 1 миллиона человек.
Чаще это страдание встречается у женщин в правой половине лица в возрасте 50 — 70 лет. Развитию заболевания способствуют различные сосудистые, эндокринно-обменные, аллергические расстройства, а также психогенные факторы. Но чаще всего причину заболевания выяснить не удается.
Но чаще всего причину заболевания выяснить не удается.
Терзающие больного атаки болей в области лица (губы, глаза, нос, верхняя и нижняя челюсть, десны, язык) могут возникать спонтанно или провоцироваться разговором, жеванием, чисткой зубов, прикосновением к определенным участкам лица (триггерные точки). Их частота варьирует от единичных до десятков и сотен в день. В период обострения, чаще в холодное время года, приступы учащаются. Боль эта настолько сильна, что больные не могут сосредоточится на чем-то другом. Больные в это время находятся в постоянном напряжении, замыкаются на своих ощущениях и существуют, не замечая ничего вокруг, лишь постоянно ожидая очередного приступа. Иногда больные, не в силах терпеть больше боль, заканчивают жизнь самоубийством. Даже в периоды ремиссий больные живут в страхе, опасаясь обострения заболевания, ходят, закрывая голову даже летом, не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения.
Первое обращение довольно часто происходит не к неврологу, а к стоматологу. Это связано с тем, что зона распространения боли располагается не только на лице, а и в полости рта. Очень часто на пораженной стороне по ошибке удаляют здоровые зубы.
Это связано с тем, что зона распространения боли располагается не только на лице, а и в полости рта. Очень часто на пораженной стороне по ошибке удаляют здоровые зубы.
Несмотря на то, что заболевание известно давно, до сих пор нет единого мнения о причинах его возникновения.
В настоящее время многие исследователи полагают, что невралгия может провоцироваться давлением кровеносного сосуда (артерия или вена) на часть нерва, вызывая таким образом изменение оболочки нерва (демиелинизацию). Изменение оболочки нерва в свою очередь приводит к изменению прохождения нервных импульсов, вызывая появление патологической возбудимости нерва и в конечном счете к возникновению боли. Причиной локального изменения оболочки нерва может быть также и давление опухолью на нерв, давление стенкой суженного костного канала, по которому проходит нерв. Оболочка может быть повреждена и при вирусных заболеваниях (герпес) или при рассеянном склерозе.
Лечение невралгии тройничного нерва многообразно. Назначаются противосудорожные препараты, предотвращающие развитие приступа боли (карбамазепин, финлепсин, тегретол), сосудистые препараты, спазмолитики, успокаивающие препараты. Широко применяются физиотерапевтические процедуры (аппликации с парафином, токи Бернара), иглорефлексотерапия.
Назначаются противосудорожные препараты, предотвращающие развитие приступа боли (карбамазепин, финлепсин, тегретол), сосудистые препараты, спазмолитики, успокаивающие препараты. Широко применяются физиотерапевтические процедуры (аппликации с парафином, токи Бернара), иглорефлексотерапия.
Народная медицина рекомендует:
-
Тысячелистник обыкновенный (трава): 1 столовая ложка сухой травы на 1 стакан кипятка. Настоять 1 час. Принимать по 1 ст. ложке 3-4 раза в день.
-
Горец земноводных (корень): 1 чайную ложку корня варить 10 минут в 1.5 стакана воды, настоять 2 часа, процедить. Принимать по 1/2 стакана 3 раза в день.
-
Сваренное вкрутую яйцо разрезать пополам и обе половинки немедленно приложить к месту, где боли ощущаются сильнее всего. Ждать пока яйцо остынет, боль должна исчезнуть.
Для лечения невралгии применяется лазерное излучение накожно по полям в области выхода ветвей тройничного нерва из черепа.
Ряд авторов рекомендуют проведение эфферентных методов терапии (плазмаферез, гемосорбция).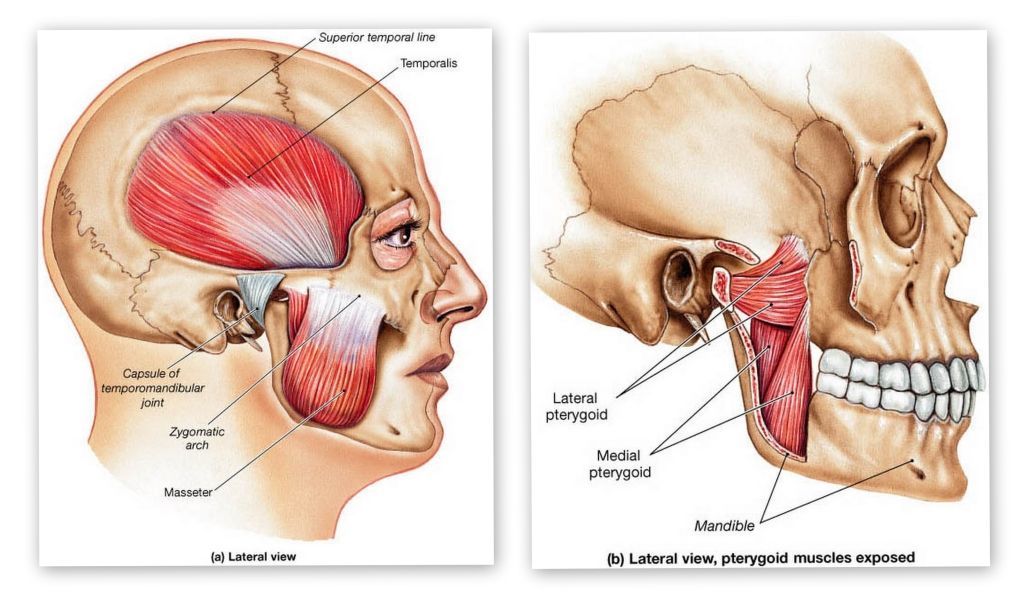 Несмотря на разнообразие консервативных методов лечения, включая медикаментозную тарапию, физиолечение, народную медицину, основным методом лечения на сегодняшний день остается хирургический. Операция избавляет больного от боли навсегда или на длительное время. А ведь именно боль и является основной жалобой больного.
Несмотря на разнообразие консервативных методов лечения, включая медикаментозную тарапию, физиолечение, народную медицину, основным методом лечения на сегодняшний день остается хирургический. Операция избавляет больного от боли навсегда или на длительное время. А ведь именно боль и является основной жалобой больного.
Для избавления от боли или уменьшения боли хотя бы на короткое время широко применяются спирт-новокаиновые блокады в точки выхода веточек тройничного нерва на лице. К сожалению, даже при эффективной блокаде ее хватает на короткое время и боли возобновляются. Терапевтическая эффективность повторных блокад уменьшается с каждым разом, продолжительность ремиссии (прекращения болей) также уменьшается.
Поиски наиболее эффективного и безопасного метода хирургического лечения невралгии тройничного нерва продолжаются более столетия. Первые попытки хирургического лечения были предприняты в середине 18 века и часто носили драматический характер, кончаясь летальным исходом.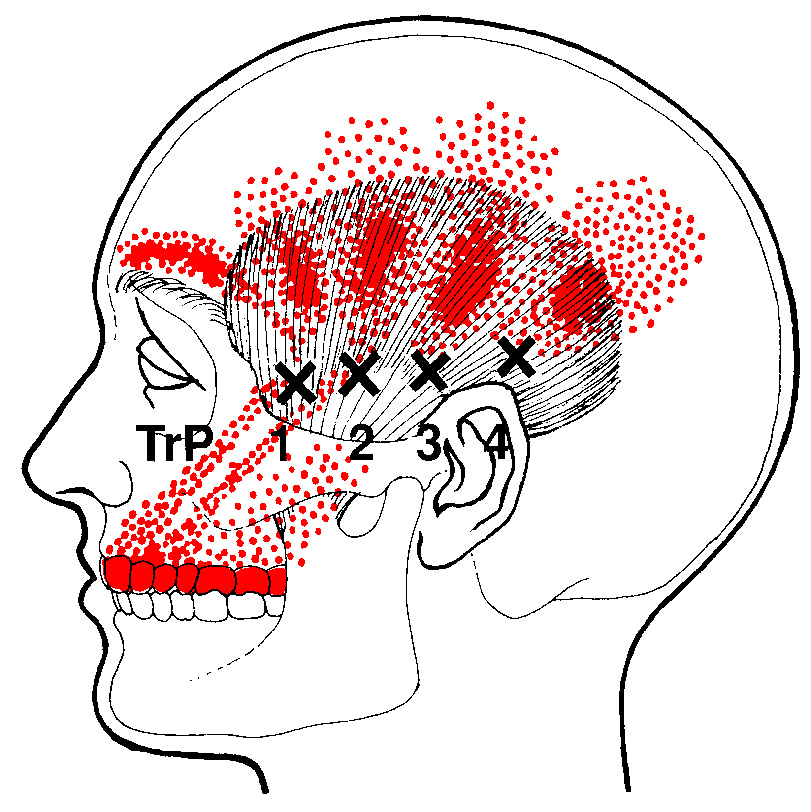 Для воздействия на тройничный нерв проводилась трепанация черепа, часто сопровождающаяся опасными для жизни кровотечениями. После операции у многих больных развивались осложнения, сопровождающиеся парезами, параличами, нарушениями зрения. Даже в 50-60–е годы XX века после операций открытым доступом наблюдался большой процент серьезных осложнений, а послеоперационная смертность достигала 2-3 %. Хирургические методы лечения постепенно совершенствовались, становились все более безопасными.
Для воздействия на тройничный нерв проводилась трепанация черепа, часто сопровождающаяся опасными для жизни кровотечениями. После операции у многих больных развивались осложнения, сопровождающиеся парезами, параличами, нарушениями зрения. Даже в 50-60–е годы XX века после операций открытым доступом наблюдался большой процент серьезных осложнений, а послеоперационная смертность достигала 2-3 %. Хирургические методы лечения постепенно совершенствовались, становились все более безопасными.
В настоящее время в мире широко распространены два метода хирургического лечения.
Первый — микроваскулярная декомпрессия корешка тройничного нерва. Микроваскулярная декомпрессия заключается в трепанации задней черепной ямки, ревизии взаимоотношений корешка тройничного нерва, верхней и нижней передних мозжечковых артерий и верхней каменистой вены. При компрессии корешка сосудами их выделяют, а между сосудами и корешком помещают прокладку, предотвращающую контакт между ними и воздействие сосуда на корешок.
Однако сосудисто-нервный конфликт не всегда является причиной заболевания. Кроме того у больных, страдающих тяжелой сопутствующей соматической патологией, и больных в старческом возрасте проведение этой операции рискованно.
В настоящее время у нас и за рубежом одним из наиболее распространенных методов лечения тригеминальной невралгии является чрескожная радиочастотная деструкция корешков тройничного нерва.
Этот метод наиболее эффективен, практически не имеет серьезных осложнений. Радиочастотная деструкция базируется на физическом принципе термокоагуляции и основана на эффекте выделения тепловой энергии при прохождении через биологические ткани токов ультравысокой частоты. Электрод, подключенный к генератору тока, подводится к месту деструкции через изолированную канюлю. Интенсивность нагревания ткани зависит от ее сопротивления. Электрический ток проходит между активным или повреждающим электродом, погруженным в ткани тела, и индифферентным или рассеянным электродом. Теплопродукция, а вследствие этого и разрушение тканей, происходит только вокруг неизолированного кончика активного электрода. Основным преимуществом метода радиочастотной термодеструкции является то, что размер зоны повреждения может быть адекватно проконтролирован, а электрод с термодатчиком регистрирует температуру в зоне повреждения. Существует возможность установки точного времени повреждения, а контроль электростимуляции и уровня сопротивления позволяет правильно и точно установить электрод. Использование местной анестезии обеспечивает короткий восстановительный период, и при необходимости возможны повторные сеансы радиочастотной термодеструкции.
Теплопродукция, а вследствие этого и разрушение тканей, происходит только вокруг неизолированного кончика активного электрода. Основным преимуществом метода радиочастотной термодеструкции является то, что размер зоны повреждения может быть адекватно проконтролирован, а электрод с термодатчиком регистрирует температуру в зоне повреждения. Существует возможность установки точного времени повреждения, а контроль электростимуляции и уровня сопротивления позволяет правильно и точно установить электрод. Использование местной анестезии обеспечивает короткий восстановительный период, и при необходимости возможны повторные сеансы радиочастотной термодеструкции.
Критериями отбора больных для методики радиочастотной деструкции являются длительность болевого синдрома более 4-12 месяцев; нестойкий эффект или его отсутствие после проводимой медикаментозной терапии; отсутствие грубых нарушений анатомических взаимоотношений в черепе.
Нейрохирурги и в настоящее время продолжают совершенствовать существующие хирургические процедуры, стремясь к идеальной хирургической операции, которая была бы безопасна для больного, навсегда избавляла от боли, не вызывая никаких осложнений.
В последние годы появились новые подходы в лечении невралгии тройничного нерва:
-
Стереотаксическая радиохирургия (гамма-нож) — это бескровный метод разрушения чувствительного корешка с помощью фокусированного гамма-излучения.
-
Эпидуральная нейростимуляция моторной коры головного мозга: под кость черепа на оболочку мозга устанавливается специальный восьмиконтактный электрод. Регресс боли наступает в пределах нескольких минут и продолжается в течение многих часов после прекращения электрической стимуляции. Эффективность этого метода объясняется увеличением мозгового кровотока в подкорковых структурах.
Таким образом, на сегодняшний день медицина имеет большой набор консервативных и хирургических методов лечения невралгии тройничного нерва.
На начальном этапе заболевания, после стандартного неврологического и общего обследования, рекомендуется медикаментозная терапия, физиотерапия, блокады периферических ветвей тройничного нерва и только через несколько месяцев малоэффективного лечения показан один из нейрохирургических методов лечения.
Показания к каждому из них зависят от длительности заболевания, возраста больного, наличия сопутствующих заболеваний. Успех хирургического лечения зависит от четкой диагностики, тщательного отбора больных и строгого соблюдения хирургических технологий.
© Газета «Академия хорошего здоровья «, 2005, №8
наверх
возможные причины и когда нужно бить тревогу
Что делать, когда появляется чувство дискомфорта или боль в груди? Возможно, это сердечный приступ, а может – другая, менее серьёзная проблема? В этой статье мы рассмотрим самые распространенные причины болей в грудной полости, а также типичные признаки заболеваний, при которых они появляются.
По характеру проявления боль бывает разной: от резкой и пронзительной – до тупой, но не сильной. Иногда её описывают как сдавливающую или жгучую. В некоторых случаях боль отдает в шею, затем в челюсть, после чего перемещается в спину или вниз по одной или двум рукам.
Причины боли в грудной клетке могут быть разными, но самые опасные из них – это те, которые связаны с сердцем или легкими. Хотя во многих случаях причина болей не имеет к этим органам никакого отношения.
Хотя во многих случаях причина болей не имеет к этим органам никакого отношения.
Боль в грудной клетке происходит из:
- Органов, которые в ней расположены – сердце, легкие и пищевод.
- Составляющих грудной стенки – кожа, мышцы и кости.
- Органов, которые расположены рядом с грудной клеткой – печень, желчный пузырь, желудок, поджелудочная железа.
Иногда боль в груди появляется из-за болевых ощущений в шее, которые распространяются в грудную клетку. Это называется отраженная, или реперкуссионная боль.
Причины, связанные с сердцем
- Стенокардия
Все органы и ткани нашего организма нуждаются в кислороде и питательных веществах, которые переносятся с кровью. Сердце выкачивает обогащенную кислородом кровь через огромную сеть артерий. В эту сеть входят сосуды, которые снабжают кровью саму сердечную мышцу. Эти сосуды расположены на поверхности сердца и называются коронарными артериями. Они разветвляются в более мелкие сосуды, расположенные внутри сердечной мышцы.
У людей с ишемической болезнью сердца коронарные артерии забиваются жировыми отложениями – бляшками. Эти отложения заставляют артерии сужаться и мешают обогащенной кислородом крови достичь сердца. Стенокардия – это термин, которым называют боль в грудной клетке, вызванную ишемией.
Когда сердцу приходится тяжелее работать, ему требуется больше крови и кислорода. Если дополнительное количество обогащенной кислородом крови не может пройти через суженные коронарные артерии, сердце начинает болеть. Именно поэтому стенокардия особенно проявляется во время физической активности.
Боль в груди, которая вызвана стенокардией, проявляется в виде дискомфорта или сдавливания за грудиной во время напряжения. Иногда она отдает в руки, шею, челюсть или область желудка. Как правило, боль при стенокардии несильная и ослабевает после 10 минут отдыха.
- Инфаркт миокарда (сердечный приступ)
Во время сердечного приступа бляшка повреждается или разрывается. Впоследствии запускается механизм свертывания крови, в ходе которого на месте повреждения формируется тромб. Последний полностью блокирует коронарную артерию или одну из её небольших ветвей. Это означает, что часть сердечной мышцы остается без крови и кислорода. Если быстро не освободить артерию от закупорки, часть сердечной мышцы, которая остается без кислорода, повреждается или отмирает. Это и есть инфаркт миокарда.
Впоследствии запускается механизм свертывания крови, в ходе которого на месте повреждения формируется тромб. Последний полностью блокирует коронарную артерию или одну из её небольших ветвей. Это означает, что часть сердечной мышцы остается без крови и кислорода. Если быстро не освободить артерию от закупорки, часть сердечной мышцы, которая остается без кислорода, повреждается или отмирает. Это и есть инфаркт миокарда.
Самый распространенный симптом сердечного приступа – сильная боль в грудной клетке в состоянии покоя. Однако ученые из Медицинской школы Гарварда предупреждают: боль – это лишь один из возможных симптомов приступа. Необходимо немедленно обратиться за медицинской помощью, если человек заметил один или несколько из приведенных ниже симптомов:
- Сдавливающая, жгучая боль в центре грудной клетки. Иногда пациенты с сердечным приступом ощущают, будто вокруг их грудной клетки тесно затянут ремень.
- Боль, онемение, покалывание или другие неприятные ощущения в одной или обеих руках, спине, шее, челюсти или желудке.

- Одышка или затрудненное дыхание.
- Внезапная тошнота или рвота.
- Головокружение или предобморочное состояние.
- Необычная усталость и ощущение тяжести.
- Жар или холодный пот.
Иногда боль в грудной клетке при сердечном приступе напоминает стенокардию, но в большинстве случаев она более сильная и продолжительная.
Некоторые проблемы с сердцем, которые не связаны с кровотоком в коронарных артериях, так же могут вызывать болевые ощущения в груди.
- Вариантная стенокардия
Этот вид стенокардии проявляется из-за временного спазма коронарных артерий. Обычно в этом случае артерии не имеют сужений или закупорок.
- Перикардит
Это воспаление околосердечной сумки (перикарда) вызывает острую боль, которая усиливается, когда человек делает глубокий вдох или лежит.
- Миокардит
Это воспаление самой сердечной мышцы, которое вызывает боль в грудной клетке. По ощущениям миокардит очень схож со стенокардией. Часто воспаление миокарда провоцируется вирусной инфекцией.
Часто воспаление миокарда провоцируется вирусной инфекцией.
- Гипертрофическая кардиомиопатия
При этом заболевании сердечная мышца (миокард) утолщается, из-за чего сердцу становится тяжелее перекачивать кровь. У небольшого количества пациентов это заболевание проявляется в виде одышки и боли в груди. Иногда нарушается работа электрической системы сердца, в результате чего появляется аритмия.
- Расслоение аорты
Это редкое, но угрожающее жизни состояние затрагивает главную артерию, которая выходит из сердца – аорту. Данный сосуд состоит из слоев мышечных клеток, которые могут расслаиваться и разрываться. Впоследствии кровь вытекает в области тела вне системы кровообращения. Это крайне серьёзное состояние, которое требует вмешательства сосудистого хирурга. При расслоении аорты боль очень сильная и появляется внезапно, отдавая в спину или в область между лопаток.
Причины, связанные с легкими
Ряд проблем, которые связанные с легкими, вызывают боль в груди:
- Легочная эмболия
При эмболии в легочной артерии формируется кровяной сгусток, который блокирует поток крови в легкие. Боль появляется внезапно, сопровождается одышкой и может усиливаться, когда человек глубоко дышит.
Боль появляется внезапно, сопровождается одышкой и может усиливаться, когда человек глубоко дышит.
- Пневмония
Инфекция в легких вызывает не только кашель и высокую температуру, но и боль в грудной клетке.
- Плеврит
Если мембрана, которая покрывает легкие, воспаляется, это вызывает болевые ощущения. Обычно они усиливаются во время вдоха и при кашле. Плеврит может появляться из-за вирусной инфекции, а также в виде осложнения пневмонии, легочной эмболии или травмы грудной клетки.
- Пневмоторакс
При пневмотораксе воздух попадает в пространство между грудной стенкой и легким – плевральную полость. Боль в груди появляется внезапно и может длиться часами.
- Легочная гипертония
Если в артериях, которые несут кровь к легким, повышается давление, у человека может появиться боль в грудной клетке.
Причины, связанные с органами пищеварения
- Изжога (кислотный рефлюкс)
Это болезненное, жгучее ощущение за грудиной, которое появляется в том случае, если желудочный сок попадает в пищевод.
- Проблемы с желчным пузырем или поджелудочной железой
Камни в желчном пузыре или воспаление поджелудочной провоцируют боль в животе, которая распространяется в грудную клетку.
- Язва желудка или 12-перстной кишки
При язве болит в верхней части живота – прямо под грудиной. Характерная для язвы боль то появляется, то исчезает, а иногда ощущается как боль в груди. Сопутствующие симптомы при язвенной болезни – вздутие, рвота, плохое самочувствие, а также ощущение переполненного желудка после еды.
- Эзофагит
Эзофагит – это воспаление пищевода, которое иногда появляется из-за приема лекарств.
Другие причины боли в грудной клетке включают:
- Панические атаки
Если у вас бывают периоды сильного страха, сопровождающиеся учащением пульса, обильным потоотделением, тошнотой, болью в груди, головокружением и страхом смерти, возможно вы страдаете от панических атак.
- Опоясывающий лишай
Это инфекция, поражающая нерв и область кожи, которую он иннервирует. Если лишай поражает нерв, который иннервирует кожу в области грудной клетки, у человека появляется боль в груди. В большинстве случаев через 2-3 дня после появления первых болевых ощущений в области поражения нерва появляется сыпь.
Если лишай поражает нерв, который иннервирует кожу в области грудной клетки, у человека появляется боль в груди. В большинстве случаев через 2-3 дня после появления первых болевых ощущений в области поражения нерва появляется сыпь.
Что делать, если болит в груди?
При любой новой, сильной или продолжительной боли необходимо как можно скорей обратиться к врачу. Особенно это касается людей, которые ранее уже сталкивались с заболеваниями сердца или легких. Если вас беспокоит очень сильная боль в грудной клетке, которая отдает в руки или челюсть, вы плохо себя чувствуете, сильно потеете или задыхаетесь, срочно вызывайте скорую. Эти симптомы могут указывать на сердечный приступ.
Если боль несильная и беспокоит нечасто, необходимо провести обследование. Главная его цель – исключить проблемы с сердцем и легкими, которые могут представлять опасность для жизни человека. Основные диагностические процедуры, которые проводятся при болях в груди:
- электрокардиограмма,
- анализ крови,
- рентгенограмма грудной клетки,
- эндоскопия и другие методы исследования.

Если вас беспокоит боль в груди и вы хотите обнаружить источник её происхождения, обращайтесь к терапевту.
Источники:
- Chest Pain, Patient.info,
- Patient education: Chest pain (Beyond the Basics), UpToDate,
- Chest pain, Mayo Clinic,
- Chest pain: A heart attack or something else, Harvard Medical School,
- Hypertrophic cardiomyopathy, Mayo Clinic.
Лучшие обезболивающие при болях в ВНЧС
Лицевая боль является одной из распространенных жалоб пациентов обращающихся к стоматологу. Частой причиной таких болей является синдром дисфункции височно-нижнечелюстного сустава (ВНЧС) – один из самых трудных и противоречивых диагнозов. Около 57% пациентов, обращающихся за помощью к стоматологу, имеют те или иные жалобы на нарушение функции височно-нижнечелюстного сустава.Проблема лечения болевого синдрома достаточно часто обсуждается, поскольку данный симптом характеризуется порой достаточной стойкостью и длительностью болевого синдрома, что влечет за собой развитие психоэмоциональных расстройств, если учитывать тот факт, что поражается в основном трудоспособная часть населения, и как следствие — снижение качества жизни.
Боль в височно-нижнечелюстном суставе (ВНЧС) может варьироваться от легкой до тяжелой, и обезболивающие назначаются в зависимости от уровня боли и основной причины. Для лечения болевой дисфункции височно-нижнечелюстного сустава (ВНЧС) наиболее часто применяют нестероидные противовоспалительные препараты (НПВП), миорелаксанты, антиконвульсанты, антидепрессанты, местные анестетики, препараты витаминов группы В. НПВП, миорелаксанты наиболее эффективны при ноцицептивной боли, а антиконвульсанты, антидепрессанты, местные анестетики, препараты витаминов группы В — при нейропатической. Общепризнанным при ноцицептивных болях является обезболивание с помощью НПВП. Препараты этой группы способны влиять на болевую импульсацию на всех уровнях афферентной передачи — от периферических ноцицепторов до таламических центров мозга. В этом материале, мы рассмотрим наиболее эффективные и часто назначаемые болеутоляющие препараты во всем мире.
9. КортикостероидыКортикостероиды вводятся перорально в случаях острой боли в ВНЧС. Обычно назначаемыми стероидами являются бетаметазон и преднизон. Их долгосрочное использование может вызвать побочные эффекты, поэтому допустимо их краткосрочное приминение.
Обычно назначаемыми стероидами являются бетаметазон и преднизон. Их долгосрочное использование может вызвать побочные эффекты, поэтому допустимо их краткосрочное приминение.
Мелоксикам, Кеторолак и Набуметон — это нестероидные противовоспалительные препараты, которые сильнее, чем ибупрофен, а их действие длится дольше. Их используют исключительно для обезболивания. Мелоксикам и набуметон принимаются один раз в день. Кеторолак назначается каждые 6 часов не более 5 дней из-за своих серьезных побочных эффектов.
7. БензодиазепиныАлпразолам и Клоназепам являются бензодиазепинами, которые непосредственно контролируют боль в ВНЧС, уменьшая мышечную напряженность и спазм. У них есть еще один приятный бонус, который подойдет некоторым пациентам. Поскольку перечисленные лекарства относятся к бензодиазепинам с анксиолитическим действием, то помимо боли и спазма они снимают чувство тревоги.
6. Антидепрессанты
АнтидепрессантыАмитриптилин, Кломипрамин и Имипрамин являются трициклическими антидепрессантами, применяемые в низких дозах наряду с нестероидными противовоспалительными препаратами для лечения хронической боли в ВНЧС. Хотя они применяются не по назначению, но использование помогает уменьшить чувствительность к боли.
5. БаклофенБаклофен — это миорелаксант скелетных мышц, который помогает при возникновении боли в ВНЧС из-за напряженных мышц. Он также используется в сочетании с НПВП, чтобы облегчить боль и уменьшить мышечные спазмы. Циклобензаприн является еще одним миорелаксантом. Он вызывает сонливость и поэтому безопаснее принимать его на ночь. Препарат расслабляет сокращение напряженных мышц. Оба эти лекарства используются для лечения дисфункции ВНЧС и только в течение короткого времени. Скелаксин — миорелаксант, который помогает при болях в височно-нижнечелюстном суставе вызванных бруксизмом.
4. НапроксенНапроксен — нестероидный противовоспалительный препарат, является эффективным болеутоляющим средством при дисфункции ВНЧС.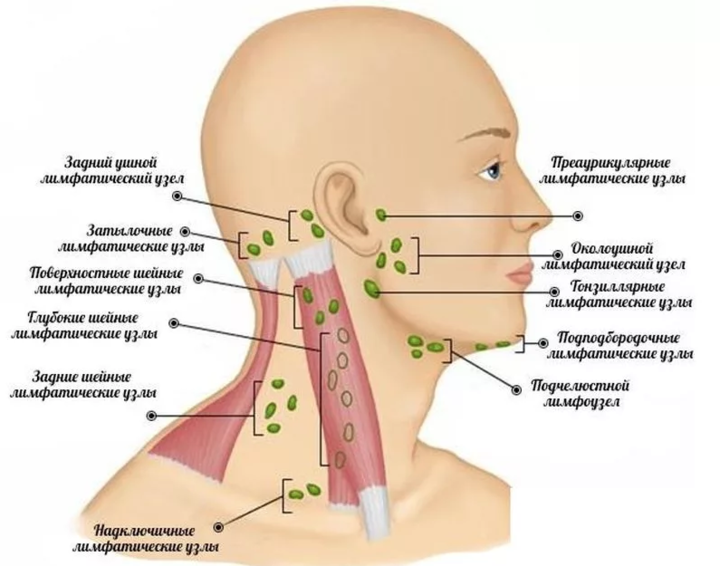 Его действие длится дольше, чем у ибупрофена, и поэтому его необходимо принимать один или два раза в день. Пироксикам помогает контролировать боли в ВНЧС, вызванные артритом. Из-за длительного эффекта принимать препарат нужно один раз в день.
Его действие длится дольше, чем у ибупрофена, и поэтому его необходимо принимать один или два раза в день. Пироксикам помогает контролировать боли в ВНЧС, вызванные артритом. Из-за длительного эффекта принимать препарат нужно один раз в день.
Ибупрофен является еще одним НПВП, который используется для лечения боли в ВНЧС. Он помогает контролировать воспаление и отек, а также боль. Это один из самых популярных обезболивающих для ВНЧС и доступен без рецепта. Принимается 3-4 раза в день.
2. АспиринЛегкодоступный нестероидный противовоспалительный препарат, который помогает снизить температуру, умеренную боль и отек. Однако аспирин обладает свойствами разжижать кровь и его следует избегать с другими препаратами, обладающими теми же свойствами. Принимается 4 раза в день.
1. ПарацетамолЭто анальгетик, который не оказывает большого влияния на воспаление и действует путем увеличения болевого порога. Это обезболивающее, выдаваемое без рецепта и имеет наименьшее количество побочных эффектов. Можно принимать до 4 раз в день.
Это обезболивающее, выдаваемое без рецепта и имеет наименьшее количество побочных эффектов. Можно принимать до 4 раз в день.
Источник: dentagama.com
Боли в жевательной мышце | Прима Медика
Жевательная мышца (Musculus masseter) считается одной из самых сильных мышц человеческого тела по своей силе, несмотря на довольно маленькие размеры. Она способна развивать усилие до 70-75 килограммов, принимая участие в собственно пережевывании пищи, глотании, в артикуляции, в зевании, а также в мимическом выражении эмоций. Боль в жевательной мышце – это ее дисфункция, вызванная разными причинами, самой главной из которых является постоянная, практически круглосуточная нагрузка, в результате чего развивается патологическая мышечная гипотрофия или спазм.
Причины боли в жевательной мышце
В последнее время врачи стали уделять заслуженное внимание заболеваниям мышц в целом, в том числе очень активно изучается миалгия лица, а также боль в жевательной мышце в рамках миофасциального болевого синдрома лица или миофасциальной прозопалгии.
Первое подробное описание болей в лице как симптомокомплекс, включающий суставные и мышечные проявления, было дано еще в 30-е годы прошлого века американскими врачами Гудфридом и Костеном. Чуть позже было введено понятия «бруксизм», что явилось отправной точкой, объясняющей причины боли в жевательной мышце.
Несмотря на почти полувековую историю, этиология мышечных синдромов лица не изучена до конца, пример тому противоречие в многообразных терминах и отсутствие единой классификации причин. Болевое проявление в жевательных мышцах могут называть миофасциальной прозопалгией, краниомандибулярной дисфункцией, мышечно-тоническим синдромом лица и так далее.
В настоящее время более тщательному пересмотру подвергаются все предыдущие исследования, примечательно, что ниболее перспективна гипотеза о миофасциальной причине болевого симптома в жевательной мышце. Хотя до сих пор многие врачи считают причиной болевого ощущения в Musculus masseter (жевательной мышце) собирательное понятие ВНЧС – синдром (синдром височно-нижнечелюстного сустава). Есть и другие, не менее аргументированные изыскания, подтвержденные результатами диагностических обследований в сфере психических нарушений, в категории ЛОР-патологий, вертеброгенных дисфункций.
Есть и другие, не менее аргументированные изыскания, подтвержденные результатами диагностических обследований в сфере психических нарушений, в категории ЛОР-патологий, вертеброгенных дисфункций.
Порой болевой симптом в жевательном аппарате может иметь совершенно простое объяснение. Если человек по характеру пессимист, постоянно хмурится, сердится, он неосознанно сжимает челюсти и это входит в привычку. Казалось бы, эта особенность характера не связана с заболеванием мышцы, однако довольно часто психологические причины являются базой для многих заболеваний в принципе, в том числе и в лице.
Также напряжение может вызвать профессиональная деятельность, особенно спортивная. Дайверы, аквалангисты, вынужденные сжимать загубник, тяжеловесы-штангисты, поднимающие в рыке вес подвержены риску повреждения ВНЧС и боли в жевательной мышце.
Возможные факторы, причины, вызывающие боль в области жевательных мышц, весьма разнообразны и могут быть такими:
- Стоматологическое лечение, манипуляции.

- Нарушение прикуса (окклюзии, смыкания зубов).
- Дисфункция, дегенеративный процесс в височно-нижнечелюстном суставе, синдром ВНЧС, синдром Костена.
- Челюстно-лицевые травмы.
- Остеохондроз шейно-грудного отдела позвоночника.
- Анатомические аномалии строения позвоночника, асимметрия плечевого пояса, неравномерная длина ног (укорочение).
- Стрессовые ситуации.
- Психогенный фактор, истерия.
Практикующие врачи утверждают, что ведущей причиной гипертонуса жевательной мышцы, является нарушение окклюзии, смыкания зубов, которая в свою очередь провоцируется такими факторами:
- Некачественное протезирование, ортодонтическая терапия.
- Хроническое психоэмоциональное напряжение, особенно у людей, работающих на ответственных постах.
- Невротические заболевания.
Окклюзионные дисфункции приводят к рефлекторному гипертонусу мышц лица, наиболее уязвима в этом смысле жевательная мышца. Если прикус не исправлен своевременно, а в 75-80% это так и происходит, развивается вторичный синдром – миофасциальный, при этом нарушается функция ВНЧС, мимических мышц, постепенно формируется стойкий психовегетативный симптомокомплекс. Больной может долгое время ходить по врачам, предъявляя сугубо неврологические жалобы, лечение оказывается безрезультатным, поскольку симптомы боли в лице, в жевательной мышце не были определены с надлежащей точностью.
Если прикус не исправлен своевременно, а в 75-80% это так и происходит, развивается вторичный синдром – миофасциальный, при этом нарушается функция ВНЧС, мимических мышц, постепенно формируется стойкий психовегетативный симптомокомплекс. Больной может долгое время ходить по врачам, предъявляя сугубо неврологические жалобы, лечение оказывается безрезультатным, поскольку симптомы боли в лице, в жевательной мышце не были определены с надлежащей точностью.
Симптомы боли в жевательной мышце
Следует отметить, что жевательные мышцы, так же как и прочие лицевые, характерны тем, что не имеют фасций, возможно, это обуславливает нетипичный характер боли – она непереносимая, очень интенсивная и причиняет немало страданий человеку. Кроме того, болевые ощущения могут отражаться в нетипичном месте – в зоне затылка, верхней части шеи, около уха. Поэтому чрезвычайно важно выявить точные характеристики, которыми обладают симптомы боли в жевательной мышце.
Миофасциальный болевой синдром в области лица развивается по определенной схеме:
- Провоцирующий фактор вызывает напряжение, сокращение жевательной мышцы, если фактор не устранен, гипертонус приобретает постоянный характер.
- Хроническое напряжение мышцы переходит в стадию спазма, часто он клиническом смысле проявляется как тризм.
- Постоянное болевое ощущение, спазмирование истощает мышцу, она становится слабой, ее тонус значительно снижается.
- На фоне гипотонуса, слабости пораженной жевательной мышцы на противоположной стороне развивается новое напряжение мышцы как компенсаторное функциональное явление. Вовлеченная в миофасциальный процесс мышца первое время не болит.
Наиболее типичными признаками болевого синдрома жевательной мышцы можно назвать такие проявления:
- Боль в в зоне жевательной мышцы, усиливающаяся при любом движении нижней челюсти.
- Ограничение объема движение нижней челюсти до 10-20 миллиметров между зубами.
- Ощущение и звук щелчка в суставе, крепитация.
- Типичное зигзагообразное отклонение челюсти (в виде буквы S) – вперед или в сторону.
- Бруксизм (скрежет зубами), особенно в ночное время.

- Болевые ощущения при проведении пальпации мышцы.
- Напряженность, гипертрофированность мышцы, определяемая пальпацией.
- Возможна асимметрия лица.
Симптомы боли в жевательной мышце могут ощущаться в верхней челюсти, в области надбровных дуг, в пазухах носа, а также в ухе, часто в виде надоедливого, постоянного «звона».
Диагностика боли в жевательной мышце
Жевательные мышцы лица – это единственная группа мышечной ткани в этой области, которая может проявить все типичные, достоверные с диагностической точки зрения, миофасциальные боли. Это обусловлено тем, что жевательная мышца несет чрезвычайно интенсивную статическую и кинетическую нагрузку, которая в свою очередь создает все условия для формирования характерных миофасциальных болевых пучков – триггерных зон. Тем не менее, диагностика боли в жевательной мышце может быть затруднена, так как пациент длительное время может лечиться у невролога, психотерапевта, ЛОР-врача, симптоматика сглаживается, нередко клиническая картина значительно искажается вплоть до развития такого сложного синдрома как оромандибулярная дистония лица (фокальная мышечная дистония).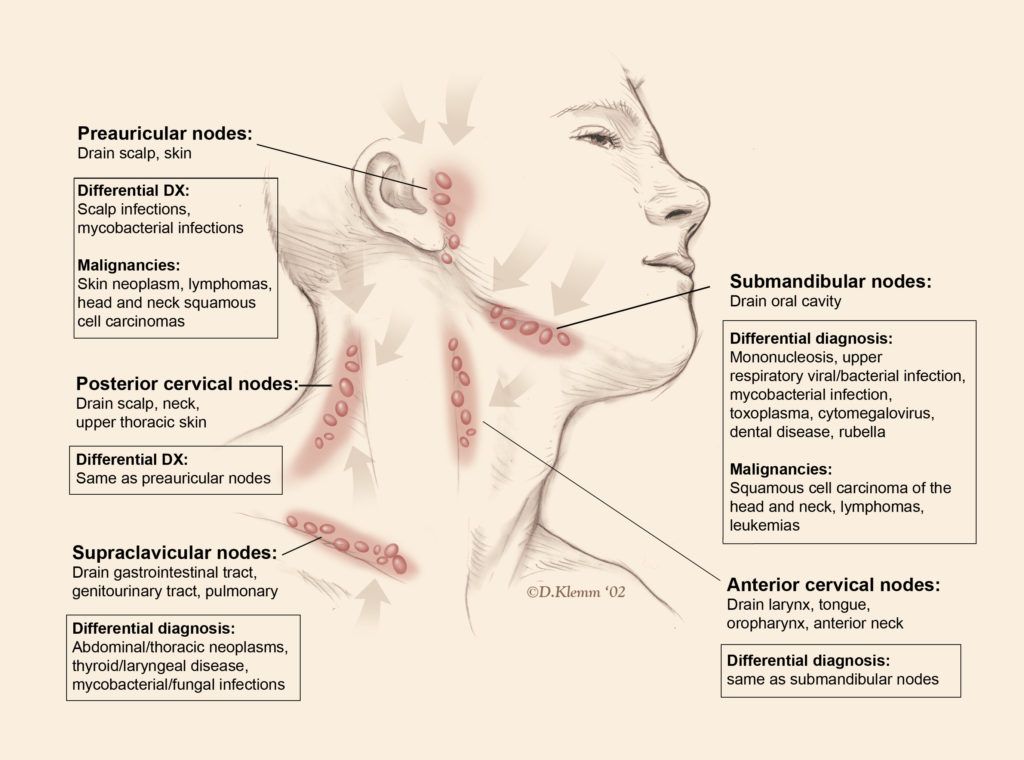 Поэтому очень важным и главенствующим методом после первичного опроса и осмотра является пальпация лицевых мышц. В клиническом смысле признаками, определяющими миофасциальный синдром, могут считаться следующие:
Поэтому очень важным и главенствующим методом после первичного опроса и осмотра является пальпация лицевых мышц. В клиническом смысле признаками, определяющими миофасциальный синдром, могут считаться следующие:
- Поза пациента и положение головы.
- Амплитуда движений шеи.
- Мимика лица, выражение (мимические мышцы, симметрия).
- Состояние мышц при разговоре.
- Глотательный рефлекс и состояние мышц при глотании.
- Наличие или отсутствие блефароспазма.
- Рефлекс смыкания глаз (корнеальный рефлекс).
- Состояние мышц при стискивании зубов, смыкании челюсти.
- Активность движения, объем движений нижней челюсти.
- Расстояние между зубами (резцами) при открытом рте.
- Траектория движения нижней челюсти по отношению к верхней (S-симптом).
- Рефлекс Бехтерева (мандибулярный рефлекс).
- Мимическая активность надбровных дуг.
- Состояние лицевого нерва (симптом Хвостека).

- Определение возможного биомеханического нарушения позвоночника, которое проявляется визуально – сколиоз, асимметрия плечевого пояса, другие деформации.
Главный диагностический метод, пальпация, обнаруживает локальные напряженные участки, часто в виде тризмов. Характерными особенностями триггерных миофасциальных точек являются отраженные болевые ощущения в пределах спазмированной зоны, симптом «прыжка», когда при пальпации мышцы пациент вздрагивает. Пальпация проводится с наружной стороны лица, также и внутри, со стороны слизистой оболочки, золотым стандартом пальпации многие годы считается трехфаланговый способ.
Точки напряжения при обследовании жевательной мышцы дают отраженные боли вниз, в челюсть, в зубы, реже вверх – в лоб, в зону надбровных дуг, в верхнюю десну, в висок. Если мышца тонизируется в глубоких слоях, симптом может проявиться в ухе, ног не в виде боли, а звуком, шумом.
Кроме пальпации диагностика боли в жевательной мышце включает в себя такие этапы обследования:
- Измерение прикуса – окклюзиограмма.

- Измерение динамики и статики прикуса.
- Рентген ВНЧС (височно-нижнечелюстного сустава).
- ОПТГ – ортопантомограмма или панорамный снимок челюсти.
- Электромиография жевательной мышцы и других мышц жевательного аппарата, при необходимости – мышц лица в целом.
Лечение боли в жевательной мышце
Лечение боли в жевательной мышце, так же как и терапия любого другого вида миофасциального синдрома, зависит от многих факторов, но прежде всего от результатов диагностики. Довольно часто встречаются случаи, когда боль в мышцах лица, в жевательном аппарате, имеет полиэтиологию, например, нарушение окклюзии в сочетании с дисфункцией ВНЧС, усугубленные воспалением лицевого нерва. Весь этот комплекс сопровождается депрессивным состоянием, патологическим образом провоцирующим новые спазмы жевательных мышц. Кроме того, причиной или же вторичным симптом может являться спазмирование мышц шеи и стойкая головная боль – ГБН (головная боль напряжения).
Перед врачом стоит трудная задача – с чего начать лечение? Только тщательный анализ этиологических факторов и определение их значимости в патогенезе миофасциальной боли может дать правильное направление терапевтической стратегии.
Комплексное лечение может начаться с купирования основного болевого симптома, но в целом оно включает в себя такие действия:
- Коррекция нарушенной окклюзии (прикуса), восстановление нормальной окклюзионной высоты.
- При необходимости протезирование зубов.
- Отказ от любых провоцирующих нагрузку факторов – жевание твердой пищи, жевательная резинка, привычки грызть карандаш или ручку и других.
- Выявленные триггерные болевые точки подвергаются анестезирующей блокаде (новокаин, сухое пунктирование).
- Постизометрическая терапия, релаксация тонизированных мышц.
- Щадящий мануальный массаж лица.
- Физиотерапевтические процедуры.
- Акупунктура.

- Компрессы с димексидом на область виска, в зону жевательной мышцы.
Медикаментозное лечение боли в жевательном аппарате может включать в себя назначение миелорелаксантов (мидокалм, баклофен, тизанидин), антидепрессанты, седативные препараты, транквилизаторы. Реже назначаются НПВП – нестероидные противовоспалительные препараты, гораздо результативнее прием комплекса витаминов, включающих всю группу витамина В.
Как предотвратить боль в жевательной мышце
Очевидно, что профилактика боли в жевательной мышце, исходя из основных причин, заключается в уходе за полостью рта и регулярных стоматологических осмотрах. Немаловажную роль в снижении риска боли играет и эмоциональное равновесие, психическое здоровье, что в наш век скоростей и стрессовых ситуаций особенно актуально.
Также нивелирует возможность развития гипертонуса в жевательной мышце избавление от банальных привычек – грызть карандаши, ручки, эти ставшие обыденными действия совершенно не замечаются людьми, совершаются неосознанно и постоянно. Хроническое нагрузка на жевательный аппарат только усугубляется, кроме того подобные привычки сами по себе являются признаками невротических расстройств и поводом заняться своим душевным равновесием.
Хроническое нагрузка на жевательный аппарат только усугубляется, кроме того подобные привычки сами по себе являются признаками невротических расстройств и поводом заняться своим душевным равновесием.
Если болевой симптом все же развился, его упорно лечили, для профилактики и снижения риска рецидива необходимо соблюдать определенную диеты, исключающую употребление грубой, твердой пищи. Каждое блюдо следует тщательно пережевывать, а для уменьшения нагрузки на мышцы необходимо готовить еду в пропаренном, измельченном виде. Также хороший эффект дают регулярные массажи лица, особенно при ночном бруксизме. Методики расслабления с помощью аутогенных тренировок, периодический прием травяных успокаивающих сборов, гомеопатии помогут избежать болевых ощущений, спазмов мышц.
Боль в жевательной мышце лица – это распространенный симптом, который часто не диагностируется и не лечится своевременно. Самолечение, оттягивание визита к врачу, особенно если это стоматолог, может привести к хронической головной боли, угнетенному состоянию, эстетическим проблемам – асимметрии лица и снижению качества жизни в целом. Именно для того, чтобы не дать боли ни одного шанса и «сохранить лицо» во всех смыслах этого выражения, нужно следить за состоянием мышечной системы, избегать чрезмерного напряжения лицевых мышц и не бояться обращаться за помощью к врачу. Чем раньше симптом будет выявлен, тем быстрее и успешнее пройдет его лечение.
Именно для того, чтобы не дать боли ни одного шанса и «сохранить лицо» во всех смыслах этого выражения, нужно следить за состоянием мышечной системы, избегать чрезмерного напряжения лицевых мышц и не бояться обращаться за помощью к врачу. Чем раньше симптом будет выявлен, тем быстрее и успешнее пройдет его лечение.
9 Причины боли в скулах и зубах
Боль в скулах и зубах может варьироваться от тупой до пульсирующей. Боль может быть острой и проходить сама по себе или постепенно усиливаться с течением времени.
Определение точной причины боли в скулах или зубной боли может быть сложной задачей. Вот несколько распространенных причин, а также рекомендуемые средства для облегчения боли.
Инфекция носовых пазух, также называемая синуситом, представляет собой воспаление или отек тканей носовых пазух. Это заполненная воздухом полость, расположенная возле носа.
У вас четыре придаточных пазухи носа, причем самая большая из ваших пазух (верхнечелюстная пазуха) расположена на челюсти рядом со скулами.
Воспаленная ткань носовых пазух вызывает различные симптомы, такие как:
- насморк
- головная боль
- заложенность носа
- лицевая боль в щеках
Боль и дискомфорт могут распространяться и на зубы.
Бактерии во рту из-за неправильной гигиены полости рта могут вызвать абсцесс зуба. Это инфекция, которая поражает зубы, десны и кости, но может распространиться на скулы и окружающие ткани, если ее не лечить.
Абсцесс также увеличивает риск остеомиелита. Это инфекция, которая распространяется на вашу кость, например, на челюстную кость. Симптомы этой инфекции включают:
- сильную боль в челюсти или лицевую боль
- лихорадку
- озноб
- потливость
- усталость
Височно-нижнечелюстной сустав соединяет челюстную кость с черепом. Он действует как шарнир, позволяя вашей челюсти двигаться в разных направлениях.
Иногда этот сустав может смещаться, травмироваться или повреждаться артритом.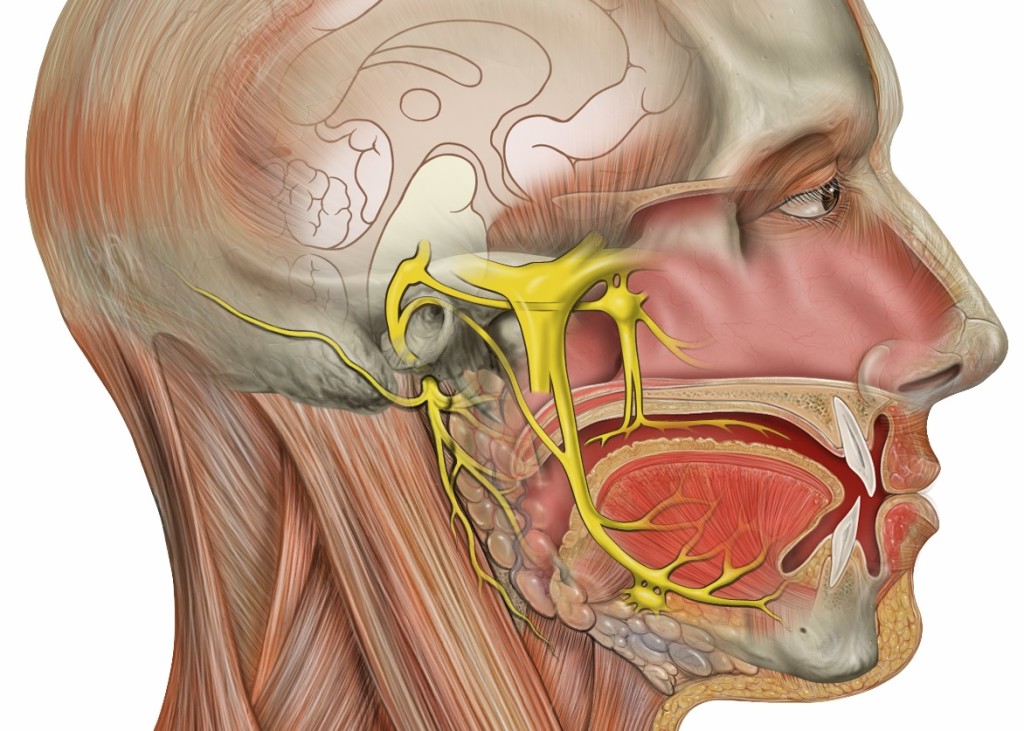 Это вызывает боль при глотании, жевании или разговоре, а также треск или хлопки при движении челюсти.
Это вызывает боль при глотании, жевании или разговоре, а также треск или хлопки при движении челюсти.
Заболевание нервной системы, такое как невралгия тройничного нерва, также может вызывать боль в скулах и зубах.
Тройничный нерв обеспечивает чувствительность лица. Давление на этот нерв может вызвать боль в челюсти, зубах или щеках.
Точная причина сдавления не установлена, но некоторые действия могут спровоцировать это расстройство:
- жевание
- вибрация
- чистка зубов
- разговор
- движения головой
Частой причиной зубной боли является кариес или кариес. Это когда в твердой поверхности зуба образуются отверстия. Зубная боль может быть тупой или острой. У вас также могут быть:
- отек
- лихорадка
- головная боль
Другие проблемы с зубами также могут вызывать зубную боль, например:
- треснувший зуб
- прорезывание пломбы
Имейте в виду, что после стоматологической процедуры нередко возникают боли в скулах и зубах. Сюда входит боль после:
Сюда входит боль после:
- удаление зуба
- корневой канал
- пломбирование зубов
Болезненность щек и зубов является нормальной. Но позвоните стоматологу, если опухоль или боль не исчезнут или усилятся через 3 дня.
Скрежетание зубами (бруксизм) является еще одной причиной боли в скулах и зубах.
Скрежетание зубами часто происходит во сне, поэтому вы можете не знать об этой проблеме. Но длительное скрежетание может вызвать:
- головные боли
- лицевые боли
- боли в ушах
- нарушение сна
- сломанные зубы
- боль в височно-нижнечелюстном суставе
Пародонтоз или заболевание десен разрушает мягкие ткани во рту, а также кости, поддерживающие зубы. Это состояние часто возникает из-за неправильной гигиены полости рта.
При отсутствии лечения тяжелая инфекция может привести к потере зубов. Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна.
Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна.
Ишемическая болезнь сердца часто сопровождается болью в груди, одышкой и головокружением. Но это также может проявляться лицевой болью и дискомфортом в челюсти, щеке и шее.
Факторы риска ишемической болезни сердца включают:
- избыточный вес
- недостаток физической активности
- неправильное питание
- курение
Осложнения ишемической болезни сердца могут включать:0014
В зависимости от основной причины боли в скулах и зубах следующие домашние средства могут облегчить дискомфорт: скопление.

Если у вас сильная боль в скулах или зубах, обратитесь к врачу. Усиление боли может указывать на состояния, которые необходимо лечить как можно скорее, чтобы предотвратить дальнейшие осложнения, такие как:
- кариес
- пародонтоз
- повреждение нервов
- инфекция
Если не лечить, инфекция может распространиться и попасть в кровоток. Симптомы инфекции включают:
- острую боль
- отек
- покраснение
- лихорадку
- озноб
- тошноту
- выделения изо рта получить удар в лицо.
Обратитесь за неотложной помощью, если у вас есть симптомы ишемической болезни сердца, в том числе:
- боль в груди
- слабость
- дискомфорт в руках
- одышка
Ваш врач может пройти обследование для диагностики или исключения сердечных заболеваний .

Если у вас инфекция носовых пазух или зубная инфекция, вам, вероятно, потребуются антибиотики для лечения инфекции.
Врач или стоматолог также может порекомендовать стоматологическую процедуру в зависимости от основной причины зубной боли. Это может включать:
- удаление зубов мудрости или поврежденного зуба
- пломбирование зубов
- корневые каналы или другие процедуры для восстановления сильно поврежденного зуба
Тяжелая стоматологическая инфекция может потребовать хирургического вмешательства для удаления поврежденной ткани десны и кости.
Ишемическая болезнь сердца может потребовать лекарств, изменений в диете или физических упражнениях или операций, чтобы помочь улучшить работу сердца за счет уменьшения образования бляшек в артериях.
Боль в скулах и зубах не всегда серьезна, и боль может пройти сама по себе, если вы позаботитесь о себе.
Но некоторые причины боли требуют медицинской помощи. Позвоните врачу или стоматологу, если у вас сильный дискомфорт, ухудшение симптомов или симптомы инфекции.

9 Причины боли в скулах и зубах
Боль в скулах и зубах может варьироваться от тупой до пульсирующей. Боль может быть острой и проходить сама по себе или постепенно усиливаться с течением времени.
Определение точной причины боли в скулах или зубной боли может быть сложной задачей. Вот несколько распространенных причин, а также рекомендуемые средства для облегчения боли.
Инфекция носовых пазух, также называемая синуситом, представляет собой воспаление или отек тканей носовых пазух. Это заполненная воздухом полость, расположенная возле носа.
У вас четыре придаточных пазухи носа, причем самая большая из ваших пазух (верхнечелюстная пазуха) расположена на челюсти рядом со скулами.
Воспаленная ткань носовых пазух вызывает различные симптомы, такие как:
- насморк
- головная боль
- заложенность носа
- лицевая боль в щеках
Боль и дискомфорт могут распространяться и на зубы.
Бактерии во рту из-за неправильной гигиены полости рта могут вызвать абсцесс зуба.
 Это инфекция, которая поражает зубы, десны и кости, но может распространиться на скулы и окружающие ткани, если ее не лечить.
Это инфекция, которая поражает зубы, десны и кости, но может распространиться на скулы и окружающие ткани, если ее не лечить. Абсцесс также увеличивает риск остеомиелита. Это инфекция, которая распространяется на вашу кость, например, на челюстную кость. Симптомы этой инфекции включают:
- сильную боль в челюсти или лицевую боль
- лихорадка
- озноб
- потливость
- усталость
Височно-нижнечелюстной сустав соединяет челюстную кость с черепом. Он действует как шарнир, позволяя вашей челюсти двигаться в разных направлениях.
Иногда этот сустав может смещаться, травмироваться или повреждаться артритом. Это вызывает боль при глотании, жевании или разговоре, а также треск или хлопки при движении челюсти.
Заболевание нервной системы, такое как невралгия тройничного нерва, также может вызывать боль в скулах и зубах.
Тройничный нерв обеспечивает чувствительность лица. Давление на этот нерв может вызвать боль в челюсти, зубах или щеках.
Точная причина сдавления не установлена, но некоторые действия могут спровоцировать это расстройство:
- жевание
- вибрация
- чистка зубов
- разговор
- движения головы
Частой причиной зубной боли является кариес или кариес. Это когда в твердой поверхности зуба образуются отверстия. Зубная боль может быть тупой или острой. У вас также может быть:
- Обухание
- Лихорадка
- Головная боль
Другие проблемы с зубами могут вызвать зубную боль, например:
- Тревесные зубы
- ВЫКЛЮЧЕНИЕ НОВОГО ЗУБА (WIS hiS
- 114
- ВЫКЛ. Имейте в виду, что нередки боли в скулах и зубах после стоматологической процедуры. Это включает боль после:
- удаления зуба
- корневого канала
- пломбирования зубов
Болезненность щек и зубов – это нормально. Но позвоните стоматологу, если опухоль или боль не исчезнут или усилятся через 3 дня.
Скрежетание зубами (бруксизм) является еще одной причиной боли в скулах и зубах.
Скрежетание зубами часто происходит во сне, поэтому вы можете не знать об этой проблеме. Но длительное скрежетание может вызвать:
- головные боли
- лицевые боли
- боли в ушах
- нарушение сна
- сломанные зубы
- боли в височно-нижнечелюстном суставе
Заболевание пародонта или заболевание десен разрушает мягкие ткани во рту, а также кости, поддерживающие зубы. Это состояние часто возникает из-за неправильной гигиены полости рта.
При отсутствии лечения тяжелая инфекция может привести к потере зубов. Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна.
Ишемическая болезнь сердца часто сопровождается болью в груди, одышкой и головокружением.
 Но это также может проявляться лицевой болью и дискомфортом в челюсти, щеке и шее.
Но это также может проявляться лицевой болью и дискомфортом в челюсти, щеке и шее. Факторы риска ишемической болезни сердца включают:
- избыточный вес
- недостаток физической активности
- неправильное питание
- курение
Осложнения ишемической болезни сердца могут включать:0014
- стенокардия
- сердечный приступ
- внезапная смерть
В зависимости от основной причины боли в скулах и зубах следующие домашние средства могут облегчить дискомфорт: скопление.
- Избегайте горячей или холодной пищи и напитков, чтобы снизить чувствительность зубов.
- Приложите холодный компресс к скулам, чтобы уменьшить воспаление и отек.
- Ешьте мягкую пищу или жидкости, такие как суп или вареные овощи.
- Избегайте определенных движений челюстью до тех пор, пока боль не прекратится, таких как жевание жвачки или широкое зевание.
- Практикуйте методы снятия стресса, чтобы расслабить мышцы челюсти и облегчить симптомы височно-нижнечелюстного сустава и скрежетания зубами.

- Используйте каппу на ночь, чтобы перестать скрипеть зубами.
Если у вас сильная боль в скулах или зубах, обратитесь к врачу. Усиление боли может указывать на состояния, которые необходимо лечить как можно скорее, чтобы предотвратить дальнейшие осложнения, такие как:
- кариес
- пародонтоз
- повреждение нервов
- инфекция
Если не лечить, инфекция может распространиться и попасть в кровоток. Симптомы инфекции включают:
- острую боль
- отек
- покраснение
- лихорадку
- озноб
- тошноту
- выделения изо рта получить удар в лицо.
Обратитесь за неотложной помощью, если у вас есть симптомы ишемической болезни сердца, в том числе:
- боль в груди
- слабость
- дискомфорт в руках
- одышка
Ваш врач может пройти обследование для диагностики или исключения сердечных заболеваний .
Если у вас инфекция носовых пазух или зубная инфекция, вам, вероятно, потребуются антибиотики для лечения инфекции.
Врач или стоматолог также может порекомендовать стоматологическую процедуру в зависимости от основной причины зубной боли. Это может включать:
- удаление зубов мудрости или поврежденного зуба
- пломбирование зубов
- корневые каналы или другие процедуры для восстановления сильно поврежденного зуба
Тяжелая стоматологическая инфекция может потребовать хирургического вмешательства для удаления поврежденной ткани десны и кости.
Ишемическая болезнь сердца может потребовать лекарств, изменений в диете или физических упражнениях или операций, чтобы помочь улучшить работу сердца за счет уменьшения образования бляшек в артериях.
Боль в скулах и зубах не всегда серьезна, и боль может пройти сама по себе, если вы позаботитесь о себе.
Но некоторые причины боли требуют медицинской помощи. Позвоните врачу или стоматологу, если у вас сильный дискомфорт, ухудшение симптомов или симптомы инфекции.
9 Причины боли в скулах и зубах
Боль в скулах и зубах может варьироваться от тупой до пульсирующей.
 Боль может быть острой и проходить сама по себе или постепенно усиливаться с течением времени.
Боль может быть острой и проходить сама по себе или постепенно усиливаться с течением времени. Определение точной причины боли в скулах или зубной боли может быть сложной задачей. Вот несколько распространенных причин, а также рекомендуемые средства для облегчения боли.
Инфекция носовых пазух, также называемая синуситом, представляет собой воспаление или отек тканей носовых пазух. Это заполненная воздухом полость, расположенная возле носа.
У вас четыре придаточных пазухи носа, причем самая большая из ваших пазух (верхнечелюстная пазуха) расположена на челюсти рядом со скулами.
Воспаленная ткань носовых пазух вызывает различные симптомы, такие как:
- насморк
- головная боль
- заложенность носа
- лицевая боль в щеках
Боль и дискомфорт могут распространяться и на зубы.
Бактерии во рту из-за неправильной гигиены полости рта могут вызвать абсцесс зуба. Это инфекция, которая поражает зубы, десны и кости, но может распространиться на скулы и окружающие ткани, если ее не лечить.

Абсцесс также увеличивает риск остеомиелита. Это инфекция, которая распространяется на вашу кость, например, на челюстную кость. Симптомы этой инфекции включают:
- сильную боль в челюсти или лицевую боль
- лихорадка
- озноб
- потливость
- усталость
Височно-нижнечелюстной сустав соединяет челюстную кость с черепом. Он действует как шарнир, позволяя вашей челюсти двигаться в разных направлениях.
Иногда этот сустав может смещаться, травмироваться или повреждаться артритом. Это вызывает боль при глотании, жевании или разговоре, а также треск или хлопки при движении челюсти.
Заболевание нервной системы, такое как невралгия тройничного нерва, также может вызывать боль в скулах и зубах.
Тройничный нерв обеспечивает чувствительность лица. Давление на этот нерв может вызвать боль в челюсти, зубах или щеках.
Точная причина сдавления не установлена, но некоторые действия могут спровоцировать это расстройство:
- жевание
- вибрация
- чистка зубов
- разговор
- движения головы
Частой причиной зубной боли является кариес или кариес.
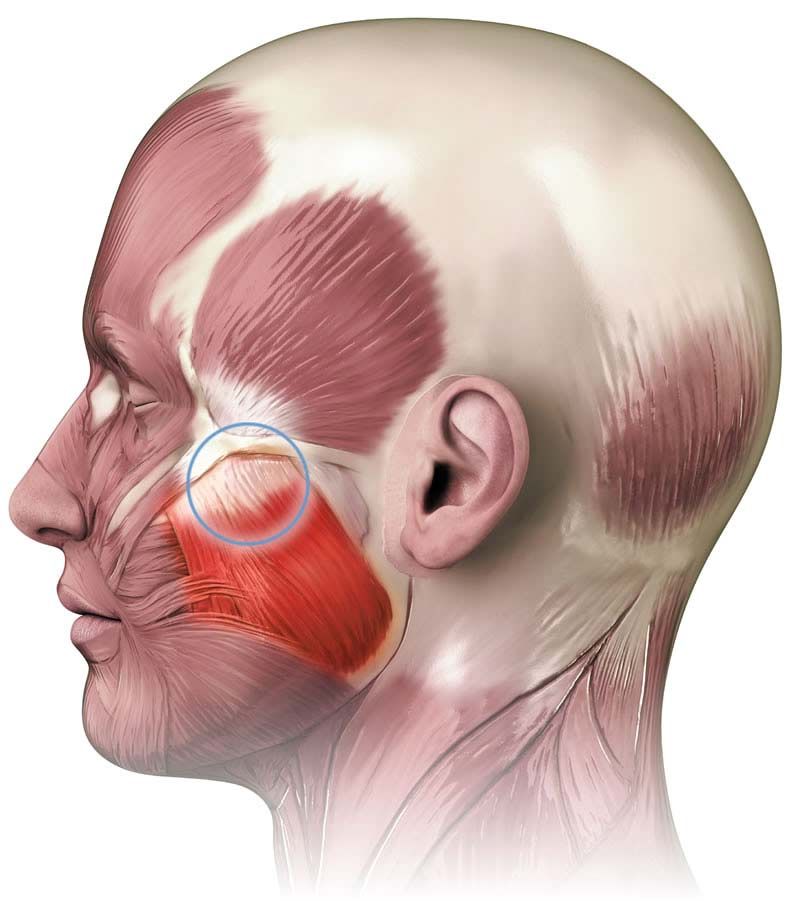 Это когда в твердой поверхности зуба образуются отверстия. Зубная боль может быть тупой или острой. У вас также может быть:
Это когда в твердой поверхности зуба образуются отверстия. Зубная боль может быть тупой или острой. У вас также может быть: - Обухание
- Лихорадка
- Головная боль
Другие проблемы с зубами могут вызвать зубную боль, например:
- Тревесные зубы
- ВЫКЛЮЧЕНИЕ НОВОГО ЗУБА (WIS hiS
- 114
- ВЫКЛ. Имейте в виду, что нередки боли в скулах и зубах после стоматологической процедуры. Это включает боль после:
- удаления зуба
- корневого канала
- пломбирования зубов
Болезненность щек и зубов – это нормально. Но позвоните стоматологу, если опухоль или боль не исчезнут или усилятся через 3 дня.
Скрежетание зубами (бруксизм) является еще одной причиной боли в скулах и зубах.
Скрежетание зубами часто происходит во сне, поэтому вы можете не знать об этой проблеме. Но длительное скрежетание может вызвать:
- головные боли
- лицевые боли
- боли в ушах
- нарушение сна
- сломанные зубы
- боли в височно-нижнечелюстном суставе
Заболевание пародонта или заболевание десен разрушает мягкие ткани во рту, а также кости, поддерживающие зубы.
 Это состояние часто возникает из-за неправильной гигиены полости рта.
Это состояние часто возникает из-за неправильной гигиены полости рта. При отсутствии лечения тяжелая инфекция может привести к потере зубов. Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна.
Ишемическая болезнь сердца часто сопровождается болью в груди, одышкой и головокружением. Но это также может проявляться лицевой болью и дискомфортом в челюсти, щеке и шее.
Факторы риска ишемической болезни сердца включают:
- избыточный вес
- недостаток физической активности
- неправильное питание
- курение
Осложнения ишемической болезни сердца могут включать:0014
- стенокардия
- сердечный приступ
- внезапная смерть
В зависимости от основной причины боли в скулах и зубах следующие домашние средства могут облегчить дискомфорт: скопление.

- Избегайте горячей или холодной пищи и напитков, чтобы снизить чувствительность зубов.
- Приложите холодный компресс к скулам, чтобы уменьшить воспаление и отек.
- Ешьте мягкую пищу или жидкости, такие как суп или вареные овощи.
- Избегайте определенных движений челюстью до тех пор, пока боль не прекратится, таких как жевание жвачки или широкое зевание.
- Практикуйте методы снятия стресса, чтобы расслабить мышцы челюсти и облегчить симптомы височно-нижнечелюстного сустава и скрежетания зубами.
- Используйте каппу на ночь, чтобы перестать скрипеть зубами.
Если у вас сильная боль в скулах или зубах, обратитесь к врачу. Усиление боли может указывать на состояния, которые необходимо лечить как можно скорее, чтобы предотвратить дальнейшие осложнения, такие как:
- кариес
- пародонтоз
- повреждение нервов
- инфекция
Если не лечить, инфекция может распространиться и попасть в кровоток. Симптомы инфекции включают:
Симптомы инфекции включают:
- острую боль
- отек
- покраснение
- лихорадку
- озноб
- тошноту
- выделения изо рта получить удар в лицо.
Обратитесь за неотложной помощью, если у вас есть симптомы ишемической болезни сердца, в том числе:
- боль в груди
- слабость
- дискомфорт в руках
- одышка
Ваш врач может пройти обследование для диагностики или исключения сердечных заболеваний .
Если у вас инфекция носовых пазух или зубная инфекция, вам, вероятно, потребуются антибиотики для лечения инфекции.
Врач или стоматолог также может порекомендовать стоматологическую процедуру в зависимости от основной причины зубной боли. Это может включать:
- удаление зубов мудрости или поврежденного зуба
- пломбирование зубов
- корневые каналы или другие процедуры для восстановления сильно поврежденного зуба
Тяжелая стоматологическая инфекция может потребовать хирургического вмешательства для удаления поврежденной ткани десны и кости.

Ишемическая болезнь сердца может потребовать лекарств, изменений в диете или физических упражнениях или операций, чтобы помочь улучшить работу сердца за счет уменьшения образования бляшек в артериях.
Боль в скулах и зубах не всегда серьезна, и боль может пройти сама по себе, если вы позаботитесь о себе.
Но некоторые причины боли требуют медицинской помощи. Позвоните врачу или стоматологу, если у вас сильный дискомфорт, ухудшение симптомов или симптомы инфекции.
9 Причины боли в скулах и зубах
Боль в скулах и зубах может варьироваться от тупой до пульсирующей. Боль может быть острой и проходить сама по себе или постепенно усиливаться с течением времени.
Определение точной причины боли в скулах или зубной боли может быть сложной задачей. Вот несколько распространенных причин, а также рекомендуемые средства для облегчения боли.
Инфекция носовых пазух, также называемая синуситом, представляет собой воспаление или отек тканей носовых пазух.
 Это заполненная воздухом полость, расположенная возле носа.
Это заполненная воздухом полость, расположенная возле носа. У вас четыре придаточных пазухи носа, причем самая большая из ваших пазух (верхнечелюстная пазуха) расположена на челюсти рядом со скулами.
Воспаленная ткань носовых пазух вызывает различные симптомы, такие как:
- насморк
- головная боль
- заложенность носа
- лицевая боль в щеках
Боль и дискомфорт могут распространяться и на зубы.
Бактерии во рту из-за неправильной гигиены полости рта могут вызвать абсцесс зуба. Это инфекция, которая поражает зубы, десны и кости, но может распространиться на скулы и окружающие ткани, если ее не лечить.
Абсцесс также увеличивает риск остеомиелита. Это инфекция, которая распространяется на вашу кость, например, на челюстную кость. Симптомы этой инфекции включают:
- сильную боль в челюсти или лицевую боль
- лихорадка
- озноб
- потливость
- усталость
Височно-нижнечелюстной сустав соединяет челюстную кость с черепом.
 Он действует как шарнир, позволяя вашей челюсти двигаться в разных направлениях.
Он действует как шарнир, позволяя вашей челюсти двигаться в разных направлениях. Иногда этот сустав может смещаться, травмироваться или повреждаться артритом. Это вызывает боль при глотании, жевании или разговоре, а также треск или хлопки при движении челюсти.
Заболевание нервной системы, такое как невралгия тройничного нерва, также может вызывать боль в скулах и зубах.
Тройничный нерв обеспечивает чувствительность лица. Давление на этот нерв может вызвать боль в челюсти, зубах или щеках.
Точная причина сдавления не установлена, но некоторые действия могут спровоцировать это расстройство:
- жевание
- вибрация
- чистка зубов
- разговор
- движения головы
Частой причиной зубной боли является кариес или кариес. Это когда в твердой поверхности зуба образуются отверстия. Зубная боль может быть тупой или острой. У вас также может быть:
- Обухание
- Лихорадка
- Головная боль
Другие проблемы с зубами могут вызвать зубную боль, например:
- Тревесные зубы
- ВЫКЛЮЧЕНИЕ НОВОГО ЗУБА (WIS hiS
- 114
- ВЫКЛ.
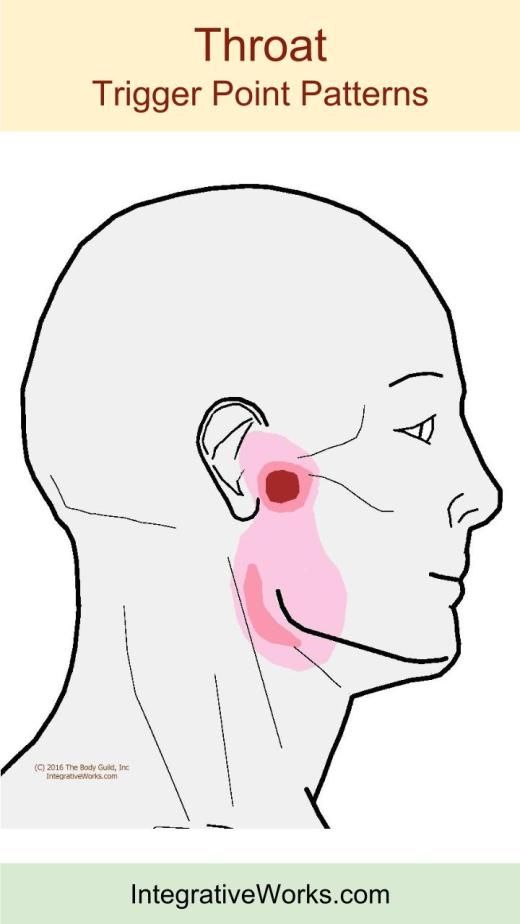 Имейте в виду, что нередки боли в скулах и зубах после стоматологической процедуры. Это включает боль после:
Имейте в виду, что нередки боли в скулах и зубах после стоматологической процедуры. Это включает боль после: - удаления зуба
- корневого канала
- пломбирования зубов
Болезненность щек и зубов – это нормально. Но позвоните стоматологу, если опухоль или боль не исчезнут или усилятся через 3 дня.
Скрежетание зубами (бруксизм) является еще одной причиной боли в скулах и зубах.
Скрежетание зубами часто происходит во сне, поэтому вы можете не знать об этой проблеме. Но длительное скрежетание может вызвать:
- головные боли
- лицевые боли
- боли в ушах
- нарушение сна
- сломанные зубы
- боли в височно-нижнечелюстном суставе
Заболевание пародонта или заболевание десен разрушает мягкие ткани во рту, а также кости, поддерживающие зубы. Это состояние часто возникает из-за неправильной гигиены полости рта.
При отсутствии лечения тяжелая инфекция может привести к потере зубов.
 Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна.
Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна. Ишемическая болезнь сердца часто сопровождается болью в груди, одышкой и головокружением. Но это также может проявляться лицевой болью и дискомфортом в челюсти, щеке и шее.
Факторы риска ишемической болезни сердца включают:
- избыточный вес
- недостаток физической активности
- неправильное питание
- курение
Осложнения ишемической болезни сердца могут включать:0014
- стенокардия
- сердечный приступ
- внезапная смерть
В зависимости от основной причины боли в скулах и зубах следующие домашние средства могут облегчить дискомфорт: скопление.
- Избегайте горячей или холодной пищи и напитков, чтобы снизить чувствительность зубов.

- Приложите холодный компресс к скулам, чтобы уменьшить воспаление и отек.
- Ешьте мягкую пищу или жидкости, такие как суп или вареные овощи.
- Избегайте определенных движений челюстью до тех пор, пока боль не прекратится, таких как жевание жвачки или широкое зевание.
- Практикуйте методы снятия стресса, чтобы расслабить мышцы челюсти и облегчить симптомы височно-нижнечелюстного сустава и скрежетания зубами.
- Используйте каппу на ночь, чтобы перестать скрипеть зубами.
Если у вас сильная боль в скулах или зубах, обратитесь к врачу. Усиление боли может указывать на состояния, которые необходимо лечить как можно скорее, чтобы предотвратить дальнейшие осложнения, такие как:
- кариес
- пародонтоз
- повреждение нервов
- инфекция
Если не лечить, инфекция может распространиться и попасть в кровоток. Симптомы инфекции включают:
- острую боль
- отек
- покраснение
- лихорадку
- озноб
- тошноту
- выделения изо рта получить удар в лицо.

Обратитесь за неотложной помощью, если у вас есть симптомы ишемической болезни сердца, в том числе:
- боль в груди
- слабость
- дискомфорт в руках
- одышка
Ваш врач может пройти обследование для диагностики или исключения сердечных заболеваний .
Если у вас инфекция носовых пазух или зубная инфекция, вам, вероятно, потребуются антибиотики для лечения инфекции.
Врач или стоматолог также может порекомендовать стоматологическую процедуру в зависимости от основной причины зубной боли. Это может включать:
- удаление зубов мудрости или поврежденного зуба
- пломбирование зубов
- корневые каналы или другие процедуры для восстановления сильно поврежденного зуба
Тяжелая стоматологическая инфекция может потребовать хирургического вмешательства для удаления поврежденной ткани десны и кости.
Ишемическая болезнь сердца может потребовать лекарств, изменений в диете или физических упражнениях или операций, чтобы помочь улучшить работу сердца за счет уменьшения образования бляшек в артериях.
Боль в скулах и зубах не всегда серьезна, и боль может пройти сама по себе, если вы позаботитесь о себе.
Но некоторые причины боли требуют медицинской помощи. Позвоните врачу или стоматологу, если у вас сильный дискомфорт, ухудшение симптомов или симптомы инфекции.
9 Причины боли в скулах и зубах
Боль в скулах и зубах может варьироваться от тупой до пульсирующей. Боль может быть острой и проходить сама по себе или постепенно усиливаться с течением времени.
Определение точной причины боли в скулах или зубной боли может быть сложной задачей. Вот несколько распространенных причин, а также рекомендуемые средства для облегчения боли.
Инфекция носовых пазух, также называемая синуситом, представляет собой воспаление или отек тканей носовых пазух. Это заполненная воздухом полость, расположенная возле носа.
У вас четыре придаточных пазухи носа, причем самая большая из ваших пазух (верхнечелюстная пазуха) расположена на челюсти рядом со скулами.
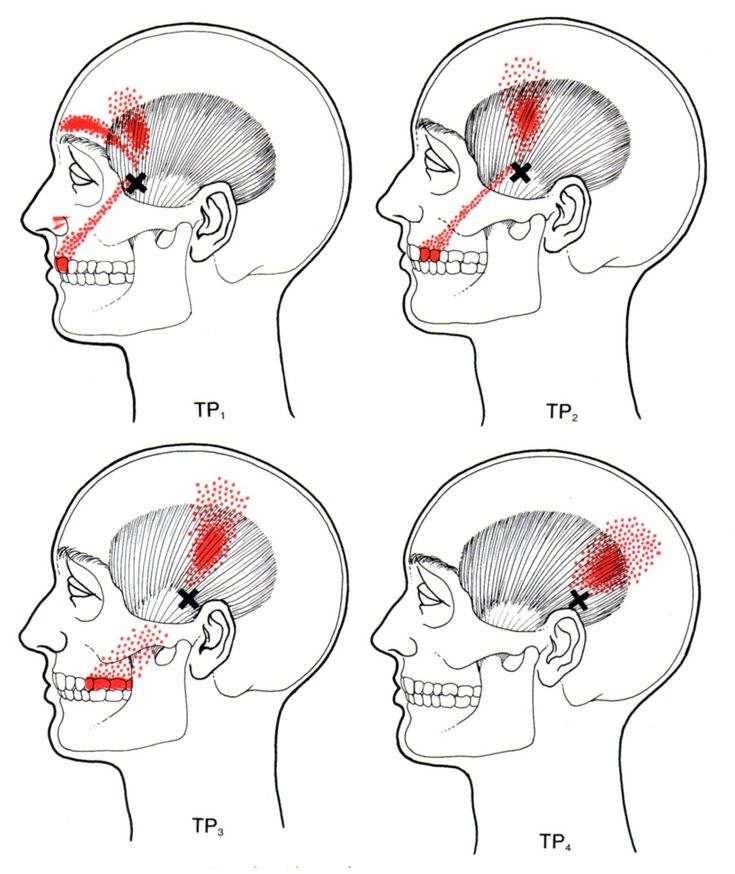
Воспаленная ткань носовых пазух вызывает различные симптомы, такие как:
- насморк
- головная боль
- заложенность носа
- лицевая боль в щеках
Боль и дискомфорт могут распространяться и на зубы.
Бактерии во рту из-за неправильной гигиены полости рта могут вызвать абсцесс зуба. Это инфекция, которая поражает зубы, десны и кости, но может распространиться на скулы и окружающие ткани, если ее не лечить.
Абсцесс также увеличивает риск остеомиелита. Это инфекция, которая распространяется на вашу кость, например, на челюстную кость. Симптомы этой инфекции включают:
- сильную боль в челюсти или лицевую боль
- лихорадка
- озноб
- потливость
- усталость
Височно-нижнечелюстной сустав соединяет челюстную кость с черепом. Он действует как шарнир, позволяя вашей челюсти двигаться в разных направлениях.
Иногда этот сустав может смещаться, травмироваться или повреждаться артритом.
 Это вызывает боль при глотании, жевании или разговоре, а также треск или хлопки при движении челюсти.
Это вызывает боль при глотании, жевании или разговоре, а также треск или хлопки при движении челюсти. Заболевание нервной системы, такое как невралгия тройничного нерва, также может вызывать боль в скулах и зубах.
Тройничный нерв обеспечивает чувствительность лица. Давление на этот нерв может вызвать боль в челюсти, зубах или щеках.
Точная причина сдавления не установлена, но некоторые действия могут спровоцировать это расстройство:
- жевание
- вибрация
- чистка зубов
- разговор
- движения головы
Частой причиной зубной боли является кариес или кариес. Это когда в твердой поверхности зуба образуются отверстия. Зубная боль может быть тупой или острой. У вас также может быть:
- Обухание
- Лихорадка
- Головная боль
Другие проблемы с зубами могут вызвать зубную боль, например:
- Тревесные зубы
- ВЫКЛЮЧЕНИЕ НОВОГО ЗУБА (WIS hiS
- 114
- ВЫКЛ.
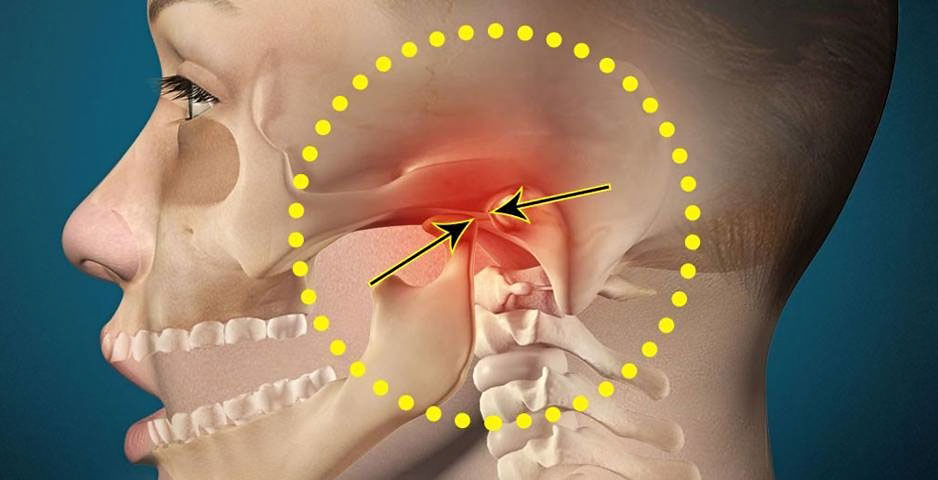 Имейте в виду, что нередки боли в скулах и зубах после стоматологической процедуры. Это включает боль после:
Имейте в виду, что нередки боли в скулах и зубах после стоматологической процедуры. Это включает боль после: - удаления зуба
- корневого канала
- пломбирования зубов
Болезненность щек и зубов – это нормально. Но позвоните стоматологу, если опухоль или боль не исчезнут или усилятся через 3 дня.
Скрежетание зубами (бруксизм) является еще одной причиной боли в скулах и зубах.
Скрежетание зубами часто происходит во сне, поэтому вы можете не знать об этой проблеме. Но длительное скрежетание может вызвать:
- головные боли
- лицевые боли
- боли в ушах
- нарушение сна
- сломанные зубы
- боли в височно-нижнечелюстном суставе
Заболевание пародонта или заболевание десен разрушает мягкие ткани во рту, а также кости, поддерживающие зубы. Это состояние часто возникает из-за неправильной гигиены полости рта.
При отсутствии лечения тяжелая инфекция может привести к потере зубов.
 Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна.
Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна. Ишемическая болезнь сердца часто сопровождается болью в груди, одышкой и головокружением. Но это также может проявляться лицевой болью и дискомфортом в челюсти, щеке и шее.
Факторы риска ишемической болезни сердца включают:
- избыточный вес
- недостаток физической активности
- неправильное питание
- курение
Осложнения ишемической болезни сердца могут включать:0014
- стенокардия
- сердечный приступ
- внезапная смерть
В зависимости от основной причины боли в скулах и зубах следующие домашние средства могут облегчить дискомфорт: скопление.
- Избегайте горячей или холодной пищи и напитков, чтобы снизить чувствительность зубов.

- Приложите холодный компресс к скулам, чтобы уменьшить воспаление и отек.
- Ешьте мягкую пищу или жидкости, такие как суп или вареные овощи.
- Избегайте определенных движений челюстью до тех пор, пока боль не прекратится, таких как жевание жвачки или широкое зевание.
- Практикуйте методы снятия стресса, чтобы расслабить мышцы челюсти и облегчить симптомы височно-нижнечелюстного сустава и скрежетания зубами.
- Используйте каппу на ночь, чтобы перестать скрипеть зубами.
Если у вас сильная боль в скулах или зубах, обратитесь к врачу. Усиление боли может указывать на состояния, которые необходимо лечить как можно скорее, чтобы предотвратить дальнейшие осложнения, такие как:
- кариес
- пародонтоз
- повреждение нервов
- инфекция
Если не лечить, инфекция может распространиться и попасть в кровоток. Симптомы инфекции включают:
- острую боль
- отек
- покраснение
- лихорадку
- озноб
- тошноту
- выделения изо рта получить удар в лицо.

Обратитесь за неотложной помощью, если у вас есть симптомы ишемической болезни сердца, в том числе:
- боль в груди
- слабость
- дискомфорт в руках
- одышка
Ваш врач может пройти обследование для диагностики или исключения сердечных заболеваний .
Если у вас инфекция носовых пазух или зубная инфекция, вам, вероятно, потребуются антибиотики для лечения инфекции.
Врач или стоматолог также может порекомендовать стоматологическую процедуру в зависимости от основной причины зубной боли. Это может включать:
- удаление зубов мудрости или поврежденного зуба
- пломбирование зубов
- корневые каналы или другие процедуры для восстановления сильно поврежденного зуба
Тяжелая стоматологическая инфекция может потребовать хирургического вмешательства для удаления поврежденной ткани десны и кости.
Ишемическая болезнь сердца может потребовать лекарств, изменений в диете или физических упражнениях или операций, чтобы помочь улучшить работу сердца за счет уменьшения образования бляшек в артериях.

Боль в скулах и зубах не всегда серьезна, и боль может пройти сама по себе, если вы позаботитесь о себе.
Но некоторые причины боли требуют медицинской помощи. Позвоните врачу или стоматологу, если у вас сильный дискомфорт, ухудшение симптомов или симптомы инфекции.
Причины лицевых болей
Медицинское заключение Эвана Фрисби, DMD, 28 декабря 2020 г.
Кровеносный сосуд или опухоль давит на тройничный нерв у основания мозга, вызывая осечку. Или рассеянный склероз может повредить защитное покрытие нерва (миелиновую оболочку). У вас может быть жжение или шоковая боль в лице, иногда сильная. Типичный «приступ» длится до 2 минут и поражает нижнюю часть лица, а иногда нос и глаза. Боль также может быть постоянной. Ваш врач может лечить его с помощью лекарств или хирургического вмешательства.
При головной боли этого типа частым симптомом является боль в лице. Он может часто пульсировать на одной стороне головы и длиться от нескольких часов до пары дней.
 Некоторые люди заранее замечают «ауру» мигающих огней или зрительных «мертвых зон». Возможно, у вас болит желудок, и вы более чувствительны к шуму, свету и определенным запахам. Ваш врач может помочь вам вылечить его с помощью изменений в диете и привычках сна, а также с помощью лекарств.
Некоторые люди заранее замечают «ауру» мигающих огней или зрительных «мертвых зон». Возможно, у вас болит желудок, и вы более чувствительны к шуму, свету и определенным запахам. Ваш врач может помочь вам вылечить его с помощью изменений в диете и привычках сна, а также с помощью лекарств. Инфицируются небольшие впадины возле скул (носовые пазухи). Некоторые симптомы, такие как боль и давление вокруг носа и лба, а также заложенность или насморк, аналогичны мигрени. На самом деле, если вы не заметили лихорадку, цветные сопли, ухудшение обоняния или боль вокруг щеки, причиной, скорее всего, является мигрень, а не синусит. Ваш врач может помочь вам вылечить его с помощью отдыха, обезболивающих препаратов и иногда антибиотиков.
Травма или болезнь могут повредить перегородку — эластичную ткань (хрящ), которая разделяет два носовых хода. Это часто затрудняет дыхание через одну из ноздрей. У вас может быть заложенность носа, кровотечения из носа, храп и инфекции носовых пазух.
 Это также может привести к лицевой боли. Вам может не понадобиться лечение, но в серьезных случаях врач может предложить операцию.
Это также может привести к лицевой боли. Вам может не понадобиться лечение, но в серьезных случаях врач может предложить операцию. Височно-нижнечелюстные суставы (ВНЧС) соединяют нижнюю челюсть с черепом чуть ниже ушей. Вы можете поранить их в результате несчастного случая или если будете слишком сильно жевать или скрежетать зубами. Вам может быть больно есть, и ваша челюсть может чувствовать, что она защелкивается, щелкает или фиксируется на месте. Боль может иррадиировать из сустава в лицо. Это может пройти само по себе, но ваш врач может предложить шины, ночные капы, лекарства, физиотерапию или операцию.
После того, как вы переболели ветряной оспой, вирус остается в вашем организме и может вернуться в виде болезненной сыпи с образованием волдырей. Это чаще встречается на животе, груди или спине, но может появиться и на лице. Она может вызывать покалывание, жжение и зуд, поскольку сыпь образует красные, наполненные жидкостью волдыри. Боль может оставаться даже после заживления сыпи.
 Вакцина может помочь предотвратить опоясывающий лишай или облегчить симптомы.
Вакцина может помочь предотвратить опоясывающий лишай или облегчить симптомы. Рак полости рта может поражать губы, десны, язык, нёбо, слизистую оболочку щек или мягкое дно полости рта. Опухоли в этих областях могут вызывать давление, язвы, отек и боль, которые влияют на область лица и не проходят. У вас гораздо больше шансов заболеть, если вы употребляете табак. Ваш врач будет лечить его хирургическим путем, химиотерапией, лучевой терапией или какой-либо комбинацией методов лечения.
Эта внезапная головная боль может вызвать сильную боль с одной стороны головы и лица. Он достигает пика примерно через 5–10 минут после начала, часто в одно и то же время каждый день в течение нескольких недель. В частности, ваши глаза и нос могут стать красными, опухшими, слезящимися и воспаленными. Вы можете чувствовать себя более тревожным и чувствительным к свету, звуку или запаху. Ваш врач может лечить его кислородом, таблетками, электростимуляцией или лекарственными назальными спреями.

Медицинские работники могут назвать это сиалоаденитом. Бактерии поражают железы, вырабатывающие слюну, которая помогает переваривать пищу. У вас может быть болезненная шишка на щеке или вокруг подбородка, а также лихорадка, озноб и гной с неприятным вкусом, который стекает в рот. У вас больше шансов получить это, если вы старше. Ваш врач, скорее всего, назначит лечение антибиотиками.
Бактерии поражают ваш зуб, десны или кость, которая скрепляет их. Это приводит к образованию гноя, который создает давление, вызывающее сильную пульсирующую боль, которая распространяется на ухо и челюсть. Ваш зуб может расшататься. Ваши десны и лицо могут стать красными, опухшими и чувствительными к прикосновению. Ваш стоматолог, скорее всего, удалит зуб или сделает операцию на корневом канале, чтобы избавиться от абсцесса и защитить зуб от дальнейшего инфицирования.
Жидкость быстро скапливается в вашем глазу, когда он внезапно блокируется от оттока. Это давит на зрительный нерв и вызывает боль, отек и покраснение вокруг глаза.
 Ваше зрение может расплываться, и вы можете видеть цветные огни или кольца. Это происходит очень быстро и может привести к потере зрения в течение дня, если не лечить. Врачи используют лекарства, чтобы уменьшить давление, и лазер, чтобы сделать небольшое отверстие в радужной оболочке, чтобы облегчить отток жидкости.
Ваше зрение может расплываться, и вы можете видеть цветные огни или кольца. Это происходит очень быстро и может привести к потере зрения в течение дня, если не лечить. Врачи используют лекарства, чтобы уменьшить давление, и лазер, чтобы сделать небольшое отверстие в радужной оболочке, чтобы облегчить отток жидкости. Артерии в голове и на коже головы воспаляются. Это может вызвать сильную боль вокруг висков с обеих сторон лица. У вас также могут быть боль в челюсти, лихорадка и потеря веса. В конце концов, у вас может появиться нечеткость зрения или внезапная необратимая потеря зрения на один глаз. Неясно, чем это вызвано, но обычно это происходит после 50 лет. Врачи обычно лечат его высокими дозами кортикостероидов.
ИЗОБРАЖЕНИЯ ПРЕДОСТАВЛЕНЫ:
1. BruceBlaus / Wikimedia Commons
2. Junce / Thinkstock Photos
3. Kirstypargeter / Thinkstock Photos
4. Nucleus Medical Media
5. Medical Images
6. Science Source
7. Watanyou / Thinkstock Photos
8.
 George Doyle / Thinkstock3 Photos 9000 Thinkstock Photos
George Doyle / Thinkstock3 Photos 9000 Thinkstock Photos 10. Science Source
11. Science Source
12. Medical Images
ИСТОЧНИКИ:
Американская академия дерматологии: «Опоясывающий лишай».
Американская академия отоларингологии — Фонд хирургии головы и шеи: «Синуситы».
Американская академия неврологических хирургов: «Искривление носовой перегородки», «Невралгия тройничного нерва».
Американское онкологическое общество: «Ротовая полость и рак ротоглотки».
Американский фонд мигрени: «кластерная головная боль», «синусовая головная боль».
Американская ассоциация оптометристов: «Глаукома».
Американское общество клинической онкологии: «Руководство по раку полости рта и ротоглотки».
Cedars-Sinai.org: «Болезни и опухоли слюнных желез».
Клиника Кливленда: «Абсцесс зуба», «Опоясывающий лишай», «Заболевания височно-нижнечелюстного сустава (ВНЧС): обзор».
Издательство Harvard Health: «Заболевания слюнных желез».

