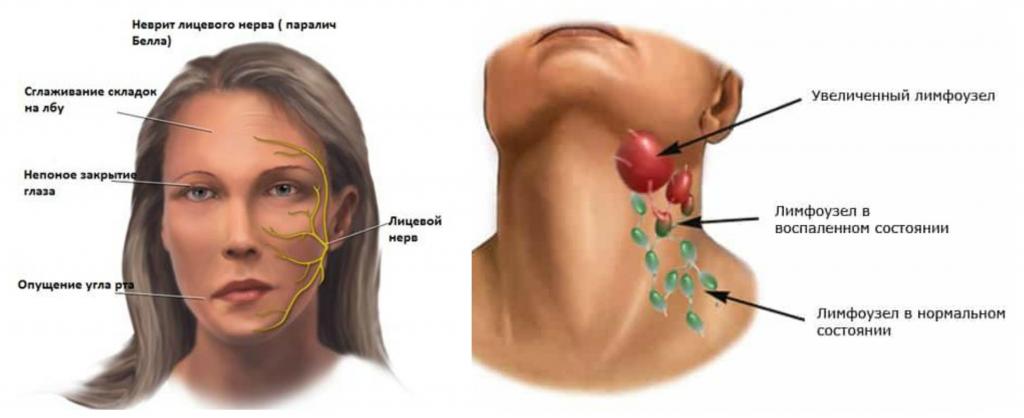
Боль под челюстью | Прима Медика
Боль под челюстью
может возникнуть в результате механического воздействия или приобретенного заболевания. Опасность боли под челюстью заключается в целом списке возможных последствий, которые отвечают не только за целостность самой челюсти, но и твердого неба, носовой полости и даже глаз.
В случае возникновения боли под челюстью необходимо обращаться к врачам таким, как хирург, невролог, стоматолог, дабы избежать неприятных последствий. Почему именно к этим врачам следует обращаться?
Боль под челюстью могут спровоцировать причины, которые имеют отношения к травмам, стоматологическим и невралгическим причинам, которые мы более подробно рассмотрим ниже.
Причины боли под челюстью
Итак, на каком основании может возникнуть боль под челюстью?
- Переломы нижней челюсти. Такое возможно из-за сильного удара в область лица, случайного происшествия, в ходе которых возможен перелом.
 Тяжелая травма головы может стать источником перелома обеих челюстей одновременно, то есть, верхней и нижней.
Тяжелая травма головы может стать источником перелома обеих челюстей одновременно, то есть, верхней и нижней. - прямые и отраженные;
- одиночные и множественные;
- со смещением и без него;
- оскольчатые;
- открытые и закрытые.
- Остеомиелит челюстей — заболевание на основе инфекционно-воспалительного процесса, которое поражает все детали челюстной кости. Остеомиелит имеет несколько видов:
- травматический,
- гематогенный,
- одонтогенный.
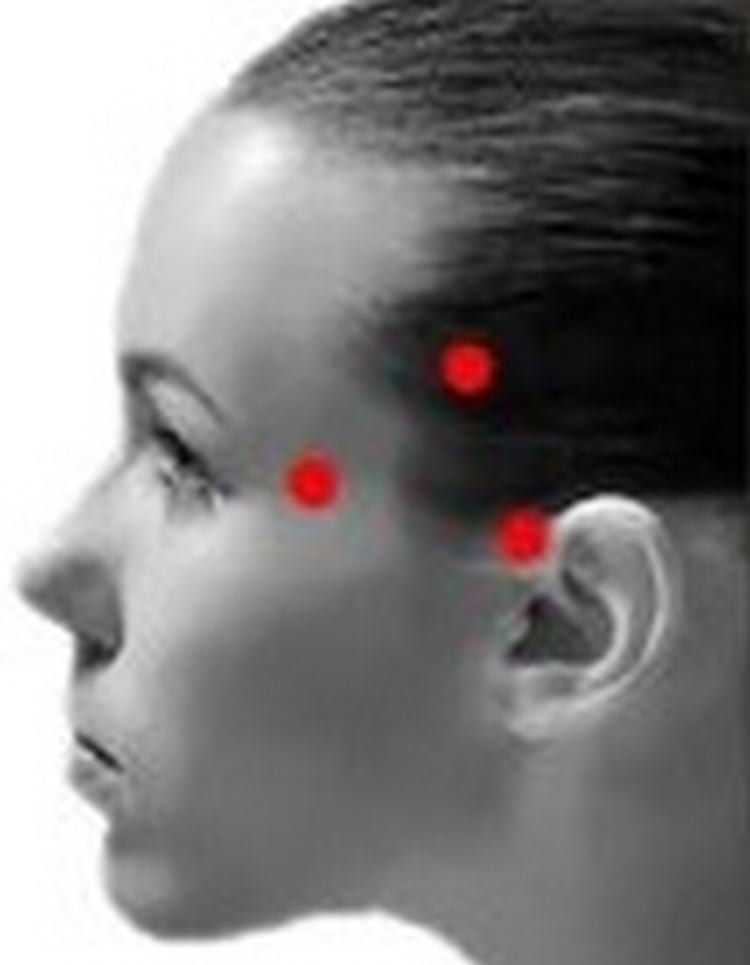
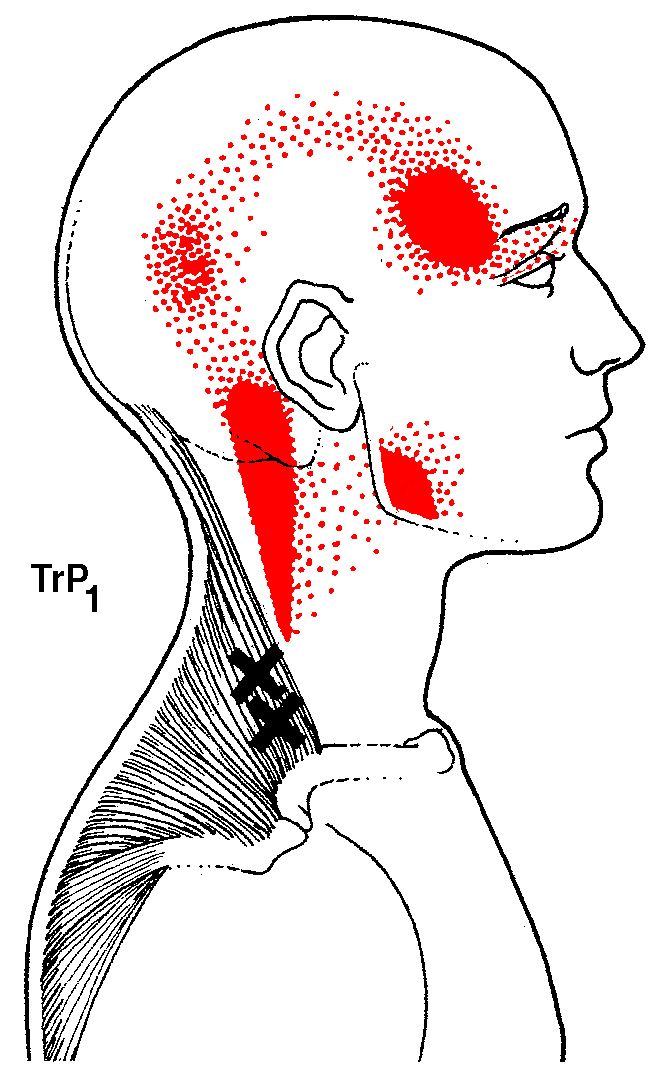
- Дисфункция височно-челюстного сустава провоцирует болевые синдромы в нескольких зонах:
- нижняя челюсть,
- перед ухом,
- лоб,
- щека.

- щелканье,
- ограниченные движения.
- Резкие и сильные импульсы, спровоцированные пораженными черепными нервами, имеют серьезное последствие – краниальную невралгию. В большинстве случаев речь идет о невралгии троичного нерва.
- Возможен вариант невралгии верхнего гортанного нерва, где к основным характеристикам относятся:
- пароксизмальной односторонней или двусторонней болью в зоне гортани и в углу нижней челюсти,
- иррадиирущими болями возле глаза, уха, грудной клетки, надплечья,
- икота, зевота, гиперсаливация, кашель, боль при глотании.
- Очень редкое явление – невралгия языкоглоточного нерва.

- При невралгии ушного узла больной жалуется на приступообразные боли, продолжительность которых достигает 1 часа, в области виска начиная с внешнего слухового прохода под нижнюю челюсть. Плюс ко всему, болезнь провоцирует «щелканье» в ухе. Боль может возникнуть во время приема горячих или холодных блюд, а так же в момент переохлаждения лица.
- Артериит – поражение лицевой артерии.
- Каротидиния объясняется воспалением сонных артерий. В случае этого заболевания человеку присущи боли, которые имеют место локации в шее, лице, в зубах, под нижней челюстью, в ухе. Боль длится на протяжении нескольких часов.
- Одонтогенная боль под челюстью возникает на почве стоматологических проблем, где главной причиной является ирритация нервов из-за кариеса, болезни пульпы зуба или периодонтальные абсцессы. Обычно интенсивная боль беспокоит человека ночью. После проведения стоматологических манипуляций относительно пораженного зуба не исключена возможность наличия невропатии троичного нерва, в процессе чего жевательная мускулатура ослабевает и понижается чувствительность в зоне нижней губы.
- Остеогенная саркома – злокачественная неэпителиальная опухоль челюсти, в результате которой деформируется пораженная кость.
 Боль при этом умеренная.
Боль при этом умеренная. - Эритрооталгия или синдром красного уха. Если говорить о причинах, то возможны: спондилез, поражения височно-челюстного сустава, поражение таламуса, невралгия языкоглоточного нерва, идиопатическая повышенная чувствительность болевых волокон к высокой температуре.
Переломы делятся на несколько групп:
Если сломана нижняя челюсть, то человек испытывает сильную боль под ней; результат «на лицо»: отек мягких лицевых тканей, кровоизлияние; жевать больно или невозможно.
Последняя разновидность остеомиелита сформирована в результате нарушений микрофлоры зубных корневых каналов и зубодесневых карманов.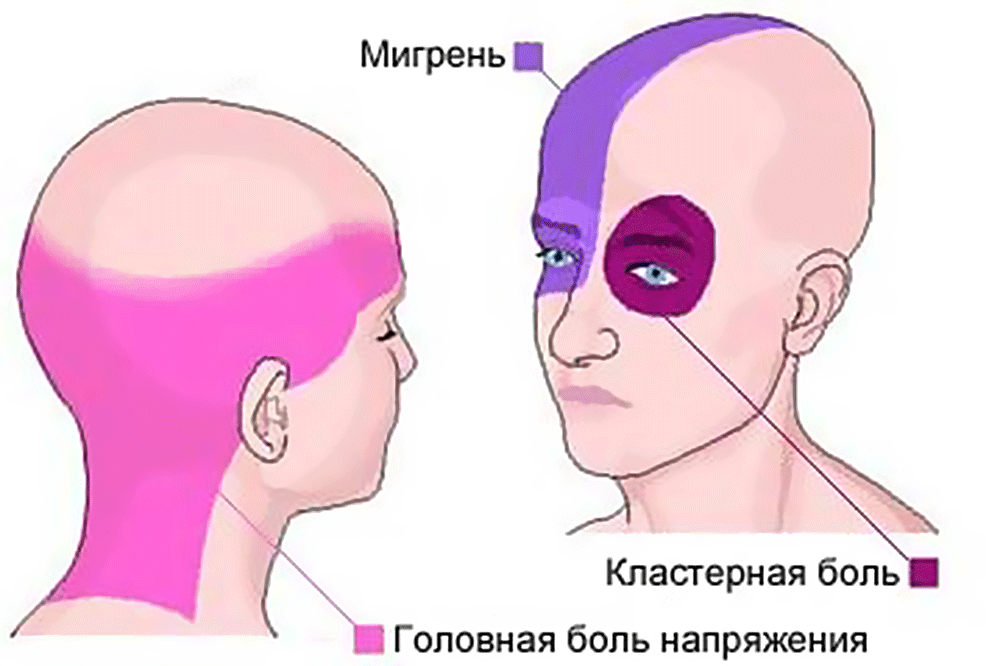
Острый остеомиелит определяется такими симптомами, как болезненная пульсация под челюстью, озноб, температура, достигающая 40 градусов, головная боль.
В этом случае необходимо выявить «проблемный» зуб, где присутствует некротизированная пульпа или пломба. Обнаружить его несложно так, как соседствующие зубы «двигаются», и в этом месте ощутима резкая боль. Лицо при этом становится отечным и асимметричным. Болезненный и увеличенный характер приобретают лимфатические узлы.
Возможны такие последствия: абсцесс, флегмона.
Состояние крови тоже изменяется не в лучшую сторону: увеличенный уровень СОЭ, нейтрофильный лейкоцитоз.
По поводу общего самочувствия сказать сложно, поскольку, все зависит от сложности заболевания.
Так же имеет и другие характерные признаки, к которым, главным образом относятся:
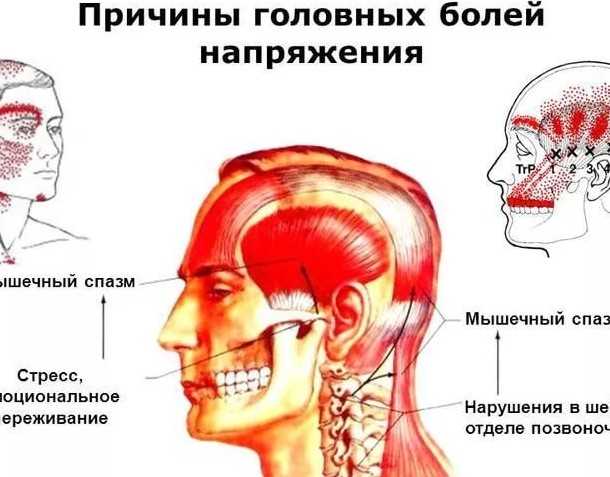
Сама боль имеет почву миофасциального синдрома в жевательной мышце, неправильного прикуса, воспалительных или дегенеративных изменений в суставе.
Данному заболеванию характерна приступообразная боль, которая, как правило, зарождается в корне языка или миндалинах и охватывает гортань, ухо, угол челюсти. Бывают случаи, когда болевой синдром распространяется и в глазное яблоко. Крайне редко боль возникает в шее. Приступы боли появляются внезапно в момент движений глотки или языка, а именно, в процессе глотания или разговора. Длительность болевых приступов составляет примерно 1 – 3 минуты, причем, боль жгучая и стреляющая. Приступ сопровождается сухостью во рту, сухим кашлем. Усиленная саливация наступает после приступа. Больной обычно держит голову на боку, то есть, наклон происходит в ту сторону, где находятся его болевые точки.
К симптомам относится жгучая боль, начинающаяся с нижней или верхней челюсти, где конечная точка – угол глаза.
Что касается болевых симптомов, то основное место локализации – ухо, иногда отдает в затылок, в лоб, нижнюю челюсть. Ухо при этом приобретает красный цвет и становится горячим.
Симптомы боли под челюстью
Боль под челюстью, которая возникает у людей, носящих брекеты, при этом заметна существенная шаткость зубов, считается нормальным явлением, поскольку, установленная одонтогенная конструкция предназначена для коррекции зубов и прикуса, в ходе чего зубы смещаются.
Если же болевые симптомы не имеют ничего общего с брекетами, то это признаки возможных посттравматических последствий или заболеваний, симптомы которых представлены ниже:
- при артрозе больной страдает от постоянных ноющих болей в челюсти, сопровождающиеся хрустом.
 Болезненность набирает обороты при сильном открывании рта, жевания;
Болезненность набирает обороты при сильном открывании рта, жевания; - при артрите основными симптомами являются хруст и боль под челюстью и возле уха. Данное заболевание сковывает челюстные движения.
Артроз и артрит беспокоят болями в основном по утрам, плюс ко всему, больной может слышать шум. Определить точный диагноз может только рентгенограмма так, как симптомы болезней сходны между собой (причем не только у артрита и артроза).
Опухоли:
Боль под нижней челюстью
Нижняя челюсть обладает множеством анатомических рецепторов, поражение которых приводит к боли. Главным образом следует обратить внимание на патологии, имеющие отношение к подчелюстным лимфатическим узлам. Не исключена возможность лимфаденита – воспалительного процесса, произошедшего в результате внедрения инфекций в лимфатические узлы. Острый лимфаденит возбуждает резкую боль под челюстью, высокую температуру тела и общую слабость. Отказ от своевременного лечения может привести к хронической форме заболевания.
Новообразования в поднижнечелюстных лимфатических узлах обычно метастазы, проникшие из любых органов. Боли в этом случае могут быть абсолютно разными. К другим признакам относятся: в течение долгого времени температура тела повышена, потеря веса, слабость.
При гиперчувствительности языка (глосалгии) боль отдает в нижнюю челюсть. Что в этом случае может пробудить боль под челюстью? Длительные разговоры, пережевывание слишком твердых продуктов, употребление горячих – холодных, кислых, острых и других продуктов.
Воспаление языка (глосит) чем-то по симптомам напоминает предыдущий вариант, но язык в этом случае отличается утолщением и ярко-красным цветом. Может стать причиной флегмоны или абсцесса.
Слюнокаменное заболевание (сиалолиты) обозначается сильной болью и односторонней припухлостью под нижней челюстью; неприятным запахом изо рта, который является следствием гноя, выделяющегося из протока железы; повышением температуры тела, слабостью.
При развитии воспалительных процессов слюнных желез (сиалоадените) пациент так же жалуется на боль под нижней челюстью и общие недомогания. Конечным итогом могут стать флегмона или абсцесс.
Ангина тоже может стать провокатором боли под нижней челюстью. Здесь боль под челюстью и в горле усиливается в момент глотания. Нередко больной не может проглотить пищу, от чего, отказывается от приема еды вообще. Другие симптомы: боль в ухе, высокая температура тела, признаки ОРЗ или гриппа.
Боль под челюстью справа
Боль под челюстью справа или слева может объясняться несколькими причинами:
- травма,
- воспалительные процессы, касающиеся челюстной кости,
- стоматологические проблемы,
- лимфатические изменения, включая раковые заболевания.
Не важно, какими симптомами сопровождается боль под челюстью справа, консультация у врача обязательна.
Если болевые ощущения не причиняют особого дискомфорта, то это еще не факт, что основание данного следствия не серьезное. Ни для кого не секрет, что изначально многие болезни вообще не выражаются видимыми признаками. Уже потом, со временем, слабая боль может перерасти в изнеможение. Именно поэтому, не примочками и не обезболивающими средствами нужно устранять боль, а грамотным медицинским лечением.
Ни для кого не секрет, что изначально многие болезни вообще не выражаются видимыми признаками. Уже потом, со временем, слабая боль может перерасти в изнеможение. Именно поэтому, не примочками и не обезболивающими средствами нужно устранять боль, а грамотным медицинским лечением.
Боль в шее под челюстью
Чаще всего боль под челюстью и в шее связана с лимфатическими воспалениями или ангиной. И та и другая причина связаны с попаданием инфекции в организм: в лимфатические узлы или миндалины.
Так же под категорию возбудителей болезненных симптомов в шее под челюстью относят следующие заболевания:
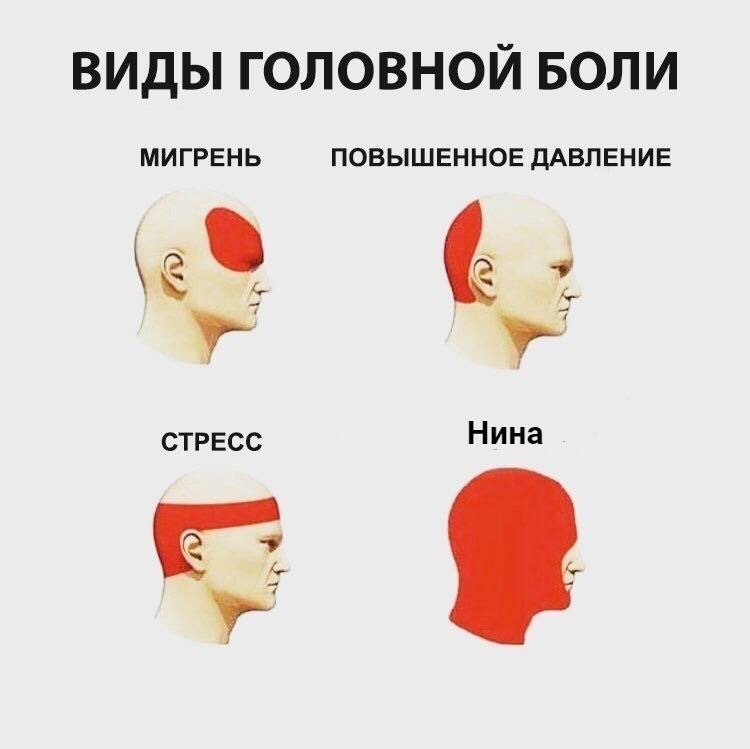
- мигрень – неврологическое заболевание. Боль обычно имеет одностороннюю локализацию. Она становится интенсивнее при ярком свете или при резкой смене освещения; при громких звуках, при резких запахах. Мигрень сопровождается сильной жаждой, тошнотой, рвотой, нарушением зрения, зрительными особенностями: «молниями» или «мушками» в глазах, нарушением речи, повышенной сонливостью.
 Приступ может длиться 4 часа – 3 суток.
Приступ может длиться 4 часа – 3 суток. - каротидиния – одна из разновидностей мигрени.
- инфекционные болезни зубов.
Боль под челюстью слева
Боль под челюстью слева могут возбудить любые из вышеупомянутых причин, а так же:
- стенокардия или инфаркт относятся к патологиям, связанных с расстройством кровотока относительно венечных сосудов сердца. Симптомы обычно такие: жгучая боль в области грудной клетки. К нетипичным признакам относится боль под челюстью слева. При стенокардии или инфаркте миокарда больной нередко приписывает острую боль в области челюсти к больному зубу. Вот, еще одно доказательство того, что не в обезболивающих препаратах лежит спасение, а в профессиональной медицинской помощи. В противном случае летальный исход – не исключение.
Боль под челюстью при надавливании
Боль под челюстью при пальпации или надавливании может обозначаться различными причинами, например:
- Невралгией ушного узла,
- Остеогенной саркомой,
- Воспалением лимфатических узлов,
- Сиалолитами.

И это далеко не весь список возможных заболеваний, каждое и которых обладает серьезными последствиями. Самый надежный способ выяснить вероятную проблему – посетить врача:
- стоматолога,
- невролога (при патологиях невропатолога),
- отоларинголога,
- хирурга.
Боль под челюстью, а точнее ее причину, доктора определяют не только благодаря описаниям симптомов, но и при помощи проведения рентгенограммы и анализов.
Боль под челюстью при глотании
Как правило, боль под челюстью при глотании возникает из-за ангины, где к типичным симптомам относятся признаки простудных заболеваний, в частности повышенная температура тела, головная боль, общее недомогание, слабость. Нередко боль при ангине отдает в ухо.
Более редкой причиной при данных симптомах является невралгия языкоглоточного нерва. Здесь боль существенно отличается от боли, вызванной ангиной. В этом случае у человека появляются, своего рода, приступы, продолжительность которых от 1 до 3 минут.
В этом случае у человека появляются, своего рода, приступы, продолжительность которых от 1 до 3 минут.
Боль под челюстью при глотании может состоять в комбинации со «стрельбой» в ушах, потерей аппетита – при ангине; с наклоном головы на одну сторону – при невралгии языкоглоточного нерва.
Боль в горле под челюстью
Боль под челюстью, где основным источником является горло, формирует:
- ангина,
- фарингит делится на формы и виды:
- спровоцированный влиянием воздействующих факторов,
- травматический,
- аллергический,
- вирусный,
- грибковый,
- бактериальный,
- хронический;
- атрофический,
- гипертрофический,
- смешанный.
Острый или катаральный фарингит обладают некоторыми общими симптомами, к которым относится боль под челюстью, боль в горле, увеличение лимфатических узлов, повышенная температура, утрата аппетита, слабость,
- лимфаденит,
- афтозный стоматит – проще говоря, язвенный стоматит, который из всех видов стоматита, является самым сложным и болезненным.
 Сразу появляется на слизистой оболочки ротовой полости небольшое пятнышко, которое по размерам не достигает 1 см. Уже по истечению нескольких часов из белого пятнышка образуется серая эрозия некротического характера. Через несколько дней происходит отторжение некротических масс,
Сразу появляется на слизистой оболочки ротовой полости небольшое пятнышко, которое по размерам не достигает 1 см. Уже по истечению нескольких часов из белого пятнышка образуется серая эрозия некротического характера. Через несколько дней происходит отторжение некротических масс, - ангина язычной миндалины, которая может протекать по-разному, в зависимости от типа заболевания:
Обычная картина заболевания происходит таким образом: больной испытывает сильную боль при глотании, в процессе движения языка. Основная точка заболевания – миндалины, плавно перетекающие на межмышечную и соединительную ткань, что впоследствии может спровоцировать интерстициальное гнойное воспаление языка.
При флегмонозном типе заболевания, где причиной является механическое воздействие на язычную миндалину, к примеру, встряла рыбная кость, появляется резкая боль, набирающая интенсивность в процессе глотания, повышенная температура и ухудшение общего состояния.
- паратонзиллярный и заглоточный абсцесс,
- флегмона.
Боль под нижней челюстью слева
Любого рода боль и в любом месте может вызвать, что угодно, например травмы, воспалительные или инфекционные заболевания, опухоли. То же самое нам говорит и боль под челюстью, неважно с правой или с левой стороны, с нижней или верхней части.
Но! Помимо всего сказанного в левой части человеческого организма находится сердце, и в случае сердечных заболеваний боль, как правило, отдает именно влево. Боль под нижней челюстью слева могут породить инфаркты или стенокардия, причины и симптомы которых мы уже рассматривали выше.
Диагностика боли под челюстью
Диагностировать боль под челюстью можно несколькими способами в зависимости от типа ее происхождения:
- стоматологический,
- на основе заболевания ЛОР-органов,
- травматический,
- опухоли,
- проблемы с сердцем,
- неврологический.

Изначально производится медицинский осмотр, после чего врач назначает рентген. В случае подозрения на стенокардию или возможный инфаркт с помощью ЭКГ определяется работа сердца.
Отоларинголог помимо рентгена должен определить точный характер инфекции (вирусы, бактерии, грибки), соответственно анализ крови неизбежен. Допустим, увеличение лимфоузлов могут вызвать, как ангина, так и ВИЧ.
Что касается опухолей, то тут процесс диагностики намного сложнее, поскольку, необходимо выявить доброкачественная или злокачественная она, ее стадию, наличие метастаз и прочее.
Лечение боли под челюстью
Устранить боль под челюстью можно любым обезболивающим средством, но это не решит проблему навсегда. Лечить необходимо саму болезнь, а именно:
- травмы челюсти:
- вывих — исправляется методом вправления челюсти на исходное место, после чего наносится фиксирующая повязка с целью обеспечить неподвижное состояние челюсти,
- ушиб – в качестве первой помощи самым верным способом являются холодный компресс на травмированную зону и наложение повязки.
 Далее необходимо обязательно вызвать врача (травматолога), поскольку, нет гарантии, что у пострадавшего именно ушиб, а не, допустим, перелом. Плюс ко всему, последствия ушиба могут быть очень серьезными, к примеру, дисфункция движений суставов челюсти или нарушение костных тканей. Доктор наносит тугую повязку, естественно, после проведения диагностики. Разумеется, что такое лечение ушиба требует полного покоя для челюсти,
Далее необходимо обязательно вызвать врача (травматолога), поскольку, нет гарантии, что у пострадавшего именно ушиб, а не, допустим, перелом. Плюс ко всему, последствия ушиба могут быть очень серьезными, к примеру, дисфункция движений суставов челюсти или нарушение костных тканей. Доктор наносит тугую повязку, естественно, после проведения диагностики. Разумеется, что такое лечение ушиба требует полного покоя для челюсти, - перелом – самая серьезная травма. Тут уже травматолог прибегает к шинированию или к межчелюстной фиксации. Если же перелом открытый, то лечение производят остеосинтезом титановых пластин.
Народные средства. Честно говоря, даже страшно подумать, что в наше время кто-то может рискнуть своим здоровьем и прибегнуть к лечению народными способами. В любой другой ситуации, травы и настои могут положительно повлиять на ход событий, но в случае травм это очень опасно. Народную технику лечения можно в нашем варианте использовать в качестве дополнительного средства к традиционному способу.
Рецепты:
- лист подорожника или истолченной полыни нужно приложить на область травмы,
- настойка: водка – 0,5 л, цветки таволги вязолистной – 20 г, трава грыжника – 20 г, спорыш – 20 г, хвощ – 20 г, цветки василька синего – 20 г, рыльца кукурузы – 30 г, сухие стручки фасоли – 30 г, почки березы – 30 г. Все травы измельчаются и смешиваются. Затем 4 столовой ложки полученной травяной смеси заливаются водкой, и настаивается 3 дня. После чего процедить. Приготовленное средство используется для наружного применения в виде компресса, который следует держать на месте травмы не более 4 часов. Длительность лечения – 7 дней,
- настойка: водка – 0,5 л, мать-и-мачеха – 20 г, душица – 20г. Способ приготовления тот же, что и вариантом выше. Полученным экстрактом растирается больная зона, которую следует укутать. Такие манипуляции необходимо осуществлять на ночь в течение 14 дней.
 Понятное дело, что альтернативы, особенно, народные средства и домашние условия, тут не может быть.
Понятное дело, что альтернативы, особенно, народные средства и домашние условия, тут не может быть.В процессе устранения зуба стоматолог обычно прибегает к одновременному вскрытию гнойных очагов в кости, в мягких тканях и под надкостницей. Околочелюстные гнойные очаги вскрываются оперативно (под местной или общей анестезией), где делаются внутриротовые или внеротовые разрезы.
Раны, полученные после операции, необходимо тщательно обрабатывать, например нитрофурановыми растворами. Комплекс послеоперационного лечения определяется развитием осложнений и длительностью воспалительных процессов.
В результате нормернического течения острого остеомиелита назначают лечение, в состав которого входят противовоспалительные, десенсибилизирующие, общеукрепляющие, стимулирующие, симптоматические средства. Естественно, что речь идет об антибиотиках, сульфаниламидах, нитрофуранах, препаратах метронидазола, витаминных средствах, обезболивающих препаратах и так далее.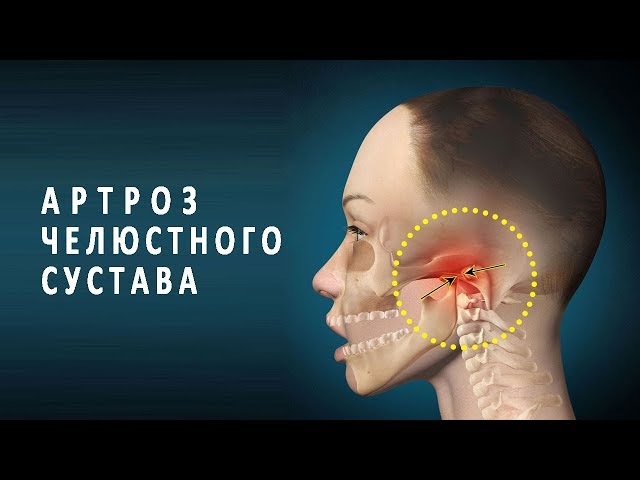 Если говорить о названиях лекарств, то опять же, они подбираются каждому индивидуально.
Если говорить о названиях лекарств, то опять же, они подбираются каждому индивидуально.
Гиперергическое течение острого остеомиелита, где присущ некроз кости, требует более интенсивной терапии, которая имеет три основных способа. Способ лечения определяет врач, основываясь на стадию воспалительного процесса, какая бывает реактивной, токсической и терминальной.
Диффузные формы, так же, как и другие виды остеомиелита требуют хирургического вмешательства. Четких рекомендаций касательно медикаментозного назначения тоже нет, так, как методика лечения подбирается врачом в соответствии с имеющимися данными относительно воспалительных процессов, поражения кости и прочее.
- лечение дисфункции височно-челюстного сустава должен осуществлять стоматолог, где используются комплексные процедуры:
- ортодоническая терапия, направленная на исправление прикуса,
- оперативное внедрение,
- «переделывание» зубов или протезирование,
- физиотерапия,
- иглорефлексотерапия.
Народные средства в данном случае не эффективны.
В народной медицине существует множество рецептов против ангины, например, чай с медом. Облепиховое масло, если пить по чайной ложке трижды в день, не только смягчает горло, но и является отличным антисептическим средством. Алоэ с медом и с луком способны убить практически любые микробы, поэтому употребление смеси из этих ингредиентов (один к одному) по чайной ложке 3 раза в сутки способно обеспечить быстрое выздоровление.
Следует сказать, что лечение ангины зависит от степени тяжести, следовательно, данный вопрос решает только врач, а именно ЛОР.
Если же боль под челюстью вызвана неврологическими или заболеваниями на почве кардиологии, то о самостоятельном лечении и речи быть не может. Ну, например, невралгия языкоглоточного нерва или инфаркт – очень опасные явления, которые в обязательном порядке требуют особенного контроля со стороны медиков.
Как предотвратить боль под челюстью
Предупредить боль под челюстью фактически невозможно так, как причин ее появления множество, и чаще всего они имеют отношение к травмам (предотвратить почти не реально), к простудным заболеваниям.
Своевременный осмотр у стоматолога может уберечь человека от возможной патологии, которая может пробудить боль под челюстью. По поводу регулярных профилактических осмотров вообще, хочется сказать, что это лучшее решение по отношению исключения всевозможных проблем, включая инфаркт. Дополнительным плюсом является употребление витаминов, в особенности группы С зимой; избежание переохлаждений (сквозняков) и прием слишком горячих или холодных блюд; исключение стрессовых ситуаций, которые, как известно, пагубно влияют на работу сердца.
8 признаков инфаркта миокарда у женщин
Знание специфических симптомов инфаркта миокарда помогает человеку быстрее обратиться к врачу, что в результате может спасти ему жизнь. У женщин отмечают более высокий риск развития инфаркта миокарда с нетипичными симптомами или протекающего со слабо выраженной симптоматикой.
Кроме того, женская физиология создает уникальные факторы риска развития этого сердечного события, поскольку некоторые заболевания, повышающие данный риск, характерны только для женщин, например, синдром поликистозных яичников (СПКЯ).
Многие люди думают, что инфаркт миокарда возникает внезапно и характеризуется острой болью в груди. Но исследования показывают, что женщины испытывают определенные симптомы в течение нескольких недель до развития инфаркта миокарда. В исследовании, результаты которого опубликованы в 2003 г., из 515 женщин, перенесших инфаркт миокарда, у 80% участниц отмечался по крайней мере 1 характерный симптом за 4 нед до события. К таким симптомам относят следующие 8.
К таким симптомам относят следующие 8.
Боль в груди. Наиболее распространенный симптом инфаркта миокарда, характерный как для женщин, так и для мужчин — боль и дискомфорт в груди. Это ощущение может описываться по-разному: стеснение в груди, давление, ноющая боль. Однако у женщин инфаркт может протекать без ощущения дискомфорта в груди. Около 29,7% женщин, опрошенных в ходе исследования в 2003 г., испытывали дискомфорт в груди за несколько недель до события. Кроме того, 57% участниц отмечали боль в груди во время инфаркта миокарда.
Чрезвычайная или нехарактерная усталость. Обычно этот симптом возникает за неделю до инфаркта миокарда. Усталость также ощущается непосредственно перед возникновением события. В данной ситуации даже простые действия, которые не требуют большой нагрузки, могут привести к сильной усталости.
Слабость. Это распространенный симптом инфаркта миокарда у женщин. В данном случае слабость может сопровождаться тревожностью, головокружением, обмороком.
Одышка. Этот симптом особенно в сочетании с усталостью или болью в груди может указывать на проблемы с сердцем. Некоторые женщины могут ощущать нехватку воздуха, когда они лежат или сидят прямо.
Потоотделение. Необъяснимое чрезмерное потоотделение — еще один распространенный симптомом инфаркта миокарда у женщин. Ощущение холода и липкости также может быть показателем проблем с сердцем.
Боль в верхней части тела. Этот симптом обычно не относится к конкретной мышце или суставу в верхней части тела. Области, которые могут быть затронуты, включают: шею, челюсть, верхнюю часть спины или любую руку. Боль может начинаться в одной зоне и постепенно распространяться на другие или наступать внезапно.
Нарушения сна. Трудности с засыпанием и внезапные пробуждения могут возникать перед инфарктом. Почти половина женщин в исследовании 2003 г. сообщили о проблемах со сном в течение нескольких недель до того, как у них случился сердечный приступ. Эти нарушения могут включать: затруднения с засыпанием, необъяснимое бодрствование в течение ночи, чувство усталости после утреннего пробуждения.
Эти нарушения могут включать: затруднения с засыпанием, необъяснимое бодрствование в течение ночи, чувство усталости после утреннего пробуждения.
Проблемы с желудком. Некоторые женщины могут чувствовать боль или давление в желудке перед сердечным приступом. Другие проблемы с пищеварением, связанные с этим событием, могут включать: расстройство желудка, тошноту, рвоту.
Важно помнить, что в постменопаузальный период у женщин риск развития инфаркта миокарда повышается из-за снижения уровня эстрогена в организме. Симптомы, характерные для сердечного события в постменопаузальный период, включают:
- боль или дискомфорт в руке, спине, шее, челюсти или желудке;
- быстрое или нерегулярное сердцебиение;
- сильную боль в груди;
- повышенное потоотделения в период покоя.
В целом среди факторы риска развития сердечного приступа у женщин выделяют:
- возраст. В возрасте 55 лет и старше данный риск повышается.
 Это может быть связано с тем, что гормоны обеспечивают некоторую защиту от сердечных заболеваний до наступления менопаузы;
Это может быть связано с тем, что гормоны обеспечивают некоторую защиту от сердечных заболеваний до наступления менопаузы; - семейную историю. Риск возникновения инфаркта миокарда повышен у тех, у кого есть родственник мужского пола, у которого был сердечный приступ в возрасте 55 лет или женского пола, у которого случился сердечный приступ в возрасте 65 лет;
- состояние здоровья. Некоторые маркеры, такие как высокое артериальное давление и уровень холестерина, повышают риск развития инфаркта миокарда как у мужчин, так и у женщин;
- медицинские условия. У пациентов с заболеваниями, включая сахарный диабет, ожирение и аутоиммунные расстройства, вероятность сердечного приступа повышена. Заболевания, такие как эндометриоз, СПКЯ или история преэклампсии во время беременности, также повышают данный риск;
- выбор образа жизни. Курение, сидячий образ жизни и высокий уровень стресса повышает вероятность возникновения инфаркта.

Специалисты рекомендуют всем женщинам в возрасте старше 40 лет регулярно проходить обследование у врача. Это помогает вовремя выявить факторы риска развития сердечно-сосудистых событий. Раннее вмешательство снижает вероятность возникновения инфаркта миокарда.
По материалам www.medicalnewstoday.com
Доброкачественные образования подкожно-жировой клетчатки | СПб ГБУЗ «Городская поликлиника №122»
AтеромаАтерома — частая проблема, которая встречается у людей любого возраста и обоих полов. В чем же заключается суть этого заболевания? Это не опухоль, а киста, то есть атерома представляет собой «мешочек», имеющий капсулу и заполненный густыми желтоватыми массами, часто имеющими неприятный запах. Образуется в результате закупорки выводного протока сальной железы сгустившимся отделяемым. Атерома развивается на богатых сальными железами участках кожи (волосистая часть головы, лицо, спина, передняя брюшная стенка).
 Чаще всего атеромы встречается на волосистой части головы, на лице, спине в виде безболезненного округлой формы плотного образования на коже. При воспалении кожа над ним краснеет, размеры кисты увеличиваются, она становится болезненной.
Чаще всего атеромы встречается на волосистой части головы, на лице, спине в виде безболезненного округлой формы плотного образования на коже. При воспалении кожа над ним краснеет, размеры кисты увеличиваются, она становится болезненной.
Чем проявляется атерома?
Часто атерома бывает множественной. Представляет собой опухолевидное образование округлой формы, мягкой консистенции размером от 5 до 40 мм и более. Кожа над ней обычно не изменена, однако в случае присоединения вторичной инфекции, воспаления, может иметь красноватый оттенок.
Атерома подвижна вместе с окружающими тканями, безболезненна. Атерома может оставаться маленькой на протяжении многих лет, либо увеличиваться. Иногда атерома сообщается с поверхностью кожи через небольшое отверстие, через которое могут отделяться атероматозные массы (творожистые, с неприятным запахом). Часто атеромы нагнаиваются, кроме этого, может происходить разрыв атеромы в подкожную клетчатку.
Если атерома небольшая и не беспокоит больного, то ее можно не удалять.
 В остальных случаях показано хирургическое лечение. Атеромы удаляют под местной анестезией (обезболивание).
В остальных случаях показано хирургическое лечение. Атеромы удаляют под местной анестезией (обезболивание).
По внешнему виду атеромы и липомы очень схожи. Отличить их может только врач.
Что приводит к атероме?
Факторами, предрасполагающими к развитию атером, традиционно считаются неблагоприятные условия внешней среды и нарушения обмена веществ (хроническая травма, гипергидроз, гормональные дисфункции и пр.) Типичная локализация — лицо (надбровные дуги, область носогубного треугольника, подбородок, околоушные области), волосистая часть головы, задняя поверхность шеи, подмышечные впадины, межлопаточное пространство, промежность, половые губы, мошонка.
Лечение атеромы
Удаление атером возможно либо хирургическим путем (иссечение с последующим наложением косметических швов), либо, при небольших размерах кисты, удаление с помощью лазера.
Жировики (липомы)
В официальной медицине жировик называют липомой.
 Под этим термином понимают опухоль из жировой ткани, что видно даже из названия, которое состоит из двух греческих слов: «lipos» — «жир» и «оmа» — «опухоль». Причины возникновения жировиков до сих пор невыяснены.
Под этим термином понимают опухоль из жировой ткани, что видно даже из названия, которое состоит из двух греческих слов: «lipos» — «жир» и «оmа» — «опухоль». Причины возникновения жировиков до сих пор невыяснены.
Жировик может затрагивать не только кожу, но и жировую ткань, а также и другие виды тканей (как правило, соединительную).
В зависимости от глубины проникновения жировик различается по плотности: чем он глубже, тем плотнее. Наиболее часто жировик формируется под кожей. Он представляет собой неподвижное мягкое или эластичное образование, не причиняющее человеку никаких болезненных или неприятных ощущений. Жировик может появиться на любой части тела, где имеется жировая ткань: на голове, ноге, руке, спине, даже на половом члене.
Для уточнения диагноза рекомендуется провести ультразвуковое исследование. При подтверждении диагноза и согласии человека на хирургическое вмешательство опухоль удаляют. Эти же рекомендации распространяются и на жировики, образующиеся на других частях тела: ногах, руках, спине, животе и др.

Лечение липом
Жировик не представляет опасности для для состояния организма человека, так как является доброкачественной опухолью. Избавиться от липомы просто сбросив вес нельзя — жировик не исчезнет, так как это все же опухоль. Иногда наблюдается увеличение опухоли на фоне общего похудания. Жировики (липомы) удаляют под местной анестезией (обезболиванием). В большинстве случаев операция приводит к излечению.
ГигромаГигрома – образование, состоящее из достаточно хорошо выраженной капсулы и вязкого желеобразного прозрачного содержимого внутри. Нередко локализуется на кисти, и именно в этой области часто причиняет неудобства.
Четкого взгляда на причину возникновения этой напасти, как и многих других болезней – нет. Прослеживается связь с травмами, физическими нагрузками, но в ряде случаев гигрома появляется без всяких видимых причин. При этом образуется небольшое выбухание кожи, как будто внутри находится горошина или вишенка.

Излюбленная локализация образования – область лучезапястного сустава, хотя бывает, что она появляется и в других местах. Гигрома исходит из оболочек сустава, которые, вследствие неведомых нам причин, выпячиваясь между окружающими сустав связками и сухожилиями образуют характерное подкожное образование.
Она может длительно существовать, не причиняя неприятных ощущений, но со временем иногда появляются боли. Особенно часто беспокойства появляются у людей, которые вынуждены много работать руками. Поскольку гигрома связана с суставом, бывает, что жидкость перетекает в его полость. Тогда на какое-то время может создаваться впечатление, что образование исчезло, но, как правило, через какое-то время оно появляется вновь.
Дохирургическое лечение
В подавляющем большинстве случаев консервативные методы лечения бывают неэффективны. Попытки пунктировать гигромы – отсасывать шприцем жидкость, вводить туда различные вещества. При этом полость на время спадается, но сама оболочка никуда не девается, и жидкость рано или поздно накапливается вновь.
Совершенно ужасный и болезненный метод – раздавливание гигромы. В этом случае жидкость продавливается в полость сустава, или оболочка гигромы разрывается и содержимое изливается в ткани. Со временем, в лучшем случае все равно возникает рецидив. В худшем – в области травмированной гигромы может развиться воспалительная реакция вплоть до нагноения. После раздавливания рано или поздно оболочка заживает, восстанавливает свою герметичность, и гигромы появляется вновь.
Что делать самим?
Если вопрос с операцией еще не решился, а образование начинает интенсивно болеть, целесообразно постараться не нагружать больную руку. В идеале следует произвести иммобилизацию (создание неподвижности) сегмента конечности лонгетой. Местно и внутрь можно применять противовоспалительные препараты, неплохой эффект оказывает физиотерапия.
Когда делать операцию?
Гигрома – конечно, не рак, поэтому с операцией можно не спешить. Многие люди живут с этим образованием всею жизнь (иногда и не с одним), и не обращают на него никакого внимания.
 Об операции следует задуматься в случаях, когда гигрома создает неэстетичный внешний вид и вызывает боли при движениях. Еще одно показание к операции – быстрый рост образования. Если гирома явно увеличивается в размерах, затягивать с операцией не стоит, потому что большое образование будет труднее радикально удалить. А радикальная операция — основной залог отсутствия рецидива.
Галеппо Вадим Андреевич
Заведующий отделением, врач-хирург
Об операции следует задуматься в случаях, когда гигрома создает неэстетичный внешний вид и вызывает боли при движениях. Еще одно показание к операции – быстрый рост образования. Если гирома явно увеличивается в размерах, затягивать с операцией не стоит, потому что большое образование будет труднее радикально удалить. А радикальная операция — основной залог отсутствия рецидива.
Галеппо Вадим Андреевич
Заведующий отделением, врач-хирург
Типы, причины, когда обращаться к врачу и самопомощь
Лицевая боль является обычным явлением и часто является результатом головных болей и травм. Однако другие причины лицевой боли включают нервные заболевания, проблемы с челюстью и зубами, а также инфекции.
Лицевая боль может возникать в определенной области лица или иррадиировать в другую часть головы.
Врачи часто классифицируют лицевую боль по одному из нескольких типов, включая:
- зубную боль , связанную с проблемами зубов и десен
- нервная боль или невралгия, связанная с состояниями, поражающими лицевой нерв из-за проблем с кровеносными сосудами и кровотоком
В этой статье мы рассмотрим некоторые распространенные причины лицевых болей. Мы также обсуждаем, когда обращаться к врачу, диагностику и самопомощь.
Мы также обсуждаем, когда обращаться к врачу, диагностику и самопомощь.
Существует множество различных типов головной боли, некоторые из которых также могут вызывать лицевую боль. Некоторые из этих головных болей включают:
- Головные боли ледоруба вызывают острую колющую боль. Эти приступы сильной боли обычно длятся около 3 секунд и могут поражать виски, глазницы и боковые стороны головы.
- Кластерные головные боли обычно возникают очень внезапно и могут быть очень болезненными. Они вызывают жгучую боль вокруг глаз и висков, иногда отдающую в затылок. Другие симптомы могут включать насморк и красные опухшие глаза.
- Мигрень являются внезапными и тяжелыми и могут поражать только одну часть головы. Около трети людей с мигренью также испытывают ауру перед началом физической боли. Помимо зрительных и сенсорных нарушений, аура также может вызывать покалывание и онемение на одной стороне лица, тела или на обеих сторонах.

Людям, которые испытывают повторяющиеся головные боли, следует обратиться к врачу. Лечение варьируется в зависимости от типа головной боли, но может включать в себя соответствующие изменения образа жизни и прием определенных лекарств для предотвращения болезненных эпизодов и уменьшения симптомов.
Лицевая боль часто может быть связана с текущими или прошлыми травмами, особенно теми, которые повреждают нервы лица.
Примеры травм лица могут включать порезы и удары в результате падений, ударов, насилия и несчастных случаев.
В редких случаях операции на лице, например косметические процедуры, могут вызвать повреждение нервов, что приводит к лицевой боли.
Симптомы повреждения лицевых нервов также могут включать покалывание, онемение и даже паралич в пораженной области или вокруг нее.
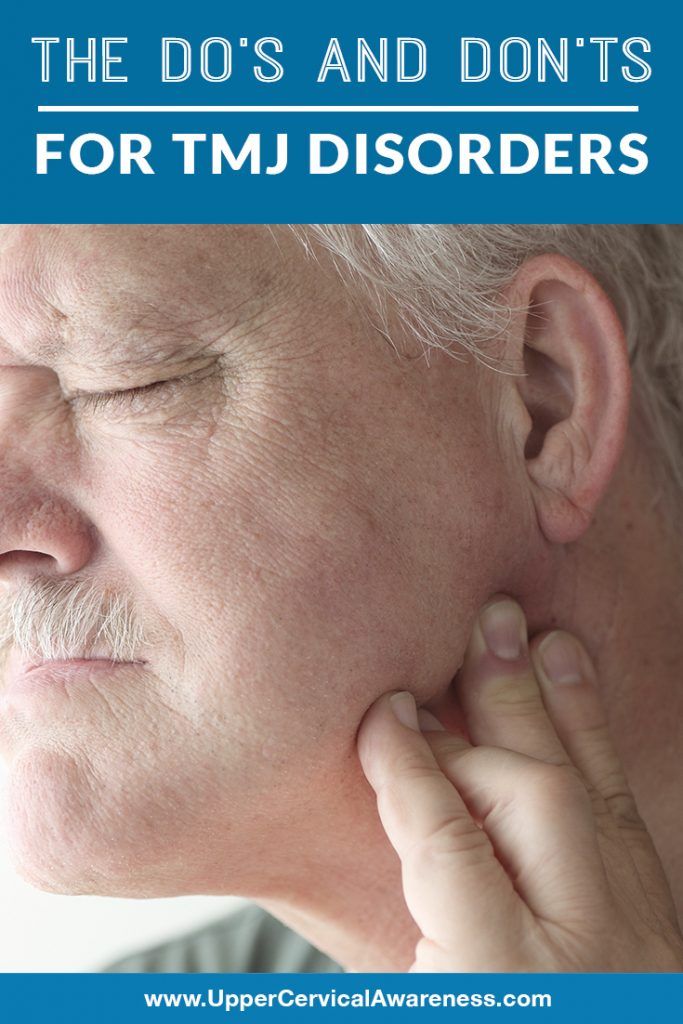
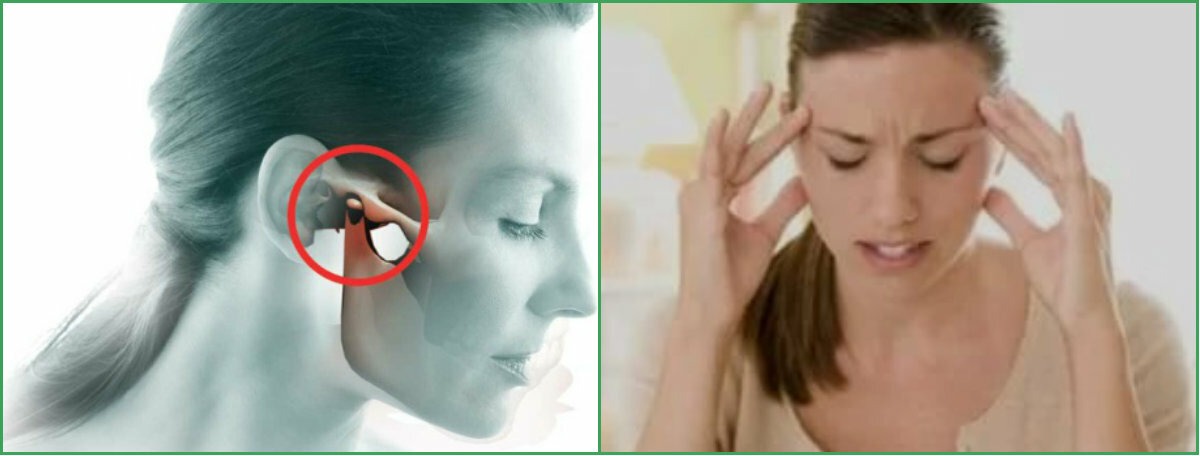
височно-нижнечелюстной сустав — это место, где челюстная кость или нижняя челюсть соединяется с черепом. Есть два височно-нижнечелюстных сустава, по одному с каждой стороны головы.
«Расстройства височно-нижнечелюстного сустава» — это общий термин для состояний, которые вызывают боль и проблемы с движением в челюстном суставе и мышцах.
По данным Национального института стоматологических и черепно-лицевых исследований, по некоторым оценкам, более 10 миллионов человек в Соединенных Штатах имеют заболевание ВНЧС.
Симптомы поражения ВНЧС могут включать:
- боль в челюсти, которая может иррадиировать в лицо, голову или шею
- ригидность челюстных мышц
- трудности с открыванием и закрыванием рта, которые могут включать запирание челюсти
- неприятные щелчки, хлопки или скрежет при движении челюсти
Человек может обнаружить, что боль усиливается при жевании. Челюсть также может ощущаться болезненной в суставе, даже когда она не двигается.
Лечение заболеваний ВНЧС зависит от тяжести симптомов у человека, но может включать:
- прием безрецептурных и отпускаемых по рецепту обезболивающих
- применение методов снижения стресса
- ношение шины для рта или прикуса
- хирургическое вмешательство по коррекции положения челюсти хроническое болевое расстройство, поражающее тройничный нерв на лице.
 Этот нерв имеет три основные ветви, которые обеспечивают чувствительность кожи головы, лба, щек, губ и нижней челюсти.
Этот нерв имеет три основные ветви, которые обеспечивают чувствительность кожи головы, лба, щек, губ и нижней челюсти. Невралгия тройничного нерва обычно поражает только одну сторону лица, но некоторые люди могут испытывать боль с обеих сторон.
Боль, как правило, возникает внезапно и может варьироваться по своему характеру от постоянной ноющей или жгучей боли до сильной колющей боли. Выполнение определенных движений или действий, таких как прием пищи, чистка зубов и нанесение макияжа, может вызвать болезненный эпизод, как и дуновение ветра в лицо.
Иногда эти эпизоды могут длиться несколько дней или даже недель. Со временем они могут стать более частыми и интенсивными.
Причины невралгии тройничного нерва могут включать:
- компрессия или давление на тройничный нерв
- повреждение нерва в результате травм, инсульта или операции на лице
- сопутствующие заболевания, такие как рассеянный склероз
Варианты лечения невралгии тройничного нерва включают: лекарства, отпускаемые по рецепту, такие как противосудорожные препараты, антидепрессанты и инъекции ботулинического токсина (ботокса)
- перенесшие операцию
Поделиться на PinterestСтоматолог может помочь диагностировать и лечить зубной абсцесс.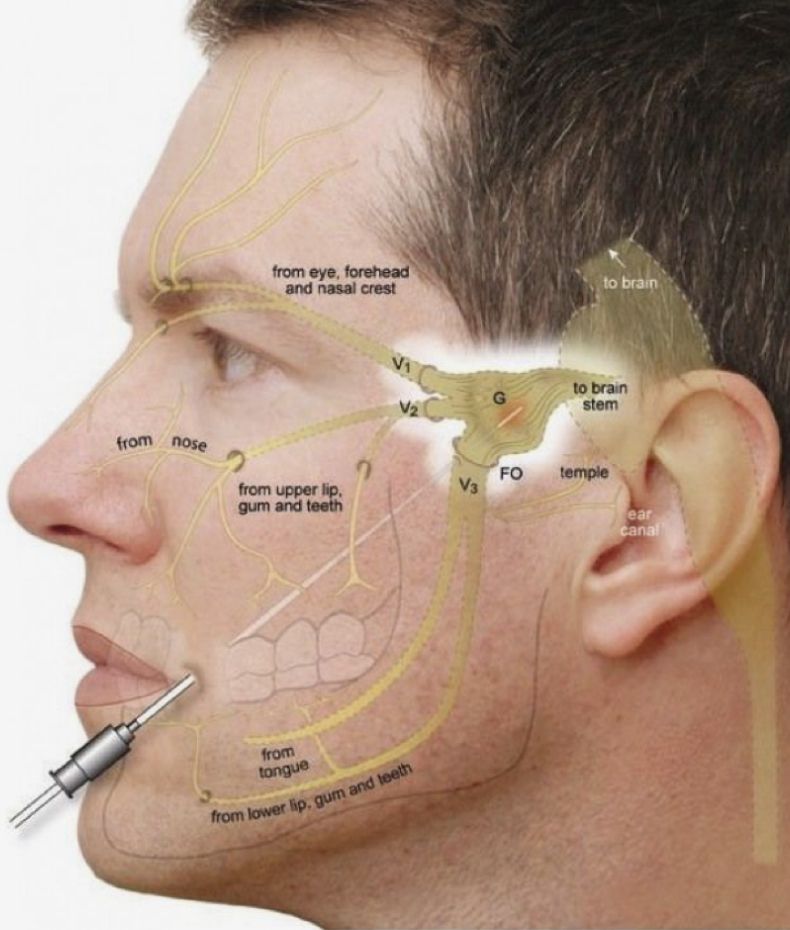
Зубной абсцесс представляет собой скопление гноя, которое может развиться, когда бактерии заражают мягкие ткани зуба.
Эти инфекции могут возникать, когда кариес или травмы, повреждающие зубы, позволяют бактериям проникнуть внутрь зуба.
Абсцессы могут вызывать пульсирующую боль, которая может иррадиировать в челюсть, лицо и шею. Другие симптомы могут включать:
- лихорадку
- болезненные, опухшие и красные десны
- шатающиеся зубы
- отек лица
- неприятный запах или привкус во рту
Людям с симптомами абсцесса следует как можно скорее обратиться к врачу. Абсцессы могут привести к более серьезным инфекциям, которые распространяются на челюсть и другие части рта.
Варианты лечения абсцесса зависят от причины и тяжести инфекции, но могут включать:
- прием антибиотиков для уничтожения бактерий
- профессиональное дренирование абсцесса
- удаление зуба или лечение корневых каналов
Синусит возникает при воспалении носовых пазух. Синусы — это небольшие полости, расположенные за носом, скулами и лбом.
Синусы — это небольшие полости, расположенные за носом, скулами и лбом.
Синусит обычно начинается после простуды, но носовые аллергии, такие как сенная лихорадка, также могут вызывать воспаление носовых пазух.
Воспаление внутри носовых пазух может вызвать закупорку, которая приводит к скоплению слизи. Другие симптомы синусита могут включать:
- боль, давление и болезненность в области лица, особенно вокруг носа, щек и лба
- заложенность или заложенность носа
- зеленая или желтая слизь из носа
- снижение обоняния
- лицевая боль и давление, особенно вокруг носа и глаз
Синусит часто проходит сам по себе без лечения. Однако у людей, симптомы которых длятся не менее 12 недель, может быть хронический синусит.
Варианты лечения включают прием безрецептурных обезболивающих, использование стероидных назальных спреев и промывание соленой водой.
Хотя синусит чаще всего возникает из-за вирусной инфекции, врач может иногда назначать антибиотики, если симптомы сохраняются 10 или более дней или если они ухудшаются.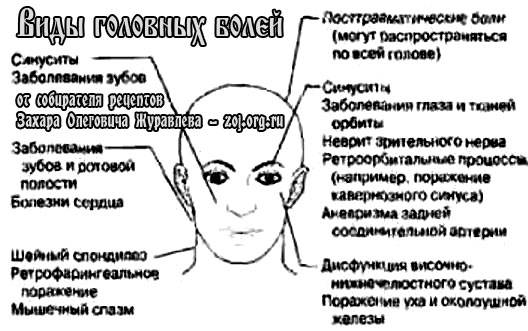 В этот момент врач может заподозрить бактериальную инфекцию.
В этот момент врач может заподозрить бактериальную инфекцию.
Если у человека хронический синусит, врач может порекомендовать операцию по открытию носовых ходов и облегчению дренажа.
Сиаладенит — это редкое заболевание, при котором слюнная железа во рту инфицируется и опухает. Инфекция обычно поражает околоушную железу перед ухом или поднижнечелюстную железу под подбородком.
Сиаладенит может вызывать боль на одной стороне рта или лица, рядом с инфицированной железой. Другие симптомы могут включать:
- лихорадку и озноб
- гной, стекающий в рот
- покраснение кожи вблизи инфицированной железы
- опухоль на одной стороне лица более вероятно развитие сиалоаденита. Однако не всегда есть очевидная причина.
Врач может прописать антибиотики людям с бактериальной инфекцией. Они также могут порекомендовать пить много жидкости и употреблять продукты и напитки, которые стимулируют выработку слюны, такие как кислые леденцы и лимонный сок.

Людям с сильной, усиливающейся или постоянной лицевой болью следует обратиться к врачу. Кроме того, обратитесь за медицинской помощью при наличии симптомов, которые могут указывать на инфекцию, таких как:
- лихорадка
- покраснение или покраснение
- сильная лицевая или зубная боль
- отек
- необъяснимая усталость
Поделиться на Pinterest Врач может порекомендовать МРТ сканирование, чтобы помочь диагностировать причину лицевой боли.
Чтобы диагностировать лицевую боль, врач обычно начинает с опроса пациента об его симптомах и истории болезни.
Они также могут провести медицинский осмотр.
Чтобы облегчить диагностику, врач может назначить визуализирующие исследования, такие как компьютерная томография, магнитно-резонансная томография или рентген.
Они также могут проводить исследования нервной проводимости, чтобы определить, насколько хорошо работают нервы на лице человека.
Легкую лицевую боль обычно можно лечить в домашних условиях.
 Эффективность самолечения зависит от основной причины, но некоторые рекомендации включают:
Эффективность самолечения зависит от основной причины, но некоторые рекомендации включают: - заворачивание пакета со льдом в ткань или полотенце и прикладывание его к пораженному участку на 10–20 минут несколько раз в день
- прием безрецептурных препаратов, таких как ибупрофен, напроксен или ацетаминофен, для облегчения боли
- держать голову приподнятой, чтобы способствовать оттоку слизи и жидкости с лица, чтобы уменьшить дискомфорт от синусита
- полоскание горла соленой водой три раза в день, чтобы облегчить состояние боль
Некоторые люди могут также найти дополнительные методы лечения, такие как иглоукалывание, хиропрактика и биологическая обратная связь, полезные при лицевой боли.
Лицевая боль часто может быть связана с головными болями и травмами. Однако другие причины включают проблемы с зубами, инфекции и нервные расстройства.
Людям с сильной, повторяющейся или постоянной лицевой болью следует обратиться к врачу, который сможет помочь определить основную причину и порекомендовать возможные методы лечения.
9 Причины боли в скулах и зубах
Боль в скулах и зубах может варьироваться от тупой до пульсирующей. Боль может быть острой и проходить сама по себе или постепенно усиливаться с течением времени.
Определение точной причины боли в скулах или зубной боли может быть сложной задачей. Вот несколько распространенных причин, а также рекомендуемые средства для облегчения боли.
Инфекция носовых пазух, также называемая синуситом, представляет собой воспаление или отек тканей носовых пазух. Это заполненная воздухом полость, расположенная возле носа.
У вас четыре придаточных пазухи носа, причем самая большая из ваших пазух (верхнечелюстная пазуха) расположена на челюсти рядом со скулами.
Воспаленная ткань носовых пазух вызывает различные симптомы, такие как:
- насморк
- головная боль
- заложенность носа
- лицевая боль в щеках
Боль и дискомфорт могут распространяться и на зубы.
Бактерии во рту из-за неправильной гигиены полости рта могут вызвать абсцесс зуба.
 Это инфекция, которая поражает зубы, десны и кости, но может распространиться на скулы и окружающие ткани, если ее не лечить.
Это инфекция, которая поражает зубы, десны и кости, но может распространиться на скулы и окружающие ткани, если ее не лечить. Абсцесс также увеличивает риск остеомиелита. Это инфекция, которая распространяется на вашу кость, например, на челюстную кость. Симптомы этой инфекции включают:
- сильную боль в челюсти или лицевую боль
- лихорадка
- озноб
- потливость
- усталость
Височно-нижнечелюстной сустав соединяет челюстную кость с черепом. Он действует как шарнир, позволяя вашей челюсти двигаться в разных направлениях.
Иногда этот сустав может смещаться, травмироваться или повреждаться артритом. Это вызывает боль при глотании, жевании или разговоре, а также треск или хлопки при движении челюсти.
Заболевание нервной системы, такое как невралгия тройничного нерва, также может вызывать боль в скулах и зубах.
Тройничный нерв обеспечивает чувствительность лица. Давление на этот нерв может вызвать боль в челюсти, зубах или щеках.

Точная причина сдавления не установлена, но некоторые действия могут спровоцировать это расстройство:
- жевание
- вибрация
- чистка зубов
- разговор
- движения головы
Частой причиной зубной боли является кариес или кариес. Это когда в твердой поверхности зуба образуются отверстия. Зубная боль может быть тупой или острой. У вас также может быть:
- Обухание
- Лихорадка
- Головная боль
Другие проблемы с зубами могут вызвать зубную боль, например:
- Треснутые зубы
- . Извержение новых зубов (мудрость) Имейте в виду, что нередки боли в скулах и зубах после стоматологической процедуры. Это включает боль после:
- удаления зуба
- корневого канала
- пломбирования зубов
Болезненность щек и зубов – это нормально. Но позвоните стоматологу, если опухоль или боль не исчезнут или усилятся через 3 дня.
Скрежетание зубами (бруксизм) является еще одной причиной боли в скулах и зубах.

Скрежетание зубами часто происходит во сне, поэтому вы можете не знать об этой проблеме. Но длительное скрежетание может вызвать:
- головные боли
- лицевые боли
- боли в ушах
- нарушение сна
- сломанные зубы
- боли в височно-нижнечелюстном суставе
Заболевание пародонта, или заболевание десен, разрушает мягкие ткани во рту, а также кости, поддерживающие зубы. Это состояние часто возникает из-за неправильной гигиены полости рта.
При отсутствии лечения тяжелая инфекция может привести к потере зубов. Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна.
Ишемическая болезнь сердца часто сопровождается болью в груди, одышкой и головокружением. Но это также может проявляться лицевой болью и дискомфортом в челюсти, щеке и шее.

Факторы риска ишемической болезни сердца включают:
- избыточный вес
- недостаток физической активности
- неправильное питание
- курение
Осложнения ишемической болезни сердца могут включать: 90 нарушение ритма сердца
- 0012
- стенокардия
- сердечный приступ
- внезапная смерть
В зависимости от основной причины боли в скулах и зубах следующие домашние средства могут облегчить дискомфорт: скопление.
- Избегайте горячей или холодной пищи и напитков, чтобы снизить чувствительность зубов.
- Приложите холодный компресс к скулам, чтобы снять воспаление и отек.
- Ешьте мягкую пищу или жидкости, такие как суп или вареные овощи.
- Избегайте определенных движений челюстью , пока не прекратится боль, таких как жевание резинки или широкое зевание.
- Практикуйте методы снятия стресса, чтобы расслабить мышцы челюсти и облегчить симптомы височно-нижнечелюстного сустава и скрежетания зубами.
- Используйте каппу на ночь, чтобы перестать скрипеть зубами.
Если у вас сильная боль в скулах или зубах, обратитесь к врачу. Усиление боли может указывать на состояния, которые необходимо лечить как можно скорее, чтобы предотвратить дальнейшие осложнения, такие как:
- кариес
- пародонтоз
- повреждение нервов
- инфекция
Если не лечить, инфекция может распространиться и попасть в кровоток. Симптомы инфекции включают:
- острую боль
- отек
- покраснение
- лихорадку
- озноб
- тошноту
- выделения изо рта получить удар в лицо.
Обратитесь за неотложной помощью, если у вас есть симптомы ишемической болезни сердца, в том числе:
- боль в груди
- слабость
- дискомфорт в руках
- одышка
Ваш врач может пройти обследование для диагностики или исключения сердечных заболеваний .
Если у вас инфекция носовых пазух или зубная инфекция, вам, вероятно, потребуются антибиотики для лечения инфекции.

Врач или стоматолог также может порекомендовать стоматологическую процедуру в зависимости от основной причины зубной боли. Это может включать:
- удаление зубов мудрости или поврежденного зуба
- пломбирование зубов
- корневые каналы или другие процедуры для восстановления сильно поврежденного зуба
Тяжелая инфекция зубов может потребовать хирургического вмешательства для удаления поврежденной ткани десны и кости.
Ишемическая болезнь сердца может потребовать лекарств, изменений в диете или физических упражнениях или операций, чтобы помочь улучшить работу сердца за счет уменьшения образования бляшек в артериях.
Боль в скулах и зубах не всегда серьезна, и боль может пройти сама по себе, если вы позаботитесь о себе.
Но некоторые причины боли требуют медицинской помощи. Позвоните врачу или стоматологу, если у вас сильный дискомфорт, ухудшение симптомов или симптомы инфекции.
9 Причины боли в скулах и зубах
Боль в скулах и зубах может варьироваться от тупой до пульсирующей.
 Боль может быть острой и проходить сама по себе или постепенно усиливаться с течением времени.
Боль может быть острой и проходить сама по себе или постепенно усиливаться с течением времени. Определение точной причины боли в скулах или зубной боли может быть сложной задачей. Вот несколько распространенных причин, а также рекомендуемые средства для облегчения боли.
Инфекция носовых пазух, также называемая синуситом, представляет собой воспаление или отек тканей носовых пазух. Это заполненная воздухом полость, расположенная возле носа.
У вас четыре придаточных пазухи носа, причем самая большая из ваших пазух (верхнечелюстная пазуха) расположена на челюсти рядом со скулами.
Воспаленная ткань носовых пазух вызывает различные симптомы, такие как:
- насморк
- головная боль
- заложенность носа
- лицевая боль в щеках
Боль и дискомфорт могут распространяться и на зубы.
Бактерии во рту из-за неправильной гигиены полости рта могут вызвать абсцесс зуба. Это инфекция, которая поражает зубы, десны и кости, но может распространиться на скулы и окружающие ткани, если ее не лечить.

Абсцесс также увеличивает риск остеомиелита. Это инфекция, которая распространяется на вашу кость, например, на челюстную кость. Симптомы этой инфекции включают:
- сильную боль в челюсти или лицевую боль
- лихорадка
- озноб
- потливость
- усталость
Височно-нижнечелюстной сустав соединяет челюстную кость с черепом. Он действует как шарнир, позволяя вашей челюсти двигаться в разных направлениях.
Иногда этот сустав может смещаться, травмироваться или повреждаться артритом. Это вызывает боль при глотании, жевании или разговоре, а также треск или хлопки при движении челюсти.
Заболевание нервной системы, такое как невралгия тройничного нерва, также может вызывать боль в скулах и зубах.
Тройничный нерв обеспечивает чувствительность лица. Давление на этот нерв может вызвать боль в челюсти, зубах или щеках.
Точная причина сдавления не установлена, но некоторые действия могут спровоцировать это расстройство:
- жевание
- вибрация
- чистка зубов
- разговор
- движения головы
Частой причиной зубной боли является кариес или кариес.
 Это когда в твердой поверхности зуба образуются отверстия. Зубная боль может быть тупой или острой. У вас также может быть:
Это когда в твердой поверхности зуба образуются отверстия. Зубная боль может быть тупой или острой. У вас также может быть: - Обухание
- Лихорадка
- Головная боль
Другие проблемы с зубами могут вызвать зубную боль, например:
- Треснутые зубы
- . Извержение новых зубов (мудрость) Имейте в виду, что нередки боли в скулах и зубах после стоматологической процедуры. Это включает боль после:
- удаления зуба
- корневого канала
- пломбирования зубов
Болезненность щек и зубов – это нормально. Но позвоните стоматологу, если опухоль или боль не исчезнут или усилятся через 3 дня.
Скрежетание зубами (бруксизм) является еще одной причиной боли в скулах и зубах.
Скрежетание зубами часто происходит во сне, поэтому вы можете не знать об этой проблеме. Но длительное скрежетание может вызвать:
- головные боли
- лицевые боли
- боли в ушах
- нарушение сна
- сломанные зубы
- боли в височно-нижнечелюстном суставе
Заболевание пародонта, или заболевание десен, разрушает мягкие ткани во рту, а также кости, поддерживающие зубы.
 Это состояние часто возникает из-за неправильной гигиены полости рта.
Это состояние часто возникает из-за неправильной гигиены полости рта. При отсутствии лечения тяжелая инфекция может привести к потере зубов. Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна.
Ишемическая болезнь сердца часто сопровождается болью в груди, одышкой и головокружением. Но это также может проявляться лицевой болью и дискомфортом в челюсти, щеке и шее.
Факторы риска ишемической болезни сердца включают:
- избыточный вес
- недостаток физической активности
- неправильное питание
- курение
Осложнения ишемической болезни сердца могут включать: 90 нарушение ритма сердца
- 0012
- стенокардия
- сердечный приступ
- внезапная смерть
В зависимости от основной причины боли в скулах и зубах следующие домашние средства могут облегчить дискомфорт: скопление.

- Избегайте горячей или холодной пищи и напитков, чтобы снизить чувствительность зубов.
- Приложите холодный компресс к скулам, чтобы снять воспаление и отек.
- Ешьте мягкую пищу или жидкости, такие как суп или вареные овощи.
- Избегайте определенных движений челюстью , пока не прекратится боль, таких как жевание резинки или широкое зевание.
- Практикуйте методы снятия стресса, чтобы расслабить мышцы челюсти и облегчить симптомы височно-нижнечелюстного сустава и скрежетания зубами.
- Используйте каппу на ночь, чтобы перестать скрипеть зубами.
Если у вас сильная боль в скулах или зубах, обратитесь к врачу. Усиление боли может указывать на состояния, которые необходимо лечить как можно скорее, чтобы предотвратить дальнейшие осложнения, такие как:
- кариес
- пародонтоз
- повреждение нервов
- инфекция
Если не лечить, инфекция может распространиться и попасть в кровоток. Симптомы инфекции включают:
Симптомы инфекции включают:
- острую боль
- отек
- покраснение
- лихорадку
- озноб
- тошноту
- выделения изо рта получить удар в лицо.
Обратитесь за неотложной помощью, если у вас есть симптомы ишемической болезни сердца, в том числе:
- боль в груди
- слабость
- дискомфорт в руках
- одышка
Ваш врач может пройти обследование для диагностики или исключения сердечных заболеваний .
Если у вас инфекция носовых пазух или зубная инфекция, вам, вероятно, потребуются антибиотики для лечения инфекции.
Врач или стоматолог также может порекомендовать стоматологическую процедуру в зависимости от основной причины зубной боли. Это может включать:
- удаление зубов мудрости или поврежденного зуба
- пломбирование зубов
- корневые каналы или другие процедуры для восстановления сильно поврежденного зуба
Тяжелая инфекция зубов может потребовать хирургического вмешательства для удаления поврежденной ткани десны и кости.

Ишемическая болезнь сердца может потребовать лекарств, изменений в диете или физических упражнениях или операций, чтобы помочь улучшить работу сердца за счет уменьшения образования бляшек в артериях.
Боль в скулах и зубах не всегда серьезна, и боль может пройти сама по себе, если вы позаботитесь о себе.
Но некоторые причины боли требуют медицинской помощи. Позвоните врачу или стоматологу, если у вас сильный дискомфорт, ухудшение симптомов или симптомы инфекции.
9 Причины боли в скулах и зубах
Боль в скулах и зубах может варьироваться от тупой до пульсирующей. Боль может быть острой и проходить сама по себе или постепенно усиливаться с течением времени.
Определение точной причины боли в скулах или зубной боли может быть сложной задачей. Вот несколько распространенных причин, а также рекомендуемые средства для облегчения боли.
Инфекция носовых пазух, также называемая синуситом, представляет собой воспаление или отек тканей носовых пазух.
 Это заполненная воздухом полость, расположенная возле носа.
Это заполненная воздухом полость, расположенная возле носа. У вас четыре придаточных пазухи носа, причем самая большая из ваших пазух (верхнечелюстная пазуха) расположена на челюсти рядом со скулами.
Воспаленная ткань носовых пазух вызывает различные симптомы, такие как:
- насморк
- головная боль
- заложенность носа
- лицевая боль в щеках
Боль и дискомфорт могут распространяться и на зубы.
Бактерии во рту из-за неправильной гигиены полости рта могут вызвать абсцесс зуба. Это инфекция, которая поражает зубы, десны и кости, но может распространиться на скулы и окружающие ткани, если ее не лечить.
Абсцесс также увеличивает риск остеомиелита. Это инфекция, которая распространяется на вашу кость, например, на челюстную кость. Симптомы этой инфекции включают:
- сильную боль в челюсти или лицевую боль
- лихорадка
- озноб
- потливость
- усталость
Височно-нижнечелюстной сустав соединяет челюстную кость с черепом.
 Он действует как шарнир, позволяя вашей челюсти двигаться в разных направлениях.
Он действует как шарнир, позволяя вашей челюсти двигаться в разных направлениях. Иногда этот сустав может смещаться, травмироваться или повреждаться артритом. Это вызывает боль при глотании, жевании или разговоре, а также треск или хлопки при движении челюсти.
Заболевание нервной системы, такое как невралгия тройничного нерва, также может вызывать боль в скулах и зубах.
Тройничный нерв обеспечивает чувствительность лица. Давление на этот нерв может вызвать боль в челюсти, зубах или щеках.
Точная причина сдавления не установлена, но некоторые действия могут спровоцировать это расстройство:
- жевание
- вибрация
- чистка зубов
- разговор
- движения головы
Частой причиной зубной боли является кариес или кариес. Это когда в твердой поверхности зуба образуются отверстия. Зубная боль может быть тупой или острой. У вас также может быть:
- Обухание
- Лихорадка
- Головная боль
Другие проблемы с зубами могут вызвать зубную боль, например:
- Треснутые зубы
- .
 Извержение новых зубов (мудрость) Имейте в виду, что нередки боли в скулах и зубах после стоматологической процедуры. Это включает боль после:
Извержение новых зубов (мудрость) Имейте в виду, что нередки боли в скулах и зубах после стоматологической процедуры. Это включает боль после: - удаления зуба
- корневого канала
- пломбирования зубов
Болезненность щек и зубов – это нормально. Но позвоните стоматологу, если опухоль или боль не исчезнут или усилятся через 3 дня.
Скрежетание зубами (бруксизм) является еще одной причиной боли в скулах и зубах.
Скрежетание зубами часто происходит во сне, поэтому вы можете не знать об этой проблеме. Но длительное скрежетание может вызвать:
- головные боли
- лицевые боли
- боли в ушах
- нарушение сна
- сломанные зубы
- боли в височно-нижнечелюстном суставе
Заболевание пародонта, или заболевание десен, разрушает мягкие ткани во рту, а также кости, поддерживающие зубы. Это состояние часто возникает из-за неправильной гигиены полости рта.
При отсутствии лечения тяжелая инфекция может привести к потере зубов.
 Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна.
Инфекция также может распространяться на другие части вашего тела и, как считается, увеличивает риск таких заболеваний, как болезни сердца. Исследования связи между болезнями десен и болезнями сердца все еще продолжаются, поэтому точная связь до сих пор неясна. Ишемическая болезнь сердца часто сопровождается болью в груди, одышкой и головокружением. Но это также может проявляться лицевой болью и дискомфортом в челюсти, щеке и шее.
Факторы риска ишемической болезни сердца включают:
- избыточный вес
- недостаток физической активности
- неправильное питание
- курение
Осложнения ишемической болезни сердца могут включать: 90 нарушение ритма сердца
- 0012
- стенокардия
- сердечный приступ
- внезапная смерть
В зависимости от основной причины боли в скулах и зубах следующие домашние средства могут облегчить дискомфорт: скопление.
- Избегайте горячей или холодной пищи и напитков, чтобы снизить чувствительность зубов.

- Приложите холодный компресс к скулам, чтобы снять воспаление и отек.
- Ешьте мягкую пищу или жидкости, такие как суп или вареные овощи.
- Избегайте определенных движений челюстью , пока не прекратится боль, таких как жевание резинки или широкое зевание.
- Практикуйте методы снятия стресса, чтобы расслабить мышцы челюсти и облегчить симптомы височно-нижнечелюстного сустава и скрежетания зубами.
- Используйте каппу на ночь, чтобы перестать скрипеть зубами.
Если у вас сильная боль в скулах или зубах, обратитесь к врачу. Усиление боли может указывать на состояния, которые необходимо лечить как можно скорее, чтобы предотвратить дальнейшие осложнения, такие как:
- кариес
- пародонтоз
- повреждение нервов
- инфекция
Если не лечить, инфекция может распространиться и попасть в кровоток. Симптомы инфекции включают:
- острую боль
- отек
- покраснение
- лихорадку
- озноб
- тошноту
- выделения изо рта получить удар в лицо.

Обратитесь за неотложной помощью, если у вас есть симптомы ишемической болезни сердца, в том числе:
- боль в груди
- слабость
- дискомфорт в руках
- одышка
Ваш врач может пройти обследование для диагностики или исключения сердечных заболеваний .
Если у вас инфекция носовых пазух или зубная инфекция, вам, вероятно, потребуются антибиотики для лечения инфекции.
Врач или стоматолог также может порекомендовать стоматологическую процедуру в зависимости от основной причины зубной боли. Это может включать:
- удаление зубов мудрости или поврежденного зуба
- пломбирование зубов
- корневые каналы или другие процедуры для восстановления сильно поврежденного зуба
Тяжелая инфекция зубов может потребовать хирургического вмешательства для удаления поврежденной ткани десны и кости.
Ишемическая болезнь сердца может потребовать лекарств, изменений в диете или физических упражнениях или операций, чтобы помочь улучшить работу сердца за счет уменьшения образования бляшек в артериях.
Боль в скулах и зубах не всегда серьезна, и боль может пройти сама по себе, если вы позаботитесь о себе.
Но некоторые причины боли требуют медицинской помощи. Позвоните врачу или стоматологу, если у вас сильный дискомфорт, ухудшение симптомов или симптомы инфекции.
2022 Код диагноза по МКБ-10 G50.1: Атипичная лицевая боль
- Коды МКБ-10-СМ ›
- G00-G99 Заболевания нервной системы ›
- G50-G59 Заболевания нервов, нервных корешков и сплетений ›
- G50- Заболевания тройничного нерва ›
- 2022 Код диагноза по МКБ-10-CM G50.1
Атипичная лицевая боль
- 2016 2017 2018 2019 2020 2021 2022 Оплачиваемый/конкретный код
- G50.1 — это оплачиваемый/специфический код МКБ-10-CM, который можно использовать для обозначения диагноза в целях возмещения расходов.

- Редакция МКБ-10-КМ G50.1 2022 г. вступила в силу 1 октября 2021 г.
- Это американская версия ICD-10-CM G50.1 — другие международные версии ICD-10 G50.1 могут отличаться.
Следующие коды выше G50.1 содержат обратные ссылки на аннотации
обратные ссылки на аннотации
В этом контексте обратные ссылки на аннотации относятся к кодам, которые содержат:
- Применимо к аннотациям или
- код также также аннотации, или
- код первые аннотации, или
- , исключающие 1 аннотации, или
- , исключающие 2 аннотации, или
- , включают в себя дополнительные аннотации 9009
- 3333 годы, или
- . G50.1:
- G00-G99
2022 МКБ-10-СМ Диапазон G00-G99
Заболевания нервной системы
Тип 2 Исключая
- определенные состояния, возникающие в перинатальном периоде (P04-P96)
- некоторые инфекционные и паразитарные болезни (А00-В99)
- осложнения беременности, родов и послеродового периода (О00-О9А)
- врожденные пороки развития, деформации и хромосомные аномалии (Q00-Q99)
- эндокринные, алиментарные и болезни обмена веществ (E00-E88)
- травмы, отравления и некоторые другие последствия внешних причин (S00-T88)
- новообразования (C00-D49)
- симптомы, признаки и аномальные клинические и лабораторные данные, не классифицированные в других рубриках (R00- R94)
- G50-G59
2022 МКБ-10-СМ Диапазон G50-G59
Заболевания нервов, нервных корешков и сплетений
Тип 1 Исключает
- нарушения — см.
 Травмы нервов по областям тела
Травмы нервов по областям тела - невралгия БДУ (M79.2)
- неврит БДУ (M79.2)
- периферический неврит при беременности (O26.82-)
- радикулит БДУ (M54.1-)
- нарушения — см.
- G50
ICD-10-CM Diagnosis Code G50
Disorders of trigeminal nerve
- 2016 2017 2018 2019 2020 2021 2022 Non-Billable/Non-Specific Code
Includes
- disorders of 5th cranial nerve
Примерные синонимы
- Атипичная лицевая боль
МКБ-10-CM G50.1 сгруппирована в группе (группах), связанной с диагностикой (MS-DRG v39)..0):
- 073 Заболевания черепных и периферических нервов с mcc
- 074 Заболевания черепных и периферических нервов без mcc
Преобразование G50.
 1 в ICD-9-CM
1 в ICD-9-CM История кода
- 2016 (действует с 01.10.2015) : Новый код (первый год непроектной МКБ-10-КМ)
- 2017 (действует с 01.10.2016) : без изменений
- 2018 (действует с 01.10.2017) : Без изменений
- 2019 (действует с 01.10.2018) : без изменений
- 2020 (действует с 01.10.2019) : Без изменений
- 2021 (действует с 01.10.2020) : Без изменений
- 2022 (действует с 01.10.2021) : Без изменений
Аннотации кода, содержащие обратные ссылки на G50.1:
-
Тип 2 Исключает: G44, G89, R51
Код диагноза по МКБ-10 G44
Другие синдромы головной боли
- 2016 2017 2018 2019 2020 2021 2022 Неизлежащий/неспецифический код
Тип 1 исключает
- Головная боль NOS (R51,9)
Тип 2 исключает
- 999999
Тип 2.
 .1)
.1) - G00-G99
- головная боль вследствие люмбальной пункции (G97.1)
- мигрень (G43.-)
- невралгия тройничного нерва (G50.0)
Код диагноза по МКБ-10-КМ G89
боль, не в других местах, классифицированных
- 2016 2017 2018 2019 2020 2021 2022 Неизлежащий/неспецифический код
Код также
- Связанные психологические факторы, связанные с болью (F45.42)
Тип 1 Эк.0009 генерализованная боль БДУ (R52)
Тип 2 Исключая
- атипичная лицевая боль (G50.1) G44.-)
- локализованная боль неуточненного типа — кодируют боль по локализации, например:
- боль в животе (R10.-)
- боль в спине (M54.
 9)
9) - боль в груди (N64.4)
- боль в груди (R07.1-R07.9)
- боль в ушах (H92.0-)
- боль в глазах (H57.1)
- головная боль (R51.9)
- боль в суставах (M25.5-)
- боль в конечностях (M79.6-)
- боль в поясничной области (M54.5-) )
- болезненное мочеиспускание (R30.9)
- тазовая и промежностная боль (R10.2)
- боль в плече (M25.51-)
- боль в позвоночнике (M54.-)
- боль в горле (R07.0)
- боль в языке (K14.6)
- зубная боль (K08.8)
- почечная колика (N23)
- мигрень (G43.-)
- миалгия (M79).1-)
- боль от протезов, имплантатов и трансплантатов (T82.84, T83.84, T84.84, T85.84-)
- синдром фантомной конечности с болью (G54.6)
- вульварный вестибулит ( N94.810)
- вульводиния (N94.81-)
Код диагноза по МКБ-10-КМ R51
Головная боль
- 2016 2017 2018 2019 2020 2021 — преобразовано в исходный код 2022 Неоплачиваемый/неконкретный код
Тип 2 Исключая
- атипичная лицевая боль (G50.
 1)
1) - мигрень и другие синдромы головной боли (G43-G44)
- невралгия тройничного нерва (G50.0)
Записи индекса диагностики, содержащие обратные ссылки на G50.1:
- Pain (S) R52-см. Также болезненный
ICD-10-CM Код диагностики R52
боль, неопределенная
- 2016 2017 2019 2020 2021 2022. /Специальный код
Применимо к
- Острая боль NOS
- ОБЩИЙ ПАНЕТ NOS
- ПАНЯ NOS
Тип 1 исключает
- Островая и хроническая боль, не в других местах (G89.-)
- Локализированная боль, кодовая, кодовая. локализации боли, например:
- боль в животе (R10.-)
- боль в спине (M54.9)
- боль в груди (N64.4)
- боль в груди (R07.1-R07.9)
- боль в ушах (H92.0-)
- боль в глазах (H57.1)
- головная боль (R51.9)
- боль в суставах (M25.
 5-)
5-) - боль в конечностях (M79.6-)
- боль в поясничной области (M54.5-)
- тазовая и промежностная боль (R10.2)
- боль в плече (M25.51-)
- боль в позвоночнике (M54.-)
- боль в горле (R07.0)
- боль в языке (K14.6)
- зубная боль (K08.8)
- почечная колика (N23)
- болевые расстройства, связанные исключительно с психологическими факторами (F45.41)
- Тик (расстройство) F95.9
ICD-10-CM Код диагностики F95.9
TIC расстройство, неопределенное
- 2016 2017 2018 2019 2020 2021 2022 ОБЪЕКТ/Специфический код
Применимо к
- TIC NOS
92599000 - Постгерпетическая невралгия (боль, которая продолжается после приступа опоясывающего лишая)
- Невралгия тройничного нерва (колющая или подобная электрическому разряду боль в частях лица)
- Алкогольная невропатия
Причины невралгии включают:
- Химическое раздражение
- Хроническая болезнь почек
- Диабет
- Инфекции, такие как опоясывающий герпес (опоясывающий лишай), ВИЧ/СПИД, болезнь Лайма и сифилис расстройство)
- Давление на нервы близлежащими костями, связками, кровеносными сосудами или опухолями
- Травма (в том числе хирургическая)
Во многих случаях причина неизвестна.

Постгерпетическая невралгия и невралгия тройничного нерва являются двумя наиболее распространенными формами невралгии. Родственная, но менее распространенная невралгия поражает языкоглоточный нерв, который обеспечивает чувствительность горла.
Невралгия чаще встречается у пожилых людей, но может возникнуть в любом возрасте.
Симптомы могут включать любые из следующих:
- Повышенная чувствительность кожи по ходу поврежденного нерва, так что любое прикосновение или давление ощущается как боль
- Острая или колющая боль по ходу нерва , в одном и том же месте каждый эпизод, приходит и уходит (прерывистый) или является постоянным и жгучим, и может ухудшаться при перемещении области
- Слабость или полный паралич мышц, иннервируемых одним и тем же нервом
Медицинский работник проведет медицинский осмотр и спросит о симптомах.
Обследование может показать:
- Аномальные ощущения на коже
- Проблемы с рефлексами
- Потеря мышечной массы
- Отсутствие потоотделения (потоотделение контролируется нервами)
- Болезненность по ходу нерва 90 точек даже легкое прикосновение вызывает боль)
- Анализы крови для проверки уровня сахара в крови, функции почек и других возможных причин невралгии
- Магнитно-резонансная томография (МРТ)
- Исследование нервной проводимости с электромиографией
- УЗИ
- Спинномозговая пункция (люмбальная пункция)
- Антидепрессанты
- Противосудорожные препараты
- Безрецептурные или отпускаемые по рецепту обезболивающие
- Болеутоляющие средства в виде кожных пластырей или кремов
- Уколы обезболивающими (анестезирующими) препаратами
- Блокада нервов
- Физиотерапия (при некоторых типах невралгии, особенно постгерпетической невралгии)
- Процедуры для снижения чувствительности нерва (например, абляция нерва с использованием радиочастоты, тепла, компрессии баллоном или инъекций химических веществ)
- Хирургия для снятия давления от нерва
- Альтернативная терапия, такая как иглоукалывание или биологическая обратная связь
- Проблемы после хирургического вмешательства
- Инвалидность, вызванная болью
- Побочные эффекты лекарств, используемых для снятия боли
- Стоматологические процедуры, которые не требуются до постановки диагноза невралгии
- У вас развился опоясывающий лишай
- У вас есть симптомы невралгии, особенно если безрецептурные обезболивающие не облегчают вашу боль
- У вас сильная боль (обратитесь к специалисту по обезболиванию)
- Центральная нервная система и периферическая нервная система
-
Коды МКБ-10-СМ, смежные с G50.1
G47.59Другая парасомния
G47. 6 Двигательные расстройства, связанные со сном
6 Двигательные расстройства, связанные со сном
G47.61 Расстройство периодических движений конечностей
909:30 G47.62 Судороги ног, связанные со сном
G47.63 Бруксизм, связанный со сном G47.69Другие двигательные расстройства, связанные со сном
G47. 8 Другие расстройства сна
8 Другие расстройства сна
G47.9 Расстройство сна неуточненное
909:30 G50 Заболевания тройничного нерва
G50.0 Невралгия тройничного нерва
G50.1 Атипичная лицевая боль
G50.8 Другие поражения тройничного нерва
G50.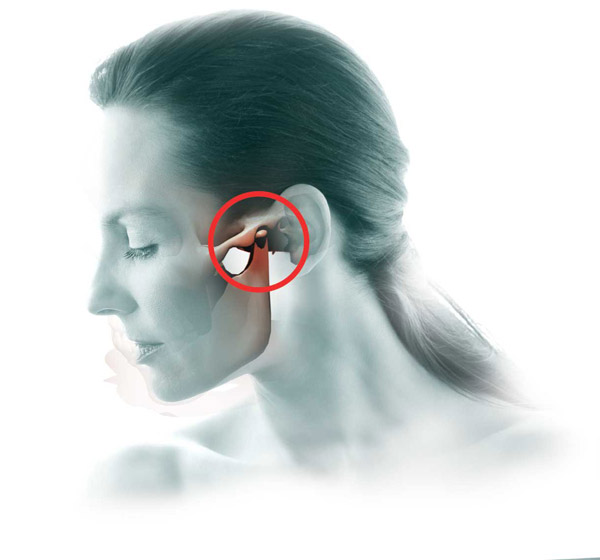 9 Поражение тройничного нерва неуточненное
9 Поражение тройничного нерва неуточненное
909:30 G51 Заболевания лицевого нерва
G51.0 Паралич Белла
G51.1 Геникулярный ганглионит
909:30 G51.2 Синдром Мелькерссона
G51.3 Клонический гемифациальный спазм
G51. 31 …… правый
31 …… правый
G51.32 …… слева
G51.33 …… двусторонний
Требования о возмещении с датой вручения 1 октября 2015 г. или после этой даты требуют использования кодов МКБ-10-CM.
Невралгия: Медицинская энциклопедия MedlinePlus
Невралгия — это острая, шокирующая боль, которая следует по пути нерва и возникает из-за раздражения или повреждения нерва.
К распространенным невралгиям относятся:
Вам также может понадобиться обратиться к стоматологу, если боль в лице или челюсти. Стоматологический осмотр может исключить стоматологические заболевания, которые могут вызывать лицевую боль (например, абсцесс зуба).
Стоматологический осмотр может исключить стоматологические заболевания, которые могут вызывать лицевую боль (например, абсцесс зуба).
Другие симптомы (например, покраснение или отек) могут помочь исключить такие состояния, как инфекции, переломы костей или ревматоидный артрит.
Специфических тестов на невралгию не существует. Но для выяснения причины боли могут быть проведены следующие анализы:
Лечение зависит от причины, локализации и тяжести боли.
Лекарства для снятия боли могут включать:
Процедуры могут не улучшить симптомы и могут вызвать потерю чувствительности или ненормальные ощущения.
Когда другие методы лечения не помогают, врачи могут попробовать провести стимуляцию нервов или спинного мозга. В редких случаях пробуют процедуру, называемую стимуляцией моторной коры (MCS). Электрод помещается над частью нерва, спинного мозга или головного мозга и подсоединяется к генератору импульсов под кожей. Это изменяет то, как ваши нервы сигнализируют, и это может уменьшить боль.
Большинство невралгий не угрожают жизни и не являются признаками других угрожающих жизни заболеваний. При сильной боли, которая не проходит, обратитесь к специалисту по боли, чтобы изучить все варианты лечения.
Большинство невралгий поддаются лечению. Приступы боли обычно приходят и уходят. Но приступы могут стать более частыми у некоторых людей по мере взросления.
Иногда состояние может улучшиться само по себе или исчезнуть со временем, даже если причина не найдена.
Осложнения могут включать:
Обратитесь к врачу, если:
Строгий контроль уровня сахара в крови может предотвратить повреждение нервов у людей с диабетом. В случае опоясывающего лишая противовирусные препараты и вакцина против вируса опоясывающего герпеса могут предотвратить невралгию.
В случае опоясывающего лишая противовирусные препараты и вакцина против вируса опоясывающего герпеса могут предотвратить невралгию.
Нервная боль; Болезненная невропатия; Нейропатическая боль
Katirji B. Заболевания периферических нервов. В: Дарофф Р.Б., Янкович Дж., Мацциотта Дж.К., Померой С.Л., ред. Неврология Брэдли в клинической практике . 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2016: глава 107.
Scadding JW, Koltzenburg M. Болезненные периферические невропатии. В: McMahon SB, Koltzenburg M, Tracey I, Turk DC, eds. Уолл и Учебник боли Мелзака . 6-е изд. Филадельфия, Пенсильвания: Эльзевир Сондерс; 2013: глава 65.
Смит Г., Шай М.Е. Периферические невропатии. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 392.
Обновлено: Амит М. Шелат, DO, FACP, FAAN, лечащий невролог и доцент клинической неврологии Медицинской школы Возрождения Университета Стоуни-Брук, Стоуни-Брук, Нью-Йорк.

 Тяжелая травма головы может стать источником перелома обеих челюстей одновременно, то есть, верхней и нижней.
Тяжелая травма головы может стать источником перелома обеих челюстей одновременно, то есть, верхней и нижней.