Хейлит на губах, Новости дерматологии и медицины
Хейлит – воспалительное заболевание на губах. Из-за того, что кожа губ очень нежная и обходится без защитного слоя, часто подвергается внешнему воздействию, это заболевание встречается у людей не так уж и редко. Погодные условия, перепады температур и прочие факторы приводят к тому, что нежная кожа губ пересыхает, шелушится и трескается. Из-за этих неприятных симптомов начинается воспалительный процесс.
Медики выделяют два типа хейлитов. Заболевание может быть как самостоятельным, так и появиться в результате какой-либо болезни (симптоматическим). По тому, как болезнь протекает, хейлиты можно разделить на три вида: острый, подострый и хронический.
Причины появления
Воспаление может появиться по разным причинам. Например:
- Постоянные температурные перепады, переменчивый климат;
-
Регулярное воздействие факторов, раздражающих кожу губ вкупе с ослабленной иммунной системой.

- Косметика, закупоривающая поры. Из-за нее появляются микротрещинки и шелушение;
- Очень часто хейлит возникает на почве дерматозов;
- Аллергический хейлит может быть вызван самыми разными факторами: от УФ-излучения до химических веществ.
Также хейлит может являться симптомом какого-либо более серьезного недуга, а не самостоятельным заболеванием.
Виды хейлита и их признаки
- Эксфолиативный хейлит – поражение красной каймы губ. Основной симптом – шелушение, которое распространяется непосредственно на красной кайме губ, не затрагивая кожу и слизистую. Обычно страдает только часть красной каймы, а вот участки возле уголков губ и границы с кожей остаются нетронутыми. Чаще всего с этой разновидностью хейлита сталкиваются женщины. Неврологические расстройства, такие как тревожность, депрессии, волнение, являются основными причинами появления эксфолиативного хейлита.
 Также заболевание может возникнуть на почве гиперфункции щитовидной железы. Данная форма хейлита передается наследственно в качестве изменения иммунной системы. Ситуация может осложняться сухой кожей. Если человек сталкивает с обеими проблемами, к симптомам добавляются жжение, сухость губ, появление чешуек. Как правило, данное заболевание длится долго, самоизлечение ему не свойственно. Иногда наступают периоды улучшений и ухудшений состояния больного. Также его могут беспокоить болевые ощущения и отечность губ.
Также заболевание может возникнуть на почве гиперфункции щитовидной железы. Данная форма хейлита передается наследственно в качестве изменения иммунной системы. Ситуация может осложняться сухой кожей. Если человек сталкивает с обеими проблемами, к симптомам добавляются жжение, сухость губ, появление чешуек. Как правило, данное заболевание длится долго, самоизлечение ему не свойственно. Иногда наступают периоды улучшений и ухудшений состояния больного. Также его могут беспокоить болевые ощущения и отечность губ. - Гландулярный хейлит возникает из-за приобретенного или врожденного разрастания малых слюнных желез. Произойти это может из-за воспалительного заболевания парадонта, зубного камня, кариеса. Эти недуги делают возможным проникновение инфекции через расширенные отверстия выводных протоков слюнных желез. Обычно воспаление затрагивает именно нижнюю губу, реже – обе. Появляется гландулярный хейлит у людей взрослых, как правило, после 30 лет. Данная форма заболевания может привести к развитию онкологии.

- Атопический хейлит. Данная форма хейлита является проявлением атопического дерматита или нейродерматита. Серьезную роль здесь играет аллергическая предрасположенность.
- Экзематозный хейлит. Эта форма характеризуется сильным отеком губ. На них образуются мокнущие корочки, красная кайма покрывается везикулами, губы сильно зудят.
- Кандидозный хейлит возникает при сниженном иммунитете и первоначально начинается покраснение внешней поверхности губ и слизистой внутри. Губы отекают, и их внутренняя сторона покрывается пленкой сероватого цвета. Слизистая оболочка воспаляется, на ней появляется налет, напоминающий творожную массу.
- Контактный хейлит возникает как аллергия на внешние раздражители. На губах возникает отек и жжение, появляются мелкие пузырьки, которые лопаясь образуют эрозии на коже и слизистой.
- Гиповитаминозный хейлит – может развиться при недостатке витаминов группы В.
 Для этой формы характерен зуд, жжение на губах, языке и слизистой, на красной кайме образуются болезненные, кровоточащие трещинки.
Для этой формы характерен зуд, жжение на губах, языке и слизистой, на красной кайме образуются болезненные, кровоточащие трещинки. - Ангулярный хейлит — возникает при пониженном иммунитете или ВИЧ-инфекции. Его часто называют «заедой». Бывает он кандидозным и стрептококковым. Проявляется покраснением, трещинками, корками, ранками.
- Макрохейлит – характеризуется длительным, стойким отеком, сильным зудом и жжением. Кожа на губах лоснящаяся, но цвет ее не меняется.
Симптомы хейлита зависят от формы заболевания, тяжести протекания, площади повреждения поверхности губ. Также большую роль играет питание, место работы и используемая косметика. Если говорить в общем, то симптомами являются: отек губ, припухлость, трещинки, сухость, жжение, каемка красного цвета вокруг губ, гной, бляшки, корочки. Серьезным осложнением является переход любого из хейлитов в хроническую форму. Однако, при своевременном обращении к врачу и правильно подобранном лечении хейлит можно вылечить или хотя бы привести к стойкой ремиссии.
Как лечить герпес на губах
Главные симптомы вируса герпеса и способы борьбы с ним.
Практически каждому из нас знакомы неприятные маленькие пузырьки на губах. Они чешутся и болят, а еще – совсем не симпатичные на вид. Все эти неприятные симптомы вызывает вирус герпеса. Какие существуют виды герпеса, каким образом можно вылечить вирус, и насколько он опасен – читайте дальше.
ЧИТАЙТЕ ТАКЖЕ: Цистит и мочекаменная болезнь: Простые правила профилактики
Герпес – распространенное вирусное заболевание с характерными высыпаниями в виде пузырьков, которые сгруппированы между собой и концентрируются в определенном участке тела человека. Чаще всего герпес проявляет себя в форме губной инфекции, в народе этот его вид называются «простудой и губах». Однако существуют и другие виды герпеса.
Герпес 1 (или вирус простого герпеса) 2 типа чаще всего инфицируют рот и лицо. Главный симптом – появление характерных пузырьков, и обращает внимание пациентов и идентифицирует проявления вируса герпеса.
Герпес 3 типа провоцирует ветряную оспу у детей. Количество пузырьков на различных участках тела увеличивается. Появляется зуд, повышенная температура и слабость.
Самыми опасными считаются герпес 4, 5 и 6 типа. Вирус вызывает инфекционный мононуклеоз, лимфому Беркета. Болезнь поражает слизистые оболочки, также возможно поражение печени и селезенки. Человек ощущает повышение температуры, слабость, боль в мышцах, возможна ангина.
На самом деле, существует больше ста видов вируса герпеса. Восемь из них могут поразить человека. Эксперты утверждают, что герпесом заражены около 2/3 населения планеты, но у всех болезнь проявляется по-разному.
Вирус герпеса проявляет себя только в том случае, если иммунная система организма ослаблена. После этого он «поселяется» в наших нервных клетках. Герпес могут вызывать
:— переохлаждение или перегрев тела,
— перенесение заболевания,
— постоянный стресс и тому подобное.
Симптомы герпеса:
Герпес проявляется, как совокупность пузырьков, похожих на маленькие пузырьки красного цвета. В зависимости от видов герпеса, пузырьки могут объединяться в одно целое и увеличиваться в размерах. Герпес также провоцирует жжение и зуд.
Вокруг вируса герпеса существует множество мифов, а особенно они касаются способов его лечения. Полностью вылечить герпес невозможно. Этот вирус настолько приживается, что, однажды попав в организм, остается с нами навсегда. У других людей наоборот – он может и не проявляться вообще. Интенсивность клинического проявления вируса зависит от состояния иммунитета каждого человека.
Когда вирус герпеса все же проявил себя, действенное лечение обеспечит специальный крем. Он 
Важным вопросом при выборе крема против герпеса являются концентрации действующего вещества. 5% — это самая высокая концентрация ацикловира в кремах против герпеса на губах. Также нужно обращать внимание на количество крема в тюбике. 5 г может быть достаточным для курса лечения. Кроме того, на рынке существуют кремы и мази, вместимость которых составляет от 2 до 15 г. Двухграмовий тюбик понадобится тем, кому требуется минимальное количество средства. Тюбики по 15 г могут использоваться для длительного лечения вируса и для нанесения на значительные по размеру участки тела.
Перед применением препарата советуем обязательно проконсультироваться с врачом и ознакомиться с инструкцией использования лекарственного средства.
Чтобы избежать риска заражения герпесом, следует вести здоровый образ жизни, тщательно заботиться о личной гигиене и помнить о здоровом питании, насыщенным витаминами и питательными веществами.
ЧИТАЙТЕ ТАКЖЕ: Как предотвратить расстройства желудка летом
Теги:
#здоровье #полезные советы
Новости по теме
Завтрак с 1+1
Если ядерный взрыв: чем запастись, где спрятаться и как уберечься от радиации (советы Ярослава Вуса)
5 октября
#война
Началась первая магнитная буря октября: сколько будет продолжаться и как уберечься от ее влияния
1 октября
#магнитные бури
ТСН
Что делать в случае ядерного взрыва: алгоритм действий и советы от экспертов
28 сентября
#война
Когда переводят часы на зимнее время 2022 года в Украине и как это влияет на здоровье
26 сентября
#лайфстайл
Самый тяжелый магнитный день в первую неделю сентября: спланируйте дела заранее
5 сентября
#магнитные бури
Кому и сколько принимать йодид калия в случае радиационной аварии
21 августа
#война
Дерматология губ: воспалительные заболевания | Дерматология в России
Хитц Линденмюллер И.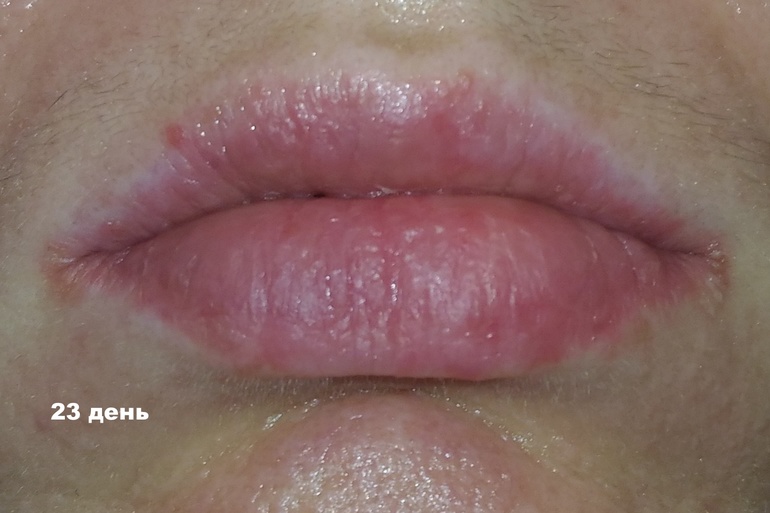 , Итин П.Х, Фистарол С.К.
, Итин П.Х, Фистарол С.К.
Чувствительная переходная область кожи губ является излюбленной зоной различных первичных заболеваний кожи, в особенности экзематозных. Воспалительные изменения кожи губ, потрескавшиеся губы (сухой хейлит при атопическом дерматите) могут быть изолированным проявлением кожного заболевания, а также являться частью генерализованного дерматоза. Воспалительные изменения кожи губ также обнаруживаются при системных заболеваниях, таких как красная волчанка, аллергические дерматозы. В данной статье рассматриваются наиболее часто встречающиеся формы воспалительных хейлитов.
Красная кайма губ образует переходную зону между слизистой оболочкой и кожей. Образованная лишь 3-5 слоями эпидермальных клеток, данная область является более тонкой в сравнении с окружающей кожей лица. В области красной каймы губ не обнаруживаются волосяные фолликулы, сальные и потовые железы. Вот почему эта зона не содержит защитной водно-липидной мантии, обычно обнаруживаемой на поверхности кожи, эмульсии из воды и липидов, которая придает мягкость коже и поддерживает барьерную функцию кожи. Таким образом, красная кайма губ более подвержена дегидратации и раздражению и менее устойчива к действию инфекционных агентов в сравнении с другими участками кожи лица. Именно с этим связано широкое распространение воспалительного поражения губ, хейлита. Наиболее частыми этиологическими факторами хейлита является контактная аллергия, действие облигатных раздражителей, атопия.
Таким образом, красная кайма губ более подвержена дегидратации и раздражению и менее устойчива к действию инфекционных агентов в сравнении с другими участками кожи лица. Именно с этим связано широкое распространение воспалительного поражения губ, хейлита. Наиболее частыми этиологическими факторами хейлита является контактная аллергия, действие облигатных раздражителей, атопия.
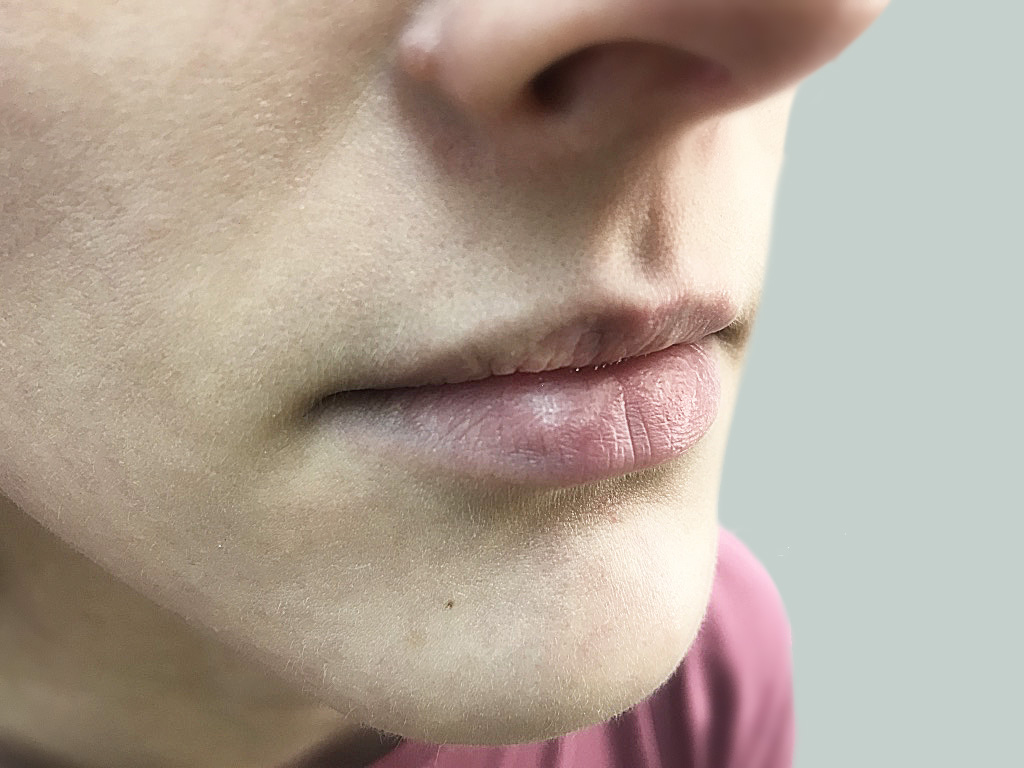
Простой хейлит
Термины «обычный хейлит», «сухой хейлит», «дегидратационный хейлит», «эксфолиативный хейлит» и «потрескавшиеся губы» являются синонимами простого хейлита. К двум наиболее частым причинам простого хейлита относят дегидратацию и механическое раздражение. Ветер и холод усиливают дегидратацию губ. Стремление к постоянному смачиванию красной каймы губ слюной приводит к дальнейшему прогрессированию простого хейлита. Наиболее предрасположены к развитию хейлита пациенты с атопическим дерматитом. Сухой хейлит также является типичным дозозависимым, практически неизбежным побочным эффектом терапии системными ретиноидами. Постоянное механическое повреждение красной каймы губ при их прикусывании (хейлофагия) также приводит к развитию клинической симптоматики простого хейлита. Хейлофагия, подобно прикусыванию слизистой оболочки щек обычно является вредной привычкой и может служить симптомом психологического стресса, компульсивного нарушения. Клиническими симптомами являются растрескавшиеся губы с шершавой, дегидраториванной поверхностью, в некоторых случаях наблюдается некоторая отечность красной каймы губ.
Постоянное механическое повреждение красной каймы губ при их прикусывании (хейлофагия) также приводит к развитию клинической симптоматики простого хейлита. Хейлофагия, подобно прикусыванию слизистой оболочки щек обычно является вредной привычкой и может служить симптомом психологического стресса, компульсивного нарушения. Клиническими симптомами являются растрескавшиеся губы с шершавой, дегидраториванной поверхностью, в некоторых случаях наблюдается некоторая отечность красной каймы губ.
Более того, простой хейлит может проявляться выраженным шелушением (эксфолиативная форма), эрозиями, трещинами. К субъективным ощущениям относят жжение, зуд, болезненность.
Дифференциальную диагностику проводят с хейлитом, вызванным контактными аллергенами, токсическими ирритантами, атопическим хейлитом. У пожилых пациентов также необходимо исключать актинический хейлит.
Хорошие клинические результаты при простом хейлите можно получить от краткосрочного использования топических ГКС. Для предупреждения рецидива заболевания необходимо использовать топические увлажняющие уходовые средства.
Для предупреждения рецидива заболевания необходимо использовать топические увлажняющие уходовые средства.
Хейлит, вызванный облизыванием губ
Привычка облизывать верхнюю или нижнюю губу либо постоянно посасывать нижнюю губу приводит к развитию отдельной формы хейлита (т.н. lip-licking cheilitis). Наиболее часто данный вариант хейлита встречается у детей, особенно страдающих атопическим дерматитом. Постоянное смачивание губ приводит к временному облегчению симптомов стягивания губ, однако впоследствии усугубляет течение хейлита.
Характерной чертой данного состояния является резко ограниченная красно-коричневая эритема губ, наиболее выраженная у края губ и выходящая за их пределы на расстояние, доступное для достижения языком или противоположной губой. При длительном течении к поражению губ присоединяется шелушение, образование корочек и трещин. В некоторых случаях возможно присоединение вторичной инфекции, вызванной Staphylococcus aureus, Streptococcus spp., Candida spp.
Успех лечения зависит от изменения поведения и постоянного использования увлажняющих средств для ухода за кожей губ. При избавлении от привычки к облизыванию губ рецидивов хейлита не происходит. При наличии суперинфекции необходима терапия топическими антибиотиками либо антимикотиками.
Аллергический хейлит
Аллергический хейлит представляет собой аллергический контактный дерматит губ, развивающийся в ответ на воздействие экзогенного раздражителя. Реакция опосредована отложенным иммунным ответом, ассоциированным с активацией Т-лимфоцитов (гиперчувствительность замедленного типа, IV тип по Джеллу и Кумбсу).
При первичном контакте с антигеном возникает период сенсибилизации, длящийся не менее 5 дней. Если организм был сенсибилизирован ранее, аллергическая реакция развивается намного быстрее, для этого потребуется от нескольких часов до нескольких дней. Клиническая картина характеризуется сухостью губ, шелушением, образованием трещин. В более тяжелых случаях развивается отек и эритема губ, сопровождаемая экссудативными процессами, образуются пузыри и корочки.
К вероятным триггерам аллергического хейлита относят основы помад, парфюм, консерванты, антиоксиданты, красители. У женщин провокатором аллергического хейлита также могут служить ингредиенты лака для ногтей, особенно формальдегид. Среди лекарственных препаратов стоит обратить внимание на топические антибиотики, противовирусные препараты, дезинфектанты, местные анестетики, солнцезащитные средства. В одном из исследований с участием 146 пациентов было обнаружено, что наиболее частыми триггерами при аллергическом хейлите являлись парфюмерные вещества (циннамальдегид, дубовый мох, изоэугинол), шеллак, колофоний, перуанский бальзам. У половины пациентов провоцирующий агент был обнаружен в составе губной помады либо других средств по уходу за губами.
Контактные аллергены также могут обнаруживаться в составе зубной пасты, ополаскивателей для полости рта, материалах для зубного протезирования. Аллергический хейлит в некоторых случаях провоцируется употреблением определенных пищевых продуктов, например, куриных яиц, ракообразных. Также необходимо помнить о возможности развития аллергической реакции на металлы и деревянные компоненты в составе духовых инструментов и предметов, которые могут удерживаться во рту в повседневной жизни (иглы, шариковые ручки).
Также необходимо помнить о возможности развития аллергической реакции на металлы и деревянные компоненты в составе духовых инструментов и предметов, которые могут удерживаться во рту в повседневной жизни (иглы, шариковые ручки).
В своей работе Zug at al ретроспективно оценивали результаты патч-тестирования 196 пациентов с изолированным хейлитом. Аллергическая природа заболевания была доказана в 75 случаях (38%). В дополнение к вышеуказанным аллергенам, исследователи выделили также никель. В своей работе Schena at al получили схожие результаты. Они изучили 129 пациентов с хроническим экзематозным хейлитом, при этом патч-тест выявил сенситизацию пациентов к определенным антигенам в 65% случаев. Особенно частыми аллергенами были металлы (никель, хром, соли магния), парфюмерные вещества, перуанский бальзам и неомицин сульфат. Атопический хейлит был обнаружен у 19% пациентов.
Для постановки диагноза необходим тщательный сбор анамнеза. Диагноз подтверждается проведением накожных аллергических проб. Для стойкого излечения пациенту необходимо строго избегать контакта с выявленными аллергенами. Возможно кратковременное использование топического ГКС.
Для стойкого излечения пациенту необходимо строго избегать контакта с выявленными аллергенами. Возможно кратковременное использование топического ГКС.
Атопический хейлит
Характерной чертой атопического дерматита является поражение губ. Атопический хейлит проявляется в виде сухого хейлита либо эксфолиативного хейлита, также, как результат облизывания губ у детей. При длительном существовании атопического хейлита развивается лихенификация губ (шероховатость и утолщение), подобно изменениям на коже. Атопический хейлит также может сопровождаться углублением радиальных складок губ, образованием трещин, ангулярным хейлитом. Ангулярный хейлит относят к малым диагностическим критериям атопического дерматита.
Гранулематозный хейлит (синоним – орофациальный гранулематоз).
Хроническое гранулематозное воспаление губ может возникать изолированно как гранулематозный хейлит Мишера или как один из симптомов системных гранулематозных заболеваний, например, синдрома Мелькерссона-Розенталя, болезни Крона, саркоидоза. Клиническими симптомами заболевания является ассиметричный, безболезненный, вначале интермиттирующий, затем постоянный диффузный, плотноэластический отек губ (особенно верхней губы) и окружающей кожи. Часто обнаруживается срединная трещина губы, ангулярный хейлит. Синдром Мелькерссона-Розенталя характеризуется триадой симптомов: гранулематозный хейлит, паралич лица, складчатый язык. Однако, полная триада синдрома проявляется лишь в 25% случаев. Чаще встречаются моно- / олигосимптомные случаи.
Клиническими симптомами заболевания является ассиметричный, безболезненный, вначале интермиттирующий, затем постоянный диффузный, плотноэластический отек губ (особенно верхней губы) и окружающей кожи. Часто обнаруживается срединная трещина губы, ангулярный хейлит. Синдром Мелькерссона-Розенталя характеризуется триадой симптомов: гранулематозный хейлит, паралич лица, складчатый язык. Однако, полная триада синдрома проявляется лишь в 25% случаев. Чаще встречаются моно- / олигосимптомные случаи.
Комбинация гранулематозного хейлита с персистирующим афтозным стоматитом может свидетельствовать о наличии болезни Крона.
Дифференциальный диагноз гранулематозного хейлита также включает туберкулез.
Гландулярный хейлит
Гландулярный хейлит – редкое состояние, характеризующееся воспалительными изменениями и гиперплазией малых слюнных желез, расположенных в области губ. Как правило, поражается нижняя губа. Ведущий клинический симптом – макрохейлия. Отверстия экскреторных протоков малых слюнных желез в области края губы и прилегающей слизистой оболочки расширены и выглядят как милиарные прозрачные либо темно-красные структуры, напоминающие пузырьки.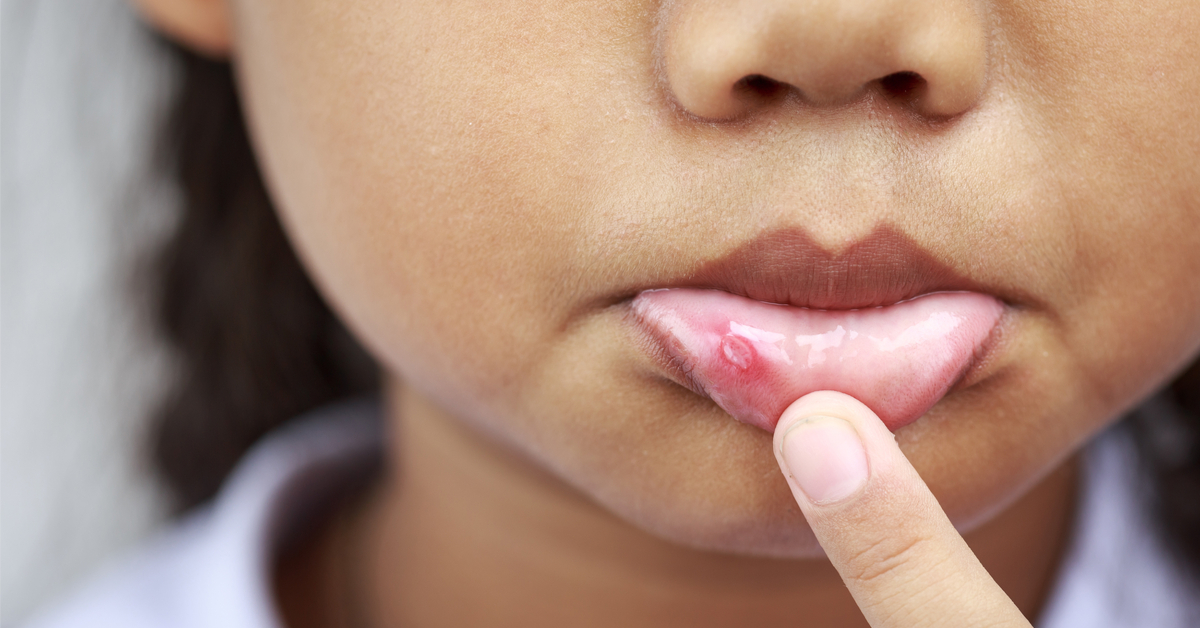 В толще губы пальпируются плотные образования, напоминающие зернышки.
В толще губы пальпируются плотные образования, напоминающие зернышки.
При простом гландулярном хейлите можно вручную собрать плотную, мукоидную, вязкую, липкую слюну. В случае присоединения вторичной инфекции собранный материал приобретает гнойный характер. Суппуративные формы подразделяются на поверхностную форму, cheilitis glandularis purulenta superficialis, и глубокую, cheilitis glandularis apostematosa. Этиология окончательно не установлена. По мнению Swerlic и Cooper, в основе патогенеза гландулярного хейлита лежит хроническое раздражение нижней губы (актиническое, атопическое, механическое), а изменения, наблюдаемые при гистологическом исследовании (хронический сиаладенит, метаплазия протоков, фиброз) вторичны. Фактически, в случаях, подвергнутых гистологическому исследованию, эпителий губ часто переносил актиническое повреждение. Гландулярный хейлит считается предраковым заболеванием, в литературе описаны случаи трансформации в плоскоклеточный рак.
Красный плоский лишай
Красный плоский лишай – хроническое заболевание неясной этиологии, поражающее кожу и слизистые оболочки. КПЛ встречается с частотой от 0,2 до 2% населения. Наиболее часто заболевание регистрируется в возрасте от 40 до 70 лет. На слизистых оболочках различают сетчатый, эрозивно-язвенный, а также напоминающий лейкоплакию вариант. Сетчатый красный плоский лишай встречается наиболее часто. В данном случае поражение слизистой оболочки щек симметрично, часто вовлекается слизистая оболочка языка и десен. Губы поражаются приблизительно в 6% случаев. Клинически красный плоский лишай губ характеризуется сетчатым, линейным или кольцевидным расположением сеточки Уикхема, пятнистой эритемой, в редких случаях эрозивными элементами, при этом наиболее часто поражается нижняя губа. Подобно атопическому дерматиту, возможно изолированное поражение кожи губ.
КПЛ встречается с частотой от 0,2 до 2% населения. Наиболее часто заболевание регистрируется в возрасте от 40 до 70 лет. На слизистых оболочках различают сетчатый, эрозивно-язвенный, а также напоминающий лейкоплакию вариант. Сетчатый красный плоский лишай встречается наиболее часто. В данном случае поражение слизистой оболочки щек симметрично, часто вовлекается слизистая оболочка языка и десен. Губы поражаются приблизительно в 6% случаев. Клинически красный плоский лишай губ характеризуется сетчатым, линейным или кольцевидным расположением сеточки Уикхема, пятнистой эритемой, в редких случаях эрозивными элементами, при этом наиболее часто поражается нижняя губа. Подобно атопическому дерматиту, возможно изолированное поражение кожи губ.
Дифференциальная диагностика включает лихеноидные лекарственные реакции (особенно вызываемые НПВС, ингибиторами АПФ, антималярийными препаратами, препаратами золота), лихеноидный контактный стоматит (преимущественно в ответ на амальгаму и другие материалы, используемые для протезирования) и дискоидную красную волчанку.
Весьма эффективным методом лечения является использование тГКС, топических ингибиторов кальциневрина (мазь такролимус).
Красная волчанка
Красная волчанка – хроническое аутоиммунное заболевание, которое может проявляться как изолированным поражением кожи, так и системным вариантом. При системной красной волчанке в процесс вовлекаются внутренние органы, нервная система, опорно-двигательный аппарат. Классическими органными проявлениями заболевания являются плеврит, перикардит, эндокардит, артрит, гломерулонефрит.
На коже губ красная волчанка обычно проявляется в виде хронической дискоидной формы, либо диффузного хейлита. Обе формы, как правило, распространяются за пределы красной каймы губ (в отличие от красного плоского лишая, который в большинстве случаев ограничен область красной каймы губ).
Поражения слизистой оболочки полости рта коррелируют со специфическим поражением кожи и должны соответствующе классифицироваться. Выделяют три формы заболевания.
Дискоиндная красная волчанка (хроническая кожная форма)
Поражения слизистой оболочки ротовой полости обнаруживаются в пределах от 3 до 20% пациентов с дискоидной красной волчанкой. На коже обнаруживаются резко отграниченные, эритематозные, шелушащиеся, гиперкератотические, уплотненные бляшки с выраженной тенденцией к рубцеванию. В центральной рубцовой части локализуются участки депигментации, гиперпигментации, телеангиэктазии.
На коже обнаруживаются резко отграниченные, эритематозные, шелушащиеся, гиперкератотические, уплотненные бляшки с выраженной тенденцией к рубцеванию. В центральной рубцовой части локализуются участки депигментации, гиперпигментации, телеангиэктазии.
На слизистых оболочках дискоидная красная волчанка проявляется в виде эритемы с неровными границами, телеангиэктазиями, участками атрофии, изъязвлениями, от которых расходятся радиарные кератотические полосы. В отличие от красного плоского лишая, поражения слизистой оболочки ротовой полости при красной волчанке, как правило, ассиметричны. В недавно опубликованном исследовании, среди 21 пациента с дискоидной красной волчанкой слизистой оболочки ротовой полости только у 10% поражение слизистой оболочки было изолированным, в 90% случаев также обнаруживались очаги на коже. Слизистая оболочка губ была вовлечена в 76% случаев, красная кайма губ – в 71%, слизистая оболочка щек – в 43%. При длительном существовании рубцовых очагов на коже губ и слизистой оболочке полости рта повышается риск развития плоскоклеточного рака.
Подострая кожная волчанка
Действие ультрафиолета часто провоцирует возникновение или ухудшает течение подострой красной волчанки. Поражение слизистой оболочки полости рта встречается редко. Может обнаруживаться резко ограниченные, слегка атрофичные участки эритемы слизистой оболочки ротовой полости. В более тяжелых генерализованных случаях подострой кожной красной волчанки наблюдается поражение кожи губ, проявляющееся диффузными эритематозными шелушащимися бляшками, которые распространяются за пределы красной каймы губ на прилежащие участки кожи.
Системная красная волчанка
Поражение слизистой оболочки полости рта у пациентов с системной красной волчанкой представлено центробежной или диффузной эритемой, пурпурными пятнами, эрозиями, изъязвлениями, часто локализующимися на твердом небе; встречается в пределах от 9 до 45% случаев. Изъязвления слизистой оболочки полости рта являются специфичным признаком, относящимся к главным диагностическим критериям системной красной волчанки. Острая генерализованная сыпь при системной красной волчанке в некоторых случаях поражает и красную кайму губ. Дифференциальную диагностику необходимо проводить с контактным аллергическим хейлитом, актиническим хейлитом, красным плоским лишаем, псориазом, многоформной экссудативной эритемой, вульгарной пузырчаткой, плоскоклеточным раком.
Острая генерализованная сыпь при системной красной волчанке в некоторых случаях поражает и красную кайму губ. Дифференциальную диагностику необходимо проводить с контактным аллергическим хейлитом, актиническим хейлитом, красным плоским лишаем, псориазом, многоформной экссудативной эритемой, вульгарной пузырчаткой, плоскоклеточным раком.
Ангиоэдема (отек Квинке, ангионевротический отек)
Термин «ангиоэдема» подразумевает острый, транзиторный, часто массивный отек, поражающий преимущественно кожу губ, век, лицо, гениталии, слизистые оболочки верхних дыхательных путей и ЖКТ. Отек языка может представлять угрозу для жизни. Ангионевротический отек является достаточно частой проблемой, в течение жизни встречается у 1 из 5 человек.
Отек Квинке часто сопровождается крапивницей. Встречается при гиперчувствительности немедленного типа, аллергической реакции на лекарственные препараты или продукты питания, контактной аллергии, например, на латекс. Изолированный ангионевротический отек реже встречается как проявление дефицита ингибитора С1-эстеразы.
Первым этапом в диагностике заболевания является дифференциация ангиоэдемы с уртикариями от ангиоэдемы без уртикарий, так как эти состояния имеют различный патогенез и подходы к лечению.
Для лечения гистамин-опосредованного ангионевротического отека используются системные антигистаминные препараты и глюкокортикостероиды. Напротив, при брадикинин-опосредованном ангионевротическом отеке системные антигистаминные препараты и глюкокортикостероиды неэффективны. В случае наследственного ангионевротического отека и приобретенного дефицита ингибитора С1-эстеразы требуется применение ингибитора С1. Также, необходимо принимать данный препарат с профилактической целью при планируемых инвазивных процедурах, например, лечении у стоматолога.
Макрохейлия
Увеличение одной губы или двух губ приводит к нежелательным косметическим и функциональным изменениям. К проявлениям макрохейлии приводят различные причины. Необходимо различать транзиторный отек губ от хронического постоянного их увеличения. (табл 1). Наиболее частой причиной транзиторной макрохейлии является ангиоэдема. Наиболее частой причиной хронической макрохейлии является гранулематозный хейлит, как в изолированной форме, так и в составе синдрома Мелькерссона-Розенталя.
(табл 1). Наиболее частой причиной транзиторной макрохейлии является ангиоэдема. Наиболее частой причиной хронической макрохейлии является гранулематозный хейлит, как в изолированной форме, так и в составе синдрома Мелькерссона-Розенталя.
Таблица 1.
1. Временный отек губ
1) Врожденный — Врожденная ангиоэдема
2) Травма — Гематома
— Эмфизема
3) Инфекция — Абсцесс губы, фурункул
— Эризипелоид
— Простой герпес (лабиальный)
— Сифилис
— Лепра
— Туберкулез
— Лейшманиоз
4) Другие причины — Начальная стадия гранулематозного хейлита
— Аллергический или идиопатический ангионевротический отек
— Укус насекомого
2. Постоянное увеличение губ
Постоянное увеличение губ
1) Врожденное — Семейное идиопатическое
— Сосудистые мальформации (синдром Sturge-Weber)
— Синдром Ашера
— Синдром Дауна
— Синдром множественной эндокринной неоплазии 2 типа (неврома губ)
— Болезни накопления
2) Опухоли — Сосудистые опухоли (гемангиома, лимфангиома)
— Лимфома
— Псевдолимфома
— Нейрофиброма
— Лейкемия
3) Другие — Гландулярный хейлит
причины — Саркоидоз
— Акромегалия
— Микседема
Биопсия губы: все не так плохо, как кажется
Видья Санкар, доктор медицинских наук, MHS, Университет Тафтса, доцент, директор отделения оральной медицины, отделение диагностических наук
Поскольку клиническая картина болезни Шегрена сильно различается и не существует ОДНОГО теста, который может диагностировать болезнь, для диагностики болезни Шегрена используются несколько тестов. К ним относятся тесты, измеряющие функцию слюнных и слезных желез (скорость слюноотделения и слезоточивости), но низкая скорость слюноотделения также может быть вызвана приемом лекарств, другими системными заболеваниями, приемом кофеина, временем суток, когда проводятся тесты, а также состояниями обезвоживания. . Анализы крови, такие как аутоантитела против SSA, положительны только у 30-70% пациентов с болезнью Шегрена и не считаются полностью специфичными для заболевания, поскольку они обнаруживаются у 30 % пациентов с волчанкой. Когда диагноз не ясен, исследования тканей (биопсия), такие как биопсия слюнных желез (либо околоушных, либо малых слюнных желез), чрезвычайно полезны для диагностики заболевания. Биопсия ищет признаки воспаления и клетки, которые реагируют на воспаление, которые накапливаются в экзокринных железах (слюнных и слезных). По мере усиления воспаления оно стирает и разрушает нормально функционирующую ткань железы. Если ткань не может функционировать или разрушена, слюна и слезы не вырабатываются. Биопсия также может быть полезным инструментом для оценки реакции пациента на лечение. Многие научные исследования ищут изменения в малых слюнных железах, такие как уменьшение воспаления, чтобы определить, работает ли лекарство.
Биопсия ищет признаки воспаления и клетки, которые реагируют на воспаление, которые накапливаются в экзокринных железах (слюнных и слезных). По мере усиления воспаления оно стирает и разрушает нормально функционирующую ткань железы. Если ткань не может функционировать или разрушена, слюна и слезы не вырабатываются. Биопсия также может быть полезным инструментом для оценки реакции пациента на лечение. Многие научные исследования ищут изменения в малых слюнных железах, такие как уменьшение воспаления, чтобы определить, работает ли лекарство.
У вас есть две пары больших слюнных желез: околоушные (перед ушами/щечной областью) и поднижнечелюстные (ниже челюстей/шейной области). В совокупности эти слюнные железы производят около 90% слюны. В дополнение к этим большим слюнным железам есть около 750 малых слюнных желез, распределенных по всему рту. Их можно найти практически в любом месте ротовой полости, но их много на губах, щеках и на небе (небе). Хотя этих малых желез так много, они производят только около 10% всей слюны. Биопсия больших слюнных желез, таких как околоушная железа, может быть сложной задачей из-за расположения нервов и кровеносных сосудов внутри и по всему периметру желез, а также из-за косметических проблем (биопсия проводится через кожу лица/шеи). Хотя такие же патологические изменения наблюдаются и в слезных железах, их близость к глазу делает непрактичной биопсию этих желез. Доступ к малым слюнным железам очень прост, так как их много вдоль внутренней части нижней губы, а биопсия проводится во рту, поэтому эстетика не является проблемой. По этим причинам для биопсии часто выбирают малые слюнные железы.
Биопсия больших слюнных желез, таких как околоушная железа, может быть сложной задачей из-за расположения нервов и кровеносных сосудов внутри и по всему периметру желез, а также из-за косметических проблем (биопсия проводится через кожу лица/шеи). Хотя такие же патологические изменения наблюдаются и в слезных железах, их близость к глазу делает непрактичной биопсию этих желез. Доступ к малым слюнным железам очень прост, так как их много вдоль внутренней части нижней губы, а биопсия проводится во рту, поэтому эстетика не является проблемой. По этим причинам для биопсии часто выбирают малые слюнные железы.
Биопсия малой железы может быть выполнена в амбулаторных условиях под местной анестезией (ксилокаином), вводимой непосредственно в область биопсии. Делается небольшой надрез, длиной менее 1/2 дюйма, и удаляются около 4 из этих желез (размером примерно с зернышко перца). Участок обычно закрывается парой швов, и процедура заканчивается в течение 10-15 минут. Пациенты могут немедленно возобновить обычную деятельность, но их предостерегают от приема пищи/жевания, поскольку они могут прикусить губу и не заметить этого из-за онемения. Онемение обычно длится пару часов. Когда действие анестезии прекращается, обычных безрецептурных обезболивающих, таких как ибупрофен или ацетаминофен, достаточно, чтобы справиться с послеоперационной болью. Место биопсии быстро заживает, практически не оставляя рубцов. Если шрамы и образуются, то они находятся внутри рта, поэтому эстетическая проблема практически не вызывает беспокойства. Побочные эффекты включают минимальное послеоперационное кровотечение, которое обычно останавливают наложением швов, а также накладыванием марлевых подушечек с небольшим давлением. Кровотечение обычно длится от нескольких минут до часа. Может возникнуть отек, достигающий своего пика через 2-3 дня после процедуры, а затем рассасывающийся. Инфекции редки. Конечно, могут быть некоторые побочные эффекты, такие как длительное онемение или покалывание в области биопсии. Об этом сообщалось примерно у 5 % пациентов. Большинство пациентов, которые испытывают это, восстанавливают нормальные ощущения в течение нескольких недель или месяцев.
Онемение обычно длится пару часов. Когда действие анестезии прекращается, обычных безрецептурных обезболивающих, таких как ибупрофен или ацетаминофен, достаточно, чтобы справиться с послеоперационной болью. Место биопсии быстро заживает, практически не оставляя рубцов. Если шрамы и образуются, то они находятся внутри рта, поэтому эстетическая проблема практически не вызывает беспокойства. Побочные эффекты включают минимальное послеоперационное кровотечение, которое обычно останавливают наложением швов, а также накладыванием марлевых подушечек с небольшим давлением. Кровотечение обычно длится от нескольких минут до часа. Может возникнуть отек, достигающий своего пика через 2-3 дня после процедуры, а затем рассасывающийся. Инфекции редки. Конечно, могут быть некоторые побочные эффекты, такие как длительное онемение или покалывание в области биопсии. Об этом сообщалось примерно у 5 % пациентов. Большинство пациентов, которые испытывают это, восстанавливают нормальные ощущения в течение нескольких недель или месяцев. Ряд лекарств, как рецептурных, так и травяных, могут влиять на кровотечение и способность к заживлению. Поэтому важно сообщить своему врачу о том, какие лекарства вы принимаете, чтобы можно было принять соответствующие меры для минимизации этих явлений.
Ряд лекарств, как рецептурных, так и травяных, могут влиять на кровотечение и способность к заживлению. Поэтому важно сообщить своему врачу о том, какие лекарства вы принимаете, чтобы можно было принять соответствующие меры для минимизации этих явлений.
Биопсию должны выполнять лица, знакомые с процедурами биопсии губы, включая специалистов по оральной медицине, а также некоторых хирургов-стоматологов и отоларингологов (ЛОР). После получения образца ткань следует отправить оральному патологоанатому, который знаком со специфическими воспалительными характеристиками и паттернами, связанными с синдромом Шегрена, для диагностики.
Биопсия губы малой железы — безопасная процедура, которая может помочь в диагностике синдрома Шегрена и помочь определить, реагируют ли пациенты на терапию. Понимание роли биопсии в диагностике и того, чего ожидать при прохождении процедуры, может помочь пациентам найти квалифицированных специалистов при принятии решения о проведении биопсии.
Эта статья впервые была опубликована в информационном бюллетене Фонда для пациентов. Нажмите здесь, чтобы узнать больше о том, как стать участником.
Нажмите здесь, чтобы узнать больше о том, как стать участником.
Изолированное поражение губ при псориазе: необычный аспект распространенного дерматологического заболевания
J Oral Med Oral Surg 2018;24:89-92
необычный аспект распространенного дерматологического заболеванияGhada Bouslama 1 * , Wafa Hasni 1 ,2 , Nour Saida Ben Massoud 1 , Souha Ben Youssef 1 ,2 and Abdellatif Boughzela 1 ,2
1
Отделение челюстно-лицевой хирургии, стоматологическое отделение университетской больницы Фархат Хачед,
Сус, Тунис
2
НИЛ, ЛР 12СП10, Функционально-эстетическая реабилитация верхней челюсти,
Сус, Тунис
* Корреспонденция: [email protected]
Получено:
4
Октябрь
2017
Принято:
14
Декабрь
2017
Abstract
Введение: Псориаз — это хроническое воспалительное заболевание кожи, которое обычно поражает конечности, туловище, волосистую часть головы и ногти.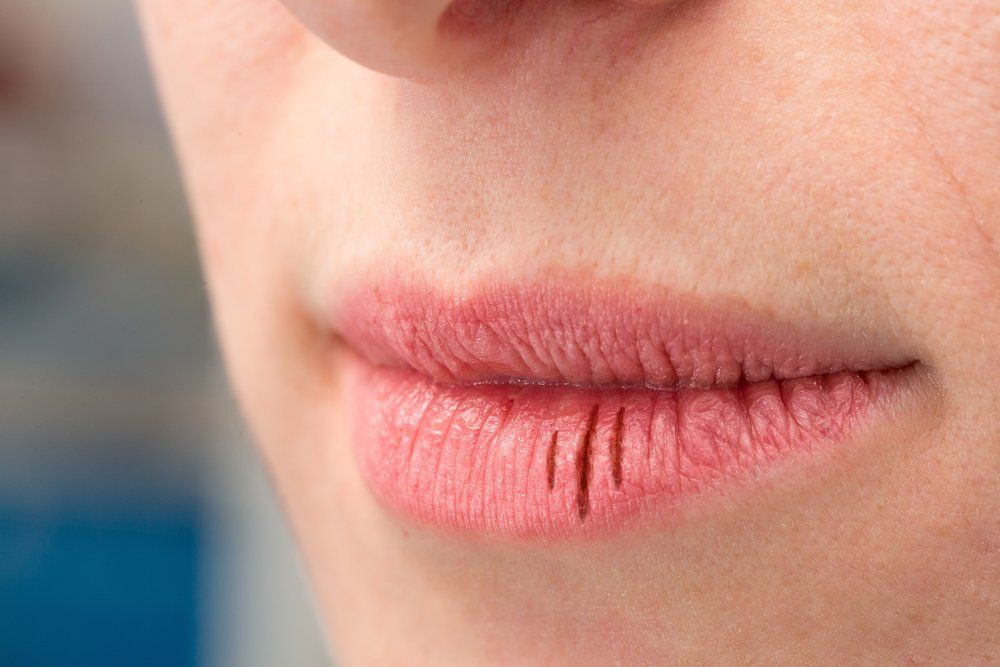 Псориатический хейлит как исключительное проявление встречается очень редко, и, насколько нам известно, на сегодняшний день зарегистрировано только 6 случаев. Отсутствие кожных поражений вызывает диагностические трудности, которые могут привести к неправильной диагностике и неадекватному лечению. Наблюдение: Мы сообщили о случае 21-летней женщины с семилетним анамнезом шелушащихся бляшек ярко-красного цвета губ как единственного проявления заболевания. Ее хейлит был связан со значительной психической заболеваемостью. Биопсия полости рта показала псориазоподобную картину. Было предложено местное применение бетаметазона. Обсуждение: Хотя псориаз губ встречается крайне редко, он может быть единственным проявлением псориаза даже при отсутствии сопутствующих поражений кожи, других оральных проявлений или семейного анамнеза псориаза. Заключение: Псориаз губ следует учитывать при дифференциальной диагностике хронических или рецидивирующих устойчивых к лечению поражений губ.
Псориатический хейлит как исключительное проявление встречается очень редко, и, насколько нам известно, на сегодняшний день зарегистрировано только 6 случаев. Отсутствие кожных поражений вызывает диагностические трудности, которые могут привести к неправильной диагностике и неадекватному лечению. Наблюдение: Мы сообщили о случае 21-летней женщины с семилетним анамнезом шелушащихся бляшек ярко-красного цвета губ как единственного проявления заболевания. Ее хейлит был связан со значительной психической заболеваемостью. Биопсия полости рта показала псориазоподобную картину. Было предложено местное применение бетаметазона. Обсуждение: Хотя псориаз губ встречается крайне редко, он может быть единственным проявлением псориаза даже при отсутствии сопутствующих поражений кожи, других оральных проявлений или семейного анамнеза псориаза. Заключение: Псориаз губ следует учитывать при дифференциальной диагностике хронических или рецидивирующих устойчивых к лечению поражений губ.
Ключевые слова: псориаз / хейлит / диагностика
© Авторы, 2018
4.0), что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Введение
Псориаз является распространенным заболеванием, встречающимся в дерматологической практике. Несмотря на часто широко распространенный характер этого состояния, поражения губ и слизистой оболочки полости рта встречаются редко. Складчатый язык и географический язык являются наиболее распространенными клиническими проявлениями орального псориаза. Вовлечение псориаза губ является очень редким проявлением, и в литературе описано лишь несколько случаев. Поражение губ может быть связано с другими кожными и/или оральными поражениями псориаза или может быть единственным проявлением. Последний случай в литературе встречается крайне редко [1]. Мы сообщаем о редком случае изолированного псориаза губ у 21-летней женщины, развивающегося около 7 лет с необычными признаками, что может быть причиной ошибочного диагноза. Мы также обсуждаем трудности постановки окончательного диагноза орального псориаза только на основании клинических и гистологических данных.
Мы также обсуждаем трудности постановки окончательного диагноза орального псориаза только на основании клинических и гистологических данных.
История болезни
21-летняя женщина была направлена в наше отделение для дальнейшего обследования семилетней истории рецидивирующего эрозивного хейлита. Она объяснила начало своего заболевания обильным трением губ во время экзамена, вторичным по отношению к необычному ощущению жжения и покалывания. Не было никакого другого идентифицируемого предшествующего события или медицинского или экологического воздействия. В течение 2 недель у нее появились диффузные желто-белые чешуйки, поражающие всю поверхность обеих губ. С этого эпизода она жаловалась на боль, жжение на губах и выраженный дискомфорт при употреблении соленой и кислой пищи. Помада для губ также вызывала раздражение.
Сначала она пыталась вылечить это с помощью самосанации и увлажнения, но безрезультатно. Затем ее осмотрели несколько врачей, которые прописали различные пероральные и местные стероиды, противогрибковые и противовирусные препараты с минимальным эффектом или без него.
Больному 5 лет назад была проведена инцизионная биопсия нижней губы, которая расценена как неспецифический хейлит. Диагноз хронический хейлит был сохранен.
Клиническая оценка показала минимальный отек и незначительную эритему губы с образованием корок и шелушением белых чешуек. Удаление чешуи продемонстрировало нормальную в остальном поверхность губ (рис. 1). Осмотр всего тела, проведенный дерматологами, не выявил каких-либо признаков внутриротового или кожного поражения. Ее история болезни ничем не примечательна. В семейном анамнезе псориаза не было.
Поскольку эти эстетически неприятные поражения были хроническими и сохранялись на протяжении многих лет, нашей пациенткой овладела навязчивая идея, что привело к психологической неудаче. Ее мать даже говорила, что она редко выходила из дома и просила сделать лабиопластику.
Было предложено множество диагнозов, таких как контактный хейлит, актинический хейлит, хроническая экзема или актинический дерматит. При поражении нижней губы выполняли биопсию для гистологического и прямого иммунофлуоресцентного исследования. Гистологически ткани показали картину, соответствующую псориазу. Прямая иммунофлюоресценция была отрицательной.
При поражении нижней губы выполняли биопсию для гистологического и прямого иммунофлуоресцентного исследования. Гистологически ткани показали картину, соответствующую псориазу. Прямая иммунофлюоресценция была отрицательной.
В тканях выявлена псориазоподобная гиперплазия сетчатых гребней и истончение сосочков дермы.
Наблюдался акантоз. Отечная дерма присутствовала с расширением сосудов и плотным клеточным инфильтратом. У нас также было скопление нейтрофилов в верхнем эпителии в пределах паракератотического эпителиального слоя (микроабсцессы Мунро). Гранулем не наблюдалось. Окрашивание гиф периодической кислотой-Шиффом (PAS) и прямая иммунофлуоресценция были отрицательными (рис. 2).
Наш диагноз подтвердил случай орального псориаза, ограниченного красной каймой губ, без выявленного семейного анамнеза или поражения кожи.
В качестве предварительного лечения было назначено применение топических стероидов (бетаметазона дипропионат) два раза в день в течение двух недель. Кроме того, мы попросили пациента уменьшить физические манипуляции с губой. Через 15 дней она сообщила о значительном уменьшении боли и шелушения (рис. 3). К сожалению, после этого периода пациент был недоступен.
Кроме того, мы попросили пациента уменьшить физические манипуляции с губой. Через 15 дней она сообщила о значительном уменьшении боли и шелушения (рис. 3). К сожалению, после этого периода пациент был недоступен.
|
рисунок 1
(а) Легкий отек и минимальная эритема обеих губ. (b) Трещины, трещины и прилипшие беловатые чешуйки на киновари. |
|
Рис. 2
(а) HE ×200: гиперплазия сетчатых гребней и истончение сосочков дермы; Отечная дерма с плотным клеточным инфильтратом. (b) HE × 400: микроабсцессы Мунро (скопления полинуклеарных нейтрофилов) в гиперпластическом и паракератотическом эпителиальном слое. |
|
Рис. 3
Внешний вид губ на 15-й день контроля показывает заметное улучшение. |
Обсуждение
Псориаз — это хроническое воспалительное заболевание, поражающее преимущественно кожу. Это часто встречающееся заболевание с хроническим и рецидивирующим течением. Приблизительно 1–3% населения мира страдают с равным гендерным распределением [2]. Он характеризуется эритематозными папулами, покрытыми серебристыми чешуйками, которые постепенно увеличиваются по периферии, образуя бляшки.
Это часто встречающееся заболевание с хроническим и рецидивирующим течением. Приблизительно 1–3% населения мира страдают с равным гендерным распределением [2]. Он характеризуется эритематозными папулами, покрытыми серебристыми чешуйками, которые постепенно увеличиваются по периферии, образуя бляшки.
Его этиология остается неизвестной, но, по-видимому, он является многофакторным с генетическими и психосоматическими факторами. Различные триггеры, такие как травма, инфекция и стресс, могут вызвать новые эпизоды.
Обычными местами поражения являются конечности, туловище, скальп и ногти. Заболевание может иногда поражать гениталии и задний проход. Хотя кожные поражения, как правило, достаточно различимы, чтобы поставить диагноз, диагностические трудности могут быть обнаружены в случаях необычного поражения, такого как оральная локализация [2,3]. Действительно, оральный псориаз является редким заболеванием и остается предметом споров.
Существование истинных псориатических поражений слизистой оболочки полости рта все еще обсуждается, поскольку ни клинические, ни гистологические изменения не являются абсолютно специфичными.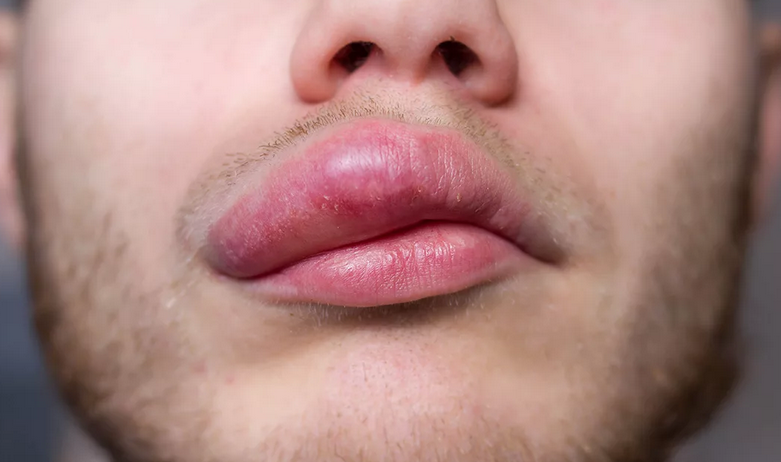 В литературе сообщается лишь о нескольких случаях псориаза, проявляющегося исключительно оральными поражениями. Проблемы с диагностикой орального псориаза возникают из-за того, что по гистологическим признакам невозможно провести различие между псориазом полости рта и географическим языком, географическим стоматитом или поражением полости рта при синдроме Рейтера (выявляемом по триаде симптомов: артрит, негонококковый уретрит и конъюнктивит). ).
В литературе сообщается лишь о нескольких случаях псориаза, проявляющегося исключительно оральными поражениями. Проблемы с диагностикой орального псориаза возникают из-за того, что по гистологическим признакам невозможно провести различие между псориазом полости рта и географическим языком, географическим стоматитом или поражением полости рта при синдроме Рейтера (выявляемом по триаде симптомов: артрит, негонококковый уретрит и конъюнктивит). ).
Географический язык и географический стоматит могут быть проявлением орального псориатического заболевания, проявляя гистопатологическое, иммуногистохимическое и генетическое сходство с бляшечным псориазом [4]. К сожалению, их связь с псориазом остается недоказанной [2].
Несмотря на эти трудности, среди авторов существует некоторое согласие в том, что оральный псориаз, хотя и редко, все же встречается. Затем они предлагают строгие критерии для диагноза: клиническое течение поражений полости рта должно быть таким же, как и кожных поражений; экспрессивное гистологическое исследование (гиперплазия сетчатых гребней, истончение сосочков дермы и микроабсцессы Мунро) может быть связано с положительным семейным анамнезом. Кроме того, HLA-типирование также считается очень важным для подтверждения диагноза орального псориаза. Антигены HLA, наиболее часто связанные с псориазом, — это B13, B17, B37, Cw4 и Cw6 [2,5].
Кроме того, HLA-типирование также считается очень важным для подтверждения диагноза орального псориаза. Антигены HLA, наиболее часто связанные с псориазом, — это B13, B17, B37, Cw4 и Cw6 [2,5].
Большинство случаев орального псориаза, о которых сообщалось в литературе, были связаны с кожным заболеванием и/или внутриротовым поражением. Поражения могут появляться на слизистой оболочке щек, языке, деснах, небе и, очень редко, на губах и ⁄ или периоральной области. Насколько нам известно, в литературе было зарегистрировано только шесть случаев изолированного псориаза губ (без интраорального или кожного поражения) [6]. В таблице I приведены основные эпидемиологические и клинические характеристики всех случаев, зарегистрированных на сегодняшний день, включая наш.
Хотя псориаз губ встречается редко, он может быть единственным проявлением псориаза, предшествующим появлению типичных поражений кожи на несколько лет.
Безусловно, диагноз лучше всего ставить, когда клиническое течение поражений полости рта совпадает с течением кожных поражений. Однако при длительно существующих экземоподобных высыпаниях на губах при дифференциальной диагностике следует заподозрить псориаз и взять биопсию в случае отсутствия ответа на лечение [3].
Однако при длительно существующих экземоподобных высыпаниях на губах при дифференциальной диагностике следует заподозрить псориаз и взять биопсию в случае отсутствия ответа на лечение [3].
В данном случае гистологическое исследование выявило признаки псориаза. Хронического кандидоза не было, клинические проявления исключали синдром Рейтера. Кроме того, хронический характер и клинические проявления поражений предполагают также наличие псориаза. Против этого диагноза были отсутствие поражений слизистой оболочки или кожи, отсутствие семейного анамнеза псориаза и отсутствие HLA-типирования. Таким образом, в нашем случае диагноз изолированного псориаза губы был поставлен только на основании гистопатологических и клинических данных.
Таким образом, этот случай интересен тем, что указывает на то, что псориаз может проявляться поражением губ только в течение длительного времени. Таким образом, псориаз следует учитывать при дифференциальной диагностике хронических и/или рецидивирующих, резистентных к лечению поражений слизистой оболочки полости рта, даже при отсутствии абсолютных гистопатологических данных, сопутствующих поражений кожи или положительного семейного анамнеза.
Легкая травма, хроническое раздражение или выпячивание зубов могут привести к псориатическому поражению губ, особенно у генетически предрасположенных людей [3]. Бреннер и др. [7] сообщили о случае псориатического хейлита, вызванного выступающими зубами, состояние было разрешено путем замены зубов протезом, не вызывающим раздражения. Псориаз губ ухудшается в холодную или сухую погоду, при физических манипуляциях, таких как прикусывание губ и обильное растирание, а также при воздействии раздражающих веществ, что свидетельствует о феномене Кебнера. Большинство авторов сообщают о значительной психической заболеваемости и глубоком негативном влиянии на эмоциональное и социальное качество жизни своих пациентов [1,3].
У этой пациентки, несмотря на отсутствие кожных проявлений или других физических симптомов, псориаз губ ассоциировался со значительной психической заболеваемостью.
Псориаз губ клинически можно спутать с контактным хелитом, хронической экземой, актиническим дерматитом, хроническим кандидозом и лейкоплакией.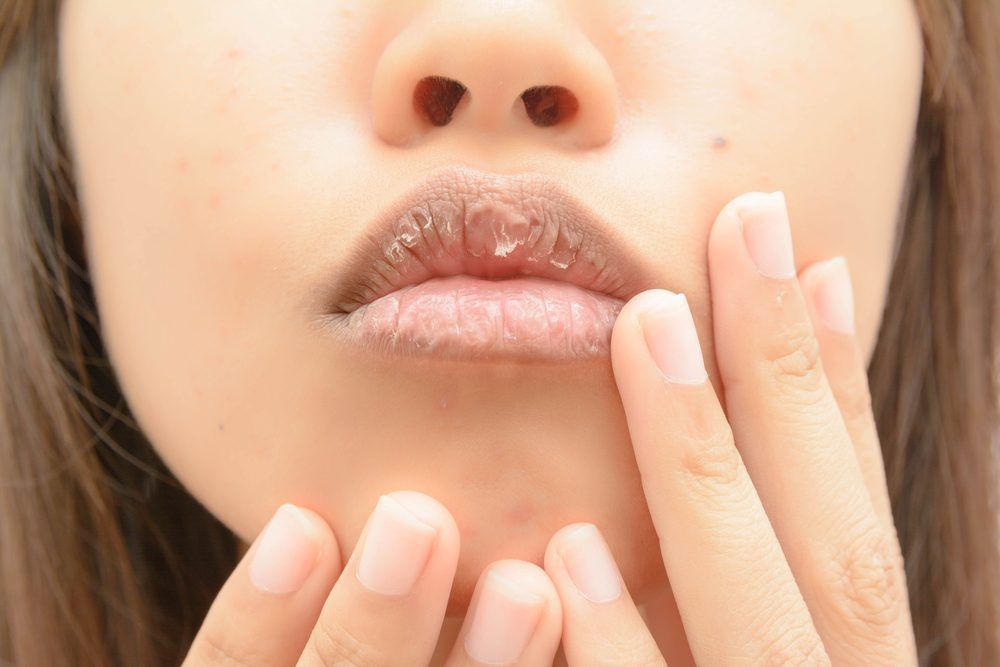 В нашем случае они не были подтверждены гистологически.
В нашем случае они не были подтверждены гистологически.
Учитывая редкость этого состояния, распространенность, распространение, естественное течение и наиболее эффективные методы лечения неизвестны. Хотя это состояние, по-видимому, не реагирует на слабые местные стероиды, такие как те, которые часто назначают для губ, оно часто хорошо реагирует на более сильнодействующие стероиды. Кроме того, полезно использование местных аналогов витамина D и такролимуса [1]. Sehgal [8] выступает за использование комбинированной терапии, основанной на местном применении такролимуса, кальципотриола и бетаметазона дипропионата.
Таблица I
Резюме случаев псориатического хейлита, описанных в литературе.
Заключение
Периоральный псориаз является необычным проявлением псориаза. Наш случай демонстрирует значительные трудности диагностики псориаза, основанные на исключительном поражении губ. Затем предполагается, что псориаз должен быть в дифференциальной диагностике поражений губ, проявляющихся трещинами и чешуйками, особенно в условиях личного или семейного анамнеза псориаза, хотя они не всегда присутствуют. Для выявления этого заболевания требуется клиническое подозрение, поскольку его можно спутать с более распространенными состояниями, такими как кандидоз, ирритативный или актинический хейлит, бактериальная инфекция или атопический дерматит.
Для выявления этого заболевания требуется клиническое подозрение, поскольку его можно спутать с более распространенными состояниями, такими как кандидоз, ирритативный или актинический хейлит, бактериальная инфекция или атопический дерматит.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении этой статьи.
Каталожные номера
- Бланкиншип М.Дж., Теджасви Т., Эллис К.Н. Псориаз губ: редкое проявление распространенного дерматологического заболевания. Skinmed 2011; 10: 130–132. [Google ученый]
- Curien R, Maschino F, Guillet J, Bravetti P. Оральный псориаз: нетипичный случай. Med Buccale Chir Buccale 2012; 18:45–47. [Перекрестная ссылка] [Google ученый]
-
Марти Н.
 , Пинасо И., Реверт А., Хорда Э. Псориаз губ. J Dermatol Case Rep 2009; 3:50.
[Перекрестная ссылка]
[В паблике]
[Google ученый]
, Пинасо И., Реверт А., Хорда Э. Псориаз губ. J Dermatol Case Rep 2009; 3:50.
[Перекрестная ссылка]
[В паблике]
[Google ученый]
- Picciani BLS, Domingos TA, Teixeira-Souza T, Santos VDCBD, Gonzaga HFDS, Cardoso-Oliveira J, Carneiro S. Географический язык и псориаз: клиническая, гистопатологическая, иммуногистохимическая и генетическая корреляция — обзор литературы. An Bras de Dermatol 2016; 91: 410–411. [Перекрестная ссылка] [Google ученый]
-
Мильяри Д.
 А., Пенья С.С., Маркес М.М., Мэтьюз Р.В. Соображения по диагностике орального псориаза: отчет о болезни. Мед Орал 2004; 9: 300–303.
[В паблике]
[Google ученый]
А., Пенья С.С., Маркес М.М., Мэтьюз Р.В. Соображения по диагностике орального псориаза: отчет о болезни. Мед Орал 2004; 9: 300–303.
[В паблике]
[Google ученый]
- Баз К., Язычи А.С., Уста А., Икизоглу Г., Апа Д.Д. Изолированное поражение губ при псориазе. Clin Exp Dermatol 2007; 32: 578–579. [Перекрестная ссылка] [В паблике] [Google ученый]
-
Brenner S, Lipitz R, Llie B, Krakowski A.
 Псориаз губ: необычный феномен Кёбнера, вызванный выступающими верхними зубами. Dermatologica 1982;164:413–416.
[Перекрестная ссылка]
[В паблике]
[Google ученый]
Псориаз губ: необычный феномен Кёбнера, вызванный выступающими верхними зубами. Dermatologica 1982;164:413–416.
[Перекрестная ссылка]
[В паблике]
[Google ученый]
- Сегал В.Н., Сегал С., Верма П., Сингх Н., Расул Ф. Исключительно бляшечный псориаз губ: эффективность комбинированной терапии местного такролимуса, кальципотриола и бетаметазона дипропионата. Skinmed 2012; 10: 183–184. [В паблике] [Google ученый]
-
Tosti A, Misciali C, Cameli N, Vincenzi C.
 Угадайте, что! Псориаз губ. Eur J Dermatol 2001; 11: 589–590.
[В паблике]
[Google ученый]
Угадайте, что! Псориаз губ. Eur J Dermatol 2001; 11: 589–590.
[В паблике]
[Google ученый]
- Рахман М.А., Фикри М. Периоральный псориаз. J Eur Acad Dermatol Venereol 2000;14:521–522. [Перекрестная ссылка] [В паблике] [Google ученый]
-
Эрсой-Эванс С.
 , Нуралина Л., Эркин Г., Озкая О. Псориаз губ: редкое заболевание. J Eur Acad Dermatol Venereol 2007;21:142–143.
[Перекрестная ссылка]
[В паблике]
[Google ученый]
, Нуралина Л., Эркин Г., Озкая О. Псориаз губ: редкое заболевание. J Eur Acad Dermatol Venereol 2007;21:142–143.
[Перекрестная ссылка]
[В паблике]
[Google ученый]
- Апалла З., Сотириу Э., Тригони А., Иоаннидес Д. 2015 г. Псориатический хейлит: отчет о 2 случаях успешного лечения местным такролимусом и обзор литературы. Actas Dermo Sifiliográficas 2015; 106: 687. [Перекрестная ссылка] [Google ученый]
Все таблицы
Таблица I
Резюме случаев псориатического хейлита, описанных в литературе.
В тексте
Все фигурки
|
рисунок 1
(а) Легкий отек и минимальная эритема обеих губ. (b) Трещины, трещины и прилипшие беловатые чешуйки на киновари. |
|
| В тексте | |
|
Рис. 2
(а) HE ×200: гиперплазия сетчатых гребней и истончение сосочков дермы; Отечная дерма с плотным клеточным инфильтратом. (b) HE × 400: микроабсцессы Мунро (скопления полинуклеарных нейтрофилов) в гиперпластическом и паракератотическом эпителиальном слое. |
|
| В тексте | |
|
Рис. 3
Внешний вид губ на 15-й день контроля показывает заметное улучшение. |
|
| В тексте | |
Грибок губ | Колгейт®
Популярные статьи
Другие статьи
Поле даты публикации Последнее обновление:
Возможно, вы заметили трещины и покраснение в уголках рта, которые не проходят, или белые пятна во рту. Это признаки и симптомы грибковой инфекции, также известной как оральный кандидоз, на губах или во рту. Грибковая инфекция вызывается чрезмерным ростом дрожжей — Candida — во рту. Но это не так страшно, как кажется! Иногда все, что вам нужно, это определить, что вызывает это, и получить рецепт на противогрибковые препараты. Узнайте больше о грибке губ, о том, как его распознать и как поговорить с лечащим врачом и стоматологом.
Это признаки и симптомы грибковой инфекции, также известной как оральный кандидоз, на губах или во рту. Грибковая инфекция вызывается чрезмерным ростом дрожжей — Candida — во рту. Но это не так страшно, как кажется! Иногда все, что вам нужно, это определить, что вызывает это, и получить рецепт на противогрибковые препараты. Узнайте больше о грибке губ, о том, как его распознать и как поговорить с лечащим врачом и стоматологом.
Симптомы грибка губ
Инфекция может развиться в любой части рта. Наиболее распространенными очагами инфекции являются язык, внутренняя сторона щек и небо. По данным Центров по контролю и профилактике заболеваний (CDC), при чрезмерном росте Candida на углы рта, это может привести к инфекции в нескольких областях. Грибок губ может выглядеть следующим образом:
- Зуд или жжение и трещины в уголках рта
- Белые пятна на внутренней стороне губ или во рту
Растрескивание и покраснение в медицине известны как хейлоз или хейлит.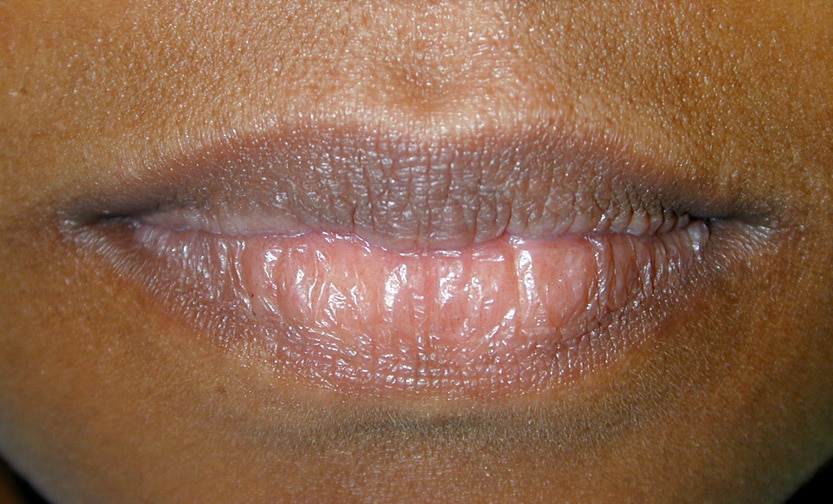 Вы можете чувствовать жжение или зуд из-за инфекции или белых пятен вокруг внутренней части губ.
Вы можете чувствовать жжение или зуд из-за инфекции или белых пятен вокруг внутренней части губ.
Если белые пятна доходят до горла, у вас могут возникнуть трудности с глотанием. Если у вашего ребенка молочница, имейте в виду, что он может стать суетливым, раздражительным или иметь проблемы с кормлением.
Причины грибковых инфекций губ
Дрожжи — это не плохо. Кандиду можно обнаружить на коже или в пищеварительной системе примерно у 45 процентов здоровых людей. Обычно это не вызывает никаких проблем. Этот обычно безвредный гриб любит расти во влажных, влажных местах, включая рот. Некоторые люди могут быть более восприимчивы к развитию грибковой инфекции во рту. Общие риски развития грибковой инфекции полости рта включают:
- Плохо подогнанные или грязные зубные протезы
- Чрезмерное облизывание или потирание уголков рта
- Курение
- Использование ингалятора кортикостероидов для лечения астмы
- Диета с высоким содержанием сахара
- Хроническая сухость во рту
- Другие состояния здоровья, влияющие на иммунную систему, такие как диабет
Грибковые инфекции чаще всего появляются у лиц с ослабленной иммунной системой. Например:
Например:
- Младенцы
- Люди, которые в настоящее время используют или недавно принимали антибиотики
- Люди с плохим питанием
- Люди с ослабленной иммунной системой, такой как лейкемия, диабет или ВИЧ
Лечение грибка губ
Грибковые инфекции губ хорошо поддаются лечению. Ваш лечащий врач или стоматолог может рассказать вам больше о конкретном лечении, которое вам необходимо. Лекарственные мази могут помочь убрать покраснение. Трещины на губах, жидкости для полоскания рта или леденцы могут убрать любой грибок во рту. Людям с тяжелыми инфекциями губ врачи или стоматологи также могут назначать пероральные противогрибковые препараты.
Лечение грибка губ обычно длится от одной до двух недель при легкой и средней степени тяжести и в два раза дольше при тяжелых инфекциях.
Людям с ослабленной иммунной системой из-за других заболеваний врачи могут прописать противогрибковые препараты, чтобы в первую очередь предотвратить разрастание грибка.
Если у вас грибок губ, продолжайте ежедневно чистить зубы щеткой и пользоваться зубной нитью. Меняйте зубную щетку непосредственно до и после лечения грибковой инфекции.
Профилактика грибка губ и инфекции
Даже если у вас нет текущей инфекции, есть несколько способов предотвратить размножение грибка губ и вызвать инфекцию:
- Следить за чистотой и подходит хорошо
- Избавьтесь от привычки облизывать или тереть уголки рта
- Поддержание здоровья полости рта с помощью чистки зубов щеткой и зубной нитью
- Отказ от курения
Если вас беспокоит грибок губ в уголках рта или на губах, обратитесь к стоматологу. Своевременное лечение может предотвратить тяжелую инфекцию.
- Если лекарство вызывает рост грибка , ваш врач может вместе с вами изменить рецепт.
- Если причиной сухости во рту является , ваш стоматолог может порекомендовать жевательную резинку без сахара, леденцы без сахара или увлажняющий ополаскиватель для увлажнения полости рта.


