Больно ли ставить брекеты?
Вы собираетесь установить брекет-систему? Возможно, вас беспокоит, не причинят ли брекеты боль. Не волнуйтесь, дискомфорт от брекетов вполне можно устранить. Вот как происходит лечение брекетами:
Установка брекетовУстановка брекетов практически безболезненна, хотя длится довольно долго. В день установки вам, возможно, придется потратить на еду больше времени, чем обычно, потому что нужно будет приспособиться к жеванию с брекетами. В течение первых нескольких дней выбирайте мягкую пищу, например, йогурт, суп, макароны и сыр. Ортодонты шутят, что после установки брекетов они выписывают пациентам рецепт на мороженое.
Первые три дня после установки брекетовКогда зубы начнут перестраиваться, возможен некоторый дискомфорт. Постепенно вы привыкните к давлению дуги и эластичных лигатур. Если у вас болят зубы после брекетов, то безрецептурные болеутоляющие лекарства уменьшат неприятные ощущения. Кроме того, можно нанести воск на брекеты, чтобы они не натирали внутреннюю часть рта. На приеме ортодонт проинструктирует вас, как использовать воск. У большинства пациентов неприятные ощущения проходят через 5 дней.
Если у вас болят зубы после брекетов, то безрецептурные болеутоляющие лекарства уменьшат неприятные ощущения. Кроме того, можно нанести воск на брекеты, чтобы они не натирали внутреннюю часть рта. На приеме ортодонт проинструктирует вас, как использовать воск. У большинства пациентов неприятные ощущения проходят через 5 дней.
После очередного визита к ортодонту дискомфорт тоже возможен в течение нескольких дней. Брекеты действуют путем медленного смещения зубов в правильное положение. Регулярная корректировка брекетов необходима, чтобы они продолжали правильно перемещать зубы. Ортодонт будет периодически регулировать дугу и эластичные лигатуры.
Как устранить неприятные ощущенияПо мнению большинства пациентов, брекеты доставляют некоторые неудобства, но с этим можно справиться. Неприятные ощущения остаются несколько дней после установки или корректировки. Для снятия боли в полости рта и головной боли рекомендуется принимать безрецептурные болеутоляющие препараты, такие как ибупрофен или парацетамол. В период привыкания к брекетам вы также можете полоскать рот соленой водой, чтобы уменьшить дискомфорт и отек.
Для снятия боли в полости рта и головной боли рекомендуется принимать безрецептурные болеутоляющие препараты, такие как ибупрофен или парацетамол. В период привыкания к брекетам вы также можете полоскать рот соленой водой, чтобы уменьшить дискомфорт и отек.
Беспокойство в связи с установкой брекет-системы совершенно естественно. Однако больше не нужно задаваться вопросом о болезненных ощущениях из-за брекетов. Ортодонт посоветует вам способы и препараты для облегчения боли или дискомфорта, которые возможны в течение нескольких дней после установки и корректировки брекетов.
Больно ли ставить внутриматочную спираль
Внутриматочные контрацептивы отличаются от других способов предохранения тем, что их установка требует врачебного вмешательства и должна проводиться в амбулаторных условиях. Самостоятельно ставить и извлекать ВМС запрещено. Поэтому перед процедурой многие женщины переживают, больно ли ставить спираль и какие ощущения они будут испытывать в процессе установки.
Установка внутриматочной спирали
Данный вид контрацепции предназначен для женщин репродуктивного возраста, имеющих постоянного полового партнера. Переходить на ВМС можно в любой момент после использования барьерных либо гормональных средств защиты. Главное, перед процедурой установки убедиться в отсутствии противопоказаний к внутриматочной контрацепции. Для этого гинеколог назначает пациентке обследование. В него входит:
- сбор анамнеза о количестве родов, беременностей, а также особенностях менструального цикла;
- кольпоскопия шейки для выявления предраковых состояний/онкологии;
- общий анализ крови/мочи;
- УЗИ тазовых органов;
- анализ на половые инфекции;
- мазок на вагинальную микрофлору;
- гинекологический осмотр.
(см. видео после статьи)
Если противопоказаний к внутриматочной контрацепции нет, врач определяет дату, когда ставить ВМС с учетом месячного цикла пациентки. За несколько дней до постановки внутриматочной спирали женщине рекомендуется отказаться от введения вагинальных свечей и половых контактов.
За несколько дней до постановки внутриматочной спирали женщине рекомендуется отказаться от введения вагинальных свечей и половых контактов.
Как проходит установка и больно ли ставить внутриматочный контрацептив?
Процедура проходит в несколько этапов:
- Пациентка садится в гинекологическое кресло. Прежде чем ставить спираль, врач пальпирует тело матки для определения ее положения и размеров. Это совсем не больно и помогает выявить загиб либо другие отклонения строения органа, чтобы предотвратить риск перфорации маточной стенки при введении внутриматочной спирали.
- Затем гинеколог обрабатывает половые органы женщины, включая шейку и влагалище, антисептическим средством.
- Врач вводит в вагинальный канал гинекологическое зеркало, чтобы обеспечить хорошую видимость маточной шейки, после чего фиксирует верхнюю ее часть путем захвата специальным зажимом. Пугаться не стоит, на самом деле это не так больно и страшно, как звучит.
- Перед тем как ставить спираль, гинеколог при помощи медицинского зонда делает замеры маточной полости.
 Приспособление вводится через цервикальный канал и позволяет точно определить глубину матки.
Приспособление вводится через цервикальный канал и позволяет точно определить глубину матки. - Затем специалист помещает ВМС в специальную трубку-проводник, которая поставляется в комплекте к устройству, и ставит ее в маточную полость.
- Убедившись, что спираль достигла дна матки, врач извлекает проводник наружу.
- Гинеколог укорачивает усики спирали до 2-3 см. Они необходимы для контроля расположения ВМС и ее последующего извлечения.
- На заключительном этапе врач вынимает из вагинального канала пациентки зеркало и снимает зажим. Если женщине не больно и она хорошо себя чувствует, ее отпускают домой.
При условии соблюдения техники установки и опытности гинеколога ставить внутриматочный контрацептив не больно. Установить спираль может участковый гинеколог в амбулаторных условиях. Процедура по времени занимает около 10 минут и не требует анестезии. Если у женщины высокая чувствительность шейки и ей больно в процессе установки, то врач может воспользоваться обезболивающими препаратами.
Больно ли ставить ВМС?
Насколько больно ставить внутриматочную спираль зависит от болевого порога пациентки. Некоторым женщинам ставить контрацептив совсем не больно, другим же требуется анестетик. Если судить по женским отзывам, ставить ВМС практически не больно. Манипуляции врача в ходе процедуры могут вызвать дискомфорт и неприятные ощущения, но сильная болезненность при постановке внутриматочной спирали исключена.
Нерожавшим пациенткам, как и женщинам, недавно начавшим половые отношения, ставить внутриматочную спираль может быть немного больно. Это объясняется высоким тонусом мышц и узким цервикальным каналом.
Если женщина перед процедурой переживает, больно ли ставить ВМС, то для снятия спазмов и расслабления мышц ей можно принять но-шпу. Особо чувствительным пациенткам поможет настойка пустырника либо другое успокоительное. Если вам очень больно ставить внутриматочную спираль, обязательно сообщите об этом врачу. Он обработает шейку обезболивающим средством, что снимет болезненные ощущения.
По мнению врачей, ставить контрацептив лучше на 4-8 день цикла. В этот период шейка матки приоткрыта, поэтому вводить внутриматочную спираль совсем не больно. Также наличие менструации позволяет исключить возможную беременность, при которой ставить ВМС запрещено.
Однако если это необходимо, ставить внутриматочную спираль допускается и в любой другой день. К примеру, в послеродовой период внутриматочный контрацептив разрешено ставить спустя полтора месяца после рождения ребенка. В это время у большинства женщин (особенно при лактации) месячный цикл не успевает восстановиться.
Больно ли устанавливать ВМС без месячных? Ставить спираль в этот период немного больно из-за суженного маточного зева. Также перед процедурой нужно убедиться, что беременность отсутствует.
Рекомендации после установки
В первую неделю после постановки внутриматочной спирали пациентке нужно избегать чрезмерных физических нагрузок, отказаться от половых отношений и использования гигиенических тампонов. В этот период женщина может испытывать тянущие боли внизу живота и небольшой дискомфорт. Из-за адаптации организма к инородному телу пациентке может быть немного больно, поэтому врачи рекомендуют больше отдыхать в это время.
В этот период женщина может испытывать тянущие боли внизу живота и небольшой дискомфорт. Из-за адаптации организма к инородному телу пациентке может быть немного больно, поэтому врачи рекомендуют больше отдыхать в это время.
Спустя 10 дней пациентка проходит врачебный осмотр. Для контроля расположения ВМС ей могут назначить процедуру УЗИ. Если у женщины отсутствуют жалобы на здоровье, ей не больно и внутриматочная спираль поставлена правильно, врач разрешает пациентке возвращаться к привычному образу жизни. В последующем посещать гинеколога нужно каждые полгода.
Возможные осложнения
Прежде чем ставить внутриматочный контрацептив нужно ознакомиться с возможными осложнениями. Постановка ВМС часто вызывает изменение менструального цикла – месячные становятся более долгими и обильными. Также возможно появление межменструальных кровотечений. Если симптомы наблюдаются в первые полгода с момента установки контрацептива, врачи не считают это отклонением от нормы.
В случае, когда обильность менструальных выделений увеличивается с каждым циклом и у пациентки появились ярко выраженные болевые ощущения, необходимо проконсультироваться с гинекологом. Некоторым женщинам после введения внутриматочной спирали настолько больно во время менструаций, что они принимают решение о досрочном извлечении ВМС.
Некоторым женщинам после введения внутриматочной спирали настолько больно во время менструаций, что они принимают решение о досрочном извлечении ВМС.
Один из побочных эффектов внутриматочной контрацепции – риск инфицирования внутренних половых органов. Она не защищает от венерических заболеваний, кроме того нити спирали облегчают проникновение инфекции в матку. Поэтому ставить контрацептив рекомендуется женщинам, уверенным в здоровье своего партнера.
Введение внутриматочной спирали может привести к обострению хронических гинекологических болезней, поэтому женщине нужно следить за состоянием здоровья в первые дни после постановки. Если неприятные ощущения не проходят, боли усиливаются, повысилась температура, то необходимо как можно скорее обратиться за медицинской помощью.
Также в первые месяцы после установки ВМС существует высокий риск экспульсии контрацептива, особенно во время менструации, когда шейка приоткрыта. Выпадение устройства чаще проходит незаметно, женщина не испытывает дискомфорт и ей не больно.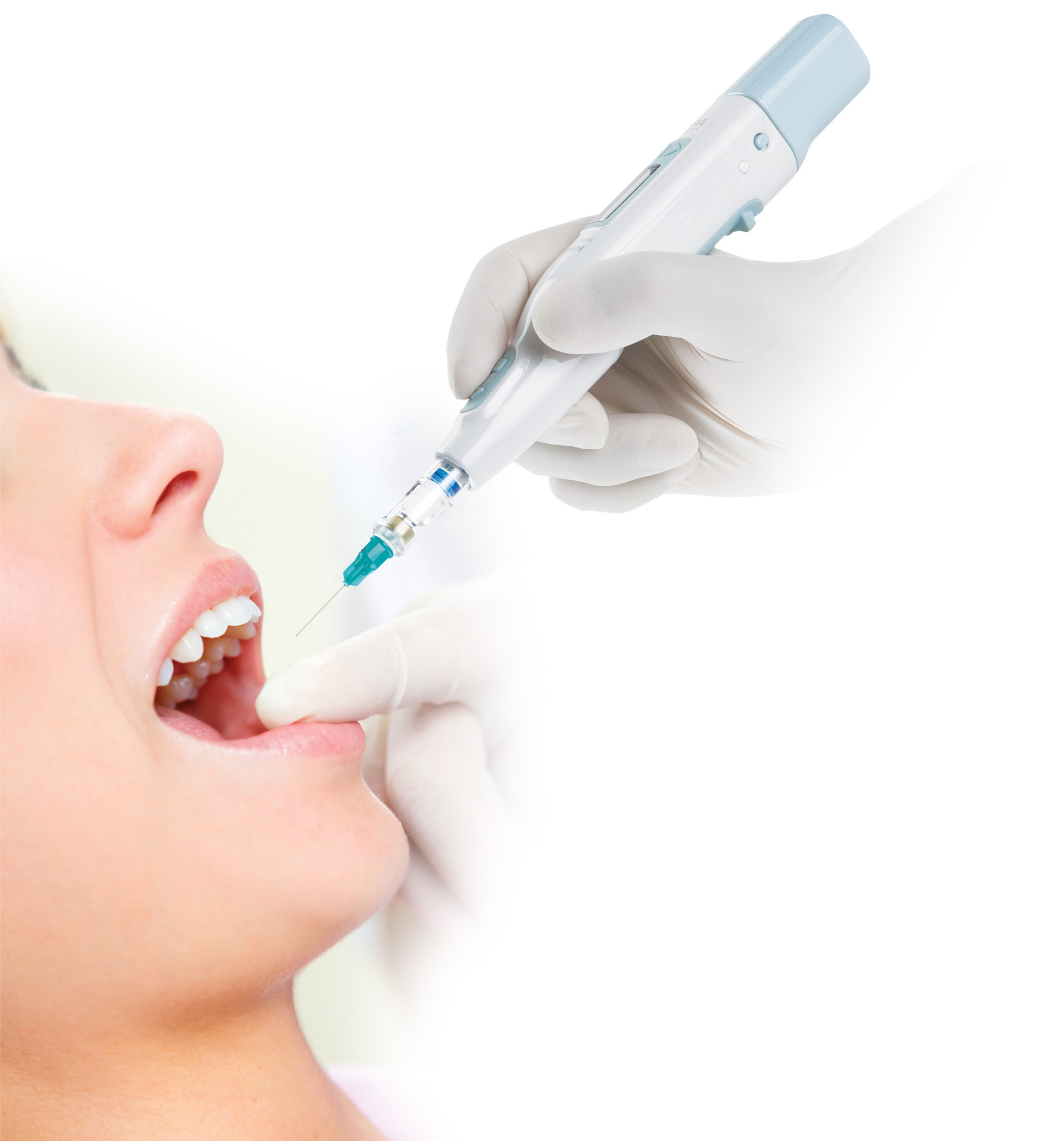
В редких случаях установка внутриматочной спирали вызывает у женщины вазовагальный рефлекс. Реакция сопровождается резким снижением давления, замедлением ЧСС и обмороком. Патология не требует лечения и чаще возникает у пациенток с узким шеечным каналом вследствие сильной эмоциональной реакции на установку контрацептива. Женщинам, входящим в группу риска, рекомендовано ставить ВМС с использованием анестезии.
Если во время постановки ВМС пациентке стало очень больно, это может быть признаком прокола маточной стенки. Перфорация часто сопровождается резкими болями и усилением кровотечения. Чтобы выявить это крайне опасное для здоровья осложнение, женщине назначают УЗИ.
При частичной перфорации внутриматочную спираль удаляют через вагинальный канал и проводят медикаментозную терапию.
Если женщина испытывает дискомфорт через некоторое время после установки ВМС, ей больно при половом акте, то необходимо посетить гинеколога. Это поможет исключить возможное смещение устройства.
Обратиться к врачу нужно и в случае, если у пациентки наблюдаются обильные непрерывные выделения даже после окончания менструации. Это считается прямым показанием к срочному извлечению внутриматочной спирали. Гнойные выделения с неприятным запахом, сопровождающиеся болями внизу живота, могут быть первым признаком воспаления маточной полости. Чтобы не допустить осложнений, терапию необходимо начать как можно раньше.
В большинстве случаев ставить контрацептив не больно и процедура не вызывает побочных эффектов. Однако врачи предупреждают, что если после установки у женщины наблюдаются резкие боли, изменение характера выделений и прочие подозрительные симптомы, нужно незамедлительно обратиться за медицинской помощью. Своевременное лечение поможет снизить риск серьезных осложнений и предотвратить гинекологические заболевания.
Своевременное лечение поможет снизить риск серьезных осложнений и предотвратить гинекологические заболевания.
Видео
Автор статьи:
Климович Элина Валерьевна
врач акушер-гинеколог
Стаж работы более 20 лет
Больно ли ставить виниры на зубы. Статьи на портале 1dentist.ru
Виниры – отличный способ восстановить привлекательность улыбки, изменить эстетику прикуса. Внешне виниры выглядят как накладки – их устанавливают на фронтальную часть зубов, подбирая по цвету под фактический или желаемый цвет эмали. Технология микропротезирования требует обязательного препарирования зуба – обтачки эмали на 0,3-1 мм. Именно эта особенность и становится частой причиной вопросов пациентов стоматологических клиник: больно ли ставить виниры, ощущаются ли накладки при ношении.
Технология микропротезирования требует обязательного препарирования зуба – обтачки эмали на 0,3-1 мм. Именно эта особенность и становится частой причиной вопросов пациентов стоматологических клиник: больно ли ставить виниры, ощущаются ли накладки при ношении.
Больно ли ставить виниры
Алгоритм установки изделия определяет материал и вид микропротеза:
- Классические керамические и циркониевые виниры крепят только после обтачивания эмали.
- Ультратонкие изделия (люминиры, ультраниры) не требуют препарирования зуба, но эмаль протравливают специальными кислотами для повышения адгезионных свойств.
Препарирование эмали– обязательный этап работы стоматолога, но вызвать беспокойства он не должен. Все манипуляции проводят под анестезией, а некоторые методики обтачивания совершенно исключают неприятные ощущения. Если хочется избежать даже намека на болезненность, стоит выбирать клинику, где для препарирования зубной эмали используют лазерные технологии или химическое воздействие. Найти современную стоматологию с подходящим оснащением поможет рейтинг столичных клиник портала 1dentist.
Если хочется избежать даже намека на болезненность, стоит выбирать клинику, где для препарирования зубной эмали используют лазерные технологии или химическое воздействие. Найти современную стоматологию с подходящим оснащением поможет рейтинг столичных клиник портала 1dentist.
При использовании механических методов и бормашины неприятные ощущения возможны, так как врач работает с живым зубом. Но болезненность легко нейтрализуется современными обезболивающими препаратами и двухэтапной анестезией.
Вызывает ли боль ношение виниров
Носить керамические виниры не больно, но первые 10-14 дней возможны неприятные ощущения из-за привыкания и адаптации зубов. Ведь в процессе лечения коронки подвергаются серьезному воздействию извне:
- Стачивание некоторого слоя эмали для создания шероховатой поверхности.
- Снятие слепков для изготовления пластин под особенности челюсти пациента.
- Фиксация временных накладок для защиты оголенной поверхности зуба.
- Крепление постоянных микропротезов на прочный клеевой состав.
В процессе обтачивания временно возрастает чувствительность зубов – может быть небольшая болезненная реакция на холодную и горячую пищу. Но со временем неприятные ощущения исчезают, и в дальнейшем пациент даже забывает о керамических накладках на зубах.
Большой плюс виниров – обновляемость. Если маскирующее изделие потемнело из-за неправильного питания пациента или возник скол, врач быстро заменит поврежденную пластинку на новую. Также можно отказаться от виниринга и пройти процедуру восстановления эмали для возврата первоначальной эстетики.
Если виниры носить больно: что делать
В редких случаях болезненность после микропротезирования не исчезает, а нарастает. Подобные проявления требуют обязательного посещения врача и выяснения причин неприятных ощущений. Чаще всего боль при ношении виниров вызвана непрофессиональным подходом к лечению или использованием бракованной продукции. Снизить риски потенциально неприятных ситуаций можно только одним способом – тщательным выбором врача эстетической стоматологии. Помогут в этом отзывы пациентов и данные независимых рейтингов стоматологов.
Снизить риски потенциально неприятных ситуаций можно только одним способом – тщательным выбором врача эстетической стоматологии. Помогут в этом отзывы пациентов и данные независимых рейтингов стоматологов.
Почему виниры больно носить – вероятные причины:
- Ошибка при моделировании и изготовлении – неправильная форма или размер пластинки. Нарушения в геометрии приводят к тому, что винир начинает давить на десну или соседний зуб, что вызывает боль.
- Неплотная фиксация из-за недостаточного количества или низкого качества клея. Виниры должны плотно крепиться на всю фронтальную поверхность зуба, иначе под накладку попадут частицы пищи, капли напитков, слюна, что вызовет кариозные поражения коронки.
- Скол винира. Механический дефект также может стать причиной развития кариеса, поэтому любые повреждения пластинок нужно устранять быстро.
- Чрезмерное обтачивание эмали и нарушение дентина – зуб приобретает повышенную чувствительность, и болью реагирует на холодный воздух, горячую и охлажденную пищу.

- Пересушка зуба в процессе нанесения композита – появление микротрещин и малозаметных сколов, постепенное развитие кариеса под виниром.
Также причинами плохого самочувствия после виниринга нередко становится игнорирование противопоказаний к микропротезированию.
Противопоказания к ношению виниров
На предварительных приемах стоматолог задает несколько вопросов о состоянии зубов, а также проводит тщательный осмотр для выявления противопоказаний. Среди них:
- бруксизм – непроизвольное сильное сжатие зубов, скрежет во сне;
- недостаточный объем зубной эмали;
- не до конца прорезавшиеся зубы;
- патологии прикуса – прямой или глубокий;
- тонкая эмаль, склонная к повреждениям и сколам;
- кариес;
- пародонтоз, пародонтит, гингивит.
В последних двух случаях виниринг проводят после лечения зубов и десен, поэтому противопоказания не являются абсолютными.
Виниры ставить и носить не больно. Если работу делал опытный специалист, владеющий технологий микропротезирования и знающий все ее нюансы. Правильный размер и форма накладок, хороший клеевой состав и современное оборудование в клинике – залог хорошо установленных виниров.
Статья полезна для вас? Поделитесь с друзьями:
Больно ли ставить зубные импланты
Имплантация зубов — это в первую очередь хирургическая операция, в процессе которого титановый штифт устанавливается в костную ткань, а после фиксируется коронка из выбранного материала. Данная методика практикуется уже долгое время для восстановления эстетических и функциональных характеристиках челюсти. Но все ещё некоторые пациенты предпочитают классические методы протезирования из-за боязни того, что имплантация зубов очень болезненная операция.
Содержание
Болевые ощущения при имплантации
Для начала, стоит отметить тот факт, что современная имплантация полностью безболезненна.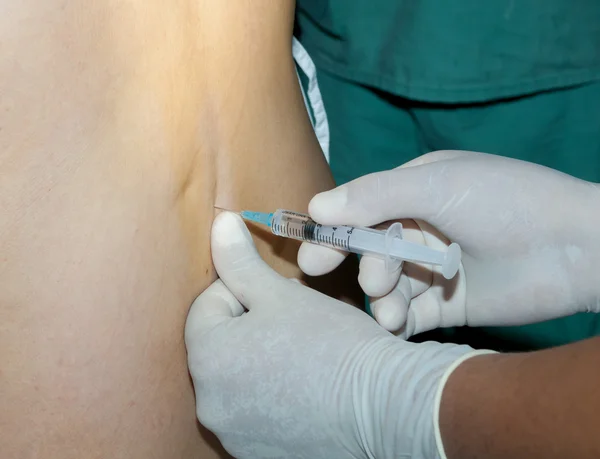 Современные методы обезболивания позволяют избавиться от дискомфорта как во время операции, так и несколько часов после неё. Укол анестезии производится точечно в область, где будет производится установка, дозировка и конкретный препарат выбирает стоматолог, основываясь на предварительных анализах и наличии у Вас аллергических реакциях. Также, возможно использование седативных препаратах, для усиления обезболивающего эффекта. При наличии явных противопоказаний к анестезии, мы предложим Вам проведение имплантации под общим наркозом. Какой метод подойдет именно Вам, определяет стоматолог, основываясь на следующие факторы::
Современные методы обезболивания позволяют избавиться от дискомфорта как во время операции, так и несколько часов после неё. Укол анестезии производится точечно в область, где будет производится установка, дозировка и конкретный препарат выбирает стоматолог, основываясь на предварительных анализах и наличии у Вас аллергических реакциях. Также, возможно использование седативных препаратах, для усиления обезболивающего эффекта. При наличии явных противопоказаний к анестезии, мы предложим Вам проведение имплантации под общим наркозом. Какой метод подойдет именно Вам, определяет стоматолог, основываясь на следующие факторы::
- Повышенный или пониженный у Вас болевой порог;
- Наличия страха перед операцией;
- Аллергические реакции на препараты;
- Особенность конкретной операции и её продолжительность.
Как Вы могли понять, больно ли будет устанавливать импланты, зависит от правильности выбора обезболивающего метода и следовать от квалификации стоматолога.
Что испытывает пациент, на каждом этапе имплантации
Ниже мы подробно расскажем о тех этапах, который проходит пациент при имплантации зубов и то, какие ощущения он испытывает:
- 1 посещение и осмотр у стоматолога. На данном этапе стоматолог выявляет наличие заболеваний. Так как, имплантация не проводится если у Вас есть кариес и воспалительные процессы в мягких тканях. Дискомфорт и болевые ощущения пациент не испытывает.
- На втором этапе происходит лечение выявленных патологий. В зависимости от сложности процедуры и стадии болезни, пациент может испытывать дискомфорт.
- Далее, при наличии зуба производится его удаление. Данный этап крайне болезненный и производится под анестезией.
- На следующем приеме предусмотрено вживление титанового корня в кости челюсти. Этот этап имплантации самый болезненный, поэтому проводится исключительно под анестезией (местной или общей). Во время лечебных манипуляций пациент не испытывает боли, и ощущает только давление или вибрацию стоматологических инструментов, используемых врачом.

- Спустя 2-4 недели после вживления искусственного корня устанавливается абатмент и временная коронка. На этом этапе специалист приступает к формированию десны возле вживленного штифта, что предполагает рассечение мягких тканей, установку абатмента и накладывание швов. Все манипуляции проводятся под анестезией. Через некоторое время после процедуры действие анестетика прекратиться, поэтому пациент будет испытывать болезненность в области, где выполнялись хирургические манипуляции. Чтобы снизить болевые ощущения, врач назначит эффективное болеутоляющее средство.
- На последнем этапе снимает временная коронка и устанавливается постоянная. Данный этап безболезненный и не требует использования анестезии.
Как Вы могли понять, все этапы имплантации и предварительного лечения проводятся под анестезией и безболезненны. Но, спустя несколько часов после операции пациент начинает испытывать дискомфорт и тянущую боль. Для снятия негативного эффекта, используйте прописанные Вам обезболивающие. После прохождения всех этапов, болевые ощущения полностью проходят на 10 день. Если у Вас остались болевые ощущения — незамедлительно обратитесь к специалисту, который сможет выявить причину болевых ощущений.
После прохождения всех этапов, болевые ощущения полностью проходят на 10 день. Если у Вас остались болевые ощущения — незамедлительно обратитесь к специалисту, который сможет выявить причину болевых ощущений.
БОЛЬНО НЕ БУДЕТ — статьи от специалистов клиники «Мать и дитя»
МИФ №1ЭТО ОПАСНО ДЛЯ РЕБЕНКА
Местный анестетик, применяемый при эпидуральной анестезии, не попадает в кровоток ребенка, а значит не причиняет ему вреда. В роддомах сети «Мать и дитя» используются специальный очищенный раствор нового поколения — ропивакаин.
МИФ №2
ЭТО УДЛИНЯЕТ ПРОЦЕСС РОДОВ
В состоянии стресса матка сокращается неравномерно, из-за чего происходит дискоординация родовой деятельности. Анестезия убирает боль, женщина расслабляется, родовая деятельность может восстановиться, а раскрытие шейки матки — пойти быстрее.
МИФ №3
ПОСЛЕ ОБЕЗБОЛИВАНИЯ НЕВОЗМОЖНО ДВИГАТЬСЯ
Степень потери двигательной активности зависит от препарата, его концентрации и объема. При небольших дозах женщина чувствует свое тело, встает и ходит, ощущая лишь небольшое давление при схватках. Если доза анестетика больше, то расслабление мышц не позволит вставать. Количество определяет врач, ориентируясь на болевой порог и прочие индивидуальные факторы. В любом случае, через несколько часов чувствительность возвращается.
При небольших дозах женщина чувствует свое тело, встает и ходит, ощущая лишь небольшое давление при схватках. Если доза анестетика больше, то расслабление мышц не позволит вставать. Количество определяет врач, ориентируясь на болевой порог и прочие индивидуальные факторы. В любом случае, через несколько часов чувствительность возвращается.
МИФ №4
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ ПОДХОДИТ ВСЕМ
Этот вид обезболивания не делают при следующих противопоказаниях: нарушении свертываемости крови, сепсисе, гнойничковом поражении кожи в месте инъекции, остром заболевании центральной нервной системы, некоторых заболеваниях сердца, а также материнском кровотечении с развитием геморрагического шока. В этих случаях врач поможет подобрать альтернативные способы анестезии.
МИФ №5
ОБЕЗБОЛИВАНИЕ ДЕЛАЮТ СТРОГО ПО ПОКАЗАНИЯМ
Основным показанием для анестезии является желание женщины не испытывать боль. Если, конечно, она находится в подходящем для обезболивания периоде родов.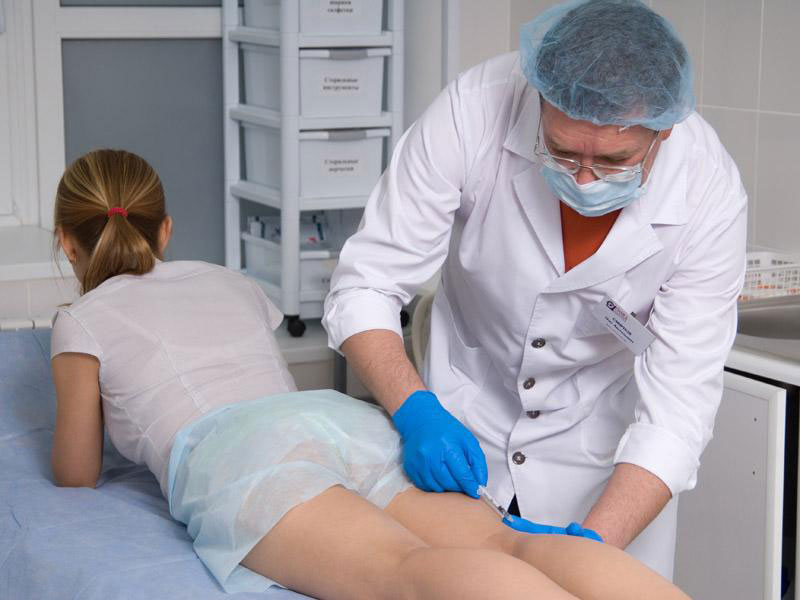
МИФ №6
ВРАЧ ДОЛЖЕН БЫТЬ РЯДОМ ДЛЯ ПРОДОЛЖЕНИЯ ОБЕЗБОЛИВАНИЯ
В ПМЦ, «Лапино», Уфе и Новосибирске палаты оснащены специальным автоматическим шприцем — нажатие на кнопку позволяет женщине самостоятельно вводить себе новую порцию местного анестетика в дозировке, предусмотренной врачом.
МИФ №7
БУДЕТ БОЛЕТЬ ГОЛОВА И СПИНА
Головная боль возникает редко — при непредвиденной пункции твердой мозговой оболочки. Боль в спине с той же частотой появляется после родов и без анестезии — в связи с увеличением массы тела и изменением состояния позвоночника во время беременности.
МИФ №8
КОЛОТЬ — БОЛЬНО
Эпидуральная анестезия почти не ощутима. Дискомфорт доставит лишь укол в спину для снижения чувствительности места инъекции. Затем в нижнюю часть спины вводят катетер, а через него — препарат. Боль от схваток проходит через 10–15 минут.
МИФ №9
ЭТО ЕДИНСТВЕННЫЙ ВИД ОБЕЗБОЛИВАНИЯ
Существуют другие способы снять боль в родах: внутривенные наркотические анальгетики, ингаляционная анестезия смесью закиси азота с кислородом, а также нефармакологические методы обезболивания — массаж, правильное дыхание, ароматерапия, ванна с водой.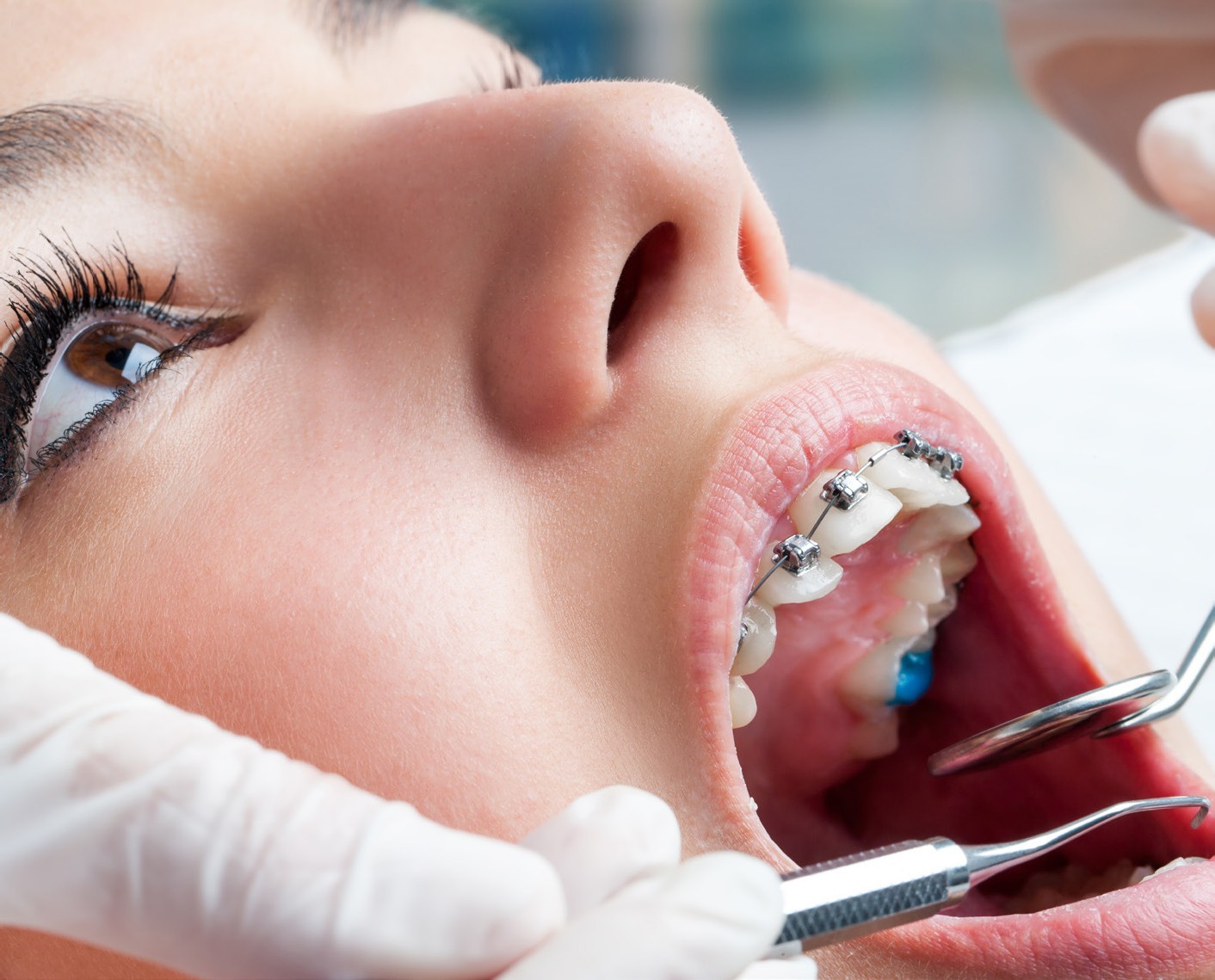 В ПМЦ и «Лапино» есть палаты для «домашних» родов, оборудованные ванной, шведской стенкой и фитболом.
В ПМЦ и «Лапино» есть палаты для «домашних» родов, оборудованные ванной, шведской стенкой и фитболом.
МИФ №10
БУДУТ ПРОБЛЕМЫ С ГРУДНЫМ ВСКАРМЛИВАНИЕМ
Наблюдения за женщинами, которым применяли эпидуральную анестезию в родах, показали, что препараты для обезболивания никак не влияют на лактацию.Больно ли ставить брекеты — отвечает Ирина Буторина
Исправление прикуса в рассрочку
подробнее
Главная | Больно ли ставить брекетыУстановка брекет-системы – безболезненная процедура, которая не требует применения анестезии. Существует два способа фиксации брекетов к зубам. При использовании прямого метода ортодонт последовательно крепит брекеты к зубам, предварительно протравливая и высушивая поверхность. Непрямой метод позволяет зафиксировать все брекеты сразу при помощи специальной капы. И в том, ив другом случае процедура не доставит пациенту существенного дискомфорта.
И в том, ив другом случае процедура не доставит пациенту существенного дискомфорта.
Болезненные ощущения могут возникать в первые 10-14 дней после установки системы. Она оказывает активное воздействие на зубы, меняет их положение, что может вызвать боль. Постепенно организм адаптируется к новым условиям, положение зубов начинает меняться и дискомфорт уходит. В дальнейшем пациент не испытывает выраженных неприятных ощущений.
Если все же по той или иной причине пациент не решается на установку брекетов, он может пройти лечение с использованием элайнеров. Это прозрачные полимерные капы, изготовленные по 3D технологии. Еще на стадии диагностики пациент увидит, какой результат будет по окончании лечения. Для этого составляется виртуальный сетап – цифровая модель улыбки. Затем пациент получает на руки комплект кап, раз в две недели меняет капу на новую. Лечение проходит в комфортном режиме, капы мягко и плавно перемещают зубы, а потому болевых ощущений нет.
В любом случае, пациент может всегда обратиться к своему лечащему врачу. Ежемесячно проводится плановый прием, в ходе которого ортодонт оценивает динамику и лечения и при необходимости вносит в него коррективы (например, меняет дуги). Мы приглашаем вас пройти диагностику и лечение в комфортных условиях современной столичной стоматологической клиники. Врач ортодонт Ирина Буторина обладает многолетним опытом работы, высокой квалификацией и в совершенстве владеет новейшими методиками исправления прикуса. Записаться можно в режиме онлайн или по телефону, указанному на сайте.
Ежемесячно проводится плановый прием, в ходе которого ортодонт оценивает динамику и лечения и при необходимости вносит в него коррективы (например, меняет дуги). Мы приглашаем вас пройти диагностику и лечение в комфортных условиях современной столичной стоматологической клиники. Врач ортодонт Ирина Буторина обладает многолетним опытом работы, высокой квалификацией и в совершенстве владеет новейшими методиками исправления прикуса. Записаться можно в режиме онлайн или по телефону, указанному на сайте.
Читайте также:
Микроимпланты при брекетах — Стоимость, Боль и другое
Что такое ортодонтические микроимпланты — это миниатюрные винты длиной 6-12 мм. изготовлены из титана или его сплава, которые служат опорой точкой для правильной коррекции прикуса. Имеют гладкую поверхность, не срастаются с костью и легко извлекаются в конце лечения. Помогают провести лечение без удаления здоровых зубов.
Чтобы переместить один, два или более зубов, им нужна опорная точка за которую они смогут цепляться и тянуться между собой. В ортодонтическом лечении для создания сил и перемещения зубов есть два основных вида опорных точек — это микроимплант, и использования других зубов пациента.
В чем минус использования в качестве опорной точки другие зубы?
Используя другие зубы, мы не только перемещаем нужны нам зубы, но также влияем на зубы которые выбрали в качестве опоры, и можем их сместить.
В чем особенность микроимплантов?
- Это неподвижная точка опоры за которую можно фиксироваться и переместить нужные нам зубы в определенном направлении, не смещая при этом другие сегменты зубов.
- Иногда чтобы переместить определенные зубы просто нет подходящей точки опоры, и без микроимплантов не обойтись. Особенно это актуально при выравнивании зубов с помощью прозрачных капп — элайнеров.
- Они незаменимы при перемещении группы зубов.

Преимущества использования микроимплантов
- Значительно ускоряют сам процесс лечения. ⌚⌚⌚
- Ортодонт достигает гораздо точного и прогнозируемого результата.
- Сразу после установки можно нагружать ортодонтическими тягами.
- Можно исправить самые сложные ортодонтические случаи без удаления здоровых зубов. ッッッ
Минусом будет увеличена стоимость самого лечения. Цена разницы зависит от необходимого количества их установки, возможно нужно поставить всего один винт, а может и все четыре. $$$
Больно ли ставить микроимплант?
Установка ортодонтического винта происходит под местной анестезией, без хирургического вмешательства. Процедура сопровождается ощущениями «распирания» в месте установки импланта и вовсе безболезненная. Время проведения в районе 15 минут. После того как эффект анестезии пройдет, Вы не будете чувствовать болей и неприятных ощущений в районе установки.
После установки импланта может ощущаться легкий дискомфорт в месте установки в течение нескольких дней.
Самое неприятное ☹☹☹ — Если Вам поставили имплант внутри неба — это будет натираться язык, и может возникать небольшая шепелявость.
Сколько времени их нужно носить?
Дентальные импланты в ортодонтии ставят на срок от 1-2 месяцев и более — в зависимости от сложности случая и времени выполнения своей функции. Когда задача выполнена и импланты больше не нужны, они выкручиваются за пару минут.
Брекеты без удаления зубов!
Если Вы ищете способ как пройти ортодонтическое лечение без удаления здоровых зубов — это микроимпланты решение данного вопроса. Здесь уже вопрос в другом, что многие ортодонты их совсем не используют и сразу предлагают удаление здоровых зубов, без альтернативы их сохранения. Хороший ортодонт предложит два варианта лечения — без удаления и с удалением зубов.
Цена мини импланта для брекетов
Хотя они и выглядят по простому, как небольшой мини винт, но стоят как золотые. Для качественного лечения готовьте свои кошельки и в среднем по 100 $ за установку одной единицы. Да дорого, но потом скажете спасибо своему врачу за стабильный конечный результат.
Да дорого, но потом скажете спасибо своему врачу за стабильный конечный результат.
Разница между зубным и ортодонтическим имплантом
Ортодонтические импланты выступают опорной точкой при перемещении зубов, а обычные дентальные импланты служат для замены утраченных зубов.
Также немало важным отличием будет выступать то, что ортодонтические импланты не срастаются с костью челюсти, поскольку предназначены выполнять только временную функцию.
Итог
Во многих случаях, без использования мини имплантов, просто невозможно провести качественное ортодонтическое лечение, а также получить стабильный конечный результат.
Узнайте больше информации на консультации врача-ортодонта.
Врачи объяснят, почему тампоны могут быть болезненными
Многое изменилось с 13 лет, но не все. Я до сих пор верю, что альбом Келли Кларксон Thankful — это произведение искусства, я все еще думаю, что ярко-синие тени для век прекрасны, и я все еще ненавижу тампоны с пламенной страстью. На самом деле, я хорошо помню, как впервые попытался вставить его. Это была непростая задача, как и я уверен, что это было (и остается) для многих других подростков. Я заранее посоветовался с мамой, двоюродным братом и парой друзей, но все еще не чувствовал себя подготовленным.После нескольких попыток я выбросил его и выбрал подушечку. Я не пробовал снова, пока не почувствовал, что должен, что произошло несколько месяцев спустя, когда трагедия, судьба или совпадение принесли мне месячные в пляжный день. Даже тогда мне было неудобно, и мне потребовалось 15 минут, чтобы понять это.
На самом деле, я хорошо помню, как впервые попытался вставить его. Это была непростая задача, как и я уверен, что это было (и остается) для многих других подростков. Я заранее посоветовался с мамой, двоюродным братом и парой друзей, но все еще не чувствовал себя подготовленным.После нескольких попыток я выбросил его и выбрал подушечку. Я не пробовал снова, пока не почувствовал, что должен, что произошло несколько месяцев спустя, когда трагедия, судьба или совпадение принесли мне месячные в пляжный день. Даже тогда мне было неудобно, и мне потребовалось 15 минут, чтобы понять это.
По сей день я по возможности выбираю тампоны вместо тампонов, но когда я слышу, как другие выражают свое предпочтение тампонам, я чувствую себя странно, как будто я все еще делаю это неправильно, или, может быть, я просто не создан для тампонов. использовать.Однако все изменилось пару месяцев назад, когда подруга сказала мне, что она также ненавидит тампоны, потому что кажется, что они всегда доставляют ей дискомфорт, независимо от того, что она делает. Наш разговор доказал, что я не единственный, поэтому я решил провести небольшое исследование, чтобы узнать больше об этом явлении и способах его решения. Вот что сказали эксперты.
Наш разговор доказал, что я не единственный, поэтому я решил провести небольшое исследование, чтобы узнать больше об этом явлении и способах его решения. Вот что сказали эксперты.
Почему тампоны болят?
Если вы, как и я, находите тампоны неудобными, возможно, вы столкнулись с одним из этих распространенных препятствий:
- Вы не вставили тампон достаточно глубоко. «Тампон никогда не должен повредить, если его правильно ввести во влагалище», — сказала POPSUGAR Шерри А. Росс, доктор медицины, автор книг She-ology и She-ology, The She-quel: Let’s Continue the Conversation . «Если тампон ввести не глубоко во влагалище, он может быть на полпути внутрь и наполовину, вызывая дискомфорт, особенно во влагалище». Таким образом, первый шаг во избежание любого дискомфорта — убедиться, что вы ведете аппликатор до тех пор, пока захват пальца не будет на одном уровне с отверстием во влагалище.Это должно гарантировать правильное размещение.

- Вы приближаетесь к нему не под тем углом. Если вы не можете вставить тампон или вам это неудобно, возможно, вы пытаетесь протолкнуть его прямо вверх, а не под углом. «Цельтесь обратно», — объяснила Хизер Бартос, доктор медицинских наук, акушер-гинеколог. «Не вверх. Никогда прямо». Если это помогает, она предлагает лечь на спину и стремиться к полу, чтобы почувствовать это.
Гинеколог Алисса Двек, доктор медицины, согласилась, что угол приложения имеет ключевое значение.«Убедитесь, что вы находитесь в удобном положении — большинство людей приседают, сидят на унитазе или, например, кладут одну ногу на ванну — для облегчения введения», — сказала она POPSUGAR. Доктор Росс рекомендует последнее. «Это позволяет угол влагалища быть более параллельным тампону, что упрощает введение», — сказала она.
- Проблема в тампоне. Это может происходить по нескольким причинам, самая распространенная из которых — тампон слишком абсорбирующий для вашего потока.
 «Лучше выбрать тампон с самой легкой впитывающей способностью, подходящий для вашего потока; в противном случае может возникнуть высыхание внутренней ткани и дискомфорт», — сказал доктор Двек. «Еще одна потенциальная проблема — аромат тампонов, который может вызывать раздражение. Наконец, аппликатор может иногда раздражать отверстие влагалища; это особенно актуально для пластиковых аппликаторов, если один из« лепестков »изогнут или выступает». Если возникает какая-либо из этих проблем, попробуйте переключиться и посмотрите, облегчит ли это дискомфорт.
«Лучше выбрать тампон с самой легкой впитывающей способностью, подходящий для вашего потока; в противном случае может возникнуть высыхание внутренней ткани и дискомфорт», — сказал доктор Двек. «Еще одна потенциальная проблема — аромат тампонов, который может вызывать раздражение. Наконец, аппликатор может иногда раздражать отверстие влагалища; это особенно актуально для пластиковых аппликаторов, если один из« лепестков »изогнут или выступает». Если возникает какая-либо из этих проблем, попробуйте переключиться и посмотрите, облегчит ли это дискомфорт. - Вам нужно больше смазки. Тампон легче вводить, когда у вас самый сильный кровоток. Когда это не так, доктор Бартос рекомендует добавить смазку, используя кокосовое масло или смазку. Слегка нанесите любой из них на кончик аппликатора, прежде чем вставлять его.
Может ли ваша борьба с тампонами быть признаком более серьезной проблемы?
Если вы потратите какое-то время на поиск в Google вопросов о вагинальном дискомфорте, вы найдете источники — некоторые законные, а некоторые нет, — которые предполагают, что существует связь между болью, вызванной тампоном, и болезненным сексом.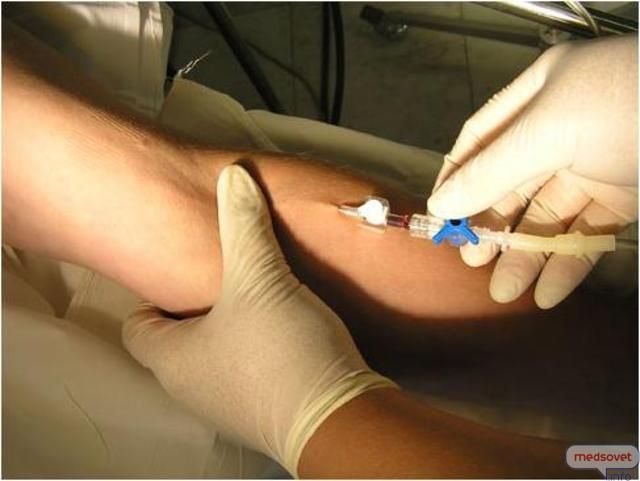 «У некоторых людей есть состояние, называемое вагинизмом, которое похоже на хроническое непроизвольное напряжение мышц. Это может сделать и тампоны, и секс очень болезненными», — объяснил доктор Бартос. Однако она сразу же отмечает, что «тампоны и секс не всегда болезненны вместе» по всем причинам, перечисленным выше.
«У некоторых людей есть состояние, называемое вагинизмом, которое похоже на хроническое непроизвольное напряжение мышц. Это может сделать и тампоны, и секс очень болезненными», — объяснил доктор Бартос. Однако она сразу же отмечает, что «тампоны и секс не всегда болезненны вместе» по всем причинам, перечисленным выше.
«Боль при использовании тампонов и болезненный секс — это обычно две нераспределенные проблемы», — добавил доктор Двек. «Во-первых, во время возбуждения интимной близости естественная вагинальная смазка в изобилии позволяет получить удовольствие, уменьшить трение и избавиться от боли.Во время введения тампона смазка минимальна ». Помимо вагинизма, доктор Двек отметил, что могут быть и другие физические причины болезненных менструаций и секса.« Иногда боль во влагалище может быть из-за неперфорированной девственной плевы — a — остаточная мембрана в отверстии, с которым вы родились, — которая может вызвать болезненное или невозможное проникновение тампона или секса, — сказала она. — Этим должен заняться ваш гинеколог ».
— Этим должен заняться ваш гинеколог ».
Если вы испытываете болезненный секс, важно поговорить об этом со своим гинекологом.«Существует длинный список причин болезненного секса, не связанных с использованием тампонов», — сказал доктор Росс POPSUGAR. Если вы попробуете совет, представленный здесь, но по-прежнему находите использование тампонов совершенно болезненным, это тоже стоит обсудить с врачом.
Как мне вставить тампон?
как мне вставить тампон, я начинаю, и инструкции совсем не помогают что мне делать
Поначалу сложно понять, как вставить тампон, но с практикой это станет легче.Одна вещь, которая может помочь, — убедиться, что вы точно знаете, куда должен идти тампон. В вульве (наружных половых органах женщины) есть два отверстия — уретра и влагалище. Менструальная жидкость вытекает из влагалища (нижнего из двух отверстий), поэтому туда следует поместить тампон. Ознакомьтесь с нашими диаграммами женского тела, чтобы увидеть, где влагалище находится на вульве.
Ознакомьтесь с нашими диаграммами женского тела, чтобы увидеть, где влагалище находится на вульве.
Большинство тампонов поставляются с пластиковым или картонным аппликатором, который упрощает ввод тампона во влагалище.Вставьте кончик тампона во влагалище, возьмитесь за аппликатор тампона большим и средним пальцами и надавите на заднюю часть аппликатора указательным пальцем. Вы поймете, что тампон вставлен правильно, если полностью вставите меньшую часть аппликатора в большую. Когда тампон будет внутри, вы можете выбросить аппликатор. Некоторые тампоны доступны без аппликатора — вы можете ввести их во влагалище пальцем.
Введение тампона во влагалище не должно быть болезненным, но может быть больно, если вы не расслаблены.Возможно, вам будет легче расслабиться мышцам, если вы введете тампон в положении лежа. Также можно попробовать тонкие или «легкие» тампоны. Обычно они тоньше, чем «обычные» или «супер» тампоны, поэтому их будет легче вставить новичку. Вы также можете предпочесть тампон с пластиковым аппликатором, а не картонный.
Вероятно, вы не почувствуете тампон, если он правильно вставлен. Хорошая идея — часто менять тампоны. Вы можете оставить тампон примерно на три-четыре часа или до полного заполнения, в зависимости от того, что наступит раньше.Если прошло меньше трех или четырех часов, вы поймете, что пора вынуть тампон, если он легко выскользнет, когда вы осторожно потянете за шнур.
Если вам по-прежнему трудно и болезненно вводить тампон, вы можете попросить кого-нибудь, кому вы доверяете, например, вашу мать, старшую сестру или друга, помочь вам. Подробнее о менструациях и тампонах читайте здесь.
Теги: менструация периоды тампоны, используя тампон
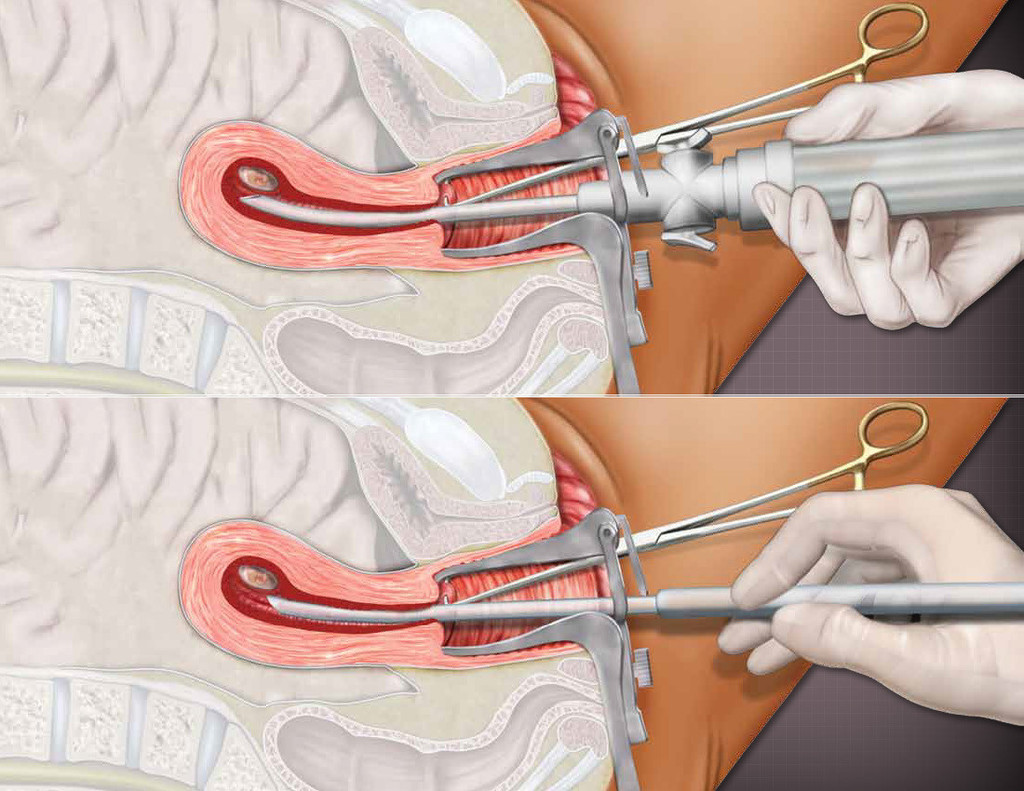
Что такое введение ВМС?
Врач или медсестра вводят ВМС через влагалище в матку.Некоторые люди чувствуют спазмы или боль, но это длится недолго, и лекарства могут помочь.
Как вводится ВМС?
Чтобы ввести ВМС, медсестра или врач вводит вам расширитель во влагалище, а затем с помощью специального устройства для введения ВМС вводит ВМС через отверстие шейки матки в матку. Обычно процесс занимает менее пяти минут.
ВМС можно установить в любой момент менструального цикла, и обычно вы можете установить ее сразу после родов или аборта.
Как вы себя чувствуете, когда устанавливаете ВМС?
Люди обычно чувствуют спазмы или боль при установке ВМС. У некоторых боль может усиливаться, но, к счастью, она длится всего пару минут.
Некоторые врачи рекомендуют принимать обезболивающее, прежде чем вводить ВМС, чтобы предотвратить спазмы. Они также могут ввести местное обезболивающее вокруг шейки матки, чтобы сделать ее более комфортной.
Некоторые люди испытывают головокружение во время или сразу после введения ВМС, и есть небольшая вероятность обморока.Возможно, вы захотите попросить кого-нибудь пойти с вами на встречу, чтобы вам не приходилось водить машину или идти домой одному, а после этого дать себе немного времени, чтобы расслабиться.
Что я могу ожидать после процедуры введения ВМС?
Многие люди чувствуют себя прекрасно сразу после установки ВМС, в то время как другим нужно немного расслабиться. Могут быть спазмы и боли в спине, поэтому после встречи лучше расслабьтесь дома — это отличный повод, чтобы свернуться калачиком на диване и посмотреть любимую книгу или фильм.Грелки и обезболивающие, отпускаемые без рецепта, также могут помочь облегчить судороги.
У вас могут быть спазмы и кровянистые выделения после установки ВМС, но они почти всегда проходят в течение 3-6 месяцев. Гормональные ВМС в конечном итоге делают менструацию более легкой и менее спастической, и вы можете вообще прекратить менструацию. С другой стороны, медные ВМС могут усилить менструацию и спазмы. У некоторых людей это проходит со временем. Если ваша ВМС вызывает у вас боль, дискомфорт или побочные эффекты, которые вам не нравятся, обратитесь к врачу.
После того, как вы получите ВМС, полоска длиной примерно 1 или 2 дюйма выйдет из шейки матки и войдет в верхнюю часть влагалища; не волнуйтесь, вы этого не заметите. Веревка прикреплена, поэтому медсестра или врач могут удалить ВМС позже. Вы можете почувствовать веревку, вставив пальцы во влагалище и потянувшись вверх к шейке матки. Но НЕ тяните за шнур, потому что вы можете сместить ВМС или вытащить ее.
Веревка прикреплена, поэтому медсестра или врач могут удалить ВМС позже. Вы можете почувствовать веревку, вставив пальцы во влагалище и потянувшись вверх к шейке матки. Но НЕ тяните за шнур, потому что вы можете сместить ВМС или вытащить ее.
Вероятность того, что ваша ВМС может выскользнуть, очень мала.Это может произойти в любое время, но чаще всего это происходит в первые 3 месяца. ВМС, скорее всего, появятся во время менструации. Проверьте подушечки, тампоны или чашки, чтобы убедиться, что они не выпали. Вы также можете проверить свою строку, чтобы убедиться, что она все еще там. Если ваша ВМС выпадает, вы НЕ защищены от беременности, поэтому обязательно сходите к врачу, а пока используйте презервативы или другие противозачаточные средства.
Вспомните, когда вы получили ВМС (или запишите ее где-нибудь), чтобы знать, когда ее нужно заменить.ВМС Парагард следует заменить через 12 лет. Мирену необходимо заменить через 7 лет. Кайлину следует заменить через 5 лет. Liletta следует заменить через 7 лет. Skyla необходимо заменить через 3 года.
Skyla необходимо заменить через 3 года.
Как скоро после установки ВМС я смогу заниматься сексом?
После введения ВМС вы можете заниматься сексом, как только захотите.
Возможно, вам придется использовать резервный метод контроля над рождаемостью (например, презервативы) до тех пор, пока ВМС не начнет работать — защита от беременности сразу зависит от того, какой тип ВМС вы используете и когда она вводится в вашу матку.
ВМС Paragard (медь), Mirena и Liletta начинают работать для предотвращения беременности, как только они устанавливаются.
ВМС Kyleena и Skyla начинают работать для предотвращения беременности сразу же, ЕСЛИ они вводятся в течение первых 7 дней менструации. Если вы получите ВМС Kyleena или Skyla в любое другое время в течение вашего цикла, защита начнется через 7 дней — тем временем используйте презервативы или другой вид контроля над рождаемостью, чтобы предотвратить беременность.
Была ли эта страница полезной?Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Когда кажется, что ваш тампон ударяется о стену, что происходит? — Vuvatech
Большинство женщин, вероятно, согласятся, что месячный менструальный цикл — не то, чего стоит ожидать. Боль, ломота, перепады настроения и летаргия, конечно, не доставляют большого удовольствия, но для многих женщин есть и другие проблемы, которые следует учитывать. Хотя они могут не любить об этом говорить (или не знать, куда обратиться за советом), на самом деле всякий раз, когда они пытаются вставить тампон, кажется, что тампон ударяется о стену.
Если вы изо всех сил пытаетесь вставить тампоны во время менструации, вы уже знаете, что не можете заставить это сделать. Это приводит к боли, тревоге и разочарованию, за которыми следуют негативные ассоциации с использованием тампонов и, в конечном итоге, возникает «порочный круг». Это может помочь разобраться в причинах, по которым вы не можете вставлять тампоны, а также узнать, как можно решить эту проблему. Эта статья призвана помочь вам в обоих случаях, поэтому прочтите несколько полезных советов:
Эта статья призвана помочь вам в обоих случаях, поэтому прочтите несколько полезных советов:
Почему кажется, что ваш тампон ударяется об стену?
Может быть несколько причин, по которым введение тампона затруднено.Одна из самых частых причин — вагинизм. Вагинизм — это состояние, при котором мышцы влагалища непроизвольно сокращаются, вызывая спазмы и боль. Если у вас есть какое-либо беспокойство или негативная ассоциация с проникновением, это сжатие и спазмы являются автоматической реакцией на ваши тревожные мысли и чувства.
Если вы попытаетесь физически преодолеть эту реакцию, вы, вероятно, испытаете еще большую боль, и есть вероятность, что ваш тампон по-прежнему будет ощущаться, как будто он ударяется о стену, независимо от того, как сильно вы на него нажимаете.Если вы думаете, что у вас может быть вагинизм, это поможет научиться расслаблять мышцы влагалища. Это состояние может привести к осложнениям в интимных отношениях; это также может серьезно повлиять на вашу уверенность, поэтому очень важно обратиться за лечением вагинизма.
Другая возможная причина, по которой тампон сложно ввести, — стеноз влагалища. Стеноз означает ненормальное сужение телесного прохода, поэтому стеноз влагалища — это, по сути, сужение и / или укорочение родовых путей.Обычно это происходит из-за химиотерапии или лучевой терапии, и если она у вас есть, вы знаете, что введение тампонов может быть сложным и болезненным.
Что делать, если вам кажется, что тампон ударяется об стену
Как это ни досадно, но решения есть. Если у вас вагинизм, стеноз влагалища или просто какое-то беспокойство по поводу использования тампонов, вы можете попробовать следующие стратегии:
Попробуйте использовать маленькие тампоны с аппликаторами
Даже если у вас сильное кровотечение, лучше попытаться ввести небольшой тампон, чтобы привыкнуть к нему.Возможно, вам будет проще купить тампоны-аппликаторы, так как их намного легче вставлять. Попробуйте нанести немного смазки на водной основе на кончик аппликатора, чтобы облегчить введение.
Не бойтесь пробовать альтернативы
Если вы все еще обнаруживаете, что ваш тампон ударяется о стену, возможно, вам лучше использовать гигиенические прокладки, пока вы не получите должного лечения. В качестве альтернативы вы можете попробовать тампоны из губки из Средиземного моря (менструальные губки), которые намного мягче и их легче вставлять.
Практика использования вагинальных расширителей
Многие женщины успешно использовали вагинальные расширители для лечения вагинизма и стеноза влагалища. Даже если вы немного нервничаете из-за проникновения, расширители могут помочь. Их очень легко вводить (по сравнению с сухими объемными тампонами), и они могут помочь вам привыкнуть к идее проникновения — в удобное для вас время и в удобном для вас темпе. Почему бы не попробовать стартовый комплект неодимового вагинального расширителя, который поможет вам встать на правильный путь?
Стартовый комплект VuVa доступен на сайте www.vuvatech.com
Суть в том, что вы никогда не должны форсировать проблему. Если вы постоянно чувствуете, что ваш тампон ударяется об стену, значит, это серьезная проблема, от которой вам нужно обратиться за помощью. Помните, что практикующие сексуальное здоровье уже видели все это раньше; они занимаются этим делом, потому что хотят помочь и знают, как заставить вас чувствовать себя комфортно. Мы желаем вам удачи в вашем процессе… вы справитесь! Не стесняйтесь задавать нам любые вопросы, которые могут у вас возникнуть, и мы поделимся с вами всем, что сможем.
Наборы расширителей VuVa доступны на сайте www.vuvatech.com. Сделано в США.
Тара Лэнгдейл Шмидт является изобретателем компании VuVa Dilator. У нее сама дисфункция тазового дна, и она хотела создать набор расширителей, сделанных в Америке, которым женщины могут доверять. VuVatech работает с 2014 года и помог более 40 000 женщин по всему миру. Она запатентовала неодимовый вагинальный расширитель, который, как клинически доказано, помогает при кровотоке и при нервных болях.
VuVa Полезные ссылки:
Как работают неодимовые вагинальные расширители?
7 причин сужения влагалища и способы расслабления
Как использовать вагинальные расширители
Как расслабить вагинальные мышцы, вагинизм и секс
Растяжение влагалища — поддержание формы с помощью расширителей
Действительно ли работают расширители? Да, и они могут улучшить вашу сексуальную жизнь!
Магазин вагинальных расширителей VuVa
Почему болит фиксатор, когда я его вставляю?
Ретейнеры — это съемные ортодонтические устройства, обычно сделанные из пластика и металла, адаптированные под верхние и нижние зубы.Хотя многие ретейнеры выглядят одинаково, нет двух одинаковых ретейнеров. Многие люди носят ретейнер в течение определенного периода времени после брекетов, чтобы зубы не смещались, или другие могут носить ретейнер, чтобы закрыть любые промежутки между зубами.
Ношение фиксатора после брекетов:
После нескольких лет или месяцев ношения брекетов ношение ретейнера может показаться наградой для многих пациентов! Фактически, это может быть облегчением, просто зная, что при необходимости вы можете удалить фиксатор для особых мероприятий, занятий спортом или фотографий.
Текст: Поскольку ретейнеры имеют форму под воздействием тепла, они деформируются, если вы будете держать их в кармане солнечным днем.
Обычно после снятия брекетов предполагается, что ретейнер или набор ретейнеров будут носить в течение определенного времени и с определенной частотой в зависимости от инструкции стоматолога. Например, некоторые пациенты могут носить ретейнер в течение первых трех месяцев после установки скоб в ночное и дневное время. Затем, по прошествии этих трех месяцев, ретейнер может нуждаться только в установке ретейнера на ночь.Ретейнер гарантирует, что зубы не смещаются и не сдвигают зубы, над исправлением которых брекеты работали так старательно.
Ношение фиксатора для закрытия пространства:
Другим, возможно, придется носить фиксатор, чтобы поддерживать выравнивание и закрывать любые зазоры между зубами. Ретейнеры можно носить в течение более длительного периода времени, чтобы закрыть промежутки, а затем удерживать промежутки закрытыми, удерживая зубы в надлежащем месте.
Почему мой фиксатор повредит?
Независимо от того, носите ли вы ретейнер после брекетов или для исправления промежутков между зубами, поскольку ретейнеры можно удалить, может быть сложно не забыть положить их обратно в рот.Это может быть особенно актуально для людей, которым нужно носить ретейнеры только на ночь. В результате ношения ретейнера только ночью, по прошествии нескольких дней, если ретейнер забыли надеть каждый раз, когда его возвращают обратно, ретейнер может ощущаться болезненным, плотным или даже в некоторой степени болезненным. Это ощущение обычно является результатом давления, и этот вид дискомфорта имеет тенденцию исчезать после того, как ретейнер будет регулярно надеваться снова. Если дискомфорт не проходит после регулярного ношения ретейнера, лучше обратиться к стоматологу.
Если боль, которую вы чувствуете, не ощущается как «стеснение» или давление, возможно, в фиксаторе есть кусок металла или пластика, который раздражает десны или щеки. Это могло быть из-за неровной кромки или сбившейся проволоки. Однако стоматолог или ортодонт могут легко отрегулировать это и убедиться, что ретейнер выглядит как новый.
Другой причиной боли из-за ретейнера может быть его поломка или неправильная установка. Если вы чувствуете какие-либо острые, шероховатые или болезненные места, это может быть большим признаком того, что где-то на ретейере есть раздражение зубов или десен.Если это так, вам нужно будет связаться с ортодонтом, чтобы он или она могли должным образом решить проблему.
Текст. То, как ваши зубы могут двигаться, если вы не носите ретейнер, является уникальным для вас, поэтому стоматолог или ортодонт не могут его предсказать.
Часто задаваемые вопросы о фиксаторах
Для чего нужен ретейнер?
Основная цель ретейнера — сохранить зубы ровными после ортодонтического лечения.Поскольку ваши зубы привыкли смещаться даже после снятия брекетов, ретейнер будет удерживать их в правильном положении, чтобы вы могли сохранить улыбку, над которой так усердно работали.
Как мне поддерживать ретейнер в хорошем состоянии?
Если у вас есть съемный фиксатор, вы обязаны поддерживать его в хорошем состоянии. Вам нужно будет промывать его теплой водой каждый раз, когда вы вынимаете его изо рта и чистите зубной щеткой с мягкой щетиной и небольшим количеством зубной пасты.Вы также можете использовать средство для чистки зубных протезов.
Что еще могут делать ретейнеры, кроме как держать зубы прямо?
Хотя ретейнеры в первую очередь предназначены для того, чтобы зубы оставались прямыми, их также можно использовать для помощи людям с ВНЧС или височно-нижнечелюстными расстройствами, которые обычно возникают в результате проблем с прикусом или скрежета зубами.
Что такое ретейнер Хоули?
Фиксатор Hawley — это традиционный фиксатор проволоки, который регулируется и может перемещать зубы.В некоторых случаях он используется для решения незначительных ортодонтических проблем вместо брекетов.
Как долго изнашиваются ретейнеры?
Продолжительность ношения ретейнера зависит от конкретной ситуации. В большинстве случаев пациенты должны носить ретейнеры каждый день в течение первых шести месяцев после снятия брекетов. Как только их зубы станут более стабильными, они смогут носить их реже.
Болят ли фиксаторы?
Поначалу носить ретейнер может быть неудобно, потому что ваш рот просто к нему не привык.Однако через несколько дней любое давление и дискомфорт должны исчезнуть, и вам следует забыть, что вы даже носите ретейнер.
Как очистить фиксатор?
Мысль о том, чтобы целыми днями не чистить зубы, звучит страшно, правда? Подумайте о количестве бактерий на зубах и о том, что происходит, если вы пропустите один день! Возьмите это и отнесите к слуге. Довольно часто многие люди целыми днями не чистят ретейнер, хотя на самом деле это не очень хорошая привычка! Регулярная чистка ретейнера может помочь уменьшить количество бактерий на зубах, поэтому, если вы избегали чистки, вам обязательно стоит начать!
Что вы можете сделать, так это просто очистить фиксатор теплой водой и зубной пастой, чтобы удалить весь мусор или «белки», которые могут быть на фиксаторе.Вы также можете смочить фиксатор в жидкости для полоскания рта перед тем, как чистить его щеткой, по крайней мере, на минуту, чтобы убить ненужные бактерии. За другими советами по очистке ретейнера обращайтесь в компанию River Run Dental.
Свяжитесь с River Run Dental Spa сегодня
С приближением 2020 года вам не придется мучиться от боли, особенно от ретейнера! Если вам кажется, что фиксатор вызывает длительную боль или вам может потребоваться регулировка ретейнера в Ричмонде, штат Вирджиния, сотрудники River Run Dental Spa рекомендуют вам связаться с нами сегодня по телефону 804-681-4064, чтобы мы может лучше всего вам помочь.Мы понимаем, что дискомфорт не идеален ни для кого, и хотели бы как можно скорее вернуть ощущение во рту в норму!
Текст: Четверть всех ортодонтических пациентов в конечном итоге снова нуждаются в брекетах, потому что они не носят ретейнеры.
Почему введение ВМС так больно? Врачи не всегда предупреждают о боли
Когда ее тело пронзила волна боли, Шона Спенсер почувствовала слабость. Медсестра начала обмахивать ее веером, когда врач закончил вводить ей внутриматочную спираль (ВМС), противозачаточное средство длительного действия с прогестероном.Хотя введение длится около двух минут, Спенсер, как и многие другие женщины, испытывала «сильную» боль.
«У меня действительно закружилась голова», — сказал СЕГОДНЯ 35-летний помощник юриста из Филадельфии. «Это вредит.»
Исследования по лечению боли во время введения ВМС показывают неоднозначные результаты. АламиСпенсер не одинок. По данным Института Гутмахера, ВМС становятся все более популярными в Соединенных Штатах и являются четвертым наиболее распространенным типом контроля над рождаемостью после таблеток, перевязки маточных труб и презервативов.Они нравятся многим женщинам, потому что они долговечны и обратимы. Американский колледж акушеров и гинекологов утверждает, что ВМС являются одной из «самых эффективных» форм контроля над рождаемостью.
Но врачи не всегда предупреждают своих пациентов, что установка может вызвать временную боль, обморок и спазмы.
«Дискомфорт или боль при установке ВМС реальны», — сказала СЕГОДНЯ доктор Коллин Краевски, доцент кафедры акушерства, гинекологии и репродуктивных наук Университета Питтсбурга.«Я бы не стал сбрасывать со счетов эту боль».
Есть два типа:
- Медные ВМС служат до 10 лет, не содержат гормонов и могут привести к обострению менструации.
- Гормональные ВМС служат от трех до пяти лет, содержат прогестерон и могут остановить месячные.
Элиз Хекенкамп перенесла две гормональные ВМС. Первая установка была похожа на мазок Папаниколау, но с легким дискомфортом. Но второй был совсем другим.
«Она не могла пройти через шейку матки, и ей приходилось ее расширять», — сказал СЕГОДНЯ 34-летний государственный служащий из Луисвилля, штат Кентукки.«Я истекала кровью. Я чуть не потерял сознание «.
Несмотря на то, что ей нравится, насколько это удобно и эффективно, она не уверена, будет ли она вставлять снова.
«Это было довольно травмирующе», — сказала она.
Лучший способ введения ВМС.
По их словам, врачи не предлагали лекарства Хекенкампа или Спенсера от боли во время введения.
Предоставление лекарств кажется редкостью, и Краевски говорит, что это связано с тем, что исследования по лечению боли во время введения ВМС показывают неоднозначные результаты.Тем не менее, она предлагает всем своим пациентам обезболивающие и говорит, что они счастливы, что у них есть выбор.
«Мои пациенты чувствуют себя лучше, когда я использую обезболивающие, — сказала она. — Когда я предлагаю обезболивающее, у многих людей загораются глаза. Они скажут: «Вау, спасибо» ».
Доктор Энн Дэвис, акушер-гинеколог из Нью-Йоркского пресвитерианского медицинского центра Ирвинга Колумбийского университета, согласна с тем, что поддержка пациентов во время установки ВМС может помочь им справиться. исследования об уменьшении боли при введении, и эта статья показала, что обезболивающие не помогают.
«Мы много пробовали, чтобы улучшить этот опыт, и многое было безуспешно», — сказала она СЕГОДНЯ. «Основная цель этого исследования состояла в том, чтобы попытаться найти что-то полезное и простое для устранения боли, которую женщины испытывают при установке ВМС».
Исследователи изучили две группы женщин, которые были рандомизированы для приема лидокаина или лекарство, вызывающее онемение шейки матки, или плацебо.
«Цифры с точки зрения оценки боли были совершенно одинаковыми, независимо от того, принимали ли вы лидокаин или плацебо», — объяснила она.«Все мы были уверены, что это помогает».
Хотя лидокаин не помог, исследователи почерпнули интересную информацию из этого исследования: провайдеры недооценивают боль, которую испытывают женщины во время введения препарата. Например, по шкале от нуля до 100 женщины оценили свою боль в среднем примерно на 64,8 балла, в то время как поставщики медицинских услуг оценили его примерно на 35,3 балла.
«Было несоответствие между болью, которую, по нашему мнению, они испытывали, и той болью, которую, как они думали, они испытывали», — сказала она.
Тем не менее, акушерки и фельдшеры, вставляющие ВМС, «лучше оценивали боль». Исследование также показало, что рожавшие женщины или испытывавшие сильные менструальные спазмы меньше болели. По ее словам, хотя обезболивающие дают неоднозначные результаты, врачи могут принять меры для уменьшения боли.
«Одна вещь, которую мы действительно знаем, которая действительно уменьшает боль во время установки ВМС, — это введение небольшой анестезии … в шейку матки», — сказал Дэвис.
Уверенность может облегчить боль от ВМС.
Хотя не все врачи предлагают анестезию, она обнаружила, что женщины часто чувствуют себя лучше, когда врач успокаивает их во время процедуры.
«Если кто-то идет медленнее и говорит вам об этом, это очень важно», — сказала она.
Знакомство с этой процедурой помогло Саре Грумей, когда ей восемь лет назад установили медную ВМС. Она спросила как можно больше людей об их опыте введения, что подготовило ее.
«По крайней мере, один человек сказал мне, что это хуже, чем роды.Это было неприятно, но не так плохо, как мне казалось », — сказал СЕГОДНЯ 36-летний музейный служащий из Питтсбурга. «Безусловно, я бы получил еще одну (медную ВМС)».
Эксперты рекомендуют женщинам поговорить со своими поставщиками перед установкой для лучшего опыта.
«Нам нужно персонализировать наши обсуждения», — сказал Дэвис. «Это примерно две минуты, которые вам нужно пройти. Большинство людей очень довольны. Уровень удовлетворенности ВМС действительно высок ».
Подошвенный фасциит | Мичиган Медицина
Обзор темы
Что такое подошвенный фасциит?
Подошвенный фасциит (скажем, «PLAN-ter fash-ee-EYE-tus») — наиболее частая причина боли в пятке.Подошвенная фасция — это плоская полоса ткани (связка), которая соединяет пяточную кость с пальцами ног. Он поддерживает свод стопы. Если вы напрягаете подошвенную фасцию, она становится слабой, опухшей и раздраженной (воспаленной). Тогда у вас болит пятка или подошва стопы, когда вы стоите или ходите.
Подошвенный фасциит часто встречается у людей среднего возраста. Это также происходит у молодых людей, которые часто находятся на ногах, например, у спортсменов или солдат. Это может произойти на одной или обеих ногах.
Что вызывает подошвенный фасциит?
Подошвенный фасциит вызывается растяжением связки, которая поддерживает арку.Повторяющееся напряжение может вызвать крошечные разрывы связок. Это может вызвать боль и отек. Это более вероятно, если:
- Ваши ступни слишком сильно перекатываются внутрь при ходьбе (чрезмерная пронация).
- У вас высокий свод стопы или плоскостопие.
- Вы идете, стоите или бегаете в течение длительного времени, особенно по твердой поверхности.
- У вас избыточный вес.
- Вы носите обувь, которая не подходит или изношена.
- У вас напряженные ахилловы сухожилия или икроножные мышцы.
Каковы симптомы?
Большинство людей с подошвенным фасциитом испытывают боль, когда делают первые шаги после того, как встали с постели или долго сидели. После нескольких шагов у вас может уменьшиться скованность и боль. Но с течением дня ваша нога может болеть сильнее. Больше всего может быть больно, когда вы поднимаетесь по лестнице или долгое время стоите.
Если у вас ночью болит стопа, у вас может быть другая проблема, например, артрит, или нервная болезнь, например синдром тарзального канала.
Как диагностируется подошвенный фасциит?
Ваш врач проверит ваши ступни и увидит, как вы стоите и ходите. Он или она также задаст вопросы о:
- Ваше прошлое здоровье, в том числе какие у вас были болезни или травмы.
- Ваши симптомы, например, где болит и в какое время дня больше всего болит нога.
- Насколько вы активны и какими видами физической активности занимаетесь.
Ваш врач может сделать рентгеновский снимок вашей стопы, если он или она подозревают проблему с костями вашей стопы, например, стрессовый перелом.
Как лечится?
Ни один метод лечения подошвенного фасциита не эффективен для всех. Но есть много вещей, которые помогут вашей ноге поправиться:
- Дайте ногам отдохнуть. Откажитесь от занятий, от которых у вас болит стопа. Старайтесь не ходить и не бегать по твердой поверхности.
- Чтобы уменьшить боль и отек, попробуйте положить лед на пятку. Или возьмите безрецептурное обезболивающее, такое как ибупрофен (например, Адвил или Мотрин) или напроксен (например, Алив).
- Делайте растяжку пальцев ног, икр и полотенце несколько раз в день, особенно когда вы впервые встаете утром. (Для растяжки полотенца вы тянете за оба конца свернутого полотенца, которое кладете под подушечку стопы.)
- Купите новую пару обуви. Подбирайте обувь с хорошей поддержкой свода стопы и мягкой подошвой. Или попробуйте пяточные чашки или вставки для обуви (ортопедические стельки). Используйте их в обеих ботинках, даже если болит только одна нога.
Если эти методы лечения не помогают, ваш врач может порекомендовать вам шины, которые вы носите на ночь, уколы лекарств (например, стероидов) в пятку или другие методы лечения.Возможно, вам не понадобится операция. Врачи рекомендуют его только людям, которые все еще испытывают боль после того, как попробовали другие методы лечения в течение 6–12 месяцев.
Сколько времени потребуется, чтобы боль ушла?
Подошвенный фасциит чаще всего возникает из-за травм, полученных с течением времени. После лечения вы уменьшите боль в течение нескольких недель. Но для полного исчезновения боли может потребоваться время. Это может занять от нескольких месяцев до года.
Продолжайте лечение.В противном случае у вас может быть постоянная боль, когда вы стоите или ходите. Чем раньше вы начнете лечение, тем быстрее перестанут болеть ноги.
Причина
Точная причина подошвенного фасциита до конца не изучена. Но, вероятно, он развивается в результате неоднократных небольших разрывов подошвенной фасции. Обычно при ходьбе подошвенная фасция растягивается, когда ступня касается земли. Если подошвенная фасция напрягается из-за того, как вы ходите, или из-за повторяющегося стресса, она может стать слабой, опухшей и раздраженной (воспаленной), и она может вызвать боль, когда вы стоите или ходите.
К состояниям или действиям, которые могут привести к подошвенному фасцииту, относятся:
- Вещи, влияющие на работу стоп (биомеханические факторы). К ним относятся аномальное скручивание или перекатывание стопы внутрь (пронация), высокие своды, плоскостопие, напряженные мышцы голени или сжатые сухожилия задней части пятки (ахилловы сухожилия).
- Повторяющиеся действия, например работа, требующая продолжительной ходьбы или стояния на твердых или неровных поверхностях, или такие виды спорта, как бег.
- Вещи, которые создают дополнительную нагрузку на ноги, например лишний вес или ношение обуви с плохой амортизацией, плохо сидящей на ноге или изношенной.
- Естественный процесс старения. Подошвенный фасциит чаще всего встречается у взрослых среднего возраста.
- В редких случаях — разовая травма стопы.
Симптомы
Классическим симптомом подошвенного фасциита является боль в пятке, когда вы делаете первые шаги после того, как встали с постели или после долгого сидения.У вас также может быть:
- Скованность и боль по утрам или после отдыха, которые уменьшаются после нескольких шагов, но усиливаются с течением дня.
- Боль, усиливающаяся, когда вы поднимаетесь по лестнице или стоите на носках.
- Боль после длительного простоя.
- Боль в начале упражнения, которая уменьшается или проходит по мере продолжения упражнения, но возвращается, когда упражнение завершено.
Подошвенный фасциит можно ошибочно принять за другие состояния с аналогичными симптомами, например, за артрит или нервную болезнь, например, синдром тарзального канала.
Что происходит
Подошвенный фасциит обычно развивается постепенно. Боль в пятке может возникнуть только тогда, когда вы делаете первые шаги после того, как встали с постели или после долгого сидения. Если не дать ногам отдыхать, боль усилится. Другие вещи, такие как повторяющееся напряжение при ходьбе, стоянии, беге или прыжках, усугубляют травму, воспаление и боль. Поврежденная связка может никогда не зажить полностью, если вы не сможете прекратить деятельность или изменить причину ее возникновения.
По мере прогрессирования подошвенного фасциита:
- Постепенно боль в пятке усиливается.
- Вы можете изменить свою походку, чтобы облегчить боль. В конечном итоге это может привести к еще большему дискомфорту, боли и другим проблемам со стопой, ногой, бедром или спиной. Ежедневные занятия или спорт могут стать еще более ограниченными.
- Со временем у вас могут возникнуть боли при любой нагрузке. Бег и прыжки могут стать невозможными.
- Пяточная шпора может образоваться в результате продолжающейся нагрузки, когда подошвенная фасция натягивает пяточную кость.(Сама по себе пяточная шпора не вызывает подошвенного фасциита и обычно не вызывает проблем. И у вас может быть подошвенный фасциит, но не пяточная шпора.)
Если заболевание не лечить, подошвенный фасциит может вызвать постоянную боль в пятке, когда вы стоите или ходите.
Что увеличивает ваш риск
У вас больше шансов на развитие подошвенного фасциита, если вы:
- Люди среднего и старшего возраста.
- Ходьба с поворотом или перекатом стопы внутрь (пронация), высокий свод стопы или плоскостопие.
- Имеют избыточный вес или внезапно набирают вес.
- Имеют тугие ахилловы сухожилия (которые прикрепляют икроножные мышцы к пяточным костям) или напряженные икроножные мышцы.
- Имейте привычки или выполняйте действия, увеличивающие нагрузку на ноги, например:
- Ношение обуви с плохой амортизацией.
- Ходьба или бег без подготовки к этим видам деятельности.
- Изменение поверхности для ходьбы или бега (например, с травы на бетон).
- Работа, связанная с длительным нахождением на твердой поверхности.
- Спортсмен или военнослужащий. Некоторые спортсмены, особенно бегуны, с большей вероятностью заболеют подошвенным фасциитом по следующим причинам:
- Факторы, влияющие на то, как их ступни ударяются о землю, например, недостаточная гибкость стопы и лодыжки или наличие более сильных мышц одной ноги, чем в ногах. Другие.
- Повторяющийся характер занятий спортом.
- Неправильное обучение.
Если вы бегаете, ваши шансы на развитие подошвенного фасциита увеличиваются, если вы:
- Резко измените продолжительность и интенсивность бега.
- Беги по крутым холмам.
- Носите кроссовки без амортизирующей подошвы, без хорошей поддержки свода стопы или изношенные.
Когда вам следует позвонить своему врачу?
Если вы подозреваете, что у вас подошвенный фасциит, позвоните своему врачу.Чем раньше врач диагностирует и лечит вашу проблему, тем быстрее вы избавитесь от боли.
Немедленно позвоните своему врачу , если у вас появляется боль в пятке с лихорадкой, с покраснением или теплом в пятке, или с онемением или покалыванием в пятке.
Позвоните своему врачу, если у вас есть:
- Боль, которая продолжается, когда вы не стоите и не держите какой-либо вес на пятке.
- Травма пятки, в результате которой возникает боль, когда вы кладете тяжесть на пятку.
- Боль в пятке, которая не проходит через неделю, даже если вы попробовали отдых, лед, безрецептурные обезболивающие (например, ибупрофен или парацетамол) и другие домашние средства.
Позвоните своему врачу, если вам поставили диагноз подошвенный фасциит и домашнее лечение, о котором вы договорились, не помогает справиться с болью в пятке.
Бдительное ожидание
Если у вас болит пятка:
- Сначала попробуйте отдохнуть и обледенеть пятку.Если возможно, прекратите или уменьшите активность, вызывающую боль, например бег, длительное стояние или ходьбу по твердой поверхности.
- Попробуйте другую обувь. Убедитесь, что у них хорошая поддержка свода стопы и мягкая подошва. Или, если ваша нынешняя обувь в хорошей форме, попробуйте накладки на пятку или стельки (ортопедические стельки), чтобы смягчить пятку.
- Переключитесь на другие занятия или упражнения, которые не оказывают давления на пятку. После того, как ваши симптомы полностью исчезнут, постепенно возобновляйте деятельность, которая вызвала боль.
- Если вы спортсмен, не игнорируйте и не пытайтесь «преодолеть» боль. Это может привести к хронической проблеме, которую труднее лечить.
К кому обратиться
Следующие специалисты в области здравоохранения могут оценить и диагностировать подошвенный фасциит и порекомендовать нехирургическое лечение:
Если нехирургические методы лечения не уменьшают боль, ваш врач может направить вас к специалисту, например, к ортопеду или ортопеду.Если вы спортсмен, ваш врач может направить вас к специалисту по спортивной медицине, чтобы выяснить проблемы, связанные с тем, как ваши ступни касаются земли, каковы ваши ступни или каковы ваши тренировки.
Операции могут проводить следующие специалисты в области здравоохранения:
- Хирург-ортопед
- Хирург-ортопед, особенно тот, кто специализируется на заболеваниях стопы и голеностопного сустава
- Врач спортивной медицины
Экзамены и тесты
Чтобы диагностировать подошвенный фасциит, врач задаст вопросы о ваших симптомах и состоянии вашего здоровья в прошлом.Он или она также проведет физический осмотр ваших ног, включая наблюдение за тем, как вы стоите и ходите.
Рентген не помогает диагностировать подошвенный фасциит, потому что он не показывает четко связки. Но ваш врач может сделать рентген, если он или она подозревают стрессовый перелом, кисту кости или другие проблемы с костями стопы или лодыжки. Рентген может показать наличие пяточной шпоры, но костная шпора не обязательно означает, что у человека подошвенный фасциит.
Если диагноз не ясен, вы можете сдать другие анализы.В редких случаях проводятся обследования, включая УЗИ, МРТ, анализы крови, сканирование костей и сосудистые исследования, которые позволяют оценить кровоток в стопе и голени. Если ваш врач подозревает ущемление нерва, вам может быть назначено неврологическое обследование.
Обзор лечения
Целями лечения подошвенного фасциита являются:
- Снимает воспаление и боль в пятке.
- Позвольте маленьким разрывам связки подошвенной фасции зажить.
- Повышение силы и гибкости и устранение таких проблем стопы, как чрезмерная пронация, чтобы не подвергать нагрузку связку подошвенной фасции.
- Позвольте вам вернуться к вашей обычной деятельности.
Большинство людей полностью выздоравливают в течение года. Из 100 человек с подошвенным фасциитом около 95 могут облегчить боль в пятке с помощью нехирургических методов лечения. Лишь около 5 из 100 нуждаются в операции. сноска 1
Лечение, которое вы начинаете, когда вы впервые замечаете симптомы, является более успешным и занимает меньше времени, чем отсроченное лечение.
Первичное лечение
Есть много методов, которые вы можете попробовать уменьшить боль в пятке при подошвенном фасциите. Несмотря на то, что их эффективность не была доказана научными исследованиями, эти методы, используемые по отдельности или в комбинации, работают для большинства людей. сноска 2
- Дайте ногам отдохнуть. Ограничьте или, если возможно, прекратите повседневные занятия, вызывающие боль в пятке. Старайтесь не бегать и не ходить по твердым поверхностям, например по бетону.
- Чтобы уменьшить воспаление и облегчить боль, положите лед на пятку. Вы также можете попробовать нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (например, Адвил или Мотрин) или напроксен (например, Алив). НПВП выпускаются в виде таблеток и крема, которым вы втираете больное место.
- Носите обувь с хорошей амортизацией и правильной опорой стопы. Спортивная обувь или обувь на мягкой подошве обычно хороший выбор.
- Попробуйте использовать подпяточники или стельки для обуви (стельки), чтобы улучшить амортизацию пятки.Вы можете купить их во многих магазинах спортивной обуви и аптеках. Используйте их в обеих ботинках, даже если болит только одна нога.
- Наденьте обувь, как только встанете с постели. Боль может усилиться, если вы ходите босиком или в тапочках.
- Выполняйте простые упражнения, такие как растяжка пальцев ног, икры и полотенце, несколько раз в день, особенно когда вы впервые встаете утром. Это может помочь вашей связке стать более гибкой и укрепить мышцы, поддерживающие арку.(Для растяжки полотенцем вы тянете за оба конца свернутого полотенца, которое кладете под подушечку стопы.)
Избегайте использования только тепла для ног, например, от грелки или грелки, по крайней мере в течение первых 2 или 3 дней. У некоторых людей тепло ухудшает симптомы. Если вы используете контрастные ванны, в которых чередуется горячая и холодная вода, не забудьте в конце принять холодную воду. Если вы попробуете грелку, используйте низкую настройку.
Если ваш вес создает дополнительную нагрузку на ваши ноги, ваш врач может посоветовать вам попробовать программу похудания.
Текущее лечение
Если нехирургические методы, такие как отдых, лед и упражнения на растяжку, помогают облегчить симптомы подошвенного фасциита, продолжайте их использовать. Если через 6 недель вы не почувствовали улучшения, ваш врач может порекомендовать вам продолжить эти методы, но добавить другие нехирургические методы лечения, такие как:
- Вкладыши в обувь (стельки) на заказ. Ортопедия на заказ требует рецепта. Если ваша стопа имеет необычную форму или у вас есть определенная проблема, с которой может помочь устройство, то вставка, изготовленная на заказ, может лучше подойти и контролировать боль лучше, чем вставка, отпускаемая без рецепта.
- Ночные шины. Ночная шина удерживает ступню пальцами ног вверх, ступней и щиколоткой под углом 90 градусов. В этой позе подошвенная фасция постоянно мягко растягивается.
- Ходьба на голени. Применение гипсовой повязки несколько дороже и неудобно, чем другие нехирургические методы лечения. А после снятия гипса вам понадобится реабилитация, чтобы восстановить силу и диапазон движений. Но гипс заставляет ногу дать отдых.
Официальный инструктаж по физиотерапии поможет правильно растянуть ахиллово сухожилие и связку подошвенной фасции. Врачи обычно рассматривают операцию только в тяжелых случаях, которые не улучшаются.
Лечение при ухудшении состояния
Ваш врач может порекомендовать уколы кортикостероидами, если вы безуспешно пытались в течение нескольких недель нехирургическое лечение. сноска 1 Уколы могут облегчить боль, но облегчение часто бывает кратковременным.Кроме того, сами уколы могут быть болезненными, а повторные уколы могут повредить подушечку пятки и подошвенную фасцию.
Из 100 человек с подошвенным фасциитом около 95 могут облегчить боль в пятке с помощью нехирургических методов лечения. Лишь около 5 из 100 нуждаются в операции. сноска 1 Если вы один из немногих людей, симптомы которых не улучшаются в течение 6–12 месяцев с помощью других методов лечения, ваш врач может порекомендовать операцию по освобождению подошвенной фасции. Освобождение подошвенной фасции включает разрезание части связки подошвенной фасции, чтобы снять напряжение и уменьшить воспаление связки.
Что думать о
Если вы пытаетесь похудеть и у вас развивается подошвенный фасциит, когда вы начинаете тренироваться, особенно бег трусцой, поговорите со своим врачом о других видах активности, которые поддержат ваши усилия по снижению веса, но не усугубят боль в пятке. Такие занятия, как плавание, которые не нагружают ваши ноги, могут быть хорошим выбором.
Если ваш подошвенный фасциит связан со спортом или вашей работой, у вас могут возникнуть проблемы с прекращением или сокращением активности, чтобы позволить ногам зажить.Но отдых ног очень важен, чтобы избежать длительной боли в пятке. Ваш врач или специалист по спортивной медицине могут предложить план, позволяющий чередовать ваши обычные занятия с теми, которые не усугубляют вашу боль.
Если вы часто занимаетесь спортом, спросите своего врача, подходит ли вам физиотерапия или направление к специалисту по спортивной медицине, ортопеду или ортопеду.
Вот некоторые вопросы, которые вы можете задать по поводу упражнений:
- Следует ли мне сократить тренировки? Сколько дней в неделю, как долго и какие упражнения мне следует делать вместо этого?
- Должен ли я обледенеть ногу после тренировки? Если да, то как долго каждый раз и как долго мне следует продолжать глазирование?
- Следует ли мне принимать нестероидные противовоспалительные препараты (НПВП) до или после тренировки?
- Могу ли я делать упражнения, чтобы сделать ступню и лодыжку более гибкими? Что они собой представляют, и как часто и как долго я должен их делать?
Профилактика
Следующие шаги помогут предотвратить подошвенный фасциит или помогут предотвратить ухудшение состояния, если он у вас уже есть:
- Позаботьтесь о своих ногах.Носите обувь с хорошей поддержкой свода стопы и амортизацией пятки. Если ваша работа требует, чтобы вы стояли на твердой поверхности, встаньте на толстый резиновый коврик, чтобы снизить нагрузку на ноги.
- Выполняйте упражнения на растяжение ахиллова сухожилия в задней части пятки. Это особенно важно перед занятиями спортом, но это полезно и для не спортсменов. Спросите своего врача о рекомендациях по растяжке.
- Поддерживайте здоровый вес для вашего роста.
- Выработайте хорошие привычки заниматься физическими упражнениями.Постепенно увеличивайте нагрузку и носите поддерживающую обувь.
- Если вы бегаете, чередуйте бег с другими видами спорта, которые не вызывают боли в пятке.
- Наденьте поддерживающую обувь, как только встанете с постели. Ходьба босиком или в тапочках создает нагрузку на ноги.
Если вы чувствуете, что работа вызывает боль в пятке, обратитесь в отдел кадров за информацией о различных способах выполнения своей работы, которые не усугубят боль в пятке.Если вы занимаетесь спортом, вы можете проконсультироваться со специалистом по спортивной тренировке по поводу программ тренировок и кондиционирования, чтобы предотвратить повторение подошвенного фасциита.
Домашний уход
Первые шаги, которые врач порекомендует для лечения подошвенного фасциита, вы можете предпринять самостоятельно. Разные люди считают, что для них лучше всего подходит один метод или их комбинация.
Попробуйте следующие методы:
- Дайте ногам отдохнуть.Прекратите или уменьшите активность, которая может вызывать боль в пятке.
- Носить поддерживающую обувь. Носите обувь с хорошей поддержкой свода стопы и амортизацией пятки. Или купите стельки (стельки) в обувь. Вкладыши в обувь могут быть из пластика, резины или войлока. Ортопедия может уменьшить напряжение и растяжение связки подошвенной фасции.
- Используйте лед на пятке. Лед помогает уменьшить воспаление. Также могут быть полезны контрастные ванны, в которых чередуется горячая и холодная вода. Само по себе тепло может усугубить симптомы у некоторых людей, поэтому всегда заканчивайте контрастную ванну погружением в холодную воду.Если лед не помогает через 2-3 дня, попробуйте нагреть, например, поставить на слабую грелку.
- Примите ибупрофен (например, Адвил или Мотрин), напроксен (например, Алив) или другой нестероидный противовоспалительный препарат (НПВП), чтобы уменьшить боль и воспаление. НПВП выпускаются в виде таблеток и крема, которым вы втираете больное место. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Носите ночные шины. Ночные шины мягко растягивают связку подошвенной фасции и ахиллово сухожилие и предотвращают их натяжение ночью.
- Делайте упражнения на растяжку и укрепление. Упражнения на растяжение ахиллова сухожилия и подошвенной фасции повысят их гибкость. Упражнения на укрепление мышц стопы и голеностопа помогут поддержать свод стопы.
Часто у спортсменов проблемы со стопами возникают из-за того, что они тренируются в изношенной или неподходящей обуви. Меняйте обувь каждые несколько месяцев, потому что набивка изнашивается. Также замените обувь, если протектор или каблук изношены.Замена обуви обходится дорого, но менее затратно и менее болезненно, чем длительная проблема с каблуком. Другие разумные методы тренировки, такие как избегание неровных или твердых поверхностей, могут помочь предотвратить возникновение или повторение подошвенного фасциита.
Если ваш вес создает дополнительную нагрузку на ваши ноги, ваш врач может посоветовать вам попробовать программу похудания.
Для успешного лечения подошвенного фасциита вам потребуется:
- Будьте терпеливы и последовательны.Большинство случаев подошвенного фасциита проходят вовремя, если вы регулярно растягиваетесь, носите хорошую обувь и отдыхаете ногами, чтобы они могли зажить.
- Начните лечение прямо сейчас. Не игнорируйте боль и не надейтесь, что она пройдет. Чем дольше вы ждете, чтобы начать лечение, тем дольше ваши ноги перестанут болеть.
Процесс заживления занимает время — от нескольких месяцев до года. Но через несколько недель после начала лечения вы должны почувствовать меньшую боль.Если вы не улучшили состояние после 6 недель использования этих методов, ваш врач порекомендует другие методы лечения.
Лекарства
Ваш врач может порекомендовать лекарство для облегчения боли и воспаления, вызванных подошвенным фасциитом. Медикаментозное лечение не лечит подошвенный фасциит. Но, уменьшая боль, лекарства могут облегчить вам выполнение других шагов лечения, таких как растяжка. Вы не должны использовать лекарство как способ продолжить деятельность, которая вызывает боль в пятке.
Варианты лекарств включают:
- Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (например, Адвил или Мотрин) или напроксен (например, Алив). Вы можете купить эти лекарства без рецепта. НПВП часто используются, если симптомы подошвенного фасциита наблюдались всего несколько дней или недель. Они с меньшей вероятностью подействуют, если симптомы сохраняются более 6-8 недель. НПВП выпускаются в виде таблеток и крема, которым вы втираете больное место.
- Уколы кортикостероидов. Ваш врач может порекомендовать уколы, если вы безуспешно пробовали другие методы лечения в течение нескольких недель. сноска 3 Некоторым людям врачи могут порекомендовать сделать прививки раньше.
Инъекции ботулотоксина изучаются для использования при подошвенном фасциите.
Хирургия
При подошвенном фасциите хирургическое вмешательство обычно не требуется. Около 95 из 100 человек с подошвенным фасциитом могут избавиться от боли в пятке без хирургического вмешательства.Ваш врач может рассмотреть возможность операции, если нехирургическое лечение не помогло, а боль в пятке ограничивает вашу повседневную деятельность. Некоторые врачи считают, что вам следует попробовать нехирургическое лечение в течение как минимум 6 месяцев, прежде чем рассматривать операцию. сноска 1
Основные виды операций по поводу подошвенного фасциита:
- Освобождение подошвенной фасции. Эта процедура включает рассечение части связки подошвенной фасции. Это снимает напряжение связок и снимает воспаление.
- Другие процедуры, такие как удаление пяточной шпоры или растяжение или ослабление определенных нервов стопы. Эти операции обычно проводятся в сочетании с высвобождением подошвенной фасции при длительной боли в пятке и других проблемах с пяткой.
Ранее специалисты считали, что пяточная шпора вызывает подошвенный фасциит. Сейчас специалисты обычно считают, что пяточные шпоры являются результатом, а не причиной подошвенного фасциита. У многих людей с большой пяточной шпорой никогда не бывает боли в пятке или подошвенного фасциита.Поэтому операция по удалению пяточной шпоры проводится редко.
Другое лечение
Некоторым людям с подошвенным фасциитом может помочь физиотерапия. Это может быть особенно полезно для людей, у которых есть проблемы с механикой стопы (биомеханические проблемы), например, тугие ахилловы сухожилия.
Метод, называемый экстракорпоральной ударно-волновой терапией (ЭУВТ), использует импульсные звуковые волны для лечения подошвенного фасциита. Исследования все еще проводятся, но некоторые исследования показывают, что ЭУВТ может помочь уменьшить симптомы подошвенного фасциита, не поддающегося лечению другими способами. сноска 4, сноска 5 Изучаются новые методы лечения ударными волнами. Большинство видов ударно-волновой терапии, иногда называемой «сфокусированной» ЭУВТ, требуют анестезии. Другой тип, называемый радиальной ЭУВТ, может выполняться без анестезии, потому что ударная волна более распространена.
Список литературы
Цитаты
- Американская академия хирургов-ортопедов и Американская академия педиатрии (2010 г.).Подошвенный фасциит. В JF Sarwark, ed., Essentials of Musculoskeletal Care , 4 ed., Pp. 839–844. Роземонт, Иллинойс: Американская академия хирургов-ортопедов.
- Thomas JL, et al. (2010). Диагностика и лечение боли в пятке: пересмотренное руководство по клинической практике 2010. Journal of Foot and Ankle Surgery , 49 (3, Suppl): S1 – S19.
- Американская академия хирургов-ортопедов и Американская академия педиатрии (2010 г.).Подошвенный фасциит. В JF Sarwark, ed., Essentials of Musculoskeletal Care , 4 ed., Pp. 839–844. Роземонт, Иллинойс: Американская академия хирургов-ортопедов.
- Малайский DS, et al. (2006). Экстракорпоральная ударно-волновая терапия в сравнении с плацебо для лечения хронического проксимального подошвенного фасциита: результаты рандомизированного плацебо-контролируемого двойного слепого многоцентрового исследования. Журнал хирургии стопы и голеностопного сустава , 45 (4): 196–210.
- Gerdesmeyer L, et al.(2008). Радиальная экстракорпоральная ударно-волновая терапия безопасна и эффективна при лечении хронического стойкого подошвенного фасциита: результаты подтверждающего рандомизированного плацебо-контролируемого многоцентрового исследования. Американский журнал спортивной медицины . Опубликовано онлайн 1 октября 2008 г.
Консультации по другим работам
- Basford JR, Baxter GD (2010). Лечебно-физические средства. В WR Frontera et al., Под ред., Физическая медицина и реабилитация: принципы и практика, 5-е изд., т. 2. С. 1691–1712. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Digiovanni BF и др. (2006). Упражнения на растяжение подошвенной фасции улучшают результаты у пациентов с хроническим подошвенным фасциитом. Проспективное клиническое исследование с периодом наблюдения два года. Журнал костной и суставной хирургии, 88 (6): 1775–1781.
- Орчард Дж (2012). Клинический обзор: подошвенный фасциит. BMJ. Опубликовано в Интернете 10 октября 2012 г. (doi: 10.1136 / bmj.e6603).
- Pasquina PF, et al.(2015). Подошвенный фасциит. В WR Frontera et al., Под ред., Основы физической медицины и реабилитации, 3-е изд., Стр. 463–467. Филадельфия: Сондерс.
Кредиты
Текущий по состоянию на: 16 ноября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х. Блахд-младший, доктор медицины, FACEP — Emergency Medicine
E.Грегори Томпсон, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Гэвин В.Г. Чалмерс DPM — Подиатрия и ортопедическая хирургия
Американская академия хирургов-ортопедов и Американская академия педиатрии (2010 г.). Подошвенный фасциит. В JF Sarwark, ed., Essentials of Musculoskeletal Care , 4 ed., Pp. 839-844. Роземонт, Иллинойс: Американская академия хирургов-ортопедов.
Thomas JL, et al. (2010). Диагностика и лечение боли в пятке: пересмотренное руководство по клинической практике 2010. Journal of Foot and Ankle Surgery , 49 (3, Suppl): S1-S19.
Американская академия хирургов-ортопедов и Американская академия педиатрии (2010 г.). Подошвенный фасциит. В JF Sarwark, ed., Essentials of Musculoskeletal Care , 4 ed., Pp. 839-844. Роземонт, Иллинойс: Американская академия хирургов-ортопедов.
Малайский Д.С. и др.(2006). Экстракорпоральная ударно-волновая терапия в сравнении с плацебо для лечения хронического проксимального подошвенного фасциита: результаты рандомизированного плацебо-контролируемого двойного слепого многоцентрового исследования. Журнал хирургии стопы и голеностопного сустава , 45 (4): 196-210.
Gerdesmeyer L, et al.
