Подчелюстной лимфаденит — симптомы, лечение, причины
Подчелюстной лимфаденит – это распространенная воспалительная патология лимфатических узлов. Такие узлы представляют собой периферические скопления лимфоидной ткани. Они выполняют защитную функцию в организме, становясь своеобразным барьером перед инфекцией. По локализации выделяют лимфадениты шейных, подмышечных, паховых, подчелюстных и других лимфоузлов. Подчелюстной лимфаденит, как и любой лимфаденит вообще, может быть гнойным и негнойным, острым и хроническим. Чаще всего воспаление вызывают стрептококки, стафилококки и их токсины, которые попадают в лимфоузлы с током крови или лимфы из очага воспаления. Иногда лимфаденит может быть вызван специфическими микроорганизмами – палочкой Коха (возбудитель туберкулеза), бледной трепонемой (возбудитель сифилиса). Лимфаденит бывает простой (развивается отек), гиперпластический (ткани узла увеличиваются в объеме) и деструктивный (разрушается сам узел и окружающие ткани).
Причины подчелюстного лимфаденита
Причиной подчелюстного лимфаденита чаще всего является инфекционный процесс в ротовой полости. Это может быть тонзиллит, паратонзиллярный абсцесс, пародонтоз, гингивит, периостит, остеомиелит верхней или нижней челюсти, множественный кариес. В редких случаях, если инфекция попала в лимфоузлы при их травме, подчелюстной лимфаденит может быть первичным заболеванием.
Это может быть тонзиллит, паратонзиллярный абсцесс, пародонтоз, гингивит, периостит, остеомиелит верхней или нижней челюсти, множественный кариес. В редких случаях, если инфекция попала в лимфоузлы при их травме, подчелюстной лимфаденит может быть первичным заболеванием.
Симптомы подчелюстного лимфаденита
Первым проявлением острой формы заболевания является боль в области пораженных лимфатических узлов. Сначала боль может быть только при надавливании, а затем становится постоянной, пульсирующей, стреляющей, интенсивной, усиливающейся при движении. Боль заставляет пациента принять вынужденное положение, мешает спать на пораженной стороне, разговаривать, глотать пищу. Иногда боль не позволяет открывать рот. В месте воспаления развивается гиперемия (покраснение) кожных покровов, появляется отек. Через некоторое время кожа приобретает синюшный оттенок. На ощупь можно определить плотный, увеличенный в размерах, болезненный лимфоузел. Температура кожи над пораженными лимфоузлами выше, чем над соседними участками. Кроме местной симптоматики, развивается и общая. Повышается температура тела (иногда выше 40 градусов). Появляются озноб, потливость, слабость, головная боль, бессонница. При хронической форме заболевания болевой синдром не так интенсивен, увеличенные лимфоузлы определяются длительное время, общее состояние страдает мало. Диагностика заболевания в типичных случаях не представляет сложности для специалистов. Только при тяжелом подчелюстном лимфадените может понадобиться дифференциальная диагностика с остеомиелитом, флегмоной. При хроническом подчелюстном лимфадените для установления диагноза иногда нужна пункционная биопсия узла.
Кроме местной симптоматики, развивается и общая. Повышается температура тела (иногда выше 40 градусов). Появляются озноб, потливость, слабость, головная боль, бессонница. При хронической форме заболевания болевой синдром не так интенсивен, увеличенные лимфоузлы определяются длительное время, общее состояние страдает мало. Диагностика заболевания в типичных случаях не представляет сложности для специалистов. Только при тяжелом подчелюстном лимфадените может понадобиться дифференциальная диагностика с остеомиелитом, флегмоной. При хроническом подчелюстном лимфадените для установления диагноза иногда нужна пункционная биопсия узла.
Лечение подчелюстного лимфаденита
Лечение подчелюстного лимфаденита проводит хирург или врач общей практики. В первую очередь проводится санация очага инфекции. Иногда требуется срочное вмешательство стоматолога (удаление зуба, вскрытие абсцесса челюсти). Сам подчелюстной лимфаденит часто лечится консервативно. Больному назначают полоскания жидкостью Бурова, примочки, антибиотики, витамины, физиолечение (УВЧ).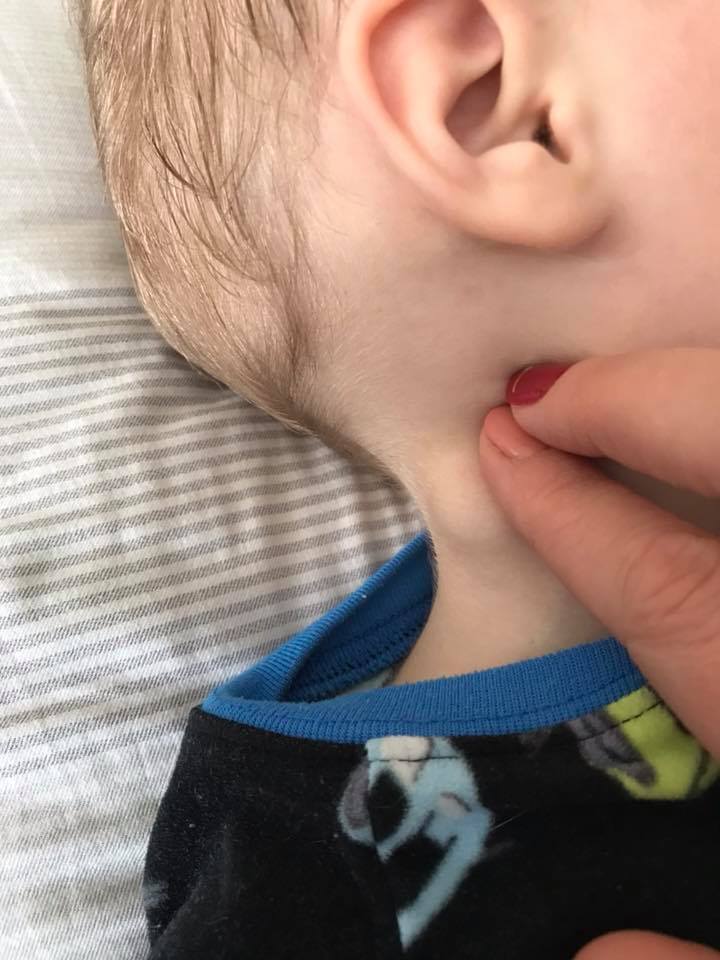 В случае если имеется гнойное расплавление лимфатического узла, необходимо оперативное вмешательство. Если в процесс вовлечен единичный лимфатический узел, хирург проводит разрез кожи над ним, вводит под капсулу дренаж, промывает хирургическую рану. Если поражены сразу несколько узлов, проводится вскрытие кожных покровов в подчелюстной области, устанавливается дренаж в жировой клетчатке, чтобы обеспечить отток гноя. Обязательно назначаются антибиотики. Предпочтение отдается препаратам в инъекционной форме (уколы). Обычно врач выбирает современный антибиотик широкого спектра действия с учетом чувствительности к нему микроорганизмов. Если установлена специфическая природа (сифилис, туберкулез), лечение подчелюстного лимфаденита проводится препаратами по разработанным схемам.
В случае если имеется гнойное расплавление лимфатического узла, необходимо оперативное вмешательство. Если в процесс вовлечен единичный лимфатический узел, хирург проводит разрез кожи над ним, вводит под капсулу дренаж, промывает хирургическую рану. Если поражены сразу несколько узлов, проводится вскрытие кожных покровов в подчелюстной области, устанавливается дренаж в жировой клетчатке, чтобы обеспечить отток гноя. Обязательно назначаются антибиотики. Предпочтение отдается препаратам в инъекционной форме (уколы). Обычно врач выбирает современный антибиотик широкого спектра действия с учетом чувствительности к нему микроорганизмов. Если установлена специфическая природа (сифилис, туберкулез), лечение подчелюстного лимфаденита проводится препаратами по разработанным схемам.
Профилактика заболевания
Основной профилактикой для подчелюстного лимфаденита является своевременное лечение воспалительных заболеваний ротовой полости.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Знаете ли вы, что:
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Острый одонтогенный остеомиелит челюсти | Презентации Стоматология
Скачай Острый одонтогенный остеомиелит челюсти и еще Презентации в формате PDF Стоматология только на Docsity! Острый одонтогенный остеомиелит челюсти Выполнили: студенты группы ОП-512 Басалаева Е.С. Котова П.П. Сарафанникова О.Т. Федеральное государственное бюджетное образовательное учреждение высшего образования «УРАЛЬСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ» Министерства здравоохранения Российской Федерации Остеомиелит челюсти — это инфекционный гнойно-некротический воспалительный процесс в костной ткани челюсти, при котором, кроме костного мозга и кости, в процесс вовлекается надкостница и окружающие челюсть мягкие ткани.
 • Травмы. Лицо часто подвергается травмам различного характера: бытовые и спортивные травмы, переломы челюстей, ушибы. При переломах челюстей несвоевременно и неадекватно оказанная помощь может привести к попаданию в рану инфекции и дальнейшему развитию воспаления или к несращению отломков и возникновению травматического остеомиелита Инфекционно-эмболическая теория происхождения остеомиелита [Бобров А.А., 1889; Лексер, 1894] Бобров А.А. ( гг.) Воспаление в кости возникает в результате эмболического переноса инфекции и оседания в концевых капиллярах, их тромбирования. Нарушение кровообращения и питания кости ведет к ее некрозу, присоединение инфекции к гнойному воспалению. Теории патогенеза Аллергическая теория С.М. Дерижанова С.М. Дерижанов ( гг.) Получил в эксперименте остеомиелит путем введения микробов лишь на фоне предыдущей сенсибилизации животных. Пришел к выводу, что реактивность организма постепенно изменяется под воздействием повторных обострений периодонтита. Так организм готовится (сенсибилизируется) к возникновению остеомиелита.
• Травмы. Лицо часто подвергается травмам различного характера: бытовые и спортивные травмы, переломы челюстей, ушибы. При переломах челюстей несвоевременно и неадекватно оказанная помощь может привести к попаданию в рану инфекции и дальнейшему развитию воспаления или к несращению отломков и возникновению травматического остеомиелита Инфекционно-эмболическая теория происхождения остеомиелита [Бобров А.А., 1889; Лексер, 1894] Бобров А.А. ( гг.) Воспаление в кости возникает в результате эмболического переноса инфекции и оседания в концевых капиллярах, их тромбирования. Нарушение кровообращения и питания кости ведет к ее некрозу, присоединение инфекции к гнойному воспалению. Теории патогенеза Аллергическая теория С.М. Дерижанова С.М. Дерижанов ( гг.) Получил в эксперименте остеомиелит путем введения микробов лишь на фоне предыдущей сенсибилизации животных. Пришел к выводу, что реактивность организма постепенно изменяется под воздействием повторных обострений периодонтита. Так организм готовится (сенсибилизируется) к возникновению остеомиелита.
[Дифференциальная диагностика лимфатических узлов рото-челюстной области методом УЗИ]
Сохранить цитату в файл
Формат: Резюме (текст)PubMedPMIDAbstract (текст)CSV
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Не удалось загрузить вашу коллекцию из-за ошибки
Повторите попытку
Добавить в мою библиографию
- Моя библиография
Не удалось загрузить делегатов из-за ошибки
Повторите попытку
Ваш сохраненный поиск
Название сохраненного поиска:
Условия поиска:
Тестовые условия поиска
Эл. адрес:
(изменить)
адрес:
(изменить)
Который день? Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый рабочий день
Который день? ВоскресеньеПонедельникВторникСредаЧетвергПятницаСуббота
Формат отчета: РезюмеРезюме (текст)АбстрактАбстракт (текст)PubMed
Отправить максимум: 1 шт. 5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
Отправить, даже если нет новых результатов
Необязательный текст в электронном письме:
Создайте файл для внешнего программного обеспечения для управления цитированием
. 1990 декабрь; 16 (4): 417-28.
[Статья в Японский]
Ф Нишино 1
принадлежность
- 1 Кафедра радиологии, Школа стоматологии Университета Нихон в Мацудо, Япония.
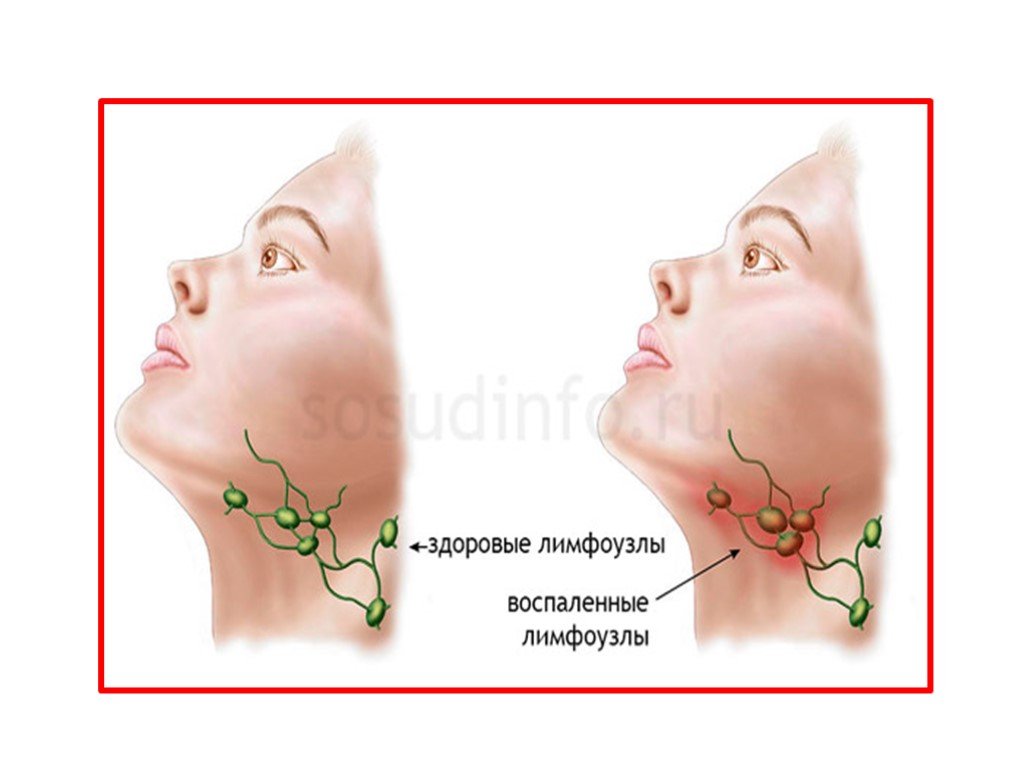
- PMID: 2134103
[Статья в японский]
Ф Нишино. Ничидай Коко Кагаку. 1990 декабря
. 1990 декабрь; 16 (4): 417-28.
Автор
Ф Нишино 1
принадлежность
- 1 Кафедра радиологии, Школа стоматологии Университета Нихон в Мацудо, Япония.
- PMID: 2134103
Абстрактный
Мы разделили лимфатические узлы на три группы: нормальные, пораженные лимфаденитом и метастатические.
 (4) Контур кажется нечетким в нормальных лимфатических узлах, особенно в их латеральной части, в то время как он четкий по всей окружности в лимфатических узлах с воспалением или метастатическим раком. (5) На основании анализа текстуры, распределения и яркости эхо-изображений внутренней части лимфатических узлов был сделан вывод, что в метастатических лимфатических узлах агрегированные эхо-сигналы распределяются неравномерно, а их яркость аналогична яркости соседних тканей. . 6. Задние эхо-изображения были уникальными находками, указывающими на острый лимфаденит. Эти аналитические результаты, основанные на трех типах результатов, были оценены и подвергнуты Т-тестам, которые показали, что существует значительная разница на уровне 5% между нормальными лимфатическими узлами, узлами с воспалительными изменениями и узлами с метастазами (РЕФЕРАТ). СОКРАТЕНО ДО 250 СЛОВ)
(4) Контур кажется нечетким в нормальных лимфатических узлах, особенно в их латеральной части, в то время как он четкий по всей окружности в лимфатических узлах с воспалением или метастатическим раком. (5) На основании анализа текстуры, распределения и яркости эхо-изображений внутренней части лимфатических узлов был сделан вывод, что в метастатических лимфатических узлах агрегированные эхо-сигналы распределяются неравномерно, а их яркость аналогична яркости соседних тканей. . 6. Задние эхо-изображения были уникальными находками, указывающими на острый лимфаденит. Эти аналитические результаты, основанные на трех типах результатов, были оценены и подвергнуты Т-тестам, которые показали, что существует значительная разница на уровне 5% между нормальными лимфатическими узлами, узлами с воспалительными изменениями и узлами с метастазами (РЕФЕРАТ). СОКРАТЕНО ДО 250 СЛОВ)
Похожие статьи
-
Дифференциальная диагностика шейных лимфатических узлов при раке головы и шеи методом УЗИ.

Такеучи Ю., Судзуки Х., Омура К., Шигехара Т., Ямасита Т., Окумура К., Шимада Ф. Такеучи Ю. и др. Гортань Аурис Насус. 1999 г., июль; 26 (3): 331-6. doi: 10.1016/s0385-8146(98)00071-6. Гортань Аурис Насус. 1999. PMID: 10419042
-
[Анализ метастатической лимфаденопатии шейки матки с помощью УЗИ].
Найто К. Найто К. Нихон Игаку Хошасэн Гаккай Засси. 1990 25 августа; 50 (8): 918-27. Нихон Игаку Хошасэн Гаккай Засси. 1990. PMID: 2235339 Японский язык.
-
Опыт применения ультразвукового контраста левовист в дифференциации лимфом шейки матки при цветовом дуплексном УЗИ.
Шаде Г. Шейд Г. Ларингориноотология. 2001 г., апрель; 80 (4): 209–13. doi: 10.1055/s-2001-13761.
 Ларингориноотология. 2001.
PMID: 11383123
Немецкий.
Ларингориноотология. 2001.
PMID: 11383123
Немецкий. -
Применение ультразвуковых критериев злокачественности при дифференциации туберкулезного шейного аденита от метастатического рака носоглотки.
Ахуджа А., Ин М., Эванс Р., Кинг В., Метревели К. Ахуджа А. и др. Клин Радиол. 1995 июня; 50(6):391-5. doi: 10.1016/s0009-9260(05)83136-8. Клин Радиол. 1995. PMID: 7789023
-
Сонография увеличенных шейных лимфатических узлов.
Делорм С. Делорм С. Разборка. 1993 декабрь; 60 (4): 267-72. Разборка. 1993. PMID: 8118199 Обзор. Немецкий.
Посмотреть все похожие статьи
термины MeSH
Процитируйте
Формат: ААД АПА МДА НЛМ
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Невозможно загрузить вашу коллекцию из-за ошибки
Повторите попытку
Отправить по телефону
Лимфаденит — Причины | Симптомы | Типы | Риск | Диагноз
Лимфаденит — Причины | Симптомы | Типы | Риск | Диагностика | Уход Пресс
Введите
искать
iCliniq / Статьи о здоровье / лимфаденит / Лимфаденит — Причины | Симптомы | Типы | Риск | Диагностика | Лечение
Общие медицинские условия Данные провереныНаписано
Доктор Прита. Дж
Дж
и с медицинской точки зрения
рассмотрено доктором Радхой Перувемба ХарихаранОпубликовано 17 марта 2022 г. и последний раз проверено 13 сентября 2022 г. — 4 минуты чтения
Abstract
Лимфаденит — это воспаление лимфатических узлов, которое может быть связано с каким-либо родственным заболеванием. Прочтите статью, чтобы узнать о его причинах, симптомах, типах, диагностике и лечении.
Содержание
Что такое лимфаденит?
Что может вызвать лимфаденит?
Каковы будут симптомы лимфаденита?
Какие бывают виды лимфаденита?
Каковы факторы риска лимфаденита?
Как диагностировать лимфаденит?
Как предотвратить лимфаденит?
Каковы осложнения лимфаденита?
Когда обращаться за медицинской помощью при лимфадените?
Как лечить лимфаденит?
Что такое лимфаденит?
Лимфаденит – это воспаление лимфатических узлов, которое вызывает отек и болезненность лимфатических узлов. Лимфатический узел является частью лимфатической системы, которая является частью иммунной системы. Они производят клетки, которые помогают организму бороться с инфекциями. В организме человека обычно имеется 600 лимфатических узлов. Лимфатические узлы обычно можно прощупать возле челюсти, в паховой области и под мышкой. Лимфатический узел может быть мягким и маленьким, а после инфицирования может увеличиваться в размерах. При лимфадените лимфатические узлы увеличиваются вблизи места инфекции, опухоли или воспаления. Если узлы опухшие, твердые и неподвижные, наиболее частой причиной может быть рак, а если узлы податливые и мягкие, это может быть следствием доброкачественного или инфекционного процесса.
Лимфатический узел является частью лимфатической системы, которая является частью иммунной системы. Они производят клетки, которые помогают организму бороться с инфекциями. В организме человека обычно имеется 600 лимфатических узлов. Лимфатические узлы обычно можно прощупать возле челюсти, в паховой области и под мышкой. Лимфатический узел может быть мягким и маленьким, а после инфицирования может увеличиваться в размерах. При лимфадените лимфатические узлы увеличиваются вблизи места инфекции, опухоли или воспаления. Если узлы опухшие, твердые и неподвижные, наиболее частой причиной может быть рак, а если узлы податливые и мягкие, это может быть следствием доброкачественного или инфекционного процесса.
Что может вызвать лимфаденит?
Воспаление лимфатических узлов может быть вызвано инфекциями или неинфекционными причинами. Инфекция лимфаденита может быть вирусной инфекцией, такой как инфекция верхних дыхательных путей или ВИЧ (вирус иммунодефицита человека), и бактериальной инфекцией.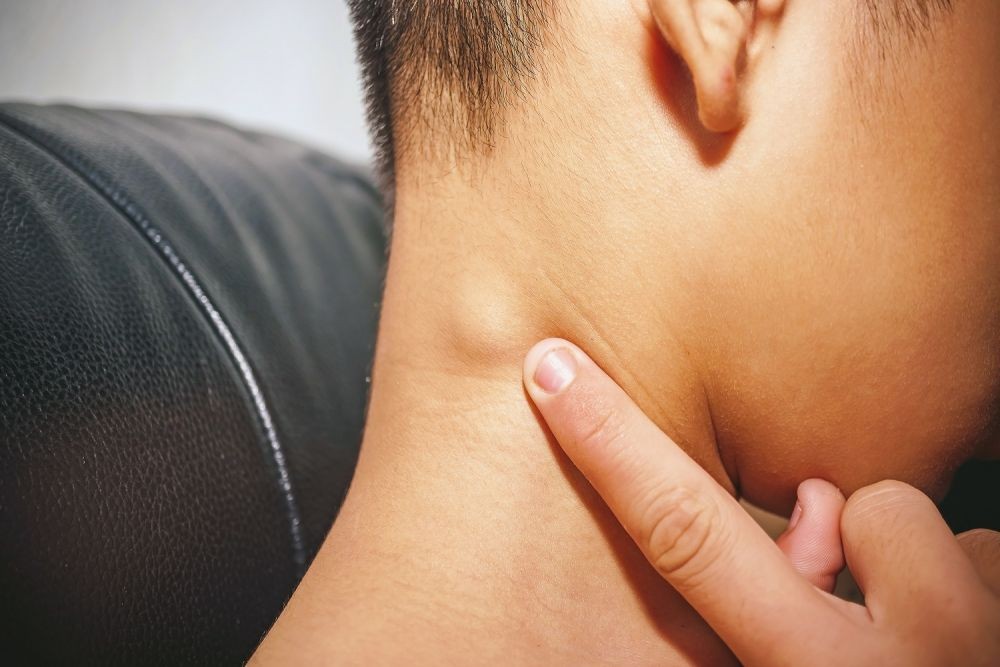 Грибковые и паразитарные инфекции редко могут вызывать лимфаденит. Наиболее часто вызывающими лимфаденит бактериями являются стрептококки и стафилококки. Туберкулез – бактериальная инфекция, вызываемая микобактериями туберкулеза, которые также могут вызывать лимфаденит. Лимфаденит также может возникать из-за рака, присутствующего в лимфатических узлах, который может быть первичным раком лимфатических узлов или метастатической опухолью из других частей тела. Лимфаденит также может быть вызван инфекционными заболеваниями, которые могут передаваться от одного человека к другому.
Грибковые и паразитарные инфекции редко могут вызывать лимфаденит. Наиболее часто вызывающими лимфаденит бактериями являются стрептококки и стафилококки. Туберкулез – бактериальная инфекция, вызываемая микобактериями туберкулеза, которые также могут вызывать лимфаденит. Лимфаденит также может возникать из-за рака, присутствующего в лимфатических узлах, который может быть первичным раком лимфатических узлов или метастатической опухолью из других частей тела. Лимфаденит также может быть вызван инфекционными заболеваниями, которые могут передаваться от одного человека к другому.
Примеры инфекционных причин лимфаденита:
-
Паразитарные инфекции.
-
ВИЧ.
-
Туберкулез.
-
Вирусы верхних дыхательных путей.
-
Инфекционный мононуклеоз.
-
Стафилококк.
-
Стрептококк.
Примеры неинфекционных причин лимфаденита:
-
Рак лимфатических узлов, известный как лимфома.

-
Воспаление из-за реакции на инородное тело.
-
Вторичный или метастатический рак, распространяющийся из другой части тела.
Каковы будут симптомы лимфаденита?
Наиболее распространенным симптомом лимфаденита является припухлость и болезненность в лимфатическом узле и вокруг него. Увеличение лимфатического узла называется лимфаденопатией. Другие симптомы могут включать:
-
Опухшие, твердые и чувствительные лимфатические узлы.
-
Припухлость или масса, оставшаяся под кожей.
-
Зуд кожи.
-
Покраснение, припухлость и повышение температуры.
-
Сыпь.
Серьезные симптомы, указывающие на угрожающее жизни состояние:
-
Одышка.
-
Учащенное дыхание или затрудненное дыхание.
-
Высокая температура.
-
Тахикардия (учащение пульса).

-
Сильное покраснение, боль, отек и повышение температуры тела.
Какие бывают виды лимфаденита?
Лимфаденит бывает двух видов:
-
Локализованный лимфаденит — Это наиболее распространенный тип лимфаденита. Обычно это может поражать один или несколько лимфатических узлов вблизи области, где начинается инфекция. Например, когда поражены миндалины, мы можем прощупать лимфатические узлы возле шеи.
-
Генерализованный лимфаденит — Этот тип лимфаденита поражает два или более лимфатических узла. Это может быть вызвано инфекцией, которая распространяется через кровоток, или любым другим заболеванием, поражающим организм.
Каковы факторы риска лимфаденита?
Наиболее распространенным фактором риска лимфаденита является частая инфекция. Следующие состояния также могут увеличить риск лимфаденита:
Как диагностировать лимфаденит?
Методы диагностики лимфаденита:
-
Физикальное обследование проводится для исключения размера, болезненности, боли и локализации воспаленных лимфатических узлов.

-
Анализ крови на наличие инфекции.
-
Образец, взятый из ткани или жидкости лимфатического узла, исследуют под микроскопом.
-
Можно брать жидкость из лимфатического узла и культивировать для определения возбудителя.
Как предотвратить лимфаденит?
Для профилактики лимфаденита:
-
Регулярно мойте руки моющим средством или мылом.
-
Избегайте тесного контакта с больными людьми.
-
Соблюдайте гигиену в местах приготовления пищи.
-
Попробуйте очистить или обработать антисептиком любые повреждения или царапины на коже.
Каковы осложнения лимфаденита?
Большая часть лимфаденита может быть разрешена самостоятельно. Однако, в зависимости от основной причины, опухоль может сохраняться в течение некоторого времени. Если не лечить, осложнения лимфаденита могут быть очень серьезными, даже опасными для жизни. Это может вызвать осложнения, такие как распространение рака и распространение инфекции.
Это может вызвать осложнения, такие как распространение рака и распространение инфекции.
Когда обращаться за медицинской помощью при лимфадените?
Лимфаденит, мягкий и податливый, может быть следствием доброкачественного или инфекционного процесса. Это может быть результатом заболеваний, которые могут быть заразными, которые могут передаваться от человека к человеку. Обратитесь за медицинской помощью, если у вас есть такие симптомы, как опухшие, твердые и чувствительные лимфатические узлы.
Как лечить лимфаденит?
Лимфаденит можно лечить медикаментозно или безмедикаментозно. В большинстве случаев мы можем взять инфекцию под контроль в течение трех-четырех дней, но в некоторых случаях это может занять недели или месяцы, а период восстановления зависит от основной причины. Антибиотики должны быть нацелены на стрептококк группы А и золотистый стафилококк. Он включает десятидневный курс амоксициллина и клавуланата (аугментин), пероральный цефалексин (кефлекс) и клиндамицин (клеоцин).
Лечение лимфаденита лекарствами.
-
Антибиотики можно вводить перорально или в виде инъекций для лечения основной инфекции.
-
Анальгетики (обезболивающие) можно давать для контроля боли.
-
Противовоспалительный препарат для уменьшения воспаления и отека.
-
Другие препараты назначаются в зависимости от тяжести и конкретной причины лимфаденита.
Безмедикаментозное лечение лимфаденита
Заключение:
Лимфаденит при лечении на начальных стадиях имеет очень хороший прогноз. Поддерживая хорошее общее состояние здоровья и гигиену, можно предотвратить вероятность инфекции и тем самым вероятность лимфаденита.
Часто задаваемые вопросы
1.
Что произойдет, если лимфаденит не лечить?
Лимфаденит – это воспаление лимфатических узлов, вызванное любой бактериальной или вирусной инфекцией. Он любит сам по себе; однако, если его не лечить, это приводит к следующим тяжелым осложнениям:
Он любит сам по себе; однако, если его не лечить, это приводит к следующим тяжелым осложнениям:
— Распространение инфекции в кровоток (сепсис).
— Целлюлит (бактериальная кожная инфекция).
— Абсцессное (гнойное) образование.
— Аномальное соединение лимфаденита с наружной кожей (свищ).
— Распространение рака.
2.
Можно ли лечить лимфаденит антибиотиками?
Лимфаденит вызывает отек и покраснение кожи над лимфатическими узлами. Лечится введением антибиотиков перорально или внутривенно. Он эффективен против золотистого стрептококка и стрептококка А. Антибиотики, такие как амоксициллин, клавуланат, цефалексин или клиндамицин, назначают на десять дней для лечения лимфаденита.
3.
Когда проходит лимфаденит?
Лимфаденит обычно быстро проходит при лечении антибиотиками. Чаще всего это вызвано инфекцией верхних дыхательных путей, для выздоровления которой требуется от 10 до 14 дней. Затем опухоль лимфатических узлов спадает в течение трех-четырех недель при правильном лечении, увлажнении и полном покое. При длительном отеке и инфекции необходимо посетить врача для постановки соответствующего диагноза.
Затем опухоль лимфатических узлов спадает в течение трех-четырех недель при правильном лечении, увлажнении и полном покое. При длительном отеке и инфекции необходимо посетить врача для постановки соответствующего диагноза.
4.
Вызывается ли лимфаденит вирусом?
Лимфаденит — это опухоль одного или нескольких лимфатических узлов, вызванная бактериальными, вирусными и редко паразитарными инфекциями. Он также может возникать из-за неинфекционных факторов. Вирус иммунодефицита человека (ВИЧ), вирус Эпштейна-Барра (ВЭБ) и вирусы, вызывающие инфекции верхних дыхательных путей, предрасполагают к лимфадениту. Отек лимфатических узлов уменьшается при лечении инфекции, вызванной вирусами.
5.
Является ли лимфаденопатия серьезным заболеванием?
Лимфатические узлы представляют собой небольшие скопления, расположенные по всему телу, в основном в подмышечных впадинах, шее, животе и паху. Это часть лимфатической системы, которая улавливает и фильтрует бактерии и вирусы, вызывающие инфекции. Лимфаденопатия — это увеличение одного или нескольких лимфатических узлов из-за какой-либо основной инфекции. Это не тяжелое состояние и проходит самостоятельно или с помощью лечения. Однако, если поражено больше лимфатических узлов и если его не лечить, это может привести к серьезным осложнениям.
Лимфаденопатия — это увеличение одного или нескольких лимфатических узлов из-за какой-либо основной инфекции. Это не тяжелое состояние и проходит самостоятельно или с помощью лечения. Однако, если поражено больше лимфатических узлов и если его не лечить, это может привести к серьезным осложнениям.
6.
Могу ли я принимать амоксициллин для лечения опухших лимфатических узлов?
Бактериальные или вирусные инфекции вызывают увеличение лимфатических узлов, которое обычно проходит без лечения. Это просто признак того, что иммунная система организма борется с инфекциями. Для снятия боли и отека даются теплые компрессы. Антибиотики, такие как амоксициллин, используются для лечения опухших лимфатических узлов, вызванных бактериями. При вирусной инфекции антибиотики не действуют, требуется другое лечение.
7.
Каковы характерные особенности шейного лимфаденита у взрослых?
Шейный лимфаденит относится к инфекции лимфатических узлов в области шеи. Обычно это вызвано бактериями, инфекцией миндалин или вирусом, вызывающим инфекции верхних дыхательных путей. Обычно встречается у детей всех возрастов и редко поражает взрослых. У взрослых с шейным лимфаденитом отмечают лихорадку, насморк, боль в горле, кашель и мягкое и болезненное образование в области шеи. Часто лечится антибиотиками. Когда опухшие лимфатические узлы не рассасываются, биопсия может помочь в дальнейшей диагностике.
Обычно это вызвано бактериями, инфекцией миндалин или вирусом, вызывающим инфекции верхних дыхательных путей. Обычно встречается у детей всех возрастов и редко поражает взрослых. У взрослых с шейным лимфаденитом отмечают лихорадку, насморк, боль в горле, кашель и мягкое и болезненное образование в области шеи. Часто лечится антибиотиками. Когда опухшие лимфатические узлы не рассасываются, биопсия может помочь в дальнейшей диагностике.
8.
Лимфаденит имеет хороший прогноз?
Лимфаденит имеет хороший прогноз при соответствующем лечении. Лимфаденит, вызванный бактериальными инфекциями, лечат антибиотиками. Обычно это проходит с помощью теплого компресса, безрецептурного обезболивающего и повышенного потребления жидкости. Неразрешенный отек лимфатических узлов редко требует дальнейшей диагностики, так как может привести к осложнениям.
9.
Кто больше всего подвержен лимфадениту?
Лимфаденит вызывает отек и болезненность лимфатических узлов. Она может быть очаговой (один лимфатический узел) или генерализованной (все лимфатические узлы). Лимфаденитом чаще болеют дети, чем взрослые. У детей лимфаденит обычно возникает после инфекции верхних дыхательных путей. Он вызывает покраснение, отек, боль и умеренную лихорадку и обычно проходит с помощью антибиотиков, избыточного потребления жидкости и отдыха.
Она может быть очаговой (один лимфатический узел) или генерализованной (все лимфатические узлы). Лимфаденитом чаще болеют дети, чем взрослые. У детей лимфаденит обычно возникает после инфекции верхних дыхательных путей. Он вызывает покраснение, отек, боль и умеренную лихорадку и обычно проходит с помощью антибиотиков, избыточного потребления жидкости и отдыха.
- Лимфаденит
https://www.healthgrades.com/right-care/symptoms-and-conditions/lymphadenitis - лимфаденит
https://www.merriam-webster.com/dictionary/lymphadenitis - Увеличение лимфатических узлов ( лимфаденопатия)
https://my.clevelandclinic.org/health/diseases/15219-swollen-lymph-nodes
Последнее рассмотрение по адресу:
13 сент. 2022 — Чтение через 4 мин.
РЕЙТИНГ
Поставьте свою оценку
❤ 15
Доктор Радха Перувемба Харихаран
Диабетология
Метки:
- Лимфаденит
Комплексное второе медицинское заключение. Отправьте заявку
Отправьте заявку
Связанные вопросы и ответы
Может ли ревматолог диагностировать причину увеличения лимфатических узлов по результатам биопсии?
Запрос: Привет доктор, у меня были увеличены лимфатические узлы с обеих сторон шеи. Я обратился за консультацией и сделал рассечение шеи и биопсию. Я верю, что я здоров. Ничего не чувствую, кроме увеличенных лимфатических узлов. В результате был отмечен гистиоцитарный некротизирующий лимфаденит: 1. Кикучи-Фудзимото 2. Л… 0184 Читать полностью »
В чем причина увеличения лимфатических узлов у моего ребенка?
Запрос: Здравствуйте доктор, У моего 2-летнего 8-месячного сына увеличен один лимфатический узел, который подвижен примерно на 1,5 см. Других признаков и симптомов нет. Нет никаких признаков каких-либо инфекций. Я должен беспокоиться? Читать полностью »
У меня увеличены лимфатические узлы во рту, на ногах и шее. Это лимфома?
Запрос:
Здравствуйте доктор,
Четыре года назад я попал в автомобильную аварию. Через неделю, пока я принимал ванну, я почувствовал один маленький лимфатический узел на левой шее. Раньше я этого не чувствовал. В то время он был немного больше. К тому времени он становится меньше, но не достигает своего первоначального размера. Я не могу видеть это сейчас, но я могу … Читать полностью »
Через неделю, пока я принимал ванну, я почувствовал один маленький лимфатический узел на левой шее. Раньше я этого не чувствовал. В то время он был немного больше. К тому времени он становится меньше, но не достигает своего первоначального размера. Я не могу видеть это сейчас, но я могу … Читать полностью »
Самые популярные статьи
У вас есть вопрос по Лимфаденит или ?
Спросите врача онлайн* гарантированный ответ в течение 4 часов.
Отказ от ответственности: Никакой контент, опубликованный на этом веб-сайте, не предназначен для замены профессиональной медицинской диагностики, консультации или лечения у квалифицированного врача. Обратитесь за советом к своему врачу или другому квалифицированному медицинскому работнику, если у вас возникнут вопросы относительно ваших симптомов и состояния здоровья, чтобы поставить полный медицинский диагноз. Не откладывайте и не пренебрегайте обращением за профессиональной медицинской консультацией из-за того, что вы прочитали на этом сайте.
