Ангина при беременности. Что такое Ангина при беременности?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ангина при беременности — это острое инфекционное воспаление небных, язычной миндалин, лимфоаденоидных тканей на задней стенке глотки и в гортани, возникшее в гестационном периоде. Проявляется гипертермией, выраженным интоксикационным синдромом, болями в горле, увеличением и болезненностью подчелюстных, реже шейных лимфоузлов. Диагностируется с помощью фарингоскопии, бакпосева мазка из ротоглотки. Для лечения применяют цефалоспорины, макролиды, β-лактамные пенициллины, НПВС, антисептические растворы. При тяжелом гнойно-деструктивном процессе возможно вскрытие абсцессов и проведение абсцесстонзиллэктомии.
МКБ-10
J03 J35.0
- Причины
- Патогенез
- Классификация
- Симптомы ангины при беременности
- Осложнения
- Диагностика
- Лечение ангины при беременности
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Ангина (острый тонзиллит) — третье по распространенности инфекционное заболевание верхних дыхательных путей (после гриппа и ОРВИ), диагностируемое при беременности. Поскольку возбудитель поражает ткани не только миндалин, но и глотки, в последнее время для описания заболевания начали использовать термин острый тонзиллофарингит. Так как у 82% пациентов выделяется β-гемолитический стрептококк группы А, ранее ангиной называли только стрептококковый острый тонзиллит. В настоящее время понимание этиологии заболевания расширено. Ангина чаще наблюдается у беременных в возрасте до 30-35 лет во второй половине гестации. Более тяжелое течение воспаления отмечается в 3-м триместре беременности.
Ангина при беременности
Причины
Острый тонзиллит у беременных принадлежит к категории антропонозных инфекций с преимущественно воздушно-капельным механизмом передачи. Развивается в результате инфицирования лимфоидных образований глоточного кольца патогенной и условно-патогенной микрофлорой. Быстрому возникновению воспалительного процесса и более глубокой деструкции тканей способствует естественное снижение иммунитета при гестации, которое предотвращает отторжение генетически чужеродного плода. Возбудителями ангины во время беременности являются те же инфекционные агенты, что и вне гестационного периода:
- Бактерии. Более чем у 80% пациенток острый тонзиллит при беременности вызван β-гемолитическим стрептококком группы А. Реже возбудителями заболевания становятся стрептококки других групп, стафилококки, пневмококки, менингококки, гонококки, клебсиеллы, брюшнотифозные и гемофильные палочки, анаэробы, спирохета Венсана в ассоциации с веретенообразной палочкой.

- Вирусы. В последние годы увеличивается распространенность ангин вирусного происхождения. Воспаление миндалин у беременных может быть осложнением аденовирусной, энтеровирусной, герпетической ОРВИ. У части пациенток с низким иммунитетом на фоне первичного вирусного поражения лимфоидной ткани происходит вторичная колонизация эпителия бактериальной флорой.
В спорадических случаях ангина возникает вследствие заражения хламидиями и микоплазмами. У части женщин из отделяемого миндалин высеиваются ассоциации кокков с кандидами. Предрасполагающими факторами к заболеванию острым тонзиллитом становятся переохлаждение, недостаточное питание, пребывание беременных в пыльных и загрязненных помещениях с большим числом сотрудников или посетителей, наличие кариеса и хронических заболеваний десен.
Патогенез
Источником заражения обычно являются бактерионосители, больные острым тонзиллофарингитом, иногда — реконвалесценты. Возбудитель заболевания чаще передается воздушно-капельным путем, реже — контактно-бытовым через загрязненную посуду или алиментарным с водой и продуктами питания. Пусковым моментом развития ангины при беременности является попадание микроорганизма на эпителий ротоглоточного лимфоидного кольца. Благодаря наличию М-протеина, подавляющего местный иммунитет, липотейхоевой кислоты, обладающей сродством к эпителию миндалин, и других факторов патогенности, инфекционные агенты фиксируются к слизистой и начинают активно размножаться, выделяя экзо- и эндотоксины.
Пусковым моментом развития ангины при беременности является попадание микроорганизма на эпителий ротоглоточного лимфоидного кольца. Благодаря наличию М-протеина, подавляющего местный иммунитет, липотейхоевой кислоты, обладающей сродством к эпителию миндалин, и других факторов патогенности, инфекционные агенты фиксируются к слизистой и начинают активно размножаться, выделяя экзо- и эндотоксины.
В ответ на повреждающее действие бактерий, вирусов, грибов возникает локальная воспалительная реакция: за счет повышения проницаемости капилляров лимфоидная ткань отекает и инфильтрируется нейтрофилами. В последующем под действием протеаз макрофагов лимфоидные фолликулы расплавляются, образуется гной. В тяжелых случаях деструкции подвергается не только эпителиальный слой, но и строма миндалин. Отторжение некротизированных участков сопровождается формированием кровоточащих дефектов, которые впоследствии эпителизируются. В результате распространения инфекции по лимфатическим путям поражаются регионарные лимфоузлы, а попадание микроорганизмов из септического очага в системный кровоток способствует их распространению по организму, развитию общей интоксикации и полиорганной реакции.
Классификация
Систематизация клинических форм ангины при гестации основана на особенностях течения и характере морфологических изменений в лимфоидной ткани. В целом классификация отображает этапность развития инфекционно-воспалительного процесса, хотя частично учитывает и этиологический фактор. Специалисты в сфере оториноларингологии, акушерства и гинекологии различают следующие варианты острого тонзиллита, диагностируемого при беременности:
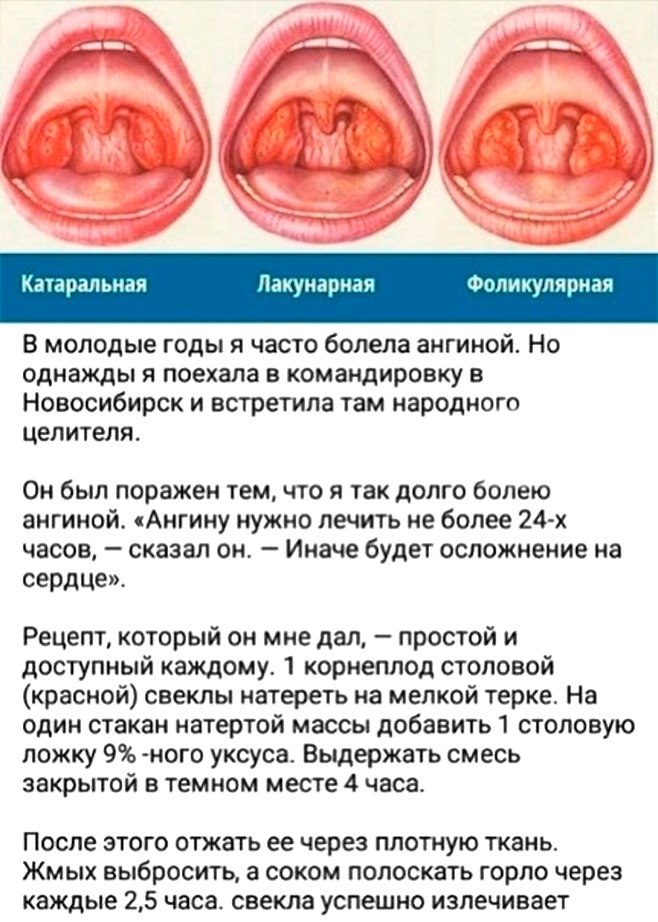
- Катаральная ангина. Сравнительно нечастый вариант тонзиллярного воспаления с преимущественно локальными симптомами, умеренной интоксикацией, отсутствием гноя. При достаточной реактивности и своевременной терапии катаральная ангина может не переходить в гнойные формы. Частое имеет вирусное происхождение.
- Гнойная ангина. В зависимости от распространенности воспаления бывает фолликулярной с точечными гнойничками, лакунарной с очагами налетов, фибринозной с вовлечением в воспаление всей миндалины и переходом на прилежащие ткани.

Относительно редко на этапе гестации возникают флегмонозная ангина с гнойным расплавлением части миндалины и язвенно-некротический фузоспирохетоз Симановского-Плаута-Венсана. С учетом специфичности клинической картины в качестве отдельного варианта заболевания выделяют острый тонзиллофарингит герпетического происхождения, при котором на слизистой миндалин и ротоглотки образуются пузырьки с красноватым содержимым.
Симптомы ангины при беременности
Обычно заболевание развивается остро на протяжении от нескольких часов до 2 суток с момента заражения. На начальных этапах тонзиллофарингита температура тела беременной повышается до 38-40 °С, возникают озноб, головная, мышечная и суставная боль, ломота в пояснице, при тяжелом течении — ухудшение аппетита, тошнота, рвота, боль в брюшной полости. Женщина ощущает выраженную слабость, разбитость. На фоне интоксикации появляется боль в горле, которая усиливается при глотании, разговоре, может иррадиировать в ухо.
Осложнения
В остром периоде, как и вне гестации, ангина у беременной может осложняться острым ларингитом, острым шейным лимфаденитом, средним отитом, паратонзиллитом, образованием окологлоточного абсцесса. При контактном распространении возбудителя возможно возникновение медиастинита, менингита. Массивная диссеминация микроорганизмов на фоне сниженного иммунитета приводит к развитию сепсиса и инфекционно-токсического шока. Спустя 2-4 недели после стрептококковой ангины у женщины могут проявиться симптомы острого гломерулонефрита, острой ревматической лихорадки, ревмокардита, обусловленных аутоиммунной реакцией организма.
Специфическими осложнениями ранних сроков беременности являются усиление токсикоза, при выраженной интоксикации и гипертермии — самопроизвольный выкидыш. Во 2-3 триместрах возможны нарушение плацентарного кровотока и гипоксия плода, отслойка плаценты, преждевременные роды. Ряд инфекционных агентов, вызывающих ангину, способны проникать через фетоплацентарный барьер, вызывая внутриутробное инфицирование ребенка. Значительное поражение тканей плода может привести к аномалиям развития, замиранию беременности, повышению показателей перинатальной смертности. У пациенток, перенесших острый тонзиллит, чаще наблюдается слабость родовой деятельности.
Во 2-3 триместрах возможны нарушение плацентарного кровотока и гипоксия плода, отслойка плаценты, преждевременные роды. Ряд инфекционных агентов, вызывающих ангину, способны проникать через фетоплацентарный барьер, вызывая внутриутробное инфицирование ребенка. Значительное поражение тканей плода может привести к аномалиям развития, замиранию беременности, повышению показателей перинатальной смертности. У пациенток, перенесших острый тонзиллит, чаще наблюдается слабость родовой деятельности.
Диагностика
В большинстве случаев постановка диагноза ангины при беременности не представляет особых трудностей. Об инфекционном поражении миндалин обычно свидетельствуют их гиперемия, отечность, выявление белых фолликулов диаметром 2-3 мм, желтовато-белого отделяемого. При некротической форме наблюдаются глубокие дефекты лимфоидной ткани размерами до 2 см с бугристым дном, образовавшиеся после отторжения темно-серых некротизированных участков. Для редко диагностируемой герпетической ангины характерно появление на слизистой оболочке ротоглотки красноватых пузырьков. Рекомендованными методами обследования являются:
Рекомендованными методами обследования являются:
- Осмотр глотки. Фарингоскопия, проводимая оториноларинголом с использованием специальных инструментов, позволяет более точно определить состояние слизистой зева. В ходе исследования оцениваются характер и распространенность патологических изменений лимфоидной ткани.
- Посев мазка из глотки на микрофлору. Определение возбудителя облегчает дифференциальную диагностику ангины с другими инфекционными процессами. В ходе микробиологического исследования устанавливается чувствительность микроорганизма к антибактериальным препаратам.
- Исследование крови. Показатели общего анализа крови соответствуют признакам острого инфекционного процесса. Обычно определяются увеличение количества лейкоцитов, преимущественно за счет нейтрофилов, сдвиг лейкоцитарной формулы влево, умеренное повышение СОЭ. В качестве дополнительных методов выявления инфекционного агента в сложных клинических случаях рекомендованы РИФ, ИФА, ПЦР-диагностика.

Ангину при гестации дифференцируют с гриппом, ОРВИ, дифтерией, скарлатиной, поражением лимфоидных образований, слизистой глотки и лимфатических узлов при инфекционном мононуклеозе, листериозе, сифилисе, туберкулезе, туляремии, брюшном тифе, неоплазиях, гематологических заболеваниях. По показаниям беременную, кроме акушера-гинеколога и ЛОР-специалиста, консультируют инфекционист, венеролог, фтизиатр, гематолог, онколог, онкогематолог.
Лечение ангины при беременности
При катаральном, фолликулярном, лакунарном, фибринозном воспалении и отсутствии акушерских осложнений рекомендовано амбулаторное ведение пациентки. Госпитализация показана при тяжелом флегмонозном или атипичном течении острого тонзиллита, язвенно-некротической форме заболевания, признаках внутриутробного поражения плода, угрозе прерывания беременности. В период гипертермии и первые дни реконвалесценции женщине показаны постельный режим, употребление большого количества теплой жидкости (воды, некрепкого чая, отвара шиповника, компотов из свежих ягод и сухофруктов).
Основой медикаментозного лечения бактериальной ангины является этиотропная системная антибиотикотерапия с учетом чувствительности возбудителя и возможного влияния препарата на плод, дополненная симптоматическими средствами. Беременным с острым тонзиллитом могут назначаться следующие группы препаратов:
- Антибактериальные средства. Большинство антибиотиков, рекомендованных для лечения ангины, при беременности запрещены из-за их фетотоксичности. В период гестации и кормления грудью допускается использование некоторых цефалоспоринов, природных и полусинтетических макролидов, β-лактамных пенициллинов широкого спектра действия. При вирусных ангинах антибиотики не применяются.
- Жаропонижающие препараты. Назначаются ограниченно при повышении температуры до 39°С и более. Препаратами выбора при беременности являются антипиретики из группы анилидов, применение которых допустимо на всех сроках. В 1-2 триместрах возможно использование производных фенилуксусной и пропионовой кислот.
 Кроме снижения температуры, НПВС оказывают умеренный обезболивающий эффект.
Кроме снижения температуры, НПВС оказывают умеренный обезболивающий эффект. - Дезинфицирующие растворы. Для санации зева рекомендованы регулярные полоскания горла нитрофурановыми, фенольными, катионными антисептиками местного действия. Часть аптечных антисептических препаратов эффективны не только в отношении бактерий, но и вирусов, грибов. Альтернативой фармакологическим растворам могут стать отвары лекарственных трав (эвкалипта, ромашки, шалфея).
Для уменьшения боли в горле беременным показаны паровые и аппаратные ингаляции. Возможно выполнение специальных ЛОР-процедур — обработки задней стенки глотки и миндалин лекарственными препаратами, физиотерапевтического лечения на аппарате Тонзиллор. При гнойном расплавлении лимфоидной ткани и абсцедировании проводится вскрытие паратонзиллярного абсцесса, абсцесстонзиллэктомия.
Прогноз и профилактика
На фоне адекватной антибиотикотерапии симптоматика заболевания полностью купируется в течение 7-10 суток, катаральная ангина излечивается за 3-5 суток. Более серьезным является прогноз деструктивных форм ангины. Профилактические мероприятия при беременности направлены на ограничение контактов с возможными носителями возбудителя — ограничение времени пребывания в общественных местах, особенно в период межсезонья, ношение медицинской маски при контактах с людьми во время эпидемий ОРВИ, посещение стоматолога и оториноларинголога для своевременной санации очагов инфекции в полости рта.
Более серьезным является прогноз деструктивных форм ангины. Профилактические мероприятия при беременности направлены на ограничение контактов с возможными носителями возбудителя — ограничение времени пребывания в общественных местах, особенно в период межсезонья, ношение медицинской маски при контактах с людьми во время эпидемий ОРВИ, посещение стоматолога и оториноларинголога для своевременной санации очагов инфекции в полости рта.
Неспецифическую роль в предупреждении заболевания играет укрепление иммунитета, снижение уровня физических нагрузок и психологических стрессов. Для профилактики поздних осложнений ангины, способных ухудшить течение беременности, рекомендуется активное медицинское наблюдение в течение первого месяца после перенесенной инфекции с назначением общих анализов крови и мочи, проведением ЭКГ на 1 и 3 неделях.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении ангины при беременности.
Источники
- Ангины/ Галченко М.
 Т., Субботина М.В. – 2009.
Т., Субботина М.В. – 2009. - Регионарная гемодинамика и эндотоксикоз при хроническом тонзиллите у беременных: Автореферат диссертации/ Пешев С.Л. — 2010.
- Беременность и хронический тонзиллит/ Рябова М., Шумилова Н., Пестакова Л.// Врач. — 2017 — №11.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лечение и диагностика ангины у детей в клинике ЕМС в Москве
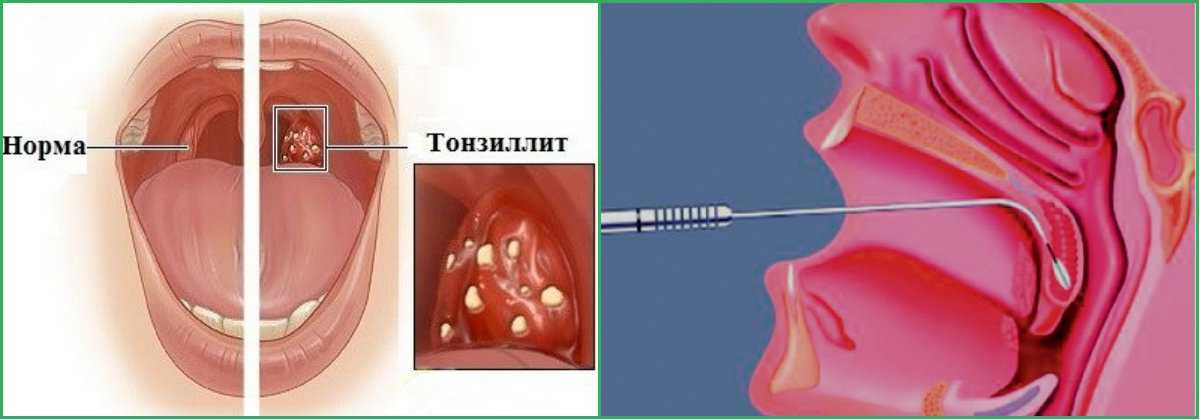
Ангина – воспаление миндалин и лимфатических узлов глотки. Не надо путать ангину (тонзиллит) с воспалением гортани, когда повреждается не лимфоидная ткань, а слизистые оболочки гортани (фарингит).
Всех нас ежеминутно окружают микроорганизмы, среди них много болезнетворных бактерий, вирусов и грибов. Когда количество таких микроорганизмов становится слишком большим, на фоне ослабленного иммунитета может развиться ангина.
Когда количество таких микроорганизмов становится слишком большим, на фоне ослабленного иммунитета может развиться ангина.
Факторами риска являются также хронические заболевания ЛОР-органов и кариес.
Классификация ангин
Ангина у детей делится на 2 вида: острую и хроническую.
Острая ангина развивается от 2 до 4 дней, при этом общая симптоматика яркая – боль в горле, высокая температура, изменение состояния миндалин, увеличение лимфатических узлов. При обострении хронической ангины нет ярких проявлений. Часто этот процесс путают с обычной вирусной инфекцией.
Ангина у детей делится по виду налетов и изменений на миндалинах: катаральная, фолликулярная, лакунарная, фибринозная, флегмонозная (интратонзиллярный абсцесс), язвенно-некротическая или гангренозная.
По типу возбудителей: герпетическая, грибковая, вирусная, бактериальная, смешанная.
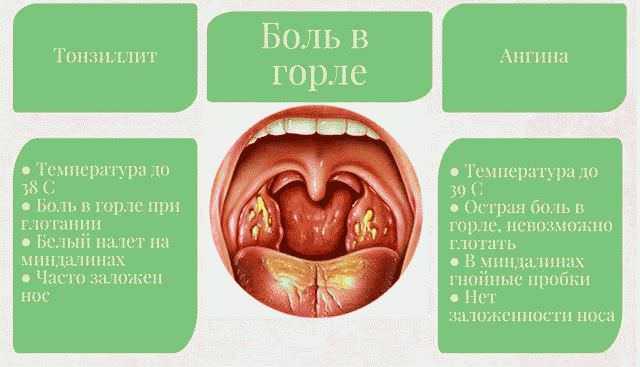
Симптомы ангины
Признаки воспаления: боль в горле, в том числе при глотании, изменение состояния миндалин (краснота, налет, пузырьки, изъязвление), повышение температуры тела до 38⁰ и выше. Дополнительными признаками заболевания могут быть воспаление лимфатических узлов шеи и подчелюстной области, боль и ограничение движений в шейном отделе позвоночника. Часто дети жалуются на общее плохое самочувствие, головную боль, тошноту, отказываются от еды и питья. Особо опасный симптом — признаки нарушения дыхания из-за чрезмерного отека миндалин или небных дужек.
Дополнительными признаками заболевания могут быть воспаление лимфатических узлов шеи и подчелюстной области, боль и ограничение движений в шейном отделе позвоночника. Часто дети жалуются на общее плохое самочувствие, головную боль, тошноту, отказываются от еды и питья. Особо опасный симптом — признаки нарушения дыхания из-за чрезмерного отека миндалин или небных дужек.
Осложнения ангины
Наиболее часто осложнения возникают при флегмонозной ангине, когда бактерии выделяют токсины, способные расплавить ткань миндалины с образованием гнойного абсцесса. Лечение гнойной ангины у детей надо начинать немедленно, до вскрытия гнойника, так как ее развитие проявляется не только в токсическом эффекте, но может сопровождаться нарушением глотания и/или дыхания ребенка. А самостоятельный прорыв абсцесса в окружающие ткани приведет к образованию гнойного затека.
Вовремя не снятые врачом налеты при язвенно-некротической ангине могут приводить к захвату патологическим процессом всей миндалины и выходу за ее пределы. В таких случаях неизбежно хирургическое лечение.
В таких случаях неизбежно хирургическое лечение.
Самым опасным осложнением является развитие ревматических поражений, когда противострептококковые антитела, образуя агрессивный иммунный комплекс, могут фиксироваться в тканях сердечных клапанов и/или на суставных поверхностях, приводя к их разрушению. Вот почему так важно убедиться, что через 3 месяца от даты выздоровления в крови не циркулируют описанные иммунные комплексы в виде Антистрептолизина (АСЛО). Если они обнаруживаются необходимо провести дополнительные лабораторные тесты и профилактические противоревматические мероприятия.
Диагностика ангины
Для диагностики ангины в Детской клинике ЕМС берется мазок на патогенный стрептококк (Стрептест) и группу патогенных бактерий и вирусов. Стрептест является методом экспресс-диагностики, его результаты становятся известными уже через 15 минут.
Характер заболевания (бактериальное, вирусное) определяется с помощью клинического анализа крови и анализа на С-реактивный белок (СРБ). Исследования проводятся в клинике, результат лечащий врач получает уже через 20 минут.
Исследования проводятся в клинике, результат лечащий врач получает уже через 20 минут.
Ангина у детей: лечение
Детская клиника ЕМС проводит лечение ангины как в амбулаторных условиях, так и в условиях комфортабельного стационара.
Если нет необходимости в хирургическом лечении, лечение ангины (в том числе лечение герпесной ангины) у детей проводится препаратами, которые подбираются индивидуально, с учетом переносимости, состояния желудочно-кишечного тракта, аллергологического анамнеза, а также с учетом возбудителя заболевания.
Дополнительно к противомикробным (противовирусным, противогрибковым) препаратам назначаются обезболивающие, жаропонижающие и противоаллергические средства.
Лечение ангины в Детской клинике осуществляют высококвалифицированные врачи-педиатры.
Современная медицина не приветствует местное лечение ангин полосканием, когда и так воспаленные дужки излишне напрягаются, а возбудители могут выноситься за пределы локуса воспаления, приводя к распространению процесса.
Преимущество отдается таким местным методам лечения, как орошение или обработка лекарственными препаратами миндалин и/или небных дужек.
И запомните – никаких согревающих процедур, грелок и компрессов. Это может только навредить ребенку!
Стенокардия — Лечение — NHS
Лечение может помочь остановить приступы стенокардии и снизить риск дальнейших проблем, таких как сердечные приступы.
Большинству людей со стенокардией необходимо принимать несколько лекарств. Хирургическое вмешательство может быть рекомендовано, если лекарства не помогают.
Также важно внести изменения в здоровый образ жизни.
Прочтите о жизни со стенокардией для получения информации об этом
Лекарства
Лекарства для лечения приступов
Если у вас стабильная стенокардия (наиболее распространенный тип), вам дадут лекарство для приема во время приступа стенокардии.
Это называется тринитрат глицерина или GTN. Он выпускается в виде спрея для рта или таблеток, которые растворяются под языком.
Если у вас приступ стенокардии:
- Остановите свои дела и отдохните.
- Используйте свое лекарство GTN.
- Примите еще одну дозу через 5 минут, если первая не помогла.
- Позвоните по номеру 999, чтобы вызвать скорую помощь, если симптомы сохраняются через 5 минут после приема второй дозы.
Вы также можете использовать GTN, чтобы избежать атаки, прежде чем делать что-то вроде упражнений. Вскоре после его использования у вас может появиться головная боль, покраснение или головокружение.
Срок годности таблеток GTN обычно истекает через 8 недель после вскрытия упаковки, после чего их необходимо заменить. Спрей GTN действует намного дольше, поэтому может быть более удобным.
Лекарства для предотвращения приступов
Чтобы избежать новых приступов, вам также необходимо принимать по крайней мере 1 другое лекарство каждый день до конца жизни. Некоторым людям необходимо принимать 2 или более лекарств.
Основными препаратами, используемыми для предотвращения приступов стенокардии, являются:
- бета-блокаторы – для замедления и уменьшения силы сердечных сокращений
- блокаторы кальциевых каналов – для расслабления артерий, увеличения кровоснабжения сердечной мышцы
Если вам нельзя принимать ни одно из этих лекарств, вам могут дать другое лекарство, такое как ивабрадин, никорандил или ранолазин.
Лекарства для профилактики сердечных приступов и инсультов
Стенокардия является предупредительным признаком того, что вы подвержены более высокому риску серьезных проблем, таких как сердечные приступы или инсульты.
Вам также может понадобиться принимать дополнительные лекарства, чтобы снизить этот риск.
К ним относятся:
- низкая доза аспирина для предотвращения образования тромбов
- статины для снижения уровня холестерина (жиров в крови)
- ингибиторы АПФ для снижения артериального давления не помогают контролировать стенокардию.
Два основных типа операций при стенокардии:
- аортокоронарное шунтирование (АКШ) – участок кровеносного сосуда берется из другой части тела и используется для перенаправления крови вокруг заблокированного или узкого участка артерии
- коронарная ангиопластика и установка стента – суженный участок артерии расширяется с помощью крошечной трубки, называемой стентом
Обе эти операции одинаково эффективны.
 Лучший для вас зависит от ваших обстоятельств. Если рекомендуется операция, поговорите со своим врачом или хирургом о возможных вариантах.
Лучший для вас зависит от ваших обстоятельств. Если рекомендуется операция, поговорите со своим врачом или хирургом о возможных вариантах. Возможно, вам придется продолжать принимать некоторые лекарства после операции.
Нестабильная стенокардия
Если у вас нестабильная стенокардия (при которой симптомы развиваются непредсказуемо), вам потребуются лекарства для предотвращения образования тромбов и снижения риска сердечного приступа или инсульта.
Вам могут назначить:
- низкие дозы аспирина
- клопидогрел
- инъекцию разжижающего кровь препарата вскоре после постановки диагноза высокий риск повторного приступа стенокардии, или у вас высокий риск сердечного приступа или инсульта.
Последняя проверка страницы: 22 апреля 2021 г.

Дата следующей проверки: 22 апреля 2024 г.Лечение Ангины
Стенокардия — это способ вашего организма сообщить вам, что у вас ишемическая болезнь сердца (ИБС) . Воскообразное вещество, состоящее из холестерина и других веществ ( бляшка ), скапливается в артериях до такой степени, что кровоток ограничивается и сердце не получает достаточного количества кислорода для выполнения своей работы. Лечение стенокардии означает лечение этой основной проблемы. Другими словами, увеличение притока крови к сердцу облегчит симптомы.
К сожалению, волшебной таблетки от стенокардии не существует. Его нельзя «вылечить». Но вы можете найти некоторое облегчение, поработав со своим врачом, чтобы найти правильное сочетание изменений образа жизни, лекарств и медицинских процедур.
Немедленное облегчение симптомов
Если вам необходимо немедленное облегчение стенокардии:
- Остановитесь, расслабьтесь и отдохните.
 Ложись, если можешь. Успокойтесь, сосредоточившись на своем дыхании. Вдохните через нос и медленно выдохните через рот.
Ложись, если можешь. Успокойтесь, сосредоточившись на своем дыхании. Вдохните через нос и медленно выдохните через рот. - Возьмите нитроглицерин .
- Если боль или дискомфорт не прекращаются через несколько минут после приема нитроглицерина или если ваши симптомы становятся более серьезными, позвоните по номеру 911 или сообщите кому-нибудь, что вам нужна немедленная медицинская помощь.
После того, как вы оправились от своих симптомов, запишите их в рабочий лист SecondsCount Tracking Your Angina Worksheet и читайте дальше, чтобы узнать о соблюдении плана лечения, который может помочь снизить частоту и тяжесть вашей стенокардии.
Не сдерживайтесь
Если у вас стенокардия, одна из самых важных вещей, которую вы можете сделать для себя, — это открыто общаться со своим врачом — при первом постановлении диагноза стенокардии и на протяжении всего лечения. Вы и ваш врач должны внимательно следить за своим прогрессом и вносить коррективы, если это необходимо, с течением времени.
Доннетт почувствовала некоторое облегчение приступов стенокардии после того, как узнала о важности открытого обсуждения своих симптомов и опасений. (Видео предоставлено Speak from the Heart www.SpeakFromTheHeart.com, торговой маркой Gilead Sciences, Inc.)
Нажмите здесь, чтобы посмотреть историю Доннетт…Очень важно сообщить врачу о своих симптомах. Запись и отслеживание ваших симптомов на SecondsCount Tracking You r Рабочий лист стенокардии является одним из ключевых элементов, но стенокардия влияет на вас многими способами, помимо непосредственного переживания ваших симптомов. Подумайте о том, как стенокардия влияет на вас эмоционально и физически каждый день, и сообщите об этом своему врачу. Если это слишком сложно, сначала поговорите с близким другом или членом семьи, чтобы получить поддержку и ободрение.
 Взгляните на Стенокардия Руини n g Ваша жизнь? Поделиться своими ответами на эти вопросы — еще один отличный способ начать разговор.
Взгляните на Стенокардия Руини n g Ваша жизнь? Поделиться своими ответами на эти вопросы — еще один отличный способ начать разговор. Коррекция образа жизни
С помощью своего врача вы можете многое сделать для лечения стенокардии и улучшения самочувствия. Выбор, который вы делаете каждый день, может замедлить образование бляшек в артериях и снизить риск сердечного приступа . Вот список для начала:
- Придерживайтесь диеты, полезной для сердца — Поддержание здорового веса и соблюдение здоровой диеты с низким содержанием жира и соли снизит риск сердечного приступа и инсульта. См. Здоровое для сердца питание и диета SecondsCount центр советов и инструментов, которые изменят вашу жизнь.
- Бросьте курить — Курение является одним из наиболее значительных факторов риска ишемической болезни сердца, инсульта и сердечного приступа.
- Поддержание идеальной массы тела — Избыточный вес в значительной степени способствует возникновению критических факторов риска сердечно-сосудистых заболеваний, таких как диабет и высокое кровяное давление . Вы можете многое сделать для снижения риска ишемической болезни сердца с помощью здоровое питание, включающее контроль порций. Регулярная программа упражнений также поможет вам поддерживать идеальную массу тела.
- Занимайтесь физическими упражнениями не менее 30 минут 5 раз в неделю — Включение регулярных физических упражнений в свой образ жизни — один из наиболее эффективных способов улучшить здоровье сердца. См. центр SecondsCount по физической активности и упражнениям , чтобы помочь вам начать работу.
- Справляйтесь со стрессом —Знаете вы это или нет, но ваш разум и тело очень тесно связаны. Тревога и другие сильные эмоции вызываются мыслями, но ощущаются телом.
 Что происходит, когда вы испытываете стресс или страх? Скорее всего, ваше сердце бьется быстрее, и вам труднее дышать. Это заставляет ваше сердце работать с большей нагрузкой, что означает, что у вас может быть стенокардия. Управление стрессом такие навыки, как изучение того, как позитивный подход к жизни, установление реалистичных ожиданий и поиск здоровых способов расслабиться и справиться со стрессом могут помочь вам уменьшить симптомы.
Что происходит, когда вы испытываете стресс или страх? Скорее всего, ваше сердце бьется быстрее, и вам труднее дышать. Это заставляет ваше сердце работать с большей нагрузкой, что означает, что у вас может быть стенокардия. Управление стрессом такие навыки, как изучение того, как позитивный подход к жизни, установление реалистичных ожиданий и поиск здоровых способов расслабиться и справиться со стрессом могут помочь вам уменьшить симптомы. - Спросите своего врача о кардиореабилитации — Нелегко сразу изменить так много областей своей жизни. Кардиореабилитация — отличный способ выучить новые привычки и создать систему поддержки, встретившись с другими людьми, которые вносят аналогичные изменения. Это также может снизить риск депрессия — проблема, распространенная среди людей с проблемами сердца.
Лекарства
В дополнение к нитроглицерину для немедленного облегчения симптомов ваш врач может назначить одно или несколько лекарств, перечисленных ниже, для уменьшения ваших симптомов и риска сердечного приступа и сердечно-сосудистых заболеваний.
Тип лекарства Назначение Аспирин Для предотвращения и растворения тромбов в артериях Другие антиагреганты (плавикс, брилинта, эффиент) Для разжижения крови и предотвращения и растворения тромбов, особенно в артериях и стентах Бета-блокаторы Для снижения артериального давления и частоты сердечных сокращений, что снижает потребность сердца в кислороде Блокаторы кальциевых каналов Для снижения артериального давления и/или частоты сердечных сокращений, тем самым снижая потребность сердца в кислороде. Ранолазин Благоприятно влияет на метаболизм сердечной мышцы и увеличивает время, в течение которого можно заниматься спортом до возникновения стенокардии Нитраты кратковременного действия Для облегчения или профилактики стенокардии по мере необходимости Нитраты длительного действия Принимать ежедневно для уменьшения приступов стенокардии Статины Для снижения уровня холестерина и снижения риска сердечного приступа и инсульта Чтобы узнать больше о лекарствах от стенокардии, нажмите здесь.

Это может показаться очевидным, но для того, чтобы лекарство было эффективным, его необходимо принимать в соответствии с предписаниями. Одно дело знать это, а другое — практиковать. Об этом очень легко забыть, и для многих из нас лекарства обходятся дорого. См. центр SecondsCount по номеру «Лекарства и здоровье сердца » для получения советов и ресурсов по преодолению этих проблем.
Ангиопластика и стентирование
Для этого содержимого требуется Flash Player.
Ангиопластика и стентирование помогли Рут избавиться от стенокардии и продлить жизнь на танцполе. (Видео предоставлено Вашингтонской адвентистской больницей, Такома-Парк, Мэриленд.) Если вы обнаружите, что после внесения значительных изменений в свой образ жизни и приема лекарств вы не видите достаточного улучшения своих симптомов, поговорите со своим врачом о ангиопластика и стентирование .
 Ангиопластика — это минимально инвазивная процедура по открытию артерий, которые заблокированы или сужены бляшками, для увеличения притока богатой кислородом крови к сердцу.
Ангиопластика — это минимально инвазивная процедура по открытию артерий, которые заблокированы или сужены бляшками, для увеличения притока богатой кислородом крови к сердцу. Ангиопластика выполняется путем введения в артерию небольшой трубки, называемой интродьюсером, а затем манипулирования длинными пластиковыми трубками, называемыми катетерами , до артерий сердца для получения изображений, которые используются для выявления закупорок, которые могут мешать кровотоку в сердце. После выявления закупорки катетер также можно использовать для введения стент , , представляющий собой сетчатую трубку, постоянно вставленную в артерию, чтобы держать ее открытой.
Нажмите здесь , чтобы узнать больше об ангиопластике и стентировании .
Аортокоронарное шунтирование (АКШ)
Ваш врач может порекомендовать коронарное шунтирование , если сужается протяженный участок артерии, если артерия сильно заблокирована или закупорка находится в критическом месте.
 Хирург делает надрез рядом с заблокированной артерией, а затем прикрепляет новый кровеносный сосуд (из другой части тела) выше и ниже закупорки. Обеспечивая канал для крови, чтобы обойти закупорку, новый сосуд, называемый трансплантат, позволяет крови продолжать поступать к ноге и стопе. После прикрепления сосуда хирург закрывает разрез швами или скобами. Щелкните здесь, чтобы узнать больше об операции коронарного шунтирования, , которая также известна как аортокоронарное шунтирование (АКШ).
Хирург делает надрез рядом с заблокированной артерией, а затем прикрепляет новый кровеносный сосуд (из другой части тела) выше и ниже закупорки. Обеспечивая канал для крови, чтобы обойти закупорку, новый сосуд, называемый трансплантат, позволяет крови продолжать поступать к ноге и стопе. После прикрепления сосуда хирург закрывает разрез швами или скобами. Щелкните здесь, чтобы узнать больше об операции коронарного шунтирования, , которая также известна как аортокоронарное шунтирование (АКШ). Усиленная наружная контрпульсация (УНКП)
Как правило, УНКП используется для лечения стенокардии у пациентов, у которых сохраняется боль или дискомфорт в груди даже после медикаментозного лечения, ангиопластики и стентирования. Он также используется для лечения пациентов с проблемами кровотока в кровеносных сосудах, которые слишком малы для лечения другими процедурами.
УНКП — это неинвазивная процедура, которая увеличивает приток крови к сердцу за счет использования надувных манжет на ногах, чтобы проталкивать кровь обратно к сердцу в перерывах между ударами.

- Остановитесь, расслабьтесь и отдохните.
