Невралгия тройничного нерва, причины возникновения и методы лечения
Тем, кто страдает от невралгии тройничного нерва, это заболевание представлять не надо. Сильные приступы боли на лице, напоминающие удар электрического тока, возникают при самых обычных действиях. Больной боится умываться, разговаривать, есть, чистить зубы, бриться. Болью сопровождается даже движение воздуха или простое прикосновение.
Точная причина заболевания неизвестна, хотя и существует несколько теорий, объясняющих ее происхождение. Считается, что невралгия может возникнуть в результате сдавливания корешка нерва проходящими рядом кровеносными сосудами или как осложнение при воспалительных заболеваниях зубов и десен.
Тройничный нерв берет свое начало в полости черепа, в Гассеровом нервном узле. От этого узла отходит чувствительный корешок нерва, который почти сразу разделяется на 3 ветки. Они выходят на поверхность через естественные отверстия в костях черепа и обеспечивают чувствительность лица к прикосновению, боли, теплу и холоду. I ветка иннервирует лоб, бровь и глаз, II ветка отвечает за чувствительность щеки, носа, верхней губы, верхней челюсти и неба, III – охватывает подбородок, нижнюю губу, нижнюю челюсть, язык и висок. бычно приступы боли начинаются с зон, лежащих в области иннервации II и III веток.
Для снятия боли пациентам назначают финлепсин (карбамазепин), но при его длительном приеме эффективность снижается, требуются все более высокие дозы. А лекарство это достаточно тяжелое и может оказать серьезное побочное воздействие на организм. В некоторых случаях помогает физиотерапия, но эффект от консервативного лечения часто незначителен, а в 30% случаев не отмечается вообще.
Если таблетки и физиопроцедуры не помогают, приходится выбирать метод хирургического лечения. Существует множество операций, направленных на устранение боли при невралгии тройничного нерва, но все их можно разделить на три вида:
1. Блокады в месте выхода ветки на поверхность.
2. Деструкция чувствительного корешка тройничного нерва в полости черепа. При этом виде операций к нервному корешку через щеку и через естественное отверстие в кости черепа подводят длинную пункционную иглу (см рис.) Затем нерв прерывают с помощью какого-либо агента. Несколько десятилетий назад широко применялось введение через иглу кипятка, спирта или глицерина. Сейчас применяются электромагнитные волны высокой частоты или лазер. Лазерное излучение, доставляемое к чувствительному корешку через световод, действует наиболее точно, что обеспечивает хорошие результаты операции и отсутствие побочных явлений. Операция проводится под местной анестезией, что позволяет применять этот метод у пациентов преклонного возраста и при наличии сопутствующих заболеваний.
3. Микрососудистая декомпрессия тройничного нерва применяется только если причиной невралгии является сдавливание нерва окружающими кровеносными сосудами. Это большая нейрохирургическая операция, которая производится под общим наркозом с внутричерепным доступом. В ходе операции между сосудами и корешком нерва помещают прокладку, предотвращающую контакт между ними и воздействие сосуда на корешок. Однако, сосудисто-нервный конфликт не всегда является причиной невралгии. Кроме того, больным с сопутствующими заболеваниями и больным преклонного возраста эта операция противопоказана. Этот метод более травматичен для пациента и может сопровождаться осложнениями.
Заведующая хирургическим отделением Исмагилова Светлана Тагировна отвечает на вопросы пациентов
— Кому показано хирургическое лечение невралгии по Вашему методу?
Хирургическая операция с помощью лазера при невралгии тройничного нерва показана больным, длительно страдающим этим заболеванием, когда консервативные методы лечения уже неэффективны.
— В чем преимущества Вашего способа лечения?
Эта операция малотравматична, легко переносится больными даже пожилого и старческого возраста. Лазерное излучение действует локально, поэтому риск осложнений из-за повреждения окружающих структур минимален.
— Как проходит операция?
Операция проводится под местной анестезией. Больной находится в ясном сознании. При этой операции не производится никаких разрезов. К нерву лишь подводится игла, через которую осуществляется лазерное воздействие. Для контроля ее положения делается рентгеновский снимок. А затем в иглу вводится световод, и производится деструкция нерва лазером.
— Каковы ощущения пациентов во время операции?
При воздействии лазера есть незначительные болевые ощущения, чувство тепла на лице, а затем появляется онемение. Боль при этом постепенно проходит. Становится возможным дотрагиваться до зон, с которых начинался приступ. Пациент может разговаривать с врачом без боли.
— Когда пациент может вернуться к нормальной жизни?
После операции больной отдыхает около 2 часов, затем проверяет эффект операции: ест, пьет, умывается… На 2-3 сутки больной выписывается из стационара, люди трудоспособного возраста возвращаются на работу.
— У Вас большой опыт лечения невралгии тройничного нерва. И каковы результаты?
Прооперировано более двух тысяч больных, все с хорошим результатом. Рецидивы заболевания после нашей операции бывают очень редко — около 1% случаев.
Лечение невралгии тройничного нерва в СПб
Тройничный нерв осуществляет иннервацию головы и отвечает за чувствительность кожи лица, полости рта, глотки, за двигательную активность жевательных мышц.
Тройничный нерв разделяется на 3 ветви:
- глазная
- верхнечелюстная
- нижнечелюстная
Невралгия может возникать в по ходу любой из его ветвей отдельно или включать все поля иннервации.
ЛЕЧЕНИЕ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА ДОСТУПНО В ФИЛИАЛАХ:
Лечение невралгии тройничного нерва в Приморском районе
Адрес: г. Санкт-Петербург, Приморский район, ул. Репищева, 13
Лечение невралгии тройничного нерва в Петроградском районе
Адрес: г. Санкт-Петербург, Петроградский район, ул. Ленина, 5
Лечение невралгии тройничного нерва во Всеволожске
Адрес: г. Всеволожск, Октябрьский пр-т, 96 А
Выделяют 2 вида невралгии тройничного нерва:
- классическая невралгия тройничного нерва (идиопатическая), причина не ясна.
- симптоматическая невралгия тройничного нерва — возникает в результате других заболеваний.
Согласно современной классификации МКБ 10 невралгия тройничного нерва определяется как синдром пароксизмальной лицевой боли.
Причиной невралгии тройничного нерва является сдавливание нерва, которое может возникать из-за:
- Переохлаждения лица
- Травмы тканей лица
- Хронических инфекций
- Стоматологических заболеваний (одонтогенная невралгия)
- Сдавливания нерва изменёнными кровеносными сосудами
- Поражения нерва вирусом герпеса
- Опухолей
Клинические симптомы и лечение невралгии тройничного нерва
Для симптомов невралгии тройничного нерва характерна очень сильная и очень короткая, чаще односторонняя боль в лицевой области (первоначально в месте выхода пораженного нерва). При прогрессировании болезни, боль может охватывать всё большую область лица.
Диагностика невралгии тройничного нерва
Диагностика классической формы заболевания основывается на жалобах больного и его обследовании. Для исключения симптоматической невралгии проводят дополнительные обследования (МРТ, ангиография, исследование соматосенсорных вызванных потенциалов).
Лечение невралгии тройничного нерва
При возникновении этого расстройства прежде всего необходимо обратиться к грамотному неврологу. В лечении невралгии тройничного нерва используется комплексный подход. С одной стороны снятие болевого синдрома, с другой – работа с причиной, вызвавшей обострение, так же пройдут головные боли.
Для лечения одонтогенной невралгии тройничного нерва необходимо лечение воспалительных процессов и заболевания зубов.
Возможность лечения невралгии тройничного нерва в домашних условиях зависит от формы и причины, что можно выяснить только после консультации и проведении необходимых диагностических манипуляций.
При отсутствии положительного результата от медикаментозного лечения может быть проведена нейрохирургическая операция — микрососудистая декомпрессия.
В этом случае необходима консультация нейрохирурга.
В нашем центре принимает ведущий нейрохирург Института Мозга Человека РАН – доктор медицинских наук, врач высшей квалификационной категории — Холявин Андрей Иванович
В нашей клинике Вы можете пройти полное обследования у квалифицированных специалистов разных направлений.
Приём ведут врачи:
Выберите филиал“Династия” на Новочеркасском пр-те, Красногвардейский район“Династия” на Ленина, Петроградский район“Династия” на Репищева, Приморский район“Династия” во ВсеволожскеВыездная служба
Стоимость лечения невралгии тройничного нерва:
| Наименование услуг | Цена в рублях | |
| Санкт-Петербург | Всеволожск | |
| Первичный прием (осмотр, консультация) невролога | 1850 | 1500 |
| Повторный прием (осмотр, консультация) невролога | 1650 | 1300 |
| Первичный прием (осмотр, консультация) невролога, врача высшей категории | 2100 | — |
| Повторный прием (осмотр, консультация) невролога, врача высшей категории | 1900 | — |
Первичный прием (осмотр, консультация) невролога, к. м.н., врача высшей категории м.н., врача высшей категории |
2500 | — |
| Повторный прием (осмотр, консультация) невролога, к.м.н., врача высшей категории | 2300 | — |
| Первичный прием (осмотр, консультация) невролога, к.м.н., врача высшей категории, ведущего специалиста | 3000 | 3000 |
| Повторный прием (осмотр, консультация) невролога, к.м.н., врача высшей категории, ведущего специалиста | 2700 | 2700 |
| Первичный прием (осмотр, консультация) невролога-цефалголога, к.м.н., врача высшей категории (60 мин) | 3200 | — |
| Повторный прием (осмотр, консультация) невролога-цефалголога, к.м.н., врача высшей категории (30 мин) | 2200 | — |
| Первичный прием (осмотр, консультация) невролога-паркинсонолога, к.м.н., врача высшей категории (60 мин) | 3200 | — |
| Повторный прием (осмотр, консультация) невролога-паркинсонолога, к.м.н., врача высшей категории (40 мин) | 2200 | — |
| Первичный прием (осмотр, консультация) нейрохирурга, д.м.н., врача высшей категории | 3000 | — |
| Повторный прием (осмотр, консультация) нейрохирурга, д.м.н., врача высшей категории | 2700 | — |
| Заключение невролога для справки | 700 | 700 |
| МАНИПУЛЯЦИИ | ||
| Транкраниальная поляризация при болезни Паркинсона (30 мин) | 1800 | — |
| Таргетное лечение мигрени (1 сеанс) | 16700 | 16700 |
| Блокада карпального канала | 2000 | 1200 |
| Блокада грушевидной мышцы | 2000 | — |
| Блокада надлопаточного нерва | 1800 | — |
| Блокада затылочного нерва | 1800 | — |
| Ботулинотерапия | 5300 | 4900 |
| Плазмолифтинг (1 процедура) | 3100 | 2800 |
| Фармакопунктура | от 1500 | от 1500 |
Указанные на сайте цены не являются публичной офертой. Уточняйте стоимость у администраторов.
Уточняйте стоимость у администраторов.
ЗАПИСЬ НА ЛЕЧЕНИЕ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА (V-ПАРЫ ЧЕРЕПНЫХ НЕРВОВ)
Ваша заявка отправлена
Менеджер свяжется с вами для утонения деталей
Мы ценим ваше обращение в наш медицинский центр «Династия»
Невралгия тройничного нерва | Ведущие доктора | Лучшие клиники | Отзывы
Лечение невралгии тройничного нерва в клиниках Германии, Израиля, Австрии, США, Финляндии и Швейцарии – это возможность получить лучшие шансы на длительное облегчение и даже полную остановку развития заболевания без побочных эффектов и при этом в комфортных условиях.
Медицинские группы из рекомендованных нами неврологических клиник работают в максимально плотной кооперации с пациентом, что с самого начала лечения и до его окончания, работает на эффективность и конечный положительный результат.
Преимущества лечения невралгии тройничного нерва за границей
Лечение невралгии тройничного нерва за рубежом базируется на самых современных научных исследованиях и индивидуальном подходе. Неврологические отделения нижеперечисленных клиник гарантируют радикально-положительный результат для каждого пациента. Комплексная продуманная программа лечения заболевания направлена на максимальное уменьшение воспаления и устранение болевого синдрома. Среди активно применяемых и подтвержденно-эффективных методик специалисты указанных клиник выделяют лечение стволовыми клетками, которые стимулируют регенерацию нервной ткани и обеспечивают восстановление миелиновой оболочки вокруг поврежденного нерва. Медикаментозное или хирургическое лечение подбирается в строго индивидуальном порядке и всегда включает щадящие методики сокращающие опасность осложнений для пациента.
Диагностика невралгии тройничного нерва за границей
Пациенты рекомендуемых нами неврологических клиник для подтверждения и уточнения диагноза проходят все необходимые диагностические тесты, включая различные аппаратные и лабораторные исследования.
Организация лечения невралгии тройничного нерва за границей
Компания «Пациент Менеджмент» является лидером в оказании услуг по медицинскому менеджменту. Одной из наших сильных сторон является тесное сотрудничество с известными медицинскими центрами, занимающимися, в том числе, лечением неврологических заболеваний.
Мы организовываем лечение у опытных докторов, которые могут предложить своим иностранным пациентам высококвалифицированные услуги при адекватной стоимости лечения и великолепном сервисе. Очень важным плюсом сотрудничества с нашей компанией, является возможность сократить ожидание приема у необходимого специалиста до минимума.
Обращайтесь к нам в «Пациент Менеджмент», и организованное нами лечение невралгии тройничного нерва в лучших клиниках Германии, Израиля, Австрии, США, Финляндии или Швейцарии станет для Вас великолепным шансом на полное выздоровление!
Неврит тройничного нерва
Неврит тройничного нерва – заболевание воспалительного характера, которое поражает веточки тройничного нерва. Оно проявляется сильной приступообразной болью в зонах иннервации и в значительной мере снижает качество жизни пациента.
Причин, которые вызывают воспаление тройничного нерва, не так уж и много. Тригеминальная невралгия бывает двух видов:
— Первичная. При этом по разным причинам нарушается кровоснабжение тройничного нерва, что ведет к нарушению его функции и появлению патогномоничных симптомов;
— Вторичная. Она может быть результатом различных патологий, в том числе и хронических заболеваний. Часто неврит тройничного нерва появляется как следствие перенесенных инфекционных заболеваний (менингит, туберкулез, грипп, сифилис, герпетическая инфекция). В отдельную группу можно выделить внешние факторы: переохлаждение, травма, токсическое воздействие. В редких случаях воспаление тройничного нерва может быть спровоцировано инфекционными заболеваниями зубов и десен, различными процессами в пазухах (гайморова, лобная).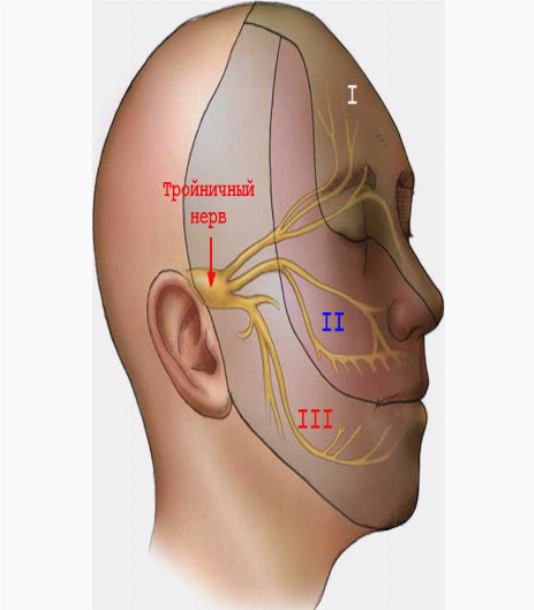 Если у пациента диагностирован рассеянный склероз, то возможно формирование атеросклеротических бляшек в области различных ветвей нерва, что ведет к нарушению питания и правильно обмена веществ в данной области.
Если у пациента диагностирован рассеянный склероз, то возможно формирование атеросклеротических бляшек в области различных ветвей нерва, что ведет к нарушению питания и правильно обмена веществ в данной области.
Клиника
Согласно МКБ 10 неврит тройничного нерва возглавляет группу заболеваний данной пары черепно-мозговых нервов. Тройничный нерв имеет такое название, так как состоит из трех ветвей и является смешанным, то есть он имеет и двигательные, и чувствительные волокна. Соответственно, клиническая картина и выраженность симптомов тригеминальной невралгии зависят от области поражения.
Если патологический процесс затрагивает первую ветвь, то боль локализуется в области кожи лба, небольшого участка волосистой части головы, верхнего века, спинки носа. Из-за нарушения работы верхней носовой пазухи пациент может жаловаться на нарушение обоняния. При неврологическом осмотре можно заметить снижение корнеального и надбровного рефлексов.
При поражении второй ветви тройничного нерва патологические симптомы наблюдаются в области верхней губы, нижнего века, верхней части щеки и участка боковой поверхности лица. Это боль, онемение, парестезии и нарушение чувствительности. Также затрагиваются зубы верхней челюсти и гайморова пазуха.
Последняя ветвь имеет в своем составе двигательные и чувствительные волокна и иннервирует всю оставшуюся часть лица. Поражение третьей ветви тройничного нерва характеризуется параличом жевательных мышц и парезом мускулатуры лица. При этом очень хорошо видно западение мышц в области височной ямки, асимметрия жевательных мышц. Пациент может жаловаться не только на болевые ощущения, но и на изменения прикуса. Если поражение двустороннее, то будет отвисание нижней челюсти. Такие симптомы связаны с повреждением двигательных волокон.
Вторая и третья ветви поражаются наиболее часто. Но если это постгерпетический неврит, то возбудитель кроется в Гассеровом узле и тогда поражаются все части тройничного нерва. Боли при этом заболевании приступообразные, кратковременные, носят резкий, «простреливающий» характер. Таких случаев может быть до нескольких десятков в день, и длительность их от нескольких секунд до десяти минут. Болезненные ощущения очень яркие и вызывают сильный дискомфорт. Любое прикосновение может стать ее причиной. Из-за этого пациенты резко ограничивают свою активность, могут отказываться от еды, бритья, личной гигиены и уменьшают свою социальную жизнь.
Боли при этом заболевании приступообразные, кратковременные, носят резкий, «простреливающий» характер. Таких случаев может быть до нескольких десятков в день, и длительность их от нескольких секунд до десяти минут. Болезненные ощущения очень яркие и вызывают сильный дискомфорт. Любое прикосновение может стать ее причиной. Из-за этого пациенты резко ограничивают свою активность, могут отказываться от еды, бритья, личной гигиены и уменьшают свою социальную жизнь.
Такое заболевание как неврит тройничного нерва имеет симптомы, которые проявляются не только болью. Воспаление тройничного нерва чаще одностороннее, что при повреждении двигательных волокон заметно не вооруженным глазом: уголки век и рта опущены вниз, мимика вялая или совсем отсутствует. Возможно появление мелких мышечных подергиваний, тиков. К вегетативным симптомам относятся обильное слюноотделение, слезотечение, гипергидроз, покраснение кожных покровов.
Диагностические методы
Диагностика заболевания в этом случае не составляет особых трудностей. По мкб 10 невралгия тройничного нерва может расшифровываться как синдром пароксизмальной лицевой боли. Перед тем, как лечить воспаление тройничного нерва, невропатолог должен дать заключение на основании жалоб и физикального осмотра.
Пациенты говорят о характерной боли, которая приносит огромный дискомфорт и самостоятельно не купируется. Она может возникать как без видимых причин, так и под воздействием триггерных факторов (прикосновение, бритье, чистка зубов, разговор, смена температуры, мимика).
Для определения выраженности и локализации болевого синдрома врач проводит неврологическое исследование. Для этого используется пальпация. Также врач проверяет наличие рефлексов: Мандибулярный надкостничный рефлекс проверяется следующим образом — врач кладет палец на подбородок пациента и наносит по нему незначительный удар. В норме челюсть подтягивается вверх; Роговичный рефлекс относится к разряду защитных и проверяется бумажной полоской; Надбровный рефлекс врач проверяет так: наносит удар молоточком по краю надбровной дуги и в ответ сокращается круговая мышца глаза.
Методы терапии
Лечение воспаления тройничного нерва можно разделить на консервативное и хирургическое. Медикаментозное лечение включает в себя патогенетическую и симптоматическую терапию. В самом начале терапии врач назначает карбамазепин или другие противосудорожные препараты. Их механизм действия направлен на развитие тормозящих процессов и уменьшения возникновения патологических импульсов. Лечение карбамазепином длительное (до 7-8 недель), а дозировка подбирается индивидуально. У этого препарата имеется довольно большое количество побочных эффектов, и он негативно влияет на работу печени и почек. Его нельзя назначать пациентам с заболеваниями сердца, артериальной гипертензией, а также беременным и кормящим женщинам.
При этиотропном лечении посгерпетической невралгии используется зовиракс, ацикловир. Эти препараты действуют непосредственно на герпес-вирус, который и стал причиной заболевания. Такое лечение является эффективным, если назначено во время и пациент выполняет все назначения врача.
В качестве симптоматического лечения назначаются транквилизаторы, седативные препараты и различные анальгетики. Также для восстановления структуры нервной ткани можно принимать витамины группы В, никотиновую кислоту. Хирургическое вмешательство При отсутствии эффекта от приема медикаментов можно рассмотреть вариант хирургического лечения.
Нетрадиционные методы
Симптомы воспаления тройничного нерва можно купировать с помощью методов нетрадиционной медицины. Для того, чтобы снять болевой синдром используется сок редьки, который прикладывается к больному месту. Также для этой цели можно втирать пихтовое масло три раза в день.
К народным методам относится компресс из настоя корня алтея. 4 столовые ложки сухого вещества необходимо залить кипятком и дать настояться несколько часов. Компресс накладывается на 1,5-2 часа.
Полоскание полости рта отваром ромашки также снимает воспаление и уменьшает боль. в качестве сухого тепла можно использовать подогретую на сковороде соль или крупу. Ее нужно поместить в мешочек и прикладывать к месту наибольшей болезненности.
в качестве сухого тепла можно использовать подогретую на сковороде соль или крупу. Ее нужно поместить в мешочек и прикладывать к месту наибольшей болезненности.
Народные способы лечения подходят для уменьшения симптомов, но не действуют на причину заболевания.
Неврологическое отделение
Невралгия тройничного нерва | Первая Медицинская Клиника
Симптомы невралгии тройничного нерва
Главный симптом болезни — сильная мучительная боль в лице, которая может усиливаться при наклонах или поворотах головы. Обычно она возникает в области верхней или нижней челюсти и ее можно перепутать с зубной. Однако после лечения зубов боль не проходит. Она усиливается во время еды, разговора, после переохлаждения.
Боль при невралгии тройничного нерва бывает типичной и нетипичной.
Типичная боль имеет цикличный характер: она то усиливается, то затихает с определенной периодичностью. Боль стреляющая, похожа на удар током, начинается с прикосновения к определённому участку лица. Болезненные ощущения локализуются в нижней части лица, реже — вокруг носа или глаз. Боль может возникать с разной частотой от 1 часа до 24 часов.
Нетипичная боль встречается реже, ее пациент испытывает постоянно. Она захватывает большую часть лица, чем типичная боль. При этой форме болезни боль может не затихать вовсе.
Другие симптомы воспаления лицевого тройничного нерва:
- слезоточивость;
- повышенное слюноотделение;
- онемение или повышенная чувствительность в области губ, век, носа;
- покраснение кожи лица;
- непроизвольные сокращения мышц лица.
Чем опасно воспаление тройничного нерва
Без правильного лечения болезнь может приводить к тяжёлым осложнениям: парезу лицевых мышц, ухудшению слуха, атаксии;
Из-за частных приступов боли у человека развивается депрессия, он не может нормально питаться, худеет, у него нарушается обмен веществ и страдает иммунитет. Постоянная боль может нарушить психику, больной избегает общения.
На какие болезни похоже воспаление тройничного нерва
Признаки невралгии тройничного лицевого нерва можно перепутать с синдромом Эрнеста, височным тендинитом и невралгией затылочного нерва. Синдром Эрнеста вызывает боли в области шеи и лица, головную боль. Из-за височного тендинита возникает боль в щеке, зубах и в шее, головная боль. Невралгия затылочного нерва сопровождается болезненными ощущениями в области лица, спереди и сзади головы. Чтобы узнать правильный диагноз, нужно пройти диагностику.
Лечение неврита тройничного нерва в Санкт-Петербурге (СПб) в клинике Поэма Здоровья
Тригеминальная невралгия встречается довольно часто. По международной классификации болезней десятого пересмотра неврит тройничного нерва получил код МКБ G50. Согласно статистике от этого заболевания страдает 1 человек из 15 тыс. Женщины в возрасте старше 50 лет подвержены чаще, чем мужчины в три раза.
Болезнь характеризуется воспалительным процессом, который протекает в области расположения ветвей тройничного нерва, отвечающего за чувствительность и мышечную активность отдельных частей лица.
Причины
Обычно при неврите тройничного нерва происходит его сдавливание, что провоцирует демиелинизацию, то есть нарушение проводимости сигналов.
Причинами заболевания могут стать:
-
Рассеянный склероз, при котором нерв подвергается компрессии, вызванной холестериновыми бляшками или опухолью.
-
Травматическое повреждение самого нерва.
-
Патологии развития челюсти.
-
Инфекционные заболевания.
А также воспалительные процессы, затрагивающие область расположения ветвей нерва.
Различают два вида тригеминальной невралгии – первичную и симптоматичную, которая формируется на фоне иных заболеваний, например, инфекций, опухолей, склеротических изменений.
Неврит тройничного нерва протекает типично и в атипичной форме. Во втором случае боль присутствует постоянно и затрагивает значительную область лица, что не характерно для клинической картины.
Можно выделить несколько основных причин возникновения воспаления:
-
Переохлаждение. Достаточно попасть под сквозняк или подольше находиться на холодном воздухе, как тройничный нерв отреагирует сильной болью и другими характерными симптомами.
-
Стресс. Сильные эмоциональные переживания, потрясения или длительное психологическое перенапряжение могут вызвать тригеминальную невралгию.
-
Ишемия – недостаточное кровоснабжение.
А также иные провоцирующие факторы.
Симптомы
Не секрет, что своевременно начатое лечение отличается высокой результативностью. Поэтому при первых проявлениях следует обратиться к врачу. Для чего нужно знать, какие симптомы характерны для патологии.
Тройничный нерв является одним из крупнейших, расположенных на черепе. Он имеет три ветви, первая из которых поражается значительно чаще. При этом пациент ощущает резкую и сильную боль, стреляющего характера. Она, то усиливается, то утихает. Иногда сопровождается тиками и спазмами.
Приступы возникают в триггерной зоне – это носогубной треугольник, височная и лобная часть лица. Спровоцировать боль могут обычные действия, например:
-
Разговор, улыбка или иные мимические движения.
-
Иногда возникает при бритье, чистке зубов и умывании.
-
Удар по носу.
-
В результате переохлаждения.
Причиной могут стать:
-
ОРВИ, грипп и другие заболевания.
-
Удаление зуба и иные стоматологические проблемы, например, некорректная установка пломбы, пульпит, пародонтит.
-
Бактериальные заболевания ротовой полости.
-
Употребление острой, копченой и жирной пищи.
-
Удар, ушиб в области челюсти и лица, а также иные травмы.
Приступ мигрени может стать причиной развития невралгии, как и эндокринные нарушения и герпетическая инфекция.
Основным симптомом является сильная боль, которая может длиться от нескольких секунд до часа. В это время пациент испытывает мучения, которые выбивают его из привычного образа жизни, он полностью теряет работоспособность.
В это время пациент испытывает мучения, которые выбивают его из привычного образа жизни, он полностью теряет работоспособность.
Характерными признаками являются:
-
Сильная боль, интенсивность которой увеличивается при любых движениях, например, пережевывании пищи, разговоре, открывании рта.
-
Лицо перекошено на одну сторону.
-
Боль локализована в области уха, зубов, губ.
-
Непроизвольное сокращение мышц – тик.
-
Нередко отмечается повышенное слюноотделение и слезотечение.
В большинстве случаев поражение охватывает правую или левую и часть лица, но может быть и двусторонним.
Диагностика
Определить невралгию тройничного нерва несложно, поскольку заболевание сопровождается выраженными характерными симптомами.
Диагностика заключается в сборе анамнеза, при котором пациент описывает свои жалобы. Обычно больной находится в напряженном состоянии, поскольку ожидает начала нового приступа, избегает дотрагиваться до пораженных участков.
Далее, врач осматривает пациента, оценивает симметричность лица, ставит тесты, для проверки вкусовых ощущений и чувствительности.
При пальпации доктор устанавливает, какая ветвь нерва поражена.
Для исключения других патологий проводится дифференциальная диагностика – назначаются лабораторные исследования крови, УЗИ, компьютерная томография.
Поскольку болевой синдром захватывает ротовую полость, то пациенты часто обращаются не к неврологу, а к дантисту. При неправильно проведенной диагностике, случается так, что удаляется совершенно здоровый зуб. Поэтому необходимо проводить тщательное обследование.
На основании полученных данных и жалоб пациента подбирается методика терапии.
Нужно отметить, что лечить тригеминальную невралгию приходится долго. Однако врачи семейной клиники Поэма здоровья, которая действует с 2009 года, применяют передовые методы терапии, используют высокоэффективную аппаратуру.
В зависимости от тяжести состояния пациента подбирается тот или способ лечения.
Консервативный метод включает прием медикаментов и физиопроцедур.
Назначаются такие препараты, как антикоагулянты и спазмолитики, проводится иглоукалывание, парафиновые аппликации, токи Бернара. Если заболевание вызвано воспалительным процессом, то терапия направлена на его устранение.
Иногда для снятия боли проводится спиртовая или новокаиновая блокада.
Чтобы добиться положительного эффекта, рекомендации врача следует выполнять неукоснительно. Регулярно принимать назначенные препараты, не пропускать процедуры физиотерапии.
Если консервативные методы оказываются безрезультатными, то применяется хирургическое лечение:
-
Радиочастотная деструкция, которая направлена на разрушение корешка тройничного нерва.
-
Микроваскулярная декомпрессия, предполагающая вживление импланта, который препятствует сдавливанию пораженной ветви.
Однако обычно достаточно провести этиотропную терапию для устранения причин возникновения заболевания. А также пройти курс физиопроцедур, которые включают:
-
Ультрафиолетовое облучение, направлено на облегчение симптомов и устранение боли.
-
УВЧ позволяет повысить микроциркуляцию крови и препятствует развитию атрофии мышц.
-
Электрофорез проводится с целью расслабления лицевой мускулатуры. Совмещается с введением витаминов В для улучшения питания оболочки нерва.
-
Лазеротерапия купирует боль.
В многопрофильной клинике Поэма здоровья имеется необходимое оборудование для проведения физиопроцедур, которые подбираются в индивидуальном порядке, после тщательного обследования пациента.
«НЕВРАЛГИЯ ТРОЙНИЧНОГО НЕРВА — ИЗБАВЛЕНИЕ ВОЗМОЖНО!»
ТРИГЕМИНАЛЬНАЯ НЕВРАЛГИЯ
Тригеминальная невралгия (Тройничная невралгия) – это синдром, характеризующийся приступами интенсивной, стреляющей, внезапной, кратковременной и жгучей боли в зоне иннервации одной или нескольких ветвей тройничного нерва. Это одно из самых болезненных состояний, которое может привести к депрессии и оказывает значительное влияние на качество жизни. Боли могут провоцироваться при разговоре, бритье, прикосновении лица, чистке зубов и приеме пищи. Приступ болевого синдрома всегда начинается внезапно, длится секунд 10-15 (очень редко – 2 минуты), больные часто сравнивают характер боли с получением удара электрическим током.
Тройничный нерв имеет три основные ветви: глазничный нерв (V1), верхнечелюстной нерв (V2) и нижнечелюстной нерв (V3). Может быть поражена одна, две или все три ветви нерва. Невралгия тройничного нерва чаще всего встречается по верхнечелюстной ветви и нижнечелюстной ветви тройничного нерва. Симптомы невралгии ярко выражены и врач только по жалобам может поставить диагноз.
ЭПИДЕМИОЛОГИЯ
Частота встречаемости тригеминальной невралгии, по данным ВОЗ, варьирует от 2 до 5 случаев на 100 тыс. населения в год. По статистике чаще это заболевание диагностируется у пациентов старше 50 лет, врачи отмечают, что большинство больных – представительницы прекрасного пола.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ СИНДРОМА
Причинами появления характерных признаков невралгии тройничного нерва могут быть различные факторы. Выделяют несколько основных причин:
- Сдавление корешка тройничного нерва сосудами в задней черепной ямке 80-85%, чаще всего верхняя мозжечковая артерия.
- Объемные образования или сосудистая патология (аневризма, артериовенозная мальформация) в задней черепной ямке которые могут при росте раздражать (сдавливать) нерв 5-10%.
- Тройничная невралгия обнаружена у 3-4% пациентов с рассеянным склерозом.
Лечение включает консервативное или/и хирургическое вмешательство.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Противосудорожные препараты т.е. карбамазепин, финлепсин и т.д. обычно является начальным лечением и эффективно примерно у 80% людей. В случае неэффективности, или устойчивости боли к медикаментозному лечению необходимо решать вопрос об оперативном лечении.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Хирургическое вмешательство обычно рекомендуется только после того, как лечение оказалось неэффективным, или отмечаются побочные эффекты от лекарства.
Основным хирургическим методом лечения является – микроваскулярная декомпрессия тройничного нерва. Это маленький разрез кожи в заушной области и небольшое удаление затылочной кости (трепанация), доступ через мосто-мозжечковый угл и обнаружение нейрососудистого конфликта (сдавление нерва), затем между сосудом и нервом помещается губчатая, тифлоновая прокладка. Микроваскуярная декомпрессия считается наиболее эффективным методом лечения, которая позволяет достичь стойкого устранения боли.
Не менее эффективным (эффективность 95%) и минимально инвазивным методом лечения является – чрезкожная радичастотная деструкция (прижигание) ветвей тройничного нерва, которое проводится под местной анестезией, без разреза и кровопотерь с помощью специальной иглы которое вовлекается до Гассеров узла, где тройничный нерв делится на три ветви. Установив кончик иглы под рентген контролем в соответствующую область, целенаправленно прижигается ветвь нерва при помощи радиочастотных волн, вызывая онемение и прекращая болевые сигналы.
В центре нейрохирургии АО Центральной клинической больницы (Совмин г.Алматы) применяются различные методы лечения, в том числе:
1. Медикаментозное лечение с помощью препаратов карбамазепин, финлепсин, габапентин или селективные блокады тройничного нерва.
2. Оперативное лечение (при устойчивости боли к медикаментозному лечению) специалисты применяют оперативные методы лечения:
– Чрезкожная радиочастотная деструкци пункционным методом, без трепанации черепа.
– Микроваскулярная декомпрессия (трепанация черепа)
Материал подготовил победитель проекта «100 новых лиц Казахстана» 2017 года, врач – нейрохирург центра нейрохирургии АО «Центральная клиническая больница» Совминка – Марат Саршаев.
НАШ ТЕЛЕФОН:
+7 727 261 04 50
+7 775 550 15 35 (нейрохирург Марат Саршаев)
Невралгия тройничного нерва
Как оценить это изнурительное хроническое состояние, которое часто имитирует другие расстройства.
Страницы 46-47,49
Невралгия тройничного нерва (TN) — чрезвычайно болезненное, но редкое заболевание в области ротовой полости, и четкое понимание механизма и лечения остается загадкой. 1 Первоначально известное как tic douloureux из-за характерных лицевых тиков, это заболевание можно описать как приступообразную одностороннюю лицевую боль вдоль одной или нескольких ветвей тройничного нерва.Чаще всего поражаются верхнечелюстные и нижнечелюстные ветви тройничного нерва, за которыми следует глазная ветвь. 2 Заболеваемость TN составляет 4 на 100 000 человек, но увеличивается до 20 на 100 000 у лиц старше 60 лет. Заболеваемость чаще встречается у женщин, при соотношении женщин и мужчин 3: 2, и обычно проявляется у лиц в возрасте 50 лет и старше. старшая. 1
Невралгия тройничного нерва имеет различную этиологию: массовый эффект от метастазов, вирусная инфекция, травма, аутоиммунные процессы и побочные эффекты лекарств.Считается, что эти процессы приводят к нарушению функции тройничного нерва, что часто связывают с демиелинизацией.
Боль, связанная с TN, описывается как сильная, острая, электрическая и колющая, носит односторонний характер (менее 4% случаев двусторонняя) и обычно остается в пределах анатомического распределения пораженной нервной ветви, независимо от ремиссий и обострений. 3 TN боль часто возникает при жевании и глотании, и даже может быть вызвана легким прикосновением к лицу.Боль часто облегчается во сне и может иметь периоды ремиссии, продолжающиеся от нескольких недель до нескольких лет. 4 Хотя симптомы TN ограничиваются болью, качество жизни пациентов значительно ухудшается, что подвергает их высокому риску депрессии и других психосоциальных расстройств. 5,6 Как отмечалось ранее, пациенты с TN обычно бессимптомны во сне, что свидетельствует о двунаправленности между нейропатической болью и сном. 7 Было показано, что по мере улучшения качества сна болевая чувствительность снижается.
Обзор доступных и новых фармакологических и интервенционных методов лечения невралгии тройничного нерва. (Источник: 123RF)
Дифференциация диагностики TN
Международное общество головной боли (IHS) разделяет TN на две категории, классическую и вторичную, которые описываются как:
- Классическая невралгия тройничного нерва включает невралгию, которая является идиопатической или вызвана сдавлением тройничного нерва соседним кровеносным сосудом. Исследования показали, что на классический TN приходится примерно 80% случаев TN. 8
- Вторичная невралгия тройничного нерва — это случаи, вызванные другими структурными аномалиями, такими как опухоли и демиелинизация от рассеянного склероза (РС). 5
Диагностика TN обычно начинается со сбора точного анамнеза и подробного описания боли и характера распространения. Пациенты часто сообщают о резкой, интенсивной лицевой боли, которая длится несколько секунд, с повторяющимися приступами в течение дня. Эти приступы могут повторяться до нескольких сотен раз в день и продолжаться в течение недель или месяцев. 2 Хотя время и триггеры, связанные с этими приступами, кажутся непредсказуемыми, пациенты редко сообщают о боли, которая нарушает их сон.
Учитывая вариабельность клинических проявлений, связанных с TN, для постановки диагноза требуется высокий индекс клинического подозрения. Обозначение должно быть сделано для любого рисунка, соответствующего пятому черепному нерву, а также обостряющим и / или облегчающим факторам. Кроме того, необходимо четко оценить качество боли на предмет ощущений, таких как поражение электрическим током, жжение или мерцание.Медицинские осмотры должны быть сосредоточены на общих чертах боли, обнаруживаемых при TN: аллодинии, гипералгезии или триггерах. Тщательное неврологическое обследование часто необходимо для оценки дефицита черепных нервов, такого как потеря слуха, сенсорные изменения или парез лицевого нерва. 1
Магнитно-резонансная ангиография (МРА) — это предпочтительный метод визуализации для выделения черепных кровеносных сосудов; Сообщается, что насечки в кровеносных сосудах, окружающих корешок тройничного нерва, указывают на то, что кровеносные сосуды сталкиваются с нервом. 1
Лицевая и стоматологическая имитация
Поскольку движения лица и / или языка, связанные с жеванием и глотанием, могут вызывать TN, это заболевание отличается от жевательной боли. Жевательная боль обычно не снимается с помощью обычной инъекции анестетика в виде блока нижней челюсти, поскольку нервы, передающие боль в суставе, или жевательные мышцы не обезболиваются.
Нейропатии, такие как TN, также могут вызывать зубные боли не-стоматологического происхождения, которые трудно идентифицировать.Нет ничего необычного в том, чтобы обследовать пациента с классической TN, потерявшего некоторые или все зубы до средней линии на стороне боли. На самом деле, пациенты нередко проходят несколько ненужных стоматологических процедур из-за неправильного понимания источника боли. Клиницист, проводящий оценку, должен знать, что характеристики TN могут имитировать и способствовать ошибочной диагностике не одонтогенной зубной боли. С другой стороны, клиницисты должны знать, что невралгия тройничного нерва имеет сходные симптомы с различными болевыми состояниями, такими как затылочная невралгия и височный тендинит, поэтому необходимо соблюдать осторожность, чтобы правильно диагностировать и эффективно лечить.
Стандартные варианты лечения
Лечение противосудорожными препаратами считается первой линией при невралгии тройничного нерва из-за их механизмов блокирования натриевых каналов. 9 Утверждается, что противосудорожные препараты работают из-за того, что в областях поражения ноцицепторов нейроны генерируют более высокую концентрацию натриевых каналов. Такое увеличение натриевых каналов вызывает усиление деполяризации пораженных волокон и приводит к усилению спонтанной боли. 4
В то время как противосудорожный фенитоин исторически использовался для лечения TN, существуют более новые препараты для лечения с меньшим количеством побочных эффектов. В 2008 году рабочая группа Американской академии неврологии (AAN) и Европейской федерации неврологических обществ (EFNS) предложила в качестве препаратов первой линии использовать карбамазепин или окскарбазепин (лекарства, традиционно применяемые при биполярном расстройстве, невралгии и судорогах). Рекомендуемые препараты второго ряда включают баклофен (миорелаксант центрального действия) или ламотриджин (лекарство от судорог и биполярного расстройства). 8 Дополнительные методы лечения могут включать габапентин, прегабалин, топирамат, вальпроат и ламиктал (противосудорожные и / или биполярные препараты). 10 Наконец, использование ботулотоксина показало некоторые перспективы в небольших испытаниях. 11
Приблизительно от 60 до 70% пациентов с TN испытывают некоторый уровень контроля с помощью лекарств. 1 Тем не менее, некоторые пациенты могут испытывать резкую боль при одновременном приеме нескольких лекарств в максимальной дозировке. 9 Опиаты часто используются для снятия боли, вызванной прорывом TN; их использование ограничено, однако, из-за необходимости в высоких дозах, после чего пациент может испытывать значительный седативный эффект и другие побочные эффекты, включая возможность привыкания. 1
Фармакологически рефрактерные случаи могут прогрессировать до хирургического вмешательства на тройничном нерве. 9 В таких случаях может быть выполнена ризотомия для разрушения болевых волокон (А-дельта и С) в нервном корешке, или может быть проведен ганглиолиз для разрушения таких болевых волокон в ганглии тройничного нерва. Эти процедуры в первую очередь являются временным решением, поскольку волокна часто восстанавливаются через 1-2 года.
Более долгосрочным решением является использование стереотаксической радиохирургии (гамма-нож) для рубцевания корешка тройничного нерва и удаления кровеносных сосудов, которые могут сдавливать нерв. 4 В связи с отсутствием доказательств хирургических вмешательств несколько источников рекомендуют чрескожную технику гассерианского ганглия, гамма-нож (Elekta) или микрососудистую декомпрессию (считается, что микрососудистая декомпрессия обеспечивает наиболее длительное облегчение). 12
Другой вариант лечения челюстно-лицевой области включает внутриротовые инъекции блокаторов натриевых каналов, прилегающих к предполагаемым пораженным участкам тройничного нерва. В соответствии с этой моделью, как боль, так и запуск чувствительности TN, которая возникает в рецепторной области пораженного нерва, могут быть точно протестированы.Этот эффект можно рассматривать как диагностический, особенно в клинических случаях, когда трудно отличить от боли при жевании. 13
Наконец, варианты лечения обычно доступны в областях остеопатии, хиропрактики, акупунктуры и функциональной медицины.
Обсуждение
Серьезность боли, связанной с TN, и ее разрушительные психологические последствия делают незамедлительную диагностику и лечение очень важными. Без надлежащего понимания клинических особенностей и медицинского течения TN может оставаться недиагностированным в течение многих лет.Однако при правильном диагнозе и раннем лечении пациенты с этим невропатическим расстройством могут избавиться от боли и вернуться к здоровой жизни.
Невропатическое заболевание было связано с демиелинизацией аксонов в гассерианском ганглии и спинном корешке, которая, как полагают, возникает в результате пульсации сосуда или артерии, примыкающей к корешку тройничного нерва. 8 Одна теория приписывает чувствительный характер этого состояния эфапсису; следовательно, когда афферентные импульсы, генерируемые дистально, распространяются через демиелинизированные области, потенциал действия теоретически может распространяться на другие нервы.Например, легкое прикосновение может вызвать острую боль, когда потенциал действия, проходящий по А-бета-волокну (измеряется легкое прикосновение), может перескочить (эфа) на соседнее демиелинизированное дельта-волокно (сигнализирует о резкой боли). 4
Заключение
Хотя этиология невралгии тройничного нерва различается и часто считается вторичной по отношению к компрессии сосудов тройничного нерва, ведущей к демиелинизации аксонов, она также может возникать в результате структурных аномалий.После того, как правильно диагностированы другие патологии, лечение может включать противосудорожные препараты, такие как карбамазепин и окскарбазепин. Большинство пациентов с TN хорошо контролируются этими препаратами первой линии, но рефрактерные случаи или прорывную боль можно лечить с помощью хирургической процедуры для разрушения болевых волокон или снятия компрессии тройничного нерва. Современные процедуры включают ризотомию, гамма-нож, микрососудистую декомпрессию и чрескожную технику гассерианского ганглия.
Последнее обновление: 21 июня 2019 г.
Цервикогенная головная боль: диагностика и лечение
Невралгия тройничного нерва | Центр мозга и позвоночника Weill Cornell
Невралгия тройничного нерва (также известная как TN, или tic douloureux ) — это хроническое заболевание, которое вызывает сильную лицевую боль, обычно на одной стороне лица. Чаще всего он развивается у людей старше 50 лет, особенно у женщин, но может встречаться и у молодых людей, и у мужчин.
Невралгия тройничного нерва не опасна для жизни, но боль, описываемая как жжение, колющая боль или поражение электрическим током, может быть достаточно сильной, чтобы вызвать физический и эмоциональный стресс.
Обычно, когда заболевание впервые развивается, боль приходит и уходит, с болезненными эпизодами, длящимися всего несколько секунд, и с большими интервалами между приступами. По мере прогрессирования состояния боль становится постоянной или интервал между эпизодами становится короче — иногда всего несколько минут. Сон дает передышку, но симптомы возобновляются после пробуждения.
Источником боли является тройничный нерв, также известный как пятый черепной нерв или CNV. Тройничный нерв передает сигналы между мозгом и лицом, глазами и зубами, а также мышцами, контролирующими жевание.(Если вы когда-либо испытывали «замораживание мозга» или «головную боль от мороженого» от глотания молочного коктейля или замороженного напитка, значит, вы встретили свой тройничный нерв.) Есть два тройничных нерва, по одному с каждой стороны лица. , и каждый имеет три ветви: глазной нерв, верхнечелюстной нерв и нижнечелюстной нерв. Невралгия тройничного нерва может повлиять на любой из этих трех, но чаще всего это заболевание верхнечелюстных и нижнечелюстных нервов.
Эпизоды невралгии тройничного нерва могут быть спонтанными или вызваны легкой стимуляцией лица (например, бритьем, нанесением макияжа, жеванием, умыванием и даже воздействием ветра).Со временем приступы могут увеличиваться по продолжительности, интенсивности и частоте (см. Симптомы невралгии тройничного нерва).
У большинства пациентов боль чаще всего возникает внезапно и резко — это считается невралгией тройничного нерва 1 типа. В других случаях боль более продолжительная и описывается как ноющая или жгучая с периодическими резкими приступами боли — это считается невралгией тройничного нерва 2 типа. Лечение одинаково независимо от типа. (См. Раздел «Диагностика и лечение невралгии тройничного нерва»).
Что вызывает невралгию тройничного нерва?
Существует несколько возможных причин невралгии тройничного нерва, включая обычное старение. Во многих случаях невралгия тройничного нерва вызвана аномальным кровеносным сосудом или опухолью, давящей на тройничный нерв; боль также может быть результатом рассеянного склероза. Другие возможные причины — аневризма; опухоль задней черепной ямки, паутинная киста, заболевание ствола головного мозга в результате инсульта или травмы. Иногда нет четкой причины боли (известная как идиопатическая невралгия тройничного нерва), поэтому это состояние может быть трудно диагностировать.
Существует несколько различных подходов к лечению невралгии тройничного нерва, в зависимости от ее причины (см. Диагностика и лечение невралгии тройничного нерва).
Назначить встречу | Направьте пациента
Рецензент: Джаред Кнопман, доктор медицины
Последнее рассмотрение / последнее обновление: октябрь 2020 г.
Иллюстрация Тома Грейвса, CMI
«Молния» боли
Фарм США . 2017; 42 (1): 41-44.
РЕФЕРАТ: Невралгия тройничного нерва (TGN) — это внезапно возникающая, кратковременная, но изнурительная нейропатическая боль, возникающая в результате сжатия пятого черепного нерва, вызванная повседневными действиями, такими как жевание и речь.Это хроническое заболевание чаще всего встречается у пожилых женщин, поражая до 27 на 100 000 человек во всем мире. Фармакологическим препаратом первой линии для TGN является противосудорожное средство карбамазепин, с окскарбазепином, используемым по аналогичному механизму, но с более мягким профилем побочных эффектов. Лекарственные препараты второго ряда (баклофен, ламотриджин) считаются полезными вспомогательными средствами, а менее изученные лекарства или хирургическое вмешательство прибегают к помощи, если только стандартное лечение неэффективно или не переносится пациентом.
Невралгия тройничного нерва (TGN), или tic douloureux , представляет собой быстрое начало колющей, односторонней лицевой боли продолжительностью от нескольких секунд до минут, вызванное простыми действиями, такими как прием пищи, чистка зубов, разговор или воздействие порыв холодного воздуха.По оценкам, TGN поражает примерно от 12,6 до 27 на 100 000 человек во всем мире 1,2 и чаще всего встречается у женщин в возрасте старше 50 лет. 3 В США распространенность TGN составляет 15,5 случаев на 100 000 человек. 4
Эта «молния» боли исходит от пятого черепного нерва, который имеет три отдела, обеспечивающих чувствительность различных участков лица. Офтальмологический нерв (V 1 ) поддерживает ощущения в глазах и лбу, верхнечелюстной нерв (V 2 ) в области щек и верхней губы, а нижнечелюстной нерв (V 3 ) иннервирует область челюсти, которая участвует в кусании, жевании и глотании.Боль TGN исходит из верхнечелюстного и нижнечелюстного отделов. TGN ассоциируется с более высоким уровнем депрессии, поскольку на качество жизни пациента может влиять хроническая боль, и могут потребоваться антидепрессанты. 5
Патогенез и диагностика
Механизмы, участвующие в патогенезе TGN, до конца не изучены. Считается, что сдавление сосудов, обычно венозных или артериальных петель на входе тройничного нерва в мост, приводит к очаговой демиелинизации тройничного нерва. 6-8 TGN подразделяется на три категории: идиопатический не имеет четкой причины, классический вызван компрессией V черепного нерва и вторичный является результатом основного заболевания, такого как опухоль головного мозга или рассеянный склероз. 9 Клинические данные, анамнез и подробное обследование головы, шеи, зубов и челюсти остаются основными методами исключения других причин невропатической боли. Нейровизуализация с помощью МРТ используется в диагностике при подозрении на сдавление нерва или при необходимости хирургического вмешательства.Медикаментозная терапия остается основным методом лечения ТГН.
Медикаментозная терапия первого ряда
Карбамазепин: На основании клинических исследований карбамазепин является признанным вариантом лечения ТГН первого ряда; это также единственный одобренный FDA препарат со специальными показаниями для TGN. 10-13 Обычная начальная доза карбамазепина составляет от 100 до 200 мг два раза в день при пероральном приеме, которая может быть увеличена по мере переносимости до поддерживающей дозы от 600 до 800 мг в день в разделенных дозах.Максимальная доза не должна превышать 1200 мг в день. Эти медленные титрования дозы уменьшают эффекты центральной нервной системы (ЦНС), такие как сонливость, головокружение, атаксия и нистагм. Карбамазепин — это блокатор потенциал-управляемых натриевых каналов, который останавливает распространение потенциала действия, механизма лечения эпилепсии. Ингибирование этого «повторяющегося возбуждения» делает карбамазепин подходящим основным средством лечения ТГН. Карбамазепин также показан для лечения пациентов с биполярным расстройством, которые не могут переносить другие лекарства от мании, такие как литий или вальпроат. 10-13
Карбамазепин может изменять состояние костного мозга, приводя к уменьшению количества эритроцитов, лейкоцитов и тромбоцитов, состояние, известное как апластическая анемия . Таким образом, пациенты должны быть проинформированы о признаках и симптомах миелосупрессии, при этом обычные клинические анализы крови выполняются в течение первых 3 месяцев лечения, а частота определяется по результатам. 14 Карбамазепин стимулирует высвобождение антидиуретического гормона (АДГ), усиливая реабсорбцию воды и повышая вероятность гипонатриемии, что может иметь негативное влияние на пожилых пациентов, получающих лечение от ТГН.В этой популяции также могут наблюдаться изменения в минерализации костей, поскольку наблюдалось снижение уровня витамина D при хроническом введении карбамазепина. 15
Карбамазепин является хорошо известным индуктором CYP450 3A4, сообщается о значительных лекарственных взаимодействиях, таких как снижение эффективности варфарина или пероральных контрацептивов. 16 Более высокие уровни карбамазепина в сыворотке крови возникают, если препарат одновременно вводится с ингибиторами CYP450, включая макролидные антибиотики, вальпроат, азольные противогрибковые средства и грейпфрутовый сок.Эти эффекты, вместе взятые, могут быть проблематичными для врача, лечащего пожилого пациента, у которого частота TGN является самой высокой. 17
Карбамазепин противопоказан лицам из восточной и юго-восточной Азии, у которых был положительный результат теста на аллель HLA-B * 15: 02. 18 Эти люди подвержены повышенному риску развития синдрома Стивенса-Джонсона (SJS) и токсического эпидермального некролиза (TEN). Хотя эта реакция маловероятна, она фатальна, и при появлении сыпи следует немедленно прекратить прием карбамазепина.
Окскарбазепин: Окскарбазепин является кето аналогом карбамазепина, пролекарства, превращенного в активный метаболит, 10-моногидроксипроизводное. Препарат начинают с пероральной дозы 600 мг в день, затем ее увеличивают на 300 мг до общей суточной дозы от 1200 до 1800 мг в день. Механизм действия такой же, как у карбамазепина, но окскарбазепин также снижает активность высоковольтных кальциевых каналов. Окскарбазепин имеет меньше побочных эффектов и лекарственных взаимодействий, чем карбамазепин, и является подходящей альтернативой для пациентов пожилого возраста с дисфункцией почек, печени и сердца.Поскольку окскарбазепин является аналогом карбамазепина, его также следует избегать у пациентов, экспрессирующих генетический аллель HLA-B * 15: 02 из-за редкой кожной реакции. 19,20
Таким образом, карбамазепин и окскарбазепин остаются золотым стандартом фармакотерапии TGN. Противосудорожные препараты следует тщательно титровать, часто отслеживая побочные эффекты и лекарственные взаимодействия. ТАБЛИЦА 1 обобщает карбамазепин и окскарбазепин как препараты первой линии для TGN.
Медикаментозная терапия второй линии
Следующие препараты предназначены для пациентов, которые не реагируют на карбамазепин и окскарбазепин, или имеют опасения по поводу побочных эффектов или лекарственных взаимодействий, поскольку они считаются вспомогательными для лечения ТГН. . Кроме того, имеется меньше исследований, подтверждающих их эффективность.
Ламотриджин: Ламотриджин — это противосудорожное средство, которое подавляет быстрое возбуждение нейронов и вызывает зависимую от напряжения и потребления блокаду натриевых (Na + ) каналов, стабилизируя мембраны нейронов.Также наблюдается снижение высвобождения глутамата, возбуждающего нейромедиатора. Для TGN ламотриджин обеспечивает эффективную дополнительную терапию. 21 Ламотриджин вводят перорально в суточной дозе 25 мг в течение первых 2 недель, а затем ее увеличивают до 50 мг в сутки в течение 3 и 4 недель, пока общая доза ламотриджина не достигнет 400 мг в сутки (в два приема). Пациентам, получающим сопутствующую терапию индукторами CYP3A4, следует начинать с ламотриджина в дозе 50 мг один раз в день, постепенно увеличивая дозу до 100 мг один раз в день на 3 неделе, 200 мг один раз в день на 5 неделе, 300 мг один раз в день на 6 неделе. и 400 мг один раз в день на 7 неделе.Пациентам, принимающим ингибитор CYP3A4, следует начинать с более низкой дозы (12,5-25 мг) через день и увеличивать ее на 25 мг каждые 2 недели, в общей сложности до 400 мг в день. Сообщалось о потенциально смертельных кожных реакциях при лечении ламотриджином, особенно в первые недели лечения, и пациентов следует проинструктировать о необходимости незамедлительно прекратить прием препарата при первых признаках сыпи. 22
Баклофен: Баклофен является релаксантом скелетных мышц, действующим как агонист гамма-аминомасляной кислоты типа B (GABA B ).Лечение баклофеном позволяет увеличить приток хлорид-ионов и закрыть пресинаптические кальциевые каналы, что снижает высвобождение возбуждающих передатчиков в ЦНС для уменьшения мышечных спазмов. Для купирования боли баклофен снижает содержание вещества P в спинном мозге. Начальная доза баклофена для ТГН составляет 15 мг в день перорально в три приема с постепенным титрованием до поддерживающей дозы от 50 до 60 мг в день. При ТГН баклофен снижает количество болезненных эпизодов и продлевает ремиссию. 23
Усиливая действие ГАМК, баклофен может вызывать сонливость и угнетение дыхания в случае передозировки. Прием препарата следует постепенно снижать, и не рекомендуется резкая отмена, поскольку могут возникнуть спастичность, галлюцинации и судороги. 24
ТАБЛИЦА 1 суммирует действия ламотриджина и баклофена в качестве лекарственной терапии второй линии для TGN.
Рефрактерная терапия
Габапентин: Габапентин является аналогом ГАМК, который считается ценным для лечения невропатической боли. 25 Препарат модулирует высвобождение ГАМК без прямого рецепторного действия. В ЦНС габапентин связывает кальциевые каналы N-типа, что приводит к уменьшению поступления кальция в нейроны. Габапентин начинают перорально в дозе 300 мг в день для TGN и могут быть увеличены на 300 мг каждые 2–3 дня по мере переносимости. Максимальная суточная доза габапентина составляет 1800 мг. Наиболее частыми эффектами, связанными с габапентином, являются сонливость, головокружение, атаксия, головная боль и тремор. С этим аналогом ГАМК связаны минимальные лекарственные взаимодействия.
Ботулинический токсин типа А (Ботокс-А): Ботокс-А оказался эффективным средством лечения нескольких неврологических патологий, включая головную боль. 26-28 Он предотвращает зависимое от кальция высвобождение ацетилхолина, вызывающее расслабление мышц. Хотя эффективность этого токсина в отношении TGN полностью не изучена, считается, что высвобождение ноцицептивных модулирующих пептидов ингибирует центральную и периферическую сенсибилизацию. 29
В нескольких клинических исследованиях стандартная доза Ботокса-А для лечения ТГН составляла от 25 до 100 ЕД, вводимых в триггерные зоны, с обезболивающим эффектом до 12 недель.Сообщенные побочные эффекты включали асимметрию лица и отек в месте инъекции, которые переносились пациентами с коротким периодом восстановления. 30-32 Потребуются дальнейшие исследования для установления долгосрочного клинического результата применения ботокса-А в лечении TGN.
Другие агенты: Пациенты могут испытывать резкую боль или увеличенную продолжительность и интенсивность TGN, что требует использования сильнодействующих опиоидных анальгетиков, таких как морфин или оксикодон.Опасения, связанные с использованием агонистов мю-опиоидных рецепторов, по-прежнему вызывают сильнейший седативный эффект, зависимость и угнетение дыхания в случае передозировки. 33
Было обнаружено, что пимозид, блокатор дофамина, имеет некоторое преимущество для TGN, который не реагирует на терапию первой линии карбамазепином. 34 Тем не менее, этот антагонист дофамина 2 (D 2 ) вызывает экстрапирамидные эффекты и сердечную аритмию, особенно у пожилых пациентов. 34 Таким образом, большинство клиницистов избегают приема пимозида при терапии ТГН.
Лидокаин — блокатор натриевых каналов, который останавливает распространение потенциала действия в центральной и периферической нервной системе. Фармакокинетика этого анестетика ограничивает его использование, так как его короткий период полувыведения сокращает продолжительность обезболивания лидокаином до не более 24 часов при внутривенном введении для TGN. 35 Кроме того, более высокие дозы лидокаина могут снижать проводимость миокарда и вызывать тремор и аномальные ощущения в конечностях. 35
Фосфенитоин является пролекарством противосудорожного фенитоина. Пациенты, которые стали невосприимчивыми к пероральным лекарствам, поступившие в острый кризис TGN, могут испытывать облегчение боли продолжительностью приблизительно 48 часов с помощью этого блокатора натриевых каналов, пока не будут рассмотрены другие фармакотерапевтические агенты или не будет обеспечено обезболивание до хирургического вмешательства. 36
Операция: Операция предназначена для пациентов, которые безуспешно испробовали как минимум три препарата или не переносят побочные эффекты или взаимодействия лекарств.Хирургическое вмешательство следует тщательно продумать, так как некоторые процедуры являются инвазивными, требуют анестезии и увеличивают вероятность инфекций. Наиболее часто используемые методы включают микрососудистую декомпрессию, ризотомию и радиохирургию гамма-ножом. 37
Заключение
Фармакологическая терапия остается исходным лечением для пациентов с ТГН, при этом антиконвульсант карбамазепин является общепринятой терапией первой линии. Препараты второго ряда добавляются, если пациент не может переносить побочные эффекты или лекарственные взаимодействия.Фармацевты играют уникальную роль в наблюдении за пациентом на предмет этих исходов. Клинические исследования расширили возможную роль других лекарств для лечения этой нейропатической боли, и эти механизмы должны быть дополнительно оценены как варианты лечения этой хронической боли в будущем.
СПИСОК ЛИТЕРАТУРЫ
1. Купман Дж. С., Дилеман Дж. П., Хюйген Ф. Дж. И др. Частота лицевых болей среди населения в целом. Боль . 2009; 147 (1-3): 122-127.
2. Холл GC, Кэрролл Д., МакКуэй HJ.Заболеваемость первичной медико-санитарной помощью и лечение четырех состояний с невропатической болью: описательное исследование, 2002-2005 гг. BMC Fam Pract . 2008; 9: 26.
3. Лю Л., Ван Х, Лю Н. и др. Остеопороз костей челюсти: фактор, коррелирующий с первичной невралгией тройничного нерва. Медицинский научный мониторинг . 2014; 20: 1481-1485.
4. Шапарин Н., Гриценко К., Фернандес Гарсия-Ровес Д. и др. Периферическая нейромодуляция для лечения рефрактерной невралгии тройничного нерва. Pain Res Manag. 2015; 20 (2): 63-66.
5. Hals EKB, Stubhaug A. Сопутствующие психические и соматические заболевания в условиях хронической орофациальной боли: пациенты с болью, нуждающиеся в коллективном подходе с участием специалистов разных профессий. Сканд Джей Пейн . 2011; 2 (4): 153-154.
6. Jannetta PJ. Артериальная компрессия тройничного нерва на мосту у пациентов с невралгией тройничного нерва. Дж. Нейросург . 1967; 26 (1 доп.): 159-162.
7. Девор М., Амир Р., Раппапорт Ж. Патофизиология невралгии тройничного нерва: гипотеза воспламенения. Клин Дж. Боль .2002; 18: 4-13.
8. Девор М., Говрин-Липпманн Р., Раппапорт Ж. Механизм невралгии тройничного нерва: ультраструктурный анализ образцов корешка тройничного нерва, полученных во время операции по микрососудистой декомпрессии. Дж. Нейросург . 2002; 96: 532-543.
9. Cruccu G, Finnerup NB, Jensen TS, et al. Невралгия тройничного нерва: новая классификация и диагностическая классификация для практики и исследований. Неврология . 2016; 87 (2): 220-228.
10. Gronseth G, Cruccu G, Alksne J, et al. Параметр практики: диагностическая оценка и лечение невралгии тройничного нерва (обзор, основанный на фактах): отчет Подкомитета по стандартам качества Американской академии неврологии и Европейской федерации неврологических обществ. Неврология . 2008; 71: 1183-1190.
11. Campbell FG, Graham JG, Zilkha KJ. Клинические испытания карбазепина (тегретола) при невралгии тройничного нерва. J Neurol Neurosurg Psychiatry . 1966; 29: 265-267.
12. Rockliff BW, Davis EH. Последовательные контролируемые испытания карбамазепина при невралгии тройничного нерва. Arch Neurol . 1966; 15: 129-136.
13. Киллиан Дж. М., Фромм Г. Х. Карбамазепин в лечении невралгии. Использование побочных эффектов. Arch Neurol . 1968; 19: 129-136.
14. Соботка Ю.Л., Александр Б., Повар Б.Л. Обзор гематологических реакций карбамазепина и рекомендации по мониторингу. DICP . 1990; 24 (12): 1214-1219.
15. Минцер С., Боппана П., Тогури Дж. И др. Уровни витамина D и метаболизм костной ткани у пациентов с эпилепсией, принимающих карбамазепин или окскарбазепин . Эпилепсия. , 2006; 47 (3): 510-515.
16. Perucca E. Клинически значимые лекарственные взаимодействия с противоэпилептическими препаратами. Br J Clin Pharmacol. , 2006; 61 (3): 246-255.
17.Oomens MA, Forouzanfar T. Фармацевтическое лечение невралгии тройничного нерва у пожилых людей. Лекарства от старения . 2015; 32 (9): 717-726.
18. Locharernkul C, Shotelersuk V, Hirankarn N. Фармакогенетический скрининг тяжелых кожных аллергических реакций, вызванных карбамазепином. Дж. Clin Neurosci . 2011; 18 (10): 1289-1294.
19. Гулерия В.С., Шарда С., Рана Т., Суд А.К. Вызванный окскарбазепином токсический эпидермальный некролиз — сообщение о редком случае. Индийский J Pharmacol . 2015; 47 (4): 459-461.
20. Линь Л.С., Лай П.С., Ян С.Ф., Ян Р.С. Синдром Стивенса-Джонсона, индуцированный окскарбазепином: клинический случай. Гаосюн Дж. Медицина . 2009; 25 (2): 82-86.
21. Zakrzewska JM, Chaudhry Z, Nurmikko TJ, et al. Ламотриджин (ламиктал) при рефрактерной невралгии тройничного нерва: результаты двойного слепого плацебо-контролируемого перекрестного исследования. Боль . 1997; 73 (2): 223-230.22. Wang XQ, Lv B, Wang HF и др. Тяжелая кожная побочная реакция, вызванная ламотриджином: обновленные данные за 1999-2014 гг. J Clin Neurosci. 2015; 22 (6): 1005-1011.
23. Фромм Г. Х., Терренс К. Ф., Чатта А. С.. Баклофен в лечении невралгии тройничного нерва: двойное слепое исследование и долгосрочное наблюдение. Энн Нейрол . 1984; 15 (3): 240-244.
24. Терренс К.Ф., Фромм Г.Х. Осложнения отмены баклофена. Arch Neurol. 1981; 38 (9): 588-589.
25. Zakrzewska JM. Медикаментозное лечение невропатических болей тройничного нерва. Эксперт Опин Фармакотер . 2010; 11 (8): 1239-1254.
26. Ney JP, Joseph KR.Неврологическое использование нейротоксина ботулина типа А. Neuropsychiatr Dis Treat . 2007; 3 (6): 785-798.
27. Аврора С.К., Додик Д.В., Тюркель С.К. и др. OnabotulinumtoxinA для лечения хронической мигрени: результаты двойной слепой рандомизированной плацебо-контролируемой фазы исследования PREEMPT 1. Цефалгия . 2010; 30 (7): 793-803.
28. Динер Х.С., Додик Д.В., Аврора С.К. и др. OnabotulinumtoxinA для лечения хронической мигрени: результаты двойной слепой рандомизированной плацебо-контролируемой фазы исследования PREEMPT 2. Цефалгия . 2010; 30 (7): 804-814.
29. Wu C, Xie N, Lian Y, et al. Центральная антиноцицептивная активность периферически применяемого ботулотоксина типа А на модели невралгии тройничного нерва у лабораторных крыс. Springerplus . 2016; 5: 431.
30. Wu CJ, Lian YJ, Zheng YK, et al. Ботулинический токсин типа А для лечения невралгии тройничного нерва: результаты рандомизированного двойного слепого плацебо-контролируемого исследования. Цефалгия . 2012; 32 (6): 443-450.
31. Zhang H, Lian Y, Ma Y, et al.Две дозы ботулинического токсина типа А для лечения невралгии тройничного нерва: наблюдение терапевтического эффекта в рандомизированном двойном слепом плацебо-контролируемом исследовании. J Головная боль . 2014; 15:65.
32. Шехата Х.С., Эль-Тамави М.С., Шалаби Н.М., Рамзи Г. Ботулинический токсин типа А: может ли он быть эффективным вариантом лечения трудноизлечимой невралгии тройничного нерва? J Головная боль . 2013; 14: 92.
33. Мендлик М.Т., Урицкий Т.Ю. Лечение невропатической боли. Варианты лечения Curr Neurol .2015; 17 (12): 50.
34. Lechin F, van der Dijs B, Lechin ME, et al. Терапия пимозидом при невралгии тройничного нерва. Arch Neurol . 1989; 46 (9): 960-963.
35. Chaudhry P, Friedman DI. Внутривенное лечение лидокаином при классической невралгии тройничного нерва с сопутствующей стойкой лицевой болью. Головная боль . 2014; 54 (8): 1376-1379.
36. Чеширский WP. Фосфенитоин: внутривенное средство для лечения острого криза невралгии тройничного нерва. J Устранение болевых симптомов .2001; 21 (6): 506-510.
37. Bajwa Z, Ho CC, Khan SA. Невралгия тройничного нерва. Дата обновления . www.uptodate.com/contents/trigeminal-neuralgia. По состоянию на 24 августа 2016 г.
Чтобы прокомментировать эту статью, обращайтесь по адресу [email protected].
Список лекарств от невралгии тройничного нерва (11 по сравнению)
- Лечение
- Боль
- Невралгия
- Невралгия тройничного нерва
Другие названия: Тик Долоуро; TN Pain
О невралгии тройничного нерва
Невралгия тройничного нерва — чрезвычайно болезненное воспаление тройничного нерва, которое вызывает сильную боль в лице, похожую на молнию, и спазм лицевых мышц на пораженной стороне.
Эти болезненные приступы могут возникнуть после легкого прикосновения к различным участкам кожи лица по ходу этого черепного нерва. Специальные лекарства могут быть очень эффективными для снижения частоты приступов, но может потребоваться хирургическое вмешательство.
Лекарства, применяемые для лечения невралгии тройничного нерва
Следующий список лекарств так или иначе связаны с этим заболеванием или используются для его лечения.
| Название препарата | Рейтинг | Отзывы | Мероприятия & квест; | Rx / OTC | Беременность | CSA | Спирт |
|---|---|---|---|---|---|---|---|
| Просмотр информации о карбамазепине карбамазепин | 6.9 | 105 отзывов | Rx | D | N | Икс | |
|
Общее название: карбамазепин системный Бренды: Тегретол, Тегретол XR, Эпитол, Карбатрол …показать все Класс препарата: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении |
|||||||
| Просмотр информации о габапентине габапентин Не по назначению | 8.2 | 33 отзыва | Rx | C | N | Икс | |
|
Общее название: габапентин системный Класс препарата: аналоги гамма-аминомасляной кислоты Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении Off-label: Да |
|||||||
| Просмотр информации о Тегретоле Тегретол | 6.8 | 37 Отзывов | Rx | D | N | Икс | |
|
Общее название: карбамазепин системный Класс препарата: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация |
|||||||
| Посмотреть информацию о Topamax Топамакс Не по назначению | 6.0 | Отзывов: 9 | Rx | D | N | Икс | |
|
Общее название: топирамат системный Класс препарата: противосудорожные средства ингибитор карбоангидразы Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация Off-label: Да |
|||||||
| Просмотр информации об окскарбазепине окскарбазепин Не по назначению | 8.1 | 57 отзывов | Rx | C | N | Икс | |
|
Общее название: окскарбазепин системный Класс препарата: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении Off-label: Да |
|||||||
| Посмотреть информацию о баклофене баклофен Не по назначению | 6.6 | 11 отзывов | Rx | C | N | Икс | |
|
Общее название: баклофен системный Класс препарата: релаксанты скелетных мышц Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении Off-label: Да |
|||||||
| Просмотреть информацию о топирамате топирамат Не по назначению | 6.0 | 13 отзывов | Rx | D | N | Икс | |
|
Общее название: топирамат системный Брендовое название: Топамакс Класс препарата: противосудорожные средства ингибитор карбоангидразы Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении Off-label: Да |
|||||||
| Просмотр информации о Тегретол XR Тегретол XR | 8.5 | 11 отзывов | Rx | D | N | Икс | |
|
Общее название: карбамазепин системный Класс препарата: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействия, побочные эффекты |
|||||||
| Посмотреть информацию об Epitol Эпитол | 8.3 | 3 отзыва | Rx | D | N | Икс | |
|
Общее название: карбамазепин системный Класс препарата: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация |
|||||||
| Посмотреть информацию о Carbatrol Карбатрол | 8.7 | 3 отзыва | Rx | D | N | Икс | |
|
Общее название: карбамазепин системный Класс препарата: дибензазепиновые противосудорожные средства Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация |
|||||||
| Просмотр информации о фенитоине фенитоин Не по назначению | 8.0 | 4 отзыва | Rx | D | N | Икс | |
|
Общее название: фенитоин системный Класс препарата: гидантоиновые противосудорожные средства, антиаритмические средства I группы Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении Off-label: Да |
|||||||
Подробнее о невралгии тройничного нерва
IBM Watson Micromedex
Mayo Clinic Reference
Легенда
| Рейтинг | Для оценки пользователей спрашивали, насколько эффективным они нашли лекарство с учетом положительных / побочных эффектов и простоты использования (1 = неэффективно, 10 = наиболее эффективно). |
|---|---|
| Активность | Активность основана на недавних действиях посетителей сайта по отношению к другим лекарствам в списке. |
| Rx | Только по рецепту. |
| ОТС | Без рецепта. |
| Rx / OTC | По рецепту или без рецепта. |
| Не по назначению | Это лекарство не может быть одобрено FDA для лечения этого состояния. |
| Категория беременности | |
|---|---|
| А | Адекватные и хорошо контролируемые исследования не смогли продемонстрировать риск для плода в первом триместре беременности (и нет никаких доказательств риска в более поздних триместрах). |
| B | Исследования репродукции животных не смогли продемонстрировать риск для плода, и нет адекватных и хорошо контролируемых исследований у беременных женщин. |
| С | Исследования репродукции животных показали неблагоприятное воздействие на плод, и нет адекватных и хорошо контролируемых исследований на людях, но потенциальные преимущества могут потребовать применения у беременных женщин, несмотря на потенциальные риски. |
| D | Имеются положительные доказательства риска для плода у человека, основанные на данных о побочных реакциях, полученных в результате исследований или маркетингового опыта или исследований на людях, но потенциальные преимущества могут потребовать применения у беременных женщин, несмотря на потенциальные риски. |
| х | Исследования на животных или людях продемонстрировали аномалии плода и / или есть положительные доказательства риска для плода у человека, основанные на данных о побочных реакциях из исследовательского или маркетингового опыта, и риски, связанные с использованием у беременных женщин, явно перевешивают потенциальную пользу. |
| N | FDA не классифицировало препарат. |
| Закон о контролируемых веществах (CSA) Приложение | |
|---|---|
| N | Не подпадает под действие Закона о контролируемых веществах. |
| 1 | Имеет высокий потенциал для злоупотреблений. В настоящее время не применяется в медицинских целях в США. Отсутствуют общепринятые меры безопасности при использовании под медицинским наблюдением. |
| 2 | Имеет высокий потенциал для злоупотреблений. В настоящее время разрешено медицинское использование для лечения в Соединенных Штатах или в настоящее время принятое медицинское использование с серьезными ограничениями. Жестокое обращение может привести к серьезной психологической или физической зависимости. |
| 3 | Имеет меньшую вероятность злоупотребления, чем те, которые указаны в таблицах 1 и 2. В настоящее время разрешено медицинское использование для лечения в Соединенных Штатах. Злоупотребление может привести к умеренной или низкой физической зависимости или высокой психологической зависимости. |
| 4 | Имеет низкий потенциал для злоупотребления по сравнению с теми, которые указаны в списке 3. В настоящее время он признан в медицине для лечения в Соединенных Штатах. Злоупотребление может привести к ограниченной физической или психологической зависимости по сравнению с теми, которые указаны в Таблице 3. |
| 5 | Имеет низкий потенциал злоупотребления по сравнению с теми, которые указаны в таблице 4. В настоящее время разрешено медицинское использование для лечения в Соединенных Штатах. Жестокое обращение может привести к ограниченной физической или психологической зависимости по сравнению с теми, которые указаны в таблице 4. |
| Спирт | |
|---|---|
| X | Взаимодействует с алкоголем. |
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Невралгия тройничного нерва | Стэнфордское здравоохранение
Невралгия тройничного нерва (TN) — это тип нервной боли, которая поражает особенно лицо. Обычно это происходит у людей старше 50 лет, но может возникнуть в любом возрасте, даже в младенчестве. Женщины страдают этим заболеванием чаще, чем мужчины.
TN — прогрессивный. Приступы боли обычно усиливаются со временем, с сокращением и сокращением безболезненных периодов, прежде чем они повторятся.Со временем безболезненные интервалы исчезают.
Невралгия тройничного нерва может передаваться по наследству, возможно, потому, что члены семьи разделяют унаследованный образец формирования кровеносных сосудов.
Обострения невралгии тройничного нерва часто начинаются с покалывания или онемения и переходят в интенсивные приступы острой боли.
Части лица, наиболее часто поражаемые невралгией тройничного нерва, включают:
- Верхняя челюсть
- Нижняя челюсть
- Зубья
- Щека
Хотя невралгия тройничного нерва встречается реже, она также может влиять на:
- Лоб
- Глаза
- Нос
- Уши
- Губы
Невралгия тройничного нерва обычно поражает только одну сторону лица.В редких случаях это может повлиять на оба, но не одновременно.
Каковы симптомы TN?
Невралгия тройничного нерва характеризуется внезапными приступами сильной стреляющей боли в лицо. Эта боль обычно длится от нескольких секунд до нескольких минут. Безболезненный период известен как ремиссия .
Что вызывает TN?
Тройничный нерв — самый большой нерв в голове. Невралгия тройничного нерва чаще всего вызвана давлением на кровеносные сосуды у корня тройничного нерва возле ствола головного мозга.
Как диагностируется TN?
Точный диагноз невралгии тройничного нерва во многом зависит от способности пациента описать место и тип боли, которую они испытывают. Предоставление врачу подробных сведений о боли — когда она возникает, где и как часто — может помочь в постановке диагноза.
Невралгия тройничного нерва — Columbia Neurosurgery
Невралгия тройничного нерва (или тик дулуре) — наиболее частый черепно-лицевой болевой синдром.Этот лицевой болевой синдром обычно развивается у людей старше 50 лет. Заболеваемость составляет 4 на 100 000, и это самый распространенный синдром лицевой боли в этой возрастной группе.
Другие нейропатические синдромы поражают тройничный нерв и требуют различных методов лечения с разной степенью успеха. В редких случаях невралгии других черепных нервов напоминают невралгию тройничного нерва. Наконец, важно отличать атипичные лицевые боли от этих нейропатических синдромов, чтобы избежать неудачных методов лечения.
Причины
Причины неизвестны, но есть убедительные доказательства того, что причиной является сдавление сосудов тройничного нерва возле ствола мозга. Это может быть связано с ветвями верхней мозжечковой артерии, базилярной артерии или местных вен, сдавливающих тройничный нерв. Кроме того, невралгия тройничного нерва может быть вызвана опухолями в области V черепного нерва или рассеянным склерозом.
Диагностика
Хотя диагноз по-прежнему основан исключительно на анамнезе и симптоматике, современные диагностические методы, особенно магнитно-резонансная томография с высоким разрешением, позволяют по-новому взглянуть на патофизиологию этих случаев с дополнительными последствиями для терапевтических стратегий.В большинстве случаев сдавливающий сосуд или, реже, опухоль или демиелинизирующая бляшка от рассеянного склероза четко видны на МРТ высокого разрешения.
Симптомы
Боль при невралгии тройничного нерва классически описывается как «колющая» или по своей природе похожая на поражение электрическим током. Эпизоды обычно короткие, длятся секунду или две, но могут быть довольно изнурительными. Обычно они возникают на одной стороне лица, но в редких случаях могут быть двусторонними. Болезненные приступы могут возникать спонтанно, но чаще связаны с определенным стимулом в «триггерной области».Обычными триггерами являются бровь для боли в офтальмологическом отделе, верхняя губа для поражения верхнечелюстного отдела и нижние коренные зубы для боли в нижнечелюстном отделе. Сенсорные раздражители от прикосновения, холода, ветра, разговора или жевания могут ускорить приступ. Безболезненные интервалы длятся от нескольких минут до недель, но длительная спонтанная ремиссия бывает редко. Приступы прекращаются во время сна, но часто возникают утром. Эта совокупность симптомов позволяет поставить диагноз.
Лечение
Фармакологический
Основное лечение невралгии тройничного нерва — фармакологическое лечение.Большинство пациентов получают облегчение, по крайней мере на начальном этапе, в течение 30 минут после введения карбамазепина (Тегретол®) или окскарбазепина (Трилептал®). Эти препараты иногда имеют побочные эффекты, в том числе вялость или увеличение веса. Если эти лекарства неэффективны или имеют непереносимые побочные эффекты, можно использовать множество других лекарств.
Хирургический
В случае неэффективности фармакологического лечения показано хирургическое вмешательство. Лечение первого выбора — это, как правило, микрососудистая декомпрессия (МВД), так как она имеет самые высокие начальные и долгосрочные показатели успеха.Пациенты, которые не могут перенести такую операцию из-за преклонного возраста или других медицинских проблем, могут рассмотреть один из многих менее инвазивных вариантов. Чрескожная радиочастотная ризотомия тройничного нерва, глицериновая ризотомия, баллонная компрессия или радиохирургия гамма-ножом — все это хорошие варианты. Методы нейростимуляции, такие как стимуляция тройничного нерва, сильная стимуляция шейного отдела спинного мозга и стимуляция моторной коры, могут использоваться, когда другие методы лечения неэффективны.
Невралгия тройничного нерва вторичная по отношению к рассеянному склерозу: от клинической картины к вариантам лечения | Журнал головной боли и боли
Определения и эпидемиология
Международная классификация расстройств головной боли [2] и классификация TN, выпущенная Специальной группой по невропатической боли Международной ассоциации по изучению боли, различают классические TN, вызванные компрессия сосудов, вызывающая морфологические изменения в корешке тройничного нерва, вторичный TN, который возникает из-за идентифицируемого основного неврологического заболевания, и идиопатического TN [3].У пациентов с идиопатическим TN даже расширенные диагностические исследования не могут выявить причину. TN характеризуется повторяющейся, односторонней, кратковременной болью, подобной электрошоку, внезапной как начало, так и прекращение. Боль ограничивается распределением одного или нескольких отделов тройничного нерва и вызывается безобидными раздражителями. Кроме того, может наблюдаться сопутствующая постоянная боль умеренной интенсивности в распределении (ах) пораженных нервных отделов. Вторичный TN встречается у 15% [4,5,6] пациентов с TN, и диагноз ставится при наличии структурных аномалий, влияющих на тройничный нерв, кроме компрессии сосудов, включая бляшки рассеянного склероза (MS), опухоли и аномалии. основания черепа.Бляшки рассеянного склероза являются наиболее часто обнаруживаемыми аномалиями. У пациентов с РС риск развития TN увеличивается в 20 раз [7]; 1,9–4,9% пациентов с РС страдают от этого состояния нейропатической боли [8,9,10,11,12], без различий между ремиттирующими, вторичными и первично-прогрессирующими формами [8]; наоборот, МС выявляется у 2–14% пациентов с ТН [10].
Клинические характеристики
TN вторичная по отношению к MS, как и классическая и идиопатическая TN, характеризуется внезапной, обычно односторонней, кратковременной, колющей или напоминающей электрический шок, повторяющейся болью с распределением, которое согласуется с одним или несколькими разделами пятый черепной нерв.Пароксизмальные приступы длятся от долей секунды до 2 минут и обычно вызываются раздражением кожных или слизистых территорий тройничного нерва, то есть так называемых триггерных зон. Легкое прикосновение к лицу, мытье, бритье, разговор, чистка зубов, жевание, глотание или даже легкий ветерок могут вызвать приступы. Стимул-зависимость считается одной из наиболее ярких характеристик TN и критерием клинически установленной TN [3]. Пациенты также могут сообщать о спонтанных приступах.Тем не менее, до сих пор остается спорным вопрос, вызваны ли эти болевые приступы очень тонкими сенсорными стимулами или движениями или являются настоящими спонтанными приступами [6]. Частота приступов боли может составлять от 1 до более 50 в сутки [4, 13]. Пациенты с классической и идиопатической ТН имеют безболезненные интервалы часто полной ремиссии, продолжающиеся от недель до лет, чаще всего несколько месяцев [6]. Напротив, нет единого мнения о возникновении периодов ремиссии при TN, вторичных по отношению к MS.Периоды ремиссии, вероятно, связаны со снижением возбудимости и частичной ремиелинизацией, но отсутствуют доказательства, подтверждающие эту гипотезу [14]. Эти характеристики боли легко отличить от других состояний невропатической лицевой боли, связанных с рассеянным склерозом, включая постоянную боль, дизестезию и спровоцированную боль. Некоторые пациенты с TN, вторичным по отношению к MS, а также пациенты с классическим и идиопатическим TN страдают от сопутствующей постоянной тупой, жгучей или покалывающей боли между пароксизмами.Распределение постоянной боли совпадает с распределением приступообразной боли, а колебания интенсивности, а также периоды ремиссии и рецидива параллельны таковым при приступообразной боли [6].
TN вторичная по отношению к MS, как и классическая и идиопатическая TN, чаще встречается у женщин, чем у мужчин, и поражает правую сторону чаще, чем левую [15, 16]. Однако вторичный TN по отношению к MS имеет тенденцию возникать в более раннем возрасте у пациентов с MS, с возрастом начала от 40 до 50 лет [15, 16].Только первая ветвь может быть задействована в TN вторичной по отношению к MS, хотя вторая и / или третья ветвь участвуют примерно в 90% случаев [5, 6, 15]. Хотя характеристики TN, вторичные по отношению к MS, аналогичны характеристикам, наблюдаемым при классическом TN, боль чаще бывает двусторонней у пациентов с MS, примерно 18% пациентов сообщили о двустороннем TN [15,16,17]. Клинические дефициты дискриминирующих сенсорных функций, которые очень указывают на вторичный TN, встречаются у 37% пациентов с вторичным TN [5, 8].Хотя более молодой возраст и сенсорный дефицит тройничного нерва связаны с повышенным риском вторичного TN и должны считаться полезными для отличия вторичного TN от классического TN, отсутствие этих клинических признаков не исключает вторичного TN по отношению к MS [7, 18].
Патофизиологические механизмы
Установленные знания постулируют, что вторичный TN по отношению к MS связан с демиелинизирующей бляшкой на мосту. Нейрофизиологическое и нейровизуализационное исследование у пациентов с TN, вторичным по отношению к MS, показало, что поражение включает анатомическую область, соответствующую интрапонтинному сегменту тройничного нерва, область с центром в вентролатеральном мосту между зоной входа корешка тройничного нерва (REZ) и ядрами тройничного нерва. , я.е. вдоль внутрипонтинных первичных афферентов тройничного нерва [15]. Роль демиелинизирующей бляшки на мосту также подтверждается исследованиями функциональной нейровизуализации, показывающими, что аномалии тензорной визуализации у пациентов с классическим и идиопатическим ТН локализуются в цистернальном и REZ сегментах тройничного нерва, тогда как у пациентов с ТН, вторичным по отношению к РС, аномалии являются расположен в мостовидном тракте тройничного нерва [19]. Хотя вторичный TN по отношению к MS долгое время приписывался исключительно демиелинизирующей бляшке, влияющей на REZ тройничного нерва в мосту [15, 20, 21], теория бляшек контрастирует с частыми результатами нейровизуализации нейроваскулярной компрессии корешка тройничного нерва у пациентов с вторичным TN. до РС и с наблюдением у некоторых пациентов с РС, что TN является единственным клиническим проявлением (рис.1) [22]. Проспективное клиническое и нейровизуализационное исследование у пациентов с РС выявило значительную связь между нейроваскулярной компрессией и TN вторичной по отношению к MS, таким образом предполагая, что мостовидная бляшка, влияющая на внутриосевые первичные афференты и нейроваскулярную компрессию, может вызвать TN вторичную по отношению к MS через двойную — механизм дробления, включающий воспалительную демиелинизацию и механическую демиелинизацию одних и тех же нейронов первого порядка [16].
Рис. 1Результаты нейровизуализации у репрезентативного пациента с TN вторичным по отношению к MS, возможно, из-за механизма двойного сдавливания.Трехмерное времяпролетное сканирование (TOF) магнитно-резонансной ангиографии ( a ) и трехмерное конструктивное вмешательство в установившемся состоянии (CISS) T2-взвешенное ( b ) в аксиальной плоскости демонстрирует левое сосудисто-нервное сжатие (NVC) с ассоциированным атрофия тройничного нерва. Т2-взвешенное изображение в аксиальной плоскости показывает гиперинтенсивное поражение моста в левой зоне входа корешка тройничного нерва (REZ) ( c ). Стрелка указывает тройничный нерв ( b ), а острие стрелки — демиелинизирующая бляшка ( c ).Воспроизведено из [16]
Существует широкий консенсус в отношении того, что первичным механизмом пароксизмальной боли при TN является очаговая демиелинизация первичных афферентов на входе корешка тройничного нерва в мост. Эта область представляет собой локус minoris resistentiae, поскольку именно здесь шванновские клетки замещаются олигодендроглиями с образованием миелиновой оболочки [23]. В результате демиелинизации аксоны стремятся к уровню деполяризации, что делает их гипервозбудимыми. Это, в свою очередь, вызывает эктопическое возбуждение, высокочастотные разряды и эпаптическую передачу от соседних здоровых нервных волокон [24,25,26].Возможный вторичный эффект гиперактивности первичных афферентов — это центральная сенсибилизация нейронов с широким динамическим диапазоном в ядре тройничного нерва или изменения, которые являются даже более центральными, но необходимы дополнительные исследования этих патофизиологических механизмов [27].
Очаговая демиелинизация — не единственный механизм, лежащий в основе развития пароксизмальной боли у пациентов с ТН. Немедленное облегчение боли после микроваскулярной декомпрессии нельзя объяснить процессом ремиелинизации, что предполагает возможную роль преходящего блока проводимости.Эта гипотеза была подтверждена немедленным восстановлением проводимости корешка тройничного нерва, продемонстрированным как вызванными потенциалами кожи головы, так и прямыми записями корня после микрососудистой декомпрессии [28].
Диагностические тесты
В соответствии с классификационной и диагностической системой классификации для практики и исследований, выпущенной Специальной группой по невропатической боли Международной ассоциации по изучению боли [3], диагноз вторичной TN основан на демонстрации серьезное неврологическое заболевание, которое повреждает тройничный путь и вызывает невралгию.У пациентов с TN, вторичным по отношению к MS, обычно используются нейрофизиологические методы и МРТ, чтобы получить определенные доказательства нарушения тройничного пути [18]. Хотя для оценки состояния тройничного нерва можно использовать различные нейрофизиологические методы, тестирование тройничного рефлекса имеет диагностическую специфичность и чувствительность, близкую к 90% для выявления нарушения тройничного пути у пациентов с вторичным TN [5]. Этот метод проще и менее инвазивен, чем метод вызванного потенциала, поскольку обнаружение любых отклонений указывает на лежащее в основе структурное поражение.Рефлексы тройничного нерва состоят из серии рефлекторных реакций (компоненты R1 и R2 мигательного рефлекса после электростимуляции офтальмологического отдела, SP1 и SP2 компоненты тормозного рефлекса жевательной мышцы после электростимуляции верхнечелюстного или нижнечелюстного отдела), которые оценивают функционирование. афферентов тройничного нерва со всех территорий тройничного нерва, а также центральных цепей тройничного нерва среднего мозга, моста и продолговатого мозга [29]. Тестирование тройничного рефлекса ненормально у 89% пациентов с TN вторично по отношению к MS, но только у 3% пациентов с классическим и идиопатическим TN [5].У пациентов без соответствующей бляшки на мосту и с нормальным тестом тройничного рефлекса можно предположить, является ли теоретически правдоподобным, что классическая или идиопатическая ТН может сосуществовать с РС у одного и того же пациента.
МРТ обычно используется для диагностики рассеянного склероза и выявления вторичного TN по сравнению с MS. У пациентов с TN, вторичным по отношению к MS, сканирование T2-взвешенной МРТ выявляет любые линейные бляшки в вентролатеральном мосту, расположенные между зоной входа корешка тройничного нерва и ядрами тройничного нерва и вовлекающие внутрипонтинную часть основных афферентов тройничного нерва [15, 30].Напротив, поражения ствола головного мозга у пациентов с сенсорными нарушениями тройничного нерва, связанными с РС, кроме TN (продолжающаяся боль, дизестезия или гипестезия), более рассредоточены, причем поражения, скорее всего, будут обнаружены в области, вовлекающей оральное ядро спинного мозга (рис. 2) [15].
Рис. 2Анализ на основе вокселей у пациентов с вторичным TN по отношению к MS. Модель ствола мозга на основе вокселей у пациентов с TN вторичным по отношению к MS (группа TN, n = 42) и у пациентов с сенсорными нарушениями тройничного нерва из-за MS (группа без TN, n = 29).Статистический анализ у пациентов с TN вторичным по отношению к MS показал область с очень высокой вероятностью поражения ( P <0,0001) с центром в вентролатеральном мосту между зоной входа корешка тройничного нерва и ядрами тройничного нерва, т. первичные афференты тройничного нерва. В группе без TN область с высокой вероятностью поражения ( P <0,001) соответствовала более каудальной, медиальной и дорсальной области моста с вовлечением орального подъядра тригеминального комплекса позвоночника.Осевые сечения на этом рисунке соответствуют разделам 120 и 160 атласа Шальтенбрандта. Уровень вероятности обозначен цветом. Синий указывает на незначимые области, белый - минимальный уровень значимости ( P <0,05), а красный - наивысший уровень значимости. Воспроизведено из [15]
Поскольку МРТ можно использовать для надежного исследования анатомии и сосудистых взаимоотношений тройничного нерва, она полезна для оценки сосудисто-нервного сжатия тройничного нерва в зоне входа корешка.Предыдущие исследования показали, что нервно-сосудистая компрессия, то есть с морфологическими изменениями тройничного нерва, такими как атрофия, вывих, вдавливание или уплощение, была тесно связана с симптоматической стороной у пациентов с TN с MS [16, 31]. Это открытие указывает на более сложную этиологию заболевания, по крайней мере, с двумя причинами демиелинизации у некоторых пациентов с TN с MS.
По общему признанию, МРТ-идентификация бляшки на мосту у пациентов с подтвержденным РС, вероятно, не влияет на стратегии лечения.И наоборот, МРТ-исследование нервно-сосудистого конфликта может быть важным для планирования микрососудистой декомпрессии в качестве хирургического лечения.
Лечение
Фармакологическое лечение
Фармакологическое лечение TN, вторичного по отношению к MS, является сложной задачей из-за плохой переносимости лекарств и отсутствия доказательной информации в литературе. Плацебо-контролируемых исследований нет, а существуют небольшие открытые исследования, основанные на карбамазепине (CBZ), ламотриджине, габапентине, топирамате, мизопростоле или комбинированной терапии [32,33,34,35,36,37 , 38,39,40,41,42,43].В этих сериях случаев сообщалось о потенциальной эффективности ламотриджина в качестве монотерапии или в сочетании с габапентином или карбамазепином, топираматом и габапентином. Прегабалин был протестирован в пилотном исследовании по изучению влияния на болезненные пароксизмальные симптомы у шестнадцати пациентов с РС, включая двух пациентов с ТН [35]. Ламотриджин в средней дозе 170 мг в день значительно уменьшил боль, связанную с TN, в группе из 18 пациентов с РС [33]. В недавнем проспективном открытом пилотном исследовании пять пациентов с TN, вторичным по отношению к MS, были успешно вылечены комбинированной терапией прегабалином и ламотриджином [43].Эффект топирамата был протестирован на шести пациентах с МС и ТН, резистентных к традиционной медикаментозной терапии. Пять из шести пациентов, получавших топирамат (50–300 мг / день), сообщили о полном обезболивании [36]. В трех исследованиях сообщалось об эффективности мизопростола (аналог простагландина-E1) у 28 пациентов с TN, вторичным по отношению к MS [37, 44, 45]. Редер и Арнасон сообщили, что мизопростол (300–800 мкг) облегчил боль у шести из семи пациентов, которые не ответили на традиционную фармакологическую терапию, без серьезных побочных эффектов [37].Исследовательская группа DMKG проверила действие мизопростола (600 мкг) на резистентный TN, связанный с MS. Восемнадцать пациентов завершили период исследования, и у 14 из них частота и интенсивность приступов снизилась более чем на 50%, начиная с пяти дней после начала лечения. У трех пациентов наблюдались только легкие и преходящие побочные эффекты, связанные с приемом лекарств [45]. Согласно международным рекомендациям [18], недостаточно доказательств, подтверждающих или опровергающих эффективность любого лекарства при лечении боли при TN, вторичной по отношению к MS.Однако общепризнано, что терапия первой линии является фармакологической и основана, как и при классической и идиопатической TN, на применении блокаторов натриевых каналов, то есть CBZ и окскарбазепина (OXC) [46, 47]. Эти препараты блокируют потенциал-управляемые натриевые каналы частотно-зависимым образом и, следовательно, снижают их частоту срабатывания потенциала действия. Плацебо-контролируемые исследования с участием пациентов с классическим и идиопатическим TN продемонстрировали эффективность CBZ [48, 49], при этом количество пациентов, которые необходимо лечить для получения значимого обезболивания, составляет 1 балл.7–1,8 [50]. Однако эта эффективность при классической и идиопатической TN снижается из-за переносимости, при этом количество, необходимое для нанесения вреда, составляет 3,4 для незначительных нежелательных явлений и 24 для тяжелых нежелательных явлений [51, 52]. Наиболее частые побочные эффекты затрагивают центральную нервную систему и включают сонливость, головокружение и нарушение осанки. OXC имеет сравнимую эффективность с CBZ, но с большей переносимостью [53] (за исключением риска гипонатриемии) и более низким потенциалом лекарственного взаимодействия [54, 55].При TN, вторичной по отношению к MS, многие пациенты никогда не переходят к режиму, необходимому для обезболивания, из-за невыносимых побочных эффектов. CBZ и OXC могут приводить к побочным эффектам, имитирующим обострение заболевания, и внезапное начало или внезапное ухудшение общих симптомов рассеянного склероза может, следовательно, ошибочно лечиться внутривенными стероидами [32, 56]. Как и при классической и идиопатической TN, эти препараты можно комбинировать с ламотриджином, баклофеном, прегабалином или габапентином у пациентов, которые не могут получить полную дозу CBZ или OXC из-за побочных эффектов [57].
Пациенты, страдающие постоянной болью между пароксизмами, более устойчивы к CBZ и OXC [57]. Эти препараты производят частотно-зависимый блок потенциал-управляемых натриевых каналов и, таким образом, снижая частоту возбуждения потенциала действия, они эффективно уменьшают приступообразную боль; однако они оказывают гораздо менее положительное влияние на сопутствующую стойкую боль. Согласно клиническому опыту, габапентиноиды и антидепрессанты могут быть более эффективными при стойкой, чем при пароксизмальной боли, и их часто пробуют в качестве дополнения к OXC или CBZ у пациентов с атипичной формой TN с сопутствующей стойкой болью [57].Однако ни одно исследование не оценивало напрямую эффективность этой комбинации у пациентов с постоянной болью, и нет никаких доказательств, подтверждающих или опровергающих ее использование в клинической практике [57].
В недавнем исследовании фазы 2А изучали эффективность нового селективного блокатора натриевых каналов 1.7 у пациентов с классическим ТН [58]. Этот новый препарат, нацеленный на ноцицептивные афференты натриевых каналов и не влияющий на ЦНС, вероятно, будет переноситься лучше, чем CBZ и OXC.
Хирургическое лечение
Хотя роль хирургического вмешательства в лечении вторичной TN по отношению к MS остается неопределенной [18], в целом принято считать, что пациенты, которые не реагируют на требуемую терапевтическую дозу или не могут ее достичь, должны быть проинформированы о наличии хирургия [22, 59, 60].Опубликованные результаты по серии случаев TN пациентов с MS показывают, что хирургические процедуры у таких пациентов, как правило, менее эффективны, чем у пациентов с классическим и идиопатическим TN [61, 62, 63]. Однако большинство доступных нейрохирургических исследований являются ретроспективными и не требуют независимой оценки результатов.
Снижение долгосрочной пользы по сравнению с пациентами с классическим и идиопатическим ТН, а также возникновение потенциально серьезных нежелательных явлений предполагают, что хирургические процедуры следует использовать только для пациентов с лекарственной устойчивостью.Некоторые авторы предположили, что постоянная боль у пациентов с ТН связана с худшим исходом после хирургического вмешательства [47, 51], но этот вывод все еще остается спорным. Хирургические процедуры включают периферические поражения дистальнее ганглия, чрескожные методы гассерианского ганглия, стереотаксическую радиохирургию и микрососудистую декомпрессию в задней черепной ямке [64, 65, 66]. К первой группе хирургических методов относятся периферические поражения терминальных нервов тройничного нерва при их выходе из лицевых костей: неврэктомия, инъекции алкоголя, радиочастотные поражения или криоповреждения.Эти процедуры обычно хорошо переносятся, но ни один из этих методов никогда не подтверждался адекватными испытаниями [67].
Чрескожные поражения ганглиев включают термокоагуляцию с помощью радиочастоты, химические поражения путем инъекции высококонцентрированного глицерина и механическое сжатие путем надувания баллона. Несмотря на то, что результаты различаются в разных сериях случаев, убедительного преимущества какого-либо хирургического метода у этой категории пациентов не выявлено [68]. Основными рисками всех процедур чрескожного поражения ганглиев являются прокалывание верхней челюстной артерии и твердой мозговой оболочки, покрывающей пещеру Меккеля, с различными возможными последствиями, от ожога глазодвигательного нерва до инфузии глицерина в ликвор средней черепной ямки.Дефицит сенсорной функции тройничного нерва почти неизбежен; они обычно преходящи при сжатии баллона и инъекции глицерина и более серьезны и продолжительны после радиочастоты [68, 69].
В нескольких исследованиях с последующим наблюдением более одного года изучали роль хирургических вмешательств, направленных на повреждение гассерианского ганглия. Процедуры выполнялись химически путем инъекций глицерина [61, 70,71,72], механически путем сжатия баллона [73,74,75,76] или термически путем радиочастотной термокоагуляции [64, 77,78,79].Хотя большинство пациентов, включенных в эти исследования, сообщили о полном облегчении острой боли после процедур поражения, частота рецидивов во время последующего наблюдения и частота нежелательных явлений широко варьировались (Таблица 1). В серии случаев, проведенных Мохаммадом-Мохаммади и его коллегами, в общей сложности 96 пациентов прошли 277 процедур для лечения вторичного по отношению к РС TN, включая чрескожную инъекцию глицерина, баллонные компрессии, стереотаксическую радиохирургию, радиочастотную термокоагуляцию и микрососудистую декомпрессию.Симптомы рецидивировали у 66% пациентов, и 181 процедура была проведена для устранения рецидива симптомов. В качестве начальной процедуры баллонное сжатие имело самый высокий начальный безболезненный ответ и средние безболезненные интервалы, после чего следовала инъекция глицерина [59]. Существенных различий в частоте осложнений, связанных с процедурами поражения, нет. Таким образом, каждый пациент должен быть полностью проинформирован о преимуществах и ограничениях каждой процедуры, чтобы хирург мог выбрать наиболее подходящую из них в качестве альтернативного варианта лечения вторичного TN по отношению к MS.
Таблица 1 Резюме исследований, посвященных методам ганглиолиза и радиохирургии гамма-ножом у пациентов с невралгией тройничного нерва, связанной с рассеянным склерозомВ других исследованиях с периодом наблюдения более одного года изучалась роль стереотаксической радиохирургии у пациентов с TN вторичным по отношению к MS [65, 80,81,82,83]. Вероятность избавления от боли без приема лекарств через пять лет и частота побочных эффектов до сих пор не ясны. В одной серии случаев ТН пациентов с РС, перенесших стереотаксическую радиохирургию, только 38% пациентов все еще не болели без лекарств через пять лет.Частота осложнений, состоящих из сенсорных нарушений тройничного нерва, варьировала от 5 до 57% [84]. Недавний ретроспективный обзор отдаленных результатов с участием 42 пациентов показал, что доля пациентов с обезболивающим после стереотаксической радиохирургии составила 62%, 29%, 22% и 13% через 1, 3, 5 и 7 лет [85] . В отличие от других видов вмешательства, обезболивающий эффект стереотаксической радиохирургии проявляется не сразу и обычно требуется от 6 до 8 недель. Другой вопрос — надежность и точность методов определения точных координат корня тройничного нерва непосредственно перед его входом в мост, где должны коллимироваться пучки излучения.С другой стороны, стереотаксическая радиохирургия связана с более низким уровнем нежелательных явлений, чем процедуры на гассерианских ганглиях. Таким образом, эти два метода можно рассматривать как ценные альтернативы для лечения вторичного TN по сравнению с MS, при этом выбор между ними основывается на предпочтениях пациента и хирурга. В ретроспективных исследованиях сравнивалась эффективность стереотаксической радиохирургии и процедур на гассерианских ганглиях [70, 86]. Эти исследования показали, что пациенты, получавшие процедуры на гассериановом ганглии, испытывают немедленное облегчение боли и не нуждаются в приеме препаратов TN в течение более длительных периодов времени, чем пациенты, получавшие стереотаксическую радиохирургию.В недавнем исследовании с участием небольшой выборки пациентов радиочастотная термокоагуляция и стереотаксическая радиохирургия обеспечивали первоначальное облегчение боли у 71% пациентов. Со временем 60% пациентов с радиочастотной термокоагуляцией и 29% пациентов, подвергшихся стереотаксической радиохирургии, потребовали дополнительных процедур для получения удовлетворительного обезболивания [87].
Традиционное мнение о том, что РС является абсолютным противопоказанием к микрососудистой декомпрессии из-за предполагаемой исключительной причинной роли демиелинизирующего поражения, поражающего зону входа корешка тройничного нерва, противоречит некоторым исследованиям, подтверждающим роль компрессии сосудов у пациентов с РС [22 , 88, 89].Нейроваскулярная компрессия может выступать в качестве сопутствующего механизма, который приводит к очаговой демиелинизации первичных афферентов около входа корешка тройничного нерва в мост. Эта гипотеза подтверждается тем фактом, что тяжелая нервно-сосудистая компрессия в зоне входа корешка тройничного нерва обнаруживается у большинства пациентов во время операции (от 50% до 100% пациентов с TN вторичной по отношению к МС) [20, 90, 91]. Микроваскулярная декомпрессия у пациентов с классической ТН дает немедленное облегчение боли у большинства пациентов.Однако при применении к пациентам с TN вторичным по отношению к MS, этот метод обычно считается менее эффективным, чем у пациентов с классическим TN. Действительно, по прошествии пяти лет менее 50% пациентов в серии случаев, описанной Броджи, и 15% пациентов в серии случаев, описанной Ариаем, все еще не болели (по сравнению с примерно 80% пациентов без боли после операции по поводу классической хирургии). TN). Частота нежелательных явлений микрососудистой декомпрессии очень низка. В двух вышеупомянутых сериях случаев только один пациент страдал от длительного заболевания (паралич лицевого нерва).В более крупных сериях случаев Баркера и др. При микроваскулярной декомпрессии у пациентов с классической ТН частота нежелательных явлений также была низкой, но включала смерть (0,2%), инфаркт ствола мозга (0,1%), гематому и отек мозжечка (0,5%) и тяжелое или постоянное повреждение черепных нервов (3%). ). Эта серьезная хирургическая процедура требует общей анестезии, интубации и трепанации черепа. Учитывая серьезный характер некоторых из зарегистрированных нежелательных явлений, важна тщательная информация о пациентах до операции [92].
Снижение эффективности микрососудистой декомпрессии при TN вторично по отношению к MS указывает на решающую роль демиелинизирующей бляшки на мосту у большинства пациентов с этой формой TN; тем не менее, наблюдение, что эта хирургическая процедура все еще эффективна для многих пациентов, подтверждает участие нервно-сосудистой компрессии при TN вторично по отношению к MS.С другой стороны, мы не можем исключить, что во время микроваскулярной декомпрессии манипуляции с корнем тройничного нерва могут быть достаточно травматичной процедурой, чтобы нарушить паросистическое поведение аксонов при разряде. Прежде чем делать окончательные выводы, мы должны дождаться дальнейших высококачественных доказательств, демонстрирующих, что микроваскулярная декомпрессия действительно является эффективным методом.
