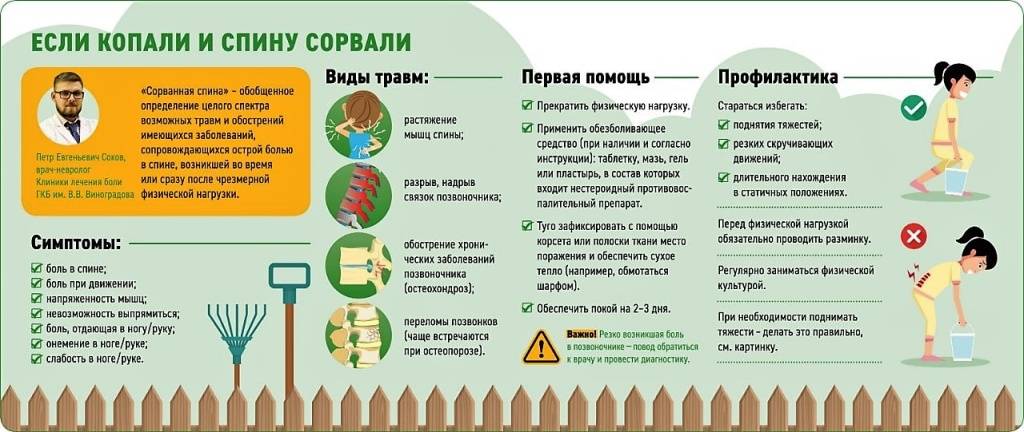
Боль и тяжесть в левом подреберье
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль и тяжесть в левом подреберье: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Левым подреберьем называют область передней брюшной стенки, находящуюся ниже левой реберной дуги. Для понимания причин развития боли в левом подреберье необходимо знать, какие органы проецируются на область передней брюшной стенки.
Желудок – отдел желудочно-кишечного тракта, представляющий собой мышечный мешок. Здесь вырабатывается желудочный сок, основными компонентами которого являются соляная кислота, пепсин (фермент, расщепляющий белки) и муцин (слизь, защищающая стенки желудка от агрессивного воздействия соляной кислоты).
Селезенка – это орган иммунной системы. Содержание лимфоцитов в селезенке достигает 85% общего числа клеток, что составляет почти 25% всех лимфоцитов в организме. Порядка 50% лимфоцитов селезенки представлены B-клетками – от них и зависит гуморальный иммунитет. Таким образом, именно селезенка наряду с лимфатическими узлами является органом, обеспечивающим гуморальный иммунитет. Кроме того, в селезенке происходит разрушение старых и аномальных эритроцитов, тромбоцитов, что способствует обновлению клеточного состава крови.
У новорожденных детей в область левого подреберья, помимо желудка и селезенки, может проецироваться левая доля печени. Это связано с тем, что печень занимает у младенцев практически весь эпигастрий.
Это связано с тем, что печень занимает у младенцев практически весь эпигастрий.
Разновидности боли и тяжести в левом подреберье
Боль и тяжесть в левом подреберье может носить острый или хронический характер. Выделяют боли тянущие, тупые, распирающие, спастические, «кинжальные», стреляющие.
В зависимости от наличия провоцирующего фактора боль может быть спонтанной, а может развиваться во время приема пищи или в результате голода, физической нагрузки, перенесенного эмоционального стресса.
По механизму развития выделяют боли спастические, дистензионные, перитонеальные и сосудистые.
Возможные причины боли и тяжести в левом подреберье
Причиной появления боли является раздражение болевых рецепторов, располагающихся в органах брюшной полости, в брюшине (серозной оболочке, выстилающей полость живота изнутри и переходящей на органы брюшной полости), в стенке брюшной полости. Спастические боли возникают по причине неконтролируемого стойкого напряжения гладкой мускулатуры стенки полого органа, например, желудка.
Спазм мышц может быть спровоцирован воздействием агрессивной среды желудочного содержимого на стенку органа, активацией структур вегетативной нервной системы.
Причиной развития дистензионной боли становится чрезмерное растяжение полого органа изнутри его содержимым, что может случиться при употреблении избыточного количества пищи или нарушении эвакуации содержимого из желудка по причине нарушения моторики или какого-либо механического препятствия в выходном отделе желудка.
Перитонеальные боли появляются вследствие раздражения брюшины. Брюшина – это тонкая пленка, покрывающая изнутри стенки брюшной полости и располагающиеся в ней органы (часть – полностью, другие – с нескольких сторон). В результате воспалительного процесса в стенке органа развивается местный перитонит – воспаление брюшины, что сопровождается болевым синдромом.
Наконец, причиной сосудистой боли становится гибель клеток из-за недостаточного кровотока в каком-либо органе. Нарушение кровотока чаще всего обусловлено закупоркой сосуда (артерии или вены) сгустком крови (тромбом).
Нарушение кровотока чаще всего обусловлено закупоркой сосуда (артерии или вены) сгустком крови (тромбом).
Заболевания, приводящие к боли и тяжести в левом подреберье
Одной из наиболее частых причин развития боли в левом подреберье является патология желудка.
Бактерия Helicobacter pylori, длительно присутствуя в организме, может приводить и к более грозным заболеваниям – язвенной болезни желудка и двенадцатиперстной кишки, а в ряде случаев – к опухолевому поражению желудка.
Тяжесть и боль в области левого подреберья, часто в сочетании с болью за грудиной, могут свидетельствовать о наличии гастроэзофагеального рефлюкса (забросе желудочного содержимого обратно в вышележащий пищевод).
Нарушение эвакуации пищи из желудка чаще встречается у детей на первом году жизни по причине пилороспазма и пилоростеноза (преходящего или постоянного органического нарушения проходимости пилорического – выходного – отдела желудка). У взрослых это состояние может быть вызвано новообразованиями, которые становятся механическим препятствием для пищи как в желудке, так и в кишечнике.
Среди патологических состояний селезенки, которые могут приводить к появлению боли в левом подреберье, стоит выделить ее увеличение (спленомегалию) и нарушение кровоснабжения (инфаркт селезенки).
Спленомегалия развивается при различных инфекционных заболеваниях, болезнях системы крови, в т.ч. лейкозах, а также при циррозе печени. Причиной инфаркта селезенки является тромбоз ее сосудов, который возникает на фоне состояний, характеризующихся повышением свертываемости крови. Отдельно стоит сказать о травматических разрывах селезенки, которые также приводят к развитию болевого синдрома, однако врача в первую очередь будет волновать массивное жизнеугрожающее внутрибрюшное кровотечение из поврежденного органа.
Важно помнить о том, что из-за близости расположения сердца к данной области боль в левом подреберье может развиваться по причине поражения сердечной мышцы – инфаркта миокарда.
К каким врачам обращаться при боли и тяжести в левом подреберье
При появлении боли и чувства тяжести в области левого подреберья следует обратиться к
терапевту
или
педиатру
. После опроса, клинического осмотра и назначения ряда лабораторно-инструментальных исследований пациент может быть направлен к узким специалистам —
гастроэнтерологу
, гематологу, диетологу.
Следует помнить, что остро возникшая интенсивная боль в левом подреберье, особенно при наличии предшествующей травмы или язвенной болезни, может быть симптомом острой хирургической патологии.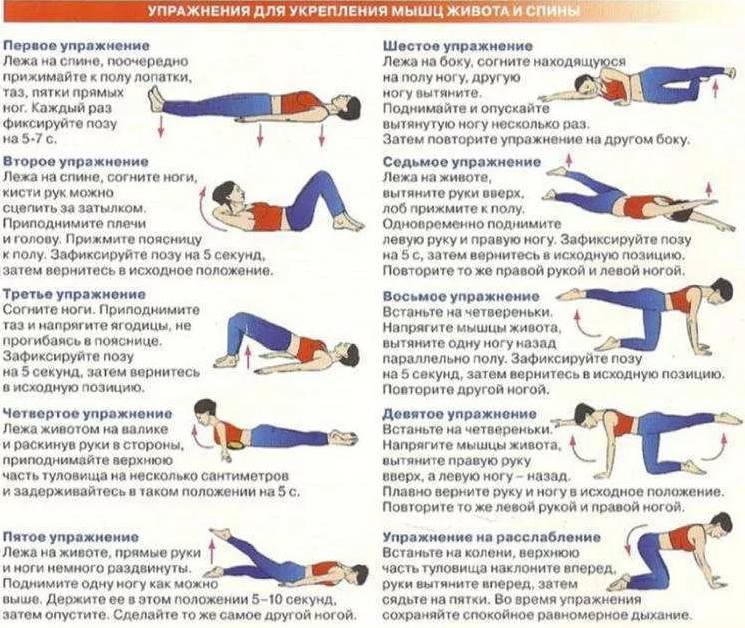
В этом случае показана экстренная консультация
хирурга
или вызов бригады скорой помощи.
Диагностика и обследования при боли и тяжести в левом подреберье
Выявление причины боли и тяжести в области левого подреберья основывается на данных объективного врачебного осмотра и вспомогательных данных лабораторно-инструментальных исследований. К ним относятся:
- клинический анализ крови с определением лейкоцитарной формулы, необходимый для исключения анемии, болезней крови, а также воспалительных процессов в организме;
Что делать при появлении боли и тяжести в левом подреберье
Состояние, когда пациент испытывает боль и тяжесть в левом подреберье, требует обращения за медицинской помощью. До установления диагноза рекомендуется придерживаться диеты, которая должна включать механически (пюре, суфле), химически (исключить чересчур острую, соленую, пряную пищу) и термически щадящую пищу.
В случае развития острого болевого синдрома (часто описываемого пациентом как «кинжальная» боль) выраженной интенсивности следует незамедлительно вызвать скорую помощь для доставки пациента в ближайший хирургический стационар.
Лечение при боли и тяжести в левом подреберье
Лечение направлено на подавление основного патологического процесса. В случае заболеваний желудка крайне важна достаточно строгая диета с обязательным соблюдением режима питания. Если повышена кислотность желудочного сока, применяют лекарственные препараты, подавляющие выработку соляной кислоты, защищающие слизистую желудка. При выявлении инфекции Helicobacter pylori пациенту назначается антимикробная терапия. В случае перфорации желудка, разрыва селезенки требуется экстренное хирургическое вмешательство.
Источники:
- Струтынский А.В., Баранов А.П., Ройтберг Г.Е., Гапоненков Ю.П. Основы семиотики заболеваний внутренних органов (+ DVD-ROM)
-
Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению инфекции Helicobacter pylori у взрослых / под ред.
- Чулкова С.В., Стилиди И.С., Глухов Е.В., Гривцова Л.Ю., Неред С.Н., Тупицын Н.Н. Селезенка — периферический орган иммунной системы. Влияние спленэктомии на иммунный статус. Вестник РОНЦ им. Н.Н. Блохина РАМН. Т. 25, № 1-2, 2014. С. 21-25.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
причины, симптомы, лечение, что делать при острых болях
Если человек говорит: «У меня — боли в животе», то важно понимать: за болью в животе могут скрываться проблемы любых органов брюшной полости, забрюшинного пространства, малого таза.
Если человек говорит: «У меня — боли в животе», то важно понимать: за болью в животе могут скрываться проблемы любых органов брюшной полости, забрюшинного пространства, малого таза.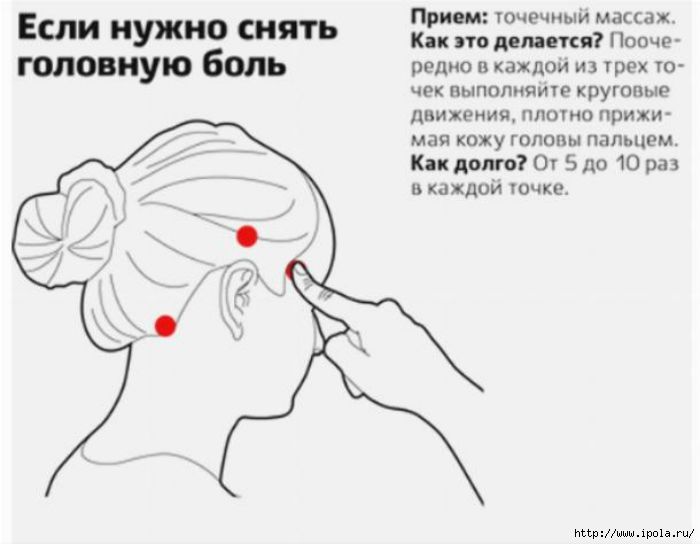 В живот болезненными ощущениями могут отдавать кишечник (подвздошная, тощая, толстая, сигмовидная, ободочная, поперечная кишка), аппендикс, желудок, печень, двенадцатиперстная кишка, селезёнка, мочеточники, почки, мезентериальные (брыжеечные) сосуды кишечника. Поэтому патологии могут быть гастроэнтерологического, хирургического, гинекологического, урологического характера.
В живот болезненными ощущениями могут отдавать кишечник (подвздошная, тощая, толстая, сигмовидная, ободочная, поперечная кишка), аппендикс, желудок, печень, двенадцатиперстная кишка, селезёнка, мочеточники, почки, мезентериальные (брыжеечные) сосуды кишечника. Поэтому патологии могут быть гастроэнтерологического, хирургического, гинекологического, урологического характера.
Виды боли
Боли в животе бывают очень разными:
- Острыми и хроническими. Острые боли возникают внезапно, хронические – развиваются постепенно, их интенсивность нарастает пошагово – иногда на протяжении нескольких недель. При этом особую разновидность образуют хронически-рецидивирующие боли в животе. Они могут внезапно давать о себе знать, а затем также внезапно проходить и возобновляться спустя некоторый отрезок времени.
- Тоническими и клоническими. При тонических болях сильно напряжены мышцы, на животе появляются уплотнённые участки наблюдается неконтролируемое сокращение мышц.
 Тонические же боли сопровождаются достаточно ритмичными спастическими спазмами.
Тонические же боли сопровождаются достаточно ритмичными спастическими спазмами. - Жгучими (режущими) и ноющими – напоминающими чувство голода.
Локализацией болей могут выступать брюшная полость, подреберье, зоны над или под ними.
Симптомы
У человека, который жалуется на боли в животе, симптоматика может быть различной. Чаще всего она проявляется в виде спазмов, колик.
- Колики –приступы, прежде всего колющей (отсюда и название) боли. При колите у человека колит в обоих боках, при аппендиците или воспалении яичников – в нижней части живота, при отравлении локализация колик может быть в разных частях живота и чаще всего появляется дополнительный симптом (рвота, понос).
- Спазмы – боли, которые сопровождаются непроизвольным сокращением мышц. При этом кожный покров бледнеет. Из-за боли человек может терять сознание. Если спазмы – при воспалительных заболеваниях кишечника, желудка они сопровождаются лихорадкой.
 На проблемы гинекологического характера указывают спазмы, сопровождающиеся кровотечением.,
На проблемы гинекологического характера указывают спазмы, сопровождающиеся кровотечением., - Ангинозная боль – неприятное ощущение с сильным ощущением жжения.
- Резкая боль в зоне выше пупка – распространённое явление при аппендиците.
- Чувство «распирания» в пояснице может указывать на проблемы с толстой кишкой
- Цикличные боли (то усиливаются, то утихают) – характерные симптомы при заболеваниях мочевого пузыря, кишечника.
- Боль, сопровождающаяся сильным газообразованием, указывает на неправильную работу толстой кишки.
- Болевые ощущения на фоне зуда ануса – симптомы поражения прямой кишки.
- Неприятные ощущения в животе, усиливающиеся в состояние покоя и исчезающие при движении – результат проблем кровообращением.
Причины
Какие причины болей в животе, нарушений работы органов брюшной полости и забрюшинного пространства?
Причиной колик могут выступать аппендицит, воспаление яичников (в этих случаях колики в нижней части живота), отравление, колит. При колите у человека колит в обоих боках. Если колики схваткообразные и при этом локализуются и в области живота, и в пояснице боль при этом – более интенсивная, причина чаще всего – в мочекаменной болезни, травмах почек или пиелонефрите. Колики в районе пупка могут быть ответной реакцией на раздражители чувствительных брыжеечных сплетений кишечника.
При колите у человека колит в обоих боках. Если колики схваткообразные и при этом локализуются и в области живота, и в пояснице боль при этом – более интенсивная, причина чаще всего – в мочекаменной болезни, травмах почек или пиелонефрите. Колики в районе пупка могут быть ответной реакцией на раздражители чувствительных брыжеечных сплетений кишечника.
Среди распространённых причин приступообразных спазмов – кишечная непроходимость, гастродуоденит. А за спазмами при мочеиспускании у женщин чаще всего стоит эндометриоз матки.
Если боли в животе сопровождаются повышенным газообразованием, частыми позывами к дефекации, то причина чаще всего будет связана с заболеваниями толстой кишки.
Ели боли в животе – ангинозные, и при этом пациента беспокоит выразительное чувство жжения – причина чаще всего гастрит (воспаление слизистой желудка) или панкреатит (воспаление поджелудочной железы). Если же боли и жжение сопровождаются сильным напряжением мышц брюшной стенки, а человек жалуется на то, что давит в груди, причина может быть связана с патологиями сердца: в частности, такие боли характерны для 60% пациентов с инфарктом миокарда.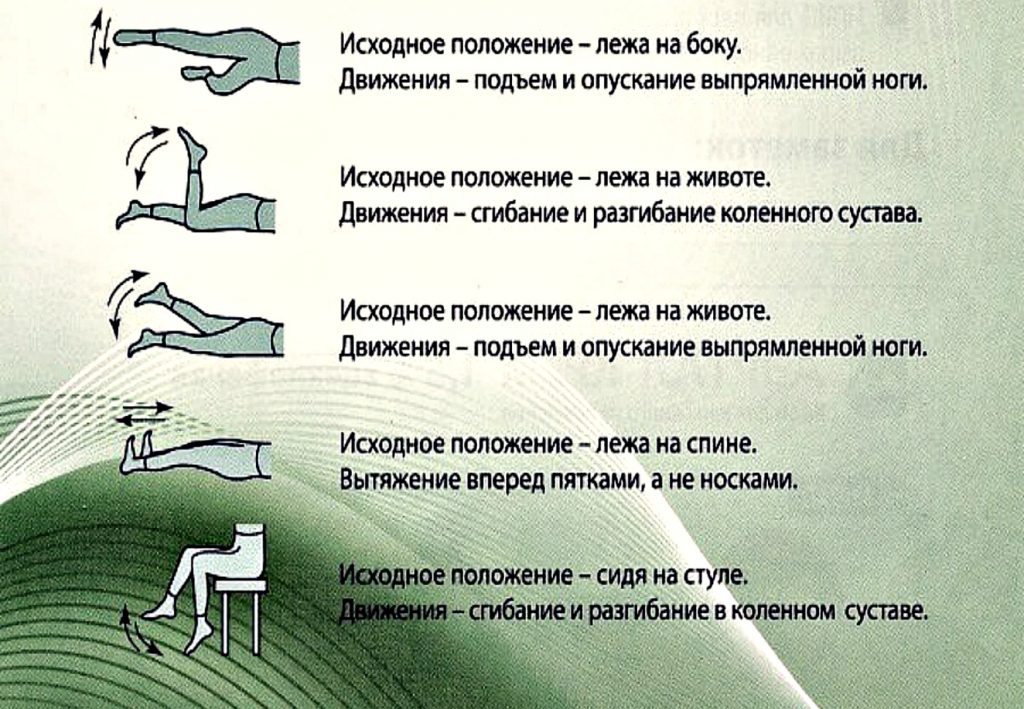
Причиной болей в животе, сопровождающихся субфебрильной температурой (длительное время температура держится на уровне 37,1—37,5 °C) чаще всего выступают воспалительные заболевания кишечника.
Заболевания
Чаще всего за болями в животе стоят заболевания кишечника, желудка, поджелудочной железы, проблемы с желчным пузырём, а также образовавшиеся грыжи.
Заболевания кишечника- Язвенный колит – диффузное воспаление. Поражается слизистая прямой кишки. При начальных формах язвенного колита воспаление затрагивает только проксимальный отдел (вход в кишечник), при запущенных – проблемы касаются всей толстой кишки. При прогрессировании, обострении заболевания пациент чувствует резкое ухудшение самочувствия, у него начинается интоксикация организма, учащается пульс, в каловых массах в большинстве случаев появляется кровь. Если болезнь не лечить, то организм может отравить сам себя, может развиться перитонит — поражение брюшной полости, создающий угрозу жизни.

- Энтерит. Воспаляется тонкая кишка. На первых порах болезнь «маскируется» под отправление, а часто является сопровождением этой проблемы. Если болезнь начать лечить несвоевременно, то функции тонкой кишки нарушаются. Пища начинает плохо всасываться стенками кишечника. Нарушаются процессы переваривания.
- Болезнь Крона. Воспалиться может как один, так и несколько участков кишечника. Но при этом практически всегда всего воспаление затрагивает место соединения толстой и тонкой кишки. Одним из самых неприятных моментов является то, что воспаление затрагивает всю толщину стенки, а осложнением заболевания является синдром кишечная непроходимость, лечение которой требует принятие комплекса мер, связанных с симуляцией моторики и восстановление работы кишечника.
- Дисбактериоз – нарушение микрофлоры кишечника. В кишечнике сокращается количество полезных бактерий, и развивается патогенная микрофлора. В итоге возникает газообразование, человек не может переварить пищу, нарушается стул.
 Очень часто развитие дисбактериоза – следствие некорректной терапией антибиотиками либо реакция на стресс.
Очень часто развитие дисбактериоза – следствие некорректной терапией антибиотиками либо реакция на стресс.
Болезни поджелудочной железы
- Панкреатит. Самое распространённое заболевание, касающееся поджелудочной железы, это панкреатит. При воспалении поджелудочной железы человек ощущает сильный дискомфорт в верхней части живота, организму становится сложно переваривать белки, жиры. Часто в быту в этом случае говорят: «Не хватает ферментов». И это действительно отражает реальную картину. У поражённой поджелудочной железы существенно уменьшена выработка липазы, химотрипсина, трипсина.
- Муковисцидоз – заболевание, которое нарушает работу поджелудочной железы и органов дыхания. Является патологией не воспалительного характера. Причина – в наследственных факторах. Осложнением заболевания может стать образование язвы двенадцатиперстной кишки.
Одни из самых распространённых заболеваний, которые затрагивают лиц всех возрастов, сопровождаются болями в животе – это патологии желудка, особенно её слизистой. Лидеры–гастрит, язва, гастроэзофагеальная рефлюксная болезнь.
Лидеры–гастрит, язва, гастроэзофагеальная рефлюксная болезнь.
- Гастрит. Представляет собой воспаление слизистой оболочки желудка. Воспалятся может весь желудок или отдельные его участки. При гастрите преобладают боли с жжением, спазмы. Пациента беспокоит дискомфорт после еды, чувство заполненного желудка либо, напротив, «подсасывание» и постоянное чувство голода. Спутники заболевания в острой стадии – рвота и тошнота.
- Язва желудка. Боли возникают на фоне характерных язвенных повреждений слизистых желудка. Выражены диспепсические явления: тяжесть в желудке, чувство перенасыщения желудка, рези в подложечной области.
- Гастроэзофагеальная рефлюксная болезнь (в народе – «рефлюкс»). Заболевание связано с ослаблением клапана между желудком и пищеводом. Результат такого ослабления – боль, сопровождающаяся изжогой. Очень часто гастроэзофагеальная рефлюксная болезнь появляется у пациентов, которые уже сталкивались с гастритом или язвой желудка.

Грыжи
Часто боли в животе вызваны брюшинными грыжами. Они могут быть пупочными, паховыми, диафрагмальными. Пупочные грыжи чаще образуются во время беременности либо в послеродовый период, паховые – при чрезмерных нагрузках, диафрагмальные грыжи – дефекты брюшной стенки, которые образуются как реакция на неправильную работу кишечника, некорректно подобранный корсет, подъём тяжестей. Коварство диафрагмальных грыж состоит в том, что на начальной стадии заболевании человек полагает что у него типичный гастрит – с изжогой и отрыжкой, но традиционная терапия лечения не даёт, а УЗИ показывает – причина не в воспалении желудка, а именно в наличии грыжи. В тоге для борьбы с патологией требуется не снятие воспаления, устранение спазмов, а хирургическое лечение, которое направлено на укрепление брюшной стенки.
Заболевания желчного пузыря и желчевыводящих протоков
Особую группу составляют заболевания, связанные с желчным пузырём и желчным протоком.
- Холангит.
 Воспаление желчевыводящих протоков. Боль нестерпимая. Преимущественно – в правом боку. Затрудняется тем, что требует не только быстрого снятия приступа самих болей, но и нормализации кровяного давления.
Воспаление желчевыводящих протоков. Боль нестерпимая. Преимущественно – в правом боку. Затрудняется тем, что требует не только быстрого снятия приступа самих болей, но и нормализации кровяного давления. - Холецистит. Острые боли на фоне приёма жирной пищи. Нередко за самой болью следует рвота с примесью желчи. Может беспокоить метеоризм (газообразование) и рвота.
- Желчекаменная болезнь – образование в желчи твёрдых структур – камней. Боли при заболевании приступообразные. Особенно, если камни передвигаются по желчному пузырю и протокам.
Противопоказания
Неверная постановка диагноза, чревата тем, что лечение не просто будет бесполезно, а спровоцирует тяжёлые осложнения. Ведь многие лекарства, физиотерапевтические методики, эффективные при одних заболеваниях, сопровождающихся болями в животе – это строгие противопоказания для других заболеваний со схожей симптоматикой.
Например, если ряд лекарств, назначаемых при панкреатите, назначить пациентам с печёночной коликой, реакция может быть непредсказуемой. А лечение ряда болезней желудка антибиотика может вызвать серьёзный дисбактериоз.
А лечение ряда болезней желудка антибиотика может вызвать серьёзный дисбактериоз.
А абсолютным противопоказаниям при возникновении болей в животе, желудке является самолечение – особенно самостоятельное принятие решения принять обезболивающее средство или спазмолитик. Если, например, такие препараты употребит человек, у которого воспалился аппендикс, то на время последует облегчение. Но это будет не помощь, а лжепомощь себе. Нередки случаи, когда у пациентов, которые несвоевременно попадали, к хирургу для удаления аппендицита, начинался некроз тканей соседних органов.
Ни в коем случае без постановки диагноза нельзя хвататься даже за, казалось бы, «безобидные» средства для борьбы повышенной кислотностью. То, что кажется просто выбросом избытка соляной кислоты и воспалением желудка может оказаться симптомом совершенно другого заболевания, например, инфаркта.
Также при болях в животе при невыясненном диагнозе нельзя прикладывать грелку с горячей водой. При ряде патологий тепло только ускоряет воспалительный процесс, активизирует кровотечение.
Обследования
Эффективное обследование пациента, которого беспокоят боли в животе, состоит из опроса, прощупывания живота, лабораторной, функциональной диагностики.
Для постановки диагноза врачу важны малейшие детали. Например, очень многое при болях в животе может прояснить даже элементарная оценка кала.
- Твердые комки («овечий» кал) частый спутник колита, удлинения сигмовидной кишки, язвы желудка.
- Водянистый стул часто сопровождает отравления, инфекционные заболевания.
- При паразитарном заболевании (наличии глистов в кишечнике), дисбактериозе частицы кала, как правило очень рыхлые.
Также для выбора инструмента, технологии диагностики важен устный опрос пациента. Врач уточняет у пациента, как долго длится боль, есть ли приступы, что именно вызывает боль – физические движения, посещение туалета, приём пищи, приём определённой позы.
Диагностика
Особенно для выявления причины заболевания и нахождения методов лечения при патологиях брюшной полости ценны следующие виды исследований:
- УЗИ брюшной полости.
 Одна из наиболее оперативных мер при диагностике заболеваний органов брюшной полости и малого таза, выявлении причины болей в животе – ультразвуковая диагностика. С помощью УЗИ можно выявить патологии печени, желчного пузыря, селезёнки, почек, матки, яичников. Многие задаются вопросом: а виден ли на УЗИ желудок и кишечник. Желудок с помощью УЗИ обследовать нельзя, кишечник — частично. Если аппаратура – с хорошим разрешением на ней, например, видны объёмные образования в этой области.
Одна из наиболее оперативных мер при диагностике заболеваний органов брюшной полости и малого таза, выявлении причины болей в животе – ультразвуковая диагностика. С помощью УЗИ можно выявить патологии печени, желчного пузыря, селезёнки, почек, матки, яичников. Многие задаются вопросом: а виден ли на УЗИ желудок и кишечник. Желудок с помощью УЗИ обследовать нельзя, кишечник — частично. Если аппаратура – с хорошим разрешением на ней, например, видны объёмные образования в этой области. - ФГДС (гастроскопия, зондирование, глотание «кишки) — метод диагностики, с помощью которого можно получить объективную картину о состоянии желудка, двенадцатиперстной кишки, пищевода. При необходимости можно сразу провести экспресс-тест на Хеликобактер пилори (Helicobacter pylori) (является причиной развития язвы), сделать цитологию и биопсию – для исключения онкологической природы заболевания, определить «кислотность».
- Рентген. Давний, но до сих пор практикуемый способ диагностики.
 Может применяться как экстренная мера для обследования желудка, если по каким-то причинам нельзя сделать ФГДС. Кроме того, рентген информативен при выявлении заболеваний, сопровождающихся симптоматикой кишечной непроходимости. В зависимости от характера болей и жалоб пациента может применяться традиционный рентген или рентген с контрастным усилением (ирригоскопия).
Может применяться как экстренная мера для обследования желудка, если по каким-то причинам нельзя сделать ФГДС. Кроме того, рентген информативен при выявлении заболеваний, сопровождающихся симптоматикой кишечной непроходимости. В зависимости от характера болей и жалоб пациента может применяться традиционный рентген или рентген с контрастным усилением (ирригоскопия). - МРТ – прогрессивный метод диагностики при травмах живота, увеличении печени, неинформативной картине брюшной полости при УЗИ (например, из-за сильного метеоризма).
- Колоноскопия. Один из наиболее точных методов для обследования кишечника. Осуществляется с помощью фиброколоноскопа. С помощью прибора можно исследовать все – даже самые сложные участки, включая внутреннюю поверхность толстой кишки.
- Холесцинтиграфия. Изотопное исследование. Проводится с применением радио фармакологическим препаратом. Информативно при проблемах с желчным пузырём и желчными протоками.
- Анализ крови, мочи и канала.
 В анализе крове особый акцент делается на СОЭ (по скорости оседания эритроцитов можно определить воспаление), биохимические показатели, кала же при многих видах обследования при болях в животе исследуется на скрытую кровь.
В анализе крове особый акцент делается на СОЭ (по скорости оседания эритроцитов можно определить воспаление), биохимические показатели, кала же при многих видах обследования при болях в животе исследуется на скрытую кровь.
Что делать?
Итак, главное при болях в животе – не заниматься самолечением, не затягивать с визитом к врачу и диагностикой.
При этом в ряде случаев, важно не просто записаться в поликлинику, а сразу звонить в скорую помощь. При каких же случаях требуется скорая помощь?
- Боли в животе очень интенсивны.
- Проступает холодный пот.
- Начинается сильная рвота с кровью.
Если же боль не острая, крови во рвотных массах нет, температура отличается от температуры здорового человека, но нет лихорадки, рекомендуется консультация у терапевта, гастроэнтеролога и диагностика.
Своевременная постановка диагноза – гарант того, что для борьбы с заболеванием будут применяться максимально щадящие методы. Даже, если речь идёт о хирургии.
- Для удаления желчных камней и аппендицита (если ситуация не запущена) применяется лапароскопия.
- Для лечения гастроэзофагеальной рефлюксной болезни применяется лапораскопическая фундупликация.
- Для эффективного решения проблем с грыжами и укрепления брюшной стенки используется хирургическая герниопластика.
Если показаний к хирургическому лечению нет, лечебный эффект при многих заболеваниях кишечника, желудка обеспечивает комплексный подход, который базируется на диетотерапии, физиолечении и медикаментозной терапии – антибиотиками, противопаразитарными средствами, кортикостероидами, прокинетиками для улучшения моторики кишечника.
Куда обратиться?
Большой опыт в проведении лапароскопических операций, герниопластики в Минске – у врачей 5-й клинической больницы.
Кроме приёма пациентов, являющихся гражданами Беларуси,5-я городская больница Минска ведёт и приём иностранных граждан (на платной основе). Каждый из них может пройти комплексную диагностику и лечение на базе хирургического, терапевтического отделения.
На базе больницы работает собственная клинико-диагностическая лаборатория, рентгеновское отделение, кабинеты РКТ И МРТ. В физиотерапевтическом отделении созданы все условия для проведения реабилитационных программ.
Профилактика
Врачи 5-й больницы не только подберут оптимальный вариант диагностики и лечения для каждого пациента, но и проконсультируют по вопросам недопущения рецидивов.
Особое место среди мер по профилактике заболеваний кишечника, желудка занимает диета. В питании важно научиться соблюдать баланс. Нельзя переедать, пережёвывать пищу следует тщательно и не торопясь. В досточном количестве должна употребляться вода, иван-чай https://teahelp.ru/tea/herbal-tea/ivan-chaj/, кофе в данном случае не рекомендуется. При этом при подборе диеты опытные врачи учитывают все факторы:
- функциональное состояние кишечника, печени, поджелудочной железы
- секреторную функцию желудка,
- моторики кишечника,
- наличие других сопутствующих заболеваний.

Помимо рациона важно пересмотреть то, как вы храните продукты и обрабатываете их. Не оставляйте продукты в открытом виде на солнце. Избегайте и влажных мест хранения продуктов. Иначе они могут начать плесневеть, гнить. Исключите контакт между сырыми продуктами и блюдами, которые прошли термообработку.
Большое значение в комплексе профилактических мер принадлежит и ЛФК. Инструкторы-методисты подбирают для каждого пациента свои нагрузки и упражнения.
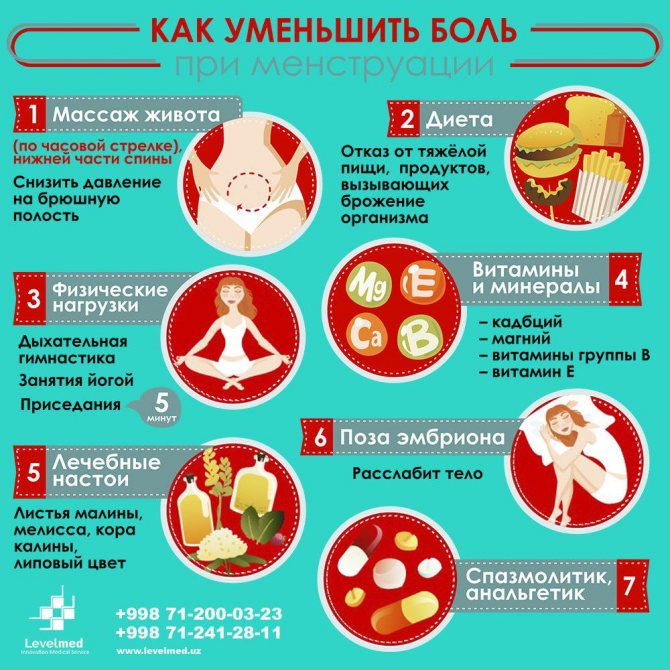
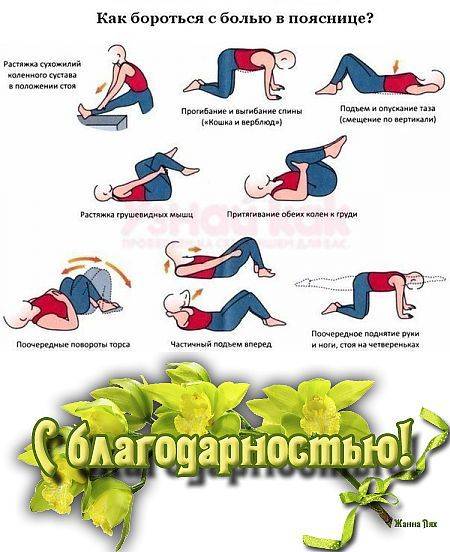
Как снять острую боль в пояснице
Каждый взрослый человек когда-нибудь сталкивается с дискомфортом в этой части тела. Внезапные прострелы или прихватывающие, тянущие ощущения ухудшают качество жизни, ограничивают возможности.
Специальный курс массажа от профессионала иногда способен поставить на ноги человека даже с сильными и постоянными болезненными ощущениями. Но также велика вероятность навредить. Поэтому такая процедура должна назначаться только врачом после прохождения обследования.
Наибольшим эффектом курс из 10 процедур обладает при лечении остеохондроза. Специалист, прорабатывает определенные группы мышц, расслабляет их, постепенно укрепляет, улучшая состояние мышечного корсета. Дополнительно придается здоровый тонус, улучшается самочувствие.
Специалист, прорабатывает определенные группы мышц, расслабляет их, постепенно укрепляет, улучшая состояние мышечного корсета. Дополнительно придается здоровый тонус, улучшается самочувствие.
ЛФК используется только в период реабилитации, когда обострение убрано. При этом комплекс подбирается индивидуально.
В некоторых случаях вместо сложных лекарств и средств, облегчение принесет компресс для поясницы при внезапной боли в спине у мужчин. В другой ситуации поможет только сложная операция.
Во время приступа нельзя:
- Пытаться выполнять физические упражнения. Даже ЛФК проводится только после купирования.
- Ложиться на твердое.
- Массажировать больное место.
- Подвергать себя лишнему перегреванию или охлаждению.
Знать, как и чем можно быстро снять острую, сильную боль в пояснице или в позвоночнике у женщин и мужчин, как избавиться от резкой или ноющей в области спины боли в домашних условиях народными средствами, если болит, полезно.
Однако не стоит забывать о том, что такие рецепты не учитывают первопричины. Народное средство, может усугубить течение болезни. Поэтому нужно лечиться официальными средствами и, при проблемах этой части тела, обращаться к специалистам.
Что делать при приступе
Понимание того, что делать, если схватило позвоночник, резко скрутило спину, заболело в пояснице, появилась острая боль, может снизить опасность осложнений.
Если человек уже сталкивался с проблемами этой части тела, то помочь себе уже может с учетом выявленного у него заболевания. Однако часто впервые это случается неожиданно. [1]
Важно знать, как оказать первую помощь, что делать и чем лечить спину, если вступило в поясницу.
Правила:
- Постараться облегчить нагрузку. Даже вес собственного тела может быть лишним, особенно, если произошла травма. Лучше будет лечь на поверхность средней жесткости и принять естественную позу.
- Прием обезболивающих.
 Таблетки и мази. Остерегайтесь применять охлаждающие или согревающие мази. Обезболивающие НПВС без выясненной первопричины дадут временный эффект.
Таблетки и мази. Остерегайтесь применять охлаждающие или согревающие мази. Обезболивающие НПВС без выясненной первопричины дадут временный эффект. - Обездвижить поврежденный участок. Зафиксировать в естественном положении, при этом снимая часть нагрузки, также будет разумным шагом. Подойдет плотная повязка. Лучшим вариантом будет бондаж или специальный корсет, закрепляющие позвоночник.
После оказания первой помощи, даже если всё было успешно, а больной почувствовал себя лучше, нужно дообследоваться в клинике. Ведь временное избавление – не устранение первопричины.
Что делать нельзя
Чтобы не навредить себе, нужно исключить народные методы из лечения.
Разбираясь с тем, что делать, если спину в области поясницы прихватило, как быстро избавиться от боли, чем лечить, мазать в домашних условиях, если резко нагнулся и не можешь разогнуться, а боль не отпускает, важно не причинить себе вред.
Когда необходимо срочно обратиться к врачу
Мы часто думаем, что можем справиться с помощью народных средств. Однако нужно записаться на приём. Отсутствие профессиональной помощи вовремя может привести даже к инвалидизации.
Однако нужно записаться на приём. Отсутствие профессиональной помощи вовремя может привести даже к инвалидизации.
Обратиться в клинику при:
- При первом приступе, чтобы выяснить, чем он вызван.
- При травматизации, ударе. Даже если вы не ощущаете последствий, не значит, что они не разовьются позже.
- При болевом синдроме. Иногда нужно применять блокаду, поставить которую могут только в больнице.
- Если есть хронические процессы.
Оказав первую помощь при острых болях в спине и в позвоночнике при простреле в пояснице, обратитесь к специалистам. Так как это свидетельствует о нездоровых процессах, протекающих в организме.
Разновидности боли
Столкнуться с проблемами этой области можно в любом возрасте. Это встречается даже у подростков после травм или из-за врожденных патологий.
При диагностике, выясняя причину плохого самочувствия, выделяют несколько типов:
- Первичные.
 Деформации и травмы позвоночного столба, ущемление нервов, воспаление мускулатуры.
Деформации и травмы позвоночного столба, ущемление нервов, воспаление мускулатуры. - Вторичные. Когда новообразования, воспаления и кровотечения в легких, сердце, почках могут проявляться болезненными ощущениями.
Первичные разделяют еще на несколько видов:
- Мышечные, вызванные патологическими процессами в мягких тканях.
- Скелетные, провоцируемые врожденной или приобретенной деформацией позвоночника, травмами.
- Корешковые, возникающие из-за защемление нервной ткани.
К каждому типу подходят свои методы лечения, как и чем лечить в домашних условиях боли в пояснице, если спину прострелило, что делать, стоит решать с помощью официальной медицины, а не народных средств, так как спина не просто болит. Неправильно подобранный народный рецепт не принесет желаемого облегчения, но может и навредить.
Заболевания
Столкнувшись с ощущением, что в пояснице стреляет и болит, не торопитесь узнавать у родни, что принять при острой стреляющей боли, ведь возможно, что их средства не подойдут.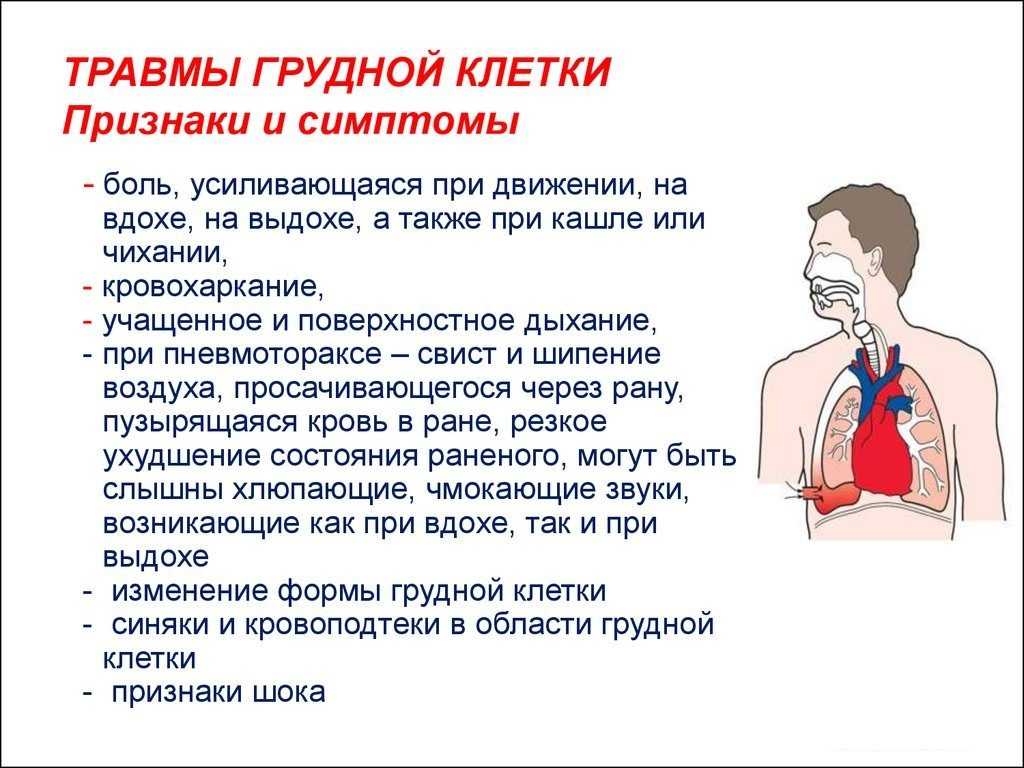 Причин, из-за которых человек может чувствовать сильный дискомфорт в этой части тела много.
Причин, из-за которых человек может чувствовать сильный дискомфорт в этой части тела много.
Распространенными причинами, из-за которых может болеть спина:
- Травмы позвоночного столба или прилегающих к нему мягких тканей.
- Новообразования: опухоли, грыжи.
- Остеохондроз.
- Защемление корешков.
- Остеомиелит.
- Кифоз.
- Врожденные проблемы.
- Переохлаждение.
- Слишком высокие нагрузки.
- Заболевания внутренних органов.
В группу риска входят большое количество людей:
- Люди, с сидячим образом жизни.
- С лишний весом и вредными привычками.
- С врожденными повреждениями позвоночного столба.
- Спортсмены.
- Люди после 50 лет.
Из-за разнообразия причин резкой острой боли в спине, доверять отзывам на тему, что делать, как снять боль и чем мазать дома, невозможно, ведь у мужчин и женщин, в случаях, когда прострелило спину в пояснице так, что невозможно ходить, а при движении адски болит и сводит поясницу, не стоит.
Диагностика
Чтобы определить, прострел ли это, понять, как и чем быстро снять боль в пояснице, какое лекарство подойдет для обезболивания, необходимо понять, почему болит поясничная часть. Для этого после обращения к врачу проводится полноценное обследование, так как причин возникновения неприятных ощущений множество.
При первичном осмотре специалист выясняет:
- Характер.
- Локализацию.
- Факторы, которые могут усилить или спровоцировать появление.
- Вторичные симптомы.
- Анамнез.
Сразу проводятся обследования, которые помогают установить первопричину:
- Неврологическое
- Соматическое. Обследование помогает определить наличие новообразований, грыж, гнойных очагов, инфекций, нарушений внутренних органов.
- Нейроортопедическое. Определяет гибкость позвоночного столба и движения рук и ног. Назначается при болезненной пальпации.
Перед тем, как назначить медикаментозное лечение острой боли в спине в области поясницы у мужчин и женщин, необходимо выяснить причины сильной боли, чтобы подобрать лекарства: уколы, мазь или таблетки.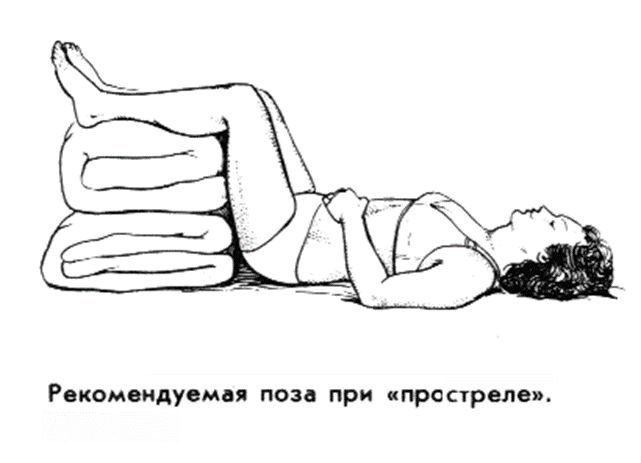
Для точной постановки диагноза проводится ряд аппаратных исследований:
- Рентген отделов позвоночника показывает в нескольких проекциях особенности строения, начало деформации, проявившиеся изменения в суставах. Выполняется в двух проекциях.
- КТ. Этот метод используется, если подразумеваются изменения в костной ткани. Выявляет переломы, кифоз, сколиоз, деформации при остеохондрозе.
- МРТ. Используется, при нарушениях в мягких тканях. При воспалении мышц, спинного мозга, развитии межпозвоночных грыж.
В случае подозрения на наличие инфекции назначается лабораторное исследование крови, чтобы определить возбудитель.
Лечение
Схема лечения при болях в спине индивидуальна. Поэтому врачи тщательно подбирают методы лечения.
Всегда курс лечения будет комплексным. Часто врачи делают выбор в сторону консервативной терапии. Изучив результаты анализов, определяют, какие болеутоляющие лекарства от боли в пояснице и ногах при острых приступах в спине окажут эффект, а затем подбирают методы реабилитации.
Сталкиваясь с ситуацией, когда мужчина сорвал поясницу, получил прострел, его больше всего интересует, что делать, как и чем снять острую и резкую боль в спине в области поясницы дома, как лечить и какие препараты использовать. Однако универсального решения тут быть не может. [2]
Медикаментозная терапия
Чаще всего врачи используют несколько лекарственных средств в различных формах выпуска:
- Противовоспалительные нестероидные препараты. Часто врач комбинирует несколько лекарств этого типа для того, чтобы добиться лучшего эффекта. При этом доза рассчитывается индивидуально.
- Пластыри. Современный и безопасный способ. Действующее вещество проникает напрямую к месту воздействия. Однако они считаются вспомогательным средством. Могут оказывать несколько видов действия: согревающие, противовоспалительные, охлаждающие. Они сочетаются с гормональной терапией и другими лекарствами.
- Миорелаксанты.
 Они снижают тонус напряжённой мускулатуры. Благодаря им подвижность мускулатуры восстанавливается.
Они снижают тонус напряжённой мускулатуры. Благодаря им подвижность мускулатуры восстанавливается. - Стероиды. Препараты прописываются, когда противовоспалительные нестероидные препараты не помогают. Положительный эффект от них быстр и значителен, однако и побочные осложнения могут быть серьезными.
- Эпидуральная блокада – комплекс обезболивающих препаратов, которые вводятся с помощью инъекции напрямую в место поражение в непосредственной близости от позвоночного столба. Она способна за несколько минут избавить от приступов адской боли.
Да, в аптечке стоит иметь препараты, которые помогают как быстро избавиться от сильной боли в пояснице, так и если не устранить, то ослабить и унять, на время заглушить дискомфорт, снизить чувствительность спины, купировать проявление боли, однако, чем можно вылечить, пусть и дома, такую болезнь, должен решать врач после приема и проведения обследования. Ведь избавление от симптома — не значит излечение. Без специализированных лекарств велика вероятность возвращения дискомфорта.
Без специализированных лекарств велика вероятность возвращения дискомфорта.
Витаминные комплексы
Если есть поражение нервных корешков, то врачи прописывают курс витаминов группы B. Они быстро восстанавливают необходимое снабжение нервных тканей важными питательными веществами.
Витаминные комплексы оказывают разностороннее воздействие:
- Восстанавливают чувствительность нервных корешков.
- Помогают устранить сдавливание тканей.
- Ускоряют восстановление подвижности.
- Избавляют от дискомфорта: покалывания, жжения, скованности в движениях в пораженном месте.
Дополнительным положительным эффектом будет защита от перепадов артериального давления и выравнивание его показателей.
Лечебный массаж
Часто, размышляя над тем, чем снять боль пояснично-крестцового отдела позвоночника, выбирают массаж, но его нельзя использовать, не зная, почему прихватывает спину.
Строжайшим противопоказанием является наличие опухолей или протекание воспалительных процессов, иначе массажист может нанести тяжелый вред здоровью. Особенно это касается домашнего или самомассажа.
Особенно это касается домашнего или самомассажа.
Физиотерапия
Для быстрого снятия острой боли в спине в области поясницы, когда она ноет постоянно, используются также различные методы физиотерапии. Одновременно с препаратами, они помогают не только купировать болевой синдром, но и убрать другие симптомы, замедлить и остановить процесс воспаления мышц. [3]
Комплекс физиотерапевтических процедур подбирается индивидуально, исходя из поставленного диагноза, особенностей здоровья пациента.
Основными задачами физиотерапии на этом этапе лечения считается:
- Устранение болевого синдрома на любой стадии.
- Снизить уровень воспаления, убрать мышечные спазмы.
- Снизить или устранить скорость дистрофических изменений.
- Стабилизировать и улучшить работу сердечно-сосудистой системы, кровоснабжение пораженной зоны.
Для выполнения каждого из этих пунктов подбирают проверенные и хорошо зарекомендовавшие себя процедуры.
Для выполнения каждого из этих пунктов подбирают проверенные и хорошо зарекомендовавшие себя процедуры.
Лучший результат дают:
- Электрофорез. Это один из действенных способов введение больших доз препаратов к месту возникновения воспаления, минуя кровеносную систему. Это позволяет избежать негативных побочных эффектов.
- Магнитотерапия. В пораженные участки направляют магнитное поле, под воздействием которого нормализуется работа нервной системы и мышц. Снимается воспаление, работа нервных волокон нормализуется, спазмы мускулатуры проходят.
- Электронейромиостимуляция. Под кожу поступают небольшие разряды тока, что заставляет нервные волокна работать значительно лучше, нормализуется сокращение мускулатуры. Процедуру применяют в период обострений.
- Ударно-волновая терапия. Акустические узконаправленные волны используются для разрушения образовавшихся остеофитов, появившихся узелковых утолщений мышц.
 Процедура не только позволяет избавиться от дискомфорта, но и убрать первопричину. Метод используется в периоды обострения остеохондроза, при наличии подвывихов и переломов.
Процедура не только позволяет избавиться от дискомфорта, но и убрать первопричину. Метод используется в периоды обострения остеохондроза, при наличии подвывихов и переломов.
Что поможет при острой и резкой боли в спине и пояснице, настолько сильной и обостряющейся при движении, что пациенты не могут встать с постели , определит врач. Иногда придется пройти несколько курсов. Многие процедуры подходят для последующего профилактического поддержания здоровья.
Лечебная физкультура
Задумываясь над тем, как убрать сильную боль в пояснице и спине быстро, не больше, чем за 4 минуты дома, облегчить симптомы прострела, уменьшить напряжение в позвоночнике, многие приходят к идее выполнения специальных упражнений.
Есть комплексы лечебных упражнений, главной задачей которых является расслабить зажатые мышцы, убрать дискомфорт и не допустить его возникновения в будущем. Однако к ним приступают после прохождения медикаментозного лечения.
Оперативное вмешательство
В случаях, когда требуется экстренная помощь при острых болях в пояснице и спине, не пытайтесь лечиться дома, срочно вызовите скорую. Особенно если предшествовала физическая травма.
Особенно если предшествовала физическая травма.
Иногда это единственный способ избежать дальнейшего развития заболевания, приводящего к возможному частичному или полному параличу конечностей. [4]
Операции назначают:
- При тяжелых травмах.
- В случае крупных или множественных грыж, способных привести к инвалидности.
- При обнаружении новообразования.
- В случаях, когда врожденные особенности или активно протекающие патологические процессы способны ухудшить качество жизни человека в дальнейшем.
Операция на позвоночнике – это сложнейшее вмешательство, к которому стараются прибегать в крайнем случае. После ее проведения пациента ждет длительное восстановление с помощью консервативных методов лечения.
Профилактика
После прохождения курса необходимого лечения пациент возвращается к привычной жизни, однако уже через несколько месяцев может возникнуть неприятная ситуация и снова неожиданно заболеть поясница
В таком случае правильнее будет заранее предотвратить подобную ситуацию. Для этого используйте советы ортопедов и вертебрологов:
Для этого используйте советы ортопедов и вертебрологов:
- Регулярная физическая нагрузка, направленная непосредственно на развитие и поддержание мускулатуры. Хороший мышечный корсет позволит избежать многих проблем после 30.
- Контролируйте осанку. Крайне важно обращать внимание на правильно выпрямленные плечи в любой позе. Особенно, если вы долгое время сидите, работаете за компьютером или подвергаете позвоночник иным типам нагрузки каждый день.
- Вести активный образ жизни. Часто проблемы возникают из-за крайне малой подвижности человека. Необходимо ежедневно делать небольшой комплекс упражнений, желательно гулять пешком.
- Следить за весом. У людей с излишней полнотой проблемы с здоровьем возникают в десятки раз чаще, чем у более худых. Дополнительная нагрузка, выдерживать которую не рассчитан наш позвоночник, с годами серьезно влияет на сохранность межпозвоночных хрящей.
- Правильный выбор подушки и постели. Матрас средней жесткости, кровать с ортопедическим основанием и небольшая, с средним подъемом подушка, не перекрывающая кровообращение в области шеи и обеспечивающая правильное положение шейного отдела во время сна.
- Правильная организация рабочего места. Скорректируйте высоту стула и письменного стола, расположение монитора и клавиатуры так, чтобы было удобно за ним находиться в правильной позе.
- Откажитесь от вредных привычек. Периодическое употребление алкоголя, наркотических средств, курение, переедание негативно сказывается на всем организме на протяжении многих лет.
- Подберите правильный рацион с учетом особенности региона проживания. Круглогодично в нем должно быть необходимое количество витаминов и минералов, обеспечивающих полноценную работу организма. При необходимости используйте витаминно-минеральные комплексы.
- Занимаясь спортом с большими нагрузками или перенося тяжести, выполнять все движения плавно и правильно распределять вес.
 При проблемах с позвоночником дополнительно советуют использовать бондаж, чтобы снять с него лишнюю нагрузку.
При проблемах с позвоночником дополнительно советуют использовать бондаж, чтобы снять с него лишнюю нагрузку.
Сталкиваясь с болью в пояснице и ногах и принимая обезболивающее, необходимо понимать, что это лишь временная мера, которая не избавляет от заболевания, а лишь приносит временный эффект, который впоследствии может обернуться серьезными осложнениями. Гораздо правильнее избавиться от боли раз и навсегда с помощью правильного лечения в специализированной клинике и поддерживать в будущем здоровье с помощью правильной профилактики. [5]
Боли в спине – явление распространенное, почти обыденное. С дискомфортом в опорно-двигательном аппарате хотя бы раз сталкивался практически каждый. Способствуют его появлению неудачные падения, слишком большие физические нагрузки, неудобная поза при работе или во сне, целый ряд не связанных с этой частью организма на первый взгляд болезней, врожденные дефекты.[1].
Почувствовав болезненные ощущения в этой области, не стоит сразу пить обезболивающее и считать, что дискомфорт таким образом разрешится. Спина – сосредоточие многих органов и точек, напрямую влияющих на полноценную жизнь человека, поэтому при появлении нарушений с ними доверьтесь профессионалам.
Спина – сосредоточие многих органов и точек, напрямую влияющих на полноценную жизнь человека, поэтому при появлении нарушений с ними доверьтесь профессионалам.
К какому конкретно врачу нужно обратиться при проблемах с позвоночником взрослому или ребенку, если возникли очень сильные боли, прострелило, защемило спину, или просто сорвал ее, болят кости, в поликлинике подскажут в регистратуре или на приеме у терапевта.
Когда необходимо обратиться в больницу?
Далеко не всегда стоит тратить время на посещение специализированного учреждения. Иногда это необходимость, которая поможет в дальнейшем сохранить здоровье и обеспечить комфорт движений. Ведь есть вероятность[2], что даже за небольшими приступами или общими неудобствами скрываются первые признаки серьезнейшего заболевания, которое способно испортить человеку жизнь.
Доктора рекомендуют обращаться в клинику в следующих ситуациях:
- Симптомы чувствуются несколько дней, их интенсивность не снижается.

- Если раньше уже проводилась терапия подобных состояний.
- Повторяются приступообразные прострелы в одном и том же месте.
- Чёткая локализация.
- Дискомфорт чувствуется в любом положении. Не пропадает даже во сне.
- Болезненность усиливается при малейших физических нагрузках.
- Отёк или опухание места локализации.
- Появляются дополнительные признаки в виде повышения температуры, диареи, покалывания, онемения или слабости в ногах и так далее.
Если у вас болит спина, возникает сильная, острая или ноющая боль в позвоночнике при движениях, то куда и к кому обратиться с конкретными симптомами, подскажут в регистратуре клиники.
К какому врачу нужно обратиться сначала?
Испытывая болезненные обострения и переживания по поводу своего здоровья, люди не всегда готовы совершать правильные действия. Зачастую решения принимаются опрометчиво или под давлением собственных эмоций.
Задумываясь над проблемой, к какому врачу пойти, куда именно обращаться, к кому записываться, если болит спина или позвоночник, не стоит сразу выбирать клинику и направление по собственным убеждениям.
Это одна из «универсальных» частей в человеческом организме, приведением в порядок которой занимаются совершенно разные, а порой даже неочевидные специалисты, так как жалобы в районе позвоночного столба легко спутать с нарушениями в других органах. Тесная взаимосвязь анатомических образований в грудной клетке и брюшной полости создают особые условия для развития болезненных проявлений. Первоисточник может скрываться в самых неожиданных структурах тела[3].
Существуют наблюдения, что даже нарушенная функция стоп ног приводит к перестройке позвоночного столба. Решая, к какому врачу обращаться, когда болит спина с позвоночником, возникают проблемы, стоит сначала сходить на общее обследование. Наиболее правильным решением будет отправиться к терапевту, если возник случай, не требующий экстренного вмешательства. Терапевт назначит соответствующие анализы или аппаратные исследования, выявит по их результатам причину развившихся нарушений и направит к эксперту для уточнения диагноза, если потребуется. Нет смысла пренебрегать визитом к первичному доктору так как более половины случаев решается на этом этапе, что в будущем дает возможность избежать длительных и нудных хождений по кабинетам.
Нет смысла пренебрегать визитом к первичному доктору так как более половины случаев решается на этом этапе, что в будущем дает возможность избежать длительных и нудных хождений по кабинетам.
Известный факт, что одними и теми же вопросами нередко занимаются медики разных профилей, применяя различные методики. Поэтому в ситуациях, когда болит спина или позвоночник,[4] какой врач нужен и к кому надо обращаться в поликлинике, записываться на прием, решает терапевт, который обладает достаточным багажом знаний и умений, чтобы помочь в вашем индивидуальном случае.
Кто лечит спину?
По статистике тяжесть, скованность или прострелы в этом регионе чаще всего вызваны перенапряжением, травмами или системными заболеваниями. В зависимости от особенностей, локализации и типа возникшей патологии, вас в клинике направят к разным специалистам. Задавая вопрос: «Как называется врач, лечащий спину, позвоночник от боли» будьте готовы услышать несколько названий в ответ.
Многие из специальностей, о которых мы расскажем ниже, перекликаются и даже взаимозаменяемы, так как медики разных направлений нередко лечат один и тот же недуг, но разными методами.
Невролог
Раньше медиков этого профиля также называли невропатологами. Их специализация – нервная система человека, они способны точно подобрать подходящий курс коррекции или перенаправить при необходимости к коллегам более узкого направления. Неврологи изучают процессы, вызванные изменениями головного и спинного мозга, нервных корешков, сплетений и отдельных нервов на руках, ногах, лице и теле.
Вот почему терапевты, отвечая на вопрос пациентов о том, кто лечит заболевания позвоночника у взрослых, какой врач помогает при боли в спине, болезнях и проблемах в этой области, которые часто возникают с возрастом, советуют посетить именно невролога.
Отправиться к нему целесообразно, если вы заметили симптомы, непосредственно связанные с шеей, грудным отделом, поясницей или в отдаленных местах:
- Мигрени.
- Головокружение без серьезной причины.
- Нарушение координации движения.
- Внезапные потери сознания, особенно наступающие после недавно полученных травм.
- Резкая слабость в мышцах.
- Нарушение речи.
Вертебролог
При продолжающихся длительных страданиях, благодаря помощи невролога, удается предотвратить перенос очага раздражения в мозг или постепенное разрастания зоны, причиняющей дискомфорт. Но для постановки точного диагноза придется пройти несколько аппаратных исследований.
Доктора этого профиля разбираются в широком спектре патологических процессов, связанных с позвоночным столбом и примыкающими к нему органами. Поэтому спрашивая в регистратуре, к какому врачу надо идти записываться, к кому обращаться из-за боли, если болит спина, вам посоветуют вертебролога.
Бывает так, что вертебрологи определяют возникшее заболевание при первом осмотре.
К вертебрологу стоит записаться, если жалобы возникли впервые или сопровождаются другими симптомами:
- Возникает чувство ограничения подвижности.
- Прострелы в ногах.
- Дискомфорт в позвоночном столбе при ходьбе или выполнении простейших упражнений.

- Чувство слабости в конечностях.
- Дрожь в ногах.
- Сдавленность в районе боков.
Вертебролог проводит тщательный осмотр всех мышц и костей, попросит выполнить несколько простых движений, согнуться, надавить, оказать сопротивление. Оценивает как хорошо взаимодействуют все элементы опорно-двигательного аппарата друг с другом.
После постановки диагноза, вертебролог либо сам назначит лечение, либо перенаправит к эксперту другого профиля.
Ревматолог
Когда за консультацией, к какому врачу идти, у какого специалиста проверить спину или позвоночник, обращается взрослый или пожилой человек, ему нередко отвечают, что стоит сходить к ревматологу.
Ревматолог работает с патологией суставов, соединительных тканей, возникающих с возрастом, из-за неправильного образа жизни или при наследственной предрасположенности. Ревматологические болезни почти всегда затрагивают не одну какую-то зону, а сразу несколько органов или даже целых систем, например суставы, печень, легкие или кожу.
Записаться на прием к этому доктору рекомендуется при симптомах:
- Внезапное чувство скованности в суставах по утрам или после длительного отдыха, проходящее спустя некоторое время.
- Возникновение дискомфорта в конкретной точке. Особенно если он заметно усиливается после выполнения физических упражнений.
- Заметной слабости в конечностях.
- Развития отечности в районе суставов.
Ревматолог это врач, который смотрит спину, включая позвоночник, у тех, кто чувствует боль в спине и ранее наблюдался с диагнозами: ревматизм, васкулит, ревматический артрит, болезнь Бехтерева или подагра. Большое значение для диагностики патологии играют результаты анализов, так как именно там зачастую обнаруживаются специфические изменения, позволяющие подтвердить то или иное состояние. Принимайте во внимание факт, что ревматолог считается относительно «редкой» профессией, поэтому поиск нужного доктора может привести вас даже в другой город.
Травматолог
Травматолог занимается не только исправлением врожденных и полученных травм, но и подсказывает поддерживающие комплексы упражнений и терапию. В задачи травматолога входит работа как с острыми, только что случившимися повреждениями, так и восстановительная поддержка хронических и длительно существующих процессов
Он специализируется на травмах или врожденных особенностях этой части организма. К травматологу так же приходят, если беспокоят старые травмы.
Записаться на прием стоит при:
- Постоянной болезненности после удара, травматичного движения.
- Быстрой утомляемости, не возникавшей раньше.
- Врожденных или приобретенных нарушениях осанки, искривлениях.
- Визуальных изменениях очертаний корпуса тела, при наличии бугорков и впадин, особенно после падений.
- Неприятных ощущениях в местах старых травм после восстановления.
У людей различного возраста, от самых юных, до стариков, периодически происходят изменения из-за неудачных физических действий. Отвечая на вопрос, к какому врачу идти, куда и к кому обращаться с болью, когда возникли проблемы с больным позвоночником или, если надорвал или полностью сорвал спину, защемил, так, что она постоянно болит, специалист в регистратуре отправит к травматологу.
Отвечая на вопрос, к какому врачу идти, куда и к кому обращаться с болью, когда возникли проблемы с больным позвоночником или, если надорвал или полностью сорвал спину, защемил, так, что она постоянно болит, специалист в регистратуре отправит к травматологу.
Дополнительные специалисты
Указанные выше специальности хотя и носят общее название спинной врач, далеко не всегда имеют возможности помочь пациенту с возникшими сложностями. Не секрет, что изменения в этой области не всегда связаны с костями, а так же могут выступать проявлением нарушенной работы расположенных рядом органов.
И если вопросов с определением, какой врач поможет, если человек потянул спину, быть не должно, то в более сложных случаях поиск нужного доктора оказывается затруднительным. Иногда пациенты, обратившиеся к терапевту с заурядной на первый взгляд проблемой, в итоге попадают к неожиданным докторам:
Исходя из приведенного выше списка понятно, что какой конкретно врач будет называться для вас специалистом по позвоночнику, который смотрит, проверяет и занимается болями в спине, лечит неприятные ощущения, будет определен неврологом после проведения первичного осмотра и постановки диагноза. Встречаются ситуации, когда в силу сложности и запутанности диагноза сопровождение проводится целой командой профессионалов-медиков, каждый из которых обладает глубокими знаниями в своей сфере и консультирует других участников процесса.
Встречаются ситуации, когда в силу сложности и запутанности диагноза сопровождение проводится целой командой профессионалов-медиков, каждый из которых обладает глубокими знаниями в своей сфере и консультирует других участников процесса.
- Гастроэнтеролог. Нарушения в желудочно-кишечном тракте нередко сопровождаются болевым дискомфортом, точно определить место возникновения которого не всегда возможно. Так приступ панкреатита, аппендицита, гастрита или холецистита иногда сопровождается не только локализованными болевыми очагами, но и опоясывающим чувством, затрагивающим заднюю часть корпуса тела и кости таза.
- Ортопед – еще один врач, отвечающий за спину и позвоночник, специалист по костям, занимающийся проблемами и лечением у взрослых и детей. Нарушения часто возникают из-за врожденных или приобретенных травм и неправильного образа жизни, отклонений в работе опорно-двигательного аппарата, костно-мышечной системы. Так же ортопеды — это врачи, проверяющие состояние пациентов с проблемами со спиной, назначающие массаж, какой необходим для восстановления нормального тонуса мышц.
 В большинстве случаев ортопед совмещает роль травматолога (травматолог-ортопед).
В большинстве случаев ортопед совмещает роль травматолога (травматолог-ортопед). - Гинеколог. Часто женщины испытывают тяжесть, расписание или рези в нижней части поясницы, в тазу. Это связано с особенностями строения и работы половой системы. Чаще всего приступы случаются при менструальных сбоях, в предменструальный период или при дополнительной нагрузке на костные структуры в период вынашивания беременности. Если жалобы регулярные, сильные и мешают вести привычный образ жизни, то посещение гинеколога и сдача анализов – обязательные процедуры.
- Инфекционист. В некоторых случаях тяжесть, ломота или прострелы в верхней половине тела в области расположения легких вызваны развитием серьезного (а иногда смертельного) инфекционного заболевания. Так, это один из симптомов туберкулеза или пневмонии. При подозрении на такое состояние, проводится ряд исследований для уточнения диагноза и подбора лечения. Наличие таких сопутствующих признаков как кашель, повышение температуры, трудности с дыханием должны насторожить и стать поводом для обращения за медицинской помощью.

- Кардиолог. Достаточно часто острые приступы слева от позвоночного столба (а иногда и по всему грудному отделу) – это признаки сердечных проблем. Особенно сильно должны смущать болевые ощущения, возникающие при покашливании, физическом и эмоциональном напряжении или случаи, когда перестают действовать обезболивающие средства. Часто так проявляется инфаркт миокарда, сердечная недостаточность, порок сердца [5].
- Нефролог. Эта профессия посвящена изучению болезней почек. Приступы почечных колик легко спутать с сильными тянущими болевыми ощущениями в области поясницы и костей таза. Такое наблюдается при мочекаменной болезни или приступах пиелонефрита. Чтобы определить, что причина именно в этом органе, достаточно несколько раз слегка стукнуть по месту его расположения. Если интенсивность усилилась, то существует высокая вероятность, что необходим специалист именно по почкам.
- Уролог. Иногда тянущие ощущения в пояснице возникают из-за проблем с почками или мочеполовой системой.
 Если терапия, назначенная нефрологом, не приносит ожидаемого облегчения, то пациента перенаправляют к урологу. Урологи лечат патологические процессы половой системы мужчин (например, простаты) и мочевыделительной системы у мужчин и женщин. (мочеточники, мочевой пузырь, мочеиспускательный канал). По показаниям назначается дополнительное хирургическое вмешательство.
Если терапия, назначенная нефрологом, не приносит ожидаемого облегчения, то пациента перенаправляют к урологу. Урологи лечат патологические процессы половой системы мужчин (например, простаты) и мочевыделительной системы у мужчин и женщин. (мочеточники, мочевой пузырь, мочеиспускательный канал). По показаниям назначается дополнительное хирургическое вмешательство. - Онколог. Недоброкачественные опухоли могут затрагивать практически все органы, и вызывать крайне неблагоприятные болезненные страдания с различной локализацией. После проведения некоторых аппаратных исследований у лечащего доктора может возникнуть подозрение на развитие онкологии. В таком случае пациента отправляют на консультацию к онкологу и назначают биопсию. Сегодня болезни онкологического спектра стремительно молодеют, им подвержены даже люди, ведущие здоровый образ жизни.
- Хирург (нейрохирург). При необходимости проведения операции обязательна предварительная консультация хирурга.
 К нему часто отправляют коллеги других профилей, когда единственным способом лечения возникших заболеваний является хирургическое вмешательство. Чаще всего это случается при удалении грыж или операциях на позвонках.
К нему часто отправляют коллеги других профилей, когда единственным способом лечения возникших заболеваний является хирургическое вмешательство. Чаще всего это случается при удалении грыж или операциях на позвонках. - Психотерапевт. Непривычно слышать об этом специалисте в ряду тех, кто проверяет спину, занимается лечением проблем с позвоночником у взрослых, к кому обращаются с болями. Однако этот врач среди спецов, которые могут избавить от беспокоящих симптомов. Ведь иногда назойливые опоясывающие или локализующиеся ощущения в исследуемой области вызываются не конкретной болезнью, а психосоматическими расстройствами. Тогда психотерапевт найдет причину в психике самого пациента и научит справляться с ней, снимать приступ. А также определит, почему какие-либо жизненные ситуации реализуются именно таким образом [6].
Бывает, что человек, не имеющий специального образования, не способен по своим жалобам понять, что же сейчас происходит в его организме, поэтому в определении правильного направления лучше довериться неврологу и результатам диагностики.
Ушиб позвоночника – это травма мягких тканей в зоне позвоночного столба и околопозвоночной области. Может возникать в результате падения на спину или удара по спине в быту, во время занятий спортом, дорожно-транспортного происшествия, природной или промышленной катастрофы. Проявляется болью, припухлостью и ограничением движений. В легких случаях страдают только мягкие ткани спины, при тяжелых повреждениях возможна контузия спинного мозга с развитием неврологической симптоматики. Для уточнения диагноза используют рентгенографию, миелографию, МРТ, КТ и другие исследования. Лечение консервативное.
МКБ-10
Общие сведения
Ушиб позвоночника – травма позвоночника, при которой страдают мягкие ткани, окружающие позвоночный столб. Большинство ушибов легкие, неврологическая симптоматика не выявляется. При тяжелых ушибах позвоночника может наблюдаться сотрясение или ушиб спинного мозга, сопровождающиеся преходящими неврологическими нарушениями. Повреждения могут возникать у лиц любого возраста и пола, однако чаще страдают дети, молодые люди, ведущие активный образ жизни, и мужчины трудоспособного возраста. Лечение не осложненных ушибов позвоночника проводят специалисты в области травматологии и ортопедии. При осложненных ушибах (с неврологической симптоматикой) требуется помощь невролога или нейрохирурга.
Лечение не осложненных ушибов позвоночника проводят специалисты в области травматологии и ортопедии. При осложненных ушибах (с неврологической симптоматикой) требуется помощь невролога или нейрохирурга.
Причины
Ушибы позвоночника могут возникать при падении на спину: на улице во время гололеда, при подскальзывании на твердой гладкой поверхности (например, в ванной комнате или в административном помещении с мраморными полами) при занятиях конькобежным, горнолыжным и другими видами спорта, воздействии взрывной волны, завале в шахте, завале при обрушении жилого здания во время землетрясения и т. д.
Причиной ушиба шейного отдела нередко становится так называемая хлыстовая травма – резкое движение головой вперед или назад при экстренном торможении автомобиля во время ДТП. Реже при автодорожных происшествиях возникают травмы грудного и поясничного отдела позвоночника. Кроме того, ушибы позвоночника часто образуются во время отдыха на воде. Пострадавший либо ныряет в воду вниз головой и ударяется о дно или о воду, повреждая шейный отдел, либо падает на воду плашмя и травмирует грудной и поясничный отделы.
Классификация
Выделяют три степени ушиба позвоночника:
- Легкий ушиб позвоночника. Страдают только поверхностно расположенные мягкие ткани (кожа, мышцы, подкожная жировая клетчатка). Неврологические симптомы отсутствуют.
- Ушиб позвоночника средней тяжести. Сопровождается сотрясением спинного мозга. Патологические изменения обусловлены запредельным торможением проводимости по нервным волокнам. Наблюдаются преходящие неврологические нарушения, исчезающие в срок от нескольких часов до 2-3 недель.
- Тяжелый ушиб позвоночника. Сопровождается ушибом спинного мозга. Функциональные патологические изменения сочетаются с патоморфологическими нарушениями (кровоизлияниями в ткань спинного мозга, образованием очагов некроза). Неврологическая симптоматика выражена ярче, чем при сотрясении, срок восстановления колеблется от 3 до 4-5 недель. Возможны остаточные явления (парезы, нарушения чувствительности, арефлексия, гипо- или гиперрефлексия и т.
 д.).
д.).
Виды ушиба позвоночника
Ушиб позвоночника без повреждения спинного мозга
Задержка дыхания в момент травмы отсутствует. Пациента с ушибом позвоночника беспокоят боли в спине, усиливающиеся при активных движениях, стоянии и ходьбе. При осмотре выявляется локальный отек, краснота или синюшность. Иногда образуются гематомы. Пальпаторно определяется напряжение мышц и локальная болезненность в области ушиба. Давление на остистые отростки безболезненно или сопровождается незначительной болезненностью, обусловленной повреждением поверхностных мягких тканей.
Для исключения перелома позвоночника назначают рентгенографию. В сомнительных случаях дополнительно используют КТ позвоночника или МРТ. При подозрении на незначительные неврологические нарушения пациента направляют на осмотр к невропатологу или нейрохирургу. Лечение проводится врачом-травматологом в травмпункте. Пациенту рекомендуют постельный режим. Для разгрузки позвоночника спать лучше на жесткой поверхности (можно подложить под матрас деревянный щит) с валиком под областью поясницы.
К зоне поражения в первые дни советуют прикладывать холод за исключением тех случаев, когда ушиб располагается в проекции почки. В последующем назначают УВЧ, рекомендуют прикладывать к области ушиба сухое тепло, использовать рассасывающие и согревающие мази. Исход обычно благоприятный, все симптомы ушиба исчезают в течение нескольких недель. В отдельных случаях возможно развитие посттравматического остеохондроза.
Ушиб позвоночника с повреждением спинного мозга
Такие ушибы чаще возникают при высокоэнергетических травмах (падении с высоты, ДТП, завалах, прыжке в воду вниз головой и т. д.). В момент повреждения появляется резкая боль. Характер неврологических нарушений зависит от локализации ушиба. При ушибах шейного отдела может выявляться птоз, сужение зрачков и патологическая сухость лица. В ряде случаев (при вовлечении в процесс ствола мозга) наблюдаются нарушения сердечной деятельности, нарушения глотания и икота.
Возможны дыхательные расстройства: затруднения дыхания либо форсированное дыхание с использованием мышц шеи, груди и спины. При тяжелых ушибах спинного мозга развивается остановка дыхания и смерть. В зависимости от тяжести травмы спинного мозга может наблюдаться тетраплегия, тетрапарез или легкая слабость в конечностях в сочетании с нарушениями чувствительности. При поражении верхних шейных позвонков возникает спастический паралич всех четырех конечностей, при поражении нижних – спастический паралич нижних конечностей и вялый – верхних. Рефлексы снижены или отсутствуют.
При тяжелых ушибах спинного мозга развивается остановка дыхания и смерть. В зависимости от тяжести травмы спинного мозга может наблюдаться тетраплегия, тетрапарез или легкая слабость в конечностях в сочетании с нарушениями чувствительности. При поражении верхних шейных позвонков возникает спастический паралич всех четырех конечностей, при поражении нижних – спастический паралич нижних конечностей и вялый – верхних. Рефлексы снижены или отсутствуют.
Ушибы грудного отдела позвоночника с сотрясением или ушибом спинного мозга проявляются нарушениями чувствительности по проводниковому типу в сочетании с параличом, парезом или слабостью нижних конечностей. Снижаются или исчезают брюшные рефлексы. Возможны кардиалгии. Возникают нарушения функции тазовых органов различной степени выраженности. Ушибы поясничного отдела позвоночника сопровождаются вялым параличом отдельных участков нижних конечностей и нарушениями чувствительности (верхняя граница двигательных нарушений и нарушений чувствительности зависит от уровня поражения спинного мозга).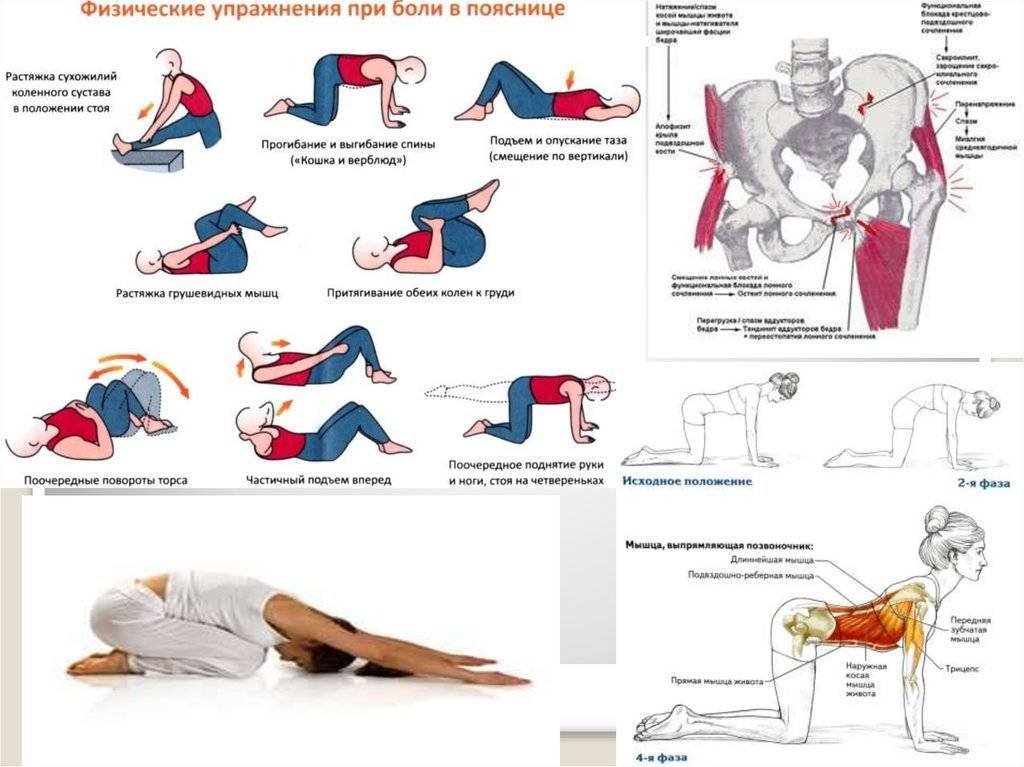 Могут наблюдаться дисфункции тазовых органов. Характерно раннее развитие пролежней. Часто возникают циститы.
Могут наблюдаться дисфункции тазовых органов. Характерно раннее развитие пролежней. Часто возникают циститы.
На догоспитальной стадии ушиб позвоночника невозможно дифференцировать от более тяжелых повреждений, в том числе – от нестабильных переломов позвоночника. Поэтому при оказании первой помощи нужно исходить из того, что любое движение может привести к ухудшению состояния пострадавшего и усугублению неврологической симптоматики. Больного ни в коем случае нельзя ставить на ноги, просить сесть, грубо передвигать, сгибать туловище и т. д.
Если при транспортировке есть возможность уложить пострадавшего на твердую поверхность (например, на деревянный щит или снятую с петель дверь), его следует аккуратно туда переместить и положить на спину, стараясь как можно меньше тревожить позвоночник. Если из подручных средств транспортировки доступны только носилки, больного укладывают на живот, постаравшись предварительно выровнять поверхность носилок одеялами или свернутой одеждой. При этом нужно следить, чтобы спина пострадавшего оставалась разогнутой.
Пациента перекладывают на носилки или щит втроем, одновременно удерживая его за голову, грудь, поясницу, область таза и область коленных суставов, а затем привязывают к средству транспортировки, используя широкие ремни или ленты. Перед перемещением пострадавшему вводят обезболивающие препараты. При повреждении шейного отдела обездвиживают шею, используя специальный воротник или плотную ткань, свернутую в несколько слоев.
После проведения этих мероприятий пациента срочно доставляют в травматологическое, нервное или нейрохирургическое отделение для дальнейшего обследования и лечения. План обследования включает в себя рентгенографию позвоночника, подробный неврологический осмотр, спинномозговую пункцию, МРТ позвоночника, миелографию и другие исследования. Лечение проводят в условиях стационара.
Пациента укладывают на кровать со щитом. Для улучшения кровоснабжения и стимуляции нейронов назначают метилпреднизолон. Применяют обезболивающие препараты, диазепам, фенитоин и витамин Е. Используют физиотерапевтические процедуры и ЛФК. Осуществляют мероприятия по профилактике пролежней и инфекционных поражений мочеполовой системы. По окончании острого периода проводят реабилитационные мероприятия, при необходимости больных направляют в специализированные центры и санатории.
Используют физиотерапевтические процедуры и ЛФК. Осуществляют мероприятия по профилактике пролежней и инфекционных поражений мочеполовой системы. По окончании острого периода проводят реабилитационные мероприятия, при необходимости больных направляют в специализированные центры и санатории.
При сотрясениях спинного мозга исходом становится полное выздоровление. В случае ушиба прогноз менее благоприятный – при незначительных повреждениях нарушения движений и чувствительности исчезают в течение 4-5 недель, но реабилитационный период может занимать до полугода и более. В отдаленном периоде после тяжелых ушибов остаточные явления (параличи, парезы, выпадения чувствительности) могут сохраняться в течение всей жизни.
10 способов уменьшить боль
Независимо от того, появилась ли ваша боль только что или вы живете с ней годами, эти проверенные способы самопомощи могут принести вам облегчение.
Сделайте легкую зарядку
Простые повседневные занятия, такие как ходьба, плавание, работа в саду и танцы, могут частично облегчить боль, напрямую блокируя болевые сигналы, поступающие в мозг.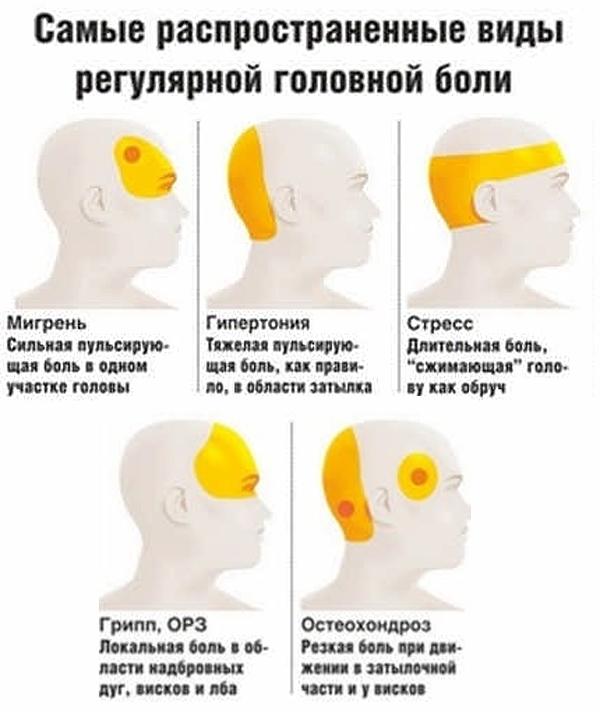
Активность также помогает уменьшить боль, растягивая жесткие и напряженные мышцы, связки и суставы.
Нерешительность вполне естественна, если упражнения причиняют боль и вы боитесь нанести еще больший вред. Но если вы станете более активными постепенно, маловероятно, что вы причините какой-либо ущерб или вред. Боль, которую вы чувствуете, когда начинаете легкие упражнения, связана с тем, что мышцы и суставы становятся лучше.
В долгосрочной перспективе польза от упражнений намного перевешивает усиление боли.
Подробнее о физических упражнениях.
Дышите правильно, чтобы облегчить боль
При сильной боли очень легко начать делать поверхностные, частые вдохи, которые могут вызвать головокружение, тревогу или панику. Вместо этого дышите медленно и глубоко.
Это поможет вам лучше контролировать ситуацию, расслабится и предотвратит усиление боли из-за мышечного напряжения или беспокойства.
Читайте книги и брошюры о боли
The Pain Toolkit – это буклет, содержащий простые практические советы о том, как лучше жить с длительной болью.
На веб-сайте Британского общества боли также имеется ряд буклетов и информационных листовок для пациентов о том, как справиться с болью.
Консультация может помочь при боли
Боль может сделать вас усталым, тревожным, подавленным и сварливым. Это может сделать боль еще хуже, заставив вас скатиться по нисходящей спирали. Будьте добры к себе.
Жить с болью нелегко, и вы можете стать злейшим врагом самому себе, проявив упрямство, не регулируя свою деятельность каждый день и не принимая свои ограничения.
Некоторые люди считают полезным обратиться за помощью к консультанту, психологу или гипнотерапевту, чтобы узнать, как справляться со своими эмоциями в связи с болью.
Вы также можете получить дополнительную информацию о лечении или консультировании.
Отвлекись
Переключи свое внимание на что-то другое, чтобы боль не была единственной мыслью. Займитесь делом, которое вам нравится или которое вас вдохновляет. Многие хобби, такие как фотография, шитье или вязание, возможны, даже если ваша подвижность ограничена.
Поделитесь своей историей о боли
Поговорите с кем-нибудь, кто сам испытал подобную боль и понимает, через что вы проходите.
Pain Concern, Action on Pain, Versus Arthritis и BackCare имеют телефонные линии помощи, на которых работают люди с длительной болью, которые могут связать вас с местными группами поддержки пациентов.
На веб-сайте healthtalk.org также есть видеоролики о том, как другие люди испытывают боль.
Лекарство от боли во сне
Многие люди, страдающие длительной болью, не могут спать по ночам. Но важно стараться придерживаться нормального режима сна, чтобы у вас было больше шансов проспать всю ночь.
Лишение сна также может усилить боль. Ложитесь спать в одно и то же время каждый вечер, вставайте в обычное время утром и избегайте дневного сна. Если проблемы со сном сохраняются, обратитесь к врачу общей практики.
Компания Pain Concern выпустила полезную брошюру о том, как хорошо выспаться.
Пройти курс
Курсы самоконтроля — это бесплатные обучающие программы на базе NHS для людей, живущих с длительно существующими хроническими заболеваниями, такими как артрит и диабет , для развития новых навыков, позволяющих лучше справляться со своим состоянием (и любой связанной с ним болью) в течение дня. на сегодняшней основе.
на сегодняшней основе.
Многие люди, прошедшие курсы по самоконтролю , говорят, что после этого они принимают меньше обезболивающих.
Лучшие примеры:
- Публикации пациентов о программах лечения боли – Британское общество боли
- Self Management UK — предлагает поддержку людям с длительными заболеваниями
- Семинары по набору инструментов для лечения боли
Поддерживайте связь с друзьями и семьей
Не позволяйте боли означать, что вы теряете контакт с людьми.
Общение с друзьями и семьей полезно для вашего здоровья и может помочь вам чувствовать себя намного лучше. Попробуйте визиты короче, а может быть, и чаще, а если вы не можете выйти навестить людей, позвоните другу, пригласите члена семьи на чай или поболтайте с соседом.
Старайтесь говорить о чем угодно, кроме вашей боли, даже если другие люди хотят поговорить об этом.
Расслабьтесь, чтобы победить боль
Регулярная практика релаксации может помочь уменьшить постоянную боль.
Существует множество техник релаксации, от дыхательных упражнений до медитаций.
В первую очередь обратитесь за советом к врачу общей практики. Занятия могут быть доступны на месте или в клинике боли вашей местной больницы.
Прочтите о 10 лучших средствах от стресса.
способов лечения боли в домашних условиях
Медицинский обзор Тайлера Уиллера, доктора медицинских наук, 20 декабря 2020 г.
Боль в результате травмы, несчастного случая или болезни может случиться с кем угодно и когда угодно. Вы можете сделать несколько вещей дома, чтобы чувствовать себя лучше. Но обратитесь к врачу, если вдруг станет хуже или изменится, особенно если появится покалывание, онемение или жжение, или если вы ничего не сделаете, чтобы почувствовать себя лучше.
Это означает покой, лед, компресс и приподнятое положение. Это средство для лечения незначительных растяжений и ушибов. Как можно скорее приложите лед к травме и наложите на нее эластичную повязку или бинт. Если вы повредили руку или ногу, ложитесь спать, приподняв ее выше уровня сердца, чтобы уменьшить отек. Но не оставайтесь на одном месте слишком долго — лучше снова начать двигаться, как только сможете.
Используйте для очистки порезов и царапин, а также для лечения ожогов. Если вы имеете дело с ожогом, поместите поврежденное место в прохладную воду или приложите к нему холодный компресс, как только сможете. Если на вашей коже появляются волдыри, выделяется жидкость, вы теряете чувствительность или она становится черной, коричневой или белой, немедленно обратитесь за медицинской помощью.
Оберните его вокруг пакета с замороженными овощами или пластикового пакета с кубиками льда, чтобы получить удобный пакет со льдом, который может помочь при отеках и болях, возникающих при растяжениях или растяжениях. Теплую, влажную ресницу также можно использовать для лечения многих видов инфекций, таких как фурункул, зараженный порез или ячмень — инфицированная ресница, вызывающая покраснение и болезненность на вашем веке. Или используйте прохладный, чтобы облегчить зуд и боль конъюнктивита.
Теплую, влажную ресницу также можно использовать для лечения многих видов инфекций, таких как фурункул, зараженный порез или ячмень — инфицированная ресница, вызывающая покраснение и болезненность на вашем веке. Или используйте прохладный, чтобы облегчить зуд и боль конъюнктивита.
Эти лекарства включают аспирин, ибупрофен и напроксен. Они часто используются для лечения боли, которая возникает при воспалении, например, при растяжении связок. Вам не нужен рецепт, но вы должны быть осторожны с ними: большие дозы могут вызвать боль в животе и тошноту, а длительное чрезмерное употребление может привести к проблемам с почками, язвам и высокому кровяному давлению. Если у вас язва желудка или заболевание почек, сначала поговорите со своим врачом.
Используется при головной, зубной боли, менструальных спазмах и других видах болей, которые не обязательно связаны с воспалением. Если вы принимаете его только изредка, это обычно не вызывает проблем. Но не принимайте его в больших дозах — это может повредить печень и почки. Люди, у которых есть проблемы с этими органами, не должны использовать его, не посоветовавшись сначала со своим врачом.
Люди, у которых есть проблемы с этими органами, не должны использовать его, не посоветовавшись сначала со своим врачом.
Это безрецептурные гели, кремы, спреи и пластыри, которые вы наносите на кожу над болезненной мышцей, сухожилием или суставом. Они могут помочь облегчить боль без серьезных побочных эффектов.
Это может быть полезно при всех видах состояний, которые влияют на ваши мышцы, сухожилия и кости, таких как боль в пояснице и суставах. Несколько советов: идеальная температура составляет от 92 до 100 F. И не просто лежите — теплая вода может помочь обеспечить приток крови к местам, которые в этом нуждаются, поэтому осторожно растягивайте и работайте с этими областями.
Если у вас болит живот или область гениталий — например, открытые язвы, анальные трещины, геморрой — вымачивание задних конечностей в теплой воде может помочь при зуде, раздражении и спазмах мышц сфинктера. Налейте в ванну несколько дюймов теплой воды и сидите по 20 минут два или три раза в день.
Независимо от того, дает ли это профессионал или друг, или вы делаете сами, это может помочь облегчить определенные виды боли, такие как головные боли или боли в спине. Поговорите с медицинским работником о лучших способах уменьшить боль или травму с помощью массажа в домашних условиях.
Они могут помочь, если вы чувствительны к свету из-за мигрени или других заболеваний. И они могут защитить ваши глаза от зуда и раздражения, вызванных пыльцой, пылью и плесенью.
Если ваша боль не проходит, эта умственная дисциплина может помочь вам справиться с ней. Вы очищаете свой разум от мыслей, сосредотачиваясь на одной простой вещи, например, на своем дыхании. Он может работать отдельно или в сочетании с лекарствами.
Часто используется при хронической боли или после некоторых видов операций или травм, также может лечить боль от таких вещей, как вывих лодыжки или растяжение мышц. Поговорите со своим врачом о правильном режиме для вас.
Люди, которые регулярно занимаются аэробикой, например, ездят на велосипеде или бегают, в первую очередь менее склонны к определенным видам боли. И они лучше справятся с этим, если они ранены. Проконсультируйтесь с врачом, если вы не уверены, что ваше здоровье достаточно для такого рода упражнений.
И они лучше справятся с этим, если они ранены. Проконсультируйтесь с врачом, если вы не уверены, что ваше здоровье достаточно для такого рода упражнений.
Изображения, предоставленные:
1) Bakibg / Thinkstock
2) Seastock / Thinkstock
3) Джордж Дойл / Thinkstock
4) Webmd
5) Thinkstock
6) Цифровое видение / Thinkstock
98 78 78 78 7. 7. 7. 7. 7). George Doyle / Thinkstock8) ulief514 / Thinkstock
9) KatarzynaBialasiewicz / Thinkstock
10) TAGSTOCK1 / Thinkstock
11) Doc_Steele / Thinkstock
900Images 99 / Getty Images0098 13) kali9 / Getty Images14) m-gucci / Thinkstock
ИСТОЧНИКИ:
Американская академия офтальмологии: «Домашние средства от простых проблем с глазами».
Американский журнал эпидемиологии: «Физические упражнения, индекс массы тела и риск хронической боли в пояснице и шее/плечах: продольные данные исследования здоровья Nord-Trøndelag».
Американская ассоциация легких: «Бросьте курить».
Arthritis Foundation: «Теплая вода творит чудеса с болью».
Центр профилактики травматизма: «Ожоги».
Кливлендская клиника: «Прочтите это, если вы курильщик и боретесь с хронической болью».
Harvard Health Publications: «Физическая терапия так же эффективна, как хирургия, и менее опасна для одного типа болей в пояснице», «Йога для облегчения боли», «Геморрой и что с ним делать».
Международное общество изучения боли: «Добавки с витамином D уменьшают боль у больных фибромиалгией».
Клиника Майо: «Порезы и царапины: первая помощь», «Обезвоживание», «Растяжение связок? Получите немного R.I.C.E.», «Подходы самопомощи к лечению боли».
Национальные институты здравоохранения: «Куриный суп ингибирует хемотаксис нейтрофилов in vitro», «Влияние самомассажа на остеоартрит коленного сустава: рандомизированное контролируемое исследование», «Краткосрочные эффекты самомассажа в сочетании с домашними упражнениями». на боль, повседневную активность и вегетативную функцию у пациентов с синдромом миофасциальной болевой дисфункции», «Влияние массажной терапии на функцию в популяциях пациентов с болью — систематический обзор и метаанализ рандомизированных контролируемых исследований: часть I, пациенты, испытывающие боль в Общая популяция», «Облегчение боли, связанное с медитацией осознанности: доказательства уникальных мозговых механизмов в регулировании боли», «Медитация осознанности уменьшает боль, обходит опиоидные рецепторы», «Аэробные тренировки повышают переносимость боли у здоровых людей».
на боль, повседневную активность и вегетативную функцию у пациентов с синдромом миофасциальной болевой дисфункции», «Влияние массажной терапии на функцию в популяциях пациентов с болью — систематический обзор и метаанализ рандомизированных контролируемых исследований: часть I, пациенты, испытывающие боль в Общая популяция», «Облегчение боли, связанное с медитацией осознанности: доказательства уникальных мозговых механизмов в регулировании боли», «Медитация осознанности уменьшает боль, обходит опиоидные рецепторы», «Аэробные тренировки повышают переносимость боли у здоровых людей».
Ортопедия сегодня: «Реабилитация на дому может превзойти физиотерапию при реконструкции передней крестообразной связки».
Наука о боли: «Основные советы по самомассажу миофасциальных триггерных точек».
ФизиотерапияExercises.com.
© 2020 WebMD, LLC. Все права защищены. Посмотреть политику конфиденциальности и довериться информации
18 видов лечения, которые помогут вам справиться с хронической болью
Какие существуют методы лечения хронической боли?
Методы лечения хронической боли так же разнообразны, как и причины. Существует множество подходов, от безрецептурных и отпускаемых по рецепту лекарств до техник разума/тела и акупунктуры. Но когда дело доходит до лечения хронической боли, ни одна методика не гарантирует полного облегчения боли. Облегчение можно найти, используя комбинацию вариантов лечения.
Существует множество подходов, от безрецептурных и отпускаемых по рецепту лекарств до техник разума/тела и акупунктуры. Но когда дело доходит до лечения хронической боли, ни одна методика не гарантирует полного облегчения боли. Облегчение можно найти, используя комбинацию вариантов лечения.
Медикаментозная терапия: безрецептурная и рецептурная
Легкие формы боли можно облегчить с помощью безрецептурных препаратов, таких как тайленол (ацетаминофен) или нестероидные противовоспалительные препараты (НПВП), такие как аспирин, ибупрофен и напроксен. И ацетаминофен, и НПВП облегчают боль, вызванную мышечными болями и скованностью, а кроме того, НПВП уменьшают воспаление (отек и раздражение). Также доступны местные болеутоляющие средства, такие как кремы, лосьоны или спреи, которые наносятся на кожу, чтобы облегчить боль и воспаление от воспаленных мышц и артрита.
Если лекарства, отпускаемые без рецепта, не приносят облегчения, врач может назначить более сильные лекарства, такие как миорелаксанты, успокаивающие препараты (например, диазепам [валиум]), антидепрессанты (например, дулоксетин [Cymbalta] при скелетно-мышечной боли) , отпускаемые по рецепту НПВП, такие как целекоксиб (целебрекс), или короткий курс более сильных обезболивающих (таких как кодеин, фентанил [Дюрагезик, Актик], оксикодон и ацетаминофен (Перкоцет, Роксисет, Тайлокс) или гидрокодон и ацетаминофен (Лорсет, Лортаб и Викодин). Ограниченное количество инъекций стероидов в проблемный сустав может уменьшить отек и воспаление. Эпидуральная анестезия может быть назначена при спинальном стенозе или болях в пояснице.0005
Ограниченное количество инъекций стероидов в проблемный сустав может уменьшить отек и воспаление. Эпидуральная анестезия может быть назначена при спинальном стенозе или болях в пояснице.0005
В июле 2015 года FDA потребовало, чтобы как рецептурные, так и безрецептурные НПВП усилили свои предупреждающие надписи, чтобы указать на потенциальный риск сердечных приступов и инсультов. Риск увеличивается с более высокими дозами наркотиков. Кроме того, существует также возможность развития кровоточащих язв желудка.
Иногда группа нервов, вызывающая боль в определенном органе или области тела, может быть заблокирована местными лекарствами. Инъекция этого вещества, вызывающего онемение нервов, называется блокадой нерва. Хотя существует множество видов блокад нервов, это лечение не всегда можно использовать. Часто блокировка невозможна, слишком опасна или не является лучшим решением проблемы. Ваш врач может посоветовать вам, подходит ли вам это лечение.
Контролируемая пациентом анальгезия (PCA) — еще один метод контроля боли. Нажав кнопку на компьютеризированной помпе, пациент может самостоятельно ввести заранее отмеренную дозу обезболивающего, смешанную с опиоидами. Насос соединен с небольшой трубкой, которая позволяет вводить лекарство внутривенно (в вену), подкожно (прямо под кожу) или в область позвоночника. Это часто используется в больнице для лечения боли при посттравматической или послеоперационной боли, а также при терминальной боли при раке..
Нажав кнопку на компьютеризированной помпе, пациент может самостоятельно ввести заранее отмеренную дозу обезболивающего, смешанную с опиоидами. Насос соединен с небольшой трубкой, которая позволяет вводить лекарство внутривенно (в вену), подкожно (прямо под кожу) или в область позвоночника. Это часто используется в больнице для лечения боли при посттравматической или послеоперационной боли, а также при терминальной боли при раке..
Инъекции в триггерные точки
Инъекции в триггерные точки — это процедура, используемая для лечения болезненных участков мышц, содержащих триггерные точки или мышечные узлы, которые образуются, когда мышцы не расслабляются. Во время этой процедуры медицинский работник с помощью маленькой иглы вводит местный анестетик, который иногда включает стероид, в триггерную точку (иногда вводят стерильную соленую воду). При инъекции триггерная точка становится неактивной, и боль уменьшается. Обычно краткий курс лечения приводит к устойчивому облегчению.
Инъекция в триггерную точку используется для лечения мышечной боли в руках, ногах, пояснице и шее. Кроме того, этот подход использовался для лечения фибромиалгии, головных болей напряжения и миофасциального болевого синдрома (хроническая боль, затрагивающая ткани, окружающие мышцы), которые не реагируют на другие виды лечения.
Onabotulinumtoxina (Botox) – это токсин, который блокирует сигналы от нервов к мышцам. Его также можно вводить для облегчения хронической мигрени. Процедура включает в себя несколько инъекций вокруг головы и шеи каждые 12 недель и может облегчить боль на срок до трех месяцев.
Хирургические имплантаты
Если стандартные лекарства и физиотерапия не обеспечивают адекватного обезболивания, вам может быть показан хирургический имплантат, который поможет вам контролировать боль. Когда они используются, что редко, есть два основных типа имплантатов для контроля боли:
- Интратекальная доставка лекарств. Также называется инфузионными обезболивающими насосами или спинальными системами доставки лекарств.
 Хирург делает карман под кожей, достаточно большой, чтобы вместить помпу с лекарством. Насос обычно имеет толщину около одного дюйма и ширину три дюйма. Хирург также вводит катетер, по которому обезболивающее лекарство переносится из помпы в интратекальное пространство вокруг спинного мозга. Имплантаты доставляют лекарства, такие как морфин или миорелаксанты, непосредственно в спинной мозг, где распространяются болевые сигналы. По этой причине интратекальное введение лекарственного средства может обеспечить значительный контроль над болью с помощью части дозы, необходимой для приема таблеток. Кроме того, система может вызывать меньше побочных эффектов, чем пероральные препараты, потому что для снятия боли требуется меньше лекарств.
Хирург делает карман под кожей, достаточно большой, чтобы вместить помпу с лекарством. Насос обычно имеет толщину около одного дюйма и ширину три дюйма. Хирург также вводит катетер, по которому обезболивающее лекарство переносится из помпы в интратекальное пространство вокруг спинного мозга. Имплантаты доставляют лекарства, такие как морфин или миорелаксанты, непосредственно в спинной мозг, где распространяются болевые сигналы. По этой причине интратекальное введение лекарственного средства может обеспечить значительный контроль над болью с помощью части дозы, необходимой для приема таблеток. Кроме того, система может вызывать меньше побочных эффектов, чем пероральные препараты, потому что для снятия боли требуется меньше лекарств. - Имплантаты для стимуляции спинного мозга. При стимуляции спинного мозга электрические сигналы низкого уровня передаются в спинной мозг или в определенные нервы, чтобы блокировать болевые сигналы от достижения головного мозга. Этот метод особенно используется при болях в спине и конечностях.
 В ходе этой процедуры в организм хирургическим путем имплантируется устройство, передающее электрические сигналы. Пульт дистанционного управления используется пациентом для включения и выключения тока или для регулировки интенсивности сигналов. Некоторые устройства вызывают то, что описывается как приятное покалывание, а другие нет.
В ходе этой процедуры в организм хирургическим путем имплантируется устройство, передающее электрические сигналы. Пульт дистанционного управления используется пациентом для включения и выключения тока или для регулировки интенсивности сигналов. Некоторые устройства вызывают то, что описывается как приятное покалывание, а другие нет.
Доступны два типа систем стимуляции спинного мозга. Частичная и полная имплантация единиц. Блок, который чаще используется, является полностью имплантированным. Антенна и передатчик последней системы выносятся за пределы тела, а приемник имплантируется внутрь тела.
TENS
Чрескожная электрическая стимуляция нервов, чаще называемая TENS, использует электрическую стимуляцию для уменьшения боли. Во время процедуры низковольтный электрический ток подается через электроды, которые располагаются на коже рядом с источником боли. Электричество от электродов стимулирует нервы в пораженной области и посылает сигналы в мозг, которые «зашифровывают» нормальные болевые сигналы. ЧЭНС безболезненна и может быть эффективной терапией для маскировки боли, такой как диабетическая невропатия. Однако ЧЭНС при хронической боли в пояснице неэффективна и не может быть рекомендована, заявляет Американская академия неврологии (AAN).
ЧЭНС безболезненна и может быть эффективной терапией для маскировки боли, такой как диабетическая невропатия. Однако ЧЭНС при хронической боли в пояснице неэффективна и не может быть рекомендована, заявляет Американская академия неврологии (AAN).
Биоэлектрическая терапия
Биоэлектрическая терапия облегчает боль, блокируя передачу болевых сигналов в мозг. Биоэлектрическая терапия также побуждает организм вырабатывать химические вещества, называемые эндорфинами (эндорфины также высвобождаются при физических упражнениях), которые уменьшают или устраняют болезненные ощущения, блокируя передачу болевых сигналов в мозг.
Биоэлектрическую терапию можно использовать для лечения многих хронических и острых состояний, вызывающих боль, таких как боль в спине, мышечная боль, головная боль и мигрень, артрит, расстройство ВНЧС, диабетическая невропатия и склеродермия.
Биоэлектрическая терапия эффективна для временного обезболивания, но ее следует использовать как часть общей программы обезболивания. При использовании вместе с обычными обезболивающими препаратами биоэлектрическое лечение может позволить страдающим от боли уменьшить дозу некоторых обезболивающих на 50%.
При использовании вместе с обычными обезболивающими препаратами биоэлектрическое лечение может позволить страдающим от боли уменьшить дозу некоторых обезболивающих на 50%.
Физиотерапия
Физиотерапия помогает облегчить боль с помощью специальных методов, которые улучшают движения и функции, нарушенные в результате травмы или инвалидности. Наряду с использованием методов растяжки, укрепления и обезболивания физиотерапевт может использовать, среди прочего, ЧЭНС для облегчения лечения.
Упражнения
Хотя короткий отдых может облегчить боль, слишком продолжительный отдых может фактически усилить боль и повысить риск получения травмы при повторной попытке движения. Исследования показали, что регулярные физические упражнения могут уменьшить боль в долгосрочной перспективе за счет улучшения мышечного тонуса, силы и гибкости. Упражнения также могут вызвать выброс эндорфинов, естественных обезболивающих в организме. Одни упражнения легче выполнять тем, кто страдает от хронических болей, чем другие; попробуйте плавание, езду на велосипеде, ходьбу, греблю и йогу.
Психологическое лечение
Когда вы испытываете боль, у вас могут возникнуть чувства гнева, печали, безнадежности и/или отчаяния. Боль может изменить вашу личность, нарушить ваш сон и помешать вашей работе и отношениям. В свою очередь, депрессия и тревога, недостаток сна и чувство стресса могут усугубить боль. Психологическое лечение предлагает безопасные, немедикаментозные методы, которые могут лечить вашу боль напрямую, снижая высокий уровень физиологического стресса, который часто усугубляет боль. Психологическое лечение также помогает уменьшить косвенные последствия боли, помогая вам научиться справляться со многими проблемами, связанными с болью.
Большую часть психологического лечения боли составляет обучение, помогающее пациентам приобрести навыки решения очень сложной проблемы.
Альтернативные методы лечения
За последнее десятилетие многие люди нашли облегчение своей боли с помощью психофизиотерапии, иглоукалывания и некоторых пищевых добавок. Другие используют массаж, хиропрактику и остеопатическую (костную) мануальную терапию, терапевтическое прикосновение, некоторые травяные методы лечения и диетические подходы для облегчения боли. Тем не менее, существует мало научных доказательств, поддерживающих эти методы лечения боли.
Другие используют массаж, хиропрактику и остеопатическую (костную) мануальную терапию, терапевтическое прикосновение, некоторые травяные методы лечения и диетические подходы для облегчения боли. Тем не менее, существует мало научных доказательств, поддерживающих эти методы лечения боли.
Терапия разума и тела
Терапия разума и тела — это лечение, предназначенное для улучшения способности разума влиять на функции и симптомы тела. Терапия разума и тела использует различные подходы, включая техники релаксации, медитацию, управляемые образы, биологическую обратную связь и гипноз. Методы релаксации могут помочь облегчить дискомфорт, связанный с хронической болью.
Визуализация может быть еще одной полезной техникой контроля боли. Попробуйте выполнить следующее упражнение: закройте глаза и попытайтесь вызвать визуальный образ боли, придав ему форму, цвет, размер, движение. Теперь попробуйте медленно изменить это изображение, заменив его более гармоничным, приятным и меньшим по размеру изображением.
Другой подход заключается в ведении дневника ваших эпизодов боли, а также сопутствующих причинных и корректирующих факторов. Регулярно просматривайте свой дневник, чтобы исследовать пути возможных изменений. Стремитесь рассматривать боль как часть жизни, а не всю ее.
Электромиографическая (ЭМГ) биологическая обратная связь может предупредить вас о том, каким образом мышечное напряжение способствует вашей боли, и помочь вам научиться контролировать ее. Гипнотерапия и самогипноз могут помочь вам заблокировать или трансформировать боль с помощью методов перефокусировки. Одна из стратегий самогипноза, известная как анестезия перчатками, включает в себя погружение себя в транс, помещение руки на болезненную область, представляя, что рука расслаблена, тяжела и онемела, и представление этих ощущений как замены других, болезненных ощущений в Пораженная область.
Методы релаксации, такие как медитация или йога, уменьшают боль, связанную со стрессом, при регулярном выполнении. Мягкая растяжка йоги особенно хороша для укрепления мышц без дополнительной нагрузки на тело.
Мягкая растяжка йоги особенно хороша для укрепления мышц без дополнительной нагрузки на тело.
Иглоукалывание
Считается, что иглоукалывание уменьшает боль за счет увеличения высвобождения эндорфинов, химических веществ, блокирующих боль. Многие акупунктурные точки находятся рядом с нервами. При стимуляции эти нервы вызывают тупую боль или ощущение распирания в мышцах. Стимулированная мышца посылает сообщение в центральную нервную систему (головной и спинной мозг), вызывая высвобождение эндорфинов, которые блокируют передачу сообщения о боли в мозг.
Иглоукалывание может быть полезным в качестве сопутствующего лечения многих состояний, связанных с болью, включая головную боль, боль в пояснице, менструальные спазмы, синдром запястного канала, теннисный локоть, фибромиалгию, остеоартрит (особенно коленного) и миофасциальную боль. Иглоукалывание также может быть приемлемой альтернативой или может быть включено в комплексную программу обезболивания.
Хиропрактика и массаж
Хиропрактика является наиболее распространенным нехирургическим методом лечения болей в спине.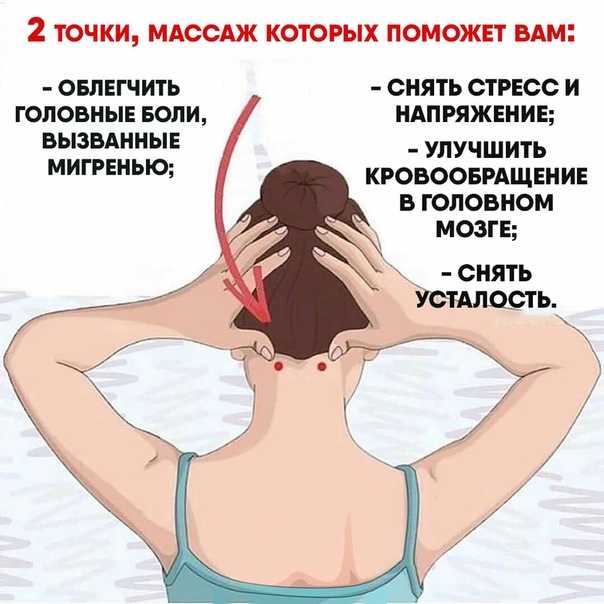 В некоторых испытаниях были отмечены улучшения у людей, подвергающихся манипуляциям хиропрактики. Однако эффективность лечения хронической боли в спине и шее не подтверждена убедительными доказательствами большинства клинических испытаний. Дальнейшие исследования в настоящее время оценивают эффективность хиропрактики для лечения боли.
В некоторых испытаниях были отмечены улучшения у людей, подвергающихся манипуляциям хиропрактики. Однако эффективность лечения хронической боли в спине и шее не подтверждена убедительными доказательствами большинства клинических испытаний. Дальнейшие исследования в настоящее время оценивают эффективность хиропрактики для лечения боли.
Врачи-остеопаты с дипломом «D.O.» после их имен, также обучены методам манипулирования костями, подобным методам хиропрактиков.
Массаж все чаще используется людьми, страдающими от боли, в основном для лечения хронических проблем со спиной и шеей. Массаж может уменьшить стресс и снять напряжение за счет усиления кровотока. Это лечение также может уменьшить присутствие веществ, которые могут вызывать и поддерживать боль. Имеющиеся данные свидетельствуют о том, что массажная терапия, как и хиропрактика, имеет большие перспективы для лечения болей в спине. Однако сделать окончательные выводы относительно эффективности массажа для лечения боли не представляется возможным из-за недостатков имеющихся исследований.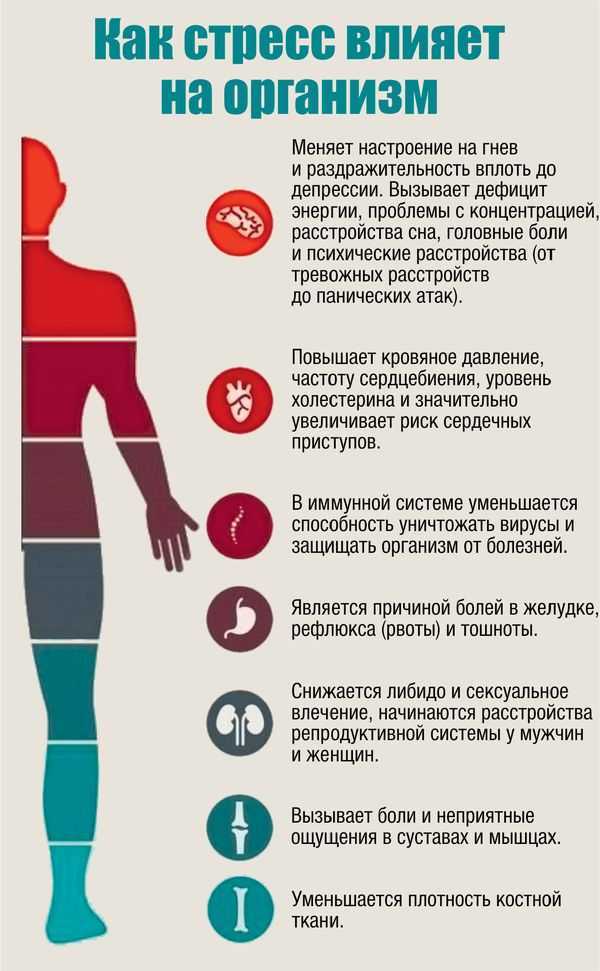
Терапевтическое прикосновение и исцеление Рейки
Считается, что лечебное прикосновение и исцеление Рейки помогают активировать процессы самоисцеления человека и, следовательно, уменьшить боль. Хотя эти так называемые «энергетические» техники не требуют фактического физического контакта, они предполагают тесную физическую близость между практикующим и пациентом.
За последние несколько лет в нескольких обзорах оценивались опубликованные исследования эффективности этих лечебных подходов для облегчения боли и беспокойства и улучшения здоровья. Хотя несколько исследований показали положительные эффекты без значительных побочных эффектов, ограничения некоторых из этих исследований затрудняют получение окончательных выводов. Необходимы дальнейшие исследования, прежде чем можно будет рекомендовать эти подходы к лечению боли.
Пищевые добавки
Пищевые добавки, такие как рыбий жир и S-аденозилметионин, также имеют некоторые доказательства пользы, хотя необходимы дополнительные исследования.
Травяные лекарственные средства
Трудно делать выводы об эффективности трав, хотя некоторые из них, такие как кора белой ивы, дьявольский коготь, кошачий коготь, имбирь и куркума, имеют некоторые доказательства, подтверждающие их использование. Если вы решите использовать растительные препараты для облегчения боли, сообщите об этом своему врачу: некоторые травы могут взаимодействовать с лекарствами, которые вы принимаете от боли или других состояний, и могут нанести вред вашему здоровью.
Диетические подходы к лечению боли
Некоторые люди считают, что изменение потребления жиров в рационе и/или употребление в пищу растительных продуктов, содержащих противовоспалительные вещества, может облегчить боль, ограничивая воспаление.
Некоторым людям с фибромиалгией оказалась полезной в основном сырая вегетарианская диета, но это исследование не было методологически надежным. Одно исследование женщин с предменструальными симптомами показало, что вегетарианская диета с низким содержанием жиров была связана с уменьшением интенсивности и продолжительности боли.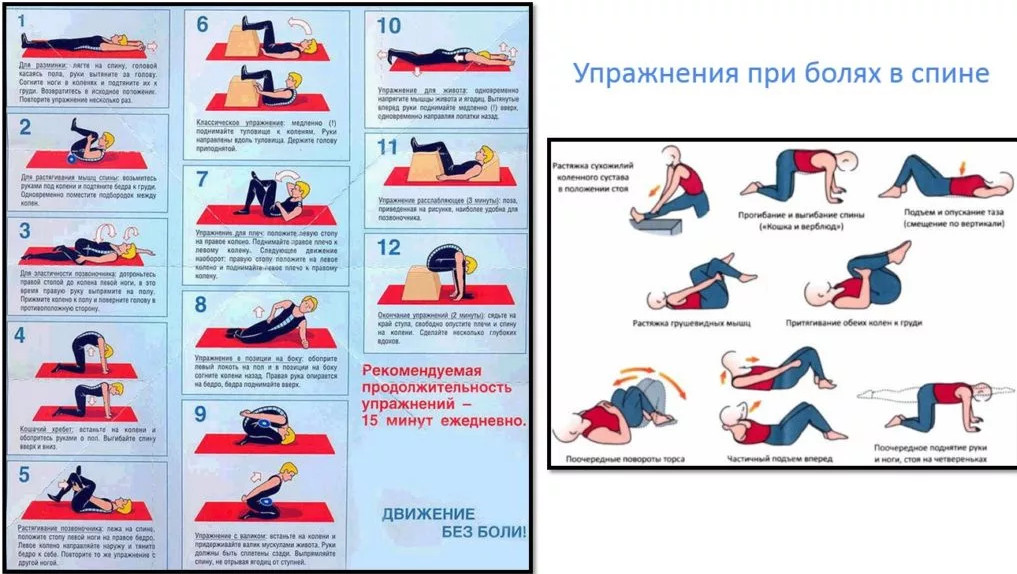 Было показано, что потеря веса, достигнутая за счет изменения диеты и повышения физической активности, полезна для людей, страдающих остеоартритом.
Было показано, что потеря веса, достигнутая за счет изменения диеты и повышения физической активности, полезна для людей, страдающих остеоартритом.
Тем не менее, необходимы дальнейшие исследования, чтобы определить эффективность диетических модификаций в качестве обезболивающего.
Что следует учитывать
Альтернативные методы лечения не всегда безопасны. Как уже упоминалось, некоторые лекарственные травы могут взаимодействовать с другими лекарствами, которые вы принимаете. Всегда говорите со своим врачом, прежде чем попробовать альтернативный подход, и обязательно сообщите всем своим врачам, какие альтернативные методы лечения вы используете.
Другие варианты: клиники боли
Многие люди, страдающие от хронической боли, могут в некоторой степени справиться с ней, попробовав многие из вышеперечисленных методов лечения самостоятельно. Но некоторые, независимо от того, какой подход к лечению они применяют, все равно страдают от изнурительной боли.