Температура при ОРВИ
Повышение температуры тела — верный признак, указывающий на то, что организм «бьет тревогу».
В большинстве случаев, если столбик термометра растет, причиной является респираторная инфекция. Чтобы ускорить выздоровление, важно знать, как и когда следует сбивать температуру.
Повышение температуры — защитный механизм организма, создающий неблагоприятные условия для жизнедеятельности «незваных гостей» — вирусов и бактерий. Несмотря на крайне неприятные ощущения, лихорадка приносит организму пользу, стимулирует иммунный ответ и защитные функции, благодаря чему организм быстрее дает отпор болезни. Именно поэтому не рекомендуется сбивать температуру до 38,50 С – позвольте организму бороться самостоятельно.
Жаропонижающую терапию рекомендуется проводить в случае, если температура превысила 38,5 0С. Но стоит заметить, что все случаи индивидуальны, если больной плохо переносит лихорадку и сопутствующие ей симптомы: ломоту в теле, головную боль, слабость — принять лекарство можно раньше.
Кроме того, обязательно принять жаропонижающее средство при повышенной температуре необходимо людям, имеющим хронические заболевания, а также пожилым.
Гипертермия может привести к опасным последствиям:
- резкое увеличение нагрузки на сердце и сосуды;
- изменение сердечного ритма;
- повышение артериального давления;
- обезвоживание из-за повышенного потоотделения.
Чтобы человеку стало лучше, снизить температуру достаточно всего на 1-1,5 градуса, не стремитесь к идеальному показателю 36.6.
Как выбрать жаропонижающее средство?
Жаропонижающим действием обладают препараты из числа анальгетиков-антипиретиков и нестероидных противовоспалительных средств. Однако не все из них можно принимать для снижения температуры при ОРВИ.
Если вы заболели, не занимайтесь самолечением, обратитесь к врачу! Специалист подберет правильный препарат и определит необходимую дозировку.
Наиболее часто для снижения температуры при ОРВИ назначаются препараты парацетамола или ибупрофена, но есть ли разница? Определенно, есть!
Препараты парацетамола
Данное вещество относится к группе анальгетиков-антипиретиков, поэтому его действие направлено в первую очередь на снижение температуры и боли, а вот на воспалительный процесс препарат повлиять не сможет.
При этом парацетамол практически безопасен для желудка в отличие от препаратов группы НПВС, однако важно соблюдать осторожность и не превышать рекомендуемую дозировку. При неправильном приеме парацетамол может оказывать негативное воздействие на печень.
Препараты парацетамола выпускаются в разных лекарственных формах и дозировках, подходящих как взрослым, так и детям. Парацетамол может использоваться также для лечения грудных детей, но строго по назначению врача.
Для снижения температуры при ОРВИ могут быть назначены однокомпонентные лекарства, а также комбинированные средства с дополнительными действующими веществами. Особой популярностью пользуются препараты в форме порошка, например: «Терафлю», «Колдрекс», «Фервекс», «АнвиМакс», «Антигриппин». Такое лекарство необходимо растворить в стакане горячей воды. За счет действия активных ингредиентов теплый напиток помогает быстро облегчить симптомы болезни.
Другие препараты, содержащие парацетамол: «Эффералган», «Панадол», «Парацетамол», «Цефекон Н» и др.
Лекарства для детей: «Эффералган раствор», «Панадол Детский», «Цефекон Д», «Парацетамол Синтез» и др.
Препараты ибупрофена
В отличие от препаратов парацетамола, ибупрофен не только снимает боль и снижает температуру, но и обладает противовоспалительным действием, благодаря чему применяется при лихорадке, сопровождающейся воспалением, например при ангине или отите и т.д. Кроме того, ибупрофен начинает действовать быстрее парацетамола и эффект от приема длится дольше.
Данное вещество входит в группу нестероидных противовоспалительных средств, при его приеме важно помнить, что лекарство оказывает негативное воздействие на слизистую оболочку ЖКТ. Также вещество нельзя принимать при нарушениях свертываемости крови.
По рекомендации педиатра ибупрофен можно применять и в детском возрасте, но начиная с 3 месяцев. Для удобства родителей производятся различные лекарственные формы: ректальные суппозитории, суспензии, таблетки.
Препараты, содержащие ибупрофен: «Нурофен», «Нурофаст», «Миг», «Ибупрофен Синтез» и др.
Лекарства для детей: «Нурофен» для детей, «Ибупрофен-Альтфарм» и др.
У лекарств имеются противопоказания, перед применением обязательно проконсультируйтесь с врачом!
Лечитесь правильно и будьте здоровы!
Применение ибупрофена в гинекологической практике | Тихомиров А.Л., Лубнин Д.М.
Болевой синдром сопровождает целый ряд распространенных
гинекологических заболеваний и может быть основной жалобой, которую
предъявляет больная. Боль приносит не только физическое страдание, но и
всегда сопровождается тяжелыми эмоциональными переживаниями.
Нейрофизиологи утверждают, что боль в большой мере является производной высшей нервной деятельности.
Мы способны осознавать боль, давать ей оценку, и в то же время боль
может влиять на восприятие мира в целом, искажать это восприятие и, в
конечном итоге, при длительном ее существовании, стать в центре всей
человеческой жизни, пропуская все через призму себя. Боль – одно из
самых сильных человеческих страданий. Боль может овладеть сознанием и
изменить личность. Известно, что один из выдающихся немецких философов
прошлого столетия Ницше, создавший учение, исполненное довольно
неоднозначных суждений, всю свою жизнь страдал от тяжелейших головных
болей.
Боль может овладеть сознанием и
изменить личность. Известно, что один из выдающихся немецких философов
прошлого столетия Ницше, создавший учение, исполненное довольно
неоднозначных суждений, всю свою жизнь страдал от тяжелейших головных
болей.
Наверное, практически каждая женщина хоть раз в жизни сталкивалась с таким состоянием, как болезненные менструации. У некоторых болевой синдром во время менструации выражен настолько сильно, что может приводить женщину в полностью нетрудоспособное состояние. Другими словами, болевой синдром в жизни женщины – не редкость. В то же время, в гинекологической практике нам приходится часто выполнять всевозможные инвазивные вмешательства, сопровождающиеся болевым синдромом, подчас довольно сильным, при которых обычно не принято использовать общий наркоз. В этой ситуации приходится прибегать к ненаркотическим анальгетикам, эффективность которых может довольно сильно разниться. В данной статье мы хотим коснуться вопроса болевого синдрома в гинекологической практике и предложить варианты терапии этого состояния.
Дисменорея или болезненные менструации являются одной из наиболее частых причин, по которой женщины пропускают работу или учебу. На многих государственных предприятиях до сих пор существует такое понятие, как «женский день», позволяющий женщине один раз в месяц пережить «критические дни» не на рабочем месте.
Дисменорея подразделяется на первичную и вторичную. Под первичной дисменореей понимают болезненные менструации при отсутствии патологических изменений со стороны половых органов. При вторичной дисменорее болезненные менструации обусловлены наличием гинекологических заболеваний. Чаще всего к ним относятся эндометриоз, воспалительные заболевания половых органов, миома матки и другие. По данным различных авторов, частота встречаемости дисменореи в зависимости от возраста колеблется от 60 до 92%. Очевидно, что первичная дисменорея встречается преимущественно у подростков, в то время как вторичная характерна для более старших возрастных групп.
Первичная дисменорея обычно развивается через 6–12 месяцев после менархе, когда появляются первые овуляторные циклы. Симптомы дисменореи обычно возникают с началом менструации, редко за день до начала, и характеризуются схваткообразными, ноющими, дергающими, распирающими болями, которые могут иррадиировать в прямую кишку, придатки и мочевой пузырь. Помимо этого, может наблюдаться тошнота, рвота, головная боль, раздражительность, вздутие живота и другие вегетативные явления.
Среди подростков пик встречаемости дисменореи приходится на 17–18 лет, то есть к моменту окончательного становления менструальной функции и формирования овуляторного менструального цикла. Эта закономерность, в частности, указывает на существенную роль овуляции в патогенезе первичной дисменореи.
Хотя до сих пор нет однозначных представлений об этиологии первичной дисменореи, тем не менее большинство исследователей сходятся на том, что ведущую роль в развитии этого заболевания играет дисбаланс простагландинов в матке.
Еще в 1978 году было показано, что простагландин F2a (ПГF2a) и простагландин Е2 (ПГЕ2) во время менструации накапливаются в эндометрии и вызывают симптомы дисменореи [1]. Простагландин F2a и ПГЕ2 синтезируются из арахидоновой кислоты через так называемый циклооксигеназный путь. Активность этого ферментного пути в эндометрии регулируется половыми гормонами, точнее, последовательной стимуляцией эндометрия в начале эстрогенами, а затем прогестероном. К моменту менструации в эндометрии накапливается большая концентрации простагландинов, которые вследствие лизиса клеток эндометрия высвобождаются наружу. Высвободившиеся из клеток простагландины воздействуют на миометрий, что приводит к чередованию констрикций и релаксаций гладкомышечных клеток. Маточные сокращения, обусловленные простагландинами, могут продолжаться несколько минут, а развиваемое давление в матке достигать 60 мм рт.ст. Длительные сокращения матки приводят к развитию ишемии и, как следствие, к накоплению продуктов анаэробного метаболизма, которые, в свою очередь, стимулируют С–тип болевых нейронов.
Роль простагландинов в развитии первичной дисменореи подтверждается исследованием, в котором было выявлено, что концентрация простагландинов в эндометрии коррелирует с тяжестью симптомов, то есть чем выше концентрация ПГF 2a и ПГЕ2 в эндометрии, тем тяжелее протекает дисменорея [2].
Множество факторов может модулировать эффект простагландинов на матку. К примеру, усиленные физические упражнения могут повышать тонус матки, возможно, за счет снижения маточного кровотока. Многие спортсменки отмечают, что усиленные тренировки во время менструации значительно усиливают симптомы дисменореи. Помимо воздействия на матку, ПГF2a и ПГЕ2 могут вызывать бронхоконстрикцию, диарею и гипертензию, так, в частности, диарея особенно часто сопровождает первичную дисменорею.
Для высокой продукции простагландинов в эндометрии необходимо последовательное воздействие на него в начале эстрогенов, а затем прогестерона. Очевидно, что женщины с ановуляторным менструальным циклом крайне редко страдают первичной дисменореей вследствие отсутствия у них достаточной секреции прогестерона. В связи с этим наличие овуляции является одним из факторов, обусловливающих симптомы дисменореи.
Очевидно, что женщины с ановуляторным менструальным циклом крайне редко страдают первичной дисменореей вследствие отсутствия у них достаточной секреции прогестерона. В связи с этим наличие овуляции является одним из факторов, обусловливающих симптомы дисменореи.
Наиболее распространенными препаратами для лечения первичной дисменореи являются оральные контрацептивы и нестероидные противовоспалительные средства (НПВП). Назначение оральных контрацептивов в основном направлено на выключение овуляции, поскольку, как отмечалось выше, именно овуляторный менструальный цикл обеспечивает циклическую стимуляцию эндометрия, что способствует накоплению простагландинов, ответственных за развитие симптомов дисменореи. Такой метод лечения достаточно эффективен, однако при его выборе необходимо учитывать ряд факторов. Во–первых, большинство больных первичной дисменореей являются подростками, не живущими половой жизнью, для которых проблема сопутствующей проводимому лечению контрацепции не столь актуальна, а убежденность в неотвратимой прибавке лишнего веса «от гормонов» чрезвычайно сильна.
Другим не менее эффективным подходом к лечению первичной дисменореи является назначение НПВП, в частности, препарата ибупрофен (Нурофен), наиболее широко применяющегося в мировой клинической практике.
Нурофен (ибупрофен) является производным фенилпропионовой кислоты. Нурофен угнетает синтез простагландинов, ингибируя активность циклооксигеназы. После приема внутрь ибупрофен быстро абсорбируется из желудочно–кишечного тракта, максимальная концентрация его в плазме крови определяется через 1–2 часа. Ибупрофен метаболизируется в печени, выводится почками в неизмененном виде и в виде коньюгатов, период полувыведения составляет 2 часа. В отличие от других НПВП при использовании Нурофена крайне редко наблюдаются побочные эффекты, которые в основном характеризуются легкими расстройствами пищеварения. Для лечения первичной дисменореи Нурофен назначается в первоначальной дозе 400 мг, затем препарат назначают в дозе 200–400 мг каждые 4 часа, максимальная суточная доза Нурофена составляет 1200 мг. Очевидно, что доза Нурофена должна подбираться в зависимости от выраженности симптомов заболевания.
Ибупрофен метаболизируется в печени, выводится почками в неизмененном виде и в виде коньюгатов, период полувыведения составляет 2 часа. В отличие от других НПВП при использовании Нурофена крайне редко наблюдаются побочные эффекты, которые в основном характеризуются легкими расстройствами пищеварения. Для лечения первичной дисменореи Нурофен назначается в первоначальной дозе 400 мг, затем препарат назначают в дозе 200–400 мг каждые 4 часа, максимальная суточная доза Нурофена составляет 1200 мг. Очевидно, что доза Нурофена должна подбираться в зависимости от выраженности симптомов заболевания.
В том случае, если обезболивающего эффекта Нурофена недостаточно, возможно использовать комбинированный препарат Нурофен Плюс. В данном препарате ибупрофен объединен с кодеином, анальгетиком, действующим на опиатные рецепторы ЦНС. Данная комбинация дает более выраженный обезболивающий эффект.
В целом применение НПВП для лечения первичной дисменореи имеет целый ряд преимуществ перед использованием оральных контрацептивов. В отличие от оральных контрацептивов, которые следует принимать несколько месяцев, НПВП назначают лишь на 2–3 дня в месяц, что, с одной стороны, удобнее, а с другой – экономически выгоднее. Кроме того, НПВП не только эффективно нивелируют отрицательное воздействие простагландинов на матку, но и устраняют другие симптомы дисменореи, такие как тошнота, рвота и диарея.
В отличие от оральных контрацептивов, которые следует принимать несколько месяцев, НПВП назначают лишь на 2–3 дня в месяц, что, с одной стороны, удобнее, а с другой – экономически выгоднее. Кроме того, НПВП не только эффективно нивелируют отрицательное воздействие простагландинов на матку, но и устраняют другие симптомы дисменореи, такие как тошнота, рвота и диарея.
Объективно говоря, именно высокая эффективность НПВП в отношении лечения не только основных, но и сопутствующих симптомов первичной дисменореи подтвердила гипотезу о роли простагландинов в патогенезе этого заболевания, в связи с чем очевидным является тот факт, что НПВП являются препаратами первой линии в лечении первичной дисменореи.
Хотя первичная дисменорея относится к числу наиболее распространенных гинекологических заболеваний, сопровождающихся болевым синдромом, целый ряд других гинекологических патологий нередко требует использования эффективных анальгетиков.
Вторичная дисменорея, как уже отмечалось выше, обусловлена наличием органических нарушений гениталий (табл. 1).
1).
Существует ряд факторов, которые позволяют отличить вторичную дисменорею от первичной.
1. Симптомы дисменореи проявляются во время первого или второго менструальных циклов после менархе (врожденные обструктивные пороки развития).
2. Симптомы дисменореи впервые появляются в возрасте старше 25 лет.
3. Наличие гинекологических заболеваний: бесплодие (предполагается эндометриоз, воспалительные заболевания органов малого таза или другие причины спаечного процесса), обильные менструации или межменструальные кровянистые выделения (предполагается аденомиоз, миома матки, полипы), диспареуния.
4. Отсутствие эффекта или его незначительная выраженность от терапии НПВП и/или оральных контрацептивов.
Наиболее частой причиной вторичной дисменореи является эндометриоз. Характерными симптомами эндометриоза являются: появление прогрессивно нарастающих болей, возникающих непосредственно перед или во время менструации; диспареуния, болезненные дефекации, предменструальные мажущие кровянистые выделения и полименорея; боль над лоном, дизурия и гематурия; бесплодие.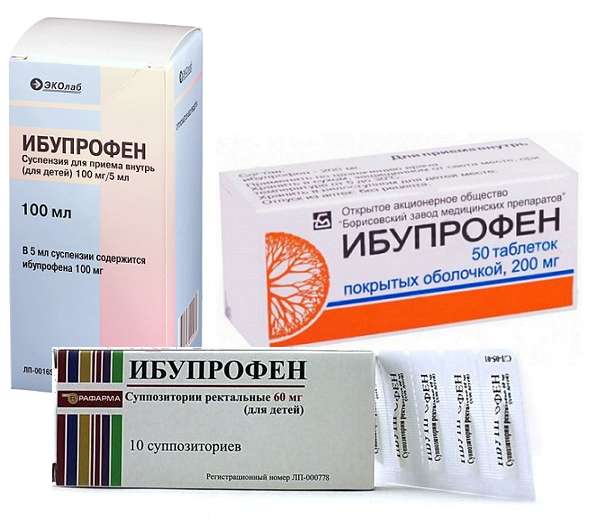 Ряд пациенток могут не обозначать болевой синдром, как приобретенное явление, а просто отмечать, что у них – болезненные менструации, хотя большинство указывают на усиление болезненности менструаций. Боль чаще всего бывает билатеральной и по интенсивности колеблется от незначительной до крайне выраженной, нередко боль ассоциирована с ощущением давления в области прямой кишки и может иррадиировать в спину и ногу. Постоянные «неприятные ощущения» на протяжении всего менструального цикла, усиливающиеся перед менструацией или во время коитуса, могут быть единственной жалобой, предъявляемой больной эндометриозом. Причина появления болей до конца не установлена, предполагается, что она может быть связана с феноменом «миниатюрных менструаций» эндометриоидных эксплантов, что приводит к раздражению нервных окончаний. Исчезновение болевых ощущений при индукции аменореи у больных эндометриозом, то есть исключение циклических гормональных воздействий на эндометриоидные экспланты, собственно, доказывает механизм болевого синдрома.
Ряд пациенток могут не обозначать болевой синдром, как приобретенное явление, а просто отмечать, что у них – болезненные менструации, хотя большинство указывают на усиление болезненности менструаций. Боль чаще всего бывает билатеральной и по интенсивности колеблется от незначительной до крайне выраженной, нередко боль ассоциирована с ощущением давления в области прямой кишки и может иррадиировать в спину и ногу. Постоянные «неприятные ощущения» на протяжении всего менструального цикла, усиливающиеся перед менструацией или во время коитуса, могут быть единственной жалобой, предъявляемой больной эндометриозом. Причина появления болей до конца не установлена, предполагается, что она может быть связана с феноменом «миниатюрных менструаций» эндометриоидных эксплантов, что приводит к раздражению нервных окончаний. Исчезновение болевых ощущений при индукции аменореи у больных эндометриозом, то есть исключение циклических гормональных воздействий на эндометриоидные экспланты, собственно, доказывает механизм болевого синдрома.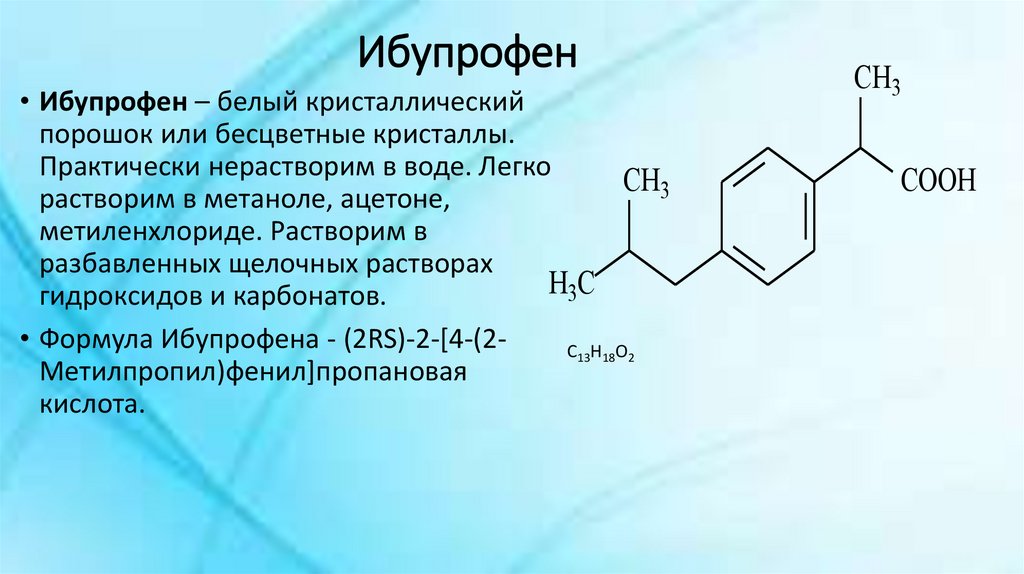
Однако болевой синдром не всегда ассоциирован с эндометриозом даже в тех случаях, когда заболевание выражено в значительной степени. К примеру, билатеральные большие эндометриоидные кисты яичников чаще всего бессимптомны, если только не происходит их разрыв, в то же время выраженный дискомфорт может быть следствием минимального количества активных эндометриоидных гетеротопий.
Несмотря на то, что существует совершенно определенная патогенетическая терапия эндометриоза, включающая использование агонистов ГнРГ и производных 19–норстероидов, довольно часто на первых этапах лечения, а иногда и при более продолжительных сроках к основным препаратам приходится добавлять анальгетики. Это обусловлено тем, что базовые препараты оказывают свой максимальный эффект не сразу, в ряде же случаев базовые препараты не способны в полной мере ликвидировать болевой синдром. Таким образом, в терапии эндометриоза также находит свое место препарат Нурофен или Нурофен Плюс.
Повседневная гинекологическая практика не обходится без таких процедур, как введение и удаление внутриматочных спиралей, лечения патологии шейки матки, проведения биопсии эндометрия, гистеросальпингографии и т.д. Безусловно, в большинстве случаев для проведения этих вмешательств можно вообще не использовать обезболивающих препаратов. Еще не забыта эра абортов, производившихся без какого–либо обезболивания. Можно было просто прикрикнуть на пациентку – «терпи, в войну не такое терпели» – и дело с концом, однако в современных условиях это совершенно недопустимо. Тем более, что все перечисленные выше процедуры можно достаточно хорошо обезболить и добиться тем самым хорошей эмоциональной переносимости данных вмешательств. С этой целью также возможно использовать Нурофен Плюс, лучше за 20–30 минут до процедуры и в последующим после ее завершения. Одно–двукратный прием этого препарата, в зависимости от выраженности болевого синдрома, обеспечит приятные воспоминания со стороны пациентки о заботливом враче.
Еще одного, довольно распространенного болевого синдрома нам хотелось бы коснуться в рамках данного повествования. Речь идет о так называемом тазовом ганглионеврите. Это вариант радикулита, при котором происходит защемление нервных стволов, выходящих в области малого таза. Пациентки с данным заболеванием чаще всего жалуются на периодически возникающие боли в подвздошных областях. Как правило, при обследовании не удается выявить ни признаков воспалительного процесса в придатках матки, ни каких–либо иных патологических изменений. Болевой синдром у таких пациенток довольно хорошо купируется приемом анальгетиков из группы НПВП, в частности Нурофена.
С 2001 года в нашей клинике для лечения больных миомой матки мы стали применять метод эмболизации маточных артерий. После процедуры у больных обычно отмечается различный по выраженности болевой синдром. Длительность этого синдрома также разнится, но в среднем составляет 8 дней. Мы применяли различные схемы обезболивания у данной категории пациенток и остановились на схеме, включающей в себя использование Нурофена и Нурофена Плюс. Нам, в частности, удалось отметить более выраженный обезболивающий эффект у данного препарата, быстрое наступление эффекта и хорошую переносимость.
Нам, в частности, удалось отметить более выраженный обезболивающий эффект у данного препарата, быстрое наступление эффекта и хорошую переносимость.
Таким образом, Нурофен и Нурофен Плюс находят достаточно широкое применение в гинекологической практике, эффективно избавляя женщин от болевого синдрома.
Литература:
1. Ylikorkala O, Dawood M.Y. New concept in dysmenorrhea. Am J Obstet Gynecol 1978; 130:833
2. Chan W.Y., Dawood M.Y., Fuchs F. Relief of dysmenorrhea with the prostaglandin synthetase inhibitor ibuprofen: effect of prostaglandin levels in menstrual fluid. Am J Obstet Gynecol 1979; 135:102.
Изжога, внутреннее кровотечение и др.
Обзор
Advil — одна из фирменных версий ибупрофена. Возможно, вы знаете, что он снимает незначительные боли, боли и лихорадку. Однако вы можете не знать о побочных эффектах этого распространенного препарата.
Узнайте, что представляют собой эти эффекты и когда они наиболее вероятны, чтобы вы могли безопасно использовать этот препарат.
Ибупрофен помогает снизить температуру. Он также помогает облегчить незначительную боль при:
- головных болях
- зубная боль
- менструальные спазмы
- боли в спине
- мышечные боли
Ибупрофен принадлежит к группе препаратов, называемых нестероидными противовоспалительными препаратами (НПВП). Эти препараты временно уменьшают количество простагландинов, вырабатываемых вашим организмом.
При травме организм выделяет простагландины. Эти гормоноподобные вещества способствуют воспалению, которое включает отек, лихорадку и повышенную чувствительность к боли.
Ибупрофен настолько широко используется, что можно легко забыть, что этот препарат может вызывать побочные эффекты. Тем не менее, ибупрофен — это наркотик, и он сопряжен с риском, как и любой другой наркотик.
Более распространенными побочными эффектами ибупрофена являются:
- боль в желудке
- С ХИНКБОРНАЯ
- NAUSEA
- Рвоирование
- GAS
- Стоки
- Diarhea
 Нот. Когда они случаются, последствия обычно легкие. Многие люди могут предотвратить эти побочные эффекты, принимая ибупрофен с молоком или пищей.
Нот. Когда они случаются, последствия обычно легкие. Многие люди могут предотвратить эти побочные эффекты, принимая ибупрофен с молоком или пищей. Возможны также серьезные побочные эффекты. Большинство из этих рисков встречаются редко, и их обычно можно избежать, принимая ибупрофен в соответствии с рекомендациями.
Однако прием слишком большого количества ибупрофена или его прием в течение слишком долгого времени может сделать эти серьезные побочные эффекты более вероятными.
Для большинства людей риск сердечного приступа и инсульта невелик. Однако ваши риски возрастают, если вы используете слишком много ибупрофена или используете его слишком долго. Ваш риск также выше, если вы:
- имеете другие факторы риска сердечного приступа или инсульта
- страдаете нарушением свертываемости крови
- принимаете другие лекарства, влияющие на свертываемость крови
Если у вас есть какие-либо факторы риска или вы принимаете другие лекарства, поговорите со своим врачом перед использованием ибупрофена.
Простагландины помогают поддерживать давление в почках на нужном уровне для фильтрации жидкостей в организме и поддержания артериального давления.
Ибупрофен изменяет выработку простагландинов в организме. Это изменение может привести к дисбалансу давления жидкости в организме, что может привести к снижению функции почек и повышению артериального давления.
Симптомы снижения функции почек включают:
- Повышенное кровяное давление
- Настройка жидкости
- Дегидратация
- Реже мочеиспускания реже
- Головорот
Простагландины также помогают поддерживать постоянное восстановление слизистой оболочки желудка, которая защищает вас от повреждения желудочной кислотой.
Поскольку ибупрофен снижает выработку простагландина, возможны повреждения желудка, такие как кровотечение и язвы в желудке и кишечнике.
Этот побочный эффект встречается довольно редко. Однако риск увеличивается, чем дольше вы используете ибупрофен. Другие факторы, повышающие риск, включают:
Другие факторы, повышающие риск, включают:
- язвы или кровотечения в желудке или кишечнике в анамнезе
- пожилой возраст
- употребление пероральных стероидов или антикоагулянтов, разжижающих кровь
- курение
- употребление алкоголя, особенно более три алкогольных напитка в день
Знаете ли вы?Если у вас сильная боль в желудке или вы заметили кровавый или смолистый стул, у вас могут быть симптомы язвы. Немедленно обратитесь к врачу и прекратите прием ибупрофена.
У некоторых людей бывает аллергическая реакция на ибупрофен, но это также редко.
Если у вас были аллергические реакции на аспирин, не принимайте ибупрофен. Если у вас возникли проблемы с дыханием или ваше лицо или горло начинают опухать, немедленно обратитесь к врачу и прекратите прием ибупрофена.
Существует очень редкий риск печеночной недостаточности после приема ибупрофена. Если у вас заболевание печени, поговорите со своим врачом, прежде чем принимать ибупрофен. Прекратите прием ибупрофена и немедленно обратитесь к врачу, если у вас появятся какие-либо из следующих симптомов:
Прекратите прием ибупрофена и немедленно обратитесь к врачу, если у вас появятся какие-либо из следующих симптомов:
- тошнота
- усталость
- упадок сил
- зуд
- пожелтение кожи или белков глаз
- боль в верхней правой части живота 3 3
- гриппоподобные симптомы 9000 признаки поражения печени или печеночной недостаточности.
Ибупрофен может быть безопасным и простым безрецептурным средством (OTC) для облегчения незначительных болей. Однако, если вы не используете его в соответствии с рекомендациями, ибупрофен может быть вредным.
Перед приемом ибупрофена всегда разумно проконсультироваться с врачом, если вы не уверены, стоит ли его принимать. Если вы испытываете неприятные побочные эффекты или считаете, что приняли слишком много, немедленно обратитесь к врачу.
Большинство серьезных побочных эффектов возникает в результате приема препарата, когда вы не должны принимать его, слишком много или слишком долго.
 Вы можете снизить риск побочных эффектов, принимая наименьшую возможную дозу в течение кратчайшего времени.
Вы можете снизить риск побочных эффектов, принимая наименьшую возможную дозу в течение кратчайшего времени. Изжога, внутреннее кровотечение и др.
Обзор
Адвил — одна из фирменных версий ибупрофена. Возможно, вы знаете, что он снимает незначительные боли, боли и лихорадку. Однако вы можете не знать о побочных эффектах этого распространенного препарата.
Узнайте, что представляют собой эти эффекты и когда они наиболее вероятны, чтобы вы могли безопасно использовать этот препарат.
Ибупрофен помогает снизить температуру. Он также помогает облегчить незначительную боль при:
- головной боли
- зубной боли
- менструальных спазмах
- боли в спине
- боли в мышцах
Ибупрофен принадлежит к группе препаратов, называемых нестероидными противовоспалительными препаратами (НПВП). Эти препараты временно уменьшают количество простагландинов, вырабатываемых вашим организмом.
При травме организм выделяет простагландины.
 Эти гормоноподобные вещества способствуют воспалению, которое включает отек, лихорадку и повышенную чувствительность к боли.
Эти гормоноподобные вещества способствуют воспалению, которое включает отек, лихорадку и повышенную чувствительность к боли. Ибупрофен настолько широко используется, что можно легко забыть, что этот препарат может вызывать побочные эффекты. Тем не менее, ибупрофен — это наркотик, и он сопряжен с риском, как и любой другой наркотик.
Более распространенными побочными эффектами ибупрофена являются:
- боль в желудке
- С ХИНКБОРНАЯ
- NAUSEA
- Рвоирование
- GAS
- Стоки
- Diarhea
- . Нот. Когда они случаются, последствия обычно легкие. Многие люди могут предотвратить эти побочные эффекты, принимая ибупрофен с молоком или пищей.
Возможны также серьезные побочные эффекты. Большинство из этих рисков встречаются редко, и их обычно можно избежать, принимая ибупрофен в соответствии с рекомендациями.
Однако прием слишком большого количества ибупрофена или его прием в течение слишком долгого времени может сделать эти серьезные побочные эффекты более вероятными.

Для большинства людей риск сердечного приступа и инсульта невелик. Однако ваши риски возрастают, если вы используете слишком много ибупрофена или используете его слишком долго. Ваш риск также выше, если вы:
- имеете другие факторы риска сердечного приступа или инсульта
- страдаете нарушением свертываемости крови
- принимаете другие лекарства, влияющие на свертываемость крови
Если у вас есть какие-либо факторы риска или вы принимаете другие лекарства, поговорите со своим врачом перед использованием ибупрофена.
Простагландины помогают поддерживать давление в почках на нужном уровне для фильтрации жидкостей в организме и поддержания артериального давления.
Ибупрофен изменяет выработку простагландинов в организме. Это изменение может привести к дисбалансу давления жидкости в организме, что может привести к снижению функции почек и повышению артериального давления.
Симптомы снижения функции почек включают:
- Повышенное кровяное давление
- Настройка жидкости
- Дегидратация
- Реже мочеиспускания реже
- Головорот
Простагландины также помогают поддерживать постоянное восстановление слизистой оболочки желудка, которая защищает вас от повреждения желудочной кислотой.
Поскольку ибупрофен снижает выработку простагландина, возможны повреждения желудка, такие как кровотечение и язвы в желудке и кишечнике.
Этот побочный эффект встречается довольно редко. Однако риск увеличивается, чем дольше вы используете ибупрофен. Другие факторы, повышающие риск, включают:
- язвы или кровотечения в желудке или кишечнике в анамнезе
- пожилой возраст
- употребление пероральных стероидов или антикоагулянтов, разжижающих кровь
- курение
- употребление алкоголя, особенно более три алкогольных напитка в день
Знаете ли вы?
Если у вас сильная боль в желудке или вы заметили кровавый или смолистый стул, у вас могут быть симптомы язвы. Немедленно обратитесь к врачу и прекратите прием ибупрофена.
У некоторых людей бывает аллергическая реакция на ибупрофен, но это также редко.
Если у вас были аллергические реакции на аспирин, не принимайте ибупрофен.

