Дифференциальная диагностика острого и хронического периодонтита
В результате глубокого кариеса, попадания инфекции воспаляются ткани периодонта, развивается периодонтит.
Также причинами заболевания могут стать: некачественно проведенное лечение, травматизация тканей, вредные привычки (перекусывание нити зубами).
Методы диагностики в стоматологии:
- Опрос, выявление жалоб у пациента;
- Осмотр с помощью зонда и зеркала, пальпация. Позволят выявить кариозные поражения; воспаления нерва; поражения корневого канала, мягких тканей; опухоли, нагноения.
- Рентгенологическое обследование. Позволит обнаружить изменения в структуре пародонта, скрытые очаги воспаления, степень поражения нерва.
- Электроодонтодиагностика и температурная проба позволят определить точную локализацию воспаления, провести дифференциальную диагностику.
Дифференциальная диагностика периодонтита
Заболевание протекает в острой и хронической форме. Диф. диагностика острого периодонтита, как правило, не вызывает затруднений. Пациента беспокоят выраженные болевые ощущения, возникающие приступами.
Диф. диагностика острого периодонтита, как правило, не вызывает затруднений. Пациента беспокоят выраженные болевые ощущения, возникающие приступами.
Стадии острого периодонтита: в тканях периодонта образуется гной, развивается абсцесс. Гной попадает в костную ткань, накапливается под надкостницей. Затем попадает в десну, разрушает надкостницу и переходит в мягкие ткани.
Выявить периодонтит в хронической форме труднее. Пациент не испытывает боль, а потому не торопится к врачу, в результате заболевание прогрессирует, приводя к осложнениям.
Дифференциальная диагностика острого периодонтита
Выделяет гнойный, серозный типы.
Гнойный – наблюдается ухудшение общего состояния, зондирование безболезненное, боли постоянные, сконцентрированы в одном месте. Изменения тканей видны на рентген снимке, порог электровозбудимости от 100мкА.
При серозном типе боли носят постоянный нарастающий характер. При этом отсутствует реакция на температурный раздражитель, зондирование. Порог электровозбудимости от 100мкА, слизистая оболочка измененная.
Порог электровозбудимости от 100мкА, слизистая оболочка измененная.
Дифференциальная диагностика хронической формы выделяет: гранулирующий, гранулематозный и фиброзный типы.
1 и 2 тип имеют схожие признаки – зондирование безболезненное; температурной реакции нет; боли слабые, периодические. На снимке видны изменения в структурах.
Фиброзный – выявляют на рентгенологическом обследовании. Нет реакции на температурное воздействие, зондирование, происходят изменения цвета зуба.
Дифференциальное обследование позволяет определить стадию и тип заболевания с высокой точностью при условии, что проводит его квалифицированный стоматолог.
В Москве в клинике Дента-АРС обследование проводят стоматологи, за плечами которых много лет ежедневной врачебной практики (стаж гл. врача более 30 лет). Современное оборудование, индивидуальный подход и доступные цены ждут каждого пациента нашей клиники.
Узнать предварительную стоимость и записаться на приём можно на этом сайте.
Острый серозный периодонтит | Острый очаговый пульпит |
| Боль ноющая постоянная нарастающая | Боль самопроизвольная приступообразная |
| Раздражители не влияют на боли | Раздражители усиливают боли |
| Зондирование безболезненное | Зондирование болезненное |
| Слизистая оболочка переходной складки изменена | Слизистая оболочка переходной складки не изменена |
| Порог электровозбудимости свыше 100 мкА | Порог электровозбудимости 20-30 мкА |
Острый гнойный периодонтит | Острый гнойный диффузный пульпит |
| Боли самопроизвольные постоянные | Боли самопроизвольные приступообразные |
| Боли локализованы в одном зубе | Боли иррадиируют по тракту тройничного нерва |
| Зондирование безболезненное | Зондирование болезненное |
| Имеются изменения слизистой оболочки переходной складки | Слизистая оболочка переходной складки не изменена |
| Порог электровозбудимости свыше 100 мкА | Порог электровозбудимости 40-60 мкА |
| Имеются изменения на рентгенограмме | Изменений на рентгенограмме нет |
| Общее состояние значительно страдает | Общее состояние не нарушено |
Хронический фиброзный периодонтит | Средний кариес |
Цвет зуба изменен | Цвет зуба не изменен |
Зондирование безболезненное, часто определяется вход в полость зуба | Зондирование слегка болезненное |
Температурные пробы не выражены | Температурные пробы выражены |
Порог электровозбудимости свыше 100 мкА | Порог электровозбудимости 2-6 мкА |
Имеются изменения на рентгенограмме | Изменений на рентгенограмме нет |
Хронический гранулирующий периодонтит | Частичный гангренозный пульпит |
Боли вялые самопроизвольные | Боли от горячего |
Зондирование устьев каналов безболезненное | Зондирование устьев каналов болезненное |
Температурные раздражители не вызывают болевых ощущений | Горячее усиливает болевые ощущения |
Имеются изменения слизистой оболочки | Слизистая оболочка не изменена |
Порог электровозбудимости свыше 100 мкА | Порог электровозбудимости 60 мкА |
Всегда выявляются рентгенологические изменения | Изменения на рентгенограмме выявляются в 30-45% случаев |
Страдает общее состояние | Общее состояние не нарушено |
Хронический гранулематозный периодонтит | Хронический простой пульпит |
Болевые ощущения незначительные | Имеются боли от воздействия раздражителей |
Цвет зуба изменен | Цвет зуба не изменен |
Зондирование входа в полость зуба безболезненное | Зондирование входа в полость зуба болезненное |
Реакции на раздражители нет | Температурные пробы вызывают боли |
Порог электровозбудимости выше 100 мкА | Порог электровозбудимости 20-30 мкА |
Имеются ретгенологические изменения | Изменения на рентгенограмме встречаются в 10-25% случаев |
7.
 1. Периодонтит
1. Периодонтит
Периодонтит (реподогиШв) — воспаление тканей, расположенных в период октальной щели (периодонтит), — может быть инфекционным, травматическим и медикаментозным.
9 Т Г Робустова
Инфекционный периодонтит возникает при внедрении аутоинфекции, находящейся в полости рта. Чаще поражается корневая оболочка у верхушки зуба, реже — краевой отдел периодонта.
Травматический
периодонтит развивается
в результате
как однократной (удар, ушиб), так и
хронической травмы (нарушение окклюзии
при завышении
высоты зуба искусственной коронкой,
пломбой;
при наличии вредных привычек —
удерживание
в зубах гвоздей, перекусывание ниток,
лузганье семечек, разгрызание орехов
и др.). Медикаментозный
периодонтит может возникать при лечении
пульпита, когда при обработке канала
применяют
сильнодействующие лекарственные
вещества,
а также вследствие аллергической
реакции
периодонта на лекарства.
В клинической практике наиболее часто встречаются инфекционные верхушечные периодонтиты.
По данным клинической картины и патологоа-натомическим изменениям воспалительные поражения периодонта можно выделить следующие группы (по И.ГЛукомскому):
I. Острый периодонтит
Серозный (ограниченный и разлитой)
Гнойный (ограниченный и разлитой)
II. Хронический периодонтит
Гранулирующий
Гранулематозный
Фиброзный
III. Хронический периодонтит в стадии обострения.
7.7.7. Острый периодонтит
Острый периодонтит — острое воспаление периодонта.
Этиология.
Острые
гнойные периодонтиты развиваются
под действием смешанной флоры, где
преобладают стрептококки (преимущественно
негемолитический, а также зеленящий
и гемолитический),
иногда стафилококки и пневмококки.
Патогенез. Острый воспалительный процесс в периодонте первично возникает в результате проникновения инфекции через отверстие в верхуш-
129
ке
зуба, реже — через патологический
зубодесне-вой
карман. Поражение апикальной части
перио-донта
возможно при воспалительных изменениях
пульпы,
ее омертвении, когда обильная микрофлора
канала зуба распространяется в периодонт
через верхушечное отверстие корня.
Маргинальный,
или краевой, периодонтит развивается
вследствие проникновения инфекции
через
десневой карман при травме, попадании
на десну
лекарственных веществ, в том числе
мышьяковистой
пасты. Проникшие в периодонтальную щель
микробы размножаются, образуют
эндотоксины
и вызывают воспаление в тканях периодон-та.
Большое значение в развитии первичного
острого
процесса в периодонте имеют некоторые
местные
особенности: отсутствие оттока из
пуль-повой
камеры и канала (наличие невскрытой
камеры
пульпы, пломбы), микротравма при активной
жевательной нагрузке на зуб с пораженной
пульпой.
Играют роль также общие причины:
переохлаждение, перенесенные инфекции
и др., но чаще
всего первичное воздействие микробов
и их токсинов
компенсируется различными неспецифическими
и специфическими реакциями тканей
периодонта
и организма в целом. Тогда острого
инфекционно-воспалительного
процесса не возникает.

Компенсаторный характер ответной реакции тканей периодонта при первично-остром процес-
130
се и обострении хронического ограничивается развитием гнойника в периодонте. Он может опорожняться через корневой канал, десневой карман при вскрытии околоверхушечного очага или удалении зуба. В отдельных случаях при определенных общих и местных патогенетических условиях гнойный очаг является причиной осложнений одонтогенной инфекции, когда развиваются гнойные заболевания в надкостнице, кости, околочелюстных мягких тканях.
Патологическая
анатомия. При
остром процессе
в периодонте появляются основные
феномены воспаления
— альтерация, экссудация и пролиферация.
Для острого периодонтита характерно
развитие двух фаз — интоксикации и
выраженного экссудативного
процесса. В фазе интоксикации происходит
миграция различных клеток — макрофагов,
мононуклеаров, гранулоцитов и др. — в
зону
скопления микробов. В фазе экссудативного
процесса
нарастают воспалительные явления,
образуются микроабсцессы, расплавляются
ткани периодонта
и формируется ограниченный гнойник.
В фазе интоксикации происходит
миграция различных клеток — макрофагов,
мононуклеаров, гранулоцитов и др. — в
зону
скопления микробов. В фазе экссудативного
процесса
нарастают воспалительные явления,
образуются микроабсцессы, расплавляются
ткани периодонта
и формируется ограниченный гнойник.
При
микроскопическом исследовании в
начальной
стадии острого периодонтита можно
видеть гиперемию,
отек и небольшую лейкоцитарную
инфильтрацию участка периодонта в
окружности верхушки
корня. В этот период обнаруживают
пе-риваскулярные
лимфогистиоцитарные инфильтраты
с содержанием единичных полинуклеаров.
По
мере дальнейшего нарастания воспалительных
явлений
усиливается лейкоцитарная инфильтрация,
захватывая более значительные участки
периодонта.
Образуются отдельные гнойные очажки
— микроабсцессы, расплавляются ткани
периодонта.
Микроабсцессы соединяются между собой,
образуя гнойник. При удалении зуба
выявляют лишь отдельные сохранившиеся
участки резко гиперемированного
периодонта, а на остальном протяжении
корень бывает обнажен и покрыт гноем.
Острый гнойный процесс в периодонте вызывает изменения тканей, его окружающих (костная ткань стенок альвеолы, периост альвеолярного отростка, околочелюстные мягкие ткани, ткани регионарных лимфатических узлов). Прежде всего изменяется костная ткань альвеолы.
В костномозговых пространствах, прилегающих к периодонту и расположенных на значительном протяжении, отмечают отек костного мозга и в различной степени выраженную, иногда диффузную, инфильтрацию его нейтрофильными лейкоцитами.
В области кортикальной пластинки альвеолы появляются лакуны, заполненные остеокластами, с преобладанием рассасывания (рис. 7.1, а). В стенках лунки и преимущественно в области ее дна наблюдают перестройку костной ткани. Преимущественное рассасывание кости ведет к расши-
9*
т
рению
отверстий в стенках лунки и вскрытию
костномозговых
полостей в сторону периодонта. Омертвения
костных балок нет (рис.
При остром периодонтите фокус воспаления в виде образования гнойника в основном локализуется в периодонтальнои щели. Воспалительные изменения в кости альвеолы и других тканях имеют реактивный, перифокальный характер И трактовать реактивные воспалительные изменения, особенно в прилежащей к пораженному периодонту кости, как истинное ее воспаление нельзя.
Клиническая
картина. При
остром периодонтите
больной указывает на боль в причинном
зубе, усиливающуюся
при надавливании на него, жевании,
а Также при постукивании (перкуссии) по
жевательной
или режущей его поверхности.
Общее
состояние больного удовлетворительное.
При
внешнем осмотре изменений, как правило,
нет.
Наблюдают увеличение и болезненность
связанных
с пораженным зубом лимфатического узла
или
узлов. У отдельных больных может быть
нерезко
выраженный коллатеральный отек соседних
с этим зубом околочелюстных мягких
тканей Перкуссия
его болезненна и в вертикальном, и в
горизонтальном
направлении Слизистая оболочка
десны, альвеолярного отростка, а иногда
и переходной
складки в проекции корня зуба
гипере-мирована
и отечна. Пальпация альвеолярного
отростка по ходу корня, особенно
соответственно отверстию
верхушки зуба, болезненна.
Диагностика основывается на характерной клинической картине и данных обследования. Температурные раздражители, данные электроодонто-метрии указывают на отсутствие реакции пульпы
9*
Рис. 7.1. Острый околоверхушечный периодонтит.
а — большое количество остеокластов в лакунах кортикальной пластинки кости; б — расширение отверстий в стенках лунки в результате остеокластического рассасывания, соединение периодонта с рядом костномозговых пространств, омертвления костных балок нет
вследствие
ее некроза. На рентгенограмме при остром
процессе патологических изменений в
пе-риодонте можно не выявить или
обнаружить расширение
периодонтальнои щели, нечеткость
кортикальной пластики альвеолы. При
обострении хронического процесса
возникают изменения, характерные
для гранулирующего, гранулематозно-го,
редко фиброзного периодонтитов.
131
Изменений крови, как правило, нет, но у некоторых больных возможны лейкоцитоз (до 9—1Ы09/л), умеренный нейтрофилез за счет па-лочкоядерных и сегментоядерных лейкоцитов; СОЭ чаще в пределах нормы.
Дифференциальная
диагностика. Острый
периодонтит
дифференцируют от острого пульпита,
периостита, остеомиелита челюсти,
нагноения корневой
кисты, острого одонтогенного гайморита.
В
отличие от пульпита при остром периодонтите
боль
бывает постоянной, при диффузном
воспалении
пульпы — приступообразной. При остром
периодонтите
в отличие от острого пульпита наблюдаются
воспалительные изменения в прилежащей
к
зубу десне, перкуссия более болезненна.
Кроме того,
диагностике помогают данные
электроодон-тометрии. Дифференциальная
диагностика острого
периодонтита и острого гнойного
периостита челюсти
основывается на более выраженных
жалобах,
лихорадочной реакции, наличии
коллатерального воспалительного
отека околочелюстных мягких
тканей и разлитой инфильтрации по
переходной
складке челюсти с образованием
поднад-костничного
гнойника. Перкуссия зуба при периостите
челюсти малоболезненна в отличие от
острого периодонтита. По таким же,
более выраженным
общим и местным симптомам проводят
дифференциальную
диагностику острого периодонтита
и острого остеомиелита челюсти. Для
острого остеомиелита
челюсти характерны воспалительные
изменения прилежащих мягких тканей по
обе стороны
альвеолярного отростка и тела челюсти.
При
остром периодонтите перкуссия резко
болезненна
в области одного зуба, при остеомиелите
— нескольких
зубов. Причем зуб, явившийся источником
заболевания, реагирует на перкуссию
меньше, чем соседние интактные зубы.
Лабораторные
данные — лейкоцитоз, СОЭ и др. — позволяют
различать эти заболевания.
Перкуссия зуба при периостите
челюсти малоболезненна в отличие от
острого периодонтита. По таким же,
более выраженным
общим и местным симптомам проводят
дифференциальную
диагностику острого периодонтита
и острого остеомиелита челюсти. Для
острого остеомиелита
челюсти характерны воспалительные
изменения прилежащих мягких тканей по
обе стороны
альвеолярного отростка и тела челюсти.
При
остром периодонтите перкуссия резко
болезненна
в области одного зуба, при остеомиелите
— нескольких
зубов. Причем зуб, явившийся источником
заболевания, реагирует на перкуссию
меньше, чем соседние интактные зубы.
Лабораторные
данные — лейкоцитоз, СОЭ и др. — позволяют
различать эти заболевания.
Гнойный
периодонтит следует дифференцировать
от нагноения околокорневой кисты.
Наличие ограниченного выбухания
альвеолярного отростка,
иногда отсутствие в центре костной
ткани, смещение зубов в отличие от
острого периодонтита характеризуют
нагноившуюся околокорневую кисту. На
рентгенограмме при кисте обнаруживают
участок резорбции кости округлой или
овальной формы.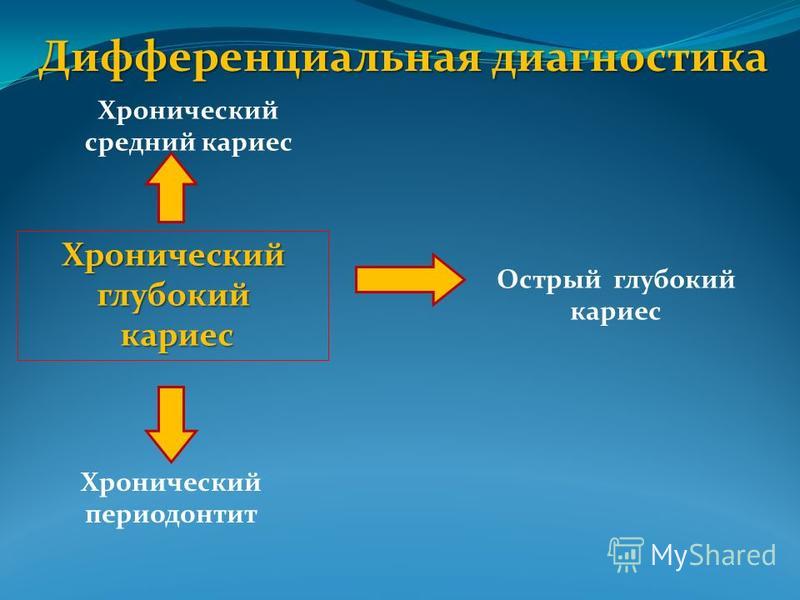
Острый гнойный периодонтит необходимо дифференцировать от острого одонтогенного воспаления верхнечелюстной пазухи, при котором боль может развиться в одном или нескольких прилежащих к ней зубах. Однако заложенность соответствующей половины носа, гнойные выделения из носового хода, головная боль, общее недомогание характерны для острого воспаления верхнечелюстной пазухи. Нарушение прозрачности верхнечелюстной пазухи, выявляемое на рентгенограмме, позволяет уточнить диагноз.
132
Лечение.
Терапия
острого верхушечного периодонтита
или обострения хронического периодонтита
направлена на прекращение воспалительного
процесса
в периодонте и предотвращение
распространения гнойного экссудата
в окружающие ткани
— надкостницу, околочелюстные мягкие
ткани,
кость. Лечение преимущественно
консервативное и проводится по
правилам, изложенным в соответствующем
разделе учебника «Терапевтическая
стоматология» (2002). Консервативное
лечение
более эффективно при инфильтрационном
или
проводниковом обезболивании 1—2 %
растворами
лидокаина, тримекаина, ультракаина.
Более быстрому стиханию воспалительных явлений способствует блокада — введение по типу инфильтрационной анестезии 5—10 мл 0,25— 0,5 % раствора анестетика (лидокаина, тримекаина, ультракаина) с линкомицином в область преддверия рта по ходу альвеолярного отростка соответственно пораженному и 2—3 соседним зубам. Противоотечное действие оказывает введение по переходной складке гомеопатического средства «Траумель» в количестве 2 мл или наружных повязок с мазью этого препарата.
Необходимо
иметь в виду, что без оттока экссудата
из периодонта (через канал зуба) блокады
малоэффективны,
часто безрезультатны. Последнее можно
сочетать с разрезом по переходной
складке до
кости, с перфорацией при помощи бора
передней
стенки кости соответственно
околоверхушечному
отделу корня. Это показано также при
безуспешной
консервативной терапии и нарастании
воспалительных
явлений, когда не представляется
возможным удалить зуб в силу каких-то
обстоятельств.
При неэффективности лечебных мероприятий и нарастании воспалительных явлений_зуб следует удалить. Удаление зуба показано при значительном его разрушении, непроходимости канала или каналов, наличии инородных тел в канале. Как правило, удаление зуба приводит к быстрому стиханию и последующему исчезновению воспалительных явлений. Это можно сочетать с разрезом по переходной складке до кости в области корня зуба, пораженного острым периодонтитом.
После удаления зуба при первичном остром процессе не рекомендуется кюретаж лунки, а следует только ее промыть раствором диоксидина, хлоргекседина и его производных, грамицидином.
После удаления зуба может усилиться боль, повыситься температура тела, что часто обусловлено травматичностью вмешательства. Однако через 1—2 дня эти явления, особенно при соответствующей противовоспалительной лекарственной терапии, исчезают.
Для профилактики осложнений после удаления зуба в зубную альвеолу можно ввести антистафилококковую плазму, промыть ее стрептококковым или стафилококковым бактериофагом, фермента-
ми,
хлоргексидином, грамицидином, оставить
в устье йодоформный тампон, губку с
гентамици-ном.
Общее лечение острого или обострения хронического периодонтита заключается в назначении внутрь пиразолоновых препаратов — анальгина, амидопирина (по 0,25—0,5 г), фенацетина (по 0,25—0,5 г), ацетилсалициловой кислоты (по 0,25—0,5 г). Эти препараты обладают обезболивающим, противовоспалительным и десенсибилизирующим свойством.
Отдельным
больным по показаниям назначают
сульфаниламидные препараты (стрептоцид,
сульфадимезин
— по 0,5—1 г каждые 4 ч или сульфа-диметоксин,
сульфапиридазин — по 1—2 г в сутки).
Вместе с тем микрофлора, как правило,
бывает
устойчива к сульфаниламидным препаратам.
В
связи с этим целесообразнее назначать
2—3 пи-розолоновых лекарственных
препарата (ацетилса-лициловой~кислоты,
анальгина, амидопирина) по Уь
таблетки
каждого, 3 раза в день. Такое сочетание
препаратов дает противовоспалительный,
десенсибилизирующий
и обезболивающий эффект. У
ослабленных пациентов, отягощенных
другими заболеваниями,
особенно сердечно-сосудистой системы,
соединительной ткани, болезнями почек
проводят
лечение антибиотиками — эритромицином,
канамицином, олететрином (по 250 000 ЕД
4—6
раз в сутки), линкомицином, индометаци-ном,
вольтареном (по 0,25 г) 3—4 раза в сутки. Зарубежные
специалисты после удаления зуба по
поводу
острого процесса обязательно рекомендуют
лечение антибиотиками, считая такую
терапию также
профилактикой эндокардита, миокардита.
После
удаления зуба при остром периодонтите,
чтобы
приостановить развитие воспалительных
явлений,
целесообразно применять холод (пузырь
со
льдом на область мягких тканей
соответственно
зубу в течение 1—2—3 ч). Далее назначают
теплые
полоскания, соллюкс, а при стихании
воспалительных
явлений — другие физические методы
лечения:
УВЧ, флюктуоризацию, электрофорез
димедрола, кальция хлорида, протеолитических
ферментов,
воздействие гелий-неонового и
инфракрасного
лазера.
Зарубежные
специалисты после удаления зуба по
поводу
острого процесса обязательно рекомендуют
лечение антибиотиками, считая такую
терапию также
профилактикой эндокардита, миокардита.
После
удаления зуба при остром периодонтите,
чтобы
приостановить развитие воспалительных
явлений,
целесообразно применять холод (пузырь
со
льдом на область мягких тканей
соответственно
зубу в течение 1—2—3 ч). Далее назначают
теплые
полоскания, соллюкс, а при стихании
воспалительных
явлений — другие физические методы
лечения:
УВЧ, флюктуоризацию, электрофорез
димедрола, кальция хлорида, протеолитических
ферментов,
воздействие гелий-неонового и
инфракрасного
лазера.
Исход. При правильном и своевременном консервативном лечении в большинстве случаев острого и обострения хронического периодонтита наступает выздоровление. (Недостаточное лечение острого периодонтита ведет к развитию хронического процесса в периодонте.)
Возможно
распространение воспалительного
процесса
из периодонта на надкостницу, костную
ткань,
околочелюстные мягкие ткани, т. е. могут
развиться
острый периостит, остеомиелит челюсти,
абсцесс, флегмона, лимфаденит, воспаление
верхнечелюстной
пазухи.
е. могут
развиться
острый периостит, остеомиелит челюсти,
абсцесс, флегмона, лимфаденит, воспаление
верхнечелюстной
пазухи.
Профилактика основывается на санации полости рта, своевременном и правильном лече-
нии патологических одонтогенных очагов, функциональной разгрузке зубов при помощи ортопедических методов лечения, а также на проведении гигиенических и оздоровительных мероприятий.
66.Дифференциальная диагностика различных форм хронического верхушечного периодонтита с другими сходными заболеваниями.
Диагностика хронического периодонтита по видам:
Хроническое фиброзное воспаление периодонта очень трудно диагностируется, что объясняется абсолютной бессимптмностью процесса. Кроме того, морфологически и патогенетически фиброзное воспаление очень похоже на хронический гангренозный пульпит, поэтому главным методом дифференциации является рентгеновский снимок и его интерпретация. Объективный осмотр полости рта показывает явно выраженный кариес (в 95% случаев), зондирование канала проходит без боли, зубная коронка интактна, зуб не реагирует на температурные раздражители, перкуссия чаще всего не сопровождается болезненными ощущениями. Рентгенография более четко определяет явно деформированную периодонтальную щель, которая заметно расширена по направлению к апексу.
Объективный осмотр полости рта показывает явно выраженный кариес (в 95% случаев), зондирование канала проходит без боли, зубная коронка интактна, зуб не реагирует на температурные раздражители, перкуссия чаще всего не сопровождается болезненными ощущениями. Рентгенография более четко определяет явно деформированную периодонтальную щель, которая заметно расширена по направлению к апексу.
Хронический периодонтит с грануляциями диагностируется немного легче, чем прочие виды хронического воспаления периодонта. При осмотре полости рта видна гиперемированная слизистая оболочка, десна слегка отечна, есть симптом вазопареза (при надавливании на десну появляется ямка, которая медленно выравнивается). Пальпация и перкуссия вызывают терпимую боль, лимфоузлы уплотненные, могут быть увеличены. Рентген показывает характерную картину разрежения костной ткани в области апекса (рисунок пламени).
Гранулематозный хронический периодонтит также трудно диагностировать, если гранулема находится в глубоких слоях десны и не выражена явно. Если гранулема локализована в зоне щеки, в области верхних моляров, то сам пациент точно указывает на место выбухания. Кариесная полость в причинном зубе может быть скрыта, перкуссия не вызывает боли, с помощью пальпации можно обнаружить небольшие участки уплотнения ткани в проекции скрытой гранулемы. Рентгеновский снимок четко выявляет зону разрежения костной ткани, чаще всего в округлой форме, также виден деструктивный процесс во всем зубе, особенно в апексе, просматриваются признаки гиперцементоза в маргинальных участках корня.
Если гранулема локализована в зоне щеки, в области верхних моляров, то сам пациент точно указывает на место выбухания. Кариесная полость в причинном зубе может быть скрыта, перкуссия не вызывает боли, с помощью пальпации можно обнаружить небольшие участки уплотнения ткани в проекции скрытой гранулемы. Рентгеновский снимок четко выявляет зону разрежения костной ткани, чаще всего в округлой форме, также виден деструктивный процесс во всем зубе, особенно в апексе, просматриваются признаки гиперцементоза в маргинальных участках корня.
Хроническое течение воспаления в периапикальных тканях диагностируется трудно из-за вялого течения процесса, неявных клинических признаков и отсутствия специфической симптоматики. Именно поэтому, для выбора терапевтического направления столь важна дифференциальная диагностика хронического периодонтита, которая помогает отличить воспаление периодонта от хронического пульпита, периостита, остеомиелита и других, схожих в клиническом смысле заболеваний.
67. Медикаментозный периодонтит. Этиология, патогенез, диференциальная диагностика, лечение. Антидоты мышьяка.
Медикаментозный периодонтит. Этиология, патогенез, диференциальная диагностика, лечение. Антидоты мышьяка.
Медикаментозный (токсический) периодонтит может быть осложнением при лечении больного с пульпитом, следствием действия мышьяковистого ан-
гидрида, асептических растворов, резорцин-формалиновой смеси и пасты, гипохлорита натрия и других сильнодействующих препаратов, раздражающих периодонт. Возникает коагуляционный или колликвационный некроз верхушечной части тканей периодонта и воспаление. Возможна аллергическая реакция на материал для пломбирования корневого канала, например, на эвгенол, йод. Если корневой канал не инфицирован, раздражение, вызванное лечением, как правило, кратковременное.
Токсическое действие оказывают продукты распада пульпы, некротизированной под действием пломбировочных материалов, наложенных без надѐжной изоляции, при лечении кариеса.
Периодонтит медикаментозный возникает в результате введения в периодонт через корневой канал или зубодесневой карман (при лечении) сильнодействующих лекарственных веществ (препараты мышьяка, антиформин, царская водка, формалин, азотнокислое серебро, пиоцид, фенол и др. ). Причиной медикаментозных периодонтитов могут быть также пасты, содержащие формалин, тимол, трикрезолформалин и др., которые используются для пломбирования каналов.
). Причиной медикаментозных периодонтитов могут быть также пасты, содержащие формалин, тимол, трикрезолформалин и др., которые используются для пломбирования каналов.
Патогенез периодонтита. В результате воздействия указанных веществ может развиться ожог или некроз ткани. Воспаление носит реактивный характер, зависящий от глубины и обширности поражения периодонта. Периодонтиты, вызванные воздействием препаратов мышьяка (апикальные и маргинальные), носят упорный характер и могут закончиться секвестрацией костной ткани лунки, иногда вместе с зубом. У детей при лечении молочных зубов (что встречается как редкое осложнение), могут наступить гибель и секвестрация зачатка постоянного зуба.
Воспалительный процесс начинается с острых явлений, которые в дальнейшем ликвидируются или переходят в хронические.
Клиника периодонтита. Симптомы медикаментозного периодонтита могут появляться в процессе лечения пародонтоза (см. Периодонтит краевой) или пульпита. Появляется тупая ноющая боль в челюсти, усиливающаяся при накусывании на зуб, иногда чувство выдвинувшегося зуба из лунки, резкая боль при перкуссии зуба, может быть отмечена подвижность зуба.
Диагностика периодонтита.
Медикаментозный периодонтит следует дифференцировать от периодонтита, возникающего также в процессе лечения пульпита, но не от непосредственного воздействия лекарственного вещества на периодонтит, а в результате распространения воспаления из пульпы. Последняя форма очень лабильна и легко ликвидируется после удаления корневой пульпы.
Лечение периодонтита. Снять причину (удалить турунду с лекарственным веществом, убрать раздражающую пасту). Создать контакт с перио донтом (дать отток воспалительному экссудату и ввести терапевтические средства). Для этой цели
удаляют пульпу и расширяют корневой канал. При начальных стадиях воспаления после расширения канала вводят в периодонт терапевтические, стимулирующие средства, антибиотики, сульфаниламиды, гипертонический раствор, мази с кортикостероидами, проводят ионогальванизацию с йодом или новокаином; зуб закрывают герметически. Больного предупреждают о необходимости удалить повязку в случае нарастания болей. При выраженных явлениях воспаления зуб оставляют открытым, назначают физиотерапевтические процедуры: УВЧ, соллюкс, теплое полоскание. Медикаментозные периодонтиты, возникающие в процессе лечения пародонтоза, следует лечить физическими методами (УВЧ терапия, соллюкс). Зубодесневые карманы промывают слабым антисептиком и вводят мазь, содержащую антибиотики и кортикостероиды
При выраженных явлениях воспаления зуб оставляют открытым, назначают физиотерапевтические процедуры: УВЧ, соллюкс, теплое полоскание. Медикаментозные периодонтиты, возникающие в процессе лечения пародонтоза, следует лечить физическими методами (УВЧ терапия, соллюкс). Зубодесневые карманы промывают слабым антисептиком и вводят мазь, содержащую антибиотики и кортикостероиды
Антидот мышьяка – 5% раствор унитиола и 2-3% настойкой йода. Также можно использовать йодинол или назначить эндоканальный электрофорез 5-10% раствором йодида калия.
68.Современные аспекты лечения хронического периодонтита. Особенности механической обработки корневого канала при лечении хронического периодонтита. Современный эндодонтический инструментарий и методики работы с ним.
Методы лечения периодонтита делятся на терапевтические и хирургические. В результате применения одних методов достигается ликвидация воспалительного очага в периодонте, в результате применения других — ликвидация зуба.
Хирургические методы лечения периодонтита
Объективные причины невозможности терапевтического лечения — это, например, деструкция костной ткани у верхушки корня больших размеров; наличие околокорневых кист зубов; непроходимость корневых каналов.
Субъективные причины — это, например, непроходимость канала по причине застрявшего в канале отломка эндодонтического инструмента.
Радикальное хирургическое лечение периодонтита заключается в удалении больного зуба. Если обстоятельства позволяют, зуб стараются не удалять полностью, а проводят зубосберегающую хирургическую операцию – резекцию верхушки корня зуба.
Терапевтическое лечение периодонтита начинается с механического удаления инфицированного дентина (твёрдая ткань внутри зуба) специальными эндодонтическими инструментами с внутренних стенок корневого канала.
В ходе механической обработки корневой канал многократно промывается растворами антисептиков: гипохлоридом натрия, хлоргексидином.
Улучшить качество антисептической обработки позволяет специальный ультразвуковой наконечник: под действием высокочастотных колебаний антисептик в корневом канале глубже проникает в ткани корня зуба и лучше уничтожает инфекцию.
Дополнительным эффективным методом лечения периодонтита является применение лазерных технологий: в просвет корневого канала вводится световод. Лазерное излучение убивает микробов и, совместно с другими методами, даёт хороший результат при лечении периодонтита.
В конце лечения корневой канал плотно пломбируется гуттаперчей.
Терапевтическому лечению поддаются такие формы периодонтита, как гранулирующий периодонтит, верхушечный периодонтит, обострение хронического периодонтита, гранулематозный периодонтит (гранулёма).
Для облегчения механической обработки корневых каналов широко используются хелатирующие препараты, способные вызывать быструю локальную деминерализацию дентина стенок корневого канала Деминерализованный дентин при этом значительно размягчается и легко удаляется инструментально.
Препараты этой группы содержат этилендиаминтетрауксусную кислоту (ЭДТА)
Известен отечественный препарат — Трилон-Б, а также импортные — Largal Ultra (фирмы Septodont) в виде раствора, «Canalt» — в виде геля, удобный для использования, Calcinase (LegeArtis) в виде раствора.
Эти препараты оказывают также дезинфицирующее действие. Препараты вводятся в канал не более чем на 5 мин., после чего, закончив механическую обработку, следует обильно промыть каналы дистиллированной водой или физиологическим раствором для нейтрализации среды, иначе продолжающаяся деминерализация приведет к нарушению адгезии материала и невозможности герметичной обтурации капала при последующем пломбировании.
Механическую обработку корневого канала необходимо начинать с расширения, углубления и формирования устья канала при помощи шаровидных боров малого диаметра (для углового наконечника обязательно использовать удлиненные боры — 27 мм) либо специальными корневыми борами. Формирование устья предполагает придание препарированной начальной части канала конфигурации, позволяющей легко и в нужном направлении вводить эндодонтический инструмент. Это повышает эффективность и качество обработки канала.При максимальном совпадении продольной оси используемого эндодонтического инструмента и направления корневого канала уменьшается возможность создания неровностей («ступенек») на стенках канала, затрудняющих его обработку. Рабочая часть инструмента в таком положении наиболее полно соприкасается со стенками корневого канала по всей длине и инструмент эффективно выполняет свою функций. Для обработки корневых каналов используют дрильборы, буравы, развертки и рашпили корневые различных стандартных диаметров и длины.
Рабочая часть инструмента в таком положении наиболее полно соприкасается со стенками корневого канала по всей длине и инструмент эффективно выполняет свою функций. Для обработки корневых каналов используют дрильборы, буравы, развертки и рашпили корневые различных стандартных диаметров и длины.
Эндодонтические инструменты могут иметь длину 21 мм, 25 мм, 28 мм и 31 мм. Их используют для механической обработки каналов различных групп зубов. Диаметры инструментов в порядке
увеличения: 0,6; 0,8; 10; 15; 20: 25; 30; 35; 40; 45; 50; 60; 70; 80; 90; 100; 110:120; 140. Поочередно используя различные виды эндодонтических инструментов, последовательно увеличивая их диаметр от наименьших номеров — 0,6; 0,8; 10 до возможно больших диаметров, каналу придают нужную форму и гладкую очищенную поверхность, обеспечивающую введение пломбировочного материала и его адгезию.
Все этапы инструментальной обработки чередуют с медикаментозным воздействием антисептиком. Дезинфекцию канала эффективнее завершать использованием ультразвука внутриканально с помощью эндодонтического игольчатого волновода-излучателя, введенного в канал через раствор антисептика. Активное нагнетание раствора в микроканальцы дентина осуществляется за счет его вибрации и кавитации. Нагревание также повышает дезинфицирующую способность раствора. Инструментальная обработка канала заканчивается расширением верхушечного физиологического отверстия и раскрытием анатомического верхушечного отверстия корня зуба.
Активное нагнетание раствора в микроканальцы дентина осуществляется за счет его вибрации и кавитации. Нагревание также повышает дезинфицирующую способность раствора. Инструментальная обработка канала заканчивается расширением верхушечного физиологического отверстия и раскрытием анатомического верхушечного отверстия корня зуба.
Эндодонтический инструментарий
Эндодонтические инструменты, по их предназначению, подразделяются на следующие группы:
Эндодонтические инструменты для диагностики Эндодонтические инструменты для расширения устья корневого канала
Эндодонтические инструменты для удаления мягких тканей из корневого канала Эндодонтические инструменты для прохождения корневого канала Эндодонтические инструменты для расширения корневого канала Эндодонтические инструменты для пломбирования корневого канала
Для расширения устья:
1Бателрокример
2Флексмастер
3Эндофларе
4Пьезо ример
5Гейтс глиден
Для прохождения каналов:
1К-ример
2К-флексоример
3К-флексоример Голден медиум
4Патфайндер
5Спилот
Для расширеня и выравнивания:
1К-file
2К-флексофайл
3K-флекс опционс
4Нитифайл
5Н-file
6Apical reamer 7S-file
8Rasp
9Safeti hedsrem
Для определения размера:
1Круглый глубиномер
2Игла Миллера
3Verifer
Для экстерпации пульпы
1Пульпоэкстрактор
2Barbet broaches 3Rashpil
Для пломбирования
1Каналонапол. (lentulo) 2Handy lentulo(Ручной) 3Спредер
(lentulo) 2Handy lentulo(Ручной) 3Спредер
4Plugger 5Гутта-конденсатор
Система роторных инструментов
1Flex master 2Profile
3GT rotary file 4Reciproc 5K3 Endo
6G files
69.Современные пломбировочные материалы для корневых каналов зуба. Критерии выбора при лечении заболеваний тканей периодонта.
Требования к материалу:
-герметично изолировать канал от возможного проникновения через апикальное отверстие всевозможных бактерий.
-отсутствие аллергической реакции, растворения и разложения при соприкосновении с периапикальными тканями и тканевой жидкостью.
-рентгеноконтрастность,
-При неудачном лечении материал должен легко извлекаться из корневого канала
-при застывании он не должен давать усадку и внутри не должны образовываться воздушные полости.
Филлеры — твердые наполнители
Наиболее широкое распространение имеют два вида наполнителей. Пломбирование корневых каналов гуттаперчевыми штифтами распространено больше, чем металлическими.
Гуттаперча является продуктом переработки латекса, добываемого из тропических растений. При нагревании структура вещества размягчается до текучего состояния, а при охлаждении застывает до твердого и эластичного. В состав гуттаперчевых штифтов входит не более 20% самой гуттаперчи, остальной состав — это оксид цинка, соли тяжелых металлов, красители и прочие примеси полимерных соединений, восков и антиоксидантов.
Серебряные штифты
Металлические штифты вошли в стоматологическую практику гораздо раньше, чем пломбирование каналов гуттаперчей. Поскольку серебро — металл очень мягкий и податливый, его легко установить даже в сильно изогнутый корневой канал. Серебряные штифты имеют антибактериальный эффект.
Титановые штифты
В отличие от серебра титан не подвержен коррозии, обладает высокой прочностью, гипоаллергенностью и не раздражает мягкие ткани.
Силеры — цементы для герметизации корневых каналов
Основное назначение силера заключается в обеспечении полного заполнения корневых каналов, герметичности и легкого вхождения штифта. Требования к силерам по большей части те же, что и к штифтам. Прибавляются только текучесть, необходимость медленного застывания и тщательного прилипания (адгезии) к стенкам каналов.
Требования к силерам по большей части те же, что и к штифтам. Прибавляются только текучесть, необходимость медленного застывания и тщательного прилипания (адгезии) к стенкам каналов.
Натуральные цементы имеют свойство растворяться в тканевой жидкости, плохо приклеиваются к стенкам и со временем могут окрашивать эмаль.
Полимерные силеры в отличие от натуральных гораздо меньше растворяются в тканевых жидкостях, лучше прилипают к корневому дентину, не окрашивают зубную эмаль и являются более предпочтительными материалами для пломбирования каналов.
Стеклоиономерные цементы состоят из двух компонентов: жидкости и порошка. Поскольку их основные недостатки — это малая прочность и низкие эстетические показатели, чаще всего такие материалы для пломбирования корневых каналов применяются в детской стоматологии на молочных зубах. Стеклоиономерные цементы прекрасно впитывают жидкость с дентина, благодаря чему повышается их адгезивность.
Полидиметилсилоксаны — это герметики, малый размер частиц которых придает материалу отличную тягучесть. Именно это качество способствует герметизации всех микротрещин и канальцев
Именно это качество способствует герметизации всех микротрещин и канальцев
Цементы, содержащие гидроксид кальция, чаще всего выпускаются в виде комплекта из двух паст, одна из которых содержит гидроксид кальция. Основная проблема этого вещества — быстрое растворение под пломбой, однако благодаря специальным добавкам это свойство гидроксида кальция удалось свести к минимуму.
Методами лечения периодонтита является консервативный, консервативно-хирургический и хирургический.
Тактика врача при лечении периодонтита зависит от этиологии воспалительного процесса, клиники, течения заболевания.
Острый токсический периодонтит
Успех лечения обеспечивается быстрой эвакуацией содержимого корневого канала, отказом от применения сильнодействующих препаратов и использованием антидотов. Так, при мышьяковистой периодонтите применяются унитиол, йодистые препараты в виде растворов для промывания
корневых каналов или для электрофореза.
Применение сильнодействующих препаратов может привести к экссудативных процессов. В таких случаях следует убрать фракционный содержание корневых каналов и применить
В таких случаях следует убрать фракционный содержание корневых каналов и применить
антиэкссудативные препараты (растворы йодистых препаратов, 0,15 % фуразолин,
гидрокортизон и др.)., Ферменты, антисептики. Каналы промывают этими растворами и турунды, смоченные одним из них оставляют под герметичную повязку на 1-2 суток. Пломбирование корневого канала проводят обычно во второй, реже в третье посещение.
Острый травматический периодонтит
Лечение острого апикального периодонтита, вызванного травмой, сводится к устранению причины и назначения симптоматического лечения в сочетании с физиотерапевтическими процедурами, по показаниям шинирование. При значительной травме, сопровождающейся смещением зуба, подозрении на повреждение нервнососудистого пучка необходима проверка электровозбудимости пульпы зуба, рентгенография, чтобы исключить возможное перелом корня, вывих.
Повторные исследования состояния пульпы и периодонта следует провести не раньше 3-х-4- х недель после травмы. При дальнейшем резком снижении электровозбудимости или появление околоверхучешного воспалительного очага проводится соответствующее лечение зуба.
При дальнейшем резком снижении электровозбудимости или появление околоверхучешного воспалительного очага проводится соответствующее лечение зуба.
При лечении периодонтита следует использовать весь комплекс доступных лечебных средств — медикаментозных и физиотерапевтических. Наиболее эффективна лазеротерапия (ИГНЛ) и магнитотерапия (НИСМЭМП). Результаты лечения периодонтита определяет полноценная обтурация корневого канала и уровень неспецифической резистентности организма больного. Клиническая форма периодонтита в меньшей степени влияет на исход лечения.
70.Методика пломбирования корневого канала гуттаперчей: метод латеральной конденсации, метод вертикальной конденсации, методика «Термафил».
▪Гуттаперча – твердый, но эластичный материал, который отличается замечательными характеристиками: низкая токсичность, биосовместимость, способность максимально заполнять каналы в разогретом состоянии, простота в удалении в случае необходимости.
▪Метод летеральной конденсации холодной гуттаперчи –
смысл этого метода заключается в том, чтобы как можно плотнее утрамбовать штифты холодной гуттаперчи на всем протяжении каждого из корневых каналов.
▪ Вертикальная конденсация горячей гуттаперчи – представляет из себя самый эффективный метод пломбирования каналов, который
осуществляется разогретой до текучего состояния гуттаперчей. Последняя потом постепенно остывает и твердеет. Благодаря тому, что в начале она находится в текучем состоянии – гуттаперча затекает даже в боковые микроканалы.
Пломбирование каналов с помощью системы «Термофил» — это пломбирование горячей гуттаперчей. Во время заполнения канала материал остывает и затвердевает. Во время разогрева гуттаперча становится очень пластичной, благодаря чему происходит плотное запечатывание системы каналов зуба. Герметичность материала существенно снижает риск развития инфекции в зубе. Данная система появилась после того, как изобрели инструменты, с помощью которых стало возможным эффективно обрабатывать каналы.
Пластиковый штифт вместе с разогретой гуттаперчей вводится постепенно в канал. Под давлением материал заполняет собой все ответвления и боковые каналы. Эту методику называют еще «объемным пломбированием», так как пломбируется абсолютно вся система корневого канала. Основные преимущества системы «Термофил»:
Эту методику называют еще «объемным пломбированием», так как пломбируется абсолютно вся система корневого канала. Основные преимущества системы «Термофил»:
1.Высокий уровень герметичности пломбирования.
2.Снижается риск возникновения воспалительных процессов.
3.Низкая токсичность.
4.Нет болезненных ощущений после процедуры пломбирования.
5.Лечение проходит быстро.
Острый периодонтит — лечение, формы, диагностика, симптомы — Startsmile
За удержание зуба в челюсти и направление жевательной нагрузки на кость отвечает комплекс тканей — периодонт. Воспаление этого участка полости рта и откладывание визита к стоматологу чреваты потерей зуба! Как распознать заболевание на ранних стадиях и чем отличается острый периодонтит от других форм патологии, читайте в статье Startsmile.
Патогенез острого периодонтита
Острый периодонтит — воспаление околозубных тканей — возникает по двум причинам: инфекционное заражение и механическое повреждение.
Источники инфекции:
- запущенный кариес, перешедший в пульпит — болезнетворные бактерии постепенно разрушают дентин, пульпу и добираются до периодонта;
- пародонтит — инфекция попадает в ткани через десневые карманы;
- грипп, ангина — инфекционное заражение происходит через кровь и лимфу.
Источники травм:
- повреждения, полученные во время лечения — перфорация корня, сколы по вине стоматолога;
- переломы и ушибы зуба вследствие неосторожности пациента.
В отдельную группу выносят предрасполагающие факторы, которые могут спровоцировать ускоренное развитие периодонтита при наличии источника инфекции или травмы: аллергические реакции, переохлаждение, сниженный иммунитет, гиповитаминоз.
Стадии и формы острого периодонтита
Острый периодонтит принято разделять на несколько групп.
По расположению:
- острый апикальный, или верхушечный, периодонтит — поражение тканей в области соединения канала зуба с корнем, при несвоевременном лечении прослеживается переход острого периодонтита в периапикальный абсцесс, то есть образование гноя в верхушечной части корня;
- краевой периодонтит — воспалительный процесс в области десневого края.

По причине развития:
- острый травматический периодонтит — вызван получением механической травмы, например ушиб, скол или порез;
- острый медикаментозный периодонтит — появляется как аллергическая реакция организма на постоянный контакт с сильными медикаментами;
- острый инфекционный периодонтит — формируется при наличии в организме грибков и инфекций.
По стадии протекания:
- острый серозный периодонтит — начальная форма: воспаление сосредоточено вокруг околокорневых тканей, боль возникает только при надавливании на зуб, внешне заболевание не проявляется;
- острый гнойный периодонтит — следующая стадия: характеризуется появлением гноя в надкостнице, отеком десны и подвижностью зубов;
- острый хронический периодонтит — если заболевание было упущено на предыдущей стадии, патология переходит в хроническую форму, при которой гнойник прорывается и выходит за пределы десны,
- болезненные ощущения при этом уменьшаются или проходят совсем.

Отсутствие сильных болей в хронической стадии острого периодонтита не означает выздоровление или уменьшение воспаления — дискомфорт исчезает благодаря выходу гноя из тканей. Но заболевание продолжает развиваться и без лечения влечет за собой такие осложнения, как потеря зуба, поражение кости челюсти, кисты и даже сепсис, то есть попадание гноя в кровоток.
Симптомы острого периодонтита
Острая форма всегда протекает с ярко выраженными симптомами. На начальном этапе воспаления заболевание характеризуется болью в зубе при смыкании челюстей, ощущением удлинения или расширения зуба, потемнением десен — ткани приобретают синеватый оттенок и набухают, как при повышенном притоке крови.
Если пациент не обратился к врачу для лечения острого периодонтита, наступает следующая стадия: просматривается отек зубного корня, увеличение лимфатических узлов за ушами, небольшая подвижность зуба, опухание десны и даже щеки. Это происходит из-за нагноения в области корня. При остром гнойном периодонтите больной жалуется на пульсирующую ноющую боль, которая длится постоянно и усиливается в ночное время. Пациент страдает от бессонницы и повышенной температуры.
Это происходит из-за нагноения в области корня. При остром гнойном периодонтите больной жалуется на пульсирующую ноющую боль, которая длится постоянно и усиливается в ночное время. Пациент страдает от бессонницы и повышенной температуры.
Дифференциальная диагностика острого периодонтита
Стоматолог начинает с визуального осмотра полости рта, анализирует жалобы пациента и ставит предварительный диагноз. Инструментальное обследование включает воздействие температурами и электрическим током на зуб для определения степени возбудимости пульпы. При остром периодонтите, как правило, обнаруживается некроз — полная гибель пульпы.
Обязательный пункт диагностики — рентгенография. Рентген помогает поставить более точный диагноз, особенно когда клинические проявления слабо выражены, например, при хроническом периодонтите. На снимке четко видна область воспаления — затемненный участок у верхушки корня. По состоянию тканей периодонта, надкостницы, каналов и самих зубов врач определит форму и причину заболевания.
По состоянию тканей периодонта, надкостницы, каналов и самих зубов врач определит форму и причину заболевания.
Основная сложность при постановке диагноза — отличить острый периодонтит от других заболеваний со схожими симптомами. При остеомиелите боль распространяется на несколько зубов и сопровождается лихорадочным ознобом. Пародонтит отличается кровотечением десен и широкими костными карманами на рентгеновском снимке. Глубокий кариес характеризуется реакцией пульпы на электрический ток при электроодонтометрии.
Чаще всего острый периодонтит путают с пульпитом. В приведенной ниже таблице обозначены основные отличия.
| Периодонтит | Пульпит | Симптомы |
| Болезненные ощущения возникают при надкусывании, надавливании и жевании в одном конкретном зубе | Боль распространяется на группу соседних зубов и возникает только как реакция на горячее и холодное | Боль |
| Коронка приобретает сероватый оттенок, десна — темный синеватый цвет | Цвет зубов и десен не меняется | Цвет зубов и десен |
| Четкое затемнение верхнего участка корня, истончение костной ткани, расслоение тканей периодонта |
Затемненные участки воспаления видны только внутри зуба. Костная ткань и корни не поражены Костная ткань и корни не поражены
|
Признаки на рентгенографическом снимке |
Методы лечения острого периодонтита зуба
При любом заболевании стоматологи стремятся сохранить зуб, если это возможно. Лечение острой формы периодонтита позволяет использовать консервативные методики и избежать удаления зуба. Как лечат периодонтит в целом читайте в отдельной статье.
В первую очередь врач вскрывает каналы зуба для удаления гноя и отмершей пульпы. Если гнойник перешел в абсцесс, каналы промывают и устанавливают дренаж. После откачивания гноя полость промывают повторно и только после этого запломбировывают.
После снятия воспаления и устранения инфекции пациенту назначают антибиотики, противоаллергенные и обезболивающие препараты, а для восстановления функциональных возможностей зуба — физиотерапевтические процедуры.
Лечение острого медикаментозного периодонтита заключается в выведении из организма токсичного вещества. Лечение острого гнойного периодонтита направлено на очищение тканей от гноя с обработкой всей полости рта. При лечении верхушечного, или апикального, острого периодонтита пациенту рекомендуется укрепляющая терапия.
Лечение острого гнойного периодонтита направлено на очищение тканей от гноя с обработкой всей полости рта. При лечении верхушечного, или апикального, острого периодонтита пациенту рекомендуется укрепляющая терапия.
Необратимые повреждения, сложная канальная система и запущенный острый хронический периодонтит лечению, как правило, не подлежат — консервативные методы не дадут результата. В этом случае врачи обращаются к хирургическому лечению, которое включает три варианта.
- Гемисекция — удаление только части зуба с одним корнем, заполнение канала костным материалом и установка коронки. Применяется при повреждении одного из корней, кисте или кариесе корня.
- Резекция — часть кости с кистой или гнойником удаляется, полость обрабатывается противовоспалительными средствами и заполняется костным материалом, рана ушивается.
- Удаление зуба — используется в тех случаях, когда зуб невозможно спасти.

Внимание!!!
Не допустить воспаления и поражения тканей периодонта помогут простые правила:
- Тщательный уход за полостью рта, использование зубной нити и правильной зубной щетки.
- Питание, включающее свежие овощи, фрукты, мясо, прием витаминов по назначению специалиста.
- Регулярное посещение стоматолога для профилактических осмотров.
Своевременное обращение к врачу — залог вашего здоровья. Острая форма периодонтита на ранней стадии успешно лечится всего за несколько визитов. Запущенная стадия требует больше времени и средств, но грамотный специалист сможет избавить вас и от этого недуга. А вот хронический периодонтит, оставленный без внимания, может привести к потере зуба и осложнениям. Лучшее решение — не заниматься самолечением, а при первых симптомах обратиться к врачу.
Издатель: Экспертный журнал о стоматологии Startsmile. ru
ru
Автор материала: Ольга Бучнева
Острый периодонтит — причины, симптомы, диагностика и лечение
Острый периодонтит – острый воспалительный процесс в зубной связке, удерживающей корень зуба в костной альвеоле челюсти. При остром периодонтите появляются ноющие или резкие пульсирующие локальные боли, гиперемия и отек десны, ощущение «увеличенного» зуба, его подвижность, иногда отечность тканей лица, лимфаденит. Диагноз острого периодонтита ставится по данным осмотра полости рта, анамнеза и жалоб больного, электроодонтометрии, рентгенографии. При остром периодонтите проводится вскрытие, обработка и пломбирование корневых каналов, назначаются антибиотики и анальгетики, физиолечение; при необходимости производится удаление зуба.
Общие сведения
Острый периодонтит – воспаление соединительной ткани, связывающей цемент корня зуба с альвеолярной пластинкой. В структуре стоматологических заболеваний острые и хронические периодонтиты занимают третье месте после кариеса и пульпита. Среди патологии периодонта количество случаев острого периодонтита остается на стабильно высоком уровне. Острый периодонтит наблюдается преимущественно у пациентов молодого возраста (18-40 лет), в то время как хронический периодонтит диагностируется у лиц старше 60 лет. В терапевтической стоматологии острые и хронические периодонтиты являются наиболее частой причиной преждевременной потери зубов.
Среди патологии периодонта количество случаев острого периодонтита остается на стабильно высоком уровне. Острый периодонтит наблюдается преимущественно у пациентов молодого возраста (18-40 лет), в то время как хронический периодонтит диагностируется у лиц старше 60 лет. В терапевтической стоматологии острые и хронические периодонтиты являются наиболее частой причиной преждевременной потери зубов.
Острый периодонтит
Причины острого периодонтита
Причинами острого периодонтита могут стать инфекция, острая травма зуба или механическая травма периодонта эндоканальными инструментами, контакт с сильнодействующими химическими и лекарственными веществами. В 95-98% случаев острый периодонтит является осложнением запущенной формы кариеса, приводящей к острому пульпиту. Распространение инфекционного воспаления из пульпы на ткани периодонта происходит через верхушечное отверстие корневого канала.
Возбудителями острого периодонтита являются ассоциации микроорганизмов: стрептококков (негемолитического, зеленящего, гемолитического), стафилококков, дрожжеподобных грибов, актиномицетов и др. Воздействие на периодонт микробов, их токсинов, продуктов некроза пульпы провоцирует в нем острые воспалительные изменения с развитием периодонтита. При остром периодонтите возможно распространение инфекции из окружающих тканей (при гингивите, гайморите), а также гематогенным и лимфогенным путем (при гриппе, ангине, скарлатине).
Воздействие на периодонт микробов, их токсинов, продуктов некроза пульпы провоцирует в нем острые воспалительные изменения с развитием периодонтита. При остром периодонтите возможно распространение инфекции из окружающих тканей (при гингивите, гайморите), а также гематогенным и лимфогенным путем (при гриппе, ангине, скарлатине).
Острый периодонтит может быть результатом острой травмы зубов (ушиба, вывиха, перелома корня), сопровождающихся разрывом сосудисто-нервного пучка и смещением зуба. В развитии острого периодонтита определенную роль играет механическая травма, нанесенная при обработке корневого канала острыми инструментами, неправильной постановке штифтов. Острый медикаментозный периодонтит развивается при выведении за верхушку корня пломбировочного материала, попадании в ткани периодонта сильнодействующих лекарственных или химических средств (мышьяка, формалина, резорцина), развитии аллергических реакций на эти препараты.
Классификация острого периодонтита
По клиническому течению периодонтиты подразделяют на острые (серозный, гнойный), хронический (фиброзный; гранулирующий; гранулематозный) и хронический в стадии обострения.
По этиологии принято выделять инфекционные и неинфекционные (травматические, медикаментозные) острые периодонтиты. Острый инфекционный периодонтит может быть первичным (следствием нелеченного глубокого кариеса, пульпита или заболеваний пародонта) и вторичным (вызванным ятрогенными причинами). По локализации воспалительного очага выделяют верхушечный и краевой острый периодонтит; по степени распространения — локальный и диффузный.
В своем развитии острый периодонтит проходит 2 фазы: интоксикации и экссудации.
Симптомы острого периодонтита
В фазу интоксикации больной с острым периодонтитом предъявляет жалобы на ноющую, четко локализованную боль в зубе, усиливающуюся при постукивании по нему и прикусывании. Длительное давление на зуб при смыкании челюстей приводит к временному стиханию болей. Пораженный зуб обычно имеет кариозную полость или постоянную пломбу. Рот свободно открывается; слизистая десны в области зуба изменена, припухлости не отмечается; зуб устойчив, имеет обычный цвет.
Выраженность симптоматики острого периодонтита в фазу экссудации зависит от характера экссудата. При серозной форме ощущаются непрерывные локальные боли, небольшая гиперемия и отечность десны вокруг больного зуба. Регионарные лимфоузлы увеличены незначительно, слегка болезненны; общее состояние пациента удовлетворительное.
Серозное воспаление длится не более 1-2 суток и переходит в гнойную форму острого периодонтита с ярко выраженной клинической картиной. Наблюдаются интенсивные пульсирующие боли, идущие по ходу ветвей тройничного нерва, резко обостряющиеся при приеме пищи, тепловом воздействии, прикосновении, физической нагрузке. Возникает ощущение увеличенного, чужеродного зуба; гиперемия, припухлость и уплотнение десны; подвижность зуба. Может отмечаться выраженный коллатеральный отек околочелюстных мягких тканей, проявляющийся асимметричностью и припухлостью тканей лица.
Острый гнойный периодонтит сопровождается регионарным лимфаденитом, ухудшением общего состояния: недомоганием, слабостью, лихорадкой, нарушением сна и аппетита. Острый периодонтит вызывает реактивные перифокальные изменения в окружающих тканях (костных стенках альвеолы, периосте альвеолярного отростка, околочелюстных мягких тканях) и может привести к развитию острого периостита, околочелюстного абсцесса, флегмоны, остеомиелита челюсти, воспаления околоносовых пазух. Острый гнойный периодонтит может служить источником стрептококковой сенсибилизации организма и провоцировать развитие гломерулонефрита, ревматического поражения суставов и сердечных клапанов, острого сепсиса.
Острый периодонтит вызывает реактивные перифокальные изменения в окружающих тканях (костных стенках альвеолы, периосте альвеолярного отростка, околочелюстных мягких тканях) и может привести к развитию острого периостита, околочелюстного абсцесса, флегмоны, остеомиелита челюсти, воспаления околоносовых пазух. Острый гнойный периодонтит может служить источником стрептококковой сенсибилизации организма и провоцировать развитие гломерулонефрита, ревматического поражения суставов и сердечных клапанов, острого сепсиса.
Диагностика острого периодонтита
Диагностика острого периодонтита осуществляется стоматологом на основании субъективных жалоб пациента, осмотра полости рта, данных анамнеза, электроодонтометрии, рентгенологического и бактериологического исследований. Электроодонтодиагностика при остром периодонтите показывает отсутствие реакции пульпы, свидетельствующее об ее некрозе. Патологические изменения на рентгенограммах могут отсутствовать, иногда отмечается расширение периодонтальной щели, нечеткость кортикальной пластики альвеолы.
Дифференциальная диагностика помогает отличить острый периодонтит от обострения хронического верхушечного периодонтита, острого диффузного пульпита, обострившегося хронического гангренозного пульпита, нагноения корневой кисты, одонтогенного синусита, периостита или остеомиелита.
Лечение острого периодонтита
Лечение острого периодонтита преимущественно консервативное и направлено на устранение воспалительного процесса в периодонте, предотвращение распространения гнойного экссудата в окружающие ткани и восстановление функции пораженного зуба.
При остром гнойном периодонтите под проводниковой или инфильтрационной анестезией выполняется вскрытие корневых каналов с удалением продуктов распада пульпы и расширением верхушечного отверстия для оттока экссудата. Если острый периодонтит сопровождается сильным отеком и абсцессом, каналы оставляют открытыми, проводят их антисептическую санацию (полоскания, промывания, введение препаратов).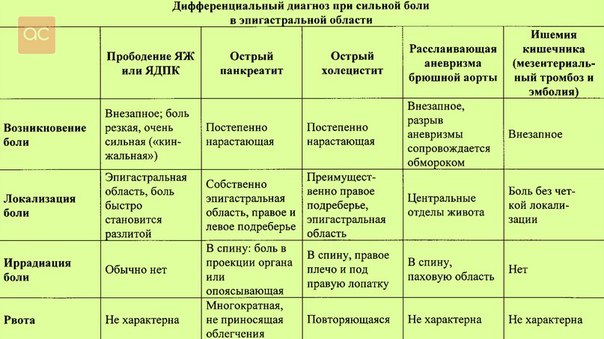 Дренирование иногда выполняют через десневой карман, при абсцессе — через разрез по переходной складке.
Дренирование иногда выполняют через десневой карман, при абсцессе — через разрез по переходной складке.
Назначаются антибактериальные препараты, анальгетики, антигистаминные средства. С целью купирования воспаления проводятся инфильтрационные блокады растворами анестетиков с линкомицином по ходу альвеолярного отростка в области пораженного и 2-3 соседних зубов. Эффективно воздействуют на очаг воспаления УВЧ, микроволновая терапия, лекарственный электрофорез.
После стихания острых воспалительных явлений выполняется механическая и медикаментозная обработка корневых каналов; при отсутствии болевых ощущений и экссудации — пломбирование каналов. Лечение острого медикаментозного периодонтита направлено на удаление раздражающего агента из корневых каналов с применением механической обработки, антидотов и противовоспалительных нестероидных препаратов, снижающих отделение экссудата. При остром травматическом периодонтите с полным вывихом зуба проводят его реплантацию.
В случае значительного разрушения зуба, непроходимости каналов, нерезультативности консервативной терапии и нарастании воспалительных явлений применяются хирургические методы — экстракция зуба, гемисекция, резекция верхушки корня.
Прогноз и профилактика острого периодонтита
Адекватная и своевременная консервативная терапия острого периодонтита в большинстве случаев приводит к стиханию воспаления и сохранению зуба. В отсутствие лечения гнойный процесс из периодонта распространяется на окружающие ткани с развитием воспалительных заболеваний челюстно-лицевой области. Неграмотная лечебная тактика в отношении острого периодонтита способствует формированию хронического воспалительного процесса в периодонте.
Профилактика острого периодонтита заключается в регулярных гигиенических процедурах, санации полости рта, своевременном лечении патологических одонтогенных очагов.
Гранулирующий периодонтит (хронический, острый): симптомы, лечение
Технологии лечения зубов, предлагаемые стоматологией в Москве, быстро совершенствуются. Специалисты научились эффективно и безболезненно избавлять пациентов даже от таких сложных хронических заболеваний, как гранулирующий периодонтит.
Специалисты научились эффективно и безболезненно избавлять пациентов даже от таких сложных хронических заболеваний, как гранулирующий периодонтит.
ПРИЧИНЫ И ОПИСАНИЕ ПАТОЛОГИИ
Заболевание вызывают болезнетворные бактерии, поражающие периодонт — волокнистую ткань с плотной сетью капилляров и нервных окончаний, расположенную между цементом корня и альвеолой. Заражение происходит как осложнение глубокого кариеса, когда патологические микроорганизмы достигают сначала пульпы, а затем периодонта. В очагах разрушения костной ткани и постоянного воспаления начинает формироваться и быстро разрастаться патологическая грануляционная ткань.
Еще одной причиной может быть неквалифицированное пломбирование корневых каналов, попадание в ткань периодонта агрессивных материалов и паст, стимулирующих рост колоний анаэробных бактерий.
СИМПТОМЫ ЗАБОЛЕВАНИЯ
Проявляет себя гранулирующий периодонтит периодическими тупыми болями в области десен: больно надкусывать твердые продукты, жевать. При простукивании также появляется характерная боль. Пораженный зуб становится подвижным. В отличие от пульпита, нет выраженных реакций на горячее/холодное, спонтанных ночных болей.
Характерные признаки заболевания в стадии обострения — гиперемия слизистой, отечность, свищи с гнойными выделениями, неприятный запах, симптомы общей интоксикации (головная боль, слабость, увеличение лимфоузлов).
Если не начать лечение, количество грануляций увеличивается, они быстро растут, выходят на поверхность и превращаются в свищи, через открытые каналы которых происходит повторное заражение микроорганизмами, болезнь принимает затяжную форму.
ДИАГНОСТИКА ГРАНУЛИРУЮЩЕГО ПЕРИОДОНТИТА
Основной признак гранулирующего периодонтита — подкожные гранулемы или свищи, однако заболевание может протекать и без видимых изменений. Инструментально патологию можно обнаружить с помощью зонда и оценки электрочувствительности. Наблюдается изменение порога возбудимости, незначительные болезненные ощущения в районе вертикальной перкуссии.
В ответ на нажатие зондом слизистая десны сначала бледнеет, затем интенсивно краснеет. Отличить заболевание от пульпита можно по оттенку коронки — она становится сероватой, а при пульпите сохраняет нормальный цвет. Чтобы дифференцировать заболевание от гранулематозной формы периодонтита, назначают рентгеновское исследование.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА И РЕНТГЕНОГРАММА
Рентгенография помогает уточнить диагноз, установить причины патологии и разработать тактику терапии. На снимке четко визуализируется деформация щели между цементом корня и альвеолой. В зоне апекса корня видны области разрушения или разрежения костных тканей, края пластины теряют ясность контуров, область поражения характеризуется неправильной «изъеденной» формой без четких границ. При гранулематозной форме заболевания на снимке просматривается правильная округлая форма очага разрушения кости с четкими линиями границ.
ЛЕЧЕНИЕ ГРАНУЛИРУЮЩЕГО ПЕРИОДОНТИТА
Основной метод восстановления очагов деструкции — заапикальная терапия, когда в периапикальные ткани вводят препараты, ускоряющие регенерацию. Делают это после глубокой санации канала, чтобы исключить вымывание болезненных организмов вместе с лечебным раствором.
Активные вещества в препаратах — лизоцим, витамины А и Е, гепарин, метилурацил, фуразолидон. Также в комплексную терапию входят пасты с иммуномодулирующими свойствами, например, на основе тимогена и гидрокортизона. Их задача — повысить иммунный статус тканей, исключить повторные воспаления. Длительность и стоимость лечения в стоматологии Москвы зависят от степени поражения периодонта, давности и формы заболевания, состояния иммунитета.
ПРОФИЛАКТИКА
Главное в профилактике гранулирующего периодонтита — гигиена и регулярные посещения стоматолога. Необходима тщательная чистка зубов и межзубных промежутков, важно правильно подбирать щетку и нить, чтобы не травмировать десны. Обязательны гигиенические процедуры в клинике хотя бы раз в год, удаление камней и налета. Для стоматологического лечения выбирайте клинику с хорошей репутацией и современным оснащением.
Пародонтит Артикул
[1]
Aas JA, Paster BJ, Stokes LN, Olsen I, Dewhirst FE, Определение нормальной бактериальной флоры полости рта. Журнал клинической микробиологии. 2005 ноя; [PubMed PMID: 16272510]
[2]
Хаджишенгаллис Г., Дарво Р.П., Кертис М.А., Гипотеза краеугольного патогена.Обзоры природы. Микробиология. 2012 окт; [PubMed PMID: 22941505]
[3]
Petersen PE, Baehni PC, Здоровье пародонта и глобальное общественное здоровье. Пародонтология 2000. 2012 Октябрь; [PubMed PMID: 22909103]
[4]
Бартольд П.М., Ван Дайк Т.Е., Пародонтит: нарушение микробного гомеостаза, опосредованное хозяином.Отказ от усвоенных концепций. Пародонтология 2000. 2013 июн; [PubMed PMID: 23574467]
[5]
Socransky SS, Haffajee AD, Cugini MA, Smith C, Kent RL Jr, Микробные комплексы в поддесневой бляшке. Журнал клинической пародонтологии. 1998 Feb; [PubMed PMID: 9495612]
[6]
Дарво Р.П., Пародонтит: полимикробное нарушение гомеостаза хозяина.Обзоры природы. Микробиология. 2010 июл; [PubMed PMID: 20514045]
[7]
Ким Дж., Амар С., Заболевания пародонта и системные состояния: двунаправленная взаимосвязь. Стоматология. 2006 сен; [PubMed PMID: 16998613]
[8]
Ламонт Р.Дж., Хаджишенгаллис Г., Полимикробная синергия и дисбактериоз при воспалительном заболевании.Тенденции молекулярной медицины. 2015 Март; [PubMed PMID: 25498392]
[9]
Ши Б., Чанг М., Мартин Дж., Митрева М., Люкс Р., Клоккевольд П., Содергрен Е., Вайншток Г. М., Хааке С. К., Ли Х., Динамические изменения поддесневого микробиома и их потенциал для диагностики и прогноза пародонтита. mBio. 2015, 17 февраля; [PubMed PMID: 25691586]
[11]
LOE H, THEILADE E, JENSEN SB, ЭКСПЕРИМЕНТАЛЬНЫЙ ГИНГИВИТ У ЧЕЛОВЕКА.Журнал пародонтологии. 1965 май-июнь; [PubMed PMID: 14296927]
[12]
Theilade E, Wright WH, Jensen SB, Löe H, Экспериментальный гингивит у человека. II. Продольное клинико-бактериологическое исследование. Журнал пародонтологических исследований. 1966; [PubMed PMID: 4224181]
[13]
Армитаж Г.К., Куллинан М.П., Сравнение клинических признаков хронического и агрессивного пародонтита.Пародонтология 2000. 2010 июн; [PubMed PMID: 20403102]
[14]
Альбандар Дж. М., Агрессивный пародонтит: определение случая и диагностические критерии. Пародонтология 2000. 2014 июн; [PubMed PMID: 24738584]
[15]
Susin C, Haas AN, Albandar JM, Эпидемиология и демография агрессивного пародонтита.Пародонтология 2000. 2014 июн; [PubMed PMID: 24738585]
[16]
Абабнех К.Т., Абу Хвайдж З.М., Хадер Ю.С., Показатели распространенности и риска гингивита и пародонтита в многоцентровом исследовании в Северной Иордании: кросс-секционное исследование. BMC здоровье полости рта. 3 января 2012 г .; [PubMed PMID: 22214223]
[17]
Альбандар Дж. М., Брунель Дж. А., Кингман А., Деструктивное заболевание пародонта у взрослых в возрасте 30 лет и старше в Соединенных Штатах, 1988–1994.Журнал пародонтологии. 1999 Jan; [PubMed PMID: 10052767]
[18]
Хиллман Дж. Д., Сокранский С. С., Шиверс М. Отношения между видами стрептококков и пародонтопатическими бактериями в зубном налете человека. Архив устной биологии. 1985; [PubMed PMID: 3868968]
[19]
Планчак Д., Мусич Л., Пухар И., Кворум-зондирование пародонтальных патогенов.Acta dentologica Croatica. 2015 сен; [PubMed PMID: 27688408]
[20]
Марш П.Д., Зубной налет как биопленка и микробное сообщество — последствия для здоровья и болезней. BMC здоровье полости рта. 2006 15 июня; [PubMed PMID: 16934115]
[22]
Дженкинсон Х.Ф., Ламонт Р.Дж., Сообщества оральных микробов при болезни и здоровье.Тенденции микробиологии. 2005 Dec; [PubMed PMID: 16214341]
[23]
SOCRANSKY SS, GIBBONS RJ, DALE AC, BORTNICK L, ROSENTHAL E, MACDONALD JB, Микробиота десневой щели человека. I. Общий микроскопический и жизнеспособный подсчет и подсчет конкретных организмов. Архив устной биологии. 1963 май-июнь; [PubMed PMID: 13989807]
[24]
Силва Н., Абуслеме Л., Браво Д., Дутзан Н., Гарсия-Сеснич Дж., Вернал Р., Эрнандес М., Гамонал Дж., Механизмы реакции хозяина при заболеваниях пародонта.Журнал прикладной устной науки: revista FOB. 2015 май-июнь; [PubMed PMID: 26221929]
[25]
Hajishengallis G, Lambris JD, Микробные манипуляции с перекрестными помехами рецепторов в врожденном иммунитете. Обзоры природы. Иммунология. 2011 Март; [PubMed PMID: 21350579]
[26]
Страница RC, Schroeder HE, Патогенез воспалительных заболеваний пародонта.Краткое содержание текущей работы. Лабораторное исследование; журнал технических методов и патологии. 1976 Mar; [PubMed PMID: 765622]
[27]
Митсис Ф.Дж., Гиппократ в золотой век: его жизнь, его работа и его вклад в стоматологию. Журнал Американского колледжа стоматологов. 1991 Spring; [PubMed PMID: 2066507]
[29]
Loesche WJ, Гроссман Н.С., Заболевания пародонта как специфическая, хотя и хроническая инфекция: диагностика и лечение.Обзоры клинической микробиологии. 2001 Oct; [PubMed PMID: 11585783]
[30]
Socransky SS, Haffajee AD, Smith C, Dibart S, Отношение количества микробных видов к клиническому статусу в месте отбора проб. Журнал клинической пародонтологии. 1991 Nov; [PubMed PMID: 1661305]
[32]
Preshaw PM, Выявление и диагностика состояний пародонта, поддающихся профилактике.BMC здоровье полости рта. 2015; [PubMed PMID: 26390822]
[33]
Carrouel F, Viennot S, Santamaria J, Veber P, Bourgeois D, Количественное молекулярное обнаружение 19 основных патогенов в межзубной биопленке у пародонтально здоровых молодых людей. Границы микробиологии. 2016; [PubMed PMID: 27313576]
[34]
Лечение гингивита, хронического пародонтита и других клинических состояний, вызванных бляшками.Журнал пародонтологии. 2001 Dec; [PubMed PMID: 11811516]
[35]
Прешоу П.М., Хисман Л., Стейси Ф., Стин Н., Маккракен Г.И., Хисман П.А., Влияние отказа от курения на хронический пародонтит. Журнал клинической пародонтологии. 2005 Aug; [PubMed PMID: 15998271]
[36]
Walker CB, Приобретение устойчивости к антибиотикам микрофлоры пародонта.Пародонтология 2000. 1996 Февраль; [PubMed PMID: 9567938]
[37]
Рамачандра С.С., Гупта В.В., Мехта Д.С., Гундаварапу К.С., Луиджи Н., Дифференциальный диагноз между хроническим и агрессивным пародонтитом и стадией агрессивного пародонтита: перекрестное исследование. Современная клиническая стоматология. 2017 октябрь-декабрь; [PubMed PMID: 29326511]
[38]
McFall WT Jr. Потеря зубов у 100 пролеченных пациентов с заболеваниями пародонта.Долгосрочное исследование. Журнал пародонтологии. 1982 Sep; [PubMed PMID: 6957591]
[39]
Макгуайр М.К., Нанн М.Э., Прогноз и фактический результат. II. Эффективность клинических параметров при разработке точного прогноза. Журнал пародонтологии. 1996 Jul; [PubMed PMID: 8832476]
[40]
Ланг Н.П., Джосс А., Орсаник Т., Гусберти Ф.А., Зигрист Б.Е., Кровотечение при зондировании.Предсказатель прогрессирования заболеваний пародонта? Журнал клинической пародонтологии. 1986 Jul; [PubMed PMID: 3489010]
[41]
Page RC, Оффенбахер С., Шредер Х.Э., Сеймур Г.Дж., Корнман К.С., Достижения в патогенезе пародонтита: краткое изложение событий, клинических последствий и будущих направлений. Пародонтология 2000. 1997 июн; [PubMed PMID: 9567973]
[42]
Beck JD, Slade G, Offenbacher S, Заболевания полости рта, сердечно-сосудистые заболевания и системное воспаление.Пародонтология 2000. 2000 Июнь; [PubMed PMID: 11276757]
[43]
Axelsson P, Nyström B, Lindhe J, Долгосрочное влияние программы контроля зубного налета на смертность зубов, кариес и заболевания пародонта у взрослых. Результаты после 30 лет эксплуатации. Журнал клинической пародонтологии. 2004 Sep; [PubMed PMID: 15312097]
[44]
Axelsson P, Lindhe J, Значение поддерживающей терапии в лечении заболеваний пародонта.Журнал клинической пародонтологии. 1981 Aug; [PubMed PMID: 6947992]
[45]
Linden GJ, Herzberg MC, Пародонтит и системные заболевания: протокол обсуждений рабочей группы 4 Совместного семинара EFP / AAP по пародонтиту и системным заболеваниям. Журнал клинической пародонтологии. 2013 Apr; [PubMed PMID: 23627330]
[46]
Heitz-Mayfield LJ, Trombelli L, Heitz F, Needleman I, Moles D, Систематический обзор эффекта хирургической обработки раны по сравнению с нехирургической обработкой для лечения хронического пародонтита.Журнал клинической пародонтологии. 2002; [PubMed PMID: 12787211]
Отдел исследований стоматологической практики
| В подавляющее большинство заболеваний пародонта не носят острый характер и обычно не связаны с болью. Однако острые заболевания пародонта возникают либо у пациентов с пародонтитом, либо у других пародонатально бескомпромиссные пациенты. Дифференциальный диагноз таких условия являются важной предпосылкой для надлежащего и немедленного лечение острых заболеваний пародонта. The двумя наиболее распространенными формами острых проблем пародонта являются абсцесс и острый некротизирующий язвенный гингивит (АНУГ). Эта практика информационный лист будет сосредоточен преимущественно на диагностике и лечении по диагностике и лечению этих состояний. |
Периодонтальные абсцессы
Пародонтальный абсцесс — это
определяется как: «Острый деструктивный процесс в пародонте,
в локализованных скоплениях гноя, сообщающихся с полостью рта через
десневая борозда или другие участки пародонта, не возникающие из
пульпа зуба ».(Международная конференция по исследованиям в биологии пародонта).
Болезнь, 1977).
Этиология:
Большинство пародонтальных
абсцессы возникают в уже существующем пародонтальном кармане. Если карман
окклюзия, тогда инфекционные материалы в кармане могут накапливаться и
скопление гнойного отделяемого может привести к образованию
клинические признаки и симптомы пародонтального абсцесса. Окклюзия карманов
может быть вызвано попаданием инородного тела, например, посадки семян
внутри десневой борозды.
Осушение кармана возможно также блокироваться после заживления коронковых тканей десны, в то время как мусор и бактерии остаются в основании глубокого кармана. Это может быть очевидно когда у пациента был «чешуйчатый и чистый», без адекватных инструментов для очистки основания глубокого пародонтального кармана или зоны развилки. Пародонта абсцессы также могут возникнуть в результате вторичной инфекции бокового пародонта. кисты или в результате травмы пародонта, например перфорации корневого канала.
Нарушенный иммунный ответ хозяина может предрасполагать пациента к образованию пародонтальных абсцессов. В наличие множественных пародонтальных абсцессов обычно наблюдается при плохой контролируемые пациенты с диабетом. Исследование вовлеченных микробных факторов в формировании острых пародонтальных абсцессов выявлено преобладание грамотрицательных анаэробных палочек и грибов, напоминающих Виды Candida (предполагается, что они являются вторичными вселенцами в районе ранее существовавших инфекционное заболевание).
Факторы, влияющие на микробиологические
вирулентность может вызвать образование пародонтального абсцесса. Один из
наиболее распространенным из них является формирование устойчивых видов бактерий после
применение системных антибиотиков. Бактериальные образцы, взятые у пациентов
с множественными пародонтальными абсцессами, развившимися через 1-3 недели после пенициллина
или терапия тетрациклином, выявила наличие штаммов, устойчивых к
антибиотики в 55 процентах проб.
Клинические особенности:
Самый частый симптом
пародонтального абсцесса — боль.Ткани, окружающие болезненный зуб
или зубы обычно опухшие, начиная от небольшого локализованного увеличения
для диффузного отека десен, слизистой оболочки альвеол и слизистой оболочки полости рта.
Ткани часто бывают красного или темно-красно-синего цвета. Лицевой
или целлюлит шеи редки, хотя лимфаденопатия и лихорадка могут быть
настоящее время.
Пораженный зуб, а часто соседние зубы, как правило, болезненны для прикуса и чувствительны к клиническим перкуссия. Зуб обычно подвижен и находится высоко в окклюзии.Пародонта зондирование обычно выявляет наличие глубокого кармана, через который гнойные выделения можно дренировать. Также могут быть признаки синуса тракт, дренирующий абсцесс.
Рентгенограммы часто полезно для подтверждения диагноза, выявления наличия рентгенопрозрачного область вдоль латеральной стороны вовлеченного зуба. Однако если абсцесс располагается на щечной или небной стороне зуба, то рентгенографический доказательства могут быть обнаружены.
Дифференциальные диагнозы:
Признаки и симптомы
пародонтальный абсцесс — боль, припухлость, изменение цвета, образование гноя,
экструзия зуба и просветление — не всегда присутствуют и не присутствуют
они уникальны для пародонтального абсцесса.Другие условия, которые могут вызвать подобные
Признаки наблюдаемых при пародонтальном абсцессе:
Периапикальный абсцесс: это возникает при наличии инфицированного корневого канала без пульпы, и, следовательно, ответ на тест жизнеспособности пульпы будет отрицательным. Стоит помнить, однако, что состояние пульпы может быть трудно определить, если пациент испытывает сильную боль и принимает анальгетики в попытке притупить боль.
Острый пульпит: это отсутствуют большинство признаков и симптомов пародонтального абсцесса, за исключением боли.Боль диффузная, на нее могут влиять термические изменения.
Перелом зуба или корня: воспаление, образование карманов и / или нагноение могут быть присутствующими признаками вертикального перелома корня. Наличие узкого кармана по длине корень зуба с пломбированным корнем может указывать на перелом корня.
Перикоронит: это острая инфекция, возникающая вокруг коронки частично прорезавшейся зуб.
Киста пародонта: а пародонтальная киста рентгенологически выглядит как хорошо выраженная овальная прозрачность на боковой поверхности корня.Чаще всего возникает в нижней челюсти. клыко-премолярная область. Киста может инфицироваться и развиться в пародонтальный абсцесс.
Лечение:
Один раз пародонтальный диагностирован абсцесс, необходимо оказать неотложную помощь разрешить инфекцию. Дренаж обычно осуществляется через карман. как часть процедуры строгания корня для очистки зубного налета и камня отложения с поверхности корней. После проведения адекватной анестезии дренаж можно начать, вставив острую кюретку в основание абсцесс.
Только антибиотики показаны если присутствуют системные симптомы, или если у пациента есть медицинские проблемы. Пациенту следует посоветовать использовать жидкость для полоскания рта с хлоргексидином. Рассмотрение назначения следует назначать через 2-4 дня, а затем через неделю, следить за разрешением абсцесса.
Если поверхность корня было трудно удалить из-за наличия анатомических особенностей такие как развилки или глубокие борозды, может потребоваться операция на пародонте для того, чтобы свести к минимуму риск рецидива абсцесса.
ОСТРАЯ НЕКРОТИЗАЦИЯ УЛКЕРАТИВНЫЙ ГИНГИВИТ
Острый некротизирующий язвенный гингивит (ANUG) определяется как «быстро разрушающий, неинфекционный, десневые инфекции сложной этиологии ».
Этиология:
Хотя принято что бактерии играют причинную роль в этиологии ANUG, специфические этиология еще не установлена. Роль иммунного ответа в патогенез ANUG получил некоторое внимание, и исследования показали, что что нейтрофилы могут играть важную роль.Совсем недавно это было предположили, что ANUG имеет много общих черт с родственным суперантигеном стафилококком; стрептококковые инфекции.
Существует ряд предрасполагающих факторы, которые могут ускорить начало заболевания. К ним относятся:
Местные факторы:
- плохая гигиена полости рта
- факторы, удерживающие зубной налет, такие выступы, скученные зубы и зубной камень
- курение сигарет
- эмоциональный стресс
- плохое питание
- гормональный дисбаланс
- системные заболевания, влияющие на иммунная реакция
Клинические особенности для ANUG характерно некроз гребня краевого десневые ткани, обычно начинающиеся от межзубных сосочков.Разрушение ткани является быстрым и ассоциируется со спонтанным кровотечением, неприятным запахом изо рта и боль. Обычно это самоограничение, но может распространяться вбок и апикально, чтобы вовлечь весь десневой комплекс.
Иногда встречается в рекуррентных формах. Изменение десен, наблюдаемое при ANUG, характеризуется пробитыми и кратерами впадин в межзубных промежутках с поверхности поражений покрыты серой или серовато-желтой псевдомембраной. Пациенты часто отмечают наличие «металлического» вкуса.В тяжелых случаях бывает могут иметь место системные симптомы, включая высокую температуру, недомогание и лимфаденопатию.
Дифференциальные диагнозы:
Диагностика АНУГ обычно прямолинейный, учитывая его характерное представление. Тем не мение, есть несколько других поражений слизистой оболочки полости рта, которые можно спутать с ANUG. К ним относятся острый герпетический гингивостоматит, десквамативный гингивит, Пародонтит, связанный с ВИЧ, стрептококковый гингивостоматит, прогрессирующий маргинальный гингивит, аптозный стоматит, острый лейкоз и дерматозы (в том числе пузырчатка, доброкачественный пемфигоид слизистой оболочки, красный плоский лишай и эритема мультиформный).
Лечение:
Из-за боли, связанной с ANUG неотложная помощь иногда может стать проблемой. Тем не мение, принципы борьбы с любой инфекцией остаются в силе, то есть важно удалить бактерии и местные факторы. Этого можно добиться путем анестезии и мягкой обработки наддесневой и поддесневой поверхности ультразвуковыми и ручными инструментами. Пациент должен быть проинструктирован использовать жидкость для полоскания рта с хлоргексидином и дополнительно принимать антибиотики (Метронидазол 200 мг три раза в день в течение 5 дней или тинидазол 2 г в стат) обычно рекомендуемые.
Следует проверить исцеление через неделю и дополнительные инструкции по чистке и гигиене полости рта при этом посещении. В зависимости от степени повреждения мягких тканей, вызванного инфекции, может потребоваться гингивопластика, чтобы восстановить дефекты десен.
РЕЗЮМЕ
Острые проблемы пародонта требуют точного диагноза, чтобы можно было предоставляется, чтобы облегчить симптомы боли пациента. Тщательное наблюдение за пораженные участки необходимы для предотвращения повторяющихся проблем, что может привести к дальнейшему разрушению мягких и / или твердых тканей
Этот материал был составлено при участии доктора Луизы Браун, преподавателя пародонтологии в Мельбурнском университете.
К TOP
(PDF) Дифференциальный диагноз между хроническим и агрессивным пародонтитом и стадией агрессивного пародонтита: перекрестное исследование
23.02.2019 Дифференциальный диагноз между хроническим и агрессивным пародонтитом и стадией агрессивного пародонтита: перекрестное исследование
мотивации и механической терапии, которая может быть дополнена системной антимикробной терапией, [12,13]
психологической терапией, [14] оценкой пародонтального статуса членов семьи [12] и планом долгосрочного
поддерживающего лечения в более короткие сроки. интервалы отзыва.[15] Неправильный диагноз может привести к составлению плана лечения
без решения этих жизненно важных проблем. В академических стоматологических учреждениях случаи распределяются между студентами
на основании диагноза, поставленного врачами-специалистами. Таким образом, диагностика случаев имеет широкое влияние на клиническое лечение, исследования и стоматологическое образование.
Трудности дифференциальной диагностики между ХП и АГП возникают с момента введения классификации
Американской академией пародонтологии в 1999 году.[1] Дифференциация случаев ХП от
AgP становится более сложной, если семейный анамнез не очень ясен, и пациента направляют после того, как первоначальная пародонтальная терапия
уже завершена. Одной из вспомогательных характеристик, используемых для диагностики AgP, является несоответствие
между количеством местных факторов и степенью разрушения пародонта. В случаях, когда начальная терапия
уже завершена, эта важная информация отсутствует для оценки клиницистами, занимающимися диагностикой
.Возможно, что вероятность неправильного диагноза будет выше в таких
случаях. Это исследование было направлено на оценку вариаций диагноза ХП от AgP.
Ошман и др. изучили влияние знания возраста пациента на диагностическую согласованность CP и
AgP среди пародонтологов. [16] Девять отчетов о случаях заболевания пародонтом были дважды представлены пародонтологам, один раз
с указанием возраста и еще раз с указанием возраста пациента [16]. Соглашение о диагностике увеличилось до существенного
согласия (0.61), когда возраст пациента был указан по сравнению с умеренным соглашением (0,49), когда возраст пациента
не был указан [16]. В нашем случае респондентам был предоставлен возраст пациента. В нашем исследовании
был отмечен высокий уровень согласия (0,69–0,84) среди специалистов. Предоставление информации о возрасте
пациентов могло бы увеличить шансы диагностического согласия.
Lanning et al. изучили различия в ответах преподавателей на серию практических упражнений
в Интернете, касающихся интерпретации клинических данных, диагностики пародонта и планирования лечения.[17]
Респондентами были пародонтологи, стоматологи общего профиля, стоматологи-гигиенисты, а также
студентов-пародонтологов первого и второго курсов. Широкие варианты диагноза и многочисленные планы лечения были перечислены
респондентами для оцениваемых случаев [17]. Однако авторы также обсуждали, что некоторые из предложенных планов лечения
были по существу одинаковыми, но с технической точки зрения были разными. [17] Авторы предложили
, используя принятые практические рекомендации и обсуждения для достижения консенсуса, чтобы уменьшить различия среди преподавателей
и улучшить стоматологическое образование.[17] В нашем случае в документе была предоставлена информация о несоответствии
между количеством локальных отложений и степенью разрушения пародонта. Это, возможно, привело бы к высокому уровню согласия в отношении диагноза среди наших респондентов.
Помимо пародонтологов и специалистов в области стоматологии, в наше исследование были включены также ВВП. Darby et al.
считает, что выявление и лечение заболеваний пародонта является неотъемлемой частью общей стоматологической практики.
[18] Уверенность в диагностике и лечении заболеваний пародонта была оценена среди 550 практикующих стоматологов
в Виктории, Австралия. [18] Среди респондентов (52% ответивших) уверенность в диагностике и лечении
гингивита составила 95,4% и 96,4% соответственно. Уверенность в диагностике и лечении начального пародонтита составила
88,3% и 87,9% соответственно. Около 91% и 62% сообщили об уверенности в диагностике
случаев прогрессирующего пародонтита и AgP, соответственно.[18] Результаты Дарби и др. [18] исследования в широком смысле
аналогичнырезультатам нашего исследования. Однако наше исследование оценило вариации диагноза на основе ответов
на серию случаев, тогда как Darby et al. исследование было самооценкой уверенности в диагнозе и
лечения среди ВВП. Консенсусные учебные программы / семинары были рекомендованы для достижения высокого соглашения между экспертами
относительно пародонтальной диагностики. [19]
Поскольку желательна высокая степень диагностического согласия между клиницистами, следует рассмотреть возможность пересмотра клинических критериев до
для различения AgP и CP.[20] В недавнем отчете рабочей группы Американской академии пародонтологии
предлагалось учитывать возраст пациента при диагностике случаев ХП и АГ. В документе
также предлагается пересмотреть критерии, по которым различают две формы заболевания. [8] Несоответствие
между количеством местных факторов и степенью деструкции пародонта там, где это возможно, следует рассматривать как
как один из основных факторов для дифференциации AgP и CP. Высокий уровень согласия
, наблюдаемый в этом деле, возможно, связан с указанием вышеупомянутой информации в документе дела.
Другая цель исследования заключалась в оценке вариаций в стадиях AgP. Десять случаев AgP составляли
, сгруппированных в три стадии в зависимости от степени тяжести, как указано в критериях, представленных на рисунке 1. Уровень вариации
для стадирования AgP был очень низким (от 2% до 5%). Используемые объективные критерии основаны на
дифференциальных диагнозах абсцессов зубов
Автор
Джейн М. Гоулд, доктор медицины, FAAP Медицинский эпидемиолог, врач общественного здравоохранения
Джейн М. Гоулд, доктор медицины, FAAP является членом следующих медицинских обществ: Американская академия педиатрии, Американское общество микробиологии, Общество детских инфекционных болезней, Общество по эпидемиологии здравоохранения Америки
Раскрытие информации: Супруг (а) получает зарплату от фармацевтической компании GlaxoSmithKline.
Соавтор (ы)
Джеффри Дж. Сайс, PharmD, MPH, BCPS (AQ-ID) Клинический координатор аптеки, клинический фармацевт интенсивной терапии, клинический фармацевт по инфекционным заболеваниям, Детская больница Св. Кристофера
Джеффри Дж. Сайс, PharmD, MPH, BCPS (AQ- ID) является членом следующих медицинских обществ: Американского колледжа клинической фармации, Американского общества фармацевтов систем здравоохранения
Раскрытие информации: не подлежит разглашению.
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Уэйн Вольфрам, доктор медицины, магистр здравоохранения Профессор отделения неотложной медицины, Медицинский центр Мерси Сент-Винсент; Председатель Наблюдательного совета педиатрического учреждения, Медицинский центр Мерси Сент-Винсент, Толедо, Огайо
Уэйн Вольфрам, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американской академии педиатрии, Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Главный редактор
Джефф Берджесс, доктор медицинских наук, MSD (на пенсии) доцент кафедры стоматологической медицины Школы стоматологической медицины Вашингтонского университета; (На пенсии) посещает центр боли, Медицинский центр Вашингтонского университета; (На пенсии) Частная практика на Гавайях и в Вашингтоне; Директор, Oral Care Research Associates
Раскрытие информации: Ничего не раскрывать.
Дополнительные участники
Халим Хеннес, доктор медицины, MS Директор отделения педиатрической неотложной медицины, Юго-западный медицинский центр Техасского университета в Далласе, Юго-западная медицинская школа; Директор службы неотложной помощи, Детский медицинский центр
Халим Хеннес, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Американская академия педиатрии
Раскрытие информации: не подлежит разглашению.
Благодарности
Авторы и редакторы Medscape Reference выражают благодарность предыдущему автору Карен Шнайдер, доктору медицины, за вклад в написание и разработку этой статьи.
Хронический пародонтит против агрессивного | Журнал «Зарегистрированный стоматолог-гигиенист» (RDH)
, Линн Х. Слим RDH, BSDH, MSDH
[email protected]
О, радости оценки заболеваний пародонта! Думаю, однажды утром я проснулась не на той стороне кровати, потому что искала оправдание, чтобы не проводить комплексное исследование пародонта.Мой живот урчал (неприятный телесный шум), и мой новый молодой взрослый пациент опоздал на часовую встречу на 30 минут. К тому времени, как пациент вошел в мою операционную, у меня было всего 15 минут, чтобы сделать цифровой панорекс и провести исследование рака полости рта и пародонта.
В некоторых случаях от меня ожидали, что я тоже буду использовать профилактику, но после просмотра цифрового панорекса я быстро распознал общую потерю костной массы и знал, что буду потратить много времени на изучение истории болезни этого пациента, лекарств, и семейный / социальный анамнез.В итоге я проработал половину своего обеденного перерыва, чтобы провести тщательную оценку состояния пародонта.
Установление диагноза на основе типа, степени, локализации и тяжести заболевания является важным первым шагом в лечении заболеваний десен и пародонта. При классификации заболеваний пародонта не часто упоминается различие между хроническим и агрессивным пародонтитом. И хронические, и агрессивные формы (локализованные и генерализованные) представляют собой сложные инфекции, которые возникают у восприимчивых хозяев.У вышеупомянутого пациента была тяжелая общая потеря костной массы, воспаление и легкие отложения камня. При обнаружении наддесневого налета биопленка была минимальной. (Я не использую индекс зубного налета, но всегда раскрываю его.)
Некоторые из различий
Недавно я прочитал том Periodontology 2000 за 2010 год, в котором обсуждалась сравнительная биология хронического и агрессивного пародонтита, и я решил заполнить в моих читателях о том, что я узнал. Согласно Armitage и Cullinan, хронический и агрессивный пародонтит имеют ряд существенных клинических различий.К ним относятся:
- Возраст начала. Люди с агрессивным пародонтитом значительно моложе, но не существует фиксированных или произвольных верхних возрастных ограничений.1
- У пациентов с агрессивным периодонтитом потеря клинической привязанности происходит примерно в три-четыре раза быстрее. Хронический пародонтит прогрессирует со скоростью примерно от 0,2 до 0,25 мм в год, но оценить скорость очень трудно. На скорость разрушения пародонта влияет множество факторов.1
- При хроническом пародонтите не существует четко определенной картины потери костной массы.При генерализованном агрессивном пародонтите поражается большинство постоянных зубов. При локализованном агрессивном пародонтите нет согласия относительно количества включенных зубов, но в одной серии случаев было включено от трех до шести зубов. Пораженными зубами были моляры и резцы.1
- Пациенты с генерализованным агрессивным пародонтитом обычно проявляют сильное воспаление десен, но это может быть или не иметь место в случае локализованного агрессивного пародонтита. Кроме того, похоже, нет разницы между хроническим и агрессивным пародонтитом с точки зрения гистопатологии и иммунопатологии.2 На протяжении более 100 лет локализованный агрессивный пародонтит у молодых людей описывался как тонкая биопленка зубного налета и заметное отсутствие зубного камня.1
- Количество биопленки и зубного камня в зубном налете, по-видимому, различается, и нет установленной закономерности, которая отличала бы хронический пародонтит от агрессивного.1
- Глобальная и национальная распространенность агрессивного пародонтита намного ниже, чем хронического пародонтита, и, по-видимому, колеблется от 1% до 15% у лиц моложе 35 лет.3
Локализованный агрессивный пародонтит дебютирует в период полового созревания с потерей привязанности в аппроксимальные поверхности постоянных резцов и первых моляров.Он может появиться почти у половины детей в пострадавшей семье.4 Слотс сообщает, что Эпштейн-Барр и цитомегаловирус (вирусы герпеса) статистически связаны с агрессивным пародонтитом, но эти ассоциации как «связи» с прогрессирующим периодонтитом могут быть или не быть сопутствующие причины. Концепция вирусно-бактериальной коинфекции герпеса требует уточнения и дальнейшего изучения.
И хронический, и агрессивный пародонтит имеют общие основные экологические и генетические факторы риска, и некоторые врачи считают дифференциальный диагноз между этими двумя заболеваниями трудным и невозможным.Курение, гигиена полости рта и психологические факторы, по-видимому, играют роль как в хроническом, так и в агрессивном пародонтите. Знаний о психологических проблемах, таких как стресс, крайне не хватает.5
Последовательность планирования лечения пациентов с хроническим, локализованным и генерализованным пародонтитом варьируется от клинициста к клиницисту, и нет стандартизации, особенно в отношении дополнительной ценности системных антибиотиков в качестве дополнения к начальной терапии.
Деас и Мили рекомендуют направить пациента с генерализованным агрессивным пародонтитом для проведения общего анализа крови и либо случайного, либо анализа уровня глюкозы крови натощак.Они также подчеркивают, что стандартные инструкции по чистке зубов зубной щеткой и зубной нитью с меньшей вероятностью подойдут для лечения агрессивного заболевания, особенно для пациентов с открытыми разветвлениями и корнями.
Deas и Mealey также предлагают SRP в комбинации с системными антибиотиками для пациентов с генерализованным агрессивным пародонтитом. Комбинация метронидазола по 500 мг три раза в день и амоксициллина по 500 мг три раза в день, возможно, является наиболее популярной схемой приема антибиотиков в периодонтальной литературе.Первоначальное использование антибиотикотерапии рекомендуется за 24 часа до SRP, а SRP следует проводить в течение короткого периода времени, в течение которого назначается антибиотик6.
Я буду работать только в стоматологической практике, где поощряется клиническое совершенство. Направление к специалисту в случае локализованного и генерализованного агрессивного пародонтита важно для предотвращения несоблюдения правил гигиены.
В тот день, когда я закончил заполнять бланк направления к местному пародонтологу, у меня заурчало в животе.Обед был отложен, и мои разговоры в животе меня раздражали, но я чувствовал себя хорошо, принимая клинические решения.
Ссылки
- Armitage GC, Cullinan MP. Сравнение клинических особенностей хронического и агрессивного пародонтита. Периодонтол 2000 2010: 53: 12-27.
- Смит М., Сеймур Г.Дж., Куллинан МП. Патогистологические особенности хронического и агрессивного пародонтита. Периодонтол 2000 2010: 53: 45-54.
- Demmer RT, Papapanou PN. Эпидемиологические особенности хронического и агрессивного пародонтита.Периодонтол 2000 2010: 53: 28-44.
- Слоты Дж. Вирусы человека при пародонтите. Периодонтол 2000 2010: 53: 89-105.
- Stabholz A, Soskolne WA, Shapira L. Генетические и экологические факторы риска хронического пародонтита и агрессивного пародонтита. Периодонтол 2000 2010: 53: 138-153.
- Деас Д., Мили БЛ. Ответ на лечение хронического и агрессивного пародонтита. Периодонтол 2000 2010: 53: 154-165.
Линн Слим, RDH, BSDH, MSDH, является отмеченным наградами писателем, который много публиковал в журналах по стоматологической гигиене.Линн — генеральный директор Perio C Dent, компании по управлению стоматологической практикой, которая специализируется на включении консервативной пародонтальной терапии в гигиеническое отделение стоматологической практики. Линн также является владельцем и модератором группы периотерапевтов Yahoo: www.yahoogroups.com/group/periotherapist. Линн говорит о консервативной пародонтологической терапии и других вопросах, связанных с гигиеной зубов. С ней можно связаться по адресу [email protected] или www.periocdent.com.
Другие статьи RDH| Определение (NCI_CTCAE) | Расстройство, характеризующееся сильным дискомфортом в зубе. |
| Определение (NCI) | Болезненное ощущение, исходящее от зуба. |
| Определение (MSH) | Боль в прилегающих участках зубов. |
| Концепции | Признак или симптом ( T184 ) |
| MSH | D014098 |
| ICD10 | K08.8 |
| SnomedCT | 139269003, 196444001, 27355003 |
| Английский | Зубная боль, Зубная боль, Зубная боль, Одонталгия, зубная боль, зубная боль (симптом), Зубная боль, Одонталгия, Зубная боль БДУ, Зубная боль [заболевание / обнаружение], зубная боль, зубная боль, Боль; зуб / зубы, зубная боль, Зубная боль, Боль в зубе, Дентагра, Денталгия, Зубная боль (обнаружение), одонталгия, боль; стоматологические, боль; зуб, зуб; боль, зубная боль, денталгия, зуб / зубная боль |
| французский | DOULEUR DENTAIRE, Mal aux dents, Douleur de dent, Douleur dentaire, Odontalgie, Mal de dents |
| Голландский | kiespijn, odontalgie, pijn; kies, pijn; танд, танден; pijn, tandpijn, Odontalgie, Pijn, tand-, Tandpijn |
| Немецкий | Zahnschmerz, ZAHNSCHMERZ, Schmerz, Zahn-, Zahnschmerzen, Odontalgie |
| Итальянский | Dolore di denti, Dolore ai denti, Mal di denti, Odontalgia |
| Испанский | Dolor de dientes, Dolor de muelas, DIENTES, DOLOR, dentalgia, dolor de dientes (hallazgo), dolor de dientes, odontalgia, odontodinia, Dolor dental, Odontalgia, Dolor de Diente |
| Шведский | Тандвярк |
| Японский | シ ツ ウ, ハ イ タ, 歯 痛 |
| финский | Hammassärky |
| Русский | ЗУБНАЯ БОЛЬ, ЗУБНАЯ БОЛЬ |
| Португальский | DOR DENTAL, Dor-de-Dente, Dor de dentes, Dor de Dente, Odontalgia |
| Чешский | Болесть зуб, болесть зубů, зубы — болест |
| Польский | Ból zębów, Dentalgia, Dentagra |
| Венгерский | Odontalgia, Fogfájás, Fog fájdalma, Fog fájdalom |
| Норвежский | Одонтальги, Таннсмерте, Таннверк, Таннпине |
% PDF-1.7 % 1025 0 объект > endobj xref 1025 138 0000000016 00000 н. 0000003908 00000 н. 0000004102 00000 п. 0000004140 00000 н. 0000004868 00000 н. 0000005005 00000 н. 0000005146 00000 п. 0000005287 00000 н. 0000005427 00000 н. 0000005567 00000 н. 0000005707 00000 н. 0000005848 00000 н. 0000005989 00000 п. 0000006130 00000 н. 0000006271 00000 н. 0000006412 00000 н. 0000006553 00000 н. 0000006694 00000 н. 0000006835 00000 н. 0000006975 00000 п. 0000007110 00000 н. 0000007361 00000 н. 0000007390 00000 н. 0000007429 00000 н. 0000007458 00000 н. 0000008236 00000 п. 0000008351 00000 п. 0000009082 00000 н. 0000009195 00000 н. 0000009742 00000 н. 0000010394 00000 п. 0000013634 00000 п. 0000016789 00000 п. 0000019814 00000 п. 0000022789 00000 п. 0000026191 00000 п. 0000026333 00000 п. 0000026704 00000 п. 0000027007 00000 н. 0000027410 00000 п. 0000027439 00000 п. 0000027749 00000 п. 0000027885 00000 п. 0000028031 00000 п. 0000028282 00000 п. 0000028588 00000 п. 0000028935 00000 п. 0000028964 00000 п. 0000029514 00000 п. 0000029776 00000 п. 0000033192 00000 п. 0000033720 00000 п. 0000034407 00000 п. 0000034436 00000 п. 0000035026 00000 п. 0000035161 00000 п. 0000035520 00000 п. 0000035777 00000 п. 0000038304 00000 п. 0000041503 00000 п. 0000041775 00000 п. 0000042292 00000 п. 0000044943 00000 п. 0000045014 00000 п. 0000080778 00000 п. 0000080911 00000 п. 0000080997 00000 п. 0000098521 00000 п. 0000102345 00000 п. 0000102610 00000 н. 0000131170 00000 н. 0000131343 00000 н. 0000131414 00000 н. 0000131485 00000 н. 0000131596 00000 н. 0000160658 00000 н. 0000160924 00000 н. 0000161402 00000 н. 0000161668 00000 н. 0000162387 00000 н. 0000162458 00000 н. 0000162595 00000 н. 0000191028 00000 н. 0000191306 00000 н. 0000191826 00000 н. 0000191897 00000 н. 0000192049 00000 н. 0000210815 00000 н. 0000231699 00000 н. 0000254100 00000 н. 0000254171 00000 н. 0000254279 00000 н. 0000270638 00000 п. 0000270919 00000 п. 0000271214 00000 н. 0000271243 00000 н. 0000271629 00000 н. 0000293662 00000 н. 0000293927 00000 н. 0000294334 00000 н. 0000313587 00000 н. 0000313847 00000 н. 0000320798 00000 н. 0000320839 00000 н. 0000357529 00000 н. 0000357570 00000 н. 0000357959 00000 н. 0000358058 00000 н. 0000358250 00000 н. 0000358698 00000 п. 0000359124 00000 н. 0000359557 00000 н. 0000359839 00000 н. 0000360292 00000 н. 0000360706 00000 н. 0000361065 00000 н. 0000361375 00000 п. 0000378890 00000 н. 0000379150 00000 н. 0000379534 00000 н. 0000379923 00000 н. 0000386089 00000 н. 0000386130 00000 н. 0000398654 00000 н. 0000399591 00000 н. 0000399680 00000 н. 0000399769 00000 н. 0000399858 00000 н. 0000399916 00000 н. 0000399974 00000 н. 0000400032 00000 н. 0000400090 00000 н. 0000400148 00000 п. 0000400206 00000 н. 0000400264 00000 н. 0000400346 00000 п. 0000400428 00000 н. 0000003056 00000 н. трейлер ] / Назад 641681 >> startxref 0 %% EOF 1162 0 объект > поток h ޤ R] HSa ~, cn͟ ‘t? lso ߩ nBwfe) Z? (& (鮐 V «1zwR | _yyw
.