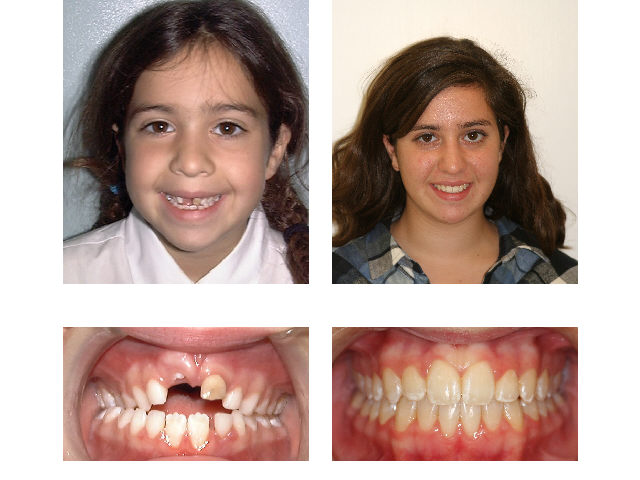
фото до и после брекетов
- Время чтения статьи: 1 минута
Чтобы точно определить тип зубной аномалии нужно пройти определенные медицинские обследования:
- томографию;
- толерентгенографию;
- реографию;
- электромиографию.
Причины появления дистального прикуса
Каждая мама еще в раннем детстве своего малыша может увидеть, что нижняя челюсть уходит назад, и между зубами образуется зазор. И нужно отметить, что это настоящий повод для обращения к специалисту. Зачастую эта аномалия перейдет в нормальный отогнатический прикус.
Так как ребенок кушает грудь, у него формируется челюсть и вырабатывается нормальный прикус. Нижняя челюсть ребенка занимает свое место, поэтому в будущем не должно быть никаких проблем.
Однако дистальный прикус может усугубиться, когда у ребенка есть такие проблемы:
-
травма челюсти;
-
слабые сосательные инстинкты;
-
проблемы носоглотки;
-
ранняя потеря молочных зубов.
Если заболевание начинает прогрессировать появляются дополнительные осложнения:
-
рахит;
-
постоянное закусывание губы;
-
постоянное сосание пальцев и других предметов;
-
неправильная дикция.

Но, самое страшное, ожидает его впереди. В сознательном возрасте человек с такой зубной аномалией начинает чувствовать дискомфорт во время общения, понижается самооценка. У человека появляется масса других комплексов, которые сопровождают его всю жизнь.
Лечение зубной аномалии
Стоматологи рекомендуют начинать лечение детального прикуса до смены зубов. В этот период обычно назначаются и проводятся профилактические процедуры:
-
правильное грудное кормление;
-
санация ротовой полости;
-
укрепление иммунной системы.
Важно! Особенно стоит обратить внимание на комплекс специальных упражнений, которые направлены на восстановление функционирования мышц. Насколько полезны эти упражнения при дистальном прикусе фото до и после четко демонстрируют. На них видно устранение аномалии.
Основные методы лечения
Современная медицина ушла настолько далеко, что можно выбирать методы устранения дистального прикуса. Самыми популярными являются:
1. Ортодонтическая терапия. Особенность этой процедуры заключается в том, что ее нельзя делать в старшем возрасте. Цель терапии – ускорение роста нижней челюсти, и замедление роста верхней. Для этого требуется поставить ортодонтические конструкции.
Запущенный дистальный прикус – это надвигание на половину верхними резцами нижних зубов. Главная причина – запущенный кариес боковых зубов. При этой стадии человеку сложно кушать, нарушается речь.
Брекеты при дистальном прикусе для детей могут быть изготовлены из разного материала:
Но, самыми популярными в последнее время считаются лингвальные брекеты. Они не нарушают эстетический вид. А все потому что закрепляются с внутренней стороны челюсти.
3. Операция проводится при сложных аномалиях, когда ярко выраженная деформациях лицевых костей. Этот способ самый трудный и опасный, поэтому применяют его только в крайних случаях.
Осложнения при дистальном прикусе
Главная причина всех осложнений заключается в том, что большинство обладателей стараются его не замечать. Зачастую люди стараются к нему привыкнуть. Они считают единственной проблемой – это эстетический вид. Однако дистальный прикус провоцирует возникновение множества осложнений:
-
неправильное производство жевательной деятельности, это случается из-за нарушения нагрузки на зубы;
-
риск развития кариеса на задних зубах, это провоцирует сильная нагрузка на них;
-
нарушения в функции глотания;
-
возникновение патологий пародонта, это грозит потерей зубов;
-
осложнения при имплантации зубов;
-
постоянная боль во время жевания и при открытии рта.
К счастью, всех этих проблем можно избежать, если вовремя обратить на них внимание. Современная медицина способна быстро избавить человека от дистального прикуса. Ведь лучше предотвратить болезнь, чем бороться с последствиями.
Будьте здоровы!
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях спрашивайте у врача.
Исправление дистального прикуса у детей и взрослых
Нарушение прикуса — не только эстетическая, но и медицинская проблема. При выраженных дефектах затруднено пережевывание пищи, чаще развиваются болезни десен, зубов, нарушается речь, изменяются пропорции лицевого скелета. В большинстве случаев ортодонты занимаются исправлением дистального прикуса у детей, но если аномалия отрицательно влияет на внешность и здоровье, можно устранить дефект и у взрослых.
| Цена на ортодонтическое лечение дистального прикуса | |
| Лечение на металлической брекет-системе | от 75900 Р |
| Лечение на эстетической брекет-системе | от 94600 Р |
| Лечение на комбинированной брекет-системе | от 89000 Р |
| Лечение на лингвальной брекет-системе | от 195000 Р |
| Лечение на элайнерах (каппах) | от 120000 Р |
| Лечение на элайнерах Инвизилайн | 135000 Р |
| *Цена при ортодонтическом лечении указана за 1 челюсть. В стоимость входит: брекеты, наклейка, наблюдение врача ортодонта на протяжении всего лечения, плановая замена и активация дуг, резинок и эластиков, снятие брекетов в конце ортодонтического лечения. | |
Что такое дистальная окклюзия
Проблема вызвана гипертрофией верхней челюсти либо недоразвитием нижней, формируется у ребенка постепенно. Вследствие такой анатомической особенности верхние резцы выступают вперед, неправильно смыкаются с нижними.
Выделяют две формы дистального прикуса:
- Резцы расположены веерообразно, по бокам челюсти отмечается выраженное сужение.
- Верхние резцы расположены под наклоном внутрь, к середине угол наклона увеличивается.
Метод коррекции выбирается индивидуально в зависимости от степени и формы нарушения.
Признаки
Дистальную патологию прикуса выявляют до стоматологического осмотра по форме лица пациента. Нижняя часть лица укорочена, а верхняя челюсть выступает либо сглажена в зависимости от формы патологии. Рот обычно приоткрыт, а нижняя губа расположена за верхними резцами, на подбородке имеется специфическая складка. Зубы скученны, неправильно стоят в ряду.
Дистальный прикус фото.Пациенты жалуются на затруднения при кусании, пережевывании еды. Их резцы, премоляры полностью не смыкаются. При выраженной аномалии могут быть проблемы со звукопроизношением, дыханием.
Причины
Дистальный прикус имеет множество причин развития. Перед коррекцией нужно выявить проблему, присутствующую в конкретном случае. Факторы, вызывающие формирование аномалии:
- наследственность;
- хронические процессы в носоглотке в детстве;
- воздействие негативных факторов на плод во время беременности;
- рахит;
- преждевременная потеря молочных зубов;
- вредные привычки у ребенка во время формирования челюстно-лицевой зоны и активного роста лицевого скелета;
- неправильная осанка.
Ученые выявили предрасположенность к развитию дистальной окклюзии, передающуюся по наследству. Вероятность проявления патологии зависит от воздействия экзогенных факторов. Примерно у 85% людей развивается нарушение, остальные 15% имеют нормальное строение челюстно-лицевой зоны.
Аденоиды, другие хронические процессы носоглотки в детском возрасте при отсутствии своевременной стоматологической помощи приводят к деформации верхней челюсти. При затрудненном носовом дыхании малыш дышит ртом. В результате формируется куполообразное небо, узкая верхняя челюсть. Аномалии, приобретенные в детстве, сохраняются на всю жизнь.
Распространенная детская привычка — сосание пальца, становится причиной образования дистального прикуса. Если вовремя не отучить малыша от этого навязчивого действия, верхняя челюсть развивается с нарушениями. Также пагубно влияет привычка дышать ртом, постоянное давление языком на передние резцы. Родители должны обращать внимание на привычки ребенка, своевременно отучать от них.
Также пагубно влияет привычка дышать ртом, постоянное давление языком на передние резцы. Родители должны обращать внимание на привычки ребенка, своевременно отучать от них.
Неправильная осанка не только приводит к заболеваниям опорно-двигательного аппарата и смещению внутренних органов, но является фактором, провоцирующим формирование дистального прикуса. Если голова и спина находятся в разных плоскостях, нарушается развитие скелета лицевого черепа.
Многие родители считают, что лечить молочные зубы не нужно, обращаются к стоматологу на этапе их полного разрушения. Нужно знать, что при раннем удалении молочных зубов нарушается формирование челюсти, а постоянные зубы прорезываются неправильно.
Если у родителей есть проблемы с прикусом, им особенно внимательно нужно относиться к ребенку, следить за формированием челюстей и зубов. При малейших отклонениях обращаться к ортодонту. Устранение аномалий в детском возрасте значительно проще, чем у взрослых. Заметив отклонения на ранней стадии, можно избежать необратимых последствий.
Последствия дистальной окклюзии
Внешность пациента типична. Лицо деформировано, нижняя челюсть и подбородок легкие, верхняя челюсть выступает вперед. Постоянно приоткрытый рот придает лицу специфическое выражение. Такие люди комплексуют из-за своей внешности, испытывают сложности при общении с окружающими.
Аномалия увеличивает риск заболевания зубов, мягких тканей ротовой полости. За счет несмыкания зубов нагрузка при жевании распределяется неравномерно. Обычно в жевании участвуют только моляры, которые преждевременно изнашиваются, часто поражаются кариесом. Страдает височно-нижнечелюстное сочленение. Неправильная нагрузка ведет к изнашиванию суставных поверхностей, хроническому воспалению, ограничению объема движений нижней челюсти.
При протезировании у людей с аномальным прикусом возникают сложности. Для корректной установки съемных и мостовидных протезов приходится спиливать здоровые зубы, мешающие смыканию челюстей.
Коррекцию прикуса лучше проводить в детском возрасте, не дожидаясь осложнений, необратимых нарушений.
Диагностика
Перед тем, как исправлять прикус, нужно провести точную диагностику, установить причину нарушения. Только комплексное воздействие с устранением этиологического фактора позволит добиться результата.
Диагностика начинается с осмотра лица. Доктор выявляет деформацию лицевого черепа, разницу в размерах челюстей, открытый рот, необычное положение и объем губ. При осмотре зубов визуализируется наклон всех верхних резцов наружу или внутрь. На эти нарушения часто обращают внимание сами пациенты.
Для точной диагностики необходимы дополнительные обследования. Телерентгенография в боковой проекции позволяет установить, что стало причиной аномалии: неправильное прорезывание зубов либо нарушение развития челюстей. С помощью этого метода диагностики врач дифференцирует недоразвитие нижней, гипертрофию верхней челюсти. Это имеет значение при выборе пути коррекции.
При необходимости определения состояния височно-нижнечелюстного сочленения, жевательной мускулатуры, связочного аппарата проводят компьютерную томографию, электромиографическое исследование. На основании результатов современных обследования стоматолог создает диагностическую модель, оценивает соотношение параметров верхней и нижней челюсти, составляет план лечения.
Лечение дистального прикуса
Подход к коррекции должен быть комплексным. Если нарушение прикуса возникло по причине аденоидов либо искривления позвоночника, необходимо устранить эти факторы. Локальное воздействие на зубы не даст результата.
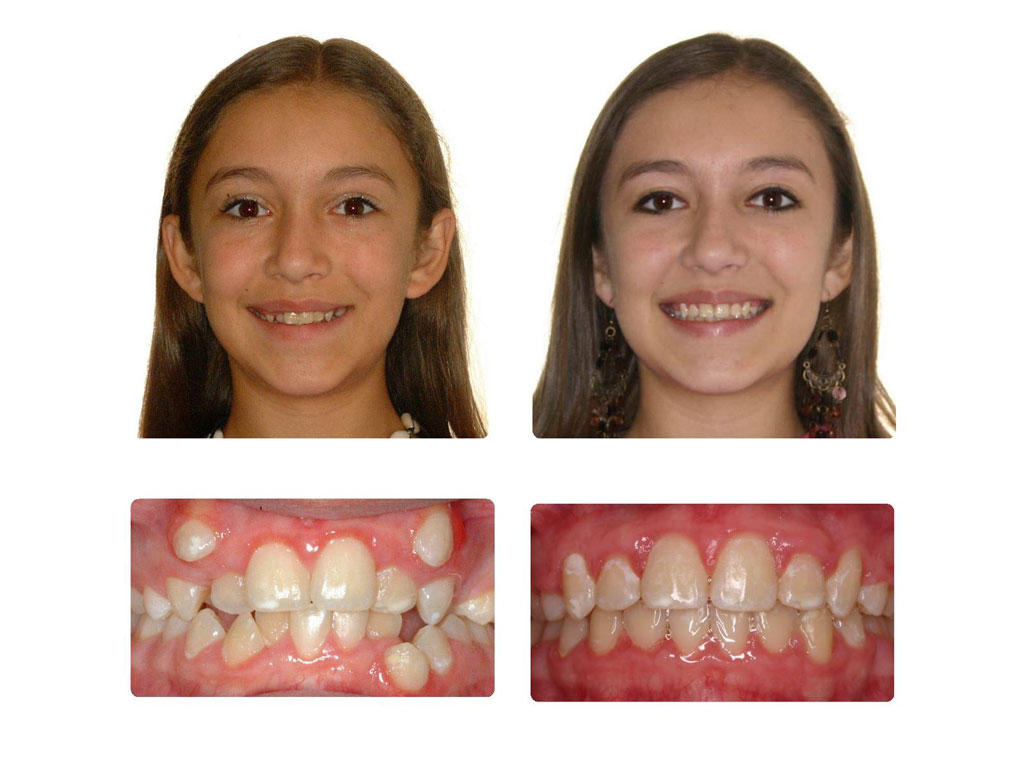
У ребенка до 6 лет можно быстро избавиться от дистального прикуса без необратимых последствий и осложнений. Эффект можно оценить, посмотрев фото до и после лечения. В дошкольном возрасте аномалия лицевого скелета еще не успевает сформироваться полностью, поэтому при своевременной коррекции можно избежать этой проблемы.
Результат исправления дистального прикуса.
Опытные ортодонты могут успешно справиться с проблемой у ребенка до 12-13 лет с помощью специальных конструкций, стимулирующих развитие челюсти. Для этого применяются следующие конструкции:
- регулятор функции Френкеля;
- bionator;
- трейнер;
- открытый активатор Кламмта;
- миобрейс;
- закрытый активатор Хойпля.
Эти съемные конструкции эффективны, не вредят здоровью. Наиболее действенны они в комплексе со специальной гимнастикой. Со временем нормализуется акт жевания, стимулируется развитие отстающей в росте челюсти, меняется ее форма. Использование брекетов для коррекции дистального прикуса менее эффективно. В большинстве случаев проблема вызвана не аномалией поражения зубов, а неправильной конфигурацией костных структур. Поэтому воздействовать нужно на проблемную зону.
Возможна ли успешная коррекция у взрослых
Не все родители заботятся об исправлении патологии у ребенка, поэтому к ортодонтам часто обращаются взрослые люди с дистальной окклюзией. Можно ли им помочь? Да, есть методики для коррекции у взрослых, но сделать это намного сложнее, чем в детстве. Часто используется хирургический метод лечения.
При незначительных нарушениях результата можно добиться с помощью брекетов. Изменение положения зубов позволяет добиться хорошего косметического эффекта, улучшить жевательную функцию. При выраженных изменениях лицевого скелета поможет только операция. Часто хирургическое лечение и ортодонтические аппараты используют в комплексе.
Цена лечения зависит от выбранной методики, а эффективность — от квалификации доктора, особенностей пациента.
Длительность лечения и результат
Исправление дистальной окклюзии в детском возрасте занимает 1-3 года. Для получения стабильного результата нужно набраться терпения, настроиться на длительное лечение и реабилитацию. Полученный эффект сохранится на всю жизнь.
У взрослых исправление прикуса длится 3-4 года. С возрастом формируются изменения в височно-нижнечелюстных суставах, атрофируются определенные группы мышц. Чем старше пациент, тем сложнее исправить нарушения. Если нельзя получить эффект консервативным методам используется хирургическое лечение. Удаляются премоляры, мешающие формированию правильного зубного ряда.
Чем старше пациент, тем сложнее исправить нарушения. Если нельзя получить эффект консервативным методам используется хирургическое лечение. Удаляются премоляры, мешающие формированию правильного зубного ряда.
Профилактика
Дистальная окклюзия формируется в детском возрасте. Внимательные родители могут предотвратить развитие необратимых изменений. Профилактика нарушений осанки, своевременное лечение заболеваний ЛОР органов, борьба с вредными привычками, раннее лечение кариеса молочных зубов предотвратят деформацию лицевого скелета, неправильный рост зубов. При выявлении нарушений нужно как можно раньше записать ребенка на прием к ортодонту. Чем младше возраст, тем легче исправить прикус.
фото до и после исправления, причины формирования патологии, чем грозит, какие последствия, лечение у взрослых и детей, какие используются методики
Когда речь заходит о глубоком дистальном прикусе, имеется в виду зубочелюстная аномалия, когда верхняя челюсть заметно выдается вперед, а верхний зубной ряд полностью перекрывает нижний.
Другими словами, нижняя челюсть значительно уступает по размерам верхней, располагается позади нее. Справедливости ради стоит признать, что с подобной ортодонтической неприятностью сталкиваются не так уж и редко – проблема встречается в 30% случаев среди жителей европейских стран.
Сегодня рассмотрим, что такое дистальный прикус, основные симптомы аномалии и варианты ее исправления.
Дистальная окклюзия – что это такое
Дистальный прикус (прогнатия) – это разновидность аномалии, когда зубы нижнего ряда или челюсть целиком значительно сдвинута назад, что не позволяет обеспечить корректное функционирование всей зубочелюстной системы.
Зачастую подбородок имеет меньшие размеры, выглядит недоразвитым, из-за чего нижняя часть лица становится будто скошенной – в простонародье такой профиль получил название «птичье лицо».
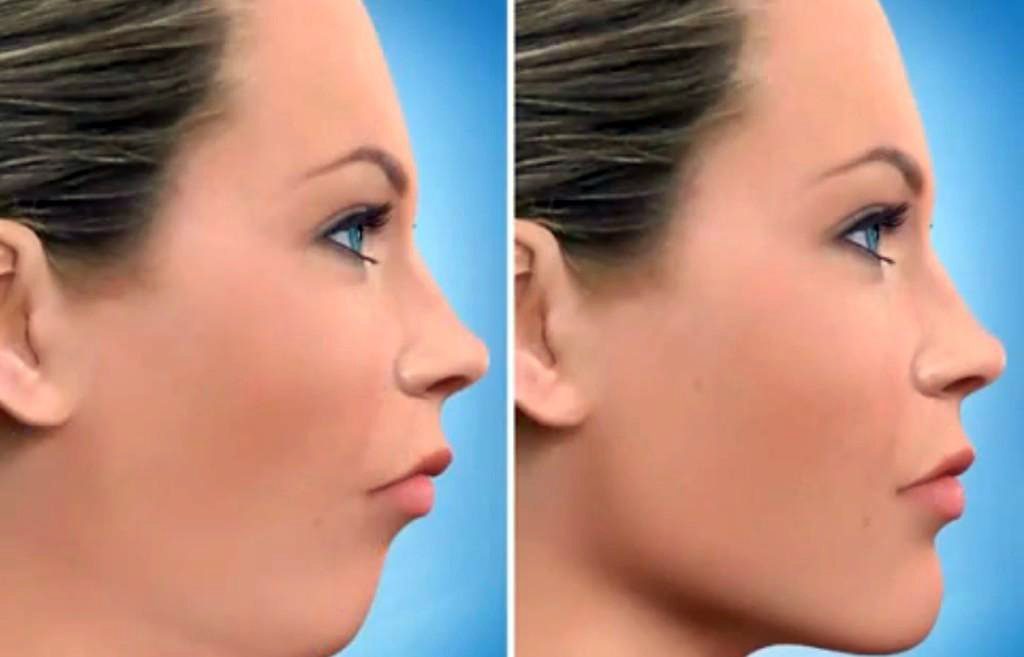
По фото, сделанным до и после лечения дистальной окклюзии, можно оценить степень бедствия, насколько сильно аномалия деформирует черты лица.
На фото показан профиль человека до и после лечения
Причиной проблемы может быть и обратная ситуация, когда верхний зубной ряд слишком выдвинут вперед, а челюсть значительно выступает над нижней. Нередко рассматриваемая патология осложняется глубокой окклюзией. В таких случаях эксперты в области ортодонтии диагностируют глубокий дистальный прикус.
Вероятные причины развития патологии
Если внешние признаки проблемы у всех пациентов схожи, то причины развития аномалии могут быть самыми разнообразными. Рассмотрим самые частые предпосылки, приводящие к формированию неправильного прикуса у детей и взрослых:
- проблемы с осанкой,
- генетическая наследственность,
- серьезные травмы лица и черепа,
- аномальные размеры челюсти как врожденная патология,
- аномальное сужение формы челюсти,
- крупные или маленькие размеры резцов,
- нарушения в развитии скелетной кости,
- острый дефицит фтора и кальция в организма,
- слишком малое время грудного вскармливания, когда нижняя челюсть оказалась недоразвитой,
- недоразвитый жевательный аппарата из-за нехватки жесткой пищи в рационе.
Часто проблем может носить наследственный характер
Рассматриваемая проблема является довольно серьезной, ведь она сложнее других поддается лечению. Требуется комплексный подход, и часто даже одни брекеты не помогут исправить ситуацию. Как правило, если патология выражена явно, нужно прибегать к хирургическим протоколам лечения.
По каким признакам можно обнаружить проблему
Дистальная патология легко диагностирует по внешним признакам. Основные характеристики проблемы следующие:
- верхняя челюсть заметно выдвинута вперед, передние верхние зубы полностью перекрывают нижние,
- лицо становится словно выпуклым, профиль – скошенным,
- иногда губы не соприкасаются, даже когда рот закрыт,
- выступающая верхняя губа не закрывает зубы,
- подбородок выглядит маленьким, недоразвитым, сильно задвинут назад.
«Самое главное – как можно быстрее показать ребенка специалисту. У соседской дочки тоже дистальный прикус диагностировали, но вы знаете, он становится сразу заметен, когда ребенок подрастает.
Подбородок будто останавливается в развитии, а верхняя челюсть сильно выдается вперед. В визуальном плане это, конечно, беда. У ребенка потом и комплексы будут, и проблемы со сверстниками.
Несмотря на кажущуюся безобидность, такая аномалия не только сильно портит внешний вид человека, но и представляет серьезную опасность для его здоровья. Мало кто знает, что такое неправильное положение челюстей способствует развитию многих других заболеваний, а последствия игнорирования проблемы могут быть самыми непредсказуемыми.
Разновидности дистального прикуса – основная классификация
Сегодня в области ортодонтии используют несколько различных классификаций для данного типа патологии. Однако наиболее широкое распространение получило деление по Е. Энгельсу, который отнес данную аномалию ко второму классу смыкания и сформулировал в нем 2 подкласса:
- первый подкласс – для данного вида характерен веерообразный наклон верхних зубов и выраженное сужение рядов в боковых отделах,
- второй – небный наклон передних верхних зубов, наклон боковых резцов в сторону губ.
Разновидности дистального прикуса
Чтобы выбрать правильный вектор лечения, требуется провести тщательную диагностику и определить разновидность аномалии. Только в этом случае врач сможет составить примерный план исправления дефекта и приступить к работе.
Особенности диагностики
В рамках диагностики особое внимание уделяют внешнему виду профиля. На этапе планирования лечения специалисту важно понимать, каким лицо станет после коррекции. Также нужно учитывать, что обычно рассматриваемая аномалия сочетается с глубоким, открытым прикусом, выраженным искривлением зубов и сужением челюстей.
Дифференциальная диагностика, как правило, предполагает проведение телерентгенографии, изготовление и тщательное изучение моделей челюстей пациента. Также может потребоваться томография и другие методы рентген-обследования – проводятся с целью исследования состояния челюстного сустава и жевательной мускулатуры.
Также может потребоваться томография и другие методы рентген-обследования – проводятся с целью исследования состояния челюстного сустава и жевательной мускулатуры.
На фото показана телерентгенография
Как деформируется лицо
Прогнатическая окклюзия откладывает серьезный отпечаток на лице. Вне зависимости от причины, профиль сильно искажается, что влечет за собой комплексы и проблемы в общении с людьми.
Верхняя челюсть заметно выдвинута, губа выпячена, почти не закрывает верхние зубы, даже когда челюсти сомкнуты. Нижняя челюсть, в свою очередь, уходит назад, выглядит уменьшенной, не до конца сформировавшейся.
После лечения визуальные признаки патологии устраняются, подбородок встает на свое место, что в целом приводит к выраженным позитивным изменениям в лице.
Варианты исправления зубочелюстного дефекта
Мы рассмотрели основные причины и признаки патологии, а теперь разберемся с тем, что делать с проблемой и как ее лечат в стоматологии. Сразу нужно обозначить, что в 40% случаев аномалия обусловлена скелетными нарушениями, и поэтому требует комплексного подхода к лечению. Давайте рассмотрим основные методы коррекции прогнатической окклюзии у детей и взрослых пациентов.
1. Какие методы лечения применяются в отношении детей
Если у ребенка отмечаются основные признаки дистального прикуса, нужно приступить к лечению как можно раньше – как только кость будет достаточно сформирована для безопасного и эффективного исправления аппаратными методиками. Ниже описаны базовые способы устранения аномалии:
- детям 5-6 лет прогнатическую окклюзию исправляют без брекетов и операции, с помощью специальных формирователей прикуса и ортодонтических пластинок. Эти методы позволяют обеспечить дальнейшее корректное развитие зубочелюстного аппарата,
В раннем детском возрасте есть возможность исправить прикус с помощью пластинки - в 6-12 лет применяют, например, аппарат Френкеля или устанавливают особые коронки с крючками для фиксации эластичных тяг.
Также используются внеротовые системы, которые останавливают рост челюсти и буквально вытягивают ее в корректном направлении,
Так выглядит аппарат Френкеля - в 13-14 лет обычно устанавливают брекеты вместе с внеротовой эластичной тягой, которая способствует правильному росту нижней челюсти.
Один из самых эффективных способов лечения — это брекеты
В сложных случаях, когда ребенок достигает возраста 15 лет, приходится исправлять проблему хирургическим путем. В таких ситуациях обычно удаляют верхние премоляры и восьмерки при их наличии, устанавливают брекеты и дальше ждут 23-24 лет, чтобы провести полноценную ортодонтическую операцию.
2. Можно ли исправить патологию взрослому человеку
Отвечая на вопрос о том, как исправить патологию во взрослом возрасте, сразу стоит отметить, что процесс лечения будет сложнее и дольше по времени. Чаще всего приходится проводить ортодонтическую операцию для коррекции размеров челюстей. После лечения назначается миогимнастика – специальные упражнения для разработки лицевой и жевательной мускулатуры.
Если же прикус выражен не ярко, то можно ограничиться брекетами – выровнять зубы и немного изменить размер челюсти. Но в целом без хирургии – действительно никак. Во время операции положение нижней челюсти будет немного изменено.
На фото показана схема исправления прикуса хирургическим путем
Возможные осложнения дистального прикуса
Многие обладатели дистального прикуса не придают особого значения проблеме или считают ее лишь эстетическим дефектом. Но в действительности такое некорректное смыкание челюстей чревато серьезными последствиями для здоровья:
- проблемы с тщательным пережевыванием пищи, неравномерное распределение нагрузки во время жевания и последующее постепенное разрушение зубов,
- формирование благоприятной среды для стремительного развития кариеса и воспалительных процессов,
- проблемы с глотанием,
- высокая вероятность столкновения с пародонтозом в молодом возрасте,
- дискомфорт и даже боль при открывании рта, во время жевания,
- сбои в функционировании челюстного сустава.
Прогнатическая окклюзия может стать серьезным препятствием к проведению имплантации и протезирования. Поэтому чем раньше вы займетесь коррекцией аномалии, тем ниже будет вероятность столкновения с выше перечисленными неприятностями.
Как предупредить проблему – превентивные меры
Очевидно, что предупредить проблему можно только в детском возрасте. Но для этого родителям необходимо взять на заметку следующие профилактические рекомендации:
- при наличии выбора предпочтение стоит отдать грудному вскармливанию,
- введение в рацион твердой пищи должно быть постепенным, но своевременным,
- требуется регулярно посещать специалистов – не только стоматолога, но и других профильных врачей, в том числе для профилактики хронических патологий, связанных с органами дыхания,
- родителям стоит следить за осанкой ребенка, при видимых отклонениях незамедлительно заняться их исправлением под контролем соответствующего специалиста,
- также придется вовремя отучить малыша от соски и привычки сосать большой палец.
Сосание пальца в детском возрасте может сформировать неправильный прикус в будущем
Дистальный прикус является довольно распространенной проблемой, однако это не означает, что аномалия не требует пристального внимания и соответствующего лечения. Увы, но дефект не исчезнет сам собой, а длительное игнорирование патологии рано или поздно приведет к более серьезным последствиям не только для полости рта, но и для организма в целом.
Источник: https://DentConsult.ru/brekety/glubokiy-distalnyy-prikus.html
Дистальный прикус
- Дистальный прикус (прогнатический) является одной из самых распространенных зубочелюстных аномалий, которая может наблюдаться, как при наличии молочных зубов, так и при их смене постоянными.
- Наличие неправильного прикуса всегда влечет за собой массу проблем, связанных не только с эстетикой, но и с нарушением жевательной функции, дыхания и речи.

- Лицо человека с нарушением прикуса выглядит не эстетично, что оказывает негативное влияние на психику.
Прогнатический прикус — это такой вид прикуса, когда верхняя челюстная кость выступает вперед по отношению к нижнечелюстной. При данном типе патологии нарушается соотношение всех зубов.
Дистальный прикус характеризуется следующими симптомами:
- Нижняя челюсть, по отношению к верхней, сдвинута назад.
- Сильно развита верхняя челюстная кость, либо нижняя челюсть недоразвита.
- Между верхними и нижними резцами имеется продольная щель.
- При ее отсутствии верхние зубы могут быть смещены вовнутрь.
В зависимости от расположения верхних зубов выделяют следующие формы прогнатического прикуса:
- В первом случае наблюдается скрученность, веерообразное расположение передних зубов верхнего ряда и сужение боковых зубных рядов.
- Во втором случае отмечается небный наклон верхних центральных резцов. Боковые резцы повернуты по оси и отклоняются по направлению к губам. Продольная щель между резцами верхнего и нижнего зубного ряда отсутствует.
Лицевые признаки дистального прикуса:
- Лицо человека чрезмерно выпуклое.
- Наблюдается укорочение нижней трети лица.
- Укорочение верхней губы.
- Расположение нижней губы позади верхних резцов.
- Полуоткрытый рот в результате неполного смыкания губ.
- Выраженность подбородочной складки.
- Недостаточный контакт или полное его отсутствие между верхними и нижними передними зубами.
- В зависимости от наклона зубов передняя губа может выступать или при их отсутствии или смещении – быть уплощенной.
При наличии дистального прикуса нарушаются жевательная, дыхательная и речевая функции. Степень нарушения зависит от выраженности прикуса и других аномалий зубочелюстной системы.
Диагностика аномалии
При проведении диагностики и составлении плана лечения прогнатического прикуса, важное значение придают анализу профиля лица. Стоматолог должен иметь четкое представление о том, какой профиль будет иметь лицо пациента в результате проведенного лечения.
Стоматолог должен иметь четкое представление о том, какой профиль будет иметь лицо пациента в результате проведенного лечения.
Выраженность прикуса зависит от степени различия размеров верхней и нижней челюстей. Дистальный прикус в чистом виде встречается достаточно редко. Чаще встречается глубокий прикус в сочетании с прогнатическим.
Кроме того, дистальный прикус сочетается с такими аномалиями, как открытый прикус, неправильное расположение отдельных зубов, сужение челюстей.
- С целью дифференцированной диагностики разновидности прогнатического прикуса проводят телерентгенографию с последующим анализом, изготавливают и исследуют диагностические модели челюстей.
- Для оценки состояния височно-нижнечелюстного сустава и жевательной группы мышц проводят томографию, реографию, электромиографию.
«Исправление прикуса у взрослых»
У всех новорожденных детей в норме нижняя челюсть располагается позади верхней на расстоянии до 10 мм. В результате между ними образуется щель.
В процессе вскармливания ребенка грудью, прорезывания зубов и развития жевательной функции нижняя челюсть занимает правильное положение и прогнатический прикус переходит в ортогнатический.
- Отсюда следует вывод, что одна из причин развития неправильного прикуса – это раннее отлучение ребенка от груди, что связано с отсутствием сосательных усилий, стимулирующих рост нижней челюсти.
- Такие вредные привычки у детей, как сосание пустышки, игрушек, пальцев способствует аномалии развития прикуса.
- Недостаток в организме кальция и фтора, исключение или недостаток в рационе ребенка твердой пищи, преждевременная потеря молочных зубов и отказ от протезирования являются факторами, способствующими развитию дистального прикуса.
- Врожденные аномалии челюстей, последствия родовой травмы, нарушение осанки, травма челюсти могут привести к аномалии прикуса.
Аномалии развития прикуса подразделяют на:
- Врожденные аномалии, которые передаются по наследству.

- Приобретенные дефекты развития зубочелюстной системы — появившиеся в процессе внутриутробного развития или в детском возрасте.
На развитие дистального прикуса оказывают влияние следующие факторы:
- Хронические заболевания ЛОР органов.
- Наличие вредных привычек у ребенка.
- Преждевременная утрата молочных зубов.
Влияние наследственности
На основании проведенных исследований было установлено, что прогнатический прикус является доминирующим.
- Под воздействием внешних факторов склонности к образованию прикуса могут развиться или исчезнуть.
- Поэтому при наличии предрасположенности к формированию дистального прикуса необходимо своевременно подавлять его развитие.
Хронические заболевания
Нередко формирование прогнатического прикуса происходит в результате хронического течения простудных заболеваний.
- В период болезни из-за заложенности носа ребенок вынужден дышать через рот, что способствует формированию высокого неба.
- Верхняя челюсть при этом сужается и вытягивается вперед.
Вредные привычки
Наличие вредных привычек у детей может стать причиной образования дистального прикуса.
Лечение дистального прикуса лучше всего начинать еще до смены молочных зубов постоянными.
- Исправление прикуса направлено на стимуляцию развития и роста нижней челюсти и сдерживание роста верхней, которое осуществляется при помощи специальных аппаратов.
- В комплекс лечебных мероприятий может быть включена и миогимнастика.
- Важным моментом является также исключение причин, спровоцировавших развитие аномалии (нормализация носового дыхания, устранение вредных привычек).
Способы исправления прикуса:
- Ортодонтическая терапия.
- Аппаратно-хирургическое лечение.
- Хирургическое вмешательство.
- Комбинированная терапия.
Лечение прогнатического прикуса зависит от степени развития аномалии и от возраста пациента.
- При слабом развитии нижней челюсти, может потребоваться ее выдвинуть вперед.
- Если причина аномалии – сильно развитая верхняя челюсть, то ее необходимо будет уменьшить.
Лечение нарушений прикуса у детей раннего возраста осуществляется при помощи съемных ортодонтических конструкций (трейнер, зубная каппа).
Ключевая задача аппаратов – сдерживание роста и развития верхней челюсти и стимулирование развития нижней.
- Лечение аномалии у взрослых (в период, когда уже рост челюсти закончился) осуществляется с помощью таких ортодонтических конструкции, как брекеты.
- При этом дополнительно может применяться лицевая дуга и рекомендоваться миогимнастика. Миотерапия необходима для активной тренировки круговой мышцы рта, а также укрепления жевательной группы мышц.
- С целью уменьшения размеров нижней челюсти может быть показано удаление одного или нескольких зубов.
- Выполнение всех рекомендаций врача в период исправления прикуса в детском и подростковом возрасте позволяет рассчитывать на положительный результат, как со стороны эстетики, так и функциональности.
- Следует понимать, что исправление любой аномалии прикуса – длительный процесс, продолжительность которого составляет не 1-2 года, а несколько лет.
- Причем активное лечение может продолжаться в среднем от 3 до 4 лет, а период удержания результата вдвое больше.
Поэтому предотвратить образование аномалии с помощью мер профилактики бывает гораздо проще, чем исправлять ее в будущем.
Осложнения
Не каждый обладатель прогнатического прикуса осознает, что такое состояние является патологией.
В процессе жизни человек приспосабливается к особенностям прикуса и его беспокоит лишь наличие эстетических проблем.
Следует знать, что, рано или поздно, наличие дистального прикуса может стать причиной следующих последствий для организма:
- Нарушение жевательной функции вследствие неправильного распределения нагрузки на зубы в процессе жевания.
- Высокий риск развития кариеса задней группы зубов, так как они берут на себя повышенную нагрузку.
- Нарушение функции глотания.
- Наличие высокого риска раннего развития пародонтоза.
- Появление регулярных болевых ощущений при открывании рта и пережевывании пищи в связи с проблемами височно-нижнечелюстного сустава.
- Сложности при имплантации и протезировании зубов.
Профилактика нарушений прикуса
Меры профилактики образования дистального прикуса сводятся к следующему:
- Необходимость грудного вскармливания младенца.
- Своевременный перевод ребенка на употребление твердой пищи.
- Профилактика хронических заболеваний органов дыхания.
- Предупреждение нарушений осанки.
- Своевременное отучение ребенка от вредных привычек.
- Профилактика рахита.
- Сведение применения пустышки к минимуму.
Дистальный прикус: как проявляется, методы терапии
Неправильный прикус – проблема большого количества людей. Одними из самых распространенных видов данной аномалии является дистальный прикус. Он не только изменяет внешность, но и способен привести к негативным последствиям.
Источник: https://dentalclinicmsk.ru/lechenie/lechenie-zubov/distalnyj-prikus-prognaticheskij-chto-eto-takoe-foto-do-i-posle-lechenie-u-vzroslyh-i-detej-simptomy.html
Дистальный (прогнатический) прикус у взрослых и детей: причины и как исправить
Дистальный (прогнатический) прикус – это аномалия, при которой зубы верхней челюсти сильно выпирают вперед. Иногда патологию называют прогнатией. Она приводит к ряду последствий, наиболее заметное для окружающих – изменение пропорций лица. Прогнатический прикус хорошо показан на фото.
Различают несколько видов прогнатии. Симптомы у них разные, но в них прослеживаются некоторые сходства:
- Выпуклое лицо. Образовывается «птичий профиль», при котором подбородок смещен ближе к шее, нос кажется больше.

- Неплотное смыкание губ. Так происходит из-за того, что нижняя губа смещается назад, в результате рот практически всегда немного открыт.
- Выраженная подбородочная складка. Даже после ортодонтического лечения она напоминает о себе глубокой морщиной в области подбородка.
- Проблемы с приемом пищи. Людей с дистальным смещением нижней челюсти часто винят в том, что они неаккуратно едят.
- Проблемы с речью. При определенном строении костей лица человек шепелявит, и логопед не может исправить этот дефект.
Виды дистального прикуса
Ортодонты выделяют два типа прогнатии, которые отличаются не только общей симптоматикой, но и лечением. Главный признак, с учетом которого болезнь делится на виды – положение передних резцов.
Вертикальный
Специалисты называют вертикальный прикус дистальным смещением первого подкласса. При нем зубы верхней челюсти выдвигаются вперед и растут по направлению к губе. Они могут сильно торчать и иногда даже проглядывают через сомкнутые губы. Нижняя челюсть задвинута назад. Зубы соприкасаются с небом и могут причинять дискомфорт.
Пример вертикального прогнатического прикуса представлен на фото:
Горизонтальный
При горизонтальном прикусе верхние резцы обращены в сторону ротовой полости. Они находятся в неправильном положении (немного впереди), поэтому могут повредить десны. Возможны последствия, вплоть до полного отмирания мягких тканей в травмируемой области.
Горизонтальный прикус можно поделить еще на 2 категории:
У пациентов с открытым прикусом нарушена окклюзия (соприкосновение) зубов верхней и нижней челюсти. Между ними формируется продольная щель. Она сильно влияет на произношение звуков и иногда приводит к серьезным проблемам в работе желудочно-кишечного тракта.
При глубоком дистальном прикусе нижняя челюсть настолько задвинута назад, что при смыкании рта нижние зубы полностью скрыты под верхними. Наблюдается сильное повреждение десен из-за дополнительной нагрузки при жевании.
Открытый дистальный прикус
Глубокий дистальный прикус
Причины возникновения дистального прикуса
Ребенок перенимает от родителей не только внешние признаки, но и заболевания. Согласно исследованиям, к числу генетических болезней можно отнести и дистальный прикус. Правда, если соблюдать профилактические меры, такой участи для ребенка можно избежать.
Основная причина развития у детей дистального прикуса – вредные привычки. Профилактика патологии направлена именно на то, чтобы их устранить. Такими привычками являются:
- подпирание подбородка рукой;
- сосание пальца, ручек;
- сон с соской во рту.
Все перечисленные привычки приводят к формированию дистального прикуса у ребенка, поскольку оказывают длительное воздействие на его зубы и челюстные кости. Под их влиянием верхняя челюсть выдвигается вперед.
В качестве фактора риска выступает и позднее отлучение от соски. После года жизни она приносит больше вреда, чем пользы. Еще одной вредной привычкой можно назвать дыхание через рот. Оно тоже приводит к развитию дистального прикуса и другим зубочелюстным аномалиям, так как препятствует укреплению костей и жевательных мышц.
Если слишком поздно начать вводить в рацион малыша твердую пищу, у него будут медленно развиваться кости и мышцы лица. Им просто необходима нагрузка, а при питании мягкой пищей ее получить невозможно.
К формированию прогнатического прикуса могут привести эндогенные заболевания и травмы челюстно-лицевой области, перенесенные в детстве. Если ребенку пришлось удалить молочный зуб, необходимо поставить на его место съемный протез или специальный фиксатор. В противном случае соседние зубы стремятся заполнить пустоту и препятствуют росту постоянных. Безответственное отношение к молочным зубам приводит к тому, что в более взрослом возрасте приходится задумываться о том, как выдвинуть нижнюю челюсть вперед.
Последствия
Прогнатический прикус нужно исправлять, так как последствия у данной патологии очень серьезные:
- Внешний вид и проблемы с самооценкой.
 Дистальный прикус формируется еще в детстве. Ребенку трудно избежать насмешек сверстников.
Дистальный прикус формируется еще в детстве. Ребенку трудно избежать насмешек сверстников. - Проблемы с височно-нижнечелюстным суставом. Головка нижней челюсти при дистальном прикусе неправильно расположена в суставной ямке. Она сдавливает суставы и нарушает работу жевательных мышц.
- Проблемы с деснами. Если верхняя челюсть выступает над нижней, зубы задевают десны, сильно повреждают их и постепенно стирают.
- Повышенная стираемость зубов. Жевательная нагрузка распределяется неправильно. Из-за этого эмаль, а затем и другие части зуба стираются. Они больше подвержены кариесу, пульпиту, повышенной чувствительности. В пожилом возрасте из-за патологической стираемости можно и вовсе остаться без зубов.
- Трудности при глотании и жевании. Неправильный прикус отражается на состоянии желудка, так как зубы хуже справляются с основной функцией – пережевыванием пищи. В результате на желудок приходятся большие нагрузки, что в итоге приводит к ряду болезней.
- Нарушение речи и мимики. Чаще всего пациенты с дистальным прикусом шепелявят. Их мимика менее развитая, поскольку они не могут в полной мере задействовать мышцы нижней части лица.
Исправление дистального прикуса у детей
Дистальный прикус можно исправить с помощью не только брекетов, но и других ортодонтических систем. Поэтому лечение патологии можно проводить в самом раннем возрасте.
Лучшие результаты наблюдаются при проведении ортодонтической терапии до 6 лет – при сменном прикусе. В столь юном возрасте дистальный прикус исправляется даже посредством лечебной миогимнастики. Основное ее упражнение – выдвижение нижней челюсти вперед. Благодаря ему кости и суставы привыкают к правильному расположению, а жевательные мышцы получают необходимую нагрузку.
Гимнастику сочетают со съемными пластинами, которые применяют и для лечения взрослых. Обычно с их помощью закрепляется эффект от стандартного ортодонтического лечения.
Пластина для выравнивания зубов
Пластинка представляет собой пластиковое основание, которое повторяет форму неба, и дугу из нитинола. Этот же материал используют для изготовления брекетов. Нитинол обладает памятью формы. Дуга равномерно давит на зубы ребенка, постепенно сдвигая их в нужном направлении.
Этот же материал используют для изготовления брекетов. Нитинол обладает памятью формы. Дуга равномерно давит на зубы ребенка, постепенно сдвигая их в нужном направлении.
Пластинки лучше носить не снимая. Но иногда достаточно надевать их только на ночь. Тактика лечения зависит от сложности ситуации и возраста пациента.
После 13–14 лет ребенку могут установить брекеты. Обычно к этому моменту прорезываются все коренные зубы, поэтому устранению патологии ничего не препятствует.
Исправление дистального прикуса у взрослых
Исправление дистального прикуса во взрослом возрасте – более сложная задача. Есть несколько причин, почему с возрастом затрудняется коррекция зубного ряда:
- зубы и кости челюсти уже полностью сформированы и потому неподатливы;
- у пациента выработаны стойкие привычки, связанные с неправильным приемом пищи и дыханием;
- методы лечения более сложные и имеют ряд противопоказаний, среди которых распространенные хронические заболевания.
Основной «инструмент», применяемый в стоматологии для исправления дистального прикуса во взрослом возрасте – брекеты.
Чтобы сократить время их ношения, пациентам устанавливают каркасные ортодонтические аппараты. Они практически не видны внешне, так как фиксируются со стороны неба.
Подобные аппараты применяются, если передние зубы выпирают вперед, и направлены на расширение челюсти и исправление положения резцов.
Процесс коррекции зубного ряда с помощью брекетов занимает до 6 месяцев. Причем каркасный аппарат сокращает общее время ношение брекетов на 8–12 месяцев.
В конце первого этапа лечения с применением фиксатора пациенту могут установить брекеты. Они помогут достигнуть нужного результата и выдвинут челюсть на нужное место.
Если нужно исправить прикус за максимально короткий срок, а также при наличии серьезных ортодонтических аномалий используется лицевая дуга. Она представляет собой аппарат, который фиксирует положение челюсти. Носить конструкцию нужно всего по 2–3 часа в день.
Носить конструкцию нужно всего по 2–3 часа в день.
Дистальный прикус – фото до и после ношения брекетов
При наличии серьезных аномалий в строении зубочелюстной системы может потребоваться хирургическое вмешательство. Во время операции обнажаются кости челюсти. Хирург делит их на 2 фрагмента, а затем соединяет правильным образом. Пациент проводит в стационаре около недели.
Профилактика зубочелюстных аномалий
Дистальное смещение нижней челюсти формируется еще в детстве, поэтому проводить профилактику должны родители. Чтобы защитить ребенка от такого недуга выполняйте следующие рекомендации:
- Относитесь к молочным зубам так же серьезно, как к коренным. Своевременно отводите ребенка на лечение в стоматологию, уделяйте должное внимание гигиене полости рта.
- Не запускайте заболевания дыхательных путей. Их нужно лечить на начальной стадии.
- В соответствующем возрасте включайте в рацион ребенка твердую пищу. Постепенно увеличивайте ее количество.
- Отучайте ребенка от соски в полтора годика (можно и раньше). Нужно именно отучить малыша от сосательного рефлекса, а не заменить одну вредную привычку на другую.
- Следите за тем, чтобы ребенок не опирал подборок об руку и не грыз посторонние предметы.
Дистальный прикус – это детское заболевание, которое приносит массу проблем во взрослом возрасте. Нельзя пускать патологию на самотек, поскольку последствия могут касаться не только зубов и челюсти, но и здоровья внутренних органов. Лечение дистального прикуса у взрослых занимает больше времени, поэтому лучше приступить к нему как можно раньше.
Источник: https://StomaGet.ru/ortodontiya/distalnyj-prognaticheskij-prikus
Признаки и последствия дистального прикуса
Любое ортодонтическое лечение начинается с уточнения диагноза. Среди самых распространенных зубочелюстных аномалий особое место отводится дистальному прикусу. Данная патология имеет и другое название – прогнатический прикус или прогнатия.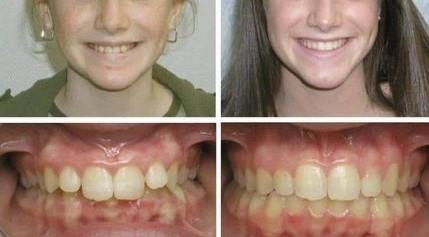
Как это влияет на функционирование различных систем организма? Из-за чего возникает дистальная окклюзия зубных рядов? Какие симптомы имеет данная патология, и как она выглядит на фото? Как исправить аномалию брекетами и другими аппаратами? Мы дадим ответы на эти вопросы в нашей статье.
Как диагностировать нарушение?
Дистальный (прогнатический) прикус – это аномалия, при которой челюсти расположены диспропорционально. Верхняя значительно более развита, относительно нижней она выступает вперед. Выдвижение верхней челюсти не позволяет зубам правильно смыкаться, что создает как физический, так и эстетический дискомфорт.
Посмотрев на фото дистального прикуса выше, вы увидите классическую патологию, однако в действительности такая форма встречается не так уж часто. В большинстве случаев ортодонтам приходится исправлять комбинированные аномалии. Например, чаще выявляются признаки дистального глубокого прикуса: в этом случае верхние зубы не только выступают вперед, но и сильно перекрывают нижние.
Существует несколько основных признаков, по которым определяется прогнатия. Давайте изучим их более подробно:
- неестественно короткая нижняя часть лица;
- отсутствие контакта губ в состоянии покоя;
- маленькая верхняя губа;
- перекрытие нижней губы верхними зубами.
Нередко прогнатический прикус сопровождается смыканием только боковых зубов. При этом во время приема пищи передние резцы верхней и нижней челюстей никак не соприкасаются.
Перед тем, как начать лечение дистального прикуса, врач подробно изучает пропорции лица и профиль.
Очень важно иметь представление о том, какие изменения повлечет за собой коррекция, поскольку обычно перемены довольно серьезные.
Прогнатия создает множество проблем для нормального функционирования организма. Неправильное положение и развитие челюстей воздействует на процессы дыхания, речи, жевания и глотания. Во многом степень влияния на организм зависит от того, насколько сильно выражена аномалия.
Причины формирования патологии
Все зубочелюстные аномалии делятся на несколько видов в зависимости от причин их формирования. Бывают врожденные и приобретенные аномалии. Какие факторы могут привести к тому, что появится прогнатический прикус? Рассмотрим их по порядку.
- Генетика. Существует несколько мнений о том, как наследственность влияет на зубочелюстные аномалии. Некоторые ортодонты считают, что прогнатия передается по наследству практически в 90% случаев. В подтверждение этому проводилось множество экспериментов, доказывающих данную статистику. Однако другая половина ученых придерживается иного мнения. Они утверждают, что генетика создает лишь предрасположенность к формированию аномалии, но только от самого человека и внешних факторов зависит то, станет ли вероятность реальной действительностью.
- Заболевания дыхательной системы. Хронический насморк, аденоиды, гайморит, бронхит и другие заболевания могут стать причиной развития зубочелюстных аномалий. Так, ротовое дыхание очень часть способствует формированию глубокого дистального прикуса. Это происходит из-за увеличения высоты неба и постепенного вытягивания верхней челюсти вперед. Чтобы не допустить развитие патологии, необходимо вовремя проводить лечение даже несерьезных на первый взгляд болезней дыхательных путей.
- Вредные привычки. Практически у каждого ребенка в детстве были вредные привычки. Иногда они безобидные, но некоторые могут привести к формированию различных аномалий у детей. Самой распространенной является привычка грызть твердые предметы и сосать пустышку или палец. Если ребенка не отучить от них, то через несколько лет это неизбежно приведет к развитию зубочелюстных дефектов в классическом или комбинированном варианте. Чтобы не допустить такого результата, необходимо внимательно следить за поведением ребенка и не позволять вредным привычкам закрепиться в его поведении.
- Проблемы с осанкой. Прогнатический прикус может появиться и из-за неправильной осанки.
 В частности, при выдвижении головы вперед, что способствует постепенному увеличению верхней челюсти и смещению назад нижней. Данная причина наиболее актуальная для детей, нежели для взрослых.
В частности, при выдвижении головы вперед, что способствует постепенному увеличению верхней челюсти и смещению назад нижней. Данная причина наиболее актуальная для детей, нежели для взрослых. - Ранняя смена зубов. Когда у детей очень рано выпадают молочные зубы, коренные не могут развиваться равномерно, что приводит к искривлениям и скученности. Все это влияет на формирование зубочелюстного аппарата и может стать причиной неправильного положения верхней челюсти относительно нижней. Если вовремя заметить патологию и обратиться к ортодонту, есть шанс значительно сократить лечение.
Негативные последствия прогнатии
Если вовремя не исправить дистальный прикус, аномалия может привести к ряду малоприятных последствий. Давайте изучим их подробнее.
- К 15 годам челюсти и зубы примут окончательное положение: не так много шансов, что внешность от этого не пострадает. Неестественно маленький подбородок, торчащие передние зубы делают профиль лица непропорциональным, а это может привести к психологическому дискомфорту.
- Проблемы с процессами глотания и жевания – еще одно очень вероятное последствие, которое наблюдается как у взрослых, так и у детей. Человек не может полноценно использовать возможности нижней и верхней челюсти, так как у него не получается правильно, эффективно смыкать зубы. Прогнатия увеличивает время пережевывания пищи и среднее количество движений.
- Из-за проблем с жеванием возникает еще одно последствие – риск возникновения кариеса на задних зубах, которые сильнее всего подвержены нагрузке.
- У взрослых довольно часто возникают проблемы с лицевыми суставами. Это могут быть щелчки во время зевания, боль при жевании.
- Протезирование у людей с данной аномалией также затруднено, поскольку для проведения подобной операции необходимо иметь правильное расположение зубов.
Методы исправления прикуса
Для того чтобы избежать перечисленных выше проблем, важно как можно скорее провести устранение аномалии. Предлагаем вам узнать об основных способах исправления подобного прикуса в стоматологии.
Предлагаем вам узнать об основных способах исправления подобного прикуса в стоматологии.
Коррекция в детском возрасте
До 13-15 лет дистальный прикус у ребенка можно исправить без брекетов. Сделать это можно с помощью съемных ортодонтических аппаратов: трейнеров или зубных пластинок. Они создают правильное распределение нагрузки на челюсти и стимулируют их физиологическое развитие.
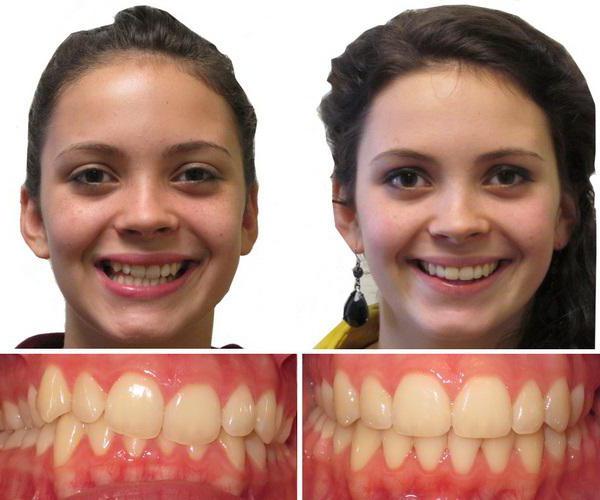
Однако эти ортодонтические конструкции эффективны лишь для детей, поскольку их зубочелюстной аппарат еще находится в процессе формирования. Посмотрев на фото до и после брекетов, вы можете увидеть, какого результата удается добиться в случае своевременного обращения к ортодонту.
Коррекция прикуса у взрослых
Лечение дистального прикуса у взрослых занимает больше времени. Это происходит потому, что челюсти уже закончили свой рост, а значит, воздействовать на них сложнее.
Самый распространенный и эффективный способ – установка брекетов. Именно эти ортодонтические конструкции во всем мире считаются наиболее действенными. Брекеты позволяют исправить даже очень серьезные аномалии.
Исправление дистального прикуса у взрослых – это непростой и достаточно продолжительный путь, в результате которого каждый человек, независимо от возраста, может стать обладателем красивой и здоровой улыбки.
Фото одного из счастливых взрослых пациентов после коррекции вы можете увидеть далее.
Для современных ортодонтов нет практически ничего невозможного, поэтому не бойтесь прийти на прием к врачу. Буквально через 1,5-2 года вы сможете забыть о том, что когда-то у вас были проблемы с зубами и неправильным прикусом.
Источник: http://TvoiBreketi.ru/patologii/distalnyj-prikus.html
Дистальный прикус: фото, лечение, исправление у взрослых и детей, брекеты
Исправление прикуса
Устранением зубочелюстных аномалий занимается врач-ортодонт. На сегодняшний день основным методом исправления прикуса являются брекет-системы (чаще используются для взрослых пациентов и подростков) и специальные пластинки (для детей).
Зачем необходимо устранение неправильного взаимного расположения зубов?
Большинство пациентов обращаются к нам исключительно по эстетическим причинам. Ведь неровный зубной ряд или выступающие «кроличьи» резцы способны испортить любую, самую ухоженную и белоснежную улыбку.
Но правильный прикус имеет гораздо большее значение. От него зависит распределение нагрузки на зубы, а значит, и скорость их стачивания, риск травматизации, развития заболеваний и так далее.
При правильном прикусе нагрузка почти идеально равномерная, за счет чего:
- отсутствуют участки повышенного давления, на которых часто образуются сколы, микротрещины и т. п;
- отсутствуют участки пониженного давления, на которых постепенно развивается деградация костной ткани челюсти.
Виды неправильного прикуса
Существует несколько основных форм, каждая из которых имеет свои особенности и требует специальных методик для исправления.
Наиболее распространенными являются:
- Дистальный — верхняя челюсть выступает над нижней, перекрывает ее.
- Мезиальный— нижняя челюсть больше верхней, перекрывает ее.
- Открытый — зубы верхней и нижней челюсти не смыкаются, между ними в любом положении остается зазор.
- Глубокий — зубы верхней и нижней челюсти располагаются, при сжатых челюстях, как бы параллельно относительно друг друга и не смыкаются.
- Перекрестный — одна из челюстей шире другой; редкий и наиболее неприятный по своим возможным последствиям.
Когда начинать исправление прикуса?
Как и в случае с любой патологией, лучше начинать лечение сразу после обнаружения проблемы. Оптимальным, наиболее эффективным и быстродейственным было и остается устранение неправильного прикуса у детей.
Лечение у взрослых пациентов тоже возможно, и отказываться от него, конечно, не стоит. Но это требует более длительных и дорогостоящих методов. Поэтому начинать устранение аномалии лучше в детском возрасте.
Как происходит исправление неправильного прикуса у ребенка?
Наиболее распространенным методом является коррекция с помощью специальных пластинок и аппаратов. Современные их варианты не доставляют никакого неудобства, не влияют на дикцию, произношение и практически незаметны. Чем меньше возраст пациента, тем, как правило, на меньший срок назначаются такие приспособления.
Исправление неправильного прикуса у взрослых
Этот процесс уже сложнее и иногда требует немалых усилий. Это связано с тем, что челюсти уже не растут, они полностью сформированы. А значит, работать, по большому счету, требуется только с зубным рядом.
Тем не менее, даже у взрослых пациентов хороший ортодонт добивается оптимального результата: если и не идеального смыкания, то приближения к нему и корректировки всех эстетических недостатков.
Источник: https://healthage.ru/polezno-znat/distalnyj-prikus-foto-lechenie-ispravlenie-u-vzroslyx-i-detej-brekety/
Дистальный прикус: операция или брекеты?
Дистальная окклюзия (прогнатия) – сложная зубочелюстная аномалия, при которой верхние зубы заметно выступают над нижними, что визуально уменьшает подбородок и меняет мимику лица. Степень выраженности дистальной окклюзии определяют по расположению верхней «шестерки». Чем меньше она соприкасается с нижней «шестеркой», тем тяжелее фаза искривления.
Прогнатия приводит к неправильному распределению жевательной нагрузки, изменению дикции, появлению щелчков при жевании. Патология также затрудняет протезирование зубов и сокращает срок службы ортопедических конструкций, поэтому ее нужно обязательно лечить. Для этих целей в стоматологии применяется ортодонтическое и хирургическое лечение, при этом выбор тактики зависит от особенностей конкретной клинической ситуации.
В каких случаях устанавливают брекеты?
Ортодонтическое лечение показано при наличии дефектов в зубоальвеолярной области. При слабовыраженной прогнатии брекеты могут устанавливаться в любом возрасте.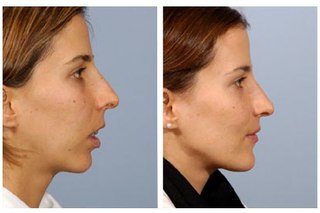 Ортодонтические конструкции позволяют создать правильную окклюзию и восстановить жевательную функцию, но исправить лицевые асимметрии они не в силах. В некоторых клинических случаях детям могут устанавливаться небные расширители, что позволяет добиться высоких результатов лечения.
Ортодонтические конструкции позволяют создать правильную окклюзию и восстановить жевательную функцию, но исправить лицевые асимметрии они не в силах. В некоторых клинических случаях детям могут устанавливаться небные расширители, что позволяет добиться высоких результатов лечения.
Хирургическое лечение прогнатии
В сложных клинических случаях поможет исправить дистальный прикус операция, поскольку при чрезмерном смещении верхней челюсти ортодонтическая терапия не эффективна. Гениопластика позволяет скорректировать глубокую дистальную окклюзию, но для закрепления результатов после операции пациенту обязательно показано ношение формирователей прикуса.
Лечение в этом случае более длительное, но результативное. В качестве дополнительной терапии после гениопластики пациентам рекомендована гимнастика жевательных мышц, которая помогает адаптироваться под новый прикус.
Сколько длится лечение?
Длительность ортодонтической терапии зависит от возраста пациента и особенностей конкретной клинической ситуации. В большинстве случаев лечение дистальной окклюзии занимает около 1,5-2 лет. Детям в период сменного прикуса носить ортодонтические конструкции придется 1-1,5 года, а у взрослых терапия может затянуться и на несколько лет.
Дистальный прикус | Александр Глушко
Что такое дистальный прикус?
Дистальный прикус — вариант неправильного прикуса, характеризующийся сдвигом нижнего зубного ряда назад по отношению к верхнему, резцовой дизокклюзией и нарушением взаимоотношения боковых зубов в сагиттальном направлении.
В детском и подростковом возрасте дистальный прикус встречается у 6,5-15% обследуемых. В общей структуре зубочелюстных аномалий доля дистального прикуса составляет 31%. Наряду с мезиальным прикусом (прогенией), дистальная окклюзия зубных рядов относится к сагиттальным аномалиям прикуса. Понятию дистальный прикус в стоматологии также соответствуют термины «II скелетный класс, постериальный прикус», «прогнатический прикус» или «прогнатия».
Симптомы дистального прикуса.
Как и в случае с глубоким прикусом, характерные признаки дистального прикуса могут быть условно поделены на лицевые и ротовые, которые приводят к эстетическим и функциональным нарушениям.
Наличие дистального прикуса сопровождается изменением профиля и пропорций лица за счет выдвижения вперед верхней челюсти, недоразвития или скошенной формы подбородка, отчего лицо пациента иногда приобретает так называемый «птичий» вид. Верхняя губа вздернута; центральные верхние резцы выступают вперед, нижняя губа находится позади них. Рот у пациента с дистальным прикусом слегка приоткрыт, губы не смыкаются, подбородочная складка резко очерчена.
Определяющими внутриротовыми признаками дистального прикуса служат выдвижение вперед верхних фронтальных зубов; несмыкание верхних и нижних резцов с наличием между ними сагиттальной щели; нарушение взаимного расположения боковых зубов в переднезаднем направлении. В чистом виде дистальный прикус встречается редко; гораздо чаще он сочетается с аномалиями положения зубов, диастемой, тремами, глубоким, открытым или перекрестным прикусом, готическим нёбом.
Дистальный прикус неблагоприятно отражается не только на внешнем виде пациента, но и на функционировании зубочелюстного аппарата, органов дыхания и артикуляции. При дистальном прикусе затрудняется откусывание, пережевывание и глотание пищи, нарушается носовое дыхание, отмечаются болевые ощущения в височно-нижнечелюстном суставе. У детей с дистальным прикусом, чаще, чем у их сверстников, имеются нарушения речи (дислалия), требующие логопедической коррекции.
Дистальный прикус несет в себе повышенный риск развития кариеса, заболеваний пародонта (пародонтита, пародонтоза) задних зубов, испытывающих чрезмерную жевательную нагрузку, дисфункции ВНЧС. Наличие дистального прикуса сопряжено с техническими трудностями проведения протезирования и дентальной имплантации.
Лечение дистального прикуса.
Если речь идет о ребенке, то исправление дистального прикуса должно начинаться еще до смены временных зубов постоянными. В этот период показано лечение, направленное на сдерживание роста верхней и стимуляцию развития нижней челюсти, которое осуществляется с помощью съемной ортодонтической аппаратуры (регулятора функции Френкеля, съемной пластинки Катца, активатора Андрезена-Гойпля, LM-активатора и др.). Комплекс лечебных мероприятий может включать в себя миогимнастику, избирательное пришлифовывание зубов, удаление сверхкомплектных зубов на верхней челюсти, устранение вредных привычек, нормализацию носового дыхания.
В этот период показано лечение, направленное на сдерживание роста верхней и стимуляцию развития нижней челюсти, которое осуществляется с помощью съемной ортодонтической аппаратуры (регулятора функции Френкеля, съемной пластинки Катца, активатора Андрезена-Гойпля, LM-активатора и др.). Комплекс лечебных мероприятий может включать в себя миогимнастику, избирательное пришлифовывание зубов, удаление сверхкомплектных зубов на верхней челюсти, устранение вредных привычек, нормализацию носового дыхания.
В периоде сменного прикуса основной целью лечебного воздействия является исправления формы и соотношения зубных дуг, для чего применяются съемные пластиночные аппараты, аппараты Хургиной, Гуляевой, Курляндского, Энгля, небный расширитель, преортодонтические трейнеры и пр.
После завершения роста челюстных костей лечение дистального прикуса может проводиться с использованием брекет-систем, иногда в сочетании с аппаратурным методом (аппаратом Гербста, лицевой дугой или пружиной Саббаха и пр.). Для исключения рецидива дистального прикуса после курса активной терапии длительностью 3-4 года показано ношение ретенционных аппаратов (съемных или несъемных ретейнеров) в течение 1,5-2 сроков основного лечения. При некоторых формах дистального прикуса предварительно требуется проведение хирургического лечения (удаление нескольких зубов, компактостеотомия).
Для устранения сопутствующих дистальному прикусу нарушений может возникнуть потребность в помощи стоматолога-терапевта, хирурга, пародонтолога, логопеда, отоларинголога.
В некоторых случаях у детей, а также у взрослых, когда рост лицевого скелета окончен, возникает необходимость хирургического лечения в виде удаления зубов для дальнейшей ортодонтической коррекции прикуса или же показано проведение ортогнатической операции.
Причины дистального прикуса.
Дистальный прикус формируется под влиянием генетических, врожденных и приобретенных факторов.
Следует отметить, что в норме у всех новорожденных нижняя челюсть имеет дистальное положение: она располагается на расстоянии 1-10 мм позади верхней, в результате чего между челюстями образуется сагиттальная щель. В дальнейшем, в процессе грудного вскармливания, прорезывания зубов и развития функции жевания положение нижней челюсти постепенно выравнивается, она занимает нормальное положение относительно верхней, а дистальный прикус переходит в ортогнатический. Таким образом, одной из причин формирования дистального прикуса выступает искусственное вскармливание, не требующее от ребенка особых усилий при сосании и, следовательно, не стимулирующее рост нижней челюсти.
В дальнейшем, в процессе грудного вскармливания, прорезывания зубов и развития функции жевания положение нижней челюсти постепенно выравнивается, она занимает нормальное положение относительно верхней, а дистальный прикус переходит в ортогнатический. Таким образом, одной из причин формирования дистального прикуса выступает искусственное вскармливание, не требующее от ребенка особых усилий при сосании и, следовательно, не стимулирующее рост нижней челюсти.
Аномалии зубов и прикуса (в т. ч. дистальная окклюзия) встречаются у 60% детей, переболевших рахитом; у 34% детей, страдающих заболеваниями носоглотки с нарушением носового дыхания (аденоидами, хроническим гипертрофическим ринитом, искривлением носовой перегородки и др.). Свой негативный вклад в формирование дистального прикуса вносят вредные привычки, такие как длительное сосание пустышки, пальца, игрушек и других посторонних предметов, закусывание губы.
Также среди причинно значимых факторов следует отметить дефицит кальция и фтора в организме, отсутствие или недостаточное количество в рационе ребенка раннего возраста твердой пищи, раннее удаление молочных зубов и отсутствие протезирования. Кроме этого, дистальный прикус может являться следствием врожденных аномалий развития челюстей, родовой травмы, травм челюстей, нарушений осанки.
Классификация дистального прикуса.
В ортодонтии предложено несколько классификаций дистального прикуса (по Е. Энглю, А.И. Бетельману, Ф.Я. Хорошилкиной, Л.С. Персину, Ю.М.Малыгину и др.).
Так, Е. Энгль, относивший дистальную окклюзию к II классу смыкания зубных рядов, выделил 2 в нем подкласса:
1 подкласс – веерообразный наклон верхних резцов, сужение зубных рядов в боковых участках
2 подкласс — небный наклон центральных верхних резцов; отклонение боковых резцов в сторону губы и поворот по оси; отсутствие сагиттальной щели между верхними и нижними резцами.
А.И. Бетельман различает несколько клинических разновидностей дистального прикуса: верхнюю макрогнатию при нормально развитой нижней челюсти, нижнюю микрогнатию при нормально развитой верхней челюсти, верхнюю макрогнатию в сочетании с нижней микрогнатией, прогнатию со сжатием верхней челюсти в боковых отделах.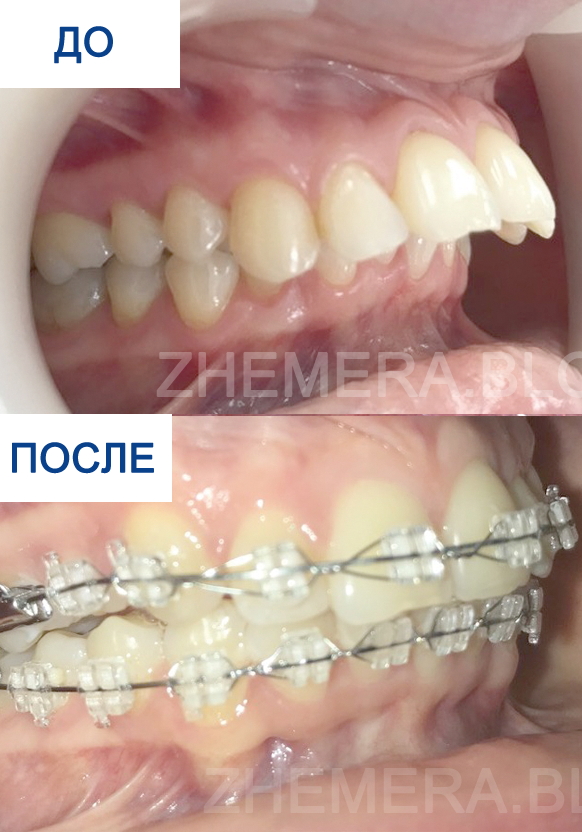
На основании морфологических изменений, определяемых при анализе телерентгенограмм, Ф.Я. Хорошилкина выделяет гнатическую, зубоальвеолярную и сочетанную формы дистального прикуса.
Диагностика дистального прикуса.
Опытный ортодонт и челюстно-лицевой хирург занимающийся ортогнатической хирургией уже по внешним признакам может определить наличие у пациента дистального прикуса. При клиническом осмотре обращается внимание на размеры челюстей, взаимное расположение зубных рядов, наличие сагиттальной щели, форму челюстей и альвеолярного отростка и т. д.
Для дифференциальной диагностики разновидности дистального прикуса проводится телерентгенография с последующим анализом и расчетом рентгенцефалометрических показателей; определение конструктивного прикуса; изготовление и исследование диагностических моделей челюстей. С целью оценки состояния элементов височно-нижнечелюстного сустава и жевательных мышц используется рентгенография или томография ВНЧС, электромиография, реография.
Прогноз и профилактика дистального прикуса.
У детей. Соблюдение всех рекомендаций ортодонта в процессе лечения дистального прикуса у детей и подростков позволяет рассчитывать на благоприятный эстетический и функциональный результат. Во взрослом возрасте коррекция дистального прикуса представляет большие сложности и занимает более длительное время. Предотвращение формирования дистального прикуса диктует необходимость грудного вскармливания ребенка, своевременного перевода малыша на твердую пищу, отучение его от вредных привычек, проведение профилактики рахита, воспалительных заболеваний носоглотки и нарушений осанки.
У взрослых. Современная техника проведения ортогнатической операции исключает возникновение рецидива (обратное смещение челюстей) и является эффективным и высоко предсказуемым методом лечения пациентов с мезиальным прикусом.
Информация предоставлена по данным ресурса krasotaimedicina.
 ru
ru
Дистальный прикус (прогнатический) — что это такое, фото до и после, лечение у взрослых и детей, симптомы
Автор статьи:
Анастасия Воронцова
Фото: Дистальный прикусДистальный прикус (прогнатический) является одной из самых распространенных зубочелюстных аномалий, которая может наблюдаться, как при наличии молочных зубов, так и при их смене постоянными.
Наличие неправильного прикуса всегда влечет за собой массу проблем, связанных не только с эстетикой, но и с нарушением жевательной функции, дыхания и речи.
Лицо человека с нарушением прикуса выглядит не эстетично, что оказывает негативное влияние на психику.
Прогнатический прикус — это такой вид прикуса, когда верхняя челюстная кость выступает вперед по отношению к нижнечелюстной. При данном типе патологии нарушается соотношение всех зубов.
Дистальный прикус характеризуется следующими симптомами:
- Нижняя челюсть, по отношению к верхней, сдвинута назад.
- Сильно развита верхняя челюстная кость, либо нижняя челюсть недоразвита.
- Между верхними и нижними резцами имеется продольная щель.
- При ее отсутствии верхние зубы могут быть смещены вовнутрь.
В зависимости от расположения верхних зубов выделяют следующие формы прогнатического прикуса:
- В первом случае наблюдается скрученность, веерообразное расположение передних зубов верхнего ряда и сужение боковых зубных рядов.
- Во втором случае отмечается небный наклон верхних центральных резцов. Боковые резцы повернуты по оси и отклоняются по направлению к губам. Продольная щель между резцами верхнего и нижнего зубного ряда отсутствует.
Лицевые признаки дистального прикуса:
Фото: До и после исправления прикуса- Лицо человека чрезмерно выпуклое.

- Наблюдается укорочение нижней трети лица.
- Укорочение верхней губы.
- Расположение нижней губы позади верхних резцов.
- Полуоткрытый рот в результате неполного смыкания губ.
- Выраженность подбородочной складки.
- Недостаточный контакт или полное его отсутствие между верхними и нижними передними зубами.
- В зависимости от наклона зубов передняя губа может выступать или при их отсутствии или смещении – быть уплощенной.
При наличии дистального прикуса нарушаются жевательная, дыхательная и речевая функции. Степень нарушения зависит от выраженности прикуса и других аномалий зубочелюстной системы.
Диагностика аномалии
При проведении диагностики и составлении плана лечения прогнатического прикуса, важное значение придают анализу профиля лица. Стоматолог должен иметь четкое представление о том, какой профиль будет иметь лицо пациента в результате проведенного лечения.
Выраженность прикуса зависит от степени различия размеров верхней и нижней челюстей. Дистальный прикус в чистом виде встречается достаточно редко. Чаще встречается глубокий прикус в сочетании с прогнатическим.
Кроме того, дистальный прикус сочетается с такими аномалиями, как открытый прикус, неправильное расположение отдельных зубов, сужение челюстей.
- С целью дифференцированной диагностики разновидности прогнатического прикуса проводят телерентгенографию с последующим анализом, изготавливают и исследуют диагностические модели челюстей.
- Для оценки состояния височно-нижнечелюстного сустава и жевательной группы мышц проводят томографию, реографию, электромиографию.
Видео: «Исправление прикуса у взрослых»
Причины
У всех новорожденных детей в норме нижняя челюсть располагается позади верхней на расстоянии до 10 мм. В результате между ними образуется щель.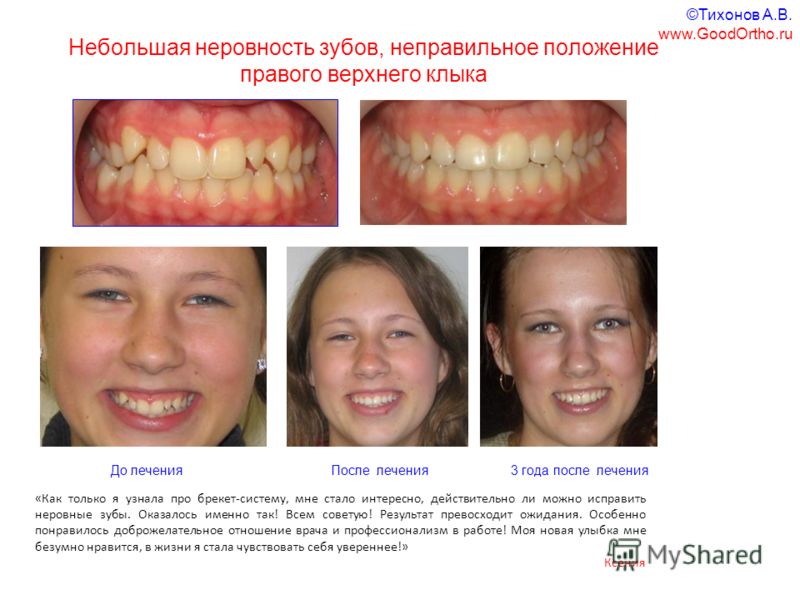
В процессе вскармливания ребенка грудью, прорезывания зубов и развития жевательной функции нижняя челюсть занимает правильное положение и прогнатический прикус переходит в ортогнатический.
- Отсюда следует вывод, что одна из причин развития неправильного прикуса – это раннее отлучение ребенка от груди, что связано с отсутствием сосательных усилий, стимулирующих рост нижней челюсти.
- Такие вредные привычки у детей, как сосание пустышки, игрушек, пальцев способствует аномалии развития прикуса.
- Недостаток в организме кальция и фтора, исключение или недостаток в рационе ребенка твердой пищи, преждевременная потеря молочных зубов и отказ от протезирования являются факторами, способствующими развитию дистального прикуса.
- Врожденные аномалии челюстей, последствия родовой травмы, нарушение осанки, травма челюсти могут привести к аномалии прикуса.
Аномалии развития прикуса подразделяют на:
- Врожденные аномалии, которые передаются по наследству.
- Приобретенные дефекты развития зубочелюстной системы — появившиеся в процессе внутриутробного развития или в детском возрасте.
На развитие дистального прикуса оказывают влияние следующие факторы:
- Хронические заболевания ЛОР органов.
- Наличие вредных привычек у ребенка.
- Преждевременная утрата молочных зубов.
Влияние наследственности
На основании проведенных исследований было установлено, что прогнатический прикус является доминирующим.
- Под воздействием внешних факторов склонности к образованию прикуса могут развиться или исчезнуть.
- Поэтому при наличии предрасположенности к формированию дистального прикуса необходимо своевременно подавлять его развитие.
Хронические заболевания
Нередко формирование прогнатического прикуса происходит в результате хронического течения простудных заболеваний.

- В период болезни из-за заложенности носа ребенок вынужден дышать через рот, что способствует формированию высокого неба.
- Верхняя челюсть при этом сужается и вытягивается вперед.
Вредные привычки
Фото: Вредная привычка — сосание пальцевНаличие вредных привычек у детей может стать причиной образования дистального прикуса.
- Они приводят к смещению нижней челюсти, изменению формы и положения зубных рядов.
- Постепенно эти нарушения закрепляются и нередко ведут к изменению формы лица.
- К таким привычкам, влияющим на прикус, относится сосание пальцев, щек, языка, губ или различных предметов.
- К факторам, способствующим образованию прогнатического прикуса относят неправильное глотание, нарушение функции жевания, дыхание через рот, нарушение речевой артикуляции.
Лечение
Лечение дистального прикуса лучше всего начинать еще до смены молочных зубов постоянными.
- Исправление прикуса направлено на стимуляцию развития и роста нижней челюсти и сдерживание роста верхней, которое осуществляется при помощи специальных аппаратов.
- В комплекс лечебных мероприятий может быть включена и миогимнастика.
- Важным моментом является также исключение причин, спровоцировавших развитие аномалии (нормализация носового дыхания, устранение вредных привычек).
Способы исправления прикуса:
Фото: Исправление дистального прикуса брекетами- Ортодонтическая терапия.
- Аппаратно-хирургическое лечение.
- Хирургическое вмешательство.
- Комбинированная терапия.
Лечение прогнатического прикуса зависит от степени развития аномалии и от возраста пациента.
- При слабом развитии нижней челюсти, может потребоваться ее выдвинуть вперед.
- Если причина аномалии – сильно развитая верхняя челюсть, то ее необходимо будет уменьшить.
Лечение нарушений прикуса у детей раннего возраста осуществляется при помощи съемных ортодонтических конструкций (трейнер, зубная каппа).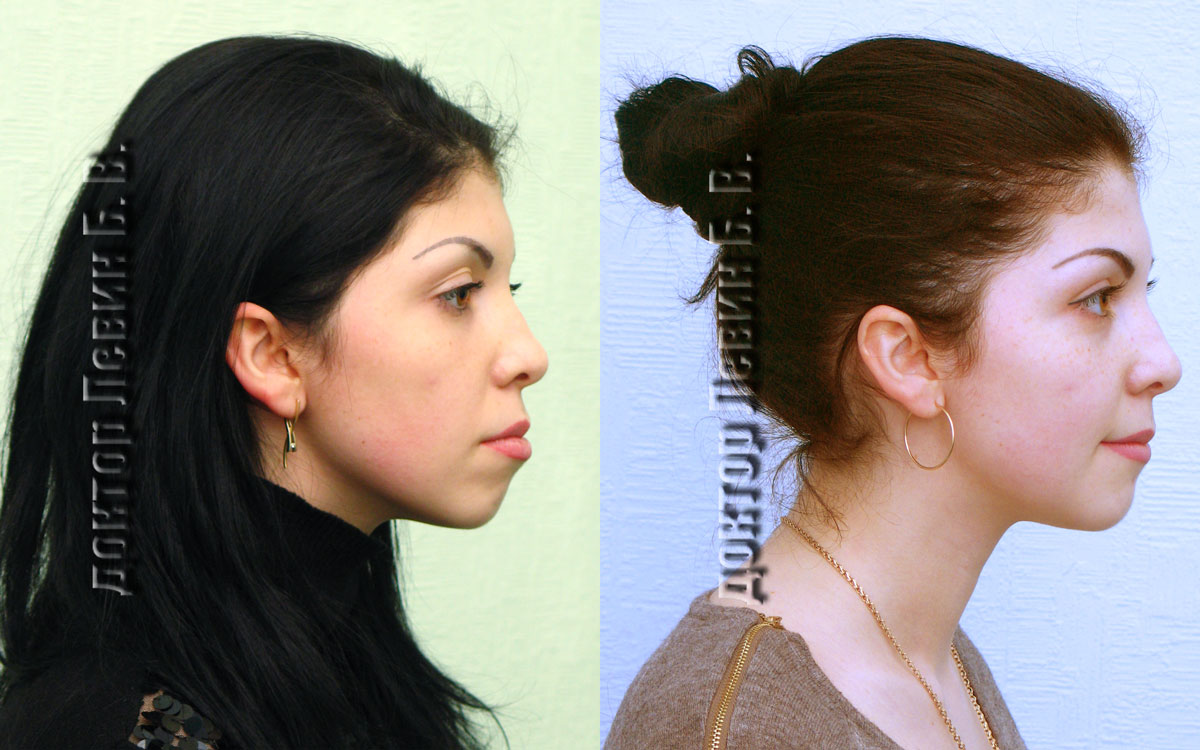
Ключевая задача аппаратов – сдерживание роста и развития верхней челюсти и стимулирование развития нижней.
- Лечение аномалии у взрослых (в период, когда уже рост челюсти закончился) осуществляется с помощью таких ортодонтических конструкции, как брекеты.
- При этом дополнительно может применяться лицевая дуга и рекомендоваться миогимнастика. Миотерапия необходима для активной тренировки круговой мышцы рта, а также укрепления жевательной группы мышц.
- С целью уменьшения размеров нижней челюсти может быть показано удаление одного или нескольких зубов.
Прогноз
- Выполнение всех рекомендаций врача в период исправления прикуса в детском и подростковом возрасте позволяет рассчитывать на положительный результат, как со стороны эстетики, так и функциональности.
- Следует понимать, что исправление любой аномалии прикуса – длительный процесс, продолжительность которого составляет не 1-2 года, а несколько лет.
- Причем активное лечение может продолжаться в среднем от 3 до 4 лет, а период удержания результата вдвое больше.
Поэтому предотвратить образование аномалии с помощью мер профилактики бывает гораздо проще, чем исправлять ее в будущем.
Осложнения
Не каждый обладатель прогнатического прикуса осознает, что такое состояние является патологией.
В процессе жизни человек приспосабливается к особенностям прикуса и его беспокоит лишь наличие эстетических проблем.
Следует знать, что, рано или поздно, наличие дистального прикуса может стать причиной следующих последствий для организма:
- Нарушение жевательной функции вследствие неправильного распределения нагрузки на зубы в процессе жевания.
- Высокий риск развития кариеса задней группы зубов, так как они берут на себя повышенную нагрузку.
- Нарушение функции глотания.
- Наличие высокого риска раннего развития пародонтоза.

- Появление регулярных болевых ощущений при открывании рта и пережевывании пищи в связи с проблемами височно-нижнечелюстного сустава.
- Сложности при имплантации и протезировании зубов.
Профилактика нарушений прикуса
Меры профилактики образования дистального прикуса сводятся к следующему:
- Необходимость грудного вскармливания младенца.
- Своевременный перевод ребенка на употребление твердой пищи.
- Профилактика хронических заболеваний органов дыхания.
- Предупреждение нарушений осанки.
- Своевременное отучение ребенка от вредных привычек.
- Профилактика рахита.
- Сведение применения пустышки к минимуму.
Фото: до и после
Видео: «Сложный ортодонтический случай: этапы лечения»
Похожие статьи:
Дистальный прикус у детей — лечение и исправление дистального прикуса у ребенка
Как известно, под прикусом понимается тип смыкания зубов. При этом прикус бывает физиологическим (правильным) и патологическим (неправильным). Одним из видов неправильного прикуса является дистальный. Также специалисты называют его вертикальной окклюзией. При этой аномалии верхняя челюсть выдвигается вперед, из-за чего меняется контур лица, подбородок становится маленьким, а иногда создается ощущение, что он практически отсутствует.
Внешние признаки дистального прикуса
При вертикальной окклюзии обычно наблюдаются следующие признаки:
- верхняя челюсть неестественно выдвигается вперед,
- губы не смыкаются,
- верхняя губа оттопыривается,
- наблюдается выпуклость лица,
- нижняя губа располагается позади верхних резцов,
- подбородок словно сдвинут назад.
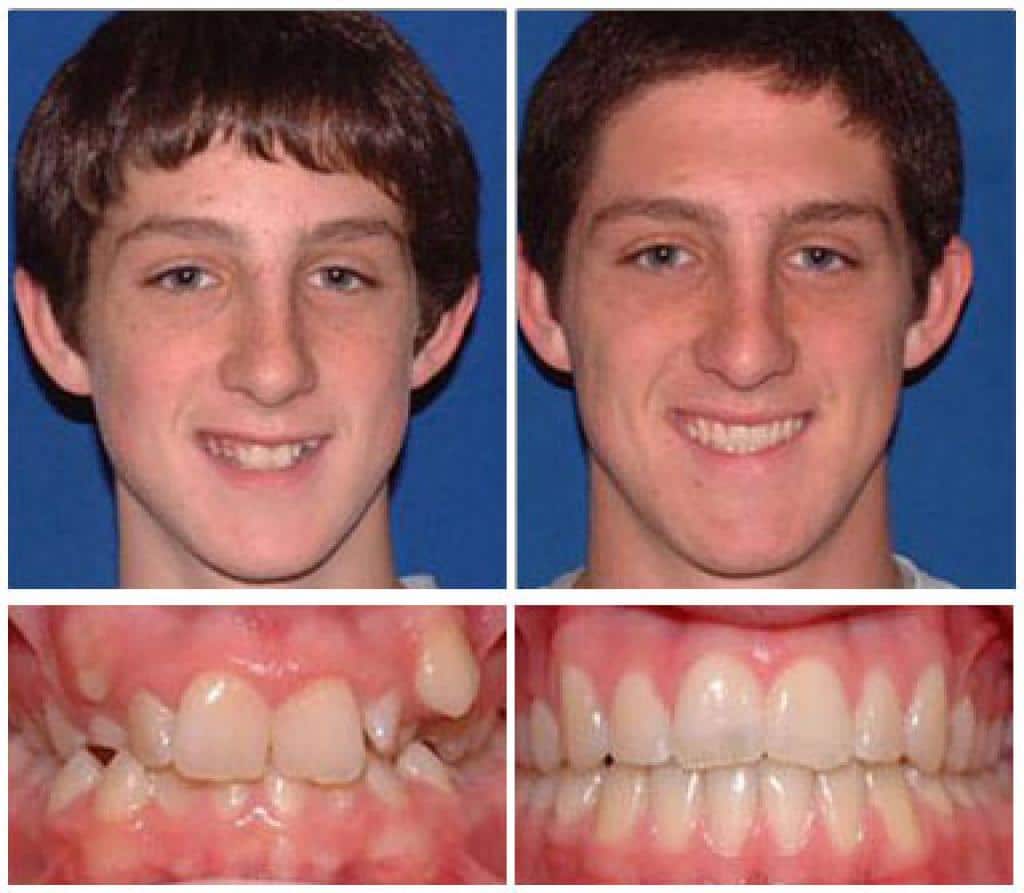
К чему может привести дистальный прикус
Некоторые родители считают, что вертикальная окклюзия – это лишь особенность внешности, небольшой недостаток. На самом же деле дистальный прикус у ребенка может даже нести опасность для здоровья. Без своевременного исправления этой патологии нарушаются жевательные функции, начинают разрушаться задние зубы, поскольку именно на них приходится большая часть нагрузки при жевании. Могут возникать неприятные ощущения в области висков, становится трудно глотать. Повышается риск возникновения пародонтита, а с возрастом нередко возникают трудности с протезированием.
Лечение
Выбор методики исправления вертикальной окклюзии во многом зависит от возраста, индивидуальных особенностей человека и степени аномалии прикуса. Специалисты рекомендуют проводить лечение именно в детстве, когда и происходит развитие и рост челюсти. Если челюстные кости уже выросли, процедура будет проводиться намного дольше и сложнее. Обычно это 3–4 года плюс период восстановления, который занимает еще больше времени. В соответствии со сложностью случая, а также возрастом ребенка лечение может осуществляться следующими способами.
С применением брекет-систем. Это наиболее распространенный способ устранения дистального прикуса. Брекеты представляют собой дуги, соединяющиеся специальными замками. С помощью дуг создается давление, за счет которого со временем зубы смещаются в нужную сторону.
Хирургическим путем. Операция проводится в том случае, если у ребенка наблюдается боковой или фронтальный прикус открытого типа, дисплазия подбородка и асимметрия лица.
Другими способами. Дистальный прикус у ребенка, которому только исполнилось 2 года, может исправляться с помощью ортодонтических пластинок, детям постарше нередко ставят трейнеры или зубные капы.
При этом крайне важно, чтобы родители сделали все возможное для устранения причины аномалии. Так, если у ребенка постоянно открыт рот, нарушено дыхание, он неправильно глотает, необходимо в обязательном порядке восстановить эти функции. За помощью можно обратиться к отоларингологу, логопеду, иногда – к психологу.
Так, если у ребенка постоянно открыт рот, нарушено дыхание, он неправильно глотает, необходимо в обязательном порядке восстановить эти функции. За помощью можно обратиться к отоларингологу, логопеду, иногда – к психологу.
Профилактические меры
Как известно, формирование костей ребенка во многом зависит от ухода за ним, его привычек и питания. Обратите внимание, не сосет ли малыш пустышку слишком долго, не берет ли он в рот пальчик. Обычно именно эти вредные для ребенка привычки становятся причинами развития неправильного прикуса. Также специалисты рекомендуют родителям принимать во внимание следующие советы. Переводить малыша на твердую пищу нужно вовремя. Обязательно следите за тем, чтобы ребенок дышал носом. Обеспечьте все условия для формирования правильной осанки у крохи. И, конечно, по возможности старайтесь предупредить воспалительные заболевания носоглотки.
27: Управление развивающейся окклюзией
Потеря вторых первичных моляров
Если у ребенка в возрасте от 2 до 5 лет потерян второй первичный моляр, не должно происходить потери пространства, пока первый постоянный моляр находится в базальной кости. Возможности управления такой ранней потерей очень ограничены из-за отсутствия удерживающих элементов для фиксированных устройств и сотрудничества пациентов в использовании устройств в этом возрасте. Однако по мере прорезывания первых постоянных моляров может произойти значительная потеря длины дуги, если нет второго первичного моляра в качестве ориентира для прорезывания (рис.27-15). Потеря пространства до 8 мм в квадранте верхней челюсти была зарегистрирована, когда первый постоянный коренной зуб смещается вперед в результате движения коронки и корня тела и мезиолингвальной ротации вокруг небного корня. Ранняя потеря нижних вторых первичных моляров в сочетании со временем прорезывания первого постоянного моляра приводит к потере пространства до 4-6 мм во время перехода. Первые нижние моляры смещаются вперед за счет выраженного мезиального наклона коронки с более скромным перемещением тела зуба, выражающимся в смещении моляров.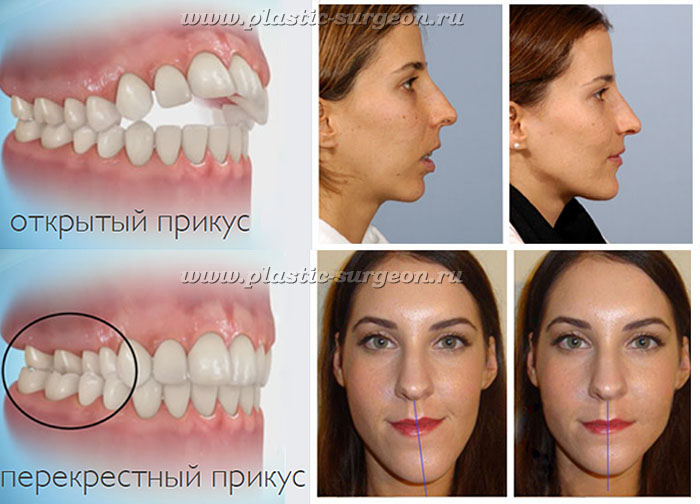 Дистальное смещение и ретроклинация зубов кпереди от пространства также являются вероятным следствием ранней потери нижней дуги. Если потеря второго первичного моляра происходит после полного прорезывания первых постоянных моляров и установления нормального пересечения бугров, степень потери пространства должна быть менее значительной, чем раньше, во время перехода моляра, независимо от вовлеченной дуги. Однако мезиальное перемещение постоянного моляра из-за отсутствия опоры со стороны отсутствующего второго первичного моляра обычно приводит к потере пространства, которая может быть значительной.Потеря квадрантного пространства порядка 2–3 мм без поддерживающей опоры второго первичного моляра может быть реализована — достаточно легко, чтобы поставить под угрозу положение постоянных клыков и премоляров.
Дистальное смещение и ретроклинация зубов кпереди от пространства также являются вероятным следствием ранней потери нижней дуги. Если потеря второго первичного моляра происходит после полного прорезывания первых постоянных моляров и установления нормального пересечения бугров, степень потери пространства должна быть менее значительной, чем раньше, во время перехода моляра, независимо от вовлеченной дуги. Однако мезиальное перемещение постоянного моляра из-за отсутствия опоры со стороны отсутствующего второго первичного моляра обычно приводит к потере пространства, которая может быть значительной.Потеря квадрантного пространства порядка 2–3 мм без поддерживающей опоры второго первичного моляра может быть реализована — достаточно легко, чтобы поставить под угрозу положение постоянных клыков и премоляров.
Принимая во внимание данные о потере пространства со вторыми первичными молярами, большинству пациентов обычно назначают средства, поддерживающие пространство, для контроля постоянных положений моляров. Если выпадение происходит непосредственно перед прорезыванием первого постоянного моляра, то есть когда коронка первого моляра все еще покрыта слизистой оболочкой полости рта и тонким частичным покрытием кости, средство, поддерживающее пространство, направит положение первого постоянного моляра в нормальную окклюзию желательно.Рекомендуется использовать дистальную обувь как для верхней (рис. 27-16), так и для нижней челюсти. Аппарат включает в себя задний удлинитель в виде проволочной петли от первого первичного моляра, который поддерживает вертикальное тканевое лезвие, расположенное для контакта и направления прорезающегося постоянного моляра в нормальное положение. Глубина внутридесневого расширения должна быть на 1,0–1,5 мм за мезиально-маргинальным гребнем моляра, чтобы «захватить» поверхность при вертикальном прорезывании зуба. Измеренная по длине для представления отсутствующего второго моляра, точное размещение имеет решающее значение для обеспечения того, чтобы дистальный башмак не выходил слишком далеко в дистальном направлении над первым моляром и не блокировал его прорезывание, а также не был слишком коротким и не сохранял пространство, занимаемое потерянным вторым основным моляром. моляр.Было замечено, что мягкие ткани хорошо переносят расширение лезвия, хотя в результате может образоваться небольшая металлическая «татуировка» на десне.
моляр.Было замечено, что мягкие ткани хорошо переносят расширение лезвия, хотя в результате может образоваться небольшая металлическая «татуировка» на десне.
Первый первичный моляр сначала препарируется с помощью коронки из нержавеющей стали или хорошо адаптированного бандажа, который обеспечивает удерживающую основу для дистального башмака. Делается слепок для изготовления рабочей модели. Если первичный второй моляр еще не удален, его обрезают по модели и проделывают отверстие бором, имитирующим положение дистального корня зуба.Если второй первичный моляр был удален ранее, положение растяжения ткани может быть определено с помощью измерений на рентгенограммах крыла прикуса или периапикальной рентгенографии или путем измерения мезиодистальной ширины второго контрлатерального моляра. Лезвие-удлинитель оформляется по контуру, продлевается дистально в подготовленное отверстие на модели, а петля припаивается к бандажу или коронке. Альтернативой конструкции является использование регулируемого удлинителя Гербера с использованием насадки типа тромбон, при этом часть втулки приварена или припаяна к ремешку или коронке (см.рис.27-16). Скользящий удлинитель может быть помещен в трубную гильзу, а задняя длина отрегулирована до нужного расстояния с удлинением лезвия, расположенным непосредственно в пространстве для экстракции, или хирургический разрез, сделанный только в мезиальной области контакта прорезывающегося первого постоянного моляра. Опрессовка втулки трубки удерживает длину установленной удлинительной петли. В идеале область, приваренная тахометром, должна быть поддержана дополнительным припоем, чтобы защитить устройство от сил окклюзии. Перед окончательной установкой необходимо сделать рентгеновский снимок установленного дистального башмака, чтобы определить, находится ли расширение в правильном соотношении с непрорезавшимся первым постоянным моляром.Можно произвести окончательную корректировку длины и контура, чтобы обеспечить мезиальный контакт первого постоянного моляра. Brill, 15 при описании процедур изготовления стороны кресла, представляет дистальную обувь как эффективное и экономичное приспособление для направления непрорезавшегося постоянного первого моляра в нужное положение с вероятностью успеха, относительно равной с исследованиями, посвященными долговечности других специалистов по поддержанию пространства.
Некоторые условия противопоказывают использование приспособлений для дистальной обуви.Учитывая степень поражения кариесом, может отсутствовать абатмент для поддержки цементированного устройства. Плохая гигиена полости рта или отсутствие сотрудничества между пациентом и родителями значительно снижает вероятность успешного клинического результата. Гистологические исследования показывают, что дистальный отдел обуви не покрывается эпителием и связан с хронической воспалительной реакцией. Поэтому определенные медицинские условия, такие как нарушения кроветворения, иммуносупрессия, врожденные пороки сердца, ревматическая лихорадка в анамнезе и диабет, противопоказывают использование прибора.Если дистальный башмак противопоказан, существуют две возможности лечения: (1) позволить зубу прорезаться и восстановить пространство позже, или (2) использовать съемный или фиксированный инструмент, который не проникает в ткань, но оказывает давление на мезиальный гребень, чтобы непрорезавшийся постоянный моляр (рис. 27-17). Кэрролл и Джонс 16 сообщили об устройстве давления, которое успешно использовалось для направления постоянного моляра во время его прорезывания. Учитывая тот факт, что прорезывание первых постоянных моляров определяется дистально-цервикальной стороной второго первичного моляра, акриловое удлинение или удлинение под давлением обычно служат неэффективным ориентиром для позиционирования прорезывания.Съемный удлинитель с большей вероятностью будет работать на нижней дуге, если область выпуклости прорезывания первого постоянного коренного зуба может быть заделана акрилом. Если несколько зубов отсутствуют, съемный аппарат может служить для восстановления функции и предотвращения чрезмерного прорезывания противоположных зубов.
После того, как первый постоянный моляр установлен в нужное положение, обычно рекомендуется заменить дистальный башмак другим приспособлением. Продолжение вертикального развития обычно приводит к опрокидыванию постоянного первого моляра над вершиной удлинения лезвия, что приводит к потере пространства и осложнениям со стороны тканей.Один из вариантов — удалить внутридесневое удлинение и заменить его реверсивным бандажом и петлей, используя окклюзионно направленное удлинение, чтобы предотвратить опрокидывание моляра на проволоку. Отслоение первого первичного моляра в качестве опоры также может произойти до прорезывания вторых премоляров. Таким образом, более предпочтительным вариантом замены дистальной обуви после того, как первые постоянные моляры прорезываются должным образом, чтобы их можно было перевязать, является использование двустороннего средства для поддержания пространства, такого как нижнечелюстная лингвальная удерживающая дуга, верхнечелюстная транспалатальная балка или верхнечелюстной аппарат Nance.Эти же двусторонние фиксаторы пространства являются предпочтительным методом для обеспечения стабильности первых постоянных моляров всякий раз, когда вторые первичные моляры потеряны и первые постоянные моляры прорезываются с окклюзией. Даже после того, как установлена постоянная окклюзия первого моляра, потеря вторых первичных моляров потенциально может привести к значительному закрытию без поддерживающего эффекта второго первичного моляра.
Классический двусторонний фиксатор смешанного зубного ряда в дуге нижней челюсти — это припаянная лингвальная фиксирующая дуга (рис.27-18). С помощью бандажей, прикрепленных к первым постоянным молярам, стальная проволока диаметром 0,036 или 0,040 дюйма прилегает к дуге и выдвигается вперед, чтобы войти в контакт с поясной частью резцов (рис. 27-19). Конструкция стабилизирует положение нижних моляров от мезиального смещения, а взаимоотношений резцов от ретроклининга лингвально, поддерживая пространство клыка и премоляра (т. Е. Свободное пространство). Лингвальная спица должна быть просто очерчена, чтобы не мешать нормальным путям прорезывания и обеспечивать форму передней дуги, чтобы резцы имели возможность выровняться.При смешанном прикусе запаянная лингвальная поддерживающая дуга должна представлять минимальные проблемы с поломкой, минимальные проблемы с гигиеной полости рта, минимальное вмешательство в прорезывающие движения постоянных клыков и премоляров, а также отсутствие опасений по поводу того, носит ли ребенок приспособление. Важно отметить, что двусторонний дизайн и использование постоянных зубов в качестве абатментов позволяет применять щечные сегменты в течение всего переходного периода прикуса. Как указывалось ранее, нижние язычные дуги не следует размещать до прорезывания постоянных резцов из-за того, что они часто прорезываются на лингвальной стороне.Лингвальная проволока может мешать нормальному позиционированию резцов, если приспособление установлено до прорезывания боковых резцов. Кроме того, прилегание к первичным резцам в качестве передних упоров не обеспечивает достаточной фиксации, чтобы предотвратить значительную потерю длины дуги.
Используемый в верхней челюсти для двусторонней стабилизации положения моляров, припаянный транспалатальный стержень включает поперечную небную проволоку из проволоки из нержавеющей стали 0,036 или 0,040, припаянную к абатментам моляров (рис.27-20А). Жесткая поперечная проволока предотвращает две основные модели потери пространства верхних первых постоянных моляров: мезиобуккальное вращение и переднее смещение тела. Хотя устройство может допускать незначительный мезиальный наклон верхних моляров, это обычно считается незначительным с точки зрения общей потери пространства в верхней челюсти. Простой транспалатальный контур соединительного провода является основным аргументом в пользу этого устройства: он прост в изготовлении и вызывает минимальное раздражение небной ткани или языка.Аппарат Nance использует контурную жесткую проволоку с акриловой «кнопкой», контактирующей с небной полкой, в качестве переднего упора для двусторонней стабилизации моляров в верхней челюсти (см. Рис. 27-20B). Обеспечивая такое же вращение моляров и контроль движений тела, что и транспалатальные стержни, дополнительная фиксация акриловой кнопки к переднему небному своду обеспечивает некоторое дополнительное сопротивление против опрокидывания моляров вперед. В то время как двусторонняя стабильность транспалатального приспособления кажется адекватной в большинстве ситуаций, некоторые клиницисты предпочитают сопротивление Nance с его акриловым небным упором.Раздражение тканей под кнопкой в большинстве случаев не является клинической проблемой при соблюдении надлежащей гигиены.
Описанные фиксаторы пространства имеют явное преимущество в том, что они устойчивы, их нелегко сломать, и их износ не зависит от ребенка. Как правило, наибольшую озабоченность вызывает обеспечение пассивного функционирования прибора и предотвращения нежелательного смещения зубов. Правильный дизайн должен минимизировать интерференцию прорезывания и последствия неблагоприятной потери абатмента или соударения мягких тканей.Плохая подгонка бандажа или дефектный цемент могут служить местом скопления мусора и последующей декальцинации. Меры по предотвращению этого включают адаптацию бандажа, который плотно прилегает к поверхности зуба и проходит под краями десны, обеспечивает тщательную профилактику перед цементированием, сохраняет зуб полностью сухим во время цементирования, использует стеклоиономерные цементы и обучает ребенка и родителей правильному ротовому рту. гигиенические методы, включая использование ополаскивателей с фтором. Стандартный протокол — тщательная проверка устройства с 6-месячными интервалами для выявления потенциальных проблем.
Разрыв после обходного анастомоза и дистальной окклюзии гигантских аневризм переднего кровообращения
Фон: Гигантские аневризмы представляют собой поражения с очень высоким риском как с точки зрения естественного течения, так и с точки зрения лечения. Шунтирование с дистальной окклюзией считается безопасным вариантом лечения этих аневризм. Здесь мы сообщаем о 2 случаях разрыва аневризмы после обходного анастомоза и дистальной окклюзии, изучаем литературу и обсуждаем возможные основные механизмы в надежде повлиять на планирование лечения и предотвратить такие осложнения в будущем.
Описание кейса: Двум пациентам было успешно проведено хирургическое лечение гигантской аневризмы переднего кровообращения путем обходного анастомоза и окклюзии дистального сосуда. В каждом случае произошел внезапный тромбоз аневризмы без каких-либо признаков разрыва во время операции. Затем у обоих пациентов произошел отсроченный послеоперационный разрыв с разрушительными последствиями.
Выводы: Разрыв аневризмы может произойти после обходного анастомоза и дистальной окклюзии, несмотря на первоначальные признаки интраоперационной стабильности.Мы предполагаем, что механизмы — это не просто давление внутри купола, а может быть связано с быстрым тромбозом с последующей дестабилизацией или растяжением стенки аневризмы и емкостью, вызывающей стойкое наполнение. Когда это возможно, кажется, что при таких гигантских аневризмах полный захват или проксимальная окклюзия может быть предпочтительнее дистальной окклюзии. Оптимальное лечение этих очень болезненных поражений еще предстоит определить.
Ключевые слова: Переднее кровообращение; Обход; Аневризма головного мозга; Гигант; Кровоизлияние; Разрыв.
Пример использования — доктор Лещак
Это была 66-летняя женщина, страдающая гипертонией, ожирением, диабетом второго типа, невропатией. Она была направлена в Modern Vascular по поводу незаживающей язвы большого пальца правой ноги. Язва сохранялась 4 недели.
Пациенту были назначены антибиотики без значительного заживления до направления в Modern Vascular.
Больному выполнен двусторонний артериальный дуплекс нижних конечностей. Ультразвук показал монофазный поток в DP и двухфазный поток в ATA.Пациенту также был проведен пальцево-плечевой индекс (TBI). Результаты ЧМТ составили 0,70 R и 0,80 L. При физикальном обследовании у пациента уменьшился спинной пульс и уменьшилось наполнение капилляров.
Ангиографические данные следующие: окклюзия AT, DP и неполная педальная петля. Был выявлен значительный стеноз SFA, который лечили баллонной ангиопластикой.
Ультразвук:
Монофазный поток DP
Двухфазный поток ATA
TBI:
0,70 R
0.80 л
Физические данные: ослабленный спинной пульс, пониженное наполнение капилляров
Результаты ангиографии:
Окклюзия AT, DP и неполная петля. Значительный стеноз SFA, пролеченный баллонной ангиографией
Балонная ангиопластика и окклюзия AT DP
Успешная реканализация дистального отдела передней большеберцовой артерии, ДП и подошвенной петли с использованием атерэктомии и баллонной ангиопластики. Фото через 2 недели после реваскуляризации.
Доктор Стивен Лешак пришел в Modern Vascular с более чем 20-летним опытом и стажировкой в Университете Дьюка и Университете Питтсбурга в области интервенционной радиологии и визуализации брюшной полости. Он является экспертом в области артериальных и венозных заболеваний периферических сосудов, интервенционной онкологии и гепатобилиарных заболеваний. Он работал в ведущих больницах по всей стране, включая больницу Пенсильванского университета, онкологический центр Фокса Чейза, Университет Теннесси и медицинские центры Университета Миссисипи.В настоящее время он специализируется на предоставлении исключительной эндоваскулярной помощи пациентам с критической ишемией конечностей, артериальными и венозными изъязвлениями, а также пациентам с риском ампутации.
Рассмотрение подхода, начальная реанимация и стабилизация, фармакологическая терапия
Sachs SM, Morton JH, Schwartz SI. Острая брыжеечная ишемия. Хирургия . 1982 Октябрь 92 (4): 646-53. [Медлайн].
Cokkinis AJ. Наблюдения за брыжеечным кровообращением. Дж Анат . 1930, январь, 64: 200-205. [Медлайн].
Mamode N, Pickford I, Leiberman P. Неспособность улучшить исход при острой брыжеечной ишемии: семилетний обзор. евро J Surg . 1999 Март 165 (3): 203-8. [Медлайн].
Альперн М.Б., Глейзер Г.М., Фрэнсис И.Р. Ишемический или инфаркт кишечника: результаты КТ. Радиология . 1988, январь, 166 (1, часть 1): 149-52. [Медлайн].
Kim MY, Suh CH, Kim ST, Lee JH, Kong K, Lim TH, et al.Магнитно-резонансная томография ишемии кишечника, вызванной перевязкой верхней брыжеечной артерии и вены на модели кошки. J Компьютер Ассистент Томограф . 2004 март-апрель. 28 (2): 187-92. [Медлайн].
Kozuch PL, Brandt LJ. Обзорная статья: диагностика и лечение мезентериальной ишемии с акцентом на фармакотерапию. Алимент Фармакол Тер . 2005 г., 1. 21 (3): 201-15. [Медлайн].
Аксу Ц, Демирполат Г, Оран I, Демирполат Г, Парилдар М, Мемис А.Имплантация стента при хронической ишемии брыжейки. Акта Радиол . 2009 июл.50 (6): 610-6. [Медлайн].
Loffroy R, Steinmetz E, Guiu B, Molin V, Kretz B, Gagnaire A и др. Роль эндоваскулярной терапии при хронической ишемии брыжейки. Банка J Гастроэнтерол . 2009 Май. 23 (5): 365-73. [Медлайн]. [Полный текст].
Penugonda N, Gardi D, Schreiber T. Чрескожное вмешательство при стенозе верхней брыжеечной артерии у пожилых пациентов. Клин Кардиол . 2009 Май. 32 (5): 232-5. [Медлайн].
Mitchell EL, Chang EY, Landry GJ, Liem TK, Keller FS, Moneta GL. Дуплексные критерии стеноза нативной верхней брыжеечной артерии переоценивают стеноз стенозированной верхней брыжеечной артерии. J Vasc Surg . 2009 Август 50 (2): 335-40. [Медлайн].
Sivamurthy N, Rhodes JM, Lee D, Waldman DL, Green RM, Davies MG. Эндоваскулярная реваскуляризация по сравнению с открытой реваскуляризацией брыжейки: немедленная польза не означает краткосрочных функциональных результатов. Дж. Ам Колл Сург . 2006 июн. 202 (6): 859-67. [Медлайн].
Бертран X, Мухарт Дж., Планас Р., Реал М.И., Рибера Дж. М., Кабре Е. и др. Окклюзия верхней брыжеечной артерии у пациента с истинной полицитемией: разрешение с помощью чрескожной транслюминальной ангиопластики. Анн Гематол . 1996 Февраль 72 (2): 89-91. [Медлайн].
Шутс И.Г., Леви М.М., Рикерс Дж.А., Ламерис Дж.С., ван Гулик TM. Тромболитическая терапия острой окклюзии верхней брыжеечной артерии. J Vasc Interv Radiol . 2005 16 марта (3): 317-29. [Медлайн].
Финк С., Чаудхури Т.К., Дэвис Х.Х. Заявления об острой брыжеечной ишемии и злоупотреблении служебным положением. Саут Мед Дж. . 2000 Февраль 93 (2): 210-4. [Медлайн].
Rosenblum JD, Boyle CM, Schwartz LB. Брыжеечное кровообращение. Анатомия и психология. Surg Clin North Am . 1997 Apr. 77 (2): 289-306. [Медлайн].
Boley SJ. Циркуляторные реакции на резкое снижение кровотока в верхней брыжеечной артерии. Физиолог . 1969. 12: 180.
[Директива] ЧЛЕНЫ ПИСАТЕЛЬНОЙ ГРУППЫ 2011, ЧЛЕНЫ ПИСЬМЕННОГО КОМИТЕТА 2005, ЧЛЕНЫ РАБОЧЕЙ ГРУППЫ ACCF / AHA. 2011 ACCF / AHA Специальное обновление Руководства по ведению пациентов с заболеванием периферических артерий (Обновление Руководства 2005 г.): отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации о практических рекомендациях. Тираж . 2011 г. 1. 124 (18): 2020-45. [Медлайн].[Полный текст].
Чанг Р.В., Чанг Дж.Б., Лонго В.Е. Обновленная информация о лечении ишемии брыжейки. Мир Дж. Гастроэнтерол . 2006 28 мая. 12 (20): 3243-7. [Медлайн].
Леунг Д.А., Шнайдер Э., Кубик-Хуч Р., Маринчек Б., Пфамматтер Т. Острая ишемия брыжейки, вызванная спонтанным изолированным расслоением верхней брыжеечной артерии: лечение чрескожной установкой стента. евро Радиол . 2000. 10 (12): 1916-9. [Медлайн].
Миямото Н., Сакураи Ю., Хироками М., Такахаши К., Нишимори Н., Цудзи К. и др. Эндоваскулярное размещение стента при изолированном спонтанном расслоении верхней брыжеечной артерии: отчет о случае. Радиат Мед . 2005 23 ноября (7): 520-4. [Медлайн].
Ko GJ, Han KJ, Han SG, Hwang SY, Choi CH, Gham CW, et al. [Случай спонтанного расслоения верхней брыжеечной артерии, леченный чрескожной установкой стента]. Корейский J Гастроэнтерол .2006 Февраль 47 (2): 168-72. [Медлайн].
Casella IB, Bosch MA, Sousa WO Jr. Изолированное спонтанное расслоение верхней брыжеечной артерии, леченное чрескожной установкой стента: отчет о клиническом случае. J Vasc Surg . 2008, январь 47 (1): 197-200. [Медлайн].
Cappell MS. Кишечная (брыжеечная) васкулопатия. I. Острая верхняя брыжеечная артериопатия и венопатия. Гастроэнтерол Clin North Am . 1998 Dec. 27 (4): 783-825, vi.[Медлайн].
Boley SJ, Brandt LJ, Sammartano RJ. История ишемии брыжейки. Эволюция диагностики и лечения. Surg Clin North Am . 1997 апр. 77 (2): 275-88. [Медлайн].
Лю Дж. Дж., Ардольф Дж. К. Суматриптан-связанная ишемия брыжейки. Энн Интерн Мед. 2000, 4 апреля, 132 (7): 597. [Медлайн].
Абу-Дафф С., Абу-Дафф Н., Аль-Шахед М. Мезентериальный венозный тромбоз и факторы, связанные со смертностью: статистический анализ с пятилетним наблюдением. Дж Гастроинтест Сург . 2009 июл.13 (7): 1245-50. [Медлайн].
Endress C, Gray DG, Wollschlaeger G. Ишемия и перфорация кишечника после употребления кокаина. AJR Ам Дж. Рентгенол . 1992 июл.159 (1): 73-5. [Медлайн].
Sudhakar CB, Al-Hakeem M, MacArthur JD, Sumpio BE. Мезентериальная ишемия, вызванная злоупотреблением кокаином: сообщения о случаях заболевания и обзор литературы. Ам Дж Гастроэнтерол . 1997 июн.92 (6): 1053-4. [Медлайн].
Bech FR. Синдромы компрессии чревной артерии. Surg Clin North Am . 1997 апр. 77 (2): 409-24. [Медлайн].
Tseng YC, Tseng CK, Chou JW, Lai HC, Hsu CH, Cheng KS и др. Редкая причина ишемии брыжейки: синдром компрессии чревной оси. Медицинский работник . 2007. 46 (15): 1187-90. [Медлайн].
Санчес Л.Д., Трейси Дж. А., Беркофф Д., Педроса И. Ишемический колит у марафонцев: обзор случаев заболевания. J Emerg Med . 2006 Апрель 30 (3): 321-6. [Медлайн].
Agaoglu N, Türkyilmaz S, Ovali E, Uçar F, Agaoglu C. Распространенность протромботических нарушений у пациентов с острой ишемией брыжейки. Мир J Surg . 2005 29 сентября (9): 1135-8. [Медлайн].
Альви А.Р., Хан С., Ниази С.К., Гулам М., Биби С. Острый тромбоз брыжеечных вен: улучшение результатов с ранней диагностикой и своевременной антикоагулянтной терапией. Инт Дж Сург .2009 июн. 7 (3): 210-3. [Медлайн].
Джи М., Юн С.Н., Ли В., Чан С., Пак С.Х., Ким Д.Й. и др. Дефицит белка S с мутацией гена PROS1 у пациента с тромбозом мезентериальных вен после тотальной колэктомии. Свертывание крови Фибринолиз . 2011 22 октября (7): 619-21. [Медлайн].
Кумар С., Сарр М.Г., Камат П.С. Тромбоз брыжеечных вен. N Engl J Med . 2001 декабрь 6. 345 (23): 1683-8. [Медлайн].
Абду Р.А., Захур Б.Дж., Даллис Д.Дж.Тромбоз брыжеечных вен — 1911-1984 гг. Хирургия . 1987 апр. 101 (4): 383-8. [Медлайн].
Harward TR, Green D, Bergan JJ, Rizzo RJ, Yao JS. Тромбоз брыжеечных вен. J Vasc Surg . 1989 февраля, 9 (2): 328-33. [Медлайн].
Джеймс А.В., Рабл С., Вестфален А.С., Фогарти П.Ф., Посселт А.М., Кампос Г.М. Портомезентериальный венозный тромбоз после лапароскопической операции: систематический обзор литературы. Арка Сург .2009 июнь 144 (6): 520-6. [Медлайн].
Ван MQ, Lin HY, Guo LP, Liu FY, Duan F, Wang ZJ. Острый обширный тромбоз воротной и брыжеечной вен после спленэктомии: лечение интервенционным тромболизисом с трансъюгулярным доступом. Мир Дж. Гастроэнтерол . 2009, 28 июня, 15 (24): 3038-45. [Медлайн]. [Полный текст].
Стаму К.М., Тутузас К.Г., Кекис ПБ, Накос С., Гафу А., Манурас А. и др. Проспективное исследование частоты и факторов риска постспленэктомического тромбоза воротной, брыжеечной и селезеночной вен. Арка Сург . 2006 июль 141 (7): 663-9. [Медлайн].
Ван М.К., Лю Ф.Й., Дуань Ф., Ван З.Дж., Сонг П, Фан КС. Острый симптоматический тромбоз брыжеечных вен: лечение катетер-направленным тромболизисом трансъюгулярным внутрипеченочным путем. Визуализация брюшной полости . 2011 Август, 36 (4): 390-8. [Медлайн]. [Полный текст].
Swartz DE, Felix EL. Острый тромбоз брыжеечных вен после лапароскопического желудочного обходного анастомоза по Ру. ЖСЛС .2004 апр-июн. 8 (2): 165-9. [Медлайн]. [Полный текст].
Cappell MS. Кишечная (брыжеечная) васкулопатия. II. Ишемический колит и хроническая ишемия брыжейки. Гастроэнтерол Clin North Am . 1998 27 декабря (4): 827-60, vi. [Медлайн].
Ha C, Magowan S, Accortt NA, Chen J, Stone CD. Риск артериальных тромботических явлений при воспалительном заболевании кишечника. Ам Дж Гастроэнтерол . 2009 июнь 104 (6): 1445-51. [Медлайн].
Вокурка Дж., Олейник Дж., Едличка В., Веселы М, Черник Дж., Пасека Т.Острая брыжеечная ишемия. Гепатогастроэнтерология . 2008 июл-авг. 55 (85): 1349-52. [Медлайн].
Талларита Т., Одерич Г.С., Маседо Т.А., Гловицки П., Мисра С., Дункан А.А. и др. Повторные вмешательства при рестенозе стента у пациентов, пролеченных по поводу атеросклеротической болезни брыжеечной артерии. J Vasc Surg . 2011 ноябрь 54 (5): 1422-1429.e1. [Медлайн].
Cardin F, Fratta S, Perissinotto E, Casarrubea G, Inelmen EM, Terranova C и др.Клиническая корреляция заболеваний мезентериальных сосудов у пожилых пациентов. Старение Клин Экспресс Рес . 2012 июн.24 (3 доп.): 43-6. [Медлайн].
Di Fabio F, Obrand D, Satin R, Gordon PH. Внутрибрюшная венозная и артериальная тромбоэмболия при воспалительном заболевании кишечника. Диск прямой кишки . 2009 Февраль 52 (2): 336-42. [Медлайн].
Cardin F, Fratta S, Perissinotto E, Casarrubea G, Inelmen EM, Terranova C. Клиническая корреляция заболеваний мезентериальных сосудов у пожилых пациентов. Старение Клин Экспресс Рес . 2012 июн.24 (3 доп.): 43-6. [Медлайн].
Хуанг Х.Х., Чанг Ю.С., Йен Д.Х., Као В.Ф., Чен Дж.Д., Ван Л.М. и др. Клинические факторы и исходы у пациентов с острой ишемией брыжейки в отделении неотложной помощи. Дж. Чин Мед Ассо . 2005 июл.68 (7): 299-306. [Медлайн].
Safioleas MC, Moulakakis KG, Papavassiliou VG, Kontzoglou K, Kostakis A. Острая брыжеечная ишемия, смертельное заболевание с разрушительным исходом. Vasa . 2006 май. 35 (2): 106-11. [Медлайн].
Шутс И.Г., Коффеман Г.И., Легемат Д.А., Леви М., Ван Гулик TM. Систематический обзор выживаемости после острой брыжеечной ишемии в зависимости от этиологии заболевания. руб. J Surg . 2004, январь, 91 (1): 17–27. [Медлайн].
Boley SJ, Sprayregen S, Veith FJ, Siegelman SS. Агрессивный рентгенологический и хирургический подход к острой ишемии брыжейки. Сург Анну . 1973 г.5: 355-78. [Медлайн].
Klempnauer J, Grothues F, Bektas H, Pichlmayr R. Отдаленные результаты после операции по поводу острой ишемии брыжейки. Хирургия . 1997 г., 121 (3): 239-43. [Медлайн].
Boley SJ, Sprayregan S, Siegelman SS, Veith FJ. Первые результаты агрессивного рентгенологического и хирургического подхода к острой ишемии брыжейки. Хирургия . 1977 декабрь 82 (6): 848-55. [Медлайн].
Nonthasoot B, Tullavardhana T, Sirichindakul B, Suphapol J, Nivatvongs S.Острая брыжеечная ишемия: все еще высокий уровень смертности в эпоху круглосуточной доступности ангиографии. J Med Assoc Thai . 2005 сентябрь 88 Приложение 4: S46-50. [Медлайн].
Мюррей М.Дж., Гонзе М.Д., Новак Л.Р., Кобб С.Ф. Уровень D (-) — лактата в сыворотке как средство диагностики острой ишемии кишечника. Am J Surg . 1994 июн. 167 (6): 575-8. [Медлайн].
Lange H, Jäckel R. Полезность концентрации лактата в плазме при диагностике острых заболеваний брюшной полости. евро J Surg . 1994 июн-июл. 160 (6-7): 381-4. [Медлайн].
Lange H, Toivola A. [Предупреждающие сигналы при острых абдоминальных расстройствах. Лактат — лучший маркер ишемии брыжейки]. Lakartidningen . 1997 14 мая. 94 (20): 1893-6. [Медлайн].
Курт Ю., Акин М.Л., Демирбас С., Улуутку А.Х., Гульдерен М., Авсар К. и др. D-димер в ранней диагностике острой ишемии брыжейки вторичной артериальной окклюзии у крыс. Eur Surg Res .2005 июль-авг. 37 (4): 216-9. [Медлайн].
Acosta S, Nilsson TK, Bjorck M. Предварительное исследование D-димера как возможного маркера острой ишемии кишечника. руб. J Surg . 2001 Март 88 (3): 385-8. [Медлайн].
Altinyollar H, Boyabatli M, Berberoglu U. D-димер как маркер для ранней диагностики острой ишемии брыжейки. Тромб Рес . 2006. 117 (4): 463-7. [Медлайн].
Acosta S, Nilsson TK, Björck M.Исследование D-димера у пациентов с подозрением на острую тромбоэмболическую окклюзию верхней брыжеечной артерии. руб. J Surg . 2004 августа 91 (8): 991-4. [Медлайн].
Кларк Р.А., Галлант TE. Острая брыжеечная ишемия: ангиографический спектр. AJR Ам Дж. Рентгенол . 1984 Март 142 (3): 555-62. [Медлайн].
NAITOVE A, WEISMANN RE. ПЕРВИЧНЫЙ МЕЗЕНТЕРИЧЕСКИЙ ВЕНОЗНЫЙ ТРОМБОЗ. Энн Сург . 1965 Apr, 161: 516-23. [Медлайн].[Полный текст].
Кауфман С.Л., Харрингтон Д.П., Сигельман СС. Эмболизация верхней брыжеечной артерии: неотложная ангиография. Радиология . 1977 Сентябрь 124 (3): 625-30. [Медлайн].
Бёттгер Т., Шефер В., Вебер В., Юнгингер Т. [Значение предоперационной диагностики при окклюзии мезентериальных сосудов. Перспективное исследование. Langenbecks Arch Chir . 1990. 375 (5): 278-82. [Медлайн].
Боос С. [Ангиография брыжеечной артерии с 1976 по 1991 год.Изменение показаний при нарушении брыжеечного кровообращения?]. Радиолог . 1992 апр. 32 (4): 154-7. [Медлайн].
Черни М., Трубель В., Клэйс Л., Шеуба С., Хук И., Прагер М. и др. [Острая ишемия брыжейки]. Zentralbl Chir . 1997. 122 (7): 538-44. [Медлайн].
Brandt LJ, Boley SJ. Технический обзор AGA по кишечной ишемии. Американская желудочно-кишечная ассоциация. Гастроэнтерология . 2000 Май.118 (5): 954-68. [Медлайн].
Savassi-Rocha PR, Veloso LF. Лечение эмболии верхней брыжеечной артерии фибринолитическим агентом: клинический случай и обзор литературы. Гепатогастроэнтерология . 2002 сентябрь-октябрь. 49 (47): 1307-10. [Медлайн].
Заявление о медицинской позиции Американской гастроэнтерологической ассоциации: рекомендации по ишемии кишечника. Гастроэнтерология . 2000 Май. 118 (5): 951-3. [Медлайн].
Хортон К.М., Фишман Е.К.Многодетекторная рядная КТ мезентериальной ишемии: можно ли ?. Радиография . 2001 ноябрь-декабрь. 21 (6): 1463-73. [Медлайн].
Cikrit DF, Harris VJ, Hemmer CG, Kopecky KK, Dalsing MC, Hyre CE и др. Сравнение спиральной компьютерной томографии и артериографии для оценки почечных и висцеральных артерий. Анн Васк Сург . 1996 10 марта (2): 109-16. [Медлайн].
Zeman RK, Silverman PM, Vieco PT, Costello P. КТ-ангиография. AJR Ам Дж. Рентгенол .1995 ноябрь 165 (5): 1079-88. [Медлайн].
Aschoff AJ, Stuber G, Becker BW, Hoffmann MH, Schmitz BL, Schelzig H, et al. Оценка острой ишемии брыжейки: точность двухфазной мультидетекторной КТ-ангиографии. Визуализация брюшной полости . 2009 май-июнь. 34 (3): 345-57. [Медлайн].
Kirkpatrick ID, Kroeker MA, Greenberg HM. Двухфазная КТ с КТ-ангиографией брыжейки в оценке острой ишемии брыжейки: начальный опыт. Радиология . 2003 Октябрь 229 (1): 91-8. [Медлайн].
Wiesner W. [Является ли мультидетекторная компьютерная томография в настоящее время основным методом диагностики при диагностической визуализации острой кишечной ишемии?]. Праксис (Берн 1994) . 30 июля 2003 г. 92 (31-32): 1315-7. [Медлайн].
Vogelzang RL, Gore RM, Anschuetz SL, Blei AT. Тромбоз внутренних вен: КТ-диагностика. AJR Ам Дж. Рентгенол . 1988 Янв.150 (1): 93-6. [Медлайн].
Barmase M, Kang M, Wig J, Kochhar R, Gupta R, Khandelwal N. Роль мультидетекторной компьютерной ангиографии в оценке подозреваемой ишемии брыжейки. евро J Радиол . 2011 декабрь 80 (3): e582-7. [Медлайн].
Тамбурая АЛ. Ведение острой мезентериальной ишемии: рекомендуемая стратегия вводит в заблуждение. BMJ . 16 августа 2003 г. 327 (7411): 396; ответ автора 396. [Медлайн]. [Полный текст].
Уорд Д., Вернава А.М., Камински Д.Л., Уре Т., Петерсон Г., Гарвин П. и др.Улучшение результатов за счет выявления неокклюзионной ишемии брыжейки высокого риска, агрессивного повторного обследования и отсроченного анастомоза. Am J Surg . 1995 Dec. 170 (6): 577-80; обсуждение 580-1. [Медлайн].
Grieshop RJ, Dalsing MC, Cikrit DF, Lalka SG, Sawchuk AP. Острый тромбоз брыжеечных вен. Пересмотрено во времена диагностической ясности. Am Surg . 1991 сентябрь 57 (9): 573-7; Обсуждение 578. [Медлайн].
Йона Дж., Cummins GM Jr, руководитель HB, Govostis MC.Рецидивирующий первичный тромбоз брыжеечных вен. ЯМА . 4 марта 1974 г. 227 (9): 1033-5. [Медлайн].
Acosta S, Ogren M, Sternby NH, Bergqvist D, Björck M. Мезентериальный венозный тромбоз с трансмуральным инфарктом кишечника: популяционное исследование. J Vasc Surg . 2005, январь, 41 (1): 59-63. [Медлайн].
Герберт Г.С., Стил С.Р. Острая и хроническая ишемия брыжейки. Surg Clin North Am . 2007 Октябрь 87 (5): 1115-34, ix.[Медлайн].
Hansen KJ, Deitch JS. Трансаортальная брыжеечная эндартерэктомия. Surg Clin North Am . 1997 апр. 77 (2): 397-407. [Медлайн].
Маруданаягам Р., Сайед С., Наср Х., Фокс А. Исход после реваскуляризации брыжеечной артерии при хронической ишемии брыжейки. Минерва Чир . 2011 Апрель 66 (2): 101-6. [Медлайн].
Gagnière J, Favrolt G, Alfidja A, Kastler A, Chabrot P, Cassagnes L, et al.Острая тромботическая ишемия брыжейки: первичное эндоваскулярное лечение у восьми пациентов. Кардиоваск Интервент Радиол . 2011 Октябрь 34 (5): 942-8. [Медлайн].
Харник И.Г., Брандт Л.Дж. Тромбоз брыжеечных вен. Васк Мед . 2010 октября, 15 (5): 407-18. [Медлайн].
Такахаши Н., Куроки К., Янага К. Чрескожная чреспеченочная механическая тромбэктомия при остром тромбозе брыжеечных вен. Дж. Эндоваск Тер .2005 12 августа (4): 508-11. [Медлайн].
Hladík P, Raupach J, Lojík M, Krajina A, Voboril Z, Jon B, et al. Лечение острого тромбоза / ишемии брыжейки транскатетерной тромбоаспирацией. Хирургия . 2005, январь, 137 (1): 122-3. [Медлайн].
Томас Р.М., Ахмад С.А. Ведение острого послеоперационного тромбоза воротной вены. Дж Гастроинтест Сург . 2010 марта, 14 (3): 570-7. [Медлайн].
Отчет о болезни и обзор литературы
Цель .Представить случай двусторонней болезни плечевой артерии с признаками феномена Рейно, которая успешно лечилась с помощью ангиопластики и стентирования, вместе с обзором соответствующей литературы. Корпус . 71-летняя женщина обратилась с жалобой на периодическую бледность обеих рук в течение одного года, вызванную воздействием холодных предметов. При осмотре двусторонние радиальные импульсы уменьшились. Предыдущие фотографии показали бледность дистальной части обеих ладоней. Ангиограмма показала стеноз правой плечевой артерии высокой степени и очаговую окклюзию с вероятным расслоением левой плечевой артерии.Ей сделали ангиопластику и стентирование обоих поражений. После пяти месяцев двойной антиагрегантной терапии у нее не было симптомов, без дальнейших эпизодов феномена Рейно. Стеноз сосудов верхних конечностей встречается редко. Структурные изменения стенки сосуда могут вызывать вазоспастические атаки — механизм, описанный во вторичном феномене Рейно. Мы предполагаем, что эти приступы могли быть спровоцированы двусторонней болезнью плечевой артерии. Более того, исчезновение симптомов после установки стента еще раз подтверждает нашу теорию. Заключение . Двусторонняя болезнь плечевой артерии встречается редко. Врачи должны учитывать это у пациентов с феноменом Рейно. Стеноз и окклюзия плечевой артерии — излечимое заболевание с хорошими симптоматическими исходами после ангиопластики и стентирования.
1. Введение
Заболевание плечевой артерии встречается редко [1]. Поскольку это случается редко, оптимальная стратегия лечения стеноза плечевой артерии остается неясной [1]. Эндоваскулярное лечение с ангиопластикой или стентированием было успешно выполнено при заболеваниях подключичной области и ниже локтя; однако данные о лечении болезни плечевой артерии отсутствуют [2].Здесь мы описываем случай двусторонней болезни плечевой артерии с признаками феномена Рейно, который успешно лечился с помощью ангиопластики и стентирования. Мы дополнительно рассматриваем и обсуждаем соответствующую литературу.
2. Случай
71-летняя женщина с историей периферической невропатии неизвестной этиологии обратилась с жалобой на периодическую бледность обеих рук в течение одного года, вызванную воздействием холодных предметов. Годом ранее она упала со стула на локти и руки, но переломов или вывихов не было.В анамнезе не было боли в состоянии покоя или хромоты, а также предшествующего инструментария сосудов. В семейном анамнезе не было аутоиммунных заболеваний или состояний гиперкоагуляции, а также в анамнезе не было курения, алкоголя или употребления запрещенных наркотиков.
При осмотре ее кровяное давление было 120/60 мм рт. Ст. На правой руке и 100/50 мм рт. Ст. На левой, пульс 86 ударов в минуту, частота дыхания 18 вдохов в минуту. Ее радиальный пульс был уменьшен с двух сторон. Не было сенсорного дефицита в ее двусторонних верхних конечностях и атрофии ладоней.Остальные аспекты ее клинического обследования ничем не примечательны. При встрече не было ни бледности, ни цианоза ладоней. Однако сделанные ранее фотографии показали заметную бледность дистальных отделов пальцев ладоней обеих рук (Рисунки 1 и 2). Лабораторные исследования, включая аутоиммунный скрининг, определение СОЭ, СРБ и протромботических панелей, не показали примечательных результатов. Тест на ВИЧ был отрицательным. Эхокардиография была нормальной с фракцией выброса 65–70%. КТ-ангиография показала очаговый стеноз правой плечевой артерии и окклюзию короткого сегмента левой плечевой артерии 2 см с дистальным восстановлением мышечными коллатеральными ветвями.Далее она прошла обычную ангиографию, которая показала конический стеноз высокой степени проксимальной правой плечевой артерии (рис. 3) и короткую коническую окклюзию слева с вероятным расслоением левой плечевой артерии, восстановленным коллатеральными мышечными ветвями (рис. 4).
Лечение проводилось справа с помощью баллонной ангиопластики низкого давления через пораженный сегмент. После ангиопластики наблюдалось умеренное улучшение диаметра просвета без экстравазации контраста, и был вставлен стент, покрытый Viabahn размером 5 мм × 5 см, а затем был проведен дальнейшее расширение с помощью 4 мм баллона Mustang.Повторная ангиография показала отличное позиционирование стента и отсутствие остаточного стеноза. На ангиограмме стока были обнаружены широко открытые артерии стока (рис. 5). Стент был наложен на очаговую диссекцию слева, и 5-миллиметровый баллон для ангиопластики мустанга был продвинут через закрытый сегмент и использован для баллонной ангиопластики низкого давления. Окклюзированный сегмент стентировали двумя перекрывающимися стентами, 5 мм × 2,5 см стентами Viabahn. Постдилатацию стентов проводили с помощью баллона Mustang диаметром 5 мм. Постстентная ангиограмма показала хорошее позиционирование после стентирования, отсутствие остаточного стеноза и беспрепятственное поступление контраста в руку (рис. 6).Признаков эмболии не обнаружено. Постпроцедурных осложнений не было, начата двойная антитромбоцитарная терапия аспирином и клопидогрелом. Спустя пять месяцев у пациента не было симптомов заболевания, и в дальнейшем не наблюдалось побледнения рук.
3. Обсуждение
Хроническая ишемия верхних конечностей встречается редко и чаще всего является вторичной по отношению к стенозу подключичной артерии [1]. Из-за значительного коллатерального кровообращения потеря конечностей и хирургическое вмешательство нечасто, составляя 4% всех хирургических вмешательств на сосудах [2].Кроме того, стеноз плечевой артерии — редкое явление, часто связанное с атеросклеротическим заболеванием, гигантоклеточным артериитом, фиброзно-мышечной дисплазией, травмами и травмами, связанными с костылями [3, 4]. На стеноз плечевой артерии приходится примерно 12% симптоматической ишемии верхних конечностей [1]. Симптомы ишемии верхних конечностей встречаются редко и обычно возникают только во время упражнений на верхние конечности [5]; наш пациент, с другой стороны, испытывал симптомы при контакте с холодными предметами и не испытывал боли при упражнениях.Это могло быть связано с наличием коллатеральных сосудов для кровоснабжения ее верхних конечностей. Редкое проявление симптоматической ишемии дистального отдела верхних конечностей по сравнению с ишемией нижних конечностей может быть объяснено наличием богатых коллатеральных сетей и небольшой мышечной массы [6]. Тем не менее, когда окклюзионное заболевание и отсутствие коллатерального кровообращения достаточно серьезны, чтобы вызывать симптомы и признаки ишемии, степень функциональной потери и боли, испытываемой пациентом, может быть столь же разрушительной, как и в результате ишемии нижних конечностей [6, 7].Сообщения об этой популяции пациентов показывают, что симптоматическая ишемия развивалась со следующей скоростью: от 10% до 25% на брахиоцефальном и базиликатном уровнях; От 4% до 6% на уровне предплечья; и от 1% до 2% на радиоцефальном уровне предплечья [6]. В настоящее время нет рекомендаций по лечению ишемических событий в верхних конечностях, за исключением рекомендаций для конкретных случаев [6].
Лечение ишемии артерий нижних конечностей широко изучено [6]. Однако методу лечения ишемии верхних конечностей не уделялось столько внимания [6].Предполагаемая причина такого относительного недостатка литературы может заключаться в том, что ишемия верхних конечностей — редкое событие, независимо от этиологии [6].
Вмешательство обычно предназначено для лечения пациентов с симптомами [5]. До распространения эндоваскулярных методов лечения стеноза сосудов для лечения симптоматической ишемии верхних конечностей применялась хирургическая реваскуляризация [2]. Стеноз подключичной артерии обычно лечился с помощью подмышечно-челюстного обходного анастомоза, каротидно-подключичного обхода или транспозиции подключичной артерии с хорошими результатами [2].Хотя опубликованных исследований реваскуляризации верхних конечностей не так много, при заболеваниях плечевой артерии и предплечья также применялось хирургическое шунтирование [2]. Хирургическое иссечение аномальной правой плечевой артерии с реконструкцией и ангиопластикой было успешным у пациентов с заболеванием плечевой артерии, связанным с фиброзно-мышечной дисплазией [8, 9]. Родди и др. описали результаты 61 шунтирования у пациентов с атеросклеротическим заболеванием плечевой артерии [10]. Большинство пациентов были курящими женщинами и жаловались на боль в состоянии покоя, и только у 13% наблюдалась потеря тканей [10].Хорошие результаты наблюдались при годичной проходимости 90,5% и сохранении конечностей 100% [10]. Кроме того, эти открытые хирургические методы были изучены с сообщениями о проходимости в диапазоне от 48% до 100% при различных интервалах наблюдения [6].
Чрескожная ангиопластика (ЧТА) — еще один вариант лечения сосудистых заболеваний верхних конечностей [6]. После его появления в 1960-х годах произошли заметные улучшения и усовершенствование устройств, обычно используемых сегодня [6]. Это дает много преимуществ, которые включают меньшее время и могут быть выполнены с помощью умеренной седации и местной анестезии; он стоит существенно меньше и при необходимости может быть повторен с минимальными трудностями [6].Это также позволяет хирургам получить доступ к областям, которые невозможно должным образом исследовать с помощью открытых процедур [6]. В послеоперационном периоде пациенты часто испытывают меньшую боль по сравнению с открытой процедурой, а выздоровление также короче [6]. У пациентов с хроническим заболеванием почек со стенозом трансплантатов гемодиализного доступа в предплечье были сообщения об успешном восстановлении кровотока с помощью баллонной ангиопластики [6]. Кроме того, несколько случаев неатеросклеротического поражения сосудов плечевых артерий без атеросклероза были успешно вылечены баллонной ангиопластикой [6].
В настоящее время проводится стентирование подключичной кости при атеросклеротическом стенозе с хорошими результатами, с техническими успехами и показателями первичной проходимости 98,3% и 84% соответственно [2]. При стенозе подключичной артерии перед стентированием обычно требуется баллонная ангиопластика [5].
Окклюзии подключичной артерии представляют собой более сложную техническую подгруппу [5]. Эволюция техники от одной только ангиопластики к ангиопластике с временным стентированием и, наконец, к ангиопластике и стентированию во всех случаях отражает улучшение результатов, достигнутых при стентировании [5].Уровень технического успеха в современных сериях приближается к 100% [5]. Частота успеха при полной окклюзии остается значительно ниже, но за последнее десятилетие она значительно улучшилась и может приближаться к 90% для опытных операторов [5].
Оптимальная стратегия лечения стеноза плечевой артерии остается неопределенной. Отчет о лечении отсутствует [1]. Эффективность ангиопластики при окклюзионной болезни верхних конечностей изучалась в основном на безымянных, подключичных и подмышечных артериях [6].Хотя большинство авторов согласны с тем, что вероятность успеха во многом зависит от тяжести, патологии и локализации поражения, в целом ЧТА дает сопоставимые, если не лучшие, результаты по сравнению с традиционной открытой операцией [6].
Эндоваскулярное лечение с ангиопластикой или стентированием успешно выполнено при заболеваниях подключичной области и ниже локтя; однако [2] чрескожная транслюминальная ангиопластика и лечение сосудистыми стентами оказались успешными при стенозе аксиллобрахиальной артерии из-за травм, связанных с костылями, и у пациентов с окклюзией плечевой артерии [2, 4].Кроме того, внутриартериальная инфузия тромболитической и чрескожной транслюминальной баллонной ангиопластики оказалась успешной в лечении окклюзии со стенозом плечевой артерии, связанной с фибромускулярной дисплазией [11].
Наш случай был уникальным, так как было расслоение левой плечевой артерии, осложненное окклюзией и стенозом высокой степени на правой плечевой артерии. В нашем случае были применены как ангиопластика, так и стентирование с хорошими результатами через 5 месяцев.
Осложнения в месте доступа являются наиболее частыми зарегистрированными серьезными нежелательными явлениями (0–7%) и тесно связаны с использованием плечевой артерии для доступа [5].Осложнения включают образование гематом, тромбозов и псевдоаневризмы [5]. Миграция стента — реальное, но редкое осложнение [5]. Основным отдаленным риском вмешательства на подключичной артерии является рестеноз [5]. Через пять месяцев у нашего пациента не было этих осложнений. Стентирование, по-видимому, значительно снизило частоту рестеноза с ~ 15–20% при ангиопластике до 0–10% [5]. В нашем случае мы не обнаружили первопричины двусторонних патологий плеча; однако есть вероятность, что это могло быть вызвано ее падением в прошлом.Расслоение может произойти после минимальной травмы; однако это редкое заболевание, о котором сообщалось в случаях расслоения подключичной кости [12]. Несколько авторов сообщили, что переломы локтя связаны с повреждением плечевой артерии [13]. Кроме того, сообщалось о стенозе плечевой артерии с переломом локтя в анамнезе [13]. Наша пациентка упала на руки и локти; однако она не получила переломов от падения. Мы предполагаем, что это возможная причина двусторонней болезни плечевой артерии.
Структурные изменения стенки сосуда из-за организованного тромба или внесосудистого сжатия могут вызывать вазоспастические атаки, механизм, описанный во вторичном феномене Рейно [14]. Это спазм сосудов, который возникает, прежде всего, в результате чувствительности к холоду или эмоциональному стрессу [15]. Артерии верхней конечности более чувствительны к симпатическому тону, чем артерии нижней конечности [6]. Феномен Рейно связан с дистальными изменениями цвета пальцев, которые прогрессируют от белого к синему и к красному, что представляет собой начальную ишемию от спазма сосудов (белый цвет), последующее замедление кровообращения, ведущее к увеличению количества дезоксигенированной крови (синий цвет), и конечное состояние гиперемии после расширение сосудов (красный).Для диагностики феномена Рейно необязательно наличие всех трех стадий изменения цвета [16]. Наш пациент испытал это явление от воздействия холодных предметов. Мы предполагаем, что вазоспастические атаки могли быть спровоцированы двусторонней болезнью плечевой артерии. Более того, исчезновение симптомов после установки стента еще раз подтверждает нашу теорию. Сообщается, что артериальный тромбоз является осложнением расслоения [17]; мы подозреваем, что расслоение в этом случае могло быть основной причиной образования тромба.
4. Заключение
Двусторонняя болезнь плечевой артерии встречается редко и может возникнуть после минимальной травмы. Врачи должны учитывать это у пациентов с феноменом Рейно. Стеноз и окклюзия плечевой артерии — излечимое заболевание с хорошими симптоматическими исходами после ангиопластики и стентирования.
Согласие
Письменное информированное согласие было получено от пациента на публикацию этого описания случая и сопровождающих его изображений.
Раскрытие информации
Этот случай был представлен в виде резюме на Южном региональном собрании, Новый Орлеан, Луизиана, США, февраль 2017 года.
Конфликт интересов
У авторов нет потенциальных областей конфликта, которые можно было бы объявлять.
Вклад авторов
Идея сообщения об этом случае принадлежит Карану Сигобину. За дальнейшее интеллектуальное содержание и редактирование отвечали все авторы. Все авторы просмотрели, отредактировали и одобрили окончательное содержание. Каран Сигобин берет на себя ответственность за целостность содержания.
Парень с дистальным, нормальным и мезиальным профилем прикуса, векторные иллюстрации.Клипарты, векторы, и Набор Иллюстраций Без Оплаты Отчислений. Image 152383529.
Парень с профилем дистального, нормального и мезиального прикуса, векторные иллюстрации. Клипарты, векторы, и Набор Иллюстраций Без Оплаты Отчислений. Изображение 152383529.Парень с дистальным, нормальным и мезиальным профилем прикуса, векторная иллюстрация.Неприкус или недостаточный прикус до и после ортодонтического лечения. Человек с неправильным прикусом, коррекция прикуса брекетами concept
S M L XL EPSТаблица размеров
| Размер изображения | Идеально подходит для |
| S | Интернет и блоги, социальные сети и мобильные приложения. |
| M | Брошюры и каталоги, журналы и открытки. |
| л | Внутренние и наружные плакаты и печатные баннеры. |
| XL | Фоны, рекламные щиты и цифровые экраны. |
Используете это изображение на предмете перепродажи или шаблоне?
Распечатать Электронный Всесторонний
6250 x 4167 пикселей | 52.9 см x 35,3 см | 300 точек на дюйм | JPG
Масштабирование до любого размера • EPS
6250 x 4167 пикселей | 52,9 см x 35,3 см | 300 точек на дюйм | JPG
Скачать
Купить одно изображение
6 кредитов
Самая низкая цена
с планом подписки
- Попробуйте 1 месяц на 2209 pyб
- Загрузите 10 фотографий или векторов.
- Нет дневного лимита загрузок, неиспользованные загрузки переносятся на следующий месяц
221 ру
за изображение любой размер
Цена денег
Ключевые слова
Похожие векторы
Нужна помощь? Свяжитесь с вашим персональным менеджером по работе с клиентами
@ +7 499 938-68-54
Мы используем файлы cookie, чтобы вам было удобнее работать.Используя наш веб-сайт, вы соглашаетесь на использование файлов cookie, как описано в нашей Политике использования файлов cookie
. Приниматьзаблокированных фаллопиевых труб? Вот как мы можем помочь.
Что вы делаете, если вам поставили диагноз закупорки фаллопиевых труб?
Это нормально — беспокоиться, если вам поставили диагноз закупорки маточных труб. Фаллопиевы трубы — это место, где встречаются яйцеклетка и сперматозоид, и там также происходит акт оплодотворения. Это место, где происходит начальное развитие эмбриона, пока он не переместится в матку, прежде чем он имплантируется в эндометрий.Короче говоря, маточные трубы — это естественные инкубаторы и эскалаторы. Диагноз закупорки маточных труб ставится после одного из распространенных неинвазивных тестов на проходимость маточных труб, такого как гистеросальпингограмма (см. Рисунок 1) или соногистерограмма.
Рисунок 1: Гистеросальпингограмма — открытые маточные трубы.
Это не идеальные тесты, и очевидное засорение может быть нереальным, что требует дополнительных испытаний. Если одна трубка заблокирована, а другая открыта, обычно у женщин сохраняется нормальная или почти нормальная фертильность, поскольку открытая трубка с нормальным яичником все еще может нормально функционировать.После постановки диагноза двусторонней окклюзии маточных труб первостепенное значение имеет проведение дополнительных обследований в зависимости от обстоятельств с помощью процедуры рентгеноскопической канюляции маточных труб или лапароскопии. В некоторых случаях из истории болезни пациента ясно, что лечение ЭКО следует проводить, а не проводить дополнительное обследование или хирургическое лечение. Следует рассмотреть вопрос о немедленном назначении терапии ЭКО пациентам с диагнозом непроходимость маточных труб, если у них есть сопутствующий диагноз: тяжелый эндометриоз, тяжелая спаечная болезнь таза, тяжелый мужской фактор и / или снижение резерва яичников.
1. Процедура трубной канюляции под рентгеноскопическим контролем. (См. Рисунок 2)
Рисунок 2: Процедура канюляции канюли
Рисунок 3: Двусторонняя окклюзия проксимальных маточных труб
Эта процедура предназначена для пациентов, у которых была диагностирована окклюзия проксимальных маточных труб (см. Рис. 3) и проводится под рентгеноскопическим или рентгенологическим контролем. Проксимальную обструкцию можно преодолеть с помощью начального катетера HSG и анестезии или с помощью катетера в форме хоккейной клюшки, направленного к каждому трубному отверстию, которое следует за начальным катетером.Если закупорка все еще отмечается после использования катетера в форме хоккейной клюшки, то через трубные отверстия канюлируют проволочный проводник, чтобы открыть их и расширить их. После открытия трубок частота наступления беременности в течение следующего года составляет 45-50%, если все остальные оценки бесплодия у пары в порядке. Если в ходе процедуры не удается открыть ни одну из трубок, пациент обычно рассматривает лечение ЭКО в качестве следующего шага.
2. Лапароскопия (см. Рис. 4)
Рисунок 4: Лапароскопия
Лапароскопия рассматривается, если у пациента диагностирована дистальная окклюзия маточных труб
(см. Рисунок 5) .В зависимости от серьезности повреждения маточных труб или размера гидросальпинкса (трубки, заполненной жидкостью) трубка может быть открыта или удалена. Сильно поврежденные трубки имеют низкую вероятность функционирования даже после их открытия и уменьшают вероятность последующего успеха ЭКО, поэтому лучше всего удалить их до того, как пациент подумает о лечении ЭКО. Трубки, которые сохраняют свои складки и фимбрии или слегка повреждены, могут быть открыты, и пациенты могут попытаться забеременеть с умеренным успехом.У пациентки, перенесшей операцию по восстановлению маточных труб, существует риск внематочной трубной беременности.
