Эритроплакия полости рта — причины, симптомы, диагностика и лечение

Эритроплакия полости рта – это предраковое заболевание, обладающее высокой потенцией к озлокачествлению. Пациенты жалуются на жжение слизистой в участке поражения. Клинически эритроплакия полости рта представляет собой пятно насыщенного красного цвета диаметром до 2 см, четко отграниченное от здоровых тканей. Диагностика патологии основывается на анализе жалоб, данных анамнеза, результатов физикального осмотра и цитологического исследования. Лечение эритроплакии полости рта хирургическое. Для предотвращения рецидивов показано устранение местных травмирующих факторов.
Общие сведения
Эритроплакия полости рта (болезнь Кейра, бархатная эпителиома) – облигатный предрак слизистой оболочки. Заболевание описал в 1911 году французский дерматолог Кейра. Считают, что эритроплакия полости рта является одной из форм болезни Боуэна. Очаги поражения образуются не только на слизистой, но и на красной кайме губ. Патологию чаще выявляют у мужчин после 60 лет. Сезонности при диагностировании заболевания не отмечается.
В прогностическом отношении эритроплакия представляет собой пограничное состояние с высокой вероятностью малигнизации. При длительном существовании поражения признаки озлокачествления выявляют в 80-100% случаев. Основной метод лечения эритроплакии хирургический. Прогноз зависит от своевременности выявления патологии, рациональности проводимой терапии.
Эритроплакия полости рта
Причины
Основными причинами эритроплакии полости рта являются местные травматические факторы. Повреждение слизистой острыми краями разрушенных зубов, некачественно смоделированными кламмерами, неотполированным базисом протеза, ребристыми элементами ортопедических или ортодонтических конструкций – все это может вызвать необратимую трансформацию клеток эпителия.
Высокий процент эритроплакии полости рта наблюдается у жителей Средней Азии, что обусловлено жеванием наса – смеси, состоящей из табака, извести, золы. Очаговое изменение структуры слизистой возможно у пациентов, перенесших курс лучевой терапии при лечении опухолей челюстно-лицевой области. При несоблюдении правил гигиены, наличии множественных кариозных дефектов вероятность развития эритроплакии полости рта существенно возрастает.
Симптомы
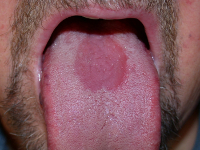
При эритроплакии полости рта пациенты жалуются на жжение, сухость слизистой в участке поражения. Во время осмотра выявляют пятно диаметром до 2 см ярко-красного или насыщенного вишневого цвета. Патологически измененные ткани четко отделены от здоровых. Основными морфологическими элементами поражения при эритроплакии полости рта являются бляшки мягкой консистенции, имеющие бархатистый оттенок. На их поверхности может образовываться серозный выпот. Нередко в ходе обследования в проекции пораженных тканей обнаруживают причинный фактор – разрушенные зубы, выступающие элементы ортопедических конструкций.
Дополнительное травмирование слизистой приводит к появлению эрозивных участков. Снижение местного иммунитета способствует активизации бактериальной микрофлоры, вследствие чего происходит инфицирование изъязвлений. О присоединении вторичной инфекции при эритроплакии свидетельствуют гнойные пленки, белесоватые наслоения. Признаками малигнизации эритроплакии полости рта являются глубокие язвенные поражения, пальпируемые инфильтраты у основания изъязвлений, увеличенные безболезненные уплотненные регионарные лимфоузлы.
Диагностика
Диагностика эритроплакии полости рта сводится к сбору жалоб, составлению анамнеза заболевания, проведению клинического осмотра и цитологического исследования. В ходе физикального обследования врач-стоматолог выявляет участок поражения красного цвета. При пальпации бляшки мягкоэластической консистенции. Реже на поверхности измененной слизистой определяют эрозивные участки, гнойные пленки. Инфильтрат у основания пораженных тканей отсутствует. Регионарные лимфоузлы не пальпируются. Общее состояние у пациентов с эритроплакией полости рта не нарушено.
С помощью цитологического исследования мазка, взятого с поверхности предракового новообразования, выявляют истончение поверхностных слоев многослойного плоского эпителия с проникновением в подлежащие ткани акантотических тяжей. Присутствует клеточный полиморфизм. Признаков очагового дискератоза не обнаруживают. Дифференцируют эритроплакию полости рта с лейкоплакией, красным плоским лишаем, сифилисом, злокачественными новообразованиями.
Лечение эритроплакии полости рта
Основной метод лечения эритроплакии полости рта в стоматологии – хирургический. Патологически измененные ткани подлежат удалению. Консервативная терапия при эритроплакии полости рта не приносит должных результатов. Чтобы предотвратить вероятность рецидива, показано устранение местных травмирующих факторов. Санация ротовой полости включает профессиональную гигиену, лечение кариеса и его осложнений, рациональное протезирование. Пациентам рекомендуют отказаться от курения. Также необходимо полностью исключить или минимизировать употребление острой, горячей пищи.
Прогноз
Прогноз при эритроплакии полости рта определяется своевременностью выявления заболевания, выбором метода лечения. При длительно существующем очаге поражения риск малигнизации достигает 80-100%.
Эритроплакия полости рта : причины, симптомы, диагностика, лечение
Симптомы эритроплакии полости рта
Вся опасность заключается в том, что человек не жалуется на какой-либо дискомфорт. Обычно, эритроплакаия никак себя не проявляет, до тех пор, пока не станет злокачественной опухолью. Заметить изменения можно исключительно визуально. Так, на слизистой оболочке полости рта могут появиться ярко-красные пятна. Многие люди на это не обращают внимания, и очень зря. Те же, кого данный «симптом» пугает, обращаются в больницу. Врач собирает анамнез у больного касательно его образа жизни и наличия у него вредных привычек.
Данная патология характеризуется наличием ограниченных ярко-красных пятен. Кроме них могут быть небольшие мягкие узелки, при пальпации которых возникают болевые ощущения. При тщательном осмотре полости рта, можно разглядеть несколько красных пятен в различных областях. Это должно насторожить человека. Такой окрас спровоцирован атрофией слизистой оболочки, в результате чего становятся видны сосуды, находящиеся в подслизистой основе.
Заметить пятна можно в области моляров и на слизистой оболочки. Обычно они располагаются на переходной складке нижней челюсти, языка и дна. Иногда пациентов донимает симптоматика как эритроплакии, так и лейкоплакии. Такое состояние в несколько раз увеличивает риск развития рака.
Первые признаки
Первым делом появляется припухлость и утолщение места поражения на слизистой оболочке ротовой полости. Могут прощупываться уплотнения, а также шишки. Некоторые участки становятся шероховатыми, покрываются корочками и внешне напоминают мелкие эрозии. Появляются бархатисто-белые или красные пятна. В основном они появляются на внутренней стороне ротовой полости.
Болезненности и другого дискомфорта не наблюдается. Может начаться беспричинное кровотечение в полости рта. Онемение, потеря чувствительности отдельного участка, болезненность – появляются на более поздних стадиях. Точнее только лишь при злокачественном течении.
Свидетельствовать о проблеме могут хронические язвы, находящиеся на лице, шее и в ротовой полости. Они способны незначительно кровоточить и не заживать в течение 2-х недель и более. В области глотки способны появляться ощущения наличия инородного тела. При жевании появляется дискомфорт, боль и изменение привкуса. Все это характерно для более поздних стадий.
 [6], [7], [8], [9], [10], [11]
[6], [7], [8], [9], [10], [11]
Последствия
Не обращать внимания на проблему нельзя. Ведь эритроплакия это предраковое состояние. Если вовремя не начать лечение, то опухоль способна стать злокачественной. Как следствие из этого – летальный исход. Лечение должно быть правильным и включать в себя несколько методик. Обычно патология устраняется с помощью лучевой и химиотерапии. Устраняется все хирургическим путем.
На последствия влияет не только оказанное лечение, но и период восстановления. Важно правильно диагностировать патологию, определить размеры опухоли, ее локализацию и повреждения прилегающих тканей.
После проведения хирургического вмешательства, многие пациенты испытывают слабость и общее недомогания. Это является вполне нормальным явлением. Проходит все самостоятельно примерно через несколько недель. Своевременное лечение гарантирует успех. Если же не обращать внимания на эритроплакию, то она становится злокачественной и единственным последствием может стать летальный исход.
 [12], [13], [14]
[12], [13], [14]
Осложнения
Без должного лечения осложнения могут быть непоправимыми. Стоит отметить, что проблема устраняется по средствам химиотерапии, лучевой терапии и хирургического вмешательства. Устранить патологию лекарствам нельзя. Более того, без качественного лечения эритроплакаяи ротовой полости примет злокачественную форму.
Правильное устранение заключается в постановке диагноза. Так, важно определить не только место локализации пятнышка, но и его размер, а также факторы, приведшие к такому событию. Затем назначается лечение. Обычно оно комплексное и начинается удаления того самого образования. Оставить его или устранить медикаментами пятнышко не удастся.
Если человек вовремя начнет лечение, никаких осложнений не будет. Быть их может всего лишь два. Первый вариант – переход в злокачественную форму, второй вариант – летальный исход. Важность и оперативность действий помогут человеку избежать как выраженной симптоматики, так и серьезных последствий.
 [15], [16], [17], [18], [19], [20], [21]
[15], [16], [17], [18], [19], [20], [21]
Эритроплакия полости рта — причины, симптомы, диагностика
 Эритроплакия полости рта – это одно из предраковых заболеваний с высоким потенциалом перерождения в злокачественную опухоль. Пациенты с этим диагнозом отмечают у себя сильное жжение слизистой оболочки рта в пораженной области. Внешний вид эритроплакии – это ярко-алое пятно с четкими контурами, расположенное на языке, чаще всего – ближе к его корню. Диаметр пятна – до двух сантиметров.
Эритроплакия полости рта – это одно из предраковых заболеваний с высоким потенциалом перерождения в злокачественную опухоль. Пациенты с этим диагнозом отмечают у себя сильное жжение слизистой оболочки рта в пораженной области. Внешний вид эритроплакии – это ярко-алое пятно с четкими контурами, расположенное на языке, чаще всего – ближе к его корню. Диаметр пятна – до двух сантиметров.
Считается, что эритроплакия ротовой полости – это одна из разновидностей заболевания Боуэна. Большинство пациентов с этим диагнозом – мужчины старше шестидесяти лет. Не выявлено никакой сезонной закономерности в возникновении этого заболевания.
В случае, когда своевременное лечение отсутствует или оказывается неэффективным, вероятность перерождения новообразования в злокачественное является практически стопроцентным. Единственным эффективным методом лечения считается хирургическое вмешательство.
Причины возникновения заболевания и его симптомы
Основная причина появления эритроплакий – мелкие травмы слизистой оболочки языка. Острые края разрушенных зубов многократно задевают язык, нанося микроповреждения и создавая благотворную почву для развития инфекции.
Травмы также наносят некачественные кламмеры, неотполированные базисы протезов или ребристый элемент ортопедической конструкции. Высок риск возникновения и развития эритроплакий у пациентов, перенесших лучевую терапию. Увеличивает вероятность появления патологии несоблюдение гигиены ротовой полости и наличие кариеса.
Пациенты, страдающие эритроплакией ротовой полости, жалуются на ощущение жжения и зуда на слизистой оболочке языка. Слизистая оболочка пересыхает. Пораженная зона представляет собой ярко-красное пятно с четкими краями диаметром до двух сантиметров. Бляшки на языке обладают мягкой консистенцией и имеют слегка бархатистую структуру.
Если участки слизистой оболочки продолжают травмироваться, на поверхности языка появляются многочисленные болезненные эрозии.
Если пациент обладает сниженным иммунитетом, в месте поражения быстро начинает развиваться бактериальная инфекция. Это способствует разрастанию изъязвлений. В таком случае на эритроплакии образуется гнойная плёнка и белёсое наслоение. Увеличиваются, хотя остаются безболезненными, лимфатические узлы. У основания изъязвлений пальпируются инфильтраты.
Диагностика заболевания
Процесс постановки диагноза состоит в сборе жалоб и анамнеза пациента. Кроме того, врачом-стоматологом проводится внешний осмотр, а также цитологическое исследование пораженной области.
Физикальное обследование выявляет на поверхности языка ярко-красный пораженный участок. Пальпация обнаруживает эластичность бляшек. Значительно реже на бляшках можно заметить следы эрозии и гнойную белесую плёнку. Общее самочувствие пациента остается стабильным.
Цитологическое исследование заключается во взятии мазка с поверхности пораженного участка. Данная процедура помогает выявить степень истончения тканей плоского эпителия, а также выявить наличие клеточного полиморфизма. Важным этапом диагностики является дифференциация эритроплакии от лейкоплакии, красного плоского лишая, сифилиса. Данное исследование проводится врачом-хирургом.
Лечение эритроплакии
Лечение эритроплакии ротовой полости проводится хирургическим путём. Пораженные патологией ткани необходимо удалить.
Процедура также включает в себя обязательную санацию ротовой полости, включающую лечение кариеса и кариозных изменений в ротовой полости. Консервативное лечение может на время улучшить самочувствие, но является совершенно неэффективным.
Пациентам необходимо отказаться от употребления горячей, острой или слишком солёной пищи, избегать курения. Предотвратить рецидив может соблюдение гигиены и устранение источника травмирования слизистой оболочки.
симптомы с фото, лечение, прогноз
Эритроплакией ротовой полости называют предраковое заболевание, при котором на слизистой оболочке появляются красные пятна, не вызывающие при этом никакого дискомфорта и не характеризующиеся какими-либо болями.
При эритроплакии эпителий становится тоньше, из-за чего через оболочку просвечивается сосудистая сетка – этим и продиктован цвет пятен. Помимо полости рта болезнь может протекать также в шейке матки.
Провоцирующие факторы
Выделяют следующие причины возникновения заболевания:
- длительный алкоголизм;
- злоупотребление сигаретами, а также жевательным табаком;
- перенесенные инфекции;
- облучение или интоксикация;
- частое нахождение под прямыми солнечными лучами;
- ношение протезов;
- сломанные или пораженные кариесом зубы;
- плохой уход за ротовой полостью.
Эритроплакия чаще всего диагностируется у мужчин и женщин старше 50 лет, локализуется болезнь в полости рта — на языке, небе и в ротоглотке, а также в шейке матки у женщин.
Иногда пятна кровоточат или превращается в небольшие бляшки, однако дискомфорта не вызывают, а потому зачастую течение болезни запускается, и из доброкачественных пятна становятся злокачественными. В этом главная опасность заболевания — очень важно его вовремя диагностировать и начать своевременное лечение.
Особенности клинической картины
Несмотря на то, что никаких болезненных ощущений пациент не испытывает, эритроплакия может быть обнаружена при осмотре слизистой ротовой полости. Проявления у нее, помимо красных областей, следующие:
- шероховатость на пораженных областях;
- дискомфорт в ротовой полости и при глотании;
- небольшие узелки, при надавливании на которые могут возникнуть неприятные болезненные ощущения;
- кровоточащие и трудно заживающие язвы на шее и лице.
При наличии только красных пятен речь идет о гомогенной форме заболевания. Иногда же встречаются случаи, когда у пациента наряду с эритроплакией выявляют и лейкоплакию. Тогда говорится уже об эритролейкоплакии, характеризующейся не только красными, но и белыми очагами.
Наконец, третья разновидность – пятнистая форма, при которой отмечаются хаотично расположенные белые очаги на красной поверхности слизистых оболочек.
Вторая и третья формы – предраковые состояния, а потому необходима диагностика пораженной области на наличие злокачественных клеток.
Диагностические методы
Одним из первых исследований является биопсия – метод, выявляющий онкологию. Также при диагностике заболевания проводится следующий ряд исследований и анализов:
- клинический и биохимический анализы крови;
- томографическое исследование полости рта;
- МРТ (магнитно-резонансная томография) органов и тканей;
- детальное исследование слизистых гортани и трахеи;
- рентген грудной клетки;
- исследование костной ткани на наличие метастазов.
В зависимости от полученных результатов зависит характер лечения.
Возможности медицины и прогноз
На фото типичная картина при эритроплакии — пятна на языке и щеках
Как правило применяется комплексное лечение эритроплакии, однако основной метод – хирургический. Именно с помощью хирургического вмешательства удаляется пораженная область – часть рта, ротоглотки или пораженной челюсти. Это первый и самый важный этап лечения.
Помимо оперативного вмешательства выделяют следующие два метода, применяемые в зависимости от состояния пациента и характера пораженной болезнью зоны: лучевое облучение и химиотерапию.
Наружное лучевое облучение чаще всего совмещается с хирургическим методом, а также с введением радиоактивного материала в пораженные области (внутренним облучением).
Химиотерапия же, а именно медикаменты, ликвидирующие последствия заболевания, используется как дополнение к лечению, но ни в коем случае не самостоятельно. Метод довольно неоднозначный ввиду негативного влияния на человеческий организм – химиотерапия вызывает тошноту, сильную слабость и усталость.
Как и в случае со многими иными болезнями, своевременное выявление эритроплакии – первый шаг к выздоровлению. Если диагностировать и начать лечение болезни на ранней стадии, то шансы на благоприятный прогноз достаточно большие.
Огромное значение имеет схема лечения, составленная квалифицированным специалистом. К сожалению, при запущенной болезни высока вероятность того, что пятна станут злокачественными, и в этом случае бороться с недугом будет сложнее.
Для предотвращения развития раковых образований в полости рта необходимо отказаться от алкоголя, курения, полноценно питаться и регулярно проходить полное медицинское обследование.
виды, причины, признаки, симптомы и лечение
Эритроплакия — предраковое состояние, при котором происходит атрофия слизистой оболочки. Эта патология может поразить ротовую полость и шейку матки, поэтому рассмотрим заболевание в двух его проявлениях. При патологии полости рта поражение охватывает не только слизистую рта, пищевода, но и кайму губ. Чаще встречается у мужчин, которым за шестьдесят лет. Если вовремя не начать лечение, в ста процентах случаев диагностируется онкология.
Онлайн консультация по заболеванию «Эритроплакия».
Задайте бесплатно вопрос специалистам: Стоматолог.Симптомы патологии заключаются в ощущении жжения в области поражения слизистой. Основной симптом — красное большое пятно, которое четко ограничено здоровой тканью. Диагностируют патологию на основании жалоб больного, сбора анамнеза, визуального осмотра и результатов проведенной цитологии. Лечение заболевания только хирургическое. В качестве профилактики нужно устранить факторы, травмирующие слизистую рта.
Эритроплакия шейки матки характеризуется отмиранием внешней части шейки матки, которая соприкасается с влагалищем. В этом случае симптомов нет, иногда только могут проявиться слизистые или кровяные выделения. Постановка диагноза основана на данных вагинального осмотра, расширенной кольпоскопии, онкоцитологического анализа и гистологического анализа (если необходим). Лечат патологию хирургическим путем, удаляя измененную ткань. Если поражение охватило и цервикальный канал, тогда проводится специальная процедура — конизация. Это операция, во время которой конусообразно иссекают пораженную ткань цервикального канала.
На сегодняшний день патология изучена не в полном объеме. Диагностируют у женщин детородного возраста, в период постменопаузы. До начала первой менструации заболевание пока не диагностировалось.
Главные факторы, влияющие на то, что появляется эритроплакия полости рта, — различные травматические факторы местного значения. Слизистая оболочка ротовой полости может повредиться:
- острыми краями сломанных зубов;
- неправильно смоделированными механическими приспособлениями, предназначенными для крепления съемных протезов;
- вследствие плохо отполированных протезов.
Все это сильно травмирует клетки слизистой оболочки, которые потом не восстанавливаются.
Причиной может стать:
- лучевая терапия;
- опухоль в области челюсти;
- отсутствие гигиены полости рта.
Дополнительные травмы слизистой приводят к тому, что появляются эрозии. Из-за сниженного иммунитета туда проникает инфекция. Если это происходит, образуются гнойные, белесоватые пленки. Первыми признаками появления онкологии называют глубокие язвы, увеличенные близлежащие лимфатические узлы.
Эритроплакия шейки матки возникает по неустановленным пока причинам. Есть предположение, что на это влияют такие факторы:
- Хронический кольпит или цервицит. Из-за воспалений во внешней части шейки матки происходит некробиоз.
- Генетическая предрасположенность. Учеными пока клинически не доказано, что это заболевание возникает из-за плохой наследственности. Несмотря на это, специалисты-гинекологи наблюдали такую закономерность. Если у близких родственниц это заболевание было диагностировано, вероятность появления патологии увеличивается.
- Травмы. Нарушение эпителия происходит во время родов, абортов, выскабливаний в диагностических целях и многих других инвазивных процедур.
- Действие химических средств. Предраковое состояние шейки матки может быть спровоцировано агрессивной химией. Например, некачественный латекс в изготовлении презервативов или жидкость для спринцевания.
- Нарушение эндокринной или иммунной системы. Эритроплакия встречается у женщин с нарушенным гормональным фоном.
Один из провоцирующих факторов — слишком раннее начало половой жизни и частая смена партнеров по сексу.
Никотиновую зависимость тоже относят к причинам появления патологии. В этом случае есть прямая связь с количеством выкуренных сигарет и продолжительностью курения.
Рассматривают следующие формы заболевания:
- эритроплакия полости рта по международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10), имеет свой код К 13.2.
- эритроплакия шейки матки находится под кодом № 87.
В зависимости от формы и будет протекать клиническая картина.

Эритроплакия полости рта
Симптомы при заболевании шейки матки отсутствуют, поэтому выявить патологию можно случайно, во время проведения гинекологического осмотра. Выраженная симптоматика в виде кровотечений или выделения слизи начинается, когда область поражения слишком велика.
Выделения могут начаться после спринцевания или полового контакта. В редких случаях кровотечения достаточно серьезные. Если параллельно есть и другие заболевания, будут преобладать их симптомы. Женщина страдает от таких признаков:
- слизистые выделения;
- появление гноя;
- болевые ощущения внизу живота;
- зуд в области вульвы;
- жжение.
К основным симптомам при поражении ротовой полости можно отнести:
- покраснение в виде пятна с четкими краями здоровой ткани;
- ощущение жжения.
Точно установить диагноз можно только диагностически.
Эритроплакия ротовой полости диагностируется на основании:
- жалоб больного;
- анамнеза заболевания;
- клинического осмотра;
- результатов цитологии;
В процессе визуального осмотра стоматолог обнаруживает красноватые поражения, которые при пальпации мягкие и эластичные. В редких случаях определяют эрозии и гной. Лимфатические узлы не увеличены, состояние пищевода и общее состояние пациента не нарушено.
Эритроплакия матки выявляется при плановом гинекологическом осмотре. Характерные внешние признаки помогают диагностировать заболевание. Чтобы подтвердить или опровергнуть наличие заболевания, врач проводит следующие действия:
- визуальный осмотр влагалища на кресле — на поверхности слизистой оболочки шейки матки наблюдаются пятна, окрашенные в красный или бордовый цвет, неправильной формы, но с четкими краями, если гинеколог прикоснется к ним зондом, может начаться кровотечение;
- расширенная кольпоскопия;
- цитологическое исследование соскоба, взятого с шейки матки;
- микроскопия, если параллельно есть инфекционное заболевание;
- посев на флору;
- серологические методы исследования;
- УЗИ.

Расширенная кольпоскопия
По результатам диагностики будет определена тактика лечения.
Основной и единственный способ лечения ротовой полости — проведение операции по удалению пораженных тканей. Терапия медикаментозными средствами не дает ожидаемого результата. Чтобы не возникло рецидива патологии, необходимо устранить травмирующие причины.
Если диагностирована эритроплакия шейки матки, лечение заключается в проведении хирургического вмешательства. Объем проведенной операции будет зависеть от многих факторов:
- размер пораженной области;
- результаты гистологии;
- возраст женщины (особенно репродуктивный возраст).
На основании этих факторов врач подбирает один из методов удаления:
- малоинвазивный, сохраняет детородные органы.
- конизация шейки матки.
Параллельно с хирургическим вмешательством применяются антибактериальные средства и пробиотики. Последние помогают стабилизироваться микрофлоре влагалища. Врач назначает витаминные комплексы и препараты для поднятия иммунитета.
Самое грозное осложнение патологии — перерождение в онкологию. Когда очаги поражения достаточно велики, есть вероятность кровотечений, что может привести к анемии.
Необходимо отметить, что выявленная эритроплакия при осмотре влагалища поддерживает постоянный воспалительный процесс.
Эритроплакия влагалища подразумевает такую профилактику:
- систематические осмотры у гинеколога;
- своевременная терапия воспалений внутренних половых органов;
- планирование беременности;
- защищенный половой контакт;
- один половой партнер;
- тщательная гигиена вульвы.
Профилактика полости рта заключается в следующем:
- постоянная гигиена;
- своевременное лечение кариеса;
- правильное протезирование;
- отказ от курения.
Самолечение в данном случае недопустимо.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знанияЭритроплакия > Клинические рекомендации РФ (Россия) 2013-2017 > MedElement
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ ЛЕЧЕНИЯ) ЭРИТРОПЛАКИЯ
Москва 2013
Клинические рекомендации (протокол лечения) при заболевании слизистой оболочки рта «Лейкоплакия» разработаны Федеральным государственным бюджетным учреждением «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Министерства здравоохранения Российской Федерации (ФГБУ «ЦНИИС и ЧЛХ» Минздрава России) (Вагнер В.Д., Рабинович О.Ф., Рабинович И.М., Смирнова Л.Е., Селиверстова Е.А.) и Государственным бюджетным образовательным учреждением «Московский государственный медико-стоматологический университет им. А.И.Евдокимова» Министерства здравоохранения Российской Федерации (ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России) (Кузьмина Э.М., Максимовская Л.Н., Малый А.Ю., Эктова А.И., Кечерукова Д.Н.).
ОБЩИЕ ПОЛОЖЕНИЯ
Клинические рекомендации (протокол лечения) при заболевании слизистой оболочки рта «Эритроплакия» разработан для решения следующих задач:
— установление единых требований к порядку диагностики и лечения больных с эритроплакией;
— унификация разработки базовых программ обязательного медицинского страховании и оптимизация медицинской помощи больным с эритроплакией ;
— обеспечение оптимальных объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинской организации.
В настоящем документе используется шкала убедительности доказательств данных:
A) Доказательства убедительны: есть веские доказательства предлагаемому утверждению.
B) Относительная убедительность доказательств: есть достаточно доказательств в пользу того, чтобы рекомендовать данное предложение.
C) Достаточных доказательств нет: имеющихся доказательств недостаточно для вынесения рекомендации, но рекомендации могут быть даны с учетом иных обстоятельств.
D) Достаточно отрицательных доказательств: имеется достаточно доказательств, чтобы рекомендовать отказаться от применения в определенных условиях данного лекарственного средства, метода, технологии.
E) Веские отрицательные доказательства: имеются достаточно убедительные доказательства того, чтобы исключить лекарственное средство, метод, технологию из рекомендаций.
ВЕДЕНИЕ ПРОТОКОЛА
Ведение Протокола при заболевании слизистой оболочки рта «Лейкедема» осуществляется ФГБУ «ЦНИИС и ЧЛХ» Минздрава России и ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России. Система ведения предусматривает взаимодействие ФГБУ «ЦНИИС и ЧЛХ» Минздрава России и ГБОУ ВПО «МГМСУ им. А.И. Евдокимова» Минздрава России со всеми заинтересованными организациями.
ОБЩИЕ ВОПРОСЫ
В общей структуре оказания медицинской помощи больным в стоматологических медицинских организациях эритроплакия встречается преимущественно у лиц мужского пола старше 50 лет. Очаги поражения обычно локализуются на нижнечелюстной переходной складке преддверия рта, по краям языка, на слизистой оболочке щёк и мягкого нёба. Появление эритроплакии связано с интенсивным курением, алкоголизмом и недостаточным уходом за ртом. Часто обнаруживают Candida albicans, поэтому обследование при эритроплакии должно включать бактериологический анализ материала изо рта, хотя доказательств прямой причинной связи между кандидозом и эритроплакией нет. При данной патологии цитологическое исследование выявляет клеточную атипию. При подозрении на эритроплакию следует выполнить биопсию, так как в 91% случаев отмечается выраженная дисплазию эпителия, рак in situ или инвазивный плоскоклеточный рак. При обследовании следует осмотреть всю слизистую рта, учитывая, что в 10—20% случаев наблюдают несколько очагов эритроплакии.
ОПРЕДЕЛЕНИЕ ПОНЯТИЯ
Эритроплакия – заболевание слизистой оболочки рта (СОР), проявляющееся в виде стойкого красного пятна, характеризующееся высокой степенью дисплазии эпителия и склонностью к злокачественной трансформации.
НОЗОЛОГИЧЕСКАЯ ФОРМА: ЭРИТРОПЛАКИЯ
Стадия: любая
Фаза: стабильное течение
Осложнение: без осложнений
Код по МКБ-С: K13.22
Критерии и признаки, определяющие модель пациента
1. Основной морфологический элемент гиперемированное пятно в сочетании с бляшкой.
2. Клинически выявляются белесоватые поражения с ярко-красными бляшками, выступающими на ограниченных участках СОР, с неровными контурами. В некоторых случаях гиперемированные пятна имеют тенденцию к слиянию.
3. Наблюдаются плоские очаги, состоящие из красных неороговевающих участков (эритроплакии) и наличие возможных очагов лейкоплакии.
4. Отмечаются мелкие пятна с нечеткими границами и красновато-розоватой окраской.
5. Гистологически — гиперваскуляризация субэпителиальной ткани без выраженного гиперкератоза. Большая степень дисплазии эпителия.
6. Высокий риск малигнизации.
Порядок включения пациента в протокол
Состояние пациента, удовлетворяющее критериям и признакам диагностики данной модели пациента.
Эритроплакия полости рта: симптомы с фото, лечение, прогноз
Эритроплакия полости рта

Эритроплакия полости рта – предраковое заболевание, обладающее высокой потенцией к озлокачествлению. Пациенты жалуются на жжение слизистой в участке поражения.
Клинически эритроплакия полости рта представляет собой пятно насыщенного красного цвета диаметром до 2 см, четко отграниченное от здоровых тканей. Диагностика патологии основывается на анализе жалоб, данных анамнеза, результатов физикального осмотра и цитологического исследования.
Лечение эритроплакии полости рта хирургическое. Для предотвращения рецидивов показано устранение местных травмирующих факторов.
Эритроплакия полости рта (болезнь Кейра, бархатная эпителиома) – облигатный предрак слизистой оболочки. Заболевание описал в 1911 году французский дерматолог Кейра. Считают, что эритроплакия полости рта является одной из форм болезни Боуэна. Очаги поражения образуются не только на слизистой, но и на красной кайме губ. Патологию чаще выявляют у мужчин после 60 лет.
Сезонности при диагностировании заболевания не отмечается. В прогностическом отношении эритроплакия представляет собой пограничное состояние с высокой вероятностью малигнизации. При длительном существовании поражения признаки озлокачествления выявляют в 80-100% случаев. Основной метод лечения эритроплакии хирургический.
Прогноз зависит от своевременности выявления патологии, рациональности проводимой терапии.
Причины и симптомы эритроплакии полости рта
Основными причинами эритроплакии полости рта являются местные травматические факторы.
Повреждение слизистой острыми краями разрушенных зубов, некачественно смоделированными кламмерами, неотполированным базисом протеза, ребристыми элементами ортопедических или ортодонтических конструкций – все это может вызвать необратимую трансформацию клеток эпителия. Высокий процент эритроплакии полости рта наблюдается у жителей Средней Азии, что обусловлено жеванием наса – смеси, состоящей из табака, извести, золы. Очаговое изменение структуры слизистой возможно у пациентов, перенесших курс лучевой терапии при лечении опухолей челюстно-лицевой области. При несоблюдении правил гигиены, наличии множественных кариозных дефектов вероятность развития эритроплакии полости рта существенно возрастает.
При эритроплакии полости рта пациенты жалуются на жжение, сухость слизистой в участке поражения. Во время осмотра выявляют пятно диаметром до 2 см ярко-красного или насыщенного вишневого цвета. Патологически измененные ткани четко отделены от здоровых.
Основными морфологическими элементами поражения при эритроплакии полости рта являются бляшки мягкой консистенции, имеющие бархатистый оттенок. На их поверхности может образовываться серозный выпот.
Нередко в ходе обследования в проекции пораженных тканей обнаруживают причинный фактор – разрушенные зубы, выступающие элементы ортопедических конструкций.
Дополнительное травмирование слизистой приводит к появлению эрозивных участков. Снижение местного иммунитета способствует активизации бактериальной микрофлоры, вследствие чего происходит инфицирование изъязвлений.
О присоединении вторичной инфекции при эритроплакии свидетельствуют гнойные пленки, белесоватые наслоения.
Признаками малигнизации эритроплакии полости рта являются глубокие язвенные поражения, пальпируемые инфильтраты у основания изъязвлений, увеличенные безболезненные уплотненные регионарные лимфоузлы.
Диагностика эритроплакии полости рта сводится к сбору жалоб, составлению анамнеза заболевания, проведению клинического осмотра и цитологического исследования. В ходе физикального обследования врач-стоматолог выявляет участок поражения красного цвета.
При пальпации бляшки мягкоэластической консистенции. Реже в стоматологии на поверхности измененной слизистой определяют эрозивные участки, гнойные пленки. Инфильтрат у основания пораженных тканей отсутствует. Регионарные лимфоузлы не пальпируются.
Общее состояние у пациентов с эритроплакией полости рта не нарушено.
С помощью цитологического исследования мазка, взятого с поверхности предракового новообразования, выявляют истончение поверхностных слоев многослойного плоского эпителия с проникновением в подлежащие ткани акантотических тяжей.
Присутствует клеточный полиморфизм. Признаков очагового дискератоза не обнаруживают. Дифференцируют эритроплакию полости рта с лейкоплакией, красным плоским лишаем, сифилисом, злокачественными новообразованиями.
Обследование проводит челюстно-лицевой хирург.
Основной метод лечения эритроплакии полости рта – хирургический. Патологически измененные ткани подлежат удалению. Консервативная терапия при эритроплакии полости рта не приносит должных результатов. Чтобы предотвратить вероятность рецидива, показано устранение местных травмирующих факторов.
Санация ротовой полости включает профессиональную гигиену, лечение кариеса и его осложнений, рациональное протезирование. Пациентам рекомендуют отказаться от курения. Также необходимо полностью исключить или минимизировать употребление острой, горячей пищи. Прогноз при эритроплакии полости рта определяется своевременностью выявления заболевания, выбором метода лечения.
При длительно существующем очаге поражения риск малигнизации достигает 80-100%.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_stomatology/erythroplakia
Рак полости рта: причины, признаки, диагностика, как лечить

Содержание:
Рак полости рта – понятие скорее собирательное, включающее в себя злокачественные новообразования эпителиального происхождения, растущие на губах, слизистой оболочке щек, неба, десен, дна ротовой полости, языка. Каждая разновидность опухолей имеет свои отличительные черты и особенности течения, но все они при запоздалой диагностике представляют серьезную угрозу жизни больного.
Общая частота встречаемости новообразований ротовой полости не превышает 3%, но число их постоянно растет.
Только в России количество заболевших в течение года приближается к 30 тысячам, а страны Юго-Восточной Азии преодолели 50-тысячный рубеж по числу новых случаев рака полости рта ежегодно.
Во многом риск появления опухоли связан с образом жизни, привычками, соблюдением правил гигиены, питанием и воздействием внешнесредовых неблагоприятных факторов.
Среди больных раком ротовой полости значительно преобладают мужчины, число которых в 4-5 раз больше, нежели женщин. Пациенты – чаще пожилые люди, перешагнувшие 50-летие, но изредка заболевание регистрируется даже у детей.
Опасность этой формы рака связана с тем, что ткани прекрасно кровоснабжаются, наделены большим количеством лимфатических сосудов, а, значит, распространение опухоли будет идти довольно интенсивно (метастазирование). Нельзя также списывать со счетов близость расположения головного мозга, дыхательных путей, крупных сосудистых и нервных стволов, вовлечение которых ведет нередко к трагическим последствиям.
В большинстве случаев опухоль выявляется самим больным, а симптомы неблагополучия могут появиться довольно рано, но только особо бдительные и ответственные пациенты сразу же обращаются к врачу, в то время как другие дают шанс раку достичь тяжелых стадий, когда диагностика большого труда не составляет, но лечение уже малоэффективно.
Между тем, вовремя выявленная злокачественная опухоль полости рта довольно хорошо отзывается на лечение, а больному отмерен не один год жизни после успешной терапии.
Об этом нужно знать и помнить, хотя бы периодически осматривая ротовую полость на предмет наличия каких-либо изменений, ухаживая за слизистой оболочкой рта и своевременно посещая стоматолога.
Почему появляется рак?
Причинами рака ротовой полости считаются:
- Курение и употребление бездымных табачных смесей.
- Употребление алкоголя.
- Чрезмерное пребывание на солнце и открытом воздухе.
- Профессиональные вредные факторы.
- Радиоактивное излучение.
- Употребление горячей пищи.
- Вирусная инфекция.
Среди всех факторов риска рака полости рта основное место отводится курению и употреблению табака в другом виде, а 90% больных указывают на свое пристрастие к табачным изделиям.
Курильщики рискуют более чем в 6 раз больше, нежели некурящие люди, при этом не имеет значения трубкой, сигарами или обычными сигаретами увлекается носитель вредной привычки, но может отличаться локализация опухоли.
При длительном нахождении трубки во рту развивается рак губы, при употреблении жевательного табака – рак десны, щек, губы. Также не имеет значения и вид сигарет, содержание в них никотина или уровень фильтрации вдыхаемого дыма.
Различные виды жевательного или нюхательного табака, табачные смеси, насвай, снафф повышают вероятность заболеть раком губы, щек, десен в 50 раз.
Такое преобладание по сравнению с обычным курением связано с тем, что вредные канцерогенные вещества непосредственно контактируют со слизистой оболочкой в течение длительного времени, оказывая выраженный повреждающий эффект и приводя к хроническим воспалительным процессам.
Часть больных, благополучно перенесших лечение рака, так и не расстаются с вредными привычками, а у трети из них впоследствии развивается опухоль другой локализации (язык, гортань, небо и т. д.).
Стоит напомнить, что и пассивное курение вредит здоровью окружающих и может способствовать появлению опухоли у некурящих лиц.
Алкоголь, проходя сквозь ротовую полость, оказывает на слизистую оболочку канцерогенный эффект, усиливающийся многократно при сочетании его с курением.
До 80% больных отмечают употребление значительного количества спиртосодержащих веществ.
Следует соблюдать осторожность и при применении ополаскивателей для полости рта, содержащих спирт, которые также могут стать фактором риска рака.
Длительное пребывание под воздействием солнечных лучей чаще всего связано с профессиональной деятельностью и имеет место примерно у трети пациентов. Другими профессиональными факторами, вызывающими рак полости рта, считаются контакт с лакокрасочными изделиями, пылью, сажей, работа в условиях высоких температур.
Особенности питания связаны с постоянным употреблением слишком горячей пищи, острой и с обилием приправ, травмирующих и раздражающих слизистую оболочку ротовой полости. Недостаток в продуктах витамина А вызывает атрофические изменения эпителия, нарушение его регенерации и появление предраковых процессов с высоким риском озлокачествления.
Некоторые вирусы, способные размножаться и жить в многослойном плоском эпителии, могут оказывать канцерогенный эффект. Так, носители папилломавирусной инфекции рискуют больше, поэтому должны уделять больше внимания состоянию ротовой полости. Конечно, если они знают о наличии у себя такой проблемы.
Постоянное раздражение поверхности десны, щеки, языка острыми краями или отломками зубов, плохо подогнанными пломбами или коронками тоже в определенной степени создают угрозу рака, поэтому посещение стоматолога и уход за зубами должны быть обязательным условием для тех, кто не хочет заболеть раком слизистой оболочки полости рта.
Среди причин рака, которые мы не в состоянии изменить, можно указать возраст и пол. У пожилых людей вероятность онкопатологии в целом выше, а мужчины более подвержены вредным привычкам, поэтому и опухоли поражают их чаще. Неблагоприятный семейный анамнез, когда близкие родственники страдали новообразованиями полости рта, также должен учитываться как фактор риска.
Предопухолевые изменения и виды рака полости рта
Лейкоплакию подозревают в случае появления белого безболезненного пятна в том или ином отделе полости рта, а характеризуется она появлением ороговения подобно тому, которое в норме происходит в коже.
Эритроплакия выглядит как красные очажки с обилием сосудов. После микроскопического исследования примерно половина эритроплакий оказывается злокачественной опухолью, поэтому такое состояние требует скорейшей диагностики и лечения.
Дисплазия представляет собой собственно предрак, когда клетки приобретают некоторые черты злокачественности, нарушается их созревание и строение. Следующим этапом развития диспластического процесса будет уже непосредственно злокачественная опухоль.
предраковые изменения (слева направо): лейкоплакия, эритроплакия, дисплазия
Поскольку большая часть ротовой полости выстлана многослойным плоским эпителием, то вполне логично ожидать тут развития плоскоклеточного рака той или иной степени дифференцировки. Из небольших слюнных желез языка, щек, глотки возможен рост железистых опухолей – аденокарцином.
По внешнему виду опухоль чаще всего представляет собой длительно незаживающий язвенный дефект с выраженным и довольно быстрым внедрением в окружающие ткани. При узловой форме новообразование выглядит в виде уплотнения, которое растет еще быстрее, чем язва.
Папиллярная разновидность рака характеризуется появление сосочковых выростов, которые могут свисать в полость рта при расположении на небе, язычке, глотке. Для этой формы не характерно активное врастание в окружающие ткани, поэтому и лечение оказывается довольно эффективным.
Признаки и симптомы рака полости рта
В начальной стадии развития болезни далеко не каждый пациент посчитает необходимым обратиться к врачу, списав ее проявления на проблемы с зубами, хронический тонзиллит или ларингит. Между тем, наличие язв, трещин, узелковых изменений весьма характерно для ранних этапов развития опухоли, а отсутствие болевого синдрома не должно успокаивать.
В развернутую стадию роста неоплазии присоединяется боль, которая вначале ограничена зоной роста раковых клеток, а с течением времени приобретает распространенный характер – отдает в ухо, височную область, голову.
В далеко зашедших случаях опухоль прорастает соседние органы и ткани, разрушает их, активно метастазирует.
Поскольку ротовая полость населена различного рода микроорганизмами, а многие из них постоянно попадают туда из внешней среды, то для рака этой локализации характерно раннее присоединение вторичной инфекции с формированием очагов гнойного и даже гнилостного характера, что еще больше усугубляет состояние больного, усиливает интоксикацию, болевой синдром.
Для того чтобы не допустить тяжелых форм рака рта, нужно внимательно следить за состоянием его полости, зубов, а ранние признаки, косвенно указывающие на возможность роста злокачественного процесса, всегда должны быть поводом для обращения к врачу. К таким признакам можно отнести:
- Наличие длительно незаживающих язв, припухлости в том или ином отделе ротовой полости.
- Появление белых или красных пятен на слизистой оболочке, чаще бессимптомных.
- Длительная боль в ротовой полости.
- Нарушение жевания, глотания, речевой функции, чувство присутствия инородного тела.
Конечно, не всегда эти изменения свидетельствуют о наличии рака, поэтому не стоит поддаваться излишней панике, но отличить предопухолевый или воспалительный процесс от ранних стадий карциномы может только врач, а откладывание визита к нему или, не дай Бог, самолечение, чреваты неблагоприятным развитием событий.
типичные локализации для осмотра на предмет развития рака полости рта
Симптомы рака полости рта во многом схожи при разной его локализации, но есть и особенности при поражении того или иного отдела. Самые первые признаки опухоли вне зависимости от места ее образования сводятся к появлению участка изъязвления, уплотнения или припухлости без выраженного болевого синдрома, а со временем присоединяются:
- Боль периодическая или постоянная болезненность в месте роста неоплазии, а при повреждении ею нервов – онемение, снижение чувствительности. Чуть позже – боль в ухе, голове, области виска.
- Кровотечение без четко установленной причины.
- Затруднение жевания, глотания, речеобразования, ограничение подвижности челюстей, языка.
Одной из наиболее неблагоприятных локализаций является рак дна полости рта.
Эта область имеет довольно сложное строение с обилием мышц, кровеносных и лимфатических сосудов, содержит слюнные железы, поэтому новообразование рано и быстро прорастает эти ткани и активно метастазирует.
На первых порах больной ощущает наличие инородного образования, а впоследствии присоединяются обильное слюноотделение, боль, нарушение подвижности языка, затруднение глотания. При изъязвлении опухоли возможно кровотечение, метастазы поражают подчелюстные, шейные лимфоузлы.
рак дна полости рта
Рак щеки обычно появляется в области угла рта, по линии смыкания зубов, то есть там, где более вероятны травмы, контакт с поврежденными зубами или плохо установленными коронками.
Язвенная форма здесь преобладает, а симптомы сводятся к болезненности при жевании, проглатывании пищи и разговоре. При значительных размерах раковой язвы больному становится проблематично открывать рот.
При гистологическом исследовании тканей опухоли чаще всего находят плоскоклеточный рак.
рак щеки
Рак неба считается довольно редкой формой заболевания и представлен он в основном железистыми опухолями (аденокарциномами) твердого неба ввиду больного количества мелких слюнных желез, расположенных в этой области, в то время как мягкое небо чаще поражается плоскоклеточным раком.
Железистые опухоли твердого неба довольно долго могут оставаться ограниченными пределами слюнных желез, проявляясь как инкапсулированный инфильтрат без выраженной болезненности.
По мере увеличения размеров новообразования, оно изъязвляется, боль усиливается, а также присоединяется инфекция с развитием воспалительного процесса. Далее опухоль внедряется в окружающие ткани и костные структуры, составляющие основу твердого неба.
Плоскоклеточный рак встречается значительно реже, но рано изъязвляется и поэтому может быть обнаружен на ранних стадиях.
рак неба
Рак мягкого неба в большинстве случаев представлен плоскоклеточным вариантом, который менее агрессивен, нежели аденокарцинома, поэтому лучше поддается лечению. При росте такой опухоли больные испытывают дискомфорт при глотании, разговоре, речь становится невнятной, появляется боль и ощущение инородного тела.
Рак десны встречается редко и в основном обнаруживается на поверхности слизистой оболочки нижней челюсти. Наиболее вероятная причина его развития – проблемы с зубами, а характерный гистологический тип – плоскоклеточный рак.
рак десны
Диагностика и лечение рака ротовой полости
Для обнаружения рака ротовой полости важное значение имеет осмотр самим пациентом слизистой оболочки. При внимательном исследовании можно обнаружить опухоль на ранней стадии развития.
Поскольку не все участки ротовой полости доступны для осмотра в домашних условиях, то, как минимум раз в полгода, рекомендуется посещать стоматолога, который с помощью специальных инструментов и зеркал проведет более тщательный осмотр.
Помимо визуальной оценки состояния полости рта, врач прощупает регионарные лимфоузлы, в которых могут быть метастазы.
Возможности инструментальных и лабораторных способов ограничены при раке полости рта, но могут быть применены ультразвуковые методики при поражении мягких тканей, рентгенография для уточнения характера врастания опухоли в костную ткань, КТ или МРТ с дополнительным контрастированием.
Лечение рака полости рта тем эффективнее, чем раньше обнаружена опухоль. Применяются все основные методы борьбы с онкологическим заболеванием – операция, облучение, химиотерапия.
Хирургическое лечение остается основным и подразумевает удаление опухолевых тканей.
Учитывая локализацию неоплазий, большинству пациентов требуется последующая пластическая операция, поэтому важную роль имеет щадящий подход при удалении опухоли.
Так, при раке губы может применяться так называемое микрографическое удаление опухоли, когда ткани иссекаются послойно с гистологическим контролем каждого участка. Так можно достичь удаления только зоны поражения без захвата «лишнего» количества ткани губы.
Часто новообразования ротовой полости требуют иссечения и костных участков челюстей, что создает дополнительные трудности в реабилитации и последующей реконструкции частей лицевого черепа.
Удаление лимфоузлов – неотъемлемый этап хирургического лечения при распространении в них опухоли, но оно чревато повреждением нервов, коих в этой области довольно много. Побочными эффектами лимфодиссекции могут стать онемение кожи уха, лица, нарушение подвижности жевательных и мимических мышц и т. д.
Лучевая терапия может назначаться как самостоятельно при ранних формах рака, так и в дополнение в операции.
В некоторых случаях показана брахитерапия – введение радиоактивных элементов непосредственно в опухоль.
На фоне облучения возможно повреждение тканей не только ротовой полости, но и щитовидной железы со снижением уровня гормонов, поэтому часто пациентам требуется консультация эндокринолога и назначение гормональных препаратов.
Как известно, многие заболевания проще предупредить, нежели лечить, поэтому профилактические мероприятия должны быть известны каждому:
- Курение и употребление табака – главный фактор риска, лучше не начинать или расстаться с этой привычкой, даже если стаж курения довольно большой.
- Не стоит злоупотреблять спиртосодержащими продуктами, а если все же хочется иногда выпить алкогольный напиток, то лучше ограничиться небольшим количеством.
- Пребывание на солнце нужно ограничить, особенно в середине дня, когда активность излучения наиболее высока.
- Здоровое и полноценное питание с достаточным количеством витаминов и микроэлементов в значительной степени снижают риск развития опухолей ротовой полости.
Прогноз после лечения рака полости рта зависит от стадии, на которой была выявлена опухоль, и формы роста неоплазии. Так, практически все больные с 0 стадией имеют шанс прожить 5 и более лет, в то время как при III-IV стадиях этот показатель составляет 20-50%.
Язвенная форма рака протекает более злокачественно, быстрее метастазирует и чаще приводит к неблагоприятному исходу. Нередки и рецидивы опухолей, особенно при щадящих методиках лечения, поэтому постоянный контроль и наблюдение онколога – обязательное условие после терапии опухоли.
Видео: рак слизистой полости рта — лекция
Обсуждение:
Источник: http://onkolib.ru/organy/rak-polosti-rta/
Рак слизистой оболочки полости рта

Рак слизистой оболочки полости рта – это грозное патологическое состояние, которое опасно разрастанием злокачественной опухоли в соседние органы и их поражением. Однако, ранняя диагностика этого заболевания гарантирует благоприятный прогноз.
Чаще всего его обнаруживает врач стоматолог при обращении к нему с жалобами на состояние зубов или десен. Но заподозрить этот недуг можно и самостоятельно. Как выглядит на фото рак полости рта, его симптом и признаки – все это будет в нашей статье.
Виды и формы рака полости рта
Рак полости рта может дислоцировать на любом участке ее слизистых оболочек. Чаще всего пораженными оказываются:
- Внутренние поверхности щек, особенно на уровне линии рта;
- Нижняя часть полости рта – донышко, обратная сторона языка, слюнные железы;
- Альвеолярные отростки верхней и нижней челюсти;
- Язык;
- Небо.Рак слизистой оболочки полости рта
При отсутствии лечения, рак быстро дает метастазы, прорастая в близлежащие ткани и поражая соседние лимфатические узлы. Не исключено и распространение злокачественных клеток и в отдаленные и жизненно важные органы нашего организма – сердце, мозг, печень, костную ткань.
Что касается форм этой угрожающей жизни патологии, то рак дна полости рта и другие его виды имеют следующие формы:
- Узловатая. Она характеризуется появлением четкого уплотнения на неизмененной слизистой, которое активно растет и увеличивается в размерах.
- Папиллярная. Появившееся уплотнение очень похоже на свисающую с места дислокации опухоль.
- Язвенная. Эта форма злокачественного новообразования в полости рта встречается чаще всего. Появившаяся на слизистой язвочка является болезненной, она не заживает и прогрессирует.
Язвенная форма рака слизистой оболочки полости рта
На начальной стадии своего развития этот недуг может «маскироваться» под прочие, менее опасные, поражения слизистой оболочки, поскольку имеет разные формы своего проявления.
Насторожить должны длительно не проходящие язвы, раны и уплотнения, которые отличаются болезненностью и ростом.
На нашем сайте есть фото, как выглядят разные признаки рака ротовой полости, симптомы этого недуга рассмотрим ниже.
Причины и симптомы
Считается, что процесс озлокачествления начинается на патологически измененных тканях слизистой, поэтому провоцирующими его развитие факторами может быть:
- Сильно разрушенные зубы;
- Механическая травма;
- Травмирующий слизистую острый край пломбы;
- Плохо подогнанный протез.
Кроме того, толчком к развитию раковой опухоли могут стать вредные привычки (курение, употребления наркотиков и алкоголя), плохое питание, нарушение усвояемости организмом витамина А, патологически сниженный иммунитет, папилломавирус.
Лейкоплакия полости рта-одна из причин развития рака
Нередко рак слизистой рта диагностирует у людей, которые по роду своей деятельности часто контактируют с асбестом, чье неблагоприятное влияние на организм человека уже научно подтверждено.
Как выглядят некоторые симптомы рака слизистой оболочки полости рта, фото тоже довольно четко передает. Это могут быть всевозможные новообразования, начинающиеся, обычно, с пятна красноватого или беловатого цвета, которое в скором времени превращается в язву, нарост или уплотнение. Другими симптомами, побуждающими больного обратиться к врачу, будут:
- Утолщение и онемение языка;
- Неудовлетворительное состояние десен;
- Расшатывание и выпадение без видимой причины зубов;
- Болезненность и отечность челюсти;
- Потеря веса;
- Увеличение близлежащих лимфоузлов.
Нужно отметить, что не всегда все вышеперечисленные симптомы являются признаками раковых новообразований. Но лечить их нужно немедленно, поскольку они в любой момент могут в них переродиться.
Выпадение зубов без причин-один из симптомов рака полости рта
Фазы развития и стадии
При отсутствии лечения рак слизистой рта проходит несколько ступеней своего развития:
- Начальная фаза. У больного появляются неясные болевые ощущения в полости рта, а также небольшие язвочки и уплотнения.
- Активная фаза. Во рту появляются болезненные опухоли, а язвы превращаются в щели. Больного начинают мучить головные боли, общая слабость, потеря веса.
- Запущенная фаза. Если запустить недуг, то раковая опухоль начнет прорастать в близлежащие ткани, поражая и разрушая их.
Во врачебной практике, в зависимости от течения, места локализации и характера опухоли принято выделять несколько стадий этого опасного заболевания.
Хорошо видны на фото симптомы начальной стадии рака щеки, где новообразование малого размера поразило только слизистую оболочку, не распространяясь в более глубокие слои. Эту стадию принято называть нулевой.
Она хорошо поддается лечению и исход болезни при ней благоприятный.
Начальная (нулевая) стадия рака щеки
Дальнейшие стадии развития этого недуга следующие:
- Первая стадия. От нулевой она отличается большим диаметром новообразования, которое все также не затрагивается глубоких тканей.
- Вторая стадия. Новообразование продолжает расти и уже его диаметр составляет от 2 до 4 см.
- Третья стадия. Диаметр новообразования в 4 см превышен. Раковые клетки поражают ближайшие лимфоузлы.
- Четвертая стадия. При ней запускается процесс метастазирования. Пораженными оказываются кости черепа, околоносовые пазухи и т.д.
Для недопущения запущенности болезни и появления метастаз необходимо при появлении первых симптомов поражения слизистой рта показаться специалисту. Обычно, достаточно бывает обычного стоматологического осмотра. Но при подозрении на злокачественный процесс, врач назначит более подробное обследование. О нем мы поговорим в нашем следующем разделе.
Стадии рака
Диагностика и лечение
При выраженной проблеме, опытный врач определяет раковую опухоль визуально, либо используя для этого метод пальпации. Но поскольку рак может маскироваться под другие заболевания, для подтверждения диагноза пациенту назначаются следующие обследования:
- Рентгенография;
- КТ и МРТ;
- Биопсия пораженных тканей
Способ лечения выбирает врач на основании диагноза, проведенных обследований, возраста и общего состояния пациента. Чаще всего используется:
- Лучевая терапия;
- Химиотерапия;
- Хирургическое вмешательство.
Лучевая терапия может быть использована самостоятельно, а может быть назначена по окончанию хирургического лечения для предотвращения повторного развития или появления метастаз.
Она эффективная на ранних стадиях развития недуга и способна без следа уничтожить небольшую раковую опухоль.
Основной задачей этого вида лечения будет устранение патологически измененных клеток, уменьшение болевых ощущений и облегчение страданий больного.
Лучевая терапия при раке слизистой оболочки полости рта
Химиотерапия представляет собой пероральный или внутривенный прием специальных препаратов, направленных на борьбу с раковыми клетками и уменьшение опухоли. Этот метод лечения, как правило, назначается в комплексе с радиолечением и хирургической операцией.
И наконец, оперативное вмешательство, то есть хирургическое отсечение опухоли – самый действенный и кардинальный способ лечения этого недуга. После него показана пластика для возвращения полости рта больного первоначальный вид.
Прогнозы и профилактика
Современные мето
Риск рака, диагностика и лечение
Эритроплакия (произносится как э-РИТ-ро-плей-ки-э-э) проявляется в виде аномальных красных пятен на слизистых оболочках во рту.
Поражения обычно возникают на языке или на дне рта. Их нельзя соскрести.
Поражения эритроплакии часто обнаруживаются вместе с очагами лейкоплакии. Поражения лейкоплакии выглядят как похожие пятна, но белые, а не красные.
Согласно Американской академии оральной медицины, эритроплакия и лейкоплакия обычно считаются предраковыми (или потенциально злокачественными) поражениями.
Продолжайте читать, чтобы узнать больше о эритроплакии, ее причинах, диагностике и лечении.
Ваш врач определит, является ли ваша эритроплакия потенциально злокачественной, взяв образец или проведя биопсию.
Патологоанатом исследует образец под микроскопом. Поищут дисплазию. Это характеристика клеток, указывающая на более высокий уровень риска развития рака.
На момент постановки диагноза эритроплакия имеет высокую вероятность появления признаков предраковых клеток.Частота злокачественной трансформации, то есть вероятность превращения предраковых клеток в злокачественные, колеблется от 14 до 50 процентов.
Большинство поражений лейкоплакии никогда не могут привести к образованию рака. Однако вероятность того, что эритроплакия перерастет в рак в будущем, выше, если она изначально показывает дисплазию.
При эритроплакии необходимы ранняя диагностика и наблюдение.
Поскольку эритроплакия часто развивается без боли или других симптомов, она может оставаться незамеченной, пока ее не обнаружит стоматолог или стоматолог-гигиенист.
Если ваш стоматолог подозревает эритроплакию, он внимательно осмотрит эту область, часто используя марлю, инструменты и пальпацию. Они попросят вас составить историю поражения, чтобы исключить другие причины, например травму.
По данным Американского онкологического общества, если поражение легко кровоточит, вероятность возникновения эритроплакии выше.
Изображение эритроплакии во рту
Курение и употребление жевательного табака являются наиболее частыми причинами поражения эритроплакией.
Зубные протезы, которые не подходят по размеру и постоянно натирают десны или другие ткани во рту, также могут вызывать лейкоплакию или эритроплакию.
При выявлении эритроплакии ваш стоматолог или врач, скорее всего, порекомендует провести биопсию. Патолог исследует образец ткани под микроскопом, чтобы определить, есть ли в нем предраковые или раковые клетки.
Результаты биопсии, а также расположение и размер поражения будут определять лечение. Ваш врач может порекомендовать:
Ваш врач также порекомендует избегать употребления табачных изделий и сократить или полностью отказаться от употребления алкоголя.
Всемирная организация здравоохранения рекомендует, чтобы перед тем, как поставить диагноз эритроплакии, медицинские работники должны рассмотреть и исключить другие подобные состояния.К ним относятся:
Эритроплакия — это необычное заболевание, которое проявляется в виде красных поражений на слизистых оболочках во рту. Поражения не классифицируются как какие-либо другие заболевания.
Эритроплакия обычно выявляется стоматологом, потому что есть несколько симптомов, помимо аномальных пятен, если они вообще есть.
Если ваш стоматолог подозревает эритроплакию, он, скорее всего, порекомендует сделать биопсию, чтобы определить наличие предраковых или раковых клеток.
Лечение может включать в себя сочетание изменения образа жизни, например, отказ от табачных изделий и хирургическое удаление.
.предраковых поражений — Фонд рака полости рта
[братья и сестры]Приведенный выше материал был разработан на основе этих ссылок.
1. Axell T, Pindborg JJ, Smith CJ, van der Waal I. Белые поражения полости рта с особым акцентом на предраковые и связанные с курением поражения: выводы международного симпозиума, проведенного в Уппсале, Швеция, 18-21 мая 1994 г. J Oral Патол Мед 1996; 25: 49-54.
2. Сильверман С. Младший, Горский М., Лозада Ф. Лейкоплакия полости рта и злокачественная трансформация: последующее исследование с участием 257 пациентов.Рак 1984; 53: 563-8.
3. Shafer WG, Waldron CA. Эритроплакия полости рта. Рак 1975; 36: 1021-8.
4. Крутчков Д. Д., Айзенберг Э. Лихеноидная дисплазия: отдельная гистопатологическая сущность. Oral Surg Oral Med Oral Pathol 1985; 30: 308-15.
5. DeJong WFB, Альбрехт М., Баноци Дж., Ван дер Ваал I. Дисплазия эпителия красного плоского лишая полости рта. Int J Oral Maxillofac Surg 1984; 13: 221-5.
6. Сильверман С.-младший, Горский М., Лозада-Нур Ф., Джаннотти К. Проспективное исследование результатов и лечения 214 пациентов с красным плоским лишаем полости рта.Oral Surg Oral Med Oral Pathol 1991; 72: 665-70.
7. Каугарс Дж. Э., Бернс Дж. К., Гансолли Дж. Эпителиальная дисплазия полости рта и губ. Рак 1988; 62: 2166-70.
8. Waldron CA, Shafer WG. Повторный визит к лейкоплакии. Клинико-патологическое исследование 3256 лейкоплакий полости рта. Рак 1975; 36: 1386-92.
9. Сильверман С.-младший, Горски М. Эпидемиологические и демографические обновления рака полости рта: Калифорния и национальные данные — 1973–1985 гг. J Am Dent Assoc 1990; 120: 495-9.
10.Минсер HH, Coleman SA, Hopkins KP. Наблюдения за клиническими характеристиками поражений ротовой полости, показывающими гистологическую дисплазию эпителия. Oral Surg Oral Med Oral Pathol 1972; 33: 389-99.
11. Люмерман Х., Фридман П., Керпель С. Дисплазия эпителия полости рта и развитие инвазивной плоскоклеточной карциномы. Oral Surg Oral Med Oral Pathol 1995; 79: 321-9.
12. Крутчков Д.Д., Чен Дж., Айзенберг Э., Кац Р.В. Рак полости рта: исследование 566 случаев, проведенное Службой биопсии полости рта при патологии полости рта, 1975-1986 гг.Oral Surg Oral Med Oral Pathol 1990; 70: 192-8.
13. Östör AG. Естественная история цервикальной интраэпителиальной неоплазии: критический обзор. Int J Gynecol Pathol 1993; 12: 186-92.
14. Richart RM, Barron BA. Контрольное исследование пациентов с дисплазией шейки матки. Am J Obstet Gynecol 1969; 105: 386-93.
15. Кристоферсон WM. Дисплазия, карцинома in situ и микроинвазивная карцинома шейки матки. Human Pathol 1977; 8: 489-501.
16. Сильверман С. Младший, Миглиорати С., Барбоса Дж.Окрашивание толуидиновым синим при обнаружении предраковых и злокачественных новообразований полости рта. Oral Surg Oral Med Oral Pathol 1984; 57: 379-82.
17. Машберг А., Самит А. Ранняя диагностика бессимптомного плоскоклеточного рака полости рта и ротоглотки. CA Cancer J Clin 1995; 45: 328-51.
18. Сотрудничающий центр ВОЗ по предраковым поражениям полости рта. Определение лейкоплакии и родственных поражений: помощь в исследованиях предрака полости рта. Oral Surg Oral Med Oral Pathol 1978; 46: 518-39.
19.Banoczy J, Csiba A. Возникновение эпителиальной дисплазии при лейкоплакии полости рта. Oral Surg Oral Med Oral Pathol 1976; 42: 766-74.
20. Роденбург Ю.Л., Пандерс А.К., Вермей А. Хирургия лейкоплакии полости рта с помощью углекислотного лазера. Oral Surg Oral Med Oral Pathol 1991; 71: 670-4.
21. Чу ФВК, Сильверман С. Младший, Дедо Х. Х. Лечение лейкоплакии полости рта лазером СО. Ларингоскоп 2 1988; 98: 125-9.
22. Vedtofte P, Holmstrup P, Hjorting-Hansen E, Pindborg JJ. Хирургическое лечение предраковых поражений слизистой оболочки полости рта.Int J Oral Maxillofac Surg 1987; 16: 656-64.
23. Тот BB, Мартин Дж. У., Липпман С. М., Гонконг. Химиопрофилактика как форма борьбы с раком. J Am Dent Assoc 1993; 124: 243-6.
24. Каугарс Г.Э., Сильверман С. мл., Ловас Дж.Г.Л. и др. Использование антиоксидантных добавок при лечении лейкоплакии ротовой полости человека. Oral Surg Oral Med Oral Pathol 1996; 81: 5-14.
25. Липпман С.М., Батсакис Дж. Г., Тот BB и др. Сравнение низких доз изотретиноина с бета-каротином для предотвращения орального канцерогенеза.N Engl J Med 1993; 328: 15-20.
26. Гарвал Х.С., Мейскенс Флорида, Киллен Д. и др. Реакция лейкоплакии полости рта на бета-каротин. Дж. Clin
Oncol 1990; 8: 1715-20.
27. Тома С., Альбанезе М., Де Лоренци М. и др. Бета-каротин в лечении лейкоплакии полости рта. Proc Am Soc Clin Oncol 1990; 9: 179 (аннотация).
28. Малакер К., Андерсон Б.Дж., Бикрофт В.А., Ходсон Д.И. Управление дисплазией слизистой оболочки полости рта с помощью бета-каротина и ретиноевой кислоты: пилотное перекрестное исследование.Cancer Detect Prev 1991; 15: 335-40.
29. Стич Х.Ф., Канифоль М.П., Хорнби А.П. Ремиссия оральных лейкоплакий и микроядер у людей, пережевывающих табак / бетель, получавших бета-каротин и бета-каротин плюс витамин А. Int J Cancer 1988; 42: 195-9.
30. Тома С., Бенсо С., Альбанезе Э. и др. Лечение лейкоплакии полости рта бета-каротином. Онкология 1992; 49: 77-81.
31. Канлифф В.Дж., Миллер А.Дж. Ретиноидная терапия: обзор клинических и лабораторных исследований. Ланкастер, Англия: MTP Press Limited, 1984: 1-21.
32. Хонг В.К., Эндикотт Дж., Итри Л.М. 13-цис-ретиноевая кислота в лечении лейкоплакии полости рта. N Engl J Med 1986; 315: 1501-5.
33. zur Hausen H. Папилломавирусы при аногенитальном раке как модель для понимания роли вирусов в раковых заболеваниях человека. Cancer Res 1989; 49: 4677-81.
34. Stoler MH, Rhodes CR, Whitbeck A, et al. Экспрессия генов вируса папилломы человека 16 и 18 типов при неоплазиях шейки матки. Human Pathol 1992; 23: 117-28.
35. Scheffner M, Werness BA, Huibregtse JM, et al.Онкопротеин E7, кодируемый вирусами папилломы человека 16 и 18 типов, способствует деградации. Cell 1990; 63: 1129-36.
36. Ishiji T, Lace MJ, Parkkinen S, et al. Фактор усилителя транскрипции (TEF) -1 и его клеточно-специфический коактиватор активируют транскрипцию EG вируса папилломы 16 человека и онкогена E7 в кератиноцитах и клетках карциномы шейки матки. Embo J 1992; 11: 2271-81.
37. Гассенмайер А, Хорнштейн ОП. Наличие ДНК вируса папилломы человека при доброкачественных и предраковых лейкоплакиях полости рта и плоскоклеточном раке.Дерматология 1988; 176: 224-33.
38. Грир Р., Eversole LR. Обнаружение геномной ДНК ВПЧ при дисплазиях эпителия полости рта, лейкоплакиях, связанных с бездымным табаком, и злокачественных новообразованиях эпителия. J. Oral Maxillofac Surg 1990; 48: 1201-5.
39. Лонинг Т., Икенберг Х., Беккер Дж. Х. и др. Анализ оральных папиллом, лейкоплакий и инвазивных карцином IV-10 на ДНК, относящуюся к типу вируса папилломы человека. Дж. Инвест дерматол 1985; 84: 417-20.
40. Шройер К.Р., Грир РО. Обнаружение ДНК вируса папилломы человека путем гибридизации ДНК in situ и полимеразной цепной реакции при предраковых и злокачественных поражениях полости рта.Oral Surg Oral Med Oral Pathol 1991; 71: 708-13.
41. Абдельсаед Р.А. Изучение вируса папилломы человека при дисплазии эпителия полости рта и эпидермоидной карциноме при отсутствии употребления табака и алкоголя. Oral Surg Oral Med Oral Pathol 1991: 71: 730-2.
42. Сырьянен С.М., Сырьянен К.Дж., Хаппонен Р.П. Последовательности ДНК вируса папилломы человека (ВПЧ) в предраковых поражениях полости рта и плоскоклеточной карциноме, продемонстрированные гибридизацией in situ. J Oral Pathol 1988; 17: 273-8.
43. Джалал Х., Сандерс С.М., Прайм С.С. и др.Обнаружение ДНК вируса папилломы человека типа 16 в чешуях ротовой полости здоровых молодых людей. J. Oral Pathol Med 1992; 21: 465-70.
44. Палефски Дж. М., Сильверман С. мл., Абдель-Салам М., Дэниэлс Т. Э., Гринспен Дж. С.. Связь между пролиферативной веррукозной лейкоплакией и инфекцией вирусом папилломы человека 16 типа. J. Oral Pathol Med 1995; 24: 193-7.
45. Ватт С.Л., Брюэр Э.Е., Фрай Т.Л. Типы ДНК вируса папилломы человека при плоскоклеточном раке головы и шеи. Oral Surg Oral Med Oral Pathol 1991; 71: 701-7.
46. Йеудалл В.А., Патерсон И.К., Пател В., Прайм С.С. Присутствие последовательностей вируса папилломы человека в опухолевых кератиноцитах ротовой полости человека, экспрессирующих мутант. Eur J Cancer, Часть B Oral Oncol
1995; 31B: 136-43.
47. Мин Б.М., Бэк Дж. Х., Шин К. Х. и др. Инактивация гена либо мутацией, либо инфекцией ВПЧ чрезвычайно часто встречается в клеточных линиях плоскоклеточной карциномы ротовой полости человека. Eur J Cancer, Часть B Oral Oncol 1994; 30B: 338-45.
48. Шин Д.М., Ким Дж., Ро СП.Активация экспрессии генов в предраковых поражениях при онкогенезе головы и шеи. Cancer Res 1994; 54: 321-6.
49. Беннер С.Е., Липпман С.М., Хиттельман В.Н., Гонконг В.К. Биомаркеры: промежуточные конечные точки для испытаний химиопрофилактики верхних дыхательных путей. Раковый Бык 1992; 44: 49-53. IV-11
.